ළමුන් තුළ දියවැඩියාව වැළැක්වීම

දියවැඩියා රෝගය බරපතල රෝගයක් වන අතර එය අවාසනාවකට මෙන් වැඩිහිටියන්ට හා ළමයින්ට බලපායි. ඉන්සියුලින් නිෂ්පාදනය හා සීනි අවශෝෂණය කර ගැනීමේ ගැටළු බොහෝ විට සංජානනීය වේ, එබැවින් මෙම රෝගයට නැඹුරු වූ දරුවෙකුට කුඩා කල සිටම යම් ජීවන රටාවක් මෙහෙයවීමට ඉගැන්වීම වැදගත්ය. ළමුන් තුළ දියවැඩියාව වැළැක්වීම මෙම රෝගය වැළඳීමේ අවදානම සහ අනාගතයේදී එහි සහායක සංකූලතා අඩු කරයි.
දියවැඩියා රෝගීන් දැන සිටිය යුතුය! සෑම කෙනෙකුටම සීනි සාමාන්යයි. ආහාරයට පෙර සෑම දිනකම කැප්සියුල දෙකක් ගැනීම ප්රමාණවත් ... වැඩි විස්තර >>
"සීනි රෝගයක්" වළක්වා ගන්නේ කෙසේද
දියවැඩියාව ඇති රෝගීන් සිටින පවුලක, මෙම ව්යාධිවේදය සහිත දරුවන් ලැබීමේ සම්භාවිතාව තරමක් ඉහළ මට්ටමක පවතින අතර වැඩිහිටි වියේදී ඔවුන් තුළ දියවැඩියාව වර්ධනය වේ. අවාසනාවකට මෙන්, මේ වන විට මෙම ද්රෝහී රෝගය වැළැක්වීම සඳහා පැහැදිලිව සංවර්ධනය කරන ලද වැළැක්වීමේ පියවරයන් නොමැත.
පවුලකට මෙම රෝගයෙන් පෙළෙන relatives ාතීන් සිටී නම්, දෙමව්පියන්ට තම දරුවා වෙනුවෙන් කළ හැකි සියල්ල දියවැඩියාව වැළඳීමේ අවදානම අවම කිරීම ය:
- ළදරු අවධියේදී, රෝගය වළක්වා ගත හැකි හොඳම ක්රමය වන්නේ මව්කිරි දීමයි, මන්ද ස්වාභාවික කිරි වල වටිනා මූලද්රව්ය අඩංගු වන අතර එය දරුවාගේ ප්රතිශක්තිය ශක්තිමත් කරන අතර දියවැඩියාව ඇති කරන බෝවන රෝග වලින් ඔහුව ආරක්ෂා කරයි.
- වැඩිහිටි අවධියේදී, නිසි පෝෂණය රුධිරයේ සීනි සමතුලිතතාවය පවත්වා ගැනීමට ප්රධාන සාධකයක් ලෙස පවතී. පෙර පාසල් වයසේදී, ඔබ එළවළු සහ පලතුරු, මාළු හා ධාන්ය වර්ග ගොඩක් අනුභව කළ යුතු බව දරුවන් තේරුම් ගත යුතුය. මුළු පවුලම වැළැක්වීම සඳහා සමහර දෙමව්පියන් අඩු කාබ් ආහාරයකට මාරු කරනු ලැබේ, එමඟින් ප්රතිශක්තිකරණ පද්ධතියට බීටා සෛල විනාශ කිරීමට ඉඩ නොදේ.
- ඔබ ඔබේ දරුවාට බොන්න ඉගැන්විය යුතුයි. කෑමට මිනිත්තු 15 කට පෙර ජලය පානය කිරීම වැදගත් බව දෙමාපියන් තමන්ගේම ආදර්ශයෙන් පෙන්විය යුතුය. මෙය දිනකට පිරිසිදු නිශ්චල ජලය වීදුරු දෙකක් පමණ වේ. ස්වාභාවිකවම, විභව දියවැඩියා රෝගියෙකුට රසවත් බීම ගැන අමතක කළ යුතුය
- දියවැඩියාව වැළඳීමේ අවදානමක් තිබේ නම්, දරුවා ලියාපදිංචි කරනු ලබන්නේ අන්තරාසර්ග විද්යා ologist යා විසිනි. අවම වශයෙන් වසරකට දෙවරක්වත් විශේෂ ist යකු හමුවන්න,
- දරුවන්ගේ බර පාලනය කිරීම වැදගත් ය. අසාධාරණ බර වැඩිවීම සහ ආහාර රුචිය වැඩිවීම වැඩිහිටියන්ට බරපතල ලෙස අනතුරු ඇඟවිය යුතුය,
- දෙමව්පියන් ද ළදරුවාගේ නින්දේ රටාව නිරීක්ෂණය කළ යුතු අතර එළිමහන් ක්රීඩා සඳහා ප්රමාණවත් කාලයක් කැප කිරීමට වග බලා ගත යුතුය, විශේෂයෙන් අද වන විට තොටිල්ලේ සිට ළමයින් පාහේ පරිගණකයකට ඇදී යන අතර එය පිළිගත නොහැකි තරම් කාලයක් වාඩි වී සිටිය හැකිය.
- ප්රතිදේහ තිබේද යන්න පිළිබඳව ඔබට රුධිරය පරීක්ෂා කළ හැකිය (කිසියම් දෙයක් හමු වුවහොත් රෝගය වැළැක්වීම දැනටමත් කළ නොහැක),
- පූර්ව දියවැඩියාව හඳුනා ගැනීමට අවස්ථාව භාවිතා කිරීම අවශ්ය වේ. මේ සඳහා, ප්රතිශක්තිකරණ පරීක්ෂණ තිබේ,
- කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීම සහ ස්වයං ප්රතිශක්තිකරණ ක්රියාවලීන් දියත් කිරීම සඳහා ප්රබල පෙළඹවීමක් විය හැකි දරුවාගේ ශරීරයේ වෛරස් හා ආසාදන සමුච්චය වීමට අප ඉඩ නොදෙන්නේ නම් දියවැඩියාව ඇතිවීමේ අවදානම අඩු වේ.
- ළදරුවාගේ අක්මාව හා අග්න්යාශය තුළ බාධා ඇති විය හැකි බැවින් ඕනෑම ations ෂධයක් ප්රවේශමෙන් ගන්න,
- ළමුන් තුළ දියවැඩියාව වැළැක්වීමේදී ඔවුන්ගේ මානසික සුවපහසුව, සම වයසේ මිතුරන් සමඟ සන්නිවේදනය සහ පවුලේ වාතාවරණය කෙරෙහි අවධානය යොමු කිරීම වැදගත්ය. දැඩි ආතතිය, භීතීන් හා කම්පන නිසා නොසන්සුන් හැසිරීම පමණක් නොව දියවැඩියාව වැනි බරපතල රෝගයක් වර්ධනය වීමට පෙළඹවීමක් ද විය හැකිය.
ළදරු
- රෝග විස්තරය
- ළමුන් තුළ දියවැඩියාවේ රෝග ලක්ෂණ
- ළමුන් තුළ දියවැඩියාවට හේතු
- ළමුන් තුළ දියවැඩියාවට ප්රතිකාර කිරීම
- ළමුන් තුළ දියවැඩියාව වැළැක්වීම
මෙම රෝගය විවිධ වයස් කාණ්ඩවල දක්නට ලැබේ. අලුත උපන් දරුවන් තුළ දියවැඩියාව පවතී. එය ස්වභාවධර්මයේ සංජානනීය නමුත් එහි සිදුවීමේ වාර ගණන අඩුය. වයස අවුරුදු 6-12 අතර ළමුන් අතර මෙම රෝගය බහුලව දක්නට ලැබේ. කාබෝහයිඩ්රේට් ඇතුළු දරුවෙකුගේ ශරීරයේ පරිවෘත්තීය වැඩිහිටියෙකුට වඩා බොහෝ ගුණයකින් වේගයෙන් ඉදිරියට යයි. මෙම පසුබිමට එරෙහිව නොදන්නා ස්නායු පද්ධතියේ තත්වය රුධිරයේ සීනි සාන්ද්රණයට බලපායි. කුඩා දරුවා, රෝගය වඩාත් දරුණු වේ.
වැඩිහිටියන්ගෙන් 1-3% අතර දියවැඩියාව හඳුනා ගැනේ. රෝගීන්ගෙන් 0.1-0.3% ක් රෝගීන් අසනීප වේ.
ළමුන් තුළ දියවැඩියාව වර්ධනය වීම වැඩිහිටියන්ගේ රෝගයට සමානය. ළමා කාලයේ රෝගයේ ලක්ෂණ අග්න්යාශයේ තත්වය සමඟ සම්බන්ධ වේ. එහි මානයන් කුඩා ය: අවුරුදු 12 ක් වන විට දිග සෙන්ටිමීටර 12 ක්, බර ග්රෑම් 50 ක් පමණ වේ. ඉන්සියුලින් නිෂ්පාදනයේ යාන්ත්රණය අවුරුදු 5 දක්වා සකස් කර ඇති අතර දියවැඩියාව ප්රකාශ කිරීම සඳහා අවුරුදු 5-6 සිට 11-12 දක්වා කාලය ඉතා වැදගත් වේ.
වෛද්ය විද්යාවේදී දියවැඩියාව වර්ග දෙකකට බෙදීම සිරිතකි: ඉන්සියුලින් මත යැපෙන දියවැඩියාව සහ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව (පිළිවෙලින් 1 සහ 2). සංඛ්යාලේඛනවලට අනුව, ළමයින් බොහෝ විට පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙනවා. අඩු මට්ටමේ ඉන්සියුලින් නිෂ්පාදනයක් ලක්ෂණයකි.
හැකි ඉක්මනින් වෛද්යවරයකු හමුවීම සඳහා දරුවාගේ හැසිරීමේ සමහර අංග කෙරෙහි දෙමාපියන් අවධානය යොමු කළ යුතුය. අවශ්ය හැසිරවීම් සඳහා දියවැඩියා කෝමා තත්වයක් ඇති වුවහොත් දියවැඩියා රෝගය වේගයෙන් වර්ධනය වේ.
වියළි මුඛය සහ පානය කිරීමට නිරන්තර ආශාව,
නිතර මුත්රා කිරීම, මුත්රා ඇලෙන සුළු වන අතර,
ඔක්කාරය හා වමනය
දර්ශනයේ තියුණු අඩුවීමක්,
බර අඩු වීම නිසා ආහාර කෑදරකම,
දුර්වලතාවය, තෙහෙට්ටුව සහ නුරුස්නා බව.
එකවර රෝග ලක්ෂණ එකක් හෝ කිහිපයක් ප්රකාශ කිරීම වෛද්යවරයා වෙත යාමේ පදනම වේ. නිවැරදි රෝග විනිශ්චය තහවුරු කර ගත හැකි පදනම මත ඔහු අවශ්ය පරීක්ෂණ නියම කරනු ඇත.
රෝගයේ රෝග ලක්ෂණ අතර සාමාන්ය හා පරස්පර ප්රකාශනයන් ඇතුළත් වේ. අසාමාන්ය රෝග ලක්ෂණ දෙමාපියන්ට දැකිය හැකිය. නිරන්තර හිසරදය, දුර්වල ක්රියාකාරිත්වය සහ තෙහෙට්ටුව පිළිබඳව දරුවාගෙන් ලැබෙන පැමිණිලි මේවාය.
පොලියුරියා, හෝ මුත්රා වල අපහසුතාව. කුඩා දරුවන්ගේ දෙමව්පියන් මෙම රෝග ලක්ෂණය වැරදියට ගන්නේ මුල් රාත්රියේ මුත්රා පිටවීම වැළැක්වීම සඳහා ය. එමනිසා, දියවැඩියාවේ පළමු සලකුණු දැනගැනීම වැදගත් වේ,
පොලිඩිප්සියා, පිපාසය පිළිබඳ දැඩි හැඟීමක් ඇති කරයි. දරුවෙකුට දිනකට දියර ලීටර් 10 ක් පමණ පානය කළ හැකි අතර, වියළි මුඛය පවතිනු ඇත,
ආහාර රුචිය වැඩිවීමේ පසුබිම මත තියුණු බර අඩු වීම, හෝ බහුභාෂාව,
සම මත කැසීම ඇතිවීම, පැස්ටල් සංයුතිය. සම වියළී යයි,
මුත්රා කිරීමෙන් පසු ලිංගික අවයව වල කැසීම ඇති වේ,
මුත්රා ප්රතිදානය වැඩි වේ (දිනකට ලීටර් 2 කට වඩා). ඇගේ වර්ණය සැහැල්ලු ය. මුත්රා විශ්ලේෂණය ඉහළ විශේෂිත ගුරුත්වාකර්ෂණය සහ ඇසිටෝන් අන්තර්ගතයක් පෙන්නුම් කරයි. සමහර විට මුත්රා වල සීනි පෙනුම, එය සාමාන්ය නොවිය යුතුය,
නිරාහාර රුධිර පරීක්ෂාවකින් හෙළි වන්නේ රුධිරයේ සීනි ප්රමාණය 5.5 mmol / L ට වඩා වැඩි බවයි.
දරුවෙකුට දියවැඩියාව ඇති බවට සැක කෙරේ නම්, කාලෝචිත රෝග විනිශ්චය සහ නිසි ප්රතිකාර කිරීම අතිශයින්ම වැදගත්ය.
ළමුන් තුළ දියවැඩියාවට බොහෝ හේතු තිබේ. ප්රධාන ඒවා නම්:
පරම්පරාව. මෙම රෝගය relatives ාතීන් තුළ බහුලව දක්නට ලැබේ. දියවැඩියාවෙන් පෙළෙන දෙමව්පියන්ට ඉක්මනින් හෝ පසුව එකම රෝග විනිශ්චය ලබා ගන්නා දරුවන් ලැබීමට 100% ක් ඉඩ ඇත. නව ජන්ම කාලය තුළ සහ 25 දී සහ 50 දී මෙම රෝගය ඇතිවිය හැකිය. ගර්භනී කාන්තාවන්ගේ රුධිරයේ සීනි මට්ටම පාලනය කිරීම අවශ්ය වේ. වැදෑමහ එය හොඳින් අවශෝෂණය කර කලලරූපය සෑදෙන අවයව හා පටක වල සමුච්චය කිරීම ප්රවර්ධනය කරයි.
වෛරස් ආසාදන. නූතන වෛද්ය විද්යාව මගින් රුබෙල්ලා, චිකන්පොක්ස්, මැම්පස් (මැම්පස්) සහ වෛරස් හෙපටයිටිස් අග්න්යාශය කඩාකප්පල් කරන බව ඔප්පු කර ඇත. එවැනි තත්වයක් තුළ, රෝගයේ වර්ධනයේ යාන්ත්රණය ඉදිරිපත් කරනු ලබන්නේ මිනිස් ප්රතිශක්තිකරණ පද්ධතියේ සෛල ඉන්සියුලින් සෛල විනාශ කරන ආකාරයට ය. නමුත් කලින් ආසාදනයකින් දියවැඩියාව වර්ධනය වීමට හේතු වනුයේ බර උරුම වූ අවස්ථාවන්හිදී පමණි,
අධික කෑම. ආහාර රුචිය වැඩිවීම තරබාරුකමට හේතු වේ. පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් නිෂ්පාදන සඳහා මෙය විශේෂයෙන්ම සත්ය වේ: සීනි, චොකලට්, පැණිරස පිටි නිෂ්පාදන. එවැනි ආහාර නිතර ආහාරයට ගැනීමෙන් අග්න්යාශයේ බර වැඩිවේ. ඉන්සියුලින් සෛල ක්රමයෙන් ක්ෂය වීමෙන් එය නිපදවීම නතර වේ.
අඩු මට්ටමේ මෝටර් ක්රියාකාරකම්. අක්රියතාවය අධික බරට හේතු වේ. නිරන්තර ශාරීරික ක්රියාකාරකම් මඟින් ඉන්සියුලින් නිපදවීමට වගකිව යුතු සෛලවල ක්රියාකාරිත්වය වැඩි දියුණු කරයි. ඒ අනුව, රුධිරයේ සීනි සාමාන්ය සීමාවන් තුළ පවතී,
නොනැසී පවතින සෙම්ප්රතිශ්යාව. ආසාදනයකට මුහුණ දී ඇති ප්රතිශක්තිකරණ පද්ධතිය එයට එරෙහිව සටන් කිරීම සඳහා සක්රීයව ප්රතිදේහ නිපදවීමට පටන් ගනී. එවැනි තත්වයන් නිතර නිතර සිදුවන්නේ නම්, එවිට පද්ධතිය වෙහෙසට පත්වන අතර ප්රතිශක්තිය යටපත් වේ. එහි ප්රති As ලයක් ලෙස ප්රතිදේහ, ඉලක්කගත වෛරසයක් නොතිබුණද, අඛණ්ඩව නිපදවන අතර ඒවායේ සෛල විනාශ වේ. අග්න්යාශයේ අක්රමිකතාවයක් ඇති අතර එහි ප්රති ins ලයක් ලෙස ඉන්සියුලින් නිෂ්පාදනය අඩු වේ.
හොඳම ප්රතිශක්තිය ඉහළ නංවන නිෂ්පාදන ලැයිස්තුව!
දියවැඩියාවෙන් පෙළෙන දරුවෙකුව සම්පූර්ණයෙන්ම සුව කළ හැකි ක්රමයක් වෛද්ය විද්යාව විසින් සොයාගෙන නොමැත. ප්රතිකාරය දිගු කාලයක් තිස්සේ ශරීරයේ පරිවෘත්තීය ක්රියාවලීන් සාමාන්යකරණය කිරීම අරමුණු කර ඇත. දෙමව්පියන්ගේ පැත්තෙන් රෝගියාගේ තත්වය අධීක්ෂණය කිරීම (හෝ ස්වාධීනව, දරුවාගේ වයස අනුව) නිරන්තරයෙන් සිදු කරනු ලැබේ.
නිසි ප්රතිකාර කිරීම, සංකූලතා නොමැතිකම සහ දරුවාගේ දිගු සාමාන්ය තත්ත්වය අපට ජීවිතයට හිතකර තත්වයන් සහ තවදුරටත් වැඩ කිරීමට පුරෝකථනය කිරීමට ඉඩ සලසයි.
නවීන වෛද්ය විද්යාව අංශ කිහිපයක දියවැඩියා රෝගයේ වැඩ කරයි:
දරුවාගේ ශරීරයට ඉන්සියුලින් සකස් කිරීමේ විශ්වීය හා වේදනා රහිත ක්රම සංවර්ධනය වෙමින් පවතී,
ඉන්සියුලින් ස්රාවයට වගකිව යුතු අග්න්යාශ සෛල බද්ධ කිරීම විමර්ශනය කෙරෙමින් පවතී
ක්රම සහ drugs ෂධ පරීක්ෂා කරනු ලබන අතර, එහි කර්තව්ය වන්නේ දරුවාගේ වෙනස් කළ ප්රතිශක්තිකරණ උපකරණ සාමාන්යකරණය කිරීමයි.
අන්තරාසර්ග විද්යා ologist යෙක් දියවැඩියාවට ප්රතිකාර කිරීම සඳහා සම්බන්ධ වේ.
රෝගයේ ආරම්භක අවධිය රෝහලකදී නිවැරදි කළ හැකිය.
ළමුන් තුළ, ප්රතිකාර ආරම්භ වන්නේ ප්රශස්ත ආහාර තෝරා ගැනීමෙනි, වෛද්යවරයා සමඟ එකඟ වී රෝගයේ බරපතලකම අනුව සකස් කරනු ලැබේ. ආහාර වේලට අනුකූල වීම අවශ්ය වේ දරුවාට දිවා කාලයේදී drugs ෂධ කිහිපයක් ලැබේ. ඔවුන්ගේ ආහාර ගැනීම ආහාර ගන්නා වේලාව මත රඳා පවතී. ප්රතිකාර ක්රමය දැඩි ලෙස නිරීක්ෂණය කළ යුතුය, එසේ නොමැති නම් drugs ෂධවල effectiveness ලදායීතාවය සැලකිය යුතු ලෙස අඩු වනු ඇත.
ආහාරවල කැලරි ප්රමාණය පහත අනුපාතයෙන් ගණනය කෙරේ: - උදෑසන ආහාරය - 30%, - දිවා ආහාරය - 40%, දහවල් තේ - 10%, රාත්රී ආහාරය - 20%. කාබෝහයිඩ්රේට් ආහාර ගණනය කිරීම සඳහා විශේෂ අවධානයක් අවශ්ය වේ. දිනකට මුළු මුදල ග්රෑම් 400 නොඉක්මවිය යුතුය.
දියවැඩියාව සමඟ ඔබට ආහාරයට ගත හැකි හා නොකළ හැකි දේ පිළිබඳ සම්පූර්ණ ලැයිස්තුවක් මෙන්ම ග්ලයිසමික් දර්ශකයේ වැදගත්කම!
Treatment ෂධ ප්රතිකාරයට ඉන්සියුලින් සකස් කිරීම සහ ඇන්ජියෝප්රොටෙක්ටර්ස් පා courses මාලා භාවිතා කිරීම ඇතුළත් වේ. සහායක කාරක වන්නේ විටමින් චිකිත්සාව, හෙපටොට්රොපික් සහ කොලරෙටික් drugs ෂධ වේ.
දියවැඩියා දරුවන්ට ප්රතිකාර කිරීමේදී භාවිතා කරන ඉන්සියුලින් කෙටියෙන් ක්රියා කරයි. ප්රෝටෝෆාන් සහ ඇක්ට්රොපයිඩ් සූදානම මෙම දේපල ඇත. විශේෂ පෑන-සිරින්ජයක් භාවිතයෙන් සංයුතිය චර්මාභ්යන්තරව පරිපාලනය කෙරේ. මෙය පහසු වන අතර බාහිර උදව් නොමැතිව නිශ්චිත වේලාවක drug ෂධය ලබා දීමට දරුවාට ඉගෙන ගත හැකිය.
විශේෂයෙන් දුෂ්කර අවස්ථාවල දී අග්න්යාශ බද්ධ කිරීම භාවිතා කරනු ලැබේ. එක්කෝ ඉන්ද්රිය සම්පූර්ණයෙන් ප්රතිස්ථාපනය කිරීම හෝ එහි කොටස සිදු කරනු ලැබේ. නමුත් ප්රතික්ෂේප වීමේ අවදානමක් ඇත, විදේශීය ඉන්ද්රියයකට ප්රතිශක්තිකරණ ප්රතික්රියා ප්රකාශ කිරීම සහ අග්න්යාශයේ ස්වරූපයෙන් සංකූලතා වර්ධනය වීම. කලලරූපී අග්න්යාශය භාවිතයෙන් බද්ධ කිරීම වෛද්යවරුන්ගේ බලාපොරොත්තුවයි, එහි ව්යුහය negative ණාත්මක ප්රතික්රියා වල අවදානම අඩු කරයි.
හාවන් සහ igs රන්ගේ බී සෛල භාවිතය මත පදනම්ව ලැන්ගර්හාන්ස් දූපත් වල බී සෛල බද්ධ කිරීම පිළිබඳ අත්හදා බැලීම් කෙටිකාලීන උපකාරයක් විය. ද්වාර නහරයට එන්නත් කිරීම මගින් දියවැඩියාව ඇති රෝගීන්ට වසරකට අඩු කාලයක් ඉන්සියුලින් නොමැතිව යාමට ඉඩ ලබා දෙන ලදී.
කෘතිම පෝෂණය ලබා දෙන ජීවිතයේ මුල් දිනවල සිටම දරුවන්ට දියවැඩියාව වැළඳීමේ අවදානම වැඩිය. මෙම මිශ්රණයේ ගව කිරි ප්රෝටීන් අඩංගු වන අතර එය අග්න්යාශය වළක්වයි. මව්කිරි යනු රෝගයක් වැළඳීමේ සම්භාවිතාව අඩු කරන පළමු වැළැක්වීමේ පියවරයි. අවුරුද්දක් හෝ ඊට වැඩි කාලයක් පෝෂණය කිරීමෙන් දරුවාගේ ප්රතිශක්තිය ශක්තිමත් වන අතර දියවැඩියාව වර්ධනය වීමට හේතු විය හැකි බෝවන රෝග වලින් ආරක්ෂා වේ.
වැඩිහිටි දරුවන් සම්බන්ධයෙන් ගත් කල, පෝෂණය, එහි සංයුතිය හා පාලන තන්ත්රය නිරීක්ෂණය කිරීම අවශ්ය වේ. මේදය හා කාබෝහයිඩ්රේට් විශාල ප්රමාණයක් බැහැර කිරීම සඳහා ආහාර සමබර හා විවිධාකාර විය යුතුය. පලතුරු සහ එළවළු අනුභව කිරීමට වග බලා ගන්න.
හොඳම දියවැඩියා රෝගයේ ලැයිස්තුව
අවදානම් කණ්ඩායම තීරණය කිරීම සඳහා වැළැක්වීමේ පියවරයන් පහත පරිදි වේ: පවුල තුළ දියවැඩියාව පැවතීම, දරුවා තුළ පරිවෘත්තීය ආබාධ සහ තරබාරුකම. සමාන රෝග ලක්ෂණ ඇති දරුවන් අන්තරාසර්ග විද්යා ologist යා සමඟ ලියාපදිංචි වී වසරකට දෙවරක් පරීක්ෂා කරනු ලැබේ. රෝග විනිශ්චය තහවුරු කර ඇත්නම්, ප්රතිකාර වැඩසටහන නිවැරදි කිරීම, උග්රවන කාල වකවානු හඳුනා ගැනීම සහ රෝගයේ බරපතල සංකූලතා වළක්වා ගැනීම සඳහා සහභාගී වන වෛද්යවරයා සමඟ පසු විපරම් නිරීක්ෂණයක් සහ මාසික පරීක්ෂණයක් නියම කරනු ලැබේ.
රෝගයේ අවධිය අනුව පරීක්ෂණ ක්රමවල සංඛ්යාතය සහ ක්රම තීරණය වේ.
දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් පටු විශේෂ ists යින් විසින් වාර්ෂික පරීක්ෂණයකට භාජනය කරනු ලැබේ: අක්ෂි වෛද්යවරයකු, හෘද රෝග විශේෂ ne යෙකු, ස්නායු රෝග විශේෂ ologist යෙකු, නෙෆ්රොලොජිස්ට්, ශල්ය වෛද්යවරයකු සහ වෙනත් අය. ඔවුන් සඳහා අනිවාර්ය අධ්යයනයන් යනු විද්යුත් හෘද රෝග, මුත්රා විශ්ලේෂණය සහ අවයව හා පද්ධති උල්ලං lations නයන් හඳුනා ගැනීමට මුල් අවධියේදී උපකාරී වන පියවරයන් ය.
දියවැඩියාව සඳහා සම්පූර්ණ ප්රතිකාරයක් කළ නොහැකිය. නිසි හා කාලෝචිත ප්රතිකාර මගින් සමනය ලබා ගත හැකි අතර, දරුවාට සාමාන්ය ජීවන රටාවක් මෙහෙයවීමට හැකි වනු ඇත.
ලෝක සෞඛ්ය සංවිධානයට අනුව සෑම 500 වන දරුවෙකුටම දියවැඩියාව වැළඳී ඇත. ළදරුවන්ගේ සිට නව යොවුන් විය දක්වා ඕනෑම වයස් කාණ්ඩයක ළමයින්ට බලපාන භයානක සුව කළ නොහැකි රෝගවලින් එකකි මෙය. සියලුම නිදන්ගත ළමා රෝග අතර එය දෙවන ස්ථානයේ සිටී. ලොව පුරා සිටින වෛද්ය විද්යා scientists යින්ගේ මූලික කර්තව්යය වන්නේ මෙම අප්රසන්න රෝගයට එරෙහිව සටන් කිරීම සඳහා methods ලදායී ක්රම සොයා ගැනීම සහ සංවර්ධනය කිරීමයි.
 ළමුන් තුළ දියවැඩියා රෝගය භයානක රෝගයක් වන අතර, සීනි පාලනය කරන්නේ කෙසේදැයි සොයා බැලීමට දෙමාපියන් බැඳී සිටින අතර අවශ්ය නම් ඉන්සියුලින් එන්නත් කරන්න
ළමුන් තුළ දියවැඩියා රෝගය භයානක රෝගයක් වන අතර, සීනි පාලනය කරන්නේ කෙසේදැයි සොයා බැලීමට දෙමාපියන් බැඳී සිටින අතර අවශ්ය නම් ඉන්සියුලින් එන්නත් කරන්න
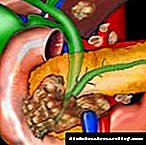
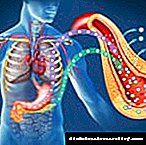
අග්න්යාශය ශරීරයේ යම් කාර්යභාරයක් ඉටු කරයි: ඉන්සියුලින් නම් විශේෂ හෝමෝනයක් නිපදවීමට එය වගකිව යුතු අතර එහි ප්රධාන කාර්යය වන්නේ ආහාර සමඟ රුධිරයට ඇතුළු වන ග්ලූකෝස් මට්ටම අඩු කිරීමයි. අග්න්යාශය ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවීමට පටන් ගනී නම් හෝ එහි ගුණාත්මක ලක්ෂණ වෙනස් වී ග්ලූකෝස් බැහැර කිරීම ප්රවර්ධනය කිරීම නතර කළහොත් අන්තරාසර්ග රෝගයක් හඳුනාගත හැකිය - දියවැඩියාව.
අග්න්යාශයේ යාන්ත්රණය වයස අවුරුදු 5 ක් පමණ වන විට නිරාකරණය කර ඇත, මේ නිසා අලුත උපන් දරුවන් තුළ දියවැඩියාව දුර්ලභ වේ, ළමුන් අතර රෝගයේ රෝග ලක්ෂණ උපරිම වන්නේ වයස අවුරුදු 5 ත් 11 ත් අතර ය. දියවැඩියා රෝගයට හේතු තවමත් සම්පූර්ණයෙන් නිර්වචනය කර නොමැති අතර ලොව පුරා අන්තරාසර්ග විද්යා ologists යින් අතර මතභේද ඇති කරයි.
ළමුන් තුළ මෙම අන්තරාසර්ග රෝගය වර්ධනය වීමේ ප්රධාන සාධක වනුයේ:
- පාරම්පරික නැඹුරුතාවයක්.මෙම රෝග විනිශ්චය සමඟ දරුවාට අවම වශයෙන් දෙමව්පියන්ගෙන් එක් අයෙකු හෝ දුරස්ථ රුධිර relatives ාතියෙකු සිටී නම් දියවැඩියා රෝගයේ අවදානම සැලකිය යුතු ලෙස වැඩි වේ. මෙම රෝගය ළමා වියේදී මෙන්ම වඩා පරිණත වයසේදීද ඇතිවිය හැකිය.
- රුබෙල්ලා, හෙපටයිටිස්, මැම්පස්, චිකන් පොක්ස් වැනි අතීත වෛරස් ආසාදන.
- කාබෝහයිඩ්රේට් නිෂ්පාදන නිරන්තරයෙන් අධික ලෙස ආහාරයට ගැනීම තරබාරුකමට දායක වේ. අග්න්යාශයේ බර වැඩිවීම, ඉන්සියුලින් නිෂ්පාදනයේ ක්රියාකාරිත්වය ක්රමයෙන් ක්ෂය වීම.
- උදාසීන ජීවන රටාව. හොඳ මෝටර් ක්රියාකාරිත්වයක් සහිතව, පරිවෘත්තීය වැඩි දියුණු වන අතර අග්න්යාශය ඇතුළු ශරීරයේ සියලුම පටක සහ අවයව වැඩි කාර්යක්ෂමතාවයකින් ක්රියා කරයි.
- නිරන්තරයෙන් සෙම්ප්රතිශ්යාව හෝ දෙමව්පියන් දැඩි ලෙස උද්යෝගිමත් වීම, ප්රතිශක්තිකරණ පද්ධතියේ අක්රමිකතා හේතුවෙන් ප්රතිදේහ ශරීරයේ සෛල විනාශ කිරීමට පටන් ගනී.
- අසාත්මිකතා, විෂ සමඟ විෂ වීම, ප්රතිජීවක stress ෂධ ගැනීම, ආතතිය, අග්න්යාශයේ ජානමය දෝෂ.
ළමුන්ගේ දියවැඩියාව ප්රධාන වර්ග 2 කින් ප්රකාශ වේ:
- පළමු වර්ගයේ ඉන්සියුලින් මත යැපෙන දියවැඩියාව ඉන්සියුලින් ස්රාවයේ ස්වයං නිෂ්පාදනයේ උග්ර iency නතාවයකින් සංලක්ෂිත වේ.
- දෙවන වර්ගයේ ඉන්සියුලින් මත යැපෙන දියවැඩියාව තීරණය වන්නේ අග්න්යාශය මගින් නිපදවන හෝමෝනයට ඉන්සියුලින් මත යැපෙන ශරීර පටක වල ප්රතිශක්තියෙනි.

ළමුන් අතර, අග්න්යාශයට හානි වීම නිසා දක්නට ලැබෙන පළමු වර්ගයේ දියවැඩියාවයි. ළමා අන්තරාසර්ග විද්යාවේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව බෙහෙවින් අඩු ය; බොහෝ අවස්ථාවන්හීදී, මෙම රෝගය වයස අවුරුදු 40 න් පසු වැඩිහිටියන් තුළ හඳුනා ගැනේ.
ළමුන් තුළ දියවැඩියාව අකුණු වේගයෙන් වර්ධනය වේ. ආරම්භක අවධියේදී රෝගය හඳුනා ගැනීම සඳහා, දෙමව්පියන් දරුවාගේ තත්වය හා හැසිරීම පිළිබඳ කිසියම් පරස්පර ප්රකාශනයක් දෙස සමීපව බැලිය යුතුය.
ළමුන් තුළ දියවැඩියාව පිළිබඳ සායනික සං signs ා:
- පානය කිරීමේ අවශ්යතාවය වැඩිවීම, දිවා රෑ දෙකෙහිම ප්රකාශ වන අතර, පරිභෝජනය කරන තරල පරිමාව දිනකට ලීටර් 10 ක් වන අතර දරුවාට නිරන්තරයෙන් වියළි මුඛයක් ඇත
- වේගවත් මුත්රා පිටවීම, එන්යුරෙසිස්, මුත්රා ඉතා සැහැල්ලු, ඇලෙන සුළු වන අතර, වියළන විට ලිනන් මත පිෂ් ch ය හෝඩුවාවක් ඉතිරි වේ.
- වයස අවුරුදු 7 ට වැඩි දරුවන් තුළ මානසික අවපීඩනය, තෙහෙට්ටුව, උදාසීනකම, නොසැලකිලිමත් මනෝභාවයන්,
- සාමාන්ය හෝ වැඩි ආහාර රුචිය පසුබිම මත බර අඩු වීම,
- දෘශ්යාබාධිත වීම
- මාංශ පේශි කැක්කුම
- සම මත පැස්ටල් හා දිලීර සංයුතියේ පෙනුම, දිගු කල් පවතින කැපුම් හා සීරීම්, ළදරුවන් තුළ දරුණු ඩයපර් කුෂ්, ය,
- මුත්රා කිරීමෙන් පසු ඇති වන අපහසුතාව, ගැහැණු ළමයින් තුළ වල්විටිස්,
- උදර වේදනාව, ඔක්කාරය, වමනය සහ මුඛයෙන් ඇසිටෝන් හෝ ඇඹුල් ඇපල් සුවඳ දැනීම පිළිබඳ පැමිණිලි (දරුවා මුඛයෙන් ඇඹුල් සුවඳ දැනෙන්නේ ඇයි?).
 රෝගයේ එක් රෝග ලක්ෂණයක් වන්නේ නිරන්තරයෙන් වියළි මුඛය, දරුවා විසින් පරිභෝජනය කරන තරල විශාල ප්රමාණයක් පිළිබඳව දෙමාපියන් දැනුවත් විය යුතුය
රෝගයේ එක් රෝග ලක්ෂණයක් වන්නේ නිරන්තරයෙන් වියළි මුඛය, දරුවා විසින් පරිභෝජනය කරන තරල විශාල ප්රමාණයක් පිළිබඳව දෙමාපියන් දැනුවත් විය යුතුය
දරුවෙකු තුළ දියවැඩියාව හඳුනා ගැනීම අදියර කිහිපයකින් සිදු කරනු ලැබේ: පළමුව, රෝග විනිශ්චය තහවුරු කිරීම අවශ්ය වේ, පසුව දියවැඩියාව සහ එහි බරපතලකම තීරණය කිරීම අවශ්ය වේ. ඉන්පසු ඇතිවිය හැකි සංකූලතා ඇතිවීම සඳහා ශරීරය පරීක්ෂා කළ යුතුය. පළමු අදියර ආරම්භ වන්නේ ළමුන් තුළ දියවැඩියාවේ දෘශ්ය සං signs ා නිර්ණය කිරීමෙනි: පරීක්ෂණය, සමස්ත ශාරීරික සංවර්ධනය තක්සේරු කිරීම, දරුවාගේ සමේ තත්වය, දෙමාපියන් පිළිබඳ සමීක්ෂණයක්.
අවසාන පින්තූරය පැහැදිලි කිරීම සඳහා, රසායනාගාර පරීක්ෂණ ගණනාවක් නියම කරනු ලැබේ:
- රුධිරය හා මුත්රා පිළිබඳ සාමාන්ය විශ්ලේෂණය,
- නිරාහාර රුධිර සීනි පරීක්ෂණය
- දිවා කාලයේදී ග්ලූකෝස් මට්ටම අධීක්ෂණය කිරීම,
- ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය හිස් බඩක් මත සීනි පවතින බව තීරණය කිරීම සහ ග්ලූකෝස් ද්රාවණයක් ගැනීමෙන් පසුව.
ඊට අමතරව, දරුවාට උදර කලාපයේ අල්ට්රා සවුන්ඩ් එකක්, හෘද රෝග විශේෂ by යෙකු විසින් සනාල පරීක්ෂණයක්, මුත්රා වෛද්යවරයෙකු හා අක්ෂි වෛද්යවරයෙකු සමඟ සාකච්ඡා කිරීම අනිවාර්ය වේ. අවසාන රෝග විනිශ්චය වෛද්යවරයා විසින් කරනු ලබන්නේ ඉහත සියළු අධ්යයනවල ප්රති results ල මත පමණි.
 රෝගයේ බරපතලකම තීරණය වන්නේ රසායනාගාර පරීක්ෂණ ගණනාවක් විකේතනය කිරීමෙනි
රෝගයේ බරපතලකම තීරණය වන්නේ රසායනාගාර පරීක්ෂණ ගණනාවක් විකේතනය කිරීමෙනි
අවාසනාවකට මෙන්, දියවැඩියාව සඳහා සම්පූර්ණ ප්රතිකාරයක් සඳහා නවීන වෛද්ය විද්යාව බල රහිත ය. දරුවන්ගේ ශරීරය දීර් its කාලයක් තිස්සේ එහි ක්රියාකාරිත්වය සහ පරිවෘත්තීය ක්රියාවලීන් නොවෙනස්ව පවත්වා ගෙන යන සාර්ථක ප්රතිකාර ක්රමයක් ලෙස සැලකේ.
රෝගයේ සලකුණු කාලෝචිත ලෙස හඳුනා ගැනීමත්, දරුවාගේ තත්වය නිසි ලෙස අධීක්ෂණය කිරීමත්, සංකූලතා නොමැතිවීමත්, නුදුරු අනාගතය සඳහා ධනාත්මක පුරෝකථනයක් කළ හැකිය. දියවැඩියාව සමඟ ඔබට දිගු හා රසවත් ජීවිතයක් ගත කළ හැකිය.
අග්න්යාශය විසින් ප්රමාණවත් ලෙස ස්රාවය නොකරන ඉන්සියුලින් කෘතිමව ප්රතිස්ථාපනය කිරීමේ මූලධර්මය මත ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ප්රතිකාර කිරීම පදනම් වේ. ශරීරය විසින් හෝමෝනය නිපදවීම ආහාර ගැනීමේ වේලාව අනුව විවිධ තීව්රතාවයන්ගෙන් සිදුවන බව මතක තබා ගත යුතුය.
ළමුන් තුළ ආදේශන චිකිත්සාව සිදු කරනු ලබන්නේ ප්රධාන වශයෙන් කෙටි ක්රියාකාරී (පැය 4 සිට 8 දක්වා) ඉන්සියුලින් අඩංගු drugs ෂධ භාවිතා කර එක් වරක් ආදේශ කළ හැකි මධ්ය කාලීන drugs ෂධ (පැය 9 සිට 14 දක්වා) ය. දියවැඩියා රෝගීන් සඳහා අනුවර්තනය කරන ලද සිරින්ජයක් භාවිතා කරමින් සංයුතිය චර්මාභ්යන්තරව එන්නත් කරනු ලැබේ - ඉතා තුනී ඉඳිකටුවක් සහිත පෑනක්. එය භාවිතා කිරීම පහසු වන අතර, අවුරුදු 12 සිට 13 දක්වා ළමයින්ට ස්වාධීනව එන්නත් කළ හැකිය.
Drug ෂධය හඳුන්වාදීම කෙලින්ම රඳා පවතින්නේ ආහාර ගන්නා වේලාව මත වන අතර දෛනික ප්රමිතිය 6 වතාවක් බෙදා හැරීමට නිර්දේශ කෙරේ. තනි රුධිර ග්ලූකෝස් මීටරයක් භාවිතා කරමින් රුධිරයේ සීනි මට්ටම දිනපතා නිරීක්ෂණය කරනු ලැබේ.
ඉන්සියුලින් චිකිත්සාව අතරතුර ස්වයං පාලනයේ අනිවාර්ය අංගයක් වන්නේ දිනපොතක් තබා ගැනීමයි, එය සියලු මිනුම් මෙන්ම ආහාරයට ගත් කොටස් පිළිබඳ තොරතුරු ද පිළිබිඹු කරයි.
නොදැනුවත්ව ගත් ඉන්සියුලින් මාත්රාව ඉක්මවා ගිය විට, දරුවාට චොකලට් කැන්ඩි ආධාරයෙන් සීනි මට්ටම ඉහළ නැංවිය යුතු නමුත් හුදකලා අවස්ථාවන්හිදී මෙය කළ හැකිය. සමබර ආහාර වේලක නියමයන් තීරණය කරනු ලබන්නේ සීමිත ආහාර වේලක ලක්ෂණ අනුව වන අතර එහි මූලික මූලධර්ම වගුවේ දක්වා ඇත.
පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන්ගේ ආහාර වේලෙහි ආහාර භාවිතය:
| නිෂ්පාදන කාණ්ඩය | සීමාවන් නොමැත | සීමාවන් සමඟ | තහනම් |
| ධාන්ය වර්ග, පිටි නිෂ්පාදන | අතු පාන් | සුදු සහ අළු පාන්, ධාන්ය වර්ග, පැස්ටා | පැණිරස හා රසවත් මෆින්, කේක්, කුකීස්, සුදු සහල් |
| එළවළු, හරිතයන් | හරිතයන්, සෝරල්, තක්කාලි, පිපි umbers ් umbers ා, zucchini, කැරට්, වම්බටු, බෙල් පෙපර්, රාබු, ගෝවා, ළූණු, හතු, ටර්නිප්ස් | රනිල කුලයට අයත් අර්තාපල්, ඉරිඟු | බැදපු එළවළු |
| පලතුරු, බෙරි | ක්වීන්ස්, ක්රැන්බෙරි, ලෙමන් | කොමඩු, බ්ලූබෙරීස්, චෙරි, රාස්ප්බෙරි, කරන්ට් ඇතුළු, කෙසෙල්, ඇපල් දොඩම්, අත්තික්කා, පීච්, පිසිනු | — |
| කිරි, කිරි නිෂ්පාදන | මේදය රහිත කෙෆීර්, චීස් | ඇඹුල් කිරි නිෂ්පාදන, මේද නොවන කිරි, ස්වාභාවික යෝගට්, ෆෙටා චීස් | බටර්, ensed නීභූත කිරි, ක්රීම්, ඇඹුල් ක්රීම් |
| මුහුදු ආහාර, මාළු | අඩු මේද මාළු | මැසල්ස්, බෙල්ලන්, ඉස්සන්, පොකිරිස්සා, දැල්ලන් | කේවියර්, හුරුල්ලන්, ඊල්, තෙල් සහිත හෝ ටින් කළ මාළු |
| සත්ව මස්, කුකුළු මස් | — | වල්, කුකුල් මස්, මේදය රහිත හරක් මස්, හාවා, තුර්කිය | Ork රු මස්, ඇස්වල කඳුලු, බැටළු මස්, තාරා, ඉස්ටුවක්, ලුණු දැමූ ork රු මස් මේදය |
| සුප් හොද්ද | එළවළු, මාළු සහිත අඩු මේද | ගොරෝසු සමඟ | ග්රීස් |
| මේද | — | ඕනෑම එළවළු තෙල් | සැලෝ මාගරින් |
| කුළුබඩුවක් | විවිධ වර්ගයේ ගම්මිරිස්, කුරුඳු, අබ, කුළුබඩු | ස්වාභාවික ගෙදර හැදූ මෙයොනීස් | කෙචප් මෙයොනීස් |
අසනීප වුවහොත්, දරුවාට විශේෂ ආහාර වේලක් පෙන්වන අතර ග්ලූකෝමීටරයක් සමඟ රුධිරයේ සීනි නිරන්තරයෙන් අධීක්ෂණය කිරීම
චිකිත්සක ක්රම වලට අමතරව, පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ශල්යකර්ම ක්රමයක් ඇත - පරිත්යාගශීලීන්ගේ අග්න්යාශය බද්ධ කිරීමේ මෙහෙයුමක්. රෝගී දරුවාට දරුණු රෝග ලක්ෂණ සහ හෝමෝන එන්නත් කිරීමේ අවශ්යතාවය තාවකාලිකව සහනයක් ලබා දෙන බැවින් මෙම ක්රමය කෝකටත් තෛලයක් ලෙස හැඳින්විය නොහැකිය. බද්ධ කිරීමේදී වෙනත් අවයවයක් ප්රතික්ෂේප වීමේ අවදානම ඉතා විශාලය.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ පදනම වන්නේ විවිධ සාධක සැලකිල්ලට ගනිමින් අන්තරාසර්ග විද්යා ologist යෙකු විසින් එක් එක් දරුවා සඳහා තනි තනිව සකස් කරන ලද විශේෂ ආහාරයකි. චොකලට් සහ පිටි නිෂ්පාදන වැනි පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් අඩංගු ආහාර සම්පූර්ණයෙන්ම අතහැර දැමීමට ඔබට සිදුවනු ඇත. වෙනත් වර්ගවල කාබෝහයිඩ්රේට් පරිභෝජනය කළ හැකි නමුත් සීමාවන් සහිතව.
අන්තරාසර්ග විද්යාවේ පරිභෝජනය කරන ආහාරවල සං components ටක පාලනය කිරීම සඳහා “පාන් ඒකකය” (XE) සංකල්පය භාවිතා කරන අතර එමඟින් කාබෝහයිඩ්රේට් ග්රෑම් 12 ක් කොපමණ නිෂ්පාදනයක් අඩංගු දැයි තීරණය වේ. දරුවෙකු 1 XE ට සමාන ආහාර පරිමාවක් පරිභෝජනය කරන විට, රුධිරයේ සීනි ප්රමාණය 2.2 mmol / L කින් වැඩිවේ.
ආහාර වේල සමඟ වෛද්යවරයා රුධිර ග්ලූකෝස් මට්ටම අඩු කිරීම සඳහා නිර්මාණය කර ඇති medic ෂධ මෙන්ම ක්රෝමියම් අඩංගු වන අතර එමඟින් නිපදවන ඉන්සියුලින් වලට පටක වලට ඇති ඉඩකඩ වැඩි කරයි.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට ප්රතිකාර කිරීම මධ්යම තීව්රතාවයේ එකවර ශාරීරික වෙහෙසක් දැරීම, වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ අතිරේක bal ෂධ පැළෑටි භාවිතය, භෞත චිකිත්සාවට භාජනය කිරීම සමඟ වඩාත් be ලදායී වනු ඇත.
ජන පිළියම්
දරුවෙකු තුළ දියවැඩියාව සඳහා ප්රධාන ප්රතිකාරය bal ෂධීය medicine ෂධය වසර 3 සිට ආරම්භ කරයි. කෙසේ වෙතත්, යමෙකු drug ෂධ ප්රතිකාරයට අහිතකර ලෙස කසාය ගැනීම කෙරෙහි සැලකිය යුතු අවධානයක් යොමු නොකළ යුතුය - එවැනි වැරැද්දක් ආපසු හැරවිය නොහැකි සංකූලතාවන්ට හේතු විය හැක.
පහත දැක්වෙන products ෂධීය නිෂ්පාදන සංකූලතා වැළැක්වීම සඳහා තමන් විසින්ම ඔප්පු කර ඇත:
- බ්ලූබෙරි කොළ මුදල් සම්භාරයක් වියදම්,
- බර්ඩොක් මුල් කසාය,
- බෝංචි කරල් මුදල් සම්භාරයක් වියදම් කිරීම,
- බර්ඩොක් රූට්, බෝංචි කරල්, බ්ලූබෙරි කොළ,
- බ්ලූබෙරි කොළ, ස්ට්රෝබෙරි, මින්ට්, බෝංචි කරල්,
- බර්ඩොක් රූට්, බර්ච් කොළ, අශ්වාරෝහක, ජුනිපර්, බෝංචි කරල්,
- අරාලියා රූට්, රෝස උකුල්, චමමයිල්, ෆීල්ඩ් හෝර්සෙටයිල්, බෝංචි කරල්, බ්ලූබෙරි රිකිලි, ශාන්ත ජෝන් වෝර්ට් (විස්තර සඳහා, බලන්න: මව්කිරි දීමෙන් මට හරිත බෝංචි අනුභව කළ හැකිද?),
- බ්ලූබෙරි, නෙට්ල්, මවු වෝර්ට්, බර්ඩොක්, යාපහුව බලකොටුව, අශ්වාරෝහක කොළ එකතු කිරීම.
විශේෂ bal ෂධ පැළෑටි කසාය නිතිපතා භාවිතා කිරීම රුධිර ග්ලූකෝස් මට්ටම අඩු කිරීමට උපකාරී වේ
ළමුන්ගේ දියවැඩියා රෝගය අනපේක්ෂිත ලෙස වර්ධනය වන අතර නොසලකා හරින ලද තත්වයකදී බොහෝ විට ආපසු හැරවිය නොහැකි ප්රතිවිපාක ඇති කරයි. නැගී එන සංකූලතා උග්ර හා නිදන්ගත ලෙස බෙදා ඇත. උග්ර සංකූලතා ඕනෑම වේලාවක සිදුවිය හැකි අතර හදිසි වෛද්ය ක්රියා පටිපාටි අවශ්ය වේ. මේවාට ඇතුළත් වන්නේ:
- හයිපර්ග්ලයිසමික් කෝමා - ඉන්සියුලින් නොමැතිකම හේතුවෙන් රුධිර ග්ලූකෝස් තියුණු ලෙස වැඩිවීමත් සමඟ සිදු වේ.
- හයිපොග්ලයිසමික් කෝමා - රුධිරයේ ඉන්සියුලින් අධික ලෙස පානය කිරීමේ පසුබිමට එරෙහිව වර්ධනය විය හැක,
- ketoacidotic කෝමා - හෝමෝන ඉන්සියුලින් with නතාවයෙන් යුත් කාබෝහයිඩ්රේට් පරිවෘත්තීය දුර්වල වීම නිසා සිදුවිය හැක.
දරුවන්ගේ ශරීරයේ නිදන්ගත වෙනස්කම් ක්රමයෙන් සිදු වේ. ඔවුන්ගේ පෙනුම කෙලින්ම රඳා පවතින්නේ දියවැඩියාව පිළිබඳ දිගුකාලීන රෝග විනිශ්චය මත ය. මේවාට ඇතුළත් වන්නේ:
- හෘද ව්යාධි විද්යාව, මධ්යම ස්නායු පද්ධතියට හානි කිරීම,
- දෘශ්යාබාධිත වීම
- විවිධ හේතු වල වකුගඩු රෝගය,
- අක්මාවට හානි වීම
- ඒකාබද්ධ රෝග
- වර්ධන අවපාතය සහ භෞතික සංවර්ධනය.
දරුවෙකු තුළ දියවැඩියා රෝගය භයානක වන්නේ මූලික වශයෙන් රෝගයට ප්රමාණවත් ප්රතිකාර නොලැබීම නිසා ඇතිවන සංකූලතා හේතුවෙනි. දෙමව්පියන්ගේ කර්තව්යය වන්නේ දරුවකුගේ දියවැඩියාව පිළිබඳ මෘදු පා course මාලාවක් පවත්වා ගැනීමට ඇති එකම ක්රමය වෛද්යවරුන්ගේ සියලුම බෙහෙත් වට්ටෝරු වලට සම්පූර්ණයෙන්ම අනුකූල වීමයි.
කුඩා දරුවන්ගේ දියවැඩියාව වැළැක්වීම effective ලදායී වනුයේ කුඩා කාලයේ සිටම දෙමව්පියන් පහත සඳහන් නීති රීති පිළිපදින්නේ නම්:
- මව්කිරි දීම අවම වශයෙන් ජීවිතයේ පළමු වසර තුළ අවශ්ය වේ. මෙම මිනුම දරුවන්ගේ ප්රතිශක්තිය ශක්තිමත් කිරීමට උපකාරී වේ. මීට අමතරව, ළදරු ආහාරවල අඩංගු එළකිරි වල ප්රෝටීන් අලුත උපන් බිළිඳුන්ගේ අග්න්යාශයට අනාරක්ෂිත ය.
- සංවර්ධිත එන්නත් දින දර්ශනයේ ළමා රෝග විශේෂ by යින් විසින් අනුමත කරන අවස්ථාවේ දී එන්නත ලබා දිය යුතුය. මෙය බරපතල රෝගයක් ඇතිවීම වලක්වනු ඇති අතර, එහි සංකූලතාව දියවැඩියාව විය හැකිය.
- කුඩා කල සිටම සෞඛ්ය සම්පන්න ජීවන රටාවක් පවත්වා ගැනීම. දෛනික පිළිවෙත් නිරීක්ෂණය කිරීමත් සමඟම, දරුවා ශාරීරික ක්රියාකාරකම් සිදු කළ යුතුය.
- පෝෂණය සමබර, සම්පූර්ණ හා නිතිපතා විය යුතුය. ළමුන්ගේ ආහාර වේලෙන් නයිට්රේට්, ඩයි වර්ග, කල් තබා ගන්නා ද්රව්ය අඩංගු නිෂ්පාදන බැහැර කිරීම අවශ්ය වේ. නැවුම් එළවළු සහ පලතුරු නොමිලේ ලබා ගත යුතුය.
- දරුවාට සුවපහසු මනෝ-චිත්තවේගීය පරිසරයක් ලබා දීම, මානසික ආතතියෙන් හා දිගු කාලීන අත්දැකීම් වලින් ආරක්ෂා වීම අවශ්ය වේ.
- ශරීර බර සෑම විටම දෙමාපියන්ගේ පාලනය යටතේ තිබිය යුතුය, දරුවාගේ පැහැදිලි තරබාරුකම වළක්වා ගත යුතුය.
- නිතිපතා දරුවා වෛද්ය පරීක්ෂණයකට ගෙන ඒම, ග්ලූකෝස් මට්ටම සඳහා රුධිරය පරීක්ෂා කිරීම, ප්රවේශමෙන් drugs ෂධ භාවිතා කිරීම සහ ස්වයං ation ෂධ ගැනීම වැළැක්වීම.
දියවැඩියා රෝගය යනු අග්න්යාශයික හෝමෝන ඉන්සියුලින් හිඟයක් ඇති විට ඇතිවන නිදන්ගත රෝගයකි. දියවැඩියාව යනු ළමුන් තුළ බහුලව දක්නට ලැබෙන අන්තරාසර්ග රෝගයකි. ළමුන් අතර (කුඩා දරුවන් ද ඇතුළුව) දියවැඩියාව වැළඳීමේ ප්රවණතාව දැන් වැඩි වී තිබේ. අලුත උපන් දරුවන්ට දියවැඩියාව ඇති වන්නේ කලාතුරකිනි, වැඩි වැඩියෙන් එය වැඩිවිය පැමිණේ.
සියළුම කාර්යයන් සහතික කිරීම සඳහා ශරීරයට ශක්තිය අවශ්ය වේ. මූලික වශයෙන්, මෙම ශක්තිය සෛලයට ඇතුළු වන විට ග්ලූකෝස් (හෝ සීනි) සැකසීමෙන් ඔහුට මෙම ශක්තිය ලැබේ. සීනි ශක්තිය බවට පරිවර්තනය කිරීමේ ක්රියාවලියට ඉන්සියුලින් සම්බන්ධ වේ.
තවදුරටත් ශක්තිය බවට පරිවර්තනය කිරීම සඳහා සෛලයට සීනි ගලායාම සපයන්නේ ඔහුය. ශරීරයේ ඉන්සියුලින් ප්රමාණය වෙනස් වේ: ආහාර ගැනීම හෝමෝනය සංශ්ලේෂණය හා ස්රාවය කිරීමට දායක වන අතර නින්දේ දී සහ ඇතැම් drugs ෂධවල බලපෑම යටතේ එය අඩුවෙන් නිපදවනු ලැබේ.
කාබෝහයිඩ්රේට් පරිභෝජනය කිරීමෙන් පසු රුධිරයේ සීනි මට්ටම ඉහළ යයි. නමුත් ඉන්සියුලින් ක්රියාකාරිත්වය යටතේ ග්ලූකෝස් මුළු ශරීරයේම සෛල මගින් අවශෝෂණය කර ගන්නා අතර එම නිසා එහි මට්ටම ක්රමයෙන් (පැය 2 ක් පමණ) සාමාන්ය අගයන් දක්වා අඩු වේ (3.3-5.5 mmol / l). මෙයින් පසු අග්න්යාශය ඉන්සියුලින් ස්රාවය කිරීම නතර කරයි.
ඉන්සියුලින් ප්රමාණවත් නොවන විට රුධිරයේ ග්ලූකෝස් මට්ටම වැඩි වන අතර එය සෛල මගින් අවශෝෂණය නොවන අතර දියවැඩියාව වර්ධනය වේ. මෙම රෝගයේ 1 වන වර්ගය සහ 2 වන වර්ගය අතර වෙනස හඳුනා ගන්න (පිළිවෙලින් ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින්-ස්වාධීන). පළමුවන වර්ගය සමඟ මෙම රෝගය අග්න්යාශයට හානි කිරීමේ ප්රති result ලයකි.
දෙවන වර්ගයේ යකඩ සමඟ, එය ප්රමාණවත් තරම් ඉන්සියුලින් සංස්ලේෂණය කරයි, නමුත් ශරීරයේ සෛල (ඒවායේ ප්රතිග්රාහක) එයට ප්රතිචාර නොදක්වන අතර රුධිරයේ සීනි භාවිතා නොකරයි, එහි මට්ටම ඉහළ මට්ටමක පවතී.
ළමයින් බොහෝ විට ඉන්සියුලින් මත යැපෙන පළමු වර්ගයේ රෝගයක් ඇති කරයි.
දරුවෙකුගේ දියවැඩියාව - වෛද්ය කොමරොව්ස්කිගේ පාසල
ළමුන් තුළ මෙම රෝගය ඇතිවීමට බොහෝ හේතු තිබේ:
- රෝගයට නැඹුරුතාවයක්, එනම් පාරම්පරික සාධකයක් මගින් සැලකිය යුතු කාර්යභාරයක් ඉටු කරයි. දෙමව්පියන් දෙදෙනාම මෙම රෝගයෙන් පීඩා විඳින්නේ නම්, ඔවුන්ගේ දරුවන්ගෙන් 80% කට de න සංවර්ධනයක් හෝ අග්න්යාශ සෛල වලට හානි සිදුවනු ඇත. උපතින් පසු හෝ වසර කිහිපයකට හෝ දශක ගණනාවකට පසුව ඇතිවිය හැකි රෝගයක් වැළඳීමේ ඉහළ අවදානමක් ඔවුන්ට ඇත. දියවැඩියාව පැවතීම දරුවාගේ දෙමව්පියන් තුළ පමණක් නොව, වෙනත් සමීප relatives ාතීන් තුළද රෝගයට නැඹුරු විය හැකිය.
- ගර්භණී සමයේදී කාන්තාවකගේ ග්ලූකෝස් මට්ටම ඉහළ යාම ද දරුවාට අහිතකර සාධකයකි: වැදෑමහ බාධකය හරහා ග්ලූකෝස් නිදහසේ ගමන් කරයි. එහි අතිරික්තය (දරුවාට එතරම් අවශ්යතාවයක් නොමැත) චර්මාභ්යන්තර මේද ස්ථරයේ තැන්පත් වී ඇති අතර, ළදරුවන් උපත ලබන්නේ විශාල ශරීර බරකින් (කිලෝග්රෑම් 5 ක් සහ සමහර විට ඊටත් වඩා වැඩි) පමණක් නොව අනාගතයේදී දියවැඩියාව වැළඳීමේ අවදානමක් ද ඇත. එමනිසා, ගර්භනී කාන්තාවක් නිර්දේශිත ආහාර වේලට අනුගත විය යුතු අතර, විශාල බරක් ඇති දරුවෙකුගේ උපතේදී දෙමාපියන් සතුටු නොවිය යුතුය (සුපුරුදු පරිදි).
- පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් (චොකලට්, රසකැවිලි, සීනි, රසකැවිලි සහ පිටි නිෂ්පාදන) විශාල ප්රමාණයක් ඇති දරුවන්ට අග්න්යාශය මත අධික බරක් පැටවීමට හා එහි ක්ෂය වීමට හේතු වේ: ඉන්සියුලින් නිෂ්පාදනය අඩු වේ.
- ශරීරයේ අධික බර ශරීරයේ මේදය තැන්පත් වීමට හේතු වේ. මේද අණු සෛල ප්රතිග්රාහකවල වෙනස්කම් වලට දායක වන අතර ඉන්සියුලින් වලට ප්රතිචාර දැක්වීම නවත්වයි, ඉන්සියුලින් ප්රමාණවත් අන්තර්ගතයක් තිබුණද සීනි භාවිතා නොකෙරේ.
- දරුවෙකුගේ උදාසීන ජීවන රටාව ශරීරයේ අතිරික්ත බර ඇතිවීමට දායක වේ. ඊට අමතරව, ශාරීරික ක්රියාකාරකම් මගින් අග්න්යාශ සෛල ඇතුළු ශරීරයේ සියලුම පටක වල වැඩ වැඩි වේ. මේ අනුව, ක්රියාකාරී චලනයන් සමඟ රුධිරයේ සීනි මට්ටම අඩු වේ.
- ළමුන් තුළ අසාධාරණ ලෙස ප්රතිශක්තිය උත්තේජනය කිරීමට ප්රිය කරන දෙමාපියන් මතක තබා ගත යුත්තේ එසේ කිරීමෙන් ඔවුන් පද්ධති දෙකක අන්තර්ක්රියා උල්ලං violation නය වන බවයි: ප්රතිශක්තිකරණ ප්රතික්රියා සක්රීය කිරීම සහ මර්දනය කිරීම. ශරීරය එකවරම ප්රතිදේහ නිපදවීමට පටන් ගනී. ප්රතිදේහ ක්ෂුද්ර ජීවීන් “හඳුනා නොගන්නේ” නම්, ඒවා අග්න්යාශයේ සෛල ඇතුළු ශරීරයේ සෛල විනාශ කරයි. එවැනි ව්යාධිජනක ප්රතිශක්තිකරණ ප්රතික්රියාව සිදුවීම දරුවෙකු තුළ බොහෝ විට සිදුවන සෙම්ප්රතිශ්යාව හෝ වෛරස් ආසාදන සමඟ සම්බන්ධ විය හැකිය. මේ සම්බන්ධයෙන් විශේෂයෙන් අහිතකර වන්නේ මැම්පස්, රුබෙල්ලා, චිකන්පොක්ස්, හෙපටයිටිස් වැනි වෛරස් ය.
- ළමා කාලයේ දියවැඩියාව වර්ධනය කිරීම සඳහා අවුලුවන යාන්ත්රණය ආසාත්මිකතා ප්රතික්රියාවක් (ගව කිරි ඇතුළුව), හානිකර රසායනික සාධකවලට නිරාවරණය වීම, සිස්ටික් ෆයිබ්රෝසිස්, ඇතැම් drugs ෂධ භාවිතය (හෝමෝන drugs ෂධ ආදිය), ආතතිය හෝ අධික ශාරීරික වෙහෙස විය හැකිය.
ළමුන් තුළ දියවැඩියාවට අදියර කිහිපයක් ඇත:
- රෝගයට නැඹුරුතාවයක් තිබේ.
- අග්න්යාශයික පටක දැනටමත් බලපෑමට ලක්ව ඇති නමුත් රෝගයේ කිසිදු ප්රකාශනයක් නොමැත, එය හඳුනාගත හැක්කේ විශේෂ පරීක්ෂණවල උපකාරයෙන් පමණි.
- දියවැඩියාවට සායනික ප්රකාශනයන් ඇති අතර, මෙම අවස්ථාවෙහිදී එය හඳුනා ගැනීම අපහසු නැත.
ළමුන් තුළ දියවැඩියාව පිළිබඳ පා specific මාලාවේ විශේෂතා:
- ආරම්භක, ගුප්ත ස්වරූපයෙන් නිසි ප්රතිකාර කිරීම හොඳ ප්රති result ලයක් ලබා දෙයි,
- ප්රතිකාර නොකළහොත් රෝගය වේගයෙන් වර්ධනය වේ,
- වැඩිහිටියන්ට වඩා දරුණු ය.
රෝගයේ ආරම්භක අවධියේදී, රුධිරයේ සීනි මට්ටම ඉහළ යා හැක්කේ ඕනෑම තත්වයක් හෝ වෙහෙසක් යටතේ පමණක් වන අතර පසුව ඒවා හිස් බඩක් මත උදෑසන වේ. කාබෝහයිඩ්රේට් පරිවෘත්තීය පමණක් නොව අනෙකුත් පරිවෘත්තීය ක්රියාවලීන්, ප්රෝටීන් සංස්ලේෂණය යනාදිය කඩාකප්පල් වේ.
කම්පනයෙන් මිදෙන්නේ කෙසේද. ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව
දරුවාගේ ශරීරය තුළ, ඇසිටෝන් සමුච්චය වන අතර, ස්නායු හා හෘද වාහිනී පද්ධතියට අහිතකර ලෙස බලපාන අඩු ඔක්සිකරණය වූ පරිවෘත්තීය නිෂ්පාදන. දියවැඩියාව ප්රතිශක්තිකරණ පද්ධතිය වන අක්මාව උල්ලං to නය කිරීමට හේතු වේ.
එවැනි සං signs ා පදනම් කරගෙන ළමුන් තුළ මෙම ද්රෝහී රෝගය සැක කළ හැකිය:
- පිපාසය වැඩිවීම: දරුවන්ට දිනකට වතුර ලීටර් කිහිපයක් පානය කළ හැකිය, රාත්රියේදී පවා ජලය පානය කිරීමට අවදි වේ.
- වේගවත් මුත්රා කිරීම (සමහර විට දිනකට 20 r දක්වා), ළමුන් තුළ සාමාන්ය මුත්රා කිරීම 6 r පමණ වේ. දිනකට, එන්යුරෙසිස් හෝ ඇඳ ඇතිරිලි සිදුවිය හැක, මුත්රා පාහේ පාට, ගන්ධ රහිත ය, නමුත් ඩයපර්ස් හෝ යට ඇඳුම් මත එය පිෂ් .යට සමාන (වියළීමෙන් පසු) ඇලෙන සුළු හෝ පැල්ලම් ඇති කළ හැකිය.
- මුත්රා වල තරල බැහැර කිරීම, ඩයපර් කුෂ් ,, කැසීම සහ ගැහැණු ළමයින්ගේ බාහිර ලිංගික අවයව වල දැවිල්ල හේතුවෙන් වියළි ශ්ලේෂ්මල හා සම පෙනෙන්නට පුළුවන.
- හොඳ (හා සමහර විට වැඩි වූ) ආහාර රුචිය සමඟ බර අඩු වීම, රෝගයේ පසුකාලීන අවස්ථා වලදී සහ දියවැඩියාවෙන් පෙළෙන අලුත උපන් දරුවන් තුළ පමණක් ආහාර රුචිය අඩුවීම හෝ තියුණු ලෙස පිරිහීම දක්නට ලැබේ.
- දෘශ්ය තීව්රතාවයේ අඩුවීම කාචයේ සීනි තැන්පත් වීම නිසා වලාකුළු සමඟ සම්බන්ධ වන අතර ග්ලූකෝස් වල විෂ සහිත බලපෑම හේතුවෙන් දෘෂ්ටි විතානයේ යාත්රා බලපායි.
- දරුවකුගේ අසාධාරණ තෙහෙට්ටුව සහ සාමාන්ය දුර්වලතාවය සිදුවන්නේ ශරීරයට ප්රමාණවත් තරම් බලශක්තිය සැපයීම නිසා නොවේ, ළමයින් වඩාත් නරක ලෙස හැදෑරීමට පටන් ගනී, ඔවුන් අක්රියව සිටිති, ශාරීරික සංවර්ධනයේ පසුගාමී විය හැකිය, දවස අවසානයේදී හිසරදයක් ගැන පැමිණිලි කරයි, දරුවාගේ උදාසීනත්වය සහ නිදිබර ගතිය ලක්ෂණයකි.
- ප්රතිශක්තිකරණ ප්රතික්රියා අඩුවීමත් සමඟ, දිගු කාලයක් තිස්සේ සීරීම් සුව නොකරන, පැල්ලම් සහ දිලීර සමේ තුවාල ඇතිවිය හැකිය.
- මාංශ පේශි තට්ටුව සුදුමැලි වේ.
- ඔස්ටියෝපොරෝසිස් නිසා අස්ථි බිඳීම් වලදී අස්ථි බිඳෙනසුලුය.
දරුවාගේ නිදිබර ගතිය, දරුණු හිසරදය, උදර වේදනාව, ඔක්කාරය හා වමනය, ඇසිටෝන් සුවඳ හෝ මුඛයෙන් පොඟවා ගත් ඇපල්: මෙම තත්වයට දරුවාගේ ක්ෂණික වෛද්ය ප්රතිකාර හා පරීක්ෂණ අවශ්ය වේ.
2008 දී මොස්කව් කලාපය සඳහා සිදුවීම් අනුපාතය
සමහර අවස්ථාවල නැවත පණ ගැන්වීම අවශ්ය වන කොන්දේසියක් මත ළමයින් රෝහලට ඇතුළත් කරනු ලැබේ. දියවැඩියාවේ දරුණු ස්වරූපයක් සහිතව, හෘද වාහිනී පද්ධතියද පීඩා විඳිති: රුධිර පීඩනය අඩු වේ, හෘද ක්රියාකාරිත්වයේ රිද්මය බාධා ඇති වේ, හදවතේ වේදනාව බාධා විය හැකිය.
දියවැඩියා රෝගය වකුගඩු වල ව්යුහය හා ක්රියාකාරිත්වය උල්ලං to නය කිරීමට හේතු වන අතර බොහෝ විට ඒවා තුළ ගිනි අවුලුවන ක්රියාවලීන් සිදු වේ. ආහාර ජීර්ණ පද්ධතියට ද බලපායි: එහි ඕනෑම අවයවයක රෝගයක් වර්ධනය විය හැකිය.
අක්මාව විශාල වන අතර මේද අක්මා හෙපටෝසිස් වර්ධනය වීම සහ සිරෝසිස් පවා ඇතිවිය හැක.
සීනි සඳහා රුධිර පරීක්ෂාවකින් රෝගයේ සායනික ප්රකාශනයන් සනාථ කළ හැකිය. සාමාන්ය රුධිරයේ සීනි ප්රමාණය 3.3 සිට 5.5 mmol / L දක්වා වේ. ගුප්ත දියවැඩියාව සමඟ ග්ලූකෝස් ප්රමාණය 7.5 mmol / l දක්වා ඉහළ යා හැක. මෙයට ඉහළින් රුධිරයේ සීනි මට්ටම පෙන්නුම් කරන්නේ දියවැඩියාව තහවුරු කිරීමයි.
රෝග විනිශ්චය ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයක් ද ඇත. පළමුව, ඔවුන් නිරාහාර රුධිර සීනි මට්ටම තීරණය කරයි, පසුව ඔවුන් පානය කිරීමට ග්ලූකෝස් ග්රෑම් 75 ක් ලබා දෙයි (එය ජලයේ දියකර), අවුරුදු 12 ට අඩු දරුවන්ට ග්රෑම් 35 ක් ලබා දෙනු ලැබේ. පැය 2 කට පසු ග්ලූකෝස් සඳහා ඇඟිලි පරීක්ෂණය නැවත සිදු කරයි. දර්ශකය 7.5-10.9 mmol / l නම්, රෝගයේ ගුප්ත ස්වරූපයක් ඇත, 11 mmol / l සහ ඊට වැඩි දර්ශකයක් දියවැඩියා රෝග විනිශ්චය තහවුරු කිරීමක් ලෙස සේවය කරයි.
ඊට අමතරව, අග්න්යාශයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලිය බැහැර කිරීම සඳහා උදරීය අල්ට්රා සවුන්ඩ් සිදු කරනු ලැබේ.
දියවැඩියා වර්ගය මත පදනම්ව ළමා අන්තරාසර්ග විද්යා ologist යෙකු විසින් දරුවා සඳහා ප්රතිකාර තෝරා ගනු ලැබේ.
පළමු වර්ගයේ දියවැඩියාව සමඟ (එය "ළමා" දියවැඩියා රෝගීන්ගෙන් 98% ක්ම වේ), ප්රතිස්ථාපන ප්රතිකාරය සිදු කරනු ලැබේ, එනම් ඉන්සියුලින් පරිපාලනය කරනු ලැබේ, එය අග්න්යාශය මගින් ස්රාවය නොකෙරේ.
මෙම අවස්ථාවේ දී, කුසගින්නෙන් වැළකී දරුවාට නිසි පෝෂණය ලබා දිය යුතුය. ප්රධාන ආහාර වේලට අමතරව අතරමැදි (ප්රධාන වශයෙන් පලතුරු හා එළවළු පරිභෝජනය) ඇතුළත් කරන්න.
හයිපොග්ලයිසමික් කෝමා ස්වරූපයෙන් දියවැඩියාව සංකූලතාවයක් ඇතිවීම වළක්වා ගැනීම සඳහා මෙය අවශ්ය වන අතර ආහාර සැකසීමට අවශ්ය ප්රමාණයට වඩා විශාල ඉන්සියුලින් ප්රමාණයක් ලබා දෙන්නේ නම් එය වර්ධනය වේ. මෙම අවස්ථාවේ දී, ශරීරයේ සමස්ත සීනි සැපයුම පරිභෝජනය කරන අතර මොළයේ ශක්ති සාගින්න මුලින් ම වර්ධනය වේ. මෙම තත්වය සමහර විට නැවත පණ ගැන්වීම පවා අවශ්ය වේ.
මිනිත්තු 20-30 කින් හයිපොග්ලයිසමික් කෝමා ඉතා ඉක්මණින් වර්ධනය වේ. හදිසියේම තියුණු දුර්වලතාවයක්, දැඩි දහඩිය දැමීම, ශරීරයේ වෙව්ලීම, කුසගින්න දැනීම. හිසරදය, ද්විත්ව පෙනීම, ස්පන්දනය, ඔක්කාරය, වමනය, දිවේ හිරිවැටීම සහ තොල් ඇතිවිය හැක. මනෝභාවය වෙනස් වේ: මානසික අවපීඩනයේ සිට කලබල සහ ආක්රමණශීලී දක්වා. ආධාර ලබා නොදුනහොත්, දෘශ්ය හා ශ්රවණ මායාවන්, වෙනස් නොකළ ක්රියාවන් දිස්වන අතර, කම්පනය සහ වි ness ානය නැතිවීම සිදු වේ.
දරුවෙකු සෑම විටම ඔහු සමඟ චොකලට් කැබැල්ලක් තබා ගත යුතු අතර, එම අවස්ථාවේ දී අවශ්ය ප්රමාණයට වඩා විශාල ඉන්සියුලින් ප්රමාණයක් එන්නත් කළහොත් ඔහුට ආහාරයට ගත හැකි අතර කෝමා වර්ධනය වීම වළක්වා ගත හැකිය. නමුත් දරුවාගේ දෛනික මෙනුවේ කාබෝහයිඩ්රේට් සීමිත විය යුතුය.
ළමුන් සඳහා, කෙටි ක්රියාකාරී ඉන්සියුලින් භාවිතා කරනු ලැබේ, බොහෝ විට ඇක්ට්රැපිඩ් සහ ප්රෝටෝෆාන්. සිරින්ජ පෑනක් භාවිතයෙන් ඒවා චර්මාභ්යන්තරව එන්නත් කරනු ලැබේ. එවැනි සිරින්ජයක් මඟින් අන්තරාසර්ග විද්යා ologist යා විසින් නියම කරන ලද මාත්රාව පැහැදිලිව තහවුරු කර ගත හැකිය. බොහෝ විට, ළමයින්ට එය නැවත පුරවා drug ෂධය එන්නත් කළ හැකිය.
දිනපතා ග්ලූකෝමීටරයක් භාවිතයෙන් රුධිරයේ සීනි මට්ටම නිරීක්ෂණය කෙරේ. ඔහුගේ ඇඟවීම් මෙන්ම ආහාරයට ගත් ආහාර දිනපොතේ සටහන් කර ඇති අතර එමඟින් ඉන්සියුලින් නිවැරදි මාත්රාව තෝරා ගැනීමට වෛද්යවරයාට උපකාරී වේ.
පළමු වර්ගයේ දියවැඩියාව තුළ, අග්න්යාශ බද්ධ කිරීම ද එහි ප්රතිකාරයේ එක් ක්රමයක් ලෙස කළ හැකිය.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේදී ආහාර දැඩි ලෙස පිළිපැදීම ඉතා වැදගත් වේ. අන්තරාසර්ග විද්යා ologist යා වයස අනුව දරුවාගේ පෝෂණය කෙරෙහි අවධානය යොමු කරනු ඇත. ආහාරයේ මූලධර්මය නම්, දරුවා පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් (චොකලට්, සීනි, පිටි නිෂ්පාදන) භාවිතය සම්පූර්ණයෙන්ම ඉවත් කළ යුතු අතර ආහාරයේ ඇති අනෙකුත් කාබෝහයිඩ්රේට් සැලකිය යුතු ලෙස සීමා කළ යුතුය. රුධිර ග්ලූකෝස් තියුණු ලෙස වැඩිවීම වැළැක්වීම සඳහා මෙම නිර්දේශ නිරීක්ෂණය කළ යුතුය.
මෙම කර්තව්යයට මුහුණ දීම සඳහා ඊනියා "පාන් ඒකක" ගණනය කිරීම අවශ්ය වේ. පාන් ඒකකයක් යනු කාබෝහයිඩ්රේට් ග්රෑම් 12 ක් අඩංගු නිෂ්පාදනයක් වන අතර එය රුධිරයේ ග්ලූකෝස් මට්ටම 2.2 mmol / L කින් වැඩි කරයි.
යුරෝපීය රටවල, සෑම නිෂ්පාදනයක් තුළම එහි පාන් ඒකක පිළිබඳ ඇඟවීමක් ඇත. මෙය දියවැඩියා රෝගීන්ට ඔවුන්ගේ ආහාර සඳහා සුදුසු ආහාර සොයා ගැනීමට උපකාරී වේ. රුසියාවේ එවැනි තොරතුරු නොමැත, නමුත් පාන් ඒකක දෙමාපියන්ට ස්වාධීනව ගණනය කළ හැකිය.
මෙය සිදු කිරීම සඳහා, ඔබ නිෂ්පාදනයේ ග්රෑම් 100 ක කාබෝහයිඩ්රේට් ප්රමාණය 12 කින් බෙදිය යුතුය (මෙම තොරතුරු එක් එක් නිෂ්පාදනයේ ඇත) ලබාගත් පාන් ඒකක සංඛ්යාව දරුවා විසින් පරිභෝජනය කරනු ලබන නිෂ්පාදනයේ බරට පරිවර්තනය කළ යුතුය.
ආපසු හැරවිය නොහැකි ප්රතිවිපාක වර්ධනය වීමත් සමඟ දියවැඩියාව බොහෝ අවයවවල යාත්රා වලට හානි විය හැකිය:
- දෘෂ්ටි විතානයේ යාත්රා වලට හානි වීමෙන් දෘෂ්ටිය අඩුවීමක් (හෝ සම්පූර්ණ අලාභයක්) ලැබෙනු ඇත,
- වකුගඩු යාත්රා වලට හානි වීමෙන් වකුගඩු අකර්මණ්ය වීම සිදුවිය හැක.
- එන්සෙෆලෝපති වර්ධනය වන්නේ මොළයේ යාත්රා වලට සිදුවන හානිය හේතුවෙනි.
එවැනි බරපතල සංකූලතා වළක්වා ගැනීම සඳහා, රුධිරයේ සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීම සහතික කිරීම අවශ්ය වේ, ප්රවේශමෙන් හා නිරන්තරයෙන් ආහාර ගැනීම (වගුව අංක 9), රෝගයට ප්රතිකාර කිරීම සඳහා අන්තරාසර්ග විද්යා ologist යාගේ සියලු නිර්දේශ පැහැදිලිව අනුගමනය කරන්න.
ළමුන් තුළ දියවැඩියාව වැළැක්වීම උපතේ සිටම සිදු කළ යුතුය. මෙන්න කරුණු කිහිපයක්:
- වැළැක්වීමේ වැදගත් පියවරක් වන්නේ අවම වශයෙන් වසරක්වත් මව්කිරි දීමයි. රෝගයට පාරම්පරික නැඹුරුතාවයක් ඇති දරුවන්ට මෙය විශේෂයෙන් වැදගත් වේ. එළකිරි වල ඇති කෘතිම මිශ්රණය අග්න්යාශයේ ක්රියාකාරිත්වයට අහිතකර ලෙස බලපායි.
- දරුවාට කාලෝචිත ලෙස එන්නත් කිරීම රෝගයේ වර්ධනයේ ආරම්භක ස්ථානය බවට පත්විය හැකි රෝග වළක්වා ගැනීමට උපකාරී වේ.
- කුඩා කල සිටම ළමයින් සෞඛ්ය සම්පන්න ජීවන රටාවකට හුරුවිය යුතුය: දෛනික චර්යාව (හොඳ නින්දක් සහිතව) නිරීක්ෂණය කිරීම, ව්යායාම කිරීම, නරක පුරුදු ඉවත් කිරීම (නව යොවුන් වියේදී එය සත්යයකි), ශරීරය ening න වීම වැනි දේ.
- වයසට අනුකූලව දරුවාට සමබර ආහාර වේලක් ලබා දෙන්න. සායම් හා හානිකර ආකලන භාවිතය බැහැර කරන්න, ටින් කළ ආහාර භාවිතය සීමා කරන්න. පලතුරු සහ එළවළු ආහාරයට ඇතුළත් කිරීමට වග බලා ගන්න.
- ඒ හා සමානව වැදගත් වන්නේ මානසික ආතතිය දුරු කිරීම, ධනාත්මක මානසික-චිත්තවේගීය පසුබිමක් සැපයීම ය.
- නිතිපතා වෛද්ය පරීක්ෂණ සහ වරින් වර (වසරකට 1 r) රුධිර ග්ලූකෝස් අධීක්ෂණය කිරීම (ජානමය නැඹුරුතාවයක් ඇති ළමුන් සඳහා).
- ශරීරයේ බර පාලනය කිරීම සහ තරබාරුකම වැළැක්වීම.
ගර්භණී සමයේදී කාන්තාවකගේ ගැඹුරු පරීක්ෂණයක් සහ නිරන්තර වෛද්ය අධීක්ෂණයක් දියවැඩියාව සඳහා අවදානම් සාධක හඳුනා ගැනීමට සහ අධික බරැති දරුවෙකුගේ උපත වැළැක්වීමට උපකාරී වේ.
වැළැක්වීමේ පියවරයන් තදින් පිළිපැදීම දරුවෙකු තුළ දියවැඩියාව ඇතිවීම වැළැක්වීමට උපකාරී වේ. රෝගය ඇති බවට සුළු සැකයක් හෝ ඇති වුවහොත්, රෝගය මුල් අවධියේදී හඳුනා ගැනීම සඳහා පරීක්ෂණයක් පැවැත්වීම අවශ්ය වන අතර නියමිත වේලාවට දරුවාට නිසි ලෙස ප්රතිකාර කිරීමට පටන් ගත යුතුය.
තම දරුවාට දියවැඩියාව ඇතැයි දෙමාපියන් සැක කරන්නේ නම්, ඔවුන් ළමා රෝග විශේෂ ian වෛද්යවරයකු හමුවිය යුතුය. වෛද්යවරයා විසින් අවශ්ය අධ්යයනයන් සිදු කරනු ඇති අතර, රෝග විනිශ්චය කළ හැකි නම්, කුඩා රෝගියා අන්තරාසර්ග විද්යා ologist යකු වෙත යොමු කරන්න. සංකූලතා වර්ධනය වීමත් සමඟ අභ්යන්තර අවයව වලට බලපෑම් ඇති වූ විට, නෙෆ්රොලොජිස්ට්, අක්ෂි වෛද්යවරයකු සහ ස්නායු විශේෂ ist යෙකුගේ උපදෙස් අවශ්ය වේ. දරුණු අවස්ථාවල දී, කීටොඇසයිඩෝසිස් වර්ධනය වීමත් සමඟ, දරුවා දැඩි සත්කාර ඒකකයේ අවසන් වන අතර, එහිදී ඔහුට නිර්වින්දන-පුනර්ජීවනය මගින් ප්රතිකාර කරනු ලැබේ. වන්දි දියවැඩියාව සමඟ, දියවැඩියාව සඳහා සාමාන්ය බර පවත්වා ගන්නේ කෙසේදැයි ඔබට පවසන පෝෂණවේදියෙකු හමුවීම ප්රයෝජනවත් වනු ඇත.
ළමුන් තුළ දියවැඩියා රෝගය යනු අග්න්යාශයේ ක්රියාකාරිත්වය මත පදනම් වූ කාබෝහයිඩ්රේට් ඇතුළු පරිවෘත්තීය ආබාධයකි. මෙම අභ්යන්තර ඉන්ද්රිය ඉන්සියුලින් නිපදවීමට වගකිව යුතු අතර දියවැඩියාව තුළ අධික ලෙස කුඩා විය හැකි හෝ සම්පූර්ණ ප්රතිශක්තිය නිරීක්ෂණය කළ හැකිය. සිදුවීම් අනුපාතය ළමුන් 500 කට එක් දරුවෙකු වන අතර, අලුත උපන් දරුවන් අතර - ළදරුවන් 1 සිට 400 දහස දක්වා.
රෝගයේ වර්ධනයට බලපාන ප්රධාන නැඹුරු සාධක වන්නේ ජානමය නැඹුරුතාවයක් සහ පෙර දරුණු ආසාදන ය. රෝගයේ වෙනත් ව්යාධිජනක මෙන්ම භෞතික විද්යාත්මක ප්රභවයන් වෛද්යවරුන් විසින් හඳුනාගෙන ඇත.
දියවැඩියාව වැළඳීමේ රෝග ලක්ෂණ සහ සලකුණු නිශ්චිත නොවේ - තෙහෙට්ටුව, ශරීර බර අඩු වීම හෝ වැඩි වීම, නිරන්තර පිපාසය සහ දැඩි සම කැසීම.
රුධිරය සහ අනෙකුත් ජීව විද්යාත්මක තරල පිළිබඳ රසායනාගාර අධ්යයනයක ප්රති results ල මගින් පමණක් රෝග විනිශ්චය නිරවද්යතාවයෙන් තහවුරු කළ හැකිය. ද්විතීයික කාර්යභාරයක් ඉටු කරනු ලබන්නේ ප්රාථමික රෝග නිර්ණයන්හි උපකරණ ක්රියා පටිපාටි සහ හැසිරවීම් මගිනි.
ළමුන් තුළ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ගතානුගතික ක්රම ඇතුළත් වේ - taking ෂධ ගැනීම. රෝගයේ පා course මාලාවේ ස්වරූපය අනුව චිකිත්සාවේ උපක්රම තරමක් වෙනස් වේ.
අවුරුදු 5 ක ළමුන් තුළ දියවැඩියාවේ සාරය, වෙනත් ඕනෑම වයසක දී මෙන්, ඉන්සියුලින් ස්රාවය කරන අග්න්යාශයේ ක්රියාකාරිත්වය උල්ලං is නය කිරීමකි. රෝගයක් සමඟ හෝමෝන නිෂ්පාදන ආබාධයක් ඇතිවීම හෝ ශරීරයේ සම්පූර්ණ ප්රතිශක්තිය එයට වර්ධනය වේ. දෙවන අවස්ථාවෙහිදී, ඉන්සියුලින් සාමාන්ය සීමාවන් තුළ හෝ පිළිගත හැකි අගයන් තරමක් ඉක්මවා යයි.
ඕනෑම අවස්ථාවක, සීනි ග්ලූකෝස් බවට පරිවර්තනය කළ නොහැක, සාමාන්යයෙන් මෙන්, එය රුධිරයේ විශාල වශයෙන් සංකේන්ද්රණය වී ඇත. අවුරුදු 2 ට අඩු ළමුන්ගේ සාමාන්ය සීනි අගය 2.78 සිට 4.4 mmol / l දක්වා වෙනස් වේ, අවුරුදු 2 සිට 6 දක්වා දරුවෙකු තුළ - 3.3-5 mmol / l, පාසල් වයසට පැමිණි අය තුළ - 5.5 mmol / ට නොඅඩු l
දියවැඩියාව වර්ධනය වීමේ ප්රධාන සාධකය වන්නේ ජානමය නැඹුරුතාවයක්. කිට්ටු relatives ාතියෙකුගෙන් යම් ගැටලුවක් හඳුනාගෙන තිබේ නම්, කුඩා කල සිටම දෙමව්පියන් සුදුසු පරීක්ෂණ සඳහා දරුවාගේ නිරන්තර රුධිර ප්රවාහය නිරීක්ෂණය කළ යුතුය.
ළමුන් තුළ දියවැඩියාවට වෙනත් හේතු:
- ව්යාධිජනක වල ව්යාධිජනක බලපෑම - එප්ස්ටයින්-බාර් වෛරසය, සයිටෝමෙගෙලෝ වයිරස්, රොටාවිරස්, එන්ටර් වයිරස්, කොක්සැකි වෛරසය, මැම්පස්, සරම්ප, රුබෙල්ලා, චිකන්පොක්ස්, හර්පීස්, කකුල් කැස්ස,
- ස්වයං ප්රතිශක්තිකරණ රෝග, ප්රතිශක්තිකරණ පද්ධතිය අග්න්යාශය විනාශ කරන විට, ඉන්ද්රියයට පහර දෙන ආක්රමණශීලී ප්රතිදේහ නිකුත් කරයි.
- මාරාන්තික නියෝප්ලාස්ම් සෑදීම,
- වෛරස් අක්මාව හානි,
- මුත්රා ආසාදන,
- අග්න්යාශයේ කම්පනය හෝ දැවිල්ල,
- මාරාන්තික අධි රුධිර පීඩනය රෝගයේ ඉතිහාසය තුළ පැවතීම.
දියවැඩියාවට හේතු දරුවෙකු තුළ වෙනත් රෝග පැවතීම විය හැකිය:
- ඉට්සෙන්කෝ-කුෂින්ගේ සින්ඩ්රෝමය,
- විසරණය විෂ සහිත ගොයිටර්,
- acromegaly
- pheochromocytoma,
- අග්න්යාශය
- පද්ධතිමය ලුපුස් එරිටෙටෝමෝසස්,
- රූමැටොයිඩ් ආතරයිටිස්,
- scleroderma,
- ඩවුන් සින්ඩ්රෝම්, ක්ලයින්ෆෙල්ටර් සහ ටංස්ටන්,
- හන්ටින්ටන් චෝරියා
- ෆ්රෙඩ්රිච් හි ඇටැක්සියාව.
ව්යාධිජනක පදනමක් නොමැති නැඹුරු සාධක අතර,
- තරබාරුකම
- නිතර අධික කෑම
- ශාරීරික ක්රියාකාරකම් නොමැතිකම,
- පාලනයකින් තොරව ations ෂධ ගැනීම - වෛද්යවරයෙකු නියම නොකර, දෛනික මාත්රාවට හෝ පරිපාලන කාලයට අනුකූල නොවන්නේ නම්,
- දුර්වල පෝෂණය,
- නිදන්ගත ආතතිය.
ළදරුවන් තුළ දියවැඩියාවට අමතර හේතු:
- කෘතිම හෝ මිශ්ර පෝෂණය,
- කාබෝහයිඩ්රේට් මත පදනම් වූ ඒකාකාරී ආහාර,
- එළකිරි
- ශල්යමය මැදිහත්වීම්.
සෑම තත්වයකටම වඩා හේතු සාධක විද්යාවක් ස්ථාපිත කළ හැකි බව සැලකිල්ලට ගැනීම වැදගත්ය. එවැනි අවස්ථාවන්හිදී, ළමුන් තුළ මුග්ධ දියවැඩියාව හඳුනා ගැනීම සිදු කෙරේ.
ප්රභවය මත පදනම්ව, ව්යාධි විද්යාව සිදු වේ:
- සත්ය හෝ ප්රාථමික
- රෝග ලක්ෂණ හෝ ද්විතියික - අන්තරාසර්ග හෝ වෙනත් රෝග වල ප්රති as ලයක් ලෙස දියවැඩියාව වර්ධනය වේ.
ප්රාථමික ආකෘතිය සඳහා, පහත දැක්වෙන වර්ග ලක්ෂණයකි:
- ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව. හෝමෝනය අග්න්යාශයෙන් කිසිසේත් නිපදවන්නේ නැති නිසා හෝ ප්රමාණවත් නොවන ප්රමාණයකින් ස්රාවය වන නිසා එය ඉන්සියුලින් මත යැපෙන ලෙස හැඳින්වේ.
- ළමුන් තුළ දෙවන වර්ගයේ දියවැඩියා රෝගය - ඉන්සියුලින් ප්රතිරෝධක ලෙස හැඳින්වේ. මෙයට හේතුව ඉන්සියුලින් සාන්ද්රණය සාමාන්ය සීමාවන් තුළ හෝ එය ඉක්මවා යාමයි. කෙසේ වෙතත් ශරීරය එයට ප්රතිශක්තීකරණයක් නොපවතී.
කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධ සඳහා වන්දි ලබා දීමේ මට්ටම අනුව, රෝගයේ පහත දැක්වෙන ආකාර සටහන් වේ:
- වන්දි - ග්ලූකෝස් අගයන් සාමාන්යකරණය කිරීමට ප්රතිකාර මගින් හැකි වේ,
- subcompensated - නිසි චිකිත්සාවකින් රුධිරයේ සහ මුත්රා වල සීනි අන්තර්ගතය සම්මතයට වඩා තරමක් වෙනස් ය,
- විසංයෝජනය - සංකීර්ණ ප්රතිකාර මගින් පවා කාබෝහයිඩ්රේට් පරිවෘත්තීය යථා තත්වයට පත් කළ නොහැකි බැවින් එය අතිශයින්ම භයානක ය.
දරුවෙකු තුළ දියවැඩියා රෝගයේ බරපතලකම අංශක කිහිපයක් ඇත:
- මෘදු - සායනික සං signs ා සම්පූර්ණයෙන්ම නොපවතින අතර නිරාහාර රුධිර ග්ලූකෝස් මට්ටම 8 mmol / l නොඉක්මවිය යුතුය,
- මධ්යස්ථ - සාමාන්ය තත්වයේ පිරිහීමක් ඇත, සීනි සාන්ද්රණය 12 mmol / l ට වඩා අඩුය,
- දැඩි - ග්ලූකෝස් මට්ටම 14 mmol / l ඉක්මවන බැවින් සංකූලතා ඇතිවීමේ සම්භාවිතාව ඉහළය,
- සංකීර්ණ - චිකිත්සාව සඳහා සුදුසු නොවන දියවැඩියාවේ ප්රතිවිපාක වලින් ළමයින් පීඩා විඳිති, සීනි සාන්ද්රණය 25 mmol / l දක්වා ඉහළ යයි.
අලුත උපන් දරුවන්ගේ දියවැඩියා රෝගය:
- අස්ථිර හෝ අස්ථිර - එය බොහෝ විට රෝග විනිශ්චය කරනු ලැබේ, රෝග ලක්ෂණ මාස 3 කින් ක්රමයෙන් අතුරුදහන් වන අතර, සම්පූර්ණ සමනය කිරීම වසර 1 දී සිදු වේ, නමුත් වැඩිහිටි වියේදී නැවත ඇතිවීමේ සම්භාවිතාව බැහැර නොකෙරේ,
- ස්ථිර හෝ ස්ථිර - දරුවන්ට ජීවිත කාලය පුරාම ඉන්සියුලින් ප්රතිකාරය අවශ්ය වේ.
දියවැඩියාව ඇති වන්නේ කෙසේද?
ළමුන් තුළ දියවැඩියාව පිළිබඳ සං s ා රෝගයේ පා course මාලාවේ ස්වරූපය මත රඳා පවතී. රෝගය ආරම්භ වන්නේ එවැනි රෝග ලක්ෂණ ඇතිවීමත් සමඟ ය:
- ශරීර ස්කන්ධ දර්ශකයේ උච්චාවචනය කුඩා හෝ වැඩි දිශාවකට,
- නිරන්තර කුසගින්න
- තරල විශාල ප්රමාණයක් පරිභෝජනය කිරීමේ අවශ්යතාවය,
- මුත්රාශයේ නිතර හිස් කිරීම, විශේෂයෙන් රාත්රියේදී,
- නින්ද ආබාධය
- තෙහෙට්ටුව, උදාසීනකම,
- දුර්වලතාවය සහ සාමාන්ය ව්යාධිය
- විවිධ තීව්රතාවයේ සමේ කැසීම,
- දහඩිය වැඩි කිරීම
- දෘශ්ය තීව්රතාවය අඩු වීම.
දරුවෙකු තුළ දියවැඩියාවේ පළමු සං signs ා ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින්-ප්රතිරෝධී ස්වරූපයෙන් නිරීක්ෂණය කෙරේ.
පළමු වර්ගයේ දියවැඩියාව පිළිබඳ සායනික චිත්රයට එවැනි බාහිර ප්රකාශ ඇතුළත් වේ:
- දිනකට පරිභෝජනය කරන තරල ප්රමාණය වැඩි කිරීම,
- මුත්රා වැඩි කිරීම,
- වියළි මුඛය
- ශාරීරික ක්රියාකාරකම් අඩුවීම
- උෂ්ණත්වයේ හා රුධිර පීඩනයේ උච්චාවචනයන්,
- වේගවත් ශාරීරික තෙහෙට්ටුව,
- මුඛයේ ලෝහමය රසය
- ඇස් ඉදිරිපිට පින්තූරයේ විභේදනය,
- අස්ථිවල අස්ථාවරත්වය වැඩි වීම,
- ප්රතිශක්තිය අඩුවීම - ළමයින් බොහෝ විට සෙම්ප්රතිශ්යාව, ගිනි අවුලුවන සහ දිලීර රෝග වලට නිරාවරණය වේ,
- කුඩාම තුවාල හෝ උල්ෙල්ඛ පවා සුව කිරීම,
- ස්ථීර සම කැසීම, ඉඟටිය සහ ගුදය තුළ වඩාත් පැහැදිලිව ස්ථානගත කර ඇත,
- බර වැඩිවීම
- ඔක්කාරය හා වමනය,
- ලිංගික ප්රදේශයේ දරුණු ඩයපර් කුෂ් ,,
- මුඛයෙන් පොඟවා ගත් ඇපල් වල සුවඳ,
- ආහාර රුචිය අඩු වීම හෝ ආහාර කෙරෙහි ඇති සම්පූර්ණ අකමැත්ත.
දෙවන වර්ගයේ රෝගයකින් පෙළෙන දරුවෙකු තුළ දියවැඩියාවේ රෝග ලක්ෂණ:
- සමේ වියළි බව, සමේ හා පීල් කිරීම,
- දැඩි නිරන්තර පිපාසය
- දහඩිය ගොඩක්
- ආහාර රුචිය වැඩි කිරීම
- තෙහෙට්ටුව සහ දුර්වලතාවය,
- බර අඩු කර ගැනීම
- මුඛයෙන් ඇසිටෝන් සුවඳ,
- මුත්රාශය හිස් කිරීමට නිතර නිතර උනන්දු කිරීම,
- ප්රතිශක්තිකරණ පද්ධතියේ ප්රතිරෝධය අඩු වීම,
- ඇස් ඉදිරිපිට "ඇස්වල කඳුලු" පෙනුම,
- ඉරුවාරදය සහ උදර වේදනාව,
- නිරන්තර මනෝභාවය වෙනස් වීම
- සමේ කැසීම,
- විකල්ප නින්ද නොයාම සහ නිදිබර ගතිය,
- මාංශ පේශි කැක්කුම.
අලුත උපන් බිළිඳාට වාචිකව පැමිණිලි ප්රකාශ කළ නොහැකි බැවින් ළදරුවන් තුළ දියවැඩියාව ඇතිවීම අතිශයින්ම භයානක ය. දරුවාගේ හැසිරීම, මුත්රා කිරීමේ වාර ගණන සහ ඔවුන් පානය කරන තරල ප්රමාණය පිළිබඳව දෙමාපියන් අවධානය යොමු කළ යුතුය.
දියවැඩියාවේ රෝග ලක්ෂණ
ළමුන් තුළ දියවැඩියාවේ සලකුණු නිශ්චිත නොවන නමුත් තරමක් උච්චාරණය කර ඇති බැවින් නිවැරදි රෝග විනිශ්චය තහවුරු කිරීමේදී පළපුරුදු ළමා අන්තරාසර්ග විද්යා ologist යෙකුට හෝ ළමා රෝග විශේෂ ian යෙකුට ගැටළු නොමැත.
රෝගයට විවිධ රෝග විනිශ්චය පියවරයන් ක්රියාත්මක කිරීම අවශ්ය වේ. සායනිකයා පෞද්ගලිකව කළ යුත්තේ:
- දරුවාගේ සහ ඔහුගේ සමීප relatives ාතීන්ගේ වෛද්ය ඉතිහාසය දැන හඳුනා ගැනීමට - හේතු සාධක සෙවීමට,
- ජීවිත ඉතිහාසයක් එකතු කිරීම සහ විශ්ලේෂණය කිරීම - රෝගයේ භෞතික විද්යාත්මක ප්රභවයන් හඳුනා ගැනීම සඳහා,
- සම්පූර්ණ ශාරීරික පරීක්ෂණයක් පැවැත්වීම,
- උෂ්ණත්වය සහ රුධිර තානය මැනීම,
- වයස අවුරුදු 3 (හෝ ඊට වැඩි) ළමුන් තුළ පළමු වරට දියවැඩියා රෝග ලක්ෂණ සහ ඔවුන්ගේ බරපතලකම පිළිබඳ විස්තරාත්මකව දෙමාපියන් සමඟ සම්මුඛ සාකච්ඡා කරන්න.
- සාමාන්ය සායනික රුධිර පරීක්ෂාව,
- හෝමෝන පරීක්ෂණ
- ප්රතිශක්තිකරණ පරීක්ෂණ
- රුධිර ජෛව රසායනය
- මුත්රා පිළිබඳ සාමාන්ය විශ්ලේෂණය.
ළමුන් තුළ දියවැඩියාව හඳුනා ගැනීම සඳහා ඇතිවිය හැකි සංකූලතා සොයා ගැනීම අරමුණු කරගත් අතර එවැනි ක්රියා පටිපාටි මගින් ඉදිරිපත් කරනු ලැබේ:
- අක්මාව හා වකුගඩු වල අතිධ්වනි විද්යාව,
- rheoencephalography,
- පහළ අන්තයේ යාත්රා ද්විත්ව ස්කෑන් කිරීම,
- rheovasography
- අක්ෂි,
- මොළයේ ඊඊජී,
- සීටී සහ එම්ආර්අයි.
ළමුන්ගේ දියවැඩියා රෝගය පහත දැක්වෙන ව්යාධි වලින් වෙන්කර හඳුනාගත යුතුය:
- ඇසිටොනමික් සින්ඩ්රෝමය,
- දියවැඩියා ඉන්සිපිඩස්
- නෙෆ්රොජනික් ස්වභාවයේ දියවැඩියාව.
චිකිත්සාව medicines ෂධවල වාචික පරිපාලනය සහ අමතර ආහාර වේලක නියමයන්ට අනුකූල වීම මත පදනම්ව කොන්සර්වේටිව් ක්රම භාවිතා කිරීමට සීමා වේ.
- ඉන්සියුලින් පොම්පයක් භාවිතා කරමින් ජීවිත කාලය පුරාම ඉන්සියුලින් ප්රතිස්ථාපන ප්රතිකාරය - ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා ප්රධාන ප්රතිකාරය,
- සීනි අඩු කරන drugs ෂධ - ඉන්සියුලින්-ප්රතිරෝධී ස්වරූපය සඳහා සල්ෆොනිලියුරියස්, බිගුවානයිඩ්, මෙග්ලිටිනයිඩ්, තියාසොලයිඩිනියෝන් සහ ඇල්ෆා ග්ලූකෝසයිඩේස් නිෂේධක දක්වනු ලැබේ.
ළමුන් තුළ දියවැඩියා රෝග ලක්ෂණ පැවතීම ආහාර චිකිත්සාව මගින් ඉවත් කළ හැකිය:
- පිරිපහදු කළ කාබෝහයිඩ්රේට් සම්පූර්ණයෙන් ප්රතික්ෂේප කිරීම,
- නිතර ආහාර පරිභෝජනය, නමුත් සෑම විටම කුඩා කොටස් වලින්,
- පාන් ඒකක, ධාන්ය වර්ග, දියර කිරි නිෂ්පාදන, එළවළු, පලතුරු සහ බෙරි පරිභෝජනය දිනපතා ගණනය කිරීම,
- කාබනික ස්වභාවයේ ඕනෑම රසකැවිලි හා මේද මෙනුවෙන් බැහැර කිරීම.
දියවැඩියා පෝෂණය
ප්රතිකාර ක්රමයේ එක් ක්රමයක් නිතිපතා ව්යායාම ලෙස සැලකේ. ළමයින්ට සතියකට තුන් වතාවක් ක්රීඩා කිරීමට නිර්දේශ කර ඇති අතර පුහුණුව අවම වශයෙන් පැය 1 ක් වත් පැවතිය යුතුය.
ළමුන් තුළ දියවැඩියාව ඇතිවීමේ වඩාත් පොදු සංකූලතා:
- මුල් ධමනි සිහින් වීම,
- ආ roke ාතය
- ලැක්ටික් ඇසිඩෝසිස්,
- කිරීටක හෘද රෝග
- පහළ අන්තයේ ulcerative තුවාල,
- හයිපර්ග්ලයිසමික් හෝ හයිපොග්ලයිසමික් කෝමා,
- දියවැඩියා නෙෆ්රොෆති, රෙටිනෝපති, ස්නායු රෝග, බහු අවයවික, එන්සෙෆලෝපති, ඇන්ජියෝපති, පාදය,
- නිදන්ගත වකුගඩු අසමත්වීම
- පාසල් කාර්ය සාධනය අඩුවීම,
- වර්ධන අවපාතය.
අද වන විට, ළමුන් තුළ විශේෂයෙන් ඉලක්ක කරගත් දියවැඩියාව වැළැක්වීම සංවර්ධනය කර නොමැත. ගැටලුවක අවදානම අවම කිරීම සඳහා, දෙමව්පියන් තම දරුවා එවැනි සරල වැළැක්වීමේ නීතිවලට අනුකූල වීම නිරීක්ෂණය කළ යුතුය:
- ක්රියාශීලී ජීවන රටාව
- නිසි හා නිසි පෝෂණය,
- සහභාගී වන වෛද්යවරයා විසින් නියම කර ඇති පරිදි taking ෂධ ගැනීම,
- ශරීර බර සාමාන්ය සීමාවන් තුළ තබා ගැනීම,
- ප්රතිශක්තිය අඛණ්ඩව ශක්තිමත් කිරීම,
- වයස අවුරුදු 5 සහ ඊට වැඩි දරුවෙකු තුළ රෝග ලක්ෂණ සහිත දියවැඩියාව ඇතිවීමට තුඩු දෙන ව්යාධි කල්තියා හඳුනා ගැනීම සහ සම්පූර්ණයෙන් ඉවත් කිරීම,
- ළමා රෝග විශේෂ by වෛද්යවරයකු විසින් නිතිපතා පරීක්ෂා කිරීම - ආරම්භක අවධියේදී ළමුන් තුළ දියවැඩියා රෝග ලක්ෂණ හඳුනා ගැනීමට හැකි වන අතර හැකි ඉක්මනින් ප්රතිකාර ආරම්භ කරනු ඇත.
ළමුන් තුළ දියවැඩියා රෝගයට හිතකර පුරෝකථනයක් ඇත, නමුත් නියමිත වේලාවට සංකීර්ණ ප්රතිකාර ආරම්භ කර වැළැක්වීමේ නිර්දේශයන් යහපත් විශ්වාසයකින් යුතුව අනුගමනය කරන්නේ නම් පමණි.
බල විශේෂාංග
දැනටමත් සඳහන් කර ඇති පරිදි, දියවැඩියාව වැළඳීමේ අවදානමක් ඇති බැවින්, ආහාර කෙරෙහි විශේෂ අවධානයක් යොමු කළ යුතුය. කාබෝහයිඩ්රේට් රහිත ආහාරයකට මාරු කිරීමට ළදරුවෙකුට පමණක් නොහැකි බව වටහා ගැනීම වැදගත්ය. රීතියක් ලෙස, මුළු පවුලම නව ආහාර වේලක් අනුගමනය කරයි.
අනෙක් අතට, දරුවා පහත සඳහන් දේ මතක තබා ගත යුතුය:
- සියලුම ශාක පදනම් කරගත් හරිත ආහාර සෞඛ්ය ප්රභවයක් වන අතර ඕනෑම රෝගයකට එරෙහි සටනේදී පුද්ගලයෙකුගේ හොඳම සහායකයා වේ. ඔබේ දරුවා පිසීමේ ක්රියාවලියට සම්බන්ධ කළ හැකිය: නැවුම් එළවළු, පලතුරු සහ ඇට වර්ග ආහාරයට ගත හැකි විශිෂ්ට කෘතියක් ඔහුගේ තහඩුව මත තැබීමට ඔහුට ඉඩ දෙන්න.
- පිඟානේ ඇති සියල්ල අනුභව කිරීම අවශ්ය නොවේ. අධික ලෙස ආහාර ගැනීම තවමත් කිසිවෙකු සෞඛ්ය සම්පන්න කර නැත, එබැවින් ළදරුවා ඔහු පිරී ඇති බව පැවසුවහොත්, අන්තිමට සියල්ල අනුභව කිරීමට ඔබ ඔහුට බල නොකළ යුතුය.
- උදේ ආහාරය, දිවා ආහාරය සහ රාත්රී ආහාරය එකම වේලාවක විය යුතු අතර ප්රධාන ආහාර වේල් අතර ඔබට සැහැල්ලු සෞඛ්ය සම්පන්න සුලු ආහාර හෝ හරිත ඇපල් ආහාරයට ගත හැකිය. එබැවින් අග්න්යාශයට පැහැදිලි ක්රියාකාරීත්වයක් ලැබෙනු ඇති අතර අවශ්ය විටෙක ඉන්සියුලින් සහ එන්සයිම නිපදවනු ඇත.
- රසවත් හා පැණිරස යනු රසකැවිලි සහ කුකීස් පමණක් නොව, සෞඛ්ය සම්පන්න ගෙදර හැදූ අයිස්ක්රීම් (යෝගට් වලින්), වියළි පලතුරු සහ බෙරි වර්ග වේ. ප්රධාන කෑම වර්ග මෙන්ම, හානිකර අතුරුපස සෑදීමට ඔබේ දරුවාට සම්බන්ධ විය හැකිය.
දියවැඩියාව වැළඳීමේ අවදානමක් ඇති ඕනෑම පුද්ගලයෙකුගේ ආහාර වේලෙහි තන්තු අඩංගු විය යුතුය. සෑම දරුවෙකුම සතුටින් නිවුඩ්ඩ අනුභව නොකරනු ඇත, නමුත් ඒවා පිඟන් කෝප්ප වලට එකතු කළ හැකිය (නිදසුනක් ලෙස කැඳ).
වැළැක්වීම ලෙස ක්රීඩාව
දියවැඩියාව වැළඳීමේ අවදානමක සිටින දරුවන් ක්රීඩා අංශයට හෝ නර්තනයකට ඇතුළත් කළ යුතුය. මෙය දියවැඩියාවට එරෙහි විශිෂ්ට වැළැක්වීමේ පියවරක් වනු ඇත. මෙම ක්රියාවලියේදී, දියවැඩියා රෝගියෙකු සඳහා භයානක වන මාංශ පේශි කාබෝහයිඩ්රේට් “දහනය” කරයි. ශරීරයට වෙන් කර තැබීමට කිසිවක් නැත. නමුත් පුහුණුවෙන් පසු දරුවාට නැවත ශක්තිය ලබා ගත යුතු බවත් දෂ්ට කළ යුතු බවත් වටහා ගැනීම වටී. ඔහු සමඟ ගෙඩි හෝ වියළි පලතුරු ටිකක් ගන්න.
පුහුණුවීම්වල දැක්වෙන පරිදි, ළමයින් එක්තරා ආහාර වේලකට පුරුදු වී සිටිති, විශේෂයෙන් මුළු පවුලම මේ ආකාරයෙන් ආහාරයට ගන්නේ නම්. ළමා කාලයේ දී යම් ආහාර ගැනීමේ හැසිරීමක් වර්ධනය කර ගැනීමෙන්, නව යොවුන් වියේ පසුවන වැඩිහිටියෙකුට සෞඛ්යයට හා සෞඛ්ය සම්පන්න ජීවිතයකට අවශ්ය සීමාවන් සමඟ සම්බන්ධ වීම පහසු වනු ඇත.
ළමුන් තුළ දියවැඩියාව වැළැක්වීම යනු ඔවුන්ගේ ශරීරය කෙරෙහි සැලකිලිමත් ආකල්පයක් වර්ධනය කර ගැනීම සහ සෞඛ්ය සම්පන්න ආහාර හැසිරීමක් ඇති කිරීමයි. මෙම රෝගය වැළැක්වීම සඳහා ප්රධාන කාර්යභාරයක් ඉටු කරනුයේ පවුල තුළ සන්සුන් මානසික තත්වයක් පවත්වා ගැනීම සහ දරුවාගේ මෝටර් ක්රියාකාරකම් ය.