ඩිස්ලිපිඩිමියා යනු කුමක්ද සහ රෝගයට ප්රතිකාර කරන්නේ කෙසේද: හේතු, සං and ා සහ රෝග ලක්ෂණ
ඩිස්ලිපිඩිමියා (ඩීඑල්) යනු දුර්වල ලිපිඩ හා ලිපොප්රෝටීන් පරිවෘත්තීය සමඟ සම්බන්ධ ව්යාධිජනක සින්ඩ්රෝමයකි, එනම්. රුධිරයේ ඒවායේ සාන්ද්රණයේ අනුපාතයේ වෙනසක්. යැපෙන රෝග වල ධමනි සිහින් වීම සඳහා එය ප්රධාන අවදානම් සාධකයකි.
ලිපිඩ සහ ලිපොප්රෝටීන යනු මිනිස් සිරුරට අවශ්ය ශක්ති ප්රභවයකි. ඒවා මේදය වැනි කාබනික සංයෝග වේ. ලිපිඩ යනු ලිපොප්රෝටීන වල කොටසකි.
ඩිස්ලිපිඩිමියා රෝගයට හේතු ලෙස බෙදිය හැකිය වෙනස් කළ නොහැකි (අන්තරාසර්ග) සහ විකෘති (බාහිර).
පළමු ඒවා අතර වයස, ස්ත්රී පුරුෂ භාවය, හෝමෝන පසුබිම සහ පාරම්පරික නැඹුරුතාව ඇතුළත් වේ.
ඩීඑල් සඳහා විචල්ය අවදානම් සාධක සමූහය වඩා බොහෝ ය. ප්රධාන හේතු අතර:
- දුර්වල පෝෂණය (අධික කැලරි ප්රමාණය, සංතෘප්ත මේදය, සරල කාබෝහයිඩ්රේට්),
- දුම්කොළ දුම් පානය
- අධික බර (දෘශ්ය තරබාරුකම),
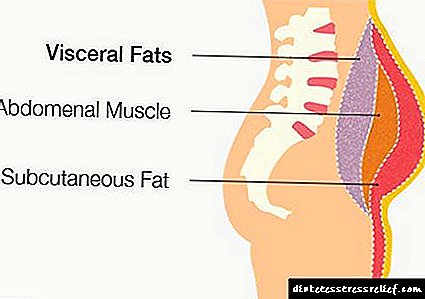
- දියවැඩියාව
- මත්පැන් අනිසි භාවිතය
- අධි රුධිර පීඩනය
- දිගු ආතතිය
- උදාසීන ජීවන රටාව
- ක්රමානුකූල ශාරීරික ආතතිය,
- නිදන්ගත උප කුලක දැවිල්ල.
එසේම, ඩීඑල් සඳහා හේතු විවිධ රෝග, ව්යාධි සින්ඩ්රෝම් සහ ඇතැම් taking ෂධ ගැනීම විය හැකිය.
රුධිරයේ ඇති චයිලොමිකෝන් සහ ට්රයිග්ලිසරයිඩ වැනි මේද ද්රව්යවල අන්තර්ගතය බාහිර සාධක මත රඳා පවතී. අඩු l නත්ව ලිපොප්රෝටීන් කොලෙස්ටරෝල් වලින් 80% ක් පමණ ශරීරයේ, ප්රධාන වශයෙන් අක්මාව තුළ සංස්ලේෂණය කර ඇති අතර යම් දුරකට බාහිර සාධක මත රඳා පවතී. ඩීඑල් හි පවුල්-ජානමය ආකෘති සම්පූර්ණයෙන්ම පාරම්පරික සාධක මත රඳා පවතී.
රෝගයට හේතු
 ඩිස්ලිපිඩිමියා විවිධ තත්වයන් යටතේ ඇතිවිය හැක. නිදසුනක් වශයෙන්, මේද සංස්ලේෂණය සක්රීය කිරීම හා ආහාර වලින් මේද අධික ලෙස ආහාරයට ගැනීම වැනි ආබාධ ඇති වේ.
ඩිස්ලිපිඩිමියා විවිධ තත්වයන් යටතේ ඇතිවිය හැක. නිදසුනක් වශයෙන්, මේද සංස්ලේෂණය සක්රීය කිරීම හා ආහාර වලින් මේද අධික ලෙස ආහාරයට ගැනීම වැනි ආබාධ ඇති වේ.
මීට අමතරව, ශරීරයේ මේද අංශුවල අනුපාතයේ අසමතුලිතතාවයක් ඇතිවිය හැක්කේ ඒවායේ බෙදීම් හා ඉවත් වීමේ ව්යාධි නිසා ය. ආහාර සමඟ ශරීරයේ මේද කුඩා ප්රමාණයක් ගැනීමෙන් පවා මෙය කළ හැකිය.
ඩිස්ලිපිඩිමික් අසමතුලිතතාවයේ වර්ධනයේ ව්යාධිජනක යාන්ත්රණයට අනුකූලව, එටියෝපාතොජෙනටික් ඩිස්ලිපිඩිමියා ආකාර කිහිපයක් තිබේ. නියත වශයෙන්ම සියලුම පාරම්පරික ඩිස්ලිපිඩිමියා ප්රාථමික ස්වරූපවලට අයත් වන අතර ඒවා මොනොජනික් සහ බහුජනක ලෙස බෙදා ඇත.
- මෙම ව්යාධි විද්යාවෙන් පෙළෙන දෙමව්පියන්ගෙන් දරුවෙකු හෝ එකවරම දරුවෙකු විසින් දෝෂ සහිත ජානයක් ලබා ගැනීමේ ප්රති result ලයක් ලෙස ඩිස්ලිපිඩිමියා වර්ධනය වීම මොනොජනික් ආකෘති මගින් සංලක්ෂිත වේ.
- ඩිස්ලිපිඩිමියා හි බහුජනක වර්ධනය තීරණය වන්නේ දෝෂ සහිත ජානයේ උරුමය මත පමණක් නොව, පරිසරයේ negative ණාත්මක බලපෑමෙනි.
වැදගත්! රෝග විනිශ්චය කිරීමට වඩාත්ම අපහසු වන්නේ ඩිස්ලිපිඩිමියා හි ද්විතියික ස්වරූපයයි, මන්ද මෙම ව්යාධි විද්යාව සිදුවීමට හේතුව රෝගියාට ඇති ඕනෑම නිදන්ගත රෝගයක් නිසාය.
මෙම හෝ එම ව්යාධිජනක ඩිස්ලිපිඩිමියා ප්රකෝප කළ හැකි ප්රධාන රෝග:
- දියවැඩියාව
- තයිරොයිඩ් ග්රන්ථිය
- සියලුම වර්ගවල විසිරුණු අක්මා රෝග.
ඇලිමෙන්ටරි ඩිස්ලිපිඩිමියා රෝග විනිශ්චය පදනම් වන්නේ ආහාර සමඟ අතිරික්ත කොලෙස්ටරෝල් පරිභෝජනය පිළිබඳ ඔප්පු වූ කාරණය මත ය. ඩිස්ලිපිඩිමියා හි ඒ හා සමාන ප්රභේදයක් අස්ථිර වර්ගයකට අනුව සිදුවිය හැකි අතර, කොලෙස්ටරෝල් ඉහළ යන්නේ කෙටි කාලයක් සඳහා වන අතර මෙයට හේතුව මේද ආහාර විශාල ප්රමාණයක් තනි භාවිතයයි.
බොහෝ අවස්ථාවන්හීදී, ඩිස්ලිපිඩිමියා රෝග විනිශ්චය කරනු ලබන්නේ රුධිර ප්රවාහයේ කොලෙස්ටරෝල් භාගවල දීර් increase වැඩි වීමක් සමඟ පමණි. ලොව පුරා මිනිසුන්ගෙන් සැලකිය යුතු කොටසකට ව්යාධි විද්යාව ඇත.
රෝග ලක්ෂණ
ඩිස්ලිපිඩිමියා රෝග විනිශ්චය කරනු ලබන්නේ රසායනාගාරයේදී පමණි. මෙම හේතුව නිසා රෝගයක් හඳුනාගත හැක්කේ රසායනාගාර සාක්ෂි මත පමණි. මේ නිසා සායනික රෝග ලක්ෂණ ප්රමුඛ ස්ථානයක් නොගනී.
පළපුරුදු විශේෂ ists යින්, දීර් dis කාලයක් තිස්සේ ඩිස්ලිපිඩිමියා රෝගයෙන් පෙළෙන රෝගියෙකුගේ දෘශ්ය පරීක්ෂණයකින් පවා රෝගය සැක කළ හැකිය. එවැනි නිශ්චිත සායනික සලකුණු වලට xanthomas ඇතුළත් වේ - සම මත කුඩා මුද්රා. Xanthomas දේශීයකරණය සඳහා ප්රියතම ස්ථාන වන්නේ,
- පාදයේ එකම,
- දණහිසේ සන්ධි සහ අත්
- පිටුපස අන්තර් ක්රියාකාරිත්වය.
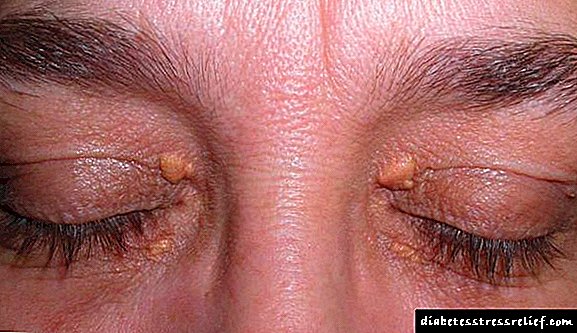
 විවිධ භාගවල ස්වරූපයෙන් ප්රකාශ වන කොලෙස්ටරෝල් අධික ලෙස සමුච්චය වීමත් සමඟ සැන්තෙලාස්ම් පෙනුම ඇති වේ. මේවා විවිධ ප්රමාණයේ කහ නියෝප්ලාස්ම් වන අතර ඒවා ඇසිපිය මත පිහිටා ඇත. Xanthelasms structure න ව්යුහයක් ඇති අතර ඒවායේ අභ්යන්තර අන්තර්ගතය කොලෙස්ටරෝල් වේ.
විවිධ භාගවල ස්වරූපයෙන් ප්රකාශ වන කොලෙස්ටරෝල් අධික ලෙස සමුච්චය වීමත් සමඟ සැන්තෙලාස්ම් පෙනුම ඇති වේ. මේවා විවිධ ප්රමාණයේ කහ නියෝප්ලාස්ම් වන අතර ඒවා ඇසිපිය මත පිහිටා ඇත. Xanthelasms structure න ව්යුහයක් ඇති අතර ඒවායේ අභ්යන්තර අන්තර්ගතය කොලෙස්ටරෝල් වේ.
ඩිස්ලිපිඩිමියා හි පාරම්පරික ස්වභාවය සමඟ, කෝනියා හි ලිපොයිඩ් ආරුක්කු ඇතිවේ. මෙය කෝර්නියාවේ පිටත දාරයේ පිහිටා ඇති සුදු පැහැති දාරයකි.
සායනික ප්රකාශනයන්හි දරිද්රතාවය තිබියදීත්, බාහිර රෝගී පදනමක් මත වුවද ඩිස්ලිපිඩිමියා රෝග විනිශ්චය කළ හැකිය. මෙම සංකීර්ණයට විවිධ ක්ෂේත්රවල පර්යේෂණ ඇතුළත් වේ.
ඩිස්ලිපිඩිමියා රෝග විනිශ්චය කිරීමේදී විශේෂ ist යා අපේක්ෂා කරන දත්ත මත අද වඩාත් ජනප්රිය රසායනාගාර විශ්ලේෂණය වන්නේ රෝගියාගේ ලිපිඩ පැතිකඩයි. මෙම යෙදුමෙන් අදහස් කෙරෙන්නේ:
- විවිධ කොලෙස්ටරෝල් භාගවල සාන්ද්රණය තීරණය කිරීම,
- ධමනි වල වටිනාකම තීරණය කිරීම.
මෙම දර්ශක දෙකම පෙන්නුම් කරන්නේ රෝගියෙකු තුළ ධමනි ස්රාවය වන රෝගයක් ඇතිවීමේ ඉහළ අවදානමක් ඇති බවයි. ඩිස්ලිපිඩිමියා හි සායනික ස්වරූපවල ප්රධාන සංඛ්යාව පාරම්පරික ව්යාධි විද්යාවක් වන හෙයින්, අද වන විට දෝෂ සහිත ජාන සමූහයක අර්ථ දැක්වීම සහිත රෝගීන්ගේ ජාන පරීක්ෂණයක් සම්මත පරීක්ෂණයකි. ඊට අමතරව, ඔබට කොලෙස්ටරෝල් මැනීම සඳහා උපකරණය භාවිතා කළ හැකි අතර නිවසේදී මිනුම් ගත හැකිය.
රෝග වර්ග
රෝගියාගේ රුධිර ප්රවාහයේ කුමන මේද කොටස් වැඩි කරන්නේද යන්න පිළිබඳ තොරතුරු පදනම් කරගෙන රෝගයේ ආකාර පිළිබඳ ජාත්යන්තර වර්ගීකරණය වර්ධනය වේ. සියලුම ඩිස්ලිපිඩිමියා හුදකලා හා ඒකාබද්ධ වේ.
- හුදකලා වන්නේ කොලෙස්ටරෝල් භාග වන ලිපොප්රෝටීන වල දර්ශක වැඩි වන ඒවාය.
- ඒකාබද්ධ - මෙම ඩිස්ලිපිඩිමියා සමඟ, කොලෙස්ටරෝල් වලට අමතරව, ට්රයිග්ලිසරයිඩ වැඩි වීමක් ද සටහන් වේ.
ඩිස්ලිපිඩිමියා වෙන්කර හඳුනා ගැනීම සඳහා පුළුල් විකල්පයක් වන්නේ ෆ්රෙඩ්රික්සන් වර්ගීකරණයයි, ඒ අනුව මෙම ව්යාධි විද්යාව වර්ග පහකට බෙදා ඇත:
- පාරම්පරික ප්රාථමික හයිපර්චිලොමිකොනෙමියා, වෙනස් වර්ග 1 ඩිස්ලිපිඩිමියා. මෙම රෝගය ඇති වන්නේ ට්රයිග්ලිසරයිඩ වලින් 90% ක් සහ කොලෙස්ටරෝල් වලින් 10% කින් සමන්විත වන චයිලොමිකෝනවල වැඩි වීමක් පමණි. ඩිස්ලිපිඩිමියා හි මෙම ප්රභේදය කිසි විටෙකත් හෘදයේ හා රුධිර නාල වල ධමනි ස්රාවය වන තුවාල ඇතිවීමට ප්රධානතම දෙය බවට පත්විය නොහැකිය.
- දෙවන වර්ගයේ ඩිස්ලිපිඩිමියා සංලක්ෂිත වන්නේ ඉහළ මට්ටමේ ධමනි සිහින් වීමක් සහිත කොලෙස්ටරෝල් භාග වලට සම්බන්ධ අඩු l නත්ව ලිපොප්රෝටීන වල දර්ශකවල වැඩි වීමක් පමණි. ඩිස්ලිපිඩිමික් අසමතුලිතතාවය ඇතිවීමට පාරම්පරික දෝෂ සහිත ජානයක් හා අහිතකර පාරිසරික සාධක අවශ්ය බැවින් මෙම වර්ගයේ රෝග බහුජනක වේ. දෙවන වර්ගයේ ඩිස්ලිපිඩිමියා හි සුවිශේෂී ලක්ෂණයක් වන්නේ රෝගියා අඩු l නත්ව ලිපොප්රෝටීන මට්ටම පමණක් නොව ට්රයිග්ලිසරයිඩ මට්ටම ඉහළ නැංවීමයි.
- තුන්වන වර්ගයේ ඩිස්ලිපිඩිමියා රෝගියාගේ ඉතා අඩු ity නත්ව ලිපොප්රෝටීන වල ඉහළ දර්ශකයක පෙනුම මගින් සංලක්ෂිත වේ, මෙය ධමනි ස්රාවය වන සනාල තුවාල ඇතිවීමේ ඉහළ සම්භාවිතාවක් සමඟ ඇත.
- සිව්වන වර්ගය සමඟ ඉතා අඩු l නත්ව ලිපොප්රෝටීන මට්ටමේ වැඩි වීමක් ද ඇත. නමුත් මෙම අවස්ථාවේ දී, තත්වය වර්ධනය වන්නේ පාරම්පරික සාධක නිසා නොව, ආවේණික හේතු නිසා ය.
- පස්වන වර්ගයේ ඩිස්ලිපිඩිමියා යනු රුධිරයේ ඇති චයිලොමිකෝන සංඛ්යාවේ වැඩි වීමක් වන අතර එය ඉතා අඩු l නත්ව ලිපොප්රෝටීන සංඛ්යාවේ වැඩි වීමක් සමඟ සංයුක්ත වේ.
ජාත්යන්තර වර්ගීකරණයේ විවිධාකාර රසායනාගාර වර්ගවල ඩිස්ලිපිඩිමික් ආබාධ නිසා මෙම ව්යාධි විද්යාවේ වර්ග කිහිපයක් තිබේ. කෙසේ වෙතත්, 10 mcb ඩිස්ලිපිඩිමියා සඳහා තනි කේතයක් E78 ඇත.
රෝගයේ රෝග ලක්ෂණ තුරන් කිරීම අරමුණු කරගත් චිකිත්සක සහ වැළැක්වීමේ පියවර ඉතා විවිධාකාර වේ. ඒවා සමන්විත වන්නේ drugs ෂධ නිවැරදි කිරීමේදී පමණක් නොව, ජීවන රටාවේ වෙනසක් ඇති කරමින් පෝෂණවේදියෙකුගේ උපදෙස් වලට අනුකූලවය.
අවධානය යොමු කරන්න! Drug ෂධ නොවන දිශානතියක නිර්දේශයන් රෝගයේ පාරම්පරික වර්ග (ප්රගතිය වැළැක්වීම සඳහා) සහ ද්විතීයික ආකාර සමඟ නිරීක්ෂණය කළ යුතුය. ද්විතියික ඩිස්ලිපිඩිමියා රෝගයට ප්රතිකාර කිරීම සඳහා, එය සිදුවීමට මූලික හේතුව, එනම් නිදන්ගත ව්යාධිවේදය ඉවත් කිරීම අවශ්ය වේ.
කොලෙස්ටරෝල් අඩු කිරීම අරමුණු කරගත් medicines ෂධවල ප්රධාන ලැයිස්තුව සහ එහි සියලු කොටස් අතුරු කොටස් වන්නේ බයිල අම්ල සහ ස්ටැටින්, කොලෙස්ටරෝල් ටැබ්ලට් ය. ඉතා අඩු l නත්ව ලිපොප්රෝටීන සහ ට්රයිග්ලිසරයිඩ ඉහළ මට්ටමක නිවැරදි කිරීම සඳහා ෆයිබ්රේට් සහ නිකොටින්තික් අම්ලය භාවිතා කරයි.
ස්ටැටින් කාණ්ඩයේ කොටසක් වන mon ෂධ මොනොකලීන් ප්රතිජීවක වන අතර එහි බලපෑම එන්සයිමයේ ක්රියාකාරිත්වය නිශ්චිත ලෙස නිෂේධනය කිරීම දක්වා විහිදෙන අතර එය අක්මාව මගින් කොලෙස්ටරෝල් භාග නිපදවීම වැඩි කරයි.
 ස්ටැටින් කාණ්ඩයේ කොටසක් වන අටෝර්වාස්ටැටින්, ලොවාස්ටැටින්, ප්රවස්ටැටින් යන drugs ෂධ අද දින ක්ෂුද්රජීව විද්යාත්මක හා කෘතිම ක්රම මගින් සංවර්ධනය කෙරේ. ස්ටැටින් සමඟ ඩිස්ලිපිඩිමියා රෝගයට ප්රතිකාර කිරීම සාමාන්යයෙන් පමණක් නොව අඩු dens නත්ව කොලෙස්ටරෝල් වලද කොලෙස්ටරෝල් දිගු කාලීනව අඩුවීමකි. ධමනි අවහිරතා වැළැක්වීම සඳහා මෙය විශාල කාර්යභාරයක් ඉටු කරයි.
ස්ටැටින් කාණ්ඩයේ කොටසක් වන අටෝර්වාස්ටැටින්, ලොවාස්ටැටින්, ප්රවස්ටැටින් යන drugs ෂධ අද දින ක්ෂුද්රජීව විද්යාත්මක හා කෘතිම ක්රම මගින් සංවර්ධනය කෙරේ. ස්ටැටින් සමඟ ඩිස්ලිපිඩිමියා රෝගයට ප්රතිකාර කිරීම සාමාන්යයෙන් පමණක් නොව අඩු dens නත්ව කොලෙස්ටරෝල් වලද කොලෙස්ටරෝල් දිගු කාලීනව අඩුවීමකි. ධමනි අවහිරතා වැළැක්වීම සඳහා මෙය විශාල කාර්යභාරයක් ඉටු කරයි.
ස්ටැටින් භාවිතයේ ඇති වාසිය ද එවැනි ප්රතිකාර මගින් ලිපිඩ අඩු කිරීමේ බලපෑමක් පමණක් නොව, ප්ලීටෝට්රොපික් බලපෑම් ද ඇතිවීම නිසා යාත්රා වල ඇතිවන ගිනි අවුලුවන ක්රියාවලීන් මැඩපැවැත්වීමේ ක්රියාකාරිත්වය වැඩිදියුණු වේ.
ස්ටැටින් සමඟ මොනොතෙරපි මගින් ධනාත්මක ප්රති result ලයක් නොලැබේ නම්, සංකීර්ණ ප්රතිකාරය නිර්දේශ කරනු ලබන්නේ බයිල අම්ල අනුක්රමික භාවිතා කරමින් ය. දිනකට වාචිකව.
මෙම drugs ෂධ කාණ්ඩය කොලෙස්ටරෝල් සංශ්ලේෂණයට සෘජු බලපෑමක් ඇති කරයි. මෙය සිදු වන්නේ ශරීරයෙන් පිටවන අම්ල බැහැර කිරීම සහ කොලෙස්ටරෝල් භාග වලින් ඒවා තවදුරටත් සෑදීමෙනි.
සැලකිය යුතු හයිපර්ට්රයිග්ලිසරයිඩීමියා සහ නිදන්ගත කොලිටිස් යනු බයිල අම්ල අනුක්රමික භාවිතා කිරීම සඳහා සම්පූර්ණ ප්රතිවිරෝධතා වේ. හුදකලා වූ හයිපර්ට්රයිග්ලිසරයිඩමියා වලදී, තන්තු භාවිතා කරනු ලැබේ, නිදසුනක් ලෙස, සිප්රොෆයිබ්රේට් - දිනකට 100 mg.
මෙම drugs ෂධ කාණ්ඩයට පිත්තාශයේ කුහරය තුළ කොලෙස්ටරෝල් ගල් ඇතිවිය හැකි බැවින් දීර් long කාලයක් තිස්සේ තන්තු ලබා ගන්නා සියලුම රෝගීන් නිතිපතා අල්ට්රා සවුන්ඩ් වලට භාජනය විය යුතුය.
මීට අමතරව, 5 වන වර්ගයේ ඩිස්ලිපිඩිමියා අග්න්යාශයේ ආසාධනය සමඟ සිටී නම්, නිකොටින්තික් අම්ලය භාවිතා කිරීම සුදුසුය - දිනකට ග්රෑම් 2 යි.
නමුත් මෙම ද්රව්යය අතුරු ආබාධයක් ඇති අතර එය ඩිස්ලිපිඩිමියා රෝගයට එරෙහි සටනේදී නිකොටින්තික් අම්ලය බහුලව භාවිතා කිරීමට ඉඩ නොදේ. ප්රතික්රියාව ඉහළ ශරීරයේ සහ හිසෙහි සමේ රතු පැහැය ලෙස ප්රකාශ වේ.
ආහාර නිර්දේශ
ඕනෑම ආකාරයක ඩිස්ලිපිඩිමියා රෝගයකින් පෙළෙන රෝගියෙකුගේ ආහාර වේලෙහි වෙනස්කම් හඳුන්වා දීම අරමුණු කර ගෙන ඇත්තේ:
- සනාල හා හෘද ව්යාධි ඇතිවීමේ හා ප්රගතියේ අවදානම තුරන් කිරීම,
- රුධිර ග්ලූකෝස් මට්ටම සාමාන්යකරණය කිරීම,
- ලිපිඩ වැඩි දියුණු කිරීම,
- thrombophlebitis prophylaxis.
ඩිස්ලිපිඩිමියා රෝගය සඳහා වන ප්රධාන අවදානම් කණ්ඩායමට වැඩි දියුණු කළ පෝෂණය ඇති පුද්ගලයින් ඇතුළත් වේ, එබැවින් පළමු ප්රමුඛතාවයට ප්රතිකාර කිරීම යනු රෝගියාගේ ආහාර ගැනීමේ හැසිරීම සාමාන්යකරණය කිරීමයි. ඩිස්ලිපිඩිමියා රෝගියෙකුගේ දෛනික ආහාර වේලෙහි සත්ව මේද ප්රමාණය නාටකාකාර ලෙස සීමා කළ යුතු බව ආහාර මාර්ගෝපදේශ වල සඳහන් වේ.
මස් නිෂ්පාදන සතියකට එක් වරක් පමණක් ආහාරයට ඇතුළත් කිරීමට අවසර දී ඇති අතර ශරීරය ප්රෝටීන් වලින් පොහොසත් කිරීම සඳහා සමුද්ර මාළු පිළිගත හැකි ප්රමාණයකින් පරිභෝජනය කළ යුතුය. ඩිස්ලිපිඩිමික් ආබාධ සහිත රෝගීන්ගේ මෙනුවේ වැදගත් පෝෂ්ය පදාර්ථ හා තන්තු අඩංගු පළතුරු සහ එළවළු කෑම වලින් පොහොසත් විය යුතුය.
රෝගය පිළිබඳ සාමාන්ය තොරතුරු
ලිපිඩ මට්ටම අධික ලෙස ඉහළ නංවා ඇත්නම්, ව්යාධිවේදය හයිපර්ලිපිඩිමියා ලෙස හැඳින්වේ. රෝගයේ වර්ධනයට බලපාන්නේ ජීවන රටාව, ආහාර ගැනීම, ඇතැම් drugs ෂධ ගැනීම, ක්රියාකාරිත්වයේ lack නතාවය සහ නරක පුරුදු ය.
ඩිස්ලිපිඩිමියා මගින් පෙන්නුම් කරන්නේ මේද මූලද්රව්යවල සමතුලිතතාවය උල්ලං violation නය වීමකි. මෙම අඩු අණුක බර සංයෝග අක්මාව තුළ සංස්ලේෂණය කරනු ලබන්නේ ලිපොප්රෝටීන මගින් සියළුම සෛලීය හා පටක ව්යුහයන්ට පසුව ප්රවාහනය කිරීමෙනි - ලිපිඩ ප්රෝටීන් සංයුතියේ සංකීර්ණ සංකීර්ණ. අඩු, ඉහළ හෝ ඉතා අඩු ity නත්වයකින් වර්ග තුනක් වර්ග කළ හැකිය.
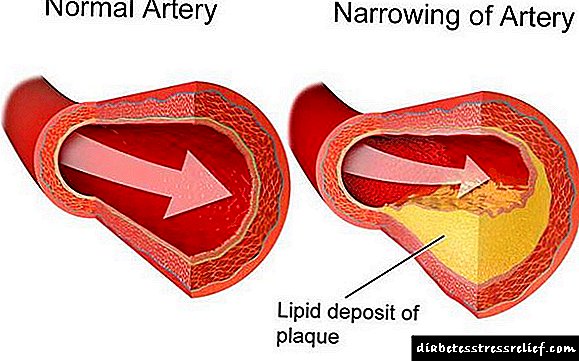
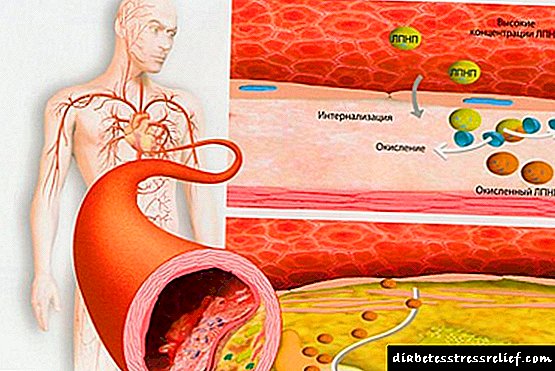
එල්ඩීඑල් සහ වීඑල්ඩීඑල් යනු විශාල ව්යුහයන් වන අතර ඒවා කොලෙස්ටරෝල් අවසාදිතයේ තැන්පත් කිරීමේ ප්රබල හැකියාවක් ඇත. ඒවා සනාල ඇඳ සහ හෘදයේ රෝග ඇති කරන අතර මෙම කොලෙස්ටරෝල් “නරක” වේ. එල්ඩීඑල් විසින් එන්ඩොතලියම් මත සමරු ques ලක සෑදීම අවුලුවන අතර එය සනාල ලුමෙන් අඩු කරයි.
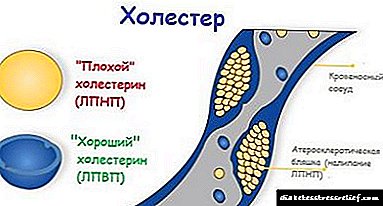
එච්.ඩී.එල් යනු අණුවක් වන අතර එය ජලයේ දියවී කොලෙස්ටරෝල් ඉවත් කිරීමට උපකාරී වන අතර එය යාත්රා වල තැන්පත් වීම වළක්වයි. අක්මාව තුළ, ඒවා කෝපය පල කලේය අම්ල බවට පරිවර්තනය කළ හැකිය.
පරමාණුක අගය (සංගුණකය) යනු LDL සහ VLDL හි එකතුව ඉහළ dens නත්ව සංරචකවල අනුපාතයයි. හයිපර් කොලෙස්ටරෝල් යනු මිනිස් රුධිරයේ ඇති එවැනි මූලද්රව්ය ගණන අතිරික්තයයි.
මෙම ගැටළු වල පසුබිමට මෙන්ම ඩිස්ලිපිඩිමියා වලටද ධමනි සිහින් වීම සිදුවිය හැකි අතර එය පටක හයිපොක්සියා වලට හේතු වේ. මෙම තත්වය හඳුනා ගැනීම සඳහා රුධිර සාම්පල විශ්ලේෂණය කිරීම සහ ලිපිඩ පරිවෘත්තීය ඇගයීම ප්රමාණවත් වේ.
අසමතුලිතතාවය ගැන ඔවුන් පවසන්නේ:

- කොලෙස්ටරෝල් (මුළු) 6.3 mmol / L ඉක්මවයි.
- KA 3 ඉක්මවයි.
- TG 2.5 mmol / L ට වැඩි.
- LDL 3 mmol / L ඉක්මවයි.
- HDL පිරිමින් සඳහා 1 mmol / L ට අඩු සහ කාන්තාවන් සඳහා 1.2 mmol / L ට අඩු.
ව්යාධි සාධක
රෝගය ඇතිවීමට හේතු කාණ්ඩ කිහිපයකට බෙදිය හැකිය:
- පාරම්පරික නැඹුරුතාවයක්. ප්රාථමික ඩිස්ලිපිඩිමියා ප්රධාන වශයෙන් සම්ප්රේෂණය වන්නේ කොලෙස්ටරෝල් සංශ්ලේෂණයට වගකිව යුතු ඩීඑන්ඒ හි අසාමාන්ය මූලද්රව්යයක් ඇති දෙමාපියන්ගෙනි.
- ද්විතියික ඩිස්ලිපිඩිමියා රෝගයට හේතු වන සාධක හමු වේ:
- තයිරොයිඩ් ග්රන්ථියේ ක්රියාකාරිත්වය අඩු වූ විට හයිපෝතෝරයිඩ් සමඟ.
- දියවැඩියා රෝගීන් තුළ ග්ලූකෝස් සැකසීම දුර්වල වූ විට.
- බාධාකාරී තත්වයක අක්මා රෝගයක් තිබේ නම්, පිටාර ගැලීම බාධා වන විට.
- සමහර .ෂධ භාවිතය සමඟ.
- පෝෂණයේ දෝෂ. ආකාර දෙකක් මෙහි කැපී පෙනේ: අස්ථිර හා නියත. පළමුවැන්න මේද ආහාර සැලකිය යුතු ලෙස පරිභෝජනය කිරීමෙන් පසු වහාම හෝ දිනකට පසු හයිපර් කොලෙස්ටරෝල්මියා පෙනුමෙන් සංලක්ෂිත වේ. සත්ව මේද විශාල ප්රමාණයක් සහිත ආහාර නිතිපතා පරිභෝජනය කරන පුද්ගලයින් තුළ ස්ථිර පෝෂණ ව්යාධි විද්යාව නිරීක්ෂණය කෙරේ.
අවදානම් කණ්ඩායම
ධමනි ස්රාවය වීමේ ප්රගතියට හේතු වන සාධක ඩිස්ලිපිඩිමියා ඇතිවීමට බලපාන බව මතක තබා ගත යුතුය. ඒවා වෙනස් කළ හැකි හා වෙනස් කළ නොහැකි ලෙස බෙදිය හැකිය. රෝගයේ වර්ධනයට වඩාත් ගොදුරු විය හැකි අවදානම් කණ්ඩායමක් ඇත.

- නුසුදුසු ආහාර වේලක් තුළ මේද කොලෙස්ටරෝල් ආහාර බහුලව පවතී.
- උදාසීන ජීවන රටාව.
- ආතතිය පැවතීම.
- නරක පුරුදු: මත්පැන්, දුම් පානය.
- තරබාරුකම
- අධි රුධිර පීඩනය.
- දියවැඩියාව දිරාපත් වීම.
රෝගියාට අවශ්ය නම් මෙම සාධක නිවැරදි කිරීමට යටත් වේ.
වෙනස් නොකළ හේතු වෙනස් කළ නොහැක. ඔවුන් අවුරුදු 45 ට වඩා පැරණි පිරිමින්ගේ ලක්ෂණයකි.පවුල් ඉතිහාසයක් ඇති පුද්ගලයින්ට ධමනි ස්රාවය වීම, ඩිස්ලිපිඩිමියා, හෘදයාබාධ, ආ roke ාතය, හදිසි මරණය වැනි රෝග ඇති විය හැක.
රෝගාබාධ පිළිබඳ සං s ා
බාහිර රෝග ලක්ෂණ පහත පරිදි දැක්විය හැකිය:
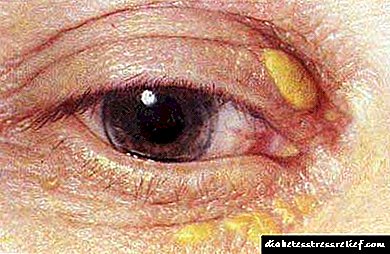
- සැන්තෝමාස්. මේවා ස්පර්ශයට තදින් බැඳී ඇති නූඩ්ල්ස් වන අතර එහි කොලෙස්ටරෝල් අංශු අඩංගු වේ. ඒවා කණ්ඩරාවේ ස්ථර වලට ඉහළින් පිහිටා ඇත. බොහෝ විට ඒවා අත්වල දක්නට ලැබේ, අඩුවෙන් අත් සහ පාදවල, පිටුපස හෝ සමේ වෙනත් ප්රදේශවල දක්නට ලැබේ.
- සැන්ටෙලාස්මා ඇහි බැම යට කොලෙස්ටරෝල් සමුච්චය කිරීමේදී ඒවා දිස්වේ. පෙනුමෙන් ඒවා කහ පැහැති පැහැයක් හෝ සාමාන්ය සමේ වර්ණයක් ඇති නූඩ්ල්ස් වලට සමානයි.
- කෝනියාවේ ලිපොයිඩ් ආරුක්කු. පෙනුමෙන් එය ඇසේ කෝනියා අද්දර තැන්පත් වන දාරයකි. එය සුදු හෝ අළු ය. තවමත් අවුරුදු 50 ක් නොමැති රෝගීන් තුළ ගැටළු ඇති වුවහොත්, මෙයින් ඇඟවෙන්නේ රෝගයට හේතුව පාරම්පරික ඩිස්ලිපිඩිමියා බවයි.
ශරීරයට සැලකිය යුතු හානියක් දැනටමත් සිදුවී ඇති විට, දිගු කලක් නොපෙන්වීමේ විශේෂත්වය මෙම රෝගයට ඇත. ව්යාධි විද්යාවේ මුල් අවධියේදී, ලිපිඩ විශ්ලේෂණයක් සම්මත කිරීමේදී ගැටළුවක් හඳුනාගත හැකිය.
ආබාධ පදනම් වී ඇත්තේ පරිවෘත්තීය සින්ඩ්රෝමය මතය, පොදුවේ ගත් කල, එය මේද පරිවෘත්තීය හා රුධිර පීඩනය සාමාන්යකරණය කිරීම අතර අසාර්ථකත්වයේ සංකීර්ණයකි. ලාක්ෂණික ප්රකාශනයන් රුධිර පරීක්ෂාවක ලිපිඩ ප්රමාණයෙහි වෙනසක්, අධි රුධිර පීඩනය, හයිපර්ග්ලයිසිමියාව, රක්තපාත දෝෂ විය හැකිය.
රෝග වර්ගීකරණය
ලිපිඩ ප්රමාණය මත පදනම්ව, මෙම වර්ගයේ ව්යාධි විද්යාව වෙන්කර හඳුනාගත හැකිය:
- ලිපොප්රෝටීන වල කොටසක් වන කොලෙස්ටරෝල් ඉහළ නංවන විට හුදකලා වූ හයිපර් කොලෙස්ටරෝල්.
- මිශ්ර හයිපර්ලිපිඩිමියා, විශ්ලේෂණයකින් කොලෙස්ටරෝල් හා ට්රයිග්ලිසරයිඩවල වැඩි වීමක් අනාවරණය වේ.
සිදුවීමේ යාන්ත්රණය අනුව ඩිස්ලිපිඩිමියාව ප්රාථමික විය හැකිය (මෙයට පාරම්පරික ව්යාධි ඇතුළත් වේ) හෝ ද්විතියික විය හැකිය, එය අහිතකර සාධකවල බලපෑම යටතේ දිස් විය.
ඊට අමතරව, ෆ්රෙඩ්රික්සන්ට අනුව වර්ගීකරණයක් ඇත, මෙහි රෝගාබාධ වර්ග ඉහළ යන ලිපිඩ වර්ගය මත රඳා පවතී. බොහෝ අවස්ථාවන්හීදී, මෙම රෝගය ධමනි සිහින් වීම සඳහා හේතු විය හැක. පහත දැක්වෙන ආකෘති වෙන්කර හඳුනාගත හැකිය:
- පාරම්පරික හයිපර්චිලොමිකෝනියාව. එය වෙනස් වන්නේ රුධිර පරීක්ෂණයකදී චයිලොමිකෝන පමණක් ඔසවා තැබීමෙනි. ධමනි සිහින් වීම ඇතිවීමේ අවදානම අවම වන එකම උප විශේෂය මෙයයි.
- 2a දැක්ම - මෙය පාරම්පරික හයිපර් කොලෙස්ටරෝල් හෝ අහිතකර බාහිර සාධකවල බලපෑම යටතේ පැන නගී. ඒ සමගම, LDL දර්ශක වැඩි වේ.
- 2b වර්ගයේ, ඉතා අඩු හා අඩු ity නත්වයකින් යුත් ලිපොප්රෝටීන මෙන්ම ට්රයිග්ලිසරයිඩ වැඩි වන විට ඒකාබද්ධ හයිපර්ලිපිඩිමියා ඇතුළත් වේ.
- තෙවන වර්ගය වන්නේ එල්ඩීඑල් ඉහළ නංවන විට පාරම්පරික ඩිස්බෙටා ලිපොප්රෝටීනෙමියාවයි.
- 4 වන වර්ගය එන්ඩොජෙනස් හයිපර්ලිපිඩිමියා ලෙස හඳුන්වන අතර ඉතා අඩු ity නත්ව ලිපොප්රෝටීන මට්ටම ඉහළ යයි.
- අන්තිම විශේෂ 5 අතරට පාරම්පරික හයිපර්ට්රයිග්ලිසරයිඩිමියා ඇතුළත් වන අතර, එහිදී චයිලොමිකෝන සහ ඉතා අඩු l නත්ව ලිපොප්රෝටීන වැඩි වේ.
රෝග නිර්ණය
බොහෝ අවස්ථාවන්හීදී, විශේෂ පරීක්ෂණ මාලාවක් පැවැත්වීමෙන් ඩිස්ලිපිඩිමියා රෝගය හඳුනාගත හැකිය. අවසාන රෝග විනිශ්චය සිදු කරනු ලබන්නේ:
- පැමිණිලි හා ඇනමෙනිස් එකතුවක් සහිත මූලික පරීක්ෂණයකට භාජනය වෙමින් පවතී. රෝගියා තුළ රෝගයේ ලාක්ෂණික සලකුණු හඳුනා ගැනීමට වෛද්යවරයා උත්සාහ කරන අතර පාරම්පරික හා මාරු කළ ව්යාධි පිළිබඳ තොරතුරු ද අධ්යයනය කරයි.
- Xanthelasm, xanthoma සහ cornea හි lipoid ආරුක්කු තිබීම අනාවරණය වේ.
- විශ්ලේෂණය සඳහා රුධිරය හා මුත්රා පරිත්යාග කරන්න.
- ලිපිඩ පැතිකඩක් ගනු ලැබේ. එය ධමනි වල සංගුණකය තීරණය කිරීමට උපකාරී වේ.
- පංතියේ එම් සහ ජී ඉමියුනොග්ලොබුලින් රුධිරයේ අනාවරණය වේ.
රෝග ප්රතිකාර
මේද පරිවෘත්තීය සාමාන්යකරණය කිරීම සඳහා වෛද්යවරුන්ට විශේෂ ations ෂධ, ආහාර ආහාර, ක්රියාශීලී ජීවන රටාවක් සහ සාම්ප්රදායික වෛද්ය ක්රම නියම කළ හැකිය.
ප්රතිකාර සඳහා way ෂධ ක්රමය ගත යුත්තේ:
- ස්ටැටින් යනු අක්මා සෛලවල කොලෙස්ටරෝල් ජෛව සංස්ලේෂණය අඩු කිරීමට උපකාරී වන drugs ෂධ වේ. මෙම drugs ෂධ ප්රති-ගිනි අවුලුවන බලපෑමක් ඇත. වඩාත් සුලභ වන්නේ ඇටෝර්වාස්ටැටින්, ලොවාස්ටැටින්, ෆ්ලුවස්ටැටින් ය.
- උස් වූ ට්රයිග්ලිසරයිඩ සඳහා තන්තු නියම කර ඇත. ප්රතිකාරය HDL වැඩි කිරීමට දායක වන අතර එමඟින් ධමනි ස්රාවය වීම වළක්වයි. වඩාත්ම effective ලදායී වන්නේ ස්ටැටින් සහ ෆයිබ්රේට් සංයෝජනය වන අතර, කෙසේ වෙතත්, මයෝපති වැනි බරපතල අප්රසන්න ප්රතිවිපාක ඇතිවිය හැකිය. මෙම කණ්ඩායමෙන් ක්ලෝෆයිබ්රේට්, ෆෙනෝෆයිබ්රේට් භාවිතා වේ.
- නියාසින්, එන්ඩුරාසින් සංයුතියේ ඇති නිකොටිනික් අම්ලය. මෙම drugs ෂධ වලට ලිපිඩ අඩු කිරීමේ දේපලක් ඇත.
- බහු අසංතෘප්ත මේද අම්ල, ඔමේගා -3. මාළු තෙල් වලින් ඒවා සොයාගත හැකිය. මෙම ප්රතිකාරය රුධිර කොලෙස්ටරෝල්, ලිපිඩ, එල්ඩීඑල් සහ වීඑල්ඩීඑල් අඩු කිරීමට උපකාරී වේ. එවැනි drugs ෂධ ප්රති-ධමනි විරෝධී වන අතර, රුධිර වාචික විද්යාව වැඩිදියුණු කළ හැකි අතර රුධිර කැටි ගැසීම් වලක්වනු ඇත.
- කුඩා අන්ත්රය තුළ අවශෝෂණය නැවැත්වීමට උපකාරී වන කොලෙස්ටරෝල් අවශෝෂණ නිෂේධක. වඩාත් ප්රසිද්ධ drug ෂධය වන්නේ එසෙටිමිබේ ය.
- කෝපය පල කලේය අම්ල සම්බන්ධ කිරීම සඳහා වන දුම්මල: කොලෙස්ටිපෝල්, කොලෙස්ටිරමයින්. මෙම drugs ෂධ හයිපර්ලිපිඩිමියා සඳහා මොනොතෙරපි ප්රතිකාරයක් ලෙස හෝ වෙනත් හයිපොකොලෙස්ටරෝල් drugs ෂධ සමඟ සංකීර්ණ ප්රතිකාරයක කොටසක් ලෙස අවශ්ය වේ.
නිවසේ ක්රම
ජන පිළියම් කොලෙස්ටරෝල් අඩු කිරීමට සහ රුධිර නාල වල තත්වය වැඩි දියුණු කිරීමට උපකාරී වේ. ඒවා අතිරේක ආධාර ලෙස භාවිතා කළ හැකිය.
වඩාත් පොදු ක්රම නම්:

- අර්තාපල් යුෂ පිළිගැනීම. එය හිස් බඩක් මත දිනපතා පානය කළ යුතුය. මෙය සිදු කිරීම සඳහා අමු අර්තාපල් භාවිතෙය්දී, සෝදා අතුල්ලමින්, අන්තර්ගතය මිරිකා ඇත. එහි ප්රති ing ලයක් වශයෙන් බීම නැවුම් ලෙස පානය කරයි.
- ලෙමන්, මී පැණි, එළවළු තෙල් මිශ්රණයක්. එවැනි medicine ෂධයක් දිගු කාලයක්, අවම වශයෙන් මාස 2-3 ක් පානය කිරීම අවශ්ය වේ.
- මෙලිසා තේ. එය හොඳින් සන්සුන් වන අතර මොළයේ හා හෘදයේ රුධිර නාල වැඩි දියුණු කරයි.
- නෙට්ල්ස් සහිත තැටි. මේ සඳහා නැවුම්ව කපන ලද ශාකයක් උණුසුම් ස්නානයක තබා ඇත. පැය භාගයක් තිස්සේ අවධාරනය කිරීමෙන් පසුව, ඔවුන් අවශ්ය උෂ්ණත්වයට ගෙන එන අතර පාද මෙම ජලයේ ගිලී ඇත. මෙය පහළ අන්තයේ ධමනි සිහින් වීම නැවැත්වීමට උපකාරී වේ.
රෝග සඳහා පෝෂණ මූලධර්ම
කොලෙස්ටරෝල් අඩු කිරීම සඳහා මෙම ව්යාධිවේදය සහිත ආහාරයක් අවශ්ය වේ. සමබර ආහාර වේලක් අතිරික්ත බර අඩු කිරීමට සහ රුධිර ග්ලූකෝස් සාමාන්ය තත්වයට පත් කිරීමට උපකාරී වේ.
ඩිස්ලිපිඩිමික් සින්ඩ්රෝමය නිරීක්ෂණය කළ විට, රෝගියා විශාල පරිභෝජනය කරන සත්ව මේද වලින් වැළකී සිටිය යුතුය.
40% ට වඩා මේදය සහිත ලාර්ඩ්, ඇඹුල් ක්රීම්, බිත්තර කහ මදය, බටර්, මේද මස්, සොසේජස්, සොසේජස්, ඕෆල්, ඉස්සන්, දැල්ලන්, කේවියර්, චීස් ආහාරයෙන් බැහැර කළ යුතුය.
පෝෂණය සම්පූර්ණ බව සහතික කිරීම සඳහා, ඔබට සත්ව මේද එළවළු මේද වෙනුවට ආදේශ කළ හැකිය. රෝගීන්ට ඉරිඟු, සූරියකාන්ත, කපු බීජ, හණ, සෝයා බෝංචි තෙල් ගැනීම ප්රයෝජනවත් වේ.
ඊට අමතරව, ශාක සම්භවයක් ඇති වෙනත් ආහාර හඳුන්වා දීම අවශ්ය වේ, එනම්:

- පලතුරු, බෙරි, එළවළු, රනිල කුලයට අයත් බෝග. මෙම සියලු ද්රව්යවල ආහාරමය තන්තු අඩංගු වන අතර එය දිනකට අවම වශයෙන් ග්රෑම් 30 ක් අවශ්ය වේ.
- රැප්සීඩ් සහ සෝයා බෝංචි තෙල්, එහි ස්ටැනෝල් අඩංගු වේ. ඔවුන්ගේ දෛනික ප්රමාණය ග්රෑම් 3 ක් විය යුතුය.
- නැවුම් පිසිනු ලබන්නේ, ඇප්රිකොට් ඇට, පීච්, කළු වියළි මිදි යොදයි, බීට්, කැරට්. මෙම නිෂ්පාදන පෙක්ටීන් වලින් පොහොසත් ය. දිවා කාලයේදී ඔබ එවැනි ආහාර ග්රෑම් 15 ක් පමණ ආහාරයට ගත යුතුය.
ඩිස්ලිපිඩිමියා සඳහා ආහාරයේ ප්රධාන නිර්දේශයන් වන්නේ නීති ගණනාවකට අනුකූල වීමයි:
- පලතුරු, එළවළු, බෙරි නිතිපතා ආහාරයට ගැනීම.
- බහු අසංතෘප්ත මේද, මොනෝ - සහ සංතෘප්ත භාවිතය 1: 1: 1 අනුපාතයකින් සිදුවිය යුතුය.
- අධික මේද සහිත කිරි නිෂ්පාදන සීමා කිරීම.
- බිත්තර පරිභෝජනය දින 7 කින් 3 දක්වා අඩු කරන්න.
මත්පැන් අනිසි ලෙස භාවිතා කිරීම contraindicated, කෙසේ වෙතත්, වියළි රතු වයින්, ආහාර වේලකට පෙර සුළු වශයෙන් ගනු ලැබේ, රෝගීන්ට ප්රයෝජනවත් වේ.
ව්යාධි විද්යාවේ සංකූලතා
රෝගයේ සියලු negative ණාත්මක ප්රතිවිපාක උග්ර හා නිදන්ගත ලෙස බෙදිය හැකිය. පළමු වැන්න නම් ආ roke ාතය, හෘදයාබාධ ඇතිවීමයි. ව්යාධි විද්යාව වේගයෙන් වර්ධනය වන අතර බොහෝ විට මාරාන්තික වේ.
නිදන්ගත සංකූලතා අතර රුධිර කැටි ගැසීම, අරිතිමියාව, අධි රුධිර පීඩනය, aortic valve stenosis, වකුගඩු අකර්මණ්ය වීම, ඇන්ජිනා පෙක්ටෝරිස්, ට්රොෆික් වණ, වරින් වර ක්ලෝඩිකේෂන් සින්ඩ්රෝමය ඇතුළත් වේ.
ධමනි ස්රාවය වන සමරු ques ලක සමුච්චය වීම නිසා සනාල හානිය නිරීක්ෂණය කළ විට, ධමනි ස්රාවය වේ.
- Aorta එය ධමනි අධි රුධිර පීඩනය ඇති කරයි, සමහර අවස්ථාවලදී එය හෘද ආබාධ, aortic valve ප්රමාණවත් නොවීම, stenosis ඇති කළ හැකිය.
- හදවතේ යාත්රා. හෘදයාබාධ, හෘද රිද්මය අසමත්වීම, හෘද රෝග හෝ හෘදයාබාධ ඇතිවීමට හේතු විය හැක.
- මස්තිෂ්ක යාත්රා. ඒ සමගම, ඉන්ද්රියයේ ක්රියාකාරිත්වය නරක අතට හැරේ. සනාල අවහිරතා ඇතිවිය හැකි අතර එය ඉෂ්මීමියාව හා ආ roke ාතය ඇති කරයි.
- වකුගඩු ධමනි. එය අධි රුධිර පීඩනයෙන් පෙන්නුම් කරයි.
- බඩවැල් ධමනි. බොහෝ විට බඩවැල් ආසාධනයට තුඩු දෙයි.
- පහළ අන්තයේ යාත්රා. වරින් වර නිරවුල් කිරීම හෝ වල්නාශය ඇතිවීමට හේතු විය හැක.
-ෂධ නොවන ප්රතිකාර
-ෂධ නොවන ක්රම භාවිතා නොකර ඩිස්ලිපිඩිමියා with ෂධ සමඟ ප්රතිකාර කිරීම සුදුසු නොවේ. සියල්ලට පසු, ආහාර වේල, වැඩ සහ විවේකය මෙන්ම ශාරීරික ක්රියාකාරකම් සකස් කිරීමෙන් ඔබට ඉතා හොඳ චිකිත්සක බලපෑමක් ලබා ගත හැකිය. මෙය සිදු කිරීම සඳහා, ඔබ කළ යුත්තේ:
- දෛනික ආහාර වේලෙහි සත්ව මේද ප්රමාණය අඩු කරන්න, සමහර විට ඒවා සම්පූර්ණයෙන්ම අත්හරින්න,
- ශරීර බර සාමාන්යකරණය කරන්න
- රෝගියාගේ ශක්තිය හා හැකියාවන්ට අනුරූපව ශාරීරික ක්රියාකාරකම් වැඩි කිරීම,
- සමබර, ශක්තිමත් සහ භාගික ආහාරයකට මාරු වන්න,
- රෝගියාගේ රුධිරයේ ඇති ට්රයිග්ලිසරයිඩ ප්රමාණය වැඩි කරන, රුධිර නාල වල බිත්ති en ණ කිරිමට සහ ධමනි සිහින් වීම වේගවත් කිරීම සඳහා ඇල්කොහොල් භාවිතය තියුනු ලෙස සීමා කිරීම හෝ සම්පූර්ණයෙන්ම අත්හැරීම.
- මෙම රෝගය වර්ධනය කිරීමේදී දුම්පානය ද වැදගත් කාර්යභාරයක් ඉටු කරයි.

ආහාර චිකිත්සාව
ඉහත සඳහන් කළ පරිදි, ඩිස්ලිපිඩිමියා සඳහා වන ආහාරය effective ලදායී ප්රතිකාර සඳහා ප්රධාන සාධක වලින් එකකි. ආහාර ගැනීම තාවකාලික ප්රපංචයක් නොව, ධමනි සිහින් වීම වැළැක්වීම පදනම් කරගත් ජීවන රටාව හා පෝෂණයයි. මෙම රෝගය සඳහා වන ආහාරය රෝගියා ඉලක්ක කර ගත් අතර මූලධර්ම කිහිපයක් ඇත:
- මස්, මාළු, නරක යැයි සිතන, ඉස්සන්, බටර්, මේද ප්රභේද කිරි නිෂ්පාදන, කාර්මික චීස්, සොසේජස් සහ සොසේජස් භාවිතය සීමා කරන්න.
- මේදය, එළවළු සම්භවය, එළවළු, පලතුරු, අඩු මේද කුකුළු මස් හා මාළු වර්ග සමඟ ඔබේ ආහාර වේල පොහොසත් කරන්න,
- මෙම වර්ගයේ රෝග සඳහා හීන කිරි නිෂ්පාදන ද දක්වනු ලැබේ,
- , කුඩා කොටස් වලින් නියමිත වේලාවට.
බාහිර ප්රතිකාර
මිනිස් සිරුරෙන් පිටත රුධිරයේ ගුණ හා සංයුතිය වෙනස් කිරීම සඳහා එවැනි ප්රතිකාර භාවිතා කරනු ලැබේ. දරුණු ඇටරොජනික් ඩිස්ලිපිඩිමියා යනු මෙම ක්රමය භාවිතා කිරීම සඳහා ඇඟවීමකි. ඇත්ත වශයෙන්ම, ධමනි ඩිස්ලිපිඩිමියා යනු හෘද වාහිනී රෝග ස්වරූපයෙන් සංකූලතා වර්ධනය වීමට දායක වන සාධකයකි.
විය හැකි සංකූලතා හා ප්රතිවිපාක
රෝගයට ප්රතිකාර කළ හැකි නමුත් මෙම ක්රියාවලිය තරමක් දීර් is වන අතර රෝගියාගෙන් විනය හා අධිෂ් ower ාන ශක්තිය අවශ්ය වේ. එහෙත් මෙම ප්රයත්නයන්හි ස්වරූපයෙන් සංකීර්ණ හා භයානක සෞඛ්ය සංකූලතා වැලැක්වීම වටී:
- ධමනි සිහින් වීම,
- කිරීටක හෘද රෝග
- හෘදයාබාධ
- ආ roke ාතය
- හෘද රිද්ම බාධා,
- ධමනි අධි රුධිර පීඩනය සහ,
- බඩවැල් ධමනි සිහින් වීම,
- පහළ අන්තයේ ධමනි සිහින් වීම.
සංවර්ධන යාන්ත්රණයට අනුව, සියලු සංකූලතා කාණ්ඩ දෙකකට බෙදිය හැකිය:
- තියුණු
- නිදන්ගත.
 සංකූලතා ධමනි සිහින් වීමේ සිට ආ roke ාතය දක්වා විය හැකිය.
සංකූලතා ධමනි සිහින් වීමේ සිට ආ roke ාතය දක්වා විය හැකිය.උග්ර සංකූලතා යනු යාත්රාවේ ස්ටෙනෝසිස් (සම්පීඩනය) ඇතිවීම සහ එහි ඇමිණුම් අඩවියෙන් ත්රොම්බස් ඉරා දැමීමයි. සරලව කිවහොත්, රුධිර කැටියක් සම්පූර්ණයෙන්ම හෝ අර්ධ වශයෙන් යාත්රාවේ ලුමෙන් වැසෙන අතර එම්බෝලියම් සිදු වේ. එවැනි ව්යාධි විද්යාව බොහෝ විට මාරාන්තික ප්රති come ලයක් ඇත. නිදන්ගත සංකූලතා යනු යාත්රාවක ලුමෙන් ක්රමයෙන් පටු වීම සහ එය තුළ රුධිර කැටියක් සෑදීමයි, එමඟින් මෙම යාත්රාව සමඟ සපයනු ලබන ප්රදේශයේ නිදන්ගත ඉෂ්මීමියා ඇති වේ. ඩිස්ලිපිඩිමියා රෝගය සඳහා පුරෝකථනය රඳා පවතින්නේ:
- රෝගයේ බරපතලකම සහ වර්ගය,
- ධමනි සිහින් වීමේ කේන්ද්රය ප්රාදේශීයකරණය,
- ව්යාධි ක්රියාවලියේ වර්ධන වේගය,
- කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර.
වැළැක්වීම
මෙම රෝගය අනෙක් සියල්ලන් මෙන් දිගු කාලීනව හා ප්රතිකාර කිරීමට අපහසු වේ. එබැවින් ඩිස්ලිපිඩිමියා වර්ග කිහිපයක් විය හැකිය:
- ප්රාථමික වැළැක්වීම - රෝගය ඇතිවීම හා සංවර්ධනය වැළැක්වීම අරමුණු කරගත් ක්රියාමාර්ග සමූහයකි. මෙම කාර්යය සඳහා, එය නිර්දේශ කෙරේ:
- ද්විතියික වැළැක්වීම - සංකූලතා වර්ධනය වීම සහ රෝගයේ ප්රගතිය වැළැක්වීම අරමුණු කරගත් ක්රියාමාර්ග. දැනටමත් හඳුනාගෙන ඇති ඩිස්ලිපිඩිමියා සඳහා මෙම වර්ගයේ රෝග නිවාරණය භාවිතා කරයි. මෙම අරමුණු සඳහා, ඔබට අයදුම් කළ හැකිය:
- ශරීර බර සාමාන්යකරණය කිරීම
- ක්රියාශීලී ජීවන රටාව
- ආතතිය වළක්වා ගැනීම
- රැකියාව සහ විවේකය සඳහා කාලය තාර්කිකව බෙදා හැරීම,
- අනිවාර්ය රුධිර හා මුත්රා පරීක්ෂණ සමඟ රුධිර පරීක්ෂාව මෙන්ම රුධිර පීඩනය මැනීම,
- ආහාර චිකිත්සාව
- drug ෂධ රෝග නිවාරණය,
- රෝගයට හේතුව මත non ෂධ නොවන බලපෑම්.

පළමු තැතිගන්වන රෝග ලක්ෂණ මතු වූ විට සුදුසුකම් ලත් වෛද්ය උපකාර ලබා ගන්න.
වැළැක්වීම, රෝග විනිශ්චය කිරීම සහ ප්රතිකාර කිරීම කාලෝචිත ආකාරයකින් සිදු කිරීමෙන් රෝගියාගේ ජීවිතය හා එහි ගුණාත්මකභාවය දීර් and කර ආරක්ෂා කර ගත හැකිය. එවැනි පුරෝකථනයක් සඳහා ප්රධාන කොන්දේසිය වන්නේ කෙනෙකුගේ සෞඛ්යය පිළිබඳ විනය සහ ප්රවේශම් සහගත ආකල්පයයි.
ඩිස්ලිපිඩිමියා යනු ධමනි ස්රාවය වන හෘද රෝග (ASC) වර්ධනය සඳහා අවදානම් සාධකය වන අතර එය වෙනත් වැදගත් අවදානම් සාධක පෙන්නුම් කිරීමට පෙර සිදු වේ. වසංගත විද්යාත්මක සාක්ෂි අනුව හයිපර් කොලෙස්ටරෝල් සහ සමහරවිට කිරීටක ධමනි සිහින් වීම යනු ඉස්කිමික ආ roke ාතය වර්ධනය වීමේ අවදානම් සාධක වේ. දත්ත වලට අනුව, 2009 සිට 2012 දක්වා වයස අවුරුදු 20 ට වැඩි වැඩිහිටි ඇමරිකානුවන් මිලියන 100 කට වඩා වැඩි ප්රමාණයක් කොලෙස්ටරෝල් (කොලෙස්ටරෝල්) ≥200 mg / dl වන අතර මිලියන 31 කට ආසන්න පිරිසකට ≥240 mg / dl මට්ටම් ඇත.
පර්යන්ත සනාල රෝග, ඉෂ්මික් ආ roke ාතය මෙන්ම ඉන්සියුලින් ප්රතිරෝධය වැනි ACSB සඳහාද එවැනි අවදානම් සාධකයක් ඇති බවට වැඩි වැඩියෙන් සාක්ෂි තිබේ, එහි බරපතලකම වැඩිවීම ට්රයිග්ලිසරයිඩ (TG) මට්ටම අඩු කිරීමටත්, අඩු l නත්ව ලිපොප්රෝටීන (LDL) සහ ඉහළ dens නත්ව ලිපොප්රෝටීන (HDL) සාන්ද්රණය අඩු වීමටත් හේතු වේ. ) රුධිර ප්ලාස්මා වල.
මේ සම්බන්ධයෙන්, 2017 අප්රේල් 23 වන දින, එන්ඩොක්රීන් ප්රැක්ටිස් සඟරාව ඇමරිකානු සායනික අන්තරාසර්ග විද්යා ologists යින්ගේ සංගමයේ (ඒඒසී) අධ්යක්ෂ මණ්ඩලයේ සහ ඇමරිකානු අන්තරාසර්ග විද්යා විද්යාලයේ (ඇමරිකානු භාරකාර මණ්ඩලය) විසින් සකස් කරන ලද වෛද්යවරුන් සඳහා වෛද්ය නිර්දේශ ප්රකාශයට පත් කරන ලදී. සායනික ප්රායෝගික මාර්ගෝපදේශ ප්රමිතිගතව සැපයීම සඳහා කලින් ප්රකාශයට පත් කරන ලද AACE ප්රොටෝකෝලයන්ට අනුකූල වන අන්තරාසර්ග විද්යා විද්යාලය (ACE) භාරකාර මණ්ඩලය).
කතුවරුන් පවසන පරිදි, මෙම මාර්ගෝපදේශය වර්ධනය කිරීමට තවත් හේතුවක් වූයේ 2013 දී ඇමරිකානු හෘද රෝග සංගමයේ / ඇමරිකානු හෘද විද්යා විද්යාලයේ ආන්දෝලනාත්මක නිර්දේශයන් වන අතර එමඟින් එල්ඩීඑල් මට්ටම පහත හෙලීමේ අරමුණු ඉවත් කර ස්ටැටින් ප්රතිකාරයේ තීව්රතාව වෙනස් කිරීමට නිර්දේශ කරන ලදී.
ඇත්ත වශයෙන්ම, මෙම මාර්ගෝපදේශය සෞඛ්යාරක්ෂක වෘත්තිකයන්ට විශේෂිත සායනික අවස්ථා සඳහා වෛද්ය තීරණ ගැනීමට උපකාර කිරීම සඳහා නිර්මාණය කර ඇති ක්රමානුකූලව සකස් කරන ලද පණිවිඩයකි, නමුත් කතුවරුන් පවසන පරිදි, ඔවුන් කිසිසේත් වෛද්ය වෘත්තිකයෙකුගේ ස්වාධීන විනිශ්චය සඳහා ආදේශකයක් නොවන අතර එය මඟ පෙන්වීමක් ලෙස නොසැලකිය යුතුය.
සංවර්ධකයින් විසින් මෙම නිර්දේශයන්හි බොහෝ අන්තර්ගතයන් සාහිත්ය විචාර මත පදනම් වී ඇති අතර සැක සහිත අංශයන්හි කතුවරුන් වෘත්තීය විනිශ්චය භාවිතා කළහ.මෙම මාර්ගෝපදේශ ප්රකාශයට පත් කරන අවස්ථාවේ දී මෙම ප්රදේශයේ තත්ත්වය පිළිබිඹු කරන ක්රියාකාරී ලේඛනයකි, නමුත් මෙම ප්රදේශයේ වේගවත් වෙනස්කම් අපේක්ෂා කරන බැවින් වරින් වර සංශෝධන නොවැළැක්විය හැකිය. සෞඛ්ය වෘත්තිකයින්ට මෙම තොරතුරු ආදේශකයක් නොව වඩා හොඳ සායනික තක්සේරුවක් සමඟ භාවිතා කිරීමට දිරිගන්වනු ලබන අතර ඉදිරිපත් කරන ලද නිර්දේශ සෑම අවස්ථාවකම පිළිගත නොහැකිය. මෙම මාර්ගෝපදේශ ක්රියාත්මක කිරීමට වෘත්තිකයන් ගන්නා ඕනෑම තීරණයක් ගත යුත්තේ දේශීය හැකියාවන් සහ පුද්ගල තත්වයන් සැලකිල්ලට ගනිමිනි.
මෙම ලේඛනයේ සාරාංශයේ නිර්දේශ 87 ක් අඩංගු වන අතර, ඉන් 45 ක් (51.7%) A පන්තියට අයත් වේ, 18 (20.7%) - බී, 15 (17.2%) - සී සහ 9 (10.3%) - ඩී. පංතියට. මෙම සවිස්තරාත්මක, සාක්ෂි පදනම් කරගත් නිර්දේශයන් මගින් වෛද්ය ප්රතිකාරවල බොහෝ අංශ සැබෑ තත්වයන් යටතේ ආවරණය වන සූක්ෂ්ම කරුණු සැලකිල්ලට ගනිමින් සායනික තීරණ ගැනීමට ඉඩ ලබා දේ. මෙම යාවත්කාලීනයේ ප්රභවයන් 695 ක් අඩංගු වන අතර ඉන් 203 ක් (29.2%) උසස් තත්ත්වයේ සාක්ෂි ඇත, 137 (19.7%) මධ්යස්ථ ගුණාත්මක සාක්ෂි ඇත, 119 (17.1%) දුර්වල සහ 236 (34.0%) අ) සායනික සාක්ෂි නොමැත.
ASHB සංවර්ධනය සඳහා අවදානම් සාධක, කතුවරුන් පහත සඳහන් කොන්දේසි පෙන්නුම් කළහ. ප්රධාන ඒවා නම්: වයස වැඩිවීම, ඉහළ මට්ටමේ සෙරුම් කොලෙස්ටරෝල් සහ එල්ඩීඑල් කොලෙස්ටරෝල්, එච්ඩීඑල් සම්බන්ධ නොවන කොලෙස්ටරෝල් (එච්ඩීඑල් නොවන කොලෙස්ටරෝල්) වැඩිවීම, එච්ඩීඑල් අඩුවීම, දියවැඩියා රෝගයේ පැවැත්ම, ධමනි අධි රුධිර පීඩනය, නිදන්ගත වකුගඩු රෝග, දුම්පානය, බරැති පවුල් ඉතිහාසය ඒඑස්බී ගැන. අමතර අවදානම් සාධක සටහන් කරන ලදී: තරබාරුකම, හයිපර්ලිපිඩිමියා හි පවුල් ඉතිහාසය, එල්ඩීඑල් වැඩි වීම, නිරාහාරව සිටීම සහ ආහාර ගැනීමෙන් පසු හයිපර්ට්රයිග්ලිසරයිඩීමියා, බහු අවයවික ඩිම්බකෝෂ සින්ඩ්රෝමය, ඩිස්ලිපිඩිමික් (ලිපිඩ) ට්රයඩ් (හයිපර්ට්රයිග්ලිසරයිඩීමියා, ඉහළ එල්ඩීඑල්-සී සහ අඩු කොලෙස්ටරෝල්). සාම්ප්රදායික නොවන අවදානම් සාධක වන කතුවරුන් විසින් ලිපොප්රෝටීන (අ) මට්ටම ඉහළ යාම, රුධිර කැටි ගැසීමේ සාධකවල ක්රියාකාරිත්වය වැඩිවීම, ගිනි අවුලුවන සලකුණු සාන්ද්රණය, හෝමොසිස්ටීන් මට්ටම, යූරික් අම්ලය සහ ටී.ජී.
දියවැඩියාව ඇති සියලුම යෞවනයන් රෝග විනිශ්චය කරන අවස්ථාවේ ලිපිඩ පැතිකඩක් සඳහා පරීක්ෂා කළ යුතුය. LDL පිළිගත හැකි අවදානම් මට්ටමක පවතී නම් (3.0 mmol / L,
උල්ලං violation නය කිරීම හඳුනා ගැනීම ජාන විශ්ලේෂණය, ප්රතිශක්තිකරණ පර්යේෂණ, රුධිරය හා මුත්රා පරීක්ෂණ සඳහා උපකාරී වේ. සංවර්ධන යාන්ත්රණය අනුව වර්ගීකරණය පහත දැක්වේ:
- ප්රාථමික (අසනීප නිසා නොවේ)
- මොනොජනික් - උරුම වූ ස්වරූපය,
- සමජාතීය යනු දෙමව්පියන්ගෙන් දෝෂ සහිත ජාන ලැබීම හේතුවෙන් වර්ධනය වන දුර්ලභ ආකාරයකි,
- heterozygous - දරුවාට සම්ප්රේෂණය වන දෙමව්පියන්ගෙන් එක් අයෙකුගේ දෝෂ සහිත ජානයක පසුබිමට එරෙහිව වර්ධනය වූ ආකාරයකි,
- බහුජනක ස්වරූපය - පරම්පරාව, බාහිර සාධක,
- පෝෂණ ස්වරූපය සිදුවන්නේ මන්දපෝෂණය නිසාය,
- dyslipoproteinemia - ධමනි සාධකවල බලපෑම යටතේ වර්ධනය වන ආකාරයකි,
- ද්විතියික ඩිස්ලිපිඩිමියා යනු රෝගයේ ප්රති ence ලයකි.
ඊට අමතරව, ලිපිඩ මට්ටම අනුව වර්ගීකරණයක් ඇත, ඩිස්ලිපිඩිමියා වර්ග මේ ආකාරයෙන් පෙනේ:
- හුදකලා වූ හයිපර් කොලෙස්ටරෝල් යනු කොලෙස්ටරෝල් වැඩි වීමක් වන අතර එය ප්රෝටීන් සංකීර්ණවල සංයුතියට පැමිණේ.
- ඒකාබද්ධ හයිපර්ලිපිඩිමියා - ටීජී (මේද අම්ල සහිත එස්ටර) සහ කොලෙස්ටරෝල් ප්රමාණය වැඩි වීම.
ඩිස්ලිපිඩිමියා හි ෆෙඩ්රික්සන් වර්ගීකරණය
ප්රසිද්ධ විද්යා ist යෙක් මෙම තත්වය ලිපිඩ වලට බෙදුවේය. පහත දැක්වෙන්නේ ෆ්රෙඩ්රික්සන්ට අනුව ඩිස්ලිපිඩිමියා වර්ගීකරණයකි:
- පළමු වර්ගයේ හයිපර්ලිපොප්රෝටීනෙමියාව යනු පාරම්පරික හයිපර්චිලොමොක්රොනෙමියාව වන අතර එහි චයිලොමිකෝන ගණන වැඩි වේ. මෙම විශේෂය ධමනි සිහින් වීම (ICD කේතය E78.3) ඇති නොකරයි.
- දෙවන වර්ගයේ හයිපර්ලිපොප්රෝටීනෙමියාව තවදුරටත් කාණ්ඩ දෙකකට බෙදා ඇත. IIa හයිපර්ලිපිඩිමියා වර්ගය කුමක්ද? මෙය වැඩි කරන ලද apoV සටහන් කරන විශේෂයකි. බාහිර පරිසරයේ හා පරම්පරාවේ බලපෑමෙන් මෙය පැහැදිලි කෙරේ. IIb වර්ගය LDL, TG සහ VLDL වැඩි කරන ඒකාබද්ධ ආකාරයකි.
- ෆ්රෙඩ්රික්සන්ට අනුව III වන හයිපර්ලිපොප්රෝටීනෙමියා යනු එල්ඩීඑල් සහ ටීජී වැඩි වීමක් සහිත පාරම්පරික ඩිස්බෙටා-ලිපොප්රෝටීනෙමියාවකි.
- IV වර්ගයේ හයිපර්ලිපොප්රෝටීනෙමියාව ඇතිවන්නේ රුධිරයේ VLDL වැඩි වීමෙනි. පෝරමයේ තවත් නමක් වන්නේ එන්ඩොජෙනස් හයිපර්ලිපෙමියාවයි.
- ෆෙඩ්රික්සන්ට අනුව අවසාන වර්ගය වන්නේ පාරම්පරික හයිපර්ට්රයිග්ලිසරයිඩිමියාවයි. V වර්ගයේ හයිපර්ලිපොප්රෝටීනෙමියාව සමඟ, චයිලොමිකෝන් සහ VLDL රුධිරයේ වැඩි වේ.
මෙම රෝග විනිශ්චය ඔවුන්ගේ කාඩ්පතේ දකින බොහෝ රෝගීන්ට ඩිස්ලිපිඩිමියා තේරෙන්නේ නැත - එය කුමක්ද සහ එය වර්ධනය වන්නේ කුමන හේතු නිසාද? සාධක කිහිපයක් තිබිය හැකිය. ඩිස්ලිපිඩිමියා රෝගයට ප්රධාන හේතු:
- LDL ප්රතිග්රාහක .නතාවය
- බාධාකාරී අක්මා රෝග,
- ධමනි අධි රුධිර පීඩනය
- දියවැඩියාව
- ජාන විකෘති (ප්රාථමික හයිපර්ලිපොප්රෝටීනෙමියා, පොලිජනික් හයිපර් කොලෙස්ටරෝල්මියා),
- උදර ස්ථුලතාවය,
- lipoprotein lipase අඩුවීම,
- තයිරොයිඩ් ග්රන්ථිය
- දිගුකාලීන ප්රතිජීවක ප්රතිකාර,
- උදාසීන ජීවන රටාව
- නරක පුරුදු.
ඩිස්ලිපිඩිමියා - රෝග ලක්ෂණ
වෛද්ය ඉතිහාසය විශ්ලේෂණය කිරීම, රෝගියාගේ ශාරීරික පරීක්ෂණය සහ රුධිර පරීක්ෂණ (ප්රතිශක්තිකරණ විශ්ලේෂණය, ලිපිඩ පැතිකඩ, ධමනි දර්ශකය, ජෛව රසායනික රුධිර පරීක්ෂාව) මෙම ආබාධය හඳුනාගෙන රෝග විනිශ්චය කිරීමට උපකාරී වේ. ඩිස්ලිපිඩිමියා රෝග ලක්ෂණ පහත පරිදි දිස්විය හැකිය.
ඩිස්ලිපිඩිමියා යනු ලිපිඩ පරිවෘත්තීය උල්ලං violation නය කිරීමකි, එය රුධිරයේ ලිපිඩ සාන්ද්රණයේ වෙනසක් (අඩුවීම හෝ වැඩි කිරීම) සමන්විත වන අතර ශරීරයේ ව්යාධි ක්රියාවලීන් ගණනාවක් වර්ධනය කිරීම සඳහා අවදානම් සාධක දක්වයි.
කොලෙස්ටරෝල් යනු කාබනික සංයෝගයක් වන අතර වෙනත් දේ අතර සෛල පටලවල කොටසකි. මෙම ද්රව්යය ජලයේ ද්රාව්ය නොවේ, නමුත් මේද හා කාබනික ද්රාවක වල ද්රාව්ය වේ. කොලෙස්ටරෝල් වලින් 80% ක් පමණ නිපදවන්නේ ශරීරය විසිනි (අක්මාව, බඩවැල්, අධිවෘක්ක ග්රන්ථි, වකුගඩු සහ ලිංගික ග්රන්ථි එහි නිෂ්පාදනයට සහභාගී වේ), ඉතිරි 20% ආහාර සමඟ ශරීරයට ඇතුල් වේ. බඩවැල් මයික්රොෆ්ලෝරා කොලෙස්ටරෝල් පරිවෘත්තීය ක්රියාවලියට සක්රීයව සම්බන්ධ වේ.
කොලෙස්ටරෝල් ක්රියාකාරිත්වයට පුළුල් උෂ්ණත්ව පරාසයක සෛල පටලවල ස්ථායිතාව සහතික කිරීම, විටමින් ඩී සංශ්ලේෂණයට සහභාගී වීම, අධිවෘක්ක හෝමෝන (එස්ටජන්, ප්රොජෙස්ටරෝන්, ටෙස්ටොස්ටෙරෝන්, කෝටිසෝල්, ඇල්ඩොස්ටෙරෝන් ඇතුළුව) මෙන්ම බයිල අම්ල ද ඇතුළත් වේ.
ප්රතිකාර නොමැති විට, ඩිස්ලිපිඩිමියා පසුබිමට එරෙහිව යාත්රා වල ධමනි සිහින් වීම වර්ධනය වේ.
ශරීරයේ ලිපිඩවල ප්රවාහන ආකාර මෙන්ම සෛල පටලවල ව්යුහාත්මක මූලද්රව්යයන් වන්නේ ලිපිඩ ප්රෝටීන වන අතර ඒවා ලිපිඩ (ලිපිඩ-) සහ ප්රෝටීන (ප්රෝටීන) වලින් සමන්විත සංකීර්ණ වේ. ලිපොප්රෝටීන නිදහස් (රුධිර ප්ලාස්මා වල ලිපොප්රෝටීන, ජලයේ ද්රාව්ය) සහ ව්යුහාත්මක (සෛල පටලවල ලිපොප්රෝටීන, ස්නායු තන්තු වල මයිලින් කොපුව, ජලයේ දිය නොවන) ලෙස බෙදා ඇත.
වැඩිපුරම අධ්යයනය කරන ලද නිදහස් ලිපොප්රෝටීන වන්නේ ප්ලාස්මා ලිපොප්රෝටීන වන අතර ඒවායේ dens නත්වය අනුව වර්ගීකරණය කර ඇත (ලිපිඩ අන්තර්ගතය වැඩි වන විට dens නත්වය අඩු වේ):
- ඉතා අඩු l නත්ව ලිපොප්රෝටීන,
- අඩු l නත්ව ලිපොප්රෝටීන,
- ඉහළ ity නත්ව ලිපොප්රෝටීන,
- chylomicrons.
කොලෙස්ටරෝල් පර්යන්ත පටක වලට චයිලොමිකෝන මගින් ප්රවාහනය කරනු ලැබේ, ඉතා අඩු හා අඩු l නත්ව ලිපොප්රෝටීන වන අතර ඉහළ dens නත්ව ලිපොප්රෝටීන අක්මාවට ප්රවාහනය කෙරේ. ලිපොප්රෝටීන් ලයිපේස් එන්සයිමයේ ක්රියාකාරිත්වය යටතේ සිදුවන ඉතා අඩු l නත්ව ලිපොප්රෝටීන වල ලිපොලිටික් හායනය අතරතුර, අතරමැදි ity නත්ව ලිපොප්රෝටීන සෑදී ඇත. සාමාන්යයෙන් අතරමැදි l නත්ව ලිපොප්රෝටීන රුධිරයේ කෙටි ආයු කාලයක් මගින් සංලක්ෂිත වේ, කෙසේ වෙතත්, ඒවා සමහර ලිපිඩ පරිවෘත්තීය ආබාධ සමඟ එකතු වේ.
ඩිස්ලිපිඩිමියා යනු ධමනි ස්රාවය වීමේ වර්ධනය සඳහා වන ප්රධාන අවදානම් සාධක වන අතර, මහලු වියේදී සිදුවන හෘද වාහිනී පද්ධතියේ බොහෝ ව්යාධි සඳහා වගකිව යුතු වේ. ලිපිඩ පරිවෘත්තීයතාවයේ ධමනි ආබාධවලට ඇතුළත් වන්නේ:
- ට්රයිග්ලිසරයිඩ සහ අඩු l නත්ව ලිපොප්රෝටීන වැඩි වීම,
- ඉහළ ity නත්ව ලිපොප්රෝටීන අඩුවීම.
ඩිස්ලිපිඩිමියා වර්ධනය වීමට හේතු සංජානනීය විය හැකිය (ට්රයිග්ලිසරයිඩ හා අඩු l නත්ව ලිපොප්රෝටීන හෝ හයිපොප්රොඩක්ෂන් හෝ අධික dens නත්ව ලිපොප්රෝටීන අධික ලෙස බැහැර කිරීම) හි අධි නිෂ්පාදනයක් හෝ අඩුපාඩු ඇති කරන තනි හෝ බහු විකෘති) හෝ අත්පත් කර ගැනීම. බොහෝ විට, ඩිස්ලිපිඩිමියා ඇති වන්නේ සාධක කිහිපයක එකතුවක් හේතුවෙනි.
ළමුන් තුළ ඩිස්ලිපිඩිමියා සඳහා treatment ෂධ ප්රතිකාරය සිදු කරනු ලබන්නේ වසර 10 කට පසුවය.
මෙම ව්යාධි ක්රියාවලියේ වර්ධනයට දායක වන ප්රධාන රෝග අතරට විසරණය වන අක්මා රෝග, නිදන්ගත වකුගඩු අසමත්වීම, හයිපෝතිරයිඩ් රෝගය ඇතුළත් වේ. දියවැඩියාව ඇති රෝගීන් තුළ ඩිස්ලිපිඩිමියා බොහෝ විට සිදු වේ. හේතුව, එවැනි රෝගීන් රුධිරයේ අඩු dens නත්ව ට්රයිග්ලිසරයිඩ හා අඩු l නත්ව ලිපොප්රෝටීන සාන්ද්රණය හා ඉහළ dens නත්ව ලිපොප්රෝටීන මට්ටම එකවර අඩුවීම සමඟ එක්ව ධමනි නිපදවීමට ඇති නැඹුරුවයි. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් ඩිස්ලිපිඩිමියා රෝගයට ගොදුරු වීමේ වැඩි අවදානමක් ඇත, විශේෂයෙන් අඩු දියවැඩියාව පාලනය කිරීම සහ දැඩි තරබාරුකම.
වෙනත් අවදානම් සාධක අතර:
- පවුල් ඉතිහාසයක් තුළ ඩිස්ලිපිඩිමියා පැවතීම, එනම් පාරම්පරික නැඹුරුතාවයක්,
- දුර්වල පෝෂණය (විශේෂයෙන් අධික ලෙස ආහාර ගැනීම, මේද ආහාර අධික ලෙස පරිභෝජනය කිරීම),
- ශාරීරික ක්රියාකාරකම් නොමැතිකම
- අධික බර (විශේෂයෙන් උදර වර්ග තරබාරුකම),
- නරක පුරුදු
- මානසික-මානසික ආතතිය,
- සමහර ations ෂධ ගැනීම (ඩයුරටික් drugs ෂධ, ප්රතිශක්ති upp ෂධ ආදිය),
- වයස අවුරුදු 45 ට වැඩි.
ඩිස්ලිපිඩිමියා වර්ග
ඩිස්ලිපිඩිමියාව සංජානනීය ලෙස බෙදා ඇති අතර අත්පත් කර ගත් අතර හුදකලා හා ඒකාබද්ධ වේ. පාරම්පරික ඩිස්ලිපිඩිමියා යනු මොනොජනික්, සමජාතීය හා විෂමජාතීය වේ. අත්පත් කර ගැනීම ප්රාථමික, ද්විතීයික හෝ ආගන්තුක විය හැකිය.
ඩිස්ලිපිඩිමියා යනු රසායනාගාර දර්ශකයක් වන අතර එය තීරණය කළ හැක්කේ ජෛව රසායනික රුධිර පරීක්ෂණයක ප්රති results ලවලින් පමණි.
ලිපිඩ පරිවෘත්තීය ආබාධ පිළිබඳ ජාත්යන්තර සම්මත නාමකරණය ලෙස ලෝක සෞඛ්ය සංවිධානය විසින් පිළිගන්නා ෆ්රෙඩ්රික්සන්ට අනුව ඩිස්ලිපිඩිමියා (හයිපර්ලිපිඩිමියා) වර්ගීකරණයට අනුව, ව්යාධි ක්රියාවලිය වර්ග පහකට බෙදා ඇත:
- පළමු වර්ගයේ ඩිස්ලිපිඩිමියා (පාරම්පරික හයිපර්චිලොමොක්රොනෙමියා, ප්රාථමික හයිපර්ලිපොප්රෝටීනෙමියාව) - චයිලොමිකෝන මට්ටම ඉහළ යාම මගින් සංලක්ෂිත වේ, ධමනි ස්රාවය වන තුවාල ඇතිවීමට ප්රධාන හේතු වලට අයත් නොවේ, සාමාන්ය ජනගහනයේ සිදුවීම් සංඛ්යාතය 0.1%,
- දෙවන වර්ගයේ ඩිස්ලිපිඩිමියා (පොලිජනික් හයිපර් කොලෙස්ටරෝල්, පාරම්පරික හයිපර් කොලෙස්ටරෝල්මියා) - අඩු l නත්ව ලිපොප්රෝටීන මට්ටම ඉහළ යාම, සිදුවීමේ සංඛ්යාතය 0.4%,
- 2b වර්ගයේ ඩිස්ලිපිඩිමියා (ඒකාබද්ධ හයිපර්ලිපිඩිමියා) - අඩු, ඉතා අඩු ity නත්ව ලිපොප්රෝටීන සහ ට්රයිග්ලිසරයිඩ මට්ටම 10% කින් පමණ හඳුනාගෙන ඇත.
- 3 වන වර්ගය ඩිස්ලිපිඩිමියා (පාරම්පරික ඩිස්බෙටා-ලිපොප්රෝටීනෙමියාව) - අතරමැදි l නත්ව ලිපොප්රෝටීන මට්ටම ඉහළ යාම, රුධිර නාල වල ධමනි ස්රාවය වන තුවාල ඇතිවීමේ ඉහළ සම්භාවිතාව, සිදුවීමේ වාර ගණන 0.02%,
- 4 වන වර්ගය ඩිස්ලිපිඩිමියා (එන්ඩොජෙනස් හයිපර්ලිපෙමියාව) - ඉතා අඩු ity නත්ව ලිපොප්රෝටීන මට්ටම 1% කින් සොයා ගැනීම,
- 5 වන වර්ගයේ ඩිස්ලිපිඩිමියා (පාරම්පරික හයිපර්ට්රයිග්ලිසරයිඩෙමියාව) - ඉතා අඩු .නත්වයකින් යුත් චයිලොමිකෝන හා ලිපොප්රෝටීන මට්ටම ඉහළ යාම.
ඩිස්ලිපිඩිමියා රෝග ලක්ෂණ
ඩීඑල් යනු රසායනාගාර සින්ඩ්රෝමය බැවින් එහි ප්රකාශනයන් එම අවයව හා පටක වල ධමනි වල ධමනි ස්රාවය වීම හා සම්බන්ධ වේ:
- මස්තිෂ්ක ඉෂ්මෙමියාව
- කිරීටක හෘද රෝග
- පහළ අන්තයේ ධමනි වල ධමනි සිහින් වීම.
කිරීටක හෘද රෝග - වඩාත් සුලභ හා භයානක ධමනි සිහින් වීම ආශ්රිත රෝගය. සියලු වර්ගවල පිළිකා වලට වඩා වැඩි පිරිසක් එයින් මිය යයි. බොහෝ විට, මෙම රෝගය ස්වරූපයෙන් පෙන්නුම් කරයි ඇන්ජිනා පෙක්ටරිස් හෝ හෘදයාබාධ.
ඇන්ජිනා පෙක්ටෝරිස් රෝගයේ රෝග ලක්ෂණ නිවැරදිව නිරූපණය කරන "ඇන්ජිනා පෙක්ටෝරිස්" ලෙස හැඳින්වේ - ශාරීරික හෝ චිත්තවේගීය ආතතියේ උච්චතම අවස්ථාවේ දී ස්ටර්නම් පිටුපස සංවේදනයන් සම්පීඩනය කිරීම හෝ සම්පීඩනය කිරීම, මිනිත්තු කිහිපයක් පවතින අතර බර පැටවීම හෝ නයිට්රොග්ලිසරින් ගැනීමෙන් පසුව නතර වේ.
හෘදයාබාධ හෘද ධමනි තුළ ධමනි ස්රාවය වන සමරු que ලකය කැඩීම හා සමරු on ලකය මත රුධිර කැටියක් සෑදීම සමඟ සම්බන්ධ වේ. මෙය ධමනි වේගයෙන් වැසීම, උග්ර ඉෂ්මීමියාව, හෘදයාබාධයේ හානිය හා නෙරෝසිස් වලට හේතු වේ.
මොළයට නිදන්ගත හා උග්ර ඉෂ්මෙමියා රෝගයෙන් පීඩා විඳින්න පුළුවන්, එය කරකැවිල්ල, සවි ness ් of ාණය නැතිවීම, කථන ශක්තිය නැතිවීම සහ මෝටර් ක්රියාකාරිත්වය මගින් පෙන්නුම් කරයි. මෙය මස්තිෂ්ක ආ roke ාතයකට හෝ පූර්ව ආ roke ාත තත්වයකට වඩා වැඩි දෙයක් නොවේ - අස්ථිර ඉෂ්මික ප්රහාරයකි. පහළ අන්තයේ ධමනි සිහින් වීම තුරන් කිරීමත් සමඟ කකුල් වලට රුධිර සැපයුම අඩුවීම සිදුවේ. දීර් ath කාලයක් තිස්සේ ධමනි සිහින් වීම රෝග ලක්ෂණ රහිතව පවතින බව සඳහන් කිරීම වටී. සායනික ප්රකාශනයන් ආරම්භ වන්නේ ධමනි 60-75% කින් අඩු වීමෙනි.
පවුල්-ජානමය ඩිස්ලිපිඩිමියා සමේ සැන්තෝමා සහ අක්ෂි සැන්ටෙලාස්ම් වැනි අපකීර්තිය සමඟ ඇතිවිය හැක.
රුධිරයේ ට්රයිග්ලිසරයිඩ සාන්ද්රණය සැලකිය යුතු ලෙස වැඩි වීම (8 mmol / l ට වඩා වැඩි) උග්ර අග්න්යාශයට හේතු විය හැකි අතර එය උදරයේ උග්ර වේදනාව, ඔක්කාරය, වමනය, හෘද ස්පන්දනය සහ සාමාන්ය දුර්වලතාවය සමඟ ඇති වේ.
ඩිස්ලිපිඩිමියා හි ව්යාධිජනකය
ප්රධාන ප්ලාස්මා ලිපිඩ:
- කොලෙස්ටරෝල් (කොලෙස්ටරෝල්) - කෝපය පල කලේය අම්ල, ලිංගික හෝමෝන සහ විටමින් ඩී,
- ෆොස්ෆොලිපිඩ්ස් (පීඑල්) - සියලුම සෛල පටලවල ප්රධාන ව්යුහාත්මක සංරචක සහ ලිපොප්රෝටීන් අංශුවල පිටත තට්ටුව,
- ට්රයිග්ලිසරයිඩ (ටීජී) - මේද අම්ල හා ග්ලිසරෝල් වලින් සාදන ලද ලිපිඩ, ආහාර සමඟ අඩංගු වන අතර පසුව මේද ඩිපෝවලට ප්රවාහනය කරනු ලැබේ හෝ ලිපොප්රෝටීන වලට ඇතුළත් වේ.
මේද අම්ල (LC) රුධිර ප්ලාස්මා - බලශක්ති ප්රභවයක් සහ TG සහ PL හි ව්යුහාත්මක අංගයකි. ඒවා සංතෘප්ත හා අසංතෘප්ත ය. සංතෘප්ත LCD සත්ව මේදවල කොටසකි. අසංතෘප්තඑල්සීඩී එළවළු මේද සෑදූ අතර ඒවා මොනෝ හා බහු අසංතෘප්ත මේද අම්ල වලට බෙදා ඇත. මොනොසැටරේටඩ් එෆ්.ඒ. විශාල ප්රමාණයක් ඔලිව් තෙල් වලද, මාළු තෙල් සහ අනෙකුත් එළවළු තෙල්වල බහු අසංතෘප්ත එෆ්.ඒ. මෙම මේද සියල්ල මිනිසුන්ට අවශ්ය බව විශ්වාස කෙරේ, ඒවායේ සමතුලිත ප්රමාණය ආහාරයේ දෛනික කැලරි ප්රමාණයෙන් 30% ක් විය යුතු අතර මොනෝ-, බහු අසංතෘප්ත හා සංතෘප්ත FA අතර දළ වශයෙන් සමාන කොටස් තුනකට බෙදා හරිනු ලැබේ.
ප්රෝටීන සමඟ මේද සංයෝජනය ලිපොප්රෝටීන හෝ ලිපොප්රෝටීන ලෙස හැඳින්වේ.
රෝගය වළක්වා ගන්නේ කෙසේද?
ඩිස්ලිපිඩිමියා වැළැක්වීම:
- බර සාමාන්යකරණය කරන්න.
- ක්රියාශීලී ජීවන රටාවක් පවත්වාගෙන යාම.
- ආතති සහගත තත්වයන් බැහැර කිරීම.
- වැළැක්වීමේ පරීක්ෂණ සමත් වීම.
- නිසි පෝෂණය.
- දියවැඩියාව වැනි නිදන්ගත ව්යාධි සඳහා වන්දි ලබා ගැනීම. සංකූලතා වළක්වා ගනිමින් කාලෝචිත ආකාරයකින් ප්රතිකාර කළ යුතුය.
රෝගියකුට ඇතිවිය හැකි භයානකම සංකූලතාව වන්නේ ධමනි සිහින් වීම, හෘදයාබාධ, ආ roke ාතය, හෘදයාබාධ ඇතිවීමයි.
ප්රතිකාරය ප්රධාන වශයෙන් මේද පරිවෘත්තීය නිවැරදි කිරීම, ස්ටැටින්, ෆයිබ්රේට්, නිකොටිනික් අම්ලය, කොලෙස්ටරෝල් අවශෝෂණ නිෂේධක, බයිල් අම්ල බන්ධන ෙරසින්, බහු අසංතෘප්ත මේද අම්ල නියම කරනු ලැබේ.
ලිපිඩ භාග හා ඩිස්ලිපිඩිමියා
රුධිර පරීක්ෂණ ප්රති .ලයක් ලබා ගැනීමෙන් පුද්ගලයෙකු ඩිස්ලිපිඩිමියා රෝගය පිළිබඳව ඉගෙන ගනී. බොහෝ අවස්ථාවන්හීදී, රෝගියා එය කුමක්දැයි සැක නොකරයි, මන්ද ව්යාධිජනක තත්වය කිසිදු ආකාරයකින් ප්රකාශ නොවන බැවිනි.
මිනිස් සිරුරට සාමාන්ය ක්රියාකාරිත්වය සඳහා මේද හා මේද වැනි ද්රව්ය අවශ්ය වේ. ඒවායින් එකක් වන්නේ කොලෙස්ටරෝල් ය. මෙම සංයෝගයේ ප්රධාන කොටස අක්මාව තුළ සෑදී ඇති අතර ආහාර සමඟ පැමිණෙන්නේ පහෙන් එකක් පමණි.සියලුම සෛල වලට කොලෙස්ටරෝල් අවශ්යයි. ඔහු පටල සෑදීමට සහභාගී වන නමුත් ප්ලාස්මා වල දිය නොවන බැවින් රුධිර ප්රවාහය සහිත පටක වලට ඇතුල් විය නොහැක. සෛල වලට කොලෙස්ටරෝල් ලබා දීම සඳහා, වාහක ප්රෝටීන අවශ්ය වේ. ලිපිඩයක් සමඟ සංයෝජනය වූ විට, ඒවා පහත දැක්වෙන වර්ගවල ලිපොප්රෝටීන සංකීර්ණ සාදයි:
- VLDL (ඉතා අඩු ity නත්වය),
- LDL (අඩු ity නත්වය),
- LPPP (අතරමැදි ity නත්වය),
- HDL (ඉහළ ity නත්වය).
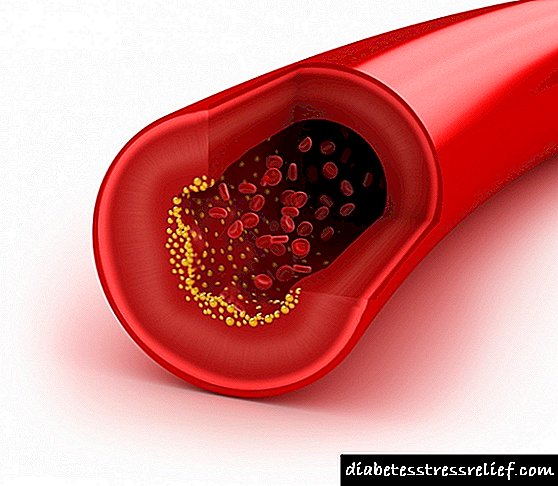
ලිපිඩ ප්රෝටීනවල dens නත්වය අඩු වන තරමට එය බිඳ වැටෙන අතර කොලෙස්ටරෝල් නිකුත් වේ. වීඑල්ඩීඑල් සහ එල්ඩීඑල් අක්මාවේ සිට සෛල වලට ලිපිඩ ලබා දෙන අතර මෙම භාගවල සාන්ද්රණය වැඩි වන විට “කොලෙස්ටරෝල්” අහිමි වීමේ සම්භාවිතාව වැඩි වේ. ඔහු අනෙක් අතට, රුධිර නාල වල බිත්ති මත පදිංචි වී, රුධිර ප්රවාහය සීමා කර, ධමනි ස්රාවය වන සමරු que ලකයක් සාදයි.

HDL වඩාත් ස්ථායී වේ. ඔවුන් අක්මාවට කොලෙස්ටරෝල් ප්රතිලෝමව ප්රවාහනය කරයි. සියලුම අතිරික්ත ලිපිඩ සාමාන්යයෙන් බැහැර කළ යුතුය, නමුත් මෙය සැමවිටම සිදු නොවේ. අඩු l නත්ව ලිපොප්රෝටීන රුධිරයේ වැඩි වන විට සහ HDL සාන්ද්රණය පහත වැටෙන විට මෙය ඩිස්ලිපිඩිමියා රෝගයේ එක් ලකුණකි.
වෛද්යවරු ක්රියාත්මක වන්නේ ධමනි සංගුණකය වැනි දර්ශකයක් මත ය. මෙය සමස්ත කොලෙස්ටරෝල් ප්රමාණය HDL අන්තර්ගතයට අනුපාතය වන අතර එය එකකින් අඩු වේ. ධමනි දර්ශකයේ අගය 3 ට වඩා වැඩි නම්, ඔවුන් ඩිස්ලිපිඩිමියා ගැන කතා කරයි.
මීට අමතරව, මෙම ව්යාධිජනක තත්වය ට්රයිග්ලිසරයිඩ හා චයිලොමිකෝන වල ප්ලාස්මා වල අධික සාන්ද්රණයකින් යුක්ත වේ. පළමුවැන්න ග්ලිසරෝල් සහ මේද අම්ල වල එස්ටර වේ. බෙදීමෙන් ඔවුන් සෛලවලට ශක්තිය ලබා දෙයි - මෙය ඔවුන්ගේ වැදගත්ම කාර්යයන්ගෙන් එකකි. රුධිර ප්ලාස්මාවේ ට්රයිග්ලිසරයිඩ සාන්ද්රණය වැඩි වීම ඩිස්ලිපිඩිමියා රෝගයේ තවත් ලකුණකි. කොලෙස්ටරෝල් මෙන් මෙම සංයෝග ශරීරය පුරා ප්රෝටීන සමඟ ගමන් කරයි. නමුත් නිදහස් ටී.ජී. අතිරික්තයක් ධමනි ස්රාවය වීමේ ඉහළ අවදානමක් ඇත.
කෙසේ වෙතත්, තවත් ප්රවාහන ආකාරයක සාන්ද්රණය වැඩි කිරීම - චයිලොමිකෝන - සමහර ආකාර ඩිස්ලිපිඩිමියා වල දක්නට ලැබේ.
“හානිකර” කොලෙස්ටරෝල් (එල්ඩීඑල් සහ වීඑල්ඩීඑල්) සාන්ද්රණය වැඩිවීම ධමනි ස්රාවය වීමේ අවදානමක් ඇති කරයි. කෙසේ වෙතත්, මෙම රෝගය කිසිදු ආකාරයකින් නොපෙන්වන අතර කිසියම් විශාල යාත්රාවක් සම්පූර්ණයෙන් අවහිර වන තෙක් සහ ඒ හා සම්බන්ධ ඉෂ්මික පටක හානිය (නෙරෝසිස්, හෘදයාබාධ, ආ roke ාතය) සිදුවන තුරු මකා දැමූ රෝග ලක්ෂණ ලබා දෙයි.
කෙසේ වෙතත්, ඩිස්ලිපිඩිමියා සමහර අවස්ථාවල දැකිය හැකිය. එහි විචිත්ර සං signs ා වන්නේ කොලෙස්ටරෝල් වල ලාක්ෂණික තැන්පතු ය: සැන්තෝමාස් සහ සැන්තෙල්ලාස්මා, කෝර්නියාවේ ලිපොයිඩ් චාපය.
සාන්තෝමාස් සාමාන්යයෙන් කණ්ඩරාවලට ඉහළින් සාදයි. මේවා nod න නූඩ්ල්ස් වන අතර ඔවුන්ගේ ප්රියතම වර්ධන ප්රදේශ වන්නේ පාද, අත්, අත්, පිටුපසට වඩා අඩුවෙන්.
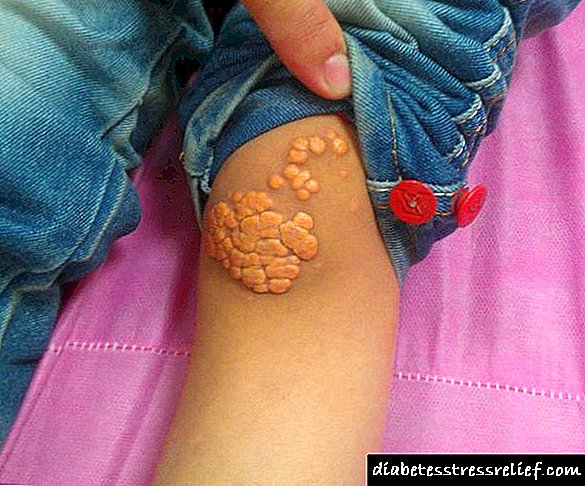
Xanthellasma මුහුණේ දැකීමට පහසුය. මේවා කොලෙස්ටරෝල් වලින් පිරුණු කහ පැහැති ආකෘති වේ. ඒවා ඇසිපිය මත පිහිටා ඇති අතර රූපලාවණ්ය දෝෂ වේ. රුධිරයේ ලිපිඩවල සමතුලිතතාවය සාමාන්ය තත්වයට පත්වන තෙක් ඒවාට ප්රතිකාර කිරීමෙන් පලක් නැත.
වයස අවුරුදු 50 ට වඩා වැඩි රෝගීන් තුළ, සමහර විට ඔබට කෝනියා වටා ලිපිඩ චාපයක් නිරීක්ෂණය කළ හැකිය. එය අළු හෝ සුදු වර්ණයක් ඇත. ලිපිඩ චාපයක් යනු අතිරික්ත කොලෙස්ටරෝල් පමණි.
හේතු සහ ආකෘති
ලිපිඩ පැතිකඩ උල්ලං for නය වීමට හේතු බොහෝමයක් වන අතර ඒවාට අනුකූලව ඩිස්ලිපිඩිමියා වර්ගීකරණය පවතී:
මූලික ස්වරූපය ස්වාධීන ව්යාධිවේදයකි. එය කිසිදු රෝගයක් හෝ වෙනත් සාධක සමඟ සම්බන්ධ නොවේ. ප්රාථමික ඩිස්ලිපිඩිමියාව තීරණය වන්නේ කොලෙස්ටරෝල් සෑදීමට වගකිව යුතු ජාන එකක් හෝ වැඩි ගණනක විකෘති මගිනි:
- විෂමජාතීය ස්වරූපය (දෝෂ සහිත ජානය සමත් වූයේ දෙමව්පියන් 1 දෙනෙකු පමණි),
- සමජාතීය ස්වරූපය (දෙමව්පියන් දෙදෙනාම විකෘතියක් සහිතව 1 ජානයට පැවත එයි).
සමජාතීය පවුල් ඩිස්ලිපිඩිමියාව සිදුවන්නේ විෂමජාතීයතාවයට වඩා 2 ගුණයකින් අඩු ය: සාමාන්යයෙන් මිලියනයකට එක් පුද්ගලයෙක්. නමුත් මෙම තත්වය වඩාත් දුෂ්කර ය.
කෙසේ වෙතත්, බොහෝ විට ජානමය ද්රව්යවල අඩුපාඩු පරිවෘත්තීය කැළඹීම් ඇති කරන පාරිසරික සාධක මත අධිස්ථාපනය වේ. මෙම අවස්ථාවේ දී, ඔවුන් බහුජනක ඩිස්ලිපිඩිමියා ගැන කතා කරයි. ව්යාධිජනක තත්වයේ වඩාත් පොදු ක්රමය මෙයයි. ජාන විකෘති මගින් ලිපිඩ පරිවෘත්තීය ආබාධ ඇති වුවහොත් ඩිස්ලිපිඩිමියා මොනොජනික් ලෙස සැලකේ.
ප්රාථමික මෙන් නොව, ද්විතියික ස්වරූපය රෝගයක පසුබිමට එරෙහිව වර්ධනය වේ:
- දියවැඩියාව
- තයිරොයිඩ් ග්රන්ථිය
- අක්මා ව්යාධිවේදය
- ඊස්ට්රජන් iency නතාවය (කාන්තාවන්),
- රක්තවාතය
- තරබාරුකම
- පිත්තාශයේ ගල්.
ද්විතියික ඩිස්ලිපිඩිමියා සමහර drugs ෂධ කුපිත කළ හැකිය:
- හෝමෝන (උපත් පාලන) drugs ෂධ,
- පීඩනය සඳහා drugs ෂධ.
ගර්භණී සමයේදී ඩිස්ලිපිඩිමියා හි භෞතික විද්යාත්මක ද්විතියික ස්වරූපය පිළිගත හැකිය. උපතින් පසු මේද පරිවෘත්තීය යථා තත්ත්වයට පත්වේ.
නවීන වෛද්ය විද්යාව මගින් දෝෂ සහිත ජානමය ද්රව්ය වෙනස් කළ නොහැකි බැවින් ව්යාධි විද්යාවේ ප්රාථමික ස්වරූපය මුළුමනින්ම පරාජය කළ නොහැක. කෙනෙකුට ද්විතියික ඩිස්ලිපිඩිමියා රෝගයෙන් මිදිය හැක්කේ යටින් පවතින රෝගය පාලනය කිරීමෙන් පමණි. නමුත් ප්රතිකාර කිරීමට පහසුම ක්රමය වන්නේ ආගන්තුක ස්වරූපයයි. එවැනි ආබාධ ඇතිවන්නේ ආහාර සමඟ ශරීරයේ කොලෙස්ටරෝල් අධික ලෙස පානය කිරීමෙනි. ඔබ ආහාර වේල සකස් කරන්නේ නම්, ලිපිඩ පැතිකඩ සාමාන්යකරණය වන අතර treatment ෂධ ප්රතිකාර අවශ්ය නොවේ.
ෆෙඩ්රික්සන් වර්ගීකරණය
වෛද්ය විද්යාවේදී, රුධිරයේ ඇති ලිපිඩ භාගයන් පවතින්නේද යන්න මත පදනම්ව ඩිස්ලිපිඩිමියා වර්ග වෙන්කර හඳුනාගත හැකිය. මෙම මූලධර්මයට අනුව, ෆෙඩ්රික්සන් අනුව වර්ගීකරණයක් සම්පාදනය කෙරේ. ඊට අනුකූලව ප්රධාන කණ්ඩායම් 5 ක් ඇත.
පළමු වර්ගයේ ඩිස්ලිපිඩිමියා පරම්පරාගත වේ. ඒවා රුධිරයේ අධික ලෙස සමුච්චය වීම හා සම්බන්ධ වන නමුත් ඒවා ධමනි ලෙස නොසැලකේ.
ඩිස්ලිපිඩිමියා 2a, පළමු මෙන් නොව වඩා භයානක හා බහුජනක වේ. මෙම අවස්ථාවේ දී, එල්ඩීඑල් රුධිර ප්ලාස්මාවේ අතිරික්තයක් අඩංගු වේ. ඊට අමතරව, VLDLP සහ / හෝ ට්රයිග්ලිසරයිඩ වල අන්තර්ගතය වැඩි කරන්නේ නම්, 2b වර්ගය යැයි කියනු ලැබේ.
ඩිස්ලිපිඩිමියා සමඟ ධමනි සිහින් වීමේ ඊටත් වඩා විශාල අවදානමක් 3. මෙම අවස්ථාවේ දී, VLDL සාන්ද්රණය වැඩි වේ. එකම අතුරු කොටස් 4 වන වර්ගයේ ඩිස්ලිපිඩිමියා තුළ එකතු වේ, නමුත් 3 වන කොටස මෙන් නොව එය පාරම්පරික නොවේ, නමුත් අභ්යන්තර හේතූන් නිසා කුපිත වේ. පස්වන වර්ගයේ ආබාධය ජානමය වශයෙන් තීරණය වන අතර VLDL, ට්රයිග්ලිසරයිඩ සහ චයිලොමිකෝන අධික ලෙස සමුච්චය වීමක් පෙන්නුම් කරයි.
ඩිස්ලිපිඩිමියා වර්ගයේ 2a සහ පසුව ඇති සියලුම ඒවා ධමනි ස්රාවය වීමට හේතු වේ. මෙම කොන්දේසි නොසලකා හැරිය නොහැක!

ධමනි ඩිස්ලිපිඩිමියා වර්ධනය
එල්ඩීඑල් සහ එච්ඩීඑල් අතර සමතුලිතතාවයට බාධා ඇති වුවහොත්, එනම් “නරක” කොලෙස්ටරෝල් සාන්ද්රණය වැඩි වන අතර “හොඳ” අඩු වුවහොත් ඇටරොජනික් ඩිස්ලිපිඩිමියා වාර්තා වේ. ප්රමාණාත්මකව, මෙය ප්රකාශ වන්නේ ධමනි දර්ශකය ඒකක 3 ක් හෝ ඊට වැඩි වීමෙනි.
අමතර අවදානම් සාධක වන්නේ ජීවන රටා ලක්ෂණ:
- ව්යායාම නොමැතිකම
- නිතිපතා මත්පැන් පානය කිරීම
- දුම් පානය
- ආතතිය
- ක්ෂණික ආහාර වලට ආදරය.
මෙම සියලු කරුණු ජානමය වශයෙන් කේතනය කර ඇති ව්යාධි වෙනස්වීම් අවුලුවාලීමට හෝ දැනටමත් වර්ධනය වී ඇති තත්වයක ගමන් මග උග්ර කිරීමට හේතු වේ. මෙම සාධකවල පසුබිමට එරෙහිව ඇස්ටෙනෝ-ශාකමය සින්ඩ්රෝමය සෑදී ඇත. එය ස්වයංක්රීය ස්නායු පද්ධතියේ ආබාධවලින් පෙන්නුම් කරන අතර එය ඕනෑම ඉන්ද්රියකට අහිතකර ලෙස බලපායි.
අධි රුධිර පීඩනය, දියවැඩියාව, ධමනි සිහින් වීම වැනි රෝග සමඟ බොහෝ විට තාරකා විද්යාත්මක ආබාධ වර්ධනය වේ. එවැනි අවස්ථාවන්හි දී ප්රේරකය යනු කුමක්දැයි වටහා ගැනීම අතිශයින් දුෂ්කර ය.
ළමුන් තුළ ඩිස්ලිපිඩිමියා
ලිපිඩ පරිවෘත්තීය ආබාධ වැඩිහිටියන් තුළ පමණක් වාර්තා නොවේ. ඒවා ළමයින්ට සහ නව යොවුන් දරුවන්ට බලපායි. ඔවුන් බොහෝ විට ඩිස්ලිපිඩිමියා ප්රාථමික, එනම් පාරම්පරික වේ. නඩු වලින් 42% ක් තුළ, 2b ආකෘතිය හඳුනාගනු ලැබේ. ඒ අතරම, වයස අවුරුදු පහ වන විට, දරුවෙකුට සාන්තෝමා, හෘදයාබාධ ඇතිවීමේ සලකුණු සහ ශාකමය-තාරකා ආබාධ ඇතිවේ.
ළමුන් තුළ ද්විතියික ඩිස්ලිපිඩිමියා බොහෝ විට සුලු පත්රිකාවේ ව්යාධිවේදය තුළ දක්නට ලැබේ. ළමුන්ගේ ශරීරයේ ලිපිඩවල සමතුලිතතාවයට බාධා ඇති කළ හැකි duodenum සහ ආමාශය, අක්මාව සහ අග්න්යාශයේ රෝග. කෝපය පල කලේය අම්ල සෑදීම අඩුවීම ස්වාභාවිකවම LDL සාන්ද්රණය වැඩි වීමක් සමඟ සිදු වේ.
මීට අමතරව, තරබාරුකම, දියවැඩියාව වැනි රෝග වලදී ඩිස්ලිපිඩිමියාව සැමවිටම දක්නට ලැබේ. කාබෝහයිඩ්රේට් ආශ්රිත ආකාර තිබේ. ළමුන්ගේ ආහාර වේලෙහි ක්ෂණික ආහාර, රසකැවිලි, මෆින්, මේද හා බැදපු ආහාරවල ප්රමුඛතාවයක් ඇති නුසුදුසු පෝෂණය, විශේෂයෙන් දරුවා ක්රීඩාවට සම්බන්ධ නොවන්නේ නම්, රූපවාහිනිය ඉදිරිපිට වාඩි වීමට කැමති නම් හෝ පරිගණකයේ වැඩි කාලයක් ගත කිරීම අධික බර සඳහා සෘජු ක්රමයකි.

වැඩිහිටියෙකු හෝ දරුවෙකු තුළ ඩිස්ලිපිඩිමියා රෝග විනිශ්චය කළ හොත්, ප්රතිකාර අනිවාර්යයෙන්ම .ෂධ නොවේ. චිකිත්සාවේ උපක්රම තීරණය කරනු ලබන්නේ ක්රියාවලිය නොසලකා හැරීම, ධමනි ස්රාවය වන වෙනස්වීම් පැවතීම හා උපාධිය, ආශ්රිත ව්යාධි මගින් ය. රුධිරයේ “නරක” කොලෙස්ටරෝල් අඩු කිරීමේ ප්රවේශයන් පහත පරිදි විය හැකිය.
- ජීවන රටාව වෙනස් කිරීම
- ආහාර
- drug ෂධ ප්රතිකාර
- extracorporeal චිකිත්සාව.
Drug ෂධ නොවන ප්රවේශය
ලිපිඩ පැතිකඩෙහි සුළු වෙනස්කම්, රීතියක් ලෙස, drug ෂධ චිකිත්සාව අවශ්ය නොවේ. ඒවා සමඟ කටයුතු කිරීම ආහාර හා ජීවන රටාව වෙනස් කිරීමට උපකාරී වේ. අධික කොලෙස්ටරෝල් සමඟ, ඔබට මෙම නිෂ්පාදන අතහැර දැමීමට සිදුවනු ඇත:
- ක්ෂණික ආහාර
- සොසේජස්, පේස්ට්, අර්ධ නිමි භාණ්ඩ,
- මේද මස්
- අධික මේද බටර් සහ කිරි නිෂ්පාදන,
- වේගවත් කාබෝහයිඩ්රේට් (ගබඩා රසකැවිලි),
- මත්පැන්
සත්ව මේද අඩංගු සියලුම ආහාර තහනම්, නමුත් ඉස්සන් හැර එළවළු තෙල් සහ මුහුදු ආහාර සඳහා අවසර ඇත. මුහුදු ආහාරවල අසංතෘප්ත ඔමේගා මේද අම්ල බහුල වන අතර එමඟින් “නරක” කොලෙස්ටරෝල් මට්ටම අඩු කළ හැකිය. ගෙඩි සහ හණ බීජ වල ඇති එළවළු මේද වලට එකම දේපලක් ඇත. මෙම නිෂ්පාදන බියෙන් තොරව පරිභෝජනය කළ හැකිය - ඒවා කොලෙස්ටරෝල් වැඩි නොකරයි.
ඊට අමතරව, ඩිස්ලිපිඩිමියා සමඟ නැවුම් හෝ ඉස්ටුවක්, බේක් කළ, තම්බා එළවළු ආහාරයට ඇතුළත් කිරීම වැදගත්ය. නිවුඩ්ඩ වල අඩංගු තන්තු කොලෙස්ටරෝල් ective ලදායී ලෙස බන්ධනය කරයි. ප්රෝටීන් වල හොඳ ප්රභවයක් වන්නේ මාළු සහ කෙට්ටු මස් ය:
කෙසේ වෙතත්, ඔබ ආහාරයට පමණක් සීමා නොවිය යුතුය. ජීවන රටාව නැවත සලකා බැලීම, නිකොටින් (දුම් පානය), මත්පැන්, සුලු ආහාර අත්හැරීම වැදගත් ය. ඔබ වැඩිපුර බර නම්, ඔබ එය සමඟ කටයුතු කළ යුතුය. පාරම්පරික හා ද්විතියික ඩිස්ලිපිඩිමියා සමඟ, මධ්යස්ථ බරක් අවශ්ය වේ, නිතිපතා ව්යායාම කිරීම වැදගත්ය, නමුත් ශරීරය වෙහෙසට පත් නොවේ. විනාශකාරී ජානමය වැඩපිළිවෙල අවුලුවාලිය හැක්කේ වැඩ කිරීමේ හා විවේකයේ තන්ත්රයට අනුකූල නොවීම, ස්නායු ආතතිය වැඩි වීම, නිතිපතා ආතතියෙනි. මේ පිළිබඳව විශේෂ අවධානයක් යොමු කිරීම වැදගත් ය.
සාම්ප්රදායික medicine ෂධ ක්රම
-ෂධ නොවන ප්රවේශය ප්රමාණවත් නොවන විට - රෝගියා සැලකිය යුතු ලෙස “නරක” කොලෙස්ටරෝල් වැඩි කර ඇත, ධමනි සිහින් වීම වර්ධනය වේ, හයිපර් කොලෙස්ටරෝල් රෝගයේ දෘශ්යමාන සලකුණු තිබේ - ඔබට without ෂධ නොමැතිව කළ නොහැක. මෙම අරමුණු සඳහා, පහත දැක්වෙන කණ්ඩායම්වල drugs ෂධ සාමාන්යයෙන් නියම කරනු ලැබේ:

- ස්ටැටින්
- තන්තු
- බයිල අම්ල අනුක්රමික,
- කොලෙස්ටරෝල් අවශෝෂණ නිෂේධක,
- ඔමේගා -3 PUFAs (බහු අසංතෘප්ත මේද අම්ල),
- නිකොටිනික් අම්ලය.
වඩාත් බහුලව නියම කරනුයේ ස්ටයිටින් සහ බයිල අම්ල අනුක්රමික වේ. පළමුවැන්න ලිපිඩ කඩාකප්පල් කිරීම වැඩි දියුණු කරයි, අක්මාව තුළ ඒවායේ සංශ්ලේෂණය වළක්වයි, ඊට අමතරව, රුධිර නාල වල අභ්යන්තර පෙණහලුවල (ඉන්ටිමා) තත්වය වැඩි දියුණු කරන අතර ප්රති-ගිනි අවුලුවන බලපෑමක් ලබා දෙයි. වඩාත්ම effective ලදායී වන්නේ ඇටෝර්වාස්ටැටින්, රෝසුවස්ටැටින්, සිම්වාස්ටැටින්, ලොවාස්ටැටින් ය.
පළමු කණ්ඩායමේ drugs ෂධ “නරක” කොලෙස්ටරෝල් අඩුවීමට හේතු නොවන්නේ නම්, ඒවාට අනුපිළිවෙලින් බයිල අම්ල එකතු වේ. එවැනි චිකිත්සාව ඉතා effective ලදායී වන නමුත් බරපතල අතුරු ආබාධ ලබා දෙයි. බයිල් අම්ල අනුක්රමිකයන් මේද පරිවෘත්තීය හා කොලෙස්ටරෝල් නිෂ්පාදනයට කෙලින්ම බලපාන්නේ නැත. ඔවුන් බඩවැලේ ලුමෙන් තුළ ඇති කෝපය පල කලේය. මෙයට ප්රතිචාර වශයෙන් අක්මාව කොලෙස්ටරෝල් පරිභෝජනය කරන නව කෝපය පල කලේය. එබැවින් මෙම ලිපිඩයේ මට්ටම පහත වැටේ. බයිල අම්ල වල එවැනි අනුක්රමිකයන් භාවිතා වේ:
රුධිරයේ ට්රයිග්ලිසරයිඩ මට්ටම ඉහළ මට්ටමක පවතී නම්, තන්තු නියම කරනු ලැබේ. මෙම drugs ෂධ HDL මට්ටම ඉහළ නංවන අතර එය ප්රතිදේහජනක බලපෑමක් ඇති කරයි. කණ්ඩායමට ක්ලෝෆයිබ්රේට්, සයික්ලොෆයිබ්රේට්, ෆෙනෝෆයිබ්රේට් ඇතුළත් වේ.
"නරක" කොලෙස්ටරෝල් සහ ඔමේගා -3 PUFAs මෙන්ම නිකොටින්තික් අම්ලය (නියාසින්) සහ අනෙකුත් බී විටමින් effectively ලදායී ලෙස අඩු කරන්න. මාළු තෙල් අසංතෘප්ත ඔමේගා අම්ල වලින් පොහොසත් ය. සමුද්ර මාළු ආහාරයට ගැනීමෙන් ඔබට ඒවා විශාල වශයෙන් ලබා ගත හැකිය.
ඩිස්ලිපිඩිමියා සඳහා තෝරා ගත හැකි අනෙකුත් drugs ෂධ වන්නේ කොලෙස්ටරෝල් අවශෝෂණ නිෂේධක වේ. ඒවාට සීමිත effectiveness ලදායීතාවයක් ඇත, මන්ද ඒවා ශරීරයෙන් කොලෙස්ටරෝල් සංශ්ලේෂණයට බලපාන්නේ නැත, නමුත් ආහාර වලින් මේද බන්ධනය කර ඉවත් කිරීම පමණි. කණ්ඩායමේ එකම බලයලත් සාමාජිකයා වන්නේ එසිතිමිබේ ය.
කෙසේ වෙතත්, ඉහත කණ්ඩායම්වල සියලුම drugs ෂධ උදව් නොකරන අතර සමහර රෝගීන් (ළමයින්, ගර්භනී කාන්තාවන්) සම්පූර්ණයෙන්ම contraindicated. එවිට ඩිස්ලිපිඩිමියා රෝගයට එරෙහිව සටන් කිරීම සඳහා බාහිර චිකිත්සක ප්රතිකාර අවශ්ය වේ. පහත දැක්වෙන ක්රම මඟින් එය සිදු කරන්න:
- UFO රුධිරය
- hemosorption
- cryoprecipitation,
- ප්ලාස්මාෆෙරෙසිස්
- අල්ට්රා ෆිල්ටරේෂන්.
මෙම සියලු ක්රම දෘඩාංග වේ. ඒවායින් අදහස් කරන්නේ රෝගියාගේ ශරීරයෙන් පිටත රුධිරය පිරිසැකසුම් කිරීම, කොලෙස්ටරෝල් සහ අනෙකුත් ලිපිඩ කොටස් පෙරීම, විනාශ කිරීම හෝ බන්ධනය කිරීම සහ ඉවත් කිරීම ය.
ඩිස්ලිපිඩිමියා ඇතිවීමේ ස්වභාවය කුමක් වුවත්, වැළැක්වීම ගැන මතක තබා ගැනීම සැමවිටම වැදගත් වේ. මෙම ව්යාධිජනක තත්වය වළක්වා ගැනීමට හෝ ප්රමාද කිරීමට සහ සමනය කිරීමට එය උපකාරී වනු ඇත. ආහාර වේලක් නිසි ලෙස සකස් කර ගැනීම, නරක පුරුදු හා ආතතියෙන් වැළකී සිටීම, ශාරීරික අධ්යාපනය ගැන අමතක නොකරන්න.
මන්දපෝෂණය හා ශාරීරික අක්රියතාව
මේවා එකම කාසියක පැති දෙකකි.
ආන්තරික සාධකය: රෝගීන්ට සම්පූර්ණයෙන්ම හා නිසි ලෙස ආහාර ගැනීමට, ආහාර පිසීමට කාලය නොමැත. නූතන "කාර්මික ඉවුම් පිහුම්" වල ටින් කළ ආහාර, ක්ෂණික ආහාර, පහසුව සහ වෙනත් සැක සහිත නිෂ්පාදන භාවිතා කරන අතර ඒවා ප්රතිපත්තිමය වශයෙන් ආහාර ලෙස හැඳින්විය නොහැකිය.
එබැවින් ශරීරයේ මේදය අතිරික්තයක් ගැනීම. එපමණක් නොව, ලිපිඩ විශාල සංඛ්යාවක් සමඟ පෝෂණ අගය අතිශයින් කුඩා වේ. එබැවින් කුසගින්න පිළිබඳ නිරන්තර හැඟීම, ආහාර නැවත නැවත කිරීමේ අවශ්යතාවය.
රවුම වැසෙයි. එහි ප්රති ing ලයක් වශයෙන් මේද ප්රමාණය බලශක්ති නිෂ්පාදනයට දායක වේ. නමුත් එය තැබීමට තැනක් නැත, විශේෂයෙන් නිරන්තර උදාසීන ජීවන රටාවක් සමඟ.
එබැවින් රුධිර ප්රවාහයේ අතිරික්ත සංසරණය, පසුව ස්කන්ධ ස්වරූපයෙන් ගබඩා කිරීම.
ශරීරයේ මේද පරිවෘත්තීය උල්ලං lation නය කිරීම
දෙවන වැදගත් සාධකය. ශරීරයේ ලිපිඩ ප්රවාහනය කරන ප්රවාහන ප්රෝටීන වල ක්රියාකාරීත්වය සහ ගබඩා කිරීමේ (තැන්පත් වීමේ) ගැටළු හේතුවෙන් එය ප්රකාශ වේ.
මෙම වාහක ද්රව්ය අතිශයින් බිඳෙනසුලු වන අතර පහසුවෙන් ඔක්සිකරණය වී විනාශ වන අතර කොලෙස්ටරෝල් ඉතිරි වේ.
සංයෝගවල නිසි චලනය සමඟ වුවද, ක්රියාකාරී අවශෝෂණ පසුබිමට එරෙහිව, සමස්ත ද්රව්ය සමූහයක මට්ටමේ ගැටළු තිබේ.
මෙය සාමාන්යයෙන් පාරම්පරික ක්රියාවලියක් වන නමුත් එය අත්පත් කර ගත හැකිය. බොහෝ විට, එවැනි ගැටළු දියවැඩියාව, හෝමෝන අසමතුලිතතාවයෙන් පෙළෙන පුද්ගලයෙකුට යයි.
යාන්ත්රණ දෙකම පදනමක් ලෙස මූලික කාර්යභාරයක් ඉටු කරයි.
ඊළඟට, ක්රියාවලිය එක් රටාවකින් ගමන් කරයි.
අධික මේද ද්රව්ය රුධිර ප්රවාහයේ සංසරණය වේ. ලිපිඩ ධමනි වල බිත්ති මත පදිංචි වේ. සම්පූර්ණ සංකීර්ණ සවි කර සාදන්න. ඊනියා සමරු .ලක. සෑම විටම කොලෙස්ටරෝල් නොවේ. තවත් මේද සංයෝග වර්ග කිහිපයක් තිබේ.
තවද, සාමාන්ය රුධිර ප්රවාහයට බාධා ඇති වන අතර, අවයව ඔක්සිජන් හා පෝෂ්ය පදාර්ථ නොමැතිකම නිසා පීඩා විඳිති. එබැවින් මොළයේ, හෘදයේ ක්රියාකාරිත්වයේ ගැටළු සහ රුධිර පීඩනය වැඩි වීම.
හෘදයාබාධ හා ආ roke ාතය ඇතුළු භයානක තත්වයන්හි අවදානම් සැලකිය යුතු ලෙස වර්ධනය වේ.
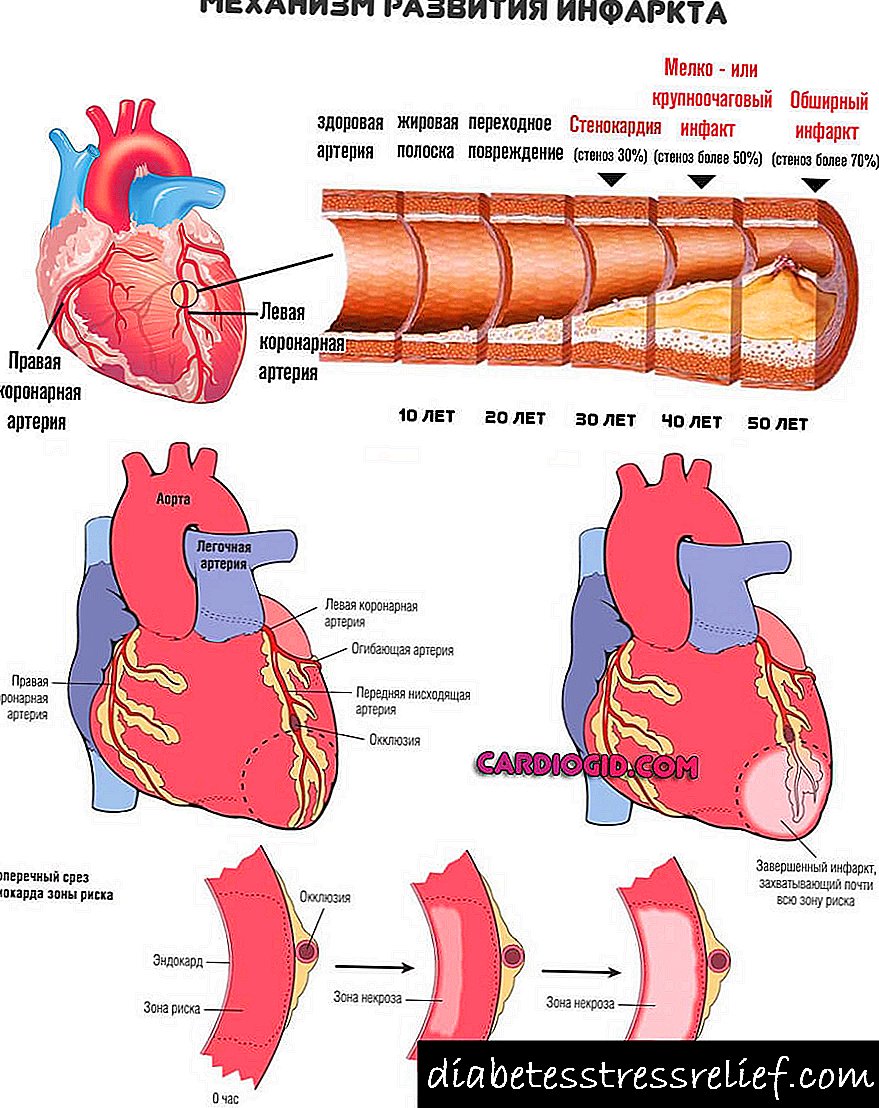
සංවර්ධන ක්රියාවලිය අවබෝධ කර ගැනීම සඳහා යාන්ත්රණය පිළිබඳ දැනුම අවශ්ය වේ. මෙය නොමැතිව ගුණාත්මක ප්රතිකාරයක් තිබිය නොහැකිය.
ඩිස්ලයිපීඩෙමියා ආකාර
නිර්ණායක තුනක් මත පදනම්ව අපට ඩිස්ලිපිඩිමියා ආකාර වෙන්කර හඳුනාගත හැකිය. ව්යාධිජනක සෑදීමේ සාධකය සමඟ ආරම්භ කිරීම වටී.
- ප්රාථමික ආකෘතිය. එය බර උරුමයේ ප්රති result ලයක් බවට පත්වේ. නැවතත්, එවැනි ගැටළුවක් ඇති relatives ාතීන් සිටියත්, නිසි වැළැක්වීමකින් වුවද, negative ණාත්මක සිදුවීම නැවත සිදු නොවීම වළක්වා ගත හැකිය.
- ද්විතියික ආකෘතිය.අත්පත් කර ගත්, සාමාන්ය පසුබිමට එරෙහිව, අනෙක් අයට වඩා ඉහළ, ප්රවණතා වලට එරෙහිව වර්ධනය වේ. උදාහරණයක් ලෙස, දියවැඩියාවේ ප්රති hyp ලයක් ලෙස, හයිපෝතිරයිඩ් (තයිරොයිඩ් ග්රන්ථියේ ගැටළු). ප්රධාන හේතුව බවට පත්ව ඇත්තේ කුමක් දැයි තේරුම් ගැනීමට නොහැකි වුවද වැළැක්වීම ගැටලුවේ කරුණක් ඉදිරිපත් කරයි. උල්ලං of නය කිරීම්වල සමස්ත සංකීර්ණයක්ම කාර්යභාරයක් ඉටු කරයි.
දෙවන වර්ගීකරණ නිර්ණායකය වන්නේ ව්යාධි විද්යාවේ කාලසීමාව සහ ස්වභාවය:
- අස්ථිර හෝ අස්ථිර දසුන. තාවකාලික පදනමක් මත ගැටළු සමඟ. මේදය වැඩිවීම නැවැත්වීමෙන් පසු සෑම දෙයක්ම තනිවම ඉවත් කරනු ලැබේ. වෛද්ය ප්රතිකාර නොමැතිව.
- ස්ථිර වර්ගය. වඩාත් සංකීර්ණයි. සාමාන්යයෙන් ව්යාධිජනක ක්රියාවලියක් සමඟ සම්බන්ධ වේ. ප්රතිකාර අවශ්ය වේ, .ෂධ දැඩි ලෙස භාවිතා කිරීම.
අවසාන වශයෙන්
ඩිස්ලිපිඩිමියා යනු පරිවෘත්තීය ආබාධයකි. විශේෂයෙන් විවිධ වර්ගයේ මේද පරිවෘත්තීය ක්රියාවලියට ගොදුරු වේ.
මෙම අපගමනයන් බොහොමයක් ධමනි ස්රාවය වීමට තුඩු දෙන අතර එය හරහා වක්රව හදවත, රුධිර නාල, මොළය සහ අනෙකුත් අවයව වල ව්යාධි වලට යොමු වේ.
දියත් කරන ලද නඩු ආසන්න ආබාධිත හෝ මරණයට තර්ජනය කරයි. එබැවින් නිතිපතා වැළැක්වීමේ උපදේශන නොසලකා හරින්න එපා.
අවම වශයෙන් සෑම මාස 6 කට වරක් ඔබ චිකිත්සකයෙකු හමුවීමට අවශ්යය, සාමාන්ය රුධිර පරීක්ෂණයක් සහ ජෛව රසායන විද්යාවක් කරන්න.
- ඩිස්ලිපිඩිමියා රෝග විනිශ්චය සහ ප්රතිකාර කිරීම පිළිබඳ යුරෝපීය හෘද රෝග විද්යා සංගමය (ඊඕකේ) සහ යුරෝපීය ධමනි සිහින් වීම (ඊඕඒ) ක්රියාකාරී කණ්ඩායම. සායනික නිර්දේශ.
- එම්.වී. ඊසොව් (මොස්කව්), අයි.වී. සර්ජියන්කෝ (මොස්කව්), ඩී.එම්. අරනොව් (මොස්කව්), ජී.ජී. අරාබිඩ්ස්
(මොස්කව්), එන්.එම්. අක්මෙඩ්ෂනොව් (මොස්කව්), එස්. බෂාන් (නොවොසිබිර්ස්ක්). ධමනි සිහින් වීම වැළැක්වීම සහ ප්රතිකාර කිරීම සඳහා ලිපිඩ පරිවෘත්තීය ආබාධ හඳුනා ගැනීම සහ නිවැරදි කිරීම. රුසියානු නිර්දේශ VI සංශෝධනය. - හෘද රෝග විද්යා E යින්ගේ යුරෝපීය සමාජයේ නිර්දේශයන් සහ ඩිස්ලිපිඩිමියා ප්රතිකාරය පිළිබඳ ඇටරෝස්ක්ලෝරෝසිස් හි යුරෝපීය සමාජය. හෘද විද්යාවේ තාර්කික c ෂධ චිකිත්සාව 2012, අයදුම්පත් අංක 1.