සම රැකවරණය මූලික නීති, නිර්දේශ
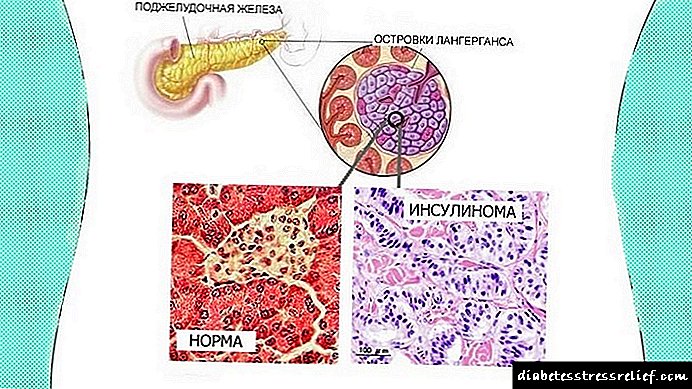
- මෙය අග්න්යාශයික දූපත් වලට (ලැන්ගර්හාන්ස් දූපත්) බලපාන හෝමෝන ක්රියාකාරී ගෙඩියක්. එය බීටා සෛල වලට බලපාන අතර එහි ප්රති result ලයක් ලෙස පාලනයකින් තොරව නිෂ්පාදනය හා රුධිරයට ඉන්සියුලින් ඇතුල් වීම සිදුවේ. එවැනි නියපොලාම් නිරෝගී විය හැකිය (70% ක්ම) හෝ ඇඩිනොකාර්සිනෝමා විය හැකිය. දෙවැන්න සෙන්ටිමීටර 6 ක් හෝ ඊට වැඩි විෂ්කම්භයක් ඇත.
ඇල්ෆා, ඩෙල්ටා සහ පීපී සෛල වලින් වර්ධනය වන අග්න්යාශයේ පිළිකා (ඉන්සියුලෝමා) වෙනත් වර්ග තිබේ. මෙම අවස්ථාවේ දී, වෙනත් විශේෂ නිපදවනු ලැබේ: අග්න්යාශික පොලිපෙප්ටයිඩ, ගැස්ට්රින්, සෙරොටොනින්, සෝමාටොස්ටැටින් හෝ ඇඩ්රිනොකෝටිකොට්රොපික් හෝමෝනය. සාමාන්යයෙන් වයස අවුරුදු 35 ත් 60 ත් අතර රෝගීන් තුළ ඉන්සියුලිනෝමා හටගනී. පිරිමින් අසනීප වන්නේ කාන්තාවන්ට වඩා 2 ගුණයකින් අඩුවෙන්.
ඉන්සියුලිනෝමා පාරම්පරික රෝගයක් නොවේ, එය තරමක් දුර්ලභ ය. එහි හේතු විද්යාව පැහැදිලි නැත. බොහෝ විට අග්න්යාශයේ පිළිකා අඩු රුධිර ග්ලූකෝස් මගින් කුපිත වන අතර එය ඉන්සියුලින් නිෂ්පාදනය උල්ලං by නය කිරීමකි. හයිපොග්ලිසිමියාව පහත සඳහන් තත්වයන් තුළ ඇතිවිය හැකිය:
- වර්ධන හෝමෝනය නොමැතිකම, පිටියුටරි ග්රන්ථියේ ඉදිරිපස ක්රියාකාරිත්වය අඩුවීම නිසා ඇතිවේ (මෙය ඉන්සියුලින් ක්රියාකාරිත්වය අඩු කිරීමට හේතු වේ),
- අධිවෘක්ක බාහිකයේ (උග්ර හෝ නිදන්ගත) ප්රමාණවත් නොවීම ග්ලූකෝකෝටිකොයිඩ් මට්ටම අඩුවීමට සහ රුධිරයේ සීනි ප්රමාණය අඩුවීමට හේතු වේ.
- දිගුකාලීන රෝගාබාධ හෝ සාගින්න හේතුවෙන් ඇති වන වෙහෙස,
- මයික්සෙඩීමා, ග්ලූකෝස් මට්ටම ඉහළ නංවන තයිරොයිඩ් ද්රව්යවල අඩු අන්තර්ගතය නිසා,
- කාබෝහයිඩ්රේට් ශරීරයෙන් දුර්වල ලෙස අවශෝෂණය කර ඇත්නම්,
- විෂ සහිත හානිවලින් ඇති වන අක්මා රෝග,
- ස්නායු වෙහෙස (ආහාර රුචිය නැතිවීම හේතුවෙන්),
- උදර කුහරයෙහි පිළිකා,
- එන්ටරොකොලයිටිස්.
අග්න්යාශයික ඉන්සියුලෝමා බොහෝ විට ඉන්ද්රියයක වලිගයට හෝ ශරීරයට බලපායි. අස්ථි (අතිරේක) ඉන්ද්රිය පටක මත පදනම්ව ග්රන්ථියෙන් පිටත ඉතා කලාතුරකින් පිහිටා ඇත. පෙනුමෙන් එය form න සැකැස්මකි, එහි විෂ්කම්භය 0.5 සිට 8 සෙ.මී. දක්වා වෙනස් වේ. ගෙඩියේ වර්ණය සුදු, අළු හෝ දුඹුරු වේ.
බොහෝ විට, තනි ඉන්සියුලිනෝමා රෝග විනිශ්චය කරනු ලැබේ, දුර්ලභ අවස්ථාවන්හිදී පමණක් බහු සංයුති ඇත. ගෙඩියක් මන්දගාමී වර්ධනය මගින් සංලක්ෂිත වේ, මෙටාස්ටේස් දුර්ලභ වන අතර මාරාන්තික ස්වරූපයෙන් පමණි.
රෝගයේ වර්ධනය හා සං signs ා
අග්න්යාශයික ඉන්සියුලිනෝමා සමඟ, රෝග ලක්ෂණ ඇති වන්නේ හයිපොග්ලිසිමියා රෝගය හේතුවෙනි. රුධිරයේ ඇති ග්ලූකෝස් මට්ටම නොසලකා ගෙඩියක් මඟින් ඉන්සියුලින් නිෂ්පාදනය වැඩි කිරීම මෙයට හේතුවයි. නිරෝගී පුද්ගලයින් තුළ, ග්ලූකෝස් මට්ටම පහත වැටීමත් සමඟ (නිදසුනක් ලෙස, සමඟ), ඉන්සියුලින් ප්රමාණයෙහි සැලකිය යුතු අඩුවීමක් දක්නට ලැබේ. ඉන්සියුලිනෝමා සමඟ, මෙම යාන්ත්රණය ක්රියා නොකරයි, මන්ද එය ඉන්සියුලින් ගෙඩියට බාධා ඇති බැවිනි. මෙය හයිපොග්ලයිසමික් ප්රහාරයක් සඳහා කොන්දේසි නිර්මානය කරයි.
හයිපොග්ලිසිමියා යනු රුධිරයේ ග්ලූකෝස් නියාමනය කිරීමේ ව්යුහයේ අසමතුලිතතාවයක් හේතුවෙන් ඇතිවන රෝග ලක්ෂණ සංකීර්ණයකි. සීනි මට්ටම 2.5 mmol / L දක්වා පහත වැටෙන විට එය වර්ධනය වේ.
සායනිකව, හයිපොග්ලිසිමියාව ස්නායු මනෝචිකිත්සක ආබාධ වර්ධනය වීම සහ හෝමෝන සංඛ්යාවේ වැඩිවීම මගින් පෙන්නුම් කෙරේ: නොරපිනෙප්රින්, කෝටිසෝල්, ග්ලූකොජන්. නෝර්පිනෙප්රින් වැඩි වීම නිසා දහඩිය දැමීම, අත් පා වෙව්ලීම සහ ඇන්ජිනා පෙක්ටෝරිස් ඇති වේ. පහරදීම් ස්වයංසිද්ධව සිදුවන අතර කාලයත් සමඟ වඩාත් දරුණු ස්වරූපයන් ගනී.
ඉන්සියුලිනෝමා ඇති සියලුම රෝගීන් තුළ, විපල් ත්රිකෝණය පවතින අතර එය පහත රෝග ලක්ෂණ ඇත:
- නිරාහාරව සිටියදී ස්නායු මනෝචිකිත්සක ආබාධ ඇතිවීම,
- 2.7 mmol / l ට අඩු රුධිර ග්ලූකෝස් අඩුවීමක්,
- ග්ලූකෝස් අභ්යන්තර හෝ මුඛ පරිපාලනය මගින් හයිපොග්ලයිසමික් ප්රහාරයක් තුරන් කිරීමේ හැකියාව.
ග්ලූකෝස් එහි ප්රධාන පෝෂණ ප්රභවය වන බැවින් මොළයට මෙම සින්ඩ්රෝමය වඩාත් බලපායි. නිදන්ගත හයිපොග්ලිසිමියා වලදී, මධ්යම ස්නායු පද්ධතියේ ඩිස්ට්රොෆික් වෙනස්කම් සිදු වේ.
ඉන්සියුලිනෝමා වල රෝග ලක්ෂණ
හයිපොග්ලිසිමියා වර්ධනය වීමත් සමඟ රෝගියාට හදිසි දුර්වලතාවයක්, තෙහෙට්ටුවක්, ටායිචාර්ඩියා, දහඩිය දැමීම, කම්පන සහ කුසගින්න දැනේ. ආහාර ගැනීමෙන් ඔබට මෙම ප්රකාශය වහාම පාහේ තුරන් කළ හැකිය. නියමිත වේලාවට රෝගියාට කුසගින්න තෘප්තිමත් කිරීමට නොහැකි නම් හෝ කාලෝචිත ආකාරයකින් හයිපොග්ලිසිමියා රෝගයේ පළමු සං feel ා දැනෙන්නේ නැත්නම්, රුධිරයේ සීනි සාන්ද්රණය තවදුරටත් අඩුවීමක් සිදුවේ. මෙය ස්නායු මනෝවිද්යාත්මක ස්වභාවයේ රෝග ලක්ෂණ වැඩි වීමක් සමඟ ඇති අතර එය ප්රමාණවත් නොවන හැසිරීමෙන් ප්රකාශ වේ. වැනි රෝග ලක්ෂණ:
- අස්ථිර හා විකාර චලනයන්,
- අන් අය කෙරෙහි ආක්රමණය,
- කථන උද් itation ෝෂණය, බොහෝ විට අර්ථ විරහිත වාක්ය ඛණ්ඩ හෝ ශබ්ද,
- ලවණ
- අසාධාරණ විනෝදය,
- ව්යාකූලත්වය,
- මායාවන්
- ඉහළ ආත්ම
- සූක්ෂම චින්තනය
- තමන්ගේ තත්වය තක්සේරු කිරීමේදී ප්රමාණවත් නොවීම.
එවැනි රෝගියෙකුට කාලෝචිත වෛද්ය ප්රතිකාර ලබා නොදුනහොත් රුධිරයේ සීනි තවදුරටත් අඩුවීම අපස්මාර රෝගයට ගොදුරු වන අතර පසුව හයිපොග්ලයිසමික් කෝමා තත්වයක් ඇති වේ. මෙම තත්වය තුළ, සම්පූර්ණ වි ness ානය නැතිවීම, හෘද ස්පන්දනය මන්දගාමී වීම සහ හුස්ම ගැනීම, රුධිර පීඩනය විවේචනාත්මක අගයන් දක්වා අඩු වේ. එහි ප්රති As ලයක් ලෙස මස්තිෂ්ක ශෝථය ඇතිවිය හැක.
ඉන්සියුලිනෝමා ඇතිවීමට හේතු:
1921 දී බන්ටිං සහ වෙස්ට් විසින් ඉන්සියුලින් සොයාගත් විගසම, එහි අධික මාත්රාවෙහි රෝග ලක්ෂණ දියවැඩියා රෝගීන් සඳහා වාණිජ drugs ෂධ සායනිකව භාවිතා කිරීමේදී ප්රසිද්ධ විය. මෙම හෝමෝනයේ ස්රාවය වැඩි වීම නිසා ඇතිවන ස්වයංසිද්ධ හයිපොග්ලිසිමියා සංකල්පය සැකසීමට හැරිස්ට මෙය ඉඩ දුන්නේය. 1929 දී ග්රැහැම් විසින් ඉන්සියුලින් ස්රාවය කරන ගෙඩියක් සාර්ථකව ඉවත් කළ පළමු අවස්ථාව වන විට ඉන්සියුලින් හඳුනාගෙන ප්රතිකාර කිරීමට බොහෝ උත්සාහයන් ගන්නා ලදී.එතැන් පටන් බීටා-සෛල නියෝප්ලාස්ම් සහිත රෝගීන් 2,000 ක් පමණ පිළිබඳව ලෝක සාහිත්යයේ වාර්තා වී තිබේ.
ඉන්සියුලිනෝමා රෝග ලක්ෂණ එහි හෝමෝන ක්රියාකාරිත්වය හා සම්බන්ධ බවට සැකයක් නැත. රෝගයේ සමස්ත රෝග ලක්ෂණ සංකීර්ණය රඳා පවතින ප්රධාන ව්යාධිජනක යාන්ත්රණය වන්නේ හයිපර්ඉන්සුලිනිස්වාදයයි. ග්ලූකෝස් හෝමියස්ටැසිස් නියාමනය කරන භෞතික විද්යාත්මක යාන්ත්රණයන්ට අවනත නොවී ඉන්සියුලින් නිරන්තරයෙන් ස්රාවය කිරීම, හයිපොග්ලිසිමියා වර්ධනයට මග පාදයි, සියලුම අවයව හා පටක වල සාමාන්ය ක්රියාකාරිත්වය සඳහා රුධිර ග්ලූකෝස් අවශ්ය වේ. ශරීරයට ඇතුළු වන සියලුම ග්ලූකෝස් වලින් 20% ක් පමණ වැය වන්නේ මොළයේ ක්රියාකාරිත්වය සඳහා ය. හයිපොග්ලිසිමියා රෝගයට මොළයේ ඇති විශේෂ සංවේදීතාවයට හේතුව ශරීරයේ සියලුම පටක වලට වඩා වෙනස්ව මොළයට කාබෝහයිඩ්රේට් සංචිත නොමැති අතර සංසරණය වන නිදහස් මේද අම්ල බලශක්ති ප්රභවයක් ලෙස භාවිතා කිරීමට නොහැකි වීමයි. මිනිත්තු 5-7 ක් සඳහා ග්ලූකෝස් මස්තිෂ්ක බාහිකයට ඇතුළු වීම නැවැත්වූ විට, එහි සෛලවල ආපසු හැරවිය නොහැකි වෙනස්කම් සිදු වන අතර බාහිකයේ වඩාත්ම වෙනස් වූ මූලද්රව්ය මිය යයි.
ග්ලූකෝස් මට්ටම හයිපොග්ලිසිමියා දක්වා අඩුවීමත් සමඟ ග්ලයිකොජෙනොලිසිස්, ග්ලූකෝනොජෙනොසිස්, නිදහස් මේද අම්ල බලමුලු ගැන්වීම සහ කීටොජෙනොසිස් ඉලක්ක කර ගනිමින් යාන්ත්රණ ක්රියාත්මක වේ. මෙම යාන්ත්රණයන්ට ප්රධාන වශයෙන් හෝමෝන 4 ක් ඇතුළත් වේ - නොරපිනෙප්රින්, ග්ලූකගන්, කෝටිසෝල් සහ වර්ධන හෝමෝනය. පෙනෙන විදිහට, සායනික ප්රකාශනයන් ඇති කරන්නේ ඒවායින් පළමුවැන්න පමණි. නොරපිනෙප්රින් මුදා හැරීමෙන් හයිපොග්ලිසිමියා වලට ප්රතික්රියා ඉක්මනින් සිදුවුවහොත්, රෝගියාට දුර්වලතාවය, දහඩිය දැමීම, කාංසාව සහ කුසගින්න ඇති වේ. මධ්යම ස්නායු පද්ධතියේ රෝග ලක්ෂණ අතරට හිසරදය, ද්විත්ව පෙනීම, දුර්වල හැසිරීම, සිහිය නැතිවීම ඇතුළත් වේ.හයිපොග්ලිසිමියා ක්රමයෙන් වර්ධනය වන විට, මධ්යම ස්නායු පද්ධතිය හා සම්බන්ධ වෙනස්කම් පවතින අතර ප්රතික්රියාශීලී (නොරපිනෙප්රින් මත) අවධිය නොපවතී.
ගුප්ත අවධියේදී ඉන්සියුලිනෝමා සං s ා
ඉන්සියුලින් ප්රහාර අතර කාල පරිච්ඡේදයේදී එය විවිධ රෝග ලක්ෂණ හා ආබාධවල ස්වරූපයෙන් ද පෙන්නුම් කරයි. ප්රශස්ත ප්රතිකාරය වෛද්යවරයාට නියම කළ හැකි වන පරිදි ඒවා දැන ගැනීම වැදගත්ය. ගුප්ත අවධියේදී, රෝගීන් තුළ පහත දැක්වෙන රෝග ලක්ෂණ මතු විය හැකිය:
- මාංශ පේශි දුර්වලතාව හෝ වෙනත් මාංශ පේශි චලන ආබාධ (ඇටැක්සියාව),
- හිසරදය
- මතක දුර්වලතාවය සහ මානසික පරිහානිය,
- දෘශ්යාබාධිත වීම
- මනෝභාවය වෙනස් වේ
- අත් පා වල නම්යශීලී-විස්තාරක ප්රත්යාවර්තයේ ආබාධ,
- නිස්ටැග්මස්
- ආහාර රුචිය වැඩි වීම සහ අතිරික්ත බර පෙනුම,
- ලිංගික ආබාධ.
ඉන්සියුලිනෝමා යනු ලැන්ගර්හාන්ස් දූපත් වල β- සෛල වල ගෙඩියක් වන අතර අතිරික්ත ඉන්සියුලින් ස්රාවය කරන අතර එය හයිපොග්ලයිසමික් රෝග ලක්ෂණ වල ප්රහාර මගින් ප්රකාශ වේ. පළමු වරට එකිනෙකාගෙන් එකවර හා ස්වාධීනව හැරිස් (1924) සහ වී. ඒ. ඔපල් (1924) හයිපර්ඉන්සුලිනිස්වාදයේ රෝග ලක්ෂණ සංකීර්ණය විස්තර කළහ.
1927 දී විල්ඩර් සහ වෙනත් අය ඉන්සියුලිනෝමා රෝගියෙකුගේ ගෙඩියක් නිස්සාරණය කර බැලූ විට ඉන්සියුලින් ප්රමාණය වැඩි වී ඇති බව සොයා ගන්නා ලදී. ටොල්බුටාමයිඩ්, ග්ලූකගන් සහ ග්ලූකෝස් වලට එකම රෝගීන් දක්වන ප්රතිචාරය අධ්යයනය කළ ෆ්ලොයිඩ් සහ වෙනත් අය (1964) ඔවුන්ගේ අධි රුධිර ඉන්සියුලින් මට්ටම සටහන් කළහ.
1929 දී ඉන්සියුලින් නිපදවන අග්න්යාශයේ ගෙඩියක් ඉවත් කිරීම සඳහා පළමු සාර්ථක මෙහෙයුම (ග්රැහැම්) සිදු කරන ලදී. වසර ගණනාවක් තිස්සේ දැඩි පර්යේෂණ සිදු කළ අතර, රෝගය පිළිබඳ සායනික චිත්රය, රෝග විනිශ්චය සඳහා වූ ක්රම සහ ශල්ය වෛද්ය ප්රතිකාර මගින් යම් දළ සටහනක් ලබා ගන්නා ලදී. සාහිත්යය තුළ, ඔබට මෙම රෝගය හැඳින්වීමට භාවිතා කරන විවිධ යෙදුම් සොයාගත හැකිය: ඉන්සියුලෝමා, හයිපොග්ලිසිමික් රෝග, කාබනික හයිපොග්ලිසිමියා, සාපේක්ෂ හයිපොග්ලිසිමියා, හයිපර්ඉන්සුලිනිස්, ඉන්සියුලින් ස්රාවය කරන ඉන්සියුලෝමා. "ඉන්සියුලිනෝමා" යන පදය දැනට සාමාන්යයෙන් පිළිගෙන ඇත. සාහිත්යයේ වාර්තා වලට අනුව, මෙම නියෝප්ලාස්මය ස්ත්රී පුරුෂ දෙපාර්ශවයේම එකම සංඛ්යාතයකින් සිදු වේ. වෙනත් පර්යේෂකයන්ගේ දත්ත වලට අනුව ඉන්සියුලිනෝමා කාන්තාවන් තුළ 2 ගුණයක් පමණ දක්නට ලැබේ.
වැඩිපුරම වැඩ කරන වයස සහිත බොහෝ අය - අවුරුදු 26-55, ඉන්සියුලිනෝමා රෝගයෙන් පීඩා විඳිති. ළමයින් ඉන්සියුලිනෝමා රෝගයෙන් පීඩා විඳින්නේ ඉතා කලාතුරකිනි.
ලැන්ගර්හාන්ස් දූපත් වල β- සෛල වලින් ඇති වන පිළිකා වල සායනික ප්රකාශනයන්හි ව්යාධි භෞතික විද්යාත්මක පදනම මෙම නියෝප්ලාස්ම් වල හෝමෝන ක්රියාකාරිත්වය තුළ ඔවුන්ගේ පැහැදිලි කිරීම සොයා ගනී. ග්ලූකෝස් මට්ටමට සාපේක්ෂව හෝමියස්ටැසිස් නියාමනය කරන භෞතික විද්යාත්මක යාන්ත්රණයන්ට අවනත නොවීම, β- සෛල ඇඩිනෝමා නිදන්ගත හයිපොග්ලිසිමියා වර්ධනයට මග පාදයි. ඉන්සියුලිනෝමා හි රෝග ලක්ෂණය හයිපර්ඉන්සුලීනෙමියා සහ හයිපොග්ලිසිමියා වල ප්රති result ලයක් බැවින්, එක් එක් පුද්ගලයාගේ රෝගයේ සායනික ප්රකාශනයන්හි බරපතලකම පෙන්නුම් කරන්නේ රෝගියාගේ ඉන්සියුලින් කෙරෙහි ඇති සංවේදීතාව සහ රුධිරයේ සීනි හිඟකමයි. අපගේ නිරීක්ෂණවලින් පෙනී ගියේ රෝගීන් රුධිර ග්ලූකෝස් iency නතාවය විවිධාකාරයෙන් ඉවසා සිටින බවයි. රෝග ලක්ෂණ වල ආන්තික බහුමාපකයට හේතු මෙන්ම එක් එක් රෝගීන් තුළ රෝගයේ සාමාන්ය රෝග ලක්ෂණ සංකීර්ණයේ එක් හෝ තවත් අයෙකුගේ ආධිපත්යය ද පැහැදිලි ය. ශරීරයේ සියලුම අවයව හා පටක වල, විශේෂයෙන් මොළයේ ආයු කාලය සඳහා රුධිර ග්ලූකෝස් අවශ්ය වේ. ශරීරයට ඇතුළු වන සියලුම ග්ලූකෝස් වලින් 20% ක් පමණ වැය වන්නේ මොළයේ ක්රියාකාරිත්වය සඳහා ය. ශරීරයේ අනෙකුත් අවයව හා පටක මෙන් නොව මොළයට ග්ලූකෝස් සංචිත නොමැති අතර බලශක්ති ප්රභවයක් ලෙස නිදහස් මේද අම්ල භාවිතා නොකරයි. එමනිසා, බාහිකයට මිනිත්තු 5-7 ක් ග්ලූකෝස් ලැබීම නතර වූ විට, එහි සෛලවල ආපසු හැරවිය නොහැකි වෙනස්කම් සිදු වේ: බාහිකයේ වඩාත්ම අවකලනය වූ මූලද්රව්ය මිය යයි.
ගිට්ලර් සහ සගයන් හයිපොග්ලිසිමියා සමඟ වර්ධනය වන රෝග ලක්ෂණ දෙකක් හඳුනා ගත්හ.පළමු කණ්ඩායමට ක්ලාන්ත තත්වයන්, දුර්වලකම, වෙව්ලීම, ස්පන්දනය, කුසගින්න, වැඩිවන කෝපයක් ඇතුළත් වේ. කතුවරයා මෙම රෝග ලක්ෂණ වර්ධනය කිරීම ප්රතික්රියාශීලී හයිපර්ඩ්රෙනාලිනෙමියාව සමඟ සම්බන්ධ කරයි. හිසරදය, දෘශ්යාබාධිතභාවය, ව්යාකූලත්වය, අස්ථිර අංශභාගය, ඇටැක්සියාව, සිහිය නැතිවීම, කෝමා වැනි ආබාධ දෙවන කාණ්ඩයට ඒකාබද්ධ වේ. හයිපොග්ලිසිමියා රෝගයේ ක්රමයෙන් වර්ධනය වන රෝග ලක්ෂණ සමඟ, මධ්යම ස්නායු පද්ධතිය (සීඑන්එස්) හා සම්බන්ධ වෙනස්කම් පවතින අතර, උග්ර හයිපොග්ලිසිමියා සමඟ, ප්රතික්රියාශීලී හයිපර්ඩ්රිනලීනෙමියා රෝග ලක්ෂණ පවතී. ඉන්සියුලිනෝමා රෝගීන් තුළ උග්ර හයිපොග්ලිසිමියා වර්ධනය වීම ප්රතිවිරෝධතා-ඉන්සියුලර් යාන්ත්රණවල බිඳවැටීම හා මධ්යම ස්නායු පද්ධතියේ අනුවර්තන ගුණාංගවල ප්රති result ලයකි.
බොහෝ කතුවරුන් හයිපොග්ලිසිමියා ප්රහාරවල ප්රකාශනයන් අවධාරණය කරමින් ඉන්සියුලිනෝමා සායනය සහ රෝග ලක්ෂණ විද්යාව සලකා බලයි, නමුත් අන්තර් ස්නායු කාල පරිච්ඡේදයේදී නිරීක්ෂණය කරන ලද රෝග ලක්ෂණ අධ්යයනය කිරීම එතරම් වැදගත් නොවේ. මන්දයත් ඒවා මධ්යම ස්නායු පද්ධතියට නිදන්ගත හයිපොග්ලිසිමියා හි හානිකර බලපෑම පිළිබිඹු කරන බැවිනි.
ඉන්සියුලිනෝමා රෝගයේ වඩාත් සුලභ සං signs ා වන්නේ තරබාරුකම සහ ආහාර රුචිය වැඩි වීමයි. ඕ. වී. නිකොලෙව් (1962) අග්න්යාශයේ ඉන්සියුලින් නිපදවන පිළිකා සමඟ ඇති වන විවිධ රෝග ලක්ෂණ ගුප්ත කාල පරිච්ඡේදයේ ප්රකාශනයන් හා දරුණු හයිපොග්ලිසිමියා අවධියක සලකුණු ලෙස බෙදා ගනී. මෙම සංකල්පය මගින් රෝගීන් තුළ දක්නට ලැබෙන සාපේක්ෂ යහපැවැත්මේ අවධීන් පිළිබිඹු වන අතර ඒවා වරින් වර ප්රතිස්ථාපනය කරනු ලබන්නේ හයිපොග්ලිසිමියා හි සායනිකව ප්රකාශිත ප්රකාශනයන් මගිනි.
1941 දී විප්ල් විසින් රෝග ලක්ෂණ ත්රිත්වය විස්තර කරන ලද අතර එය ඉන්සියුලිනෝමා හි සායනික ප්රකාශනයන්හි විවිධ අංගයන් සම්පුර්ණයෙන්ම ඒකාබද්ධ කරයි. තවද හයිපොග්ලිසිමියා රෝගයට ගොදුරු වූ අවස්ථාවේ රුධිරයේ සීනි මට්ටම අධ්යයනය කිරීමේ ප්රති results ල ප්රකාශයට පත් කළේය.
- හිස් බඩක් මත හෝ ආහාර ගැනීමෙන් පැය 2-3 කට පසු ස්වයංසිද්ධ හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීම.
- ප්රහාරයකදී රුධිරයේ සීනි 50 mg% ට වඩා පහත වැටේ.
- ඉන්ට්රාවෙනස් ග්ලූකෝස් හෝ සීනි මගින් ප්රහාරය නතර කිරීම.
හයිපර්ඉන්සුලිනිස් සමඟ මෙන්ම ඉන්සියුලිනෝමා සමඟ ඇති ස්නායු මනෝචිකිත්සක ආබාධ ගුප්ත අවධියේ ප්රමුඛ ස්ථානයක් ගනී. මෙම රෝගයේ ස්නායු රෝග ලක්ෂණ වනුයේ මධ්යම වර්ගයේ කශේරුකා ස්නායු වල VII සහ XII යුගල ප්රමාණවත් නොවීම, කණ්ඩරාවේ හා පෙරියෝස්ටීයයේ අසමමිතිය, අසමානතාවය හෝ උදර ප්රතීකයක් අඩුවීමයි. සමහර විට බාබින්ස්කි, රොසොලිමෝ, මැරිනෙස්කු-රඩොවික් සහ අඩු වශයෙන් අනෙක් අයගේ ව්යාධි ප්රත්යාවර්තයන් නිරීක්ෂණය කෙරේ. සමහර රෝගීන්ට ව්යාධිජනක ප්රතීකයක් නොමැතිව පිරමීඩයේ ප්රමාණවත් නොවීමේ ලක්ෂණ ඇත. සමහර රෝගීන් තුළ, සංවේදීතා ආබාධ අනාවරණය වූ අතර, එය සමේ හයිපර්ලජියා කලාප, සී 3, ඩී 4, ඩී 12, එල් 2-5 පෙනුමෙන් සමන්විත විය. අග්න්යාශයේ (D7-9) ලක්ෂණයක් වන සකරින්-ගෙඩ් කලාප තනි රෝගීන් තුළ දක්නට ලැබේ. තිරස් නිස්ටැග්මස් හා ඉහළට පාරේසිස් වැනි කඳේ ආබාධ රෝගීන්ගෙන් 15% ක් පමණ සිදු වේ. ස්නායු විද්යාත්මක විශ්ලේෂණයන් පෙන්වා දෙන්නේ මොළයේ වම් අර්ධගෝලය හයිපොග්ලයිසමික් තත්වයන්ට වඩා සංවේදී වන අතර එය දකුණට සාපේක්ෂව එහි රිෂ් of වල වැඩි සංඛ්යාතය පැහැදිලි කරයි. රෝගයේ දරුණු අවස්ථාවන්හිදී, අර්ධගෝල දෙකෙහිම ව්යාධි ක්රියාවලියට ඒකාබද්ධව සම්බන්ධ වීමේ රෝග ලක්ෂණ නිරීක්ෂණය විය. සමහර පිරිමින් තුළ, රෝගයේ උග්රවීමත් සමඟම, ශිෂේණය ys ජු වීම වර්ධනය වී ඇති අතර, විශේෂයෙන් දිනපතාම පාහේ හයිපොග්ලයිසමික් තත්වයන් ඇති රෝගීන් තුළ ප්රකාශ වේ. ඉන්සියුලිනෝමා රෝගීන්ගේ අන්තර් කාල පරිච්ඡේදයේ ස්නායු ආබාධ පිළිබඳ අපගේ දත්ත බහුඅවයවිකතාව මගින් සංලක්ෂිත වූ අතර මෙම රෝගයේ ලක්ෂණයක් වූ රෝග ලක්ෂණ නොමැති වීම. මෙම රිෂ් of වල උපාධිය ශරීරයේ ස්නායු සෛලවල රුධිර ග්ලූකෝස් මට්ටමට පුද්ගල සංවේදීතාව පිළිබිඹු කරන අතර රෝගයේ බරපතලකම පෙන්නුම් කරයි.
අන්තර් කාල පරිච්ඡේදය තුළ ඉහළ ස්නායු ක්රියාකාරිත්වය උල්ලං lation නය කිරීම, මතකය හා මානසික ආබාධය අඩුවීම, පරිසරය කෙරෙහි උදාසීනත්වය, වෘත්තීය කුසලතා නැතිවීම, බොහෝ විට රෝගීන්ට අඩු නිපුණ ශ්රමයක යෙදීමට බල කිරීම සහ සමහර විට ආබාධිත තත්ත්වයට හේතු විය. දරුණු අවස්ථාවල දී, රෝගීන්ට සිදුවූයේ කුමක්දැයි මතක නැති අතර සමහර විට ඔවුන්ගේ නම සහ උපන් වර්ෂය පවා ලබා දිය නොහැක. රෝගයේ පා course මාලාව හැදෑරීමෙන් පෙන්නුම් කළේ රෝගයේ බරපතලකම සහ එහි බරපතලකම, රුධිර ග්ලූකෝස් හිඟයට රෝගියාගේ තනි සංවේදීතාව සහ වන්දි යාන්ත්රණවල බරපතලකම මත රඳා පවතින මානසික ආබාධ වර්ධනය කිරීමේදී තීරණාත්මක බවයි.
හයිපොග්ලිසිමියා ප්රහාරයකින් පිටත (හිස් බඩක් මත හෝ උදේ ආහාරයෙන් පසු) වාර්තා වූ රෝගීන්ගේ විද්යුත් විච්ඡේදක මගින් ඕ-තරංගවල අධි වෝල්ටීයතා විසර්ජන, දේශීය තියුණු තරංග සහ තියුණු තරංග මුදා හැරීම අනාවරණය වූ අතර, හයිපොග්ලිසිමියා ප්රහාරයක් අතරතුර, විස්තර කරන ලද ඊඊජී වෙනස්කම් සමඟ, අධි වෝල්ටීයතා මන්දගාමී ක්රියාකාරිත්වයක් දක්නට ලැබුණි. ප්රහාරයේ උච්චතම අවස්ථාවේ දී රෝගීන් පටිගත කිරීම පුරා පිළිබිඹු විය.
ඉන්සියුලිනෝමා වල නිරන්තර රෝග ලක්ෂණ වලින් එකක් සාගින්න පිළිබඳ හැඟීමක් ලෙස සැලකේ. ඉතින්, අපේ බොහෝ රෝගීන් ප්රහාරයකට පෙර කුසගින්න පිළිබඳ පැහැදිලි හැඟීමක් ඇතිව ආහාර රුචිය වැඩි කර තිබුණි. ඔවුන්ගෙන් 50% ක් නිරන්තර ආහාර වේල් (ප්රධාන වශයෙන් කාබෝහයිඩ්රේට්) හේතුවෙන් ශරීර බර (10 සිට 80% දක්වා) අතිරික්ත විය. සමහර රෝගීන් දිනකට කිලෝග්රෑම් 1 ක් හෝ ඊට වැඩි සීනි හෝ රසකැවිලි අනුභව කළ බව අවධාරණය කළ යුතුය. මෙම නිරීක්ෂණවලට හාත්පසින්ම වෙනස්ව, සමහර රෝගීන්ට ආහාර ගැන පිළිකුලක් ඇති වූ අතර, නිරන්තර සත්කාර අවශ්ය වූ අතර අධික වෙහෙස නිසා ග්ලූකෝස් සහ ප්රෝටීන් හයිඩ්රොයිසයිට් එන්නත් කිරීම පවා අවශ්ය විය.
මේ අනුව, ආහාර රුචිය වැඩි වීම හෝ කුසගින්න පිළිබඳ හැඟීමක් මෙම රෝගයේ ලක්ෂණයක් ලෙස සැලකිය නොහැකිය. රෝග විනිශ්චය අර්ථයෙන් ගත් කල, රෝගියා තමා සමඟ සෑම විටම මිහිරි යමක් ඇති බවට ඇඟවීම වඩා වටී. අපේ රෝගීන්ගෙන් බොහෝ දෙනෙක් සෑම විටම රසකැවිලි, පේස්ට්රි, සීනි රැගෙන ගියහ. ටික කලකට පසු, සමහර රෝගීන්ට මේ ආකාරයේ ආහාර කෙරෙහි පිළිකුලක් ඇති වූ නමුත් එය ගැනීම ප්රතික්ෂේප කිරීමට ඔවුන්ට නොහැකි විය.
දුර්වල පෝෂණය ක්රමයෙන් බර වැඩිවීමට හා තරබාරුකමට පවා හේතු විය. කෙසේ වෙතත්, සෑම රෝගියෙකුටම වැඩිපුර ශරීර බරක් නොතිබුණි; සමහර ඒවා සාමාන්ය තත්වයට වඩා අඩුය. ආහාර අරුචිය අඩු පුද්ගලයින් තුළ මෙන්ම ආහාර වලට අකමැති රෝගීන් තුළද බර අඩු කර ගැනීම අපි බොහෝ විට සටහන් කළෙමු.
සමහර රෝගීන් තුළ, මාංශ පේශි වේදනාව සටහන් කළ හැකි අතර, බොහෝ කතුවරුන් මාංශ පේශි පටක වල විවිධ පරිහානීය ක්රියාවලීන් වර්ධනය කිරීම හා එය සම්බන්ධක පටක සමඟ ප්රතිස්ථාපනය කිරීම සමඟ සම්බන්ධ වේ.
මෙම රෝගය පිළිබඳව වෛද්යවරුන්ගේ අඩු දැනුවත්භාවය බොහෝ විට රෝග විනිශ්චය දෝෂ වලට තුඩු දෙයි - සහ ඉන්සියුලිනෝමා රෝගීන් දිගුකාලීන හා අසාර්ථක ලෙස විවිධාකාර රෝග සඳහා ප්රතිකාර කරනු ලැබේ. රෝගීන්ගෙන් අඩකට වඩා වැඩි සංඛ්යාවක වැරදි රෝග විනිශ්චය සිදු කරනු ලැබේ.
ඉන්සියුලිනෝමා රෝග විනිශ්චය
ඇනමෙනිස් රෝගයෙන් එවැනි රෝගීන් පරීක්ෂා කිරීමෙන් ප්රහාරය ආරම්භ වූ වේලාව, ආහාර පරිභෝජනය සමඟ ඇති සම්බන්ධතාවය අනාවරණය වේ. උදෑසන හයිපොග්ලයිසමික් ප්රහාරයක් වර්ධනය වීම මෙන්ම ඊළඟ ආහාරය මඟ හැරීමේදී ශාරීරික හා මානසික ආතතියෙන් පෙළෙන කාන්තාවන්ට ඔසප් වීමේදී ඉන්සියුලිනෝමා රෝගයට පක්ෂව සාක්ෂි සපයයි. ගෙඩියේ කුඩා ප්රමාණය නිසා ඉන්සියුලිනෝමා රෝග විනිශ්චය කිරීමේදී භෞතික පර්යේෂණ ක්රම සැලකිය යුතු කාර්යභාරයක් ඉටු නොකරයි.
ක්රියාකාරී රෝග විනිශ්චය පරීක්ෂණ සඳහා ඉන්සියුලිනෝමා රෝග විනිශ්චය සඳහා විශාල වැදගත්කමක් ඇත.
ප්රතිකාරයට පෙර නිරාහාරව රුධිරයේ සීනි මට්ටම පිළිබඳව පර්යේෂණ කරන විට, රෝගීන්ගෙන් බහුතරයක් තුළ 60 mg% ට වඩා අඩුවීමක් දක්නට ලැබුණි. එකම රෝගියා තුළ විවිධ දිනවල රුධිරයේ සීනි මට්ටම වෙනස් වන අතර එය සාමාන්ය විය හැකි බව සැලකිල්ලට ගත යුතුය.අති විශාල බහුතරයක නිරාහාර රුධිර සෙරුමයේ ඉන්සියුලින් මට්ටම තීරණය කිරීමේදී, එහි අන්තර්ගතයේ වැඩි වීමක් සටහන් වූ නමුත් සමහර අවස්ථාවල නැවත නැවත අධ්යයනය කිරීමෙන් එහි සාමාන්ය අගයන් ද නිරීක්ෂණය විය. නිරාහාරව රුධිරයේ සීනි සහ ඉන්සියුලින් මට්ටම්වල එවැනි උච්චාවචනයන් විවිධ දිනවල ඉන්සියුලිනෝමා වල අසමාන හෝමෝන ක්රියාකාරිත්වය සමඟ මෙන්ම ප්රතිවිරෝධී යාන්ත්රණවල විෂමජාතීය බරපතලකම සමඟ සම්බන්ධ විය හැකිය.
නිරාහාරව, ලුසීන්, ටොල්බුටාමයිඩ් සහ ග්ලූකෝස් සමඟ කරන ලද පරීක්ෂණ වලදී ඉන්සියුලිනෝමා රෝගීන් සඳහා ලබාගත් අධ්යයනවල ප්රති results ල සාරාංශගත කරමින්, ඉන්සියුලිනෝමා සඳහා වඩාත්ම වටිනා සහ දැරිය හැකි රෝග විනිශ්චය පරීක්ෂණය නිරාහාර පරීක්ෂණය බව අපට නිගමනය කළ හැකිය. රුධිරයේ සීනි මට්ටම, මෙම පරීක්ෂණයෙහි ඉන්සියුලින් මට්ටම බොහෝ විට ප්රහාරයට පෙර එහි වටිනාකමට සාපේක්ෂව නොවෙනස්ව පවතී. ඉන්සියුලිනෝමා රෝගීන් සඳහා ලියුසීන් සහ ටොල්බුටාමයිඩ් සමඟ කරන ලද පරීක්ෂණයකින් රුධිරයේ සෙරුමු ඉන්සියුලින් මට්ටම සැලකිය යුතු ලෙස වැඩිවීමටත්, හයිපොග්ලිසිමියා ප්රහාරයක් වර්ධනය වීමත් සමඟ රුධිරයේ සීනි මට්ටම සැලකිය යුතු ලෙස අඩුවීමටත් හේතු වේ. කෙසේ වෙතත්, මෙම පරීක්ෂණ මගින් සියලුම රෝගීන්ට ධනාත්මක ප්රති results ල ලබා නොදේ. ග්ලූකෝස් භාරය රෝග විනිශ්චය අර්ථයෙන් අඩු අගයක් දක්වයි, නමුත් වෙනත් ක්රියාකාරී පරීක්ෂණ හා රෝගයේ සායනික චිත්රය සමඟ සසඳන විට එයට යම් අගයක් ඇත.
අපගේ අධ්යයනයන් පෙන්වා දී ඇති පරිදි, ඉන්සියුලිනෝමා රෝග විනිශ්චය සනාථ කළ හැකි සෑම අවස්ථාවකම නොවේ, ඉන්සියුලින් වල වැඩි අගයන් ඇත.
මෑත වසරවල කරන ලද අධ්යයනයන් මගින් පෙන්වා දී ඇත්තේ ඉන්සියුලිනෝමා රෝග විනිශ්චය කිරීමේදී ප්රොයින්සුලින් සහ සී-පෙප්ටයිඩ ස්රාවය කිරීමේ දර්ශක වඩා වටිනා බවයි. ප්රතිශක්තිකරණ ඉන්සියුලින් (IRI) වල අගයන් සාමාන්යයෙන් ග්ලයිසිමියා මට්ටමට සමගාමීව ඇගයීමට ලක් කෙරේ.
ඉන්සියුලින් ග්ලූකෝස් අනුපාතය තීරණය වේ. නිරෝගී පුද්ගලයින් තුළ එය සැමවිටම 0.4 ට වඩා අඩු වන අතර ඉන්සියුලිනෝමා ඇති බොහෝ රෝගීන් තුළ එය මෙම දර්ශකය ඉක්මවා බොහෝ විට 1 ට ළඟා වේ.
මෑතදී, සී-පෙප්ටයිඩ මර්දනය කිරීම සමඟ පරීක්ෂණයට විශාල වැදගත්කමක් ලබා දී ඇත. පැය 1 ක් ඇතුළත රෝගියාට ඉන්සියුලින් එන්නත් කරනු ලබන්නේ 0.1 U / kg කි. සී-පෙප්ටයිඩ 50% ට වඩා අඩුවීමත් සමඟ ඉන්සියුලිනෝමා පැවතීම උපකල්පනය කළ හැකිය.
ඉන්සියුලින් නිපදවන අග්න්යාශයේ පිළිකා වලින් බහුතරයක් විෂ්කම්භය 0.5-2 සෙ.මී. නොඉක්මවන අතර එමඟින් ශල්යකර්මයේදී හඳුනා ගැනීමට අපහසු වේ. එබැවින්, පළමු හා සමහර විට දෙවන හා තෙවන ශල්යකර්ම සහිත රෝගීන්ගෙන් 20% ක් තුළ, ගෙඩියක් හඳුනාගත නොහැක.
මාරාන්තික ඉන්සියුලිනෝමා, එයින් තුනෙන් එකක් පරිවෘත්තීය වේ, 10-15% ක්ම සිදු වේ. මාතෘකා ඉන්සියුලින් රෝග නිර්ණය සඳහා ක්රම තුනක් ප්රධාන වශයෙන් භාවිතා කරයි: ඇන්ජියෝග්රැෆික්, ද්වාර පද්ධතියේ කැතීටරීකරණය සහ අග්න්යාශයේ ගණනය කළ ටොමොග්රැෆි.
ඉන්සියුලින් ඇන්ජියෝග්රැෆික් රෝග විනිශ්චය පදනම් වන්නේ මෙම නියෝප්ලාස්ම් සහ ඒවායේ මෙටාස්ටේස් වල අධි රුධිර පීඩනය මත ය. ගෙඩියේ ධමනි අවධිය නිරූපණය වන්නේ හයිපර්ට්රොෆි, ගෙඩියක් පෝෂණය කරන ධමනි සහ තුවාලයේ ප්රදේශයේ තුනී යාත්රා ජාලයක් තිබීමෙනි. කේශනාලිකා අවධිය නියෝප්ලාස්මයේ ප්රතිවිරුද්ධ මාධ්යයේ දේශීය සමුච්චනයකින් සංලක්ෂිත වේ. ශිරා අවධිය ප්රකාශ වන්නේ ජලාපවහන පටක නහරයක් තිබීමෙනි. බොහෝ විට, කේශනාලිකා අවධියේදී ඉන්සියුලිනෝමා අනාවරණය වේ. ඇන්ජියෝග්රැෆික් පර්යේෂණ ක්රමය මඟින් 60-90% ක් තුළ ගෙඩියක් හඳුනා ගැනීමට හැකි වේ. විශාලතම දුෂ්කරතා පැන නගින්නේ කුඩා ගෙඩිවල ප්රමාණය, විෂ්කම්භය 1 සෙ.මී. දක්වා සහ අග්න්යාශයේ හිසෙහි ඒවායේ ප්රාදේශීයකරණය සමඟ ය.
ඉන්සියුලින් දේශීයකරණයේ සංකීර්ණත්වය සහ ඒවායේ කුඩා ප්රමාණය ගණනය කළ ටොමොග්රැෆි භාවිතයෙන් ඒවා හඳුනා ගැනීම දුෂ්කර කරයි. අග්න්යාශයේ thickness ණකමෙහි පිහිටා ඇති එවැනි පිළිකා එහි වින්යාසය වෙනස් නොකරන අතර එක්ස් කිරණ අවශෝෂණ සංගුණකය ග්රන්ථියේ සාමාන්ය පටක වලට වඩා වෙනස් නොවන අතර එමඟින් ඒවා .ණාත්මක වේ.ක්රමයේ විශ්වසනීයත්වය 50-60% වේ. සමහර අවස්ථාවල අග්න්යාශයේ විවිධ දෙපාර්තමේන්තු වල නහර වල IRI මට්ටම තීරණය කිරීම සඳහා ද්වාර පද්ධතියේ කැතීටරීකරණයට යොමුවන්න. IRI හි උපරිම අගය අනුව, ක්රියාකාරී නියෝප්ලාස්මේ දේශීයකරණය විනිශ්චය කළ හැකිය. තාක්ෂණික දුෂ්කරතා හේතුවෙන්, මෙම ක්රමය සාමාන්යයෙන් පෙර අධ්යයනයන්ගෙන් ලබාගත් negative ණාත්මක ප්රති results ල සඳහා යොදා ගනී.
මේද තට්ටුව අල්ට්රා සවුන්ඩ් තරංගයට සැලකිය යුතු බාධාවක් වන බැවින් ඉන්සියුලින් රෝග විනිශ්චය කිරීමේදී සොනොග්රැෆි බහුතරයක් රෝගීන්ගේ අධික බර නිසා පුළුල් නොවේ.
ඉන්සියුලිනෝමා රෝගීන්ගෙන් 80-95% අතර නවීන පර්යේෂණ ක්රම භාවිතා කරන මාතෘකා රෝග නිර්ණය මඟින් ශල්යකර්මයට පෙර පිළිකා ක්රියාවලියෙහි දේශීයකරණය, ප්රමාණය, ව්යාප්තිය සහ පිළිකාමය ක්රියාවලියේ අක්රමිකතාව (මෙටාස්ටේස්) තීරණය කිරීමට ඉඩ ලබා දෙන බව සැලකිල්ලට ගත යුතුය.
අග්න්යාශයේ නොවන පිළිකා (අක්මාවේ පිළිකා, අධිවෘක්ක ග්රන්ථි, විවිධ මෙසෙන්චිමෝමා) සමඟ ඉන්සියුලිනෝමා හි අවකල්ය රෝග විනිශ්චය සිදු කරනු ලැබේ. මෙම සියලු තත්වයන් තුළ, හයිපොග්ලිසිමියාව නිරීක්ෂණය කෙරේ. අග්න්යාශයේ නොවන පිළිකා ඒවායේ ප්රමාණයෙන් ඉන්සියුලින් වලට වඩා වෙනස් වේ: රීතියක් ලෙස ඒවා විශාලයි (1000-2000 ග්රෑම්). එවැනි ප්රමාණයන් වන්නේ අක්මාවේ පිළිකා, අධිවෘක්ක බාහිකය සහ විවිධ මෙසෙන්චිමෝමා ය. සමාන ප්රමාණයේ නියෝප්ලාස්ම් භෞතික පර්යේෂණ ක්රම හෝ සාම්ප්රදායික විකිරණ ක්රම මගින් පහසුවෙන් හඳුනාගත හැකිය.
සැඟවුණු බාහිරව ඉන්සියුලින් සූදානම සමඟ ඉන්සියුලිනෝමා රෝග විනිශ්චය කිරීමේදී විශාල දුෂ්කරතා පැන නගී. ඉන්සියුලින් බාහිරව භාවිතා කිරීමේ ප්රධාන සාක්ෂිය නම් රෝගියාගේ රුධිරයේ ඉන්සියුලින් සඳහා ප්රතිදේහ තිබීම මෙන්ම ඉහළ IRI ප්රමාණයක් සහිත සී-පෙප්ටයිඩයේ අඩු අන්තර්ගතයකි. ඉන්සියුලින් සහ සී-පෙප්ටයිඩ වල අන්තරාසර්ග ස්රාවය සෑම විටම සමතුලිත අනුපාතවල පවතී.
අග්න්යාශයේ ද්විත්ව එපිටිලියම් බී සෛල බවට පරිවර්තනය වීම හේතුවෙන් ඉන්සියුලිනෝමා අවකල්ය රෝග විනිශ්චය සඳහා විශේෂ ස්ථානයක් ළමුන් තුළ හයිපොග්ලිසිමියා රෝගය වැළඳී ඇත. මෙම සංසිද්ධිය නො-අයිඩියෝබ්ලාස්ටෝසිස් ලෙස හැඳින්වේ. දෙවැන්න ස්ථාපිත කළ හැක්කේ රූප විද්යාත්මකව පමණි. සායනිකව, එය හයිපොග්ලිසිමියාව නිවැරදි කිරීමට දැඩි, දුෂ්කර යැයි පෙනී යන අතර අග්න්යාශයික පටක වල බර අඩු කිරීම සඳහා හදිසි පියවර ගැනීමට අපට බල කරයි. සාමාන්යයෙන් පිළිගත් සැත්කම් පරිමාව 80-95% ග්රන්ථි වෙන් කිරීමකි.
ඉන්සියුලිනෝමා ප්රතිකාරය
ඉන්සියුලින් සඳහා වන කොන්සර්වේටිව් චිකිත්සාවට හයිපොග්ලයිසමික් තත්වයන් සහනය සහ වැළැක්වීම සහ විවිධ හයිපර්ග්ලයිසමික් කාරක භාවිතා කිරීම මගින් පිළිකා ක්රියාවලියට ඇති බලපෑම මෙන්ම රෝගීන්ගේ නිරන්තර පෝෂණය ඇතුළත් වේ. සාම්ප්රදායික හයිපර්ග්ලයිසමික් කාරකයන් අතර ඇඩ්රිනලින් (එපිනෙෆ්රින්) සහ නොරපිනෙප්රින්, ග්ලූකගන් (ග්ලූකජන් 1 මිලිග්රෑම් හයිපොකිට්), ග්ලූකෝකෝටිකොයිඩ් අඩංගු වේ. කෙසේ වෙතත්, ඔවුන් කෙටිකාලීන බලපෑමක් ලබා දෙන අතර, ඔවුන්ගෙන් බොහෝ දෙනෙකුගේ දෙමාපිය පරිපාලනය ඔවුන්ගේ භාවිතය සීමා කරයි. ඉතින්, කුෂිනොයිඩ් ප්රකාශනයට හේතු වන drugs ෂධ විශාල මාත්රාවක් භාවිතා කරන විට ග්ලූකෝකෝටිකොයිඩ් වල හයිපර්ග්ලයිසමික් බලපෑම පෙන්නුම් කරයි. සමහර කතුවරුන් දිනකට මිලිග්රෑම් 400 ක මාත්රාවකින් ඩයිපෙනයිල්හයිඩැන්ටොයින් (ඩයිපෙනින්) හි ග්ලයිසිමියා මෙන්ම ඩයසොක්සයිඩ් (හයිපර්ස්ටැට්, ප්රොග්ලයිම්) කෙරෙහි ධනාත්මක බලපෑමක් සටහන් කරයි. මෙම ඩයුරටික් නොවන බෙන්සෝතියසයිඩ් හි හයිපර්ග්ලයිසමික් බලපෑම පදනම් වන්නේ පිළිකා සෛල වලින් ඉන්සියුලින් ස්රාවය වීම නිෂේධනය කිරීම මත ය. Drug ෂධය 3-6 මාත්රාවලින් 100-600 mg / day මාත්රාවකින් භාවිතා කරයි. 50 සහ 100 mg කැප්සියුල වලින් ලබා ගත හැකිය. උච්චාරණය කරන ලද හයිපර්ග්ලයිසමික් ආචරණය හේතුවෙන්, drug ෂධය වසර ගණනාවක් සාමාන්ය රුධිර ග්ලූකෝස් මට්ටම පවත්වා ගැනීමට සමත් වේ. සෝඩියම් බැහැර කිරීම අඩු කිරීමෙන් ශරීරයේ ජලය රඳවා ගැනීමේ ගුණාංගයක් එයට ඇති අතර එඩීමාස් සින්ඩ්රෝමය වර්ධනය වීමට මග පාදයි. එබැවින් ඩයසොක්සයිඩ් භාවිතය ඩයියුරිටික් සමඟ ඒකාබද්ධ කළ යුතුය.
මාරාන්තික මෙටාස්ටැටික් අග්න්යාශයේ පිළිකා ඇති රෝගීන් තුළ, රසායනික චිකිත්සක drug ෂධ ස්ට්රෙප්ටොසොටොසින් (එල්. ඊ.බ්රෝඩර්, එස්. කේ. කාටර්, 1973). එහි ක්රියාව පදනම් වී ඇත්තේ අග්න්යාශයේ දූපත් සෛල වර්ගිකව විනාශ කිරීම මත ය. රෝගීන්ගෙන් 60% ක් drug ෂධයට වැඩි හෝ අඩු සංවේදී වේ.
ගෙඩියේ ප්රමාණයෙහි වෛෂයික අඩුවීමක් සහ එහි මෙටාස්ටේස් රෝගීන්ගෙන් අඩක් තුළ නිරීක්ෂණය විය. Drug ෂධය ඉන්ෆියුෂන් මගින් පාලනය වේ. ව්යවහාරික මාත්රා - දිනපතා ග්රෑම් 2 දක්වා, සහ පා course මාලාව ග්රෑම් 30 දක්වා, දිනපතා හෝ සතිපතා. ස්ට්රෙප්ටොසෝටොසින් හි අතුරු ආබාධ වන්නේ ඔක්කාරය, වමනය, නෙෆ්රෝ- සහ හෙපටොටොක්සිසිටි, පාචනය, හයිපොක්රොමික් රක්තහීනතාවයයි. ස්ට්රෙප්ටොසොටොසින් වලට පිළිකා සංවේදීතාවයක් නොමැති විට, ඩොක්සොරුබිසින් (ඇඩ්රියාමයිසින්, ඇඩ්රියාබ්ලාස්ටින්, රාස්ටොසින්) භාවිතා කළ හැකිය (ආර්. සී. ඊස්ට්මන් සහ වෙනත්., 1977).
අග්න්යාශයේ ඇති ව්යුහ විද්යාත්මක ලක්ෂණ, වැදගත් අවයව ගණනාවකට ආසන්නව, ශල්ය කම්පනය කෙරෙහි එහි වැඩි සංවේදීතාව, යුෂ වල ජීර්ණ ගුණාංග, පුළුල් ස්නායු ප්ලෙක්සස් වලට සමීප වීම සහ ප්රත්යාවර්තක කලාප සමඟ සම්බන්ධතාවය මෙම ඉන්ද්රිය මත ශල්යකර්මවල ක්රියාකාරිත්වය සැලකිය යුතු ලෙස සංකීර්ණ කරයි. තුවාලය සුව කිරීමේ ක්රියාවලියේ සහනය. අග්න්යාශයේ ව්යුහ විද්යාත්මක හා භෞතික විද්යාත්මක ලක්ෂණ සම්බන්ධයෙන්, මෙහෙයුම් අවදානම අවම කිරීම පිළිබඳ ප්රශ්න ඉතා වැදගත් වේ. ශල්යකර්ම මැදිහත්වීමේදී අවදානම් අවම කර ගැනීම සුදුසු පූර්ව ශල්යකර්ම පිළියෙල කිරීම, නිර්වින්දනය සඳහා වඩාත් තාර්කික ක්රමය තෝරා ගැනීම, ගෙඩියක් සෙවීමේදී හා ඉවත් කිරීමේදී අවම වශයෙන් කම්පන ඇති කර ගැනීම සහ පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී වැළැක්වීමේ හා චිකිත්සක පියවර ගැනීම මගින් සිදු කෙරේ.
මේ අනුව, අපගේ දත්ත වලට අනුව, ඉන්සියුලිනෝමා රෝගීන්ගෙන් බහුතරයකගේ ඉන්සියුලින් මට්ටම ඉහළ යන අතර රුධිරයේ සීනි මට්ටම අඩු වේ. නිරාහාරව සිටීමෙන් පැය 7 සිට 50 දක්වා, බොහෝ රෝගීන් පැය 12-24 කට පසුව නිරාහාරව සිටියදී හයිපොග්ලයිසමික් කම්පන ඇති විය.
සෑම රෝගියෙකුටම පාහේ ශරීර බර කිලෝග්රෑම් 1 කට ග්රෑම් 0.2 ක මාත්රාවකින් ලියුසීන් වාචිකව පරිපාලනය කිරීමත් සමඟ ඉන්සියුලින් මට්ටම ඉහළ යාම සහ රුධිරයේ සීනිවල තියුණු අඩුවීමක් සිදුවී විනාඩි 30-60 අතර කාලයක් හයිපොග්ලිසිමියා ප්රහාරයක් වර්ධනය විය.
රෝගීන්ගෙන් බහුතරයකගේ ටොල්බුටාමයිඩ් පරිපාලනය මඟින් රුධිරයේ ඉන්සියුලින් සැලකිය යුතු ලෙස වැඩි වීමටත්, සීනි ප්රමාණය අඩුවීමටත් හේතු විය. නියැදිය ආරම්භයේ සිට මිනිත්තු 30-120 කට පසුව හයිපොග්ලිසිමියා ප්රහාරයක් වර්ධනය වීමත් සමඟ.
ඉන්සියුලිනෝමා රෝගීන්ගේ රෝග විනිශ්චය සාම්පල සංසන්දනය කිරීමෙන් සාගින්නෙන් පෙළෙන පරීක්ෂණයේ විශාලතම වටිනාකම පෙන්නුම් කරයි.
පශ්චාත් ශල්යකර්ම කාල පරිච්ඡේදයේදී නැවත යථා තත්ත්වයට පත්වූ විට, නිරාහාරව සිටීම, ලුසීන්, ටෝල්බුටාමයිඩ් සමඟ පරීක්ෂණ වලදී රුධිරයේ සීනි සහ ඉන්සියුලින් මට්ටම වෙනස් වීම සැත්කමට පෙර සිදු වූවාට සමාන වේ.
ශල්යකර්මයට පෙර සහ පසුව සිදු කරන ලද විද්යුත් විච්ඡේදක අධ්යයනයන්හි දත්ත සංසන්දනය කිරීමෙන් පෙනී ගියේ රෝගයේ දීර් d කාලයක් සහ බොහෝ විට පුනරාවර්තනය වන හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන සමහර රෝගීන්ගේ මොළයේ ආපසු හැරවිය නොහැකි කාබනික වෙනස්කම් පවතින බවයි. මුල් කාලීන රෝග විනිශ්චය සහ කාලෝචිත ශල්ය වෛද්ය ප්රතිකාර සමඟ මධ්යම ස්නායු පද්ධතියේ වෙනස්කම් අතුරුදහන් වන බව ඊඊජී අධ්යයනයන්හි දත්ත වලින් පෙනී යයි.
පසු විපරම් විශ්ලේෂණයන් මඟින් ඉන්සියුලින් සමඟ සැත්කම් කිරීමේ ඉහළ කාර්යක්ෂමතාව සහ ඒවා ඉවත් කිරීමෙන් පසු මෙම නියෝප්ලාස්ම් නැවත ඇතිවීමේ සාපේක්ෂ දුර්ලභත්වය යෝජනා කරයි. රෝගීන් 56 දෙනෙකුගෙන් 45 ක් (80.3%) ඉන්සියුලිනෝමා ඉවත් කිරීමෙන් පසු සායනික සුවය ලබා ඇත.
ප්රධාන රැඩිකල් ඉන්සියුලින් ප්රතිකාරය ශල්යකර්මයකි. ශල්යකර්මයේදී රෝගියා ප්රතික්ෂේප කිරීම මෙන්ම, සැත්කම අතරතුරදී ගෙඩියක් හඳුනා ගැනීමට අසාර්ථක උත්සාහයන් වලදී, අක්රිය කළ හැකි රෝගීන් සඳහා කොන්සර්වේටිව් ප්රතිකාරය නියම කරනු ලැබේ.
ආර්. මනුෂාරෝවා, වෛද්ය විද්යා වෛද්ය මහාචාර්ය
RMAPO, මොස්කව්
සාහිත්යය පිළිබඳ ප්රශ්න සඳහා ප්රකාශකයා අමතන්න.
ඉන්සියුලිනෝමා යනු අග්න්යාශයික ගෙඩියක් වන අතර ඉන්සියුලින් පාලනය කළ නොහැකි ලෙස රුධිරයට ස්රාවය කරන අතර හයිපොග්ලයිසමික් සින්ඩ්රෝමය අවුස්සයි.
සාමාන්ය ලක්ෂණය
රෝගය සමඟ හයිපොග්ලයිසමික් රෝගාබාධ සමඟ සීතල දහඩිය, වෙව්ලීම, ටායිචාර්ඩියා, භීතිය හා සාගින්න පිළිබඳ හැඟීමක්, පරෙස්ටේෂියා, දෘශ්ය, කථන සහ චර්යාත්මක ව්යාධි ඇති වන අතර දරුණු අවස්ථාවල දී කම්පනය සහ කෝමා පවා ඇතිවිය හැකිය.
පාලනයකින් තොරව ඉන්සියුලින් නිෂ්පාදනය ඇඩ්රිනර්ජික් සහ ස්නායු ග්ලයිෙකොපනික් ප්රකාශනයන්ගෙන් සමන්විත සංකීර්ණයක් සෑදීම සමඟ සිදු වේ - හයිපොග්ලයිසමික් සින්ඩ්රෝමය.
අග්න්යාශයික ඉන්සියුලිනෝමා මුළු හෝමෝන ක්රියාකාරී අග්න්යාශයේ පිළිකා සංඛ්යාවෙන් 70-75% පමණ වේ. වැඩිහිටි වයසක (අවුරුදු 40-60) මිනිසුන් තුළ එය බොහෝ විට දක්නට ලැබේ. සංඛ්යාලේඛනවලට අනුව, පිළිකා වලින් 10% ක් පමණක් මාරාන්තික වේ.
අග්න්යාශයේ ඕනෑම කොටසක (ශරීරය, හිස, වලිගය) ඉන්සියුලිනෝමා ඇතිවිය හැක, ඉතා කලාතුරකින් එය බාහිරව සිදු වේ, එනම්. ඔමෙටම් තුළ, ආමාශයේ බිත්තිය හෝ duodenum, ප්ලීහාවේ දොරටුව, අක්මාව. නියෝප්ලාස්මේ ප්රමාණය සාමාන්යයෙන් 1.5 සිට 2 සෙ.මී.
රෝගය අතරතුර, සංසන්දනාත්මක යහපැවැත්මේ අවධීන් වෙන්කර හඳුනාගත හැකි අතර, ඒවා හයිපොග්ලිසිමියා සහ ප්රතික්රියාශීලී හයිපර්ඩ්රෙනාලිනෙමියා යන ප්රකාශනයන් මගින් ප්රතිස්ථාපනය වේ. ගුප්ත කාල පරිච්ඡේදය සම්බන්ධයෙන් ගත් කල, ඉන්සියුලිනෝමා වල එකම ප්රකාශනය ආහාර රුචිය වැඩි කළ හැකි අතර එහි ප්රති --ලයක් ලෙස තරබාරුකම.
ඉන්සියුලිනෝමා රෝග ලක්ෂණය උග්ර හයිපොග්ලයිසමික් ප්රහාරයකි - හිස් බඩක් මත සිදුවන මධ්යම ස්නායු පද්ධතියේ අනුවර්තන යාන්ත්රණ බිඳවැටීමේ ප්රති result ලය, ආහාර ගැනීමේ දීර් break විවේකයකින් පසුව, ප්රධාන වශයෙන් උදෑසන. ප්රහාරයක් අතරතුර, රුධිර ග්ලූකෝස් 2.5 mmol / L ට වඩා පහත වැටේ.
ගෙඩියක් ඇතිවීමේ සං often ා බොහෝ විට විවිධ මානසික හා ස්නායු ආබාධවලට සමාන වන අතර ඒවා ලෙස පෙනෙන්නේ:
- ව්යාකූලත්වය,
- හිසරදය
- ඇටැක්සියා (චලනයන් සම්බන්ධීකරණය දුර්වල කිරීම),
- මාංශ පේශි දුර්වලතාවය.
සමහර විට ඉන්සියුලිනෝමා ඇති පුද්ගලයින් තුළ හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීම මනෝචිකිත්සක උද් itation ෝෂණය සමඟ ඇති විය හැකි අතර එවැනි ප්රකාශයන් ඇත:
- මායාවන්
- කෑගැසීම්
- මෝටර් කාංසාව
- නොසැලකිලිමත් ආක්රමණ,
- ප්රීති ප්රමෝදය.
සානුකම්පිත-අධිවෘක්ක පද්ධතිය දැඩි හයිපොග්ලිසිමියා වලට ප්රතිචාර දක්වන්නේ සීතල දහඩිය, කම්පන, ටායිචාර්ඩියා, බිය, පරෙස්ටේෂියාස් (හිරිවැටීම සහ හිරි වැටීම වැනි සංවේදනයන්) පෙනුමෙනි. ප්රහාරයක් එල්ල වූ විට අපස්මාර රෝගයක්, සිහිය නැතිවීම සහ කෝමා පවා ඇතිවිය හැකිය. රීතියක් ලෙස, ග්ලූකෝස් එන්නත් කිරීම මගින් ප්රහාරයකට බාධා ඇති නමුත් ඔහු නැවත සිහිය එන විට රෝගියාට සිදුවූ දේ මතක නැත.
හයිපොග්ලිසිමියා ප්රහාරයක් අතරතුර, හෘදයේ උග්ර මන්දපෝෂණය හේතුවෙන් හෘදයාබාධ ඇතිවිය හැක. මීට අමතරව, ස්නායු පද්ධතියට දේශීය හානියක් වන හේමිප්ලෙජියා සහ ඇෆේෂියා වැනි රෝග ලක්ෂණ දක්නට ලැබේ. රෝගීන් තුළ නිදන්ගත හයිපොග්ලිසිමියාව සමඟ, ස්නායු පද්ධතියේ ක්රියාකාරිත්වය (මධ්යම හා පර්යන්ත යන දෙකම) කඩාකප්පල් වන අතර එය සංසන්දනාත්මක යහපැවැත්මේ අවධියේ ගමන් මගට බලපායි.
අන්තර් කාල පරිච්ඡේදයේ රෝග ලක්ෂණ නම්: මයිල්ජියා, පෙනීම දුර්වල වීම, උදාසීනත්වය, මතකය අඩුවීම සහ මානසික හැකියාවන්.
ඉදිමීම ඉවත් කිරීමෙන් පසුව පවා, රීතියක් ලෙස, එන්සෙෆලෝපති සහ බුද්ධිය අඩුවීම, පෙර සමාජ තත්ත්වය සහ වෘත්තීය කුසලතා නැති වීමට හේතු වේ. බොහෝ විට නැවත නැවතත් හයිපොග්ලයිසමික් අල්ලා ගැනීම පුරුෂයින් තුළ බෙලහීනත්වය ඇති කරයි.
රෝග ලක්ෂණ බොහෝ දුරට වෙනත් රෝග වල ප්රකාශනයන් සිහිපත් කරයි, එබැවින් රෝගීන්ට මොළයේ පිළිකා, අපස්මාරය, වෘක්ෂලතා ඩිස්ටෝනියාව, ආ roke ාතය, ඩියන්ස්ෆලික් සින්ඩ්රෝමය, උග්ර මනෝවිද්යාව, නියුරස්ටේනියාව, ස්නායු ආසාදනවල අවශේෂ බලපෑම් ආදිය වැනි වැරදි රෝග විනිශ්චය ලබා දිය හැකිය.
ඉන්සියුලිනෝමා යනු කුමක්ද?
ඉන්සියුලිනෝමා යනු එක්තරා ආකාරයක ගෙඩියක්. නියෝප්ලාස්මය ඉන්සියුලින් විශාල ප්රමාණයක් ස්රාවය කරයි (එය ශරීරයේ සාමාන්ය තත්වයට හානිකර වේ).සම්මතයට අනුරූප නොවන ඉන්සියුලින් සමුච්චය කිරීම හයිපොග්ලිසිමියා (රුධිරයේ සෙරුමයෙහි ඇති ග්ලූකෝස් මට්ටම පහත වැටේ) ඇති කරයි.
රෝගයේ වඩාත් සුලභ ආකාරය වන්නේ අග්න්යාශයික ඉන්සියුලිනෝමා ය. වෙනත් අවයව වල, උදාහරණයක් ලෙස, අක්මාව හෝ මහා බඩවැලේ, රෝගය බොහෝ විට අඩුවෙන් වර්ධනය වේ.
රෝගයට "ප්රේක්ෂකයන්" ලක්ෂණයකි. වයස අවුරුදු 25 ත් 55 ත් අතර පුද්ගලයින් අවදානමට ලක්ව ඇත. ළමුන් හා නව යොවුන් වියේ දී, එවැනි රෝගයක් අතිශයින් දුර්ලභ ප්රකාශනයන් ඇත. විශේෂ 90 යන් පවසන්නේ 90% ක්ම එවැනි ගෙඩියක් බරපතල තර්ජනයක් නොවන බවයි.
කරුණාකර සටහන් කරන්න: ශරීරයේ ඇති ඕනෑම නියපොලාම් ඔහුට හානියක් බව අමතක නොකරන්න. ගෙඩියේ ස්වභාවය කුමක් වුවත්, එය සුව කළ යුතුය, මූලික හේතුව (හෝ හේතු) තීරණය කර රෝග කාරකයෙන් ඔබව ආරක්ෂා කර ගැනීමට උත්සාහ කරන්න.
මෙම ගෙඩියේ ප්රකාශනය අන්තරාසර්ග ග්රන්ථියේ ගැටළු පෙන්නුම් කරන බව වෛද්යවරු සටහන් කරති. ඔබ සවිස්තරාත්මක පරීක්ෂණයක් පැවැත්විය යුතු අතර, සුදුසු පරීක්ෂණ සමත් වී අපේක්ෂිත ප්රතිකාර ක්රමය අනුගමනය කළ යුතුය.
රෝගයේ රෝග ලක්ෂණ
අග්න්යාශයික ඉන්සියුලිනෝමා පහත දැක්වෙන ලක්ෂණ ලක්ෂණ සමඟ ඉදිරියට යයි:
- රෝගියාගේ රුධිරයේ ඉන්සියුලින් වැඩි වීම නිසා ඇති වන හයිපොග්ලිසිමියා ප්රහාර,
- සාමාන්ය දුර්වලතාවයේ හා තෙහෙට්ටුවේ තියුණු අසාධාරණ ප්රහාරයන් සිදුවීම,
- හෘද ස්පන්දනය (ටායිචාර්ඩියා),
- දහඩිය වැඩි කිරීම
- කාංසාව සහ බිය
- දැඩි කුසගින්න දැනීම.
රෝගීන්ට ආහාර ගැනීමෙන් පසු ඉහත රෝග ලක්ෂණ සියල්ලම අතුරුදහන් වේ. හයිපොග්ලිසිමියා තත්ත්වය දැනෙන්නේ නැති රෝගීන් තුළ රෝගයේ වඩාත් භයානක පා course මාලාව සැලකේ. මේ හේතුව නිසා එවැනි රෝගීන්ට ඔවුන්ගේ තත්වය යථා තත්ත්වයට පත් කිරීම සඳහා නියමිත වේලාවට ආහාර ගත නොහැක.
රුධිරයේ ග්ලූකෝස් මට්ටම අඩු වූ විට, රෝගියාගේ හැසිරීම ප්රමාණවත් නොවනු ඇත. මායාවන්ගෙන් ඔවුන් පීඩා විඳින අතර ඒවා ඉතා පරිකල්පනීය හා විචිත්රවත් පින්තූර සමඟ ඇත. අධික දහඩිය දැමීම, ලවණ වීම, ද්විත්ව පෙනීම ඇත. රෝගියාට බලහත්කාරයෙන් අන් අයගෙන් ආහාර ලබා ගත හැකිය. රුධිරයේ ග්ලූකෝස් තවදුරටත් අඩුවීමත් සමඟ මාංශ පේශි තානය වැඩි වීමක් සිදු වේ. අපස්මාර රෝගයක් ඇතිවිය හැක.
රුධිර පීඩනය ඉහළ යයි, ශිෂ්යයන් දෙගුණ වන අතර ටායිචාර්ඩියා වැඩි වේ. රෝගියාට කාලෝචිත වෛද්ය ප්රතිකාර ලබා නොදුනහොත්, හයිපොග්ලයිසමික් කෝමා තත්වයක් ඇතිවිය හැකිය. වි cious ් lost ාණය නැති වී යයි, ශිෂ්යයන් දෙගුණ තෙගුණ වේ, මාංශ පේශි තානය අඩු වේ, දහඩිය නැවැත්වීම, හෘදය සහ ශ්වසන රිද්මය බාධා ඇති වේ, රුධිර පීඩනය පහත වැටේ.
හයිපොග්ලයිසමික් කෝමා තත්වයක් ඇති වුවහොත්, රෝගියාට මස්තිෂ්ක ශෝථය ඇතිවිය හැක.
හයිපොග්ලිසිමියා රෝගයට අමතරව, ඉන්සියුලිනෝමා හි තවත් වැදගත් සං sign ාවක් ලෙස සැලකෙන්නේ ශරීර බර වැඩිවීම (තරබාරුකම වර්ධනය වීම) ලෙස ය.
වැදගත් කරුණක් වන්නේ හයිපොග්ලිසිමියා ප්රහාර වැළැක්වීම සහ කෝමා හෝ මනෝභාවය වර්ධනය වීම වැළැක්වීම සඳහා රෝගය කාලෝචිත ලෙස හඳුනා ගැනීමයි. ග්ලූකෝස් නොමැතිකම මොළයේ නියුරෝන වලට ly ණාත්මක ලෙස බලපායි. මේ හේතුව නිසා, නිතර නිතර කෝමා රෝගයක් ඇතිවීම, කැළඹිලි රෝග ලක්ෂණයක්, පාකින්සන්වාදය සහ විවර්තන එන්සෙෆලෝපති වර්ධනය වීමට හේතු වේ. හයිපොග්ලයිසමික් ප්රහාරයක් සමඟ, හෘදයාබාධ ඇතිවිය හැක.
ගෙඩියක් ඉවත් කිරීමේ සැත්කමෙන් පසුව, එන්සෙෆලෝපති රෝගයේ ලක්ෂණ සහ බුද්ධිය අඩුවීම දිගටම පැවතිය හැකිය. මෙය වෘත්තීය කුසලතා සහ සමාජ තත්වය අහිමි වීමට හේතු විය හැක.
බොහෝ විට පිරිමින් තුළ හයිපොග්ලිසිමියා ඇතිවීම බෙලහීනතාවයට හේතු වේ.
රෝග විනිශ්චය
අග්න්යාශයික ඉන්සියුලිනෝමා රෝග විනිශ්චය කිරීම ඉතා අපහසු වේ. රෝගයක පළමු රෝග ලක්ෂණ වලදී රෝගියා වහාම රෝහල් ගත කරනු ලැබේ. පළමු පැය 24-72 අතර කාලය වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ ඔහුට නිරාහාරව සිටීම නියම කෙරේ.

මෙම රෝගය හඳුනා ගැනීම සඳහා පහත රෝග විනිශ්චය පියවර භාවිතා කරනු ලැබේ:
- රුධිරයේ ඉන්සියුලින් හා ග්ලූකෝස් මට්ටම තීරණය කිරීම සඳහා රුධිර පරීක්ෂණයක්.
- පරිගණක හා චුම්භක අනුනාද රූප සහ අල්ට්රා සවුන්ඩ්. මෙම ක්රම මඟින් ඔබට ගෙඩියේ පිහිටීම නිවැරදිව තීරණය කිරීමට ඉඩ ලබා දේ.
- සමහර අවස්ථාවලදී, රෝග විනිශ්චය කරන ලද ලැපරෝටෝමය හෝ ලැපරොස්කොපි පරීක්ෂාව සිදු කරනු ලැබේ.
රෝග ප්රතිකාර
ඉන්සියුලිනෝමා සඳහා ප්රධාන ප්රතිකාරය ශල්යකර්මයකි. ශල්යකර්මයේදී ඉන්සියුලිනෝමා ඉවත් කරනු ලැබේ. ශල්යකර්මයේ පරිමාව ගෙඩියේ ප්රමාණය හා පිහිටීම මත රඳා පවතී.
ඉන්සියුලිනෝමා ඉවත් කිරීම සඳහා පහත සඳහන් මෙහෙයුම් භාවිතා කරනු ලැබේ:
- insulinomectomy (ගෙඩියක් න්යෂ්ටිකකරණය),
- අග්න්යාශය වෙන් කිරීම,
මෙහෙයුමේදී රුධිරයේ ඇති ග්ලූකෝස් මට්ටම තීරණය කිරීමෙන් මෙහෙයුමේ effectiveness ලදායීතාවය තක්සේරු කෙරේ.
පශ්චාත් ශල්යකර්ම සංකූලතා අතර සටහන් කළ හැකිය:
කිසියම් හේතුවක් නිසා සැත්කම සිදු කළ නොහැකි නම්, ප්රතිකාර සඳහා කොන්සර්වේටිව් ප්රතිකාර නියම කරනු ලැබේ.
ගතානුගතික ප්රතිකාරයේ සාරය පහත සඳහන් කරුණු මත පදනම් වේ:
- රෝගියාගේ නිසි තාර්කික පෝෂණය,
- හයිපොග්ලයිසමික් ප්රහාර කාලෝචිත ලෙස ඉවත් කිරීම,
- මොළයේ පරිවෘත්තීය ක්රියාවලීන් වැඩි දියුණු කිරීම සඳහා ation ෂධ.
සාමාන්යයෙන් හයිපොග්ලිසිමියා ප්රහාර වලින් සහනයක් ලබා ගන්නේ කැන්ඩි හෝ උණුසුම් මිහිරි තේ වීදුරුවක් භාවිතා කරමිනි. රෝගියාගේ වි ness ානය උල්ලං is නය වී ඇත්නම්, වෛද්යවරයා විසින් අභ්යන්තර ග්ලූකෝස් ද්රාවණය නියම කරයි.

මනෝචිකිත්සක පහරදීම් වලින් රෝගියා පීඩා විඳින්නේ නම්, හදිසි කරත්තයක් කැඳවීම හදිසි වේ.
රෝග පුරෝකථනය
බොහෝ අවස්ථාවන්හීදී, ගෙඩිය ඉවත් කිරීමේ සැත්කමෙන් පසුව, රෝග විනිශ්චය වාසිදායක වන අතර රෝගියා සුවය ලබයි.
පශ්චාත් ශල්ය මරණ අනුපාතය ඉහළ මට්ටමක නැත. නැවත ඇතිවීම ඉතා කලාතුරකින් වර්ධනය වේ. මාරාන්තික ඉන්සියුලිනෝමා සමඟ, පුරෝකථනය දුර්වලයි.
රෝගය ඇති පුද්ගලයින් අන්තරාසර්ග විද්යා ologist යෙකු හා ස්නායු විශේෂ ist යෙකු සමඟ ලියාපදිංචි විය යුතුය, සමබර ආහාර වේලක් අනුභව කළ යුතුය, නරක පුරුදු අමතක කළ යුතුය. එසේම, ඔවුන් සෑම වසරකම ශාරීරික පරීක්ෂණයකට භාජනය කළ යුතු අතර රුධිරයේ ග්ලූකෝස් මට්ටම නිරීක්ෂණය කළ යුතුය.
ඉන්සියුලිනෝමා යනු මාරාන්තික (අවස්ථා 15% කින්) මෙන්ම ලැන්ගර්හාන්ස් දූපත් වල සෛල තුළ වර්ධනය වන පිළිකුල් සහගත (85-90%) ගෙඩියක් වේ. එය ස්වයංක්රීය හෝමෝන ක්රියාකාරිත්වයක් ඇති අතර හයිපර්ඉන්සුලිනිස්වාදයට හේතු වේ. ඉන්සියුලින් පාලනයකින් තොරව කැපී පෙනේ, එය හයිපොග්ලයිසමික් සින්ඩ්රෝම් වලට තුඩු දෙයි - ස්නායු ග්ලයිෙකොපනික් හා ඇඩ්රිනර්ජික් රෝග ලක්ෂණ වල ඊනියා සංයෝජනය.
හෝමෝන ක්රියාකාරිත්වය සහිත අග්න්යාශයේ පිළිකා අතර ඉන්සියුලිනෝමා 70% ක් පමණ වේ.
ඔවුන්ගෙන් 10% ක් පමණ පළමු වර්ගයේ බහු අන්තරාසර්ග ඇඩිනෝමැටෝසිස් වල කොටසකි. බොහෝ විට, වයස අවුරුදු 40 ත් 60 ත් අතර පුද්ගලයින් තුළ ඉන්සියුලිනෝමා වර්ධනය වේ.
අග්න්යාශයේ ඕනෑම කොටසක (වලිගය, හිස, ශරීරය) ඉන්සියුලිනෝමා සොයාගත හැකිය. සමහර විට ඇයට අග්න්යාශයේ අමතර දේශීයකරණයක් තිබිය හැකිය, නිදසුනක් ලෙස, ප්ලීහාවේ ගේට්ටුව තුළ, ආමාශයේ බිත්තිය, duodenum, අක්මාව, omentum. රීතියක් ලෙස, නියෝප්ලාස්මේ ප්රමාණය 1.5 - 2 සෙ.මී.
ඉන්සියුලිනෝමා හි හයිපොග්ලිසිමියා යාන්ත්රණය
මෙම තත්වයේ වර්ධනය පැහැදිලි කරනුයේ ගෙඩියේ බී සෛල මගින් ඉන්සියුලින් පාලනයකින් තොරව ස්රාවය වීමෙනි. සාමාන්යයෙන් රුධිරයේ ග්ලූකෝස් මට්ටම අඩු වුවහොත් ඉන්සියුලින් නිපදවීම සහ එය රුධිරයට මුදා හැරීම ද අඩු වේ.
පිළිකා සෛල වලදී, මෙම යාන්ත්රණය දුර්වල වී ඇති අතර, සීනි සාන්ද්රණය අඩුවීමත් සමඟ ඉන්සියුලින් ස්රාවය වීම වළක්වනු නොලැබේ, එය හයිපොග්ලයිසමික් සින්ඩ්රෝමය වර්ධනය වීමට හේතු වේ.
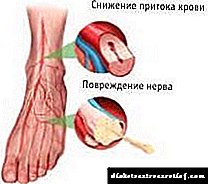
වඩාත්ම උග්ර හයිපොග්ලිසිමියාව ප්රධාන බලශක්ති ප්රභවය ලෙස ග්ලූකෝස් භාවිතා කරන මොළයේ සෛල වලට දැනේ. මේ සම්බන්ධයෙන්, ගෙඩියේ වර්ධනයත් සමඟ, නියුරොග්ලිකොපීනියාව ආරම්භ වන අතර, මධ්යම ස්නායු පද්ධතියේ දිග්ගැස්සුනු ක්රියාවලියක් සමඟ පිරිහෙන වෙනස්කම් සිදු වේ.
හයිපොග්ලිසිමියා සමඟ, ප්රතිවිරෝධී සංයෝග රුධිරයට මුදා හරිනු ලැබේ - ග්ලූකගන්, නෝර්පිනෙප්රින්, කෝටිසෝල් හෝමෝන, ඇඩ්රිනර්ජික් රෝග ලක්ෂණ මතු වීමට හේතු වේ.
ඉන්සියුලිනෝමා චිකිත්සාව
සාමාන්යයෙන්, ඉන්සියුලිනෝමා ශල්යකර්ම ප්රතිකාර අවශ්ය වේ.මෙහෙයුමේ පරිමාව ඉන්සියුලිනෝමා ප්රමාණය හා එහි පිහිටීම මත රඳා පවතී. සමහර අවස්ථාවලදී, ඉන්සියුලිනෙක්ටෝමාවක් (ගෙඩියක් න්යෂ්ටික කිරීම) සහ සමහර විට අග්න්යාශය වෙන් කිරීම සිදු කරයි.
මැදිහත්වීමේදී ග්ලූකෝස් සාන්ද්රණය ගතිකව තීරණය කිරීමෙන් මෙහෙයුමේ සාර්ථකත්වය තක්සේරු කෙරේ.
පශ්චාත් ශල්යකර්ම සංකූලතා අතර:
අග්න්යාශයේ අග්න්යාශයික නෙරෝසිස්, සහ එහි සංකූලතාවයක් ඇති බව හඳුනාගත හොත්. ,
- උදර කුහරය
- අග්න්යාශයික ෆිස්ටුල
- peritonitis.
ඉන්සියුලිනෝමා අක්රිය නම්, ප්රතිකාරය ගතානුගතිකව සිදු කරනු ලැබේ, හයිපොග්ලිසිමියාව වැළැක්වීම, ග්ලූකොජන්, ඇඩ්රිනලින්, ග්ලූකෝකෝටිකොයිඩ්, නෝර්පිනෙප්රින් ආධාරයෙන් ප්රහාර නතර කරනු ලැබේ. ආරම්භක අවධියේදී, රෝගීන් සාමාන්යයෙන් කාබෝහයිඩ්රේට් වැඩි ප්රමාණයක් ගැනීම රෙකමදාරු කරනු ලැබේ.
මාරාන්තික ඉන්සියුලිනෝමා සඳහා, රසායනික චිකිත්සාව ඩොක්සොරුබිසින් හෝ ස්ට්රෙප්ටොසෝටොසින් සමඟ සිදු කෙරේ.
ඉන්සියුලිනෝමා සඳහා පුරෝකථනය
ඉන්සියුලිනෝමා බැහැර කිරීමෙන් පසු සායනික සුවය ලැබීමේ සම්භාවිතාව 65 සිට 80% දක්වා වේ. ගෙඩියක් හඳුනාගෙන ශල්යකර්මයකට භාජනය කළ විගසම ස්නායු පද්ධතියේ වඩාත් පහසුවෙන් වෙනස් කළ හැකිය.
ශල්යකර්මයෙන් පසු මාරාන්තික සිදුවීම් 5-10% අතර වේ. රෝගීන්ගෙන් 3% ක් තුළ, නැවත ඇතිවීම සිදුවිය හැක.
අවස්ථා 10% ක් තුළ, මාරාන්තික පරිහානිය සිදුවිය හැකි අතර, ගෙඩියේ විනාශකාරී වර්ධනය ආරම්භ වන අතර met ත අවයව හා පද්ධතිවල මෙටාස්ටේස් දක්නට ලැබේ.
මාරාන්තික පිළිකාවලදී, රෝග විනිශ්චය සාමාන්යයෙන් දුප්පත් ය; තවත් අවුරුදු දෙකක් සඳහා දිවි ගලවා ගන්නේ රෝගීන්ගෙන් 60% ක් පමණි.
රෝගයේ ඉතිහාසයක් ඇති පුද්ගලයින් ස්නායු විශේෂ ist යෙකු හා අන්තරාසර්ග විද්යා ologist යෙකු සමඟ ලියාපදිංචි වී ඇත. රුධිරයේ ග්ලූකෝස් මට්ටම තීරණය කිරීම සඳහා ඔවුන් තම ආහාර වේල සමබර කර ගැනීම, නරක පුරුදු අත්හැරීම සහ වාර්ෂික වෛද්ය පරීක්ෂණවලට භාජනය විය යුතුය.
ශරීරය මගින් සංස්ලේෂණය කරන ලද අතිරික්ත ඉන්සියුලින් විවිධ හේතු නිසා විය හැක. හයිපොග්ලිසිමියා (ඉන්සියුලින් අතිරික්තයක් හේතුවෙන් ඇති වන තත්වයක්) රෝගියාගේ ශරීරයේ ඉන්සියුලිනෝමා නම් පිළිකාවක් ඇති බවට ඇති පළමු සං signal ාව විය හැකිය.
ඉන්සියුලිනෝමා ඉතා දුර්ලභ ය, එබැවින් එය පොදු ව්යාධි සංඛ්යාව ආරෝපණය කළ නොහැකිය. රීතියක් ලෙස, එය වයස අවුරුදු 45 ට වැඩි පුද්ගලයින් තුළ වර්ධනය වේ. ඉන්සියුලිනෝමා මාරාන්තික ගෙඩියක් බවට වර්ධනය විය හැකි නමුත් මෙය සිදුවන්නේ රෝගීන්ගෙන් 7% කට වඩා නොවේ.
ගෙඩියක පෙනුම හෝමෝන ආබාධවලට තුඩු දෙන අතර එහි ප්රති ins ලයක් ලෙස ඉන්සියුලින් සංශ්ලේෂණය වැඩිවේ. අතිරික්ත ඉන්සියුලින් ස්ථීර වන අතර එය හයිපොග්ලිසිමියා ඇති විය හැක.
පහත දැක්වෙන රෝග ලක්ෂණ හයිපොග්ලිසිමියාව තීරණය කිරීමට උපකාරී වේ:
- ඉරුවාරදය සහ කරකැවිල්ල,
- හදිසි දුර්වලතාවය සහ නිදිබර ගතිය,
- දුර්වල සාන්ද්රණය,
- සාගින්න වැඩි කිරීම
- කාංසාව දැනීම.
මෙම තත්වය නියමිත වේලාවට නතර නොකළහොත් ග්ලූකෝස් මට්ටම ඊටත් වඩා පහත වැටෙනු ඇති අතර හයිපොග්ලයිසමික් කෝමා වර්ධනය විය හැකිය.
මේ අනුව, ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කරන සහ හයිපොග්ලිසිමියා ඇති කරන ගෙඩියක් මුලින්ම පෙනේ. ඉන්සියුලිනෝමා පෙනුමට හේතු තවමත් සම්පූර්ණයෙන් වටහාගෙන නොමැත.
රෝග වර්ග දෙකක්
අශුභ පිළිකාවක් යනු අන්තරාසර්ග රෝගයක් වන අතර එය අන්තරාසර්ග විද්යා ologist යෙකු විසින් ප්රතිකාර කරනු ලැබේ. නියෝප්ලාස්මය හෝමෝන සංශ්ලේෂණය උල්ලං violation නය කිරීමක් ඇති කරයි, එබැවින් චිකිත්සාව තෝරාගනු ලබන්නේ අන්තරාසර්ග විද්යා ologist යා විසිනි. නිරපේක්ෂ ඉන්සියුලිනෝමා ඇතිවීමේ ප්රධාන අවදානම වන්නේ හයිපොග්ලිසිමියා වර්ධනය වීමයි. ග්ලූකෝස් සාන්ද්රණය තියුනු ලෙස අඩුවීම කෝමා දක්වා negative ණාත්මක ප්රතිවිපාක ඇති කළ හැකි අතර එය මාරාන්තික විය හැකිය.
හෝමෝන වලට අමතරව, ඉස්නුලෝමා ඔන්කොලොජිකල් ස්වභාවයක් විය හැකිය. මෙම අවස්ථාවේ දී, ඕනෑම මාරාන්තික නියෝප්ලාස්මයක මෙන්, මෙටාස්ටැසිස් අවදානමක් ඇත.
ඉන්සියුලිනෝමාහි පිහිටීම අග්න්යාශය වන බැවින් රෝග විනිශ්චය අතර අග්න්යාශය පරීක්ෂා කිරීම සහ පටක වල ව්යුහය තීරණය කිරීම ඇතුළත් වේ.
රෝග ලක්ෂණ
රෝගයේ ප්රකාශනයන් පහත සඳහන් සාධක අනුව වෙනස් විය හැකිය:
- බැහැර කරන ද්රව්යයේ (ඉන්සියුලින්) ක්රියාකාරීත්වයේ මට්ටම,
- ගෙඩියක් දැනට පවතින කාල පරිච්ඡේදයේ සිට (ගිලා බැසීම් / උග්රවීම),
- නියෝප්ලාස්ම් ප්රමාණය,
- ශරීරයේ තනි ලක්ෂණ.
 එක් රෝග ලක්ෂණයක් - හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීම නිතර නිතර සිදුවෙමින් පවතී.
එක් රෝග ලක්ෂණයක් - හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීම නිතර නිතර සිදුවෙමින් පවතී.ඉන්සියුලිනෝමා සමඟ මුදා හරින මූලික දර්ශක:
- හයිපොග්ලිසිමියා ප්රහාර. ඔවුන්ගේ ප්රකාශනයේ වාර ගණන ආහාර ගැනීමෙන් පසු සෑම පැය 3 කට වරක් වේ,
- සෙරුම් ග්ලූකෝස් මට්ටම 50 mg වේ.
තවත් ප්රකාශනයක් වන්නේ සීනි ප්රමාණයක් ගැනීමෙන් හයිපොග්ලිසිමියා රෝග ලක්ෂණ අවහිර කිරීමයි.
ප්රතිකාරය කෙසේද?
රෝගියාට ඉන්සියුලිනෝමා ඇති බවට ඔබ සැක කරන්නේ නම්, නිරන්තරයෙන් හයිපොග්ලිසිමියා රෝග ලක්ෂණ ඇත්නම්, ඔබ වෛද්යවරයා වෙත ගොස් පුළුල් පරීක්ෂණයකට භාජනය කළ යුතුය.
රෝග විනිශ්චය මගින් ඉස්නුලිනෝමා තහවුරු කර ඇත්නම්, ගෙඩියේ ස්වභාවය තීරණය කිරීමෙන් පසුව ප්රතිකාර ආරම්භ වේ. පිළිකාවක් වහාම ශල්යකර්මයකින් ඉවත් කරනු ලැබේ. වැඩිදුර ප්රතිකාර කිරීම හයිපොග්ලිසිමියා රෝග ලක්ෂණ සහ එහි ප්රතිවිපාක තුරන් කිරීම අරමුණු කර ගෙන ඇත. සැත්කම බොහෝ විට සංකූලතා රැසකට හේතු වේ, එබැවින් ප්රතිකාර සඳහා ද ඒවා ඉවත් කිරීම ඇතුළත් වේ. ගෙඩියක් බොහෝ විට ස්නායු පද්ධතියට සංකූලතා ලබා දෙන බැවින් ප්රතිකාර සඳහා ස්නායු විශේෂ ist යෙකුගේ උපදෙස් ද අවශ්ය වේ.
රීතියක් ලෙස, නිරපේක්ෂ ඉසුලිනෝමා ප්රතිකාර සඳහා හොඳින් ප්රතිචාර දක්වයි. ව්යාධි විද්යාව නැවත ඇතිවීම ඉතා දුර්ලභ අවස්ථාවන්හිදී සිදු වේ.
මාරාන්තික ඉන්සියුලිනෝමා සඳහා සුදුසුකම් ලත් ප්රතිකාර අවශ්ය වේ, නමුත් මේ අවස්ථාවේ දී කිසිදු විශේෂ ist යෙකුට ප්රතිකාරයේ සාර්ථක ප්රති come ල සහතික කළ නොහැක. ප්රතිකාරය පිළිකා රෝග විශේෂ .යෙකු විසින් සිදු කරනු ලැබේ.
ඉන්සියුලින් පිළිබඳ සැකයක් ඇත්නම්, ගෙඩියක් තනිවම සිදුවන තෙක් ඔබ බලා සිටිය යුතු නැත. වෛද්යවරයකු හමුවීම කාලෝචිත ලෙස රෝගියෙකුගේ ජීවිතය බේරා ගත හැකිය.
වෛද්යවරයකු හමුවන්නේ කවදාද?
කාලෝචිත ප්රතිකාර හා රෝග විනිශ්චය මඟින් ඉන්සියුලින් හඳුනා ගැනීමට කාලය ලබා දෙනු ඇත. සමස්ත ප්රතිකාරයේ ප්රති come ලය රඳා පවතින්නේ මාරාන්තික ඉන්සියුලිනෝමා රෝගියා විශේෂ ist යෙකු වෙත යොමු වන්නේ කෙසේද යන්න මතය.
හයිපොග්ලිසිමියා රෝගයේ පළමු රෝග ලක්ෂණ මතු වූ විට, අන්තරාසර්ග විද්යා ologist යකු හමුවිය යුතුය.
මුල් අවධියේදී ගෙඩියක් නිර්වචනය කිරීම මෙටාස්ටේස් වර්ධනය වීම වළක්වා ගැනීමට සහ පිළිකා ස්වභාවයකින් පිළිකාවට කාලෝචිත ලෙස ප්රතිකාර කිරීමට උපකාරී වේ.
නිරපේක්ෂ ඉස්නුලිනෝමා භයානක නොවන බව ඔබ නොසිතිය යුතුය. සුදුසුකම් ලත් ප්රතිකාරයකින් තොරව, හයිපොග්ලිසිමියා වාර ගණන වැඩි වන අතර මෙය කෝමා දක්වා බරපතල සංකූලතා වලින් පිරී ඇත. රෝගියා කෝමා තත්වයට පත්ව වෛද්යවරයා වෙත ගිය අවස්ථා තිබේ. මෙම අවස්ථාවෙහිදී පමණක් ඉන්සියුලිනෝමා අනාවරණය විය.
වැළැක්වීම සහ පුරෝකථනය කිරීම

රීතියක් ලෙස, ඉන්සියුලිනෝමා කාලෝචිත ලෙස ප්රතිකාර කිරීම රෝගය නැවත ඇතිවීම වළක්වා ගැනීමට උපකාරී වේ. කෙසේ වෙතත්, ඉස්නුලිනෝමා ඉවත් කිරීමෙන් පසු අග්න්යාශය වැනි අග්න්යාශ රෝග බොහෝ විට වර්ධනය වේ. ඔවුන්ට දිගු හා සුදුසුකම් ලත් ප්රතිකාරයක් මෙන්ම ජීවන රටාව සහ පෝෂණ ගැලපීම් අවශ්ය වේ.
නියෝප්ලාස්මය වර්ධනය වීමට හේතු තවමත් හඳුනාගෙන නොමැත, එබැවින් වැළැක්වීමේ ක්රම නොමැත. ගෙඩියක් වර්ධනය වීම වළක්වා ගත නොහැක, කෙසේ වෙතත්, ඔබේ සෞඛ්යය කෙරෙහි නිසි අවධානයක් යොමු කිරීමෙන් ඔබට කාලෝචිත ලෙස ව්යාධි විද්යාව හඳුනාගෙන ප්රතිකාර කළ හැකිය.
අග්න්යාශයෙන් නිපදවන ඉන්සියුලින් ප්රමාණය නිරන්තරයෙන් රුධිර ග්ලූකෝස් මට්ටම මැනීම වැදගත් වේ. නිරෝගී පුද්ගලයෙකුගේ සෞඛ්යය සඳහා සන්සුන්ව සිටීම සඳහා හෝමෝනය හා රුධිරයේ සීනි මට්ටම තීරණය කිරීම සඳහා වසරකට වරක් පරීක්ෂණ පැවැත්වීම ප්රමාණවත් වේ.
පුරෝකථනය දැන ගැනීම සඳහා, එය ඉන්සියුලිනෝමා තේරුම් ගත යුතුය - එය හඳුනා ගන්නේ කෙසේද සහ එය කුමක්ද. ගෙඩියක් නිරෝගී නම්, 70% ක්ම සම්පූර්ණ සුවය ලබා ගනී, නමුත් රෝගියා ඔහුගේ මුළු ජීවිත කාලය පුරාම දේශීය අන්තරාසර්ග විද්යා ologist යෙකු සමඟ ලියාපදිංචි වී ඇති අතර වරින් වර අග්න්යාශයික පරීක්ෂණයකට භාජනය විය යුතුය. රෝගීන්ගෙන් 30% ක් තුළ, රෝගයේ නැවත ඇතිවීමක් දක්නට ලැබේ.
රෝගය ඔන්කොලොජිකල් ස්වභාවයකින් යුක්ත නම්, පුරෝකථනය අප කැමති තරම් රෝස නොවේ. අවස්ථා තුනකින්, ගෙඩිය ඉවත් කළ නොහැක.ප්රමාද වූ රෝග විනිශ්චය හේතුවෙන් චිකිත්සාව බොහෝ විට අසමත් වන අතර 40% ක්ම රෝගය මරණයෙන් අවසන් වේ.
රෝග විනිශ්චය සමන්විත වන්නේ ග්ලූකෝස් සහ ඉන්සියුලින් මට්ටම මැනීම සහ පසුව එන්ඩොස්කොපික් අල්ට්රා සවුන්ඩ් සමඟ පැය 48- හෝ 72 ක් නිරාහාරව සිටීමෙනි. ප්රතිකාර ශල්යකර්ම (හැකි නම්).
ඉන්සියුලිනෝමා රෝගීන් අතර, 80% කට තනි නෝඩයක් ඇති අතර, අනාවරණය වුවහොත් සුවය ලබා ගත හැකිය. 10% ඉන්සියුලින් මාරාන්තිකයි. 1 / 250,000 සංඛ්යාතයකින් ඉන්සියුලිනෝමා වර්ධනය වන අතර I MEN වර්ගය සහිත ඉන්සියුලිනෝමා බොහෝ විට බහු වේ.
බාහිර ඉන්සියුලින් රහසිගතව පරිපාලනය කිරීමෙන් ඉන්සියුලිනෝමා පින්තූරයක් හා සමාන වන හයිපොග්ලිසිමියා කථාංග අවුලුවන.
අග්න්යාශයික ඉන්සියුලිනෝමා ව්යාප්තිය
මුළු ඉන්සියුලින් සංඛ්යාතය කුඩායි - වසරකට මිනිසුන් මිලියනයකට 1-2 ක්, නමුත් ඒවා අග්න්යාශයේ ඇති සියලුම හෝමෝන ක්රියාකාරී පිළිකාවලින් 80% ක් පමණ වේ. ඒවා තනි (සාමාන්යයෙන් වර්තමාන ආකාර) සහ බහු (බොහෝ විට පාරම්පරික) විය හැකිය, එය ශල්යකර්මයට පෙර රෝග විනිශ්චය කිරීමේ දුෂ්කරතා ඇති කරයි. අග්න්යාශයේ ඉන්සියුලිනෝමා දේශීයකරණය වී ඇත, නමුත් 1-2% ක් තුළ ඒවා අස්ථි පටක වලින් වර්ධනය විය හැකි අතර අග්න්යාශයට අමතර දේශීයකරණයක් ඇත.
ඉන්සියුලිනෝමා යනු I වර්ගයේ MEN සින්ඩ්රෝම් වල පොදු සං component ටකයක් වන අතර එයට පැරතිරොයිඩ් ග්රන්ථිවල හෝමෝනමය ක්රියාකාරී පිළිකා, ඇඩිනොහයිපොෆයිසිස් සහ අධිවෘක්ක බාහිකයේ පිළිකා (සාමාන්යයෙන් හෝමෝන අක්රීය) ඇතුළත් වේ.
බොහෝ රෝගීන් තුළ, ඉන්සියුලිනෝමා නිරෝගී ය, 10-20% තුළ එය මාරාන්තික වර්ධනයේ සලකුණු ඇත. සෙන්ටිමීටර 2-3 ට වඩා වැඩි විෂ්කම්භයක් සහිත ඉන්සියුලිනෝමා බොහෝ විට මාරාන්තික වේ.
අග්න්යාශයික ඉන්සියුලිනෝමා වර්ගීකරණය
ICD-10 හි පහත සඳහන් ශීර්ෂයන් ඉන්සියුලිනෝමා වලට අනුරූප වේ.
- C25.4 අග්න්යාශික අයිලට් සෛලවල මාරාන්තික නියෝප්ලාස්මය.
- D13.7 අග්න්යාශික දූපත් සෛලවල නිරපේක්ෂ නියෝප්ලාස්මය.
කාබනික හයිපර්ඉන්සුලිනිස් සින්ඩ්රෝමය සඳහා වඩාත් පොදු හේතුව ඉන්සියුලිනෝමා වන අතර එය දරුණු එච්එස් මගින් සංලක්ෂිත වේ, ප්රධාන වශයෙන් රාත්රියේදී සහ හිස් බඩක් මත, එනම්. ප්රමාණවත් තරම් දිගු උපවාසයකින් පසුව. හයිපර්ඉන්සුලිනියම් යනු ඉන්සියුලින් වල ආවේණික අධි නිෂ්පාදනයක් වන අතර එය රුධිරයේ සාන්ද්රණය වැඩි කිරීමට හේතු වේ (හයිපර්ඉන්සුලීනෙමියාව) හයිපොග්ලිසිමියා රෝග ලක්ෂණ සංකීර්ණයක් වර්ධනය වීමේ ඉහළ සම්භාවිතාවක් ඇත. කාබනික හයිපර්ඉන්සුලිනිස්වාදය සෑදී ඇත්තේ ඉන්සියුලින් විශාල ප්රමාණයක් නිපදවන රූප විද්යාත්මක ව්යුහයන් මත ය. ඉන්සියුලිනෝමා වලට අමතරව, කාබනික හයිපර්ඉන්සුලිනිස්වාදයේ වඩාත් දුර්ලභ හේතු වන්නේ ඇඩිනෝමැටෝසිස් සහ අයිලට්-සෛල මූලද්රව්ය හයිපර්ප්ලාසියාව - අයිඩියෝබ්ලාස්ටෝසිස් නොවේ.
ප්රායෝගික අරමුණු සඳහා, හයිපර්ඉන්සුලිනිස්වාදයේ ක්රියාකාරී ස්වරූපය කැපී පෙනේ, බොහෝ අවස්ථාවන්හිදී වඩාත් නිරෝගී පා course මාලාවක් සහ පුරෝකථනයක් මගින් සංලක්ෂිත වේ (වගුව 3.21).
ඉන්සියුලිනෝමා රෝග ලක්ෂණ
රෝගීන්ගේ රුධිරයේ ඉන්සියුලින් අන්තර්ගතය වැඩි වීම නිසා ඉන්සියුලිනෝමා හි ප්රධාන ප්රකාශනය වන්නේ හයිපොග්ලිසිමියා ප්රහාරයකි. රෝගීන් හදිසියේම දරුණු දුර්වලතා, තෙහෙට්ටුව, ටායිචාර්ඩියා (ස්පන්දනය), දහඩිය දැමීම, බිය, කාංසාව වැනි රෝග වලට ගොදුරු වේ. ඒ අතරම, රෝගීන් දැඩි කුසගින්නෙන් පෙළේ. ආහාර ගැනීමෙන් පසු, මෙම ඉන්සියුලිනෝමා රෝග ලක්ෂණ සියල්ලම පාහේ අතුරුදහන් වේ.
ඉන්සියුලිනෝමා හි වඩාත් භයානක පා course මාලාව වන්නේ හයිපොග්ලිසිමියා තත්ත්වය දැනෙන්නේ නැති රෝගීන් ය. මේ සම්බන්ධයෙන්, ඔවුන්ට නියමිත වේලාවට ආහාර ගෙන ඔවුන්ගේ තත්වය ස්ථාවර කර ගත නොහැක. රුධිරයේ ග්ලූකෝස් සාන්ද්රණය තවදුරටත් අඩුවීමත් සමඟ ඔවුන්ගේ හැසිරීම ප්රමාණවත් නොවේ. තරමක් දීප්තිමත් හා පරිකල්පනීය පින්තූර සමඟ රෝගීන් මායාවන් අත්විඳිති. ලවණතාව, අධික දහඩිය දැමීම, ද්විත්ව පෙනීම ඇත. රෝගියා තමා වටා සිටින අයට ආහාර සොරකම් කිරීම සඳහා දරුණු ක්රියාමාර්ග ගත හැකිය.
රුධිරයේ ඇති ග්ලූකෝස් මට්ටම තවදුරටත් පහත වැටීම, අපස්මාරය වැලඳීම දක්වා මාංශ පේශි තානය වැඩි කිරීමට හේතු වේ.ටායිචාර්ඩියා වැඩි වේ, රුධිර පීඩනය ඉහළ යයි, ශිෂ්යයන් දෙගුණ කරයි.
රෝගියාට වෛද්ය ප්රතිකාර ලබා නොදුනහොත් හයිපොග්ලයිසමික් කෝමා තත්වයක් ඇති වේ. වි cious ානය නැති වී යයි, ශිෂ්යයන් දෙගුණ තෙගුණ වේ, මාංශ පේශි තානය අඩු වේ, දහඩිය නැවැත්වීම, හෘද ස්පන්දන වේගය සහ හුස්ම ගැනීමේ රිද්මය අඩාල වේ, රුධිර පීඩනය පහත වැටේ. හයිපොග්ලිසිමික් කෝමා පසුබිමට එරෙහිව, රෝගියාට මස්තිෂ්ක ශෝථය ඇතිවිය හැකිය.
හයිපොග්ලිසිමියා රෝගයට අමතරව ඉන්සියුලිනෝමා රෝගයේ තවත් රෝග ලක්ෂණයක් වන්නේ තරබාරුකම වර්ධනය වන තෙක් ශරීර බර වැඩි වීමයි.
රෝගීන් පමණක් නොව ඔවුන්ගේ පවුලේ අයද ඉන්සියුලිනෝමා රෝග ලක්ෂණ හොඳින් දැන සිටීම ඉතා වැදගත් වන අතර එමඟින් හයිපොග්ලිසිමියා රෝගයට වහාම බාධා කළ හැකි අතර මනෝ ව්යාධිය හෝ කෝමා වර්ධනය වීම වළක්වා ගත හැකිය.
ග්ලූකෝස් iency නතාවය මොළයේ නියුරෝන වලට අහිතකර ලෙස බලපායි. එමනිසා, ඉන්සියුලිනෝමා සමඟ නිතර නිතර හා දීර් කෝමා කිරීම නිසා රෝගියාට ඩිස්කර්කියුලේටරි එන්සෙෆලෝපති, පාකින්සන්වාදය සහ කැළඹිලි සින්ඩ්රෝමය ඇතිවිය හැක.
ඉන්සියුලිනෝමා: ප්රතිකාර
ඉන්සියුලිනෝමා සඳහා ප්රධාන ප්රතිකාරය ශල්යකර්ම වේ. එහි පා course මාලාවේදී, නිරෝගී පටක වල සීමාවන් තුළ ගෙඩියක් ඉවත් කරනු ලැබේ.
කිසියම් හේතුවක් නිසා ඉන්සියුලිනෝමා සඳහා ශල්ය වෛද්ය ප්රතිකාර සිදු කළ නොහැකි අවස්ථාවල දී කොන්සර්වේටිව් චිකිත්සාව කළ නොහැකිය. රෝගීන්ගේ තාර්කික පෝෂණය, හයිපොග්ලිසිමියා ප්රහාරයන්ට කාලෝචිත සහනයක් ලබා දීම, මොළයේ පරිවෘත්තීය ක්රියාවලීන් වැඩි දියුණු කිරීම අරමුණු කරගත් drug ෂධ ප්රතිකාරය එය සමන්විත වේ.
හයිපොග්ලිසිමියා රෝගය වැළැක්වීම සඳහා, රෝගියාට මිහිරි උණුසුම් තේ හෝ කැන්ඩි වීදුරුවක් ලබා දීම පහසුය. වි ness ානය දුර්වල වූ විට ග්ලූකෝස් ද්රාවණයක් අභ්යන්තරයෙන් ලබා දිය යුතුය. මනෝචිකිත්සාව හෝ හයිපොග්ලයිසමික් කෝමා ප්රහාරයක් වර්ධනය වීමත් සමඟ ගිලන්රථ කණ්ඩායමක් වහාම කැඳවිය යුතුය.
ලිපියේ මාතෘකාව පිළිබඳ යූ ටියුබ් වෙතින් වීඩියෝව:
- අග්න්යාශයික දූපත් වල cells- සෛලවල හෝමෝන ක්රියාකාරී ගෙඩියක්, ඉන්සියුලින් අතිරික්තයක් ස්රාවය කිරීම සහ හයිපොග්ලිසිමියා වර්ධනයට මග පාදයි. ඉන්සියුලිනෝමා සමඟ ඇති හයිපොග්ලයිසමික් කම්පන සමඟ වෙව්ලීම, සීතල දහඩිය දැමීම, කුසගින්න හා බිය පිළිබඳ හැඟීමක්, ටායිචාර්ඩියා, පරෙස්ටේෂියා, කථනය, දෘශ්ය හා චර්යාත්මක ආබාධ, දරුණු අවස්ථාවල දී - කැළඹීම් සහ කෝමා. ඉන්සියුලින්, සී-පෙප්ටයිඩ්, ප්රින්සින්ලින් සහ රුධිර ග්ලූකෝස් මට්ටම, අග්න්යාශයේ අල්ට්රා සවුන්ඩ්, තෝරාගත් ඇන්ජියෝග්රැෆි මට්ටම තීරණය කරමින් ක්රියාකාරී පරීක්ෂණ මගින් ඉන්සියුලිනෝමා රෝග විනිශ්චය සිදු කරනු ලැබේ. ඉන්සියුලිනෝමා සමඟ, ශල්යකර්ම ප්රතිකාරය දැක්වේ - ගෙඩියක් න්යෂ්ටිකකරණය, අග්න්යාශය වෙන් කිරීම, අග්න්යාශය වෙන් කිරීම හෝ සම්පූර්ණ අග්න්යාශය.
ඉන්සියුලිනෝමා රෝගීන්ගේ ස්නායු විද්යාත්මක පරීක්ෂණයෙන් හෙළි වන්නේ පෙරියෝස්ටීයල් සහ කණ්ඩරාවන්ගේ ප්රත්යාවර්තවල අසමමිතිය, උදරයේ ප්රත්යාවර්තවල අසමානතාවය හෝ අඩුවීම, රොසොලිමෝ, බබින්ස්කි, මැරිනෙස්කු-රඩොවික්, නිස්ටැග්මස්, උඩුකුරු බැල්ම වැනි පාරම්පරිකතාවන් යනාදියයි. අපස්මාරය, මොළයේ ගෙඩියක්, වෘක්ෂලතා ඩිස්ටෝනියාව, ආ roke ාතය, ඩියන්ස්ෆලික් සින්ඩ්රෝමය, උග්ර මනෝවිද්යාව, නියුරස්ටේනියාව, අවශේෂ බලපෑම් පිළිබඳ වැරදි රෝග විනිශ්චය CNS සහ වෙනත් අය.
අග්න්යාශයික ඉන්සියුලිනෝමා ඇතිවීමට හේතු සහ ව්යාධිජනකය
හයිපර්ඉන්සුලීනෙමියා තත්වයන් තුළ අක්මාව හා මාංශ පේශිවල ග්ලයිකෝජන් සෑදීම හා සවි කිරීම වැඩි වේ. ප්රධාන ශක්ති උපස්ථරය සමඟ මොළයේ ප්රමාණවත් සැපයුමක් මුලින් ක්රියාකාරී ස්නායු ආබාධ සමඟ ඇති අතර පසුව මස්තිෂ්ක ඇස්ටේනියාව වර්ධනය වීම හා බුද්ධිය අඩුවීමත් සමඟ මධ්යම ස්නායු පද්ධතියේ ආපසු හැරවිය නොහැකි රූප විද්යාත්මක වෙනස්කම් මගින් සිදු වේ.
කාලෝචිත ආහාර වේලක් නොමැති විට, විවිධාකාරයේ බරපතලකම පිළිබඳ හයිපොග්ලිසිමියා ප්රහාර වර්ධනය වන අතර, එය ඇඩ්රිනර්ජික් සහ කොලිනර්ජික් රෝග ලක්ෂණ සහ නියුරොග්ලිකොපීනියා රෝග ලක්ෂණ මගින් විදහා දක්වයි. මස්තිෂ්ක බාහික සෛලවල දීර් energy කාලයක් තිස්සේ පවතින දැඩි ශක්ති iency නතාවයේ ප්රති result ලය වන්නේ ඒවායේ ශෝථය සහ හයිපොග්ලයිසමික් කෝමා වර්ධනය වීමයි.
වැඩිහිටියන් තුළ ක්රියාකාරී හයිපර්ඉන්සුලිනිස්වාදයට ප්රධාන හේතු
| හේතු | හයිපර්ඉන්සුලීනෙමියා යාන්ත්රණය |
|---|---|
| ආමාශයේ ශල්යකර්ම මැදිහත්වීමෙන් පසු කොන්දේසි, ඩම්පින් සින්ඩ්රෝමය | ආහාර ජීර්ණ පද්ධතිය හරහා ගමන් කරන කායික විද්යාව උල්ලං lation නය කිරීම (ත්වරණය), ජීඑල්පී -1 නිෂ්පාදනය වැඩි කිරීම - ඉන්සියුලින් ස්රාවයේ ආවේණික උත්තේජකයක් |
| දියවැඩියාවේ ආරම්භක අවධීන් | ඉන්සියුලින් ප්රතිරෝධය හේතුවෙන් දැඩි වන්දි හයිපර්ඉන්සුලීනෙමියාව |
| ග්ලූකෝස් උත්තේජනය කළ හයිපොග්ලිසිමියාව |
|
| ශාකමය දුර්වලතා | වේගවත් ආහාර ගමන් කිරීම සමඟ සයාේනි නාදය සහ ක්රියාකාරීව තීරණය කරන ලද ආමාශ ආන්ත්රයික අධි ශක්තිය |
| ස්වයං ප්රතිශක්තිකරණ හයිපොග්ලිසිමියා | ඉහළ සාන්ද්රණයකින් ඉන්සියුලින් වලට ඉන්සියුලින්-ප්රතිදේහ සංකීර්ණ සමුච්චය වීම සහ වරින් වර ඉන්සියුලින් නිදහස් කිරීම |
| Drugs ෂධ අධික ලෙස පානය කිරීම - ඉන්සියුලින් ස්රාවය කිරීමේ උත්තේජක (පීඑස්එම්, මැටි) | අග්න්යාශයේ R- සෛල ස්රාවය සෘජුවම උත්තේජනය කිරීම |
| නිදන්ගත වකුගඩු අසමත්වීම | වකුගඩු වල ඉන්සියුලින් සෑදීම අඩු කිරීම සහ එන්ඩොජෙනස් ඉන්සියුලින් පිරිහීම |
අග්න්යාශයික ඉන්සියුලිනෝමා රෝග ලක්ෂණ
ඉන්සියුලිනෝමා සමඟ හයිපොග්ලිසිමියාව හිස් බඩක් මත වර්ධනය වේ. රෝග ලක්ෂණ මකා දැමිය හැකි අතර සමහර විට විවිධ මානසික හා ස්නායු ආබාධ අනුකරණය කරයි. සානුකම්පිත ක්රියාකාරකම් වැඩි වීමේ ලක්ෂණ බොහෝ විට ප්රකාශ වේ (සාමාන්ය දුර්වලතාවය, වෙව්ලීම, ස්පන්දනය, දහඩිය දැමීම, කුසගින්න, නුරුස්නා බව).
නිශ්චිත රෝග ලක්ෂණ නොමැති වීම ඉන්සියුලිනෝමා රෝග විනිශ්චය ප්රමාද වීමට ප්රධාන හේතුවකි. මෙම අවස්ථාවේ දී, රෝගයේ ඉතිහාසය වසර ගණනාවක් ගණනය කළ හැකිය. විවිධාකාර සායනික ප්රකාශනයන්ගෙන්, ස්නායු මනෝචිකිත්සක රෝග ලක්ෂණ විශේෂයෙන් කැපී පෙනේ - ව්යාකූලත්වය, කථන හා මෝටර් දුර්වලතා, අමුතු හැසිරීම, මානසික ආබාධ හා මතකය අඩුවීම, වෘත්තීය කුසලතා නැතිවීම, ඇම්නේෂියා යනාදිය. වෙනත් රෝග ලක්ෂණ වලින් බහුතරයක් (හෘද වාහිනී හා ආමාශ ආශ්රිත රෝග ඇතුළුව) උග්ර බව ප්රකාශ කිරීමකි. ස්නායු ග්ලයිෙකෝපීනියා සහ ස්වයංක්රීය ප්රතික්රියාව.
බොහෝ විට රෝගීන් දුෂ්කරතාවයෙන් අවදි වේ, දිගු කලක් තිස්සේ නොමඟ යති, මොනොසයිලාබික් සරල ප්රශ්න වලට පිළිතුරු සපයයි හෝ වෙනත් අය සමඟ සම්බන්ධ නොවන්න. කථාවේ ව්යාකූලත්වය හෝ අපැහැදිලි බව, එකම ආකාරයේ පුනරාවර්තන වචන සහ වාක්ය ඛණ්ඩ, අනවශ්ය ඒකාකාරී චලනයන් අවධානය ආකර්ෂණය කරයි. හිසරදය සහ කරකැවිල්ල, තොල්වල පරපෝෂිතතාවය, ඩිප්ලෝපියාව, දහඩිය දැමීම, අභ්යන්තර වෙව්ලීම හෝ සීතල දැනීම රෝගියාට කරදර විය හැකිය. මනෝචිකිත්සක උද් itation ෝෂණ සහ අපස්මාර රෝගාබාධ පිළිබඳ කථාංග තිබිය හැකිය. ආමාශ ආන්ත්රයික පද්ධතියේ ප්රතික්රියාව හා සම්බන්ධ ආමාශයේ කුසගින්න සහ හිස්බව වැනි රෝග ලක්ෂණ ඇතිවිය හැකිය.
ව්යාධි ක්රියාවලිය ගැඹුරු වන විට, මෝඩකම, අත් කම්පන, මාංශ පේශි කැක්කුම, කැක්කුම ඇති වන විට කෝමා තත්වයක් ඇතිවිය හැකිය. ප්රතිගාමී ඇම්නේෂියාව හේතුවෙන්, රීතියක් ලෙස, රෝගීන්ට ප්රහාරයේ ස්වභාවය ගැන පැවසිය නොහැක.
නිතර ආහාර ගැනීමේ අවශ්යතාවය නිසා රෝගීන් බොහෝ විට තරබාරු වේ.
රෝගයේ කාලසීමාව වැඩිවීමත් සමඟ, මධ්යම ස්නායු පද්ධතියේ ඉහළ අස්ථි ක්රියාකාරිත්වයන් උල්ලං to නය වීම නිසා අන්තර්වාර කාල පරිච්ඡේදයේ රෝගීන්ගේ තත්වය සැලකිය යුතු ලෙස වෙනස් වේ: බුද්ධිමය හා චර්යාත්මක ක්ෂේත්රවල වෙනස්කම් වර්ධනය වේ, මතකය නරක අතට හැරේ, වැඩ සඳහා මානසික ධාරිතාව අඩු වේ, වෘත්තීය කුසලතා ක්රමයෙන් නැති වී යයි, ga ණාත්මක බව සහ ආක්රමණශීලී බව වර්ධනය විය හැකිය. පුද්ගලයා.
ආන්තර රෝග විනිශ්චය
කාබනික හයිපර්ඉන්සුලිනිස්වාදය රසායනාගාරයෙන් තහවුරු කිරීමෙන් පසුව, ඉන්සියුලින් දෘශ්යමාන නොවූයේ නම්, අග්න්යාශයේ වර්තමාන හෝ ලැපරොස්කොපි රෝග විනිශ්චය සිදුරු බයොප්සි සිදු කරනු ලැබේ.පසුකාලීන රූප විද්යාත්මක අධ්යයනයක් මඟින් කාබනික හයිපර්ඉන්සුලිනිස්වාදයේ වෙනත් හේතු තහවුරු කිරීමට අපට ඉඩ සලසයි - නෙසිඩියෝබ්ලාස්ටෝසිස්, අග්න්යාශයික මයික්රොඩෙනෝමැටෝසිස්. අවකල්ය රෝග විනිශ්චය අතරතුර, හයිපොග්ලිසිමියා වර්ධනය සමඟ ඇති වන රෝග සහ තත්වයන් ගණනාවක් බැහැර කළ යුතුය: සාගින්න, අක්මාව, වකුගඩු, සෙප්සිස් (ග්ලූකෝනොජෙනොසිස් අඩුවීම හෝ එන්ඩොජෙනස් ඉන්සියුලින් පරිවෘත්තීය අඩුවීම හේතුවෙන්), ග්ලූකෝස් භාවිතා කරන විශාල මෙසෙන්චිමල් පිළිකා, ඇඩ්රිනල් හිඟය දියවැඩියාවට ප්රතිකාර කිරීමේදී අතිරික්ත ඉන්සියුලින් හඳුන්වාදීම, සැලකිය යුතු ප්රමාණයේ මත්පැන් පානය කිරීම සහ ඇතැම් drugs ෂධ විශාල ප්රමාණයක් ගැනීම, සංජානනීය nnye දෘශ්යාබාධිත ග්ලූකෝස් පරිවෘත්තීය (gluconeogenesis දෝෂ එන්සයිම), ඉන්සියුලින් සඳහා ප්රතිදේහ.
අග්න්යාශයික ඉන්සියුලිනෝමා රෝග විනිශ්චය
නිරපේක්ෂ ඉන්සියුලිනෝමා සඳහා කාලෝචිත ලෙස රැඩිකල් ලෙස ප්රතිකාර කිරීමත් සමඟ රෝග විනිශ්චය වාසිදායක වේ.
අග්න්යාශයික ඉන්සියුලිනෝමා යනු අතිරික්ත ඉන්සියුලින් සංස්ලේෂණය කරන ක්රියාකාරී හෝමෝන ගෙඩියක් වේ. මෙම ක්රියාවලිය හයිපොග්ලිසිමියා වර්ධනයට මග පාදයි. රෝගියාට ශරීරයේ වෙව්ලීම, සීතල දහඩිය පෙනුම වැනි රෝගාබාධ ඇත. රෝගියා කුසගින්න ගැන පැමිණිලි කරයි. ඔහු ටායිචාර්ඩියා වර්ධනය කරයි, බිය පෙනේ, දෘශ්ය හා කථන ආබාධ ආරම්භ වේ, හැසිරීම වෙනස් වේ. එවැනි තුවාල ඇතිවීමේ දරුණු අවස්ථා වලදී රෝගාබාධ ඇති වන අතර සමහර අවස්ථාවලදී පුද්ගලයෙකු කෝමා තත්වයට පත්වේ. මෙම රෝගයට ප්රතිකාර කිරීම ශල්යකර්ම ක්රම මගින් සිදු කරනු ලැබේ.
රෝගයේ සං s ා
වෛද්යවරු එය හඳුන්වන්නේ ස්වාධීන හෝමෝන ක්රියාකාරිත්වයක් සහිත පිළිකාවක් ලෙසයි. සාමාන්යයෙන් එය කුඩා (දූපත්) ඇතුළත් කිරීම් වල ස්වභාවය ඇත. එහි බලපෑම අතිරික්ත ඉන්සියුලින් නිෂ්පාදනය තියුණු ලෙස වැඩි කිරීමට හේතු වන අතර, මෙය හයිපොග්ලයිසමික් සින්ඩ්රෝම් වල රෝග ලක්ෂණ ආරම්භ වීමෙන් රෝගියාට තර්ජනය කරයි.
වයස අවුරුදු 40 සිට 60 දක්වා පුද්ගලයින් තුළ ඉන්සියුලිනෝමා රෝග ලක්ෂණ බොහෝ විට අනාවරණය වේ. ළමුන් තුළ මෙම රෝගය ප්රායෝගිකව සිදු නොවේ. මෙම ගෙඩිය අග්න්යාශයේ පිහිටා ඇති අතර ඉන්ද්රියයේ ඕනෑම කොටසක නියෝප්ලාස්මයක් දිස්විය හැකිය. සමහර විට ආමාශයේ බිත්තියේ ඉන්සියුලිනෝමා, ඔමෙන්ටම් හෝ duodenum වර්ධනය වේ. සමහර අවස්ථාවල නියෝප්ලාස්මය ප්ලීහාවේ දොරටුවල දිස් වේ හෝ අක්මාවට බලපායි. සාමාන්යයෙන්, ගෙඩියේ ප්රමාණය 15-20 මි.මී. බොහෝ විට, මිනිසුන්ට නිරපේක්ෂ නියෝප්ලාස්මයක් ඇත (නඩු වලින් 80%). මාරාන්තික ආකාරයේ නියෝප්ලාස්ම් වල සිට 5 සිට 10% දක්වා ප්රායෝගිකව ප්රතිකාර නොකෙරෙන අතර එය රෝගියාගේ මරණයට හේතු වේ. Drugs ෂධ ආධාරයෙන් වෛද්යවරුන්ට ඔහුගේ ආයු කාලය අවුරුදු 1 සිට 1.5 දක්වා දීර් extend කළ හැකි නමුත් රෝගියා තවමත් මිය යයි.
රෝගයේ මුල් අවධියේදී වෛද්යවරයකු වෙත කාලෝචිත ලෙස ප්රවේශ වීමත් සමඟ රෝගියාට ඔහුගේ සෞඛ්යය සම්පූර්ණයෙන්ම වැඩිදියුණු කළ හැකිය.

රෝගයට තුඩු දෙන සාධක
මෙම රෝගයේ වර්ධනයට හේතු වන්නේ සෛල මගින් අතිරික්ත ඉන්සියුලින් බී සංශ්ලේෂණය කිරීම නිසා හයිපොග්ලිසිමියා රෝග ලක්ෂණ ඇති වීමයි.
පුද්ගලයෙකු නිරෝගී නම්, රුධිර ප්ලාස්මා හි ඇති ග්ලූකෝස් මට්ටම පහත වැටීම ඉන්සියුලින් සංශ්ලේෂණය අඩුවීමට සහ රුධිරයට එය සැපයීම සීමා කිරීමට හේතු වේ. මෙම සෛලීය ව්යුහයන්ගේ පදනම මත නියෝප්ලාස්මයක් ඇති වූ විට, ක්රියාවලිය නියාමනය කඩාකප්පල් වන අතර එය හයිපොග්ලයිසමික් සින්ඩ්රෝමය වර්ධනය වීමට හේතු වේ.
මෙම ක්රියාවලියට වඩාත්ම සංවේදී වන්නේ ග්ලූකෝස් බිඳවැටීමේ ක්රියාවලියේදී ශක්තිය ලැබෙන බැවින් මොළයේ සෛල වේ. එමනිසා, ගෙඩියක පෙනුම මොළයේ නියුරෝන වල ග්ලයිකොපීනියා ඇතිවීමට පෙලඹීමක් විය හැකිය. මෙම තත්වය දීර් period කාලයක් පවතින්නේ නම්, පුද්ගලයෙකුගේ මධ්යම ස්නායු පද්ධතියේ විවිධ කොටස්වල ඩිස්ට්රොෆික් වෙනස්කම් ආරම්භ වේ.
මෙම කාලය තුළ රෝගියාගේ තත්වය පිරිහීමට හේතු වන්නේ කෝටිසෝන්, නෝර්පිනෙප්රින් සහ වෙනත් ද්රව්ය වැනි හෝමෝන වල රුධිරයට මුදා හැරීමයි. රෝගය ඇතිවීමට ඉහත හේතු දෙකම එකිනෙකට අනුපූරක වේ.මාරාන්තික පිළිකාවක් ඇති රෝගීන් තුළ ඒවා පැහැදිලිව දක්නට ලැබේ.
ප්රහාරයක් අතරතුර, පුද්ගලයෙකුට හෘදයාබාධ ඇතිවිය හැක. මෙය සිදුවන්නේ හෘද පේශිවල වේගවත් සංසරණ බාධාවක් හේතුවෙනි. සමහර විට පුද්ගලයෙකුට ස්නායු පද්ධතියේ තුවාල ඇති වේ (නිදසුනක් ලෙස, ඇෆේෂියා, හෙමිප්ලෙජියා), ආ roke ාතයේ රෝග ලක්ෂණ සඳහා වෛද්යවරුන් මුලින් ගන්නා.
ගෙඩියක් ඇතිවීමේ සං s ා
රෝගයේ ප්රධාන රෝග ලක්ෂණ පහත පරිදි වේ:
- පුද්ගලයෙකුගේ සාමාන්ය තත්වයේ ප්රත්යාවර්ත අවධිවල පෙනුම සහ සායනික, උච්චාරණය කරන ලද ග්ලයිසිමියා ප්රහාර හෝ රුධිරයේ ඇඩ්රිනලින් ඉහළ මට්ටමක පවතී.
- රෝගියාගේ වේගවත් තරබාරුකම හා ආහාර රුචිය වැඩි වීම.
ඉන්සියුලින් විශාල ප්රමාණයක් ශරීරයෙන් බැහැර නොකිරීම නිසා උග්ර ආකාරයේ හයිපොග්ලයිසමික් ප්රහාරයක් හට ගනී. මෙම අවස්ථාවේ දී, තුවාලය මොළයේ සෛල වෙත පැතිරෙයි. මෙම සංසිද්ධියේ රෝග ලක්ෂණ පහත පරිදි වේ:
- පුද්ගලයෙකුට තවමත් කෑමට වෙලාවක් නොමැති විට, ප්රහාරයක් සාමාන්යයෙන් උදෑසන පෙන්නුම් කරයි.
- දිගින් දිගටම ආහාර ගැනීමෙන් වැළකී සිටීමෙන් ප්රහාරයක් සිදුවිය හැකි අතර රෝගියාගේ රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණය තියුනු ලෙස පහත වැටේ.
රෝගය මොළයේ නියුරෝන වලට බලපාන්නේ නම්, රෝග ලක්ෂණ පහත පරිදි වේ:
- රෝගියාට විවිධ මානසික හෝ ස්නායු ආබාධ තිබේ.
- පුද්ගලයෙකු දරුණු හිසරදයක් ගැන පැමිණිලි කරයි.
- රෝගියා ව්යාකූල විය හැකිය.
- ඇටෑක්සියා හෝ මාංශ පේශි දුර්වලතාවයේ රෝග ලක්ෂණ ඇතිවිය හැකිය.

සමහර විට ඉන්සියුලිනෝමා සමඟ, පහත දැක්වෙන රෝග ලක්ෂණ වල පසුබිමට එරෙහිව හයිපොග්ලයිසමික් ප්රහාරයක් වර්ධනය වේ:
- මනෝචිකිත්සක ක්රියාකාරිත්වයේ උද්දීපිත තත්වය.
- බහුවිධ මායාවන්.
- නොගැලපෙන කථාව, කෑගැසීම.
- දැඩි ආක්රමණ හෝ ප්රීතිවීම.
- සීතල දහඩිය අධික ලෙස බියෙන් වෙව්ලන්න.
- සමහර විට අපස්මාරය වැලඳීම, රෝගියාට සිහිය නැතිවීම, කෝමා තත්වයට පත්වීම.
- ග්ලූකෝස් මුදල් සම්භාරයක් වියදම් කිරීමෙන් ඉවත් කිරීමෙන් පසුව, රෝගියාට ප්රායෝගිකව කිසිවක් මතක නැත.
රෝගය නිදන්ගත ස්වභාවයක් ගනී නම්, පුද්ගලයෙකු තුළ මොළයේ සෛලවල සාමාන්ය ක්රියාකාරිත්වය කඩාකප්පල් වන අතර ස්නායු පද්ධතියේ පර්යන්ත කොටස බලපායි. මෙම අවස්ථාවේ දී, සාමාන්ය තත්වයේ අවධීන් කෙටි වේ.
පහරදීම් අතර මොහොතේ, වෛද්යවරුන් විසින් රෝගියා තුළ මයිල්ජියා රෝග ලක්ෂණ නිවැරදි කරයි, ඔහුගේ ඇස් පෙනීම දුක් විඳිය හැකිය, ඔහුගේ මතකය නරක අතට හැරේ, උදාසීනත්වය ඇතිවේ. ශල්යකර්ම මැදිහත්වීමෙන් පසුව, රෝගියාට බුද්ධිමය හැකියාවන් අඩුවීම, එන්සෙෆලෝපති වර්ධනය විය හැකි අතර, මෙය වෘත්තීය කුසලතා නැතිවීමට හේතු වන අතර පුද්ගලයෙකුගේ සමාජ තත්වය නරක අතට හැරේ. මිනිසෙකු අසනීප නම්, ඔහුට බෙලහීනතාවයේ රෝග ලක්ෂණ තිබිය හැකිය.
රෝග විනිශ්චය ක්රම
රෝගියා පරීක්ෂා කිරීම, රෝගයේ ආරම්භයට හේතු තහවුරු කිරීම, රෝගය වෙනත් රෝග වලින් වෙන්කර හඳුනා ගැනීම රසායනාගාර පරීක්ෂණ මගින් සිදු කෙරේ. ක්රියාකාරී සාම්පල ලබා ගනිමින් පරීක්ෂණයේ ව්යවහාරික උපකරණ ක්රම.
නිරාහාර පරීක්ෂණයක් බොහෝ විට භාවිතා කරනු ලබන අතර, එය රෝගියෙකු තුළ හයිපොග්ලිසිමියා රෝගයට ගොදුරු වේ. මෙය රුධිරයේ ග්ලූකෝස් ප්රමාණයෙහි තියුණු අඩුවීමක් ඇති කරයි, විවිධ ස්නායු මනෝවිද්යාත්මක ප්රකාශනයන් වර්ධනය වේ. වෛද්යවරයා එවැනි ප්රහාරයකට බාධා කරන්නේ රෝගියාගේ රුධිරයට ග්ලූකෝස් වත් කිරීම හෝ මිහිරි ආහාර අනුභව කිරීමට ඔහුට බල කිරීම (සීනි කැබැල්ලක්, කැන්ඩි ආදිය).

ප්රහාරයක් අවුලුවාලීම සඳහා රෝගියාට බාහිර ඉන්සියුලින් ලබා දෙනු ලැබේ. රෝගියාගේ රුධිරයේ ග්ලූකෝස් දර්ශක අවම මට්ටමක පවතින නමුත් සී-පෙප්ටයිඩ වල අන්තර්ගතය වැඩිවේ. ඒ අතරම, අන්තරාසර්ග ඉන්සියුලින් ප්රමාණය තියුනු ලෙස ඉහළ යන අතර නිරෝගී පුද්ගලයෙකුගේ රුධිරයේ සමාන පරාමිතියක් ඉක්මවා යන මට්ටම. එවැනි අවස්ථාවන්හිදී, රෝගියාගේ ඉන්සියුලින් සිට ග්ලූකෝස් අනුපාතය 0.4 ඉක්මවිය හැක, එයින් පෙන්නුම් කරන්නේ රෝගයක් පවතින බවයි.
මෙම ප්රකෝපකාරී පරීක්ෂණ ධනාත්මක ප්රති result ලයක් ලබා දුන්නේ නම්, එය උදර කුහරයේ හා අග්න්යාශයේ අල්ට්රා සවුන්ඩ් සඳහා වේදනාකාරී ලෙස යවනු ලැබේ. මෙම අවයවවල එම්.ආර්.අයි. සමහර විට ඔබ ද්වාර නහරයෙන් රුධිරය ලබා ගැනීම සඳහා තෝරාගත් ඇන්ජියෝග්රැෆි කළ යුතුය.රෝග විනිශ්චය පැහැදිලි කිරීම සඳහා අග්න්යාශයේ ලැපරොස්කොපි රෝග විනිශ්චය කළ හැකිය. සමහර වෛද්ය මධ්යස්ථානවල, අන්තර් ක්රියාකාරී අල්ට්රාසොනොග්රැෆි සිදු කරනු ලබන අතර, එමඟින් නියෝප්ලාස්මේ පිහිටීම තරමක් නිවැරදිව හඳුනා ගැනීමට ඉඩ සලසයි.
විස්තර කරන ලද රෝගය මධ්යසාර හෝ drug ෂධ හයිපොග්ලිසිමියා, අධිවෘක්ක u නතාව හෝ අධිවෘක්ක ව්යුහයන්ගේ පිළිකා සහ වෙනත් සමාන තත්වයන්ගෙන් වෙන්කර හඳුනා ගැනීමට වෛද්යවරුන්ට හැකි විය යුතුය. පළපුරුදු වෘත්තිකයන් විසින් රෝග විනිශ්චය සිදු කළ යුතුය.
චිකිත්සාව සහ අනාවැකි
නිවැරදි රෝග විනිශ්චය කිරීමෙන් පසුව, ශල්යකර්මයක් නියම කරනු ලැබේ, මන්ද වෛද්ය විද්යාවේ වර්තමාන අවධියේදී, වෙනත් ක්රම සමඟ ප්රතිකාර කිරීම නුසුදුසු ය. ඉදිරියට එන මෙහෙයුමේ විෂය පථය නියෝප්ලාස්මේ පිහිටීම සහ එහි ප්රමාණය මත රඳා පවතී. විවිධ ශල්යකර්ම ක්රම මගින් ගෙඩිය ඉවත් කළ හැකිය.

නියෝප්ලාස්මේ න්යෂ්ටිකකරණය බොහෝ විට භාවිතා වේ, නැතහොත් වෛද්යවරු අග්න්යාශයේ කොටස් වෙන් කිරීම සඳහා විවිධ ක්රම භාවිතා කරති. අවශ්ය නම්, සම්පූර්ණ අවයව ඉවත් කරනු ලැබේ. සැත්කම අතරතුර, රෝගියාගේ රුධිරයේ ඇති ග්ලූකෝස් මට්ටම ගතිකව මැනීම සඳහා උපකරණ භාවිතා කරමින් ශල්ය වෛද්යවරුන්ගේ ක්රියාකාරකම්වල effectiveness ලදායීතාවය නිරීක්ෂණය කරනු ලැබේ.
ගෙඩියක් විශාල නම් සහ පුද්ගලයෙකුට ක්රියා කිරීමට නොහැකි නම්, විවිධ .ෂධ ආධාරයෙන් රෝගියා තම සතුටුදායක තත්ත්වය පවත්වා ගැනීම සඳහා මාරු කරනු ලැබේ. ඒ හා සමාන බලපෑමක් ඇති ඇඩ්රිනලින්, ග්ලූකෝකෝටිකොයිඩ්, ග්ලූකගන් සහ වෙනත් drugs ෂධ අඩංගු drugs ෂධ භාවිතා කිරීම නියම කෙරේ.
රෝග විනිශ්චය අතරතුර නියෝප්ලාස්මේ අක්රමිකතාවයක් ඇති වුවහොත් රසායනික චිකිත්සාව යෙදිය හැකිය. එය ක්රියාත්මක කිරීම සඳහා 5-ෆ්ලෝරූආරසිලින්, ස්ට්රෙප්ටොසෝටොසින් සහ වෙනත් drugs ෂධ භාවිතා කරනු ලැබේ.
මෙහෙයුමෙන් පසු විවිධ සංකූලතා ඇතිවිය හැකිය. බොහෝ විට, රෝගියාට අග්න්යාශය ආසාදනය ඇති වන අතර, ශල්යකර්ම කරන ලද ඉන්ද්රිය මත ෆිස්ටුල පෙනීම ඇති වේ. සමහර අය තුළ, ශල්යකර්මයෙන් පසුව පෙරිටෝනිටිස් හට ගනී. හැකි.
රෝගියා නියමිත වේලාවට වෛද්ය ආයතනයට පැමිණියේ නම්, ප්රතිකාරය is ලදායී වන අතර, ශල්යකර්මයෙන් පසු පුද්ගලයා සුවය ලබයි. සංඛ්යාලේඛනවලට අනුව, රෝගීන්ගෙන් 65 සිට 79% දක්වා සුවය ලබයි. මුල් රෝග විනිශ්චය සහ පසුව සිදුකරන ශල්යකර්ම මගින් මොළයේ සෛලවල ප්රතිගාමී වීම නැවැත්විය හැකිය, පුද්ගලයෙකු සාමාන්ය ජීවිතයට නැවත පැමිණේ.
මාරාන්තික පිළිකාවලට එරෙහි සටන සඳහා ක්රම තවමත් සොයාගෙන නොමැති බැවින් ශල්යකර්ම මැදිහත්වීමේදී මාරාන්තික ප්රති come ලය 10% ක් පමණ වේ. ශල්යකර්මයෙන් පසු මේ ආකාරයේ නියෝප්ලාස්ම් ඇති පුද්ගලයින් අවුරුදු 4-5 කට වඩා නොඉක්මවන අතර චිකිත්සක පා after මාලාවක් හැදෑරීමෙන් පසු වසර 2 ක් දිවි ගලවා ගැනීමේ වේගය 58% නොඉක්මවයි.
රෝගය නැවත ඇතිවීම රෝගයට ප්රතිකාර කරන සෑම අවස්ථාවකින්ම 4% ක් තුළ දක්නට ලැබේ. පුද්ගලයෙකුට මෙම රෝගයේ ඉතිහාසයක් තිබේ නම්, ඔහු ස්නායු විශේෂ ist යෙකු හා අන්තරාසර්ග විද්යා ologist යෙකු සමඟ ලියාපදිංචි වී සිටී.
සම්භාව්ය වෛද්ය විද්යාව
අග්න්යාශය, ආබාධ සඳහා විශේෂ ist යෙකු විසින් නියම කරනු ලබන ප්රතිකාරය විවිධ කාර්යයන් ඉටු කරයි. ප්රධාන ඒවා අතර, කාබෝහයිඩ්රේට්, ප්රෝටීන සහ මේද අවශෝෂණය ප්රවර්ධනය කරන එන්සයිම වල වර්ධනය සැලකිල්ලට ගත යුතුය. මීට අමතරව, ශරීරය ඉන්සියුලින් නිපදවන අතර එමඟින් iency නතාවයක් දියවැඩියාව ඇති කරයි. අග්න්යාශයේ විවිධ රෝග තිබේ. ඒවාට විවිධ පිළිකා ඇතුළත් වේ: ගැස්ට්රිනෝමා, ඉන්සියුලින් සහ වෙනත්. අග්න්යාශය යනු තවත් තරමක් ජනප්රිය අග්න්යාශ රෝගයකි. ව්යාධි විද්යාවලට ප්රතිකාර කිරීම යනු taking ෂධ ගැනීම පමණක් නොවේ. ඒ හා සමානව වැදගත් වන්නේ ආහාර පිළිපැදීමයි. උග්ර අග්න්යාශය යනු නාටකාකාර ලෙස ආරම්භ වී ඇති දැවිල්ලකි. එහි වර්ධනයට ප්රධාන හේතු අතර මත්පැන්, මන්දපෝෂණය යනුවෙන් හැඳින්විය යුතුය. ඊට අමතරව, ව්යාධි විද්යාව ආසාත්මිකතාවයක්, උණ හෝ උගුරේ අමාරුවක සංකූලතාවයක් විය හැකිය. අග්න්යාශය රෝගයට ගොදුරු වන අතර එය සොබාදහමේ ස්වභාවයක් විය හැකිය. එය ප්රධාන වශයෙන් දේශීයකරණය වී ඇත්තේ හයිපොහොන්ඩ්රියම් සහ එපිගාස්ට්රික් කලාපයේ ය. උග්ර ප්රහාරයකින්, ස්පන්දනය හා පීඩනය අඩු වේ, වමනය ඇතිවේ.මෙම තත්වය තුළ, රෝගියාට හදිසි රෝහල් ගත කිරීමක් අවශ්ය වේ.
අග්න්යාශය සඳහා චිකිත්සක පියවර
අග්න්යාශය තියුණු ලෙස ගිනි අවුලුවන විට, ටැබ්ලට් සමඟ ප්රතිකාර කිරීම අකාර්යක්ෂම වේ. තත්වය ඉක්මනින් සමනය කිරීම සඳහා drugs ෂධ එන්නත් කරනු ලැබේ. පිළිගැනීම කෙලින්ම දුෂ්කර බැවින් රෝගියාට දෙමාපිය පෝෂ්ය පදාර්ථ ද ලැබේ. උග්ර තත්වයක් සමනය කිරීම සඳහා භාවිතා කරන medicines ෂධ අතර, කොන්ට්රිකල් (වහාම පරිපාලනය කරනු ලැබේ, එක් වරක් ඒකක 10 සිට 60,000 දක්වා මාත්රාවකට), පැන්ට්රිපින්, ගෝර්ඩොක්ස් වැනි මාධ්යයන් සඳහන් කිරීම වටී. මෙම drugs ෂධ සියල්ලම ප්රතිදේහජනක කාරක වේ. ඔවුන්ගේ ක්රියාවෙහි යාන්ත්රණය පදනම් වී ඇත්තේ ප්රෝටීන වල ක්රියාකාරිත්වය නිෂේධනය කිරීම මත ය (චයිමොට්රිප්සින්, ට්රිප්සින් සහ වෙනත්). මෙම drugs ෂධ අසාත්මිකතා ඇති කළ හැකි බව පැවසිය යුතුය, එබැවින් ඒවා ඇන්ටිහිස්ටැමයින් සමඟ ඒකාබද්ධව නියම කරනු ලැබේ.

සාමාන්යයෙන් නියම කරනු ලබන අග්න්යාශ පෙති මොනවාද?
අග්න්යාශයේ ප්රතිකාර සඳහා ඇන්ටාසිඩ් සූදානම සුළු වැදගත්කමක් නොදක්වයි. ඔවුන්ගේ කර්තව්යය වන්නේ හයිඩ්රොක්ලෝරික් අම්ලය උදාසීන කිරීම හෝ බන්ධනය කිරීම, එහි නිෂ්පාදනය වැළැක්වීමයි. කෙසේ වෙතත්, ඒවා ස්රාවය කරන නිෂේධක වලින් වෙන් වෙන්ව ගැනීම නිර්දේශ නොකරයි. මැලොක්ස් ටැබ්ලට් සමඟ අග්න්යාශයට ප්රතිකාර කිරීම බහුලව සිදු වේ. ඇන්ටාසිඩ් ලෙස "රනිටිඩින්" යන drug ෂධය භාවිතා වේ. අග්න්යාශයේ වේදනාව සඳහා Spazgan, No-Shpa, Diclofenac, Papaverine සහ වෙනත් පෙති සහායකයින් ලෙස නියම කරනු ලැබේ. ඔවුන් සමනය කරන්නේ රෝගීන්ගේ තත්වය පමණි.
Ma ෂධය "මැලොක්ස්"
අග්න්යාශය ගිනි අවුලුවන විට, උග්ර ප්රහාර ඉවත් කිරීමෙන් පසු ටැබ්ලට් සමඟ ප්රතිකාර කිරීම රෙකමදාරු කරනු ලැබේ. "මැලොක්ස්" සංයුතියේ මැග්නීසියම් හයිඩ්රොක්සයිඩ් සහ ඇලුමිනියම් සංකීර්ණයක් අඩංගු වේ. මෙම සංරචක ආරක්ෂිත බලපෑමක් සපයයි, උදාසීන කිරීමේ බලපෑමක් පෙන්නුම් කරයි. Drug ෂධයට අවශෝෂක, ඇන්ටාසිඩ් සහ ආවරණය කරන දේපලක් ඇත. ආහාර ගැනීමෙන් පසු, පැය එකහමාරකට පසු බෙහෙත් ගන්න. Res ෂධය සම්පූර්ණයෙන්ම ප්රතිස්ථාපනය වන තෙක් මුඛය තුළ තබා ගනී.
“මැලොක්ස්” පිළියමක් ගැනීමට ඇති ප්රතිවිරෝධතා අතර, අධි සංවේදීතාව සහ උච්චාරණය කරන ලද වකුගඩු ක්රියාකාරිත්වයේ දුර්වලතා සැලකිල්ලට ගත යුතුය. මැලෝක්ස් ටැබ්ලට් සමඟ අග්න්යාශයට දිගු කාලීනව ප්රතිකාර කිරීමෙන් ශරීරයේ පොස්පරස් iency නතාවයට හේතු වේ. මෙය මතක තබා ගත යුතුය.
"නො-ස්පා" යන්නෙහි තේරුම
අග්න්යාශය කරදර වීමට පටන් ගත් විට, ටැබ්ලට් සමඟ ප්රතිකාර කිරීම නියම කරනු ලබන්නේ විශේෂ ist යෙකු පමණි. දැනටමත් ඉහත සඳහන් කළ පරිදි, මූලික medicines ෂධ වලට අමතරව, අතිරේක අරමුදල් නිර්දේශ කරනු ලැබේ. ඔවුන්ගේ කර්තව්යය වන්නේ වේදනාව සහ වේදනාව තුරන් කිරීමයි. ජනප්රිය ඇන්ටිස්පස්මොඩික් drugs ෂධවලින් එකක් වන්නේ නෝ-ෂාපා ය. ක්රියාකාරී ද්රව්යය වන්නේ ඩ්රෝටවරින් හයිඩ්රොක්ලෝරයිඩ් ය. Ation ෂධය මගින් කැක්කුම effectively ලදායී ලෙස ඉවත් කරයි, වේදනාවේ තීව්රතාවය අඩු කරයි. වැඩිහිටියන් සඳහා දෛනික මාත්රාව මිලිග්රෑම් 120-240 ක් වන අතර එය මාත්රා දෙක තුනකට බෙදා ඇත. භාවිතයේ කාලය - දින 1-2 කට වඩා වැඩි නොවේ.
ප්රයෝජනවත් ලිපියක්? සබැඳිය බෙදා ගන්න

අවශ්ය නම්, දීර් පත්වීමක් විශේෂ special යෙකුගෙන් විමසිය යුතුය.
අග්න්යාශය සඳහා වෙනත් medicines ෂධ
විශේෂ path යන් සඳහන් කරන්නේ, ව්යාධි විද්යාව ආසාදිත නොවන නමුත්, එය බැක්ටීරියා තුවාලයක් සමඟ ඇති විය හැකි බවයි. මෙම අවස්ථාවේ දී, පුළුල් පරාසයක ප්රතිජීවක බලපෑම් ඇති පෙති සමඟ අග්න්යාශයට ප්රතිකාර කිරීම නියම කරනු ලැබේ. විශේෂයෙන් එවැනි drugs ෂධ අතර ඇම්පිසිලින්, ටොබ්රාමයිසින්, කාබෙනිසිලින් ඇතුළත් වේ. මෙම drugs ෂධවල ක්රියාකාරීත්වයේ යාන්ත්රණය පදනම් වී ඇත්තේ සංවේදී වන ව්යාධිජනක ක්ෂුද්ර ජීවීන්ගේ ක්රියාකාරිත්වය නිෂේධනය කිරීම මත ය. මෙම drugs ෂධ නියම කිරීමට පෙර විශේෂ රසායනාගාර අධ්යයනයක් සිදු කරනු ලැබේ. බැක්ටීරියා වල සංවේදීතාවයේ වර්ගය සහ උපාධිය තීරණය කිරීමට එය ඔබට ඉඩ සලසයි.

"ඇම්පිසිලින්" යන්නෙහි තේරුම. කෙටි විස්තරය
මෙම drug ෂධය අර්ධ සින්තටික් පෙනිසිලින් කාණ්ඩයට අයත් වේ.එහි ක්රියාකාරිත්වය පදනම් වී ඇත්තේ බැක්ටීරියා සෛලයක බිත්තියේ සංස්ලේෂණ ක්රියාවලිය යටපත් කිරීමේ හැකියාව මත ය. පෙනිසිලිනේස් නිපදවන ඒවා හැරුණු විට නියෝජිතයා බොහෝ ව්යාධිජනක ක්ෂුද්ර ජීවීන්ට එරෙහිව ප්රතිබැක්ටීරීය බලපෑමක් ඇති කරයි. රෝග ලක්ෂණ වල බරපතලකම සහ රෝගියාගේ ඉවසීම අනුව ation ෂධයේ මාත්රාව පුද්ගලිකව සකසා ඇත.

ප්රතිවිරෝධතා අතර ලිම්ෆොසයිටික් ලියුකේමියාව, අධි සංවේදීතාව, අක්මාවේ ක්රියාකාරිත්වය අඩපණ විය යුතුය. Drug ෂධය අතුරු ආබාධ ගණනාවක් ඇති කරයි, වඩාත් සුලභ වන්නේ ආසාත්මිකතා ප්රතික්රියාවයි.
එන්සයිම නිෂ්පාදන
ග්රන්ථියේ එක්සොක්රීන් ක්රියාකාරිත්වය ප්රමාණවත් නොවන්නේ නම්, අග්න්යාශය අඩංගු medic ෂධ විශේෂ experts යින් නිර්දේශ කරයි. එවැනි අරමුදල් ලැබීම දිගු විය හැකිය. මාත්රාව තනි තනිව සකසා ඇත. එවැනි medicines ෂධවලට විශේෂයෙන් "ෆෙස්ටල්" ඇතුළත් වේ. මෙම drug ෂධය නිදන්ගත අග්න්යාශය සඳහා නියම කර ඇති බව පැවසිය යුතුය. ව්යාධි විද්යාව හෝ එහි උග්ර ස්වරූපය උග්ර කිරීම ප්රතිවිරෝධකයකි. මේ සම්බන්ධයෙන්, අරමුදල් පිළිගැනීම වෛද්යවරයාගේ උපදෙස් අනුව දැඩි ලෙස සිදු කළ යුතුය.
බෙහෙත් "ෆෙස්ටල්". කෙටි උපදෙස්: මූලික තොරතුරු
Medicine ෂධයේ, ඉහත සඳහන් කළ පරිදි, අග්න්යාශය අඩංගු වේ. අග්න්යාශයේ ක්රියාකාරිත්වය සාමාන්යකරණය කිරීමට දායක වන එන්සයිම ගණනාවක් මෙම සංයෝගයේ අඩංගු වේ. විශේෂයෙන් ලිපිපේස්, ඇමයිලේස් සහ ප්රෝටියේස් අඩංගු වේ. ඒවා ප්රෝටීන සහ කාබෝහයිඩ්රේට් ජීර්ණයට පහසුකම් සපයයි. මෙය කුඩා අන්ත්රය තුළ ඔවුන්ගේ වේගවත් හා වඩාත් සම්පූර්ණ අවශෝෂණයට දායක වේ. Ation ෂධවල අඩංගු වන හෙමිසෙලුලේස් එන්සයිමය තන්තු වල සාමාන්ය බිඳවැටීමට දායක වේ.

මේ හේතුවෙන් ආහාර ජීර්ණ ක්රියාවලීන් වැඩි දියුණු වන අතර අන්ත්රය තුළ වායුව සෑදීම අඩු වේ. Ation ෂධය කොලරෙටික් බලපෑමක් ඇති කරයි, මේද ඉමල්සිෂන් කිරීමට දායක වන අතර ඒවායේ අවශෝෂණය වැඩි කරයි. ආහාර වේලකට පසු "ෆෙස්ටල්" යන drug ෂධය නිර්දේශ කෙරේ. 1-2 ටැබ්ලට් සඳහා වැඩිහිටියන් දිනකට තුන් වරක් නිර්දේශ කෙරේ. අවශ්ය නම්, වැඩි මාත්රා ගැනීම ඔබේ වෛද්යවරයාගෙන් උපදෙස් ලබා ගත යුතුය. ෆෙස්ටල් ටැබ්ලට් සමඟ අග්න්යාශයට ප්රතිකාර කිරීම දින කිහිපයක්, මාස හෝ අවුරුදු ගණනක් පැවතිය හැකිය (ප්රතිස්ථාපන ප්රතිකාරය සමඟ). Drug ෂධය විශේෂ ist යෙකු විසින් නිරීක්ෂණය කළ යුතුය.
පටක ව්යාධි. චිකිත්සාව
අග්න්යාශයේ පිළිකා යනු හෝමෝන ක්රියාකාරී සංයුතියකි. ඒවා පිළිකුල් සහගත හෝ මාරාන්තික විය හැකිය. ව්යාධි විද්යාව හඳුනා ගැනීම ගණනය කරන ලද ටොමොග්රැෆි හෝ අල්ට්රා සවුන්ඩ් මගින් සිදු කරනු ලැබේ. මෙම අවස්ථා වලදී පෙති සමඟ අග්න්යාශයට ප්රතිකාර කිරීම අකාර්යක්ෂම වේ. රීතියක් ලෙස, අල්ලා ගැනීම තුරන් කිරීම, තත්වය සමනය කිරීම සඳහා drugs ෂධ නියම කරනු ලැබේ. ව්යාධි විද්යාවෙන් මිදීමට ප්රධාන ක්රමය වන්නේ ශල්යමය මැදිහත් වීමයි.
අග්න්යාශය සඳහා non ෂධ නොවන ප්රතිකාර තිබේද?
බොහෝ අය ස්වාභාවික, ශාකසාර සූදානමකට වැඩි කැමැත්තක් දක්වමින් c ෂධවේදීන් ගැනීමෙන් වැළකී සිටීමට උත්සාහ කරති. විශේෂයෙන්, නිර්දේශිත පරිදි, සාම්ප්රදායික වෛද්ය විද්යාව, ප්රොපොලිස් තරමක් ජනප්රියයි. එය ජෛව විද්යාත්මකව ක්රියාකාරී සංරචක, කාබනික සංයෝග, විටමින් විශාල ප්රමාණයක් අඩංගු වේ. ඊට අමතරව, ප්රොපොලිස් ශරීරයට අවශ්ය අංශු හා ඛනිජ අඩංගු වේ. මෙවලම ශරීරයේ සාමාන්ය තත්වයට හිතකර බලපෑමක් ඇති කරයි, අභ්යන්තර අවයවවල ක්රියාකාරිත්වය ස්ථාවර කිරීමට උපකාරී වේ, විශේෂයෙන් අග්න්යාශයේ ක්රියාකාරිත්වය සාමාන්යකරණය කරයි. ආහාර වේලකට පෙර දිනකට තුන් වතාවක් ප්රොපොලිස් ග්රෑම් තුනක් පමණ ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ. එය තරයේ හපන්න.
ඕට්ස් අඩු effective ලදායී නොවේ. එයින් කසාය සකස් කරනු ලැබේ. මේ සඳහා අමුද්රව්ය ග්රෑම් 250 ක් වතුර ලීටර් භාගයක් වත් කරනු ලැබේ. පැය දහයක් සඳහා මිශ්රණය පුරවා ඇත. ඊළඟට, මුදල් සම්භාරයක් වියදම් පැය භාගයක් තම්බා.එහි ප්රති ing ලයක් වශයෙන් සුප් හොද්ද අඳුරු උණුසුම් ස්ථානයක තැන්පත් කිරීමට ඉඩ දෙනු ලැබේ. පැය හයකට පසු, එය පෙරීම කර ජල ටැංකියට එකතු කළ යුතු අතර එමඟින් පරිමාව ලීටර් 1 කි. කෑම වේලකට පැය භාගයකට පෙර සුප් හොද්ද තේ හැදි 7 ට ගනු ලැබේ. l දිනකට කිහිප වතාවක්. ඇතුළත් වීමේ කාලය සති දෙකක් පමණ වේ. අග්න්යාශය හා මී පැණි සඳහා ප්රයෝජනවත් වේ. කෑමට පෙර මේස හැන්දකින් එය අනුභව කිරීම රෙකමදාරු කරනු ලැබේ. දැවිල්ල සමඟ අර්තාපල් යුෂ උපකාරී වේ. භාවිතෙය්දී අල අල යුෂර් එකක තබා ඇත. Drug ෂධය පැයකට කෑමට පෙර ග්රෑම් 100 ක් පානය කරයි. ගර්භණී සමයේදී ation ෂධ විශේෂයෙන් නුසුදුසු ය. දරු ප්රසූතියට පෙර අග්න්යාශයේ ක්රියාකාරිත්වයේ ආබාධ තිබේ නම්, ප්රධාන චිකිත්සක මිනුම වන්නේ විශේෂ ආහාර වේලක් අනුගමනය කිරීමයි, එය ආහාරවේදියෙකු විසින් තෝරා ගනු ලැබේ.
අග්න්යාශය (අග්න්යාශය) හිස, ශරීරය සහ වලිගය සමන්විත වන අතර එය මිනිස් සිරුරේ කාර්යයන් කිහිපයක් ඉටු කරයි: එය ආහාර ජීර්ණය ප්රවර්ධනය කරන එන්සයිම නිපදවන අතර මිනිස් සිරුරේ පරිවෘත්තීය ක්රියාවලීන් නියාමනය කරන හෝමෝන (ග්ලූකගන්, ඉන්සියුලින්) නිපදවයි. සමහර අවස්ථාවන්හිදී, අග්න්යාශයික සිස්ටැඩෙනෝමා නිරීක්ෂණය කරනු ලැබේ - ඉන්ද්රිය පටක වලට බලපාන නිරපේක්ෂ නියෝප්ලාස්මය. නිරන්තර අවස්ථාවන්හි ව්යාධිවේදය ඉන්ද්රියයේ ශරීරයට හෝ වලිගයට බලපාන අතර ප්රධාන වශයෙන් වඩා හොඳ ලිංගිකත්වයේ දක්නට ලැබේ.

අග්න්යාශයික සිස්ටැඩෙනෝමා යනු ඉන්ද්රියයක එපිටිලියම් වලින් සෑදෙන සිස්ටික් බෙන්ජින් ගෙඩියක්. අග්න්යාශයේ ශරීරයේ සහ වලිගයේ බොහෝ විට පිහිටා ඇති ඕවලාකාර හෝ වටකුරු පිළිකා, අග්න්යාශයේ හිසෙහි සිස්ටැඩෙනෝමා බහුලව දක්නට ලැබේ. මස්තිෂ්ක cap න කැප්සියුලයක තැන්පත් කර ඇති අතර එහි බිත්ති thickness ණකම සෙන්ටිමීටර එකහමාරක් දක්වා ඇත. සිස්ටික් ආකෘතීන්ට කුහර තරම් ප්රමාණයක් තිබිය හැකි අතර ඒවා කොටස් වලින් වෙන් කොට එක් විශාල කුහරයකින් සමන්විත වේ.
රෝගයේ හේතු විද්යාව
බොහෝ අවස්ථාවලදී මෙම රෝගය අවුරුදු විසිපහක සිට හැත්තෑපහ දක්වා කාන්තාවන්ට බලපායි. අග්න්යාශයේ ඇති සියලුම පිළිකා රෝග අතුරින් සිස්ටැඩෙනෝමා බහුලව දක්නට ලැබේ. එය 15% ක් තුළ සිස්ටික් නියෝප්ලාස්ම් ඇති අතර 4% ක් මෙම ඉන්ද්රියයේ පිළිකා තුවාල ඇති අය තුළ දක්නට ලැබේ. සාමාන්යයෙන්, අග්න්යාශයික සිස්ටැඩෙනෝමා (K85 - K86 අංකය යටතේ ICD 10) නිරෝගී වන අතර එය සෞඛ්යයට හා ජීවිතයට අවදානමක් නොදක්වයි.

නමුත් එහි සමහර ප්රභේද ටික කලකට පසු මාරාන්තික නියෝප්ලාස්ම් බවට වර්ධනය විය හැකිය. සාමාන්යයෙන් මේවා පැපිලරි සංයුති සහිත පිළිකා වේ.
ප්රභේද
වෛද්ය විද්යාවේදී අග්න්යාශයේ පිළිකා වර්ග තුනක් වෙන්කර හඳුනා ගැනීම සිරිතකි.
- සේරස් සිස්ටැඩෙනෝමා, එය කුහර කිහිපයක් ඇති අතර එය සේරස් තරලයෙන් පුරවා සෙප්ටා මගින් වෙන් කරනු ලැබේ. මෙම සෙප්ටා ගෙඩිය කුඩා ගෙඩි විශාල ගණනකට බෙදා ඇත. එය සෙමින් වර්ධනය වන අතර, මාරාන්තික නියෝප්ලාස්මයක් බවට පත් නොවන අතර එක් වර්ණදේහයක විකෘතියක ප්රති develop ලයක් ලෙස වර්ධනය වේ. සේරස් සිස්ටැඩෙනෝමා වල විශාලත්වය සෙන්ටිමීටර හතක් පමණ වේ. දීර් time කාලයක් තිස්සේ එය කිසිදු ආකාරයකින් නොපෙන්වයි, එබැවින් රීතියක් ලෙස එය විභාගය අතරතුර අහම්බෙන් අනාවරණය වේ. මෙහිදී වැදගත් කරුණක් වන්නේ අවකල්ය රෝග විනිශ්චයයි. මෙහිදී ගෙඩියක් ඊනියා ව්යාජ සෛල සමඟ පටලවා නොගැනීම වැදගත් වේ.
- ශ්ලේෂ්ම සිස්ටඩෙනෝමා. එය බහු කුටීර ගෙඩියක්. එහි ඇතුළත ශ්ලේෂ්මල වේ. ඩිම්බකෝෂයේ පටක වලින් එය වර්ධනය වන බව වෛද්යවරුන්ගේ මතය වන අතර එය අභ්යන්තර ගර්භාෂ සංවර්ධනයේදී අග්න්යාශයට ඇතුල් වේ. එහි මානයන් වේගයෙන් වර්ධනය වේ, එය සෙන්ටිමීටර පහළොවක් දක්වා වර්ධනය විය හැකිය. ශ්ලේෂ්ම සිස්ටැඩෙනෝමා වැනි රෝගයක වැදගත් ලක්ෂණය වන්නේ එය සිස්ටැඩෙනොකාර්සිනෝමා නම් මාරාන්තික නියෝප්ලාස්මය දක්වා වර්ධනය විය හැකි වීමයි. යම් රෝගයක් වර්ධනය වුවහොත් පුද්ගලයෙකුට නිරන්තර වේදනාව හා අසහනය ඇති වේ.මෙම අවස්ථාවේ දී, බලපෑමට ලක් වූ අග්න්යාශය සම්පූර්ණයෙන් ඉවත් කිරීම සමඟ සැත්කම් සෑම විටම භාවිතා වේ.
- පැපිලරි සිස්ටැඩෙනෝමා ඉන්ට්රාඩක්ටල් යනු අග්න්යාශයේ නාල වලින් වර්ධනය වන ඉතා දුර්ලභ රෝගයක් වන අතර පැපිලරි එපිටිලියල් වර්ධනය නියෝජනය කරයි. ගෙඩියේ ඇතුළත vis න දුස්ස්රාවී ශ්ලේෂ්මලයකි. එය මාරාන්තික නියපොලාම් බවට වර්ධනය විය හැකිය. රෝග විනිශ්චය කරන ලද අභ්යන්තර පැපිලරි සිස්ටැඩෙනෝමා තරමක් අපහසුය. ව්යාධි විද්යාව අග්න්යාශයේ යම් කොටසකට බලපායි. මෙම පිළිකාව සෑම විටම ශල්යකර්මයකින් ඉවත් කරනු ලබන අතර හදිසි හිස්ටෝලා පරීක්ෂණයක් සිදු කරනු ලැබේ.
මෙම රෝගය වෛද්ය විද්යාවේ බහුලව දක්නට නොලැබේ. පිළිකා වල අක්රමික ස්වභාවය සංලක්ෂිත වන්නේ මෙටාස්ටේස් සෑදීමෙනි, එමඟින් හයිපොග්ලිසිමියා සහ හයිපර්ඉන්සුලිනිස් වර්ධනයට හේතු වේ. රෝගයේ මෘදු ස්වරූපය, ටායිචාර්ඩියා, දුර්වලතාවය සහ ඔක්කාරය සමඟ පීඩනය වැඩි වීමක් දක්නට ලැබේ. දරුණු අවස්ථාවල දී, කම්පන සහ දුර්වල වි ness ානය පෙනේ. මේ අනුව, රෝගීන් තුළ අග්න්යාශයික සිස්ටැඩෙනෝමා රෝග ලක්ෂණ මෘදුයි. බාහිර වශයෙන්, රෝගීන් සාමාන්ය ලෙස පෙනේ. රෝගීන්ගෙන් සියයට දහයක් තුළ, රෝගය කිසිසේත්ම නොපෙන්වයි. සෙසු අයට පෙරිටෝනියල් අවයවවල ගිනි අවුලුවන ක්රියාවලියට හේතු වන සං signs ා ඇත. බොහෝ නියෝප්ලාස්ම් ස්පර්ශ වන අතර මෘදු වේදනාවක් ඇති විය හැකිය. රෝගයේ ප්රධාන සලකුණු අතර:
- හෝමෝන පද්ධතියේ උල්ලං lations නයන්, දුර්වලකම, කාංසාව, සමහර අවස්ථාවලදී - වි .ානය නැතිවීම.
- උරහිස් තලයට හෝ අතකට ලබා දෙන ඉහළ උදරයේ මධ්යස්ථ වේදනාව. ව්යායාම කිරීමෙන් පසු ඒවා තීව්ර කළ හැකිය.
- ඉහළ උදරයේ, එපිගාස්ට්රික් කලාපයේ ඇවිදින විට ඇතිවන අපහසුතාව.
- ඔක්කාරය, වමනය, ආමාශයේ බර.
- සෙංගමාලය පෙනුම.
සමහර අවස්ථාවල අග්න්යාශයික සිස්ටැඩෙනෝමා භයානක තත්වයන් වර්ධනය වීමට හේතු විය හැක: අග්න්යාශය, පිළිකා, අන්තරාසර්ග ව්යාධි විද්යාව, ද්වීපාර්ශවීය විෂවීම ආදිය.
ප්රහාරයක රෝග ලක්ෂණ
ප්රහාරයක් අතරතුර, හයිපොග්ලිසිමියා ප්රකාශනයන් උත්සන්න වේ, ඇඩ්රිනලින් මට්ටම වේගයෙන් වැඩිවේ. උග්ර අවධිය ස්නායු පද්ධතියේ ක්රියාකාරිත්වයට බලපායි. එවැනි බලපෑමක් ව්යාධිජනක නම්, පුද්ගලයෙකු ස්නායු හෝ මානසික ආබාධ ඇති කරයි. උග්රවීමේදී ඉන්සියුලින් ප්රකාශ කිරීම:
- දරුණු / තියුණු හිසරදය,
- චලනය අතරතුර සම්බන්ධීකරණය දුර්වල වීම,
- තර්කානුකූල වලාකුළු
- දෘශ්යාබාධිත වීම
- මායාවන්
- කාංසාව සහ කාංසාව
- භීතියෙන් පසුව, ප්රීති ප්රමෝදය සහ පසුව ආක්රමණශීලී බව,
- වෙව්ලන අත් පා
- හෘද ස්පන්දන වේගය
- දහඩිය වැඩි කිරීම.
ඉන්සියුලින් ක්රියාව
ඉන්සියුලින් පොලිපෙප්ටයිඩ හෝමෝන කාණ්ඩයට අයත් වන අතර එය පුද්ගලයෙකුගේ සමස්ත “කාබනික විශ්වයට” ඉතා වැදගත් වේ. ඔහු කළ යුතු කාර්යයන් මොනවාද?
- එය වැඩ කරන සෛල වලට ඇමයිනෝ අම්ල ලබා දෙයි. හෝමෝනය සෛලය “විවෘත” කිරීමට උපකාරී වන අතර එමඟින් ග්ලූකෝස් මග හැරේ - එය ශක්ති ප්රභවයකි.
- මාංශ පේශි පටක ගොඩනැගීමේ ක්රියාවලියට සහභාගී වේ.
- හෝමෝනයට ස්තූතිවන්ත වන අතර පොටෑසියම් සහ ඇමයිනෝ අම්ල ද සෛල වෙත ලබා දෙනු ලැබේ.
මෙම පොලිපෙප්ටයිඩ හෝමෝනයේ මට්ටමේ උච්චාවචනයන් හිසරදය, සුලු පත්රිකාවේ ස්වයංසිද්ධ වේදනාව, නිදාගැනීමේ තත්වය සහ මල බද්ධය සමඟ ඇති විය හැකිය. අග්න්යාශයේ අක්රමිකතා වලදී ඉන්සියුලින් සාමාන්ය නිෂ්පාදනය අඩාල වේ.
රුධිරයේ අඩු හෝ ඉහළ මට්ටමක ඇති ඉන්සියුලින් අනතුරු ඇඟවීමකි, ඔබ නියමිත වේලාවට හේතු තේරුම් ගෙන වසර ගණනාවක් ඔබේ සෞඛ්යය පවත්වා ගැනීමට අවශ්ය පියවර ගත යුතුය.
රුධිරයේ හෝමෝනය පැවතීමේ සම්මතය 5.5 සිට 10 μU / ml දක්වා වේ. මෙය සාමාන්යයකි. හිස් බඩක් මත, එහි මට්ටම 3 සිට 27 mcU / ml දක්වා වේ. කෙසේ වෙතත්, ගර්භණී සමයේදී කාන්තාවන් තුළ හෝමෝන මට්ටමේ සම්මතය 6-27 μU / ml ට වඩා තරමක් වැඩි ය. වැඩිහිටි පුද්ගලයින් තුළද මෙම දර්ශකය වැඩි වේ.

ඔබ දැනගත යුතුයි: ඉන්සියුලින් මට්ටම මනිනු ලබන්නේ හිස් බඩක් මත පමණි.ආහාර ගැනීමෙන් පසු, එහි දර්ශකය සෑම විටම වැඩි වේ. එවැනි රුධිර පරීක්ෂණයක්, පුද්ගලයෙකු උදෑසන ආහාරයට ගත් විට එය සත්ය නොවේ. ආහාර ගැනීමෙන් පසු නව යොවුන් වියේදී ඉන්සියුලින් මට්ටම ඉහළ යයි. ළමා කාලයේ දී හෝමෝනය නිපදවීමේදී එවැනි යැපීමක් නොමැත.
වෛද්යවරුන් අතර, 11.5 μU / ml මට්ටම දැනටමත් පූර්ව දියවැඩියා තත්වයේ දර්ශකයක් බව හඳුනාගෙන ඇත. එනම් අත්පත් කරගත් දියවැඩියාව වර්ධනය වේ.
ප්රහාරයෙන් පිටත රෝග ලක්ෂණ
ප්රහාරයෙන් පිටත රෝගය සොයා ගැනීම දුෂ්කර ය. ප්රකාශනයන් අවම කරනු ලැබේ, පහව යයි, අතිශය දුර්ලභ ප්රකාශනයක් ඇත. සමනය කිරීමේ කාලය තුළ ඉන්සියුලිනෝමා සමඟ, පහත සඳහන් දෑ නිරීක්ෂණය කෙරේ:
- ආහාර රුචිය වැඩි කිරීම හෝ ආහාර සම්පූර්ණයෙන්ම ප්රතික්ෂේප කිරීම,
- වේගවත් බර වැඩිවීම, හෝ, අනෙක් අතට, නාටකාකාර ලෙස බර අඩු කර ගැනීම,
- අංශභාගය වර්ධනය,
- ඇහිබැමි චලනය කිරීමේදී වේදනාකාරී / අසහනය,
- මුහුණේ ස්නායු හානි
- මතක ක්රියාවලි උල්ලං, නය කිරීම,
- වෘත්තීය කුසලතා සහ පුරුදු නැතිවීම,
- බාහිර උත්තේජක කෙරෙහි උනන්දුවක් නොමැතිකම,
- මානසික ක්රියාකාරකම් මට්ටම අඩුවීම.
එවැනි තත්වයක් නිරන්තරයෙන් සිහිය නැතිවීම සහ කෝමා තත්වයෙන් පිරී ඇත. කරුණාකර සටහන් කරන්න: නිරන්තර දිග්ගැස්සුනු ප්රහාර සමඟ ඇති වන රෝගයක් ආබාධිත තත්වයට පත්විය හැකිය.
රුධිරයේ ඉන්සියුලින් වැඩි විය
ඉන්සියුලින් ඉහළ නංවන විට මිනිස් සෞඛ්යයට කුමක් සිදුවේද? රුධිරයේ සීනි තාවකාලිකව සාමාන්ය තත්වයට පත්විය හැක්කේ එවැනි තත්වයක් තුළ පමණි. කාබෝහයිඩ්රේට් පමණක් ආහාරයට ගැනීමෙන් අග්න්යාශයට ඉන්සියුලින් නිරන්තරයෙන් ඉහළ මට්ටමක තබා ගත යුතුය. නමුත් කාලයත් සමඟ පටක හෝමෝනයට ප්රතිරෝධී වන අතර ග්රන්ථිය එහි සම්පත් ක්ෂය කරයි. ඉන්සියුලින් මට්ටම පහත වැටීමට පටන් ගනී.
ග්ලූකෝස් මේද ස්ථරවලට යන තෙක් ග්ලයිකොජන් (භාවිතයට නොගත් ශක්තිය) අක්මාව තුළ තැන්පත් වේ. රුධිරයේ සීනි සතියකින් හෝ දෙකකින් වහාම සම්මතයෙන් ඔබ්බට යන්නේ නැත. මෙම ක්රියාවලිය මන්දගාමී වේ. ඉන්සියුලින් හෝමෝනය ඉහළ මට්ටමක පැවතීම පහත් මට්ටමකට අහිතකර ය. කාලයාගේ ඇවෑමෙන් පුද්ගලයෙකුට පහත සඳහන් රෝග වලින් තර්ජනය කරනු ලැබේ:
- කිරීටක හෘද රෝග
- ඇල්සයිමර් රෝගය
- කාන්තාවන් තුළ බහු අවයවික ඩිම්බකෝෂය,
- පිරිමින්ගේ ශිෂේණය ys ජු වීම,
- අධි රුධිර පීඩනය (අධි රුධිර පීඩනය).

ඉහළ රුධිර ඉන්සියුලින් අනාවරණය වුවහොත් එයින් අදහස් කරන්නේ කුමක්ද? මෙයින් අදහස් කරන්නේ රුධිර කැටි ගැසීම්, රුධිර පීඩනය වැඩි වීම, සනාල ප්රත්යාස්ථතාව කඩාකප්පල් වීම සහ වකුගඩු වල සෝඩියම් රඳවා තබා ගැනීමයි. එනම්, සෞඛ්ය තත්වය සෑම විටම නරක අතට හැරෙමින් තිබේ. දළ ඇස්තමේන්තු වලට අනුව, මෙම පුද්ගලයින් තුළ හෘදයාබාධ ඇතිවීමේ අවදානම 2 ගුණයකින් වැඩි වේ.
වැඩි ඉන්සියුලින් සං s ා
ඉන්සියුලින් ප්රතිරෝධය හඳුනා ගැනීම හැකි ඉක්මනින් හැකි ය. ශරීරය සැලකිය යුතු ව්යාධි ක්රියාවලීන් වලට භාජනය වී නොමැති අතර. රුධිරයේ ඉන්සියුලින් මතු වී තිබේද නැද්ද යන්න කීමට වෛද්යවරයා එම පුද්ගලයාගෙන් ප්රශ්න කිරීම සහ එවැනි ගැටළු ඔහු ගැන සැලකිලිමත් වන්නේ දැයි සොයා ගැනීම ප්රමාණවත් ය:
- නිදන්ගත තෙහෙට්ටුව
- සංකේන්ද්රනය කිරීමේ අපහසුතාව,
- අධි රුධිර පීඩනය
- බර වැඩිවේ
- තෙල් සහිත සම
- හිසරදය
- සෙබොරියා.
මෙම රෝග ලක්ෂණ කිහිපයක් හමු වුවහොත් ඔබ වහාම ග්ලූකෝස් සඳහා රුධිර පරීක්ෂණයක් කළ යුතුය. වරින් වර රෝගියා හයිපොග්ලිසිමියා (සීනි අඩුවීමක්, එපමනක් නොව, තියුණු එකක්) ගැන සැලකිලිමත් වන්නේ නම්, විශේෂ ආහාර වේලක් නියම කරනු ලැබේ. සීනි මට්ටම ප්රධාන වශයෙන් ග්ලූකෝස් ද්රාවණයකින් පවත්වා ගනී.
ඉන්සියුලින් වැඩි වීමට හේතු. ඉන්සියුලිනෝමා
රුධිරයේ ඉන්සියුලින් ඉහළ නැංවීමට හේතුව දැන ගැනීම වැදගත්ය. හේතු වෙනස් විය හැකිය. උදාහරණයක් ලෙස:
- දිගු කුසගින්න
- අධික ශාරීරික වෙහෙස,
- ගැබ් ගැනීම
- සමහර taking ෂධ ගැනීම
- ආහාරයේ ග්ලූකෝස් බහුල ආහාර ඕනෑවට වඩා තිබේ
- අක්මාවේ ක්රියාකාරිත්වය දුර්වලයි.
කෙසේ වෙතත්, සමහර විට හේතුව දිගු මන්දපෝෂණය සහ ස්නායු පද්ධතිය සම්පූර්ණ වෙහෙසට ගෙන ඒමයි. එවිට ඔබට දිගු විවේකයක් සහ හොඳ පෝෂණයක් අවශ්ය වන අතර එමඟින් හෝමෝන මට්ටම යථා තත්ත්වයට පත්වේ.
අග්න්යාශයේ ඇති නියෝප්ලාස්මය නිසා එවැනි විෂමතාවයක් ඇති වන අතර එය ඉන්සියුලිනෝමා ලෙස හැඳින්වේ. පිළිකා වලදී ඉන්සියුලින් මට්ටම නිරන්තරයෙන් ඉහළ යයි.ඉන්සියුලින් වෙනත්, වඩා වැදගත්, වේදනාකාරී රෝග ලක්ෂණ සමඟ ඇත.
- මාංශ පේශි දුර්වලතාවය.
- වෙව්ලීම.
- දෘශ්යාබාධිත වීම.
- කථන දුර්වලතා.
- දරුණු හිසරදය.
- කැක්කුම.
- කුසගින්න සහ සීතල දහඩිය.
රෝග ලක්ෂණ ප්රධාන වශයෙන් උදේ පාන්දරින්ම ප්රකාශ වේ. අග්න්යාශ පිළිකාවට ප්රතිකාර නොකෙරේ. මොළයේ හෝ අක්මාවේ ද්විතියික පිළිකා ඇති නොවන පරිදි ගෙඩියක් බැහැර කර නිරීක්ෂණය කළ හැකිය.
ඉන්සියුලින් මට්ටම අඩු කරන්නේ කෙසේද?
නමුත් සමහර විට එය සිදුවන්නේ විශ්ලේෂණයේ දී ඉහළ ග්ලූකෝස් අනාවරණය වී ඇති අතර රුධිර ඉන්සියුලින් සාමාන්ය දර්ශකයන්ට අනුකූල වේ. මෙම විශ්ලේෂණයෙන් පෙන්නුම් කරන්නේ දියවැඩියාව ඇතිවීමයි. ජීවිතයේ අවිනිශ්චිත රිද්මයක් බර වැඩිවීම හා පරිවෘත්තීය සින්ඩ්රෝමය ඇති කරයි. පූර්ව අන්තරාසර්ග තත්වයක සාධක සමූහයක් මගින් ඒවා අන්තරාසර්ග විද්යා ologists යින් ලෙස හැඳින්වේ.
ශරීරය ඉන්සියුලින් භාර නොගැනීම ඉන්සියුලින් ප්රතිරෝධය ලෙස හැඳින්වේ. පරිවෘත්තීය සින්ඩ්රෝමය සඳහා වන පළමු පියවර මෙයයි. ඕනෑවට වඩා පැණිරස ආහාර ගන්නා විට ආරම්භ වන්නේ මෙම යාන්ත්රණය වන අතර ශරීරය ඉන්සියුලින් ඉහළ මට්ටමකට ගෙන යයි. අග්න්යාශය වැඩි පොලිපෙප්ටයිඩ හෝමෝනයක් නිපදවුවද ග්ලූකෝස් ශරීරයට අවශෝෂණය නොවේ. මෙය තරබාරුකමට හේතු වේ. නමුත් සමහර විට මෙය සිදුවන්නේ පාරම්පරික හේතූන් මත ෆ ruct ක්ටෝස් ප්රතික්ෂේප කිරීම හේතුවෙනි.
ඉන්සියුලින් "අවහිර කිරීමේ" ක්රියාවලිය වැළැක්වීම සඳහා ඔබ ශරීරයට උදව් කළ යුතුය. ග්ලූකෝස් මාංශ පේශිවලට ඇතුළු විය යුතුය, පරිවෘත්තීය සක්රීය වන අතර බර සාමාන්ය තත්වයට පත්වේ. ඒ සමගම, ලිංගික හෝමෝන මට්ටම සාමාන්යකරණය වේ. එනම්, ඔබ ක්රීඩාවට අවතීර්ණ වී ඔබේ හැඩයට හා ජීවන රටාවට ගැලපෙන සෞඛ්ය සම්පන්න ආහාර වෙත මාරු විය යුතුය.
අඩු ඉන්සියුලින්. දියවැඩියාව
ඉන්සියුලින් අඩු කිරීමෙන් රුධිරයේ සීනි ක්රමයෙන් වැඩිවේ. සෛල වලට ආහාර සමඟ එන ග්ලූකෝස් සැකසිය නොහැක. මෙම තත්වය ඉතා භයානක ය. සීනි මට්ටම ඉහළ යාම හඳුනා ගැනීම පහසුය. ග්ලූකෝස් iency නතාවයට හේතු වන රෝග ලක්ෂණ:
- නිතර හුස්ම ගැනීම
- දෘශ්යාබාධිත වීම
- ආහාර රුචිය නැතිවීම
- සමහර විට වමනය සහ බඩේ වේදනාව ගැන කනස්සල්ලට පත්ව සිටී.
එවැනි වැදගත් හෝමෝනයක ඉතා පහත් මට්ටමක් පහත සඳහන් සාධක මගින් සංලක්ෂිත වේ:
- දැඩි කුසගින්නක් ඇත.
- අසාධාරණ කාංසාව ගැන සැලකිලිමත් වේ.
- මට පිපාසය දැනේ.
- උෂ්ණත්වය ඉහළ යන අතර දහඩිය මුදා හරිනු ලැබේ.
දුර්වල ඉන්සියුලින් නිෂ්පාදනය අවසානයේ පළමු වර්ගයේ දියවැඩියාවට මග පාදයි.

එවැනි දියවැඩියාව ළමුන් හා යෞවනයන් තුළ වර්ධනය වේ, බොහෝ විට සමහර රෝගාබාධවලින් පසුව. මෙම අවස්ථාවේ දී, ග්ලූකෝමීටරයක් භාවිතා කරමින් ග්ලූකෝස් මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීම අත්යවශ්ය වේ.
දියවැඩියා ස්නායු රෝග. දියවැඩියාවේ ප්රතිවිපාක
ඉන්සියුලින් රුධිරයේ ග්ලූකෝස් මට්ටම වැඩි කරන බැවින් කාලයත් සමඟ ස්නායු පද්ධතියේ ක්රියාකාරිත්වය අඩාල වේ. වසර 10-15 අතර අධික රුධිර සීනි මට්ටමකින් පසුව, දියවැඩියා ස්නායු රෝගය ආරම්භ වේ. එය වර්ග කිහිපයකට බෙදා ඇත: ස්වායත්ත, පර්යන්ත සහ නාභීය. බොහෝ විට දියවැඩියා රෝගීන් සමඟ පර්යන්ත ස්නායු රෝගයේ සං signs ා ඇත. ඒවා පහත පරිදි වේ:
- අත් පා වල සංවේදීතාව හෝ හිරිවැටීම අඩුවීම,
- සම්බන්ධීකරණය උල්ලං violation නය කිරීම
- ශේෂය නැතිවීම
- හිරි වැටීම, හිරිවැටීම සහ අත් පා වල වේදනාව (සාමාන්යයෙන් පාදවල).
ස්නායු රෝගයේ තවදුරටත් වර්ධනය වීම වැළැක්වීම සඳහා, ඔබ නිරන්තරයෙන් විශ්ලේෂණය සඳහා රුධිරය පරිත්යාග කිරීම සහ සීනි මට්ටම අධීක්ෂණය කිරීම අවශ්ය වේ. දුම්පානය සහ මත්පැන් පානය කිරීම අනිවාර්ය වේ.
ඇත්ත වශයෙන්ම, රෝගය වෙනත් හේතු නිසා ද පැන නගී - තුවාල, විෂ ද්රව්යවල බලපෑම සහ වෙනත් හේතු. නමුත් සෑම විටම පාහේ අත්පත් කරගත් දියවැඩියාව, රුධිර නාලවල හා ස්නායු පටක වල බිත්ති සෙමින් වර්ධනය වන අතර ක්රමයෙන් විනාශ කරයි.
දියවැඩියාවේ අනෙකුත් බලපෑම් වන්නේ ග්ලුකෝමා සහ රුධිර සංසරණ ආබාධයි. අන්තයේ වණ ඇති වන තෙක් රුධිර සංසරණය අඩු වේ.
දියවැඩියා ප්රතිකාර
සීනි සඳහා රුධිර පරීක්ෂණවලට අනුව වෛද්යවරයා විසින් අවශ්ය ප්රතිකාර නියම කරනු ඇත.දියවැඩියාවේදී, අග්න්යාශයේ ස්රාවය ප්රමාණවත් නොවීම (පළමු වර්ගය), දිනකට 2 වතාවක් ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ. වෛද්යවරයා විසින් සුක්රෝස් නොමැති ආහාරයක් ද නියම කරන අතර එය ජීවිත කාලය පුරාම නිරීක්ෂණය කළ යුතුය.

දෙවන වර්ගයේ දියවැඩියාව මානසික ආතතියේ ප්රති and ලයක් වන අතර වැරදි, අක්රිය ජීවන රටාවක් වන අතර බොහෝ විට එහි ප්රති ins ලය වන්නේ රුධිරයේ ඉන්සියුලින් වැඩි වීමයි. මෙම වර්ගය ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව ලෙස හැඳින්වේ, එය ඇතැම් .ෂධ සමඟ ප්රතිකාර කරනු ලැබේ. ඔබේ රුචිකත්වයට අනුව ඕනෑම ක්රීඩාවක් සොයා ගැනීම සහ මාංශ පේශිවලට මධ්යස්ථ ව්යායාමයක් ලබා දීම සුදුසුය. කෙසේ වෙතත්, ඉන්සියුලින් මට්ටම නිරන්තරයෙන් පරීක්ෂා කර වෛද්ය-අන්තරාසර්ග විද්යා ologist යකුගෙන් උපදෙස් ලබා ගත යුතුය.
දියවැඩියා රෝගීන් සඳහා පෝෂණය
දියවැඩියාව සඳහා පදනම ආහාර වේ. එය ඉන්සියුලින් මට්ටම කුමක්ද යන්න මත රඳා පවතී. රුධිර ඉන්සියුලින් ඉහළ නංවා ඇත්නම් පහත සඳහන් නිර්දේශ අනුගමනය කළ යුතුය.
- ප්රයෝජනවත් කිරි නිෂ්පාදන, නමුත් ආලේප නොවන.
- ධාන්ය වර්ග.
- අඩු මේද මාළු.
- තම්බා බිත්තර, 3 පළාත් වලට වඩා වැඩි නොවේ. දවස් 7 ක්.
- මස් ඉවත දැමිය යුතුය, විශේෂයෙන් මේද p රු මස්.
දැඩි ලෙස වෙන් කරන ලද පැයවලදී ආහාර ගැනීම අවශ්ය වේ. එවිට ශරීරය අවශ්ය ආහාර ජීර්ණ එන්සයිම නිපදවයි.

කොටස් කුඩා වීම ද වැදගත් ය, නමුත් පසුව ඔබ දිනකට 5 හෝ 6 වතාවක් ආහාරයට ගත යුතුය.
ඉන්සියුලින් රුධිරයේ සීනි වැඩි කරන බව අපි දනිමු. එබැවින් ඉන්සියුලින් මත යැපෙන දියවැඩියාවෙන් පෙළෙන අයට ආහාර දැඩි වේ. එවැනි ආහාර වේලක දී, සෑම සුක්රෝස් අණුවක්ම ශක්තිය බවට පරිවර්තනය කිරීම සඳහා ඉන්සියුලින් ප්රමාණවත් වන පරිදි සියලුම කැලරි දැඩි ලෙස ගණනය කළ යුතුය.
නරක පුරුදු නොමැතිව ජීවිතය හොඳම වැළැක්වීමයි
ඇත්ත වශයෙන්ම, දියවැඩියාව වැනි රෝගයකට ප්රතිකාර නොකෙරේ. දුර්ලභ අවස්ථාවන්හිදී, රෝගියාගේ තත්වයෙහි වැඩිදියුණු වීමක් නිරීක්ෂණය කළ හැකිය. ඔහු නිරන්තරයෙන් වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ සිටින අවස්ථාවක.

නමුත් බොහෝ විට සීනි නිරන්තරයෙන් අධීක්ෂණය කිරීමෙන් පවා රෝගය වර්ධනය වී පිළිකා ගෙඩියක් හෝ දැඩි තරබාරුකම, හුස්ම හිරවීම සහ හෘදයාබාධ ඇති වේ.
ශාරීරික ක්රියාකාරකම්වල උපකාරයෙන් සහ ජීවිතයට ප්රීතිමත් ආකල්පයකින් ඔබේ ස්නායු පද්ධතිය අධික ආතතියෙන් ආරක්ෂා කර ගැනීම සඳහා නිතර නිතර ඇවිදීම වඩාත් සුදුසුය. මධ්යස්ථ පෝෂණය, අතිරික්ත මේදය නොමැතිව, ක්ෂණික ආහාර නොමැතිව ඔබේ ආයු කාලය දීර් and කර බොහෝ රෝග වලින් ඔබව ගලවා ගනු ඇත. ඉන්සියුලින් මට්ටම උල්ලං from නය කිරීමෙන් පමණක් නොවේ.
දියවැඩියාව හා පීඩනය වැඩිවීම අතීතයට අයත් දෙයක් වනු ඇත
සියලුම ආ ro ාත හා කපා ඉවත් කිරීම් වලින් 80% කට ආසන්න ප්රමාණයක් දියවැඩියාවයි. මිනිසුන් 10 දෙනෙකුගෙන් 7 දෙනෙකු හෘදයේ හෝ මොළයේ ධමනි අවහිර වීමෙන් මිය යයි. සෑම අවස්ථාවකම පාහේ, මෙම භයානක අවසානයට හේතුව සමාන වේ - අධික රුධිර සීනි.
සීනි කඩා දැමිය හැකි අතර එය කඩා දැමිය යුතුය. නමුත් මෙය රෝගය සුව නොකරන අතර විමර්ශනයට එරෙහිව සටන් කිරීමට පමණක් උපකාරී වන අතර රෝගයට හේතුව නොවේ.
දියවැඩියා රෝගයට ප්රතිකාර කිරීම සඳහා නිල වශයෙන් නිර්දේශ කරනු ලබන එකම medicine ෂධය වන අතර එය අන්තරාසර්ග විද්යා ologists යින් විසින් ඔවුන්ගේ වැඩ වලදී භාවිතා කරනු ලැබේ.
Method ෂධයේ effectiveness ලදායීතාවය, සම්මත ක්රමයට අනුව ගණනය කරනු ලැබේ (ප්රතිකාර ලැබූ 100 දෙනෙකුගෙන් යුත් කණ්ඩායමේ මුළු රෝගීන් සංඛ්යාවට සුවය ලැබූ රෝගීන් සංඛ්යාව):
- සීනි සාමාන්යකරණය - 95%
- නහර ත්රොම්බොසිස් තුරන් කිරීම - 70%
- ශක්තිමත් හෘද ස්පන්දනයක් තුරන් කිරීම - 90%
- අධි රුධිර පීඩනයෙන් මිදීම - 92%
- දවස ශක්තිමත් කිරීම, රාත්රියේ නින්ද වැඩි දියුණු කිරීම - 97%
නිෂ්පාදකයින් වාණිජ සංවිධානයක් නොවන අතර රාජ්ය ආධාරයෙන් අරමුදල් සපයනු ලැබේ. එබැවින් දැන් සෑම පදිංචිකරුවෙකුටම අවස්ථාව තිබේ.
මෙම ගෙඩිය දුර්ලභ ය, මිලියන 1.25 න් එක් අයෙකු අසනීප වේ. බොහෝ විට එය අග්න්යාශයේ පිහිටා ඇති සෙ.මී. 1% ක් තුළ, ඉන්සියුලිනෝමා ආමාශයේ බිත්තියේ, duodenum, ප්ලීහාව, අක්මාව මත පිහිටා ඇත.
සෙන්ටිමීටර භාගයක විෂ්කම්භයක් සහිත ගෙඩියක් එවැනි ඉන්සියුලින් ප්රමාණයක් නිපදවීමට සමත් වන අතර එමඟින් ග්ලූකෝස් සාමාන්ය මට්ටමට වඩා පහත වැටෙනු ඇත. ඒ අතරම, විශේෂයෙන් පරස්පර දේශීයකරණය සමඟ එය හඳුනා ගැනීම තරමක් අපහසු වේ.
වැඩ කරන වැඩිහිටියන් බොහෝ විට ඉන්සියුලිනෝමා රෝගයට ගොදුරු වේ, කාන්තාවන් 1.5 ගුණයකින් වැඩිය.
බොහෝ විට, නිරපේක්ෂ ඉන්සියුලිනෝමා (ICD-10 කේතය: D13.7), ප්රමාණයෙන් සෙන්ටිමීටර 2.5 ඉක්මවා ගිය පසු, නියපොලාම් වලින් 15% ක් පමණක් මාරාන්තික ක්රියාවලියක සලකුණු පෙන්වීමට පටන් ගනී (කේ C25.4 කේතය).
වර්ධනය වන්නේ ඇයි සහ කෙසේද
ඉන්සියුලිනෝමා වර්ධනය වීමට හේතු හරියටම නොදනී. සෛල ව්යාධිජනක ප්රගුණනය සඳහා පාරම්පරික නැඹුරුතාවයක් තිබීම, ශරීරයේ අනුවර්තන යාන්ත්රණයන්හි තනි අසමත්වීම් පිළිබඳව උපකල්පන සිදු කරනු ලැබේ, නමුත් මෙම උපකල්පනයන් තවමත් විද්යාත්මක තහවුරු කිරීමක් නොමැත. හෝමෝන ස්රාවය කරන පිළිකා වර්ධනය වන දුර්ලභ ජානමය රෝගයක් වන බහු අන්තරාසර්ග ඇඩිනෝමැටෝසිස් සමඟ ඉන්සියුලිනෝමා සම්බන්ධ කිරීම පමණක් නිවැරදිව තහවුරු කර ඇත. රෝගීන්ගෙන් 80% ක් තුළ අග්න්යාශයේ තුවාල දක්නට ලැබේ.
ඉන්සියුලිනෝමා වලට ඕනෑම ව්යුහයක් තිබිය හැකි අතර බොහෝ විට එකම ගෙඩියක් තුළ ඇති ප්රදේශ ද වෙනස් වේ. මෙයට හේතුව ඉන්සියුලින් ඉන්සියුලින් නිපදවීමට, ගබඩා කිරීමට හා ස්රාවය කිරීමට ඇති විවිධ හැකියාවයි. බීටා සෛල වලට අමතරව, ගෙඩියේ වෙනත් අග්න්යාශ සෛල අඩංගු විය හැකිය. නියපොලාම් වලින් අඩක් ඉන්සියුලින් වලට අමතරව වෙනත් හෝමෝන නිපදවීමට සමත් වේ - අග්න්යාශික පොලිපෙප්ටයිඩ, ග්ලූකගන්, ගැස්ට්රින්.
අඩු ක්රියාකාරී ඉන්සියුලිනෝමා විශාල වන අතර මාරාන්තික වීමට වැඩි ඉඩක් ඇත. සමහර විට මෙය අඩු රෝග ලක්ෂණ සහ රෝගය ප්රමාද වී හඳුනා ගැනීම නිසා විය හැකිය. හයිපොග්ලිසිමියා සංඛ්යාතය සහ රෝග ලක්ෂණ වැඩිවීමේ වේගය පිළිකා ක්රියාකාරිත්වයට කෙලින්ම සම්බන්ධ වේ.

ස්වයංක්රීය ස්නායු පද්ධතිය රුධිරයේ ග්ලූකෝස් lack නතාවයෙන් පෙළෙන අතර, මධ්යයේ ක්රියාකාරිත්වය අඩපණ වේ. වරින් වර, අඩු රුධිර සීනි චින්තනය සහ සවි .ානකත්වය ඇතුළු ඉහළ ස්නායු ක්රියාකාරිත්වයට බලපායි. එය බොහෝ විට ඉන්සියුලිනෝමා රෝගීන්ගේ නුසුදුසු හැසිරීම් සමඟ සම්බන්ධ වී ඇති මස්තිෂ්ක බාහිකයට වන හානියයි. පරිවෘත්තීය ආබාධ නිසා රුධිර නාල වල බිත්තිවලට හානි සිදු වන අතර එමඟින් මොළයේ ශෝථය වර්ධනය වන අතර රුධිර කැටි ගැසීම් ඇති වේ.
ඉන්සියුලිනෝමා රෝග ලක්ෂණ
ඉන්සියුලිනෝමා නිරන්තරයෙන් ඉන්සියුලින් නිපදවන අතර එය යම් සංඛ්යාතයකින් එය පිටතට තල්ලු කරයි, එබැවින් උග්ර හයිපොග්ලිසිමියා හි එපිසෝඩික් ප්රහාර සාපේක්ෂ විවරයකින් ප්රතිස්ථාපනය වේ.
එසේම, ඉන්සියුලිනෝමා රෝග ලක්ෂණ වල බරපතලකම බලපාන්නේ:
- විශේෂාංග පෝෂණය. රසකැවිලි රසිකයින්ට ප්රෝටීන් ආහාර අනුභව කරන්නන්ට වඩා පසුකාලීනව ශරීරයේ ගැටළු දැනෙනු ඇත.
- ඉන්සියුලින් සඳහා පුද්ගල සංවේදීතාව: සමහර අයට රුධිරයේ සීනි ප්රමාණය 2.5 mmol / l ට අඩු වීම නිසා සිහිය නැති වන අතර අනෙක් අය සාමාන්යයෙන් එවැනි අඩුවීමකට ඔරොත්තු දෙයි.
- ගෙඩියක් නිපදවන හෝමෝනවල සංයුතිය. ග්ලූකගන් විශාල ප්රමාණයක් සමඟ රෝග ලක්ෂණ පසුව දිස් වේ.
- පටක ක්රියාකාරිත්වය. වැඩි හෝමෝනයක් නිකුත් වන විට දීප්තිමත් සං .ා.
ඕනෑම ඉන්සියුලිනෝමා රෝග ලක්ෂණ ප්රතිවිරුද්ධ ක්රියාවලීන් දෙකක් නිසා වේ:
- ඉන්සියුලින් මුදා හැරීම සහ එහි ප්රති result ලයක් ලෙස උග්ර හයිපොග්ලිසිමියාව.
- ශරීරය විසින් නිපදවන ඉන්සියුලින් අතිරික්තයට ප්රතිචාර වශයෙන් එහි විරුද්ධවාදීන්, හෝමෝන, විරුද්ධවාදීන්. මේවා කැටෙකොලමයින් - ඇඩ්රිනලින්, ඩොපමයින්, නොරපිනෙප්රින්.
| රෝග ලක්ෂණ ඇතිවීමට හේතුව | සිදුවීමේ කාලය | ප්රකාශනයන් |
| හයිපොග්ලිසිමියා | ඉන්සියුලින් නිකුත් වූ වහාම ඉන්සියුලින් හි තවත් කොටසක්. | කුසගින්න, කෝපය හෝ කඳුළු, නුසුදුසු හැසිරීම, ඇම්නේෂියාව දක්වා මතක ආබාධ, නොපැහැදිලි පෙනීම, නිදිබර ගතිය, හිරිවැටීම හෝ හිරි වැටීම, බොහෝ විට ඇඟිලි සහ ඇඟිලි වල. |
| අතිරික්ත කැටෙකොලමයින් | හයිපොග්ලිසිමියා රෝගයෙන් පසුව, එය ආහාර ගැනීමෙන් පසු යම් කාලයක් පවතී. | බිය, වෙව්ලීම, දැඩි දහඩිය දැමීම, ස්පන්දනය, දුර්වලතාවය, හිසරදය, ඔක්සිජන් නොමැතිකම පිළිබඳ හැඟීමක්. |
| නිදන්ගත හයිපොග්ලිසිමියාව හේතුවෙන් ස්නායු පද්ධතියට හානි වීම | සාපේක්ෂ යහපැවැත්මේ කාල පරිච්ඡේදයන් තුළ වඩාත් හොඳින් දැකගත හැකිය. | වැඩ කිරීමේ හැකියාව අඩුවීම, කලින් රසවත් දේ කෙරෙහි උදාසීනත්වය, හොඳ වැඩ කිරීමට ඇති හැකියාව නැතිවීම, ඉගෙනීමේ දුෂ්කරතා, පිරිමින්ගේ ශිෂේණය imp ජු වීම, මුහුණේ අසමමිතිය, සරල කළ මුහුණේ ඉරියව්, උගුරේ අමාරුව. |
බොහෝ විට, උදෑසන හිස් බඩක් මත, ශාරීරික වෙහෙස හෝ මානසික-මානසික ආතතියෙන් පසුව, කාන්තාවන් තුළ - ඔසප් වීමට පෙර ප්රහාර එල්ල වේ.

ග්ලූකෝස් පරිභෝජනයෙන් හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීම ඉක්මනින් නතර වේ, එබැවින් ශරීරය මූලික වශයෙන් ප්රතික්රියා කරන්නේ උග්ර සාගින්නෙන් පහර දීමෙන් සීනි අඩුවීමට ය. බොහෝ රෝගීන් නොදැනුවත්වම සීනි හෝ රසකැවිලි ආහාරයට ගැනීම වැඩි කරන අතර නිතර නිතර ආහාර ගැනීම ආරම්භ කරති. වෙනත් රෝග ලක්ෂණ නොමැතිව රසකැවිලි සඳහා තියුණු ව්යාධි තෘෂ්ණාවක් කුඩා හෝ අක්රීය ඉන්සියුලිනෝමා මගින් පැහැදිලි කළ හැකිය. ආහාර උල්ලං of නය කිරීමේ ප්රති result ලයක් ලෙස බර වැඩීමට පටන් ගනී.
රෝගීන්ගෙන් කුඩා කොටසක් ප්රතිවිරුද්ධ ආකාරයෙන් හැසිරේ - ඔවුන්ට ආහාර කෙරෙහි පිළිකුලක් දැනෙන්නට පටන් ගනී, ඔවුන් බර අඩු කර ගනී, ඔවුන්ගේ ප්රතිකාර සැලැස්මට වෙහෙස නිවැරදි කිරීම ඇතුළත් කළ යුතුය.
රෝග විනිශ්චය මිනුම්
විචිත්ර ස්නායු සං signs ා නිසා ඉන්සියුලින් බොහෝ විට වෙනත් රෝග සඳහා වැරදියට වැටේ. අපස්මාරය, රක්තපාත හා මොළයේ රුධිර කැටි ගැසීම්, වෘක්ෂලතා ඩිස්ටෝනියාව, මනෝභාවයන් වැරදියට හඳුනාගත හැකිය. සැක සහිත ඉන්සියුලින් ඇති දක්ෂ වෛද්යවරයෙක් රසායනාගාර පරීක්ෂණ කිහිපයක් සිදු කරන අතර දෘශ්ය ක්රම මගින් චෝදනාවට ලක්වූ රෝග විනිශ්චය තහවුරු කරයි.
නිරෝගී පුද්ගලයින් තුළ, පැය අටක සාගින්නෙන් පසු සීනි වල පහළ සීමාව 4.1 mmol / L වන අතර, දිනකට පසු එය 3.3 දක්වා පහත වැටේ, තුනකින් - 3 mmol / L දක්වා වන අතර, කාන්තාවන් සඳහා, පිරිමින්ට වඩා තරමක් විශාල වේ. ඉන්සියුලිනෝමා රෝගීන් තුළ සීනි පැය 10 කින් 3.3 දක්වා පහත වැටෙන අතර දරුණු රෝග ලක්ෂණ සහිත උග්ර හයිපොග්ලිසිමියාව දැනටමත් දිනක් තුළ වර්ධනය වෙමින් පවතී.
මෙම දත්ත මත පදනම්ව, ඉන්සියුලිනෝමා රෝග විනිශ්චය සඳහා හයිපොග්ලිසිමියා ප්රකෝප කරනු ලැබේ. එය නියෝජනය කරන්නේ රෝහලක දින තුනක නිරාහාරය වන අතර එහිදී ජලය පමණක් අවසර දෙනු ලැබේ. සෑම පැය 6 කට වරක් ඉන්සියුලින් සහ ග්ලූකෝස් පරීක්ෂණයක් සිදු කරනු ලැබේ. සීනි 3 mmol / L දක්වා පහත වැටෙන විට, විශ්ලේෂණයන් අතර කාල සීමාවන් කෙටි වේ. සීනි 2.7 දක්වා පහත වැටෙන විට පරීක්ෂණය නතර වන අතර හයිපොග්ලිසිමියා රෝග ලක්ෂණ මතු වේ. ග්ලූකෝස් එන්නත් කිරීමෙන් ඒවා නතර වේ. සාමාන්යයෙන්, ප්රකෝප කිරීමක් පැය 14 කට පසුව අවසන් වේ. ප්රතිවිපාක නොමැතිව රෝගියා දින 3 ක් පවතින්නේ නම් ඔහුට ඉන්සියුලිනෝමා නොමැත.
රෝග විනිශ්චය කිරීමේදී ඉතා වැදගත් වන්නේ ප්රින්සූලින් නිර්ණය කිරීමයි. එය බීටා සෛල මගින් නිපදවන ඉන්සියුලින් පූර්වගාමියා වේ. ඒවායින් ඉවත් වූ පසු, ප්රෝයින්සුලින් අණුව සී-පෙප්ටයිඩ හා ඉන්සියුලින් බවට පත් කරනු ලැබේ. සාමාන්යයෙන් මුළු ඉන්සියුලින් ප්රමාණයෙන් ප්රින්සින්ලින් අනුපාතය 22% ට වඩා අඩුය. නිරපේක්ෂ ඉන්සියුලිනෝමා සමඟ, මෙම දර්ශකය 24% ට වඩා වැඩි, මාරාන්තික - 40% ට වඩා වැඩිය.
සී-පෙප්ටයිඩ සඳහා විශ්ලේෂණය සිදු කරනු ලබන්නේ සැක සහිත මානසික ආබාධ සහිත රෝගීන් විසිනි. මේ අනුව, එන්නත් කිරීම මගින් ඉන්සියුලින් පරිපාලනය කිරීමේ අවස්ථා ගණනය කරනු ලබන්නේ වෛද්යවරයෙකුගේ බෙහෙත් වට්ටෝරුවකින් තොරව ය. ඉන්සියුලින් සූදානමෙහි සී-පෙප්ටයිඩ් අඩංගු නොවේ.
අග්න්යාශයේ ඉන්සියුලිනෝමා පිහිටීම හඳුනාගැනීම රූපකරණ ක්රම මගින් සිදු කරනු ලැබේ, ඒවායේ කාර්යක්ෂමතාව 90% ට වඩා වැඩිය.
 වෛද්ය විද්යා වෛද්ය, දියවැඩියා විද්යා ආයතනයේ ප්රධානී - ටැටියානා යකොව්ලෙවා
වෛද්ය විද්යා වෛද්ය, දියවැඩියා විද්යා ආයතනයේ ප්රධානී - ටැටියානා යකොව්ලෙවා
මම අවුරුදු ගණනාවක් තිස්සේ දියවැඩියාව හැදෑරුවා. බොහෝ අය මිය යන විට එය බියජනක වන අතර දියවැඩියාව හේතුවෙන් ඊටත් වඩා ආබාධිත තත්ත්වයට පත්වේ.
ශුභාරංචිය පැවසීමට මම ඉක්මන් වෙමි - රුසියානු වෛද්ය විද්යා ඇකඩමියේ අන්තරාසර්ග පර්යේෂණ මධ්යස්ථානය දියවැඩියා රෝගය මුළුමනින්ම සුව කරන medicine ෂධයක් නිපදවීමට සමත් වී තිබේ. මේ මොහොතේ, මෙම drug ෂධයේ effectiveness ලදායීතාවය 98% කරා ළඟා වේ.
තවත් ශුභ ආරංචියක්: සෞඛ්ය අමාත්යාංශය විසින් දරුකමට හදා ගැනීමක් කර ඇති අතර එය cost ෂධයේ අධික පිරිවැයට වන්දි ගෙවයි. රුසියාවේ දියවැඩියා රෝගීන් මාර්තු 6 දක්වා (ඇතුළුව) එය ලබා ගත හැකිය - රූබල් 147 ක් සඳහා පමණි!
- ඇන්ජියෝග්රැෆි - වඩාත් method ලදායී ක්රමය. එහි ආධාරයෙන්, ගෙඩියට රුධිර සැපයුමක් සපයන යාත්රා සමුච්චයක් අනාවරණය වේ. පෝෂණ ධමනි ප්රමාණය හා කුඩා යාත්රා ජාලය අනුව යමෙකුට නියෝප්ලාස්මේ දේශීයකරණය සහ විෂ්කම්භය විනිශ්චය කළ හැකිය.
- එන්ඩොස්කොපික් අල්ට්රාසොනොග්රැෆි - පවතින පිළිකා වලින් 93% ක් හඳුනා ගැනීමට ඔබට ඉඩ සලසයි.
- ගණනය කළ ටොමොග්රැෆි - 50% ක්ම අග්න්යාශයේ ගෙඩියක් හෙළි කරයි.
- අල්ට්රා සවුන්ඩ් පරීක්ෂණ - effective ලදායී වන්නේ අතිරික්ත බර නොමැති විට පමණි.
රෝග විනිශ්චය කළ විගසම ඔවුන් ඉන්සියුලින් ඉවත් කිරීමට උත්සාහ කරයි. ශල්යකර්මයට පෙර සෑම විටම රෝගියාට ආහාර හෝ ග්ලූකෝස් ලබා ගනී. ගෙඩියක් මාරාන්තික නම්, ශල්යකර්මයෙන් පසුව රසායනික චිකිත්සාව අවශ්ය වේ.
සැත්කම්
බොහෝ විට, ඉන්සියුලිනෝමා අග්න්යාශයේ මතුපිට පිහිටා ඇති අතර, පැහැදිලි දාර සහ ලාක්ෂණික රතු-දුඹුරු පැහැයක් ඇති බැවින් ඉන්ද්රියයට හානි නොකර ඉවත් කිරීම පහසුය. අග්න්යාශය තුළ ඇති ඉන්සියුලිනෝමා ඉතා කුඩා නම්, පරස්පර ව්යුහයක් තිබේ නම්, රෝග විනිශ්චය අතරතුරදී ගෙඩියේ පිහිටීම ස්ථාපිත වුවද, ශල්යකර්මයේදී වෛද්යවරයා විසින් එය හඳුනා නොගනු ඇත. මෙම අවස්ථාවේ දී, මැදිහත්වීම නතර කර ටික වේලාවක් පසෙකට දමනු ලැබේ, ගෙඩියක් වර්ධනය වන තෙක් එය ඉවත් කළ හැකිය. මෙම අවස්ථාවේදී, හයිපොග්ලිසිමියා සහ දුර්වල ස්නායු ක්රියාකාරිත්වය වැළැක්වීම සඳහා කොන්සර්වේටිව් ප්රතිකාර සිදු කරනු ලැබේ.

දෙවන සැත්කමකින් ඔවුන් නැවතත් ඉන්සියුලින් හඳුනා ගැනීමට උත්සාහ කරන අතර මෙය සාර්ථක නොවන්නේ නම්, අග්න්යාශයේ හෝ අක්මාවේ කොටසක් ගෙඩියක් සමඟ ඉවත් කරන්න. මෙටාස්ටේස් සමඟ ඉන්සියුලිනෝමා තිබේ නම්, පටක පටක අවම කිරීම සඳහා ඔබට ඉන්ද්රියයේ කොටසක් වෙන් කිරීම සිදු කළ යුතුය.
කොන්සර්වේටිව් ප්රතිකාර
ශල්යකර්ම සඳහා ඉතිරිව ඇති ඉන්සියුලිනෝමා රෝග ලක්ෂණ සඳහා ප්රතිකාර කිරීම ඉහළ සීනි ආහාරයකි. ග්ලූකෝස් ඒකාකාරව රුධිරයට ගලා ඒම සහතික කරන නිෂ්පාදන සඳහා මනාප ලබා දෙනු ලැබේ. උග්ර හයිපොග්ලිසිමියා හි කථාංග වේගවත් කාබෝහයිඩ්රේට් මගින් නවත්වනු ලැබේ, සාමාන්යයෙන් එකතු කළ සීනි සමඟ යුෂ. දුර්වල හයිපොග්ලිසිමියාව දුර්වල වි conscious ානයෙන් සිදුවුවහොත්, රෝගියාට ග්ලූකෝස් එන්නත් කරනු ලැබේ.
රෝගියාගේ සෞඛ්ය තත්වය හේතුවෙන්, සැත්කම ප්රමාද වුවහොත් හෝ කිසිසේත් කළ නොහැකි නම්, ෆීනයිටොයින් සහ ඩයසොක්සයිඩ් නියම කරනු ලැබේ. පළමු drug ෂධය විෂබීජ නාශක drug ෂධයකි, දෙවැන්න අධි රුධිර පීඩන අර්බුද සඳහා වාසෝඩිලේටරයක් ලෙස භාවිතා කරයි. මෙම drugs ෂධ ඒකාබද්ධ කිරීම පොදු අතුරු ආබාධයකි. යහපත සඳහා මෙම අඩුපාඩුව භාවිතා කිරීමෙන් ඔබට රුධිර ග්ලූකෝස් වසර ගණනාවක් සාමාන්ය මට්ටමට ආසන්න මට්ටමක තබා ගත හැකිය. පටක වල තරලය රඳවා තබා ගන්නා බැවින් ඩයියුරිටික් ඩයසොක්සයිඩ් ලෙස නියම කරනු ලැබේ.
කුඩා අග්න්යාශයේ පිළිකා වල ක්රියාකාරිත්වය අඩු කළ හැක්කේ වෙරාපාමිල් සහ ප්රොප්රනාලෝල් භාවිතා කිරීමෙන් ඉන්සියුලින් ස්රාවය වීම වළක්වා ගත හැකිය. ඔක්ට්රියෝටයිඩ් මාරාන්තික ඉන්සියුලිනෝමා වලට ප්රතිකාර කිරීම සඳහා භාවිතා කරයි, එය හෝමෝනය මුදා හැරීම වළක්වන අතර රෝගියාගේ තත්වය සැලකිය යුතු ලෙස වැඩි දියුණු කරයි.
රසායනික චිකිත්සාව
ගෙඩියක් මාරාන්තික නම් රසායනික චිකිත්සාව අවශ්ය වේ. ස්ට්රෙප්ටොසොසින් ෆ්ලෝරෝරැසිල් සමඟ සංයෝජිතව භාවිතා කරයි, රෝගීන්ගෙන් 60% ක් ඔවුන්ට සංවේදී වන අතර 50% ක් සම්පූර්ණ සමාව ලබා ගනී. ප්රතිකාර ක්රමය දින 5 ක් පවතින අතර, සෑම සති 6 කට වරක් ඒවා නැවත නැවතත් කිරීමට සිදුවේ. Drug ෂධය අක්මාව හා වකුගඩු වලට විෂ සහිත බලපෑමක් ඇති කරයි, එබැවින් පා courses මාලා අතර කාල පරතරයන්හිදී ඒවාට සහාය වීම සඳහා ations ෂධ නියම කරනු ලැබේ.
රෝගයෙන් අපේක්ෂා කළ යුතු දේ
ශල්යකර්මයෙන් පසුව, ඉන්සියුලින් මට්ටම ඉක්මනින් අඩු වේ, රුධිර ග්ලූකෝස් වැඩි වේ. පිළිකාව නියමිත වේලාවට හඳුනාගෙන සම්පූර්ණයෙන්ම ඉවත් කළහොත් රෝගීන්ගෙන් 96% ක් සුවය ලබයි. හොඳම ප්රති come ලය වන්නේ කුඩා පිළිකාමය පිළිකාවලින්. මාරාන්තික ඉන්සියුලින් ප්රතිකාරයේ effectiveness ලදායීතාවය 65% කි. 10% ක්ම නැවත ඇතිවේ.
මධ්යම ස්නායු පද්ධතියේ කුඩා වෙනස්කම් සමඟ, ශරීරය තනිවම කටයුතු කරයි, ඒවා මාස කිහිපයකින් පසුබසිනු ඇත. දරුණු ස්නායු හානි, මොළයේ කාබනික වෙනස්කම් ආපසු හැරවිය නොහැක.
ඉගෙන ගැනීමට වග බලා ගන්න! සීනි පාලනය කර ගත හැකි එකම ක්රමය පෙති සහ ඉන්සියුලින් පාලනය කිරීම බව ඔබ සිතනවාද? ඇත්ත නොවේ! එය භාවිතා කිරීමට පටන් ගැනීමෙන් ඔබට මෙය සත්යාපනය කළ හැකිය.
අග්න්යාශයික ඉන්සියුලිනෝමා යනු අනුරූප ඉන්ද්රියයේ ක්රියාකාරී හෝමෝන ගෙඩියක් ලෙස අර්ථ දැක්වේ. බොහෝ විට එය නිරර්ථක ය.විශේෂ ins යන් පෙන්වා දෙන්නේ මාරාන්තික ඉන්සියුලිනෝමා වර්ධනයේ ප්රතිශතය සියයට 15 ක් බවයි. රෝගයේ රෝග ලක්ෂණ වෙනස් විය හැකිය. ගෙඩියේ ප්රකාශනය බලපාන්නේ: සංවර්ධනයේ මට්ටම, ශරීරයේ ආරක්ෂාව පිළිබඳ උපාධිය, රෝගියාගේ තනි ලක්ෂණ, බාහිර / අභ්යන්තර සාධක.
ඉන්සියුලිනෝමාට මෙම පෙනුම ඇත.