දෙවන වර්ගයේ දියවැඩියාව සඳහා ශල්ය වෛද්ය ප්රතිකාර
බාර්ආට්රික් සැත්කම්වල ආරම්භක ඉලක්කය වූයේ අධික බර අඩු කිරීමයි. කාලයාගේ ඇවෑමෙන්, for ලදායී ප්රතිකාරයක් පිළිබඳව එය ප්රසිද්ධියට පත්විය බයාරිට්රික් සැත්කමෙන් පසු දෙවන වර්ගයේ දියවැඩියා රෝගය, බොහෝ රෝගීන් තුළ ශල්යකර්මයෙන් පසු බර අඩු කර ගැනීමේ පසුබිමට එරෙහිව නිරීක්ෂණය කරන ලදී. තරබාරුකම හා දරුණු රෝගාබාධ (මූලික වශයෙන් දෙවන වර්ගයේ දියවැඩියාව) ඇති විට, වඩාත් සරල බාර්ට්රික් සැත්කම් (ආමාශයේ වෙළුම් පටියක් දැමීම, ආමාශයේ අත් වෙන් කිරීම) අඩු effective ලදායී වන අතර ආමාශයික බයිපාස් හෝ බිලියෝපන්ක්රියාටික් බයිපාස් වැනි වඩාත් සංකීර්ණ මෙහෙයුම් රෝගීන්ට දැක්විය හැකිය. දියවැඩියාව සහ වෙනත් රෝග සුව කිරීමට හේතු බර අඩු කර ගැනීම මත පමණක් නොව, මෙහෙයුමට අදාළව සිදුවන වෙනත් වෙනස්කම් මත ද රඳා පවතින බව දැන් පැහැදිලි වෙමින් තිබේ.
දෙවන වර්ගයේ දියවැඩියාව සුව කිරීමේ නිශ්චිත යාන්ත්රණය තවමත් සම්පූර්ණයෙන් නිශ්චය කර නොමැත. බඩවැලේ ඇති කාබෝහයිඩ්රේට් සහ මේද ආහාරයට ගැනීම හා අවශෝෂණය කිරීම සීමා කිරීම යන දෙකම භූමිකාවක් ඉටු කරයි යැයි උපකල්පනය කෙරේ, එසේම සමහර බඩවැල් (බඩවැල්) හෝමෝන නියාමනය කිරීමේ වෙනසක් සිදු කරයි, එමඟින් තමන්ගේම ඉන්සියුලින් ක්රියාකාරිත්වය වැඩි කිරීමටත් පටක වල සංවේදීතාව වැඩි වීමටත් හේතු වේ.
දියවැඩියා 2 වර්ගයේ රෝගීන්ට අධික බරකින් තොරව වුවද බාර්ආට්රික් සැත්කම් දැක්විය හැකි බවට අද වන විට බරපතල විද්යාත්මක සාක්ෂි තිබේ. වර්තමානයේදී, තරබාරුකමකින් තොරව රෝගීන් සඳහා දෙවන වර්ගයේ දියවැඩියා රෝගයට ප්රතිකාර කිරීම සඳහා වන සායනික අත්හදා බැලීම්වල දෙවන අදියර යම් ආකාරයක බයාරැට්රික් සැත්කම් (ඉලේල් ට්රාන්ස්පෝසින්) සිදු කිරීම ලෝකයේ සිදු වෙමින් පවතී. රෝගීන්ගෙන් 87% කට දියවැඩියාව සඳහා ප්රතිකාරයක් මූලික දත්ත වාර්තා කරයි, කෙසේ වෙතත්, සායනික අධ්යයන තවමත් සිදු වෙමින් පවතින අතර, මෙම ක්රමයේ දිගුකාලීන ප්රති results ල තවමත් නිශ්චිතව අනාවරණය වී නොමැත.
මෑත වසරවලදී තරබාරුකම, දියවැඩියාව, අධි රුධිර පීඩනය සහ වෙනත් ආශ්රිත රෝග සඳහා වන බයැට්රික් සැත්කම්වල ඉහළ කාර්යක්ෂමතාව අපට කතා කිරීමට ඉඩ සලසයි පරිවෘත්තීය සැත්කම් – පරිවෘත්තීය සින්ඩ්රෝමය සඳහා ශල්ය වෛද්ය ප්රතිකාර.
පරිවෘත්තීය සින්ඩ්රෝමය දෘශ්ය මේද ස්කන්ධයේ වැඩි වීම, ඉන්සියුලින් හා හයිපර්ඉන්සුලීනෙමියා වලට පටක සංවේදීතාව අඩුවීම, කාබෝහයිඩ්රේට්, ලිපිඩ, පියුරීන් පරිවෘත්තීය මෙන්ම ධමනි අධි රුධිර පීඩනය කඩාකප්පල් කරයි. සමහර වාර්තාවලට අනුව, පරිවෘත්තීය සින්ඩ්රෝම් වල ව්යාප්තිය 25% දක්වා ළඟා වේ. නවීන සංකල්පයන්ට අනුව, පරිවෘත්තීය සින්ඩ්රෝම් වල සියලුම ප්රකාශනයන් පදනම් වී ඇත්තේ ප්රාථමික ඉන්සියුලින් ප්රතිරෝධය (ඉන්සියුලින් වලට ඔවුන්ගේම පටක වල ප්රතිරෝධය) සහ අනුකූල හයිපර්ඉන්සුලීනෙමියාව මත ය. දිගු කාලීනව රෝගයේ ව්යාධිජනක ක්රියාවලියට බලපෑම් කරන බාර්ආට්රික් මෙහෙයුම් භාවිතා කිරීම තරබාරුකමට පමණක් නොව පරිවෘත්තීය සින්ඩ්රෝම් වල අනෙකුත් සියලුම ප්රකාශයන්ට ද බෙහෙවින් effective ලදායී ක්රමයක් බවට පත්විය හැකිය.
දියවැඩියාවට අමතරව, බාර්ආට්රික් සැත්කම් කෙරෙහි ධනාත්මක බලපෑමක් ඇති කරයි පූර්ව දියවැඩියාව - දියවැඩියාව වර්ධනය වීමට පෙර ඇති වූ තත්වයක් වන අතර එය පරිවෘත්තීය සින්ඩ්රෝම් වල ආරම්භක ප්රකාශනයකි.
සමහර ආකාරවල පරිවෘත්තීය සින්ඩ්රෝමය, දැඩි ස්ථුලතාවයෙන් වර්ධනය වීම සහ නිරන්තර ප්රහාර සමඟ නින්දේ ආශ්වාසය (හුස්ම රඳවා තබා ගැනීම), ගිලීම සහ හයිපොක්සියා යනුවෙන් හැඳින්වේ පික්වික් සින්ඩ්රෝමය. මෙම රෝගය රෝගීන්ගේ ජීවන තත්ත්වය සැලකිය යුතු ලෙස අඩු කරන අතර හදිසි මරණයේ වර්ධනයට තර්ජනය කරයි.
අන්තර්ජාතික රෝග වර්ගීකරණයේ (ICD-X) පරිවෘත්තීය සින්ඩ්රෝමය හඳුනාගැනීම නොමැත. එහි තනි සංරචක පමණක් කැපී පෙනේ: තරබාරුකම, දෙවන වර්ගයේ දියවැඩියාව, ධමනි අධි රුධිර පීඩනය සහ වෙනත් ආබාධ.
කොන්සර්වේටිව් ප්රතිකාර
දියවැඩියාවෙන් පෙළෙන අයට දැනට විවිධ ආහාර වර්ග භාවිතා කළ හැකිය. ඔවුන්ට විශේෂ පුහුණු පා .මාලාවක් ද ගත හැකිය. මෙම ක්රමයේ effectiveness ලදායීතාවය තරමක් ඉහළ ය. කෙසේ වෙතත්, ප්රති results ල ලබා ගත හැක්කේ අන්තරාසර්ග විද්යා ologist යාගේ සියලුම බෙහෙත් වට්ටෝරු දැඩි ලෙස පිළිපැදීමෙන් පමණි. දෙවන වර්ගයේ දියවැඩියාව නැවැත්විය හැක්කේ චර්යාත්මක හා පෝෂණ ලක්ෂණ ඇතුළුව ජීවන රටාවේ විප්ලවීය වෙනසක ආධාරයෙන් පමණි. අන්තරාසර්ග විද්යා ologist යා රෝගියාට තමාට භාවිතා කළ හැකි නිෂ්පාදන මොනවාදැයි කිව යුතුය. ප්රධාන නිර්දේශ අතර, බර අඩු කර ගැනීම සාමාන්යයෙන් නියම කරනු ලැබේ. කෙසේ වෙතත්, රෝගීන්ට ඔවුන්ගේ ඉතිරි කාලය සඳහා ඔවුන්ගේ සුපුරුදු ජීවන රටාව අත්හැරීම අතිශයින් දුෂ්කර ය. මේ අතර, ආහාරයේ ඕනෑම උල්ලං violation නයක් අනිවාර්යයෙන්ම රුධිරයේ සීනි වැඩිවීම හේතුවෙන් විවිධ සංකූලතා වලට තුඩු දෙයි. මීට අමතරව, වයස අවුරුදු 40-60 වන විට රෝගීන්ට ක්රීඩාව ආරම්භ කිරීමේ අවශ්යතාවය හා ඔවුන්ගේ ජීවන රටාව සම්පූර්ණයෙන්ම වෙනස් කිරීමේ අවශ්යතාවයකට මුහුණ දී ඇති බව සැලකිල්ලට ගැනීම වටී. එබැවින් බොහෝ නූතන මිනිසුන්ට අන්තරාසර්ග විද්යා ologists යින්ගේ බෙහෙත් වට්ටෝරු පිළිපැදීමට නොහැකි වීම ස්වාභාවිකය.
දෙවන වර්ගයේ දියවැඩියාව තිබීම බොහෝ විට රුධිරයේ සීනි මට්ටම අඩු කරන විශේෂ ations ෂධ නිතිපතා ගැනීමට බල කෙරෙයි. කෙසේ වෙතත්, බොහෝ අවස්ථාවලදී, එවැනි ප්රතිකාර අකාර්යක්ෂම වේ. ග්ලූකෝස් ප්රමාණය විශ්ලේෂණය කිරීමෙන් රුධිරයේ සාන්ද්රණය සාමාන්යද යන්න තහවුරු කර ගැනීම පහසු කරයි. සම්මතය ඉක්මවා ඇත්නම්, ප්රතිකාරය ප්රති .ල ගෙන එන්නේ නැත. එමනිසා, ඉහළ ග්ලූකෝස් මට්ටමක් අනාවරණය වුවහොත්, හැකි ඉක්මනින් අන්තරාසර්ග විද්යා ologist යකු හමුවීම රෙකමදාරු කරනු ලැබේ, ඔවුන් නව චිකිත්සක පියවරයන් සැලසුම් කරනු ඇත.
සැත්කම්
ශල්යකර්මවල ප්රධාන ඉලක්කය වන්නේ ශරීර බර අඩු කිරීමයි. දියවැඩියාව වර්ධනය වීම බොහෝ විට සිදුවන්නේ බර වැඩිවීමේ බලපෑම යටතේ බැවින් මෙම ක්රියා පටිපාටිවල බලපෑම පැහැදිලිව දැකගත හැකිය. බොහෝ අවස්ථාවන්හීදී, දෙවන වර්ගයේ දියවැඩියාව විවිධ ස්ථුලතාවයෙන් පෙළෙන පුද්ගලයින්ට බලපායි.
ශල්ය වෛද්යවරුන්ගේ සහාය පැතීම නිර්දේශ කරන විවිධ අවස්ථා තිබේ. නිදසුනක් වශයෙන්, ඔබ දෙවන වර්ගයේ දියවැඩියා රෝගයෙන් පෙළෙන බව හඳුනාගෙන තිබේ නම් සහ ඔබේ සිරුරේ බර කිලෝග්රෑම් 40-50 කින් පමණ ඉක්මවා යයි. මෙම සැත්කම මගින් බර අඩු කර ගත හැකි අතර සීනි අඩු කරන drugs ෂධ සහ සංකීර්ණ ආහාර වේලෙහි අවශ්යතාවය වළක්වා ගත හැකිය. මීට අමතරව, බර අඩු වන විට දියවැඩියාව හා ස්ථුලතාවයට සම්බන්ධ තවත් බොහෝ ගැටලු විසඳනු ඇත. ඒවා අතර, කෙනෙකුට ශ්වසන අපහසුතා, කොඳු ඇට පෙළේ රෝග, ධමනි අධි රුධිර පීඩනය සඳහන් කළ හැකිය. මීට අමතරව, වෛද්ය හෝ ගතානුගතික ක්රම භාවිතය අසාර්ථක වූ අවස්ථා වලදී ශල්ය වෛද්යවරයකු හමුවීම නිර්දේශ කෙරේ. මෙයින් අදහස් කරන්නේ රෝගියාට තම පෙර ජීවන රටාව අතහැර දැමීමට, ආහාර වේලක් අනුගමනය කිරීමට සහ ශාරීරික ව්යායාම කිරීමට නොහැකි බවයි. දියවැඩියාවට අමතරව ඉහළ කොලෙස්ටරෝල් මට්ටමක් ඇති අයට ශල්ය වෛද්යවරුන්ගේ සහාය අවශ්ය වේ. එවැනි සංයෝජනයක් මගින් විවිධ හෘද රෝග පහසුවෙන් ඇතිවිය හැකිය. ශල්යකර්ම මගින් කාබෝහයිඩ්රේට් පරිවෘත්තීය ප්රශස්ත කරනු ඇත, රුධිරයේ කොලෙස්ටරෝල් සාන්ද්රණය අඩු කරයි.

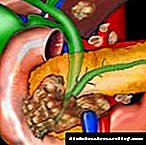
මෙහෙයුමේ පළමු ප්රති results ල සතියකට පසු දැකගත හැකිය. මෙයට හේතුව අඩු කැලරි සහිත ආහාරයක් වන අතර, සැත්කම අවසානයේ රෝගියාට යාමට සිදුවනු ඇත. මීට අමතරව, මෙම කාලය තුළ මේද පරිභෝජනය සැලකිය යුතු ලෙස අඩු වන අතර එබැවින් ග්ලූකෝස් මට්ටම අඩු වේ. ආමාශයික බයිපාස් සැත්කම් (1), කුඩා ආමාශයික බයිපාස් සැත්කම් (2) සහ බිලියෝපැන්ක්රිටික් බයිපාස් සැත්කම් (3) වල ක්රියාකාරිත්වය මඟින් අග්න්යාශයට සං als ා ඇතුළු වීමට ඉඩ නොදේ. ඒ අනුව, යකඩ අධි බර ප්රකාරයේදී ක්රියා කිරීම නවත්වනු ඇත. අනාගතයේදී බර අඩු වන අතර එහි ප්රති ins ලයක් ලෙස ඉන්සියුලින් ප්රතිරෝධය අඩු වේ. මෙම තත්වය දියවැඩියාවට ප්රධාන හේතුවයි. ශල්යකර්ම ක්රියාත්මක කිරීමේ ප්රති result ලයක් ලෙස, දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමට දායක වන විවිධ යාන්ත්රණයන්ට එය වහාම බලපායි.
ඇමරිකානු විද්යා scientists යින් විසින් කරන ලද අධ්යයනයකින් හෙළි වූයේ දියවැඩියාවෙන් පෙළෙන බොහෝ රෝගීන් සඳහා බයිපාස් සැත්කම් මගින් සමනය වීමට දායක වන බවයි. ග්ලූකෝස් මට්ටම අඩුවීම හා සම්බන්ධ අතිරේක ප්රතිකාර අවශ්ය නොවන බව සඳහන් කිරීම වටී. රෝගීන්ට විවිධ හයිපොග්ලයිසමික් take ෂධ ගැනීම අවශ්ය නොවේ. ඒ අතරම, විවිධ ආහාර නිෂ්පාදන භාවිතය සම්බන්ධයෙන් ඔවුන්ට විශේෂ තහනමක් නොමැත. ශල්යකර්මයෙන් පසු සුවය ලැබීමේ කාල පරිච්ඡේදයේදී, ප්රමාණවත් ලෙස ලබා ගැනීම සඳහා, රෝගියාට සුළු ආහාර ප්රමාණයක් ප්රමාණවත් වේ. මෙයට හේතුව ආමාශයේ පරිමාව අඩුවීම මෙන්ම ආහාර ඉක්මනින් ඉලියම් වලට ඇතුල් වීමයි. ඒ අනුව, සන්තෘප්තිය කලින් සිදු වේ. එසේම, කුඩා අන්ත්රය තුළ ආහාර අවශෝෂණය කිරීම කෙටි ප්රදේශයක සිදු වේ.
ලැපරොස්කොපික් ප්රවේශය හේතුවෙන් දැනට මෙහෙයුම් සිදු කෙරේ. එනම්, කුඩා සිදුරු කිහිපයක් සාදනු ලැබේ. විශාල කැපීම් නොමැති බැවින් රෝගීන්ගේ තුවාල වඩා වේගයෙන් සුව වේ. ඔවුන්ගේ පරීක්ෂණය බාහිර රෝගී පදනමක් මත සිදු වන අතර ඔවුන් රෝහලට පැමිණෙන්නේ සැත්කමට පෙර පමණි. ක්රියා පටිපාටිය අතරතුර, රෝගීන් සාමාන්ය නිර්වින්දනය යටතේ පවතී. පැයකට පසු රෝගීන්ට ඇවිදීමට නිදහස තිබේ. රෝහලක ඔවුන් දින හතකට වඩා නොසිටීම ප්රමාණවත්ය. සැත්කම් අවදානම් විය හැකි නමුත් දියවැඩියා සංකූලතා වල ප්රතිවිපාක වඩාත් බරපතල විය හැකිය. මෙම සැත්කම් ඉතා සංකීර්ණ නමුත් ඒවා සිදු නොකළ හොත් එහි ප්රති result ලය අන්ධභාවය, ආ roke ාතය මෙන්ම හෘදයාබාධ හා වෙනත් සංකූලතා විය හැකිය. හෘද හෝ වකුගඩු වැනි වැදගත් අවයව එකක් හෝ වැඩි ගණනක රෝගීන්ට ආපසු හැරවිය නොහැකි වෙනස්කම් තිබේ නම් ශල්ය මැදිහත්වීම contraindicated. ආමාශයේ හෝ බඩවැල්වල දැවිල්ල ඇති රෝගීන් ශල්යකර්ම සඳහා අනිවාර්ය කෙටිකාලීන සූදානමකට භාජනය විය යුතුය.
තරබාරුකමට ප්රතිකාර කිරීමේදී ඉතා effective ලදායී ක්රියා පටිපාටියක් වන්නේ ආමාශ ආශ්රිත රෝග. දෙවන උපාධියේ දියවැඩියා රෝගයටද එය ප්රයෝජනවත් වනු ඇත. එමනිසා, බොහෝ ශල්ය වෛද්යවරු තරබාරු නොවන දියවැඩියා රෝගීන් සඳහා එවැනි සැත්කමක් පිළිබඳ ප්රශ්නය නැවත නැවතත් මතු කර තිබේ. කෙසේ වෙතත්, රුසියාවේ, දියවැඩියාවට ප්රතිකාර කිරීම සඳහා බයිපාස් සැත්කම් පාහේ සිදු නොවේ. එබැවින් මෙම ක්රියා පටිපාටිය රාජ්ය ඇපකරයේ වැඩ සටහනේ නොමැත. මෙහෙයුම් පිරිවැය සඳහා ස්වාධීනව ගෙවීමට රෝගීන්ට බල කෙරෙයි. මේ අතර, අනාගතයේ දී, දෙවන වර්ගයේ දියවැඩියාවට එරෙහිව සටන් කිරීමේ ක්රම සංවර්ධනය කිරීමේදී ශල්යකර්ම නව වටයක් බවට පත්විය හැකිය.
2011 දී ජාත්යන්තර දියවැඩියා සම්මේලනය ප්රකාශයක් නිකුත් කළේ දියවැඩියාව සඳහා ප්රතිකාරයක් ලෙස සැත්කම් සඳහා ඔවුන්ගේ සහයෝගය වාර්තා කරමිනි. විශේෂ experts යන් දුසිම් ගනනක් මෙම ප්රකාශයට අත්සන් කළහ. එවැනි මෙහෙයුම් දැනට සිදුකරනවාට වඩා බොහෝ විට සිදු කළ යුතු බව ඔවුහු පෙන්වා දුන්හ. මෙය දියවැඩියාවේ විවිධ සංකූලතා ඇතිවීමේ සම්භාවිතාව ඉවත් කරනු ඇත. ශල්යකර්ම මගින් දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ප්රායෝගික නිර්දේශ ලැයිස්තුවක් ද සංවිධානය විසින් ඉදිරිපත් කරන ලදී:
- 1.1. දෙවන වර්ගයේ දියවැඩියාව සහ තරබාරුකම යනු පරිවෘත්තීය ආබාධ හා සම්බන්ධ නිදන්ගත රෝග වන අතර එය මරණ අවදානම වැඩි කරයි.
- 1.2. දියවැඩියාව හා තරබාරුකම වැනි රෝග ලෝකයේ බොහෝ රටවල බහුලව දක්නට ලැබෙන අතර එබැවින් එය ගෝලීය ගැටලුවක් ලෙස සැලකිය හැකිය. එබැවින් ඔවුන්ට ජාතික සෞඛ්ය පද්ධති සහ රජයන්ගෙන් විශේෂ අවධානයක් ලැබිය යුතුය.
- 1.3. එවැනි රෝග පැතිරීම වැළැක්විය හැක්කේ ජනගහන මට්ටමින් මෙම ගැටළු විසඳීමේදී පමණි. මීට අමතරව, දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන සියලුම රෝගීන්ට ගුණාත්මක ප්රතිකාර ලබා ගත යුතුය.
- 1.4. දියවැඩියාවෙන් පෙළෙන පුද්ගලයින්ගේ සංඛ්යාව වැඩි කිරීම සෞඛ්ය සේවා සපයන්නන්ට හුරු පුරුදු විය යුතුය. මෙම දිනයේ සිට පවතින රෝගයට එරෙහිව සටන් කිරීම සඳහා රෝගීන්ට වඩාත් means ලදායී මාධ්යයන් ලැබිය යුතුය.
- 1.5. වෛද්ය හා චර්යාත්මක ප්රවේශයන් පමණක් නොව ප්රතිකාර සිදු කළ යුතුය. ආමාශ ආන්ත්රයික සැත්කම් දියවැඩියාව හා තරබාරුකම ඇති අයට treatment ලදායී ප්රතිකාර ක්රමයකි. ශල්යකර්ම භාවිතා කිරීමෙන් ග්ලූකෝස් මට්ටම ප්රශස්ත කළ හැකිය. ඊට අමතරව, ation ෂධ සඳහා අවශ්යතාවය අඩු වේ හෝ සම්පූර්ණයෙන්ම අතුරුදහන් වේ. එබැවින් දියවැඩියාවට ප්රතිකාර කිරීමේ method ලදායී ක්රමයක් ලෙස මෙහෙයුම් වල විභවය ඉතා ඉහළය.
- 1.6. බාර්ආට්රික් සැත්කම් ආධාරයෙන්, ඔබට .ෂධ භාවිතයෙන් සුව කළ නොහැකි පුද්ගලයින්ට ප්රතිකාර කළ හැකිය. බොහෝ විට ඔවුන්ට විවිධ අනුකූල රෝගද ඇත.
- 1.7. දෙවන වර්ගයේ දියවැඩියාව සහ 35 සහ ඊට වැඩි BMI රෝගීන් සඳහා, සැත්කම් පිළිගත හැකි විකල්පයක් වනු ඇත.
- 1.8. රෝගීන් තුළ BMI 30-35 ක් නම් සහ තෝරාගත් චිකිත්සාව මගින් දියවැඩියාව වර්ධනය කිරීම පාලනය කිරීමට ඉඩ නොදෙන්නේ නම්, ශල්ය වෛද්ය ප්රතිකාර ඔවුන්ට පහසු විකල්පයක් ලෙස සැලකිය හැකිය.
- 1.9. ස්වදේශික ආසියානුවන් හා ඉහළ අවදානමක් ඇති වෙනත් ජනවාර්ගික කණ්ඩායම්වල නියෝජිතයින් සම්බන්ධයෙන් ගත් කල, තීරණ ගැනීමේ ස්ථානය කිලෝග්රෑම් 2.5 / m2 කින් වෙනස් කළ හැකිය.
- 1.10. දරුණු තරබාරුකම යනු ඉහළ සංකීර්ණතාවයකින් යුත් නිදන්ගත රෝගයකි. දැඩි තරබාරුකමේ ලක්ෂණ විස්තර කරන මහජන අනතුරු ඇඟවීම් වලට අමතරව, රෝගීන්ට effective ලදායී හා දැරිය හැකි ප්රතිකාර ලබා දිය යුතුය.
- 1.11. වැඩිපුරම අවශ්ය අයට ශල්ය වෛද්ය ප්රතිකාර ලබා ගත හැකි වන පරිදි උපාය මාර්ග සංවර්ධනය කළ හැකිය.
- 1.12. එකතු කරන ලද දත්ත වලින් පෙනී යන්නේ ස්ථුලතාවයෙන් පෙළෙන රෝගීන් සඳහා සැත්කම් කිරීම ලාභදායී බවයි.
- 1.13. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා ශල්යකර්ම ජාතික හා ජාත්යන්තර පිළිගත් ප්රමිතීන්ට අනුකූලව සිදු කළ යුතුය. එබැවින්, මැදිහත්වීමට පෙර, රෝගියාගේ තත්වය සහ ඔහුගේ පුහුණුව පිළිබඳ වෘත්තීය තක්සේරුවක් සිදු කළ යුතුය. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සහ 35 සහ ඊට වැඩි BMI රෝගීන් සඳහා විශේෂයෙන් බයාරැට්රික් සැත්කම් සඳහා ජාතික ප්රමිතීන් වර්ධනය කිරීම අවශ්ය වේ.
- 1.14. බයාරිට්රික් සැත්කම් සඳහා අඩු මරණ අනුපාතයක් ඇත. මෙම සංඛ්යාලේඛන පිත්තාශයේ මෙහෙයුම්වල ප්රති results ල වලට සමාන වේ.
- 1.15. දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින් සඳහා බාර්ආට්රික් සැත්කම් වල වාසි අතර විවිධ හේතූන් නිසා මරණයට පත්වීමේ සම්භාවිතාව අඩු කිරීම ද ඇතුළත් ය.
- 1.16. බාර්ට්රික් මැදිහත්වීමෙන් පසු රෝගීන් ඇතුළු වන පුද්ගලයින්ගේ ලේඛනයක් නිර්මාණය කිරීම අවශ්ය වේ. ඔවුන් සඳහා care ලදායී සත්කාර සංවිධානය කිරීම සහ මෙහෙයුම්වල ප්රතිවිපාක පිළිබඳ උසස් තත්ත්වයේ අධීක්ෂණය සඳහා මෙය අවශ්ය වේ.
සායනික අධ්යයන.
දෙවන වර්ගයේ දියවැඩියාව සුව කිරීම සඳහා දැනට භාවිතා කළ හැකි ගතානුගතික ප්රතිකාර නොමැත. කෙසේ වෙතත්, සම්පූර්ණ සුවයක් සඳහා ඉතා ඉහළ අවස්ථාවන් ලබා දෙන්නේ පරිවෘත්තීය සැත්කම් මගින් ආමාශයික හා බිලියෝපන්ක්රියාටික් බයිපාස් සැත්කම් වශයෙනි. මෙම මෙහෙයුම් දැනට අධික බර පිළිබඳ රැඩිකල් ප්රතිකාර සඳහා ඉතා පුළුල් ලෙස භාවිතා වේ. ඔබ දන්නා පරිදි, අධික බර සහිත රෝගීන් තුළ, දෙවන වර්ගයේ දියවැඩියාව කොමෝර්බයිඩ් ව්යාධි විද්යාවක් ලෙස ඉතා සුලභ වේ.එවැනි සැත්කම් කිරීමෙන් බර සාමාන්ය තත්වයට පත්වෙනවා පමණක් නොව, 80-98% ක්ම දියවැඩියාව සම්පූර්ණයෙන්ම සුව කරයි. තරබාරුකමෙන් පමණක් නොව, සාමාන්ය බරින් හෝ මධ්යස්ථ අතිරික්ත ශරීර බර (25-30 BMI සමඟ) රෝගීන් සඳහා දෙවන වර්ගයේ දියවැඩියාව සඳහා රැඩිකල් ප්රතිකාර සඳහා එවැනි පරිවෘත්තීය සැත්කම් භාවිතා කිරීමේ හැකියාව පිළිබඳ අධ්යයනයේ ආරම්භක ලක්ෂ්යය මෙම කරුණයි.
පරිවෘත්තීය සැත්කම් වල යාන්ත්රණය පිළිබඳව දැඩි අධ්යයන සිදු කෙරේ. ග්ලයිසිමියාව සාමාන්යකරණය කිරීමේ ප්රමුඛතම යාන්ත්රණය වන්නේ බර අඩු කර ගැනීම බව මුලදී උපකල්පනය කරන ලදී. කෙසේ වෙතත්, ග්ලයිසිමියා සහ ග්ලයිකේටඩ් හිමොග්ලොබින් සාමාන්යකරණය වීම සිදුවන්නේ ආමාශයික හෝ බිලියෝපන්ක්රියාටික් බයිපාස් සැත්කම් සිදු කළ වහාම ශරීර බර අඩු වීමට පටන් ගැනීමට පෙරය. මෙම කරුණ මගින් පරිවෘත්තීය ක්රියාවලියට ධනාත්මක බලපෑමක් ඇති කිරීම සඳහා වෙනත් පැහැදිලි කිරීම් සොයා බැලීමට අපට හැකි විය. වර්තමානයේදී, මෙහෙයුමේ ප්රධාන යාන්ත්රණය වන්නේ ආහාර පසුකර යාමෙන් duodenum ක්රියා විරහිත කිරීමයි. ආමාශයික බයිපාස් සැත්කම් අතරතුර, ආහාර කෙලින්ම ileum වෙත යවනු ලැබේ. ඉලේල් ශ්ලේෂ්මලයට ආහාරවල effect ජු බලපෑම ග්ලූකගන් වැනි පෙප්ටයිඩ -1 (ජීඑල්පී -1) ස්රාවය කිරීමට හේතු වේ. මෙම පෙප්ටයිඩයට ගුණ ගණනාවක් ඇත. ග්ලූකෝස් මට්ටම ඉහළ මට්ටමක පවතින විට ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කරයි. එය අග්න්යාශයේ බීටා සෛලවල වර්ධනය උත්තේජනය කරයි (දෙවන වර්ගයේ දියවැඩියාව සමඟ බීටා සෛලවල ඇපොප්ටෝසිස් වැඩි වන බව දන්නා කරුණකි). බීටා සෛල සංචිතය නැවත ලබා ගැනීම අතිශයින්ම ධනාත්මක සාධකයකි. ජීඑල්පී -1 අක්මාව තුළ ග්ලූකගන් උත්තේජනය කළ ග්ලූකෝස් නිෂ්පාදනය අවහිර කරයි. ජීඑල්පී -1 හයිපොතලමස්හි ආරුක්කු න්යෂ්ටිය උත්තේජනය කිරීමෙන් පූර්ණත්වයේ හැඟීමක් ඇති කරයි.
සායනික අධ්යයන.
ආමාශයික බයිපාස් සැත්කම් සඳහා වසර 50 කට වැඩි ඉතිහාසයක් ඇත. මෙම වර්ගයේ පරිවෘත්තීය සැත්කම් වල දියවැඩියාව පිළිබඳ ධනාත්මක බලපෑම නැවත නැවතත් සනාථ කර ඇත්තේ සායනික අධ්යයන ගණනාවක් මගින් අතිරික්ත ශරීර බර අඩු කිරීම අරමුණු කරගත් මෙහෙයුම් වල දිගුකාලීන ප්රති results ල අධ්යයනය කර ඇති බැවිනි. ආමාශයික බයිපාස් සැත්කමෙන් පසු රෝගීන්ගෙන් 85% ක් සහ බිලියෝපන්ක්රියාටික් බයිපාස් සැත්කමෙන් පසු 98% ක් තුළ දියවැඩියාව සඳහා සම්පූර්ණ ප්රතිකාරයක් නිරීක්ෂණය කරන ලදී. මෙම රෝගීන්ට ඕනෑම drug ෂධ ප්රතිකාරයක් සම්පූර්ණයෙන්ම අත්හැර දැමීමට හැකි විය. ඉතිරි 2-15% ප්රතිජීවක .ෂධ මාත්රාව අඩු කිරීමේ ස්වරූපයෙන් සැලකිය යුතු ධනාත්මක ගතිකත්වයක් පෙන්නුම් කළහ. දිගුකාලීන ප්රති results ල පිළිබඳ අධ්යයනයකින් හෙළි වූයේ ආමාශයික බයිපාස් සැත්කම් සිදු කළ කණ්ඩායමේ දියවැඩියාව පිළිබඳ සංකූලතා වලින් සිදුවන මරණ ගතානුගතික ප්රතිකාර සිදු කළ කණ්ඩායමට වඩා 92% අඩු බවයි.
සායනික අධ්යයන සිදු කර ඇති අතර, දෙවන වර්ගයේ දියවැඩියාවට පරිවෘත්තීය සැත්කම් වල බලපෑම සාමාන්ය ශරීර බර සහිත රෝගීන් සහ මධ්යස්ථ ශරීර බර ඇති රෝගීන් (30 දක්වා BMI සමඟ) අධ්යයනය කර ඇත. මෙම කාණ්ඩයේ රෝගීන් 2 වන වර්ගයේ දියවැඩියාව සඳහා 90% ක සුවකිරීමේ ධනාත්මක ප්රති results ල සහ ඉතිරි 10% තුළ ධනාත්මක ගතිකතාවයන් මෙම අධ්යයනයන් මගින් අනුපිටපත් කරන ලදී.
නව යොවුන් වියේ රෝගීන් සඳහා ආමාශයික බයිපාස් සැත්කම් වලින් පසුව දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේදී සමාන ප්රති results ල ලබා ගන්නා ලදී.
දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ ශරීර ස්කන්ධ දර්ශකය 35 හෝ ඊට වැඩි නම්, සැත්කම කොන්දේසි විරහිතව සලකනු ලැබේ.
ඒ අතරම, සාමාන්ය හෝ මධ්යස්ථ ශරීර බරක් ඇති රෝගීන් සම්බන්ධයෙන් තත්වය සැලකිලිමත් වන විට, ශල්යකර්මයේ අවදානම සහ දියවැඩියාව සුව කිරීමෙන් ලබා ගත හැකි ධනාත්මක බලපෑම් තක්සේරු කිරීම අවශ්ය වේ. කාර්යක්ෂම කොන්සර්වේටිව් චිකිත්සාව පැවැත්වීම පවා දියවැඩියා සංකූලතා (දියවැඩියා රෙටිනෝපති, නෙෆ්රොෆති, ස්නායු රෝග සහ ඇන්ජියෝපති වැනි රෝගී තත්වයන් හේතුවෙන් ඔවුන්ගේ බරපතල ප්රතිවිපාක පිළිබඳ විශ්වාසනීය වැළැක්වීමක් නොවේ) යන කාරණය සැලකිල්ලට ගනිමින්, පරිවෘත්තීය සැත්කම් භාවිතය දෙවන වර්ගයේ දියවැඩියාව ඇති මෙම කණ්ඩායමේ පවා හොඳ ප්රතිකාර ක්රමයක් බවට පත්විය හැකිය. .
දැනට, 2 වන වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගියකුට 35 ට අඩු BMI එකක් ඉදිරිපිටදී ශල්යකර්මයක් සිදු කරනු ඇතැයි විශ්වාස කෙරේ, මුඛ drugs ෂධ සමඟ රෝගයේ පා course මාලාවට වන්දි ලබා ගත නොහැකි නම්, ඔබට ඉන්සියුලින් ලබා ගත යුතුය. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගියෙකුගේ රෝගයේ ප්රමුඛතම යාන්ත්රණය වන්නේ ඉන්සියුලින් ප්රතිරෝධය මිස ඉන්සියුලින් iency නතාවය නොවන බැවින්, අතිරේක බාහිර ඉන්සියුලින් පත් කිරීම දැඩි ලෙස අනිවාර්ය පියවරක් ලෙස පෙනේ. අනෙක් අතට, ෂන්ට් මෙහෙයුමක් සිදු කිරීමෙන් ග්ලයිසිමියා මට්ටම සාමාන්යකරණය වීමත් සමඟම ඉන්සියුලින් ප්රතිරෝධය ඉවත් කිරීමට සිදුවේ. උදාහරණයක් ලෙස, බැලැන්ටයින් ජීඑච් සහ වෙනත් අය තුළ, ආමාශයික බයිපාස් සැත්කම් වලට පෙර සහ පසු රෝගීන් තුළ ඉන්සියුලින් ප්රතිරෝධයේ මට්ටම සම්භාව්ය HOMA-IR ක්රමය මගින් අධ්යයනය කරන ලදී. ශල්යකර්මයට පෙර HOMA මට්ටම සාමාන්යයෙන් 4.4 ක් වූ අතර ආමාශයික බයිපාස් සැත්කමෙන් පසු එය සාමාන්යයෙන් 1.4 දක්වා අඩු වූ අතර එය සාමාන්ය පරාසය තුළ පවතී.
තුන්වන කාණ්ඩයේ ඇඟවුම් වන්නේ දියවැඩියා රෝගීන් සඳහා ඉන්සියුලින් නොලැබෙන 23-35 අතර BMI සහිත බයිපාස් සැත්කම් ය. මෙම රෝගීන් කණ්ඩායම දැනට පර්යේෂණ කණ්ඩායමකි. ඔවුන්ගේ දියවැඩියාව පිළිබඳ ගැටළුව රැඩිකල් ලෙස විසඳීමට අවශ්ය සාමාන්ය හෝ තරමක් උස් වූ රෝගීන් සිටී. එවැනි අධ්යයනයන් සඳහා ඒවා ඇතුළත් වේ. ප්රති results ල ඉතා දිරිගන්වන සුළුය - මෙම කණ්ඩායමේ දියවැඩියාව ස්ථාවර සායනික හා රසායනාගාරයෙන් ඉවත් කිරීම සියලුම රෝගීන් තුළ ලබා ගත හැකිය.
දෙවන වර්ගයේ දියවැඩියා රෝගීන්ට ප්රතිකාර කිරීම සඳහා පරිවෘත්තීය සැත්කම් වල වැදගත්කම
පළමුවෙන්ම, දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට ප්රතිකාර කිරීමේදී පරිවෘත්තීය සැත්කම් විශාල කාර්යභාරයක් ඉටු කරයි. මෙම රෝගය මානව වර්ගයාගේ වෛද්ය, සමාජ හා ආර්ථික ගැටලුවකි. එය ලොව පුරා ව්යාප්ත වී ඇති අතර, දැඩි සංකූලතා ඇති කරයි, ගැඹුරු ආබාධිත හා මරණවලට මග පාදයි.
දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට ප්රතිකාර කිරීම සඳහා කොන්සර්වේටිව් ක්රම දැනට හඳුනාගෙන නොමැත. කෙසේ වෙතත්, ආමාශයික හා බිලියෝපන්ක්රියාටික් බයිපාස් සැත්කම් වැනි පරිවෘත්තීය සැත්කම් ක්රම මගින් මෙම රෝගයෙන් පෙළෙන පුද්ගලයින්ට සුව කිරීමට හොඳ අවස්ථාවක් ලැබේ. මෙම ක්රම දැනට අධික බර රෝගීන්ට ප්රතිකාර කිරීම සඳහා බහුලව භාවිතා වේ. මෙම පුද්ගලයින් තුළ දෙවන වර්ගයේ දියවැඩියාව බහුලව දක්නට ලැබේ.
එවැනි සැත්කම් වලින් පසුව බර සාමාන්ය තත්වයට පත් වනවා පමණක් නොව, 90% ක්ම දියවැඩියා රෝගය සුව කරයි. තරබාරු රෝගීන්ට පමණක් නොව, සාමාන්ය හෝ මධ්යස්ථ බරින් යුත් පුද්ගලයින්ටද (දර්ශකය) දෙවන වර්ගයේ දියවැඩියාවට ආපසු හැරවිය නොහැකි ලෙස ප්රතිකාර කිරීම සඳහා පරිවෘත්තීය සැත්කම් භාවිතා කළ හැකිද යන්න පැහැදිලි කරන අධ්යයන සඳහා මෙය ප්රධාන දියත් කිරීමේ ස්ථානය විය. ශරීර බර 25 නොඉක්මවිය යුතුය).
පරිවෘත්තීය සැත්කම් ක්රියාත්මක වන ආකාරය
පරිවෘත්තීය සැත්කම් වල යාන්ත්රණයන් පිළිබඳව විවිධ මත තිබේ. මුලදී, විශේෂ experts යන් විශ්වාස කළේ ප්රමුඛ යාන්ත්රණය ක්රියාත්මක වන බවයි 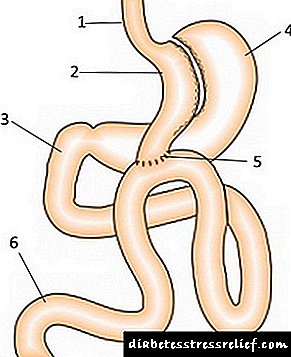 රුධිර ග්ලූකෝස් සාමාන්යකරණය කිරීම ශරීර බර අඩු වීමකි. ටික කලකට පසු, ඒ හා සම්බන්ධ ග්ලූකෝස් හා හිමොග්ලොබින් සාන්ද්රණය සාමාන්යකරණය වී ඇත්තේ ෂන්ට් යෙදීමෙන් පසුව එම කාල පරිච්ඡේදයෙන් පසුව ය.
රුධිර ග්ලූකෝස් සාමාන්යකරණය කිරීම ශරීර බර අඩු වීමකි. ටික කලකට පසු, ඒ හා සම්බන්ධ ග්ලූකෝස් හා හිමොග්ලොබින් සාන්ද්රණය සාමාන්යකරණය වී ඇත්තේ ෂන්ට් යෙදීමෙන් පසුව එම කාල පරිච්ඡේදයෙන් පසුව ය.
රූපය. මිනි ආමාශය බයිපාස්
1 - esophagus, 2 - කුඩා බඩ,
4 - ආහාර ජීර්ණයෙන් විශාල බඩක් නිවා දමයි,
5 - කුඩා බඩට ඇලවූ කුඩා අන්ත්රයෙහි ලූපය,
6 - කුඩා අන්ත්රයෙහි අවසාන පුඩුවක්
වර්තමානයේ, මෙහෙයුමේ ප්රධාන යාන්ත්රණය වන්නේ ආහාර ගැටිත්ත චලනය කිරීමේ ක්රියාවලියෙන් duodenum වසා දැමීමයි. ආමාශයික බයිපාස් සැත්කමෙන් පසුව, ආමාශයේ අන්තර්ගතය කෙලින්ම ileum වෙත යවනු ලැබේ. ග්ලූකෝස් වැඩිවීමක් තිබියදී ඉන්සියුලින් සංශ්ලේෂණය උත්තේජනය කරන විශේෂ ද්රව්යයක් නිපදවීමට මෙම බඩවැලේ ඇති ශ්ලේෂ්මල පටලයට ආහාර කෙලින්ම බලපායි. ඉන්සියුලින් නිපදවන අග්න්යාශ සෛලවල වර්ධනය ද එය උත්තේජනය කරයි. ඒවායේ සංඛ්යාව යථා තත්වයට පත් කිරීම කාබෝහයිඩ්රේට් පරිවෘත්තීය තත්වයට ධනාත්මක බලපෑමක් ඇති කරයි.
මෙම ද්රව්යය අක්මා සෛල මගින් ග්ලූකෝස් නිපදවීම උත්තේජනය කරයි, සන්තෘප්තියට වගකිව යුතු හයිපොතලමස් හි න්යෂ්ටීන් සක්රීය කරයි. මෙයට ස්තූතියි, අඩු ආහාර පරිභෝජනය කිරීමෙන් පසු පූර්ණත්වය පිළිබඳ හැඟීම වඩා වේගවත් වේ.