අග්න්යාශයේ පිළිකා
අග්න්යාශ පිළිකාව - ග්රන්ථි පටක හෝ අග්න්යාශ නාල වල එපිටිලියම් වලින් ආරම්භ වන මාරාන්තික නියෝප්ලාස්මය.
| අග්න්යාශ පිළිකාව | |
|---|---|
 | |
| ICD-10 | සී 25 25. |
| ICD-10-KM | C25.0, C25.1 සහ C25.2 |
| ICD-9 | 157 157 |
| ICD-9-KM | 157.1, 157.8, 157.0 සහ 157.2 |
| ඔමිම් | 260350 |
| රෝග | 9510 |
| මෙඩ්ලයින් ප්ලස් | 000236 |
| eMedicine | med / 1712 |
| මෙෂ් | D010190 |
අග්න්යාශයික පිළිකා ඇතිවීමේ අවදානම වාර්ෂිකව වැඩිවෙමින් පවතී. මෙම රෝගය වැඩිහිටි ජනගහනය අතර බහුලව දක්නට ලැබෙන පිළිකා අතරින් හයවන ස්ථානයයි. එය ප්රධාන වශයෙන් වැඩිහිටියන්ට, සමානව බොහෝ විට පුරුෂයින්ට හා කාන්තාවන්ට බලපායි. එක්සත් ජනපදයේ, අග්න්යාශයික පිළිකා පිළිකා මරණයට හේතු අතර දැනට සිව්වන ස්ථානයේ සිටී. ඇමරිකානු පිළිකා සංගමය විසින් කරන ලද මූලික තක්සේරුවකට අනුව, 2015 දී පුද්ගලයින් 48 960 දෙනෙකු තුළ මෙම පිළිකාව අනාවරණය වනු ඇති අතර රෝගීන් 40 560 ක් මිය යනු ඇත. ජීවිත කාලය තුළ එක්සත් ජනපදයේ සෑම පදිංචිකරුවෙකුටම පිළිකා ඇතිවීමේ අවදානම 1.5% කි.
අග්න්යාශ පිළිකා සඳහා අවදානම් සාධක:
පූර්ව රෝග වලට ඇතුළත් වන්නේ:
සාමාන්යයෙන්, ගෙඩියක් ග්රන්ථියේ හිසට (නඩු 50-60%), ශරීරය (10%), වලිගය (5-8% නඩු) වලට බලපායි. අග්න්යාශයේ සම්පූර්ණ තුවාලයක් ද ඇත - 20-35% නඩු. ගෙඩියක් යනු පැහැදිලි මායිම් නොමැතිව tub න ටියුබස් නෝඩයකි; කොටසේ එය සුදු හෝ ලා කහ වේ.
අග්න්යාශයේ සෛලවල හැඩයට බලපාන ජානයක් මෑතකදී සොයාගෙන ඇති අතර එය පිළිකා වර්ධනයට සම්බන්ධ විය හැකිය. නේචර් කොමියුනිකේෂන්ස් සඟරාවේ ප්රකාශයට පත් කරන ලද අධ්යයනයකට අනුව ඉලක්කගත ජානය වන්නේ පී 1 ප්රෝටීන් කයිනාස් ජානයයි (පීකේඩී 1). එය මත ක්රියා කිරීමෙන්, ගෙඩියේ වර්ධනය අවහිර කිරීමට හැකි වනු ඇත. PKD1 - පිළිකා වර්ධනය සහ මෙටාස්ටැසිස් යන දෙකම පාලනය කරයි. දැනට, පර්යේෂකයන් PKD1 නිෂේධනයක් නිර්මාණය කිරීමේ කාර්යබහුල බැවින් එය තවදුරටත් පරීක්ෂා කළ හැකිය.
නිව් යෝර්ක් විශ්ව විද්යාලයේ ලැන්ගන් වෛද්ය මධ්යස්ථානයේ කරන ලද අධ්යයනයකින් හෙළි වූයේ මුඛයේ ක්ෂුද්ර ජීවියෙකු සිටින රෝගීන් තුළ අග්න්යාශ පිළිකා ඇතිවීමට ඇති ඉඩකඩ 59% වැඩි බවයි. පෝර්ෆිරොමොනාස් ඉඟුරු. එසේම, රෝගියා හඳුනාගත හොත් රෝගයේ අවදානම දෙගුණයක් වේ ඇග්රෙගටිබැක්ටර් ඇක්ටිනොමයිසෙටෙකොමිටාන්ස්. අග්න්යාශයික පිළිකා ඇතිවීමේ සම්භාවිතාව තීරණය කරන පරීක්ෂණ පරීක්ෂණයක් සංවර්ධනය කෙරේ.
සමස්තයක් වශයෙන්, අග්න්යාශ පිළිකා වල හිස්ටොගෝලීය ආකාර 5 ක් ඇත:
- ඇඩෙනොකාර්සිනෝමා
- චතුරස්රාකාර සෛල පිළිකා
- සිස්ටැඩෙනොකාර්සිනෝමා
- ඇසිනාර් සෛල පිළිකා
- වෙන් කළ නොහැකි පිළිකා
අග්න්යාශ පිළිකා රෝගීන්ගෙන් 80% ක් තුළ දක්නට ලැබෙන වඩාත් සුලභ ඇඩිනොකාර්සිනෝමා.
අග්න්යාශයික පිළිකා වල ලිම්ෆොජනික් මෙටාස්ටැසිස් අදියර 4 ක් ඇත. පළමු අදියරේදී අග්න්යාශයේ වසා ගැටිති (අග්න්යාශයේ හිස අසල), දෙවනුව - රෙට්රොපිලෝරික් සහ හෙපටෝඩෝඩෙනල්, පසුව සෙලියාක් සහ සුපිරි මෙසෙන්ටරික් වසා ගැටිති සහ සිව්වන අදියරේදී - රෙට්රොපෙරිටෝනියල් (පැරාවෝටික්) වසා ගැටිති.
අක්මාව, පෙනහළු, වකුගඩු, අස්ථි වල දුරස්ථ පරිවෘත්තීය වර්ධනයට හේමාටොජෙනස් මෙටාස්ටැසිස් හේතු වේ.
ඊට අමතරව, පෙරිටෝනියම් දිගේ පිළිකා සෛල තැන්පත් කිරීමේ හුවමාරුවක් ද ඇත.
සායනික ටීඑන්එම් වර්ගීකරණය අදාළ වන්නේ පිළිකා කාරක ඇතුළු අග්න්යාශයේ අග්න්යාශයික පිළිකා සහ අග්න්යාශයික නියුරෝ එන්ඩොක්රීන් පිළිකා සඳහා පමණි.
ටී - ප්රාථමික ගෙඩියක්
- Tx - ප්රාථමික ගෙඩියක් තක්සේරු කළ නොහැක
- T0 - ප්රාථමික ගෙඩියක් පිළිබඳ දත්ත නොමැතිකම
- ටිස් - පිළිකා කාරක
- T1 - අග්න්යාශය තුළ ඇති විශාලතම මානයන්හි සෙ.මී.
- T2 - අග්න්යාශය තුළ ඇති විශාලතම මානයේ සෙන්ටිමීටර 2 ට වඩා විශාල ගෙඩියක්
- T3 - අග්න්යාශයෙන් ඔබ්බට ගෙඩියක් විහිදේ, නමුත් සෙලියාක් කඳට හෝ සුපිරි මෙසෙන්ටරි ධමනි වලට බලපාන්නේ නැත
- T4 - සෙලියාක් කඳේ හෝ සුපිරි මෙසෙන්ටරික් ධමනි තුළ ගෙඩියක් වර්ධනය වේ
ටිස්ට අග්න්යාශයික ඉන්ටෙපෙතිලියල් නියෝප්ලාස්සියාව III ද ඇතුළත් වේ.
N - කලාපීය වසා ගැටිති
- Nx - කලාපීය වසා ගැටිති තක්සේරු කළ නොහැක.
- N0 - කලාපීය වසා ගැටිති වල මෙටාස්ටේස් නොමැත
- N1 - කලාපීය වසා ගැටිති වල මෙටාස්ටේස් ඇත
සටහන්: කලාපීය වසා ගැටිති පෙරියෝපන්ක්රියාටික් නෝඩ් වන අතර ඒවා පහත පරිදි බෙදිය හැකිය:
| node කණ්ඩායම | ප්රාදේශීයකරණය |
|---|---|
| ඉහළට | හිසට සහ ශරීරයට ඉහළින් |
| පහළ | හිස සහ ශරීරය යටින් |
| ඉදිරිපස | ඉදිරිපස අග්න්යාශය-ඩූඩෙනල්, පයිලෝරික් (හිස පිළිකා සඳහා පමණි) සහ සමීප මෙසෙන්ටරික් |
| පසුපස | පශ්චාත් අග්න්යාශයික-duodenal, පොදු කෝපය පල කලේයෙහි වසා ගැටිති සහ සමීප mesenteric |
| ප්ලීහාව | අග්න්යාශයේ ප්ලීහාව සහ වලිගයේ ගේට්ටුවේ නෝඩ් (ශරීරයේ හා වලිගයේ ගෙඩි සඳහා පමණි) |
| සෙලියාක් | හිස පිළිකා සඳහා පමණි |
එම් - දුරස්ථ මෙටාස්ටේස්
- M0 - දුරස්ථ මෙටාස්ටේස් නොමැත,
- M1 - දුරස්ථ මෙටාස්ටේස් ඇත.
| අදියර | නිර්ණායකය ටී | නිර්ණායකය එන් | නිර්ණායකය එම් |
|---|---|---|---|
| අදියර 0 | ටිස් | N0 | එම් 0 |
| අදියර IA | ටී 1 | N0 | එම් 0 |
| අදියර IB | ටී 2 | N0 | එම් 0 |
| අදියර IIA | ටී 3 | N0 | එම් 0 |
| අදියර IIB | ටී 1, ටී 2, ටී 3 | එන් 1 | එම් 0 |
| අදියර III | ටී 4 | ඕනෑම එන් | එම් 0 |
| අදියර IV | ඕනෑම ටී | ඕනෑම එන් | එම් 1 |
අග්න්යාශයික පිළිකා වල රෝග ලක්ෂණ බොහෝ විට නිශ්චිත නොවන අතර ඒවා ප්රකාශ නොකෙරේ. බොහෝ අවස්ථාවන්හීදී ගෙඩියක් මෙම ක්රියාවලියේ අවසාන අවධියේදී අනාවරණය වේ. රෝග ලක්ෂණ අතර, සෙංගමාලය බොහෝ විට දක්නට ලැබෙන්නේ කෝපය පල කලේය.
ගෙඩියක් ග්රන්ථියේ හිසට බලපාන්නේ නම්, එය කෝර්වොසියර් සින්ඩ්රෝමය ලෙස පෙනේ: උදරයේ දකුණු ඉහළ කොටසේ ස්පන්දනය කිරීමෙන් පසු, පිත්තාශයේ පීඩනය හේතුවෙන් පිත්තාශය විශාල වේ. අග්න්යාශයේ ශරීරයේ හා වලිගයේ පිළිකාවක් වේදනාකාරී එපිගාස්ට්රික් වේදනාවක් සමඟ ඇති අතර එය පහළ පිටුපසට විහිදෙන අතර ශරීරයේ පිහිටීම මත රඳා පවතී. ආමාශයේ හා තීර්යක් බඩවැලේ ගෙඩියක් මගින් ප්රරෝහණය වීම ඔවුන්ගේ පේටන්ට් බලපත්රයේ බාධා ඇති කරයි. අනාගතයේදී ආහාර ජීර්ණ පද්ධතියේ ග්රන්ථියේ හා අනෙකුත් අවයවවල ක්රියාකාරිත්වය අඩාල වේ. බලපෑමට ලක් වූ අවයව වලින් ලේ ගැලීම.
අග්න්යාශ පිළිකාව ද මාරාන්තික පිළිකාවල ලක්ෂණයකි: පිළිකා මත්පැන්, ආහාර රුචිය අඩු වීම සහ ශරීර බර, සාමාන්ය දුර්වලතාවය, උණ ආදිය.
සාම්ප්රදායික රෝග විනිශ්චය පර්යේෂණ ක්රම වන්නේ අල්ට්රා සවුන්ඩ් සහ බෝලස් ප්රතිවිරෝධතා වැඩි දියුණු කළ ටොමොග්රැෆි ය. මෙම ක්රම මඟින් ප්රාථමික පිළිකා ස්කන්ධයේ ව්යාප්තිය දෘශ්යමාන කිරීමට පමණක් නොව, මෙටාස්ටේස්, අනුකූල ව්යාධිවේදය පවතින බව තක්සේරු කිරීමට ද අපට ඉඩ සලසයි. ඊට අමතරව, බේරියම් සල්ෆේට් සමඟ ආමාශය සහ duodenum පරීක්ෂා කිරීම (ගෙඩි සම්පීඩනය හේතුවෙන් පිරවුම් දෝෂ ඇති බව තක්සේරු කිරීම), එන්ඩොස්කොපික් ප්රතිගාමී චෝලන්ජියෝපන්ක්රියේටොග්රැෆි (කෝපය පල කලේය සහ අග්න්යාශයේ ඇති වන තුවාල තක්සේරු කිරීම, රූප විද්යාත්මක සත්යාපනය) වැනි ඇඟවීම් වලට අනුව එක්ස් කිරණ ක්රම භාවිතා කරනු ලැබේ. රෝග විනිශ්චය සඳහා, බයොප්සි සහිත ලැපරෝටෝමයක් භාවිතා කළ හැකිය.
අග්න්යාශය සෑදීමේ ව්යුහ විද්යාත්මක ලක්ෂණ තීරණය කිරීමේ ක්රමවලට අමතරව, රෝගයේ පුරෝකථනය තනි තනිව තීරණය කළ හැකි ක්රම තිබේ. මෙම එක් ක්රමයක් වන්නේ රුධිරයේ ඇති අනුකෘති මෙටලෝ ප්රෝටීනේස් නිර්ණය කිරීමයි.
එන්ඩොස්කොපික් අල්ට්රා සවුන්ඩ් සංස්කරණය
මුල් අවධියේදී අග්න්යාශයික පිළිකා හඳුනා ගැනීමේ සැලකිය යුතු ප්රගතියක් වන්නේ එන්ඩොසොනොග්රැෆි (එන්ඩොස්කොපික් අල්ට්රා සවුන්ඩ්) ය. සාම්ප්රදායික අල්ට්රා සවුන්ඩ් මෙන් නොව, වීඩියෝ කැමරාවක් සහ අල්ට්රා සවුන්ඩ් පරීක්ෂණයක් සහිත නම්යශීලී එන්ඩොස්කොපයක් එන්ඩොසොනොග්රැෆි සඳහා භාවිතා කරනු ලැබේ, එය අධ්යයනය කරන ලද ගොඩනැගීමට කෙලින්ම බඩවැල් තුළට ඇතුළු කළ හැකිය. අන්තරාසර්ග ක්රමවේදය සමඟ ගැඹුරු අවයව පරීක්ෂා කිරීමේදී පැන නගින රූප නිරවද්යතාව පිළිබඳ ගැටළුව එන්ඩොසොනොග්රැෆි මගින් විසඳනු ලැබේ. අග්න්යාශයික පිළිකා වලදී, එන්ඩොස්කොපික් අල්ට්රා සවුන්ඩ් මඟින් 90-95% ක් තුළ රෝග විනිශ්චය තහවුරු කර ගත හැකිය පැහැදිලි කරන්න මුල් අවධියේදී.
ජැක් ඇන්ඩ්රකි ටෙස්ටර් සංස්කරණය
2012 මුල් භාගයේදී ඇමරිකා එක්සත් ජනපදයේ මේරිලන්ඩ් හි ග්ලෙන් බර්නි හි බැල්ටිමෝර් උපනගරයේ පිහිටි නෝර්ත් කවුන්ටි උසස් පාසලේ 15 හැවිරිදි ජැක් ඇන්ඩ්රකා, අග්න්යාශය, පෙනහළු හා වෘෂණ කෝෂ පිළිකා හඳුනාගත හැකි පිළිකා පරීක්ෂකයෙකු සොයා ගත්තේය. රුධිරය හෝ මුත්රා විශ්ලේෂණය කිරීමෙන් මුල් අවධීන්. නිශ්චිත පරීක්ෂකයා දියවැඩියා පරීක්ෂණ සඳහා කඩදාසි පදනම මත නිර්මාණය කර ඇත.
කතුවරයාට අනුව, වැරදි ඇස්තමේන්තු මත පදනම්ව, මෙම ක්රමය සිය ගුණයකට වඩා වේගවත්, දස දහස් ගුණයකින් ලාභදායී වේ (මහා පරිමාණ නිෂ්පාදන සඳහා කඩදාසි පරීක්ෂකයෙකුට ශත 3 කට වඩා වැය නොවේ), සහ පෙර පැවති ක්රමවලට වඩා සිය ගුණයකින් සංවේදී ය පරීක්ෂා කිරීම. මූලික ප්රකාශවල නිරවද්යතාවය 90% හෝ ඊට වැඩි විය හැකිය. තරුණ නව නිපැයුම්කරුගේ දියුණුව හා පර්යේෂණය පිරිමි ළමයාගේ පවුලේ සමීප මිතුරෙකුගේ අග්න්යාශ පිළිකාවකින් මරණයට හේතු විය.
ඔහුගේ නවෝත්පාදන සංවර්ධනය වෙනුවෙන්, ජැක් ඇන්ඩ්රාකාට 2012 මැයි මාසයේදී ලෝක ව්යාප්ත ශිෂ්ය හා විද්යා ජයග්රහණ තරඟයේදී ඩොලර් 75,000 ක ප්රදානයක් ලැබුණි. එය වාර්ෂිකව ඇමරිකා එක්සත් ජනපදයේ පැවැත්වේ (ඉන්ටෙල් අයිඑස්ඊඑෆ් 2012). ප්රදානය සඳහා ඉන්ටෙල් විසින් අරමුදල් සපයන ලදී. 2014 ජනවාරි මාසයේදී ෆෝබ්ස් සඟරාවේ ජැක් ඇන්ඩ්රැක් පරීක්ෂාවට ලක් කළ ආකාරය පිළිබඳව ලිපියක් පළ කරන ලදී.
- ශල්යමය මැදිහත්වීම (ඇඟවීම් වලට අනුව, මෙටාස්ටේස් නොමැති විට - නඩු වලින් 10-15%)
- විකිරණ චිකිත්සාව (ශල්යකර්මයට සමගාමීව)
- රසායනික චිකිත්සාව
- හෝමෝන චිකිත්සාව
- රෝග ලක්ෂණ චිකිත්සාව (නිර්වින්දනය ආදිය)
- වෛරස් චිකිත්සාව
- ආපසු හැරවිය නොහැකි විද්යුත්කරණය (නැනෝරෙයාර්)
ශල්යකර්ම ක්රම අග්න්යාශයේ පිළිකා අග්න්යාශයේ පිළිකා ඇතිවීම බහුලව දක්නට ලැබේ (විප්ල්ගේ මෙහෙයුම), අග්න්යාශයේ හිස ගෙඩියක් ඉවත් කිරීම, duodenum හි කොටසක්, ආමාශයේ කොටසක් සහ කලාපීය වසා ගැටිති සහිත පිත්තාශය ඉවත් කිරීම ඇතුළත් වේ. ශල්යකර්මයට contraindication යනු විශාල යාබද යාත්රා වලට ගෙඩියක් පැතිරීම සහ met ත මෙටාස්ටේස් තිබීමයි.
ශල්යකර්මයෙන් පසු ප්රතිකාර ලබා දෙනුයේ අවශේෂ රෝගාබාධ පිළිබඳ කිසිදු සං signs ාවක් නොමැති රෝගීන්ට වන නමුත් අන්වීක්ෂීය පිළිකා අංශු ශරීරයේ රැඳී සිටීමට අවස්ථාවක් තිබේ. ප්රතිකාර නොකළහොත් පිළිකා නැවත ඇතිවීමට හා මරණයට හේතු විය හැක.
කොන්දේසි විරහිතව. නවීන ශල්යකර්ම ක්රම මඟින් පෙරියෝපරේටිව් මරණ අනුපාතය 5% දක්වා අඩු කළ හැකිය. කෙසේ වෙතත්, ශල්යකර්මයෙන් පසු මධ්යස්ථ පැවැත්ම මාස 15–19 ක් වන අතර පස් අවුරුදු පැවැත්ම 20% ට වඩා අඩුය. ගෙඩියක් සම්පූර්ණයෙන් ඉවත් කිරීමට නොහැකි නම්, නැවත යථා තත්ත්වයට පත්වීම සෑම විටම පාහේ සිදු වේ, නැවත යථා තත්ත්වයට පත් වූ රෝගීන් තුළ ආයු අපේක්ෂාව ශල්යකර්ම නොකරන රෝගීන්ට වඩා 3-4 ගුණයක් දිගු වේ. අග්න්යාශ පිළිකා සඳහා treatment ලදායී ලෙස ප්රතිකාර කිරීමට වර්තමාන වෛද්ය විද්යාව ඉඩ නොදෙන අතර ප්රධාන වශයෙන් රෝග ලක්ෂණ ප්රතිකාර සඳහා අවධානය යොමු කරයි. සමහර අවස්ථාවලදී, ඉන්ටර්ෆෙරෝන් චිකිත්සාව මගින් වාසිදායක බලපෑමක් ලබා දෙනු ලැබේ. රැඩිකල් ශල්ය ප්රතිකාරවලින් පසු අවුරුදු 5 ක සාමාන්ය පැවැත්මේ අනුපාතය 8-45% ක් වන අතර එය වඩාත් භයානක රෝගවලින් එකකි.
සාමාන්ය තොරතුරු
අග්න්යාශයේ පිළිකා අන්තරාසර්ග හා එහි එක්සොක්රීන් කොටස යන දෙකෙහිම සෑදිය හැකි නමුත් එක්සොක්රීන් නියෝප්ලාස්ම් ප්රමුඛ වේ. ඒවා අතර, අග්න්යාශයික නාල වල ඇඩිනොකාර්සිනෝමා මගින් 90% ක්ම නියෝජනය වන මාරාන්තික පිළිකා පවතී. පිළිකාමය පිළිකා ඉතා දුර්ලභ වන අතර, ඒවා ප්රධාන වශයෙන් වර්ධනය වන්නේ ආහාර ජීර්ණ එන්සයිම නිපදවන සෛල වලින් වන අතර, නාල වල (සිස්ටැඩෙනෝමා) පෙණහලු වේ. ලැන්ගර්හාන්ස් සෛල වලින් සෑදෙන පිළිකා (අග්න්යාශයේ අන්තරාසර්ග කොටස) හෝමෝනමය ක්රියාකාරී හෝ නිෂ්ක්රීය විය හැක. හෝමෝනමය ක්රියාකාරී ගෙඩිවල දීප්තිමත්ම සායනය ඇති බැවින් ඒවා ජෛව විද්යාත්මකව ක්රියාකාරී ද්රව්ය විශාල ප්රමාණයක් නිපදවන අතර ශරීරයේ “හෝමෝන කුණාටුවක්” ඇති කරයි. අග්න්යාශයික ඔන්කොපතොලොජි ක්ෂේත්රයේ කරන ලද අධ්යයනයන් මගින් සනාථ කරනුයේ කාන්තාවන් තුළ මෙම ඉන්ද්රියයේ පිළිකා පිරිමින්ට වඩා දෙගුණයක් හඳුනාගෙන ඇති අතර උපරිම සිදුවීම අවුරුදු 35-50 අතර කාලයක් තුළ සිදුවන බවයි.
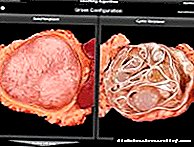
අග්න්යාශයේ පිළිකා වර්ගීකරණය
සියළුම නියෝප්ලාස්ම් ඒවායේ මූලාරම්භය අනුව නිරපේක්ෂ (බෙහෙවින් අවකලනය) සහ මාරාන්තික (වෙනස් කළ නොහැකි) ලෙස බෙදා ඇත. මීට අමතරව, අග්න්යාශයේ පිළිකා දේශීයකරණය, හිස්ටෝලා ව්යුහය, ක්රියාකාරී ආබාධ අනුව වර්ගීකරණය කර ඇත. අග්න්යාශයික නියෝප්ලාස්මය හිස, ශරීරය, වලිගය, ලැන්ගර්හාන්ස් දූපත්, නාල වල පිහිටා තිබිය හැක, නැතහොත් ගෙඩියේ පිහිටීම නිශ්චිතව දක්වා නැත.
හිස්ටොගෝලීය ව්යුහයට අනුව, 80% ක්ම අග්න්යාශයේ පිළිකා එපිටිලියල් සම්භවයක් ඇති (ඇසිනාර් සහ අන්තරාසර්ග සෛල, ඩක්ටල් එපිටිලියම්, අපැහැදිලි හෝ මිශ්ර සම්භවයක් ඇති), එපිටිලියල් නොවන පටක, රුධිරය හා වසා ගැටිති ප්රභවයක් ලෙස සේවය කළ හැකි අතර නියපොලාම් වලට ඩයිසොන්ටොජෙනටික් හා පාරදෘශ්ය සම්භවයක් තිබිය හැකිය.
එපිටිලියල් ප්රභවයේ අග්න්යාශයේ පිළිකා වර්ග පහත දැක්වේ: ඇසිනාර් සෛල (නිරපේක්ෂ - ඇඩිනෝමා, මාරාන්තික - ඇසිනාර් සෛල පිළිකා), ඩක් එපිටිලියම් (නිරපේක්ෂ - සිස්ටැඩෙනෝමා, මාරාන්තික - ඇඩිනොකාර්සිනෝමා, ස්කර්, ස්කොමස් සහ ඇනප්ලාස්ටික් පිළිකා).
අග්න්යාශයික අන්තරාසර්ග පිළිකා ලැන්ගර්හාන්ස් දූපත් වල සෛල වලින් (ඉන්සියුලිනෝමා, ගැස්ට්රිනෝමා, විපෝමා) පැමිණිය හැකිය හෝ විසරණය විය හැක (පිළිකා කාරක). සෛල විභේදනයේ මට්ටමට අනුව, ඒවා ඉහළ, මධ්යම හා අඩු අවකලනය විය හැකිය; මිශ්ර හා අපැහැදිලි සම්භවයක් ඇති අන්තරාසර්ග පිළිකා, මුෙකොකාර්සිනොයිඩ්ස්, වෙනස් නොකළ පිළිකා වර්ග, පිළිකා තත්වයන් (අග්න්යාශයේ අන්තරාසර්ග සෛලවල හයිපර්ප්ලාසියාව සහ ectopy, පොලිඑන්ඩොක්රීන් නියෝප්ලාස්සියා සින්ඩ්රෝමය) ද දක්නට ලැබේ.
අග්න්යාශයේ පිළිකා වල ක්රියාකාරී වර්ගීකරණයට පහත සඳහන් කොන්දේසි ඇතුළත් වේ: බාධා කිරීම්, නිශ්චිත ක්රියාකාරී තත්ත්වය, අග්න්යාශයේ අක්රියතාව: හයිපොෆන්ෂන්, හයිපර්ෆන්ෂන් (හයිපොග්ලිසිමියා සහ හයිපර්ග්ලයිසිමියාව, ඇක්ලෝරහයිඩ්රියා, පාචනය, ගැස්ට්රිනෝමා සමඟ සොලින්ජර්-එලිසන් සින්ඩ්රෝමය, පොලියැන්ඩොකාඩියා සමඟ වර්නර්-මොරිසන් සින්ඩ්රෝමය නියෝප්ලාස්සියාව, සෙරොටොනින් හි අධි රුධිර පීඩනය).
අග්න්යාශයේ, සිස්ටැඩෙනොකාර්සිනෝමා, චතුරස්රාකාර හා ඇසිනාර් පිළිකා වල ඉතා කලාතුරකින් නිරපේක්ෂ, ලිම්ෆොයිඩ් හා එපිටිලියල් නොවන පිළිකා විස්තර කර ඇත - මෙම නියෝප්ලාස්ම් වල හුදකලා අවස්ථා විස්තර කෙරේ. හෝමෝනමය ක්රියාකාරී පිළිකා සාමාන්යයෙන් නිරෝගී පටක වලින් වෙන්කර හඳුනාගෙන ඇති අතර, අග්න්යාශයික නියපොලාම් වලින් 0.3% කට වඩා නොඉක්මවන අතර ඉන් තුනක් ඉන් හතරක් ඉන්සියුලිනෝමා මගින් නිරූපණය කෙරේ. හෝමෝනමය ක්රියාකාරී නියෝප්ලාස්ම් වල සායනිකව මාරාන්තික ස්වභාවය තීරණය කළ හැක්කේ රක්තපාත මෙටාස්ටේස් (බොහෝ විට රක්තපාත) තිබීමෙනි. අග්න්යාශයේ පිළිකාවලින් 90% ක් සහ අග්න්යාශයේ කලාපයෙන් 80% ක්ම නාල වල මාරාන්තික නියපොලාම් වලට හේතු වේ.
අග්න්යාශයේ පිළිකා වල රෝග ලක්ෂණ
බොහෝ අග්න්යාශයේ පිළිකා වසර ගණනාවක් තිස්සේ නොපෙන්වයි. නියෝප්ලාස්ම් සායනය දර්ශනය වී ඇත්නම්, පහත සඳහන් කරුණු අශෝභන පිළිකා ප්රභවයක් සඳහා කථා කරයි: අග්න්යාශයික පිළිකා පිළිබඳ ඉතිහාසයක් රේඛාවක් ඔස්සේ නොතිබීම, රෝගය පිළිබඳ උච්චාරණ සායනයක් නොමැති වීම සහ ගෙඩියේ විෂ වීම පිළිබඳ සං signs ා සහ නියෝප්ලාස්මේ මන්දගාමී වර්ධනය.
අග්න්යාශයේ සම්භවයක් ඇති ඇඩිනෝමා වලට සායනික ප්රකාශනයන් නොමැත; ඒවා බොහෝ විට සැත්කම් හෝ මරණ පරීක්ෂණයේදී අහම්බෙන් අනාවරණය වේ.සිස්ටැඩෙනෝමා සහ සිස්ටැඩෙනොකාර්සිනෝමා විශාල ප්රමාණ කරා ළඟා විය හැකි අතර මේ නිසා ඉදිරිපස උදර බිත්තිය හරහා දෘශ්යමාන වී ස්පන්දනය වේ. ඒ අතරම, සායනික පින්තූරය දීර් time කාලයක් තිස්සේ නොපවතින අතර පසුකාලීන අවස්ථා වලදී, ගෙඩියක් පොදු කෝපය පල කලේය සහ අග්න්යාශ නාලය, බඩවැල්, අසල ඇති යාත්රා සහ ස්නායු මිරිකීමට පටන් ගනී.
වඩාත්ම කැපී පෙනෙන සායනය වන්නේ හෝමෝනමය ක්රියාකාරී ගෙඩි ය: ඉන්සියුලිනෝමා තුළ ස්ථිරවම වැඩිවන ඉන්සියුලින් මට්ටම හයිපොග්ලිසිමියා රෝගයට තුඩු දෙයි, ගැස්ට්රිනෝමා ප්රකාශ වන්නේ සොලින්ජර්-එලිසන් සින්ඩ්රෝමය (පෙප්ටික් වණ, ආමාශයික යුෂ වල සැලකිය යුතු අධි රුධිර පීඩනය, රෝගයේ මාරාන්තික පා course මාලාව), වයිපෝමා වර්නර්-මොරිසන් සින්ඩ්රෝමය (පාචනය) , achlorhydria), පිළිකා - හයිපර්සෙරොටොනිනෙමියා සහ පිළිකා සින්ඩ්රෝමය (ඔසප් වීමේ උණුසුම් දැල්වීම්, පාචනය, උදරයේ කැක්කුම, ප්රමාණවත් නොවීම මෙම යන්ත්රය සිතින්ම).
අග්න්යාශයික නාල වල මාරාන්තික පිළිකා පිළිබඳ සායනය සාමාන්යයෙන් පෙනෙන්නේ රෝගයේ අවසාන අවධියේදී පමණි, සාමාන්ය ප්රකාශනයන් සහ අසල්වැසි අවයව වලට හානිවීමේ සලකුණු යන දෙකම ඇත. පොදු රෝග ලක්ෂණ පිළිකාමය මත්ද්රව්ය සමඟ සම්බන්ධ වේ: උදර වේදනාව පිටුපසට විහිදීම, බර අඩු වීම, ඇස්ටේනියාව, රක්තහීනතාවය, ආහාර රුචිය නොමැතිකම. අවට අවයව හා පටක වල ගෙඩියක් ප්රරෝහණය වීම මෙම අවයව වලට හානිවීමේ රෝග ලක්ෂණ පෙන්නුම් කරයි (සනාල සම්පීඩනය, සෙංගමාලය සහ එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීම, පොදු කෝපය පල කලේය සහ පොදු කෝපය පල කලේය, ආමාශයේ හානිවල රෝග ලක්ෂණ ආදිය).
අග්න්යාශයේ පිළිකා හඳුනා ගැනීම
අග්න්යාශයේ ගෙඩියක් වර්ගය පිළිබඳ කාලෝචිත රෝග විනිශ්චය සහ නිවැරදිව තීරණය කිරීම සඳහා, ආමාශ ආන්ත්ර විද්යා ologist යකු, ශල්ය වෛද්යවරයකු සහ එන්ඩොස්කොපි වෛද්යවරයෙකුගේ සම්බන්ධීකරණ කටයුතු අවශ්ය වේ. නවෝප්ලාස්ම් දෘශ්යකරණය හා රසායනික ටයිප් කිරීමේ නවීන ක්රම භාවිතා නොකර අග්න්යාශයේ ගෙඩියක් හඳුනා ගැනීම පාහේ කළ නොහැක්කකි. ඉන්ද්රිය තුවාලයේ ස්වභාවය පිළිබඳ ප්රශ්නයට වඩාත් නවීන රෝග විනිශ්චය උපකරණ සහ ශිල්පීය ක්රම පවා සැමවිටම පිළිතුරු දිය නොහැකි බව මතක තබා ගත යුතුය. අග්න්යාශයික නියපොලාම් හඳුනාගැනීමේදී සහභාගී වන වෛද්යවරයාගේ සායනික අත්දැකීම් ඉතා වැදගත් වේ.
අග්න්යාශයට සිදුවන හානිය ජෛව රසායනික රුධිර පරීක්ෂණයක්, කොප්රෝග්රෑම් එකක්, ආහාර ජීර්ණ යුෂ ස්රාවය කිරීම පිළිබඳ අධ්යයනයක් මගින් esophagogastroduodenoscopy මගින් පෙන්නුම් කෙරේ. මීලඟ පියවර වනුයේ ආමාශයික විද්යාව හා ඩුඩොනොග්රැෆි, චුම්භක අනුනාද අග්න්යාශය, අග්න්යාශයේ චුම්භක අනුනාද රූප, බිලියරි පත්රිකාවේ ගණනය කළ ටොමොග්රැෆි වැනි ආක්රමණශීලී නොවන පර්යේෂණ ක්රම පත් කිරීමයි. අග්න්යාශයේ පටක වල ගෙඩියක් හඳුනා ගැනීමෙන් පසුව (නියෝප්ලාස්මේ ප්රමාණය මි.මී. 2 සිට 200 දක්වා වෙනස් විය හැක), සමජාතීය හා පරිවෘත්තීය මට්ටම (ඇඩ්රිනලින්, නොරපිනෙප්රින්, සෙරොටොනින්, කෝටිසෝල්, ගැස්ට්රින්, වැසොඇක්ටිව් පෙප්ටයිඩ, ඉන්සියුලින්, ග්ලූකගන්, අග්න්යාශය හා සී-පෙප්ටයිඩ) තීරණය වේ. , සෝමාටොස්ටැටින්, ආදිය) සහ පිළිකා සලකුණු (CA19-9, CA 50, CA 242, CEA).
තුවාලයේ ස්වභාවය පැහැදිලි කිරීම සඳහා ආක්රමණික ක්රමවේදයන් ද භාවිතා කරයි: එන්ඩොස්කොපික් ප්රතිගාමී චෝලන්ජියෝපන්ක්රියේටෝග්රැෆි, අග්න්යාශ නහර වලින් රුධිරය ලබා ගැනීම සහ එහි ඇති හෝමෝන තීරණය කිරීම සමඟ සෙලියාකොග්රැෆි, පර්කියුටේනියස් ට්රාන්ස්පේටික් චෝලන්ජියෝග්රැෆි, අග්න්යාශයික පන්චර් බයොප්සි, ලැපරොස්කොපි. අග්න්යාශයේ ගෙඩියක් හඳුනා ගැනීම සඳහා විශාල පර්යේෂණ ප්රමාණයක් යෝජනා කරන්නේ මෙම තත්වය හඳුනා ගැනීම ඉතා සංකීර්ණ වන අතර ඒකාබද්ධ රෝග විනිශ්චය සෙවීමේ ක්රමයක් තවමත් සොයාගෙන නොමැති බවයි.
අග්න්යාශයේ පිළිකාවන් නිදන්ගත අග්න්යාශය, අග්න්යාශයේ ගෙඩි, බාහිර කාබනික රෙට්රොපෙරිටෝනියල් ගෙඩි සහ බඩවැලේ ඇති පටක, ආමාශයික වණ හෝ duodenum විනිවිද යාම, විශාල යාත්රා නිර්වින්දනය, echinococcosis සහ cysticercosis සමඟ හෙපටොපන්රිටික් කලාපයට හානි කළ යුතුය.
අග්න්යාශයේ පිළිකා ප්රතිකාරය
අශුභ පිළිකාවලට ප්රතිකාර කිරීම ශල්යකර්මයක් පමණි: දුරස්ථ අග්න්යාශය වෙන් කිරීම, අග්න්යාශයේ හිස වෙන් කිරීම, අග්න්යාශය වෙන් කිරීම, ගෙඩියක් න්යෂ්ටිකකරණය. ශල්යකර්මයෙන් පසුව, නියෝප්ලාස්මේ වර්ගය පැහැදිලි කිරීම සඳහා අනිවාර්ය හිස්ටෝලා පරීක්ෂණයක් සිදු කරනු ලැබේ.
මාරාන්තික නියෝප්ලාස්ම් වලදී, සායනික තත්වය මත පදනම්ව චිකිත්සාවේ ප්රධාන දිශාවන් තෝරා ගනු ලැබේ. අග්න්යාශයේ හිසෙහි රෝගියාට මාරාන්තික පිළිකා හෝ හෝමෝනමය ක්රියාකාරී පිළිකාවක් තිබේ නම්, අග්න්යාශයේ ආමාශය ආරක්ෂා කර ගනිමින් අග්න්යාශය වෙන් කිරීම සිදු කෙරේ. ගැස්ට්රිනෝමා සමඟ, ගැස්ට්රෙක්ටෝමාව, වරණීය වාෂ්ප විද්යාව, අග්න්යාශය වෙන් කිරීම බොහෝ විට සිදු කරනු ලැබේ, කෙසේ වෙතත්, ප්රමුඛ ආමාශ ආන්ත්ර විද්යා ologists යින් සහ ශල්ය වෛද්යවරුන් තවමත් මෙම ශල්ය ආධාරකවල effectiveness ලදායීතාවය සහ ශක්යතාව පිළිබඳව විවාද කරති.
අග්න්යාශයේ පිළිකාවල සංකීර්ණ ප්රතිකාරයට විකිරණ සහ බහු රසායනික චිකිත්සාව (ඉහළ ප්රගුණන සංගුණකය, ක්රියාකාරී හෝමෝන සංස්ලේෂණය, අක්රමිකතාව සහ නියෝප්ලාස්ම් මෙටාස්ටැසිස් සමඟ) ඇතුළත් කළ හැකිය. මාරාන්තික නියෝප්ලාස්ම් වලට ප්රතිකාර කිරීම මගින් කෝපය පල කලේය සහ අග්න්යාශයේ යුෂ පිටවීම යථා තත්ත්වයට පත් කිරීම, පිත්තාශයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලිය ඉවත් කිරීම සහ රෝගියාගේ ජීවන තත්ත්වය වැඩිදියුණු කිරීම අරමුණු කරයි. රෝග නිවාරණ අරමුණු සඳහා පහත සඳහන් මෙහෙයුම් සිදු කරනු ලැබේ: කර් සහ හැල්ස්ටෙඩ්ට අනුව පිටත නල වල ජලාපවහනය, කෝපය පල කලේය, වර්තමාන පාරජම්බුල ජලාපවහනය, කොලෙස්ටිස්ටෙක්ටොමී, බාහිර උරස් නාල වල ගෙඩියේ තදබදය පිළිබඳ එන්ඩොස්කොපික් පරීක්ෂාව, කෝපය පල කලේය.
අඩු මට්ටමේ හෝමෝන නිෂ්පාදනයක් සහිත නිරෝගී නියුරෝ එන්ඩොක්රීන් පිළිකාවලට කොන්සර්වේටිව් ප්රතිකාර කිරීම, අන්තරාසර්ග හයිපර්සෙක්ටරේෂන් හි ප්රකාශිත ප්රකාශනයකට සැන්ඩොස්ටැටින් සහ ඔමේප්රසෝල් සංයෝගයක් ඇතුළත් වේ. ගැස්ට්රිනෝමා වැනි ගෙඩියක් සඳහා ප්රතිකාර කිරීමේදී, හිස්ටමින් ප්රතිග්රාහක, ඇන්ටිකොලිනර්ජික් සහ ප්රෝටෝන පොම්ප නිෂේධක වල H2 අවහිර කරන්නන්ගේ සංයෝගයක් සක්රියව භාවිතා වේ.
අග්න්යාශයේ පිළිකා වැළැක්වීම සහ වැළැක්වීම
අග්න්යාශයේ අග්න්යාශයේ පිළිකා සඳහා පුරෝකථනය කිරීම අතිශයින්ම අහිතකර වන අතර එය ඔවුන්ගේ අසමමිතික පා course මාලාව හා ප්රමාද රෝග විනිශ්චය සමඟ සම්බන්ධ වේ. ගෙඩියක් රැඩිකල් ලෙස ඉවත් කළ හැක්කේ සෑම දහවන රෝගියෙකු තුළම, සෑම දෙවන ගෙඩියක්ම පුනරාවර්තනය වන අතර, 95% ක් තුළ, ශල්යකර්මයෙන් පසු පළමු මාස 12 තුළ met ත මෙටාස්ටේස් දක්නට ලැබේ. ඒකාබද්ධ චිකිත්සාව මගින් පැවැත්මේ අනුපාතය සැලකිය යුතු ලෙස වැඩිදියුණු නොකරයි: අග්න්යාශ කලාපයේ මාරාන්තික පිළිකා ඇති රෝගීන්ගෙන් 5% කට වඩා වසර පහක් ජීවතුන් අතර නැත.
අග්න්යාශයේ අග්න්යාශයේ පිළිකා සඳහා පුරෝකථනය කිරීම වාසිදායකය - රෝගීන් දහදෙනෙකුගෙන් නව දෙනෙකු තුළ සම්පූර්ණ සුවයක් ලබා ගත හැකිය. මීට අමතරව, මෙම ප්රාදේශීයකරණයේ නිරපේක්ෂ නියපොලාම් ඉතා දුර්ලභ ය. අග්න්යාශයේ පිළිකාවල නිශ්චිත රෝග නිවාරණයක් නොමැත, කෙසේ වෙතත්, සෞඛ්ය සම්පන්න ජීවන රටාවක් පිළිපැදීම, නිසි පෝෂණය සහ ප්රමාණවත් විවේකයක් ශරීරයේ ඕනෑම නියෝප්ලාස්ම් ඇතිවීමේ සම්භාවිතාව අඩු කරයි.