දියවැඩියා රෝගය
වැඩිදුර පුහුණුව:
- 2014 - කුබන් රාජ්ය වෛද්ය විශ්ව විද්යාලයේ පදනම මත “චිකිත්සාව” පූර්ණ කාලීන අඛණ්ඩ අධ්යාපන පා courses මාලා.
- 2014 - GBOUVPO “Stavropol State Medical University” හි පදනම මත “නෙෆ්රොලොජි” පූර්ණ කාලීන අඛණ්ඩ අධ්යාපන පා courses මාලා.
දියවැඩියා රෝගයේ රෝග ලක්ෂණ යනු යම් රෝගයකට විශේෂිත වූ සායනික ප්රකාශනයන්හි එකතුවක් වන අතර, එය වෛද්යවරුන්ට සහ රෝගීන්ට ව්යාධි ක්රියාවලියේ ආරම්භය හෝ ප්රගතිය පෙන්නුම් කරයි.
දියවැඩියා රෝගය ලොව වඩාත් පුලුල්ව පැතිර ඇති රෝගයක් ලෙස හඳුනාගෙන තිබේ. අද එය ලොව පුරා මිලියන 347 ක ජනතාවකට බලපායි. සංඛ්යාලේඛනවලට අනුව, දශක දෙකක් තුළ, රෝගීන් සංඛ්යාව 10 ගුණයකින් වැඩි වී තිබේ. මෙම පුද්ගලයින්ගෙන් 90% ක් පමණ දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙති.
ආරම්භක අවධියේදී ව්යාධි විද්යාව අනාවරණය වුවහොත්, බරපතල සංකූලතා විශාල සංඛ්යාවක් වළක්වා ගත හැකිය. රෝගයේ ආරම්භය පෙන්නුම් කරන්නේ කුමක්ද යන්න දැන ගැනීම එතරම් වැදගත් වන්නේ එබැවිනි. මෙම දරුණු අන්තරාසර්ග ව්යාධි විද්යාව පාලනය කිරීමට පුද්ගලයෙකුට පරීක්ෂා කිරීම අවශ්ය වන්නේ කෙසේද.
දියවැඩියාව පිළිබඳ ප්රකාශනයන් එහි වර්ගය මත රඳා නොපවතී. මෙම අවස්ථාවේ දී අවශ්ය ග්ලූකෝස් වලින් ප්රමාණවත් තරම් ශක්තියක් පැමිණීම, එහි පරිවෘත්තීය උල්ලං of නය කිරීමේ ප්රති results ල දක්වා මිනිස් සිරුරට තේරුම් ගත හැකි අතර, එය රුධිර ප්රවාහයේ අතිරික්තව පවතින අතර, පද්ධති හා අවයව වලට ආපසු හැරවිය නොහැකි හානියක් සිදු කරයි. ශරීරයේ ඇති වන පරිවෘත්තීය ක්රියාවලීන් සපයනු ලබන්නේ ග්ලූකෝස් පරිවෘත්තීය ක්රියාවලියට වගකිව යුතු ඉන්සියුලින් නොමැතිකමෙනි. නමුත් පළමු හා දෙවන වර්ගවල දියවැඩියා රෝගයේ ව්යාධිජනකයේ ලක්ෂණ සැලකිය යුතු වෙනස්කම් ඇති බැවින් ඔබ ඒ එක් එක් රෝග ලක්ෂණ හරියටම දැන සිටිය යුතුය.
ප්රධාන රෝග ලක්ෂණ
රුධිරයේ ඉන්සියුලින් නොමැතිකම හෝ ශරීරයේ ඉන්සියුලින් ක්රියාකාරිත්වයට ඉන්සියුලින් මත යැපෙන සෛලවල සංවේදීතාව අඩුවීම රුධිරයේ ග්ලූකෝස් සාන්ද්රණය ඉහළ මට්ටමක පවතී. දියවැඩියාවේ ප්රධානතම රෝගය ලෙස සැලකෙන මෙම රෝග ලක්ෂණයට අමතරව, රෝගියාගේ වෛද්ය නිරීක්ෂණයේදී අනාවරණය වන තවත් සලකුණු තිබේ. මෙම රෝගය ඇති බවට සුළු සැකයක් හෝ තිබේ නම්, ඔබ රෝගය කල්තියා හඳුනා ගැනීම ප්රතිකාරයට භාජනය වන බැවින් වෛද්ය ප්රතිකාර ලබා ගත යුතු අතර නූතන ලෝකයේ පාසල් වයසේ දරුවන් පවා දියවැඩියාවෙන් පෙළෙන්නට පටන් ගනී.
පළමු ප්රකාශනයන්
දියවැඩියාවේ පළමු ප්රකාශනයන් ලෙස වෛද්යවරු නිශ්චිත රෝග ලක්ෂණ ගණනාවක් නම් කරති. දියවැඩියාවේදී, රෝගීන් සෑම විටම පොලියුරියා රෝගයට ගොදුරු වේ - අධික ග්ලයිසිමියා සහ මුත්රා වල ග්ලූකෝස් නිසා වේගවත් හා බහුල මුත්රා කිරීම. වකුගඩු ව්යුහයන් මගින් තරල අවශෝෂණය වීම වළක්වන්නේ ග්ලූකෝසුරියා ය. පොලියුරියා සෑම විටම පිපාසයෙන් පෙළෙන අතර පුද්ගලයෙකුට දිනකට දියර ලීටර් 10 ක් පමණ පරිභෝජනය කළ හැකිය.
මෙතරම් තරලයක් පරිභෝජනය කළද, මුඛයේ වියළි බවක් සෑම විටම පවතී. දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමත් සමඟ පිපාසය සමඟ නිරන්තර කුසගින්න පිළිබඳ හැඟීමක් ද ඇති වේ. මෙයට හේතුව අග්න්යාශයෙන් නිපදවන ඉන්සියුලින් විශාල ප්රමාණයක් රුධිරයේ සංසරණය වන අතර, එහි අපේක්ෂිත අරමුණු සඳහා භාවිතා නොකරන්නේ නම්, කුසගින්න පිළිබඳ හැඟීම පිළිබඳව මොළයට සං als ා යවයි.
අධික ග්ලයිසිමියාව ශරීරයට බරපතල හානියක් කරයි. ස්නායු තන්තු වලට හානි වීම දියවැඩියා බහු අවයවික රෝගයට හේතු වේ. එවැනි සංකූලතාවයක පළමු සං sign ාව වන්නේ ඇඟිලි සහ අත් වල හිරිවැටීම සහ අත් පා වල දරුණු වේදනාවක් ඇතිවීමයි.ඔබ කාලෝචිත ආකාරයකින් රුධිරයේ ග්ලූකෝස් මට්ටමෙන් ක්රියා කිරීමට පටන් ගන්නේ නම්, මෙම ක්රියාවලියේ වර්ධනය නැවැත්විය හැකි අතර වේදනා සින්ඩ්රෝමය කිසිසේත් නතර නොවන්නේ නම් එය එතරම් උච්චාරණය නොවනු ඇත. කෙසේ වෙතත්, ව්යාධි විද්යාවේ ප්රගතියේ ආරම්භය ඔබට මග හැරුනේ නම්, ඔබට ඉතා බරපතල ප්රතිවිපාක සඳහා බලා සිටිය හැකිය - දැඩි වේදනාව, නවෝත්පාදනයේ බාධා, කුසලාන තුවාල සහ වෙනත් දේ.
ඇස්වල යාත්රා වල ඉහළ ග්ලයිසිමියා වලට හානි වීමත් සමඟ දියවැඩියා ඇන්ජියෝපති වර්ධනය වේ. සායනිකව, රෝගයේ ආරම්භයේ දී, මෙය රුධිරයේ ග්ලූකෝස් ඉහළ සාන්ද්රණයක් සහිත මීදුමක හැඟීමක් මගින් පෙන්නුම් කරයි, පසුව දෘශ්ය තීව්රතාව අඩුවීම සහ චිකිත්සාව නොමැති විට සම්පූර්ණ අන්ධ භාවය පවා ඇතිවේ. ඉහත සඳහන් රෝග ලක්ෂණ කිසිවක් ඇතිවීම සහ විශේෂයෙන් ඒවායේ සංකීර්ණතාව නිසා ඉන්සියුලින් .නතාවය පිළිබඳව රෝගියා වහාම පරීක්ෂා කළ යුතුය.
බාහිර ප්රකාශනයන්
බාහිර සං signs ා අතර, ඉන්සියුලින් ප්රතිරෝධය සහ ඉහළ ග්ලයිසිමියාව ඇති බව පෙන්නුම් කරන ඒවා ද ඇත. නිදසුනක් වශයෙන්, වියළි සම, කැසීම සහ පීල් කිරීම තියුණු ලෙස සිදුවීම එවැනි රෝග ලක්ෂණයක් විය හැකිය. සමේ පිපාසයේ පසුබිමට එරෙහිව එවැනි සමේ ප්රකාශනයන් කෙරෙහි අවධානය යොමු කිරීම විශේෂයෙන් වැදගත් වේ. එසේම, දියවැඩියාව සමඟ බොහෝ විට මුත්රා වල ඇති ග්ලූකෝස් වල කෝපාවිෂ් effect බලපෑම හේතුවෙන් ලිංගේන්ද්රියේ ශ්ලේෂ්මල පටල මත කැසීම ඇති වේ. දියවැඩියාවේ විශේෂ ලක්ෂණයක් වන විසර්ජනය නිරීක්ෂණය නොකෙරේ.
එසේම, පළමු වර්ගයේ දියවැඩියාව ඇතිවීම පිළිබඳ සං signal ාවක් තියුණු බර අඩු කර ගැනීමකි. මෙම අවස්ථාවේ දී, ඉක්මන් නිගමනවලට එළඹීම සඳහා ව්යාධි විද්යාවේ වෙනත් රෝග ලක්ෂණ ඇති බව නිරීක්ෂණය කිරීම අවශ්ය වේ. තරබාරුකම හා අධික බර 2 වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණයක් නොව, හේතුව විය හැකිය. කෙසේ වෙතත්, කිසිදු හේතුවක් නොමැතිව පුද්ගලයෙකුගේ බර ඕනෑම දිශාවකට වේගයෙන් වෙනස් වන්නේ නම්, ඔබ ඒ පිළිබඳව අවධානය යොමු කර වෛද්ය පරීක්ෂණයකට භාජනය කළ යුතුය.
පළමු වර්ගය
පළමු වර්ගයේ දියවැඩියාව එහි වර්ධනයේ දී ඉතා වේගවත් ය. ඔහුටම ආවේණික වූ ප්රකාශනයන් ඇත, ඒවා කෙරෙහි අවධානය යොමු කළ යුතුය.
රෝගියාට ආහාර රුචිය වැඩි වීමේ ඉතිහාසයක් ඇත, නමුත් ඒ සමඟම ඔහු බර අඩු කර ගැනීම, වෙහෙසට පත්වීම, නිදිබර ගතියෙන් පෙළේ. වැසිකිළියට නිතර නිතර යාමෙන් ඔබට රාත්රියේ සාමකාමීව නිදා ගැනීමට ඉඩ නොදෙන අතර කිහිප වතාවක්ම ඔබට නැගිටීමට බල කරයි. පිපාසය දැනෙන ආකාරයට මුත්රා ප්රමාණය සැලකිය යුතු ලෙස වැඩි වේ.
එවැනි රෝග ලක්ෂණ නොදැනුවත්වම පැවතිය නොහැක, මන්ද එය ඉතා තියුණු හා හදිසියේ සිදුවන බැවිනි. එය ඔක්කාරය, වමනය සහ දැඩි කෝපයක් ඇති කරයි. මෙය කලින් නිරීක්ෂණය නොකළේ නම්, ළමුන් තුළ රාත්රියේදී වැසිකිළිය භාවිතා කිරීමට නිරන්තරයෙන් පෙළඹවීම කෙරෙහි අවධානය යොමු කිරීම විශේෂයෙන් වැදගත් වේ.
පළමු වර්ගයේ දියවැඩියා රෝගයේ ප්රධාන ගැටළුව වන්නේ රුධිරයේ ග්ලූකෝස් මට්ටම විවේචනාත්මකව ඉහළ යා හැකි අතර නාටකාකාර ලෙස අඩු වීමයි. මෙම කොන්දේසි දෙකම සෞඛ්යයට භයානක වන අතර ඒවායේ ලක්ෂණ හා ප්රකාශනයන් ඇති අතර ඒවා ප්රවේශමෙන් නිරීක්ෂණය කළ යුතුය.
දෙවන වර්ගය
වඩාත් සුලභ වන්නේ දෙවන වර්ගයේ දියවැඩියාවයි. එහි ප්රකාශනයන් ඉතා විවිධාකාර වේ, ඒවා ක්රමයෙන් පෙනේ, එබැවින් ඒවා වහාම ග්රහණය කර හඳුනා ගැනීම දුෂ්කර ය. දුර්වල ලෙස ප්රකාශිත රෝග ලක්ෂණ සාමාන්යයෙන් පුද්ගලයෙකු එය තමා තුළම සොයාගත් වහාම අනතුරු ඇඟවීමේ ශබ්දය ඇසීමට පටන් ගනී.
දෙවන වර්ගයේ දියවැඩියාව සංලක්ෂිත වන්නේ වියළි මුඛය, පිපාසය, අධික ලෙස මුත්රා කිරීම, බර අඩු වීම, තෙහෙට්ටුව, දුර්වලතාවය සහ නිදිබර ගතිය ඇතිවීමෙනි. මුල් අවධියේදී මෙම වර්ගයේ රෝග වල ලක්ෂණයක් වන්නේ ඇඟිලිවල හිරි වැටීම සහ අන්තයේ හිරිවැටීම, හයිපර්ටොනික් ප්රකාශනයන්, මුත්රා පද්ධතියේ බෝවන ක්රියාවලීන් සිදුවීමයි. ඒ හා සමානව, පළමු වර්ගයේ දියවැඩියාව සමඟ, රෝගියාට ඔක්කාරය හා වමනය, සමේ වියළි බව සහ කැසීම, සමේ ආසාදන ඇති විය හැක.
රෝග ලක්ෂණ ක්රමයෙන් වර්ධනය වීම රෝගයේ වර්ධනයට හේතු වන බව මතක තබා ගැනීම වැදගත්ය. අවසාන අදියරේදී දියවැඩියාව හයිපර්ස්මෝලර් කෝමා, ලැක්ටික් ඇසිඩෝසිස්, කීටෝඇසිඩෝසිස්, හයිපොග්ලිසිමියා වැනි රෝගවලින් පිරී ඇති අතර එය පැය කිහිපයකින් වේගවත් වන අතර රෝගියාගේ මරණයට පවා හේතු විය හැක. එසේම, දියවැඩියාව දියුණු වීමේ ප්රති result ලයක් ලෙස, රෝගීන්ට බොහෝ විට බරපතල පෙනීමේ ගැටළු ඇති අතර, පසුව එය සම්පූර්ණ අන්ධභාවය, වකුගඩු හෝ හෘදයාබාධ හා සනාල හා ස්නායු පද්ධතියේ ව්යාධි වලට හේතු වේ.
ගර්භණී සමයේදී
ගර්භණී දියවැඩියාව සමහර විශේෂිත බාහිර සං by ා මගින් ප්රකාශ වන්නේ කලාතුරකිනි. බොහෝ විට, ගර්භනී කාන්තාවන් විසින් නිතිපතා සිදු කරනු ලබන සාමාන්ය පරීක්ෂණ වලදී එහි පැමිණීම අනාවරණය වේ. ප්රධාන දර්ශකයන් වන්නේ රුධිරය හා මුත්රා පරීක්ෂණ වල දත්ත ය.
ගර්භණී රෝගයක බාහිර සං signs ා ඉදිරියේ, ඒවා සියල්ලම පළමු වර්ග දෙකේ දියවැඩියාවේ රෝග ලක්ෂණ වලට බෙහෙවින් සමාන ය - ඔක්කාරය, වමනය, දුර්වලතාවය, පිපාසය, ප්රවේණි පද්ධතියේ ආසාදන තනි තනිව විෂ වීම හා වෙනත් ව්යාධි වල සං signs ා නොවේ, නමුත් ගර්භනීභාවයේ දෙවන හා තුන්වන ත්රෛමාසිකවල සිදුවීම පෙන්නුම් කරයි. ගර්භණී දියවැඩියාව.
ව්යාධි විද්යාවේ ගර්භණී ස්වරූපය මවකගේ හෝ දරුවෙකුගේ ජීවිතයට සෘජු තර්ජනයක් නොවේ, කෙසේ වෙතත්, එය ගර්භනීභාවයේ සාමාන්ය ගමන් මගට බලපානු ඇත, අපේක්ෂා කරන මවගේ සහ කලලරූපයේ යහපැවැත්මට. රුධිරයේ අධික ග්ලූකෝස් ප්රමාණයක් අධික බරකින් යුත් (කිලෝග්රෑම් 4 ට වඩා වැඩි) දරුවෙකු බිහි කිරීමට හේතු වන අතර, අනාගතයේදී ඔහුගේ තරබාරුකම හෝ ඕනෑම වයසක දියවැඩියාව ඇතිවීම සඳහා පූර්ව අවශ්යතාවක් වනු ඇත. අලුත උපන් බිළිඳාගේ ජීවිතයේ මුල් අවධියේදී දරුවාගේ වර්ධන ප්රමාදය, හයිපොග්ලිසිමියා, සෙංගමාලය ද සුළු වශයෙන් පෙනෙන්නට පුළුවන.
දියවැඩියා පාදය
වෛද්ය විද්යාවේ දියවැඩියා පාදය යනු දියවැඩියාව ඇති රෝගීන්ගේ දුරස්ථ පහළ අන්තයේ පටක වල සංකීර්ණ ව්යුහ විද්යාත්මක හා ක්රියාකාරී වෙනසක් වේ. සලකා බලනු ලබන ව්යාධි විද්යාවේ වඩාත් බලගතු සංකූලතාව මෙය වන අතර එය බොහෝ විට ගැන්ග්රීන්, අන්තයන් කපා ඉවත් කිරීම සහ ආබාධිත තත්වයට පත්වේ.
ඔබට දියවැඩියා රෝගයේ ඉතිහාසයක් තිබේ නම්, ඔබේ පාදයේ සෞඛ්යය ඉතා ප්රවේශමෙන් නිරීක්ෂණය කළ යුතුය. දියවැඩියා පාදයක ප්රධාන ආකාර තුනක් ඇත: ස්නායු රෝග (ස්නායු වලට ප්රාථමික හානිය), ඉෂ්මික (යාත්රා වලට ප්රාථමික හානිය සහ රුධිර ප්රවාහ දුර්වල වීම), මිශ්ර.
දියවැඩියා පාදයට පෙර රෝගීන්ගේ පැමිණිලි අතර, විශේෂ experts යන් අප්රසන්න හැඟීම්, කකුල්වල දැවීම හා මැහුම්, ඇස්වල කඳුලු, ධාරාව බැහැර කිරීමේ හැඟීමක් හඳුනා ගනී. ඇවිදීමේදී මෙම කරදර අතුරුදහන් වුවහොත්, මෙය දියවැඩියා පාදයේ ස්නායු රෝගයේ වර්ධනයේ ආරම්භය පෙන්නුම් කරයි. පාදවල සංවේදීතාව වරින් වර අතුරුදහන් වුවහොත් අවධානය යොමු කිරීම ද වැදගත් ය. ඇවිදින විට හෝ රාත්රියේදී වේදනාකාරී සංවේදනයන් සෘජුවම පැන නගින්නේ නම් (ඔබට සන්සුන් විය හැක්කේ ඇඳ අද්දර සිට අත් පා එල්ලීමෙන් පමණි), මෙයින් අදහස් කරන්නේ දියවැඩියා පාදයක ඉෂ්මික ස්වරූපයේ වර්ධනයේ ආරම්භය “ඉස්කිමික් පාදය” ලෙසිනි.
දියවැඩියා පාදයේ වර්ධනයේ ආරම්භය පෙන්නුම් කරන සං signs ා අතර, විශේෂ experts යින් විසින් කකුල් වල සමේ පැහැ ගැන්වීම හෝ වයස් පැල්ලම් පෙනුම, මෙම ප්රදේශයේ සමේ සමේ වියළීම, වියළීම, පැහැදිලි ද්රවයක් සහිත සම මත විවිධ ප්රමාණයේ වෙසිලි වල පෙනුම, බොහෝ විට ඉරිඟු, ඇඟිලි අතර ඉරිතැලීම්, නියපොතු විරූපණය කකුල් මත තහඩු, පාදවල සමේ keratinization thick ණවීම, කකුල් වල කුඩා අස්ථිවල ස්වයංසිද්ධ අස්ථි බිඳීම්. යම් පුද්ගලයෙක් අවම වශයෙන් මෙම සං signs ා කිහිපයක් දුටුවහොත්, ඔහු වහාම වෛද්ය උපකාර ලබා ගත යුතුය.
රෙටිනෝපති සං s ා
දියවැඩියා අක්ෂි විද්යාව දෘෂ්ටි විතානයේ රුධිර නාලවල වෙනසක් මගින් ප්රකාශ වන අතර එමඟින් ක්ෂුද්ර චක්රය උල්ලං violation නය වේ. එවැනි උල්ලං violation නයක් දියවැඩියා රෙටිනෝපති ඇතිවීමට හේතු වේ.එවැනි සංකූලතාවයක් ක්රමයෙන් වර්ධනය වන අතර පසුකාලීන අවස්ථා වලදී පවා එය මිනිසුන්ට නොපෙනී යා හැකිය.
දියවැඩියා රෙටිනෝපති රෝගයේ ප්රධාන සං signs ා නම්:
- ඇස් ඉදිරිපිට "මැස්සන්" පෙනුම,
- නොපැහැදිලි දර්ශනය
- පසුකාලීන අවස්ථා වලදී දෘශ්ය තීව්රතාව අඩුවීම,
- රක්තපාත රක්තපාත හා දෘෂ්ටි විතානය.
මෙම අවස්ථාවේ දී, දියවැඩියා අක්ෂි විද්යාවට ප්රධාන ආකාර දෙකකින් පෙනී යා හැකිය - ප්රගුණනය නොවන (පසුබිම) හෝ දෘෂ්ටි විතානයේ ප්රගුණනය වන රෙටිනෝපති. පසුබිම් දෘෂ්ටි විතානය සමඟ, ව්යාධි විද්යාව, පළමුව, දෘෂ්ටි විතානයට සම්බන්ධ වේ. දෘෂ්ටි විතානයේ කේශනාලිකා නෞකාවල උල්ලං lations නයන් සමඟ, රක්තපාත, දෘෂ්ටි විතානය, පරිවෘත්තීය නිෂ්පාදන තැන්පත් වීම සිදුවේ. දියවැඩියාව ඇති වැඩිහිටි රෝගීන් සඳහා පසුබිම් රෙටිනෝපති බහුලව දක්නට ලැබේ. එය දෘශ්ය තීව්රතාව ක්රමයෙන් අඩුවීමට පොළඹවයි.
පසුබිම මත පදනම්ව, දෘෂ්ටි විතානයේ ඔක්සිජන් iency නතාවය අඛණ්ඩව වර්ධනය වුවහොත් ප්රගුණන රෙටිනෝපති වර්ධනය වේ. මෙම අවස්ථාවේ දී, නව රුධිර නාල වල ව්යාධිජනක සැකැස්මක් ඇති වන අතර, දෘෂ්ටි විතානයේ සිට වෛට්රීය ශරීරයට පැළ වේ. මෙම ක්රියාවලිය මගින් ශරීරයේ රක්තපාත හා මිනිසුන්ගේ පෙනීම පහත වැටීමේ ප්රගතිය තියුණු ලෙස වැඩි වීම සහ ආපසු හැරවිය නොහැකි අන්ධභාවයට හේතු වේ. නව යොවුන් වියේදී, එවැනි සංකූලතා එක් ආකාරයකින් තවත් ආකාරයකට මාරුවීම මාස කිහිපයකින් සිදුවිය හැකි අතර, පසුව දෘෂ්ටි විතානය හා දෘෂ් of ිය නොමැති වීම.
එන්සෙෆලෝපති සං s ා
දියවැඩියා එන්සෙෆලෝපති සිදුවන්නේ දියවැඩියාවේ සංකූලතාවයක් ලෙසයි. එන්සෙෆලෝපති ව්යාප්තිය දියවැඩියාව මත කෙලින්ම රඳා පවතින අතර එහි රෝග ලක්ෂණ රඳා පවතින්නේ රෝගයේ කාලසීමාව සහ එහි බරපතලකම මත ය. එය ප්රමාද වූ සංකූලතා ගැන සඳහන් වන අතර දියවැඩියාව ආරම්භ වී වසර 10-15 කට පසුව පෙනේ.
එහි ආසන්නතම හේතුව වන්නේ දියවැඩියාවට සමාන පරිවෘත්තීය ආබාධ, මොළයේ පටක හා රුධිර නාල වලට හානි කිරීමයි. ඉහත ක්රියාදාමයන් මොළයේ ක්රියාකාරිත්වය අඩපණ කිරීමට හේතු වේ, සංජානන ක්රියාකාරිත්වයේ අඩුවීමක්. එන්සෙෆලෝපති වර්ධනය ඉතා මන්දගාමී වන අතර එමඟින් එහි රෝග ලක්ෂණ මුල් අවධියේදී හඳුනා ගැනීමට අපහසු වේ.
දියවැඩියා එන්සෙෆලෝපති රෝගයේ ප්රධාන රෝග ලක්ෂණ නම්:
- හිසරදය සහ කරකැවිල්ල,
- චිත්තවේගීය අස්ථාවරත්වය, අධික තෙහෙට්ටුව, නින්දේ ආබාධ සහ වෙනත් ස්නායු ආබාධ,
- පුද්ගලයෙකුගේ ඇවිදීමේ අස්ථාවරත්වය,
- වස්තූන් දෙස බලන විට ඒවා දෙකට බෙදීම, නොපැහැදිලි පෙනීම, ඇස් ඉදිරිපිට “මැස්සන්” දැල්වීම,
- මානසික, අවපාත ආබාධ,
- ව්යාකූල වි ness ානය
- මානසික ක්රියාකාරකම් පිරිහීම, මතකය, අවධානය යොමු කිරීමේ හැකියාව,
- ආ ro ාතය, අස්ථිර ඉෂ්මික ප්රහාර, මස්තිෂ්ක සංසරණයේ වෙනත් ව්යාධි,
- කම්පන ඇතිවීම.
ආරම්භක අවධියේදී, සායනයේ ප්රායෝගිකව කිසිදු සංකූලතාවයක් නොමැති අතර, එන්සෙෆලෝපති වර්ධනය වීමත් සමඟ රෝග ලක්ෂණ වඩාත් පැහැදිලිව පෙනෙන්නට පටන් ගනී. දියවැඩියා වර්ග දෙකෙහිම රෝග ලක්ෂණ සමාන වේ.
ධමනි සිහින් වීම, අධි රුධිර පීඩනය හා තරබාරුකම පොදු දියවැඩියා සහකරුවන් වේ. ධමනි සිහින් වීමකදී සනාල මකාදැමීම සම්බන්ධව, හෘදයාබාධ හා හෘදයාබාධ ඇතිවීමේ අවදානම වැඩිවේ. වකුගඩු යාත්රා වල ක්ෂුද්ර චක්රීයතාව දුර්වල වුවහොත්, ආපසු හැරවිය නොහැකි වකුගඩු අකර්මන්ය වීමක් සිදු වන අතර, එය අවසානයේදී වකුගඩු ක්රියාකාරිත්වය සම්පූර්ණයෙන් නතර කිරීමට හේතු වේ. මෙය ජීවිත කාලය පුරාම ඩයලිසිස් මගින් වකුගඩු අකර්මණ්ය වීම සඳහා ප්රතිස්ථාපන ප්රතිකාර අවශ්ය වේ.
දියවැඩියා කෝමා
දියවැඩියා කෝමා යනු දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ ශරීරයේ බරපතල පරිවෘත්තීය කැළඹීමක්. කෝමා තත්වයක් ඇතිවිය හැක්කේ ප්රබල වැඩිවීමක් සහ පුද්ගලයෙකුගේ රුධිරයේ සීනි මට්ටම ප්රබල ලෙස අඩුවීමත් සමඟ ය. මෙම තත්වයට හදිසි වෛද්ය ප්රතිකාර අවශ්ය වේ. මන්ද එය නොමැති විට බරපතල සංකූලතා සහ මරණය පවා සිදුවිය හැකිය.
කෝමා තත්වයක් හටගනී, නමුත් වේගයෙන්. කෝමා තත්වයට පත්වීමේ පළමු සං sign ාව ක්ලාන්ත තත්වයක් විය හැකිය, රුධිරයේ සීනි සී increase ්රයෙන් ඉහළ යාම, ඔක්කාරය හා වමනය, නිදිබර ගතිය, සෘජු කෝමා තත්වයට පෙර දිනක් හෝ ඊට වැඩි කාලයක් උදරයේ වේදනාව. දියවැඩියා කෝමා තත්වයේ තවත් රෝග ලක්ෂණයක් වන්නේ රෝගියාගේ මුඛයෙන් ඇසිටෝන් තියුණු සුවඳක් වීමයි. රෝගාබාධ, පිපාසය සහ සංවේදීතාව ද ඇති විය හැකිය.
හයිපොග්ලයිසමික් කෝමා තත්වයක් සමඟ රුධිරයේ සීනි සාන්ද්රණය තියුනු ලෙස අඩු වේ. දර්ශකයට ලීටරයකට 2.5 mmol හා ඊට පහළ මට්ටමට ළඟා විය හැකිය. එවැනි කෝමා තත්වයේ පැහැදිලි රෝග ලක්ෂණ අතර හේතු රහිත කාංසාව, රෝගියාගේ බිය, දුර්වලකම පිළිබඳ හැඟීමක්, කැක්කුම, රුධිර පීඩනය පහත වැටීම සහ සිහිය නැතිවීම. හයිපොග්ලයිසමික් කෝමා වල පෙර නිමිති විය හැක්කේ:
- සාමාන්ය ව්යාධිය
- ආහාර රුචිය නොමැතිකම
- පාචනය හෝ මලබද්ධය,
- කරකැවිල්ල, හිසරදය, ටායිචාර්ඩියා.
මෙම තත්වය සඳහා ආධාර නොමැතිකම අතිශයින්ම බරපතල ප්රතිවිපාකවලට තුඩු දිය හැකිය. හයිපොග්ලයිසමික් කෝමා වේගයෙන් වර්ධනය වන හෙයින්, සපයනු ලබන සහාය වේගවත් විය යුතුය.
සාමාන්ය පුද්ගලයාට දියවැඩියා කෝමා රෝග විනිශ්චය කළ හැක්කේ රෝගියාගේ රුධිර පීඩනය තියුනු ලෙස අඩුවීම, ස්පන්දනය දුර්වල වීම සහ ඇහිබැමිවල මෘදු බවෙනි. මෙම තත්වය තුළ පුද්ගලයෙකුට ජීවය ලබා දිය හැක්කේ සුදුසුකම් ලත් වෛද්යවරයෙකුට පමණි, එබැවින් හැකි ඉක්මනින් ගිලන් රථ ඇමතුමක් ලබා ගත යුතුය.
රසායනාගාර සං .ා
රෝගියාගේ රෝග විනිශ්චය කළ හැක්කේ අවශ්ය සියලු රසායනාගාර පරීක්ෂණවලින් පසුව බව විශ්වාසදායක ලෙස දැන ගන්න. දියවැඩියාව සඳහා වන ඕනෑම රසායනාගාර පරීක්ෂණ මගින් රුධිර ග්ලූකෝස් දර්ශක තීරණය කිරීම අරමුණු කර ඇත.
රෝහල්ගත වීමට පෙර හෝ වෙනත් දර්ශකවල හදිසි අධිෂ් mination ානයෙන් පුද්ගලයෙකුගේ මහා පරිමාණ පරීක්ෂණ වලදී අහම්බෙන් රුධිරයේ සීනි හඳුනාගත හැකිය.
වඩාත් සුලභ වන්නේ නිරාහාර රුධිර සීනි පරීක්ෂාවකි. යටත් වීමට පෙර, ඔබට පැය 8-12 අතර කිසිවක් අනුභව කළ නොහැක. එසේම, ඔබට මත්පැන් පානය කළ නොහැකි අතර රුධිරය පරිත්යාග කිරීමට පැයකට පෙර ඔබට දුම් පානය කළ නොහැක. මෙම අවස්ථාවේ දී, සාමාන්ය දර්ශකයක් ලෙස ලීටරයකට 5.5 mmol දක්වා මට්ටමක් සලකනු ලැබේ. දර්ශකය ලීටරයකට මිලිමීටර 7 ට සමාන නම්, රෝගියා අතිරේක පරීක්ෂණ සඳහා යවනු ලැබේ. මේ සඳහා ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය සිදු කරනු ලැබේ. මේ සඳහා රෝගියා හිස් බඩක් මත රුධිරය පරිත්යාග කරයි, පසුව ඔහු සීනි සමඟ වතුර වීදුරුවක් පානය කරයි (වැඩිහිටියෙකු සඳහා මිලි ලීටර් 200 කට වැඩිහිටියෙකු සඳහා ග්රෑම් 75 ක්), ඉන්පසු පැය 2 කට පසු ඔහු නැවත රුධිර පරීක්ෂාවක් සිදු කරයි.
ශරීරය සාමාන්ය තත්වයේ පවතී නම්, පළමු විශ්ලේෂණය මඟින් ප්රති result ලය ලීටරයකට 5.5 mmol දක්වාද, දෙවැන්න - ලීටරයකට 7.8 mmol දක්වාද පෙන්වනු ඇත. දර්ශක පිළිවෙලින් ලීටරයකට 5.5-6.7 සහ 7.8-11.1 mmol පරාසයක පවතී නම්, මෙය රෝගියා තුළ පූර්ව දියවැඩියාව වර්ධනය වීම පිළිබඳව වෛද්යවරුන්ට කියනු ඇත. මෙම සංඛ්යාවට වඩා වැඩි දර්ශක පෙන්නුම් කරන්නේ දියවැඩියාවයි.
ජීවිතයේ අවසාන මාස 3 තුළ මිනිස් රුධිරයේ ග්ලූකෝස් වල සාමාන්ය වටිනාකම පෙන්නුම් කරන ග්ලයිකේටඩ් හීමොග්ලොබින් පිළිබඳ පර්යේෂණ පැවැත්වීම ද සිරිතකි. සම්මතය 5.7% ට වඩා අඩුය. වටිනාකම 5.7-6.4% පරාසයක පවතී නම්, මෙයින් ඇඟවෙන්නේ දෙවන වර්ගයේ දියවැඩියාව වැළඳීමේ අවදානමක් ඇති බවයි. මෙම අවස්ථාවේ දී, මෙම අවදානම අවම කිරීම සඳහා ඔබ ඔබේ වෛද්යවරයා සමඟ සාකච්ඡා කළ යුතුය. ග්ලයිකේටඩ් හීමොග්ලොබින් මට්ටම 6.5% ට වඩා වැඩි නම්, දියවැඩියාව හඳුනා ගැනීමට ඉඩ ඇත, නමුත් එය තහවුරු කිරීම අවශ්ය වේ. දියවැඩියාව ඇති පුද්ගලයින්ගේ නිර්දේශිත ග්ලයිකේටඩ් හිමොග්ලොබින් මට්ටම 7% ට වඩා අඩුය, මෙම මට්ටම ඉහළ නම්, ඔබ ඔබේ වෛද්යවරයා සමඟ තත්වය සාකච්ඡා කළ යුතුය. 7% ට වඩා වැඩි ග්ලයිකේටඩ් හීමොග්ලොබින් මට්ටම ප්රශස්ත යැයි වෛද්යවරයාට තක්සේරු කළ හැකි බව මතක තබා ගත යුතුය.
දරුවෙකු තුළ රෝග ලක්ෂණ
මුල් ළමාවිය ඇතුළුව ඕනෑම වයසකදී දියවැඩියාව ඇතිවිය හැකිය. අලුත උපන් දියවැඩියාව පවා දක්නට ලැබේ. මෙය රෝගයේ සංජානනීය ස්වභාවය පිළිබඳ දුර්ලභ අවස්ථාවකි. බොහෝ විට, දරුවන් තුළ ප්රකාශනය අවුරුදු 6-12 මත වැටේ.මෙම කාල පරිච්ඡේදය තුළ ළමුන් තුළ පරිවෘත්තීය ක්රියාවලීන් වඩා වේගවත් වන අතර, නොදන්නා ස්නායු පද්ධතියේ තත්වය රුධිරයේ ග්ලූකෝස් මට්ටමට බලපායි. බාල දරුවා, වඩා දුෂ්කර දියවැඩියාව.
දියවැඩියාව වැළඳීම වළක්වා නොගැනීමට දෙමාපියන් අවධානය යොමු කළ යුතු ප්රධාන රෝග ලක්ෂණ අතර වෛද්යවරුන් දරුවන් අතර වෙනස හඳුනා ගනී.
- පිපාසය සහ වියළි මුඛය
- ඔක්කාරය වමනය සමඟ
- ඇලෙන සුළු මුත්රා සමඟ නිතර මුත්රා කිරීම,
- බර අඩු කර ගැනීම සහ අධික ආහාර රුචිය එකවර,
- දෘශ්ය තීව්රතාව
- තෙහෙට්ටුව, දුර්වලතාවය සහ නුරුස්නා බව.
දරුවෙකුට ඉහත රෝග ලක්ෂණ වලින් එකක්වත් තිබේ නම්, මෙය වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතු අවස්ථාවකි. එකවර රෝග ලක්ෂණ කිහිපයක් අනාවරණය වුවහොත් වෛද්යවරයකු හමුවීම වහාම කළ යුතුය.
ළමුන් තුළ ඇති රෝග ලක්ෂණ අතර, දියවැඩියාවේ සාමාන්ය හා පරස්පර සං signs ා ඇතිවිය හැකිය. ළදරුවන්ගේ දෙමව්පියන් බොහෝ විට වයස්ගත වූ මුත්රා පිටවීම, පොලිඩිප්සියා, පොලිෆැජියා, සමේ වියළි බව සහ කැසීම, මුත්රා කිරීමෙන් පසු ලිංගේන්ද්රිය කැසීම, නිරාහාරව සිටින රුධිර පරීක්ෂණ වලදී රුධිරයේ සීනි ප්රමාණය ලීටරයකට මිලි මීටර් 5.5 ට වඩා වැඩි බව වෛද්යවරුන් විසින් පොලියුරියා රෝගයට ගොදුරු වේ. සැක සහිත කාලෝචිත රෝග විනිශ්චය මුල් අවධියේදී රෝගය හඳුනා ගැනීමට සහ අවශ්ය ප්රතිකාරය ආරම්භ කිරීමට උපකාරී වන අතර එමඟින් සංකූලතා වර්ධනය වීමට ඉඩ නොදේ.
නිවසේදී දියවැඩියාව පිළිබඳ අර්ථ දැක්වීම
දියවැඩියාව පිළිබඳ පා course මාලාව සම්පූර්ණයෙන්ම අසමමිතික විය හැකිය. අක්ෂි වෛද්යවරයකු හෝ වෙනත් වෛද්යවරයකු හමුවීමේදී ඔබට එය අහඹු ලෙස හඳුනාගත හැකිය. කෙසේ වෙතත්, ව්යාධි විද්යාවේ පැවැත්ම ස්වාධීනව අනුමාන කළ හැකි බොහෝ සං signs ා ඇත. ඒ අතරම, නිවසේදී, ඔබට රෝග වර්ගය පවා නිවැරදිව තීරණය කළ හැකිය.
නිරෝගී ශරීරයක් සමඟ, ආහාර ගැනීමෙන් පසු, රුධිරයේ සීනි ඉහළ යයි. මෙයින් පැය 2-3 කට පසුව, මෙම දර්ශකය එහි මුල් මායිම් වෙත ආපසු යා යුතුය. මෙය සිදු නොවන්නේ නම්, පුද්ගලයෙකුට නොසලකා හැරිය නොහැකි රෝග ලක්ෂණ ගණනාවක් තිබේ. මෙය දැනටමත් වියළි මුඛය, පිපාසය, නිතර නිතර හා අධික ලෙස මුත්රා කිරීම, ආහාර රුචිය වැඩිවීම, උදාසීනත්වය, කැක්කුම සහ වි ness ානයේ නිහාරිකාව ලෙස සැලකේ. ක්රමයෙන් පුද්ගලයෙකු වියළි සමක් දැකීමට පටන් ගනී.
පුද්ගලයෙකු මීට පෙර නිරීක්ෂණය නොකළ විවිධ අමුතු සංවේදනයන් නිසා නිවසේදී දියවැඩියාව ඇතිවීම ගැන ඔබට සැක කළ හැකිය. දෙවන වර්ගයේ දියවැඩියාව තුළ, මෙය තුවාල හා සීරීම් දුර්වල ලෙස සුව කිරීම, තරබාරුකම වර්ධනය කිරීම ය. පළමු වර්ගයේ ව්යාධි විද්යාව සමඟ, පුද්ගලයෙකුට, ඊට වෙනස්ව, ආහාර රුචිය තරමක් ඉහළ මට්ටමක පැවතියද, නාටකාකාර ලෙස බර අඩු කර ගත හැකිය. එසේම, සියලු වර්ගවල රෝග සමඟ සමේ කැසීම, මුහුණේ හිසකෙස් වර්ධනය වීම, සැන්තෝමා සෑදීම (සම මත කුඩා කහ වර්ධනය), අන්තයේ හිසකෙස් නැතිවීම සහ වෙනත් දේ සිදුවිය හැකිය.
දියවැඩියාවේ සලකුණු කාලෝචිත ලෙස හඳුනා ගැනීම වෛද්යවරයා වෙත යාමට හේතුව විය යුතුය.
ඔබ මුල් අවධියේදී දියවැඩියා රෝගයට ප්රතිකාර කිරීම ආරම්භ කළහොත් පමණක්, අනාගතයේදී රෝගයට වන්දි ගෙවීම සහ සාමාන්ය ජීවන තත්ත්වයක් අපේක්ෂා කළ හැකිය.
අපගේ ටෙලිග්රාම් නාලිකාවේ වඩාත් නැවුම් සහ අදාළ සෞඛ්ය තොරතුරු. දායක වන්න: https://t.me/foodandhealthru
විශේෂත්වය: චිකිත්සක, නෙෆ්රොලොජිස්ට්.
මුළු සේවා කාලය: වයස අවුරුදු 18 යි.
වැඩ කරන ස්ථානය: Novorossiysk, වෛද්ය මධ්යස්ථානය “නෙෆ්රොස්”.
අධ්යාපනය: 1994-2000 ස්ටැව්රොපොල් රාජ්ය වෛද්ය ඇකඩමිය.
වැඩිදුර පුහුණුව:
- 2014 - කුබන් රාජ්ය වෛද්ය විශ්ව විද්යාලයේ පදනම මත “චිකිත්සාව” පූර්ණ කාලීන අඛණ්ඩ අධ්යාපන පා courses මාලා.
- 2014 - GBOUVPO “Stavropol State Medical University” හි පදනම මත “නෙෆ්රොලොජි” පූර්ණ කාලීන අඛණ්ඩ අධ්යාපන පා courses මාලා.
සාමාන්ය තොරතුරු
පරිවෘත්තීය ආබාධ අතර, තරබාරුකමෙන් පසු දියවැඩියාව දෙවන ස්ථානයට පත්වේ. ලෝකයේ ජනගහනයෙන් 10% ක් පමණ දියවැඩියාවෙන් පෙළෙන අතර, කෙසේ වෙතත්, රෝගයේ ගුප්ත ස්වරූපය අනුව, මෙම අගය 3-4 ගුණයකින් වැඩි විය හැකිය.නිදන්ගත ඉන්සියුලින් iency නතාවය හේතුවෙන් දියවැඩියා රෝගය වර්ධනය වන අතර කාබෝහයිඩ්රේට්, ප්රෝටීන් සහ මේද පරිවෘත්තීය ආබාධ ඇති වේ. අග්න්යාශයේ ඉන්සියුලින් නිපදවීම ලැන්ගර්හාන්ස් දූපත් වල cells- සෛල මගින් සිදු වේ.
කාබෝහයිඩ්රේට වල පරිවෘත්තීය ක්රියාවලියට සහභාගී වීමෙන් ඉන්සියුලින් සෛල තුළට ග්ලූකෝස් වැඩිවීම වැඩි කරයි, අක්මාව තුළ ග්ලයිකෝජන් සංශ්ලේෂණය හා සමුච්චය කිරීම ප්රවර්ධනය කරයි, කාබෝහයිඩ්රේට් සංයෝග බිඳ වැටීම වළක්වයි. ප්රෝටීන් පරිවෘත්තීය ක්රියාවලියේදී, ඉන්සියුලින් න්යෂ්ටික අම්ල, ප්රෝටීන් සංස්ලේෂණය වැඩි දියුණු කරන අතර එහි බිඳවැටීම වළක්වයි. මේද පරිවෘත්තීය ක්රියාවලියට ඉන්සියුලින් වල බලපෑම වන්නේ මේද සෛල තුළට ග්ලූකෝස් ගලායාම වැඩි දියුණු කිරීම, සෛලවල ශක්ති ක්රියාවලීන්, මේද අම්ල සංශ්ලේෂණය සහ මේද බිඳවැටීම මන්දගාමී කිරීමයි. ඉන්සියුලින් සහභාගී වීමත් සමඟ සෛලයට සෝඩියම් ඇතුළු වීමේ ක්රියාවලිය වැඩි දියුණු වේ. ඉන්සියුලින් මගින් පාලනය වන පරිවෘත්තීය ක්රියාවලීන් උල්ලං lations නය කිරීම ප්රමාණවත් නොවන සංශ්ලේෂණයකින් (පළමු වර්ගයේ දියවැඩියා රෝගයෙන්) හෝ ඉන්සියුලින් වලට පටක ප්රතිශක්තියෙන් (දෙවන වර්ගයේ දියවැඩියාව) වර්ධනය විය හැකිය.

සංවර්ධනයේ හේතු සහ යාන්ත්රණය
පළමු වර්ගයේ දියවැඩියාව වයස අවුරුදු 30 ට අඩු තරුණ රෝගීන් තුළ බහුලව දක්නට ලැබේ. ස්වයං ප්රතිශක්තිකරණ ස්වභාවයේ අග්න්යාශයට හානිවීම සහ ඉන්සියුලින් නිපදවන of සෛල විනාශ කිරීම හේතුවෙන් ඉන්සියුලින් සංස්ලේෂණය උල්ලං lation නය වීම වර්ධනය වේ. බොහෝ රෝගීන් තුළ දියවැඩියාව වර්ධනය වන්නේ වෛරස් ආසාදනයකින් (මැම්පස්, රුබෙල්ලා, වෛරස් හෙපටයිටිස්) හෝ විෂ සහිත බලපෑම් (නයිට්රොසැමයින්, පළිබෝධනාශක, drugs ෂධ ආදිය), අග්න්යාශ සෛල මිය යාමට හේතු වන ප්රතිශක්තිකරණ ප්රතිචාරයෙනි. ඉන්සියුලින් නිපදවන සෛල වලින් 80% කට වඩා බලපාන්නේ නම් දියවැඩියා රෝගය වර්ධනය වේ. ස්වයං ප්රතිශක්තිකරණ රෝගයක් වන, පළමු වර්ගයේ දියවැඩියා රෝගය බොහෝ විට ස්වයං ප්රතිශක්තිකරණ සම්භවයක් ඇති වෙනත් ක්රියාවලීන් සමඟ සංයුක්ත වේ: තයිරොටොක්සිසෝසිස්, විසරණය වන විෂ සහිත ගොයිටර් යනාදිය.
දෙවන වර්ගයේ දියවැඩියා රෝගයේදී, පටක වල ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වේ, එනම්, ඉන්සියුලින් වලට ඇති සංවේදීතාව. මෙම අවස්ථාවේ දී, රුධිරයේ ඇති ඉන්සියුලින් අන්තර්ගතය සාමාන්ය හෝ ඉහළ මට්ටමක පැවතිය හැකිය, කෙසේ වෙතත්, සෛල එයට ප්රතිශක්තී වේ. බොහෝ (85%) රෝගීන්ට දෙවන වර්ගයේ දියවැඩියාව වැළඳී ඇත. රෝගියා තරබාරු නම්, ඉන්සියුලින් වලට පටක වලට ගොදුරු වීමේ හැකියාව ඇඩිපෝස් පටක මගින් අවහිර කරනු ලැබේ. දෙවන වර්ගයේ දියවැඩියා රෝගය වයසට සමග ග්ලූකෝස් ඉවසීමේ අඩුවීමක් ඇති වැඩිහිටි රෝගීන්ට වඩාත් ගොදුරු වේ.
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීම පහත සඳහන් සාධකවල බලපෑම සමඟ විය හැකිය:
- ජානමය - relatives ාතීන් හෝ දෙමාපියන් දියවැඩියාවෙන් පෙළෙනවා නම් රෝගය වැළඳීමේ අවදානම 3-9%,
- තරබාරුකම - අතිරික්ත ඇඩිපෝස් පටක සමඟ (විශේෂයෙන් උදරයේ තරබාරුකම), ඉන්සියුලින් සඳහා පටක සංවේදීතාවයේ කැපී පෙනෙන අඩුවීමක් දක්නට ලැබේ, දියවැඩියා රෝගයේ වර්ධනයට දායක වේ,
- ආහාර ගැනීමේ අක්රමිකතා - තන්තු නොමැතිකම සහිත ප්රධාන වශයෙන් කාබෝහයිඩ්රේට් පෝෂණය දියවැඩියා අවදානම වැඩි කරයි,
- හෘද රෝග - ධමනි සිහින් වීම, ධමනි අධි රුධිර පීඩනය, කිරීටක හෘද රෝග, පටක ඉන්සියුලින් ප්රතිරෝධය අඩු කිරීම,
- නිදන්ගත ආතතිය - ශරීරයේ ආතතිය යටතේ, දියවැඩියාව වර්ධනය වීමට දායක වන කැටෙකොලමයින් (නෝර්පිනෙප්රින්, ඇඩ්රිනලින්), ග්ලූකෝකෝටිකොයිඩ් ප්රමාණය වැඩි වේ.
- සමහර .ෂධවල දියවැඩියා බලපෑම් - ග්ලූකෝකෝටිකොයිඩ් කෘතිම හෝමෝන, ඩයියුරිටික්, සමහර ප්රති-හයිපර්ටෙන්ටිව් drugs ෂධ, සයිටොස්ටැටික් ආදිය.
- නිදන්ගත අධිවෘක්ක බාහිකයේ ප්රමාණවත් නොවීම.
ඉන්සියුලින් වලට ප්රමාණවත් නොවීම හෝ ප්රතිරෝධය දැක්වීමකදී සෛල තුළට ග්ලූකෝස් ප්රමාණය අඩු වන අතර රුධිරයේ එහි අන්තර්ගතය වැඩිවේ. ශරීරය ග්ලූකෝස් සැකසීමේ හා උකහා ගැනීමේ විකල්ප ක්රම සක්රීය කරන අතර එමඟින් ග්ලයිකොසැමිනොග්ලිකන්, සෝර්බිටෝල්, ග්ලයිකේටඩ් හිමොග්ලොබින් යන පටක වල සමුච්චය වීමට හේතු වේ.සෝර්බිටෝල් සමුච්චය වීමෙන් ඇසේ සුද ඉවත් කිරීම, මයික්රොඇන්ජියෝපති (කේශනාලිකා හා ධමනි වල අක්රියතාව), ස්නායු රෝග (ස්නායු පද්ධතියේ අක්රියතාව), ග්ලයිකොසමිනොග්ලිකන් ඒකාබද්ධ හානිවලට හේතු වේ. ශරීරයේ නැතිවූ ශක්තිය ලබා ගැනීම සඳහා, ප්රෝටීන් බිඳවැටීමේ ක්රියාවලිය ආරම්භ වන අතර, මාංශ පේශි දුර්වල වීම සහ අස්ථි හා හෘද මාංශ පේශි පිරිහීමට හේතු වේ. මේදවල පෙරොක්සයිඩ් සක්රීය වේ, විෂ සහිත පරිවෘත්තීය නිෂ්පාදන සමුච්චය වීම (කීටෝන් සිරුරු).
දියවැඩියාව ඇති රුධිරයේ ඇති හයිපර්ග්ලයිසිමියාව ශරීරයෙන් අතිරික්ත සීනි ඉවත් කිරීම සඳහා මුත්රා කිරීම වැඩි කරයි. ග්ලූකෝස් සමඟ එක්ව සැලකිය යුතු තරලයක් වකුගඩු හරහා නැති වී යන අතර එය විජලනය (විජලනය) කරා යොමු කරයි. ග්ලූකෝස් නැතිවීමත් සමඟම ශරීරයේ ශක්ති සංචිතය අඩු වන අතර දියවැඩියා රෝගීන් බර අඩු කර ගනී. මේද සෛල බිඳවැටීම හේතුවෙන් සීනි මට්ටම ඉහළ යාම, විජලනය හා කීටෝන් සිරුරු සමුච්චය වීම දියවැඩියා කීටෝඇසයිඩෝසිස් භයානක තත්වයට හේතු වේ. කාලයත් සමඟ අධික සීනි මට්ටම, ස්නායු වලට හානි වීම, වකුගඩු වල කුඩා රුධිර නාල, ඇස්, හෘදය සහ මොළය වර්ධනය වේ.
වර්ගීකරණය
අන්තරාසර්ග විද්යාව වෙනත් රෝග සමඟ ඒකාබද්ධව රෝග ලක්ෂණ (ද්විතියික) සහ සැබෑ දියවැඩියා රෝගය වෙන්කර හඳුනා ගනී.
රෝග ලක්ෂණ සහිත දියවැඩියාව අන්තරාසර්ග ග්රන්ථි වල රෝග සමඟ සම්බන්ධ වේ: අග්න්යාශය, තයිරොයිඩ් ග්රන්ථිය, අධිවෘක්ක ග්රන්ථිය, පිටියුටරි ග්රන්ථිය සහ එය ප්රාථමික ව්යාධි විද්යාවේ එක් ප්රකාශනයකි.
සැබෑ දියවැඩියාව වර්ග දෙකකින් යුක්ත විය හැකිය:
- වර්ගය I ඉන්සියුලින් මත රඳා පවතී (ISDI වර්ගය I), ඔබේම ඉන්සියුලින් ශරීරයේ නිපදවන්නේ නැතිනම් හෝ ප්රමාණවත් ප්රමාණයකින් නිපදවන්නේ නැතිනම්,
- දෙවන වර්ගය ඉන්සියුලින් නොවන (NIDDM වර්ගය II), ඉන්සියුලින් වලට පටක නොගැලපීම එහි බහුලත්වය හා රුධිරයේ අතිරික්තය සටහන් කර ඇත්නම්.
දියවැඩියා රෝගයේ අංශක තුනක් ඇත: මෘදු (I), මධ්යස්ථ (II) සහ දරුණු (III), සහ කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධ සඳහා වන්දි ගෙවීමේ ප්රාන්ත තුනක්: වන්දි, උපසම්පදාව සහ දිරාපත් වීම.
පළමු වර්ගයේ දියවැඩියාව වේගයෙන් වර්ධනය වේ, දෙවන වර්ගයේ දියවැඩියාව - ඊට පටහැනිව ක්රමයෙන්. බොහෝ විට දියවැඩියා රෝගයේ ගුප්ත, අසමමිතික පා course මාලාවක් පවතින අතර, රුධිරය හා මුත්රා වල සීනි වල අරමුදල් හෝ රසායනාගාර නිර්ණය පරීක්ෂා කිරීමේදී අහම්බෙන් එය අනාවරණය වේ. සායනිකව, I සහ දෙවන වර්ගයේ දියවැඩියා රෝගය වෙනස් ආකාරයකින් පෙන්නුම් කරයි, නමුත් පහත දැක්වෙන රෝග ලක්ෂණ ඔවුන්ට පොදු වේ:
- පිපාසය සහ වියළි මුඛය, පොලිඩිප්සියා (තරල ප්රමාණය වැඩි කිරීම) සමඟ දිනකට ලීටර් 8-10 දක්වා,
- පොලියුරියා (අධික හා නිතර මුත්රා කිරීම),
- බහුභාෂාව (ආහාර රුචිය වැඩි කිරීම),
- වියළි සම සහ ශ්ලේෂ්මල පටල, කැසීම (පෙරිනියම් ද ඇතුළුව), සමේ පැස්ටලර් ආසාදන,
- නින්ද බාධා, දුර්වලතාවය, ක්රියාකාරිත්වය අඩුවීම,
- පැටවාගේ මාංශ පේශිවල කැක්කුම
- දෘශ්යාබාධිත වීම.
පළමු වර්ගයේ දියවැඩියා රෝගයේ ලක්ෂණ වන්නේ දැඩි පිපාසය, නිතර මුත්රා කිරීම, ඔක්කාරය, දුර්වලකම, වමනය, තෙහෙට්ටුව, නිරන්තර කුසගින්න, බර අඩු වීම (සාමාන්ය හෝ වැඩි පෝෂණය සමඟ) සහ නුරුස්නා බව ය. ළමුන් තුළ දියවැඩියාව පිළිබඳ සං sign ාවක් වන්නේ ඇඳ ඇතිරිලි පෙනුමයි, විශේෂයෙන් දරුවා කලින් ඇඳේ මුත්රා කර නොමැති නම්. පළමු වර්ගයේ දියවැඩියාව, හයිපර්ග්ලයිසමික් (විවේචනාත්මකව ඉහළ රුධිර සීනි මට්ටමක් සහිත) සහ හයිපොග්ලයිසමික් (විවේචනාත්මකව අඩු රුධිර සීනි) තත්වයන් බොහෝ විට වර්ධනය වන අතර හදිසි පියවර අවශ්ය වේ.
දෙවන වර්ගයේ දියවැඩියාව, කැසීම, පිපාසය, දෘශ්යාබාධිතභාවය, දැඩි නිදිබර ගතිය සහ තෙහෙට්ටුව, සමේ ආසාදන, තුවාල සෙමින් සුව කිරීම, පියරේස්ටේෂියාව සහ කකුල් වල හිරිවැටීම ප්රධාන වේ. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් බොහෝ විට තරබාරු ය.
දියවැඩියාව පිළිබඳ පා course මාලාව බොහෝ විට පහළ කෙළවරේ හිසකෙස් නැතිවීම සහ මුහුණේ වර්ධනය වැඩිවීම, සැන්තෝමාස් පෙනුම (ශරීරයේ කුඩා කහ වර්ධනය), පිරිමින්ගේ බැලනොපොස්ටයිටිස් සහ කාන්තාවන් තුළ වුල්වොවජිනයිටිස් වේ. දියවැඩියාව වර්ධනය වන විට, සියලු වර්ගවල පරිවෘත්තීය ක්රියාවලිය කඩාකප්පල් කිරීම ප්රතිශක්තිය අඩුවීමට සහ ආසාදන වලට ප්රතිරෝධය දැක්වීමට හේතු වේ. දිගුකාලීන දියවැඩියාව නිසා අස්ථි පද්ධතියට හානි සිදු වන අතර එය ඔස්ටියෝපොරෝසිස් (අස්ථි පටක වල දුර්ලභ ක්රියාකාරිත්වය) මගින් විදහා දක්වයි. පහළ පිටුපස වේදනාව, අස්ථි, සන්ධි, කශේරුකා හා සන්ධි විස්ථාපනය හා අවහිර වීම, අස්ථි බිඳීම් හා අස්ථි විරූපණය ආබාධිත තත්වයට හේතු වේ.
සංකූලතා
බහු අවයව ආබාධ වර්ධනය වීමෙන් දියවැඩියාව පිළිබඳ පා course මාලාව සංකීර්ණ විය හැකිය:
- දියවැඩියා ඇන්ජියෝපති - සනාල පාරගම්යතාව, අස්ථාවරත්වය, ත්රොම්බොසිස්, ධමනි සිහින් වීම, කිරීටක හෘද රෝග වර්ධනයට තුඩු දෙයි, වරින් වර ක්ලැඩිකේෂන්, දියවැඩියා එන්සෙෆලෝපති,
- දියවැඩියා බහු අවයවිකතාව - රෝගීන්ගෙන් 75% ක් තුළ පර්යන්ත ස්නායු වලට හානි වීම, එහි ප්රති sens ලයක් ලෙස සංවේදීතාව, ඉදිමීම සහ අන්තයේ සිසිල් බව උල්ලං is නය වීම, දැවෙන සංවේදනය සහ "බඩගා යන" ඇස්වල කඳුලු ගැටිති. දියවැඩියා ස්නායු රෝගය වර්ධනය වන්නේ දියවැඩියා රෝගය ආරම්භ වී වසර ගණනාවකට පසුවය, ඉන්සියුලින් නොවන යැපෙන ආකාරයේ බහුලව දක්නට ලැබේ,
- දියවැඩියා රෙටිනෝපති - දෘෂ්ටි විතානය, ධමනි, නහර සහ ඇසේ කේශනාලිකා විනාශ කිරීම, පෙනීම අඩුවීම, දෘෂ්ටි විතානයෙන් හා සම්පූර්ණ අන්ධභාවයෙන් පිරී ඇත. පළමු වර්ගයේ දියවැඩියාව තුළ, එය අවුරුදු 10-15 තුළ, දෙවන වර්ගයේ - මීට පෙර, රෝගීන්ගෙන් 80-95% අතර අනාවරණය වේ,
- දියවැඩියා නෙෆ්රොෆති - වකුගඩු ක්රියාකාරිත්වය දුර්වල වූ වකුගඩු යාත්රා වලට හානි වීම සහ වකුගඩු අකර්මණ්ය වීම. රෝගය ආරම්භයේ සිට අවුරුදු 15-20 කට පසු දියවැඩියා රෝගීන්ගෙන් 40-45% අතර එය සටහන් වේ.
- දියවැඩියා පාදය - පහළ අන්තයේ රුධිර සංසරණය දුර්වල වීම, පැටවාගේ මාංශ පේශිවල වේදනාව, ට්රොෆික් වණ, අස්ථි හා පාදවල සන්ධි විනාශ වීම.
දියවැඩියා රෝගයේ බරපතල, උග්ර තත්වයන් වන්නේ දියවැඩියා (හයිපර්ග්ලයිසමික්) සහ හයිපොග්ලයිසමික් කෝමා ය.
රුධිර ග්ලූකෝස් මට්ටම තියුණු හා සැලකිය යුතු ලෙස ඉහළ යාමේ ප්රති hyp ලයක් ලෙස හයිපර්ග්ලයිසමික් තත්වය සහ කෝමා වර්ධනය වේ. හයිපර්ග්ලයිසිමියා රෝගයට ගොදුරු වන්නේ සාමාන්ය ව්යාධිය, දුර්වලතාවය, හිසරදය, මානසික අවපීඩනය, ආහාර රුචිය නැති වීමයි. එවිට උදර වේදනාව, කුස්මාල්ගේ is ෝෂාකාරී හුස්ම ගැනීම, මුඛයෙන් ඇසිටෝන් සුවඳ සමඟ වමනය, ප්රගතිශීලී උදාසීනත්වය සහ නිදිබර ගතිය සහ රුධිර පීඩනය අඩුවීම. මෙම තත්වය රුධිරයේ ඇති කීටොඇසයිඩෝසිස් (කීටෝන් සිරුරු සමුච්චය වීම) නිසා ඇති වන අතර එය සවි ness ් of ාණ අහිමි වීමට හේතු වේ - දියවැඩියා කෝමා සහ රෝගියාගේ මරණය.
දියවැඩියා රෝගයේ ප්රතිවිරුද්ධ විවේචනාත්මක තත්වය - හයිපොග්ලයිසමික් කෝමා වර්ධනය වන්නේ රුධිරයේ ග්ලූකෝස් මට්ටම තියුනු ලෙස පහත වැටීමත් සමඟය. හයිපොග්ලිසිමියා වැඩිවීම හදිසි, වේගවත් ය. කුසගින්න, දුර්වලතාවය, අත් පා වෙව්ලීම, නොගැඹුරු හුස්ම ගැනීම, අධි රුධිර පීඩනය, රෝගියාගේ සම සීතල, තෙත් සහ සමහර විට කැළඹීම් ඇති වේ.
අඛණ්ඩ ප්රතිකාර හා රුධිර ග්ලූකෝස් මට්ටම හොඳින් නිරීක්ෂණය කිරීමෙන් දියවැඩියාවේ සංකූලතා වැලැක්විය හැකිය.
රෝග නිර්ණය
6.5 mmol / L ට වඩා වැඩි කේශනාලිකා රුධිර ග්ලූකෝස් නිරාහාරව සිටීම දියවැඩියා රෝගයේ පැවැත්මට සාක්ෂියකි. සාමාන්යයෙන්, මුත්රා වල ඇති ග්ලූකෝස් නොමැති වන්නේ එය වකුගඩු පෙරණය මගින් ශරීරයේ රඳවා තබා ගන්නා බැවිනි. රුධිර ග්ලූකෝස් මට්ටම 8.8-9.9 mmol / L (160-180 mg%) ට වඩා වැඩි වීමත් සමඟ වකුගඩු බාධකය අසමත් වී ග්ලූකෝස් මුත්රා තුළට ගමන් කරයි. මුත්රා වල සීනි පැවතීම විශේෂ පරීක්ෂණ තීරු මගින් තීරණය වේ. මුත්රා වල රුධිර ග්ලූකෝස් හඳුනා ගැනීමට පටන් ගන්නා විට එය "වකුගඩු එළිපත්ත" ලෙස හැඳින්වේ.
සැක සහිත දියවැඩියාව පරීක්ෂා කිරීම සඳහා මට්ටම තීරණය කිරීම ඇතුළත් වේ:
- කේශනාලිකා රුධිරයේ ග්ලූකෝස් නිරාහාරව සිටීම (ඇඟිල්ලෙන්),
- මුත්රා වල ඇති ග්ලූකෝස් සහ කීටෝන් සිරුරු - ඒවායේ පැවැත්මෙන් පෙන්නුම් කරන්නේ දියවැඩියා රෝගය,
- ග්ලයිකේටඩ් හිමොග්ලොබින් - දියවැඩියා රෝගයේ සැලකිය යුතු ලෙස වැඩි වීම,
- රුධිරයේ සී-පෙප්ටයිඩ් සහ ඉන්සියුලින් - පළමු වර්ගයේ දියවැඩියාව සමඟ, දර්ශක දෙකම සැලකිය යුතු ලෙස අඩු වේ, දෙවන වර්ගයේ දියවැඩියාව සමඟ - ප්රායෝගිකව නොවෙනස්ව,
- ආතති පරීක්ෂණයක් පැවැත්වීම (ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය): නිරාහාර ග්ලූකෝස් නිර්ණය කිරීම සහ තම්බා ගත් වතුර කෝප්ප 1.5 ක දියකර ඇති සීනි ග්රෑම් 75 ක් පානය කිරීමෙන් පැය 1 සහ 2 කට පසුව. සාම්පල සඳහා negative ණාත්මක (දියවැඩියා රෝගය තහවුරු නොකිරීම) පරීක්ෂණ ප්රති result ල සලකා බලනු ලැබේ: හිස් ආමාශයක් මත පළමු මිනුමේදී 6.6 mmol / l සහ ග්ලූකෝස් පැටවීමෙන් පැය 2 කට පසු 11.1 mmol / l.
දියවැඩියා රෝගයේ සංකූලතා හඳුනා ගැනීම සඳහා අතිරේක පරීක්ෂණ සිදු කරනු ලැබේ: වකුගඩු වල අල්ට්රා සවුන්ඩ්, පහළ අවයව රූවොසෝග්රැෆි, රියෝඑන්සෙෆලෝග්රැෆි සහ මොළයේ ඊඊජී.
දියවැඩියා රෝගියෙකුගේ නිර්දේශ ක්රියාත්මක කිරීම, දියවැඩියාව සඳහා ස්වයං අධීක්ෂණය සහ ප්රතිකාර කිරීම ජීවිත කාලය පුරාම සිදු කෙරෙන අතර සැලකිය යුතු ලෙස මන්දගාමී වීමට හෝ රෝගයේ පා course මාලාවේ සංකීර්ණ ප්රභේදයන් වළක්වා ගත හැකිය. ඕනෑම ආකාරයක දියවැඩියාවකට ප්රතිකාර කිරීම රුධිර ග්ලූකෝස් මට්ටම අඩු කිරීම, සියලු වර්ගවල පරිවෘත්තීය සාමාන්යකරණය කිරීම සහ සංකූලතා වැලැක්වීම අරමුණු කර ගෙන ඇත.
සෑම ආකාරයකම දියවැඩියාවට ප්රතිකාර කිරීම සඳහා පදනම වන්නේ රෝගියාගේ ස්ත්රී පුරුෂ භාවය, වයස, ශරීර බර, ශාරීරික ක්රියාකාරකම් සැලකිල්ලට ගනිමින් ආහාර චිකිත්සාවයි. කාබෝහයිඩ්රේට්, මේද, ප්රෝටීන, විටමින් සහ හෝඩුවාවේ මූලද්රව්යවල අන්තර්ගතය සැලකිල්ලට ගනිමින් කැලරි ප්රමාණය ගණනය කිරීමේ මූලධර්මවලට පුහුණුව ලබා දෙනු ලැබේ. ඉන්සියුලින් මත යැපෙන දියවැඩියාව ඇති විට, ඉන්සියුලින් මගින් ග්ලූකෝස් පාලනය කිරීම සහ නිවැරදි කිරීම පහසු කිරීම සඳහා එකම වේලාවක කාබෝහයිඩ්රේට් පරිභෝජනය කිරීම රෙකමදාරු කරනු ලැබේ. පළමු වර්ගයේ දියවැඩියාව සමඟ, කීටොඇසයිඩෝසිස් සඳහා දායක වන මේද ආහාර ගැනීම සීමිතය. ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව සමඟ, සියලු වර්ගවල සීනි බැහැර කර ආහාරවල මුළු කැලරි ප්රමාණය අඩු වේ.
කාබෝහයිඩ්රේට් ඒකාකාරව බෙදා හැරීම, ග්ලූකෝස් ස්ථාවර මට්ටමකට දායක වීම සහ මූලික පරිවෘත්තීය පවත්වා ගැනීම සඳහා ආහාර භාගික විය යුතුය (අවම වශයෙන් දිනකට 4-5 වතාවක්). රසකාරක (ඇස්පාර්ටේම්, සැචරින්, සයිලිටෝල්, සෝර්බිටෝල්, ෆ ruct ක්ටෝස් ආදිය) මත පදනම් වූ විශේෂ දියවැඩියා නිෂ්පාදන නිර්දේශ කරනු ලැබේ. එක් ආහාර වේලක් පමණක් භාවිතා කරමින් දියවැඩියා ආබාධ නිවැරදි කිරීම රෝගයේ මෘදු මට්ටමේ භාවිතා වේ.
දියවැඩියාව සඳහා treatment ෂධ ප්රතිකාර තෝරා ගැනීම තීරණය වන්නේ රෝග වර්ගය අනුව ය. පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් ඉන්සියුලින් චිකිත්සාව සඳහා, දෙවන වර්ගය - ආහාර හා හයිපොග්ලයිසමික් කාරක සඳහා දක්වනු ලැබේ (ටැබ්ලටයේ ස්වරූපය ගැනීමේ අකාර්යක්ෂමතාව, කීටෝඇසිඩෝසිස් සහ පූර්ව තත්වයේ වර්ධනය, ක්ෂය රෝගය, නිදන්ගත පයිලෝනෙෆ්රයිටිස්, අක්මාව හා වකුගඩු අකර්මන්යතාවය සඳහා ඉන්සියුලින් නියම කරනු ලැබේ).
ඉන්සියුලින් හඳුන්වාදීම රුධිරයේ හා මුත්රා වල ග්ලූකෝස් මට්ටම ක්රමානුකූලව පාලනය කිරීම යටතේ සිදු කෙරේ. ඉන්සියුලින් වල යාන්ත්රණය හා කාලසීමාව ප්රධාන වර්ග තුනකි: දීර් ed (දීර් extended), අතරමැදි සහ කෙටි ක්රියාකාරීත්වය. ආහාර පරිභෝජනය නොසලකා දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් දිනකට 1 වතාවක් පරිපාලනය කෙරේ. බොහෝ විට, දිගුකාලීන ඉන්සියුලින් එන්නත් අතරමැදි හා කෙටි ක්රියාකාරී drugs ෂධ සමඟ නිර්දේශ කරනු ලැබේ, දියවැඩියාව සඳහා වන්දි ලබා ගැනීමට ඉඩ සලසයි.
ඉන්සියුලින් භාවිතය භයානක අධික මාත්රාවක් වන අතර එය සීනිවල තියුණු අඩුවීමක්, හයිපොග්ලිසිමියා සහ කෝමා වර්ධනයට හේතු වේ. Drugs ෂධ තෝරා ගැනීම සහ ඉන්සියුලින් මාත්රාව දිවා කාලයේදී රෝගියාගේ ශාරීරික ක්රියාකාරකම්වල වෙනස්වීම්, රුධිරයේ සීනි මට්ටමේ ස්ථායිතාව, කැලරි ප්රමාණය, ආහාර ඛණ්ඩනය, ඉන්සියුලින් ඉවසීම යනාදිය සැලකිල්ලට ගනිමින් සිදු කරනු ලැබේ. ඉන්සියුලින් ප්රතිකාරය සමඟ දේශීය සංවර්ධනය (වේදනාව, රතු පැහැය, එන්නත් කරන ස්ථානයේ ඉදිමීම) සහ සාමාන්ය (ඇනෆිලැක්සිස් දක්වා) අසාත්මිකතා. එසේම, ඉන්සියුලින් චිකිත්සාව ලිපොඩිස්ට්රොෆි මගින් සංකීර්ණ කළ හැකිය - ඉන්සියුලින් එන්නත් කරන ස්ථානයේ ඇති ඇඩිපෝස් පටක වල “බිංදු”.
ආහාරයට අමතරව ඉන්සියුලින් මත යැපෙන දියවැඩියාව සඳහා සීනි අඩු කරන පෙති නියම කරනු ලැබේ.සීනි අඩු කරන drugs ෂධ කාණ්ඩ පහත දැක්වෙන්නේ රුධිරයේ සීනි අඩු කිරීමේ යාන්ත්රණය මගිනි.
- සල්ෆොනිලියුරියා සූදානම (ග්ලයිසයිඩෝන්, ග්ලයිබෙන්ක්ලැමයිඩ්, ක්ලෝරොප්රොපාමයිඩ්, කාබුටාමයිඩ්) - අග්න්යාශයික සෛල මගින් ඉන්සියුලින් නිපදවීම උත්තේජනය කරන අතර පටක තුලට ග්ලූකෝස් විනිවිද යාම ප්රවර්ධනය කරයි. මෙම drugs ෂධ කාණ්ඩයේ ප්රශස්ත ලෙස තෝරාගත් මාත්රාවක් ග්ලූකෝස් මට්ටම> 8 mmol / L නොවේ. අධික මාත්රාවක් සමඟ, හයිපොග්ලිසිමියා සහ කෝමා වර්ධනය විය හැකිය.
- biguanides (metformin, buformin, ආදිය) - බඩවැලේ ඇති ග්ලූකෝස් අවශෝෂණය අඩු කර පර්යන්ත පටක වල සන්තෘප්තියට දායක වේ. බිගුවානයිඩ මගින් රුධිරයේ යූරික් අම්ලයේ මට්ටම ඉහළ නැංවිය හැකි අතර බරපතල තත්වයක් වර්ධනය වීමට හේතු වේ - ලැක්ටික් ඇසිඩෝසිස් අවුරුදු 60 ට වඩා පැරණි රෝගීන් මෙන්ම අක්මාව හා වකුගඩු අකර්මන්යතාවයෙන් පෙළෙන පුද්ගලයින්, නිදන්ගත ආසාදන. තරුණ තරබාරු රෝගීන් සඳහා ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව සඳහා බිගුවානයිඩ් බහුලව නිර්දේශ කෙරේ.
- මෙග්ලිටිනයිඩ් (නටග්ලිනයිඩ්, රෙපග්ලිනයිඩ්) - සීනි මට්ටම අඩුවීමට හේතු වන අතර අග්න්යාශය ඉන්සියුලින් ස්රාවය කිරීමට උත්තේජනය කරයි. මෙම drugs ෂධවල බලපෑම රුධිරයේ සීනි මත රඳා පවතින අතර හයිපොග්ලිසිමියා ඇති නොකරයි.
- ඇල්ෆා ග්ලූකෝසයිඩේස් නිෂේධක (මිග්ලිටෝල්, ඇකාර්බෝස්) - රුධිරයේ සීනි වැඩිවීම මන්දගාමී කිරීම, පිෂ් .ය අවශෝෂණයට සම්බන්ධ එන්සයිම අවහිර කිරීම. අතුරු ආබාධ - සමතලා වීම සහ පාචනය.
- thiazolidinediones - අක්මාවෙන් නිකුත් වන සීනි ප්රමාණය අඩු කිරීම, ඉන්සියුලින් සඳහා මේද සෛලවල සංවේදීතාව වැඩි කිරීම. හෘදයාබාධ ඇතිවීමේදී contraindicated.
දියවැඩියා රෝගයේ දී, රෝගියාගේ සහ ඔහුගේ පවුලේ සාමාජිකයින්ගේ රෝගියාගේ යහපැවැත්ම සහ තත්වය පාලනය කිරීම සඳහා කුසලතා ඉගැන්වීම වැදගත් වේ, පූර්ව හා කෝමා තත්වයන් වර්ධනය කිරීම සඳහා ප්රථමාධාර පියවර. දියවැඩියාවට හිතකර චිකිත්සක බලපෑම අතිරික්ත බර අඩු කිරීම සහ පුද්ගල මධ්යස්ථ ශාරීරික ක්රියාකාරකම් ඇත. මාංශ පේශි උත්සාහයන් හේතුවෙන් ග්ලූකෝස් ඔක්සිකරණය වැඩි වන අතර රුධිරයේ එහි අන්තර්ගතය අඩු වේ. කෙසේ වෙතත්, ව්යායාම ග්ලූකෝස් මට්ටමකින් ආරම්භ කළ නොහැක> 15 mmol / L, පළමුව ඔබ .ෂධවල බලපෑම යටතේ එය පහත වැටෙන තෙක් බලා සිටිය යුතුය. දියවැඩියාව සමඟ ශාරීරික ක්රියාකාරකම් සියලුම මාංශ පේශි කණ්ඩායම් අතර ඒකාකාරව බෙදා හැරිය යුතුය.
පුරෝකථනය සහ වැළැක්වීම
රෝග විනිශ්චය කළ දියවැඩියා රෝගීන් අන්තරාසර්ග විද්යා ologist යා සමඟ ලියාපදිංචි වී ඇත. නිවැරදි ජීවන රටාව, පෝෂණය, ප්රතිකාර සංවිධානය කිරීමේදී රෝගියාට වසර ගණනාවක් තෘප්තිමත් විය හැකිය. එය දියවැඩියාව පිළිබඳ පුරෝකථනය සංකීර්ණ කරන අතර උග්ර හා කාලානුරූපීව වර්ධනය වන සංකූලතා ඇති රෝගීන්ගේ ආයු අපේක්ෂාව අඩු කරයි.
පළමු වර්ගයේ දියවැඩියාව වැළැක්වීම මඟින් ශරීරයේ ආසාදන වලට ඇති ප්රතිරෝධය වැඩි කිරීම සහ අග්න්යාශයේ විවිධ කාරකයන්ගේ විෂ සහිත බලපෑම් ඉවත් කිරීම අඩු කරයි. දෙවන වර්ගයේ දියවැඩියාව වැළැක්වීමේ පියවර අතරට විශේෂයෙන් පාරම්පරික ඉතිහාසයක් ඇති පුද්ගලයින් තුළ තරබාරුකම, පෝෂණ නිවැරදි කිරීම වැළැක්වීම ඇතුළත් වේ. දිරාපත් වීම වැළැක්වීම සහ දියවැඩියා රෝගයේ සංකීර්ණ පා course මාලාව එහි නිවැරදි, ක්රමානුකූල ප්රතිකාර වලින් සමන්විත වේ.
දියවැඩියාව යනු කුමක්ද?
දියවැඩියා රෝගය යනු කාබෝහයිඩ්රේට් සහ ශරීරයේ ජලය පරිවෘත්තීය උල්ලං violation නය කිරීමකි. මෙහි ප්රතිවිපාකය අග්න්යාශයේ ක්රියාකාරිත්වය උල්ලං violation නය කිරීමකි. අග්න්යාශය යනු ඉන්සියුලින් නම් හෝමෝනය නිපදවයි. සීනි සැකසීමට ඉන්සියුලින් සම්බන්ධ වේ. එය නොමැතිව ශරීරයට සීනි ග්ලූකෝස් බවට පරිවර්තනය කිරීම කළ නොහැකිය. එහි ප්රති As ලයක් ලෙස අපගේ රුධිරයේ සීනි එකතු වන අතර මුත්රා හරහා ශරීරයෙන් විශාල ප්රමාණයක් බැහැර කරයි.
සමාන්තරව, ජල හුවමාරුව කඩාකප්පල් වේ. පටක වලට ජලය තමන් තුළ තබා ගත නොහැකි අතර, එහි ප්රති as ලයක් වශයෙන්, බාල ජලය විශාල ප්රමාණයක් වකුගඩු හරහා බැහැර කරයි.
පුද්ගලයෙකුට රුධිරයේ සීනි (ග්ලූකෝස්) සාමාන්යයට වඩා වැඩි නම්, මෙය රෝගයේ ප්රධාන රෝග ලක්ෂණයයි - දියවැඩියාව. මිනිස් සිරුරේ අග්න්යාශ සෛල (බීටා සෛල) ඉන්සියුලින් නිපදවීමට වගකිව යුතුය.අනෙක් අතට, ඉන්සියුලින් යනු හෝමෝනයකි, නියම ප්රමාණයට සෛල වලට ග්ලූකෝස් ලබා දෙන බව සහතික කිරීම. දියවැඩියාවෙන් ශරීරයේ කුමක් සිදුවේද? ශරීරය ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන අතර රුධිරයේ සීනි සහ ග්ලූකෝස් ඉහළ නංවන නමුත් සෛල ග්ලූකෝස් හිඟතාවයෙන් පෙළෙන්නට පටන් ගනී.
මෙම පරිවෘත්තීය රෝගය පාරම්පරික හෝ අත්පත් කර ගත හැකිය. දුර්වල හා අනෙකුත් සමේ තුවාල ඉන්සියුලින් iency නතාවයෙන් වර්ධනය වේ, දත් දුක් විඳීම, ධමනි සිහින් වීම, ඇන්ජිනා පෙක්ටෝරිස්, අධි රුධිර පීඩනය, වකුගඩු, ස්නායු පද්ධතිය දුක් විඳීම, පෙනීම පිරිහීම.
හේතු විද්යාව සහ ව්යාධිජනකය
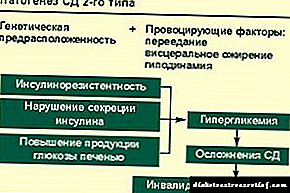
දියවැඩියා රෝගයේ ව්යාධිජනක පදනම රෝග වර්ගය මත රඳා පවතී. එහි වර්ග දෙකක් ඇත, ඒවා එකිනෙකට වඩා මූලික වශයෙන් වෙනස් වේ. නූතන අන්තරාසර්ග විද්යා ologists යින් දියවැඩියාව වෙන් කිරීම ඉතා කොන්දේසි සහිත යැයි පැවසුවද, චිකිත්සක උපක්රම තීරණය කිරීමේදී රෝග වර්ගය වැදගත් වේ. එමනිසා, ඔවුන් එක් එක් මත වෙන වෙනම වාසය කිරීම සුදුසුය.
පොදුවේ ගත් කල, දියවැඩියා රෝගය යනු පරිවෘත්තීය ක්රියාවලීන් උල්ලං is නය වන සාරය තුළ එම රෝග සඳහා යොමු වේ. ඒ සමගම, කාබෝහයිඩ්රේට් පරිවෘත්තීය වැඩිපුරම දුක් විඳින අතර එය රුධිරයේ ග්ලූකෝස් අඛණ්ඩව හා නිරන්තරයෙන් වැඩිවීම මගින් විදහා දක්වයි. මෙම දර්ශකය හයිපර්ග්ලයිසිමියාව ලෙස හැඳින්වේ. ගැටලුවේ මූලික පදනම වන්නේ පටක සමඟ ඉන්සියුලින් අන්තර්ක්රියා විකෘති කිරීමයි. මෙම හෝමෝනය ග්ලූකෝස් අන්තර්ගතය පහත වැටීමට දායක වන්නේ එකම සෛල වන අතර එය සියළුම සෛල තුළට ගෙන යාමෙන් ජීවිත ක්රියාවලියට සහාය වන ප්රධාන ශක්ති උපස්ථරය වේ. පටක සමඟ ඉන්සියුලින් අන්තර්ක්රියා කිරීමේ පද්ධතියේ අක්රමිකතාවයක් සිදුවුවහොත්, ග්ලූකෝස් සාමාන්ය පරිවෘත්තීය ක්රියාවලියට ඇතුළත් කළ නොහැකි අතර එය රුධිරයේ නිරන්තරයෙන් සමුච්චය වීමට දායක වේ. මෙම හේතු සම්බන්ධතා දියවැඩියාව ලෙස හැඳින්වේ.
සෑම හයිපර්ග්ලයිසිමියාවම සැබෑ දියවැඩියාව නොවන බව වටහා ගැනීම වැදගත්ය, නමුත් ඉන්සියුලින් ක්රියාකාරිත්වය මූලික වශයෙන් උල්ලං by නය කිරීම නිසා ඇතිවන දේ පමණි!
රෝගාබාධ වර්ග දෙකක් ඇත්තේ ඇයි?
රෝගියාගේ ප්රතිකාරය මුළුමනින්ම තීරණය කරන බැවින් රෝගයේ ආරම්භක අවධියේදී රැඩිකල් ලෙස වෙනස් වන බැවින් මෙම අවශ්යතාවය අනිවාර්ය වේ. දියවැඩියා රෝගයේ පා course මාලාව දිගු හා දුෂ්කර වන තරමට එය වර්ග වලට බෙදීම විධිමත් වේ. ඇත්ත වශයෙන්ම, එවැනි අවස්ථාවන්හිදී, ප්රතිකාරය ප්රායෝගිකව රෝගයේ ඕනෑම ආකාරයක් හා සම්භවයක් සමඟ සමපාත වේ.
පළමු වර්ගයේ දියවැඩියාව
මෙම වර්ගය ඉන්සියුලින් මත යැපෙන දියවැඩියාව ලෙසද හැඳින්වේ. බොහෝ විට, මෙම වර්ගයේ දියවැඩියාව වයස අවුරුදු 40 ට අඩු තරුණ තරුණියන්ට බලපායි. රෝගය තරමක් දරුණු ය, ප්රතිකාර සඳහා ඉන්සියුලින් අවශ්ය වේ. හේතුව: ශරීරය ඉන්සියුලින් නිපදවන අග්න්යාශ සෛල විනාශ කරන ප්රතිදේහ නිපදවයි.
අග්න්යාශයේ ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීමේ අවස්ථා තිබුණද, පළමු වර්ගයේ දියවැඩියාවෙන් සම්පූර්ණයෙන් සුවය ලබා ගැනීම පාහේ කළ නොහැක්කකි. නමුත් මෙය කළ හැක්කේ විශේෂ කොන්දේසි සහ ස්වාභාවික අමු පෝෂණය යටතේ පමණි. ශරීරය නඩත්තු කිරීම සඳහා සිරින්ජයක් සමඟ ශරීරයට ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ. ආමාශ ආන්ත්රයික පත්රිකාවේ ඉන්සියුලින් විනාශ වන බැවින්, ටැබ්ලට් ස්වරූපයෙන් ඉන්සියුලින් ලබා ගත නොහැක. ආහාර වේලක් සමඟ ඉන්සියුලින් ලබා දෙනු ලැබේ. දැඩි ආහාර වේලක් අනුගමනය කිරීම ඉතා වැදගත් වන අතර, සම්පූර්ණයෙන්ම ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් (සීනි, රසකැවිලි, පළතුරු යුෂ, සීනි අඩංගු ලෙමනේඩ්) ආහාරයෙන් බැහැර කරනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාව
මෙම වර්ගයේ දියවැඩියාව ඉන්සියුලින් නොවන යැපීමකි. බොහෝ විට, දෙවන වර්ගයේ දියවැඩියාව වයස අවුරුදු 40 ට පසු තරබාරු අයට වැඩිහිටියන්ට බලපායි. හේතුව: ඉන්සියුලින් වල ඇති පෝෂ්ය පදාර්ථ අතිරික්තයක් හේතුවෙන් සෛල සංවේදීතාව නැතිවීම. ප්රතිකාර සඳහා ඉන්සියුලින් භාවිතය සෑම රෝගියෙකුටම අවශ්ය නොවේ. ප්රතිකාර හා මාත්රාවන් නියම කළ හැක්කේ සුදුසුකම් ලත් විශේෂ ist යෙකුට පමණි.
ආරම්භයේදී, එවැනි රෝගීන්ට ආහාර වේලක් නියම කරනු ලැබේ.වෛද්යවරයාගේ නිර්දේශ සම්පූර්ණයෙන්ම අනුගමනය කිරීම ඉතා වැදගත් වේ. සාමාන්ය බර ළඟා කර ගැනීම සඳහා සෙමින් බර අඩු කර ගැනීම (මසකට කිලෝග්රෑම් 2-3) නිර්දේශ කර ඇති අතර එය ජීවිත කාලය පුරාම පවත්වා ගත යුතුය. ආහාර ප්රමාණවත් නොවන අවස්ථාවන්හිදී, සීනි අඩු කරන ටැබ්ලට් භාවිතා කරනු ලබන අතර, අතිශය ආන්තික අවස්ථාවකදී පමණක් ඉන්සියුලින් නියම කරනු ලැබේ.
දියවැඩියාවේ රෝග ලක්ෂණ

බොහෝ අවස්ථාවන්හීදී රෝගයේ සායනික සං signs ා ක්රමයෙන් පා .මාලාවක් මගින් සංලක්ෂිත වේ. කලාතුරකින්, දියවැඩියාව විවිධ දියවැඩියා කෝමා වර්ධනය වීමත් සමඟ ග්ලයිසමික් දර්ශකය (ග්ලූකෝස් අන්තර්ගතය) විවේචනාත්මක සංඛ්යා දක්වා ඉහළ යාමත් සමඟ පූර්ණ ස්වරූපයෙන් පෙන්නුම් කරයි.
රෝගීන් තුළ රෝගය ආරම්භ වීමත් සමඟ:
ස්ථිර වියළි මුඛය
ඇයව තෘප්තිමත් කිරීමට ඇති නොහැකියාව සමඟ පිපාසය පිළිබඳ හැඟීමක්. රෝගී පුද්ගලයින් දිනපතා දියර ලීටර් කිහිපයක් දක්වා පානය කරයි,
මුත්රා පිටවීම වැඩි කිරීම - දිනකට බැහැර කරන ලද සම්පූර්ණ මුත්රා වල කැපී පෙනෙන වැඩි වීමක්,
බර හා ශරීරයේ මේදය අඩුවීම හෝ තියුණු ලෙස වැඩිවීම,
සම සහ මෘදු පටක වල සිදුරු ක්රියාවලියට වැඩි ප්රවණතාවක්,
මාංශ පේශි දුර්වලතාවය සහ අධික දහඩිය දැමීම,
ඕනෑම තුවාලයක් නරක ලෙස සුව කිරීම
සාමාන්යයෙන්, මෙම පැමිණිලි රෝගයේ පළමු ඇමතුම වේ. ඔවුන්ගේ පෙනුම ග්ලයිසිමියා (ග්ලූකෝස් අන්තර්ගතය) සඳහා ක්ෂණික රුධිර පරීක්ෂාවකට අත්යවශ්ය හේතුවක් විය යුතුය.
රෝගය වර්ධනය වන විට, දියවැඩියා සංකූලතා වල රෝග ලක්ෂණ සෑම අවයවයකටම පාහේ බලපායි. විවේචනාත්මක අවස්ථාවන්හිදී, දුර්වල වි conscious ානය, දැඩි මත්පැන් සහ බහු අවයව අසමත්වීම සමඟ ජීවිතයට තර්ජනයක් විය හැකිය.
සංකීර්ණ දියවැඩියාවේ ප්රධාන ප්රකාශනයන් අතර:
හිසරදය සහ ස්නායු අසාමාන්යතා,
හෘද වේදනාව, විශාල කළ අක්මාව, දියවැඩියාවට පෙර සටහන් නොකළහොත්,
ඇවිදීමේ දුර්වලතා සහිත පහළ අන්තයේ වේදනාව සහ හිරිවැටීම,
සමේ සංවේදීතාව අඩුවීම, විශේෂයෙන් පාද,
දිගු කලක් සුව නොවන තුවාල වල පෙනුම,
රෝගියාගෙන් ඇසිටෝන් සුවඳ,
දියවැඩියාවේ ලාක්ෂණික සං signs ා වල පෙනුම හෝ එහි සංකූලතා වර්ධනය වීම අනතුරු ඇඟවීමේ සං signal ාවක් වන අතර එය රෝගයේ ප්රගතිය හෝ ප්රමාණවත් වෛද්ය නිවැරදි කිරීම් පෙන්නුම් කරයි.
දියවැඩියාවට හේතු

දියවැඩියාවට වඩාත්ම වැදගත් හේතු වනුයේ:
උරුමය. දියවැඩියා රෝගයේ වර්ධනයට බලපාන වෙනත් සාධක අපට අවශ්යය.
තරබාරුකම අධික බර සමඟ ක්රියාකාරීව සටන් කරන්න.
ඉන්සියුලින් නිපදවීමට වගකිව යුතු බීටා සෛල පරාජය කිරීමට දායක වන රෝග ගණනාවක්. එවැනි රෝග අතර අග්න්යාශ රෝග - අග්න්යාශය, අග්න්යාශ පිළිකා, වෙනත් අන්තරාසර්ග ග්රන්ථි වල රෝග ඇතුළත් වේ.
වෛරස් ආසාදන (රුබෙල්ලා, චිකන්පොක්ස්, වසංගත හෙපටයිටිස් සහ වෙනත් රෝග, මෙයට උණ ඇතුළත් වේ). මෙම ආසාදන දියවැඩියාව වර්ධනය වීමේ ආරම්භක ස්ථානයයි. විශේෂයෙන් අවදානම් සහිත පුද්ගලයින් සඳහා.
ස්නායු ආතතිය. අවදානම් සහිත පුද්ගලයින් ස්නායු හා මානසික ආතතියෙන් වැළකී සිටිය යුතුය.
වයස. වයස සමඟ, සෑම අවුරුදු දහයකට වරක් දියවැඩියාව වැළඳීමේ අවදානම දෙගුණ වේ.
දියවැඩියා රෝගය හෝ හයිපර්ග්ලයිසිමියාව ද්විතියික වන රෝග ලක්ෂණ පමණක් මෙම ලැයිස්තුවට ඇතුළත් නොවේ. මීට අමතරව, සංවර්ධිත සායනික ප්රකාශනයන් හෝ දියවැඩියා සංකූලතා වර්ධනය වන තුරු එවැනි හයිපර්ග්ලයිසිමියාව සැබෑ දියවැඩියාව ලෙස සැලකිය නොහැකිය. හයිපර්ග්ලයිසිමියා (සීනි වැඩි වීම) ඇති කරන රෝග අතර පිළිකා සහ අධිවෘක්ක අධි ක්රියාකාරිත්වය, නිදන්ගත අග්න්යාශය හා ප්රති-හෝමෝන හෝමෝන මට්ටම ඉහළ යාම ඇතුළත් වේ.
දියවැඩියාවේ රුධිරයේ සීනි
දියවැඩියාව පිළිබඳ ප්රාථමික රෝග විනිශ්චය කිරීමේ පළමු හා තොරතුරු ක්රමය සහ ප්රතිකාර අතරතුර එහි ගතික තක්සේරුව රුධිර ග්ලූකෝස් (සීනි) මට්ටම අධ්යයනය කිරීමයි.මෙය පසුකාලීන රෝග විනිශ්චය සහ ප්රතිකාර ක්රම පදනම් කර ගත යුතු පැහැදිලි දර්ශකයකි.
විශේෂ experts යන් සාමාන්ය හා ව්යාධි ග්ලයිසමික් සංඛ්යා කිහිප වතාවක් සමාලෝචනය කළහ. නමුත් අද වන විට ඒවායේ පැහැදිලි අගයන් ස්ථාපිත කර ඇති අතර එමඟින් ශරීරයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය තත්ත්වය පිළිබඳ සැබෑ ආලෝකය විහිදේ. අන්තරාසර්ග විද්යා ologists යින් විසින් පමණක් නොව අනෙකුත් විශේෂ ists යින් සහ රෝගීන් විසින්ම මඟ පෙන්විය යුතුය. විශේෂයෙන් රෝගයේ දීර් history ඉතිහාසයක් ඇති දියවැඩියා රෝගීන්.
කාබෝහයිඩ්රේට් පරිවෘත්තීය
ග්ලූකෝස් දර්ශකය
රුධිරයේ සීනි
කාබෝහයිඩ්රේට් බර පැටවීමෙන් පැය 2 කට පසුව
කාබෝහයිඩ්රේට් බර පැටවීමෙන් පැය 2 කට පසුව
මේසයෙන් දැකිය හැකි පරිදි, දියවැඩියාව පිළිබඳ රෝග විනිශ්චය තහවුරු කිරීම අතිශයින්ම සරල වන අතර ඕනෑම බාහිර රෝගී සායනයක බිත්තිවල හෝ නිවසේදී පවා පුද්ගලික විද්යුත් ග්ලූකෝමීටරයක් (රුධිරයේ ග්ලූකෝස් මට්ටම තීරණය කිරීමේ උපකරණය) සිදු කළ හැකිය. ඒ හා සමානව, දියවැඩියා රෝගයේ ප්රතිකාරයේ ප්රමාණවත් බව තක්සේරු කිරීමට එක් හෝ වෙනත් ක්රමයක් මගින් නිර්ණායක සකස් කර ඇත. ප්රධාන එක එකම සීනි මට්ටම (ග්ලයිසිමියාව) වේ.
ජාත්යන්තර ප්රමිතීන්ට අනුව, දියවැඩියාවට ප්රතිකාර කිරීම පිළිබඳ හොඳ දර්ශකයක් වන්නේ රුධිර ග්ලූකෝස් මට්ටම 7.0 mmol / L ට වඩා අඩු වීමයි. අවාසනාවකට මෙන්, වෛද්යවරුන්ගේ සහ රෝගීන්ගේ සැබෑ උත්සාහය සහ දැඩි ආශාව තිබියදීත්, ප්රායෝගිකව මෙය සැමවිටම කළ නොහැක්කකි.
දියවැඩියාව පිළිබඳ උපාධි
දියවැඩියා රෝගයේ වර්ගීකරණයේ ඉතා වැදගත් අංශයක් වන්නේ එහි බරපතලකම අනුව එය වෙන් කිරීමයි. මෙම වෙනසෙහි පදනම ග්ලයිසිමියා මට්ටමයි. දියවැඩියා රෝග විනිශ්චය නිවැරදිව සකස් කිරීම සමඟ ඇති තවත් අංගයක් වන්නේ වන්දි ගෙවීමේ ක්රියාවලියයි. මෙම දර්ශකය පදනම් වී ඇත්තේ සංකූලතා පැවතීම මත ය.
නමුත් දියවැඩියා රෝගයෙන් පෙළෙන රෝගියෙකුට සිදුවන්නේ කුමක්ද යන්න පිළිබඳ සරල අවබෝධයක් සඳහා, වෛද්ය ලියකියවිලි වල ඇතුළත් කිරීම් දෙස බැලීමේදී, එක් කොටසක ක්රියාවලියේ අවධිය සමඟ බරපතලකම ඒකාබද්ධ කළ හැකිය. ඇත්ත වශයෙන්ම, රුධිරයේ සීනි මට්ටම ඉහළ යාම, දියවැඩියාව වඩාත් අපහසු වීම සහ දරුණු සංකූලතා ගණන වැඩි වීම ස්වාභාවිකය.
දියවැඩියා රෝගය අංශක 1 යි
ඕනෑම ප්රතිකාරයක් සඳහා උත්සාහ කළ යුතු රෝගයේ වඩාත් හිතකර ක්රියාමාර්ගය එය සංලක්ෂිත කරයි. එවැනි ක්රියාවලියක දී එය සම්පූර්ණයෙන්ම වන්දි ලබා දෙනු ලැබේ, ග්ලූකෝස් මට්ටම 6-7 mmol / l නොඉක්මවන අතර ග්ලූකෝසූරියා (මුත්රා වල ග්ලූකෝස් බැහැර කිරීම) නොමැති අතර ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් සහ ප්රෝටීනියුරියා සාමාන්ය පරාසයෙන් ඔබ්බට නොයයි.
සායනික පින්තූරයේ දියවැඩියා සංකූලතා ඇති බවට කිසිදු සලකුනක් නොමැත: ඇන්ජියෝපති, රෙටිනෝපති, බහු අවයවික, නෙෆ්රොෆති, හෘද චිකිත්සාව. ඒ අතරම, ආහාර චිකිත්සාව සහ taking ෂධ ගැනීම මගින් එවැනි ප්රති results ල ලබා ගත හැකිය.
දියවැඩියා රෝගය අංශක 2 යි
ක්රියාවලියේ මෙම අදියර මඟින් අර්ධ වන්දි ගෙවීමක් පෙන්නුම් කරයි. ඇස්, වකුගඩු, හෘදය, රුධිර නාල, ස්නායු, පහළ අන්තය: දියවැඩියා සංකූලතා සහ සාමාන්ය ඉලක්ක අවයවවල තුවාල ඇතිවීමේ සලකුණු තිබේ.
ග්ලූකෝස් මට්ටම තරමක් වැඩි වී ඇති අතර එය 7-10 mmol / L වේ. ග්ලූකෝසූරියාව තීරණය නොවේ. ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් දර්ශක සාමාන්ය පරාසයේ හෝ තරමක් වැඩි වී ඇත. දැඩි අවයව ක්රියා විරහිත වේ.
දියවැඩියා රෝගය අංශක 3 යි
ක්රියාවලියේ ඒ හා සමාන පා course මාලාවක් පෙන්නුම් කරන්නේ එහි නිරන්තර ප්රගතිය සහ drug ෂධ පාලනය කිරීමේ නොහැකියාවයි. ඒ අතරම, ග්ලූකෝස් මට්ටම 13-14 mmol / l අතර වෙනස් වේ, නිරන්තර ග්ලූකෝසූරිය (මුත්රා වල ග්ලූකෝස් බැහැර කිරීම), ඉහළ ප්රෝටීනියුරියා (මුත්රා වල ප්රෝටීන් තිබීම) නිරීක්ෂණය කෙරෙන අතර දියවැඩියා රෝගයේ ඉලක්කගත ඉන්ද්රිය හානිවල පැහැදිලි දිග හැරීම් දක්නට ලැබේ.
දෘශ්ය තීව්රතාවය ක්රමයෙන් අඩු වේ, දැඩි ධමනි අධි රුධිර පීඩනය දිගටම පවතී (රුධිර පීඩනය වැඩි වේ), දැඩි වේදනාව හා පහළ අන්තයේ හිරිවැටීම සමඟ සංවේදීතාව අඩු වේ. ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් මට්ටම ඉහළ මට්ටමක පවත්වා ගනී.
දියවැඩියා රෝගය අංශක 4 යි
මෙම උපාධිය මගින් ක්රියාවලියේ නිරපේක්ෂ විසංයෝජනය සහ දරුණු සංකූලතා වර්ධනය වීම සංලක්ෂිත වේ. ඒ අතරම, ග්ලයිසිමියා මට්ටම විවේචනාත්මක සංඛ්යා (15-25 හෝ ඊට වැඩි mmol / l) දක්වා ඉහළ යයි, ඕනෑම ආකාරයකින් නිවැරදි කිරීම අපහසුය.
ප්රෝටීන් නැතිවීම සමඟ ප්රගතිශීලී ප්රෝටීනියුරියා. වකුගඩු අකර්මණ්ය වීම, දියවැඩියා වණ සහ අන්තයේ ගැන්ග්රීන් වර්ධනය වීම ලක්ෂණයකි. 4 වන ශ්රේණියේ දියවැඩියාව සඳහා වන තවත් නිර්ණායකයක් වන්නේ නිරන්තර දියවැඩියා කෝමා වර්ධනය වීමේ ප්රවණතාවයි: හයිපර්ග්ලයිසමික්, හයිපර්ස්මෝලර්, කීටොඇසිඩෝටික්.
ප්රධාන ප්රතිකාර ක්රමය

දෙවන වර්ගයේ දියවැඩියා රෝගයෙන් මිදීමට, ඔබ මෙම නිර්දේශ අනුගමනය කළ යුතුය:
අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් ගන්න.
දියවැඩියාව සඳහා හානිකර පෙති ගැනීම ප්රතික්ෂේප කරන්න.
මෙට්ෆෝමින් මත පදනම් වූ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා මිල අඩු හා හානිකර drug ෂධයක් ගැනීම ආරම්භ කරන්න.
ක්රීඩා කිරීමට පටන් ගන්න, ඔබේ ශාරීරික ක්රියාකාරකම් වැඩි කරන්න.
සමහර විට රුධිරයේ සීනි මට්ටම සාමාන්ය තත්වයට පත් කිරීම සඳහා කුඩා මාත්රාවලින් ඉනුලින් අවශ්ය වේ.
මෙම සරල නිර්දේශ මඟින් ඔබේ රුධිරයේ සීනි පාලනය කිරීමට සහ විවිධ සංකූලතා ඇති කරන taking ෂධ ගැනීම නතර කිරීමට උපකාරී වේ. ඔබ වරින් වර නොව සෑම දිනකම නිවැරදිව ආහාරයට ගත යුතුය. සෞඛ්ය සම්පන්න ජීවන රටාවකට මාරුවීම දියවැඩියාවෙන් මිදීමට අත්යවශ්ය කොන්දේසියකි. නියමිත වේලාවට දියවැඩියාවට ප්රතිකාර කිරීම සඳහා වඩාත් විශ්වාසදායක හා සරල ක්රමයක් තවමත් සොයාගෙන නොමැත.
දියවැඩියාව සඳහා ines ෂධ

දෙවන වර්ගයේ දියවැඩියාව සමඟ, සීනි අඩු කරන drugs ෂධ භාවිතා කරනු ලැබේ:
අග්න්යාශය උත්තේජනය කිරීමට ugs ෂධ, ඉන්සියුලින් වැඩි ප්රමාණයක් නිපදවීමට හේතු වේ. මේවා සල්ෆොනිලියුරියා ව්යුත්පන්නයන් (ග්ලික්ලසයිඩ්, ග්ලයිසයිඩන්, ග්ලයිපයිසයිඩ්) මෙන්ම මෙග්ලිටිනයිඩ (රෙපග්ලිටිනයිඩ්, නටෙග්ලිටිනයිඩ්) ය.
ඉන්සියුලින් වලට සෛලවල සංවේදීතාව වැඩි කරන ugs ෂධ. මේවා බිගුවානයිඩ් (සියොෆෝර්, ග්ලූකෝෆේජ්, මෙට්ෆෝමින්) ය. මෙම අවයවවල ක්රියාකාරිත්වය දැඩි ලෙස ප්රමාණවත් නොවීම නිසා හෘදයේ හා වකුගඩු වල ව්යාධි වලින් පෙළෙන අයට බිගුවානයිඩ් නියම නොකෙරේ. එසේම, ඉන්සියුලින් සඳහා සෛලවල සංවේදීතාව වැඩි කරන drugs ෂධ වන්නේ පියොග්ලිටසෝන් සහ ඇවන්ඩියා ය. මෙම drugs ෂධ තියාසොලයිඩිනියෝන් කාණ්ඩයට අයත් වේ.
ඉන්ක්රෙටින් ක්රියාකාරිත්වය සහිත: ෂධ: ඩීපීපී -4 නිෂේධක (විල්ඩැග්ලිප්ටින් සහ සීටැග්ලිප්ටින්) සහ එච්ජීපී -1 ප්රතිග්රාහක කෘෂි විද්යා ists යින් (ලිරැග්ලූටයිඩ් සහ එක්සෙනටයිඩ්).
ආහාර ජීර්ණ පද්ධතියට ග්ලූකෝස් අවශෝෂණය වීම වළක්වන ugs ෂධ. මෙය ඇල්ෆා-ග්ලූකෝසයිඩේස් නිෂේධක සමූහයේ ඇකාර්බෝස් නම් drug ෂධයකි.
දියවැඩියාව පිළිබඳ පොදු වැරදි වැටහීම් 6 ක්

දියවැඩියාව පිළිබඳ පොදු විශ්වාසයන් බැහැර කළ යුතුය.
රසකැවිලි විශාල ප්රමාණයක් අනුභව කරන අය තුළ දියවැඩියාව වර්ධනය වේ. මෙම ප්රකාශය මුළුමනින්ම සත්ය නොවේ. ඇත්ත වශයෙන්ම, රසකැවිලි ආහාරයට ගැනීමෙන් බර වැඩිවීමට හේතු විය හැකි අතර එය දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමේ අවදානම් සාධකයකි. කෙසේ වෙතත්, පුද්ගලයෙකුට දියවැඩියාවට නැඹුරුතාවයක් තිබිය යුතුය. එනම්, ප්රධාන කරුණු දෙකක් අවශ්ය වේ: අධික බර සහ බර උරුමය.
දියවැඩියාව වර්ධනය වීමේ ආරම්භයේදීම ඉන්සියුලින් නිපදවීම අඛණ්ඩව සිදු වන නමුත් මේද තැන්පතු එය සාමාන්යයෙන් ශරීරයේ සෛල මගින් අවශෝෂණය කර ගැනීමට ඉඩ නොදේ. මෙම තත්වය වසර ගණනාවක් තිස්සේ නිරීක්ෂණය කර ඇත්නම්, අග්න්යාශයට අවශ්ය තරම් ඉන්සියුලින් නිපදවීමේ හැකියාව අහිමි වේ.
රසකැවිලි භාවිතය පළමු වර්ගයේ දියවැඩියාව වර්ධනයට බලපාන්නේ නැත. මෙම අවස්ථාවේ දී, ප්රතිදේහ ප්රහාර හේතුවෙන් අග්න්යාශ සෛල මිය යයි. එපමණක්ද නොව, ඔවුන්ගේ ශරීරය ඒවා නිපදවයි. මෙම ක්රියාවලිය ස්වයං ප්රතිශක්තිකරණ ප්රතික්රියාවක් ලෙස හැඳින්වේ. අද වන විට විද්යාව මෙම ව්යාධි ක්රියාවලියට හේතු සොයාගෙන නොමැත. පළමු වර්ගයේ දියවැඩියාව 3-7% ක් පමණ කලාතුරකින් උරුම වන බව දන්නා කරුණකි.
මට දියවැඩියාව ඇති වූ වහාම මම මෙය තේරුම් ගනිමි. පුද්ගලයෙකුට පළමු වර්ගයේ රෝගයක් ඇත්නම් පමණක් දියවැඩියාව වැළඳී ඇති බව ඔබට දැනගත හැකිය. මෙම ව්යාධි විද්යාව රෝග ලක්ෂණ සී increase ්රයෙන් ඉහළ යාම මගින් සංලක්ෂිත වේ.
එපමණක් නොව, දෙවන වර්ගයේ දියවැඩියාව දීර් time කාලයක් තිස්සේ වර්ධනය වන අතර බොහෝ විට එය සම්පූර්ණයෙන්ම අසමමිතික වේ. රෝගයේ ප්රධාන අන්තරාය මෙයයි. වකුගඩු, හෘදය සහ ස්නායු සෛල වලට තුවාල වූ විට, සංකූලතා අවධියේදී මිනිසුන් දැනටමත් ඒ ගැන ඉගෙන ගනී.
නියමිත වේලාවට නියම කරන ලද ප්රතිකාර මගින් රෝගයේ ප්රගතිය නැවැත්විය හැකිය.
පළමු වර්ගයේ දියවැඩියාව සෑම විටම ළමුන් තුළ වර්ධනය වන අතර වැඩිහිටියන් තුළ දෙවන වර්ගයේ දියවැඩියාව ඇතිවේ. දියවැඩියාව කුමක් වුවත් එය ඕනෑම වයසක දී වර්ධනය විය හැකිය. බොහෝ විට ළමයින්ට සහ නව යොවුන් දරුවන්ට පළමු වර්ගයේ දියවැඩියාව වැළඳී ඇත. කෙසේ වෙතත්, මෙම රෝගය වැඩිහිටි වියේදී ආරම්භ කළ නොහැකි යැයි විශ්වාස කිරීමට මෙය හේතුවක් නොවේ.
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමට ප්රධානතම හේතුව තරබාරුකමයි, නමුත් එය ඕනෑම වයසක දී වර්ධනය විය හැකිය. මෑත වසරවලදී, ලෝකයේ ළමා තරබාරුකම පිළිබඳ ගැටළුව තරමක් උග්ර වේ.
කෙසේ වෙතත්, දෙවන වර්ගයේ දියවැඩියාව බොහෝ විට රෝග විනිශ්චය කරනු ලබන්නේ වයස අවුරුදු 45 ට වැඩි පුද්ගලයින් තුළ ය. වෘත්තිකයන් අනතුරු ඇඟවීම ආරම්භ කළත්, රෝගය සැලකිය යුතු ලෙස තරුණ වී ඇති බව පෙන්නුම් කරයි.
දියවැඩියාව සමඟ, ඔබට රසකැවිලි අනුභව කළ නොහැක, දියවැඩියා රෝගීන් සඳහා විශේෂ ආහාර අනුභව කළ යුතුය. ඇත්ත වශයෙන්ම, ඔබට ඔබේ මෙනුව වෙනස් කිරීමට සිදුවනු ඇත, නමුත් ඔබ සාම්ප්රදායික ආහාර සම්පූර්ණයෙන්ම අත් නොහැරිය යුතුය. දියවැඩියා ආහාර මගින් සුපුරුදු රසකැවිලි සහ ප්රියතම අතුරුපස ආදේශ කළ හැකි නමුත් ඒවා අනුභව කිරීමෙන් ඒවා මේද ප්රභවයක් බව මතක තබා ගත යුතුය. එබැවින් අතිරික්ත බර වැඩිවීමේ අවදානම පවතී. එපමණක් නොව, දියවැඩියා රෝගීන් සඳහා නිෂ්පාදන ඉතා මිල අධිකය. එබැවින් පහසුම විසඳුම සෞඛ්ය සම්පන්න ආහාර වේලකට මාරු වීමයි. මෙනුව ප්රෝටීන, පලතුරු, සංකීර්ණ කාබෝහයිඩ්රේට්, විටමින් සහ එළවළු වලින් පොහොසත් කළ යුතුය.
මෑත අධ්යයනයන් පෙන්නුම් කරන්නේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ඒකාබද්ධ ප්රවේශයක් සැලකිය යුතු ප්රගතියක් ලබා දෙන බවයි. එමනිසා, ඔබට medicines ෂධ ගැනීම පමණක් නොව, සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කිරීම මෙන්ම නිවැරදිව ආහාර ගැනීමද අවශ්ය වේ. ඉන්සියුලින් එන්නත් කළ යුත්තේ ආන්තික අවස්ථාවන්හිදී පමණි, එය යැපීමට හේතු වේ.
පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයෙකු ඉන්සියුලින් එන්නත් කිරීම ප්රතික්ෂේප කළහොත් මෙය ඔහුගේ මරණයට හේතු වේ. රෝගියා දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙනවා නම්, රෝගයේ මුල් අවධියේදී, අග්න්යාශය තවමත් ඉන්සියුලින් නිපදවයි. එමනිසා, රෝගීන්ට ටැබ්ලට් ස්වරූපයෙන් drugs ෂධ මෙන්ම සීනි දහනය කරන .ෂධ එන්නත් කරනු ලැබේ. මෙය ඔබේ ඉන්සියුලින් වඩා හොඳින් අවශෝෂණය කර ගැනීමට ඉඩ සලසයි.
රෝගය වර්ධනය වන විට ඉන්සියුලින් අඩු හා අඩුවෙන් නිපදවනු ලැබේ. එහි ප්රති As ලයක් වශයෙන්, ඔහුගේ එන්නත් අත්හැරීම සාර්ථක නොවන මොහොතක් පැමිණෙනු ඇත.
බොහෝ අය ඉන්සියුලින් එන්නත් කිරීම ගැන සැලකිලිමත් වන අතර මෙම බිය සැමවිටම යුක්ති සහගත නොවේ. ටැබ්ලට් පරිගණකයට අපේක්ෂිත ප්රති produce ල ලබා ගැනීමට නොහැකි වූ විට රෝගයේ සංකූලතා වර්ධනය වීමේ අවදානම වැඩි වන බව තේරුම් ගත යුතුය. මෙම අවස්ථාවේ දී, ඉන්සියුලින් එන්නත් කිරීම අනිවාර්ය පියවරකි.
රුධිර පීඩනය හා කොලෙස්ටරෝල් මට්ටම පාලනය කිරීම මෙන්ම මෙම දර්ශක සාමාන්යකරණය කිරීම සඳහා taking ෂධ ගැනීම ද වැදගත් ය.
ඉන්සියුලින් තරබාරුකමට හේතු වේ. බොහෝ විට ඉන්සියුලින් චිකිත්සාවෙහි යෙදී සිටින පුද්ගලයෙකු බර වැඩිවීමට පටන් ගන්නා විට ඔබට තත්වයක් නිරීක්ෂණය කළ හැකිය. රුධිරයේ සීනි මට්ටම ඉහළ මට්ටමක පවතින විට බර අඩු වීමට පටන් ගනී. රෝගියාට ඉන්සියුලින් ලබා ගැනීමට පටන් ගත් විට, මුත්රා සහිත මෙම කැලරි බැහැර කිරීම නතර වේ. ජීවන රටාවේ හා ආහාර වේලෙහි වෙනසක් සිදු නොවන්නේ නම්, බර වැඩීමට පටන් ගැනීම තර්කානුකූල ය. කෙසේ වෙතත්, මෙය ඉන්සියුලින් නිසා නොවේ.
ග්ලූකෝස් අපහසුතාව
මෙම ව්යාධිජනක තත්වය පිළිබඳ පළමු විස්තරය මූලික වශයෙන් එහි වඩාත් කැපී පෙනෙන රෝග ලක්ෂණ ඉස්මතු කර දැක්වීය - තරල නැතිවීම (පොලියුරියා) සහ සොයාගත නොහැකි පිපාසය (පොලිඩිප්සියා)."දියවැඩියාව" (අවසාන දියවැඩියා රෝගය) යන වචනය මුලින්ම භාවිතා කළේ ග්රීක වෛද්යවරයකු වන ඩෙමෙට්රියෝස් ඔෆ් අපමනියා (ක්රි.පූ. II වන සියවස. ඊ.), වෙනත් ග්රීක භාෂාවෙනි. through, එහි තේරුම "හරහා යන්න" යන්නයි.
එවකට දියවැඩියාව පිළිබඳ අදහස වූයේ පුද්ගලයෙකුට අඛණ්ඩව තරලය නැති වී එය නැවත පිරවීමයි. එය “සයිෆොන් මෙන්” වන අතර එය දියවැඩියාවේ ප්රධාන රෝග ලක්ෂණයක් වන පොලියුරියා (අධික මුත්රා පිටවීම) ගැන සඳහන් කරයි. ඒ දවස්වල දියවැඩියාව ව්යාධිජනක තත්වයක් ලෙස සලකනු ලැබූ අතර එමඟින් ශරීරයට තරලය රඳවා ගැනීමේ හැකියාව අහිමි වේ.
ග්ලූකෝස් අපහසුතාව සංස්කරණය |
දියවැඩියාව ඇතිවන්නේ ඇයි? එය කුමක්ද?
දියවැඩියා රෝගය යනු පරිවෘත්තීය ආබාධයක් වන අතර එය රෝගියාගේම ඉන්සියුලින් ප්රමාණවත් නොවීම (පළමු වර්ගයේ රෝගය) හෝ පටකයට මෙම ඉන්සියුලින් වල බලපෑම උල්ලං of නය කිරීම හේතුවෙන් සිදු වේ (දෙවන වර්ගය). අග්න්යාශයේ ඉන්සියුලින් නිපදවන අතර එම නිසා දියවැඩියා රෝගීන් බොහෝ විට මෙම ශරීරයේ ක්රියාකාරිත්වයේ විවිධ ආබාධ ඇති අය අතර වේ.
පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් “ඉන්සියුලින් මත යැපෙන” ලෙස හැඳින්වේ - ඔවුන්ට නිතිපතා ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වන අතර බොහෝ විට රෝගය සංජානනීය වේ. සාමාන්යයෙන්, පළමු වර්ගයේ රෝගයක් දැනටමත් ළමා වියේ හෝ නව යොවුන් වියේ දී පෙන්නුම් කරන අතර, මෙම වර්ගයේ රෝග 10-15% අතර දක්නට ලැබේ.
දෙවන වර්ගයේ දියවැඩියාව ක්රමයෙන් වර්ධනය වන අතර එය "වැඩිහිටි දියවැඩියාව" ලෙස සැලකේ. මෙම වර්ගය කිසි විටෙකත් ළමුන් තුළ දක්නට නොලැබෙන අතර සාමාන්යයෙන් 40 ට වැඩි පුද්ගලයින්ගේ බර වැඩියි. මෙම වර්ගයේ දියවැඩියාව 80-90% අතර වන අතර 90-95% ක් පමණ රෝගීන්ගෙන් උරුම වේ.
සිදුවීමට හේතු
දියවැඩියාව යනු බහුලව දක්නට ලැබෙන අන්තරාසර්ග ආබාධයකි (විශේෂයෙන් සංවර්ධිත රටවල). මෙය නූතන ජීවන රටාවක ප්රති result ලයක් වන අතර තරබාරුකම කැපී පෙනෙන බාහිර හේතු සාධක ගණන වැඩි වීමකි.
දියවැඩියාවට ප්රධාන හේතු වනුයේ:
- තරබාරුකමට තුඩු දෙන අධික ආහාර ගැනීම (ආහාර රුචිය වැඩිවීම) දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමේ ප්රධාන සාධකයකි. සාමාන්ය ශරීර බර ඇති පුද්ගලයින් අතර දියවැඩියාව 7.8% ක් නම්, ශරීර බර 20% කින් වැඩි නම්, දියවැඩියාවේ සංඛ්යාතය 25% ක් වන අතර ශරීර බර 50% කින් වැඩි නම් සංඛ්යාතය 60% කි.
- ස්වයං ප්රතිශක්තිකරණ රෝග (ශරීරයේම පටක වලට ශරීරයේ ප්රතිශක්තිකරණ පද්ධතියට පහර දීම) - ග්ලෝමෙරුලෝන්ෆ්රයිටිස්, ස්වයං ප්රතිශක්තිකරණ තයිරොයිඩයිටිස්, හෙපටයිටිස්, ලූපස් ආදිය දියවැඩියාවෙන් සංකීර්ණ විය හැක.
- පාරම්පරික සාධකය. රීතියක් ලෙස, දියවැඩියාව ඇති රෝගීන්ගේ relatives ාතීන් තුළ දියවැඩියාව කිහිප ගුණයකින් වැඩිය. දෙමව්පියන් දෙදෙනාම දියවැඩියාවෙන් පෙළෙනවා නම්, ඔවුන්ගේ දරුවන් සඳහා දියවැඩියාව වැළඳීමේ අවදානම ඔවුන්ගේ ජීවිත කාලය පුරාම 100% ක් වේ, දෙමව්පියන්ගෙන් එක් අයෙකු අසනීප වුවහොත් - 50% ක්, සහෝදරයෙකුගේ හෝ සහෝදරියකගේ දියවැඩියාවකදී - 25%.
- ඉන්සියුලින් නිපදවන අග්න්යාශ සෛල විනාශ කරන වෛරස් ආසාදන. දියවැඩියාව ඇතිවීමට හේතු විය හැකි වෛරස් ආසාදන අතර: රුබෙල්ලා, මැම්පස් (මැම්පස්), චිකන් පොක්ස්, වෛරස් හෙපටයිටිස් ආදිය.
දියවැඩියාවට පාරම්පරික නැඹුරුතාවයක් ඇති පුද්ගලයෙකු තමා පාලනය කර සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කරන්නේ නම් ඔහුගේ ජීවිත කාලය පුරාම දියවැඩියා රෝගියෙකු බවට පත් නොවනු ඇත: නිසි පෝෂණය, ශාරීරික ක්රියාකාරකම්, වෛද්ය අධීක්ෂණය යනාදිය. සාමාන්යයෙන්, පළමු වර්ගයේ දියවැඩියාව ළමුන් හා නව යොවුන් වියේ දී සිදු වේ.
පර්යේෂණයේ ප්රති result ලයක් ලෙස වෛද්යවරුන් නිගමනය කළේ දියවැඩියා රෝගයේ 5% ක් පරම්පරාවෙන් පැවතීමට හේතු මව මතත්, 10% පියා මතත්, දෙමව්පියන් දෙදෙනාම දියවැඩියාව වැළඳී ඇත්නම්, දියවැඩියාවට නැඹුරුතාවයක් සම්ප්රේෂණය වීමේ සම්භාවිතාව 70% කට ආසන්න වන බවයි. .
කාන්තාවන් සහ පිරිමින් තුළ දියවැඩියාව පිළිබඳ සං s ා
පළමු වර්ගයේ සහ දෙවන වර්ගයේ රෝග යන දෙකෙහිම දියවැඩියා රෝග ලක්ෂණ පෙන්නුම් කරයි. මේවාට ඇතුළත් වන්නේ:
- විජලනය වීමට තුඩු දෙන නොපෙනෙන පිපාසය සහ වේගවත් මුත්රා කිරීම පිළිබඳ හැඟීම,
- වියළි මුඛය ද එක් සලකුණකි,
- තෙහෙට්ටුව,
- කෑගැසීම, නිදිබර ගතිය,
- දුර්වලකම
- තුවාල හා කැපුම් ඉතා සෙමින් සුව වේ,
- ඔක්කාරය, සමහර විට වමනය,
- නිතර හුස්ම ගැනීම (සමහර විට ඇසිටෝන් සුවඳ සමඟ)
- හෘද ස්පන්දනය
- සමේ ලිංගික කැසීම සහ කැසීම,
- සිරුරේ බර අ .ු කිරීමට
- මුත්රා කිරීම වැඩි කිරීම
- දෘශ්යාබාධිත වීම.
ඔබට දියවැඩියාවේ ඉහත රෝග ලක්ෂණ ඇත්නම්, ඔබ අනිවාර්යයෙන්ම ඔබේ රුධිරයේ සීනි මැනිය යුතුය.
බරපතලකම
දියවැඩියා රෝගයේ වර්ගීකරණයේ ඉතා වැදගත් අංශයක් වන්නේ එහි බරපතලකම අනුව එය වෙන් කිරීමයි.
- ඕනෑම ප්රතිකාරයක් සඳහා උත්සාහ කළ යුතු රෝගයේ වඩාත් හිතකර ක්රියාමාර්ගය එය සංලක්ෂිත කරයි. එවැනි ක්රියාවලියක දී එය සම්පූර්ණයෙන්ම වන්දි ලබා දෙනු ලැබේ, ග්ලූකෝස් මට්ටම 6-7 mmol / l නොඉක්මවන අතර ග්ලූකෝසූරියා (මුත්රා වල ග්ලූකෝස් බැහැර කිරීම) නොමැති අතර ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් සහ ප්රෝටීනියුරියා සාමාන්ය පරාසයෙන් ඔබ්බට නොයයි.
- ක්රියාවලියේ මෙම අදියර මඟින් අර්ධ වන්දි ගෙවීමක් පෙන්නුම් කරයි. ඇස්, වකුගඩු, හෘදය, රුධිර නාල, ස්නායු, පහළ අන්තය: දියවැඩියා සංකූලතා සහ සාමාන්ය ඉලක්ක අවයවවල තුවාල ඇතිවීමේ සලකුණු තිබේ. ග්ලූකෝස් මට්ටම තරමක් වැඩි වී ඇති අතර එය 7-10 mmol / L වේ.
- ක්රියාවලියේ ඒ හා සමාන පා course මාලාවක් පෙන්නුම් කරන්නේ එහි නිරන්තර ප්රගතිය සහ drug ෂධ පාලනය කිරීමේ නොහැකියාවයි. ඒ අතරම, ග්ලූකෝස් මට්ටම 13-14 mmol / l අතර වෙනස් වේ, නිරන්තර ග්ලූකෝසූරිය (මුත්රා වල ග්ලූකෝස් බැහැර කිරීම), ඉහළ ප්රෝටීනියුරියා (මුත්රා වල ප්රෝටීන් තිබීම) නිරීක්ෂණය කෙරෙන අතර දියවැඩියා රෝගයේ ඉලක්කගත ඉන්ද්රිය හානිවල පැහැදිලි දිග හැරීම් දක්නට ලැබේ. දෘශ්ය තීව්රතාවය ක්රමයෙන් අඩු වේ, දැඩි ධමනි අධි රුධිර පීඩනය පවතී, දැඩි වේදනාව හා පහළ අන්තයේ හිරිවැටීම සමඟ සංවේදීතාව අඩු වේ.
- මෙම උපාධිය මගින් ක්රියාවලියේ නිරපේක්ෂ විසංයෝජනය සහ දරුණු සංකූලතා වර්ධනය වීම සංලක්ෂිත වේ. ඒ අතරම, ග්ලයිසිමියා මට්ටම විවේචනාත්මක සංඛ්යා (15-25 හෝ ඊට වැඩි mmol / l) දක්වා ඉහළ යයි, ඕනෑම ආකාරයකින් නිවැරදි කිරීම අපහසුය. වකුගඩු අකර්මණ්ය වීම, දියවැඩියා වණ සහ අන්තයේ ගැන්ග්රීන් වර්ධනය වීම ලක්ෂණයකි. 4 වන ශ්රේණියේ දියවැඩියාව සඳහා වන තවත් නිර්ණායකයක් වන්නේ නිරන්තරයෙන් දියවැඩියා රෝග ඇතිවීමේ ප්රවණතාවයි.
කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධ සඳහා වන්දි ගෙවීමේ ප්රාන්ත තුනක් ද කැපී පෙනේ: වන්දි, උපසම්පදාව සහ දිරාපත් වීම.

දියවැඩියාවේ ප්රතිවිපාක හා සංකූලතා
උග්ර සංකූලතා යනු දියවැඩියා රෝගයෙන් පෙළෙන දින හෝ පැය කිහිපයක් තුළ වර්ධනය වන තත්වයන් ය.
- දියවැඩියා කීටොසයිඩෝසිස් යනු අතරමැදි මේද පරිවෘත්තීය (කීටෝන් සිරුරු) වල නිෂ්පාදනවල රුධිරය සමුච්චය වීම නිසා වර්ධනය වන බරපතල තත්වයකි.
- හයිපොග්ලිසිමියා - සාමාන්ය අගයට වඩා (සාමාන්යයෙන් 3.3 mmol / L ට වඩා අඩු) රුධිර ග්ලූකෝස් අඩුවීමක් සිදුවන්නේ සීනි අඩු කරන drugs ෂධ අධික ලෙස පානය කිරීම, අනුකූල රෝග, අසාමාන්ය ශාරීරික ක්රියාකාරකම් හෝ ප්රමාණවත් පෝෂණය සහ ශක්තිමත් මත්පැන් පානය කිරීම හේතුවෙනි.
- හයිපෙරොස්මොලර් කෝමා. එය ප්රධාන වශයෙන් සිදුවන්නේ දෙවන වර්ගයේ දියවැඩියාව ඇති ඉතිහාසයක් හෝ රහිතව වයෝවෘද්ධ රෝගීන් තුළ වන අතර සෑම විටම දැඩි විජලනය සමඟ සම්බන්ධ වේ.
- දියවැඩියාව ඇති රෝගීන් තුළ ලැක්ටැසිඩික් කෝමා ඇති වන්නේ රුධිරයේ ලැක්ටික් අම්ලය සමුච්චය වීම නිසා වන අතර, හෘද වාහිනී, අක්මාව හා වකුගඩු අකර්මන්ය වීම, පටක වලට ඔක්සිජන් සැපයීම අඩුවීම සහ පටක වල ලැක්ටික් අම්ලය සමුච්චය වීම වැනි පසුබිමට එරෙහිව වයස අවුරුදු 50 ට වැඩි රෝගීන් තුළ බොහෝ විට සිදු වේ.
ප්රමාද වූ ප්රතිවිපාක වන්නේ සංකූලතා සමූහයකි, එහි වර්ධනයට මාස ගණනක් ගත වන අතර බොහෝ අවස්ථාවල රෝගයේ වසර ගණනාවකි.
- දියවැඩියා රෙටිනෝපති - දෘෂ්ටි විතානයට ක්ෂුද්ර අණුක, හානිකර රක්තපාත, solid න පිටාර ගැලීම්, ශෝථය, නව යාත්රා සෑදීම. එය අවසන් වන්නේ අරමුදලේ ඇති රක්තපාත වලින් වන අතර, දෘෂ්ටි විතානයට හේතු විය හැක.
- දියවැඩියා ක්ෂුද්ර හා සාර්ව ඇන්ජියෝපති යනු සනාල පාරගම්යතාව උල්ලං violation නය කිරීම, ඒවායේ අස්ථාවරත්වය වැඩි වීම, ත්රොම්බොසිස් වලට ඇති නැඹුරුව සහ ධමනි සිහින් වීම (මුල් අවධියේදී සිදු වේ, ප්රධාන වශයෙන් කුඩා යාත්රා වලට බලපායි).
- දියවැඩියා බහු අවයවිකතාව - බොහෝ විට අත් පා වල පහළ කොටස් වලින් ආරම්භ වන අත්වැසුම් සහ තොග වර්ගවල ද්විපාර්ශ්වික පර්යන්ත ස්නායු රෝග ස්වරූපයෙන්.
- දියවැඩියා නෙෆ්රොෆති - වකුගඩු වලට හානි වීම, පළමුව මයික්රොඇල්බුමිනියුරියා (මුත්රා වල ඇල්බියුමින් ප්රෝටීන් බැහැර කිරීම), පසුව ප්රෝටීනියුරියා. එය නිදන්ගත වකුගඩු අසමත්වීමේ වර්ධනයට මග පාදයි.
- දියවැඩියා ආතරෝපති - සන්ධි වේදනාව, “පොඩි කිරීම”, සීමිත සංචලතාව, සයිනෝවියල් තරල ප්රමාණය අඩුවීම සහ දුස්ස්රාවිතතාව වැඩි කිරීම.
- රෙටිනෝපති වලට අමතරව දියවැඩියා අක්ෂි රෝගයට ඇසේ සුද ඉවත් කිරීමේ මුල් අවධිය (කාචයේ වලාකුළු) ඇතුළත් වේ.
- දියවැඩියා එන්සෙෆලෝපති - මනෝභාවයේ හා මනෝභාවයේ වෙනස්වීම්, චිත්තවේගීය දුර්වලතා හෝ මානසික අවපීඩනය.
- දියවැඩියා පාදය - පර්යන්ත ස්නායු, රුධිර නාල, සම සහ මෘදු පටක, අස්ථි හා සන්ධි වල වෙනස්වීම් වල පසුබිමකට එරෙහිව සිදු වන purulent-necrotic ක්රියාවලි, වණ සහ ඔස්ටියෝ ආටිකල් තුවාල වැනි දියවැඩියා රෝගීන්ගේ පාදවලට හානි වීම. දියවැඩියාව ඇති රෝගීන්ගේ විස්තාරණයට ප්රධාන හේතුව එයයි.
එසේම, දියවැඩියාව මානසික ආබාධ ඇතිවීමේ වැඩි අවදානමක් ඇත - මානසික අවපීඩනය, කාංසාව සහ ආහාර ගැනීමේ ආබාධ.
දියවැඩියාවට ප්රතිකාර කරන්නේ කෙසේද?
 වර්තමානයේදී, බොහෝ අවස්ථාවන්හීදී දියවැඩියාවට ප්රතිකාර කිරීම රෝග ලක්ෂණ වන අතර දියවැඩියාව සඳහා treatment ලදායී ප්රතිකාරයක් තවම සංවර්ධනය කර නොමැති බැවින් රෝගයේ හේතුව ඉවත් නොකර පවතින රෝග ලක්ෂණ තුරන් කිරීම අරමුණු කර ගෙන ඇත.
වර්තමානයේදී, බොහෝ අවස්ථාවන්හීදී දියවැඩියාවට ප්රතිකාර කිරීම රෝග ලක්ෂණ වන අතර දියවැඩියාව සඳහා treatment ලදායී ප්රතිකාරයක් තවම සංවර්ධනය කර නොමැති බැවින් රෝගයේ හේතුව ඉවත් නොකර පවතින රෝග ලක්ෂණ තුරන් කිරීම අරමුණු කර ගෙන ඇත.
දියවැඩියාවට ප්රතිකාර කිරීමේදී වෛද්යවරයෙකුගේ ප්රධාන කාර්යයන් වනුයේ:
- කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා වන්දි.
- සංකූලතා වැළැක්වීම සහ ප්රතිකාර කිරීම.
- ශරීර බර සාමාන්යකරණය කිරීම.
- රෝගියාගේ පුහුණුව.
දියවැඩියා රෝගයේ වර්ගය මත පදනම්ව, රෝගීන්ට සීනි අඩු කිරීමේ බලපෑමක් ඇති drugs ෂධ සඳහා ඉන්සියුලින් හෝ මුඛ පරිපාලනය නියම කරනු ලැබේ. රෝගීන් ආහාර වේලක් අනුගමනය කළ යුතු අතර එහි ගුණාත්මක හා ප්රමාණාත්මක සංයුතිය ද දියවැඩියාව මත රඳා පවතී.
- දෙවන වර්ගයේ දියවැඩියා රෝගය සමඟ, රුධිරයේ ග්ලූකෝස් මට්ටම අඩු කරන ආහාරයක් සහ drugs ෂධ නියම කරනු ලැබේ: ග්ලයිබෙන්ක්ලැමයිඩ්, ග්ලූරෙනෝම්, ග්ලයික්ලැසයිඩ්, ග්ලිබුටයිඩ්, මෙට්ෆෝමින්. නිශ්චිත drug ෂධයක් තනි තනිව තෝරා ගැනීමෙන් පසුව සහ වෛද්යවරයා විසින් එහි මාත්රාවෙන් පසුව ඒවා වාචිකව ගනු ලැබේ.
- පළමු වර්ගයේ දියවැඩියාව තුළ, ඉන්සියුලින් ප්රතිකාරය සහ ආහාර වේලක් නියම කරනු ලැබේ. රුධිරයේ සීනි සහ මුත්රා පාලනය යටතේ ඉන්සියුලින් මාත්රාව සහ වර්ගය (කෙටි, මධ්යම හෝ දිගු ක්රියාකාරී) රෝහලක තනි තනිව තෝරා ගනු ලැබේ.
දියවැඩියා රෝගයට නොවරදවාම ප්රතිකාර කළ යුතුය. එසේ නොවුවහොත් එය ඉතා බරපතල ප්රතිවිපාකවලින් පිරී ඇති අතර ඒවා ඉහත ලැයිස්තුගත කර ඇත. දියවැඩියාව හඳුනාගත් විගසම negative ණාත්මක ප්රතිවිපාක සම්පූර්ණයෙන්ම වළක්වා සාමාන්ය හා තෘප්තිමත් ජීවිතයක් ගත කළ හැකිය.
දියවැඩියාව සඳහා ආහාර ගැනීම ප්රතිකාරයේ අත්යවශ්ය අංගයක් මෙන්ම සීනි අඩු කරන drugs ෂධ හෝ ඉන්සියුලින් භාවිතයද අවශ්ය වේ. ආහාර නොමැතිව කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා වන්දි ගෙවිය නොහැක. දෙවන වර්ගයේ දියවැඩියාව ඇති සමහර අවස්ථාවල කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා වන්දි ගෙවීමට පමණක් ආහාර ප්රමාණවත් වන බව සැලකිල්ලට ගත යුතුය. විශේෂයෙන් රෝගයේ මුල් අවධියේදී. පළමු වර්ගයේ දියවැඩියාව සමඟ, ආහාර ගැනීම රෝගියාට අත්යවශ්ය වන අතර, ආහාර උල්ලං violation නය කිරීම හයිපෝ හෝ හයිපර්ග්ලයිසමික් කෝමා තත්වයට හේතු විය හැකි අතර සමහර අවස්ථාවල රෝගියාගේ මරණයටද හේතු වේ.
දියවැඩියාව සඳහා ආහාර චිකිත්සාවේ පරමාර්ථය වන්නේ රෝගියාගේ ශරීරයේ කාබෝහයිඩ්රේට් අනුභව කිරීම පිළිබඳ ඒකාකාරී හා ප්රමාණවත් ශාරීරික ක්රියාකාරකම් සහතික කිරීමයි.ආහාර ප්රෝටීන, මේද හා කැලරි වල සමබර විය යුතුය. හයිපොග්ලිසිමියා රෝග හැරුණු විට පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් ආහාරයෙන් සම්පූර්ණයෙන්ම බැහැර කළ යුතුය. දෙවන වර්ගයේ දියවැඩියාව සමඟ බොහෝ විට ශරීර බර නිවැරදි කිරීම අවශ්ය වේ.
දියවැඩියා රෝගයේ ආහාර චිකිත්සාවේ ප්රධාන සංකල්පය පාන් ඒකකයකි. පාන් ඒකකයක් යනු කාබෝහයිඩ්රේට් ග්රෑම් 10-12 හෝ පාන් ග්රෑම් 20-25 ට සමාන කොන්දේසි සහිත මිනුමකි. විවිධ ආහාරවල පාන් ඒකක ගණන දැක්වෙන වගු ඇත. දිවා කාලයේදී, රෝගියා විසින් පරිභෝජනය කරන පාන් ඒකක ගණන නියතව පැවතිය යුතු අතර, ශරීරයේ බර හා ශාරීරික ක්රියාකාරකම් මත පදනම්ව සාමාන්යයෙන් දිනකට පාන් ඒකක 12-25 ක් පරිභෝජනය කෙරේ. එක් ආහාර වේලක් සඳහා පාන් ඒකක 7 කට වඩා පරිභෝජනය කිරීම රෙකමදාරු කරනු නොලැබේ, විවිධ ආහාර වේල්වල පාන් ඒකක ගණන දළ වශයෙන් සමාන වන පරිදි ආහාර වේලක් සංවිධානය කිරීම සුදුසුය. මත්පැන් පානය කිරීමෙන් හයිපොග්ලිසිමික් කෝමා ඇතුළු දුරස්ථ හයිපොග්ලිසිමියා ඇති විය හැකි බව ද සැලකිල්ලට ගත යුතුය.
ආහාර චිකිත්සාවේ සාර්ථකත්වය සඳහා වැදගත් කොන්දේසියක් වන්නේ රෝගියාට පෝෂණ දිනපොතක් තබා ගැනීම, දිවා කාලයේදී අනුභව කරන සියලුම ආහාර එයට එකතු කිරීම සහ සෑම ආහාර වේලකටම සහ සාමාන්යයෙන් දිනකට පරිභෝජනය කරන පාන් ඒකක ගණන ගණනය කිරීමයි. එවැනි ආහාර දිනපොතක් තබා ගැනීම බොහෝ අවස්ථාවන්හීදී හයිපෝ හා හයිපර්ග්ලයිසිමියා රෝගයට හේතුව හඳුනා ගැනීමටත්, රෝගියා දැනුවත් කිරීමටත්, සීනි අඩු කරන drugs ෂධ හෝ ඉන්සියුලින් සඳහා සුදුසු මාත්රාවක් තෝරා ගැනීමට වෛද්යවරයාට උපකාර කරයි.
ස්වයං පාලනය
ග්ලයිසිමියාව ස්වයං අධීක්ෂණය කිරීම කාබෝහයිඩ්රේට් පරිවෘත්තීය effective ලදායී දිගුකාලීන වන්දි ලබා ගත හැකි ප්රධාන පියවරකි. අග්න්යාශයේ ස්රාවය වන ක්රියාකාරකම් මුළුමනින්ම අනුකරණය කිරීම වර්තමාන තාක්ෂණික මට්ටමින් කළ නොහැකි නිසා, රුධිර ග්ලූකෝස් මට්ටමේ උච්චාවචනයන් දිවා කාලයේදී සිදු වේ. මෙය බොහෝ සාධක මගින් බලපෑම් ඇති කරයි, ප්රධාන ඒවා අතර ශාරීරික හා චිත්තවේගීය ආතතිය, පරිභෝජනය කරන කාබෝහයිඩ්රේට් මට්ටම, අනුකූල රෝග සහ තත්වයන් ඇතුළත් වේ.
රෝගියාට සෑම විටම රෝහලක තබා ගත නොහැකි බැවින්, තත්වය අධීක්ෂණය කිරීම සහ කෙටි ක්රියාකාරී ඉන්සියුලින් මාත්රාව සුළු වශයෙන් වෙනස් කිරීම රෝගියාට පවරනු ලැබේ. ග්ලයිසිමියාව ස්වයං පාලනය කිරීම ආකාර දෙකකින් සිදු කළ හැකිය. පළමුවැන්න ගුණාත්මක ප්රතික්රියාවක් භාවිතා කරමින් මුත්රා වල ග්ලූකෝස් මට්ටම තීරණය කරන පරීක්ෂණ තීරු ආධාරයෙන් දළ වශයෙන් වන අතර මුත්රා වල ග්ලූකෝස් පවතින විට ඇසිටෝන් අන්තර්ගතය සඳහා මුත්රා පරීක්ෂා කළ යුතුය. ඇසිටොනුරියා - රෝහලක රෝහල් ගත කිරීම පිළිබඳ දර්ශකයක් සහ කීටොඇසයිඩෝසිස් පිළිබඳ සාක්ෂි. ග්ලයිසිමියාව තක්සේරු කිරීමේ මෙම ක්රමය තරමක් ආසන්න වන අතර කාබෝහයිඩ්රේට් පරිවෘත්තීය තත්ත්වය සම්පූර්ණයෙන් නිරීක්ෂණය කිරීමට ඉඩ නොදේ.
තත්වය තක්සේරු කිරීම සඳහා වඩාත් නවීන හා ප්රමාණවත් ක්රමයක් වන්නේ ග්ලූකෝමීටර භාවිතා කිරීමයි. ග්ලූකෝමීටරයක් යනු කාබනික ද්රවවල (රුධිරය, මස්තිෂ්ක තරලය ආදිය) ග්ලූකෝස් මට්ටම මැනීම සඳහා උපකරණයකි. මිනුම් ක්රම කිහිපයක් තිබේ. මෑතකදී, නිවාස මිනුම් සඳහා අතේ ගෙන යා හැකි රුධිර ග්ලූකෝස් මීටර පුළුල් වී ඇත. ග්ලූකෝස් ඔක්සයිඩ් ජෛව සංවේදක උපකරණයට සම්බන්ධ කළ හැකි ඉවත දැමිය හැකි දර්ශක තහඩුවක් මත රුධිර බිංදුවක් තැබීම ප්රමාණවත් වන අතර තත්පර කිහිපයකට පසු රුධිරයේ ග්ලූකෝස් මට්ටම (ග්ලයිසිමියා) දැන ගනී.
විවිධ සමාගම්වල ග්ලූකෝමීටර දෙකක කියවීම් වෙනස් විය හැකි බව සැලකිල්ලට ගත යුතු අතර ග්ලූකෝමීටරය මගින් පෙන්වන ග්ලයිසිමියා මට්ටම සාමාන්යයෙන් සත්ය ඒකකයට වඩා ඒකක 1-2 කින් ඉහළ යයි. එමනිසා, මීටරයේ කියවීම් සායනයේ හෝ රෝහලේදී විභාගයේදී ලබාගත් දත්ත සමඟ සංසන්දනය කිරීම සුදුසුය.
ඉන්සියුලින් චිකිත්සාව
ඉන්සියුලින් ප්රතිකාරයේ අරමුණ වන්නේ කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට උපරිම වන්දි ගෙවීම, හයිපෝ හා හයිපර්ග්ලයිසිමියාව වැළැක්වීම සහ දියවැඩියාවේ සංකූලතා වැලැක්වීමයි.පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින් සඳහා ඉන්සියුලින් ප්රතිකාර ඉතා වැදගත් වන අතර සමහර අවස්ථා වලදී දියවැඩියාව වර්ග 2 සඳහා භාවිතා කළ හැකිය.
ඉන්සියුලින් චිකිත්සාව පත් කිරීම සඳහා දර්ශක:
- පළමු වර්ගයේ දියවැඩියාව
- කීටොඇසයිඩෝසිස්, දියවැඩියා හයිපර්ස්මෝලර්, හයිපර්ලැක්ටිකමික් කෝමා.
- දියවැඩියාව සමඟ ගැබ් ගැනීම සහ දරු ප්රසූතිය.
- දෙවන වර්ගයේ දියවැඩියාව සැලකිය යුතු ලෙස දිරාපත් වීම.
- දෙවන වර්ගයේ දියවැඩියාවේ වෙනත් ක්රම සමඟ ප්රතිකාර කිරීමේ බලපෑම නොමැතිකම.
- දියවැඩියාවේ සැලකිය යුතු බර අඩු වීම.
- දියවැඩියා නෙෆ්රොෆති.
වර්තමානයේ, පිරිසිදු කිරීමේ (මොනොපික්, මොනොකොම්පොනන්ට්), විශේෂ නිශ්චිතතාව (මානව, ork රු මස්, ගෝවින්, ජානමය වශයෙන් සැලසුම් කරන ලද) ආදී වශයෙන් ක්රියාකාරී කාලසීමාව (අල්ට්රාෂෝට්, කෙටි, මධ්යම, දීර්)) වෙනස් වන ඉන්සියුලින් සූදානම විශාල සංඛ්යාවක් ඇත.
තරබාරුකම හා දැඩි මානසික ආතතිය නොමැති විට, දිනකට ශරීර බර කිලෝග්රෑම් 1 කට 0.5-1 ඒකක මාත්රාවකින් ඉන්සියුලින් නියම කරනු ලැබේ. ඉන්සියුලින් හඳුන්වාදීම සැලසුම් කර ඇත්තේ මේ සම්බන්ධව භෞතික විද්යාත්මක ස්රාවය අනුකරණය කිරීම සඳහා ය, පහත සඳහන් අවශ්යතා ඉදිරිපත් කරනු ලැබේ:
- ශරීරයට ඇතුළු වන ග්ලූකෝස් භාවිතය සඳහා ඉන්සියුලින් මාත්රාව ප්රමාණවත් විය යුතුය.
- එන්නත් කරන ලද ඉන්සියුලින් අග්න්යාශයේ බාසල් ස්රාවය අනුකරණය කළ යුතුය.
- එන්නත් කරන ලද ඉන්සියුලින් ඉන්සියුලින් ස්රාවයේ පශ්චාත් කාල පරාසය අනුකරණය කළ යුතුය.
මේ සම්බන්ධයෙන්, ඊනියා තීව්ර කළ ඉන්සියුලින් ප්රතිකාරය ඇත. ඉන්සියුලින් දෛනික මාත්රාව දිගු හා කෙටි ක්රියාකාරී ඉන්සියුලින් අතර බෙදා ඇත. දිගු කරන ලද ඉන්සියුලින් සාමාන්යයෙන් උදේ සහ සවස පරිපාලනය වන අතර අග්න්යාශයේ බාසල් ස්රාවය අනුකරණය කරයි. කාබෝහයිඩ්රේට් අඩංගු සෑම ආහාර වේලකටම පසුව කෙටි ක්රියාකාරී ඉන්සියුලින් පරිපාලනය කරනු ලැබේ, දී ඇති ආහාර වේලක අනුභව කරන පාන් ඒකක අනුව මාත්රාව වෙනස් විය හැකිය.
ඉන්සියුලින් සිරින්ජයක්, පෑන සිරින්ජයක් හෝ විශේෂ මිනුම් පොම්පයක් භාවිතයෙන් චර්මාභ්යන්තරව එන්නත් කරනු ලැබේ. වර්තමානයේ රුසියාවේ සිරින්ජ පෑන් භාවිතයෙන් ඉන්සියුලින් ලබා දීමේ වඩාත් පොදු ක්රමය වේ. සාම්ප්රදායික ඉන්සියුලින් සිරින්ජවලට සාපේක්ෂව වැඩි පහසුව, අඩු උච්චාරණය සහ පරිපාලන පහසුව මෙයට හේතුවයි. සිරින්ජ පෑන මඟින් ඔබට ඉන්සියුලින් අවශ්ය මාත්රාව ඉක්මනින් හා පාහේ වේදනා රහිතව ඇතුළු කිරීමට ඉඩ ලබා දේ.
සීනි අඩු කරන .ෂධ
ආහාරයට අමතරව ඉන්සියුලින් මත යැපෙන දියවැඩියාව සඳහා සීනි අඩු කරන පෙති නියම කරනු ලැබේ. සීනි අඩු කරන drugs ෂධ කාණ්ඩ පහත දැක්වෙන්නේ රුධිරයේ සීනි අඩු කිරීමේ යාන්ත්රණය මගිනි.
- බිගුවානයිඩ් (මෙට්ෆෝමින්, බුෆෝමින්, ආදිය) - බඩවැලේ ඇති ග්ලූකෝස් අවශෝෂණය අඩු කර පර්යන්ත පටක වල සන්තෘප්තියට දායක වේ. බිගුවානයිඩ මගින් රුධිරයේ යූරික් අම්ලයේ මට්ටම ඉහළ නැංවිය හැකි අතර බරපතල තත්වයක් වර්ධනය වීමට හේතු වේ - වයස අවුරුදු 60 ට වැඩි රෝගීන් තුළ ලැක්ටික් ඇසිඩෝසිස් මෙන්ම අක්මාව හා වකුගඩු අකර්මන්යතාවයෙන් පෙළෙන පුද්ගලයින්, නිදන්ගත ආසාදන. තරුණ තරබාරු රෝගීන් සඳහා ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව සඳහා බිගුවානයිඩ් බහුලව නිර්දේශ කෙරේ.
- සල්ෆොනිලියුරියා සූදානම (ග්ලයිසයිඩෝන්, ග්ලයිබෙන්ක්ලමයිඩ්, ක්ලෝරොප්රොපාමයිඩ්, කාබමයිඩ්) - අග්න්යාශයික සෛල මගින් ඉන්සියුලින් නිපදවීම උත්තේජනය කරන අතර පටක තුලට ග්ලූකෝස් විනිවිද යාම ප්රවර්ධනය කරයි. මෙම drugs ෂධ කාණ්ඩයේ ප්රශස්ත ලෙස තෝරාගත් මාත්රාවක් ග්ලූකෝස් මට්ටම> 8 mmol / L නොවේ. අධික මාත්රාවක් සමඟ, හයිපොග්ලිසිමියා සහ කෝමා වර්ධනය විය හැකිය.
- ඇල්ෆා-ග්ලූකෝසයිඩේස් නිෂේධක (මිග්ලිටෝල්, ඇකාර්බෝස්) - රුධිරයේ සීනි වැඩිවීම මන්දගාමී කරයි, පිෂ් .ය අවශෝෂණයට සම්බන්ධ එන්සයිම අවහිර කරයි. අතුරු ආබාධ - සමතලා වීම සහ පාචනය.
- මෙග්ලිටිනයිඩස් (නටග්ලිනයිඩ්, රෙපග්ලිනයිඩ්) - සීනි මට්ටම අඩුවීමට හේතු වන අතර අග්න්යාශය ඉන්සියුලින් ස්රාවය කිරීමට උත්තේජනය කරයි. මෙම drugs ෂධවල බලපෑම රුධිරයේ සීනි මත රඳා පවතින අතර හයිපොග්ලිසිමියා ඇති නොකරයි.
- Thiazolidinediones - අක්මාවෙන් නිකුත් වන සීනි ප්රමාණය අඩු කිරීම, ඉන්සියුලින් සඳහා මේද සෛලවල සංවේදීතාව වැඩි කිරීම.හෘදයාබාධ ඇතිවීමේදී contraindicated.
එසේම, දියවැඩියාවේ වාසිදායක චිකිත්සක බලපෑම අතිරික්ත බර අඩුවීම සහ පුද්ගල මධ්යස්ථ ශාරීරික ක්රියාකාරකම් ඇත. මාංශ පේශි උත්සාහයන් හේතුවෙන් ග්ලූකෝස් ඔක්සිකරණය වැඩි වන අතර රුධිරයේ එහි අන්තර්ගතය අඩු වේ.
වර්තමානයේ, සියලු වර්ගවල දියවැඩියාව සඳහා පුරෝකථනය කිරීම කොන්දේසි සහිතව වාසිදායක වන අතර, ප්රමාණවත් ප්රතිකාර හා ආහාර වේලට අනුගත වීමෙන් ආබාධිතභාවය පවතී. සංකූලතා වල ප්රගතිය සැලකිය යුතු ලෙස මන්දගාමී හෝ සම්පූර්ණයෙන්ම නතර වේ. කෙසේ වෙතත්, බොහෝ අවස්ථාවන්හීදී, ප්රතිකාරයේ ප්රති result ලයක් ලෙස, රෝගයට හේතුව ඉවත් නොකෙරෙන අතර, චිකිත්සාව රෝග ලක්ෂණ පමණක් බව සැලකිල්ලට ගත යුතුය.
රෝග පැතිරීම
දියවැඩියාව යනු හුදෙක් නවීන රෝගයක් වන අතර, අපගේ ශිෂ් ization ාචාරයේ වසංගතය සහ උසස් ජීවන තත්වයක් සඳහා ගණනය කිරීම, කාබෝහයිඩ්රේට් බහුල ආහාර බහුලව ලබා ගැනීමට හේතු වේ. කෙසේ වෙතත්, මෙය එසේ නොවේ, දියවැඩියාව යනු කුමක් ද, එය පුරාණ ලෝකයේ, පුරාණ ග්රීසියේ සහ රෝමයේ ප්රසිද්ධ විය. "දියවැඩියාව" යන වචනය ග්රීක සම්භවයක් ඇත. ග්රීක භාෂාවෙන් පරිවර්තනය කර ඇති එහි තේරුම “පසුකර යාම” යන්නයි. මෙම අර්ථ නිරූපණය දියවැඩියාවේ ප්රධාන සං signs ා පිළිබිඹු කරයි - පාලනය කළ නොහැකි පිපාසය සහ අධික ලෙස මුත්රා කිරීම. එමනිසා, පුද්ගලයෙකු විසින් පරිභෝජනය කරන සියලුම තරල ඔහුගේ ශරීරය හරහා ගමන් කරන බව පෙනෙන්නට තිබුණි.
පුරාණ වෛද්යවරුන්ට රෝගියාගේ දියවැඩියාව කුමක්දැයි නිශ්චය කර ගැනීමට හැකි වූ අතර පළමු වර්ගයේ රෝගය සුව කළ නොහැකි යැයි සලකනු ලැබූ අතර මුල් මරණයට මඟ පෑදූ අතර දෙවැන්න ආහාර හා ව්යායාම මගින් ප්රතිකාර කරන ලදී. කෙසේ වෙතත්, අග්න්යාශය හා ඉන්සියුලින් හෝමෝනය සමඟ මිනිසුන් තුළ දියවැඩියාව ඇති සම්බන්ධතාවය 20 වන සියවසේදී පමණක් ස්ථාපිත විය. පශු සම්පත් වල අග්න්යාශයෙන් ඉන්සියුලින් ලබා ගැනීමට සමත් විය. මෙම සොයාගැනීම් දියවැඩියාව සඳහා ඉන්සියුලින් බහුලව භාවිතා කිරීමට හේතු වී තිබේ.
දියවැඩියා රෝගය අද බහුලව දක්නට ලැබෙන රෝගයකි. ලොව පුරා දියවැඩියා රෝගීන් මිලියන 250 ක් පමණ (ප්රධාන වශයෙන් දෙවන වර්ගයේ) සිටින අතර, එය ඇති අයගේ සංඛ්යාව නිරන්තරයෙන් වර්ධනය වේ. මෙය දියවැඩියාව වෛද්ය විද්යාවක් පමණක් නොව සමාජ ගැටලුවක් ද වේ. රුසියාවේ මෙම රෝගය ජනගහනයෙන් 6% ක් තුළ දක්නට ලැබෙන අතර සමහර රටවල සෑම දහවන පුද්ගලයකු තුළම එය වාර්තා වේ. මෙම සංඛ්යා සැලකිය යුතු ලෙස අවතක්සේරු කළ හැකි බව වෛද්යවරු විශ්වාස කළත්. ඇත්ත වශයෙන්ම, දෙවන වර්ගයේ රෝගවලින් පෙළෙන අය තුළ, ව්යාධි විද්යාවේ සලකුණු මුල් අවධියේදී ඉතා දුර්වල ලෙස ප්රකාශ වේ. මෙම සාධකය සැලකිල්ලට ගනිමින් දියවැඩියා රෝගීන්ගේ මුළු සංඛ්යාව මිලියන 400 ක් ලෙස ගණන් බලා ඇත.බොහෝ බොහෝ විට වැඩිහිටියන් තුළ දියවැඩියාව ඇති බව හඳුනාගෙන ඇතත් ළමුන්ගෙන් 0.2% ක් පමණ මෙම රෝගයෙන් පීඩා විඳිති. අනාගතයේදී දියවැඩියාව පැතිරීම පිළිබඳ අනාවැකි බලාපොරොත්තු සුන් කරයි - 2030 දී රෝගීන්ගේ සංඛ්යාව දෙගුණයක් වනු ඇතැයි අපේක්ෂා කෙරේ.
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ වාර්ගික වෙනස්කම් තිබේ. දියවැඩියා රෝගය කොකේසියානුවන්ට වඩා මොන්ගෝලොයිඩ් හා නෙග්රොයිඩ් වර්ගවල නියෝජිතයින්ට බලපායි.
ලෝකයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය රෝග පැතිරීම
| ගෝලීය ජනගහනයෙන් රෝගීන්ගේ ප්රතිශතය | මුළු මුදල, මිලියන | |
| දුර්වල ග්ලූකෝස් ඉවසීම | 7,5 | 308 |
| දියවැඩියා රෝගය | 6 | 246 |
මෙම රෝගය අන්තරාසර්ග ගණයට අයත් වේ. මෙයින් අදහස් කරන්නේ දියවැඩියා රෝගය පදනම් වී ඇත්තේ අන්තරාසර්ග ග්රන්ථිවල ක්රියාකාරිත්වය හා සම්බන්ධ ආබාධවල ව්යාධිජනකය මත බවයි. දියවැඩියාව සම්බන්ධයෙන් ගත් කල, අප කතා කරන්නේ විශේෂ ද්රව්යයක මිනිස් සිරුරට ඇතිවන බලපෑම් දුර්වල වීම ගැන ය - ඉන්සියුලින්. දියවැඩියා රෝගයේ දී පටක වල lack නතාවක් දැනේ - නිරපේක්ෂ හෝ සාපේක්ෂ.
ඉන්සියුලින් ක්රියාකාරිත්වය
එබැවින් දියවැඩියාව ඇතිවීම ඉන්සියුලින් සමඟ සමීපව සම්බන්ධ වේ. නමුත් එය කුමන ආකාරයේ ද්රව්යයක්ද, එය පැමිණෙන්නේ කොහෙන්ද සහ එය කරන්නේ කුමන කාර්යයන්ද යන්න සෑම දෙනාම නොදනිති. ඉන්සියුලින් විශේෂ ප්රෝටීනයකි. එහි සංශ්ලේෂණය මිනිස් බඩට යටින් පිහිටා ඇති අභ්යන්තර ස්රාවයේ විශේෂ ග්රන්ථියක සිදු කෙරේ - අග්න්යාශය.නිශ්චිතවම කිවහොත්, සියලුම අග්න්යාශයික පටක ඉන්සියුලින් නිපදවීමට සම්බන්ධ නොවන නමුත් එහි කොටසක් පමණි. ඉන්සියුලින් නිපදවන ග්රන්ථියේ සෛල බීටා සෛල ලෙස හැඳින්වෙන අතර ඒවා ග්රන්ථියේ පටක අතර පිහිටා ඇති ලැන්ගර්හාන්ස් හි විශේෂ දූපත් වල පිහිටා ඇත. "ඉන්සියුලින්" යන වචනයම පැමිණෙන්නේ ඉන්සියුල යන වචනයෙනි, එහි ලතින් භාෂාවෙන් "අයිලට්" යන්නයි.
ඉන්සියුලින් වල ක්රියාකාරිත්වය කාබෝහයිඩ්රේට් වැනි වැදගත් ද්රව්යවල පරිවෘත්තීය ක්රියාවලියට සමීපව සම්බන්ධ වේ. පුද්ගලයෙකුට කාබෝහයිඩ්රේට් ලබා ගත හැක්කේ ආහාර වලින් පමණි. කාබෝහයිඩ්රේට් බලශක්ති ප්රභවයක් වන බැවින්, සෛල තුළ සිදුවන බොහෝ භෞතික විද්යාත්මක ක්රියාවලීන් කාබෝහයිඩ්රේට් නොමැතිව කළ නොහැකිය. සියලුම කාබෝහයිඩ්රේට් ශරීරයෙන් අවශෝෂණය නොවන බව ඇත්ත. ඇත්ත වශයෙන්ම ග්ලූකෝස් යනු ශරීරයේ ප්රධාන කාබෝහයිඩ්රේට් වේ. ග්ලූකෝස් නොමැතිව ශරීරයේ සෛලවලට අවශ්ය ශක්තිය ලබා ගැනීමට නොහැකි වනු ඇත. ඉන්සියුලින් ග්ලූකෝස් වැඩිවීමට පමණක් සම්බන්ධ නොවේ. විශේෂයෙන් එහි කාර්යය වන්නේ මේද අම්ල සංස්ලේෂණය කිරීමයි.
ග්ලූකෝස් සරල කාබෝහයිඩ්රේට ගණයට අයත් වේ. බෙරි සහ පලතුරු වල විශාල වශයෙන් දක්නට ලැබෙන ෆ ruct ක්ටෝස් (පළතුරු සීනි) ද මෙම ගණයට අයත් වේ. ශරීරයට ෆ ruct ක්ටෝස් අක්මාව තුළ ග්ලූකෝස් බවට පරිවෘත්තීය වේ. ඊට අමතරව සරල සීනි (ඩයිසැකරයිඩ) යනු සුක්රෝස් වන අතර එය සාමාන්ය සීනි වැනි නිෂ්පාදනවල කොටසක් වන අතර කිරි නිෂ්පාදනවල කොටසක් වන ලැක්ටෝස් වේ. මෙම වර්ගයේ කාබෝහයිඩ්රේට් ද ග්ලූකෝස් වලට බෙදී යයි. මෙම ක්රියාවලිය බඩවැල් තුළ සිදු වේ.
මීට අමතරව, දිගු අණුක දාමයක් සහිත පොලිසැකරයිඩ (කාබෝහයිඩ්රේට්) ගණනාවක් තිබේ. පිෂ් ch ය වැනි සමහර ඒවා ශරීරයට දුර්වල ලෙස අවශෝෂණය කර ගන්නා අතර අනෙකුත් කාබෝහයිඩ්රේට වන පෙක්ටින්, හෙමිසෙලුලෝස් සහ සෙලියුලෝස් බඩවැල්වල කිසිසේත් බිඳ වැටෙන්නේ නැත. කෙසේ වෙතත්, මෙම කාබෝහයිඩ්රේට් ආහාර ජීර්ණ ක්රියාවලීන්හි වැදගත් කාර්යභාරයක් ඉටු කරයි, අනෙකුත් කාබෝහයිඩ්රේට් නිසි ලෙස අවශෝෂණය කර ගැනීම සහ බඩවැල් මයික්රොෆ්ලෝරා මට්ටම පවත්වා ගැනීම.
සෛල සඳහා ප්රධාන ශක්ති ප්රභවය ග්ලූකෝස් බව නොතකා බොහෝ පටක වලට එය කෙලින්ම ලබා ගත නොහැක. මෙම අරමුණු සඳහා සෛල වලට ඉන්සියුලින් අවශ්ය වේ. ඉන්සියුලින් නොමැතිව පැවතිය නොහැකි අවයව ඉන්සියුලින් මත රඳා පවතී. ඉන්සියුලින් නොමැතිව ග්ලූකෝස් ලබා ගත හැක්කේ පටක කිහිපයකට පමණි (මේවාට මොළයේ සෛල ඇතුළත් වේ). එවැනි පටක ඉන්සියුලින්-ස්වාධීන ලෙස හැඳින්වේ. සමහර අවයව සඳහා ග්ලූකෝස් එකම ශක්ති ප්රභවයයි (උදාහරණයක් ලෙස එකම මොළය සඳහා).
කිසියම් හේතුවක් නිසා සෛල වලට ඉන්සියුලින් නොමැති විට ඇතිවන ප්රතිවිපාක මොනවාද? මෙම තත්වය ප්රධාන negative ණාත්මක ප්රතිවිපාක දෙකක ස්වරූපයෙන් පෙන්නුම් කරයි. පළමුව, සෛල වලට ග්ලූකෝස් ලබා ගැනීමට නොහැකි වන අතර සාගින්නෙන් පෙළෙනු ඇත. එබැවින් බොහෝ අවයව හා පටක නිසි ලෙස ක්රියා කිරීමට නොහැකි වනු ඇත. අනෙක් අතට, භාවිතයට නොගත් ග්ලූකෝස් ශරීරයේ, මූලික වශයෙන් රුධිරයේ එකතු වේ. මෙම තත්වය හයිපර්ග්ලයිසිමියාව ලෙස හැඳින්වේ. අතිරික්ත ග්ලූකෝස් සාමාන්යයෙන් අක්මාව තුළ ග්ලයිකෝජන් ලෙස ගබඩා කර ඇති බව ඇත්තයි (අවශ්ය නම් නැවත රුධිරයට යන්න), නමුත් ග්ලූකෝස් ග්ලයිකෝජන් බවට පරිවර්තනය කිරීමේ ක්රියාවලිය සඳහා ඉන්සියුලින් අවශ්ය වේ.
සාමාන්ය රුධිර ග්ලූකෝස් මට්ටම 3.3 සිට 5.5 mmol / L දක්වා පරාසයක පවතී. ආහාර ගැනීම සෑම විටම කෙටි කාලයක් සඳහා සීනි මට්ටම ඉහළ යාමට හේතු වන බැවින් හිස් බඩක් මත රුධිරය ගන්නා විට මෙම අගය තීරණය කිරීම සිදු කෙරේ. අතිරික්ත සීනි රුධිරයේ එකතු වන අතර එහි ගුණාංගවල බරපතල වෙනස්කම් වලට තුඩු දෙයි, රුධිර නාල වල බිත්ති මත සීනි තැන්පත් වේ. මෙය සංසරණ පද්ධතියේ විවිධ ව්යාධි වර්ධනයට සහ අවසානයේදී බොහෝ ශරීර පද්ධතිවල අක්රියතාවයන්ට මග පාදයි. මෙම ක්රියාවලිය රුධිරයේ අතිරික්ත ග්ලූකෝස් සමුච්චය වීම දියවැඩියා රෝගය ලෙස හැඳින්වේ.
දියවැඩියාවට හේතු සහ එහි ප්රභේද
රෝගයේ ව්යාධිජනක යාන්ත්රණය ප්රධාන වර්ග දෙකකට අඩු වේ.පළමු අවස්ථාවේ දී, අතිරික්ත ග්ලූකෝස් අග්න්යාශයේ ඉන්සියුලින් නිෂ්පාදනය අඩුවීමට හේතු වේ. මෙම සංසිද්ධිය විවිධ ව්යාධි ක්රියාවලීන් නිසා පෙනෙන්නට පුළුවන, උදාහරණයක් ලෙස අග්න්යාශයේ දැවිල්ල හේතුවෙන් - අග්න්යාශය.
තවත් වර්ගයක දියවැඩියාව නිරීක්ෂණය කරනුයේ ඉන්සියුලින් නිෂ්පාදනය අඩු නොවී සාමාන්ය සීමාවන් තුළ නම් (හෝ ඊට වඩා තරමක් ඉහළින්) නම්. මෙම අවස්ථාවේ දී දියවැඩියාව වර්ධනය කිරීම සඳහා ව්යාධිජනක යාන්ත්රණය වෙනස් වේ - ඉන්සියුලින් වලට පටක සංවේදීතාව නැති වීම.
පළමු වර්ගයේ දියවැඩියාව ලෙස හැඳින්වේ - පළමු වර්ගයේ දියවැඩියාව, සහ දෙවන වර්ගයේ රෝග - දෙවන වර්ගයේ දියවැඩියාව. සමහර විට පළමු වර්ගයේ දියවැඩියාව ඉන්සියුලින් මත යැපෙන ලෙසද දෙවන වර්ගයේ දියවැඩියාව ඉන්සියුලින් නොවන යැපීම ලෙසද හැඳින්වේ.
ගර්භණීභාවය, මෝඩි-දියවැඩියාව, ගුප්ත ස්වයං ප්රතිශක්තිකරණ දියවැඩියාව සහ තවත් සමහරක් දියවැඩියාව ඇත. කෙසේ වෙතත්, ඒවා ප්රධාන වර්ග දෙකට වඩා බෙහෙවින් අඩු ය.
මීට අමතරව, දියවැඩියා ඉන්සිපිඩස් දියවැඩියාවෙන් වෙන් වෙන් වශයෙන් සලකා බැලිය යුතුය. මුත්රා කිරීම (පොලියුරියා) වැඩි වන රෝගයේ නම මෙයයි, නමුත් එය හයිපර්ග්ලයිසිමියාව නිසා නොව, වකුගඩු රෝග හෝ පිටියුටරි ග්රන්ථිය වැනි වෙනත් හේතූන් නිසා වේ.
දියවැඩියා රෝගයට ඒවා ඒකාබද්ධ කරන ලක්ෂණ තිබුණද, ප්රධාන ප්රභේද දෙකෙහිම දියවැඩියාවේ රෝග ලක්ෂණ සහ ප්රතිකාර සාමාන්යයෙන් බෙහෙවින් වෙනස් ය.
දියවැඩියාව වර්ග දෙකක් - සුවිශේෂී ලක්ෂණ
| අත්සන් කරන්න | පළමු වර්ගයේ දියවැඩියාව | දෙවන වර්ගයේ දියවැඩියාව |
| රෝගීන්ගේ වයස | සාමාන්යයෙන් අවුරුදු 30 ට අඩු | සාමාන්යයෙන් 40 ට වැඩි |
| රෝගීන්ගේ ලිංගභේදය | බොහෝ විට පිරිමින් | බොහෝ විට කාන්තාවන් |
| දියවැඩියාව ඇතිවීම | කුළුබඩු | ක්රමයෙන් |
| පටක සංවේදීතාව ඉන්සියුලින් | සාමාන්යයි | පහත් කර ඇත |
| ඉන්සියුලින් ස්රාවය | ආරම්භක අවධියේදී - අඩු, දරුණු දියවැඩියාව සමඟ - නැත | ආරම්භක අවධියේදී - වැඩි වූ හෝ සාමාන්ය, දරුණු දියවැඩියාව සමඟ - අඩු වේ |
| දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරය | අවශ්යයි | ආරම්භක අවධියේදී අවශ්ය නොවේ, දරුණු අවස්ථාවල දී - අවශ්ය වේ |
| රෝගියාගේ ශරීර බර | ආරම්භක අවධියේදී - සාමාන්ය, පසුව අඩු වේ | සාමාන්යයෙන් ඉහළට |
ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය
මෙම දියවැඩියාව ඇති වන්නේ මෙම රෝගයෙන් පෙළෙන මුළු රෝගීන් සංඛ්යාවෙන් සෑම දහවන රෝගියෙකු තුළම ය. කෙසේ වෙතත්, දියවැඩියා වර්ග දෙකෙන්, පළමු වර්ගයේ දියවැඩියාව වඩාත් දරුණු ලෙස සලකනු ලබන අතර බොහෝ විට එය ජීවිතයට තර්ජනයක් විය හැකිය.
පළමු වර්ගයේ දියවැඩියාව, රීතියක් ලෙස, අත්පත් කරගත් ව්යාධිවේදයකි. එය සිදුවන්නේ අග්න්යාශයේ අක්රමිකතාවයක් හේතුවෙනි. ග්රන්ථියේ අක්රියතාවයෙන් පසුව නිපදවන ඉන්සියුලින් ප්රමාණය අඩුවීම දියවැඩියාවට හේතු වේ. යකඩ ක්රියා විරහිත වන්නේ ඇයි? මෙම සංසිද්ධිය හේතු ගණනාවක් නිසා පෙනෙන්නට පුළුවන, නමුත් බොහෝ විට එය සිදුවන්නේ ග්රන්ථියේ දැවිල්ල නිසාය. බොහෝ විට, ප්රතිශක්තිකරණ පද්ධතිය අග්න්යාශ සෛල වලට පහර දීමට පටන් ගන්නා විට උග්ර පද්ධතිමය වෛරස් ආසාදන හා පසුව ඇති වන ස්වයං ප්රතිශක්තිකරණ ක්රියාවලීන් නිසා එය සිදුවිය හැක. එසේම පළමු වර්ගයේ දියවැඩියාව බොහෝ විට සිදුවන්නේ පිළිකා නිසා ය. රෝගයේ වර්ධනයට හිතකර බරපතල සාධකයක් වන්නේ පාරම්පරික නැඹුරුතාවයක්. මීට අමතරව, දියවැඩියා රෝගයේ පළමු ස්වරූපය ඇතිවීමට වෙනත් තත්වයන් දායක වේ:
- පුද්ගලයෙකුට මුහුණ දී ඇති ආතතිය
- අග්න්යාශ සෛල හයිපොක්සියා,
- නුසුදුසු ආහාර (මේද වලින් පොහොසත් සහ ප්රෝටීන් ආහාර අඩු).
බොහෝ විට, ඉන්සියුලින් මත යැපෙන පුද්ගලයෙකුගේ වර්ධනය සිදුවන්නේ තරුණ වයසේදී (අවුරුදු 30 දක්වා). කෙසේ වෙතත්, වැඩිහිටි පුද්ගලයින් පවා මෙම රෝගයෙන් ආරක්ෂා නොවේ.
පළමු වර්ගයේ දියවැඩියාව ප්රකාශ වන්නේ කෙසේද?
මෙම රෝගය උග්ර ආරම්භක අවධියකින් සංලක්ෂිත වේ, එබැවින් දියවැඩියාවේ පළමු සං signs ා සාමාන්යයෙන් හඳුනා ගැනීමට අපහසු නොවේ.දියවැඩියාවේ ප්රධාන රෝග ලක්ෂණ වන්නේ දැඩි පිපාසය, විශාල ජල පරිභෝජනයයි. ඒ අනුව, මුත්රා බැහැර කරන පරිමාව (පොලියුරියා) ද වැඩි වේ. රෝගියාගේ මුත්රා සාමාන්යයෙන් මිහිරි රසයක් ඇති අතර එය ග්ලූකෝස් ප්රමාණය වැඩි කිරීමෙන් පැහැදිලි වේ. මෙම රෝග ලක්ෂණය වන්නේ ග්ලූකෝසූරියා ලෙස හඳුන්වන මුත්රා වල ග්ලූකෝස් සාන්ද්රණය වැඩි වීමයි. රුධිරයේ සීනි සාන්ද්රණය 10 mmol / L ඉක්මවන විට ග්ලූකෝසූරියාවේ වර්ධනය නිරීක්ෂණය කෙරේ. මෙම අවස්ථාවේ දී, වකුගඩු පෙරහන් ග්ලූකෝස් ඉවත් කිරීම සමඟ කටයුතු කිරීමට පටන් ගන්නා අතර එය මුත්රා තුළට ගලා යාමට පටන් ගනී. කෙසේ වෙතත්, සමහර වකුගඩු ව්යාධි විද්යාව සමඟ, මුත්රා වල සීනි සාමාන්ය රුධිරයේ සීනි මට්ටමින් නිරීක්ෂණය කරනු ලැබේ, එබැවින් මෙම පරාමිතිය - මුත්රා වල ග්ලූකෝස් වැඩි වීම දියවැඩියා රෝගයේ සං sign ාවක් නොවේ.
එසේම, දියවැඩියා රෝගයෙන් පෙළෙන්නේ ආහාර රුචිය වැඩිවීම (පොලිෆැජි) මගිනි. මෙම සංසිද්ධිය සරලව විස්තර කර ඇත්තේ ග්ලූකෝස් සෛල තුළට ඇතුළු නොවීම නිසා ශරීරයට නිරන්තරයෙන් ශක්තියේ lack නතාවක් ඇති වන අතර සාගින්නෙන් පෙළෙන පටක මෙය මොළයට සං signal ා කරයි. කෙසේවෙතත්, ආහාර නිරන්තරයෙන් භාවිතා කිරීමත් සමඟ රෝගියා බර වැඩි කර නොගනී. දරුණු තෙහෙට්ටුව සහ දුර්වලතාවය, සමේ කැසීම, නිරන්තර හිසරදය, රුධිර පීඩනය වැඩි වීම සහ දෘශ්යාබාධිත වීම රෝගයේ අනෙක් සං signs ා වේ. මුත්රා විශ්ලේෂණය කළ විට, එහි ඇසිටෝන් අනාවරණය වන අතර එය සෛල විසින් මේද ගබඩා භාවිතා කිරීමේ ප්රති ence ලයකි. කෙසේ වෙතත්, දැවිල්ල වැනි වෙනත් බොහෝ රෝග වලදී ඇසිටෝන් බොහෝ විට මුත්රා සමඟ බැහැර කරයි. විශේෂයෙන් බොහෝ විට මුත්රා වල ඇසිටෝන් ළමුන් තුළ දක්නට ලැබේ. එමනිසා, මෙම තත්වය දියවැඩියාව පිළිබඳ නිශ්චිත සලකුණක් ලෙස නොසැලකිය යුතුය.
රුධිරයේ ග්ලූකෝස් මට්ටමේ උච්චාවචනයන් බොහෝ විට එහි අසාමාන්ය ලෙස ඉහළ හෝ අඩු අගයන් කරා යොමු වන අතර එහි ප්රති --ලයක් ලෙස - හයිපොග්ලයිසමික් හෝ හයිපර්ග්ලයිසමික් කෝමා වලට. මෙම තත්වයන් බොහෝ විට රෝගියාගේ මරණයෙන් අවසන් වේ.
පොදු දියවැඩියා සින්ඩ්රෝමය වන්නේ රේනාඩ්ගේ සින්ඩ්රෝමයයි.
- scleroderma
- ධමනි සිහින් වීම
- periarthritis
- thromboangiitis obliterans,
- අත් පා සිසිලනය සහ හිරිවැටීම,
- අත්වල වේදනාව.
දියවැඩියා රෝගයේ පළමු ස්වරූපය සුව කළ නොහැකි පමණක් නොව මාරාන්තික රෝගයකි. රෝගියාට ප්රතිකාර නොලැබුනේ නම්, ඔහුගේ ඉන්සියුලින් මත යැපෙන දියවැඩියාව කීටෝඇසයිඩෝසිස් හෝ දියවැඩියා කෝමා වැනි සංකූලතා බවට පත්වනු ඇත. රුධිරයේ සීනි සාන්ද්රණය මත පදනම්ව, දියවැඩියාවේ අවධිය මෘදු, දැඩි හෝ මධ්යස්ථ ලෙස සලකනු ලැබේ.
ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ අවධීන්
| දියවැඩියා අවධීන් | රෝගියාගේ රුධිරයේ ග්ලූකෝස් සාන්ද්රණයේ අගයන්, mmol / l | ග්ලූකෝසූරියා මට්ටමේ අගයන්, g / l |
| පහසුයි | 14 | >40 |
චිකිත්සාවේ කොටසක් ලෙස රෝගියාගේ අධ්යාපනය
දියවැඩියා ප්රතිකාරයේ වැදගත් අංගයක් වන්නේ රෝගියාගේ අධ්යාපනයයි. හයිපොග්ලිසිමියා හෝ හයිපර්ග්ලයිසිමියා තත්වයක් තිබේ නම්, රුධිරයේ ග්ලූකෝස් මට්ටම නිරන්තරයෙන් අධීක්ෂණය කරන්නේ කෙසේද, ආහාර වේල වෙනස් කරන්නේ කෙසේද යන්න රෝගියා දැනගත යුතුය. ඒ හා සමාන තොරතුරු රෝගියාගේ relatives ාතීන්ට ලබා ගත යුතුය.
දියවැඩියාව යනු පරිවෘත්තීය රෝගයකි. එමනිසා, ආහාරවල ඇති කාබෝහයිඩ්රේට් ප්රමාණය සීමා කිරීමේ මූලධර්මය මත පදනම් වූ ආහාර වේලක් ප්රතිකාරයේ වැදගත් ක්රමයකි. ආහාර වේලක් නොමැතිව, දරුණු හයිපර් හා හයිපොග්ලිසිමියා තත්වයන් වර්ධනය වීමේ ප්රති the ලයක් ලෙස රෝගියා මිය යාමේ අවදානමක් ඇත.
ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයක් සඳහා වන ආහාර වේල පදනම් විය යුත්තේ රෝගියාගේ ශරීරයට ඇතුළු වන කාබෝහයිඩ්රේට් වල සම්මතයන් දැඩි ලෙස පිළිපැදීම මත ය. කාබෝහයිඩ්රේට් ගණනය කිරීමේ පහසුව සඳහා, විශේෂ මිනුම් ඒකකයක් වන පාන් ඒකකය (XE) දියවැඩියා චිකිත්සාව සඳහා හඳුන්වා දී ඇත. එක් XE හි සරල කාබෝහයිඩ්රේට් ග්රෑම් 10 ක් හෝ පාන් ග්රෑම් 20 ක් අඩංගු වේ. ශාරීරික ක්රියාකාරකම්, රෝගියාගේ බර සහ රෝගයේ බරපතලකම සැලකිල්ලට ගනිමින් දිනකට පරිභෝජනය කරන XE ප්රමාණය වෛද්යවරයා විසින් තනි තනිව තෝරා ගනු ලැබේ.ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයක් නම්, මත්පැන් පානය කිරීම සපුරා තහනම්ය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය
මෙම වර්ගයේ දියවැඩියාව වඩාත් සුලභ වේ. සංඛ්යාලේඛනවලට අනුව එය දියවැඩියා රෝගීන්ගෙන් 85% ක් පමණ දක්නට ලැබේ. දෙවන වර්ගයේ දියවැඩියාව කුඩා අවධියේදී කලාතුරකින් සිදු වේ. එය මැදිවියේ වැඩිහිටියන් හා වැඩිහිටියන්ගේ වඩාත් ලක්ෂණයකි.
දෙවන වර්ගයේ රෝග ඇතිවන්නේ ඉන්සියුලින් නිෂ්පාදනයේ lack නතාවයකින් නොව ඉන්සියුලින් හා පටක අතර අන්තර්ක්රියා උල්ලං by නය කිරීමෙනි. සෛල ඉන්සියුලින් අවශෝෂණය කිරීම නවත්වන අතර ග්ලූකෝස් රුධිරයේ එකතු වීමට පටන් ගනී. මෙම සංසිද්ධියට හේතු සම්පූර්ණයෙන් පැහැදිලි කර නොමැති නමුත් විද්යා scientists යින් විශ්වාස කරන පරිදි දියවැඩියාවේ ව්යාධිජනක ක්රියාවලියට සැලකිය යුතු කාර්යභාරයක් ඉටු කරන්නේ:
- අන්ත්රය තුළ ග්ලූකෝස් අවශෝෂණය කිරීමේ වේගයෙහි වෙනසක්,
- ඉන්සියුලින් විනාශ කිරීමේ ක්රියාවලිය වේගවත් කිරීම,
- සෛලවල ඉන්සියුලින් ප්රතිග්රාහක ගණන අඩුවීම.
විශේෂයෙන්, සමහර ව්යාධි විද්යාවලදී, ශරීරයේ ප්රතිශක්තිකරණ සෛල වලට ඉන්සියුලින් ප්රතිග්රාහක ප්රතිදේහජනක ලෙස වටහා ගත හැකි අතර ඒවා විනාශ කරයි.
දියවැඩියාව වැළඳීමේ සම්භාවිතාවට බලපාන ප්රධානතම අවස්ථාව තරබාරුකමයි. ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවෙන් පෙළෙන රෝගීන්ගෙන් 80% ක් පමණ අධික බරින් යුක්ත බැවින් සංඛ්යාලේඛන මගින් මෙය සනාථ වේ.
රෝගයේ වර්ධනයට දායක වන සාධක අතර, කෙනෙකුට වෙන්කර හඳුනාගත හැකිය:
- උදාසීන ජීවන රටාව
- දුම් පානය
- මත්පැන්
- අධි රුධිර පීඩනය
- ශාරීරික ක්රියාකාරකම් නොමැතිකම,
- වැරදි ආහාර වේලක්
- ආතතිය
- ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ් වැනි ඇතැම් taking ෂධ ගැනීම.
ජානමය නැඹුරුතාවයක් සහ පාරම්පරිකත්වය මගින් ද සැලකිය යුතු කාර්යභාරයක් ඉටු කරයි. අවම වශයෙන් දෙමව්පියන්ගෙන් එක් අයෙකු ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවෙන් පෙළෙනවා නම්, වැඩිහිටි වියේ පසුවන දරුවෙකුට මෙම රෝගය වැළඳීමේ සම්භාවිතාව 80% කි.
දියවැඩියාව එක් වරක් වුවද අධික ලෙස රසකැවිලි පරිභෝජනය කළ හැකි බවට වැරදි මතයක් පවතී. ඇත්ත වශයෙන්ම, මෙය එසේ නොවේ, නිරෝගී පුද්ගලයෙකුට වරකට රසකැවිලි විශාල ප්රමාණයක් අනුභව කළ හැකි අතර මෙය ඔහුගේ සෞඛ්යයට බලපාන්නේ නැත. තවත් දෙයක් නම්, රසකැවිලි නිරන්තරයෙන් පරිභෝජනය කිරීම තරබාරුකමට හේතු වන නමුත් අධික බරින් සිටීම දැනටමත් දියවැඩියාවට තුඩු දෙන ක්රියාවලීන් ඇති කිරීමට හේතු වේ.
දියවැඩියා රෝගයේ සං s ා
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව වසර ගණනාවක් පුරා සෙමින් වර්ධනය වේ. එමනිසා, රෝගීන් බොහෝ විට දියවැඩියාවේ පළමු සං signs ා කෙරෙහි අවධානය යොමු නොකරන්නේ වයස්ගත වූ වෙනස්කම්, අධික වැඩ කිරීම නිසාය. මුල් අවධියේදී දියවැඩියාවේ රෝග ලක්ෂණ බොහෝ විට සම්පූර්ණයෙන්ම නොපවතී. මේ අනුව, දියවැඩියාවේ පළමු සං signs ා පෙනෙන්නේ රුධිර ග්ලූකෝස්වල බරපතල වැඩිවීමක් සමඟ පමණි.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට ආවේණික රෝග ලක්ෂණ සමූහයක් ඇත. රෝගියා දැඩි පිපාසය, නිතර නිතර මුත්රා කිරීම, රාත්රියේ නින්ද නොයාම, තෙහෙට්ටුව, දුර්වලතාවය සහ දිවා කාලයේ නිදිමත ගැන කරදර වීමට පටන් ගනී.
එසේම, දියවැඩියාවේ පළමු සං signs ා වලට පහත සඳහන් දෑ ඇතුළත් වේ:
- මන්දගාමී තුවාල සුව කිරීම
- දෘශ්යාබාධිත වීම
- එපිසෝඩික් හෝ නිරන්තර කරකැවිල්ල,
- අත් පා හිරිවැටීම හෝ හිරි වැටීම,
- සමේ රෝග.
අනෙක් අතට, සමාන සංසිද්ධි බොහෝ විට වෙනත් ව්යාධි විද්යාවන් සමඟ වර්ධනය වේ, එබැවින් රෝග විනිශ්චය සහ දියවැඩියාව තීරණය කිරීම වෛද්යවරයා විසින් සිදු කළ යුතු අතර රෝගියා විසින්ම නොවේ.
ප්රතිකාර නොකළහොත් දරුණු සංකූලතා ආරම්භ වේ - ස්නායු රෝග, නෙෆ්රොෆති, රෙටිනෝපති, ඇන්ජියෝපති.
කාබෝහයිඩ්රේට් පරිවෘත්තීය වෙනස්වීම් වල සැඟවුණු රෝග ලක්ෂණ වන්නේ ප්රෝටීන සහ මේද අම්ල සංස්ලේෂණය මන්දගාමී වීමයි. රෝගයේ ප්රගතියත් සමඟ ව්යාධි විද්යාවේ සං develop ා වර්ධනය වන අතර වඩාත් කැපී පෙනේ. අවසානයේදී, රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ යාම අග්න්යාශයේ ක්රියාකාරිත්වයට බලපායි, ඉන්සියුලින් සංස්ලේෂණ ක්රියාවලීන් කඩාකප්පල් වේ. කීටොඇසයිඩෝසිස් වර්ධනය වන අතර මුත්රා වල ජලය හා ඉලෙක්ට්රෝලය නැතිවීම වැඩි වේ.
සල්ෆොනිලියුරියාස් වල ව්යුත්පන්නයන්
තවත් පොදු drugs ෂධ වර්ගයක් වන්නේ සල්ෆනිලුරියා ව්යුත්පන්නයන් (ටොල්බුටාමයිඩ්, ග්ලිබෙන්ක්ලැමයිඩ්, ග්ලයිමපිරයිඩ්) සමඟ රසායනිකව සම්බන්ධ drugs ෂධ වේ. මධ්යස්ථ දියවැඩියාව සඳහා ඒවා භාවිතා කරනු ලැබේ, මෙට්ෆෝමින් රෝගියාට උදව් නොකරන විට හෝ යම් හේතුවක් නිසා එහි භාවිතය කළ නොහැකි විට. සල්ෆනිලුරියා ව්යුත්පන්නයන්ගේ ක්රියාකාරීත්වයේ මූලධර්මය පදනම් වී ඇත්තේ අග්න්යාශ සෛල උත්තේජනය කිරීම මත වන අතර එම නිසා ඒවා වැඩි ඉන්සියුලින් නිපදවීමට පටන් ගනී. ද්විතියික යාන්ත්රණයන් ග්ලූකොජන් සංස්ලේෂණ ක්රියාවලීන් මර්දනය කිරීම සහ අක්මාවෙන් ග්ලූකෝස් මුදා හැරීම සමඟ සම්බන්ධ වේ. මෙම අරමුදල්වල අවාසිය නම් වැරදි මාත්රාවක් සහිත හයිපොග්ලිසිමියා ඇතිවීමේ වැඩි සම්භාවිතාවය.
රෝගයේ ඕනෑම අදියරකදී ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට ප්රතිකාර කිරීමේදී ආහාර ගැනීම ඉතා වැදගත් අංගයකි. ආහාරයේ ප්රධාන මූලධර්මය වන්නේ පරිභෝජනය කරන කාබෝහයිඩ්රේට් ප්රමාණය අඩු කිරීමයි. පළමුවෙන්ම, මෙය ශරීරය පහසුවෙන් ජීර්ණය කළ හැකි පිරිපහදු කළ සීනි සඳහා අදාළ වේ. සරල කාබෝහයිඩ්රේට් අවශෝෂණය වීම, ආහාර ජීර්ණ ක්රියාවලීන් ස්ථාවර කිරීම, බඩවැල් මයික්රොෆ්ලෝරා සංයුතිය වැඩි දියුණු කිරීම නිසා අජීර්ණ තන්තු භාවිතය වැඩි කිරීම රෙකමදාරු කරනු ලැබේ.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට ප්රතිකාර කිරීමේදී මත්පැන් පානය නතර කළ යුතුය. මෙයට හේතුව ඉන්සියුලින් නිපදවීමේ ක්රියාවලීන් සහ පටක මගින් ග්ලූකෝස් අවශෝෂණය කර ගැනීම ඇතුළු පරිවෘත්තීය ක්රියාවලීන් ඇල්කොහොල් කඩාකප්පල් කිරීමයි.
ගර්භණී දියවැඩියාව
ගර්භණී දියවැඩියාව (ගර්භණීභාවය) යනු කලලරූපය දරා ගැනීමේ ක්රියාවලියේදී කාන්තාවන් තුළ පමණක් සිදුවන රෝගයකි. ගර්භණී දියවැඩියාවේ පා course මාලාව සහ රෝග ලක්ෂණ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට සමානය. මෙම රෝගය ගර්භනී කාන්තාවන්ගෙන් 2-5% අතර වේ. ව්යාධි විද්යාවේ සාමාන්ය පුරෝකථනය වන්නේ ගැබ් ගැනීම අවසන් වීමෙන් පසු එය ස්වයංසිද්ධව අතුරුදහන් වීමයි. කෙසේ වෙතත්, මෙය සැමවිටම සිදු නොවේ. ගර්භණී දියවැඩියාව කාන්තාවන්ගේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව ඇතිවීමේ අවදානම වැඩි කරන බව ද සොයා ගන්නා ලදී. ඊට අමතරව, ගර්භණී දියවැඩියාව ගර්භණී සමයට අහිතකර ලෙස බලපානු ඇත, කලලරූපය වර්ධනය කිරීමේදී විවිධ අසාමාන්යතා ඇති කරයි, සහ අලුත උපන් බිළිඳාගේ ස්කන්ධය වැඩි වීමට හේතු වේ. ගර්භණී දියවැඩියාව ගර්භනීභාවයට පෙර දර්ශනය වූ පළමු හා දෙවන ප්රභේදවල සාමාන්ය දියවැඩියා රෝගයෙන් වෙන්කර හඳුනාගත යුතුය.
SD මෝඩි වර්ග
එය ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ආසන්න ලක්ෂණ වන නමුත් ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවේ සමහර ලක්ෂණ ද එයට ඇත. මෙය ස්වයං ප්රතිශක්තිකරණ ව්යාධි විද්යාවක් වන අතර ඉන්සියුලින් නිෂ්පාදනය අඩුවනු ඇත. දියවැඩියාව ඇති සියලුම රෝගීන් අතර 5% ක් පමණ මේ ආකාරයේ රෝගාබාධ ඇති බව විශ්වාස කෙරේ. ව්යාධි විද්යාව බොහෝ විට නව යොවුන් වියේ සිටම ප්රකාශ වේ. සාමාන්ය ඉන්සියුලින් මත යැපෙන දියවැඩියාව හා සසඳන විට දියවැඩියාවේ මෝඩි ප්රභේදය සමඟ රෝගියාට ඉන්සියුලින් අවශ්යතාවය එතරම් ඉහළ මට්ටමක නොමැත.
දියවැඩියා රෝගය යනු ක්රමයෙන් වර්ධනය වන ව්යාධි විද්යාවකි. දියවැඩියාවේ අදියර තුනක් තිබේ. මෙම අවධීන් වෙන්කර හඳුනාගත හැකි ප්රධාන පරාමිතිය වන්නේ රුධිර ප්ලාස්මාවේ ග්ලූකෝස් සාන්ද්රණයයි.
දියවැඩියාව හා රුධිර ග්ලූකෝස් අවධීන්
| දියවැඩියා අවධීන් | ඇඟිල්ලෙන් සීනි නිරාහාරව සිටීම, mmol / l |
| සම්මත | 3,5-5,5 |
| පූර්ව දියවැඩියාව (දුර්වල ග්ලූකෝස් ඉවසීම) | 5,5-6,5 |
| පහසුයි | 6,5-8 |
| සාමාන්යය | 8-12 |
| බර | >12 |
තවත් වර්ගීකරණ නිර්ණායකයක් වන්නේ ව්යාධි විද්යාවට ශරීරයේ ප්රතිරෝධයයි. මෙම පරාමිතිය අනුව යමෙකුට වන්දි, උපසම්පදාව සහ දිරාපත් වූ අවධීන් වෙන්කර හඳුනාගත හැකිය. දිරාපත් වූ අවධියේ ලක්ෂණයක් වන්නේ මුත්රා වල ඇසිටෝන් තිබීම සහ රුධිරයේ ග්ලූකෝස් ඉහළ මට්ටමක පැවතීම drug ෂධ චිකිත්සාවට දුර්වල ලෙස ප්රතිචාර දැක්වීමයි.
පූර්ව දියවැඩියාව
දුර්වල ග්ලූකෝස් ඉවසීම ලෙස බොහෝ විට හැඳින්වෙන සමාන තත්වයක් දේශසීමා රුධිර ග්ලූකෝස් සාන්ද්රණයන් මගින් සංලක්ෂිත වේ. එය තවමත් සම්පූර්ණයෙන් සංවර්ධනය වූ ව්යාධි විද්යාවක් හෝ එහි එක් අදියරක් නොවේ, නමුත් එය කාලයත් සමඟ දියවැඩියාවට හේතු විය හැක.එනම්, පූර්ව දියවැඩියාව පිළිබඳ සාමාන්ය පුරෝකථනයක් යනු පූර්ණ දියවැඩියාවකි.
දියවැඩියාව සඳහා පුරෝකථනය
පුරෝකථනය බොහෝ දුරට රඳා පවතින්නේ දියවැඩියාවේ ව්යාධි හා ස්වරූපයේ අවධිය මත ය. පුරෝකථනය අනුකූල දියවැඩියා ව්යාධිවේදය ද සැලකිල්ලට ගනී. නවීන චිකිත්සක ක්රම මගින් රුධිරයේ සීනි මට්ටම මුළුමනින්ම සාමාන්ය තත්වයට පත් කළ හැකිය, නැතහොත් මෙය කළ නොහැකි නම් රෝගියාගේ ආයු කාලය උපරිම කර ගත හැකිය. පුරෝකථනයට බලපාන තවත් සාධකයක් වන්නේ ඇතැම් සංකූලතා පැවතීමයි.
කීටොඇසයිඩෝසිස්
Ketoacidosis යනු මේද පරිවෘත්තීය නිෂ්පාදන - කීටෝන් සිරුරු - ශරීරයේ එකතු වන සංකූලතාවකි. කීටොඇසයිඩෝසිස් බොහෝ විට සිදුවන්නේ දියවැඩියා රෝගියකුට අනුකූල ව්යාධි, තුවාල, මන්දපෝෂණය. කීටොඇසයිඩෝසිස් ශරීරයේ බොහෝ වැදගත් කාර්යයන් උල්ලං violation නය කිරීමක් වන අතර එය රෝහල්ගත කිරීම සඳහා ඇඟවීමකි.
හයිපොග්ලිසිමියා
හයිපොග්ලිසිමියා යනු රුධිරයේ අසාමාන්ය ලෙස අඩු ග්ලූකෝස් ප්රමාණයක් අඩංගු වන සංකූලතාවකි. සෛල සඳහා වඩාත්ම වැදගත් ශක්ති ප්රභවය ග්ලූකෝස් වන බැවින් මෙම තත්වය බොහෝ අවයවවල හා විශේෂයෙන් මොළයේ ක්රියාකාරිත්වය නැවැත්වීමට තර්ජනය කරයි. සාමාන්යයෙන්, හයිපොග්ලිසිමියාව සවි කර ඇති එළිපත්ත 3.3 mmol / L.
හයිපොග්ලයිසමික් අර්බුද සාමාන්යයෙන් ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයට ගොදුරු වේ. ආතතිය, මත්පැන් හෝ සීනි අඩු කරන .ෂධ මගින් ඒවා අවුලුවන. හයිපොග්ලිසිමියා රෝගයට එරෙහිව සටන් කිරීමේ ප්රධාන ක්රමය වන්නේ සීනි අඩංගු නිෂ්පාදන (සීනි, මී පැණි) ඉක්මනින් ආහාරයට ගැනීමයි. රෝගියාට සිහිය නැති වුවහොත් ඔහුට විටමින් බී 1 චර්මාභ්යන්තරව හඳුන්වා දිය යුතු අතර ඉන් පසුව 40% ග්ලූකෝස් ද්රාවණය ලබා දිය යුතුය. නැතහොත් ග්ලූකොජන් සූදානම අභ්යන්තර මාංශ පේශි මගින් පාලනය වේ.
හයිපෙරොස්මොලර් කෝමා
මෙම තත්වය බොහෝ විට සිදුවන්නේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයෙන් පෙළෙන වයස්ගත පුද්ගලයින් සමඟ වන අතර දැඩි විජලනය සමඟ සම්බන්ධ වේ. කෝමා සාමාන්යයෙන් දිගු පොලියුරියා රෝගයට පෙරාතුව පවතී. වයසින් මුහුකුරා ගිය අය තුළ මෙම තත්වය බොහෝ විට දක්නට ලැබෙන්නේ වයස්ගත වීමත් සමඟ පිපාසය පිළිබඳ හැඟීම බොහෝ විට නැති වී යන අතර, රෝගියා මත්පැන් පානය කිරීම නිසා තරල නැතිවීම වළක්වා නොගනී. රෝහලක ප්රතිකාර සඳහා හයිපෙරොස්මෝල කෝමා ඉතා වැදගත් දර්ශකයකි.
රෙටිනෝපති
රෙටිනෝපති යනු දියවැඩියාවේ වඩාත් පොදු සංකූලතා වේ. ව්යාධි විද්යාවට හේතුව දෘෂ්ටි විතානයට රුධිර සැපයුම පිරිහීමයි. මෙම ක්රියාවලිය බොහෝ විට ඇසේ අනෙකුත් ප්රදේශ වලට බලපායි. බොහෝ විට ඇසේ සුද ඉවත් කිරීම නිරීක්ෂණය කරන ලදී. දියවැඩියා රෝගීන් තුළ, සෑම වසරකම මෙම රෝගය මගින් රෙටිනෝපති ඇතිවීමේ සම්භාවිතාව 8% කින් වැඩි කරයි. අවුරුදු 20 ක අසනීපයකින් පසු සෑම දියවැඩියා රෝගියෙක්ම පාහේ සමාන සින්ඩ්රෝම් රෝගයකින් පෙළෙනවා. දෘෂ්ටි විතානයේ අන්තරාය වන්නේ අන්ධභාවය, විය හැකි අක්ෂි රක්තපාත හා දෘෂ්ටි විතානයේ වර්ධනයයි.
බහු අවයවිකතාව
බහු අවයවික රෝග බොහෝ විට සමේ සංවේදීතාව (වේදනාව හා උෂ්ණත්වය) නැති වී යයි. අනෙක් අතට, මෙය දුෂ්කර සුව කිරීමේ වණ ඇතිවීමට හේතු වේ. බහු අවයවිකතාවයේ රෝග ලක්ෂණ වන්නේ අත් පා වල හිරිවැටීම හෝ ඒවා තුළ දැවෙන සංවේදනයයි. මෙම සංසිද්ධි සාමාන්යයෙන් රාත්රියේදී විශාල වේ.
වැළැක්වීම
අතාර්කික ජීවන රටාවක්, නුසුදුසු ආහාර වේලක් සහ ප්රමාණවත් ශාරීරික ක්රියාකාරකම් සාමාන්යයෙන් දියවැඩියාවට හේතු වේ. එමනිසා, මහලු වියේ පසුවන අය, විශේෂයෙන් දියවැඩියාවට පාරම්පරික ප්රවණතාවක් ඇතැයි සැක කළ හැකි අය, ඔවුන්ගේ ජීවන රටාව හා සෞඛ්යය නිරන්තරයෙන් අධීක්ෂණය කළ යුතුය, නිතිපතා පරීක්ෂණ පවත්වා චිකිත්සකවරයකු හමුවිය යුතුය.