පහළ අන්තයේ ධමනි සිහින් වීම - රෝග විනිශ්චය සහ ප්රතිකාර සඳහා පිරිවැය
පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය කිරීමේ ප්රතිකාරය සිදු කරන විට, ations ෂධ සහ ශල්යකර්ම ආධාරයෙන් ගතානුගතික ප්රතිකාර භාවිතා කළ හැකිය.
ශල්යකර්ම මැදිහත්වීම සඳහා ඇඟවුමක් වන ations ෂධ භාවිතා කිරීමෙන් ධනාත්මක ප්රති result ලයක් නොලැබීමයි.
Drug ෂධ ප්රතිකාර මගින් අපේක්ෂිත ධනාත්මක ප්රති .ල නොලැබෙන අවසාන කාල පරිච්ඡේදයේදී ශල්ය මැදිහත්වීම සිදු කරනු ලැබේ. රෝගයේ වර්ධනයේ පසුකාලීන අවධියේදී මෘදු පටක මිය යන අතර උදරයේ ක්රියාවලියක් වර්ධනය වේ.
සනාල ශල්ය වෛද්යවරයකු, ශල්යකර්ම මැදිහත්වීමේ ක්රියාවලියේදී, පටක අඩවි නෙරෝටිකරණයට ලක් කිරීම සිදු කරයි. ශල්යකර්මයට භාජනය වූ ප්රදේශ හම් පටියකින් ආවරණය වී ඇත.
ප්රගතියේ අවසාන අදියරේදී පහළ අන්තයේ ධමනි සිහින් වීම සඳහා සැත්කම් මගින් රෝගියාගේ සෞඛ්ය තත්ත්වය සහ ජීවන තත්ත්වය සැලකිය යුතු ලෙස වැඩිදියුණු කිරීමට උපකාරී වේ.
ශල්යකර්ම මැදිහත්වීම සඳහා විවිධ ශිල්පීය ක්රම තිබේ. වඩාත් සුලභ වන්නේ පහත දැක්වෙන ක්රම වේ:
- බයිපාස් සැත්කම් - හානිය සිදු වූ ස්ථානය වටා රුධිරය ගමන් කිරීම සඳහා අතිරේක මාර්ගයක් නිර්මාණය කිරීම මෙහෙයුමෙන් සමන්විත වේ.
- පටිපාටිය අතරතුර බැලූන් ඇන්ජියෝප්ලාස්ටි භාවිතය ධමනි යාත්රාව විස්තාරණය කරන විශේෂ බැලූනයක්.
- ධමනි ස්ටෙන්ටිං - අපේක්ෂිත මට්ටමින් නියත යාත්රා විෂ්කම්භයක් පවත්වා ගෙන යන විශේෂ ස්ටෙන්ට් එකක ධමනි තුළ ස්ථානගත කිරීම.
- එන්ඩාර්ටෙරෙක්ටෝමාව - යාත්රාවේ හානියට පත් කොටස එහි ඇති ධමනි ස්රාවය වන සමරු que ලකය ඉවත් කිරීම.
- ඔටෝඩර්මොප්ලාස්ටි යනු rop ෂධ සමඟ ප්රතිකාර කිරීමට අපහසු වන ට්රොෆික් වණ වලට ප්රතිකාර කිරීමේදී භාවිතා කරන ශල්යකර්ම මැදිහත්වීමකි. පහළ අන්තයේ පටක වල ගැන්ග්රස් ක්රියාවලිය වර්ධනය වීම වැළැක්වීමට මෙම මෙහෙයුම උපකාරී වේ.
- ප්රස්තාර විද්යාව - ධමනි ස්රාවය කිරීමේ ක්රියාවලියෙහි ප්රති result ලයක් ලෙස පීඩා විඳි සනාල ඇඳෙහි කොටසක් සමඟ ස්වයංක්රීය හෝ කෘතිම නෞකාවක් ප්රතිස්ථාපනය කිරීමේ ක්රියා පටිපාටිය. ශල්යකර්ම ක්රමය මඟින් හානියට පත් ප්රදේශයට රුධිර සැපයුම යථා තත්වයට පත් කිරීමට ඔබට ඉඩ සලසයි.
- විස්තාරණය - කකුලේ නෙරෝටික් කොටස ඉවත් කිරීමේ ක්රියා පටිපාටිය, පසුව පුරස්ථිති.
ශල්යකර්ම මැදිහත්වීමේ ක්රමවේදය තෝරා ගැනීම පාදයේ පටක වලට සිදුවන හානිය හා රෝගියාගේ ශරීරයේ තනි ලක්ෂණ මත රඳා පවතී. ප්රතිකාර ක්රමය තෝරා ගැනීම සිදු කරනු ලබන්නේ සනාල ශල්ය වෛද්යවරයා විසිනි.
ශල්යකර්මයෙන් පසු, හුරුපුරුදු ජීවන රටාවක් යථා තත්ත්වයට පත් කිරීම සඳහා රෝගියාට පුනරුත්ථාපන හා treatment ෂධ ප්රතිකාර පිළිබඳ දීර් course පා course මාලාවක් පැවැත්විය යුතුය.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීමේදී වෛද්යවරයා ප්රතිකාර ක්රමයක් තෝරාගැනීමේදී, ක්රියා පටිපාටිය පිළිබඳ පුරෝකථනය කිරීම සහ අතිරේක මැදිහත්වීමේ ක්රමවේදයන් භාවිතා නොකර රෝගියාගේ තත්වය වැඩිදියුණු කිරීමට සැත්කම කොතරම් දුරට උපකාරී වේද යන්න තීරණය කරයි.
විවිධ වර්ගයේ ශල්ය වෛද්ය ප්රතිකාර වල ලක්ෂණ
බැලූන් ඇන්ජියෝප්ලාස්ටි යනු සැත්කම් ප්රතිකාර ක්රමයක් වන අතර එය විශේෂ කැතීටරයක් පටු වන ස්ථානයේ සනාල ඇඳට හඳුන්වා දීම හා අවසානයේ විශේෂ පුළුල් කරන ලද බැලූනයක් ඇත.
කැතීටරය හඳුන්වා දීමෙන් පසු, බැලූනය පීඩනයේ බලපෑම යටතේ ඉදිමීමට පටන් ගන්නා අතර එමඟින් යාත්රා බිත්ති පුළුල් කිරීම හා රුධිර ප්රවාහනය සඳහා මාර්ගය යථා තත්ත්වයට පත් කිරීම සිදු වේ.
රුධිර ප්රවාහය ප්රතිෂ් oration ාපනය සිදු නොවන්නේ නම්, යාත්රාවට හානි වන කලාපයට විශේෂ රාමුවක් හඳුන්වා දෙනු ලැබේ.මෙම රාමුවේ කර්තව්යය වන්නේ හානියට පත් ස්ථානයේ යාත්රාවේ විෂ්කම්භය පිළිගත හැකි මට්ටමක පවත්වා ගැනීමයි. ක්රියා පටිපාටිය අතරතුර හඳුන්වාදීමේ රාමුව විශේෂ මිශ්ර ලෝහයකින් සාදා ඇත.
අපේක්ෂිත ප්රති result ලය ලබාගෙන නොමැති නම්, සහභාගී වන වෛද්යවරයා විවෘත ෂන්ට් තාක්ෂණය භාවිතා කිරීම පිළිබඳව තීරණය කරනු ඇත.
බොහෝ අවස්ථාවන්හීදී, බැලූන් ඇන්ජියෝප්ලාස්ටි මගින් රුධිර සංසරණය යථා තත්වයට පත් කළ හැකි අතර පුළුල් හා කම්පන සහගත මැදිහත්වීම් වළක්වා ගත හැකිය.
එන්ඩොවොස්කියුලර් මැදිහත්වීම් භාවිතා කිරීමෙන් රෝගියාගේ ජීවන තත්ත්වය සැලකිය යුතු ලෙස වැඩිදියුණු කිරීමට ලෙරිෂ්ගේ සින්ඩ්රෝමය වැනි රෝග විනිශ්චයක් ලබා ගත හැකිය. මැදිහත්වීමෙන් පසුව, පහළ අන්තයේ යාත්රා වල රුධිර ප්රවාහයේ තත්වය සැලකිය යුතු ලෙස වැඩි දියුණු වේ.
සනාල ප්ලාස්ටික් සැත්කම් සහ ස්ටෙන්ටින් කිරීම මගින් මතුපිට ස්ත්රී පුරුෂ ධමනි වල සනාල ඇඳ මත සිදු කරනු ලැබේ. රුධිර කැටියක් සමඟ යාත්රාවේ ලුමෙන් අවහිර වීමෙන් පසුව සිදුවන සනාල u නතාවයෙන් පෙළෙන සංසිද්ධීන් ඉවත් කරයි.
සනාල සැත්කම්වලට සම්බන්ධ ලොව ප්රමුඛ පෙළේ සායන බොහොමයක් බැලූන් ඇන්ජියෝප්ලාස්ටි ක්රමයට වැඩි කැමැත්තක් දක්වයි.
බොහෝ විට, මෙම තාක්ෂණය පොප්ලයිටල් ධමනි වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීම සඳහා යොදා ගනී.
බැලූන් ඇන්ජියෝප්ලාස්ටි ක්රමය සාපේක්ෂව මෑතකදී පරීක්ෂා කර ඇත.
බැලූන් ඇන්ජියෝප්ලාස්ටි සඳහා, මතුපිට ආවරණයක් සහිත සිලින්ඩර භාවිතා කරනු ලැබේ.
බැලූනයේ බිත්තියට විනිවිද යන ugs ෂධ සනාල බිත්තියට අවශෝෂණය කර රෝගයේ තවදුරටත් ප්රගතිය වළක්වයි.
විශේෂ advice උපදෙස්
ප්රමුඛ සනාල ශල්ය වෛද්යවරයාගේ පිළිගැනීම (උපදේශනය)
සනාල ශල්ය වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම - ධමනි හා නහර රෝග ඇති බවට සැක කෙරෙන රෝගීන්ගේ විශේෂ ist වෛද්යවරයකු විසින් පරීක්ෂා කිරීම. සනාල ශල්ය වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීමේදී ධමනි හෝ නහර වල අල්ට්රා සවුන්ඩ් ස්වරූපයෙන් අතිරේක පරීක්ෂණ සිදු කිරීම අවශ්ය විය හැකිය.
ඊසීජී සමඟ හෘද රෝග විශේෂ of යෙකුගේ පිළිගැනීම (උපදේශනය)
ප්රාථමික, සනාල ශල්ය වෛද්යවරයාගේ පිළිගැනීම (උපදේශනය)
ධමනි හා නහර වල රෝග නිර්ණය කිරීම සහ සනාල ව්යාධි විද්යාව ප්රතිකාර කිරීමේ ක්රමයක් තෝරා ගැනීම සඳහා සනාල ශල්ය වෛද්යවරයෙකුගේ උපදෙස් ලබා ගනී.
සනාල ශල්ය වෛද්යවරයාගේ පිළිගැනීම (උපදේශනය), නැවත නැවතත්
ප්රතිකාර කිරීමෙන් පසු රෝගියාගේ තත්වය තක්සේරු කිරීම සඳහා එය සිදු කරනු ලැබේ (ගතානුගතික හෝ ශල්යමය). නැවත නැවත උපදෙස් ලබා ගැනීමෙන් අමතර රෝග විනිශ්චය හෝ ප්රතිකාර ක්රම යෝජනා කළ හැකිය.
අල්ට්රා සවුන්ඩ් රෝග නිර්ණය
පාරභාසක අල්ට්රා සවුන්ඩ් පර්යේෂණ
විශේෂ වැඩසටහනක් භාවිතා කරමින් විශේෂ සංවේදකයක් සහිත අල්ට්රා සවුන්ඩ් ස්කෑනරයක් භාවිතා කරමින් මස්තිෂ්ක ධමනි හරහා රුධිර ප්රවාහය අධ්යයනය කිරීම.
ධමනි හා දෘශ්ය ධමනි වල අල්ට්රා සවුන්ඩ්
උදරීය ධමනිය සහ එහි අතු වල අල්ට්රා සවුන්ඩ් සිදු කරනු ලබන්නේ ධමනි නිර්වින්දනය, උදරීය ධමනියට බාධා කිරීම, වකුගඩු හා බඩවැල් ධමනි හඳුනා ගැනීම සඳහා ය. වයස අවුරුදු 55 ට වැඩි පුද්ගලයින් තුළ, පරීක්ෂා කිරීමේ ක්රමය වැනි නිර්වින්දනය සහ එහි සංකූලතා බැහැර කිරීම සඳහා එය වාර්ෂිකව සිදු කළ යුතුය.
පහළ පාදයේ ධමනි වල අල්ට්රා සවුන්ඩ්
උදරීය aorta සහ පහළ පාදයේ ධමනි වල අල්ට්රා සවුන්ඩ් ඇන්ජියෝස්කැනින්. කකුල් වල බොහෝ සනාල රෝග පිළිබඳ මූලික රෝග විනිශ්චය සඳහා එය ඉහළ තොරතුරු සපයන ක්රමයකි. අපගේ සායනයේ දී එය ඉහළ මට්ටමේ උපාංග පිළිබඳ පළපුරුදු විශේෂ experts යින් විසින් සිදු කරනු ලැබේ.
හිසෙහි ප්රධාන ධමනි වල අල්ට්රා සවුන්ඩ්
කැරොටයිඩ් හා පෘෂ් b වංශී ධමනි (අල්ට්රා සවුන්ඩ් MAG) අල්ට්රා සවුන්ඩ් පරීක්ෂාව සිදු කරනු ලබන්නේ ඉෂ්මික ආ roke ාතය සඳහා අවදානම් සාධක හඳුනා ගැනීම සඳහා ය. අභ්යන්තර කැරොටයිඩ් ධමනි වල ධමනි ස්රාවය වීම පටු වීම නිසා කැරොටයිඩ් ධමනි ත්රොම්බොසිස් හෝ එම්බොලිස් (සමරු piece ලකය කැබැල්ලක් මස්තිෂ්ක නෞකාවලට මාරු කිරීම) හේතුවෙන් ආ roke ාතය ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස වැඩි කරන බව අද වන විට ඔප්පු වී ඇත. මෙම ප්රකාශය පෘෂ් b වංශී ධමනි සඳහා සත්ය වේ.
හෘදයේ අල්ට්රා සවුන්ඩ් රෝග විනිශ්චය කිරීමේ ක්රමය, එහි අඩුපාඩු, ක්රියාකාරිත්වය සහ පු pul ් ary ුසීය ධමනි තුළ පීඩනය.
විකිරණ රෝග නිර්ණය
මහා ධමනියේ සහ එහි අතු වල ඇන්ජියෝග්රැෆි
හිසෙහි ප්රධාන ධමනි වල ඇන්ජියෝග්රැෆි
හිසෙහි ප්රධාන ධමනි වල ඇන්ජියෝග්රැෆි වලට එක්ස් කිරණ ඇන්ජියෝග්රැෆික් ඒකකයක් භාවිතා කරමින් කැරොටයිඩ් හා පෘෂ් b වංශී ධමනි පිළිබඳ ප්රතිවිරුද්ධ අධ්යයනයක් ඇතුළත් වේ. කැරොටයිඩ් හෝ පෘෂ් b වංශී ධමනි පටු වීම තුරන් කිරීම සඳහා හිසෙහි ප්රධාන ධමනි වල ධමනි සිහින් වීම සහ ව්යාධිජනක වධ හිංසාව සහ එන්ඩොවොස්කියුලර් සැත්කම් අතරතුර අවසාන රෝග විනිශ්චය කිරීමේ ක්රමයක් ලෙස මෙය භාවිතා කරයි.
පහළ අවයව ධමනි
කකුල් වල පර්යන්ත ධමනි වල තුවාල හඳුනා ගැනීම සඳහා ප්රධාන ක්රමය වන්නේ පහළ අන්තයේ ධමනි විද්යාව (ඇන්ජියෝග්රැෆි) ය. එය සිදු කරනුයේ අතෙහි රේඩියල් ධමනි හෝ වෙනත් ඕනෑම පර්යන්ත ධමනි වල සිදුරක් මගිනි. සිදුරකින් පසු, විශේෂ කැතීටරයක් ධමනි තුළට ඇතුළු කරනු ලබන අතර එය උනන්දුවක් දක්වන කලාපයට පවත්වනු ලැබේ. කැතීටය ඇතුල් කිරීමෙන් පසුව, විශේෂ ස්වයංක්රීය ඉන්ජෙක්ටරයක් සම්බන්ධ කර ඇති අතර, එමඟින් ප්රතිවිරුද්ධ මාධ්යය අධික වේගයකින් හඳුන්වා දෙනු ලැබේ, පසුව එක්ස් කිරණ යන්ත්රය ක්රියාත්මක කර රූප මාලාවක් ගනු ලැබේ. පරස්පර මාධ්යය පැහැදිලිව පෙනෙන අතර යාත්රා වල පේටන්ට් බලපත්රය සහ අභ්යන්තර බිත්තියේ ව්යුහය තක්සේරු කිරීමට ඔබට ඉඩ සලසයි. ඇන්ජියෝග්රැෆි මගින් සනාල ශල්ය වෛද්යවරුන්ට අවශ්ය වටිනා තොරතුරු රාශියක් සපයයි.
රුධිර ප්රවාහය ආරම්භ වූ වහාම කකුල් වල ධමනි මත විවෘත ෂන්ට් මෙහෙයුම්වල ප්රති results ල අධ්යයනය කිරීම. සනාල ප්රතිනිර්මාණය කිරීමේ ප්රමාණවත් බව තක්සේරු කිරීමට සහ දුරස්ථ ඇඳක් හෝ ෂන්ට් එකක් සමඟ ඇති ගැටළු හඳුනා ගැනීමේදී පියවර ගැනීමට ඔබට ඉඩ සලසයි.
ධමනි හා පහළ පාදයේ ධමනි වල බහුකාර්ය ගණනය කළ ටොමොග්රැෆි
ධමනි හා පහළ පාදයේ ධමනි වල පරස්පර ගණනය කළ ටොමොග්රැෆි. එය උදරයේ සහ කකුල් වල ධමනි හඳුනා ගැනීම සඳහා ඉහළ තොරතුරු සහ ආරක්ෂිත ක්රමයකි.
පෙනහළු වල පරිදර්ශක විකිරණවේදය - සෘජු ප්රක්ෂේපණයකදී පපුවේ සාමාන්ය එක්ස් කිරණ පරීක්ෂණයක්. එය ඔබට ශ්වසන පද්ධතියේ තත්වය, හෘදය, ප්රාචීරය තක්සේරු කිරීමට ඉඩ සලසයි. ප්රධාන ශල්යකර්ම සඳහා සූදානම් වීමේ දී පෙනහළු හා හෘදය සමඟ ඇති බරපතල ගැටළු ඉවත් කිරීම සඳහා වන පරීක්ෂණ රෝග විනිශ්චය ක්රමයකි. කිසියම් ව්යාධි විද්යාවක් සැක කෙරේ නම්, එක්ස් කිරණ සඳහා අතිරේක ප්රක්ෂේපණ නියම කරනු ලැබේ.
වරණීය පර්යන්ත ඇන්ජියෝග්රැෆි
රෝග විනිශ්චය කැතීටරයක් තෝරා ගැනීම සහ තනි පාදයේ ධමනි වල ඇන්ජියෝග්රැෆි.
විවෘත සනාල සැත්කම් සඳහා පිරිවැය
Aortic-femoral බයිපාස් සැත්කම් - අවහිර වූ aorta හෝ iliac ධමනි සමඟ රුධිර ප්රවාහය සඳහා ක්රියාමාර්ගයක් නිර්මාණය කිරීම. එය සිදු කරනු ලබන්නේ නහයේ වම් පැත්තට සහ කලවා ප්රදේශය කැපීමෙනි. ෂන්ට් - කෘතිම යාත්රාවක් ධමනිය පසුකර යාමට හා පසුව ස්ත්රී ධමනි වෙත සවි කර ඇත. මෙය රුධිරය අවහිර වීම මඟහරවා ගැනීම සඳහා කෘතිම ක්රමයක් නිර්මාණය කරන අතර කකුලේ රුධිර සංසරණය යථා තත්වයට පත් වේ.
දුස්ස්රාවී ශාඛා නැවත සිටුවීම සමඟ aorto-bifemoral prosthetics
දුස්ස්රාවී ශාඛා නැවත රෝපණය කිරීම සමඟ ඇරෝටෝ-ද්වි-පුරස්ථිති විද්යාව යනු ඇඟවෙන්නේ අවහිර වූ ධමනියක රුධිර ප්රවාහය සඳහා වැඩ කිරීමේ ක්රමයක් නිර්මාණය කිරීමයි. එය සිදු කරනුයේ නහයේ වම් පැත්තට හා ඉණ දෙකටම කැපීමෙනි. ෂන්ට් - කෘතිම යාත්රාවක් ධමනියේ ගමන් කළ හැකි ප්රදේශයට හා පසුව ස්ත්රී ධමනි වෙත සවි කර ඇත. මෙය රුධිරය අවහිර වීම මඟහරවා ගැනීම සඳහා කෘතිම ක්රමයක් නිර්මාණය කරන අතර කකුලේ රුධිර සංසරණය යථා තත්වයට පත් වේ. ඉහළ aortic occlusion සමඟ, බඩවැල් හෝ වකුගඩු සපයන ධමනි හරහා රුධිර ප්රවාහය යථා තත්වයට පත් කිරීම අවශ්ය විය හැකිය. මෙම ධමනි කෘතිම කෘතිමව සකස් කර රුධිර ප්රවාහය යථා තත්වයට පත් කරයි.
Aorto-bifemoral බයිපාස් සැත්කම් - අවහිර වූ aorta හෝ iliac ධමනි සමඟ රුධිර ප්රවාහය සඳහා ක්රියාමාර්ගයක් නිර්මාණය කිරීම. එය සිදු කරනුයේ නහයේ වම් පැත්තට හා ඉණ දෙකටම කැපීමෙනි. ෂන්ට් - කෘතිම යාත්රාවක් aorta හි ගමන් කළ හැකි කොටස හා පසුව කකුල් දෙකේම ස්නායු ධමනි වලට සවි කර ඇත. මෙය රුධිරය අවහිර වීම මඟහරවා ගැනීම සඳහා කෘතිම ක්රමයක් නිර්මාණය කරන අතර කකුල් වල රුධිර සංසරණය යථා තත්වයට පත් වේ. නිර්වින්දනයකින් තොරව සැත්කම් සඳහා වන මුළු පිරිවැය දක්වනු ලැබේ.
ස්ත්රී-ස්ත්රී-හරස් හරස් මාර්ගය
ස්ත්රී-ස්ත්රී-බයිපාස් යනු එක් සම්මත ස්ත්රී-ධමනි (ආධාර දෙන ධමනි) සිට අනෙක් කකුලේ ධමනි දක්වා වූ බයිපාස් ෂන්ට් ය. එය චර්මාභ්යන්තරව පුබිස්ට ඉහළින් සිදු කරයි. එවැනි මෙහෙයුමක් සාර්ථකව නිම කිරීම සඳහා වන ප්රධාන කොන්දේසිය වන්නේ පරිත්යාගශීලියාගේ ධමනි සඳහා හොඳ පේටන්ට් බලපත්රයකි. එවැනි මෙහෙයුම් සෘජු ආවරණ වලට වඩා අඩු effective ලදායී වන නමුත් අනුකූල රෝගවලින් දුර්වල වූ රෝගීන්ගේ කකුල බේරා ගැනීමට ඔබට ඉඩ සලසයි.
ස්ථානීය ස්ත්රී දූෂිත පොප්ලයිටල් බයිපාස් බද්ධ කිරීම
ස්නායු ධමනි අවහිර කිරීමේදී රුධිර ප්රවාහය සඳහා ප්රතිකාරයක් නිර්මාණය කිරීම. ඉහළ සිට පහළට රුධිරය ගලා යාමේ හැකියාව නිර්මාණය කිරීම සඳහා විශේෂ තාක්ෂණය යොදා ගනිමින් රෝගියාගේම නහරයක් භාවිතයෙන් එය සිදු කෙරේ. මෙම තාක්ෂණය මැදිහත්වීම සරල කරන අතර එහි ප්රති .ල වැඩි දියුණු කරයි.
ස්ත්රී-පොප්ලයිටල් ප්රොක්සිමාල් බයිපාස්
අවහිර වූ ස්ත්රී ධමනි මග හරිමින් රුධිර ප්රවාහය සඳහා ක්රියාමාර්ගයක් නිර්මාණය කිරීම. එය ඉහළ සහ පහළ කලවා වල කැපුම් 2 කින් සාදා ඇත. විශේෂ කෘතිම යාත්රාවක් කලවා ධමනියේ ගමන් කළ හැකි ප්රදේශයට මැහුම් කර ඇති අතර එය කලවා වල පහළ තුනෙන් අල්ලාගෙන ඇති අතර එය පොප්ලයිටල් ධමනි වෙත මැසීමට සිදුවේ. එමගින් කකුලේ ප්රධාන ධමනි සඳහා පේටන්ට් බලපත්රය යථා තත්වයට පත් කෙරේ.
ධමනි වල රෝග විනිශ්චය සංශෝධනය
සනාල සැත්කම් හෝ අත්හදා බැලීමේ සනාල සැත්කම් කිරීමේ හැකියාව තක්සේරු කිරීම.
වැටක් සහ ස්වයංක්රීය බද්ධයක් නිර්මාණය කිරීම (ක්රියා කරන පාදයේ ප්රදේශයෙන් පිටත) + මෙහෙයුම් පිරිවැය
පහළ පාදයේ හෝ පාදයේ ධමනි මත ක්ෂුද්ර ශල්යකර්ම සඳහා සූදානම් වීම. බයිපාස් සනාල මැදිහත්වීම සඳහා සුදුසු ස්වයංක්රීය ආවරණයක් නිර්මාණය කිරීම සඳහා ක්රියා විරහිත කකුලක් හෝ අත් මත සැෆනස් නහර එකතු කිරීම සමන්විත වේ.
පාදයේ ක්ෂුද්ර ශල්ය පුනරාවර්තනය
අන්වීක්ෂයක් යටතේ පාදයේ ධමනි වල සැත්කම් බයිපාස්.
ක්ෂුද්ර ශල්ය තන්තුමය ෂන්ට්
අන්වීක්ෂයක් යටතේ ප්රවේශ කළ නොහැකි තන්තු ධමනි තුළට මාරු වීමේ ක්රියාකාරිත්වය.
පහළ කකුල තුළ ක්ෂුද්ර ශල්ය ටිබියල් කම්පනය
ෆයිබ්රෝ-ටිබියල් බයිපාස්, නහරයක් ෂන්ට් ලෙස භාවිතා කරයි. මෙහෙයුමේ අර්ථය වන්නේ කලවා සිට පහළ කකුල දක්වා අවහිර වූ ධමනි මග හැරීමයි. අන්වීක්ෂයක් යටතේ අන්වීක්ෂීය තාක්ෂණයක් භාවිතා කරමින් පහළ පාදයේ ධමනි වෙත ෂන්ට් සූචනය කරනු ලැබේ.
පහළ කකුල තුළ ද්විත්ව ක්ෂුද්ර ශල්ය ටිබියල් කම්පනය
පහළ පාදයේ ධමනි දෙකක අන්වීක්ෂය යටින් ගමන් කිරීම. ධමනි අංශු කිහිපයක් පමණක් ඇති විට එය ධමනි වල දුර්වල තත්ත්වයේ භාවිතා වේ.
ක්ෂුද්ර ශල්ය ටිබියෝපෙරෝනියල් බයිපාස් සැත්කම්
ස්ත්රී ධමනි සිට කකුලේ ඉහළ තුනෙන් ටිබියෝපෙරෝනියල් කඳ දක්වා බයිපාස් සැත්කම්.
සෙන්ටිමීටර 10 ට අඩු විවෘත හෝ අර්ධ සංවෘත එන්ඩාර්ටෙරෙක්ටෝමි සහ ප්ලාස්ටික් ධමනි
යාත්රාවේ පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීම සඳහා ධමනි වලින් ධමනි ස්රාවය වන සමරු que ලකය ඉවත් කිරීමේ මෙහෙයුමක්. එය ස්වාධීන මෙහෙයුමක් ලෙස හෝ රුධිර ප්රවාහය යථා තත්වයට පත් කිරීම සඳහා සංකීර්ණ මෙහෙයුමක් ලෙස සිදු කෙරේ.
එන්ඩොවොස්කියුලර් මැදිහත්වීමක් (ඇන්ජියෝප්ලාස්ටි සහ ස්ටෙන්ටින්) සිදු කිරීමට නොහැකි නම් බාහිර iliac ධමනි අවහිර කිරීමට මෙම මෙහෙයුම භාවිතා කරයි. ප්රවේශය යනු උදරීය ධමනියට ප්රවේශ වීම හා සමානයි. උදරය සහ උකුල මත කැපීම.
විවේචනාත්මක ඉෂ්මීමියා රෝගීන් තුළ ධමනි හා ඉලියැක් ධමනි අවහිර වන විට බයිපාස් රුධිර සංසරණය නිර්මාණය කිරීමේ මෙහෙයුමක්. මහලු වියේ දරුණු රෝගීන් සඳහා මෙය භාවිතා කරනු ලැබේ, කලින් පිහිටුවා ඇති aorto-femoral prostheses වල ආධාරයෙන්. කප්පාදු දෙකක් බලාපොරොත්තු වේ. එකක් ඇක්සිලරි ධමනි හුදකලා කිරීම සඳහා කරපටි යටින්, අනෙක කලවා මත.
ගැඹුරු ස්නායු ධමනි වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීමේ මෙහෙයුම. විවේචනාත්මක ඉෂ්මීමියා රෝගීන් සඳහා මෙය භාවිතා කරයි, බොහෝ විට බයිපාස් සැත්කම් සමඟ සංයුක්ත වේ.
ක්ෂුද්ර ශල්ය තාක්ෂණය භාවිතා කරන උසස් ප්රොෆන්ඩොප්ලාස්ටි
ගැඹුරු ධමනි හා එහි අතු වල දරුණු ධමනි ස්රාවය වන තුවාල වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීමේ මෙහෙයුම.කුඩා අතු වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීම සඳහා අන්වීක්ෂයක් භාවිතා කරයි.
සංයුක්ත ෂන්ට් එකක් සෑදීම (ශිරා-ශිරා ඇනස්ටොමෝසස් හෝ ශිරා සහිත කේතුකාකාර පීටීඑෆ්ඊ පුරස්ථි භාවිතා කරමින් ස්වයංක්රීය නහර වල කොටස් කිහිපයකින්) + මෙහෙයුම් පිරිවැය
ෂන්ට් කිරීම සඳහා සුදුසු නහරයක් නොමැති විට, ස්වයංක්රීය ෂන්ට් එකක් නිර්මාණය කිරීමේ මෙහෙයුම. නහර වල විවිධ කොටස් ගෙන අවශ්ය දිගින් එක කොටසකට සම්බන්ධ කර ඇත.
ආධාරක aortic සනාල පුරස්ථි ඉවත් කිරීම
රුධිර වාහිනී යථා තත්ත්වයට පත් කිරීම සඳහා, සනාල ප්රස්ථාරයක් සැපයීම සඳහා දැඩි මැදිහත් වීමක් අවශ්ය වේ.
උරස්-උදරීය aorta (thoracophrenolumbotomy) වෙත ශල්ය ප්රවේශය
උරස් හා අධිවෘක්ක උදරීය ධමනියට ප්රවේශය. මෙම දෙපාර්තමේන්තු වල මෙහෙයුම් සඳහා හෝ උප-ධමනියට ප්රවේශ වීමට නොහැකි වූ විට aorto-bifemoral බයිපාස් සැත්කම් සඳහා එය භාවිතා වේ. මෙහෙයුමේ පිරිවැයට එය වෙන වෙනම ගෙවනු ලැබේ.
ප්රතිනිර්මාණය කරන ලද ප්ලාස්ටික් සැත්කම් සඳහා පිරිවැය
කකුලේ රුධිර සංසරණය යථා තත්වයට පත් කිරීමට නොහැකි නම් උකුල් කපා ඉවත් කිරීම කකුලේ මැද තුනෙන් ඉහළට විහිදේ. සමහර විට මෙම සැත්කම සියලුම මාංශ පේශි මිය යාම හෝ සෙප්සිස් සමඟ නිර්වායු ආසාදන සමඟ උග්ර පහළ පාදයේ ඉෂ්මීමියාව සඳහා හදිසි ලෙස සිදු කරනු ලැබේ.
ගැන්ග්රීන් සමඟ පහළ කකුල ඉවත් කිරීමට සැත්කම්.
ඇඟිල්ලක් විස්තාරණය කිරීම එහි නෙරෝසිස් (නෙරෝසිස්) සමඟ සිදු කළ හැක්කේ රුධිර සංසරණය යථා තත්ත්වයට පත් කිරීමෙන් පසුව පමණි. රුධිර සංසරණය මුළුමනින්ම යථා තත්වයට පත් කර ආසාදනයක් නොමැති නම් හෝ කඳ කොටස විවෘතව පවතින අතර ක්රමයෙන් සුව වේ නම් එය කඳ කොටස වසා දැමීමෙන් අවසන් විය හැකිය.
ග්රිටි අස්ථි-ප්ලාස්ටික් විස්තාරණය
පැටෙල්ලා ආරක්ෂා කර ගනිමින් සහ පාදයේ ආධාරක වන අතර පහළ කකුල සහ දණහිසේ සන්ධිය ඉවත් කිරීමට සැත්කම් කරන්න. එය කකුලේ සහ පාදයේ ගැන්ග්රීන් සඳහා භාවිතා කරයි. සාම්ප්රදායික උකුල් විස්තාරණයට වඩා වාසියක් වන්නේ ආධාරක කඳ කොටස වන අතර එය පීඩන තුවාල වලින් කලාතුරකින් සංකීර්ණ වන අතර රික්ත රඳවනයන් මත නවීන වර්ගයේ පුරස්ථි භාවිතා කිරීමට ඉඩ ලබා දේ.
පයිරොගොව් ඔස්ටියෝප්ලාස්ටික් විස්තාරණය පහළ පාදයේ
කැල්කේනියස් සංරක්ෂණය කිරීම සහ ආධාරක කඳක් නිර්මාණය කිරීම සමඟ පහළ පාදයේ විස්තාරණය කිරීම. එය 19 වන සියවසේදී යෝජනා විය. වාසිය නම් පුරස්ථි ග්රන්ථියකින් තොරව ගමන් කිරීමේ හැකියාවයි. හොඳ පුරස්ථි විද්යාව සමඟ එය විශිෂ්ට ක්රියාකාරී ප්රති .ලයක් ඇත.
ෂින් නැවත සකස් කිරීම, කඳ කොටස සෑදීම
හදිසි විස්තාරණ "ගිලොටින්" ක්රමයෙන් පසු කකුලේ කඳ කොටස සෑදීම හා වසා දැමීම.
කකුලේ සෑදීම සමඟ හෝ නැතිව පාදයේ මළ කොටස ඉවත් කිරීම. රුධිර ප්රවාහය යථා තත්ත්වයට පත් කිරීමෙන් පසු ගැන්ග්රීන් සඳහා භාවිතා වේ. කුඩා විස්තාරණයන් අදහස් කරයි.
එන්ඩොවොස්කියුලර් සනාල මැදිහත්වීම්වල පිරිවැය
ප්රතිගාමී ප්රවේශය භාවිතා කරමින් පාදයේ ධමනි වල ඇන්ජියෝප්ලාස්ටි සහ ප්ලාන්ටාර් ආරුක්කු
විකල්ප ප්රවේශයක් ලෙස අවහිර වූ කකුල් ධමනි පසුකර යාමේ දුෂ්කරතා සඳහා එය භාවිතා වේ. ක්ෂුද්ර කැතීටර්, ක්ෂුද්ර උපකරණ සහ විශේෂ මැදිහත්වීමේ ක්රමයක් භාවිතා කරයි.
කකුලේ එක් ධමනි වල ඇන්ජියෝප්ලාස්ටි (බැලූනය 1 ක් භාවිතා කරයි)
ඇන්ජියෝප්ලාස්ටි යනු ධමනි වල සිදුරක් මගින් සිදු කරන එන්ඩොවොස්කියුලර් මැදිහත්වීමකි. සිදුරකින් පසු, ධමනි තුළ විශේෂ උපකරණයක් සවි කර ඇත - ඉන්ට්රෝසර්, එය කෙටි කැතීටරයකි. එය හරහා තවදුරටත් වැඩ කටයුතු සිදු වේ. විශේෂ සන්නායකයක් අවහිර වූ හෝ පටු වූ ධමනි හරහා ගමන් කරන අතර එමඟින් පටු ප්රදේශයේ විශේෂ බැලූනයක් සවි කර ඇත. මෙම බැලූනය පුපුරවා හැරීමෙන් ධමනි වල ලුමෙන් විවෘත වන අතර මෙම ප්රදේශයේ රුධිර ප්රවාහය යථා තත්වයට පත් වේ.
ඉලියැක් හෝ නොගැඹුරු ස්ත්රී ධමනි තුළ බද්ධ කිරීම
යාත්රා නිර්වින්දනය අක්රීය කිරීම සඳහා විශේෂ අන්තරාසර්ග ප්රස්ථාරයක් ස්ථාපනය කිරීම.
ආධාරක සඳහා විශේෂ කැතීටරයක් භාවිතා කරමින් ටිබියල් ධමනි අවහිරතා නැවත ගණනය කිරීම
පහළ කකුලේ හෝ කලවා වල ධමනි වල නිදන්ගත සිදුවීම සම්මත කිරීම සඳහා සංකීර්ණ ශිල්පීය ක්රම, සම්මත නොවන ප්රවේශයන් භාවිතා කිරීම.
තනි ධමනි ස්ටෙන්ටින් කිරීම
අභ්යන්තරයේ සිට ධමනි ශක්තිමත් කිරීම සඳහා මෙහෙයුමේදී විශේෂ ස්ටෙන්ට් දැලක් භාවිතා කිරීම, සේවයේ පිරිවැයට ස්ටෙන්ට් පිරිවැය ඇතුළත් වේ.
සුපර් ස්ටෙන්ට් එකක් සහිත පොප්ලයිටල් හෝ පොදු ස්ත්රී ධමනි ස්ටෙන්ටින් කිරීම
සාම්ප්රදායික ස්ටෙන්ට් විශාල සන්ධිවල ස්ටෙන්ට් කිරීම සඳහා සුදුසු නොවේ. නිරන්තර නැමීම් හේතුවෙන් සාම්ප්රදායික ස්ටෙන්ට් කැඩී ත්රොම්බෝස් විය හැක. මීට පෙර, මෙම ප්රදේශ ස්ටෙන්ටින් කිරීම සඳහා ප්රවේශ විය නොහැකි යැයි සලකනු ලැබුවද, ඇබොට් වෙතින් නව්ය සුපිරි ස්ටෙන්ට් ප්රායෝගිකව හඳුන්වා දුන් විට සියල්ල වෙනස් විය. රුසියාවේ මෙම ස්ටෙන්ට් ස්ථාපනය කළ පළමු අයගෙන් එකක් අපගේ සායනය වන අතර ඊට අදාළ සහතිකය මුලින්ම ලැබුණේ අපගේ විශේෂ ists යින්ය. සුපර් ස්ටෙන්ට් සිය ක්රියාකාරිත්වය සහ ව්යුහය අහිමි නොවී සිය දහස් ගණනක් නැමීම් වලට ඔරොත්තු දෙයි. මෙම ස්ටෙන්ට් භාවිතා කිරීම මගින් පොප්ලයිටල් සහ පොදු ස්ත්රී ධමනි වල එන්ඩොවොස්කියුලර් ප්රතිකාරයේ හැකියාව පුළුල් කිරීමට ඉඩ ලබා දේ.
නිර්වින්දන හා දැඩි සත්කාර සඳහා පිරිවැය
මෙහෙයුම් අතරතුර නිර්වින්දනය
නිර්වින්දන කළමනාකරණයේ පැයක වියදම
ගනුදෙනු පිරිවැයෙන් 20%
මෙහෙයුම් සඳහා එපීඩුරල් නිර්වින්දනය
එපීඩුරල් නිර්වින්දනය යනු දේශීය නිර්වින්දනයක් ගලා යන කොඳු ඇට පෙළට තුනී කැතීටරයක් ඇතුල් කිරීමයි. මෙහි ප්රති pain ලයක් ලෙස වේදනා සංවේදීතාව එන්නත් කරන ස්ථානයට පහළින් නිවා දමනු ලැබේ. කැතීටරය එපිඩියුරල් අවකාශයේ දීර් time කාලයක් රැඳී සිටිය හැකි අතර පශ්චාත් ශල්ය වේදනා කළමනාකරණය සඳහා භාවිතා කරයි. පැයකට නිර්වින්දනය සඳහා වන පිරිවැය දක්වනු ලැබේ.
නිර්වින්දනය සඳහා පැයක වියදම.
ප්රතිකාර ප්රමිතිවල ඇස්තමේන්තුගත පිරිවැය
රුධිර ප්රවාහ ප්රතිස්ථාපනයකින් තොරව ගැන්ග්රීන් ප්රතිකාර
රුධිර ප්රවාහය යථා තත්වයට පත් නොකර ගංග්රීන් ප්රතිකාර කිරීම සඳහා ඇස්තමේන්තුගත පිරිවැය
රුධිර ප්රවාහය යථා තත්ත්වයට පත් කිරීම සමඟ ගැන්ග්රීන් ප්රතිකාරය
තනි ඇඟිලි වල ගැන්ග්රීන් සමඟ විවේචනාත්මක ඉෂ්මෙමියා රෝගයට ප්රතිකාර කිරීමේ ඇස්තමේන්තුගත පිරිවැය.
පහළ පාදයේ ධමනි වල ව්යාධි විද්යාව සඳහා එන්ඩොවොස්කියුලර් ප්රතිකාර
එන්ඩොවොස්කියුලර් සැත්කම් මගින් පහළ අන්තයේ ධමනි වල ධමනි ස්රාවය වන තුවාල සඳහා ප්රතිකාර කිරීම සඳහා සේවා පරාසයක ඇස්තමේන්තුගත පිරිවැය.
පහළ අන්තයේ ධමනි වල ධමනි සිහින් වීම - හේතු, රෝග විනිශ්චය සහ ප්රතිකාර
- ධමනි වල ධමනි සිහින් වීම යනු කුමක්ද?
- රෝගයට හේතු
- රෝගයේ ප්රධාන ප්රකාශනයන්
- ව්යාධි වර්ගීකරණය
- රෝග නිර්ණය
- ප්රතිකාර
- කොන්සර්වේටිව් ප්රතිකාරයේ මූලධර්ම
- අවම වශයෙන් ආක්රමණික ප්රතිකාර
- ශල්ය ප්රතිකාර
- ජන ක්රම භාවිතා කිරීම
අපගේ පා readers කයින් කොලෙස්ටරෝල් අඩු කිරීම සඳහා Aterol සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
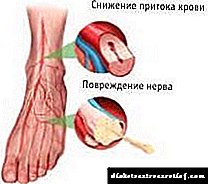
පහළ අන්තයේ ධමනි වල ධමනි සිහින් වීම ප්රධාන වශයෙන් මහලු වියේදී වර්ධනය වන භයානක සනාල ව්යාධි විද්යාවකි. ආරම්භක අවධියේදී, රෝගය ලාක්ෂණික රෝග ලක්ෂණ නොපෙන්වයි, දියුණු අවස්ථාවන්හිදී, බරපතල සංකූලතා වැලැක්වීම සඳහා අත් පා කපා ඉවත් කිරීම අවශ්ය වේ.
ධමනි වල ධමනි සිහින් වීමේ පළමු සං at ා වලදී කාලෝචිත ලෙස පරීක්ෂා කිරීමෙන් රෝගියාට cons ලදායී ගතානුගතික චිකිත්සක පා course මාලාවක් නියම කිරීමට වෛද්යවරයාට හැකි වේ.
ධමනි වල ධමනි සිහින් වීම යනු කුමක්ද?
ශරීරයේ ඕනෑම කොටසක නොවෙනස්ව පවතින ධමනි වල එවැනි ලුමන් ඇති අතර එය බාධාවකින් තොරව චලනය සපයයි  පිළිවෙලින් රුධිරය හා පටක පෝෂණය.
පිළිවෙලින් රුධිරය හා පටක පෝෂණය.
අත් පා වල ප්රධාන ධමනි වල ධමනි ස්රාවය වීම පටු වීම අභ්යන්තර බිත්ති මත මේද සමුච්චය වීමේ ප්රති ence ලයකි. සාදන සමරු ques ලක පළමුව අන්තර් සෛලීය අවකාශයේ සවි කර ඇති අතර, ව්යාධි විද්යාවේ වර්ධනයේ මෙම අවධිය “මේද පැල්ලම” යන යෙදුමෙන් දැක්වීම සිරිතකි.
මෙම අවස්ථාවෙහිදී සිදුවන වෙනස්කම් තවමත් නැවැත්විය හැකි නමුත් රුධිර නාල පරීක්ෂා කිරීමේදී එවැනි සමරු ques ලක බොහෝ විට අහම්බෙන් අනාවරණය වේ.
ක්රමයෙන් ධමනි ස්රාවය වන සමරු ques ලක විශාල වන අතර, මෙය යාත්රා වල විෂ්කම්භය කුඩා වන අතර ඒ අනුව භෞතික විද්යාත්මක රුධිර සැපයුමට බාධා ඇති වේ. ඔක්සිජන් හා පෝෂ්ය පදාර්ථ නොමැතිකම බලපෑමට ලක් වූ යාත්රා වල ප්රත්යාස්ථතාව අඩුවීම, ඒවායේ වැඩිවන අස්ථාවරත්වය සහ යාබද පටක වල වෙනස්කම් ඇති කරයි.
ක්රමයෙන්, මේද සමරු que ලකය තුළ කැල්සියම් එකතු වේ, එය දැඩි වේ. ධමනි රුධිර සැපයුම සැලකිය යුතු ලෙස අඩාල කරයි, හයිපොක්සියා නිසා පටක නෙරෝසිස් හට ගනී. Thrombus සමරු que ලකයක අවසාන කොටස් වලින් වෙන්වීමේ අවදානමක් ඇති අතර, එමඟින් විශාල ධමනි අවහිර වී ආපසු හැරවිය නොහැකි වෙනස්කම් ඇති කළ හැකිය.
වයස අවුරුදු 60 ට වැඩි වැඩිහිටි රෝගීන් අතර පහළ අන්තයේ ධමනි වල ධමනි ස්රාවය වීම බහුලව දක්නට ලැබේ, නමුත් වයස අවුරුදු 40 ට අඩු යෞවනයන් තුළ මෙම රෝගය හඳුනාගත හැක්කේ කලාතුරකිනි. පිරිමින් කාන්තාවන්ට වඩා 8 ගුණයකින් අසනීප වන අතර, දිගු කාලීන දුම්පානය රුධිර නාල පටු වීම සහ ධමනි වල සමරු තැන්පත් කිරීම සඳහා වැදගත් කාර්යභාරයක් ඉටු කරයි.
රෝගයට හේතු
පහළ අන්තයේ ප්රධාන ධමනි වල ධමනි ස්රාවය වීම රෝගය අවුස්සන විවිධ සාධකවල බලපෑම යටතේ සිදු වේ.
මිනිසුන් තුළ ව්යාධි විද්යාව වර්ධනය වීමේ සම්භාවිතාව වැඩි වේ:
- පාරම්පරික නැඹුරුතාවයක් සමඟ. ජාන සමඟ එක්ව ශරීරයේ ලිපිඩ පරිවෘත්තීය ලක්ෂණ, හෝමෝන මට්ටම, ධමනි බිත්ති ව්යුහයේ ව්යුහය සහ ධමනි සිහින් වීමේ වර්ධන වේගය කෙරෙහි බලපාන ප්රතිශක්තියේ නිශ්චිතතාව සම්ප්රේෂණය වේ.
- නරක පුරුදු සමඟ. සිගරට් වල නිකොටින් පරමාණුක ආචරණයක් ඇති කරයි, නමුත් ඊට අමතරව, දුම්පානය රුධිර වාහිනී වල කැක්කුමකට තුඩු දෙන අතර, මෙය රුධිර ප්රවාහය නරක අතට හැරෙන අතර ධමනි තුළ නරක කොලෙස්ටරෝල් ඇතිවීමට හේතු වේ. මත්පැන් සහ drugs ෂධ ශරීරයට අඩු හානියක් නොවන අතර ඒවා සනාල බිත්තියේ සාමාන්ය ක්රියාකාරිත්වය ද ඉතා ඉක්මණින් වෙනස් කරයි. අනෙක් අතට, කුඩාම ප්රමාණයෙන් උසස් තත්ත්වයේ මත්පැන් භාවිතය යාත්රා තුළ සමරු තැන්පත් වීම වැළැක්වීම ලෙස සැලකේ.
- අනුකූල රෝග සමඟ. දියවැඩියා රෝගයේ පහළ අන්තයේ ධමනි සිහින් වීම දුෂ්කර ය, මෙම රෝග විනිශ්චය සහිත රෝගීන් කොලෙස්ටරෝල් සමරු ques ලක ඉතා ඉක්මණින් සාදයි. අධි රුධිර පීඩනය හා තයිරොයිඩ් හයිපෝතිරයිඩ් පිළිබඳ දීර් history ඉතිහාසයක් ඇති අය අවදානම් කණ්ඩායමට ඇතුළත් වේ.
- තරබාරු.

- ප්රමාණවත් ශාරීරික ක්රියාකාරකම් සමඟ. හයිපොඩයිනමියාව පහළ අන්තයේ රුධිර ස්ථායීතාවයට දායක වේ, එනම් කොලෙස්ටරෝල් තැන්පත් කිරීම සඳහා සුදුසු තත්වයන් නිර්මාණය වේ.
- මනෝ-චිත්තවේගීය කල් පවතින හෝ බොහෝ විට පුනරාවර්තන ආතතිය සමඟ.
- විශාල ධමනි වල ගිනි අවුලුවන ක්රියාවලීන් සමඟ.
වයස සමඟ ධමනි ස්රාවය වීමේ අවදානම වැඩි වන අතර මිනිස් සිරුර කෙරෙහි වැඩි ප්රකෝපකාරී සාධක ක්රියා කරන විට සනාල හානිවීමේ සම්භාවිතාව වැඩි වේ.
අත් පා වල ධමනි වල ධමනි සිහින් වීම බොහෝ විට හිම කැට, බරපතල තුවාල, උදර ශල්යකර්මයෙන් පසුව වර්ධනය වීමට පටන් ගන්නා බව සටහන් වේ.
රෝගයේ ප්රධාන ප්රකාශනයන්
ඔබේ සෞඛ්යය ගැන සැලකිලිමත් වීමෙන්, අත් පා වල ධමනි සිහින් වීමේ ආරම්භක රෝග ලක්ෂණ පවා ඔවුන් විසින්ම සැක කළ හැකිය.

පහත සඳහන් වෙනස්කම් සටහන් කර ඇත්නම් කෙටි පරීක්ෂණයකට භාජනය කිරීම රෙකමදාරු කරනු ලැබේ:
- කකුල් වල කැසීම සහ බඩගා යාම. බොහෝ විට, රෝගීන් දිගු කලක් තලා දැමීමෙන් පසුව දිස්වන රෝග ලක්ෂණ සමඟ සමාන රෝග ලක්ෂණ තීරණය කරයි. නමුත් ධමනි ස්රාවය වන කකුල් වල ඇති වන අපහසුතා සංවේදනයන් එකම හේතු නොමැතිව සිදු වේ.
- බලපෑමට ලක් වූ අවයවයේ සීතල දැනීම. මෙම රෝග ලක්ෂණය වසරේ උණුසුම් කාලවලදී නිරීක්ෂණය කෙරේ.
- සමේ පැහැය.
- කකුල්, ඉණ, පාද මත ශරීරයේ මේදය හා මාංශ පේශි අඩු කිරීම. පටක පිරිහීම පෝෂ්ය පදාර්ථ හා ඔක්සිජන් නොමැතිකම සමඟ සම්බන්ධ වේ.
- සමේ පීල් කිරීම, කකුල් වල ඉරිතැලීම්, නියපොතු වල පැහැය. ධමනි සිහින් වීමේ පසුබිමට එරෙහිව දිලීර රෝග බොහෝ විට වර්ධනය වේ.
- පසුකාලීනව හිසකෙස් නැවත වර්ධනය නොවී කකුල් වල හිසකෙස් නැතිවීම. මෙම වෙනස සමේ පිරිහෙන ක්රියාවලීන් සමඟ ද සම්බන්ධ වේ.
- වේදනාව මුලදී, ශාරීරික වෙහෙස තුළ වේදනාකාරී සංවේදනයන් දිස්වන අතර, ආරම්භක අවධියේදී “ප්රත්යාවර්තක වලාකුළක්” දිස්වේ. දියුණු අවස්ථාවන්හිදී, වේදනාව විවේක ගත හැකිය.
- පාදවල සහ කකුල් වල සමේ අස්වාභාවික බර්ගන්ඩි පැල්ලම් වල පෙනුම. අඳුරු වීම thrombosis පෙන්නුම් කරන අතර එය නෙරෝසිස් වල පෙර නිමිත්තකි.
- ට්රොෆික්, සුව නොවන පාදයේ වණ, බොහෝ විට ඒවා පාදයේ ප්රදේශය තුළ හට ගනී.
- ගැන්ග්රීන් පටක නෙරෝසිස් සිදුවන්නේ ධමනි සිහින් වීමේ අවසාන අදියරේදීය, දියවැඩියාව ඇති පුද්ගලයින් තුළ වේගවත් සංකූලතා ඇතිවීම සහ තවත් අනුකූල ව්යාධි ගණනාවක්.
ව්යාධි වර්ගීකරණය
රෝගයේ ධමනි හා රෝග ලක්ෂණ අනුව රෝගය වර්ගීකරණය කර ඇත.
ව්යාධි විද්යාවේ අදියර 4 ක් ඇත:
- පළමු අදියර පූර්ව විද්යාත්මක ය. මෙම අවස්ථාවෙහිදී, ලිපොයිඩෝසිස් හට ගනී - මේදවල පරිවෘත්තීයතාවයේ සම්පූර්ණ වෙනසක් වන අතර එය ධමනි වල ග්රීස් ස්ථානයක් දිස්වීමෙන් විදහා දක්වයි. කකුල් වල උගුරේ අමාරුව ඇති වන්නේ දිගු දුරක් ඇවිදීමෙන් පසුව හෝ බරපතල ශාරීරික වෙහෙසකින් පසුව පහළ අවයව අවධාරණය කිරීමෙනි. විවේකයෙන් පසු වේදනාව පහව යයි.
- ව්යාධි විද්යාවේ දෙවන අදියරේදී, මීටර් 250-1000 අතර දුරක් පයින් ගමන් කිරීමෙන් පසු අන්තයේ උගුරේ අමාරුව දැනටමත් පෙනේ.
- තෙවන අදියරේදී, ඉෂ්මීමියා තීරණාත්මක අගයක් කරා ළඟා වේ. අත් පා වල වේදනාව ඇති වන්නේ මීටර් 50-100 ඉක්මවා යාමෙන් පසුවය.
- සිව්වන අදියර වන්නේ පසුකාලීන ගැන්ග්රීන් සමඟ වණ සහ නෙරෝසිස් පෙනීමේ අවධියයි. විවේක කාලයේදී රාත්රියේදී පවා පුද්ගලයෙකුට කකුල් වල දැඩි වේදනාවක් හා අපහසුතාවයක් දැනේ.

රෝග නිර්ණය
පළපුරුදු වෛද්යවරයෙකුට දැනටමත් රෝගියා පරීක්ෂා කිරීමේදී පහළ අන්තයේ ධමනි වලට හානි සිදුවිය හැකි බවට සැක කළ හැකිය. සමේ පැහැය, පටක ක්ෂය වීම, ධමනි ස්පන්දනය කෙරෙහි අවධානය යොමු කෙරේ.
නිවැරදි රෝග විනිශ්චය සඳහා, පත් කරන්න:
- ඇන්ජියෝග්රැෆි. රුධිර නාල වල වෙනස්කම් අධ්යයනය කිරීම සඳහා වඩාත් නිවැරදි උපකරණ ක්රමය මෙයයි. පළමුවෙන්ම, ප්රතිවිරුද්ධ කාරකය ස්ත්රී ධමනි තුළට එන්නත් කර පසුව පාදයේ එක්ස් කිරණ ලබා ගනී. ඇන්ජියෝග්රැෆි මඟින් ඔබට වැසොකොන්ස්ට්රිෂන් ස්ථාන සහ බයිපාස් ධමනි ජාලයක් තිබේද යන්න තීරණය කිරීමට ඉඩ ලබා දේ. මෙම ක්රියා පටිපාටිය ආක්රමණශීලී බැවින් එය දරුණු ලෙස සිදුවන වකුගඩු රෝග හා ප්රතිවිරුද්ධ මාධ්යයට (අයඩින්) නොඉවසීම සමඟ සිදු නොවේ.
- අල්ට්රා සවුන්ඩ් ඩොප්ලෙරෝග්රැෆි - 95% ක්ම පටු අඩවි හඳුනා ගැනීමට තාක්ෂණය ඔබට ඉඩ සලසයි.
- ගණනය කළ ටොමොග්රැෆි.
- නරක කොලෙස්ටරෝල් සහ රුධිර කැටි ගැසීමේ කාලය තීරණය කිරීම සඳහා රුධිර පරීක්ෂණ.
ධමනි ස්රාවය වන තුවාලයේ රෝග විනිශ්චය සහ උපාධිය සිදු කරනු ලබන්නේ සියලුම පරීක්ෂණ දත්ත ඇගයීමෙන් පසුව පමණි. හඳුනාගත් ව්යාධි විද්යාව අනුව ප්රතිකාර තෝරා ගනු ලැබේ.
රෝගියා වාසනාවන්ත නම් සහ ව්යාධි විද්යාව සංවර්ධනයේ ආරම්භක අවධියේදී ස්ථාපිත කර ඇත්නම්, තවදුරටත් වෙනස්කම් වලක්වා ගැනීම සහ පවත්නා ආබාධ උදාසීන කිරීම සඳහා, එය අවශ්ය විය හැක්කේ ශරීරයට ප්රකෝපකාරී සාධකවල බලපෑම බැහැර කිරීම පමණි.
එය අවශ්යයි:
- පළමුව, දුම්පානය නතර කරන්න
- නරක කොලෙස්ටරෝල් ප්රභවයක් ලෙස සත්ව මේදය ශරීරයට ඇතුළු වන ආකාරයට ආහාරයට ගන්න,
- අමතර පවුම් තිබේ නම් බර අඩු කරන්න,
- 140 mm Hg ට වඩා රුධිර පීඩනය වැඩිවීම වළක්වන්න. ශා
- ශාරීරික ක්රියාකාරකම් ශක්තිමත් කරන්න. කකුල් වල යාත්රා සඳහා, ඇවිදීම, බයිසිකල් පැදීම, පිහිනීම ප්රයෝජනවත් වේ, ඔබට නිවසේදී ව්යායාම බයිසිකල් කළ හැකිය,
- නිදන්ගත රෝග සඳහා ප්රතිකාර කිරීම. ඔබට දියවැඩියාව තිබේ නම්, ඔබ නිරන්තරයෙන් රුධිරයේ ග්ලූකෝස් මට්ටම පවත්වා ගත යුතුය.
ව්යාධි විද්යාවේ දෙවන හා පසුව අදියරවල පහළ අන්තයේ ධමනි වල ස්ටෙනොටික් ධමනි සිහින් වීම ප්රතිකාර කිරීම කොන්සර්වේටිව්, අවම ආක්රමණශීලී හා ශල්යකර්ම ලෙස බෙදා ඇත.
කොන්සර්වේටිව් ප්රතිකාරයේ මූලධර්ම
කොන්සර්වේටිව් ප්රතිකාර ක්රම අතරට taking ෂධ ගැනීම සහ භෞත චිකිත්සාව ඇතුළත් වේ.Ations ෂධවල අනාවරණය වූ වෙනස්කම් මත පදනම්ව විශේෂයෙන් තෝරාගත් ඇතුළත් වීමේ පා courses මාලා මාස 1.5-2 සඳහා නිර්මාණය කර ඇති අතර ඒවා වසරකට 4 වතාවක් නැවත නැවතත් කළ යුතුය.
ප්රධාන වශයෙන් භාවිතා කරන drugs ෂධ වලින්:
- විසංවාදයන්, එනම්, රුධිර කැටි ගැසීම වළක්වන නියෝජිතයන්. වඩාත්ම ප්රසිද්ධ විසංයෝජනය වන්නේ ඇස්ප්රින් ය.

- රුධිර ප්රවාහ ගුණාංග වැඩි දියුණු කරන ugs ෂධ. මේවා reopoliglyukin (රෝහලක අභ්යන්තරව පරිපාලනය කරනු ලැබේ) සහ පෙන්ටොක්සිෆයිලයින් ය.
- විෂබීජ නාශක. මෙම drugs ෂධවල බලපෑම වන්නේ රුධිර ප්රවාහය වැඩි දියුණු කරන වැසොකොන්ස්ට්රිෂන් අඩු කිරීමයි.
- ප්රතිදේහජනක දිරාපත් වීමේ අවධියේදී නියම කරනු ලැබේ.
රුධිරයේ කොලෙස්ටරෝල් සාමාන්යකරණය කිරීම සඳහා ස්ටැටින් වල අරමුණ පෙන්වා ඇත. ධමනි සිහින් වීමේදී බොහෝ විට එන්සයිම සකස් කිරීම භාවිතා කරනු ලැබේ, මන්දයත් බොහෝ අවස්ථාවන්හීදී රෝගය අග්න්යාශයේ වෙනස්වීම් සමඟ ඇති බැවිනි.
සමහර medicines ෂධ එක් වරක් පානය කළ යුතුය, අනෙක් ඒවා වරින් වර භාවිතා කළ යුතුය, සමහර අවස්ථාවල medicines ෂධ ජීවිත කාලය පුරාම ගත යුතුය. ප්රතිකාර ක්රමය තෝරා ගැනීමේ ලක්ෂණ ව්යාධි විද්යාවේ අවධිය හා ඒ ආශ්රිත රෝග මත රඳා පවතී.
අවම වශයෙන් ආක්රමණික ප්රතිකාර
පහළ අන්තයේ ධමනි ස්රාවය වන රෝගීන් සඳහා නව්ය ප්රතිකාර - බැලූන් විස්තාරණය,  angioplasty, බලපෑමට ලක් වූ ධමනි වල දුර්ගන්ධය. මෙම අවම ආක්රමණශීලී ක්රියා පටිපාටි පුළුල් ශල්යකර්මයකින් තොරව රුධිර ප්රවාහය යථා තත්වයට පත් කරයි.
angioplasty, බලපෑමට ලක් වූ ධමනි වල දුර්ගන්ධය. මෙම අවම ආක්රමණශීලී ක්රියා පටිපාටි පුළුල් ශල්යකර්මයකින් තොරව රුධිර ප්රවාහය යථා තත්වයට පත් කරයි.
ඒවා විශේෂ උපකරණ භාවිතයෙන් සිදු කරනු ලබන අතර, පුනරුත්ථාපන කාලය සඳහා සුළු කාලයක් ගත වන අතර රෝගියාට නිවසේදී සුවය ලබා ගත හැකිය.
ශල්ය ප්රතිකාර
අවම ආක්රමණික ක්රම සෑම විටම භාවිතා නොකරනු ඇත. යාත්රා වල අවහිර වූ කොටස් දිගු නම්, රුධිර සංසරණය යථා තත්ත්වයට පත් කිරීම සඳහා ශල්යමය මැදිහත් වීමක් අවශ්ය වේ. ශල්යකර්ම වර්ග වලින් එකක් රෝගියාට පිරිනමනු ලැබේ:
- කෘතිම ද්රව්ය සහිත යාත්රාවේ වෙනස් කළ කොටසෙහි පුරස්ථිති.
- බයිපාස් සැත්කම් යනු කෘත්රිම නාලිකාවක් නිර්මාණය කිරීම වන අතර එමඟින් අවශ්ය පරිදි රුධිර සංසරණ මාර්ගය හරහා සංසරණය වීමට ඉඩ සලසයි.
- Thrombendarterectomy - යාත්රා වල ධමනි ස්රාවය වන සමරු ques ලක කපා දැමීම.
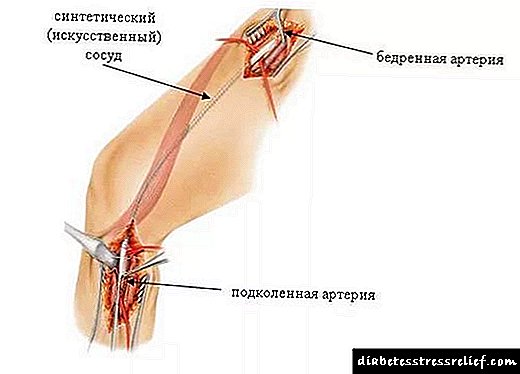
ගැන්ග්රීන් රෝග විනිශ්චය කර රුධිර සංසරණය යථා තත්ත්වයට පත් කිරීම සඳහා කොන්දේසි නොමැති අවස්ථාවන්හිදී, අවයව කපා ඉවත් කිරීම අවශ්ය වේ. රෝගියාගේ ජීවිතය බේරා ගැනීම සඳහා මෙම සැත්කම නියම කරනු ලැබේ.
ජන ක්රම භාවිතා කිරීම
ඔබේ වෛද්යවරයා විසින් නියම කරනු ලබන ations ෂධ භාවිතා නොකරන්නේ නම් සාම්ප්රදායික වෛද්ය විද්යාවේ බෙහෙත් වට්ටෝරු ධමනි සිහින් වීම සඳහා නිෂ් less ල ය. නමුත් bs ෂධ පැළෑටිවල විවිධ කසාය, විශේෂ ස්නාන, ටින්කටර්, රුධිර නාල වල තත්වය සහ රුධිරයේ සංයුතිය වැඩි දියුණු කිරීමට සහ ශරීරයේ සමස්ත ප්රතිරෝධය වැඩි දියුණු කිරීමට උපකාරී වේ.
නිර්දේශිත භාවිතය:
- අශ්ව චෙස්නට් කසාය, සාමාන්ය හොප්. මෙම bs ෂධ පැළෑටි රුධිර සංසරණය වැඩි කරයි.
- නෙට්ල් ස්නානය. ඒවායේ භාවිතය ක්ෂුද්ර චක්රය වැඩි දියුණු කරන අතර ධමනි ස්රාවය වන විට ඇතිවන අපහසුතා අවම කිරීමට උපකාරී වේ.
- සුදුළූණු drug ෂධය. සුදුළූණු කරාබුනැටි 10 ක් භාවිතෙය්දී, තලා දමා පිරිසිදු නොකළ එළවළු තෙල් වීදුරුවක් වත් කළ යුතුය. මිශ්රණය දිනකට එන්නත් කළ යුතුය, ඉන්පසු එය ප්රතිකාර කළ හැකිය. ප්රතිකාර සඳහා, සුදුළූණු තෙල් තේ හැන්දක නැවුම් මිරිකා ලෙමන් යුෂ මේස හැන්දක් සමඟ මිශ්ර කර දිනකට තුන් වරක් පානය කරන්න.
ආහාර වේලක් අනුගමනය කිරීමට වග බලා ගන්න. ධමනි සිහින් මිදි, කොමඩු, වයිබර්නම්, ඇට වර්ග, චීස් හා මේද මාළු සමඟ එළවළු සහ පලතුරු වැඩිපුර ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ. ධමනි සිහින් වීම සහිත බටර්, මේද මස්, සොසේජස්, පේස්ට්, ඕෆල්, මෆින්, මේද මෙයොනීස් භාවිතය සම්පූර්ණයෙන්ම පාහේ ඉවත් කළ යුතු බව සැමවිටම මතක තබා ගත යුතුය.
ආහාර වේලට අනුකූල වීමෙන් යාත්රා වල නම්යතාවය යථා තත්ත්වයට පත් කිරීම පමණක් නොව සමස්ත ජීවියාගේ තත්වයට ධනාත්මක ලෙස බලපානු ඇත. වැඩි වැඩියෙන් පානය කිරීම අවශ්ය වේ, පිරිසිදු ජලය, කොම්පෝට්, හරිත තේ හෝ ලෙමන් සමඟ තේ, සමහර ශාකසාර ප්රතිකර්ම කසාය භාවිතා කිරීම ප්රයෝජනවත් වේ.
බැලූන් යෙදුමේ වාසි
බැලූන් ප්ලාස්ටික් සැත්කම් භාවිතය වාසි පිළිබඳ සම්පූර්ණ ලැයිස්තුවක් ඇති අතර, එය ශල්යකර්ම මැදිහත්වීමේ බොහෝ අවස්ථාවන්හිදී ප්රතිකාර සඳහා භාවිතා කිරීමට ඉඩ සලසයි.
සමේ විශාල කම්පන සහගත කැපීම් සිදු නොකර ශල්ය වෛද්ය ප්රතිකාර සිදු කරනු ලැබේ.
ක්රියා පටිපාටිය ක්රියාත්මක කිරීම සඳහා, සමේ කුඩා සිදුරක් සාදනු ලැබේ. කොටසේදී, විශේෂ ආම්පන්නයක් සවි කර ඇති අතර එමඟින් මෙවලම් ආදානය සිදු කරනු ලැබේ, එසේම අවශ්ය හැසිරවීම් සිදු කරනු ලැබේ.
මීට අමතරව, බැලූන් ඇන්ජියෝප්ලාස්ටි භාවිතය පහත සඳහන් වාසි සපයයි:
- සාමාන්ය නිර්වින්දනය අවශ්ය නොවේ, එපිඩියුරල් හෝ දේශීය නිර්වින්දනය භාවිතා කරයි,
- රෝගියාගේ දිගුකාලීන නිශ්චලතාව අවශ්ය නොවේ, ක්රියා පටිපාටියෙන් දිනකට පසු රෝගියාට නැඟිට ගමන් කළ හැකිය.
- විවෘත ක්රියා පටිපාටියකට සාපේක්ෂව අවම සංකූලතා ගණන,
- ක්රියා පටිපාටිය වෙනත් ක්රම හා සසඳන විට අවම කාලයක් ගතවේ
ඊට අමතරව, නැවත සංසරණය වීමත් සමඟ ද්විතියික ආසාදන අවදානම අවම වේ.
යාත්රාවේ ලුමෙන් තුළට බැලූනය හඳුන්වාදීම ගිනි අවුලුවන ක්රියාවලිය වර්ධනය වීම වළක්වන අතර සනාල බිත්තියේ එන්ඩොතලියම් වල ව්යාධිජනක වර්ධනය නතර කරයි.
බැලූන් ප්ලාස්ටික් ප්රති Results ල
 ධමනි මත ප්ලාස්ටික් සැත්කම් වලින් පසුව ක්රියා කරන යාත්රාව හරහා රුධිර ප්රවාහයේ සාමාන්ය දියුණුව රෝගීන්ගෙන් බහුතරයක් තුළ වසර පහක් පවත්වා ගෙන යනු ලැබේ.
ධමනි මත ප්ලාස්ටික් සැත්කම් වලින් පසුව ක්රියා කරන යාත්රාව හරහා රුධිර ප්රවාහයේ සාමාන්ය දියුණුව රෝගීන්ගෙන් බහුතරයක් තුළ වසර පහක් පවත්වා ගෙන යනු ලැබේ.
රෝගීන් නිරීක්ෂණය කිරීමේදී ලබාගත් දත්ත මගින් සෞඛ්ය තත්වය නැවත නැවත පිරිහී යාමේ පළමු සං signs ා කාලෝචිත ලෙස ලියාපදිංචි කිරීමට වෛද්යවරයාට හැකි වන අතර අවශ්ය නම් එය නිවැරදි කිරීම සිදු කරයි.
සෞඛ්ය තත්වය නිරීක්ෂණය කිරීම සඳහා, රෝගියාට අවම වශයෙන් වසරකට දෙවරක්වත් අල්ට්රා සවුන්ඩ් ඩොප්ලෙරෝග්රැෆි භාවිතයෙන් ශරීරය පරීක්ෂා කිරීම සඳහා නිර්දේශ කරනු ලබන අතර වසරකට වරක් ගණනය කළ ටොමොග්රැෆි මගින් පරීක්ෂණයක් පැවැත්විය යුතුය.
චිකිත්සක drug ෂධ නිරාවරණයෙන් රෝගියා සායනික අධීක්ෂණයට හා ඔහුගේ සෞඛ්ය තත්වය කාලෝචිත ලෙස නිවැරදි කිරීමට යන්නේ නම්, රෝගියාගේ චලන ක්රියාකාරිත්වය මුළු ජීවිත කාලය පුරාම පවත්වා ගෙන යනු ලැබේ.
බැලූන් ඇන්ජියෝප්ලාස්ටි හෝ ස්ත්රී ධමනි වල ස්ටෙන්ටින් භාවිතයෙන් ලබාගත් ප්රති results ල කෘතිම යාත්රා ප්රස්ථාරයක් භාවිතා කරමින් සනාල පද්ධතියේ ස්ත්රී-පොප්ලයිටල් කොටස ඉවත් කිරීමෙන් ලබාගත් ප්රති results ල සමඟ සැසඳිය හැකිය.
වෛද්ය සංඛ්යාලේඛනවලට අනුව, ප්ලාස්ටික් සැත්කම් මගින් සැත්කම් කරන රෝගීන්ගෙන් 80% ක් තුළ, සනාල ඇඳෙහි පේටන්ට් බලපත්රය අවම වශයෙන් අවුරුදු තුනක්වත් පවතී. රෝගියා නිතිපතා චිකිත්සක ඇවිදීමේ නිරත වන්නේ නම්, නැවත ක්රියාත්මක වීමේ අවශ්යතාවය පැන නගින්නේ නැත.
ප්ලාස්ටික් සැත්කම් මගින් පටක නෙරෝටිකරණය හා සංකූලතා ඇතිවීමේ අවදානම ඉවත් කරයි. මෙම ක්රමය මගින් ගංගා සංකූලතා වර්ධනය වීම වළක්වයි.
Aortic femoral බයිපාස් සැත්කම් භාවිතය
 Aortic-femoral බයිපාස් සැත්කම් සඳහා ප්රධාන ඇඟවුම් වන්නේ උදරීය aorta හි ඇඳෙහි ආරම්භය සහ aortic ප්රමාණවත් නොවීමයි.
Aortic-femoral බයිපාස් සැත්කම් සඳහා ප්රධාන ඇඟවුම් වන්නේ උදරීය aorta හි ඇඳෙහි ආරම්භය සහ aortic ප්රමාණවත් නොවීමයි.
ඊට අමතරව, අන්තරාසර්ග ප්ලාස්ටික් සැත්කම් සිදු කළ නොහැකි බව සපයා ඇති අතර, ඉලේල් ධමනි තටාකයේ රෝගියාගේ සනාල ඇඳ අවහිර වීම හඳුනා ගැනීමට මෙම තාක්ෂණය භාවිතා කරයි.
එසේම, මෙම තාක්ෂණය උදරීය ධමනි බිත්තියේ නිර්වින්දනයන් හඳුනා ගැනීම සඳහා යොදා ගැනේ.
Aorto-femoral බයිපාස් සැත්කම් වර්තමානයේ දියවැඩියාව තුළ දරුණු ඉෂ්මික රෝග සහ අත් පා කපා හැරීම වැළැක්වීම සඳහා වඩාත් සුලභ හා රැඩිකල් ක්රමයකි.
වර්තමාන වෛද්ය සංඛ්යාලේඛනවලට අනුකූලව, අත් පා වල සනාල පද්ධතියේ තුවාල ඇති රෝගීන් අතර අත් පා අහිමි වීම සියලුම ලියාපදිංචි ව්යාධි තත්වයන්ගෙන් 20% ක් පමණ වේ.
උදරීය ධමනියට හොඳින් මැදිහත් වීමෙන් අත් පා කපා ඉවත් කිරීමට තුඩු දෙන සංකූලතා අවදානම 3% දක්වා අඩු වේ.
මැදිහත්වීමේ තාක්ෂණය
 පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය කිරීම සඳහා ශල්යමය මැදිහත්වීමක අර්ථය කොලෙස්ටරෝල් නිධි වලින් බලපෑමට ලක් වූ ප්රදේශයට ඉහළින් පිහිටා ඇති මහා ධමනියේ කොටසක් වෙන් කිරීම දක්වා අඩු වේ.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය කිරීම සඳහා ශල්යමය මැදිහත්වීමක අර්ථය කොලෙස්ටරෝල් නිධි වලින් බලපෑමට ලක් වූ ප්රදේශයට ඉහළින් පිහිටා ඇති මහා ධමනියේ කොටසක් වෙන් කිරීම දක්වා අඩු වේ.
ක්රියා පටිපාටිය අතරතුර, උදරයේ පාර්ශ්වීය පෘෂ් on ය හා ස්ත්රී කලාපයේ ඉහළ කොටසෙහි කැපීමක් සිදු කෙරේ. මෙයින් පසු, ධමනි ස්රාවය වන තැන්පතු අනාවරණය කර නොගන්නා aorta හි කොටසක් තෝරා ගනු ලැබේ. මෙම ප්රදේශයේ දී, කෘතිම යාත්රාවක් aorta වෙත සූචනය කරනු ලැබේ. යාත්රාව නිෂ්පාදනය සඳහා භාවිතා කරන ද්රව්ය ජෛව විද්යාත්මකව උදාසීන වන අතර ප්රතිශක්තිකරණ ප්රතිචාරයක් ඇති නොකරයි. කෘතිම යාත්රාවේ නිදහස් අවසානය ස්ත්රී ධමනි වල නිදහස් කොටස් වෙත ගෙනැවිත් ඒවාට පහර දෙනු ලැබේ.
Shunting ද්විපාර්ශ්වික හෝ ඒක පාර්ශවීය විය හැකිය.
ධමනි ධමනි බයිපාස් බද්ධ කිරීම තරමක් සංකීර්ණ ක්රියා පටිපාටියකි. මෙයට හේතුව වන්නේ aorta හි බිත්ති බොහෝ විට ප්රබල වෙනස්කම් ඇති අතර එමඟින් ක්රියා පටිපාටිය අතරතුර ලේ ගැලීම පෙනෙන්නට පුළුවන.
රුධිර සැපයුම යථා තත්වයට පත් කිරීම, ධමනි සිහින් වීම වැනි දරුණු ස්වරූපයකින් පෙළෙන රෝගියෙකුගේ අවයවයක් පවත්වා ගැනීමට ඇති එකම ක්රමයයි.
ක්රියාපටිපාටියෙන් පසු, දුර්ලභ අවස්ථාවන්හිදී, පුරස්ථි රෝගය පාලනය කිරීම වැනි සංකූලතාවයක් වර්ධනය විය හැකිය. ලේ ගැලීමේ පෙනුම අවුලුවන දේ.
බයිපාස් සැත්කම් සහ ඇන්ජියෝප්ලාස්ටි යනු අධි තාක්ෂණික ශල්යමය මැදිහත්වීම් ය; එවැනි ප්රතිකාර සඳහා වන පිරිවැය තරමක් විශාල මුදලකි. එය ක්රියා පටිපාටියේ සංකීර්ණතාවයෙන් හා ශල්යකර්ම මැදිහත්වීමේ ප්රදේශයෙන් විය හැකිය.
කකුල් වල ධමනි සිහින් වීම සඳහා ප්රතිකාර කරන්නේ කෙසේද යන්න මෙම ලිපියේ වීඩියෝවේ සිටින විශේෂ expert යාට කියනු ඇත.
- සීනි මට්ටම දිගු කාලයක් ස්ථාවර කරයි
- අග්න්යාශයික ඉන්සියුලින් නිෂ්පාදනය යථා තත්වයට පත් කරයි
පහළ අන්තයේ යාත්රා ස්ටෙන්ටින් කිරීම - ඇඟවීම්, සකස් කිරීම සහ ක්රියාත්මක කිරීම

විවිධ හේතු නිසා කකුල් වල රුධිර සංසරණය අඩාල වේ, විශේෂයෙන් යාත්රා වල ධමනි ස්රාවය වන සමරු ques ලක සෑදීම නිසා. ප්රතිකාර ප්රමාද කිරීම බරපතල ප්රතිවිපාක වලින් පිරී ඇත. The ෂධ චිකිත්සාව ප්රමාණවත් තරම් effective ලදායී නොවේ නම්, වෛද්යවරුන් රෝගීන් සඳහා අවම ආක්රමණශීලී ක්රියා පටිපාටියක් නිර්දේශ කරයි - පහළ අන්තයේ යාත්රා ස්ටෙන්ට් කිරීම.
ස්ටෙන්ට් ස්ථාපනය කිරීමේ මෙහෙයුමට යාත්රාවේ ස්වාභාවික ලුමෙන් ආරක්ෂා කරන පුළුල් කිරීමේ උපකරණයක් හඳුන්වා දීම ඇතුළත් වේ.
ශල්යකර්ම සඳහා දර්ශක
පහළ අන්තයේ වඩාත් සුලභ ව්යාධි විද්යාව වන්නේ ධමනි සිහින් වීම.
ධමනි සිහින් වීමක් ඇති වූ විට, රුධිර නාල වල ප්රතිදානය අඩු වේ, එනම්, ස්ටෙනෝසිස් හට ගනී (ඒවායේ ලුමෙන් අඩු වේ). රුධිර සංසරණ ගැටළු හේතුවෙන් පුද්ගලයෙකුට අප්රසන්න ප්රකාශයන්ට මුහුණ දීමට සිදුවේ.
රෝගියා කිසිවක් නොකරන්නේ නම්, මෙම රෝගය පටක නෙරෝසිස් සහ රුධිර විෂ වීමකට තුඩු දෙනු ඇත.
කකුල් වල රුධිර සංසරණය දියවැඩියාව තුළ දැඩි ලෙස දුර්වල වී ඇති අතර එය සම මතුපිට ඇති වණ වල පෙනුමෙන් ප්රකාශ වේ. Ulcerative ආකෘතීන් නියමිත වේලාවට ප්රතිකාර නොකළහොත් රෝගියාට අවයවයක් අහිමි වේ.
කකුල් වල ඕනෑම වේදනාවක් විභාගයට අයදුම් කිරීමට හේතුවක් විය යුතුය. රෝගය ආරම්භක අවධියේ පවතින අතර, එය drug ෂධ චිකිත්සාව සමඟ සාර්ථකව කටයුතු කිරීමට හැකි වනු ඇත.
පහළ අන්තයේ ධමනි වල ස්ටෙන්ටින් කිරීම සඳහා ඇඟවුම් පහත පරිදි වේ:
- ට්රොෆික් වෙනස්කම් (වණ, තුවාල),
- ක්රියා විරහිත අත් පා.
ස්ටෙන්ටින් කිරීම සඳහා ප්රතිවිරෝධතා තිබේ:
- බලපෑමට ලක් වූ යාත්රාවේ විෂ්කම්භය ඉතා කුඩාය (අවම වශයෙන් මි.මී. 2.5 ක විෂ්කම්භයක් සහිත යාත්රා ස්ටෙන්ටින් කිරීම සඳහා සුදුසු වේ),
- විසරණය වන ස්ටෙනෝසිස් (යාත්රාවේ ඕනෑවට වඩා බලපාන විට),
- ශ්වසන සහ වකුගඩු අසමත්වීම,
- ලේ ගැලීමේ ආබාධ,
- අයඩින් වලට අධික සංවේදීතාව (පරස්පරතාව සඳහා භාවිතා කරන ද්රව්යයකි).
කාලෝචිත ශල්යකර්ම මැදිහත්වීමකින් කපා ඉවත් කිරීම වළක්වා ගත හැකිය.
ක්රියාත්මක කිරීමේ තාක්ෂණය
පහළ අන්තයේ ස්ටෙන්ටින් කිරීම අදියර කිහිපයකින් සිදු වේ:
- යාත්රාවේ සිදුරුවීමට සැලසුම් කර ඇති ප්රදේශයේ දේශීය නිර්වින්දනය භාවිතා කරයි.
- බොහෝ විට, ස්නායු ධමනි වල ස්ටෙන්ටින් කිරීම සිදු කරනු ලැබේ.
- යාත්රාවේ සිදුරුවීමෙන් පසුව, විශේෂ කැතීටරයක් ඇතුල් කරනු ලැබේ, එය අවසානයේ බැලූනයක් ඇත. ශල්ය වෛද්යවරයා ධමනි නාලිකාව දිගේ කැතීටය විවේචනාත්මක පටු වීමක් ඇති ප්රදේශයට ගෙන යයි. බැලූන් පිපිරීමේ ප්රති result ලයක් ලෙස ධමනි වල ලුමෙන් යථා තත්වයට පත් වේ.
- තවත් කැතීටරයක් භාවිතා කරනු ලැබේ, එහි ආධාරයෙන් බලපෑමට ලක් වූ ප්රදේශයට ස්ටෙන්ට් එකක් සම්පීඩනය කෙරේ. පසුව, ඔහු යථා තත්ත්වයට පත් වනු ඇත, යාත්රාවේ බිත්ති සවි කිරීම. ස්ටෙන්ටයට දැලක් සහිත නළයක පෙනුම ඇත.
- එක්ස් කිරණ රූප ආධාරයෙන් සිදුවන්නේ කුමක්ද යන්න වෛද්යවරයා නිරීක්ෂණය කරයි.
- අවසාන අදියරේදී, ස්ටෙන්ට් එක හැර අනෙක් සියලුම වස්තු ලබා ගනී. රක්තපාතය වැළැක්වීම සඳහා, කුහරය විනාඩි 10 සිට 15 දක්වා තද කර ඇත.
වැදගත්! විකෘති වූ කොටස දිගු නම්, මෙහෙයුම අතරතුර ස්ටෙන්ට් කිහිපයක් සවි කර ඇත.
ස්ටෙන්ටින් කිරීම සිදු කළ හැක්කේ ස්ත්රී ධමනි මත පමණක් නොවේ. බොහෝ විට, ධමනි ස්රාවය වන තුවාල පොප්ලයිටල් යාත්රා වලට බලපායි.
රෝගයේ තරම අනුව කකුල් වල භාජන පැල්ලම් කිරීම පැයක සිට තුන දක්වා පවතින අතර රෝගියාට කිසිදු වේදනාකාරී අපහසුතාවයක් දැනෙන්නේ නැත. දේශීය නිර්වින්දනයට ස්තූතියි, පුද්ගලයෙකුට තමන්ගේ හැඟීම් ගැන වෛද්යවරුන් දැනුවත් කළ හැකිය.
සනාල ලුමෙන් වැඩි කිරීම සඳහා විවිධ වර්ගවල ස්ටෙන්ට් භාවිතා වේ. නිෂ්පාදන:
- සරල ලෝහ
- විශේෂ ආලේපනයක් සමඟ medicine ෂධය සෙමෙන් රුධිරයට මුදා හරිනු ලැබේ.
ක්රමයේ වාසි
ස්ටෙන්ටින් කිරීමේ වාසි පහත සඳහන් දේ ඇතුළත් වේ:
- අවම ආක්රමණශීලී. වෙනත් ශල්යකර්ම ක්රම සමඟ සසඳන විට, යම් ප්රදේශයක කැපීම් සිදු කිරීමට අවශ්ය වන විට, ස්ටෙන්ටින් කිරීමේදී, කැතීටරයක් ඇතුළු කිරීමට අවශ්ය වන්නේ සිදුරක් පමණි.
- දේශීය නිර්වින්දනය මගින් සාමාන්ය නිර්වින්දනය හා සම්බන්ධ අවදානම් ඉවත් කරයි, එය වැඩිහිටියන්ට විශේෂයෙන් වැදගත් වේ.
- කෙටි ප්රතිසාධන කාලය. ශල්යකර්මයෙන් පසු රෝගියා සාමාන්යයෙන් පසුදා රෝහලෙන් පිටව යයි.
- සංකූලතා ඇතිවීමේ අවම අවස්ථාව.
සකස් කිරීම
පහළ අන්තයේ නහර ඇලවීමට පෙර, රෝගියා යම් ආකාරයකින් සූදානම් විය යුතුය. ශල්ය වෛද්ය ප්රතිකාර සඳහා ඇඟවීම් තිබේ නම්, ඔහුව පරීක්ෂණයට යවනු ලැබේ:
- මුත්රා සහ රුධිරය පිළිබඳ සාමාන්ය විශ්ලේෂණය,
- coagulograms
- ජෛව රසායනික රුධිර පරීක්ෂාව,
- විද්යුත් හෘද රෝග
- ෆ්ලෝරෝග්රැෆි
- පහළ අන්තයේ යාත්රා වල අල්ට්රා සවුන්ඩ් ඩොප්ලෙරෝග්රැෆි,
- angiography සහ වෙනත් අධ්යයන.
ශල්යකර්මයට අවම වශයෙන් පැය 12 කට පෙර ආහාර හා දියර ආහාරයට ගැනීම තහනම්ය. සතියක් සඳහා, වෛද්යවරයා medic ෂධය සකස් කරන අතර, දින දෙකක් හෝ තුනක් සඳහා ප්රති-ප්ලේට්ලෙට් කාරක නියම කරයි.
ශල්යකර්මයෙන් පසු සංකූලතා
ඕනෑම ශල්යකර්ම මැදිහත්වීමකින් සංකූලතා බැහැර නොකෙරේ. ස්ටෙන්ටින් කිරීම ප්රති result ල විය හැකිය:
- සනාල බිත්තියේ විරූපණය හෝ එහි කැඩීම,
- රක්තපාතය
- සිදුරු කරන ස්ථානයේ රක්තපාත හෝ පිළිකා ඇතිවීම,
- දුර්වල වකුගඩු ක්රියාකාරිත්වය,
- රෙස්ටෙනොසිස් (ලුමෙන් නැවත නැවත වැඩීම),
- අස්ථි බිඳීම.
ලැයිස්තුගත ප්රතිවිපාක තරමක් දුර්ලභ ය.
ප්රතිසාධන කාලය
ස්ටෙන්ට් එකක් සවි කිරීමෙන් රෝගය සුව නොවන බව වෛද්යවරු අනතුරු අඟවති. මෙහෙයුම ප්රතිවිපාක පමණක් තුරන් කිරීමට උපකාරී වේ. පශ්චාත් ශල්යකර්ම කාලය තුළ, ඔබ නිරන්තරයෙන් ඔබේ සෞඛ්යය කෙරෙහි අවධානය යොමු කළ යුතුය.
- ප්රති-ප්ලේට්ලට් ආචරණය සහිත drugs ෂධ නිතිපතා පරිපාලනය කිරීම. සාමාන්යයෙන්, ශල්යකර්මයෙන් පසු අවම වශයෙන් මාස 3 ක් වත් medicines ෂධ පානය කළ යුතුය. පා dose මාලාවේ මාත්රාව සහ කාලසීමාව තනි තනිව පවරා ඇත.
- ලිපිඩ අඩු කරන ආහාර සමඟ අනුකූල වීම.රෝගියා කොලෙස්ටරෝල් අඩු කරන ආහාර අනුභව කළ යුතුය.
- රුධිර පීඩනය නිරන්තරයෙන් අධීක්ෂණය කිරීම. සංඛ්යා ඉතා ඉහළ නම්, ඔබේ ජීවන රටාව වෙනස් කිරීමට ඔබට අවශ්ය වනු ඇත. පීඩනය සමනය කිරීම සඳහා ඔබේ වෛද්යවරයා ations ෂධ නියම කළ හැකිය. ලුණු ප්රමාණය සීමා කිරීමට වග බලා ගන්න.
- ධමනි සිහින් වීම වර්ධනය වන සාධක උපරිම ලෙස ඉවත් කිරීම. ඔබේ බර සාමාන්ය තත්වයට පත් කිරීම, නිකොටින් වලට ඇබ්බැහි වීමෙන් මිදීම, මත්පැන් අනිසි භාවිතය නැවැත්වීම, මධ්යස්ථ ශාරීරික වෙහෙසක් දැරීම අවශ්ය වේ.
මෙහෙයුමක පිරිවැය බොහෝ සාධක මගින් බලපායි. මිල අධික උපකරණ භාවිතයෙන් ස්ටෙන්ටින් කිරීම සිදු කෙරේ. අවශ්ය සියලු හැසිරවීම් සුදුසුකම් ලත් විශේෂ ists යින් විසින් සිදු කරනු ලැබේ. ඊට අමතරව, මිල භාවිතා කරන ද්රව්ය මත රඳා පවතී. Drug ෂධීය ද්රව්යයකින් ආලේප කර ඇති ස්ටෙන්ට් එකක් වඩා මිල අධිකය. සාමාන්ය ස්ටෙන්ට් එකක් රුබල් 50 දහසකින් වැය වේ.
එවැනි ප්රතිකාර සඳහා විවිධ සායන වල තමන්ගේම මිලක් ඇත. රෝගයේ සංකීර්ණතාවයේ තරම සහ ශල්යකර්ම සඳහා අවශ්ය වන යාත්රා ගණන සැලකිල්ලට ගනී. පොදුවේ ගත් කල, ස්ටෙන්ට් භාවිතා කරන සැත්කම් සඳහා රෝගීන්ට අවම වශයෙන් රුබල් 80 දහසක් වැය වේ.
බොහෝ රෝගීන් සාමාන්ය ජීවන රටාවකට ආපසු යාමට මෙම සැත්කම උපකාරී වන හෙයින්, ඔබ ඔබේ සෞඛ්යය මත ඉතිරි නොකළ යුතුය. රුධිර ප්රවාහ ආබාධයක ප්රතිවිපාක තරමක් භයානක විය හැකිය. පහළ අන්තයට වන හානිය හේතුවෙන් රෝගියා මිය යන අවස්ථා තිබේ. ස්ටෙන්ටින් කිරීමේ effectiveness ලදායීතාවය එහි පිරිවැය සාධාරණීකරණය කරයි.
ස්ටෙන්ටිං වලට ස්තූතියි, රෝගීන්ට කකුල්වල ඇති අප්රසන්න අපහසුතාවයෙන් මිදිය හැකිය. කෙසේ වෙතත්, පුනරුත්ථාපන කාලය තුළ වෛද්යවරයාගේ සියලු නිර්දේශයන් නිරීක්ෂණය නොකර, යාත්රා නැවත නැවත ස්ටෙනෝසිස් කළ හැකිය. යහපැවැත්මේ negative ණාත්මක වෙනස්කම් ඔබ කාලෝචිත ලෙස දැක විශේෂ ists යින් වෙත හැරෙන්නේ නම්, ඇතිවිය හැකි සංකූලතා වළක්වා ගත හැකිය.
කකුල් වල යාත්රා වසා දැමීම: ඇඟවීම්, හැසිරීම, ප්රති result ලය, පුනරුත්ථාපනය, පුරෝකථනය

පහළ අන්තයේ යාත්රා වසා දැමීම යනු කකුල් වල සාමාන්ය රුධිර ප්රවාහය යථා තත්වයට පත් කිරීමට ඔබට ඉඩ සලසන ශල්යකර්ම මැදිහත්වීමකි. හානියට පත් ප්රදේශය රුධිර ප්රවාහයෙන් බැහැර කරන මාරුවක් (ෂන්ට්) නිර්මාණය කිරීමේදී එය සමන්විත වේ.
එය සාමාන්යයෙන් පහළ අන්තයේ ධමනි මත සිදු කරනු ලැබේ, නමුත් සමහර අවස්ථාවලදී නහර වල මැදිහත්වීම් ද දක්වනු ලැබේ.
රෝගීන් සම්පූර්ණයෙන් පරීක්ෂා කිරීමෙන් පසු විශේෂිත සායනවල ඉහළ සුදුසුකම් ලත් පළපුරුදු ශල්ය වෛද්යවරුන් විසින් මෙම සැත්කම සිදු කරනු ලබන අතර එවැනි ක්රියා පටිපාටියක අවශ්යතාවය සනාථ වේ.
භාවිතා කරන ෂන්ට් වර්ග දෙකකි: ජීව විද්යාත්මක හා යාන්ත්රික:
- ජෛව විද්යාත්මක හෝ ස්වාභාවික ආවරණ ස්වයංක්රීය ද්රව්යයකින් සාදා ඇත - ඔබේ ශරීරයේ පටක. මේවා කුඩා ප්රදේශයක ධමනි රුධිර ප්රවාහය පවත්වා ගත හැකි තරමක් කල් පවතින ෂන්ට් වේ. දේශීය ශරීර පටක තරමක් පුළුල් ලෙස භාවිතා වේ. ශල්ය වෛද්යවරුන් වැඩි කැමැත්තක් දක්වන්නේ සේෆනස් ස්ත්රී නහර, අභ්යන්තර උරස් ධමනි, නළලේ රේඩියල් ධමනි ය. තුවාල වූ ප්රදේශය විශාල නම් සහ සනාල බිත්තියේ තත්වය සෑහීමකට පත්විය නොහැකි නම්, කෘතිම තැන්පත් කිරීම් භාවිතා වේ.
- යාන්ත්රික හෝ කෘතිම ආවරණ බහු අවයව වලින් සාදා ඇත. ප්රබල රුධිර ප්රවාහයක පීඩනය යටතේ විශාල යාත්රා මාරු කිරීමේදී කෘතිම සනාල පුරස්ථි භාවිතා වේ.
සැලකිය යුතු දුරකින් දුර්වල පේටන්ට් බලපත්ර සහිත ධමනි ඉදිරිපිට භාවිතා කරන බහු-තට්ටු ෂන්ට් තිබේ. එහි ප්රති ing ලයක් වශයෙන් පාලම් නිරෝගී ප්රදේශ සමඟ සම්බන්ධ කිරීමේ කාර්යභාරය ඉටු කරන කෙටි ඇනස්ටොමෝස්.
අනෙකුත් පර්යන්ත වලට වඩා පහළ අන්තයේ යාත්රා වලට සිදුවන හානිය බොහෝ විට නිරීක්ෂණය කෙරේ. ගතානුගතික ප්රතිකාර වලින් චිකිත්සක බලපෑමක් නොමැති විට රෝගීන්ට ෂන්ටිං කිරීම නියම කරනු ලැබේ. කකුල් වල යාත්රා වල ව්යුහය හා ක්රියාකාරිත්වය නිර්වින්දනය, ධමනි, වරිකෝස් නහර, ධමනි සිහින් වීම, ගැන්ග්රීන් සමඟ ව්යාධි විද්යාත්මකව වෙනස් වේ.
පහළ අන්තයේ බයිපාස් යාත්රා
සිනිඳු මතුපිටක් සහිත නිරෝගී ධමනි නෞකාවලට බලපෑම් ඇති වන අතර, ඒවායේ බිත්ති තදින් හා අස්ථාවර වී, ගණනය කර, කොලෙස්ටරෝල් සමරු ques ලක වලින් ආවරණය වී, රුධිර කැටි ගැසීම් වලින් වැසී ඇති අතර, එමඟින් ලුමෙන් පටු වන අතර රුධිර ප්රවාහය දුර්වල වේ.
රුධිර ප්රවාහයට ඇති බාධා විශාල නම්, පැටවාගේ මාංශ පේශිවල දීර් pain වේදනාවක් පෙනේ නම්, අවයවවල සංචලතාව අඩු වේ. ඇවිදින විට රෝගීන් ඉක්මනින් වෙහෙසට පත් වේ, බොහෝ විට නතර වී වේදනාව පහව යන තෙක් බලා සිටින්න.
යාත්රා වල ප්රගතිශීලී විරූපණය සහ ඒවායේ ලුමෙන් එකිනෙක අතිච්ඡාදනය වීමෙන් පටක වලට රුධිර සැපයුම උල්ලං violation නය වීම, ඉෂ්මීමියා හා නෙරෝසිස් වර්ධනය වේ. Drug ෂධ චිකිත්සාවේ අපේක්ෂිත බලපෑම නොමැති විට, ඔවුන් ශල්යකර්ම සඳහා යොමු වේ.
පටක වලට රුධිර සැපයුම දුර්වල වීම සහ ගැන්ග්රීන් වර්ධනය වීම
නහර වලට සිදුවන හානිය, ශිරා බිත්තියේ දුර්වලතාවය, නහර වල ඉබ්බන්, ඒවායේ ප්රසාරණය, රුධිර කැටි ගැසීම්, rop ර්ම කලාපීය ආබාධ වර්ධනය වීම මගින් පෙන්නුම් කෙරේ. දරුණු සංකූලතා ඇතිවීමේ අවදානමක දී, රෝගීන් ද වෙව්ලීම පෙන්නුම් කරයි.
සනාල බයිපාස් සැත්කම් දැනට ප්රධාන වශයෙන් සිදු කරනු ලබන්නේ එන්ඩොවොස්කියුලර් සැත්කම් contraindicated රෝගීන් සඳහා ය. තුවාලයේ ස්ථානයට ඉහළින් එක් කෙළවරක් සහිත නෞකාවට ෂන්ට් එකක් සවි කර ඇති අතර අනෙක් කෙළවර පහතින්.
මෙය රෝගයෙන් පීඩාවට පත් වූ රුධිර වාහිනී ප්රදේශය වටා ක්රියාකාරීත්වයක් ඇති කරයි.
ශල්යකර්ම මැදිහත්වීමට ස්තූතිවන්ත වන අතර, රුධිර ප්රවාහය මුළුමනින්ම යථා තත්වයට පත් කිරීමට, ගැන්ග්රීන් වර්ධනය වීම සහ අවයව කපා ඉවත් කිරීම වළක්වා ගත හැකිය.
දර්ශක සහ contraindications
පහළ අන්තය වසා දැමීම දුෂ්කර ක්රියා පටිපාටියක් වන අතර එය දැඩි ඇඟවීම් අනුව සිදු කළ යුතුය. පහත සඳහන් අවස්ථා වලදී ඇන්ජියෝ ශල්ය වෛද්යවරුන් විසින් මෙහෙයුම සිදු කරනු ලැබේ:
- පර්යන්ත ධමනි නිර්වින්දනය,
- ධමනි වල ධමනි ස්රාවය වන තුවාල,
- අන්තරාසර්ග විනාශ කිරීම,
- කකුල් වල ගැන්ග්රීන් ආරම්භ කිරීම,
- Varicose නහර,
- Thrombosis සහ thrombophlebitis,
- එන්ඩොවොස්කියුලර් සහ විකල්ප ශිල්පීය ක්රම භාවිතා කිරීමට ඇති නොහැකියාව,
- Drug ෂධ ප්රතිකාරයේ බලපෑම නොමැති වීම.
සනාල බයිපාස් සැත්කම් සාමාන්යයෙන් සිදු කරන්නේ නම්:
- සාර්ථක ඇන්ජියෝප්ලාස්ටි සඳහා අවස්ථා
- රෝගියාගේ නිශ්චලතාව,
- රෝගියාගේ අසතුටුදායක සාමාන්ය තත්වය,
- දිරාපත්වීමේ අවධියේදී අභ්යන්තර අවයව වල රෝග.
ශල්යමය මැදිහත් වීමක්
කකුල් වල යාත්රා වසා දැමීම සංකීර්ණ ශල්යකර්මයක් වන අතර එමඟින් ශල්ය වෛද්යවරයාට ඉහළ වෘත්තීය හා වැඩ පළපුරුද්දක් තිබිය යුතුය. ශල්යකර්ම සිදු කරනු ලබන්නේ සාමාන්ය හෝ දේශීය නිර්වින්දනය යටතේ වන අතර එය වෛද්යමය තත්වයන් සහ රෝගීන්ගේ සාමාන්ය තත්වය නිසාය. එපීඩුරල් නිර්වින්දනය නවීන ප්රමුඛතා විශ්ලේෂණ ක්රමයක් ලෙස සලකනු ලබන අතර එය මෙහෙයුම් අවදානම සැලකිය යුතු ලෙස අඩු කරයි.
ධමනි හා ශිරා ටන්ක වල පේටන්ට් බලපත්රය දුර්වල නම්, ඒවායේ බාධා විෂ්කම්භයෙන් 50% ට වඩා වැඩි නම් බයිපාස් සැත්කම් සිදු කරනු ලැබේ. මෙහෙයුම අතරතුර, බාධකයේ ආරම්භයේ සිට එහි අවසානය දක්වා බද්ධ කිරීම මගින් වැඩකරන තත්වයක් නිර්මාණය වේ. නිවැරදිව සිදු කරන ලද මෙහෙයුමකින් බලපෑමට ලක් වූ යාත්රා වල රුධිර ප්රවාහය යථා තත්ත්වයට පත් කිරීම සහතික කෙරේ.
මෙහෙයුමේ අදියර:
- බලපෑමට ලක් වූ ප්රදේශයට ඉහළින් හා පහළින් සම හා යටින් පවතින පටක ස්ථරයෙන් බෙදීම සිදු කරන්න.
- යාත්රාවක් හුදකලා කර පරීක්ෂා කර බලා ඉදිරියට එන ෂන්ටිං සඳහා එහි යෝග්යතාවය තීරණය වේ.
- තුවාලයට පහළින් යාත්රාවක් කොටා ඇති අතර, ෂන්ට් එකක් මැහුම් කර පසුව එය ඉහළින් සවි කර ඇත.
- බද්ධ කිරීමේ අඛණ්ඩතාව පරීක්ෂා කරන්න.
- රුධිර ප්රවාහයේ හා ධමනි ස්පන්දනයේ තත්වය තක්සේරු කිරීමෙන් පසු ගැඹුරු පටක සහ සම මැහුම් කරනු ලැබේ.
බයිපාස් සැත්කම් සඳහා විකල්ප කිහිපයක් තිබේ. එක් එක් තේරීම තීරණය වන්නේ බලපෑමට ලක් වූ ප්රදේශය ප්රාදේශීයකරණය කිරීමෙනි. ශල්යකර්මයෙන් පසු රෝගියාට ඔක්සිජන් ආවරණයක් දමා නිර්වින්දනය ලබා දෙනු ලැබේ.
ශල්යකර්මයෙන් පසු පළමු දින දෙක තුළ රෝගීන්ට ඇඳ විවේකය පෙන්වනු ලැබේ. එවිට රෝගීන්ට කාමරය සහ කොරිඩෝව වටා ඇවිදීමට අවසර ලැබේ. මිනිත්තු 20 ක් සඳහා සීතල සම්පීඩනය මගින් වේදනාව සමනය කිරීමට සහ තුවාල වූ පටක ඉදිමීම අඩු කිරීමට උපකාරී වේ.
Thrombosis වැළැක්වීම සඳහා සම්පීඩන තොග සහ මේස් පැළඳීමට සියලුම රෝගීන්ට උපදෙස් දෙනු ලැබේ. පෙනහළු ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සඳහා උත්තේජක ස්පිරෝමීටරයක් භාවිතා කළ යුතුය. සෑම දිනකම වෛද්යවරු ආසාදනය විය හැකි කැපීම් පරීක්ෂා කරති.
ශල්යකර්මයෙන් දින 10 ක් ඇතුළත විශේෂ ists යින් විසින් රෝගියාගේ ගතික අධීක්ෂණය සිදු කරනු ලබන අතර ශරීරයේ මූලික වැදගත් කාර්යයන් පිළිබඳ දර්ශක පරීක්ෂා කරනු ලැබේ.
සනාල බයිපාස් සැත්කම් මගින් ව්යාධි විද්යාවේ සාධකය ඉවත් නොකරයි, නමුත් රෝගීන්ගේ පා course මාලාවට සහ තත්වයට පහසුකම් සපයයි. යටින් පවතින රෝගයට පුළුල් ලෙස ප්රතිකාර කිරීම ශල්යකර්ම පමණක් නොව, ව්යාධි ක්රියාවලියේ තවදුරටත් වර්ධනයට බාධාවක් වන ජීවන රටාවේ වෙනසක් ද ඇතුළත් වේ.
පශ්චාත් ශල්යකර්ම කාලය
ශල්යකර්මයෙන් පසු රෝගියාගේ සිරුර සාපේක්ෂව ඉක්මනින් යථා තත්වයට පත් වේ. හත්වන දිනයේදී ශල්ය වෛද්යවරුන් විසින් මැහුම් ඉවත් කර, රෝගියාගේ සාමාන්ය තත්වය තක්සේරු කර දින 10-14 ක් රෝහලෙන් පිටව යයි.
පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී අනුගමනය කළ යුතු නීති:
- ආහාර වේලක් අනුගමනය කර කොලෙස්ටරෝල් අඩංගු ආහාර අනුභව නොකර බර වැඩිවීමට දායක වේ.
- Thrombosis සහ රුධිර කොලෙස්ටරෝල් අඩු කරන ations ෂධ ගන්න.
- භෞත චිකිත්සකවරයකු සමඟ වැඩ කරන්න.
- දිනපතා වැඩි වන දුර ඇවිදින්න.
- නින්දේදී අවයවයේ ඉහළට ඔසවා තබන්න.
- පශ්චාත් ශල්යකර්ම තුවාල සඳහා සනීපාරක්ෂාව සඳහා ප්රතිකාර කිරීම.
- කකුල් වල රුධිර සංසරණය වැඩි දියුණු කරන සරල ශාරීරික ව්යායාම කරන්න.
- ශරීර බර සාමාන්යකරණය කරන්න.
- පට්ටිකා සහ කොලෙස්ටරෝල් තීරණය කිරීම සඳහා වරින් වර රුධිර පරීක්ෂණ කරන්න.
- දුම්පානය සහ මත්පැන් නතර කරන්න.
- අනුකූල රෝග සඳහා ප්රතිකාර කරන්න.
- ඇන්ජියෝ ශල්ය වෛද්යවරුන්ගේ නිර්දේශ අනුගමනය කරන්න.
- ශල්යකර්ම ස්ථානයේ ගැටළු ඇති වුවහොත් වහාම වෛද්යවරයෙකුගෙන් විමසන්න.
රෝගීන් තුළ, කකුල් වල කැපුම් ගණන හා ප්රමාණය රඳා පවතින්නේ ෂන්ට් ගණන සහ තුවාලයේ ප්රමාණය මතය. වළලුකර සන්ධිවල සැත්කම් කිරීමෙන් පසුව බොහෝ විට ඉදිමීම සිදුවේ. නහර ඉවත් කරන ස්ථානවල රෝගීන්ට අප්රසන්න දැවෙන සංවේදීතාවයක් දැනේ. මෙම හැඟීම ස්ථාවර ස්ථානයේ සහ රාත්රියේ විශේෂයෙන් උග්ර වේ.
සනාල බයිපාස් සැත්කමෙන් පසු, අවයවවල ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීම මාස දෙකක් තුළ සිදු වේ. රෝගියාගේ සාමාන්ය තත්වය වහාම පාහේ දියුණු වේ: කකුලේ වේදනාව අඩු වේ හෝ අතුරුදහන් වේ, එහි මෝටර් ක්රියාකාරිත්වය ක්රමයෙන් නැවත ආරම්භ වේ. මෙම ක්රියාවලිය වේගවත් කිරීම සහ මාංශ පේශි ශක්තිය යථා තත්ත්වයට පත් කිරීම සඳහා, රෝගියා උත්සාහයක් ගෙන ඒවා වර්ධනය කළ යුතුය.
සනාල බයිපාස් සැත්කමෙන් පසු සම්පූර්ණ ජීවිත කාලය වෙනස් වන අතර එය රෝගියාගේ වයස, ස්ත්රී පුරුෂ භාවය, නරක පුරුදු සහ ඒ ආශ්රිත රෝග, වෛද්යවරයාගේ නිර්දේශයන්ට අනුකූල වීම මත රඳා පවතී.
සාමාන්යයෙන් ශල්යකර්මයකට භාජනය වන රෝගීන් රුධිර නාල වල ධමනි ස්රාවය වීමේ දරුණු ස්වරූපයෙන් පීඩා විඳිති. බොහෝ අවස්ථාවන්හීදී, මරණය සිදුවන්නේ හෘදයාබාධ හෝ මොළයේ පටක (හෘදයාබාධ, ආ roke ාතය) මගිනි.
කකුල් වල යාත්රා කිරීම අසාර්ථක වුවහොත්, ශාරීරික අක්රියතාව මධ්යයේ රෝගියාට අවයව කපා ඉවත් කිරීම හා මරණයට පත්වීමේ තර්ජනය එල්ල වේ.
පහළ අන්තයේ යාත්රා ස්ටෙන්ටින් කිරීම - ඇඟවීම්, සකස් කිරීම සහ ක්රියාත්මක කිරීම

විවිධ හේතු නිසා කකුල් වල රුධිර සංසරණය අඩාල වේ, විශේෂයෙන් යාත්රා වල ධමනි ස්රාවය වන සමරු ques ලක සෑදීම නිසා. ප්රතිකාර ප්රමාද කිරීම බරපතල ප්රතිවිපාක වලින් පිරී ඇත. The ෂධ චිකිත්සාව ප්රමාණවත් තරම් effective ලදායී නොවේ නම්, වෛද්යවරුන් රෝගීන් සඳහා අවම ආක්රමණශීලී ක්රියා පටිපාටියක් නිර්දේශ කරයි - පහළ අන්තයේ යාත්රා ස්ටෙන්ට් කිරීම.
ස්ටෙන්ට් ස්ථාපනය කිරීමේ මෙහෙයුමට යාත්රාවේ ස්වාභාවික ලුමෙන් ආරක්ෂා කරන පුළුල් කිරීමේ උපකරණයක් හඳුන්වා දීම ඇතුළත් වේ.
වැළැක්වීම
නිතිපතා වෛද්ය පරීක්ෂණයකට භාජනය වී ත්රොම්බොසිස් වැළැක්වීමට පියවර ගන්නේ නම් සාමාන්යයෙන් අවුරුදු 5 ක් ෂන්ට්ස් ක්රියාත්මක විය හැකිය.
විශේෂ erts යන් රෝගීන්ට නිර්දේශ කරයි:
- නරක පුරුදු සමඟ සටන් කරන්න
- ශරීර බර සාමාන්යකරණය කරන්න
- අධික කැලරි සහ මේද ආහාර හැර ඔබේ ආහාර වේල නිරීක්ෂණය කරන්න,
- ශාරීරික ක්රියාකාරකම් ප්රශස්ත මට්ටමක පවත්වා ගන්න,
- Thrombosis "Aspirin Cardio", "Thrombo Ass", "Cardiomagnyl",
- ධමනි ස්රාවයෙන් අරමුදල් ගන්න - “ලොවාස්ටැටින්”, “අටෝර්වාස්ටැටින්”, “ඇට්රොමයිඩින්”, “ක්ලෝෆිබ්රින්”,
- සනාල ශල්ය වෛද්යවරයකු හමුවන්න.
ධමනි ව්යාධි විද්යාවේ ඉහළම ප්රසාරණය හේතුවෙන් ධමනි බයිපාස් සැත්කම් දැනට ශිරා වලට වඩා බොහෝ විට සිදු කරනු ලැබේ. මෙම මෙහෙයුම බොහෝ විට ධමනි හිඟතාවයේ දැඩි ප්රකාශනයන් සමඟ කටයුතු කිරීමට ඇති එකම ක්රමය බවට පත්වේ. ශල්යකර්ම මැදිහත්වීම රෝගීන්ගේ ජීවන තත්ත්වය සැලකිය යුතු ලෙස වැඩිදියුණු කරන අතර පහළ අන්තයේ ගැන්ග්රීන් වර්ධනය වීම වළක්වයි.
කකුල් යාත්රා කප්පාදු කරන්නේ කුමන අරමුණක් සඳහාද?
නහර සහ ධමනි වල රෝග සඳහා අනිවාර්ය පියවරක් වන්නේ පහළ අන්තයේ බයිපාස් යාත්රා ය. ආරම්භක අවධියේදී ප්රතිකාර කිරීම ගතානුගතිකව සිදු කරනු ලැබේ. ධමනි ස්රාවය වන තුවාල වලින් පෙළෙන රෝගීන්ට ලිපිඩ අඩු කරන drugs ෂධ (Atorvastatin, Fenofibrat), ආහාර නියම කරනු ලැබේ. Varicose නහර සමඟ, විශේෂ ප්රත්යාස්ථ යට ඇඳුම් ඇඳීම, sclerotherapy නිර්දේශ කෙරේ. පහළ අන්තයේ යාත්රා වසා දැමීම සිදු කරනු ලබන්නේ ධමනි හෝ නහරයක ලුමෙන් අවහිර වීම, ත්රොම්බොසිස් ඇතිවීමේ වැඩි අවදානමක් සහ ගැන්ග්රීන් වර්ධනය වීමෙනි. මෙම ක්රියා පටිපාටිය ශල්යකර්මයක් වන අතර එය සිදු කළ යුත්තේ ඇන්ජියෝසර්ජන් විසිනි. බයිපාස් සැත්කම් යනු යාත්රාවක කොටසක් ආදේශකයක් සමඟ ප්රතිස්ථාපනය කිරීමයි. එහි ප්රති As ලයක් වශයෙන්, රුධිර සැපයුම යථා තත්වයට පත් වන අතර, thrombosis අවදානම සැලකිය යුතු ලෙස අඩු වේ. ෂන්ට් කෘතිම ද්රව්ය හෝ රෝගියාගේම පටක වලින් සෑදිය හැකිය. බොහෝ විට අසල්වැසි පහළ අත් පා යාත්රා බද්ධ කිරීමක් ලෙස භාවිතා කරයි. ද්රව්ය තෝරා ගැනීම හානියට පත් ධමනි හෝ නහරයේ විෂ්කම්භය මෙන්ම ව්යාධි විද්යාවේ ලක්ෂණ මත රඳා පවතී.

පහළ අන්තයේ බයිපාස් යාත්රා ගැන සියල්ලම
ඇතුළත නිරෝගී තත්වයක සිටින මිනිස් යාත්රා සුමට පැතලි මතුපිටක් ඇත.
ධමනි සිහින් වීම පෙනුමෙන් සංලක්ෂිත වන්නේ රුධිර නාලවල ලුමෙන් පටු වන සමරු ques ලක සෑදීමයි. එමඟින් රුධිර ප්රවාහ බාධා ඇති වන අතර ලුමෙන් අතුරුදහන් වීම පටක වලට රුධිරය සැපයීම සම්පූර්ණයෙන්ම අවහිර කරයි.
Drugs ෂධ සමඟ සනාල අවහිරතාවයට එරෙහි සටන අකාර්යක්ෂම වන විට, ශල්යකර්මයකට යොමුවන්න.
මෙහෙයුමක් යනු කුමක්ද?
සනාල බයිපාස් සැත්කම් ලෙස හැඳින්වේ ශරීරයේ යම් කොටසක සාමාන්ය රුධිර සැපයුම යථා තත්ත්වයට පත් කිරීමේ සැත්කම්. පහළ අන්තය සඳහා, මෙය සිදු කරනු ලබන්නේ සනාල පුරස්ථි - ෂන්ට්ස් හෝ අසල ඇති යාත්රා සමඟ සම්බන්ධතා (ඇනස්ටොමෝස්) නිර්මාණය කිරීමෙනි. මැදිහත්වීමේ ප්රති result ලයක් ලෙස ළඟා කර ගත යුතු ඉලක්කයට මෙහෙයුම් වර්ගය බලපායි.
නිදසුනක් වශයෙන්, ස්ත්රී-ධමනි කම්පනය අතරතුර, අභ්යන්තර ප්රස්ථාරයක් ස්ථාපනය කිරීම තෝරාගනු ලැබේ, මන්ද මෙම ප්රදේශය තුළ යාත්රාව ප්රධාන වශයෙන් ධමනි ස්රාවය වන තුවාල වලට නිරාවරණය වේ. එහි ප්රති ing ලයක් වශයෙන් කාලයත් සමඟ පටු වීම එක් හෝ දෙපා වල ගැන්ග්රීන් වලට හේතු වේ.
නවීන එන්ඩොස්කොපික් තාක්ෂණයන් මගින් දේශීය නිර්වින්දනය භාවිතයෙන් ධමනි හරහා ෂන්ට් එකක් හඳුන්වා දීමෙන් ශල්යකර්මයට ඉඩ ලබා දෙන අතර එය වැඩිහිටියන්ට හා සාමාන්ය ජනතාවට වඩා දුර්වල පුද්ගලයින්ට හානිකර වේ.
සඳහා දර්ශක
පහල ගාත්රා බයිපාස් සැත්කම් පහත දැක්වෙන අවස්ථා වලදී සිදු කරනු ලැබේ:
- පර්යන්ත ධමනි වල ඇනුරිසම්.
- ස්ටෙන්ටින් හෝ ඇන්ජියෝප්ලාස්ටි වලට ඇති ප්රතිවිරෝධතා.
- ධමනි සිහින් වීම.
- එන්ඩාර්ටයිටිස්.
- කකුලේ නිරන්තර වේදනාව සමඟ, ගැන්ග්රීන් තර්ජනය සහ drug ෂධ ප්රතිකාර අසමත් වීම.
පහළ අන්තය ඉවත් කිරීම සඳහා, රෝගියා බොරු නොකිය යුතුය. තදබල ව්යාධි විද්යාව හේතුවෙන් අස්ථිර පුද්ගලයෙකු කපා ඉවත් කරනු ලැබේ.
පශ්චාත් ශල්යකර්ම ප්රතිසාධනය
මෙහෙයුම පැය 1-3 අතර කාලයක් පවතී. එය අවසන් වූ පසු, සමහර විට ඔක්සිජන් ආවරණයක් පැළඳීම අවශ්ය වන අතර, දින 1-2 ක් ඇතුළත ඩ්රොපර් භාවිතයෙන් නිර්වින්දකයක් ලබා දෙනු ලැබේ. එපිඩියුරල් නිර්වින්දනය සමඟ, ඉඳිකටුවක් දින 3-5ක් පිටතට අදින්නේ නැත. වේදනාව අඩු කිරීමට. එය ඉවත් කිරීමෙන් පසු වේදනා නාශක වහාම ලබා දෙනු ලැබේ. වෛද්ය ආයතනයක පුනරුත්ථාපන පියවර ලෙස පහත සඳහන් දෑ භාවිතා වේ:
- ඉදිමීම සහ වේදනාව අඩු කිරීම සඳහා දින 1-2 ක් තුළ, සීතල විනාඩි 15-20 ක් සම්පීඩනය කරයි.
- රුධිර කැටි ගැසීම වැළැක්වීම සඳහා විශේෂ මේස් සහ බූට් පැළඳීම.
- පෙනහළු ක්රියාකාරිත්වය වැඩි දියුණු කරන උත්තේජක ස්පිරෝමීටරයක් භාවිතා කිරීම.
- ආසාදන සං signs ා පරීක්ෂා කිරීම සඳහා නිතිපතා කැපීම් පරීක්ෂා කිරීම.
රෝහලෙන් පිටව ගිය පසු සාර්ථක ප්රකෘතියක් සඳහා, පහත සඳහන් පියවර ගනු ලැබේ:
- භෞත චිකිත්සකවරයකු සමඟ වැඩ කරන්න.
- දිනපතා දුර වැඩි වීමත් සමඟ ස්වයං-ඇවිදීම, එමඟින් ඔබේ කකුල් ශක්තිමත් වේ.
- නින්දේ හා වාඩි වී සිටින විට අත් පා ඔසවා තබා ගත යුතුය.
- කුඩු හෝ කුඩු භාවිතා නොකර පශ්චාත් ශල්ය තුවාල වියළිව තබා ගන්න.
- මේද ආහාර හෝ දුම් පානය නොකරන්න.
- වෛද්යවරයාගේ උපදෙස් පිළිපදින්න සහ එදිනෙදා ජීවිතයට ආපසු යන්න.
ඉන්ජුවිනල් අස්ථිබන්ධයට ඉහළින් පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා වූ මෙහෙයුම්
Aortic-iliac කොටසේ මැදිහත්වීම උපරිම ප්රාථමික හා දිගු කාලීන සාර්ථකත්වයක් ලබා ඇති අතර සාපේක්ෂව සාමාන්ය දුරස්ථ යාත්රා සමඟ සංයෝජනය වීමෙන් ජීවන තත්ත්වයෙහි කැපී පෙනෙන දියුණුවක් ඇති වේ.
ස්ත්රී-පොප්ලයිටල් කොටසෙහි පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා වන සැත්කම් මගින් සංලක්ෂිත වන්නේ ප්රාථමික අසමත්වීම්වල ඉහළම සංඛ්යාතය සහ යාත්රා වල දිගුකාලීන පේටන්ට් බලපත්රයයි.
මේ අනුව, එන්ඩොවොස්කියුලර් මැදිහත්වීම් භාවිතා කළ යුත්තේ දේශීය තුවාල හා හොඳ පුරෝකථනයක් ඇති රෝගීන් සඳහා පමණි.
අධෝරක්ත කිරීටක ආ en ාතයේ සායනික ප්රකාශනයන් බොහෝ විට කාන්තාවන් තුළ වර්ධනය වේ, විශේෂයෙන් හයිපර්ලිපිඩිමියා සමඟ. සරල තුවාල වඩාත් හොඳින් බැලූන් විස්තාරණය මගින් ඉවත් කරනු ලැබේ. මෙම මැදිහත්වීමේ මූලික සාර්ථකත්වය 90% ඉක්මවන අතර දිගු කාලීනව (අවුරුදු 4) සනාල පේටන්ට් බලපත්රය 70-90% අතර පවතී.
ඉහළ ස්ටෙන්ටිං කාර්යක්ෂමතාවයක් පෙන්නුම් කරන අහඹු ලෙස අත්හදා බැලීම් නොමැත, බොහෝ දුරට ඒවා රෝගයේ මෙම ප්රභේදයේ අඩු ව්යාප්තිය නිසා නොවනු ඇත. ස්ටෙන්ට් එක එම්බෝලියම් කිරීම වළක්වන්නේ නම්, එය විශාල හෝ විකේන්ද්රික ස්ටෙනෝසිස් ප්රදේශයේ ස්ථාපනය කළ හැකිය.
මෙම ප්රදේශයේ ස්ටෙන්ටින් කිරීමේ තාක්ෂණික සාර්ථකත්වය 90-100% ක් වන අතර වසර 4 කට පසු යාත්රාවේ පේටන්ට් බලපත්රය ආසන්න වශයෙන් 90% ට සමාන වේ.
ඉලියැක් ධමනි වල සරල ස්ටෙනෝස් බැලූන් විස්තාරණය මගින් සාපේක්ෂව පහසුවෙන් ඉවත් කරනු ලැබේ. ප්රාථමික සාර්ථකත්ව අනුපාතය 88-99% දක්වා ළඟා වන අතර සාමාන්ය සංකූලතා අනුපාතය 3.6% කි. යාත්රාවේ දිගුකාලීන පේටන්ට් බලපත්රය වසරකට පසු 67-95%, වසර 3 කට පසු 60-80% සහ අවුරුදු 5 කට පසු 55-80% වේ. කෙටි කොටසකට බලපෑමක් ඇති වුවහොත් වඩා හොඳ ප්රති results ල අපේක්ෂා කළ හැකිය.
ඉලියැක් ධමනි වල ස්ටෙනෝසිස් සඳහා ස්ටෙන්ටින් කිරීම සඳහා විශ්වාසදායක දත්ත නොමැති වුවද, සම්ප්රදාය අනුව මෙම ක්රමය දිගටම ක්රියාත්මක වේ.
සායනික භාවිතයේ දී, ඇන්ජියෝප්ලාස්ටි අසමත්වීමකදී ධමනි-ඉලියැක් කොටසේ ස්ටෙන්ටින් කිරීම පෙන්නුම් කරන බව විශ්වාස කෙරේ - ස්ටෙනෝසිස් නැවත ඇතිවීම, රුධිර ප්රවාහයට බාධා කිරීම හෝ බලපෑමට ලක් වූ ප්රදේශයේ අවශේෂ පීඩන පහත වැටීම (ඉලියැක් හි පීඩනය මැනීමේදී රක්තපාත වැදගත්කමක් ලෙස සැලකිය හැකි වෙනස්කම් පිළිබඳ සම්මුතියක් නොමැති වුවද) ධමනි). ප්රාථමික අසමත්වීමේ ඉහළ අවදානමක් ඇති අවස්ථාවකදී (නිදසුනක් ලෙස, විකේන්ද්රික ස්ටෙනෝසිස්, නිදන්ගත ඉලියැක් ධමනි අස්ථි බිඳීම) හෝ දුරස්ථ යාත්රා එම්බොලිස් කිරීම සඳහා ද ස්ටෙන්ට් භාවිතා වේ. ඉලියැක් ස්ටෙනොසිස් සඳහා ස්ටෙන්ට් ශ්රේණියේ ස්ථානගත කිරීම 95-100% ක සාමාන්ය තාක්ෂණික සාර්ථකත්වය මගින් සංලක්ෂිත වන අතර සාමාන්ය සංකූලතා අනුපාතය 6.3% ක් වන අතර දිගු කාලීන සනාල පේටන්ට් බලපත්රය වසරකට පසු 78-95% ක් ද, වසර 3 කට පසු 53-95% ක් ද, 72% කට පසුව 72% ක් ද වේ. අවුරුදු 5 යිමෙම ප්රති results ල ඇන්ජියෝප්ලාස්ටි වලට වඩා මඳක් යහපත් නමුත් අහඹු ලෙස අත්හදා බැලීම් වලදී ඒවා ලබාගෙන නොමැත.
ඇන්ජියෝප්ලාස්ටි හා ස්ටෙන්ටින් කිරීමේ ප්රති results ල පිළිබඳ මෙටා විශ්ලේෂණයකින්, ධමනි ස්රාවය වන ධමනි ස්රාවය කිරීම අහෝසි කිරීම (බොහෝ විට මේවා නිරීක්ෂණ අධ්යයන වේ) පෙන්නුම් කරන්නේ ඇන්ජියෝප්ලාස්ටි හා සැසඳීමේදී ස්ටෙන්ටින් වෙනස් වන බවයි:
- - තාක්ෂණික සාර්ථකත්වයේ ඉහළ සංඛ්යාතයක්,
- - සංකූලතා වල සමාන සංඛ්යාතයක්,
- - දිගු කාලීනව ස්ටෙන්ට් අසමත් වීමේ අවදානම 39% කින් අඩු කිරීම.
මේ අතර, පහළ අන්තයේ යාත්රා වල ධමනි ස්රාවය කිරීම සඳහා වන අහඹු ලෙස අත්හදා බැලීම් දැනට ප්රමාණවත් නොවේ. රිච්ටර්ගේ සුප්රසිද්ධ සසම්භාවී අත්හදා බැලීම සම-සමාලෝචනය කරන ලද සඟරාවල සම්පූර්ණයෙන් ප්රකාශයට පත් නොකෙරේ, එහි සාරාංශයක් පමණි.
මේ අනුව, ඉලියැක් ධමනි වල ස්ටෙනෝසිස් ඇති රෝගීන් අහඹු ලෙස ඇන්ජියෝප්ලාස්ටි හා ස්ටෙන්ටින් කාණ්ඩයට ඇතුළත් කරන ලදී. ස්ටෙන්ටින් කාණ්ඩයේ, වසර 5 ක් සඳහා යාත්රාවේ ප්රාථමික සාර්ථකත්වයේ ඉහළ සංඛ්යාතයක් සහ ඇන්ජියෝග්රැෆික් පේටන්ට් බලපත්රයක් සොයා ගන්නා ලදී (64.6% හා 93.6%). ඒ හා සමානව, ස්ටෙන්ටින් කණ්ඩායමේ, සායනික සාර්ථකත්වයේ සංඛ්යාතය වසර 5 කට පසු 69.7 සිට 92.7% දක්වා වැඩි විය.
කෙසේ වෙතත්, නිල ප්රකාශන නොමැති වීම මෙම දත්තවල විශ්වසනීයත්වය පිළිබඳ සැක පහළ කරයි.
ලන්දේසි ඉලියැක් ස්ටෙන්ට් ට්රයල් සමූහය විසින් ileal arteriosclerosis obliterans සහිත රෝගීන් සඳහා ප්රාථමික ස්ටෙන්ටින් හා තෝරා බේරා ගැනීම පිළිබඳ අහඹු ලෙස අත්හදා බැලීමක් ප්රකාශයට පත් කර ඇත.
මෙම අධ්යයනයේ දී, සාමාන්ය අවශේෂ ශ්රේණිය 10 mmHg ඉක්මවා ඇත්නම්, ඇන්ජියෝප්ලාස්ටි වලින් පසු එච්.ආර්.පී. (වරින් වර ක්ලැඩිකේෂන්) සහ ඉලියැක් ධමනි හානි (සිදුවීම් 12 ක් පමණක් ඇතුළුව) රෝගීන් 279 ක් අහඹු ලෙස ප්රාථමික ස්ටෙන්ටින් කිරීම හෝ ස්ටෙන්ටින් කිරීම සිදු කරන ලදී.
කෙටිකාලීන හා දිගු කාලීන පසු විපරම් වලදී උපාය මාර්ග දෙක අතර වෙනස්කම් පර්යේෂකයන්ට හමු නොවීය. තෝරාගත් ස්ටෙන්ටිං ප්රාථමික අඛණ්ඩ ස්ටෙන්ටින් වලට වඩා ලාභදායී බව හැර.
එච්ආර්පී සහ ඉලියැක් ධමනි තුවාල ඇති රෝගීන් තුළ තෝරාගත් ස්ටෙන්ටින් කිරීම ප්රාථමික ස්ටෙන්ටින් වලට වඩා වාසියක් ඇති බව ඔවුහු නිගමනය කළහ. කෙසේ වෙතත්, පරීක්ෂණය පදනම් වූයේ ඇන්ජියෝප්ලාස්ටි පසු අවශේෂ පීඩන ශ්රේණිය අහිතකර ප්රති .ල සඳහා පුරෝකථන සාධකයක් යන උපකල්පනය මත ය.
මේ අතර, මේ සඳහා බරපතල විද්යාත්මක යුක්තිසහගත කිරීමක් නොමැත, ඊට අමතරව, එක් ඇන්ජියෝප්ලාස්ටි සංසන්දනය කරන ලද අහඹු ලෙස අත්හදා බැලීම් නොමැත. ස්ටෙන්ටින් කිරීමේ විශිෂ්ටත්වය පැහැදිලිව පෙන්වීම සඳහා පහල ගාත්රාවල (වරණීය හෝ වෙනත්) ධමනි ස්රාවය කිරීම සඳහා ස්ටෙන්ටින් කිරීම.
Ileal artery stenosis සහිත ඇන්ජියෝප්ලාස්ටි යනු effective ලදායී හා ආරක්ෂිත මැදිහත්වීමකි. ස්ටෙන්ට්ස් භාවිතා කළ යුත්තේ උප ප්රස්ථාරික ඇන්ජියෝප්ලාස්ටි ප්රති results ල හෝ රුධිර ප්රවාහයට බාධා කරන ස්තරීකරණය සඳහා පමණි, නමුත් තවත් පර්යේෂණ අවශ්ය වේ.
බැලූන් ඇන්ජියෝප්ලාස්ටි මගින් ඉලියැක් ධමනි අවහිර කිරීම ද ඉවත් කළ හැකිය. අත්ලාන්තික් සාගරයේ අන්තර් ප්රජා ගිවිසුම මගින් ඉලියැක් ධමනි අවහිරතා සඳහා ඇන්ජියෝප්ලාස්ටි පිළිබඳ සායනික අත්හදා බැලීම් සමාලෝචනය කරන ලදී.
සමාලෝචනයේ ප්රති results ල වලට අනුව, මෙම හැසිරවීමේ තාක්ෂණික සාර්ථකත්වයේ සාමාන්ය සංඛ්යාතය 83% ක් වන අතර, සාමාන්ය සංකූලතා අනුපාතය 6% ක් ද, 1% ක් තුළ සනාල පේටන්ට් බලපත්රය 68% ක් ද, වසර 3 කට පසු 60% ක් ද (ප්රාථමික තාක්ෂණික අසමත්වීම් සංඛ්යාතය හැර) , පසුව දර්ශකය පිළිවෙලින් 85 සහ 77% දක්වා වැඩිවේ). අත්ලාන්තික් සාගරයේ හරස් ප්රජා ගිවිසුම සමාලෝචනය සඳහා ලියු සහ වෙනත් අයගේ තවත් අධ්යයන මාලාවක් ඇතුළත් නොවේ. ඇන්ජියෝප්ලාස්ටි සමඟ පමණක් නිදන්ගත ඉලියැක් ධමනි අවහිරතාවයට ප්රතිකාර කිරීමේදී දුරස්ථ එම්බෝලියම් (නඩු වලින් 24%) වැඩි බව වාර්තා වේ.ස්ටෙන්ට් ස්ථානගත කිරීම තරමක් දැවැන්ත තුවාලයක් ශක්තිමත් කරන අතර එමඟින් එම්බෝලියම් අවදානම අඩු කරයි යන හැඟීම ප්රාථමික ස්ටෙන්ටින් කිරීම සඳහා ප්රධාන හේතුවකි. මේ අතර, මෙම ප්රවේශයට අනුබල දෙන සාක්ෂි (මෙන්ම ස්ටෙන්ටින් කිරීම යාත්රා පේටන්ට් බලපත්රය වැඩි දියුණු කරයි යන කාරණය) ඉතා සීමිතය. අත්ලාන්තික් සාගරයේ අන්තර්-ප්රජා ගිවිසුමට අනුව, ඉලියැක් ධමනි අවහිර කිරීමේ දී තාක්ෂණික සාර්ථකත්වයේ සාමාන්ය අනුපාතය 82% ක් ද, සාමාන්ය සංකූලතා අනුපාතය 5.6% ක් ද, අවුරුදු 1 සහ 3 න් පසු පේටන්ට් බලපත්රය පිළිවෙලින් 75 සහ 64% ක් ද වන අතර එය 90 සහ 82% දක්වා ඉහළ යයි. ප්රාථමික තාක්ෂණික දෝෂ ඉවත් කිරීම. ලබාගත් ප්රති results ල ඇන්ජියෝප්ලාස්ටි වලට වඩා තරමක් වෙනස් වන අතර, ෂෙෆීල්ඩ් හි අහඹු ලෙස අත්හදා බැලීමේ ප්රති results ල අපි අපේක්ෂා කරමු.
ඉන්ජුවිනල් අස්ථිබන්ධයට ඉහළින් පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා බයිපාස් සැත්කම්
Aortic-femoral-femoral බයිපාස් සැත්කම් වැනි ශල්යකර්ම සඳහා විශිෂ්ට ආරම්භක ප්රති .ල ඇත. ඒ අතරම, අවුරුදු 5 ක සනාල පේටන්ට් බලපත්රය 85-90% දක්වා ළඟා වන්නේ මරණ අනුපාතය 1-4% කි. මේ අතර, ෂන්ට් ආසාදන හා බෙලහීනතාවයේ අවදානමක් ඇත. ඒකපාර්ශ්වික තුවාල වලට ප්රතිකාර කිරීම සඳහා අන්තර්-ස්ත්රී හෝ ඉලියැක්-ස්ත්රී-බයිපාස් සැත්කම් හොඳ තාක්ෂණික විකල්පයකි.
එච්.ආර්. රෝගීන් තුළ, වසරකට පසු සනාල පේටන්ට් බලපත්රය 90% ක්ම පවතී. වාසිය අඩු මරණ අනුපාතය හා ස්නායුජනක බෙලහීනතාවයේ අවදානම සමඟ ද සම්බන්ධ වේ. ඉලියැක්-ෆෙමරල් බයිපාස් බද්ධ කිරීම අන්තර්-ස්ත්රී-බයිපාස් බද්ධයට සාපේක්ෂව වඩා හොඳ සනාල පේටන්ට් බලපත්රයක් සපයයි.
කෙසේ වෙතත්, iliac-femoral බයිපාස් සැත්කම් සිදු කිරීම සඳහා විශාල රෙට්රොපෙරිටෝනියල් කැපීමක් සහ ගණනය කළ නොහැකි පොදු iliac ධමනි අවශ්ය වේ. ස්නායු බයිපාස් සැත්කම් කිරීමට පෙර, ඇන්ජියෝප්ලාස්ටි හෝ ස්ටෙන්ටින් භාවිතා කරමින් පරිත්යාගශීලියා ඉලියැක් ධමනි අවහිර කිරීම ඉවත් කළ යුතුය.
කෙසේ වෙතත්, aortic-iliac කොටසේ විසරණය වන ද්විපාර්ශ්වික තුවාල ඇතිවීමේදී, යාත්රා වල දිගුකාලීන පේටන්ට් බලපත්රය වැඩි බැවින්, aortic-femoral-femoral බයිපාස් සැත්කම් සිදු කිරීම වඩා හොඳය.
ඇක්සිලෝ-ෆෙමරල්-ෆෙමරල් ෂන්ට්ස් වල පේටන්ට් බලපත්රය වඩාත් නරක අතට හැරේ, එබැවින් එච්.ආර්. රෝගීන් තුළ ඒවායේ භාවිතය අසාධාරණ ය. පර්කියුටේනියස් ඇන්ජියෝප්ලාස්ටි සහ ස්ටෙන්ටින් බහුලව පැතිරී ඇති හෙයින්, දේශීය aorto-iliac තුවාල සඳහා එන්ඩාර්ටෙරෙක්ටෝමාව භාවිතා කිරීම යුක්ති සහගත නොවේ.
කොටස් කිහිපයක තුවාල ඇති රෝගීන් තුළ, ඉන්ජුවිනල් අස්ථිබන්ධයට ඉහළින් හා පහළින් ධමනි ඒකාබද්ධව ප්රතිනිර්මාණය කිරීමට වඩා එන්ඩොවොස්කියුලර් මැදිහත්වීමේ සායනික කාර්යක්ෂමතාව තක්සේරු කිරීම වඩා සාධාරණ ය.
සාම්ප්රදායිකව, මධ්ය ලැපරෝටෝමය aorta වෙත ප්රවේශ වීම සඳහා භාවිතා කරනු ලැබේ, නමුත් නොපැහැදිලි හරස්කඩ යාත්රාව වඩා හොඳින් නිරාවරණය වීමට ඉඩ සලසන අතර පශ්චාත් ශල්යකර්මයේ අඩු වේදනාවක් ඇති කරයි. රෙට්රොපෙරිටෝනියල් ප්රවේශය සඳහා, ඒකපාර්ශ්වික තීර්යක් හෝ ඇලෙන සුළු කැපීමක් භාවිතා කරයි, නමුත් දළ විශ්ලේෂණය වඩාත් නරක ය.
රෙට්රොපෙරිටෝනියල් ප්රවේශයේ හෝ ආධාරක ලැපරොස්කොපි පරීක්ෂාවෙන් ප්රවේශ වීමේ වාසි පිළිබඳ සීමිත සාක්ෂි තිබේ. යාත්රාවේ ආසන්න කොටස් ධමනි ස්රාවය කිරීමේ ක්රියාවලියට ගොදුරු වීමේ අවදානම අඩු බැවින් ප්රොක්සිමාල් ඇනස්ටොමෝසිස් හැකිතාක් ඉහළින් යෙදිය යුතුය. ඇනස්ටොමෝසිස් අවසානයට හෝ අවසානයට යෙදිය හැකිය.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය කිරීමේ සැත්කම් අතරතුර, අවසානය දක්වා ඇනස්ටොමෝසිස්, අනුරූපී නිර්වින්දනය හෝ වකුගඩු ධමනි මට්ටමට සම්පූර්ණ ධමනි අස්ථි බිඳීමක් පෙන්නුම් කරයි.
සමහර ශල්ය වෛද්යවරුන් කියා සිටින්නේ අහඹු ලෙස අත්හදා බැලීම් සිදු නොවුනත් මෙම වින්යාසය වඩා හොඳ දිගුකාලීන පේටන්ට් බලපත්රයක් සහ aorto-duodenal fistula වර්ධනය වීමේ අඩු අවදානමක් ලබා දෙන බවයි. කෙසේ වෙතත්, ඇනස්ටොමෝසිස් අවසානයට පැත්තට පැටවීම පහසුය, බෙලහීනතාවයේ අවදානම අඩුය. මීට අමතරව, මෙම ප්රවේශය මඟින් ඔබට ගමන් කළ හැකි පහළ මධ්ය හා අභ්යන්තර ඉලියැක් ධමනි සුරැකීමට ඉඩ සලසයි.
පාලිත ව්යායාම වැඩසටහන් වල මුල් ප්රති results ල නිසා ස්ත්රී-පොප්ලයිටල් අංශයට වන හානිය හේතුවෙන් මානව සම්පත් සඳහා එන්ඩොවොස්කියුලර් මැදිහත්වීම් වල ස effectiveness ලතාවය එතරම් පැහැදිලි නැත. මුල් හා අග ඇන්ජියෝප්ලාස්ටි ප්රති results ල aorto-iliac කාණ්ඩයට වඩා නරක ය.
මේ අතර, පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා වන ශල්යකර්මයේ ප්රති come ල සහ කාලසීමාව, aorto-iliac සහ ස්ත්රී-පොප්ලයිටල් යන අංශ දෙකෙහිම පැතිරීම, උපාධිය සහ තුවාලයේ වර්ගය මත රඳා පවතී.
ඇන්ජියෝප්ලාස්ටි වල සමස්ත ප්රාථමික සාර්ථකත්ව අනුපාතය 90% ක් වන අතර, සාමාන්ය සංකූලතා අනුපාතය 4.3% ක් වන අතර, වසර 1, 3, 5 කට පසු පේටන්ට් බලපත්රය පිළිවෙලින් 61, 51 සහ 48% ක් තුළ පවතී, ප්රාථමික තාක්ෂණය හැරුණු විට පිළිවෙලින් 71, 61 සහ 58% දක්වා ඉහළ යයි අසමත් වීම.
Aortic-iliac කොටසේදී මෙන්, ප්රති .ල වැඩි දියුණු කිරීම සඳහා ස්ටෙන්ටින් ඇගයීමට ලක් කරන ලදී. කෙසේ වෙතත්, මෙම ක්රියා පටිපාටියේ තාක්ෂණික සාර්ථකත්වය ඉහළ මට්ටමක පැවතියද (98%), සංකූලතා වඩාත් සුලභ වේ (7.3%), සහ සනාල පේටන්ට් බලපත්රය ආසන්න වශයෙන් සමාන වේ - වසරකට පසු 67% සහ අවුරුදු 3 කට පසු 58%.
නිරීක්ෂණ අධ්යයනයන් ද ඇතුළුව වඩාත් මෑත මෙටා විශ්ලේෂණයකින් පෙනී යන්නේ දැඩි ව්යාධි විද්යාව හා වඩාත් සංකීර්ණ තුවාල ඇති රෝගීන් සඳහා ස්ටෙන්ටින් කිරීම වාසියක් ඇති බවයි, නමුත් මෙම ප්රති result ලය ප්රකාශන දෝෂ නිසා විය හැකි බව කතුවරුන් පිළිගනී.
පොදුවේ ගත් කල, අහඹු ලෙස අත්හදා බැලීම් පවා සාම්ප්රදායික ස්ටෙන්ට් වල ප්රතිලාභ නොපෙන්වන අතර (කිරීටක ධමනි මෙන් නොව) drug ෂධ නිකුත් කරන ස්ටෙන්ට් භාවිතා කිරීමට සහාය නොදක්වයි. මේ අනුව, ස්ටෙන්ටින් කිරීම සාමාන්යයෙන් ස්ත්රී-පොප්ලයිටල් කාණ්ඩයේ ධමනි සිහින් වීම සඳහා කිසිදු කාර්යභාරයක් ඉටු නොකරයි, ඇන්ජියෝප්ලාස්ටි හැරුණු විට ස්තරීකරණය හෝ ත්රොම්බොසිස් මගින් සංකීර්ණ වේ.
මෙම සාධක මෙන්ම පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය කිරීම සඳහා වන මෙහෙයුම් වල සංකූලතා ද සැලකිල්ලට ගනිමින්, අත්ලාන්තික් සාගරයේ අන්තර් ප්රජා ගිවිසුම මගින් පෙන්නුම් කරන්නේ පීඑච් හි ස්ත්රී-පොප්ලයිටල් අංශයේ ධමනි ස්රාවය කිරීම සඳහා එන්ඩොවොස්කියුලර් හෝ ශල්ය වෛද්ය ප්රතිකාර අතර තේරීම රෝගයේ රූප විද්යාව මත පදනම් විය යුතු බවයි. මෙම අවස්ථාවේ දී, අඩු දරුණු වර්ගයේ තුවාල ඇතිවීම ඇන්ජියෝප්ලාස්ටි සමඟ වඩා හොඳ ප්රතිකාර කළ හැකි අතර ශල්යකර්මයෙන් ඉවත් කිරීම සමඟ ඩී වර්ගයේ සංකීර්ණ තුවාල ඇති වේ. ස්ත්රී-පොප්ලයිටල් කාණ්ඩයේ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීමේදී ස්ටෙන්ට් සඳහා ස්ථානයක් නොමැත.
Aorto-iliac හෝ femoral popliteal කොටසේ ධමනි සිහින් වීම සඳහා වන ඇන්ජියෝප්ලාස්ටි / ස්ටෙන්ටින් වලට වඩා ඔවුන්ගේ විශිෂ්ටත්වයට සහාය දැක්වීමට කිසිදු සාක්ෂියක් නොමැති බැවින් ලේසර්, ඇටෙරෙක්ටෝමි උපකරණ සහ ස්ටෙන්ට් බද්ධ වැනි වෙනත් අන්තරාසර්ග ක්රම භාවිතා කිරීමට කිසිදු සාක්ෂියක් නොමැත. කෙසේ වෙතත්, එදිනෙදා සායනික භාවිතයේදී මෙම ක්රමයේ කාර්යභාරය පිළිබඳව වැඩි සාක්ෂි අවශ්ය වුවද බ්රැචිතෙරපි මගින් ඇන්ජියෝප්ලාස්ටි / ස්ටෙන්ටින් කිරීමේ ප්රති come ල වැඩි දියුණු කරන බවට සීමිත සාක්ෂි තිබේ.
ලුම්බිම් අනුකම්පාව
ධමනි සිහින් වීම තුරන් කිරීමේදී ලුම්බිම් සානුකම්පිතතාවයේ effectiveness ලදායීතාවයට සහාය දැක්වීමට වෛෂයික සාක්ෂි නොමැත. මැදිහත් වීමෙන් විවේකයේදී හෝ ව්යායාමයේදී රුධිර ප්රවාහය වැඩි නොවේ.
ලුම්බාර් සානුකම්පිත විද්යාව සීඅයිසී (විවේචනාත්මක අවයව ඉෂ්මීමියා) සඳහා ප්රතිකාර කිරීමේදී භූමිකාවක් ඉටු කරයි. එය සමේ සංවේදීතාවයට බාධා කරන අතර යම් මට්ටමක විශ්ලේෂණයක් ලබා දෙන බැවින් එය ප්රතිනිර්මාණය කළ නොහැක.
ශල්යකර්ම ප්රතිකාරයේ කාර්යභාරය
ප්රශ්නයක් තිබේද නැතහොත් එය තේරුම්ගත නොහැකිද? ලිපි සංස්කාරකගෙන් විමසන්න - මෙන්න.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය කිරීමේ ක්රියාකාරිත්වයේ කාර්යභාරය අවිනිශ්චිතව පවතින අතර, පළමුවෙන්ම, මෙය ඉඟිනල් අස්ථිබන්ධයට පහළින් ඇති රුධිර නාල වලට සිදුවන හානිය ගැන සැලකිලිමත් වේ.
කිරීටක හෘද රෝග ඉහළ මට්ටමක පවතින රෝගීන්ගේ ශල්යකර්මයේදී සිදුවන රෝගාබාධ හා මරණ අනුපාතය තරමක් නිරන්තරයෙන් සිදු වන ෂූන්ට්ස් හි ප්රමාණවත් නොවීම සමඟ ඒකාබද්ධව මෙම රෝගයට වඩා කිසිදු මැදිහත්වීමකින් තොරව වඩා හොඳ නොවන බව වටහා ගැනීමත් සමඟ ආරම්භක ප්රීතිය අතුරුදහන් විය. සෑම සනාල ශල්ය වෛද්යවරයෙක්ම ත්රොම්බොසිස් හෝ ෂන්ට් ආසාදනයකින් පසු කපා ඉවත් කිරීමකින් අවසන් වූ රෝගියෙකු දනී.
ලිපිය සකස් කර සංස්කරණය කරන ලද්දේ: ශල්ය වෛද්ය අයි. බී. පිගෝවිච්
පහළ අන්තයේ ධමනි ත්රොම්බොසිස්

| මැදිහත්වීමේ වර්ගය | පිරිවැය |
| පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම (ඇටරෙක්ටෝමි, ත්රොම්බොලිසිස්, බැලූන් ඩිලේටේෂන්, ශ්රෝණි ධමනි වල ස්ටෙන්ටින් කිරීම, ඉහළ සහ පහළ අන්ත) | 120.000 - 280.000 රබ්. |
නහර ත්රොම්බොසිස්: සාමාන්ය
පහළ අන්තයේ ඇති යාත්රා වල ත්රොම්බොසිස් සහ ධමනි සිහින් වීම බරපතල රෝග වේ. රුධිර සංසරණය දුර්වල වීම සම්බන්ධව ත්රොම්බොසිස් සහ ධමනි සිහින් වීම සිදුවේ. බොහෝ විට, මෙම රෝග නහර වලට බරපතල හානියක් සිදු කරන අතර අත් පා වල පටක වල (පහළ) විවිධාකාර rop ලදායි වෙනස්කම් ඇති කරයි.
Thrombosis ධමනි ස්රාවය කිරීමේ සංකූලතාවයක් ලෙස හැඳින්විය හැක. මෙම ව්යාධි විද්යාව සමඟ, යාත්රාවේ සම්පූර්ණ අවහිරතාවයක් (නහර) සිදු වේ.
ගැටලුවක් ඇත්තේ ඇයි?
ව්යාධි විද්යාව සමඟ පහළ අන්තයේ නහර පේටන්ට් බලපත්රය ඇතිවිය හැකිය:
සනාල බිත්තියේ ඛාදනය (නහර බිත්තිය).
ලේ ගැලීමේ ආබාධ ඇති කරන රෝග.
සනාල බිත්තියේ තුවාල (නහර බිත්තිය).
රූපය. 1. නොගැඹුරු ස්ත්රී ධමනි (PBA) හි ධමනි ස්රාවය වන විට එන්ඩොවොස්කියුලර් ස්ටෙන්ටින් කිරීමේ අවධීන්: අ) පීබීඒ අත්හිටුවීම (සිදුවීම), ආ) මඟ පෙන්වීමක් සහිතව ධමනි නැවත ඇතිවීම නැවත ගණනය කිරීම, ඇ) බලපෑමට ලක් වූ යාත්රා (නහර) තුළට අන්තරාසර්ග ස්ටෙන්ට් (ඩිලේටර්) යෙදවීම,)) - ධමනි වල පේටන්ට් බලපත්රය සම්පූර්ණයෙන්ම යථා තත්වයට පත් වේ.
රූපය. 2. ශ්රෝණියෙහි ධමනි (නහර) වල ධමනි ස්රාවය වන තුවාල සඳහා අන්තරාසර්ග ස්ටෙන්ටින් කිරීම: අ) පොදු ඉලියැක් ධමනි (ඊතලය) වල ආ en ාතය, බාහිර ඉලියැක් ධමනි (නහර) (ද්විත්ව ඊතලය), ආ) මැදිහත්වීමෙන් පසු - ශ්රෝණියෙහි ධමනි (නහර) වල පේටන්ට් බලපත්රය සම්පූර්ණයෙන්ම ප්රතිෂ් is ාපනය වේ. ඊතල).
උග්ර thrombosis බොහෝ විට නහර වල ධමනි සිහින් වීමේ පසුබිමට එරෙහිව වර්ධනය වේ. ඒ සමගම, රෝගයේ ප්රගතිය නැවැත්වීම පහසු නැත.
වැදගත්! සනාල (නහර) රෝගය බහුලව දක්නට ලැබේ. සංඛ්යාලේඛනවලට අනුව, ජනගහනයෙන් දහයෙන් එකක් එයින් පීඩා විඳිති. වයස අවුරුදු 60-65 ට වැඩි පිරිමින් විශේෂයෙන් අවදානමට ලක් වේ. තරුණ රෝගීන් තුළ ද ත්රොම්බොසිස් රෝග විනිශ්චය කරනු ලැබේ. එපමණක් නොව, රුසියාවේ රෝගයෙන් සිදුවන මරණ 61% දක්වා ළඟා වේ.
ව්යාධිවේදය වැළැක්විය හැකිද?
ඔව්! ඔබ ඔබේ සෞඛ්යය ගැන සැලකිලිමත් වන්නේ නම්.
Thrombosis වැළැක්වීම සඳහා නිර්දේශ ගණනාවක් අනුගමනය කළ යුතුය:
විජලනයෙන් වළකින්න. Thrombosis වර්ධනය සඳහා ප්රධාන සාධකය වන්නේ හරියටම තරල නොමැතිකමයි. ඔබට සැබවින්ම අවශ්ය වූ විට පමණක් බොන්න! දිනකට අවම වශයෙන් ජලය ලීටර් 2 ක් වත් පරිභෝජනය කරන්න.
ක්රීඩා, ජිම්නාස්ටික් සඳහා යන්න. මධ්යස්ථ ව්යායාම මගින් හදවත උත්තේජනය වන බව මතක තබා ගන්න. මෙය රුධිර ප්රවාහය වේගවත් කිරීමට ඔබට ඉඩ සලසයි. මෙයට ස්තූතියි, thrombosis වළක්වා ගත හැකිය.
ආහාර ගැන විමසිල්ලෙන් සිටින්න. කොලෙස්ටරෝල් අඩංගු ආහාර අධික ලෙස පරිභෝජනය කිරීමත් සමඟ thrombosis අවදානම වැඩිවේ. බැදපු, මේද ආහාර වලින් වළකින්න. Thrombosis වැළැක්වීම සඳහා, වැඩි පලතුරු හා එළවළු පරිභෝජනය කරන්න, මත්පැන්, දුම්පානය අත්හරින්න.
වැදගත්! Thrombosis වැළැක්වීම පහසුය, නමුත් එයට වසර ගණනාවක් ප්රතිකාර කළ හැකිය! විවිධ නහර වල ත්රොම්බොසිස් රෝගයට නැඹුරුතාවයක් පවතින විට සෞඛ්ය තත්වය හොඳින් නිරීක්ෂණය කිරීම අවශ්ය වන්නේ එබැවිනි. එබැවින් ඇතැම් නහර වල thrombosis වැනි ව්යාධි විද්යාවක් ඇතිවීම වළක්වා ගත හැකිය. නහර ව්යාධි විද්යාව සිදු වුවද, විශේෂ ists යින්ට එය සමඟ සාර්ථකව කටයුතු කිරීමට හැකි වනු ඇත.
Thrombosis සහ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම
මෑත වසරවලදී, ධමනි සිහින් වීම සඳහා, ධමනි (නහර), එන්ඩොවොස්කියුලර් (අන්තරාසර්ග) ක්රම බහුලව භාවිතා වේ - ස්ටෙන්ටින් (එන්ඩොප්රොස්ටෙටික්ස්) සහ බැලූන් ඇන්ජියෝප්ලාස්ටි.
වඩාත් ප්රසිද්ධ ඇමරිකානු, යුරෝපීය සහ රුසියානු සමාජවල (ROACX, ACC / AHA, TASC, CIRSE) ඇන්ජියොලොජි සහ සනාල සැත්කම් ක්ෂේත්රයේ ප්රවීණයන් තරයේ නිර්දේශ කරන්නේ ශ්රෝණි හා අවයවවල (පහළ) සහ ඛණ්ඩයේ ධමනි ඇඳෙහි සිදුවීම් (අවහිරතා) සඳහා ප්රතිකාර ක්රමයක් ලෙස සලකා බලන ලෙසයි. තුවාලයේ පිහිටීම නොසලකා ස්ටෙනෝසිස්.
ලෝකයේ බොහෝ රටවල විශේෂ ists යින්ගෙන් බහුතරයක් හදිසි අවස්ථා වලදී නිර්දේශ කරනුයේ රෝගය අවයව කපා ඉවත් කිරීමෙනි. පළමුවෙන්ම එය ධමනි වල පේටන්ට් බලපත්රය සැත්කමෙන් පසු මාස 12-24 අතර පවතිනු ඇතැයි උපකල්පනය කරමින් ඕනෑම කෙනෙකුට, වඩාත් දියුණු ධමනි ස්රාවය වන අන්තරාසර්ග මැදිහත්වීමක් සිදු කිරීම ය. මෙයට හේතුව සායනික රෝග ලක්ෂණ වේගයෙන් තුරන් කිරීමේ ක්රියාවලිය අඛණ්ඩව පැවතීමයි.ඊට අමතරව, විවිධ නහර වල ත්රොම්බොසිස් සඳහා එන්ඩොවොස්කියුලර් සැත්කම් අවශ්ය නම්, නැවත නැවත වර්තමාන මැදිහත්වීම් හෝ සාම්ප්රදායික සනාල මැදිහත්වීම් වලට ඉඩ ලබා දේ.
මෙම රෝගයට ප්රතිකාර කිරීමේ එන්ඩොවොස්කියුලර් ක්රමවල සැලකිය යුතු effectiveness ලදායීතාවය තිබියදීත්, සමහර සායනික අවස්ථා වලදී, එක්ස් කිරණ ශල්ය ආක්රමණ වෛෂයික හේතු ගණනාවක් නිසා කළ නොහැකි බව දිගු කාලීන වෛද්ය ක්රමයෙන් පෙනී යයි.
එබැවින්, 2013 මැයි මාසයේදී ලන්ඩනයේ පැවති ප්රගතිශීලී චැරින්ග් ක්රොස් කොන්ග්රසයට අනුව, පොප්ලයිටල් කලාපයේ සහ කලවා ප්රදේශයේ ධමනි වල සාම්ප්රදායික එන්ඩොවොස්කියුලර් ස්ටෙන්ටින් කිරීම, රෝගියා පසුව ක්රියාකාරීව ගමන් කරන්නේ නම්, 10-30% නඩු වලදී යම් යම් සංකූලතා ඇති විය හැකි බව පැහැදිලි විය. , එය ලෝහ ස්ටෙන්ට් (ප්රසාරකය) බිඳවැටීම් හෝ රෙස්ටෙනොසිස් සමඟ සිදු වේ. මෙම අවිවාදිත කරුණු සැලකිල්ලට ගෙන, ඉහත සඳහන් කළ සම්මේලනයට සහභාගී වූවන්ගෙන් 80% කට වඩා වැඩි ප්රමාණයක් ධමනි තුළ සම්භාව්ය අන්තරාසර්ග ස්ටෙන්ට් තැන්පත් කිරීමට විරුද්ධ විය.
මොස්කව් සායනයක ප්රතිකාර කළ හැකිද?
Thrombosis ඇති සෑම රෝගියෙකුටම උපකාර කිරීමට පළපුරුදු වෘත්තිකයන් සූදානම්!
පළමුව, නහර හොඳින් පරීක්ෂා කරනු ලැබේ.
මෙය සිදු කිරීම සඳහා:
සමස්තයක් ලෙස නහර සහ ශරීරය බාහිරව පරීක්ෂා කිරීම. සමේ thick ණවීම, හිසකෙස් ගැලවී යාම, නියපොතු, දුර්වර්ණ වූ සම, වණ, පාදයේ මාංශ පේශි ක්ෂය වීම වාර්තා කිරීමට එය ඔබට ඉඩ සලසයි.
ස්පන්දනය. විශේෂ ist යා සමේ උෂ්ණත්වය කෙරෙහි අවධානය යොමු කරයි. Thrombosis සමඟ, උෂ්ණත්ව අසමමිතිය උච්චාරණය වේ. ඊට අමතරව, වෛද්යවරයාට රැළි නොමැතිවීම නිවැරදි කළ හැකිය.
රුධිර නාල පරීක්ෂා කිරීම සඳහා ප්රධාන උපකරණ ක්රමය වන්නේ ද්විත්ව ස්කෑන් කිරීම හෝ ඩොප්ලෙරෝග්රැෆි ය. නහර වල බිත්තිවල තත්වය, තුවාල ඇතිවීම, බාහිර සම්පීඩනයේ සාධක වෛද්යවරයාට තක්සේරු කළ හැකිය.
සීටී සහ එම්ආර්අයි නහර ද සිදු කළ හැකිය.
වෛද්යවරයකු හමුවන්නේ කවදාද? මා සෙවිය යුතු නහර ව්යාධි විද්යාවේ රෝග ලක්ෂණ මොනවාද?
Thrombosis භයානක රෝගයක් බව වටහා ගැනීම වැදගත්ය. සනාල ඇඳට හානි වීමත් සමඟ බරපතල සංකූලතා පැන නගී. නියමිත වේලාවට වෛද්යවරයකු හමුවීමෙන් ඔබට ඒවා වළක්වා ගත හැකිය. Thrombosis සඳහා ක්ෂණික ප්රතිකාර අවශ්ය වේ.
රෝග විනිශ්චය සඳහා වැදගත් වන රෝග ලක්ෂණ මොනවාද?
පහත දැක්වෙන රෝග ලක්ෂණ විවිධ නහර වල thrombosis වල ලක්ෂණයකි:
ඇවිදීමේදී අත් පා වල වේදනාව, ශාරීරික ක්රියාකාරකම්. බොහෝ විට, රෝගීන් පවා අඩපණ වීමට පටන් ගනී. අන්තය (පහළ) වේදනාකාරී ස්ථානයක් බවට පත්වන අතර නිරන්තරයෙන් අසහනය ඇති කරයි.
හිරිවැටීම දැනීම. ව්යාධි විද්යාවේ මෙම රෝග ලක්ෂණය සිදුවන්නේ නහරයේ රුධිර ප්රවාහය නතර වූ විටය.
සුව නොවන වණ, අත් පා ඉරිඟු. බොහෝ විට ඔවුන්ගේ පෙනුම පාදයේ, බලපෑමට ලක් වූ පහළ පාදයේ පහළ පාදයේ ස්ථානගත කර ඇත.
අවයවවල සමේ රතු පැහැය හෝ සුදුමැලි වීම.
නහර වල රුධිර කැටි ගැසීම හේතුවෙන් අයිස් සහිත, ශීත කළ කකුල් වල සංවේදනය.
අත් පා මාංශ පේශි වල ක්ෂය වීම. මෙම රෝග ලක්ෂණය නහර වල රුධිර කැටි ගැසීම් සමඟ සම්බන්ධ වේ.
පහළ පාදයේ ඇලෝපසියා.
බොහෝ විට රෝගියාට අවයව දැනෙන්නේ නැත (පහළ)!
සමහර අවස්ථාවලදී වෙනත් රෝග ලක්ෂණ මතු වේ. ඒවා අත් පා (පහළ) සහ සමස්තයක් ලෙස ශරීරය සමඟ සම්බන්ධ වේ. ඔවුන් සියල්ලන්ටම විශේෂ අවධානයක් අවශ්ය වේ.
පුදුමයට කරුණක් නම්, යාත්රා සමඟ ඇති වන ගැටළු වල සියලු ප්රකාශනයන් තෙහෙට්ටුව, ව්යාධිය සඳහා ආරෝපණය කිරීමට රෝගීන්ට හැකි වීමයි. ඇත්ත වශයෙන්ම, ශිරා අවහිරතා ප්රතිකාර ප්රමාදයට ලක් නොවේ!
නවීන තාක්ෂණික ක්රම භාවිතා කරමින් චිකිත්සාව
ශ්රෝණි හා අවයව ධමනි වල ධමනි සිහින් වීම, විවිධ නහර වල ත්රොම්බොසිස්, එන්ඩොවොස්කියුලර් සැත්කම් මධ්යස්ථානයේ විශේෂ ists යින් වඩාත් දියුණු එන්ඩොවොස්කියුලර් උපාංග භාවිතා කරයි. රෝගයේ ප්රධාන හේතුව තුරන් කිරීමට ඒවා ඔබට ඉඩ සලසයි - ධමනි ස්රාවය වන සමරු ques ලක සහ ත්රොම්බොටික් ස්කන්ධ.
රුධිර නාලවල (නහර) දීර් extended සිදුවීම් වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීම සඳහා ටර්බෝ හෝක් (ඇමරිකා එක්සත් ජනපදය) සහ ඇන්ජියෝ ජෙට් (ඇමරිකා එක්සත් ජනපදය) පද්ධති අපගේ මධ්යස්ථානයේ සක්රීයව භාවිතා වේ.2010 - 2013 දී එන්ඩොවොස්කියුලර් සැත්කම් පිළිබඳ ජාත්යන්තර සම්මේලනවලදී සියලුම උපාංග පිළිගැනීමට ලක්විය.
රූපය. 3. ඇන්ජියෝ ජෙට් පද්ධතිය මගින් ඉලියැක් ධමනි වලින් එන්ඩොවොස්කියුලර් ත්රොම්බෙක්ටෝමාව: අ) බාහිර ඉලියැක් ධමනි (ඊතල) වල ත්රොම්බොසිස්, ආ) මැදිහත්වීමෙන් පසුව - නහර පේටන්ට් බලපත්රය සම්පූර්ණයෙන්ම ප්රතිෂ් ored ාපනය වේ (ඊතල), සහ ස්ටෙන්ට් බද්ධ කිරීම අවශ්ය නොවේ.
රූපය. 4. යාත්රා (නහර) වලින් එන්ඩොවොස්කියුලර් සමරු que ලකය ඉවත් කිරීමේ මූලධර්මය: අ) කැතීටය තුළ ඇති කාබන් පිහියෙහි විශාල රූපයක්, ආ) කැතීටය නහර තුවාල වූ ප්රදේශය හරහා ගමන් කරයි, ඇ) කැතීටරය ධමනි ස්රාවය වන සමරු ques ලක කපා දමයි,)) කැපූ ධමනි ස්කන්ධයන් කැතීටර් කේතුවට ඇතුල් වේ. .
රූපය. 5. ධමනි වල අන්තරාසර්ග ධමනි: අ) මතුපිටින් ඇති ස්ත්රී ධමනි අස්ථි වීම, ආ) කැතීටර්-ඇටරෙක්ටෝමාව සමරු ques ලක කපා දමයි, ඇ) මැදිහත්වීමෙන් පසු නහර පේටන්ට් බලපත්රය සම්පූර්ණයෙන්ම යථා තත්වයට පත් වේ - දැඩි ලෙස යෙදවීම අවශ්ය නොවේ, d-e) කැතීටරය තුළ ඇති කැපුම් ධමනි ස්කන්ධ ඉවත් කිරීමෙන් පසුව.
ඊට අමතරව මහාචාර්ය එස්. ඒ. කප්රනොව් සහ ඔහුගේ සගයන් භාවිතා කරන්නේ අති නවීන drug ෂධ ආලේපිත බැලූන් කැතීටර් පමණි. විවිධ නහර වල ත්රොම්බොසිස් වල චිකිත්සක බලපෑම 32-56% කින් වැඩි කිරීමට මෙය ඔබට ඉඩ සලසයි. එන්ඩොවොස්කියුලර් පුරස්ථි වල දීර් war වගකීම් කාලය අවුරුදු 5 ක් තිබීම ද වැදගත් ය.
ධමනි වල ධමනි ස්රාවය වන තුවාල, විවිධ නහර වල ත්රොම්බොසිස්, මහාචාර්ය එස්. ඒ. කප්රානොව් සහ ඔහුගේ කණ්ඩායම සනාල (නහර) පේටන්ට් බලපත්ර ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීම සඳහා ඔවුන්ගේ ශල්යකර්මයේදී වඩාත් දියුණු මෙවලම් පමණක් භාවිතා කරයි.
ඒවායේ භාවිතය රෝගියාගේ ශරීර පටක ආරක්ෂා කර ගැනීම සහතික කරන අතර, අභ්යන්තර ප්රස්ථාර තැන්පත් කිරීම අවශ්ය නොවන අතර, ධනාත්මක සායනික ප්රති result ලයක් 93% ක්ම ප්රතික්ෂේප කළ නොහැකිය.
එන්ඩොවොස්කියුලර් සැත්කම් මධ්යස්ථානයේ විශේෂ ists යින් මැදිහත් වීමෙන් පසු දෘශ්යමාන “රූපලාවණ්ය” ප්රති result ලයක් ලබා ගැනීමට උත්සාහ නොකර, රෝගියාගේ යාත්රා වල පේටන්ට් බලපත්රය හැකිතාක් දුරට යථා තත්වයට පත් කිරීමට උත්සාහ කරති.
පේටන්ට් බලපත්ර අළුත්වැඩියා කිරීම සිදු කරන්නේ කෙසේද?
විවිධ නහර වල ත්රොම්බොසිස් සඳහා වන මෙහෙයුම දේශීය නිර්වින්දනය යටතේ සිදු කෙරේ. බිත්තියේ සිදුරක් හරහා, හැඳින්වීමක් නහරයකට ඇතුල් කරනු ලැබේ. මෙම මෙවලම සියලුම මෙවලම් ඇතුළු කරන නලයක් වේ. ඊළඟට, සිහින්ම කැතීටය වේදිකා ගත වේ.
එහි ආධාරයෙන් හානියට පත් යාත්රාවක් අනාවරණය වේ. සියළුම හැසිරවීම් සිදු කරනු ලබන්නේ විශේෂ විකිරණශීලී උපකරණයක් පාලනය කිරීමෙනි. මේ හේතුවෙන්, එන්ඩොවොස්කියුලර් ශල්ය වෛද්යවරයාට ධමනි (නහර) වල තත්වය නිරීක්ෂණය කළ හැකිය, මොනිටරයේ තිරය මත ඔවුන්ගේම ක්රියා නිරීක්ෂණය කළ හැකිය.
බැලූනයක් සහිත විශේෂ ස්ටෙන්ට් එකක් කැතීටරය හරහා පටු අඩවියට ලබා දෙනු ලැබේ. බැලූනය දිගු කර ඇත. මේ නිසා, ස්ටෙන්ට් එක කෙළින් කර ඇති අතර පහළ අන්තයේ නහර තුළ රැඳී සිටිය හැකිය.
ධමනි වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීම සඳහා සැත්කම් කරන්නේ කවදාද?
ධමනි සිහින් වීමේ සං of ා ඉදිරියේ, පහළ අන්තයේ නහර වල thrombosis.
නහර වල පේටන්ට් බලපත්ර උල්ලං lations නය කිරීම් හඳුනාගැනීමේදී අනාවරණය වූ විට.
ශ්රෝණිය සඳහා පාදයේ සැත්කම් සඳහා ප්රතිවිරෝධතා තිබේද?
ඔව්! නමුත් ඒවායින් කිහිපයක් තිබේ:
නහර පටු වීමේ පුළුල් ප්රදේශ.
දරුණු වකුගඩු, ශ්වසන අපහසුතාව.
රුධිර කැටි ගැසීමේ පද්ධතියේ ව්යාධි විද්යාව.
ත්රොම්බොසිස් සහ ධමනි සිහින් වීම සමඟ ධමනි වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීම සඳහා ශල්යකර්මයේදී භාවිතා කරන අයඩින් වලට ආසාත්මිකතාවයක්.
භාවිතා කරන ක්රමයේ වාසි
ඉදිරිපත් කරන ලද තාක්ෂණය භාවිතා කරමින් විවිධ නහර වල ඇති ත්රොම්බොසිස් තුරන් කිරීම වාසි ගණනාවක් ඇත.
ආරක්ෂාව සනාල ඇඳෙහි පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීම සඳහා මැදිහත්වීමේදී රෝගීන් බොහෝ අවදානම් වලට නිරාවරණය නොවේ.
නිර්වින්දනය අවශ්ය නොවේ. මෙය රෝගියාගේ මුළු ශරීරයටම ඇතිවන negative ණාත්මක බලපෑම අවම කිරීමට ඔබට ඉඩ සලසයි.
අවම contraindications ගණන.රෝගීන් විශාල සංඛ්යාවක් සඳහා යාත්රාවේ (නහර) පේටන්ට් බලපත්රය යථා තත්ත්වයට පත් කිරීම සඳහා සැත්කම් සිදු කරනු ලැබේ.
මැදිහත්වීමේදී වේදනාවක් නැත. ශල්යකර්මයෙන් පසු රෝගීන්ට අපහසුතාවයක් අත්විඳිය නොහැක. නවීන වේදනා නාශක සෑම විටම භාවිතා කිරීම මෙයට හේතුවයි.
සනාල පද්ධතියේ ශල්යකර්මයෙන් ඉක්මන් සුවය. දින කිහිපයකට පසු, රෝගියාට ඔවුන්ගේ සුපුරුදු ජීවන රටාවට ආපසු යා හැකිය.
ඉහළ කාර්යක්ෂමතාව. සනාල ඇඳෙහි පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීමේ මෙහෙයුම බොහෝ අවස්ථාවන්හීදී අපේක්ෂිත ප්රති result ලය ලබා දෙයි.
හොඳම මිල. එය නහර වලට සිදුවන හානිය, thrombosis අවධිය සහ වෙනත් වැදගත් දර්ශක මත රඳා පවතී. එසේම, ව්යාධිවේදය තුරන් කිරීමේ පිරිවැය අතිරේක සාධක ගණනාවක් මගින් බලපායි.
මහාචාර්ය කප්රානොව්ගේ කේන්ද්රයේ චිකිත්සාවේ ලක්ෂණ
ඉහළ කාර්යක්ෂමතාව. අප වෙත හැරීම, ඔබට වෘත්තීය සහාය ලැබෙන අතර thrombosis පරාජය කළ හැකිය.
වේදනාව නොමැතිකම. ඔබට බිය වීමට කිසිවක් නැත! නහර පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීමේ මෙහෙයුමකින් අපහසුතාවයක් ඇති නොවේ.
සුවපහසු කාමර සහ අවධානය යොමු කරන කාර්ය මණ්ඩලය. ඔබම ප්රතිකාර සඳහා මධ්යස්ථානය තෝරා ගන්න. මෙයින් අදහස් කරන්නේ රෝහල් ගතවීම, විභාග යනාදිය සඳහා ප්රශස්ත කොන්දේසි ඔබ පෞද්ගලිකව තීරණය කරන බවයි.
Thrombosis සඳහා ප්රතිකාර කිරීමේ පිරිවැය තීරණය කරන්නේ කුමක් ද?
ශල්යකර්මයට පෙර පරීක්ෂණය කිරීමේ පහසුව, සුවපහසුව සහ රෝහල්ගත වීමේ කාර්යක්ෂමතාව.
වැදගත්! මෙම සාධක චිකිත්සක ක්රියාකාරකම් සමඟ කෙලින්ම සම්බන්ධ නොවේ. මෙයට ස්තූතියි, අවම වියදම් සහිතව වුවද ඔබට වෘත්තීය සහාය ලැබේ.
මහාචාර්ය කප්රානොව් සමඟ ලියාපදිංචි වීමට අවශ්යද?
ඔහුගේ පුද්ගලික අංක අමතන්න:
ඔබ සමඟ එක්ව පළපුරුදු එන්ඩොවොස්කියුලර් ශල්ය වෛද්යවරයකු මැදිහත් වීම සඳහා පහසු කාලයක් සහ සුදුසු වෛද්ය සායනයක් තෝරා ගනු ඇත. සර්ජි ඇනටොලිවිච් විසින් භාවිතා කරන ලද ක්රමවේදය, එහි ප්රධාන වාසි පිළිබඳව සියල්ල පවසනු ඇත. අවදානම්, මැදිහත්වීමේ negative ණාත්මක ප්රතිවිපාක පිළිබඳවද ඔබට ප්රශ්න ඇසිය හැකිය.
මහාචාර්ය කප්රානොව් පිළිගන්නා ඕනෑම වෛද්ය සායනයක් අමතා පරිපාලකයින් සමඟ හමුවීමක් කළ හැකිය.
පහළ අන්තයේ බයිපාස් යාත්රා සඳහා දර්ශක
රෝහලේ විශේෂිත හෝ ශල්ය වෛද්ය දෙපාර්තමේන්තුවක් තුළ පහළ අන්තයේ යාත්රා මඟ හැරීමේ සැත්කම් සිදු කරනු ලැබේ. එය දුෂ්කර ක්රියා පටිපාටි ගැන සඳහන් කරයි, එබැවින් එය සිදු කළ යුත්තේ දැඩි ඇඟවීම් අනුව පමණි. ධමනි හෝ නහරයේ විෂ්කම්භයෙන් 50% කට වඩා වැඩි නම් බයිපාස් යාත්රා කිරීම වටී. ශල්යකර්මයක් කිරීමට පෙර වෛද්යවරු ගතානුගතික ප්රතිකාරයක් නියම කරති. චිකිත්සාවේ බලපෑම නොමැති විට ශල්යමය මැදිහත් වීමක් සිදු කරනු ලැබේ. පහළ අන්තයේ බයිපාස් යාත්රා සඳහා පහත දැක්වෙන ඇඟවුම් වෙන්කර හඳුනාගත හැකිය:
- ධමනි ධමනි.
- ශිරා පද්ධතියේ උච්චාරණ ව්යාධි විද්යාව. බොහෝ විට වරිකොස් නහර සහ ත්රොම්බොෆ්ලෙබිටිස් තර්ජන සමඟ, ස්ටෙන්ටින් කිරීම හෝ ඇන්ජියෝප්ලාස්ටි සිදු කරනු ලැබේ. එවැනි ප්රතිකාර ක්රමවලට ප්රතිවිරෝධතා සහිතව, යාත්රා බයිපාස් සැත්කම් සිදු කරනු ලැබේ.
- එන්ඩාර්ටයිටිස්. මෙම ව්යාධිවේදය සමඟ, ගිනි අවුලුවන ප්රතික්රියාව කුඩා යාත්රා වල ප්රගතිශීලී මකාදැමීම සමඟ සංයුක්ත වේ. ක්රමයෙන් ධමනි සම්පූර්ණයෙන්ම අවහිර වී පාදයේ ගැන්ග්රීන් බවට පත්වේ. මෙම රෝගය පිරිමි ජනගහනය අතර බහුලව දක්නට ලැබේ.
- පහළ අන්තයේ ධමනි වල ඇනුරිසම්. ව්යාධි විද්යාව රුධිර වහනය වීමේ ඉහළ අවදානමක් ඇති බැවින් එය නතර කිරීම අතිශයින් දුෂ්කර ය.
සමහර අවස්ථා වලදී, පහළ අන්තයේ යාත්රා ඇඟිලි හෝ පාදවල ගැන්ග්රීන් සමඟ බයිපාස් කරනු ලැබේ. මෙම ශල්යමය මැදිහත්වීම සඳහා පුරෝකථනය සෑම විටම වාසිදායක නොවන අතර එය නෙරෝසිස් ප්රදේශය සහ ශරීරයේ තනි ලක්ෂණ මත රඳා පවතී. සමහර අවස්ථා වලදී, සැත්කම මගින් ගැන්ග්රීන් සුව කිරීමට හෝ බලපෑමට ලක් වූ නාභිගත වීමේ ප්රමාණය අඩු වීමට හේතු වේ.

ෂන්ටිං කිරීම contraindicated වන්නේ කුමන තත්වයන් යටතේද?
සනාල බයිපාස් සැත්කම් වල effectiveness ලදායීතාවය තිබියදීත්, එවැනි සැත්කමක් ඉතා බරපතල බව මතක තබා ගැනීම වටී. එමනිසා, එය සිදු කරනු ලබන්නේ වෙනත් ප්රතිකාර ක්රම උපකාරී නොවන අවස්ථාවන්හිදී පමණි. බයිපාස් සැත්කම් සඳහා contraindications ගණනාවක් තිබේ. ඒවා අතර:
- අධි රුධිර පීඩනය ප්රති-හයිපර්ටෙන්ටිව් .ෂධ මගින් පාලනය නොවේ. මෙම අවස්ථාවේ දී, සනාල සැත්කම් මගින් හෘද කම්පනය, හෘදයාබාධ හෝ ආ roke ාතය ඇති විය හැක.
- දිරාපත් වූ හෘදයාබාධ, එඩීමාස් සින්ඩ්රෝමය සහ නිරන්තර අතීසාරය සමඟ.
- අස්ථායී ඇන්ජිනා පෙක්ටෝරිස්.
- උග්ර හෘදයාබාධ හා හෘදයාබාධ.
- ධමනි, මස්තිෂ්ක යාත්රා වල ඇනුරිසම්.
- පැරොක්සයිමල් හෘද රිද්මයේ කැළඹීම්.
බෝවන රෝග, සමට හානිවීම, දියවැඩියා රෝගය දිරාපත් වීම වැනි අවස්ථාවන්හිදී පහළ අන්තයේ යාත්රා කිරීම සිදු කළ නොහැක. මෙම අවස්ථා වලදී, රෝගියාගේ තත්වය ස්ථාවර කිරීමෙන් පසුව සැත්කම සිදු කරනු ලැබේ.

ෂන්ටිං ශිල්පීය ක්රම
බොහෝ විට, ධමනි බයිපාස් සැත්කම් සිදු කරනු ලැබේ. මෙයට හේතුව එවැනි ව්යාධි වඩාත් සුලභ වීමයි. ඊට අමතරව, ශිරා හානිවීමත් සමඟ වෙනත් ප්රතිකාර ක්රම නිර්දේශ කරනු ලැබේ. ඒවා අතර බැලූන් ඇන්ජියෝප්ලාස්ටි සහ ස්ටෙන්ටින් වේ. ධමනි රුධිර ප්රවාහය යථා තත්වයට පත් කිරීම සඳහා, කලවා වල සේෆනස් නහර භාවිතා කරන්න. විශාල තුවාල වූ ප්රදේශයක් හෝ යාත්රා වල අසතුටුදායක තත්වයක් සහිතව, කෘතිම තැන්පත් කිරීම් භාවිතා කරනු ලැබේ. මෙහෙයුම සඳහා ශිල්පීය ක්රම කිහිපයක් තිබේ. ඒවා අතර:
- Aorto-bifemoral බයිපාස් සැත්කම්. ශල්යකර්ම මැදිහත්වීම සිදු කරනු ලබන්නේ ඉඟිනියල් කලාපයේ මට්ටමින් ය. මෙහෙයුමේ සාරය නම්, ධමනියේ උදර කොටස සහ ස්ත්රී ධමනි අතර බයිපාස් ඇනස්ටොමෝසිස් ඇති කිරීමයි.
- ස්නායු පොප්ලයිටල් බයිපාස් සැත්කම්. පහළ පාදයේ විශාල ධමනි දෙකක් අතර ඇනස්ටොමෝසිස් සෑදී ඇත. ෂන්ට් කලවා පාමුල ආරම්භ වන අතර එය දණහිසේ සන්ධියට (සන්ධියට පහළින් හෝ ඉහළින්) ගෙන එනු ලැබේ.
- හරස් බයිපාස් ඇනස්ටොමෝසිස් ස්ත්රී ධමනි දෙකක් අතර (දකුණු පාදයේ සිට වම් පහළ පාද දක්වා හෝ අනෙක් අතට) ගමන් කරයි.
- Femorotibial shunting. සනාල බද්ධයක් මගින් ස්ත්රී හා ටිබියල් ධමනි සම්බන්ධ කරයි.
පහළ අන්තයේ බයිපාස් යාත්රා සඳහා තාක්ෂණය
පහළ අන්තයේ යාත්රා මග හැරීම සංකීර්ණ මෙහෙයුමක් වන අතර ඒ සඳහා ශල්ය වෛද්යවරයාගේ ඉහළ වෘත්තීයභාවය අවශ්ය වේ. සාමාන්ය නිර්වින්දනය යටතේ හැසිරවීම සිදු කෙරේ. සමේ හා යටින් පවතින පටක වල කැපීම ස්ථාන 2 කින් සිදු කෙරේ - ධමනි බලපෑමට ලක් වූ ප්රදේශයට ඉහළින් සහ පහළින්. ලේ ගැලීම වැළැක්වීම සඳහා යාත්රාවට කලම්ප යොදනු ලැබේ. බලපෑමට ලක් වූ ප්රදේශය තක්සේරු කිරීමෙන් පසුව, යාත්රාව මත කැපීමක් සිදු කරන අතර ෂන්ට් එක පැත්තකින් සවි කර ඇත. ඊළඟට, මාංශ පේශි සහ කණ්ඩරාවන් අතර සනාල නළයක් සවි කර ඇත. මේ අනුව, ෂන්ට් ක්රමයෙන් දෙවන කැපීමේ ස්ථානයට (තුවාලයට ඉහළින්) ගෙන එන අතර එහි අවසානය සවි කර ඇත. ඊට පසු, ශල්ය වෛද්යවරයා රුධිර ප්රවාහයේ තත්වය තක්සේරු කරයි. සාර්ථක මෙහෙයුමක් ධමනි ස්පන්දනය වීමට පටන් ගත් විට. සමහර අවස්ථාවලදී, උපකරණ පරීක්ෂණ ක්රම සිදු කරනු ලැබේ. ශල්යකර්මයේ අවසාන පියවර වන්නේ ගැඹුරු පටක හා සම සූචනය කිරීමයි.

පශ්චාත් ශල්යකර්ම කාලය කෙසේද?
ශල්යකර්මයකට භාජනය වූ රෝගියාගේ නේවාසික රෝගීන් අධීක්ෂණය කිරීම ඉතා වැදගත් වේ. විශේෂයෙන්ම මෙම හැසිරවීම පහළ අන්තයේ යාත්රා මග හැරේ නම්. සාර්ථක ප්රතිකාර සහිත පශ්චාත් ශල්යකර්ම කාලය සති 2 ක් පමණ වේ. 7-10 වන දින ශල්ය වෛද්යවරයා විසින් මැහුම් ඉවත් කරයි. රෝගියා රෝහලේ සිටින අතර, ප්රතිකාරයේ effectiveness ලදායීතාවය තක්සේරු කිරීම සඳහා රෝග විනිශ්චය ක්රමවේදයන් සිදු කිරීම අවශ්ය වේ. ඊට අමතරව, පශ්චාත් ශල්යකර්ම සංකූලතා නොමැති බවට වෛද්යවරයා වග බලා ගත යුතුය. ශල්යකර්මයෙන් පසු පළමු දිනවලදී, නැගී සිටීම රෙකමදාරු කරනු ලැබේ. වාඩි වී හා වැතිර සිටින ස්ථානයේ පහළ අත් පා උස් ස්ථානයක සවි කළ යුතුය.
ප්රතිසාධන නිර්දේශ
පහළ අන්තයේ යාත්රා වසා දැමීමෙන් පසුව, රුධිර ප්රවාහයේ තත්වය නිරීක්ෂණය කිරීම අවශ්ය වේ. මේ සඳහා රෝගියා වරින් වර පරීක්ෂා කළ යුතුය (අල්ට්රා සවුන්ඩ් සහ ඩොප්ලර් අල්ට්රා සවුන්ඩ්). නිර්දේශිතයි:
- දුම්පානය නවත්වන්න.
- Thrombosis වැළැක්වීම සඳහා ප්රතිප්රහාරක drugs ෂධ ගන්න.
- ශරීර බර ගැන සටහන් තබා ගන්න. BMI වැඩි වීමත් සමඟ ලිපිඩ අඩු කරන ආහාර වේලක් සහ treatment ෂධ ප්රතිකාරයක් නියම කරනු ලැබේ.
- දිනපතා ඇවිදින්න.
- විශේෂ තොග (මේස්) සහ සපත්තු පළඳින්න.
පහළ අන්තයේ සනාල බයිපාස් සැත්කම්: රෝගියාගේ සමාලෝචන

ශල්යකර්මයකට භාජනය වූ රෝගීන්ගේ සමාලෝචන බොහෝ දුරට ධනාත්මක ය. රෝගීන් වේදනාව අඩුවීම, කකුල් වල හිරිවැටීම සටහන් විය. කෙසේ වෙතත්, අවස්ථා ගණනාවකදී, යම් කාලයකට පසු රෝග ලක්ෂණ නැවත ඇතිවීම ගැන මිනිසුන් පැමිණිලි කරති. මෙය සිදුවන්නේ අසල්වැසි ධමනි හා නහර වලට හානි වීමෙනි. බයිපාස් සැත්කම් ධමනි සිහින් වීම සඳහා ප්රතිකාරයක් නොවන බවත්, ශල්යකර්මයෙන් පසු සනාල හානිවලට හේතුව අතුරුදහන් නොවන බවත් මතක තබා ගැනීම වටී. එබැවින්, thrombosis සහ ගැන්ග්රීන් වර්ධනය වීම වළක්වා ගැනීම සඳහා, වැළැක්වීමේ පියවර නිරීක්ෂණය කිරීම වැදගත් වේ.
පහළ අන්තයේ යාත්රා බයිපාස් කරන්න: මෙහෙයුමේ සංකූලතා
ශල්යකර්මයේ සංකූලතා අතරට ෂන්ට් එකක රුධිර කැටියක් සෑදීම, උග්ර හෘදයාබාධ ඇතිවීම, පු pul ් ary ුසීය එම්බෝලියම් වර්ධනය වේ. සුවවීමේ කාල පරිච්ඡේදයේදී, මැහුම් පෙදෙසෙහි තුවාලය සුව කිරීම සහ එයින් ලේ ගැලීම සිදුවිය හැකිය. මෙහෙයුම සංකීර්ණ හා දිගු (පැය 3 ක් දක්වා) ලෙස සලකනු ලැබුවද, සංකූලතා දුර්ලභ වේ. ඔවුන්ගේ සංවර්ධනයේ වාර ගණන 2% ක් පමණ වේ.
ශල්යකර්ම වර්ග
වර්තමානයේදී, ධමනි ස්රාවය වන සමරු .ලක ඉවත් කිරීම සඳහා විවිධාකාර සංකීර්ණතා ශල්යමය මැදිහත්වීම් කිහිපයක් භාවිතා කරයි.
ධමනි සිහින් වීම හඳුනාගැනීමේදී, රෝගියාගේ තනි ලක්ෂණ සැලකිල්ලට ගනිමින්, පරීක්ෂණයේ ප්රති results ල මත පදනම්ව, එක් වර්ගයක හෝ වෙනත් ආකාරයක සැත්කමක් ශල්ය වෛද්යවරයා විසින් නියම කරනු ලැබේ: වයස, සනාල ඇඳ වැසීමේ මට්ටම, බර, වෙනත් රෝග ඇතිවීම.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා පහත සඳහන් මෙහෙයුම් වඩාත් effective ලදායී ලෙස සැලකේ:
- බැලූන් ඇන්ජියෝප්ලාස්ටි.
- පහළ අන්තයේ ධමනි බයිපාස් කරන්න.
- ලේසර් ක්රමය.
- එන්ඩාර්ටෙරෙක්ටෝමාව.
එක් එක් ශල්යකර්ම ක්රමය වඩාත් විස්තරාත්මකව සලකා බලන්න.
බැලූන් ඇන්ජියෝප්ලාස්ටි
පහළ අන්තයේ ධමනි ස්රාවය කිරීම සඳහා වන මෙම සැත්කම් මඟින් ඔබට රුධිර ප්රවාහය යථා තත්වයට පත් කිරීමට, සනාල ඇඳට ඇති බාධා ඉවත් කිරීමට ඉඩ සලසයි. එමඟින් පටක නෙරෝසිස් අවදානම සහ කපා ඉවත් කිරීමේ අවශ්යතාවයෙන් රෝගියා බේරා ගනී.
මෙහෙයුම පහත පරිදි සිදු කරයි: බලපෑමට ලක් වූ යාත්රාව දේශීයකරණය කරන ස්ථානයේ කුඩා සිදුරක් සාදනු ලැබේ. ඉන්පසු, බැලූනයක් සහිත කුඩා කැතීටරයක් ධමනි ඇඳට ඇතුළු කර කොලෙස්ටරෝල් නිධි වලින් ආවරණය වේ.
ඊට පසු, වාතය සිලින්ඩරයට ගලා යාමට පටන් ගන්නා අතර, එය පුළුල් වීමට හේතු වන අතර, යාත්රාවේ පටු ලුමන් හෙළි කරයි. බලපෑම වෛද්යවරයාට ප්රමාණවත් ලෙස උච්චාරණය නොකෙරේ නම්, සනාල ඇඳෙහි සාමාන්ය පළල යථා තත්වයට පත් කිරීම සඳහා විශේෂිත ලෝහ උපකරණයක් ගුප්ත ප්රදේශයේ තැන්පත් කෙරේ.
බැලූන් ඇන්ජියෝප්ලාස්ටි වල එක් ප්රභේදයක් වන්නේ සංකීර්ණ ශල්යකර්මයකි, a ෂධීය සංයුතියකින් ආලේපිත බැලූනයක් භාවිතා කරන විට. මෙම ක්රමය මගින් ධමනි වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීමට පමණක් නොව, එන්ඩොතලියම් පටක ප්රගුණනය වීමත් සමඟ ගිනි අවුලුවන ක්රියාවලියේ වර්ධනය වැළැක්වීමට ද ඉඩ සලසයි.
සනාල ඇඳෙහි ප්රතිෂ් ored ාපිත පේටන්ට් බලපත්රයක් ලෙස මැදිහත් වීමේ ප්රති result ලය අවම වශයෙන් අවුරුදු 5 ක් වත් පවතී. සැත්කමෙන් පසු, රෝගියා වසරකට දෙවරක් අල්ට්රා සවුන්ඩ් ස්කෑන් ක්රියා පටිපාටියට භාජනය කළ යුතු අතර වසරකට වරක් ටොමොග්රැෆි ගණනය කළ යුතුය. මෙය රුධිර වාහිනී වල තත්වය නරක අතට හැරීම හඳුනා ගැනීමට සහ කාලෝචිත ලෙස චිකිත්සාව සකස් කිරීමට ඔබට ඉඩ සලසයි.

බැලූන් ප්ලාස්ටික් සැත්කම් වල වාසි:
- අඩු ආක්රමණශීලී බව: කැතීටරයක් පටක වල මයික්රෝනාඩරයක් හරහා අතුගා දැමූ යාත්රාවේ කලාපයට ඇතුල් වේ.
- මැදිහත්වීම සඳහා සාමාන්ය නිර්වින්දනය අවශ්ය නොවේ, දේශීය නිර්වින්දනය ප්රමාණවත්ය.
- සුවය ලැබීම ඉක්මන් ය - රෝගීන්ට දිනක් ඇතුළත ගමන් කිරීමට අවසර ඇත.
- එවැනි සැත්කම් මගින් පටක වල සංකූලතා හා ආසාදන තර්ජනය ප්රායෝගිකව බැහැර කරනු ලැබේ.
හොඳ සායනයක එවැනි සැත්කමක් සඳහා කොපමණ මුදලක් වැය වේද? සාමාන්යයෙන්, ස්ටෙන්ට් එකක් නොමැතිව බැලූන් ප්ලාස්ටික් වල මිල රුබල් 80 දහසක් පමණ වනු ඇත.
ධමනි බයිපාස් සැත්කම්
එය පහත දැක්වෙන රෝග විනිශ්චය සමඟ පෙන්වා ඇත:
- ධමනි සිහින් වීම - ශල්යකර්ම මගින් ලුමෙන් අවහිරතා ඉවත් කිරීමට උපකාරී වේ.
- එන්ඩර්ටයිටිස් මකා දැමීම.
- පර්යන්ත ධමනි යාත්රා වල ඇනුරිසම්.
- බැලූන් ප්ලාස්ටික් හා ස්ටෙන්ටින් කිරීම සඳහා contraindications.
දේශීය හෝ සාමාන්ය නිර්වින්දනය රෝගියාට ලබා දෙනු ලැබේ; චර්මාභ්යන්තර ස්ත්රී නහරයක් ෂන්ට් කිරීම සඳහා යොදා ගනී. මෙම තේරීම යුක්ති සහගත වන්නේ ධමනි ස්රාවය වන සමරු ques ලක, විශාල යාත්රා කකුල් වල ශිරා භාජන තුළ සෑදී නොමැති නිසා ඒවා ෂන්ට් ලෙස භාවිතා කිරීමට සුදුසු යැයි සැලකේ. සමහර විට කෘතිම ද්රව්ය මේ සඳහා යොදා ගනී.
අතුගා දැමූ ධමනි ඇති ස්ථානයේ වෛද්යවරයා විසින් කැපීමක් සිදු කරන අතර, එය ස්ථාන දෙකකට ඇතුල් කර ස්වාභාවික ෂන්ට් එකක් සවි කරනු ලැබේ. එවැනි සැත්කමක් සංකීර්ණ ගණයට අයත් වන අතර එය සිදු කරනු ලබන්නේ පළපුරුදු සහ සුදුසුකම් ලත් ශල්ය වෛද්යවරුන් විසින් පමණි.
මැදිහත්වීමෙන් පසුව, ධමනි සිහින් වීම සඳහා ශල්යකර්මයේ සාර්ථකත්වය තහවුරු කිරීම සඳහා රෝගියා අල්ට්රා සවුන්ඩ් ස්කෑන් හා ඇන්ජියෝග්රැෆික් පරීක්ෂණ සඳහා යවනු ලැබේ.

පුනරුත්ථාපන කාලය දින 2-3 සිට සතියක් දක්වා විය හැකිය, එවිට රෝගියා නිර්දේශ ගණනාවක් අනුගමනය කළ යුතුය:
- ස්ටැටින් සහ ප්රතිදේහජනක සමඟ නිතිපතා ප්රතිකාර කිරීම.
- බර පාලනය.
- පෝෂණ සීමාවන්.
- නරක පුරුදු ප්රතික්ෂේප කිරීම.
ශල්යකර්මයේ පිරිවැය තරමක් ඉහළ ය, පුද්ගලික සායන වලදී පහළ අන්තයේ ධමනි වල බයිපාස් සැත්කම් සඳහා රූබල් 130 සිට 170 දහසක් දක්වා වැය වේ.
ලේසර් චිකිත්සාව
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා වන අවම අවම ආක්රමණශීලී හා වේදනා රහිත මෙහෙයුම් වලින් එකකි. ධමනි වල බාධා ඉවත් කිරීමට, රුධිර නාල වල බිත්තිවල තත්වය යථා තත්වයට පත් කිරීමට උපකාරී වේ.
සනාල ලුමෙන් සම්පූර්ණයෙන්ම අවහිර වන ධමනි ස්රාවය වන සමරු ques ලක ඉවත් කිරීම සඳහා නිර්දේශ කෙරේ.
ලේසර් ක්රමයට පටක වල අවම මැදිහත්වීමක් ඇතුළත් වන අතර එය එන්ඩොවොස්කියුලර් ක්රමය මඟින් සිදු කරයි. මෙයින් අදහස් කරන්නේ කුමක්ද: බලපෑමට ලක් වූ ධමනි සිදුරු කර ඇති අතර, විශේෂ උපකරණයක්, ලේසර් සංවේදකයක්, එය තුළට කුහරය හරහා හඳුන්වා දෙනු ලැබේ. යාන්ත්රණය හරහා ලේසර් බාල්ක යාත්රාවට ඇතුළු වන අතර කොලෙස්ටරෝල් නිධි විනාශ කරයි.
උපකරණය සාවද්ය ලෙස ඇතුළු කිරීම වැළැක්වීම සඳහා දෘඩාංග පාලනය යටතේ විකිරණවේදී කාර්යාලයේ මැදිහත්වීම සිදු කෙරේ.

ක්රියා පටිපාටිය සම්පූර්ණ කිරීමෙන් පසුව, කොලෙස්ටරෝල් සංයුතියේ අවශේෂ සමඟ කැතීටරය ඉවත් කරනු ලැබේ.
ශල්ය වෛද්යවරුන්ගේ සහ රෝගීන්ගේ සමාලෝචනවලට අනුව, ලේසර් ධමනි සිහින් වීමේ ප්රතිකාරයේ වාසි රාශියක් ඇත:
- සම්පූර්ණ නිර්වින්දනය අවශ්ය නොවේ.
- පුනරුත්ථාපන කාලය නොමැතිකම - රෝගියාට වහාම පාහේ ගමන් කිරීමට අවසර ඇත.
- බොහෝ contraindications සමඟ මැදිහත් වීමේ හැකියාව.
- ධමනි යාත්රාවේ බාධා ඉවත් කිරීම, කෙටි කාලයක් තුළ අත් පා වලට රුධිර සැපයුම යථා තත්ත්වයට පත් කිරීම.
- සාපේක්ෂව අඩු පිරිවැය - නිල දත්ත වලට අනුව, එක් ක්රියා පටිපාටියකට සාමාන්යයෙන් රුබල් 15 දහසක් වැය වන අතර, ස්ටෙන්ට් එකක් ස්ථාපනය කරන විට, ඔබට තවත් 4-5 දහසක් ගෙවිය යුතුය.
එන්ඩාර්ටෙරෙක්ටෝමාව
එය කොලෙස්ටරෝල් සමරු ques ලක සෘජුවම ඉවත් කිරීම සහ දුර්වල රුධිර ප්රවාහය යථා තත්ත්වයට පත් කිරීම සඳහා විවෘත ආක්රමණශීලී මැදිහත්වීමකි.
ශල්යකර්මයට පෙර, ප්රති-ගිනි අවුලුවන .ෂධ අහෝසි කිරීමට සමගාමීව රුධිර සිහින් කිරීමේ drugs ෂධ පා course මාලාවක් රෝගීන්ට නියම කරනු ලැබේ.
ශල්යකර්මයට පැය 12 කට පෙර රෝගීන් ආහාර හා තරල ගැනීම නතර කළ යුතුය.
ධමනි සිහින් වීම සඳහා මෙම ආකාරයේ මැදිහත්වීම සුපිරි සංකීර්ණ ගණයට අයත් වේ, එය රෝගයේ විශේෂයෙන් දියුණු පා course මාලාවක් සඳහා නියම කරනු ලැබේ.
පශ්චාත් ශල්යකර්ම කාල පරිච්ඡේදයේදී රෝගියා වෛද්යවරුන්ගේ නිර්දේශ අනුගමනය නොකරන්නේ නම්, රෝගයේ රෝග ලක්ෂණ නැවත ඇතිවීමේ සම්භාවිතාව, නව කොලෙස්ටරෝල් තැන්පතු පෙනුම, යාත්රා වලට සිදුවන හානිය ඉහළ ය.
මෙහෙයුම් අනුක්රමය
- සමරු ques ලක මගින් බලපෑමට ලක් වූ ධමනි යාත්රාවක් ඇණ ගසා ඇත. එවිට, ධමනි නිස්සාරණය කිරීම සඳහා සම මත කැපීමක් සිදු කරයි.
- යාත්රාවේ යාබද කොටස් සම්බන්ධ කිරීම සඳහා පිහිටුවා ඇති කැපීමේ දී ෂන්ට් එකක් සවි කර ඇත.
- එවිට ධමනි අවහිර කරනු ලැබේ, සමරු que ලකය ඉවත් කිරීම සඳහා විශේෂ උපකරණයක් තුවාලයට ඇතුල් කරනු ලැබේ.
- ධමනි බිත්තිය එහි විෂ්කම්භය යථා තත්වයට පත් කිරීම සඳහා විශේෂ පැච් එකකින් පරිපූර්ණය කර ඇත.
- ෂන්ට් ඉවත් කරනු ලැබේ.
- රුධිර සංසරණය යථා තත්ත්වයට පත් කිරීමෙන් පසු, ධමනි මැහුම් කර, මැදිහත්වීමේ ස්ථානයේ ජලාපවහන නලයක් (එකක් හෝ වැඩි ගණනක්) සවි කර ඇත.
- විශේෂ ශල්ය උපකරණ භාවිතයෙන් මෙම මෙහෙයුම සිදු කරනු ලැබේ: දුරදක්න විශාලනය සහ අන්වීක්ෂය.
- රෝගයේ වර්ධනයේ මට්ටම සහ රෝගියාගේ සාමාන්ය සෞඛ්ය තත්වය මත පදනම්ව ශල්යකර්මයේ කාලය පැය කිහිපයක් දක්වා වේ.
කකුල් වල ධමනි වල එන්ඩාර්ටෙරෙක්ටෝමාව සමඟ නිර්වින්දන වර්ග දෙකක් භාවිතා කරයි:
- පූර්ණ - වේදනා සංවේදීතාව නිරපේක්ෂව අවහිර කිරීම සඳහා. ශල්යකර්මය පුරාම රෝගියාගේ නින්දට එය සම්බන්ධ වේ.
- දේශීය - ශල්යකර්ම ක්ෂේත්රයේ වේදනාව අවහිර කරයි. විශ්රාමිකයින්, හෘදයේ හා රුධිර නාලවල සමෝධානික රෝග ඇති රෝගීන්, දරුණු පු mon ් ary ුසීය රෝග සඳහා එය දක්වනු ලැබේ.
පුනරුත්ථාපනය
ධමනි ස්රාවය කිරීමේ ශල්යකර්මයෙන් පසුව, පුනරුත්ථාපනය කිරීම සඳහා දින 1-2 සිට සතියක් දක්වා සම්මත කාල සීමාවක් ඇතුළත් වන අතර පසුව රෝගියා රෝහලෙන් පිට කරනු ලැබේ. ශල්යකර්මයෙන් පසු මැහුම් හත්වන දිනයේදී ඉවත් කරනු ලැබේ.
කැරොටයිඩ් ධමනි වලින් කොලෙස්ටරෝල් නිධි තුරන් කිරීම සඳහා මැදිහත් වීමේ එක් ආකාරයක් - කැරොටයිඩ් එන්ඩාර්ටෙරෙක්ටෝමි - සිදු කරනු ලැබේ. ශල්යකර්මයට පෙර රෝගීන් හිස්කබලේ කොටසක් රැවුල බෑම, සාමාන්ය නිර්වින්දනය ලබා දීම, ධමනි යාත්රාවක් හුදකලා කිරීම, සමරු que ලකය ඉවත් කිරීම, ධමනි බිත්තිය පිරිසිදු කිරීම සහ තුවාලය මැසීම සිදු කරයි.

ශල්යකර්මයෙන් දින 1 කට පසු, රෝගීන්ට drug ෂධ ප්රතිකාර නියම කරනු ලැබේ:
- රුධිරය සිහින් කිරීමේ drugs ෂධ: වෝෆරින්, ෆ්රැග්මින්.
- ඇන්ජියෝප්රොටෙක්ටර්ස්: ඩෙට්රලෙක්ස්, ඇස්කියුසන්.
- පෙනිසිලින් කාණ්ඩයේ ප්රතිබැක්ටීරීය කාරක.
- ප්රති-ගිනි අවුලුවන බලපෑමක් ඇති වේදනා නාශක: ඉබුප්රොෆෙන්, ඉන්ඩොමෙතසින්.