ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව: කරකැවිල්ලේ රෝග ලක්ෂණ

වසර ගණනාවක් තිස්සේ ඩයබෙට්ස් සමඟ අසාර්ථක ලෙස අරගල කරනවාද?
ආයතනයේ ප්රධානී: “දියවැඩියාව දිනපතා පානය කිරීමෙන් සුව කිරීම කොතරම් පහසුදැයි ඔබ මවිතයට පත් වනු ඇත.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව (දෙවන වර්ගයේ දියවැඩියාව ලෙසද හැඳින්වේ) යනු රුධිරයේ සීනි වල නිදන්ගත වැඩිවීමක් මගින් සංලක්ෂිත පරිවෘත්තීය රෝගයකි. මෙම උල්ලං for නය වීමට හේතු ඉන්සියුලින් හෝමෝනය ප්රමාණවත් ලෙස නිපදවීම හෝ ශරීරයේ සෛල වලට එහි බලපෑම් වලට ප්රතිරෝධය දැක්වීම කළ යුතුය.
එහි ප්රති As ලයක් ලෙස ග්ලූකෝස් සෛල තුළට විනිවිද යාමට නොහැකි වීම, රුධිරයේ එහි සාන්ද්රණය පිළිගත නොහැකි සලකුණු දක්වා ඉහළ යාම, අභ්යන්තර අවයව හා පද්ධති වලට හානි සිදු වේ. රෝගයේ ආරම්භයේදීම ඉන්සියුලින් හෝමෝනය සාමාන්ය පරිමාවකින් හෝ වැඩි ප්රමාණයකින් නිපදවිය හැකිය.
බොහෝ විට මෙම පරිවෘත්තීය ආබාධය වැඩිහිටියන්ගේ රෝගය ලෙස හැඳින්වේ, මන්ද එය වයස අවුරුදු 40 ට වැඩි පුද්ගලයින් තුළ සිදු වේ. දෙවන වර්ගයේ දියවැඩියාව අධික බර ඇති පුද්ගලයින්ගේ පොදු ගැටළුවක් වන අතර, රෝගයක් සමඟ බර ක්රියාකාරීව වැඩි වේ.
ඉන්සියුලින් මත යැපෙන දියවැඩියාව හඳුනාගත හොත්, ග්ලූකෝස් රුධිරයේ එකතු වේ නම්, රුධිර පීඩනය ඉහළ යයි, ශරීරය වකුගඩු හරහා සීනි ඉවත් කිරීමට උත්සාහ කරන අතරම විද්යුත් විච්ඡේදක ප්රමාණය අඩු කරයි. රෝගියාට රෝග ලක්ෂණ අත්විඳිය හැකිය: අරිතිමියාව, මාංශ පේශි ඇඹරීම, වියළි මුඛය.
ව්යාධිජනක තත්වයට හේතු තරමක් විවිධාකාර වේ, එය අධික බර හා තරබාරුකම පමණක් නොවේ. දියවැඩියාව සඳහා වෙනත් නැඹුරු සාධක වන්නේ:
- පරම්පරාව
- වෛරස් රෝග
- ආතතිය
- වයස ආශ්රිත වෙනස්කම්
- අග්න්යාශ රෝග
- හෝමෝන ආබාධ.
දියවැඩියා රෝගීන් විවිධ සංකූලතාවන්ට ගොදුරු වන අතර ඒවායින් බොහෝ විට කරකැවිල්ල ලෙස හැඳින්විය හැකිය. මෙම තත්වයට නිශ්චිත හේතු තහවුරු කිරීම, එය වළක්වා ගත හැකි ක්රම සොයා ගැනීම අතිශයින්ම වැදගත්ය.
කරකැවිල්ලට මූලික හේතු
 ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව තුළ කරකැවිල්ල ඇතිවීමට සියලු සාධක හේතු විය හැක. ප්රධාන හේතුව සාමාන්යයෙන් ඉන්සියුලින් වැරදි ලෙස ගණනය කරන ලද මාත්රාවක් බවට පත්වන අතර එය නොමැතිව දියවැඩියා රෝගීන්ට දෙවන වර්ගයේ රෝග සමඟ පවා කළ නොහැක.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව තුළ කරකැවිල්ල ඇතිවීමට සියලු සාධක හේතු විය හැක. ප්රධාන හේතුව සාමාන්යයෙන් ඉන්සියුලින් වැරදි ලෙස ගණනය කරන ලද මාත්රාවක් බවට පත්වන අතර එය නොමැතිව දියවැඩියා රෝගීන්ට දෙවන වර්ගයේ රෝග සමඟ පවා කළ නොහැක.
කරකැවිල්ල හයිපොග්ලිසිමියා සමඟ සම්බන්ධ විය හැකිය, මෙය රුධිරයේ ග්ලූකෝස් සාන්ද්රණය සී rapid ්රයෙන් අඩුවීමක් වන අතර එය කාබෝහයිඩ්රේට් ප්රමාණවත් නොවීම නිසා ඇතිවේ.
එබැවින් ඇතැම් ations ෂධ භාවිතා කරන රෝගීන් තුළ හිස කැරකෙමින් පවතී, කරකැවිල්ල ප්රතිකාරයට අහිතකර ප්රතික්රියාවක් වනු ඇත.
සාමාන්ය දුර්වලතාවය, කරකැවිල්ල ප්රහාර මඟින් සීනි iency නතාවයක් ඇති කරයි, මන්ද ග්ලූකෝස් අඛණ්ඩව සැපයීමත් සමඟ පමණි:
- මොළය පැහැදිලිව ක්රියා කරයි:
- අවයව හා පද්ධති සුමටව ක්රියාත්මක වේ.
කරකැවිල්ල වැනි රෝග ලක්ෂණ ඇතිවන්නේ රුධිර පීඩනය අඩු වීම, අරිතිමියාව, නිරන්තර ආතති තත්වයන්, හෘද ස්පන්දනය සහ තෙහෙට්ටුව වැඩි වීමෙනි. මේ සියල්ලෙන් රෝගියා තුළ දියවැඩියා ස්නායු රෝග ඇති බව වෛද්යවරයාට පැවසිය හැකිය.
අග්න්යාශයට අවශ්ය ඉන්සියුලින් ස්රාවය කිරීමට නොහැකි වීමත් සමඟ හයිපර්ග්ලයිසිමියාව වර්ධනය වේ, වෙනත් වචන වලින් කිවහොත් මෙය ප්රතිශක්තිකරණ පද්ධතියේ ස්ථායිතාවයි. එහි ප්රති blood ලයක් ලෙස රුධිරයේ සීනි වැඩි වීම නොවැළැක්විය හැකිය.
හයිපර්ග්ලයිසිමියාව, ශරීරයේ විජලනය, පරිවෘත්තීය නිර්වායු තන්ත්රයට මාරුවීම බැහැර නොකෙරේ. ග්ලයිකෝජන් සැපයුම ක්රමයෙන් ක්ෂය වේ, චලනයන් සම්බන්ධීකරණය වෙනස් වේ, දුර්වලතාවය සහ කරකැවිල්ල වර්ධනය වේ. මෙම තත්වය මාංශ පේශි කැක්කුම, වේදනාව, ලැක්ටික් අම්ලය සමුච්චය වීමට හේතු සෙවිය යුතුය.
දියවැඩියා රෝගියාට කරකැවිල්ලේ දුක්ඛිත ප්රතිවිපාක පැහැදිලිව වටහා ගැනීම, රෝගයේ සං with ා සමඟ කටයුතු කිරීමේ ක්රම දැන ගැනීම සහ සීනි අඩුවීමේ පළමු රෝග ලක්ෂණ තුරන් කිරීම අතිශයින් වැදගත් ය. වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම, උල්ලං of නය වීමට මූලික හේතුව තහවුරු කිරීම, රුධිරයේ ග්ලූකෝස් හිඟය පියවා ගන්නේ කෙසේද යන්න ඉගෙන ගැනීම අවශ්ය වේ. ඔබට කරකැවිල්ල දැනෙනවා නම්, ග්ලූකොජන් එන්නතක් හදිසියේ එන්නත් කිරීම අවශ්ය විය හැකිය.
හයිපර්ග්ලයිසිමියා හි තවත් පැතිකඩක් වන්නේ කීටොඇසයිඩෝසිස් ය. මෙය සාමාන්යයෙන් දියවැඩියාව පාලනය කිරීම ප්රමාණවත් නොවේ. ග්ලූකෝස් හිඟයක් සමඟ මිනිස් සිරුර:
- මේද සංචිත බිඳ දමයි
- සක්රීයව කීටෝන් සිරුරු නිපදවයි.
කීටෝන් සිරුරු අතිරික්තයක් රුධිර ආම්ලිකතා මට්ටම ඉහළ යාමට හේතු වන අතර රෝග ලක්ෂණ අවුලුවයි: දුර්වලතාවය, ඔක්කාරය, පිපාසය, අධික වැඩ කිරීම, පෙනීම දුර්වල වීම. දියවැඩියාවේ මුඛයෙන් ඇසිටෝන් ගඳ සුවඳක් ද ඇත.
කීටෝඇසයිඩෝසිස් බැහැර කිරීම සඳහා, ජල සමතුලිතතාවය නැවත පිරවීම සඳහා නිතිපතා ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ. බොහෝ අවස්ථාවන්හීදී, ඉන්සියුලින් මත යැපෙන දියවැඩියාව කරකැවිල්ල පමණක් නොව, දුර්වලතාවය, පිරුණු කන්, ඇස්වල අඳුරු වීමද ඇති කරයි. මෙම රෝග ලක්ෂණ සඳහා විශේෂ අවධානයක් අවශ්ය වේ, ඒවා නරක අතට හැරෙන තත්වයක් සමඟ සම්බන්ධ විය හැකිය, දියවැඩියා කෝමා තත්වයේ ආරම්භය වේ.
ඔබ කීටොඇසයිඩෝසිස් යැයි සැක කරන්නේ නම්, ඔබ ගිලන් රථ කණ්ඩායමක් අමතන්න, එවැනි තත්වයක් තුළ ස්වයං ation ෂධ ගැනීම සංකූලතා සහ මරණයෙන් පිරී ඇත.
කරකැවිල්ල සඳහා අවශ්ය පියවර
 දියවැඩියා රෝගියෙකුගේ කරකැවිල්ල හා දුර්වලතාවය සීනි මට්ටම වේගයෙන් පහත වැටීම නිසා ඇති වන විට, මිනිස් සෞඛ්යය පවත්වා ගැනීමට හදිසි පියවර ගත යුතුය. පළමුව ඔබ මිහිරි ආහාර අනුභව කිරීම හෝ සීනි සමඟ තේ පානය කිරීම, දියවැඩියා රෝගියාගේ නළලට සීතල සම්පීඩනයක් යොදන්න, විනාකිරි ද්රාවණයක කපු රෙදි තෙතමනය කරන්න. මෙයින් පසු, රෝගියා බිම හෝ ඇඳ හරහා තබා ඇත.
දියවැඩියා රෝගියෙකුගේ කරකැවිල්ල හා දුර්වලතාවය සීනි මට්ටම වේගයෙන් පහත වැටීම නිසා ඇති වන විට, මිනිස් සෞඛ්යය පවත්වා ගැනීමට හදිසි පියවර ගත යුතුය. පළමුව ඔබ මිහිරි ආහාර අනුභව කිරීම හෝ සීනි සමඟ තේ පානය කිරීම, දියවැඩියා රෝගියාගේ නළලට සීතල සම්පීඩනයක් යොදන්න, විනාකිරි ද්රාවණයක කපු රෙදි තෙතමනය කරන්න. මෙයින් පසු, රෝගියා බිම හෝ ඇඳ හරහා තබා ඇත.
දියවැඩියා රෝගීන්ට තත්වය යථා තත්ත්වයට පත් කිරීම, දුර්වලතාවය තුරන් කිරීම සඳහා විශේෂ take ෂධ ගැනීම අවශ්ය විය හැකිය: මොටිලියම්, සිනරයිසීන්. අකල් වෛද්ය ප්රතිකාර යටතේ රෝගියාට හදිසියේම සිහිය නැති වී කෝමා තත්වයට පත්විය හැකිය. එයින් පිටතට යාම අතිශයින් දුෂ්කර ය.
හදිසි කෝමා තත්වයකදී ගිලන් රථයක් හදිසියේම කැඳවනු ලැබේ, දියවැඩියා රෝගියාට රෝහල් ගත කිරීම අවශ්ය වේ. ග්ලයිසිමියා මට්ටමේ වෙනස්වීම්, කරකැවිල්ල ආහාරයට දැඩි ලෙස අනුගත වීම නිසා වළක්වා ගත හැකිය.
- මත්පැන්, ස්වාභාවික ශක්තිමත් කෝපි, කළු තේ පානය කිරීම තහනම්ය
- ඔබ සිගරට් බොන පුරුද්ද අත්හැරිය යුතුයි.
එය නිරන්තරයෙන් ආහාර වේල නිරීක්ෂණය කිරීම, අධික ලෙස පැටවීම නොකිරීම, ප්රමාණවත් ශාරීරික ක්රියාකාරකම් තෝරා ගැනීම පෙන්නුම් කරයි.
ක්රීඩාව වැදගත් නමුත් අන්තරාසර්ග විද්යා ologist යාගේ අධීක්ෂණයට යටත් වේ.
චිකිත්සක සහ වැළැක්වීමේ ක්රියාවන්
 ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව හා කරකැවිල්ල සමඟ රෝගීන් සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කළ යුතුය, නිශ්චිත ආහාර වේලක් අනුගමනය කළ යුතුය, ශාරීරික අධ්යාපනයේ නිරත විය යුතුය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව හා කරකැවිල්ල සමඟ රෝගීන් සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කළ යුතුය, නිශ්චිත ආහාර වේලක් අනුගමනය කළ යුතුය, ශාරීරික අධ්යාපනයේ නිරත විය යුතුය.
නිරන්තර ජල සමතුලිතතාවයක් පවත්වා ගැනීම ගැන අප අමතක නොකළ යුතුය, මෙය විජලනය ඉවත් කිරීමට උපකාරී වේ.
ශරීරයේ ස්වාභාවික අම්ල තුරන් කිරීමේ ක්රියාවලියේදී ප්රමාණවත් තරම් ජලය භාවිතා කිරීම වැදගත් කාර්යභාරයක් ඉටු කරයි.
මිනිස් සිරුරේ බයිකාබනේට් නිපදවීම සෑම විටම පළමු තැනට පත්වන හෙයින්, විජලනයට එරෙහිව දියවැඩියා රෝගියෙකු තුළ ස්රාවය වන විට ඉන්සියුලින් ස්රාවය සැලකිය යුතු ලෙස වළක්වනු ලැබේ. වැඩි කල් යන්නට මත්තෙන් හෝමෝනය ප්රමාණවත් නොවන අතර රුධිරයේ සීනි මට්ටම ඉහළ යයි.
මිනිස් සිරුරේ සියලුම පටක වලට ග්ලූකෝස් සෛල තුළට විනිවිද යාමට ජලය දායක වේ. එබැවින් ග්ලයිසිමියා සහ කරකැවිල්ල වැනි ගැටළු වලක්වා ගැනීම සඳහා ඉන්සියුලින් හෝමෝනය පමණක් නොව ප්රමාණවත් තරලයක්ද වැදගත් වේ.
සෛල බොහෝ දුරට ජලයෙන් සමන්විත වන අතර ඉන් කොටසක් ආහාර ගන්නා විට බයිකාබනේට් සෑදීමට භාවිතා කරන අතර අනෙක් කොටස පෝෂ්ය පදාර්ථ අවශෝෂණය කර ගැනීම සඳහා අවශ්ය වේ.එබැවින් එය පැන නගී:
- ඉන්සියුලින් .නතාවය
- ශරීරයෙන් හෝමෝනය ප්රමාණවත් නොවීම.
නිසි ජල සමතුලිතතාවය පවත්වා ගැනීම සඳහා, ඔබ සැමවිටම සරල නීති කිහිපයක් මතක තබා ගත යුතුය. සෑම උදෑසනකම වායුවකින් තොරව පිරිසිදු ජලය මිලි ලීටර් 400 ක් හිස් බඩක් මත පානය කළ යුතුය. මත්පැන්, ශක්තිමත් තේ, කෝපි අතහැර දැමීම අවශ්ය වේ. එවැනි බීම පළමු හා දෙවන වර්ගයේ දියවැඩියා රෝගීන්ගේ ශරීරයට අහිතකර ලෙස බලපායි. එය ශරීරය තුළ වාසිදායක ලෙස පිළිබිඹු වන පිරිසිදු ජලය වන අතර, එය භයානක රෝග, තත්වයන්, දුර්වලතාවය සහ නිතර නිතර කරකැවිල්ල ඇතුළු බොහෝ රෝග වර්ධනය වීම වළක්වයි.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවේ රෝග ලක්ෂණ පිළිබඳ තොරතුරු මෙම ලිපියේ වීඩියෝවේ විශේෂ experts යින් විසින් විස්තර කරනු ඇත.
දෙවන වර්ගයේ දියවැඩියාව
දෙවන වර්ගයේ දියවැඩියා රෝගය, ඉන්සියුලින් නොවන යැපීම ලෙසද හැඳින්වේ, අන්තරාසර්ග පද්ධතියේ රෝගයක් වන අතර එය අග්න්යාශයික හෝමෝනය වන ඉන්සියුලින් වලට ශරීර පටක වල සංවේදීතාවයේ සාපේක්ෂ අඩුවීමක් මගින් සංලක්ෂිත වේ.
- සාමාන්ය විස්තරය
- දෙවන වර්ගයේ දියවැඩියාවට මුහුණ දෙන්නේ කවුද?
- දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වන්නේ ඇයි?
- රෝග ලක්ෂණ
- රෝග නිර්ණය
- වැළැක්වීමේ පියවර
මෙම ව්යාධි විද්යාවේ ප්රති consequ ලයක් ලෙස දියවැඩියා රෝගියාගේ රුධිරයේ සීනි මට්ටම ඉහළ යාමත් සමඟ කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය වීමක් සිදු වේ.
සාමාන්ය විස්තරය
දෙවන වර්ගයේ දියවැඩියා රෝගයේ සාපේක්ෂ ඉන්සියුලින් iency නතාවයක් සටහන් වේ. අග්න්යාශ සෛල එකවරම ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවයි (සමහර විට වැඩි වූ ප්රමාණයක් පවා).
කෙසේ වෙතත්, සෛලය සමඟ එහි සම්බන්ධතාවය සහතික කරන සහ රුධිරයෙන් ග්ලූකෝස් සෛලයට ඇතුළු වීමට උපකාරී වන ව්යුහ ගණන සෛල මතුපිට අවහිර වී හෝ අඩු වේ. සෛල ග්ලූකෝස් iency නතාවය ඊටත් වඩා විශාල ඉන්සියුලින් නිෂ්පාදනය සඳහා සං signal ාවක් වන නමුත් මෙය කිසිදු බලපෑමක් නොකරන අතර කාලයත් සමඟ ඉන්සියුලින් නිෂ්පාදනය සැලකිය යුතු ලෙස අඩු වේ.
එහි ප්රති As ලයක් ලෙස රුධිර ග්ලූකෝස් මට්ටම ඉහළ යන අතර එය රුධිර වාහිනී හා අනෙකුත් අවයව වලට හානි කරයි.
දෙවන වර්ගයේ දියවැඩියාවට මුහුණ දෙන්නේ කවුද?
එය පොදු රෝගයකි. ලෝකයේ මිලියන 210 ක් පමණ දියවැඩියාවෙන් පෙළෙන අය (1 සහ 2 වර්ග) වන අතර ඔවුන්ගෙන් 90% ක්ම ඉන්සියුලින් නොවන බව හඳුනාගෙන ඇත. දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන්නේ තරබාරුකමෙන් පමණක් යන මතය මුළුමනින්ම නිවැරදි නොවේ. මෙහිදී, හැකි රෝගියෙකුගේ වයස සහ ජීවන රටාව ද කාර්යභාරයක් ඉටු කරයි.

අවුරුදු 40 ට වඩා පැරණි සහ තරබාරුකම ඇති අය මෙන්ම ඔවුන්ගේ සෞඛ්යය ගැන නොසැලකිලිමත් අයද මෙම රෝගයට ගොදුරු වේ.
රීතියක් ලෙස, ශරීරයේ භෞතික විද්යාත්මක ලක්ෂණ නිසා කාන්තාවන් වැඩිපුර බරින් පීඩා විඳිති. එබැවින් දෙවන වර්ගයේ දියවැඩියා රෝගය මානව වර්ගයාගේ සුන්දර භාගයට බලපායි.
දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වන්නේ ඇයි?
එය අත්පත් කර ගත් හා ජානමය විය හැකිය. පවුලට දැනටමත් දියවැඩියා රෝගීන් සිටී නම් ඉන්සියුලින් ස්වාධීන ආකාරයේ රෝගයක් වැළඳීමේ සම්භාවිතාව 40% කින් වැඩි වන බව සනාථ වේ.
ඔබ දැනටමත් දන්නා පරිදි තරබාරුකම ද මෙම රෝගයට දායක වේ. එය අවිනිශ්චිත ජීවන රටාවකට සහ නුසුදුසු ආහාර වේලකට මග පාදයි (දියවැඩියා රෝගීන්ගේ පෝෂණය කුමක් විය යුතුද යන්න ගැන - එය වෙනම ලිපියකින් ලියා ඇත), කාබෝහයිඩ්රේට් පවතින.
සන්ධිවලට ප්රතිකාර කිරීම සඳහා අපගේ පා readers කයින් ඩයබෙනොට් සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
අවදානම් කණ්ඩායමට උපත් බර කිලෝග්රෑම් 4.5 ඉක්මවන ළදරුවන් ඇතුළත් වේ. ළමුන් හා වැඩිහිටියන් තුළ, පටක වල පරිවෘත්තීය දුර්වල බැවින් ඉන්සියුලින් වල ක්රියාකාරිත්වය වටහා ගැනීම නතර වේ. මේ අතර ග්ලූකෝස් ආහාර සමඟ ශරීරයට අඛණ්ඩව ඇතුළු වන අතර එහි අතිරික්තය තුරන් කිරීමට කිසිවෙකු නොමැත. එය ග්ලයිකෝජන් බවට හැරේ, එවිට මෙම ද්රව්යය අක්මා සෛල හා මාංශ පේශි උරා ගැනීමට පටන් ගනී. මේ අනුව, රුධිර ග්ලූකෝස් වැඩි වීමක් සිදු වේ.
අග්න්යාශයික සෛලවල ග්ලූකෝස් වලට ඇති සංවේදීතාව දුර්වල වූ විටද තත්වයක් ඇතිවිය හැකිය.මෙම අවස්ථාවේ දී, බී සෛල ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන්නේ නැත, එබැවින් නැවතත් සීනි මට්ටම පරිමාණයෙන් බැහැර වන අතර හයිපර්ග්ලයිසිමියාව වර්ධනය වේ.
දෙවන වර්ගයේ දියවැඩියාව ඉතා හොඳයි, එබැවින් එහි ඇති බව නොදැනීම අපහසුය. කෙසේ වෙතත්, රෝග ලක්ෂණ බොහෝ කලකට පසු පෙනේ. අන්තරාසර්ග පද්ධතියේ ව්යාධි විද්යාවක් ඇති බවට සැක නොකර පුද්ගලයෙකු වසර ගණනාවක් ජීවත් වේ.
මුලදී, සුළු මාංශ පේශි දුර්වලතාවයක් පෙනේ. රෝගියාට ඉක්මනින් වෙහෙසට පත්විය හැකිය, ඔහුගේ ක්රියාකාරිත්වය අඩු වේ. එවිට දියවැඩියා රෝගියා නිරන්තරයෙන් වියළි මුඛයක් දකින විට ඔහුට පානය කිරීමට අවශ්යය. මේ සම්බන්ධයෙන්, වැසිකිළියට යන සංචාර සංඛ්යාව වැඩි වෙමින් පවතී.

ටික වේලාවකට පසු, අතෙහි තුවාලය වෙනදාට වඩා දිගු වන බව පුද්ගලයා දකිනු ඇත. සමේ කැසීම සහ වියලි බව පෙනෙන්නට තිබීම, සමීප ප්රදේශයේ විශේෂ අපහසුතාවයක් දැනේ. එපමණක්ද නොව, ස්ත්රී පුරුෂ දෙපාර්ශවයේම නියෝජිතයන්. කාන්තාවන් තුළ දියවැඩියාව බොහෝ විට තෙරපුම සමඟ ඇති අතර එයටද ප්රතිකාර කළ යුතුය.
රෝග නිර්ණය
රෝග විනිශ්චය සඳහා ඇනමෙනිස් එකතු කරනු ලැබේ, පසුව රෝගියා රසායනාගාරයකට යවනු ලබන අතර එහිදී ඔහු විශ්ලේෂණය සඳහා රුධිරය පරිත්යාග කරයි. පළමු වරට - හිස් බඩක් මත, දෙවැන්න - ආහාර ගැනීමෙන් පැය කිහිපයක් හෝ ග්ලූකෝස් ද්රාවණය ග්රෑම් 75 ක්. ප්රති Results ල පිළිවෙලින් 6 mmol / L සහ 11 mmol / L ට වඩා වැඩි වනු ඇත.

ප්රතිකාර ක්ෂණිකව නියම නොකෙරේ. පළමුවෙන්ම, අන්තරාසර්ග විද්යා ologist යා නිර්දේශ කරන්නේ රෝගියා නිතිපතා ක්රීඩාවල නිරත විය යුතු බවයි (පිහිනීම, බයිසිකල් පැදීම, කඳු නැගීම, ව්යායාම, පැනීමේ ලණු ආදිය).
මෙම අවස්ථාවෙහිදී, ආහාර වේලක් (උදාහරණයක් ලෙස, අඩු කාබ්) වැදගත් වේ. මේ සියල්ල දියවැඩියාවට හේතුව - තරබාරුකම සමඟ සාර්ථකව කටයුතු කිරීමට උපකාරී වේ. මාර්ගය වන විට, පුද්ගලයෙකු බොහෝ චලනය වන විට, ශරීරය ග්ලූකෝස් වැය කරයි.
දියවැඩියා රෝගීන් සඳහා ප්රතිකාර වගුව අංක 9 සංවර්ධනය කරන ලදී. එහි ලක්ෂණය වන්නේ වැඩි ප්රෝටීන්, අඩු කාබෝහයිඩ්රේට් සහ මේද ආහාර.
අවසර ලත් ලැයිස්තුවට පහත නිෂ්පාදන ඇතුළත් වේ:
- කිරි, චීස්, අඩු මේද ගෘහ චීස්, ඇඹුල් ක්රීම් ටිකක්,
- තේ, කසාය, පළතුරු සහ එළවළු යුෂ,
- බටර්, ගිතෙල්, එළවළු තෙල්,
- රයි, ප්රෝටීන්-නිවුඩ්ඩ සහ තිරිඟු පාන්,
- කෙට්ටු මස්, මාළු, බිම්මල්, එළවළු සුප් හොද්ද මත සුප් / බෝර්ෂ්ට්,
- කෙට්ටු මස්
- නැවුම් පලතුරු සහ එළවළු
- මී පැණි ටිකක්
- කුකීස්, ජෙලි සහ මූස්.
මෙම වගුවේ සම්පූර්ණ ලැයිස්තුව වඩාත් විස්තරාත්මකව අධ්යයනය කිරීමෙන් ඔබට ස්වාධීනව මෙනුවක් පින්තාරු කළ හැකිය. මාර්ගය වන විට, කුඩා කොටස් වලින් දිනකට ආහාර වේල් 6 ක් කිරීම සුදුසුය. බර අඩු කර ගැනීමට ගත් සියලු උත්සාහයන් අසාර්ථක වූයේ නම්, වෛද්යවරයා .ෂධය තෝරා ගනී.
වැළැක්වීමේ පියවර
දෙවන වර්ගයේ දියවැඩියාව අනෙකුත් සියලුම රෝග මෙන් පසුකාලීනව ප්රතිකාර කිරීමට වඩා වළක්වා ගැනීම පහසුය. නමුත් මෙම වැළැක්වීමේ පියවරයන් එකවරම ප්රතිකාරයක් වනු ඇත.

රෝගය වැළැක්වීම සහ ප්රතිකාර කිරීම වඩාත් be ලදායී වනු ඇති බව සැලකිල්ලට ගනිමින් නිර්දේශ කිහිපයක් මෙන්න:
- තරබාරුකමෙන් වළකින්න, බර නිරීක්ෂණය කරන්න,
- ක්රියාශීලී ජීවන රටාවක් (ශාරීරික ක්රියාකාරකම්) මෙහෙයවන්න, නැවුම් වාතය තුළ වැඩිපුර ඇවිදින්න,
- නිවැරදිව ආහාරයට ගන්න (අඩු කාබ් ආහාර) සහ සාගින්නෙන් තොර,
- ඔබේ රුධිරයේ සීනි නිරන්තරයෙන් පරීක්ෂා කරන්න.
- ඔබේ වෛද්යවරයාගේ උපදෙස් පරිදි take ෂධ ගන්න. බොහෝ විට එය සියොෆෝර් සහ ග්ලූකොෆාෂ් ය.
දියවැඩියා ආහාරයක විවිධ වර්ගයේ බෝංචි
දියවැඩියා රෝගය ඉන්සියුලින් නිෂ්පාදනය අග්න්යාශයේ අක්රියතාවයෙන් සංලක්ෂිත වේ. රෝගයේ ස්වභාවය නිසා රෝගීන්ට ආහාර තේරීම් සම්බන්ධයෙන් දැඩි සීමාවන් අනුගමනය කිරීමට බල කෙරෙයි. එබැවින් ස්වාභාවික සීනි, මේද කිරි නිෂ්පාදන සහ රසකැවිලි සම්පූර්ණයෙන්ම අත්හැර දැමීමට ඔවුන්ට සිදුවේ. නමුත් සෑම දෙයක්ම රසකැවිලි සමඟ පැහැදිලිව පෙනේ නම්, වෙනත් නිෂ්පාදන සමඟ, උදාහරණයක් ලෙස, ධාන්ය වර්ග හෝ රනිල කුලයට අයත් නම්, එය එතරම් සරල නැත. තේරුම් ගත යුතුයි.
දෙවන වර්ගයේ දියවැඩියාව ඇති බෝංචි ආහාරයට ගත හැකිද යන්න ලිපියෙන් ඔබ ඉගෙන ගනු ඇත. මෙම නිෂ්පාදනයට අද්විතීය ගුණාංග ඇත, එබැවින් එහි භාවිතය නිරෝගී පුද්ගලයින්ට සහ අන්තරාසර්ග ආබාධ සහිත රෝගීන්ට යෝග්ය වේ.
බෝංචි යනු රනිල කුලයට අයත් බහු වාර්ෂික ශාකයකි. එහි පෝෂණ ගුණය සහ වටිනා අංශු මාත්ර සහිත සන්තෘප්තිය නිසා ඉහළ සීනි සහිත මෙනුවේ එය අත්යවශ්ය වේ. මෙම නිෂ්පාදනයේ ප්රෝටීන් අන්තර්ගතය මස් හා සැසඳිය හැකිය. සියලුම වර්ගයේ බෝංචි භාවිතය සඳහා නිර්දේශ කෙරේ.

බෝංචි වලට අමතරව, ආහාර දිරවීමේදී ඉන්සියුලින් වෙනුවට ආදේශකයක් සමඟ රුධිරය සංතෘප්ත කරන ඔවුන්ගේ පියාපත් ආහාරයට ගත හැකිය. මෙම ශාකයේ පලතුරු වල වටිනාකම වන්නේ අග්න්යාශයේ සැලකිය යුතු බරක් නොගෙන ඒවා ඉක්මනින් ශරීරයට අවශෝෂණය කර ගැනීමයි. එපමණක් නොව, නිෂ්පාදිතය සෑදෙන ඇමයිනෝ අම්ල සහ එන්සයිම එහි පවිත්රතාවයට දායක වේ.
- ඇස්කෝර්බික්, පැන්ටොතනික්, ෆෝලික්, නිකොටින්තික් අම්ල,
- කැරොටින්
- thiamine
- විටමින් ඊ, සී, බී,
- රයිබොෆ්ලැවින්
- පිරිඩොක්සීන්
- නියාසින්
- පිෂ් .ය
- ෆ ruct ක්ටෝස්
- කෙඳි
- අයඩින්
- තඹ
- සින්ක්
- ආර්ජිනින්
- ග්ලෝබියුලින්
- ප්රෝටියේස්
- ට්රිප්ටෝෆාන්,
- ලයිසීන්
- හිස්ටයිඩින්.
මීට අමතරව, මෙම බෝගය සමස්තයක් ලෙස ශරීරයට ධනාත්මක බලපෑමක් ඇති කරයි, නිරෝගී බර අඩු කර ගැනීම ප්රවර්ධනය කරයි, සහ අක්මාව තුළ මේදය තැන්පත් වීමේ ක්රියාවලිය අවහිර කරයි.
අද්විතීය ගුණාංගවල සංයෝජනය හේතුවෙන්, පූර්ව දියවැඩියා තත්වයේ සිටින රෝගීන්ට නිෂ්පාදිතය වෛද්යවරුන් විසින් නිර්දේශ කරනු ලැබේ. බෝංචි වර්ග කිහිපයක් තිබේ, ඒ සෑම එකක්ම තමන්ගේම වාසියක් ඇත:
- සුදු (ප්රතිබැක්ටීරීය)
- රතු (සීනි මට්ටම නියාමනය කරයි)
- කළු (ප්රතිශක්තිකරණ පද්ධතිය සක්රීය කරයි),
- රනිල කුලය (විෂ හා විෂ උදාසීන කරයි),
- පැණිරස ඇස්පරගස් (ශක්තියෙන් සංතෘප්ත).
සීනි බෝංචි යනු ඉස්ම සහිත සහ ටෙන්ඩර් කරල් එකතු කිරීම සඳහා විශේෂයෙන් වගා කරන ප්රභේදයකි. අනෙකුත් විශේෂවල පලතුරු ගොරෝසු, සකස් කිරීමට වඩා දුෂ්කර, තද කෙඳි වලින් සමන්විත වේ.
බෝංචි ග්රෑම් 100 ක් අඩංගු වේ:
- ප්රෝටීන් - 22
- කාබෝහයිඩ්රේට් - 54.5
- මේදය - 1.7
- කැලරි - 320
ආහාර දියවැඩියා රෝගීන්ට වැදගත් වන තවත් නිර්ණායකයක් ඇත - පාන් ඒකක (XE). 1 XE = කාබෝහයිඩ්රේට් 10 ග්රෑම්, එනම් පෝෂණ අගය 5.5 XE වේ. මෙම පරාමිතීන් ස්වාධීනව ගණනය කිරීමේ අවශ්යතාවයක් නොමැත; මේ සියල්ල ඇති වගු ඇත.
දියවැඩියාවේ වාසි හා හානි
සීනි මට්ටම ඉහළ යාමත් සමඟ ශරීරයේ ඇති පෝෂ්ය පදාර්ථ ක්රමයෙන් ග්ලූකෝස් බවට පත්වීම සහතික කිරීම අතිශයින් වැදගත් ය. බෝංචි යනු මන්දගාමී කාබෝහයිඩ්රේට් මෙන්ම එළවළු ප්රෝටීන වල ප්රභවයකි. මෙම ගුණාංග දියවැඩියාවෙන් පෙළෙන සහ අධික බරින් පෙළෙන අයට මිල කළ නොහැකිය.
දියවැඩියා රෝගීන් සඳහා සුදු බෝංචි වර්ග අත්යවශ්ය වේ, මන්ද ඒවා රුධිර නාල වලට හිතකර බලපෑමක් ඇති කරයි. ඒවා සමේ ශක්තිය හා පුනර්ජනනීය හැකියාව වැඩි කරන අතර anti ලදායී ප්රති-ක්ෂුද්ර ජීවී කාරකයකි. කළු බෝංචි DNA වල අඩංගු ජානමය තොරතුරු වලට හානිකර සෛල වල බලපෑම අවහිර කරයි, දියවැඩියා රෝගයේ පසුබිමට එරෙහිව රෝග වර්ධනය වීම වළක්වයි, සහ ප්රතිශක්තිය වැඩි කරයි. රතු ප්රභේද පරිවෘත්තීය සාමාන්යකරණය කරයි, ආහාර ජීර්ණ පද්ධතියට ධනාත්මක ලෙස බලපායි, ශරීරය ශක්තිමත් කරයි.
හරිත බෝංචි දියවැඩියා මේසයේ අත්යවශ්ය නිෂ්පාදනයක් වන්නේ සීනි මට්ටම පහත හෙලීමට, අග්න්යාශය සමුච්චිත ස්ලැග් වලින් පිරිසිදු කිරීමට සහ විෂ ඉවත් කිරීමට ඇති හැකියාව නිසාය. බෝංචි ෆ්ලැප්ස් මුදල් සම්භාරයක් වියදම් හා කසාය සඳහා පදනම ලෙස effective ලදායී වන අතර අවශ්ය ඉන්සියුලින් මට්ටම පවත්වා ගැනීමට උපකාරී වේ.
නිෂ්පාදනයේ අතිරේක ප්රයෝජනවත් ගුණාංග ගණනාවක්:
- දර්ශනය යථා තත්වයට පත් කරයි
- ඉදිමීම සමනය කරන්න
- ඇමයිනෝ අම්ල හා අනෙකුත් මූලද්රව්යයන්ගේ එකතුවකට ස්තූතිවන්ත වන අතර එය රුධිරයේ ග්ලූකෝස් සහ ඉන්සියුලින් අනුපාතය නියාමනය කරයි.
- දන්ත රෝග වර්ධනය වීම වළක්වයි,
- මාංශ පේශි පද්ධතියේ ක්රියාකාරිත්වයට හිතකර බලපෑමක්,
- කොලෙස්ටරෝල් අඩු කරයි
- තන්තු වලින් පොහොසත්,
- අඩු ග්ලයිසමික් දර්ශකයකින් සංලක්ෂිත වේ.
බෝංචි ශරීරයට හානිකර නොවන නමුත් නුසුදුසු ලෙස භාවිතා කළහොත් හෝ පිළියෙළ කළහොත් එය අප්රසන්න රෝග ලක්ෂණ ඇති කරයි. මේ පිළිබඳ ප්රායෝගික උපදෙස් කිහිපයක් මෙන්න:
- බෝංචි අමු ලෙස අනුභව නොකළ යුතුය, එය විෂ සහිත වේ, වේදනාකාරී ඉදිමීම, ඔක්කාරය, කලබල වූ පුටුව,
- තම්බා ගත් විට, නිෂ්පාදිතය සමතලා වීම වැඩි කිරීමට දායක වේ, මෙය වළක්වා ගැනීම සඳහා, පිසීමට පෙර සෝඩා එකතු කිරීමත් සමඟ ධාන්ය සීතල වතුරේ පොඟවා ගැනීම අවශ්ය වේ,
- ආමාශ ආන්ත්රයික පත්රිකාවේ නිදන්ගත රෝග උග්ර වන විට බෝංචි ආහාරයට ගැනීම නිර්දේශ නොකරයි - ගැස්ට්රයිටිස්, කොලෙස්ටිස්ටිටිස්, වණ.
දියවැඩියාව ඇති බෝංචි සතියකට තුන් වතාවක් ආහාරයට ගැනීම සුදුසුය. එය තනි කෑමක් ලෙස අනුභව කළ හැකිය, නැතහොත් අතුරු කෑමක් ලෙස හෝ මස් වෙනුවට භාවිතා කළ හැකිය.
බෝංචි වල ඉහළ ග්ලූකෝස් සඳහා අත්යවශ්ය ගුණාංග ඇත, එබැවින් එය බොහෝ විට ආහාර මෙනුවට ඇතුළත් කර ඇති අතර මෙම බෝංචි විවිධාංගීකරණය කිරීමට උපකාරී වේ. ධාන්ය වර්ග හා කරල් ඕනෑම දන්නා ආකාරයකින් සකස් කළ හැකිය.
උණුසුම් ආහාර රුචිය
- ඇස්පරගස් බෝංචි ග්රෑම් 1000 ක්
- ඔලිව් තෙල් - 2 තේ හැදි.,
- බිත්තර - 4 පළාත් සභා.
ඇස්පරගස් පීල් කරන්න, මෙයට පිළියමක්, ජලය පිටවන තුරු පැය භාගයක් පමණ උයන්න. ඉන්පසු එළවළු තෙල් එකතු කර තවත් විනාඩි 20 ක් උනු. සූදානම් වීමට ටික වේලාවකට පෙර, පහර දුන් බිත්තර තුනී ගංගාවකට වත් කරන්න.
- බෝංචි ග්රෑම් 300 ක්
- 400 ග්රෑම් චිකන් පියයුරු
- අර්තාපල් 4 යි
- කැරට් 4 යි
- 400 ග්රෑම් බ්රොකොලි
- කොළ ළූණු, ඩිල්.
රතු බෝංචි ප්රභේදය එක රැයකින් පොඟවා, උදේ හොඳින් සේදීම, පැය 1.5 ක් උයන්න.
සුදු කුකුල් මස්, අර්තාපල් කැට, කැරට්, බ්රොකොලි එකතු කරන්න. පිසීමට පෙර නැවුම් bs ෂධ පැළෑටි සමඟ කන්නය.
- බෝංචි වර්ග 3 ක්, ග්රෑම් 150 බැගින්
- බිත්තර 3 යි
- සහල් ග්රෑම් 70 ක්
- කොළ ළූණු, ඩිල්,
- කැරට් - 3 පළාත් සභා.,
- ඔලිව් තෙල් - 2 තේ හැදි.
තැම්බූ කොළ, රතු සහ සුදු බෝංචි බිත්තර, පිසූ බත්, bs ෂධ පැළෑටි, කැරට් සමඟ මිශ්ර කරන්න. ඔලිව් තෙල් සමග කන්නය.
දියවැඩියාව සුව කිරීම මුළුමනින්ම කළ නොහැක්කක් වුවද, රෝගියාගේ යහපැවැත්ම පවත්වා ගැනීමට සහ අප්රසන්න රෝග ලක්ෂණ ඇතිවීම වැළැක්වීමට සහ බරපතල ප්රතිවිපාක වර්ධනය කිරීමට උපකාරී වන විවිධ ජන පිළියම් තිබේ.
බෝංචි කොළ ග්රෑම් 50 ක් කැඩුණු, උතුරන වතුරෙන් වත් කර, පැය 8 ක් අවධාරනය කර, පෙරීම, සමාන කොටස් 6 කට බෙදා ආහාර සමඟ ඒකාබද්ධව පරිභෝජනය කරයි. ඔබට සුප් හොද්ද ගබඩා කළ නොහැක, ඔබට දිනපතා නව කොටසක් පිසීමට සිදුවේ. ප්රතිකාර ක්රියාව දින 21 ක් පවතී.
බෝංචි - ගුණාංගවල එකතුවක් වන අද්විතීය නිෂ්පාදනයක් වන අතර එයින් ලැබෙන ප්රතිලාභ හා හානිය අසමසම වේ. Negative ණාත්මක ප්රති result ලයක් ලබා ගත හැක්කේ ඔබ එය අමු ආහාරයට ගත්තොත් හෝ ගැස්ට්රයිටිස් හෝ වණ වල උග්ර අවධියේදී පමණි. ඕනෑම අවස්ථාවක ධනාත්මක බලපෑමක් ලබා ගනී. මේ අනුව, මෙම නිෂ්පාදනය දියවැඩියා රෝගීන්ගේ ආහාරයේ වැදගත්ම අංගයක් බව අපට පැවසිය හැකිය.
60 ට පසු කාන්තාවන් තුළ සාමාන්ය රුධිර කොලෙස්ටරෝල්
මෑතදී යෝජනා වී ඇත්තේ කොලෙස්ටරෝල් මිනිස් සිරුරට යහපතට වඩා හානියක් කරන බවයි. ඇත්ත වශයෙන්ම, ශරීරයේ මේදවල කාර්යභාරය, විශේෂයෙන් කාන්තාවන්, තරමක් විශාල ය. එපමණක් නොව, වෛද්ය විද්යාවෙන් far ත්ව සිටින පුද්ගලයෙකු කොලෙස්ටරෝල් ආකාර දෙකකින් පවතින බව අවංකව විශ්වාස කරයි - එය “හොඳ” සහ “නරක” ය. ඔවුන් අතර නිරන්තර අරගලයක් පවතී. ඇත්ත වශයෙන්ම, මෙම න්යාය ඉතා මතුපිටින් පෙනෙන අතර බොහෝ දෙනා නොමඟ යවයි. ඇත්ත වශයෙන්ම, සෑම දෙයක්ම වෙනස් වන අතර මෙම දර්ශක දෙකම මෙම මූලධර්මය අනුව බෙදිය නොහැක, මන්ද ඒවා ශරීරයේ ජීවය සඳහා යම් යම් කාර්යයන් ඉටු කරයි.
- අධික කොලෙස්ටරෝල් වල ප්රතිවිපාක
- 60 න් පසු කාන්තාවන් සඳහා කොලෙස්ටරෝල්
- අවදානම් කණ්ඩායම
- අඩු කොලෙස්ටරෝල්
සංකීර්ණ සංකීර්ණ හෝ ලිපොප්රෝටීන භාවිතා කරමින් ඒවා රුධිර ප්රවාහය හරහා ගෙන යනු ලැබේ. ඔවුන් අනෙක් අතට කණ්ඩායම් තුනක් ඒකාබද්ධ කරයි.
- LDL (අඩු l නත්ව ලිපොප්රෝටීන) - ඒවා අනවශ්ය හා ශරීරයට හානිකර ලෙස සැලකේ. ඇත්ත වශයෙන්ම, ශරීරය සඳහා ඒවායේ ක්රියාකාරිත්වය ඉතා විශාල වන්නේ ඒවා අක්මා සෛලවල සිට මුළු ශරීරයේම අවයව හා පටක දක්වා මේද වාහකයන් වන බැවිනි. මෙම දර්ශකයේ ඇති එකම negative ණාත්මක ලක්ෂණය වන්නේ යාත්රාවේ අභ්යන්තර බිත්තියේ තැන්පත් වීමේ හැකියාවයි. මෙය සිදුවන්නේ ඔවුන් ශරීරයේ අධික ලෙස වැඩ කරන විටය. කොලෙස්ටරෝල් සමරු que ලකය සෑදීමත් සමඟ යාත්රාවේ ලුමෙන් පටු වන අතර රුධිර ප්රවාහයට බාධා ඇති වේ.
- HDL (ඉහළ l නත්ව ලිපොප්රෝටීන) - ඒවා අඩු good නත්ව ලිපිඩ සමඟ සටන් කරන “හොඳ” කොලෙස්ටරෝල් ලෙසද හැඳින්වේ. ඒවායේ ක්රියාකාරිත්වය LDL හි ක්රියාකාරීත්වයට ප්රතිවිරුද්ධ දෙයකි. එනම්, ඔහුගේ කාර්යය වන්නේ අවයව හා රුධිර නාල වලින් අතිරික්ත මේදය තවදුරටත් අක්මාව වෙත ප්රවාහනය කිරීමයි.
- ට්රයිග්ලිසරයිඩ උදාසීන මේද වේ. සෛලයට මේදය සැපයීම නඩත්තු කිරීම හා පවත්වා ගැනීම ශරීරයට අවශ්ය වේ.
හේතු විද්යාව සහ ව්යාධිජනකය
පළමු වර්ගයේ දියවැඩියාව වර්ධනය කිරීමේ ව්යාධිජනක යාන්ත්රණය පදනම් වී ඇත්තේ අග්න්යාශයේ අන්තරාසර්ග සෛල (අග්න්යාශයේ cells- සෛල) මගින් ඉන්සියුලින් නිපදවීම ප්රමාණවත් නොවීම මතය. පළමු වර්ගයේ දියවැඩියාව දියවැඩියා රෝගීන්ගෙන් 10-15% අතර ප්රමාණයක් වන අතර බොහෝ විට ළමා වියේ හෝ නව යොවුන් වියේ දී වර්ධනය වේ. මෙම වර්ගයේ දියවැඩියාව ප්රධාන රෝග ලක්ෂණ වල පෙනුම මගින් සංලක්ෂිත වේ. ප්රධාන ප්රතිකාර ක්රමය වන්නේ ඉන්සියුලින් එන්නත් කිරීමයි, එය රෝගියාගේ ශරීරයේ පරිවෘත්තීය සාමාන්යකරණය කරයි. ප්රතිකාර නොකළහොත් පළමු වර්ගයේ දියවැඩියාව වේගයෙන් වර්ධනය වන අතර කීටොඇසයිඩෝසිස් සහ දියවැඩියා කෝමා වැනි බරපතල සංකූලතා වලට තුඩු දෙයි.
වර්ගීකරණය
- බරපතලකම අනුව:
- මෘදු පා course මාලාව
- මධ්යස්ථ බරපතලකම
- දැඩි පා course මාලාව
- කාබෝහයිඩ්රේට් පරිවෘත්තීය වන්දි මට්ටම අනුව:
- වන්දි අවධිය
- උප වන්දි අවධිය
- විසංයෝජන අවධිය
- සංකූලතා අනුව:
- දියවැඩියා ක්ෂුද්ර හා සාර්ව චිකිත්සාව
- දියවැඩියා බහු අවයවික
- දියවැඩියා ආතරෝපති
- දියවැඩියා අක්ෂි රෝග, රෙටිනෝපති
- දියවැඩියා නෙෆ්රොෆති
- දියවැඩියා එන්සෙෆලෝපති
ව්යාධිජනක හා හිස්ටෝපාත විද්යාව
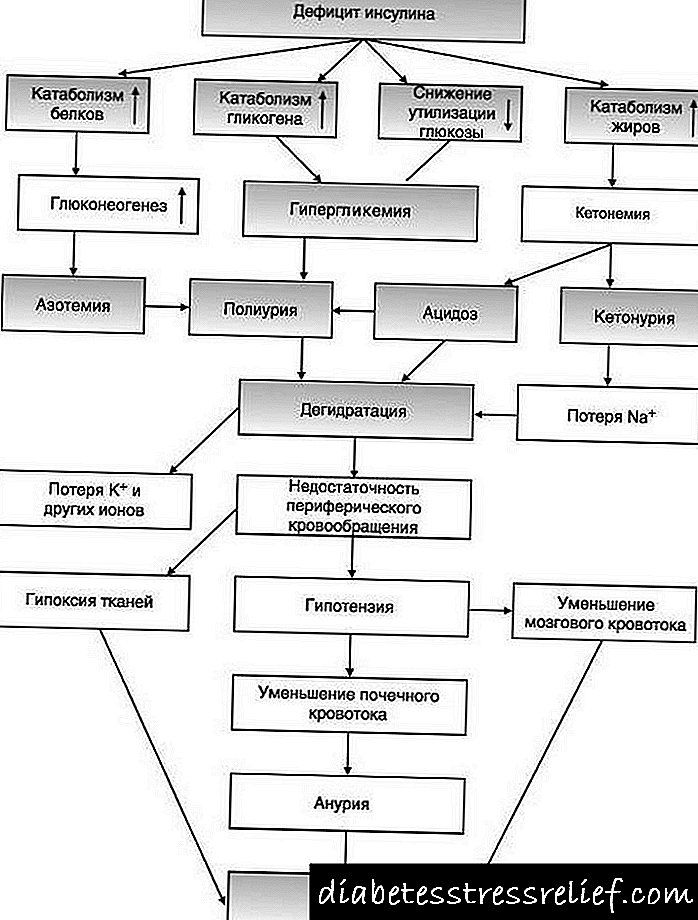
ලැන්ගර්හාන්ස් හි අග්න්යාශයික දූපත් වල β- සෛල ප්රමාණවත් ලෙස ස්රාවය වීම නිසා ශරීරයේ ඉන්සියුලින් iency නතාවය වර්ධනය වේ.
ඉන්සියුලින් iency නතාවය හේතුවෙන් ඉන්සියුලින් මත යැපෙන පටක වලට (අක්මාව, මේදය හා මාංශ පේශි) රුධිර ග්ලූකෝස් භාවිතා කිරීමේ හැකියාව අහිමි වන අතර, එහි ප්රති blood ලයක් ලෙස රුධිර ග්ලූකෝස් මට්ටම ඉහළ යයි (හයිපර්ග්ලයිසිමියාව) - දියවැඩියාව පිළිබඳ ප්රධාන රෝග විනිශ්චය ලකුණකි. ඉන්සියුලින් iency නතාවය හේතුවෙන් ඇඩිපෝස් පටක වල මේදය බිඳවැටීම උත්තේජනය වන අතර එය රුධිරයේ මට්ටම ඉහළ යාමට හේතු වන අතර මාංශ පේශි පටක වල ප්රෝටීන් බිඳවැටීම උත්තේජනය වන අතර එමඟින් රුධිරයේ ඇමයිනෝ අම්ල වැඩි වීමක් සිදුවේ. මේද හා ප්රෝටීන වල කැටබොලිස් උපස්ථර අක්මාව විසින් කීටෝන් සිරුරු බවට පරිවර්තනය කරනු ලබන අතර ඉන්සියුලින් .නතාවයේ පටක වලට (ප්රධාන වශයෙන් මොළය) ඉන්සියුලින් .නතාවයේ පසුබිමට එරෙහිව බලශක්ති සමතුලිතතාවය පවත්වා ගැනීමට භාවිතා කරයි.
ග්ලූකෝසුරියා යනු වකුගඩු සඳහා එළිපත්ත වටිනාකම (10 mmol / l පමණ) ඉක්මවා යන විට රුධිරයෙන් ඉහළ රුධිර ග්ලූකෝස් ඉවත් කිරීම සඳහා වන අනුවර්තන යාන්ත්රණයකි. ග්ලූකෝස් යනු විද්යාත්මකව ක්රියාකාරී ද්රව්යයක් වන අතර මුත්රා වල එහි සාන්ද්රණය වැඩිවීම ජලය වැඩි කිරීම (පොලියුරියා) උත්තේජනය කරයි, ප්රමාණවත් තරම් වැඩි තරල ප්රමාණයක් (පොලිඩිප්සියා) මගින් ජල අලාභයට වන්දි ලබා නොදුනහොත් එය අවසානයේ විජලනය වීමට හේතු වේ. මුත්රා වල ජලය වැඩිවීමත් සමඟම ඛනිජ ලවණ ද නැති වී යයි - සෝඩියම්, පොටෑසියම්, කැල්සියම් සහ මැග්නීසියම් කැටායනවල iency නතාවයක්, ක්ලෝරීන්, පොස්පේට් සහ බයිකාබනේට් ඇනායන වර්ධනය වේ.
පළමු වර්ගයේ දියවැඩියාව වර්ධනය වීමේ අදියර 6 ක් ඇත. 1) එච්එල්ඒ පද්ධතිය හා සම්බන්ධ ටී 1 ඩීඑම් සඳහා ජානමය නැඹුරුතාවයක්. 2) උපකල්පිත ආරම්භක ව්යවර්ථය. විවිධ දියවැඩියා සාධක මගින් සෛල වලට හානි වීම සහ ප්රතිශක්තිකරණ ක්රියාවලීන් අවුලුවාලීම. රෝගීන් තුළ, ඉහත ප්රතිදේහ දැනටමත් කුඩා මාතෘකාවකින් තීරණය කර ඇත, නමුත් ඉන්සියුලින් ස්රාවය තවමත් දුක් විඳින්නේ නැත. 3) සක්රීය ස්වයං ප්රතිශක්තිකරණ ඉන්සියුලින්ටිස්. ප්රතිදේහ ටයිටරය ඉහළයි, β- සෛල ගණන අඩු වේ, ඉන්සියුලින් ස්රාවය අඩු වේ. 4) ග්ලූකෝස් උත්තේජනය කළ ස්රාවය අඩුවීම I.පීඩාකාරී අවස්ථාවන්හිදී, රෝගියාට අස්ථිර එන්ටීජී (දුර්වල ග්ලූකෝස් ඉවසීම) සහ එන්ජීපීඑන් (දුර්වල නිරාහාර ප්ලාස්මා ග්ලූකෝස්) හඳුනාගත හැකිය. 5) "මධුසමය" පිළිබඳ කථාංගයක් ඇතුළුව දියවැඩියාව පිළිබඳ සායනික ප්රකාශනය. - සෛල වලින් 90% කට වඩා මිය ගිය බැවින් ඉන්සියුලින් ස්රාවය තියුනු ලෙස අඩු වේ. 6) β- සෛල සම්පූර්ණයෙන් විනාශ කිරීම, ඉන්සියුලින් ස්රාවය සම්පූර්ණයෙන් නතර කිරීම.
- හයිපර්ග්ලයිසිමියාව. රුධිරයේ සීනි වැඩිවීම නිසා ඇතිවන රෝග ලක්ෂණ: පොලියුරියා, පොලිඩිප්සියා, ආහාර රුචිය අඩු වීම, මුඛය වියළි වීම, දුර්වලතාවය
- මයික්රොඇන්ජියෝපති (දියවැඩියා රෙටිනෝපති, ස්නායු රෝග, නෙෆ්රොෆති),
- macroangiopathies (කිරීටක ධමනි වල ධමනි සිහින් වීම, aorta, GM යාත්රා, පහළ අන්ත), දියවැඩියා පාද සින්ඩ්රෝමය
- සමපාත ව්යාධි විද්යාව (ෆුරුන්කුලෝසිස්, කොල්පිටිස්, සයාේනිය, මුත්රා ආසාදන)
සැහැල්ලු දියවැඩියාව - ආහාර මගින් වන්දි ලබා දීම, සංකූලතා නොමැත (දියවැඩියාව සමඟ පමණක් 2) මධ්යස්ථ දියවැඩියාව - පීඑස්පී හෝ ඉන්සියුලින් මගින් වන්දි ලබා දීම, 1-2 බරපතලකම සහිත දියවැඩියා සනාල සංකූලතා අනාවරණය වේ. දරුණු දියවැඩියාව යනු ලේබල් පා course මාලාවක් වන අතර එය 3 වන මට්ටමේ බරපතලකම (නෙෆ්රොෆති, රෙටිනෝපති, ස්නායු රෝග) වල සංකූලතා වේ.
සංකූලතා
- Ketoacidosis, hyperosmolar කෝමා
- හයිපොග්ලයිසමික් කෝමා (ඉන්සියුලින් අධික ලෙස පානය කළහොත්)
- දියවැඩියා ක්ෂුද්ර හා සාර්ව චිකිත්සාව - සනාල පාරගම්යතාව දුර්වල වීම, අස්ථාවරත්වය වැඩි වීම, ත්රොම්බොසිස් සඳහා වැඩි ප්රවණතාවක්, සනාල ධමනි සිහින් වීම,
- දියවැඩියා බහු අවයවිකතාව - පර්යන්ත ස්නායු පොලිනියුරිටිස්, ස්නායු ටන්ක දිගේ වේදනාව, පාරේසිස් සහ අංශභාගය,
- දියවැඩියා ආතරෝපති - සන්ධි වේදනාව, “පොඩි කිරීම”, සංචලතාව සීමා කිරීම, සයිනෝවියල් තරලයේ ප්රමාණය අඩුවීම සහ එහි දුස්ස්රාවිතතාව වැඩි කිරීම,
- දියවැඩියා අක්ෂි රෝග - ඇසේ සුද ඉවත් කිරීම (කාචයේ වලාකුළු), රෙටිනෝපති (දෘෂ්ටි විතානයේ තුවාල),
- දියවැඩියා නෙෆ්රොෆති - මුත්රා වල ප්රෝටීන් හා රුධිර සෛල පෙනුමෙන් වකුගඩු වලට හානි වීම සහ දරුණු අවස්ථාවන්හිදී ග්ලෝමෙරුලෝන්ෆරයිටිස් සහ වකුගඩු අකර්මන්ය වීම,
- දියවැඩියා එන්සෙෆලෝපති - මනෝභාවයේ හා මනෝභාවයේ වෙනස්වීම්, චිත්තවේගීය දුර්වලතා හෝ මානසික අවපීඩනය, මධ්යම ස්නායු පද්ධතියේ මත්පැන් වල රෝග ලක්ෂණ.
ප්රතිකාරයේ ප්රධාන අරමුණු:
- දියවැඩියාවේ සියලුම සායනික රෝග ලක්ෂණ තුරන් කිරීම
- කාලයත් සමඟ ප්රශස්ත පරිවෘත්තීය පාලනයක් ලබා ගැනීම.
- දියවැඩියාවේ උග්ර හා නිදන්ගත සංකූලතා වැලැක්වීම
- රෝගීන් සඳහා උසස් ජීවන තත්ත්වයක් සහතික කිරීම.
මෙම අරමුණු සාක්ෂාත් කර ගැනීම සඳහා අදාළ වේ:
- ආහාර
- මාත්රාව තනි ශාරීරික ක්රියාකාරකම් (DIF)
- රෝගීන්ට ස්වයං පාලනය සහ සරලම ප්රතිකාර ක්රම ඉගැන්වීම (ඔවුන්ගේ රෝග කළමනාකරණය)
- නිරන්තර ආත්ම දමනය
ඉන්සියුලින් චිකිත්සාව පදනම් වී ඇත්තේ ඉන්සියුලින්හි භෞතික විද්යාත්මක ස්රාවය අනුකරණය කිරීම මත ය.
- ඉන්සියුලින් බාසල් ස්රාවය (BS)
- උත්තේජනය කළ (ආහාර) ඉන්සියුලින් ස්රාවය
බාසල් ස්රාවය අන්තර් ආහාර ජීර්ණ කාල පරිච්ඡේදයේදී ග්ලයිසිමියා ප්රශස්ත මට්ටමක් ලබා දෙන අතර නින්දේ දී ආහාර වේලෙන් පිටත ශරීරයට ඇතුළු වන ග්ලූකෝස් භාවිතය ප්රවර්ධනය කරයි (ග්ලූකෝනොජෙනිස්, ග්ලයිකොලිසිස්). එහි වේගය පැයට ඒකක 0.5-1 ක් හෝ සැබෑ ශරීර බර කිලෝග්රෑමයකට ඒකක 0.16-0.2-0.45 කි, එනම් දිනකට ඒකක 12-24 කි. ව්යායාම සහ සාගින්න අතරතුර, BS පැයට ඒකක 0.5 දක්වා අඩු වේ. උත්තේජනය කරන ස්රාවය - ආහාර ඉන්සියුලින් පශ්චාත් ග්ලයිසිමියා මට්ටමට අනුරූප වේ. එස්එස් මට්ටම රඳා පවතින්නේ ආහාරයට ගන්නා කාබෝහයිඩ්රේට් මට්ටම මතය. පාන් ඒකක 1 කට (XE) ඒකක 1-1.5 ක් පමණ නිපදවනු ලැබේ. ඉන්සියුලින් ඉන්සියුලින් ස්රාවය දිනපතා උච්චාවචනයන්ට භාජනය වේ. උදේ පාන්දර (පැය 4-5) එය ඉහළම අගයයි. දවසේ වේලාව අනුව 1 XE ස්රාවය වේ:
- උදේ ආහාරය සඳහා - ඒකක 1.5-2.5. ඉන්සියුලින්
- දිවා ආහාරය සඳහා ඒකක 1.0-1.2. ඉන්සියුලින්
- රාත්රී ආහාරය සඳහා ඒකක 1.1-1.3. ඉන්සියුලින්
ඉන්සියුලින් 1 ඒකකය රුධිරයේ සීනි ප්රමාණය 2.0 mmol / unit කින් අඩු කරන අතර 1 XE එය 2.2 mmol / l කින් වැඩි කරයි. ඉන්සියුලින් සාමාන්ය දෛනික මාත්රාවෙන් (එස්ඩීඑස්) ආහාර ඉන්සියුලින් වල වටිනාකම ආසන්න වශයෙන් 50-60% (ඒකක 20-30) වන අතර බාසල් ඉන්සියුලින් කොටස 40-50% වේ.
ඉන්සියුලින් චිකිත්සාවේ මූලධර්ම (තොරතුරු තාක්ෂණ):
- ඉන්සියුලින් හි සාමාන්ය දෛනික මාත්රාව (SDS) භෞතික විද්යාත්මක ස්රාවයට ආසන්න විය යුතුය
- දිවා කාලයේදී ඉන්සියුලින් බෙදා හරින විට, SDS වලින් 2/3 ක් උදේ, දහවල් සහ උදේ සවස සහ 1/3 සවස් වරුවේ සහ රාත්රියේ පරිපාලනය කළ යුතුය.
- කෙටි ක්රියාකාරී ඉන්සියුලින් (ICD) සහ දීර්-ක්රියාකාරී ඉන්සියුලින් සංයෝගයක් භාවිතා කිරීම. I හි දෛනික ස්රාවය ආසන්න වශයෙන් අනුකරණය කිරීමට ඔබට ඉඩ දෙන්නේ මෙය පමණි.
දිවා කාලයේදී ICD බෙදා හරිනු ලබන්නේ: උදේ ආහාරයට පෙර - 35%, දිවා ආහාරයට පෙර - 25%, රාත්රී ආහාරයට පෙර - 30%, රාත්රියේ - ඉන්සියුලින් SDS වලින් 10%. අවශ්ය නම්, උදේ 5-6 ට, ඒකක 4-6. ICD. එක් එන්නතකින්> ඒකක 14-16 ක් පරිපාලනය නොකරන්න. විශාල මාත්රාවක් හඳුන්වා දීමට අවශ්ය නම්, එන්නත් ගණන වැඩි කිරීම, පරිපාලනයේ කාල පරතරයන් අඩු කිරීම වඩා හොඳය.
ග්ලයිසිමියා මට්ටමට අනුව ඉන්සියුලින් මාත්රාව නිවැරදි කිරීම. පරිපාලිත ICD හි මාත්රාවන් නිවැරදි කිරීම සඳහා, ෆෝර්ෂ් නිර්දේශ කළේ එක් එක් 0.28 mmol / L රුධිරයේ සීනි 8.25 mmol / L ට වැඩි නම්, අතිරේක 1 ඒකකයක් පරිපාලනය කරන ලදි. I. එබැවින් ග්ලූකෝස් එක් එක් "අතිරේක" 1 mmol / L සඳහා අමතර ඒකක 2-3 ක් අවශ්ය වේ. සහ
ග්ලූකෝසූරිය මගින් ඉන්සියුලින් මාත්රාව නිවැරදි කිරීම රෝගියාට එය සිදු කිරීමට හැකි විය යුතුය. ඉන්සියුලින් එන්නත් අතර දිවා කාලයේදී මුත්රා 4 ක් එකතු කරන්න: 1 උදේ ආහාරය සහ දිවා ආහාරය අතර සේවය කිරීම (මීට පෙර, උදෑසන ආහාරයට පෙර රෝගියා මුත්රාශය හිස් කළ යුතුය), දිවා ආහාරය සහ රාත්රී ආහාරය අතර 2, රාත්රී ආහාරය සහ පැය 22 අතර, 4 සිට පැය 22 ක් සහ උදෑසන ආහාරයට පෙර. එක් එක් සේවය තුළ ඩයුරිසිස් සැලකිල්ලට ගනු ලැබේ, ග්ලූකෝස්% අන්තර්ගතය තීරණය කරනු ලැබේ, සහ ග්රෑම්වල ඇති ග්ලූකෝස් ප්රමාණය ගණනය කෙරේ. ග්ලූකෝසූරිය අනාවරණය වුවහොත් ග්ලූකෝස් සෑම 4-5 ග්රෑම් සඳහාම ඒකක 1 ක් අතිරේකව පරිපාලනය කෙරේ. ඉන්සියුලින් මුත්රා එකතු කිරීමෙන් පසු දින ඉන්සියුලින් ලබා දෙන මාත්රාව වැඩි වේ. වන්දි ලබා ගැනීමෙන් හෝ එය වෙත ළඟා වූ පසු, රෝගියා ICD සහ ISD සංයෝජනයකට මාරු කළ යුතුය.
සාම්ප්රදායික ඉන්සියුලින් චිකිත්සාව (IT). ඉන්සියුලින් එන්නත් ප්රමාණය දිනකට 1-2 වතාවක් දක්වා අඩු කිරීමට ඔබට ඉඩ සලසයි. TIT හි, ISD සහ ICD එකවර දිනකට 1 හෝ 2 වතාවක් පරිපාලනය කෙරේ. ඒ අතරම, අයිඑස්ඩී එස්එස්ඩී වලින් 2/3 ක් ද, අයිසීඩී - එස්එස්ඩී 1/3 ක් ද වේ. වාසි:
- හඳුන්වාදීමේ පහසුව
- රෝගීන්, ඔවුන්ගේ relatives ාතීන්, වෛද්ය කාර්ය මණ්ඩලය විසින් ප්රතිකාරයේ සාරය අවබෝධ කර ගැනීමේ පහසුව
- නිරන්තර ග්ලයිසමික් පාලනය සඳහා අවශ්යතාවය නොමැතිකම. ග්ලයිසිමියාව සතියකට 2-3 වතාවක් පාලනය කිරීමට එය ප්රමාණවත් වන අතර ස්වයං පාලනයක් කළ නොහැකි නම් - සතියකට 1 වතාවක්
- ග්ලූකෝසුරික් පැතිකඩක පාලනය යටතේ ප්රතිකාර කළ හැකිය
- තෝරාගත් මාත්රාවට අනුකූලව ආහාර දැඩි ලෙස පිළිපැදීමේ අවශ්යතාවය
- දෛනික චර්යාව, නින්ද, විවේකය, ශාරීරික ක්රියාකාරකම් දැඩි ලෙස පිළිපැදීමේ අවශ්යතාවය
- අනිවාර්යයෙන්ම දිනකට ආහාර වේල් 5-6 ක්, දැඩි ලෙස අර්ථ දක්වා ඇති වේලාවක, ඇන්ඩ් හඳුන්වාදීම හා බැඳී පවතී
- භෞතික විද්යාත්මක උච්චාවචනයන් තුළ ග්ලයිසිමියාව පවත්වා ගැනීමට ඇති නොහැකියාව
- TIT සමඟ නිරන්තර හයිපර්ඉන්සුලිනෙමියාව හයිපොකැලේමියාව, ධමනි අධි රුධිර පීඩනය, ධමනි ස්රාවය වීමේ අවදානම වැඩි කරයි.
- වැඩිහිටියන්ට IIT හි අවශ්යතා ඉගෙන ගත නොහැකි නම්
- මානසික ආබාධ සහිත පුද්ගලයින්, අඩු අධ්යාපන මට්ටම
- නොසැලකිලිමත් රෝගීන්
- විනයගරුක නොවන රෝගීන්
TIT හි ඉන්සියුලින් මාත්රාව ගණනය කිරීම 1. ඉන්සියුලින් එස්ඩීඑස් පූර්ව නිශ්චය කිරීම 2. දිවා කාලය වන විට ඉන්සියුලින් එස්ඩීඑස් බෙදා හරින්න: උදේ ආහාරයට පෙර 2/3 සහ රාත්රී ආහාරයට පෙර 1/3. මෙයින් ICD 30-40%, ISD - SSD වලින් 60-70% විය යුතුය.
IIT (දැඩි තොරතුරු තාක්ෂණ) IIT හි ප්රධාන මූලධර්ම:
- බාසල් ඉන්සියුලින් සඳහා අවශ්යතාවය සපයනු ලබන්නේ අයිඑස්ඩී එන්නත් 2 ක් වන අතර එය උදේ සහ සවස පරිපාලනය කෙරේ (ටීඅයිටී හා සමාන drugs ෂධ භාවිතා කරන්න). ISD හි මුළු මාත්රාව SSD වලින් 40-50% ක් නොවේ, ISD හි මුළු මාත්රාවෙන් 2/3 ක් උදේ ආහාරයට පෙර, 1/3 - රාත්රී ආහාරයට පෙර පරිපාලනය කෙරේ.
- ආහාර - ඉන්සියුලින් බෝලස් ස්රාවය කිරීම ICD හඳුන්වාදීම මගින් අනුකරණය කෙරේ. ICD හි අවශ්ය මාත්රාව ගණනය කරනු ලබන්නේ උදේ ආහාරය, දිවා ආහාරය සහ රාත්රී ආහාරය සඳහා සැලසුම් කරන ලද XE ප්රමාණය සහ ආහාර වේලකට පෙර ග්ලයිසිමියා මට්ටම සැලකිල්ලට ගනිමිනි.අයි.අයි.ටී සෑම ආහාර වේලකටම පෙර අනිවාර්ය ග්ලයිසමික් පාලනය සඳහා, ආහාර වේලකට පැය 2 කට පසුව සහ රාත්රියේදී ගණනය කරයි. එනම්, රෝගියා දිනකට 7 වතාවක් ග්ලයිසිමියාව නිරීක්ෂණය කළ යුතුය.
- භෞතික විද්යාත්මක ස්රාවය අනුකරණය කිරීම සහ (බාසල් උත්තේජනය)
- රෝගියාට නිදහස් ජීවන රටාවක් සහ දෛනික චර්යාවක් සඳහා ඇති හැකියාව
- රෝගියාට තම ආහාර වේලෙහි වේලාව වෙනස් කිරීමෙන් “ලිබරල්” ආහාර වේලක් භාවිතා කළ හැකිය
- රෝගියාගේ උසස් ජීවන තත්ත්වය
- ප්රමාද වූ සංකූලතා වර්ධනය වීම වැළැක්වීම සඳහා පරිවෘත්තීය ආබාධ පාලනය කිරීම
- දියවැඩියාව පිළිබඳ ගැටලුව, එහි වන්දි ගෙවීම, XE ගණනය කිරීම, මාත්රාවන් තෝරා ගැනීමේ හැකියාව සහ අභිප්රේරණය වර්ධනය කිරීම, හොඳ වන්දි ගෙවීමේ අවශ්යතාවය අවබෝධ කර ගැනීම, දියවැඩියාව පිළිබඳ සංකූලතා වැළැක්වීම පිළිබඳව රෝගීන් දැනුවත් කිරීමේ අවශ්යතාවය.
- ග්ලයිසිමියාව නිරන්තරයෙන් ස්වයං අධීක්ෂණය කිරීමේ අවශ්යතාවය, දිනකට 7 වතාවක් දක්වා
- දියවැඩියාව ඇති රෝගීන්ගේ පාසල්වල රෝගීන් දැනුවත් කිරීමේ අවශ්යතාවය, ඔවුන්ගේ ජීවන රටාව වෙනස් වේ.
- අමතර පුහුණු වියදම් සහ ස්වයං පාලනයේ මාධ්යයන්
- හයිපොග්ලිසිමියා රෝගයට ඇති නැඹුරුව, විශේෂයෙන් IIT පළමු මාසවලදී
IIT අයදුම් කිරීමේ හැකියාව සඳහා අනිවාර්ය කොන්දේසි:
- රෝගියාගේ ප්රමාණවත් බුද්ධිය
- අත්පත් කරගත් කුසලතා ඉගෙන ගැනීමට හා ක්රියාවට නැංවීමට ඇති හැකියාව
- ස්වයං පාලන මෙවලම් ලබා ගැනීමේ හැකියාව
- ඩීඑම් 1 සමඟ, එය සෑම රෝගියෙකුටම පාහේ සුදුසු වන අතර අලුතින් හඳුනාගත් දියවැඩියාව සඳහා එය අනිවාර්ය වේ
- ගර්භණී සමයේදී - ගර්භනීභාවයට පෙර රෝගියා TIT සඳහා පවත්වනු ලැබුවේ නම්, ගර්භනී කාලය පුරාම IIT වෙත මාරු කිරීම
- ගර්භණී දියවැඩියාව සමඟ, ආහාරයේ අකාර්යක්ෂමතාව සහ ඩීඅයිඑෆ්
IIT භාවිතය සමඟ රෝගී කළමනාකරණ යෝජනා ක්රමය
- දෛනික කැලරි ගණනය කිරීම
- XE, ප්රෝටීන සහ මේදවල සැලසුම්ගත දෛනික කාබෝහයිඩ්රේට් ප්රමාණය ගණනය කිරීම - ග්රෑම් වලින්. රෝගියා “ලිබරල්” ආහාර වේලක සිටියද, ඔහු XE හි ගණනය කළ මාත්රාවට වඩා දිනකට කාබෝහයිඩ්රේට් අනුභව නොකළ යුතුය. 8 XE ට වඩා 1 මාත්රාවක් සඳහා නිර්දේශ නොකරයි
- SSD සහ ගණනය කිරීම
- බාසල් ඇන්ඩ් මාත්රාව ගණනය කිරීම ඉහත ඕනෑම ක්රමයක් මගින් සිදු කරනු ලැබේ - මුළු ආහාර ගණනය කිරීම (උත්තේජනය කරන ලද) සහ රෝගියා දිවා කාලයේදී භාවිතා කිරීමට අදහස් කරන XE ප්රමාණය මත පදනම් වේ.
- පරිපාලනය කරන ලද මාත්රාවන් බෙදා හැරීම සහ දිවා කාලයේදී.
- ග්ලයිසිමියා ස්වයං පාලනය, ආහාර මාත්රාව සකස් කිරීම I.
සරල වෙනස් කරන ලද IIT ශිල්පීය ක්රම:
- එස්එස්ඩී වලින් 25% ක් සහ රාත්රී ආහාරයට පෙර හෝ පැය 22 ක අයිඩීඩී ආකාරයෙන් පරිපාලනය කරනු ලැබේ. ICD (SSD වලින් 75% ක් සඳහා වන ගිණුම්) පහත පරිදි බෙදා හරිනු ලැබේ: උදෑසන ආහාරයට පෙර 40%, දිවා ආහාරයට පෙර 30% සහ රාත්රී ආහාරයට පෙර 30%
- SSD වලින් 30% ක් සහ IDD ස්වරූපයෙන් හඳුන්වා දෙනු ලැබේ. මේවායින්: උදේ ආහාරයට පෙර මාත්රාවෙන් 2/3 ක්, රාත්රී ආහාරයට පෙර 1/3 ක්. 70% SDS ICD ලෙස පරිපාලනය කෙරේ. ඒවායින්: උදේ ආහාරයට පෙර මාත්රාවෙන් 40% ක්, දිවා ආහාරයට පෙර 30%, රාත්රී ආහාරයට පෙර හෝ රාත්රියේ 30%.
අනාගතයේදී - මාත්රා ගැලපුම I.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ ලක්ෂණ ඉන්සියුලින් මත රඳා පවතී
රෝගයේ අනෙකුත් ප්රභේද මෙන් නොව පිපාසය පීඩා නොකරයි. බොහෝ විට එය වයසට යාමේ බලපෑම් වලට හේතු වේ. එමනිසා, බර අඩු කර ගැනීම පවා ආහාරයේ ධනාත්මක ප්රති result ලයක් ලෙස පිළිගනු ලැබේ. අන්තරාසර්ග විද්යා ologists යින් සඳහන් කරන්නේ දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම ආහාර වලින් ආරම්භ වන බවයි. චිකිත්සක හෝ ආමාශ ආන්ත්ර විද්යා ologist යා විසින් අවසර ලත් නිෂ්පාදන ලැයිස්තුවක්, පෝෂණ කාලසටහනක් සම්පාදනය කරයි. පළමු වරට, සෑම දිනකම මෙනුවක් ඇඳීම පිළිබඳ උපදේශනයක් ඇත. (මෙයද බලන්න: ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය - රෝගය පිළිබඳ ප්රයෝජනවත් තොරතුරු)

දෙවන වර්ගයේ දියවැඩියාව සමඟ, ඔබ සැමවිටම බර අඩු කර ගනී. ඒ සමඟම මේද තැන්පතු ඉවත් කිරීම. මෙය ඉන්සියුලින් සංවේදීතාව වැඩි කිරීමට හේතු වේ. අග්න්යාශය මගින් ස්රාවය කරන ඉන්සියුලින් සීනි සැකසීමට පටන් ගනී. දෙවැන්න සෛල වෙතට දිව යයි. එහි ප්රති blood ලයක් ලෙස රුධිරයේ සුක්රෝස් අඩුවීමක් දක්නට ලැබේ.
දෙවන වර්ගයේ දියවැඩියාව සමඟ ආහාරයේ ඇති ග්ලූකෝස් මට්ටම පාලනය කිරීම සැමවිටම කළ නොහැකිය. එබැවින්, උපදේශනය අතරතුර, අන්තරාසර්ග විද්යා ologist යා medic ෂධ නියම කරයි. එය ටැබ්ලට්, එන්නත් විය හැකිය.
දෙවන වර්ගයේ දියවැඩියාවේ ඉන්සියුලින් චිකිත්සාව තරබාරු අය තුළ දක්නට ලැබේ. එවැනි දැඩි ලෙස සීමිත ආහාර වේලක් වුවද, සෑම විටම බර අඩු කර ගත නොහැකිය. මෙයට හේතුව සීනි සාමාන්යකරණය වීම සිදු නොවූ අතර නිපදවන ඉන්සියුලින් ග්ලූකෝස් මට්ටම අඩු කිරීමට ප්රමාණවත් නොවේ.එවැනි අවස්ථාවන්හිදී, රුධිර ගණනය කිරීම් මට්ටම අඩු කිරීම වැදගත් වන අතර ඉන්සියුලින් එන්නත් නියම කරනු ලැබේ.
දියවැඩියාව වර්ධනය කිරීම සඳහා රුධිර සුක්රෝස් අඩු කරන drug ෂධයක් නිරන්තරයෙන් එන්නත් කිරීම අවශ්ය වේ. මෙම අවස්ථාවේ දී, අන්තරාසර්ග විද්යා ologist යා බාහිර රෝගී කාඩ්පතේ සඳහන් කිරීම අවශ්ය වේ - “දෙවන වර්ගයේ දියවැඩියා රෝගය ඉන්සියුලින් මත රඳා පවතී”. මෙම වර්ගයේ දියවැඩියා රෝගීන්ගේ විශේෂ ලක්ෂණය වන්නේ එන්නත් කිරීම සඳහා වන මාත්රාවයි. මෙය තීරණාත්මක නොවේ. අග්න්යාශය ඉන්සියුලින් යම් ප්රමාණයක් ස්රාවය කරයි. 
වෛද්යවරයෙකු තෝරා ගන්නේ කෙසේද?
ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ ආයු අපේක්ෂාව තීරණය කිරීම අපහසුය. දියවැඩියා රෝගියෙකු අන්තරාසර්ග විද්යා ologist යකු කෙරෙහි විශ්වාසය තැබීම නැවැත්වූ විට එවැනි තත්වයක් පවතී. ඔහු විශ්වාස කරන්නේ ඉන්සියුලින් චිකිත්සාව වැරදියට නියම කර ඇති අතර සායන වටා වේගයෙන් ගමන් කිරීමට පටන් ගන්නා බවයි.
වෙනත් වචන වලින් කිවහොත්, සමීක්ෂණ සහ උපදේශන සේවාවන්හි ප්රති results ල ලබා ගැනීම සඳහා මුදල් වියදම් කිරීමට ඔබ තීරණය කරයි. ප්රතිකාර විකල්ප වෙනස් විය හැකිය. මෙම තරඟයේදී, දෙවන වර්ගයේ දියවැඩියාවේ ඉන්සියුලින් ප්රතිකාරයට ක්ෂණික තීරණ ගැනීම අවශ්ය බව අමතක වේ. සියල්ලට පසු, පාලනය කළ නොහැකි රෝගයකින් හානිය ඉක්මනින් හා ආපසු හැරවිය නොහැකි ලෙස සිදු කෙරේ. එමනිසා, අන්තරාසර්ග විද්යා ologists යින්ගේ කාර්යාලවලට විසි කිරීමට පෙර, ඔබ වෛද්යවරයාගේ සුදුසුකම් තීරණය කළ යුතුය.
මෙම වර්ගයේ දියවැඩියාව වයස අවුරුදු 40 සහ ඊට වැඩි අය අතර වේ. සමහර අවස්ථාවලදී, අග්න්යාශය මඟින් අවශ්ය ඉන්සියුලින් ප්රමාණය ස්රාවය කරන බැවින් ඉන්සියුලින් ප්රතිකාරයේ වර්ධනය අවශ්ය නොවේ. ඒ හා සමාන තත්වයන් දියවැඩියා කීටොසයිටෝසිස් ඇති නොකරයි. කෙසේ වෙතත්, සෑම දියවැඩියා රෝගියෙකුටම පාහේ දෙවන සතුරෙකු ඇත, රෝගයට අමතරව - තරබාරුකම.
රෝගයට ජානමය නැඹුරුතාවයක්
ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයෙන් ආයු අපේක්ෂාව විශාල කාර්යභාරයක් ඉටු කරයි. නිශ්චිත අවස්ථාවක් ජාන මගින් ලබා දෙනු ලැබේ  දියවැඩියාවේ තත්වය. ඇත්ත වශයෙන්ම, පවුලට ඉන්සියුලින්-ස්වාධීන රෝගයක් වැළඳීමේ අවදානමක් තිබේ නම්, දරුවන් තුළ නිරෝගීව සිටීමට ඇති ඉඩකඩ 50% කින් අඩු වේ (පියාගේ රෝගය සමඟ) සහ මවගේ රෝගයෙන් 35% ක් පමණි. ස්වාභාවිකවම, මෙය ආයු කාලය අඩු කරයි.
දියවැඩියාවේ තත්වය. ඇත්ත වශයෙන්ම, පවුලට ඉන්සියුලින්-ස්වාධීන රෝගයක් වැළඳීමේ අවදානමක් තිබේ නම්, දරුවන් තුළ නිරෝගීව සිටීමට ඇති ඉඩකඩ 50% කින් අඩු වේ (පියාගේ රෝගය සමඟ) සහ මවගේ රෝගයෙන් 35% ක් පමණි. ස්වාභාවිකවම, මෙය ආයු කාලය අඩු කරයි.
අන්තරාසර්ග විද්යා ologists යින් පවසන්නේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව සඳහා ජාන සොයා ගත හැකි බවයි. ඒ සමඟම පරිවෘත්තීය ආබාධ සඳහා හේතු තීරණය කරන්න. වෙනත් වචන වලින් කිවහොත්, වෛද්ය ප්රායෝගිකව, ජානමය දෝෂ වර්ග 2 ක් ඇත.
- ඉන්සියුලින් ප්රතිරෝධය දෙවන, වඩාත් පොදු නම, - තරබාරුකම.
- බීටා සෛලවල ස්රාවය කිරීමේ ක්රියාකාරිත්වය අඩුවීම / ඒවායේ සංවේදීතාව.
දියවැඩියාවේ ප්රධාන වර්ග
දියවැඩියා රෝගය (ඩීඑම්) යනු ස්වයං ප්රතිශක්තිකරණ සම්භවයක් ඇති රෝගයක් වන අතර එය ඉන්සියුලින් නම් සීනි අඩු කරන හෝමෝනය නිපදවීම සම්පූර්ණයෙන් හෝ අර්ධ වශයෙන් නතර කිරීම මගින් සංලක්ෂිත වේ. එවැනි ව්යාධිජනක ක්රියාවලියක් රුධිරයේ ග්ලූකෝස් සමුච්චය වීමට හේතු වන අතර එය සෛලීය හා පටක ව්යුහයන් සඳහා "ශක්ති ද්රව්යය" ලෙස සැලකේ. පටක හා සෛල වලට අවශ්ය ශක්තිය නොමැති අතර මේද හා ප්රෝටීන බිඳ දැමීමට පටන් ගනී.
රුධිරයේ සීනි නියාමනය කළ හැකි අපගේ ශරීරයේ ඇති එකම හෝමෝනය ඉන්සියුලින් ය. අග්න්යාශයේ ලැන්ගර්හාන්ස් දූපත් වල පිහිටා ඇති බීටා සෛල මගින් එය නිපදවනු ලැබේ. කෙසේ වෙතත්, මිනිස් සිරුර තුළ ග්ලූකෝස් සාන්ද්රණය වැඩි කරන වෙනත් හෝමෝන විශාල සංඛ්යාවක් ඇත. මෙය, උදාහරණයක් ලෙස, ඇඩ්රිනලින් සහ නෝර්පිනෙප්රින්, “විධාන” හෝමෝන, ග්ලූකෝකෝටිකොයිඩ් සහ වෙනත් ය.
දියවැඩියාව වර්ධනය වීමට සාධක රාශියකින් බලපා ඇති අතර එය පහත සාකච්ඡා කෙරේ. නූතන ජනයා බොහෝ විට තරබාරු වන අතර ක්රීඩා නොකරන බැවින් වර්තමාන ජීවන රටාව මෙම ව්යාධි විද්යාවට විශාල බලපෑමක් කරන බව විශ්වාස කෙරේ.
වඩාත් සුලභ රෝග වර්ග වන්නේ:
- පළමු වර්ගයේ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය (IDDM),
- දෙවන වර්ගයේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය (NIDDM),
- ගර්භණී දියවැඩියාව.
පළමු වර්ගයේ දියවැඩියාව ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය (IDDM) යනු ඉන්සියුලින් නිෂ්පාදනය සම්පූර්ණයෙන්ම නතර වන ව්යාධි විද්යාවකි.බොහෝ විද්යා scientists යින් සහ වෛද්යවරුන් විශ්වාස කරන්නේ පළමු වර්ගයේ IDDM වර්ධනය වීමට ප්රධාන හේතුව පාරම්පරික බවයි. මෙම රෝගයට නිරන්තරයෙන් අධීක්ෂණය හා ඉවසීම අවශ්ය වේ, මන්ද අද රෝගියාට සම්පූර්ණයෙන්ම සුව කළ හැකි drugs ෂධ නොමැති බැවිනි. ඉන්සියුලින් එන්නත් කිරීම ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයට ප්රතිකාර කිරීමේ අනිවාර්ය අංගයකි.
දෙවන වර්ගයේ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය (NIDDM) සංලක්ෂිත වන්නේ සීනි අඩු කරන හෝමෝනයක් මගින් ඉලක්ක සෛල පිළිබඳ අවබෝධය දුර්වල වීමෙනි. පළමු වර්ගය මෙන් නොව අග්න්යාශය ඉන්සියුලින් නිපදවීම අඛණ්ඩව සිදු කරයි, නමුත් සෛල එයට වැරදි ලෙස ප්රතිචාර දැක්වීමට පටන් ගනී. මෙම වර්ගයේ රෝග, රීතියක් ලෙස, අවුරුදු 40-45 ට වැඩි අයට බලපායි. මුල් රෝග විනිශ්චය, ආහාර චිකිත්සාව සහ ශාරීරික ක්රියාකාරකම් drug ෂධ ප්රතිකාර හා ඉන්සියුලින් ප්රතිකාර වලින් වැළකී සිටීමට උපකාරී වේ.
ගර්භණී සමයේදී ගර්භණී දියවැඩියාව වර්ධනය වේ. අපේක්ෂිත මවගේ ශරීරයේ හෝමෝන වෙනස්කම් සිදු වන අතර එහි ප්රති gl ලයක් ලෙස ග්ලූකෝස් දර්ශක වැඩි විය හැකිය.
චිකිත්සාව සඳහා නිවැරදි ප්රවේශය සමඟ, දරු ප්රසූතියෙන් පසු රෝගය අතුරුදහන් වේ.
දියවැඩියාවට හේතු
 දැවැන්ත පර්යේෂණ ප්රමාණයක් තිබියදීත්, දියවැඩියාවට හේතුව පිළිබඳ ප්රශ්නයට නිශ්චිත පිළිතුරක් වෛද්යවරුන්ට හා විද්යා scientists යින්ට ලබා දිය නොහැක.
දැවැන්ත පර්යේෂණ ප්රමාණයක් තිබියදීත්, දියවැඩියාවට හේතුව පිළිබඳ ප්රශ්නයට නිශ්චිත පිළිතුරක් වෛද්යවරුන්ට හා විද්යා scientists යින්ට ලබා දිය නොහැක.
ශරීරයට එරෙහිව ක්රියා කිරීමට ප්රතිශක්තිකරණ පද්ධතිය හරියටම නිරාවරණය කරන්නේ කුමක් ද යන්න තවමත් අභිරහසක්.
කෙසේ වෙතත්, අධ්යයන හා අත්හදා බැලීම් නිෂ් .ල නොවීය.
පර්යේෂණ හා අත්හදා බැලීම්වල ආධාරයෙන් ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයේ සම්භාවිතාව වැඩි වන ප්රධාන සාධක තීරණය කිරීමට හැකි විය. මේවාට ඇතුළත් වන්නේ:
- වර්ධක හෝමෝනයේ ක්රියාකාරිත්වය හා සම්බන්ධ නව යොවුන් වියේ හෝමෝන අසමතුලිතතාවය.
- පුද්ගලයාගේ ලිංගභේදය. මානව වර්ගයාගේ සාධාරණ භාගයක් දියවැඩියාව වැළඳීමේ අවදානම මෙන් දෙගුණයක් බව විද්යාත්මකව ඔප්පු වී ඇත.
- අධික බර. අමතර රාත්තල් කොලෙස්ටරෝල් වල සනාල බිත්ති මත තැන්පත් වීමට සහ රුධිරයේ සීනි සාන්ද්රණය වැඩි කිරීමට හේතු වේ.
- ජාන විද්යාව මව සහ පියා තුළ ඉන්සියුලින් මත යැපෙන හෝ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය හඳුනාගත හොත්, දරුවා තුළ එය 60-70% අතර දක්නට ලැබේ. සංඛ්යාලේඛන පෙන්වා දෙන පරිදි නිවුන් දරුවන් එකවර 58-65% ක සම්භාවිතාවක් සහිත මෙම ව්යාධි විද්යාවෙන් පීඩා විඳින අතර නිවුන් දරුවන් - 16-30%.
- දියවැඩියාව 30% ක් නෙග්රොයිඩ් තරඟයේදී බහුලව දක්නට ලැබෙන බැවින් මිනිස් සමේ වර්ණයද රෝගයේ වර්ධනයට බලපායි.
- අග්න්යාශය හා අක්මාව උල්ලං lation නය කිරීම (සිරෝසිස්, රක්තපාත, ආදිය).
- අක්රීය ජීවන රටාව, නරක පුරුදු සහ දුර්වල ආහාර.
- ගර්භණීභාවය, හෝමෝන ආබාධයක් ඇති වන කාලය තුළ.
- ග්ලූකෝකෝටිකොයිඩ්, පරස්පර විරෝධී මනෝචිකිත්සක, බීටා-බ්ලෝකර්, තියාසයිඩ් සහ වෙනත් with ෂධ සමඟ The ෂධ ප්රතිකාර.
ඉහත කරුණු විශ්ලේෂණය කිරීමෙන් පසුව, එක්තරා පිරිසක් දියවැඩියාව වැළඳීමේ වැඩි අවදානමක් ඇති අවදානම් සාධකයක් හඳුනාගත හැකිය. එයට ඇතුළත් වන්නේ:
- අධික බර සහිත පුද්ගලයින්
- ජානමය නැඹුරුතාවයක් ඇති පුද්ගලයින්
- ඇක්රොමැගලි සහ ඉට්සෙන්කෝ-කුෂින්ස් සින්ඩ්රෝම් වලින් පෙළෙන රෝගීන්,
- ධමනි සිහින් වීම, අධි රුධිර පීඩනය හෝ ඇන්ජිනා පෙක්ටෝරිස්,
- ඇසේ සුද ඇති පුද්ගලයින්
- අසාත්මිකතාවන්ට ගොදුරු වන පුද්ගලයින් (දද, නියුරෝඩර්මැටිටිස්),
- ග්ලූකෝකෝටිකොයිඩ් රෝගීන්
- හෘදයාබාධ, බෝවන රෝග සහ ආ roke ාතය ඇති පුද්ගලයින්,
- අසාමාන්ය ගැබ්ගැනීම් ඇති කාන්තාවන්,
කිලෝග්රෑම් 4 ට වඩා බර දරුවෙකු බිහි කළ කාන්තාවන් ද අවදානම් කණ්ඩායමට ඇතුළත් ය.
හයිපර්ග්ලයිසිමියාව හඳුනා ගන්නේ කෙසේද?
 ග්ලූකෝස් සාන්ද්රණය සී increase ්රයෙන් ඉහළ යාම “මිහිරි රෝග” වර්ධනය වීමේ ප්රති ence ලයකි. ඉන්සියුලින් මත යැපෙන දියවැඩියාව දිගු කලක් තිස්සේ දැනෙන්නට නොහැකි වන අතර මිනිස් සිරුරේ සියලුම අවයවවල පාහේ සනාල බිත්ති සහ ස්නායු අවසානය සෙමින් විනාශ කරයි.
ග්ලූකෝස් සාන්ද්රණය සී increase ්රයෙන් ඉහළ යාම “මිහිරි රෝග” වර්ධනය වීමේ ප්රති ence ලයකි. ඉන්සියුලින් මත යැපෙන දියවැඩියාව දිගු කලක් තිස්සේ දැනෙන්නට නොහැකි වන අතර මිනිස් සිරුරේ සියලුම අවයවවල පාහේ සනාල බිත්ති සහ ස්නායු අවසානය සෙමින් විනාශ කරයි.
කෙසේ වෙතත්, ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය සමඟ සං signs ා රාශියක් ඇත.ඔහුගේ සෞඛ්යය ගැන සැලකිලිමත් වන පුද්ගලයෙකුට හයිපර්ග්ලයිසිමියාව පෙන්නුම් කරන ශරීර සං als ා හඳුනා ගැනීමට හැකි වේ.
ඉතින්, ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ ලක්ෂණ මොනවාද? ප්රධාන විමෝචන පොලියුරියා දෙක අතර (වේගවත් මුත්රා කිරීම) මෙන්ම නිරන්තර පිපාසයද ඇත. අපගේ රුධිරය පෙරීම, ශරීරයට හානිකර ද්රව්ය ඉවත් කිරීම වැනි වකුගඩු වල ක්රියාකාරිත්වය සමඟ ඒවා සම්බන්ධ වේ. අතිරික්ත සීනි ද විෂ වේ, එබැවින් එය මුත්රා වලින් බැහැර කරයි. වකුගඩු මත වැඩි බරක් පැටවීම නිසා අවයව මාංශ පේශි පටක වලින් අතුරුදහන් වූ තරලය ඇද ගන්නා අතර ඉන්සියුලින් මත යැපෙන දියවැඩියාවේ එවැනි රෝග ලක්ෂණ ඇති වේ.
නිතර නිතර කරකැවිල්ල, ඉරුවාරදය, තෙහෙට්ටුව සහ දුර්වල නින්ද මෙම රෝගයේ ලක්ෂණයක් වේ. කලින් සඳහන් කළ පරිදි, ග්ලූකෝස් හිඟයක් ඇතිව, සෛල මේද හා ප්රෝටීන බිඳ දමා අවශ්ය ශක්ති සංචිතය ලබා ගනී. ක්ෂය වීමේ ප්රති result ලයක් ලෙස කීටෝන් සිරුරු ලෙස හඳුන්වන විෂ ද්රව්ය මතු වේ. සෛලීය සාගින්න, කීටෝනවල විෂ සහිත බලපෑම් වලට අමතරව මොළයේ ක්රියාකාරිත්වයට බලපායි. මේ අනුව, දියවැඩියා රෝගියෙකු රාත්රියේ හොඳින් නිදා ගන්නේ නැත, ප්රමාණවත් නින්දක් නොලැබේ, අවධානය යොමු කළ නොහැක, එහි ප්රති as ලයක් ලෙස ඔහු කරකැවිල්ල හා වේදනාව ගැන පැමිණිලි කරයි.
දියවැඩියාව (1 සහ 2 ස්වරූපය) ස්නායු හා සනාල බිත්ති වලට ly ණාත්මක ලෙස බලපාන බව දන්නා කරුණකි. එහි ප්රති, ලයක් ලෙස ස්නායු සෛල විනාශ වන අතර සනාල බිත්ති තුනී වේ. මෙය ප්රතිවිපාක රාශියක් ඇති කරයි. දෘශ්ය තීව්රතාවයේ පිරිහීම ගැන රෝගියාට පැමිණිලි කළ හැකි අතර එය සනාල ජාල වලින් ආවරණය වී ඇති ඇහිබැමෙහි දෘෂ්ටි විතානයේ දැවිල්ලෙහි ප්රති ence ලයකි. මීට අමතරව, කකුල්වල සහ අත් වල හිරිවැටීම හෝ හිරි වැටීම ද දියවැඩියාවේ සලකුණු වේ.
"මිහිරි රෝගයේ" රෝග ලක්ෂණ අතර ප්රජනක පදධතියේ ආබාධ කෙරෙහි විශේෂ අවධානය යොමු කළ යුතුය. ශක්තිමත් භාගය තුළ, ශිෂේණය function ජු ක්රියාකාරිත්වයේ ගැටළු ආරම්භ වන අතර, දුර්වල අය තුළ ඔසප් චක්රය බාධා ඇති වේ.
දිගු තුවාල සුව කිරීම, සමේ කුෂ් ,, රුධිර පීඩනය වැඩිවීම, අසාධාරණ කුසගින්න සහ බර අඩු වීම වැනි රෝග ලක්ෂණ අඩුය.
දියවැඩියා ප්රගතියේ ප්රතිවිපාක
 නිසැකවම, ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව, ප්රගතියක් ලබා ගනිමින් මිනිස් සිරුරේ අභ්යන්තර අවයවවල සියලුම පද්ධති පාහේ විනාශ කරයි. මෙම ප්රති come ලය මුල් රෝග විනිශ්චය සහ effective ලදායී උපකාරක සත්කාර මගින් වළක්වා ගත හැකිය.
නිසැකවම, ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව, ප්රගතියක් ලබා ගනිමින් මිනිස් සිරුරේ අභ්යන්තර අවයවවල සියලුම පද්ධති පාහේ විනාශ කරයි. මෙම ප්රති come ලය මුල් රෝග විනිශ්චය සහ effective ලදායී උපකාරක සත්කාර මගින් වළක්වා ගත හැකිය.
ඉන්සියුලින්-ස්වාධීන සහ ඉන්සියුලින් මත යැපෙන ස්වරූපයක දියවැඩියා රෝගයේ වඩාත් භයානක සංකූලතාව වන්නේ දියවැඩියා කෝමා ය. කරකැවිල්ල, වමනය සහ ඔක්කාරය, නොපැහැදිලි වි ness ානය, ක්ලාන්තය වැනි සං by ා මගින් මෙම තත්වය සංලක්ෂිත වේ. මෙම අවස්ථාවේ දී, නැවත පණ ගැන්වීම සඳහා හදිසි රෝහල් ගත කිරීම අවශ්ය වේ.
බහුවිධ සංකූලතා සහිත ඉන්සියුලින් මත යැපෙන හෝ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව ඔබේ සෞඛ්යය කෙරෙහි නොසැලකිලිමත් ආකල්පයක ප්රති ence ලයකි. අනුකූල ව්යාධි විද්යාවන්ගේ ප්රකාශනයන් දුම්පානය, මත්පැන්, උදාසීන ජීවන රටාව, දුර්වල පෝෂණය, අකල් රෝග විනිශ්චය සහ අකාර්යක්ෂම චිකිත්සාව සමඟ සම්බන්ධ වේ. රෝගයේ ප්රගතිය සඳහා ලක්ෂණයක් වන සංකූලතා මොනවාද?
දියවැඩියාවේ ප්රධාන සංකූලතා අතර:
- දියවැඩියා රෙටිනෝපති යනු දෘෂ්ටි විතානයේ හානිය සිදුවන තත්වයකි. එහි ප්රති As ලයක් ලෙස දෘශ්ය තීව්රතාවය අඩු වන අතර, විවිධ අඳුරු ලක්ෂ්යවල පෙනුම සහ වෙනත් අඩුපාඩු හේතුවෙන් පුද්ගලයෙකුට තමා ඉදිරිපිට සම්පූර්ණ පින්තූරයක් දැකිය නොහැක.
- ආවර්තිතා රෝගය යනු කාබෝහයිඩ්රේට් පරිවෘත්තීය හා රුධිර සංසරණය හේතුවෙන් විදුරුමස් රෝගයට සම්බන්ධ ව්යාධි විද්යාවකි.
- දියවැඩියා පාදය - පහළ අන්තයේ විවිධ ව්යාධි ආවරණය කරන රෝග සමූහයකි. රුධිර සංසරණය අතරතුර කකුල් ශරීරයේ වඩාත්ම part ත කොටස වන බැවින් පළමු වර්ගයේ දියවැඩියා රෝගය (ඉන්සියුලින් මත යැපෙන) ට්රොෆික් වණ ඇති කරයි. කාලයාගේ ඇවෑමෙන්, වැරදි ප්රතික්රියාවක් සමඟ, ගැන්ග්රීන් වර්ධනය වේ.එකම ප්රතිකාරය වන්නේ පහළ අවයව කපා ඉවත් කිරීමයි.
- බහු අවයවිකතාව යනු ආයුධ සහ කකුල් වල සංවේදීතාවයට සම්බන්ධ තවත් රෝගයකි. ස්නායු සංකූලතා සහිත ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගීන්ට රෝගීන්ට අපහසුතාවයක් ඇති කරයි.
- දියවැඩියාවෙන් පෙළෙන සම වයසේ මිතුරන්ට වඩා අවුරුදු 15 කට පෙර පිරිමින්ගෙන් ආරම්භ වන ශිෂේණය ys ජු වීම. බෙලහීනතාවය වර්ධනය වීමේ සම්භාවිතාව 20-85% වන අතර, ඊට අමතරව, දියවැඩියා රෝගීන් අතර දරුවන් නොමැති වීමේ ඉහළ සම්භාවිතාවක් ඇත.
මීට අමතරව, දියවැඩියා රෝගීන් තුළ ශරීරයේ ආරක්ෂාව අඩුවීම සහ සෙම්ප්රතිශ්යාව නිතර සිදුවන බව නිරීක්ෂණය කෙරේ.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය
දෙවන වර්ගයේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව අනුක්රමිකව වර්ධනය වේ, සාමාන්යයෙන් වසර කිහිපයක් පුරා. රෝගියාගේ ප්රකාශයන් කිසිසේත් නොපෙනේ. වඩාත් දරුණු රෝග ලක්ෂණ අතර:
පිපාසය උච්චාරණය කළ හැකිය. වේගවත් මුත්රා කිරීම සඳහා ද එය අදාළ වේ. අවාසනාවකට මෙන්, දෙවන වර්ගයේ දියවැඩියාව බොහෝ විට අහම්බෙන් අනාවරණය වේ. කෙසේ වෙතත්, එවැනි රෝගයක් සමඟ, මුල් රෝග විනිශ්චය අතිශයින් වැදගත් ය. මෙය සිදු කිරීම සඳහා, ඔබ නිරන්තරයෙන් සීනි මට්ටම සඳහා රුධිර පරීක්ෂණයක් කළ යුතුය.
ඉන්සියුලින් මත යැපෙන දියවැඩියාව සමේ හා ශ්ලේෂ්මල පටලවල ඇති ගැටළු මගින් ප්රකාශ වේ. මෙය සාමාන්යයෙන්:
පැහැදිලි පිපාසයකින් රෝගියාට දිනකට ලීටර් 3-5 දක්වා පානය කළ හැකිය. නිතර රාත්රියේ වැසිකිළියට යාම.
දියවැඩියාව තව දුරටත් වර්ධනය වීමත් සමඟ, හිරිවැටීම සහ අන්තයේ හිරි වැටීම පෙනේ, ඇවිදින විට කකුල් රිදෙනවා. කාන්තාවන් තුළ, අස්ථිර කැන්ඩිඩියාසිස් නිරීක්ෂණය කෙරේ. රෝගයේ පසුකාලීන අවස්ථා වලදී වර්ධනය වේ:
රෝගීන්ගෙන් 20-30% අතර ඉහත දරුණු රෝග ලක්ෂණ දියවැඩියාවේ පළමු පැහැදිලි සං signs ා වේ. එබැවින් එවැනි තත්වයන් වළක්වා ගැනීම සඳහා වාර්ෂිකව පරීක්ෂණ පැවැත්වීම අතිශයින් වැදගත් ය.
- 1. නිරාහාරව සිටින රුධිර ග්ලූකෝස් මට්ටම සහ ආහාර ගැනීමෙන් පසු ඒවා නඩත්තු කිරීමට උත්සාහ කිරීම අවශ්ය වේ. මෙම මට්ටම් දැඩි ලෙස තනි තනිව සැලසුම් කර ඇත. අ. හයිපොග්ලිසිමියා රෝගය පිළිබඳ ප්රවේශය හොඳින් දන්නා සහ එය තනිවම හෝ ග්ලූකෝස් පරිභෝජනයෙන් පසුව නිරාකරණය කරන රෝගීන් සඳහා නිරෝගී පුද්ගලයින් (3.9-7.2 mmol / l) ට ආසන්න නිරාහාර ග්ලූකෝස් මට්ටමක් දැක්විය හැකිය. මෙම කාණ්ඩයට ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගීන් සහ නව යොවුන් වියේ කෙටි කාලයක් සහිත වැඩිහිටි රෝගීන් ඇතුළත් වේ. ආ. ගර්භනී කාන්තාවන් නිරාහාරව ග්ලූකෝස් මට්ටම අඩු කිරීම අරමුණු කළ යුතුය. ඇ. හයිපොග්ලිසිමියා රෝගයට ගොදුරු නොවන රෝගීන් තුළ මෙන්ම, හයිපොග්ලිසිමියා රෝගයට වෛද්ය ප්රතිකාර අවශ්ය වන හෝ විශේෂයෙන් භයානක අවස්ථාවන්හිදී ඇස්තමේන්තුගත නිරාහාර ග්ලූකෝස් මට්ටම ඉහළ විය යුතුය (නිදසුනක් ලෙස, කිරීටක ධමනි රෝග ඇති රෝගීන් තුළ). උ. විනයගරුක රෝගීන් තුළ, බොහෝ විට රුධිරයේ ග්ලූකෝස් මට්ටම මැනීම සහ ඉන්සියුලින් මාත්රාව සකස් කිරීම, ඉලක්කගත ග්ලූකෝස් මට්ටම දවසේ වේලාවෙන් 70-80% අතර ප්රමාණයක් පවත්වා ගත හැකිය.
- 2. ඉන්සියුලින් මට්ටම්වල භෞතික විද්යාත්මක උච්චාවචනයන් හැකිතාක් දුරට අනුකරණය කිරීම අවශ්ය වේ. නිරෝගී පුද්ගලයින් තුළ, බීටා සෛල අඛණ්ඩව ඉන්සියුලින් කුඩා ප්රමාණයක් ස්රාවය කරන අතර එමඟින් එහි බාසල් මට්ටම ලබා දෙයි. ආහාර ගැනීමෙන් පසු ඉන්සියුලින් ස්රාවය වැඩි කරයි. රෝගියාගේ රුධිරයේ සාමාන්ය මට්ටමට ආසන්න ඉන්සියුලින් මට්ටමක් නිර්මාණය කිරීම සහ ඉන්සියුලින් ස්රාවයේ භෞතික විද්යාත්මක උච්චාවචනයන් අනුකරණය කිරීම සඳහා, පහත සඳහන් ඉන්සියුලින් ප්රතිකාර ක්රම වලින් එකක් තෝරා ගනු ලැබේ: අ. සෑම ආහාර වේලකටම පෙර කෙටි ක්රියාකාරී ඉන්සියුලින් පරිපාලනය කරනු ලබන අතර හෝමෝනයේ මූලික මට්ටමක් නිර්මාණය කිරීම සඳහා මධ්යම ක්රියාකාරී ඉන්සියුලින් දිනකට එක් වරක් (නින්දට) හෝ දිනකට 2 වතාවක් (උදේ ආහාරයට පෙර සහ නින්දට) පරිපාලනය කරනු ලැබේ. ආ. සෑම ආහාර වේලකටම පෙර කෙටි ක්රියාකාරී ඉන්සියුලින් ලබා දෙන අතර දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් හෝමෝනයේ මූලික මට්ටමක් නිර්මාණය කිරීම සඳහා දිනකට 1 හෝ 2 වතාවක් පරිපාලනය කරනු ලැබේ. ඇ. දිනකට දෙවරක් කෙටි ක්රියාකාරී හා මධ්යම ක්රියාකාරී ඉන්සියුලින් හෝ සංයුක්ත ඉන්සියුලින් සකස් කිරීම එකවර පරිපාලනය කෙරේ. උ.උදේ ආහාරයට පෙර කෙටි ක්රියාකාරී ඉන්සියුලින් සහ මධ්යම ක්රියාකාරී ඉන්සියුලින් හෝ ඒකාබද්ධ ඉන්සියුලින් සකස් කිරීම එකවර පරිපාලනය කෙරේ. රාත්රී ආහාරයට පෙර කෙටි ක්රියාකාරී ඉන්සියුලින් එන්නත් කරන අතර නින්දට පෙර මධ්යම ප්රමාණයේ ඉන්සියුලින් එන්නත් කරනු ලැබේ. අතේ ගෙන යා හැකි ඉන්සියුලින් ඩිස්පෙන්සරියක් ඇති රෝගියෙකු ආහාරයට පෙර හෝමෝන සැපයුම වැඩි කළ යුතුය. රුධිරයේ ග්ලූකෝස් සාන්ද්රණ මීටර වලින් සමන්විත නවීන ඩිස්පෙන්සර් මාදිලි මඟින් ඉන්සියුලින් බාසල් මට්ටම පවත්වා ගැනීම පමණක් නොව, ආහාර ගැනීමෙන් පසු ග්ලූකෝස් මට්ටම ඉහළ යන විට ස්වයංක්රීයව හෝමෝනය සැපයීම වැඩි කරයි.
- 3. ඉන්සියුලින් මාත්රාව, පෝෂණය සහ ශාරීරික ක්රියාකාරකම් අතර සමබරතාවයක් පවත්වා ගන්න. ඇමරිකානු දියවැඩියා සංගමය විසින් සකස් කරන ලද ආහාර වගු රෝගීන්ට හෝ ඔවුන්ගේ .ාතීන්ට ලබා දෙනු ලැබේ. මෙම වගු මඟින් විවිධ ආහාරවල කාබෝහයිඩ්රේට් අන්තර්ගතය, ඒවායේ ශක්ති වටිනාකම සහ අන්තර් හුවමාරු හැකියාව පෙන්නුම් කරයි. වෛද්යවරයා රෝගියා සමඟ එක්ව තනි පෝෂණ සැලැස්මක් සකස් කරයි. ඊට අමතරව, ශාරීරික ක්රියාකාරකම් රුධිර ග්ලූකෝස් මට්ටමට බලපාන්නේ කෙසේද යන්න වෛද්යවරයා පැහැදිලි කරයි.
- 4. රුධිර ග්ලූකෝස් ස්වයං අධීක්ෂණය අ. සෑම දිනකම දිනකට 4-5 වතාවක් (සෑම ආහාර වේලකටම පෙර සහ නින්දට) රෝගියා පරීක්ෂණ තීරු හෝ ග්ලූකෝමීටරයක් භාවිතා කරමින් ඇඟිල්ලකින් කේශනාලිකා රුධිරයේ ග්ලූකෝස් සාන්ද්රණය මනිනු ලබයි. ආ. සෑම සති 1-2 කට වරක් සහ නින්දට යාමේදී ඉන්සියුලින් මාත්රාව වෙනස් වන සෑම අවස්ථාවකම රෝගියා ග්ලූකෝස් සාන්ද්රණය 2:00 ත් 4:00 ත් අතර වේ. ආහාර ගැනීමෙන් පසු ග්ලූකෝස් මට්ටම එකම සංඛ්යාතයකින් තීරණය වේ. ඇ. හයිපොග්ලිසිමියා හි පූර්වජයන්ගේ පෙනුම සමඟ සෑම විටම ග්ලූකෝස් සාන්ද්රණය මැනීම. සියලුම මිනුම්වල ප්රති results ල, ඉන්සියුලින් මාත්රාව සහ විෂයානුබද්ධ සංවේදනයන් (නිදසුනක් ලෙස, හයිපොග්ලිසිමියා රෝග ලක්ෂණ) දිනපොතක සටහන් වේ.
- 5. රුධිර ග්ලූකෝස් මට්ටම සහ ජීවන රටාව අනුව ඉන්සියුලින් චිකිත්සාව සහ ආහාර පාලනය පිළිබඳ ස්වයං නිවැරදි කිරීම. වෛද්යවරයා විසින් රෝගියාට සවිස්තරාත්මක ක්රියාකාරී සැලැස්මක් ලබා දිය යුතු අතර ඉන්සියුලින් චිකිත්සක තන්ත්රය සහ ආහාර වේල නිවැරදි කිරීම අවශ්ය වන අවස්ථා ගණනාවකට එය සපයයි. අ. ඉන්සියුලින් චිකිත්සක තන්ත්රය නිවැරදි කිරීම සඳහා ඉන්සියුලින් මාත්රාවල වෙනස්වීම්, විවිධ කාල පරාසයන්හි drugs ෂධවල අනුපාතයේ වෙනස්වීම් සහ එන්නත් කරන වේලාවේ වෙනස්වීම් ඇතුළත් වේ. ඉන්සියුලින් මාත්රාව සහ ඉන්සියුලින් ප්රතිකාර ක්රම වෙනස් කිරීමට හේතු:
- 1) දිනපොතේ නිශ්චිත වේලාවක රුධිර ග්ලූකෝස් වල අඛණ්ඩ වෙනස්කම්, දිනපොතේ ඇතුළත් කිරීම් මගින් හඳුනා ගැනේ. නිදසුනක් වශයෙන්, උදේ ආහාරයෙන් පසු රුධිරයේ ග්ලූකෝස් මට්ටම වැඩි වුවහොත්, උදේ ආහාරයට පෙර පරිපාලනය කරන කෙටි ක්රියාකාරී ඉන්සියුලින් මාත්රාව තරමක් වැඩි කළ හැකිය. අනෙක් අතට, උදේ ආහාරය සහ දිවා ආහාරය අතර ග්ලූකෝස් මට්ටම අඩු වී තිබේ නම් සහ විශේෂයෙන් මේ අවස්ථාවේ හයිපොග්ලිසිමියා රෝගයේ ලක්ෂණ පෙනෙන්නට තිබේ නම්, කෙටි ක්රියාකාරී ඉන්සියුලින් හෝ මධ්යම ක්රියාකාරී ඉන්සියුලින් මාත්රාව උදේ මාත්රාව අඩු කළ යුතුය.
- 2) රුධිරයේ ග්ලූකෝස් සාමාන්ය දෛනික මට්ටම වැඩි කිරීම හෝ අඩු කිරීම (ඒ අනුව, ඔබට ඉන්සියුලින් මුළු දෛනික මාත්රාව වැඩි කිරීමට හෝ අඩු කිරීමට හැකිය).
- 3) ඉදිරියට එන අතිරේක ආහාරය (උදාහරණයක් ලෙස, රෝගියා පැමිණෙන්නේ නම්).
- 4) ඉදිරියට එන ශාරීරික ක්රියාකාරකම්. 5) දිගු ගමනක්, ශක්තිමත් හැඟීම් (පාසල් යාම, දෙමාපියන් දික්කසාද කිරීම ආදිය).
- 6) අනුකූල රෝග.
- 6. රෝගියාගේ අධ්යාපනය. ඕනෑම පරිසරයක ස්වාධීනව කටයුතු කිරීමට වෛද්යවරයා රෝගියාට ඉගැන්විය යුතුය. වෛද්යවරයා රෝගියා සමඟ සාකච්ඡා කළ යුතු ප්රධාන ගැටළු: අ. රුධිර ග්ලූකෝස් ස්වයං අධීක්ෂණය. ආ. ඉන්සියුලින් චිකිත්සක තන්ත්රය නිවැරදි කිරීම. ඇ. පෝෂණ සැළසුම්. උ. අවසර ලත් ශාරීරික ක්රියාකාරකම්. .. හයිපොග්ලිසිමියා හඳුනා ගැනීම, වැළැක්වීම සහ ප්රතිකාර කිරීම. අනුකූල රෝග සඳහා ප්රතිකාර නිවැරදි කිරීම.
- 7. වෛද්යවරයකු හෝ දියවැඩියා කණ්ඩායමක් සමඟ රෝගියාගේ සමීප සම්බන්ධතාවය. පළමුවෙන්ම, වෛද්යවරයා රෝගියාගේ තත්වය පිළිබඳව හැකි සෑම විටම විමසිය යුතුය.දෙවනුව, රෝගියාට දවසේ ඕනෑම වේලාවක වෛද්යවරයකු හෝ හෙදියක්ගෙන් උපදෙස් ලබා ගත හැකි අතර ඔහුගේ තත්වය හා සම්බන්ධ ඕනෑම ගැටළුවක් සඳහා උපදෙස් ලබා ගත යුතුය.
- 8. රෝගියාගේ අභිප්රේරණය. දැඩි ඉන්සියුලින් චිකිත්සාවේ සාර්ථකත්වය බොහෝ දුරට රඳා පවතින්නේ රෝගියාගේ විනය සහ රෝගයට එරෙහිව සටන් කිරීමට ඇති ඔහුගේ ආශාව මත ය. අභිප්රේරණය පවත්වා ගැනීම සඳහා රෝගියාගේ සහ වෛද්ය කාර්ය මණ්ඩලයේ relatives ාතීන්ගේ සහ මිතුරන්ගේ විශාල උත්සාහයක් අවශ්ය වේ. බොහෝ විට මෙම කාර්යය වඩාත් දුෂ්කර ය.
- 9. මානසික සහාය. මෑතකදී ආරම්භ කළ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගීන්ට සහ ඔවුන්ගේ relatives ාතීන්ට මානසික සහාය අවශ්ය වේ. රෝගියා සහ ඔහුගේ relatives ාතීන් රෝගය පිළිබඳ චින්තනයට හුරු වී නොවැළැක්විය හැකි බව වටහාගෙන එයට එරෙහිව සටන් කළ යුතුය. එක්සත් ජනපදයේ, මේ සඳහා විශේෂ ස්වයං ආධාර කණ්ඩායම් සංවිධානය කර ඇත.
දියවැඩියාව වර්ධනය වන්නේ ඇයි?
ඉන්සියුලින් මත යැපෙන බීටා සෛල වලක්වන ස්වයං ප්රතිශක්තිකරණ ක්රියාවලියක් සක්රීය කිරීමේ ප්රති as ලයක් ලෙස ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය (ඩීඑම්) වර්ධනය වේ. ශරීරයේ මෙම ප්රතික්රියාවට හේතු තවමත් පැහැදිලි කර නොමැත.
දියවැඩියාව වර්ධනය සඳහා මූලික සාධක:
- ජානමය නැඹුරුතාවයක්
- අග්න්යාශ රෝග
- පරිවෘත්තීය ආබාධ සහ තරබාරුකම,
- ශරීර විෂ වීම
- වෛරස් රෝග.
මේ දක්වා ජානමය නැඹුරුතාවයක් මතභේදාත්මක සාධකයකි. ඇත්ත වශයෙන්ම, ව්යාධි විද්යාවේ වර්ධනය අවුලුවන ජාන උරුම වී ඇත, නමුත් මෙයින් අදහස් කරන්නේ රෝගයේ වර්ධනයේ නිරපේක්ෂ සම්භාවිතාවක් නොවේ. දෙමව්පියන් දෙදෙනෙකු ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයෙන් පෙළෙනවා නම්, දරුවෙකු තුළ ව්යාධි විද්යාවක් වර්ධනය වීමේ සම්භාවිතාව 17-20% නොඉක්මවිය යුතුය. එක් දෙමාපියෙකු පමණක් අසනීප නම්, මෙම සම්භාවිතාව 4-5% දක්වා අඩු වේ.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති අතර දෙවන වර්ගයේ රෝග ද ඉන්සියුලින් මත රඳා පවතී.
ආකාර දෙක අතර ලාක්ෂණික වෙනසක් ව්යාධි විද්යාවේ වර්ධනයට හේතුවයි. ඉන්සියුලින් නිපදවන සෛල නිෂේධනය කිරීමේ ප්රති ins ලයක් ලෙස ඉන්සියුලින් මත යැපෙන පළමු වර්ගයේ ස්වරූපයක් වර්ධනය වන අතර එහි ප්රති horm ලයක් ලෙස හෝමෝන නිෂ්පාදනය 95% කින් අඩු වන අතර ශරීරය විසින් නිපදවන ද්රව්යය සීනි මට්ටම සාමාන්යකරණය කිරීමට ප්රමාණවත් නොවේ.
දෙවන වර්ගයේ දියවැඩියාව යනු කාබෝහයිඩ්රේට් පරිවෘත්තීය හා ස්ථුලතාවයේ දුර්වලතාවයකට එරෙහිව වර්ධනය වන රෝගයේ අත්පත් කර ගත් ආකාරයකි. මෙම රෝගය ඉන්සියුලින් හා ග්ලූකෝස් වලට සෛල ප්රතිශක්තිය මගින් සංලක්ෂිත වේ; එහි ප්රති gl ලයක් ලෙස ග්ලූකෝස් පරිභෝජනය නොකරන අතර ශරීරයේ එකතු වේ.
සායනික පින්තූරය
මෙම රෝගය ශරීරයේ සියලුම පරිවෘත්තීය ක්රියාවලීන් උල්ලං by නය කිරීම මගින් සංලක්ෂිත වේ. මෙම අවස්ථාවේ දී, පළමුවෙන්ම, ප්රෝටීන් සහ කාබෝහයිඩ්රේට් පරිවෘත්තීය, ප්රතිශක්තිය සහ ජල පරිවෘත්තීය වලින් පීඩා විඳිති. රීතියක් ලෙස, මෙම ව්යාධිවේදය කුඩා අවධියේදී වර්ධනය වේ. පහත දැක්වෙන රෝග ලක්ෂණ දියවැඩියාව සඳහා සාමාන්ය වේ:
- දිනෙන් දින වැඩි වන පිපාසය හේතුවෙන් ජල පරිභෝජනය වැඩි කිරීම,
- තෙහෙට්ටුව,
- වේගවත් බර අඩු කර ගැනීම, ආහාර රුචිය වැඩි වීමත් සමඟ,
- මත්පැන් වල රෝග ලක්ෂණ,
- සමේ කුපිත වීම සහ කුෂ්,,
- මුත්රා සංඛ්යාතය වැඩි කිරීම,
- ස්නායු ආබාධ - නුරුස්නා බව, නින්ද නොයාම, උදාසීනත්වය.
මෙම රෝගය සියලුම ශරීර පද්ධතියට බලපායි. බොහෝ විට දෘශ්ය තීව්රතාවයේ අඩුවීමක් දක්නට ලැබේ. පහළ අන්තයේ කැක්කුම සහ හිරිවැටීම ගැන රෝගීන් පැමිණිලි කරයි. මක්නිසාද යත් දියවැඩියාව සංලක්ෂිත වන්නේ ප්රතිශක්තිය පිරිහීම සහ බෝවන රෝග සංඛ්යාතය වැඩි වීමෙනි.
ලාක්ෂණික රෝග ලක්ෂණය වන්නේ පිටවන වාතයේ ඇසිටෝන් සුවඳයි, එය කීටෝඇසයිඩෝසිස් වර්ධනය සංලක්ෂිත කරයි.
ඉන්සියුලින් මත යැපෙන රෝගයක් බරපතල සංකූලතා වලින් පිරී ඇත. පළමු රෝග ලක්ෂණ හඳුනාගත් වහාම ඔබ අවශ්ය පියවර නොගන්නේ නම්, දියවැඩියා කෝමා ඇතිවීමේ වැඩි අවදානමක් ඇත.
දෙවන වර්ගයේ දියවැඩියා ඉන්සියුලින්
පළමු වර්ගයේ රෝගයට වඩා දෙවන වර්ගයේ දියවැඩියාව බහුලව දක්නට ලැබේ. සාමාන්යයෙන් රෝගයේ අත්පත් කර ගත් ස්වරූපයට ඉන්සියුලින් එන්නත් අවශ්ය නොවන අතර රෝගියාගේ බර, ආහාර චිකිත්සාව සහ ශාරීරික ක්රියාකාරකම් අඩු කිරීමෙන් වන්දි ලබා ගත හැකිය.
කෙසේ වෙතත්, සමහර අවස්ථාවල දෙවන වර්ගයේ දියවැඩියාව (වයස සමඟ අත්පත් කර ගත්), නමුත් ඉන්සියුලින් මත රඳා පවතී. විශේෂාංග ව්යාධි විද්යා are යින් යනු හෝමෝනයට සෛලවල ප්රතිශක්තියයි. එහි ප්රති As ලයක් ලෙස ඉන්සියුලින් ග්ලූකෝස් අඩු නොකරයි, එබැවින් හෝමෝන ස්රාවය වැඩි වේ. ඉන්සියුලින් ස්රාවය වැඩිවීම නිසා අග්න්යාශයේ අක්රමිකතා සහ එහි සෛල කාලයත් සමඟ ක්ෂය වී විනාශ වේ.
මෙම අවස්ථාවේ දී, රෝගයේ ප්රතිකාරය පළමු වර්ගයේ දියවැඩියා ප්රතිකාරය සම්පූර්ණයෙන්ම පුනරාවර්තනය කරයි.
රෝගයේ ඉන්සියුලින් මත යැපෙන ආකාරයකට ප්රතිකාර කිරීම

ඩීඑම් යනු ඉවත් කළ නොහැකි නිදන්ගත ව්යාධිවේදයකි. සියලුම ප්රතිකාර මගින් රෝගයට වන්දි ගෙවීම අරමුණු කර ඇත. වන්දි දියවැඩියාව ගැන කතා කළ හැක්කේ ග්ලූකෝස් මට්ටම සාමාන්ය වූ විට පමණක් වන අතර දිගු කලක් තිස්සේ සම්මතයෙන් තියුණු පැනීම් හා අපගමනයන් නොමැත.
රෝගයේ අන්තරාය පවතින්නේ විවිධාකාරයේ බරපතලකමෙහි සංකූලතා වර්ධනය වීමෙනි, සමහර ඒවා ආයු අපේක්ෂාව සැලකිය යුතු ලෙස අඩු කර මරණයට මඟ පාදයි. රෝගයට වන්දි ගෙවීමෙන් සංකූලතා ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස අඩු කළ හැකි බැවින් එය එක් එක් රෝගියාගේ ප්රමුඛතාවයකි.
- දිනපතා එන්නත්
- ආහාර චිකිත්සාව
- ශාරීරික ක්රියාකාරකම්
- සීනි පාලනය.
හෝමෝන පරිපාලන තන්ත්රය ඔබේ වෛද්යවරයා විසින් තෝරා ගනු ලැබේ. රෝගයේ වර්ධනයේ ආරම්භයේ දී, රෝගියා වෛද්යවරයා විසින් නිර්දේශ කරනු ලබන ඉන්සියුලින් චිකිත්සක පිළිවෙත අනුගමනය කරයි, කෙසේ වෙතත්, රෝගයේ පා course මාලාව සමඟ, රෝගියා එන්නත් හා මාත්රාව ස්වාධීනව පාලනය කරයි.
විවිධ ආහාරවල ඇති කාබෝහයිඩ්රේට් ප්රමාණය සැලකිල්ලට ගනිමින් ආහාරය තෝරා ගනු ලැබේ. දියවැඩියාවේදී, අඩු කාබ්, නිසි ලෙස සමබර ආහාර වේලක් දක්වනු ලැබේ. ඔබ සෞඛ්ය සම්පන්න ආහාර වේලක නීති රීති පිළිපැදිය යුතුය, නිෂ්පාදනවල ග්ලයිසමික් දර්ශකය සැලකිල්ලට ගන්න. රෝගීන් කුඩා කොටස් අනුභව කරන නමුත් බොහෝ විට දිනකට අවම වශයෙන් පස් වතාවක්වත් ආහාරයට ගනී.
මෙනුව සකස් කර ඉන්සියුලින් ප්රතිකාරයේ effectiveness ලදායීතාවය තීරණය කිරීම සඳහා දිනකට කිහිප වතාවක් රුධිරයේ සීනි මැනීම අවශ්ය වේ.
රෝගියා අනිවාර්යයෙන්ම නිවැරදි අතේ ගෙන යා හැකි ග්ලූකෝමීටරයක් මිලදී ගත යුතුය.
දෙවන වර්ගයේ දියවැඩියාව ඉන්සියුලින් මත යැපෙන පරිවෘත්තීය ආබාධ මගින් සංලක්ෂිත වේ, මෙය රෝගියාගේ ජීවන රටාව පිළිබඳ සලකුණු තබයි. බොහෝ විට එවැනි රෝගීන් තරබාරු ය. මෙම අවස්ථාවේ දී, චිකිත්සාවට අනිවාර්යයෙන්ම ශාරීරික ව්යායාම සහ මෙනුවේ කැලරි ප්රමාණය අඩු කිරීම ඇතුළත් වේ.
ව්යායාම අතරතුර, මාංශ පේශි තන්තු ග්ලූකෝස් වලට ඇති ඉඩකඩ වැඩි වන අතර එය සෑම විටම අධික බර යටතේ පරිභෝජනයට යයි. මාංශ පේශි වැඩි වන තරමට ඔවුන්ට ග්ලූකෝස් අවශ්ය වන අතර එයින් අදහස් වන්නේ රුධිරයේ එහි මට්ටම අඩු වී එය වඩා හොඳින් අවශෝෂණය කර ගන්නා බවයි. එබැවින් රෝගයට වන්දි ගෙවීම සඳහා ව්යායාම කිරීම අවශ්ය වේ.
දිනපතා එන්නත්
පළමු වර්ගයේ දියවැඩියාව ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයට දිනපතා හෝමෝන පරිපාලනය අවශ්ය වේ. රීතියක් ලෙස, එක් එක් රෝගියා සඳහා ඉන්සියුලින් චිකිත්සක තන්ත්රය තනි තනිව තෝරාගෙන ඇති අතර අවශ්ය නම් සකස් කරනු ලැබේ.
පරිපාලනය කරන හෝමෝනයේ පරමාර්ථය වන්නේ යම් කාලයක් තුළ සීනි මට්ටම effectively ලදායී ලෙස අඩු කිරීමයි. ක්රියාකාරී කාලසීමාව අනුව drugs ෂධ වර්ග කිහිපයක් තිබේ.
රෝගියා තමාගේ ශරීරයට සවන් දීමට ඉගෙන ගත යුතුය. පරිපාලිත drug ෂධය සමඟ චිකිත්සාවේ ලක්ෂණ වන්නේ ග්ලූකෝස් මට්ටම සමහර විට තීරණාත්මක අගයක් දක්වා පහත වැටිය හැකි අතර එය කෝමා වර්ධනයෙන් පිරී පවතී. එමනිසා, රුධිරයේ ඇති සීනි මට්ටම පිළිබඳව නිසි වේලාවට ප්රතිචාර දැක්වීමට සහ අවශ්ය පියවර ගැනීමට රෝගියා තමාගේ ශරීරයේ සං als ා අතර වෙනස හඳුනාගත යුතුය.
රීතියක් ලෙස, ආහාරයට පෙර drug ෂධයේ කෙටිකාලීන එන්නත් ලබා දෙනු ලැබේ. එවැනි drugs ෂධ ආහාරයට ගත් වහාම වැඩි වන ග්ලූකෝස් ප්රමාණය සමඟ සාර්ථකව කටයුතු කිරීමට උපකාරී වේ. එසේම, දිනකට දෙවරක් දීර් action ක්රියාකාරී හෝමෝනයක් එන්නත් කිරීම මඟින් දවස පුරා සීනි මට්ටම effectively ලදායී ලෙස පාලනය කරයි.
අධික කොලෙස්ටරෝල් වල ප්රතිවිපාක
අඩු l නත්ව ලිපොප්රෝටීන සාන්ද්රණය වැඩි වීමත් සමඟ ඒවායේ අතිරික්තය සනාල බිත්තිය මත තැන්පත් වන අතර තන්තුමය පටක වලින් වැවී කොලෙස්ටරෝල් සමරු .ලකය සාදයි. එය හේතුවෙන් රුධිර වාහිනී වල ලුමෙන් සැලකිය යුතු ලෙස පටු වන අතර එමඟින් එය හරහා ගමන් කරන රුධිර ප්රවාහය සංකීර්ණ වේ. කාලයත් සමඟ සමරු ques ලක විශාල වන අතර ලුමෙන් පටු වේ. හෘදයේ හා මොළයේ යාත්රා සඳහා මෙය විශේෂයෙන් භයානක ය. ප්රතිවිපාක හෘදයාබාධයක් හෝ ආ roke ාතයක් විය හැකි බැවින්.
ගැහැණු ශරීරයේ හෝමෝන පසුබිම සනාල බිත්තියේ ලිපිඩ සමුච්චය වීමට නැඹුරු වන බැවින් අවුරුදු 60 ක කාන්තාවන් ඔවුන්ගේ සෞඛ්යය කෙරෙහි විශේෂ අවධානයක් යොමු කළ යුත්තේ මේ හේතුව නිසාය.
රෝග විනිශ්චය සමඟ ජීවත් වීමට ඉගෙන ගන්නේ කෙසේද?

දෙවන වර්ගයේ දියවැඩියාව මෙන්ම ඉන්සියුලින් මත රඳා පවතින රෝගයක්ද ජීවන රටාව කෙරෙහි යම් සලකුණු තබයි, නමුත් ඔබට මෙම රෝග විනිශ්චය සමඟ ජීවත් වීමට ඉගෙන ගත හැකිය.
රෝගියා සෑම විටම තමාගේ ශරීරයට ඇහුම්කන් දිය යුතු අතර රුධිර ග්ලූකෝස් වැඩිවීමක් හෝ අඩුවීමක් පිළිබඳ සුළු ඉඟි වෙන්කර හඳුනා ගැනීමට ඉගෙන ගත යුතුය. රෝගීන් නියමිත වේලාවට පෝෂණය වේ. එන්නත් කිරීම සහ ග්ලූකෝස් මට්ටම පාලනය කිරීම සඳහා මෙය අවශ්ය වේ. සරල කාබෝහයිඩ්රේට් අධික ආහාර තහනම් ය.
ආහාර චිකිත්සාව සහ කාලෝචිත එන්නත් මගින් සංකූලතා වර්ධනය වීම වළක්වා ගත හැකිය. ජීවිතයේ වැදගත් අංගයක් වන්නේ ශාරීරික ක්රියාකාරකම්, විශේෂයෙන් දෙවන වර්ගයේ ව්යාධි විද්යාවයි. අපි වැඩිපුර බරට ඉඩ නොදිය යුතුය, එබැවින් ආහාර සහ ක්රීඩාව රෝගීන්ගේ නිරන්තර සගයන් වේ.
රුධිරයේ සීනි සාන්ද්රණයේ හදිසි තියුණු වෙනසක් negative ණාත්මක ප්රතිවිපාක ඇති කළ හැකි බව මතක තබා ගත යුතුය - ව්යාකූලත්වය, ක්ලාන්තය. සීනි අඩුවීම හෝ වැඩි කිරීම සඳහා ඇති පෙලඹීම පෝෂණය පමණක් නොව, ඉඳහිට සෙම්ප්රතිශ්යාව, ආතතිය සහ ඔසප් චක්රයේ දිනය ද වේ. මෙය රෝගියාගේ ක්රියාකාරිත්වය තරමක් සීමා කරයි, එබැවින් දියවැඩියාව ඇති රෝගීන් උපරිම සාන්ද්රණය අවශ්ය වෘත්තීන් තෝරා නොගත යුතුය. රෝගීන් සඳහා, රාත්රී මාරුවීම් සහ වැඩ මුරය අතිශයින්ම නුසුදුසු ය, මෙය පරිවෘත්තීය ආබාධවලට තුඩු දෙන අතර සංකූලතා ඇති කරයි.
එසේ වුවද, ඔබ ඔබේ සෞඛ්යය පරෙස්සමින් අධීක්ෂණය කර ප්රතිකාර ක්රමයට අනුගත වන්නේ නම්, රෝග විනිශ්චය පූර්ණ ජීවිතයකට බාධාවක් නොවනු ඇත.
දියවැඩියාව සමඟ කරකැවිල්ල ඇති වන්නේ ඇයි සහ කුමක් කළ යුතුද?
දියවැඩියාව ඇති සියලුම රෝගීන් තුළ කරකැවිල්ල දක්නට ලැබේ. මෙයට හේතුව රුධිරයේ ඉන්සියුලින් අසමතුලිතතාවය සහ අභ්යන්තර පද්ධතිවල ක්රියාකාරිත්වය උල්ලං violation නය වීමයි. කරකැවිල්ලේ ප්රති result ලය කෝමා තත්වයක් විය හැකිය. ප්රථමාධාර ලබා දෙන්නේ කෙසේද සහ ගත යුතු වැළැක්වීමේ ක්රියාමාර්ග ගැන අපි කතා කරමු.
දියවැඩියා රෝගීන්ගේ කරකැවිල්ල හා දුර්වල සම්බන්ධීකරණය බොහෝ විට පෙනේ. ශරීරයේ සීනි සැකසීම සඳහා ඉන්සියුලින් වගකිව යුතුය. මෙය අස්ථි, මාංශ පේශි සහ මේද පටක වල සාමාන්ය ක්රියාකාරිත්වය සහතික කරයි. දියවැඩියා රෝගයේ ඉන්සියුලින් ප්රතිග්රාහක "අසමත් වේ." ස්නායු, සනාල හා අක්ෂි පටක වලට හානි වීම.
මොළය, කුඩා යාත්රා සහ ඇසේ දෘෂ්ටි විතානයේ ප්රමාණවත් පෝෂණය නොලැබෙන අතර එමඟින් වෙස්ටිබුලර් ව්යුහයන් කඩාකප්පල් වේ. රෝගියා කරකැවිල්ල, ඇස්වල අඳුරු වීම, පාදවල දුර්වලතාවය, වි ness ානය බොඳ වීම.
සීනි රෝගීන් සඳහා කරකැවිල්ල ඇතිවීමේ ප්රභවයන්:
- හයිපොග්ලිසිමියා - සීනි මට්ටම තියුනු ලෙස පහත වැටීම. රෝගියාට ව්යාකූලත්වය, ව්යාකූලත්වය, දෘෂ්ටි විතානය, දුර්වලතාවය සහ අධික වැඩ කිරීම ඇත. හයිපොග්ලිසිමියා රෝගයට හේතු:
- දිවා කාලයේ නිරාහාරව සිටීම,
- හිස් බඩක් මත හෝ පසුව සුලු කෑමක් නොමැතිව කෘතිම ඉන්සියුලින් (එන්නත් කිරීම) ලබා ගැනීම,
- අධික ව්යායාම
- අධික මාත්රාවක් හෝ ඉන්සියුලින් නොමැතිකම,
- of ෂධවල අතුරු ආබාධ
- මත්පැන් අඩංගු නිෂ්පාදන භාවිතය.
- හයිපර්ග්ලයිසිමියාව - රුධිරයේ ග්ලූකෝස් වැඩි වීම. රෝගියාට මුඛය වියළි බවක් දැනේ, මුත්රා කිරීමට උනන්දු කරන්න. නිරන්තරයෙන් පිපාසය.කරකැවිල්ල විවිධ තීව්රතාවයන් සමඟ ගමන් කරයි.
- අධි රුධිර පීඩනය හා හයිපොටොනික් රෝගය. සීනි රෝගයකින් පෙළෙන සියලුම රෝගීන් සමඟ රුධිර පීඩනය ඉහළ යාම. මෙම රෝගය හෘද වාහිනී පද්ධතියේ ආබාධවල ප්රති ence ලයක් ලෙස ප්රකාශ වේ. කරකැවිල්ල ඇතිවන්නේ පීඩනයේ හදිසි වෙනස්වීම් වලිනි.
- දියවැඩියා ස්නායු රෝග යනු සීනි රෝගයේ බරපතල සංකූලතාවයක් වන අතර එය කොඳු ඇට පෙළ හා මස්තිෂ්ක ස්නායු වලට හානි කිරීමට දායක වේ. රෝගියාගේ හෘද ස්පන්දන වේගය ඉහළ යයි, පීඩනය පහත වැටේ, බෙලහීනත්වය ඇති වේ, කරකැවිල්ල.
- දියවැඩියා රෙටිනෝපති - සීනි රෝගයක් ඇති රෝගීන් තුළ දෘෂ්ටි විතානයේ යාත්රා වලට හානි වීම. සංඛ්යාලේඛනවලට අනුව, මෙම සංකූලතාව රෝගීන්ගෙන් 85-90% අතර දක්නට ලැබේ. ඇස්වල මීදුම, "මැස්සන්", දෘෂ්ටි විතානයේ රක්තපාත වේ. දර්ශනය අඩුවීමත් සමඟ රෝගියා නිරන්තර ආතතියෙන් පෙළෙන අතර එය කරකැවිල්ලට හේතු වේ.
සීනි රෝගීන් තුළ කරකැවිල්ල යනු ඉදිරියේදී එල්ල වන ප්රහාරයක පළමු සීනුවයි. ව්යාධිය පහත රෝග ලක්ෂණ සමඟ ඇත:
- දැඩි පිපාසය
- වියළි මුඛය
- හුස්ම ගැනීමේ අපහසුතාව
- හෘද ස්පන්දන වේගය
- ටින්ටිටස්
- අක්ෂි මාංශ පේශි ස්පේසමය
- කැක්කුම දක්වා කකුල් වල දුර්වලතාවය,
- නිතර මුත්රා කිරීම,
- මුඛයෙන් ඇසිටෝන් සුවඳ,
- ඔක්කාරය හා වමනය
- වැඩිපුර වැඩ
- ක්ලාන්ත තත්වය.
හයිපොක්සියා (ඔක්සිජන් නොමැතිකම) වලින් පෙළෙන රෝගියාගේ මොළය මාංශ පේශිවලට වේදනාව ලබා දෙයි. රෝගියාට කැක්කුම ඇති වේ, දැඩි දුර්වලතාවය, සම්බන්ධීකරණය බාධා ඇති වේ, කරකැවිල්ල. එවැනි රෝග ලක්ෂණ නිසා වඩාත් දරුණු ලෙස අල්ලා ගැනීම සිදුවන්නේ ඉන්සියුලින් .නතාවය හේතුවෙනි. මෙය කීටොඇසයිඩෝසිස් - කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීමක් වන අතර, කීටෝසිස් - සෛලවල කාබෝහයිඩ්රේට් සාගින්නෙන් පෙළේ.
ලැයිස්තුගත රෝග ලක්ෂණ වලට අමතරව, රෝගියාට ශ්රවණාබාධයක් සහ සිහිය නැතිවීම සිදුවේ. ආධාර නොමැතිව, පසුව කෝමා තත්වයට පත්වීමත් සමඟ රෝගියා ක්ලාන්ත විය හැකිය.
එවැනි දර්ශක ඉදිරියේ වහාම ගිලන් රථයක් ඇමතිය යුතුය.

සීනි රෝගයකින් පෙළෙන රෝගීන් සාමාන්යයෙන් සිදුවිය හැකි රෝගාබාධ පිළිබඳව දැනුවත් ය. එවැනි අවස්ථාවන්හිදී හැසිරෙන ආකාරය රෝගීන් දනී. කෙසේ වෙතත්, රෝගියාට තනිවම උපකාර ලබා දීමට නොහැකි වූ අවස්ථා තිබේ.
පළමුවෙන්ම අපි ගිලන් රථයක් අමතන්නෙමු. ප්රහාරයක ප්රතිවිපාක වඩාත් අනපේක්ෂිත විය හැකිය. අපි වෛද්යවරුන් එනතුරු බලා සිටින අතරතුර, අපි ක්රියා මාලාවක් කරන්නෙමු:
- අපි රෝගියාට සුවපහසු ස්ථානයක වාඩි වී සිටිමු.
- අපි හදිසියේම රෝගියාට රසකැවිලි අනුභව කරන්නෙමු, කැන්ඩි හෝ සීනි කෑල්ලක් සුදුසුය.
- අපි වාතයට ප්රවේශය විවෘත කරමු. දැඩි හුස්ම හිරවීමෙන් අපි ආශ්වාස කරන්නෙකු භාවිතා කරමු.
- නිපුණතාවයක් තිබේ නම් අපි ග්ලූකෝස් එන්නත් කරන්නෙමු - 40% විසඳුමක්. දියවැඩියා රෝගීන් එය රැගෙන යයි.
- රෝගියාගේ නළල මත සීතල තුවායක් තබන්න. හැකි නම්, අපි විනාකිරි සම්පීඩනයක් කරන්නෙමු. මෙය වාසොස්පාස්ම් ඉවත් කර රෝගියාගේ හුස්ම යථා තත්වයට පත් කරනු ඇත.
- රෝගියාට පරිවෘත්තීය ක්රියාවලීන් වැඩි දියුණු කරන ටැබ්ලටයක් ලබා දෙන්න, උදාහරණයක් ලෙස සිනරයිසීන්, මයිඩ්රෝනේට්, මොටිලියම්.
- රුධිර පීඩනය මැනීම. තියුණු වැඩිවීමක් හෝ අඩුවීමක් සිදුවුවහොත් ස්ථායී .ෂධයක් දෙන්න.
දියවැඩියාව ඇති රෝගීන් සඳහා ප්රහාරයක්, ග්ලූකෝස් එන්නත් කිරීම, වාසෝඩිලේටර් drugs ෂධ, ආශ්වාස කරන්නා වැනි නිර්දේශ සහිත සටහනක් රැගෙන යාම අවශ්ය වේ.
සීනි රෝගයේ දුර්වල ක්රියාමාර්ගයක් තිබියදීත් කිසිවෙකු දියවැඩියා ප්රහාරවලින් ආරක්ෂා නොවේ.
ප්රහාරයකින් මිදීමට ඇති හොඳම ක්රමය නම් රෝගයේ සංකූලතා වැලැක්වීමයි. සීනි රෝගයකින් පෙළෙන රෝගීන්ට යම් ආහාර වේලක් අනුගමනය කිරීමට බල කෙරෙයි. විවිධ ආහාර වර්ග සඳහා එතරම් සීමාවන් නොමැති අතර ආහාරයට ගන්නා ආහාර ප්රමාණය පාලනය කළ යුතුය.
දියවැඩියා රෝගීන් ජල-ලුණු සමතුලිතතාවය පවත්වා ගැනීම සඳහා ශරීරයට පිරිසිදු කාබනීකෘත නොවන ජලය විශාල ප්රමාණයක් ලබා දිය යුතුය. විජලනය වැළැක්වීම වැදගත් ය.
අග්න්යාශය බයිකාබනේට් ස්රාවය කරයි - ආම්ලික පරිසරය උදාසීන කිරීමට උපකාරී වන ජලීය ද්රාවණයකි.ශරීරයේ ජලය නොමැතිකම සමඟ යකඩ එය පළමුව නිපදවයි. ඉන්සියුලින් දෙවන ස්ථානයේ සිටී.

ශරීරයට කොපමණ තරලයක් අවශ්යද? දියවැඩියාව ඇති රෝගීන්ට උදේ වරුවේ හිස් බඩක් මත සහ සෑම ආහාර වේලකටම පෙර වතුර වීදුරු දෙකක් පානය කිරීම රෙකමදාරු කරනු ලැබේ. සුදුසු වන්නේ පිරිසිදු ජලය පමණි. තේ, කෝපි, ග්ලූකෝස් සහිත යුෂ දුර්වල ලෙස අන්තර්ක්රියා කරයි.
මත්පැන් තත්වය තවත් උග්ර කරයි. මත්පැන් මුලින් සීනි ස්ථාවර කිරීම විකාරයකි. නමුත් එය බෙදී යන විට විජලනය හේතුවෙන් රුධිරයේ ග්ලූකෝස් වැඩි වීමක් දක්නට ලැබේ.
දියවැඩියා රෝගයක හරය නම් ශරීරයට සීනි සැකසීම සමඟ කටයුතු කළ නොහැකි වීමයි. එබැවින් සුදු “වැලි” අඩංගු නිෂ්පාදන ආහාරයෙන් බැහැර කරනු ලැබේ. Cies ෂධ ගබඩාවල රසකාරක ආදේශක විශාල ප්රමාණයක් ඇත.
මූලික ප්රතිකාර නීති නිර්වචනය කරන්න:
- දිනපතා උදෑසන ව්යායාම
- ශාරීරික ක්රියාකාරකම් වලින් තොර,
- ආහාර වේලට අනුකූල වීම
- ජල සමතුලිතතාවය පවත්වා ගැනීම
- සීනි මට්ටම ක්රමානුකූලව අධීක්ෂණය කිරීම,
- සාමාන්ය විභාගයකින් සමත් වීම,
- කණ්නාඩි සමඟ දර්ශන නිවැරදි කිරීම (අවශ්ය නම්),
- ශ්රවණාධාර භාවිතය (ශ්රවණාබාධ ඇති වුවහොත්),
- නරක පුරුදු අත්හැරීම,
- අධික බර වැඩිවීම වැළැක්වීම,
- ශරීරයට විටමින් සහ ඛනිජ ලවණ ලබා දීම (විශේෂ ist යෙකුගේ අධීක්ෂණය යටතේ).
දියවැඩියා රෝගයකදී රුධිර ග්ලූකෝස් මට්ටම නිරන්තරයෙන් නිරීක්ෂණය කිරීම වැදගත් වේ. කරකැවිල්ල නිතරම සිදුවන්නේ නම්, රෝගයට හේතුව තීරණය කිරීම සඳහා පරීක්ෂණයකට භාජනය කිරීම අවශ්ය වේ. සහභාගී වන වෛද්යවරයා දියවැඩියාව හා සම්බන්ධ රෝග හඳුනා ගැනීමට සහ ඇතිවිය හැකි ප්රහාර ඉවත් කිරීම සඳහා ප්රතිකාර නියම කිරීමට උපකාරී වේ.
භාවිතා කළ ප්රභවයන්: diabet.biz
රෝගයට බොහෝ රෝග ලක්ෂණ ඇත: නිතර පිපාසය, නිතර මුත්රා කිරීම, ආහාර රුචිය වැඩිවීම, දුර්වලතාවය සහ තෙහෙට්ටුව. ඊට අමතරව, සුළු තුවාල පවා වෙනදාට වඩා දිගු වේ. බොහෝ විට කරකැවිල්ල පෙනේ. රෝගයේ වේගවත් ප්රගතියේ ප්රතිවිපාක ඉතා භයානක ය. ආ roke ාතය හා හෘදයාබාධ ඇතිවීමේ අවදානමක් ඇත, වකුගඩු අකර්මණ්ය වීම, අන්තයේ ගැන්ග්රීන් (පටක මරණය). පුද්ගලයෙකුට අන්ධ වීමට හෝ කෝමා තත්වයට පත්විය හැකිය.
දියවැඩියාව වර්ග දෙකක් තිබේ - 1 වර්ගය සහ 2 වර්ගය. රෝගීන් බොහෝ විට රෝගයට ආවේණික රෝග ලක්ෂණ ගැන පැමිණිලි කරයි, වඩාත් සුලභ වන්නේ කරකැවිල්ලයි. දුර්වලතාවයට හේතුව කුමක්ද සහ ප්රහාර නැවැත්විය හැකිද යන්න සොයා බැලීම වැදගත්ය.
දියවැඩියාවේ කරකැවිල්ලට හේතු සියල්ලම
රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ යාම ඔක්කාරය, තෙහෙට්ටුව සහ සාමාන්ය දුර්වලතාවයේ තත්වයක් ඇති කරයි.
සම්මතය පස් ගුණයකින් ඉක්මවා යන විට, රෝගීන් සමබරතාවය, කෙටි කාලීන වි ness ානය නැතිවීම, හිසරදය වැනි ගැටළු පිළිබඳව පැමිණිලි කරයි.
දෙවන වර්ගයේ දියවැඩියාව නිසා කරකැවිල්ල ඇතිවන්නේ:
- දවස පුරාම නිරාහාරව සිටීම
- හිස් බඩක් මත ඉන්සියුලින් එන්නත් කිරීම, පසුව කෑමක් අවශ්යතාවය නොසලකා හැරීම,
- ශාරීරික ක්රියාකාරකම් වැඩි කිරීම,
- ඉන්සියුලින් ප්රමාණය වැඩි කිරීම හෝ ප්රමාණවත් නොවීම
- පරිපාලිත .ෂධ වලට අහිතකර ප්රතික්රියා
- මද්යසාර, අඩු මත්පැන් භාවිතය.
සාමාන්යයෙන් දියවැඩියාවේ කරකැවිල්ල ඇතිවිය හැක්කේ පහත දැක්වෙන හේතු නිසා ය.
- ඉන්සියුලින් චිකිත්සාව සහ සීනි අඩු කරන වෙනත් .ෂධ වල වැරදි මාත්රාවන්. මෙය හයිපොග්ලයිසමික් තත්වයන්ට හෝ අනෙක් අතට රුධිරයේ සීනි අධික සංඛ්යාවක් ඇති කිරීමට හේතු වේ. මෙම අවස්ථා දෙකම විස්තර කරන ලද රෝග ලක්ෂණ වලට තුඩු දෙයි.
- සමහර drugs ෂධ භාවිතය එවැනි අතුරු ආබාධ ඇති කළ හැකිය.
- හයිපොග්ලිසිමියා සහ හයිපර්ග්ලයිසිමියාව රෝගයට ප්රතිකාර කිරීම හා සම්බන්ධ නොවන හේතු නිසා වර්ධනය විය හැකිය. ආතති සහගත තත්වයන්, අනපේක්ෂිත මංගල්යයන්, බෝවන ව්යාධි මගින් ශරීරය සුපුරුදු රිද්මයට ඇද දමයි, එය අවසානයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය අස්ථාවර කිරීමට හේතු වේ.
සෑම දියවැඩියා රෝගියෙකුම දැනගත යුතු කරුණක් වන්නේ අධික සීනි මට්ටම විජලනය, එනම් විජලනය වීමට හේතු වන බවයි. මෙම තත්වය ප්රධාන වශයෙන් නිර්වායු ක්රියාවලීන් වෙත සංක්රමණය වීම හා සම්බන්ධ පරිවෘත්තීය වෙනස්කම් ඇති කරයි.
මිනිසුන්ට මෙය දැනෙන්නේ මාංශ පේශි වේදනාව හා කැක්කුම ලෙසයි. මේ අවස්ථාවේ දී මොළය ඔක්සිජන් නොමැතිකම හයිපොක්සියා රෝගයෙන් පීඩා විඳින්නට පටන් ගනී. සම්බන්ධීකරණය, කරකැවිල්ල සහ දැඩි දුර්වලතාවය, නිදිබර ගතිය උල්ලං by නය කිරීම මගින් මෙය ප්රකාශ වේ. කාර්යක්ෂමතාව තියුනු ලෙස අඩු වේ.

දියවැඩියා රෝගියෙකුගේ relatives ාතීන් සහ කිට්ටු මිතුරන් රෝගයේ පැවැත්ම පිළිබඳව දැනුවත් විය යුතුය. මන්දයත් බොහෝ විට සිදුවන්නේ රෝගියා විසින්ම සීනි උච්චාවචනයන් පිළිබඳ කිසිදු ප්රකාශයක් නොදකින අතර හයිපොග්ලිසිමියාව අඩුවී හෝ ඉහළ ගොස් ඇති බව පුද්ගලයාට දැනටමත් දැක ගත හැකිය. රෝහල තුළ ගිලන් රථයක් හා රෝහල් ගතවීමකින් තොරව සීනි මට්ටම ඉක්මනින් ස්ථාවර කිරීමට මෙය ඔබට ඉඩ සලසයි.
- හයිපොග්ලිසිමියා - සීනි මට්ටම තියුනු ලෙස පහත වැටීම. රෝගියාට ව්යාකූලත්වය, ව්යාකූලත්වය, දෘෂ්ටි විතානය, දුර්වලතාවය සහ අධික වැඩ කිරීම ඇත. හයිපොග්ලිසිමියා රෝගයට හේතු:
- දිවා කාලයේ නිරාහාරව සිටීම,
- හිස් බඩක් මත හෝ පසුව සුලු කෑමක් නොමැතිව කෘතිම ඉන්සියුලින් (එන්නත් කිරීම) ලබා ගැනීම,
- අධික ව්යායාම
- අධික මාත්රාවක් හෝ ඉන්සියුලින් නොමැතිකම,
- of ෂධවල අතුරු ආබාධ
- මත්පැන් අඩංගු නිෂ්පාදන භාවිතය.
- හයිපර්ග්ලයිසිමියාව - රුධිරයේ ග්ලූකෝස් වැඩි වීම. රෝගියාට මුඛය වියළි බවක් දැනේ, මුත්රා කිරීමට උනන්දු කරන්න. නිරන්තරයෙන් පිපාසය. කරකැවිල්ල විවිධ තීව්රතාවයන් සමඟ ගමන් කරයි.
- අධි රුධිර පීඩනය හා හයිපොටොනික් රෝගය. සීනි රෝගයකින් පෙළෙන සියලුම රෝගීන් සමඟ රුධිර පීඩනය ඉහළ යාම. මෙම රෝගය හෘද වාහිනී පද්ධතියේ ආබාධවල ප්රති ence ලයක් ලෙස ප්රකාශ වේ. කරකැවිල්ල ඇතිවන්නේ පීඩනයේ හදිසි වෙනස්වීම් වලිනි.
- දියවැඩියා ස්නායු රෝග යනු සීනි රෝගයේ බරපතල සංකූලතාවයක් වන අතර එය කොඳු ඇට පෙළ හා මස්තිෂ්ක ස්නායු වලට හානි කිරීමට දායක වේ. රෝගියාගේ හෘද ස්පන්දන වේගය ඉහළ යයි, පීඩනය පහත වැටේ, බෙලහීනත්වය ඇති වේ, කරකැවිල්ල.
- දියවැඩියා රෙටිනෝපති - සීනි රෝගයක් ඇති රෝගීන් තුළ දෘෂ්ටි විතානයේ යාත්රා වලට හානි වීම. සංඛ්යාලේඛනවලට අනුව, මෙම සංකූලතාව රෝගීන්ගෙන් 85-90% අතර දක්නට ලැබේ. ඇස්වල මීදුම, "මැස්සන්", දෘෂ්ටි විතානයේ රක්තපාත වේ. දර්ශනය අඩුවීමත් සමඟ රෝගියා නිරන්තර ආතතියෙන් පෙළෙන අතර එය කරකැවිල්ලට හේතු වේ.
අග්න්යාශය අත්යවශ්ය හෝමෝනය නිපදවීම නවත්වන්නේ ඇයි? ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය යනු ප්රතිශක්තිකරණ පද්ධතියේ ව්යාධි ක්රියාවලියේ ප්රති ence ලයකි. ඇය ග්රන්ථි සෛල විදේශීය යැයි වටහාගෙන ඒවා විනාශ කරයි. ළමා කාලය තුළ, නව යොවුන් වියේ දී, යෞවනයන් තුළ ඉන්සියුලින් මත යැපෙන දියවැඩියාව වේගයෙන් වර්ධනය වේ. මෙම රෝගය සමහර ගර්භනී කාන්තාවන් තුළ ඇති නමුත් දරු ප්රසූතියෙන් පසු සමත් වේ. කෙසේ වෙතත්, එවැනි කාන්තාවන්ට පසුව දෙවන වර්ගයේ රෝග ඇතිවිය හැකිය.
මේ සඳහා හේතු මොනවාද? මෙතෙක් ඇත්තේ උපකල්පන පමණි. විද්යා ins යින් විශ්වාස කරන්නේ ඉන්සියුලින් මත යැපෙන ආකාරයේ රෝගයක් ඇතිවීමට බරපතල හේතු විය හැකි බවයි:
- වෛරස් ආසාදන
- ස්වයං ප්රතිශක්තිකරණ රෝග
- දරුණු අක්මා රෝග
- පාරම්පරික නැඹුරුතාවයක්
- රසකැවිලි වලට ඇබ්බැහි වීම
- අධික බර
- දිග්ගැස්සුනු ආතතිය, මානසික අවපීඩනය.
දියවැඩියා රෝගය පුද්ගලයෙකුගේ අභ්යන්තර අවයවවල ක්රියාකාරිත්වයේ බොහෝ ආබාධ ඇති කරන අතර නිරන්තරයෙන් ඉහළ යන සීනි මට්ටම දීර් consequences කාලයක් තිස්සේ ප්රතිවිපාක නොමැතිව පැවතිය නොහැක. සියලුම රෝගීන් සඳහා තරමක් පොදු රෝග ලක්ෂණය වන්නේ දෙවන වර්ගයේ දියවැඩියාව සමඟ කරකැවිල්ලයි. එහි පෙනුම වළක්වා ගැනීම අපහසුය, නමුත් එය සිදුවීමට හේතු දැන ගැනීමෙන් ඔබට එය වළක්වා ගැනීමට උත්සාහ කළ හැකිය. නිරන්තර කරකැවිල්ලට ප්රධාන හේතු අතර එය සටහන් කළ යුතුය:
- වැරදි ලෙස තෝරාගත් ඉන්සියුලින් මාත්රාවක් වන අතර එය පළමු වර්ගයේ ව්යාධි විද්යාව සඳහා අවශ්ය වන අතර සමහර අවස්ථාවල දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින්ට එන්නත් ලබා දිය යුතුය.
- හයිපොග්ලිසිමියාව ඉන්සියුලින් හෝ හයිපොග්ලයිසමික් drugs ෂධ අධික මාත්රාවක් හඳුන්වාදීම මෙන්ම ප්රමාණවත් පෝෂණයකින් සිදු නොවේ.
- සනාල හානි හේතුවෙන් රුධිර පීඩනය පහත වැටීම / වැඩි කිරීම,
- නියුරෝන වලට හානි වීමෙන් ඇතිවන ස්නායු රෝග,
- හයිපර්ග්ලයිසිමියාව - ඉන්සියුලින් නොමැතිකම හේතුවෙන් රුධිරයේ සීනි මට්ටම අධික වීම, හෝමෝන පසුබිම කැළඹීම, ශරීරය විජලනය වීම සහ එය නිර්වායු පරිවෘත්තීය ක්රමයට මාරුවීම.
මෙම සංසිද්ධිය සඳහා හේතු කිහිපයක් තිබිය හැකිය:
- වැරදි ලෙස ගණනය කරන ලද ඉන්සියුලින් මාත්රාවක්, එය නොමැතිව පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට කළ නොහැක.
- හයිපොග්ලිසිමියා - ආහාර ප්රමාණවත් නොවීම නිසා රුධිරයේ සීනි (ග්ලූකෝස්) තියුණු ලෙස අඩුවීම පෙන්නුම් කරයි.
- හයිපොග්ලිසිමියාව දියවැඩියාව වර්ග දෙකටම භාවිතා කරන ඇතැම් taking ෂධ ගැනීමෙන් අතුරු ආබාධයක් විය හැකිය.
- මොළයට අඛණ්ඩව ග්ලූකෝස් සැපයීම සමස්ත ජීවියාගේ පැහැදිලි හා සම්බන්ධීකරණ කටයුතු මගින් පෙන්නුම් කෙරේ. රුධිරයේ සීනි iency නතාවය දියවැඩියාවට ආවේණික වූ කරකැවිල්ල සහ ශරීරයේ සාමාන්ය දුර්වලතාවය ඇති කරයි.
- දියවැඩියාව තුළ කරකැවිල්ල අඩු රුධිර පීඩනය, අරිතිමියාව, ස්පන්දනය සහ තෙහෙට්ටුව වැඩි විය හැක. මෙම රෝග ලක්ෂණ පෙන්නුම් කරන්නේ දියවැඩියා ස්නායු රෝග ඇති බවයි.
- හයිපර්ග්ලයිසිමියාව - අධික රුධිර සීනි. අග්න්යාශයට ඉන්සියුලින් ප්රශස්ත ප්රමාණයක් නිපදවීමට නොහැකි වීම හෝ inj ෂධය එන්නත් කිරීමට ඇති ප්රතිශක්තීකරණ හැකියාව හේතුවෙන් රුධිර ග්ලූකෝස් වැඩිවීම නොවැළැක්විය හැකිය. මෙය හෝමෝන අසමතුලිතතාවයක් ඇති කරයි.
හයිපර්ග්ලයිසිමියාව ද භයානක වන්නේ සමහර අවස්ථාවලදී ශරීරයේ විජලනය වීම සහ නිර්වායු පරිවෘත්තීය ක්රියාවලියට මාරුවීම ය.
ග්ලයිකෝජන් සැපයුම ක්ෂය වී ඇත, චලනයන් සම්බන්ධීකරණයට බාධා ඇති වේ, එබැවින් දුර්වලතාවය සහ කරකැවිල්ල. ලැක්ටික් අම්ලය ඒවා තුළ එකතු වන බැවින් මෙය මාංශ පේශිවල කැක්කුම හා වේදනාව ඇතිවීමෙන් පිරී ඇත.
වැදගත්! දියවැඩියා රෝගියෙකුගේ වටපිටාව එවැනි රෝග ලක්ෂණ සමඟ කටයුතු කරන්නේ කෙසේද යන්න පිළිබඳව පැහැදිලිව උපදෙස් දිය යුතුය. එවිට කරකැවිල්ල හෝ හයිපොග්ලිසිමියා රෝගයේ පළමු සං sign ාවේදී ඔවුන් ඉක්මනින් මූල හේතුව ඉවත් කර රුධිරයේ සීනි නොමැතිකම සපුරාලයි.
රෝගියා කෝමා තත්වයට පත්වීම හෝ මරණයට පත්වීම වළක්වා ගැනීම සඳහා ග්ලූකොජන් එන්නතක් භාවිතා කරයි.
කීටොඇසයිඩෝසිස් හයිපර්ග්ලයිසිමියාවේ තවත් අංගයක් විය හැකිය. රීතියක් ලෙස, එය සිදුවන්නේ ඔවුන්ගේ රෝගී තත්වය පාලනය නොකරන රෝගීන් තුළ ය. ග්ලූකෝස් හිඟයක් සමඟ ශරීරය එහි මේද සංචිත බිඳ දැමීමට සහ කීටෝන් සිරුරු සක්රියව නිපදවීමට පටන් ගනී.
ශරීරයේ කීටෝන් අතිරික්තයක් සමඟ රුධිරයේ ආම්ලිකතාවය වැඩි වන අතර එමඟින් එවැනි රෝග ලක්ෂණ මතු වේ:
- දුර්වලකම
- ඔක්කාරය
- මුඛ කුහරයෙන් ඇසිටෝන් සුවඳ,
- පිපාසය
- වැඩිපුර වැඩ
- දෘශ්යාබාධිත වීම.
කීටොඇසයිඩෝසිස් බැහැර කිරීම සඳහා නිතිපතා ඉන්සියුලින් එන්නත් කිරීම සහ ශරීරයේ ජල සමතුලිතතාවය නැවත පිරවීම අවශ්ය වේ. බොහෝ අවස්ථාවලදී, කන් වල තදබදය, සාමාන්ය දුර්වලතාවය, ඇස්වල අඳුරු වීම කරකැවිල්ලට එකතු වේ.
කීටෝඇසයිඩෝසිස් රෝගයේ පළමු සං signs ා වලදී, ඔබ වහාම වෛද්යවරයෙකු හමුවිය යුතුය, මන්ද ස්වයං ation ෂධය අනවශ්ය ප්රතිවිපාකවලට තුඩු දිය හැකිය.
දියවැඩියා රෝගීන් බොහෝ විට නිරන්තර හෝ වරින් වර කරකැවිල්ලෙන් පීඩා විඳිති. දියවැඩියාව සමඟ කරකැවිල්ල ඇතිවන්නේ විවිධ හේතු නිසා ය. තවදුරටත් සංවර්ධනය නැවැත්වීමට සහ රෝගයේ ගමන් මග වැඩි දියුණු කිරීමට, මෙම තත්වයට ප්රධාන හේතුව හඳුනා ගැනීම අවශ්ය වේ.
දියවැඩියා රෝගය යනු 21 වන සියවසේ රෝගයකි. මෙම රෝගයට ප්රධාන හේතුව වන්නේ උදාසීන ජීවන රටාවක් සහ රසකැවිලි හෝ මෆින් නිතර භාවිතා කිරීමයි. මෙම රෝග විනිශ්චය අවුරුදු 50-55 ට ආසන්න වේ.
සීනි යනු සෛලවල ව්යුහාත්මක කොටස සඳහා ආහාර නිෂ්පාදනයක් වේ. එය අවශෝෂණය කර ගැනීමට ඔබට ඉන්සියුලින් සහ එහි ප්රතිග්රාහක අවශ්ය වේ.දියවැඩියාවේදී සැබෑ සම්බන්ධතාවය කඩාකප්පල් වන අතර එහි ප්රති blood ලයක් ලෙස රුධිරයේ සීනි ප්රමාණය වැඩිවේ.
මිනිස් සිරුර තුළ විසරණයෙන් සීනි අවශෝෂණය කරන පටක ඇත. ඉන්සියුලින් නොවන පටක යනු ස්නායු අවසානය, දෘෂ්ටි විතානය සහ රුධිර නාල වල අභ්යන්තර බිත්තියයි. රෝගයේ ප්රධාන රෝග ලක්ෂණ ඇති වන්නේ ඉන්සියුලින් මත යැපෙන පටක වල සීනි වැඩි වීමෙනි.
කරකැවිල්ල විවිධ සාධක මත රඳා පවතී. වඩාත් පොදු:
- වැරදි ලෙස තෝරාගත් ඉන්සියුලින් මාත්රාව,
- දියවැඩියා ස්නායු රෝග. මෙම අවස්ථාවේ දී, පීඩනය අඩුවීම, ස්පන්දනය සහ තෙහෙට්ටුව වැඩි වීම,
- ආහාර නොමැතිකම හේතුවෙන් සීනි මට්ටම තියුනු ලෙස අඩුවීම (හයිපොග්ලිසිමියා නම් තත්වය)
- දියවැඩියා වර්ග දෙකක් සඳහා භාවිතා කරන taking ෂධ ගැනීම කෙරෙහි අහිතකර ප්රතික්රියාවක්,
- සීනි සාන්ද්රණය වැඩි කිරීම, එනම් හයිපර්ග්ලයිසිමියාව. අග්න්යාශයට අවශ්ය ඉන්සියුලින් ප්රමාණය සම්පූර්ණයෙන් වර්ධනය කර ගැනීමට නොහැකි වීම හෝ මෙම .ෂධය එන්නත් කිරීම සඳහා ප්රතිශක්තිකරණ පද්ධතිය අස්ථායි වීම මෙයට හේතුව විය හැකිය.
- රුධිරයේ සීනි නොමැතිකම
- අධි රුධිර පීඩනය
දියවැඩියාවේ සං s ා
රෝගයක් වර්ගීකරණය සඳහා විකල්ප කිහිපයක් තිබේ. එදිනෙදා වෛද්ය විද්යාවේ අන්තරාසර්ග විද්යා ologists යින් පහත සඳහන් ප්රධාන දියවැඩියාව වෙන්කර හඳුනා ගනී: ඉන්සියුලින් මත යැපෙන (I) සහ ඉන්සියුලින් නොවන යැපෙන (II). පළමු අවස්ථාවේ දී, අග්න්යාශය ඉන්සියුලින් ඉතා අඩු ප්රමාණයක් නිපදවන නිසා රෝගය හට ගනී. තත්පරයේදී - සෛලවලට එය භාවිතා කිරීමට නොහැකි නිසාත් ග්ලූකෝස් iency නතාවයක් අත්විඳින නිසාත් ය.
දියවැඩියා වර්ග දෙකටම සමාන රෝග ලක්ෂණ බොහෝමයක් ඇත. ඒවා ප්රධාන වශයෙන් වෙනස් වන්නේ බරපතලකමෙනි. පළමු වර්ගයේ රෝගයේ සං more ා වඩාත් තීව්ර, දීප්තිමත් වන අතර හදිසියේම වේගයෙන් පෙනේ. දෙවන වර්ගයේ රෝගයකින් පෙළෙන පුද්ගලයින් බොහෝ විට තමන් අසනීප බව දිගු කලක් තිස්සේ නොදැන සිටිති. සාමාන්ය රෝගාබාධ පහසුවෙන් සැබෑ රෝග විනිශ්චය සැඟවිය හැක. කෙසේ වෙතත්, දියවැඩියාව සම්භාව්ය රෝග ලක්ෂණ ත්රිත්වයක් සඳහා ප්රසිද්ධය. මෙය:
- සොයාගත නොහැකි පිපාසය
- මුත්රා සෑදීම වැඩි කිරීම,
- කුසගින්න පිළිබඳ විඳදරාගැනීම.
රෝගය අතිරේක රෝග ලක්ෂණ පෙන්නුම් කරයි. මෙම රෝග බොහෝ ය, වැඩිහිටියන් බොහෝ විට සිදු වේ:
- උගුරේ අමාරුව,
- මුඛයේ "යකඩ" රසය,
- සමේ වියළි බව හා පීල් කිරීම, දිලීර ආසාදන,
- දිගු සුව කිරීමේ තුවාල
- ඉඟටියෙහි කැසීම දුර්වල කරයි,
- හිසරදය
- පීඩනය පහත වැටේ
- නින්ද නොයාම
- පෙනීම අඩු වීම
- සෙම්ප්රතිශ්යාවට ගොදුරු වීමේ හැකියාව
- බර අඩු වීම
- මාංශ පේශි දුර්වලතාවය
- බිඳවැටීම.
රෝග ලක්ෂණ
කරකැවිල්ල, හිස කැරකෙන විට, දියවැඩියා රෝගීන් 1 සහ 2 පැමිණිලි කරන වඩාත් පොදු රෝග ලක්ෂණයයි. පළමුවෙන්ම හා පසු කාලවලදී කශේරුකාවට හේතු සම්පූර්ණයෙන්ම වෙනස් විය හැකිය, කෙසේ වෙතත්, බොහෝ විට ඒවා වෙස්ටිබුලර් උපකරණයේ ආබාධ හා මොළයේ පටක වල සංසරණ ආබාධ සමඟ සම්බන්ධ වේ.
දියවැඩියා කරකැවිල්ල සාමාන්යයෙන් වමනය, ඔක්කාරය හෝ දුර්වලතාවය වැඩි වේ. සෑම අවස්ථාවකම රෝග ලක්ෂණ පැහැදිලි කිරීම සඳහා රෝගියා ස්නායු විශේෂ ist යෙකුගේ උපදෙස් ලබා ගත යුතුය. රීතියක් ලෙස, සංකීර්ණ චිකිත්සාව සමන්විත වන්නේ නිශ්චිත ගාස්තුවක්, treatment ෂධ ප්රතිකාරයක් මෙන්ම ආහාර පෝෂණය කිරීමෙනි.
කරකැවිල්ල අතරතුර, රෝගියාට තමා වටා ඇති වස්තූන් රවුමක චලනය වන බවත්, භ්රමණය වීමට සූදානම් බවත්, නැතහොත් ඔහු භ්රමණය වන බවට ව්යාජ හැඟීමක් ඇති වන බවත් පෙනේ. දියවැඩියාවේ සැබෑ කරකැවිල්ල සම්පූර්ණයෙන්ම වෙනස් රෝග ලක්ෂණ සහිතව සංසිද්ධියට පටහැනි නොවන්නේ ඇයි? උදාහරණයක් ලෙස, වැනි:
- වැස්ම හෝ නොපැහැදිලි ඇස්
- ක්ලාන්ත වීම හෝ කෙටි කාලීන වි ness ානය නැතිවීම පිළිබඳ හැඟීමක්,
- අස්ථායී ඇවිදීම, අසමතුලිතතාවය,
- කකුල් වල දුර්වලතාවය, ඔක්කාරය, ව්යාකූලත්වය සහ අස්ථාවරත්වය පිළිබඳ සංවේදනය.
ලැයිස්තුගත රෝග ලක්ෂණ 1 වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාවේ වෙනම සං signs ා විය හැකි නමුත් ඒවා බොහෝ විට කරකැවිල්ලට සම්බන්ධ නොවන අතර ඊට පෙර ඒවා සිදු නොවේ.
දියවැඩියාව කරකැවිල්ල නම්, මෙය ඉදිරියේදී සිදුවන ප්රහාරයක පළමු සං sign ාවයි. මොළයේ පටක වල ඔක්සිජන් නොමැතිකම මාංශ පේශිවල වේදනාව ඇතිවීමට හේතු වේ. රෝගියාට කම්පනකාරී තත්වයන් ඇත, සම්බන්ධීකරණයේ දුර්වලතාවය සහ අභ්යවකාශයේ දිශානතිය, ශක්තිමත් දුර්වලතාවයක් ඇත.
කම්පන වල වඩාත් දරුණු ප්රභේදය සිදුවන්නේ ශරීරයේ ඉන්සියුලින් iency නතාවයෙන් වන අතර එය කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං to නය කිරීමකට තුඩු දෙයි.
ඉහත රෝග ලක්ෂණ වලට අමතරව, ශ්රවණය අඩුවීම, පසුව සිහිය නැති වීම. සුදුසුකම් ලත් සහාය නොමැතිව රෝගියා දියවැඩියා කෝමා තත්වයට පත්විය හැකිය. ප්රහාරයක මූලික ප්රකාශනය සඳහා ගිලන් රථයක් සම්බන්ධ කර ගැනීම අවශ්ය වේ.
ප්රතිකාර - දිගු හා අඛණ්ඩ
මෙය හඳුනාගත් පුද්ගලයෙකු අවබෝධ කර ගත යුතුය: රෝගයේ ඉන්සියුලින් මත යැපෙන ප්රභේදයක් සම්පූර්ණයෙන්ම සුව කළ නොහැකිය. Ations ෂධ පමණක් උපකාරී නොවේ - නිසි පෝෂණය අවශ්ය වේ. ප්රතිකාර කිරීම නව ජීවන මාර්ගයක් විය යුතුය. වැදගත්ම කොන්දේසිය වන්නේ සීනි මට්ටම ප්රශස්ත පරාසය තුළ පවත්වා ගැනීමයි (6.5 mmol / l ට වඩා වැඩි නොවේ), එසේ නොමැතිනම් බරපතල සංකූලතා වළක්වා ගත නොහැක.
ඔබ දිනකට කිහිප වතාවක් ග්ලූකෝමීටරයකින් ඔබේ තත්වය පරීක්ෂා කළ යුතුය. සීනි පාලනය drugs ෂධ හා ආහාර වේලෙහි මාත්රාව ඉක්මනින් සකස් කිරීමට උපකාරී වේ. ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ ආරම්භක අවධියේදී, ප්රතිකාර බොහෝ විට ආරම්භ වන්නේ සීනි අඩු කරන ටැබ්ලට් සමඟය. කෙසේ වෙතත්, කාලයත් සමඟ, ඔබට බොහෝ විට හෝමෝන එන්නත් වෙත මාරු වීමට හෝ දෙකම ඒකාබද්ධ කිරීමට සිදු වේ.
ඉන්සියුලින් චිකිත්සාව
දෙවන වර්ගයේ සීනි රෝගයට ප්රතිකාර කිරීමේ උපක්රම තනි තනිව තෝරා ගනු ලැබේ. අද, ඉන්සියුලින් චිකිත්සාව යනු effective ලදායී .ෂධ හේතුවෙන් ව්යාධි ක්රියාවලිය අවහිර කිරීමේ method ලදායී ක්රමයකි. මේවා හයිපොග්ලයිසමික් ටැබ්ලට් ග්ලයිෆෝමින්, ග්ලූකෝබේ, ඩිබිකෝර් සහ එස්ලිඩින් ය. එන්නත් කිරීම සඳහා ඉන්සියුලින් - ඇක්ට්රපිඩ්, රින්සුලින්, ඉන්සියුමන් සහ වෙනත් අය.
අවසර ලත් නිෂ්පාදන
ආහාරයේ මූලධර්මය වන්නේ අඩු මේද පරිභෝජනය කරමින් කාබෝහයිඩ්රේට් සමඟ ප්රශස්ත කැලරි ප්රමාණයක් ලබා ගැනීමයි. එවිට ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ ග්ලූකෝස් වල උච්චාවචනයන් තියුණු නොවනු ඇත. සියලුම ඉහළ කැලරි සහ පැණිරස ආහාර සඳහා නිරපේක්ෂ තහනමක්. ඔබ මෙම පෝෂණ රීතිය අනුගමනය කරන්නේ නම්, රෝගය අවම වශයෙන් ඉදිරියට යයි.
5-6 පිළිගැනීම් වලදී ඔබ ටිකක් කන්න අවශ්යයි, නමුත් බොහෝ විට. ආරක්ෂිත සහ සෞඛ්ය සම්පන්න ආහාරවලට ඇතුළත් වන්නේ:
- එළවළු ගෝවා සුප්, සුප්, බීට්රූට් සුප්, බෝර්ෂ්ට්, බණ්ඩක්කා,
- කැඳ (සීමිත)
- කෙට්ටු මස්, කුකුළු මස්,
- මාළු සහ මුහුදු ආහාර,
- එළවළු (කුඩා අර්තාපල්),
- අඩු මේද සහිත කිරි සහ කිරි නිෂ්පාදන,
- ආහාරයට ගත නොහැකි පිටි නිෂ්පාදන,
- පැණිරස හා ඇඹුල් පලතුරු,
- බීම - රසකාරක සමඟ,
- මී පැණි
60 න් පසු කාන්තාවන් සඳහා කොලෙස්ටරෝල්
කාන්තාවන් තුළ සාමාන්ය කොලෙස්ටරෝල් සාන්ද්රණය දිගු කාලයක් තිස්සේ තරමක් ස්ථායී වේ. නමුත් ඔසප් වීම කරා ළඟා වූ විට, සෑම වසරකම දර්ශකය වර්ධනය වීමට පටන් ගනී. කාන්තාවන්ගේ කොලෙස්ටරෝල් මට්ටම රසායනාගාර පරීක්ෂණ මගින් තීරණය කළ හැකිය.
අවුරුදු 60 කට පසු කාන්තාවන්ගේ රුධිර කොලෙස්ටරෝල් වල සම්මතය 4 සිට 7 mmol / l දක්වා පරාසයක පවතී. 65 සහ ඊට වැඩි අයගෙන් කොලෙස්ටරෝල් වල රුධිරයේ උපරිම සාන්ද්රණය 7.9 mmol / L ලෙස සැලකේ.
දර්ශකය මෙම සීමාව ඉක්මවා ගියහොත්, සනාල රෝග ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස වැඩි වන අතර ඔබ විශේෂ ist යෙකුගෙන් වෛද්ය උපදෙස් ලබා ගත යුතුය. අවුරුදු 60-65 අතර අඩු l නත්ව ලිපොප්රෝටීන වල සාමාන්යය 2.5–5.8 mmol / L තුළ වෙනස් වේ. වයස අවුරුදු 65 දී, ඔවුන් තරමක් පහත වැටෙන අතර 2.3 - 5.7 පරාසයේ සකසා ඇත. අවුරුදු 60 කට පසු HDLs 0.9–2.3 mmol / L පරාසයේ ස්ථාපිත කර ඇත.
කාලයත් සමඟ ශරීරයේ මේද සාන්ද්රණය වෙනස් වන බව සඳහන් කිරීම වටී. දර්ශකයේ සුළු වැඩිවීමක් ඇතිවීමේ ප්රවණතාවක් පවතින අතර මෙය සම්මතය ලෙස සැලකේ.
වයස අවුරුදු 60 න් පසු කාන්තාවන්ගේ කොලෙස්ටරෝල් තත්ත්වය පිළිබඳ පුළුල් තක්සේරුවක් සඳහා ලිපිඩ පැතිකඩ නිරන්තරයෙන් රසායනාගාර අධීක්ෂණය කිරීම අවශ්ය වේ.
විශ්ලේෂණයේ ප්රති results ල අර්ථ නිරූපණය කිරීමේදී වෛද්යවරයා රෝගියාගේ වයස පමණක් නොව වෙනත් සාධකද සැලකිල්ලට ගත යුතුය.මෙම සාධක අතර සෘතුමයභාවය, රෝග පැවතීම හෝ නොපැවතීම සහ ඔන්කොලොජි ඇතුළත් වේ.
අවදානම් කණ්ඩායම
වයස අවුරුදු 60 න් පසු කාන්තාවන්ගේ රුධිර කොලෙස්ටරෝල් වැඩි කිරීමට සාධක ගණනාවක් හේතු වේ. ප්රධාන නැඹුරු සාධක වන්නේ:
- උරුමය - දෙමව්පියන්ගෙන් කෙනෙකුට ලිපිඩ පැතිකඩ ආබාධයක් තිබේ නම්, ජාන විද්යාවේ නියමයන්ට අනුව දරුවෙකුට එය උරුම කර ගත හැකිය.
- ආහාර ගැනීම වඩාත්ම වැදගත් සාධකය නොවේ, නමුත් එයටද තැනක් තිබේ. දිනකට කොලෙස්ටරෝල් මිලිග්රෑම් 350 ක් පමණ ආහාර සමඟ මිනිස් සිරුරට ඇතුල් වේ. අවදානම වැඩි වන්නේ කලබලකාරී ආහාර වේලක් සමඟ, එනම් ක්ෂණික ආහාර, මෙයොනීස් සහ සෝස් මෙන්ම බේකරි නිෂ්පාදන විශාල ප්රමාණයක් භාවිතා කිරීමෙනි.
- හයිපෝඩයිනමියාව හෝ අඩු ශාරීරික ක්රියාකාරකම් - බලශක්ති පරිවෘත්තීය දුර්වල වීම හේතුවෙන් ලිපිඩ මට්ටම් වැඩිවීමට සෘජුවම බලපායි. ප්රමාණවත් ශාරීරික වෙහෙසක් සහිතව, ලිපිඩ පැතිකඩ කාලයත් සමඟ සාමාන්යයට ළඟා වේ.
- අධික බර යනු අධික කොලෙස්ටරෝල් සමඟ සම්බන්ධ වී තිබේද යන්නත්, මේ සමඟ කිසියම් සම්බන්ධයක් තිබේද යන්නත් විවාදාත්මක ප්රශ්නයකි. කෙසේ වෙතත්, අධ්යයනවලින් හෙළි වී ඇත්තේ තරබාරු පුද්ගලයින්ගෙන් අඩකට වඩා වැඩි ප්රමාණයක් ඉහළ ලිපිඩ පැතිකඩවලින් පෙළෙන බවයි.
- තයිරොයිඩ් ග්රන්ථියේ ආබාධ - මෙම අන්තරාසර්ග ඉන්ද්රියයේ ක්රියාකාරිත්වය සහ කොලෙස්ටරෝල් මට්ටම සම්බන්ධ වේ. තයිරොයිඩ් ග්රන්ථියේ අක්රමිකතා ඇති වූ විගසම, හයිපෝතිරයිඩ් සමඟ ලිපිඩවල සාන්ද්රණය වැඩිවේ.
- අක්මාව හා වකුගඩු වල ක්රියාකාරිත්වයේ ගැටළු සමඟ කොලෙස්ටරෝල් වැඩි කිරීමේ ප්රවණතාවක් ද ඇත.
- Medicines ෂධ - නරක අතට මේද පරිවෘත්තීය ක්රියාවලියට බලපෑම් කළ හැකි drugs ෂධ කාණ්ඩ තිබේ. නිදසුනක් වශයෙන්, drugs ෂධ, සම්පූර්ණ රුධිර කොලෙස්ටරෝල් වැඩි කරන සමහර හෝමෝන drugs ෂධ.
රෝගියාගේ ඉතිහාසයේ වැඩි නැඹුරු සාධක, ඔහුගේ ශරීරයේ ලිපිඩ පැතිකඩ සාන්ද්රණය වැඩි වන තරමට.
අඩු කොලෙස්ටරෝල්
රුධිරයේ මෙම දර්ශකය අඩු කිරීම සඳහා, අපි පළමුව අපගේ ආහාර වේල සකස් කරමු. එය ක්රියාත්මක කිරීමේදී ආහාරය තරමක් සරල ය. පළමුවෙන්ම, අපි පැණිරස හා පිෂ් .ය සියල්ල බැහැර කරමු. ප්රවේශමෙන්, ඔබට යුෂ සහ පලතුරු ගත හැකිය.
එපමණක්ද නොව, ඔබ තෝරා ගන්නේ නම්, යුෂ වීදුරුවක් පානය කරනවාට වඩා මුළු පලතුරම අනුභව කිරීම වඩා හොඳය, මන්ද ශරීරයට ද තන්තු ලැබෙනු ඇත.
අපගේ පා readers කයින් කොලෙස්ටරෝල් අඩු කිරීම සඳහා Aterol සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
මස්, මාළු, දුම් මස්, සොසේජස් මෙන්ම අධික මේද අන්තර්ගත ලැක්ටික් අම්ල නිෂ්පාදන මේද වර්ග වලින් වැළකී සිටිය යුතුය. මත්පැන් සම්පූර්ණයෙන්ම අත්හරින්න. නිදසුනක් වශයෙන්, අධික ලෙස බියර් පරිභෝජනය කිරීම "නරක" ලිපිඩවල තියුණු ලෙස ඉහළ යයි.
රුධිරයේ ලිපිඩ අඩු කිරීම සඳහා, කෙඳි විශාල ප්රමාණයක් පරිභෝජනය කිරීමට වග බලා ගන්න. මේවා නැවුම් එළවළු, bs ෂධ පැළෑටි, රනිල කුලයට අයත් ධාන්ය වර්ග ය. ඇඹුල් කිරි නිෂ්පාදන සඳහා අවසර දෙනුයේ අඩු මේද මට්ටමකින් පමණි.
නිසි ආහාර වේලකට අතිරේකයක් වනුයේ මධ්යස්ථ ව්යායාම සහ දුම් පානය නතර කිරීමයි. දීර් diet කාලයක් තිස්සේ ආහාර වේලක් සහ නිවැරදි ජීවන රටාවක් අනුගමනය කරන්නේ නම්, ලිපිඩ පරාමිතීන් යථා තත්ත්වයට පත් නොවන්නේ නම්, drug ෂධ ප්රතිකාර සඳහා යොමුවීම සුදුසුය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව: එය කුමක්ද, එය සමඟ කටයුතු කරන්නේ කෙසේද
දෙවන වර්ගයේ දියවැඩියා රෝගය, හෝ ඉන්සියුලින් නොවන යැපීම, රුධිරයේ සීනි මට්ටම ඉහළ නැංවීමත් සමඟ පරිවෘත්තීය රෝගයකි. මෙය සිදුවන්නේ අග්න්යාශයේ හෝමෝනය සංශ්ලේෂණය අඩුවීම නිසා හෝ එයට සෛලවල සංවේදීතාව අඩුවීම හේතුවෙනි.
අවසාන අවස්ථාවේ දී, පුද්ගලයෙකු ඉන්සියුලින් ප්රතිරෝධය වර්ධනය කරන බව කියනු ලැබේ. ශරීරයේ රෝගයේ ආරම්භක අවධියේදී හෝමෝනය ප්රමාණවත් හෝ වැඩි වූ ප්රමාණයක් සංස්ලේෂණය කර ඇත.
අනෙක් අතට, නිදන්ගත හයිපර්ග්ලයිසිමියාව සියලු අවයව වලට හානි කිරීමට හේතු වේ.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව ගැන ඔබ දැනගත යුතු දේ
පළමුවෙන්ම, දියවැඩියාව අධි රුධිර ග්ලූකෝස් මගින් සංලක්ෂිත බව අපි සටහන් කරමු. ඒ අතරම, පුද්ගලයෙකුට මුත්රා කිරීම වැඩි වීම, තෙහෙට්ටුව වැඩි වීම වැනි රෝග ලක්ෂණ දැනේ. සම මත දිලීර තුවාල ඇති වන අතර එය තුරන් කළ නොහැක. ඊට අමතරව, දියවැඩියාව පෙනීම, මතකය හා අවධානය නැතිවීම මෙන්ම වෙනත් ගැටළු ද විය හැකිය.
දියවැඩියාව පාලනය කර වැරදි ලෙස ප්රතිකාර නොකළහොත් එය ඉතා සුලභ වේ, එවිට පුද්ගලයෙකු අකාලයේ මිය යා හැකිය. මරණයට හේතු වන්නේ ගැන්ග්රීන්, හෘද වාහිනී, අවසාන අවධියේ වකුගඩු අකර්මණ්ය වීමයි.
ඉන්සියුලින් නොවන යැපෙන වර්ගයේ දියවැඩියා රෝගය ප්රධාන වශයෙන් වර්ධනය වන්නේ මැදිවියේ - අවුරුදු හතළිහකට පසුවය. කෙසේවෙතත්, මෑතකදී එවැනි රෝගයක් යෞවනයන් තුළ වැඩි වැඩියෙන් දක්නට ලැබේ. මෙම රෝගයට හේතු වන්නේ මන්දපෝෂණය, අතිරික්ත බර සහ ව්යායාම නොමැතිකමයි.
මෙම වර්ගයේ දියවැඩියාවට ප්රතිකාර නොකළ හොත්, වසර ගණනාවක් තිස්සේ එය ශරීරයේ ඇති ඉන්සියුලින් හෝමෝනයේ නිරන්තර iency නතාවයෙන් හා හයිපර්ග්ලයිසිමියා සඳහා දුර්වල වන්දි ගෙවීමෙන් ඉන්සියුලින් මත රඳා පවතී. නවීන තත්වයන් තුළ, මෙය කලාතුරකින් මෙයට පැමිණේ, මන්ද බොහෝ රෝගීන් සංකූලතා හේතුවෙන් මියයෑම හෝ නුසුදුසු ප්රතිකාර නිසා ය.
ශරීරය ඉන්සියුලින් වන්නේ ඇයි?
රුධිර ග්ලූකෝස් පාලනය කරන වැදගත්ම හෝමෝනය මෙයයි. එහි උපකාරයෙන් රුධිරයේ අන්තර්ගතය නියාමනය කරනු ලැබේ. කිසියම් හේතුවක් නිසා ඉන්සියුලින් නිෂ්පාදනය නතර වුවහොත් (ඉන්සියුලින් එන්නත් කිරීමෙන් මෙම තත්වයට වන්දි ගෙවිය නොහැක), එවිට පුද්ගලයා ඉක්මනින් මිය යයි.
නිරෝගී ශරීරයක රුධිරයේ සීනි මට්ටම තරමක් පටු පරාසයක් බව ඔබ දැනගත යුතුය. එය එවැනි රාමුවක් තුළ පවත්වනු ලබන්නේ ඉන්සියුලින් වලට පමණි.
එහි ක්රියාකාරිත්වය යටතේ අක්මාව හා මාංශ පේශි සෛල ග්ලූකෝස් දිගු කර එය ග්ලයිකෝජන් බවට පත් කරයි. ග්ලයිකෝජන් නැවත ග්ලූකෝස් බවට හැරවීම සඳහා ග්ලූකොජන් අවශ්ය වන අතර එය අග්න්යාශයේද නිපදවනු ලැබේ.
ශරීරයේ ග්ලයිකෝජන් නොමැති නම් ග්ලූකෝස් ප්රෝටීන වලින් නිපදවීමට පටන් ගනී.
ඊට අමතරව ඉන්සියුලින් ග්ලූකෝස් මේදය බවට පරිවර්තනය කිරීම මඟින් ශරීරයේ තැන්පත් වේ. ඔබ කාබෝහයිඩ්රේට් බහුල ආහාර විශාල ප්රමාණයක් පරිභෝජනය කරන්නේ නම්, රුධිරයට නිරන්තරයෙන් ඉහළ ඉන්සියුලින් ප්රමාණයක් ලැබේ. මේ නිසා බර අඩු කර ගැනීම ඉතා අපහසු වේ. එපමණක් නොව, රුධිරයේ ඉන්සියුලින් වැඩි වන තරමට බර අඩු කර ගැනීම වඩාත් අපහසු වනු ඇත. කාබෝහයිඩ්රේට් වල පරිවෘත්තීයතාවයේ එවැනි ආබාධ හේතුවෙන් දියවැඩියාව වර්ධනය වේ.
මෙයද කියවන්න: දියවැඩියාව උරුම වී තිබේද?
දියවැඩියාවේ ප්රධාන රෝග ලක්ෂණ
රෝගය ක්රමයෙන් වර්ධනය වේ. සාමාන්යයෙන් පුද්ගලයෙකු ඒ ගැන නොදන්නා අතර රෝගය අහම්බෙන් හඳුනාගනු ලැබේ. ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට පහත ලක්ෂණ ලක්ෂණ ඇත:
- දෘශ්යාබාධිත වීම
- නරක මතකය
- තෙහෙට්ටුව
- සමේ කැසීම
- දිලීර සමේ රෝග වල පෙනුම (ඒවායින් මිදීම ඉතා අපහසු වන අතර),
- පිපාසය වැඩි වීම (පුද්ගලයෙකුට දිනකට දියර ලීටර් පහක් දක්වා පානය කළ හැකිය),
- නිතර මුත්රා කිරීම (රාත්රියේදී සහ කිහිප වතාවක් සිදු වන බව සලකන්න)
- පහළ කෙළවරේ හිරි වැටීම හා හිරිවැටීම පිළිබඳ අමුතු සංවේදනයන්, සහ ඇවිදින විට - වේදනාව ඇතිවීම,
- ප්රතිකාර කිරීම ඉතා අපහසු වන තෙරපුම වර්ධනය කිරීම,
- කාන්තාවන් තුළ, ඔසප් චක්රය උල්ලං is නය වන අතර පිරිමින් තුළ - විභවය.
සමහර අවස්ථාවල දී, දියවැඩියාව පැහැදිලි රෝග ලක්ෂණ නොමැතිව සිදුවිය හැකිය. හදිසියේ ඇති වන හෘදයාබාධ හෝ ආ roke ාතය ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයේ ප්රකාශනයකි.
මෙම රෝගය සමඟ පුද්ගලයෙකුට ආහාර රුචිය වැඩි විය හැකිය. මෙය සිදු වන්නේ ඉන්සියුලින් ප්රතිරෝධය හේතුවෙන් ශරීරයේ සෛල ග්ලූකෝස් අවශෝෂණය නොකරන බැවිනි. ශරීරයේ ඕනෑවට වඩා ග්ලූකෝස් ඇති නමුත් ශරීරය එය අවශෝෂණය නොකරන්නේ නම් මේද සෛල බිඳවැටීම ආරම්භ වේ. මේදය බිඳවැටීමත් සමඟ ශරීරයේ කීටෝන සිරුරු දිස් වේ. පුද්ගලයෙකු විසින් පිට කරන වාතයේ ඇසිටෝන් සුවඳ දිස් වේ.
කීටෝන් සිරුරු ඉහළ සාන්ද්රණයකින් රුධිරයේ pH අගය වෙනස් වේ.කීටොඇසිඩෝටික් කෝමා තත්වයක් ඇතිවීමේ අවදානම හේතුවෙන් මෙම තත්වය ඉතා භයානක ය. පුද්ගලයෙකු දියවැඩියාවෙන් පෙළෙන අතර කාබෝහයිඩ්රේට් ස්වල්පයක් පරිභෝජනය කරන්නේ නම්, pH අගය පහත වැටෙන්නේ නැත, එමගින් උදාසීනත්වය, නිදිබර ගතිය සහ වමනය ඇති නොවේ. ඇසිටෝන් සුවඳෙහි පෙනුමෙන් ඇඟවෙන්නේ ශරීරය ක්රමයෙන් අතිරික්ත බරින් මිදෙන බවයි.
ජන පිළියම්
සාම්ප්රදායික වෛද්ය විද්යාවේ වට්ටෝරු සහ වැඩිදියුණු කළ නිවෙස් පිළියම් ප්රයෝජනවත් විය හැකිය:
- ජෙරුසලමේ ආර්ටිකෝක් ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයට is ලදායී වේ. අල හොඳම අමු අමු අනුභව කරයි.
- කුකුල් බිත්තරය, ලෙමන් 1 යුෂ සමග පහර (හිස් බඩක් මත).
- වල්නට් කොළ මුදල් සම්භාරයක් වියදම් කිරීම (සාමාන්ය තේ මෙන් පෙරන ලද).
- මෙනේරි, කෝපි ඇඹරුම් යන්තයක බිම. කුඩු මේස හැන්දක් හිස් බඩක් මත කිරි සමග සෝදා හරිනු ලැබේ (සීනි රෝගයේ ඉන්සියුලින් මත යැපෙන ප්රභේදයක් ඇති රෝගීන් අතර විශේෂයෙන් ජනප්රිය වට්ටෝරුවකි).
ශාරීරික ක්රියාකාරකම්
ගතික ජීවන රටාවක් ගත කරන පුද්ගලයින් ඉදිරියේ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය අඩු වේ. මාංශ පේශි ක්රියාකාරිත්වය හේතුවෙන් ග්ලූකෝස් සෛල වඩා හොඳින් භාවිතා කරයි. සුවතාවය, පිහිනීම, ස්කීං හෝ ඇවිදීම, ගෙවතු වගාව, ගෙවතු වගාව ඉන්සියුලින් වලට සෛලවල සංවේදීතාව වැඩි කළ හැකි අතර එන්නත් මාත්රාව අඩු වේ.
වර්තමානයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා methods ලදායී ක්රමවේදයක් සකස් කර නොමැත. මේ වන තෙක් එය රෝග ලක්ෂණ වන අතර රෝගයේ රෝග ලක්ෂණ තුරන් නොකර රෝග ලක්ෂණ තුරන් කිරීම අරමුණු කරයි. ලැන්ගර්හාන්ස් දූපත් බද්ධ කිරීමෙන් පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ ක්රම තිබේ, නමුත් එවැනි මෙහෙයුම් සංකීර්ණ හා ඉතා මිල අධිකය. රෝගයට ප්රතිකාර කිරීමේ ප්රධාන කාර්යයන් වන්නේ:
- දුර්වල කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්ෂණිකව නිවැරදි කිරීම,
- ශරීර බර සාමාන්යකරණය කිරීම,
- එවැනි රෝගයකින් ජීවත් වීමට පුද්ගලයෙකු පුහුණු කිරීම,
- සංකූලතා වැළැක්වීම සහ කාලෝචිත ලෙස ප්රතිකාර කිරීම.
දියවැඩියාව සහ කරකැවිල්ල බොහෝ විට "පයින් ගමන් කිරීම" බොහෝ දුරට හේතු වී ඇත්තේ කාබෝහයිඩ්රේට් පරිවෘත්තීය දුර්වල වීමයි. එය ක්රම දෙකකින් වන්දි ලබා දෙනු ලැබේ - දැඩි ආහාර වේලක් මගින් සහ පිටතින් ඉන්සියුලින් ලබා දීමෙන් නිරන්තර එන්නත් කිරීම.
පුද්ගලයෙකුට රුධිරයේ සීනි මට්ටම ස්වයං අධීක්ෂණය කිරීමේ නීති උගන්වනු ලබන අතර, එහි නිර්දේශිත අගයන් පිළිබඳව දැනුවත් කර, පවතින ග්ලූකෝමීටරයට හඳුන්වා දෙනු ලැබේ. වෛද්යවරයාගේ සියලු උපදෙස් දැඩි ලෙස අනුගමනය කිරීම වැදගත්ය. මෙය සිදු නොකළ හොත්, දියවැඩියා සංකූලතා වර්ධනය වීම වැළැක්විය නොහැකි අතර එය ඉතා බරපතල ප්රතිවිපාකවලට තුඩු දිය හැකිය - අවයවයක් ඩිමෙන්ශියාව දක්වා කපා ඉවත් කිරීමේ අවශ්යතාව සහ සම්පූර්ණ අන්ධභාවය.
ප්රථමාධාර
දියවැඩියාවේ කරකැවිල්ලට හේතු සියල්ලම
රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ යාම ඔක්කාරය, තෙහෙට්ටුව සහ සාමාන්ය දුර්වලතාවයේ තත්වයක් ඇති කරයි.
සම්මතය පස් ගුණයකින් ඉක්මවා යන විට, රෝගීන් සමබරතාවය, කෙටි කාලීන වි ness ානය නැතිවීම, හිසරදය වැනි ගැටළු පිළිබඳව පැමිණිලි කරයි.
දෙවන වර්ගයේ දියවැඩියාව නිසා කරකැවිල්ල ඇතිවන්නේ:
- දවස පුරාම නිරාහාරව සිටීම
- හිස් බඩක් මත ඉන්සියුලින් එන්නත් කිරීම, පසුව කෑමක් අවශ්යතාවය නොසලකා හැරීම,
- ශාරීරික ක්රියාකාරකම් වැඩි කිරීම,
- ඉන්සියුලින් ප්රමාණය වැඩි කිරීම හෝ ප්රමාණවත් නොවීම
- පරිපාලිත .ෂධ වලට අහිතකර ප්රතික්රියා
- මද්යසාර, අඩු මත්පැන් භාවිතය.
සාමාන්යයෙන් දියවැඩියාවේ කරකැවිල්ල ඇතිවිය හැක්කේ පහත දැක්වෙන හේතු නිසා ය.
- ඉන්සියුලින් චිකිත්සාව සහ සීනි අඩු කරන වෙනත් .ෂධ වල වැරදි මාත්රාවන්. මෙය හයිපොග්ලයිසමික් තත්වයන්ට හෝ අනෙක් අතට රුධිරයේ සීනි අධික සංඛ්යාවක් ඇති කිරීමට හේතු වේ. මෙම අවස්ථා දෙකම විස්තර කරන ලද රෝග ලක්ෂණ වලට තුඩු දෙයි.
- සමහර drugs ෂධ භාවිතය එවැනි අතුරු ආබාධ ඇති කළ හැකිය.
- හයිපොග්ලිසිමියා සහ හයිපර්ග්ලයිසිමියාව රෝගයට ප්රතිකාර කිරීම හා සම්බන්ධ නොවන හේතු නිසා වර්ධනය විය හැකිය. ආතති සහගත තත්වයන්, අනපේක්ෂිත මංගල්යයන්, බෝවන ව්යාධි මගින් ශරීරය සුපුරුදු රිද්මයට ඇද දමයි, එය අවසානයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය අස්ථාවර කිරීමට හේතු වේ.
සෑම දියවැඩියා රෝගියෙකුම දැනගත යුතු කරුණක් වන්නේ අධික සීනි මට්ටම විජලනය, එනම් විජලනය වීමට හේතු වන බවයි. මෙම තත්වය ප්රධාන වශයෙන් නිර්වායු ක්රියාවලීන් වෙත සංක්රමණය වීම හා සම්බන්ධ පරිවෘත්තීය වෙනස්කම් ඇති කරයි.
මිනිසුන්ට මෙය දැනෙන්නේ මාංශ පේශි වේදනාව හා කැක්කුම ලෙසයි. මේ අවස්ථාවේ දී මොළය ඔක්සිජන් නොමැතිකම හයිපොක්සියා රෝගයෙන් පීඩා විඳින්නට පටන් ගනී. සම්බන්ධීකරණය, කරකැවිල්ල සහ දැඩි දුර්වලතාවය, නිදිබර ගතිය උල්ලං by නය කිරීම මගින් මෙය ප්රකාශ වේ. කාර්යක්ෂමතාව තියුනු ලෙස අඩු වේ.

දියවැඩියා රෝගියෙකුගේ relatives ාතීන් සහ කිට්ටු මිතුරන් රෝගයේ පැවැත්ම පිළිබඳව දැනුවත් විය යුතුය. මන්දයත් බොහෝ විට සිදුවන්නේ රෝගියා විසින්ම සීනි උච්චාවචනයන් පිළිබඳ කිසිදු ප්රකාශයක් නොදකින අතර හයිපොග්ලිසිමියාව අඩුවී හෝ ඉහළ ගොස් ඇති බව පුද්ගලයාට දැනටමත් දැක ගත හැකිය. රෝහල තුළ ගිලන් රථයක් හා රෝහල් ගතවීමකින් තොරව සීනි මට්ටම ඉක්මනින් ස්ථාවර කිරීමට මෙය ඔබට ඉඩ සලසයි.
- හයිපොග්ලිසිමියා - සීනි මට්ටම තියුනු ලෙස පහත වැටීම. රෝගියාට ව්යාකූලත්වය, ව්යාකූලත්වය, දෘෂ්ටි විතානය, දුර්වලතාවය සහ අධික වැඩ කිරීම ඇත. හයිපොග්ලිසිමියා රෝගයට හේතු:
- දිවා කාලයේ නිරාහාරව සිටීම,
- හිස් බඩක් මත හෝ පසුව සුලු කෑමක් නොමැතිව කෘතිම ඉන්සියුලින් (එන්නත් කිරීම) ලබා ගැනීම,
- අධික ව්යායාම
- අධික මාත්රාවක් හෝ ඉන්සියුලින් නොමැතිකම,
- of ෂධවල අතුරු ආබාධ
- මත්පැන් අඩංගු නිෂ්පාදන භාවිතය.
- හයිපර්ග්ලයිසිමියාව - රුධිරයේ ග්ලූකෝස් වැඩි වීම. රෝගියාට මුඛය වියළි බවක් දැනේ, මුත්රා කිරීමට උනන්දු කරන්න. නිරන්තරයෙන් පිපාසය. කරකැවිල්ල විවිධ තීව්රතාවයන් සමඟ ගමන් කරයි.
- අධි රුධිර පීඩනය හා හයිපොටොනික් රෝගය. සීනි රෝගයකින් පෙළෙන සියලුම රෝගීන් සමඟ රුධිර පීඩනය ඉහළ යාම. මෙම රෝගය හෘද වාහිනී පද්ධතියේ ආබාධවල ප්රති ence ලයක් ලෙස ප්රකාශ වේ. කරකැවිල්ල ඇතිවන්නේ පීඩනයේ හදිසි වෙනස්වීම් වලිනි.
- දියවැඩියා ස්නායු රෝග යනු සීනි රෝගයේ බරපතල සංකූලතාවයක් වන අතර එය කොඳු ඇට පෙළ හා මස්තිෂ්ක ස්නායු වලට හානි කිරීමට දායක වේ. රෝගියාගේ හෘද ස්පන්දන වේගය ඉහළ යයි, පීඩනය පහත වැටේ, බෙලහීනත්වය ඇති වේ, කරකැවිල්ල.
- දියවැඩියා රෙටිනෝපති - සීනි රෝගයක් ඇති රෝගීන් තුළ දෘෂ්ටි විතානයේ යාත්රා වලට හානි වීම. සංඛ්යාලේඛනවලට අනුව, මෙම සංකූලතාව රෝගීන්ගෙන් 85-90% අතර දක්නට ලැබේ. ඇස්වල මීදුම, "මැස්සන්", දෘෂ්ටි විතානයේ රක්තපාත වේ. දර්ශනය අඩුවීමත් සමඟ රෝගියා නිරන්තර ආතතියෙන් පෙළෙන අතර එය කරකැවිල්ලට හේතු වේ.
අග්න්යාශය අත්යවශ්ය හෝමෝනය නිපදවීම නවත්වන්නේ ඇයි? ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය යනු ප්රතිශක්තිකරණ පද්ධතියේ ව්යාධි ක්රියාවලියේ ප්රති ence ලයකි. ඇය ග්රන්ථි සෛල විදේශීය යැයි වටහාගෙන ඒවා විනාශ කරයි. ළමා කාලය තුළ, නව යොවුන් වියේ දී, යෞවනයන් තුළ ඉන්සියුලින් මත යැපෙන දියවැඩියාව වේගයෙන් වර්ධනය වේ. මෙම රෝගය සමහර ගර්භනී කාන්තාවන් තුළ ඇති නමුත් දරු ප්රසූතියෙන් පසු සමත් වේ. කෙසේ වෙතත්, එවැනි කාන්තාවන්ට පසුව දෙවන වර්ගයේ රෝග ඇතිවිය හැකිය.
මේ සඳහා හේතු මොනවාද? මෙතෙක් ඇත්තේ උපකල්පන පමණි. විද්යා ins යින් විශ්වාස කරන්නේ ඉන්සියුලින් මත යැපෙන ආකාරයේ රෝගයක් ඇතිවීමට බරපතල හේතු විය හැකි බවයි:
- වෛරස් ආසාදන
- ස්වයං ප්රතිශක්තිකරණ රෝග
- දරුණු අක්මා රෝග
- පාරම්පරික නැඹුරුතාවයක්
- රසකැවිලි වලට ඇබ්බැහි වීම
- අධික බර
- දිග්ගැස්සුනු ආතතිය, මානසික අවපීඩනය.
දියවැඩියා රෝගය පුද්ගලයෙකුගේ අභ්යන්තර අවයවවල ක්රියාකාරිත්වයේ බොහෝ ආබාධ ඇති කරන අතර නිරන්තරයෙන් ඉහළ යන සීනි මට්ටම දීර් consequences කාලයක් තිස්සේ ප්රතිවිපාක නොමැතිව පැවතිය නොහැක. සියලුම රෝගීන් සඳහා තරමක් පොදු රෝග ලක්ෂණය වන්නේ දෙවන වර්ගයේ දියවැඩියාව සමඟ කරකැවිල්ලයි. එහි පෙනුම වළක්වා ගැනීම අපහසුය, නමුත් එය සිදුවීමට හේතු දැන ගැනීමෙන් ඔබට එය වළක්වා ගැනීමට උත්සාහ කළ හැකිය. නිරන්තර කරකැවිල්ලට ප්රධාන හේතු අතර එය සටහන් කළ යුතුය:
- වැරදි ලෙස තෝරාගත් ඉන්සියුලින් මාත්රාවක් වන අතර එය පළමු වර්ගයේ ව්යාධි විද්යාව සඳහා අවශ්ය වන අතර සමහර අවස්ථාවල දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින්ට එන්නත් ලබා දිය යුතුය.
- හයිපොග්ලිසිමියාව ඉන්සියුලින් හෝ හයිපොග්ලයිසමික් drugs ෂධ අධික මාත්රාවක් හඳුන්වාදීම මෙන්ම ප්රමාණවත් පෝෂණයකින් සිදු නොවේ.
- සනාල හානි හේතුවෙන් රුධිර පීඩනය පහත වැටීම / වැඩි කිරීම,
- නියුරෝන වලට හානි වීමෙන් ඇතිවන ස්නායු රෝග,
- හයිපර්ග්ලයිසිමියාව - ඉන්සියුලින් නොමැතිකම හේතුවෙන් රුධිරයේ සීනි මට්ටම අධික වීම, හෝමෝන පසුබිම කැළඹීම, ශරීරය විජලනය වීම සහ එය නිර්වායු පරිවෘත්තීය ක්රමයට මාරුවීම.
මෙම සංසිද්ධිය සඳහා හේතු කිහිපයක් තිබිය හැකිය:
- වැරදි ලෙස ගණනය කරන ලද ඉන්සියුලින් මාත්රාවක්, එය නොමැතිව පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට කළ නොහැක.
- හයිපොග්ලිසිමියා - ආහාර ප්රමාණවත් නොවීම නිසා රුධිරයේ සීනි (ග්ලූකෝස්) තියුණු ලෙස අඩුවීම පෙන්නුම් කරයි.
- හයිපොග්ලිසිමියාව දියවැඩියාව වර්ග දෙකටම භාවිතා කරන ඇතැම් taking ෂධ ගැනීමෙන් අතුරු ආබාධයක් විය හැකිය.
- මොළයට අඛණ්ඩව ග්ලූකෝස් සැපයීම සමස්ත ජීවියාගේ පැහැදිලි හා සම්බන්ධීකරණ කටයුතු මගින් පෙන්නුම් කෙරේ. රුධිරයේ සීනි iency නතාවය දියවැඩියාවට ආවේණික වූ කරකැවිල්ල සහ ශරීරයේ සාමාන්ය දුර්වලතාවය ඇති කරයි.
- දියවැඩියාව තුළ කරකැවිල්ල අඩු රුධිර පීඩනය, අරිතිමියාව, ස්පන්දනය සහ තෙහෙට්ටුව වැඩි විය හැක. මෙම රෝග ලක්ෂණ පෙන්නුම් කරන්නේ දියවැඩියා ස්නායු රෝග ඇති බවයි.
- හයිපර්ග්ලයිසිමියාව - අධික රුධිර සීනි. අග්න්යාශයට ඉන්සියුලින් ප්රශස්ත ප්රමාණයක් නිපදවීමට නොහැකි වීම හෝ inj ෂධය එන්නත් කිරීමට ඇති ප්රතිශක්තීකරණ හැකියාව හේතුවෙන් රුධිර ග්ලූකෝස් වැඩිවීම නොවැළැක්විය හැකිය. මෙය හෝමෝන අසමතුලිතතාවයක් ඇති කරයි.
හයිපර්ග්ලයිසිමියාව ද භයානක වන්නේ සමහර අවස්ථාවලදී ශරීරයේ විජලනය වීම සහ නිර්වායු පරිවෘත්තීය ක්රියාවලියට මාරුවීම ය.
ග්ලයිකෝජන් සැපයුම ක්ෂය වී ඇත, චලනයන් සම්බන්ධීකරණයට බාධා ඇති වේ, එබැවින් දුර්වලතාවය සහ කරකැවිල්ල. ලැක්ටික් අම්ලය ඒවා තුළ එකතු වන බැවින් මෙය මාංශ පේශිවල කැක්කුම හා වේදනාව ඇතිවීමෙන් පිරී ඇත.
වැදගත්! දියවැඩියා රෝගියෙකුගේ වටපිටාව එවැනි රෝග ලක්ෂණ සමඟ කටයුතු කරන්නේ කෙසේද යන්න පිළිබඳව පැහැදිලිව උපදෙස් දිය යුතුය. එවිට කරකැවිල්ල හෝ හයිපොග්ලිසිමියා රෝගයේ පළමු සං sign ාවේදී ඔවුන් ඉක්මනින් මූල හේතුව ඉවත් කර රුධිරයේ සීනි නොමැතිකම සපුරාලයි.
රෝගියා කෝමා තත්වයට පත්වීම හෝ මරණයට පත්වීම වළක්වා ගැනීම සඳහා ග්ලූකොජන් එන්නතක් භාවිතා කරයි.
කීටොඇසයිඩෝසිස් හයිපර්ග්ලයිසිමියාවේ තවත් අංගයක් විය හැකිය. රීතියක් ලෙස, එය සිදුවන්නේ ඔවුන්ගේ රෝගී තත්වය පාලනය නොකරන රෝගීන් තුළ ය. ග්ලූකෝස් හිඟයක් සමඟ ශරීරය එහි මේද සංචිත බිඳ දැමීමට සහ කීටෝන් සිරුරු සක්රියව නිපදවීමට පටන් ගනී.
ශරීරයේ කීටෝන් අතිරික්තයක් සමඟ රුධිරයේ ආම්ලිකතාවය වැඩි වන අතර එමඟින් එවැනි රෝග ලක්ෂණ මතු වේ:
- දුර්වලකම
- ඔක්කාරය
- මුඛ කුහරයෙන් ඇසිටෝන් සුවඳ,
- පිපාසය
- වැඩිපුර වැඩ
- දෘශ්යාබාධිත වීම.
කීටොඇසයිඩෝසිස් බැහැර කිරීම සඳහා නිතිපතා ඉන්සියුලින් එන්නත් කිරීම සහ ශරීරයේ ජල සමතුලිතතාවය නැවත පිරවීම අවශ්ය වේ. බොහෝ අවස්ථාවලදී, කන් වල තදබදය, සාමාන්ය දුර්වලතාවය, ඇස්වල අඳුරු වීම කරකැවිල්ලට එකතු වේ.
කීටෝඇසයිඩෝසිස් රෝගයේ පළමු සං signs ා වලදී, ඔබ වහාම වෛද්යවරයෙකු හමුවිය යුතුය, මන්ද ස්වයං ation ෂධය අනවශ්ය ප්රතිවිපාකවලට තුඩු දිය හැකිය.
දියවැඩියා රෝගීන් බොහෝ විට නිරන්තර හෝ වරින් වර කරකැවිල්ලෙන් පීඩා විඳිති. දියවැඩියාව සමඟ කරකැවිල්ල ඇතිවන්නේ විවිධ හේතු නිසා ය. තවදුරටත් සංවර්ධනය නැවැත්වීමට සහ රෝගයේ ගමන් මග වැඩි දියුණු කිරීමට, මෙම තත්වයට ප්රධාන හේතුව හඳුනා ගැනීම අවශ්ය වේ.
දියවැඩියා රෝගය යනු 21 වන සියවසේ රෝගයකි. මෙම රෝගයට ප්රධාන හේතුව වන්නේ උදාසීන ජීවන රටාවක් සහ රසකැවිලි හෝ මෆින් නිතර භාවිතා කිරීමයි. මෙම රෝග විනිශ්චය අවුරුදු 50-55 ට ආසන්න වේ.
සීනි යනු සෛලවල ව්යුහාත්මක කොටස සඳහා ආහාර නිෂ්පාදනයක් වේ. එය අවශෝෂණය කර ගැනීමට ඔබට ඉන්සියුලින් සහ එහි ප්රතිග්රාහක අවශ්ය වේ.දියවැඩියාවේදී සැබෑ සම්බන්ධතාවය කඩාකප්පල් වන අතර එහි ප්රති blood ලයක් ලෙස රුධිරයේ සීනි ප්රමාණය වැඩිවේ.
මිනිස් සිරුර තුළ විසරණයෙන් සීනි අවශෝෂණය කරන පටක ඇත. ඉන්සියුලින් නොවන පටක යනු ස්නායු අවසානය, දෘෂ්ටි විතානය සහ රුධිර නාල වල අභ්යන්තර බිත්තියයි. රෝගයේ ප්රධාන රෝග ලක්ෂණ ඇති වන්නේ ඉන්සියුලින් මත යැපෙන පටක වල සීනි වැඩි වීමෙනි.
කරකැවිල්ල විවිධ සාධක මත රඳා පවතී. වඩාත් පොදු:
- වැරදි ලෙස තෝරාගත් ඉන්සියුලින් මාත්රාව,
- දියවැඩියා ස්නායු රෝග. මෙම අවස්ථාවේ දී, පීඩනය අඩුවීම, ස්පන්දනය සහ තෙහෙට්ටුව වැඩි වීම,
- ආහාර නොමැතිකම හේතුවෙන් සීනි මට්ටම තියුනු ලෙස අඩුවීම (හයිපොග්ලිසිමියා නම් තත්වය)
- දියවැඩියා වර්ග දෙකක් සඳහා භාවිතා කරන taking ෂධ ගැනීම කෙරෙහි අහිතකර ප්රතික්රියාවක්,
- සීනි සාන්ද්රණය වැඩි කිරීම, එනම් හයිපර්ග්ලයිසිමියාව. අග්න්යාශයට අවශ්ය ඉන්සියුලින් ප්රමාණය සම්පූර්ණයෙන් වර්ධනය කර ගැනීමට නොහැකි වීම හෝ මෙම .ෂධය එන්නත් කිරීම සඳහා ප්රතිශක්තිකරණ පද්ධතිය අස්ථායි වීම මෙයට හේතුව විය හැකිය.
- රුධිරයේ සීනි නොමැතිකම
- අධි රුධිර පීඩනය
දියවැඩියාවේ සං s ා
රෝගයක් වර්ගීකරණය සඳහා විකල්ප කිහිපයක් තිබේ. එදිනෙදා වෛද්ය විද්යාවේ අන්තරාසර්ග විද්යා ologists යින් පහත සඳහන් ප්රධාන දියවැඩියාව වෙන්කර හඳුනා ගනී: ඉන්සියුලින් මත යැපෙන (I) සහ ඉන්සියුලින් නොවන යැපෙන (II). පළමු අවස්ථාවේ දී, අග්න්යාශය ඉන්සියුලින් ඉතා අඩු ප්රමාණයක් නිපදවන නිසා රෝගය හට ගනී. තත්පරයේදී - සෛලවලට එය භාවිතා කිරීමට නොහැකි නිසාත් ග්ලූකෝස් iency නතාවයක් අත්විඳින නිසාත් ය.
දියවැඩියා වර්ග දෙකටම සමාන රෝග ලක්ෂණ බොහෝමයක් ඇත. ඒවා ප්රධාන වශයෙන් වෙනස් වන්නේ බරපතලකමෙනි. පළමු වර්ගයේ රෝගයේ සං more ා වඩාත් තීව්ර, දීප්තිමත් වන අතර හදිසියේම වේගයෙන් පෙනේ. දෙවන වර්ගයේ රෝගයකින් පෙළෙන පුද්ගලයින් බොහෝ විට තමන් අසනීප බව දිගු කලක් තිස්සේ නොදැන සිටිති. සාමාන්ය රෝගාබාධ පහසුවෙන් සැබෑ රෝග විනිශ්චය සැඟවිය හැක. කෙසේ වෙතත්, දියවැඩියාව සම්භාව්ය රෝග ලක්ෂණ ත්රිත්වයක් සඳහා ප්රසිද්ධය. මෙය:
- සොයාගත නොහැකි පිපාසය
- මුත්රා සෑදීම වැඩි කිරීම,
- කුසගින්න පිළිබඳ විඳදරාගැනීම.
රෝගය අතිරේක රෝග ලක්ෂණ පෙන්නුම් කරයි. මෙම රෝග බොහෝ ය, වැඩිහිටියන් බොහෝ විට සිදු වේ:
- උගුරේ අමාරුව,
- මුඛයේ "යකඩ" රසය,
- සමේ වියළි බව හා පීල් කිරීම, දිලීර ආසාදන,
- දිගු සුව කිරීමේ තුවාල
- ඉඟටියෙහි කැසීම දුර්වල කරයි,
- හිසරදය
- පීඩනය පහත වැටේ
- නින්ද නොයාම
- පෙනීම අඩු වීම
- සෙම්ප්රතිශ්යාවට ගොදුරු වීමේ හැකියාව
- බර අඩු වීම
- මාංශ පේශි දුර්වලතාවය
- බිඳවැටීම.
රෝග ලක්ෂණ
කරකැවිල්ල, හිස කැරකෙන විට, දියවැඩියා රෝගීන් 1 සහ 2 පැමිණිලි කරන වඩාත් පොදු රෝග ලක්ෂණයයි. පළමුවෙන්ම හා පසු කාලවලදී කශේරුකාවට හේතු සම්පූර්ණයෙන්ම වෙනස් විය හැකිය, කෙසේ වෙතත්, බොහෝ විට ඒවා වෙස්ටිබුලර් උපකරණයේ ආබාධ හා මොළයේ පටක වල සංසරණ ආබාධ සමඟ සම්බන්ධ වේ.
දියවැඩියා කරකැවිල්ල සාමාන්යයෙන් වමනය, ඔක්කාරය හෝ දුර්වලතාවය වැඩි වේ. සෑම අවස්ථාවකම රෝග ලක්ෂණ පැහැදිලි කිරීම සඳහා රෝගියා ස්නායු විශේෂ ist යෙකුගේ උපදෙස් ලබා ගත යුතුය. රීතියක් ලෙස, සංකීර්ණ චිකිත්සාව සමන්විත වන්නේ නිශ්චිත ගාස්තුවක්, treatment ෂධ ප්රතිකාරයක් මෙන්ම ආහාර පෝෂණය කිරීමෙනි.
කරකැවිල්ල අතරතුර, රෝගියාට තමා වටා ඇති වස්තූන් රවුමක චලනය වන බවත්, භ්රමණය වීමට සූදානම් බවත්, නැතහොත් ඔහු භ්රමණය වන බවට ව්යාජ හැඟීමක් ඇති වන බවත් පෙනේ. දියවැඩියාවේ සැබෑ කරකැවිල්ල සම්පූර්ණයෙන්ම වෙනස් රෝග ලක්ෂණ සහිතව සංසිද්ධියට පටහැනි නොවන්නේ ඇයි? උදාහරණයක් ලෙස, වැනි:
- වැස්ම හෝ නොපැහැදිලි ඇස්
- ක්ලාන්ත වීම හෝ කෙටි කාලීන වි ness ානය නැතිවීම පිළිබඳ හැඟීමක්,
- අස්ථායී ඇවිදීම, අසමතුලිතතාවය,
- කකුල් වල දුර්වලතාවය, ඔක්කාරය, ව්යාකූලත්වය සහ අස්ථාවරත්වය පිළිබඳ සංවේදනය.
ලැයිස්තුගත රෝග ලක්ෂණ 1 වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාවේ වෙනම සං signs ා විය හැකි නමුත් ඒවා බොහෝ විට කරකැවිල්ලට සම්බන්ධ නොවන අතර ඊට පෙර ඒවා සිදු නොවේ.
දියවැඩියාව කරකැවිල්ල නම්, මෙය ඉදිරියේදී සිදුවන ප්රහාරයක පළමු සං sign ාවයි. මොළයේ පටක වල ඔක්සිජන් නොමැතිකම මාංශ පේශිවල වේදනාව ඇතිවීමට හේතු වේ. රෝගියාට කම්පනකාරී තත්වයන් ඇත, සම්බන්ධීකරණයේ දුර්වලතාවය සහ අභ්යවකාශයේ දිශානතිය, ශක්තිමත් දුර්වලතාවයක් ඇත.
කම්පන වල වඩාත් දරුණු ප්රභේදය සිදුවන්නේ ශරීරයේ ඉන්සියුලින් iency නතාවයෙන් වන අතර එය කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං to නය කිරීමකට තුඩු දෙයි.
ඉහත රෝග ලක්ෂණ වලට අමතරව, ශ්රවණය අඩුවීම, පසුව සිහිය නැති වීම. සුදුසුකම් ලත් සහාය නොමැතිව රෝගියා දියවැඩියා කෝමා තත්වයට පත්විය හැකිය. ප්රහාරයක මූලික ප්රකාශනය සඳහා ගිලන් රථයක් සම්බන්ධ කර ගැනීම අවශ්ය වේ.
පළමු වර්ගයේ දියවැඩියාව හඳුනා ගැනීම
රෝගයේ ඉන්සියුලින් මත යැපෙන ප්රභේදයක් නිර්වචනය කිරීම අන්තරාසර්ග විද්යා ologist යෙකුට සරල කාර්යයකි. රෝගියාගේ පැමිණිලි, සමේ ලක්ෂණ මූලික රෝග විනිශ්චය කිරීමට හේතු වන අතර, එය රීතියක් ලෙස රසායනාගාර පරීක්ෂණ මගින් සනාථ වේ. රෝග නිර්ණය පරීක්ෂණ සහ රුධිර හා මුත්රා පරීක්ෂණ මගින් සිදු කෙරේ.
- සීනි සඳහා (හිස් බඩක් මත සහ ආහාර ගැනීමෙන් පැය 2 කට පසුව),
- ග්ලූකෝස් ඉවසීම (ඉන්සියුලින් මත යැපෙන දියවැඩියාව පූර්ව දියවැඩියාවෙන් වෙන් කළ යුතුය),
ප්රතිකාර - දිගු හා අඛණ්ඩ
මෙය හඳුනාගත් පුද්ගලයෙකු අවබෝධ කර ගත යුතුය: රෝගයේ ඉන්සියුලින් මත යැපෙන ප්රභේදයක් සම්පූර්ණයෙන්ම සුව කළ නොහැකිය. Ations ෂධ පමණක් උපකාරී නොවේ - නිසි පෝෂණය අවශ්ය වේ. ප්රතිකාර කිරීම නව ජීවන මාර්ගයක් විය යුතුය. වැදගත්ම කොන්දේසිය වන්නේ සීනි මට්ටම ප්රශස්ත පරාසය තුළ පවත්වා ගැනීමයි (6.5 mmol / l ට වඩා වැඩි නොවේ), එසේ නොමැතිනම් බරපතල සංකූලතා වළක්වා ගත නොහැක.
ඔබ දිනකට කිහිප වතාවක් ග්ලූකෝමීටරයකින් ඔබේ තත්වය පරීක්ෂා කළ යුතුය. සීනි පාලනය drugs ෂධ හා ආහාර වේලෙහි මාත්රාව ඉක්මනින් සකස් කිරීමට උපකාරී වේ. ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ ආරම්භක අවධියේදී, ප්රතිකාර බොහෝ විට ආරම්භ වන්නේ සීනි අඩු කරන ටැබ්ලට් සමඟය. කෙසේ වෙතත්, කාලයත් සමඟ, ඔබට බොහෝ විට හෝමෝන එන්නත් වෙත මාරු වීමට හෝ දෙකම ඒකාබද්ධ කිරීමට සිදු වේ.
ඉන්සියුලින් චිකිත්සාව
දෙවන වර්ගයේ සීනි රෝගයට ප්රතිකාර කිරීමේ උපක්රම තනි තනිව තෝරා ගනු ලැබේ. අද, ඉන්සියුලින් චිකිත්සාව යනු effective ලදායී .ෂධ හේතුවෙන් ව්යාධි ක්රියාවලිය අවහිර කිරීමේ method ලදායී ක්රමයකි. මේවා හයිපොග්ලයිසමික් ටැබ්ලට් ග්ලයිෆෝමින්, ග්ලූකෝබේ, ඩිබිකෝර් සහ එස්ලිඩින් ය. එන්නත් කිරීම සඳහා ඉන්සියුලින් - ඇක්ට්රපිඩ්, රින්සුලින්, ඉන්සියුමන් සහ වෙනත් අය.
අවසර ලත් නිෂ්පාදන
ආහාරයේ මූලධර්මය වන්නේ අඩු මේද පරිභෝජනය කරමින් කාබෝහයිඩ්රේට් සමඟ ප්රශස්ත කැලරි ප්රමාණයක් ලබා ගැනීමයි. එවිට ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ ග්ලූකෝස් වල උච්චාවචනයන් තියුණු නොවනු ඇත. සියලුම ඉහළ කැලරි සහ පැණිරස ආහාර සඳහා නිරපේක්ෂ තහනමක්. ඔබ මෙම පෝෂණ රීතිය අනුගමනය කරන්නේ නම්, රෝගය අවම වශයෙන් ඉදිරියට යයි.
5-6 පිළිගැනීම් වලදී ඔබ ටිකක් කන්න අවශ්යයි, නමුත් බොහෝ විට. ආරක්ෂිත සහ සෞඛ්ය සම්පන්න ආහාරවලට ඇතුළත් වන්නේ:
- එළවළු ගෝවා සුප්, සුප්, බීට්රූට් සුප්, බෝර්ෂ්ට්, බණ්ඩක්කා,
- කැඳ (සීමිත)
- කෙට්ටු මස්, කුකුළු මස්,
- මාළු සහ මුහුදු ආහාර,
- එළවළු (කුඩා අර්තාපල්),
- අඩු මේද සහිත කිරි සහ කිරි නිෂ්පාදන,
- ආහාරයට ගත නොහැකි පිටි නිෂ්පාදන,
- පැණිරස හා ඇඹුල් පලතුරු,
- බීම - රසකාරක සමඟ,
- මී පැණි
ජන පිළියම්
සාම්ප්රදායික වෛද්ය විද්යාවේ වට්ටෝරු සහ වැඩිදියුණු කළ නිවෙස් පිළියම් ප්රයෝජනවත් විය හැකිය:
- ජෙරුසලමේ ආර්ටිකෝක් ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයට is ලදායී වේ. අල හොඳම අමු අමු අනුභව කරයි.
- කුකුල් බිත්තරය, ලෙමන් 1 යුෂ සමග පහර (හිස් බඩක් මත).
- වල්නට් කොළ මුදල් සම්භාරයක් වියදම් කිරීම (සාමාන්ය තේ මෙන් පෙරන ලද).
- මෙනේරි, කෝපි ඇඹරුම් යන්තයක බිම. කුඩු මේස හැන්දක් හිස් බඩක් මත කිරි සමග සෝදා හරිනු ලැබේ (සීනි රෝගයේ ඉන්සියුලින් මත යැපෙන ප්රභේදයක් ඇති රෝගීන් අතර විශේෂයෙන් ජනප්රිය වට්ටෝරුවකි).
ශාරීරික ක්රියාකාරකම්
ගතික ජීවන රටාවක් ගත කරන පුද්ගලයින් ඉදිරියේ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය අඩු වේ. මාංශ පේශි ක්රියාකාරිත්වය හේතුවෙන් ග්ලූකෝස් සෛල වඩා හොඳින් භාවිතා කරයි.සුවතාවය, පිහිනීම, ස්කීං හෝ ඇවිදීම, ගෙවතු වගාව, ගෙවතු වගාව ඉන්සියුලින් වලට සෛලවල සංවේදීතාව වැඩි කළ හැකි අතර එන්නත් මාත්රාව අඩු වේ.
වර්තමානයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා methods ලදායී ක්රමවේදයක් සකස් කර නොමැත. මේ වන තෙක් එය රෝග ලක්ෂණ වන අතර රෝගයේ රෝග ලක්ෂණ තුරන් නොකර රෝග ලක්ෂණ තුරන් කිරීම අරමුණු කරයි. ලැන්ගර්හාන්ස් දූපත් බද්ධ කිරීමෙන් පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ ක්රම තිබේ, නමුත් එවැනි මෙහෙයුම් සංකීර්ණ හා ඉතා මිල අධිකය. රෝගයට ප්රතිකාර කිරීමේ ප්රධාන කාර්යයන් වන්නේ:
- දුර්වල කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්ෂණිකව නිවැරදි කිරීම,
- ශරීර බර සාමාන්යකරණය කිරීම,
- එවැනි රෝගයකින් ජීවත් වීමට පුද්ගලයෙකු පුහුණු කිරීම,
- සංකූලතා වැළැක්වීම සහ කාලෝචිත ලෙස ප්රතිකාර කිරීම.
දියවැඩියාව සහ කරකැවිල්ල බොහෝ විට "පයින් ගමන් කිරීම" බොහෝ දුරට හේතු වී ඇත්තේ කාබෝහයිඩ්රේට් පරිවෘත්තීය දුර්වල වීමයි. එය ක්රම දෙකකින් වන්දි ලබා දෙනු ලැබේ - දැඩි ආහාර වේලක් මගින් සහ පිටතින් ඉන්සියුලින් ලබා දීමෙන් නිරන්තර එන්නත් කිරීම.
පුද්ගලයෙකුට රුධිරයේ සීනි මට්ටම ස්වයං අධීක්ෂණය කිරීමේ නීති උගන්වනු ලබන අතර, එහි නිර්දේශිත අගයන් පිළිබඳව දැනුවත් කර, පවතින ග්ලූකෝමීටරයට හඳුන්වා දෙනු ලැබේ. වෛද්යවරයාගේ සියලු උපදෙස් දැඩි ලෙස අනුගමනය කිරීම වැදගත්ය. මෙය සිදු නොකළ හොත්, දියවැඩියා සංකූලතා වර්ධනය වීම වැළැක්විය නොහැකි අතර එය ඉතා බරපතල ප්රතිවිපාකවලට තුඩු දිය හැකිය - අවයවයක් ඩිමෙන්ශියාව දක්වා කපා ඉවත් කිරීමේ අවශ්යතාව සහ සම්පූර්ණ අන්ධභාවය.
ප්රථමාධාර
- මිහිරි දෙයක් කන්න හෝ බොන්න (බීම, ආහාර හෝ චොකලට් බාර් එකක්),
- විනාකිරි ද්රාවණයකින් සීතල සම්පීඩනයක් සාදන්න,
- රෝගියාට නිදා ගැනීමට අවශ්යයි (එය ඇඳක් නම්, එතෙර),
- වෛද්ය ආධාර ලබා ගැනීමට වග බලා ගන්න.
දැඩි වැළැක්වීමේ ආහාර වේලක් වැළැක්වීමේ පියවරක් වනු ඇත. සාමාන්යයෙන් දියවැඩියා රෝගීන්ට මත්පැන් සහ සිගරට්, කෝපි සහ තේ තහනම් කර ඇත. නිතිපතා ආහාර ගැනීම අවශ්ය වේ, විශාල ශාරීරික ක්රියාකාරකම් ප්රතිවිරෝධී වේ.
සෞඛ්ය සම්පන්න ජීවන රටාවක් අනුගමනය කිරීමට වග බලා ගන්න, ආහාර වේලක් අනුගමනය කරන්න. මීට අමතරව, වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ බර පැටවීමට අවසර ඇත. දියවැඩියා රෝගීන්ට භෞත චිකිත්සක පා course මාලාවක් නියම කරනු ලැබේ. අභ්යාස දැඩි ලෙස ක්රියාත්මක කිරීම රාජ්යය ස්ථාවර කිරීමට හේතු වේ.
විජලනය වළක්වා ශරීරයේ ජල සමතුලිතතාවය පවත්වා ගත යුතුය. බයිකාබනේට් - අග්න්යාශයෙන් නිපදවන ද්රව්ය සහ රුධිරයේ ඇති අම්ල උදාසීන කිරීම. ශරීරය විජලනය වූ විට ඒවායේ නිෂ්පාදනය මන්දගාමී වන අතර ඉන්සියුලින් හිඟයක් ඇති වේ.
කෑමට පෙර පෙරූ ජලය මිලි ලීටර් 400 ක් පානය කිරීම රෙකමදාරු කරනු ලැබේ. සරල ජලය ශරීරයට හිතකර බලපෑමක් ඇති කරන අතර කරකැවිල්ල වැනි රෝග ලක්ෂණයක් ඇතිවීම වළක්වයි.
දියවැඩියාව සමඟ කරකැවිල්ල තිබේද? අනිවාර්යයෙන්ම ඔව්. දියවැඩියා රෝගීන්ගේ දුර්වලතාවය සහ කරකැවිල්ල සමස්තයක් ලෙස ශරීරයේ තත්වය බරපතල ලෙස පිරිහීමේ සලකුණකි. භයානක තත්වයක් වළක්වා ගැනීම සඳහා, drugs ෂධ ගැනීම පාලනය කිරීම, ජලය ඕනෑ තරම් පානය කිරීම සහ ශරීරයේ සං als ා කෙරෙහි අවධානය යොමු කිරීම අවශ්ය වේ.
භාවිතා කළ ප්රභවයන්: diabetsovet.ru
දියවැඩියාව සමඟ ආහාර ගන්නේ කෙසේද?
ඕනෑම වර්ගයක දියවැඩියාව සඳහා නිසි පෝෂණය දෛනික ක්රියාකාරකම් පවත්වා ගෙන යාම සහ සංකූලතා රාශියක් ඇතිවීම වැළැක්වීම සඳහා එක් යතුරකි. ඒ අතරම, දෙවන වර්ගයේ දියවැඩියාව හෝ ඉන්සියුලින් මත යැපෙන, නිෂ්පාදන තෝරා ගැනීම සඳහා වඩාත් ප්රවේශම් සහගත ප්රවේශයක් අවශ්ය වේ, මන්ද ඉන්සියුලින් එන්නත් මගින් ග්ලූකෝස් මට්ටම නිවැරදි නොවේ. දියවැඩියා රෝගියෙකුගේ පෝෂණයේ පදනම සැකසෙන සියලුම නිෂ්පාදන පාහේ කොන්දේසි තුනකට බෙදා ඇත:
- පළමු කණ්ඩායමට අසීමිත ප්රමාණවලින් පරිභෝජනය කිරීමට අවසර ඇති නිෂ්පාදන ඇතුළත් වේ. මෙයට ඇතුළත් වන්නේ - තක්කාලි, පිපි umbers ් umbers ා, ගෝවා, නිවිති, zucchini, කැරට්, වම්බටු. සෑම බීම වර්ගයක්ම පාහේ අවසර ඇත - ප්රධාන කොන්දේසිය වන්නේ ඒවායේ ස්වාභාවික සීනි අඩංගු නොවන බවයි.
- දෙවන කණ්ඩායමට යම් ආකාරයකින් සීමා කළ යුතු නිෂ්පාදන අඩංගු වේ.මේවාට මස් හා කුකුල් මස්, මාළු, 2% ට වඩා මේද සහිත කිරි නිෂ්පාදන, සොසේජස්, බිත්තර, බෙරි සහ අර්තාපල් ඇතුළත් වේ.
- දෙවන කණ්ඩායම දියවැඩියා රෝගියෙකුගේ ආහාර වේලෙහි සාමාන්යයෙන් නුසුදුසු ය. එයට මේද මස් / මාළු, නරක හා දුම් මස්, මාගරින්, ටින් කළ භාණ්ඩ, ඇට වර්ග, බීජ, චොකලට් සහ ජෑම්, මිදි සහ කෙසෙල්, මධ්යසාර බීම ඇතුළත් වේ.
රෝගයට ප්රතිකාර කිරීමේ ලක්ෂණ
මෙම රෝගයේ ඉන්සියුලින්-ස්වාධීන වර්ගයක් සිදුවන්නේ සියයට 90 ක් තුළ ය. මෙම රෝගීන් පස් දෙනාගෙන් හතර දෙනෙකුම අධික බරින් යුක්ත විය හැකිය.
මෙම රෝගයට ප්රතිකාර කිරීමේදී එවැනි පියවර නිවැරදිව හා නිවැරදිව සිදු කිරීම අවශ්ය වේ.
- කාබෝහයිඩ්රේට් වලින් පොහොසත් සියලුම ආහාර ප්රතික්ෂේප කිරීම සමඟ නිවැරදි ආහාරය. ඒ අතරම, පුද්ගලයෙකු කුසගින්නේ නොසිටිනු ඇත: ඔහුට හෘදයාංගම ආහාර වේලක් ලබා ගැනීමට අවසර ඇත.
- අඩු බරක් සහිත ශාරීරික අධ්යාපනය, විනෝදජනක, වෙහෙසකර නොවේ.
- අග්න්යාශයික හෝමෝනයට පටක වල සංවේදීතාව වැඩි කිරීම සඳහා පෙති ගැනීම. ඕනෑම සීනි අඩු කරන ටැබ්ලට්, විශේෂයෙන් සල්ෆොනිලියුරියා අඩංගු ඒවා හානිකර වේ.
- අවශ්ය නම් ඉන්සියුලින් එන්නත් කිරීම. ඔවුන් අදහස් කරන්නේ කාබෝහයිඩ්රේට් බහුල ආහාර අනුභව කිරීම නොවේ. දියවැඩියා රෝගියෙකු ඔවුන්ගෙන් stay ත්ව සිටිය යුතු අතර කිසිදු තත්වයක් යටතේ ඒවා අනුභව නොකළ යුතුය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවේදී, කාබෝහයිඩ්රේට් ප්රතික්ෂේප කිරීම අතිශයින්ම වැදගත් වන්නේ ශරීරය ඒවා නොඉවසන බැවිනි. නිකුත් නොකළ අවස්ථාවන්හිදී, මෙය සෞඛ්ය සම්පන්න පුද්ගලයින් තුළ ඇති වන සීනි ප්රමාණය නාටකාකාර ලෙස අඩු කළ හැකිය. දියවැඩියාවෙන් පෙළෙන අයට ජෝගිං කිරීමෙන් ප්රයෝජන ගත හැකිය.
මෙම නිර්දේශයන්ට අනුකූලව පුද්ගලයෙකුට රීතියක් ලෙස ඉන්සියුලින් එන්නත් කිරීම අවශ්ය නොවේ.
කෙසේ වෙතත්, එන්නත් ලබා දිය නොහැකි බව පැහැදිලිව පෙනේ නම් (රෝගය ආරම්භ වී ඇත), ඔබට ඉන්සියුලින් ප්රතිකාරය කල් දැමීමට අවශ්ය නැත, නමුත් හැකි ඉක්මනින් එය ආරම්භ කරන්න.
සෑම දියවැඩියා රෝගියෙකුටම 6 ට නොඅඩු ආහාර ගැනීමෙන් පසු සීනි මට්ටම ළඟා කර ගත හැකි අතර හොඳම දේ - 5.3 mmol. මෙය මන asy කල්පිතයක් නොව, රෝගයට treatment ලදායී ප්රතිකාරයක් වන අතර, සංකූලතා ඇතිවීමේ අවදානම ශුන්යයට අඩු කරයි.
දියවැඩියාව සමඟ කරකැවිල්ල: දියවැඩියා රෝගියෙකුගේ කරකැවිල්ල

දියවැඩියාව ඇති පුද්ගලයින් බොහෝ විට මෙම රෝගයට සම්බන්ධ වෙනත් සංකූලතා වලට ගොදුරු වේ.
පළමු හා දෙවන වර්ගයේ දියවැඩියා රෝගීන් බොහෝ විට කරකැවිල්ලෙන් පීඩා විඳිති.
රෝගියාට දුර්වලකම, කරකැවිල්ල ඇතිවීමට හේතුව සහ මෙම ප්රහාර වළක්වා ගන්නේ කෙසේද යන්න තේරුම් ගැනීම වැදගත්ය.
කරකැවිල්ලට මූලික හේතු
මෙම සංසිද්ධිය සඳහා හේතු කිහිපයක් තිබිය හැකිය:
- වැරදි ලෙස ගණනය කරන ලද ඉන්සියුලින් මාත්රාවක්, එය නොමැතිව පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට කළ නොහැක.
- හයිපොග්ලිසිමියා - ආහාර ප්රමාණවත් නොවීම නිසා රුධිරයේ සීනි (ග්ලූකෝස්) තියුණු ලෙස අඩුවීම පෙන්නුම් කරයි.
- හයිපොග්ලිසිමියාව දියවැඩියාව වර්ග දෙකටම භාවිතා කරන ඇතැම් taking ෂධ ගැනීමෙන් අතුරු ආබාධයක් විය හැකිය.
- මොළයට අඛණ්ඩව ග්ලූකෝස් සැපයීම සමස්ත ජීවියාගේ පැහැදිලි හා සම්බන්ධීකරණ කටයුතු මගින් පෙන්නුම් කෙරේ. රුධිරයේ සීනි iency නතාවය දියවැඩියාවට ආවේණික වූ කරකැවිල්ල සහ ශරීරයේ සාමාන්ය දුර්වලතාවය ඇති කරයි.
- දියවැඩියාව තුළ කරකැවිල්ල අඩු රුධිර පීඩනය, අරිතිමියාව, ස්පන්දනය සහ තෙහෙට්ටුව වැඩි විය හැක. මෙම රෝග ලක්ෂණ පෙන්නුම් කරන්නේ දියවැඩියා ස්නායු රෝග ඇති බවයි.
- හයිපර්ග්ලයිසිමියාව - අධික රුධිර සීනි. අග්න්යාශයට ඉන්සියුලින් ප්රශස්ත ප්රමාණයක් නිපදවීමට නොහැකි වීම හෝ inj ෂධය එන්නත් කිරීමට ඇති ප්රතිශක්තීකරණ හැකියාව හේතුවෙන් රුධිර ග්ලූකෝස් වැඩිවීම නොවැළැක්විය හැකිය. මෙය හෝමෝන අසමතුලිතතාවයක් ඇති කරයි.
හයිපර්ග්ලයිසිමියාව ද භයානක වන්නේ සමහර අවස්ථාවලදී ශරීරයේ විජලනය වීම සහ නිර්වායු පරිවෘත්තීය ක්රියාවලියට මාරුවීම ය.
ග්ලයිකෝජන් සැපයුම ක්ෂය වී ඇත, චලනයන් සම්බන්ධීකරණයට බාධා ඇති වේ, එබැවින් දුර්වලතාවය සහ කරකැවිල්ල. ලැක්ටික් අම්ලය ඒවා තුළ එකතු වන බැවින් මෙය මාංශ පේශිවල කැක්කුම හා වේදනාව ඇතිවීමෙන් පිරී ඇත.
වැදගත්! දියවැඩියා රෝගියෙකුගේ වටපිටාව එවැනි රෝග ලක්ෂණ සමඟ කටයුතු කරන්නේ කෙසේද යන්න පිළිබඳව පැහැදිලිව උපදෙස් දිය යුතුය. එවිට කරකැවිල්ල හෝ හයිපොග්ලිසිමියා රෝගයේ පළමු සං sign ාවේදී ඔවුන් ඉක්මනින් මූල හේතුව ඉවත් කර රුධිරයේ සීනි නොමැතිකම සපුරාලයි.
රෝගියා කෝමා තත්වයට පත්වීම හෝ මරණයට පත්වීම වළක්වා ගැනීම සඳහා ග්ලූකොජන් එන්නතක් භාවිතා කරයි.
කීටොඇසයිඩෝසිස් හයිපර්ග්ලයිසිමියාවේ තවත් අංගයක් විය හැකිය. රීතියක් ලෙස, එය සිදුවන්නේ ඔවුන්ගේ රෝගී තත්වය පාලනය නොකරන රෝගීන් තුළ ය. ග්ලූකෝස් හිඟයක් සමඟ ශරීරය එහි මේද සංචිත බිඳ දැමීමට සහ කීටෝන් සිරුරු සක්රියව නිපදවීමට පටන් ගනී.
ශරීරයේ කීටෝන් අතිරික්තයක් සමඟ රුධිරයේ ආම්ලිකතාවය වැඩි වන අතර එමඟින් එවැනි රෝග ලක්ෂණ මතු වේ:
- දුර්වලකම
- ඔක්කාරය
- මුඛ කුහරයෙන් ඇසිටෝන් සුවඳ,
- පිපාසය
- වැඩිපුර වැඩ
- දෘශ්යාබාධිත වීම.
කීටොඇසයිඩෝසිස් බැහැර කිරීම සඳහා නිතිපතා ඉන්සියුලින් එන්නත් කිරීම සහ ශරීරයේ ජල සමතුලිතතාවය නැවත පිරවීම අවශ්ය වේ. බොහෝ අවස්ථාවලදී, කන් වල තදබදය, සාමාන්ය දුර්වලතාවය, ඇස්වල අඳුරු වීම කරකැවිල්ලට එකතු වේ.
රෝගියාගේ දියවැඩියා කෝමා තත්වයට හේතු විය හැකි බැවින් එවැනි රෝගාබාධ කෙරෙහි විශේෂ අවධානය යොමු කළ යුතුය.
කීටෝඇසයිඩෝසිස් රෝගයේ පළමු සං signs ා වලදී, ඔබ වහාම වෛද්යවරයෙකු හමුවිය යුතුය, මන්ද ස්වයං ation ෂධය අනවශ්ය ප්රතිවිපාකවලට තුඩු දිය හැකිය.
දියවැඩියාව සමඟ කරකැවිල්ල - එය ඇතිවීම වළක්වා ගත හැකිද?

අපේ කාලයේ රෝගය දියවැඩියාව ලෙස හැඳින්වේ. මෙම රෝගය ඇතිවන්නේ විශේෂ හෝමෝනයක නිරපේක්ෂ හෝ සාපේක්ෂ lack නතාවක් නිසාය - ඉන්සියුලින්, හෝ එයට සෛලවල සංවේදීතාව අඩුවීම.
මෙහි ප්රති Car ලයක් ලෙස කාබෝහයිඩ්රේට් පරිවෘත්තීය තියුනු ලෙස කඩාකප්පල් වන අතර රුධිරයේ හා මුත්රා වල ග්ලූකෝස් මට්ටම සැලකිය යුතු ලෙස වැඩි වන අතර අනෙකුත් පරිවෘත්තීය ක්රියාවලීන්හි බාධා ඇති කරයි. මෙහි ප්රති, ලයක් වශයෙන්, දියවැඩියාව හා වෙනත් අප්රසන්න රෝග ලක්ෂණ සමඟ කරකැවිල්ල දිනපතාම පාහේ පුද්ගලයෙකුට වධ දීමට පටන් ගනී.
දියුණු අවස්ථාවන්හිදී, වි period ානය වරින් වර නැතිවීම දක්වා කලබල විය හැකිය.
දියවැඩියා රෝගීන් බොහෝ විට කරකැවිල්ලෙන් පෙළේ
දියවැඩියාවේ කරකැවිල්ලට ප්රධාන හේතු
දියවැඩියා රෝගය පුද්ගලයෙකුගේ අභ්යන්තර අවයවවල ක්රියාකාරිත්වයේ බොහෝ ආබාධ ඇති කරන අතර නිරන්තරයෙන් ඉහළ යන සීනි මට්ටම දීර් consequences කාලයක් තිස්සේ ප්රතිවිපාක නොමැතිව පැවතිය නොහැක.
සියලුම රෝගීන් සඳහා තරමක් පොදු රෝග ලක්ෂණය වන්නේ දෙවන වර්ගයේ දියවැඩියාව සමඟ කරකැවිල්ලයි. එහි පෙනුම වළක්වා ගැනීම අපහසුය, නමුත් එය සිදුවීමට හේතු දැන ගැනීමෙන් ඔබට එය වළක්වා ගැනීමට උත්සාහ කළ හැකිය.
නිරන්තර කරකැවිල්ලට ප්රධාන හේතු අතර එය සටහන් කළ යුතුය:
- වැරදි ලෙස තෝරාගත් ඉන්සියුලින් මාත්රාවක් වන අතර එය පළමු වර්ගයේ ව්යාධි විද්යාව සඳහා අවශ්ය වන අතර සමහර අවස්ථාවල දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින්ට එන්නත් ලබා දිය යුතුය.
- හයිපොග්ලිසිමියාව ඉන්සියුලින් හෝ හයිපොග්ලයිසමික් drugs ෂධ අධික මාත්රාවක් හඳුන්වාදීම මෙන්ම ප්රමාණවත් පෝෂණයකින් සිදු නොවේ.
- සනාල හානි හේතුවෙන් රුධිර පීඩනය පහත වැටීම / වැඩි කිරීම,
- නියුරෝන වලට හානි වීමෙන් ඇතිවන ස්නායු රෝග,
- හයිපර්ග්ලයිසිමියාව - ඉන්සියුලින් නොමැතිකම හේතුවෙන් රුධිරයේ සීනි මට්ටම අධික වීම, හෝමෝන පසුබිම කැළඹීම, ශරීරය විජලනය වීම සහ එය නිර්වායු පරිවෘත්තීය ක්රමයට මාරුවීම.
රෝගය පාලනය නොකිරීම කෙටෝඇසිඩෝසිස් වලට හේතු විය හැකි අතර, එහි ප්රධාන සං sign ාව වන්නේ රෝගියාගේ මුඛයෙන් ඇසිටෝන් ගඳ සුවඳයි. කරකැවිල්ල බොහෝ විට දරුණු දුර්වලතා, ඇස්වල අඳුරු වීම සහ සිහිය දුර්වල වීම වැනි දේ සමඟ සම්බන්ධ වේ. කීටෝඇසයිඩෝසිස් රෝගයේ පළමු සං sign ාවේදී ගිලන් රථයක් වහාම කැඳවිය යුතුය.
වෛද්යවරුන්ගේ පැමිණීමට පෙර පුද්ගලයෙකුට උපකාර කරන්නේ කෙසේද?
රුධිරයේ සීනි අඩුවීම නිසා ඇති වන කරකැවිල්ල සාගින්න, දුර්වලකම, නිදිබර ගතිය, ස්පන්දනය, ද්විත්ව පෙනීම, ප්රගතිශීලී උදාසීනත්වය වැනි හැඟීම් මගින් හඳුනාගත හැකිය.
මෙම අවස්ථාවේ දී, රෝගියාට මිහිරි යමක් කෑමට හෝ පානය කිරීමට හදිසියේම අවශ්ය වේ.
තත්වය යහපත් නොවන්නේ නම්, හිස දිගටම කැරකෙමින්, ඔක්කාරය හෝ වමනය ඇති වේ - ගිලන් රථයක් ඇමතීම හදිසි වේ, මන්ද දියවැඩියාවේ කරකැවිල්ල මධ්යම ස්නායු පද්ධතියට බරපතල හානියක් සං signal ා කළ හැකි බැවිනි.
හයිපර්ග්ලයිසිමියාව නිසා ඇති වන කරකැවිල්ල සමඟ, පහත රෝග ලක්ෂණ පෙනේ:
- නිතර නිතර හා අධික ලෙස මුත්රා කිරීම,
- වියළි මුඛය
- නිරන්තර පිපාසය
- දුර්වලතාවය, අවධානය යොමු කිරීමට ඇති නොහැකියාව.
හයිපර්ග්ලයිසිමියාව යනු භයානක තත්වයක් වන අතර එය විශේෂ ists යින්ගේ අනිවාර්ය මැදිහත්වීම අවශ්ය වේ. වෛද්ය ප්රතිකාර නොමැතිකම ජල ලුණු පරිවෘත්තීය උග්ර ලෙස උල්ලං violation නය කිරීමක් වන අතර බොහෝ විට අවසන් වන්නේ හයිපර්ස්මෝලර් කෝමා තත්වයක ය. මෙම තත්වය සඳහා උපකාර කළ හැක්කේ රෝහලක පමණි.
නියමිත ආහාර වේල අනුගමනය නොකළ හොත්, ප්රමාණවත් නොවන ප්රතිකාරවල පසුබිමට එරෙහිව හයිපර්ග්ලයිසිමියාව සහ හයිපොග්ලිසිමියාව ඇතිවිය හැකිය.
කරකැවිල්ල වළක්වා ගන්නේ කෙසේද?
රීතියක් ලෙස, ව්යාධි විද්යාව පිළිබඳ ප්රවේශමෙන් හා නිරන්තරයෙන් පාලනය කිරීමෙන් කරකැවිල්ල ඇතිවීම වළක්වා ගත හැකිය. වෛද්යවරුන්ගේ නිර්දේශයන්ට තදින් අනුකූල වන සමහර රෝගීන්ට දියවැඩියාව වැළඳී ඇති බව නොදැනේ.
පුද්ගලයෙකුට ඇති ප්රධාන වැදගත්කම වන්නේ ation ෂධ පවා නොව දැඩි ආහාර වේලක් සහ නිරන්තර ශාරීරික ක්රියාකාරකම් ය. ඊට අමතරව, ඕනෑම වර්ගයක දියවැඩියාව ඇති රෝගීන්ට ඔවුන්ගේ රුධිරයේ සීනි නිරන්තරයෙන් අධීක්ෂණය කිරීම අවශ්ය වේ.
නවීන රුධිර ග්ලූකෝස් මීටරයට ස්තූතියි, මෙය මිනිත්තු කිහිපයකින් කළ හැකිය.
රෝග විනිශ්චය තහවුරු කිරීමෙන් පසුව, වෛද්යවරයා ප්රතිකාරය නියම කරයි - බොහෝ අවස්ථාවන්හිදී එය තරමක් තනි පුද්ගලයෙකි, එබැවින් ප්රතිකාර සැලැස්මට ස්වාධීනව වෙනස්කම් නොකිරීම වැදගත් වේ.
ඉන්සියුලින් හෝ හයිපොග්ලයිසමික් drugs ෂධ මාත්රාව සඳහා මෙය විශේෂයෙන් සත්ය වේ - මෙය හයිපර් හෝ හයිපොග්ලයිසමික් කෝමා වර්ධනයෙන් පිරී ඇත. ඉතා වැදගත් වන්නේ ආහාර ගැනීම සහ නිරන්තර ශාරීරික ක්රියාකාරකම් ය.
ඒවා රෝගියාගේ වයස සහ සාමාන්ය තත්වය සඳහා සුදුසු විය යුතුය. මේ අනුව, දියවැඩියාව සහ කරකැවිල්ල සෑම විටම එකිනෙකා සමඟ යා යුතු නැත.
ඉන්සියුලින් මාත්රාවක් තෝරා ගැනීම රුධිරයේ සීනි මට්ටම අනුව සිදු කෙරේ
නිරන්තර ප්රතිකාර තිබියදීත්, රෝගියාගේ තත්වය පරමාදර්ශී නොවේ නම්, රුධිර පීඩනය, කරකැවිල්ල, ඔක්කාරය හා දුර්වලතාවයේ නිරන්තර වෙනස්කම් තිබේ නම්, ඔබ නැවත ඔබේ වෛද්යවරයා හමුවිය යුතුය. ඔබේ ප්රතිකාර සැලැස්ම සමාලෝචනය කිරීමට හෝ ඔබගේ වර්තමාන මාත්රාව වෙනස් කිරීමට ඔබට අවශ්ය විය හැකිය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව: එය වර්ධනය වන්නේ ඇයි සහ පාලනය කරන්නේ කෙසේද

අන්තරාසර්ග පද්ධතියේ රෝග සහ පරිවෘත්තීය ආබාධ
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව හෝ දෙවන වර්ගයේ දියවැඩියාව යනු ඉන්සියුලින් ප්රමාණවත් ලෙස සංස්ලේෂණය කිරීම හෝ සෛල හෝ ශරීර පටක වල සංවේදීතාව අඩුවීම (ඉන්සියුලින් ප්රතිරෝධය) හේතුවෙන් ඇති වන නිදන්ගත හයිපර්ග්ලයිසිමියාව මගින් සංලක්ෂිත වූ පරිවෘත්තීය රෝගයකි. මෙහි ප්රති G ලයක් ලෙස ග්ලූකෝස් සෛල තුළට විනිවිද නොයන අතර රුධිරයේ එහි මට්ටම සැලකිය යුතු ලෙස වැඩි වන අතර එමඟින් පද්ධති හා අවයව වලට හානි සිදු වේ. රෝගයේ ආරම්භක අවධියේදී ඉන්සියුලින් සාමාන්ය හෝ වැඩි ප්රමාණයකින් සංස්ලේෂණය වේ.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව: එය වර්ධනය වන්නේ ඇයි සහ පාලනය කරන්නේ කෙසේද
දෙවන වර්ගයේ දියවැඩියාව "වැඩිහිටි දියවැඩියාව" ලෙසද හැඳින්වේ, මන්ද, නීතියක් ලෙස, එය අවුරුදු 40 ට වඩා පැරණි රෝගීන් තුළ වර්ධනය වේ. දෙවන වර්ගයේ දියවැඩියා රෝගය බොහෝ විට සිදුවන්නේ අධික බර ඇති පුද්ගලයින් තුළ වන අතර රෝගයත් සමඟ රෝගියාගේ ශරීර බර දිගටම ඉහළ යයි.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව සමඟ ග්ලූකෝස් රුධිරයේ එකතු වේ, රුධිර පීඩනය ඉහළ යයි, ශරීරය වකුගඩු හරහා ග්ලූකෝස් බැහැර කිරීමට පටන් ගන්නා අතර විද්යුත් විච්ඡේදනය අඩු වේ. එය ධමනි, වියළි මුඛය, මාංශ පේශි ඇඹරීමට හේතු වේ. රෙටිනෝපති, නෙෆ්රොෆති, සාර්ව ඇන්ජියෝපති වර්ධනය වේ.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට හේතු
මෙම රෝගයට හේතු ඉතා විවිධ වේ:
- අධික බර, තරබාරුකම - සංඛ්යාලේඛනවලට අනුව, දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගීන්ගෙන් 80% කට වඩා වැඩි බරක් ඇත.
- පාරම්පරික නැඹුරුතාවයක්.
- අග්න්යාශ රෝග (අග්න්යාශය, අග්න්යාශ පිළිකා).
- වෛරස් ආසාදන (චිකන්පොක්ස්, රුබෙල්ලා, මැම්පස්, ආදිය).
- ආතති සහගත තත්වයන්.
- තයිරොයිඩ් ග්රන්ථිය, අධිවෘක්ක ග්රන්ථි සහ පිටියුටරි ග්රන්ථියේ ක්රියාකාරිත්වයේ වෙනස්වීම් හේතුවෙන් හෝමෝන පරිවෘත්තීය දුර්වල වීම.
- වයස හා සම්බන්ධ වෙනස්කම්.
තත්වය අධීක්ෂණය
දෙවන වර්ගයේ දියවැඩියාව ඇති ශරීරයේ තත්වය අධීක්ෂණය කිරීමේ ප්රධාන ක්රමය වන්නේ නිසි ආහාර වේලක් අනුගමනය කිරීමයි - මන්දයත් සමබර ආහාර වේලක් නිසා ඔබට සාමාන්ය බර සාමාන්ය තත්වයට ගෙන පවත්වා ගැනීමටත් රෝගයේ භයානක සංකූලතා වළක්වා ගත හැකිය. වෛද්යවරුන් පවසන්නේ දැඩි ජීවිත කාලය පුරාම ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව without ෂධ නොමැතිව සාර්ථකව ප්රතිකාර කරන බවයි.
ඔබේ තත්වය අධීක්ෂණය කිරීමේ ප්රධාන ක්රමය වන්නේ නිසි ආහාර වේලක් අනුගමනය කිරීමයි.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ආහාරයක මූලික මූලධර්මවලට ඇතුළත් වන්නේ:
- භාගික හා නිතර (අවම වශයෙන් දිනකට 5-6 වතාවක්) ආහාර වේල්.
- දෛනික ආහාර ප්රමිතිය පහත පරිදි බෙදා හැරිය යුතුය: පළමු උදෑසන ආහාරය, දිවා ආහාරය සහ පළමු රාත්රී ආහාරය - 25% බැගින්, දෙවන උදෑසන ආහාරය - 15%, දහවල් තේ සහ දෙවන රාත්රී ආහාරය - 5% බැගින්. මෙම ආහාරය සමඟ, නිෂ්පාදනවල අඩංගු පෝෂ්ය පදාර්ථ හොඳම ආකාරයෙන් අවශෝෂණය කර ගන්නා අතර, ඊට අමතරව, එවැනි පෝෂණය පුද්ගලයෙකුගේ රුධිර ග්ලූකෝස් මට්ටම තියුනු ලෙස පහත වැටෙන විට අතිශය භයානක තත්වයක් වන හයිපොග්ලිසිමියා වර්ධනය වීම වළක්වා ගැනීමට උපකාරී වේ.
- හයිපොක්ලිසිමියා රෝගයෙන් පුද්ගලයෙකුට හදිසි දුර්වලතාවයක්, අධික දහඩිය දැමීම, දරාගත නොහැකි කුසගින්නක් දැනීම, අත් සහ පාද වෙව්ලීම, කරකැවිල්ල ඇති වේ. කාලෝචිත වෛද්ය ප්රතිකාර නොමැති විට, අල්ලා ගැනීම, සිහිය නැතිවීම සහ හයිපොග්ලයිසමික් කෝමා වර්ධනය විය හැකිය. ජීවිතයට තර්ජනයක් වන සංකූලතා වළක්වා ගැනීම සඳහා, ඔබ ඉතා ඉක්මණින් (මිනිත්තු 3-5 ක් ඇතුළත) ග්ලූකෝස් වැඩි කරන ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් රෝගියාට ලබා දිය යුතුය - මේ සඳහා දියවැඩියාව ඇති රෝගියෙකුට සෑම විටම සීනි හෝ පළතුරු යුෂ කැබලි කිහිපයක් තිබිය යුතුය.
- මෙනුව සම්පාදනය කිරීමේදී, නිෂ්පාදනවල ග්ලයිසමික් දර්ශකය මඟින් ඔබට මඟ පෙන්විය යුතු අතර, යම් නිෂ්පාදනයක් රුධිරයේ ග්ලූකෝස් මට්ටම වැඩි කරන වේගය පෙන්නුම් කරයි.
ඉන්සියුලින් ස්වාධීන දියවැඩියා රෝගියෙකුගේ දෛනික ආහාර වේලට ඇතුළත් විය යුත්තේ:
- අඩු මේද මාළු, වඩාත් සුදුසු තම්බා හෝ උඳුන තුල පුලුස්සනු ලැබේ.
- තම්බා හරක් මස් අඩු මේද වර්ග.
- උඳුන තුල තම්බා හෝ බේක් කළ කුකුල් මස් (සම කලින් ඉවත් කරන්න).
- අඩු මේද ගෘහ චීස් සහ කිරි.
- චිකන් බිත්තර - සතියකට 3-4 කෑලි.
- 30% ට නොඅඩු මේද අන්තර්ගතයක් සහිත දෘ Che චීස්.
- තම්බා බෝංචි.
- ගෝවා (නැවුම්, අච්චාරු දමන ලද), ක්රැන්බෙරි, ළූණු, සුදුළූණු, bs ෂධ පැළෑටි.
- බීට් සහ කැරට් සීමිත ප්රමාණයකින්.
- ඇපල්, පිසිනු ලබන්නේ, කොමඩු, දොඩම්, ටැංජරීන් සහ බෙරි - සීමිත ප්රමාණයකින්.
- මිදි
- කළු පාන් (රයි, රයි පළමු හා දෙවන ශ්රේණිවල තිරිඟු පිටි සමඟ මිශ්ර කර).
- අම්බෙලිෆර් ඕට්, මුතු බාර්ලි, මෙනේරි (දිනකට 8 - 10 හැදි).
- තක්කාලි යුෂ, හරිත තේ.
- කෝපි - සීමිත ප්රමාණයකින්.
දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගියෙකුගේ ආහාර වේලෙන් පහත සඳහන් නිෂ්පාදන බැහැර කළ යුතුය:
- සීනි, මී පැණි, රසකැවිලි.
- මිහිරි යුෂ, මිහිරි කාබනීකෘත බීම, බියර්.
- තිරිඟු ඇඹරුම්, සහල්, අර්තාපල්.
- මුද්දරප්පලම්, වියළි ඇප්රිකොට් ඇට, අත්තික්කා, දිනයන්, අත්තික්කා, ඇප්රිකොට් ඇටයේ, මිදි, කෙසෙල්, පර්සිමන්ස්, කොමඩු, අන්නාසි.
- වාරික තිරිඟු පිටි සහ එයින් ලැබෙන නිෂ්පාදන: සුදු පාන්, පයි, ඩම්ප්ලිං, ඩම්ප්ලිං, පෑන්කේක්.
- මේද p රු මස්, නරක යැයි සිතා p රු මස් සොසේජස්.
- සත්ව සම්භවයක් ඇති සියලුම මේද පරිභෝජනය අවම කිරීම.
කරකැවිල්ලෙන් කුමක් කළ යුතුද: ප්රථමාධාර
සීනි රෝගයකින් පෙළෙන රෝගීන් සාමාන්යයෙන් සිදුවිය හැකි රෝගාබාධ පිළිබඳව දැනුවත් ය. එවැනි අවස්ථාවන්හිදී හැසිරෙන ආකාරය රෝගීන් දනී. කෙසේ වෙතත්, රෝගියාට තනිවම උපකාර ලබා දීමට නොහැකි වූ අවස්ථා තිබේ.
පළමුවෙන්ම අපි ගිලන් රථයක් අමතන්නෙමු. ප්රහාරයක ප්රතිවිපාක වඩාත් අනපේක්ෂිත විය හැකිය. අපි වෛද්යවරුන් එනතුරු බලා සිටින අතරතුර, අපි ක්රියා මාලාවක් කරන්නෙමු:
- අපි රෝගියාට සුවපහසු ස්ථානයක වාඩි වී සිටිමු.
- අපි හදිසියේම රෝගියාට රසකැවිලි අනුභව කරන්නෙමු, කැන්ඩි හෝ සීනි කෑල්ලක් සුදුසුය.
- අපි වාතයට ප්රවේශය විවෘත කරමු. දැඩි හුස්ම හිරවීමෙන් අපි ආශ්වාස කරන්නෙකු භාවිතා කරමු.
- නිපුණතාවයක් තිබේ නම් අපි ග්ලූකෝස් එන්නත් කරන්නෙමු - 40% විසඳුමක්. දියවැඩියා රෝගීන් එය රැගෙන යයි.
- රෝගියාගේ නළල මත සීතල තුවායක් තබන්න. හැකි නම්, අපි විනාකිරි සම්පීඩනයක් කරන්නෙමු. මෙය වාසොස්පාස්ම් ඉවත් කර රෝගියාගේ හුස්ම යථා තත්වයට පත් කරනු ඇත.
- රෝගියාට පරිවෘත්තීය ක්රියාවලීන් වැඩි දියුණු කරන ටැබ්ලටයක් ලබා දෙන්න, උදාහරණයක් ලෙස සිනරයිසීන්, මයිඩ්රෝනේට්, මොටිලියම්.
- රුධිර පීඩනය මැනීම. තියුණු වැඩිවීමක් හෝ අඩුවීමක් සිදුවුවහොත් ස්ථායී .ෂධයක් දෙන්න.
දියවැඩියාව ඇති රෝගීන් සඳහා ප්රහාරයක්, ග්ලූකෝස් එන්නත් කිරීම, වාසෝඩිලේටර් drugs ෂධ, ආශ්වාස කරන්නා වැනි නිර්දේශ සහිත සටහනක් රැගෙන යාම අවශ්ය වේ.
සීනි රෝගයේ දුර්වල ක්රියාමාර්ගයක් තිබියදීත් කිසිවෙකු දියවැඩියා ප්රහාරවලින් ආරක්ෂා නොවේ.
ඉදිරිපත් කරන ලද වීඩියෝව මගින් හයිපොග්ලිසිමියා හි හදිසි ප්රහාරයකට හේතු පැහැදිලි කරයි. අසනීපයකට ඉක්මනින් හා effectively ලදායී ලෙස මුහුණ දෙන්නේ කෙසේද:
ප්රහාරයකින් මිදීමට ඇති හොඳම ක්රමය නම් රෝගයේ සංකූලතා වැලැක්වීමයි. සීනි රෝගයකින් පෙළෙන රෝගීන්ට යම් ආහාර වේලක් අනුගමනය කිරීමට බල කෙරෙයි. විවිධ ආහාර වර්ග සඳහා එතරම් සීමාවන් නොමැති අතර ආහාරයට ගන්නා ආහාර ප්රමාණය පාලනය කළ යුතුය.
දියවැඩියා රෝගීන් ජල-ලුණු සමතුලිතතාවය පවත්වා ගැනීම සඳහා ශරීරයට පිරිසිදු කාබනීකෘත නොවන ජලය විශාල ප්රමාණයක් ලබා දිය යුතුය. විජලනය වැළැක්වීම වැදගත් ය.
අග්න්යාශය බයිකාබනේට් ස්රාවය කරයි - ආම්ලික පරිසරය උදාසීන කිරීමට උපකාරී වන ජලීය ද්රාවණයකි. ශරීරයේ ජලය නොමැතිකම සමඟ යකඩ එය පළමුව නිපදවයි. ඉන්සියුලින් දෙවන ස්ථානයේ සිටී.
ශරීරයට කොපමණ තරලයක් අවශ්යද? දියවැඩියාව ඇති රෝගීන්ට උදේ වරුවේ හිස් බඩක් මත සහ සෑම ආහාර වේලකටම පෙර වතුර වීදුරු දෙකක් පානය කිරීම රෙකමදාරු කරනු ලැබේ. සුදුසු වන්නේ පිරිසිදු ජලය පමණි. තේ, කෝපි, ග්ලූකෝස් සහිත යුෂ දුර්වල ලෙස අන්තර්ක්රියා කරයි.
මත්පැන් තත්වය තවත් උග්ර කරයි. මත්පැන් මුලින් සීනි ස්ථාවර කිරීම විකාරයකි. නමුත් එය බෙදී යන විට විජලනය හේතුවෙන් රුධිරයේ ග්ලූකෝස් වැඩි වීමක් දක්නට ලැබේ.
දියවැඩියා රෝගයක හරය නම් ශරීරයට සීනි සැකසීම සමඟ කටයුතු කළ නොහැකි වීමයි. එබැවින් සුදු “වැලි” අඩංගු නිෂ්පාදන ආහාරයෙන් බැහැර කරනු ලැබේ. Cies ෂධ ගබඩාවල රසකාරක ආදේශක විශාල ප්රමාණයක් ඇත.
මූලික ප්රතිකාර නීති නිර්වචනය කරන්න:
- දිනපතා උදෑසන ව්යායාම
- ශාරීරික ක්රියාකාරකම් වලින් තොර,
- ආහාර වේලට අනුකූල වීම
- ජල සමතුලිතතාවය පවත්වා ගැනීම
- සීනි මට්ටම ක්රමානුකූලව අධීක්ෂණය කිරීම,
- සාමාන්ය විභාගයකින් සමත් වීම,
- කණ්නාඩි සමඟ දර්ශන නිවැරදි කිරීම (අවශ්ය නම්),
- ශ්රවණාධාර භාවිතය (ශ්රවණාබාධ ඇති වුවහොත්),
- නරක පුරුදු අත්හැරීම,
- අධික බර වැඩිවීම වැළැක්වීම,
- ශරීරයට විටමින් සහ ඛනිජ ලවණ ලබා දීම (විශේෂ ist යෙකුගේ අධීක්ෂණය යටතේ).
දියවැඩියා රෝගයකදී රුධිර ග්ලූකෝස් මට්ටම නිරන්තරයෙන් නිරීක්ෂණය කිරීම වැදගත් වේ. කරකැවිල්ල නිතරම සිදුවන්නේ නම්, රෝගයට හේතුව තීරණය කිරීම සඳහා පරීක්ෂණයකට භාජනය කිරීම අවශ්ය වේ. සහභාගී වන වෛද්යවරයා දියවැඩියාව හා සම්බන්ධ රෝග හඳුනා ගැනීමට සහ ඇතිවිය හැකි ප්රහාර ඉවත් කිරීම සඳහා ප්රතිකාර නියම කිරීමට උපකාරී වේ.