අග්න්යාශයේ පිළිකා ගණනය කිරීමට හේතු සහ ප්රතිකාර කිරීම
අග්න්යාශය ගණනය කිරීම නිදන්ගත රෝගයක දරුණුතම ආකාරවලින් එකක් වන අතර එය අග්න්යාශයේ නාල වල සහ ප්රධාන ඇලෙහි කැල්කියුලි සෑදීම නිසා හැඳින්වේ.
ගල්වල ප්රමාණය පුළුල් ලෙස වෙනස් වේ - සමහර රෝගීන් තුළ කුඩාම වැලි ධාන්ය වර්ග හඳුනාගෙන ඇත, විෂ්කම්භය මිලිමීටරයකට වඩා අඩුය, අනෙක් අය තුළ ගල් 15 සිට 30-40 මි.මී.
නාල වල ඇති ne න නියෝප්ලාස්ම් හේතුවෙන්, duodenum හි ශ්ලේෂ්මල පටලවල කෝපයක් නිරීක්ෂණය වන අතර, එමඟින් duodenal papilla හි ප්රත්යාවර්ත කැක්කුම ඇති වන අතර අග්න්යාශයේ ස්රාවය පිටවීම උල්ලං violation නය කිරීමක් සිදු කරයි, ගිනි අවුලුවන ක්රියාවලියක් සිදු වේ.
මෙම නිදන්ගත ව්යාධි විද්යාව සමඟ චිකිත්සාව තෝරාගැනීමේදී යම් යම් සූක්ෂ්මතා ඇත, මන්ද තෝරාගත් ඕනෑම ක්රමයක් මගින් සෞඛ්යයට ආපසු හැරවිය නොහැකි හානියක් සිදුවිය හැකිය. රෝග ගණනය කිරීමේ රෝග ලක්ෂණ, අග්න්යාශයේ ඇතිවන බාධා මොනවාදැයි සොයා බලන්න.
අග්න්යාශයේ පිළිකා ගණනය කිරීමේ හේතු විද්යාව
අග්න්යාශය යනු අග්න්යාශයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලියකි. එය උග්ර වේ - එය හදිසියේ වර්ධනය වේ, ලාක්ෂණික සං signs ා ප්රචණ්ඩ ලෙස ඉදිරියට යන අතර රෝගියාට විශාල වධ වේදනා ලබා දෙයි. නිදන්ගත ස්වරූපය මන්දගාමී දැවිල්ලකි, එය උග්රවීම මගින් ඒ සමඟ ඇති සියලුම රෝග ලක්ෂණ සමඟ ප්රතිස්ථාපනය කළ හැකිය.
බොහෝ වෛද්ය විශේෂ experts යින්ට අනුව, නිදන්ගත කැල්සිෆයිටිං අග්න්යාශය, මේද හා බැදපු ආහාර වලින් ආධිපත්යය දරන නුසුදුසු ආහාර වේලක් වන මධ්යසාර නිෂ්පාදන පරිභෝජනය සමඟ සමීපව සම්බන්ධ වේ.
ව්යාධි ක්රියාවලියේ වර්ධනයේ ආරම්භක අවධියේදී, කුඩා ප්රෝටීන් ප්ලග් සෑදීම නිරීක්ෂණය කරනු ලැබේ, ගණනය කිරීමේ සලකුණු නොමැත. මෙම අවස්ථාවෙහිදී ඔබ අල්ට්රා සවුන්ඩ් හෝ එක්ස් කිරණ පරීක්ෂණයක් පවත්වන්නේ නම්, ඒවා ඉතා කුඩා බැවින් කැල්කියුලි ස්ථාපිත කිරීමට ශිල්පීය ක්රම උපකාරී නොවේ. පසුව, රෝගය වර්ධනය වන විට, කැල්සියම් ලවණ තැන්පත් වීමත් සමඟ ගල් සෑදෙන අතර එමඟින් අභ්යන්තර ඉන්ද්රියයේ ක්රියාකාරිත්වය උල්ලං violation නය වේ.
රෝගයේ ව්යාධිජනකය පහත සඳහන් negative ණාත්මක සාධක නිසා වේ:
- මත්පැන් පානය,
- නරක ආහාර පුරුදු
- ජානමය නැඹුරුතාවයක්.
 සමහර අවස්ථාවලදී, අග්න්යාශයේ අග්න්යාශය ගණනය කිරීම කැපී පෙනේ. වෙනත් වචන වලින් කිවහොත්, රෝග විනිශ්චය සිදු වූයේ ඇයිද යන ප්රශ්නයට රෝග විනිශ්චය අධ්යයනයන් පිළිතුරු නොදුනි.
සමහර අවස්ථාවලදී, අග්න්යාශයේ අග්න්යාශය ගණනය කිරීම කැපී පෙනේ. වෙනත් වචන වලින් කිවහොත්, රෝග විනිශ්චය සිදු වූයේ ඇයිද යන ප්රශ්නයට රෝග විනිශ්චය අධ්යයනයන් පිළිතුරු නොදුනි.
ඇත්ත වශයෙන්ම, රෝගයේ වර්ධනයට දායක වන ප්රධාන සාධකය මත්පැන් ය. මද්යසාර නිෂ්පාදන පරිභෝජනය මගින් ආමාශයේ පෙණහලු කුපිත වන අතර එමඟින් ආහාර ජීර්ණ යුෂ පිටතට ගලා ඒමට බාධා කරන සනාල කැක්කුම ඇති වේ.
දෙවන හේතුව පෝෂණයයි. රෝගියා කාබෝහයිඩ්රේට් පවතින මේද හා බැදපු ආහාර විශාල ප්රමාණයක් අනුභව කරන්නේ නම්, ව්යාධි විද්යාව වර්ධනය වීමේ අවදානම තරමක් ඉහළ ය. සාධක 1 සහ 2 සියළුම රෝග වලින් 90% ක් පමණ වේ. මත්පැන් හා නරක ආහාර පුරුදු සංයෝජනය කිරීම කාල බෝම්බයක් බව ආමාශ ආන්ත්ර විද්යා ologists යෝ පවසති.
පාරම්පරික සාධකය සායනික පින්තූරවලින් 3% ක් පමණ වේ. පවුල් ඉතිහාසයේ මෙම ව්යාධි විද්යාව තිබේ නම්, ඔබේ අග්න්යාශයේ තත්වය හොඳින් සලකා බැලිය යුතුය - වැළැක්වීමේ පරීක්ෂණවලට භාජනය වන්න, ආහාර වේලක් අනුගමනය කරන්න.
යුරෝපයේ, මත්පැන් අනිසි ලෙස භාවිතා කරන වයස අවුරුදු 30 ත් 45 ත් අතර හොඳ පිරිමින් අවදානමට ලක්ව ඇත.
අප්රිකානු සහ ආසියානු රටවල වඩාත්ම අවදානමට ලක්විය හැක්කේ මන්දපෝෂණය හේතුවෙන් දුප්පතුන් ය.
රෝග ලක්ෂණ සහ ප්රතිකාර
අග්න්යාශය ගණනය කිරීම වේදනාව සමඟ ඇත.අග්න්යාශයේ නාල වල සහ ප්රධාන ඇළෙහි ඇති කැල්කියුලි ප්රමාණය නිසා වේදනාකාරී සංවේදීතාවල බරපතලකම හා තීව්රතාවය ඇතිවේ.
රෝගීන් සාමාන්යයෙන් විවිධ තීව්රතාවයේ උදරයේ වේදනාව ගැන පැමිණිලි කරයි. එය උරහිස් බ්ලේඩ් හෝ පහළ පිටුපසට ලබා දිය හැකිය. ඔක්කාරය බොහෝ විට අනාවරණය වන අතර, කෝපය පල කලේය හෝ ආහාරයට නොගත් ආහාර සමග වමනය දක්වා ළඟා වේ. අග්න්යාශයේ ස්ටීටෝරියා රෝගය පොදු රෝග ලක්ෂණයකි. රෝගියාගේ මළ මූත්රාවල මේදය අනාවරණය වේ, බැබළෙන මළ මූත්රා, අප්රසන්න ගන්ධයක් ඇත.
 එවැනි සායනික රෝග ලක්ෂණ සහිතව රුධිර පරීක්ෂණයක් සිදු කරන්නේ නම්, ප්රෝටීන් සං components ටකවල අන්තර්ගතයේ වැඩි වීම, මේද සාන්ද්රණය වැඩි වීම සහ කැල්සියම් අතිරික්තයක් එහි දක්නට ලැබේ. අතිරේක පර්යේෂණ ක්රම ලෙස, උදරයේ අවයවවල විකිරණවේදය, ග්රන්ථියේ එම්.ආර්.අයි.
එවැනි සායනික රෝග ලක්ෂණ සහිතව රුධිර පරීක්ෂණයක් සිදු කරන්නේ නම්, ප්රෝටීන් සං components ටකවල අන්තර්ගතයේ වැඩි වීම, මේද සාන්ද්රණය වැඩි වීම සහ කැල්සියම් අතිරික්තයක් එහි දක්නට ලැබේ. අතිරේක පර්යේෂණ ක්රම ලෙස, උදරයේ අවයවවල විකිරණවේදය, ග්රන්ථියේ එම්.ආර්.අයි.
ප්රතිකාර සැලැස්ම කරුණු දෙකකින් සමන්විත වේ - drugs ෂධ භාවිතය සහ ශල්යමය මැදිහත් වීම ඒකාබද්ධ කිරීම. කොන්සර්වේටිව් ප්රතිකාරයට පහත අරමුණු ඇත:
- මෆ්ලින් දැවිල්ල.
- කැල්සියම් සහ පොස්පරස් පරිවෘත්තීය නිවැරදි කිරීම.
- අග්න්යාශයේ ශෝථය මට්ටම් කිරීම.
මෙම අරමුණු සාක්ෂාත් කර ගැනීම සඳහා, ations ෂධ නියම කරනු ලැබේ, සෞඛ්ය ආහාර - පස්වන වගුව. ගල් කුඩා නම්, රෝග විනිශ්චය වාසිදායක වන අතර ශල්යකර්මයකින් තොරව - පිළිවෙලින් කැල්කියුලි බඩවැලට සංක්රමණය වීම සාක්ෂාත් කරගත හැකිය, ඒවා ශරීරයෙන් ස්වාභාවිකව පිටව යයි.
විශාල ගල් වලින්, ඒවායේ යාන්ත්රික ඉවත් කිරීම අවශ්ය වේ, එසේ නොමැති නම් සංකූලතා ඇතිවීමේ සම්භාවිතාව ඉහළ ය. ඉවත් කිරීමේ ක්රම:
- එන්ඩොස්කොපික් ක්රියා පටිපාටි යනු කෙටි පුනරුත්ථාපන කාල පරිච්ඡේදයක් මගින් සංලක්ෂිත නවීන තාක්ෂණයකි. අභ්යන්තර ඉන්ද්රියයේ හිසෙහි පිහිටා ඇති ගල් ප්රමාණයෙන් කුඩා වන විට හැසිරවීම නිර්දේශ කෙරේ.
- ශරීරයේ හෝ වලිග කලාපයේ ස්ථානගත කර ඇති විශාල කැල්කියුලි ඉවත් කිරීම සඳහා, ලැපරෝටෝමය හෝ අග්න්යාශය සිදු කරනු ලැබේ,
- විසිරුණු අග්න්යාශයේ මෘදු පටක ගණනය කිරීම හඳුනාගත හොත් සම්පූර්ණ අග්න්යාශය සිදු කරනු ලැබේ.
කාලෝචිත ප්රතිකාර නොමැතිකම බරපතල සංකූලතා වලට තුඩු දෙයි - දියවැඩියා රෝගය, purulent abscess, සම්බන්ධක පටක ව්යාප්ත වීම හෝ අභ්යන්තර ඉන්ද්රියයන්ගේ සෛල මිය යාම.
ප්රමාණවත් චිකිත්සාවකින්, පුරෝකථනය වාසිදායක වන අතර, රෝගියාගේ තත්වය වැඩි දියුණු වන අතර ජීවන තත්ත්වය අඩු නොවේ.
අග්න්යාශයේ අග්න්යාශයේ රෝග හා රෝග ලක්ෂණ
 අග්න්යාශයේ අග්න්යාශය යනු අග්න්යාශයේ දිග්ගැස්සුනු දැවිල්ලකි (මාස හයකට වඩා වැඩි), එය බාධා කිරීම් හේතුවෙන් ඇතිවේ - ප්රධාන අග්න්යාශයික ඇළ අවහිර කිරීම. මෙම නාලිකාව හරහා ආහාර ජීර්ණ ස්රාවය duodenum වලට ඇතුල් වේ.
අග්න්යාශයේ අග්න්යාශය යනු අග්න්යාශයේ දිග්ගැස්සුනු දැවිල්ලකි (මාස හයකට වඩා වැඩි), එය බාධා කිරීම් හේතුවෙන් ඇතිවේ - ප්රධාන අග්න්යාශයික ඇළ අවහිර කිරීම. මෙම නාලිකාව හරහා ආහාර ජීර්ණ ස්රාවය duodenum වලට ඇතුල් වේ.
සමහර රෝග නිසා නිදන්ගත බාධාකාරී අග්න්යාශය හට ගනී. අග්න්යාශයේ ඇති පටක නියපොලාම්, duodenal papilla හි ඇතිවන ගිනි අවුලුවන ක්රියාවලිය, duodenal papilla අඛණ්ඩව අඩු කිරීම, duodenum 12 දැවිල්ල, “ව්යාජ” ගෙඩි ඇතිවීම එයට හේතු විය හැක.
ප්රකෝපකාරී සාධකයක් ලෙස, අග්න්යාශයේ පශ්චාත් ශල්ය කැළැල් හෝ අභ්යන්තර ඉන්ද්රියයට දැඩි කම්පනයක් ඇති වේ.
බාධාකාරී ස්වරූපයේ සායනික ප්රකාශනයන්:
- ඉහළ උදරයේ පුනරාවර්තන වේදනාව. ඔබේ පිටේ වැතිරී සිටියදී ආහාර අනුභව කිරීමෙන් පසු එය තීව්ර වේ. වේදනාව ඇදගෙන යාම, තියුණු, අඳුරු වීම, නිරන්තරයෙන් නිරීක්ෂණය කිරීම හෝ වරින් වර සිදු වේ.
- උදරයේ ඉදිමීම සහ කැළඹීම, වායුව සෑදීම වැඩි වීම, ඔක්කාරය, නැවත නැවත වමනය, වාතය සමඟ බෙල්ච් කිරීම.
- ආහාර ජීර්ණ පද්ධතිය කඩාකප්පල් කිරීම. බොහෝ සිතුවම් පාචනය, සමහර විට මලබද්ධය පෙන්නුම් කරයි. පුටුව බහුලයි, ගඳ සුවඳක් ඇත, ආහාරයට නොගත් ආහාර කැබලි එහි ඇත, එය වැසිකිළි බඳුනේ බිත්ති වලින් දුර්වල ලෙස සෝදා ඇත (මේදය විශාල ප්රමාණයක් අඩංගු වේ).
- සෙංගමාලය වර්ධනය වීම. සම, ශ්ලේෂ්මල පටල, පෙනීමේ අවයවවල ස්කලෙරා කහ පැහැයට හැරේ. රුධිරයේ ඇති බිලිරුබින් ඉහළ සාන්ද්රණය හේතුවෙන් මෙම රෝග ලක්ෂණය වර්ධනය වේ.එහි මට්ටමේ වැඩි වීමක් සිදුවන්නේ කෝපය පල කලේය.
කැල්සිෆිකේෂන් සමඟ නාල වලට බාධා කිරීම හේතුවෙන් බාධාකාරී අග්න්යාශය හට ගත හැක, එවිට අපට රෝගයේ ගණනය කිරීමේ ආකාරයක් බවට පරිවර්තනය වීම ගැන කතා කළ හැකිය.
නිදන්ගත රෝගයක පුරෝකථනය රෝග විනිශ්චය කිරීමේ කාලෝචිතභාවය සහ ප්රතිකාරයේ නිවැරදිභාවය මත රඳා පවතී.
රෝග විනිශ්චය සහ නල අවහිරතා ප්රතිකාර කිරීමේ ක්රම
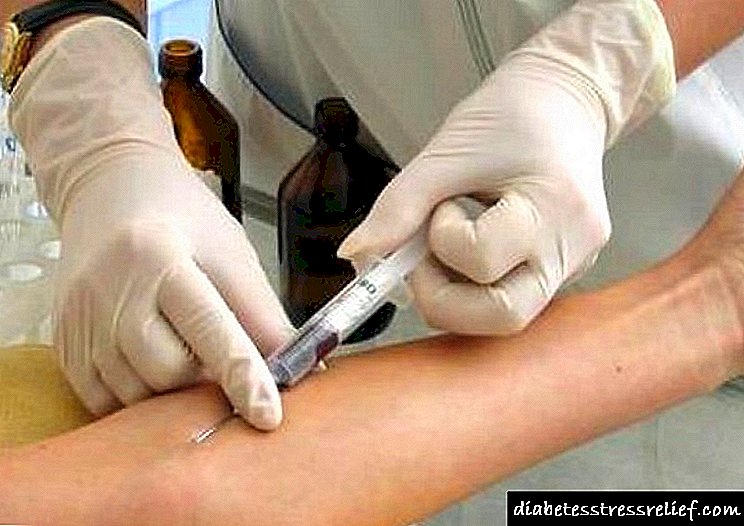
 රෝග විනිශ්චය සඳහා වෛද්ය ඉතිහාසය, රසායනාගාර පරීක්ෂණ සහ උපකරණ ශිල්පීය ක්රම ඇතුළත් වේ. ජෛව රසායනික හා සාමාන්ය රුධිර පරීක්ෂණයක්, මළ මූත්ර පිළිබඳ සාමාන්ය සායනික විශ්ලේෂණයක් සිදු කරනු ලැබේ.
රෝග විනිශ්චය සඳහා වෛද්ය ඉතිහාසය, රසායනාගාර පරීක්ෂණ සහ උපකරණ ශිල්පීය ක්රම ඇතුළත් වේ. ජෛව රසායනික හා සාමාන්ය රුධිර පරීක්ෂණයක්, මළ මූත්ර පිළිබඳ සාමාන්ය සායනික විශ්ලේෂණයක් සිදු කරනු ලැබේ.
රෝගයේ පැවැත්ම තීරණය කිරීම සඳහා, අල්ට්රා සවුන්ඩ් පරීක්ෂණයක් කිරීම අවශ්ය වේ - එය ආහාර ජීර්ණ පද්ධතියේ ඉන්ද්රියයේ පටක වල වෙනස්කම්, සම්පූර්ණ බාධා කිරීම් හෝ අග්න්යාශයේ නාල වල අර්ධ අවහිරතා අනාවරණය කරයි.
රෝගයේ බාධාකාරී ස්වරූපයට ප්රතිකාර කිරීම සඳහා වෛද්ය ක්රම, ශල්යකර්ම මැදිහත්වීම සහ සාමාන්ය නිර්දේශ ඇතුළත් වේ. මීට අමතරව, ඔබේ වෛද්යවරයා සමඟ සාකච්ඡා කිරීමෙන් පසු ඔබට ජන පිළියම් භාවිතා කළ හැකිය. නිර්දේශයන් අතර ආහාර ගැනීම සහ මත්පැන් පානය කිරීම ප්රතික්ෂේප කිරීම ඇතුළත් වේ.
The ෂධ චිකිත්සාව ව්යාධි විද්යාවේ රෝග ලක්ෂණ ඉවත් කිරීමට උපකාරී වේ:
- ගිනි අවුලුවන ක්රියාවලිය උග්රවන කාලයෙන් පිටත ආදේශක ප්රතිකාර සිදු කරනු ලැබේ, එන්සයිම සකස් කිරීම නියම කරනු ලැබේ (Biozim, Pancreatin, Pancreasim, Creon),
- නිර්වින්දන පෙති මගින් වේදනාව තුරන් කිරීමට උපකාරී වේ, ප්රතිජීවක the ෂධ මොළයේ වමනය මධ්යස්ථානයේ ක්රියාකාරිත්වය මර්දනය කරයි,
- ආමාශයික යුෂ නිෂ්පාදනය අඩු කිරීම සඳහා විෂබීජ නාශක ations ෂධ නියම කරනු ලැබේ.
- Negative ණාත්මක ප්රතිවිපාක වළක්වා ගැනීම සඳහා ප්රතිබැක්ටීරීය චිකිත්සාව නිර්දේශ කරනු ලැබේ - purulent abscesses ආදිය.
- රුධිරයේ සීනි නිවැරදි කිරීම.
ශල්ය චිකිත්සාවට බාධා කිරීම් යාන්ත්රිකව ඉවත් කිරීම ඇතුළත් වේ. මැදිහත්වීම් වර්ග තුනක් කැපී පෙනේ - නෙකෝසෙක්වෙස්ට්රෙක්ටෝමි (විනාශයේ මුඛය සම්පූර්ණයෙන් පිරිසිදු කිරීම), වෙන් කිරීම (බලපෑමට ලක් වූ ප්රදේශය බැහැර කිරීම) සහ පැපිලෝටෝමි (duodenal පැපිල වි ection ටනය).
රෝගයේ සංකූලතා සහ වැළැක්වීමේ පියවර
 කාලෝචිත ප්රතිකාර නොලැබීම සංකූලතා වර්ධනය වීමට හේතු වේ. ප්රතිකාරයේ ප්රති come ල අනාවැකි කීම දුෂ්කර බැවින් ප්රතිකාර ප්රතිකාර ප්රමාණවත් ප්රතිකාරවල පසුබිමට එරෙහිව පවා බැහැර කළ නොහැකිය.
කාලෝචිත ප්රතිකාර නොලැබීම සංකූලතා වර්ධනය වීමට හේතු වේ. ප්රතිකාරයේ ප්රති come ල අනාවැකි කීම දුෂ්කර බැවින් ප්රතිකාර ප්රතිකාර ප්රමාණවත් ප්රතිකාරවල පසුබිමට එරෙහිව පවා බැහැර කළ නොහැකිය.
අග්න්යාශයේ දී, ගෙඩි හටගනී - පටක මගින් සීමා කර ඇති කැප්සියුල, ඒවා පිටාරයෙන් පිරී ඇත. ඒවා ප්රමාණයෙන් වැඩි වීමට නැඹුරු වන අතර එමඟින් අවට ඇති අවයව සම්පීඩනය වේ.
දියවැඩියා රෝගය යනු ව්යාධි ක්රියාවලියක සං sign ාවක් මෙන්ම ව්යාධි විද්යාවේ සංකූලතාවකි. සංඛ්යාලේඛනවලට අනුව, අග්න්යාශයේ පිළිකා සමඟ සායනික රෝගවලින් 50% ක්ම “මිහිරි” රෝගයක් වර්ධනය වේ.
උග්රවීමේ රෝගයක් ලෙස, සියලුම වෛද්යවරුන්ගේ බෙහෙත් වට්ටෝරු ගැනීම රෙකමදාරු කරනු ලැබේ - ation ෂධ, ආහාර. උදරයේ අවයවවල අල්ට්රා සවුන්ඩ් කිරීම සඳහා නිරන්තරයෙන් ආමාශ ආන්ත්රයික වෛද්යවරයෙකු හමුවීම අවශ්ය වේ - අවම වශයෙන් වසරකට වරක්වත්.
අග්න්යාශයට ප්රතිකාර කිරීමේ සලකුණු සහ ක්රම පිළිබඳ තොරතුරු මෙම ලිපියේ වීඩියෝවෙන් දක්වා ඇත.
අග්න්යාශය යනු කුමක්ද?
අග්න්යාශය යනු මානව අග්න්යාශයේ ගිනි අවුලුවන ක්රියාවලියක් සිදුවන වර්ධනයේ ක්රියාවලියකි. එය බොහෝ විට වැඩිහිටි හෝ මැදිවියේ කාන්තාවන් තුළ දක්නට ලැබේ.
 මෙම ව්යාධි විද්යාවේ ප්රධාන හේතු වන්නේ:
මෙම ව්යාධි විද්යාවේ ප්රධාන හේතු වන්නේ:
- බොහෝ විට පිරිමින්ට සැලකිලිමත් වන මත්පැන් අධික ලෙස පරිභෝජනය කිරීම,
- බොහෝ විට කාන්තාවන් තුළ දක්නට ලැබෙන විවිධ පිත්තාශයේ රෝග.
කලාතුරකින්, නිදන්ගත අග්න්යාශයේ පෙනුමට හේතුව .ෂධ භාවිතය විය හැකිය.
නිදන්ගත ස්වරූපයෙන්, ඔබ නියමිත වේලාවට වෛද්යවරයෙකුගෙන් උපදෙස් ලබා නොගන්නේ නම් මෙම රෝගය උග්ර විය හැකිය.
අග්න්යාශයේ නිදන්ගත කැල්සිෆයිටිස් යනු කුමක්ද?
 අද වන විට, අග්න්යාශයේ වඩාත් සුලභම ක්රමය වන්නේ ගණනය කිරීමයි.බොහෝ විට, මෙම රෝගය විශාල වශයෙන් මත්පැන් භාවිතය සමඟ ක්රියාශීලීව වර්ධනය වේ. මෙම රෝගය වර්ධනය කිරීමේ ක්රියාවලියේදී කැල්සියම් ගල් අසමාන ලෙස තැන්පත් වීම ග්රන්ථියේ thickness ණකම තුළ පමණක් නොව එහි කුඩා නාල වලද සිදු වේ. මෙය අප්රසන්න රෝග ලක්ෂණ ඇති කළ හැකිය.
අද වන විට, අග්න්යාශයේ වඩාත් සුලභම ක්රමය වන්නේ ගණනය කිරීමයි.බොහෝ විට, මෙම රෝගය විශාල වශයෙන් මත්පැන් භාවිතය සමඟ ක්රියාශීලීව වර්ධනය වේ. මෙම රෝගය වර්ධනය කිරීමේ ක්රියාවලියේදී කැල්සියම් ගල් අසමාන ලෙස තැන්පත් වීම ග්රන්ථියේ thickness ණකම තුළ පමණක් නොව එහි කුඩා නාල වලද සිදු වේ. මෙය අප්රසන්න රෝග ලක්ෂණ ඇති කළ හැකිය.
නිදන්ගත ගණනය කිරීමේ අග්න්යාශය වර්ධනය කිරීමේ ක්රියාවලියේදී, රෝගියාගේ අග්න්යාශයේ සිදුවන සියලුම වෙනස්කම් ප්රධාන අවස්ථා තුනකින් සිදුවිය හැකිය:
- අග්න්යාශයේ යුෂ පිටාර ගැලීම, ද්වෛතයේ ව්යාධි ආබාධ හේතුවෙන් කෝපය පල කලේය. මෙම ක්රියාවලිය මගින් ග්රන්ථියේ සියලුම කුඩා නාල වල ප්රෝටීන් ප්රපාතයක් ඇති විය හැකිය. එපමණක් නොව, මෙම ක්රියාවලිය හේතුවෙන් අග්න්යාශයේ ප්ලග් සිදුවිය හැක. අවහිර වීම සිදු වූ ස්ථානයේ පීඩනය සැලකිය යුතු ලෙස ඉහළ යයි. පීඩනය ප්රමාණවත් තරම් ඉහළ මට්ටමක පවතී නම් සහ දිගු කාලයක් පවතින්නේ නම්, අග්න්යාශයේ යාබද ප්රදේශ හැකිලෙනු ඇත. ග්රන්ථියේ පවත්නා කොටස්වල මෙම සම්පීඩනය කිරීමේ ක්රියාවලියේදී රුධිර සංසරණය බාධා වන අතර ඒවා මිය යයි.
- රෝගයේ පා course මාලාවේ දෙවන අවස්ථාව සලකා බැලුවහොත්, එය පළමුවැන්නාගේ ප්රතිසමයක් යැයි අපට පැවසිය හැකිය, නමුත් සියලු අවහිර වූ නහරවල පීඩනය ඊට වඩා බෙහෙවින් වැඩි ය. මෙය සමස්ත නල කොපුවේම කැඩීමට හේතු වේ. සියලුම අග්න්යාශයික පටක අග්න්යාශයික යුෂ සමග කාවැදී ඇති අතර එහි ප්රති the ලයක් ලෙස ග්රන්ථියේ සියලුම යාබද පටක ජීර්ණය වීමට පටන් ගනී.
- රෝගයේ වර්ධනයේ තුන්වන අවස්ථාව සම්බන්ධයෙන් ගත් කල, එහි ප්රති result ලය පෙර දෙකට වඩා වෙනස් නොවේ, නමුත් ආරම්භය වෙනස් ආකාරයකින් ඉදිරියට යයි. පළමු අවස්ථා දෙක අනුව, ග්රන්ථියේ සියලුම නාල සංකෝචනය වී ඇති බව දැකගත හැකි නම්, තෙවනුව, ප්රෝටීන් සහ කැල්සියම් වලින් සමන්විත පරතරයන්හි ගල් සෑදිය හැකිය.
සියළුම ගණනය කිරීම් වලට සෑදිය හැක්කේ ගිනි අවුලුවන ප්රදේශවල පමණි, එමඟින් යුෂ පිටතට ගලායාම සම්පූර්ණයෙන්ම අවහිර කරයි. මෙම පිටතට ගලායාම ග්රන්ථියේ කුඩා නාල වල පමණක් නොව ප්රධාන වශයෙන් රෝගයේ වඩාත් දරුණු ක්රියාමාර්ගයකට මඟ පෑදිය හැකිය. රෝගයේ රෝග ලක්ෂණ වඩාත් පැහැදිලිව පෙනේ.
අග්න්යාශයේ පිළිකා ගණනය කිරීම සඳහා ආහාර ගැනීම
පළමුවෙන්ම, රෝගියා මත්පැන් භාවිතය සහ ග්රන්ථියට හානි කිරීමට දායක වන ations ෂධ බැහැර කළ යුතුය.
රෝගය උග්රවීමක් සිදු වූ විට, ඔහු දින 1-2 ක් කුසගින්නේ සිටිය යුතුය. මේ දිනවල ඔබට පානය කළ හැක්කේ ජලය පමණි. උග්රවීම එතරම් උච්චාරණය නොකෙරේ නම්, වෛද්යවරයා අවශ්ය චිකිත්සක පෝෂණය නියම කරයි.
 අග්න්යාශයේ පිළිකා ගණනය කිරීමේ ක්රියාවලියේදී, රෝගියා මේද ආහාර තම ආහාර වේලෙන් බැහැර කළ යුතුය. මෙම අවස්ථාවේ දී, රෝගියා ආහාරයට ගත යුත්තේ තම්බා ආහාර හෝ තැම්බූ කෑම පමණි.
අග්න්යාශයේ පිළිකා ගණනය කිරීමේ ක්රියාවලියේදී, රෝගියා මේද ආහාර තම ආහාර වේලෙන් බැහැර කළ යුතුය. මෙම අවස්ථාවේ දී, රෝගියා ආහාරයට ගත යුත්තේ තම්බා ආහාර හෝ තැම්බූ කෑම පමණි.
ඊට අමතරව, රෝගියා බැදපු ආහාර, තන්තු විශාල ප්රමාණයක් අඩංගු එළවළු සහ රනිල කුලයට අයත් ආහාර අතහැර දැමිය යුතුය. මෙම රෝගයේ වර්ධනයට ඉතා ප්රයෝජනවත් වන්නේ ආහාර ජීර්ණය උත්තේජනය කළ හැකි ආහාර වේ.
මේවාට මස් සුප් හොද්ද සහ කුළුබඩු ඇතුළත් වේ. සුප් පිසීමට සරල හා වඩාත් ශ්ලේෂ්මල විය යුතුය. අග්න්යාශයේ පිළිකා ගණනය කිරීමත් සමඟ රෝගියාට පාන් (ඊයේ පමණක්), බටර් (දැනටමත් සකස් කර ඇති ආහාරයකට ආකලන ලෙස පමණක්), ගෘහ චීස්, ජෙලි සහ නැවුම් පලතුරු ආහාරයට ගත හැකිය.
අතුරු කෑමක් ලෙස ඔබට අර්තාපල් සහ අම්බෙලිෆර්, සහල් සහ ඕට් මස් වැනි ධාන්ය වර්ග අනුභව කළ හැකිය. ඉහත සියල්ලට අමතරව, ප්රෝටීන් ඔම්ලට් වලට අවසර දෙනු ලැබේ.
එවැනි ආහාර වේලක් දින 7-10 ක් නිරීක්ෂණය කළ යුතු අතර, පසුව ආහාර තරමක් පුළුල් වේ. එම කාල පරිච්ඡේදයෙන් පසුව, රෝගියා සුපුරුදු ආහාර වේලට නැවත ලබා දෙනු ලැබේ. මෙම අවස්ථාවේ දී, ඔබ මේද ආහාර භාවිතය සහ මත්පැන් පානය සීමා කළ යුතුය.
මෙම රෝගයට ප්රතිකාර කිරීමේදී විශේෂ ආහාර වේලක ඇති වැදගත්කම බොහෝ විශේෂ experts යෝ සටහන් කරති.
අග්න්යාශය ගණනය කිරීම සඳහා ation ෂධ
රෝගයට ප්රතිකාර කරන්නේ කෙසේද? විශේෂ ආහාර වේලකට අමතරව වෛද්යවරයා විසින් .ෂධ ගණනාවක් නියම කරනු ඇත. අග්න්යාශයේ පිළිකා ගණනය කිරීම වැනි රෝගයක් වර්ධනය කිරීමේ ක්රියාවලියේදී, රෝගියාට හැකි medic ෂධ නියම කරනු ලැබේ:
- වේදනාව සමනය කරන්න (No-shpa, Atropine සහ තවත් සමහරක්),
- ග්රන්ථියේ සමස්ත ස්රාවය මර්දනය කරන්න (මෙසිම්, ෆෙස්ටල් සහ තවත් බොහෝ .ෂධ).
විශේෂ ප්රතිබැක්ටීරීය චිකිත්සාව සිදු කිරීම අවශ්ය වේ.
මෙම රෝගයේ රෝග ලක්ෂණ පිළිබඳ පළමු ප්රකාශනයේදී, ඔබ විශේෂ ist යෙකුගෙන් උපකාර ලබා ගත යුතුය. කිසි විටෙකත් ස්වයං medic ෂධයක් ලබා නොගන්න, මෙය තත්වය වඩාත් නරක අතට හැරෙනු ඇත.
අග්න්යාශයේ දැවිල්ලට හේතු සහ ආකාර
මෙම රෝගයට හේතු වන්නේ මිනිස් සිරුර යම් යම් negative ණාත්මක සාධකවලට නිරාවරණය වන විට අග්න්යාශය මගින් ප්රමාණවත් තරම් ආක්රමණශීලී ආහාර ජීර්ණ එන්සයිම නිපදවීම සක්රීය වීමයි. කිසියම් හේතුවක් නිසා ඩියුඩිනම් වෙත නාලය දිගේ ඔවුන්ගේ නිදහස් චලනය නතර වූ විට, ඔවුන් තමන්ගේම ඉන්ද්රියයේ සෛල ජීර්ණය කිරීමට පටන් ගනී, එනම් ග්රන්ථිය ජීර්ණය වේ.
ව්යාධි විද්යාවේ පුනරාවර්තන ආකාරයක් මගින් සංලක්ෂිත වන්නේ රෝගී පුද්ගලයෙකු නියමිත රෝග නිවාරණ පා in මාලාවේ පෝෂණ ආබාධ ඇති බව උපකල්පනය කළ විට, ඔහු නැවත නැවත ගිනි අවුලුවන ක්රියාවලියක් අත්විඳිය හැකි අතර එය ඉවත් කිරීමට වැඩි කාලයක් ගත වේ. මෙම රෝගය උග්රවීම සඳහා ප්රධාන අවදානම් සාධක වන්නේ පුද්ගලයෙකු විසින් අධික ලෙස මේද ආහාර හෝ අධික ලෙස මත්පැන් පානය කිරීම, ආහාර ජීර්ණ එන්සයිම වැඩි කිරීම අවශ්ය වේ. එසේම, නිදන්ගත අග්න්යාශයේ පිළිකා ඇතිවීමට ක්ෂණික හේතු පහත දැක්වේ:
- යම් වෛද්යමය හැසිරවීමක් හෝ පිත්තාශය ඉවත් කිරීමෙන් පසු සිදුවන පශ්චාත් කොලෙස්ටිස්ටෙක්ටොමි සින්ඩ්රෝමය හේතුවෙන් අවයවයකට තුවාල වීම.
- අග්න්යාශයේ යාත්රා තුළ කෙලින්ම වර්ධනය වන ධමනි සිහින් වීම හෝ thromboembolism,
- විෂ හෝ රසායනික ද්රව්ය මගින් විෂ වීම,
- නිරන්තර ස්නායු වික්රියා සහ නිරන්තර ආතතිය.
මීට අමතරව, නිරන්තර උග්රවීම් සමඟ සිදුවන නිදන්ගත අග්න්යාශයේ පිළිකා, duodenum, අක්මාව හෝ පිත්තාශයේ රෝග ඇති කළ හැකිය.
රෝග වර්ග
අග්න්යාශයේ මෙම ව්යාධි විද්යාව රෝගයේ වර්ධනය පිළිබඳ දෘෂ්ටි කෝණයෙන් සලකා බැලුවහොත්, එය ප්රකෝප කළ හේතු මත පදනම්ව, මෙම විනාශකාරී-ගිනි අවුලුවන රෝගයේ ආකාර දෙකක් අපට වෙන්කර හඳුනාගත හැකිය:
- පරෙන්චිමල් අග්න්යාශය හා එය සුව කරන්නේ කෙසේද?
- biliary අග්න්යාශයේ treatment ලදායී ප්රතිකාර
- නිදන්ගත කැල්සිෆයිටිං අග්න්යාශය, මෙම ආහාර ජීර්ණ ඉන්ද්රිය සෘජුවම duodenum 12, කැල්කියුලි සමඟ සම්බන්ධ කරන නාලය තුළ පැවතීම මගින් සංලක්ෂිත වේ, එනම් ආහාර ජීර්ණ එන්සයිම හරහා ගමන් කිරීමට බාධා කරන කැල්කියස් ගල්. ඒවායේ ප්රමාණයන් මගින් ඡේදය අවහිර වීමේ මට්ටම තීරණය වන අතර, ඒ අනුව රෝගයේ පා course මාලාවේ බරපතලකම තීරණය වේ.
- නිදන්ගත බාධාකාරී අග්න්යාශය ද නාලය අවහිර වීම නිසා ඇති වේ, නමුත් කාබනික හේතූන් නිසා - ඉන්ද්රියයේ පටක වල කැළැල් ඇතිවීම හෝ එහි ගෙඩියක් වර්ධනය වීම.
අග්න්යාශය duodenum සමඟ සම්බන්ධ කරන නලයේ බාධා ඇති කළ පූර්ව කොන්දේසිය ඉවත් කළ හොත්, ආහාර ජීර්ණ ඉන්ද්රියයේ සාමාන්ය ක්රියාකාරිත්වය යථා තත්වයට පත් වන අතර මෙම ප්රභේද මගින් අවුලුවන ස්රාවය අසමතුලිතතාවය සාමාන්ය තත්වයට පත් වේ.
පුද්ගලයෙකුට නිදන්ගත ඇට්රොෆික් අග්න්යාශයේ රෝගයක් ඇති වූ විට තත්වය වඩාත් නරක අතට හැරේ.මේ ආකාරයේ රෝග සුව කළ නොහැකි අතර මියගිය අග්න්යාශ සෛල වෙනුවට සම්බන්ධක පටක වර්ධනය වන අතර එය ආහාර ජීර්ණ ග්රන්ථි වලින් තොර වන අතර අවශ්ය එන්සයිම නිපදවීමට අපොහොසත් වේ.
අග්න්යාශයේ පිළිකා ගණනය කිරීම යනු කුමක්ද?
පහත දැක්වෙන ඡායාරූපයෙහි දැක්වෙන්නේ විකිරණශිලි (ඡායාරූප A) සහ නිදන්ගත කැල්සිෆයිසින් අග්න්යාශයේ රෝගයෙන් පෙළෙන රෝගියෙකුගේ උදර කුහරයේ ටොමොග්රෑම් එකක් වන අතර එපිගාස්ට්රික් කලාපයේ පැය 72 ක උග්ර වේදනාවෙන් පසු ඔක්කාරය හා වමනය ඇතිව ශල්ය වෛද්ය දෙපාර්තමේන්තුවට ඇතුළත් කරන ලදී. රසායනාගාර අධ්යයනයන් මගින් අග්න්යාශයේ රෝග විනිශ්චය පෙන්නුම් කරන සේරම් ලිපිඩ (ලීටරයකට 173 U) වැඩි වී ඇති බව පෙන්නුම් කරයි. රෝගියා මත්පැන් පානය නොකරන අතර, පෙර අධ්යයනයන් මගින් අග්න්යාශයේ වෙනත් හේතු තහවුරු කර නොමැත.

එක්ස් කිරණ හා ගණනය කළ ටොමොග්රැෆි මගින් ලබාගත් රූපය මත ඊතල මඟින් අග්න්යාශයේ calc න ගණනය කළ ආකෘතීන් දක්වයි. සායනික පින්තූරයේ දැක්වෙන්නේ ප්රධාන අග්න්යාශයේ නාල වලට ගල් වලින් බාධා වන අතර එය නිදන්ගත ගණනය කිරීමේ අග්න්යාශය සඳහා සාමාන්ය වේ. අග්න්යාශයික යුෂ වල ස් st ටිකරූපීකරණ නිෂේධනයක ස්රාවය සැලකිය යුතු ලෙස අඩුවීමේ ව්යුත්පන්නයක් ලෙස ගොඩනැගීමට හේතුව හඳුනාගෙන ඇත.
අග්න්යාශයේ පිළිකා ගණනය කිරීමේ හේතු සහ රෝග ලක්ෂණ
අග්න්යාශයේ පිළිකා ගණනය කිරීම සඳහා හේතු කිහිපයක් තිබේ. වඩාත් සුලභ වන්නේ පිත්තාශයේ රෝග සහ මත්පැන්. අග්න්යාශයේ පිළිකා ගණනය කිරීමේ සිද්ධීන්ගෙන් 80% කට වඩා මෙම සාධක දෙක හේතු වේ. කෙසේ වෙතත්, මෙම වර්ගයේ අග්න්යාශයේ ආසාදන ද ව්යාධිජනක බලපෑම්වල ප්රති as ලයක් ලෙස වර්ධනය විය හැකිය:
- සමහර .ෂධ
- ආසාදන
- අග්න්යාශයේ හා නල වල ව්යුහාත්මක ගැටළු,
- උදර කුහරයේ තුවාල, අග්න්යාශයට හානි වීම (ශල්යකර්මයේදී සිදු වූ තුවාල ඇතුළුව),
- අසාමාන්ය ලෙස රුධිරයේ මේද සංසරණය ඉහළ මට්ටමක පවතී,
- පැරතිරොයිඩ් ග්රන්ථියේ ව්යාධි විද්යාව,
- අධි රුධිර කැල්සියම්
- වකුගඩු බද්ධ කිරීමෙන් පසු ඇතිවන සංකූලතා,
- අග්න්යාශය ගණනය කිරීම සඳහා පාරම්පරික නැඹුරුතාවයක්.

ඇතැම් drugs ෂධ භාවිතය හේතුවෙන් අග්න්යාශයේ වර්ධනය 5% ක් තුළ දක්නට ලැබේ. අපි අසම්පූර්ණ drugs ෂධ ලැයිස්තුවක් ලබා දෙන අතර, විශේෂ experts යන්ට අනුව, අග්න්යාශයේ පිළිකා ගණනය කිරීමට හේතුව විය හැකිය:
- අසාතියෝප්රීන්, 6-මර්කාප්ටොපුරින් (ඉමුරාන්),
- එස්ටජන් (උපත් පාලන පෙති),
- ඩීඩොක්සිනොසින් (වීඩෙක්ස්),
- ෆූරෝසමයිඩ් (ලසික්ස්),
- පෙන්ටමිඩින් (නෙබුපෙන්ට්),
- සල්ෆනිලමයිඩ්ස් (ro රොබැක්, අසල්ෆිඩින්),
- ටෙට්රාසයික්ලයින්
- තියාසයිඩ් ඩයියුරිටික්ස් (ඩියුරිල්, එන්ඩියුරොන්),
- වැල්ප්රොයික් අම්ලය (ඩිපකෝට්),
- ඇසිටමිනොෆෙන් (ටයිලෙනෝල්),
- එන්සයිම (ACE) ඇන්ජියෝටෙන්සින් පරිවර්තක නිෂේධක (Capoten, Vasotec),
- එරිත්රොමිසින්,
- මෙතිල්ඩෝපා (ඇල්ඩොමෙට්),
- මෙට්රොනිඩසෝල් (ෆ්ලැජිල්, ප්රෝටෝස්ටැට්),
- නයිට්රොෆුරන්ටොයින් (ෆුරාඩැන්ටින්, ෆුරාන්),
- නොස්ටරොයිඩ් විරෝධී ගිනි අවුලුවන drugs ෂධ (ඇලෙව්, නැප්රොසින්, මෝට්රින්),
- සැලිසිලේට් (ඇස්පිරින්).
අග්න්යාශයේ වර්ධනය සඳහා ඉහත සඳහන් සියලු හේතුන් අග්න්යාශයේ ක්රියාකාරීත්වයේ සමාන යාන්ත්රණයක් ඇත. සාමාන්ය තත්වයන් යටතේ, අග්න්යාශය විසින් නිපදවන එන්සයිම සහ අග්න්යාශයික යුෂ duodenum වලට ඇතුළු වන තෙක් ක්රියාකාරී නොවේ. බඩවැල් තුළ, ඔවුන් ආහාර සහ අනෙකුත් රසායනික ද්රව්ය සමඟ සම්බන්ධ වී සම්පූර්ණයෙන්ම ක්රියා කිරීමට පටන් ගනී.
කෙසේ වෙතත්, සමහර ව්යාධිජනක සාධකවලට නිරාවරණය වීමේ ප්රති result ලයක් ලෙස, එන්සයිම සහ අග්න්යාශයික යුෂ අකාලයේ ක්රියාත්මක වන අතර, ආහාර ජීර්ණ ක්රියාවලිය අග්න්යාශයේම ආරම්භ වේ. අග්න්යාශයේ ආහාරයක් නොමැති බැවින්, එය තමන්ගේම පටක බිඳීමට හා ජීර්ණය කිරීමට පටන් ගනී.ප්රති result ලයක් වශයෙන්, දැවිල්ල හා ඉදිමීම වර්ධනය වේ, අග්න්යාශයේ ක්රියාකාරිත්වය කඩාකප්පල් වේ. සමහර අවස්ථාවල අග්න්යාශයේ ඇති රුධිර නාල ජීර්ණය වන අතර එය ලේ ගැලීමට හේතු වේ. සක්රීය එන්සයිම මගින් ලිහිල්, ඛාදනය වූ රුධිර නාල හරහා රුධිර ප්රවාහයට ප්රවේශය ලබා ගන්නා අතර ශරීරය පුරා සංසරණය වීමට පටන් ගනී.
අග්න්යාශයික යුෂ වල ප්රෝටීන් සං of ටකයෙන් 15% ක් පමණ අඩංගු ඊනියා ස් st ටිකරූපී නිෂේධනයක් අඩංගු වේ. එහි ප්රධාන පරමාර්ථය වන්නේ කැල්සියම් ලවණවලින් අධික ලෙස අග්න්යාශයික යුෂ වල ගල් සෑදීම වැළැක්වීමයි. සාමාන්ය තත්වයේදී, එන්සයිමවල ඇති ප්රෝටීන ස්රාවය වීම සහ ඒවායේ සංයුතියට ඇතුළත් වන ස් st ටිකීකරණ නිෂේධනය අතර සමබරතාවයක් පවත්වා ගනී. අග්න්යාශයේ පිළිකා ගණනය කිරීමේ වර්ධනයත් සමඟ අග්න්යාශයේ යුෂ සහ එන්සයිම නිෂ්පාදනය වැඩි කරන අතරම නිෂේධකයේ ස්රාවය සැලකිය යුතු ලෙස අඩු වේ. මෙය කැල්සියම් සාන්ද්රණය වැඩි කිරීමට සහ අග්න්යාශයික යුෂ වල නිෂේධකයේ තියුණු අඩුවීමට හේතු වේ. එහි ප්රති As ලයක් ලෙස ප්රෝටීන් අවප්රමාණය වීම නිසා කැල්සියම් බයිකාබනේට් වේගවත් වේ. මේ අනුව, පටක ෆයිබ්රෝසිස් හේතුවෙන් අග්න්යාශයේ නාල වලට හානි හා පටු වන අතර, අවසානයේදී, 94% ක්ම, සහ අවහිර කළ ගල්.
අග්න්යාශයේ පිළිකා ගණනය කිරීම
අග්න්යාශයේ පිළිකා ගණනය කිරීම සඳහා ප්රතිකාර කිරීම නිදන්ගත අග්න්යාශය සඳහා භාවිතා කරන එකම චිකිත්සක ක්රම මගින් සිදු කෙරේ. මෙම වෙබ් අඩවියේ අදාළ අංශ වලින් ඔබට මෙම මාතෘකාව පිළිබඳ ලිපි සහ සවිස්තරාත්මක තොරතුරු සොයාගත හැකිය.
සාරාංශයක් ලෙස, අග්න්යාශයේ පිළිකා ගණනය කිරීම සමඟ දැඩි ආහාර වේලක් අනිවාර්ය බව පෙන්වා දිය යුතුය. වේදනා සින්ඩ්රෝම් වල උග්ර අවධියේදී, දිනකට ලීටර් 2 -2.5 ක ප්රමාණයකින් ජලය භාවිතා කිරීමත් සමඟ සම්පූර්ණ නිරාහාරය දින කිහිපයක් දක්වා ඇත. මෙම ලිපියෙන් අග්න්යාශයේ පිළිකා ගණනය කිරීම සඳහා චිකිත්සක ආහාර වේලක ලක්ෂණ ඔබට හුරු කර ගත හැකිය.
අග්න්යාශයේ අග්න්යාශයේ පිළිකා සඳහා ස්වාධීනව ප්රතිකාර කිරීම අර්ථ විරහිත දෙයක් පමණක් නොව ඔබේ ජීවිතයට සෘජු තර්ජනයක් ද වන බව මතක තබා ගත යුතුය. රෝගයේ පළමු රෝග ලක්ෂණ වලදී නිසි වෛද්ය ප්රතිකාර ප්රමාදයකින් තොරව ලබා දිය යුතුය. නුසුදුසු ප්රතිකාර හේතුවෙන් කාලය අහිමි වීම සහ රෝගයේ සායනික චිත්රය නරක අතට හැරීම මෙම කාරණා සඳහා මූලික වේ.
අග්න්යාශයේ රෝග සඳහා හේතු

රසායනාගාර ක්රම මගින් නිදන්ගත අග්න්යාශයේ රෝග විනිශ්චය
අග්න්යාශයේ ව්යාධි ක්රියාවලීන් දිගු කාලීනව සංලක්ෂිත වේ, එම කාලය තුළ ද්රව පරෙන්චිමාව replace න සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය වේ, අන්තරාසර්ග හා ඉන්ද්රියයේ එක්සොක්රීන් හයිපොෆන්ෂන් වර්ධනය වේ. අග්න්යාශයේ වඩාත් පොදු හේතු:
- ප්රධාන නාලය අවහිර වීම,
- ගල් සෑදීම
- හයිපර්පරාතිරයිඩවාදය
- පාරම්පරික නැඹුරුතාවයක්
- මත්පැන්
ග්රන්ථි ආබාධවල ප්රභවය වන්නේ නාල වල එන්සයිම තැන්පත් වීමයි. එන්සයිම මගින් නල අවහිර වන අතර ප්රෝටීන සංස්ලේෂණය සඳහා වගකිව යුතු ඇසිනාර් උපකරණයේ සෛලීය විනාශයේ පසුබිමට එරෙහිව ඒවා ව්යාප්ත වීමට හේතුව මෙයයි. එහි ප්රති As ලයක් වශයෙන්, බලපෑමට ලක් වූ පටක ක්ෂය වීම හා ගෙඩිවල ගෙඩි වර්ධනය වේ.
අග්න්යාශයේ සායනික ප්රකාශනයන්
මෙම රෝගය වෙනස් ආකාරයකින් ප්රකාශ වේ:
- වේදනා ස්වරූපයෙන්, එය සම්භාව්ය ලෙස සැලකිය හැකිය:
- සාමාන්යයෙන් වේදනාව ආමාශයට ඉහළින් දිස්වන අතර පිටුපස සිට පිටුපසට විහිදේ.
- හර්පීස් සොස්ටර් අඩු සුලභ වේ
- දකුණු හෝ වම් හයිපොහොන්ඩ්රියම් වල වේදනාව. වේදනාව දේශීයකරණය කිරීම තීරණය වන්නේ අග්න්යාශයේ කුමන කොටසද යන්න ගිනි අවුලුවන ක්රියාවලියට බලපායි.
බොහෝ විට, බීමත් මත්පැන්, බහුල මේද හා කුළුබඩු සහිත ආහාර මගින් වේදනාවට පහර දෙනු ලැබේ. මෙම ප්රහාරය නැවැත්වීම සඳහා, ඔබට ශක්තිමත් සහ drug ෂධ අඩංගු වේදනා නාශක to ෂධ ලබා ගත යුතුය. පුනරාවර්තන නිදන්ගත අග්න්යාශය උග්ර, නමුත් බොහෝ විට වැඩි වේදනාවක් නොමැතිව.
ගුප්ත ස්වරූපය වේදනාව නොමැති වීමෙන් සංලක්ෂිත වේ. මෙය ඇගේ ද්රෝහීකමයි. ඇත්ත වශයෙන්ම, වේදනාව පිළිබඳ හැඟීමක් යනු එක්තරා ඉන්ද්රියයක අක්රමිකතාවයේ සං signal ාවකි. මන්ද වේදනාවක් නොමැති අතර, මිනිසුන් දිගටම පුරුදු ජීවිතයක් ගත කිරීම, වෙනත් රෝග ලක්ෂණ කෙරෙහි අවධානය යොමු නොකිරීම හෝ පෙති වලින් අල්ලා ගැනීම. නමුත් ගුප්ත ස්වරූපයෙන් රෝගය කලාතුරකින් දක්නට ලැබේ.
රෝගීන් බොහෝ විට පැමිණිලි කරන්නේ ඔක්කාරය, ආහාර ගැනීමට අකමැති වීම, duodenum හි මාංශ පේශි පටක වල අනවශ්ය ලෙස හැකිලීම හෝ එහි ශ්ලේෂ්මල පටලවල ඇතිවන ගිනි අවුලුවන ක්රියාවලීන් මගින් කුපිත වේ. බෙල්චින්, වමනය නිරීක්ෂණය කෙරේ. බඩවැල් ක්රියාකාරිත්වය දුර්වල වේ.
උපකරණ රෝග විනිශ්චය

රෝගියා පරීක්ෂා කිරීම: ස්පන්දනය
ප්රයෝජනවත් ලිපියක්? සබැඳිය බෙදා ගන්න
එක්ස් කිරණ පරීක්ෂණයෙන් ගණනය කිරීම් පෙන්නුම් කරයි. අග්න්යාශයේ මෘදු පටක, ව්යාප්ත කැල්සිෆිකේෂන් ලෙස හැඳින්වේ. එය හයිපර් තයිරොයිඩ් ග්රන්ථිය, අයිලට් සෛල පිළිකා සමඟ ඇතිවිය හැකි අතර නිදන්ගත මත්පැන් පානය කරන්නන්ගේ ලක්ෂණයකි.
සෙමෙන් වැඩෙන මාරාන්තික පිළිකාවක් සැක කළ විට සාමාන්යයෙන් පරිගණක ටොමොග්රැෆි (සීටී) ස්කෑන් භාවිතා කරනු ලැබේ. මිල අධික රෝග විනිශ්චය ක්රමයක් වන සීටී ග්රන්ථි රෝග තීරණය කිරීමේ හැකියාව සැලකිය යුතු ලෙස පුළුල් කරයි.
අල්ට්රා සවුන්ඩ් පරීක්ෂණය රෝගීන්ගෙන් 90% ක් තුළ අග්න්යාශයේ රෝග නිර්ණය කිරීමට, කැල්සිෆිකේෂන් හඳුනා ගැනීමට, නල විස්තාරණය කිරීමට, නියෝප්ලාස්ම් ඇති බව තීරණය කිරීමට හෝ බැහැර කිරීමට උපකාරී වේ. එන්ඩොස්කොපික් රෙට්රොග්රේඩ් චෝලන්ජියෝපන්ක්රිටෝග්රැෆි (ඊආර්සීපී) මගින් නාල වල පටු වීම හඳුනා ගනී, ඒවායේ ව්යාධි තත්වයන් දේශීයකරණය කිරීම තීරණය කිරීමට හැකි වේ - ගණනය කිරීම් සහ ප්රෝටීන් ප්ලග්.
මීට අමතරව, ඊආර්සීපී සඳහා සමස්ත ආමාශ ආන්ත්රයික පත්රිකාවේ එන්ඩොස්කොපික් පරීක්ෂණයක් සිදු කරනු ලැබේ.
- අග්න්යාශ නාලය ගවේෂණය කරන්න,
- අධ්යයනය සඳහා අග්න්යාශයික යුෂ සාම්පල,
- අග්න්යාශය අවුලුවන අනුකූල ව්යාධි හඳුනා ගන්න.
රසායනාගාර පර්යේෂණ
ජෛව අග්න්යාශයේ උත්ප්රේරක වල තත්වය තීරණය කිරීම - එන්සයිම. ඇමයිලේස් යනු ග්රන්ථියේ ව්යාධි තත්වයක් පෙන්නුම් කරන එන්සයිම වලින් එකක් වන අතර එම නිසා රුධිරයේ හා මුත්රා වල එහි ක්රියාකාරිත්වයේ තත්වය මුලින්ම අධ්යයනය කෙරේ. රුධිරයේ ඇති මෙම එන්සයිමයේ ප්රමාණය ප්රහාරය ආරම්භයේ සිට පැය 2-12 කට පසුව ඉහළ යන බවත්, නව දින ආරම්භය වන විට එහි උච්චතම අවස්ථාව කරා ළඟා වන බවත්, රෝගයේ වාසිදායක ක්රියාමාර්ගයක් සමඟ පැය 48-96 කට පසු යථා තත්ත්වයට පත්වන බවත් සටහන් වේ.
අග්න්යාශයේ ආසාදනය නෙෆ්රොන් නාලිකාවේ මධ්යම කොටස උල්ලං violation නය කිරීමක් වන අතර එහි ප්රති am ලයක් ලෙස ඇමයිලේස් අවශෝෂණය අඩු වන අතර ඒ සමඟම වකුගඩු නිෂ්කාශනය වැඩි වේ (වකුගඩු ශරීරයෙන් අපද්රව්ය ඉවත් කිරීමට ඇති හැකියාව).
නමුත් සමහර රෝගීන් තුළ ග්රන්ථි ප්රදාහය උග්රවීම ඇමයිලේස් ක්රියාකාරිත්වයට බලපාන්නේ නැති අතර රෝගයේ මුළු කාලය පුරාම එය ස්ථාවරව පවතී. මෙම කාණ්ඩයේ රෝගීන් තුළ, පාරෙන්චිමා පටක වල ව්යාධි ක්රියාවලීන් හේතුවෙන් ඇමයිලේස් මට්ටම අඩු වන අතර එම නිසා එන්සයිමයේ ක්රියාකාරිත්වයේ වෙනස්වීම් කිසිසේත්ම සැලකිය නොහැකිය.
මෙහිදී එය අවශ්ය වේ - ඇමයිලේස් තත්වයට අග්න්යාශ රෝග පමණක් නොව, තුවාලයක්, පෙරිටෝනිටිස්, වකුගඩු අකර්මණ්යතාවය සහ තවත් රෝග ගණනාවක් ද දැක්විය හැකිය. ඇතැම් ations ෂධ භාවිතය නිසා පවා ඇමයිලේස් ක්රියාකාරිත්වය වෙනස් විය හැකිය: සල්ෆොනමයිඩ්, උපත් පාලන ක්රම, ඩයියුරිටික් ආදිය.

අල්ට්රා සවුන්ඩ් - නිදන්ගත අග්න්යාශයේ රෝග විනිශ්චය ලෙස
අග්න්යාශයේ තත්වය හඳුනා ගැනීම සඳහා වඩාත් නිවැරදි චිත්රයක් පෙන්වන්නේ ට්රිප්සින් වල ක්රියාකාරිත්වය මැනීමෙනි, විශේෂයෙන් ට්රිප්සිනොජන්, එහි ක්රියාකාරිත්වය මගින් අධි-එන්සයිම අග්න්යාශය ආසාදනය පෙන්නුම් කරයි. රුධිර පොස්ෆොලිපේස් ක්රියාකාරිත්වය පහත දැක්වෙන ක්රම මගින් තීරණය වේ:
- immunofluorometric
- ජෛව රසායනික
- විකිරණශීලී.
මෙම එන්සයිමයේ සාන්ද්රණය හා ක්රියාකාරිත්වය අග්න්යාශයේ ව්යාධිජනකය පිළිබඳ පැහැදිලි අදහසක් ලබා දෙයි. තවත් එන්සයිම ක්රමයක් සංවර්ධනය කර ඇත - ඉලාස්ටේස් විශ්ලේෂණය.අග්න්යාශයේ තත්වය කෙරෙහි එන්සයිම වල බලපෑම අධ්යයනය කිරීමේ ප්රති this ලයක් ලෙස මෙම එන්සයිමයේ අන්තර්ගතය අනෙක් ඒවාට වඩා කලින් ඉහළ යන අතර දින 10-12 අතර කාලයක් රඳවා තබා ගනී. විශ්ලේෂණයේ සියලුම සංරචකවල සමස්තය රෝගයේ ගමන් මග පිළිබඳ ඉතා පැහැදිලි චිත්රයක් ලබා දෙයි.
එක්සොක්රීන් ග්රන්ථි ක්රියාකාරිත්වයේ තත්වය
ඉන්ද්රියයේ තත්වය තීරණය කිරීමට ඔබට ඉඩ සලසන තවත් ක්රමයක් වන්නේ රහසිගත පරීක්ෂණයකි, එමඟින් එක්සොක්රීන් ක්රියාකාරිත්වයේ effectiveness ලදායීතාවය තීරණය කිරීමට ඔබට ඉඩ සලසයි. මෙම ක්රමය බෙහෙවින් is ලදායී වන නමුත්, අවාසනාවකට මෙන්, එහි අධික පිරිවැය නිසා සෑම තැනකම ලබාගත නොහැක. මෙම ක්රමයේ සාරය පහත පරිදි වේ: පළමුව, අග්න්යාශය රහසිගත-පැක්රියෝසිමයින් සමඟ උත්තේජනය වේ. ටික වේලාවකට පසු, අග්න්යාශයික යුෂ එකතු කරන විශේෂ උපකරණයක් සමඟ duodenum පරීක්ෂා කරනු ලැබේ.
අග්න්යාශයේ ඇති බව පෙන්නුම් කරන්නේ බයිකාබනේට් ලුණු වල අඩු අන්තර්ගතයක් වන අතර එය මෙක් / ලීටර 90 ට වඩා අඩුය. duodenum හි අන්තර්ගතයේ සාමාන්ය පරිමාවක් සමඟ.
මෙම අන්ත්රය තුළට ස්රාවය වන අග්න්යාශයික යුෂ ප්රමාණය තීරණය වන්නේ බැහැර කරන නිෂ්පාදනවල ඇති චයිමොට්රිප්සින් ප්රමාණයෙනි. රෝගියෙකුගේ මළ මූත්රාවල ඇති ඉලාස්ටේස් 1 ප්රමාණය තීරණය කිරීමේ ක්රමයකි. ස්ටීටෝරියා - අග්න්යාශයේ පිළිකා සමඟ රෝගියාගේ බැහැර කරන නිෂ්පාදනවල මේද සාන්ද්රණය වැඩි වන අතර මේදය බිඳෙන එන්සයිම ප්රමාණවත් නොවීම පෙන්නුම් කරයි. ක්රියා පටිපාටියට පෙර analysis ලදායී විශ්ලේෂණය සඳහා, ෂ්මිට් ආහාරයට අනුව රෝගියාගේ ආහාර සංවිධානය කිරීම අවශ්ය වේ, ඒවාට ඇතුළත් වන්නේ:
- 105 ග්රෑම් ප්රෝටීන්
- ග්රෑම් 135 ක් සහ
- කාබෝහයිඩ්රේට් ග්රෑම් 180 ක්.
මේද අම්ල වල සාමාන්ය තත්වයේ ඇති මේද හා සබන් වල ඉහළ සංයුතිය පෙන්නුම් කරන්නේ අධ්යයනයට භාජනය වන ඉන්ද්රියයේ එක්සොක්රීන් ප්රමාණවත් නොවීමයි.
බෙහෙත්

සෑම ආමාශ ආන්ත්ර විද්යා ologist යෙකුට නිදන්ගත අග්න්යාශයේ රෝග විනිශ්චය කළ හැකිය
වේදනා ප්රහාරයකින් සහනයක්. උග්ර අවධියේදී treatment ෂධ ප්රතිකාර කිරීම වේදනා නාශක භාවිතයෙන් වේදනා සින්ඩ්රෝමය නැවැත්වීම අරමුණු කර ගෙන ඇත - වේදනා නාශක, බැරල්ජින් සහ වෙනත් අය. සාම්ප්රදායික වේදනා නාශක උදව් නොකරන්නේ නම්, ඔවුන් කාලතුවක්කු භාවිතා කරයි - drugs ෂධ අඩංගු drugs ෂධ.
ග්රන්ථි ක්රියාකාරිත්වය අඩුවීම
ආමාශයේ, කොලෙස්ටිස්ටොකීන් සහ සෙරෙටින් සංස්ලේෂණය කර ඇත - එය ක්රියාත්මක වන අග්න්යාශයික උත්තේජක. මේ මොහොතේ රෝගී ඉන්ද්රිය තීව්ර ආකාරයකින් ක්රියා කිරීමට පටන් ගන්නා අතර රෝගියාට අමතර වේදනාවක් ඇති කරයි. අග්න්යාශයේ ක්රියාකාරිත්වය මන්දගාමී වන ලෙස බල කිරීම සඳහා, ප්රතිකාර සංකීර්ණයට අවහිර කරන්නන් (ලැන්සොප්රසෝල් සහ ඔමේප්රසෝල්) ඇතුළත් කර ඇත. එසේම, ස්රාවය අඩු කිරීම සඳහා (අන්තරාසර්ග හා එක්සොක්රීන් යන දෙකම), සෝමාස්ටැටින් පරිපාලනය කෙරේ. අතුරු ආබාධ අනාවරණය වුවහොත් drug ෂධයේ මාත්රාව අඩු වේ.
එන්සයිම සහාය
අග්න්යාශයේ ප්රතිකාර ක්රමයට කේන්ද්රීය වන්නේ ආහාර ජීර්ණ එන්සයිම හා විශේෂයෙන් අග්න්යාශයේ ප්රතිස්ථාපන ප්රතිකාරයයි. ශරීරයේ ඇති මෙම එන්සයිමයේ iency නතාවයට පිළියමක් ලෙස වේදනාව වළක්වා ගැනීමටත්, ග්රන්ථියේ එක්සොක්රීන් හයිපොෆන්ෂන් සම්බන්ධව හදිසි අවශ්යතාවයක් ඇති කිරීමටත් ඒවා උපකාරී වේ. එන්සයිම සැකසීමේ විවිධ කණ්ඩායම් කිහිපයක් ඇත, ඒවායේ සං ent ටක සංරචක මගින් අන්තර් සම්බන්ධිත වේ:
- ආමාශයික ශ්ලේෂ්මලවල සාරය සහ පෙප්සින් ද ඇතුළුව නිපදවන ugs ෂධ - ඇසිඩින්-පෙප්සින්, අබොමින්, පෙප්සිඩිල්,
- ඇමයිලේස් ලයිපේස් සහ ට්රිප්සින් වැනි අග්න්යාශයික එන්සයිම අඩංගු සූදානම. ඒවා නම් ක්රියොන්, පැන්ක්රයිටින්, මෙසිම්-ෆෝටේ, ට්රයිෆර්මන්ට්, පෑන්කුර්මන්,
- F ’ෆෙස්ටල්, ඩයිජෙස්ටල්, එන්සිස්ටල්, හි ඇති කෝපය පල කලේය සහ අර්ධගෝලයේ සං components ටක සමඟ අග්න්යාශය අඩංගු සංයෝග.
- ඒකාබද්ධ එන්සයිම
- ප්රති-ගිනි අවුලුවන චිකිත්සාව. ඉන්ද්රියයක සාමාන්ය ක්රියාකාරිත්වයේ ඕනෑම ආබාධයක් බෝවන හා ගිනි අවුලුවන ක්රියාවලීන් ආරම්භ කිරීම සමඟ සිදු වේ. එබැවින්, නිදන්ගත අග්න්යාශයේ පිළිකා, පෙනිසිලින්, බෙටා-ලැක්ටෑම්, ටෙට්රාසයික්ලයින් නියම කරනු ලැබේ.එපමණක් නොව, පා drug මාලාවේ drug ෂධ, මාත්රාව සහ කාලසීමාව තනි තනිව තීරණය වේ.
- විෂබීජ නාශක drugs ෂධ. සිනිඳු මාංශ පේශි වලට බලපාන ugs ෂධ පිත්තාශයේ හයිපර් හෝ හයිපොමෝටෝරියා සඳහා නියම කරනු ලැබේ. පළමු අවස්ථාවේ දී, ඇන්ටිස්පස්මොඩික්ස් නියම කරනු ලැබේ - පැපවරින්, ප්ලැටිෆිලින්, ගැලිඩෝර්, නො-ෂාපා, ආදිය - දෙවනුව - මාංශ පේශි පටක වල ප්රතිවිරෝධතා ක්රියාකාරිත්වය සක්රීය කිරීම ප්රවර්ධනය කරන ප්රොකිනෙටික්ස් - ඩොම්පෙරිඩෝන්, සිසැප්රයිඩ් එග්ලෝනිල්, ආදිය.
- ආහාර වේලක්

පෝෂණවේදියෙක් අනිවාර්යයෙන්ම ආහාර වේලක් නියම කරයි!
බරපතල රෝගාබාධයක් රෝගියාගේ ජීවන රටාවට ගැලපෙන පරිදි සකස් කරයි. පුද්ගලයෙකුට මත්පැන් සම්පූර්ණයෙන්ම අත්හැර දැමීමට, අධික මේද ආහාර ගැනීමට, ඔහුගේ ආහාර වේලෙහි ඇතැම් ආහාර සහ තහනම් පිළිපැදීමට බල කෙරෙයි. අග්න්යාශයේ පිළිකා උත්සන්න වීමත් සමඟ එන්සයිම වල ක්රියාකාරිත්වය වැඩිවීමත් සමඟ රෝගියාට නිරාහාරව සිටීම සහ ගෑස් රහිත ඛනිජ ජලය, දුර්වල ලෙස පෙරන ලද තේ හෝ රෝස්ෂිප් සුප් හොද්ද භාවිතා කිරීම නියම කරනු ලැබේ.
අඩු කැලරි සහිත ආහාරයක් මේද හා කාබෝහයිඩ්රේට් සීමා කරන තුන්වන දින සිට පමණි. උග්රවීමක් නැවැත්විය හැකි විට, රෝගියාට චිකිත්සක ආහාර වේලක් නියම කරනු ලැබේ - අංක 5a වගුව, එය සාමාන්යයෙන් ආහාර ජීර්ණ රෝග ඇති රෝගීන්ට නියම කරනු ලැබේ. මෙම ආහාර වගුවට ඇතුළත් වන්නේ:
- 150 gr දක්වා ප්රෝටීන. (තම්බා මස්, අඩු මේද වර්ග කුකුළු මස් හෝ මාළු, කිරි සහ කිරි නිෂ්පාදන. දිනකට බිත්තර 1 ක් අවසර දෙනු ලැබේ). ප්රෝටීන වලින් සියයට 20 ක් ශාක සම්භවයක් ඇති ඒවා විය හැකිය.
- මේද - සත්ව මේද දැඩි ලෙස contraindicated. 10 gr ට අවසර දී ඇත. බටර්, ක්රීම් හෝ ඇඹුල් ක්රීම්, සහ ග්රෑම් 20-30. - එළවළු.
- කාබෝහයිඩ්රේට් - (ජෑම්, මී පැණි, සීනි) - එය ග්රෑම් 70 ක් තුළ පරිභෝජනය කිරීමට අවසර ඇත. දිනකට.
- සෝඩියම් ක්ලෝරීන් (සෝඩියම් ක්ලෝරයිඩ්) - ජලය ග්රෑම් 8 - ලීටර් 2-2.5.
විටමින් ඒ, සී, බී 1, බී 2, බී 12, ෆෝලික් අම්ලය, පීපී සහ කේ දෛනික මෙනුවේ තිබිය යුතු අතර, එබැවින් රෝගියා එළවළු සහ පලතුරු තම්බා, වාෂ්ප හා අමු ආකාරයෙන් අනුභව කළ යුතුය. රෝගියා සඳහා එළවළු, ධාන්ය වර්ග, කිරි, පොඩි කළ ධාන්ය සුප් සකස් කිරීම අවශ්ය වේ. පිටි පිඟන් සහ නිෂ්පාදන සඳහා අවසර ඇත (පේස්ට්රි නිෂ්පාදන හැර). බැදපු, ඉස්ටුවක්, ටින් කළ ආහාර, marinades, කුළුබඩු වැනි දෑ තදින්ම contraindicated. ආහාර පෝෂණය සමස්ත ප්රතිකාර වැඩසටහනේ කොටසකි.
උග්ර අග්න්යාශය “නිවාඩු රෝගයක්” ලෙස හඳුන්වන්නේ ඇයි, ඔබ වීඩියෝවෙන් ඉගෙන ගනු ඇත:
නිදන්ගත අග්න්යාශය යනු තරමක් භයානක හා දිගු කාලීන රෝගයක් වන අතර එය අග්න්යාශයේ ගිනි අවුලුවන ක්රියාවලීන් මෙන්ම එහි සෛල හා පටක වලට හානි වේ. මෙම ලිපියෙන් නිදන්ගත අග්න්යාශයේ වර්ගීකරණය මෙන්ම මෙම රෝගයේ ප්රධාන ලක්ෂණ විස්තර කෙරේ.
මෙම ව්යාධි විද්යාව කුමක්ද?
නිදන්ගත අග්න්යාශය බොහෝ විට සිදුවන්නේ වැඩිහිටියන්ගේ මානව වර්ගයාගේ දුර්වල අර්ධයේ නියෝජිතයන් තුළ වන අතර අඩු වාර ගණනක් මැදි වියේ පසුවෙයි. මෙම ව්යාධිවේදය වර්ධනය වීමට ප්රධාන හේතුව මන්දපෝෂණයයි.

බොහෝ විට, අග්න්යාශයේ ගැටළු ඇති වන්නේ හරියටම පුද්ගලයෙකු අධික ලෙස බැදපු හා මේද ආහාර අනුභව කිරීමට පටන් ගත් විටය. කෙසේ වෙතත්, මෙය එකම අන්තය නොවේ. එසේම, මෙම රෝගය අධික ලෙස ආහාර වේලක් අනුගමනය කරන කාන්තාවන්ට පහර දී සෞඛ්ය සම්පන්න ආහාර ප්රතික්ෂේප කරයි. මිනිස් සිරුරට මේදය හා ප්රෝටීන් ඉතා අල්ප වේ නම්, අග්න්යාශය නිසි ලෙස ක්රියා කිරීම නතර කරයි. මේ හැරුණු විට, පුද්ගලයෙකු මත්පැන් අනිසි ලෙස භාවිතා කරන්නේ නම්, නිදන්ගත අග්න්යාශයේ පිළිකාවක් ඇති වේ යැයි ඔබට සහතික විය හැකිය.
අද වන විට මෙම රෝගයේ වර්ගීකරණයන් විශාල සංඛ්යාවක් ඇත, ඒ සෑම එකක්ම යම් යම් සාධක සැලකිල්ලට ගනී. අපි ඒ සෑම එකක්ම වඩාත් විස්තරාත්මකව සලකා බලමු.
නිදන්ගත අග්න්යාශයේ පිළිකා මර්සෙයිල්-රෝම වර්ගීකරණය
මෙම වර්ගීකරණය ලොව පුරා ඉතා ජනප්රිය හා බහුලව භාවිතා වේ.ඇයට අනුව, මෙම රෝගයේ ආකාර හතරක් ඇත:
- බාධාකාරී. මෙම ස්වරූපය අග්න්යාශයේ ගිනි අවුලුවන ක්රියාවලීන් මගින් සංලක්ෂිත වේ. මෙම අවස්ථාවේ දී, ප්රධාන නාල වල පිළිකා, මැලියම් හෝ ගිනි අවුලුවන ප්රතික්රියා මගින් අවහිර වේ.

- අග්න්යාශයේ පිළිකා ගණනය කිරීම අද බහුලව දක්නට ලැබේ. මෙම අවස්ථාවේ දී, පටක නාභීය ලෙස විනාශ වන අතර එමඟින් අභ්යන්තර ගල් සෑදේ. මෙවැනි රෝග බොහෝ විට දක්නට ලැබෙන්නේ විශාල වශයෙන් මත්පැන් පානය කරන අය තුළ ය.
- පටක ක්ෂය වීමෙන් සංලක්ෂිත බැවින් ප්රේරක ස්වරූපය අතිශයින් දුර්ලභ ය.
- ගෙඩි සහ නියුමෝසිස්ටිස් සෑදීම.
අග්න්යාශයේ ප්රධාන කාර්යය
නිදන්ගත අග්න්යාශයේ වර්ගීකරණය වැනි එවැනි ප්රශ්නයක් අවබෝධ කර ගැනීම සඳහා අග්න්යාශය වැනි අවයවයක් ක්රියා කරන්නේ කෙසේද යන්න ඔබ තේරුම් ගත යුතුය. ආහාර ජීර්ණය කිරීමේ ක්රියාවලියට සෘජුවම සම්බන්ධ වන විවිධ එන්සයිම නිපදවන බව දැන ගැනීම වටී. අග්න්යාශයික එන්සයිම මගින් පැමිණෙන ආහාර ජීර්ණය කිරීමට හැකි වන අතර එය අවශෝෂණය කරගත හැකිය. දිවා කාලයේදී මෙම ඉන්ද්රිය ස්රාවය ලීටරයක් පමණ වර්ධනය කිරීමට සමත් වන අතර ආහාර නිසි ලෙස ජීර්ණය කිරීම සඳහා ඉතා වැදගත් වේ.
ව්යාධි විද්යාවේ සං s ා
නිදන්ගත අග්න්යාශයේ වර්ගීකරණය කුමක්ද යන්න වඩා හොඳින් අවබෝධ කර ගැනීම සඳහා, මෙම ව්යාධි විද්යාවේ ඇති රෝග ලක්ෂණ මොනවාදැයි ඔබ තේරුම් ගත යුතුය. එබැවින්, අවධානය යොමු කළ යුතු ලකුණු මොනවාද:

- උදරයේ වේදනාව,
- නුසුදුසු ආහාර ජීර්ණය, අධික මේද පුටුව, ඉදිමීම, සැලකිය යුතු බර අඩු වීම, ආහාර නොඉවසීම සහ මුළු ශරීරයේ දුර්වලකම වැනි රෝග ලක්ෂණ ඇති කරයි.
- සමහර අවස්ථාවල, නිදන්ගත අග්න්යාශයේ රෝගයේ දියුණු අවධියේදී, දියවැඩියාව වර්ධනය වීමට පටන් ගත හැකිය,
- කෝපය පල කලේය තුළ ආමාශයික ඩිස්පෙප්සියා සින්ඩ්රෝමය අනාවරණය වේ.
ප්රති result ලයක් වශයෙන්, නිදන්ගත අග්න්යාශයේ පිළිකා වර්ධනය වේ.
ඇත්ත වශයෙන්ම, මෙම රෝගය හේතු කිහිපයක් නිසා මෙන්ම ඒවායේ සංයෝජනය සමඟ වර්ධනය වීමට පටන් ගත හැකිය. වෛද්යවරුන්ට අනුව, බොහෝ විට මෙම ව්යාධිවේදය සඳහා හේතු වන කරුණු කෙරෙහි අවධානය යොමු කරන්න:
- අධික ලෙස මත්පැන් අනිසි භාවිතය,
- සමහර .ෂධ භාවිතය
- අධි රුධිර කැල්සියම්

- නුසුදුසු මේද පරිවෘත්තීය,
- දුර්වල පරම්පරාවේ ප්රති the ලයක් ලෙස රෝගයේ වර්ධනය ද සිදුවිය හැකිය.
- එසේම, පෝෂ්ය පදාර්ථ ප්රමාණවත් නොවීම නිසා රෝගය හටගත හැකිය.
නිදන්ගත අග්න්යාශය: ICD වර්ගීකරණය 10
මෙම වර්ගීකරණය නවීන වන අතර අද වන විට වඩාත් බහුලව භාවිතා වේ. මෙම වර්ගීකරණයට අනුව, ලෝක සෞඛ්ය සංවිධානය සෑම වසර දහයකට වරක් නව රෝග ලැයිස්තුවක් සාදයි, මෙයට නිදන්ගත අග්න්යාශය ද ඇතුළත් වේ. නවීන වර්ගීකරණය මඟින් සෑම රෝගයකටම තමන්ගේම කේතයක් ලබා දෙයි, එබැවින් වෛද්යවරයාට මෙම කේතය භාවිතා කරමින් විදේශීය භාෂාවක් නොතේරුණද, කුමන ආකාරයේ රෝගයක්ද යන්න තේරුම් ගැනීමට ඔහුට හැකි වේ.

එබැවින්, මෙම වර්ගීකරණයට අනුව, නිදන්ගත අග්න්යාශයේ පිළිකා දෙකක් ඇත:
- මධ්යසාර සම්භවය,
- මෙම ව්යාධි විද්යාවේ වෙනත් ආකාර.
කේම්බ්රිජ් වර්ගීකරණය
නිදන්ගත අග්න්යාශයේ කේම්බ්රිජ් වර්ගීකරණය බටහිර වෛද්යවරුන් අතර විශේෂයෙන් ජනප්රියය. එය පදනම් වී ඇත්තේ රෝගයේ විවිධ අවස්ථා වල අග්න්යාශයේ වෙනස්කම් ශ්රේණිගත කිරීම මත ය. මෙම වර්ගීකරණයට අනුව, රෝගයේ පහත අදියරයන් වෙන්කර හඳුනාගත හැකිය:
- අග්න්යාශය හොඳ තත්ත්වයේ පවතී. මෙම අවස්ථාවේ දී, ඉන්ද්රිය සාමාන්ය ව්යුහයක් ඇති අතර නිවැරදිව ක්රියා කරයි.
- නිදන්ගත ස්වභාවයේ ව්යාධි වෙනස්කම්. මෙම අවස්ථාවේ දී, අග්න්යාශයේ සුළු වෙනස්කම් පමණක් නිරීක්ෂණය කෙරේ.

- මෘදු ව්යාධි වෙනස්කම් පාර්ශ්වීය නාල වල වෙනස්කම් මගින් සංලක්ෂිත වේ.
- මධ්යස්ථ ස්වභාවයේ ව්යාධි වෙනස්කම්. මෙම අවස්ථාවේ දී, පාර්ශ්වීය නාල වල පමණක් නොව ප්රධාන වශයෙන් ද ඔබට දැනටමත් වෙනස්කම් දැකිය හැකිය. සාමාන්යයෙන් මෙම අවධියේදී කුඩා ගෙඩි සහ ගෙල පටක සාදයි.
- සැලකිය යුතු ව්යාධි වෙනස්කම්. මෙම අවස්ථාවේ දී, ඉහත විස්තර කර ඇති සියලු වෙනස්කම් වලට අමතරව, විශාල ගෙඩි සහ ගල් ද සෑදිය හැකිය.
අග්න්යාශයේ අග්න්යාශය
නිදන්ගත biliary මත යැපෙන අග්න්යාශය යනු දිගු කාලීන අග්න්යාශ රෝගයක් වන අතර එය දරුවාගේ උපතේදී පවා ශරීරයේ පැවති ව්යාධි වල පසුබිමට එරෙහිව වර්ධනය වේ. ඇත්ත වශයෙන්ම, එවැනි රෝගයක් ඉතා සුලභ වන අතර එවැනි රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ:
- උදරයේ සියලුම කොටස්වල වේදනාව, ප්රධාන වශයෙන් රාත්රියේ සිදු වේ. වේදනාව පිටුපසට, උරහිස් බ්ලේඩ් හෝ බෙල්ලටද යා හැකිය. එපමණක් නොව, බොහෝ විට මෙම රෝගයේ වේදනාකාරී රෝග ලක්ෂණ biliary කොලිකයේ පහරදීම් සමඟ පටලවා ගත හැකිය.

- අග්න්යාශයේ අග්න්යාශය හටගන්නේ උදරයේ ඉදිමීම, ඔක්කාරය, බෙල්චින්, වමනය හෝ රම්බල් වැනි ස්වරූපයෙන් ය.
- අසනීප කාලවලදී, මල ගැටළු හඳුනාගත හැකිය. දිනකට පස් වතාවක් නිරීක්ෂණය කරන ලද පාචනය ගැන බොහෝ රෝගීන් පැමිණිලි කළහ. ඒ අතරම, පුටුවේ හතු සහිත චරිතයක් තිබූ අතර වැසිකිළියේ බිත්ති වලින් ඉතා දුර්වල ලෙස සෝදා ඇත.
- බයිල් වර්ණකයේ රුධිර මට්ටම ඉහළ යාම. එහි ප්රති As ලයක් ලෙස සම මෙන්ම ඇස්වල සුදු පැහැය කහ පැහැයක් ගනී.
- බොහෝ රෝගීන් සැලකිය යුතු බර අඩු වීමක් අත්විඳ ඇත.
- දියවැඩියාව වර්ධනය වීම.
එවැනි රෝගයක් සාමාන්යයෙන් ගතානුගතික ලෙස සලකනු ලැබේ, කෙසේ වෙතත්, ඉතා දුර්ලභ අවස්ථාවන්හිදී, ශල්යකර්ම මැදිහත්වීම අවශ්ය විය හැකිය.
පුනරාවර්තන අග්න්යාශය
නිදන්ගත අග්න්යාශය (නැවත ඇතිවීම අනුව වර්ගීකරණය කලාතුරකින් භාවිතා වේ) වේදනාව නිරන්තරයෙන් සිදුවීම මගින් සංලක්ෂිත වේ. එවැනි වේදනාවන් ඉතා තියුණු බව පැවසිය නොහැක, නමුත් නුසුදුසු ප්රතිකාර මගින් රෝගියාගේ තත්වය සැලකිය යුතු ලෙස නරක අතට හැරෙනු ඇත.
කෙසේ වෙතත්, මෙම ව්යාධිවේදය සමඟ එකවරම, රෝගියාට ආහාර ජීර්ණ පද්ධතියේ වෙනත් රෝග ද තිබේ නම්, වේදනාව හුදෙක් නොඉවසිය හැකිය. සාමාන්යයෙන් වේදනාව පැය කිහිපයක් සිට දින කිහිපයක් දක්වා පවතී. මෙම රෝගයේ රෝග ලක්ෂණ තුරන් කිරීම සඳහා, කොන්සර්වේටිව් ප්රතිකාර ක්රම භාවිතා කිරීම මෙන්ම පෝෂණය සාමාන්යකරණය කිරීම අවශ්ය වේ.
නිදන්ගත අග්න්යාශය, විවිධාකාර ස්වභාවයක් ඇති හේතු, නියමිත වේලාවට ප්රතිකාර කිරීම ආරම්භ කිරීම ඉතා වැදගත් වේ, එසේ නොමැතිනම් මෙම ව්යාධි විද්යාව වෙනත් රෝග ඇතිවීමට හේතු වේ. සාමාන්යයෙන්, ව්යාධි විද්යාවේ නිදන්ගත ස්වරූපය ගතානුගතික ක්රම සමඟ ප්රතිකාර කිරීම ඉතා අපහසු වේ, එබැවින් විශේෂ experts යන් ශල්යකර්ම සඳහා යොමු වීමට යෝජනා කරයි. ඉක්මන් නිගමනවලට නොයන්න, වෛද්යවරුන් කිහිප දෙනෙකු හමුවන්න, දැනටමත් ලැබී ඇති පොදු නිර්දේශ මත පදනම්ව, වැඩිදුර ප්රතිකාර ක්රම තීරණය කරන්න.
ප්රතිකාර ක්රියාවලිය වේදනාව තුරන් කිරීම, ගිනි අවුලුවන ක්රියාවලීන් ඉවත් කිරීම මෙන්ම ශරීරයෙන් පිටත ඉවත් කිරීමේ ක්රියාවලිය අරමුණු කළ යුතු බව අමතක නොකරන්න.
රෝගයේ ආකාර
අග්න්යාශයේ පිළිකා ඇති වන්නේ එක් එක් පුද්ගලයාගේ කුමන ප්රභේදයක්ද යන්න තීරණය කිරීම ඉතා වැදගත් වේ. රෝගයේ ස්වරූපය බොහෝ සාධක මත රඳා පවතී. විද්යා scientists යින් විමෝචනය කරන ආකාර මොනවාදැයි අපි වඩාත් විස්තරාත්මකව සලකා බලමු:
- නිදන්ගත අග්න්යාශයේ එඩීමාස් ස්වරූපය උග්රයට බෙහෙවින් සමාන ය. මෙම අවස්ථාවේ දී, රෝගය මාස හයකට වඩා වැඩි කාලයක් තිස්සේ වර්ධනය වේ. බොහෝ විට, වේදනාවට අමතරව, ඔක්කාරය හා වමනය ද දක්නට ලැබේ.
- පාරෙන්චිමල් ස්වරූපය සංලක්ෂිත වන්නේ නිතර නිතර උග්රවීමෙනි. රීතියක් ලෙස, එවැනි උග්රවීම් වසරකට කිහිප වතාවක් සිදු වේ. අල්ට්රා සවුන්ඩ් චිකිත්සාව මෙන්ම වෙනත් පරීක්ෂණ ක්රම ද සිදු කරන විට අග්න්යාශය යම් යම් වෙනස්කම් වලින් සංලක්ෂිත බව සටහන් කළ හැකිය.
- ප්රේරක ස්වරූපය සාමාන්යයෙන් ඉතා ශක්තිමත් වේදනාවෙන් සංලක්ෂිත වේ.මීට අමතරව, රුධිරයේ ඇති ඇමයිලේස් ප්රමාණය වැඩි වීමට පටන් ගනී. කෙසේ වෙතත්, අල්ට්රා සවුන්ඩ් ඉන්ද්රිය ප්රමාණයෙන් වැඩි වීමට පටන් ගත් බව නොපෙන්වයි. සමහර අවස්ථාවල එය ඊට පටහැනිව කුඩා වේ.
- අග්න්යාශයේ ඇති සිස්ටික් ස්වරූපයක් සමඟ කුඩා ගෙඩි සෑදීමට පටන් ගනී. ඒ සමගම, ඉන්ද්රියම වර්ධනය වීමට පටන් ගන්නා අතර, එහි සමෝච්ඡයන් එතරම් පැහැදිලි නොවේ.
- ව්යාජ ස්වරූපය සාමාන්යයෙන් වඩාත් දරුණු වේදනා සින්ඩ්රෝමය මගින් සංලක්ෂිත වේ. මෙම අවස්ථාවේ දී, ඉන්ද්රිය ප්රමාණයෙන් සැලකිය යුතු ලෙස වැඩි වන අතර එහි හැඩය වෙනස් කරයි. සාමාන්ය ස්පන්දනයකින් වුවද මෙය දැකිය හැකිය.
ඇත්ත වශයෙන්ම, මෙම රෝගය තරමක් දරුණු බැවින් වෛද්යවරුන් තමන් ගැනම සැලකිලිමත් වී ඔවුන්ගේ රෝගීන්ට සුදුසු ආහාර අනුභව කිරීමට උපදෙස් දෙයි. කොන්සර්වේටිව් ප්රතිකාරයේ ආධාරයෙන් නිදන්ගත අග්න්යාශය සුව කළ හැකි වුවද, මෙය කළ හැක්කේ රෝගයට මුල් අවධියක් පමණක් තිබේ නම් පමණි. වඩාත් දුෂ්කර අවස්ථාවල දී, සාමාන්යයෙන් ශල්යමය මැදිහත් වීමකින් තොරව කළ නොහැකිය.
හොඳින් ආහාර ගන්න, ව්යායාම කරන්න, වැඩිපුර විවේක ගන්න සහ නියමිත වේලාවට වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගන්න, එවිට ඔබ කිසිදු රෝගයකට බිය නොවනු ඇත. නිරෝගීව සිටින්න, ඔබ ගැන සැලකිලිමත් වන්න.
ආහාර ජීර්ණ රෝග වල ව්යුහය තුළ 5.1 සිට 9% දක්වා ප්රමාණයක් නිදන්ගත අග්න්යාශයට (සීපී) අයත් වේ. මෙම රෝග සමඟ අග්න්යාශය බලපායි, ගිනි අවුලුවන ක්රියාවලිය ආරම්භ වේ. එහි ප්රති As ලයක් ලෙස ඉන්ද්රියයේ පිරිහෙන වෙනස්කම් සිදු වේ. මුලදී, අග්න්යාශයේ වලිගය, එහි හිස හෝ මැද කොටසෙහි ව්යාධි ක්රියාවලිය සිදුවිය හැකිය. රෝගයේ ප්රති come ලය මුළු ඉන්ද්රියටම හානි වීමයි. නිදන්ගත අග්න්යාශයේ පිළිකා ඇති සමහර අය අවසානයේ මිය යයි. ලෝකයේ මරණ අනුපාතය සාමාන්යයෙන් 11% ක් පමණ වේ.
රෝගය ගැන වැඩි විස්තර
ඉතින් නිදන්ගත අග්න්යාශය යනු කුමක්ද? මෙම යෙදුම සමඟ විශේෂ special යින් විසින් අග්න්යාශයේ රෝග සමූහයක් නම් කරනු ලැබේ. සියලුම රෝග සඳහා පහත ලක්ෂණ ලක්ෂණයකි:
- උග්ර අග්න්යාශයේ රෝග ලක්ෂණ සහිත අදියර-ප්රගතිශීලී පා course මාලාව,
- අග්න්යාශයික පරෙන්චිමා හි නාභීය, ඛණ්ඩක හෝ විසරණය වන තුවාල පසුව සම්බන්ධක පටක ප්රතිස්ථාපනය කිරීම,
- ඉන්ද්රියයක නල පද්ධතියේ වෙනස්කම්,
- ගෙඩි, ව්යාජ සෛල, ගල් හා ගණනය කිරීම්,
- අන්තරාසර්ග හා එක්සොක්රීන් හිඟකම වර්ධනය කිරීම.

විවිධ වර්ගයේ රෝග ඇති බව දහවන සංශෝධනයේ ජාත්යන්තර සංඛ්යාන වර්ගීකරණය මගින් පෙන්නුම් කෙරේ. නිදන්ගත අග්න්යාශයේ ICD-10 බෙදා ඇත්තේ:
- මද්යසාර රෝග විද්යාවේ සීපී (කේ කේ කේ 86.0),
- වෙනත් සීපී - බෝවන, පුනරාවර්තන, පුනරාවර්තන, නිශ්චිත නොවන හේතු විද්යාව (කේ කේ කේ 86.1).
නිදන්ගත අග්න්යාශයේ වඩාත් පොදු හේතු
බොහෝ විට, රෝගය ඇති වන්නේ දිගු කලක් මත්පැන් පානය කිරීම හේතුවෙනි. පුරුෂයින් තුළ, අවුරුදු 15 ට වැඩි පානය කළහොත් නිදන්ගත අග්න්යාශයේ අග්න්යාශය වර්ධනය විය හැකිය. කාන්තාවන් තුළ, අවුරුදු 10 කට වැඩි කාලයක් මත්පැන් අනිසි ලෙස භාවිතා කිරීමත් සමඟ රෝගයක් වැළඳීමේ සම්භාවිතාව වැඩිවේ.
නිදන්ගත අග්න්යාශයේ පෙනුමට දායක වන එකම සාධකය ඇල්කොහොල් නොවේ. රෝගයට හේතුව දුම්පානය විය හැකිය. දුමාරයෙන් පෙණහලුවලට ඇතුළු වන ද්රව්ය රුධිරයට විනිවිද ගොස් ශරීරය පුරා පැතිරීම අග්න්යාශය ඇතුළු සියලුම අභ්යන්තර අවයව වලට අහිතකර ලෙස බලපායි.

රෝගයේ වෙනත් හේතු
නිදන්ගත අග්න්යාශයට හේතු වන වෙනත් සාධක (ICD-10 කේතය - 86.0 සහ 86.1):
- මේද ආහාර අනිසි භාවිතය, දීර් protein කාලීන ප්රෝටීන් රහිත පෝෂණය,
- ආමාශ ආන්ත්රයික පත්රිකාවේ විවිධ රෝග (නියෝප්ලාස්ම්, කොලෙස්ටිස්ටිටිස්, ආදිය),
- අධික බර, තරබාරුකම,
- සමහර ations ෂධ ගැනීම (අසාතියෝප්රීන්, ෆූරෝසමයිඩ්, ප්රෙඩ්නිසොලෝන්, කෘතිම එස්ටජන්, එරිත්රොමිසින්, ඇම්පිසිලින්, ආදිය),
- වෛරස් ආසාදනය (සයිටෝමෙගෙලෝ වයිරස්, හෙපටයිටිස් බී වෛරසය, සී, ආදිය).
මෑත වසරවලදී කරන ලද අධ්යයනවලින් හෙළි වී ඇත්තේ අග්න්යාශයේ පාරම්පරික නිදන්ගත අග්න්යාශයක් ඇති බවයි. මෙය අසම්පූර්ණ විනිවිද යාමක් සහිත ස්වයංක්රීය අධිපති රෝගයකි (වාහක ෆීනෝටයිපයේ ජාන ප්රකාශනයේ වෙනස් සංඛ්යාතයක් සහිතව). රෝගී පුද්ගලයින් තුළ, පාරම්පරික නිදන්ගත අග්න්යාශය රෝගය ඉතා ඉක්මනින් පෙන්නුම් කරයි. කෙසේ වෙතත්, අවසාන අදියර සිදුවන්නේ රෝගයේ වෙනත් ආකාරවලට වඩා පසුව ය.

අග්න්යාශයේ පිළිකා
රෝගයේ විවිධ වර්ගීකරණයන් ඇත. ඒවායින් එකක් වන්නේ නිදන්ගත අග්න්යාශයේ පහත දැක්වෙන ආකාර ලැයිස්තුවකි:
- පුනරාවර්තන. එය 55-60% අතර වේ. මෙම පෝරමය සමඟ, ව්යාධි ක්රියාවලියේ උග්රවීම් මගින් සමනය කිරීමේ කාලයන් ප්රතිස්ථාපනය වේ.
- නිරන්තර වේදනාව. මෙම පෝරමය බොහෝ විට අඩු වශයෙන් අනාවරණය වේ (නඩු වලින් 20% ක් තුළ). එය සමඟ, රෝගීන් නිරන්තර වේදනාව ගැන පැමිණිලි කරයි, ඉහළ උදරයේ ස්ථානගත කර ඇති අතර පසුපසට විකිරණය වේ.
- ව්යාජ (අයිස්ටරික්). මෙම නිදන්ගත අග්න්යාශයේ ඇතිවීමේ වාර ගණන 10% කි. ව්යාධි ක්රියාවලිය අග්න්යාශයේ හිසෙහි දැවිල්ල වර්ධනය වීම සහ පොදු කෝපය පල කලේය සම්පීඩනය කිරීම මගින් සංලක්ෂිත වේ.
- වේදනා රහිත (ගුප්ත). ආකෘති පත්රය 5-6% ක් තුළ අනාවරණය වේ. රෝගය සමඟ ඇති වන වේදනාව මෘදු හෝ කිසිසේත් දැනෙන්නේ නැත. අග්න්යාශයේ ක්රියාකාරිත්වය අඩපණ වීම නිසා වරින් වර ඩිස්පෙප්ටික් ආබාධ ඇතිවේ.
- Sclerosing. මෙම ආකාරයේ වේදනාව සමඟ, උදරයේ ඉහළ වේදනාව ඇති වේ. ආහාර ගැනීමෙන් පසු ඒවා උත්සන්න වේ. වේදනාව සමඟ ඔක්කාරය, ලිහිල් මළපහ, බර අඩු වීම. අල්ට්රා සවුන්ඩ් සිදු කරන විට, අග්න්යාශයේ ප්රමාණය හා ity නත්වය අඩුවීම විශේෂ special යින්ගේ අවධානයට ලක් වේ.
මර්සෙයිල්-රෝමානු වර්ගීකරණයට අනුව, අග්න්යාශයේ පිළිකා ගණනය කිරීම්, බාධාකාරී, පාරෙන්චිමල් සහ ෆයිබ්රෝසිස් වැනි ආකාර තිබේ. ඒවායින් පළමුවැන්න සමඟ අග්න්යාශයේ අසමාන අස්ථි තුවාලයක් දක්නට ලැබේ. ව්යාජ සෛල, ගෙඩි, ගණනය කිරීම්, ගල් නාල වල දක්නට ලැබේ. බාධාකාරී නිදන්ගත අග්න්යාශය යනු කුමක්ද? මේ ආකාරයේ රෝග සමඟ අභ්යන්තර ඉන්ද්රිය ඒකාකාරව බලපායි. ගල් සෑදෙන්නේ නැත, අග්න්යාශයේ ප්රධාන නාලයට බාධා කිරීම නිරීක්ෂණය කෙරේ. පාරෙන්චිමාවේ පාරෙන්චිමල් ස්වරූපයත් සමඟ දැවිල්ල ඇති වේ. ගණනය කිරීම් සිදු නොවේ, නල පද්ධතියට බලපෑමක් නැත. ෆයිබ්රෝසිස් සංලක්ෂිත වන්නේ අභ්යන්තර ඉන්ද්රියයේ පරෙන්චිමාව සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය කිරීමෙනි. මෙම ක්රියාවලිය හේතුවෙන්, එක්සෝ- සහ අන්තරාසර්ග අසමත්වීම ප්රගතියක් ලබයි.
රෝගයේ රෝග ලක්ෂණ
නිදන්ගත අග්න්යාශය රෝගය යනු කුමක්ද යන්න ගැන කතා කිරීම, මෙම රෝගයේ සලකුණු සලකා බැලීම වටී. උග්රවන කාලවලදී මුල් අවධියේදී, අල්ලා ගැනීම් නිරීක්ෂණය කරනු ලැබේ. ඒවා එපිගාස්ට්රික් කලාපයේ වේදනාවෙන් සංලක්ෂිත වේ. බොහෝ අවස්ථාවන්හීදී, ඒවා පසුපසින් විකිරණය වේ. හර්පීස් ඉඟටිය එතරම් සුලභ නොවේ. නිදන්ගත අග්න්යාශයේ රෝගයෙන් පෙළෙන පුද්ගලයින් තුළ, ප්රකෝපකාරී සාධකවලට නිරාවරණය වීම නිසා රෝගාබාධ ඇතිවේ. ඒවා නම් මේද ආහාර, මධ්යසාර හා කාබනීකෘත බීම.

මෙම රෝගය ඩිස්පෙප්ටික් සින්ඩ්රෝමය මගින් ද සංලක්ෂිත වේ. රෝගීන්ගෙන් ආසන්න වශයෙන් 56% ක් ඔක්කාරය හා වමනය වාර්තා කරයි. රෝගීන්ගෙන් 33% ක් බර අඩු වීම නිරීක්ෂණය කරනු ලැබේ, 29% ක් - සමතලා කිරීම, 27% ක් - ආහාර රුචිය අඩු වීම. රෝගයක් සමඟ, සාමාන්ය දුර්වලතාවය, තෙහෙට්ටුව සහ වැඩ කිරීමේ ධාරිතාව අඩු වීම වැනි රෝග ලක්ෂණ ද පෙනෙන්නට පුළුවන.
නිදන්ගත අග්න්යාශයේ රෝගය
විශේෂ ists යින් රෝගයේ වර්ධනයේ අදියර 4 ක් වෙන්කර හඳුනා ගනී:
- පූර්ව අවධිය. මෙම අවස්ථාවෙහිදී, රෝගී පුද්ගලයින් නිදන්ගත අග්න්යාශයේ රෝග ලක්ෂණ නොපෙනේ. අල්ට්රා සවුන්ඩ් ස්කෑන් හෝ උදරීය අවයවවල ගණනය කළ ටොමොග්රැෆි මගින් මෙම රෝගය බොහෝ විට අහම්බෙන් අනාවරණය වේ.
- නිදන්ගත අග්න්යාශය වැනි රෝගයක් වර්ධනය වීමේ ආරම්භක ප්රකාශනයේ අවධිය. මේ අවස්ථාවේ වැඩිහිටියන් රෝගයේ පළමු රෝග ලක්ෂණ වලින් පීඩා විඳීමට පටන් ගනී. වේදිකාවේ කාලසීමාව වසර කිහිපයක් විය හැකිය.සමහර අවස්ථාවල රෝගය ඉතා ඉක්මණින් ඉදිරියට යයි.
- නිරන්තර සායනික රෝග ලක්ෂණ වර්ධනය කිරීමේ අවධිය. රෝගීන් අන්තරාසර්ග හා එක්සොක්රීන් අසමත් වීමේ සලකුණු පෙන්නුම් කරයි. මිනිස්සු හරිම කනවා, උදර වේදනාව ගැන පැමිණිලි කරනවා.
- අවසාන අදියර. වේදනාව අඩු වේ. මිනිසුන් බර අඩු කර ගනී. අවසාන අදියරේදී අග්න්යාශයේ ඇට්රොෆි, අන්තරාසර්ග හා එක්සොක්රීන් හිඟකම හේතුවෙන් නිදන්ගත අග්න්යාශයේ විවිධ සංකූලතා ඇති වේ. ඉන් එකක් නම් කරන ලද අභ්යන්තර ඉන්ද්රියයේ පිළිකාවයි.
නිදන්ගත අග්න්යාශයේ වර්ධනයේ ලක්ෂණ අනුව, මෘදු පා course මාලාවක්, මධ්යස්ථ උපාධියක් සහ රෝගයේ දැඩි පා course මාලාවක් වෙන්කර හඳුනාගත හැකිය. මෘදු පා course මාලාවක් සමඟ, උග්රවීමේ කාල පරිච්ඡේදයන් කලාතුරකින් සිදු වේ (වසරකට 1-2 වතාවක්). වේදනාව මෘදුයි. අග්න්යාශයේ ක්රියාකාරිත්වය අඩපණ නොවේ.
මධ්යස්ථ නිදන්ගත අග්න්යාශය යනු කුමක්ද? මෙය වසරකට 3-4 උග්රවීම් නිරීක්ෂණය කරන රෝගයකි. අග්න්යාශයේ මෘදු ක්රියාමාර්ගයකට වඩා ඒවා දිගු වේ. රෝගී පුද්ගලයින් තුළ ශරීර බර අඩු වේ. එක්සොක්රීන් අග්න්යාශයේ ක්රියාකාරිත්වය මධ්යස්ථව අඩු වන අතර අග්න්යාශයේ හයිපර්ෆර්මන්ටිමියාව නිරීක්ෂණය කෙරේ.
දරුණු රෝග වලදී, උග්රවීම් නිතර හා දිගු වේ. වේදනාව දරුණු ඩිස්පෙප්ටික් සින්ඩ්රෝමය සමඟ ඇත.
රෝගයට ප්රතිකාර කිරීම: ඉලක්ක සහ අවශ්ය පියවර
නිදන්ගත අග්න්යාශයේ දී, පහත දැක්වෙන අරමුණු සාක්ෂාත් කර ගැනීම සඳහා චිකිත්සාව නියම කරනු ලැබේ:
- රෝගයේ සායනික ප්රකාශනයන් අඩු කිරීම,
- නැවත ඇතිවීම වැළැක්වීම,
- රෝගයේ සංකූලතා ඇතිවීමේ සම්භාවිතාව අඩු කිරීම.
විශේෂ ists යින් ඔවුන්ගේ රෝගීන්ට non ෂධ නොවන ප්රතිකාර, drug ෂධ ප්රතිකාර නියම කරයි. අවශ්ය නම්, ශල්යකර්ම සිදු කරනු ලැබේ. වැඩිහිටියන්ට නිදන්ගත අග්න්යාශයට ප්රතිකාර කිරීම නිවසේදී මෙන්ම රෝහලේදීද කළ හැකිය. රෝහල්ගත කිරීම සඳහා ඇඟවීමක් නම් රෝගය උග්රවන අවධියකට මාරුවීමයි, මන්ද මෙම කාලය තුළ රෝගියාගේ ජීවිතයට තර්ජනයක් එල්ල වී ඇති අතර parent ෂධවල දෙමාපිය පරිපාලනය අවශ්ය වේ.

-ෂධ නොවන ප්රතිකාර
නිදන්ගත අග්න්යාශයේ ප්රතිකාරයේදී පෝෂණය වැදගත් කාර්යභාරයක් ඉටු කරයි. දරුණු උග්රවීම් සමඟ, කුසගින්නෙන් පෙළෙන දින (1-3 හෝ ඊට වැඩි) සහ බහුල ක්ෂාරීය පානය දැක්වේ. ඇඟවීම් වලට අනුව, දෙමාපිය හෝ එන්ටරල් (විශේෂ පරීක්ෂණයක් මගින් මහා බඩවැලට පෝෂ්ය පදාර්ථ හඳුන්වාදීම) නියම කරනු ලැබේ. මෙම මිනුමට ස්තූතියි, අග්න්යාශයේ ස්රාවය නැවැත්විය හැකි අතර, මත්ද්රව්ය අඩු වන අතර වේදනා සින්ඩ්රෝමය දුර්වල වේ.
තත්වය සාමාන්ය තත්වයට පත් වූ පසු, රෝගී පුද්ගලයින් මුඛ පෝෂණයට මාරු කරනු ලැබේ. ආහාර නිතරම, භාගික විය යුතුය. දෛනික මෙනුව සෑදී ඇත්තේ ශ්ලේෂ්මල සුප්, එළවළු ඉස්ම සහ දියර පොඩි කළ කිරි කැඳෙනි. ස්ටූ කර ගත් පළතුරු, ජෙලි, දුර්වල තේ, ඛනිජ ජලය, රෝස්ෂිප් සුප් හොද්ද සඳහා අවසර දෙනු ලැබේ.
පහත සඳහන් නිෂ්පාදන බැහැර කිරීමට වග බලා ගන්න:
- සමතලා වීමට හේතු වේ,
- රළු කෙඳි ඇතුළත් කිරීම,
- ආහාර ජීර්ණ යුෂ නිෂ්පාදනය උත්තේජනය කිරීම,
- නිස්සාරණ ද්රව්ය වලින් පොහොසත්.
මාළු හා මස් සුප් හොද්ද, බිම්මල් සහ ශක්තිමත් එළවළු සුප් හොද්ද, ටින් කළ ආහාර, දුම් මස්, සොසේජස්, මේද මාළු හා මස්, බැදපු ආහාර, අමු පලතුරු සහ එළවළු, පේස්ට්රි, පේස්ට්රි, දුඹුරු පාන් නිදන්ගත අග්න්යාශයේ ඇති කළ හැකිද? රෝගය උත්සන්න කිරීමේදී මෙම නිෂ්පාදන සියල්ලම තහනම් කර ඇති බැවින් ඒවා ඉවත දැමිය යුතුය. ඔබේ මෙනුවෙන් කුළුබඩු, අයිස්ක්රීම්, මධ්යසාර ඉවත් කිරීමටද අවශ්යය.
ප්රේෂණ අතරතුර, ආහාර වේල තරමක් වෙනස් වේ. නිදන්ගත අග්න්යාශයේ අග්න්යාශයේ රෝග විනිශ්චය ඇති පුද්ගලයින්ට පැස්ටා, අමු එළවළු සහ පලතුරු, මෘදු මෘදු චීස් සහ බේක් කළ මාළු අනුභව කිරීමට අවසර ඇත. පොඩි කළ සුප් සාමාන්ය නිර්මාංශ සුප් සමඟ ආදේශ කළ හැකිය (ගෝවා අමුද්රව්ය වලින් බැහැර කළ යුතුය). කැඳ කැඩුණු, er නකමින් යුක්ත විය හැකිය.

ව්යාධි විද්යාවේ ආරම්භක සං signs ා
විනාශකාරී හා ගිනි අවුලුවන ස්වභාවයක් ඇති ආහාර ජීර්ණ පද්ධතියේ මෙම රෝගයේ වර්ධනයෙන් කිසිවෙකු ආරක්ෂා නොවන බැවින් නිදන්ගත අග්න්යාශය හටගන්නේ කෙසේද යන්න ඕනෑම පුද්ගලයෙකු දැනගත යුතුය.
වෛද්ය පුහුණුව මත පදනම්ව, විශේෂ experts යන් සටහන් කරන්නේ බොහෝ අවස්ථාවලදී ග්රන්ථියේ ප්රාථමික ව්යාධි වෙනස්වීම්වල ප්රකාශිත ප්රකාශයක් නොමැති බැවින් රෝගීන් සාමාන්යයෙන් ඒවා කෙරෙහි අවධානය යොමු නොකරන බවයි. එහෙත්, මෙය නොතකා, මෙම රෝගය සමඟ ඇතිවිය හැකි නිදන්ගත අග්න්යාශයේ රෝග ලක්ෂණ සහ සං know ා දැන ගැනීම අවශ්ය වේ. එවැනි දැනුවත්භාවය වර්ධනය වීමට පටන් ගෙන ඇති රෝගය මඟ හැරීමටත්, අවශ්ය රෝග විනිශ්චය පරීක්ෂණවලට භාජනය වීමටත්, කාලෝචිත ප්රතිකාර ආරම්භ කිරීමටත් උපකාරී වේ. විශේෂ අවධානය යොමු කිරීම සඳහා විශේෂ experts යන් නිර්දේශ කරන අනතුරු ඇඟවීමේ සං among ා අතර, පහත සඳහන් දේ වෙන්කර හඳුනාගත හැකිය:
- ව්යාධි විද්යාවේ ප්රධාන ප්රකාශනය වන්නේ විවිධාකාර තීව්රතාවයේ අසහනය සහ වේදනාව, එපිගාස්ට්රික් කලාපයේ ස්ථානගත කර ඇති අතර ආහාර ගැනීමෙන් පසු තීව්ර වීමයි.
- නිරන්තරයෙන් සිදුවන ඩිස්පෙප්ටික් ආබාධ (උදර කුහරයෙහි සමතලා වීම, අසහනය සහ බර සමඟ පාචනය, නිරන්තර ඔක්කාරය, සමහර විට වමනය හා මුඛයේ අප්රසන්න පසු රසයක් සමඟ අවසන් වේ).
- මීට අමතරව, පුද්ගලයෙකු නිදන්ගත වර්ගයකට අනුව සිදුවන මෙම රෝගය වර්ධනය වූ විට, මේද හා මස් සහිත ආහාර කෙරෙහි ඇති අකමැත්තක් හෝ ආහාර රුචිය සම්පූර්ණයෙන් නැති වී යා හැකිය. ව්යාධිජනක තත්වයේ ප්රකාශනය රෝගියාගේ ශක්තිමත් බර අඩු වීම, කුඩා ඇන්ජියෝමාස් (වසා ගැටිති හෝ රුධිර නාල වලින් සෑදී ඇති ගෙඩි) සහ සමේ ඇතිවීම සහ දියවැඩියා රෝගයේ වර්ධනය වැනි කරුණු වලදී ප්රකාශ කළ හැකිය. එවැනි negative ණාත්මක රෝග ලක්ෂණ රෝගය උග්රවන කාලයට අනුරූප වන අතර, අග්න්යාශයේ පිළිකා ඇතිවීමේ අවධියේදී කිසිදු negative ණාත්මක සං without ා නොමැතිව සිදු වේ.
නිදන්ගත අග්න්යාශයේ c ෂධ චිකිත්සාව
පළමු අදියරේදී drug ෂධ චිකිත්සාවේ කර්තව්යය වන්නේ අග්න්යාශයේ ක්රියාකාරී විවේකය සහතික කිරීමයි. මෙය සාක්ෂාත් කරගන්නේ:
- නවීන පොලිඑන්සයිම් කාරක විශාල මාත්රාවක් ලැබීම. මෙම drugs ෂධ අතර මෙසිම්-කොටුව, ක්රියොන්, පැන්සිට්රේට් ඇතුළත් වේ.
- හිස්ටමින් එච් 2-ප්රතිග්රාහක අවහිර කිරීම් (රනිටිඩින්, ෆාමොටයිඩින්) හෝ ප්රෝටෝන පොම්ප නිෂේධක (ඔමේප්රසෝල්, එසොමෙප්රසෝල්) භාවිතා කරමින් අම්ල ආමාශයික ස්රාවය උපරිම ලෙස නිෂේධනය කිරීම. Parents ෂධ දෙමාපිය වශයෙන් හෝ වාචිකව ගනු ලැබේ.
- "ඔක්ට්රියෝටයිඩ්" හෝ "සැන්ඩොස්ටැටින්" හඳුන්වාදීම. මෙම drugs ෂධ සෝමාටොස්ටැටින් හෝමෝනයේ කෘතිම ප්රතිසම වේ. ඔවුන්ට ස්තූතියි, අග්න්යාශයේ නාල පද්ධතියේ අධි රුධිර පීඩනය අඩු වන අතර, මේ හේතුවෙන් වේදනාව සමනය වී නතර වේ.
අග්න්යාශයේ ස්රාවය අඩු කිරීම අරමුණු කරගත් චිකිත්සක පියවර මගින් වේදනා නාශක බලපෑමක් නොමැති නම්, වෛද්යවරුන් විසින් මත්ද්රව්ය නොවන හෝ මත්ද්රව්ය නාශක නාශක නියම කරනු ලැබේ. “ඇනල්ජින්”, “කීටොප්රොෆෙන්”, “පැරසිටමෝල්” - නිදන්ගත අග්න්යාශය සඳහා වන ඕනෑම පිළියමක් පළමු .ෂධ කාණ්ඩයේ වෛද්යවරයෙකුට නියම කළ හැකිය. මත්ද්රව්ය වේදනා නාශක වලට සම්බන්ධ Pro ෂධ අතුරින් ප්රොමෙඩෝල්, ට්රැමල්, ෆෝට්රල් තෝරා ගත හැකිය.
වැඩිහිටියන් තුළ නිදන්ගත අග්න්යාශයේ ප්රතිකාරයට බහුකාර්ය ප්රතිස්ථාපන ප්රතිකාර ඇතුළත් විය හැකිය. එහි භාවිතය සඳහා ඇඟවුම් වන්නේ මළ මූත්රා, පාචනය සහ වේගවත් බර අඩු වීම සමඟ දිනකට මේදය ග්රෑම් 15 කට වඩා බැහැර කිරීමයි. පොලීන්සයිම් සූදානම නම් අබොමින්, ෆෝර්ට්-එන්, ක්රෙයොන්, අග්න්යාශය, ෆෙස්ටල්, අග්න්යාශය, ඩයිජෙස්ටල්, වොබෙන්සයිම් ය.

රෝගයට ශල්යකර්ම ප්රතිකාර
නිදන්ගත අග්න්යාශයේ සමහර අවස්ථාවල ශල්යකර්මයක් අවශ්ය වේ. ඇඟවුම් නම්:
- ation ෂධ සහ ආහාර සමඟ නතර නොවන වේදනාව,
- අග්න්යාශයේ විවර සහ ගෙඩි තිබීම,
- එන්ඩොස්කොපික් ක්රමය භාවිතයෙන් විසඳිය නොහැකි කෝපය පල කලේය,
- duodenal stenosis,
- අග්න්යාශයේ ඇති ෆිස්ටුලස්, ප්ලූරල් එෆියුෂන් හෝ ඇස්කයිට් වර්ධනය වීමත් සමඟ,
- පිළිකා යැයි සැක කෙරේ, එය සයිටොෙලොජිකල් හෝ හිස්ටොගෝලීය වශයෙන් තහවුරු කර නොමැත.
“වැඩිහිටියන්ගේ නිදන්ගත අග්න්යාශය, රෝග ලක්ෂණ සහ ප්රතිකාර” යනු අවධානය යොමු කළ යුතු වැදගත් වෛද්ය මාතෘකාවකි. මෙය ද්රෝහී රෝගයකි, ප්රගතිශීලී හා ආපසු හැරවිය නොහැකි ක්රියාවලියකි. කෙසේ වෙතත්, ප්රතිකාර තවමත් අවශ්ය වේ. රෝගී පුද්ගලයින්ගේ ආයු කාලය දීර්, කිරීමටත්, නිදන්ගත අග්න්යාශයේ ආවේණික රෝග ලක්ෂණ ඉවත් කිරීමටත් එය ඔබට ඉඩ සලසයි. නිදසුනක් වශයෙන්, ආහාර නිර්දේශ, මත්පැන් ප්රතික්ෂේප කිරීම සහ නිසි drug ෂධ ප්රතිකාර වලට යටත්ව රෝගීන් අවුරුදු 10 ක් දක්වා ජීවත් වේ. වෛද්ය ආධාර ලබා නොගෙන මත්පැන් පානය කිරීම, දුම් පානය කිරීම, වැරදි ලෙස ආහාර ගැනීම, මෙම කාලයට පෙර මිය යන අයගෙන් අඩක්.
2 රෝග ලක්ෂණ
උග්රවීමකදී අග්න්යාශයේ නිදන්ගත කැල්සිෆයිටිස් ඉහළ උදරයේ දැඩි වේදනාවක් ඇතිවීමට හේතුව බවට පත්වේ. බොහෝ විට වේදනාව ඉඟටිය වැනි වන අතර දෙපැත්තට හා පසුපසට පැතිරෙයි. රෝගියාගේ මළ මූත්රාවල ආහාර ජීර්ණය වැඩිවෙමින් පවතින නිසා, මේදයේ අපද්රව්ය අනාවරණය වේ. මළ මූත්රා අතිශයින්ම අප්රසන්න ගන්ධයක් ඇති කළ හැකිය. මීට අමතරව, රෝගීන් බොහෝ විට ඔක්කාරය ඇති වේ. වමනය ඇතිවිය හැකිය. ස්කන්ධයෙන් පිටවන අපද්රව්ය සමඟ ජනතාව පිටව යති.

උග්රවීමකදී අග්න්යාශයේ නිදන්ගත කැල්සිෆයිටිස් ඉහළ උදරයේ දැඩි වේදනාවක් ඇතිවීමට හේතුව බවට පත්වේ.
3 රෝග නිර්ණය
තත්වය උග්ර වන බවට ලකුණු පහළ වූ විට, රෝගියාට හැකි ඉක්මනින් ආමාශ ආන්ත්ර විද්යා ologist යකු හමුවිය යුතුය. පළමුවෙන්ම, විශේෂ ist යකු විසින් උදරයේ ඇනමෙනිස් සහ ස්පන්දනය එකතු කරයි. මෙයින් පසු, එවැනි අධ්යයනයන් පහත පරිදි වේ.
- සාමාන්ය හා ජෛව රසායනික රුධිර පරීක්ෂණ,
- කොප්රොග්රෑම්
- උදර විකිරණවේදය
- අල්ට්රා සවුන්ඩ්
දරුණු අවස්ථාවල දී අග්න්යාශයේ ඇති ගල් වල පිහිටීම තීරණය කිරීම සඳහා MRI එකක් අවශ්ය විය හැකිය.
බොහෝ අවස්ථාවන්හීදී, ව්යාධි චිකිත්සාව සිදු කරනු ලබන්නේ ගතානුගතික ක්රම මගිනි. ප්රහාරය ආරම්භ වී දින කිහිපයකට පසු රෝගියාට චිකිත්සක නිරාහාරය අවශ්ය වේ. මෙයින් පසු, රෝගියාට විශේෂ මෘදු ආහාර වේලක් නියම කරනු ලැබේ. ඊට අමතරව, වේදනාව තුරන් කිරීම සහ දැවිල්ල මැඩපැවැත්වීම සඳහා පොස්පරස් සහ කැල්සියම් පරිවෘත්තීය හා වෙනත් ආබාධ සකස් කිරීම සඳහා medicines ෂධ තෝරා ගනු ලැබේ. අග්න්යාශයේ ඇති කැල්කියුලි විශාල නම්, ශල්යකර්ම මැදිහත් වීමක් අවශ්ය වේ.

ප්රහාරය ආරම්භ වී දින කිහිපයකට පසු රෝගියාට චිකිත්සක නිරාහාරය අවශ්ය වේ.
අග්න්යාශයේ නාල වලින් විශාල ගල් ඉවත් කිරීම සඳහා ශල්යමය මැදිහත්වීම් සඳහා විකල්ප කිහිපයක් තිබේ. බොහෝ විට ක්රියා පටිපාටිය එන්ඩොස්කොපික් මගින් සිදු කරනු ලැබේ. මෙය ගල් ඉවත් කිරීම සඳහා අඩු කම්පන සහගත ක්රමයක් වන අතර එමඟින් සමේ විශාල කැපුම් සිදු නොකර ගැටළුව විසඳා ගත හැකිය. එවැනි මැදිහත්වීමකින් පසු, රෝගියා ඉක්මනින් සුවය ලබයි. එන්ඩොස්කොපික් සැත්කම් සඳහා ඇඟවුම් ඉන්ද්රියයේ වලිගයේ පිහිටා ඇති ගල්,
ඉන්ද්රියයක ශරීරයේ හෝ වලිගයේ ඇති කැල්කියුලි ඉවත් කිරීම සඳහා බොහෝ විට ලැපරෝටෝමය හෝ අර්ධ අග්න්යාශය සිදු කරනු ලැබේ. විසරණය ගණනය කිරීමේ සලකුණු තිබේ නම්, සම්පූර්ණ අග්න්යාශය අවශ්ය වේ.
The ෂධ චිකිත්සාව
වේදනා සින්ඩ්රෝමය තුරන් කිරීම සඳහා, වේදනා නාශක සහ විෂබීජ නාශක බොහෝ විට නියම කරනු ලැබේ. ඊට අමතරව, විෂබීජ නාශක භාවිතය දැක්විය හැකිය. උග්රවීමේදී අග්න්යාශයේ ඇති බර අඩු කිරීම සඳහා විෂබීජ නාශක drugs ෂධ භාවිතා කරනු ලැබේ. ප්රතිජීවක the ෂධ චිකිත්සක ක්රමයට ද හඳුන්වා දිය හැකිය. මෙය purulent සංකූලතා ඇතිවීමේ අවදානම අඩු කරයි. ගිනි අවුලුවන ක්රියාවලිය ස්ථාවර කිරීම සහ තුරන් කිරීමෙන් පසුව, එන්සයිම සකස් කිරීම බොහෝ විට නියම කරනු ලැබේ. මෙම වර්ගයේ අරමුදල් වලට ඇතුළත් වන්නේ:






අවශ්ය නම්, රෝගියාගේ රුධිරයේ ඇති සීනි අන්තර්ගතය නිවැරදි කිරීමක් සිදු කරයි.
අග්න්යාශයේ කැල්සිෆයිටිස් උග්රවීමේදී නිසි ප්රකෘතිමත් වීම සඳහා නිසි පෝෂණය වේ. ආහාර වේලට ඇතුළත් කළ හැකිය:
- වියළි පාන්
- පැස්ටා
- පොඩි කළ එළවළු සුප්
- අඩු මේද වර්ග මස් සහ මාළු වර්ග,
- බටර්
- අඩු මේද සහිත කිරි නිෂ්පාදන,
- ශ්ලේෂ්මල කැඳ
- බිස්කට් කුකීස්.
ආහාර තැම්බූ හෝ තම්බා ගත යුතුය. දිනකට 5-6 වතාවක් කුඩා කොටස් වලින් ආහාර ගන්න.
වේදනා ලක්ෂණය
අග්න්යාශයේ දැවිල්ල වර්ධනය වීම පෙන්නුම් කරන ප්රධාන සං sign ාව වන්නේ දැනටමත් සඳහන් කර ඇති පරිදි උගුරේ අමාරුවයි. මේ ආකාරයේ ව්යාධි විද්යාව ඇති රෝගියෙකු තුළ නිදන්ගත අග්න්යාශයේ වේදනාකාරී ස්වරූපයෙන්, උදරයේ වම් පැත්තෙහි ස්ථානගත වී ඇති අතර උච්චාරණය කරන ලද චරිතයක් ඇති අප්රසන්න ප්රබෝධයක් පවතී. බොහෝ විට, රෝගය සමඟ ඇති වන වේදනාව ඉඟටිය වැනි වන අතර හදවතේ පිටුපසට හෝ කලාපයට විකිරණය වේ. අවසාන අවස්ථාවේ දී, ඔවුන් ඇන්ජිනා පෙක්ටෝරිස් අනුකරණය කරයි.
අග්න්යාශයේ නිදන්ගත දැවිල්ල, බොහෝ දුරට දරුණු වේදනාවේ පෙනුම සංලක්ෂිත වන අතර, පහත දැක්වෙන ක්ෂණික පරිශ්රයේ පෙනුම හේතුවෙන් සිදුවිය හැකිය:
- ග්රන්ථියට යාබදව ඇති අවයවවල සැලකිය යුතු සම්පීඩනය සහ එහි ස්නායු අවසානයෙහි වෙනසක්,
- අග්න්යාශයික යුෂ පිටතට ගලා ඒමට යාන්ත්රික හෝ කාබනික බාධක ඇතිවීම, එහි එකතැන පල්වීම අවුලුවන,
- අග්න්යාශය මගින් නිපදවන ආහාර ජීර්ණ එන්සයිම ප්රමාණයෙහි කිසියම් හේතුවක් නිසා වැඩි වීමක්,
- මෙම එන්සයිම ඉන්ද්රිය වටා ඇති තන්තු මත ඇතිවන ගිනි අවුලුවන ක්රියාවලිය වර්ධනය කිරීම,
- අග්න්යාශයික රෝග.
වේදනාවේ ස්වභාවය විවිධාකාර විය හැකිය, තලා දැමීම හා කැණීම, කැපීම හෝ දැවීම. මෙම වේදනා සින්ඩ්රෝමය හිස් බඩක් මත සහ ආහාර ගැනීමෙන් පැය කිහිපයකට පසුව සම්පූර්ණයෙන්ම වෙනස් වේලාවක සිදු වේ.
රෝගයක් හඳුනා ගැනීමට අවශ්ය මූලික ක්රම
නිදන්ගත පුනරාවර්තන අග්න්යාශය හඳුනා ගැනීම සඳහා, සවිස්තරාත්මක පූර්ණ පරීක්ෂණයක් පැවැත්වීම අවශ්ය වන අතර, එමඟින් සමාන රෝග ලක්ෂණ ඇති ආහාර ජීර්ණ අවයවවල වෙනත් ගිනි අවුලුවන ව්යාධි සමඟ රෝගය වඩාත් නිවැරදිව වෙන්කර හඳුනාගත හැකිය. මෙම අරමුණු සඳහා, උපකරණ සහ රසායනාගාර අධ්යයන දෙකම භාවිතා වේ. සම්පූර්ණ රෝග විනිශ්චය සංකීර්ණයට ස්තූතිවන්ත වන අතර, නිදන්ගත අග්න්යාශය රෝග විනිශ්චය නිවැරදිව හඳුනා ගැනීමට විශේෂ ist යාට අවස්ථාව තිබේ. සාමාන්යයෙන්, ආමාශ ආන්ත්ර විද්යා ologists යින් පහත සඳහන් පර්යේෂණ ක්රම භාවිතා කරයි:
- අග්න්යාශයේ ව්යාධිජනක දැවිල්ල සහ එහි අක්රමිකතාව යන දෙකම හඳුනා ගැනීමට ඉඩ සලසන රුධිරයේ සාමාන්ය, ප්රතිශක්තිකරණ හා ජෛව රසායනික විශ්ලේෂණයන් මෙන්ම පිළිකා සලකුණු.
- ආහාර ජීර්ණ පද්ධතියේ ආහාර ජීර්ණ හැකියාව මෙන්ම හෙල්මින්ත් සහ සරල ව්යාධිජනක ක්ෂුද්ර ජීවීන්ගේ පැවැත්ම පිළිබඳ අදහසක් ලබා දෙන කොප්රෝග්රෑම් එකක්.
- අල්ට්රා සවුන්ඩ් මගින් අග්න්යාශයේ දැවිල්ල ඇතිවීමේ නිදන්ගත පා course මාලාව පමණක් නොව, පිත්තාශයේ හෝ එහි නාල වල ව්යාධි විද්යාව මෙන්ම අක්මාවද පෙන්නුම් කරයි.
- සමහර ඇඟවීම් වලට අනුව, ගණනය කළ ටොමොග්රැෆි සහ එෆ්ජීඩීඑස් වැනි අධ්යයන සිදු කළ හැකිය. ඔවුන් සියල්ලන්ම චෝදනාවට ලක්වූ අවකල රෝග විනිශ්චය තහවුරු කර ඇති අවස්ථාවක, විශේෂ ist යා එක් එක් රෝගියා සඳහා නිශ්චිත චිකිත්සක ප්රොටෝකෝලයක් තෝරා ගන්නා අතර ඒ අනුව නිදන්ගත අග්න්යාශයේ ප්රතිකාර කිසිදු සංකූලතාවයකින් තොරව සිදු වේ.
ප්රතිකාර හා ප්රතිවිපාක
නිදන්ගත අග්න්යාශයට ප්රතිකාර කරන්නේ කෙසේද යන්න පිළිබඳව, එන්සයිම ජීර්ණ ඉන්ද්රියයේ මෙම ව්යාධි විද්යාව ඇති රෝගීන් තම වෛද්යවරයා කෙරෙහි උනන්දු විය යුතුය.
පුද්ගලයෙකුට උනන්දුවක් දක්වන සියලුම ප්රශ්නවලට පිළිතුරු සැපයිය හැක්කේ සහභාගී වන වෛද්යවරයාට පමණි.
සාමාන්යයෙන්, නිදන්ගත අග්න්යාශයේ රෝග ලක්ෂණ සහ ප්රතිකාර එකිනෙකට සම්බන්ධ වේ.චිකිත්සක පියවර විශාල වශයෙන් රඳා පවතින්නේ ව්යාධි විද්යාව සමඟ ඇති සං signs ා මත ය. පහත දැක්වෙන චිකිත්සක පියවර සාමාන්යයෙන් භාවිතා වේ:
- අග්න්යාශයේ පදනම මත සිදු කරන එන්සයිම සූදානම භාවිතා කිරීම මගින් ප්රතිස්ථාපන ප්රතිකාරය භාවිතා කිරීම අවශ්ය වේ.
- ව්යාජ සෛල සෑදීමත් සමඟ සිදුවන නිදන්ගත අග්න්යාශයේ ප්රතිකාර සඳහා අවම ආක්රමණික පර්කියුටේනියස් ජලාපවහන ක්රමයක් මඟින් සිදු කෙරේ.
- අග්න්යාශය duodenum සමඟ සම්බන්ධ කරන නලයට බාධා කිරීම සඳහා ශල්යමය මැදිහත් වීමක් අවශ්ය වේ.
නමුත් ඕනෑම ආකාරයක ව්යාධි විද්යාවකට ප්රතිකාර කිරීමේ ප්රධාන ක්රමය සුදුසු ආහාර වේලක් වන අතර එය විශේෂ ist යෙකු විසින් තෝරා ගත යුතුය.
රෝග විනිශ්චය සහ සංකූලතා
බරපතල සංකූලතා ඇතිවීමේ අවදානමක් ඇති නොවන පරිදි නිදන්ගත අග්න්යාශය සුව කරන්නේ කෙසේද යන්න පිළිබඳව විශේෂ ist යෙකු උනන්දු විය යුතුය. අග්න්යාශයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලිය මගින් අවුලුවන ව්යාධි තත්වයන් වර්ධනය වීම වැළැක්වීම සඳහා අවශ්ය උපදෙස් ලබා දිය හැක්කේ ඔහුට පමණි. නිදන්ගත අග්න්යාශයේ දී, පද්ධතිමය ස්වභාවයේ කිසියම් රෝගයක් වර්ධනය නොවන්නේ නම් (පද්ධති හා විවිධ අභ්යන්තර අවයවවල ක්රියාකාරී හිඟකම, එන්සෙෆලෝපති, බහු අවයව ව්යාධි, ඩීඅයිසී) රෝග විනිශ්චය පුනරාවර්තන පා course මාලාව සැලකිය යුතු ලෙස සංකීර්ණ කරයි.
නිදන්ගත අග්න්යාශයේ රෝග වලින් ආරක්ෂා වීමට නිදන්ගත රෝගයකින් පෙළෙන පුද්ගලයෙකුට ඉඩ දීම විශේෂ ists යින්ගේ ප්රධාන නිර්දේශයන් වන්නේ ඇබ්බැහිවීම් සම්පූර්ණයෙන්ම ප්රතික්ෂේප කිරීම සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් පවත්වා ගැනීමයි.
සෑම සරත් and තුවකටම හා වසන්තයටම එහි දරුණු ප්රකාශනයන් සමඟ නැවත නැවත ඇති වන රෝගය වළක්වා ගැනීම සඳහා නියමිත රෝග නිවාරණ පියවර දැඩි ලෙස ක්රියාත්මක කිරීම සහ වෛද්යවරයෙකුගේ සියලු උපදෙස් පිළිපැදීම ඉතා දිගු කාලයක් සඳහා උපකාරී වේ.
ළමා කාලයේ දී අග්න්යාශයේ පිළිකා ඇතිවීමට හේතුව අග්න්යාශය මගින් ස්රාවය වන එන්සයිමවල negative ණාත්මක බලපෑමයි. එය සක්රිය වූ විට ස්වයං ජීර්ණය කිරීමේ ක්රියාවලිය සිදු කරයි.
මෙම අවස්ථාවේ දී, පටක, රුධිර නාල සහ ඉන්ද්රියයේ නාල ද දැවිල්ල වර්ධනය වීමත් සමඟ හානි වන අතර හානිකර ද්රව්ය සමඟ එන්සයිම සංසරණ පද්ධතියට දැමීම ශරීරයේ සාමාන්ය මත්පැන් වලට හේතු වන අතර අනෙකුත් වැදගත් අවයව වලට හානි කරයි.
රෝගය ඇතිවීමේ ප්රභවයන් වන්නේ:
- අග්න්යාශයේ ස්රාවය නුසුදුසු ලෙස ගලා යාම,
- මොට උදර තුවාල
- හෙල්මින්තියසිස්,
- මාංශ පේශි දුර්වල වීම,
- අන්තරාසර්ග ආබාධ (දියවැඩියා රෝගය, තරබාරුකම),
- උග්ර බෝවෙන රෝග වලින් පසු සංකූලතා,
- ආමාශ ආන්ත්රයික රෝග
- අග්න්යාශ පිළිකාව.
ඊට අමතරව, ඉන්ද්රිය එන්සයිම සක්රීය කිරීම බොහෝ විට සිදුවන්නේ දරුවාගේ පෝෂ්යදායි ආහාරයේ ලක්ෂණ නිසාය. මේවාට ඇතුළත් වන්නේ:
- අධික ලෙස ආහාර ගැනීම, විශේෂයෙන් මේද ආහාර අනිසි ලෙස භාවිතා කිරීම,
- ආහාර අනුභව නොකිරීම,
- විවිධ වර්ගයේ ක්ෂණික ආහාර, කාබනීකෘත බීම, රති ers ්, ා, චිප්ස්, කුළුබඩු සහිත කෑම වර්ග මෙනුවේ භාවිතය.
එසේම, ළමුන් තුළ අග්න්යාශයේ දැවිල්ල වර්ධනය වීමේ වැරදිකරුවන් ප්රබල විෂ සහිත බලපෑමක් බවට පත්වේ, ඇතැම් ආහාරවල අසාත්මිකතා, ations ෂධ.
රෝග වර්ග
ළමා අග්න්යාශයේ ක්රියාකාරිත්වය උග්ර හා නිදන්ගත විය හැකිය. උග්ර ගිනි අවුලුවන ක්රියාවලියේදී අග්න්යාශයේ ශෝථය ඇතිවේ. රෝගයේ දරුණු ස්වරූපයක් රක්තපාත සමග අවයවයේ ඕනෑම කොටසක දේශීය පටක නෙරෝසිස් ඇතිවිය හැක.
අග්න්යාශයේ පිළිකා ව්යාධි ආබාධ මත පදනම්ව වර්ග වලට බෙදා ඇත:
- උග්ර ශෝථය
- රක්තපාත
- purulent
- මේද අග්න්යාශයික නෙරෝසිස්.
රෝගයේ නිදන්ගත පා course මාලාව පෙන්නුම් කරන්නේ ගිනි අවුලුවන ක්රියාවලියේ මාස 5 කට වඩා වැඩි කාලයක්.අග්න්යාශයේ ප්රගතිශීලී ස්වභාවය සනාල ස්ක්ලෙරෝසිස්, අග්න්යාශයේ පටක වල තවදුරටත් ක්ෂය වීමත් සමඟ ෆයිබ්රෝසිස් සෑදීම මෙන්ම එහි ක්රියාකාරිත්වයේ negative ණාත්මක වෙනස්කම් ද ඇතුළත් වේ.
ළමා කාලයේ දී රෝගයේ පා course මාලාවේ උග්ර ස්වරූපය අතිශයින් දුර්ලභ ය. පාසල් දරුවන් තුළ, රෝගයේ වඩාත් සුලභ නිදන්ගත ස්වරූපය ගුප්ත හෝ පුනරාවර්තන ස්වරූපයෙන් පවතී.
ගුප්ත අග්න්යාශයේ පිළිකා සඳහා, ආවේනික සායනික බරපතලකමක් නොමැත, පුනරාවර්තනය වීමත් සමඟ ගිනි අවුලුවන ක්රියාවලියේ උග්රවීම හා ගිලා බැසීම් සිදු වේ.
එහි මූලාරම්භයේ ස්වභාවය අනුව, රෝගය වර්ග වලට බෙදා ඇත:
- ප්රාථමික
- ප්රතික්රියාශීලී (ද්විතීයික)
- ජානමය (ස්වයංක්රීය අධිපති උරුමය).
අග්න්යාශයේ වර්ධනයට හේතු වූ යටින් පවතින රෝගයට නිවැරදි ප්රතිකාරය නිවැරදිව සිදු කළ හොත්, රෝගය අත්හිටුවිය හැකිය, එසේ නොමැති නම් එය එහි සැබෑ ස්වරූපය දක්වා වර්ධනය වීමේ අවදානමක් ඇත.
ළමුන් සඳහා ආහාර ගැනීම
අග්න්යාශයේ රෝගයේ උග්ර සං signs ා ඇති වුවහොත්, දරුවා වහාම වෛද්ය මධ්යස්ථානයක රෝහල් ගත කරනු ලැබේ.
ප්රකෘතිමත් වීමේ ක්රියාවලියේ ධනාත්මක ප්රති results ල ලබා ගැනීම සඳහා වැදගත් කොන්දේසියක් වන්නේ විශේෂ ආහාර වේලක් පිළිපැදීමයි, එයින් අදහස් කරන්නේ රෝගයේ පළමු දින තුළ ආහාර ගැනීම සම්පූර්ණයෙන් බැහැර කිරීමයි.
පෝෂණය සිදු කරනු ලබන්නේ අවශ්ය drug ෂධ විසඳුම් අභ්යන්තරිකව පාලනය කිරීමේ ක්රමයෙනි. ප්රහාරය ආරම්භයේ සිට දෙවන දින තුළ වමනය නැවැත්වූ විට, කුඩා මාත්රාවක් භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ, තම්බා ගත් වේලාවට 1-2 කට වඩා නොඅඩු, මෙන්ම වායුවකින් තොරව ක්ෂාරීය ඛනිජ ජලය, දුර්වල රෝස නැව් මුදල් සම්භාරයක් වියදම් කිරීම.
තාප ස්වරූපයෙන් ගත් මුළු ද්රව ප්රමාණය මිලි ලීටර් 300 ඉක්මවීම නුසුදුසු ය. තෙවන දිනයේදී, පහත සඳහන් කෑම වර්ග අසනීප දරුවෙකුගේ මෙනුවට ඇතුළු වීමට අවසර ඇත:
- සමාන මාත්රාවලින් ජලය සමග කිරි වලින් සාදන ලද කැඳ,
- තැම්බූ ඔම්ලට්,
- පොඩි කළ අර්තාපල් දියර ස්වරූපයෙන්,
- වට්ටක්කා, zucchini වැනි තම්බා පොඩි කළ එළවළු
- දුර්ලභ ජෙලි
- තරමක් සාන්ද්රිත වියළි පලතුරු කොම්පෝට්.
දරුවාගේ සාමාන්ය යහපැවැත්ම සමඟ, එළවළු සුප් හොද්දක මස් සුප් හොද්ද නොමැතිව මෙනු සුප් එකට එකතු කිරීමට ඉඩ දෙනු ලැබේ, තම්බා කෙට්ටු මස් පේස්ට්.
සතියකට පසු, එය පරිභෝජනයට අවසර ඇත:
- මේදය රහිත නැවුම් කෙෆීර් සහ ගෘහ චීස්,
- එළවළු භාජන
- මාළු
- බේක් කළ මිහිරි ඇපල්.
අවසර ලත් ආහාර වේලෙහි ලුණු, සීනි අඩංගු නොවිය යුතු අතර ඒවා උණුසුම්ව ගනු ලැබේ. ආහාර පිසීමට තවමත් ඉවුම් පිහුම්, ඉස්ටුවක් සහ ෙබ්කිං ක්රම භාවිතා කිරීම අවශ්ය වුවද මාසයක් පුරා දරුවන්ගේ ආහාර ක්රමයෙන් පුළුල් කළ හැකිය. ඒ අතරම, ඇතුළත් කිරීම සඳහා ආහාර සහ පිඟන් නිර්දේශ කරනු ලැබේ:
- චීස්
- මාළු
- නැවුම් කිරි නිෂ්පාදන,
- කෙට්ටු මස්
- වට්ටක්කා
- ගෘහ චීස් කැස්ඩ්රෝල්,
- මෘදු තම්බා බිත්තර
- කැරට්
- පුඩිං
- පැස්ටා
- බ්රොකොලි
- ඊයේ සුදු පාන්
- බීට්
- දුර්වල තේ.
සකස් කළ කැඳ හෝ පැස්ටා කෑමක් තුළ, ඔබට බටර් කුඩා කැබැල්ලක් දැමිය හැකි අතර, පොඩි කළ අර්තාපල් 1 තේ හැදි නොඅඩු ප්රමාණයකට ඇඹුල් ක්රීම් එක් කරන්න. හැදි, හෝ සූරියකාන්ත තෙල් පැය 1 ක් පමණ. හැඳි. කොම්පෝට් සහ ජෙලි සඳහා සීනි ආදේශක නිර්දේශ කෙරේ.
අග්න්යාශය සමඟ ඔබට කන්නේ මොනවාද, සහ වීඩියෝවෙන් පැහැදිලි කළ නොහැකි දේ:
රෝගය සමනය වන කාලය තුළ දරුවාගේ පෝෂණ ආහාර වේලක් සන්සුන් වේ
ළදරුවාගේ සෞඛ්යය වැඩි දියුණු කිරීමේ අඛණ්ඩ බලපෑම කරා ළඟා වූ පසු, ක්රමයෙන් එහි ආහාර මෙනුව පුළුල් කිරීමට ඉඩ දෙනු ලැබේ. නමුත් වැඩිහිටියන්ට හඳුන්වා දුන් නිෂ්පාදන උකහා ගැනීම කෙරෙහි ශරීරයේ ප්රතික්රියාව නිරීක්ෂණය කළ යුතු අතර අග්න්යාශයේ ක්රියාකාරිත්වයේ සුළු negative ණාත්මක රෝග ලක්ෂණ වලදී ඒවා දරුවන්ගේ ආහාර වේලෙන් ඉවත් කරන්න.
ගැස්ට්රයිටිස් සහ වණ සඳහා ප්රතිකාර කිරීම සඳහා, අපගේ පා readers කයින් විසින් පැවිදි තේ භාවිතා කරයි. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
- නැවුම් මිරිකා යුෂ
- සීනි, මී පැණි
- ස්ට්රෝබෙරි
- අන්නාසි
- තරුණ ඉරිඟු
- හරිතයන්
- මිදි
- තක්කාලි
- සුදු ගෝවා
- වම්බටු
- තරුණ මුන් ඇට
- පිපි umbers ් umbers ා
- තදබදය,
- ඇප්රිකොට් ඇට
- මිහිරි පැඟිරි පලතුරු,
- මාෂ්මෙලෝස්, තුර්කි ප්රමෝදය, පැස්ටල්, මාමලේඩ්,
- මිහිරි චෙරි
- කොමඩු
- රාස්ප්බෙරි
- උගත් පන්තිය
- කළු කරන්ට් ඇතුළු.
මෙම නිෂ්පාදන භාවිතය සෑම දිනකම නොව මධ්යස්ථව සිදු කරනු ලැබේ. ආහාර වේල් අතර පැය 3 සිට 4 දක්වා කාල පරාසයක් තුළ අර්ධ ආහාර වේලක් භාවිතා කළ යුතුය.
දරුවෙකු තුළ අග්න්යාශයේ පිළිකා ඇතිවීමේදී, දිගු කුසගින්නෙන් පෙළීමට ඉඩ නොදේ.
ප්රතික්රියාශීලී අග්න්යාශය
ප්රතික්රියාශීලී අග්න්යාශය විශේෂ රෝගයක් වන නිසා එය සෑදී ඇත්තේ අග්න්යාශයේ මිනිස් සිරුරේ අනෙකුත් අවයව වල දැවිල්ලට ප්රතිචාර දැක්වීම හේතුවෙනි.
එහි විශේෂ සංවේදීතාව නිසා එය බොහෝ දරුවන්ට බලපායි. මෙම රෝගය මතුවීමේ වැරදිකරුවන් වන්නේ අධික මේද ආහාර භාවිතා කිරීමයි.
ව්යාධි විද්යාවේ වර්ධනය සමහර අප්රසන්න සං of ා ප්රකාශ කිරීම සමඟ සිදු වේ. මේවාට ඇතුළත් වන්නේ:
- නහය අසල උදරයේ හදිසි දරුණු වේදනාවක්,
- ශරීර උෂ්ණත්වය උපප්රස්ථාර සීමාවන් දක්වා වැඩි වීම, සමහර විට 38 C උෂ්ණත්වමාන ලකුණ කරා ළඟා වීම,
- බඩවැල් ආබාධය
- වමනය
- වියළි උගුර
- ආහාර රුචිය නොමැතිකම
- ඔක්කාරය
- පුපුරා යාම
- සමතලා කිරීම
- අසනීප බවක් දැනේ.
කිසිම අවස්ථාවක ඔබ දරුවෙකු තුළ කරදරකාරී රෝග ලක්ෂණ නොතකා හැරීම හෝ ළදරු මනෝභාවය වැඩි කිරීමට හේතු විය යුතුය. ප්රදාහය පා course මාලාවේ නිදන්ගත ස්වරූපයක් ගත හැකි අතර බරපතල සංකූලතා ගණනාවක් මෙන්ම දියවැඩියාව, අග්න්යාශයික නෙරෝසිස් සහ අභ්යන්තර රුධිර වහනය ඇතුළු සෞඛ්යයට අහිතකර බලපෑම් ඇති කළ හැකිය.
අග්න්යාශයේ උග්ර ප්රදාහය හෝ නිදන්ගත උග්රවීමක් ඇති ළමුන් සම්බන්ධයෙන් චිකිත්සක ක්රියාමාර්ග ක්රියාත්මක කිරීම වෛද්ය ආයතනයක ස්ථිතික තත්වයන් යටතේ සිදු කෙරේ.
මෙම අවස්ථාවේ දී, පළමුව, දැඩි ඇඳ විවේකයක් ස්ථාපිත කර ඇත. ප්රතිකාර ක්රම දෙකක් භාවිතා කරනු ලැබේ, එය රෝගයේ බරපතලකම මත රඳා පවතී:
ගතානුගතික චිකිත්සක ක්රමයක තේරුම පහත සඳහන් කොන්දේසි සපුරාලීමයි:
- රෝගී ඉන්ද්රියයකට ක්රියාකාරී සන්සුන් භාවය සහතික කිරීම,
- යාන්ත්රික හා රසායනික බලපෑම් වලින් ආහාර ජීර්ණ පද්ධතිය ආරක්ෂා කිරීම,
- රෝගයේ ප්රභවයන් සොයා ගැනීම සහ ඉවත් කිරීම,
- වේදනාකාරී රෝග ලක්ෂණ ඉවත් කිරීම.
ප්රතිකාර අතරතුර, රෝගී දරුවාගේ යහපැවැත්ම මත පදනම්ව, දින 1 සිට 3 දක්වා කාලයක් සඳහා ආහාර විවේකය නියම කරනු ලැබේ.
මෙම කාල පරිච්ෙඡ්දය තුළදී, උණුසුම් ක්ෂාරීය ස්වාභාවික ඛනිජ ජලය කුඩා ප්රමාණයක් නිතර භාවිතා කිරීමට අවසර දෙනු ලැබේ. වඩාත් සුලභ වන්නේ:
බෝර්ජෝමි, නාගුට්ස්කායා, එසෙන්ටුකි.
ඊට අමතරව, විෂබීජ නාශක සහ විශ්ලේෂක drugs ෂධ ආධාරයෙන් ප්රතිකාර භාවිතා කරනු ලැබේ:
තරුණ රෝගීන් තුළ දැඩි වේදනාවක් ඇති අවස්ථාවන්හිදී, ප්රොමෙඩෝල්, ඔම්නොපොන්, ට්රැමඩෝල් වැනි විශේෂ මත්ද්රව්ය නාශක cribed ෂධ නියම කරනු ලැබේ.
ඉන්ට්රාවෙනස් බිංදු භාවිතයෙන් තොරව, පහත සඳහන් දෑ භාවිතා වේ:
- සේලයින් ද්රාවණය
- ග්ලූකෝස්
- රුධිර ප්ලාස්මා
- රින්ගර්ගේ විසඳුම
- ට්රයිසෝල්
- ප්රෝටියේස් අවහිර කරන්නන් (ඇප්රොකල්, කොන්ට්රිකල්, ට්රැසිලෝල්, කොන්ට්රිවන්, ගෝර්ඩොක්ස්).
මෙම ations ෂධ රෝගී දරුවෙකු සඳහා බලශක්ති ප්රභවයක් ලෙස මෙන්ම ශරීරයේ මත්පැන් පානයෙන් මිදීමට ද සපයනු ලැබේ.
දෙමාපිය පරිපාලනයේ ස්වරූපයෙන්, පහත සඳහන් ations ෂධ නියම කරනු ලැබේ:
- ඔක්ට්රියෝටයිඩ්, ප්රොක්සියම් - අග්න්යාශයික එන්සයිම සෑදීම අඩු කිරීම සඳහා නිර්මාණය කර ඇති drugs ෂධ.
- පෙන්ටොක්සිෆයිලයින්, වාසොනයිට්, පර්සන්ටයින් - ක්ෂුද්ර චක්රයේ සහ රුධිරයේ ගුණාත්මකභාවය වැඩි දියුණු කිරීම සඳහා ප්රතිදේහජනක ක්රියාකාරිත්වයක් සහිතව.
- ප්රතිජීවක pur ෂධ - purulent සිදුවීම් වලදී ප්රතිබැක්ටීරීය කාරකයක් ලෙස ක්රියා කරයි.
ශල්යකර්ම මැදිහත්වීමේ ක්රමය ඇතැම් අවස්ථාවල දී අනුගමනය කෙරේ. ඒවා අතර:
- විවිධ සංකූලතා වර්ධනය,
- රෝග ප්රගතිය
- ගතානුගතික ප්රතිකාර චිකිත්සාවේ effectiveness ලදායීතාවය නොමැතිකම.
ළමුන් තුළ අග්න්යාශයේ පිළිකා සඳහා ශල්යකර්මයකට යම් ක්රියාමාර්ග ගැනීම ඇතුළත් වේ:
- බලපෑමට ලක් වූ ඉන්ද්රිය වෙන් කිරීම,
- necrectomy (අග්න්යාශයේ මළ කලාපය තුරන් කිරීම),
- ආධාරක ජලාපවහනය.
ළදරුවන් තුළ අග්න්යාශයේ පිළිකා ඇතිවීම හෝ පවතින රෝගයක් උග්රවීම වළක්වා ගත හැකි බව වැඩිහිටියන් මතක තබා ගත යුතුය, නමුත් ඒ සමඟම ඔවුන් ධනාත්මක බලපෑමක් ලබා ගැනීමට සෑම උත්සාහයක්ම ගත යුතුය.
පළමුවෙන්ම, මෙය විශේෂ ists යින් විසින් ස්ථාපිත කරන ලද ආහාර දැඩි ලෙස පිළිපැදීම සහ සියලුම වෛද්ය බෙහෙත් වට්ටෝරු ක්රියාත්මක කිරීම පිළිබඳව අවධානය යොමු කරයි.
ඔබේ මිතුරන්ට කියන්න! සමාජ බොත්තම් භාවිතා කර ඔබේ ප්රියතම සමාජ ජාලයේ මෙම ලිපිය ඔබේ මිතුරන් සමඟ බෙදා ගන්න. ස්තූතියි!
1 රෝගයේ රෝග ලක්ෂණ
නිදන්ගත කොලෙස්ටිස්ටොපන්ක්රයිටිස් උග්ර අවධියකට ගිය කාලය තුළ, රෝගියාට පහත රෝග ලක්ෂණ අත්විඳිය හැකිය:
- ආහාර ජීර්ණ පද්ධතිය කඩාකප්පල් කිරීම,
- ආහාර ගැනීමෙන් පසු වේදනාව,
- බර අඩු කර ගැනීම
- සමතලා කිරීම
- මළ මූත්රාවල මේදය තිබීම,
- දකුණු ඉළ ඇටයට යටින් ඇති ප්රදේශයේ වේදනාව හෝ අසහනය,
- නහයේ සමට නිල් පැහැයක් ලබා ගත හැකිය,
- අග්න්යාශය පිහිටා ඇති ප්රදේශයේ සම්පීඩනය පැවතීම,
- නහය අසල කුෂ් of යක් තිබීම,
- උදරීය මාංශ පේශි පරිමාව අඩුවීම, චර්මාභ්යන්තර මේද තට්ටුව තුනී කිරීම සමඟ සංයුක්ත වේ.

දිගු කලක් තිස්සේ රෝගියාට අග්න්යාශය හා කොලෙස්ටිස්ටිස් සමඟ ප්රතිකාර නොකළහොත් මෙය අග්න්යාශයේ ප්රමාණවත් නොවීමකට හේතු වේ. මෙම අවස්ථාවේ දී, ආහාර ජීර්ණ එන්සයිම නොමැතිකම පහත රෝග ලක්ෂණ ඇති කරයි:
- මේද අවශෝෂණය නොවේ,
- අග්න්යාශයික ලිපිඩ කුඩා ප්රමාණයෙන් නිපදවනු ලැබේ,
- මළ මූත්ර දියර වී සුදු පැහැයට හැරේ,
- මල නොගැලපෙන මාංශ පේශි තන්තු තිබීම.
සමහර අවස්ථාවලදී, රෝගය විශේෂ ස්වරූපයක් ගනී - නිදන්ගත පා .මාලාවක බාධාකාරී කොලෙස්ටිස්ටොපන්ක්රියාටිටිස්. එය සංලක්ෂිත වන්නේ duodenum හි බැහැර කරන නල අවහිර වීමෙනි.
බොහෝ ආකාරවලින් රෝගයේ රෝග ලක්ෂණ එහි ස්වරූපය මත රඳා පවතී. එබැවින්, දකුණු පහළ ඉළ ඇටයේ කලාපයේ වේදනාව නිදන්ගත ස්වරූපයෙන් හෝ උග්රවීමේ අවධියක දී කොලෙස්ටිස්ටොපන්ක්රයිටිස් සමඟ ඇතිවිය හැකිය.
අග්න්යාශයේ හෝ පිත්තාශයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලීන් වලදී, ආහාර ගැනීමෙන් පසු වේදනාව තීව්ර වේ. රෝගියා වාඩි වී තරමක් ඉදිරියට නැඹුරු වුවහොත් මෙම සංවේදනයන් අඩු විය හැකිය.
දරුණු ඔක්කාරය හා වමනය ඇල්කොහොල් කොලෙස්ටිස්ටොපන්ක්රයිටිස් හි ප්රධාන සං signs ා වේ. මෙම අවස්ථාවේ දී, අග්න්යාශයික එපිටිලියම් වලට හානි කිරීමේ ප්රති result ලයක් ලෙස ව්යාධි විද්යාව වර්ධනය වේ.
වමනය සමඟ ඔක්කාරය එතිල් ඇල්කොහොල් සමඟ ශරීරයේ දරුණු විෂ වීමක් පෙන්නුම් කරයි. දෙවැන්න අක්මාව තුළ සැකසෙන අතර පසුව එය රුධිරයට ඇතුල් වේ. ශරීරයේ සෛල විශාල වශයෙන් සමුච්චය වීමත් සමඟ ජෛව රසායනික ක්රියාවලීන් උල්ලං violation නය වීමක් සිදුවිය හැකිය, ආහාර ජීර්ණ එන්සයිම නිපදවීම අඩු වන අතර ජෛව විද්යාත්මකව ක්රියාකාරී ද්රව්ය මුදා හැරීම අඩු වේ. ඔක්කාරය, වමනය, ආහාර ජීර්ණ ආබාධ සඳහා ප්රධාන හේතු මේවාය.
2 දැනගත යුතුයි
නිදන්ගත cholecystopancreatitis වල වේදනාව ඇති විය හැක:
- ස්නායු අසල ඇති ගිනි අවුලුවන ක්රියාවලි,
- අග්න්යාශයික පටක විනාශ කිරීම, විවිධ සාධක අවුලුවන,
- කෝපය පල කලේය.

ඇතැම් හෝමෝන නිපදවීම උල්ලං lation නය කිරීම නිදන්ගත රෝගයකට හේතු විය හැකි අතර මේද මේදය ජීර්ණය කිරීමේ ක්රියාවලිය සැලකිය යුතු ලෙස කඩාකප්පල් කළ හැකිය.
රෝගියෙකු තුළ අග්න්යාශයේ ගිනි අවුලුවන ක්රියාවලීන් වර්ධනය කිරීමේ ආරම්භක අවධියේදී ග්ලූකෝස් ඉවසීම දුර්වල විය හැකිය.
මුලදී, මෙය කිසිදු රෝග ලක්ෂණයක් නොවිය හැකි අතර එය හඳුනාගත හැක්කේ රසායනාගාර පරීක්ෂණ වලදී පමණි.
ඔබ කාලෝචිත ආකාරයකින් වෛද්ය උපකාර ලබා ගන්නේ නම්, රුධිරයේ සීනි මට්ටම සාමාන්යයට වඩා ඉහළ යාමට පෙර ඔබට රෝග විනිශ්චය කළ හැකිය.
අධි රුධිර සීනි වල එක් ප්රධාන සං signs ාවක් වන්නේ අරමුදලේ යාත්රා විරූපණය වීමයි.
දරුණු අවස්ථාවල දී, ආහාර ජීර්ණ පද්ධතියේ ලැක්ටික් අම්ලය සමුච්චය වීමත් සමඟ රෝගියාට දියවැඩියාවේ සංකූලතා ඇති විය හැක. රුධිරයේ ග්ලූකෝස් මට්ටම 200 mg / dl කරා ළඟා වුවහොත්, රෝගියාට ස්නායු තන්තු වල තුවාලයක්, ස්නායු පද්ධතියේ ආබාධ මෙන්ම මානසික රෝගද නිරීක්ෂණය කළ හැකිය.
නිදන්ගත කොලෙස්ටිස්ටොපන්ක්රයිටිටිස් වැනි රෝගයක් පෙන්නුම් කරන දුර්ලභ රෝග ලක්ෂණ ද ඇත:
- සමේ කහ පැහැය,
- ascites
- ප්ලූරල් කොටසෙහි නෙරා යාම,
- ව්යාජ ගෙඩි ඇතිවීම,
- ආතරයිටිස්, එය අත්වල කුඩා සන්ධිවලට බලපායි.
නොසොජි විද්යාවට අනුව, මරණ 50% කි. එමනිසා, ස්වයං- ate ෂධ ගැනීම වැදගත් නොවේ. මෙම රෝග වලට නිවැරදිව ප්රතිකාර කරන්නේ කෙසේදැයි දන්නේ වෛද්යවරයකු පමණි.
රෝගියාට පහත සඳහන් සංකූලතා තිබේ නම් මරණයේ සම්භාවිතාව වැඩි විය හැකිය:
- නහර වල රුධිර කැටි ගැසීම්,
- සැලකිය යුතු කෝපය පල කලේය අවහිර වීම,
- අග්න්යාශයේ නාල වල මාරාන්තික නියෝප්ලාස්ම් පැවතීම,
- පර්යන්ත ස්නායු තන්තු වලට වන හානිය,
- අන්තරාසර්ග පද්ධති රෝග.
නිදන්ගත කොලෙස්ටිස්ටොපන්ක්රයිටිටිස් රෝගියෙකු පරීක්ෂා කිරීමේදී වෛද්යවරයාට දිවේ සුදු පැහැති ආලේපනයක්, මුඛයේ කොන් වල “අල්ලා ගැනීම”, සමේ අධික වියළි බව, නියපොතු තහඩු දිරාපත් වීම හඳුනාගත හැකිය. උදර කුහරය මත රතු ලප තිබීම රුධිර සංසරණය උල්ලං violation නය කිරීමක් පෙන්නුම් කරයි.
3 රෝග විනිශ්චය
මෙම රෝග විනිශ්චය කළ හැක්කේ:
- සෘජු
- වක්රව
- මළ මූත්රාවල ඇති ප්රෝටිලයිටික් එන්සයිම හඳුනා ගැනීම,
- මළ මූත්රාවල වැඩි මේදය හඳුනා ගැනීම,
- හුස්ම පරීක්ෂණය
- හෝමෝන මට්ටම තීරණය කිරීම සඳහා රුධිර පරීක්ෂණයක්.

රසායනාගාර පරීක්ෂණ මගින් රෝගය පිළිබඳ පැහැදිලි චිත්රයක් පෙන්වා නොමැති නම් වෛද්යවරයාට සෘජු රෝග විනිශ්චය ක්රම භාවිතා කළ හැකිය. සමහර අවස්ථාවලදී අග්න්යාශයේ ප්රමාණවත් නොවීම සහ නිදන්ගත කොලෙස්ටිස්ටොපන්ක්රයිටිස් පහසුවෙන් ව්යාකූල විය හැකි බැවින් වෛද්යවරයාට MRI සහ අල්ට්රා සවුන්ඩ් ඇතුළත් සෘජු රෝග විනිශ්චය කළ හැකිය.
වක්ර ක්රම වලට ස්තූතියි, අග්න්යාශයේ ස්රාවය කිරීමේ හැකියාව තක්සේරු කිරීමට වෛද්යවරයාට හැකි වේ. කෙසේ වෙතත්, සමහර අවස්ථාවලදී, මෙම ක්රම ප්රමාණවත් තරම් සංවේදී නොවිය හැකිය.
හුස්ම ගැනීමේ පරීක්ෂණයක් භාවිතා කිරීමෙන් ඔබට ආහාර ජීර්ණ එන්සයිම ක්රියාකාරිත්වයේ මට්ටම තීරණය කළ හැකිය.
සමහර අග්න්යාශයික එන්සයිමවල ප්රමාණයෙහි වෙනසක් රෝගියා තුළ හෝමෝන අසමතුලිතතාවයක් පෙන්නුම් කරයි.
සිදුවීම් පැවැත්වීම
මෙම රෝගයෙන් පෙළෙන රෝගියෙකුට වෛද්යවරයකු විසින් නියම කරන පළමු දෙය ප්රතිජීවක වේ. රෝගය අවුලුවන ආසාදනයෙන් මිදීම සඳහා ඒවා අවශ්ය වේ. නිදන්ගත කොලෙස්ටිස්ටිස් සහ අග්න්යාශයේ ප්රතිකාර අතරතුර, අප්රසන්න රෝග ලක්ෂණ සමනය කිරීම සඳහා බොහෝ drugs ෂධ නියම කරනු ලැබේ, ප්රතිකාරය සමන්විත වන්නේ වේදනා නාශක සහ විෂබීජ නාශක භාවිතා කිරීමෙනි.

සහභාගී වන වෛද්යවරයා ආහාර ජීර්ණය වැඩි දියුණු කරන සමහර drugs ෂධ නියම කරයි. මිනිස් ආහාර ජීර්ණ එන්සයිම වල ප්රතිසම අඩංගු ටැබ්ලට් ආධාරයෙන්, ඔබට ස්ටීටෝරියා රෝගයෙන් මිදීමට, සමහර එන්සයිම මළ මූත්රාවලට යාම වළක්වා ගත හැකිය. කෝපය පල කලේය, වෛද්යවරයා කොලරෙටික් .ෂධ නියම කරයි.
කොලෙස්ටිස්ටිටිස් සහ අග්න්යාශයේ ප්රතිකාර සඳහා මූලික වශයෙන් පහත සඳහන් සිදුවීම් ඉලක්ක කර ඇත:
- විශේෂ drugs ෂධ සමඟ අග්න්යාශයික එන්සයිම නිෂ්පාදනය සාමාන්යකරණය කිරීම,
- දැවිල්ල ඉවත් කිරීම,
- රෝගයේ ප්රති developed ලයක් ලෙස වර්ධනය වූ සංකූලතා ඉවත් කිරීම,
- රෝගියාගේ කාර්ය සාධනය යථා තත්ත්වයට පත් කිරීම.
හානිකර ද්රව්ය ශරීරය පිරිසිදු කිරීම සඳහා, වෛද්යවරයා විසින් සමහර ඛනිජ ජලය වර්ග නියම කළ හැකිය, ඒවා දිනකට 5 වතාවක්, වීදුරු 1 බැගින් භාවිතා කිරීමට නිර්දේශ කෙරේ.අග්න්යාශය සඳහා භෞත චිකිත්සක ක්රියා පටිපාටි, ආහාර සහ bs ෂධ පැළෑටි යථා තත්ත්වයට පත් කිරීමට උපකාරී වේ.
ව්යාධි විද්යාව සඳහා ආහාර වේලක්
රෝගියා ආහාර වේලක් අනුගමනය කිරීමට පටන් නොගන්නේ නම්, කොලෙස්ටිස්ටිටිස් රෝග ලක්ෂණ තවමත් ඔහුට දිගු කලක් කරදර කරයි. මෙයට හේතු වී ඇත්තේ ආමාශ ආන්ත්රයික රෝග බොහොමයක් ඇතිවන්නේ හරියටම මන්දපෝෂණය නිසාය. නිරෝගී අය පවා කුඩා කොටස් අනුභව කරන ලෙස වෛද්යවරු නිර්දේශ කරති. අන්තිම ආහාරය නින්දට පැය 3-4 කට පෙර නොවිය යුතුය.

අග්න්යාශය හා කොලෙස්ටිස්ටිස් සමඟ, පළමුවෙන්ම, ඔබ බැදපු, කුළුබඩු සහ මේද කෑම අතහැර දැමිය යුතුයි. ලුණු දැමූ හා දුම් පානය කළ ආහාර, ටින් කළ ආහාර, සොසේජස්, චොකලට්, කොකෝවා සහ මත්පැන් අඩංගු සියලුම බීම වර්ග බැහැර කිරීම රෙකමදාරු කරනු ලැබේ.
ගෘහ චීස්, කිරි නිෂ්පාදන, ඉස්ටුවක් සහිත එළවළු සහ පලතුරු, තැම්බූ මස් සහ මාළු, විවිධ ධාන්ය වර්ග අනුභව කිරීම තරයේ නිර්දේශ කෙරේ. ඔබට ජෙලි සහ ඉස්ටුවක් පළතුරු පානය කළ හැකිය.
රෝගියා පරිභෝජනය කරන සියලුම ආහාර "සැහැල්ලු" විය යුතුය, ඉක්මනින් ජීර්ණය විය යුතු අතර ආහාර ජීර්ණ අවයව අධික ලෙස පටවන්නේ නැත.
භෞත චිකිත්සක ක්රියා පටිපාටි
භෞත චිකිත්සක ක්රියා පටිපාටි නියම කරනු ලබන්නේ රෝගය උග්ර අවධියේ නොමැති නම් පමණි.

කොලෙස්ටිස්ටිස් සමඟ වෛද්යවරයාට ඉලෙක්ට්රෝෆොරසිස්, අල්ට්රා සවුන්ඩ් හෝ යූඑච්එෆ් නියම කළ හැකිය. මේ නිසා අක්මාව තුළ රුධිර සංසරණය වැඩි දියුණු වන අතර, කෝපය පල කලේය නිෂ්පාදනය වැඩිවේ. මෙම ක්රියා පටිපාටි වලින් පසුව, රෝගීන් දැවිල්ල අඩු කර ඇත.
අග්න්යාශය හා රෝග සංයෝජනය සඳහා යූඑච්එෆ්, අල්ට්රා සවුන්ඩ් සහ ඉලෙක්ට්රෝෆොරසිස් භාවිතා කරයි. මෙම ක්රියා පටිපාටීන් වෙනස් වන්නේ ඒවා උදර කුහරයේ විවිධ කොටස්වල සිදු කරන බැවිනි.
රෝගයේ රෝග ලක්ෂණ අතුරුදහන් වූ පසු, මඩ ප්රතිකාර යෙදිය හැකිය. දෙවැන්න දැවිල්ල සමනය කරයි, නිර්වින්දනය කර ප්රතිශක්තිකරණ පද්ධතිය ශක්තිමත් කරයි.
7 රෝග වැළැක්වීම
මෙම රෝගය වර්ධනය වීම වැළැක්වීම සඳහා රෝගියා දුම්පානය හෝ මත්පැන් පානය කිරීම වැනි නරක පුරුදු අත්හැරිය යුතුය.
අග්න්යාශයේ නිදන්ගත දැවිල්ලකදී, උදර කුහරයෙහි ආහාර ගැනීමෙන් පසු රෝගියාට වේදනාව දැනේ.
මෙම අවස්ථාවේ දී, ප්රකෝපකාරී නිෂ්පාදන භාවිතා කිරීම රෙකමදාරු කරනු නොලැබේ. ඔබට බොහෝ විට මේද ආහාර අනුභව කළ නොහැක, විටමින් .නතාවය වර්ධනය වීම වළක්වන්න.
කිසි විටෙකත් ස්වයං medic ෂධයක් ලබා නොගන්න.
මෙම රෝග සඳහා ප්රතිකාර කළ හැක්කේ සුදුසුකම් ලත් විශේෂ ist යෙකුට පමණි.