දියවැඩියා ඉන්සියුලින්: අපට එන්නත් අවශ්ය වන්නේ ඇයි?
දියවැඩියා රෝගය (ඩීඑම්) යනු අන්තරාසර්ග පද්ධතියේ රෝගයක් වන අතර එය පුද්ගලයෙකුගේ අග්න්යාශයට බාධා ඇති කරයි. එහි ප්රති As ලයක් ලෙස ඉන්සියුලින් වැනි වැදගත් හෝමෝනයක් සංස්ලේෂණය කිරීමට පටන් ගනී, නැතහොත් එහි නිෂ්පාදනය සම්පූර්ණයෙන්ම නතර කරයි. ඉන්සියුලින් හිඟකම හේතුවෙන් රුධිරයේ ග්ලූකෝස් මට්ටම නිරන්තරයෙන් ඉහළ මට්ටමක තබා ඇති අතර එය මිනිස් ජීවිතයට අනතුරක් ඇති කරයි. දියවැඩියාව සෑම වසරකම වැඩි වැඩියෙන් මිනිසුන්ට බලපායි. ඔහු ඉතා කුඩා දරුවන් හෝ වැඩිහිටියන් හා මහලු අයව ඉතිරි නොකරයි. ඉන්සියුලින් ප්රමාණවත් නොවීම නිසා ශරීරයට ආහාර වලින් එන කාබෝහයිඩ්රේට් සැකසිය නොහැකි අතර සාමාන්ය ක්රියාකාරිත්වය සඳහා අවශ්ය ශක්තිය මාංශ පේශිවලට නොලැබේ.
රෝගයේ ඉන්සියුලින් වල කාර්යභාරය

සංඛ්යාලේඛනවලට අනුව, දියවැඩියාව ඇති සියලුම වැඩිහිටියන් අතර 30% ක් පමණ ඉන්සියුලින් පරිභෝජනය කරයි. නවීන වෛද්යවරු රුධිරයේ සීනි මට්ටම සම්පූර්ණයෙන් පාලනය කිරීමේ වැදගත්කම හඳුනාගනිති, එබැවින් ඔවුන් පසුබට වීමට ඇති ඉඩකඩ අඩු වී ඇති අතර බොහෝ විට ඔවුන්ගේ රෝගීන්ට එන්නත් කළ හැකි ඉන්සියුලින් නියම කරනු ලැබේ.
ඉන්සියුලින් ශරීරයට අවශෝෂණය කර ගැනීමට සහ භාවිතා කිරීමට උපකාරී වේ, එහි අපේක්ෂිත අරමුණ සඳහා ආහාර සමඟ ලැබෙන කාබෝහයිඩ්රේට් වලින් ලබා ගන්නා ග්ලූකෝස්. පුද්ගලයෙකු කාබෝහයිඩ්රේට් ආහාර අනුභව කිරීමෙන් හෝ මිහිරි පානයක් පානය කිරීමෙන් පසු රුධිරයේ සීනි මට්ටම ඉහළ යාමට පටන් ගනී. අග්න්යාශයේ ඇති බීටා සෛල වලට ප්රතිචාර වශයෙන් රුධිර ප්ලාස්මාවේ ඉන්සියුලින් මුදා හැරීමේ අවශ්යතාවය පිළිබඳ සං als ා ලැබේ.
අග්න්යාශයේ කාර්යභාරය, ඉන්සියුලින් සංස්ලේෂණය
අග්න්යාශය මගින් නිපදවන ඉන්සියුලින් වැඩ කුලී රථ සේවාවක් ලෙස හැඳින්විය හැකිය. ග්ලූකෝස් සෛලයට කෙලින්ම ඇතුළු විය නොහැකි බැවින් ඇයට එය ලබා ගැනීමට රියදුරෙකු (ඉන්සියුලින්) අවශ්ය වේ. අග්න්යාශය ග්ලූකෝස් ලබා දීමට ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන විට, ආහාර ගැනීමෙන් පසු රුධිරයේ සීනි ස්වභාවිකව අඩු වන අතර ශරීරයේ සෛල ග්ලූකෝස් සමඟ “ඉන්ධන” පුරවා ක්රියාශීලීව ක්රියා කරයි. විශේෂ experts යින්ට අනුව, ඉන්සියුලින් වල ක්රියාකාරිත්වය පැහැදිලි කිරීමට තවත් ක්රමයක් තිබේ: ග්ලූකෝස් ශරීරයේ සෛල තුළට ඇතුළු වීමට ඉඩ දෙන යතුර එයයි. අග්න්යාශයට විවිධ බලපෑම් හේතුවෙන් ප්රමාණවත් තරම් ඉන්සියුලින් සංශ්ලේෂණය සමඟ සාර්ථකව කටයුතු කළ නොහැකි නම් හෝ සෛල එහි සුපුරුදු ප්රමාණයට ප්රතිරෝධී වුවහොත් රුධිරයේ සීනි ස්ථාවර කිරීම සඳහා පිටතින් එය හඳුන්වා දීම අවශ්ය වේ.
දියවැඩියා ප්රතිකාර: එන්නත් කළ හැකි ඉන්සියුලින්
අද වන විට ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ප්රතිකාර කරනු ලබන්නේ ඉන්සියුලින් එන්නත් කිරීමෙනි. වර්තමානයේ ලෝකයේ විවිධ වර්ගයේ ඉන්සියුලින් වර්ග තිබේ. සාන්ද්රණයේ උපරිමයට ළඟා වන විට ඒවා කෙතරම් ඉක්මණින් ක්රියා කරනවාද යන්න සහ ඒවායේ බලපෑම කොපමණ කාලයක් පවතින්නේද යන්න වෙනස් වේ. මෙන්න උදාහරණ කිහිපයක්:
- වේගයෙන් ක්රියා කරන drug ෂධයක් මිනිත්තු 15-30 ක් තුළ වැඩ කිරීමට පටන් ගනී, නමුත් එහි බලපෑම පැය 3-4 කට වඩා නොපවතී,
- නිතිපතා ඉන්සියුලින් හෝ කෙටි ක්රියාකාරී drug ෂධයක් විනාඩි 30-60ක් තුළ වැඩ කිරීමට පටන් ගනී, එහි බලපෑම පැය පහක් හෝ අටක් දක්වා පැවතිය හැකිය.
- අතරමැදි ක්රියාකාරී drug ෂධය පැය දෙකක් පමණ තුළ වැඩ කිරීමට පටන් ගන්නා අතර පැය හතරකට පමණ පසු උපරිම ක්රියාකාරකම් කරා ළඟා වේ.
- දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් පරිපාලනයෙන් පසු පැයක් ඇතුළත ක්රියා කිරීමට පටන් ගනී, එහි බලපෑම පැය 24 ක් දක්වා පවතිනු ඇත.
- පරිපාලනයෙන් පසු පැයක් ඇතුළත වැඩිපුර දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් ක්රියා කිරීමට පටන් ගනී, එහි බලපෑම දින දෙකක් දක්වා පැවතිය හැකිය.
සාමාන්ය ඉන්සියුලින් මාත්රාවක් සමඟ අතරමැදි ක්රියාකාරී drug ෂධයක් ඒකාබද්ධ කරන සංයෝජන drugs ෂධ ද තිබේ, නැතහොත් එය අතරමැදි සහ වේගයෙන් ක්රියා කරන ඉන්සියුලින් මිශ්රණයකි.
Drugs ෂධ සමඟ රුධිරයේ සීනි පාලනය
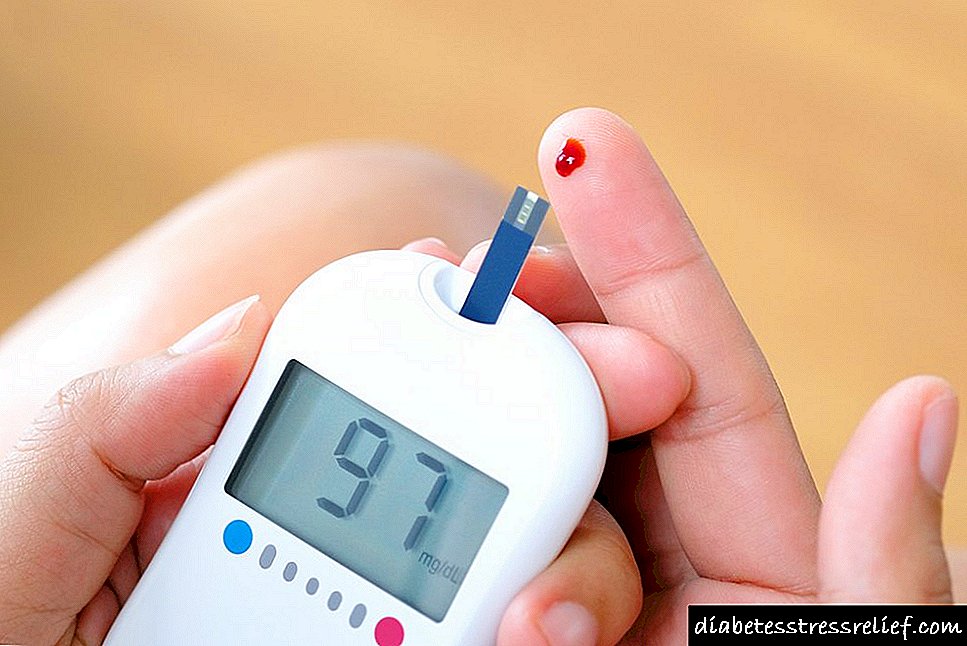
සම්මත පරිචය වන්නේ දියවැඩියාව ඇති රෝගීන්ට දිනකට එක් වරක් බාසල් ඉන්සියුලින් භාවිතා කිරීම වන අතර මෙය දීර් or හෝ අතිශය දිගු .ෂධයක් විය හැකිය. වේගයෙන් ක්රියා කරන ඉන්සියුලින් සාමාන්යයෙන් දිනකට තුන් වතාවක් ආහාර වේල් සමඟ එකතු වේ. වේගයෙන් ක්රියා කරන drug ෂධයක ප්රමාණය රුධිරයේ සීනි මට්ටම සහ භාවිතා කරන ආහාරයේ ඇති කාබෝහයිඩ්රේට් ප්රමාණය මත රඳා පවතී.
කෙසේ වෙතත්, දියවැඩියාව ඇති සෑම රෝගියෙකුටම ඉන්සියුලින් භාවිතය වෙනස් වේ. නිදසුනක් වශයෙන්, දීර් fast නිරාහාරයෙන් පසුව පවා රුධිරයේ සීනි මට්ටම ඉහළ මට්ටමක පවතී නම්, දිගුකාලීනව ක්රියා කරන drug ෂධයක් ප්රයෝජනවත් වනු ඇත. රුධිරයේ සීනි නිරාහාරව සිටීම සාමාන්ය දෙයක් වුවද ආහාර ගැනීමෙන් පසු එය තියුනු ලෙස ඉහළ යයි නම් ඉක්මන් ක්රියා කරන drug ෂධයක් වඩාත් සුදුසු වේ.
රෝගියා වෛද්යවරයා සමඟ එක්ව ඉන්සියුලින් පරිපාලනය කරන වේලාව සහ එහි මාත්රාව තීරණය කිරීම සඳහා රුධිරයේ සීනි වල වෙනස්වීම් වල ගතිකතාවයන් විශ්ලේෂණය කළ යුතුය.
- එය රුධිර ග්ලූකෝස් අඩු කරන විට,
- එහි උපරිම කාලය (drug ෂධයේ බලපෑම උපරිම වන විට),
- බලපෑමේ කාලසීමාව (blood ෂධය රුධිරයේ සීනි මට්ටම අඩු කරන තෙක් කොපමණ කාලයක්).
මෙම දත්ත මත පදනම්ව, නිවැරදි වර්ගයේ ඉන්සියුලින් තෝරා ගනු ලැබේ.
පෝෂණය සමඟ ඉන්සියුලින් සංයෝජනය, භාවිතයේ සූක්ෂ්මතාව
නිවැරදි ඉන්සියුලින් සූදානම තෝරා ගැනීම සඳහා පුද්ගලයාගේ ජීවන රටාව ගැන දැන ගැනීම, සුපුරුදු ආහාර වේල ඇගයීම වෛද්යවරයාට වැදගත් වේ.
බොහෝ විට ටැබ්ලට් ස්වරූපයෙන් ඇති අනෙකුත් drugs ෂධ මෙන් නොව ඉන්සියුලින් එන්නත් කරනු ලැබේ. එය පෙති ලෙස ගත නොහැක, මන්ද වෙනත් ආහාර වේලක් මෙන් ආහාර දිරවීමේදී හෝමෝනය එන්සයිම මගින් බිඳී යනු ඇත. Drug ෂධය ශරීරයේ නිපදවන ස්වාභාවික ඉන්සියුලින් හා සමාන ආකාරයකින් ක්රියා කරන පරිදි එය ප්ලාස්මා තුළට හඳුන්වා දිය යුතුය. කෙසේ වෙතත්, එතරම් කලකට පෙර, ආශ්වාස කරන ලද ඉන්සියුලින් අනුමත විය. පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින් තුළ, මෙම නව ස්වරූපය දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් සමඟ භාවිතා කළ යුතු අතර ආහාර ගැනීම සමඟ සහසම්බන්ධ වේ. ඊට අමතරව, ආශ්වාස කරන ලද ඉන්සියුලින් ඇදුම හෝ සීඕපීඩී ඇති පුද්ගලයෙකුට භාවිතා කළ නොහැක.
ඉන්සියුලින් පොම්පයක් භාවිතා කරන පුද්ගලයින් ද ඇත, එයට ඉන්සියුලින් ස්ථායීව, මූලික මාත්රාවකින් හෝ පුද්ගලයෙකු ආහාර ගන්නා විට වැඩි තනි මාත්රාවකින් ලබා දිය හැකිය. දියවැඩියාවෙන් පෙළෙන සමහර අය එන්නත් වලට වඩා ඉන්සියුලින් පොම්ප වලට වැඩි කැමැත්තක් දක්වයි.
එන්නත් සහ ගැටළු
බොහෝ අය ඉන්සියුලින් එන්නත් භාවිතා කළ යුතු අතර, මෙය ඉඳිකටු හෝ ස්වයං එන්නත් වලට බිය විය හැක. නමුත් නවීන එන්නත් කිරීමේ උපකරණ කුඩා පෑන්, ස්වයංක්රීය පෑන් වලට සමාන වන අතර ඉඳිකටු ඉතා තුනී වේ. රෝගියා ඉක්මනින් එන්නත් ලබා දීමට ඉගෙන ගනී.
ඉන්සියුලින් භාවිතා කිරීමේ එක් වැදගත් අංගයක් වන්නේ නිවැරදි මාත්රාව ලබා ගැනීමයි. එය විශාල නම්, අඩු රුධිරයේ සීනි හෝ හයිපොග්ලිසිමියා වර්ධනය විය හැකිය.ඉන්සියුලින් මාත්රාව අවශ්ය ප්රමාණයට වඩා වැඩි නම්, ආහාර ගැනීමෙන් පසු ගනු ලැබේ, හෝ මාත්රාව වෙනස් කිරීමකින් තොරව මුඛ හයිපොග්ලයිසමික් drugs ෂධ සමඟ සංයෝජනය වේ.
චිකිත්සාවේ ප්රධාන මූලධර්ම
සුදුසුකම් ලත් විශේෂ ist යෙකුට දියවැඩියාව තීරණය කිරීම අපහසු නැත.
පරීක්ෂණ මාලාවකින් පසුව රෝග විනිශ්චය සිදු කරනු ලැබේ:
- සීනි සඳහා නැවත නැවත රුධිර පරීක්ෂණ,
- සීනි සහ ඇසිටෝන් සඳහා මුත්රා පරීක්ෂණය,
- ඉන්සියුලින් ප්රතිරෝධක පරීක්ෂණය.

මෙම අධ්යයනයන් ධනාත්මක ප්රති result ලයක් ලබා දෙන්නේ නම්, ප්රතිකාර තෝරා ගැනීම සඳහා රෝගියා රෝහලකට ඇතුළත් කරනු ලැබේ.
දියවැඩියාවට ප්රතිකාර කිරීමේදී ප්රධාන කාර්යයන් වනුයේ:
- ශරීර බර සාමාන්යකරණය කිරීම
- කාබෝහයිඩ්රේට්-ලිපිඩ පරිවෘත්තීය වන්දි,
- සංකූලතා වැළැක්වීම.
පරිස්සමින් සැලසුම් කරන ලද ආහාර වේලක ආධාරයෙන් ඔබට කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා වන්දි ලබා දිය හැකි අතර, එම ප්රමාණයෙන් එකම කාබෝහයිඩ්රේට් ප්රමාණයක් සෑම ආහාර වේලක් සමඟම ශරීරයට ඒකාකාරව ඇතුල් වේ. නැතහොත් විෙශේෂෙයන් නිර්මාණය කරන ලද ඉන්සියුලින් චිකිත්සක පිළිමයක් භාවිතා කිරීම.
අද දියවැඩියාවට මුඛ රුධිරයේ සීනි අඩු කරන drugs ෂධ සහ ඉන්සියුලින් එන්නත් මගින් ප්රතිකාර කරනු ලැබේ. ඕනෑම drugs ෂධ සහ ප්රතිකාර ක්රම අන්තරාසර්ග විද්යා ologist යා විසින් රෝහලේ සිටින රෝගියා නිරීක්ෂණය කිරීමෙන් අනතුරුව පරීක්ෂණ මාලාවක් සිදු කිරීමෙන් අනතුරුව ඔහුගේ වයස, බර, රෝගය ඇති වන ආකාරය මත පදනම්ව තෝරා ගනු ලැබේ. ස්වයං ation ෂධය කිසිසේත් පිළිගත නොහැකිය, එසේ නොමැති නම් දියවැඩියාව පුද්ගලයෙකුගේ ජීවිතයට තර්ජනය කරයි.
පළමුවෙන්ම, දියවැඩියාව ආහාර වේල වෙනස් කරයි. සීනි භාවිතය සම්පූර්ණයෙන්ම බැහැර කර ඇත. දියවැඩියා රෝගීන් සඳහා නිර්මාණය කර ඇති "ප්රතිකාර වගු අංක 9" නමින් ආහාර වේලක් තිබේ. මෙම ආහාරයේ අරමුණ කාබෝහයිඩ්රේට් පරිවෘත්තීය සාමාන්යකරණය කිරීමයි.
පළමු වර්ගයේ දියවැඩියාව සමඟ, ආහාර ඉතා වැදගත් වේ, මන්ද එය හයිපර්ග්ලයිසිමියාව සහ හයිපොග්ලිසිමියා වළක්වා ගත හැකිය. ආහාරය පදනම් වී ඇත්තේ ප්රෝටීන, මේද හා කාබෝහයිඩ්රේට් වල සමතුලිතතාවය මත ය. ක්ෂණිකව අවශෝෂණය කර රුධිරයේ සීනි මට්ටම්වල තියුණු පැනීම් ඇති කරන සරල කාබෝහයිඩ්රේට් සම්පූර්ණයෙන්ම ඉවත් කරනු ලැබේ.
දියවැඩියාව සඳහා ආහාර චිකිත්සාවේ ප්රධාන සංකල්පය වන්නේ පාන් ඒකකය (XE) වන අතර එය "U" යන කොන්දේසිගත මිනුම වන අතර එය කාබෝහයිඩ්රේට් ග්රෑම් 10-12 ට සමාන වේ. කාබෝහයිඩ්රේට් ප්රමාණය දවස පුරා එක හා සමාන විය යුතුය, සාමාන්යයෙන් 12-25 XE. නමුත් පුද්ගලයෙකුගේ ශාරීරික ක්රියාකාරකම් සහ ඔහුගේ සිරුරේ බර අනුව එය වෙනස් වේ. එක් ආහාර වේලක් 7 XE නොඉක්මවිය යුතුය, නමුත් XE ප්රමාණය සියලු ආහාර වේලට සමාන වීම වඩා හොඳය.
ඔබ සතුව ඊනියා ආහාර දිනපොතක් තිබිය යුතු අතර, එය සියලු ආහාර, රුධිරයේ සීනි මට්ටම, ආහාර වේලකට පෙර සහ පසු, කාබෝහයිඩ්රේට් ප්රමාණය අනුභව කරයි. හයිපොග්ලිසිමියා සහ හයිපර්ග්ලයිසිමියා කථාංගවල හේතු සොයා ගැනීමට මෙය ඔබට ඉඩ සලසයි. මෙයින් අදහස් කරන්නේ වෛද්යවරයාට ප්රමාණවත් ඉන්සියුලින් ප්රතිකාරයක් හෝ හයිපොග්ලයිසමික් .ෂධ තෝරා ගැනීමට ඉඩ ලබා දෙන බවයි.
දියවැඩියා රෝගීන් භාගිකව අනුභව කළ යුතුය, ආහාර එකවර ගැනීම, එක් සේවයකට එකම ප්රමාණයකින් ගැනීම වඩා හොඳය. ප්රධාන ආහාර වේල් අතර සුලු ආහාර ගත යුතුය. කෑම වේලක් යනු ආහාරයේ කුඩා කොටසකි (ආහාරමය මස්, පළතුරු හෝ එළවළු කැබැල්ලක්). හයිපොග්ලිසිමියා (රුධිරයේ සීනිවල තියුණු අඩුවීමක්) වැළැක්වීම සඳහා ස්නැක්ස් අවශ්ය වේ.
ආහාර මස් සඳහා සුප් පළමු පා .මාලා ලෙස පිසිනු ලැබේ. කෙට්ටු හරක් මස්, කුකුල් මස් පියයුරු, හාවා මස්, එළවළු සුප් හොද්ද සඳහා මනාප ලබා දෙනු ලැබේ. උදරය සහ අග්න්යාශය සඳහා අධික ආහාර බැවින් හතු භාවිතා නොකරන්න.
දෙවන ආහාරයක් ලෙස අම්බෙලිෆර්, බාර්ලි ග්රෝට්ස්, තිරිඟු සහ ඕට් මස් වලින් ධාන්ය වර්ග භාවිතා වේ. ඔබට අඩු මේද සහිත කිරි නිෂ්පාදන, එළවළු තෙල් අනුභව කළ හැකිය. එළවළු, පිපි umbers ් umbers ා, වට්ටක්කා, තක්කාලි, හරිතයන්, එනම් කාබෝහයිඩ්රේට් ඉතා අඩු ප්රමාණයක් ඇති එළවළු පරිභෝජනය කළ යුතුය. පළතුරු සමඟ එකම දේ. මිහිරි පලතුරු සහ බෙරි තහනම්: දිනයන්, කෙසෙල්, අත්තික්කා, මුද්දරප්පලම්. නමුත් පැණිරස හා ඇඹුල් ඇපල්, පෙයාර්ස්, පිසිනු ලබන්නේ පරිභෝජනය කළ හැකි නමුත් සීමිත ප්රමාණයකිනි.
බීම වලින් ඔබට සීනි නොමැතිව කිරි සමග කෝපි සහ තේ පානය කළ හැකිය, ඇඹුල් කිරි බීම, වල් රෝස සුප් හොද්ද, ඛනිජ ජලය. ටින් කළ ආහාර, දුම් සොසේජස්, ටින් මාළු, මාගරින්, මෙයොනීස්, කෙචප් භාවිතා නොකිරීම හොඳය.
බැලූ බැල්මට දියවැඩියාව සඳහා වන ආහාරය ඉතා දැඩි හා රසවත් නොවන බව පෙනේ. නමුත් මෙය එසේ නොවේ. ටිකක් පරිකල්පනය සහ ඔබට සෑම දිනකම රසවත් හා සෞඛ්ය සම්පන්න කෑම පිසීමට හැකිය. 
ඉන්සියුලින් චිකිත්සාව
දියවැඩියා රෝගයට ඉන්සියුලින් ප්රතිකාර කිරීමෙන් කාබෝහයිඩ්රේට් පරිවෘත්තීය වන්දි ගෙවීමේ ගැටළුව විසඳයි. ඉන්සියුලින් භාවිතය සඳහා ඇඟවුම් නම්: ගර්භණීභාවය සහ දරු ප්රසූතිය ගර්භණී දියවැඩියාව, පළමු වර්ගයේ දියවැඩියාව, මෝඩි, දෙවන වර්ගයේ දියවැඩියාව සඳහා දියවැඩියා ස්වරූපයෙන් ටැබ්ලට් සමඟ ප්රතිකාර කිරීම අකාර්යක්ෂම වීම හේතුවෙන් දිරාපත් වීම, දියවැඩියා නෙෆ්රොෆති.
ඉන්සියුලින් හිඟවීම හේතුවෙන් දියවැඩියාව හටගන්නේ නම්, එන්නත් කිරීම මගින් රුධිරයේ සීනි මට්ටම අඩු කිරීම ප්රතිකාරයේ අරමුණයි. ඉන්සියුලින් සිරින්ජ, පෑන සිරින්ජ හෝ ඉන්සියුලින් පොම්පයක් මගින් චර්මාභ්යන්තරව එන්නත් කරනු ලැබේ. ප්රතිකාර නොමැති විට රෝගියා ඉක්මනින් දියවැඩියා කෝමා තත්වයට පත්ව මිය යයි.
ඉන්සියුලින් වර්ග
අද වන විට, ඉන්සියුලින් චිකිත්සාව සමඟ ප්රධාන ඉන්සියුලින් වර්ග තුනක් භාවිතා කරන අතර ඒවා කාලසීමාව හා ක්රියාකාරී වේගය අනුව වෙනස් වේ. ඉන්සියුලින් මිලි ලීටර් 3 පෑන කාට්රිජ්, පෙර පුරවන ලද පෑන සිරින්ජ සහ මිලි ලීටර් 10 කුප්පි වලින් ලබා ගත හැකිය.
- කෙටි ක්රියාකාරී ඉන්සියුලින්. ඒවා හඳුන්වා දෙනු ලබන්නේ ආහාර වේලකට පෙර හෝ එය අවසන් වූ වහාම ය. එන්නත් කිරීමෙන් මිනිත්තු 15 කට පසු බලපෑම නිරීක්ෂණය කරනු ලැබේ, ක්රියාකාරීත්වයේ උච්චතම අවස්ථාව පරිපාලනයෙන් විනාඩි 90-180 අතර වේ. කෙටි ඉන්සියුලින් ක්රියා කරන කාලය පරිපාලනය කරන ලද මාත්රාව මත රඳා පවතී: වැඩි ඒකක ප්රමාණයක් පරිපාලනය කරන ලදී, චිකිත්සක බලපෑම දිගු කල් පවතිනු ඇත, සාමාන්යයෙන් එහි කාලය පැය 8 කි.
- මධ්යම ඉන්සියුලින්. ඒවා දිනකට දෙවරක් (උදේ සහ සවස) පරිපාලනය කෙරේ. ක්රියාව ආරම්භ වන්නේ එන්නත් කිරීමෙන් පැය 2 කට පසුවය, නිරාවරණයේ උපරිම කාලය පැය 4 සිට 8 දක්වා, සමහර විට පැය 6 සිට 12 දක්වා වේ. බලපෑම පැය 10 සිට 16 දක්වා පවතී.
- තිරසාර මුදා හැරීමේ ඉන්සියුලින්. පරිපාලනයෙන් පැය 5-6 කට පසුව ඔවුන් ක්රියා කිරීමට පටන් ගනී. නිරාවරණයේ ක්රියාකාරිත්වයේ උච්චතම අවස්ථාව එන්නත් කිරීමෙන් පසු දහහතරවන පැයේදී සිදු වේ. බලපෑම දිනකට වඩා පවතී.
ඉන්සියුලින් එක් එක් පුද්ගලයා මත තනි තනිව ක්රියා කරයි. එමනිසා, ඔබ නිරන්තරයෙන් රුධිරයේ සීනි ස්වයං අධීක්ෂණය කළ යුතුය. ඉන්සියුලින් හි ප්රධාන අරමුණ දියවැඩියාවට වන්දි ගෙවීම, සංකූලතා ඇතිවීමේ සම්භාවිතාව අඩු කිරීමයි.
මාත්රාව ගණනය කරනු ලබන්නේ පුද්ගලයාගේ බර අනුව ය. මිනිස් බර කිලෝග්රෑමයකට ඉන්සියුලින් ඒකක 0.1 සිට 1 දක්වා. එන්නත් කිරීම මගින් අග්න්යාශය මගින් ඉන්සියුලින් ස්රාවය කිරීමේ භෞතික විද්යාත්මක ක්රියාවලිය අනුකරණය කළ යුතුය, එනම් ඉන්සියුලින් වල මූලික ස්රාවය මෙන්ම එහි ස්රාවයේ පශ්චාත් උච්ච උච්චයන් ද වේ. එන්නත් කරන සියලුම ග්ලූකෝස් සම්පූර්ණයෙන්ම භාවිතා කළ යුතුය.
දීර් ins කරන ලද ඉන්සියුලින් දිනකට දෙවරක් උදේ සහ සවස දැඩි ලෙස නියමිත වේලාවට හෝ උදේ වරුවේ පරිපාලනය කරනු ලැබේ. ඔවුන් බාසල් ඉන්සියුලින් මුදා හැරීම අනුකරණය කරයි. කෙටි ඉන්සියුලින් ආහාර වේලකට පෙර හෝ වහාම පරිපාලනය කෙරේ. ඔවුන්ගේ මාත්රාව විශේෂ සූත්රයකට අනුව ගණනය කරනු ලබන අතර ආහාර වේලකට පෙර සීනි මට්ටම, ආහාරයට ගන්නා කාබෝහයිඩ්රේට් ප්රමාණය අනුව වෙනස් වේ.
ඉන්සියුලින් ග්ලූකෝස් බිඳ දැමීමට ඇති හැකියාව අනුව ඉන්සියුලින් මාත්රාව වෙනස් වේ. 1 XE හි උදේ, දහවල් සහ සවස වෙනස් ඒකක සංඛ්යාවක් අවශ්ය වේ. උදෑසන මෙම දර්ශකය වැඩි ය, සවස් වරුවේ එය තරමක් අඩු වේ.
ආහාර වේලකට ඉන්සියුලින් ප්රමාණය ගණනය කළ යුතුය. එනම්, නිශ්චිත වේලාවක ආහාරයට ගන්නා XE ප්රමාණය දැන ගැනීමෙන් ඉන්සියුලින් ඒකක ගණන ගණනය කෙරේ. ආහාර වේලකට පෙර, මැනීමේදී, මීටරයේ රුධිරයේ සීනි වැඩි වීමක් පෙන්නුම් කරයි නම්, ඔබ ඉන්සියුලින් පොප්ලයිට් ගණනය කළ යුතුය. සාමාන්යයෙන්, විහිළුව තවත් ඒකක 2 කි.
ඉන්සියුලින් පොම්පය
ඉන්සියුලින් පොම්පය යනු කුඩා මාත්රාවලින් කෙටි හෝ අතිශය කෙටි කාලීන ක්රියාමාර්ගයක් සහිත වටකුරු චර්මාභ්යන්තර චර්මාභ්යන්තර ඉන්සියුලින් එන්නත් සපයන ඉලෙක්ට්රොනික උපාංගයකි. පුද්ගලයෙකුට සෑම විටම එන්නත් කිරීම අවශ්ය නොවේ. දියවැඩියාව දිරාපත් වන ළමුන් සඳහා ඉන්සියුලින් පොම්පයක් භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ, ආහාර, ව්යායාම සහ සිරින්ජ සමඟ සාමාන්ය ඉන්සියුලින් පරිපාලනය කිරීමෙන් අපේක්ෂිත ප්රති result ලය නොලැබෙන අතර නිතර නිතර හයිපොග්ලිසිමියා රෝගයෙන් පෙළේ.
පොම්ප ඉන්සියුලින් චිකිත්සාව ක්රම දෙකකින් සිදු කළ හැකිය. ක්ෂුද්ර මාත්රාවල අඛණ්ඩ ඉන්සියුලින් ලබා දීම (බාසල් අනුපාතය). රෝගියා විසින්ම ඉන්සියුලින් පරිපාලනයේ මාත්රාව සහ සංඛ්යාතය මාත්රා කරන වේගය. පළමු රෙගුලාසිය නිරෝගී අග්න්යාශයකින් ඉන්සියුලින් නිපදවීම පසුබිම් කරයි. ආහාරයට පෙර හෝ ග්ලයිසමික් දර්ශකයේ වැඩි වීමක් සමඟ දෙවන තන්ත්රය අවශ්ය වේ. මාදිලිවල සංයෝජනය මඟින් අග්න්යාශයේ භෞතික විද්යාත්මක කටයුතු ඉතා සමීපව අනුකරණය කිරීමට ඔබට ඉඩ සලසයි.
ඉන්සියුලින් දවස පුරා පරිපාලනය කරන බැවින් ඉන්සියුලින් භෞතික විද්යාත්මක ස්රාවය අනුකරණය කරමින් මෙම ක්රමය වඩාත් විශ්වාසදායක ලෙස සැලකේ. මෙය සිරින්ජ භාවිතා කරමින් හෝමෝනය හඳුන්වාදීම වළක්වයි. අවාසිය නම් ඉඳිකටුවක් නිරන්තරයෙන් ශරීරයේ තිබීමයි. ශරීරයේ උපාංගය සවි කර එහි කාර්යය තෝරා ගැනීම ද දුෂ්කර ය.
ඉන්සියුලින් දියවැඩියා ප්රතිකාර
දියවැඩියා ප්රතිකාරයේ වැදගත්ම දෙය නම් හොඳ දියවැඩියා වන්දි ගෙවීම සහ එහි සංකූලතා වැලැක්වීම සඳහා ස්වයං අධීක්ෂණය සහ නිතිපතා ation ෂධ හෝ ඉන්සියුලින් එන්නත් කිරීම පදනම බව වටහා ගැනීමයි. හයිපො- හා හයිපර්ග්ලයිසිමියා කථාංග වලක්වා ගන්නේ කෙසේද යන්න පුද්ගලයෙකු තේරුම් ගත යුතුය, රුධිර ග්ලූකෝස් මට්ටම ස්වාධීනව මැනීමට හැකි විය යුතුය, සීනි මට්ටම සහ පරිභෝජනය කරන ලද XE ප්රමාණය අනුව drugs ෂධ මාත්රාව වෙනස් කරන්න. ඉන්සියුලින් පරිපාලනයේ විවිධ ක්රම තිබේ, නමුත් වඩාත් පොදු දෙක ප්රධාන ඒවා වේ:
මූලික බෝලස්
හිස් බඩක් මත සිටින නිරෝගී පුද්ගලයෙකුට රුධිරයේ සාමාන්ය මට්ටමේ ග්ලූකෝස් මට්ටමක් ඇති අතර එය ඉන්සියුලින් හෝමෝනයේ බාසල් (බාසල්) මට්ටමෙන් සපයයි. ඉන්සියුලින් හි එක් කොටසක් ආහාර වේල් අතර රුධිරයේ සීනි මට්ටම සාමාන්ය මට්ටමක තබා ගන්නා අතර අනෙක් කොටස ආහාර ගැනීමෙන් පසු ග්ලූකෝස් මට්ටම ඉහළ යාම පාලනය කරයි. ආහාර ගැනීමෙන් පසු අග්න්යාශය පැය 5 ක් සඳහා ඉන්සියුලින් බෝලයක් ස්රාවය කරන අතර එය හෝමෝනයේ පෙර සූදානම් කළ මාත්රාවක් තියුණු ලෙස මුදා හැරීම නියෝජනය කරයි. ආහාර සමඟ ලැබෙන සියලුම ග්ලූකෝස් ශරීරයේ සියලුම සෛල හා පටක මගින් අවශෝෂණය කර ගන්නා තෙක් මෙම ක්රියාවලිය සිදු වේ. නමුත් ඒ සමඟම, ප්රති නියාමන හෝමෝන ද ක්රියා කරයි, එමඟින් සීනි තීරණාත්මක මට්ටමකට වැටීමට ඉඩ නොදේ.
මූලික බෝලස් තන්ත්රයක් තුළ, රෝගියෙකුට උදේ සහ සවස දීර් pro ඉන්සියුලින් ලබා දිය යුතුය (ප්රෝටාෆාන්, බයෝසුලින්, මොනෝටාර්ඩ්, ලැන්ටස්, ලෙවෙමීර්, ග්ලැජින්). සෑම ආහාර වේලකටම පෙර, කෙටි හෝ අල්ට්රා ෂෝට් ක්රියා වල ඉන්සියුලින් පරිපාලනය කරනු ලැබේ (ඇක්ට්රැපිඩ්, ඉන්සියුමන් ශී Rap ්ර හුමලොග්, නොවෝරාපිඩ්, අපයිඩ්රා). ඉන්සියුලින් දෛනික මාත්රාව පහත සඳහන් මූලධර්මය අනුව බෙදා හරිනු ලැබේ: හෝමෝනය 40% ක් උදේ ආහාරයට පෙර, දිවා ආහාරයට පෙර 30% සහ රාත්රී ආහාරයට පෙර 30% පරිපාලනය කරනු ලැබේ.
සෑම ආහාර වේලකටම පෙර, රුධිරයේ සීනි මට්ටම මැනීම අවශ්ය වන අතර, ඊට අනුකූලව, ඉන්සියුලින් ලබා දෙන මාත්රාව සකස් කරන්න. එවැනි ක්රමයක් බොහෝ විට ඉන්සියුලින් ප්රතිකාර සඳහා භාවිතා කරයි, නමුත් සමහර විට වෛද්යවරු එය දියවැඩියාව හා රෝගියාගේ තත්වය අනුව වෙනස් කරති. නිරෝගී පුද්ගලයෙකුගේ අග්න්යාශයේ ස්වාභාවික ක්රියාකාරිත්වයට සමීප වන්නේ මෙම යෝජනා ක්රමයයි.
සමහර විට විවිධ එන්නත් වල ඉන්සියුලින් මිශ්ර කරනු ලැබේ. මෙම ක්රමය මඟින් දිනකට එන්නත් ප්රමාණය 2-3 දක්වා අඩු කිරීමට ඔබට ඉඩ සලසයි. නමුත් ඒ සමඟම, හෝමෝන ස්රාවය කිරීමේ භෞතික විද්යාත්මක ක්රියාවලිය අනුකරණය නොකෙරේ, එබැවින් දියවැඩියාවට සම්පූර්ණයෙන්ම වන්දි ලබා දිය නොහැක.
සාම්ප්රදායික රටාව
එය එකවරම දැඩි මාත්රාවකින් ඉන්සියුලින් පරිපාලනය කිරීම මත පදනම් වේ. රෝගියා නිරන්තරයෙන් එකම ප්රමාණයේ XE පරිභෝජනය කිරීම රෙකමදාරු කරනු ලැබේ. මෙම ප්රතිකාර ක්රමය සමඟ ආහාරයට ගන්නා කාබෝහයිඩ්රේට් ප්රමාණය, ශාරීරික ක්රියාකාරකම් සහ රුධිරයේ සීනිවල උච්චාවචනයන් සඳහා ඉන්සියුලින් ප්රතිකාරයේ නම්යශීලී අනුවර්තනයක් නොමැත. එනම් දියවැඩියා රෝගියා ඉන්සියුලින් මාත්රාව හා ආහාර වේලට බැඳී ඇත. සාමාන්යයෙන් කෙටි හා මධ්යම ඉන්සියුලින් එන්නත් දෙකක් දිනකට දෙවරක් ලබා දෙනු ලැබේ, නැතහොත් විවිධ වර්ගයේ ඉන්සියුලින් මිශ්රණයක් උදේ සහ නින්දට පෙර ලබා දෙනු ලැබේ.
එවැනි චිකිත්සාව මූලික බෝලස් එකකට වඩා සිදු කිරීම පහසුය, නමුත් අවාසිය නම් එය 100% ක්ම දියවැඩියාවට වන්දි ලබා ගැනීමට ඉඩ නොදීමයි. මෙයින් අදහස් කරන්නේ සංකූලතා ඉක්මනින් වර්ධනය වන බවත්, ආබාධිතභාවය සහ මුල් මරණය සිදුවන බවත්ය.
සාම්ප්රදායික යෝජනා ක්රමය පහත සඳහන් අවස්ථා වලදී භාවිතා වේ:
- දියවැඩියා රෝගියෙකුට මානසික රෝගයක් තිබේ
- ඔහුට රුධිර ග්ලූකෝස් පාලනය කළ නොහැක,
- වැඩිහිටි රෝගියා, ඔහුට අඩු ආයු අපේක්ෂාවක් ඇත,
- රෝගියාට බාහිර ප්රතිකාර අවශ්ය වන අතර එය සැපයිය නොහැක.
දෙවන වර්ගයේ දියවැඩියාව පළමු වර්ගයේ දියවැඩියාවට වඩා වෙනස් වන්නේ ඉන්සියුලින් නිපදවන සෛල මිය නොයන බැවිනි. නමුත් ඒවා "දුර්වල-ගුණාත්මක" ඉන්සියුලින් නිපදවන අතර එමඟින් එන කාබෝහයිඩ්රේට් බිඳ දැමිය නොහැක. ඉන්ද්රිය පටක ඉන්සියුලින් වල බලපෑමට සංවේදී නොවන අතර ඉන්සියුලින් ප්රතිරෝධය ඇතිවේ. ආරම්භක අවධියේදී, ආහාර චිකිත්සාව උපකාරී වන අතර, කාබෝහයිඩ්රේට් පරිවෘත්තීය සාමාන්යකරණය කර ඇති උපකාරයෙන්, පටක වලට ඔවුන්ගේම ඉන්සියුලින් වලට සංවේදීතාව වැඩි වේ. කෙසේ වෙතත්, කාලයත් සමඟ, රෝගය වර්ධනය වන විට, ආහාර කුඩා වන විට, ඔබ සීනි අඩු කරන drugs ෂධ ගත යුතු අතර, ඉන්සියුලින් ප්රතිකාරයට මාරු වේ.
හයිපොග්ලිසිමික් චිකිත්සාව
නිරාවරණ හා සංයුතියේ යාන්ත්රණයට අනුව, මෙම drugs ෂධ බිගුවානයිඩ් සහ සල්ෆොනාමයිඩ් ලෙස බෙදා ඇත.
- සල්ෆනිලමයිඩ් යනු මූලික ව්යුහයට හඳුන්වා දෙන අතිරේක සංයෝග සහිත සල්ෆනිලියුරියස් වල ව්යුත්පන්නයකි. රුධිරයේ සීනි මට්ටම් කෙරෙහි බලපෑම් කිරීමේ යාන්ත්රණය ග්ලූකගන් සංශ්ලේෂණය මර්දනය කිරීම, අන්තරාසර්ග ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කිරීම සහ පටක වලට ඔවුන්ගේම ඉන්සියුලින් වලට සංවේදීතාව වැඩි කිරීම සමඟ සම්බන්ධ වේ. ආහාර චිකිත්සාව දියවැඩියාවට වන්දි ලබා නොදෙන්නේ නම් එවැනි drugs ෂධ භාවිතා කරනු ලැබේ. දියවැඩියාවට ප්රතිකාර කිරීම ආරම්භ වන්නේ අවම මාත්රාවෙනි. සල්ෆොනාමයිඩ් වර්ග: ක්ලෝරොප්රොපාමයිඩ්, කාබුටාමයිඩ්, ටොල්බුටමයිඩ්, ග්ලයිපයිසයිඩ්, ග්ලිමෙපිරයිඩ්, ග්ලික්ලසයිඩ්, ග්ලයිබෙන්ක්ලැමයිඩ්, ග්ලයික්විඩෝන්.
- බිගුවානයිඩ් යනු ග්වානයිඩින් වල ව්යුත්පන්නයකි. Drugs ෂධ කාණ්ඩ දෙකක් තිබේ: මෙට්ෆෝමින් (ඩිමෙතිල්බිගුවානයිඩ්), ඇඩිබිට්, සිලුබින් (බියුටයිල්බිගුවානයිඩ්). මෙම drugs ෂධ ඉන්සියුලින් ස්රාවය වැඩි නොකරන නමුත් ප්රතිග්රාහක මට්ටමින් එහි බලපෑම විභව කිරීමට සමත් වේ. බිගුවානයිඩ් ආහාර රුචිය අඩු වීමට සහ බර අඩු කර ගැනීමට හේතු වේ. චිකිත්සාව කුඩා මාත්රා වලින් ආරම්භ කර දියවැඩියාවට වන්දි ලබා නොදෙන්නේ නම් වැඩි වේ. සමහර විට බිග්වානයිඩ සල්ෆනිලමයිඩ් චිකිත්සාව මගින් අපේක්ෂිත බලපෑමක් නොමැති විට අතිරේකව සපයයි. දියවැඩියාව හා ස්ථුලතාවය ඇති විට බිගුවානයිඩ් නියම කරනු ලැබේ. නමුත් මෙම drugs ෂධ කාණ්ඩය පටක හයිපොක්සියා ඇතිවීමේ හැකියාව හේතුවෙන් මයෝකාඩියම් හෝ වෙනත් අවයව වල ඉෂ්මික වෙනස්වීම් ඇතිවීමේදී ප්රවේශමෙන් නියම කරනු ලැබේ.
ශාරීරික අධ්යාපනය ගැන අමතක නොකරන්න. මෙය ආශ්චර්යමත් ප්රතිකාරයක් වන අතර ඉන් 90% ක්ම අඩු කාබ් ආහාර වේලක් සමඟ ඉන්සියුලින් චිකිත්සාව භාවිතයෙන් තොරව රුධිරයේ සීනි මට්ටම සාමාන්ය මට්ටමක තබා ගැනීමට දෙවන වර්ගයේ දියවැඩියාවට උපකාරී වේ. දෙවන වර්ගයේ දියවැඩියාව තුළ, ශරීර බරෙහි සුළු අඩුවීමක් පවා රුධිරයේ සීනි, ලිපිඩ සහ රුධිර පීඩනය සැලකිය යුතු ලෙස අඩු කරයි. බර අඩු වීමෙන් පසු, සමහර අවස්ථාවල ප්රබල ප්රතිජීවක කාරක භාවිතා කිරීම අවශ්ය නොවේ.
දෙවන වර්ගයේ දියවැඩියාවට ඉන්සියුලින් ප්රතිකාර කිරීම රෝගය දිරාපත් වීම සහ මුඛ කාරක සමඟ ප්රතිකාරයේ අකාර්යක්ෂමතාවය, දියවැඩියා සංකූලතා සඳහා තත්ත්වය වේගයෙන් පිරිහීමට හේතු වේ. මෙය ketoacidosis, ඉන්සියුලින් හි පැහැදිලි lack නතාවය, ශල්යකර්ම, සනාල සංකූලතා, විජලනය. ඒ අතරම, රෝගියාට තරමක් සුවපහසුවක් දැනෙන අතර ඔහුට ඉන්සියුලින් වෙත මාරු වීමට අවශ්ය නොවන බව විශ්වාස කරයි. කෙසේ වෙතත්, සෞඛ්ය තත්වය රැවටිලිකාර ය, පෙති සමඟ ප්රතිකාර කිරීමෙන් අපේක්ෂිත ප්රති effect ල නොලැබේ නම් සහ ප්රතිකාර වෙනස් කිරීම සඳහා පුද්ගලයෙකු වෛද්යවරයා වෙත නොයන්නේ නම්, මෙය ආබාධිත හෝ මරණයට පවා හේතු විය හැක.
දියවැඩියාවට ප්රතිකාර කිරීම ජීවිත කාලය පුරාම, රෝගය පුද්ගලයෙකුගේ ජීවන රටාවක් බවට පත්වන අතර ඔහුට එය ඉවසා සිටීමට සිදුවේ. ඔබ කිසිසේත් බලාපොරොත්තු සුන් කර නොගත යුතුය, තාක්ෂණයන් නිශ්චලව නොසිටින අතර දැන් දියවැඩියා රෝගියෙකුගේ ජීවිතයට නවීන උපකරණ මගින් බෙහෙවින් පහසුකම් සලසා ඇති අතර එමඟින් ඔබේ රෝගය පහසුවෙන් පාලනය කළ හැකිය.