දෙවන වර්ගයේ දියවැඩියාව
දෙවන වර්ගයේ දියවැඩියා රෝගය (ඩීඑම්) අනුව, වෛද්යවරුන් සාමාන්යයෙන් අදහස් කරන්නේ පටක සෛල සමඟ ඉන්සියුලින් පරස්පර අන්තර්ක්රියා උල්ලං to නය කිරීම නිසා සිදුවන පරිවෘත්තීය රෝගයකි. පටක ඉන්සියුලින් ප්රතිරෝධය හයිපර්ග්ලයිසිමියාව හා ලාක්ෂණික රෝග ලක්ෂණ ගණනාවක් සමඟ ඇත. සංඛ්යාලේඛනවලට අනුව, මෙම වර්ගයේ සාමාන්ය රෝග විනිශ්චය ලබා දෙන බොහෝ දෙනෙකුට (සියයට 90 ක් දක්වා) බලපාන හරියටම දෙවන වර්ගයේ දියවැඩියාවයි. මෙම රෝගයේ හේතු එකට බලමු, දියවැඩියාවේ රෝග ලක්ෂණ, රෝග විනිශ්චය කිරීමේ ක්රම සහ ප්රතිකාර ක්රම සලකා බලමු.
වෛද්ය ඉතිහාසය
මහා රෝම අධිරාජ්ය සමයේ පවා දියවැඩියාවේ බාහිර සං signs ා ගණනාවක් දැන සිටියේය. එවිට මෙම රෝගය ශරීරයට ජලය අපහසුතාවයට පත්වීමේ ගැටලුවට හේතු විය. 20 වන ශතවර්ෂයේදී පමණක් විද්යා scientists යින් සහ වෛද්යවරුන් ගැටලුවේ හරය අවබෝධ කර ගැනීමට ආසන්න විය - කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීම. දෙවන වර්ගයේ දියවැඩියා රෝගයේ පැවැත්ම පිළිබඳ පළමු උපකල්පනය වූයේ විසිවන සියවසේ 40 දශකයේ අග භාගයේ ජී. පී. හිම්ස්වර්ත් ය - සම්භාව්ය ආධාරක චිකිත්සාවේ අත්තිවාරම අදට අදාළ වේ, මන්ද වෛද්ය විද්යාවේ පර්යේෂණ අංශයේ ක්රියාකාරී සංවර්ධනය තිබියදීත්, දියවැඩියාවට එරෙහිව සටන් කිරීම සඳහා වඩාත් working ලදායී වැඩ කිරීමේ යාන්ත්රණ තවමත් සොයාගෙන නොමැත.
දෙවන වර්ගයේ දියවැඩියාවට හේතු

පළමු වර්ගයේ දියවැඩියාව මෙන් නොව, දෙවන වර්ගයේ රෝගයේදී හෝමෝනය ප්රමාණවත් ලෙස ස්රාවය වේ, බොහෝ විට එය සම්මතයට වඩා ඉහළ මට්ටමක පවතී, නමුත් පටක සෛල එය නොදකින බැවින් එය ප්රායෝගිකව රුධිරයේ සීනි අඩු නොකරයි. කෙසේ වෙතත්, කාලයත් සමඟ ඉන්සියුලින් අධික ලෙස නිපදවන ලැන්ගරාන්ස් දූපත් වල ක්රියාකාරිත්වය ක්රමයෙන් අඩු වන අතර දියවැඩියා රෝගය දෙවන සිට පළමු වර්ගයට සංක්රමණය වීමේ අවදානම වැඩිවේ.
නවීන වෛද්ය විද්යාව කියා සිටින්නේ දෙවන වර්ගයේ දියවැඩියාව ජානමය හා වැදගත් සාධකවල එකතුවක් නිසා ඇති වන අතර මෙම රෝගයේ අතිමහත් බහුතරයක් ශරීර බර වැඩිවන තරබාරු අය තුළ අනාවරණය වන බවයි.
ඉහත සාධක සැලකිල්ලට ගෙන දෙවන වර්ගයේ දියවැඩියාව සඳහා සම්භාව්ය හේතු:
- ජානමය ගැටළු. දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන දෙමව්පියන්ගෙන් සියයට 20 ක්ම මෙවැනිම රෝගයක් වැළඳී ඇති බව අධ්යයනවලින් හෙළි වී තිබේ.
- විවිධ අංශවල තරබාරුකම. උදර ස්ථුලතාවය පටක ඉන්සියුලින් ප්රතිරෝධයට හේතු වන අතර අග්න්යාශයේ බර වැඩිවීම සමඟ අනුකූල වේ.
- වයස හා සම්බන්ධ වෙනස්කම්. කායික විද්යාත්මකව, කාලයාගේ ඇවෑමෙන්, වයෝවෘද්ධ පුද්ගලයෙකුගේ ශරීරයේ සියලුම පටක ක්රමයෙන් ඉන්සියුලින් ප්රතිරෝධය ලබා ගන්නා අතර, දෙවන වර්ගයේ දියවැඩියාව ඇති විට, අවුරුදු 40 කට පසු රෝගාබාධ වීමේ අවදානම සී rapidly ්රයෙන් ඉහළ යමින් පවතී, විශේෂයෙන් තරබාරු පුද්ගලයින් තුළ.
- වෛරස් ආසාදන. විවිධාකාර වෛරස් ආසාදන ක්රියාවලිය අවුලුවාලිය හැකිය, විශේෂයෙන් ඔවුන් පුද්ගලයෙකුට වසරකට කිහිප වතාවක් ආසාදනය කළහොත්.
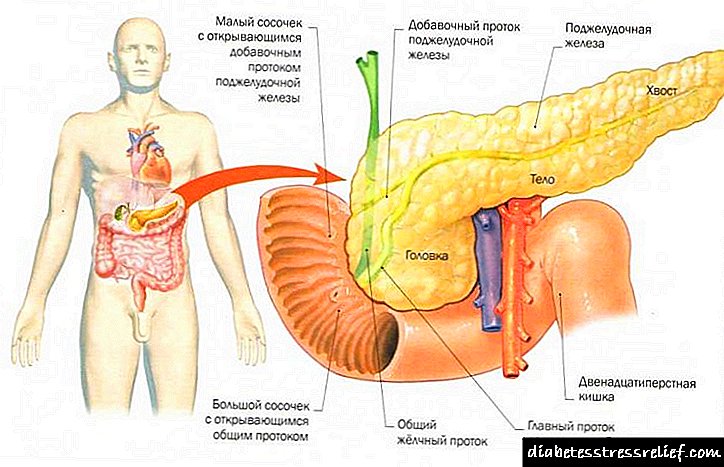
- අග්න්යාශයේ ගැටළු. අග්න්යාශය, පිළිකා සහ වෙනත් රෝග, විශේෂයෙන් නිදන්ගත වර්ගයේ, දෙවන වර්ගයේ ද්විතියික දියවැඩියාවට හේතු වේ.
- මානසික අවපීඩනය සහ ආතතිය. නිරන්තර ආතති සහගත තත්වයන් සහ පසුකාලීන මානසික අවපීඩනය අතිරේක අවදානම් සාධකයකි.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
දෙවන වර්ගයේ දියවැඩියාවේ සම්භාව්ය රෝග ලක්ෂණ සලකා බලනු ලැබේ:
- අධික ලෙස මුත්රා කිරීම සහ පිපාසය.
- තරබාරුකම
- සමේ කැසීම සහ කැසීම.
- පෞද්ගලික දිලීර-බෝවන තුවාල (විශේෂයෙන් කාන්තාවන් තුළ).
- කප්පාදුව, තුවාල හා සමට සිදුවන හානිය දුර්වල ලෙස සුව කිරීම.
- මාංශ පේශි දුර්වලතාව, හිසරදය, නිදිබර ගතිය වැනි සාමාන්ය නිදන්ගත ව්යාධිය.
- අධික දහඩිය දැමීම, විශේෂයෙන් රාත්රියේදී.
නිසි ප්රතිකාරයක් නොමැති විට සහ දෙවන වර්ගයේ දියවැඩියාව අතිරේක සංකූලතා ඇතිවීමත් සමඟ දරුණු අවධියකට මාරුවීම, රෝගියාට ඉදිරිපස කොටසෙහි ශෝථය, පීඩනයෙහි සැලකිය යුතු වැඩි වීමක්, දෘශ්යාබාධිත වීම, හෘද වේදනාව සහ ඉරුවාරදය, අත් පා වල අඩක් හිරිවැටීම සහ negative ණාත්මක ස්නායු ප්රකාශනයන් පෙන්නුම් කළ හැකිය.
රෝග නිර්ණය

දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම සඳහා මූලික ක්රමයක් වන්නේ සීනි සඳහා රුධිර පරීක්ෂාවකි. එය උදෑසන හිස් බඩක් මත නිපදවනු ලැබේ - පරීක්ෂණයට පැය 12 කට පෙර, ඔබ ආහාර, මත්පැන්, දුම්කොළ ආහාරයට ගැනීම ප්රතික්ෂේප කළ යුතුය, ශාරීරික හා ශක්තිමත් මානසික ආතතියකට ලක් නොවිය යුතුය, එසේම taking ෂධ නොගෙන සාපේක්ෂව සෞඛ්ය සම්පන්න විය යුතුය. උග්ර අවධියේ නිදන්ගත රෝග මෙන්ම ආසාදන හා වෙනත් ගැටළු අධ්යයනයේ ප්රති results ල විකෘති කළ හැකිය. විශ්ලේෂණයෙන් පෙන්නුම් කරන්නේ රුධිරයේ ඇති ග්ලූකෝස් අන්තර්ගතය 5.5 සිට 7 mmol / l දක්වා පරාසයක පවතින බවයි, රෝගියාට ඉන්සියුලින් ප්රතිරෝධය පිළිබඳ ගැටළු ඇති අතර ඒ අනුව පූර්ව දියවැඩියා සින්ඩ්රෝමය පවතී. 7 mmol / l ට වඩා වැඩි අගයකදී, දියවැඩියාව ඇතිවීමේ සම්භාවිතාව ඉහළ මට්ටමක පවතී, ස්වාභාවිකවම පරීක්ෂණයට පෙර මූලික නිර්දේශ අනුගමනය කරන්නේ නම්.
ඉහත විශ්ලේෂණයට අතිරේකයක් ලෙස, ආතති පරීක්ෂණයක් සිදු කරනු ලැබේ - හිස් බඩක් මත රුධිරය ලබා දුන් වහාම, ග්ලූකෝස් ග්රෑම් හැත්තෑ පහක මාත්රාවක් රෝගියාට ලබා දෙන අතර, සෑම විනාඩි 30 කට වරක් පැය දෙකකට වරක් එහි උපරිම අගයන් පරීක්ෂා කර විශ්ලේෂණය සඳහා රුධිරයක් ඇද ගනු ලැබේ. 7.8–11 mmol / l පරාසයේ දර්ශක සමඟ වෛද්යවරයාට පූර්ව දියවැඩියාව හඳුනාගත හැකිය. 11 mmol / L ට වැඩි - දියවැඩියාවේ ඉහළ සම්භාවිතාව.
මූලික ක්රමයට විකල්පයක් ලෙස, රෝගියාට ග්ලයිකේටඩ් හිමොග්ලොබින් සඳහා රුධිර පරීක්ෂණයක් කළ හැකිය - ඒ සඳහා වැඩි වියදමක් දැරීමට සිදු වේ, නමුත් ආහාර ගැනීම / ation ෂධ, ශාරීරික ක්රියාකාරකම් යනාදිය වැනි බාහිර පාරිසරික සාධක වලින් වඩාත් නිවැරදි හා ප්රායෝගිකව ස්වාධීන වේ. සියයට 5.7–6.5 අතර පරාසයක ප්රති result ලයක් ලෙස දියවැඩියාව පිළිබඳ සැකයක් පවතී. සියයට 6.5 ට වැඩි අගයන් - රෝගියා තුළ දියවැඩියාව ඇති බව තහවුරු කිරීම.
මූලික පරීක්ෂණ වලට අමතරව, වෛද්යවරයා විසින් රෝගියාගේ අවකල්ය රෝග විනිශ්චය (පොලිඩිප්සියා / පොලියුරියා සහ වෙනත් සං signs ා තිබීම) සිදු කරන අතර, හයිපර්ග්ලයිසිමියා (අල්ට්රා සවුන්ඩ්, ඊසීජී, රෙබර්ග්ගේ පරීක්ෂණය, අල්ට්රා සවුන්ඩ්, කේශනාලිකා පරීක්ෂාව, අරමුදල්වල පරීක්ෂණය සහ රුධිරයේ විද්යුත් සංයුතිය )
දියවැඩියා රෝගයේ ප්රධාන රෝග විනිශ්චය තහවුරු වුවහොත්, වෛද්යවරයා රෝගයේ වර්ගය හඳුනා ගනී - පළමුව, අතිරේක උප විශේෂ (ගර්භණී, ද්විතීයික, ආදිය) පරීක්ෂා කරනු ලබන අතර, ඒවා නොමැති නම්, සී-පෙප්ටයිඩ සඳහා පරීක්ෂණයක් සිදු කරනු ලැබේ, එය දියවැඩියාවේ පරිවෘත්තීය හෝ ස්වයං ප්රතිශක්තිකරණ ආකාරයක් පෙන්නුම් කරයි.
දෙවන වර්ගයේ දියවැඩියාව

නවීන වෛද්ය විද්යාව දෙවන වර්ගයේ දියවැඩියාව සම්පූර්ණයෙන්ම සුව කරන්නේ කෙසේදැයි නොදනී. ගනු ලබන සියලුම ප්රධාන හා අතිරේක ක්රියාමාර්ග වන්නේ කාබෝහයිඩ්රේට් පරිවෘත්තීය සාමාන්යකරණය කිරීම, රෝගය තවදුරටත් වර්ධනය වීම වැළැක්වීම සහ දියවැඩියාවෙන් ඇතිවන සංකූලතා වැලැක්වීමයි.
- ආහාර චිකිත්සාව. දියවැඩියාව සඳහා ප්රධාන ප්රතිකාරය දෙවන වර්ගයේ ය. රෝගියාගේ වර්තමාන තත්ත්වය, දියවැඩියාවේ බරපතලකම සහ වෙනත් සාධක සැලකිල්ලට ගනිමින් එය ක්රම කිහිපයක පදනම මත අන්තරාසර්ග විද්යා ologist යෙකු විසින් තනි තනිව සංවර්ධනය කරනු ලැබේ. දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන බොහෝ අය තරබාරුකමින් පෙළෙන අතර ඉන්සියුලින් ප්රතිරෝධය වර්ධනය කිරීමේ මූලික සාධකය වන නවීන වෛද්යවරු රෝගීන්ට අඩු කාබ් ආහාර ලබා දෙති - සම්භාව්ය සමතුලිත පෝෂණ සංකීර්ණ (වගුව අංක 9) හා සැසඳීමේදී වඩා දැඩි වේ, නමුත් උපරිම effect ලදායීතාවය ලබා දීමේ දීර් phase අවධියක් දක්වා .
- මාත්රාව සහිත ශාරීරික ව්යායාම සහ අවදිවීම, නින්ද සහ විවේකයේ දෛනික රිද්මය ප්රශස්තකරණය කිරීම.
- සූදානම් වීම. බොහෝ විට, සීනි අඩු කරන drugs ෂධ නියම කරනු ලැබේ - බිගුවානයිඩ්, සල්ෆොනිලියුරියා, පීආර්ජී, තියාසොලයිඩිනියෝන්ස්. ඊට අමතරව, සංකූලතා ඇති වූ විට ACE inhibitors, moxonidine, fenofibrate සහ statins භාවිතා කළ හැකිය. සම්භාව්ය drug ෂධ චිකිත්සාවේ අකාර්යක්ෂමතාව සහ ලැන්ගර්හාන්ස් දූපත් මගින් බීටා සෛලවල ක්රියාකාරී සංස්ලේෂණය පිරිහීමකදී ඉන්සියුලින් සහායකයකු ලෙස නියම කරනු ලැබේ.
- ශල්ය අග්න්යාශ බද්ධ කිරීම දියවැඩියා නෙෆ්රොෆති ඇතිවීමේදී.
ජන පිළියම් සමඟ ප්රතිකාර කිරීම

සාම්ප්රදායික වෛද්ය විද්යාවේ දියවැඩියා ජීවීන් සඳහා වඩාත් ප්රසිද්ධ හා ආරක්ෂිත වට්ටෝරු පහත දැක්වේ, එය සාමාන්ය කාබෝහයිඩ්රේට් පරිවෘත්තීය යථා තත්වයට පත් කිරීමට මෙන්ම අතිරික්ත බර අඩු කිරීමට උපකාරී වේ. කෙසේ වෙතත්, ඒවායේ භාවිතය අනිවාර්යයෙන්ම ඔබේ වෛද්යවරයා සමඟ එකඟ විය යුතුය!
- උදුන වතුර ලීටරයක් සමඟ කුඩු කුරුඳු ග්රෑම් සියයක් වත් කරන්න. විනාඩියකට තරයේ මිශ්ර කර 150 gr එකතු කරන්න. මී පැණි. එහි ප්රති ing ලයක් ලෙස අනුකූලතාව පාරාන්ධ භාජනයකට වත් කර දිනකට සීතල තුළට දැමිය යුතුය. දිනකට දෙවරක් බොන්න, 200 ග්රෑම්. සති දෙකක්.
- එක් කලාවක්. සිහින් ව කැඩුණු වියළි කොළ හැන්දක්, කාමර උෂ්ණත්වයේ දී පිරිසිදු ජලය ලීටර් භාගයක් සමඟ තනුක කරන්න. මන්දගාමී ගින්නක් මත තබා විනාඩි දහයක් තම්බා, පසුව සිසිල් කර පැය දෙකක් පෙරීමට ඉඩ දෙන්න. එහි ප්රති ing ලයක් ලෙස “තේ” විසුරුවා දිනකට කිහිප වතාවක් වීදුරුවකින් පානය කරන්න.
- ඔබ කළු තේ වලට කැමතිද? දෙහි වර්ණයෙන් එය තේ හැන්දක පෙරීම. අරමුදල් හැන්දක් සහ දිනකට කෝප්ප කිහිපයක් පානය කිරීම.
- කුඩා සිදුරු සහිත මස් ඇඹරුම් යන්තයක් හරහා සුදුළූණු සහ parsley මුල් තුනෙන් එකක් ධාවනය කරන්න. මිශ්රණයට ලෙමන් තැවරුනු ග්රෑම් 100 ක් එකතු කර ඒකාකාර ස්කන්ධයක් ලබා ගන්නා තෙක් හොඳින් මිශ්ර කර පාරාන්ධ භාජනයකට දමා පියනක් සමඟ තදින් වසා දින 14 ක් රැඳී සිටින්න. පිළියම දිනකට දෙවරක් එක් තේ හැන්දක භාවිතා කරන්න.
දෙවන වර්ගයේ දියවැඩියා ආහාර

ඉහත සඳහන් කළ පරිදි, දෙවන වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාරයේ ප්රධාන යාන්ත්රණය එය වේ. ඉන්සියුලින් වලට පටක ප්රතිරෝධය අවුස්සන ප්රධාන negative ණාත්මක සාධකය ලෙස ස්ථුලතාවයේ අනුකූල රෝග සමඟ එය විශේෂයෙන් වැදගත් වේ. විසිවන සියවසේ සම්භාව්ය ආහාරවේදය සෑම විටම දෙවන වර්ගයේ දියවැඩියාව සඳහා සමබර සමබර ආහාර වේලක් නිර්දේශ කර ඇතත්, නවීන වෛද්යවරු අඩු කාබ් ආහාරයකට නැඹුරු වන අතර එමඟින් ශරීරයට ඇතුළු වන ග්ලූකෝස් ප්රමාණය වැඩි කිරීම පමණක් නොව තරබාරුකමට එරෙහිව ඉක්මනින් හා effectively ලදායී ලෙස සටන් කිරීමටද උපකාරී වේ. ඔව්, එය වඩා දැඩි ය, නමුත් ප්රති result ලය නිසැකවම පසුගිය සියවසේ 70 දශකයේ සිට අප වෙත පැමිණි රෙට්රෝ “වගුව 9” ට වඩා හොඳය!

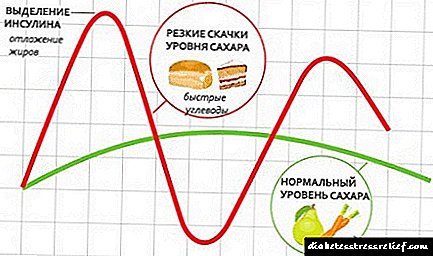
අඩු කාබ් ආහාර වේලෙහි ක්රියාකාරී ලෙස ග්ලූකෝස් බවට පරිවර්තනය වන සහ මේදය පරිභෝජනය නොකරන්නේ නම් ඊනියා “වේගවත්” සරල කාබෝහයිඩ්රේට් සම්පූර්ණයෙන් බැහැර කිරීම සඳහා සපයයි. මෙම අවස්ථාවේ දී, ප්රධාන අවධාරණය ප්රෝටීන් ආහාර සඳහා ය.
සියලු වර්ගවල මස්, හතු, බිත්තර, එළවළු (බෝංචි, ඇට, අර්තාපල්, ඉරිඟු, බෝංචි, පරිප්පු සහ ඔලිව් සහ ඔලිව් හැර), බීජ සහිත ඇට වර්ග, අඩු මේද සහිත කිරි නිෂ්පාදන, අම්බෙලිෆර් සහ දුඹුරු / කළු සහල් සාමාන්යයෙන් සම්භාව්ය අවසර ලත් ආහාර ලැයිස්තුවට ඇතුළත් වේ. පලතුරු කුඩා ප්රමාණයක් (කෙසෙල් සමග මිදි හැර).
රසකැවිලි හා පේස්ට්රි, සීනි, ඕනෑම වර්ගයක පාන්, දුම් මස්, අපද්රව්ය, සොසේජස් සමග සොසේජස්, කොම්පෝට් සහිත යුෂ සහ වෙනත් ඕනෑම පැණිරස බීම, ඇල්කොහොල්, කෙචප් සහ සෝස් (මේද) සමඟ මෙයොනීස් මෙන්ම පිෂ් ch ය පදනම් කරගත් පැස්ටා ද දැඩි ලෙස තහනම්ය. අර්තාපල්, සම්භාව්ය සුදු සහල් ආදිය.
පාන් ඒකකවල විශේෂ වගු වලට අනුව කැලරි ප්රමාණය සහ අනෙකුත් පරාමිතීන් සැලකිල්ලට ගෙන, ඉහත දක්වා නොමැති ඉතිරි නිෂ්පාදන කුඩා ප්රමාණවලින් පරිභෝජනය කළ හැකිය.
උඳුන තුල වාෂ්ප හෝ පිළිස්සීම සුදුසුය, ආන්තික අවස්ථාවන්හිදී, මන්දගාමී උදුනක් භාවිතා කිරීම සුදුසුය. කබලෙන් ලිපට - අවම එළවළු තෙල් ප්රමාණයක් සමඟ සමාන ක්රීම් සත්ව සම්භවයක් භාවිතා කිරීමට උත්සාහ කරන්න. දිනපතා ආහාර වේල අවම වශයෙන් ආහාර වේල් හතරකට බිඳ දැමීමෙන් භාගිකව ආහාර ගැනීම අවශ්ය වේ.
දෙවන වර්ගයේ දියවැඩියාව ඇති සතියක් සඳහා නියැදි මෙනුව

දින 7 ක් සඳහා සම්මත මෙනුවක් අපි ඔබේ අවධානයට යොමු කරමු. අවසර ලත් කණ්ඩායම් තුළ තනි කෑම වර්ග වෙනස් කළ හැකි අතර කොටස් ප්රමාණය / කැලරි ප්රමාණය සැලකිල්ලට ගනී.
- සඳුදා. ගෘහ චීස් ග්රෑම් දෙසියයක්, කුඩා ඇපල් හා රස නොකළ කෝපි සමඟ අපි උදේ ආහාරය ගන්නෙමු. අපි බේක් කළ මාළු හා එළවළු සමඟ දිවා ආහාරය ගන්නෙමු - ග්රෑම් 250 ට නොඅඩු. එක් කුඩා තැඹිලි ගෙඩියක් සමඟ දහවල් කෑමක් ගන්න, හරක් මස් පෙත්තක් සමඟ අම්බෙලිෆර් පිඟානක් සමඟ රාත්රී ආහාරය ගන්න.
- අඟහරුවාදා. සියයට 2.5 ක කිරි වල බිත්තර යුගලයකින් ඔම්ලට් එකක් මෙන්ම සීනි රහිත ඇපල් හා තේ ද අපි උදේ ආහාරය ගන්නෙමු. රාත්රී ආහාරය ස්ටූ කර ගත් හරක් මස් ග්රෑම් 200 ක් සහ හරිත එළවළු සලාද භාජනයක්. බෙරි වලින් මේදය රහිත, පැණිරස නොකළ ස්වාභාවික යෝගට් අප සතුව තිබේ. රාත්රී ආහාරය සඳහා - බිම්මල් සුප්.
- බදාදා. උදේ ආහාරය සඳහා - සෞඛ්ය චීස් ග්රෑම් 100 ක්, සීනි රහිත අලිගැට පේර සහ කෝපි. දිවා ආහාරය සඳහා - තම්බා කුකුල් මස් ග්රෑම් 100 ක් සහිත අඩු මේද කුකුල් මස් සුප් හොද්ද සමඟ සුප්. දහවල් කාලයේදී - එක් කුඩා පෙයාර්ස්. රාත්රී ආහාරය සඳහා - දුඹුරු නොකැඩූ බත් පිඟානක් සහ බේක් කළ මාළු පෙත්තක්.
- බ්රහස්පතින්දා. කිරි සමග අම්බෙලිෆර් ධාන්ය කුඩා තහඩුවක් අපට තිබේ. එළවළු සමග තම්බා තුර්කිය ග්රෑම් 250 ක් සමඟ අපි දිවා ආහාරය ගන්නෙමු. දහවල් කෙෆීර් වීදුරුවක් ගන්න. රාත්රී ආහාරය මස් සමග ගෝවා ඉස්ටුවක්.
- සිකුරාදා. අපි එළවළු සලාදයක් සමඟ තම්බා බිත්තර දෙකක් සහ රස නොකළ තේ සමඟ උදේ ආහාරය ගන්නෙමු. ග්රෑම් 200 ක සිහින් p රු මස් පෙත්තක් සහ bs ෂධ පැළෑටි සමඟ ගෝවා සලාදයක් සමඟ අපි දිවා ආහාරය ගන්නෙමු. කුඩා ඇපල් දෙකක් සමඟ දහවල් කෑමක් ගන්න. තම්බා මාළු ග්රෑම් 150 ක්.
- සෙනසුරාදා. ක්රීම් සහ සීනි නොමැතිව ගෘහ චීස් හා කළු කෝපි පිඟානක් අපට තිබේ. අපි හතු සුප් සමඟ දිවා ආහාරය ගන්නෙමු. අවසර ලත් ඕනෑම පලතුරක් සමඟ දහවල් කෑමක් ගන්න. එළවළු සලාද සමග ගාන ලද චීස් සමග ඉසිය යුතු කුකුළු මස් ග්රෑම් 150 ක්.
- ඉරිදා. උදෑසන ආහාරය සඳහා - ඉස්ටුවක් සහිත හතු සහිත බිත්තර දෙකකින් ඔම්ලට් එකක් සහ සීනි නොමැතිව තේ වීදුරුවක්. දිවා ආහාරය සඳහා - මුහුදු ආහාර, ගෝවා සහ හරිතයන්ගේ සලාදයක් මෙන්ම බේක් කළ හරක් මස් ග්රෑම් 100 ක්. ස්නැක් - එක් මිදි ගෙඩියක්. රාත්රී ආහාරය - එළවළු සුප් පිඟානක්, බේක් කළ තුර්කිය ග්රෑම් 100 ක් සහ තද චීස් ග්රෑම් 50 ක්.