දෙවන වර්ගයේ දියවැඩියා රෝගය යනු කුමක්ද (ඉන්සියුලින් නොවන)
දෙවන වර්ගයේ දියවැඩියාව යනු අන්තරාසර්ග රෝගයක් වන අතර එහි රුධිර පද්ධතියේ සීනි ප්රමාණය නිරන්තරයෙන් ඉහළ යයි. අග්න්යාශ සෛල මගින් නිපදවන ග්ලූකෝස් වලට සෛලීය හා පටක වලට ගොදුරු වීමේ හැකියාව මෙම රෝගය මගින් පෙන්නුම් කරයි. මෙම වර්ගයේ රෝග වඩාත් සුලභ ලෙස සැලකේ.
දෙවන වර්ගයේ දියවැඩියාව යනු කුමක්ද?
දෙවන වර්ගයේ දියවැඩියාව, එය කුමක්ද? රෝගියා රෝග විනිශ්චය කරන විට ඒ හා සමාන ප්රශ්නයක් බොහෝ විට වෛද්යවරයාගේ කාර්යාලයේදී මතු වේ. ව්යාධි විද්යාව අවුරුදු 40-60 අතර පරාසයක සිදු වේ. මෙම හේතුව නිසා එය සාමාන්යයෙන් වැඩිහිටියන්ගේ රෝගය ලෙස හැඳින්වේ. මෑත වසරවලදී, දෙවන වර්ගයේ දියවැඩියාව තරුණ වී ඇති බව සඳහන් කිරීම වටී. 40 ට අඩු රෝගීන් තුළ සීනි රෝග නිරීක්ෂණය කිරීම සාමාන්ය දෙයක් නොවේ.
අග්න්යාශයේ ලැන්ගර්හාන්ස් දූපත් මගින් නිපදවන ඉන්සියුලින් සඳහා ශරීරයේ සෛල වලට ඇති හැකියාව වෙනස් වීම දෙවන වර්ගයේ රෝග ලක්ෂණ වේ. වෛද්ය විද්යාවේදී මෙම ක්රියාවලිය ඉන්සියුලින් ප්රතිරෝධය ලෙස හැඳින්වේ. මේ හේතුව නිසා ග්ලූකෝස් වලට ප්රධාන ශක්ති ප්රභවය වන සීනි නිසි ලෙස සෛල වෙත ලබා දීමට නොහැකි වන්නේ රුධිර ප්රවාහයේ ග්ලූකෝස් වල සන්තෘප්තිය වැඩි වන බැවිනි.
ශක්තියේ lack නතාවයට වන්දි ගෙවීම සඳහා, පෙරට වඩා අග්න්යාශය මඟින් වැඩි සීනි ප්රමාණයක් ස්රාවය කරයි. නමුත් ඉන්සියුලින් ප්රතිරෝධය කොහේවත් යන්නේ නැත. මෙම කාලය තුළ ඔබ චිකිත්සාව නියම නොකරන්නේ නම්, අග්න්යාශයේ ක්ෂය වීමක් සිදුවන අතර අතිරික්ත සීනි .නතාවයක් බවට පත්වේ. සාමාන්යය 3.3-3.5 mmol / L වන විට සීනි දර්ශකය 20 mmol / L හෝ ඊට වැඩි වනු ඇත.
අදියර 2 දියවැඩියා රෝගය.
- පළමු අදියරේදී, රෝගියාගේ යහපැවැත්ම වැඩිදියුණු කරනු ලබන්නේ ආහාර වේල වෙනස් කිරීමෙන්, දිනකට drug ෂධයේ කැප්සියුලයක් භාවිතා කරමින්, සීනි අඩු කරයි.
- දෙවන අදියරේදී, ඔබ සීනි අඩු කරන .ෂධයක දිනකට කැප්සියුල 2-3 ක් පානය කළහොත් රෝගියාගේ තත්වය සාමාන්ය තත්වයට පත්වේ.
- තෙවන උපාධිය - සීනි අඩු කරන medicines ෂධ වලට අමතරව, ඉන්සියුලින් ලබා දෙනු ලැබේ.
ග්ලූකෝස් සංගුණකය සාමාන්යයට වඩා තරමක් වැඩි නමුත් සංකූලතා ඇතිවීමේ ප්රවණතාවක් නොමැති විට මෙම තත්වය වන්දි ලෙස හැඳින්වේ. මෙයින් කියැවෙන්නේ කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධ සමඟ සාර්ථකව කටයුතු කිරීමට ශරීරයට තවමත් හැකි බවයි.
රෝගයට හේතු
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීම පාරම්පරික සාධකය හා ජීවිත කාලය පුරාම ශරීරයට බලපාන හේතු සංයෝජනයක් ඇති කරයි. වැඩිහිටි වියේදී, negative ණාත්මක බලපෑමක් මඟින් සීනි වලට සෛලවල සංවේදීතාව අඩු කරයි, එහි ප්රති they ලයක් ලෙස ඔවුන්ට ප්රමාණවත් තරම් ඉන්සියුලින් නොලැබේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයෙන් පෙළෙන වෛද්යවරු සවිස්තරාත්මක හේතු ගණනය කර නැත, නමුත් වර්තමාන අධ්යයනයන් සම්බන්ධයෙන් ගත් කල, ග්ලූකෝස් පරිමාව හෝ ප්රතිග්රාහක සෛලීය සංජානනය වෙනස් කිරීමෙන් රෝගය වර්ධනය වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයට හේතු:
- තරබාරුකම - වර්තමාන මේදය සෛල වලට සීනි භාවිතා කිරීමේ හැකියාව අඩු කරයි. දෙවන වර්ගයේ දියවැඩියාව ඇතිවීම සඳහා අධික බර යනු අවදානම් සාධකයකි. රෝගීන්ගෙන් 90% ක් තරබාරුකම හෙළි කරයි,
- ව්යායාම නොමැතිකම - මෝටර් ක්රියාකාරිත්වයේ lack නතාවය හේතුවෙන් බොහෝ අවයවවල ක්රියාකාරිත්වයට ly ණාත්මක ලෙස බලපාන අතර සෛලවල පරිවෘත්තීය ක්රියාවලීන් වලක්වනු ලැබේ. මාංශ පේශි මගින් සීනි අඩු කිරීම සහ රුධිර පද්ධතියේ සමුච්චය වීම මගින් හයිපෝඩයිනමික් ජීවන රටාවක් ඉදිරියට ගෙන යනු ලැබේ.
- 2 වන වර්ගයේ දියවැඩියා රෝගයේ වර්ධනයේ ප්රධාන සාධකය වන්නේ වැරදි ආහාර වේ. එය අතිරික්ත කැලරි අන්තර්ගතය මගින් නිරූපණය කෙරේ. තවත් හේතුවක් නම් පිරිපහදු කළ සීනි විශාල ප්රමාණයක් ආහාරයට ගැනීමයි. එය ඉක්මනින් රුධිරයට ඇතුල් වන අතර ඉන්සියුලින් ස්රාවය ඉහළ යයි.
- අන්තරාසර්ග රෝග - අග්න්යාශයේ පසුබිම, අග්න්යාශයේ පිළිකා සැකැස්ම, පිටියුටරි පහත්කම, දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වේ.
- බෝවන පා course මාලාවේ ව්යාධි විද්යාව - වඩාත් භයානක රෝග වල උණ, හෙපටයිටිස්, හර්පීස් සටහන් වේ.
රෝග වලදී, සීනි වලට පටක ප්රතිරෝධයට බලපාන ප්රධාන හේතු වනුයේ වැඩිවිය පැමිණීම, ජාතිය, ස්ත්රී පුරුෂ භාවය (දෙවන වර්ගයේ දියවැඩියාව කාන්තාවන් තුළ බහුලව දක්නට ලැබේ) සහ තරබාරුකම වැනි වර්ධක හෝමෝනවල බලපෑමයි.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
මූලික වශයෙන්, දෙවන වර්ගයේ දියවැඩියා රෝගයේ විචිත්රවත් චිත්රයක් නොමැති අතර, ව්යාධිවේදය හඳුනාගත හැක්කේ හිස් බඩක් සඳහා සැලසුම් කළ රසායනාගාර විශ්ලේෂණයක දී පමණි.
බොහෝ විට, තරබාරුකම, අධි රුධිර පීඩනය සහ වෙනත් රෝග ලක්ෂණ ඇති 40 ට පසු පුද්ගලයින් තුළ දෙවන වර්ගයේ දියවැඩියා රෝගය ඇතිවීමට පටන් ගනී.
දෙවන වර්ගයේ දියවැඩියාවේ සං signs ා පහත පරිදි වේ:
- පිපාසය, වියළි මුඛය දැනීම
- අධික ලෙස මුත්රා කිරීම
- සමේ කැසීම
- මාංශ පේශි දුර්වලතාවය
- තරබාරුකම
- තුවාල හොඳින් සුව නොවේ.
දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ රෝගියා දිගු කලක් නොපෙනේ. දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ රෝගියාට දැනේ:
- මඳක් වියළි මුඛය
- සමේ කැසීම
- පිපාසය
- සමේ ශ්ලේෂ්මල, ශ්ලේෂ්මල පටල,
- තෙරපීම,
- විදුරුමස් වේදනාව
- දත් නැතිවීම
- පෙනීම අඩු වීම.
මෙයින් ඇඟවෙන්නේ ග්ලූකෝස් සෛල තුළට විනිවිද යාමකින් තොරව සනාල බිත්තිවලට, එපිටිලියම් වල සිදුරු හරහා ගමන් කරන බවයි. ග්ලූකෝස් මත බැක්ටීරියා සහ දිලීර හොඳ ප්රතිනිෂ්පාදනය සිදු වේ.
පටක වලට සීනි ප්රමාණවත් නොවීම, ආහාර රුචිය වැඩිවීම, දෙවන වර්ගයේ දියවැඩියාව ආහාර ගැනීමෙන් පැය 2 කට පසු කුසගින්නෙන් පෙළේ. කැලරි ප්රමාණය වැඩිවීම කුමක් වුවත්, ස්කන්ධය එලෙසම පවතී හෝ අඩු වේ, සීනි අවශෝෂණය නොවන බැවින් එය මුත්රා සමඟ පිටවෙයි.
දෙවන වර්ගයේ රෝග ඇති ගැහැණු ළමයින් සහ කාන්තාවන් ලිංගික කැන්ඩිඩියාසිස් වලට මුහුණ දෙන අතර පිරිමි ළමයින් හා පිරිමින් මුත්රා ආසාදන වලින් පීඩා විඳිති. බොහෝ රෝගීන් ඇඟිලිවල හිරි වැටීම සටහන් කරයි, ඔවුන්ගේ පාද හිරිවැටී ඇත. ආහාර ගැනීමෙන් පසු, රෝගියාට අසනීපයක් දැනිය හැකිය, වමනය විවෘත විය හැකිය. රුධිර පීඩනය වැඩිවීම, හිසරදය, කරකැවිල්ල බොහෝ විට කරදරකාරී වේ.
විය හැකි සංකූලතා
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව හඳුනාගත් පසු, රෝගියා රුධිරයේ ග්ලූකෝස් නිරන්තරයෙන් පාලනය කිරීමට පුරුදු විය යුතුය, ග්ලූකෝස් අඩු කරන ක්රමානුකූල drugs ෂධ පරිභෝජනය කිරීම, ප්රතිකාර වගුව අනුගමනය කිරීම හා නරක පුරුදු ඉවත් කිරීම.
සීනිවල වැඩි වටිනාකම යාත්රා වලට අහිතකර ලෙස බලපාන අතර එය විවිධ සංකූලතා වලට තුඩු දෙන බව තේරුම් ගත යුතුය.
සීනි මට්ටම සාමාන්ය මට්ටමක තබා ගැනීමෙන් negative ණාත්මක ප්රතිවිපාක ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස අඩු වේ.
සංකූලතා කාණ්ඩවලට බෙදා ඇත - උග්ර හා නිදන්ගත පා .මාලාව.
- උග්ර පා course මාලාවේ දෙවන වර්ගයේ දියවැඩියාව වර්ධනය කිරීම සඳහා කෝමා තත්වයක් ඇතුළත් වේ. එයට හේතුව රෝගියාගේ තියුණු දිරාපත් වීමේ තත්වයන්ය. මෙය සිදු වන්නේ ඉන්සියුලින් අධික ලෙස පානය කිරීම, ආහාර උල්ලං violation නය කිරීමක් මිස ක්රමානුකූලව, පාලනයකින් තොරව නියමිත .ෂධ භාවිතා කිරීම නොවේ.
- නිදන්ගත සංකූලතා දිගු කාලයක් පුරා ක්රමයෙන් වර්ධනය වේ.
බහුවිධ නිදන්ගත සංකූලතා සහිත ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව කාණ්ඩවලට බෙදා ඇත.
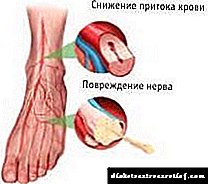
- ක්ෂුද්ර වාහිනී - කුඩා යාත්රා මට්ටමේ තුවාලයක් ඇත - කේශනාලිකා, ශිරා, ධමනි. අක්ෂි දෘෂ්ටි විතානයට බලපෑම් ඇති කරයි, ඕනෑම වේලාවක පුපුරා යා හැකි නිර්වින්දනයන් සෑදී ඇත. එවැනි සංකූලතා අවසානයේ පෙනීම නැති වීමට හේතු වේ. එසේම, රෝගියා වකුගඩු පහත් බව වර්ධනය කරයි.
- සාර්ව - විශාල යාත්රා බලපායි. හෘදයාබාධ, මොළය, පර්යන්ත සනාල රෝග වර්ධනය වේ. මෙය ධමනි සනාල හානිවලට තුඩු දෙයි, 2 ආකාරයේ රෝගයක් පැවතීම ඔවුන්ගේ පෙනුමේ තර්ජනය 4 ගුණයකින් වැඩි කරයි. ව්යාධි විද්යාව ඇති රෝගීන්ගේ අත් පා කපා දැමීමේ තර්ජනය 20 ගුණයකින් වැඩි වේ.
- ස්නායු රෝග - මධ්යම, පර්යන්ත ස්නායු පද්ධතියට හානි වීමෙන් සංලක්ෂිත වේ. හයිපර්ග්ලයිසිමියාව නිරන්තරයෙන් ස්නායු තන්තු වලට බලපායි, ජෛව රසායනික කැළඹීම් වර්ධනය වේ, එහි ප්රති result ලයක් ලෙස තන්තු හරහා ආවේගයක ස්වාභාවික සන්නයනය වෙනස් වේ.
රෝග විනිශ්චය
දෙවන උපාධියේ දියවැඩියා රෝගය පවතින බව සනාථ කරන හෝ සනාථ කරන අධ්යයන.
- සීනි සඳහා රුධිර පරීක්ෂාව.
- ග්ලයිකේටඩ් හිමොග්ලොබින් ගණනය කිරීම.
- සීනි සහ කීටෝන් සිරුරු සඳහා මුත්රා පරීක්ෂා කිරීම.
- ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය.
මුල් අවධියේදී, දෙවන වර්ගයේ දියවැඩියාව සීනි ඉවසීම සඳහා පරීක්ෂා කිරීමෙන් හඳුනාගත හැකිය. ද්රව්ය කිහිප වතාවක් ගනු ලැබේ. පළමුව, හිස් බඩක් මත රුධිරය ගනු ලබන අතර, පසුව රෝගියා ග්ලූකෝස් ග්රෑම් 75 ක් පානය කරයි. පැය 2 ක් ගත වූ විට, ඔවුන් නැවතත් වැටක් සාදයි. සාමාන්ය දර්ශකය පැය 2 කට පසු 7.8 mmol / L වේ, දෙවන වර්ගයේ දියවැඩියාව නිරීක්ෂණය කළහොත් මෙම අගය 11 mmol / L වේ.
දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම සඳහා සෑම විනාඩි 30 කට වරක් 4 වතාවක් රුධිරය සාම්පල ලබා ගනී. සීනි බරකට ප්රතිචාර වශයෙන් ග්ලූකෝස් සංගුණකය තක්සේරු කිරීමේදී මෙම ක්රමය වඩාත් තොරතුරු සපයයි.
දෙවන වර්ගයේ දියවැඩියාව
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කරන්නේ කෙසේද? රෝගය හඳුනාගත් වහාම ග්ලූකෝස් මට්ටම අඩු කිරීම සඳහා ආහාර වගුවක් සහ ations ෂධ නියම කරනු ලැබේ. රෝගයේ ආරම්භක අවධියේදී රෝගියා එය පාලනය කිරීමට සමත් වුවහොත් ඔහු දැඩි චිකිත්සක ආහාර වේලක් අනුගමනය කරයි නම් drugs ෂධ ගැනීම අවලංගු වේ.
මේසය හා ක්රියාකාරකම් මට්ටම පිළිබඳ සියලු නිර්දේශයන් නිරීක්ෂණය කිරීමෙන් දෙවන වර්ගයේ දියවැඩියාව සංකූලතා ලබා නොදෙන අතර එමඟින් රෝගියාට හොඳ හැඟීමක් ඇති වේ.
The ෂධ චිකිත්සාව
දෙවන වර්ගයේ දියවැඩියා රෝගයේදී, අතිරේක ඉන්සියුලින් නිපදවීම සඳහා සෛල උත්තේජනය කිරීම සඳහා රුධිරය තුළ අවශ්ය සන්තෘප්තිය ලබා ගැනීම සඳහා සීනි අඩු කරන ටැබ්ලට් භාවිතයෙන් ප්රතිකාර සිදු කෙරේ. දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම වෛද්යවරයකු විසින් නියම කරනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාව සුව කරන්නේ කෙසේද? ව්යාධි විද්යාවට එරෙහි සටනට උපකාරී වන drugs ෂධ කාණ්ඩ තිබේ
- බිගුවානයිඩ්ස් - අක්මාව මගින් සීනි වල ක්රියාකාරිත්වය වළක්වා ගැනීමටත්, ඉන්සියුලින් ප්රතිරෝධය අඩු කිරීමටත්, සුලු පත්රිකාවෙන් සීනි අවශෝෂණය කර ගැනීමටත් හැකියාව ඇත. මෙම කණ්ඩායමට ග්ලයිකන්, සියොෆෝර්, ග්ලයිකෝෆාෂ්, ග්ලයිෆෝමින්, ලැන්ගරින් ඇතුළත් වේ. මෙම drugs ෂධ මගින් ලැක්ටික් ඇසිඩෝසිස් අවදානම වැඩි කළ හැකි අතර විටමින් බී 12 අවශෝෂණය කෙරෙහි ly ණාත්මක ලෙස බලපායි.
- ග්ලිටසෝන් - පටක වල ග්ලූකෝස් භාවිතා කිරීමට බල කෙරේ. තරල රඳවා තබා ගැනීම සහ ඇඩිපෝස් පටක වර්ධනය හේතුවෙන් ations ෂධ මගින් බර වැඩි කර ගත හැකිය - ඇවන්ඩියා, රොග්ලිට්, පියොග්ලර්.
- සල්ෆොනිලියුරියාස් වල ව්යුත්පන්නයන් - සීනි සංශ්ලේෂණය වැඩි දියුණු කිරීමට උපකාරී වේ. ඔබ ඒවා දිගු කාලයක් ගත කරන්නේ නම්, එවිට effectiveness ලදායීතාවය නැති වී යයි - ග්ලයිඩනිල්, ග්ලීඩියාබ්, ග්ලූකොබීන්.
- ග්ලූකෝසයිඩේස් නිෂේධක - බඩවැලේ ඇති සැචරයිඩ බිඳවැටීම වළක්වයි. අහිතකර ප්රතික්රියා සිදුවිය හැක්කේ - ඉදිමීම, ඔක්කාරය, පාචනය. ග්ලයිකොබේ, ඩයස්ටබෝල් නියම කරන ලද of ෂධ වලින්.
- ප්රෝටීන් නිෂේධකය - මුත්රා හරහා අතිරික්ත ග්ලූකෝස් ඉවත් කිරීමට හැකියාව ඇත. ජානමය පත්රිකාව ආසාදනය වීමේ තර්ජනයක් ඇත - ෆෝර්සිග්, ජාර්ඩින්ස්, ඉන්වොකානා.
.ෂධ සමඟ සීනි සාමාන්ය අගයට ගෙන ඒමට නොහැකි වූ විට ඉන්සියුලින් එන්නත් කරනු ලැබේ. මෙම ක්රියාවලිය රෝගයේ ප්රගතිය සමඟ නිරීක්ෂණය වන අතර එහි හෝමෝනය සංශ්ලේෂණය අඩු වේ.
ආහාර වේලක් අනුගමනය කරන විට සහ ග්ලූකෝස් අඩු කරන taking ෂධ ලබා ගැනීමේදී ඉන්සියුලින් ප්රතිකාරය යුක්ති සහගත වේ, ග්ලයිකේටඩ් හිමොග්ලොබින් දර්ශකය 9% ට වඩා වැඩි වනු ඇත.
දියවැඩියාව සඳහා ජන පිළියම්
රුධිරයේ සීනි වල වටිනාකමට බලපාන ශාක හා නිෂ්පාදන තිබේ, ලැන්ගර්හාන්ස් දූපත් මගින් ඉන්සියුලින් නිෂ්පාදනය වැඩි කරයි.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාර පහත සඳහන් නිෂ්පාදන භාවිතයෙන් සිදු කෙරේ.
- කුරුඳු - සංයුතියේ පරිවෘත්තීය ක්රියාවලීන්ට ප්රයෝජනවත් වන ද්රව්ය අඩංගු වේ. කුළුබඩු තේ හැන්දක එකතු කිරීමෙන් තේ නිර්දේශ කරනු ලැබේ,
- චිකෝරි - රෝගයේ රෝග නිවාරකයක් ලෙස භාවිතා කිරීම සඳහා නිර්දේශ කෙරේ. එහි ඛනිජ, සගන්ධ ෙතල්, විටමින් බී 1, සී. අධි රුධිර පීඩනය, සනාල සමරු ques ලක සහ විවිධ ආසාදන සඳහා චිකෝරිට උපදෙස් දෙනු ලැබේ. චිකොරි භාවිතා කරමින්, ප්රතිශක්තිකරණ පද්ධතිය ශක්තිමත් කිරීමට සහ ආතතියෙන් මිදීමට කසාය සකස් කර ඇත,
- බ්ලූබෙරීස් - නිෂ්පාදනයේ සහභාගීත්වයෙන් රෝගයට ප්රතිකාර කිරීම සඳහා drugs ෂධ තිබේ. කසාය බ්ලූබෙරි කොළ වලින් සාදා ඇත - නිෂ්පාදනයේ හැන්දක් වතුරෙන් පුරවා නභිගත කරනු ලැබේ. පැය 2 කට පසු සුප් හොද්ද දිනකට 3 වතාවක් පානය කරන්න.
මොනොතෙරපි ප්රතිකාරයක් ලෙස දෙවන වර්ගයේ දියවැඩියාවට විකල්ප ප්රතිකාර කිරීමෙන් .ලදායී නොවේ. මෙම ක්රමය ආධාරක, සහායක, .ෂධ සමඟ සංයෝජනය වේ.
දියවැඩියාව සඳහා ආහාර අංශක 2 යි
දෙවන වර්ගයේ දියවැඩියා රෝගයේ පෝෂණ වෙනස්කම් වල සාරය නම් සුලු පත්රිකාවට ඇතුළු වන පෝෂ්ය පදාර්ථ නියාමනය කිරීමයි. රෝගියාට අවශ්ය පෝෂණය කුමක්ද, වෛද්යවරයා තනි තනිව තීරණය කරයි, රෝගයේ බරපතලකම, ආශ්රිත ව්යාධි, වයස සැලකිල්ලට ගනිමින්.
දියවැඩියා රෝගයේ දෙවන වර්ගයේ, ආහාර හා ප්රතිකාර සඳහා විවිධ වර්ගයේ ආහාර වගු ඇතුළත් වන අතර ඒවා ඉන්සියුලින් නොවන යැපෙන ස්වරූපයෙන් භාවිතා කරයි - අංක 9, අඩු කාබ් ආහාර. ඒවා සියල්ලම විස්තර වලින් වෙනස් වන අතර කාබෝහයිඩ්රේට් පරිභෝජනය දැඩි ලෙස සීමා වී ඇති ආකාරයට සමාන වේ. වේගවත් කාබෝහයිඩ්රේට් අඩංගු ආහාර සඳහා මෙය අදාළ වේ.
- පිරිපහදු කළ සීනි.
- කල් තබා ගනී
- රසකැවිලි.
- චොකලට්
- බටර් ෙබ්කිං.
කාබෝහයිඩ්රේට් පරිමාව අඩු කිරීමට අමතරව, ඔවුන් බර අඩු කර ගැනීමට උත්සාහ කරයි, මන්ද ශරීර බර වැඩි කිරීම ව්යාධි විද්යාවේ වර්ධනය උග්ර කරන සාධකයකි.
දෙවන වර්ගයේ දියවැඩියාව ඇති වුවහොත්, රෝගීන්ගේ රෝග ලක්ෂණ සහ ප්රතිකාර ශරීරයේ තනි ලක්ෂණ අනුව වෙනස් වේ. සංකූලතා වැලැක්වීම සඳහා වෛද්යවරයාගේ සියලු නිර්දේශ අනුගමනය කිරීම වැදගත්ය.
දෙවන වර්ගයේ දියවැඩියාව
දෙවන වර්ගයේ දියවැඩියාව සාමාන්යයෙන් වැඩිහිටි වියේදී පෙන්නුම් කරයි. කෙසේ වෙතත්, ලෝක සෞඛ්ය සංවිධානයට අනුව, තරුණ වියේ දී රෝගීන්ගේ සංඛ්යාව මෑතකදී වැඩි වී තිබේ.

අවාසනාවකට මෙන්, 2 වන වර්ගය ඉන්සියුලින් ප්රතිකාරය බැහැර නොකරයි
- දෙවන වර්ගයේ දියවැඩියාවට ජානමය වශයෙන් නැඹුරු පුද්ගලයෙක්,
- පවුල තුළ දියවැඩියාව ඇති ගර්භනී කාන්තාවන්
- අධික රුධිර මේදය ඇති පුද්ගලයින්
- ධමනි අධි රුධිර පීඩනය ඇති පුද්ගලයින්.
දෙවන වර්ගයේ දියවැඩියාව ඉතා භයානක ය, මන්දයත් ආරම්භක කාල පරිච්ඡේදයේදී එය සුළු වශයෙන් හැරෙන්නට හැකි බැවිනි අධික සීනිකිසිදු රෝග ලක්ෂණයක් ලබා නොදෙන්න.
නමුත් මෙය සංකූලතා වර්ධනයට මග පාදයි:
- දියවැඩියා රෙටිනෝපති දෘෂ්ටි විතානය. හානිය වක්රව සිදු වේ: පළමුව, කේශනාලිකා, පසුව ප්රතිග්රාහක සහ සෛල පටලයේ ස්නායු තන්තු.
- දියවැඩියා ස්නායු රෝගමූලික වශයෙන් පර්යන්ත ස්නායු. දියවැඩියාවේ පොදු සංකූලතාවයක්. රෝගීන්ගෙන් අඩකට එවැනි සංකූලතාවයක් ඇත.
- දියවැඩියා නෙෆ්රොෆති - මෙය වකුගඩු අකර්මණ්ය වීමක් වන අතර එය මුත්රා වල බැහැර කරන ප්රෝටීන වැඩි වීමක් පෙන්නුම් කරයි.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයේ (NIDDM) ව්යාධිජනකය
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය (NIDDM) ඉන්සියුලින් ස්රාවය වීම හා එහි ක්රියාකාරිත්වයට ප්රතිරෝධය දැක්වීම නිසා ඇතිවේ. සාමාන්යයෙන්, ග්ලූකෝස් බරකට ප්රතිචාර වශයෙන් ඉන්සියුලින් ප්රධාන ස්රාවය රිද්මයානුකූලව සිදු වේ. ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගීන් (එන්අයිඩීඩීඑම්) සහිත රෝගීන් තුළ, ඉන්සියුලින් බාසල් රිද්මයානුකූලව මුදා හැරීම දුර්වල වන අතර ග්ලූකෝස් පැටවීම සඳහා ප්රතිචාරය ප්රමාණවත් නොවන අතර ඉන්සියුලින් බාසල් මට්ටම ඉහළ නංවා ඇතත් එය හයිපර්ග්ලයිසිමියා වලට වඩා අඩුය.
ස්ථාවර මුලින්ම පෙනේ හයිපර්ග්ලයිසිමියාව සහ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය (NIDDM) වර්ධනය කිරීම ආරම්භ කරන හයිපර්ඉන්සුලීනෙමියාව. නිරන්තර හයිපර්ග්ලයිසිමියාව මගින් අයිලට් බී සෛලවල සංවේදීතාව අඩු වන අතර එමඟින් රුධිර ග්ලූකෝස් මට්ටමක් සඳහා ඉන්සියුලින් මුදා හැරීම අඩු වේ. ඒ හා සමානව, කාලානුරූපව ඉහළ නංවන ලද බාසල් මට්ටම් ඉන්සියුලින් ප්රතිග්රාහක වලක්වන අතර ඒවායේ ඉන්සියුලින් ප්රතිරෝධය වැඩි කරයි.
ඊට අමතරව, සංවේදීතාවයේ සිට ඉන්සියුලින් අඩු, ග්ලූකගන් ස්රාවය වැඩි වීම, ග්ලූකගන් අතිරික්තයේ ප්රති result ලයක් ලෙස අක්මාවෙන් ග්ලූකෝස් මුදා හැරීම වැඩි වන අතර එය හයිපර්ග්ලයිසිමියාව වැඩි කරයි. අවසානයේදී, මෙම විෂම චක්රය ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට මග පාදයි.
සාමාන්යයි ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය පැන නගින්නේ ජානමය නැඹුරුතාවයක් සහ පාරිසරික සාධකවල එකතුවෙනි.ජානමය නැඹුරුතාවයකට අනුබල දෙන නිරීක්ෂණ අතරට මොනොසයිගස් සහ ඩයිසිගොටික් නිවුන් දරුවන් අතර එකඟතාවයේ වෙනස්කම්, පවුල් සමුච්චය සහ විවිධ ජනගහනයේ ව්යාප්තියේ වෙනස්කම් ඇතුළත් වේ.
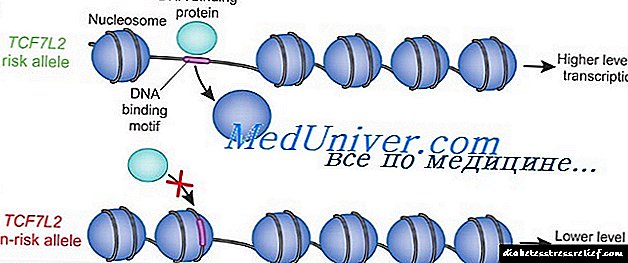
උරුමයේ වර්ගය ලෙස සැලකේ බහු සාධකය, වයස, ස්ත්රී පුරුෂ භාවය, ජනවාර්ගිකත්වය, ශාරීරික තත්ත්වය, ආහාර, දුම්පානය, තරබාරුකම හා මේද ව්යාප්තියේ බලපෑමට බාධා පමුණුවන ප්රධාන ජාන හඳුනා ගැනීම යම් සාර්ථකත්වයක් ලබා ඇත.
සම්පූර්ණ ජෙනෝමය තිරගත කිරීම ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයෙන් පෙළෙන අයිස්ලන්ත ජනගහනයේ, TCF7L2 නම් සංක්රාන්ති සාධකයේ අභ්යන්තරයේ කෙටි ටැන්ඩම් පුනරාවර්තනවල බහුමාමක ඇලිලීස් සමීපව බැඳී ඇති බව පෙන්නුම් කරයි. Heterozygotes (ජනගහනයෙන් 38%) සහ සමජාතීය (ජනගහනයෙන් 7%) පිළිවෙලින් වාහකයන් නොවන අයට සාපේක්ෂව NIDDM අවදානම පිළිවෙලින් 1.5 සහ 2.5 ගුණයකින් වැඩි කරයි.
උස් අවදානම වාහකයන් තුළ, TCF7L2 ඩෙන්මාර්ක සහ ඇමරිකානු රෝගී සමකාලීනයන්ගෙන් ද සොයා ගන්නා ලදී. මෙම ඇලිලය හා සම්බන්ධ NIDDM අවදානම 21% කි. TCF7L2 ග්ලූකගන් හෝමෝනයේ ප්රකාශනයට සම්බන්ධ වන සම්ප්රේෂණ සාධකය සංකේතවත් කරන අතර එය රුධිර ග්ලූකෝස් සාන්ද්රණය වැඩි කරයි, ඉන්සියුලින් ක්රියාකාරිත්වයට ප්රතිවිරුද්ධව ක්රියා කරයි, එය රුධිර ග්ලූකෝස් මට්ටම අඩු කරයි. ෆින්ලන්ත සහ මෙක්සිකානු කණ්ඩායම් පරීක්ෂා කිරීමෙන් තවත් නැඹුරුතාවයක් අනාවරණය විය, PPARG ජානයේ Prgo12A1a විකෘතියක් වන අතර එය පැහැදිලිවම මෙම ජනගහනය සඳහා විශේෂිත වන අතර NIDDM හි ජනගහන අවදානමෙන් 25% ක් දක්වා සපයයි.
නිතර නිතර ඇලිලේ ප්රෝලීන් 85% ක සංඛ්යාතයක් සමඟ සිදුවන අතර දියවැඩියාව (1.25 ගුණයක්) අවදානම සුළු වශයෙන් වැඩි කරයි.
ජානය PPARG - න්යෂ්ටික හෝමෝන ප්රතිග්රාහක පවුලේ සාමාජිකයෙකු වන අතර මේද සෛලවල ක්රියාකාරිත්වය සහ අවකලනය නියාමනය කිරීම සඳහා වැදගත් වේ.
කාර්යභාරය තහවුරු කිරීම සාධක පාරිසරික සාධක අතර මොනොසයිගොටික් නිවුන් දරුවන්ගේ 100% ට වඩා අඩු අනුකූලතාවයක්, ජානමය වශයෙන් සමාන ජනගහනයේ ව්යාප්තියේ වෙනස්කම් සහ ජීවන රටාව, පෝෂණය, තරබාරුකම, ගර්භනීභාවය සහ ආතතිය සමඟ සම්බන්ධ වීම ඇතුළත් වේ. ජානමය නැඹුරුතාවයක් ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයේ වර්ධනය සඳහා පූර්වාවශ්යතාවක් වුවද, ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයේ (NIDDM) සායනික ප්රකාශනය පාරිසරික සාධකවල බලපෑම මත බෙහෙවින් රඳා පවතින බව පර්යේෂණාත්මකව සනාථ කර ඇත.
ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ (NIDDM) ෆීනෝටයිප් සහ සංවර්ධනය
සාමාන්යයෙන් ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය (NIDDM) මැදිවියේ හෝ ඊට වැඩි තරබාරු පුද්ගලයින් තුළ දක්නට ලැබේ, නමුත් තරුණයින් අතර තරබාරුකම හා ප්රමාණවත් නොවන සංචලතාව වැඩිවීම හේතුවෙන් රෝගී දරුවන් හා තරුණයින්ගේ සංඛ්යාව වැඩිවෙමින් පවතී.
දෙවන වර්ගයේ දියවැඩියාව ක්රමයෙන් ආරම්භයක් ඇති අතර සාමාන්යයෙන් ග්ලූකෝස් මට්ටම ඉහළ නංවා සම්මත පරීක්ෂණයකින් හඳුනාගනු ලැබේ. පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් මෙන් නොව, ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගීන් (NIDDM) සාමාන්යයෙන් කීටෝඇසයිඩෝසිස් වර්ධනය නොකරයි. මූලික වශයෙන්, ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය (NIDDM) සායනික අදියර තුනකට බෙදා ඇත.
පළමුව ග්ලූකෝස් සාන්ද්රණය ලේ ඉන්සියුලින් මට්ටම ඉහළ ගියද ඉන්සියුලින් ඉලක්කගත පටක හෝමෝනයේ බලපෑමට සාපේක්ෂව ප්රතිරෝධී වන බව පෙන්නුම් කරයි. ඉන්සියුලින් සාන්ද්රණය වැඩි වුවද ව්යායාමයෙන් පසු හයිපර්ග්ලයිසිමියාව වර්ධනය වේ. අවසාන වශයෙන්, ඉන්සියුලින් ස්රාවය වීම සාගින්නෙන් හයිපර්ග්ලයිසිමියාව හා දියවැඩියාව පිළිබඳ සායනික චිත්රයක් ඇති කරයි.
හයිපර්ග්ලයිසිමියා වලට අමතරව, පරිවෘත්තීය ආබාධඅයිලට් බී සෛල අක්රිය වීම සහ ඉන්සියුලින් ප්රතිරෝධය හේතුවෙන් ධමනි සිහින් වීම, පර්යන්ත ස්නායු රෝග, වකුගඩු ව්යාධි විද්යාව, ඇසේ සුද සහ රෙටිනෝපති ඇතිවේ. ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගීන් (NIDDM) රෝගීන් හය දෙනාගෙන් එක් අයෙකු තුළ, වකුගඩු අකර්මණ්ය වීම හෝ පහළ අන්තයන් කපා ඉවත් කිරීම අවශ්ය වන දරුණු සනාල ව්යාධි විද්යාව වර්ධනය වන අතර, රෙටිනෝපති වර්ධනය හේතුවෙන් පස් දෙනෙකුගෙන් එක් අයෙකු අන්ධ වේ.
මේවා සංවර්ධනය කිරීම සංකූලතා ජානමය පසුබිම සහ පරිවෘත්තීය පාලනයේ ගුණාත්මකභාවය හේතුවෙන්. ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් (HbA1c) මට්ටම තීරණය කිරීමෙන් නිදන්ගත හයිපර්ග්ලයිසිමියාව හඳුනාගත හැකිය. HbA1c මට්ටම තීරණය කිරීමත් සමඟ ග්ලූකෝස් සාන්ද්රණය (7% ට නොඅඩු) පවත්වා ගැනීම දැඩි, සංකූලතා ඇතිවීමේ අවදානම 35-75% කින් අඩු කරන අතර සාමාන්ය ආයු අපේක්ෂාව දීර් extend කළ හැකිය. වසර ගණනාවක් තිස්සේ රෝග විනිශ්චය.
ෆීනෝටිපික් ලක්ෂණ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයේ ප්රකාශනයන්:
On ආරම්භක වයස: ළමා වියේ සිට වැඩිහිටි විය දක්වා
• හයිපර්ග්ලයිසිමියාව
Ins සාපේක්ෂ ඉන්සියුලින් .නතාවය
• ඉන්සියුලින් ප්රතිරෝධය
Es තරබාරුකම
Black සමේ කළු පැහැ ගැන්වීමේ ඇකන්තෝසිස්
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට ප්රතිකාර කිරීම (NIDDM)
පරිහානිය ශරීර බරවැඩිවන ශාරීරික ක්රියාකාරකම් සහ ආහාරමය වෙනස්කම් ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයෙන් පෙළෙන බොහෝ රෝගීන්ට ඉන්සියුලින් සංවේදීතාව සැලකිය යුතු ලෙස වැඩි දියුණු කිරීමට උපකාරී වේ. අවාසනාවකට මෙන්, බොහෝ රෝගීන්ට ඔවුන්ගේ ජීවන රටාව වැඩිදියුණු කිරීම සඳහා රැඩිකල් ලෙස වෙනස් කිරීමට නොහැකි හෝ අකමැති වන අතර සල්ෆොනිලියුරේට් සහ බිගුවානයිඩ් වැනි මුඛ හයිපොග්ලයිසමික් drugs ෂධ සමඟ ප්රතිකාර අවශ්ය වේ. තුන්වන පන්තියේ drugs ෂධයක් වන තියාසොලයිඩිනියෝන්ස්, PPARG සමඟ බැඳීමෙන් ඉන්සියුලින් ප්රතිරෝධය අඩු කරයි.
ඔබට සිව්වැන්න ද භාවිතා කළ හැකිය drug ෂධ කාණ්ඩය - gl- ග්ලූකෝසයිඩේස් නිෂේධක, ග්ලූකෝස් බඩවැල් අවශෝෂණය මන්දගාමී වීමෙන් ක්රියා කරයි. මෙම සෑම drug ෂධ පංතියක්ම ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට (NIDDM) මොනොතෙරපි ප්රතිකාරයක් ලෙස අනුමත කර ඇත. ඔවුන්ගෙන් එක් අයෙකු රෝගයේ වර්ධනය නතර නොකරන්නේ නම්, වෙනත් පන්තියකින් drug ෂධයක් එකතු කළ හැකිය.
මුඛ හයිපොග්ලයිසමික් සූදානම බර අඩු කර ගැනීම, ශාරීරික ක්රියාකාරකම් වැඩි කිරීම සහ ආහාරමය වෙනස්කම් වැනි ග්ලූකෝස් පාලනය ළඟා කර ගැනීම සඳහා effective ලදායී නොවේ. ග්ලූකෝස් පාලනය ලබා ගැනීම සහ සංකූලතා ඇතිවීමේ අවදානම අවම කිරීම සඳහා, සමහර රෝගීන්ට ඉන්සියුලින් ප්රතිකාරය අවශ්ය වේ, කෙසේ වෙතත්, එය ඉන්සියුලින් ප්රතිරෝධය වැඩි කරයි, හයිපර්ඉන්සුලීනෙමියාව සහ තරබාරුකම වැඩි කරයි.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයේ (NIDDM) උරුම වීමේ අවදානම
ජනගහන අවදානම ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය (NIDDM) අධ්යයනය කරන ලද ජනගහනය මත බෙහෙවින් රඳා පවතී, බොහෝ ජනගහනය තුළ මෙම අවදානම 1 සිට 5% දක්වා වන අතර ඇමරිකා එක්සත් ජනපදයේ එය 6-7% කි. රෝගියාට අසනීප සහෝදර සහෝදරියන් සිටී නම්, අවදානම 10% දක්වා වැඩි වේ, රෝගී සහෝදර සහෝදරියන් සිටීම සහ පළමු relative ාතියෙකුගේ relative ාතියෙකු සිටීම අවදානම 20% දක්වා වැඩි කරයි, මොනොසයිගොටික් නිවුන් දරුවන් අසනීප වුවහොත් අවදානම 50-100% දක්වා ඉහළ යයි.
මීට අමතරව, සමහර වර්ගයේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව (NIDDM) පළමු වර්ගයේ දියවැඩියාව සමඟ අතිච්ඡාදනය වන හෙයින්, ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව (NIDDM) ඇති දෙමාපියන්ගේ දරුවන්ට පළමු වර්ගයේ දියවැඩියාව වර්ධනය කිරීම සඳහා 10 න් 1 ක ආනුභවික අවදානමක් ඇත.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට උදාහරණයක්. ඇමරිකානු ඉන්දියානු පීමා ගෝත්රිකයෙකු වන 38 හැවිරිදි නිරෝගී මිනිසෙකු වන එම්.පී., ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය (NIDDM) වර්ධනය වීමේ අවදානම පිළිබඳව සාකච්ඡා කරයි. ඔහුගේ දෙමව්පියන් දෙදෙනාම ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයෙන් පීඩා වින්දා, ඔහුගේ පියා හෘදයාබාධයකින් 60 දී මිය ගියේය, සහ ඔහුගේ මව 55 දී වකුගඩු අකර්මණ්යතාවයෙන් මිය ගියේය. පියාගේ සීයා සහ වැඩිමහල් සහෝදරියක ද ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයෙන් පීඩා වින්දා, නමුත් ඔහු සහ ඔහුගේ බාල සහෝදර සහෝදරියන් සිව්දෙනා නිරෝගී ය.
බාල වයස්කරුවෙකු හැරුණු විට විභාග දත්ත සාමාන්ය විය තරබාරුකම, රුධිර ග්ලූකෝස් නිරාහාරව සිටීම සාමාන්ය දෙයකි, කෙසේ වෙතත්, මුඛ ග්ලූකෝස් බරක් අනාවරණය වීමෙන් පසුව ඉන්සියුලින් හා රුධිර ග්ලූකෝස් මට්ටම ඉහළ යාම. මෙම ප්රති results ල පරිවෘත්තීය තත්වයක මුල් ප්රකාශනයන් සමඟ අනුකූල වන අතර ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට හේතු වේ. ඔහුගේ වෛද්යවරයා රෝගියාට උපදෙස් දුන්නේ ඔවුන්ගේ ජීවන රටාව වෙනස් කිරීමට, බර අඩු කර ගැනීමට සහ ශාරීරික ක්රියාකාරකම් වැඩි කිරීමට ය. රෝගියා ඔහුගේ මේදය ප්රමාණය බෙහෙවින් අඩු කර, වැඩ කිරීමට පාපැදි පැදීමට සහ සතියකට තුන් වතාවක් ධාවනය කිරීමට පටන් ගත්තේය, ඔහුගේ සිරුරේ බර කිලෝග්රෑම් 10 කින් අඩු වූ අතර ඔහුගේ ග්ලූකෝස් ඉවසීම සහ ඉන්සියුලින් මට්ටම යථා තත්ත්වයට පත් විය.
පෙනුමට හේතු




රෝගයේ පෙනුමට ප්රධාන හේතුව ඉන්සියුලින් ප්රතිරෝධයයි - ඉන්සියුලින් වලට සෛලවල සංවේදීතාවයේ සැලකිය යුතු අඩුවීමක්.
අග්න්යාශයට රෝගයේ දරුණු අවස්ථාවන්හිදී ස්වාභාවික ඉන්සියුලින් නිපදවීමේ හැකියාව අහිමි වේ.
ආරම්භක අවධියේදී, රෝගියාගේ රුධිරයේ තවමත් ස්වභාවික ඉන්සියුලින් කුඩා ප්රමාණයක් අඩංගු වේ, නමුත් එය තවදුරටත් සීනි මට්ටම අඩු කිරීමට නොහැකි වන්නේ සෛල හෝමෝනයේ බලපෑමට සංවේදී නොවන බැවිනි.
වැදගත් අංගයක් වන්නේ තරබාරුකම, මේද පටක විශාල වශයෙන් එකතු වන අතර එමඟින් සෛලවල සංවේදීතාව අඩු වන අතර මෙය ස්ථුලතාවයේ ක්රියාවලිය වේගවත් කරයි.

සීනි රෝගයකින් අසනීප වීමේ සම්භාවිතාව වැඩි වනු ඇත:
- අසමබර ආහාර වේලක් සමඟ, ආහාරවල අවශ්ය මූලද්රව්ය නොමැති වීම හෝ නිෂ්පාදනවල කාබෝහයිඩ්රේට් විශාල ප්රමාණයක් තිබීම
- අධික බර
- උදාසීන ජීවන රටාවක් සමඟ,
- ධමනි අධි රුධිර පීඩනය සමඟ.
අවදානම් කණ්ඩායම්
පහත දැක්වෙන පුද්ගලයින් අවදානම් කණ්ඩායමට අයත් වේ:

- පවුලේ දියවැඩියාව ඇති අය
- තරබාරු
- ගර්භණී සමයේදී යම් ව්යාධි ඇති කාන්තාවන් හෝ කිලෝග්රෑම් හතරකට වඩා බරින් යුත් දරුවන් බිහි කළ කාන්තාවන්
- අධිවෘක්ක ග්රන්ථි ගෙඩියක්, ඇක්රොමැගලි හෝ පිටියුටරි ගෙඩියක් ඇති රෝගීන්,
- ධමනි සිහින් වීම, අධි රුධිර පීඩනය, ඇන්ජිනා පෙක්ටෝරිස්,
- ඇසේ සුද ඉවත් කිරීමට පටන් ගන්නා පුද්ගලයින්
- සමහර අසාත්මික රෝගවලින් පෙළෙන,
- හෘදයාබාධ, ආ roke ාතය, විවිධ ආසාදන හෝ ගර්භණීභාවය හේතුවෙන් දැනටමත් සීනි ප්රමාණය වැඩි වී ඇති පුද්ගලයින්.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ ලක්ෂණ සහ ඒවා තීරණය කිරීමේ ක්රම

දියවැඩියාව ගින්නක් මෙන් මෙම පිළියමට බිය වේ!
ඔබට අයදුම් කිරීමට අවශ්යයි ...

රීතියක් ලෙස, මෙම රෝගය උච්චාරණය කළ රෝග ලක්ෂණ සමඟ නොගැලපෙන අතර, රෝග විනිශ්චය ස්ථාපිත කළ හැක්කේ සැලසුම්ගත රසායනාගාර අධ්යයනයක දී පමණි.
කිසිදු ආහාරයක් අනුභව නොකිරීමට අධ්යයනයට පෙර එය වැදගත් වේ - හිස් බඩක් මත පමණි.
මෙම රෝගය නිසා රෝගීන්ට විවිධාකාර සංකූලතා ඇති බැවින් ඔවුන් ප්රතිකාර සඳහා රෝහලට යන අතර එම ක්රියාවලියේදී ඔවුන් දියවැඩියාව නිසා ඇති වන බව පෙනේ. නිදසුනක් ලෙස, රෝගීන් අක්ෂි ආබාධ හේතුවෙන් අක්ෂි වෛද්යවරයකු හමුවීමට යන අතර බොහෝ විට ගැටලුවට හේතුව දියවැඩියා අක්ෂි හානි වීමයි.
බොහෝ විට දෙවන වර්ගයේ දියවැඩියාව අත්විඳින්නේ තරබාරු, අධි රුධිර පීඩනය සහ වෙනත් රෝග ඇති අය විසිනි. වයස් කාණ්ඩය අනුව - බොහෝ විට අවුරුදු හතළිහකට වැඩි පුද්ගලයින්.
නිතිපතා රාත්රී මුත්රා කිරීම, ශරීරයේ ජලය නොමැතිකම (නිරන්තරයෙන් පානය කිරීමට ඇති ආශාව), දිලීර සමේ රෝග මෙම රෝගයේ විශේෂිත රෝග ලක්ෂණ වේ. මෙම සං signs ා පෙනෙන්නට හේතුව බීටා සෛල විශාල වශයෙන් අහිමි වීම, රෝගය දැනටමත් ක්රියාත්මක වන බැවින් හෝ ආ roke ාතය හෝ හෘදයාබාධ වැනි බරපතල රෝග ලෙස සැලකේ.
ව්යාධි විද්යාව පහත අදියර වලට බෙදා ඇත:
- ආපසු හැරවිය හැකි
- අර්ධ වශයෙන් ආපසු හැරවිය හැකිය
- කාබෝහයිඩ්රේට් පරිවෘත්තීයෙහි ආපසු හැරවිය නොහැකි අක්රමිකතා සහිත අවධිය.
දෙවන වර්ගයේ දියවැඩියාව පහත දැක්වෙන අංශ වලින් කැපී පෙනේ.
මෘදු අවස්ථාවකදී, සීනි ප්රමාණය අඩු කරන අරමුදල් ගැනීමෙන් (එක් කැප්සියුලයක් ප්රමාණවත් වනු ඇත) හෝ පෝෂණයේ මූලික වෙනස්කම් හේතුවෙන් රෝගියාගේ තත්වය වැඩිදියුණු කළ හැකිය. සාමාන්ය උපාධියකදී, තත්වය සාමාන්ය තත්වයට පත් කිරීම සඳහා, මාත්රාව දිනකට කැප්සියුල දෙකක් හෝ තුනක් දක්වා වැඩි කිරීම අවශ්ය වේ. රෝගය දරුණු වී ඇත්නම්, සීනි අඩු කරන කැප්සියුල වලට අමතරව, ඔබට ඉන්සියුලින් හඳුන්වාදීමටද අවශ්ය වේ.
දෙවන වර්ගයේ දියවැඩියාව යනු කුමක්ද?
වෛද්ය විද්යාවේදී දියවැඩියාව වර්ග දෙකක් කැපී පෙනේ: ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන්නන්. දෙවන වර්ගයේ දියවැඩියාව ඉන්සියුලින් මත රඳා නොපවතී. පළමු වර්ගයේ රෝග මෙන් නොව, අග්න්යාශය නොවෙනස්ව පවතින අතර ලැන්ගර්හාන්ස් දූපත් (ඉන්සියුලින් සෛල නිපදවන අග්න්යාශයේ කොටස්) සාර්ථකව සිය කාර්යයන් ඉටු කරයි.
දෙවන වර්ගයේ දියවැඩියාවට ප්රධාන හේතුව පටක සෛලවල ඉන්සියුලින් ප්රතිග්රාහකවල සංවේදීතාව අඩුවීමයි.
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමට හේතුව: විද්යා scientists යින් විසින් ව්යාධිජනක තත්වයට හේතුව සොයාගෙන ඇත
උල්ලං of නය කිරීමේ වැරදිකරු වන්නේ ඇඩිපොසයිට් නිපදවන ඇඩිපොනෙක්ටින් හෝමෝනය (GBP-28) - අභ්යන්තර අවයවවල ඇඩිපෝස් පටක වල සෛල. ඇඩිපොනෙක්ටින් හි ප්රධාන කාර්යය වන්නේ ශරීරයේ මේදය ඇමයිනෝ අම්ල තත්වයට බිඳ දැමීමයි. තරබාරුකම වළක්වන්නේ මෙම ක්රියාවලියයි. ඊට අමතරව, හෝමෝනය ධමනි ස්රාවය වන සමරු ques ලක සෑදීම වළක්වයි, කොලෙස්ටරෝල් සාමාන්යකරණය කරයි, සහ ත්රොම්බොසිස් ඇතිවීමේ සම්භාවිතාව අඩු කරයි.
නිපදවන ඇඩිපොනෙක්ටින් ප්රමාණය සහ ශරීර ස්කන්ධ දර්ශකය අතර re ජු සහසම්බන්ධයක් ඇත. පුද්ගලයෙකුගේ සිහින් බව, මෙම හෝමෝනය වැඩි වැඩියෙන් නිපදවන්නේ ඔහුගේ ශරීරයෙනි. අනෙක් අතට: ඉහළ ශරීර බර GBP-28 ප්රමාණය අඩුවීම සමඟ කෙලින්ම සම්බන්ධ වේ.
හෝමෝනය සොයා ගනු ලැබුවේ 1994 දී පමණි, ඒ වන තෙක් දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ යාන්ත්රණය අධ්යයනය නොකළ අතර ඒ අනුව නිසි ලෙස ප්රතිකාර කළ නොහැකි විය. එබැවින් දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම ජීවිතාන්තය දක්වා සිර ද equal ුවමට සමාන විය. මෑත අධ්යයනයන් පෙන්වා දී ඇත්තේ ඇඩිපොනෙක්ටින් ග්ලූකෝස් පරිවෘත්තීය ක්රියාවලියට සෘජුවම බලපාන අතර එය දියවැඩියාව වර්ධනයට බලපාන බවයි. මෙම සොයා ගැනීම ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට ප්රතිකාර කිරීමට නව ක්රමයක් සපයයි.
ඇඩිපොනෙක්ටින් බොහෝ වැදගත් ක්රියාදාමයන්ට බලපායි, මෙය අඩු හෝමෝන මට්ටමක් ඇති දියවැඩියා රෝගීන්ගේ සංකූලතා විශාල සංඛ්යාවක් පැහැදිලි කරයි. විශේෂයෙන්, GBP-28:
- අක්මාව තුළ මේදය සෑදීම වළක්වයි,
- ප්රශස්ත ලුමෙන් සහ සනාල ප්රත්යාස්ථතාව පවත්වා ගනී,
- අභ්යන්තර අවයව මතුපිටට දෘශ්ය මේදය තැන්පත් වීම වළක්වයි,
- හෝමෝන සෛල සනාල මයික්රොට්රෝමා වල තැන්පත් වී ඇති නිසා ධමනි සිහින් වීම හඳුනා ගැනීමට උපකාරී වේ.
- පරිවෘත්තීය වැඩි කරන අතර බර අඩු කර ගැනීම ප්රවර්ධනය කරයි,
- රුධිර නාල සහ ධමනි වල දැවිල්ල අඩු කරයි,
- ඔක්සිජන් .නතාවයේ දී මයෝකාඩියම් නෙරෝසිස් වලින් ආරක්ෂා කරයි.
මෙම හෝමෝනයේ මට්ටම අඩුවීමත් සමඟ පුද්ගලයෙකු රෝගාතුර වන අතර ක්රියාවලි සංකීර්ණයක් ඔහුගේ ශරීරය තුළ බාධා ඇති කරයි.
තරබාරුකම හා දෙවන වර්ගයේ දියවැඩියාව අතර සම්බන්ධතාවය
දෙවන වර්ගයේ දියවැඩියාවේ වැරදිකරු වන්නේ දෘශ්ය මේදයයි. අතිරික්ත බර වැඩිවීමේදී දෙපැත්තේ හා ඉණෙහි තැන්පත් වන මේදය මෙය නොවේ. දුස්ස්රාවී මේදය පෙනෙන්නට හේතුව ශරීරයට ඇතුළු වූ ආහාර හා අපතේ යන ශක්තිය අතර නොගැලපීමකි.
අධික මේද හා කාබෝහයිඩ්රේට් ආහාරවල ඉහළ ශක්ති සංචිතයක් ඇති බැවින් පිටි සහ රසකැවිලි, බැදපු අර්තාපල් සහ මස් සෝස් සමඟ පැස්ටා සඳහා ඇති ආශාව අතිරික්ත බරින් පිරී ඇත. අතිරික්ත ශක්තිය ශරීරයේ මේද සංචිත වලට, එනම්, චර්මාභ්යන්තර මේද ස්ථරයට සහ දෘශ්ය මේදයට ගමන් කරයි.
- චර්මාභ්යන්තර මේදය අද්විතීය ව්යුහයක් ඇත. එය ඉණ, ඉණ, උදර බිත්තිය, කාන්තාවන්ගේ කකුල් මත බෙදා හරිනු ලැබේ. රූපය වඩාත් වටකුරු, නමුත් සාධාරණ සීමාවන් තුළ, එවැනි “නැවත පිරවීමක්” සෞඛ්යයට විශාල අනතුරක් නොවේ. මෙම මේදය සාමාන්ය පරිවෘත්තීය හා ආහාර වේලක් ඇති බැවින් එය පිටවන තරමට පහසුය.
- වෛද්ය දෘෂ්ටි කෝණයකින් දෘශ්ය (උදර) ශරීර මේදය ඇදහිය නොහැකි තරම් භයානක ය. කුඩා ප්රමාණවලින් ශරීරයට එය අවශ්ය වේ අභ්යන්තර අවයව යාන්ත්රික හානිවලින් ආරක්ෂා කරන අතර බලශක්ති ක්ෂය වීමේදී අමතර ඩිපෝවකි. නමුත් එහි අතිරික්තය දැනටමත් ශරීරයට විනාශයකි.
සීරස් පටලය යටතේ උදර මේදය එකතු වේ - එක් එක් අවයව වටා තුනී සම්බන්ධක පටලයක්. බොහෝ අවස්ථාවන්හීදී, උදර මේදය උදරයේ අවයව මතුපිට පිහිටා ඇති බැවින් ගැටලුවේ ලක්ෂණයක් වන්නේ නෙරා ඇති ආමාශය වන අතර එය ශරීරයේ අනෙකුත් කොටස්වල පසුබිමට සාපේක්ෂව අසමාන ලෙස විශාල වේ. සාමාන්යයෙන් එවැනි මේද ප්රමාණය ශරීරයේ මේදයේ මුළු ස්කන්ධයෙන් 15% නොඉක්මවිය යුතුය. එය ඊටත් වඩා වැඩි නම්, අක්මාව තුළට රුධිර ප්රවාහය අතිරික්ත වීම, කොලෙස්ටරෝල් බවට සැකසීම. ධමනි සිහින් වීම ඇතිවීමේ අවදානමක් ඇති අතර එය ආ roke ාතයකට හෝ හෘදයාබාධයකට තුඩු දෙයි.
උදර මේදය ස්රාවය කරන ඇඩිපොනෙක්ටින් ප්රමාණය අඩු කරන අතර ඉන්සියුලින් වලට සෛලවල සංවේදීතාවයට එය සෘජුවම බලපායි. එහි ප්රති As ලයක් ලෙස පුද්ගලයෙකුට ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වන අතර දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වේ.
දෙවන වර්ගයේ දියවැඩියාව සහ පළමු වර්ගයේ දියවැඩියාව අතර වෙනස කුමක්ද?
නම්වල සමානකම් සහ සමහර රෝග ලක්ෂණ තිබියදීත්, පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව වෙනස් ස්වභාවයක් සහ පා .මාලාවක් ඇත.
| පළමු වර්ගයේ දියවැඩියාව | දෙවන වර්ගයේ දියවැඩියාව |
| බොහෝ විට වයස අවුරුදු 20 ට පෙර රෝග විනිශ්චය කරනු ලැබේ | 40 ට වැඩි පුද්ගලයින් අතර පොදු වේ |
| සීනි තියුනු ලෙස ඉහළ යයි | රෝගයේ මන්දගාමී වර්ධනය |
| රෝගියා නාටකාකාර ලෙස බර අඩු කරයි | රෝගියා සැලකිය යුතු තරබාරු ය |
| රෝගියාගේ ජීවන රටාව නොසලකා පෙනී යයි | රෝගයේ වර්ධනයේ දී ඉතා වැදගත් වන්නේ ජීවන රටාවයි |
| රෝගය ඉක්මනින් හා දරුණු ලෙස පෙනේ. | දිගු කාලයක් තිස්සේ රෝග ලක්ෂණ නොමැත. |
| ඉන්සියුලින් සාමාන්යයට වඩා සැලකිය යුතු මට්ටමකින් අඩුය | ඉන්සියුලින් සාමාන්ය මට්ටමට වඩා තරමක් ඉහළින් පවතී |
| සීනි අඩු කරන drugs ෂධ අකාර්යක්ෂමයි | සීනි ආදේශක හොඳින් උපකාරී වේ |
| රෝගය සුව කළ නොහැකිය | සුව කිරීමේ ආහාර ප්රවණතාවන්ට යටත් වේ |
| ඉන්සියුලින් චිකිත්සාවකින් තොරව පුද්ගලයෙකු මිය යයි | එන්නත් කළ හැකි ඉන්සියුලින් අවශ්ය නොවේ |
දියවැඩියාව පැමිණෙන්නේ රසකැවිලි වලින්ද?
ඔබේ ළමා කාලයේ රසකැවිලි නවීන රසකැවිලි සමඟ සංසන්දනය නොකරන්න. ඒවා වඩා වැඩි කැලරි හා හානිකර වේ. ඒවායේ නිෂ්පාදනයේදී ට්රාන්ස් මේද, කල් තබා ගන්නා ද්රව්ය, ඩයි වර්ග භාවිතා කරන අතර මෙය අග්න්යාශයේ අතිරේක බරකි.
පරිගණක ක්රීඩා වල ළමුන් කෙරෙහි ඇති ආශාව ශාරීරික අක්රියතාවයට හේතු වන අතර එහි ප්රති vis ලයක් ලෙස දෘශ්ය මේදය වැඩි වේ. දෙවන වර්ගයේ දියවැඩියාව වැළඳීමේ ප්රධාන වැරදිකරු ඔහුය. එබැවින් ප්රාථමික පාසල් වයසේ දරුවන් එවැනි “වැඩිහිටි” රෝගයකින් පෙළීම ගැන වෛද්යවරු තවදුරටත් පුදුම නොවෙති.
දෙවන වර්ගයේ දියවැඩියා අවදානම් කණ්ඩායම
දෙවන වර්ගයේ දියවැඩියාව 21 වන සියවසේ මැද භාගය වන විට 2000 ට වඩා 5 ගුණයකින් වැඩි වන බව විද්යා ists යෝ අනාවැකි පළ කරති. මෙයට හේතු වී ඇත්තේ පාරිසරික හායනය, ක්ෂණික ආහාර ජනප්රිය කිරීම, ශාරීරික අක්රියතාව මෙන්ම පරිගණකයෙන් බාධාවකින් තොරව ළමා කාලය ගෙවී ගිය වැඩිහිටියෙකු බවට පරම්පරාව පත්වීමයි. වෙනත් වචන වලින් කිවහොත්, අවදානම් කණ්ඩායම සෞඛ්ය සම්පන්න ආහාර ගැනීම සහ ක්රීඩාව නොසලකා හරින සියලුම නූතන තරුණ තරුණියන් සඳහා ය.
අවදානම් කණ්ඩායමට ද ඇතුළත් වන්නේ:
වයස අවුරුදු 40 ට වැඩි පුද්ගලයින්. සෑම පුද්ගලයෙකුටම තමාගේම ශරීර ලක්ෂණ තිබුණද, අවුරුදු 40 ක් වයසැති මූලික වශයෙන් දියවැඩියාව පිළිබඳ විචිත්ර සං signs ා වර්ධනය කිරීමේ මායිම වේ.
- කාන්තාවන්. හතළිහකට පසු, ඔසප් වීම සඳහා සූදානම් වන කාන්තාවන් සෑම වසරකම පරිවෘත්තීය ක්රියාවලියට සහාය වන ලිංගික හෝමෝන අඩු හා අඩුවෙන් නිපදවයි.
- පිරිමි. වයස අවුරුදු 40 දී පිරිමි උච්චතම අවස්ථාව ආරම්භ වන අතර එය කිසියම් හේතුවක් නිසා බොහෝ පිරිමින් අසා නැත. මෙම වයසේදී පිරිමි ශරීරය හෝමෝන ක්රියාකාරිත්වයද අඩු කරයි.
ඔසප් වීම ආරම්භ වීමත් සමඟම ජීවිත කාලය පුරාම සිහින්ව සිටි අය පවා බර වැඩිවීමට පටන් ගනී. අවුරුදු 40 කට පසු, ඔබ පරිභෝජනය කරන කැලරි ප්රමාණය සැලකිය යුතු ලෙස අඩු කර බර නිරීක්ෂණය කිරීමට පටන් ගත යුත්තේ එබැවිනි.
ඉහළ ශරීර ස්කන්ධ දර්ශකයක් (BMI) ඇති පුද්ගලයින්. මෙය ලෝක සෞඛ්ය සංවිධානය විසින් වර්ධනය හා මිනිස් බර අතර ලිපි හුවමාරුවේ ප්රමාණය ගණනය කිරීම සඳහා නිර්දේශිත දර්ශකයකි. පුද්ගලයෙකුගේ වයස සහ රැකියාව සැලකිල්ලට නොගන්නා නිසා නිර්ණායක ඉතා අත්තනෝමතික ය. කෙසේ වෙතත්, ඔවුන් නැවැත්විය යුත්තේ කවදාද යන්න තේරුම් ගැනීමට සහ බර අඩු කර ගැනීමට පටන් ගත යුතුය.
- සාමාන්යයෙන්, සූත්රය පහත පරිදි වේ: (සෙ.මී. වර්ධනය - 100) ± 10%. එනම්. සෙන්ටිමීටර 162 ක උසකින් යුත් කාන්තාවක් සාමාන්යයෙන් සෞඛ්ය ගැටලු ඇති නොවන පරිදි කිලෝග්රෑම් 68 ට නොඅඩු විය යුතුය.
- ඉණ වට ප්රමාණය ද වැදගත් ය. පිරිමින් තුළ, උපරිම අගය සෙන්ටිමීටර 102 ක් වන අතර, කාන්තාවන් - සෙන්ටිමීටර 88 යි. ඉණ වඩා වැඩි නම්, මෙය දෘශ්ය මේදය අතිරික්තයක් පෙන්නුම් කරයි, එය අවයව මත තැන්පත් වේ.
අධික බරින් යුක්ත වීමෙන් ඉන්සියුලින් ශක්තිය බවට පරිවර්තනය කිරීම සහ එය සෛලයට ලබා දීම සඳහා වගකිව යුතු ඇඩිපොනෙක්ටින් නිෂ්පාදනය නිෂේධනය කරයි.
හයිපෝඩයිනමියාව - චලනය නොමැති වීම . ක්රීඩා සහ ව්යායාම මගින් මාංශ පේශි ග්ලූකෝස් අවශ්යතාවය වැඩි කරයි. චලනය නොමැති විට, අතිරික්ත ග්ලූකෝස් රුධිරයේ ඉතිරිව ඇති අතර එමඟින් ඉන්සියුලින් සංවේදීතාව අඩු වේ. දියවැඩියාව ඇති වන්නේ එලෙසයි.
මන්දපෝෂණය - "වේගවත්" කාබෝහයිඩ්රේට් නිරන්තරයෙන් පරිභෝජනය කිරීම. ක්ෂණික ආහාර, චොකලට් බාර්, අවන්හල් ආහාර, මැක්ඩොනල්ඩ්ගේ ගුඩීස්, චිප්ස් සහ සෝඩා වල පහසුවෙන් ලබා ගත හැකි කාබෝහයිඩ්රේට් සහ පිෂ් ch ය අඩු හෝ අඩු තන්තු අඩංගු වේ. කාබෝහයිඩ්රේට් ඉක්මනින් රුධිරයට ඇතුළු වන අතර ඉන්සියුලින් වැඩි ප්රමාණයක් නිපදවීමට බල කරයි. ඔබ මෙය බොහෝ විට කරන්නේ නම්, ඉන්සියුලින් ප්රතිරෝධය සෑදී ඇත.
නිරන්තර ආතතිය. ආතතිය අතරතුර, ඇඩ්රිනලින් විශාල ප්රමාණයක් ශරීරය තුළ මුදා හරිනු ලැබේ - ඉන්සියුලින් ප්රතිවිරෝධක හෝමෝනය. ඒ අනුව, රුධිරයේ වැඩි ඇඩ්රිනලින්, ග්ලූකෝස් මට්ටම ඉහළ යයි. රුධිරයේ සීනි මට්ටම ඉහළ ගියද සෛලවලට එයින් ශක්තිය ලබා ගත නොහැක. අතිරික්ත ග්ලූකෝස් වකුගඩු හරහා බැහැර කරනු ලබන අතර එය ඔවුන්ගේ කාර්යයට අහිතකර ලෙස බලපායි. එබැවින් පුද්ගලයෙකුට වළක්වා ගත හැකි දෙවන වර්ගයේ දියවැඩියාව ආරම්භ වේ.
දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගන්නේ කෙසේද: රෝග විනිශ්චය
දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීමේ දුෂ්කරතාවය නම්, මෙම රෝගය වසර ගණනාවක් තිස්සේ නොපෙන්වයි. කෙසේ වෙතත්, ගැටළුව හඳුනාගත් විගසම, රෝගියා පූර්ණ සුවය ලැබීමට වැඩි ඉඩක් ඇත.
- සීනි සඳහා රුධිර පරීක්ෂාව. සරලම පරීක්ෂණය වන්නේ සීනි සඳහා රුධිරය ගැනීමයි. එය හිස් බඩක් මත සිදු කෙරෙන අතර රෝගියා ඇඟිල්ලෙන් රුධිරය ලබා ගනී. ග්ලූකෝස් සාන්ද්රණය 3.3 සිට 5.5 mmol / L සාමාන්ය ලෙස සැලකේ. ඉහත සෑම දෙයක්ම, දහයෙන් කිහිපයක් පවා දැනටමත් සැලකිලිමත් වීමට හේතුවක් වේ. කෙසේ වෙතත්, එවැනි විශ්ලේෂණයක් සම්පූර්ණ පින්තූරයක් ලබා නොදේ. රෝගියා පෙර දින ඔහුගේ උපන්දිනයට ගිය අතර විශ්ලේෂණයන් මංගල්යයේ ප්රතිවිපාක පෙන්නුම් කළේය. රුධිරය පරිත්යාග කිරීමට දිනකට පෙර රසකැවිලි මත රඳා නොසිටීම සුදුසුය.
- ග්ලයිසමික් හිමොග්ලොබින් සඳහා විශ්ලේෂණය. ග්ලයිසමික් හිමොග්ලොබින් පිළිබඳ වඩාත් ප්රබල දර්ශකයකි. එය සංවර්ධනයේ ආරම්භක අවධියේදී රෝගය හඳුනා ගන්නා අතර දියවැඩියාවට නැඹුරුතාවයක් ඇති පුද්ගලයින් ද හඳුනා ගනී. විශ්ලේෂණය පදනම් වී ඇත්තේ හිමොග්ලොබින් වලින් සමන්විත රතු රුධිර සෛල දින 120 ක් පමණ ශරීරයේ “ජීවත්වන” අතර පසුව ප්ලීහාව බිලිරුබින් දක්වා විසුරුවා හැරීමෙනි. මෙම කාලය තුළ ඔවුන් සෛල වලට ඔක්සිජන් ලබා දෙන අතර කාබන් ඩයොක්සයිඩ් ඉවත් කරයි.
ග්ලයිකේටඩ් හිමොග්ලොබින් සඳහා වන විශ්ලේෂණය මඟින් කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලිය පෙන්වයි. ග්ලයිසමික් හිමොග්ලොබින් ප්රතිශතය සාමාන්යයට වඩා වැඩි නම්, නමුත් ග්ලූකෝස් සඳහා රුධිර පරීක්ෂාව සාමාන්ය මට්ටමක පවතී නම්, මෙය දියවැඩියාව හෝ පූර්ව දියවැඩියාව වර්ධනය වීමේ ආරම්භක අවධිය පෙන්නුම් කරයි.
ඩයනා වෛද්ය මධ්යස්ථානයේ අන්තරාසර්ග විද්යා ologists යින් 40 ට වඩා පැරණි සියලුම රෝගීන්ගෙන් ඉල්ලා සිටින්නේ ශරීරය පිළිබඳව නිරන්තරයෙන් පරීක්ෂා කර ඔවුන්ගේ රුධිර ග්ලූකෝස් මට්ටම හොඳින් නිරීක්ෂණය කරන ලෙසයි. මෙය ඔබට දියවැඩියාවේ සලකුණු කාලෝචිත ලෙස හඳුනා ගැනීමට සහ බරපතල සංකූලතා වළක්වා ගැනීමට ඉඩ සලසයි.
රුධිරයේ සීනි මට්ටම: සම්මතයන් සහ උල්ලං .නයන්
| විශ්ලේෂණය | පිරිමි | කාන්තාවන් | ||
| සම්මතය | ව්යාධි විද්යාව | සම්මතය | ව්යාධි විද්යාව | |
| ග්ලයිකේටඩ් හිමොග්ලොබින්% (අවුරුදු 30 දක්වා) | 4,5-5,5 | 5.5 ට වැඩි | 4-5 | 5 ට වැඩි |
| ග්ලයිකේටඩ් හිමොග්ලොබින්% (අවුරුදු 30 සිට 50 දක්වා) | 5,5-6,5 | 6.5 ට වැඩි | 5-7 | 7 ට වැඩි |
| හිස් බඩක් මත ඇඟිලි ලේ, mmol / l | 3,3–5,5 | 5.5 ට වැඩි | 3,3–5,5 | 5.5 ට වැඩි |
| ග්ලූකෝස් ග්රෑම් 75 ක් ගත් පසු විශ්ලේෂණය, mmol / l | 7.8 ට අඩු | 7.8 ට වැඩි | 7.8 ට අඩු | 7.8 ට වැඩි |
| ඇඩිපොනෙක්ටින් තක්සේරුව, mg / ml | 10 ට වඩා | 10 ට අඩු | 10 ට වඩා | 10 ට අඩු |
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කරන්නේ කෙසේද?
දියවැඩියාව හඳුනා ගැනීමෙන් පසු රෝගියාට නියම කරනු ලබන පළමු දෙය දැඩි ආහාර වේ. දෛනික කැලරි ප්රමාණය 2000 නොඉක්මවිය යුතුය. ඒ සමඟම XE (පාන් ඒකක) වැනි සංකල්පයක් හඳුන්වා දෙනු ලැබේ.
1 XE යනු පාන් ග්රෑම් 25 ක් හෝ ජීර්ණය කළ කාබෝහයිඩ්රේට් ග්රෑම් 12 කි. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගියෙකු දිනකට 20 XE නොඉක්මවිය යුතුය. තරබාරුකම සමඟ සම්මතය 10 CB දක්වා අඩු වන අතර අධික ශාරීරික වැඩ සමඟ 25 XE දක්වා වැඩිවේ.
රෝගියා දවස පුරා ඒකාකාරව කාබෝහයිඩ්රේට් බහුල ආහාර බෙදා හරිනු ලැබේ. XE විශාල ප්රමාණයක් අඩංගු නිෂ්පාදන අතර මී පැණි, වියලන ලද ඇප්රිකොට් ඇට, සුදු සහ කළු පාන්, ධාන්ය වර්ග, පැස්ටා, රසකැවිලි ඇතුළත් වේ. ඒ අනුව, මෙම නිෂ්පාදන සීමිත ආකාරයකින් පරිභෝජනය කළ යුතුය.
XE හි මාළු, මස් සහ බිත්තර කිසිසේත් අඩංගු නොවේ. එළවළු, පලතුරු සහ bs ෂධ පැළෑටි වල කුඩා XE. මේ මත පදනම්ව, දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගියෙකුගේ ආහාර වේලෙහි මස් හා මාළු කෑම මෙන්ම සලාද සහ පළතුරු පෙතිද අඩංගු විය යුතුය.
දියවැඩියාවට ප්රගතිශීලී අවධියක් තිබේ නම්, රෝගියාට ations ෂධ නියම කරනු ලැබේ.
- ග්ලිටසෝන් (රොග්ලිට්, ඇවන්ඩියා) සෛල වලින් ග්ලූකෝස් ඉවත් කිරීමේ ක්රියාවලිය වේගවත් කරයි,
- biguanides (Langerin, Siofor) ග්ලූකෝස් වලට සෛලවල සංවේදීතාව වැඩි කරයි,
- අග්න්යාශය මගින් ඉන්සියුලින් නිපදවීම උත්තේජනය කරන සල්ෆොනිලියුරියා ව්යුත්පන්නයන් (ග්ලීඩියාබ්, ග්ලූකොබීන්),
- ප්රෝටීන් නිෂේධකය SGLT2 (ඉන්වොකානා, ජාර්ඩින්ස්) ශරීරයෙන් අතිරික්ත ග්ලූකෝස් ඉවත් කරයි).
මෙම drugs ෂධ සියල්ලම බරපතල අතුරු ආබාධ ඇති කරයි. එසේම, කාලයත් සමඟ ඒවායේ කාර්යක්ෂමතාව අඩු වේ. කාලයාගේ ඇවෑමෙන්, දියවැඩියාව සමඟ රෝගියාට ඉන්සියුලින් එන්නත් ලබා දෙන අතර දෙවන වර්ගයේ දියවැඩියාව සුව කළ නොහැකි පළමු වර්ගය දක්වා වර්ධනය වේ. ප්රතිකාර ආරම්භ කිරීම සහ රෝගයේ ප්රගතිය නැවැත්වීම සඳහා නියමිත වේලාවට රෝගය හඳුනා ගැනීම එතරම් වැදගත් වන්නේ එබැවිනි.
ශාන්ත පීටර්ස්බර්ග් හි දියවැඩියා පරීක්ෂණ ලබා ගත හැකි ස්ථානය
දෙවන වර්ගයේ දියවැඩියාව සඳහා පරීක්ෂණ ඩයනාහි ශාන්ත පීටර්ස්බර්ග් සායනයේදී කළ හැකිය. මෙහිදී ඔබට නව විශේෂ expert උපකරණයක් මත අග්න්යාශයේ අල්ට්රා සවුන්ඩ් ලබා ගත හැකිය. ඊට පසු, ඔබට පළපුරුදු අන්තරාසර්ග වෛද්යවරයෙකුගේ උපදෙස් ලබා ගත හැකිය.
ඩයනා සායනයේ අන්තරාසර්ග විද්යා ologists යින් ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට ප්රතිකාර කිරීම, නිසි පෝෂණය, නරක පුරුදු ප්රතික්ෂේප කිරීම සහ ශාරීරික ක්රියාකාරකම් තාර්කිකව තෝරාගත් with ෂධයක් සමඟ ඒකාබද්ධ කරයි.
නාරිවේද වෛද්යවරයා සමඟ 8-800-707-1560 ට හමුවීමක් කරන්න, නැවත ඇමතුමක් ඇණවුම් කරන්න හෝ පිටුවේ ඇතුළත් කිරීමේ පෝරමය පුරවන්න!
ඔබ දෝෂයක් සොයා ගන්නේ නම්, කරුණාකර පෙළ කැබැල්ලක් තෝරා ඔබන්න Ctrl + Enter
ICD-10 කේතය
රෝග පිළිබඳ ජාත්යන්තර වර්ගීකරණයේදී, මෙම රෝගය IV පන්තියට අයත් වන අතර එය E11 ඡේදය යටතේ දියවැඩියා රෝගය (E10-E14) පිළිබඳ කොටසෙහි පිහිටා ඇත.

E11 පන්තියට පහත සඳහන් කොන්දේසි යටතේ දියවැඩියා රෝගය (තරබාරුකම හා එය නොමැතිව) ඇතුළත් වේ:
- යෞවනයන් තුළ
- වැඩිහිටි වියට පැමිණීමත් සමඟ,
- වැඩිහිටි වියේ පෙනුම සමඟ,
- කීටෝසිස් වලට නැඹුරුතාවයක් නොමැති නම්,
- රෝගයේ ස්ථාවර පා course මාලාවක් සමඟ.
දෙවන වර්ගයේ දියවැඩියාව බැහැර කර ඇත:
- ආහාර ප්රමාණවත් නොවීම නිසා රෝගය ඇති වුවහොත්,
- ගර්භණී සමයේදී, දරු ප්රසූතියේදී සහ පශ්චාත් ප්රසව කාලය ආරම්භයේදී,
- අලුත උපන් දරුවන් තුළ,
- ග්ලයිකෝසූරිය තිබේ නම්,
- ග්ලූකෝස් ඉවසීම දුර්වල නම්,
- පශ්චාත් ශල්යකර්මයෙන් රුධිරයේ ඉන්සියුලින් මට්ටම ඉහළ යාමත් සමඟ.
අන්තරාය සහ සංකූලතා
දෙවන වර්ගයේ දියවැඩියා රෝගය සනාල පද්ධතියට විශේෂයෙන් negative ණාත්මක ලෙස බලපායි.

විවිධ හෘද හා සනාල රෝග සඳහා හේතුව දියවැඩියාවයි
අවයව වල සනාල පද්ධතියේ ව්යාධි විද්යාව රෝගියාට ඇතිවිය හැකිය යන කාරණයට අමතරව, වෙනත් ලක්ෂණ ලක්ෂණ ද වර්ධනය විය හැකිය:
- හිසකෙස් ගැලවී යයි
- වියළි සම
- නියපොතු වල පිරිහෙන තත්වය,
- රක්තහීනතාවය
- පට්ටිකා ප්රමාණය අඩු කිරීම.
වඩාත්ම බරපතල දියවැඩියා සංකූලතා අතර:

- කිරීටක රුධිර සැපයුමේ ආබාධවලට මෙන්ම මොළයේ පටක හා අත් පා වලට රුධිර සැපයුමට හේතු වන ධමනි ස්රාවය වීම,
- මොළයේ උග්ර සංසරණ ආබාධ,
- දුර්වල වකුගඩු ක්රියාකාරිත්වය,
- දෘෂ්ටි විතානයේ හානිය
- ස්නායු තන්තු හා පටක සරල කිරීම,
- පහළ අන්තයේ ඛාදනය හා වණ,
- බැක්ටීරියා හෝ දිලීර නිසා ඇතිවන ආසාදනවලට ප්රතිකාර කිරීම දුෂ්කර,
- කෝමා.
රෝග විනිශ්චය සහ ප්රතිකාර
රෝගයේ වර්ධනයේ මුල් අවධියේදී නිසි පෝෂණය නිරීක්ෂණය කිරීම පමණක් නොව, physical ෂධ භාවිතා නොකර විශේෂ ශාරීරික ව්යායාම සඳහා යොමුවීමද ප්රමාණවත් වේ.
ශරීර බර සාමාන්ය සීමාවන් තුළ පැවතීම අතිශයින්ම වැදගත් වන අතර එය කාබෝහයිඩ්රේට් පරිවෘත්තීය යථා තත්ත්වයට පත් කිරීමට සහ සීනි මට්ටම ස්ථාවර කිරීමට ධනාත්මක ලෙස බලපානු ඇත. දියවැඩියා රෝගයේ වෙනත් අවස්ථා වලදී, ation ෂධ දැනටමත් අවශ්ය වේ.
රෝගයකට ප්රතිකාර කිරීම සඳහා වඩාත් පොදු ප්රතිකර්ම අතර:

- ටොල්බුටමයිඩ්අග්න්යාශයට බලපාන අතර ඉන්සියුලින් ස්රාවය සක්රීය කරයි. මෙම drug ෂධය වයෝවෘද්ධ රෝගීන්ට වන්දි සහ උපකොම්පන්සි තත්වයක් ඇති රෝගීන්ට සුදුසු ය. භාවිතා කරන විට, ආසාත්මිකතා ප්රතික්රියාවක් සහ අස්ථිර සෙංගමාලය ඇති විය හැකි අතර එමඟින් සම කහ පැහැයට හැරේ,
- ග්ලයිපයිසයිඩ්වැඩිහිටියන්ගේ දියවැඩියා රෝගයට මෙන්ම ප්රතිශක්තිය දුර්වල වීම සහ අධිවෘක්ක ග්රන්ථි ක්රියාකාරිත්වය දුර්වල රෝගීන් සඳහා භාවිතා කරයි.
- මනිනිල්, ඉන්සියුලින් දකින ප්රතිග්රාහකවල සංවේදීතාව වැඩි කිරීම. මෙම drug ෂධය ඉන්සියුලින් ස්වාභාවික නිෂ්පාදනය ස්ථාවර කරයි. මුලදී, එය එක් ටැබ්ලටයක් ගනු ලැබේ, නමුත් අනාගතයේදී අවශ්ය නම්, මාත්රාව වැඩි කළ හැකිය,
- මෙට්ෆෝමින්, ඉන්සියුලින් බන්ධිත හා නිදහස් වර්ගවල අනුපාතය ස්ථාවර කිරීම හේතුවෙන් c ෂධීය ගතිකය වෙනස් කරයි. වැඩිපුරම භාවිතා කරනුයේ අධික බර හා තරබාරු රෝගීන් ය. Drug ෂධය වකුගඩු අකර්මණ්යතාවයේ දී contraindicated,
- ඇකාර්බෝස්, කුඩා අන්ත්රය තුළ කාබෝහයිඩ්රේට් ජීර්ණය හා අවශෝෂණය වීම වළක්වන අතර එමඟින් කාබෝහයිඩ්රේට ඉහළ අන්තර්ගතයක් සමඟ ආහාර ගැනීමේදී රුධිරයේ සීනි ප්රමාණය වැඩි වීමේ තීව්රතාවය අඩු කරයි. නිදන්ගත බඩවැල් රෝග හා ගර්භණී සමයේදී ation ෂධය contraindicated.
දෙවන වර්ගයේ දියවැඩියා පෝෂණය

රෝගීන් දිනකට පස් වතාවක් හෝ හය වතාවක් කුඩා කොටස් වලින් ආහාරයට ගත යුතු අතර කුසගින්න සමඟ සටන් කිරීම පමණක් නොව සීනි මට්ටම ස්ථාවර කරයි.
හයිපොග්ලිසිමියා ඇතිවීමේ සම්භාවිතාව අඩු වේ. මෙයට සමගාමීව, දිනකට තුන් වතාවක් ආහාරයට ගැනීම අවසර දී ඇති අතර, ප්රති result ලය ගැන කරදර නොවී, කෙසේ වෙතත්, රෝගියාගේ ශරීරයේ තනි ලක්ෂණ මෙහි වැදගත් කාර්යභාරයක් ඉටු කරයි.
නිෂ්පාදන සැකසීමේ ක්රියාවලිය කෙරෙහි අවධානය යොමු කිරීම වැදගත්ය - කුකුළු මස් වලින් මස් හා සමෙන් මේදය ඉවත් කිරීම සහ ආහාර පිසීම, ෙබ්කිං සහ ඉස්ටුවක් ගැනීම.
තහනම් නිෂ්පාදන:
- සොසේජස්
- මෙයොනීස්
- අර්ධ නිමි නිෂ්පාදන
- ඇඹුල් ක්රීම්
- pig රු සහ බැටළු මස්,
- මේද කිරි නිෂ්පාදන,
- අධික මේද අන්තර්ගත චීස්.

අවසර ලත් සහ තහනම් නිෂ්පාදන
කුඩා ප්රමාණවලින් අවසර දී ඇති නිෂ්පාදන:
අවසර ලත් නිෂ්පාදන:
- එළවළු තන්තු නිෂ්පාදන
- හීන කිරි සහ ඇඹුල් කිරි නිෂ්පාදන,
- කෙට්ටු මාළු සහ මස්,
- ධාන්ය පදනම් කරගත් නිෂ්පාදන
- එළවළු සහ පලතුරු (තක්කාලි සහ ඇපල් වැනි සීනි කුඩා ප්රමාණයක් අඩංගු නම්).
ග්ලයිසමික් දර්ශකය ආහාර තෝරා ගැනීම
සියලුම ආහාර නිෂ්පාදනවල ග්ලයිසමික් දර්ශකයක් හෝ එකක් තිබේ, එය සිදු වේ:
- අඩු (ඒකක 0-55),
- මධ්යම (ඒකක 55-70),
- ඉහළ (ඒකක 70 හෝ ඊට වැඩි).
කණ්ඩායම් දර්ශකයේ ඉහළ මට්ටමක ඇති නිෂ්පාදන දියවැඩියා රෝගීන්ට සුදුසු නොවේ, මන්ද ඒවායේ භාවිතය රෝගාබාධවලට තුඩු දිය හැකි අතර නරකම අවස්ථාවක රෝගියා කෝමා තත්වයට පත්වේ. භාවිතය අවසර දෙනු ලබන්නේ අතිශය දුර්ලභ අවස්ථාවන්හිදී සහ ප්රමාණයේ යම් සීමාවන් සහිතව පමණි.
වැළැක්වීම

රෝගය වැළැක්වීම සඳහා සෞඛ්ය සම්පන්න ආහාර වේලක මූලධර්ම අනුගමනය කිරීම වැදගත්ය.
හානිකර නොවන ආහාර අනුභව කිරීම, රෝගී තත්වයෙන් පමණක් නොව, වෙනත් රෝගවලින් ද වළක්වා ගත හැකිය.
සලකා බැලිය යුතු පියවර අඩු කිරීම පමණක් නොව, ආහාරයෙන් හානිකර ආහාර ඉවත් කිරීම ද නිර්දේශ කෙරේ. ඊට අමතරව ශාරීරික ක්රියාකාරකම් කෙරෙහි අවධානය යොමු කිරීම වටී. යෝග්යතාවය හෝ ජිම්නාස්ටික් ක්රියා පටිපාටිය රෝගියාට නුසුදුසු නම්, ඔබට නැටුම්, ඇවිදීම, බයිසිකල් පැදීම සහ තවත් බොහෝ බර විකල්ප තෝරා ගත හැකිය.
බොහෝ විට ඇවිදීම, ප්රවාහනයෙන් ගමන් කරනවා වෙනුවට, සෝපානය අමතක කර අපේක්ෂිත තට්ටුවට පඩි පෙළ නැගීම.
අදාළ වීඩියෝ
එලේනා මාලිෂෙවා සමඟ "නිරෝගීව ජීවත් වන්න!" රූපවාහිනී වැඩසටහනේ දෙවන වර්ගයේ දියවැඩියාවේ සං signs ා මත:
දියවැඩියා රෝගය, විශේෂයෙන් සලකා බලනු ලබන වර්ගය ඉතා බරපතල රෝගයකි, එයට හේතු සෑම විටම පැහැදිලිව පෙනෙන්නට නැත. මෙම රෝගයට එරෙහි සටනේදී කාලෝචිත රෝග විනිශ්චය සහ ප්රමාණවත් ප්රතිකාර විශාල කාර්යභාරයක් ඉටු කරයි, මන්ද මේ ආකාරයෙන් බරපතල සංකූලතා වළක්වා ගත හැකිය.