පිටියුටරි ඇඩෙනෝමා ඉවත් කිරීමෙන් පසු කුමක් සිදුවේද?

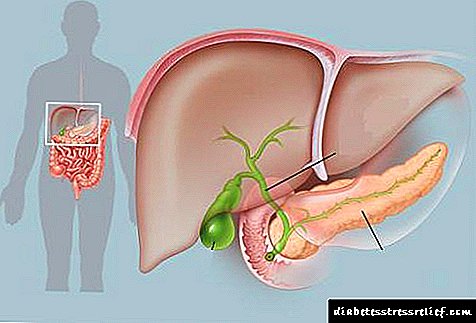
පිටියුටරි ග්රන්ථිය යනු අන්තරාසර්ග පද්ධතියේ අවයවයක් වන අතර එය රුධිරයට ඇතුළු වන හෝමෝන නිපදවයි. එය ඉලිප්සාකාර හැඩයක් ඇති අතර හිසෙහි මධ්යයේ "තුර්කි සෑදලය" තුළ පිහිටා ඇත.
දෘෂ්ටි ස්නායු පිටියුටරි ග්රන්ථියට කෙළින්ම ඉහළින් පිහිටා ඇත. අධිවෘක්ක ග්රන්ථි හා මානව තයිරොයිඩ් ග්රන්ථියේ ප්රජනක ක්රියාකාරිත්වය නියාමනය කිරීමට ඔහු සම්බන්ධ වේ.
ඇඩෙනෝමා ඉවත් කිරීමේ ප්රතිවිපාක එහි පෙර ප්රමාණය මත රඳා පවතී. පොදුවේ ගත් කල, රෝගීන්ගෙන් 85% ක් පමණ සුවය ලබති. ප්රකෘතිමත් වීමේ ක්රියාවලිය අන්තරාසර්ග විද්යාත්මක සාධක සමඟ සංයෝජනය වන ශල්ය අක්ෂි පරීක්ෂණ ප්රති results ල මත රඳා පවතී. සුවය ලැබීමේදී තයිරොයිඩ් ග්රන්ථි අධ්යයනයක විශ්ලේෂණයන් මත පදනම්ව හෝමෝන චිකිත්සාව පිළිබඳ පා course මාලාවක් වෛද්යවරයා විසින් නියම කළ යුතු බව සඳහන් කිරීම වටී. විශේෂ ආහාර වේලක් නියම කළ හැකි අතර, යම් රෝගියෙකුගේ රුධිරය, මුත්රා, සීනි ආදිය විශ්ලේෂණය කිරීම ද සැලකිල්ලට ගත යුතුය.

ඇඩෙනෝමා යනු වඩාත් සුලභ පිටියුටරි රෝගයකි. බොහෝ අවස්ථාවන්හීදී, එය කුඩා ප්රමාණයේ පිළිකාවක්. එය හිස් කබලේ පාමුල සිදුවන අතර ග්රන්ථියේ ඉදිරිපස සෛල වලින් පැමිණේ.
ඇඩිනෝමා වර්ග බොහොමයක් ඇත, නමුත් ඒවා සියල්ලම ඒවායේ රෝග ලක්ෂණ වලට සමාන වේ. මේවා මුත්රා කිරීම, තයිරොක්ටිකෝසිස්, ශරීරයේ හිසකෙස් වර්ධනය හා තරබාරුකම වැනි ගැටළු වේ. ශක්තිමත් හෝ අඳුරු හිසරදය, දෘශ්යාබාධිත වීම, මස්තිෂ්ක තරලය සමඟ නාසික තදබදය ද ප්රකාශ වේ. එවැනි රෝග ලක්ෂණ පසුව නිරෝගී ගෙඩියක් තුළ ඇති රක්තපාත මගින් ප්රකාශ වේ. දැඩි ආතතිය, දුර්වල රුධිර සංසරණය හෝ බෝවන රෝගයක් ඇඩෙනෝමා වැඩිවීමට හේතු විය හැකි බව සඳහන් කිරීම වටී.
ඔබ වෛද්යවරයෙකුගේ සියලු නිර්දේශ පිළිපදින්නේ නම්, සියලු කාර්යයන් යථා තත්ත්වයට පත් කිරීම ඉතා ඉක්මණින් සිදුවේ. රීතියක් ලෙස, මාස 1 සිට 3 දක්වා. මේ සියල්ල රඳා පවතින්නේ ගෙඩියේ වර්ධනයේ අවධිය මතය, එය ආරම්භ කළේ නම්, පිටියුටරි ඇඩිනෝමා ඉවත් කිරීමෙන් පසු මෙම රෝගය නැවත ඇති වන අවස්ථා තිබේ. රෝග විනිශ්චය පරීක්ෂණයකින්, ඔබට පිළිකා වර්ධනයේ අවධිය සහ කුමන ප්රතිකාරය භාවිතා කළ යුතුද යන්න සොයාගත හැකිය. රෝගය මත පදනම්ව, එය ation ෂධ, විකිරණ චිකිත්සාව හෝ ශල්යකර්ම මගින් ඉවත් කළ හැකිය.

වඩාත් treatment ලදායී ප්රතිකාරය වන්නේ පිටියුටරි ඇඩෙනෝමා ඉවත් කිරීම සඳහා සැත්කම් කිරීමයි. මෙම ක්රියා පටිපාටිය වර්ග දෙකකින් විය හැකිය. පළමුවැන්න ඉතා සංකීර්ණ ය, මන්ද යත් එය මොළයට සෘජුවම විනිවිද යාම හා සම්බන්ධ වන බැවිනි. දෙවන ක්රමය වඩාත් පක්ෂපාතී ය. ඇඩෙනෝමා ඉවත් කිරීම නාසය හරහා සිදුවන අතර, මෙහෙයුම පැය දෙකක් පමණ පවතී. ගෙඩියේ ඇතුළත රක්තපාත තත්වයක් ඇති වුවහොත් සැත්කම නොවැළැක්විය හැකිය. ශල්යකර්මයෙන් පසු පුද්ගලයෙකු එක් දිනක් දැඩි සත්කාර ඒකකයේ සිටී. ඉන්පසු ඔහු සාමාන්ය වාට්ටුවකට මාරු කර ටිකක් ඇවිදීමට පටන් ගනී. නමුත් පිටියුටරි ඇඩිනෝමා ඉවත් කිරීමෙන් පසු නව ගෙඩියක් සෑදීමේ අවදානමක් ඇති බව අප සැලකිල්ලට ගත යුතුය. මීට අමතරව, සැත්කම කම්පන සහගත වන අතර මිනිස් සෞඛ්යයට අප්රසන්න ප්රතිවිපාකවලට තුඩු දිය හැකිය. එනම්: දුර්වලතාවය, නිදිබර ගතිය, ඔක්කාරය, ඇනරෙක්සියා, වමනය සහ අධිවෘක්ක u නතාව.
අවම effective ලදායී වන්නේ ation ෂධය වන අතර එය ඇඩෙනෝමා වර්ධනය කිරීමේ ක්රියාවලිය මන්දගාමී කරයි. Drugs ෂධ මගින් හෝමෝන අතිරික්තයක් නිකුත් කිරීම වළක්වයි. විකිරණ චිකිත්සාව සම්බන්ධයෙන් ගත් කල, එය නියම කරනු ලබන්නේ මෙහෙයුම සිදු කළ නොහැකි අවස්ථාවන්හිදී පමණි. එය හෝමෝන අක්රීය ග්රන්ථි වලට ප්රතිකාර කරන බැවින් එය ඉතා effective ලදායී නොවන බව සඳහන් කිරීම වටී. මූලික වශයෙන්, විකිරණ චිකිත්සාව සිදු කරනු ලබන්නේ ශල්යකර්මයෙන් පසුව ප්රති result ලය තහවුරු කර ගැනීම සඳහා ය.
ඉවත් කළ නොහැකි කුඩා ඇඩෙනෝමා වර්ගයක් ඇත. මෙයට හේතුව ඔවුන්ගේ විශාලත්වය හා පිහිටීමයි. විශේෂයෙන් භයානක වන්නේ මොළයේ ශිරා ප්ලෙක්සස් වලට ඉතා ආසන්න පිළිකාවක්. ශල්යකර්මයේදී ශල්ය වෛද්යවරුන්ට ධමනි වලට හානි කළ හැකි අතර එය රක්තපාතයට හේතු වේ, නැතහොත් පෙනීම සඳහා වගකිව යුතු ස්නායු වලට බලපෑම් කළ හැකිය. එවැනි ඇඩිනෝමා වලට යටත් වන්නේ අර්ධ වශයෙන් ඉවත් කිරීම සහ තවදුරටත් විකිරණ ප්රතිකාර සඳහා පමණි.

ගෙඩියක් ඉවත් කිරීම පිටියුටරි ග්රන්ථියේ තවදුරටත් ක්රියාකාරිත්වයට බෙහෙවින් බලපාන අතර පිටියුටරි ඇඩිනෝමා ඉවත් කිරීමේ ප්රතිවිපාක විවිධාකාර වේ. බොහෝ රෝගීන් දෘෂ්ටිය සම්පූර්ණයෙන් යථා තත්ත්වයට පත්වීම ගැන කරදර වේ. දර්ශනයේ වැඩි දියුණුවක් දින කිහිපයකට පසු නිරීක්ෂණය කෙරේ. නමුත් මෙය සිදුවන්නේ ගැටලුව දීර් time කාලයක් තිස්සේ නොතිබුනේ නම් පමණි. වසරකට හෝ මාස හයකට පෙර දර්ශනය පිරිහී ගියේ නම්, සම්පූර්ණ සුවය ලබා ගත නොහැක.
පශ්චාත් ශල්යකර්ම කාලය තුළ පුද්ගලයෙකු වෛද්යවරුන් විසින් ගැඹුරු පරීක්ෂණයකට ලක් කරනු ලැබේ. ඕනෑම තත්වයක් යටතේ, ඇඩෙනෝමා සඳහා සාර්ථක ප්රතිකාරයක් රඳා පවතින්නේ පුද්ගලයෙකු කෙතරම් ඉක්මනින් විශේෂ ists යින්ගෙන් උපකාර ලබා ගන්නේද යන්න මතය.
ශල්යකර්මයෙන් පසු රෝගියාගේ තත්වය
පිටියුටරි ඇඩිනෝමා වර්ධනය වීමත් සමඟ බොහෝ අවස්ථාවල ශල්ය වෛද්ය ප්රතිකාර එකම විකල්පයයි. මෙම මෙහෙයුම මඟින් දෘෂ්ටි ස්නායුවට හානි වීම, යාබද මොළයේ පටක සම්පීඩනය වීම නිසා ඇතිවන ස්නායු ආබාධ, ලිංගික ග්රන්ථි හෝමෝන උත්තේජනය කිරීමේ බලපෑම, තයිරොයිඩ් ග්රන්ථිය, අධිවෘක්ක ග්රන්ථි හේතුවෙන් පෙනීම නැති වීම වළක්වයි. එසේ වුවද, පශ්චාත් ශල්ය කාල පරිච්ඡේදයේ සංකූලතා බොහෝ විට පැන නගී. ඔවුන්ට කාලෝචිත ලෙස හඳුනා ගැනීම සහ චිකිත්සාව අවශ්ය වේ.
මෙහෙයුම් අවදානම පිළිබඳ උපාධිය
රෝගීන්ගේ සාමාන්ය තත්වයේ පිරිහීම සමහර විට නිර්වින්දනය හා ශල්යකර්ම සමඟ සම්බන්ධ වේ. වැඩිහිටි රෝගීන් තුළ සැත්කම් කිරීමේ අවදානම වැඩිවේ. මෙම රෝගීන් සමූහය තුළ බොහෝ විට සිදු වන්නේ:
- රුධිර පීඩනයේ මට්ටමේ තියුණු වෙනස්කම් - සනාල බිඳවැටීමේ සිට අධි රුධිර පීඩනය දක්වා මාරුවීම,
- ation ෂධ සඳහා ප්රමාණවත් ප්රතිචාර නොදැක්වීම, ප්රති result ල නොමැතිකම,
- හෘද ස්පන්දන වේගය (ටායිචාර්ඩියා, බ්රැඩිකාර්ඩියා, අරිතිමියාව),
- හෘද චිකිත්සාව සහ හෘදයාබාධ ඇතිවීම,
- අන්තයේ ගැඹුරු නහර අවහිර කිරීම, පු pul ් ary ුසීය එම්බෝලියම් සමඟ රුධිර කැටියක් වෙන් කිරීම,
- පශ්චාත් ශල්ය නියුමෝනියාව,
- විශාල රුධිර වහනයක් සහිත ආමාශයේ සහ බඩවැල්වල ආතති සහගත වණ.
එබැවින්, ඇඩෙනෝමා ඉවත් කිරීමට පෙර, ශල්ය වෛද්යවරයා සහ නිර්වින්දන වෛද්යවරයා විසින් ඇඩෙනෝමා ඉවත් කිරීමේ අවදානම තීරණය කරයි, හෘදයේ නිවැරදි උල්ලං lations නයන්. ශල්යකර්මයෙන් පසුව, එවැනි රෝගීන් උදරයේ අවයවවල ඊසීජී, අල්ට්රා සවුන්ඩ් අධීක්ෂණය කිරීමට පෙන්වා ඇත.
තයිරොයිඩ් රෝග විනිශ්චය පිළිබඳ වැඩි විස්තර මෙහි දැක්වේ.
අසල්වැසි ව්යුහයන්ගේ ප්රතික්රියාව
මස්තිෂ්ක සංකූලතා වලට ඇතුළත් වන්නේ:
- මස්තිෂ්ක ශෝථය,
- මස්තිෂ්ක සංසරණයේ අස්ථිර ආබාධ,
- intracerebral සහ subarachnoid hematomas,
- ischemic ආ roke ාතය.
කැරොටයිඩ් ධමනි ශාඛාවෙන් රුධිර වහනය නැවැත්වූ විට, එය අවහිර කිරීම, පටු වීම හෝ ව්යාජ නිර්වින්දනයක් ඇතිවීම, නාසික ඡේද හරහා කල් ඉකුත් වීමේදී රුධිරය අහිමි වීම.
අධිවෘක්ක ග්රන්ථිය හා හයිපොතලමස් කඩාකප්පල් කිරීම
ඇඩෙනෝමා ඉවත් කිරීම හේතුවෙන් කැටෙකොලමයින් (ඇඩ්රිනලින්, නොරපිනෙප්රින් සහ ඩොපමයින්) සෑදීම ප්රමාණවත් නොවීම තරමක් පොදු සංකූලතාවකි. ශල්යකර්මයේදී පිටියුටරි ග්රන්ථියට සිදුවන හානිය මෙන්ම ඇඩ්රිනොකෝටිකොට්රොපික් හෝමෝනය නිපදවන මොළයේ පටක කලින් සම්පීඩනය කිරීම සමඟ එය සම්බන්ධ විය හැකිය. මෙම තත්වය රෝගියාට මෙහෙයුම් ආතතිය ඉවසා දීමේ හැකියාව අඩු කරයි.
මෙම ප්රදේශයේ හයිපොතලමස්, රක්තපාතය හෝ ලේ ගැලීම, විලිස් රවුමේ ධමනි සම්පීඩනය කිරීම වැනි ප්රදේශවල මස්තිෂ්ක ශෝථය සමඟ හයිපොතලමියම් අර්බුදයක් ඇතිවේ. එහි ප්රධාන ප්රකාශනයන්:
- ඉහළ ශරීර උෂ්ණත්වය හෝ එහි පාලනයකින් තොරව පහත වැටීම,
- මායාවන්, මායාවන්, හදිසි උද්දීපනය,
- කෝමා තත්වයට මාරුවීම සමඟ ව්යාධිජනක නිදිබර ගතිය,
- හෘද රිද්මයේ කැළඹීම් - විනාඩියකට හෘද ස්පන්දන වේගය සාමාන්ය හෝ අඩු ශරීර උෂ්ණත්වයේ දී ස්පන්දන 200 ක් දක්වා වැඩි විය හැකි අතර ඉහළ මට්ටමක එය වැඩි වේ
- වේගවත් හුස්ම ගැනීම
- රුධිර ආම්ලිකතාවයේ වෙනසක්.
දැඩි හෘද වාහිනී හා පු pul ් ary ුසීය හිඟකම මරණයට හේතු වේ.
මත්පැන් සහ මෙනින්ජයිටිස්
ශල්යකර්ම ප්රවේශය හරහා ගමන් කරන අස්ථි දෝෂ හේතුවෙන් ගෙඩියක් ඉවත් කිරීමෙන් පසු පැහැදිලි හෝ රෝස පැහැති ද්රවයක (මත්පැන්) නාසික ඡේද වලින් පිටතට ගලායාම පෙනේ. එය මුල් දිනවල හෝ වසර කිහිපයකට පසුව පවා පෙනෙන්නට පුළුවන. පශ්චාත් ශල්ය මෙනින්ජයිටිස් (මොළයේ සනාල පටලවල දැවිල්ල) හටගන්නේ ශල්ය ක්ෂේත්රය ආසාදනය වූ විට, ඔවුන්ගේ අවදානම දීර් inter මැදිහත්වීමකින් වැඩි වන විට ය.
ස්ථාවර
රෝගියාට ඇත්තේ ආතතියේ සුපුරුදු ප්රකාශනයන් පමණි - උණ, ස්පන්දන ත්වරණය, අස්ථායී පීඩනය, නිර්වින්දනයෙන් පසු මානසික ආබාධ (ව්යාකූල වි ness ානය, ව්යාකූලත්වය), කණ්ඩරාවන්ගේ ප්රත්යාවර්ත වෙනස් වීම. රීතියක් ලෙස, එවැනි උල්ලං lations නයන් දවස පුරා ගමන් කරයි. රෝගියාට දින 5-7 ක් නිරීක්ෂණය කිරීම සහ පදිංචි ස්ථානයේ සාරයක් පෙන්වනු ලැබේ.
බලපෑමට ලක් වූ ප්රදේශයේ වැඩි වීමක් සමඟ
හයිපොතලමස් හි අක්රමිකතාවයේ සලකුණු ප්රගතියක් පෙන්නුම් කරයි - අධික උණ, ටායිචාර්ඩියා. ඒවා පීඩනයේ තියුණු උච්චාවචනයන් සමඟ සංයෝජනය වී ඇත, රෝගීන්ට නොගැලපෙන කථනය, මෝටර් කාංසාව, අත් පා වෙව්ලීම. එවැනි වෙනස්කම් අවම වශයෙන් දින 7-10 ක්වත් පවතින අතර පසුව ක්රමයෙන් අඩු වේ. නිරීක්ෂණ යටතේ රෝගීන් රෝහලේ රැඳී සිටින අතර, ඔවුන්ට ප්රතිකාර කිරීමට පෙර drug ෂධ ප්රතිකාර හා පසු විපරම් පරීක්ෂණ පෙන්වනු ලැබේ.
ශල්යකර්ම සඳහා දර්ශක
පිටියුටරි ගෙඩියක් ඉවත් කිරීම සැමවිටම සුදුසු නොවේ, මන්ද එය ශරීරයේ ගෙඩියක් සොයා ගැනීමට වඩා විශාල අවදානමක් ඇති බැවිනි. ඊට අමතරව, පිටියුටරි ඇඩිනෝමා සමඟ, කොන්සර්වේටිව් චිකිත්සාව හොඳ බලපෑමක් ලබා දෙයි.
පහත රෝග ලක්ෂණ සඳහා ශල්යකර්ම නිර්දේශ කරනු ලැබේ:

- ගෙඩිය හෝමෝන වේ, එනම්. සැලකිය යුතු හෝමෝන ප්රමාණයක් නිපදවන අතර එහි ඉහළ අන්තර්ගතය රෝගියාට අනතුරුදායක විය හැකිය.
- ඇඩෙනෝමා යාබද පටක හා ස්නායු සම්පීඩනය කරයි, විශේෂයෙන් දෘශ්යය, ඇසේ ක්රියාකාරිත්වය අඩපණ කරයි.
මෘදු විකිරණ ශල්යකර්මයක් භාවිතා කිරීම පහත සඳහන් අවස්ථා වලදී වලංගු වේ:
- දෘෂ්ටි ස්නායු වලට බලපෑමක් නැත.
- මෙම ගෙඩිය තුර්කි සෑදලයෙන් ඔබ්බට විහිදෙන්නේ නැත (පිටියුටරි ග්රන්ථිය පිහිටා ඇති ගැඹුරු වන විට ස්පෙනොයිඩ් අස්ථිය සෑදීම).
- තුර්කි සෑදලයට සාමාන්ය හෝ තරමක් විශාල ප්රමාණ ඇත.
- ඇඩෙනෝමා සමඟ ස්නායු එන්ඩොක්රිනල් සින්ඩ්රෝමයද ඇත.
- නියෝප්ලාස්මේ ප්රමාණය 30 මි.මී.
- රෝගියා වෙනත් ශල්යකර්ම ක්රම ප්රතික්ෂේප කිරීම හෝ ඒවා ක්රියාත්මක කිරීමට contraindications තිබීම.
සටහන සම්භාව්ය ශල්යමය මැදිහත්වීමෙන් පසු ගෙඩියේ අවශේෂ ඉවත් කිරීමට විකිරණ ශල්ය ක්රම භාවිතා කළ හැකිය. සම්මත විකිරණ චිකිත්සාවෙන් පසුවද ඒවා යෙදිය හැකිය.
පිටියුටරි ඇඩෙනෝමා ඉවත් කිරීම තුර්කි සෑදලයෙන් ඔබ්බට ගෙඩියක් තරමක් දිගු වුවහොත් සිදු කරනු ලැබේ. පුළුල් අත්දැකීම් ඇති සමහර ස්නායු ශල්ය වෛද්යවරුන් සැලකිය යුතු ප්රමාණයේ නියෝප්ලාස්ම් සඳහා ක්රමය යොදා ගනී.
Craniotomy සඳහා ඇඟවීම් (හිස් කබල විවෘත කිරීම සමඟ මෙහෙයුම්) පහත රෝග ලක්ෂණ:
- ගෙඩියේ ද්විතියික නෝඩ් තිබීම,
- අසමමිතික ඇඩිනෝමා වර්ධනය සහ තුර්කි සෑදලයෙන් ඔබ්බට එහි ව්යාප්තිය.
එබැවින්, ප්රවේශවීමේ වර්ගය මත පදනම්ව, පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සඳහා වන ශල්යකර්ම සැත්කම මගින් අන්තරාන්තර (හිස් කබල විවෘත කිරීමෙන්) හෝ ට්රාන්ස්නාසල් (නාසය හරහා) සිදු කළ හැකිය. විකිරණ චිකිත්සාව සම්බන්ධයෙන් ගත් කල, සයිබර් පිහිය වැනි පද්ධති මඟින් විකිරණ දැඩි ලෙස ගෙඩියට යොමු කර එහි ආක්රමණශීලී නොවන ඉවත් කිරීම සිදු කරයි.
පිටියුටරි ඇඩෙනෝමා ඉවත් කිරීම

එවැනි මෙහෙයුමක් බොහෝ විට සිදු කරනුයේ දේශීය නිර්වින්දනය යටතේ ය. ශල්ය වෛද්යවරයා නාසයට එන්ඩොස්කොපයක් ඇතුල් කරයි - කැමරාවක් සහිත නම්යශීලී නල හැඩැති මෙවලමක්. ගෙඩියේ ප්රමාණය අනුව එය නාස්පුඩු එකක හෝ දෙකෙහිම තැබිය හැකිය. එහි විෂ්කම්භය 4 මි.මී. වෛද්යවරයා තිරය මත රූපය දකිනවා. පිටියුටරි ඇඩිනෝමා එන්ඩොස්කොපික් ඉවත් කිරීමෙන් මෙහෙයුමේ ආක්රමණශීලී බව අඩු කර ගත හැකි අතර විස්තීර්ණ රූපකරණයේ අවස්ථාව පවත්වා ගනී.
මෙයින් පසු, ශල්ය වෛද්යවරයා ශ්ලේෂ්මල පටලය වෙන් කර ඉදිරිපස සයිනස් වල අස්ථිය නිරාවරණය කරයි. තුර්කි සෑදලයට ප්රවේශ වීම සඳහා සරඹයක් භාවිතා කරයි. ඉදිරිපස සයිනස් වල ඇති සෙප්ටම් කපා ඇත. ශල්ය වෛද්යවරයාට තුර්කි සෑදලයේ පතුල දැකිය හැකි අතර එය ට්රෙපනේෂන් වලට භාජනය වේ (එහි සිදුරක් සෑදී ඇත). ගෙඩියේ කොටස් අඛණ්ඩව ඉවත් කිරීම සිදු කරනු ලැබේ.
මෙයින් පසු, ලේ ගැලීම නතර වේ. මෙය සිදු කිරීම සඳහා, හයිඩ්රජන් පෙරොක්සයිඩ්, විශේෂ ස්පොන්ජ් සහ තහඩු වලින් තෙතමනය කර ඇති කපු පුළුන් භාවිතා කරන්න, නැතහොත් විද්යුත් විච්ඡේදනය කිරීමේ ක්රමය (ව්යුහාත්මක ප්රෝටීන අර්ධ වශයෙන් විනාශ කිරීමෙන් යාත්රා “මුද්රා තැබීම”) භාවිතා කරන්න.
ඊළඟ පියවරේදී, ශල්ය වෛද්යවරයා තුර්කි සෑදලය මුද්රා කරයි. මේ සඳහා, රෝගියාගේම පටක සහ මැලියම් භාවිතා කරයි, උදාහරණයක් ලෙස, තිසුකෝල් වෙළඳ නාමය. එන්ඩොස්කොපි පරීක්ෂණයෙන් පසු රෝගියාට දින 2 සිට 4 දක්වා වෛද්ය මධ්යස්ථානයක ගත කිරීමට සිදුවේ.
Craniotomy

craniotomy සමඟ මොළයට ප්රවේශ වීමේ තාක්ෂණය
ගෙඩියේ වඩාත් සුදුසු ස්ථානය අනුව, ඉදිරිපස (හිස් කබලේ ඉදිරිපස අස්ථි විවෘත කිරීමෙන්) හෝ තාවකාලික අස්ථිය යටින් ප්රවේශය සිදු කළ හැකිය. මෙහෙයුම සඳහා ප්රශස්ත ඉරියව්ව වන්නේ පැත්තේ පිහිටීමයි. එය මොළයට රුධිරය සපයන ගැබ්ගෙල ධමනි හා නහර වල ගැසීම වළක්වයි. විකල්පයක් වන්නේ හිසෙහි සුළු හැරීමක් සහිත සුපිරි ස්ථානයකි. හිසම සවි කර ඇත.
බොහෝ අවස්ථාවන්හීදී සැත්කම් සාමාන්ය නිර්වින්දනය යටතේ සිදු කෙරේ. හෙදිය මෙහෙයුමේ අපේක්ෂිත ස්ථානයේ සිට හිසකෙස් රැවුල කපයි, එය විෂබීජහරණය කරයි. වැදගත් ව්යුහයන් සහ යාත්රා ප්රක්ෂේපණය කිරීමට වෛද්යවරයා සැලසුම් කරයි. ඊට පසු ඔහු මෘදු පටක කපා ඇටකටු කපා දමයි.
ශල්යකර්මයේදී වෛද්යවරයා විසින් විශාල කරන ලද කණ්නාඩි පැළඳ සිටින අතර එමඟින් සියලුම ස්නායු ව්යුහයන් සහ රුධිර නාල වඩාත් සවිස්තරාත්මකව පරීක්ෂා කිරීමට ඉඩ ලබා දේ. හිස් කබල යට ඊනියා දූරා ද්රව්යයක් ඇති අතර ගැඹුරු පිටියුටරි ග්රන්ථියට යාමට එය කපා දැමිය යුතුය. ඇස්පිරේටර් හෝ විදුලි කරකැවිල්ල භාවිතයෙන් ඇඩෙනෝමා ඉවත් කරනු ලැබේ. සමහර විට පිටියුටරි ග්රන්ථිය සමඟ ගෙඩියක් ඉවත් කිරීමට සිදු වේ. ඊට පසු, ශල්ය වෛද්යවරයා අස්ථි නළය නැවත තැනට ගෙන මැහුම් කරයි.
නිර්වින්දනය කිරීමේ ක්රියාව අවසන් වූ පසු, රෝගියා තවත් දිනක් දැඩි සත්කාර සඳහා ගත කළ යුතු අතර, එහිදී ඔහුගේ තත්වය නිරන්තරයෙන් නිරීක්ෂණය කරනු ලැබේ. එවිට ඔහු සාමාන්ය වාට්ටුවට යවනු ලැබේ, සාමාන්ය රෝහල් ගත කාලය දින 7-10 කි.
විකිරණ ශල්ය වෛද්ය

ක්රමයේ නිරවද්යතාව 0.5 මි.මී. අවට ස්නායු පටක වලට බාධා නොකර ඇඩෙනෝමා ඉලක්ක කිරීමට මෙය ඔබට ඉඩ සලසයි. සයිබර් පිහියක් වැනි එවැනි උපකරණයක ක්රියාව තනි ය. රෝගියා සායනයට යන අතර එම්ආර්අයි / සීටී ශ්රේණියෙන් පසුව, ගෙඩියේ නිවැරදි ත්රිමාණ ආකෘතියක් සම්පාදනය කර ඇති අතර එය රොබෝව සඳහා වැඩසටහන ලිවීමට පරිගණකය භාවිතා කරයි.
රෝගියා යහන මත තබා ඇති අතර, ඔහුගේ ශරීරය සහ හිස හදිසි චලනයන් බැහැර කිරීම සඳහා සවි කර ඇත. උපාංගය දුරස්ථව ක්රියාත්මක වන අතර හරියටම ඇඩෙනෝමා ඇති ස්ථානයේ තරංග විමෝචනය කරයි. රෝගියා, රීතියක් ලෙස, වේදනාකාරී සංවේදනයන් අත්විඳින්නේ නැත. පද්ධතිය භාවිතා කරමින් රෝහල්ගත වීමක් දක්වා නැත. ශල්යකර්ම දිනයේදී රෝගියාට ගෙදර යා හැකිය.
වඩාත් නවීන මාදිලි මඟින් රෝගියාගේ ඉතා සුළු චලනයන් පවා මත පදනම්ව කදම්භයේ දිශාව වෙනස් කිරීමට ඔබට ඉඩ සලසයි. මෙය සවි කිරීම හා ඒ ආශ්රිත අසහනය වළක්වයි.
ශල්යකර්ම හා සංකූලතා වල ප්රතිවිපාක
බී. එම්. නිකිෆිරෝවා සහ ඩී. ඊ. මැට්ස්කෝ (2003, ශාන්ත පීටර්ස්බර්ග්) ට අනුව, නවීන ක්රම භාවිතා කිරීමෙන් 77% ක්ම ගෙඩියක් ඉවත් කිරීමට රැඩිකල් (සම්පූර්ණ) ඉඩ ලබා දේ. 67% ක් තුළ රෝගියාගේ දෘශ්ය ක්රියාකාරිත්වය යථා තත්වයට පත් වේ, 23% ක් තුළ - අන්තරාසර්ග. පිටියුටරි ඇඩිනෝමා ඉවත් කිරීමේ මෙහෙයුමේ ප්රති death ලයක් ලෙස මරණය සිදුවන්නේ 5.3% ක් තුළ ය. රෝගීන්ගෙන් 13% කට රෝගය නැවත ඇතිවිය හැකිය.

සාම්ප්රදායික ශල්ය හා එන්ඩොස්කොපික් ක්රම අනුගමනය කිරීමෙන් පහත ප්රතිවිපාක ඇතිවිය හැකිය:
- ස්නායු හානි හේතුවෙන් දෘශ්යාබාධිත වීම.
- ලේ ගැලීම.
- මස්තිෂ්ක තරලය කල් ඉකුත්වීම (මස්තිෂ්ක තරලය).
- ආසාදනය හේතුවෙන් ඇති වන මෙනින්ජයිටිස්.
රෝගියාගේ සමාලෝචන
පිටියුටරි ඇඩිනෝමා රෝගයට ගොදුරු වූ විශාල නගරවල (මොස්කව්, ශාන්ත පීටර්ස්බර්ග්, නොවොසිබිර්ස්ක්) පදිංචිකරුවන් කියා සිටින්නේ මේ වන විට රුසියාවේ මෙම රෝගයට ප්රතිකාර කිරීමේ මට්ටම විදේශයන්ට වඩා පහත් මට්ටමක නොමැති බවයි. රෝහල් සහ ඔන්කොලොජි මධ්යස්ථාන හොඳින් සන්නද්ධව ඇති අතර නවීන උපකරණ මත මෙහෙයුම් සිදු කෙරේ.
කෙසේ වෙතත්, සැත්කම සමඟ ඕනෑවට වඩා ඉක්මන් නොවන්නැයි රෝගීන්ට සහ ඔවුන්ගේ relatives ාතීන්ට උපදෙස් දෙනු ලැබේ. බොහෝ රෝගීන්ගේ අත්දැකීම් වලින් පෙනී යන්නේ පළමුව ඔබ ගැඹුරු පරීක්ෂණයකට භාජනය කළ යුතු බවත්, විශේෂ ists යින් ගණනාවක් (අන්තරාසර්ග විද්යා ologist යා, ස්නායු විශේෂ ist, පිළිකා රෝග විශේෂ ologist වෛද්යවරයා) සමඟ සාකච්ඡා කළ යුතු බවත්, සියලු ආසාදන සුව කළ යුතු බවත්ය. රෝගියාට ගෙඩියේ ඇති අන්තරාය නිසැකවම තහවුරු කළ යුතුය. බොහෝ අවස්ථාවන්හීදී, නියෝප්ලාසියා හැසිරීම ගතිකව අධීක්ෂණය කිරීම රෙකමදාරු කරනු ලැබේ.

ප්රතිකාර ක්රියාවලියේදී කාලෝචිත රෝග විනිශ්චය වැදගත් වී ඇති බව රෝගීන් ඔවුන්ගේ සමාලෝචනවල සටහන් කරයි. හෝමෝන බාධා කිරීම් පිළිබඳව බොහෝ දෙනෙක් දීර් time කාලයක් තිස්සේ අවධානය යොමු නොකළද, ඔවුන් විශේෂ ists යින් වෙත යොමු වූ විට, ඔවුන්ට ඉක්මනින් එම්ආර්අයි / සීටී සඳහා යොමු කිරීමක් ලැබුණි, එමඟින් චිකිත්සාව පිළිබඳ නිර්දේශ වහාම ලබා දීමට හැකි විය.
සියලුම රෝගීන්, වෛද්යවරුන්ගේ උත්සාහය නොතකා, රෝගය පරාජය කිරීමට සමත් නොවේ. සමහර විට රෝගියාගේ තත්වය නරක අතට හැරෙන අතර, ගෙඩිය නැවත වර්ධනය වේ. එය රෝගියා මානසික අවපීඩනයට ලක් කරයි, ඔවුන් බොහෝ විට මානසික අවපීඩනය, කාංසාව සහ කාංසාව වැනි හැඟීම් අත්විඳිති. එවැනි රෝග ලක්ෂණ ද වැදගත් වන අතර එය හෝමෝන චිකිත්සාවේ ප්රති or ලයක් හෝ ගෙඩියක බලපෑම විය හැකිය. ඒවා අන්තරාසර්ග විද්යා ologist යෙකු හා ස්නායු විශේෂ ist යෙකු විසින් සැලකිල්ලට ගත යුතුය.
මෙහෙයුම් පිරිවැය
රජයේ වෛද්ය ආයතනයක් හා සම්බන්ධ වන විට රෝගියා නොමිලේ ශල්යකර්මයකට භාජනය වේ. මෙම අවස්ථාවේ දී, කළ හැක්කේ ක්රානියෝටොමී හෝ ට්රාන්ස්නාසල් ප්රවේශය සහිත සැත්කම් පමණි. සයිබර් කනිෆ් ක්රමය ප්රධාන වශයෙන් පෞද්ගලික සායන වලින් ලබා ගත හැකිය. රජයේ රෝහල්වලින් එය භාවිතා කරනුයේ ස්නායු ශල්ය වෛද්ය එන්. එන්. බර්ඩෙන්කෝ පර්යේෂණ ආයතනය විසිනි. නොමිලේ ප්රතිකාර කිරීම සඳහා, ඔබ ෆෙඩරල් කෝටාවක් ලබා ගත යුතුය, එය "ඇඩෙනෝමා" රෝග විනිශ්චය සමඟ කළ නොහැක්කකි.
ගෙවන සේවා භාවිතා කිරීමට තීරණය කිරීමේදී, ශල්යකර්මයක් සඳහා රුබල් 60-70 දහසක් අතර ගෙවීමට ඔබ සූදානම් විය යුතුය. සමහර විට ඔබ රෝහලේ නැවතී සිටීම සඳහා වෙනමම ගෙවිය යුතුය (දිනකට රූබල් 1000 සිට). එසේම, සමහර අවස්ථාවලදී නිර්වින්දනය මිලට ඇතුළත් නොවේ. සයිබර්නයිව් භාවිතා කිරීම සඳහා සාමාන්ය මිල ගණන් රූබල් 90,000 කින් ආරම්භ වේ.
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම හොඳ පුරෝකථනයක් සහිත සැත්කමක් වන අතර, රෝගයේ මුල් රෝග විනිශ්චය කිරීමේදී එහි effectiveness ලදායීතාවය ඉහළ අගයක් ගනී. ගෙඩියේ සෑම විටම උච්චාරණ රෝග ලක්ෂණ නොමැති බැවින්, ඔබේ සෞඛ්යය ගැන අවධානයෙන් සිටිය යුතු අතර, නිතර නිතර මුත්රා කිරීම, වරින් වර හිසරදය සහ පැහැදිලි හේතුවක් නොමැතිව පෙනීම අඩුවීම වැනි සුළු සුළු රෝගාබාධ සඳහා ඔබ නිරීක්ෂණය කළ යුතුය. රුසියාවේ නවීන ස්නායු ශල්යකර්ම මගින් මොළයේ සංකීර්ණ මෙහෙයුම් පවා සංකූලතා අවම අවදානමක් සහිතව සිදු කිරීමට ඉඩ ලබා දේ.
නාභීය මස්තිෂ්ක වාහිනී අනතුර
ශල්යකර්මයේදී සනාල හානිවීම හේතුවෙන් දුරස්ථ රක්තපාත කැළඹීම් ඇති වේ. ඔවුන් විලිස් කවයේ ධමනි වල අවහිරතාවයක් හෝ අවහිරයක් ඇති කරයි. රෝගීන්ට ස්පන්දනය, පීඩනය, උෂ්ණත්වය, අල්ලා ගැනීම්, කථන හා ස්නායු ආබාධ පිළිබඳ අස්ථායී දර්ශක සොයා ගනී. මස්තිෂ්ක සංසරණය යථා තත්ත්වයට පත් වන තුරු රෝගීන් ස්නායු රෝග අංශයට මාරු කරනු ලැබේ.
පිටියුටරි ගෙඩිය ඉවත් කිරීමෙන් පසු ඇතිවන සංකූලතා
ශල්යකර්මයෙන් පසු ඇති වන සංකූලතා වල වාර ගණන ගෙඩියේ ප්රමාණය, එහි ක්රියාකාරී ක්රියාකාරිත්වයේ ප්රමාණය (හෝමෝන සෑදීම) හා පැතිරීම සමඟ සම්බන්ධ වේ. ප්රමාද අවධියේදී රෝගය හඳුනාගත් රෝගීන් ඉවත් කිරීම ඉවසීමට වඩාත්ම අපහසුය.
දීර් ad කාලයක් තිස්සේ ඔවුන්ගේ ඇඩෙනෝමා සැලකිය යුතු ලෙස වර්ධනය වන අතර අවට පටක මිරිකා, දැඩි ලෙස හෝමෝන නිපදවයි, අසල්වැසි ව්යුහයන්ට විනිවිද යයි.
එවැනි අවස්ථාවන්හිදී, මෙහෙයුමේ පරිමාව වැඩි වන අතර එමඟින් සමීප හා දුරස්ථ මොළයේ ව්යුහයන්ට හානි සිදුවිය හැකිය. මෙම කණ්ඩායම තුළ, සංකූලතා හා අහිතකර ප්රති come ල ඇතිවීමේ සම්භාවිතාව වැඩි ය.
සුවඳ නැති විය
ගන්ධය නැතිවීම සිදුවිය හැක්කේ නාසයේ කුහරයෙහි ඇති ප්රත්යක්ෂ ප්රතිග්රාහකවලට හානිවීමෙනි. මෙම තත්වය තාවකාලික යැයි සැලකේ, ශ්ලේෂ්මල පටලය මාසයක් සුව වන බැවින් සාමාන්යයෙන් සුවය ලැබේ.
ගන්ධයන්ට අඩු සංවේදීතාවයක් පිටියුටරි හෝමෝන iency නතා සින්ඩ්රෝම් වල කොටසක් නම් වඩාත් බරපතල තත්වයක් පැන නගී - පැන්හයිපොපිටියුටරිස්. එය සිදුවන්නේ වැඩෙන ඇඩිනෝමා මගින් ඉන්ද්රියයේ වැඩෙන කොටස් සම්පීඩනය කිරීමෙනි.
එසේම, එවැනි ව්යාධි විද්යාව විකිරණ චිකිත්සාවට ප්රතික්රියාවක් වන අතර එය විශාල ගෙඩි අසම්පූර්ණ ලෙස ඉවත් කිරීම සමඟ අවශ්ය වේ. එවැනි රෝගීන් තුළ සුවඳ සාමාන්ය තත්වයට පත්වීමේ කාලය වැඩි වේ. එහි සාර්ථකත්වය රඳා පවතින්නේ හෝමෝන ප්රතිස්ථාපන ප්රතිකාරය මත ය.
දියවැඩියා ඉන්සිපිඩස්
පශ්චාත් පිටියුටරි ග්රන්ථිය මගින් වාසොප්රෙසින් හෝමෝනය ස්රාවය වීම දුර්වල වුවහොත්, රෝගීන් තුළ දියවැඩියා ඉන්සිපිඩස් ලෙස හැඳින්වේ. මෙම රෝගය සමඟ නිරන්තර පිපාසය පවතින අතර මුදා හරින මුත්රා ප්රමාණය දිනකට ලීටර් 5-20 දක්වා ළඟා විය හැකිය. මිනිත්තු 30 කට වඩා වැඩි කාලයක් තරලය නොමැතිව රෝගියාට කළ නොහැකිය.
පිටියුටරි ග්රන්ථියේ පිහිටීම හේතුවෙන් මෙම සංකූලතාව වඩාත් බහුලව දක්නට ලැබෙන්නේ ගෙඩියක් ඉවත් කිරීමෙනි. එහි ප්රතිකාර සඳහා, බිංදු හෝ නාසික ඉසින ස්වරූපයෙන් වැසොප්රෙසින් කෘතිම ප්රතිසමයක් ඇත.
හිසරදය
හිසරදය පිටියුටරි ඇඩිනෝමා වැඩිවීමේ එක් සලකුණක් ලෙස සැලකේ. සාර්ථක මෙහෙයුමකින් පසු, මෙම රෝග ලක්ෂණය ක්රමයෙන් අතුරුදහන් වේ. මෙම ක්රියාවලියේ වේගය බොහෝ දුරට රඳා පවතින්නේ ගෙඩියේ ආරම්භක ප්රමාණය හා පොදුවේ මස්තිෂ්ක සංසරණයේ තත්වය මත ය.
පළමු මාසය තුළ ශල්යකර්මයෙන් අඩකටත් වඩා අඩු ප්රමාණයක හිසරදයේ සැලකිය යුතු අඩුවීමක් දක්නට ලැබුණි. බොහෝ රෝගීන්ට මාස 3 සිට 5 දක්වා අවශ්ය වේ. නිරන්තර වේදනාවෙන් අතිරේක පරීක්ෂණයක් කළ යුතුය.
හිසරදය පිටියුටරි ඇඩිනෝමා වැඩිවීමේ එක් සලකුණක් ලෙස සැලකේ
පිටියුටරි ඇඩෙනෝමා ඉවත් කිරීමෙන් පසු එම්.ආර්.අයි
පිටියුටරි පිළිකා හඳුනා ගැනීම සඳහා, MRI ක්රමය වඩාත් විශ්වාසදායක ලෙස සැලකේ. අවට පටක වලට ඇඩෙනෝමා වල බලපෑම විමර්ශනය කිරීමට ද එය ඔබට ඉඩ සලසයි. නිරවද්යතාව වැඩි කිරීම සඳහා, පරස්පර මාධ්යයක් හඳුන්වාදීමත් සමඟ එය නියම කරනු ලැබේ. ඇඩෙනෝමාස් වලට එය සමුච්චය කිරීමේ හැකියාව ඇති අතර එය ටොමොග්රැෆි මගින් පිළිබිඹු වේ.
ශල්යකර්මයෙන් පසුව, ගෙඩියක් ඉවත් කිරීමේ මට්ටම, විකිරණ ප්රතිකාරයේ අවශ්යතාවය මෙන්ම ශල්ය වෛද්ය ප්රතිකාරවල සංකූලතා සං signs ා සඳහා රෝග විනිශ්චය භාවිතා කරනු ලැබේ. පරීක්ෂණයට රෝග විනිශ්චය අගයක් ලබා ගැනීම සඳහා, එය අවම වශයෙන් 1 ටී වත් චුම්බක ක්ෂේත්ර ශක්තියක් සහිත ප්රබල උපාංගයක් මත සිදු කළ යුතුය.
සංකූලතා වලට ප්රතිකාර කිරීම
එම්ආර්අයි වලට අමතරව, රෝගීන් පිටියුටරි හෝමෝන සහ ඔවුන් නියාමනය කරන එම අවයවවල ක්රියාකාරිත්වය අධ්යයනය කිරීම අවශ්ය වේ:
- තයිරොට්රොපින් සහ තයිරොක්සින්,
- ඇඩ්රිනොකෝටිකොට්රොපික් හෝමෝනය සහ 17-හයිඩ්රොක්සිෙකෙටොස්ටෙරොයිඩ්, කෝටිසෝල්,
- ෆෝලික්-උත්තේජක සහ ලුටිනයිසින්, ප්රෝලාක්ටින්,
- සෝමාටොමෙඩින් (හෝ ඉන්සියුලින් වැනි වර්ධන සාධකය IRF1),
- ටෙස්ටොස්ටෙරෝන් සහ එස්ටජන්.
එවැනි රෝග විනිශ්චය වල ප්රති results ල මත පදනම්ව, ආදේශන ප්රතිකාරය නියම කරනු ලැබේ - තයිරොයිඩ් හෝමෝන (යුටිරොක්ස්), කෘතිම වර්ධන හෝමෝනය (ළමුන් සඳහා), පිරිමි සහ ගැහැණු ලිංගික හෝමෝනවල drugs ෂධ. අධිවෘක්ක u නතාවයේ දී, ප්රෙඩ්නිසෝන් සහ හයිඩ්රොකාටිසෝන් දැක්වේ. දියවැඩියා ඉන්සිපිඩස් ඩෙස්මොප්රොසින් විසින් නිවැරදි කරනු ලැබේ. මස්තිෂ්ක වාහිනී අනතුරකදී, සනාල කාරක සහ ස්නායු ප්රෝටීන චිකිත්සාවට සම්බන්ධ වේ.
විසරණය වන විෂ සහිත ගොයිටර් සඳහා සැත්කම් ගැන වැඩි විස්තර මෙහි දැක්වේ.
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීමේ මෙහෙයුම පශ්චාත් ශල්ය කාල පරිච්ඡේදයේ සංකූලතා සමඟ ඇති විය හැකිය. වැඩිහිටි රෝගීන් හා විශාල ගෙඩිවල ප්රමාණයන් සමඟ ඔවුන්ගේ අවදානම වැඩිවේ. මස්තිෂ්ක සංසරණයෙහි බාධා, අසල්වැසි හයිපොතලමස් හා පිටියුටරි ග්රන්ථිය පාලනය කරන අවයව වලට හානි වීම.
ශල්යකර්මයේ ප්රතිවිපාක හඳුනා ගැනීම සඳහා හෝමෝන සඳහා MRI සහ රුධිර පරීක්ෂණ නියම කරනු ලැබේ. හෝමෝන iency නතාවය කෘතිම ප්රතිසම මගින් ප්රතිස්ථාපනය කිරීමෙන් ප්රතිකාර සිදු කෙරේ.
ප්රයෝජනවත් වීඩියෝවක්
පිටියුටරි ගෙඩියක් සඳහා ප්රතිකාර කිරීම පිළිබඳ වීඩියෝව නරඹන්න:
තයිරොයිඩ් ග්රන්ථිය හඳුනා ගැනීම තරමක් අපහසු ය, රෝග ලක්ෂණ සහ ප්රතිකාර තීරණය කරනු ලබන්නේ පළපුරුදු වෛද්යවරයකු පමණි. එය උප කුලක, පර්යන්ත, බොහෝ විට නිශ්චිත ලක්ෂ්යයක් තෙක් සැඟවී ඇත. නිදසුනක් වශයෙන්, කාන්තාවන් තුළ දරු ප්රසූතියෙන් පසුව, ශල්යකර්මයෙන් පසු පිරිමින් තුළ, කම්පනය හඳුනාගත හැකිය.
වේගයෙන් වර්ධනය වන විසරණය-නෝඩුලර් ගොයිටරයක් සොයාගත හොත්, ප්රතිවිපාක තරමක් බරපතළ බැවින් ඉවත් කිරීමේ වාසි සහ අවාසි ඔබ තවමත් මැනිය යුතුය. ශල්ය විසඳුමක් සඳහා ඇඟවුම් වන්නේ .ෂධ සඳහා තයිරොයිඩ් ග්රන්ථිය ප්රතිචාර නොදැක්වීමයි. නැවත ඇතිවීමෙන් පසුව.
විසරණය වන විෂ සහිත ගොයිටරයක් අනාවරණය වුවහොත්, ශල්යකර්මයක් මගින් ජීවිතයක් බේරා ගැනීමේ අවස්ථාවක් බවට පත්වේ. තයිරොයිඩ් ග්රන්ථිය මත එන්ඩොවොස්කියුලර් මෙහෙයුමක් සිදු කළ හැකි අතර එය වඩාත් අවම ආක්රමණශීලී විය හැකිය. නමුත් ඕනෑම අවස්ථාවක, ප්රකෘතිමත් වීම පසුව අවශ්ය වේ.
ප්රධාන වශයෙන් අයඩින් අන්තර්ගතයට අහිතකර ප්රදේශවල උප කුලක විෂ වීම සිදු වේ. ගර්භණී සමයේදී ඇතුළුව කාන්තාවන්ගේ රෝග ලක්ෂණ ලිහිසි කෙරේ. අක්රමවත් කාල පරිච්ඡේදයන් මගින් පමණක් නෝඩුලර් ගොයිටරයේ ගැටළුවක් දැක්විය හැකිය.
තයිරොයිඩ් රෝග පිළිබඳ සම්පූර්ණ රෝග විනිශ්චය සඳහා ක්රම කිහිපයක් ඇතුළත් වේ - අල්ට්රා සවුන්ඩ්, රසායනාගාරය, අවකලනය, රූප විද්යාත්මක, සයිටොෙලොජිකල්, විකිරණ. කාන්තාවන් සහ ළමුන් තුළ විභාගයේ ලක්ෂණ තිබේ.
වසංගතවේදය: හේතු, සිදුවීම්
පිටියුටරි ගෙඩියේ වර්ධනය උත්තේජනය කරන සාධකයක් තවමත් හඳුනාගෙන නොමැත, එබැවින් පර්යේෂණයේ ප්රධාන විෂය ලෙස පවතී. විය හැකි හේතු අනුව, විශේෂ ists යින් හ voice අනුවාදයන් පමණි:
- කම්පන සහගත මොළයේ තුවාල
- මොළයේ ස්නායු ආසාදනය
- ඇබ්බැහි වීම
- ගැබ් ගැනීම 3 හෝ ඊට වැඩි වාරයක්,
- පරම්පරාව
- හෝමෝන drugs ෂධ ගැනීම (උ.දා., උපත් පාලන ක්රම),
- නිදන්ගත ආතතිය
- ධමනි අධි රුධිර පීඩනය ආදිය.
නියෝප්ලාස්මය එතරම් දුර්ලභ නොවේ, මොළයේ පිළිකාවල සමස්ත ව්යුහය තුළ එය 12.3% -20% ක් පමණ වේ. සිදුවීමේ සංඛ්යාතයේදී, එය නියුරෝටෙක්ටෝඩර්මල් නියෝප්ලාසියස් අතර 3 වන ස්ථානයට පත්වන අතර දෙවනුව ග්ලයිල් පිළිකා සහ මෙනින්ජියෝමා වලට පමණි. මෙම රෝගය සාමාන්යයෙන් අශෝභන ස්වභාවයක් ගනී. කෙසේ වෙතත්, වෛද්ය සංඛ්යාලේඛන මගින් මොළයේ ද්විතියික ෆියුසි (මෙටාස්ටේස්) ඇතිවීමත් සමඟ ඇඩෙනෝමා වල මාරාන්තික පරිවර්තනය පිළිබඳ හුදකලා අවස්ථා පිළිබඳ දත්ත වාර්තා කර ඇත.
ව්යාධි ක්රියාවලිය පිරිමින්ට වඩා බොහෝ විට කාන්තාවන් තුළ (2 ගුණයක් පමණ) රෝග විනිශ්චය කරනු ලැබේ. ඊළඟට, සායනිකව තහවුරු කරන ලද රෝග විනිශ්චය සහිත රෝගීන්ගෙන් 100% ක් මත පදනම්ව වයස් බෙදා හැරීම පිළිබඳ දත්ත අපි ලබා දෙන්නෙමු. වසංගත රෝග උච්චතම අවස්ථාව වයස අවුරුදු 35-40 අතර (40% දක්වා), වයස අවුරුදු 30-35 අතර, රෝගීන් 25% ක් තුළ, අවුරුදු 40-50 අතර - 25%, 18-35 සහ අවුරුදු 50 ට වැඩි - එක් එක් අය සඳහා 5% වයස් කාණ්ඩය.
සංඛ්යාලේඛනවලට අනුව, රෝගීන්ගෙන් 40% ක් පමණ අක්රීය ගෙඩියක් ඇති අතර එය හෝමෝන ද්රව්ය අතිරික්තයක් ස්රාවය නොකරන අතර අන්තරාසර්ග සමතුලිතතාවයට බලපාන්නේ නැත. රෝගීන්ගෙන් 60% ක් පමණ හෝමෝන අධි රුධිර පීඩනය මගින් වෙන්කර හඳුනාගත හැකි ක්රියාකාරී ගොඩනැගීමක් තීරණය කරයි. ආක්රමණශීලී පිටියුටරි ඇඩිනෝමා රෝගයෙන් 30% ක් පමණ ආබාධිත තත්ත්වයට පත්වේ.
මොළයේ පිටියුටරි ඇඩිනෝමා වර්ගීකරණය
පිටියුටරි නාභිගත වන්නේ ග්රන්ථියේ ඉදිරිපස කොටසෙහි (ඇඩෙනොහයිපොෆයිසිස්) වන අතර එමඟින් ඉන්ද්රියයෙන් වැඩි ප්රමාණයක් (70%) සෑදී ඇත. තනි සෛලයක් විකෘති වූ විට රෝගය වර්ධනය වන අතර, එහි ප්රති the ලයක් ලෙස එය ප්රතිශක්තිකරණ සෝදිසියෙන් ඉවත් වී භෞතික විද්යාත්මක රිද්මයෙන් පිටතට වැටේ. පසුව, ප්රජනක සෛල නැවත නැවත බෙදීමෙන් අසාමාන්ය වර්ධනයක් ඇති වන අතර එය සමාන (මොනොක්ලෝනල්) සෛල සමූහයකින් සමන්විත වේ. මෙය ඇඩිනෝමා තත්වයකි, මෙය වඩාත් නිරන්තර සංවර්ධන යාන්ත්රණයයි. කෙසේ වෙතත්, දුර්ලභ අවස්ථාවන්හිදී, අවධානය මුලින් පැමිණෙන්නේ එක් සෛල ක්ලෝනයකින් වන අතර, තවත් සෛලයකින් පසු නැවත පැමිණේ.
ව්යාධිජනක ආකෘතීන් ක්රියාකාරිත්වය, ප්රමාණය, හිස්ටෝරි, බෙදා හැරීමේ ස්වභාවය, ස්රාවය කරන හෝමෝන වර්ගය අනුව වෙන්කර හඳුනාගත හැකිය. ඇඩිනෝමා, හෝමෝන-ක්රියාකාරී සහ හෝමෝන-අක්රිය වන්නේ කුමන ආකාරයේ ක්රියාකාරකමක්ද යන්න අපි දැනටමත් සොයාගෙන ඇත. දෝෂ සහිත පටක වර්ධනය ආක්රමණශීලී පරාමිතියකින් සංලක්ෂිත වේ: ගෙඩියක් ආක්රමණශීලී නොවන (කුඩා හා වැඩි වීමට ඉඩක් නැත) සහ විශාල ප්රමාණයක් කරා ළඟා වන විට හා අසල්වැසි ව්යුහයන් (ධමනි, නහර, ස්නායු අතු ආදිය) ආක්රමණය කරන විට ආක්රමණශීලී විය හැකිය.

ඉවත් කිරීමෙන් පසු විශාල ඇඩෙනෝමා.
GM හි විශාලතම පිටියුටරි ඇඩිනෝමා පහත දැක්වෙන වර්ග වේ:
- මයික්රොඩෙනෝමා (විෂ්කම්භය සෙන්ටිමීටර 1 ට අඩු),
- mesadenomas (1-3 cm),
- විශාල (3-6 සෙ.මී.),
- යෝධ ඇඩිනෝමා (සෙන්ටිමීටර 6 ට වඩා විශාල).
බෙදා හැරීම පිළිබඳ AGGM පහත පරිදි බෙදා ඇත:
- එන්ඩොසෙලර් (පිටියුටරි ෆොසා තුළ),
- බෙදා හරිනු ලබන එන්ඩෝ-එක්ස්ට්රෙලාර් (සෑදලයෙන් ඔබ්බට ගොස්):
Ra සුපර්සෙලාර් - කශේරුකා කුහරය තුළට,
► laterosellarly - ගුහා සයිනස් තුළට හෝ දූරා ද්රව්යයට යටින්,
Ra ඉන්ෆ්රැසෙලර් - ස්පෙනොයිඩ් සයිනස් / නාසෝෆරින්ක්ස් දෙසට වැඩෙන්න,
► ඇන්ටසෙලර් - එතිමොයිඩ් ලිබරින් සහ / හෝ කක්ෂයට බලපායි,
► නැවත සෛලීයව - පශ්චාත් කශේරුකා ෆොසා තුළට සහ / හෝ බ්ලූමන්බැක් ස්ටින්ග්රේ යටතේ.
ඉතිහාස විද්යාත්මක නිර්ණායකයට අනුව, ඇඩිනෝමා වලට පහත නම් නියම කර ඇත:
- වර්ණදේහ - වර්ණදේහ සහිත සුදුමැලි, නොපැහැදිලි සමෝච්ඡ ඇඩිනොහයිපෝෆයිසල් සෛල මගින් සාදන ලද නියෝප්ලාසියාව (පොදු වර්ගයක් වන NAG),
- ඇසිඩෝෆිලික් (ඊසිනොෆිලික්) - හොඳින් වර්ධනය වූ කෘතිම උපකරණයක් සහිත ඇල්ෆා සෛල විසින් නිර්මාණය කරන ලද පිළිකා,
- basophilic (mucoid) - බාසෝෆිලික් (බීටා සෛල) ඇඩෙනොසයිට් (දුර්ලභ ගෙඩියක්) වලින් වර්ධනය වන නියෝප්ලාස්ටික් සංයුතිය.
හෝමෝන-ක්රියාකාරී ඇඩිනෝමා අතර,
- prolactinomas - සක්රියව ස්රාවය කරන prolactin (වඩාත් සුලභ වර්ගය),
- somatotropinomas - අතිරික්තයෙන් සෝමාටොට්රොපින් හෝමෝනය,
- corticotropinomas - ඇඩ්රිනොකෝටිකොට්රොපින් නිෂ්පාදනය උත්තේජනය කරයි,
- gonadotropinomas - chorionic gonadotropin සංශ්ලේෂණය වැඩි දියුණු කිරීම,
- තයිරොට්රොපිනෝමාස් - ටීඑස්එච් හෝ තයිරොයිඩ් උත්තේජක හෝමෝනය විශාල වශයෙන් නිකුත් කරන්න,
- ඒකාබද්ධ (බහු හෝමෝන) - හෝමෝන 2 ක් හෝ වැඩි ගණනකින් ස්රාවය වේ.
ගෙඩියේ සායනික ප්රකාශනයන්
බොහෝ රෝගීන්ගේ රෝග ලක්ෂණ, ඔවුන් විසින්ම අවධාරණය කරන පරිදි, මුලදී බැරෑරුම් ලෙස සලකනු නොලැබේ. රෝග බොහෝ විට කෙසෙල් වැඩිපුර වැඩ කිරීම හෝ, උදාහරණයක් ලෙස, ආතතිය සමඟ සම්බන්ධ වේ. ඇත්ත වශයෙන්ම, ප්රකාශනයන් නිශ්චිත හා දිගු කාලයක් සඳහා වැස්මකින් ආවරණය කළ හැකිය - අවුරුදු 2-3 ක් හෝ ඊට වැඩි. රෝග ලක්ෂණ වල ස්වභාවය හා තීව්රතාවය රඳා පවතින්නේ ආක්රමණශීලීත්වය, වර්ගය, පිහිටීම, පරිමාව සහ ඇඩෙනෝමා වල තවත් බොහෝ ලක්ෂණ මත ය. නියෝප්ලාස්ම් සායනය රෝග ලක්ෂණ කාණ්ඩ 3 කින් සමන්විත වේ.
- ස්නායු සං signs ා:
- හිසරදය (බොහෝ රෝගීන් එය අත්විඳිති),
- අක්ෂි මාංශ පේශි වල බාධා ඇතිවීම, oculomotor ආබාධ ඇති කරයි,
- ත්රිකෝණාකාර ස්නායුවේ අතු දිගේ වේදනාව,
- හයිපොතොලොමික් සින්ඩ්රෝම් වල රෝග ලක්ෂණ (වීඑස්ඩී ප්රතික්රියා, මානසික අසමතුලිතතාවය, මතක ගැටළු, ස්ථායී ඇම්නේෂියාව, නින්ද නොයාම, දුර්වල වෝල්ටීයතා ක්රියාකාරකම් ආදිය),
- මැදිහත්වීමේ විවරයේ මට්ටමින් මස්තිෂ්ක තරල පිටතට ගලා යාම අවහිර කිරීමේ ප්රති occ ලයක් ලෙස ගුප්ත-හයිඩ්රොසෙෆලික් සින්ඩ්රෝම් වල ප්රකාශනයන් (දුර්වල වි conscious ානය, නින්ද, හිස චලනය වන විට හිසරදය ආදිය).
- ස්නායු වර්ගයේ අක්ෂි රෝග ලක්ෂණ:
- එක් ඇසකින් අනෙක් ඇසෙහි දෘශ්ය තීව්රතාවයේ කැපී පෙනෙන විෂමතාවය,
- ක්රමයෙන් පෙනීම නැති වීම
- ඇස් දෙකෙහිම සංජානනයේ ඉහළ ක්ෂේත්ර අතුරුදහන් වීම,
- නාසික හෝ තාවකාලික ප්රදේශවල දෘෂ්ටි ක්ෂේත්රය නැතිවීම,
- අරමුදලේ පරමාණුක වෙනස්කම් (අක්ෂි වෛද්යවරයෙකු විසින් තීරණය කරනු ලැබේ).
- හෝමෝන නිෂ්පාදනය මත පදනම්ව අන්තරාසර්ග ප්රකාශනයන්:
- hyperprolactinemia - පියයුරෙන් කොලස්ට්රම් බැහැර කිරීම, ඇමෙනෝරියා, ඔලිගොමෙනෝරියා, වඳභාවයට පත්වීම, බහු අවයවික ඩිම්බකෝෂය, එන්ඩොමෙට්රියෝසිස්, ලිබිඩෝ අඩුවීම, ශරීර හිසකෙස් වර්ධනය, ස්වයංසිද්ධ ගබ්සාව, පිරිමින්ට විභව ගැටළු, නාරිවේදය, පිළිසිඳ ගැනීම සඳහා අඩු ගුණාත්මක ශුක්රාණු ආදිය.
- hypersomatotropism - දුරස්ථ අන්තවල ප්රමාණය, සුපිරි ආරුක්කු, නාසය, පහළ හකු, කම්මුල් හෝ අභ්යන්තර අවයව, කටහ ho ේ ගොරෝසු වීම සහ ගොරෝසු වීම, මාංශ පේශි ඩිස්ට්රොෆි, සන්ධිවල rop ර්ම වෙනස්වීම්, මයිල්ජියා, යෝධත්වය, තරබාරුකම යනාදිය.
- ඉට්සෙන්කෝ-කුෂින්ගේ සින්ඩ්රෝමය (හයිපර්කෝර්ටිස්වාදය) - ඩිස්ප්ලාස්ටික් තරබාරුකම, ඩර්මැටෝසිස්, අස්ථිවල ඔස්ටියෝපොරෝසිස්, කොඳු ඇට පෙළ හා ඉළ ඇට කැඩීම, ප්රජනක අවයවවල අක්රියතාව, අධි රුධිර පීඩනය, පයිලෝනෙෆ්රයිටිස්, ස්ට්රයියා, ප්රතිශක්ති ode නතාව, එන්සෙෆලෝපති,
- හයිපර් තයිරොයිඩ්වාදයේ රෝග ලක්ෂණ - වැඩිවන නුරුස්නා බව, නොසන්සුන් නින්ද, වෙනස් කළ හැකි මනෝභාවය සහ කාංසාව, බර අඩු වීම, වෙව්ලන අත්, හයිපර්හයිඩ්රොසිස්, හෘද රිද්මයේ බාධා, අධික ආහාර රුචිය, බඩවැල් ආබාධ.
පිටියුටරි ඇඩෙනෝමා ඇති පුද්ගලයින්ගෙන් ආසන්න වශයෙන් 50% කට පමණ රෝග ලක්ෂණ (ද්විතියික) දියවැඩියාව ඇත. 56% ක් දෘශ්ය ක්රියාකාරිත්වය නැති වී ඇති බව හඳුනාගෙන ඇත. එක් ආකාරයකින් හෝ වෙනත් ආකාරයකින්, සෑම කෙනෙකුම පාහේ මොළයේ පිටියුටරි හයිපර්ප්ලාසියාව සඳහා සම්භාව්ය රෝග ලක්ෂණ අත්විඳියි: හිසරදය (80% ට වඩා), මනෝ චිත්තවේගීය, පරිවෘත්තීය, හෘද වාහිනී ආබාධ.
ව්යාධි විද්යාව හඳුනා ගැනීම සඳහා ක්රම
මෙම රෝග විනිශ්චය කරන පුද්ගලයෙකු සැක කිරීම සඳහා විශේෂ erts යින් තනි රෝග විනිශ්චය ක්රමයක් අනුගමනය කරයි.
- ස්නායු විශේෂ ist යෙක්, අන්තරාසර්ග විද්යා ologist යෙක්, අක්ෂි වෛද්යවරයෙක්, ඊඑන්ටී වෛද්යවරයෙක්,
- රසායනාගාර පරීක්ෂණ - සාමාන්ය රුධිර හා මුත්රා පරීක්ෂණ, රුධිර ජෛව රසායනය, සීනි සහ හෝමෝන සාන්ද්රණයන් සඳහා රුධිර පරීක්ෂණ (ප්රෝලාක්ටින්, අයිජීඑෆ් -1, කෝටිකොට්රොපින්, ටීටීජී-ටී 3-ටී 4, හයිඩ්රොකාටිසෝන්, ගැහැණු / පිරිමි ලිංගික හෝමෝන),
- ඊසීජී උපකරණයක් පිළිබඳ හෘද පරීක්ෂාව, අභ්යන්තර අවයවවල අල්ට්රා සවුන්ඩ්,
- පහළ අන්තයේ නහර වල යාත්රා අල්ට්රා සවුන්ඩ් පරීක්ෂණය,
- හිස් කබලේ අස්ථිවල එක්ස් කිරණ (craniography),
- මොළයේ ගණනය කළ ටොමොග්රැෆි, සමහර අවස්ථාවල එම්ආර්අයි සඳහා අතිරේක අවශ්යතාවයක් ඇත.

හෝමෝන සඳහා ජීව විද්යාත්මක ද්රව්ය එකතු කිරීම හා අධ්යයනය කිරීමෙහි විශේෂත්වය වන්නේ පළමු පරීක්ෂණයෙන් පසුව නිගමනවලට එළඹීම නොවේ. හෝමෝන පින්තූරයේ විශ්වසනීයත්වය සඳහා, ගතිකතාවයන් නිරීක්ෂණය කිරීම අවශ්ය වේ, එනම්, යම් යම් කාල පරාසයන් සමඟ කිහිප වතාවක් පර්යේෂණ සඳහා රුධිරය පරිත්යාග කිරීම අවශ්ය වනු ඇත.
රෝගයකට ප්රතිකාර කිරීමේ මූලධර්ම
වහාම රෝග විනිශ්චය කරන්න, මෙම රෝග විනිශ්චය සමඟ රෝගියාට ඉහළ සුදුසුකම් ලත් වෛද්ය ප්රතිකාර හා නිරන්තර අධීක්ෂණය අවශ්ය වේ. එමනිසා, ගෙඩිය නිරාකරණය වන අතර සියල්ල පහව යනු ඇතැයි සලකමින් ඔබට නඩුව මත විශ්වාසය තැබීමට අවශ්ය නොවේ. ලිපිගොනු වලට පදිංචි විය නොහැක! ප්රමාණවත් ප්රතිකාරයක් නොමැති විට, ආපසු හැරවිය නොහැකි ක්රියාකාරී දුර්වලතා සහිත ආබාධිත පුද්ගලයෙකු බවට පත්වීමේ අන්තරාය ඉතා විශාල වන අතර, ප්රතිවිපාක වලින් මාරාන්තික අවස්ථා ද සිදු වේ.
සායනික පින්තූරයේ බරපතලකම අනුව, සැත්කම් හෝ / සහ ගතානුගතික ක්රම මගින් ගැටළුව විසඳීමට රෝගීන් නිර්දේශ කරනු ලැබේ. මූලික ප්රතිකාර ක්රමවලට ඇතුළත් වන්නේ:
- ස්නායු ශල්ය වෛද්ය - ෆ්ලෝරෝස්කෝප් සහ අන්වීක්ෂයකින් පාලනය වන අන්තරාසර්ග ප්රවේශය යටතේ (නාසය හරහා) එන්ඩොස්කොපික් පාලනය යටතේ හෝ ට්රාන්ස්ක්රේනියල් ක්රමය මඟින් (ඉදිරිපස කොටසෙහි සම්මත ක්රානියෝටෝමාව සිදු කරනු ලැබේ) ඇඩෙනෝමා ඉවත් කිරීම,
රෝගීන්ගෙන් 90% ක්ම ට්රාන්ස්නාසල් සැත්කම්වලට භාජනය වන අතර 10% කට පාරදෘශ්ය අස්ථි විද්යාව අවශ්ය වේ. අවසාන උපක්රමය දැවැන්ත පිළිකා (සෙන්ටිමීටර 3 ට වඩා වැඩි), අලුතින් සාදන ලද පටක වල අසමමිතික ප්රගුණනය, සෑදලයෙන් පිටත පැතිරීම, ද්විතියික නෝඩ් සහිත පිළිකා සඳහා යොදා ගනී.
- drug ෂධ ප්රතිකාර - ඩොපමයින් ප්රතිග්රාහක කෘෂි විද්යා ists යින් කිහිප දෙනෙකුගේ drugs ෂධ භාවිතය, පෙප්ටයිඩ අඩංගු drugs ෂධ, හෝමෝන නිවැරදි කිරීම සඳහා ඉලක්කගත drugs ෂධ,
- විකිරණ චිකිත්සාව (විකිරණ ප්රතිකාර) - ප්රෝටෝන චිකිත්සාව, ගැමා පිහි ක්රමය හරහා දුරස්ථ ගැමා ප්රතිකාරය,
- සංයෝජන ප්රතිකාර - වැඩසටහනේ පා course මාලාව එකවර මෙම චිකිත්සක උපක්රම කිහිපයක් ඒකාබද්ධ කරයි.
ගෙඩියේ හෝමෝන-අක්රීය හැසිරීම සමඟ නාභීය ස්නායු හා අක්ෂි ආබාධ නොමැති විට වෛද්යවරයාට මෙම සැත්කම භාවිතා නොකර, පිටියුටරි ඇඩිනෝමා රෝගයෙන් පෙළෙන පුද්ගලයෙකු නිරීක්ෂණය කිරීමට නිර්දේශ කළ හැකිය. එවැනි රෝගියෙකුගේ කළමනාකරණය ස්නායු ශල්ය වෛද්යවරයකු විසින් අන්තරාසර්ග විද්යා ologist යකු හා අක්ෂි වෛද්යවරයකු සමඟ සමීපව සිදු කරනු ලැබේ. වාට්ටුව ක්රමානුකූලව පරීක්ෂා කරනු ලැබේ (වසරකට 1-2 වතාවක්), එම්ආර්අයි / සීටී සඳහා යවනු ලැබේ, අක්ෂි හා ස්නායු පරීක්ෂණ, රුධිරයේ හෝමෝන මැනීම. මෙයට සමගාමීව පුද්ගලයෙකු ඉලක්කගත ආධාරක චිකිත්සක පා .මාලා වලට භාජනය වේ.
පිටියුටරි ඇඩිනෝමා රෝගයට ප්රතිකාර කිරීමේ ප්රමුඛතම ක්රමය ශල්ය මැදිහත්වීම බැවින්, එන්ඩොස්කොපික් සැත්කම් වල සැත්කම් ක්රියාවලියේ පා course මාලාව අපි කෙටියෙන් අවධාරණය කරමු.
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සඳහා සැත්කම්: අවශ්ය විට, හැසිරීම, ප්රති result ලය
පිටියුටරි ඇඩිනෝමා යනු මොළයේ පිහිටා ඇති කුඩා ග්රන්ථියක පිළිකාවක්. නියෝප්ලාසියාව මගින් ඇතැම් හෝමෝන නිපදවීම වැඩි දියුණු කළ හැකි අතර රෝගියාට විවිධ මට්ටමේ අපහසුතාවයන් ඇති කළ හැකිය. ගණනය කළ හෝ චුම්භක අනුනාද රූපකරණයේදී ගෙඩියක් සාමාන්යයෙන් අනාවරණය වේ.
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සිදු කරනු ලබන්නේ සම්භාව්ය සැත්කම්, එන්ඩොස්කොපි පරීක්ෂාව හෝ ගුවන්විදුලි විමෝචනය. දෙවන ක්රමය වඩාත්ම අරපිරිමැස්මෙන් හඳුනාගෙන ඇති නමුත් එය ගෙඩියේ ප්රමාණය හා පිහිටීම පිළිබඳ සීමාවන් ගණනාවක් ඇත.
පිටියුටරි ගෙඩියක් ඉවත් කිරීම සැමවිටම සුදුසු නොවේ, මන්ද එය ශරීරයේ ගෙඩියක් සොයා ගැනීමට වඩා විශාල අවදානමක් ඇති බැවිනි. ඊට අමතරව, පිටියුටරි ඇඩිනෝමා සමඟ, කොන්සර්වේටිව් චිකිත්සාව හොඳ බලපෑමක් ලබා දෙයි.
පහත රෝග ලක්ෂණ සඳහා ශල්යකර්ම නිර්දේශ කරනු ලැබේ:
- ගෙඩිය හෝමෝන වේ, එනම්. සැලකිය යුතු හෝමෝන ප්රමාණයක් නිපදවන අතර එහි ඉහළ අන්තර්ගතය රෝගියාට අනතුරුදායක විය හැකිය.
- ඇඩෙනෝමා යාබද පටක හා ස්නායු සම්පීඩනය කරයි, විශේෂයෙන් දෘශ්යය, ඇසේ ක්රියාකාරිත්වය අඩපණ කරයි.
මෘදු විකිරණ ශල්යකර්මයක් භාවිතා කිරීම පහත සඳහන් අවස්ථා වලදී වලංගු වේ:
- දෘෂ්ටි ස්නායු වලට බලපෑමක් නැත.
- මෙම ගෙඩිය තුර්කි සෑදලයෙන් ඔබ්බට විහිදෙන්නේ නැත (පිටියුටරි ග්රන්ථිය පිහිටා ඇති ගැඹුරු වන විට ස්පෙනොයිඩ් අස්ථිය සෑදීම).
- තුර්කි සෑදලයට සාමාන්ය හෝ තරමක් විශාල ප්රමාණ ඇත.
- ඇඩෙනෝමා සමඟ ස්නායු එන්ඩොක්රිනල් සින්ඩ්රෝමයද ඇත.
- නියෝප්ලාස්මේ ප්රමාණය 30 මි.මී.
- රෝගියා වෙනත් ශල්යකර්ම ක්රම ප්රතික්ෂේප කිරීම හෝ ඒවා ක්රියාත්මක කිරීමට contraindications තිබීම.
සටහන සම්භාව්ය ශල්යමය මැදිහත්වීමෙන් පසු ගෙඩියේ අවශේෂ ඉවත් කිරීමට විකිරණ ශල්ය ක්රම භාවිතා කළ හැකිය. සම්මත විකිරණ චිකිත්සාවෙන් පසුවද ඒවා යෙදිය හැකිය.
පිටියුටරි ඇඩෙනෝමා ඉවත් කිරීම තුර්කි සෑදලයෙන් ඔබ්බට ගෙඩියක් තරමක් දිගු වුවහොත් සිදු කරනු ලැබේ. පුළුල් අත්දැකීම් ඇති සමහර ස්නායු ශල්ය වෛද්යවරුන් සැලකිය යුතු ප්රමාණයේ නියෝප්ලාස්ම් සඳහා ක්රමය යොදා ගනී.
Craniotomy සඳහා ඇඟවීම් (හිස් කබල විවෘත කිරීම සමඟ මෙහෙයුම්) පහත රෝග ලක්ෂණ:
- ගෙඩියේ ද්විතියික නෝඩ් තිබීම,
- අසමමිතික ඇඩිනෝමා වර්ධනය සහ තුර්කි සෑදලයෙන් ඔබ්බට එහි ව්යාප්තිය.
එබැවින්, ප්රවේශවීමේ වර්ගය මත පදනම්ව, පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සඳහා වන ශල්යකර්ම සැත්කම මගින් අන්තරාන්තර (හිස් කබල විවෘත කිරීමෙන්) හෝ ට්රාන්ස්නාසල් (නාසය හරහා) සිදු කළ හැකිය. විකිරණ චිකිත්සාව සම්බන්ධයෙන් ගත් කල, සයිබර් පිහිය වැනි පද්ධති මඟින් විකිරණ දැඩි ලෙස ගෙඩියට යොමු කර එහි ආක්රමණශීලී නොවන ඉවත් කිරීම සිදු කරයි.
එවැනි මෙහෙයුමක් බොහෝ විට සිදු කරනුයේ දේශීය නිර්වින්දනය යටතේ ය. ශල්ය වෛද්යවරයා නාසයට එන්ඩොස්කොපයක් ඇතුල් කරයි - කැමරාවක් සහිත නම්යශීලී නල හැඩැති මෙවලමක්. ගෙඩියේ ප්රමාණය අනුව එය නාස්පුඩු එකක හෝ දෙකෙහිම තැබිය හැකිය. එහි විෂ්කම්භය 4 මි.මී. වෛද්යවරයා තිරය මත රූපය දකිනවා. පිටියුටරි ඇඩිනෝමා එන්ඩොස්කොපික් ඉවත් කිරීමෙන් මෙහෙයුමේ ආක්රමණශීලී බව අඩු කර ගත හැකි අතර විස්තීර්ණ රූපකරණයේ අවස්ථාව පවත්වා ගනී.
මෙයින් පසු, ශල්ය වෛද්යවරයා ශ්ලේෂ්මල පටලය වෙන් කර ඉදිරිපස සයිනස් වල අස්ථිය නිරාවරණය කරයි. තුර්කි සෑදලයට ප්රවේශ වීම සඳහා සරඹයක් භාවිතා කරයි. ඉදිරිපස සයිනස් වල ඇති සෙප්ටම් කපා ඇත. ශල්ය වෛද්යවරයාට තුර්කි සෑදලයේ පතුල දැකිය හැකි අතර එය ට්රෙපනේෂන් වලට භාජනය වේ (එහි සිදුරක් සෑදී ඇත). ගෙඩියේ කොටස් අඛණ්ඩව ඉවත් කිරීම සිදු කරනු ලැබේ.
මෙයින් පසු, ලේ ගැලීම නතර වේ. මෙය සිදු කිරීම සඳහා, හයිඩ්රජන් පෙරොක්සයිඩ්, විශේෂ ස්පොන්ජ් සහ තහඩු වලින් තෙතමනය කර ඇති කපු පුළුන් භාවිතා කරන්න, නැතහොත් විද්යුත් විච්ඡේදනය කිරීමේ ක්රමය (ව්යුහාත්මක ප්රෝටීන අර්ධ වශයෙන් විනාශ කිරීමෙන් රුධිර නාල “මුද්රා තැබීම”) භාවිතා කරන්න.
ඊළඟ පියවරේදී, ශල්ය වෛද්යවරයා තුර්කි සෑදලය මුද්රා කරයි. මේ සඳහා, රෝගියාගේම පටක සහ මැලියම් භාවිතා කරයි, උදාහරණයක් ලෙස, තිසුකෝල් වෙළඳ නාමය. එන්ඩොස්කොපි පරීක්ෂණයෙන් පසු රෝගියාට දින 2 සිට 4 දක්වා වෛද්ය මධ්යස්ථානයක ගත කිරීමට සිදුවේ.
craniotomy සමඟ මොළයට ප්රවේශ වීමේ තාක්ෂණය
ගෙඩියේ වඩාත් සුදුසු ස්ථානය අනුව, ඉදිරිපස (හිස් කබලේ ඉදිරිපස අස්ථි විවෘත කිරීමෙන්) හෝ තාවකාලික අස්ථිය යටින් ප්රවේශය සිදු කළ හැකිය. මෙහෙයුම සඳහා ප්රශස්ත ඉරියව්ව වන්නේ පැත්තේ පිහිටීමයි. එය මොළයට රුධිරය සපයන ගැබ්ගෙල ධමනි හා නහර වල ගැසීම වළක්වයි. විකල්පයක් වන්නේ හිසෙහි සුළු හැරීමක් සහිත සුපිරි ස්ථානයකි. හිසම සවි කර ඇත.
බොහෝ අවස්ථාවන්හීදී සැත්කම් සාමාන්ය නිර්වින්දනය යටතේ සිදු කෙරේ. හෙදිය මෙහෙයුමේ අපේක්ෂිත ස්ථානයේ සිට හිසකෙස් රැවුල කපයි, එය විෂබීජහරණය කරයි. වැදගත් ව්යුහයන් සහ යාත්රා ප්රක්ෂේපණය කිරීමට වෛද්යවරයා සැලසුම් කරයි. ඊට පසු ඔහු මෘදු පටක කපා ඇටකටු කපා දමයි.
ශල්යකර්මයේදී වෛද්යවරයා විසින් විශාල කරන ලද කණ්නාඩි පැළඳ සිටින අතර එමඟින් සියලුම ස්නායු ව්යුහයන් සහ රුධිර නාල වඩාත් සවිස්තරාත්මකව පරීක්ෂා කිරීමට ඉඩ ලබා දේ. හිස් කබල යට ඊනියා දූරා ද්රව්යයක් ඇති අතර ගැඹුරු පිටියුටරි ග්රන්ථියට යාමට එය කපා දැමිය යුතුය. ඇස්පිරේටර් හෝ විදුලි කරකැවිල්ල භාවිතයෙන් ඇඩෙනෝමා ඉවත් කරනු ලැබේ. සමහර විට පිටියුටරි ග්රන්ථිය සමඟ ගෙඩියක් ඉවත් කිරීමට සිදු වේ. ඊට පසු, ශල්ය වෛද්යවරයා අස්ථි නළය නැවත තැනට ගෙන මැහුම් කරයි.
නිර්වින්දනය කිරීමේ ක්රියාව අවසන් වූ පසු, රෝගියා තවත් දිනක් දැඩි සත්කාර සඳහා ගත කළ යුතු අතර, එහිදී ඔහුගේ තත්වය නිරන්තරයෙන් නිරීක්ෂණය කරනු ලැබේ. එවිට ඔහු සාමාන්ය වාට්ටුවට යවනු ලැබේ, සාමාන්ය රෝහල් ගත කාලය දින 7-10 කි.
ක්රමයේ නිරවද්යතාව 0.5 මි.මී. අවට ස්නායු පටක වලට බාධා නොකර ඇඩෙනෝමා ඉලක්ක කිරීමට මෙය ඔබට ඉඩ සලසයි. සයිබර් පිහියක් වැනි එවැනි උපකරණයක ක්රියාව තනි ය. රෝගියා සායනයට යන අතර එම්ආර්අයි / සීටී ශ්රේණියෙන් පසුව, ගෙඩියේ නිවැරදි ත්රිමාණ ආකෘතියක් සම්පාදනය කර ඇති අතර එය රොබෝව සඳහා වැඩසටහන ලිවීමට පරිගණකය භාවිතා කරයි.
රෝගියා යහන මත තබා ඇති අතර, ඔහුගේ ශරීරය සහ හිස හදිසි චලනයන් බැහැර කිරීම සඳහා සවි කර ඇත. උපාංගය දුරස්ථව ක්රියාත්මක වන අතර හරියටම ඇඩෙනෝමා ඇති ස්ථානයේ තරංග විමෝචනය කරයි. රෝගියා, රීතියක් ලෙස, වේදනාකාරී සංවේදනයන් අත්විඳින්නේ නැත. පද්ධතිය භාවිතා කරමින් රෝහල්ගත වීමක් දක්වා නැත. ශල්යකර්ම දිනයේදී රෝගියාට ගෙදර යා හැකිය.
වඩාත් නවීන මාදිලි මඟින් රෝගියාගේ ඉතා සුළු චලනයන් පවා මත පදනම්ව කදම්භයේ දිශාව වෙනස් කිරීමට ඔබට ඉඩ සලසයි. මෙය සවි කිරීම හා ඒ ආශ්රිත අසහනය වළක්වයි.
බී. එම්. නිකිෆිරෝවා සහ ඩී. ඊ. මැට්ස්කෝ (2003, ශාන්ත පීටර්ස්බර්ග්) ට අනුව, නවීන ක්රම භාවිතා කිරීමෙන් 77% ක්ම ගෙඩියක් ඉවත් කිරීමට රැඩිකල් (සම්පූර්ණ) ඉඩ ලබා දේ. 67% ක් තුළ රෝගියාගේ දෘශ්ය ක්රියාකාරිත්වය යථා තත්වයට පත් වේ, 23% ක් තුළ - අන්තරාසර්ග. පිටියුටරි ඇඩිනෝමා ඉවත් කිරීමේ මෙහෙයුමේ ප්රති death ලයක් ලෙස මරණය සිදුවන්නේ 5.3% ක් තුළ ය. රෝගීන්ගෙන් 13% කට රෝගය නැවත ඇතිවිය හැකිය.
සාම්ප්රදායික ශල්ය හා එන්ඩොස්කොපික් ක්රම අනුගමනය කිරීමෙන් පහත ප්රතිවිපාක ඇතිවිය හැකිය:
- ස්නායු හානි හේතුවෙන් දෘශ්යාබාධිත වීම.
- ලේ ගැලීම.
- මස්තිෂ්ක තරලය කල් ඉකුත්වීම (මස්තිෂ්ක තරලය).
- ආසාදනය හේතුවෙන් ඇති වන මෙනින්ජයිටිස්.
පිටියුටරි ඇඩිනෝමා රෝගයට ගොදුරු වූ විශාල නගරවල (මොස්කව්, ශාන්ත පීටර්ස්බර්ග්, නොවොසිබිර්ස්ක්) පදිංචිකරුවන් කියා සිටින්නේ මේ වන විට රුසියාවේ මෙම රෝගයට ප්රතිකාර කිරීමේ මට්ටම විදේශයන්ට වඩා පහත් මට්ටමක නොමැති බවයි. රෝහල් සහ ඔන්කොලොජි මධ්යස්ථාන හොඳින් සන්නද්ධව ඇති අතර නවීන උපකරණ මත මෙහෙයුම් සිදු කෙරේ.
කෙසේ වෙතත්, සැත්කම සමඟ ඕනෑවට වඩා ඉක්මන් නොවන්නැයි රෝගීන්ට සහ ඔවුන්ගේ relatives ාතීන්ට උපදෙස් දෙනු ලැබේ. බොහෝ රෝගීන්ගේ අත්දැකීම් වලින් පෙනී යන්නේ පළමුව ඔබ ගැඹුරු පරීක්ෂණයකට භාජනය කළ යුතු බවත්, විශේෂ ists යින් ගණනාවක් (අන්තරාසර්ග විද්යා ologist යා, ස්නායු විශේෂ ist, පිළිකා රෝග විශේෂ ologist වෛද්යවරයා) සමඟ සාකච්ඡා කළ යුතු බවත්, සියලු ආසාදන සුව කළ යුතු බවත්ය. රෝගියාට ගෙඩියේ ඇති අන්තරාය නිසැකවම තහවුරු කළ යුතුය. බොහෝ අවස්ථාවන්හීදී, නියෝප්ලාසියා හැසිරීම ගතිකව අධීක්ෂණය කිරීම රෙකමදාරු කරනු ලැබේ.
ප්රතිකාර ක්රියාවලියේදී කාලෝචිත රෝග විනිශ්චය වැදගත් වී ඇති බව රෝගීන් ඔවුන්ගේ සමාලෝචනවල සටහන් කරයි. හෝමෝන බාධා කිරීම් පිළිබඳව බොහෝ දෙනෙක් දීර් time කාලයක් තිස්සේ අවධානය යොමු නොකළද, ඔවුන් විශේෂ ists යින් වෙත යොමු වූ විට, ඔවුන්ට ඉක්මනින් එම්ආර්අයි / සීටී සඳහා යොමු කිරීමක් ලැබුණි, එමඟින් චිකිත්සාව පිළිබඳ නිර්දේශ වහාම ලබා දීමට හැකි විය.
සියලුම රෝගීන්, වෛද්යවරුන්ගේ උත්සාහය නොතකා, රෝගය පරාජය කිරීමට සමත් නොවේ. සමහර විට රෝගියාගේ තත්වය නරක අතට හැරෙන අතර, ගෙඩිය නැවත වර්ධනය වේ. එය රෝගියා මානසික අවපීඩනයට ලක් කරයි, ඔවුන් බොහෝ විට මානසික අවපීඩනය, කාංසාව සහ කාංසාව වැනි හැඟීම් අත්විඳිති. එවැනි රෝග ලක්ෂණ ද වැදගත් වන අතර එය හෝමෝන චිකිත්සාවේ ප්රති or ලයක් හෝ ගෙඩියක බලපෑම විය හැකිය. ඒවා අන්තරාසර්ග විද්යා ologist යෙකු හා ස්නායු විශේෂ ist යෙකු විසින් සැලකිල්ලට ගත යුතුය.
රජයේ වෛද්ය ආයතනයක් හා සම්බන්ධ වන විට රෝගියා නොමිලේ ශල්යකර්මයකට භාජනය වේ. මෙම අවස්ථාවේ දී, කළ හැක්කේ ක්රානියෝටොමී හෝ ට්රාන්ස්නාසල් ප්රවේශය සහිත සැත්කම් පමණි. සයිබර් කනිෆ් ක්රමය ප්රධාන වශයෙන් පෞද්ගලික සායන වලින් ලබා ගත හැකිය. රජයේ රෝහල්වලින් එය භාවිතා කරනුයේ ස්නායු ශල්ය වෛද්ය එන්. එන්. බර්ඩෙන්කෝ පර්යේෂණ ආයතනය විසිනි. නොමිලේ ප්රතිකාර කිරීම සඳහා, ඔබ ෆෙඩරල් කෝටාවක් ලබා ගත යුතුය, එය "ඇඩෙනෝමා" රෝග විනිශ්චය සමඟ කළ නොහැක්කකි.
ගෙවන සේවා භාවිතා කිරීමට තීරණය කිරීමේදී, ශල්යකර්මයක් සඳහා රුබල් 60-70 දහසක් අතර ගෙවීමට ඔබ සූදානම් විය යුතුය. සමහර විට ඔබ රෝහලේ නැවතී සිටීම සඳහා වෙනමම ගෙවිය යුතුය (දිනකට රූබල් 1000 සිට). එසේම, සමහර අවස්ථාවලදී නිර්වින්දනය මිලට ඇතුළත් නොවේ. සයිබර්නයිව් භාවිතා කිරීම සඳහා සාමාන්ය මිල ගණන් රූබල් 90,000 කින් ආරම්භ වේ.
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම හොඳ පුරෝකථනයක් සහිත සැත්කමක් වන අතර, රෝගයේ මුල් රෝග විනිශ්චය කිරීමේදී එහි effectiveness ලදායීතාවය ඉහළ අගයක් ගනී. ගෙඩියේ සෑම විටම උච්චාරණ රෝග ලක්ෂණ නොමැති බැවින්, ඔබේ සෞඛ්යය ගැන අවධානයෙන් සිටිය යුතු අතර, නිතර නිතර මුත්රා කිරීම, වරින් වර හිසරදය සහ පැහැදිලි හේතුවක් නොමැතිව පෙනීම අඩුවීම වැනි සුළු සුළු රෝගාබාධ සඳහා ඔබ නිරීක්ෂණය කළ යුතුය. රුසියාවේ නවීන ස්නායු ශල්යකර්ම මගින් මොළයේ සංකීර්ණ මෙහෙයුම් පවා සංකූලතා අවම අවදානමක් සහිතව සිදු කිරීමට ඉඩ ලබා දේ.
වීඩියෝ: පිටියුටරි ඇඩිනෝමා ප්රතිකාරය පිළිබඳ විශේෂ expert මතය
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සඳහා සැත්කම්: අවශ්ය විට, හැසිරීම, ප්රති result ලය
පිටියුටරි ඇඩිනෝමා යනු මොළයේ පිහිටා ඇති කුඩා ග්රන්ථියක පිළිකාවක්. නියෝප්ලාසියාව මගින් ඇතැම් හෝමෝන නිපදවීම වැඩි දියුණු කළ හැකි අතර රෝගියාට විවිධ මට්ටමේ අපහසුතාවයන් ඇති කළ හැකිය. ගණනය කළ හෝ චුම්භක අනුනාද රූපකරණයේදී ගෙඩියක් සාමාන්යයෙන් අනාවරණය වේ.
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සිදු කරනු ලබන්නේ සම්භාව්ය සැත්කම්, එන්ඩොස්කොපි පරීක්ෂාව හෝ ගුවන්විදුලි විමෝචනය. දෙවන ක්රමය වඩාත්ම අරපිරිමැස්මෙන් හඳුනාගෙන ඇති නමුත් එය ගෙඩියේ ප්රමාණය හා පිහිටීම පිළිබඳ සීමාවන් ගණනාවක් ඇත.
පිටියුටරි ගෙඩියක් ඉවත් කිරීම සැමවිටම සුදුසු නොවේ, මන්ද එය ශරීරයේ ගෙඩියක් සොයා ගැනීමට වඩා විශාල අවදානමක් ඇති බැවිනි.ඊට අමතරව, පිටියුටරි ඇඩිනෝමා සමඟ, කොන්සර්වේටිව් චිකිත්සාව හොඳ බලපෑමක් ලබා දෙයි.
පහත රෝග ලක්ෂණ සඳහා ශල්යකර්ම නිර්දේශ කරනු ලැබේ:
- ගෙඩිය හෝමෝන වේ, එනම්. සැලකිය යුතු හෝමෝන ප්රමාණයක් නිපදවන අතර එහි ඉහළ අන්තර්ගතය රෝගියාට අනතුරුදායක විය හැකිය.
- ඇඩෙනෝමා යාබද පටක හා ස්නායු සම්පීඩනය කරයි, විශේෂයෙන් දෘශ්යය, ඇසේ ක්රියාකාරිත්වය අඩපණ කරයි.
මෘදු විකිරණ ශල්යකර්මයක් භාවිතා කිරීම පහත සඳහන් අවස්ථා වලදී වලංගු වේ:
- දෘෂ්ටි ස්නායු වලට බලපෑමක් නැත.
- මෙම ගෙඩිය තුර්කි සෑදලයෙන් ඔබ්බට විහිදෙන්නේ නැත (පිටියුටරි ග්රන්ථිය පිහිටා ඇති ගැඹුරු වන විට ස්පෙනොයිඩ් අස්ථිය සෑදීම).
- තුර්කි සෑදලයට සාමාන්ය හෝ තරමක් විශාල ප්රමාණ ඇත.
- ඇඩෙනෝමා සමඟ ස්නායු එන්ඩොක්රිනල් සින්ඩ්රෝමයද ඇත.
- නියෝප්ලාස්මේ ප්රමාණය 30 මි.මී.
- රෝගියා වෙනත් ශල්යකර්ම ක්රම ප්රතික්ෂේප කිරීම හෝ ඒවා ක්රියාත්මක කිරීමට contraindications තිබීම.
සටහන සම්භාව්ය ශල්යමය මැදිහත්වීමෙන් පසු ගෙඩියේ අවශේෂ ඉවත් කිරීමට විකිරණ ශල්ය ක්රම භාවිතා කළ හැකිය. සම්මත විකිරණ චිකිත්සාවෙන් පසුවද ඒවා යෙදිය හැකිය.
පිටියුටරි ඇඩෙනෝමා ඉවත් කිරීම තුර්කි සෑදලයෙන් ඔබ්බට ගෙඩියක් තරමක් දිගු වුවහොත් සිදු කරනු ලැබේ. පුළුල් අත්දැකීම් ඇති සමහර ස්නායු ශල්ය වෛද්යවරුන් සැලකිය යුතු ප්රමාණයේ නියෝප්ලාස්ම් සඳහා ක්රමය යොදා ගනී.
Craniotomy සඳහා ඇඟවීම් (හිස් කබල විවෘත කිරීම සමඟ මෙහෙයුම්) පහත රෝග ලක්ෂණ:
- ගෙඩියේ ද්විතියික නෝඩ් තිබීම,
- අසමමිතික ඇඩිනෝමා වර්ධනය සහ තුර්කි සෑදලයෙන් ඔබ්බට එහි ව්යාප්තිය.
එබැවින්, ප්රවේශවීමේ වර්ගය මත පදනම්ව, පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සඳහා වන ශල්යකර්ම සැත්කම මගින් අන්තරාන්තර (හිස් කබල විවෘත කිරීමෙන්) හෝ ට්රාන්ස්නාසල් (නාසය හරහා) සිදු කළ හැකිය. විකිරණ චිකිත්සාව සම්බන්ධයෙන් ගත් කල, සයිබර් පිහිය වැනි පද්ධති මඟින් විකිරණ දැඩි ලෙස ගෙඩියට යොමු කර එහි ආක්රමණශීලී නොවන ඉවත් කිරීම සිදු කරයි.
එවැනි මෙහෙයුමක් බොහෝ විට සිදු කරනුයේ දේශීය නිර්වින්දනය යටතේ ය. ශල්ය වෛද්යවරයා නාසයට එන්ඩොස්කොපයක් ඇතුල් කරයි - කැමරාවක් සහිත නම්යශීලී නල හැඩැති මෙවලමක්. ගෙඩියේ ප්රමාණය අනුව එය නාස්පුඩු එකක හෝ දෙකෙහිම තැබිය හැකිය. එහි විෂ්කම්භය 4 මි.මී. වෛද්යවරයා තිරය මත රූපය දකිනවා. පිටියුටරි ඇඩිනෝමා එන්ඩොස්කොපික් ඉවත් කිරීමෙන් මෙහෙයුමේ ආක්රමණශීලී බව අඩු කර ගත හැකි අතර විස්තීර්ණ රූපකරණයේ අවස්ථාව පවත්වා ගනී.
මෙයින් පසු, ශල්ය වෛද්යවරයා ශ්ලේෂ්මල පටලය වෙන් කර ඉදිරිපස සයිනස් වල අස්ථිය නිරාවරණය කරයි. තුර්කි සෑදලයට ප්රවේශ වීම සඳහා සරඹයක් භාවිතා කරයි. ඉදිරිපස සයිනස් වල ඇති සෙප්ටම් කපා ඇත. ශල්ය වෛද්යවරයාට තුර්කි සෑදලයේ පතුල දැකිය හැකි අතර එය ට්රෙපනේෂන් වලට භාජනය වේ (එහි සිදුරක් සෑදී ඇත). ගෙඩියේ කොටස් අඛණ්ඩව ඉවත් කිරීම සිදු කරනු ලැබේ.
මෙයින් පසු, ලේ ගැලීම නතර වේ. මෙය සිදු කිරීම සඳහා, හයිඩ්රජන් පෙරොක්සයිඩ්, විශේෂ ස්පොන්ජ් සහ තහඩු වලින් තෙතමනය කර ඇති කපු පුළුන් භාවිතා කරන්න, නැතහොත් විද්යුත් විච්ඡේදනය කිරීමේ ක්රමය (ව්යුහාත්මක ප්රෝටීන අර්ධ වශයෙන් විනාශ කිරීමෙන් රුධිර නාල “මුද්රා තැබීම”) භාවිතා කරන්න.
ඊළඟ පියවරේදී, ශල්ය වෛද්යවරයා තුර්කි සෑදලය මුද්රා කරයි. මේ සඳහා, රෝගියාගේම පටක සහ මැලියම් භාවිතා කරයි, උදාහරණයක් ලෙස, තිසුකෝල් වෙළඳ නාමය. එන්ඩොස්කොපි පරීක්ෂණයෙන් පසු රෝගියාට දින 2 සිට 4 දක්වා වෛද්ය මධ්යස්ථානයක ගත කිරීමට සිදුවේ.
craniotomy සමඟ මොළයට ප්රවේශ වීමේ තාක්ෂණය
ගෙඩියේ වඩාත් සුදුසු ස්ථානය අනුව, ඉදිරිපස (හිස් කබලේ ඉදිරිපස අස්ථි විවෘත කිරීමෙන්) හෝ තාවකාලික අස්ථිය යටින් ප්රවේශය සිදු කළ හැකිය. මෙහෙයුම සඳහා ප්රශස්ත ඉරියව්ව වන්නේ පැත්තේ පිහිටීමයි. එය මොළයට රුධිරය සපයන ගැබ්ගෙල ධමනි හා නහර වල ගැසීම වළක්වයි. විකල්පයක් වන්නේ හිසෙහි සුළු හැරීමක් සහිත සුපිරි ස්ථානයකි. හිසම සවි කර ඇත.
බොහෝ අවස්ථාවන්හීදී සැත්කම් සාමාන්ය නිර්වින්දනය යටතේ සිදු කෙරේ. හෙදිය මෙහෙයුමේ අපේක්ෂිත ස්ථානයේ සිට හිසකෙස් රැවුල කපයි, එය විෂබීජහරණය කරයි. වැදගත් ව්යුහයන් සහ යාත්රා ප්රක්ෂේපණය කිරීමට වෛද්යවරයා සැලසුම් කරයි. ඊට පසු ඔහු මෘදු පටක කපා ඇටකටු කපා දමයි.
ශල්යකර්මයේදී වෛද්යවරයා විසින් විශාල කරන ලද කණ්නාඩි පැළඳ සිටින අතර එමඟින් සියලුම ස්නායු ව්යුහයන් සහ රුධිර නාල වඩාත් සවිස්තරාත්මකව පරීක්ෂා කිරීමට ඉඩ ලබා දේ. හිස් කබල යට ඊනියා දූරා ද්රව්යයක් ඇති අතර ගැඹුරු පිටියුටරි ග්රන්ථියට යාමට එය කපා දැමිය යුතුය. ඇස්පිරේටර් හෝ විදුලි කරකැවිල්ල භාවිතයෙන් ඇඩෙනෝමා ඉවත් කරනු ලැබේ. සමහර විට පිටියුටරි ග්රන්ථිය සමඟ ගෙඩියක් ඉවත් කිරීමට සිදු වේ. ඊට පසු, ශල්ය වෛද්යවරයා අස්ථි නළය නැවත තැනට ගෙන මැහුම් කරයි.
නිර්වින්දනය කිරීමේ ක්රියාව අවසන් වූ පසු, රෝගියා තවත් දිනක් දැඩි සත්කාර සඳහා ගත කළ යුතු අතර, එහිදී ඔහුගේ තත්වය නිරන්තරයෙන් නිරීක්ෂණය කරනු ලැබේ. එවිට ඔහු සාමාන්ය වාට්ටුවට යවනු ලැබේ, සාමාන්ය රෝහල් ගත කාලය දින 7-10 කි.
ක්රමයේ නිරවද්යතාව 0.5 මි.මී. අවට ස්නායු පටක වලට බාධා නොකර ඇඩෙනෝමා ඉලක්ක කිරීමට මෙය ඔබට ඉඩ සලසයි. සයිබර් පිහියක් වැනි එවැනි උපකරණයක ක්රියාව තනි ය. රෝගියා සායනයට යන අතර එම්ආර්අයි / සීටී ශ්රේණියෙන් පසුව, ගෙඩියේ නිවැරදි ත්රිමාණ ආකෘතියක් සම්පාදනය කර ඇති අතර එය රොබෝව සඳහා වැඩසටහන ලිවීමට පරිගණකය භාවිතා කරයි.
රෝගියා යහන මත තබා ඇති අතර, ඔහුගේ ශරීරය සහ හිස හදිසි චලනයන් බැහැර කිරීම සඳහා සවි කර ඇත. උපාංගය දුරස්ථව ක්රියාත්මක වන අතර හරියටම ඇඩෙනෝමා ඇති ස්ථානයේ තරංග විමෝචනය කරයි. රෝගියා, රීතියක් ලෙස, වේදනාකාරී සංවේදනයන් අත්විඳින්නේ නැත. පද්ධතිය භාවිතා කරමින් රෝහල්ගත වීමක් දක්වා නැත. ශල්යකර්ම දිනයේදී රෝගියාට ගෙදර යා හැකිය.
වඩාත් නවීන මාදිලි මඟින් රෝගියාගේ ඉතා සුළු චලනයන් පවා මත පදනම්ව කදම්භයේ දිශාව වෙනස් කිරීමට ඔබට ඉඩ සලසයි. මෙය සවි කිරීම හා ඒ ආශ්රිත අසහනය වළක්වයි.
බී. එම්. නිකිෆිරෝවා සහ ඩී. ඊ. මැට්ස්කෝ (2003, ශාන්ත පීටර්ස්බර්ග්) ට අනුව, නවීන ක්රම භාවිතා කිරීමෙන් 77% ක්ම ගෙඩියක් ඉවත් කිරීමට රැඩිකල් (සම්පූර්ණ) ඉඩ ලබා දේ. 67% ක් තුළ රෝගියාගේ දෘශ්ය ක්රියාකාරිත්වය යථා තත්වයට පත් වේ, 23% ක් තුළ - අන්තරාසර්ග. පිටියුටරි ඇඩිනෝමා ඉවත් කිරීමේ මෙහෙයුමේ ප්රති death ලයක් ලෙස මරණය සිදුවන්නේ 5.3% ක් තුළ ය. රෝගීන්ගෙන් 13% කට රෝගය නැවත ඇතිවිය හැකිය.
සාම්ප්රදායික ශල්ය හා එන්ඩොස්කොපික් ක්රම අනුගමනය කිරීමෙන් පහත ප්රතිවිපාක ඇතිවිය හැකිය:
- ස්නායු හානි හේතුවෙන් දෘශ්යාබාධිත වීම.
- ලේ ගැලීම.
- මස්තිෂ්ක තරලය කල් ඉකුත්වීම (මස්තිෂ්ක තරලය).
- ආසාදනය හේතුවෙන් ඇති වන මෙනින්ජයිටිස්.
පිටියුටරි ඇඩිනෝමා රෝගයට ගොදුරු වූ විශාල නගරවල (මොස්කව්, ශාන්ත පීටර්ස්බර්ග්, නොවොසිබිර්ස්ක්) පදිංචිකරුවන් කියා සිටින්නේ මේ වන විට රුසියාවේ මෙම රෝගයට ප්රතිකාර කිරීමේ මට්ටම විදේශයන්ට වඩා පහත් මට්ටමක නොමැති බවයි. රෝහල් සහ ඔන්කොලොජි මධ්යස්ථාන හොඳින් සන්නද්ධව ඇති අතර නවීන උපකරණ මත මෙහෙයුම් සිදු කෙරේ.
කෙසේ වෙතත්, සැත්කම සමඟ ඕනෑවට වඩා ඉක්මන් නොවන්නැයි රෝගීන්ට සහ ඔවුන්ගේ relatives ාතීන්ට උපදෙස් දෙනු ලැබේ. බොහෝ රෝගීන්ගේ අත්දැකීම් වලින් පෙනී යන්නේ පළමුව ඔබ ගැඹුරු පරීක්ෂණයකට භාජනය කළ යුතු බවත්, විශේෂ ists යින් ගණනාවක් (අන්තරාසර්ග විද්යා ologist යා, ස්නායු විශේෂ ist, පිළිකා රෝග විශේෂ ologist වෛද්යවරයා) සමඟ සාකච්ඡා කළ යුතු බවත්, සියලු ආසාදන සුව කළ යුතු බවත්ය. රෝගියාට ගෙඩියේ ඇති අන්තරාය නිසැකවම තහවුරු කළ යුතුය. බොහෝ අවස්ථාවන්හීදී, නියෝප්ලාසියා හැසිරීම ගතිකව අධීක්ෂණය කිරීම රෙකමදාරු කරනු ලැබේ.
ප්රතිකාර ක්රියාවලියේදී කාලෝචිත රෝග විනිශ්චය වැදගත් වී ඇති බව රෝගීන් ඔවුන්ගේ සමාලෝචනවල සටහන් කරයි. හෝමෝන බාධා කිරීම් පිළිබඳව බොහෝ දෙනෙක් දීර් time කාලයක් තිස්සේ අවධානය යොමු නොකළද, ඔවුන් විශේෂ ists යින් වෙත යොමු වූ විට, ඔවුන්ට ඉක්මනින් එම්ආර්අයි / සීටී සඳහා යොමු කිරීමක් ලැබුණි, එමඟින් චිකිත්සාව පිළිබඳ නිර්දේශ වහාම ලබා දීමට හැකි විය.
සියලුම රෝගීන්, වෛද්යවරුන්ගේ උත්සාහය නොතකා, රෝගය පරාජය කිරීමට සමත් නොවේ. සමහර විට රෝගියාගේ තත්වය නරක අතට හැරෙන අතර, ගෙඩිය නැවත වර්ධනය වේ. එය රෝගියා මානසික අවපීඩනයට ලක් කරයි, ඔවුන් බොහෝ විට මානසික අවපීඩනය, කාංසාව සහ කාංසාව වැනි හැඟීම් අත්විඳිති. එවැනි රෝග ලක්ෂණ ද වැදගත් වන අතර එය හෝමෝන චිකිත්සාවේ ප්රති or ලයක් හෝ ගෙඩියක බලපෑම විය හැකිය. ඒවා අන්තරාසර්ග විද්යා ologist යෙකු හා ස්නායු විශේෂ ist යෙකු විසින් සැලකිල්ලට ගත යුතුය.
රජයේ වෛද්ය ආයතනයක් හා සම්බන්ධ වන විට රෝගියා නොමිලේ ශල්යකර්මයකට භාජනය වේ. මෙම අවස්ථාවේ දී, කළ හැක්කේ ක්රානියෝටොමී හෝ ට්රාන්ස්නාසල් ප්රවේශය සහිත සැත්කම් පමණි. සයිබර් කනිෆ් ක්රමය ප්රධාන වශයෙන් පෞද්ගලික සායන වලින් ලබා ගත හැකිය. රජයේ රෝහල්වලින් එය භාවිතා කරනුයේ ස්නායු ශල්ය වෛද්ය එන්. එන්. බර්ඩෙන්කෝ පර්යේෂණ ආයතනය විසිනි. නොමිලේ ප්රතිකාර කිරීම සඳහා, ඔබ ෆෙඩරල් කෝටාවක් ලබා ගත යුතුය, එය "ඇඩෙනෝමා" රෝග විනිශ්චය සමඟ කළ නොහැක්කකි.
ගෙවන සේවා භාවිතා කිරීමට තීරණය කිරීමේදී, ශල්යකර්මයක් සඳහා රුබල් 60-70 දහසක් අතර ගෙවීමට ඔබ සූදානම් විය යුතුය. සමහර විට ඔබ රෝහලේ නැවතී සිටීම සඳහා වෙනමම ගෙවිය යුතුය (දිනකට රූබල් 1000 සිට). එසේම, සමහර අවස්ථාවලදී නිර්වින්දනය මිලට ඇතුළත් නොවේ. සයිබර්නයිව් භාවිතා කිරීම සඳහා සාමාන්ය මිල ගණන් රූබල් 90,000 කින් ආරම්භ වේ.
පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම හොඳ පුරෝකථනයක් සහිත සැත්කමක් වන අතර, රෝගයේ මුල් රෝග විනිශ්චය කිරීමේදී එහි effectiveness ලදායීතාවය ඉහළ අගයක් ගනී. ගෙඩියේ සෑම විටම උච්චාරණ රෝග ලක්ෂණ නොමැති බැවින්, ඔබේ සෞඛ්යය ගැන අවධානයෙන් සිටිය යුතු අතර, නිතර නිතර මුත්රා කිරීම, වරින් වර හිසරදය සහ පැහැදිලි හේතුවක් නොමැතිව පෙනීම අඩුවීම වැනි සුළු සුළු රෝගාබාධ සඳහා ඔබ නිරීක්ෂණය කළ යුතුය. රුසියාවේ නවීන ස්නායු ශල්යකර්ම මගින් මොළයේ සංකීර්ණ මෙහෙයුම් පවා සංකූලතා අවම අවදානමක් සහිතව සිදු කිරීමට ඉඩ ලබා දේ.
වීඩියෝ: පිටියුටරි ඇඩිනෝමා ප්රතිකාරය පිළිබඳ විශේෂ expert මතය
සායනික අන්තරාසර්ග විද්යාව / සංස්කරණය කරන ලද්දේ ඊ.ඒ. සීතල. - එම් .: වෛද්ය පුවත් ඒජන්සිය, 2011. - 736 ඇ.
ළමුන් තුළ අන්තරාසර්ග රෝග සඳහා ප්රතිකාර කිරීම, පර්ම් පොත් ප්රකාශන ආයතනය - එම්., 2013. - 276 පි.
ඔකොරොකොව් ඒ.එන්. අභ්යන්තර අවයව වල රෝග විනිශ්චය. වෙළුම 4. රුධිර පද්ධතියේ රෝග විනිශ්චය, වෛද්ය සාහිත්යය - එම්., 2011. - 504 ඇ.

මට මාව හඳුන්වා දීමට ඉඩ දෙන්න. මගේ නම එලේනා. මම අවුරුදු 10 කට වැඩි කාලයක් අන්තරාසර්ග විද්යා ologist යෙකු ලෙස සේවය කරමි. මම දැනට මගේ ක්ෂේත්රයේ වෘත්තිකයෙකු බව විශ්වාස කරන අතර, වෙබ් අඩවියට පැමිණෙන සියලුම අමුත්තන්ට සංකීර්ණ හා එතරම් කාර්යයන් විසඳීමට උදව් කිරීමට මට අවශ්යය. වෙබ් අඩවිය සඳහා අවශ්ය සියලුම තොරතුරු එක්රැස් කර ප්රවේශමෙන් සකසනු ලැබේ. වෙබ් අඩවියේ විස්තර කර ඇති දේ යෙදීමට පෙර, විශේෂ ists යින් සමඟ අනිවාර්ය උපදේශනයක් අවශ්ය වේ.
අදාළ ලිපි:
පිටියුටරි ග්රන්ථිය ඉවත් කිරීමෙන් පසු කාබෝහයිඩ්රේට් පරිවෘත්තීය සුළු වශයෙන් වෙනස් වේ. නිරාහාර රුධිර සීනි වල සුළු අඩුවීමක් පමණක් ඇති අතර, කාබෝහයිඩ්රේට් බරකින් පසු හයිපොග්ලයිසමික් අවධිය ගැඹුරු වීම, ඉන්සියුලින් සංවේදීතාව තරමක් වැඩි වේ. දියවැඩියා රෝගීන් තුළ පිටියුටරි ග්රන්ථිය ඉවත් කිරීමෙන් පසු ඉන්සියුලින් අවශ්යතාවය සැලකිය යුතු ලෙස අඩු වේ. මෙයට හේතුව පිටියුටරි ග්රන්ථියේ ඇඩ්රිනොකෝටිකොට්රොපික් ක්රියාකාරිත්වය නැතිවීම නිසා නොවේ, මන්ද ඉන්සියුලින් සඳහා වැඩි සංවේදීතාවයක් කෝටිසෝන් ප්රතිකාර ලබන රෝගීන් තුළ පවතින නමුත් ඇඩිනොහයිපොෆයිසිස් මගින් වර්ධක හෝමෝනය ස්රාවය කිරීම නතර කිරීමයි.
වර්ධන හෝමෝනයේ පිටියුටරි ග්රන්ථිය සහිත දියවැඩියා රෝගීන් හඳුන්වාදීම දියවැඩියා බලපෑමක් ඇති කරයි.
පිටියුටරි ග්රන්ථි ඉවත් කිරීමේ රෝගීන්ගේ තුවාල හා අස්ථි බිඳීම් සුව කිරීමේ හැකියාව තවමත් පවතී. කැල්සියම් සහ පොස්පරස් හුවමාරුවේ කිසිදු වෙනසක් නොමැත. බර වැඩිවීමට යම් ප්රවණතාවක් තිබුණද ශරීර බර සැලකිය යුතු ලෙස වෙනස් නොවේ.
මොළයේ පිටියුටරි ඇඩිනෝමා ඉවත් කිරීම සඳහා පාරදෘශ්ය සැත්කම්
මෙය අවම ආක්රමණික ක්රියා පටිපාටියක් වන අතර එය ක්රානියෝටෝමයක් අවශ්ය නොවන අතර කිසිදු රූපලාවණ්ය දෝෂයක් ඉතිරි නොකරයි. දේශීය නිර්වින්දනය යටතේ එය බොහෝ විට සිදු කරයි; එන්ඩොස්කොපික් ශල්ය වෛද්යවරයාගේ ප්රධාන උපාංගය වනු ඇත. දෘශ්ය උපකරණයක් භාවිතයෙන් නාසය හරහා ස්නායු ශල්ය වෛද්යවරයකු මොළයේ ගෙඩියක් ඉවත් කරයි. මේ සියල්ල කරන්නේ කෙසේද?

- ක්රියා පටිපාටිය සිදු කරන අවස්ථාවේ රෝගියා වාඩි වී හෝ අඩක් වාඩි වී සිටී. එන්ඩොස්කොපයක තුනී නලයක් (විෂ්කම්භය මි.මී. 4 ට නොඅඩු), අවසානයේ වීඩියෝ කැමරාවකින් සමන්විත වන අතර, නාසික කුහරය තුළට ප්රවේශමෙන් ඇතුල් කරනු ලැබේ.
- නාභිගත කිරීමේ හා යාබද ව්යුහයන්ගේ තත්ය කාලීන රූපය අන්තර් ක්රියාකාරී මොනිටරයට සම්ප්රේෂණය කෙරේ. එන්ඩොස්කොපික් පරීක්ෂණය ඉදිරියට යත්ම, ශල්ය වෛද්යවරයා උනන්දුවක් දක්වන මොළයේ කොටසක් ලබා ගැනීම සඳහා අනුක්රමික උපාමාරු මාලාවක් සිදු කරයි.
- පළමුව, ඉදිරිපස බිත්තිය නිරාවරණය කිරීම හා විවෘත කිරීම සඳහා නාසික ශ්ලේෂ්මල වෙන් කරනු ලැබේ. එවිට තුනී අස්ථි සෙප්ටම් එකක් කපා ඇත. එය පිටුපස ඇත්තේ අපේක්ෂිත අංගයයි - තුර්කි සෑදලය. තුර්කි සෑදලයේ පතුලේ කුඩා සිදුරක් සෑදී ඇත්තේ අස්ථියේ කුඩා කැබැල්ලක් වෙන් කිරීමෙනි.
- තවද, එන්ඩොස්කොප් ටියුබ් නාලිකාවේ තැන්පත් කර ඇති ක්ෂුද්ර ශල්ය උපකරණවල ආධාරයෙන්, ගෙඩියක් සම්පූර්ණයෙන් තුරන් වන තෙක් ශල්ය වෛද්යවරයා විසින් පිහිටුවා ඇති ප්රවේශය හරහා ව්යාධි පටක ක්රමයෙන් ඉවත් කරනු ලැබේ.
- අවසාන අදියරේදී, සෑදලයේ පතුලේ ඇති සිදුර අස්ථි කැබැල්ලකින් අවහිර වන අතර එය විශේෂ මැලියම් වලින් සවි කර ඇත. නාසික ඡේද විෂබීජ නාශක සමඟ හොඳින් සලකනු ලැබේ, නමුත් ටැම්පොන් නොකරන්න.
රෝගියා මුල් කාල පරිච්ඡේදයේදී සක්රීය කර ඇත - දැනටමත් අඩු කම්පන සහගත ස්නායු ක්රියාකාරිත්වයකින් පසු පළමු දිනයේ. දින 3-4 ක් පමණ, රෝහලෙන් උපුටා ගැනීමක් සිදු කරනු ලැබේ, එවිට ඔබට විශේෂ පුනරුත්ථාපන පා course මාලාවක් (ප්රතිජීවක චිකිත්සාව, භෞත චිකිත්සාව යනාදිය) සිදු කළ යුතුය. පිටියුටරි ඇඩෙනෝමා සුරාබදු කිරීම සඳහා සැත්කම් සිදු කළද, සමහර රෝගීන්ට හෝමෝන ප්රතිස්ථාපන ප්රතිකාරයට අතිරේකව අනුගත වන ලෙස ඉල්ලා සිටිනු ඇත.
එන්ඩොස්කොපික් ක්රියා පටිපාටිය තුළ අභ්යන්තර හා පශ්චාත් ශල්ය සංකූලතා ඇතිවීමේ අවදානම අවම කරනු ලැබේ - 1% -2%. සංසන්දනය කිරීම සඳහා, AGHM සම්ප්රේෂණය කිරීමෙන් පසු වෙනස් ස්වභාවයක negative ණාත්මක ප්රතික්රියා 6-10 අතර පිරිසක් තුළ සිදු වේ. ශල්යකර්ම කළ රෝගීන් 100 දෙනෙකුගෙන්.
අන්තර්ජාතික සැසිවාරයකින් පසු, බොහෝ අය නාසික ශ්වසන අපහසුතා සහ නාසෝෆරින්ක්ස් හි යම් කාලයක් තිස්සේ අපහසුතාවයට පත්වේ. හේතුව නාසයේ තනි ව්යුහයන් විනාශ කිරීම සඳහා අවශ්ය අභ්යන්තර ක්රියාකාරී විනාශයයි. නාසෝෆරින්ජියල් කලාපයේ ඇති වන අපහසුතා සාමාන්යයෙන් එය තීව්ර නොවන්නේ නම් සහ දිගු කාලයක් (මාස 1-1.5 දක්වා) නොපවතින්නේ නම් එය සංකූලතාවයක් ලෙස නොසැලකේ.
මෙහෙයුමේ බලපෑම පිළිබඳ අවසාන තක්සේරුවක් කළ හැක්කේ එම්ආර්අයි රූප සහ හෝමෝන විශ්ලේෂණවල ප්රති results ල වලින් මාස 6 කට පසුව පමණි. පොදුවේ ගත් කල, කාලෝචිත හා නිවැරදි රෝග විනිශ්චය සහ ශල්යකර්ම මැදිහත්වීම, ගුණාත්මක පුනරුත්ථාපනය සමඟ, පුරෝකථනයන් වාසිදායක වේ.
නිගමනය
ස්නායු ශල්ය පැතිකඩ පිළිබඳ හොඳම විශේෂ ists යින්ට හොඳම වෛද්ය ආධාර සඳහා ඉල්ලුම් කිරීම ඉතා වැදගත් වේ. අකාර්යක්ෂම ප්රවේශය, මොළයේ සැත්කම් අතරතුර ඇති වන කුඩාම වෛද්ය දෝෂ, ස්නායු සෛල හා ක්රියාවලීන්, සනාල ධමනි වලින් පිරී ඇති අතර රෝගියාගේ ජීවිතය අහිමි විය හැකිය. පරිගණකගත ෙතොරතුරු පද්ධති රටවල, ෙමම ෙකොටෙසේ විශාල අකුරක් ඇති සැබෑ විශේෂ ists යින් සොයා ගැනීම ඉතා අපහසු ෙව්. විදේශගත වීම wise ානවන්ත තීරණයක්, නමුත් සෑම කෙනෙකුටම එය මූල්යමය වශයෙන් දැරිය නොහැකිය, නිදසුනක් වශයෙන්, ඊශ්රායලයේ හෝ ජර්මනියේ “රන්” ප්රතිකාරය. නමුත් මෙම ප්රාන්ත දෙකෙහි ආලෝකය අභිසාරී නොවීය.

ප්රාග්හි මධ්යම හමුදා රෝහල.
චෙක් ජනරජය මොළයේ ස්නායු ශල්ය වෛද්ය ක්ෂේත්රයේ එතරම් සාර්ථක නොවන බව කරුණාවෙන් සලකන්න. චෙක් ජනරජයේ, පිටියුටරි ඇඩිනෝමා වඩාත් දියුණු ඇඩිනෝමෙක්ටෝමී තාක්ෂණයන් මත ආරක්ෂිතව ක්රියාත්මක වන අතර එය තාක්ෂණිකව දෝෂ රහිත වන අතර අවම අවදානම් සහිත වේ. රෝගියාට ශල්යකර්මයක් අවශ්ය නොවන්නේ නම්, ගතානුගතික සත්කාර සැපයීමත් සමඟ මෙහි තත්වය වඩාත් සුදුසු වේ. චෙක් ජනරජය සහ ජර්මනිය / ඊශ්රායලය අතර ඇති වෙනස නම් චෙක් සායනවල සේවාවන් අවම වශයෙන් අඩක්වත් වන අතර වෛද්ය වැඩසටහනට සෑම විටම පූර්ණ පුනරුත්ථාපනයක් ඇතුළත් වේ.