අග්න්යාශයික ඉන්සියුලිනෝමා (හේතු, සං signs ා, ප්රතිකාර ක්රම)
ඉන්සියුලිනෝමා යනු අග්න්යාශයේ (අග්න්යාශයේ) ගෙඩියක් වන අතර එය බීටා සෛල, ලැන්ගර්හාන්ස් දූපත් වලින් වර්ධනය වේ. ස්වභාවයෙන්ම, එය අන්තරාසර්ග සංයුතියට යොමු කරයි, එනම් හෝමෝන ක්රියාකාරී වේ. එය වෙනස් වන්නේ එය පාලනය කළ නොහැකි ප්රමාණයකින් ඉන්සියුලින් නිපදවන අතර එය හයිපර්ඉන්සුලිනිස්වාදයට හේතු වන අතර එහි ප්රති hyp ලයක් ලෙස හයිපොග්ලිසිමියා වේ.
සියලුම රෝග ලක්ෂණ සහ එහි නම මේ සමඟ සම්බන්ධ වේ. සාමාන්යයෙන් එය solid න, තනි, නමුත් අවස්ථා 105 කදී එය බහු විය හැකිය. ඇගේ හෝමෝන ක්රියාකාරිත්වය ස්වායත්තයි. 85-90% අතර එය අශුභ වන අතර 10-15% ක් තුළ පමණක් එය මාරාන්තික වේ. ළදරුවන් තුළ පවා ඕනෑම වයසක දී එය වර්ධනය විය හැකි නමුත් මෙය දුර්ලභ ය. අවුරුදු 45 කට පසු වඩාත් සුලභ වන්නේ කාන්තාවන් තුළ 4 ගුණයක් වැඩිය.
අග්න්යාශයේ ඕනෑම කොටසක ඉන්සියුලිනෝමා වර්ධනය විය හැකි නමුත් බොහෝ විට එහි කෞඩල් කොටසෙහි වර්ධනය වේ. 1% ක් තුළ, පිහිටීම අස්ථි හෝ බාහිර ක්රියාකාරී වේ - අක්මාව තුළ ඇති ප්ලීහාව, ආමාශ බිත්තිය හෝ duodenum ගේට්ටුව.
සාමාන්යයෙන්, ගෙඩියේ ප්රමාණය සෙන්ටිමීටර 2 නොඉක්මවයි (විශාල වශයෙන් එය මාරාන්තික වේ). රෝගයේ සංඛ්යාතය මිලියනයකට 1 ක් වේ. එවැනි දුර්ලභ සංඛ්යාවක් වැරදි රෝග විනිශ්චය සහ නුසුදුසු ප්රතිකාර සඳහා හේතු වන අතර බොහෝ වෛද්යවරුන් ඔවුන්ගේ පුහුණුවීම් වලදී එය හමු නොවේ.
හෝමෝන-ක්රියාකාරී පිළිකා

අග්න්යාශයේ අග්න්යාශයේ පිළිකා ඉතා දුර්ලභයි - 1-3 ක් / මිලියනයක්. පුරුෂයින් තුළ ඔවුන් 3.5% ක් නම්, කාන්තාවන් තුළ - 16% දක්වා. ඒවායින් බොහොමයක් අන්තරාසර්ග වේ. ප්රමාණය සෙන්ටිමීටර 0.5 සිට සෙ.මී. 15 දක්වා පරාසයක පවතී. හෝමෝන ස්රාවය අනුව ඒවා වර්ග වලට බෙදා ඇත:
- ඉන්සියුලිනෝමා - 75% ක් ගනී,
- VIPoma (බොහෝ විට, 70% ක්ම, 45 න් පසු කාන්තාවන් තුළ හට ගනී) - වැසොඇක්ටිව් බඩවැල් පෙප්ටයිඩයක් නිපදවයි,
- ගැස්ට්රිනෝමා (මැදිවියේ පිරිමින්ට වැඩි වශයෙන් බලපායි),
- ග්ලූකගෝනෝමා - සංඛ්යාතය මිලියන 20 කට 1 ක් වන අතර, බොහෝ විට කාන්තාවන් තුළ, 80% ක් තුළ එය මාරාන්තික වේ.
ඉන්සියුලිනෝමා රෝග ලක්ෂණ
ඉන්සියුලිනෝමා බොහෝ විට අශුභ වුවත්, එය ඉතා ද්රෝහී ය. ගෙඩියක් මගින් පාලනයකින් තොරව ඉන්සියුලින් නිපදවීම රුධිරයේ ග්ලූකෝස් සාන්ද්රණය කැපී පෙනෙන ලෙස අඩුවීමට හේතු වේ (හයිපොග්ලිසිමියා), මෙය රෝගයේ රෝග ලක්ෂණ ඇති කරයි. එය කෙලින්ම රඳා පවතින්නේ ගෙඩිවල සංඛ්යාව, ප්රමාණය සහ ක්රියාකාරිත්වය මත ය. අග්න්යාශයේ නිරෝගී සෛල මගින් හෝමෝනය අඛණ්ඩව සංස්ලේෂණය වන බව අප අමතක නොකළ යුතුය.
හයිපොග්ලිසිමියා ප්රහාර
රෝගයේ ප්රධාන, වඩාත්ම කැපී පෙනෙන සං sign ාව වන්නේ උග්ර හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීමයි. බොහෝ අවස්ථාවන්හීදී, අන්තිම ආහාර වේලෙන් පසු සෑහෙන කාලයක් ගතවී රුධිරයේ සීනි මට්ටම අඩු වූ විට, උදේ පාන්දර, හිස් බඩක් මත ප්රහාරයක් වර්ධනය වේ.
ප්රහාරයක් අතරතුර පුද්ගලයෙකු උදෑසන අවදි කිරීම දුෂ්කර ය, අවදි වීමෙන් පසු ඔහුට දිගු කලක් නොසන්සුන්ව සිටිය හැකිය, ඔහුට සරල ප්රශ්නවලට පිළිතුරු දිය නොහැකි අතර නුසුදුසු චලනයන් සිදු කරයි. මේවා මධ්යම ස්නායු පද්ධතියේ කාබෝහයිඩ්රේට් සාගින්නෙන් සිදුවන වි ness ානයේ ආබාධයක සලකුණු වේ.
පහරදීම් උදේ පමණක් නොව දිවා කාලයේදීද නිරීක්ෂණය කළ හැකිය. විශේෂයෙන් ආහාර වේල් අතර වැඩි කාලයක් ගත වුවහොත් ශාරීරික හා මානසික-මානසික ආතතිය ඇති වේ. උග්ර හයිපොග්ලිසිමියාව මනෝචිකිත්සක උද් .ෝෂණයේ ප්රහාරයක් සමඟ ඇති විය හැකිය. රෝගීන්ට ආක්රමණශීලී බවක් පෙන්විය හැකිය, දිවුරන්න, යමක් කෑ ගසන්න, ප්රශ්නවලට ප්රමාණවත් ලෙස පිළිතුරු දිය නොහැක, පිටතින් එය දරුණු මත්පැන් පානයට සමාන තත්වයක් සේ පෙනේ.
මීට අමතරව, රෝගීන්ට බොහෝ විට අපස්මාරය, දිගු කලක් තිස්සේ ඇතිවන සින්ඩ්රෝමය, විවිධ මාංශ පේශි කණ්ඩායම්වල අනවශ්ය චලනයන් සහ ඇඟිලි වෙව්ලීම වැනි රෝග ඇති වේ. රෝගීන් උණ රෝගයට “විසි” කර ඇති බවට පැමිණිලි කළ හැකිය, පසුව සීතල, වාතය නොමැතිකම, බිය පිළිබඳ පැහැදිලි කළ නොහැකි හැඟීමක්.
හයිපොග්ලිසිමියා රෝගයේ ප්රගතිය සවි conscious ් of ාණිකත්වයේ දුර්වලතාවයට හේතු විය හැකි අතර, වෛද්ය ප්රතිකාර ලබා නොදී රෝගියා මිය යා හැකිය.
අන්තර් කාල පරිච්ඡේදය
අන්තර් කාල පරිච්ඡේදය තුළ ඉන්සියුලිනෝමා රෝගීන් තුළ හඳුනාගත හැකි රෝග ලක්ෂණ නිශ්චිතවම නිශ්චිත නොවන අතර බොහෝ අවස්ථාවන්හීදී ස්නායු විද්යාත්මක ස්වභාවයක් ඇති අතර එමඟින් නිවැරදි රෝග විනිශ්චය කිරීම අපහසු වේ.
දිගුකාලීන හයිපොග්ලිසිමියා සමඟ, කශේරුකා ස්නායු වලින් පීඩා විඳිති, එනම් මුහුණේ සහ ග්ලෝසොෆරින්ජියල්. මුහුණේ අසමමිතිය, නාසෝලාබියල් වල සුමට බව, මුඛයේ කොන් ගසාගෙන යාම, මුහුණේ ඉරියව් නැතිවීම, ලැක්රිමේෂන්, රස කැළඹීම්, දිවේ මූලයේ ප්රදේශයෙහි වේදනාව හා ටොන්සිල මගින් මෙය ප්රකාශ විය හැකිය. පරීක්ෂණයෙන් පසු, සෞඛ්ය සම්පන්න පුද්ගලයින් තුළ නොමැති සමහර ව්යාධි ප්රත්යාවර්තවල පෙනුම වෛද්යවරයාට හඳුනාගත හැකිය. රෝගීන් ද මතකය හා අවධානය පිරිහීම සටහන් කරයි, සුපුරුදු වැඩ කිරීම ඔවුන්ට අපහසු වේ, සිදුවන්නේ කුමක්ද යන්න පිළිබඳ උදාසීනත්වයක් ඇත. එවැනි ස්නායු රෝග ලක්ෂණ කුඩා අක්රිය පිළිකා සමඟ ද නිරීක්ෂණය කළ හැකිය.
රෝගයේ එවැනි නිශ්චිත රෝග ලක්ෂණ හේතුවෙන්, බොහෝ විට රෝගීන්ට ස්නායු රෝග විශේෂ ologists යින් සහ මනෝචිකිත්සකයින් විසින් දීර් treatment කාලයක් තිස්සේ අසාර්ථක ලෙස ප්රතිකාර කරනු ලැබේ.
ඉන්සියුලිනෝමා රෝග විනිශ්චය
කාන්තාවන්ගේ ඔසප් වීමට පෙර, ආහාර ගැනීමෙන් පසු, ශාරීරික ක්රියාකාරකම් වලින් පසු, හිස් බඩක් මත රෝගාබාධ ඇති වන බවට නිර්වින්දන සාක්ෂි රෝගියෙකු තුළ මෙම ගෙඩියක් ඇති බවට සැක කළ යුතුය.
නියෝප්ලාස්ම් ස්රාවය කරන ඉන්සියුලින් සැක කිරීමට හැකි සං signs ා ත්රිත්වයක් ඇත:
- නිරාහාර හයිපොග්ලිසිමියා,
- ප්රහාරය සිදුවන අවස්ථාවේ රුධිර ග්ලූකෝස් ප්රමාණය 2.7 mmol / l ට වඩා අඩුය,
- ග්ලූකෝස් ද්රාවණයේ අභ්යන්තර පරිපාලනය රෝගියා ප්රහාරයෙන් ඉවත් කරයි.
ප්රහාරයක් අතරතුර, රුධිරයේ ඉන්සියුලින් මට්ටම තීරණය වේ, සාමාන්යයෙන් මෙම දර්ශකය ඉතා අඩු ග්ලූකෝස් මට්ටමකින් ඉහළට ඔසවනු ලැබේ. ප්රොග්නොස්ටික් අගය යනු ප්රෝයින්සුලින් සහ සී-පෙප්ටයිඩ ස්රාවය කිරීම අර්ථ දැක්වීමයි.
නියෝප්ලාස්ම් බොහෝ විට ප්රමාණයෙන් කුඩා බැවින් අල්ට්රා සවුන්ඩ් ඩයග්නොස්ටික්ස් සහ ගණනය කළ ටොමොග්රැෆි තොරතුරු නොදක්වයි.
මේ දක්වා, අග්න්යාශයික ඇන්ජියෝග්රැෆි වඩාත් effective ලදායී රෝග විනිශ්චය ක්රමයක් ලෙස හඳුනාගෙන ඇත, මන්ද පිළිකා සාමාන්යයෙන් පුළුල් සනාල ජාලයක් ඇති බැවිනි. ඉන්සියුලිනෝමා වල පිහිටීම සහ ප්රමාණය වඩාත් නිවැරදිව තීරණය කිරීමට මෙය ඔබට ඉඩ සලසයි.
ඉන්සියුලිනෝමා: ප්රතිකාර
බොහෝ අවස්ථාවන්හීදී, ඔවුන් ඉන්සියුලිනෝමා සැත්කම් සඳහා යොමු කරනු ලැබේ, ගෙඩිය ඉවත් කිරීම රෝගියාගේ සම්පූර්ණ සුවය ලබා ගැනීමට හේතු වේ.
ශල්ය වෛද්ය ප්රතිකාර ලබා ගත නොහැකි නම්, රෝගීන්ට ඉන්සියුලින් ස්රාවය අඩු කිරීම සහ ගෙඩියේ වර්ධනය හා එහි මෙටාස්ටේස් මන්දගාමී කිරීම අරමුණු කරගත් drug ෂධ ප්රතිකාර නියම කරනු ලැබේ. හයිපොග්ලිසිමියා ප්රහාර වැළැක්වීම සඳහා කාබෝහයිඩ්රේට් ආහාර නිතර ආහාරයට ගැනීම හෝ ග්ලූකෝස් හඳුන්වාදීම නිර්දේශ කෙරේ.
කුමන වෛද්යවරයා සම්බන්ධ කර ගත යුතුද?
පුද්ගලයෙකුට වරින් වර කුසගින්න, මාංශ පේශි කම්පනය, නුරුස්නා බව, හිසරදය, පසුව උදාසීනත්වය හෝ සිහිය නැතිවීම වැනි උග්ර හැඟීමක් තිබේ නම්, ඔහු අන්තරාසර්ග විද්යා ologist යකු හමුවිය යුතුය. මීට අමතරව, ස්නායු විශේෂ ist වෛද්ය උපදෙස් ලබා ගැනීම අවශ්ය විය හැකිය. ඉන්සියුලිනෝමා ප්රතිකාර බොහෝ විට ශල්ය වෛද්යවරයා විසින් සිදු කරනු ලැබේ.
ශරීරය මගින් සංස්ලේෂණය කරන ලද අතිරික්ත ඉන්සියුලින් විවිධ හේතු නිසා විය හැක. හයිපොග්ලිසිමියා (ඉන්සියුලින් අතිරික්තයක් හේතුවෙන් ඇති වන තත්වයක්) රෝගියාගේ ශරීරයේ ඉන්සියුලිනෝමා නම් පිළිකාවක් ඇති බවට ඇති පළමු සං signal ාව විය හැකිය.
ඉන්සියුලිනෝමා ඉතා දුර්ලභ ය, එබැවින් එය පොදු ව්යාධි සංඛ්යාව ආරෝපණය කළ නොහැකිය. රීතියක් ලෙස, එය වයස අවුරුදු 45 ට වැඩි පුද්ගලයින් තුළ වර්ධනය වේ. ඉන්සියුලිනෝමා මාරාන්තික ගෙඩියක් බවට වර්ධනය විය හැකි නමුත් මෙය සිදුවන්නේ රෝගීන්ගෙන් 7% කට වඩා නොවේ.
ගෙඩියක පෙනුම හෝමෝන ආබාධවලට තුඩු දෙන අතර එහි ප්රති ins ලයක් ලෙස ඉන්සියුලින් සංශ්ලේෂණය වැඩිවේ. අතිරික්ත ඉන්සියුලින් ස්ථීර වන අතර එය හයිපොග්ලිසිමියා ඇති විය හැක.
පහත දැක්වෙන රෝග ලක්ෂණ හයිපොග්ලිසිමියාව තීරණය කිරීමට උපකාරී වේ:
- ඉරුවාරදය සහ කරකැවිල්ල,
- හදිසි දුර්වලතාවය සහ නිදිබර ගතිය,
- දුර්වල සාන්ද්රණය,
- සාගින්න වැඩි කිරීම
- කාංසාව දැනීම.
මෙම තත්වය නියමිත වේලාවට නතර නොකළහොත් ග්ලූකෝස් මට්ටම ඊටත් වඩා පහත වැටෙනු ඇති අතර හයිපොග්ලයිසමික් කෝමා වර්ධනය විය හැකිය.
මේ අනුව, ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කරන සහ හයිපොග්ලිසිමියා ඇති කරන ගෙඩියක් මුලින්ම පෙනේ. ඉන්සියුලිනෝමා පෙනුමට හේතු තවමත් සම්පූර්ණයෙන් වටහාගෙන නොමැත.
රෝග වර්ග දෙකක්
අශුභ පිළිකාවක් යනු අන්තරාසර්ග රෝගයක් වන අතර එය අන්තරාසර්ග විද්යා ologist යෙකු විසින් ප්රතිකාර කරනු ලැබේ. නියෝප්ලාස්මය හෝමෝන සංශ්ලේෂණය උල්ලං violation නය කිරීමක් ඇති කරයි, එබැවින් චිකිත්සාව තෝරාගනු ලබන්නේ අන්තරාසර්ග විද්යා ologist යා විසිනි. නිරපේක්ෂ ඉන්සියුලිනෝමා ඇතිවීමේ ප්රධාන අවදානම වන්නේ හයිපොග්ලිසිමියා වර්ධනය වීමයි. ග්ලූකෝස් සාන්ද්රණය තියුනු ලෙස අඩුවීම කෝමා දක්වා negative ණාත්මක ප්රතිවිපාක ඇති කළ හැකි අතර එය මාරාන්තික විය හැකිය.
හෝමෝන වලට අමතරව, ඉස්නුලෝමා ඔන්කොලොජිකල් ස්වභාවයක් විය හැකිය. මෙම අවස්ථාවේ දී, ඕනෑම මාරාන්තික නියෝප්ලාස්මයක මෙන්, මෙටාස්ටැසිස් අවදානමක් ඇත.
ඉන්සියුලිනෝමාහි පිහිටීම අග්න්යාශය වන බැවින් රෝග විනිශ්චය අතර අග්න්යාශය පරීක්ෂා කිරීම සහ පටක වල ව්යුහය තීරණය කිරීම ඇතුළත් වේ.
ඉන්සියුලිනෝමා වල රෝග ලක්ෂණ
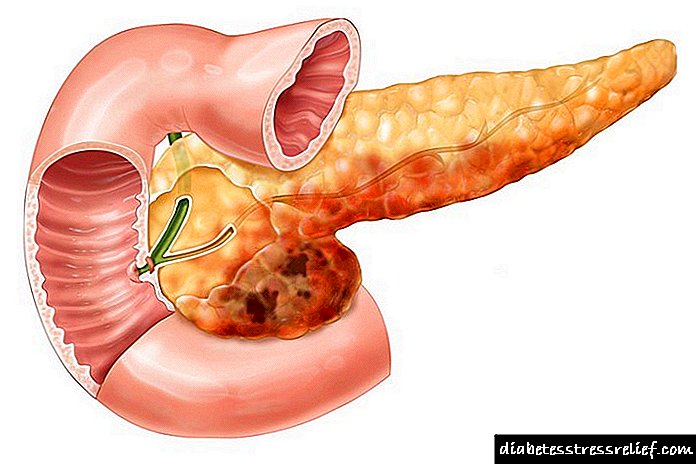
අග්න්යාශයික ඉන්සියුලිනෝමා මූලික වශයෙන් රෝගියාගේ අන්තරාසර්ග පද්ධතියට බලපායි. එමනිසා, රෝගයේ ප්රධාන රෝග ලක්ෂණ වන්නේ රෝගියාගේ ආහාර රුචිය වේගයෙන් වැඩිවීම සහ දැඩි තරබාරුකමයි.
හයිපොග්ලිසිමියා රෝගයේ ලක්ෂණ රෝගියා සවස් වරුවේ පැමිණේ. මෙයට හේතුව දවස පුරා බහුල පෝෂණයයි. රීතියක් ලෙස, හයිපොග්ලිසිමියා එක රැයකින් අතුරුදහන් වන අතර, උදේ රෝගියාට නැවත සුවයක් දැනේ. එවැනි රෝග ලක්ෂණ මගින් රෝගීන් තමන්ගේ සෞඛ්යය කෙරෙහි අවධානය යොමු නොකිරීමට උත්සාහ කරන අතර වෛද්යවරයකු හමුවීමට අකමැති වේ.
අන්තරාසර්ග පද්ධතියට අමතරව, ඉන්සියුලිනෝමා රෝගියාගේ ස්නායු පද්ධතියේ ක්රියාකාරිත්වය මර්දනය කරයි.
අන්තරාසර්ග පද්ධතියෙන් රෝගයේ රෝග ලක්ෂණ:
- ටායිචාර්ඩියා සංවර්ධනය,
- භීතික ප්රහාර (හදිසි ඇඩ්රිනලින් නිෂ්පාදනය),
- සීතල දහඩිය
- වෙව්ලන ඇඟිලි.
ස්නායු පද්ධතිය පහත දැක්වෙන රෝග ලක්ෂණ සමඟ නියෝප්ලාස්මට ප්රතික්රියා කරයි:
- දුර්වලතාවය, කරකැවිල්ල සහ ඉරුවාරදය,
- පදනම් විරහිත ආක්රමණ
- දුර්වල සාන්ද්රණය.
මේ අනුව, අග්න්යාශයික ඉන්සියුලිනෝමා (නියෝප්ලාස්ම්) හි හයිපොග්ලිසිමියා රෝග ලක්ෂණ සමාන වේ. ඒවා හමු වුවහොත් ඔබ වහාම වෛද්යවරයකු හමුවිය යුතුය. හයිපොග්ලිසිමියා කෝමා තත්වයට හේතු විය හැකි අතර එය හෘදයාබාධයක් ඇති කරයි. මෙම රෝගය වැඩිහිටි වියේදී මිනිසුන්ට බලපාන බැවින් මෙම තත්වය මාරාන්තික විය හැකිය.
රෝග විනිශ්චය

ඉන්සියුලිනෝමා රෝග විනිශ්චය අන්තරාසර්ග විද්යා ologist යෙකු විසින් සිදු කරනු ලැබේ. කාලෝචිත රෝග විනිශ්චය මගින් වාසිදායක ප්රති come ලයක් සහ treatment ලදායී ප්රතිකාරයක් සහතික කෙරේ.
- ඉන්සියුලින් මට්ටම තීරණය කිරීම,
- අග්න්යාශයික පටක අධ්යයනය,
- රුධිර ග්ලූකෝස් නිර්ණය,
- අග්න්යාශයේ අල්ට්රා සවුන්ඩ්,
- අග්න්යාශයේ ගණනය කළ ටොමොග්රැෆි.
එවැනි බහු මට්ටමේ රෝග නිර්ණයන් මඟින් ඉන්සියුලින් නිෂ්පාදනයේ ප්රමාණාත්මක වෙනස්කම් සහ ග්ලූකෝස් මර්දනය තීරණය කිරීමට ඉඩ ලබා දේ. අග්න්යාශයේ රෝග විනිශ්චය මඟින් ඉන්සියුලිනෝමා වල ස්වභාවය තීරණය කළ හැකිය.
ප්රතිකාරය කෙසේද?
රෝගියාට ඉන්සියුලිනෝමා ඇති බවට ඔබ සැක කරන්නේ නම්, නිරන්තරයෙන් හයිපොග්ලිසිමියා රෝග ලක්ෂණ ඇත්නම්, ඔබ වෛද්යවරයා වෙත ගොස් පුළුල් පරීක්ෂණයකට භාජනය කළ යුතුය.
රෝග විනිශ්චය මගින් ඉස්නුලිනෝමා තහවුරු කර ඇත්නම්, ගෙඩියේ ස්වභාවය තීරණය කිරීමෙන් පසුව ප්රතිකාර ආරම්භ වේ. පිළිකාවක් වහාම ශල්යකර්මයකින් ඉවත් කරනු ලැබේ. වැඩිදුර ප්රතිකාර කිරීම හයිපොග්ලිසිමියා රෝග ලක්ෂණ සහ එහි ප්රතිවිපාක තුරන් කිරීම අරමුණු කර ගෙන ඇත. සැත්කම බොහෝ විට සංකූලතා රැසකට හේතු වේ, එබැවින් ප්රතිකාර සඳහා ද ඒවා ඉවත් කිරීම ඇතුළත් වේ. ගෙඩියක් බොහෝ විට ස්නායු පද්ධතියට සංකූලතා ලබා දෙන බැවින් ප්රතිකාර සඳහා ස්නායු විශේෂ ist යෙකුගේ උපදෙස් ද අවශ්ය වේ.
රීතියක් ලෙස, නිරපේක්ෂ ඉසුලිනෝමා ප්රතිකාර සඳහා හොඳින් ප්රතිචාර දක්වයි. ව්යාධි විද්යාව නැවත ඇතිවීම ඉතා දුර්ලභ අවස්ථාවන්හිදී සිදු වේ.
මාරාන්තික ඉන්සියුලිනෝමා සඳහා සුදුසුකම් ලත් ප්රතිකාර අවශ්ය වේ, නමුත් මේ අවස්ථාවේ දී කිසිදු විශේෂ ist යෙකුට ප්රතිකාරයේ සාර්ථක ප්රති come ල සහතික කළ නොහැක. ප්රතිකාරය පිළිකා රෝග විශේෂ .යෙකු විසින් සිදු කරනු ලැබේ.
ඉන්සියුලින් පිළිබඳ සැකයක් ඇත්නම්, ගෙඩියක් තනිවම සිදුවන තෙක් ඔබ බලා සිටිය යුතු නැත. වෛද්යවරයකු හමුවීම කාලෝචිත ලෙස රෝගියෙකුගේ ජීවිතය බේරා ගත හැකිය.
වෛද්යවරයකු හමුවන්නේ කවදාද?

කාලෝචිත ප්රතිකාර හා රෝග විනිශ්චය මඟින් ඉන්සියුලින් හඳුනා ගැනීමට කාලය ලබා දෙනු ඇත. සමස්ත ප්රතිකාරයේ ප්රති come ලය රඳා පවතින්නේ මාරාන්තික ඉන්සියුලිනෝමා රෝගියා විශේෂ ist යෙකු වෙත යොමු වන්නේ කෙසේද යන්න මතය.
හයිපොග්ලිසිමියා රෝගයේ පළමු රෝග ලක්ෂණ මතු වූ විට, අන්තරාසර්ග විද්යා ologist යකු හමුවිය යුතුය.
මුල් අවධියේදී ගෙඩියක් නිර්වචනය කිරීම මෙටාස්ටේස් වර්ධනය වීම වළක්වා ගැනීමට සහ පිළිකා ස්වභාවයකින් පිළිකාවට කාලෝචිත ලෙස ප්රතිකාර කිරීමට උපකාරී වේ.
නිරපේක්ෂ ඉස්නුලිනෝමා භයානක නොවන බව ඔබ නොසිතිය යුතුය. සුදුසුකම් ලත් ප්රතිකාරයකින් තොරව, හයිපොග්ලිසිමියා වාර ගණන වැඩි වන අතර මෙය කෝමා දක්වා බරපතල සංකූලතා වලින් පිරී ඇත. රෝගියා කෝමා තත්වයට පත්ව වෛද්යවරයා වෙත ගිය අවස්ථා තිබේ. මෙම අවස්ථාවෙහිදී පමණක් ඉන්සියුලිනෝමා අනාවරණය විය.
වැළැක්වීම සහ පුරෝකථනය කිරීම

රීතියක් ලෙස, ඉන්සියුලිනෝමා කාලෝචිත ලෙස ප්රතිකාර කිරීම රෝගය නැවත ඇතිවීම වළක්වා ගැනීමට උපකාරී වේ. කෙසේ වෙතත්, ඉස්නුලිනෝමා ඉවත් කිරීමෙන් පසු අග්න්යාශය වැනි අග්න්යාශ රෝග බොහෝ විට වර්ධනය වේ. ඔවුන්ට දිගු හා සුදුසුකම් ලත් ප්රතිකාරයක් මෙන්ම ජීවන රටාව සහ පෝෂණ ගැලපීම් අවශ්ය වේ.
නියෝප්ලාස්මය වර්ධනය වීමට හේතු තවමත් හඳුනාගෙන නොමැත, එබැවින් වැළැක්වීමේ ක්රම නොමැත. ගෙඩියක් වර්ධනය වීම වළක්වා ගත නොහැක, කෙසේ වෙතත්, ඔබේ සෞඛ්යය කෙරෙහි නිසි අවධානයක් යොමු කිරීමෙන් ඔබට කාලෝචිත ලෙස ව්යාධි විද්යාව හඳුනාගෙන ප්රතිකාර කළ හැකිය.
අග්න්යාශයෙන් නිපදවන ඉන්සියුලින් ප්රමාණය නිරන්තරයෙන් රුධිර ග්ලූකෝස් මට්ටම මැනීම වැදගත් වේ. නිරෝගී පුද්ගලයෙකුගේ සෞඛ්යය සඳහා සන්සුන්ව සිටීම සඳහා හෝමෝනය හා රුධිරයේ සීනි මට්ටම තීරණය කිරීම සඳහා වසරකට වරක් පරීක්ෂණ පැවැත්වීම ප්රමාණවත් වේ.
පුරෝකථනය දැන ගැනීම සඳහා, එය ඉන්සියුලිනෝමා තේරුම් ගත යුතුය - එය හඳුනා ගන්නේ කෙසේද සහ එය කුමක්ද. ගෙඩියක් නිරෝගී නම්, 70% ක්ම සම්පූර්ණ සුවය ලබා ගනී, නමුත් රෝගියා ඔහුගේ මුළු ජීවිත කාලය පුරාම දේශීය අන්තරාසර්ග විද්යා ologist යෙකු සමඟ ලියාපදිංචි වී ඇති අතර වරින් වර අග්න්යාශයික පරීක්ෂණයකට භාජනය විය යුතුය. රෝගීන්ගෙන් 30% ක් තුළ, රෝගයේ නැවත ඇතිවීමක් දක්නට ලැබේ.
රෝගය ඔන්කොලොජිකල් ස්වභාවයකින් යුක්ත නම්, පුරෝකථනය අප කැමති තරම් රෝස නොවේ. අවස්ථා තුනකින්, ගෙඩිය ඉවත් කළ නොහැක. ප්රමාද වූ රෝග විනිශ්චය හේතුවෙන් චිකිත්සාව බොහෝ විට අසමත් වන අතර 40% ක්ම රෝගය මරණයෙන් අවසන් වේ.
ඉන්සියුලිනෝමා යනු අග්න්යාශයේ අන්තරාසර්ග පිළිකාවකි. මෙම ඉන්ද්රියයේ හෝමෝන ක්රියාකාරී පිළිකාවලින් 70-75% අතර ප්රමාණයක් එයට හේතු වේ. ඉන්සියුලිනෝමා හුදකලා සහ බහු වේ, 1-5% අවස්ථාවන්හිදී, ගෙඩියක් බහු අන්තරාසර්ග ඇඩිනෝමැටෝසිස් වල සං component ටකයකි. එය ඕනෑම වයසකදී සිදුවිය හැක, නමුත් බොහෝ විට - අවුරුදු 40-60 අතර පුද්ගලයින් තුළ, සහ පුරුෂයින් හා කාන්තාවන් තුළ එකම සංඛ්යාතයක් ඇත. පිළිකාමය පිළිකාවන් ප්රමුඛ වේ (ආසන්න වශයෙන් 90% ක්ම). අග්න්යාශයේ ඕනෑම කොටසක ඉන්සියුලිනෝමා දේශීයකරණය කළ හැකිය. රෝගීන්ගෙන් ආසන්න වශයෙන් 1% ක් තුළ, එය ඔමෙටම්, ආමාශ බිත්තිය, duodenum, ප්ලීහාව ගේට්ටුව සහ වෙනත් ප්රදේශවල බාහිරව පිහිටා ඇත. ගෙඩියේ ප්රමාණය මිලිමීටර කිහිපයක් සිට විෂ්කම්භය 15 සෙ.මී. දක්වා වෙනස් වේ, සාමාන්යයෙන් 1-2 සෙ.මී.
ගෙඩියේ ඇති සෛල වලින් වැඩි ප්රමාණයක් බී සෛල වේ, නමුත් A සෛලද ඇත, ස්රාවය කරන කැටිති නොමැති සෛල, බැහැර කරන නාල වල සෛල වලට සමාන වේ. මාරාන්තික ඉන්සියුලිනෝමා මගින් විවිධ අවයව වලට මෙටාස්ටේස් ලබා දිය හැකි නමුත් බොහෝ විට අක්මාවට.
ඉන්සියුලිනෝමා හි ප්රධාන ව්යාධිජනක සාධක වන්නේ රුධිර ග්ලූකෝස් නොසලකා ඉන්සියුලින් පාලනය කිරීම සහ ස්රාවය කිරීමයි (පිළිකා සෛල මගින් ඉන්සියුලින් නිෂ්පාදනය වැඩි කිරීමත් සමඟ ප්රොපෙප්ටයිඩ හා පෙප්ටයිඩ තැන්පත් කිරීමේ හැකියාව අඩු වේ). හයිපර්ඉන්සුලිනිස්වාදයෙන් පැන නැගීම සායනික රෝග ලක්ෂණ බහුතරයකට හේතු වේ.
ඉන්සියුලින් සෛල සමඟ, ඉන්සියුලිනෝමා වැඩි කළ ප්රමාණයෙන් සහ අනෙකුත් පෙප්ටයිඩ වලින් නිපදවිය හැකිය - ග්ලූකොගන්, පීපී.
ඉන්සියුලිනෝමා ඇතිවීමට හේතු:
1921 දී බන්ටිං සහ වෙස්ට් විසින් ඉන්සියුලින් සොයාගත් විගසම, එහි අධික මාත්රාවෙහි රෝග ලක්ෂණ දියවැඩියා රෝගීන් සඳහා වාණිජ drugs ෂධ සායනිකව භාවිතා කිරීමේදී ප්රසිද්ධ විය. මෙම හෝමෝනයේ ස්රාවය වැඩි වීම නිසා ඇතිවන ස්වයංසිද්ධ හයිපොග්ලිසිමියා සංකල්පය සැකසීමට හැරිස්ට මෙය ඉඩ දුන්නේය. 1929 දී ග්රැහැම් විසින් ඉන්සියුලින් ස්රාවය කරන ගෙඩියක් සාර්ථකව ඉවත් කළ පළමු අවස්ථාව වන විට ඉන්සියුලින් හඳුනාගෙන ප්රතිකාර කිරීමට බොහෝ උත්සාහයන් ගන්නා ලදී.එතැන් පටන් බීටා-සෛල නියෝප්ලාස්ම් සහිත රෝගීන් 2,000 ක් පමණ පිළිබඳව ලෝක සාහිත්යයේ වාර්තා වී තිබේ.
ඉන්සියුලිනෝමා රෝග ලක්ෂණ එහි හෝමෝන ක්රියාකාරිත්වය හා සම්බන්ධ බවට සැකයක් නැත. රෝගයේ සමස්ත රෝග ලක්ෂණ සංකීර්ණය රඳා පවතින ප්රධාන ව්යාධිජනක යාන්ත්රණය වන්නේ හයිපර්ඉන්සුලිනිස්වාදයයි. ග්ලූකෝස් හෝමියස්ටැසිස් නියාමනය කරන භෞතික විද්යාත්මක යාන්ත්රණයන්ට අවනත නොවී ඉන්සියුලින් නිරන්තරයෙන් ස්රාවය කිරීම, හයිපොග්ලිසිමියා වර්ධනයට මග පාදයි, සියලුම අවයව හා පටක වල සාමාන්ය ක්රියාකාරිත්වය සඳහා රුධිර ග්ලූකෝස් අවශ්ය වේ. ශරීරයට ඇතුළු වන සියලුම ග්ලූකෝස් වලින් 20% ක් පමණ වැය වන්නේ මොළයේ ක්රියාකාරිත්වය සඳහා ය. හයිපොග්ලිසිමියා රෝගයට මොළයේ ඇති විශේෂ සංවේදීතාවයට හේතුව ශරීරයේ සියලුම පටක වලට වඩා වෙනස්ව මොළයට කාබෝහයිඩ්රේට් සංචිත නොමැති අතර සංසරණය වන නිදහස් මේද අම්ල බලශක්ති ප්රභවයක් ලෙස භාවිතා කිරීමට නොහැකි වීමයි. මිනිත්තු 5-7 ක් සඳහා ග්ලූකෝස් මස්තිෂ්ක බාහිකයට ඇතුළු වීම නැවැත්වූ විට, එහි සෛලවල ආපසු හැරවිය නොහැකි වෙනස්කම් සිදු වන අතර බාහිකයේ වඩාත්ම වෙනස් වූ මූලද්රව්ය මිය යයි.
ග්ලූකෝස් මට්ටම හයිපොග්ලිසිමියා දක්වා අඩුවීමත් සමඟ ග්ලයිකොජෙනොලිසිස්, ග්ලූකෝනොජෙනොසිස්, නිදහස් මේද අම්ල බලමුලු ගැන්වීම සහ කීටොජෙනොසිස් ඉලක්ක කර ගනිමින් යාන්ත්රණ ක්රියාත්මක වේ. මෙම යාන්ත්රණයන්ට ප්රධාන වශයෙන් හෝමෝන 4 ක් ඇතුළත් වේ - නොරපිනෙප්රින්, ග්ලූකගන්, කෝටිසෝල් සහ වර්ධන හෝමෝනය. පෙනෙන විදිහට, සායනික ප්රකාශනයන් ඇති කරන්නේ ඒවායින් පළමුවැන්න පමණි. නොරපිනෙප්රින් මුදා හැරීමෙන් හයිපොග්ලිසිමියා වලට ප්රතික්රියා ඉක්මනින් සිදුවුවහොත්, රෝගියාට දුර්වලතාවය, දහඩිය දැමීම, කාංසාව සහ කුසගින්න ඇති වේ. මධ්යම ස්නායු පද්ධතියේ රෝග ලක්ෂණ අතරට හිසරදය, ද්විත්ව පෙනීම, දුර්වල හැසිරීම, සිහිය නැතිවීම ඇතුළත් වේ. හයිපොග්ලිසිමියා ක්රමයෙන් වර්ධනය වන විට, මධ්යම ස්නායු පද්ධතිය හා සම්බන්ධ වෙනස්කම් පවතින අතර ප්රතික්රියාශීලී (නොරපිනෙප්රින් මත) අවධිය නොපවතී.
ඉන්සියුලිනෝමා ප්රතිකාර:
ප්රතිකාර සඳහා පත් කිරීම:
හයිපොග්ලිසිමියාව දිගටම පවතින්නේ නම්, ඩයසොක්සයිඩ් 1.5 mg / kg ආරම්භක මාත්රාවක් සමඟ වාචිකව දිනකට 2 වතාවක් ස්වභාව ධර්මය සමඟ භාවිතා කළ හැකිය. මාත්රාව 4 mg / kg දක්වා වැඩි කළ හැකිය. සෝමාටොස්ටැටින් ඔක්ට්රියෝටයිඩ් (දිනකට 100-500 subg චර්මාභ්යන්තරව 2-3 වතාවක්) වල ප්රතිසමයක් සෑම විටම effective ලදායී නොවන අතර ඩයසොක්සයිඩ් වලට ප්රතිශක්තීකරණයක් වන අඛණ්ඩ හයිපොග්ලිසිමියා රෝගීන් සඳහා එහි භාවිතය සලකා බැලිය යුතුය. ඔක්ට්රියෝටයිඩ් සමඟ effective ලදායී වූ රෝගීන්ට දිනකට එක් වරක් මිලිග්රෑම් 20-30 මිලිග්රෑම් නියම කළ හැකිය. අග්න්යාශයික එන්සයිම ස්රාවය වීම වළක්වන බැවින්, අග්න්යාශයික එන්සයිම රෝගීන්ට අතිරේකව නියම කළ යුතුය. ඉන්සියුලින් ස්රාවයට කුඩා හා විචල්ය බලපෑමක් ඇති කරන අනෙකුත් drugs ෂධ අතර වෙරාපාමිල්, ඩිල්ටියාසෙම් සහ ෆීනයිටොයින් ඇතුළත් වේ.
ඉන්සියුලිනෝමා වල රෝග ලක්ෂණ දිගටම පවතින්නේ නම්, රසායනික චිකිත්සාව භාවිතා කළ හැකි නමුත් එහි කාර්යක්ෂමතාව සීමිතය. ස්ට්රෙප්ටොසොටොසින් 30% ක් සඳහා is ලදායී වන අතර 5-ෆ්ලෝරූආරසිලි සමඟ සංයෝජිතව, effectiveness ලදායීතාවය වසර 2 ක් දක්වා කාල සීමාවක් සමඟ 60% දක්වා ළඟා වේ. අනෙකුත් drugs ෂධ අතර ඩොක්සොරුබිසින්, ක්ලෝරෝසොටොසින් සහ ඉන්ටර්ෆෙරෝන් ඇතුළත් වේ.
ඉන්සියුලිනෝමා යනු බී සෛල, ලැන්ගර්හාන්ස් දූපත්, අග්න්යාශය, අධික ඉන්සියුලින් ස්රාවය කිරීම, හයිපොග්ලිසිමියා වර්ධනයට අනිවාර්යයෙන්ම හේතු වන ක්රියාකාරී හෝමෝන ගෙඩියක් වේ.
නිරෝගී (85-90% නඩු වලදී) හෝ මාරාන්තික ඉන්සියුලිනෝමා (10-15% නඩු වලදී) ඇත. වයස අවුරුදු 25 ත් 55 ත් අතර පුද්ගලයින් තුළ මෙම රෝගය බහුලව දක්නට ලැබේ. තරුණ අයට මෙම රෝගය භයානක නොවේ.
පිරිමින්ට වඩා කාන්තාවන්ට ඉන්සියුලිනෝමා වැළඳීමේ අවදානම වැඩිය.
අග්න්යාශයේ ඕනෑම කොටසක ඉන්සියුලිනෝමා දිස්විය හැකි අතර සමහර අවස්ථාවල එය ආමාශයේ බිත්තියේ දිස් වේ. එහි මානයන් 1.5 - 2 සෙ.මී.
රෝගයේ ලක්ෂණ
ඉන්සියුලිනෝමාට පහත ලක්ෂණ ඇත:
- ඉන්සියුලිනෝමා වැඩිවීම ඉන්සියුලින් ඊටත් වඩා වැඩි වීමට සහ රුධිරයේ සීනි අඩුවීමට හේතු වේ. ශරීරයට අවශ්ය නොවන විට පවා ඉන්සියුලිනෝමා එය නිරන්තරයෙන් සංස්ලේෂණය කරයි,
- මොළයේ සෛල හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීමේ වැඩි අවදානමක් ඇතැයි සැලකේ, මන්ද ග්ලූකෝස් ප්රධාන ශක්ති ද්රව්යය වේ.
- ඉන්සියුලිනෝමා සමඟ, නියුරොග්ලිකොපීනියා ඇති වන අතර දිගු කාලීන හයිපොග්ලිසිමියා සමඟ සීඑන්එස් වින්යාසයන් විශාල උල්ලං .නයන් සමඟ ප්රකාශ වේ.
- රුධිර ග්ලූකෝස් සාමාන්යයෙන් අඩු වන නමුත් ඉන්සියුලින් සංශ්ලේෂණය ද අඩු වේ. මෙය පරිවෘත්තීය සාමාන්ය නියාමනයේ ප්රති ence ලයකි. ගෙඩියක් තුළ, සීනි අඩුවීමත් සමඟ ඉන්සියුලින් සංශ්ලේෂණය අඩු නොවේ,
- හයිපොග්ලිසිමියා සමඟ, නොරඩ්රිනලින් හෝමෝන රුධිරයට ඇතුල් වේ, ඇඩ්රිනර්ජික් සං signs ා දිස්වේ,
- ඉන්සියුලිනෝමා විවිධ ආකාරවලින් ඉන්සියුලින් සංස්ලේෂණය කරයි, ආරක්ෂා කරයි. එය ග්රන්ථියේ සෙසු සෛල පෝෂණය කරයි,
- ගෙඩියේ හැඩය බලපෑමට ලක් වූ සෛලයේ හැඩයට සමාන වේ,
- ඉන්සියුලිනෝමා යනු අග්න්යාශයික ඉන්සියුලෝමා වර්ගයක් වන අතර එය ICD හි ලැයිස්තුගත කර ඇත,
- මිලියන 1.25 ක් අතරින් එක් අයෙකු මෙම ගෙඩියට ආසාදනය වී ඇත.
ඉන්සියුලිනෝමා සමඟ හයිපොග්ලිසිමියා වල ව්යාධිජනකය
ඉන්සියුලිනෝමා යනු හෝමෝනයක් නිපදවන ගෙඩියක්. ඉන්සියුලිනෝමා සහිත පිළිකා සෛල අක්රමවත් ව්යුහයක් ඇති හෙයින් ඒවා සම්මත නොවන ආකාරයෙන් ක්රියාත්මක වන අතර එම නිසා රුධිරයේ ග්ලූකෝස් මට්ටම නියාමනය නොකෙරේ. මෙම ගෙඩියේ ඉන්සියුලින් විශාල ප්රමාණයක් නිපදවන අතර එමඟින් රුධිරයේ ග්ලූකෝස් සාන්ද්රණය අඩු කරයි. හයිපොග්ලිසිමියා සහ හයිපර්ඉන්සුලිනිස් රෝගයේ ප්රධාන ව්යාධිජනක සම්බන්ධතා වේ.
විවිධ රෝගීන් තුළ ඉන්සියුලිනෝමා වල ව්යාධිජනකය සමාන විය හැකි නමුත් රෝගයේ වර්ධනයේ රෝග ලක්ෂණ බෙහෙවින් වෙනස් ය. එවැනි දර්ශක වලට හේතුව එක් එක් පුද්ගලයාට ඉන්සියුලින් හා හයිපොග්ලිසිමියා වලට වෙනස් සංවේදීතාවයක් තිබීමයි. සියල්ලටම වඩා, රුධිරයේ ග්ලූකෝස් නොමැතිකම මොළයේ පටක වලට දැනේ. මෙයට හේතුව මොළයට ග්ලූකෝස් සැපයුමක් නොමැති අතර බලශක්ති ප්රභවයක් සඳහා ආදේශකයක් ලෙස මේද අම්ල භාවිතා කළ නොහැකි වීමයි.
ඉන්සියුලිනෝමා සඳහා පුරෝකථනය
ගෙඩියක් අශුභ නම්, රැඩිකල් ප්රතිකාර ක්රමය මාරු කිරීමෙන් පසු (ගෙඩිය ඉවත් කිරීම සඳහා සැත්කම්), රෝගියා සුවය ලබයි. ගෙඩියට පැරෙන්ඩොක්රීන් දේශීයකරණයක් ඇති විට, ඉන්සියුලිනෝමා ප්රතිකාරය ද සාර්ථක වනු ඇත.
ගෙඩියක් මාරාන්තික වූ විට, ප්රතිකාරයේ පුරෝකථනය වඩාත් බරපතල වනු ඇත. එය ගෙඩියේ පිහිටීම හා රිෂ් of ගණන මත රඳා පවතී. රසායනික චිකිත්සක drugs ෂධවල සාර්ථකත්වය ඉතා වැදගත් වේ - එය රෝගයේ එක් එක් විශේෂිත අවස්ථාව සහ .ෂධයේ ගෙඩියේ සංවේදීතාව මත රඳා පවතී. බොහෝ විට රෝගීන්ගෙන් 60% ක් ස්ට්රෙප්ටොසොසිටන්ට සංවේදී වේ, මෙම drug ෂධයට ගෙඩියක් සංවේදී නොවේ නම්, ඇඩ්රියාමයිසින් භාවිතා වේ. පුහුණුවීම් වලට අනුව, ඉන්සියුලිනෝමා සැත්කම්වල සාර්ථකත්වය 90% ක්ම ලබා ගත හැකි අතර ශල්යකර්මයේදී මරණය 5-10% අතර වේ.
රැඩිකල් ප්රතිකාර
රැඩිකල් ප්රතිකාරය යනු ගෙඩියක් ඉවත් කිරීම සඳහා සැත්කම් කිරීමයි. ගෙඩිය ඉවත් කිරීම සඳහා රෝගියා ස්වේච්ඡාවෙන් ශල්යකර්ම ප්රතික්ෂේප කළ හැකිය. එසේම, දැඩි ස්වභාවයේ අනුකූල සොමාටික් ප්රකාශයන් ඉදිරියේ ශල්ය වෛද්ය ප්රතිකාර භාවිතා නොකෙරේ.
අග්න්යාශයේ වලිගය තුළ ගෙඩියක් පිහිටා ඇති විට, ශල්යකර්මය සිදු කරනු ලබන්නේ ඉන්ද්රිය පටක වලින් කොටසක් කපා ගෙඩිය ඉවත් කිරීමෙනි. ඉන්සියුලිනෝමා නිරෝගී වන අතර තයිරොයිඩ් ග්රන්ථියේ ශරීරයේ හෝ හිසෙහි පිහිටා ඇති අවස්ථාවන්හිදී, න්යෂ්ටිකකරණය (ගෙඩි ලෙලි ගැසීම) සිදු කෙරේ. ගෙඩියක් බහු තුවාල වලින් මාරාන්තික වන විට සහ එය සම්පූර්ණයෙන්ම ඉවත් කිරීමට නොහැකි වූ විට, drugs ෂධ සමඟ ප්රතිකාර කිරීමේ ක්රමයක් භාවිතා කරයි. Treatment ෂධ ප්රතිකාරයකට ඩයසොක්සයිඩ් (ප්රොග්ලයිසෙම්, හයිපර්ස්ටැට්) හෝ ඔක්ට්රයිටයිඩ් (සැන්ඩොස්ටැටින්) වැනි taking ෂධ ගැනීම ඇතුළත් වේ. මෙම taking ෂධ ගැනීමෙන් ඉන්සියුලින් නිෂ්පාදනය අඩුවීම මෙන්ම හයිපොග්ලිසිමියා ප්රහාර වලක්වනු ලැබේ.
කොන්සර්වේටිව් ප්රතිකාර
ඉන්සියුලිනෝමා වලට ගතානුගතික ප්රතිකාර කිරීමත් සමඟ පහත සඳහන් ප්රති results ල අනුගමනය කරයි: හයිපොග්ලිසිමියා සහනය සහ වැළැක්වීම මෙන්ම පිළිකා ක්රියාවලියට බලපෑම්.
රැඩිකල් ප්රතිකාර ලබා ගත නොහැකි අවස්ථාවන්හිදී, බහු තුවාල ඇති මාරාන්තික ගෙඩියක්, රෝග ලක්ෂණ ප්රතිකාරය නියම කරනු ලැබේ. එවැනි චිකිත්සාවට නිතර කාබෝහයිඩ්රේට් අනුභව කිරීම ඇතුළත් වේ. Drugs ෂධ මගින් ඉන්සියුලින් නිපදවීමේ මට්ටම සාමාන්ය තත්වයට පත් කිරීමට නොහැකි නම්, රෝගියා රසායනික චිකිත්සාව සඳහා ද, පසුව බහු රසායනික චිකිත්සාව සඳහා ද තීරණය වේ.
අපගේ වෙබ් අඩවියෙන් මොස්කව්හි ඉන්සියුලිනෝමා වලට ප්රතිකාර කරන්නේ කුමන සායනදැයි ඔබට පහසුවෙන් සොයාගත හැකිය.
ඔබේ දත්ත ඇතුළත් කරන්න, අපගේ විශේෂ ists යින් ඔබ හා සම්බන්ධ වී ඔබට අදාළ ගැටළු පිළිබඳව නොමිලේ උපදෙස් ලබා දෙනු ඇත.
- මෙය අග්න්යාශයික දූපත් වලට (ලැන්ගර්හාන්ස් දූපත්) බලපාන හෝමෝන ක්රියාකාරී ගෙඩියක්. එය බීටා සෛල වලට බලපාන අතර එහි ප්රති result ලයක් ලෙස පාලනයකින් තොරව නිෂ්පාදනය හා රුධිරයට ඉන්සියුලින් ඇතුල් වීම සිදුවේ. එවැනි නියපොලාම් නිරෝගී විය හැකිය (70% ක්ම) හෝ ඇඩිනොකාර්සිනෝමා විය හැකිය. දෙවැන්න සෙන්ටිමීටර 6 ක් හෝ ඊට වැඩි විෂ්කම්භයක් ඇත.
ඇල්ෆා, ඩෙල්ටා සහ පීපී සෛල වලින් වර්ධනය වන අග්න්යාශයේ පිළිකා (ඉන්සියුලෝමා) වෙනත් වර්ග තිබේ. මෙම අවස්ථාවේ දී, වෙනත් විශේෂ නිපදවනු ලැබේ: අග්න්යාශික පොලිපෙප්ටයිඩ, ගැස්ට්රින්, සෙරොටොනින්, සෝමාටොස්ටැටින් හෝ ඇඩ්රිනොකෝටිකොට්රොපික් හෝමෝනය. සාමාන්යයෙන් වයස අවුරුදු 35 ත් 60 ත් අතර රෝගීන් තුළ ඉන්සියුලිනෝමා හටගනී. පිරිමින් අසනීප වන්නේ කාන්තාවන්ට වඩා 2 ගුණයකින් අඩුවෙන්.
ඉන්සියුලිනෝමා පාරම්පරික රෝගයක් නොවේ, එය තරමක් දුර්ලභ ය. එහි හේතු විද්යාව පැහැදිලි නැත. බොහෝ විට අග්න්යාශයේ පිළිකා අඩු රුධිර ග්ලූකෝස් මගින් කුපිත වන අතර එය ඉන්සියුලින් නිෂ්පාදනය උල්ලං by නය කිරීමකි. හයිපොග්ලිසිමියාව පහත සඳහන් තත්වයන් තුළ ඇතිවිය හැකිය:
- වර්ධන හෝමෝනය නොමැතිකම, පිටියුටරි ග්රන්ථියේ ඉදිරිපස ක්රියාකාරිත්වය අඩුවීම නිසා ඇතිවේ (මෙය ඉන්සියුලින් ක්රියාකාරිත්වය අඩු කිරීමට හේතු වේ),
- අධිවෘක්ක බාහිකයේ (උග්ර හෝ නිදන්ගත) ප්රමාණවත් නොවීම ග්ලූකෝකෝටිකොයිඩ් මට්ටම අඩුවීමට සහ රුධිරයේ සීනි ප්රමාණය අඩුවීමට හේතු වේ.
- දිගුකාලීන රෝගාබාධ හෝ සාගින්න හේතුවෙන් ඇති වන වෙහෙස,
- මයික්සෙඩීමා, ග්ලූකෝස් මට්ටම ඉහළ නංවන තයිරොයිඩ් ද්රව්යවල අඩු අන්තර්ගතය නිසා,
- කාබෝහයිඩ්රේට් ශරීරයෙන් දුර්වල ලෙස අවශෝෂණය කර ඇත්නම්,
- විෂ සහිත හානිවලින් ඇති වන අක්මා රෝග,
- ස්නායු වෙහෙස (ආහාර රුචිය නැතිවීම හේතුවෙන්),
- උදර කුහරයෙහි පිළිකා,
- එන්ටරොකොලයිටිස්.
අග්න්යාශයික ඉන්සියුලෝමා බොහෝ විට ඉන්ද්රියයක වලිගයට හෝ ශරීරයට බලපායි. අස්ථි (අතිරේක) ඉන්ද්රිය පටක මත පදනම්ව ග්රන්ථියෙන් පිටත ඉතා කලාතුරකින් පිහිටා ඇත. පෙනුමෙන් එය form න සැකැස්මකි, එහි විෂ්කම්භය 0.5 සිට 8 සෙ.මී. දක්වා වෙනස් වේ. ගෙඩියේ වර්ණය සුදු, අළු හෝ දුඹුරු වේ.
බොහෝ විට, තනි ඉන්සියුලිනෝමා රෝග විනිශ්චය කරනු ලැබේ, දුර්ලභ අවස්ථාවන්හිදී පමණක් බහු සංයුති ඇත. ගෙඩියක් මන්දගාමී වර්ධනය මගින් සංලක්ෂිත වේ, මෙටාස්ටේස් දුර්ලභ වන අතර මාරාන්තික ස්වරූපයෙන් පමණි.
රෝගයේ වර්ධනය හා සං signs ා
අග්න්යාශයික ඉන්සියුලිනෝමා සමඟ, රෝග ලක්ෂණ ඇති වන්නේ හයිපොග්ලිසිමියා රෝගය හේතුවෙනි. රුධිරයේ ඇති ග්ලූකෝස් මට්ටම නොසලකා ගෙඩියක් මඟින් ඉන්සියුලින් නිෂ්පාදනය වැඩි කිරීම මෙයට හේතුවයි. නිරෝගී පුද්ගලයින් තුළ, ග්ලූකෝස් මට්ටම පහත වැටීමත් සමඟ (නිදසුනක් ලෙස, සමඟ), ඉන්සියුලින් ප්රමාණයෙහි සැලකිය යුතු අඩුවීමක් දක්නට ලැබේ. ඉන්සියුලිනෝමා සමඟ, මෙම යාන්ත්රණය ක්රියා නොකරයි, මන්ද එය ඉන්සියුලින් ගෙඩියට බාධා ඇති බැවිනි. මෙය හයිපොග්ලයිසමික් ප්රහාරයක් සඳහා කොන්දේසි නිර්මානය කරයි.
හයිපොග්ලිසිමියා යනු රුධිරයේ ග්ලූකෝස් නියාමනය කිරීමේ ව්යුහයේ අසමතුලිතතාවයක් හේතුවෙන් ඇතිවන රෝග ලක්ෂණ සංකීර්ණයකි. සීනි මට්ටම 2.5 mmol / L දක්වා පහත වැටෙන විට එය වර්ධනය වේ.
සායනිකව, හයිපොග්ලිසිමියාව ස්නායු මනෝචිකිත්සක ආබාධ වර්ධනය වීම සහ හෝමෝන සංඛ්යාවේ වැඩිවීම මගින් පෙන්නුම් කෙරේ: නොරපිනෙප්රින්, කෝටිසෝල්, ග්ලූකොජන්. නෝර්පිනෙප්රින් වැඩි වීම නිසා දහඩිය දැමීම, අත් පා වෙව්ලීම සහ ඇන්ජිනා පෙක්ටෝරිස් ඇති වේ. පහරදීම් ස්වයංසිද්ධව සිදුවන අතර කාලයත් සමඟ වඩාත් දරුණු ස්වරූපයන් ගනී.
ඉන්සියුලිනෝමා ඇති සියලුම රෝගීන් තුළ, විපල් ත්රිකෝණය පවතින අතර එය පහත රෝග ලක්ෂණ ඇත:
- නිරාහාරව සිටියදී ස්නායු මනෝචිකිත්සක ආබාධ ඇතිවීම,
- 2.7 mmol / l ට අඩු රුධිර ග්ලූකෝස් අඩුවීමක්,
- ග්ලූකෝස් අභ්යන්තර හෝ මුඛ පරිපාලනය මගින් හයිපොග්ලයිසමික් ප්රහාරයක් තුරන් කිරීමේ හැකියාව.
ග්ලූකෝස් එහි ප්රධාන පෝෂණ ප්රභවය වන බැවින් මොළයට මෙම සින්ඩ්රෝමය වඩාත් බලපායි. නිදන්ගත හයිපොග්ලිසිමියා වලදී, මධ්යම ස්නායු පද්ධතියේ ඩිස්ට්රොෆික් වෙනස්කම් සිදු වේ.
ගුප්ත අවධියේදී ඉන්සියුලිනෝමා සං s ා
ඉන්සියුලින් ප්රහාර අතර කාල පරිච්ඡේදයේදී එය විවිධ රෝග ලක්ෂණ හා ආබාධවල ස්වරූපයෙන් ද පෙන්නුම් කරයි. ප්රශස්ත ප්රතිකාරය වෛද්යවරයාට නියම කළ හැකි වන පරිදි ඒවා දැන ගැනීම වැදගත්ය. ගුප්ත අවධියේදී, රෝගීන් තුළ පහත දැක්වෙන රෝග ලක්ෂණ මතු විය හැකිය:
- මාංශ පේශි දුර්වලතාව හෝ වෙනත් මාංශ පේශි චලන ආබාධ (ඇටැක්සියාව),
- හිසරදය
- මතක දුර්වලතාවය සහ මානසික පරිහානිය,
- දෘශ්යාබාධිත වීම
- මනෝභාවය වෙනස් වේ
- අත් පා වල නම්යශීලී-විස්තාරක ප්රත්යාවර්තයේ ආබාධ,
- නිස්ටැග්මස්
- ආහාර රුචිය වැඩි වීම සහ අතිරික්ත බර පෙනුම,
- ලිංගික ආබාධ.
ඉන්සියුලිනෝමා යනු අග්න්යාශයේ හෝමෝන ක්රියාකාරී අයිලට් ගෙඩියක් වන අතර එය ඉන්සියුලින් ප්රමාණය වැඩි කරයි. මෙම රෝගය බොහෝ විට මැදිවියේ හා වැඩිහිටි කාන්තාවන් තුළ හඳුනාගනු ලැබේ. 70% ක්ම ඉන්සියුලිනෝමා යනු කුඩා (සෙ.මී. 6 ට අඩු) ප්රමාණයේ පිළිකාමය පිළිකාවකි. ඉතිරි 30% නියපොලාම් වලට අයත් වන්නේ මාරාන්තික ව්යුහයන්ට ය.
නියෝප්ලාස්මය යනු ස්රාවය කරන ආහාර ජීර්ණ ඉන්ද්රියයේ ක්රියාකාරී හෝමෝනය නිපදවන ගෙඩියක් වන අතර ඉන්සියුලින් අධික ලෙස නිපදවයි. රුධිරයේ ඉන්සියුලින් මට්ටම ඉහළ යාම ග්ලූකෝස් පරිභෝජනය වැඩි කිරීමට හේතු වන බැවින් මෙම ක්රියාවලිය මිනිසුන්ට ඉතා භයානක යැයි සැලකේ. එහි iency නතාවය බරපතල සෞඛ්ය ගැටලු සමඟ හයිපොග්ලිසිමියා වර්ධනය වීමට හේතු වේ. මීට අමතරව, ප්රමාණවත් ප්රතිකාරයක් නොමැති විට අග්න්යාශයික ඉන්සියුලිනෝමා ක්රියාකාරී අක්රමිකතාවයට හැකියාව ඇත.
මෙම වර්ගයේ ගෙඩියක් තුළ, විශේෂ experts යන් එය හඳුනා ගැනීමට උපකාරී වන රූප විද්යාත්මක ලක්ෂණ කිහිපයක් සටහන් කරයි:
- නියෝප්ලාස්මට කැප්සියුලයේ පිහිටා ඇති node න නෝඩයක ස්වරූපය ඇති අතර එමඟින් එය හඳුනා ගැනීම හෝ අක්රමිකතාව හඳුනා ගැනීමට අපහසු වේ.
- ගෙඩියේ වර්ණය ලා රෝස සිට දුඹුරු දක්වා වෙනස් වේ,
- ගෙඩියේ ව්යුහයේ ප්රමාණය 5 සෙ.මී.
වැඩි ඉන්සියුලින් ප්රමාණයක් නිපදවන නියෝප්ලාස්මයක් ග්රන්ථියේ ඕනෑම කොටසක දිස්විය හැකි නමුත් බොහෝ විට එය අග්න්යාශයේ ශරීරයේ දක්නට ලැබේ.අග්න්යාශයේ සෛලවල අක්රමිකතා සිදුවී වර්ධනය වීමට පටන් ගෙන ඇති බව පෙන්නුම් කරන්නේ වසා ගැටිති, පෙනහළු, නෝඩ් සහ අක්මාව තුළ හෝමෝනමය ක්රියාකාරී මෙටාස්ටේස් ඇතිවීමෙනි.
ඉන්සියුලින් වර්ගීකරණය
චිකිත්සක උපක්රම තෝරා ගැනීම සඳහා, නියෝප්ලාස්මේ ස්වභාවය නිවැරදිව තීරණය කිරීම අවශ්ය වේ.
මෙම අරමුණු සඳහා, සායනික භාවිතයේදී, රෝගයේ වර්ගීකරණය අදාළ වේ:
- පළමුවෙන්ම, ඉන්සියුලිනෝමා ගෙඩියක් අක්රමිකතා මට්ටම අනුව බෙදී යයි. 90% ක්ම රෝගීන්ට නිරෝගී නියපොලාම් රෝගයක් ඇති බව හඳුනාගෙන ඇති අතර ඉතිරි 10% ක්ම ගණනය කරනු ලැබේ.
- ඉන්ද්රිය පරෙන්චිමා හි ව්යාප්තියේ මට්ටමට අනුව, අසාමාන්ය ව්යුහයන් හුදකලා (තනි) සහ බහු විය හැකිය. පළමුවැන්න සැමවිටම විශාල වන අතර ඒවා අක්රමිකතාවයට ගොදුරු නොවන අතර, දෙවැන්න පොකුරු වල එකතු වන කුඩා n න නූඩ්ල්ස් වේ.
- අග්න්යාශයේ කුමන කොටසකට හානි සිදුවී ඇත්ද යන්න මත පදනම්ව, හිස, වලිගය සහ ශරීරයේ ඉන්සියුලිනෝමා ස්රාවය වේ. එක් එක් වර්ගයේ නියෝප්ලාස්මය සඳහා, ව්යාධි ක්රියාවලිය නැවැත්වීමට හෝ සම්පූර්ණයෙන්ම ඉවත් කිරීමට හැකි වෛද්ය උපක්රමයක් සුදුසු වේ.
ඉන්සියුලිනෝමා සමඟ හයිපොග්ලිසිමියා
මෙම ව්යාධිජනක තත්වය, සෑම විටම ඉන්සියුලින් ස්රාවය කිරීම සමඟ සිදු වන්නේ රුධිරයේ ග්ලූකෝස් මට්ටම තියුනු ලෙස අඩුවීමේ පසුබිමට එරෙහිව ය. නිරෝගී පුද්ගලයෙකුගේ ශරීරයේ රුධිර ග්ලූකෝස් මට්ටම අඩුවීමත් සමඟ එහි සැකසීමට අවශ්ය ඉන්සියුලින් නිෂ්පාදනය ද අඩු වේ. ගෙඩියක් මගින් ඉන්සියුලින් ස්රාවය කරන සෛල වලට හානි සිදුවුවහොත්, ස්වාභාවික ක්රියාවලිය කඩාකප්පල් වන අතර රුධිරයේ සීනි අඩුවීමත් සමඟ ඉන්සියුලින් ස්රාවය නතර නොවේ.
ඉන්සියුලිනෝමා සමඟ හයිපොග්ලිසිමියා වර්ධනය මෙම ව්යාධිජනක සංසිද්ධියට directly ජුවම සම්බන්ධ වේ, එනම් ඉන්සියුලින් නොමැති විට හානි වූ පිළිකා ව්යුහයන් මගින් අධික ලෙස හා පාලනයකින් තොරව ඉන්සියුලින් නිපදවීම භයානක තත්වයකට මග පාදයි. හෝමෝන ස්රාවය කරන ගෙඩියක් ඉන්සියුලින් නව කොටසක් රුධිරයට මුදා හරින මොහොතේ හයිපොග්ලිසිමියා රෝගයට ගොදුරු වේ.
පහත දැක්වෙන සං signs ා වල පෙනුමෙන් ඔබට භයානක තත්වයක ආරම්භය තීරණය කළ හැකිය:
- කුසගින්න,
- ටායිචාර්ඩියා සහ මුළු සිරුරම වෙව්ලීම,
- පැහැදිලි කළ නොහැකි ව්යාකූලත්වය සහ බිය,
- කථනය, දෘශ්ය හා චර්යා ආබාධ,
- සීතල, ඇලෙන සුළු දහඩිය විශාල ප්රමාණයක් මුදා හැරීම (නළලේ දහඩිය).
දරුණු අවස්ථාවල දී, අග්න්යාශයික ඉන්සියුලිනෝමා, හයිපොග්ලිසිමියා සමඟ එක්ව පුද්ගලයෙකුට කම්පන සහ කෝමා ඇති විය හැක.
ඉන්සියුලිනෝමා ඇතිවීමට හේතු
හෝමෝන ස්රාවය කරන ගෙඩියක් ඇතිවීමට හේතු වන විශ්වාසදායක හේතුවක් විශේෂ experts යන්ට නම් කළ නොහැකිය. කෙසේ වෙතත්, බොහෝ පිළිකා රෝග විශේෂ to යින්ට අනුව හෝමෝන යැපීම එහි වර්ධනයට හේතු වන ප්රධාන සාධකය වේ. ඉන්සියුලිනෝමා ආහාර ජීර්ණ ඉන්ද්රියයේ බීටා සෛල විනාශ කිරීමට හේතු වන අතර එහි ප්රති some ලයක් ලෙස ඇතැම් ද්රව්යවල iency නතාවයක් ප්රකාශ වේ. එවැනි iency නතාවයක් ඇතිවීම සහ සෛල විකෘති කිරීමේ ක්රියාවලිය ආරම්භ කරයි.
අවදානම් සාධක විශාල සංඛ්යාවක් අතර, විශේෂ experts යන් ඉන්සියුලිනෝමා සඳහා පහත දැක්වෙන හේතු සටහන් කරයි, ඒවා ප්රධාන ඒවා වේ:
- අධිවෘක්ක ග්රන්ථි හා පිටියුටරි ග්රන්ථියේ අක්රමිකතා හා සම්බන්ධ අන්තරාසර්ග පද්ධතියේ ක්රියාකාරිත්වයේ බාධා,
- උදරයේ තුවාලයක් හෝ duodenal තුවාලයක්,
- ග්රන්ථියට යාන්ත්රික හෝ රසායනික හානි,
- ආහාර ජීර්ණ පත්රිකාවේ නිදන්ගත රෝග,
- විෂ ද්රව්යවලට නිරාවරණය වීම,
- කැචෙක්සියා (දැඩි වෙහෙස),
- ආහාර ගැනීමේ අක්රමිකතා.
ඉන්සියුලිනෝමා වල රෝග ලක්ෂණ සහ ප්රකාශනය

රෝගයේ ලක්ෂණ සහ ප්රකාශනය
අප්රසන්න ව්යාධිජනක තත්වයක සං signs ා ප්රකාශ කිරීම කෙලින්ම රඳා පවතින්නේ ගෙඩියේ හෝමෝන ක්රියාකාරිත්වයේ මට්ටම මත ය. Negative ණාත්මක රෝග ලක්ෂණ හෙළි නොකර, හෝ ප්රකාශිත ප්රකාශයන් නොමැතිව රෝගය රහසිගතව ඉදිරියට යා හැකිය. ඉන්සියුලිනෝමා රෝගීන්ට නිරන්තරයෙන් කුසගින්න දැනෙන අතර එමඟින් විශාල කාබෝහයිඩ්රේට් (රසකැවිලි, චොකලට්) පරිභෝජනය කිරීමට ඔවුන් පොළඹවයි. ප්රහාරයක ආරම්භය කාලෝචිත ලෙස නැවැත්වීම සඳහා මෙම රසකැවිලි නිරන්තරයෙන් ඔවුන් සමඟ රැගෙන යාමට නිර්දේශ කෙරේ.
ඉන්සියුලිනෝමා හි පහත දැක්වෙන සලකුණු විශේෂිත යැයි සැලකේ:
- අසනීප වීම, දුර්වලකම සහ නිරන්තර හේතු රහිත තෙහෙට්ටුව,
- සීතල, ඇලෙන සුළු දහඩිය වැඩි කිරීම,
- අත් පා වල භූ කම්පනය (යීස්ට්),
- සමේ පැහැය,
- ටායිචාර්ඩියා.
මෙම ඉන්සියුලිනෝමා රෝග ලක්ෂණ මොළයේ වම් අර්ධගෝලයට හානිවීමේ සලකුණු මගින් පරිපූරක වේ: මානසික ක්රියාවලීන් මන්දගාමී වේ, අවධානය අඩු වේ, මතක බිඳවැටීම් බොහෝ විට සිදු වේ. දරුණු අවස්ථාවල දී, ඇම්නේෂියා හා මානසික ආබාධ ඇතිවීම සටහන් වේ.
තොරතුරු සහිත වීඩියෝව
අග්න්යාශයික ඉන්සියුලිනෝමා යනු ඉන්සියුලින් විශාල ප්රමාණයක් ස්රාවය කළ හැකි ගෙඩියක්. මෙය රෝගීන් තුළ හයිපොග්ලිසිමියා ප්රහාර වලට තුඩු දිය හැකිය. දෙවැන්නෙන් අදහස් කරන්නේ අඩු රුධිර ග්ලූකෝස් බවයි.
බොහෝ විට, වයස අවුරුදු 25 ත් 55 ත් අතර පුද්ගලයින් තුළ මෙම වර්ගයේ ගෙඩියක් වර්ධනය වේ. එනම්, මෙම රෝගය වැඩිපුරම වැඩ කරන වයසේදී මිනිසුන් තුළ හට ගනී. ළමා කාලය හා නව යොවුන් වියේදී ඉන්සියුලිනෝමා පාහේ දක්නට නොලැබේ.
බොහෝ අවස්ථාවන්හීදී, ඉන්සියුලිනෝමා යනු පිළිකාමය පිළිකාවකි. ඉතා දුර්ලභ අවස්ථාවන්හිදී, ඉන්සියුලිනෝමා යනු බහු අන්තරාසර්ග ඇඩිනෝමැටෝසිස් රෝග ලක්ෂණ වලින් එකකි.
ප්රමාණයෙන්, ඉන්සියුලිනෝමා සාමාන්යයෙන් 1.5-2cm දක්වා ළඟා වන අතර අග්න්යාශයේ ඕනෑම කොටසක වර්ධනය විය හැක:
අවාසනාවකට මෙන්, ඉන්සියුලිනෝමා වර්ධනය වීමට නිශ්චිත හේතු නොදනී. ව්යාධි විද්යාවේ වර්ධනය ජානමය නැඹුරුතාවයක්, නරක පුරුදු, බාහිර negative ණාත්මක සාධක සහ අනුවර්තන යාන්ත්රණ අසමත් වීමට හේතු වන බව බොහෝ දෙනා විශ්වාස කරති. කෙසේ වෙතත්, ඉහත හේතු සියල්ලම උපකල්පන පමණි.
රෝගයේ රෝග ලක්ෂණ
අග්න්යාශයික ඉන්සියුලිනෝමා පහත දැක්වෙන ලක්ෂණ ලක්ෂණ සමඟ ඉදිරියට යයි:
- රෝගියාගේ රුධිරයේ ඉන්සියුලින් වැඩි වීම නිසා ඇති වන හයිපොග්ලිසිමියා ප්රහාර,
- සාමාන්ය දුර්වලතාවයේ හා තෙහෙට්ටුවේ තියුණු අසාධාරණ ප්රහාරයන් සිදුවීම,
- හෘද ස්පන්දනය (ටායිචාර්ඩියා),
- දහඩිය වැඩි කිරීම
- කාංසාව සහ බිය
- දැඩි කුසගින්න දැනීම.
රෝගීන්ට ආහාර ගැනීමෙන් පසු ඉහත රෝග ලක්ෂණ සියල්ලම අතුරුදහන් වේ. හයිපොග්ලිසිමියා තත්ත්වය දැනෙන්නේ නැති රෝගීන් තුළ රෝගයේ වඩාත් භයානක පා course මාලාව සැලකේ. මේ හේතුව නිසා එවැනි රෝගීන්ට ඔවුන්ගේ තත්වය යථා තත්ත්වයට පත් කිරීම සඳහා නියමිත වේලාවට ආහාර ගත නොහැක.
රුධිරයේ ග්ලූකෝස් මට්ටම අඩු වූ විට, රෝගියාගේ හැසිරීම ප්රමාණවත් නොවනු ඇත. මායාවන්ගෙන් ඔවුන් පීඩා විඳින අතර ඒවා ඉතා පරිකල්පනීය හා විචිත්රවත් පින්තූර සමඟ ඇත. අධික දහඩිය දැමීම, ලවණ වීම, ද්විත්ව පෙනීම ඇත. රෝගියාට බලහත්කාරයෙන් අන් අයගෙන් ආහාර ලබා ගත හැකිය. රුධිරයේ ග්ලූකෝස් තවදුරටත් අඩුවීමත් සමඟ මාංශ පේශි තානය වැඩි වීමක් සිදු වේ. අපස්මාර රෝගයක් ඇතිවිය හැක.
රුධිර පීඩනය ඉහළ යයි, ශිෂ්යයන් දෙගුණ වන අතර ටායිචාර්ඩියා වැඩි වේ. රෝගියාට කාලෝචිත වෛද්ය ප්රතිකාර ලබා නොදුනහොත්, හයිපොග්ලයිසමික් කෝමා තත්වයක් ඇතිවිය හැකිය. වි cious ් lost ාණය නැති වී යයි, ශිෂ්යයන් දෙගුණ තෙගුණ වේ, මාංශ පේශි තානය අඩු වේ, දහඩිය නැවැත්වීම, හෘදය සහ ශ්වසන රිද්මය බාධා ඇති වේ, රුධිර පීඩනය පහත වැටේ.
හයිපොග්ලයිසමික් කෝමා තත්වයක් ඇති වුවහොත්, රෝගියාට මස්තිෂ්ක ශෝථය ඇතිවිය හැක.
හයිපොග්ලිසිමියා රෝගයට අමතරව, ඉන්සියුලිනෝමා හි තවත් වැදගත් සං sign ාවක් ලෙස සැලකෙන්නේ ශරීර බර වැඩිවීම (තරබාරුකම වර්ධනය වීම) ලෙස ය.
වැදගත් කරුණක් වන්නේ හයිපොග්ලිසිමියා ප්රහාර වැළැක්වීම සහ කෝමා හෝ මනෝභාවය වර්ධනය වීම වැළැක්වීම සඳහා රෝගය කාලෝචිත ලෙස හඳුනා ගැනීමයි. ග්ලූකෝස් නොමැතිකම මොළයේ නියුරෝන වලට ly ණාත්මක ලෙස බලපායි. මේ හේතුව නිසා, නිතර නිතර කෝමා රෝගයක් ඇතිවීම, කැළඹිලි රෝග ලක්ෂණයක්, පාකින්සන්වාදය සහ විවර්තන එන්සෙෆලෝපති වර්ධනය වීමට හේතු වේ. හයිපොග්ලයිසමික් ප්රහාරයක් සමඟ, හෘදයාබාධ ඇතිවිය හැක.
ගෙඩියක් ඉවත් කිරීමේ සැත්කමෙන් පසුව, එන්සෙෆලෝපති රෝගයේ ලක්ෂණ සහ බුද්ධිය අඩුවීම දිගටම පැවතිය හැකිය. මෙය වෘත්තීය කුසලතා සහ සමාජ තත්වය අහිමි වීමට හේතු විය හැක.
බොහෝ විට පිරිමින් තුළ හයිපොග්ලිසිමියා ඇතිවීම බෙලහීනතාවයට හේතු වේ.
රෝග ප්රතිකාර
ඉන්සියුලිනෝමා සඳහා ප්රධාන ප්රතිකාරය ශල්යකර්මයකි. ශල්යකර්මයේදී ඉන්සියුලිනෝමා ඉවත් කරනු ලැබේ. ශල්යකර්මයේ පරිමාව ගෙඩියේ ප්රමාණය හා පිහිටීම මත රඳා පවතී.
ඉන්සියුලිනෝමා ඉවත් කිරීම සඳහා පහත සඳහන් මෙහෙයුම් භාවිතා කරනු ලැබේ:
- insulinomectomy (ගෙඩියක් න්යෂ්ටිකකරණය),
- අග්න්යාශය වෙන් කිරීම,
මෙහෙයුමේදී රුධිරයේ ඇති ග්ලූකෝස් මට්ටම තීරණය කිරීමෙන් මෙහෙයුමේ effectiveness ලදායීතාවය තක්සේරු කෙරේ.
පශ්චාත් ශල්යකර්ම සංකූලතා අතර සටහන් කළ හැකිය:
කිසියම් හේතුවක් නිසා සැත්කම සිදු කළ නොහැකි නම්, ප්රතිකාර සඳහා කොන්සර්වේටිව් ප්රතිකාර නියම කරනු ලැබේ.
ගතානුගතික ප්රතිකාරයේ සාරය පහත සඳහන් කරුණු මත පදනම් වේ:
- රෝගියාගේ නිසි තාර්කික පෝෂණය,
- හයිපොග්ලයිසමික් ප්රහාර කාලෝචිත ලෙස ඉවත් කිරීම,
- මොළයේ පරිවෘත්තීය ක්රියාවලීන් වැඩි දියුණු කිරීම සඳහා ation ෂධ.
සාමාන්යයෙන් හයිපොග්ලිසිමියා ප්රහාර වලින් සහනයක් ලබා ගන්නේ කැන්ඩි හෝ උණුසුම් මිහිරි තේ වීදුරුවක් භාවිතා කරමිනි. රෝගියාගේ වි ness ානය උල්ලං is නය වී ඇත්නම්, වෛද්යවරයා විසින් අභ්යන්තර ග්ලූකෝස් ද්රාවණය නියම කරයි.

මනෝචිකිත්සක පහරදීම් වලින් රෝගියා පීඩා විඳින්නේ නම්, හදිසි කරත්තයක් කැඳවීම හදිසි වේ.
රෝග පුරෝකථනය
බොහෝ අවස්ථාවන්හීදී, ගෙඩිය ඉවත් කිරීමේ සැත්කමෙන් පසුව, රෝග විනිශ්චය වාසිදායක වන අතර රෝගියා සුවය ලබයි.
පශ්චාත් ශල්ය මරණ අනුපාතය ඉහළ මට්ටමක නැත. නැවත ඇතිවීම ඉතා කලාතුරකින් වර්ධනය වේ. මාරාන්තික ඉන්සියුලිනෝමා සමඟ, පුරෝකථනය දුර්වලයි.
රෝගය ඇති පුද්ගලයින් අන්තරාසර්ග විද්යා ologist යෙකු හා ස්නායු විශේෂ ist යෙකු සමඟ ලියාපදිංචි විය යුතුය, සමබර ආහාර වේලක් අනුභව කළ යුතුය, නරක පුරුදු අමතක කළ යුතුය. එසේම, ඔවුන් සෑම වසරකම ශාරීරික පරීක්ෂණයකට භාජනය කළ යුතු අතර රුධිරයේ ග්ලූකෝස් මට්ටම නිරීක්ෂණය කළ යුතුය.
අප බොහෝ දෙනෙක්, වෛද්ය විද්යාවට සම්බන්ධ නොවූවත්, “ඕම්” යන පදය ඇති වෛද්ය පද පිළිකා සමඟ සම්බන්ධ වී ඇති බව දනිති. ඉන්සියුලිනෝමා ද ව්යතිරේකයක් නොවේ. බොහෝ අවස්ථාවන්හීදී, එය අග්න්යාශයේ ගෙඩියක්, එනම් හෝමෝන ස්රාවය කරන සෛල (ලැන්ගර්හාන්ස් දූපත් වල බීටා සෛල) වන අතර එය බොහෝ විට ඉන්ද්රියයේ වලිගයේ පිහිටා ඇත. බොහෝ විට ඉන්සියුලින් නිපදවන නියෝප්ලාස්ම් වෙනත් සෛල වලින් වර්ධනය වන අතර ඒවා ප්ලීහාව, අක්මාව, බඩවැල් සහ අනෙකුත් අවයව වල දොරටුවල පිහිටා ඇත. අවාසනාවකට මෙන්, රෝගයේ වර්ධනයේ මාරාන්තික ප්රභේදය වුවද, බොහෝ අවස්ථාවන්හීදී, මෙම ගෙඩියක් අශුභ වේ.
මෙම ගෙඩිය ඉන්සියුලිනෝමා ලෙස හැඳින්වෙන්නේ එහි සෛල පාලනයකින් තොරව ඉන්සියුලින් හෝමෝනය රුධිරයට ස්රාවය කරන අතර එය මූලික වශයෙන් කාබෝහයිඩ්රේට් පරිවෘත්තීය නියාමනය කරයි. මෙම හෝමෝනය නිරන්තරයෙන් නියාමනය නොකිරීම මගින් රෝගයේ ප්රධාන රෝග ලක්ෂණ සම්බන්ධ වේ.
වයස අවුරුදු 30 ත් 50 ත් අතර පුද්ගලයින් තුළ මෙම රෝගය බොහෝ විට හඳුනාගනු ලැබේ, කෙසේ වෙතත්, ඕනෑම වයසක දී ඉන්සියුලිනෝමා ඇතිවිය හැකි අතර, එය හඳුනාගත් අවස්ථා, ළදරුවන් තුළ පවා විස්තර කෙරේ. මෙම රෝගය වඩාත් සුලභ එකක් නොවේ, එබැවින් බොහෝ වෛද්යවරුන්ට එය හමුවන්නේ අතිශය කලාතුරකිනි, නැතහොත් ඉන්සියුලිනෝමා හඳුනාගෙන ප්රතිකාර කිරීමේ අත්දැකීම් නොමැත. මෙම හේතුව නිසා, වැරදි රෝග විනිශ්චය සඳහා ඉහළ සම්භාවිතාවක් ඇති අතර අකාර්යක්ෂම ප්රතිකාරයක් පත් කිරීම.
අග්න්යාශයේ භූ ලක්ෂණ හා ව්යුහ විද්යාව

අග්න්යාශය මිනිසුන්ගේ වැදගත්ම අභ්යන්තර ඉන්ද්රිය වේ. එය එක්සෝ සහ අන්තරාසර්ග ග්රන්ථියකි. එය කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා ආහාර ජීර්ණ එන්සයිම (ට්රිප්සින්, චයිමොට්රිප්සින්, ඇමයිලේස්, ලයිපේස්) සහ හෝමෝන (ග්ලූකගන් සහ ඉන්සියුලින්) නිපදවයි. ඉන්සියුලින් ග්ලූකෝස් අඩු කරන අතර ග්ලූකගන් ඊට පටහැනිව වැඩි වේ. ඇගේ ව්යාධි විද්යාව සුලබ දෙයක් නොවේ, එබැවින් ඇයගේ පිහිටීම හා රෝග ලක්ෂණ පිළිබඳ අදහසක් තිබීම වඩා වටී.
අග්න්යාශය පිහිටා ඇත්තේ කොහේද සහ එයට ප්රතිකාර කරන්නේ කෙසේද? එය උදර කුහරය තුළ උදර කුහරය තුළ යොදවා, එයට යාබදව හා duodenum සමීපව, ඉහළ ලුම්බිම් කශේරුකා 2 මට්ටමේ තබා ඇත.
කේඩීපී අශ්ව කරත්තයක ස්වරූපයෙන් ග්රන්ථිය වටා නැමෙයි. වැඩිහිටි ග්රන්ථියේ ප්රමාණය සෙන්ටිමීටර 20-25 දක්වා, බර - 70-80 ග්රෑම්. එයට හිසක්, ශරීරයක් සහ වලිගයක් ඇත.
හිස කෝපය පල කලේය, ප්ලීහාව අසල වලිගය වම් හයිපොහොන්ඩ්රියම් යටට යයි. ඉදිරිපස සිට බැලූ විට, ප්රක්ෂේපණය නහයට වඩා 10-12 සෙ.මී. ඇයි මෙය දන්නේ? මන්ද එහි දැවිල්ල ඇති වන විට ඇතිවන වේදනාව මෙම කලාප මත හරියටම වැටෙනු ඇත.
අග්න්යාශ රෝග

අග්න්යාශයේ රෝග රාශියක් ඇති අතර ප්රතිකාර සාමාන්යයෙන් ගතානුගතික වේ. නමුත් මෙය පිළිකාවලට අදාළ නොවේ. මෙහිදී රැඩිකල් පියවර පමණි. අග්න්යාශය රිදවන්නේ කෙසේද (රෝග ලක්ෂණ)? ගිනි අවුලුවන ක්රියාවලීන්හි වඩාත් සුලභ වන්නේ වේදනාව සහ ආහාර ජීර්ණ ආබාධයි. ස්ත්රී පුරුෂ භේද නොමැත. වේදනාව එහි ඉඟටිය ස්වභාවය මගින් සංලක්ෂිත වන අතර වම් හයිපොහොන්ඩ්රියම් තුළ දේශීයකරණය වී ඇත. එය ආහාර ගැනීම සමඟ සම්බන්ධ නොවිය හැකිය, බොහෝ විට ඔක්කාරය, සමහර විට ආම්ලික අන්තර්ගතයන් වමනය කිරීම.
ආහාර රුචිය සෑම විටම තියුනු ලෙස අඩු වී හෝ නොපැවතී, රළු වීම, උදරයේ ඉදිමීම සහ පුටුව අස්ථායී වේ. මළ මූත්රාවලදී බොහෝ විට මේදය හෝ ජීර්ණය නොකළ ආහාර මිශ්ර කළ හැකිය.
එසේම, උග්ර ප්රදාහය තුළ, හිසරදය, ටායිචාර්ඩියා, දුර්වලතාවය සහ දහඩිය දැමීමේ ස්වරූපයෙන් මත්පැන් සං signs ා ලක්ෂණ වන අතර උෂ්ණත්වය ඉහළ යා හැකිය. අක්මාව විශාල වේ.
නිදන්ගත අග්න්යාශයේ අග්න්යාශය (රෝග ලක්ෂණ) රිදවන්නේ කෙසේද? මෙහිදී වේදනාව අඩු තීව්රතාවයක් ඇති නමුත් නිරන්තරයෙන් හා පෝෂණයේ දෝෂ සමඟ සම්බන්ධ වේ. නිදන්ගත අග්න්යාශයේ ඇති අන්තරාය නම් එය ග්රන්ථියේ පිළිකා වර්ධනය වීමට හේතු විය හැකි බවයි.
ඉන්සියුලින් වල හේතු විද්යාව
අග්න්යාශයික ඉන්සියුලිනෝමා ඇතිවීමට හේතු අද හරියටම නොදනී. සමහර පර්යේෂකයන් ජානමය නැඹුරුතාවයක බලපෑම යෝජනා කරයි.
නමුත් ප්රකෝපකරන්නන් අවදානම් සාධක ලෙස හැඳින්වේ:
- අධිවෘක්ක ග්රන්ථිය සහ පිටියුටරි ග්රන්ථිය ක්රියා විරහිත වීම,
- ආමාශයේ තුවාලයක් හෝ duodenum,
- අග්න්යාශයට හානිවීම, රසායනික හෝ යාන්ත්රික,
- නිදන්ගත ආමාශ ආන්ත්රයික ව්යාධිවේදය,
- ශරීරයේ වෙහෙස,
- ආහාර ගැනීමේ අක්රමිකතා.
පටක ලක්ෂණ
එය හඳුනා ගැනීම සඳහා අවශ්ය වන ගෙඩියේ රූප විද්යාව: සෑදීම enc න සංවෘත නෝඩයක් මෙන් පෙනේ, මෙය වහාම එහි නිරපේක්ෂතාවයේ ප්රමාණය තීරණය නොකරයි. එහි වර්ණය රෝස සිට දුඹුරු දක්වා වන අතර, අක්රමිකතාවයෙන් එය බොහෝ විට ගඩොල් රතු වේ. මානයන් සෙන්ටිමීටර 5 නොඉක්මවන පරිහානියේදී, හෝමෝන ක්රියාකාරී වන වසා ගැටිති, පෙනහළු, නෝඩ් සහ අක්මාව තුළ ඇති මෙටාස්ටේස් අනාවරණය වේ.
ඉන්සියුලිනෝමා වල සංකූලතා
අග්න්යාශයික ඉන්සියුලිනෝමා වල ප්රතිවිපාක එහි පිළිකාමය පිළිකාව හා අක්රමිකතාව යන දෙකම ගැන සැලකිලිමත් විය හැකිය. නැවත ඉපදීම දැනටමත් සංකූලතාවයක් වන අතර එය සිදුවන්නේ 10% ක් පමණි. නමුත් මෙය සිදු නොවුනත් එය සටහන් වේ:
- මුහුණේ සහ ග්ලෝසොෆරින්ජියල් ස්නායුවේ දුර්වල ක්රියාකාරිත්වය සහිත ස්නායු රෝග ලක්ෂණ,
- දුර්වල මතකය, දැක්ම, මානසික හැකියාවන්,
- පුරුෂයින් තුළ බෙලහීනත්වය ඇතිවිය හැකිය,
- තරබාරුකම.
හයිපොග්ලිසිමියා තත්වයෙන් කෝමා, හෘදයාබාධ ඇතිවිය හැක.
රැඩිකල් පියවර

ශල්ය වෛද්ය ප්රතිකාර වඩාත් සුදුසුය, එහි වර්ග: න්යෂ්ටිකකරණය (ගෙඩි ලෙලි ගැසීම), අග්න්යාශය වෙන් කිරීම, අග්න්යාශය වෙන් කිරීම හෝ සම්පූර්ණ අග්න්යාශය, එනම්. සම්පූර්ණ ඉවත් කිරීම. පොදුවේ ගත් කල, අග්න්යාශයේ මෙහෙයුම් සෑම විටම සංකීර්ණ ලෙස වර්ගීකරණය කර ඇත.
නමුත් ශල්යකර්මයකින් පසු අග්න්යාශයක් නොමැතිව පුද්ගලයෙකුට ජීවත් විය හැකිද යන්න අනාවැකි කිව නොහැක. ශරීරයට බලපාන තරමට negative ණාත්මක සාධක, සංකූලතා ප්රතිශතය වැඩි වේ. මෙහෙයුමේ පරිමාව ඉන්සියුලිනෝමාහි පිහිටීම සහ එහි ප්රමාණය මත රඳා පවතී.
ක්රියාකාරිත්වය අතරතුර කෙලින්ම ගතිකයේ ග්ලූකෝස් මට්ටම තීරණය වේ. රෝගීන්ගෙන් 10% ක් තුළ, සංකූලතා ඇති කරයි: උදර කුහරය, පෙරිටෝනිටිස්, අග්න්යාශය, විස් cess ෝට, අග්න්යාශයික නෙරෝසිස් (මරණයට තුඩු දෙන) වල ෆිස්ටුලස් සහ විවරය. රෝගියාට මෙය අවශ්ය නොවන්නේ නම් හෝ සොමාටික් ව්යාධි තිබේ නම් සැත්කම සිදු නොකෙරේ.
අග්න්යාශයක් නොමැතිව පුද්ගලයෙකුට ජීවත් විය හැකිද? ඇත්ත වශයෙන්ම, ඔව්! නමුත් සෞඛ්ය සම්පන්න ජීවන රටාවකට යටත් වීම සහ වෛද්යවරයෙකුගේ සියලු නිර්දේශයන්ට අනුකූල වීම පමණි.
ගෙඩියක් මාරාන්තික නම්, බහු මෙටාස්ටේස් ඇති අතර එය අක්රිය කළ හැකි නම්, රසායනික චිකිත්සාව නියම කරනු ලැබේ. එය සිදු කරනු ලබන්නේ “ස්ට්රෙප්ටොසොටොසින්”, “5-ෆ්ලෝරූආරසිලින්”, “ඩොක්සොරුබිසින්” යනාදියයි. රසායනික චිකිත්සාව මගින් උපකාර කළ හැක්කේ 60% ක් පමණි: මෙම ප්රමාණය “ස්ට්රෙප්ටොසෝටොසින්” සඳහා ඇති හොඳ සංවේදීතාවයෙන් පැහැදිලි කෙරේ. ස්ට්රෙප්ටොසොටොසින් වලට පිළිකා සංවේදීතාවයේ දී එය ඇඩ්රියාමයිසින් සමඟ ප්රතිස්ථාපනය වේ.
එසේම, ශල්යකර්මයක් කළ නොහැකි නම්, හයිපොග්ලිසිමියා රෝගය වළක්වා ගත හැකිය. මේ සඳහා හයිපර්ග්ලයිසමික් කාරක භාවිතා කරයි (ඇඩ්රිනලින්, නොරඩ්රිනලින්, ග්ලූකගන්, කෝටිකොස්ටෙරොයිඩ්).
ඉන්සියුලින් නිෂ්පාදනය මැඩපැවැත්වීම සඳහා “ඩයසොක්සයිඩ්” (“ප්රොග්ලයික්ම්”, “හයිපර්ස්ටැට්”) හෝ “ඔක්ට්රියෝටයිඩ් (සැන්ඩොස්ටැටින්) නියම කරනු ලැබේ. ඒවා හයිපොග්ලිසිමියා ප්රහාරවල බරපතලකම අඩු කරයි. කුෂින්ගේ සින්ඩ්රෝම් වර්ගයේ ආබාධ.
ඉන්සියුලින් සඳහා ආහාර ගැනීම
ආහාර වේලක් පමණක් ඉතිරි විය යුතුය. ඉන්සියුලිනෝමා සමඟ රෝගියාට ලුණු දැමූ, දුම් කළ, කුළුබඩු සහිත, මේද හා බැදපු ආහාර භාවිතය අත්හැර දැමීමට මෙන්ම කාබනීකෘත බීම සහ කෝපි අවම කිරීමට අවශ්ය වේ.
මනාපය යනු කෙඳි අඩංගු ආහාර වේ. සරල (පිරිපහදු කළ) කාබෝහයිඩ්රේට් සම්පූර්ණයෙන්ම බැහැර කර ඇත. මේවා සීනි, කේක්, පේස්ට්රි, චොකලට් මෙන්ම ඉහළ GKI සහිත නිෂ්පාදන: අර්තාපල්, සුදු පාන්, මෆින්, සම්පූර්ණ කිරි.
පානීය තන්ත්රය ශක්තිමත් වී ඇති අතර, ඔබ දිනකට අවම වශයෙන් පිරිසිදු ජලය ලීටර් 2 ක් පානය කළ යුතුය, නමුත් කිසිම අවස්ථාවක කෝපි සහ පැණිරස සෝඩා පානය නොකරන්න.
නිරපේක්ෂ ඉන්සියුලිනෝමා සමඟ, 80% ක්ම යථා තත්ත්වයට පත්වීමේ ප්රතිශතය. නඩු වලින් 3% ක් තුළ, නැවත ඇතිවිය හැක. මරණ අනුපාතය 5-10% කි. Ectopic insulinomas සමඟ, කොන්සර්වේටිව් ප්රතිකාර පමණක් නියම කරනු ලැබේ.
ඉන්සියුලින් අක්රමිකතාව සමඟ අග්න්යාශයේ අක්රමිකතාවයක් ඇති වුවහොත්, පුරෝකථනය රඳා පවතින්නේ මෙටාස්ටේස් සහ ගෙඩියේ දේශීයකරණය මත ය. අක්රමිකතාවයේ ප්රතිශතය 10% කි. අවුරුදු 2 ක පැවැත්ම අනුපාතය 60% ක් පමණ වේ. ඉන්සියුලිනෝමා රෝග විනිශ්චය කළ මොහොතේ සිට රෝගියා අන්තරාසර්ග විද්යා ologist යෙකු හා ස්නායු විශේෂ ist යෙකු විසින් ජීවිත කාලය පුරාම වෛද්ය පරීක්ෂණයකට භාජනය කරනු ලැබේ.