දියවැඩියාව සඳහා ප්රතිවෛරස: දියවැඩියා රෝගීන් සඳහා NSAIDs කුමක් විය හැකිද?
පළමු වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාව සමඟ ශරීර උෂ්ණත්වය ඉහළ යාම බොහෝ විට දක්නට ලැබේ. එහි ප්රබල වැඩිවීමත් සමඟ රුධිරයේ ග්ලූකෝස් සාන්ද්රණය සැලකිය යුතු ලෙස ඉහළ යයි. මෙම හේතූන් නිසා, රෝගියා විසින්ම මූලිකත්වය ගෙන සීනි අන්තර්ගතය සාමාන්ය තත්වයට පත් කිරීමට උත්සාහ කළ යුතු අතර පසුව ඉහළ උෂ්ණත්වයට හේතු සොයා ගත යුතුය.
දියවැඩියා රෝගීන්ගේ අධික උෂ්ණත්වය: කුමක් කළ යුතුද?
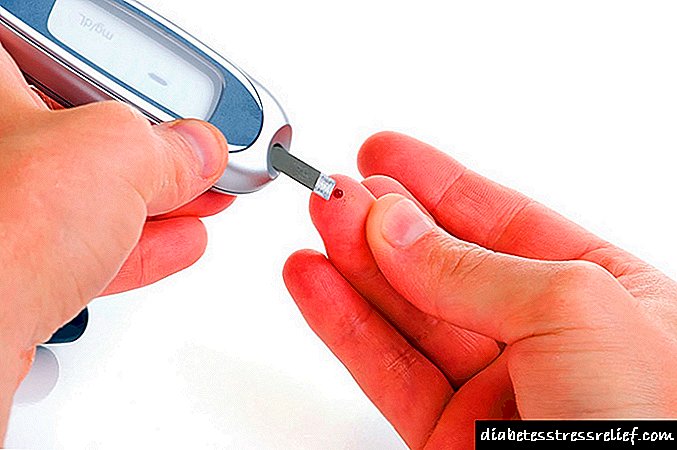
 තාපය අංශක 37.5 ත් 38.5 ත් අතර වන විට, ඔබ අනිවාර්යයෙන්ම රුධිරයේ ග්ලූකෝස් සාන්ද්රණය මැනිය යුතුය. එහි අන්තර්ගතය වැඩි වීමට පටන් ගත්තේ නම්, රෝගියාට ඊනියා "කෙටි" ඉන්සියුලින් සෑදිය යුතුය.
තාපය අංශක 37.5 ත් 38.5 ත් අතර වන විට, ඔබ අනිවාර්යයෙන්ම රුධිරයේ ග්ලූකෝස් සාන්ද්රණය මැනිය යුතුය. එහි අන්තර්ගතය වැඩි වීමට පටන් ගත්තේ නම්, රෝගියාට ඊනියා "කෙටි" ඉන්සියුලින් සෑදිය යුතුය.
මෙම අවස්ථාවේ දී, හෝමෝනයෙහි අතිරේක 10% ක් ප්රධාන මාත්රාවට එකතු කරනු ලැබේ. එහි වැඩිවීම අතරතුර, කෑමට පෙර “කුඩා” ඉන්සියුලින් එන්නතක් කිරීම අවශ්ය වන අතර, එහි බලපෑම මිනිත්තු 30 කට පසුව දැනෙනු ඇත.
නමුත් දෙවන වර්ගයේ දියවැඩියාව සමඟ පළමු ක්රමය අක්රිය වී ඇති අතර ශරීර උෂ්ණත්වය තවමත් ඉහළ යන අතර එහි දර්ශකය දැනටමත් අංශක 39 දක්වා ළඟා වේ නම් ඉන්සියුලින් දෛනික අනුපාතයට තවත් 25% ක් එකතු කළ යුතුය.
අවධානය යොමු කරන්න! දිගු හා කෙටි ඉන්සියුලින් ක්රම ඒකාබද්ධ නොකළ යුතුය, මන්ද උෂ්ණත්වය ඉහළ ගියහොත් දීර් ins ඉන්සියුලින් එහි බලපෑම නැති වී යන අතර එහි ප්රති result ලයක් ලෙස එය කඩා වැටෙනු ඇත.
දිගු අකාර්යක්ෂම ඉන්සියුලින් ඇතුළත් වන්නේ:
හෝමෝනයේ මුළු දෛනික පරිභෝජනය "කෙටි" ඉන්සියුලින් ලෙස ගත යුතුය. එන්නත් සමාන මාත්රාවලට බෙදා සෑම පැය 4 කට වරක් පරිපාලනය කළ යුතුය.
 කෙසේ වෙතත්, පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සමඟ, ඉහළ ශරීර උෂ්ණත්වය ක්රමයෙන් ඉහළ යන්නේ නම්, මෙය රුධිරයේ ඇසිටෝන් පැවතීමට හේතු වේ. මෙම ද්රව්යය හඳුනා ගැනීමෙන් රුධිරයේ ඉන්සියුලින් iency නතාවයක් පෙන්නුම් කරයි.
කෙසේ වෙතත්, පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සමඟ, ඉහළ ශරීර උෂ්ණත්වය ක්රමයෙන් ඉහළ යන්නේ නම්, මෙය රුධිරයේ ඇසිටෝන් පැවතීමට හේතු වේ. මෙම ද්රව්යය හඳුනා ගැනීමෙන් රුධිරයේ ඉන්සියුලින් iency නතාවයක් පෙන්නුම් කරයි.
ඇසිටෝන් අන්තර්ගතය අඩු කිරීම සඳහා, රෝගියාට දිනපතා dose ෂධ මාත්රාවෙන් 20% ක් (ආසන්න වශයෙන් ඒකක 8 ක්) කෙටි ඉන්සියුලින් ලෙස ලබා ගත යුතුය. පැය 3 කට පසු ඔහුගේ තත්වය යහපත් අතට හැරී නොමැති නම්, ක්රියා පටිපාටිය නැවත නැවතත් කළ යුතුය.
ග්ලූකෝස් සාන්ද්රණය අඩු වීමට පටන් ගත් විට ග්ලයිසිමියාව සාමාන්යකරණය කිරීම සඳහා ඉන්සියුලින් 10 mmol / L සහ 2-3UE ගත යුතුය.
අවධානය යොමු කරන්න! සංඛ්යාලේඛනවලට අනුව, දියවැඩියාවේ අධික උණ ඇති වන්නේ 5% ක් පමණි. ඒ අතරම, ඉතිරි 95% හෝමෝනය කෙටි එන්නත් භාවිතා කරමින් මෙම ගැටලුවට මුහුණ දෙයි.
අධික උෂ්ණත්වයට හේතු වේ
බොහෝ විට තාපයේ වැරදිකරුවන් වන්නේ:
- නියුමෝනියාව
- cystitis
- staph ආසාදනය,
- pyelonephritis, වකුගඩු වල සෙප්ටික් මෙටාස්ටේස්,
- තෙරපීම.
කෙසේ වෙතත්, ඔබ රෝගය ස්වයං-රෝග විනිශ්චය සඳහා යොමු නොකළ යුතුය, මන්ද විවිධ වර්ගයේ දියවැඩියාවෙහි සංකූලතා ඇතිවීමට සැබෑ හේතුව තීරණය කළ හැක්කේ වෛද්යවරයෙකුට පමණි.
එපමණක් නොව, යටින් පවතින රෝගයට අනුකූල වන treatment ලදායී ප්රතිකාරයක් නියම කළ හැක්කේ විශේෂ ist යෙකුට පමණි.
දියවැඩියා රෝගීන්ගේ අඩු ශරීර උෂ්ණත්වය සමඟ කළ යුත්තේ කුමක්ද?
දෙවන වර්ගයේ හෝ පළමු වර්ගයේ දියවැඩියාව සඳහා අංශක 35.8–37 දර්ශකයක් සාමාන්ය වේ. එබැවින්, ශරීර උෂ්ණත්වය මෙම පරාමිතීන්ට ගැලපේ නම්, යම් පියවර ගැනීම වටින්නේ නැත.
නමුත් දර්ශකය 35.8 ට වඩා අඩු වූ විට, ඔබට කරදර වීමට පටන් ගත හැකිය. කළ යුතු පළමු දෙය නම් එවැනි දර්ශකයක් භෞතික විද්යාත්මක ලක්ෂණයක්ද නැතිනම් එය රෝගයක ලකුණක්ද යන්න තීරණය කිරීමයි.
ශරීරයේ කාර්යයේ අසාමාන්යතා හඳුනාගෙන නොමැති නම්, පහත දැක්වෙන සාමාන්ය වෛද්ය නිර්දේශයන් ප්රමාණවත් වනු ඇත:
- නිතිපතා ව්යායාම කිරීම
- කන්නයට සුදුසු ස්වාභාවික හා නිසි ලෙස තෝරාගත් ඇඳුම් ඇඳීම,
- ප්රතිවිරුද්ධ ස්නානය කිරීම
- නිවැරදි ආහාරය.
සමහර විට දෙවන වර්ගයේ දියවැඩියාව ඇති විට, තාප නිෂ්පාදනයට අවශ්ය ග්ලයිකෝජන් මට්ටම අඩු වුවහොත් ශරීර උෂ්ණත්වය අඩු වේ.එවිට ඔබ වෛද්ය උපදෙස් මත රඳා ඉන්සියුලින් මාත්රාව වෙනස් කළ යුතුය.
උණ ඇති දියවැඩියා රෝගීන් සඳහා හොඳම ආහාරය කුමක්ද?
 උණ ඇති දියවැඩියා රෝගීන් ඔවුන්ගේ සුපුරුදු ආහාර වේල තරමක් වෙනස් කළ යුතුය. එසේම, සෝඩියම් සහ පොටෑසියම් බහුල ආහාර සමඟ මෙනුව වෙනස් විය යුතුය.
උණ ඇති දියවැඩියා රෝගීන් ඔවුන්ගේ සුපුරුදු ආහාර වේල තරමක් වෙනස් කළ යුතුය. එසේම, සෝඩියම් සහ පොටෑසියම් බහුල ආහාර සමඟ මෙනුව වෙනස් විය යුතුය.
අවධානය යොමු කරන්න! විජලනය වළක්වා ගැනීම සඳහා වෛද්යවරු නිර්දේශ කරන්නේ සෑම පැයකටම වතුර වීදුරු 1.5 ක් පානය කිරීමයි.
එසේම, ඉහළ ග්ලයිසිමියා (13 mmol ට වඩා) සමඟ, ඔබට විවිධ රසකාරක අඩංගු බීම පානය කළ නොහැක. තෝරා ගැනීම වඩා හොඳය:
- අඩු මේද කුකුල් මස් සුප් හොද්ද,
- ඛනිජ ජලය
- හරිත තේ.
කෙසේ වෙතත්, ඔබ සෑම පැය 4 කට වරක් ආහාරයට ගත යුතු ආහාර කොටස් කුඩා කොටස් වලට බෙදිය යුතුය. ශරීර උෂ්ණත්වය පහත වැටුණු විට, රෝගියා ක්රමයෙන් ආහාර ගැනීමේ ක්රමයට නැවත පැමිණිය හැකිය.
වෛද්යවරයකු හමුවීමකින් තොරව නොකළ යුත්තේ කවදාද?
ඇත්ත වශයෙන්ම, අධික ශරීර උෂ්ණත්වයක් ඇති දියවැඩියා රෝගියෙකු වහාම වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය. නමුත් ස්වයං ation ෂධ තෝරාගත් අයට තවමත් වෛද්ය උපකාර අවශ්ය විය හැකිය:
- දිගු වමනය සහ පාචනය (පැය 6),
- රෝගියාට හෝ ඔහු වටා සිටින අයට ඇසිටෝන් සුවඳ ඇසෙන්නේ නම්,
- හුස්ම හිරවීම සහ නිරන්තර පපුවේ වේදනාව සමඟ,
- රුධිරයේ ග්ලූකෝස් සාන්ද්රණය ත්රිත්ව මැනීමෙන් පසුව, දර්ශකය අඩු වේ (3.3 mmol) හෝ අධි තක්සේරු කළ (14 mmol),
- රෝගය ආරම්භයේ සිට දින කිහිපයකට පසු කිසිදු දියුණුවක් නොමැත.
දියවැඩියාව සමඟ ඇති විය හැකි උෂ්ණත්වය කුමක්ද?
මිනිස් රුධිරයේ ග්ලූකෝස් මට්ටමේ තරමක් තියුණු වෙනසක් හේතුවෙන් දියවැඩියා රෝගයේ උෂ්ණත්වය බොහෝ විට ඉහළ යයි. එවැනි ගැටළුවක් රෝගියාගේ සෞඛ්යය සැලකිය යුතු ලෙස නරක අතට හැරවීම පමණක් නොව, ඔහුගේ ජීවිතයට සැලකිය යුතු අවදානමක් ඇති කරයි. එවැනි තත්වයන් තුළ එවැනි අහිතකර ප්රතිවිපාක වලින් ඔබව ආරක්ෂා කර ගන්නේ කෙසේද යන්න තේරුම් ගැනීම අතිශයින්ම වැදගත් වන්නේ එබැවිනි.
උෂ්ණත්වය ඉහළ නැංවීමට ප්රධාන හේතු
දියවැඩියාව සඳහා උෂ්ණත්වය සෙල්සියස් අංශක 35.8 සිට 37 දක්වා විය යුතුය. වෙනත් දර්ශක වෛද්ය ආයතනයකින් උපකාර පැතීමට හේතුවක් වේ.
උෂ්ණත්වය ඉහළ නැංවීමට හේතු විය හැක්කේ:
- උග්ර ශ්වසන වෛරස් ආසාදන, උණ, උගුරේ අමාරුව, නියුමෝනියාව හෝ ශ්වසන පද්ධතියේ වෙනත් රෝග.
- මුත්රා පද්ධතියේ රෝග. ග්ලෝමෙරුලෝන්ෆ්රයිටිස් සහ පයිලෝනෙෆ්රයිටිස් පසුබිමට එරෙහිව උෂ්ණත්වය ඉහළ යයි.
- සමට බලපාන ආසාදන. බොහෝ විට චර්ම රෝග විශේෂ patients යින් විසින් රෝගීන් තුළ ෆුරුන්කුලෝසිස් පෙනුම හඳුනා ගනී.
- ස්ටැෆිලොකොකල් ආසාදනය. එය රෝගියාගේ ශරීරය මත සම්පූර්ණයෙන්ම වෙනස් දේශීයකරණයක් තිබිය හැකිය.
- සීනි සාන්ද්රණය අධික ලෙස වැඩි වීම.
ශරීර උෂ්ණත්වය ඉහළ යාමේ අන්තරාය පවතින්නේ එවැනි තත්වයක් තුළ අග්න්යාශයේ උත්තේජනයක් පවතින අතර එහි ප්රති result ලයක් ලෙස එය ඊටත් වඩා ඉන්සියුලින් නිපදවයි.
රෝග ලක්ෂණ ගැටළු
එහි සාන්ද්රණය අඩු කිරීමට ඔබ නිසි පියවර නොගන්නේ නම්, උෂ්ණත්වයේ ඇති රුධිරයේ සීනි නිරන්තරයෙන් වැඩි වේ. එවැනි ව්යාධි විද්යාවක රෝග ලක්ෂණ පහත පරිදි වේ:
- සාමාන්ය දුර්වලතාවය සහ ක්රියාකාරිත්වය අඩුවීම.
- දැඩි පිපාසය ඇතිවීම.
- ශීතල පෙනුම.
- හිසෙහි වේදනාව ප්රකාශ කිරීම.
- උදාසීනකම සහ ඕනෑම ක්රියාවක් කිරීමට අපහසු වීම.
- කරකැවිල්ල හා ක්ලාන්තය ඇතිවීම.
උෂ්ණත්වයේ පසුබිමට එරෙහිව අධි රුධිර සීනි ක්ෂණික චිකිත්සක ක්රියාමාර්ග අවශ්ය වන භයානක තත්වයකි.
දියවැඩියා රෝගීන්ගේ ශරීර උෂ්ණත්වය අඩු කිරීම
සමහර අවස්ථාවල දියවැඩියා රෝගීන්ට යටින් පවතින රෝග හේතුවෙන් තාප හුවමාරුව සැලකිය යුතු ලෙස අඩු කළ හැකිය. ගැටළුව පැන නගින්නේ උෂ්ණත්වය සෙල්සියස් අංශක 35.8 ට වඩා පහත වැටෙන විට පමණි. ඔබ අවධානය යොමු කළ යුතු පහත සඳහන් වැදගත් සාධක දෙක නිසා මෙම තත්වය පෙනේ:
- විශේෂිත රෝගයක් වර්ධනය කිරීමේ ක්රියාකාරී ක්රියාවලියක් පැවතීම,
- ශරීරයේ තනි භෞතික විද්යාත්මක ලක්ෂණ.
බොහෝ විට, තාප හුවමාරුව අඩු වීමෙන් ඇඟවෙන්නේ ශරීරය ග්ලයිකෝජන් සමඟ අවසන් වන අතර එය නිසි ශරීර උෂ්ණත්වය පවත්වා ගැනීමට වගකිව යුතු බවයි. තත්වය සාමාන්ය තත්වයට පත් කළ හැකි එකම ක්රමය වන්නේ ඉන්සියුලින් මාත්රාව සහ එය ගත යුතු කාලසටහන සකස් කිරීමයි.
ශරීරයේ ලක්ෂණ නිසා ඇති වූ බැවින් අඩු උෂ්ණත්ව පාලන තන්ත්රය කිසිදු ගැටළුවක් සමඟ සම්බන්ධ නොවන්නේ නම්, කිසිදු චිකිත්සක පියවරක් ගැනීම රෙකමදාරු කරනු නොලැබේ. උෂ්ණත්වය පහත වැටීමට හේතුව මෙය බව තේරුම් ගැනීමට, පහත සරල පියවර ගත යුතුය:
- ප්රතිවිරුද්ධ ස්නානය කරන්න
- උණුසුම් දියර සැලකිය යුතු ප්රමාණයක් පරිභෝජනය,
- ටිකක් ශාරීරික ක්රියාකාරකම් කරන්න (නිදසුනක් වශයෙන්, ඇවිදීම හරහා),
- ටික වේලාවක් උණුසුම් ඇඳුම් ඇඳගන්න.
රෝගයක් සමඟ උෂ්ණත්වය වෙනස් වීම
මිනිස් සිරුරේ ඕනෑම උෂ්ණත්ව උච්චාවචනයන් සෑම විටම යම් උත්තේජනයක් සඳහා ප්රතික්රියාවකි. උෂ්ණත්ව උච්චාවචනයන් වැඩි වීමට හෝ අඩු වීමට ඉඩ ඇත. දියවැඩියා රෝගීන්ට අධික උණ ඇති විය හැක.
බැක්ටීරියා ආසාදනයකට දැවිල්ල එකතු වූ විට, අපට මේ ගැන කතා කළ හැකිය:
- cystitis
- pyelonephritis,
- ක්ෂුද්රජීවී සමේ තුවාල - ෆුරුන්කුලෝසිස්.
 මිනිස් ප්රතිශක්තිය දුර්වල වී ඇති අතර ග්ලූකෝස් අණු කුඩා යාත්රාවලට අහිතකර ලෙස බලපාන හෙයින් විවිධ බැක්ටීරියා විශාල වශයෙන් ආක්රමණය වේ. රීතියක් ලෙස, මුත්රාශය හා වකුගඩු වලට මුලින්ම බලපාන්නේ පොලියුරියා රෝගය නිසාය. ව්යාධි ක්රියාවලිය උග්ර කරන ආසාදන ආරම්භයේ විවිධ negative ණාත්මක අවස්ථාවන්ට මුත්රා පීඩනය නිරන්තරයෙන් එකතු වේ.
මිනිස් ප්රතිශක්තිය දුර්වල වී ඇති අතර ග්ලූකෝස් අණු කුඩා යාත්රාවලට අහිතකර ලෙස බලපාන හෙයින් විවිධ බැක්ටීරියා විශාල වශයෙන් ආක්රමණය වේ. රීතියක් ලෙස, මුත්රාශය හා වකුගඩු වලට මුලින්ම බලපාන්නේ පොලියුරියා රෝගය නිසාය. ව්යාධි ක්රියාවලිය උග්ර කරන ආසාදන ආරම්භයේ විවිධ negative ණාත්මක අවස්ථාවන්ට මුත්රා පීඩනය නිරන්තරයෙන් එකතු වේ.
ඔබ සීනි අඩු කරන drugs ෂධ භාවිතය සඳහා නීති රීති අනුගමනය නොකරන්නේ නම්, රුධිරයේ සීනි වැඩි කළ හැකිය. පුද්ගලයෙකුට පළමු වර්ගයේ දියවැඩියාව තිබේ නම්, එවැනි වේගවත් වෙනස්වීම් බලපෑමකින් තොරව හයිපර්තර්මියා රෝගයට හේතු විය හැක.
උෂ්ණත්ව වෙනස්වීම් වලට අමතරව, පහත සඳහන් දෑ නිරීක්ෂණය කළ හැකිය:
- හිසරදය
- නිදිබර ගතිය
- සාමාන්ය දුර්වලතාවය
- දුර්වල වි .ානය.
දියවැඩියා රෝගයේ උෂ්ණත්වයක් තිබේ නම්, ඔබ මුලින්ම සීනි මට්ටම මැනිය යුතු අතර පසුව වෙනස්කම් වලට ප්රධාන හේතුව හඳුනාගත යුතුය. චිකිත්සාවේ පදනම වන්නේ රුධිරයේ ග්ලූකෝස් සාමාන්යකරණය කිරීම සහ ආසාදිත ෆියුසි සෑදීමේදී ප්රතිබැක්ටීරීය ප්රතිකාරය. ප්රතිවෛරස් සහ ප්රති-ගිනි අවුලුවන drugs ෂධ භාවිතා කළ හැකිය.
දියවැඩියාව ඇති පුද්ගලයෙකු සඳහා කුමන drugs ෂධ භාවිතා කරන්නේද යන්න වෛද්යවරයා තීරණය කරයි. උෂ්ණත්වය අඩු කිරීම සඳහා භාවිතා කරන සියලුම ස්ටෙරොයිඩ් නොවන drugs ෂධ පාහේ හයිපොග්ලයිසමික් බලපෑමක් ඇති කරයි. නුසුදුසු මාත්රාව මගින් හයිපොග්ලිසිමික් කෝමා ඇති විය හැක.
දියවැඩියාව සඳහා වේදනා නාශක
 දියවැඩියා රෝගයේදී, අන්තරාසර්ග විද්යා ologist යෙකුගේ අධීක්ෂණය යටතේ ඔබ නිරන්තරයෙන් නිරීක්ෂණය කර ප්රතිකාර ලබා ගත යුතුය. දියවැඩියා රෝගීන් සඳහා, පූර්ණ ජීවිතයක් සඳහා යතුර වන්නේ විනය සහ වෛද්යවරයාගේ සියලු නිර්දේශයන් හරියටම පිළිපැදීමට ඇති කැමැත්තයි.
දියවැඩියා රෝගයේදී, අන්තරාසර්ග විද්යා ologist යෙකුගේ අධීක්ෂණය යටතේ ඔබ නිරන්තරයෙන් නිරීක්ෂණය කර ප්රතිකාර ලබා ගත යුතුය. දියවැඩියා රෝගීන් සඳහා, පූර්ණ ජීවිතයක් සඳහා යතුර වන්නේ විනය සහ වෛද්යවරයාගේ සියලු නිර්දේශයන් හරියටම පිළිපැදීමට ඇති කැමැත්තයි.
දියවැඩියාවෙන් පෙළෙන අය ඔවුන්ගේ ations ෂධ හෝ ඉන්සියුලින් එන්නත් බාධාවකින් තොරව ප්රවේශමෙන් ගත යුතුය.
ප්රධාන රෝගයට සම්බන්ධ පත්වීම් සිදු කිරීම වෙනත් ව්යාධි නොමැති බව සහතික නොකරයි. දියවැඩියාව සමඟ, බොහෝ විට සෑදී ඇත:
- අන්තරාසර්ග පද්ධතියේ අක්රමිකතා,
- තරබාරුකම
- ආහාර ජීර්ණ පත්රිකාවේ ව්යාධි විද්යාව,
- ආ ro ාත සහ හෘදයාබාධ,
- ග්ලුකෝමා, ඇසේ සුද, දෘෂ්ටි විතානය.
දියවැඩියාව ඇති අය, අනෙක් සියල්ලන් මෙන්, වේදනාව හා සම්බන්ධ විවිධ තත්වයන්ට මුහුණ දෙති. දිස්විය හැක:
වෙනත් රෝග සමඟ වෛරස් ආසාදන සටහන් කිරීම වටී.
වේදනා නාශක කාරක pharma ෂධ කණ්ඩායම් විශාල සංඛ්යාවක් ඇත. ඔවුන් සියල්ලන්ටම නිශ්චිත රසායනික ව්යුහයක්, ක්රියාකාරීත්වයේ යාන්ත්රණයක්, ශරීරයෙන් බැහැර කිරීමේ ක්රමයක් සහ වෙනත් ලක්ෂණ ඇත.
දියවැඩියාව පවතින විට භාවිතා කළ හැකි විවිධාකාර වේදනා නාශක ations ෂධ තිබේ. තීව්රතාවය සහ ප්රාදේශීයකරණය මත පදනම්ව, ටැබ්ලට් ආධාරයෙන් සහ එන්නත් ආධාරයෙන් වේදනාව නැවැත්විය හැකිය.
පුද්ගලයෙකුගේ තනි ලක්ෂණ හා සම්බන්ධ ප්රතිවිරෝධතා ඇත, නමුත් දියවැඩියාව ඇතිවීම හා සම්බන්ධ කිසිදු ප්රතිවිරෝධතා නොමැත.
උෂ්ණත්වය අඩු කිරීම සඳහා දර්ශක
ඕනෑම විෂබීජනාශක drugs ෂධයක් ව්යාධි විද්යාවේ හේතුව තුරන් නොකරයි, නමුත් රෝගයේ සමහර රෝග ලක්ෂණ පමණක් නතර කිරීමෙන් ඔබට සුවයක් දැනේ. දින කිහිපයක් ඇඳ විවේකය නිරීක්ෂණය කළ හැකි නම්, ඔබට ප්රතිවෛරස් drugs ෂධ ප්රතික්ෂේප කර අයදුම් කළ හැකිය:
- කාමරය විකාශනය කිරීම
- සීතල ඇසුරුම්
- මී පැණි සහ සුව කරන bs ෂධ පැළෑටි සමඟ උණුසුම් තේ.
අඩු ශ්රේණියේ උෂ්ණත්වය අංශක 37 ක් පමණ වන අතර, ප්රති-නාශක use ෂධ භාවිතා කිරීම අවශ්ය නොවේ. ඔබට වඩාත් නරක යැයි හැඟේ නම් සහ උෂ්ණත්වය අංශක 38 ට වඩා වැඩි නම්, ඔබ වෛද්යවරයකු අමතා ඔහුගේ නිර්දේශ පිළිපැදිය යුතුය. ප්රති-නාශක drugs ෂධ භාවිතා කළ යුත්තේ:
- ඉහළ ශරීර උෂ්ණත්වය
- මධ්යම ස්නායු පද්ධතියේ නිදන්ගත ව්යාධි විද්යාව, ශ්වසන සහ හෘද වාහිනී පද්ධති,
- හයිපර්තර්මියා හි දුර්වල ඉවසීම,
- කැක්කුම ඇතිවීමේ ප්රවණතාව,
- බැක්ටීරියා ආසාදන සම්බන්ධ කිරීම.
දියවැඩියාව සඳහා වන ප්රතිප්රතිකාරකය ක්රියා කර උෂ්ණත්වය පහත වැටී ඇත්නම්, උෂ්ණත්වය නැවත ඉහළ යාමට පටන් ගන්නා තෙක් රෝගියාට නැවත නැවතත් drug ෂධ මාත්රාවක් ලබා දිය යුතු නොවේ.
පැයක් ඇතුළත උෂ්ණත්වය සාමාන්ය තත්වයට පත් නොවන්නේ නම්, ඔබ වෛද්ය ආධාර ලබා ගත යුතුය.
ප්රතිවෛරස් drugs ෂධ වර්ග
ශරීරයේ උෂ්ණත්වය ඉහළ යන විට, දැවිල්ලෙහි ක්රියාකාරී මැදිහත්කරු වන ප්රොස්ටැග්ලැන්ඩින් ඊ සෑදීම ආරම්භ වේ. මෙය උණ ඇතිවීමට හේතුව ලෙස සැලකේ. Antipyretic drugs ෂධ ව්යාධි ක්රියාවලියට බාධා කරන අතර පුරස්ථිති සංශ්ලේෂණය ඉවත් කරයි, එබැවින් ශරීර උෂ්ණත්වය අඩු වේ.
වැඩිහිටියන් සඳහා වන ප්රතිවෛරස් drugs ෂධවල සමස්ත ලැයිස්තුව පහත පරිදි බෙදිය හැකිය.
- ස්ටෙරොයිඩ් නොවන ප්රති-ගිනි අවුලුවන drugs ෂධ (NSAIDs),
- ඔපියොයිඩ් විශ්ලේෂක.
 ප්රතිවෛරස් drugs ෂධ ලැයිස්තුව තරමක් විශාලය. වර්තමානයේ, එන්එස්ඒඅයිඩී කාණ්ඩ 15 ෂධ කාණ්ඩ 15 කින් නියෝජනය වේ. සෑම drug ෂධයකටම ආවේණික ලක්ෂණ, ප්රති-නාශක සහ ප්රති-ගිනි අවුලුවන බලපෑමක් ඇත.
ප්රතිවෛරස් drugs ෂධ ලැයිස්තුව තරමක් විශාලය. වර්තමානයේ, එන්එස්ඒඅයිඩී කාණ්ඩ 15 ෂධ කාණ්ඩ 15 කින් නියෝජනය වේ. සෑම drug ෂධයකටම ආවේණික ලක්ෂණ, ප්රති-නාශක සහ ප්රති-ගිනි අවුලුවන බලපෑමක් ඇත.
අඩු අතුරු ආබාධ හේතුවෙන් NSAIDs ඉක්මනින් ජනප්රිය විය. මෙම අරමුදල් කාණ්ඩ 2 කට බෙදා ඇත:
ඇස්පිරින්, පැරසිටමෝල්, සිට්රමොන්, ඉබුප්රොෆෙන්, ඉන්ඩොමෙතසින් යනු පළමු වර්ගයේ drugs ෂධ වන අතර එහි ප්රති-ගිනි අවුලුවන බලපෑම නොතකා ඇතැම් අතුරු ආබාධ ඇති වේ. බොහෝ විට, රෝගීන්ට ඇත්තේ:
- බ්රොන්කොස්පාස්ම්
- දුර්වල වකුගඩු සහ අක්මාවේ ක්රියාකාරිත්වය,
- ආමාශ ආන්ත්රයික වණ.
දෙවන පරම්පරාවේ ප්රතිවෛරස් drugs ෂධ නිපදවනු ලබන්නේ නිමේසුලයිඩ්, කොක්සිබ්, මෙලොක්සිකාම් යන පදනම මත ය. මෙම අරමුදල් ආරක්ෂිත වන අතර මුල් .ෂධවල අවාසි නොමැත. කෙසේ වෙතත්, හෘද වාහිනී පද්ධතියෙන් අතුරු ආබාධ ඇතිවීමේ හැකියාවක් ඇත.
උෂ්ණත්වය අඩු කිරීම සඳහා එක් සංරචක drugs ෂධ සෑම විටම ඉක්මනින් ක්රියා කරන අතර වඩා හොඳින් අවශෝෂණය වේ. සංඛ්යාලේඛන වලට අනුව වැඩිහිටි රෝගීන් පළමු පරම්පරාවේ ප්රතිවෛරස් drugs ෂධ භාවිතා කිරීමට වැඩි ඉඩක් ඇත.
වඩාත් සුලභ ප්රතිවෛරස් drugs ෂධ
ප්රතිවෛරස් drugs ෂධ විවිධ මාත්රා ආකාරවලින් ලබා ගත හැකිය. එය විය හැක්කේ:
- සිරප්
- එන්නත් විසඳුම
- අත්හිටුවීම
- ගුද මාර්ගයේ ආධාරක
- කැප්සියුල සහ ටැබ්ලට්.
 කුඩා දරුවන්ට මිහිරි සිරප් සහ ඉටිපන්දම් නියම කරනු ලැබේ. වැඩිහිටියන් සඳහා, ටැබ්ලට් ආකාරයෙන් drugs ෂධ ගැනීම වඩාත් සුදුසුය. දුෂ්කර අවස්ථාවල දී, උෂ්ණත්වය විවේචනාත්මක අගයන් දක්වා ඉහළ යන විට, හැකි තරම් කාර්යක්ෂමව හා ඉක්මනින් ක්රියා කරන එන්නත් සඳහා විසඳුම් භාවිතා කිරීම වැදගත් වේ.
කුඩා දරුවන්ට මිහිරි සිරප් සහ ඉටිපන්දම් නියම කරනු ලැබේ. වැඩිහිටියන් සඳහා, ටැබ්ලට් ආකාරයෙන් drugs ෂධ ගැනීම වඩාත් සුදුසුය. දුෂ්කර අවස්ථාවල දී, උෂ්ණත්වය විවේචනාත්මක අගයන් දක්වා ඉහළ යන විට, හැකි තරම් කාර්යක්ෂමව හා ඉක්මනින් ක්රියා කරන එන්නත් සඳහා විසඳුම් භාවිතා කිරීම වැදගත් වේ.
වෙනත් අවස්ථාවල දී, වැඩිහිටියන්ට ටැබ්ලට් නාශක නාශක drugs ෂධ නියම කරනු ලැබේ. වඩාත් ජනප්රිය උෂ්ණත්ව ප්රති-කාරක භාවිතා කිරීමේ ලක්ෂණ සහ ක්රම ඔබ දැන සිටිය යුතුය.
පැරසිටමෝල් යනු ප්රබල ප්රති-නාශක බලපෑමක් සහ විශ්ලේෂක බලපෑමක් ඇති drug ෂධයකි. පැරසිටමෝල් බලපෑම යටතේ ගිනි අවුලුවන ක්රියාවලිය එතරම් .ලදායී නොවේ.රෝගීන්ගේ සමාලෝචන වලට අනුව පැරසිටමෝල් ඉක්මනින් උණ අඩු කරයි.
පැරසිටමෝල් මේ සඳහා භාවිතා නොවේ:
- නිදන්ගත මත්පැන්
- තනි පුද්ගල නොඉවසීම,
- අක්මාව හා වකුගඩු වල ව්යාධි විද්යාව.
දැඩි contraindication යනු වකුගඩු දියවැඩියාවයි.
වෝල්ටරන් එහි ප්රධාන සං component ටකයයි - ඩයික්ලොෆෙනැක් සෝඩියම්. Drug ෂධය pain ලදායී ලෙස වේදනාව ඉවත් කරන අතර උණ ඉවත් කරයි. වැඩිහිටියන් සඳහා සම්භාව්ය මාත්රාව 1 ටැබ්ලට් එක දිනකට තුන් වරක් දක්වා වේ.
ඉබුක්ලින් යනු පැරසිටමෝල් වල ව්යුත්පන්නයකි. මෙම සංයෝජන drug ෂධයට ඉබුප්රොෆෙන් සහ පැරසිටමෝල් ඇතුළත් වේ. මෙම drug ෂධය රෝගීන්ගේ සෑම කණ්ඩායමක්ම හොඳින් ඉවසා සිටින අතර, මෙවලම ස්පර්ශ්ය චිකිත්සක බලපෑමක් සපයයි.
වැඩිහිටියන් දිනකට 3 වතාවක් එක් ටැබ්ලටයක් ගත යුතුය. ඉබුක්ලින් භාවිතය සඳහා contraindications තිබේ, ඒවා නම්:
- වණ
- දරුවෙකු ලැබීම
- මව්කිරි දීම
- වකුගඩු සහ අක්මා රෝග
- නිදන්ගත මත්පැන්.
පැනඩෝල් යනු ජනප්රිය ප්රති-නාශකයකි. එහි හරය වන්නේ පැරසිටමෝල් ය. Film ෂධ ටැබ්ලට් වලින් නිකුත් කරනු ලැබේ, ඒවා චිත්රපට ආලේපනයකින් ආලේප කර ඇත. ළමුන් සඳහා සිරෝ, කාර්යක්ෂම ටැබ්ලට් සහ ගුද මාර්ගයේ ආධාරක ඇත.
පැනඩෝල් හි අවම contraindications ඇත. ඒවා අතර:
- තනි පුද්ගල නොඉවසීම,
- අක්මා ව්යාධිවේදය
- සංසරණ පද්ධතියේ රෝග.
සමහර අවස්ථාවල අතුරු ආබාධවලට අසාත්මිකතා මෙන්ම ඩිස්පෙප්ටික් රෝග ලක්ෂණ සහ රුධිර ගණනය කිරීම් වෙනස් වේ.
 Indomethacin යනු වඩාත් ජනප්රිය NSAID වලින් එකකි; බොහෝ රෝගීන්ට එහි ප්රති-ගිනි අවුලුවන බලපෑම දැනේ. ප්රධාන ද්රව්යය වන්නේ ඉන්ඩොලිලැසිටික් අම්ලය. ශ්වසන පද්ධතියේ බෝවන හා ගිනි අවුලුවන රෝග වලදී, සහනයක් ලැබේ, වේදනාව සහ ප්රතිවෛරස් ගුණාංග ප්රකාශ වේ. නිෂ්පාදිතය ඉටිපන්දම් සහ ටැබ්ලට් ආකාරයෙන් නිකුත් වේ. ප්රතිකර්මයේ ටැබ්ලටයේ ස්වරූපය හා සසඳන විට, උපස්ථායකයන් වේගවත් ප්රති result ලයක් ලබා දෙන අතර අතුරු ආබාධ නොමැත.
Indomethacin යනු වඩාත් ජනප්රිය NSAID වලින් එකකි; බොහෝ රෝගීන්ට එහි ප්රති-ගිනි අවුලුවන බලපෑම දැනේ. ප්රධාන ද්රව්යය වන්නේ ඉන්ඩොලිලැසිටික් අම්ලය. ශ්වසන පද්ධතියේ බෝවන හා ගිනි අවුලුවන රෝග වලදී, සහනයක් ලැබේ, වේදනාව සහ ප්රතිවෛරස් ගුණාංග ප්රකාශ වේ. නිෂ්පාදිතය ඉටිපන්දම් සහ ටැබ්ලට් ආකාරයෙන් නිකුත් වේ. ප්රතිකර්මයේ ටැබ්ලටයේ ස්වරූපය හා සසඳන විට, උපස්ථායකයන් වේගවත් ප්රති result ලයක් ලබා දෙන අතර අතුරු ආබාධ නොමැත.
ටැබ්ලට් වල ඇති සීතල යනු දිගුකාලීනව ක්රියා කරන කාරකයකි. උග්ර ශ්වසන වෛරස් ආසාදන හා ඉන්ෆ්ලුවෙන්සා ප්රතිකාර සඳහා මෙම drug ෂධය භාවිතා කරයි. Effective ලදායී ලෙස උච්චාරණය කරන ලද විශ්ලේෂක බලපෑමක් පෙන්නුම් කරයි:
පැරසිටමෝල් වල සංයුතිය වන්නේ ෆීනියෝෆ්රීන් සහ ක්ලෝරෆෙනමයින් ය. පැරසිටමෝල් පහත සඳහන් බලපෑම් ඇති කරයි:
- හිසරදය, සන්ධි වේදනාව සහ මාංශ පේශි වේදනාව අඩු කරයි,
- නිර්වින්දනය කරයි
- ශරීර උෂ්ණත්වය අඩු කරයි.
ක්ලෝරෆෙනමයින් කැසීම ඉවත් කරයි, ප්රති-ආසාත්මිකතා බලපෑමක් ඇති කරයි, එමෙන්ම ශ්ලේෂ්මල පටලවල ලැක්රිමේෂන් සහ කෝපවීම අඩු කරයි.
කොල්ඩැක්ටයට ප්රමාණවත් තරම් ප්රතිවිරෝධතා ඇත, විශේෂයෙන්:
- ග්ලුකෝමා
- අක්මාව හා වකුගඩු වල ව්යාධිවේදය,
- සනාල ව්යාධි විද්යාව,
- IHD සහ දියවැඩියාව
- ආහාර ජීර්ණ පත්රයේ වැඩ අඩුවීම,
- අධි රුධිර පීඩනය
- ධමනි වල ධමනි අවහිරතා,
- වණ
- අධි සංවේදීතාව
- ගර්භණීභාවය සහ මව්කිරි දීම.
එෆෙරල්ගන් යනු විශ්ලේෂක, ප්රති-නාශක කාණ්ඩයේ කොටසකි. එහි හරය වන්නේ පැරසිටමෝල් ය. මෙම මෙවලම රුධිර රෝග ඇති අයට, සං components ටක වලට ඉහළ සංවේදීතාවයක් මෙන්ම වකුගඩු හා අක්මාවේ ව්යාධි විද්යාව සඳහා contraindicated. මෙම ලිපියේ වීඩියෝව මඟින් උණ සහ දියවැඩියාව සමඟ කළ යුතු දේ ඔබට කියනු ඇත.
දියවැඩියා උෂ්ණත්වය - දියවැඩියාව පිළිබඳ සියල්ල
පැයක් ඇතුළත උෂ්ණත්වය සාමාන්ය තත්වයට පත් නොවන්නේ නම්, ඔබ වෛද්ය ආධාර ලබා ගත යුතුය. ප්රතිවෛරස් drugs ෂධ වර්ග ශරීරයේ උෂ්ණත්වය ඉහළ යන විට, දැවිල්ලෙහි ක්රියාකාරී මැදිහත්කරු වන ප්රොස්ටැග්ලැන්ඩින් ඊ සෑදීම ආරම්භ වේ.
මෙය උණ ඇතිවීමට හේතුව ලෙස සැලකේ.

Antipyretic drugs ෂධ ව්යාධි ක්රියාවලියට බාධා කරන අතර පුරස්ථිති සංශ්ලේෂණය ඉවත් කරයි, එබැවින් ශරීර උෂ්ණත්වය අඩු වේ. වැඩිහිටියන් සඳහා වන ප්රතිවෛරස් drugs ෂධවල සමස්ත ලැයිස්තුව පහත පරිදි බෙදිය හැකිය: ප්රතිවෛරස් drugs ෂධ ලැයිස්තුව තරමක් විශාලය.
වර්තමානයේ, එන්එස්ඒඅයිඩී කාණ්ඩ 15 ෂධ කාණ්ඩ 15 කින් නියෝජනය වේ. සෑම drug ෂධයකටම ආවේණික ලක්ෂණ, ප්රති-නාශක සහ ප්රති-ගිනි අවුලුවන බලපෑමක් ඇත.

අඩු අතුරු ආබාධ නිසා ඔවුන් ඉක්මනින් වෙඩි තැබීමට පටන් ගත්තාට වඩා. මෙම drugs ෂධ උෂ්ණත්ව 2 කට බෙදා ඇත: ඇස්පිරින්, පැරසිටමෝල්, සිට්රමොන්, ඉබුප්රොෆෙන්, ඉන්ඩොමෙතැසින්, මෙම drugs ෂධ ඒවායේ ප්රති-ගිනි අවුලුවන බලපෑම නොතකා පරම්පරාවේදී ඇතැම් අතුරු ආබාධවලින් ජනනය කළ හැකිය. බොහෝ විට, රෝගීන් සඳහන් කළේ: දෙවන පරම්පරාවේ ප්රතිවෛරස් drugs ෂධ නයිමසුලයිඩ්, කොක්සිබ්, මෙලොක්සිකම් මත පදනම්ව නිර්මාණය වේ. මෙම අරමුදල් ආරක්ෂිත වන අතර මුල් .ෂධවල අවාසි නොමැත.
කෙසේ වෙතත්, හෘද වාහිනී පද්ධතියෙන් අහිතකර දියවැඩියාව ඇතිවීමේ අවස්ථාවක් තිබේ. උෂ්ණත්වය අඩු කිරීම සඳහා එක් සංරචක drugs ෂධ සෑම විටම ඉක්මනින් ක්රියා කරන අතර ඒවා අවශෝෂණය වේ. සංඛ්යාලේඛන පෙන්වා දෙන්නේ සීනි රෝගීන් බොහෝ විට පළමු පරම්පරාවේ ප්රතිවෛරස් drugs ෂධ භාවිතා කරන බවයි.
දියවැඩියාවේ ඉහළ හා අඩු උෂ්ණත්වයට හේතු
ඔබ උෂ්ණත්වයෙන් සුවය ලබන විට දියවැඩියාව වඩාත් නරක අතට හැරේද යන්න මත රඳා පවතී. ඔබ ආසාදනයකට ප්රතිකාර ලබමින් සිටියදී දියවැඩියාවට වඩා තාවකාලිකව එන්නත් කිරීමට ඔබ කල්තියා සූදානම් නැතිනම් වහාම ඔබේ වෛද්යවරයා හමුවන්න. එවිට ඔහු ඉන්සියුලින් චිකිත්සක ක්රමවේදයක් සකස් කර එන්නත් කිරීමකින් එය කරන්නේ කෙසේදැයි ඔබට කියා දෙයි.
දියවැඩියාවේදී, කීටොඇසයිඩෝසිස් හෝ හයිපර්ස්මෝලර් කෝමා අඩු කළ හැකිය. බෝවන රෝග වලදී ඉක්මන් ඉන්සියුලින් එන්නත් කිරීම මගින් සාමාන්ය රුධිරයේ සීනි ඇතිවීමට හේතුව කුමක්දැයි අපි කෙටියෙන් විස්තර කරමු. ඔබ උදේට ග්ලූකෝමීටරයකින් ඔබේ සීනි මැනිය යුතුය, ඔබට අවදි විය හැකිය, ඉන්පසු සෑම පැය 5 කට වරක්. සීනි ප්රමාණය අඩු වී ඇත්නම් නැවත යථා තත්ත්වයට පත් කිරීම සඳහා ප්රමාණවත් තරම් අල්ට්රාෂෝට් හෝ කෙටි ඉන්සියුලින් එන්නත් කරන්න. රුධිරයේ සීනි මැනීම සහ අවශ්ය නම් සෑම පැය 5 කට වරක්ම රාත්රියේදී පවා සීනි ඉන්සියුලින් එන්නත් කරන්න!
මෙය සිදු කිරීම සඳහා, උෂ්ණත්වය මධ්යයේ අවදි වීමට අනතුරු ඇඟවීමේ ඔරලෝසුවක් සකසන්න, සියලු ක්රියාකාරකම් ඉක්මනින් සම්පූර්ණ කර නිදාගන්න. ඔබේ සීනි මැනීමට සහ ඉන්සියුලින් එන්නත් කිරීමට නොහැකි තරමට ඔබ දුර්වල නම්, යමෙකු එය කළ යුතුය. මෙය ඔබේ relative ාතියෙකු හෝ සෞඛ්ය සේවා සපයන්නෙකු විය හැකිය. බොහෝ ජනප්රිය ations ෂධ විජලනය වැඩි කරයි හෝ වකුගඩු ක්රියාකාරිත්වය තාවකාලිකව දුර්වල කරයි.

දියවැඩියාවේ බෝවන රෝග වලදී, ඔවුන්ගේ පරිපාලනය අවම වශයෙන් තාවකාලිකව නතර කළ යුතුය. අසාදු ලේඛනයට පීඩන පෙති ඇතුළත් වේ - ඩයියුරිටික්ස්, ඒසීඊ නිෂේධක, ඇන්ජියෝටෙන්සින්- II ප්රතිග්රාහක අවහිර කරන්නන්.
නුරෝෆෙන් එක්ස්ප්රස්
60 mg හෝ නියුරෝෆෙන් ආධාරක .ෂධයක්. නියුරොෆෙන් මිලිග්රෑම් ටැබ්ලට්. ළදරු සිරප් තැඹිලි හෝ ස්ට්රෝබෙරි දියවැඩියාව සමඟ අත්හිටුවීමක් නැත mg. භාවිතය සහ මාත්රාව සඳහා උපදෙස් වයස අවුරුදු 12 ට වැඩි වැඩිහිටියන් හා ළමුන් සඳහා, drug ෂධයේ ආරම්භක මාත්රාව දිනකට එක් වරක් mg වේ.
ඉක්මන් සායනික බලපෑමක් ලබා ගැනීම සඳහා, ඔබට ආරම්භක මාත්රාව දිනකට 3 වතාවක් mg දක්වා වැඩි කළ හැකිය. උපරිම දෛනික මාත්රාව mg වේ.
නියුරෝෆෙන් රුධිර පීඩනය වැඩි කරයි හෝ අඩු කරයි: අධි රුධිර පීඩනය සමඟ පානය කළ හැකිද?
නියුරෝෆෙන් වයස අවුරුදු සිට අවුරුදු විය හැක - දිනකට නැත හෝ 4 වතාවක් නැත. දියවැඩියාව නියම කළ හැක්කේ ශරීර බර කිලෝග්රෑම් 20 ට වැඩි දරුවන්ට පමණක් බව මතක තබා ගන්න. ටැබ්ලට් පරිගණක අතර පරතරය අවම වශයෙන් පැය 6 ක් විය යුතුය. දිනකට ටැබ්ලට් 6 කට වඩා ගන්න එපා.

ආලේප කර ඇති ටැබ්ලට් වතුරෙන් සෝදාගත යුතුය. 1 ට කෝප්පයක් සඳහා නියුරොෆෙන් මිලි ලීටර් විසුරුවා හරින්න. දියවැඩියාව සඳහා නියුරෝෆෙන් උණ සහ වේදනාව සමඟ, drug ෂධයේ මාත්රාව වයස මත රඳා පවතී, ඔබට දරුවෙකු සිටිය නොහැක. වයස හෝ ශරීර බර දියවැඩියාව සමඟ. වයස අවුරුදු 9 සිට අවුරුදු 2 දක්වා ළමුන්, ශරීර බර, පශ්චාත් ප්රතිශක්තිකරණ උණ සඳහා, වයස අවුරුදු 1 ට අඩු දරුවන්ට 1 ක් නියම කෙරේ.
උණ දිගටම පැවතුනහොත් වෛද්යවරයෙකුගේ උපදෙස් අවශ්ය වේ. .ෂධයේ සඳහන් මාත්රාව ඉක්මවා නොයන්න. විෂබීජ නාශක කාරකයක් ලෙස, an ෂධය දින 3 කට වඩා ගත නොකළ යුතුය, වේදනා නාශකයක් ලෙස, දින 5 කට වඩා වැඩි නොවේ. ප්රතිශක්තිකරණයෙන් පසු උණ ඇති වුවහොත්, mg ෂධය මිලිග්රෑම් 50 ක මාත්රාවකින් නියම කරනු ලැබේ. උපරිම දෛනික මාත්රාව මිලි ලීටර් 5 නොඉක්මවිය යුතුය.අත්හිටුවීම තරයේ සෙලවීමෙන් පරිභෝජනය කළ හැකිය.
ඉහළ හෝ අඩු ශරීර උෂ්ණත්වයට ප්රතිකාර කිරීමේ ලක්ෂණ
ශරීර උෂ්ණත්වය ඉහළ යාමට පටන් ගනී නම්, එය එකක් හෝ වෙනත් medic ෂධීය ප්රති-නාශක කාරකයක් භාවිතා කර පහතට ගෙන ආ යුතුය. මෙය කිරීමට පෙර, රෝගියාගේ රුධිරයේ ඇති ග්ලූකෝස් යනු කුමක්ද යන්න තීරණය කිරීම වටී. එය සාමාන්යයට වඩා වැඩි නම් කෙටි ක්රියාකාරී ඉන්සියුලින් භාවිතා කළ යුතුය. රෝගී පුද්ගලයෙකුට නිශ්චිත මොහොතක අවශ්ය වන බලපෑම ලබා දීමට තවත් වර්ගයේ drug ෂධයකට නොහැකි වනු ඇත.
PriDiabete.ru හි ඔවුන් පවසන පරිදි, දියවැඩියා රෝගියෙකුගේ ශරීර උෂ්ණත්වය ඉහළ ගොස් තිබේ නම්, පහත සඳහන් ක්රියාමාර්ග ගත යුතුය:
- උෂ්ණත්වමානයක රසදිය තීරුව සෙල්සියස් අංශක 37.5 ඉක්මවන්නේ නම්, ඔබ ග්ලූකෝස් ප්රමාණය තීරණය කළ යුතුය. සීනි ඉහළ නංවා ඇත්නම්, ඉන්සියුලින් දෛනික අනුපාතයට 10% ක් එකතු කළ යුතුය. මෙම මුදල් ප්රමාණය එන්නත් කළ යුතු අතර, උෂ්ණත්වය සහ ග්ලූකෝස් මට්ටම යන දෙකම කෙටි කාලයකින් පසුව පරීක්ෂා කළ යුතුය.
- දෙවන වර්ගයේ දියවැඩියාව සඳහා උෂ්ණත්වය නම්, ඉන්සියුලින් පරිමාවෙන් 10% ක් දෛනික සම්මතයට එකතු කිරීමෙන් වාසිදායක බලපෑමක් ඇති නොවේ. මෙයින් පසු, උෂ්ණත්වමානය යම් කාලයකට පසු ඊටත් වඩා විශාල දර්ශක තීරණය කරයි. එවැනි තත්වයක් තුළ, අන්තරාසර්ග විද්යා ologists යින් නිර්දේශ කරන්නේ දෛනික ඉන්සියුලින් අනුපාතයෙන් 25% ක් එකතු කිරීමයි.
- සෙල්සියස් අංශක 39 ට වඩා උෂ්ණත්වය ඉහළ යාම හේතුවෙන් ශරීරය අධික ආතතියක් අත්විඳින්නේ නම්, ඇසිටෝන් එහි සෑදීමට පටන් ගනී. එවැනි ගැටළුවක් වළක්වා ගැනීම සඳහා, ඔබ වහාම ඉන්සියුලින් දෛනික පරිමාවෙන් 20% ක් වහාම එන්නත් කළ යුතුය. ඉදිරි පැය තුන තුළ රෝගී පුද්ගලයාගේ තත්වය වෙනස් නොවේ නම්, ඔබ නැවත ක්රියා පටිපාටිය නැවත කළ යුතුය. මෙයින් පසු, රුධිරයේ සීනි මෙන් උෂ්ණත්වය ඉහළ නොයා යුතුය.
දියවැඩියා 1 හෝ 2 හි උෂ්ණත්වය සමහර බෝවන රෝග ඇතුළුව සිදුවිය හැක. සුදුසු රෝග ලක්ෂණ ඇත්නම්, ඔබ විෂබීජ නාශක take ෂධයක් ගත යුතුය. පහත සඳහන් drugs ෂධ වඩාත් effective ලදායී හා ආරක්ෂිතයි:
දියවැඩියාව පිළිබඳ ඉතිහාසයක් ඇති ශරීර උෂ්ණත්වය සාමාන්ය තත්වයට පත් කිරීම සඳහා ඔබ විසින්ම drugs ෂධ භාවිතා නොකිරීම වඩාත් සුදුසුය. මෙයට හේතුව එක් එක් drug ෂධය එහි අතුරු ආබාධ හා contraindications මගින් වෙන්කර හඳුනා ගැනීමයි. රෝගියා පරීක්ෂා කිරීමෙන් පසු සුදුසුකම් ලත් වෛද්යවරයකු සුදුසු හමුවීමක් කිරීම ඉතා වැදගත් වන්නේ එබැවිනි. ඕනෑම බිංදු විශේෂ special යෙකු විසින් නිර්දේශ කළ යුතුය.
උෂ්ණත්වය ඉහළ නැංවීම සඳහා සීනි සහ අයඩින් හොඳ මෙවලමක් බව විශ්වාස කෙරේ. එය උෂ්ණත්වමානය ටික වේලාවක් සාමාන්යකරණය කිරීමට උපකාරී වේ. ඇත්ත වශයෙන්ම, පිරිපහදු කළ හැන්දකට මෙම විෂබීජ නාශකයේ එක් බිංදුවක් තාප හුවමාරුව සාමාන්ය තත්වයට පත් කළ හැකිය. ඇත්ත වශයෙන්ම, එවැනි ප්රතික්රියාවක් ස්වාභාවික වන්නේ අයඩින් ශ්ලේෂ්මලයට හානි කරන නිසා දැවිල්ල ඇති වන බැවිනි. දෙවැන්න උෂ්ණත්වය ඉහළ යාමත් සමඟ ය. පළමු හෝ දෙවන වර්ගයේ දියවැඩියාව ඇති ඔබ මේ ආකාරයෙන් අවදානමට ලක් නොවිය යුතුය. අයඩින් භාවිතා නොකිරීමට පහත සඳහන් හේතු කෙරෙහි අවධානය යොමු කිරීමට වෛද්යවරු නිර්දේශ කරති:
- එය හේතුවෙන් උෂ්ණත්වය ඉහළ යාම තාවකාලික බලපෑමක් පමණි.
- ඔබට ආමාශ ආන්ත්රයික ශ්ලේෂ්මලයට සැලකිය යුතු ලෙස හානි කළ හැකිය.
සීනි සමඟ අයඩින් උෂ්ණත්වය සාමාන්ය මට්ටමට ඉහළ නංවයි, එය කලින් පහත හෙලනු ලැබුවේ නම්, පැය කිහිපයක් පමණි. ඊට පසු ඇයට සෙල්සියස් අංශක 35 දක්වා ආපසු යා හැකිය. අන්තර්ජාලය තුළ එවැනි ක්රමයක් භාවිතා කිරීම පිළිබඳ ඕනෑම ප්රතිපෝෂණ පාහේ .ණාත්මක ය. මෙම චිකිත්සාවේ effectiveness ලදායීතාවය පිළිබඳ වීඩියෝවක් විවිධ වෙබ් අඩවි සහ ද්වාරවල සොයාගත හැකිය.
රෝගී පුද්ගලයෙකුගේ පිරිහීම
දියවැඩියා රෝගියකුට තම ශරීර උෂ්ණත්වය ඉහළ යෑමට ප්රතිචාර දැක්වීමට තරමක් බරපතල හැකිය. පළමුවෙන්ම, මෙය සෙල්සියස් අංශක 39 ඉක්මවන දර්ශක ගැන සැලකිලිමත් වේ. එවැනි අවස්ථාවන්හිදී වෛද්යවරු සෑම පැය 2-3 කට වරක් මුත්රා වල ඇසිටෝන් මට්ටම පරීක්ෂා කිරීමට නිර්දේශ කරති.ග්ලූකෝස් ප්රමාණය පරීක්ෂා කිරීම සඳහා ද මෙය අදාළ වේ. එය 15 mmol / l ඉක්මවන්නේ නම්, ඔබ අනිවාර්යයෙන්ම ඊළඟ මාත්රාව ඉන්සියුලින් එන්නත් කළ යුතුය. මෙය ඇසිටෝන් පෙනුම නවත්වනු ඇත, එමඟින් මෙවැනි අහිතකර බලපෑම් ඇති විය හැකිය:
- ඔක්කාරය
- විහිළු කිරීම
- උදරයේ වේදනාව.
ඔබ ඉන්සියුලින් භාවිතා නොකර ඇසිටෝන් මට්ටම ඉහළ නැංවුවහොත්, කීටෝඇසයිඩෝසිස් වර්ධනය විය හැකිය. එහි බරපතලම ප්රතිවිපාකය වන්නේ රෝගී පුද්ගලයෙකුගේ මරණයයි.
ඔබ වැනි රෝග ලක්ෂණ අත්විඳින්නේ නම් වෛද්ය ආයතනයක සුදුසුකම් ලත් වෛද්යවරයෙකුගේ සහාය පැතීම අත්යවශ්ය වේ:
- ඔක්කාරය හෝ පාචනය පැය 6 කට වඩා වැඩි කාලයක් පවතී.
- මුඛ කුහරයෙන් ඇසිටෝන් ගන්ධය.
- මිනුම් තුනකට පසුව වෙනස් නොවන අධික ලෙස (14 mmol / L ට වැඩි) හෝ අඩු (3.3 mmol / L ට අඩු) ඉන්සියුලින් මට්ටම.
- හුස්ම හිරවීම සහ වේදනාවේ පෙනුම පෙනීම.
මේ අනුව, දියවැඩියාවේ අධික උණ ඇති බැවින් ග්ලූකෝස් මට්ටමකට රුධිරය පරිත්යාග කිරීම අවශ්ය වේ. ග්ලූකෝමීටරය කොපමණ සීනි ප්රමාණයක් තීරණය කරන්නේද යන්න මත පදනම්ව, යම් යම් ක්රියාමාර්ග ක්රියාත්මක කිරීම පිළිබඳව ඔබ තීරණයක් ගත යුතුය.
මගේ නම ඇන්ඩ්රි, මම අවුරුදු 35 කට වැඩි කාලයක් දියවැඩියා රෝගියෙක්. මගේ වෙබ් අඩවියට පිවිසීමට ස්තූතියි. ඩයබෙයි දියවැඩියාවෙන් පෙළෙන අයට උදව් කිරීම ගැන.
මම විවිධ රෝග ගැන ලිපි ලියන අතර උපකාර අවශ්ය මොස්කව්හි පුද්ගලයන්ට පෞද්ගලිකව උපදෙස් දෙමි, මන්ද මගේ ජීවිතයේ දශක ගණනාව තුළ මම පෞද්ගලික අත්දැකීම් වලින් බොහෝ දේ දැක ඇති අතර, බොහෝ ක්රම සහ .ෂධ අත්හදා බැලුවෙමි. මේ වසරේ 2019 දී තාක්ෂණය බොහෝ සෙයින් සංවර්ධනය වෙමින් පවතී, දියවැඩියා රෝගීන්ට සුවපහසු ජීවිතයක් සඳහා මේ වන විට සොයාගෙන ඇති බොහෝ දේ ගැන මිනිසුන් නොදන්නා බැවින් මම මගේ ඉලක්කය සොයාගෙන දියවැඩියාවෙන් පෙළෙන අයට හැකි තරම් පහසුවෙන් හා සතුටින් ජීවත් වන්නෙමි.
දියවැඩියාව සඳහා ප්රතිවෛරස: දියවැඩියා රෝගීන් සඳහා NSAIDs කුමක් විය හැකිද?
සෙම්ප්රතිශ්යාවේ අප්රසන්න ප්රකාශනයන් ගැන සෑම කෙනෙකුම හුරුපුරුදුය. සෙම්ප්රතිශ්යාවේ ලක්ෂණ සහ දියවැඩියාව සඳහා ප්රති-නාශකයක් භාවිතා කිරීම වටී ද යන්න වෙන වෙනම සලකා බැලීම වටී.
වමනය, ඔක්කාරය, උණ හෝ බෝවන රෝගයක වෙනත් රෝග ලක්ෂණ සඳහා වෛද්ය ප්රතිකාර ලබා ගන්න. ඕනෑම ආකාරයක බෝවන රෝග සහ දියවැඩියාව භයානක සංයෝජනයකි.
ඔබට දියවැඩියාව හා සෙම්ප්රතිශ්යාව තිබේ නම්, ඔබ කාලය ඉවතට නොගත යුතුය. නියමිත වේලාවට වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම, පරීක්ෂණයකට භාජනය කිරීම සහ ප්රතිකාර ආරම්භ කිරීම වැදගත් ය.
ඔබ වේදනා නාශක ගන්නේ කවදාද?
Effective ලදායී ප්රතිකාර ක්රමයේ ප්රධාන අංග වන්නේ සහභාගී වන වෛද්යවරයාගේ සියලු නිර්දේශයන්ට අනුකූල වීම සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් පවත්වා ගැනීම බව දියවැඩියා රෝගියෙකු දැන සිටිය යුතුය.
පළමු වර්ගයේ රෝග වලදී ඉන්සියුලින් ප්රතිකාරය ඉතා වැදගත් වන අතර දෙවන වර්ගයේ දියවැඩියාව, ආහාර, ව්යායාම සහ සමහර විට හයිපොග්ලයිසමික් taking ෂධ ගැනීම. සමහර අවස්ථාවල දියවැඩියාව වෙනත් ව්යාධි සමඟ සම්බන්ධ වේ, උදාහරණයක් ලෙස:
- හෘද වාහිනී (ආ roke ාතය හෝ හෘදයාබාධයක් ඇතිවීම),
- දෘශ්ය අවයව (රෙටිනෝපති, ඇසේ සුද, ග්ලුකෝමා),
- නුසුදුසු ලිපිඩ පරිවෘත්තීය, එහි ප්රති over ලයක් ලෙස අධික බර,
- අන්තරාසර්ග රෝග
- ආහාර ජීර්ණ පද්ධතියේ ආබාධ.
නමුත් දියවැඩියා රෝගියෙකුගේ ජීවිතය නිරෝගී පුද්ගලයෙකුගේ ජීවිතයට වඩා වෙනස් නොවේ. දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකුට වෛරස් ආසාදනයක්, තැලීම්, තුවාල හා හිසරදය සහ දත් කැක්කුම ඇතිවිය හැකිය. දියවැඩියාවෙන් පෙළෙන කාන්තාවකට දරුවන් බිහි කළ හැකිය. එවැනි අවස්ථාවලදී නිර්වින්දකයක් ගැනීම අවශ්ය වේ.
අද වන විට, c ෂධ වෙළඳපොළ බොහෝ වේදනා නාශක .ෂධ ලබා දෙයි. රසායනික සංයුතිය, චිකිත්සක බලපෑම, මිනිස් සිරුරෙන් බැහැර කිරීමේ ක්රමවේදය සහ වෙනත් ලක්ෂණ අනුව වෙනස් වන එවැනි drugs ෂධ කාණ්ඩ විශාල සංඛ්යාවක් ඇත.
ප්රතිවෛරස් drugs ෂධ ආධාරයෙන්, ව්යාධි ක්රියාවලියට බාධා කිරීම තරමක් පහසුය.අංශක 37 ක උෂ්ණත්වයකදී, උෂ්ණත්වය අඩු කරන ඕනෑම taking ෂධයක් අවශ්ය නොවන බව මතක තබා ගැනීම වැදගත්ය. වැඩිහිටියන් සඳහා, ප්රතිවෛරස් drugs ෂධ වර්ග කිහිපයක් තිබේ:
- NSAIDs (ස්ටෙරොයිඩ් නොවන ප්රති-ගිනි අවුලුවන drugs ෂධ) - groups ෂධ කාණ්ඩ 15 ක් පමණ.
- විශ්ලේෂණ (ඔපියොයිඩ්).
NSAIDs පැරසිටමෝල්, ඇස්පිරින්, ඉබුප්රොෆෙන්, සිට්රමොන්, ඉන්ඩොමෙතැසින් ආකාරයෙන් ඉදිරිපත් කෙරේ. ඒවා අතුරු ආබාධ ඇති පළමු පරම්පරාවේ drugs ෂධ සමඟ සම්බන්ධ වේ:
- බ්රොන්කොස්පාස්ම්,
- දුර්වල වකුගඩු ක්රියාකාරිත්වය,
- අක්මා ගැටළු
- ආමාශ ආන්ත්රයික වණ.
දෙවන පරම්පරාවේ එන්එස්ඒඅයිඩී සම්බන්ධයෙන් ගත් කල, ඒවා නිර්මාණය කරනු ලබන්නේ මෙලොක්සිකම්, නිමේසුලයිඩ්, කොක්සිබ් යන පදනම මත ය. අනෙක් අය මෙන් නොව, මෙම drugs ෂධවල අඩුපාඩු නොමැති අතර ඒවා ආරක්ෂිත යැයි සැලකේ. එකම අතුරු ආබාධය හෘද වාහිනී පද්ධතියේ වැඩ වලදී පෙනෙන්නට පුළුවන.
ඔබට විවිධ ආකාරවලින් ප්රතිවෛරස් කාරකයක් මිලදී ගත හැකිය: ද්රාවණය, සිරප්, අත්හිටුවීම, ටැබ්ලට්, කැප්සියුල, ගුද මාර්ගයේ ආධාරක. සිරප් සහ සපෝසිටරි දරුවන්ගේ සෞඛ්යයට වඩාත් හිතකර බලපෑමක් ඇති කරයි. වැඩිහිටියන්ට පෙති ගැනීමට හෝ එන්නත් භාවිතා කිරීමට උපදෙස් දෙනු ලැබේ.
රෝගීන්ගෙන් හොඳ සමාලෝචන ලැබී ඇති වඩාත් පොදු drugs ෂධ:
- පැරසිටමෝල් (නිර්වින්දනය හා උෂ්ණත්වය අඩු කරයි).
- ඉබුක්ලින් (ඉබුප්රොෆර් සහ පැරසිටමෝල් වලින් සමන්විත වේ, එක් ටැබ්ලටයක් දිනකට 3 වතාවක් ගැනීම රෙකමදාරු කරනු ලැබේ).
- වෝල්ටරන් (වේදනාව ඉවත් කරයි, උණ ඉවත් කරයි. ඔබ දිනකට එක් ටැබ්ලටයක් ගත යුතුය).
- පැනඩෝල් (ටැබ්ලට් ස්වරූපයෙන් වැඩිහිටියන් සඳහා, සිරප් සහ ගුද මාර්ගයේ ළමුන් සඳහා සුදුසු වේ).
- Indomethacin (ටැබ්ලට් සහ උපස්ථර ස්වරූපයෙන් විකුණනු ලැබේ, අතුරු ආබාධ නොමැත).

සීතල (උග්ර ශ්වසන වෛරස් ආසාදන වල රෝග ලක්ෂණ තුරන් කිරීමට, උණ සඳහා ප්රතිකාර කිරීමට, නිර්වින්දනය කිරීමට සහ උෂ්ණත්වය අඩු කිරීමට උපකාරී වේ)
අවශ්ය නම් සහභාගී වන වෛද්යවරයාට පැවසීම සඳහා උස් වූ උෂ්ණත්වවලදී ස්වාධීනව ගත් සියලුම drugs ෂධ පටිගත කිරීම අවශ්ය වේ.
- වේදනා නාශක 1 භාවිතා කිරීමේ හැකියාව
- ප්රතිවිරෝධතා 2
- දියවැඩියාව 3 සඳහා අවසර ලත් වේදනා නාශක
- අතුරු ආබාධ 4
දියවැඩියාව සඳහා වේදනා නාශක ගැනීම අවශ්ය නොවේ. මෙම රෝගය ඔවුන්ගේ බෙහෙත් වට්ටෝරුව අවශ්ය වේදනාකාරී ප්රකාශනයන් සමඟ නොවේ.
කෙසේ වෙතත්, දියවැඩියාවේ ප්රතිශක්තිකරණ පද්ධතිය සන්ධිවල සයිනෝවියල් තරලයට පහර දෙයි. ඉන්ටර්ලූකින් 1 සහ සී-ප්රතික්රියාශීලී ප්රෝටීන ඇතුළත් වන දැවිල්ල පිළිබඳ සලකුණු වෛද්යවරුන් විසින් සොයාගෙන ඇත.
කුඩා අවදියේදී සන්ධි වල ඇතිවන ගිනි අවුලුවන ක්රියාවලීන් ප්රායෝගිකව නොපෙනේ, වැඩිහිටි හා වැඩිහිටි පුද්ගලයින් එවැනි ව්යාධි වලින් පීඩා විඳිති, විශේෂයෙන් අවුරුදු 15 කට වැඩි කාලයක් දියවැඩියාව හඳුනා ගැනීම. ඔවුන්ගේ වර්ධනයට තරබාරුකම, අක්රියතාව බලපායි.
ඇත්ත වශයෙන්ම, සන්ධි රෝග සහ වේදනාකාරී ඔසප් වීම දියවැඩියාව නිසා ඇති නොවන නමුත් ඒවා එකිනෙකා සමඟ පැමිණේ.
දියවැඩියාව සඳහා වේදනා ation ෂධ භාවිතා කළ හැකිද යන්න පිළිබඳව වඩාත් විස්තරාත්මකව, සහභාගී වන වෛද්යවරයාට පැවසිය හැකිය. වේදනාව නතර කරන drugs ෂධ භාවිතා කිරීමට අවසර ඇත. පළමුව, උපකරණ රෝග විනිශ්චය (අල්ට්රා සවුන්ඩ්, එක්ස් කිරණ, එම්ආර්අයි, සීටී සහ වෙනත් වර්ග, අවශ්ය නම්) සහ රසායනාගාර (රුධිර, සයිනෝවියල් තරල පරීක්ෂණ) වලට භාජනය කිරීම වැදගත් ය.
රෝග වර්ගය, ගිනි අවුලුවන ක්රියාවලිය කොතරම් දුරට ගොස් ඇත්ද සහ රෝගය කුමන අවධියකද යන්න තීරණය කිරීම සඳහා මෙය වැදගත් වේ. Drug ෂධ තෝරා ගැනීම මේ මත රඳා පවතී.
රුධිරයේ සීනි සෑම විටම 3.8 mmol / L වේ
දියවැඩියාවේ නවෝත්පාදනය - සෑම දිනකම බොන්න ...

රූමැටික්, ආතරයිටිස්, ස්නායු රෝග, රක්තවාතය, මයිල්ජියා, ලුම්බිම් / ගැබ්ගෙල / උරස් කලාපයේ වෙඩි තැබීමේ වේදනාව, ඇන්කයිලෝසින් ස්පොන්ඩිලයිටිස් සහ කාන්තාවන්ගේ විවේචනාත්මක දිනවල වේදනාකාරී පා course මාලා ඇති රෝගීන් සඳහා වේදනා නාශක are ෂධ නියම කරනු ලැබේ.
මෙම drugs ෂධ කාණ්ඩය ආ roke ාතය සහ හෘදයාබාධ ඇතුළු හෘද වාහිනී රෝග සඳහා ද නියම කර ඇති අතර දියවැඩියාව සමඟ එය වර්ධනය විය හැකිය. ඩීඑම් මගින් හෘද ව්යාධි විද්යාව වර්ධනය කරයි.
ආමාශ ආන්ත්රයික රෝග සහ වෙනත් අවස්ථාවන්හිදී (ශල්යකර්ම, තැලීම්, හිසරදය හෝ දත් කැක්කුම, රෝග විනිශ්චය ක්රියා පටිපාටි, තුවාල හෝ තැලීම්, කොලෙලිතියාසිස්, වකුගඩු සහ අක්මා ව්යාධි) සඳහා වේදනා නාශක cribed ෂධ නියම කරනු ලැබේ. සෑම කෙනෙකුටම එවැනි තත්වයකට පත්විය හැකිය, ඒවා වළක්වා ගත නොහැක.
දියවැඩියා ආසාදන විශේෂයෙන් භයානක වන්නේ ඇයි
පළමු වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාව තුළ, බෝවන රෝග විජලනය වීමට හේතු වන අතර මෙය මාරාන්තික වන අතර වැඩිහිටියන්ට හා දියවැඩියාව නොමැති දරුවන්ට වඩා බොහෝ ගුණයකින් භයානක ය. දියවැඩියා රෝගියෙකුට අසනීප, වමනය, උණ හෝ පාචනය දැනෙන සෑම අවස්ථාවකම ගිලන් රථයක් ඇමතීමට නිදහස් වන්න.
දියවැඩියා බෝවන රෝග මෙතරම් භයානක වන්නේ ඇයි? ඒවා විජලනය වීමට හේතු වන බැවිනි. විජලනය මාරාන්තික වන්නේ ඇයි? විජලනය හා අධික රුධිරයේ සීනි විෂම චක්රයක් ඇති කරන බැවිනි.
බෝවන රෝගයකින් පසු, එය ප්රමාද වී ප්රතිකාර කිරීමට පටන් ගත්තොත්, ඔබේ අග්න්යාශයේ ඉතිරි බීටා සෛල මිය යනු ඇත. මෙයින් දියවැඩියාව වඩාත් නරක අතට හැරෙනු ඇත. නරකම අවස්ථාවෙහිදී, දෙවන වර්ගයේ දියවැඩියාව දරුණු හා සුව කළ නොහැකි පළමු වර්ගයේ දියවැඩියාව බවට පත්විය හැකිය.
ඔබට වමනය හෝ පාචනය තිබේ නම්, ඔබට බොහෝ විට බෝවන රෝගයක් තිබේ. හේතුව සමහර විෂ හෝ බැර ලෝහ සමඟ විෂ වීම විය හැකි නමුත් මෙය කළ නොහැක්කකි. තව දුරටත් අපි උපකල්පනය කරන්නේ හේතුව ආසාදනය බවයි.
ශරීරයේ ආසාදනය ඇති ඕනෑම තැනක - මුඛයේ, සුලු පත්රිකාවේ, ඇඟිල්ල ඉදිමී හෝ වෙනත් දෙයක් - රුධිරයේ සීනි බොහෝ විට ඉහළ යනු ඇත. ඉතින්, ආරම්භක ස්ථානය: ආසාදනයක් රුධිරයේ සීනි වැඩි කරයි.
ආමාශයේ හෝ බඩවැල්වල අභ්යන්තර රුධිර වහනයක් ඇති බව මින් අදහස් නොවේ. එය සෛල රුධිරයෙන් ජලය අවශෝෂණය කර එය නැවත ලබා දෙයි. නමුත් මෙය සිදු වූ විට සෛල රුධිරයෙන් අමතර ග්ලූකෝස් අවශෝෂණය නොකරයි.
මෙහි ප්රති blood ලයක් ලෙස රුධිරයේ අඩු ජල ප්රමාණයක් ඇති අතර ග්ලූකෝස් ප්රමාණයම අඩු වේ. මේ අනුව, රුධිරයේ සීනි ඊටත් වඩා ඉහළ යයි. වමනය හෝ පාචනය එකවර කිහිප වතාවක් සිදුවුවහොත්, අධික සීනි සහ විජලනය හේතුවෙන් දියවැඩියා රෝගියෙකුගේ රුධිරය සීනි සිරප් තරම් දුස්ස්රාවී වේ.
මිනිස් සිරුර විනිවිද යන්නේ රුධිර නාල වල network න ජාලයක් මගිනි. මෙම යාත්රා දුරින් මධ්යයේ සිට, විෂ්කම්භය පටු වේ. දුර and ත හා පටු යාත්රා "පර්යන්ත" ලෙස හැඳින්වේ, එනම් මධ්යයේ සිට දුරස්ථ ය.
ඕනෑම මොහොතක, රුධිරය විශාල ප්රමාණයක් පර්යන්ත යාත්රා තුළ ඇත. අවාසනාවකට මෙන්, රුධිරය ens ණ වුවහොත් එය පටු පර්යන්ත යාත්රා වලට මිරිකීම වඩාත් අපහසු වේ. එහි ප්රති As ලයක් ලෙස, පර්යන්ත පටක වලට ඉන්සියුලින් සහ ග්ලූකෝස් ඇතුළු ඔක්සිජන් හා පෝෂ්ය පදාර්ථ අඩුවෙන් සපයයි.

මෙය රුධිරයේ ග්ලූකෝස් සාන්ද්රණය ඉහළ යන කාරණය තිබියදීත් ය. ඇත්ත වශයෙන්ම, thick න රුධිරයෙන් ලැබෙන ග්ලූකෝස් සහ ඉන්සියුලින් පර්යන්ත නෞකාවලට හොඳින් විනිවිද නොයෑම නිසා ශක්තිමත් ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වේ.
පර්යන්ත පටක අඩු ග්ලූකෝස් අවශෝෂණය කර ගැනීමට පටන් ගනී, එබැවින් රුධිරයේ එහි සාන්ද්රණය ඊටත් වඩා ඉහළ යයි. රුධිරයේ සීනි වැඩි වන තරමට ඉන්සියුලින් ප්රතිරෝධය ශක්තිමත් වේ. ඉන්සියුලින් ප්රතිරෝධය රුධිරයේ සීනි වැඩි කරයි.
වකුගඩු මඟින් මුත්රා වල ඇති අතිරික්ත ග්ලූකෝස් ඉවත් කිරීමට උත්සාහ කරන අතර එය නිතර නිතර මුත්රා කිරීමට හේතු වන අතර මෙය විජලනය වැඩි කරයි. විජලනය හා අධි රුධිර සීනි විෂම චක්රයක් වර්ධනය කිරීම සඳහා මෙය එක් අවස්ථාවක් වන අතර, අපි පහත විස්තර කරන තවත් දර්ශනයක් මෙම තත්වයට සම්බන්ධ වේ.
රුධිරයේ ඇති ග්ලූකෝස් සහ ඉන්සියුලින් පර්යන්ත පටක වලට ළඟා නොවේ. සෛල වලට දුෂ්කර තේරීමක් ඇත - කුසගින්නෙන් මරණයට පත්වීම හෝ මේදය ජීර්ණය කිරීමට පටන් ගැනීම. ඔවුන් සියල්ලන්ම දෙවන විකල්පය තෝරා ගනී. කෙසේ වෙතත්, මේද පරිවෘත්තීය අතුරු නිෂ්පාදන අනිවාර්යයෙන්ම කීටෝන (කීටෝන් සිරුරු) නමින් අතුරු නිෂ්පාදන නිපදවයි.
රුධිරයේ කීටෝන සාන්ද්රණය අනතුරුදායක ලෙස ඉහළ යන විට, මුත්රා කිරීමේ ආශාව තවමත් තීව්ර වන අතර විජලනය ඉහළ මට්ටමකට යයි.ද්විත්ව විෂම චක්රයක් අවසන් වන්නේ රෝගියාට සිහිය නැති වීමත්, ඔහුගේ වකුගඩු අසමත් වීමත් සමඟ ය.
ප්රධාන දෙය නම් කෝමා සහ වකුගඩු අකර්මන්ය වීම හේතුවෙන් පැය කිහිපයක් තුළ අප ඉහත විස්තර කළ සිදුවීම් ඉතා ඉක්මණින් වර්ධනය විය හැකිය. ලිපියේ ආරම්භයේ දී අප උපුටා දැක්වූ දියවැඩියා කාන්තාවකගේ උදාහරණය ඇත්ත වශයෙන්ම සාමාන්ය දෙයකි.
හදිසි වෛද්යවරුන් සඳහා එය අසාමාන්ය දෙයක් නොවේ. අවාසනාවකට මෙන්, එවැනි අවස්ථාවන්හිදී, රෝගියාගේ සාමාන්ය ජීවිතය යථා තත්වයට පත් කිරීම වෛද්යවරුන්ට අපහසු වේ. මරණ අනුපාතය 6-15% දක්වා ළඟා වන අතර, පසුව ඇති වන ආබාධිතභාවය - ඊටත් වඩා බොහෝ විට.
දැඩි විජලනය සඳහා ප්රතිකාර කරනු ලබන්නේ රෝහලේදී පමණි. ඔවුන් මෙම බිංදු ගිලන් රථයක දැමීමට පටන් ගනී. එහෙත් සිදුවීම්වල එවැනි ආන්තික වර්ධනයක් වැළැක්වීම සඳහා අපට බොහෝ දේ කළ හැකිය.
ඔබට වමනය හෝ පාචනය ඇති බැවින් ඔබ මධ්යම රාත්රියේ හෝ උදේ පාන්දරින්ම අවදි වූවා යැයි සිතමු. කළ යුතු දේ කුමක්ද? පළමුවෙන්ම, ඔබට "ඔබේ" වෛද්යවරයෙක් සිටී නම්, ඔහුට කතා කර දැනුම් දෙන්න, අළුයම 2 ට පවා.
දියවැඩියා රෝගියෙකුගේ වමනය හෝ පාචනය යනු විනීත භාවය උල්ලං can නය වීම කෙතරම් බරපතළද යන්නයි. දෙවනුව, ශරීරයේ ආසාදනයක් තිබේ නම්, ඔබ සාමාන්යයෙන් ඔබේ දෙවන වර්ගයේ දියවැඩියාවට ඉන්සියුලින් සමඟ ප්රතිකාර නොකළද, ඔබට තාවකාලිකව ඉන්සියුලින් එන්නත් අවශ්ය විය හැකිය.
බෝවන රෝග සාමාන්යයෙන් දියවැඩියාව ඇති රෝගීන්ගේ රුධිරයේ සීනි වැඩි කරයි. ඔබ සාමාන්යයෙන් ඉන්සියුලින් එන්නත් නොකළද, ශරීරය ආසාදනය සමඟ පොරබදමින් සිටින විට, මෙය තාවකාලිකව ආරම්භ කිරීම සුදුසුය. ඉලක්කය වන්නේ තවමත් ක්රියාත්මක වන ඔබේ අග්න්යාශයේ බීටා සෛල මත ඇති බර අඩු කර ඒවා පණපිටින් තබා ගැනීමයි.
අග්න්යාශයේ බීටා සෛල අධික රුධිරයේ සීනි හේතුවෙන් මිය යයි, මෙය ග්ලූකෝස් විෂ බව ලෙස හැඳින්වේ. බෝවන රෝගයක් අතරතුර මරණය සිදුවුවහොත්, දෙවන වර්ගයේ දියවැඩියාව පළමු වර්ගයේ දියවැඩියාව බවට පත්විය හැකිය, නැතහොත් පළමු වර්ගයේ දියවැඩියාව වඩාත් නරක අතට හැරෙනු ඇත.
දියවැඩියාවේ විජලනය වීමට ප්රධාන හේතු අපි ලැයිස්තුගත කරමු:
- පාචනය හෝ වමනය කෙටි කාලයකින් පේළියේ කිහිප වතාවක්,
- ඉතා ඉහළ රුධිර සීනි
- අධික උණ, මිනිසුන් දහඩිය දැමීම,
- උණුසුම් කාලගුණය තුළ හෝ ශාරීරික වෙහෙස තුළ ප්රමාණවත් තරම් දියර පානය කිරීමට අමතක වී ඇත,
- වැඩිහිටි දියවැඩියා රෝගීන්ගේ මොළයේ පිපාසය කේන්ද්රගත වන්නේ ධමනි සිහින් වීමෙනි.
රුධිරයේ සීනි ඉතා ඉහළ මට්ටමක පවතින ප්රධාන රෝග ලක්ෂණ වලින් එකක් වන්නේ නිතර නිතර මුත්රා කිරීමත් සමඟ දැඩි පිපාසයයි. එවැනි තත්වයක් තුළ, පුද්ගලයෙකුට ඉලෙක්ට්රෝටයිට් නැතිවීම නිසා ජලය පානය කළද ගැටලු පැන නගී.
හයිපොග්ලිසිමියා මෙන්ම විජලනයද ජීවිතයට තර්ජනයක් විය හැකි දියවැඩියා රෝගියෙකි. එබැවින් දියවැඩියා රෝගියෙකුගේ පවුලේ සාමාජිකයන් මෙම පරිච්ඡේදය හොඳින් අධ්යයනය කළ යුතුය. “ප්රථමාධාර කට්ටල දියවැඩියා” යන ලිපියේ සඳහන් කොටස්.
දියවැඩියා රෝගියෙකු නිවසේදී සහ ඔබ සමඟ සිටිය යුතු දේ ”කලින් මිලදී ගෙන පහසුවෙන් ප්රවේශ විය හැකි ස්ථානයක සිටිය යුතුය. නැවත වරක්, දෙවන වර්ගයේ දියවැඩියාව ඇති සියලුම රෝගීන්ගෙන් ඉල්ලා සිටින්නේ වේදනා රහිත ඉන්සියුලින් එන්නත් කිරීමේ තාක්ෂණය ප්රගුණ කරන ලෙසත් ඉන්සියුලින් විවිධ මාත්රාවන් ඔබට බලපාන්නේ කෙසේද යන්න පරීක්ෂා කරන ලෙසත්ය.
උණ, වමනය හෝ පාචනය වැනි පළමු සං sign ාවේදී ඔබේ වෛද්යවරයා අමතන්න. දියවැඩියා රෝගියෙකුට වෛද්ය ප්රතිකාර ලැබුණු විගසම විජලනය, දියවැඩියා කීටොසයිඩෝසිස් හෝ හයිපර්ස්මෝලර් කෝමා වැළැක්වීමට වැඩි ඉඩක් ඇත.
මුත්රා වල කීටෝන තිබේද, එසේ නම්, කුමන සාන්ද්රණයකදැයි වෛද්යවරයා අසනු ඇත. එමනිසා, වෛද්යවරයෙකු ඇමතීමට පෙර කීටෝන් පරීක්ෂණ තීරු සමඟ මුත්රා පරීක්ෂා කිරීම සුදුසුය. ඔබ කිසිවක් අනුභව නොකරන්නේ නම්, ඇතැම් පරීක්ෂණ තීරු මගින් මුත්රා වල කුඩා හෝ මධ්යම සාන්ද්රණයක කීටෝන ඇති බව පෙන්වනු ඇත.
මුත්රා වල ඇති කීටෝන සාමාන්ය රුධිර සීනි සමඟ සංයෝජනය වී ඇත්නම්, ඒ ගැන කරදර වීමට කිසිවක් නැත. දියවැඩියා කීටොසයිඩෝසිස් ප්රතිකාර කළ යුත්තේ රුධිරයේ සීනි ප්රමාණය 10 mmol / L හෝ ඊට වැඩි කළ විට පමණි. ඔබ පැය 24 ක් තිස්සේ ඇස්පිරින් පානය කර ඇත්නම්, ඔබ මේ ගැන ඔබේ වෛද්යවරයාට පැවසිය යුතුය, මන්ද ඇස්පිරින් ව්යාජ ධනාත්මක මුත්රා කීටෝන් හඳුනාගැනීමේ ප්රති .ල ඇති කළ හැකි බැවිනි.
බොහෝ ආසාදන විජලනය වීමේ අවදානම දරන්නේ නැත, නමුත් ඒවා සියල්ලම පාහේ රුධිරයේ සීනි වැඩි කරයි. බෝවන රෝග පහසුවෙන් හඳුනාගත හැකි රෝග ලක්ෂණ ඇති කරයි. ඔබට මුත්රා ආසාදනයක් තිබේ නම්, මුත්රා කිරීමේදී දැවෙන සංවේදීතාවයක් ඇති වේ.
බ්රොන්කයිටිස් කැස්ස මගින් ප්රකාශ වේ, සහ එසේ ය. මේ සියල්ලම ක්ෂණික වෛද්ය ප්රතිකාර අවශ්ය බව ශරීරයෙන් ලැබෙන පැහැදිලි සං als ා වේ. මන්ද ඔබට දෙවන වර්ගයේ දියවැඩියාව හෝ පළමු වර්ගයේ දියවැඩියාව මෘදු ස්වරූපයෙන් තිබේ නම්, ඔබේ ඉතිරි බීටා සෛල ස්වල්පයක් මියයෑමට ඔබට අවශ්ය නොවනු ඇත.

සාමාන්ය සිදුවීමක් නම් දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගියෙකුට තමාට මුත්රා ආසාදනයක් ඇති බව හැඟීමයි. නමුත් ඔහු මුත්රා රෝග විශේෂ visit වෛද්යවරයකු හමුවීම කල් දමයි. එහි ප්රති blood ලයක් ලෙස එහි රුධිරයේ සීනි ප්රමාණය ඉහළ යන අතර ඉතිරි බීටා සෛල “දැවී යයි”.
මෙයින් පසු දෙවන වර්ගයේ දියවැඩියාව පළමු වර්ගයේ දියවැඩියාව බවට පරිවර්තනය වන අතර දැන් රෝගියාට දිනකට ඉන්සියුලින් එන්නත් 5 ක් කිරීමට සිදුවේ. නරකම අවස්ථාවෙහිදී, ප්රවේශමෙන් ප්රතිකාර කිරීමකින් තොරව මුත්රා ආසාදන ද වකුගඩු වල සංකූලතා ඇති කරයි, එවිට “කළු පෙට්ටිය” කෙළවරේ ය.
සැඟවුණු ආසාදන බොහෝ විට සිදුවන්නේ පැහැදිලි කළ නොහැකි රුධිරයේ සීනි හැර වෙනත් රෝග ලක්ෂණ ඇති නොවන බැවිනි. සීනි දින කිහිපයක් ඉහළ මට්ටමක පවතින අතර ඉන්සියුලින් වෙනදාට වඩා නරක ලෙස ක්රියා කරයි නම් මෙය වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතු අවස්ථාවකි.
SARS සහ ඉන්ෆ්ලුවෙන්සා රෝග ලක්ෂණ නැවැත්වීමට භාවිතා කරන වඩාත් සුලභ drugs ෂධවලින් එකක් වන්නේ ඉබුප්රොෆෙන් ය. මෙම මෙවලම උණ සහ ශරීර වේදනාව ඇතුළු රෝගයේ ඇතැම් රෝග ලක්ෂණ ඉක්මනින් තුරන් කරන අතර රෝගියාගේ ඉක්මන් සුවය සඳහා දායක වේ.
ඒ අතරම, medicine ෂධයට අතුරු ආබාධ ගණනාවක් ලබා දිය හැකිය; විවිධ නිදන්ගත රෝග ඇති අයට එය සුදුසු නොවේ. එවිට ඔබට ඉබුප්රොෆෙන් භාවිතා කළ යුතුදැයි සොයා ගත හැකි අතර, මෙම drug ෂධය ඔබට උපකාර කළ හැකි අවස්ථා වලදී, එහි ලක්ෂණ, ඇඟවීම් සහ භාවිතය සඳහා contraindications දෙස බලමු.
දියවැඩියාව සඳහා effective ලදායී medicines ෂධ: ලැයිස්තුවක්, භාවිතය සඳහා උපදෙස් සහ සමාලෝචන
දියවැඩියා රෝගය දැන් වැඩි වන පිරිසකට බලපායි. වැඩිහිටියන් හා ළමුන් යන දෙදෙනාම එයින් පීඩා විඳිති. බොහෝ අවස්ථාවන්හීදී, මෙම රෝගය සුව කළ නොහැකි අතර විශේෂ .ෂධවල ජීවිත කාලය පුරාම පරිපාලනය අවශ්ය වේ. දියවැඩියාව සඳහා විවිධ medicines ෂධ තිබේ, ඒවා විවිධ ආකාරවලින් ක්රියා කරන අතර බොහෝ විට අතුරු ආබාධ ඇති කරයි. එබැවින් වෛද්යවරයා විසින් නියම කරන ලද drugs ෂධ පමණක් ගැනීම අවශ්ය වේ.
දියවැඩියා වර්ග
රෝග වර්ග දෙකක් තිබේ. ඔවුන් දෙදෙනාම අධි රුධිර සීනි මගින් සංලක්ෂිත වේ, එය විවිධ හේතු නිසා සිදු වේ.
පළමු වර්ගයේ දියවැඩියාව සමඟ ඉන්සියුලින් මත යැපෙන අතර ශරීරය මෙම වැදගත් හෝමෝනය ස්වාධීනව නිපදවන්නේ නැත. මෙයට හේතුව අග්න්යාශ සෛල විනාශ වීමයි.
මෙම වර්ගයේ දියවැඩියා රෝගීන් සඳහා ප්රධාන medicine ෂධය වන්නේ ඉන්සියුලින් ය.
අග්න්යාශයේ ක්රියාකාරිත්වය අඩපණ නොවන්නේ නම්, නමුත් යම් හේතුවක් නිසා එය කුඩා හෝමෝනයක් නිපදවයි, නැතහොත් ශරීරයේ සෛල වලට එය ගත නොහැකි නම්, දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වේ. එය ඉන්සියුලින්-ස්වාධීන ලෙසද හැඳින්වේ.
බොහෝ විට, දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයෙකුගේ බර වැඩියි. එබැවින් කාබෝහයිඩ්රේට් ආහාර, විශේෂයෙන් පිටි නිෂ්පාදන, රසකැවිලි සහ පිෂ් .ය ආහාරයට ගැනීම සීමා කිරීම රෙකමදාරු කරනු ලැබේ. එහෙත්, ආහාර වේලට අමතරව, drug ෂධ චිකිත්සාව ද වැදගත් ය.
දෙවන වර්ගයේ දියවැඩියාව සඳහා විවිධ drugs ෂධ තිබේ, ඒවා රෝගයේ තනි ලක්ෂණ අනුව වෛද්යවරයෙකු විසින් නියම කරනු ලැබේ.
මෙම රෝගයට ප්රතිකාරයක් නොමැත. හුදෙක් ආධාරක චිකිත්සාව අවශ්ය වේ. කිසිම drugs ෂධයක් උදව් නොකරන්නේ ඇයි? නිරෝගී පුද්ගලයෙකු තුළ අග්න්යාශය නිරන්තරයෙන් ඉන්සියුලින් හෝමෝනය නිපදවන අතර එය සාමාන්ය පරිවෘත්තීය ක්රියාවලියට අවශ්ය වේ.
පුද්ගලයෙකු ආහාරයට ගත් වහාම එය රුධිරයට මුදා හරිනු ලබන අතර එහි ප්රති gl ලයක් ලෙස ඔහුගේ ග්ලූකෝස් මට්ටම ඉහළ යයි. ඉන්සියුලින් එය රුධිරයේ සිට සෛල හා පටක වලට ලබා දෙයි.
ග්ලූකෝස් අධික නම්, මෙම හෝමෝනය අක්මාව තුළ එහි සංචිත සෑදීමට මෙන්ම අතිරික්ත මේදය තැන්පත් කිරීමට ද සම්බන්ධ වේ.

මෙම තත්වය ස්නායු තන්තු වලට හානි කිරීම, වකුගඩු හා හෘදයාබාධ ඇතිවීම, රුධිර කැටි ගැසීම් සහ වෙනත් ගැටළු ඇති කරයි. එබැවින් එවැනි දියවැඩියාව ඇති රෝගීන් පිටතින් ඉන්සියුලින් සැපයීම නිරන්තරයෙන් සහතික කළ යුතුය.
පළමු වර්ගයේ දියවැඩියාව සඳහා ගන්නා medicine ෂධය කුමක්ද යන ප්රශ්නයට පිළිතුර මෙයයි. ඉන්සියුලින් නිවැරදිව නියම කිරීමත් සමඟ අතිරේක drugs ෂධ පරිපාලනය කිරීම සාමාන්යයෙන් අවශ්ය නොවේ.
මෙම හෝමෝනය ආමාශයේ ඉක්මනින් කැඩී යයි, එබැවින් එය පෙති ආකාරයෙන් ගත නොහැක. ශරීරයට ඉන්සියුලින් එන්නත් කළ හැකි එකම ක්රමය සිරින්ජයක් හෝ විශේෂ පොම්පයක් සෘජුවම රුධිරයට ඇතුල් කිරීමයි. Drug ෂධය උදරයේ හෝ උරහිසේ ඉහළ කොටසේ චර්මාභ්යන්තර ගුණයට ඇතුල් කළ හොත් එය වේගයෙන් අවශෝෂණය වේ.
අවම effective ලදායී එන්නත් කරන ස්ථානය වන්නේ කලවා හෝ පපුවයි. සෑම විටම එකම ස්ථානයේ එන්නත් කිරීම අවශ්ය වේ. ඊට අමතරව, ඉන්සියුලින් මත යැපෙන දියවැඩියාව ඇති රෝගීන්ට ප්රතිකාර කිරීමේ තවත් ලක්ෂණ තිබේ. හෝමෝනය උකහා ගැනීම රඳා පවතින්නේ රෝගියා කොපමණ චලනය වනවාද, ඔහු කන දේ සහ ඔහුගේ වයස මත ය.
මෙය මත පදනම්ව, විවිධ වර්ගයේ drug ෂධ නියම කරනු ලබන අතර මාත්රාව තෝරා ගනු ලැබේ. මෙම හෝමෝනයේ කුමන වර්ග තිබේද?
- දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් - දවස පුරා ග්ලූකෝස් සැකසීම. කැපී පෙනෙන උදාහරණයක් වන්නේ “ග්ලැජින්” යන drug ෂධයයි. එය නිරන්තරයෙන් රුධිරයේ සීනි මට්ටම පවත්වා ගෙන යන අතර දිනකට දෙවරක් පරිපාලනය කෙරේ.
- කෙටි ක්රියාකාරී ඉන්සියුලින් විශේෂ හෝ බැක්ටීරියා භාවිතයෙන් මිනිස් හෝමෝනයෙන් නිපදවනු ලැබේ. මේවා “හුමෝඩාර්” සහ “ඇක්ට්රපිඩ්” යන සූදානමයි. ඔවුන්ගේ ක්රියාව ආරම්භ වන්නේ පැය භාගයකට පසුවය, එබැවින් ආහාර වේලකට පෙර ඒවා හඳුන්වා දීම රෙකමදාරු කරනු ලැබේ.
- අල්ට්රාෂෝට් ඉන්සියුලින් පාලනය කරනු ලබන්නේ ආහාර ගැනීමෙන් පසුවය. එය මිනිත්තු 5-10 කින් ක්රියා කිරීමට පටන් ගනී, නමුත් බලපෑම පැයකට වඩා වැඩි නොවේ, එබැවින් එය වෙනත් වර්ගවල ඉන්සියුලින් සමඟ භාවිතා වේ. එවැනි drugs ෂධවලට ඉක්මන් ක්රියාමාර්ගයක් ඇත: හුමලොග් සහ අපීඩ්රා.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා වන සූදානම වඩාත් විවිධාකාර වේ. මේ ආකාරයේ රෝග විවිධ හේතූන් මත සිදු වේ: මන්දපෝෂණය, උදාසීන ජීවන රටාව හෝ අධික බර නිසා.

මෙම රෝගය සමඟ රුධිරයේ ඇති අතිරික්ත ග්ලූකෝස් ක්රම කිහිපයකින් අඩු කර ගත හැකිය. ආරම්භක අවධියේදී, ජීවන රටා ගැලපීම් සහ විශේෂ ආහාර වේලක් ප්රමාණවත්ය. එවිට ation ෂධ අවශ්ය වේ.
දියවැඩියාව සඳහා drugs ෂධ තිබේ:
- ඉන්සියුලින් උත්තේජක කාරක, උදාහරණයක් ලෙස, සල්ෆොනිලියුරියස් හෝ ක්ලේයිඩ්,
- ඉන් අදහස් කරන්නේ ඉන්සියුලින් අවශෝෂණය හා පටක වලට ඇති හැකියාව වැඩි දියුණු කිරීමයි, මේවා බිගුවානයිඩ් සහ තියාසොලයිඩීනියන්,
- ග්ලූකෝස් අවශෝෂණය අවහිර කරන drugs ෂධ,
- නව drugs ෂධ කාණ්ඩ ආහාර රුචිය අඩු කිරීමට සහ බර අඩු කර ගැනීමට උපකාරී වේ.
දියවැඩියාව සඳහා එවැනි drugs ෂධ රෝගයේ ප්රතිකාරයේ ආරම්භක අවධියේදී නියම කරනු ලැබේ. රුධිරයේ ග්ලූකෝස් මට්ටම මඳක් වැඩි වුවහොත් ඉන්සියුලින් ස්රාවය කරන උත්තේජක නියම කරනු ලැබේ. ඒවා කෙටි ක්රියාකාරී වේ - මෙග්ලිටිනයිඩ සහ සල්ෆොනිලියුරියා ව්යුත්පන්නයන්, ඒවා කල් පවතින බලපෑමක් ඇති කරයි.
ඒවායින් බොහොමයක් අතුරු ආබාධ ඇති කරයි, උදාහරණයක් ලෙස, හයිපොග්ලිසිමියා, හිසරදය, ටායිචාර්ඩියා. මෙම අඩුපාඩු වලින් තොර නව පරම්පරාවේ Man ෂධ වන “මැනිනිල්” සහ “අල්තාරය” පමණි. එහෙත් තවමත් වෛද්යවරු බොහෝ විට හුරුපුරුදු හා කාල පරික්ෂා කරන ලද drugs ෂධ නියම කරති: “ඩයබිටන්”, “ග්ලීඩියාබ්”, “අමරිල්”, “ග්ලූරෙනෝම්”, “මොවොගල්කන්”, “ස්ටාර්ලික්ස්” සහ වෙනත් අය.
ක්රියාවෙහි කාලසීමාව අනුව ඒවා දිනකට 1-3 වතාවක් ගනු ලැබේ.
ශරීරය මෙම හෝමෝනය ප්රමාණවත් තරම් නිපදවයි, නමුත් ග්ලූකෝස් මට්ටම ඉහළ මට්ටමක පවතී නම්, වෙනත් drugs ෂධ නියම කරනු ලැබේ. බොහෝ විට මේවා බිග්වානයිඩ වන අතර එය සෛල මගින් ඉන්සියුලින් අවශෝෂණය වැඩි දියුණු කරයි.
ආහාර රුචිය අඩු කිරීමට, අක්මාව මගින් ග්ලූකෝස් නිෂ්පාදනය අඩු කිරීමට සහ බඩවැලේ එය අවශෝෂණය කර ගැනීමට ඒවා උපකාරී වේ. වඩාත් සුලභ බිග්වානයිඩ වන්නේ “සියෝෆෝර්”, “ග්ලූකෝෆේජ්”, “බගෝමෙට්”, “මෙට්ෆෝමින්” සහ වෙනත් ය.
තියාසොලයිඩීනියෝනස් ඉන්සියුලින් වලට ඇති ඉඩකඩ වැඩි කරන පටක වලට සමාන බලපෑමක් ඇති කරයි: ඇක්ටෝස්, පියොග්ලර්, ඩයග්ලිටසෝන්, අමල්වියා සහ වෙනත්.
Drugs ෂධ වල වෙනත් කණ්ඩායම් බොහෝ විට දියවැඩියා රෝගීන්ට උපකාර කරයි. ඒවා මෑතකදී දර්ශනය වූ නමුත් ඒවායේ කාර්යක්ෂමතාව දැනටමත් ඔප්පු කර ඇත.
- “ග්ලූකෝබායි” නමැති drug ෂධය මගින් බඩවැලේ ග්ලූකෝස් අවශෝෂණය වීම වළක්වන අතර එමගින් රුධිරයේ මට්ටම අඩු වේ.
- “ග්ලූකෝවන්ස්” යන ඒකාබද්ධ drug ෂධය ශරීරයට බලපෑම් කිරීමේ විවිධ ක්රම ඒකාබද්ධ කරයි.
- රුධිරයේ සීනි මට්ටම අඩු කිරීම සඳහා සංකීර්ණ ප්රතිකාර සඳහා “ජැනුවියා” පෙති භාවිතා කරයි.
- "ට්රැසෙන්ටා" යන drug ෂධයේ සීනි මට්ටම ඉහළ මට්ටමක පවතින එන්සයිම විනාශ කරන ද්රව්ය අඩංගු වේ.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවේ ආරම්භක අවධියේදී ආමාශය නරක් කරන රසායනික ද්රව්ය ප්රමාණය අඩු කළ හැකිය. චිකිත්සාව විශේෂ ආහාර වේලක් සහ bal ෂධ පැළෑටි කසාය හා ජීව විද්යාත්මකව ක්රියාකාරී ආකලන සමඟ අතිරේකව සපයනු ලැබේ. මෙම ක්රම මගින් වෛද්යවරයෙකු විසින් නියම කරන ලද ප්රතිකාරය ප්රතිස්ථාපනය කළ නොහැක, ඔබට එය අතිරේකව කළ හැකිය.
- BAA “පරිවරණය” මගින් පරිවෘත්තීය වැඩි දියුණු කරයි, අග්න්යාශය උත්තේජනය කරයි සහ ග්ලූකෝස් අවශෝෂණය අඩු කරයි.
- ජපානයේ “ටූටි” වලින් සාදන ලද drug ෂධය සීනි මට්ටම effectively ලදායී ලෙස අඩු කරන අතර පරිවෘත්තීය සාමාන්යකරණය කරයි
- “ග්ලූක්බෙරි” යන bal ෂධීය සං on ටක මත පදනම් වූ medicine ෂධය රුධිරයේ ග්ලූකෝස් මට්ටම අඩු කරනවා පමණක් නොව ශරීර බර සාමාන්ය තත්වයට පත් කිරීම පමණක් නොව දියවැඩියා සංකූලතා වර්ධනය වීම වළක්වයි.
එවැනි drugs ෂධ ටැබ්ලට් වල ඇත. ඒවායින් බොහොමයක් අතුරු ආබාධ ඇති කරයි:
- බර වැඩිවීම
- ඉදිමීම
- අස්ථි බිඳෙනසුලු,
- හෘදයාබාධ,
- ඔක්කාරය හා බඩේ වේදනාව
- හයිපොග්ලිසිමියා වර්ධනය වීමේ අවදානම.
ඊට අමතරව, විවිධ කණ්ඩායම්වල drugs ෂධ ශරීරයට විවිධ ආකාරවලින් බලපායි. එමනිසා, කුමන ආකාරයේ දියවැඩියා medicine ෂධයක් ගත යුතුද යන්න රෝගියාට තීරණය කළ නොහැකිය. ඔබේ ග්ලූකෝස් මට්ටම effectively ලදායී ලෙස අඩු කරන්නේ කෙසේද යන්න තීරණය කළ හැක්කේ වෛද්යවරයෙකුට පමණි.
එවැනි රෝගියකු පෝෂණය පමණක් නිරීක්ෂණය කළ යුතුය. සෙම්ප්රතිශ්යාව හෝ හිසරදය සඳහා වුවද ඕනෑම medicines ෂධයක් සඳහා උපදෙස් හොඳින් අධ්යයනය කිරීම වැදගත්ය. ඔවුන්ගෙන් බොහෝ දෙනෙක් දියවැඩියාවට contraindicated. සියලුම drugs ෂධ ග්ලූකෝස් මට්ටමට බලපෑම් නොකළ යුතු අතර අවම අතුරු ආබාධ ඇති කළ යුතුය.
- මට පානය කළ හැකි දියවැඩියා ations ෂධ මොනවාද? පිළිගත හැකි ඒවා වන්නේ “ඉන්ඩපාමයිඩ්”, “ටෝරාසමයිඩ්”, “මැනිටෝල්”, “ඩයකාබ්”, “ඇම්ලොඩිපයින්”, “වේරාප්රමිල්”, “රාසිලෙස්” ය.
- බොහෝ වේදනා නාශක සහ ස්ටෙරොයිඩ් නොවන ප්රති-ගිනි අවුලුවන drugs ෂධ රුධිර ග්ලූකෝස් වලට බලපාන්නේ නැති බැවින් දියවැඩියාව සඳහා අවසර දෙනු ලැබේ: ඇස්පිරින්, ඉබුප්රොෆෙන්, සිට්රමොන් සහ වෙනත්.
- සෙම්ප්රතිශ්යාව අතරතුර, සීනි මත පදනම් වූ සිරප් සහ නැවත පණ ගැන්වීම සඳහා වන ලිහිල් කිරීම් වළක්වා ගත යුතුය. Sinupret සහ Bronchipret සඳහා අවසර ඇත.
වර්තමානයේ මිනිසුන් තුළ දියවැඩියාව වැඩි වැඩියෙන් හඳුනාගෙන තිබේ. මෙම රෝගය සමඟ වඩාත් ජනප්රිය වන්නේ කුමන medicine ෂධයද යන්න රෝගියාගේ සමාලෝචන වලින් සොයාගත හැකිය. වඩාත්ම effective ලදායී drug ෂධය වන්නේ ග්ලූකෝෆේජ් වන අතර එය සීනි මට්ටම අඩු කිරීමට අමතරව බර අඩු කර ගැනීම සහ සංකූලතා ඇතිවීමේ අවදානම වළක්වයි. බොහෝ විට භාවිතා කරනුයේ සියොෆෝර් සහ මැනිනිල් ය.
මෑතකදී දර්ශනය වූ ශාකසාර සූදානම බොහෝ ධනාත්මක සමාලෝචන දිනාගෙන ඇති අතර එය සීනි මට්ටම පවත්වා ගැනීමට සහ සමස්ත යහපැවැත්ම වැඩිදියුණු කිරීමට උපකාරී වේ. ඒවා නම් “ඩයලෙක්”, “දියවැඩියා සංගීතය”, “දියවැඩියා”, “ජනුමෙට්” සහ වෙනත් ය. ඔවුන්ගේ වාසි අතරට ප්රතිවිරෝධතා සහ අතුරු ආබාධ නොමැති වීම ඇතුළත් වේ.
නමුත් ඒවා සියල්ලම ජීව විද්යාත්මකව ක්රියාකාරී ආකලන මෙන් භාවිතා කළ හැක්කේ සංකීර්ණ ප්රතිකාර සඳහා වෛද්යවරයෙකුගේ නිර්දේශය මත පමණි.
වේදනා නාශක contraindications ගණනාවක් ඇත. ආමාශ ආන්ත්රයික වණ, ආමාශ ආන්ත්රයික, නිදන්ගත හෝ උග්ර අක්මා රෝග වලදී NSAIDs ගැනීම තහනම්ය.
මෙම කණ්ඩායමේ ඇතැම් ations ෂධ ගර්භනී කාන්තාවන්ට, කිරි දෙන කාලය තුළ, රුධිර පීඩනය වැඩි කිරීමේ රෝගියාගේ ප්රවණතාව සමඟ contra ෂධීයව නියම කර ඇත. වයස අවුරුදු 6 ට අඩු හෝ අවුරුදු 18 ට අඩු දරුවන්ට යම් medicine ෂධයක් ගැනීම තහනම් කළ හැකිය.
එමනිසා, මිලදී ගැනීමට පෙර, ඔබ වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය. ස්ථානය, රෝග විනිශ්චය, වයස සහ contraindications පැවතීම සැලකිල්ලට ගෙන වෛද්යවරයා වේදනාව සමනය කිරීම සඳහා හොඳම medicine ෂධය නියම කරනු ඇත.
වේදනාකාරී ඔසප් වීම, මාංශ පේශි පටක ලිහිල් කිරීම සහ ස්පාස්ටික් වේදනාව ඉදිරියේ ඇන්ටිස්පස්මොඩික්ස් නියම කරනු ලැබේ.
අලුත උපන් දරුවන්ට මෙම .ෂධ ලබා නොදිය යුතුය.
වෛද්ය පුහුණුවෙන් හොඳ උදාහරණයක්
ගිලන් රථයක් ඉක්මනින් සම්බන්ධ කර ගැනීමේ වැදගත්කම අවධාරණය කිරීම සඳහා වෛද්ය බර්න්ස්ටයින් එවැනි කතාවක් කියයි. එක් සෙනසුරාදා සවස 4 ට දියවැඩියා කාන්තාවක් ඔහුට කතා කළේ ඔහුගේ රෝගියා නොවන බවය.
රෝගියා ඇගේ ළදරුවා සමඟ නිවසේ තනිවම සිටි අතර ඇය උදේ 9 සිට අඛණ්ඩව වමනය විය. ඇය ඇසුවා - කුමක් කළ යුතුද? වෛද්ය බර්න්ස්ටයින් පැවසුවේ ඇය විජලනය වී ඇති බැවින් ඇයට තමාට උදව් කළ නොහැකි බවත්, එබැවින් ඇය හදිසි ප්රතිකාර ඒකකයේ හදිසි රෝහලක සිටිය යුතු බවත්ය.
එහිදී ඔවුන්ට ශරීරයේ දියරයේ iency නතාවය පිරවීමට හැකි වනු ඇත. ඇය සමඟ කළ සංවාදය අවසන් කළ වෛද්ය බර්න්ස්ටයින් ප්රාදේශීය රෝහල අමතා මෙම රෝගියා එනතෙක් බලා සිටිමින් ඇයට විජලනයට එරෙහි තරලය ලබා දීමට සූදානම් විය යුතු බවට අනතුරු ඇඟවීය.
රෝගියාට තම ආච්චිට දරු ප්රසූතිය සඳහා ශක්තියක් තිබූ අතර පසුව ඇයගේම බලය යටතේ රෝහලට යාමට හැකි විය.මෙයින් පැය 5 කට පසු වෛද්ය බර්න්ස්ටයින් හදිසි ප්රතිකාර අංශයෙන් කැඳවනු ලැබීය. දියවැඩියා කාන්තාව හදිසි ප්රතිකාර අංශයේ ඇයට උදව් කළ නොහැකි නිසා “පූර්ණ වශයෙන්” රෝහලට ගෙන යා යුතු බව පෙනී ගියේය.
විජලනය කොතරම් ශක්තිමත්ද යත් වකුගඩු සම්පූර්ණයෙන්ම අසමත් විය. රෝහලට ඩයලිසිස් ඒකකයක් තිබීම සතුටක්, එහිදී ඇය ආශ්චර්යමත් ලෙස වෙනත් ලෝකයෙන් ඇදගෙන යනු ලැබුවා නම් ඇය මිය යන්නට ඇත. එහි ප්රති As ලයක් වශයෙන්, මෙම රෝගියා දින 5 ක් “කම්මැලි” රෝහලේ ගත කළාය, මන්ද ඇය වහාම ඇගේ රෝගයේ අවදානම අවතක්සේරු කළාය.
ගැනීමට අවසර දී ඇති වයස කුමක්ද?
දියවැඩියාව සඳහා භාවිතා කළ හැකි ations ෂධ විශාල ප්රමාණයක් තිබේ.
දියවැඩියාව සඳහා ඔබට පානය කළ හැකි වේදනා ations ෂධ මොනවාදැයි දැන ගැනීම වැදගත්ය. Drug ෂධ වර්ගය රඳා පවතින්නේ වේදනාවේ වර්ගය, තීව්රතාවය, ප්රාදේශීයකරණය සහ අනාවරණය කරගත් ව්යාධි විද්යාව මත ය.
Ines ෂධ කාණ්ඩ දෙකකට ඉදිරිපත් කරයි: ටැබ්ලට් සහ එන්නත්. Ation ෂධ වැඩ කිරීම සඳහා, වේදනා නාශක භාවිතා කිරීමේ අවශ්යතාවයට හේතු වූ සාධක සොයා ගැනීම වැදගත්ය.
ඩික්ලොෆෙනැක්
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඩයික්ලොෆෙනැක් සඳහා අවසර ඇත. Drug ෂධය ප්රොස්ටැග්ලැන්ඩින් සංශ්ලේෂණය වළක්වයි. ප්රධාන වශයෙන් සන්ධිවල රෝග සඳහා drug ෂධය නියම කරන්න. ටැබ්ලට්, එන්නත් සහ ජෙල් ආකාරයෙන් විකුණනු ලැබේ.
රෝග ලක්ෂණ පාලනය කිරීම සඳහා කුඩාම මාත්රාවෙන් ප්රතිකාර ආරම්භ වේ. රෝග ලක්ෂණ නරක අතට හැරේ නම්, මාත්රාව වැඩි වේ. වැඩිහිටියන්ට සහ නව යොවුන් දරුවන්ට දිනකට දෙවරක් 25-50 mg නියම කරනු ලැබේ. ප්රශස්ත චිකිත්සක ප්රති result ලය ලබා ගත් විට, මාත්රාව අඩු කළ හැකිය.
ඔසප් වේදනාව ඇති රෝගීන් සඳහා drug ෂධය නියම කර ඇති අතර සන්ධිවලට ප්රතිකාර කිරීම සඳහා සාර්ථකව භාවිතා කර ඇත.
වාසි: එය ප්රති-ගිනි අවුලුවන බලපෑමක් ඇති කරයි, ආමාශගත හා ඇස්පිරින් වලට වඩා ළමයින්ට සුලු පත්රිකාවක් ලබා දීමට ඉඩ දී ඇත.
අවාසි: දීර් use කාලයක් තිස්සේ භාවිතා කිරීම වකුගඩු වලට හානිවීමෙන් පිරී ඇත, නිරන්තරයෙන් භාවිතා කළ නොහැක, එපිසෝඩික් භාවිතය නිර්දේශ කෙරේ.
දෙවන වර්ගයේ දියවැඩියාව සඳහා මාත්රාව සහ පරිපාලනය ඉබුප්රොෆෙන්: වැඩිහිටියන්, සෑම පැය 4-6 කට වරක් ටැබ්ලට් 1-2 ක්, දිනකට පෙති 6 කට වඩා නොඉක්මවිය යුතුය. වයස අවුරුදු 6-11 ළමයින්, සෑම පැය 6 කට වරක් ටැබ්ලට් 1 ක්, දිනකට පෙති 3 කට වඩා නොඉක්මවිය යුතුය.
හිසරදය, ඉරුවාරදය, දත් කැක්කුම, මයිල්ජියා හෝ ඩිස්මෙනෝරියා වැනි රෝග සඳහා ලාභම හා ජනප්රියම පිළියම. ඇනල්ජින් යනු දියවැඩියාව සඳහා අත්යවශ්ය සහායකයෙකි.
Drug ෂධයේ ඇති වාසි වන්නේ ප්රති-ගිනි අවුලුවන බලපෑම, වේදනාවට ඉක්මන් සහනයක්. අවාසි - කෙටි ක්රියා, බොහෝ අතුරු ආබාධ, වැඩිහිටි දරුවන්ට ගත නොහැක.
250-500 ග්රෑම් දිනකට තුන් වරක් යොදන්න. ළමුන් සඳහා, medicine ෂධය පරිපාලනය කරනු ලබන්නේ අභ්යන්තර මාංශ පේශිවල පමණි. එන්නත් කිරීම කාමර උෂ්ණත්වයේ තිබිය යුතුය.
මාස 3 ක් දක්වා ළදරුවන් සඳහා අත්හිටුවීම නියම කර නොමැති අතර මාස 3-6 අතර ළමුන් සඳහා එය ලබා දිය හැක්කේ වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීමෙන් පසුව පමණි (බොහෝ විට මෙම වයසේදී post ෂධය පශ්චාත් එන්නත උණ සඳහා නියම කරනු ලැබේ).
.ෂධය නිසා ඇතිවිය හැකි සංකූලතා
- ආමාශ ආන්ත්රයික පත්රිකාවේ බිත්ති වලට හානි වීම, තුවාලයක් ඇතිවීම දක්වා,
- හිසරදය, කරකැවිල්ල, නින්දේ ගැටලු ඇතුළු මධ්යම ස්නායු පද්ධතියේ විවිධ ආබාධ
- Ra ෂධයේ සමහර සං to ටක වලට අධි සංවේදීතාවයෙන් පෙළෙන පුද්ගලයින් තුළ සමේ කැක්කුම, ක්වින්කේගේ ශෝථය ඇතුළු අසාත්මිකතා ප්රතික්රියා, ඇසෙප්ටික් මෙනින්ජයිටිස් ද ඇතිවිය හැක, නමුත් මෙය කලාතුරකින් නිරීක්ෂණය වේ,
- රක්තහීනතාවය ඇතුළු සංසරණ පද්ධතියේ ආබාධ.
මෙම drug ෂධය දිගු කාලීනව භාවිතා කිරීමෙන් වකුගඩු වලටද හානි සිදුවිය හැකිය. මෙය වළක්වා ගැනීම සඳහා, ඔබ මෙම drug ෂධයේ අනවසර දීර් extension කිරීම අතහැර දමා දිගු කාලීන ප්රතිකාර පා courses මාලා වලට භාජනය විය යුත්තේ වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ පමණි.
ඊට අමතරව, drug ෂධයට දේශීය ප්රතික්රියා ද ලබා දිය හැකිය: සමේ යම් ප්රදේශයක පිළිස්සීම සහ ඉදිමීම හෝ හිරි වැටීම. රීතියක් ලෙස, ඉබුප්රොෆෙන් සමඟ ප්රතිකාර කිරීමේ පා of මාලාව අවසන් වීමෙන් පසුව එවැනි ප්රතික්රියා අතුරුදහන් වේ.
ෆුරසිලින්, ක්ලෝරෝෆිලිප්ට් සහ සාම්ප්රදායික වෛද්ය විද්යාව සමඟ ගොරෝසු කිරීම මෙහි විස්තර කෙරේ.
දියවැඩියාව ඇති අන්තරාසර්ග විද්යා ologist යකු විසින් අධීක්ෂණය හා ප්රතිකාර කිරීම අනිවාර්ය වේ. එවැනි රෝගීන් සඳහා, උසස් ජීවන තත්ත්වයක් සඳහා යතුර, සියල්ලටම වඩා, විනය සහ ප්රතිකාර විශේෂ special යාගේ සියලු පත්වීම් හා නිර්දේශ නිවැරදිව හා නිවැරදිව ඉටු කිරීමට ඇති කැමැත්තයි.
නමුත් යටින් පවතින රෝගයට සම්බන්ධ සියලුම පත්වීම් ඉටු කිරීම වෙනත් රෝග නොමැති බවට සහතික නොවේ. ඊට පටහැනිව, දියවැඩියාව සමඟ, පහත දැක්වෙන ව්යාධිවේදය කිහිප වතාවක්ම වර්ධනය වේ:
- හෘදයාබාධ හා ආ ro ාත ඇතුළු හෘද රෝග,
- දර්ශනයේ ඉන්ද්රියයේ ව්යාධි විද්යාව: ඇසේ සුද, ග්ලුකෝමා, දෘෂ්ටි විතානය,
- ලිපිඩ පරිවෘත්තීය ආබාධ: තරබාරුකම,
- අන්තරාසර්ග පද්ධතියේ ව්යාධි විද්යාව,
- ආමාශ ආන්ත්රයික රෝග.
කෙසේ වෙතත්, ඕනෑම ආකාරයක දියවැඩියා රෝගයක් සාමාන්ය, පූර්ණ ජීවිතයක් අවලංගු නොකරයි. මෙම රෝග විනිශ්චය පැවතීම කිසියම් රැකියාවක් හෝ ක්රියාකාරකමක් තහනම් කිරීමක් අදහස් නොකරයි.
දියවැඩියාවෙන් පෙළෙන කාන්තාවන්ට දරුවන් බිහි කළ හැකිය, මෙම රෝග විනිශ්චය ඇති රෝගීන් වේදනාව ඇති වන විවිධ ජීවිත තත්වයන් තුළ දක්නට ලැබේ: තුවාල, සැත්කම්, තැලීම්, කැපීම්, රෝග විනිශ්චය ක්රමවේදයන්, හිසරදය හෝ දත් කැක්කුම සහ තවත් බොහෝ තත්වයන්, උදාහරණයක් ලෙස වෛරස් හෝ වෙනත් ආසාදන.
අනෙක් සියලුම මිනිසුන් මෙන්, අසනීප, වේදනා නාශක the ෂධ ගලවා ගැනීමට පැමිණේ. වේදනා නාශක of ෂධ වර්ග විශාල ප්රමාණයක් ඇත. ඒවා රසායනික ව්යුහය, ක්රියාකාරීත්වයේ යාන්ත්රණය, ශරීරයෙන් බැහැර කිරීමේ ක්රමය සහ යනාදිය වෙනස් වේ.
නිර්වින්දන කාණ්ඩ සියල්ලම පාහේ ආකාර දෙකෙන්ම නිරූපණය කෙරේ. වේදනා ation ෂධ සඳහා දියවැඩියාව භාවිතා කිරීම සඳහා contraindication නොමැත. ඒ වෙනුවට, ඒවා සිදුවන්නේ වේදනාව ඇති වූ රෝගය හෝ තත්වය අනුව ය.
දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකුගේ ප්රශස්ත හා ආරක්ෂිත උෂ්ණත්ව පාලන ක්රමය 35.8 - 37.0 С range පරාසයක ඉදිරිපත් කෙරේ. උෂ්ණත්වය අංශක 38 හෝ 39 දක්වා තියුණු ලෙස වැඩිවීමත් සමඟ ගිනි අවුලුවන ක්රියාවලියක් සිදු වේ.
පළමු වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියා රෝගයේ උෂ්ණත්වය ඉහළ ගොස් තිබීම නොසලකා, ප්රතිසාධන ක්රියාවලිය අවම අතුරු ආබාධ ඇති කරන drugs ෂධ සමඟ තිබිය යුතුය.
අධික උෂ්ණත්වවලදී දියවැඩියා රෝගීන්ට තර්ජනය කරන ප්රධාන අන්තරාය වන්නේ හයිපර්ග්ලයිසිමියාව වන අතර එය කෝමා තත්වයක් ඇති කරන අතර නරකම අවස්ථාවක මරණයයි. ඊට අමතරව, උණක් පහත සඳහන් දේවලට හේතු විය හැක:
- වකුගඩු අසමත්වීම.
- කීටොඇසයිඩෝසිස්.
- හෘද රිද්මයේ ගැටළු, රුධිර නාල වල කැක්කුම.
එසේම, ගර්භනී කාන්තාවන් සහ වැඩිහිටියන් කෙරෙහි දැඩි අවධානයක් යොමු කළ යුතුය. මන්ද ඉහළ උෂ්ණත්වයකදී ඔවුන්ගේ ශරීරය වඩාත් අවදානමට ලක් වේ. ගර්භණී අවස්ථාවේ දී, තර්ජනය දරුවාට දිගු කළ හැකිය.
සංකූලතා වළක්වා ගැනීම සඳහා, උෂ්ණත්වය නිරන්තරයෙන් අධීක්ෂණය කිරීම හා මැනීම අවශ්ය වේ, සම්මතයෙන් බැහැරවීම් සිදුවුවහොත් වහාම පියවර ගන්න.
අංශක 35.8 - 36 ක උෂ්ණත්ව කියවීම් මිනිසුන්ට සාමාන්ය දෙයකි. ඒවා තියුනු ලෙස පහත වැටුණහොත් හෝ ක්රමයෙන් අඩු වුවහොත් වහාම පියවර ගත යුතුය. දියවැඩියාව ඇති පුද්ගලයින් තුළ, තාප නිෂ්පාදනය සපයන ග්ලයිකොජන් ප්රමාණය අඩුවීම නිසා මෙම ක්රියාවලිය සිදුවිය හැකිය.
අඩු උෂ්ණත්වවලදී ග්ලූකෝස් මට්ටම පහත වැටේ. දෙවන වර්ගයේ රෝග ඇති දියවැඩියා රෝගීන් තුළ එවැනි ගැටළුවක් ඇතිවිය හැක්කේ ශක්තිය නොලැබෙන සෛල සාගින්නෙන් පෙළීම හේතුවෙනි. සමහර අවස්ථාවලදී රෝගීන්ට ශක්තිය නැති වී, පිපාසය ගැන පැමිණිලි කිරීමට හා අත් පා සීතල දැනෙන්නට පුළුවන.
අඩු උෂ්ණත්වයක් ඇති පුද්ගලයින්ට පහත කරුණු අනුගමනය කිරීමට උපදෙස් දෙනු ලැබේ:
- ක්රියාශීලී ජීවන රටාවක් ගත කරන්න, ශාරීරික අධ්යාපනයෙහි නිරත වන්න.
- සමය අනුව ඇඳුම් ඇඳීම, ස්වාභාවික රෙදි වලින් සාදන ලද ඇඳුම් තෝරා ගන්න.
- උෂ්ණත්වය ස්ථාවර කිරීම සඳහා ප්රතිවිරුද්ධ ස්නානය කරන්න.
- විශේෂ ආහාර වේලක් අනුගමනය කරන්න.
උෂ්ණත්වය තියුනු ලෙස පහත වැටීමත් සමඟ ඔබට පැණිරස ආහාරයට ගැනීමට හෝ මිහිරි පානයක් පානය කිරීමට අවශ්ය වේ. මෙම ක්රමය තත්වය සාමාන්ය තත්වයට පත් කිරීමට, උෂ්ණත්වය ස්ථාවර කිරීමට උපකාරී වේ.
උෂ්ණත්වය අඩු කිරීමේ ප්රවණතාවක් ඇති රුධිරයේ සීනි වැඩි වීම වළක්වා ගැනීම සඳහා කුඩා කොටස් සමඟ දිනකට කිහිප වතාවක් ආහාර ගැනීම රෙකමදාරු කරනු ලැබේ.
දියවැඩියාව සඳහා පාද ප්රතිකාර කිරීම දියවැඩියා රෝගීන්ට මෙන්ම වෛද්යවරුන්ටද වැදගත් කරුණකි. දියවැඩියා පාදයේ සින්ඩ්රෝමය සඳහා ප්රතිකාර කිරීම සඳහා ඒකාකාරී ප්රවේශයන් තිබේද? එසේ නම්, යෝජිත විවිධ medic ෂධ අතර සැරිසැරීම කරන්නේ කෙසේද?
හඳුනාගත් රෝගයෙන් සියයට 70 ක්ම දියවැඩියා පාදයේ රෝග ඇති වන අතර සීනි මට්ටම නිසි ලෙස පාලනය නොකිරීමත් සමඟ මෙම ප්රතිශතය බෙහෙවින් වැඩි ය. එසේනම් දියවැඩියාව තුළ පාදයේ වේදනාව ඇති වන්නේ ඇයි සහ දියවැඩියා පාදයක වර්ධනය ගැන සැක කිරීමට ඔබ දැඩි අවධානය යොමු කළ යුත්තේ කුමන රෝග ලක්ෂණද?
ඕනෑම වර්ගයක දියවැඩියාව තුළ පාදයේ වේදනාව වර්ධනය වීමේ ව්යාධිජනකය නොවැළැක්විය හැකි ලෙස සිදු වන ඇන්ජියෝපති, ස්නායු රෝගයට සම්බන්ධ වේ.
කුඩාම යාත්රා පවා පරාජය කිරීම - ස්නායු ටන්ක පෝෂණයට සම්බන්ධ වන වාසා නර්වෝරම්, වේදනාව ප්රකාශ කිරීම තවදුරටත් වැඩි කරයි. දියවැඩියාවෙන් මගේ කකුල් රිදෙන ආකාරය පැහැදිලි කිරීමට මෙම කරුණු අපට ඉඩ දෙයි.
දියවැඩියාවේ පාදයේ වේදනාව ඇති වන්නේ ඇන්ජියෝපති හා ස්නායු රෝග සංකූලතා වර්ධනය වීම නිසා පමණක් නොවේ.
නේවාසික ක්ෂුද්ර ජීවීන් සක්රීය කිරීම “කකුල් සහ දියවැඩියාව” යන විෂම සම්බන්ධතාවය ගොඩනැගීමට විශේෂ දායකත්වයක් සපයයි.
දියවැඩියා රෝගයේ පාද විශේෂයෙන් බෝවන සංකූලතාවන්ට ගොදුරු වේ, එබැවින් දෙවන වර්ගයේ දියවැඩියාවේ කකුල් වල බැක්ටීරියා සංකූලතා බොහෝ විට වර්ධනය වන අතර ඒ සඳහා ප්රතිකාර සඳහා ප්රතිජීවක requires ෂධ අවශ්ය වේ.
ශාරීරික ක්රියාකාරකම් නොසලකා දියවැඩියාවෙන් කකුල් රිදෙනවා. වේදනා විවරය, සොබාදහමේ ස්පන්දනය, විශේෂයෙන් පාදයේ (ඇඟිලි) කකුල් රිදෙනවා.
වේදනාව වසුපැටියාට, පපුවට පැතිර යා හැකිය. එන්එස්ඒඅයිඩී කාණ්ඩයෙන් වේදනා නාශක ගැනීම මුලින් සහනයක් ගෙන දෙන නමුත් පසුව ඒවා අකාර්යක්ෂම වේ.
පාද දියවැඩියාවෙන් පීඩා විඳින්නේ නම්, ඔබ වහාම උපකාර පැතිය යුතුය.
දියවැඩියා රෝගයේ කකුල් රෝගයේ ප්රකාශනයන් සඳහා හේතු විය යුතු රෝග සහ ප්රකාශනයන් පහත ලැයිස්තුවේ දැකිය හැකිය.
- ස්නායු රෝගයේ විවිධ ආකාර.
- එඩීමා සින්ඩ්රෝමය (වළලුකර, පාද, ඇඟිලි ප්රදේශයේ).
- දියවැඩියා ආතරෝපති.
- ට්රොෆික් ආබාධ (වණ).
- දියවැඩියා පාදයේ තුවාල සින්ඩ්රෝමය (එස්ඩීඑස්) - දෙවන වර්ගයේ දියවැඩියාවේ පාද හානිය, ප්රතිකාර සඳහා ශල්ය ප්රවේශයක් අවශ්ය වේ.
දියවැඩියාවෙන් කකුල් රිදෙනවා නම්, වේදනාවේ ස්වභාවය, එය සිදුවන කාලය තක්සේරු කිරීම අවශ්ය වේ. සම පරීක්ෂා කරන්න - බොහෝ විට ඇඟිලි කළු වේ, නියපොතු වල ව්යුහය වෙනස් වේ, සමහර විට ඒවා කළු වේ.
කකුල් වල සමේ කෙස් ගතිය තක්සේරු කිරීම වැදගත්ය. ස්නායු රෝගයෙන්, හිසකෙස් ප්රමාණය අඩු වන අතර, ඒවා ඉක්මනින් වර්ණ රහිත වේ.
දෙවන වර්ගයේ දියවැඩියාව ඇති කකුල් වලට බලපාන පළමු දෙය කකුල් වල හිරි වැටීමයි, මෙම තත්වයට ප්රතිකාර කිරීමෙන් SDS වර්ධනය වීමට ඉඩ නොලැබේ.
- සටහන - වැදගත්! පාදයේ ඇඟිල්ල කළු වී ඇත්නම්, දෙවන වර්ගයේ දියවැඩියාවට පාදයේ හානියක් ලෙස SDS - වෛද්යවරයාගේ පැමිණීම කල් නොදැමිය යුතුය, ප්රතිකාර කාලෝචිත ආකාරයකින් අවශ්ය වේ.
“ඉරිඟු”, වැඩිම බරක් ඇති ස්ථානවල කෝලෝසිටි (විශේෂයෙන් ඉෂ්මික ස්නායු රෝගයේ ලක්ෂණයකි) සිදුවිය හැක.
සංවේදීතාව අඩු වේ, ඒ සමඟම, කකුල් විශාල වශයෙන් රිදෙනවා (වේදනා සංවේදීතාව ආරක්ෂා වේ). පාදවල උෂ්ණත්වය වැඩි කිරීම හෝ අඩු කිරීම කළ හැකිය.
දියවැඩියා රෝගයේ පාද රෝග හඳුනා ගැනීම සඳහා අවශ්ය අධ්යයන පරාසය:
- සුදු සහ රතු රුධිරය, මුත්රා පිළිබඳ සාමාන්ය සායනික තක්සේරුව.
- රුධිර සෙරුමය පිළිබඳ ජෛව රසායනික අධ්යයනය.
- ග්ලයිසමික් පැතිකඩ, ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් අන්තර්ගතය (එමඟින් දියවැඩියා රෝගය සත්යාපනය වේ).
- පාදවල එක්ස් කිරණ.
- අල්ට්රා සවුන්ඩ් නැවතුම.
- අත් පා භාජන අල්ට්රා සවුන්ඩ් ඩුප්ලෙක්ස් ස්කෑන් කිරීම මගින් දෙවන වර්ගයේ දියවැඩියාවෙහි පාදයේ ව්යාධිවේදය හෙළි කිරීමට වැඩි ඉඩක් ඇත, නියමිත වේලාවට ප්රතිකාර ආරම්භ වේ.
ආකෘතිය, සංයුතිය සහ ගුණාංග
Drug ෂධයේ ක්රියාකාරී සං component ටකය වන්නේ පැරසිටමෝල්, මත්ද්රව්ය නොවන වේදනා ation ෂධයක් වන අතර එය ශරීර උෂ්ණත්වය අඩු කිරීමට මෙන්ම දැවිල්ලෙහි තීව්රතාවය තරමක් අඩු කරයි.
Drug ෂධයේ බලපෑම ලබා ගත හැක්කේ ගිනි අවුලුවන මැදිහත්කරුවන් - ප්රොස්ටැග්ලැන්ඩින් සෑදීම වළක්වාලීමෙනි. වේදනාව හා උෂ්ණත්වය මොළයේ මධ්යස්ථාන වලට බලපායි. එය අන්ත්රය තුළ හොඳින් අවශෝෂණය වන අතර ශරීරයේ සියලුම පටක වලට විනිවිද යයි, රුධිර ප්රෝටීන සමඟ බන්ධනය වීමට සමත් වේ, අක්මා පටක වල පරිවෘත්තීය හා මුත්රා වල වකුගඩු මගින් බැහැර කරයි.
චිකිත්සක කාරකයක් සක්රීය ද්රව්ය අඩංගු ටැබ්ලට්, කැප්සියුල, උපස්ථර සහ විලවුන් ආකාරයෙන් සාක්ෂාත් වේ - ඉබුප්රොෆෙන්. මෙම සං component ටකයට ස්තූතිවන්ත වන අතර, සලකා බලනු ලබන product ෂධ නිෂ්පාදනයේ ප්රතිවෛරස්, විශ්ලේෂක සහ ප්රති-ගිනි අවුලුවන දේපලක් ඇත.
ඉබුප්රොෆෙන් ක්රියා කිරීමේ මූලධර්මය වන්නේ ප්රොස්ටැග්ලැන්ඩින් සංශ්ලේෂණය මැඩපැවැත්වීමයි - වේදනාව හා දැවිල්ල ඇති කරන මූලද්රව්ය. Drug ෂධයක් ඉක්මනින් සුලු පත්රිකාවට අවශෝෂණය කර ප්ලාස්මා ප්රෝටීන සමඟ බැඳිය හැකිය.
ළමා චිකිත්සාවේදී, මෙම drug ෂධයේ පහත දැක්වෙන ආකාර භාවිතා වේ:
- මුඛ අත්හිටුවීම
- සිරප්
- ගුද මාර්ග පරිපාලනය සඳහා ආධාරක,
- පෙති
- මුදල් සම්භාරයක් වියදම් විසඳුම
- මාතෘකා ආකාර - ජෙල් සහ විලවුන්.
එක් එක් මාත්රා ආකෘති භාවිතා කිරීම සඳහා වන උපදෙස් වලට අනුකූලව භාවිතා කළ යුතුය.
ඉබුප්රොෆෙන් විලවුන් නියම කරන්නේ ඇයි සහ කෙසේද?
සක්රීය අමුද්රව්යය: ඉබුප්රොෆෙන්, සංයුතිය: අත්හිටුවීමේ මිලි ලීටර් 5 ක් ඉබුප්රොෆෙන් මිලිග්රෑම් 100 ක් අඩංගු වේ, එක්ස්පීරියන්ස්: සෝඩියම් බෙන්සොයිට් (ඊ 211), ග්ලිසරින්, දියර මෝල්ටිටෝල්, සෝඩියම් සැචරින්, සෝඩියම් සයිටේ්රට්, සිට්රික් අම්ල මොනොහයිඩ්රේට්, සෝඩියම් ක්ලෝරයිඩ්, පොලිසෝර්බෙට් 80, සැන්තන් ගම් ආහාර තැඹිලි, පිරිසිදු ජලය.
භාවිතය සඳහා දර්ශක
නිවසේදී දියවැඩියාවට treatment ලදායී ලෙස ප්රතිකාර කිරීම සඳහා විශේෂ experts යින් උපදෙස් දෙයි
. මෙය අද්විතීය මෙවලමකි:
- රුධිර ග්ලූකෝස් සාමාන්යකරණය කරයි
- අග්න්යාශයේ ක්රියාකාරිත්වය නියාමනය කරයි
- සුදුමැලි වීම ඉවත් කරන්න, ජල පරිවෘත්තීය නියාමනය කරයි
- දර්ශනය වැඩි දියුණු කරයි
- වැඩිහිටියන්ට හා දරුවන්ට සුදුසු ය.
- කිසිදු contraindications නොමැත
නිෂ්පාදකයින්ට රුසියාවේ සහ අසල්වැසි රටවල අවශ්ය සියලු බලපත්ර සහ තත්ත්ව සහතික ලැබී තිබේ.
අපගේ වෙබ් අඩවියේ පා readers කයන්ට අපි වට්ටමක් ලබා දෙන්නෙමු!
නිල වෙබ් අඩවියෙන් මිලදී ගන්න
- හයිපර්ටීරියෝසිස්
- myasthenia gravis
- මෙගාකොලන්
- සක්රීය හෝ අතිරේක සංරචකයට අධි සංවේදීතාව,
- ඩවුන්ගේ රෝගය.
ගැබ්ගෙල කොඳු ඇට පෙළේ ඔස්ටියෝහොන්ඩ්රොසිස්, සියලු වර්ගවල ආතරයිටිස් මෙන්ම ඔස්ටියෝ ආතරයිටිස් සහ ස්පොන්ඩිලයිටිස් වැනි රෝග සඳහා “ඉබුප්රොෆෙන්” ගැනීම සුදුසුය. නිර්වින්දකයක් ලෙස රක්තවාතය, මයිල්ජියා සහ ස්නායු රෝගයෙන් පෙළෙන රෝගීන් සඳහා ඉබුප්රොෆෙන් භාවිතය දක්වනු ලැබේ.
සැක සහිත ation ෂධය මාංශ පේශි පද්ධතියේ විවිධ ව්යාධි සඳහා බහුලව භාවිතා වනවාට අමතරව, බොහෝ විට ඊඑන්ටී අවයවවල බෝවන ස්වභාවයේ ගිනි අවුලුවන ක්රියාවලීන් සඳහාද, ඔසප් වේදනාව සමනය කිරීමට සහ කාන්තා ලිංගික අවයවවල ඇතිවන ගිනි අවුලුවන අවධානය ඉවත් කිරීමටද නියම කරනු ලැබේ.
ඔස්ටියෝහොන්ඩ්රොසිස් රෝගීන් පහත සඳහන් ව්යාධි හා තත්වයන් තුළ භාවිතා කිරීම සඳහා "ඉබුප්රොෆෙන්" නිර්දේශ නොකරයි:
- medicine ෂධයේ සං to ටක වලට අධි සංවේදීතාව,
- ඉබුප්රොෆෙන් ආසාත්මිකතා,
- ආමාශයික තුවාලයක්,
- ආහාර ජීර්ණ පත්රිකාවේ විවිධ ව්යාධි ක්රියාවලීන්,
- අක්මාව හා වකුගඩු වල ක්රියාකාරිත්වය අඩපණ වීම,
- ගැබ් ගැනීම
- වයස අවුරුදු 12 දක්වා
- දියවැඩියාව.
Ation ෂධය ඉතා effective ලදායී වන අතර ඒ සමඟම අඩු විෂ සහිත වේ, එබැවින් "ඉබුප්රොෆෙන්" භාවිතය සමඟ අනවශ්ය බලපෑම් අතිශයින් දුර්ලභ ය. එහෙත් තවමත්, පුද්ගලයෙකුට එවැනි රෝග ලක්ෂණ ස්වරූපයෙන් අතුරු ආබාධ ඇතිවිය හැකිය:
- හිසරදය
- කරකැවිල්ල
- ඔක්කාරය
- නිදිබර ගතිය
- උණ
- හෘද ස්පන්දනය,
- අධි රුධිර පීඩනය
- හෘදයාබාධ
- ඉදිමීම
- මුත්රා වල රුධිරයේ පෙනුම.
- හිසරදය සහ ඉරුවාරදය වේදනාව
- neuralgia
- මාංශ පේශි වේදනාව
- දත් කැක්කුම
- පිටුපස වේදනාව
- නාරිවේදයේ රෝග සමඟ ඔසප් වේදනාව,
- පිළිස්සුම් හා තුවාල අතරතුර වේදනාව,
- උණ සමඟ බෝවන හා ගිනි අවුලුවන රෝග.
පාචනය සහ එය නිවැරදිව ප්රතිකාර කරන ආකාරය
ඔක්කාරය, වමනය සහ පාචනය බොහෝ විට සිදුවන්නේ බැක්ටීරියා හෝ වෛරස් ආසාදන හේතුවෙනි. සමහර විට ඒවා උණ වැනි රෝග ලක්ෂණ සමඟ ඇත. ඔබට ඔක්කාරය, වමනය සහ / හෝ පාචනය තිබේ නම්, ප්රධාන පිළියම වන්නේ ආහාර ගැනීම නතර කිරීමයි.
එපමණක්ද නොව, එවැනි තත්වයන් තුළ සාමාන්යයෙන් ආහාර රුචියක් නොමැත. ඔබට ආහාර නොමැතිව දින කිහිපයක් ජීවත් විය හැකිය. මෙම අවස්ථාවේ දී, ඔබ කාබෝහයිඩ්රේට් අඩංගු නොවන ජලය සහ අනෙකුත් තරල දිගටම පානය කළ යුතුය. ප්රශ්නය පැන නගී - නිරාහාරව සිටීම ඉන්සියුලින් හා දියවැඩියා පෙති මාත්රාව වෙනස් කරන්නේ කෙසේද?
පළමු වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් හෝ දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් සම්පූර්ණ කරන රෝගීන් සාමාන්ය නිරාහාර රුධිර සීනි පවත්වා ගැනීම සඳහා දීර් extended ඉන්සියුලින් භාවිතා කරයි. ආහාර ගැනීමෙන් පසු, අපි කෙටි හෝ අතිශය කෙටි ඉන්සියුලින් සමඟ රුධිරයේ සීනි පාලනය කරමු.
ආසාදනයක් අතරතුර නිරාහාරව සිටීමෙන් පසුව, ආහාර වේලකට පෙර තිබූ වේගවත් ඉන්සියුලින් එන්නත් අවලංගු වන අතර උදේ සහ / හෝ සවස දීර් extended කළ ඉන්සියුලින් සුපුරුදු පරිදි පවතී. සාමාන්ය නිරාහාර සීනි තබා ගැනීමට අවශ්ය ප්රමාණයට වඩා දිගු ඉන්සියුලින් එන්නත් කිරීම යෝජනා කෙරේ. මෙය සිදු කිරීම සඳහා, මෙහි විස්තර කර ඇති ක්රමවේදය අනුව එහි නිවැරදි මාත්රාව කල්තියා ගණනය කළ යුතුය.
දියවැඩියා පෙති සමඟ - එකම දේ. නිරාහාර සීනි පාලනය කිරීම සඳහා ඔබ රාත්රියේ හෝ උදෑසන ගන්නා පෙති දිගටම කරගෙන යන්න. ආහාර වේලකට පෙර ගන්නා ටැබ්ලට් - ආහාර සමඟ තාවකාලිකව අවලංගු කරන්න.
නිරාහාර රුධිර සීනි පාලනය කරන පෙති සහ ඉන්සියුලින් යන දෙකම සම්පූර්ණ මාත්රාවලින් දිගටම කරගෙන යා යුතුය. මෙය රුධිරයේ සීනි “පරිමාණයෙන් බැහැර” වීමට සහ දියවැඩියා කීටෝඇසයිඩෝසිස් හෝ හයිපර්ස්මෝලර් කෝමා වර්ධනය කිරීමට ඉඩ නොදෙනු ඇත - දියවැඩියාවේ මාරාන්තික උග්ර සංකූලතා.
එබැවින්, පළමු වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් හෝ දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් සිදුකරන රෝගීන් සඳහා, බෝවන රෝගයක් සහ සාගින්නෙන් පෙළෙන කාලය සඳහා ඔවුන්ගේ ප්රතිකාර ක්රමය නිවැරදිව වෙනස් කිරීම පහසුය.
ඔබ දන්නා පරිදි, ආසාදනය හා විජලනය රුධිරයේ සීනි වැඩි වීමට හේතු වේ.සාගින්න නොතකා විජලනය හා අධික සීනි විෂම චක්රයක් වර්ධනය වීමේ අන්තරාය පවතී. රුධිරයේ සීනි වැඩි වුවහොත් ඉක්මන් ඉන්සියුලින් එන්නත් ආධාරයෙන් එය වහාම යථා තත්ත්වයට පත් කළ යුතුය.
සියලුම දියවැඩියා රෝගීන් සාමාන්ය තත්වයන් යටතේ ඉන්සියුලින් සමඟ ප්රතිකාර නොකළත් වේදනා රහිත ඉන්සියුලින් එන්නත් කිරීමේ තාක්ෂණය ප්රගුණ කළ යුතු යැයි අපි අවධාරනය කිරීමට හේතුව මෙයයි. බෝවන රෝගයක් අතරතුර, තාවකාලික ඉන්සියුලින් එන්නත් කිරීම ප්රයෝජනවත් හා වැදගත් පියවරකි.
ආසාදනයකදී ඉන්සියුලින් එන්නත් කිරීමෙන් අග්න්යාශයේ බීටා සෛල මත බර අඩු කර ගත හැකි අතර එමඟින් ඒවා පණපිටින් තබා ගත හැකිය. එය ආසාදනයෙන් සුවය ලබන විට දියවැඩියාව වඩාත් නරක අතට හැරේද යන්න මත රඳා පවතී.
ඔබ ආසාදනයක් සඳහා ප්රතිකාර ලබමින් සිටියදී ඔබේ ඉන්සියුලින් තාවකාලිකව එන්නත් කිරීමට ඔබ කල්තියා සූදානම් කර නොමැති නම්, වහාම ඔබේ වෛද්යවරයා හමුවී ඉන්සියුලින් චිකිත්සක ක්රමයක් සකස් කර ඔබට එන්නත් කරන ආකාරය ඔබට කියා දෙන්න. ඔබ මෙම මිනුම නොසලකා හැරියහොත්, බීටා සෛල “දැවී යාම” නිසා දියවැඩියාව වඩාත් නරක අතට හැරීමේ ඉහළ සම්භාවිතාවක් ඇත. නරකම අවස්ථාවෙහිදී, දියවැඩියා කීටොසයිඩෝසිස් හෝ හයිපර්ස්මෝලර් කෝමා වර්ධනය විය හැක.
බෝවන රෝග වලදී ඉක්මන් ඉන්සියුලින් එන්නත් කිරීම මගින් රුධිරයේ සීනි සාමාන්ය තත්වයට පත්වන ආකාරය අපි කෙටියෙන් විස්තර කරමු. ඔබ අවදි වූ පසු උදේ ග්ලූකෝමීටරයකින් ඔබේ සීනි මැනිය යුතුය, ඉන්පසු සෑම පැය 5 කට වරක්.
සීනි මට්ටම ඉහළ නංවා ඇත්නම් එය යථා තත්ත්වයට පත් කිරීම සඳහා ප්රමාණවත් තරම් අල්ට්රාෂෝට් හෝ කෙටි ඉන්සියුලින් එන්නත් කරන්න. රුධිරයේ සීනි මැනීම සහ අවශ්ය නම් සෑම පැය 5 කට වරක් රාත්රියේදී පවා වේගවත් ඉන්සියුලින් එන්නත් කරන්න!
මෙය සිදු කිරීම සඳහා, මධ්යම රාත්රියේ අවදි වීමට අනතුරු ඇඟවීමේ ඔරලෝසුවක් සකසා, සියලු ක්රියාකාරකම් ඉක්මනින් අවසන් කර නිදාගන්න. ඔබේ සීනි මැනීමට සහ ඉන්සියුලින් එන්නත් කිරීමට නොහැකි තරමට ඔබ දුර්වල නම්, වෙනත් අයෙකු එය කළ යුතුය. මෙය ඔබේ relative ාතියෙකු හෝ සෞඛ්ය සේවා සපයන්නෙකු විය හැකිය.
විජලනය වැළැක්වීම සඳහා, සේලයින් ද්රාවණ ඇතුළු දියර පානය කළ යුතුය. නමුත් ඔබට අඛණ්ඩ වමනය තිබේ නම්, එවිට දියරයට ජීර්ණය වීමට කාලයක් නොමැත. කථාංග 1-2 කට පසු වමනය නතර වුවහොත් එය එතරම් බියජනක නොවේ, නමුත් තවමත් ඔබේ වෛද්යවරයාට දන්වන්න.
වමනය දිගටම පැවතුනහොත් වහාම රෝහල් ගත වීමට ගිලන් රථයක් අමතන්න. කල් දැමීම මාරාන්තිකයි! රෝහලේදී, විශේෂ ists යින් වමනය නැවැත්විය යුතු ආකාරය සොයා ගනු ඇති අතර, වඩාත්ම වැදගත් දෙය නම් - බිංදු ආධාරයෙන් ඔවුන් ඔබට දියර හා අත්යවශ්ය ඉලෙක්ට්රෝටයිට් එන්නත් කරනු ඇත. කිසිදු ප්රතිජීවක drugs ෂධයක් නිවසේදී ගැනීම අපි තරයේ නිර්දේශ නොකරමු.
වමනය නතර වූ විට, ශරීරයේ ජලය නැතිවීම වෙනුවට විජලනය වීම වළක්වා ගැනීම සඳහා ඔබ වහාම දියර පානය කිරීම ආරම්භ කළ යුතුය. ආමාශයේ බිත්ති දිගු නොකිරීමට හා නැවත නැවත වමනය ඇති නොකිරීමට සෑම විටම බොන්න, නමුත් ටිකෙන් ටික.
ශරීර උෂ්ණත්වයට ආසන්න උෂ්ණත්වයක් ද්රවයට තිබීම යෝග්ය වේ - එබැවින් එය වහාම අවශෝෂණය වේ. මෙම තත්වය තුළ ඇති හොඳම තරලය කුමක්ද? එය පානය කළ යුතු ප්රමාණයන් මොනවාද? ඔබ සඳහා නිවැරදි තරලය කොන්දේසි තුනක් සපුරාලිය යුතුය:
- එය ඔබ අකමැති දෙයක් නොවිය යුතුය,
- සුදුසු වන්නේ කාබෝහයිඩ්රේට් රහිත දියර පමණක් වන අතර පෝෂ්යදායී නොවන රසකාරක සඳහා අවසර දෙනු ලැබේ.
- වමනය හෝ පාචනය වැනි අවස්ථා වලදී සිදු වූ පාඩු පියවා ගැනීම සඳහා තරලයේ ඉලෙක්ට්රෝටයිට් - සෝඩියම්, පොටෑසියම් සහ ක්ලෝරයිඩ් අඩංගු විය යුතුය.
ඔබට ශාකසාර තේ, සරල හෝ ඛනිජ ජලය පානය කළ හැකි අතර, එය ආහාර ගැනීම ආරම්භ කිරීමට කාලය නම්, කාබෝහයිඩ්රේට් අඩංගු නොවන ශක්තිමත් මස් සුප් හොද්ද. මෙම සියලු තරල අතිරේක ඉලෙක්ට්රෝටයිට් සමඟ “වැඩි දියුණු” කළ හැකිය.
සෑම ලීටරයක් සඳහාම, මේස ලුණු කන්දක් නොමැතිව 0.5-1 තේ හැන්දක එක් කරන්න, ඔබට පොටෑසියම් ක්ලෝරයිඩ් තේ හැන්දක ද කළ හැකිය. මෙය pharma ෂධ ශාලාවේ විකුණන ලුණු ආදේශකයකි. මේස ලුණු ශරීරයට සෝඩියම් සහ ක්ලෝරයිඩ් ලබා දෙන අතර පොටෑසියම් ක්ලෝරයිඩ් ද වටිනා ඛනිජ පොටෑසියම් සපයයි.
නිරාහාරව සිටින විට, ශරීර බර කිලෝග්රෑම් 1 කට දිනකට ද්රව ප්රමාණය මිලි ලීටර් 48 ක් විය යුතුය. කිලෝග්රෑම් 62 ක් බරැති පුද්ගලයෙකුට මෙය දිනකට ලීටර් 3 ක් පමණ වේ. විශාල පුද්ගලයින් සඳහා - තවත් බොහෝ දේ.
පාචනය හෝ වමනය හේතුවෙන් තරල හා විද්යුත් විච්ඡේදක අලාභ සිදුවුවහොත්, මෙම පාඩු වෙනුවට පැය 24 ක් තුළ අමතර ලීටර් කිහිපයක් පානය කළ යුතුය. පොදුවේ ගත් කල, දියවැඩියාවේ බෝවන රෝග වලදී, ඔබ බොන්න ඕනෑ ගොඩක් නොව, ගොඩක්.
ඔබ හෝ ඔබේ දියවැඩියා දරුවා විජලනය සඳහා ප්රතිකාර සඳහා රෝහල් ගත කර ඇත්නම්, පහත සඳහන් ගැටළුව ඇතිවිය හැකිය. දියවැඩියාවට අහිතකර ග්ලූකෝස්, ෆ ruct ක්ටෝස්, ලැක්ටෝස් හෝ වෙනත් සීනි අඩංගු ඉන්ට්රාවෙලයිට් ඉලෙක්ට්රෝටයිට් ද්රාවණයක් ලබා දීමට වෛද්ය නිලධාරීන්ට අවශ්ය වනු ඇත.
ඔවුන්ට මෙය කිරීමට ඉඩ නොදෙන්න. ග්ලූකෝස් හෝ වෙනත් සීනි නොමැතිව වෛද්යවරු විද්යුත් විච්ඡේදක විසඳුම් ලබා දෙන ලෙස අවධාරනය කරන්න. යමක් සිදුවුවහොත්, පරිපාලනය හා සම්බන්ධ වී ඔබ සෞඛ්ය අමාත්යාංශයට පැමිණිලි කරන බවට තර්ජනය කරන්න.
අන්ත්රීය තරල හා විද්යුත් විච්ඡේදනය ඉතා වැදගත්, ප්රයෝජනවත් හා වැදගත් මිනුමකි ... නමුත් තවමත්, අඩු කාබෝහයිඩ්රේට් ආහාරයකින් දියවැඩියාවට ප්රතිකාර කරන අයට, ද්රාවණය තුළ ග්ලූකෝස් හෝ වෙනත් සීනි අඩංගු නොවීම යෝග්ය වේ.
පළමුවෙන්ම, රුධිරය සමඟ පාචනය සහ / හෝ අධික උණ සමඟ සංයෝජනය වීමෙන් ක්ෂණික වෛද්ය ප්රතිකාර අවශ්ය බව අපි පෙන්වා දෙමු. ඔබට නිවසේදී ප්රතිකාර කිරීමට උත්සාහ කළ හැක්කේ රුධිරය හෝ අධික ශරීර උෂ්ණත්වය නොමැති නම් පමණි. ප්රතිකාරය සංරචක තුනකින් සමන්විත වේ:
- රුධිරයේ සීනි පාලනය
- තවදුරටත් තරල හා ඉලෙක්ට්රෝටයිට් නැතිවීම වළක්වා ගැනීම සඳහා පාචනය පාලනය කිරීම,
- විජලනය හා අධි රුධිර සීනි වල විෂම චක්රය වැළැක්වීම සඳහා දැනටමත් අහිමි වී ඇති තරල හා ඉලෙක්ට්රෝටයිට් ප්රතිස්ථාපනය කිරීම.
රුධිරයේ සීනි පාලනය වමනය මෙන් ම සිදු කරනු ලබන අතර, අපි එය දැනටමත් විස්තරාත්මකව ඉහත විස්තර කර ඇත්තෙමු. තරල හා ඉලෙක්ට්රෝටයිට් ප්රතිස්ථාපනය කිරීමත් සමඟම - පාචනය සමඟ පමණක් එකම දියර ලීටරයක් සඳහා සෝඩා ස්ලයිඩයක් නොමැතිව තේ හැන්දක 1 ක් එකතු කළ හැකිය.
පාචනය සඳහා ඇති ප්රධාන ප්රතිකාරය වමනය මෙන්ම ආහාර ගැනීම නතර කිරීමයි. ඔබ පාචනය සඳහා කිසියම් medicine ෂධයක් ගන්නේ නම්, ඔබේ වෛද්යවරයා සමඟ එකඟ වූ ඒවා පමණි. “දියවැඩියාව සඳහා පාචනය (පාචනය) සඳහා ප්රතිකාර කිරීම” කියවන්න.
පාචනය උණ හෝ රුධිරය සහිත පුටුවකින් පෙළෙනවා නම් - කිසිදු taking ෂධයක් ගැනීම ගැන නොසිතන්න, නමුත් වහාම වෛද්යවරයෙකුගෙන් විමසන්න.
දෙවන වර්ගයේ දියවැඩියාව සඳහා නියම කර ඇති පෙති වර්ග මොනවාද?
මෙම වර්ගයේ රෝග වලට නිදන්ගත හයිපර්ග්ලයිසිමියා ස්වරූපයෙන් සංකූලතාවයක් ඇත, එනම්, පටක සෛල හා හෝමෝනය අතර අන්තර්ක්රියාකාරිත්වය කඩාකප්පල් වන බැවින් ශරීරයට තමන්ගේම ඉන්සියුලින් නිපදවීමෙන් රුධිරයේ සීනි මට්ටම අඩු කිරීමට නොහැකි වේ.
තරබාරුකම මෙම රෝගයට ප්රධාන හේතුවකි. දියවැඩියාව වර්ධනය වන අතර ඉතා සෙමින් දියුණුවීමට පටන් ගන්නා අතර ද්විතියික රෝග ලක්ෂණ ගණනාවක් ඇති අතර ප්රතිකාර නොකළහොත් කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට බාධා ඇති වන බැවින් සියලුම පටක හා අවයවවල විවිධ සංකූලතා ඇතිවිය හැකිය.
දෙවන වර්ගයේ දියවැඩියාව විවිධ සාධක මත පදනම්ව වර්ග කිහිපයකට බෙදා ඇත:
- පා course මාලාවේ බරපතලකම අනුව බෙදීම: රෝගයේ මෘදු පා course මාලාව යනු phase ෂධයේ එක් ටැබ්ලට් එකක් පමණක් ගැනීමෙන් රෝගියාගේ තත්වය ඉක්මනින් වැඩිදියුණු කළ හැකි අවධියකි.
- රෝගයේ සාමාන්ය පා course මාලාව - මේ අවස්ථාවේ දී, රෝගියාට දැනටමත් පෙති කිහිපයක් ගත යුතුය. ක්රියාකාරී සනාල සංකූලතා
- රෝගයේ දැඩි ක්රියාමාර්ගය - ඉන්සියුලින් ප්රතිකාරය අවශ්ය වේ. රෝගයේ මෙම පා course මාලාව සමඟ සනාල සංකූලතා ඇති වන අතර, රෙටිනෝපති, නෙෆ්රොෆති සහ අන්තයේ ඇන්ජියෝපති වර්ධනය වේ.
- පා course මාලාවේ බරපතලකම අනුව බෙදීම: රෝගයේ මෘදු පා course මාලාව යනු phase ෂධයේ එක් ටැබ්ලට් එකක් පමණක් ගැනීමෙන් රෝගියාගේ තත්වය ඉක්මනින් වැඩිදියුණු කළ හැකි අවධියකි.
- කාබෝහයිඩ්රේට් පරිවෘත්තීය වන්දි අනුව බෙදීම: වන්දි අවධිය. උප වන්දි අවධිය. විසංයෝජන අවධිය.
- ඇත්ත වශයෙන්ම, සංකූලතා මත පදනම්ව බෙදීම: මයික්රොඇන්ජියෝපති හෝ සාර්ව ඇන්ජියෝපති.
- දියවැඩියාව නිසා ඇති වන බහු අවයවික රෝග,
- දියවැඩියා ආතරෝපති,
- රෙටිනෝපති සහ දියවැඩියාව නිසා ඇති වන අක්ෂි රෝග,
- දියවැඩියා නෙෆ්රොෆති
- දියවැඩියාව එන්සෙෆලෝපති.
දෙවන වර්ගයේ දියවැඩියා රෝගය වර්ධනය වන්නේ ජානමය සාධක සමුච්චය වීම සහ අත්පත් කරගත් සාධක හේතුවෙනි. තරබාරුකම මෙම රෝගයට හේතු වන වඩාත් ප්රබල සාධකයක් වන අතර තරබාරු පුද්ගලයින් අවදානමට ලක් වේ.
දියවැඩියාවේ වැදගත්ම ප්රකාශනය වන්නේ රුධිරයේ ග්ලූකෝස් වැඩි වීමයි. මෙයට හේතුව වන්නේ පටක වලට ග්ලූකෝස් ග්රහණය කර ගැනීමේ හැකියාව අර්ධ වශයෙන් අහිමි වීමයි.
මෙම අවස්ථාවේ දී, ශරීරය වෙනත් ශක්ති ප්රභවයන් බලමුලු ගැන්වීමට පටන් ගනී: ඇමයිනෝ අම්ල සහ මේද අම්ල නිදහස් තත්වයක.
රුධිරයේ ග්ලූකෝස් සාන්ද්රණය හා ශරීරයේ බොහෝ තරල නිසා ඔස්මොටික් පීඩනය වැඩි වීමක් සිදුවේ, එනම් වකුගඩු වල ජලය නැතිවීම නිසා ශරීරයේ විජලනය ආරම්භ වේ.
රෝගීන්ට දැඩි පිපාසයක් ඇති අතර වැසිකිළියට යෑමට නිතරම පෙළඹේ, ඔවුන් ඉක්මනින් වෙහෙසට පත් වේ, ශ්ලේෂ්මල පටල වියළී යයි, හෘද ආතරයිටිස් සහ විද්යුත් විච්ඡේදක lack නතාවයේ වෙනත් සලකුණු ආරම්භ විය හැකිය.
ඊට අමතරව, රුධිරයේ ග්ලූකෝස් වැඩි වීම බොහෝ ප්රෝටීන විනාශ වීමට හේතු වන අතර ඒවායේ අභ්යන්තර අවයව වල ව්යාධි විද්යාව නොමැති වීම ආරම්භ වේ. දෙවන වර්ගයේ දියවැඩියා රෝග විනිශ්චය සිදු වන්නේ රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණය තීරණය කිරීමෙනි.
දියවැඩියාව බොහෝ සංකූලතා සමඟ ඇති විය හැක:
- දියවැඩියාව නිසා ඇති වන මයික්රොඇන්ජියෝපති හෝ සාර්ව චිකිත්සාව සමඟ, සනාල ආබාධ ඇතිවේ, ඒවායේ පාරගම්යතාව අඩු වේ, අස්ථාවරත්වය වැඩි වේ, රුධිර කැටි ගැසීමේ අවදානම සහ ධමනි සිහින් වීමේ වර්ධනය වැඩිවේ.
- දියවැඩියාව නිසා ඇති වන බහු අවයවික රෝගයක් තිබේ නම්, පුද්ගලයෙකුට ස්නායු තන්තු දිගේ වේදනාවක් දැනේ නම්, අංශභාගය ඇතිවිය හැකිය.
- දියවැඩියාවේ ආතරෝපති මගින් සන්ධිවල වේදනාව හා ඉරිතැලීම් ඇති වන අතර ඒවා ජංගම දුරකථන බවට පත්වේ.
- සංකූලතා අක්ෂි ගෝලයට බලපායි, එනම් දෘශ්යාබාධිත වේ. ඇසේ සුද වර්ධනය විය හැකිය, නැතහොත් කාචය වලාකුළු වීමට පටන් ගනී, දෘෂ්ටි විතානයේ හානියද ආරම්භ විය හැකිය.
- දියවැඩියාවේ නෙෆ්රොෆති මගින් වකුගඩු ක්රියාකාරිත්වය අඩපණ වන අතර එමඟින් රුධිරය සෑදෙන ප්රෝටීන සහ මූලද්රව්ය මුත්රා තුළට ඇතුළු වීමට පටන් ගනී. ඔබ නියමිත වේලාවට ඒ පිළිබඳව අවධානය යොමු නොකරන්නේ නම්, වකුගඩු අකර්මන්ය වීම වර්ධනය විය හැකිය.
- මෙම සියලු වෙනස්කම් පුද්ගලයෙකුගේ මානසික සෞඛ්යයට බලපාන්නේ නැත. රෝගියා මානසික අවපීඩනය, මානසික අවපීඩනය, මනෝභාවයේ නිරන්තර වෙනස්වීම්, මධ්යම ස්නායු පද්ධතියේ මත්පැන් වල රෝග ලක්ෂණ ඇති විය හැක.
පරිවෘත්තීය ආබාධ හා සම්බන්ධ බොහෝ ප්රතිකාර ක්රම මෙන්, දෙවන අදියර දියවැඩියාවට ප්රතිකාර කිරීම ආරම්භ වන්නේ විශේෂ ආහාර වේලක් සහ ව්යායාම වෛද්යවරයා විසින් පත් කිරීමෙනි. මෙම සාධක දෙක රෝගියාගේ බර අඩු කර ගැනීමට උපකාරී වනු ඇත, මන්ද මෙම රෝගය සමඟ සුළු බර අඩු වීමක් පවා ශරීරයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය සාමාන්යකරණය කිරීමට සහ අක්මාව මගින් ග්ලූකෝස් සංශ්ලේෂණය අඩු කිරීමට සැලකිය යුතු ලෙස උපකාරී වේ.
වේදිකාව දියුණු නම්, වෙනස් අවධානයක් ඇති ටැබ්ලට් සහ වෙනත් drugs ෂධ භාවිතා කරනු ලැබේ.
අන්ත්රය මගින් ග්ලූකෝස් අවශෝෂණය අඩු කිරීම, අක්මාව මගින් එය සංශ්ලේෂණය කිරීම සහ ඉන්සියුලින් සඳහා ශරීර පටක වල සංවේදීතාව වැඩි කිරීම සඳහා, අයදුම් කරන්න:
- බිගුවනයිඩ් සූදානම, මේවාට ඇතුළත් වන්නේ: සියොෆෝර්, මෙට්ෆෝගමා, බගෝයිට්, ෆෝමෙටින්, ග්ලූකෝෆේජ්.
- Thiazolidinediode drugs ෂධ - එනම් ඉන්සියුලින් ප්රතිරෝධය අඩු කරන drugs ෂධ: Pioglitazone සහ වෙනත්.
ඉන්සියුලින් ස්රාවය වැඩි කරන ugs ෂධ සහ ටැබ්ලට්:
- දෙවන පරම්පරාවේ සල්ෆනිලුරියා සූදානම, ඒවාට ඇතුළත් වන්නේ: ග්ලිබෙන්ක්ලැමයිඩ්, ග්ලිපිසිල්, ග්ලිමෙපිරයිඩ්, ග්ලික්ලසයිඩ්.
- සල්ෆොනිලියුරියා නොවන රහස් විද්යාව සකස් කිරීම: ස්ටාර්ලික්ස්, ඩික්ලිනයිඩ්.
බඩවැල් ග්ලූකෝස් අවශෝෂණය ප්රායෝගිකව නතර වූ විට ග්ලූකෝස් බිඳ වැටෙන බඩවැල් එන්සයිම වලක්වන ugs ෂධ. Drugs ෂධ වලින් හොඳම වන්නේ ඇකාර්බෝස් ය.
අක්මා ප්රතිග්රාහක උත්තේජනය කරන සහ ලිපිඩ පරිවෘත්තීය සාමාන්යකරණය කරන ugs ෂධ.ඔවුන්ගේ ආධාරයෙන්, යාත්රා වල දැවිල්ල සැලකිය යුතු ලෙස අඩු වේ, ක්ෂුද්ර චක්රය වැඩි දියුණු වේ. එසේම, ඔවුන්ට ස්තූතියි, යූරික් අම්ලයේ අන්තර්ගතය අඩු වේ. එවැනි medicine ෂධයක හොඳම නියෝජිතයා වන්නේ ෆෙනෝෆයිබ්රේට් ට්රයිකර් 145 mg ය.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ines ෂධ පවතින අතර, ඔවුන්ගේ තේරීම ඉතා පුළුල් ය, එබැවින් ඔබ අනිවාර්යයෙන්ම ඔබට අවශ්ය drugs ෂධ නියම කරන වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය. තවද, ටැබ්ලට් සමඟ ප්රතිකාර කිරීමෙන් සති කිහිපයකින් දෘශ්ය ප්රති results ල ලබා දෙනු ඇත.
බොහෝ ජනප්රිය ations ෂධ විජලනය වැඩි කරයි හෝ වකුගඩු ක්රියාකාරිත්වය තාවකාලිකව දුර්වල කරයි. දියවැඩියාවේ බෝවන රෝග වලදී, ඔවුන්ගේ පරිපාලනය අවම වශයෙන් තාවකාලිකව නතර කළ යුතුය. අසාදු ලේඛනයට පීඩන පෙති ඇතුළත් වේ - ඩයියුරිටික්ස්, ඒසීඊ නිෂේධක, ඇන්ජියෝටෙන්සින්- II ප්රතිග්රාහක අවහිර කරන්නන්.
දියවැඩියා රෝගීන්ට පැරසිටමෝල් පානය කළ හැකිද?
සාමාන්යයෙන්, ව්යාධි විද්යාව සුව කිරීම සඳහා රෝගීන්ට පෙති 2-3 ක් නියම කරනු ලැබේ, එය ආහාර ගැනීමෙන් පසු දිනකට 3 වතාවක් පානය කළ යුතුය. වේදනාකාරී රෝග ලක්ෂණ වැඩි තීව්රතාවයක් තිබේ නම්, සහභාගී වන වෛද්යවරයාගේ අභිමතය පරිදි මාත්රාව ටැබ්ලට් 12 දක්වා වැඩි කළ හැකිය.
ඉබුප්රොෆෙන්ගේ මුඛ පරිපාලනය සමඟ එක්ව, රෝගියාට බොහෝ විට .ෂධයේ බාහිර භාවිතය නියම කරනු ලැබේ. ඉබුප්රොෆෙන් හෝ ඉබුප්රොෆෙන් මත පදනම් වූ නියුරෝෆෙන් ජෙල් හොඳින් උපකාරී වන අතර එය අවම වශයෙන් දිනකට 3 වතාවක්වත් ශරීරයේ වේදනාකාරී ප්රදේශයට යෙදිය යුතුය. ඔස්ටියෝහොන්ඩ්රොසිස් සම්පූර්ණයෙන්ම සුව කිරීමට සාමාන්යයෙන් සති 2 සිට 3 දක්වා ගත වේ.
බොහෝ සංවර්ධිත රටවල ළමුන් සඳහා වන ජාතික ප්රතිකාර වැඩසටහන් drugs ෂධ දෙකම ඉතා effective ලදායී හා තරමක් ආරක්ෂිත යැයි නිර්දේශ කරයි. නමුත් ඔවුන් අතර ප්රමාණවත් වෙනස්කම් තිබේ.
වෛද්යවරුන් SARS ලෙස හඳුන්වන සෙම්ප්රතිශ්යාව සමඟ පැරසිටමෝල් ලබා දීම වඩා හොඳය. ඔහු පැය 39 ක් තුළ උෂ්ණත්වය අංශක 0.5-1 කින් 39 ට වඩා අඩු නොකරන්නේ නම්, මෙය බැක්ටීරියා ආසාදනයක් පිළිබඳ සැකයට තුඩු දෙයි. වෛද්යවරයෙකු ඇමතීම අවශ්ය වන අතර, දරුවාගේ බරපතල තත්වය නම් - ගිලන් රථයක්.
රෝග විනිශ්චය කිරීමෙන් පසු කලින් අකාර්යක්ෂම නම් පැරසිටමෝල් වෙනුවට ඉබුප්රොෆෙන් ගත යුතුය. ඇත්ත වශයෙන්ම, එය බරපතල බැක්ටීරියා ආසාදනයක් නම්, ප්රති-නාශකයක් මගින් පින්තූරය මිරිකා ගත හැකි අතර ප්රතිජීවක take ෂධ වහාම ගත යුතු රෝගයක් හඳුනා ගැනීමේ හැකියාව වළක්වා ගත හැකිය.
ජෙනරාල්
පැරසිටමෝල් වල ලක්ෂණ
ඉබුප්රොෆෙන් විශේෂාංග
මධ්යම (මොළයේ ක්රියා කරයි).
වේදනාව විනාඩි 30-60 කට පසුව, උපරිම පැය 1.5-2 කට පසුව අඩු වේ. විශ්ලේෂක ආචරණය පැය 4-8 ක් පවතී.
බෝ නොවන උණ සඳහා දුර්වල බලපෑම.
දියවැඩියා රෝගයට ඇතුළත් වීමේ ප්රතිවිරෝධතා ලැයිස්තුවේ නොමැත. කෙසේ වෙතත්, නිතිපතා දිගු කාලීන භාවිතය දියවැඩියා රෝගියෙකුගේ ශරීරයට හානි කරයි. එවැනි රෝගියෙකුට ස්වාභාවික ප්රතිශක්තිය අඩු මට්ටමක පවතී, වැඩ උල්ලං lations නය කිරීම්, වකුගඩු, අක්මාව, හෘද වාහිනී පද්ධතිය.
රක්තපාත ආබාධ නිසා drug ෂධයේ පරිවෘත්තීය සැකසුම් විකෘති විය හැකි අතර වකුගඩු වල අසමත් වීම නිසා එය ඉවත් වීම ප්රමාද වේ. සකස් කිරීමේදී සීනි කුඩා ප්රමාණයක් ග්ලූකෝස් මට්ටම ඉහළ නැංවිය හැකිය.
දියවැඩියා රෝගීන් සඳහා මාත්රාව ඉක්මවා යාම ඉතා භයානක ය, එබැවින් drug ෂධය ගැනීමට පෙර ඔබ ඔබේ වෛද්යවරයා හමුවිය යුතුය. දියවැඩියා රෝගීන් සඳහා ඔබට 1-2 වතාවක් drug ෂධය ගත හැකිය. Medicine ෂධය ආහාරයට ගැනීමෙන් පසු පානය කළ යුතුය, පැය 1-2 කට පසුව, ඕනෑ තරම් ජලය සමග සෝදා හරින්න. මාත්රා අතර පරතරය වැඩි කිරීමෙන් තනි මාත්රාවක් අඩු කිරීම රෙකමදාරු කරනු ලැබේ.
අනුකූලතාව
“ඉබුප්රොෆෙන්” ෆයිබ්රිනොලයිටිකයේ චිකිත්සක බලපෑම වැඩි කරයි.
එන්එස්ඒඅයිඩී කාණ්ඩයේ "ඉබුප්රොෆෙන්" සහ අනෙකුත් taking ෂධ ගැනීම ඒකාබද්ධ කිරීම රෙකමදාරු කරනු නොලැබේ, මන්ද එවැනි drugs ෂධ සංයෝගයක් negative ණාත්මක සංසිද්ධි වර්ධනය වීමේ අවදානම වැඩි කරයි. ඊට අමතරව, සැක සහිත ation ෂධය ෆයිබ්රිනොලයිටිස් සහ වක්ර ප්රතිදේහ වල චිකිත්සක බලපෑම වැඩි කරයි.
ඉබුප්රොෆෙන් thrombolytic with ෂධ සමඟ සංයෝජනය කිරීමේදී රුධිර වහනය වර්ධනය වීම ද සටහන් වේ. ඇන්ටාසිඩ් වලට ඉබුප්රොෆෙන් අවශෝෂණය අඩු කර ගත හැකි බවත්, කැෆේන් මගින් එහි විශ්ලේෂක බලපෑම වැඩි කළ හැකි බවත් මතක තබා ගත යුතුය.
NSAIDs භාවිතය
සීනි මට්ටම
NSAIDs ස්ටෙරොයිඩ් නොවන ප්රති-ගිනි අවුලුවන .ෂධ ලෙස අර්ථ දැක්වේ. එවැනි drugs ෂධ දැඩි ලෙස තනි තනිව භාවිතා කරයි. Pharma ෂධ ශාලාවේදී, pharmacist ෂධවේදියෙකුට මෙම c ෂධ කණ්ඩායමෙන් බොහෝ drugs ෂධ ලබා දිය හැකිය. එවැනි ලක්ෂණ මගින් ඔවුන් එක්සත් වේ:
- ඒවා ප්රොස්ටැග්ලැන්ඩින් වල ජෛව සංස්ලේෂණය වළක්වයි,
- අවිධිමත් ඔක්සිකාරක පොස්පරීකරණය,
- පිටියුටරි-අධිවෘක්ක පද්ධතියට බලපායි.
මෙම ක්රියාදාමයන් හේතුවෙන් හිසරදය, දත් කැක්කුම, සන්ධි සහ මාංශ පේශි වේදනාව අඩු වේ. එසේම, මෙම drugs ෂධ කාණ්ඩයට ප්රති-ගිනි අවුලුවන සහ තාපය අඩු කිරීමේ බලපෑමක් ඇත. මෙම අවස්ථාවේ දී, සැලිසිලේට් වර්ග සියල්ලම භාවිතා වේ:
- ඇනල්ජින් යනු විවිධ සම්භවයක් ඇති වේදනාවන්, විශේෂයෙන් ශල්යකර්මයෙන් පසුව ඉවත් කරන අතර හයිපර්තර්මික් සින්ඩ්රෝමය සමඟ සටන් කරයි. දුර්වල වූ වකුගඩු ක්රියාකාරිත්වය, ආසාත්මිකතා ප්රතික්රියා, ක්රෝන්ගේ රෝගය සහ වණ කොලිටස් ඇතුළු සාමාන්ය බඩවැල් රෝග, ධමනි අධි රුධිර පීඩනය සහ වෙනත් ව්යාධි ඇති දියවැඩියා රෝගීන් සඳහා වෛද්යවරයාගේ අධීක්ෂණය යටතේ මෙම drug ෂධය ප්රවේශමෙන් භාවිතා කළ යුතුය.
- ඇසිටිල්සාලිසිලික් අම්ලය විවිධ වේදනා සින්ඩ්රෝම්, රූමැටික්, රූමැටොයිඩ් ආතරයිටිස්, පෙරිකාර්ඩයිටිස්, ආසාදිත අසාත්මික මයෝකාඩයිටිස් සඳහා භාවිතා කරයි. මෙම drug ෂධය ගර්භනී සමයේ පළමු ත්රෛමාසික කාලය තුළ මව්කිරි දීම, වකුගඩු, අක්මාව, ආහාර ජීර්ණ සහ ශ්වසන පද්ධති, ශිරා ස්ථායිතාව, රුධිර කැටි ගැසීම සහ වෙනත් රෝග සමඟ ප්රතිවිරෝධී වේ.
- Citramon එකවර බලපෑම් කිහිපයක් ඇති කරයි - විශ්ලේෂක, ප්රතිවෛරස්, මනෝ-උත්තේජනය සහ ප්රති-ගිනි අවුලුවන.ගර්භනී සමයේ පළමු හා තුන්වන ත්රෛමාසික කාලය තුළ, කිරි දෙන කාලය තුළ, ළමා කාලයේ දී, අක්මාව හෝ වකුගඩු අකර්මණ්ය වීම, රක්තවාතය, විටමින් iency නතාවය සහ වෙනත් ව්යාධි සමඟ ඔබට මෙම මෙවලම භාවිතා කළ නොහැක.
මෙම වේදනා නාශක අතර, රූමැටික්, ආතරයිටිස්, ආතරෝසිස් සහ අස්ථි ආශ්රිත ව්යාධි ආශ්රිත වේදනා රෝග ලක්ෂණ ඉවත් කරන ඒවා වෙන්කර හඳුනාගත හැකිය. මේවාට වෝල්ටරන්, ඉබුප්රොෆෙන්, ඉන්ඩොමෙතසින් සහ ඕර්ටොෆෙන් ඇතුළත් වේ.
එන්එස්ඒඅයිඩීස් ඉන්සියුලින් මත යැපෙන සහ දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා හයිපොග්ලයිසමික් බලපෑමක් ඇති කළේය.
ඉබුප්රොෆෙන් භාවිතය වෙනත් ස්ටෙරොයිඩ් නොවන drugs ෂධ, ඩයියුරිටික්, ඉන්සියුලින්, වාසෝඩිලේටර්, ඇන්ටාසිඩ් සහ ප්රතිදේහජනක ඇතුළු බොහෝ drugs ෂධ සඳහා ප්රතිකාර කිරීමට බලපායි.