නූතන දියවැඩියා විද්යාව සහ සාක්ෂි පදනම් කරගත් වෛද්ය විද්යාවේ මූලධර්ම
දියවැඩියාව යනු අන්තරාසර්ග විද්යාවේ කොටසකි, දියවැඩියා රෝගය, එහි සිදුවීම හා සංවර්ධනය, එයින් ඇතිවන සංකූලතා - ද්විතියික රෝග.
ව්යාධිජනක තත්වයන් සහ මිනිස් අවයව හා පද්ධතිවල දුර්වලතා අධ්යයනය කිරීම මෙන්ම දියවැඩියා රෝගය වැළැක්වීම අධ්යයනය කිරීම සහ සංවර්ධනය කිරීම, දියවැඩියා රෝගය හා ඒ ආශ්රිත සංකූලතා හඳුනාගෙන ප්රතිකාර කිරීම සඳහා ක්රමවේදයන් ස්ථාපිත කරන ලදී.
දියවැඩියා රෝගය සාමාන්ය අන්තරාසර්ග විද්යාවෙන් කැපී පෙනුනේ දියවැඩියා රෝගයේ විශාල සායනික සංකීර්ණතාව සහ විවිධ ප්රකාශනයන්, දියවැඩියා තත්වයන් නිවැරදි කිරීමේ සංකීර්ණතාවය සහ දියවැඩියා ගැටලුවේ වැදගත්කම හේතුවෙනි. දියවැඩියා රෝගය යනු අන්තරාසර්ග පද්ධතියේ වඩාත් සුලභ රෝගයක් වන අතර බෝ නොවන වසංගතයක ලක්ෂණ ලබා ගනී.
රෝග විනිශ්චය කිරීමේ නිර්ණායකවල නොගැලපීම හේතුවෙන් නිශ්චිත රෝගීන් සංඛ්යාව තීරණය කිරීම දුෂ්කර ය, බොහෝ විට රෝගීන්ගේ සංඛ්යාව ජනගහනයෙන් 1% ක් පමණ වන අතර රෝගීන්ගේ සංඛ්යාව නිරන්තරයෙන් වැඩි වේ. ආබාධ සහිත රෝගීන් සමජාතීය කණ්ඩායමක් නොවන අතර සමහර විට විශේෂ දියවැඩියා කණ්ඩායම් කිහිපයක් වෙන්කර හඳුනාගත හැකිය.
නූතන දියවැඩියා විද්යාව යනු විද්යාවේ ශී rapidly ්රයෙන් වර්ධනය වන ශාඛාවක් වන අතර ජීව විද්යාව, ප්රතිශක්ති විද්යාව සහ අණුක ජාන විද්යාව යන ජයග්රහණ මත පදනම් වූ සෞඛ්ය සේවා විශේෂ ක්ෂේත්රයකි.
දියවැඩියා රෝගය - ඉන්සියුලින් ශරීරයේ නිරපේක්ෂ හෝ සාපේක්ෂ ප්රමාණවත් නොවීම නිසා ඇති වන පාරම්පරික හෝ අත්පත් කරගත් පරිවෘත්තීය රෝගයකි. ප්රකාශන: රුධිරයේ සීනි සාන්ද්රණය වැඩි වීම, සීනි අඩංගු මුත්රා ප්රමාණය තියුණු ලෙස වැඩිවීම, පිපාසය, බර අඩු වීම, දුර්වලතාවය, කැසීම.
දියවැඩියා විද්යාවේ විශේෂ අංශයක් වන්නේ ළමා දියවැඩියාව වර්ධනය කිරීමයි.
දියවැඩියා රෝගය පුළුල් ලෙස අධ්යයනය කිරීමට දායක වන අතර, පවතින පරිවෘත්තීය ආබාධ සැලකිල්ලට ගනිමින්, ඉන්සියුලින් iency නතාවය තුරන් කිරීම හෝ වන්දි ගෙවීම, පරිවෘත්තීය ක්රියාවලීන් සාමාන්යකරණය කිරීම, දුර්වල වූ ශාරීරික හා මානසික ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීම, අභ්යන්තර අවයවවල ප්රධාන ව්යාධි වෙනස්කම් වළක්වා ගැනීම, අක්ෂි, ස්නායු ආබාධ, මෙන්ම සහතික කිරීම. දරුවන්ගේ සාමාන්ය වර්ධනය සහ ඔවුන්ගේ සාමාන්ය වර්ධනය.
සංවර්ධිත ආහාර, රුධිරයේ සීනි අඩු කරන drugs ෂධ, විශේෂ ව්යායාම සහ ශාරීරික ක්රියාකාරකම් නියාමනය කිරීම ඇතුළු චිකිත්සක භෞතික සංස්කෘතික ශිල්පීය ක්රම මගින් මෙම ගැටලු විසඳීමේ ප්රමුඛ කාර්යභාරය ඉටු කරයි. පහසුවෙන් අවශෝෂණය කර ගන්නා කාබෝහයිඩ්රේට් සහිත නිෂ්පාදන හැරුණු විට කාබෝහයිඩ්රේට් සහ මේදවල අන්තර්ගතය සුළු වශයෙන් අඩුවීමත් සමඟ භාවිතා කරන ආහාරය කායික විද්යාවට සමීප වේ.
සංකීර්ණ චිකිත්සාව සඳහා භෞත චිකිත්සක අභ්යාස භාවිතා කිරීම වේගවත් සාමාන්යකරණය සහ පරිවෘත්තීය ක්රියාවලිය ප්රවර්ධනය කරයි, මෙය ළමුන් සඳහා ශාරීරික ව්යායාමයේ උත්තේජක හා rop ලදායී බලපෑම් සමඟ සම්බන්ධ වේ. ශාරීරික ක්රියාකාරකම්වල බලපෑම යටතේ ග්ලූකෝස්, මේද අම්ල සහ කීටෝන් සිරුරු වල මාංශ පේශි පරිභෝජනය වැඩි වන අතර එමඟින් ශරීරයේ මෙම ද්රව්යවල අන්තර්ගතය අඩු කරයි, පරිවෘත්තීය සාමාන්යකරණය කරයි, දියවැඩියා කෝමා ඇතිවීමේ අවදානම අඩු කරයි.
අඛණ්ඩ වර්ධනයක් හා වර්ධනයක් ඇති දරුවන් තුළ, බලශක්ති පරිභෝජනය සාමාන්යකරණය කිරීමේ මාධ්යයක් ලෙස භෞත චිකිත්සක ව්යායාම භාවිතා කිරීම ද අවශ්ය වේ - අස්ථි මාංශ පේශි වර්ධනය සඳහා බලශක්ති රීතිය ක්රියාත්මක කිරීම සඳහා වැදගත් කොන්දේසියකි. විවිධ තීව්රතාවයන්හි භෞතික ක්රියාකාරිත්වයේ භෞතික විද්යාත්මක හා ජෛව රසායනික බලපෑම් සැලකිල්ලට ගනිමින්, නිර්වායු බලශක්ති ක්රියාවලීන් උත්තේජනය කිරීම (ග්ලයිකොලිසිස්, ග්ලයිකෝජන් බිඳවැටීම) සහ රුධිරයේ සීනි මට්ටමට බලපෑමක් නොකර ලැක්ටික් අම්ලය හා පරිවෘත්තීය ආම්ලිකතාවය සමුච්චය වීමට තුඩු දෙන, දරුවාගේ ශරීරය වැඩි වන තීව්රතාවයට අනුවර්තනය වීමට මෙය වැදගත් වේ. එවැනි පංතිවල කර්තව්යය වන්නේ ක්රියාවලියේ අඛණ්ඩ වන්දි ප්රවර්ධනය කිරීම සහ දරුවාගේ වැඩෙන ශරීරයේ ශාරීරික ආතතියට අනුවර්තනය වීමේ මට්ටම පවත්වා ගැනීමයි.
දියවැඩියා සේවාවක් සංවිධානය කිරීමේ වැදගත්ම කාර්යය වන්නේ නව සුදුසුකම් ලත් පුද්ගලයින් ආරක්ෂා කිරීම, වැඩිදියුණු කිරීම සහ පුහුණු කිරීමයි.
ප්රායෝගික සෞඛ්යාරක්ෂාව සඳහා දියවැඩියා විශේෂ ologist යෙකුගේ විශේෂත්වය හඳුන්වාදීම දියවැඩියා රෝගීන් සඳහා වෛද්ය ප්රතිකාරවල ගුණාත්මකභාවය වැඩි දියුණු කිරීමට සහ ඔවුන්ගේ ජීවිතයේ ගුණාත්මකභාවය වැඩි දියුණු කිරීමට උපකාරී වේ.
පුද්ගලයෙකු සිය සමස්ත ජීවන රටාව වෙනස් කරන බැවින්, විශේෂයෙන් දියවැඩියා රෝගීන් සඳහා නිදන්ගත රෝගයක් සමඟ සැසඳීම දුෂ්කර ය. අනාගතයේ ඇතිවිය හැකි සංකූලතා පසුව ඇතිවිය හැකි බව රෝගීන් දන්නා අතර ආයු අපේක්ෂාව අඩු විය හැකිය, ජීවන තත්ත්වයද වෙනස් විය හැකිය.
රෝගියාට ඔහුගේ තත්වය හොඳින් දැන ගැනීමටත්, ඔහුට තාර්කිකව ප්රතිකාර කිරීමටත්, බලාපොරොත්තු සුන්වීමකින් තොරව දියවැඩියාවෙන් පෙළෙන ලෙසත් වෛද්යවරයා සෑම දෙයක්ම පැහැදිලි කර කළ යුතුය. ළමුන් හා නව යොවුන් වියේ දී මෙම ගැටළුව විශේෂයෙන් උග්ර වේ. නමුත් සාමාන්ය බුද්ධිය රෝගියා කෙරෙහි ඇති නිවැරදි ආකල්පය හා ඉලක්කගත ප්රතිකාරවල ස්ථීරභාවය සමඟ සංයෝජනය වුවහොත් බොහෝ දුෂ්කරතා කල්තියාම දැකගත හැකිය. දැනට ප්රතිකාර හා .ෂධ වලට වඩා අනාගතයේ දී වඩා හොඳ වනු ඇතැයි බලාපොරොත්තුවක් තිබිය යුතුය.
එක්තරීනා නයිලෙව්නා ඩුඩින්ස්කායා
එක්තරීනා ඩුඩින්ස්කායා: “එක් දෙයක් වැදගත් ය - නූතන වෛද්ය විද්යාවේ දී, ඇතැම් ප්රමිතීන්, ඇල්ගොරිතම සහ ජාත්යන්තර නිර්දේශ භාවිතා කරනු ලැබේ, ඒ අනුව ලොව පුරා වෛද්යවරු වැඩ කරති. ඔවුන් රුධිරයේ සීනි, ප්රතිකාර මූලධර්ම, පළමු හා දෙවන පෙළ drugs ෂධ, contraindicated drugs ෂධ යනාදිය සඳහා ඉලක්කගත අගයන් නියම කරති. කිසියම් යෝජනා ක්රමයකට අනුව drug ෂධයක් නිසි පර්යේෂණයකට ලක් කර නොමැති නම්, එය සම්මුතිය හා ඇල්ගොරිතමවලට ඇතුළත් කර නොමැති අතර, මෙම නිර්දේශයන් මග හැරීම සඳහා ඒවා භාවිතා කිරීම තහනම්ය. editsiny, සහ දැනට මෙම මූලධර්ම පුරා අනුගමනය කළ යුතුය. "
1. ඉන්සියුලින් නිතිපතා අභ්යන්තර පරිපාලනය සමඟ සම්බන්ධ නොවන දියවැඩියාව සඳහා ප්රතිකාර තිබේද?
දියවැඩියාව වර්ධනය වීමට හේතුව මිනිස් සිරුරේ ඉන්සියුලින් හෝමෝනය ප්රමාණවත් නොවීමයි. මෙම හිඟකම නිරපේක්ෂ හෝ සාපේක්ෂ විය හැකිය. සාපේක්ෂ ප්රමාණවත් නොවීමත් සමඟ (බොහෝ විට එය දෙවන වර්ගයේ දියවැඩියාවයි) සීනි අඩු කරන drugs ෂධ භාවිතා වේ. කෙසේ වෙතත්, සමහර අවස්ථාවලදී, රුධිරයේ සීනි effectively ලදායී ලෙස අඩු කිරීමට ඒවා ප්රමාණවත් නොවේ. එවිට වෛද්යවරයා විසින් විවිධ ප්රතිකාර ක්රම සඳහා ඉන්සියුලින් එන්නත් එකතු කරනු ලැබේ. එවැනි රෝගීන් අනාගතයේදී අඩු කළ හැකිය ඉන්සියුලින් නැතහොත් එය සම්පූර්ණයෙන්ම අත්හරින්න. නමුත් වෛද්යවරයා මෙම තීරණය තනි තනිව ගනු ලබන්නේ රෝගයේ ගමන් මග සහ එක් එක් රෝගියාගේ ලක්ෂණ සැලකිල්ලට ගනිමිනි.
ඉහත සඳහන් වන්නේ සාපේක්ෂ ඉන්සියුලින් .නතාවයට ය. එහි නිරපේක්ෂ හිඟකම සමඟ (පළමු වර්ගයේ දියවැඩියාව සහ එහි වෙනත් වර්ග) ඉන්සියුලින් ලබා දීම ප්රතික්ෂේප කිරීම ආපසු හැරවිය නොහැකි ප්රතිවිපාකවලට තුඩු දිය හැකිය - මරණය පවා. ඇත්ත වශයෙන්ම, මෙම හෝමෝනය ගැනීමට ශරීරයට වෙනත් තැනක් නොමැත. නවීන drugs ෂධ මගින් අග්න්යාශයේ සාමාන්ය ක්රියාකාරිත්වය මුළුමනින්ම අනුකරණය කිරීමටත්, රුධිරයේ සීනි සාමාන්යකරණය කිරීමටත්, සංකූලතා වර්ධනය වීම වැළැක්වීමටත් හැකි වේ. එබැවින් පළමු වර්ගයේ දියවැඩියාව සඳහා ඇති එකම treatment ලදායී ප්රතිකාරය වන්නේ ඉන්සියුලින් ප්රතිකාරයයි. අවාසනාවකට මෙන්, ලොව පුරා විද්යාත්මක අධ්යයනවලින් පෙනී යන්නේ කෙටිකාලීනව මෙම සියවසේ මෙම රෝගයට විකල්ප ප්රතිකාරයක් නොමැති බවයි.
2. පළමු වර්ගයේ දියවැඩියාව සඳහා පොම්ප ප්රතිකාරයට වඩා effective ලදායී ප්රතිකාර තිබේද?
සිරින්ජ සහ සිරින්ජ පෑන් සමඟ ඉන්සියුලින් පොම්පයක් යනු ඉන්සියුලින් ලබා දීමේ එක් ක්රමයකි. පොම්පය මඟින් ඉන්සියුලින් මයික්රෝඩෝසස් ශරීරයට හඳුන්වා දෙයි, එබැවින් මෙම ක්රමය තමන්ගේම අග්න්යාශයේ භෞතික විද්යාත්මක කාර්යයට සමීපතම වන අතර රෝගියාට විවිධ එන්නත් වළක්වා ගත හැකිය. පොම්ප චිකිත්සාවේදී, කෙටි හෝ අල්ට්රාෂෝට් ක්රියාවෙහි ඉන්සියුලින් පමණක් භාවිතා කරයි, එබැවින්, පොම්පයට ස්තූතිවන්ත වන අතර, රෝගියා දැඩි ආහාර කාලසටහනකට අනුව කටයුතු කිරීමේ අවශ්යතාවය ඉවත් කරයි. ඊට අමතරව, එහි උපකාරයෙන් විවිධ drug ෂධ පරිපාලන ක්රම ක්රමලේඛනය කළ හැකිය - රෝගියා කුමන ආකාරයේ ආහාර අනුභව කිරීමට යන්නේද සහ කුමන ආකාරයේ ශාරීරික ක්රියාකාරකම්ද යන්න මත පදනම්ව. එබැවින් රෝගියා සමඟ ඉන්සියුලින් පොම්පය ග්ලූකෝස් මට්ටම පාලනය කරනවා පමණක් නොව, ඔබේ ජීවිතයට විශාල වශයෙන් පහසුකම් සපයයි.
3. ගෘහස්ථ ඉන්සියුලින් ආනයනය කරන ලද ඒවාට වඩා වෙනස්ද? ගෘහස්ථ ඉන්සියුලින් වෙත මාරු කිරීමේදී රෝගියාගේ සැලකිල්ල සාධාරණද?
නූතන ce ෂධ කර්මාන්තයේ දී, ජනක විද්යාව බහුලව භාවිතා වේ - විවිධ නිෂ්පාදකයින් විසින් නිපදවන drugs ෂධ, නමුත් හරියටම එකම අණුවක් ඇත. මෙම අණුවේ ගුණාංග මුල් .ෂධයට සම්පූර්ණයෙන්ම සමාන ය. මෙම ජෛව අසමානතාවය, පළමුව, බොහෝ පරීක්ෂණ වලදී සනාථ වන අතර, දෙවනුව, ජනකතා විකිණීම සඳහා පූර්වාවශ්යතාවක් ලෙස සේවය කරයි. නවීන ගෘහස්ථ ඉන්සියුලින් ප්රතිසම රසායනික ව්යුහය හා දේපලවල විදේශීය නිෂ්පාදකයින් මුල් drugs ෂධවලට වඩා වෙනස් නොවන අතර ඒවායේ කාර්යක්ෂමතාව සහ ආරක්ෂාව ඒත්තු ගැන්වී ඇත.
5. දියවැඩියාව සඳහා ප්රතිජීවක taking ෂධ ගැනීම භයානකද?
සමහර ප්රතිජීවක ins ෂධ ඉන්සියුලින් වල බලපෑම වැඩි දියුණු කිරීමට දන්නා අතර එයට හේතු විය හැක හයිපොග්ලිසිමියා. අනෙක් අතට, ගිනි අවුලුවන රෝග දියවැඩියාව වඩාත් නරක අතට හැරෙන අතර වැඩි වේ රුධිරයේ සීනි. එබැවින්, ප්රතිජීවක ප්රතිකාර අතරතුර, සීනි මට්ටම වඩාත් පරිස්සමින් ස්වයං අධීක්ෂණය කිරීම අවශ්ය වේ.
8. රෝගයට හොඳ වන්දි ගෙවීමකින් වුවද පළමු වර්ගයේ දියවැඩියාවේ සංකූලතා ඇති වන බව සත්යයක්ද?
හොඳයි දියවැඩියා වන්දි - සංකූලතා වැළැක්වීමේ පදනම මෙයයි. දියවැඩියාව වර්ගය සංකූලතා වර්ධනය වීමේ වේගය හා බරපතලකම කෙරෙහි බලපාන්නේ නැති බව රෝගියා මතක තබා ගත යුතුය. ප්රතිකාර දියවැඩියා සංකූලතා ඔවුන්ගේ සංවර්ධනයේ මුල් අවධියේදී වඩාත් effective ලදායී වන බැවින් දියවැඩියාව ඇති සියලුම රෝගීන්ට විශේෂිත අන්තරාසර්ග රෝහලක වාර්ෂික පරීක්ෂණයකට භාජනය කිරීම සුදුසුය.
9. පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන්ට පාසලේදී ශාරීරික අධ්යාපනය ලබා දිය හැකිද?
නූතන දියවැඩියා විද්යාව යනු දරුවෙකුගේ සමාජ ජීවිතයයි පළමු වර්ගයේ දියවැඩියාව ඔහුගේ නිරෝගී සම වයසේ මිතුරන්ගේ ජීවිතයට වඩා වෙනස් නොවිය යුතුය. දරුවාට දියවැඩියාව සඳහා හොඳ වන්දි මුදලක් තිබේ නම්, කිසිදු සංකූලතා නොමැත, ඔහු දියවැඩියා පාසලේ පුහුණුව ලැබීය, ශාරීරික ක්රියාකාරකම් වලදී ඉන්සියුලින් ප්රතිකාරයේ ලක්ෂණ, වැළැක්වීමේ සහ සහන පිළිබඳ මූලධර්ම දනී හයිපොග්ලිසිමියා, මෙම කොන්දේසි වලට යටත්ව, ඔබට පාසලේදී ශාරීරික අධ්යාපනයේ යෙදිය හැකිය. කෙසේ වෙතත්, එක් එක් විශේෂිත අවස්ථාවෙහිදී ශාරීරික ක්රියාකාරකම් සඳහා ඇඟවීම් සහ ප්රතිවිරෝධතා තීරණය කළ යුත්තේ සහභාගී වන දියවැඩියා විශේෂ by යා විසිනි. මීට අමතරව, ඕනෑම විශේෂ ization තාවයක ගුරුවරුන් සඳහා පුහුණු වැඩසටහනේදී දියවැඩියාව ඇති දරුවන් හා නව යොවුන් දරුවන් සමඟ අන්තර් ක්රියාකාරිත්වය පිළිබඳ විශේෂ පා course මාලාවක් හඳුන්වා දීම අත්යවශ්ය බව අන්තරාසර්ග විද්යාත්මක ප්රජාව සලකයි. සියල්ලට පසු, සමග සිසුන් දියවැඩියාව ඔවුන්ගේ ජීවිතයෙන් වැඩි කාලයක් ගත කරන්නේ දරුවන්ගේ විශේෂිත රෝගාබාධ දන්නා දෙමව්පියන් සමඟ නොව, ඇතැම් විට දරුවාට අවශ්ය ආධාර ලබා දීමට නොහැකි ගුරුවරුන් සමඟ ය.
10. දේශ සීමාවේ (දියවැඩියාවට පෙර) සිටින අය විසින් පිළිපැදිය යුතු නීති මොනවාද?
“පූර්ව දියවැඩියාව” යන සංකල්පයට දුර්වල ග්ලයිසිමියා සහ දුර්වල ග්ලූකෝස් ඉවසීම වැනි තත්වයන් ඇතුළත් වේ. මෙම කොන්දේසි දෙකම විශේෂ පරීක්ෂණයක පදනම මත හඳුනාගනු ලබන අතර, දියවැඩියාව පිළිබඳ සුළු සැකයක් හෝ අධික ශරීර බරක් සහිතව සායනයේදී සමත් විය යුතුය. රෝගියාට වර්ධනය වීමේ වැඩි අවදානමක් තිබේ නම් වෛද්යවරු පූර්ව දියවැඩියාව යන යෙදුම භාවිතා කරති දෙවන වර්ගයේ දියවැඩියාව. පූර්ව දියවැඩියාව ඇති අවධියේදී යමෙකුගේ සෞඛ්යයට ක්රියාකාරීව යෙදීමට පටන් ගනී නම් (සමබර ආහාර ගැනීම, ව්යායාම කිරීම, බර සාමාන්යකරණය කිරීම), එවිට රෝගයේ වර්ධනය වළක්වා ගැනීමට හෝ ප්රමාද කිරීමට සෑම අවස්ථාවක්ම තිබේ. නිදසුනක් වශයෙන්, අධ්යයනවලින් හෙළි වී ඇත්තේ 5-7% ක බර අඩු වීම, සෞඛ්ය සම්පන්න, අඩු කැලරි සහිත ආහාර වේලක්, විනාඩි 30 ක ව්යායාම සතියකට 5 වතාවක්, දියවැඩියාව ඇතිවීමේ අවදානම 58% කින් අඩු කළ හැකි බවයි.
12. 2000 දී අග්න්යාශයේ පරිත්යාගශීලීන්ගේ (සත්ව) සෛල නැවත සිටුවීමේ මෙහෙයුම් රුසියාවේ තහනම් කරන ලදී. දියවැඩියාවට ප්රතිකාර කිරීම සහ එහි සංකූලතා වැලැක්වීම සඳහා මේ ආකාරයෙන් යම් ක්රියාමාර්ග තිබේද? දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ මෙම ක්රමය එහි ඉන්සියුලින් පරිභෝජනය කිරීමේ විකල්පය සමඟ භාවිතා කළ හැකිද?
එදිනෙදා සායනික පුහුණුව සඳහා භාවිතා කිරීමට පෙර, දියවැඩියාවට එරෙහිව සටන් කිරීමේ ඕනෑම පර්යේෂණාත්මක ක්රමවේදයක් බරපතල රසායනාගාර හා සායනික අත්හදා බැලීම් වලට භාජනය විය යුතුය. එක් හෝ වෙනත් ක්රමයක් නීතියෙන් තහනම් කර ඇත්නම්, මෙම ප්රදේශයේ සියලුම වැඩ “ශීත කළ” වේ. එමනිසා, ඔබේ ප්රශ්නයට නිශ්චිතව හා නිවැරදිව පිළිතුරු සැපයීම අතිශයින් දුෂ්කර ය.
13. පටක හා කණ්ඩායම් අනුකූලතාවයෙන් පෙළෙන ළමුන් තුළ දියවැඩියා රෝගයට ප්රතිකාර කිරීමේදී සමීප relative ාතියෙකුගෙන් ප්රාථමික සෛල බද්ධ කිරීම සිදු කෙරේද? මෙම ප්රතිකාරයේ ප්රති results ල මොනවාද? එය කෙතරම් effective ලදායීද?
ප්රාථමික සෛල අද ලොව පුරා සිටින විශේෂ ists යින් විසින් අධ්යයනය කරනු ලැබේ. කෙසේ වෙතත්, මිනිස් සිරුර පිළිබඳ බරපතල හා මහා පරිමාණ අධ්යයනවල ප්රති results ල තවමත් ලබාගෙන නොමැත. අපේ රට ඇතුළුව දියවැඩියා රෝගීන් සඳහා ප්රාථමික සෛල හඳුන්වාදීම පිළිබඳ දත්ත තිබේ, නමුත් මෙම දත්ත තවමත් භාවිතා කිරීමට ක්රමයක් නොමැත - දිගුකාලීන පසු විපරම් සහ අධ්යයන විශාල සංඛ්යාවක් අවශ්ය වේ. මෙම ක්රමයේ effectiveness ලදායීතාවය සහ ආරක්ෂාව තීරණය කිරීම සඳහා, බොහෝ කාලයක් ගතවනු ඇත, එබැවින්, ප්රතිකාර සඳහා ප්රාථමික සෛල පුළුල් ලෙස භාවිතා කිරීම ගැන කතා කිරීමට දියවැඩියාව, විශේෂයෙන් ළමුන් තුළ, තවමත් නැත.
14. ආර්තවහරණය වන කාන්තාවන් සඳහා වන සියලුම හෝමෝන ප්රතිස්ථාපන ප්රතිකාරය එස්ටජන්-ප්රොජෙස්ටොජන් drugs ෂධවල සංයෝජනයකට පමණක් සීමා වන්නේ ඇයි? කාන්තාවන්ට ඇන්ඩ්රොජන් නියම කළ යුතු බව කිසිවෙකු සඳහන් නොකරයි.
අද වන විට, ඔසප් වීමේදී කාන්තාවන් තුළ ඇන්ඩ්රොජන් භාවිතය පිළිබඳ අධ්යයනයන් ඉතා අල්පය, ඒවායේ ප්රති results ල පරස්පර විරෝධී වන අතර බරපතල ශෝධනය හා දිගු කාලීන නිරීක්ෂණ අවශ්ය වේ. ලොව පුරා, එස්ටජන්-ප්රොජෙස්ටොජන් සූදානම පමණක් භාවිතා කිරීම සඳහා නිර්දේශ කරනු ලැබේ - විවිධ සංයෝජනයන්හි. කෙසේ වෙතත්, එච්ආර්ටී හි ඇන්ඩ්රොජන් භාවිතය නුදුරු අනාගතයේ කාරණයක් යැයි විශ්වාස කිරීමට සෑම හේතුවක්ම තිබේ.
15. තරබාරුකම සඳහා වඩාත් effective ලදායී ප්රතිකාර මොනවාද?
පළමුවෙන්ම, මෙය ප්රමාණවත් ශාරීරික ක්රියාකාරකම් සමඟ ඒකාබද්ධව ආහාර චිකිත්සාවකි. තරබාරුකමට ප්රතිකාර කිරීම සඳහා සමබර ආහාර වේලක් වෙනුවට “ඒ වෙනුවට” භාවිතා නොකෙරේ. සෑම drug ෂධයකටම එහි contraindications සහ අතුරු ආබාධ ඇත. එමනිසා, ආහාර වේල, ව්යායාම සහ drug ෂධ චිකිත්සාව වඩාත් සුදුසු වන්නේ වෛද්යවරයකු සමඟ වන අතර ඔහු සියළුම පුද්ගල ලක්ෂණ මෙන්ම තරබාරුකමට ප්රතිකාර කිරීම සඳහා ඇඟවුම් සහ ප්රතිවිරෝධතා ද සැලකිල්ලට ගනී.
දියවැඩියාව: දියවැඩියාව පිළිබඳ අධ්යයනය පිළිබඳ නවීන අංශයකි
දියවැඩියාව යනු අන්තරාසර්ග විද්යාවේ කොටසකි. දියවැඩියාව වැනි රෝගයක වර්ධනයට බලපාන ගැටළු අධ්යයනය කරයි.
මෙම ප්රදේශයේ වෛද්ය ක්ෂේත්රයේ විශේෂ ists යින් දියවැඩියාව හා සම්බන්ධ ගැටළු අධ්යයනය කරමින් සිටිති:
- ව්යාධිජනක තත්වයට හේතු.
- විවිධ වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ ක්රම.
- දියවැඩියාව වැළැක්වීමේ ක්රම.
දියවැඩියාව පිළිබඳ අධ්යයනය සඳහා විශේෂ izing වෛද්යවරුන්, එය ඇතිවීමට හා වැළැක්වීමට හේතු දියවැඩියා විශේෂ .යින් ලෙස හැඳින්වේ. දියවැඩියාව සහ එහි ප්රතිකාර ක්රම අධ්යයනය කරන වෛද්යවරු අන්තරාසර්ග විද්යාවේ ඉහළ සුදුසුකම් ලත් වෘත්තිකයන් වෙති.
දියවැඩියා රෝගය යනු ඉන්සියුලින් නිපදවීමට වගකිව යුතු අග්න්යාශයේ සෛලවල ක්රියාකාරිත්වයේ ආබාධ වර්ධනය වීමේ ප්රති result ලයක් ලෙස ඇතිවන රෝගයකි.
රෝගයට හේතුව ඉන්සියුලින් හෝමෝනය සඳහා ඉන්සියුලින් මත යැපෙන පර්යන්ත පටක වල සෛල පටල ප්රතිග්රාහකවල සංවේදීතාවයේ අඩුවීමක් ද විය හැකිය.
දියවැඩියාවේ වඩාත් පොදු ක්රමය වන්නේ දෙවන වර්ගයේ දියවැඩියාවයි.
දියවැඩියා රෝගය වර්ධනය වන්නේ ශරීරයේ නිරපේක්ෂ හෝ සාපේක්ෂ ඉන්සියුලින් iency නතාවයෙන් සංලක්ෂිත අන්තරාසර්ග ආබාධවල සමස්ත සංකීර්ණයක ප්රති result ලයක් වශයෙනි. ඊට අමතරව, දියවැඩියාව වර්ධනය වීමට සියලු ආකාර පරිවෘත්තීය ක්රියාවලීන්හි ආබාධ ඇතිවීම අවුලුවන.
මිනිස් සිරුරේ එවැනි ක්රියාදාමයන් වන්නේ:
- ප්රෝටීන් පරිවෘත්තීය
- ලිපිඩ
- ජලය සහ ලුණු
- ඛනිජ
- කාබෝහයිඩ්රේට්.
දියවැඩියාවේ වඩාත් සුලභ වර්ග වන්නේ:
- ඉන්සියුලින් මත යැපෙන - පළමු වර්ගයේ දියවැඩියාව.
- ඉන්සියුලින් නොවන යැපෙන 2 වර්ගයේ දියවැඩියාව.
- ගර්භණී දියවැඩියාව.
මීට අමතරව, දියවැඩියා විශේෂ ologists යින් විසින් මිනිස් සිරුරේ විශේෂ රෝගී තත්වයක් ලෙස හැඳින්වේ. මිනිසුන්ගේ පූර්ව දියවැඩියාව සමඟ, ශරීරයේ ග්ලූකෝස් මට්ටම ඉහළ යාමක් අනාවරණය වන්නේ එය භෞතික විද්යාත්මකව තීරණය කරන ලද සම්මතයකට වඩා වෙනස් වන නමුත් පුද්ගලයෙකුගේ තත්වය දියවැඩියා ලෙස වර්ග කළ හැකි දර්ශකයකට ළඟා නොවේ.
දියවැඩියා විශේෂ ologist යෙකුගේ උපදෙස් අවශ්ය රෝග ලක්ෂණ
 ශරීරයේ ක්රියාකාරිත්වයේ අසාමාන්යතා අනාවරණය වුවහොත්, ඔබ වහාම උපදෙස් ලබා ගැනීම සඳහා වෛද්ය ආයතනයක් හා අවශ්ය නම් නිශ්චිත ප්රතිකාර ලබා ගත යුතුය.
ශරීරයේ ක්රියාකාරිත්වයේ අසාමාන්යතා අනාවරණය වුවහොත්, ඔබ වහාම උපදෙස් ලබා ගැනීම සඳහා වෛද්ය ආයතනයක් හා අවශ්ය නම් නිශ්චිත ප්රතිකාර ලබා ගත යුතුය.
සං signs ා ගණනාවක් ඇත, එහි පෙනුම මිනිස් සිරුරේ දියවැඩියාව වර්ධනය වන බව පෙන්නුම් කරයි.
මෙම රෝග ලක්ෂණ එකක් හෝ කිහිපයක් අනාවරණය වුවහොත් ඔබ වහාම දියවැඩියා විශේෂ .යෙකුගේ සහාය ලබා ගත යුතුය.
දියවැඩියා රෝගයේ වර්ධනයක් පෙන්නුම් කරන ප්රධාන සං signs ා පහත දැක්වේ:
- පහළ අන්තයේ කාර්යයන්හි බාධා,
- වැඩිවන දුර්වලතාවයේ පෙනුම සහ සාමාන්ය බිඳවැටීමක්,
- ශක්තිමත් සහ සොයාගත නොහැකි පිපාසය මතුවීම,
- මුත්රා වැඩි කිරීම,
- ශරීරයේ තෙහෙට්ටුව වැඩිවීම,
- ශරීරයේ සෞඛ්යයේ සැලකිය යුතු අඩුවීමක්,
- මේ සඳහා පෙනෙන පූර්වාවශ්යතාවයන් නොමැතිව ශරීර බරෙහි වෙනසක්.
දියවැඩියා විශේෂ ologist යකු සමඟ සාකච්ඡා කර රෝගියාගේ ශරීරය පිළිබඳව පූර්ණ පරීක්ෂණයක් පැවැත්වීමෙන් මෙම රෝග ලක්ෂණ හඳුනාගෙන ඇති අතර ශරීරයේ දියවැඩියාව කල්තියා හඳුනා ගැනීමට සහ කාලෝචිත චිකිත්සක පියවර ගැනීමට ඉඩ ලබා දේ.
එවැනි සිදුවීම්වල පරමාර්ථය වන්නේ ශරීරයේ ග්ලයිසමික් දර්ශකය සාමාන්යකරණය කිරීම සහ හඳුනාගත් දියවැඩියාව තවදුරටත් ඉදිරියට යාමත් සමඟ ඇතිවිය හැකි සංකූලතා ඇතිවීම නැවැත්වීමයි.
දියවැඩියා රෝගියෙකු හමුවීම කෙසේද?
 දියවැඩියා විශේෂ ologist යකුගේ ආරම්භක සංචාරය ප්රායෝගිකව වෙනත් විශේෂ of වෛද්යවරුන් හමුවීමට පැමිණෙන රෝගීන්ට වඩා වෙනස් නොවේ.
දියවැඩියා විශේෂ ologist යකුගේ ආරම්භක සංචාරය ප්රායෝගිකව වෙනත් විශේෂ of වෛද්යවරුන් හමුවීමට පැමිණෙන රෝගීන්ට වඩා වෙනස් නොවේ.
දියවැඩියා විශේෂ ologist යකුගේ පළමු සංචාරයේදී වෛද්යවරයා රෝගියා පිළිබඳ මූලික සමීක්ෂණයක් පවත්වයි.
මූලික සමීක්ෂණය සිදු කිරීමේ ක්රියාවලියේදී, ශරීරයේ සිදුවන පරිවෘත්තීය ආබාධ සහිත රෝගියෙකුගේ පැමිණීම හෝ නොපැමිණීම පිළිබඳව මූලික නිගමනයකට එළඹීමට වෛද්යවරයා ඔබට ප්රශ්න රාශියක් සොයා ගනී.
සමීක්ෂණය අතරතුර, වෛද්යවරයා පහත සඳහන් ප්රශ්න සොයා ගනී:
- ඔවුන්ගේ තත්වය පිළිබඳව රෝගීන්ට ඇති පැමිණිලි මොනවාද?
- දියවැඩියා රෝගයේ ලක්ෂණයක් හෝ ශරීරයේ පූර්ව දියවැඩියා තත්වය තීරණය කරයි.
- රෝගියා තුළ ලාක්ෂණික රෝග ලක්ෂණ ඇත්නම් ඒවා පැහැදිලි වන කාලය පැහැදිලි කරයි.
මූලික සමීක්ෂණයෙන් පසුව, සහභාගී වන වෛද්යවරයා රෝගියාගේ ශරීරයේ ඇති ග්ලූකෝස් ප්රමාණය මැනීම හෝ ප්ලාස්මා කාබෝහයිඩ්රේට් විශ්ලේෂණය සඳහා රුධිර පරිත්යාග කිරීම සඳහා විශේෂිත සායනික රසායනාගාරයක් අමතන්න නිර්දේශ කරයි.
අමතර අධ්යයනයන් අවශ්ය නම්, මුත්රා පරීක්ෂාවක් නියම කළ හැකිය:
ඊට අමතරව, රෝගියාගේ ප්ලාස්මා ග්ලූකෝස් මට්ටම දිනපතා අධීක්ෂණය කිරීම නියම කළ හැකිය.
අවශ්ය සියලු පරීක්ෂණ ප්රති results ල ලබා ගැනීමෙන් හා අවශ්ය සියලු තොරතුරු රැස් කිරීමෙන් පසුව, දියවැඩියා විශේෂ ologist යා රෝග විනිශ්චය සිදු කරන අතර, අවශ්ය නම්, චිකිත්සක පියවර සඳහා තනි යෝජනා ක්රමයක් සකස් කරයි.
චිකිත්සක මිනුම් ක්රමයේ තේරීම රඳා පවතින්නේ විශ්ලේෂණවල ප්රති results ල සහ දියවැඩියා රෝගයෙන් පෙළෙන රෝගියාගේ ශරීරයේ තනි ලක්ෂණ මත ය.
දියවැඩියා රෝගයට ප්රතිකාර කිරීම සඳහා භාවිතා කරන චිකිත්සක පියවර වන්නේ රුධිර ප්ලාස්මාවේ සීනි මට්ටම අඩු කරන taking ෂධ ගැනීම පමණක් නොවේ.
චිකිත්සක මිනුම් ක්රමයට ආහාර හා ආහාර වේල සකස් කිරීම, කාලසටහන හා of ෂධ අනුපිළිවෙල ඇතුළත් විය හැකිය.
රෝගියාගේ ශරීරය මත ශාරීරික වෙහෙස නිවැරදි කිරීම සහ මාත්රා කිරීම, සාමාන්ය ජීවන රටාව වෙනස් කිරීම, දුම්කොළ දුම්පානය සහ මත්පැන් පානය වැනි නරක පුරුදු අනිවාර්යයෙන්ම අතහැර දැමීම.
දියවැඩියා විශේෂ ologist යෙක් කරන්නේ කුමක්ද?
 දියවැඩියා රෝගියෙකු යනු රෝගියාගේ ශරීරයේ මෙම රෝගයේ ප්රගතිය හා සම්බන්ධ සංකූලතා සහ දියවැඩියා රෝග සඳහා ප්රතිකාර හා වැළැක්වීමේ ක්රමවේදයන් සංවර්ධනය කිරීමේ නිරතව සිටින විශේෂ ist යෙකි.
දියවැඩියා රෝගියෙකු යනු රෝගියාගේ ශරීරයේ මෙම රෝගයේ ප්රගතිය හා සම්බන්ධ සංකූලතා සහ දියවැඩියා රෝග සඳහා ප්රතිකාර හා වැළැක්වීමේ ක්රමවේදයන් සංවර්ධනය කිරීමේ නිරතව සිටින විශේෂ ist යෙකි.
රෝගයට සාර්ථකව ප්රතිකාර කිරීම සඳහා වැදගත්ම කොන්දේසිය වන්නේ රෝගය කාලෝචිත ලෙස හඳුනා ගැනීම සහ සංකූලතා ඇතිවිය හැකි අවධීන් කරා එහි ප්රගතිය වැළැක්වීමයි.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ සහ පළමු වර්ගයේ දියවැඩියාවේ සංකූලතා තනි පුද්ගල අවයවවල ක්රියාකාරිත්වය හා පොදුවේ ඒවායේ පද්ධති කෙරෙහි බරපතල බලපෑමක් ඇති කරයි.
ඕනෑම ආකාරයක දියවැඩියා රෝගයක ප්රගතිය සමඟ ඇතිවන සංකූලතා වර්ධනය වීම වැළැක්වීම සඳහා, ප්රතිකාර ක්රියාවලියට අවශ්ය උපදෙස් හා ගැලපීම් සඳහා ඔබ නිරන්තරයෙන් සහභාගී වන දියවැඩියා වෛද්යවරයා හමුවිය යුතුය.
දියවැඩියා විශේෂ ologist යකු හා ඔහුගේ නිතිපතා සංචාරය කිරීම කාලෝචිත ලෙස ශරීරයේ සීනි මට්ටම වෙනස් කිරීමට සහ පරිවෘත්තීය ක්රියාවලීන් සකස් කිරීමට සුදුසු පියවර ගැනීමට ඔබට ඉඩ සලසයි.
සහභාගී වන වෛද්යවරයා විසින් නිතිපතා නිරීක්ෂණය කිරීමෙන් දියවැඩියා රෝගයට සම්බන්ධ බරපතල රෝග ශරීරයේ වර්ධනය වීම වළක්වන අතර එය බැහැර කරන හෘද වාහිනී, ස්නායු හා අනෙකුත් ශරීර පද්ධතිවල ක්රියාකාරිත්වයට බලපායි.
මෙම ලිපියේ වීඩියෝව නැරඹීමෙන් ඔබට දියවැඩියා විද්යාවේ නවෝත්පාදන ගැන ඉගෙන ගත හැකිය.
නවීන ජයග්රහණ
දියවැඩියා රෝගය පුරාණ කාලයේ සිටම වෛද්යවරුන්ට දන්නා කරුණකි. මෙම රෝගය පිළිබඳ පළමු සායනික විස්තරය රෝමානු වෛද්යවරයකු වන ඇරෙටියස් විසින් 2 වන සියවසේදී A.D. e., ඔහු "දියවැඩියාව" යන පදය වෛද්ය ක්රමයට හඳුන්වා දුන්නේය. පුරාණ ඊජිප්තු පැපිරස් (ක්රි.පූ 1000 දී පමණ), ගැලන් (130-200), ටිබෙට් කැනනය වන චුඩ්-ෂෙක් (VIII වන සියවස), අරාබි සුව කරන්නෙකු වන අවිස්සෙනා (980-1037) යන රෝග වල විස්තරයක් ද ඇත. gg.) සහ වෙනත් ප්රභවයන්හි.
1776 දී ඉංග්රීසි වෛද්යවරයකු වූ මැතිව් ඩොබ්සන් (1731-1784) රෝගීන්ගේ මුත්රා වල සීනි සාන්ද්රණය (ග්ලූකෝස්) වැඩි වී ඇති බව සොයා ගත් අතර එහි ප්රති disease ලයක් ලෙස රෝගය දියවැඩියා රෝගය ලෙස හැදින්විය.
අග්න්යාශයේ ව්යුහය අධ්යයනය කළ ජර්මානු ව්යාධි විද්යා ologist යෙකු වන පෝල් ලැන්ගර්හාන්ස් (1847-1888) ග්රන්ථි පටක වල විශේෂ සෛල සමුච්චය වීම විස්තර කළ අතර එය ඉන්සියුලින් නිපදවන බව දැන් දන්නා කරුණකි. පසුව, මෙම පොකුරු ලැන්ගර්හාන්ස් දූපත් ලෙස හැඳින්විණි. රුසියානු වෛද්යවරයකු වන යාරොට්ස්කි (1866-1944) 1898 දී ප්රකාශ කළ පළමු විද්යා ist යා වන අතර ලැන්ගර්හාන්ස් දූපත් මඟින් ශරීරයේ සීනි පරිවෘත්තීය ක්රියාවලියට බලපාන අභ්යන්තර රහසක් ඇති කරයි. 1889 දී අග්න්යාශය ඉවත් කිරීමෙන් ඔස්කාර් මින්කොව්ස්කි (1858-1931) සහ ජෝශප් වොන් මෙහ්රිං (1849-1908) සුනඛයන් තුළ “පර්යේෂණාත්මක දියවැඩියාව” ඇති කළ අතර ග්රන්ථිය ඉවත් කිරීම හා පසුව දියවැඩියාව වර්ධනය වීම අතර සම්බන්ධයක් ඇති බව නිගමනය කළහ. අවසාන වශයෙන්, 1901 දී ඉදිරිපත් කරන ලද රුසියානු විද්යා ist ලියොනිඩ් සොබොලෙව් (1876-1919) පර්යේෂණාත්මකව ඔප්පු කළේ ලැන්ගර්හාන්ස් දූපත් මගින් රුධිරයේ සීනි නියාමනය කරන විශේෂ හෝමෝනයක් ස්රාවය කරන බවයි.
අවුරුදු 20 කට පසු කැනේඩියානු පර්යේෂකයන් වන ෆ්රෙඩ්රික් බන්ටිං (1891-1941) සහ චාල්ස් බෙස්ට් (1899-1978) ඉන්සියුලින් නමින් හැඳින්වෙන මෙම හෝමෝනය හුදකලා කළ අතර 1922 දී දියවැඩියා රෝගයට ප්රතිකාර කිරීමේදී “ඉන්සියුලින් යුගය” ආරම්භ විය. මෙම සොයා ගැනීම වෙනුවෙන් බන්ටිං සහ මහාචාර්ය මැක්ලියෝඩ් හට නොබෙල් ත්යාගය පිරිනමන ලදී.
ප්රංශයේ, දෙවන ලෝක යුද්ධ සමයේදී, වෛද්යවරුන් වන ෂැන්බන් සහ ලුබාටියර් රුධිරයේ සීනි මට්ටම අඩු කරන සල්ෆා drugs ෂධවල ඉන්සියුලින් ස්රාවය කිරීම කෙරෙහි ඇති කරන බලපෑම අධ්යයනය කළහ. එහි ප්රති As ලයක් වශයෙන්, විද්යා scientists යින් කිහිප දෙනෙකුගේ උත්සාහයට ස්තූතිවන්ත වන්න (චෙන්, 1946, සැවිට්ස්කි සහ මැන්ඩ්රිකා, 1949, උසේ, 1950), පනස් ගණන්වල මැද භාගයේදී, සල්ෆමයිඩ් කාණ්ඩයේ වාචික මාධ්යයන් - ටෝල්බුටාමයිඩ්, කාබුටාමයිඩ්, ක්ලෝරොප්රොපාමයිඩ්, වෛද්ය පුහුණුව සඳහා ඇතුළත් විය. දියවැඩියා රෝගයේ ඒ මොහොතේ සිට නවීන ප්රතිකාර හා දියවැඩියා රෝග පාලනය කිරීමේ යුගය ආරම්භ වූ බව අපට උපකල්පනය කළ හැකිය.
නවීන ජයග්රහණ
දියවැඩියා පාලනයෙහි වර්තමාන දියුණුවට ඇතුළත් වන්නේ: පුළුල් පරාසයක ඉන්සියුලින් හා මුඛ ටැබ්ලට් සූදානම, ප්රවේශමෙන් සැලසුම් කරන ලද ආහාර සහ නිෂ්පාදනවල ග්ලයිසමික් දර්ශක, ග්ලූකෝමීටර සමඟ රෝගීන් ස්වයං අධීක්ෂණය සහ ශාරීරික ක්රියාකාරකම් පිළිබඳ නිර්දේශ.
දියවැඩියා වර්ග

ලෝක සෞඛ්ය සංවිධානයේ නිර්වචනයට අනුව, දියවැඩියාව යනු ඉන්සියුලින් ස්රාවය වීම, එහි ක්රියාකාරිත්වයේ වෙනස්වීම් හෝ සාධක දෙකේම ප්රති result ලයක් ලෙස සිදුවන නිදන්ගත හයිපර්ග්ලයිසිමියාව සමඟ සිදුවන පරිවෘත්තීය රෝග සමූහයකි.
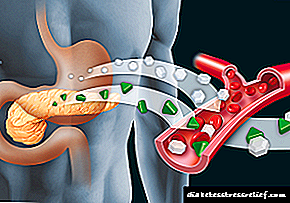
ඉන්සියුලින් යනු අග්න්යාශයේ බීටා සෛල මගින් නිපදවන හෝමෝනයකි. එය කාබෝහයිඩ්රේට වල පරිවෘත්තීය පමණක් නොව අනෙකුත් පරිවෘත්තීය ද නියාමනය කරයි - ප්රෝටීන්, මේදය සෛල අවකලනය කිරීමේ ක්රියාවලීන්ට සම්බන්ධ වේ.
ඩීඑම් යනු නිදන්ගත පා course මාලාවක් මගින් සංලක්ෂිත ව්යාධි විද්යාවක් සහ ශරීරයේ විවිධ අවයව වලට හානි කිරීමයි.
දියවැඩියාව ඇති විට සහ ප්රමාණවත් ප්රතිකාර ලබා දීමෙන් මෙම රෝගයට සම්බන්ධ සංකූලතා වළක්වා ගැනීම අපහසුය. දියවැඩියාවේ වඩාත් පොදු සංකූලතා වන්නේ ඇන්ජියෝපති (දියවැඩියා ඇන්ජියෝපති) සහ බහු අවයවික රෝග. අනෙක් අතට, මෙම ආබාධ බොහෝ අවයව වලට හානි කිරීමට හේතු වේ - වකුගඩු, හෘදයේ රුධිර නාල, ස්නායු පද්ධතිය, සම, රෙටිනෝපති සහ දියවැඩියා පාදයේ වර්ධනය.
සායනිකව, දියවැඩියා රෝගය වර්ග කිහිපයකට බෙදා ඇත.
- පළමු වර්ගයේ දියවැඩියාව (පළමු වර්ගයේ දියවැඩියාව), හෝ ඉන්සියුලින් මත යැපෙන වර්ගය, අග්න්යාශයේ බීටා සෛල වලට ස්වයං ප්රතිශක්තිකරණය හෝ මුග්ධ හානිය සමඟ පමණක් නොව, ඉන්සියුලින් නිපදවන සෛල වලට හානි කිරීමට දායක වන වෙනත් හේතු සමඟ ද සම්බන්ධ වේ (උ.දා., විෂ සහිත බලපෑම්). මෙය ඉන්සියුලින් නිෂ්පාදනය තියුණු හෝ සම්පූර්ණයෙන්ම නතර කිරීමට හේතු වේ. පළමු වර්ගයේ දියවැඩියාව බොහෝ විට යෞවනයන් තුළ වර්ධනය වේ.
- ජානමය නැඹුරුතාවයක් ඇති පුද්ගලයින් තුළ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව (T2DM) වඩාත් පරිණත වයසේදී (සාමාන්යයෙන් අවුරුදු 40-50 ට වඩා පැරණි) වර්ධනය වේ. එහි වර්ධනය සමන්විත වන්නේ ජානමය නැඹුරුතාවයක් සහ බාහිර සාධක තිබීමෙනි. පළමු වර්ගයේ දියවැඩියාවට වඩා දෙවන වර්ගයේ දියවැඩියාව වර්ධනය කිරීමේදී ජානමය පූර්වාවශ්යතාවයන් වඩා වැදගත් කාර්යභාරයක් ඉටු කරනු ඇතැයි විශ්වාස කෙරේ.
දෙවන වර්ගයේ දියවැඩියාවේ ව්යාධිජනකය
දෙවන වර්ගයේ දියවැඩියාව වර්ධනය කිරීම සඳහා ජානමය නැඹුරුතාවයක් බොහෝ ජාන අධ්යයනයන් මගින් මනාව සනාථ වේ. ජාන 100 ක් පමණ සොයාගෙන ඇති අතර, බහුමාපක (ජාන ප්රභේද) දියවැඩියාව වැළඳීමේ අවදානම සැලකිය යුතු ලෙස වැඩි කරයි. අනෙක් අතට, මෙම ජාන කාණ්ඩවලට බෙදා ඇති අතර ඉන්සියුලින් සංස්ලේෂණය කරන අග්න්යාශයේ බීටා සෛලවල ක්රියාකාරිත්වය, ඉන්සියුලින් හා එහි ප්රතිග්රාහකවල ක්රියාකාරිත්වයේ ජානමය දෝෂ සහ ඉන්සියුලින් ප්රතිරෝධය වර්ධනය කිරීම කෙරෙහි බලපායි. අග්න්යාශයේ බීටා සෛලවල ක්රියාකාරිත්වය නියාමනය කරන දෙවන වර්ගයේ දියවැඩියාව සඳහා වැඩිපුරම අධ්යයනය කරන ලද ජාන අතර PRAG, KCNG11, KCNQ1, ADAMTS9, HNF1A, TCF7L2, ABCC8, GCK, SLC30A8 සහ තවත් ජාන ඇතුළත් වේ.
දෙවන වර්ගයේ දියවැඩියාවේ ව්යාධිජනක ක්රියාවලියට සාධක දෙකක් අනිවාර්යයෙන්ම සම්බන්ධ වේ - ඉන්සියුලින් ප්රතිරෝධය සහ බීටා සෛලවල ක්රියාකාරිත්වයේ වෙනසක්. ප්රාථමික වන්නේ කුමන සාධකද යන්න සැමවිටම පැහැදිලි නැත.
ඉන්සියුලින් සඳහා සෛලවල සංවේදීතාව අඩුවීම, එහි ප්රමාණවත් සංඛ්යාවේ පසුබිමට එරෙහිව හෝ සම්මතයේ ඉහළ සීමාව ඉක්මවා යාම නිසා ඇති වන තත්වයක් ඉන්සියුලින් ප්රතිරෝධය ලෙස හැඳින්වේ. වන්දි හයිපර්ඉන්සුලීනෙමියාව දියවැඩියාවේ මුල් අවධියේදී වර්ධනය වන අතර එය තරබාරුකමේ එක් සලකුණකි.
වර්තමානයේ, දෙවන වර්ගයේ දියවැඩියාව කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීමක් ලෙස අර්ථ දැක්වේ, ප්රධාන වශයෙන් ඉන්සියුලින් ප්රතිරෝධය සහ සාපේක්ෂ ඉන්සියුලින් iency නතාවය හෝ ඉන්සියුලින් ප්රතිරෝධය සමඟ හෝ රහිතව හෝමෝන ස්රාවයට ප්රධාන වශයෙන් හානි වීම.
ඉන්සියුලින් සඳහා පටක ප්රතිශක්තිය පැහැදිලි කරනුයේ ඉන්සියුලින් ප්රතිග්රාහක කෙරෙහි සංවේදීතාව අඩුවීම හෝ ඉන්සියුලින් නිපදවන එන්සයිම වල ක්රියාකාරිත්වය අඩාල වීමෙනි.
දියවැඩියාව ඇති වන රෝග

පළමු හා දෙවන වර්ගවල දියවැඩියාවට අමතරව, ඇතැම් රෝග / සින්ඩ්රෝම් හා තත්වයන් තුළ ඇති වන විශේෂිත දියවැඩියා රෝග විශේෂ වෙන්කර හඳුනා ගැනේ.
සමහර අන්තරාසර්ග හා ස්වයං ප්රතිශක්තිකරණ රෝග දියවැඩියාව සමඟ සම්බන්ධ විය හැකිය: මිනී වල රෝගය (විසරණය වන විෂ සහිත ගොයිටරය), ඉට්සෙන්කෝ-කුෂින්ගේ සින්ඩ්රෝමය (හයිපර්කෝටිකවාදය), ෆියෝක්රොමොසයිටෝමා (අධිවෘක්ක ග්රන්ථි ගෙඩියක්), ඇක්රොමැගලි, ග්ලූකගෝනෝමා, විසකුරු රක්තහීනතාවය, හයිපෝතෝරයිඩ්, නිදන්ගත හෙපටයිටිස්.
අග්න්යාශයික රෝග සමඟ දියවැඩියාව ඇතිවිය හැක: අග්න්යාශය, සිස්ටික් ෆයිබ්රෝසිස්, ගෙඩියක්, හිමොක්රොමෝටෝසිස්. IPEX සින්ඩ්රෝමය පැවතීම මෙන්ම ඉන්සියුලින් සහ ඉන්සියුලින් ප්රතිග්රාහක දෙකටම ප්රතිදේහ දර්ශණය වීමෙන් පසුව ප්රතිශක්ති විද්යාත්මකව මැදිහත් වූ දියවැඩියාව හුදකලා වේ. අයිපීඑක්ස් සින්ඩ්රෝමය සංලක්ෂිත වන්නේ ප්රතිශක්තිකරණ අක්රමිකතාව, පොලිඑන්ඩොක්රිනෝපති (දියවැඩියා රෝගය, හයිපෝතිරයිඩවාදය) සහ ස්වයං ප්රතිශක්තිකරණ එන්ට්රොපති ය. එය මැලැබ්සර්ප්ෂන් සින්ඩ්රෝමය ලෙස ප්රකාශ වේ. එහි සිදුවීම ෆොක්ස්පී 3 ජානයේ විකෘති සමඟ සම්බන්ධ වී ඇති අතර, ස්කාර්ෆින් ප්රෝටීන අනුක්රමය කේතනය කර ඇති අතර එය නියාමන ටී-ලිම්ෆොසයිට් වල සාමාන්ය ක්රියාකාරිත්වයට වගකිව යුතු අතර ඒ අනුව ප්රතිවෛරස් හා ප්රතිබැක්ටීරීය ප්රතිශක්තිය ප්රමාණවත් නොවීම වර්ධනය වේ. මෙම සින්ඩ්රෝමය නිසා ඇති වන ඉන්සියුලින් මත යැපෙන දියවැඩියාව, නීතියක් ලෙස, දරුවෙකුගේ ජීවිතයේ පළමු මාස 6 තුළ පෙන්නුම් කරයි.
බීටා සෛල අක්රිය වීම සහ ඉන්සියුලින් වල ජානමය ආබාධ හේතුවෙන් වර්ධනය වන දියවැඩියාව අනෙකුත් විශේෂිත වර්ග වේ (MODY-1-6, මයිටොකොන්ඩ්රීය ඩීඑන්ඒ විකෘති, ලාදුරු රෝග, වර්ගය A ඉන්සියුලින් ප්රතිරෝධය ආදිය).
දියවැඩියාව හා සම්ප්රේෂණය වන වෛරස් ආසාදනය අතර සම්බන්ධතාවය (සයිටෝමෙගෙලෝ වයිරස්, කොක්සැකි වෛරස් බී 3 සහ බී 4, රීවිරස් වර්ග 3, සංජානනීය රුබෙල්ලා) අතර සම්බන්ධතාවය සොයාගත හැකිය. වසර 2 කට පසු ක්ෂීරපායී වසංගතයකින් පසුව, ළමුන් අතර අලුතෙන් හඳුනාගත් දියවැඩියා රෝගීන්ගේ සංඛ්යාව ඉහළ ගොස් ඇති බව සොයා ගන්නා ලදී.
දියවැඩියාව සමඟ සංයෝජනය වන ඇතැම් ජානමය අසාමාන්යතා පැවතීමෙන් දියවැඩියාව වර්ධනය විය හැකිය. මේවාට සින්ඩ්රෝම් ඇතුළත් වේ: ඩවුන්, ක්ලයින්ෆෙල්ටර්, ටර්නර්, ප්රඩර්-විලි සහ හන්ටින්ටන්ගේ කොරියාව.
අසාමාන්ය දියවැඩියා අවදානම් සාධක
විද්යාත්මක පත්රිකා ගණනාවක පෙන්වා ඇති පරිදි, ස්වයං ප්රතිශක්තිකරණ ක්රියාවලීන් උත්තේජනය කරන එක් සාධකයක් සහ දියවැඩියාව ඇතිවිය හැකි දියුණුව නම් අලුත උපන් බිළිඳුන් විසින් ගව කිරි භාවිතා කිරීමයි. කෘතිම පෝෂණය සමඟ එළකිරි ආහාරයට ගැනීමෙන් පළමු වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම වැඩි වන බව පෙන්වා දී ඇත. මෙම සංවර්ධන යාන්ත්රණය කිරි වල දියවැඩියා බලපෑමක් ඇති ප්රෝටීන ගණනාවක් තිබීම හා සම්බන්ධ බව විශ්වාස කෙරේ.
ඉන්සියුලින් නිපදවන බීටා සෛල පරාජය කිරීම මෙම සෛල වලට විෂ සහිත බලපෑම් ඇති කළ හැකිය, නිදසුනක් ලෙස, ස්ට්රෙප්ටොසොටොසින් (ඇතැම් වර්ගවල පිළිකා සඳහා ප්රතිකාර කිරීමේදී භාවිතා කරන ප්රතිජීවක) ෂධයක් ගැනීමෙන් පසුව.සමහර drugs ෂධ අතර ග්ලූකෝකෝටිකොයිඩ්, නිකොටිනික් අම්ලය, තයිරොයිඩ් හෝමෝන, බීටා-බ්ලෝකර්, පෙන්ටමිඩින්, එන්නත, ඇල්ෆා-ඉන්ටර්ෆෙරෝන් මෙන්ම එළකිරි වල අඩංගු ද්රව්ය (බෝවින් සේරම් ඇල්බියුමින් පෙප්ටයිඩ්) ඇතුළත් වේ. නයිට්රෝසෝ සංයෝග අඩංගු දුම් නිෂ්පාදන නිෂේධාත්මක කාර්යභාරයක් ඉටු කළ හැකිය.
ගර්භණී සමයේදී ඇතිවන ගර්භණී දියවැඩියාව (ගර්භණී දියවැඩියාව) විශේෂ කණ්ඩායමකට වෙන් කරනු ලැබේ.
දියවැඩියාව හඳුනා ගැනීම සඳහා මූලධර්ම

කෙසේ වෙතත්, දියවැඩියා වර්ගය සහ එයට හේතු කුමක් වුවත්, කාබෝහයිඩ්රේට වල පරිවෘත්තීයතාවයේ ව්යාධි වෙනසක් ශරීරයේ සිදු වන අතර මේද හා ප්රෝටීන වල පරිවෘත්තීය උල්ලං violation නය කිරීමක් වන අතර එමඟින් සැලකිය යුතු සායනික ප්රකාශනයන් සිදු වේ.
මෙම රෝගයේ විශාල සමාජ වැදගත්කම හා සම්බන්ධව, පැන නගින සංකූලතා උදාසීන කිරීම අරමුණු කරගත් කාලෝචිත ප්රතිකාර හා වැළැක්වීමේ පියවරයන් නියම කිරීම සඳහා එහි මුල් රෝග විනිශ්චය පිළිබඳ ප්රශ්නය පැන නගී.
දියවැඩියා රෝගයේ දී, මුලදී, කාබෝහයිඩ්රේට් පරිවෘත්තීය වෙනස්වීම් වඩාත් පැහැදිලිව පෙන්නුම් කරයි. එබැවින් දියවැඩියාව හඳුනා ගැනීමේ ප්රධාන රෝග විනිශ්චය සායනික හා රසායනාගාර පරීක්ෂණය වන්නේ රුධිර ග්ලූකෝස් තීරණය කිරීමයි. ග්ලූකෝස් මැනීම ශිරා සහ කේශනාලිකා රුධිරයෙන් ඇඟිල්ලෙන් ගනු ලැබේ.
දියවැඩියාව සඳහා රෝග නිර්ණ නිර්ණායක දීර් special කාලයක් තිස්සේ විශේෂ ists යින් විසින් වර්ධනය කර ඇත. දත්ත එක්රැස් වන විට, ඒවා වරින් වර සමාලෝචනය කර වැඩිදියුණු කරන ලදි.
දියවැඩියාව හා ග්ලයිසමික් මට්ටම තක්සේරු කිරීම පිළිබඳ නවීන රෝග නිර්ණයන් පදනම් වී ඇත්තේ 1999 සිට ලෝක සෞඛ්ය සංවිධානයේ නිර්දේශ මත තවදුරටත් එකතු කිරීම් සමඟ ය (1999 සිට 2015 දක්වා).
දියවැඩියාව සඳහා වන ප්රධාන රසායනාගාර රෝග නිර්ණායක අතර ග්ලූකෝස් සාන්ද්රණය තීරණය කිරීම, ග්ලයිකෝසිලේටඩ් (ග්ලයිකේටඩ්) හිමොග්ලොබින් සහ රෝග විනිශ්චය තහවුරු කිරීම සඳහා මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයක් පැවැත්වීම ඇතුළත් වේ. කාබෝහයිඩ්රේට් පරිවෘත්තීය අධ්යයනය කිරීමේ ක්රියාවලියේදී, පර්යන්ත රුධිරයේ (ශිරා) සහ කේශනාලිකා රුධිරයේ (ඇඟිල්ලෙන්), ග්ලයිකේටඩ් හිමොග්ලොබින් සාන්ද්රණ දර්ශක, ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයෙන් සාමාන්ය හා ව්යාධි ග්ලූකෝස් අගයන් තීරණය කරන ලදී.
රුධිර ග්ලූකෝස්
ග්ලූකෝස් සාන්ද්රණය තක්සේරු කිරීමේදී, ශිරා සහ සම්පූර්ණ කේශනාලිකා රුධිරයේ එහි සාමාන්ය අගයන්හි වෙනස්කම් සැලකිල්ලට ගත යුතුය. මෙය රක්තපාතයේ ප්රමාණය මත රඳා පවතී. එමනිසා, රෝගියෙකු ගතිකව අධීක්ෂණය කිරීමේදී, එක් හඳුනාගැනීමේ තාක්ෂණයක් භාවිතා කිරීම වඩා හොඳය.
නිරාහාරව සිටින ග්ලූකෝස් යන්නෙන් අදහස් කරන්නේ ග්ලූකෝස් එක රැයකින් නිරාහාරව සිට අවම වශයෙන් අටක් හා පැය දහහතරකට නොඅඩු කාලයකින් පසුව තීරණය කිරීමයි. සාමාන්යයෙන් ග්ලූකෝස් කේශනාලිකා රුධිරය සඳහා 5.6 mmol / L නොඉක්මවිය යුතු අතර ශිරා රුධිරයේ 6.1 mmol / L ට නොඅඩු විය යුතුය. ලබාගත් දත්ත පිළිවෙලින් 6.1 mmol / l ට වඩා වැඩි හෝ සමාන වන අතර පිළිවෙලින් 7.0 mmol / l ට වඩා වැඩි හෝ සමාන වේ, නැවත විශ්ලේෂණය කිරීමට සහ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයකට හේතුවක් ලෙස සේවය කරයි. ග්ලයිසිමියා වැඩිවීමේ කාරණය තහවුරු කිරීම සඳහා පළමු වරට හඳුනාගත් දියවැඩියා රෝග විනිශ්චය නැවත නැවත විශ්ලේෂණය කිරීමෙන් සනාථ කළ යුතුය.
සම්පූර්ණ කේශනාලිකා රුධිරයේ හිස් බඩක් මත 5.6 - 6.1 mmol / L පරාසයේ ඇති ග්ලූකෝස් සහ ශිරා රුධිරයේ 6.1 - 7.0 mmol / L ග්ලයිසිමියාව උල්ලං violation නය කිරීමක් පෙන්නුම් කරයි.
විශ්ලේෂණ ප්රති results ල බොහෝ සාධක (ඇතැම් drugs ෂධ ගැනීම, හෝමෝන මට්ටම, චිත්තවේගීය තත්වය, ආහාර ගැනීමේ රටාව) මගින් බලපාන බැවින් ග්ලූකෝස් කිහිප වතාවක් තීරණය කළ යුතු බව නැවත වරක් අවධාරණය කළ යුතුය.
ග්ලයිකේටඩ් හිමොග්ලොබින් නිර්ණය කිරීම
2011 සිට ලෝක සෞඛ්ය සංවිධානයේ නිර්දේශය මත ග්ලයිකේටඩ් හීමොග්ලොබින් (HbA1c) සාන්ද්රණය නිර්ණය කිරීම දියවැඩියා රෝග විනිශ්චය සඳහා නිර්ණායකයක් ලෙස භාවිතා කර ඇත.
සාමාන්යය 6.0% නොඉක්මවන සාන්ද්රණයක් ලෙස සැලකේ. HbA1c සාන්ද්රණය 6.5% ට වඩා වැඩි හෝ සමාන වේ දියවැඩියාව ඇතිවීමේ නිර්ණායකයක් ලෙස සැලකේ. ප්රකාශිත රෝග ලක්ෂණ නොමැති විට, අධ්යයන දෙකක් සංසන්දනය කිරීමෙන් පසු නිගමනයකට එළඹේ - ග්ලයිකේටඩ් හිමොග්ලොබින් පිළිබඳ අර්ථ දැක්වීම් දෙකක් හෝ එකවර HbA1c සහ ග්ලූකෝස් නිර්ණය කිරීමෙන් පසුව.
මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය
ග්ලයිසිමියා රෝගයේ රෝග විනිශ්චය පැහැදිලි කිරීම සඳහා මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය (PHTT) සිදු කරනු ලැබේ.
පුද්ගලයෙකු තුළ ග්ලූකෝස් ග්රෑම් 75 ක් ගැනීමෙන් පසු පැය 2 ක් තුළ ග්ලූකෝස් සාන්ද්රණය 11.1 mmol / L ට වඩා වැඩි හෝ සමාන නම් පරීක්ෂණය ධනාත්මක ලෙස සලකනු ලැබේ (දියවැඩියා රෝග විනිශ්චය තහවුරු කිරීම).
මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය දැඩි නීතිවලට යටත් වේ. නිදසුනක් වශයෙන්, ළමුන් තුළ ග්ලූකෝස් ගණනය කිරීම ශරීර බර කිලෝග්රෑමයකට ග්ලූකෝස් ග්රෑම් 1.75 ක් වන අතර ග්රෑම් 75 ට වඩා වැඩි නොවේ. සහභාගී වන වෛද්යවරයාගේ රාජකාරිය වන්නේ පරීක්ෂණය අතරතුර සියලු නීති දැඩි ලෙස ක්රියාත්මක කිරීමයි.
උසස් අධ්යයන
දියවැඩියාව පැවතීමට අනුරූප පැමිණිලි තිබේ නම් සහ සමහර විට අහම්බෙන් (නිදසුනක් ලෙස, වැළැක්වීමේ පරීක්ෂණ) ඉහළ ග්ලූකෝස් මට්ටම හඳුනා ගැනීම, අවශ්ය නම්, දියවැඩියාව හඳුනා ගැනීමේදී ගැඹුරු රසායනාගාර රෝග විනිශ්චය ක්රමවේදයන් පැවැත්විය හැකිය. එවැනි පරීක්ෂණවලට ඇතුළත් වන්නේ: රුධිරය හා මුත්රා පිළිබඳ ජෛව රසායනික අධ්යයනයන් (රුධිරයේ ජෛව රසායනික විශ්ලේෂණය, සී-පෙප්ටයිඩ හා ඉන්සියුලින් නිර්ණය කිරීම, ඉන්සියුලින් ප්රතිරෝධය ගණනය කිරීම, මයික්රොඇල්බුමිනියුරියා), පැය 24 පුරා අඛණ්ඩ ග්ලූකෝස් අධීක්ෂණය (සීජීඑම්එස්), ප්රතිශක්තිකරණ (රුධිරයේ ප්රතිදේහ හඳුනා ගැනීම), ජාන.
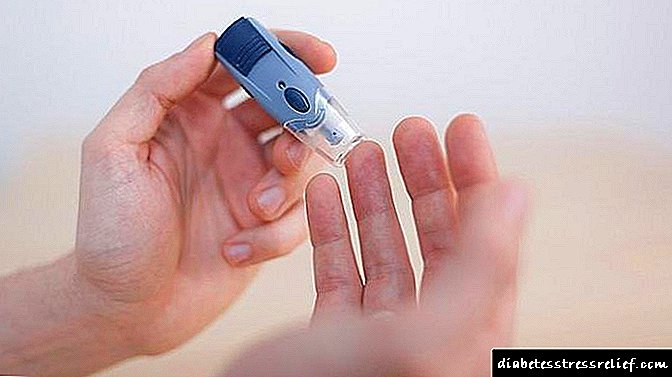
රුධිර ග්ලූකෝස් මීටර භාවිතා කිරීම
නිවසේදී ග්ලූකෝස් මට්ටම නිරීක්ෂණය කිරීම සඳහා ග්ලූකෝමීටර භාවිතා කරයි. කේශනාලිකා රුධිරයේ (ඇඟිල්ලේ රුධිරය) ඇති ග්ලූකෝස් ප්රමාණය තීරණය කිරීම සහ ප්රති .ල ප්රතිනිෂ්පාදනය කිරීමේදී ප්රමාණවත් නිරවද්යතාවයකින් මෙම උපකරණ සංලක්ෂිත වේ. ග්ලූකෝස් නිර්ණය කිරීම රෝගී පුද්ගලයා විසින්ම සිදු කරනු ලබන බැවින්, විශ්ලේෂකයේ ගුණාත්මකභාවය තහවුරු කිරීම සඳහා මේ සඳහා කුසලතා සහ රෝග විනිශ්චය පියවර ගණනාවක් අවශ්ය වේ (පරීක්ෂණ තීරු වල ගුණාත්මක පාලනය, බැටරි). රෝහල්වල සහ විශාල වාණිජ රසායනාගාරවල ග්ලයිසිමියාව සාමාන්යයෙන් තක්සේරු කරනු ලබන්නේ ඉහළ නිරවද්යතාවයකින් යුත් ජෛව රසායනික විශ්ලේෂක භාවිතා කරමිනි. එහි ගුණාත්මකභාවය ක්රමානුකූලව අධීක්ෂණය කළ යුතුය. රසායනාගාර පරීක්ෂණවල තත්ත්ව පාලනය සහතික කිරීම සඳහා රුසියානු සමූහාණ්ඩුවේ සෞඛ්ය අමාත්යාංශයේ නියෝග මගින් එහි නීති රීති ස්ථාපිත කර ඇත.