දියවැඩියාව සඳහා දැඩි ඉන්සියුලින් ප්රතිකාරය
ඉන්සියුලින් චිකිත්සාව සඳහා දර්ශක:
කීටෝඇසිඩෝටික් කෝමා (සියලුම අදියර), කීටෝසිස් හෝ කීටොඇසයිඩෝසිස් වර්ධනය සමඟ ඕනෑම වර්ගයක දියවැඩියා රෝගයේ සැලකිය යුතු විසංයෝජනය.
පළමු වර්ගයේ දියවැඩියා රෝගය (නිරපේක්ෂ අන්තරාසර්ග ඉන්සියුලින් iency නතාවය)
ගැබ් ගැනීම, දරු ප්රසූතිය, මවි කිරි දීම
ඕනෑම වර්ගයක (විශේෂයෙන් උදර) දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන්ගේ තුවාල හා ශල්යමය මැදිහත්වීම්
උග්ර හෘදයාබාධ
උග්ර මස්තිෂ්ක වාහිනී අනතුර
රුධිර රෝග (රක්තහීනතාවය ඇතුළුව ලියුකේමියාව, ත්රොම්බොසයිටොපීනියාව)
මයික්රොඇන්ජියෝපති වල කාබනික අවධිය
උග්ර බෝවන හා ගිනි අවුලුවන රෝග
නිදන්ගත රෝග උග්රවීම (නිදන්ගත බ්රොන්කයිටිස්, කොලෙස්ටිස්ටිටිස්, පෙප්ටික් වණ රෝග ආදිය)
දිගුකාලීන ගිනි අවුලුවන රෝග (ක්ෂය රෝගය ආදිය)
දරුණු ඩිස්ට්රොෆික් හා බෝවන හා ගිනි අවුලුවන සමේ රෝග (ට්රොෆික් වණ, නෙකෝබියෝසිස්, ගෙඩිද සමූහයකි)
අක්මාව හා වකුගඩු වල රෝග සමඟ ඒවායේ ක්රියාකාරිත්වය උල්ලං violation නය වේ
මුඛ හයිපොග්ලයිසමික් කාරක භාවිතා කිරීමට ප්රතිරෝධය (උපරිම දෛනික මාත්රාව නියම කිරීමේදී හයිපොග්ලයිසමික් බලපෑමක් නොමැති වීම)
දැඩි බර
දියවැඩියා (හයිපර්ග්ලයිසමික්) කොම්, කීටොඇසයිඩෝසිස්, ගර්භණී සමයේදී, දරු ප්රසූතිය සහ මවි කිරි කාලය, ශල්යමය මැදිහත්වීම් සමඟ ඉන්සියුලින් පත් කිරීම පළමු වර්ගයේ දියවැඩියාව සඳහා නිරූපණය වන බව අවධාරණය කළ යුතුය.
වර්තමානයේ, දියවැඩියාවෙන් පෙළෙන ඉන්සියුලින් චිකිත්සාව තුළ, ජානමය වශයෙන් සැකසූ මානව ඉන්සියුලින් සහ එහි ප්රතිසමයන් භාවිතා කරනු ලැබේ, ඒවා රසායනික ව්යුහයෙන් මිනිසාට වඩා වෙනස් නොවන නමුත් ඇමයිනෝ අම්ල හා c ෂධවේදය අනුව වෙනස් වේ.
ඉන්සියුලින් සැකසීමේ ලක්ෂණ:
ජාත්යන්තර ජනක නාමය
වෙළඳ නාමය රුසියානු සමූහාණ්ඩුවේ ලියාපදිංචි කර ඇත
අල්ට්රාෂෝට් ක්රියාව (මානව ඉන්සියුලින් ඇනලොග්)
මිනිත්තු 5-15 පසු
ද්රාව්ය මානව ජානමය වශයෙන් නිර්මාණය කරන ලද ඉන්සියුලින්
මිනිත්තු 20-30 කට පසු
මධ්යම කාලය
අයිසොෆාන් - මානව ජාන ඉංජිනේරු ඉන්සියුලින්
පැය 6-10 පසු
දිගු ක්රියාකාරී (මානව ඉන්සියුලින් ප්රතිසම)
කෙටි ක්රියාකාරී ඉන්සියුලින් සහ එන්පීඑච්-ඉන්සියුලින් මිශ්රණය
මානව-ජානමය ඉන්සියුලින් ද්විභාෂා ඉන්සියුලින්
ඉන්සියුමන් පනා 25
කෙටි ක්රියාකාරී ඉන්සියුලින් සහ එන්පීඑච්-ඉන්සියුලින් සඳහා වන මිශ්රණයේ දී ඒවා වෙන වෙනම ක්රියා කරයි
අල්ට්රාෂෝට් ඉන්සියුලින් ඇනලොග් සහ ප්රෝටිනේටඩ් ඉන්සියුලින් ඇනලොග් වල මිශ්රණ
ලිස්ප්රෝ ද්විභාෂා ඉන්සියුලින්
හුමලොග් මික්ස් 25
හුමලොග් මික්ස් 50
අල්ට්රාෂෝට් ක්රියාකාරිත්වයේ හා එන්පීඑච්-ඉන්සියුලින් වල ඇනලොග් වලට සමාන වේ, මිශ්රණය තුළ ඒවා වෙන වෙනම ක්රියා කරයි
ද්විභාෂා ඉන්සියුලින් ඇස්පාර්ට්
භෞතික විද්යාත්මක තත්වයන් තුළ නිරෝගී පුද්ගලයෙකු දිනකට ඉන්සියුලින් ඒකක 23 සිට 60 දක්වා නිපදවන අතර එය ශරීර බර කිලෝග්රෑම් 0.6 සිට 1.0 දක්වා වේ. බාසල් ඉන්සියුලින් ස්රාවය දවස පුරා සිදුවන අතර පැයකට ඉන්සියුලින් ඒකක 1-2 කි. මීට අමතරව, සෑම ආහාර වේලක් සඳහාම, උපරිම හෝ බෝලස් ඉන්සියුලින් ස්රාවය නිරීක්ෂණය කරනු ලැබේ, සෑම කාබෝහයිඩ්රේට් ග්රෑම් 10-12 ක් සඳහා ඒකක 1.0-0-2.0 ක් වේ.
ඉන්සියුලින් චිකිත්සාවේ කර්තව්යය වන්නේ දියවැඩියා රෝගයෙන් පෙළෙන රෝගියෙකු තුළ ඉන්සියුලින් වල භෞතික විද්යාත්මක ස්රාවය සමීපව ආදර්ශනය කිරීමයි. මේ සඳහා, පවතින සියලුම ඉන්සියුලින් භාවිතා වේ.
වඩාත් සුලභ ඉන්සියුලින් චිකිත්සක ක්රම දෙකක් තිබේ:
- තීව්ර (මූලික - බෝලස්)
දැඩි ඉන්සියුලින් චිකිත්සාවේදී, මධ්යම ක්රියාකාරී ඉන්සියුලින් එන්නත් 2 ක් බොහෝ විට භාවිතා කරනුයේ උදේ ආහාරයට පෙර සහ රාත්රී ආහාරයට පෙර හෝ නින්දට පෙර බාසල් ස්රාවය ආදර්ශනය කිරීමට හෝ නින්දට පෙර දීර්-ක්රියාකාරී ඉන්සියුලින් එන්නත් කිරීම සඳහා ය. ප්රධාන ආහාර වේලකට පෙර (උදේ ආහාරය, දිවා ආහාරය, රාත්රී ආහාරය) කෙටි හෝ අල්ට්රාෂෝට් ඉන්සියුලින් චර්මාභ්යන්තර පරිපාලනය මගින් ඉන්සියුලින් ආහාර ස්රාවය අනුකරණය කරනු ලැබේ. පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා මෙම ඉන්සියුලින් ප්රතිකාර ක්රමය නිර්දේශ කෙරේ. ඔහුගේ පත්වීමත් සමඟ, කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා වඩාත් ප්රශස්ත වන්දි මුදලක් පවත්වා ගත හැකි අතර, රෝගියා පුහුණු කර ස්වයං අධීක්ෂණය ලබා දී තිබේ නම්, කෙසේ වෙතත්, මෙම ක්රමයට ද අඩුපාඩු තිබේ, එනම්, රෝගීන් තුළ හයිපොග්ලිසිමියා වර්ධනය වීමේ අවදානම වැඩි වේ.
සාම්ප්රදායික ඉන්සියුලින් ප්රතිකාරයේදී කෙටි හා මධ්ය කාලීන ඉන්සියුලින් එන්නත් ලබා දෙන්නේ උදේ ආහාරය සහ රාත්රී ආහාරයට පෙර පමණි. මෙම පිළිවෙත සමඟ දිවා ආහාරයට පෙර කෙටි ක්රියාකාරී ඉන්සියුලින් (ICD) පරිපාලනය නොකෙරේ, උදේ ආහාර වේලෙහි පරිපාලනය කරනු ලබන අර්ධ-දීර් ins ඉන්සියුලින් ක්රියාකාරිත්වය මගින් පශ්චාත් පශ්චාත් හයිපර්ග්ලයිසිමියාව සමනය වේ. ඉන්සියුලින් පරිපාලනයේ මෙම තන්ත්රය සමඟ සාමාන්යයෙන් කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා හොඳ වන්දි ලබා ගත නොහැක. එවැනි යෝජනා ක්රමයක් බොහෝ විට භාවිතා නොකරන අතර, නීතියක් ලෙස, දෙවන වර්ගයේ දියවැඩියාව ඇති වැඩිහිටි රෝගීන්ගේ ආයු අපේක්ෂාව ඉහළ මට්ටමක නොපවතින අතර, හයිපොග්ලිසිමියා අවදානම හේතුවෙන් දැඩි ඉන්සියුලින් ප්රතිකාරය පිළිගත නොහැකිය.
තීව්ර ඉන්සියුලින් ප්රතිකාරයේ දර්ශක ක්රමය ගණනය කිරීමේ උදාහරණයක්:
රෝගියා ඒ., වයස අවුරුදු 20, බර කිලෝග්රෑම් 65, උස - සෙ.මී. 178, පිපාසය, පොලියුරියා (දිනකට ලීටර් 4-6 දක්වා), සාමාන්ය දුර්වලතාවය, සතියකට කිලෝග්රෑම් 8 ක් බර අඩු වීම වැනි පැමිණිලි සහිතව රෝහලට ඇතුළත් කරන ලදී. මෙම රෝග ලක්ෂණ සතියක් පමණ සටහන් වේ. වෛෂයික පරීක්ෂණයකින් හෙළි වූයේ සමේ වියළි බව හා ශ්ලේෂ්මල පටල. ව්යාධි විද්යාව නොමැති අවයව සඳහා. නිරාහාර ග්ලයිසිමියාව 16.8 mmol / L, මුත්රා ඇසිටෝන් ධනාත්මක වේ. සායනික හා රසායනාගාර දත්ත මත පදනම්ව, පළමු වර්ගයේ දියවැඩියාව හඳුනා ගන්නා ලදී.
1. අලුතෙන් හඳුනාගත් දියවැඩියා රෝගියෙකුගේ ඉන්සියුලින් දළ වශයෙන් මාත්රාව තීරණය කරනුයේ ශරීර බර කිලෝග්රෑම් 0.3-0.5 U / kg ගණනය කිරීමෙනි: 650.5 = 32 U
අළුතින් හඳුනාගත් පළමු වර්ගයේ දියවැඩියාව සමඟ, සාමාන්යයෙන් කෙටි ක්රියාකාරී ඉන්සියුලින් (ICD) පමණක් නියම කරනු ලැබේ, එය දිනකට 3-6 වතාවක් භාගිකව පරිපාලනය කරනු ලැබේ, එය හයිපර්ග්ලයිසිමියා හි බරපතලකම සහ පැය 3-4 ක කාල පරතරයක් සහිත ඇසිටොනුරියා පැවතීම මත පදනම්ව. තුන් ගුණයක පරිපාලනයකදී, පාන් ඒකක ගණන (XE) - 1 XE 2.0 -1.5-1.0 ඉන්සියුලින් IU (පිළිවෙලින්, උදේ ආහාරය, දිවා ආහාරය සහ රාත්රී ආහාරයට පෙර) මත පදනම්ව ප්රධාන ආහාර වේලකට පෙර ICD නියම කරනු ලැබේ. සහ ආහාර වේලකට පෙර ග්ලයිසිමියා මට්ටම. 6.7 mol / L ට නොඉක්මවන ග්ලූකෝස් මට්ටමක දී, ඉන්සියුලින් XE ප්රමාණය මත ගණනය කරන ලද මාත්රාවකින් පාලනය වේ; ඉහළ අගයන්හිදී, ඉන්සියුලින් මාත්රාව ගැලපීම පදනම් වන්නේ ඉන්සියුලින් 1 U ග්ලයිසිමියාව 2.2 mmol / L කින් අඩු කරයි යන උපකල්පනය මත ය. ඇසිටොනුරියා හඳුනාගත් අවස්ථා වලදී, ප්රධාන එන්නත් අතර අතිරේක පොඩ්කොලොක් නිසා ඉන්සියුලින් එන්නත් ප්රමාණය 4-6 දක්වා ඉහළ යයි (අතිරේක එන්නත් සහිත ICD මාත්රාව සාමාන්යයෙන් ඒකක 4-6 කි).
ඉන්සියුලින් (2/3) දෛනික මාත්රාවෙන් වැඩි ප්රමාණයක් දවසේ පළමු භාගයේදීද, ඉතිරි කොටස - 2 වන භාගයේදීද, අවශ්ය නම් රාත්රියේදීද නියම කරනු ලැබේ. ඉන්සියුලින් දෛනික මාත්රාව තෝරා ගැනීමේදී දිනපතා පවත්වනු ලබන ග්ලයිසමික් පැතිකඩෙහි දත්ත වලට අනුකූලව ඉන්සියුලින් මාත්රාව සකස් කරනු ලැබේ. රුධිරයේ ග්ලූකෝස් සාමාන්ය තත්වයට පත්වන අතර ඇසිටොනුරියා රෝගය තුරන් කරන විට, පළමු වර්ගයේ දියවැඩියාව ඇති රෝගියෙකුට ICD සහ ISD එන්නත් කිරීම ඇතුළු දැඩි ඉන්සියුලින් ප්රතිකාරයක් නියම කරනු ලැබේ. අපගේ උදාහරණයේ දී, ඇස්තමේන්තුගත දෛනික මාත්රාව වන ඉන්සියුලින් (32 PIECES) කාබෝහයිඩ්රේට් ආබාධ සඳහා වන්දි ගෙවීමට ප්රමාණවත් වූ අතර නිවැරදි කිරීමක් අවශ්ය නොවීය. මෙම මාත්රාවෙන් ICD සහ ISD ගණන ගණනය කළ යුතුය.
2. කෙටි ක්රියාකාරී ඉන්සියුලින් (ICD) දෛනික මාත්රාව මුළු දෛනික අවශ්යතාවයෙන් 2/3 කි: 322 / 3 = 21ED
3. මධ්යම ක්රියාකාරී ඉන්සියුලින් (ISD) දෛනික මාත්රාව මුළු දෛනික අවශ්යතාවයෙන් 1/3 කි: 321 / 3 = 11 PIECES
4. උදෑසන වේලාවේදී, ISD හි මුළු දෛනික මාත්රාවෙන් 2/3 ක් පරිපාලනය කෙරේ: 112 / 3 = 7 PIECES. සහ සවස් වරුවේ 1/3 - 4 ඒකක
5. ICD මාත්රාව පහත පරිදි බෙදා හරිනු ලැබේ:
සවස් කාලයේ (රාත්රී ආහාරය) IC ICD හි දෛනික මාත්රාව: 211 / 4 = ඒකක 5 යි
උදේ ආහාරය සහ දිවා ආහාරය සඳහා - ICD හි දෛනික මාත්රාවෙන් 3/4: 21/3/4 = 16 PIECES. සෑම එන්නතක් සඳහාම බෙදා හැරීම 50% (ඒකක 8) හෝ දිවා ආහාරය සඳහා ඒකක 2–4 වැඩිය සාමාන්යයෙන් උදේ ආහාරයට වඩා දිවා ආහාර වේලෙහි වැඩි කාබෝහයිඩ්රේට් ප්රමාණයක් පරිභෝජනය කරයි (ඒකක 6 සහ ඒකක 10)
මේ අනුව, ඉන්සියුලින් මාත්රාව ගණනය කිරීම වෛද්ය ඉතිහාසයේ සහ බෙහෙත් වට්ටෝරු ලැයිස්තුවේ සටහන් කර ඇති ඉන්සියුලින් ප්රතිකාර ක්රමයක් සකස් කිරීම සමඟ අවසන් විය යුතුය.
8.30 - 6 PIECES S.Actrapidi HM + 7 PIECES S. Protafani HM
13.30 - 10 UNITS S.Actrapidi HM
ඒකක 32 / දින, sc
සාම්ප්රදායික ඉන්සියුලින් චිකිත්සක තන්ත්රය දැනට වඩාත්ම යුක්ති සහගත වන්නේ දෙවන වර්ගයේ දියවැඩියා රෝගයෙන් පෙළෙන වයෝවෘද්ධ රෝගීන්ට පමණි. ආහාර හා ටැබ්ලට් සමඟ ප්රතිකාර කිරීම effective ලදායී නොවන අතර රෝගයේ ආරම්භයේ දී අක්මාව, වකුගඩු, කාබනික අවධියේ සනාල සංකූලතා උල්ලං lations නය කිරීම් අනාවරණය විය. ඉන්සියුලින් ප්රතිකාරයේ සාම්ප්රදායික පිළිවෙත “එන්නත් දෙකක” ඉන්සියුලින් හඳුන්වාදීම ලෙස වටහා ගත යුතුය: උදේ ආහාරයට පෙර, අයිසීඩී අයිඑස්ඩී සමඟ ඒකාබද්ධව සහ රාත්රී ආහාරයට පෙර සමාන සංයෝජනයක්.
සාම්ප්රදායික ඉන්සියුලින් ප්රතිකාරයේ දර්ශක ක්රමයක් ගණනය කිරීමේ උදාහරණයක්:
වයස අවුරුදු 72 ක් වන බර කිලෝග්රෑම් 70 ක් වන රෝගියා කෙලින්ම රෝග විනිශ්චය සහිතව දිස්ත්රික් අන්තරාසර්ග විද්යා ologist යාගේ උපදෙස් පරිදි අන්තරාසර්ග විද්යා අංශයට ඇතුළත් කර ඇත: දෙවන වර්ගයේ දියවැඩියා රෝගය, මුලින්ම අනාවරණය විය. නිරාහාරව රුධිර ග්ලූකෝස් 9.1 mmol / L, මුත්රා ඇසිටෝන් .ණ විය. ප්රශ්න කිරීමේදී, දෘශ්ය තීව්රතාව අඩුවීම පිළිබඳව රෝගියා වඩාත් සැලකිලිමත් වන බව පෙනී ගියේය. සාමාන්ය දුර්වලතාවය, තෙහෙට්ටුව, මඳක් වියළි මුඛය, අවුරුදු 4-5ක් තිස්සේ පිපාසය වැඩි වූ නමුත් වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත්තේ නැත. අක්ෂරයේ දෘෂ්ටි විශේෂ rist යෙකු විසින් යාත්රා දිගේ රක්තපාත, අලුතින් පිහිටුවන ලද යාත්රා, “කපු” සහ අක්ෂි කලාපයේ ex න පිටාර ගැලීම් අනාවරණය කළ අතර දියවැඩියා රෙටිනෝපති ප්රගුණන අවධියක් හඳුනා ගන්නා ලදී.
මෙම රෝගියාට ඉන්සියුලින් ප්රතිකාරය නියම කිරීම සඳහා වන ඇඟවුම වන්නේ රෙටිනෝපති වල කාබනික අවධියයි.
1. අලුතෙන් හඳුනාගත් දියවැඩියා රෝගියෙකුගේ (මීට පෙර ඉන්සියුලින් ප්රතිකාර ලබා නොගත්) රෝගියෙකුගේ ඉන්සියුලින් සඳහා දෛනික අවශ්යතාවය 0.3-0.5 U / kg ශරීර බර: 70-0.3 = 21 U. පෙර අවස්ථාවේ දී මෙන්, ප්රධාන ආහාර වේලකට පෙර මුලින් නියම කරනු ලබන්නේ ICD පමණි. පසුව, ඉන්සියුලින් හි අවසාන දෛනික මාත්රාව තෝරා ගන්නා විට, ICD සහ ISD මාත්රාව ගණනය කෙරේ. අපගේ නඩුවේ ඉන්සියුලින් සඳහා දෛනික අවශ්යතාවය ඒකක 28 ක් යැයි සිතමු.
2. ඉන්සියුලින් දෛනික මාත්රාවෙන් 2/3 ක් උදේ වරුවේ පරිපාලනය කෙරේ: 282 / 3 = 18ED.
3. ICD හි අනුපාතය: උදේ වේලාවේ ISD පිළිවෙලින් 1: 2, එනම් ඒකක 6 සහ ඒකක 12 විය යුතුය.
4. ඉන්සියුලින් සඳහා දෛනික අවශ්යතාවයෙන් 1/3 ක් සවස පැය 281 / 3 = 10ED දී පරිපාලනය කෙරේ.
5. ICD: ISD අනුපාතය සවස් කාලයේ 1: 1 (එනම් පිළිවෙලින් ඒකක 5 සහ ඒකක 5) හෝ 1: 2 විය හැකිය.
ඉන්සියුලින් මාත්රාව ගණනය කිරීම අවසන් විය යුත්තේ වෛද්ය ඉතිහාසය හා බෙහෙත් වට්ටෝරු ලැයිස්තුවේ සටහන් කර ඇති ඉන්සියුලින් ප්රතිකාර ක්රමයක් සැකසීමෙනි.
ඉන්සියුලින් චිකිත්සාව

ඉන්සියුලින් චිකිත්සාව එය රෝගියාගේ ශරීරයට ඉන්සියුලින් සූදානම හඳුන්වා දීමෙන් කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධ සඳහා වන්දි ලබා ගැනීම අරමුණු කරගත් පියවර සමූහයකි. සායනික භාවිතයේදී, එය ප්රධාන වශයෙන් විවිධ හේතු වල දියවැඩියා රෝගයට මෙන්ම සමහර මානසික හා වෙනත් රෝග සඳහාද භාවිතා කරයි.
ඉන්සියුලින් ප්රතිකාරය කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධ, හයිපර්ග්ලයිසිමියාව වැළැක්වීම සහ දියවැඩියාවේ සංකූලතා වැළැක්වීම සඳහා හැකි උපරිම වන්දි ගෙවීම අරමුණු කර ගෙන ඇත. පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින් සඳහා ඉන්සියුලින් පරිපාලනය ඉතා වැදගත් වන අතර සමහර අවස්ථා වලදී දියවැඩියාව වර්ග 2 සඳහා භාවිතා කළ හැකිය.
දර්ශක
වර්තමානයේදී, ඉන්සියුලින් සූදානම විශාල සංඛ්යාවක් ඇත, ක්රියාකාරී කාලයට වඩා වෙනස් (අල්ට්රාෂෝට්, කෙටි, මධ්යම, දීර්)), පිරිසිදු කිරීම (මොනොපික්, මොනොකොම්පොනන්ට්), විශේෂ නිශ්චිතතාව (මානව, ork රු මස්, ගෝවින්, ජානමය වශයෙන් සැලසුම් කරන ලද සහ වෙනත්)
රුසියාවේ, ගවයින්ගෙන් ලබාගත් ඉන්සියුලින් භාවිතයෙන් ඉවත් කර ඇති අතර, මෙය භාවිතා කරන විට අතුරු ආබාධ විශාල සංඛ්යාවක් ඇති වේ. බොහෝ විට, ඔවුන්ගේ හඳුන්වාදීමත් සමඟ අසාත්මිකතා, ලිපොඩිස්ට්රොෆි ඇති වන අතර ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වේ.
ඉන්සියුලින් 40 IE / ml සහ 100 IE / ml සාන්ද්රණයන්ගෙන් ලබා ගත හැකිය. රුසියාවේ, 100 IE / ml සාන්ද්රණය දැනට වඩාත් සුලභ වේ, ඉන්සියුලින් මිලි ලීටර් 10 කුප්පිවල හෝ මිලි ලීටර් 3 සිරින්ජ කාට්රිජ් වල බෙදා හරිනු ලැබේ.
දර්ශක සංස්කරණය |
ඉන්සියුලින් චිකිත්සක පිළිවෙත්
අග්න්යාශය විසින් සෞඛ්ය සම්පන්න පුද්ගලයින් තුළ ආහාර පරිභෝජනයට ප්රතිචාර වශයෙන් නිපදවන “ආහාර” ඉන්සියුලින් වල කාර්යභාරය සිදු කරනු ලබන්නේ කෙටි හෝ අල්ට්රාෂෝට් ඉන්සියුලින් මගිනි. ආහාර ගැනීමෙන් පසු රුධිරයේ සීනි වැඩි වීම වැළැක්වීම සඳහා ආහාරයට පෙර ඉන්සියුලින් ඉක්මන් ක්රියාමාර්ගයක් අවශ්ය වූ විට මෙම ඉන්සියුලින් නිපදවනු ලැබේ. එමනිසා, මෙම ඉන්සියුලින් දිනකට අවම වශයෙන් 3 වතාවක් පරිපාලනය කරනු ලැබේ - උදෑසන ආහාරයට පෙර, දිවා ආහාරයට පෙර සහ රාත්රී ආහාරයට පෙර.
කෙටි හා අල්ට්රාෂෝට් ඉන්සියුලින්
කෙටි ක්රියාකාරී ඉන්සියුලින් (සරල ඉන්සියුලින් හෝ ඉක්මන් ක්රියා කරන ඉන්සියුලින්) පැහැදිලි හා වර්ණ රහිත ද්රවයකි. එය වේගවත් ආරම්භයක් සහ කෙටි කාල සීමාවක් ඇත.
ඔබ සරල කෙටි ඉන්සියුලින් එකක් භාවිතා කරන්නේ නම්, පහත සඳහන් දේ මතක තබා ගන්න.
- මෙම වර්ගයේ ඉන්සියුලින් වල ක්රියාකාරිත්වය මන්දගාමී වීම නිසා, එන්නත් කිරීම සහ ආහාර ගැනීම අතර මිනිත්තු 20-40 අතර පරතරයක් නිරීක්ෂණය කිරීම අවශ්ය වේ. ඉන්සියුලින් ක්රියාකාරිත්වයේ උච්චතම අවස්ථාව රුධිරයේ සීනි වැඩිවීමේ උච්චතම අවස්ථාව සමග සමපාත වීම අවශ්ය වේ.
- ඉන්සියුලින් එන්නතක් ලබා දුන්නේ නම්, මිනිත්තු 20-40 කට පසුව ඉන්සියුලින් මාත්රාව සැලසුම් කර ඇති දැඩි ලෙස නිර්වචනය කළ ආහාර ප්රමාණයක් අනුභව කිරීම අවශ්ය වේ. කුඩා ආහාර ප්රමාණයක් සීනි මට්ටම පහත වැටීමට (හයිපොග්ලිසිමියා) හේතු වන අතර විශාල එකක් වැඩි වීමට හේතු වේ (හයිපර්ග්ලයිසිමියාව).
- ප්රධාන ආහාර වේල් අතර, සුලු ආහාර අවශ්ය වේ (2 වන උදෑසන ආහාරය, දහවල් ආහාරය, 2 වන රාත්රී ආහාරය). මෙයට හේතුව සරල ඉන්සියුලින් වල ක්රියාකාරී කාලය ආහාර ගැනීමෙන් පසු රුධිරයේ සීනි මට්ටම ඉහළ නැංවීමට ගතවන කාලයට වඩා දිගු වන අතර ආහාර ගැනීමෙන් පැය 2-3 කට පසුව රුධිරයේ ප්රමාණවත් තරම් ඉන්සියුලින් පවතින අතර තවත් සීනි සංචිත නොමැති කාල පරිච්ඡේදයක් පැමිණේ. මෙම කාල පරිච්ඡේදය තුළ හයිපොග්ලිසිමියාව වැළැක්වීම සඳහා, සුලු කෑමක් අවශ්ය වේ.
අල්ට්රා-කෙටිකාලීන ඉන්සියුලින් (හුමලොග් සහ නොවෝරාපිඩ්) ආහාර ගැනීමේදී රුධිරයේ සීනි වැඩිවීමට ශරීරයේ ප්රතිචාරයට සමාන වන අතර ආහාර අනුභවයට සමාන්තරව අවශෝෂණය වේ.
එබැවින් ආහාර ඉන්සියුලින් ලෙස භාවිතා කිරීම පහත සඳහන් වාසි ඇත.
- ක්රියාවෙහි ඉක්මන් ආරම්භය ආහාරයට පෙර ඉන්සියුලින් එන්නත් කිරීමට ඉඩ සලසයි, දැන් ආහාරයට ගන්නා දරිද්රතාවයේ ප්රමාණය ඔබ දැනටමත් දන්නා විට.
- සමහර අවස්ථාවලදී, කුඩා දරුවන් ද ඇතුළුව මෙම ආහාර ප්රමාණය කල්තියා තීරණය කිරීම දුෂ්කර වූ විට, ආහාර ගැනීමෙන් පසු එන්නතක් කළ හැකි අතර, ආහාර ප්රමාණය අනුව මාත්රාවක් තෝරා ගත හැකිය.
- අල්ට්රාෂෝට් ඉන්සියුලින් ක්රියාකරන කාල සීමාව ආහාර ගැනීමෙන් පසු රුධිරයේ සීනි මට්ටම ඉහළ යන කාලයට ආසන්න වශයෙන් අනුරූප වන හෙයින්, ඔබට ප්රධාන ආහාර වේල් අතර සුලු කෑමක් ගත නොහැක.
මෙම ගුණාංග වලට ස්තූතිවන්ත වන්නට, හියුමලොග් සහ නොවෝරාපිඩ් වඩාත් පහසු ය, විශේෂයෙන් නව යොවුන් වියේදී, ඔබට මිතුරන් හමුවීමට, ඩිස්කෝ වෙත ගොස් ක්රීඩා කිරීමට වැඩි නිදහසක් අවශ්ය විට.
මෙම ඉන්සියුලින් අතර ඇති වෙනස්කම් මොනවාද?
මධ්යම කාලීන ඉන්සියුලින් (හියුමුලින් එන්, ප්රෝටාෆාන්) පවතින්නේ කැලඹිලි සහිත අත්හිටුවීමක ස්වරූපයෙනි (ඉන්සියුලින් වලට ද්රව්ය එකතු කිරීම නිසා එහි අවශෝෂණය මන්දගාමී වන අතර බලපෑම දිගු වේ).
මෙම ඉන්සියුලින් එන්නත් කිරීමෙන් පැය 1.5-2 කට පසුව ක්රියා කිරීමට පටන් ගනී, එහි බලපෑම කෙටි ඉන්සියුලින් වලට වඩා දිගු වේ. ආහාර වේලෙහි සහ රාත්රියේදී සාමාන්ය රුධිරයේ සීනි පවත්වා ගැනීම සඳහා බාසල් ඉන්සියුලින් අවශ්ය වේ. ළමුන් තුළ භාවිතා කරන සියලුම විස්තාරණ ක්රියාකාරී ඉන්සියුලින් දවස පුරා ඉන්සියුලින් ප්රමාණයක් සෑදීම සඳහා උපරිම වශයෙන් පැය 14 ක් පවතින බැවින් ඒවා අවම වශයෙන් දිනකට 2 වතාවක්වත් පරිපාලනය කළ යුතුය - උදේ ආහාරයට පෙර සහ රාත්රී ආහාරයට පෙර. ඉන්සියුලින් ඒකාකාර සාන්ද්රණයක් සහතික කිරීම සඳහා, එන්නත් කිරීමට පෙර අත්හිටුවීම තරයේ මිශ්ර කළ යුතුය.
දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් (ලැන්ටස්, ලෙවෙමීර්), මධ්ය කාලීන ඉන්සියුලින් වලට වෙනස්ව පැහැදිලි ද්රවයකි. මෙම ඉන්සියුලින් මිනිස් අග්න්යාශයේ නිපදවන ඉන්සියුලින් වලට වඩා රසායනික ව්යුහයෙන් වෙනස් වන නිසා (ඒවායේ බලපෑමේ කාලසීමාව සාක්ෂාත් කරගනු ලැබේ) මිනිස් ඉන්සියුලින් ප්රතිසම ලෙසද හැඳින්වේ.ලැන්ටස්ගේ ක්රියාකාරී කාලය පැය 24 ක් වන අතර එමඟින් දිනකට එක් එන්නතක් ප්රමාණවත් වේ. මෙම ඉන්සියුලින් හි තවත් වැදගත් ලක්ෂණයක් වන්නේ උපරිම ක්රියාකාරිත්වය නොමැතිකමයි.
ලෙවෙමීර්ගේ ක්රියාකාරී කාලය පැය 17-20 ක් වන බැවින් බොහෝ අවස්ථාවලදී දිනකට මෙම ඉන්සියුලින් එන්නත් 2 ක් අවශ්ය වේ. ප්රෝටාෆාන් මෙන් නොව, එය ක්රියාකාරීත්වයේ සැලකිය යුතු ලෙස අඩු විචල්යතාවයක් ඇත.
මේ හේතුව නිසා, දිවා හා රාත්රී කාලයේ බාසල් ඉන්සියුලින් සඳහා විවිධ අවශ්යතා නිසා ලැන්ටස් භාවිතා කළ නොහැකි වූ විට, කුඩා දරුවන් තුළ ලෙවෙමීර් බහුලව භාවිතා විය (රීතියක් ලෙස, එය රාත්රියේදී අඩු වන අතර දිවා කාලයේ වැඩි වේ).
ඉන්ටේක්-ඉන්ජෙක්ෂන් අන්තරය
පරිපාලන ඉන්සියුලින් ක්රියා කරන කාලය එහි මාත්රාව මත රඳා පවතින බව මතක තබා ගත යුතුය, එනම්. ඉන්සියුලින් විශාල මාත්රාවක් ලබා දෙන්නේ නම්, එය කුඩා මාත්රාවකට වඩා මඳක් ක්රියා කරයි.
භාවිතා කරන කෙටි ඉන්සියුලින් වර්ගය (සරල හෝ අල්ට්රාෂෝට්) සහ ආහාරයට පෙර රුධිරයේ සීනි මට්ටම අනුව “එන්නත් කිරීම - ආහාර ගැනීම” (9 වන වගුව) අතර වෙනසක් ඇත.
වගුව 9. ඉන්සියුලින් වර්ගය සහ ග්ලයිසිමියා ආරම්භක මට්ටම අනුව "එන්නත් කිරීම - එන්නත් කිරීම"
| ආහාර වේලකට පෙර ග්ලයිසිමියාව, mmol / l | කෙටි ක්රියාකාරී ඉන්සියුලින් | අල්ට්රා කෙටි ක්රියාකාරී ඉන්සියුලින් |
| 5.5 ට පහළින් | එන්නත් කිරීම - විනාඩි 10-15 - ආහාර | ආහාර ගැනීම - එන්නත් කිරීම |
| 5,5-10,0 | එන්නත් කිරීම - විනාඩි 20-30 - ආහාර ගැනීම | එන්නත් කිරීම - වහාම ආහාර ගැනීම |
| 10.0 ට වැඩි | එන්නත් කිරීම - මිනිත්තු 30-45 - ආහාරය | එන්නත් කිරීම - මිනිත්තු 15 - ආහාරය |
| 15.0 ට වැඩි | එන්නත් කිරීම - මිනිත්තු 60 - ආහාරය | එන්නත් කිරීම - මිනිත්තු 30 - ආහාරය |
රුධිරයේ සීනි මට්ටම නොසලකා සරල කෙටි ඉන්සියුලින් භාවිතා කරන විට, ආහාරයට පෙර ඉන්සියුලින් එන්නත් කළ යුත්තේ ආහාරයට පෙර පමණක් බවත්, හුමලොග් හෝ නොවෝරපිඩ් භාවිතා කරන විට, ආහාරයට පෙර සහ පසුව යන දෙකම කළ යුතු බවත් කරුණාවෙන් සලකන්න.
තීව්ර ඉන්සියුලින් ප්රතිකාරයේ දර්ශක ක්රමය ගණනය කිරීමේ උදාහරණයක්
රෝගියා ඒ., අවුරුදු 20, ශරීර බර කිලෝග්රෑම් 70, උස - සෙ.මී. 176, පිපාසය, පොලියුරියා (දිනකට ලීටර් 3-4 දක්වා), සාමාන්ය දුර්වලතාවය, සතියකට කිලෝග්රෑම් 3 ක් බර අඩු වීම වැනි පැමිණිලි සහිතව රෝහලට ඇතුළත් කරන ලදී. මෙම රෝග ලක්ෂණ දින 5 ක් පමණ සටහන් වී ඇති අතර, ඔවුන්ගේ පෙනුම මාරු කළ ARVI සමඟ සම්බන්ධ කරයි.
වෛෂයික පරීක්ෂණයකින් ව්යාධි විද්යාවකින් තොරව අවයවවල විජලනය වීමේ සලකුණු අනාවරණය වේ. නිරාහාර ග්ලයිසිමියාව 9.8 mmol / L, මුත්රා ඇසිටෝන් .ණ වේ.
1) අලුතෙන් හඳුනාගත් දියවැඩියා රෝගියෙකුගේ ඉන්සියුලින් සඳහා දෛනික අවශ්යතාවය 0.3-0.5 U / kg ශරීර බර: 70x0.5 = 35 U.
2) දෛනික මාත්රාව කෙටි ක්රියාකාරී ඉන්සියුලින් (ICD) මුළු දෛනික අවශ්යතාවයෙන් 2/3 ක් වේ: 35x2 / 3 = ඒකක 23 යි.
3) දෛනික මාත්රාව මධ්යම කාල ඉන්සියුලින් (ISD) මුළු දෛනික අවශ්යතාවයෙන් 1/3 ක් වේ: 35x1 / 3 = 12 PIECES.
4) උදේ වේලාවේදී, ISD හි මුළු දෛනික මාත්රාවෙන් 2/3 ක් පරිපාලනය කෙරේ: 12x2 / 3 = 8 PIECES, සහ සවස් වරුවේ 1/3 - 4 PIECES.
5) මුලින් එන්නත් කරන ලද ICD මාත්රාව:
- ICD හි දෛනික මාත්රාවෙන් සවස පැය (රාත්රී ආහාරය): 23x1 / 4 = 5 PIECES,
- උදේ ආහාරය සහ දිවා ආහාරය සඳහා - ICD හි 3/4 දෛනික මාත්රාව: 23x3 / 4 = 18 PIECES.
සෑම එන්නතක් සඳහාම බෙදා හැරීම 50% (ඒකක 9) හෝ දිවා ආහාරය සඳහා ඒකක 2-4 වැඩි වේ සාමාන්යයෙන් උදේ ආහාරයට වඩා වැඩි කාබෝහයිඩ්රේට් (ඒකක 8 ක් සහ ඒකක 10 ක්).
මේ අනුව, ඉන්සියුලින් මාත්රාව ගණනය කිරීම වෛද්ය ඉතිහාසයේ සහ බෙහෙත් වට්ටෝරු ලැයිස්තුවේ සටහන් කර ඇති ඉන්සියුලින් ප්රතිකාර ක්රමයක් සකස් කිරීම සමඟ අවසන් විය යුතුය.
8.30 - 8 එස්. ඇක්ට්රාපිඩි එච්එම් + 8 පී. එස්. ප්රෝටපනි එච්එම්
13.30 - 10 PIECES S.Actrapidi HM
17.30 - එස්. ඇක්ට්රාපිඩි එච්එම් + 4 එස් එස් ප්රෝටෝපානි එච්එම්
ඒකක 35 / දින, sc
සැබෑ තීව්ර ඉන්සියුලින් චිකිත්සාව සමඟ, ICD පරිපාලනය කරනු ලබන මාත්රාව රඳා පවතින්නේ පරිභෝජනය සඳහා සැලසුම් කර ඇති කාබෝහයිඩ්රේට් ප්රමාණය සහ ග්ලයිසිමියා මට්ටම මතය.
සාම්ප්රදායික ඉන්සියුලින් ප්රතිකාරයේ දර්ශක ක්රමය ගණනය කිරීමේ උදාහරණයක්
දෘශ්ය තීව්රතාවයේ සැලකිය යුතු අඩුවීමක් පිළිබඳ පැමිණිලි සහිතව වයස අවුරුදු 62 ක් වූ ශරීර බර කිලෝග්රෑම් 70 ක් වූ කේ. රෝහලට ඇතුළත් කර ඇති අතර ඒ පිළිබඳව ඔහු දින කිහිපයකට පෙර අක්ෂි වෛද්යවරයකු වෙත යොමු විය. ප්රධාන වශයෙන් අක්ෂි කලාපය, යාත්රා ඔස්සේ බහු රක්තපාත, අලුතින් පිහිටුවන ලද යාත්රා, කපු සහ ex න පිටාර ගැලීම් සොයාගත් අරමුදල පරීක්ෂා කිරීමෙන් අනතුරුව, රෝගියාට දියවැඩියා පූර්ව ප්රත්යාවර්තක රෙටිනෝපති ඇති බව හඳුනා ගන්නා ලදී.
කාබෝහයිඩ්රේට් පරිවෘත්තීය අධ්යයනය කිරීම රෙකමදාරු කරනු ලැබේ. නිරාහාර ග්ලයිසිමියා මට්ටම 9.1 mmol / l, මුත්රා ඇසිටෝන් .ණ විය. සවිස්තරාත්මක ප්රශ්න කිරීමකින්, දුර්වලතාවය, තෙහෙට්ටුව, මඳක් වියළි මුඛය, පිපාසය වැඩි වීම (දිනකට ලීටර් 2.5 ක් දක්වා) වසර 4-5ක් තිස්සේ කරදරයට පත්ව ඇති අතර වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත්තේ නැත.
මෙම රෝගියාට ඉන්සියුලින් ප්රතිකාරය නියම කිරීම සඳහා වන ඇඟවුම වන්නේ රෙටිනෝපති වල කාබනික අවධියයි.
1) අලුතෙන් හඳුනාගත් දියවැඩියා රෝගියෙකුගේ (මීට පෙර ඉන්සියුලින් ප්රතිකාර ලබා නොගත්) රෝගියෙකුගේ ඉන්සියුලින් සඳහා දෛනික අවශ්යතාවය 0.5 U / kg ශරීර බර: 70x0.5 = 35 U
2) ඉන්සියුලින් සඳහා දෛනික අවශ්යතාවයෙන් 2/3 ක් උදේ වරුවේ දෙනු ලැබේ: 35x2 / 3 = ඒකක 23 යි.
3) ICD: ඉන්සියුලින් අනුපාතය සාමාන්යයෙන් ක්රියාත්මක වන කාල සීමාව 1: 2-1: 3, එනම් 6-8 U ICD සහ 14-16 U ISD විය යුතුය.
4) ඉන්සියුලින් සඳහා දෛනික අවශ්යතාවයෙන් 1/3 ක් සවස පැය 35x1 / 3 = 12 PIECES මඟින් පරිපාලනය කෙරේ.
5) සවස් කාලයේ ISD: ICD අනුපාතය 1: 1, (එනම් පිළිවෙලින් ඒකක 6 සහ ඒකක 6) හෝ 1: 2, (එනම් පිළිවෙලින් ඒකක 4 සහ ඒකක 8) විය යුතුය.
සමහර විට සායනයක දී, ඉන්සියුලින් පරිපාලනය කරන පළමු මාත්රාව ගණනය කිරීම පදනම් වන්නේ දෛනික ග්ලූකෝසූරිය පිළිබඳ දත්ත මත ය. දැනට, පරිපාලනය කරන ලද ඉන්සියුලින් මාත්රාව සකස් කිරීම සඳහා මෙම තොරතුරු භාවිතා කිරීම වඩාත් සුදුසුය. මෙම ගැටළුව සඳහා වෙන් කර ඇති කොටසේ මෙම තොරතුරු වඩාත් විස්තරාත්මකව විස්තර කෙරේ.
ඉන්සියුලින් මාත්රාව ගණනය කිරීම අවසන් විය යුත්තේ වෛද්ය ඉතිහාසය හා බෙහෙත් වට්ටෝරු ලැයිස්තුවේ සටහන් කර ඇති ඉන්සියුලින් ප්රතිකාර ක්රමයක් සැකසීමෙනි.
ඒකක 8.30 - 6 එස්. ඇක්ට්රාපිඩි එච්එම් + 16 ඒකක එස්. ප්රෝටපනි එච්එම්
17.30 - 4 එස්. ඇක්ට්රාපිඩි එච්එම් + 8 පී. එස්. ප්රෝටපනි එච්එම්
ඒකක 34 / දින, sc
ඉන්සියුලින් චිකිත්සක මාත්රා ගැලපුම
සායනයේ ඉන්සියුලින් මාත්රාව නිවැරදි කිරීම බොහෝ විට සිදු කරනු ලැබේ (සාම්ප්රදායික ඉන්සියුලින් ප්රතිකාරය සමඟ), දෛනික මුත්රා සමඟ ග්ලූකෝස් නැතිවීම සැලකිල්ලට ගනිමින්. මේ සඳහා මුත්රා වල බැහැර කරන ග්ලූකෝස් ග්රෑම් ගණන ගණනය කෙරේ. (සාම්ප්රදායික ඉන්සියුලින් චිකිත්සාව උපකල්පනය කරන්නේ රෝගියා පූර්ව වැඩසටහන්ගත පාන් ඒකක සමඟ දැඩි ආහාර චිකිත්සාවකට යොමු වී ඇති අතර ආහාර ස්වාධීනව පුළුල් කළ නොහැකි බවයි).
නිදසුනක් වශයෙන්, දිනකට බැහැර කරන මුත්රා පරිමාව ලීටර් 4 ක්, ග්ලූකෝස් 1.5% ක් මුත්රා වල තීරණය වන අතර දිනපතා ග්ලූකෝසූරියා ග්රෑම් 60 කි. ග්ලූකෝස් ග්රෑම් 4-5 ක් භාවිතා කිරීම සඳහා ඉන්සියුලින් යුනිට් 1 ක් අවශ්ය වේ. මෙම තත්වය තුළ ඉන්සියුලින් දෛනික මාත්රාව ඒකක 15 කින් වැඩි කිරීම අවශ්ය වේ.
බොහෝ විට, ඉන්සියුලින් ප්රතිකාරයේ වඩාත් නිවැරදි මාත්රාව වෙනස් කිරීම අවශ්ය නම්, වෛද්යවරයා දවසේ විවිධ කාලවලදී (ග්ලයිසමික් පැතිකඩ) අධ්යයනය කරන ලද ග්ලයිසිමියා මට්ටම පිළිබඳ දත්ත භාවිතා කරයි. ග්ලයිසමික් පැතිකඩ අනුව පරිපාලනය කරන ලද ඉන්සියුලින් මාත්රාව නිවැරදි කිරීම සාමාන්යයෙන් කළ හැක්කේ රෝහල් පසුබිමක හෝ රෝගියාට ස්වයං පාලනයක් තිබේ නම් - රුධිර ග්ලූකෝස් මීටරය.
ග්ලූකෝසූරිය සඳහා දැඩි ඉන්සියුලින් චිකිත්සාවකට භාජනය වන රෝගීන් සඳහා පළමු වර්ගයේ දියවැඩියා රෝගීන් සඳහා ලබා දෙන ඉන්සියුලින් මාත්රාව නිවැරදි කිරීම පිළිගත නොහැකිය. මෙයට හේතුව:
1) ග්ලූකෝසූරියාව පිළිබිඹු කරන්නේ මෙම රෝගියාගේ ග්ලයිසිමියාව වකුගඩු සීමාව ඉක්මවා ගිය තොරතුරු පමණි (එය විවිධ රෝගීන්ගේ කණ්ඩායම්වල බෙහෙවින් විචල්ය වේ: වැඩිහිටි රෝගීන් 13.9 mmol / l හෝ ඊට වැඩි, ගර්භනී කාන්තාවන් 5.6-6.7 mmol / l, කායික විද්යාත්මක අඩු වීම, 8.9-10 mmol / l අනුපාතයකින්),
2) හයිපොග්ලිසිමියා ඇති බව පිළිබිඹු නොකරයි,
3) කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා වන්දි ලබා ගැනීම සඳහා නවීන ඉලක්ක සැකසුම් (හිස් බඩක් මත 5-6 mmol / l සහ පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්ගේ ආහාර ගැනීමෙන් පසු 7.5-8 mmol / l) බොහෝ රෝගීන් තුළ, පැහැදිලිවම ග්ලයිසිමියා රෝගයට වඩා අඩුය. එය වකුගඩු සීමාව ඉක්මවා යනු ඇත.
මේ අනුව, දෛනික ග්ලූකෝසූරිය පිළිබඳ දත්ත මත පමණක් රඳා සිටීමෙන් කාබෝහයිඩ්රේට් පරිවෘත්තීය වන්දි ලබා ගැනීම සඳහා ඉන්සියුලින් මාත්රාව තෝරා ගැනීමට වෛද්යවරයාට නොහැකි වනු ඇත, එනම් දියවැඩියාවෙන් පෙළෙන රෝගියෙකුට ප්රතිකාර කිරීමේ ප්රධාන ඉලක්කය සපුරා ගත නොහැක.
දැඩි ඉන්සියුලින් චිකිත්සාවකදී, නිවැරදි කිරීම සිදු කරනු ලබන්නේ ග්ලයිසිමියාව අනුව පමණි පාන් ඒකක (XE), ශාරීරික ක්රියාකාරකම්, දවසේ වේලාව. එබැවින්, උදේ වරුවේ "අමතර" XE භාවිතා කරන විට, කෙටි ක්රියාකාරී ඉන්සියුලින් 1.3-2.5 IU හඳුන්වා දීම අවශ්ය වේ, දිවා කාලයේ 1 IU, සවස 1-1.5 IU. ඊට අමතරව, ග්ලයිසිමියා ස්වයං පාලනයේ ප්රති results ල සැලකිල්ලට ගත යුතු අතර, එය එක් එක් එන්නතට පෙර සිදු කරනු ලැබේ (ආහාරයේ ප්රසාරණයකදී).
ග්ලයිසිමියා හි ආරම්භක මට්ටම අනුව ඉන්සියුලින් මාත්රාව ගණනය කිරීමෙන් ඇඟවෙන්නේ ගණනය කළ ප්රමාණයට සාපේක්ෂව ඉන්සියුලින් මාත්රාව අඩුවීම, ආහාර වේලකට පෙර ග්ලයිසිමියාව 3, 3 mmol / l නම්, නොර්මොග්ලිසිමියාව 6 හෝ ඊට වැඩි mmol / l ට ළඟා වන තෙක් වැඩි වීමක් නම්, ඉන්සියුලින් මාත්රාව පිළිගත් ග්ලයිසිමියාව 3.4-5.6 mmol / l නම් පාන් ඒකක.
වඩාත් සුලභ අවස්ථාවන්හිදී ග්ලයිසමික් පැතිකඩ මගින් ඉන්සියුලින් දෛනික මාත්රාව නිවැරදි කිරීමේ උදාහරණ
රෝගියා ඒ., අවුරුදු 22, (උස 165 සෙ.මී., ශරීර බර කිලෝග්රෑම් 70) පළමු වර්ගයේ දියවැඩියා රෝගය (SD-1) වසර 15 ක් සඳහා, යෝජනා ක්රමය අනුව ඉන්සියුලින් චිකිත්සාව ලබා ගනී:
8.30 - 6 එස්. ඇක්ට්රපිඩි එච්එම් + 14 පී. එස්. ප්රෝටපනි එච්එම්
13.30 - 8 ඒකක එස්. ඇක්ට්රපිඩි එච්.එම්
17.30 - 8 එස්. ඇක්ට්රාපිඩි එච්එම් + 8 පී. එස්. ප්රෝටපනි එච්එම්
PIECES / DAY.
ග්ලයිසමික් පැතිකඩ අධ්යයනය කිරීමේදී පහත දැක්වෙන ග්ලයිසමික් දර්ශක ලබා ගන්නා ලදි (ආහාරයට බාධා නොකර):
6.00 - 6.5 mmol / l,
13.00 - 14, 3 mmol / l,
17.00 - 8.0 mmol / l,
22.0 - 7.5 mmol / L.
පැය 13 ට නොර්මොග්ලිසිමියා ලබා ගැනීම සඳහා, කෙටි කාලීනව ක්රියා කරන ඉන්සියුලින් මාත්රාව ඒකක 2–4 කින් වැඩි කිරීම සඳහා උදෑසන පරිපාලනය කරන ලද දීර් extended ක්රියාකාරී ඉන්සියුලින් මාත්රාව ඒකක 4–6 කින් සහ / හෝ දිවා ආහාරයට පෙර වැඩි කළ හැකිය.
36 හැවිරිදි රෝගියා වන ඩී.එම් -1 රෝගයෙන් පීඩා විඳින කේ. පසුගිය සති 3 සඳහා යෝජනා ක්රමයට අනුව ඉන්සියුලින් ප්රතිකාර ලබා ගනී.
8.30 - 10 පී. එස්. ඉන්සුමානි රාපිඩි + එස්. ඉන්සුමානි බාසාලිගේ 14 පීඑස්
13.30 - 8 ඒකක එස්. ඉන්සුමානි රාපිඩි
17.30 - 6 එස්. ඉන්සුමානි රාපිඩි + එස්. ඉන්සුමානි බාසාලිගේ 18 පීසීඑස්
PIECES / DAY.
ග්ලයිසමික් පැතිකඩ අධ්යයනය කිරීමේදී පහත දැක්වෙන ග්ලයිසමික් දර්ශක ලබා ගන්නා ලදි (ආහාරයට බාධා නොකර):
6.00 - 18.1 mmol / l,
13.00 - 6.1 mmol / l,
17.00 - 6.7 mmol / l,
22.00 - 7.3 mmol / l.
මෙම රෝගියා තුළ ඉන්සියුලින් ප්රතිකාරයේ මාත්රාව නිවැරදි කිරීම "උදේ උදාව" සහ සෝමොජි සංසිද්ධිය බැහැර කිරීම ඇතුළත් වේ.
සොමෝජි සංසිද්ධිය - මෙය පශ්චාත් හයිපොග්ලිසිමික් හයිපර්ග්ලයිසිමියාවයි. ග්ලූකගන් (අග්න්යාශයේ සෛල මගින්) සහ පසුව අනෙකුත් ප්රති-හෝමෝන හෝමෝන (ග්ලූකෝකෝටිකොයිඩ්, ඇඩ්රිනලින්, සෝමාටොට්රොපික් හෝමෝනය, ඇඩ්රිනොකෝටිකොට්රොපික් හෝමෝනය) මගින් වන්දි වශයෙන් මුදා හරින ලද ග්ලූකොජන් (අග්න්යාශයේ සෛල මගින්) සහ ඉන්සියුලින් අධික ලෙස පානය කිරීමෙන් ප්රති develop ලයක් ලෙස එය වර්ධනය වේ. ග්ලූකෝස් බවට.
ග්ලූකෝස් හෝමියස්ටැසිස් පවත්වා ගැනීම සඳහා වන යාන්ත්රණ සෑම විටම ක්රියාත්මක වන අතර එය ග්ලූකෝස් වැඩිවීමේ මට්ටම ඉක්මවා යන අතර එමඟින් පශ්චාත් හයිපොග්ලයිසමික් හයිපර්ග්ලයිසිමියාව ඇති කරයි. හයිපොග්ලයිසමික් තත්වය සිහිනයකින් වර්ධනය වූවා නම් (භයානක සිහින පිළිබඳ රෝගියාගේ පැමිණිලි සම්බන්ධයෙන් සායනිකව සැක කෙරේ), එවිට නිරාහාර ග්ලයිසිමියා වල අගයන් ඉතා ඉහළ වනු ඇත.
මෙම අවස්ථාවේ දී, රාත්රියේ ග්ලූකෝස් මට්ටම පරීක්ෂා කිරීම අවශ්ය වේ, උදේ 2-3 ට. ග්ලූකෝස් ප්රමාණය අඩු නම් උදේ හයිපර්ග්ලයිසිමියාව යනු සොමෝගි සංසිද්ධියේ ප්රති ence ලයකි. සවස් කාලයේ පරිපාලනය කරන දිගුකාලීන ඉන්සියුලින් මාත්රාව අඩු කළ යුතුය.
රාත්රී ග්ලයිසිමියා පිළිබඳ දර්ශක ඉහළ මට්ටමක පවතී නම්, සොමෝජි සංසිද්ධිය බැහැර කරනු ලැබේ. "උදෑසන උදාව" පිළිබඳ සංසිද්ධිය ගැන ඔබ සිතිය යුතුය. "උදෑසන උදාව" පිළිබඳ සංසිද්ධිය සිදුවන්නේ උදෑසන පරස්පර විරෝධී හෝමෝනවල තනි ක්රියාකාරිත්වය නිසාය. මෙම නඩුවේ පරිපාලනය කරන ලද ඉන්සියුලින් මාත්රාව නිවැරදි කිරීම සඳහා පළමුවෙන්ම සවස් කාලයේ කෙටි හා දීර් ins ඉන්සියුලින් පරිපාලනය කිරීමේ කාලය වෙන් කිරීම ඇතුළත් වේ, එනම් හියුමුලින් ආර් තවමත් රාත්රී ආහාරයට පැය භාගයකට පෙර පරිපාලනය කරනු ලැබේ, නින්දට පෙර හියුමුලින් එන්පීඑච් පැය 21-22 අතර වේ. නිරාහාර ග්ලයිසිමියාව තවමත් ඉහළ මට්ටමක පවතී නම්, වන්දි ගෙවීමේ නිර්ණායක සපුරා ගන්නා තෙක් හියුමින් එන්පීඑච් මාත්රාව ක්රමයෙන් වැඩි වේ.
වයස අවුරුදු 36 ක් වූ (උස සෙන්ටිමීටර 168, ශරීර බර කිලෝග්රෑම් 85), එස්ඩී -1 රෝගයෙන් පෙළෙන රෝගියා කේ.
8.30 - 14 PIECES S. Humulin R + 24 PIECES S. Humulin NPH
13.30 - 14 පීස් එස්. හුමුලින් ආර්
17.30 - 8 PIECES S. Humulin R + 14 PIECES S. Humulin NPH
PIECES / DAY.
වරින් වර රාත්රියේදී හයිපොග්ලයිසමික් තත්වයන් සටහන් වූ අතර වසර භාගයක් තිස්සේ ශරීර බර වැඩිවීම කිලෝග්රෑම් 9 කි.
ග්ලයිසමික් පැතිකඩ අධ්යයනය කිරීමේදී පහත දැක්වෙන ග්ලයිසමික් දර්ශක ලබා ගන්නා ලදි (ආහාරයට බාධා නොකර):
6.00 - 16.5 mmol / l,
13.00 - 4.1 mmol / l,
17.00 - 4.5 mmol / l,
22.00 - 3.9 mmol / l,
2.00 - 2.9 mmol / L.
මෙම රෝගියා තුළ කාබෝහයිඩ්රේට් පරිවෘත්තීය දිරාපත් වීමට හේතුව ඉන්සියුලින් අධික ලෙස පානය කිරීම නිසා ශරීරයේ බර සී increase ්රයෙන් ඉහළ යාම මෙන්ම රාත්රී කාලයේ ඇතුළුව නිරන්තරයෙන් හයිපොග්ලයිසමික් තත්වයන් සහ පශ්චාත් හයිපොග්ලයිසමික් හයිපර්ග්ලයිසිමියාව නිරාහාරව සිටීමයි.
මෙම අවස්ථාවේ දී, ඉන්සියුලින් චිකිත්සාව නිවැරදි කිරීම (රෝහලක පමණක් සිදු කරනු ලැබේ) දෛනික මාත්රාව අවම වශයෙන් 1/3 කින් අඩුවීම සහ ඉහත නියමයන්ට අනුව පරිපාලන කාලසටහන ගණනය කිරීම අදහස් කරයි. තීව්ර ඉන්සියුලින් චිකිත්සාව පිළිබඳ නව ක්රමවේදයක් පත් කිරීමෙන් පසු පර්යේෂකයන්ගේ ග්ලයිසමික් පැතිකඩෙහි ප්රති results ල සැලකිල්ලට ගනිමින් තවදුරටත් නිවැරදි කිරීම් සිදු කරනු ලැබේ.
කෙටි ක්රියාකාරී ඉන්සියුලින් සමඟ පමණක් ප්රතිකාර නියම කිරීම
චිකිත්සාව කෙටි ක්රියාකාරී ඉන්සියුලින් සමඟ පමණක් පත් කිරීම අවශ්ය වන අතර පහත සඳහන් අවස්ථාවන්හිදී කළ හැකි ය:
- කීටෝසිස් සමඟ පරිවෘත්තීය ක්රියාවලීන් දිරාපත් වීමේ වර්ධනය (ඕනෑම වර්ගයක දියවැඩියාව සඳහා),
- කීටොඇසයිඩෝසිස් (ඕනෑම වර්ගයක දියවැඩියා රෝගයක් සමඟ) සමඟ පරිවෘත්තීය ක්රියාවලීන් දිරාපත් වීමේ අන්ත මට්ටමේ වර්ධනය,
- හයිපර්ග්ලයිසමික් කෝමා හි ඕනෑම ප්රභේදයක් (ඕනෑම වර්ගයක දියවැඩියා රෝගයක් සමඟ) වර්ධනය වීමත් සමඟ පරිවෘත්තීය ක්රියාවලීන් දිරාපත් වීමේ අන්ත මට්ටම,
- ඉන්සියුලින් වලට ආසාත්මිකතා ප්රතික්රියාවක් වර්ධනය කිරීම සඳහා කෙටි ක්රියාකාරී මානව මොනොකොම්පොනන්ට් ඉන්සියුලින් පත් කිරීම අවශ්ය වේ.
- හදිසි හා සැලසුම්ගත ශල්ය මැදිහත්වීම්, තුවාල,
- භාරදීම.
මෙම අවස්ථාවේ දී, කෙටි ක්රියාකාරී ඉන්සියුලින් හඳුන්වාදීම එන්නත් 6-10 කින්, භාගිකව, කුඩා මාත්රාවලින් (කෝමා සමඟ - පැයකට) සිදු කෙරේ.
ග්ලයිසිමියාව අඩු නම් ඉන්සියුලින් හඳුන්වාදීම ග්ලූකෝස් ද්රාවණ හඳුන්වාදීම සමඟ ඒකාබද්ධ කළ යුතුය.
ඉන්සියුලින් චිකිත්සාවේ සංකූලතා
වර්තමානයේ, ඉන්සියුලින් චිකිත්සාව සමඟ සංකූලතා ඉතා කුඩා සංඛ්යාවක් ඇත. එබැවින්, අධික ලෙස පිරිසිදු කරන ලද ජානමය වශයෙන් නිර්මාණය කරන ලද මිනිස් ඉන්සියුලින් බහුලව භාවිතා කිරීමෙන් පසුව, ලිපොඩිස්ට්රොෆි හි දරුණු ස්වරූපයන් පාහේ අතුරුදහන් වී ඇත.
වඩාත් සුලභ සංකූලතා අතර, ප්රමුඛ ස්ථානය, ඇත්ත වශයෙන්ම, හයිපොග්ලයිසමික් තත්වයන් සහ හයිපොග්ලයිසමික් කෝමා වලට අයත් වේ. හයිපොග්ලයිසමික් කෝමා යනු වඩාත් භයානක සංකූලතා වේ.
දේශීය හා පොදු විය හැකි ආසාත්මිකතා ප්රතික්රියාවක් වැනි සංකූලතාවයක් ද අදාළ වේ. දේශීය ආසාත්මිකතා ප්රතික්රියාව එන්නත් කරන ස්ථානයේ පැහැදිලිව දැකගත හැකි අතර කැසීම, හයිපර්මෙමියාව සහ සම්පීඩනය මගින් ප්රකාශ විය හැකිය. සාමාන්ය අසාත්මිකතා ප්රතික්රියාවක් ක්වින්ක්ගේ ශෝථය, උර්තාරියා, ඇනෆිලැක්ටික් කම්පනය වැනි ස්වරූපයෙන් සිදුවිය හැකිය (එය අතිශයින් දුර්ලභ ය).
ආසාත්මිකතා වර්ධනයකදී, කලින් භාවිතා කළ ඉන්සියුලින් වර්ග කෙටි ක්රියාකාරී ඉන්සියුලින් සමඟ ප්රතිස්ථාපනය කළ යුතුය (දෛනික මාත්රාව ප්රමාණවත් ලෙස වැඩි කිරීම), හියුමුලින් තෝරා ගැනීමේ drug ෂධය වනු ඇත. අසාත්මිකතාවන්ගේ දරුණු ආකාර වලට විශේෂ චිකිත්සක (සමහර විට නැවත පණ ගැන්වීම) මැදිහත් වීමක් අවශ්ය වන අතර ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ්, ඇන්ටිහිස්ටැමයින් පත් කිරීම අවශ්ය වේ. විශේෂිත රෝහලක ප්රතිකාර කළ යුතුය.
නූතන ඉන්සියුලින් වල අඩු ප්රතිශක්තීකරණ හැකියාව, ඒවාට ඉහළ ප්රතිදේහ ප්රමාණයක් නොතිබීම, ඇමරිකානු විද්යා scientists යින් කිහිප දෙනෙකුට ඉන්සියුලින් ප්රතිරෝධය (ප්රතිශක්තිකරණ) ලෙස මීට පෙර බහුලව භාවිතා වූ යෙදුමක් නොමැතිවීම ගැන කතා කිරීමට ඉඩ දී තිබේ.
වර්තමානයේ ඉන්සියුලින් සඳහා ඉහළ දෛනික අවශ්යතාවයක් බොහෝ විට සිදුවන්නේ රෝගියාට අධික ලෙස පරස්පර-හෝමෝන හෝමෝන ඇති දැඩි සංසර්ග-ගිනි අවුලුවන සහ බෝවන රෝග, විශාල කුහර මෙහෙයුම්, හයිපර්ලිපොප්රෝටීනෙමියාව, විජලනය, තරබාරුකම වැනි තත්වයන් තුළ ඇති තාවකාලික ඉන්සියුලින් ප්රතිරෝධයයි. .
මූලික බෝලස් ඉන්සියුලින් ප්රතිකාරය යනු කුමක්ද?
දියවැඩියා ඉන්සියුලින් චිකිත්සාව සාම්ප්රදායික හෝ මූලික බෝලස් (තීව්ර) විය හැකිය. එය කුමක්ද සහ ඒවා එකිනෙකට වෙනස් වන්නේ කෙසේදැයි බලමු.“සෞඛ්ය සම්පන්න පුද්ගලයින්ගේ ඉන්සියුලින් රුධිරයේ සීනි නියාමනය කරන්නේ කෙසේද සහ දියවැඩියාව සමඟ වෙනස් වන්නේ කුමක්ද” යන ලිපිය කියවීම සුදුසුය. මෙම මාතෘකාව ඔබ වඩා හොඳින් වටහා ගන්නා තරමට දියවැඩියාවට ප්රතිකාර කිරීමේදී ඔබට වඩාත් සාර්ථක විය හැකිය.
දියවැඩියාව නොමැති නිරෝගී පුද්ගලයෙකු තුළ, කුඩා, ඉතා ස්ථායී ඉන්සියුලින් ප්රමාණයක් නිරාහාර රුධිරයේ සෑම විටම සංසරණය වේ. මෙය බාසල් හෝ බාසල් ඉන්සියුලින් සාන්ද්රණය ලෙස හැඳින්වේ. එය ග්ලූකෝනොජෙනොසිස් වළක්වයි, එනම් ප්රෝටීන් ගබඩා ග්ලූකෝස් බවට පරිවර්තනය කිරීම. බාසල් ප්ලාස්මා ඉන්සියුලින් සාන්ද්රණයක් නොතිබුනේ නම්, එම පුද්ගලයා “සීනි සහ ජලය බවට දිය වේ” යැයි පුරාණ වෛද්යවරු විස්තර කළ පරිදි පළමු වර්ගයේ දියවැඩියාවෙන් මිය ගියහ.
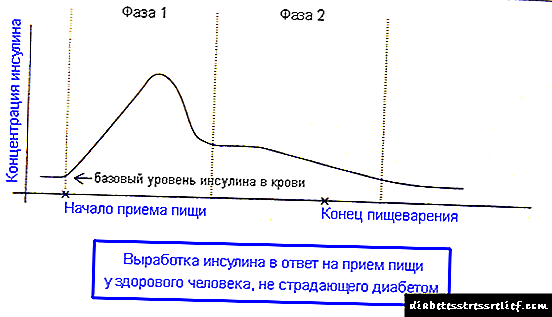
හිස් බඩක (නින්දේදී සහ ආහාර වේල් අතර) නිරෝගී අග්න්යාශයක් ඉන්සියුලින් නිපදවයි. එහි කොටසක් රුධිරයේ ඉන්සියුලින් ස්ථායී බාසල් සාන්ද්රණයක් පවත්වා ගැනීමට භාවිතා කරන අතර ප්රධාන කොටස සංචිතයේ ගබඩා කර ඇත. මෙම තොගය ආහාර බෝලස් ලෙස හැඳින්වේ. පුද්ගලයෙකු ආහාරයට ගැනීමට පටන් ගත් විට ආහාරයට ගන්නා පෝෂ්ය පදාර්ථ උකහා ගැනීම සඳහා අවශ්ය වන අතර ඒ සමඟම රුධිරයේ සීනි මට්ටම ඉහළ යාම වළක්වනු ඇත.
ආහාර වේල ආරම්භයේ සිට පැය 5 ක් පමණ ශරීරයට බෝලස් ඉන්සියුලින් ලැබේ. මෙය කල්තියා සකස් කරන ලද ඉන්සියුලින් අග්න්යාශය විසින් තියුණු ලෙස මුදා හැරීමකි. සියලුම ආහාර ග්ලූකෝස් රුධිර නාල වලින් පටක මගින් අවශෝෂණය කර ගන්නා තෙක් එය සිදු වේ. ඒ අතරම, රුධිරයේ සීනි ප්රමාණය අඩු නොවීමටත්, හයිපොග්ලිසිමියා ඇති නොවීමටත් ප්රති-නියාමන හෝමෝන ක්රියා කරයි.
බේසිස්-බෝලස් ඉන්සියුලින් චිකිත්සාව - මෙයින් අදහස් කරන්නේ රුධිරයේ “බේස්ලයින්” (බාසල්) සාන්ද්රණය නිර්මාණය වන්නේ මධ්යම හෝ දිගු ක්රියාකාරී ඉන්සියුලින් රාත්රියේදී සහ / හෝ උදේ එන්නත් කිරීමෙනි. එසේම, ආහාර වේලකට පසු ඉන්සියුලින් බෝලස් (උපරිම) සාන්ද්රණයක් නිර්මාණය කරනු ලබන්නේ එක් එක් ආහාර වේලකට පෙර කෙටි හෝ අල්ට්රාෂෝට් ක්රියාවෙහි ඉන්සියුලින් අතිරේක එන්නත් කිරීමෙනි. මෙය දළ වශයෙන් වුවද සෞඛ්ය සම්පන්න අග්න්යාශයක ක්රියාකාරිත්වය අනුකරණය කිරීමට ඉඩ සලසයි.

සාම්ප්රදායික ඉන්සියුලින් චිකිත්සාව යනු සෑම දිනකම ඉන්සියුලින් හඳුන්වාදීමයි. මෙම අවස්ථාවේ දී, දියවැඩියා රෝගියෙකු ග්ලූකෝමීටරයක් සමඟ ඔහුගේ රුධිරයේ ග්ලූකෝස් මට්ටම මැනීම කලාතුරකිනි. සෑම දිනකම එකම පෝෂ්ය පදාර්ථ ප්රමාණයක් ආහාරයට ගන්නා ලෙස රෝගීන්ට උපදෙස් දෙනු ලැබේ. මෙහි ඇති ප්රධාන ගැටළුව වන්නේ රුධිරයේ සීනි මට්ටමට ඉන්සියුලින් මාත්රාව නම්යශීලී අනුවර්තනයක් නොමැති වීමයි. දියවැඩියා රෝගියා ආහාරයට “බැඳී” ඇති අතර ඉන්සියුලින් එන්නත් කිරීමේ කාලසටහන. සාම්ප්රදායික ඉන්සියුලින් ප්රතිකාර ක්රමයේදී ඉන්සියුලින් එන්නත් දෙකක් සාමාන්යයෙන් දිනකට දෙවරක් දෙනු ලැබේ: කෙටි හා මධ්යම කාලසීමාව. නැතහොත් විවිධ එන්නත් වල මිශ්රණයක් එක් එන්නතක් සමඟ උදේ සහ සවස එන්නත් කරනු ලැබේ.
සාම්ප්රදායික දියවැඩියා ඉන්සියුලින් ප්රතිකාරය බෝලස් පදනමට වඩා පහසු බව පැහැදිලිය. එහෙත්, අවාසනාවකට මෙන්, එය සැමවිටම අසතුටුදායක ප්රති .ල කරා යොමු කරයි. සාම්ප්රදායික ඉන්සියුලින් ප්රතිකාරය මගින් රුධිරයේ සීනි මට්ටම සාමාන්ය අගයන්ට සමීප කරවීම දියවැඩියාවට හොඳ වන්දි ලබා ගත නොහැක. මෙයින් අදහස් කරන්නේ ආබාධිත තත්වයට හෝ මුල් මරණයට තුඩු දෙන දියවැඩියාවේ සංකූලතා වේගයෙන් වර්ධනය වන බවයි.

සාම්ප්රදායික ඉන්සියුලින් චිකිත්සාව භාවිතා කරනුයේ තීව්ර කරන ලද යෝජනා ක්රමයකට අනුව ඉන්සියුලින් ලබා දීම කළ නොහැකි හෝ ප්රායෝගික නොවන නම් පමණි. මෙය සාමාන්යයෙන් සිදු වන්නේ:
- වැඩිහිටි දියවැඩියා රෝගියාට අඩු ආයු අපේක්ෂාවක් ඇත,
- රෝගියාට මානසික රෝගයක් තිබේ
- දියවැඩියා රෝගියෙකුට ඔහුගේ රුධිරයේ ග්ලූකෝස් මට්ටම පාලනය කිරීමට නොහැකි වේ,
- රෝගියාට බාහිර ප්රතිකාර අවශ්ය වේ, නමුත් ගුණාත්මකභාවය සැපයිය නොහැක.
මූලික බෝලස් චිකිත්සාවේ method ලදායී ක්රමයක් භාවිතා කරමින් ඉන්සියුලින් සමඟ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා, ඔබ ග්ලූකෝමීටරයක් සමඟ සීනි දිවා කාලයේදී කිහිප වතාවක් මැනිය යුතුය. එසේම, දියවැඩියා රෝගියාට ඉන්සියුලින් මාත්රාව වර්තමාන රුධිරයේ සීනි මට්ටමට අනුවර්තනය කිරීම සඳහා දීර් and හා වේගවත් ඉන්සියුලින් මාත්රාව ගණනය කිරීමට හැකි විය යුතුය.
පළමු වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරය උපලේඛනගත කරන්නේ කෙසේද?
අඛණ්ඩව දින 7 ක් දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ රුධිරයේ සීනි පාලනය කිරීමේ ප්රති results ල දැනටමත් ඔබ සතුව ඇතැයි උපකල්පනය කෙරේ. අපගේ නිර්දේශයන් වන්නේ අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් අනුගමනය කරන සහ සැහැල්ලු බර පැටවීමේ ක්රමය අනුගමනය කරන දියවැඩියා රෝගීන් සඳහා ය. ඔබ කාබෝහයිඩ්රේට් අධික ලෙස පටවන ලද “සමබර” ආහාර වේලක් අනුගමනය කරන්නේ නම්, ඉන්සියුලින් මාත්රාව අපගේ ලිපිවල විස්තර කර ඇති ප්රමාණයට වඩා සරල ආකාරයකින් ගණනය කළ හැකිය. මන්ද දියවැඩියාව සඳහා වන ආහාරයේ කාබෝහයිඩ්රේට් අතිරික්තයක් තිබේ නම්, ඔබට තවමත් රුධිරයේ සීනි වැඩිවීම වළක්වා ගත නොහැක.

ඉන්සියුලින් චිකිත්සක ක්රමයක් සකස් කරන්නේ කෙසේද - පියවරෙන් පියවර ක්රියා පටිපාටිය:
- ඔබට එක රැයකින් දීර් ins කළ ඉන්සියුලින් එන්නත් අවශ්ය දැයි තීරණය කරන්න.
- ඔබට රාත්රියේදී දීර් ins කළ ඉන්සියුලින් එන්නත් අවශ්ය නම්, ආරම්භක මාත්රාව ගණනය කර ඊළඟ දිනවලදී එය සකසන්න.
- ඔබට උදේට දිගු කරන ලද ඉන්සියුලින් එන්නත් අවශ්ය දැයි තීරණය කරන්න. මෙය වඩාත් දුෂ්කර ය, මන්ද අත්හදා බැලීම සඳහා ඔබට උදේ ආහාරය සහ දිවා ආහාරය මඟ හැරිය යුතු බැවිනි.
- ඔබට උදේට දිගු කරන ලද ඉන්සියුලින් එන්නත් අවශ්ය නම්, ඉන්සියුලින් ආරම්භක මාත්රාව ගණනය කරන්න, ඉන්පසු සති කිහිපයක් සඳහා එය සකසන්න.
- උදේ ආහාරය, දිවා ආහාරය සහ රාත්රී ආහාරයට පෙර ඔබට වේගවත් ඉන්සියුලින් එන්නත් කළ යුතුද යන්න තීරණය කරන්න. එසේ නම්, කුමන ආහාර අවශ්යද, සහ ඊට පෙර - නැත.
- ආහාර වේලකට පෙර එන්නත් කිරීම සඳහා කෙටි හෝ අල්ට්රාෂෝට් ඉන්සියුලින් ආරම්භක මාත්රාව ගණනය කරන්න.
- ආහාරයට පෙර කෙටි හෝ අල්ට්රාෂෝට් ඉන්සියුලින් මාත්රාව පෙර දින මත පදනම්ව සකස් කරන්න.
- ආහාර වේලකට මිනිත්තු කීයකට පෙර ඔබට ඉන්සියුලින් එන්නත් කළ යුතුදැයි සොයා බැලීමට පරීක්ෂණයක් කරන්න.
- ඔබට අධි රුධිර සීනි සාමාන්යකරණය කිරීමට අවශ්ය වූ විට කෙටි හෝ අල්ට්රාෂෝට් ඉන්සියුලින් මාත්රාව ගණනය කරන්නේ කෙසේදැයි ඉගෙන ගන්න.
1-4 කරුණු සපුරා ගන්නේ කෙසේද - “ලැන්ටස් සහ ලෙවෙමීර් - දීර්-ක්රියාකාරී ඉන්සියුලින්” යන ලිපියේ කියවන්න. උදෑසන හිස් බඩක් මත සීනි සාමාන්යකරණය කරන්න. ” ලකුණු 5-9 සපුරා ගන්නේ කෙසේද - “අල්ට්රාෂෝට් ඉන්සියුලින් හුමලොග්, නොවෝරැපිඩ් සහ අපීද්රා” යන ලිපි කියවන්න. මානව කෙටි ඉන්සියුලින් ”සහ“ ආහාරයට පෙර ඉන්සියුලින් එන්නත් කිරීම. සීනි ඉහළ ගියහොත් එය සාමාන්ය තත්වයට පත් කරන්නේ කෙසේද? මීට පෙර, ඔබ “ඉන්සියුලින් සමඟ දියවැඩියාවට ප්රතිකාර කිරීම” යන ලිපියද අධ්යයනය කළ යුතුය. ඉන්සියුලින් වර්ග මොනවාද? ඉන්සියුලින් සඳහා ගබඩා කිරීමේ නීති. ” දීර් extended හා වේගවත් ඉන්සියුලින් එන්නත් කිරීමේ අවශ්යතාවය පිළිබඳ තීරණ එකිනෙකාගෙන් ස්වාධීනව ගනු ලබන බව නැවත වරක් අපට සිහිපත් වේ. එක් දියවැඩියා රෝගියෙකුට අවශ්ය වන්නේ දීර් extended කළ ඉන්සියුලින් රාත්රියේදී සහ / හෝ උදේට පමණි. තවත් සමහරු ආහාරයට පෙර වේගවත් ඉන්සියුලින් එන්නත් කිරීම පමණක් පෙන්වන අතර ආහාර ගැනීමෙන් පසු සීනි සාමාන්ය ලෙස පවතී. තෙවනුව, දීර් and හා වේගවත් ඉන්සියුලින් එකවර අවශ්ය වේ. මෙය දින 7 ක් අඛණ්ඩව රුධිරයේ සීනි පාලනය කිරීමේ ප්රති results ල මගින් තීරණය වේ.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාර ක්රමයක් නිසි ලෙස සකසා ගන්නේ කෙසේද යන්න ප්රවේශ කළ හැකි සහ තේරුම්ගත හැකි ආකාරයෙන් පැහැදිලි කිරීමට අපි උත්සාහ කළෙමු. කුමන ඉන්සියුලින් එන්නත් කළ යුතුද යන්න තීරණය කිරීම සඳහා, කුමන වේලාවක සහ කුමන මාත්රාවලින්ද, ඔබ දිගු ලිපි කිහිපයක් කියවිය යුතුය, නමුත් ඒවා ලියා ඇත්තේ වඩාත් තේරුම්ගත හැකි භාෂාවෙන් ය. ඔබට කිසියම් ප්රශ්නයක් ඇත්නම්, අදහස් දැක්වීමේදී ඔවුන්ගෙන් විමසන්න, අපි ඉක්මනින් පිළිතුරු දෙන්නෙමු.
පළමු වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් එන්නත් සමඟ ප්රතිකාර කිරීම
පළමු වර්ගයේ දියවැඩියාව ඇති සියලුම රෝගීන්, ඉතා මෘදු තත්ත්වයක් ඇති අය හැර, සෑම ආහාර වේලකටම පෙර ඉක්මන් ඉන්සියුලින් එන්නත් ලබා ගත යුතුය. ඒ අතරම, සාමාන්ය නිරාහාර සීනි පවත්වා ගැනීම සඳහා රාත්රියේදී සහ උදේ වරුවේ දීර් extended ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ. ඔබ උදේ සහ සවස ආහාරයට පෙර වේගවත් ඉන්සියුලින් එන්නත් සමඟ දීර් extended කළ ඉන්සියුලින් සංයෝජනය කරන්නේ නම්, නිරෝගී පුද්ගලයෙකුගේ අග්න්යාශය වැඩි වශයෙන් හෝ අඩු වශයෙන් නිවැරදිව අනුකරණය කිරීමට මෙය ඔබට ඉඩ සලසයි.

“පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේදී ඉන්සියුලින්” යන කොටසෙහි ඇති සියලුම ද්රව්ය කියවන්න. “දීර් ins කරන ලද ඉන්සියුලින් ලැන්තස් සහ ග්ලැජින්” යන ලිපි කෙරෙහි විශේෂ අවධානයක් යොමු කරන්න. මධ්යම එන්පීඑච්-ඉන්සියුලින් ප්රෝටාෆාන් ”සහ“ ආහාරයට පෙර වේගවත් ඉන්සියුලින් එන්නත් කිරීම. සීනි පැනුවහොත් එය සාමාන්ය තත්වයට පත් කරන්නේ කෙසේද? දීර් ins කාලීන ඉන්සියුලින් භාවිතා කරන්නේ ඇයි සහ වේගවත් වන්නේ කුමක්ද යන්න ඔබ හොඳින් තේරුම් ගත යුතුය. පරිපූර්ණ සාමාන්ය රුධිර සීනි ප්රමාණයක් පවත්වා ගැනීමත්, ඒ සමඟම ඉන්සියුලින් අඩු මාත්රාවක් වියදම් කිරීමත් අඩු බරක් සහිත ක්රමයක් බව ඉගෙන ගන්න.
පළමු වර්ගයේ දියවැඩියාව ඇති විට ඔබට තරබාරුකම ඇත්නම්, ඉන්සියුලින් මාත්රාව අඩු කිරීමට සහ බර අඩු කර ගැනීම පහසු කිරීමට සියොෆෝර් හෝ ග්ලූකෝෆේජ් ටැබ්ලට් ප්රයෝජනවත් වේ. කරුණාකර මෙම පෙති ඔබේ වෛද්යවරයා සමඟ ගන්න, ඒවා ඔබටම නියම නොකරන්න.
දෙවන වර්ගයේ දියවැඩියා ඉන්සියුලින් සහ පෙති
ඔබ දන්නා පරිදි, දෙවන වර්ගයේ දියවැඩියාවට ප්රධාන හේතුව වන්නේ ඉන්සියුලින් (ඉන්සියුලින් ප්රතිරෝධය) ක්රියාකාරිත්වයට සෛලවල සංවේදීතාව අඩුවීමයි. මෙම රෝග විනිශ්චය ඇති බොහෝ රෝගීන් තුළ අග්න්යාශය නිරතුරුවම තමන්ගේම ඉන්සියුලින් නිපදවන අතර සමහර විට නිරෝගී පුද්ගලයින්ට වඩා වැඩි ය. ආහාර ගැනීමෙන් පසු ඔබේ රුධිරයේ සීනි මට්ටම ඉහළ යයි, නමුත් ඕනෑවට වඩා නොවේ නම්, ඔබට මෙට්ෆෝමින් ටැබ්ලට් සමඟ ආහාර ගැනීමට පෙර වේගවත් ඉන්සියුලින් එන්නත් කිරීමට උත්සාහ කළ හැකිය.

මෙට්ෆෝමින් යනු ඉන්සියුලින් වලට සෛලවල සංවේදීතාව වැඩි කරන ද්රව්යයකි. එය Siofor (ඉක්මන් ක්රියාව) සහ ග්ලූකෝෆේජ් (තිරසාර මුදා හැරීම) යන ටැබ්ලට් වල අඩංගු වේ. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා මෙම හැකියාව මහත් උද්යෝගයක් ඇති කරයි. මන්ද ඔවුන් ඉන්සියුලින් එන්නත් කරනවාට වඩා පෙති ගැනීමට වැඩි ඉඩක් ඇති හෙයිනි, ඔවුන් වේදනා රහිත එන්නත් කිරීමේ තාක්ෂණය ප්රගුණ කළ පසුව පවා. ආහාරයට පෙර, ඉන්සියුලින් වෙනුවට, වේගයෙන් ක්රියා කරන සියෝෆෝර් ටැබ්ලට් ලබා ගැනීමට උත්සාහ කළ හැකිය.
ටැබ්ලට් එක ගැනීමෙන් මිනිත්තු 60 කට පෙර ආහාර ගැනීම ආරම්භ කළ හැකිය. ආහාර වේලකට පෙර කෙටි හෝ අල්ට්රාෂෝට් ඉන්සියුලින් එන්නත් කිරීම සමහර විට වඩාත් පහසු වන අතර එවිට ඔබට විනාඩි 20-45 කට පසු ආහාර ගැනීම ආරම්භ කළ හැකිය. සියොෆෝර් හි උපරිම මාත්රාව ගත්තද, ආහාර වේලකින් පසුවද සීනි ඉහළ යයි නම් ඉන්සියුලින් එන්නත් අවශ්ය වේ. එසේ නොවුවහොත් දියවැඩියා සංකූලතා වර්ධනය වේ. සියල්ලට පසු, ඔබට දැනටමත් ප්රමාණවත් තරම් සෞඛ්ය ගැටළු තිබේ. කකුල් කපා ඉවත් කිරීම, අන්ධභාවය හෝ වකුගඩු අකර්මණ්ය වීම ඔවුන්ට එකතු කිරීම ප්රමාණවත් නොවීය. සාක්ෂි තිබේ නම්, ඔබේ දියවැඩියාව ඉන්සියුලින් සමඟ ප්රතිකාර කරන්න, මෝඩ නොවන්න.
දෙවන වර්ගයේ දියවැඩියාව සමඟ ඉන්සියුලින් මාත්රාව අඩු කරන්නේ කෙසේද?
දෙවන වර්ගයේ දියවැඩියාව සඳහා, ඔබ අධික බරින් යුක්ත නම් ඉන්සියුලින් සමඟ ටැබ්ලට් භාවිතා කළ යුතු අතර එක රැයකින් දීර් ins කරන ලද ඉන්සියුලින් මාත්රාව ඒකක 8-10 හෝ ඊට වැඩි වේ. මෙම තත්වය තුළ නිවැරදි දියවැඩියා පෙති ඉන්සියුලින් ප්රතිරෝධයට පහසුකම් සපයන අතර ඉන්සියුලින් මාත්රාව අඩු කිරීමට උපකාරී වේ. එය මොනතරම් හොඳද? සිරින්ජයේ ඇති ඉන්සියුලින් මාත්රාව කුමක් වුවත්, ඔබ තවමත් එන්නත් කළ යුතුය. කාරණය වන්නේ මේදය තැන්පත් වීම උත්තේජනය කරන ප්රධාන හෝමෝනය ඉන්සියුලින් වීමයි. ඉන්සියුලින් විශාල මාත්රාවකින් ශරීරයේ බර වැඩිවීමටත්, බර අඩු කර ගැනීමටත්, ඉන්සියුලින් ප්රතිරෝධය තවදුරටත් වැඩි කිරීමටත් හේතු වේ. එමනිසා, ඔබට ඉන්සියුලින් මාත්රාව අඩු කළ හැකි නමුත් රුධිරයේ සීනි වැඩි කිරීමේ වියදමෙන් නොවේ නම් ඔබේ සෞඛ්යයට සැලකිය යුතු ප්රතිලාභයක් ලැබෙනු ඇත.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් සමඟ පෙති භාවිතා කිරීමේ ක්රමය කුමක්ද? පළමුවෙන්ම, රෝගියා ග්ලූකෝෆේජ් ටැබ්ලට් එක රාත්රියේදී ලබා ගැනීමට පටන් ගනී. ග්ලූකෝෆේජ් මාත්රාව ක්රමයෙන් වැඩි වන අතර, උදෑසන හිස් බඩක් මත සීනි මැනීමෙන් මෙය කළ හැකි බව පෙන්නුම් කරන්නේ නම්, එක රැයකින් දීර් ins ඉන්සියුලින් මාත්රාව අඩු කිරීමට ඔවුහු උත්සාහ කරති. රාත්රියේදී ග්ලූකෝෆේජ් ගැනීම නිර්දේශ කරනුයේ සියෝෆෝර් නොව එය දිගු කාලයක් පවතින අතර මුළු රාත්රිය පුරාම පවතින බැවිනි. ග්ලූකෝෆේජ් ද සියොෆෝර්ට වඩා බෙහෙවින් අඩු ය. ග්ලූකෝෆේජ් මාත්රාව ක්රමයෙන් උපරිමයට වැඩි කිරීමෙන් පසු පියොග්ලිටසෝන් එයට එකතු කළ හැකිය. සමහර විට මෙය ඉන්සියුලින් මාත්රාව තවදුරටත් අඩු කිරීමට උපකාරී වේ.

ඉන්සියුලින් එන්නත් වලට එරෙහිව පියොග්ලිටසෝන් ගැනීම හෘදයාබාධ ඇතිවීමේ අවදානම තරමක් වැඩි කරයි යැයි උපකල්පනය කෙරේ. එහෙත් වෛද්ය බර්න්ස්ටයින් විශ්වාස කරන්නේ විභව ප්රතිලාභ අවදානම ඉක්මවා යන බවයි. ඕනෑම අවස්ථාවක, ඔබේ කකුල් අවම වශයෙන් තරමක් ඉදිමී ඇති බව ඔබ දුටුවහොත් වහාම පියොග්ලිටසෝන් ගැනීම නතර කරන්න. ග්ලූකෝෆේජ් ආහාර ජීර්ණ අවුල හැර වෙනත් බරපතල අතුරු ආබාධ ඇති කිරීමට අපහසු වන අතර පසුව එය කලාතුරකිනි. පියොග්ලිටසෝන් ගැනීමෙන් ප්රති ins ලයක් ලෙස ඉන්සියුලින් මාත්රාව අඩු කර ගත නොහැකි නම් එය අවලංගු වේ. රාත්රියේදී ග්ලූකෝෆේජ් උපරිම මාත්රාව ගත්තද, දීර් ins ඉන්සියුලින් මාත්රාව අඩු කිරීමට කිසිසේත් නොහැකි වූයේ නම්, මෙම ටැබ්ලට් ද අවලංගු වේ.
ශාරීරික අධ්යාපනය ඕනෑම දියවැඩියා පෙති වලට වඩා ඉන්සියුලින් සඳහා සෛලවල සංවේදීතාව වැඩි කරන බව මෙහිදී සිහිපත් කිරීම සුදුසුය. දෙවන වර්ගයේ දියවැඩියාවෙන් සතුටින් ව්යායාම කරන්නේ කෙසේදැයි ඉගෙන ගෙන චලනය වීමට පටන් ගන්න. ශාරීරික අධ්යාපනය යනු දෙවන වර්ගයේ දියවැඩියාව සඳහා ප්රාතිහාර්යමය ප්රතිකාරයක් වන අතර එය අඩු කාබෝහයිඩ්රේට් ආහාරයකින් පසු දෙවන ස්ථානයේ සිටී. දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගීන්ගෙන් 90% ක් තුළ ඉන්සියුලින් එන්නත් කිරීම ප්රතික්ෂේප කරනු ලැබේ, ඔබ අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් අනුගමනය කරන්නේ නම් සහ ඒ සමඟම ශාරීරික අධ්යාපනයේ යෙදේ.
ලිපිය කියවීමෙන් පසුව, දියවැඩියාව සඳහා ඉන්සියුලින් චිකිත්සක ක්රමයක් සකස් කරන්නේ කෙසේදැයි ඔබ ඉගෙන ගත්තේය, එනම්, කුමන ඉන්සියුලින් එන්නත් කළ යුතුද, කුමන වේලාවක සහ කුමන මාත්රාවලින්ද යන්න තීරණය කරන්න. පළමු වර්ගයේ දියවැඩියාව සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරයේ ඇති සියුම්කම් අපි විස්තර කළෙමු. දියවැඩියාව සඳහා හොඳ වන්දි මුදලක් ලබා ගැනීමට ඔබට අවශ්ය නම්, එනම් ඔබේ රුධිරයේ සීනි හැකිතාක් සාමාන්ය මට්ටමට ගෙන ඒමට නම්, මේ සඳහා ඉන්සියුලින් භාවිතා කරන්නේ කෙසේදැයි ඔබ හොඳින් වටහා ගත යුතුය. “පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේදී ඉන්සියුලින්” යන කොටසෙහි ඔබට දිගු ලිපි කිහිපයක් කියවීමට සිදුවනු ඇත. මෙම පිටු සියල්ලම පැහැදිලිව ලියා ඇති අතර වෛද්ය අධ්යාපනයක් නොමැති අයට ප්රවේශ විය හැකිය. ඔබට කිසියම් ප්රශ්නයක් ඇත්නම්, ඔබට ඔවුන්ගෙන් අදහස් දැක්වීම් වලින් විමසිය හැකිය - එවිට අපි වහාම පිළිතුරු දෙන්නෙමු.

හෙලෝ මගේ මවට දෙවන වර්ගයේ දියවැඩියාව තිබේ. ඇය වයස අවුරුදු 58 යි, 170 සෙ.මී., 72 කි. සංකූලතා - දියවැඩියා රෙටිනෝපති. වෛද්යවරයා විසින් නියම කරන ලද පරිදි, ඇය ආහාර වේලකට මිනිත්තු 15 කට පෙර දිනකට 2 වතාවක් ග්ලයිබොමෙට් ලබා ගත්තාය. මීට වසර 3 කට පෙර වෛද්යවරයා විසින් ඒකක 14-12 අතර උදේ සහ සවස ඉන්සියුලින් ප්රෝටාෆාන් නියම කරන ලදී. නිරාහාර සීනි මට්ටම 9-12 mmol / L වූ අතර සවස් වන විට එය 14-20 mmol / L දක්වා ළඟා විය හැකිය. ප්රෝටෆාන් පත් කිරීමෙන් පසු රෙටිනෝපති ප්රගතියක් ලැබීමට පටන් ගත් බව මම දුටුවෙමි. ඊට පෙර එය තවත් සංකූලතාවයක් - දියවැඩියා පාදයක් විය. දැන් ඇගේ කකුල් ඇයට කරදර කරන්නේ නැත, නමුත් ඇය පාහේ නොපෙනේ. මට වෛද්ය අධ්යාපනයක් ඇති අතර ඇය වෙනුවෙන් සියලු ක්රියා පටිපාටි මා විසින්ම කරනු ලැබේ. මම ඇගේ ආහාරයට සීනි අඩු කරන තේ සහ ජෛව අතිරේක ඇතුළත් කළෙමි. සීනි මට්ටම උදෑසන 6-8 mmol / L දක්වාත්, සවස 10-14 දක්වාත් පහත වැටීමට පටන් ගත්තේය. එවිට මම තීරණය කළා ඇගේ ඉන්සියුලින් මාත්රාව අඩු කර රුධිරයේ සීනි මට්ටම වෙනස් වන ආකාරය බලන්න. මම සතියකට ඉන්සියුලින් මාත්රාව ඒකක 1 කින් අඩු කිරීමට පටන් ගත් අතර ග්ලයිබොමෙට් මාත්රාව දිනකට ටැබ්ලට් 3 දක්වා වැඩි කළෙමි. අද මම උදේ සහ සවස ඒකක 3 කට ඇයට පිහියෙන් ඇන ගතිමි. නමුත් වඩාත්ම සිත්ගන්නා කරුණ නම් ග්ලූකෝස් මට්ටම එක හා සමානයි - උදේ 6-8 mmol / L, සවස 12-14 mmol / L! ප්රෝටාෆාන් හි දෛනික සම්මතය ජෛව ආකලන මගින් ප්රතිස්ථාපනය කළ හැකි බව එයින් පෙනේ? ග්ලූකෝස් මට්ටම 13-14 ට වඩා වැඩි වූ විට, මම AKTRAPID 5-7 IU එන්නත් කරන අතර සීනි මට්ටම ඉක්මනින් යථා තත්ත්වයට පත්වේ. කරුණාකර මට කියන්න ඇයට ඉන්සියුලින් ප්රතිකාරය ලබා දීම සුදුසු ද කියා. එසේම, ආහාර චිකිත්සාව ඇයට බොහෝ උපකාර කරන බව මම දුටුවෙමි. දෙවන වර්ගයේ දියවැඩියාව සහ රෙටිනෝපති සඳහා ප්රතිකාර කිරීම සඳහා වඩාත් effective ලදායී drugs ෂධ ගැන වැඩි විස්තර දැන ගැනීමට මම කැමතියි. ස්තූතියි!
> වෛද්යවරයකු විසින් නියම කළ පරිදි ඇය ග්ලිබෝමෙට් ලබා ගත්තාය
ග්ලයිබොමෙටයට ග්ලයිබෙන්ක්ලැමයිඩ් ඇතුළත් වේ. එය හානිකර දියවැඩියා පෙති වලට යොමු වන අතර එය අත්හැර දැමීමට අපි නිර්දේශ කරමු. පිරිසිදු මෙට්ෆෝමින් වෙත මාරු වන්න, එනම් සියොෆෝර් හෝ ග්ලූකෝෆේජ්.
> එය කිසිසේත්ම සුදුසු ද?
> ඇයට ඉන්සියුලින් ප්රතිකාර ලබා දිය යුතුද?
අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් මත ආහාර වේලකට පසු සීනි අවම වශයෙන් එක් වරක් හෝ 7.5 mmol / L ට වඩා ඉහළ ගියහොත් වහාම ඉන්සියුලින් ප්රතිකාරය ආරම්භ කරන ලෙස අපි නිර්දේශ කරමු.
> වඩාත් effective ලදායී .ෂධ ගැන වැඩිදුර ඉගෙන ගන්න
මෙන්න “දියවැඩියාව සඳහා ප්රතිකාර” යන ලිපිය, එහි ඇති සියල්ල ඔබ සොයා ගනු ඇත. රෙටිනෝපති සම්බන්ධයෙන් ගත් කල, හොඳම ක්රමය වන්නේ අපගේ දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහන අනුගමනය කිරීමෙන් රුධිරයේ සීනි සාමාන්යකරණය කිරීමයි. ටැබ්ලට් සහ අවශ්ය නම් රුධිර නාල වල ලේසර් කැටි ගැසීම - අක්ෂි වෛද්යවරයෙකු විසින් නියම කරනු ලැබේ.
හෙලෝ මගේ දුවට පළමු වර්ගයේ දියවැඩියාව තිබේ. ඇය වයස අවුරුදු 4 යි, උස 101 සෙ.මී., බර කිලෝග්රෑම් 16 යි. අවුරුදු 2.5 ක් සඳහා ඉන්සියුලින් චිකිත්සාව මත. එන්නත් කිරීම - උදෑසන ලැන්ටස් ඒකක 4 ක් සහ ඒකක 2 ක් සඳහා ආහාර සඳහා හියුමලොග්. 10-14 උදේ සීනි, සවස සීනි 14-20. නින්දට පෙර තවත් හියුමලොග් මිලි ලීටර් 0.5 ක් මිල කර ඇත්නම්, උදේ සීනි ඊටත් වඩා ඉහළ යයි. ලැන්ටස් 4 මාත්රාව සහ හියුමලොග් ඒකක 2.5 කින් වැඩි කිරීමට අපි වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ උත්සාහ කළෙමු.හෙට සහ රාත්රී ආහාරයෙන් පසු ඉන්සියුලින් වැඩි මාත්රාවකින් සවස් වරුවේ අපේ මුත්රා වල ඇසිටෝන් අඩංගු විය. අපි ලැන්ටස් ඒකක 5 ක් සහ ඒකක 2 බැගින් වූ හියුමලොග් වෙත මාරු වූ නමුත් සීනි තවමත් ඉහළ මට්ටමක පවතී. ඔවුන් සෑම විටම 20 දී සීනි සමඟ රෝහලෙන් අපව ලියයි. අනුකූල රෝග - නිදන්ගත බඩවැල් කොලිටස්. නිවසේදී, අපි නැවත සකස් කිරීමට පටන් ගනිමු. ගැහැණු ළමයා ක්රියාශීලී ය, ශාරීරික වෙහෙස මහන්සි වී සීනි සාමාන්යයෙන් පරිමාණයෙන් බැහැර වීමට පටන් ගනී. අපි දැනට රුධිරයේ සීනි මට්ටම අඩු කිරීම සඳහා ආහාරමය අතිරේක ලබා ගන්නෙමු. සාමාන්ය සීනි ලබා ගන්නේ කෙසේදැයි මට කියන්න? සමහර විට දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් ඇයට සුදුසු නොවේද? මීට පෙර, ඔවුන් මුලින් සිටියේ ප්රෝටෝෆාන් මත ය - ඔහුගෙන් දරුවාට කැක්කුම ඇති විය. අසාත්මිකතා. ඉන්පසු ඔවුන් ලෙවෙමීර් වෙත මාරු විය - සීනි ස්ථායී විය, ඔවුන් ලෙවීමීර් තැබුවේ රාත්රියේදී පමණි. එය ලැන්තස් වෙත මාරු කළේ කෙසේද - සීනි නිරන්තරයෙන් ඉහළයි.
> සාමාන්ය සීනි ලබා ගන්නේ කෙසේදැයි මට කියන්න?
පළමුවෙන්ම, අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරු වී රුධිරයේ සීනි ප්රමාණය අනුව ඔබේ ඉන්සියුලින් මාත්රාව අඩු කරන්න. ග්ලූකෝමීටරයකින් දිනකට අවම වශයෙන් 8 වතාවක් සීනි මැනීම. ඉන්සියුලින් යන මාතෘකාව යටතේ අපගේ සියලුම ලිපි ප්රවේශමෙන් අධ්යයනය කරන්න.
ඊට පසු, ඔබට ප්රශ්න ඇත්නම්, විමසන්න.
පළමු වර්ගයේ දියවැඩියාව ඇති දරුවෙකු “අන් සියල්ලන් මෙන්” ආහාරයට ගන්නා අතර යමක් සාකච්ඡා කිරීම තේරුමක් නැත.
ලාඩා වැනි දියවැඩියාව පිළිබඳව ඔබට එතරම් තොරතුරු නොමැති බව මට පෙනුණි. ඇයි මේ හෝ මම වැරදි තැනක කොහේ හරි බලන්නේ?
> නැත්නම් මම වැරදි තැනක කොහේ හරි බලනවාද?
මෘදු ස්වරූපයෙන් LADA පළමු වර්ගයේ දියවැඩියාව පිළිබඳ සවිස්තරාත්මක ලිපියක් මෙහි දැක්වේ. මෙම වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා අද්විතීය වටිනා තොරතුරු එහි අඩංගු වේ. රුසියානු භාෂාවෙන් වෙන කොතැනකවත් නැත.
හෙලෝ
මට දෙවන වර්ගයේ දියවැඩියාව තිබේ. මම සති 3 කට පෙර දැඩි අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරු වීමි. මම උදේ සහ සවස ග්ලිෆෝමින් 1 ටැබ්ලට් 1000 මිලිග්රෑම් ගන්නවා. උදෑසන හිස් බඩක් මත සීනි, කෑමට පෙර සහ පසු සහ නින්දට පෙර පාහේ සමාන වේ - 5.4 සිට 6 දක්වා, නමුත් බර අඩු නොවේ.
මගේ නඩුවේදී මට ඉන්සියුලින් වෙත මාරු වීමට අවශ්යද? එසේ නම්, කුමන මාත්රාවලින්ද?
ස්තූතියි!
> බර අඩු නොවේ
ඔහුව තනි කරන්න
> මගේ නඩුවේ මට අවශ්යද?
> ඉන්සියුලින් වෙත මාරු වීම?
හෙලෝ මගේ වයස අවුරුදු 28 යි, උස 180 සෙ.මී., බර කිලෝග්රෑම් 72 යි. මම 2002 සිට පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙනවා. ඉන්සියුලින් - හුමුලින් පී (ඒකක 36) සහ හුමුලින් පී (ඒකක 28). මම අත්හදා බැලීමක් කිරීමට තීරණය කළෙමි - මගේ දියවැඩියාව හැසිරෙන්නේ කෙසේදැයි බැලීමට. උදේ, කිසිවක් අනුභව නොකර ඔහු සීනි මැනිය - 14.7 mmol / l. ඔහු ඉන්සියුලින් ආර් (ඒකක 3) එන්නත් කර තව දුරටත් නිරාහාරව සිටියේය, ජලය පමණක් පානය කළේය. සවස් වන විට (18:00) ඔහු සීනි මැනිය - 6.1 mmol / l. ඔහු ඉන්සියුලින් එන්නත් කළේ නැත. මම දිගටම බොන්නේ වතුර විතරයි. 22.00 ට මගේ සීනි දැනටමත් 13 mmol / L විය. අත්හදා බැලීම දින 7 ක් පැවතුනි. නිරාහාරව සිටි මුළු කාලය තුළම ඔහු එක් වතුරක් පානය කළේය. උදේ දින හතක් සීනි මිලිමීටර් 14 ක් පමණ විය. සවස 6:00 වන විට ඔහු ඉන්සියුලින් හියුමුලින් ආර් සාමාන්ය තත්වයට පත් කළ නමුත් දැනටමත් රාත්රී 10 වන විට සීනි 13 mmol / l දක්වා ඉහළ ගියේය. නිරාහාරව සිටි මුළු කාලය තුළම කිසි විටෙකත් හයිපොග්ලිසිමියා රෝගයක් නොතිබුණි. මගේ සීනි වල හැසිරීමට හේතුව මම ඔබෙන් දැන ගැනීමට කැමතියි, මම කිසිවක් අනුභව නොකළ නිසා? ස්තූතියි
මගේ සීනි වල හැසිරීමට හේතුව ඔබෙන් දැන ගැනීමට කැමතියි
අධිවෘක්ක ග්රන්ථි මගින් ස්රාවය කරන ආතති හෝමෝන නිරාහාරව සිටියදී පවා රුධිරයේ සීනි වැඩිවීමට හේතු වේ. පළමු වර්ගයේ දියවැඩියාව නිසා, මෙම පැනීම සුමට කිරීමට ඔබට ප්රමාණවත් ඉන්සියුලින් නොමැත.
ඔබ අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරු විය යුතු අතර වඩාත් වැදගත් වන්නේ ඉන්සියුලින් මාත්රාව නිවැරදිව ගණනය කිරීම සඳහා ක්රම අධ්යයනය කිරීම සහ භාවිතා කිරීමයි. එසේ නොමැති නම්, ලොම් සහිත සත්වයා කෙළවරේ ය.
කාරණය නම්, මුලදී, මා අසනීප වූ විට, සීනි සාමාන්ය සීමාවන් තුළ තිබීම නිසා අවම ඉන්සියුලින් මාත්රාවක් වැය වේ. ටික කලකට පසු, එක් “බුද්ධිමත් වෛද්යවරයෙක්” නිරාහාරව සිටීමේ ක්රමයට උපදෙස් දුන්නේය. පළමු වතාවට මම දින 10 ක් කුසගින්නේ සිටියෙමි, දෙවැන්න දැනටමත් 20. සීනි 4.0 mmol / L පමණ සාගින්නෙන් පෙළුණි, එය ඉහළට නැගුනේ නැත, මම ඉන්සියුලින් එන්නත් කළේ නැත. මම දියවැඩියාව සුව කළේ නැත, නමුත් ඉන්සියුලින් මාත්රාව දිනකට ඒකක 8 දක්වා අඩු කරන ලදී. ඒ සමගම, සමස්ත සෞඛ්යය වැඩිදියුණු විය. ටික වේලාවකට පසු ඔහු නැවතත් කුසගින්නේ සිටියේය. ආරම්භ කිරීමට පෙර මම ඇපල් යුෂ විශාල ප්රමාණයක් පානය කළෙමි. ඉන්සියුලින් එන්නත් නොකර ඔහු දින 8 ක් බඩගිනි විය. එකල සීනි මැනීමට අවස්ථාවක් නොතිබුණි. එහි ප්රති As ලයක් වශයෙන්, මුත්රා +++ හි ඇසිටෝන් සහ සීනි 13.9 mmol / L. එම සිදුවීමෙන් පසු, මම කෑවත් නැතත්, ඉන්සියුලින් නොමැතිව මට කළ නොහැකිය. කෙසේ හෝ කුපිත කිරීම අවශ්ය වේ. කරුණාකර මට කියන්න, මගේ ශරීරයේ සිදු වූයේ කුමක්ද? සමහර විට සැබෑ හේතුව ආතති හෝමෝන නොවේද? ස්තූතියි
මගේ ශරීරයේ මොකද වුණේ?
නිරාහාරව සිටියදී ඔබ ප්රමාණවත් තරලයක් පානය නොකළ අතර එමගින් තත්වය වඩාත් නරක අතට හැරී රෝහල් ගත කිරීම අවශ්ය විය
සුබ සන්ධ්යාවක් මට ඔබේ උපදෙස් අවශ්යයි. අම්මා අවුරුදු 15 ක් පමණ දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙනවා. දැන් ඇයගේ වයස අවුරුදු 76 යි, උස 157 සෙ.මී., බර කිලෝග්රෑම් 85 යි. මාස හයකට පෙර පෙති සීනි මට්ටම සාමාන්ය මට්ටමක තබා ගැනීම නැවැත්වීය. ඇය මැනිනිල් සහ මෙට්ෆෝමින් ගත්තා. ජුනි මස මුලදී ග්ලයිකේටඩ් හිමොග්ලොබින් 8.3% ක් වූ අතර දැන් එය සැප්තැම්බර් මාසයේදී 7.5% කි. ග්ලූකෝමීටරයකින් මැනීමේදී සීනි සෑම විටම 11-15 කි. සමහර විට එය හිස් බඩක් විය 9. රුධිර ජෛව රසායනය - කොලෙස්ටරෝල් සහ ටීඑස්එච් තරමක් වැඩි වීම හැර දර්ශක සාමාන්ය වේ. අන්තරාසර්ග විද්යා ologist යා දිනකට දෙවරක් මව ඉන්සියුලින් බයෝසුලින් එන්, උදේ 12 ඒකක, සවස 10 ඒකක සහ ආහාරයට පෙර උදෑසන සහ සවස ටැබ්ලට් පාලනය කර ඇත. අපි සතියක් ඉන්සියුලින් එන්නත් කරන අතර සීනි “නටනවා”. එය සිදුවන්නේ 6-15. මූලික වශයෙන්, දර්ශක 8-10. පීඩනය වරින් වර 180 දක්වා ඉහළ යයි - නොලිප්රෙල් බලකොටුව සමඟ ප්රතිකාර කරයි. කකුල් නිරන්තරයෙන් ඉරිතැලීම් හා උගුර සඳහා පරීක්ෂා කරනු ලැබේ - සියල්ල හොඳින් තිබියදී. ඒත් මගේ කකුල් ඇත්තටම රිදෙනවා.
ප්රශ්න: ඇගේ වයසේදී අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් තදින් පිළිපැදිය හැකිද? සීනි “පනින්නේ” ඇයි? වැරදි ඇතුළත් කිරීමේ තාක්ෂණය, ඉඳිකටු, මාත්රාව? නැතහොත් එය සාමාන්ය තත්වයට පත් කිරීමට කාලය විය යුතුද? වැරදි ලෙස තෝරාගත් ඉන්සියුලින්? මම ඇත්තටම ඔබගේ පිළිතුර බලාපොරොත්තුවෙන් සිටිමි, ස්තූතියි.
ඇගේ වයසේදී අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් තදින් පිළිපැදිය හැකිද?
එය ඇගේ වකුගඩු වල තත්වය මත රඳා පවතී. වැඩි විස්තර සඳහා “දියවැඩියාව ඇති වකුගඩු සඳහා ආහාර ගැනීම” යන ලිපිය බලන්න. කෙසේ වෙතත්, ඔබේ මවගේ මාවතේ යාමට ඔබට අවශ්ය නැතිනම් ඔබ මෙම ආහාර වේලට මාරු විය යුතුය.
ඔබ සියල්ල නිවැරදිව නොකරන නිසා.
අපි අන්තරාසර්ග විද්යා ologist යාගේ සියලු උපදෙස් පිළිපදින්නෙමු - වෛද්යවරයා වැරදි ප්රතිකාරයක් ලියයිද?
එය නිවැරදිව කරන්නේ කෙසේද? මැනිනිල් බැහැර කරන්න, ඉන්සියුලින් එකතු කරන්න?
වෛද්යවරයා වැරදි ප්රතිකාරයක් නියම කරනවාද?
ගෘහස්ථ වෛද්යවරුන් දියවැඩියාවට වැරදි ලෙස ප්රතිකාර කිරීම පිළිබඳ සම්පූර්ණ වෙබ් අඩවියක් ඇත
පළමුව, වකුගඩු පරීක්ෂා කරන්න. වැඩිදුර විස්තර සඳහා, දෙවන වර්ගයේ දියවැඩියාව + ඉන්සියුලින් එන්නත් කිරීම සඳහා වන ලිපිය බලන්න.
වෙබ් අඩවියේ ලිපිවල දක්වා ඇති පරිදි සුදුසු ඉන්සියුලින් මාත්රාව තෝරන්න. ඔබට නියම කර ඇති දේ නොව වෙන වෙනම දීර් extended හා වේගවත් ඉන්සියුලින් වර්ග භාවිතා කිරීම සුදුසුය.
ස්තූතියි අපි පාඩම් කරන්නෙමු.
හෙලෝ, මම උදේට ප්රෝටාෆාන් ඒකක 36 ක් සහ සවස් වරුවේ ඉන්සියුලින් නිවැරදිව එන්නත් කර ආහාර ඒකක 30 ක් සඳහා ක්රියා කළත්, මම සීනි මඟ හැරියෙමි, දැන් මම ආහාර සඳහා මිල නොකෙරේ, නමුත් මම එකවරම එය පානය කරමි, මම 1 ට කතා කර සවස් වරුවේ සහ උදේට සීනි හොඳ කර ගතිමි.
හෙලෝ. මගේ සැමියාට 2003 සිට දෙවන වර්ගයේ දියවැඩියාව තිබේ. 60 හැවිරිදි ස්වාමිපුරුෂයෙක් සෑම විටම වෛද්යවරුන් විසින් නිර්දේශ කරන ලද විවිධ s ෂධවල (siofor, glucophage, pioglar, onglise,) ටැබ්ලට් පරිගණකවල සිටියේය.ඔහු සෑම වසරකම රෝහලක ප්රතිකාර ලබන නමුත් සීනි සෑම විටම වැඩි වෙමින් පැවතුනි. පසුගිය අවුරුදු 4 තුළ සීනි ප්රමාණය 15 ට වඩා වැඩි වූ අතර 21 ට ළඟා විය. ඉන්සියුලින් ඔවුන් මාරු නොකළේ නම් එය 59 කි. පසුගිය වසර 1.5 තුළ වෛද්යවරයකු විසින් නියම කරන ලද පරිදි වික්ටෝසා (අවුරුදු 2 ක් එන්නත් කරන ලදී) ගත් විට මට කිලෝග්රෑම් 30 ක් අහිමි විය.එමෙන්ම මම ඔන්ග්ලයිස් සහ ග්ලයිකොෆේජ් ලබා ගත්තා. 2500. සීනි 15 ට වඩා පහත වැටුණේ නැත. නොවැම්බර් මාසයේ මීළඟ ප්රතිකාරයේදී AKTAPID ඉන්සියුලින් ඒකක 8 කට දිනකට 3 වතාවක් සහ රාත්රියේදී LEVOMIR 18ED නියම කරන ලදී. රෝහලේදී, ඇසිටෝන් +++ සම්පූර්ණ ප්රතිකාරයේ පසුබිමට එරෙහිව අනාවරණය වූ අතර ඔහු පසුබට විය.ඇසිටෝන් සහ සීනි අංශුමාත්ර සමඟ ඒකක 15 ක් නියම කරන ලදී. ඇසිටෝන් නිරන්තරයෙන් 2-3 (++) තුළ තබා ගනී දිනකට ජලය ලීටර් 1.5-2 ක් නිරන්තරයෙන් පානය කරයි. සතියකට පෙර, ඔවුන් නැවතත් රෝහලේ උපදේශනයකට යොමු වූ අතර, ඇක්ට්රැපිඩ් වෙනුවට, NOVO RAPID නියම කරන ලද අතර මාත්රාව තමන් විසින්ම ගත යුතු අතර, ඇසිටෝන් වෛද්යවරයා ඇසිටෝන් කෙරෙහි අවධානය යොමු නොකළ යුතුය.මගේ ස්වාමිපුරුෂයාට සුවයක් නැත. සති අන්තයේ අපට NOVO RAPID වෙත මාරු වීමට අවශ්යයි. කුමන මාත්රාවකින් ඔබට මට කිව හැකිද? මම ගොඩක් කෘත ful වෙනවා. ස්වාමිපුරුෂයාට නරක පුරුදු නැත.
අඩු කාබෝහයිඩ්රේට් ආහාරයක තේරුම කුමක්ද? මොන වගේ විකාරද? මම අවුරුදු 20 ක පළපුරුද්දක් ඇති පළමු වර්ගයේ දියවැඩියා රෝගියෙක්මි. මම හැම දෙයක්ම කන්න ඉඩ දෙනවා! මට පෑන්කේක් කේක් එකක් කන්න පුළුවන්. මම වැඩිපුර ඉන්සියුලින් කරනවා. තවද සීනි සාමාන්යයි. ඔබේ අඩු කාබ් ආහාරය මට දන්වන්න, පැහැදිලි කරන්න?
සුබ සන්ධ්යාවක්
මගේ වයස අවුරුදු 50 යි. අවුරුදු 4 වර්ගයේ දියවැඩියාව. ඇය සීනි 25 mmol සමඟ රෝහල් ගත කර ඇත. පත්වීම: රාත්රියේදී පහන් ඒකක 18 ක් + මෙට්ෆෝමින් 0.5 mg 3-4 ටැබ්ලට් දිනකට ආහාර වේල් සමඟ. කාබෝහයිඩ්රේට් (පලතුරු, උදාහරණයක් ලෙස) ගැනීමෙන් පසු, පහළ කකුලේ නිතිපතා හිරි වැටීමක් ඇති අතර මම එයට කැමති නැත. නමුත් මම සිතුවේ කාබෝහයිඩ්රේට් නොමැතිව එය සම්පූර්ණයෙන්ම කළ නොහැකි බවයි, විශේෂයෙන් පලතුරු නොමැතිව විටමින් ඇති බවයි. උදෑසන සීනි 5 නොඉක්මවයි (5 අතිශයින් දුර්ලභ ය, 4 ක් පමණ වේ), බොහෝ විට එය 3.6-3.9 ට වඩා අඩුය. ආහාර ගැනීමෙන් පසු (පැය 2 කට පසු) 6-7 දක්වා. මම ආහාරය උල්ලං when නය කරන විට එය 8-9 දක්වා කිහිප වතාවක් විය.
මට කියන්න, මම කාබෝහයිඩ්රේට් සම්පූර්ණයෙන්ම අත්හැරියොත් - පෙති හෝ ඉන්සියුලින් අඩු කළහොත්, කුමන දිශාවට ගමන් කළ යුතුද යන්න තේරුම් ගන්නේ කෙසේද? මගේ තත්වය තුළ එය නිවැරදිව කරන්නේ කෙසේද? වෛද්යවරුන්ට ඇත්තටම කිසිවක් කිරීමට අවශ්ය නැත. කල්තියා ස්තූතියි.
මම අවුරුදු 30 ක් තිස්සේ T2DM සමඟ අසනීප වී සිටිමි, මම උදේ 18 ට ලෙවෙමීර් එන්නත් කරමි. සවස් වරුවේ මම මෙට්ෆෝමින් + ග්ලයිමපිරයිඩ් 4 උදේ + ගැල්වස් 50 mg 2 වතාවක් ද, උදේ 9-10 දින 10-10 අතර සීනි ද පානය කරමි 10 ටැබ්ලට් අඩු වෙනත් රෙගුලාසි තිබේද? දිවා කාලයේ ඉන්සියුලින් වෛද්යවරයා ග්ලයිකේටඩ් හිමොග්ලොබින් 10 නිර්දේශ නොකරයි
හෙලෝ මට දෙවන වර්ගයේ දියවැඩියාව තිබේ. මගේ වයස අවුරුදු 42 ක් වන අතර බර කිලෝග්රෑම් 120 කි. උස 170. ආහාර වේලකට පෙර වෛද්යවරයා මට ඉන්සියුලින් ප්රතිකාරය නියම කළේ ඒකක 12 ක් නොවෝරාපිඩ් සහ රාත්රියේ ඒකක 40 ටුජියෝ ය. 12 ට අඩු දිවා කාලයේ සීනි සිදු නොවේ. උදේ 15-17. මට නිවැරදි ප්රතිකාර තිබේද සහ ඔබට උපදෙස් දිය හැක්කේ කුමක් ද?
සුබ සන්ධ්යාවක් සී-පෙප්ටයිඩ විශ්ලේෂණයට අනුව මට නිවැරදි ප්රතිකාරය නියම කර ඇත්දැයි ඔබට දැනගත හැකි නම්, 1.09 ප්රති result ලය, ඉන්සියුලින් 4.61 μmE / ml, TSH 1.443 μmE / ml, ග්ලයිකෝහෙමොග්ලොබින් 6.4% ග්ලූකෝස් 7.9 mmol / L, ALT 18.9 U / L කොලෙස්ටරෝල් 5.41 mmol / L, යූරියා 5.7 mmol / L ක්රියේටිනින් 82.8 μmol / L, AST 20.5 මුත්රා වල සෑම දෙයක්ම හොඳයි. මම දින භාගයක් කිසිවක් අනුභව නොකරන්නේ නම් මේ වන විට සීනි 8-15 ක් ඇත. උස 1.72 බර 65kg බවට පත් විය, 80kg විය. ස්තූතියි
ඉන්සියුලින් පරිපාලන රෙගුලාසි
දැනට පවතින ඉන්සියුලින් ප්රතිකාර ක්රම අතර ප්රධාන වර්ග 5 ක් කැපී පෙනේ:
- දිගු ක්රියාකාරී හෝ අතරමැදි ක්රියාකාරී ඉන්සියුලින් තනි එන්නතක්,
- අතරමැදි ඉන්සියුලින් දෙවරක් එන්නත් කිරීම,
- අතරමැදි සහ කෙටි ක්රියාකාරී ඉන්සියුලින් ද්විත්ව එන්නත් කිරීම,
- කෙටි හා දීර් action ක්රියාකාරී ඉන්සියුලින් තුන් වරක් එන්නත් කිරීම,
- පදනම් යනු බෝලස් යෝජනා ක්රමයකි.
ආහාර ගැනීමෙන් පැයකට පසු සිදුවන ඉන්සියුලින් උපරිම මොහොතේ සිරස් ඇති රේඛාවක් ලෙස ස්වාභාවික දෛනික ස්රාවය කිරීමේ ක්රියාවලිය නිරූපණය කළ හැකිය (රූපය 1). නිදසුනක් වශයෙන්, පුද්ගලයෙකු උදේ 7, දින 12, 18 සහ 22 යන දිනවල ආහාර ගත්තේ නම්, ඉන්සියුලින් හි උපරිමය උදේ 8, දින 13, 19 සහ 23 යන දිනවල වේ.
ස්වාභාවික ස්රාවයේ වක්රය සෘජු කොටස් ඇති අතර, එය අපට පදනම වන රේඛාව සම්බන්ධ කරයි. සෘජු කොටස් අනුරූප වන්නේ දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකු ආහාරයට නොගන්නා සහ ඉන්සියුලින් ටිකක් බැහැර කරන කාල පරිච්ඡේදයන්ට ය. ආහාර ගැනීමෙන් පසු ඉන්සියුලින් මුදා හරින අවස්ථාවේදී, ස්වාභාවික ස්රාවයේ line ජු රේඛාව කඳු මුදුන් මගින් තියුණු නැගීමක් හා අඩු තියුණු පහත වැටීමක් සමඟ බෙදී යයි.
උච්ච හතරේ රේඛාව “පරමාදර්ශී” විකල්පය වන අතර එය දිනකට ආහාර වේල් 4 ක් සමඟ ඉන්සියුලින් නිකුත් කිරීම දැඩි ලෙස අර්ථ දක්වා ඇත. ඇත්ත වශයෙන්ම, නිරෝගී පුද්ගලයෙකුට ආහාර වේල චලනය කිරීමට, දිවා ආහාරය හෝ රාත්රී ආහාරය මඟ හැරීමට, දිවා ආහාරය සමඟ දිවා ආහාරය ඒකාබද්ධ කිරීමට හෝ සුලු කෑම කිහිපයක් ගැනීමට හැකිය. අමතර කුඩා ඉන්සියුලින් කඳු මුදුන වක්රය මත දිස් වේ.
නැවත අන්තර්ගතයට
දිගු හෝ අතරමැදි ඉන්සියුලින් තනි එන්නතක්

තනි එන්නතක් ලැබෙන්නේ උදේ ආහාරයට පෙර උදෑසන ඉන්සියුලින් මාත්රාව හඳුන්වා දීමෙනි.
මෙම යෝජනා ක්රමයේ ක්රියාව වක්රය වන අතර එය administration ෂධ පරිපාලනය කරන අවස්ථාවේ දී ආරම්භ වන අතර දිවා ආහාර වේලෙහි උපරිමයට පැමිණ රාත්රී ආහාරය සඳහා බැස යයි (ප්රස්තාරය 2)
මෙම යෝජනා ක්රමය සරලම එකක් වන අතර බොහෝ අවාසි ඇත:
- තනි වෙඩි වක්රය ඉන්සියුලින් ස්රාවය සඳහා ස්වාභාවික වක්රයට සමාන වීමට ඇති ඉඩකඩ අඩුය.
- මෙම යෝජනා ක්රමය ක්රියාත්මක කිරීම සඳහා දිනකට කිහිප වතාවක් ආහාර ගැනීම ඇතුළත් වේ - සැහැල්ලු උදෑසන ආහාරය වෙනුවට බහුල දිවා ආහාරය, අඩු බහුල දිවා ආහාරය සහ කුඩා රාත්රී භෝජන සංග්රහයක් ආදේශ කරනු ලැබේ.
- ආහාරවල ප්රමාණය හා සංයුතිය මේ මොහොතේ ඉන්සියුලින් ක්රියාකාරිත්වයේ effectiveness ලදායීතාවය හා ශාරීරික ක්රියාකාරකම්වල මට්ටම සමඟ සම්බන්ධ විය යුතුය.
මෙම යෝජනා ක්රමයේ අවාසි අතර දිවා රෑ දෙකෙහිම හයිපොග්ලිසිමියා අවදානම ඉහළ ප්රතිශතයක් ඇතුළත් වේ. නිශාචර හයිපොග්ලිසිමියා ඇතිවීම, උදේ ඉන්සියුලින් මාත්රාව වැඩි කිරීමත් සමඟ the ෂධයේ උපරිම effectiveness ලදායීතාවය සිදුවන අවස්ථාවේ හයිපොග්ලිසිමියා අවදානම වැඩි කරයි.
ඉන්සියුලින් සැලකිය යුතු මාත්රාවක් හඳුන්වාදීම මඟින් ශරීරයේ මේද පරිවෘත්තීය ක්රියාවලියට බාධා ඇති වන අතර එමඟින් අනුකූල රෝග ඇතිවීමට හේතු වේ.
පළමු වර්ගයේ දියවැඩියාව, දෙවන වර්ගයේ දියවැඩියා රෝගීන් සඳහා මෙම යෝජනා ක්රමය නිර්දේශ නොකරයි, රාත්රී ආහාරය අතරතුර පරිපාලනය කරනු ලබන සීනි අඩු කරන drugs ෂධ සමඟ ඒකාබද්ධව මෙම ප්රතිකාරය භාවිතා කෙරේ.
නැවත අන්තර්ගතයට
අතරමැදි ඉන්සියුලින් දෙවරක් එන්නත් කිරීම
ඉන්සියුලින් චිකිත්සාව සඳහා මෙම යෝජනා ක්රමය උදෑසන ආහාරය උදේ ආහාරයට පෙර සහ සවස රාත්රී ආහාරයට පෙර හඳුන්වා දීමයි. ඉන්සියුලින් හි දෛනික මාත්රාව පිළිවෙලින් උදේ සහ සවස 2: 1 අනුපාතයකින් බෙදා ඇත (ප්රස්ථාරය 3).
- මෙම යෝජනා ක්රමයේ ඇති වාසි වන්නේ හයිපොග්ලිසිමියා අවදානම අඩු වීම සහ ඉන්සියුලින් මාත්රාවකින් වෙන් කිරීම මිනිස් සිරුර තුළ සංසරණය වන අඩු මාත්රාවකට දායක වීමයි.
- මෙම යෝජනා ක්රමයේ ඇති අඩුපාඩු අතරට රෙගුලාසි හා ආහාර වේලට දැඩි බැඳීමක් ඇත - දියවැඩියා රෝගියෙකු දිනකට 6 වතාවකට වඩා අඩු ආහාර අනුභව කළ යුතුය. මීට අමතරව, පළමු යෝජනා ක්රමයේ දී මෙන් ඉන්සියුලින් ක්රියාකාරිත්වයේ වක්රය ස්වාභාවික ඉන්සියුලින් ස්රාවයේ වක්රයට වඩා බොහෝ සෙයින් වෙනස් ය.
 දියවැඩියා රෝගීන් අතර දිලීර රෝග බහුලව පවතින්නේ ඇයි? ඔවුන් සමඟ කටයුතු කරන්නේ කෙසේද?
දියවැඩියා රෝගීන් අතර දිලීර රෝග බහුලව පවතින්නේ ඇයි? ඔවුන් සමඟ කටයුතු කරන්නේ කෙසේද?
දෙවන වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාර - හයිපොග්ලයිසමික් with ෂධ සමඟ ප්රතිකාර කිරීම. මෙම ලිපියෙන් වැඩිදුර කියවන්න.
දියවැඩියාව සඳහා ආමන්ඩ් - ප්රතිලාභ හා හානි
නැවත අන්තර්ගතයට
අතරමැදි සහ කෙටි ක්රියාකාරී ඉන්සියුලින් දෙවරක් එන්නත් කිරීම
ප්රශස්ත තන්ත්රයන්ගෙන් එකක් අතරමැදි සහ කෙටි ක්රියාකාරී ඉන්සියුලින් ද්විත්ව එන්නතක් ලෙස සැලකේ. මෙම යෝජනා ක්රමය උදේ සහ සවස drugs ෂධ හඳුන්වාදීම මගින් සංලක්ෂිත වේ, නමුත් පෙර යෝජනා ක්රමයට වඩා වෙනස්ව, එළඹෙන ශාරීරික ක්රියාකාරකම් හෝ ආහාර පරිභෝජනය මත පදනම්ව දිනපතා ඉන්සියුලින් මාත්රාව වෙනස් කළ හැකිය.
මෙම යෝජනා ක්රමය උදේ සහ සවස drugs ෂධ හඳුන්වාදීම මගින් සංලක්ෂිත වේ, නමුත් පෙර යෝජනා ක්රමයට වඩා වෙනස්ව, එළඹෙන ශාරීරික ක්රියාකාරකම් හෝ ආහාර පරිභෝජනය මත පදනම්ව දිනපතා ඉන්සියුලින් මාත්රාව වෙනස් කළ හැකිය.
දියවැඩියා රෝගියෙකු තුළ, ඉන්සියුලින් මාත්රාව හැසිරවීම හේතුවෙන්, අධික සීනි අන්තර්ගතයක් සහිත නිෂ්පාදනයක් භාවිතා කිරීමෙන් හෝ ගන්නා ලද ආහාර ප්රමාණය වැඩි කිරීමෙන් දියවැඩියා මෙනුව විවිධාංගීකරණය කළ හැකිය (වගුව 4).
- දිවා කාලයේදී ඔබ ක්රියාකාරී විනෝදය (ඇවිදීම, පිරිසිදු කිරීම, අළුත්වැඩියා කිරීම) සැලසුම් කරන්නේ නම්, උදේ ඉන්සියුලින් මාත්රාව ඒකක 2 කින් වැඩි වන අතර අතරමැදි මාත්රාව ඒකක 4 - 6 කින් අඩු වේ. ශාරීරික ක්රියාකාරකම් සීනි අඩු කිරීමට දායක වන බැවින්,
- සවස් වරුවේ බහුල රාත්රී භෝජන සංග්රහයක් සහිත උත්සවයක් සැලසුම් කරන්නේ නම්, කෙටි ඉන්සියුලින් මාත්රාව ඒකක 4 කින් වැඩි කළ යුතු අතර අතරමැදි මාත්රාව එකම ප්රමාණයකින් ඉතිරි කළ යුතුය.
Drug ෂධයේ දෛනික මාත්රාවේ තාර්කික බෙදීම හේතුවෙන්, අතරමැදි හා කෙටි ක්රියාකාරී ඉන්සියුලින් ද්විත්ව එන්නත් කිරීමේ වක්රය ස්වාභාවික ස්රාවයේ වක්රයට ආසන්න වන අතර එමඟින් පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා වඩාත් ප්රශස්ත හා සුදුසු වේ. ඉන්සියුලින් එන්නත් කරන ප්රමාණය රුධිරයේ ඒකාකාරව සංසරණය වන අතර එය හයිපොග්ලිසිමියා අවදානම අඩු කරයි.
වාසි තිබියදීත්, මෙම යෝජනා ක්රමය අඩුපාඩු නොමැතිව නොවේ, ඉන් එකක් දෘඩ ආහාර වේලක් සමඟ සම්බන්ධ වේ. ද්විත්ව ඉන්සියුලින් චිකිත්සාව මඟින් ගන්නා ලද ආහාර වර්ග විවිධාංගීකරණය කිරීමට ඔබට ඉඩ සලසයි නම්, පෝෂණ කාලසටහනෙන් බැහැරවීම සපුරා තහනම්ය. පැය භාගයක් කාලසටහනෙන් බැහැරවීම හයිපොග්ලිසිමියා ඇතිවීමට තර්ජනය කරයි.
දියවැඩියාව සඳහා විටමින් දිනපතා ආහාරයට ගැනීම. දියවැඩියාව සඳහා විශේෂාංග
දියවැඩියාව පිළිබඳ මූලික රෝග විනිශ්චය මගින් අදහස් කරන්නේ කුමක්ද?
පිරිමින්ගේ දියවැඩියාවේ රෝග ලක්ෂණ. මෙම ලිපියෙන් වැඩිදුර කියවන්න.
නැවත අන්තර්ගතයට
කෙටි හා දිගු ඉන්සියුලින් තුන් වරක් එන්නත් කිරීම

උදේ සහ දහවල් තුන් වරක් ඉන්සියුලින් එන්නත් කිරීම පෙර පැවති ද්විත්ව ප්රතිකාර ක්රමයට සමපාත වන නමුත් සවස් වරුවේ වඩාත් නම්යශීලී වන අතර එමඟින් එය ප්රශස්ත වේ.උදේ ආහාරයට පෙර උදෑසන කෙටි හා දීර් ins ඉන්සියුලින් මිශ්රණයක් හඳුන්වාදීම, දිවා ආහාරයට පෙර කෙටි ඉන්සියුලින් මාත්රාවක් සහ රාත්රී ආහාරයට පෙර දීර් ins ඉන්සියුලින් මාත්රාවක් (රූපය 5) ඇතුළත් කිරීම මෙම යෝජනා ක්රමයට ඇතුළත් වේ. ත්රිත්ව එන්නත් කිරීමේ වක්රය සවස් වරුවේ ඉන්සියුලින් ස්වභාවික ස්රාවය කිරීමේ වක්රයට ආසන්න වේ.
නැවත අන්තර්ගතයට
පදනම - බෝලස් යෝජනා ක්රමය
පදනම - ස්වාභාවික ඉන්සියුලින් ස්රාවයේ වක්රයට හැකි තරම් ආසන්න බැවින් ඉන්සියුලින් චිකිත්සාවේ බෝලස් තන්ත්රයක් හෝ වඩාත් ප්රබලතම පොරොන්දුවකි.
ඉන්සියුලින් පරිපාලනය සඳහා මූලික බෝලස් තන්ත්රයක් සමඟ, මුළු මාත්රාවෙන් අඩක් දිගු ක්රියාකාරී ඉන්සියුලින් මත ද අඩක් කෙටියෙන් ද වැටේ. දිග්ගැස්සුනු ඉන්සියුලින් තුනෙන් දෙකක් දවසේ පළමු හා දෙවන භාගයේදී එන්නත් කරනු ලැබේ, ඉතිරිය සවස් වරුවේ. "කෙටි" ඉන්සියුලින් මාත්රාව රඳා පවතින්නේ ගන්නා ආහාර ප්රමාණය හා සංයුතිය මතය.ඉන්සුලින් කුඩා මාත්රාවලින් හයිපොග්ලිසිමියා අවදානමක් ඇති නොවන අතර රුධිරයේ අවශ්ය drug ෂධ මාත්රාව සපයයි.