දරුවාට විශාල අග්න්යාශයක් ඇත: කුමක් කළ යුතුද?

අදාළ විස්තරය 21.02.2018
- කාර්යක්ෂමතාව: මාස 1 කට පසු සුව කිරීමේ බලපෑම
- දින: අවුරුදු 1 - අවුරුදු 5 යි
- නිෂ්පාදන පිරිවැය: 1500-1700 රබ්. සතියකට
සාමාන්ය නීති
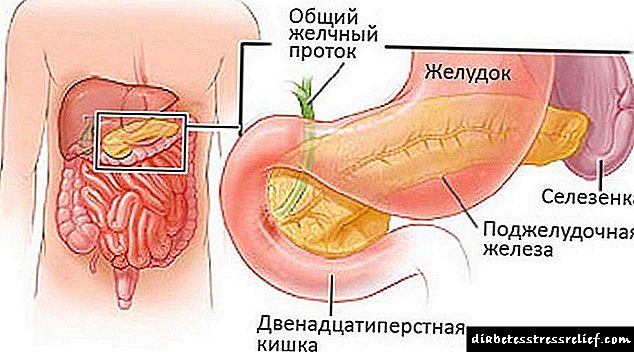
අග්න්යාශය (අග්න්යාශය) යනු දරුවාගේ ශරීරයේ වැදගත්ම ස්රාවය වන ඉන්ද්රිය වන අතර එය එක්සොක්රීන් ක්රියාකාරිත්වය (ආහාර ජීර්ණ ක්රියාවලියට සම්බන්ධ ආහාර ජීර්ණ එන්සයිම වල ස්රාවය) සහ අන්තරාසර්ග (වඩාත් වැදගත් හෝමෝන නිපදවීම - ඉන්සියුලින්, lipocoin සහ ග්ලූකොජන්රුධිරයේ සීනි පාලනය කිරීම). ළමුන් තුළ අග්න්යාශයේ ප්රමාණය සාමාන්යයෙන් වයස මත රඳා පවතී: අලුත උපන් බිළිඳුන්ගේ සෙන්ටිමීටර 3 සිට, වසරකට සෙන්ටිමීටර 5.5 සහ වයස අවුරුදු 10 සිට සෙ.මී. වැඩිවිය පැමිණීමේ කාලය වන විට එය යකඩවල සම්පූර්ණ ප්රමාණයට ළඟා වේ. කෙසේ වෙතත්, සමහර අවස්ථාවලදී, දරුවා පරීක්ෂා කිරීමේදී (අල්ට්රා සවුන්ඩ්, ගණනය කළ ටොමොග්රැෆි), අග්න්යාශයේ වැඩි වීමක් සටහන් වේ. මෙම අවස්ථාවේ දී, ග්රන්ථියේ සියලුම කොටස් ඒකාකාරව / සමානුපාතිකව ප්රමාණයෙන් හා දේශීයව වැඩි වන ග්රන්ථියේ එක් කොටසක් පමණක් විශාල වන (හිස, ශරීරය හෝ වලිගය) සමස්ථ වැඩි වීමක් කැපී පෙනේ.
දරුවෙකු තුළ අග්න්යාශය විශාල වීම පිළිබඳ ගැටළුව ඉතා ප්රවේශමෙන් ප්රවේශ විය යුතුය. මන්දයත් වර්ධන ක්රියාවලියේදී එය මුල් ප්රමාණයට සාපේක්ෂව කිහිප ගුණයකින් වැඩි වන අතර ඒ අතරම විවිධ වයස් කාණ්ඩවල එහි වර්ධනය සෑම විටම ඒකාකාරී නොවේ. අග්න්යාශය විශාල කර ගත හැකි රෝග ගණනාවකට අමතරව, මෙම සංසිද්ධිය බොහෝ විට නිරපේක්ෂ නිරෝගී දරුවන් තුළ ශාරීරික වර්ධන වේගය (ප්රමාණයෙන් වැඩි වීම) සහ අධික බර ඇති දරුවන් තුළ දක්නට ලැබේ (ප්රධාන වශයෙන් ඉන්ද්රියයේ හිස වැඩි වීම නිසා). එනම්, එවැනි දරුවන් තුළ කායික විද්යාත්මකව සාමාන්ය මානව ගණිතමය පරාමිතීන් හා ශරීර බර සමඟ සම වයසේ මිතුරන් සම්බන්ධයෙන් සැලකිය යුතු ලෙස අග්න්යාශය ඇත.
දරුවෙකු තුළ අග්න්යාශයේ වැඩිවීමට හේතු වන වඩාත් සුලභ රෝග අතර වේ අග්න්යාශය, පිත්තාශයේ රෝග, විෂ සහිත විෂ වීම, තුවාල, විවිධ වර්ගවල පිළිකා, විවරය, අග්න්යාශයේ නාලයට බාධා, බෝවන / පරපෝෂිත රෝග, to ෂධවලට නිරාවරණය වීම. කෙසේ වෙතත්, බොහෝ අවස්ථාවන්හීදී, අග්න්යාශය වැඩි වූ දරුවන්ට අග්න්යාශයේ රෝග විනිශ්චය කරනු ලැබේ.
දරුවාට ප්රතිකාර කිරීම අග්න්යාශයේ වැඩිවීමක් ඇති කළ නිශ්චිත හේතුව මත රඳා පවතී. සමහර අවස්ථාවල ශල්යකර්ම මැදිහත්වීම (විස් cess ෝට, ගෙඩි) අවශ්ය වේ. වෙනත් අවස්ථාවල දී, අවයව වැඩි වීමට හේතු වූ යටින් පවතින රෝගයට ගතානුගතික ප්රතිකාරයක්.
ළමුන් තුළ අග්න්යාශ රෝග ගණනාවක් විදහා දක්වන්නේ අග්න්යාශයේ අග්න්යාශයේ u නතාවයේ සං signs ා මගිනි. එහි ප්රධානතම ප්රකාශනය වන්නේ දුස්ස්රාවී අනුකූලතාවයේ ආලේප සහිත ආවරණයක් සහිත හතු සහිත වේගවත් අළු පුටුවකි. කැළඹිලි සහිත ආහාර දිරවීමේ ක්රියාවලියේ ප්රති result ලය වන්නේ බර අඩු වීම, හයිපොවිටමිනොසිස්, විශේෂයෙන් මේද-ද්රාව්ය විටමින් සහ කුඩා දරුවන් තුළ - මනෝචිකිත්සක සංවර්ධනයේ පසුබෑමකි. විශාල කළ අග්න්යාශයට ප්රතිකාර කිරීම පදනම් වන්නේ:
- සායනික පෝෂණයට අනුකූල වීම.
- හිස්ටමින් ප්රතිග්රාහක අවහිර කරන්නන් / ප්රෝටෝන පොම්ප නිෂේධක / හෝමෝන drugs ෂධ ආධාරයෙන් ග්රන්ථියේ ස්රාවය වන ක්රියාකාරකම් මර්දනය කිරීම.
- ආහාර ජීර්ණ පද්ධතිය සාමාන්ය තත්වයට පත් කිරීම සඳහා ආහාර ජීර්ණ අග්න්යාශයික එන්සයිම පිළිගැනීම.
ප්රතිකාර ක්රියාවලියේ වැදගත් අංගයක් වන්නේ ආහාර චිකිත්සාවයි. කෙසේ වෙතත්, දරුවාට උග්ර / නිදන්ගත අග්න්යාශයේ රෝග ලක්ෂණ තිබේ නම්, ආහාර පෝෂණය ආහාර වේල තුළ සිදු කෙරේ වගු අංක 5 – 5 ජී, අග්න්යාශයේ බර අඩු කිරීමට සහ එහි ක්රියාකාරිත්වය සාමාන්යකරණය කිරීමට ඉඩ සලසයි. වැඩිහිටියන් හා ළමුන් සඳහා ආහාර පෝෂණය පිළිබඳ මූලධර්ම විශේෂයෙන් වෙනස් නොවේ, කෙසේ වෙතත්, පෝෂණ පෝෂ්ය පදාර්ථ සඳහා වන කායික විද්යාත්මක වයස්ගත අවශ්යතා හා ආහාරයේ ශක්ති වටිනාකමට අනුකූලව ආහාර සකස් කරනු ලැබේ.
නවීන ආදේශක චිකිත්සක drugs ෂධ (නිදසුනක් ලෙස, මේද වල වයස් සීමාව (පරාවර්තක සත්ව මේද හැර) ළමුන්ගේ ආහාරයට ඇතුළත් කිරීම රෙකමදාරු කරනු ලැබේ. ක්රෙයොන්) ලිපිඩ නොමැතිකම සඳහා වන්දි ගෙවන්න. මෙම ප්රවේශය දරුවාගේ පෝෂණ තත්ත්වය වැඩිදියුණු කිරීමට ඉඩ සලසයි, එය වැඩෙන ජීවියෙකුට අතිශයින් වැදගත් වේ. මීට අමතරව, මෙම drug ෂධය දිගුකාලීන භාවිතයෙන් වුවද අග්න්යාශයේ ක්රියාකාරිත්වය අඩු නොකරයි.
නිර්මාංශ සුප්, ආහාරමය මස් (කුකුල් මස්, හාවා, තුර්කිය), ප්රෝටීන් ඔම්ලට් (සතියකට 1-2), සුදු රති ers ්, ා, කිරි කැඳ, බේක් කළ මාළු, අඹරන ලද මස් කෑම, කිරි නිෂ්පාදන සහ තම්බා එළවළු මෙම ආහාරයේ පදනම වේ. මධ්යස්ථව ඉඩ දී ඇත: මී පැණි, ජෑම්, ජෑම්, මාෂ්මෙලෝස්, මාමලේඩ්. බලය නිරන්තරයෙන් හා භාගික වේ. ළමුන්ගේ ආහාර වේලට එන්සයිම සකස් කිරීම / මේද-ද්රාව්ය විටමින් එකතු කිරීම ද නිර්දේශ කෙරේ. යුෂ උත්පාදනය කරන ආහාරයක් ළමුන් සඳහා contraindicated: බැදපු ආහාර, බිම්මල්, මස්, අස්ථි සහ මාළු සුප් හොද්ද.
ළමුන් තුළ අග්න්යාශයේ නිදන්ගත ස්වරූපය බොහෝ විට වර්ධනය වේ, duodenum / biliary පත්රිකාවේ රෝග වල පසුබිමට එරෙහිව, එනම් එය ද්විතියික වේ. නිදන්ගත ස්වරූපය බොහෝ විට රෝගයේ උග්ර ස්වරූපයේ ප්රති come ලය වේ, cystic fibrosis, කොලෙලිතියාසිස්, ඔඩී හි ස්පින්ක්ටර් හි අසාමාන්යතා, with ෂධ සමඟ ග්රන්ථියේ තුවාල ඇතිවීමේ ප්රති ence ලයකි. උග්රවන කාල පරිච්ෙඡ්දය තුළදී, දරුවා අවම වශයෙන් මාසයක්වත් දැඩි ආහාර වේලක් අනුගමනය කළ යුතු අතර, ඉන් පසුව ඔබට ආහාර ඇඹරීම ප්රතික්ෂේප කළ හැකිය, නමුත් ආහාර පිසීමේ ක්රම ඉතිරිව තිබිය යුතුය (තාපාංකය, තැම්බීම, ෙබ්කිං).
ආහාරයට කුකුළු මස්, අඩු මේද මාළු, ගෘහ චීස්, කිරි නිෂ්පාදන, පැස්ටා ඇතුළත් වේ. තම්බා / බේක් කළ එළවළු ආහාරයට ඇතුළත් කිරීමට වග බලා ගන්න (කැරට්, අර්තාපල්, බ්රොකොලි, zucchini, වට්ටක්කා, වට්ටක්කා, බීට්). ආහාර ලුණු නොවේ.
ඇඹුල් ක්රීම් / එළවළු තෙල් සමග සුප් / පොඩි කළ අර්තාපල් සමය. කැඳ සඳහා බටර් ස්වල්පයක් භාවිතා කළ හැකිය; මෘදු චීස් වලට අවසර ඇත. මාසයකට පසු, ආහාරය ක්රමයෙන් පුළුල් වන නමුත් සියලු මූලික මූලධර්ම ආහාර අංක 5 රෝග විනිශ්චය ඉවත් වන තුරු රෝග ලක්ෂණ නොමැති විට පවා නිරීක්ෂණය කළ යුතුය. ඒ අතරම, දළ ආහාර ආබාධ වඩාත් ant ත කාල පරිච්ඡේදයක් තුළ නුසුදුසු ය.
අවසර ලත් නිෂ්පාදන
දරුවෙකු තුළ අග්න්යාශය විශාල වූ ආහාර වේලක් එවැනි නිෂ්පාදන ආහාරයට ඇතුළත් කිරීම සඳහා සපයයි:
- තරයේ ගාන ලද එළවළු එකතු කරන එළවළු සුප් හොද්ද මත එළවළු සුප් හොද්ද / සුප් සහ හොඳින් තම්බා / ගාන ලද අවසර ලත් ධාන්ය වර්ග එකතු කරනු ලැබේ. සුප් ක්රීම්, බටර්, ඇඹුල් ක්රීම්, ක්රීම් සමඟ කුළුබඩුවක් කළ හැකිය, කබලෙන් ලිපට දැමීම තහනම්ය.
- අඹරන ලද නිෂ්පාදන (මස් බෝල්, මීට්බෝල්, සුෆල්, ඩම්ප්ලිං, මීට්බෝල්ස්), තැම්බූ නිෂ්පාදන ස්වරූපයෙන් කෙට්ටු මස් (හරක් මස්, හාවා, වල්, කුකුල් මස්, තුර්කිය). තම්බා කුරුල්ලා / හාවා කැබලිවලට අනුභව කළ හැකිය.
- කැඳ (සෙමොලිනා, ඕට් මස්, අම්බෙලිෆර්), කිරි එකතු කිරීමත් සමඟ ජලයේ පිසින ලද සහල් අර්ධ දුස්ස්රාවී අනුකූලතාවයකට හොඳින් ගාන ලද.
- එළවළු (තම්බා / ගාන ලද) ඉස්ම සහිත තත්වයකට - zucchini, කැරට්, අර්තාපල්, වට්ටක්කා, වට්ටක්කා, බීට්, මුං ඇට, භාවිතෙය්දී තක්කාලි සහ ගාන ලද පිපි umbers ් umbers ා. ගාන ලද ස්වරූපයෙන් වට්ටක්කා / අමු කැරට් පසුව අවසර දෙනු ලැබේ.
- අඩු මේද මාළු (පයික්, පොලොක්, පයික් පර්චසය, හක්, නිල් සුදු කිරීම, කෝඩ්, කාප්, පර්චසය). කට්ලට් ස්වරූපයෙන් භාවිතා කරන්න, යුවලක් / නභිගත කිරීම සඳහා කෑල්ලක් උයන්න.
- අඩු මේද සහිත කිරි / ඇඹුල් කිරි නිෂ්පාදන (ගෘහ චීස්, ගාන ලද ස්වරූපයෙන් ගාන ලද චීස්, කෙෆීර්, පැසුණු බේක් කළ කිරි).
- කිරි / ඇඹුල් ක්රීම් - දීසි වල ආකලන ලෙස.
- වියළි තිරිඟු පාන්, ආහාරයට ගත නොහැකි කුකීස් (බිස්කට්).
- තැම්බූ ප්රෝටීන් ඔම්ලට් (දිනකට බිත්තර 1 ක්).
- ඇඹුල් ක්රීම් / කිරි එකතු කිරීම සමඟ එළවළු සුප් හොද්ද මත සෝස් (පිටි ෆ්රයි නොකරන්න).
- බේක් කළ මිහිරි ඇපල්, පොඩි කළ වියළි පලතුරු. තම්බා, මූස්, ජෙලි, මිහිරි පළතුරු කැන්ඩි. සීමිත - පොඩි කළ අමු පලතුරු / බෙරි.
- මේද, පළමුව ප්රවේශමෙන් එන්නත් කළ බටර්, පසුව - පිරිපහදු කළ සූරියකාන්ත තෙල්.
ළමුන් තුළ අග්න්යාශය විශාල වීමට හේතු
දරුවාට විශාල කළ අග්න්යාශයක් තිබේ
සාමාන්යයෙන්, ඉන්ද්රියයක් එහි බර වැඩි වන විට (හයිපර්ට්රොෆි) ප්රමාණයෙන් වැඩි වේ. ඉතින්, මලල ක්රීඩකයාගේ හෘද මාංශ පේශි අධි රුධිර පීඩනයකින් යුක්ත වන අතර පිහිනුම් ක්රීඩකයාගේ පෙනහළු සහ පපුව හොඳින් වර්ධනය වේ. දරුවෙකු තුළ අග්න්යාශයේ අධි රුධිර පීඩනය ඇතිවීමට හේතුව කුමක්ද?
පළමුවෙන්ම, ඒවාට අග්න්යාශයික එන්සයිමවල iency නතාවයක් ඇතුළත් වන අතර, එය බඩවැල්වල ඇති ප්රමාණවත් තරම් ස්රාවය වන අතර කුඩා අන්ත්රය තුළ ප්රමාණවත් ලෙස අවශෝෂණය වීමට හේතු වේ. අනෙක් අතට, එන්සයිම iency නතාවය මෙයට හේතු විය හැක:
- නිදන්ගත අග්න්යාශය. එය බොහෝ විට සිදුවන්නේ ඒකාකාරී ආහාර වේලක් සමඟ ය.
නූතන දරුවන්ට ඔවුන්ගේ ආහාර ජීර්ණය "නරක් කිරීමට" සෑම අවස්ථාවක්ම තිබීම වැදගත්ය. ක්ෂණික ආහාර, නිමක් නැති “හොට් ඩෝග්”, චුවිංගම් සහ පොප්කෝන්, පාට චුවිං මාමලේඩ්, ලාභ පැණිරස සෝඩා සහ සායම් හා හානිකර ද්රව්ය වලින් සංතෘප්ත වන වෙනත් නිෂ්පාදන දැවිල්ල හා වේදනාව ඇති කළ හැකි අතර, එහි පදනම මත ඔබට ප්රාථමික නිදන්ගත අග්න්යාශය රෝග විනිශ්චය කළ හැකිය.
- අග්න්යාශයේ ව්යුහයේ සංජානන ආබාධ,
- ක්රියාකාරී, ආපසු හැරවිය හැකි තත්වයන්. එවැනි රෝග විනිශ්චය සඳහා උදාහරණයක් වන්නේ බඩවැල් ඩිස්බියෝසිස් ය.
සංසිද්ධියේ හේතු විද්යාව
අග්න්යාශය වැඩි විය හැක්කේ ඇයි? මෙම අවයව වැඩි වීමට හේතුව සොයා ගැනීමට, එය සමන්විත වන්නේ කුමක් දැයි සොයා ගත යුතුය. ග්රන්ථියේ පාදම හිස සහ වලිගයයි. දරුවෙකු තුළ අග්න්යාශය විශාල වීම පූර්ණ හෝ අර්ධ වශයෙන් විය හැකිය, නිදසුනක් ලෙස, ග්රන්ථියේ සමහර කොටස්: එක්කෝ හිස හෝ වලිගය පමණි. මේ සඳහා හේතු තිබිය හැකිය. බොහෝ විට, එවැනි තත්වයක් ඇති වන්නේ එවැනි තත්වයන් නිසා ය:
- පද්ධතිමය ස්වයං ප්රතිශක්තිකරණ ආබාධ.
- වසා ඇති උදර තුවාල.
- සංජානනීය ව්යාධි, බොහෝ විට එය cy න ස්රාවය මගින් සංලක්ෂිත වන සිස්ටික් ෆයිබ්රෝසිස් වේ.
- විෂ විෂ වීම.
- නිදසුනක් වශයෙන්, සංජානන අක්රමිකතා ග්රන්ථියේ ව්යුහය අශ්ව කරත්තයකට සමාන විය හැකිය.
- Duodenal තුවාලයක්.
- ඉන්ද්රිය තුළ නිදන්ගත හෝ උග්ර ප්රදාහයක් පැවතීම.
අග්න්යාශය විශාල වීම සැමවිටම රෝගයට පෙර නොවේ. මෙය තරමක් සාමාන්ය දෙයක් විය හැකිය. නිදසුනක් වශයෙන්, දරුවෙකුට සියළුම අවයවවල වැඩි වීමක් ඇති විට.
ඔබට ටිකක් බලා සිටීමට සිදු වන අතර සියල්ල යථා තත්ත්වයට පත්වේ.
දේශීය ඉන්ද්රිය ප්රසාරණය වීමට හේතු ගැන අපි කතා කරන්නේ නම්, එනම් අග්න්යාශයේ වලිගය විශාල වූ විට හෝ හිස පමණක් වූ විට පහත සඳහන් වඩාත් පොදු සාධක වෙන්කර හඳුනාගත හැකිය:
- Cyst - අසත්ය හෝ සත්ය විය හැකිය.
- ග්රන්ථියේම හෝ duodenum ප්රදේශයේම පිහිටා ඇති ගෙඩියක්.
- නිදන්ගත අග්න්යාශය, ඉන්ද්රිය පටක වෙනස් වන පසුබිමට එරෙහිව.
- නොපැමිණීම (සැපයීම).
- අග්න්යාශයේ ගල් තිබීම.
මෙම සියලු හේතු හඳුනාගෙන ඇත්තේ රෝග විනිශ්චය පියවරයන් මගිනි. බොහෝ විට, ළමා කාලයේ දී, සිස්ටික් ෆයිබ්රෝසිස් වැනි සංජානනීය ව්යාධි රෝග විනිශ්චය කරනු ලැබේ. ප්රතිකාරය පුළුල් වනු ඇත.
අග්න්යාශයේ විශාල වීමේ සං s ා
විවිධ වයස්වල ළමුන් තුළ, රෝගය විවිධ ආකාරවලින් ඉදිරියට යනු ඇත, ඊට අමතරව, සෑම දෙයක්ම අග්න්යාශයේ විශාල වීමට හේතුව මත රඳා පවතී. සමහරුන්ගේ රෝග ලක්ෂණ උච්චාරණය වන අතර තවත් සමහරක් රෝගය ගුප්ත ස්වරූපයෙන් ඉදිරියට යයි. වැඩිවන රෝග ලක්ෂණ ඉන්ද්රියයේ දැවිල්ල ඇතිවීමේ ලක්ෂණයකි.
ගෙඩියක් හෝ සිස්ටික් සෑදීමක් තිබේ නම්, දීර් path කාලයක් තිස්සේ ව්යාධිවේදය රහසිගතව ඉදිරියට යනු ඇත.
රෝගය වේගයෙන් සාර්ථකව පාලනය කිරීම සඳහා කාලෝචිත ආකාරයකින් රෝග විනිශ්චය කිරීම වැදගත් වන්නේ මෙම කාල සීමාව තුළ ය.
පහත දැක්වෙන සැලැස්මේ පසුකාලීන රෝග ලක්ෂණ ඇතිවිය හැකිය:
- වේදනාව එය කැක්කුම හෝ පිළිස්සීම විය හැකිය, උදරයේ ඉහළ කොටසෙහි සිදු වන අතර අත හෝ පිටුපසට විහිදේ.
- වමනය සහ බෙල්චින් පෙනුම, මුඛයේ තිත්තකම දිස්වන අතර නිරන්තර ඔක්කාරය හේතුවෙන් ආහාර රුචිය නැති වී යයි.
- මළ මූත්රාවල අතිරේක අපද්රව්ය නොමැතිව පාචනය.
- උණ.
දරුවාට අග්න්යාශය විශාල වුවහොත් මෙය ඉතා බරපතල හේතු දැක්විය හැකි බව දෙමාපියන් දැනගත යුතුය. අග්න්යාශයේ විශාල වූ කොටස් අසල්වැසි අවයව වලට පීඩනය යෙදිය හැකිය. විශේෂයෙන්, විශාල කරන ලද හිසට duodenum 12 මිරිකා ගත හැකි අතර එය බොහෝ විට බඩවැල් වලට බාධා ඇති කරයි.
රෝග විනිශ්චය මිනුම්
අග්න්යාශය සමඟ ගැටලු තිබේ නම්, දෘශ්යමාන රෝග ලක්ෂණ මතු විය හැක්කේ උග්ර කාල පරිච්ඡේදයේදී පමණි:
- සමේ පැහැය,
- ඔක්කාරය හා වමනය
- හර්පීස් සොස්ටර්ගේ ඉළ ඇට යට වේදනාව,
- ඉදිරිපස උදර බිත්තියේ කලාපයේ ආතතිය,
- දැවිල්ල ශරීර උෂ්ණත්වය වැඩි කළ හැකිය,
- දහඩිය දැමීම, සාමාන්ය දුර්වලතාවය.
වෛද්යවරයා මුලින් දරුවාගේ දෘශ්ය පරීක්ෂණයක් පවත්වයි. අවශ්ය නම්, රෝගී අවයවයක් ඇති දරුවන් අල්ට්රා සවුන්ඩ් සඳහා යවනු ලැබේ.
අග්න්යාශයේ වර්ධනය වීමේ අවදානම වැඩි වන විට ඉතා කුඩා දරුවන්ට ජීවිතයේ කාල පරිච්ඡේදයන් ඇත:
- අනුපූරක ආහාර හඳුන්වාදීමේදී,
- මව්කිරි දීම කෘතිම හෝ මිශ්ර මගින් ප්රතිස්ථාපනය කළ විට,
- දත් දමන අවස්ථාවේ,
- දරුවෙකු මුලින්ම බාලාංශයට ගියහොත්,
- පළමු ශ්රේණියට යනවා
- නව යොවුන් වියේ සංක්රාන්ති අවස්ථාවේ.
අග්න්යාශයේ අග්න්යාශයේ උග්ර ප්රදාහයක් ඇති වූ විට විශේෂ රෝග විනිශ්චය අවශ්ය නොවේ. පැහැදිලි රෝග ලක්ෂණ මගින් වෛද්යවරයාට රෝගය තීරණය කළ හැකිය.
යකඩ යථා තත්ත්වයට පත් කරන්නේ කෙසේද?
මෙම ගැටළුව තේරුම් ගැනීම සඳහා ඔබට ආමාශ ආන්ත්ර විද්යා ologist යෙකුගේ සහාය අවශ්ය වේ. දරුවාට අග්න්යාශය විශාල වී ඇති බව ඔබට විශ්වාස නම්, ඛනිජ ක්ෂාරීය ජලය සමග පානීය ජලය නිතර නිතර ආරම්භ කරන්න.
වේදනාව දැනේ නම්, මෙම ස්ථානයේ (රීතියක් ලෙස, එය නහයේ වම් පැත්තට තරමක් පිහිටා ඇත), සීතල යොදන්න. දරුණු වේදනාවක් සඳහා ගිලන් රථයක් අමතන්න. රෝග විනිශ්චය දත්ත මත පදනම්ව ප්රතිකාර උපක්රම වෛද්යවරයා විසින් තෝරා ගනු ලැබේ. චිකිත්සාව වර්ග 2 ක් ඇත: ගතානුගතික හා ශල්ය.
ප්රතිකාර ක්රියාවලියේ ආසන්න සැලැස්මක්:
- ස්රාවය කරන ක්රියාකාරකම් ප්රෝටෝන පොම්ප නිෂේධකයන් විසින් වළක්වනු ලැබේ. හිස්ටමින් ප්රතිග්රාහක අවහිර කිරීම් සිදු කරනු ලැබේ, හෝමෝන නියම කරනු ලැබේ.
- සුදුමැලි වීම අඩු කිරීම සඳහා, උගුරේ අමාරුවට සීතල තාපන පෑඩ් යොදනු ලැබේ.
- අග්න්යාශය සකස් කිරීම සඳහා එන්සයිම සකස් කිරීම නියම කරනු ලැබේ.
- දෙමාපිය පෝෂණය ලබා ගත හැකිය, එනම් විටමින් සංරචක සහිත එන්නත් ලබා දෙනු ලැබේ.
- දැවිල්ල හෝ මිය ගිය පටක වල නාභිගත කිරීම ඉවත් කිරීමේ මෙහෙයුම.
අග්න්යාශයේ අග්න්යාශයේ පසුබිමට එරෙහිව බොහෝ විට විශාල වන බැවින්, මේ අවස්ථාවේ දී දරුවා ටික වේලාවක් කුසගින්නෙන් සිටීම සුදුසුය. මෙම අවස්ථාවේදී විවිධ පෝෂක විසඳුම් ශරීරයට හඳුන්වා දිය හැකිය.
ඔබ ආහාර වේලක් පැවරුවහොත් එය අග්න්යාශය යථා තත්වයට පත් කිරීම අරමුණු කරගත් පෝෂණය සපයන වගු අංක 5 ලෙස හැඳින්වේ. එවැනි ආහාර වේලක් ආහාර ගැනීම සඳහා පහත සඳහන් නීති සපයයි:
- අඩු මේද වර්ගවල මස්, එය තම්බා හෝ තැම්බූ විය යුතුය.
- කිරි නිෂ්පාදන ආලේප නොවේ.
- මෙනේරි හැර ජලය මත පිසින ලද කැඳ. කාලයාගේ ඇවෑමෙන් ජලය ක්රමයෙන් කිරි මගින් ප්රතිස්ථාපනය කළ හැකිය.
- තම්බා හෝ තැම්බූ එළවළු.
- තේ නම්, සීනි කුඩා ප්රමාණයක් සමඟ ශක්තිමත් නොවේ. රෝස මල් සුප් හොද්ද පානය කිරීම ද නිර්දේශ කෙරේ.
- සීනි සහ මී පැණි එකතු නොකර බේක් කළ පලතුරු.
- රති ers ් or ා හෝ උදුන වියලූ ආකාරයෙන් පාන්.
- බිස්කට්.
කුළුබඩු සහ සීනි අවම වශයෙන් තිබිය යුතුය. මේදය, දුම්, බැදපු හා කුළුබඩු සහිත ආහාර තහනම් කර ඇත.ඔබට ඇඹුල් පලතුරු සහ බෙරි මෙන්ම පහත සඳහන් එළවළු - සුදුළූණු, රාබු, රාබු, ළූණු අනුභව කළ නොහැක. රසකැවිලි, චොකලට්, කේක් වැනි රසකැවිලි ද බැහැර කර ඇත. මෙම තහනම් ආහාර වලින් ටිකක් ඔබ අනුභව කළත්, අග්න්යාශය නැවත වැඩි වේ.
එන්සයිම ගැන ටිකක්
කුඩා දරුවන්ට හෝ වැඩිහිටි දරුවන්ට සමතලා වීමේ රෝග ලක්ෂණ ඇත්නම් එන්සයිම ගැනීම තැනින් තැන සිදු නොවේ. ඒවා ආහාර ජීර්ණය වැඩි දියුණු කරන අතර අග්න්යාශයේ ක්රියාකාරිත්වයට පහසුකම් සපයයි.
වර්තමානයේ, ෆාමසියට මෙම .ෂධ විශාල වශයෙන් තිබේ. නමුත් ඔබ මිතුරන්ගේ උපදෙස් මත විශ්වාසය නොතැබිය යුතුය, වෛද්යවරයාට ඇහුම්කන් දී ඔහු නියම කළ drug ෂධය මිලදී ගැනීම වඩා හොඳය. බොහෝ විට විශේෂ experts යන් මෙම medicines ෂධ නියම කරයි:
සෑම ආහාර වේලකම ඔබ එන්සයිම ගත යුතුය. දරුවාට සුවයක් දැනෙන විට, බඩවැල් සමඟ ඇති ගැටළු නිවැරදි කිරීමට හැකි වනු ඇත. මෙම අවස්ථාවේ දී, කිරි නිෂ්පාදන සහ බිෆිඩොම්බැක්ටීරියා අඩංගු විශේෂ medicines ෂධ වන බිෆිඩුම්බැක්ටීරින් හෝ බිෆාසිල් වැනි දෑ උපකාරී වේ. මෙම පියවරයන්ට ස්තූතිවන්ත වන අතර, දරුවා ආහාර ජීර්ණය සාමාන්යකරණය කරනවා පමණක් නොව, අග්න්යාශයේ ප්රමාණයද අඩු කරයි.
දරුවා නිරෝගී නම්, ඔහුගේ වර්ධනය මානසික හා ශාරීරික වශයෙන් දුක් විඳින්නේ නැත. බොහෝ දේ දරුවාගේ පෝෂණය මත රඳා පවතී. ඔහුගේ ආහාර වේලෙහි සෞඛ්ය සම්පන්න ආහාර තිබේ නම් සහ ඔහුගේ දෙමව්පියන් ඔහුගේ දරුවාගේ ආහාර පාලනය කරයි නම්, අග්න්යාශය සමඟ ගැටලු ඇති නොවේ. සංජානනීය ව්යාධි නිසා අවයව දැනටමත් විශාල වී ඇත්නම්, මෙම ගැටළුව විසඳීමට සහාය වන විශේෂ ist යකුගෙන් උපදෙස් ලබා ගැනීම වඩා හොඳය.
මූලික තොරතුරු
ළමුන් හා වැඩිහිටියන් තුළ ඇති අග්න්යාශය ආහාර ජීර්ණ පද්ධතියේ වැදගත්ම ඉන්ද්රිය වන අතර එය උදර කුහරය තුළ ගැඹුරින් පිහිටා ඇත.
විශේෂ experts යන්ට අනුව, අග්න්යාශය පටක වර්ග කිහිපයකින් සමන්විත වන අතර, ව්යුහ විද්යාත්මක පිහිටීමෙහි සුවිශේෂතා නිසා, තරමක් දුෂ්කර ප්රවේශයකින් සංලක්ෂිත වේ. එමනිසා, ස්පන්දනය මගින් මෙම ඉන්ද්රියයේ දැවිල්ල හඳුනාගත නොහැකිය. ඒ අතරම, අල්ට්රා සවුන්ඩ් පරීක්ෂණයේ හෝ චුම්භක අනුනාද රූපයේ ප්රති results ල මත පමණක් එය සමඟ කිසියම් ගැටළුවක් ඇති බව හඳුනාගත හැකිය.
ව්යාජ අනතුරු ඇඟවීම
අග්න්යාශය දරුවෙකු තුළ විශාල වුවහොත් මෙය සැමවිටම බරපතල ව්යාධි විද්යාවක් පෙන්නුම් නොකරන බව විශේෂයෙන් සැලකිල්ලට ගත යුතුය. කාරණය නම්, මෙම ඉන්ද්රියයට වෙනම කොටස් ඇත (නිදසුනක් ලෙස, වලිගය, ශරීරය හෝ හිස), ජීවීන්ට තර්ජනයක් නොවන සංජානන විෂමතාවයක් ඇතුළුව විශේෂිත ජීවියෙකුගේ සුවිශේෂී ප්රතික්රියාව හෝ ලක්ෂණ හේතුවෙන් ඒවායේ මානයන් ප්රමිතියෙන් තොර විය හැකිය. රෝගියා.
අග්න්යාශයේ ශරීරයේ ප්රමාණය හෝ එහි වලිගය වැඩි වීමක් වැනි ව්යාධි තත්වයක් සමහර විට වැරදි ලෙස හඳුනාගත හැකි බව ද සැලකිල්ලට ගත යුතුය. වඩාත් නිවැරදි රෝග විනිශ්චයක් ලබා ගැනීම සඳහා යමෙකු රසායනාගාර පරීක්ෂණයකට පමණක් නොව උපකරණ පරීක්ෂණයකටද භාජනය විය යුතුය.
දරුවෙකුගේ අග්න්යාශය විශාල වේ: හේතු
මෙම අසාමාන්ය සංසිද්ධියට ප්රතිකාර කළ යුත්තේ වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීමෙන් පසුව පමණි. මෙම ව්යාධි විද්යාවේ හේතු හඳුනා ගැනීම ද අවශ්ය වේ.
නූතන වෛද්ය විද්යාව විසින් අවයව විශාල කිරීම වර්ග 2 ක් දනී:
පළමු වර්ගය සමානුපාතික ක්රියාවලියකින් සංලක්ෂිත වන අතර දෙවැන්න - අභ්යන්තර ඉන්ද්රියයේ ඕනෑම එක් කොටසක වැඩි වීමක් නිරීක්ෂණය කෙරේ.
එසේනම් අග්න්යාශය දරුවෙකු තුළ විශාල වන්නේ ඇයි? මේ සඳහා හේතු විවිධාකාර වේ. කෙසේ වෙතත්, ඒවායින් වඩාත් සුලභ වන්නේ:
- ශ්ලේෂ්මල වණ
- උදර කුහරය තුළ පිහිටා ඇති අවයවවල සංවෘත වර්ගවල තුවාල,
- විවිධ විෂ වලට නිරාවරණය වීමේ ප්රති ence ලයක්,
- ස්වයං ප්රතිශක්තිකරණ ක්රියාවලි
- උග්ර හෝ නිදන්ගත දැවිල්ල,
- cystic fibrosis,
- duodenum හි රෝග,
- අග්න්යාශයේ අසාමාන්ය වර්ධනය.
අසමාන ලෙස වැඩි වීමට හේතු
අග්න්යාශයේ හිසෙහි වැඩි වීම, එහි ශරීරය හෝ වලිගය ද සම්පූර්ණයෙන්ම වෙනස් හේතු නිසා සිදුවිය හැකිය. රීතියක් ලෙස, ඒවාට පහත සඳහන් දෑ ඇතුළත් වේ:
- සත්ය හෝ ව්යාජ ගෙඩියක් ඇතිවීම,
- විවිධ සම්භවයක් ඇති පිළිකා (පිළිකුල් සහගත හෝ මාරාන්තික විය හැක),
- අග්න්යාශයේ විවරයක් සහ ආධාරකයක් වර්ධනය කිරීම,
- ග්රන්ථි සම්බන්ධක පටක වල සමහර කොටස් ප්රතිස්ථාපනය කිරීම,
- විර්සුන්ග් නල අවහිර කිරීම.
දරුවෙකු තුළ අග්න්යාශය විශාල වන්නේ ඇයි?
ප්රවීණයන් පවසන්නේ අග්න්යාශය හා සම්බන්ධ ළමා ගැටලු වැඩිහිටියන්ට බලපාන බවයි. ඒ අතරම, මෙම අවයවයේ වැඩි වීමක් සඳහා ඕනෑම වයසක ළදරුවන් පරීක්ෂා කළ යුතුය. මෙයට හේතුව කාලයාගේ ඇවෑමෙන් සහ දරුවෙකු වැඩීමේ ක්රියාවලියේදී ඔහුට කිහිප වතාවක් වැඩීමට හැකි වීමයි. කෙසේ වෙතත්, එවැනි වැඩිවීමක් සෑම විටම සමානුපාතික හා ආරක්ෂිත නොවේ.
අග්න්යාශයේ වර්ධනය සාමාන්යයෙන් පිළිගත් ප්රස්තාර සහ වගු වලට අනුරූප නොවන බව බොහෝ විට සිදු වේ, කෙසේ වෙතත් එය අවට ඇති අනෙකුත් සියලුම අවයව වලට සමානුපාතික වේ.
මුල් ළමාවියේදී අග්න්යාශ ආබාධ පළමු වරට හඳුනාගත් බව පැවසිය නොහැක. මෙම අවස්ථාවේ දී, ඔබ සුදුසු ප්රතිකාරයක් නියම කරන ළමා රෝග විශේෂ consult වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය.
ප්රධාන රෝග ලක්ෂණ
අග්න්යාශයේ දැවිල්ල ප්රතිකාර කරන්නේ කෙසේද සහ කෙසේද? මෙම ව්යාධිජනක තත්වයේ රෝග ලක්ෂණ සහ ප්රතිකාරය එය සිදුවීමට හේතු මත රඳා පවතී.
පුද්ගලයෙකුගේ ලිංගිකත්වය හා වයස කුමක් වුවත්, මෙම ඉන්ද්රියයේ රෝග විවිධාකාරයෙන් සිදුවිය හැකිය. බොහෝ විට එවැනි ව්යාධි තත්වයන් උග්ර වේ. නමුත් සමහර විට රෝග ලක්ෂණ සැඟවී ඇති අතර එයට අමතර අධ්යයන ගණනාවක් ඇතුළත් වේ.
අග්න්යාශයේ දැවිල්ල ඇති වන්නේ කෙසේද? මෙම රෝගයේ රෝග ලක්ෂණ සහ ප්රතිකාර හඳුනාගෙන වෛද්යවරයකු විසින් පමණක් නියම කළ යුතුය. එවැනි ව්යාධි විද්යාව දීප්තිමත් හා වැඩෙන රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ.

සිස්ටික් නියෝප්ලාස්ම් සහ විවිධ පිළිකා සමඟ, යම් කාලයකට පසු රෝග ලක්ෂණ මතු විය හැකිය. එවැනි අවස්ථාවන්හිදී, නිවැරදිව හා ඉක්මණින් රෝග විනිශ්චය කළ හැක්කේ නිශ්චිත රෝග ලක්ෂණ කිහිපයක් නිරීක්ෂණය කිරීමෙන් පමණි.
- නැවත නැවත වමනය, මුඛයේ තිත්තකම පිළිබඳ අප්රසන්න සංවේදනය, ඔක්කාරය, ආහාර රුචිය නොමැති වීම, බෙල්ච් කිරීම,
- උදර කුහරයේ මුදුනේ ස්ථානගත කර පිටුපසට හෝ අතකට ලබා දිය හැකි විවිධ අංශවල වේදනාව (ෙබ්කිං, කැක්කුම),
- කිසිදු අපිරිසිදුකමක් නොමැතිව පාචනය මගින් විදහා දක්වන පුටුව සමඟ ඇති ගැටළු,
- ශරීර උෂ්ණත්වයේ පැනීම.
සංකූලතා
අග්න්යාශයේ වලිගය දරුවෙකු තුළ හෝ මෙම ඉන්ද්රියයේ වෙනත් කොටස්වල විශාල වුවහොත් ඇතිවිය හැකි සංකූලතා මොනවාද? එවැනි ව්යාධිජනක තත්වයක් ඇතිවීමට හේතු මොනවාද යන්න නොසලකා තරමක් භයානක ය. මේ සඳහා හේතුව කුමක්ද? කාරණය වන්නේ අග්න්යාශය වටා වෙනත් අවයව ඇති අතර ඒවා පහසුවෙන් සම්පීඩනයට හේතු වේ. ග්රන්ථියේ හිස සම්බන්ධයෙන් මෙය විශේෂයෙන්ම සත්ය වේ, මන්ද එය කුඩා දරුවෙකුගේ duodenal තුවාල 12 මත දැඩි පීඩනයක් ඇති කළ හැකි විශාල ප්රමාණයයි.
එවැනි අවයව විශාල වීමත් සමඟ රෝගියාට බඩවැල් අවහිරතා ඇති වූ අවස්ථා තිබේ.
රෝග විනිශ්චය ක්රම
ඉහත සඳහන් කළ පරිදි, අග්න්යාශ නාල සහ ඉන්ද්රියම උදර කුහරය තුළ ගැඹුරින් පිහිටා ඇත. එමනිසා, සුළු ගිනි අවුලුවන ක්රියාවලියක් හෝ වෙනත් ව්යාධි විද්යාවක් සමඟ, රෝගියාට දැනීමෙන් රෝගයක් පවතින බව හඳුනාගත නොහැකිය. එකම ව්යතිරේකය වන්නේ අග්න්යාශය විශාල වී ඇති විට එය සාමාන්ය ස්පන්දනයකින් පවා තීරණය වේ.

ඉහත සඳහන් සියල්ලට අදාළව, මෙම ලිපියේ විස්තර කර ඇති සංවර්ධිත රෝග ලක්ෂණ පදනම් කරගෙන මෙම ඉන්ද්රිය සමඟ ගැටලු බොහෝ විට හඳුනාගත හැකි බව අපට ආරක්ෂිතව නිගමනය කළ හැකිය.නමුත් රෝගයේ සායනික සං signs ා සම්පූර්ණයෙන්ම නොමැති නම් කුමක් කළ යුතුද? මෙම අවස්ථාවේ දී, වෛද්යවරුන් නිර්දේශ කරන්නේ උපකරණ පර්යේෂණ ක්රම වෙත යොමුවීමයි. මේවාට අල්ට්රා සවුන්ඩ් සහ එම්ආර්අයි ඇතුළත් වේ.
එවැනි ක්රමවල අධික පිරිවැය තිබියදීත්, අග්න්යාශයේ සැබවින්ම වැඩිවීමක් තිබේද යන්න මෙන්ම මෙම ව්යාධි තත්වයට හේතුද යන්න වහාම තීරණය කිරීමට ඒවා ඔබට ඉඩ සලසයි.
ප්රතිකාර කරන්නේ කෙසේද?
දරුවාට මාසයක් වයසැති නම් එවැනි ව්යාධි විද්යාවකට ප්රතිකාර කළ හැක්කේ කෙසේද? අග්න්යාශය විශාල වී ඇත - ඔබ වහාම ළමා රෝග විශේෂ contact වෛද්යවරයකු හමුවිය යුතුය. ඇත්ත වශයෙන්ම, එවැනි ව්යාධිජනක ක්රියාවලියක් වර්ධනය වීමට සැබෑ හේතුව තීරණය කිරීමට මෙන්ම කුඩා ජීවියෙකුට එහි තර්ජනය හඳුනා ගැනීමට හැකි වන්නේ පළපුරුදු වෛද්යවරයෙකුට පමණි.
ළදරුවන් තුළ අග්න්යාශය විශාල වීම පිළිබඳ එක් එක් සිද්ධිය එහි තනි ප්රතිකාර සඳහා සපයන බව සැලකිල්ලට ගත යුතුය. විශේෂ experts යින්ට අනුව, එවැනි චිකිත්සාව ගතානුගතික හා ක්රියාකාරී විය හැකිය.
ප්රතිකාරයේ පොදු මූලධර්ම ගැන අපි කතා කරන්නේ නම්, ඒවා පහත දැක්වෙන යෝජනා ක්රමයට පැමිණේ:
- හානියට පත් ප්රදේශයට සීතල සම්පීඩනය යෙදීමෙන් අග්න්යාශයේ ඉදිමීම අඩු කිරීම.
- කුළුබඩු සහිත, තෙල් සහිත මෙන්ම බැදපු ආහාර සම්පූර්ණයෙන් බැහැර කිරීම සඳහා දැඩි ආහාර වේලක් අනිවාර්යයෙන් පිළිපැදීම. එසේම, බොහෝ විශේෂ experts යන් තරයේ නිර්දේශ කරන්නේ ඔබ අවම වශයෙන් දින කිහිපයක් ආහාර ගැනීමෙන් වළකින ලෙසයි. සමහර අවස්ථාවල වෛද්යවරු රෝගියාගේ ශරීරයට එන්නත් කිරීම මගින් පෝෂ්ය පදාර්ථ එන්නත් කරති (ඊනියා මාපිය පෝෂණය).

ආහාර ගැනීම
අග්න්යාශයේ විශාල ප්රමාණයේ දරුවන්ට සාමාන්ය හා නිසි පෝෂණයකින් තොරව ප්රතිකාර කිරීම කළ නොහැකිය. රීතියක් ලෙස, එවැනි ව්යාධි විද්යාවක් සමඟ, වෛද්යවරයා විසින් දරුවා සඳහා අංක 5 විශේෂ ආහාර වේලක් නියම කරයි.එය මේද ආහාර සහ අනෙකුත් මේද සංරචක ප්රතික්ෂේප කිරීම සඳහා සපයයි. ඊට ප්රතිවිරුද්ධව, රෝගියා තම ශරීරයට හිතකර බලපෑමක් ඇති කරන ප්රෝටීන් ආහාර ඔහුගේ ආහාර වේලට ඇතුළත් කළ යුතුය.
අංක 5 ආහාර වේලෙහි පහත දැක්වෙන නිෂ්පාදන සම්පූර්ණයෙන් ප්රතික්ෂේප කරන බව ද සැලකිල්ලට ගත යුතුය.
- නැවුම් ඇතුළු ඕනෑම යුෂ වර්ග
- අයිස්ක්රීම්, චොකලට් හෝ ජෑම් ස්වරූපයෙන් රසකැවිලි,
- පලතුරු සහ එළවළු ඒවායේ ස්වාභාවික තත්වයේ (එනම් තාප සැකසුම් කර නැත),
- අධික මේද අන්තර්ගත කිරි නිෂ්පාදන (ක්රීම්, ඇඹුල් ක්රීම්, සම්පූර්ණ කිරි),
- මේද සුප් හොද්ද, කසාය මෙන්ම ඒවායේ පදනම මත පිසින ලද විවිධ කෑම වර්ග.
ලැයිස්තුගත නිෂ්පාදන වෙනුවට, දරුවා ඉදිරිපත් කිරීමට වඩා හොඳය:
- තැම්බූ හෝ ඉස්ටුවක් සහිත එළවළු
- තම්බා හා ඉස්ටුවක් සහිත මස් සහ පිඟන් ඔවුන්ගේ පදනම මත සාදන ලද,
- සීනි ටිකක් සමග කළු තේ,
- මේදයෙන් කුඩා ප්රතිශතයක් සහිත කිරි නිෂ්පාදන,
- බේක් කළ පලතුරු මෙන්ම ඒවා මත පදනම් වූ අතුරුපස,
- සරල ජලයේ පිසින ලද ඕනෑම කැඳක්,
- රති ers ්, ා, වියළි පාන්, බිස්කට් කුකී.

වෙනත් ප්රතිකාර
එක් ආහාර වේලක් පමණක් භාවිතා කිරීම ප්රායෝගික නොවන අවස්ථාවන් ඇති බව විශේෂයෙන් සඳහන් කළ යුතු අතර, එය විවිධ දරුවන්ගේ කණ්ඩායම් සඳහාද අකාර්යක්ෂම වේ (නිදසුනක් වශයෙන්, දරුවාගේ ශරීරයේ නියෝප්ලාස්ටික් ක්රියාවලීන් සමඟ). මෙම රෝග විනිශ්චය සමඟ අග්න්යාශයේ පිළිකා වර්ධනය වීමේ වේගය කෙරෙහි කිසිදු පෝෂණය හෝ දැඩි ආහාර වේලක් බලපාන්නේ නැත. මෙම රෝගයට ප්රතිකාර කළ හැකි එකම ක්රමය වන්නේ බලපෑමට ලක් වූ ප්රදේශය ශල්යකර්මයෙන් ඉවත් කිරීමයි.
උග්ර අග්න්යාශයේ වර්ධනයත් සමඟ ආහාර වේල ද බල රහිත වේ. එවැනි රෝග සමඟ කාලයාගේ ඇවෑමෙන් ළමා රෝග විශේෂ consult වෛද්යවරයකු හමුවීම ඉතා වැදගත් වන අතර ස්වයං ation ෂධවල නිරත නොවීම ඉතා පහසුවෙන් විනාශකාරී ප්රතිවිපාකවලට තුඩු දිය හැකිය.
දැවිල්ල
වැඩිහිටියෙකු හා දරුවෙකු තුළ අග්න්යාශයේ දැවිල්ල ඇතිවීම ඉතා ලාක්ෂණික වේදනා සින්ඩ්රෝමය සමඟ ඇත. වේදනාව සාමාන්යයෙන් ඉඟටිය වන අතර, ඔබ යම් ඉරියව්වක් ගත්තොත් එය පහව යයි. රෝගයේ පා course මාලාවේ උග්ර කාල පරිච්ඡේදයක් ඇති විට, ශරීර උෂ්ණත්වය ඉහළ යා හැකිය. අග්න්යාශයේ දැවිල්ලත් සමඟ එය ප්රමාණයෙන් වැඩි වේ.
ඉහත තත්වය පෙන්නුම් කරන්නේ අග්න්යාශයේ උග්ර ස්වරූපයක් වර්ධනය වීමයි. වේදනාවේ ප්රහාර නැවත නැවත සිදුවුවහොත්, විශේෂ experts යන් සුදුසු රෝග විනිශ්චයක් කරයි - නිදන්ගත අග්න්යාශය. සෑම අවස්ථාවකම ක්ෂණික වෛද්ය ප්රතිකාර සහ ඇඳ විවේකය අවශ්ය වේ. ශල්ය රෝහලකට රෝහල් ගත කිරීම සමහර විට දක්වනු ලැබේ.
අක්මා රෝග ද මෙම ඉන්ද්රියයේ දැවිල්ලට හේතු විය හැකි බව මතක තබා ගැනීම වැදගත්ය. අග්න්යාශය සමඟ යුගලනය වන අක්මාව වැදගත් ආහාර ජීර්ණ අවයවයකි.
දරුවෙකු තුළ අග්න්යාශය වැඩි වීමට හේතු
ප්රමාණය වැඩි කිරීම විය හැක්කේ:
- විසරණය (ඒකාකාර)
- දේශීය (තනි අඩවි වල පටක වැඩීම).
- උදර තුවාල
- ආමාශයේ තුවාලයක්
- ස්වයං ප්රතිශක්තිකරණ රෝග
- උග්ර හෝ නිදන්ගත දැවිල්ල,
- බැහැර කරන නාලය අවහිර කිරීම,
- cystic fibrosis,
- දැඩි මත්පැන්.

දරුවෙකු තුළ විශාල ප්ලීහාව
බොහෝ විට ළමුන් තුළ, විශාල වූ ප්ලීහාවක් අනාවරණය වේ - ස්ප්ලේනොමගලි. එය වම් හයිපොකොන්ඩ්රියම් හි පිහිටා ඇත, වැඩි වුවහොත් එය ස්පන්දනය වේ.
අලුත උපන්, මාස හයක් වයසැති දරුවෙකුගේ හෝ ප්රාථමික පාසල් සිසුවෙකුගේ ස්ප්ලේනොමගලි සෑම විටම ව්යාධිජනක නොවේ: මෙම වයස් කාණ්ඩ සඳහා, 30%, 15% සහ 3% ප්රමාණයේ අපගමනයකට ඉඩ දෙනු ලැබේ. සම්මත ප්රමාණයේ විශේෂ වගු සහ ළමුන්ගේ ඒවායේ වෙනස්කම් තිබේ. ඉන්ද්රියයේ තත්වය තීරණය වන්නේ අල්ට්රා සවුන්ඩ් පරීක්ෂණයෙනි. තක්සේරු කළේ:
- ප්රමාණ
- රෙදි ව්යුහය
- ශරීරයේ මායිම්වල පැහැදිලිකම.
මෙම දර්ශකයන් විෂමතාව හෝ එහි සාමාන්ය තත්වය සනාථ කරයි. ස්ප්ලේනෝමෙගාලි වර්ධනය වී ඇත්තේ මන්දැයි වටහා ගැනීම සඳහා වෛද්ය කොමරොව්ස්කි නිර්දේශ කරන්නේ අවම වශයෙන් එක් දෙමාපියෙකු හෝ ප්ලීහාව විශාල කර ගැනීමට නැඹුරුතාවයක් තිබේ නම් සීටී ස්කෑන් පරීක්ෂණයක් හෝ ජාන පරීක්ෂණයක් සිදු කිරීමට ය. ශරීරයේ රතු රුධිර සෛල නිපදවීමට ප්ලීහාව වගකිව යුතු බැවින් රක්තපාත වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම අවශ්ය වේ.
ප්ලීහාවේ වර්ධනය දරුවාගේ ශරීරයේ අහිතකර බලපෑම් ඇති කරයි - රුධිරයේ වෙනස්කම් තීරණය වේ:
- ළමා ආසාදන ගණනාවක් සමඟ (සරම්ප, රුබෙල්ලා, ඩිප්තෙරියා),
- අලුත උපන් බිළිඳුන් තුළ - පරිවෘත්තීය වර්ධනයේ විවිධ අසාමාන්යතා සහිතව (හිමොක්රොමැටෝසිස්, විල්සන්ගේ රෝගය, අත්යවශ්ය හයිපර්ලිපිඩිමියා - ප්ලීහාවට අමතරව අක්මාවද බලපාන ජානමය රෝගයකි),
- ගෙඩි, පිළිකා, හෘදයාබාධ, වණ, හෙල්මින්තියස් (echinococcus, schistosome), දිලීර ආසාදන ඇතිවීම.
ස්ප්ලේනොමගලි වලට තමන්ගේම රෝග ලක්ෂණ නොමැත, එය වෙනත් රෝගයක ප්රකාශනයකි. නමුත් විශාල ප්ලීහාවකින් සමන්විත ඕනෑම ගිනි අවුලුවන ක්රියාවලියක්, එහි හේතු විද්යාව නොසලකා, පහත දැක්වෙන සායනික සං has ා ඇත:
- වම් හයිපොකොන්ඩ්රියම්හි ප්රාදේශීයකරණය සමඟ දැඩි වේදනාව,
- ඔක්කාරය, වමනය,
- පාචනය
- ඉහළ උෂ්ණත්වය (400C දක්වා).
අග්න්යාශයේ වැඩි වීමක් සමඟ සමාන රෝග ලක්ෂණ දක්නට ලැබෙන හෙයින්, විශේෂ time යා රෝගය වෙන් කොට ප්රමාණවත් ප්රතිකාර නියම කිරීම සඳහා ඔබ කාලෝචිත ආකාරයකින් වෛද්ය උපකාර ලබා ගත යුතුය.
දරුවෙකුට අග්න්යාශය විශාල වන්නේ ඇයි?
විශාල වූ ග්රන්ථි සමඟ ළමා ගැටළු වැඩිහිටියන් අත්විඳින ගැටළු වලට සමානය. ආහාර ජීර්ණ පත්රයේ මෙම අවයවයේ වැඩි වීමක් සඳහා ඕනෑම වයසක දරුවන් හොඳින් පරීක්ෂා කළ යුතුය. කාලයත් සමඟ එය කිහිප වතාවක් වර්ධනය වීමට හැකි නමුත් මෙය සැමවිටම සමානුපාතික නොවනු ඇත යන හේතුව නිසා මෙය අතිශයින්ම අවශ්ය වේ.
අග්න්යාශයේ වර්ධනයට වගු හා ප්රස්තාරවලට අනුරූප විය නොහැකි බව බොහෝ විට සිදු වේ, කෙසේ වෙතත්, ඒ සමඟම, එය අවට ඇති අනෙකුත් අවයව වලට සමානුපාතික වේ. මීට අමතරව, ග්රන්ථියේ සංජානන අක්රමිකතා සහ එහි ප්රමාණය වැඩි වූ මුල් වරට ඔවුන් හඳුනාගත්තේ මුල් ළමාවියේදී බව සැලකිල්ලට ගැනීම වැදගත්ය.
එළවළු සහ හරිතයන්
ධාන්ය වර්ග සහ ධාන්ය වර්ග
රසකැවිලි
මස් නිෂ්පාදන
මාළු සහ මුහුදු ආහාර
යුෂ සහ කොම්පෝට්
නිෂ්පාදනයේ ග්රෑම් 100 කට දත්ත
මුළු අග්න්යාශය හෝ එහි කොටසක් විශාල වන්නේ ඇයි?
සමස්ත කාරණය විය හැක්කේ දරුවාගේ ශරීරය වර්ධනය වීමට පටන් ගැනීම, ඔහු වැඩිපුර ආහාරයට ගැනීම සහ අග්න්යාශයේ වර්ධනය මාංශ පේශි පද්ධතිය තරමක් “අභිබවා යාම” ය. එබැවින් එහි පෙනෙන වැඩි වීම.
දරුවෙකු තුළ අග්න්යාශය විශාල වීමට හේතු මිස තනි කොටස් වලින් නොව පහත පරිදි විය හැකිය.
- උදරයට මොට වූ කම්පනය සහ ග්රන්ථියේ එඩීමා පෙනුම නිසා. නමුත් මෙය උග්ර හා හදිසි රෝග ලක්ෂණයක් වන අතර මෙහි සියල්ල පැහැදිලිය,
- සිස්ටික් ෆයිබ්රෝසිස් ඉදිරියේ. මෙම අවස්ථාවේ දී, නල වල සාමාන්ය ජලාපවහනයට බාධා කරන secret න රහසක් නිකුත් වේ. නමුත් එවැනි රෝග විනිශ්චයක් සාමාන්යයෙන් කුඩා අවධියේදී සිදු කරනු ලැබේ, බොහෝ විට මාතෘ රෝහලක පවා,
- ගිනි අවුලුවන බඩවැල් තුවාල සමඟ (උදාහරණයක් ලෙස, ගැස්ට්රෝඩෝඩෙනයිටිස් සමඟ),
- ස්වයං ප්රතිශක්තිකරණ රෝග සහ මෙම ඉන්ද්රියයේ වර්ධනයේ තනි අසාමාන්යතා සමඟ.
නමුත් අග්න්යාශයේ වලිගය දරුවා තුළ හෝ ඇගේ ශරීරය තුළ විශාල වී ඇති අවස්ථාවකදී, වැඩිහිටියන් මෙන් අග්න්යාශයේ නාල වල ගලක් සෑදීම, ගෙඩියක් ඇතිවීම වැනි හේතු විය හැකිය. සමහර අවස්ථාවලදී, නමුත් ඉතා කලාතුරකින්, මෙම ලකුණ ගෙඩියක් සෑදීම ගැන කතා කිරීම පිළිස්සෙනු ඇත, එබැවින් ඔබ පරීක්ෂණය දිගටම කරගෙන යා යුතුය.
එසේ වුවද, අනුමාන කිරීම කුමක් වුවත්, සායනික ප්රකාශනයන් කෙරෙහි යමෙකු අවධානය යොමු කළ යුතුය. රෝග ලක්ෂණ ඇත්නම්, එවිට ඔවුන්ට ග්රන්ථියේ විවිධ ව්යාධි ක්රියාවලීන් දැක්විය හැකිය.
අග්න්යාශය විශාල කිරීමේ රෝග ලක්ෂණ

ළමුන් තුළ අග්න්යාශය විශාල වීම හේතු වේ
එවැනි "විශාල වූ ග්රන්ථියක රෝග ලක්ෂණයක්" නොමැති බව වටහා ගත යුතුය. අවයව විශාල වීම විවිධ “ගැටළු” සමඟ ඇති විය හැක, නිදසුනක් ලෙස, ශෝථය, දැවිල්ල, ඉෂ්මීමියාව, තරබාරුකම. ඉතින්, දරුවෙකු තුළ අග්න්යාශයේ අධි රුධිර පීඩනයට හේතු විය හැකි රෝග ලක්ෂණ:
- මුඛයේ තිත්තකම. උණ්ඩ ස්රාවය කිරීමේ ආබාධයක්, විය හැකි duodenogastric reflux, එනම් ආමාශය තුළට කෝපය පල කලේය. මෙම අවස්ථාවේ දී, අග්න්යාශයට කෝපය පල කලේය හානිකර බලපෑම ග්රන්ථිය වැඩි කිරීමට හේතු වේ.
- බෙල්චින් කිරීම, උදරයේ බර, රළුබව සහ ඉදිමීම, සමතලා වීම. මේවා ඉහළ අතීසාරයෙහි රෝග ලක්ෂණ වේ. අග්න්යාශය ඔවුන්ගේ හේතුව විය හැකිය. එවැනි අවස්ථාවකදී, බඩවැල්වල චලනය යහපත් නම් සහ එන්සයිම ක්රියාකාරිත්වය සාමාන්ය නම්, ජීර්ණය වූ ආහාර රුධිරයට අවශෝෂණය වේ. එන්සයිම වල ක්රියාකාරිත්වය අඩු නම් ආහාර සම්පූර්ණයෙන්ම ජීර්ණය නොවන අතර බඩවැල්වල පැසවීමට පටන් ගනී. මෙහි ප්රති As ලයක් වශයෙන්, වැඩි වායුවක් සෑදීම හා සම්බන්ධ අප්රසන්න රෝග ලක්ෂණ දක්නට ලැබේ.
- අස්ථායි පුටුව. එය පෙන්නුම් කරන්නේ අක්රමිකතාවයේ ප්රති developed ලයක් ලෙස වර්ධනය වූ ඩිස්බියෝසිස්, එනම් ප්රමාණවත් අවශෝෂණය නොවේ. එහි ප්රති As ලයක් ලෙස, ජීර්ණය නොකළ ප්රෝටීන විශාල ප්රමාණයක් බඩවැල් තුළට මස් තන්තු, ජීර්ණය නොකළ මේදය ලෙස ඇතුල් වූ අතර එය බඩවැල් බිත්තිය කුපිත කිරීමට පටන් ගෙන පාචනය ඇති කළේය.
- එපිගාස්ට්රික් වේදනාව මෙන්ම ඉඟටිය වැනි වේදනාව. ඒවා එන්සයිම ස්වයංක්රීයව පෙන්නුම් කරන අතර වරින් වර උග්රවීම හා සමනය කිරීම සමඟ නිදන්ගත අග්න්යාශයේ ඇති විය හැකි ක්රියාමාර්ගය ගැන කතා කරයි.
උල්ලං lations නයන් ඇති බව විභාගයෙන් පෙන්නුම් කළහොත් කුමක් කළ යුතුද? සැලකිය යුත්තේ කුමක්ද?
විශාල කළ අග්න්යාශයට ප්රතිකාර කිරීම
දරුවෙකුට අග්න්යාශය විශාල වුවහොත් කුමක් කළ යුතුද? හේතුවක් සොයන්න. සිස්ටික් ෆයිබ්රෝසිස්, සංජානන විෂමතා සහ ගෙඩි වැනි දුර්ලභ හේතූන් පමණක් අපි අතහැර දමා, “පාසැල් දරුවන්ගේ නිදන්ගත අග්න්යාශය” ගැන කතා කරමු. එය සෞඛ්ය සම්පන්න, ගෙදර හැදූ ආහාර වලින් කිරි වැරූ සහ “කෑලි” අනුභව කිරීමට මාරු වන දරුවන් එනතුරු බලා සිටී.
අග්න්යාශයේ ප්රතිකාර සඳහා පදනම වන අතර ඒ සමඟම අග්න්යාශයේ වැඩි වීම ආහාර වේ.
විශාල කළ අග්න්යාශය සඳහා පෝෂණය
මෙම වැඩිවීම හඳුනාගත් වහාම දරුවෙකු තුළ අග්න්යාශය විශාල වූ ආහාරයක් නියම කළ හැකිය: සෑම දෙයක්ම සාමාන්ය දෙයක් වුවද, කාංසාව අනවශ්ය යැයි හැරුණත්, කෙසේ වෙතත්, තාවකාලික විවේකය ආහාර ජීර්ණ අවයව වලට ප්රයෝජනවත් වේ. දරුවෙකු තුළ අග්න්යාශය විශාල වීමෙන් විවේකයක් ලැබෙනු ඇති අතර පෝෂණය ආහාර ජීර්ණය වැඩි දියුණු කිරීමට උපකාරී වේ. දරුවෙකු තුළ අග්න්යාශයේ අධි රුධිර පීඩනය සඳහා චිකිත්සක පෝෂණ මූලධර්ම:
- කුඩා කොටස්වල භාගික හා නිරන්තර ආහාර,
- ආහාර දිරවීමට හානි කරන සෑම දෙයක්ම හැරුණු විට: හැම්බර්ගර්, කුළුබඩු සහිත කුකුළු මස් පියාපත් “රොස්ටික්”, “හොට් ඩෝග්”, “කෝලා”, විශේෂයෙන් මේද හා උණුසුම් ෆ්රෙන්ච් ෆ්රයිස් පසු සීතල,
- මේදය, දුම්, කුළුබඩු, බැදපු, ප්රතික්ෂේප කිරීම
- ටින් කළ ආහාර, ගෙදර හැදූ අච්චාරු සහ අච්චාරු තහනම් කිරීම,
- උණුසුම් කුළුබඩුවක් සහ සෝස් ප්රතික්ෂේප කිරීම, මෙයොනීස්, සෝයා සෝස් සීමා කිරීම,
- මේද, පොහොසත් මාළු, බිම්මල් සහ කුකුල් මස් සුප් හොද්ද සහ සුප් නිර්දේශ නොකරයි.
ළමුන් සඳහා පහත සඳහන් ආහාර අවසර දෙනු ලැබේ:
- ධාන්ය වර්ග, ධාන්ය වර්ග, පැස්ටා,
- මේද නොවන ලැක්ටික් ආහාර, කැස්ඩරෝල්,
- එළවළු සුප් සහ ප්රධාන කෑම, අතුරු කෑම,
- පැණිරස සෝස් සහ කිරි සෝස්,
- අඩු මේද මාළු සහ මස් (කුකුල් මස්, තුර්කිය මස්),
- මස් සහ මාළු කෑම වඩාත් සුදුසු වන්නේ තම්බා හෝ ද්විත්ව බොයිලේරු තුළ පිසින ලද,
- ඉඩ දී ඇති ජෙලි, තේ, දුර්වල කෝපි, ගෑස් නොමැතිව ඛනිජ ජලය,
- ඉතා ඇඹුල් හැර පලතුරු සහ බෙරි.
මෙය වේදනාකාරී ආහාරයක් නොව සෞඛ්ය සම්පන්න පුද්ගලයෙකුගේ ප්රභූ ආහාරයක් සහ නිරෝගී ශරීරයක් තුළ නිරෝගී මනසක් ඇති බව ඔබේ දරුවාට ඒත්තු ගැන්විය හැකි අවස්ථාවකදී මෙය අග්න්යාශයික ගැටලුවක් විසඳීමේ විශාල ඉදිරි පියවරක් පමණක් නොවේ , නමුත් පොදුවේ ගත් කල, අනාගත සෞඛ්යය සඳහා විශාල පියවරක්.
එන්සයිම ගැන
ආහාරයට අමතරව, සමතලා වීමේ රෝග ලක්ෂණ, අස්ථායී මළපහ, ළමා රෝග විශේෂ consult වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම සහ ආහාර දිරවීමට පහසුකම් සපයන ළමා එන්සයිම සකස් කිරීම ප්රයෝජනවත් වන අතර අග්න්යාශයට වැඩ සමඟ සාර්ථකව කටයුතු කිරීමට උපකාරී වේ. ඒවායින් බොහොමයක් ඇති අතර, ඔබට සෑම රසයක් සඳහාම මෙවලමක් තෝරා ගත හැකිය. වඩාත්ම effective ලදායී වන්නේ: “ක්රියොන්”, “ෆෙස්ටල්”, “එන්සිස්ටල්”, “පැන්ක්රයිටින්-ෆෝටේ”, “පැන්සිනෝම්”.
සෑම ආහාර වේලකම ඔබ මෙම drugs ෂධ ගත යුතුය. යහපැවැත්ම වැඩිදියුණු වන අවස්ථාවකදී ඔබට ඩිස්බියෝසිස් නිවැරදි කිරීම සිදු කළ හැකිය. දරුවාට ස්වභාවික ඇඹුල් කිරි දීසි ලබා දිය හැකි අතර බිෆිඩොබැක්ටීරියා අඩංගු සූදානම: “බිෆාසිල්”, “බිෆිඩුම්බැක්ටරින්”
මෙම සරල පියවර මගින් අප්රසන්න රෝග ලක්ෂණ සමඟ සාර්ථකව කටයුතු කිරීමට පමණක් නොව, ටික වේලාවකට පසු අග්න්යාශයේ ප්රමාණය අඩුවීමටද උපකාරී වේ. ආහාර ජීර්ණය වැඩි දියුණු වනු ඇත, නින්ද සහ මතකය සාමාන්ය තත්වයට පත්වේ. ඇත්තෙන්ම, ඔවුන් පවසන්නේ “අපි පෙර දින කෑ දේවලින් සමන්විත” බවයි. එබැවින් අපි සම්පූර්ණ හා සෞඛ්ය සම්පන්න “ගොඩනැගිලි ද්රව්යයකින්” පමණක් සමන්විත වෙමු. ඔබේ දරුවා වැඩෙන විට බොහෝ ජීවිත අභියෝගයන්ට මුහුණ දීමට මෙය උපකාරී වේ.
ග්රන්ථි ලක්ෂණ
අග්න්යාශය උදරයේ පිටුපස හා පහළින් පිහිටා ඇත්තේ අන්තිම උරස් දෙකේ මට්ටමේ ය - පළමු ලුම්බිම් කශේරුකා කිහිපයක්. වැඩිහිටියෙකුගේ එහි මානයන් දිග සෙන්ටිමීටර 15-22 ක් හා පළල සෙන්ටිමීටර 2-3 ක් පමණ වේ. ඉන්ද්රියයක ස්කන්ධය ග්රෑම් 70-80 කි.එය වයස අවුරුදු 55 සහ ඊට වැඩි වන විට එහි ප්රමාණය හා බර සාමාන්යයෙන් අඩු වීමට පටන් ගනී. ඇගේ ග්රන්ථි පටක ක්රමයෙන් සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය වේ.
අලුත උපන් බිළිඳුන් තුළ අග්න්යාශයේ බර ග්රෑම් 3 ක් පමණ වන අතර එහි දිග සෙන්ටිමීටර 3-6 කි. අවුරුදු 5 ක් දක්වා ඉන්ද්රිය ඉතා වේගයෙන් වර්ධනය වන අතර එය ග්රෑම් 20 ක ලකුණකට ළඟා වේ. පසුව එහි වර්ධනය මන්දගාමී වන අතර අවුරුදු 10-12 වන විට එහි බර සාමාන්යයෙන් ළඟා වේ 30 ග්රෑම්
අවවාදයයි! දරුවෙකුට හෝ වැඩිහිටියෙකුට අග්න්යාශය දැනිය නොහැකි අතර එහි ප්රමාණය තක්සේරු කළ නොහැකිය. අල්ට්රා සවුන්ඩ්, ගණනය කළ ටොමොග්රැෆි සහ චුම්භක අනුනාද රූප, සින්ටිග්රැෆි.
එවැනි අධ්යයනයන් සිදුකරන වෛද්යවරුන්ට රෝග විනිශ්චය කිරීමට අයිතියක් නැත, ඔවුන්ට ලිවිය හැක්කේ නිගමනයකට පමණි: "අග්න්යාශය විශාල වීම." මෙයින් අදහස් කරන්නේ කුමක්ද, තත්වය වෙනස් කරන්නේ කෙසේද යන්න ආමාශ ආන්ත්ර විද්යා ologist යා විසින් තනි තනිව තීරණය කරනු ලැබේ.
ග්රන්ථි ප්රමාණය වැඩි වීමෙන් අදහස් කරන්නේ කුමක්ද?
අග්න්යාශයට ව්යුහයක් ඇති අතර එය ප්රධාන හේතු දෙකක් නිසා ප්රමාණය වැඩි කිරීමට ඉඩ සලසයි:
- සාමාන්ය හෝ දේශීය ගිනි අවුලුවන ක්රියාවලියක වර්ධනයත් සමඟ (එය සෑම විටම ශෝථය සමඟ ඇති වේ),
- එහි ප්රමාණවත් නොවන ක්රියාකාරිත්වයට වන්දි ගෙවීමේ උත්සාහයක් ලෙස.
වැඩිහිටියෙකු තුළ සම්පූර්ණයෙන්ම විශාල වූ අග්න්යාශය උග්ර අවධියේදී, අඩු වාර ගණනක් උග්ර අවධියේදී නිදන්ගත අග්න්යාශයේ දක්නට ලැබේ. මෙම තත්වයන්ට හේතු පහත පරිදි වේ:

- මල බද්ධයේ ගල් අවහිර වීම,
- cystic fibrosis,
- මත්පැන් අනිසි භාවිතය
- උදර තුවාල
- බෝවන රෝග: ශ්ලේෂ්මල, උණ, බඩවැල් ආසාදනය, හෙපටයිටිස්, ඕනෑම සෙප්ටික් ක්රියාවලිය,
- අග්න්යාශයේ හා එහි නාල වල වර්ධනයේ විෂමතාවයක්: වළලුකර හෝ අශ්වාරෝහක හැඩැති අග්න්යාශය, බැහැර කරන නාල වල අවහිරතා,
- අධි රුධිර කැල්සියම්
- සමහර taking ෂධ ගැනීම
- අග්න්යාශයේ බැහැර කරන නාලය විවෘත වන ඩුවොඩිනම් පැපිලෙහි පිහිටා ඇති මාංශ පේශියක් වන ඔඩී හි ස්පින්ක්ටර්ගේ ස්පේසමය සමඟ ඇති ද්විමය පත්රිකාවේ ඩිස්කිනේෂියා,
- ස්වයං ප්රතිශක්තිකරණ ක්රියාවලි
- අග්න්යාශයේ නාලය විවෘත වන එහි විශාල පැපිලාව දක්වා විහිදෙන duodenum වල දැවිල්ල,
- පෙප්ටික් තුවාලයක්
- අග්න්යාශයේ විර්සුන්ග් නලයට duodenum හි අන්තර්ගතය විසි කිරීම,
- අග්න්යාශයට රුධිර සැපයුම උල්ලං violation නය කිරීම, එය සපයන යාත්රා වල ධමනි ස්රාවය වීම නිසා හෝ ශල්යකර්මයේදී ඔවුන් අහම්බෙන් ඇඳීම නිසා හෝ උදර කුහරය තුළ වර්ධනය වන ගෙඩියක් සමඟ මිරිකීමෙන්.
දේශීය අග්න්යාශය විශාල වීම
උග්ර හෝ නිදන්ගත අග්න්යාශය සෑම විටම සමස්ත ග්රන්ථියේ ප්රමාණයෙහි වෙනස්වීම් සමඟ සම්බන්ධ නොවේ: බොහෝ විට සිදුවන්නේ එම ක්රියාවලිය එහි හිස, ශරීරය හෝ වලිගය තුළ වඩාත් ක්රියාකාරී වන අතර එමඟින් ඔවුන්ගේ දේශීය වැඩිවීමට හේතු වේ. නමුත් එහි සමහර ව්යුහාත්මක කොටසෙහි සාමාන්ය ප්රමාණයට වඩා විශාල බව උපකරණ අධ්යයනයන් විස්තර කරන වෙනත් ප්රාන්ත තිබේ.
ප්රයෝජනවත් ලිපියක්? සබැඳිය බෙදා ගන්න
එබැවින්, අග්න්යාශයේ වලිගය විශාල කර ගත හැකිය:
- උග්ර අග්න්යාශයේ ප්රති come ලය තුළ ග්රන්ථියේ ව්යාජ සෛල වර්ධනය වීම. ව්යාජ සෛලයක් වඳ දියරයෙන් පිරුණු අඩවියක් ලෙස හැඳින්වෙන අතර, එහි බිත්ති සෑදී ඇත්තේ තුනී සේරස් පටලයකින් නොව (ගෙඩියක් වැනි), නමුත් ග්රන්ථි පටක මගින් ය.
- අග්න්යාශයික විවරය - කැප්සියුලයකින් වට වූ පටක අධීක්ෂණය කරන ස්ථානයක්,
- ඉන්ද්රියයක cystic adenoma - ග්රන්ථි පටක වලින් වර්ධනය වන පිළිකාවක්,
- මාරාන්තික පිළිකා, ප්රමාණයෙන් විශාල හෝ දිරාපත්වීම හෝ රක්තපාත සමග දේශීය ශෝථයට හේතු වේ.
- ග්රන්ථියේ සිරුරේ ප්රදේශයෙහි විර්සුන්ග් නලයේ ගල්.
අග්න්යාශයේ හිස විශාල වීමට හේතු:
- මෙම ව්යුහාත්මක ක්ෂේත්රයේ ව්යාජ-ගෙඩියක්,
- ග්රන්ථියේ හිසෙහි විවරයක්,
- පාරදෘශ්ය හෝ මාරාන්තික පිළිකාවක්,
- cystic adenoma,
- duodenitis හි කුඩා පැපිලියා දැවිල්ල සමඟ duodenitis, එහිදී ග්රන්ථියේ හිසෙහි අතිරේක බැහැර කිරීමේ නලයක් විවෘත වේ
- අග්න්යාශයේ ස්රාවය එහි path ජු මාර්ගයෙන් ඉවත් කළ නොහැකි එහි ප්රති du ලයක් ලෙස duodenum හි කුඩා පැපිලාවේ ගෙඩියක්,
- අන්ත්රයෙහි කුඩා පැපිලියාගේ කැළල,
- ගල්, ග්රන්ථියේ අතිරේක බැහැර කිරීමේ නාලය අවහිර කිරීම.
විශාල කළ අග්න්යාශයට ප්රතිකාර කරන්නේ කෙසේද?
අග්න්යාශය විශාල වී ඇති බව විස්තර කරන උපකරණ අධ්යයනයක නිගමනය ලබා ගන්නේ නම්, මා කුමක් කළ යුතුද? ආමාශ ආන්ත්ර විද්යා ologist යෙකු විසින් පරීක්ෂා කිරීම අවශ්ය වේ. පුද්ගලයෙකුට උපදෙස් දීම සඳහා කුමන අමතර අධ්යයන නියම කළ යුතුද යන්න තීරණය කරන්නේ මෙම විශේෂ ist යා විසිනි.
උපදෙස්! වෛද්යවරයෙකු හමුවීමට පෙර, ඔබ පියවර ගත යුතුය:
- සුළු වශයෙන් වුවද මත්පැන් පානය නොකරන්න,
- කුළුබඩු සහිත, දුම් හා මේද ආහාර සම්පූර්ණයෙන්ම ඉවත් කරන්න,
- උදරය උණුසුම් නොකරන්න.
අග්න්යාශය විශාල කිරීම සඳහා වන ප්රතිකාර ක්රම වෛද්යවරයා විසින් හඳුනාගෙන ඇති මෙම තත්වයට හේතු මත රඳා පවතී.
- උග්ර අග්න්යාශයේ හෝ විවරයකදී, ශල්ය වෛද්ය දෙපාර්තමේන්තුවේ හදිසි රෝහල්ගත කිරීමක් අවශ්ය වන අතර එහිදී ගතානුගතික හෝ ශල්ය වෛද්ය ප්රතිකාර සිදු කරනු ලැබේ.
- ව්යාජ සෛල සෑදී ඇති තත්වය ශල්ය වෛද්යවරයකු විසින් පරීක්ෂා කිරීම අවශ්ය වේ. ව්යාධි ප්රදේශය ඉවත් කළ යුතුද නැද්ද යන්න විශේෂ ist යා විසින් තීරණය කරනු ඇත.
- පිළිකා රෝග විශේෂ the වෛද්යවරයකු පිළිකාමය ක්රියාවලියට ප්රතිකාර කිරීම පිළිබඳව කටයුතු කරනු ඇත.
- නිදන්ගත අග්න්යාශයේ චිකිත්සාව චිකිත්සක හෝ විශේෂිත දෙපාර්තමේන්තුවේ ආමාශ ආන්ත්ර විද්යා ologist යෙකු විසින් සිදු කරනු ලැබේ. පසුකාලීනව ආහාර හා ප්රතිකාර නිවැරදිව නිරීක්ෂණය කිරීම හා නිවැරදි කිරීම දේශීය චිකිත්සකයා විසින් සිදු කරනු ලැබේ. නිදන්ගත දැවිල්ල ඇති වන්නේ ගල් සෑදීම හෝ බැහැර කරන නාල වල පටු වීම නිසා නම් අවම ආක්රමණශීලී එන්ඩොස්කොපික් සැත්කම් සිදු කළ හැකිය.
- ග්රන්ථිය විශාල වීම දියවැඩියා රෝගයේ වර්ධනයට සමගාමීව නම්, පුද්ගලයා වෛද්ය පරීක්ෂා සඳහා අන්තරාසර්ග විද්යා ologist යා වෙත ගොස් සීනි අඩු කරන drugs ෂධ තෝරාගෙන පෝෂණ සැලැස්ම හා තන්ත්රය නිවැරදි කරයි.
දරුවෙකු තුළ අග්න්යාශය විශාල වන්නේ ඇයි? මෙම ව්යාධිජනක තත්වයට හේතු පහත දැක්වේ. මෙම රෝගයේ රෝග ලක්ෂණ සහ එහි ප්රතිකාර ක්රම පිළිබඳවද අපි සොයා බලමු.
දරුවන් තුළ එය සිදුවන්නේ ඇයි?

ආහාර දළ වශයෙන් උල්ලං violation නය කිරීම - අග්න්යාශයේ රෝගයට හේතුව
ළමා කාලයේ දී අග්න්යාශයේ පිළිකා ඇතිවීමට හේතුව අග්න්යාශය මගින් ස්රාවය වන එන්සයිමවල negative ණාත්මක බලපෑමයි. එය සක්රිය වූ විට ස්වයං ජීර්ණය කිරීමේ ක්රියාවලිය සිදු කරයි.
මෙම අවස්ථාවේ දී, පටක, රුධිර නාල සහ ඉන්ද්රියයේ නාල ද දැවිල්ල වර්ධනය වීමත් සමඟ හානි වන අතර හානිකර ද්රව්ය සමඟ එන්සයිම සංසරණ පද්ධතියට දැමීම ශරීරයේ සාමාන්ය මත්පැන් වලට හේතු වන අතර අනෙකුත් වැදගත් අවයව වලට හානි කරයි.
රෝගය ඇතිවීමේ ප්රභවයන් වන්නේ:
- අග්න්යාශයේ ස්රාවය නුසුදුසු ලෙස ගලා යාම,
- මොට උදර තුවාල
- හෙල්මින්තියසිස්,
- මාංශ පේශි දුර්වල වීම,
- අන්තරාසර්ග ආබාධ (දියවැඩියා රෝගය, තරබාරුකම),
- උග්ර බෝවෙන රෝග වලින් පසු සංකූලතා,
- ආමාශ ආන්ත්රයික රෝග
- අග්න්යාශ පිළිකාව.
ඊට අමතරව, ඉන්ද්රිය එන්සයිම සක්රීය කිරීම බොහෝ විට සිදුවන්නේ දරුවාගේ පෝෂ්යදායි ආහාරයේ ලක්ෂණ නිසාය. මේවාට ඇතුළත් වන්නේ:
- අධික ලෙස ආහාර ගැනීම, විශේෂයෙන් මේද ආහාර අනිසි ලෙස භාවිතා කිරීම,
- ආහාර අනුභව නොකිරීම,
- විවිධ වර්ගයේ ක්ෂණික ආහාර, කාබනීකෘත බීම, රති ers ්, ා, චිප්ස්, කුළුබඩු සහිත කෑම වර්ග මෙනුවේ භාවිතය.
එසේම, ළමුන් තුළ අග්න්යාශයේ දැවිල්ල වර්ධනය වීමේ වැරදිකරුවන් ප්රබල විෂ සහිත බලපෑමක් බවට පත්වේ, ඇතැම් ආහාරවල අසාත්මිකතා, ations ෂධ.
රෝග වර්ග
ළමුන්ගේ අග්න්යාශය රෝගය භයානක රෝගයකි
ළමා අග්න්යාශයේ ක්රියාකාරිත්වය උග්ර හා නිදන්ගත විය හැකිය. උග්ර ගිනි අවුලුවන ක්රියාවලියේදී අග්න්යාශයේ ශෝථය ඇතිවේ. රෝගයේ දරුණු ස්වරූපයක් රක්තපාත සමග අවයවයේ ඕනෑම කොටසක දේශීය පටක නෙරෝසිස් ඇතිවිය හැක.
අග්න්යාශයේ පිළිකා ව්යාධි ආබාධ මත පදනම්ව වර්ග වලට බෙදා ඇත:
- උග්ර ශෝථය
- රක්තපාත
- purulent
- මේද අග්න්යාශයික නෙරෝසිස්.
රෝගයේ නිදන්ගත පා course මාලාව පෙන්නුම් කරන්නේ ගිනි අවුලුවන ක්රියාවලියේ මාස 5 කට වඩා වැඩි කාලයක්. අග්න්යාශයේ ප්රගතිශීලී ස්වභාවය සනාල ස්ක්ලෙරෝසිස්, අග්න්යාශයේ පටක වල තවදුරටත් ක්ෂය වීමත් සමඟ ෆයිබ්රෝසිස් සෑදීම මෙන්ම එහි ක්රියාකාරිත්වයේ negative ණාත්මක වෙනස්කම් ද ඇතුළත් වේ.
ළමා කාලයේ දී රෝගයේ පා course මාලාවේ උග්ර ස්වරූපය අතිශයින් දුර්ලභ ය. පාසල් දරුවන් තුළ, රෝගයේ වඩාත් සුලභ නිදන්ගත ස්වරූපය ගුප්ත හෝ පුනරාවර්තන ස්වරූපයෙන් පවතී.
ගුප්ත අග්න්යාශයේ පිළිකා සඳහා, ආවේනික සායනික බරපතලකමක් නොමැත.
එහි මූලාරම්භයේ ස්වභාවය අනුව, රෝගය වර්ග වලට බෙදා ඇත:
- ප්රාථමික
- ප්රතික්රියාශීලී (ද්විතීයික)
- ජානමය (ස්වයංක්රීය අධිපති උරුමය).
අග්න්යාශයේ වර්ධනයට හේතු වූ යටින් පවතින රෝගයට නිවැරදි ප්රතිකාරය නිවැරදිව සිදු කළ හොත්, රෝගය අත්හිටුවිය හැකිය, එසේ නොමැති නම් එය එහි සැබෑ ස්වරූපය දක්වා වර්ධනය වීමේ අවදානමක් ඇත.
ළමුන් සඳහා ආහාර ගැනීම

නිසි පෝෂණය - සපුලිවනියා වැළැක්වීම
අග්න්යාශයේ රෝගයේ උග්ර සං signs ා ඇති වුවහොත්, දරුවා වහාම වෛද්ය මධ්යස්ථානයක රෝහල් ගත කරනු ලැබේ.
ප්රකෘතිමත් වීමේ ක්රියාවලියේ ධනාත්මක ප්රති results ල ලබා ගැනීම සඳහා වැදගත් කොන්දේසියක් වන්නේ විශේෂ ආහාර වේලක් පිළිපැදීමයි, එයින් අදහස් කරන්නේ රෝගයේ පළමු දින තුළ ආහාර ගැනීම සම්පූර්ණයෙන් බැහැර කිරීමයි.
පෝෂණය සිදු කරනු ලබන්නේ අවශ්ය drug ෂධ විසඳුම් අභ්යන්තරිකව පාලනය කිරීමේ ක්රමයෙනි. ප්රහාරය ආරම්භයේ සිට දෙවන දින තුළ වමනය නැවැත්වූ විට, කුඩා මාත්රාවක් භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ, තම්බා ගත් වේලාවට 1-2 කට වඩා වැඩි නොවිය යුතුය. එසේම වායුවකින් තොරව ක්ෂාරීය ඛනිජ ජලය, දුර්වල රෝසෙප් මුදල් සම්භාරයක් වියදම් කිරීම.
තාප ස්වරූපයෙන් ගත් මුළු ද්රව ප්රමාණය මිලි ලීටර් 300 ඉක්මවීම නුසුදුසු ය. තෙවන දිනයේදී, පහත සඳහන් කෑම වර්ග අසනීප දරුවෙකුගේ මෙනුවට ඇතුළු වීමට අවසර ඇත:
- සමාන මාත්රාවලින් ජලය සමග කිරි වලින් සාදන ලද කැඳ,
- තැම්බූ ඔම්ලට්,
- පොඩි කළ අර්තාපල් දියර ස්වරූපයෙන්,
- වට්ටක්කා, zucchini වැනි තම්බා පොඩි කළ එළවළු
- දුර්ලභ ජෙලි
- තරමක් සාන්ද්රිත වියළි පලතුරු කොම්පෝට්.
දරුවාගේ සාමාන්ය යහපැවැත්ම සමඟ එළවළු සුප් හොද්දක මස් සුප් හොද්දකින් තොරව මෙනු සුප් එකට එකතු කිරීමට ඉඩ දෙනු ලැබේ.
සතියකට පසු, එය පරිභෝජනයට අවසර ඇත:
- මේදය රහිත නැවුම් කෙෆීර් සහ ගෘහ චීස්,
- එළවළු භාජන
- මාළු
- බේක් කළ මිහිරි ඇපල්.
අවසර ලත් ආහාර වේලෙහි ලුණු, සීනි අඩංගු නොවිය යුතු අතර ඒවා උණුසුම්ව ගනු ලැබේ. ආහාර පිසීමට තවමත් ඉවුම් පිහුම්, ඉස්ටුවක් සහ ෙබ්කිං ක්රම භාවිතා කිරීම අවශ්ය වුවද මාසයක් පුරා දරුවන්ගේ ආහාර ක්රමයෙන් පුළුල් කළ හැකිය. ඒ අතරම, ඇතුළත් කිරීම සඳහා ආහාර සහ පිඟන් නිර්දේශ කරනු ලැබේ:
- චීස්
- මාළු
- නැවුම් කිරි නිෂ්පාදන,
- කෙට්ටු මස්
- වට්ටක්කා
- ගෘහ චීස් කැස්ඩ්රෝල්,
- මෘදු තම්බා බිත්තර
- කැරට්
- පුඩිං
- පැස්ටා
- බ්රොකොලි
- ඊයේ සුදු පාන්
- බීට්
- දුර්වල තේ.
සකස් කළ කැඳ හෝ පැස්ටා කෑමක් තුළ, ඔබට බටර් කුඩා කැබැල්ලක් දැමිය හැකි අතර, පොඩි කළ අර්තාපල් 1 තේ හැදි නොඅඩු ප්රමාණයකට ඇඹුල් ක්රීම් එක් කරන්න. හැදි, හෝ සූරියකාන්ත තෙල් පැය 1 ක් පමණ. හැඳි. කොම්පෝට් සහ ජෙලි සඳහා සීනි ආදේශක නිර්දේශ කෙරේ.
අග්න්යාශය සමඟ ඔබට කන්නේ මොනවාද, සහ වීඩියෝවෙන් පැහැදිලි කළ නොහැකි දේ:
රෝගය සමනය වන කාලය තුළ දරුවාගේ පෝෂණ ආහාර වේලක් සන්සුන් වේ
ළදරුවාගේ සෞඛ්යය වැඩි දියුණු කිරීමේ අඛණ්ඩ බලපෑම කරා ළඟා වූ පසු, ඔහුගේ ආහාර මෙනුව ක්රමයෙන් පුළුල් කිරීමට ඉඩ දෙනු ලැබේ. නමුත් වැඩිහිටියන්ට හඳුන්වා දුන් නිෂ්පාදන උකහා ගැනීම කෙරෙහි ශරීරයේ ප්රතික්රියාව නිරීක්ෂණය කළ යුතු අතර අග්න්යාශයේ ක්රියාකාරිත්වයේ සුළු negative ණාත්මක රෝග ලක්ෂණ වලදී ඒවා දරුවන්ගේ ආහාර වේලෙන් ඉවත් කරන්න.
- නැවුම් මිරිකා යුෂ
- සීනි, මී පැණි
- ස්ට්රෝබෙරි
- අන්නාසි
- තරුණ ඉරිඟු
- හරිතයන්
- මිදි
- තක්කාලි
- සුදු ගෝවා
- වම්බටු
- තරුණ මුන් ඇට
- පිපි umbers ් umbers ා
- ජෑම්, ජෑම්
- ඇප්රිකොට් ඇට
- මිහිරි පැඟිරි පලතුරු,
- මාෂ්මෙලෝස්, තුර්කි ප්රමෝදය, පැස්ටල්, මාමලේඩ්,
- මිහිරි චෙරි
- කොමඩු
- රාස්ප්බෙරි
- උගත් පන්තිය
- කළු කරන්ට් ඇතුළු.
මෙම නිෂ්පාදන භාවිතය සෑම දිනකම නොව මධ්යස්ථව සිදු කරනු ලැබේ. ආහාර වේල් අතර පැය 3 සිට 4 දක්වා කාල පරාසයක් තුළ අර්ධ ආහාර වේලක් භාවිතා කළ යුතුය.
දරුවෙකු තුළ අග්න්යාශයේ පිළිකා ඇතිවීමේදී, දිගු කුසගින්නෙන් පෙළීමට ඉඩ නොදේ.
ප්රතික්රියාශීලී අග්න්යාශය
වෛද්යවරයාගේ පරීක්ෂණය - අග්න්යාශයේ රෝග විනිශ්චය සඳහා
ප්රතික්රියාශීලී අග්න්යාශය විශේෂ රෝගයක් වන නිසා එය සෑදී ඇත්තේ අග්න්යාශයේ මිනිස් සිරුරේ අනෙකුත් අවයව වල දැවිල්ලට ප්රතිචාර දැක්වීම හේතුවෙනි.
එහි විශේෂ සංවේදීතාව නිසා එය බොහෝ දරුවන්ට බලපායි. මෙම රෝගය මතුවීමේ වැරදිකරුවන් වන්නේ අධික මේද ආහාර භාවිතා කිරීමයි.
ව්යාධි විද්යාවේ වර්ධනය සමහර අප්රසන්න සං of ා ප්රකාශ කිරීම සමඟ සිදු වේ. මේවාට ඇතුළත් වන්නේ:
- නහය අසල උදරයේ හදිසි දරුණු වේදනාවක්,
- ශරීර උෂ්ණත්වය උපප්රස්ථාර සීමාවන් දක්වා වැඩි වීම, සමහර විට 38 C උෂ්ණත්වමාන ලකුණ කරා ළඟා වීම,
- බඩවැල් ආබාධය
- වමනය
- වියළි උගුර
- ආහාර රුචිය නොමැතිකම
- ඔක්කාරය
- පුපුරා යාම
- සමතලා කිරීම
- අසනීප බවක් දැනේ.
කිසිම අවස්ථාවක ඔබ දරුවෙකු තුළ කරදරකාරී රෝග ලක්ෂණ නොතකා හැරීම හෝ ළදරු මනෝභාවය වැඩි කිරීමට හේතු විය යුතුය. ප්රදාහය පා course මාලාවේ නිදන්ගත ස්වරූපයක් ගත හැකි අතර බරපතල සංකූලතා ගණනාවක් මෙන්ම දියවැඩියාව, අග්න්යාශයික නෙරෝසිස් සහ අභ්යන්තර රුධිර වහනය ඇතුළු සෞඛ්යයට අහිතකර බලපෑම් ඇති කළ හැකිය.
ළමුන්ගේ අග්න්යාශයට ප්රතිකාර සඳහා බැරෑරුම් ප්රවේශයක් අවශ්ය වේ
අග්න්යාශයේ උග්ර ප්රදාහය හෝ නිදන්ගත උග්රවීමක් ඇති ළමුන් සම්බන්ධයෙන් චිකිත්සක ක්රියාමාර්ග ක්රියාත්මක කිරීම වෛද්ය ආයතනයක ස්ථිතික තත්වයන් යටතේ සිදු කෙරේ.
මෙම අවස්ථාවේ දී, පළමුව, දැඩි ඇඳ විවේකයක් ස්ථාපිත කර ඇත. ප්රතිකාර ක්රම දෙකක් භාවිතා කරනු ලැබේ, එය රෝගයේ බරපතලකම මත රඳා පවතී:
ගතානුගතික චිකිත්සක ක්රමයක තේරුම පහත සඳහන් කොන්දේසි සපුරාලීමයි:
- රෝගී ඉන්ද්රියයකට ක්රියාකාරී සන්සුන් භාවය සහතික කිරීම,
- යාන්ත්රික හා රසායනික බලපෑම් වලින් ආහාර ජීර්ණ පද්ධතිය ආරක්ෂා කිරීම,
- රෝගයේ ප්රභවයන් සොයා ගැනීම සහ ඉවත් කිරීම,
- වේදනාකාරී රෝග ලක්ෂණ ඉවත් කිරීම.
ප්රතිකාර අතරතුර, රෝගී දරුවාගේ යහපැවැත්ම මත පදනම්ව, දින 1 සිට 3 දක්වා කාලයක් සඳහා ආහාර විවේකය නියම කරනු ලැබේ.
මෙම කාල පරිච්ෙඡ්දය තුළදී, උණුසුම් ක්ෂාරීය ස්වාභාවික ඛනිජ ජලය කුඩා ප්රමාණයක් නිතර භාවිතා කිරීමට අවසර දෙනු ලැබේ. වඩාත් සුලභ වන්නේ:
බෝර්ජෝමි, නාගුට්ස්කායා, එසෙන්ටුකි.
ඊට අමතරව, විෂබීජ නාශක සහ විශ්ලේෂක drugs ෂධ ආධාරයෙන් ප්රතිකාර භාවිතා කරනු ලැබේ:
තරුණ රෝගීන් තුළ දැඩි වේදනාවක් ඇති අවස්ථාවන්හිදී, ප්රොමෙඩෝල්, ඔම්නොපොන්, ට්රැමඩෝල් වැනි විශේෂ මත්ද්රව්ය නාශක cribed ෂධ නියම කරනු ලැබේ.
ඉන්ට්රාවෙනස් බිංදු භාවිතයෙන් තොරව, පහත සඳහන් දෑ භාවිතා වේ:
- සේලයින් ද්රාවණය
- ග්ලූකෝස්
- රුධිර ප්ලාස්මා
- රින්ගර්ගේ විසඳුම
- ට්රයිසෝල්
- ප්රෝටියේස් අවහිර කරන්නන් (ඇප්රොකල්, කොන්ට්රිකල්, ට්රැසිලෝල්, කොන්ට්රිවන්, ගෝර්ඩොක්ස්).
මෙම ations ෂධ රෝගී දරුවෙකු සඳහා බලශක්ති ප්රභවයක් ලෙස මෙන්ම ශරීරයේ මත්පැන් පානයෙන් මිදීමට ද සපයනු ලැබේ.
දෙමාපිය පරිපාලනයේ ස්වරූපයෙන්, පහත සඳහන් ations ෂධ නියම කරනු ලැබේ:
- ඔක්ට්රියෝටයිඩ්, ප්රොක්සියම් - අග්න්යාශයික එන්සයිම සෑදීම අඩු කිරීම සඳහා නිර්මාණය කර ඇති drugs ෂධ.
- පෙන්ටොක්සිෆයිලයින්, වැසොනයිට්, පර්සන්ටයින් - ක්ෂුද්ර චක්රයේ සහ රුධිරයේ ගුණාත්මකභාවය වැඩි දියුණු කිරීම සඳහා ප්රතිදේහජනක ක්රියාමාර්ග සමඟ.
- ප්රතිජීවක pur ෂධ - purulent සිදුවීම් වලදී ප්රතිබැක්ටීරීය කාරකයක් ලෙස ක්රියා කරයි.
ශල්යකර්ම මැදිහත්වීමේ ක්රමය ඇතැම් අවස්ථාවල දී අනුගමනය කෙරේ. ඒවා අතර:
- විවිධ සංකූලතා වර්ධනය,
- රෝග ප්රගතිය
- ගතානුගතික ප්රතිකාර චිකිත්සාවේ effectiveness ලදායීතාවය නොමැතිකම.
ළමුන් තුළ අග්න්යාශයේ පිළිකා සඳහා ශල්යකර්මයකට යම් යම් ක්රියා සිදු කිරීම ඇතුළත් වේ:
- බලපෑමට ලක් වූ ඉන්ද්රිය වෙන් කිරීම,
- necrectomy (අග්න්යාශයේ මළ කලාපය තුරන් කිරීම),
- ආධාරක ජලාපවහනය.
ළදරුවන් තුළ අග්න්යාශයේ පිළිකා ඇතිවීම හෝ පවතින රෝගයක් උග්රවීම වළක්වා ගත හැකි බව වැඩිහිටියන් මතක තබා ගත යුතුය, නමුත් ඒ සමඟම ඔවුන් ධනාත්මක බලපෑමක් ලබා ගැනීමට සෑම උත්සාහයක්ම ගත යුතුය.
පළමුවෙන්ම, මෙය විශේෂ ists යින් විසින් ස්ථාපිත කරන ලද ආහාර දැඩි ලෙස පිළිපැදීම සහ සියලුම වෛද්ය බෙහෙත් වට්ටෝරු ක්රියාත්මක කිරීම පිළිබඳව අවධානය යොමු කරයි.
රෝගයේ සං and ා සහ රෝග ලක්ෂණ
ග්රන්ථියේ ප්රමාණය වැඩිවීමත් සමඟ සායනික ප්රකාශනයන් රඳා පවතින්නේ ඉන්ද්රියයේ එවැනි වෙනස්කම් ඇති කිරීමට හේතු වූ විශේෂිත ව්යාධි විද්යාව මත ය. ඒවා උච්චාරණය කළ හැකි නමුත් සමහර විට එවැනි ව්යාධි විද්යාව අසමමිතික වේ. අවසාන අවස්ථාවේ දී, අතිරේක විභාගයක් අවශ්ය වේ.
ඉන්ද්රියයේ පටක වල ඇතිවන ගිනි අවුලුවන ක්රියාවලිය හා සම්බන්ධ ශෝථය හේතුවෙන් ග්රන්ථියේ ප්රමාණය ඒකාකාරව වැඩි වී ඇත්නම්, දරුවා තුළ දක්නට ලැබෙන රෝග ලක්ෂණ අග්න්යාශයේ සායනයට අනුරූප වේ:
- ඔක්කාරය
- සහන නොලබන වමනය
- ආහාර රුචිය නොමැතිකම
- පාචනය
- වම් හයිපොහොන්ඩ්රියම් වල වේදනාව, සමහර විට ඉඟටිය ස්වභාවය,
- උණ ඇති විය හැකි අතර, මත්පැන් (හිසරදය, කරකැවිල්ල, දුර්වලතාවය, ස්පන්දනය) වැනි සං with ා සමඟ.

ළමුන් තුළ අග්න්යාශය බොහෝ විට ඩිස්බියෝසිස් සහ ගැස්ට්රයිටිස් මගින් ආවරණය කරයි. වැඩිහිටියන් තුළ එවැනි ව්යාධි විද්යාවකින් මෙය සැලකිය යුතු වෙනසක් වේ. දිගු පා course මාලාවක් සමඟ, බර අඩු කර ගැනීම නිරීක්ෂණය කරනු ලැබේ. සායනය සංලක්ෂිත වන්නේ රෝග ලක්ෂණ වැඩි වීමෙනි.
ළමා කාලයේ දී purulent ක්රියාවලියක් (විස් cess ෝට) හා සම්බන්ධ දේශීය වැඩිවීමක් සමඟ:
- වම් උදරයේ දරුණු වේදනා රෝග ලක්ෂණය,
- ඉහළ උෂ්ණත්වය
- dyspepsia - ඔක්කාරය, වමනය, පාචනය.
පිළිකා ඇති විට හිසෙහි හෝ වලිගයේ අසමාන වැඩි වීමක් අනාවරණය වේ. පළමු අදියරේදී සායනික පින්තූරය ප්රකාශ නොකෙරේ, රෝගය ගැස්ට්රයිටිස්, පෙප්ටික් වණ, කොලෙස්ටිස්ටිස්, බිලියරි ඩිස්කිනේෂියා වැනි රෝග ලක්ෂණ හෝ වෙස්මුහුණු විය හැකිය:
- ආහාර රුචිය අඩු විය
- ඉතා අසනීප ඔක්කාරය
- පැහැදිලි කළ නොහැකි අඳුරු වේදනාවන්, සමහර විට පැහැදිලි ප්රාදේශීයකරණයකින් තොරව,
- තාරකා සින්ඩ්රෝමය - දුර්වලතාවය, උදාසීනකම, ව්යාධිය, කරකැවිල්ල, හිසරදය.
අනාගතයේ දී, රෝගය වර්ධනය වන විට, රෝග ලක්ෂණ වැඩි වේ: දැඩි වේදනාවක් ඇති වේ, ඔක්කාරය හා නැවත නැවත වමනය, පාචනය සමඟ.
අග්න්යාශයේ ඇතිවන දැවිල්ල, ඕනෑම හේතුවක් නිසා නිරාවරණය වීමේ ප්රති in ලයක් ලෙස වර්ධනය වූ අතර, දරුවා තුළ විවිධාකාර සායනික රෝග ලක්ෂණ මතු වේ. ඒවායින් බොහොමයක් දුර්වල ආහාර ජීර්ණය සමඟ සම්බන්ධ වේ. එබැවින්, විශාල වූ සහ ගිනි අවුලුවන අග්න්යාශයක් ඇති දරුවෙකු තුළ එය පෙනෙන්නට පුළුවන උදරයේ උගුරේ අමාරුව. සාමාන්යයෙන් එය ආහාර ගැනීමේ මොහොතේ සිට මිනිත්තු 40-60 කට පසුව තීව්ර වේ.
දරුවා මේද හෝ බැදපු ආහාර අනුභව කළහොත් වේදනා සින්ඩ්රෝමය සැලකිය යුතු ලෙස වැඩි වන බව සැලකිල්ලට ගැනීම වැදගත්ය.
පුටු උල්ලං .නය කිරීම - අග්න්යාශය විශාල වූ දරුවෙකු තුළ දක්නට ලැබෙන පොදු රෝග ලක්ෂණයකි. මෙම අවස්ථාවේ දී, දරුවා පාචනය ගැන වැඩි සැලකිල්ලක් දක්වයි. අග්න්යාශයේ ක්රියාකාරී කැළඹීම් මෙම රෝග ලක්ෂණය වර්ධනය වීමට හේතු වේ. රුධිරයේ ඇති ආහාර ජීර්ණ එන්සයිම ප්රමාණවත් නොවීම දරුවා ආහාරයට ගන්නා ආහාර සම්පූර්ණයෙන්ම අවශෝෂණය නොකිරීමට දායක වේ. මෙය පාචනය මගින් විදහා දක්වයි.
නිදන්ගත අග්න්යාශයේ ළදරුවන් බොහෝ විට බර අඩු කර ගන්න. සාමාන්යයෙන් මෙම රෝග ලක්ෂණය කුඩා දරුවන් තුළ හොඳින් පෙන්නුම් කරයි. එවැනි දරුවන්ට ශාරීරික සංවර්ධනය අතින් සම වයසේ මිතුරන්ට වඩා පසුගාමී විය හැකිය. දරුණු රෝගාබාධවල සිරුරේ බර අ loss ු කිරීමට තරමක් සැලකිය හැකිය. මෙම නඩුවේ දරුවාගේ ආහාර රුචිය, රීතියක් ලෙස, සම්පූර්ණයෙන්ම ආරක්ෂා වේ.


කොහෙද යන්න?
රෝග විනිශ්චය තහවුරු කිරීම සඳහා වෛද්යවරුන් පරීක්ෂණ කිහිපයක් සිදු කළ යුතුය. වඩාත්ම මූලික පරීක්ෂණය වන්නේ උදරයේ ස්පන්දනය. මෙම අධ්යයනය ළමා රෝග විශේෂ by වෛද්යවරයකු විසින් උපදේශනයකදී සිදු කරනු ලැබේ. එවැනි සරල පරීක්ෂණයකින් දරුවෙකුට අග්න්යාශය කොපමණ ප්රමාණයක් තිබේද යන්න තීරණය කිරීමට වෛද්යවරයාට හැකි වේ.
ක්රියාකාරී හානිය පිළිබඳ උපාධිය ස්ථාපිත කිරීම ජෛව රසායනික රුධිර පරීක්ෂණය. මෙම අවස්ථාවේ දී, ඇමයිලේස් මට්ටම ඇස්තමේන්තු කර ඇත. අග්න්යාශයේ පටක වලට කෙතරම් හානියක් සිදුවී ඇත්දැයි තක්සේරු කිරීමට මෙන්ම රෝගයේ බරපතලකම තීරණය කිරීමට මෙම විශේෂිත සලකුණ වෛද්යවරුන්ට ඉඩ දෙයි. රුධිරයේ ඇමයිලේස් වැඩිවීම අග්න්යාශයේ රෝග ලක්ෂණයකි.
නවීන පර්යේෂණ මගින් අග්න්යාශය විශාල වීම තීරණය කළ හැකිය. මේවාට ඇතුළත් ය අල්ට්රා සවුන්ඩ්, ගණනය කළ සහ චුම්භක අනුනාද රූප. මෙම අධ්යයනයන්හි ඉහළ විභේදනයක් ඇති අතර ඕනෑම ව්යුහ විද්යාත්මක දෝෂ හඳුනාගත හැකිය.
ළදරුවන්ට එවැනි ක්රමවේදයක් යෙදිය හැකිය, මන්ද ඔවුන් දරුවාට කිසිදු අපහසුතාවයක් හා වේදනාවක් ගෙන නොදෙන බැවිනි.
සම්පූර්ණයෙන්ම හෝ අර්ධ වශයෙන් සීමා කරන ලද නිෂ්පාදන
දරුවෙකු තුළ අග්න්යාශය විශාල වූ ආහාර වේලෙහි පහත සඳහන් දෑ බැහැර කර ඇත:
- මස් / බිම්මල් / මාළු සුප් හොද්ද, ගෝවා සුප්, බෝර්ෂ්ට්, බණ්ඩක්කා, බීට්රූට් සුප් මත සුප්.
- අක්රීය (අක්මාව, වකුගඩු, මොළය, දිව).
- මේද මාළු, දුම් මස්, මස්, ඇස්වල කඳුලු / තාරා මස්, සියලු බැදපු කෑම, මාළු කේවියර්, ඉස්ටුවක් සහ මාළු, සොසේජස්, ක්ෂණික ආහාර නිෂ්පාදන, ටින් කළ ආහාර, ලුණු දැමූ මාළු.
- රළු කෙඳි එළවළු (රාබු, ටර්නිප්ස්, රූටාබාගා, ගෝවා, රාබු, වම්බටු), රනිල කුලයට අයත් හතු.
- නැවුම් තිරිඟු සහ රයි පාන්, යීස්ට් පේස්ට්රි, ක්රීම් රසකැවිලි, පෆ් පේස්ට්රි, කේක්, පෑන්කේක්, ෆ්රයිඩ් පයි, පෑන්කේක්, චීස්කේක්.
- සමහර ධාන්ය වර්ග (බාර්ලි, මුතු බාර්ලි, ඉරිඟු, මෙනේරි).
- සූපශාස්ත්ර / සත්ව මේද, කුළුබඩුවක් / කුළුබඩු, කුළුබඩු (කෙචප්, අශ්ව කරල් මෙයොනීස්, bs ෂධ පැළෑටි, ගම්මිරිස්, අබ).
- බැදපු / තදින් තැම්බූ කුකුල් බිත්තර, ලුණු දැමූ කුළුබඩු සහිත චීස්, මේද කිරි, ක්රීම්, අධික ආම්ලිකතාවයෙන් යුත් මේද ගෘහ චීස්.
- තම්බා සහ බේක් කළ එළවළු / පලතුරු, අමු එළවළු ප්රවේශමෙන් ඇතුළත් කළ යුතුය.
- චොකලට්, කළු ශක්තිමත් කෝපි, අයිස්ක්රීම්, මිදි යුෂ, කොකෝවා, කාබනීකෘත / මධ්යසාර බීම.
සොසේජස්
අග්න්යාශයේ වැඩි වීමක් සමඟ ආහාර ගන්නේ කෙසේද?
දරුවන්ගේ ප්රකෘතියේ එක් අංගයක් වන්නේ සාමාන්ය හා නිසි පෝෂණයයි. එය රෝගයේ වර්ධනයට හේතු සහ ප්රතිකාර ඉවත් කිරීමේ අනුපූරකය බවට පත්වේ. බොහෝ අවස්ථාවන්හීදී, අපි කතා කරන්නේ විශේෂ ආහාර වේලක් ගැන වන අතර එයට "පෙව්ස්නර්ට අනුව ආහාර අංක 5" යන නම ඇත. මේද ආහාර සහ මේද සංරචක උපරිම ලෙස සීමා කිරීම සඳහා එය සපයයි. ඊට ප්රතිවිරුද්ධව, රෝගී දරුවෙකුගේ ශරීරයට හිතකර ලෙස බලපාන ප්රෝටීන් සංරචක ඔවුන්ට ලබා දේ.
රෝගී දරුවන්ගේ ආහාර වේලෙන් පහත සඳහන් නිෂ්පාදන සම්පූර්ණයෙන් බැහැර කිරීම ආහාර අංක 5 ට ඇතුළත් වේ:
- රසකැවිලි චොකලට්, අයිස්ක්රීම්, ජෑම්,
- ඕනෑම ආකාරයක යුෂ, විශේෂයෙන් නැවුම්,
- එළවළු සහ පලතුරු ඒවායේ ස්වාභාවික තත්වයේ (තාප සැකසුම් කර නැත),
- ආලේප සුප් හොද්ද, සුප් හොද්ද සහ පිඟන් ඔවුන්ගේ පදනම මත පිසින ලද,
- අධික මේද අන්තර්ගත කිරි නිෂ්පාදන (ඇඹුල් ක්රීම්, ක්රීම්, සම්පූර්ණ කිරි).
තහනම් නිෂ්පාදන වෙනුවට, දරුවා ඉදිරිපත් කිරීමට වඩා හොඳය:
- ඉස්ටුවක් සහ තම්බා මස් සහ පිඟන් ඔවුන්ගේ පදනම මත සකස් කර ඇත,
- අවම මේද ප්රතිශතයක් සහිත කිරි නිෂ්පාදන,
- වතුර මත පිසින ඕනෑම කැඳක්,
- තැම්බූ එළවළු හෝ තැම්බූ
- අවම සීනි ප්රමාණයක් සහිත කළු තේ,
- බේක් කළ පලතුරු සහ අතුරුපස ඒවා මත පදනම්ව,
- වියළි පාන්, රති ers ්, ා, බිස්කට්.
 ආහාර ගැනීම පමණක් ප්රායෝගික නොවන අතර විවිධ දරුවන්ට effective ලදායී නොවන අවස්ථා තිබේ. දරුවාගේ ශරීරයේ නියෝප්ලාස්ටික් ක්රියාවලි ඇති විට මෙය සිදුවිය හැකිය. අග්න්යාශයේ ඇති ගෙඩියේ වර්ධන වේගය කෙරෙහි නිසි පෝෂණය හා දැඩි ආහාර වේලක් බලපාන්නේ නැත. කළ හැකි එකම ක්රමය නම් ඉන්ද්රියයේ බලපෑමට ලක් වූ ප්රදේශය ශල්යකර්මයෙන් ඉවත් කිරීමයි. අග්න්යාශයේ උග්ර ක්රියාමාර්ගය සම්බන්ධයෙන් ගත් කල, එවැනි අවස්ථාවල දී ආහාර වේල ද බල රහිත වනු ඇත.
ආහාර ගැනීම පමණක් ප්රායෝගික නොවන අතර විවිධ දරුවන්ට effective ලදායී නොවන අවස්ථා තිබේ. දරුවාගේ ශරීරයේ නියෝප්ලාස්ටික් ක්රියාවලි ඇති විට මෙය සිදුවිය හැකිය. අග්න්යාශයේ ඇති ගෙඩියේ වර්ධන වේගය කෙරෙහි නිසි පෝෂණය හා දැඩි ආහාර වේලක් බලපාන්නේ නැත. කළ හැකි එකම ක්රමය නම් ඉන්ද්රියයේ බලපෑමට ලක් වූ ප්රදේශය ශල්යකර්මයෙන් ඉවත් කිරීමයි. අග්න්යාශයේ උග්ර ක්රියාමාර්ගය සම්බන්ධයෙන් ගත් කල, එවැනි අවස්ථාවල දී ආහාර වේල ද බල රහිත වනු ඇත.
කෙසේ වෙතත්, ඔබට ද්විතියික සැලැස්මක් මත ආහාර තැබිය නොහැක, මන්ද මෙම ව්යාධි විද්යාව සමඟ, ශල්යකර්මයෙන් පසුව වුවද, උසස් තත්ත්වයේ පුනරුත්ථාපනය හෝ දරුවෙකුට ප්රතිකාර කිරීමේ දැඩි ක්රියාවලියක් සහතික කිරීම අවශ්ය වේ. ඊට අමතරව, ඉන්ද්රිය මත ඇති බර අඩු කිරීම වැදගත් වනු ඇත, විශේෂයෙන් මාරු කරන ලද උපාමාරු වල ප්රති its ලයක් ලෙස එහි ක්රියාකාරිත්වය අඩපණ වී ඇත. දැඩි ආහාර වේලක් දරුවෙකු තුළ අග්න්යාශයේ විශාල වීමක් ඇතිවීමේ හැකියාව අඩු කරන බව අප අමතක නොකළ යුතු අතර, ඇත්ත වශයෙන්ම, අග්න්යාශය උග්රවීමත් සමඟ ඔබට ආහාරයට ගත හැකි දේ ඔබ දැනගත යුතුය, මෙය අතිශයින්ම වැදගත් තොරතුරු වේ.
ආහාර පෝෂණය පමණක් ප්රමාණවත් නොවන විට ග්රන්ථිය සමඟ ගැටලු ඇත. මෙම ප්රවේශය රෝගී ඉන්ද්රියයට පූර්ණ ක්රියාකාරී සාමය සහතික කිරීමට උපකාරී වන අතර ඉදිමීම අඩු කරයි. සමහර අවස්ථාවලදී, රෝහල තුළ රෝගී දරුවකුට අමතර ප්රතිකාර හා පරීක්ෂණ ද සපයනු ලැබේ.
ඕනෑම රෝගයක් සඳහා, කාලෝචිත ආකාරයකින් හේතු හඳුනාගෙන උසස් තත්ත්වයේ වෛද්ය ප්රතිකාර ලබා ගත හැකි නම් පමණක් වාසිදායක ප්රති .ලයක් ගැන කතා කළ හැකිය. නිසි ප්රතිකාර හා වෛද්යවරයාගේ සියලුම නිර්දේශයන්ට අනුකූල වීමෙන් සංකූලතා ඇතිවීමේ හැකියාව වළක්වා ගැනීමටත් රෝගයේ රෝග ලක්ෂණ හැකිතාක් දුරට ඉවත් කිරීමටත් හැකි වේ.
ප්රතිකාර ක්රම
අග්න්යාශයේ ප්රතිකාරය සංකීර්ණ හා දිගු වේ. කුඩා දරුවන්, අග්න්යාශයේ හානිවල දරුණු ස්වරූපයන් වර්ධනය වන දරුවන් අනිවාර්යයෙන්ම රෝහල් ගත කිරීමකට භාජනය වේ. ප්රතිකාරයේ පළමු අදියරේදී, දරුවාට උපරිම ශාරීරික හා මානසික-චිත්තවේගීය විවේකයක් සහිත දැඩි ඇඳ විවේකයක් පෙන්වනු ලැබේ.
අනිවාර්ය drug ෂධ චිකිත්සාව, විශේෂ ආහාර වේලක් පත් කිරීම, සැත්කම් පවා කළ හැකිය.
මත්ද්රව්ය භාවිතය
අග්න්යාශයේ ප්රතිකාර සඳහා දරුවාගේ තත්වයෙහි බරපතලකම අනුව විවිධ drugs ෂධ කාණ්ඩ භාවිතා කරනු ලැබේ. තරල පාඩු ඉවත් කිරීම සහ නැවත පිරවීම සඳහා සේලයින් ද්රාවණ, ඉන්සියුලින් සමඟ ග්ලූකෝස් පහතට නියම කරනු ලැබේ.
විෂබීජ නාශක සහ වේදනාව අඩු කිරීම සඳහා ඇන්ටිස්පස්මොඩික්ස් භාවිතා කරයි. අග්න්යාශයේ ස්රාවය කරන නිෂේධකයන් අග්න්යාශයික එන්සයිම ක්රියාකාරිත්වය වළක්වයි; ප්රති-හිස්ටමින් අවශ්ය වේ.
ප්රතිබැක්ටීරීය ප්රතිකාර මගින් අග්න්යාශයේ ආසාදන ඇතිවීමේ හැකියාව වළක්වයි. දරුවාගේ සාමාන්ය තත්වය ස්ථාවර කිරීමෙන් පසුව, එන්සයිම ප්රතිස්ථාපන චිකිත්සාව සහ කෝපය පල කලේය දුස්ස්රාවීතාව අඩු කරන බී මෙන්ම විටමින් ද නියම කරනු ලැබේ.
පෝෂණ නීති
රෝගයේ උග්ර කාල පරිච්ඡේදයේ පළමු දිනයේදී නිරාහාරව සිටීම තරමක් ක්ෂාරීය බීම, අඩු ඛනිජ ජලය සහිත ජලය අධික ලෙස පානය කිරීම මගින් නියම කෙරේ. දෙවන දිනයේදී, අපි නිර්දේශ කරන්නේ සීනි රහිත දුර්වල තේ, රෝස්ෂිප් සුප් හොද්ද, ඔබට පොඩි කළ ධාන්ය වර්ග, ජලය මත ශ්ලේෂ්මල සුප් උත්සාහ කළ හැකිය.
 රෝගයේ ඕනෑම අදියරකදී රෝසිප් කසාය අවසර දෙනු ලැබේ
රෝගයේ ඕනෑම අදියරකදී රෝසිප් කසාය අවසර දෙනු ලැබේ
එවිට ආහාරය ක්රමයෙන් පුළුල් වේ, කිරි කුඩා ප්රමාණයක්, පාන් එකතු වේ. අසනීප වූ 5 වන දින සිට, ඔබට පොඩි කළ තම්බා එළවළු ආහාරයට ගත හැකිය, 7-10 සිට - තම්බා පොඩි කළ මස් සහ මාළු ආහාරයට ඇතුළත් වේ.
මාස එකහමාරකට පසු, දරුවා වැඩි ප්රෝටීන් ප්රමාණයක් සහ කාබෝහයිඩ්රේට් සහ මේදවල අන්තර්ගතය අඩු ආහාරයකට මාරු කිරීම රෙකමදාරු කරනු ලැබේ. ආහාර භාගික විය යුතුය (දිනකට 5-6 වතාවක්), ආම්ලික, කුළුබඩු සහිත, බැදපු ආහාර, අමු එළවළු දැඩි ලෙස තහනම්ය.
සැත්කම් අවශ්ය වන්නේ කවදාද?
සමහර අවස්ථාවල දී, උග්ර අග්න්යාශයේ ප්රතිකාර සඳහා කොන්සර්වේටිව් ප්රතිකාරයේ බලපෑම නොමැති විට, ශල්යමය මැදිහත් වීමක් අවශ්ය විය හැකිය. ඔහු සඳහා ඇඟවුම්:
- පෙරිටෝනිටිස් රෝග ලක්ෂණ පෙනුම හා වැඩි වීම,
- අග්න්යාශයික නෙරෝසිස්, කම්පනය, උග්ර වකුගඩු අකර්මන්යතාවය වර්ධනය වීමත් සමඟ රෝගයේ වේගවත් ප්රගතිය,
- අග්න්යාශයේ කලාපයේ යාත්රා වලින් ලේ ගැලීමේ සං signs ා පෙනුම.
ළමුන් තුළ අග්න්යාශ රෝග සඳහා දෙමාපියන් බොහෝ විට වගකිව යුතුය.නුසුදුසු, අතාර්කික පෝෂණය, මේද ආහාර බහුල වීම, සෞඛ්යයට අහිතකර ක්ෂණික ආහාර මෙන්ම ඔබේ දරුවා ගැන නොදැන සිටීම ආහාර ජීර්ණ පද්ධතියට දැඩි හානියක් සිදු කරයි. අග්න්යාශ රෝග සඳහා ස්වයං ප්රතිකාර කිරීම පිළිගත නොහැකිය.
අග්න්යාශ රෝග
දෙමව්පියන් බොහෝ විට තම දරුවන් සඳහා රසකැවිලි ගබඩා කරති. ඇත්ත වශයෙන්ම, ඔබට දරුවා නරක් කිරීමට උදව් කළ නොහැක, නමුත් අධික ලෙස රසකැවිලි සහ වෙනත් රසකැවිලි පරිභෝජනය කිරීමෙන් දරුවාගේ ආහාර ජීර්ණ පද්ධතිය අධික ලෙස පටවන අතර එය අග්න්යාශයේ විවිධ රෝග වලට තුඩු දෙයි. ඒවාට පෙර පරිවෘත්තීය ආබාධ ඇතිවේ.

පරිවෘත්තීය උල්ලං is නය වන්නේ රසකැවිලි වලින් පමණක් නොව, දුම් පානය කළ ආහාරවලින් මෙන්ම “සෞඛ්යයට අහිතකර” ආහාරවලින් ද වන අතර ඒවා මෑතකදී ඕනෑවට වඩා ජනප්රිය හා ප්රියජනක වී ඇත, උදාහරණයක් ලෙස චිප්ස් හෝ ඕනෑම ටින් කළ ආහාර.
දරුවෙකුට අග්න්යාශයේ ගිනි අවුලුවන විට ඔහුට උදර වේදනාව, පාචනය, වමනය සහ ඔක්කාරය ඇති වේ. මෙම රෝග ලක්ෂණ මතු වූ විගස ඔබ සුදුසුකම් ලත් විශේෂ ist යෙකු වන වෛද්ය උපකාර ලබා ගත යුතුය.
අග්න්යාශයේ දැවිල්ල, වෙනත් ආකාරයකින් අග්න්යාශය ආසාධනය ලෙස හැඳින්වේ, වැඩිහිටියන්ට සමාන සංඛ්යාතයක් ඇති දරුවන් තුළ දක්නට ලැබේ. මෙම රෝගය ගිනි අවුලුවන සහ විනාශකාරී ස්වභාවයක් ඇති ඉන්ද්රියයක උග්ර තුවාලයකි. එය එන්සයිම විෂ වීම හා ග්රන්ථිය තුළ අග්න්යාශයික එන්සයිම සක්රීය කිරීම සමඟ සම්බන්ධ වේ. පහත දැක්වෙන අවස්ථා වෙන්කර හඳුනාගත හැකිය:
ළමුන් තුළ අග්න්යාශයේ නිදන්ගත දැවිල්ල, එය අග්න්යාශයේ රෝගයකි. එය දිගු කාලයක් තිස්සේ ඉදිරියට යන අතර එය කලාතුරකින් රෝග විනිශ්චය කරනු ලැබේ, මන්ද එය සෑම විටම පාහේ ආමාශයේ සහ බඩවැල්වල ව්යාධි විද්යාව සමඟ සමපාත වේ. දරුවෙකු තුළ නිදන්ගත රෝගයක් වර්ධනය වීමේ අදියර කිහිපයක් විශේෂ ists යින් වෙන්කර හඳුනා ගනී:
- පුනරාවර්තන
- නිදන්ගත, නිරන්තර වේදනාවෙන්,
- ගුප්ත.
ළමුන් තුළ එවැනි අග්න්යාශ රෝග ද වර්ධනය විය හැකිය:
- වලිගය සහ ශරීර පිළිකා - මාරාන්තික ගොඩනැගීම,
- cyst - නිරපේක්ෂ ගොඩනැගීම,
- ගල්
- lipomatosis - ඇඩිපෝස් පටක සහිත ඉන්ද්රියයක් ආවරණය කිරීම හා පසුව ඇති වන මේද පිරිහීම නිසා ඇතිවිය නොහැකි ආපසු හැරවිය නොහැකි ක්රියාවලීන්.
වලිග පිළිකා මෙම ඉන්ද්රියයේ භයානක රෝගයකි.
අග්න්යාශය විශාල වූ ළදරුවෙකු පෝෂණය කරන්නේ කෙසේද?
අග්න්යාශයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලියේ සංකීර්ණ ප්රතිකාරයේ එක් අංගයක් වන්නේ ආහාර වේ. ඕනෑම ආකාරයක අග්න්යාශයේ පිළිකාවක් (උග්ර, නිදන්ගත, ප්රතික්රියාශීලී) ඇති විට, දරුවා එය නොවරදවාම නිරීක්ෂණය කළ යුතුය.
ආහාර පෝෂණය කිරීමේ අරමුණ: බලපෑමට ලක් වූ ඉන්ද්රියයේ ක්රියාකාරී විවේකයක් නිර්මාණය කිරීම. මෙය සාක්ෂාත් කරගනු ලබන්නේ ආහාර තාප හා යාන්ත්රික සැකසීමෙනි.
අසනීප වූ පළමු සති දෙක තුළ, සියලු ආහාර අතුල්ලමින් හෝ තැම්බිය යුතුය. ආහාර භාගික විය යුතුය: කුඩා කොටස් වලින් උණුසුම් පොඩි කළ ආකාරයෙන් දිනකට 6-7 වතාවක්. දරුවා බොහෝ දේ පානය කළ යුතුය - ඔබට ගෑස්, පළතුරු බීම, ජෙලි, දුර්වල තේ නොමැතිව පිරිසිදු ජලය ලබා දිය හැකිය.
අනාගතයේදී, ආහාර වේල පුළුල් කළ හැකිය, ඔබට එම කොටස තරමක් වැඩි කළ හැකිය. නිෂ්පාදන ක්රමයෙන් හඳුන්වාදීමට මාසයක් පමණ ගත වේ.
අග්න්යාශයේ ව්යාධි විද්යාව සහ තත්වයෙහි බරපතලකම මත පදනම්ව විවිධ කාල පරිච්ඡේදයන් සඳහා ආහාර පෝෂණය නියම කරනු ලැබේ. උග්ර අග්න්යාශයේ පිළිකාවෙන් පසු, ආහාර වේලක් වසරක් අනුගමනය කළ යුතුය. අග්න්යාශයේ නිදන්ගත පා course මාලාවේදී, පසුගිය වසර පහ තුළ ආහාර අංශක එකකට හෝ වෙනත් මට්ටමකට සීමා කිරීම.
සමනය කිරීමේදී පවා තහනම් ආහාර තහනම් විය යුතුය. මේවාට මේද, කුළුබඩු, බැදපු, දුම් ආහාර ඇතුළත් වේ. අවුරුද්දක් වයසැති දරුවෙකුට ටින් යුෂ අනුපූරක ආහාර ලෙස ලබා නොගත යුතුය - එම ක්රියාවලිය උග්ර කළ හැකිය. අලුත උපන් බිළිඳකුට නුසුදුසු පෝෂණයට ප්රතිචාර දැක්විය හැක්කේ ග්රන්ථියේ දැවිල්ල හා විශාල වීමෙනි, විශේෂයෙන් මිදි යුෂ ක්රියාවලිය උග්ර කරයි. ඊට අමතරව, ආසාත්මිකතාවයක් ඇතිවිය හැකි අතර, එමඟින් වේදනාව, ආහාර රුචිය නැතිවීම, උදාසීනතාවය සහ අග්න්යාශයේ වෙනත් රෝග ලක්ෂණ ද ඇති වේ.පලතුරු, එළවළු, යුෂ ක්රමයෙන් හඳුන්වා දෙනු ලැබේ, ඒවායේ මාත්රාව වැඩි විය යුත්තේ ගැඹුරු සමනය කිරීමේ කාල සීමාව තුළ පමණි.
වාසි සහ අවාසි
| වාසි | අවාසි |
|
|
අග්න්යාශයේ තණ්හාව සහ එහි ක්රියාකාරිත්වය සාමාන්යකරණය කිරීම සඳහා පදනම වන්නේ දරුවකු තුළ අග්න්යාශය විශාල වීමත් සමඟ එන්සයිම සූදානම භාවිතා කිරීමයි.
- “... අල්ට්රා සවුන්ඩ් ස්කෑන් පරීක්ෂණයේදී, මගේ දරුවා වලිග කලාපයේ විශාල වූ අග්න්යාශයක් හෙළි කළ අතර, ෆයිබ්රෝසිස් ඇති බව සොයා ගන්නා ලදී. පිත්තාශයේ ගැටළු ද ඇත - කොලෙස්ටිස්ටිස්, බිලියරි ඩිස්කිනේෂියා. මල බද්ධය ඇත. ඇයට ආහාර වගු අංක 5 ද ඇතුළුව ප්රතිකාර නියම කරන ලදී. ආහාරපාන පිළියෙළ කිරීමේ උපදෙස් අනුව මම එය අනෙකුත් පවුලේ සාමාජිකයන්ගෙන් වෙන් වෙන් වශයෙන් පිළියෙළ කරමි. සියල්ල තහනම්ය. මෙය ප්රයෝජනවත් වේදැයි මම නොදනිමි. ”
- “... දියණිය සතියකට ආසන්න කාලයක් සුළු උදර වේදනාව ගැන පැමිණිලි කළ අතර, මළපහ සාමාන්ය වූ අතර, ආහාර රුචිය දුරු නොවූ අතර වෙනත් පැමිණිලි නොමැත. ඔවුන් අල්ට්රා සවුන්ඩ් සඳහා යැව්වා - ප්රතික්රියාශීලී අග්න්යාශය, පිත්තාශයේ විරූපණයට එරෙහිව ඩිස්කෝලියාව, අග්න්යාශය 39 * 17 මි.මී. ඔවුන් බැදපු, මේද / කුළුබඩු සහිත ආහාර, අච්චාරු දමන ලද, ලුණු දැමූ සහ දුම් නිෂ්පාදන, කුළුබඩුවක්, සෝස් වර්ග සහ කුළුබඩු වර්ග හැරුණු විට ආහාර වේලක් නියම කළහ. මම දරුවා කුඩා කොටස් වලින් පෝෂණය කරමි, නමුත් බොහෝ විට. දැන් තත්වය ටිකක් ස්ථාවර වී ඇත, අපි නැවත විභාගයකට යමු. ”
ආහාර මිල
දරුවෙකු තුළ විශාල වූ අග්න්යාශයක් සහිත පෝෂණය දැරිය හැකි නිෂ්පාදන වලින් සමන්විත වන අතර එහි පිරිවැය සාමාන්යයෙන් සතියකට රූබල් 1500-1600 අතර වෙනස් වේ.
අවධානය යොමු කරන්න! වෙබ් අඩවියේ ඇති ආහාර පිළිබඳ තොරතුරු පොදු මූලාශ්රවලින් එකතු කරන ලද සාමාන්යකරණය කරන ලද ඒවා වන අතර ඒවායේ භාවිතය තීරණය කිරීමේ පදනමක් ලෙස සේවය කළ නොහැක. ආහාර වේලක් භාවිතා කිරීමට පෙර, ආහාරවේදියෙකුගෙන් උපදෙස් ලබා ගැනීමට වග බලා ගන්න.