පහළ අන්තයේ (ඔබ්ලෙටරික්) රෝග ලක්ෂණ, ප්රතිකාර, හේතු, ආහාර වේලෙහි ඇති ධමනි ස්රාවය වේ

රුධිර නාල වල බිත්තිවල පහළ අන්තයේ ධමනි සිහින් වීම, කොලෙස්ටරෝල් සමරු ques ලක තැන්පත් වන අතර එමඟින් සනාල ලුමෙන් සැලකිය යුතු අඩුවීමක් සිදුවේ
ධමනි සිහින් වීම බොහෝ විට පහළ අන්තයට රුධිර සැපයුම අඩපණ වීමට හේතුවයි. මෙම රෝගය සමඟ කොලෙස්ටරෝල් සමරු ques ලක යාත්රා වල බිත්ති මත තැන්පත් වන අතර එමඟින් යාත්රා වල ලුමෙන් සැලකිය යුතු අඩුවීමක් හෝ ඒවායේ සම්පූර්ණ අතිච්ඡාදනය පවා ඇති වේ. පහළ අන්තයට රුධිරය රැගෙන යන ලුමෙන් අඩුවීම හෝ රුධිර නාල සම්පූර්ණයෙන් වැසීමේ ප්රතිවිපාකය වන්නේ ඉෂ්මෙමියාවයි - පටක හා සෛල වලට ඔක්සිජන් ප්රමාණවත් නොවීම නිසා ඇති වන රෝගයකි.
පටක වල ඔක්සිජන් නොමැතිකම වේදනාව සමඟ ඇති වේ. රෝගයේ දරුණු අවස්ථාවල දී පටක වලට ඔක්සිජන් ප්රමාණවත් නොවීම ට්රොෆික් වණ හා ගැන්ග්රීන් පවා ඇති කරයි.
කෙසේ වෙතත්, මෙම සංසිද්ධීන් තරමක් දුර්ලභ ය. ධමනි සිහින් වීමේ ප්රගතිය ඇති රෝගීන් තුළ මෙන්ම නුසුදුසු හෝ ප්රමාණවත් නොවන ප්රතිකාර වලදීද ඒවා දක්නට ලැබේ.
වර්තමානයේ, වයස අවුරුදු 65 ට වැඩි පුද්ගලයින්ගෙන් 10-12% අතර පහළ අන්තයේ ධමනි සිහින් වීමේ රෝග ලක්ෂණ හඳුනාගෙන ඇත. බොහෝ විට මෙම රෝගය අවුරුදු 50 ට වැඩි දුම් පානය කරන පිරිමින්ට බලපායි. කෙසේ වෙතත්, මෙම රෝගයට අවදානමක් ඇති තරුණ තරුණියන්ට පහළ අන්තයේ පිහිටා ඇති යාත්රා වල ධමනි සිහින් වීමද ඇතිවිය හැකිය.
පහළ අන්තයේ ධමනි සිහින් වීමේ රෝග ලක්ෂණ
පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය වීමත් සමඟ දීර් the කාලයක් තිස්සේ රෝග ලක්ෂණ විද්යාව පැහැදිලිව පෙනෙන්නට නොතිබිය හැකි අතර එය පෙන්නුම් කරන්නේ විශාල ශාරීරික වෙහෙසකදී පමණි.
පාදයේ ධමනි වල ධමනි ස්රාවය වීමේ ලක්ෂණයක් වන්නේ ඇවිදීමේදී සිදුවන මාංශ පේශි වේදනාවයි. රෝගයේ මෙම රෝග ලක්ෂණය බොහෝ විට අතරමැදි කම්මැලිකම ලෙස හැඳින්වේ, මන්ද කකුල් මත විශාල බරක් පැටවෙන්නේ නම්, වේදනාව ඔවුන් තුළ ඇති වන අතර ඒවා අඩු කිරීම සඳහා රෝගියාට නතර විය යුතුය.
රෝගයේ වර්ධනය ප්රකාශ වන්නේ පුද්ගලයෙකුට නතර නොවී ගමන් කළ හැකි දුර අඩු කිරීමෙනි. පසුකාලීන අවස්ථා වලදී, පාදවල හෝ ඇඟිලිවල, විවේකයේදී පවා නිරන්තර වේදනාවන් දක්නට ලැබේ.
අතරමැදි කම්මැලිකම වෙනත් රෝග ලක්ෂණ සමඟ විය හැකිය, ඒවාට ඇතුළත් වන්නේ:
- රෝගයෙන් පීඩාවට පත් වූ අවයවවල හිරිවැටීම,
- දිගු සුව නොකළ තුවාල සහ පාද සහ පාදවල තුවාල,
- කකුල් වල සම මත ඉරිතැලීම් හා පීල් කිරීම.
ඉහත රෝග ලක්ෂණ වලින් එකක්වත් ඔබ දුටුවහොත්, සිදුවිය හැකි රෝගයක් නියමිත වේලාවට හඳුනා ගැනීම සඳහා සනාල ශල්ය වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම අවශ්ය වන අතර එයට එරෙහිව සටන් කිරීම සඳහා රැඩිකල් පියවරක් ගැනීමෙන් වළකින්න - අත් පා කපා ඉවත් කිරීම.
"මකාදැමීම" යන වචනය සනාල රෝග සංලක්ෂිත කිරීම සඳහා භාවිතා වන අතර එය ධමනි වල ලුමෙන් ක්රමයෙන් පටු වීම තුළින් රුධිර ප්රවාහ ආබාධ ඇති කරයි. ධමනි ස්රාවය වන විට ලුමෙන් පටු වීම සිදුවන්නේ ධමනි ස්රාවය වන සමරු .ලකවල ප්රමාණය වැඩි වීමෙනි.
පහළ අන්තයේ ධමනි සිහින් වීම, වෙනත් සනාල රෝග ඇතිවිය හැකි අවදානම් සාධක:
- දුම් පානය
- රුධිරයේ අධික කොලෙස්ටරෝල් තිබීම,
- අධි රුධිර පීඩනය
- අධික බර
- පරම්පරාව
- අධි රුධිර සීනි
- ශාරීරික ක්රියාකාරකම් නොමැතිකම.
දුම්පානය වඩාත් සුලභ හා බරපතල අවදානම් සාධකය වන අතර, රෝග ඇතිවීමේ සම්භාවිතාව වැඩි කිරීම සහ ධමනි සිහින් වීම වර්ධනය වේ. ධමනි සිහින් වීම වැළැක්වීම සඳහා හෝ මෙම රෝගයට ප්රතිකාර කිරීමේදී ඔබ පළමුව දුම්පානය නතර කිරීම ගැන සිතා බැලිය යුතුය.
කකුල් වල රුධිර ප්රවාහය උල්ලං in නය කරමින් ප්රකාශ වන ධමනි u නතාවයට අදියර 4 ක් ඇත:
- පළමු අදියර - සැලකිය යුතු ශාරීරික වෙහෙසකින් පසුව පමණක් සිදුවන කකුල් වල වේදනාව තිබීම,
- අදියර II - තරමක් කෙටි ඇවිදීමකින් (මීටර් 200 ක් පමණ) වේදනාව ඇතිවීම,
- තුන්වන අදියර - කෙටි දුරක් (මීටර් 50 ක් දක්වා) හෝ විවේකයෙන් ඇවිදින විට කකුල් වල වේදනාව ඇතිවීම,
- IV වන අදියර - ට්රොෆික් වණ වල පෙනුම, සමහර විට පහළ අන්තයේ ගැන්ග්රීන් සමඟ.
කකුල් වල ධමනි ස්රාවය වන රෝගීන්ගෙන් පහත සඳහන් රෝග ලක්ෂණ සියල්ලම හෝ වැඩි ගණනක් සටහන් විය හැකිය.
- ඇවිදින විට පැටවාගේ තෙහෙට්ටුව හෝ වේදනාව. මෙම රෝග ලක්ෂණය පහළ අන්තයේ සනාල පද්ධතියේ ධමනි ස්රාවය වීමේ මුල්ම සං sign ාවයි.
- පාදවල සීතල හා හිරිවැටීමක් දැනීම, ඇවිදීම සහ පඩි නැගීම මගින් උග්ර වේ.
- අන්තයේ විවිධ උෂ්ණත්වය (ධමනි සිහින් වීම නිසා ඇති වන කකුල නිරෝගී එකකට වඩා සිසිල් ය).
- ආතතිය නොමැති විට පවා කකුලේ වේදනාව තිබීම.
- පහළ පාදයේ හෝ පාදයේ කලාපයේ වණ හෝ සුව නොවන තුවාල තිබීම.
- පාදවල සහ ඇඟිලිවල සම අඳුරු වීම.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීමේ ක්රියා පටිපාටිය බොහෝ දුරට තීරණය වන්නේ රෝගයේ අවධිය සහ බලපෑමට ලක් වූ ප්රදේශයේ ප්රමාණය අනුව ය. ආරම්භක අවධියේදී, අවදානම් සාධක ඉවත් කිරීමෙන් මෙම රෝගය වර්ධනය වීම වැළැක්විය හැකිය. මේ සඳහා රෝගියා තම ආහාර රටාව හා ජීවන රටාව සකස් කළ යුතුය.
රෝගියාට කකුල් වල යාත්රා වල ධමනි ස්රාවය වන බව හඳුනාගත හොත්, ඔහුට අවශ්ය වන්නේ, පළමුව:
- කොලෙස්ටරෝල් සහ සත්ව මේද අඩංගු ආහාර අඩු කිරීමෙන් ඔබේ ආහාර වේල සකස් කරගන්න.
- ඔබේ බර නැවත ගෙන එන්න.
- නරක පුරුදු අත්හැරීම හා පළමුවෙන්ම දුම්පානයෙන් වැළකී සිටීම අත්යවශ්ය වේ.
- සුදුසු වයස් සීමාව තුළ රුධිර පීඩනය පවත්වා ගැනීමට පියවර ගන්න (අවුරුදු 50-60 ට වඩා පැරණි පුද්ගලයින් සඳහා, පීඩනය 140/90 mmHg පමණ විය යුතුය).
- දියවැඩියාව තිබේ නම්, රෝගියා සාමාන්ය රුධිරයේ සීනි මට්ටම පවත්වා ගැනීමට පියවර ගත යුතුය.
- රුධිර කොලෙස්ටරෝල් අධීක්ෂණය කරන්න.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම දිශාවන් කිහිපයකින් සිදු කළ හැකිය:
- -ෂධ නොවන ප්රතිකාර (drugs ෂධ භාවිතයෙන් තොරව),
- drug ෂධ චිකිත්සාව (medicines ෂධ භාවිතයෙන්),
- ධමනි ස්රාවය වීමට හේතු වූ රෝග සඳහා ප්රතිකාර කිරීම,
- ශල්ය වෛද්ය ප්රතිකාර.
ජීවන රටාව සාමාන්ය තත්වයට පත් කිරීම සහ එයින් අවදානම් සාධක ඉවත් කිරීම සඳහා -ෂධ නොවන ප්රතිකාර සිදු කරනු ලැබේ. අවම වශයෙන් එක් අවදානම් සාධකයක් ඉවත් කළ හොත්, විවිධ සංකූලතා ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස අඩු කිරීම සඳහා මෙය යතුර වනු ඇත. සියළුම සාධක ඉවත් කිරීම රෝගයේ පුරෝකථනයෙහි සැලකිය යුතු දියුණුවක් ඇති කරයි.
රුධිර කැටි ගැසීම වැළැක්වීම සඳහා වෛද්ය ප්රතිකාර සිදු කරන විට, රෝගියා රුධිර කොලෙස්ටරෝල් අඩු කරන taking ෂධ ලබා ගනී. ස්ටැටින් (නිදසුනක් ලෙස, මෙම කණ්ඩායමේ ඇති zocor හෝ වෙනත් drugs ෂධ), ඇලිකෝර් (සුදුළූණු මත පදනම් වූ ප්රති-ස්ක්ලෙරෝටික් drug ෂධයක්), රුධිර නාල දෙගුණ කරන drugs ෂධ (සිලෝස්ටසෝල්, වෙරාපාමිල්), රුධිර දුස්ස්රාවීතාව අඩු කිරීම සහ රුධිර කැටි ගැසීම අඩු කිරීම (චයිම්ස්, වෙසල්ඩියු එෆ්, thrombo-ass, aspirin, reopoliglyukin, pentoxifylline). මෙම ප්රතිකාරයේ ධනාත්මක බලපෑම ලබා ගත හැක්කේ මාස කිහිපයක චිකිත්සාවකින් පසුවය.
එම අවස්ථාවේදීම, විවේකයේදී මෙන්ම ට්රොෆික් වණ හෝ පාදයේ නෙරෝසිස් ඇති විට වේදනාව ඇති වූ විට ප්රධාන ප්රතිකාර ක්රමය වන්නේ රීතියක් ලෙස ෂන්ටිං, පුරස්ථි විද්යාව, බැලූන් ඇන්ජියෝප්ලාස්ටි යනාදිය ඇතුළත් ශල්යකර්මයකි.
කකුල් වල යාත්රා වල ධමනි සිහින් වීම වැළැක්වීමේ පියවර
සනාල ධමනි සිහින් වීම සඳහා පූර්වාවශ්යතාවක් ආහාර වේලක් වන අතර එය මෙම රෝගයට ප්රතිකාර කිරීමේ ප්රධාන කරුණකි. ආහාරයේ පරමාර්ථය වන්නේ සත්ව මේද හා කොලෙස්ටරෝල් සැලකිය යුතු ප්රමාණයක් අඩංගු ආහාර ප්රමාණය අඩු කිරීමයි.
ආහාර වේලට ඇතුළත් කිරීම රෙකමදාරු කරනු ලැබේ:
- කුකුල් මස්, වැල්, හාවා,
- ඕනෑම මුහුදු මාළුවෙක්
- අඩු මේද වර්ග කිරි සහ කිරි නිෂ්පාදන,
- සතියකට බිත්තර 1-2 ක්,
- නැවුම් සහ ශීත කළ පලතුරු සහ එළවළු, එළවළු සුප්,
- විවිධ ඇට වර්ග
- පැස්ටා සහ ධාන්ය වර්ග,
- සම්පූර්ණ පාන්,
- අඩු මේද කුළුබඩුවක් සහ කුළුබඩු,
- ආහාරයට ගත නොහැකි කුකීස්
- සිසිල් බීම, සීනි රහිත යුෂ, දුර්වල කෝපි, තේ.
භාවිතය සීමා කළ යුතු නිෂ්පාදන:
- හරක් මස්
- එළවළු තෙල්
- චීස්
- බිත්තර කහ මදය
- සෝයා සෝස්
- මෙයොනීස්
- රසකැවිලි.
රෝගය සමඟ, එය ආහාර ගැනීම සපුරා තහනම් ය:
- හැම්, බේකන්, නරක යැයි සිතා, මාගරින්, බටර්,
- පේට්, සොසේජස්, සොසේජස්, මේද මස්,
- මේද මස් සුප් හොද්ද,
- අක්රීය,
- මේද ගෘහ චීස්, ඇඹුල් ක්රීම්, ක්රීම්, ensed නීභූත සහ සම්පූර්ණ කිරි,
- මේද චීස්
- අයිස්ක්රීම්
- චිප්ස්, ප්රංශ ෆ්රයිස්, බැදපු අර්තාපල්,
- බටර් ෙබ්කිං
- මත්පැන්
- මේද මෙයොනීස්.
ආහාර ඉස්ටුවක් හෝ තම්බා ගෙන එළවළු තෙල්වලින් පමණක් පිසිය යුතුය. මස් සුප් හොද්ද පිසීමේදී මේදය ඉවත් කිරීම වඩා හොඳ වන අතර පිළිස්සීමේදී මුළු බිත්තරයක් වෙනුවට ප්රෝටීන් පමණක් භාවිතා කිරීම වඩා හොඳය. සලාද ඇඳීම සඳහා තෙල් භාවිතා කිරීම වඩා හොඳය, වඩාත් සුදුසු ඔලිව්, ඔබට ඒවාට ලෙමන් යුෂ හෝ විනාකිරි එකතු කළ හැකිය. ලුණු මුළුමනින්ම ඉවත් කරනු ලැබේ.
පහළ අන්තයේ ධමනි ස්රාවය වන රෝගීන් සඳහා ආදර්ශමත් ආහාර වේලක්
කිරි සමග මෙනේරි කැඳ, සූරියකාන්ත තෙල් සමග පළපුරුදු එළවළු සලාද, කෝපි.
මිහිරි ගෘහ චීස්, පෙයාර්ස්.
එළවළු සුප්, අම්බෙලිෆර් සමඟ තම්බා වැල් කැබැල්ලක්, වියළි පලතුරු කොම්පෝට්.
සලාද එළවළු තෙල් සමග පදම් කර මුහුදු පැලෑටි වලින් සාදන ලද, බේක් කළ අර්තාපල් පෙති සහිත මුහුදු මාළු කැබැල්ලක්, ලෙමන් සමඟ තේ.
පහළ අන්තයේ පිහිටා ඇති යාත්රා වල ධමනි සිහින් වීම, සුළු කෙටිකාලීන කම්මැලිකමක ස්වරූපයෙන් දැනෙන්නට පුළුවන. රෝගයේ ප්රගතිය සහ නිසි ප්රතිකාර නොලැබීම සම්බන්ධයෙන් පුළුල් ලෙස ගැන්ග්රීන් වර්ධනය විය හැකි අතර එය අනිවාර්යයෙන්ම බලපෑමට ලක් වූ පහළ අවයව කපා ඉවත් කිරීමට හේතු වේ. රෝගයේ වර්ධන වේගය තීරණය වන්නේ ඒ හා සම්බන්ධ අවදානම් සාධක සංඛ්යාව හා බරපතලකම අනුව ය (දුම් පානය, දියවැඩියාව, අධි රුධිර පීඩනය, තරබාරුකම ආදිය).
කාලෝචිත වෛද්ය ප්රතිකාර, ගුණාත්මක වෛද්ය ප්රතිකාර, දුම්පානය නැවැත්වීම, ආහාර පාලනය, රුධිර පීඩනය ක්රමානුකූලව අධීක්ෂණය කිරීම සහ නිවැරදි කිරීම, දෛනික පුහුණුව, ඇන්ජියෝප්ලාස්ටි නිසි වේලාවට ක්රියාත්මක කිරීම හෝ අවශ්ය ශල්යකර්ම වලදී රෝගයේ රෝග ලක්ෂණ සමනය කිරීම හෝ අඩු කිරීම, අත් පා ආරක්ෂා කර ගැනීම සහ රෝගීන්ගේ ජීවන තත්ත්වය ඉහළ නැංවීම. .
කකුල් වල යාත්රා වල ධමනි සිහින් වීම මකා දැමීම පිළිබඳ දළ විශ්ලේෂණය: හේතු, අදියර, ප්රතිකාර
මෙම ලිපියෙන් ඔබ ඉගෙන ගනු ඇත: පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම තුරන් කරන්නේ කුමක්ද, පවතින අවධීන් මොනවාද? රෝගයේ ප්රතිවිපාක මොනවාද, රෝග විනිශ්චය ක්රම සහ ප්රතිකාර.
මකාදැමීමේ රෝග යනු යාත්රාවේ ලුමෙන් පටු වන අතර සම්පූර්ණ අවහිරතා දක්වා වේ. මෙම කණ්ඩායමේ වඩාත් සුලභ රෝගය වන්නේ ධමනි සිහින් වීමයි.
පහළ අන්තයේ ධමනි සිහින් වීම තුරන් කිරීමත් සමඟ කොලෙස්ටරෝල් සමරු ques ලක කකුල් වල ධමනි තුළ තැන්පත් වේ. නියමිත වේලාවට ප්රතිකාර ආරම්භ නොකළ හොත්, ව්යාධි විද්යාව මගින් රුධිර වාහිනී කඩාකප්පල් වීම හේතුවෙන් ආබාධිත තත්ත්වයට පත්විය හැකිය.
ධමනි සිහින් වීමේ සලකුණු තිබේ නම්, වහාම ඔබේ දේශීය ජීපී අමතන්න, ඔහු ඔබව ඇන්ජියෝ විද්යා ologist යෙකු වෙත යොමු කරනු ඇත - රුධිර නාල වලට ප්රතිකාර කිරීමේ විශේෂ ist යෙක්.
ගතානුගතික චිකිත්සාවේ ආධාරයෙන් රෝගය සම්පූර්ණයෙන්ම සුව කළ නොහැකිය. නමුත් ප්රතිකාර කිරීම භයානක සංකූලතා වළක්වා ගැනීමට සහ ඔබේ යහපැවැත්ම වැඩිදියුණු කිරීමට උපකාරී වේ.
රෝගය පෙනෙන්නේ පරිවෘත්තීය ආබාධ නිසා ය.
රෝගයේ වර්ධනයට දායක වන සාධක:
- පරම්පරාව
- මන්දපෝෂණය
- උදාසීන ජීවන රටාව
- දුම් පානය සහ මත්පැන්,
- වයස අවුරුදු 40 ට වැඩි.
ඔබේ relatives ාතියෙකුගෙන් අවම වශයෙන් ධමනි ස්රාවය වී ඇත්නම්, ඔබ රෝගාතුර වීමේ අවදානමක් ඇති බැවින්, ආහාර වේලකට ඇලී නරක පුරුදු වලින් වළකින්න.
ධමනි සිහින් වීම තුරන් කිරීම අදියර කිහිපයකින් ඉදිරියට යයි:
- පූර්ව පූර්ව ධමනි සිහින් වීම. මෙම අවස්ථාවෙහිදී, රෝග ලක්ෂණ තවමත් ප්රකාශ වී නොමැත. පළමු අදියරේදී රෝගය හඳුනාගත හැක්කේ යාත්රා පිළිබඳ විශේෂ පරීක්ෂණයකින් පමණි. ධමනි වල ආන්තරික (අභ්යන්තර බිත්තියේ) ඉරි සහ ලප ස්වරූපයෙන් කුඩා මේද තැන්පතු ඇත.
- දුර්වල ලෙස ප්රකාශ විය. රුධිර නාල වල බිත්තිවල නිතර නිතර කොලෙස්ටරෝල් ලප දක්නට ලැබේ. මෙම අවස්ථාවෙහිදී, පළමු රෝග ලක්ෂණ පෙනෙන්නට පටන් ගනී. ඔබ මෙම අවස්ථාවෙහිදී ප්රතිකාර ආරම්භ කළහොත්, ඔබට සංකූලතා වළක්වා ගත හැකි අතර රෝගය තවදුරටත් වර්ධනය වීම වළක්වා ගත හැකිය.
- දැඩි ලෙස ප්රකාශ වේ. ධමනි වල සමීපතාවයේ සැලකිය යුතු වෙනස්කම් නිරීක්ෂණය කෙරේ. ලිපිඩ තැන්පතු ques ලකවල ස්වරූපය ගනී, යාත්රා වල ලුමෙන් පටු කිරීමට පටන් ගනී. මෙම අවස්ථාවෙහිදී, රෝගයේ සියලුම රෝග ලක්ෂණ දැනටමත් පවතින අතර, එය කිසිසේත් නොසලකා හැරිය නොහැකිය. මේ වන විටත් සංවර්ධනයේ අවධියේදී ව්යාධි විද්යාව සෞඛ්යයට භයානක සංසරණ සංකූලතා ඇති කළ හැකිය.
- උච්චාරණය. මෙම අවස්ථාවෙහිදී, රුධිර නාල වල වැඩ සම්පූර්ණයෙන්ම කඩාකප්පල් වේ. ධමනි ස්රාවය වන සමරු ques ලකවල කොටස් පැමිණ ධමනි තුළ සංසරණය වේ. ධමනි පුපුරා යා හැකි නිසා යාත්රා වල ඇනුරිසම් (ව්යාධි විස්තාරණ) ද දිස් වේ. මීට අමතරව, සමරු que ලකය යාත්රාව සම්පූර්ණයෙන්ම අවහිර කළ හැකිය. මේ සියල්ල නිසා පහළ අන්තයට රුධිර සැපයුම දැඩි ලෙස බාධා ඇති වේ.
- පාද නිරන්තරයෙන් කැටි කිරීමට පටන් ගනී
- කකුල් බොහෝ විට නිදිබර වේ
- කකුල් ඉදිමීම සිදුවේ
- රෝගය එක් කකුලකට බලපාන්නේ නම්, එය නිරෝගී පාදයකට වඩා සීතල වේ,
- දිගු ඇවිදීමෙන් පසු කකුල් වල වේදනාව.
මෙම ප්රකාශනයන් දෙවන අදියරේදී දිස්වේ. ධමනි සිහින් වීමේ වර්ධනයේ මෙම අවස්ථාවෙහිදී පුද්ගලයෙකුට වේදනාවකින් තොරව මීටර් 1000-1500 අතර දුරක් ගමන් කළ හැකිය.
බොහෝ විට මිනිසුන් කැටි කිරීම, වරින් වර හිරිවැටීම, දුර ගමන් කිරීමේදී වේදනාව වැනි රෝග ලක්ෂණ වලට වැදගත්කමක් නොදක්වයි. නමුත් නිෂ් ain ලයි! සියල්ලට පසු, ව්යාධි විද්යාවේ දෙවන අදියරේදී ප්රතිකාර ආරම්භ කිරීමෙන් ඔබට 100% සංකූලතා වළක්වා ගත හැකිය.
- නියපොතු පෙරට වඩා සෙමින් වර්ධනය වේ
- කකුල් වැටෙන්න පටන් ගන්නවා
- වේදනාව දිවා රෑ නොබලා ස්වයංසිද්ධව සිදුවිය හැක,
- කෙටි දුරක් (මීටර් 250-900) ඇවිදීමෙන් පසු වේදනාව ඇති වේ.
මේ සියල්ල සිදුවන්නේ කකුල් වල පටක වලට රුධිර සැපයුම ප්රමාණවත් නොවීම හේතුවෙනි. ඔබ ප්රතිකාර ආරම්භ නොකරන්නේ නම්, රෝගය ඉක්මනින් 4 වන අදියර කරා යනු ඇත - වඩාත්ම භයානක ය.
පුද්ගලයෙකුට 4 වන අදියර ඇති විට කකුල් වල ධමනි ස්රාවය වන විට ඔහුට වේදනාවකින් තොරව මීටර් 50 ක් ගමන් කළ නොහැකිය. එවැනි රෝගීන් සඳහා, සාප්පු සවාරියක් පවා අති විශාල කාර්යයක් බවට පත්වන අතර, සමහර විට එය මිදුලට යන්නේ පඩිපෙල නැගීම හා වධහිංසා පැමිණවීම නිසා ය. බොහෝ විට, 4 වන අදියර රෝගයෙන් පෙළෙන රෝගීන්ට නිවස වටා ගමන් කළ හැකිය. සංකූලතා වර්ධනය වන විට, ඔවුන් තවදුරටත් නැගිටින්නේ නැත.
මෙම අවස්ථාවෙහිදී, පහළ අන්තයේ ධමනි සිහින් වීම තුරන් කරන රෝගයට ප්රතිකාර කිරීම බොහෝ විට බල රහිත වන අතර, එමඟින් රෝග ලක්ෂණ කෙටි කාලයක් සඳහා පමණක් ඉවත් කර තවත් සංකූලතා වළක්වා ගත හැකිය.
- කකුල් වල සම අඳුරු වීම,
- වණ
- ගැන්ග්රීන් (මෙම සංකූලතාව සමඟ, අවයව කපා ඉවත් කිරීම අවශ්ය වේ).
රෝගය හඳුනා ගැනීම සඳහා රෝගියාට රෝග විනිශ්චය කිරීමේ ක්රියා පටිපාටි කිහිපයක් සිදු කළ යුතුය.
වෛද්යවරයා රෝගියාගේ රෝග ලක්ෂණ පරීක්ෂා කරයි, ඔහුගේ වෛද්ය වාර්තාව (පෙර රෝගාබාධ), අත් සහ පාදවල රුධිර පීඩනය මැනීම, පහළ අන්තයේ ධමනි වල ස්පන්දනය සඳහා සවන් දීම.
මෙම ක්රමය මඟින් ධමනි වල තත්වය තක්සේරු කිරීමට ඔබට ඉඩ සලසයි. ඩුප්ලෙක්ස් ස්කෑන් කිරීම මගින් වෛද්යවරයාට යාත්රා වල හැඩය දෙස බලා ඒවායින් රුධිර ප්රවාහයේ වේගය සොයාගත හැකිය.
මෙය එක්ස් කිරණ යන්ත්රයක් භාවිතයෙන් කකුල් වල ධමනි පරීක්ෂා කිරීමකි.පරීක්ෂණයට පෙර, රෝගියාට ප්රතිවිරුද්ධ කාරකයක් ලබා දෙනු ලැබේ. රෝගියා ඔහුට අසාත්මික නම්, ක්රියා පටිපාටිය ප්රතිවිරෝධී වේ.
පර්යන්ත ධමනි මගින් නිර්වින්දනය, රුධිර නාල අවහිර වීම හඳුනාගත හැකිය. සාමාන්යයෙන්, වෛද්යවරුන් විසින් තෝරා ගත යුතු එක් ක්රමයක් නියම කරයි: ද්විත්ව ස්කෑන් කිරීම හෝ ධමනි විද්යාව. පළමු ක්රියා පටිපාටියට මනාප ලබා දී ඇත්තේ එයට ප්රතිවිරුද්ධ මාධ්යයක් හඳුන්වාදීම අවශ්ය නොවන අතර කකුල් වල රුධිර සංසරණය පිළිබඳ වඩාත් සවිස්තරාත්මක තක්සේරුවක් කිරීමට ඉඩ සලසන බැවිනි.
පර්යන්ත ධමනි පටිපාටිය
මෙය MRI යන්ත්රයක් භාවිතා කරමින් ධමනි පරීක්ෂා කිරීමකි. එම්.ආර්. ඇන්ජියෝග්රැෆි මගින් යාත්රා වල තත්වය විස්තරාත්මකව පෙන්වන අතර රුධිර නාල වල ව්යුහයේ හා රුධිර සංසරණයේ කුඩා ව්යාධි වෙනස්කම් පවා අනාවරණය කර ගැනීමට ඉඩ ලබා දේ. ද්විත්ව ස්කෑන් හෝ ධමනි විද්යාවෙන් පසු අවසාන රෝග විනිශ්චය කිරීමට නොහැකි නම් මෙම ක්රියා පටිපාටිය නියම කරනු ලැබේ (සාමාන්යයෙන් මෙම ක්රියා පටිපාටියෙන් පසුව ප්රතිකාර නියම කරනු ලැබේ).
රෝගය සම්පූර්ණයෙන් සුව කළ හැක්කේ සනාල පුරස්ථිති ආධාරයෙන් පමණි. නමුත් එවැනි රැඩිකල් ක්රමයක් අවශ්ය වන්නේ 3-4 අදියරවලදී පමණි: සූදානම ගැනීම 1-2 සඳහා ප්රමාණවත් වන අතර එමඟින් තවදුරටත් සමරු තැන්පතු වලක්වන අතර ධමනි සිහින් වීමේ රෝග ලක්ෂණ ඉවත් කරයි.
රෝගයේ මුල් අවධියේදී (පළමු හා දෙවන) ඒවා බෙදා හැරිය හැක. Ations ෂධ ආධාරයෙන්, ඔබට රෝග ලක්ෂණ අඩු කිරීමට, රෝගියාගේ ජීවන තත්ත්වය වැඩිදියුණු කිරීමට සහ රෝගය තවදුරටත් වර්ධනය වීම වළක්වා ගත හැකිය. ශල්යකර්මයෙන් පසුව treatment ෂධ ප්රතිකාර ද අවශ්ය වේ. ඔබේ ජීවිත කාලය පුරාම නිරන්තරයෙන් drugs ෂධ ගැනීමට ඔබට සිදුවනු ඇත.
ගතානුගතික චිකිත්සාව දැනටමත් අකාර්යක්ෂම වන විට, මෙහෙයුම 3 සහ 4 අදියරවලදී නියම කරනු ලැබේ.
ධමනි සිහින් වීම සඳහා ශල්ය වෛද්ය ප්රතිකාර සඳහා ස්ටෙන්ටින් කිරීම, බලපෑමට ලක් වූ ධමනි මඟ හැරීම හෝ කෘතිම පුරස්ථි ආදේශ කිරීම ඇතුළත් විය හැකිය.
ඇන්ජියෝප්ලාස්ටි සහ කකුල් ධමනි ස්ටෙන්ටින් කිරීම
මෙහෙයුම විවෘත හෝ අවම ආක්රමණශීලී විය හැකිය. අවම වශයෙන් ආක්රමණශීලී මැදිහත්වීම් ආරක්ෂිත වේ, නමුත් භාවිතා කරනුයේ ධමනි වල බලපෑමට ලක් වූ ප්රදේශය කුඩා නම් පමණි.
ගැන්ග්රීන් හෝ බොහෝ වණ සමඟ, අවයව කපා ඉවත් කිරීම සිදු කෙරේ. සාමාන්යයෙන් එවැනි සංකූලතාවයක් ඇති වන්නේ ධමනි සිහින් වීමේ 4 වන අදියරේදී පමණි. එවැනි රැඩිකල් ප්රතිකාරයක් අවශ්ය වීමට පෙර රෝගය සුව කිරීම සඳහා හැකි සෑම දෙයක්ම කළ යුතුය.
ඔබ drugs ෂධ පමණක් ගත්තද, එකම ජීවන රටාව දිගටම කරගෙන යන්නේ නම්, ප්රතිකාර මගින් අපේක්ෂිත ධනාත්මක බලපෑමක් ඇති නොවේ.
පළමුවෙන්ම, පහළ අන්තයේ ඇති යාත්රා වල අතුගා දැමීමේ ධමනි ස්රාවය වී ඇත්නම්, ඔබ නරක පුරුදු අත්හැරිය යුතුය.
පළමුව දුම්පානය නතර කරන්න. නිකොටින් රුධිර නාල අවහිර කරන අතර එමඟින් කකුල් වල රුධිර සංසරණය ඊටත් වඩා අඩපණ වේ.
එසේම, නිතර නිතර පානය කිරීමට ඔබට ඉඩ නොදෙන්න. ඇල්කොහොල් ශෝථය ඇතිවීම ප්රවර්ධනය කරයි, එය දැනටමත් ධමනි සිහින් වීම නිසා ඇති වන රක්තපාත නිසා පෙනේ.
ප්රතිකාරයේ කොටසක් විශේෂ ආහාර වේලක්. සෞඛ්ය සම්පන්න ආහාර වේලක නීති අනුගමනය කරන්න: මේදය, බැදපු, දුම්, කුළුබඩු, රසකැවිලි, ක්ෂණික ආහාර, පේස්ට්රි, රසකැවිලි, කාබනීකෘත බීම ප්රතික්ෂේප කරන්න. සත්ව මේද සීමා කරන්න. දිනකට ග්රෑම් 20 ට නොඅඩු බටර් භාවිතා කරන්න (එය ට්රාන්ස් මේද අඩංගු මාගරින් හෝ පැතිරීම නොව උසස් තත්ත්වයේ තෙල් විය යුතුය).
ඔබේ රුධිරයේ කොලෙස්ටරෝල් අඩු කරන ආහාර වලට තවත් ආහාර එකතු කරන්න. මෙන්න ඒවායේ ලැයිස්තුවක්:
- පැඟිරි පලතුරු (මිදි, ලෙමන්, දොඩම්),
- අලිගැට පේර
- අත්බෝම්බ
- ඇපල්
- බෙරි (ලින්ගන්බෙරි, ස්ට්රෝබෙරි, කරන්ට් ඇතුළු, බ්ලූබෙරීස්, මිදි).
සාම්ප්රදායික ප්රතිකාර ජන පිළියම් සමඟ ප්රතිස්ථාපනය කිරීමට උත්සාහ නොකරන්න - මෙය රෝගය තවදුරටත් වර්ධනය වීමට හේතු වේ. 3 වන ශ්රේණියේ සහ ඊට වැඩි ධමනි ස්රාවය වන රෝගීන් සඳහා මෙය විශේෂයෙන් සත්ය වේ - මෙහිදී ඔබට ශල්යකර්මයකින් තොරව කළ නොහැක. කෙසේ වෙතත්, සාම්ප්රදායික වෛද්ය විද්යාව සාම්ප්රදායික ප්රතිකාර සඳහා විශාල එකතු කිරීමක් විය හැකි අතර ප්රතිකාර වඩාත් සාර්ථක කර ගත හැකිය.
ජන පිළියම් භාවිතා කිරීමට පෙර, ඔබේ වෛද්යවරයාගෙන් විමසන්න, ඒවාට ප්රතිවිරෝධතා ඇති විය හැක.
කකුල් වල යාත්රා වල ධමනි සිහින් වීම සඳහා ජන පිළියම්:
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා පෝෂණය: ප්රයෝජනවත් නිෂ්පාදන මෙනුවක්
ධමනි සිහින් වීම මූලික වශයෙන් මිනිස් පෝෂණය සමඟ සම්බන්ධ වේ. මේ නිසා, පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා වන ආහාරය ව්යාධි විද්යාවට ප්රතිකාර කිරීමේදී ප්රාථමික වැදගත්කමක් ඇති අතර, එය නොමැතිව, නවීන drugs ෂධ සමඟ වුවද රෝගියාගේ තත්වය වැඩිදියුණු කිරීම කළ නොහැකිය. ව්යාධි විද්යාව සිදුවන්නේ ලිපිඩ (මේද) පරිවෘත්තීය උල්ලං of නය කිරීම නිසාය.
වැදගත්! අන්තරාය නරක කොලෙස්ටරෝල් පමණක් වන අතර හොඳ අවශ්ය වන අතර එම නිසා ආහාර ගැනීමේදී පළමුවැන්නා පමණක් ආහාර ගැනීම අඩු කිරීම වැදගත් වේ.
ධමනි සිහින් වීම වැළැක්වීම සඳහා සාමාන්ය පෝෂණ මාර්ගෝපදේශ
බොහෝ ආකාරවලින්, පෝෂණයේ සරල නීති කිහිපයක් අනුගමනය කිරීමෙන් පාදයේ නහර වල ධමනි ස්රාවය වීම වළක්වා ගත හැකිය. විශේෂයෙන් නොසලකා හරින ලද ස්වරූපයෙන්, රෝගය ගැන්ග්රීන් ඇති කරන අතර පහළ අන්තය නැති වීමට හේතු වේ.
පෝෂණයේ මූලික නීති:
- Service ආහාර සැපයීම එළවළු හෝ පලතුරු වලින් සමන්විත විය යුතුය.
- 1/3 සේවය සමන්විත වන්නේ මන්දගාමී කාබෝහයිඩ්රේට් (ධාන්ය වැනි) වලින් පොහොසත් ආහාර වලින්.
- 1/3 කොටස - සත්ව මේද ඇතුළු ප්රෝටීන් ආහාර.
- තම්බා, වාෂ්ප හෝ බේක් කළ ආහාර පමණක් භාවිතා කරන්න. බදින ලද සහ දුම් පානය කිරීම තහනම්ය.
කකුල් වල යාත්රා වල ධමනි සිහින් වීම සහ එය වළක්වා ගැනීම සඳහා පෝෂණය පිළිබඳ තරමක් නව නිර්දේශයක් වන්නේ පහත සඳහන් වර්ණ සහිත අවම වශයෙන් පලතුරු හෝ එළවළු ග්රෑම් 100 ක් දිනපතා පරිභෝජනය කිරීමයි:
වෙනමම, සුදුළූණු සහ හණ බීජ ඉස්මතු කිරීම වටී, එය දෛනික ආහාර වේලෙහි තිබිය යුතුය, මන්දයත් දැනට පවතින සමරු ques ලක බිඳවැටීමට දායක වන බැවින්, විශේෂයෙන් පහළ අන්තවල ය.
මන්දපෝෂණයට අමතරව, රෝගයට නැඹුරු වෙනත් සාධක තිබේ නම්, ඉතා දැඩි ලෙස පිළිපැදීමෙන් වුවද, රෝගයෙන් සම්පූර්ණයෙන්ම ආරක්ෂා විය නොහැකි බව මතක තබා ගැනීම වැදගත්ය. කකුල් වල නහර වල ධමනි ස්රාවය වන සමරු ques ලක සෑදීමට පහත සඳහන් සාධක දායක වේ:
- ශාරීරික ක්රියාකාරකම් නොමැතිකම,
- අධික කෑම
- මත්පැන් පානය කිරීම
- නිදන්ගත ආතතිය
- අහිතකර පරිසර විද්යාව.
ධනාත්මක ප්රති result ලයක් ලබා ගැනීම සඳහා, පෝෂණයට අමතරව, මෝටර් ක්රියාකාරකම් වැඩි කිරීම, ආතති සහගත තත්වයන් අවම කිරීම සහ පිරිසිදු වාතය සහිත ස්ථානවල නගරයෙන් පිටත රැඳී සිටීම යන අරමුණු සහිතව ජීවන රටාවක් ද සංශෝධනය කළ යුතුය.
සනාල ධමනි සිහින් වීම වේගයෙන් තරුණ වියට පා තබන හෙයින් සහ නව යොවුන් වියේ දී පවා සමරු ques ලක නිරීක්ෂණය කර ඇති හෙයින්, පාදයේ නහර සමඟ ඇති වන ගැටළු වළක්වා ගැනීම සඳහා කුඩා කාලයේ සිටම නිසි පෝෂණය හා ජීවන රටාව පිළිබඳව දරුවෙකුට ඉගැන්වීම අවශ්ය වේ.
නරක කොලෙස්ටරෝල්, හොඳ මෙන් නොව, හෝමෝන නිපදවීමේ හා නිරෝගී අස්ථි සෑදීමේ ක්රියාවලියට සහභාගී නොවේ. ඒ සමගම, ද්රව්යය රුධිර ප්රවාහයට විනිවිද යන අතර, භාවිතා නොකොට බෙදී නොයෑම, ක්රමයෙන් සනාල බිත්ති මත රැඳේ. මෙහි ප්රති result ලයක් ලෙස පුද්ගලයෙකුට අන්තරාසර්ග අන්තරාසර්ග රෝගයට මුහුණ දීමට සිදුවේ. නරක කොලෙස්ටරෝල් ආහාර සමඟ අධික ලෙස ශරීරයට ඇතුළු වන අතර හොඳ කොලෙස්ටරෝල් නිපදවන්නේ අක්මාවෙනි.
ශරීරයේ නරක කොලෙස්ටරෝල් මට්ටම අඩු කිරීම සඳහා ආහාර ගැනීමේදී, ඔබේ මෙනුවේ සමහර නිෂ්පාදන ඇතුළත් කිරීම සහ අනෙක් ඒවා එයින් බැහැර කිරීම පමණක් නොව, නිවැරදි පානීය පිළිවෙත නිරීක්ෂණය කිරීම, නිසි ලෙස පිළියෙල කිරීම සහ ආහාර අනුභව කිරීම අවශ්ය වේ. 10 ග්රෑම් නොඉක්මවිය යුතු දෛනික ලුණු ප්රමාණය කෙරෙහි ඔබ අවධානය යොමු කළ යුතුය.
ආහාර වේලෙහි කාබෝහයිඩ්රේට් ප්රමාණය සැලකිය යුතු ලෙස අඩු වී ඇති නිසා, වකුගඩු මත තරමක් විශාල බරක් ඇති අතර, එබැවින් ගල් හා වැලි පෙනුම වැළැක්වීම සඳහා, ඔබ දිනකට අවම වශයෙන් පිරිසිදු ජලය ලීටර් 2 ක් පානය කළ යුතුය. තාපයේදී, දියර ප්රමාණය අවම වශයෙන් ලීටර් 3 ක් දක්වා වැඩි විය යුතුය.
ජලයට අමතරව, සීනි නොමැතිව නැවුම් පලතුරු යුෂ පානය කිරීම ප්රයෝජනවත් වේ. පැණි රස කිරීම සඳහා මී පැණි කුඩා ප්රමාණයකින් එකතු කළ හැකිය.
අවධානය! වකුගඩු රෝග තිබේ නම්, තත්වය නරක අතට හැරෙන පරිදි ආහාර ප්රවේශමෙන් ප්රවේශ විය යුතුය. මුත්රා විශේෂ ist යෙකු සමඟ පූර්ව සාකච්ඡා කිරීම අවශ්ය වේ.
ශරීරයට අධික බරක් අත්විඳිය නොහැකි වන පරිදි ආහාර ගැනීම කුඩා කොටස් වලින් භාගික විය යුතුය. එය ආහාර වේල් අතර සුලු කෑමක් නොමැතිව පැය 3-4 කට පසුව විය යුතුය. ඔබට සැබවින්ම කෑමට අවශ්ය නම්, ඔබට පලතුරු හෝ එළවළු අනුභව කළ හැකිය, නමුත් වරකට ග්රෑම් 300 ට වඩා වැඩි නොවිය යුතු අතර ඒවායේ පිෂ් .ය විශාල ප්රමාණයක් අඩංගු නොවිය යුතුය.
ප්රධාන වශයෙන් එළවළු මේද, ප්රධාන වශයෙන් ඔලිව් සහ හණ තෙල් භාවිතය. වට්ටක්කා භාවිතා කිරීම ද පිළිගත හැකිය. මෙම තෙල් වර්ග මත, ඔබ ආහාර පිසීමට පමණක් නොව, ඔවුන් සමඟ කන්නයේ සලාද ද කළ යුතුය. බටර්, කුඩා ප්රමාණවලින් වුවද, සපුරා තහනම්ය.
කකුල් වල ධමනි සිහින් වීම සඳහා ආහාර වේලක් අනුකූල වීම ජීවිතයට අවශ්ය වේ. එය උල්ලං lations නය කිරීම සඳහා වසරකට 1-2 වතාවකට වඩා ඉඩ නොදේ, නමුත් එය තත්වය නරක අතට හැරෙන්නේ නැතිනම් සහ කකුල් වල වේදනාව හෝ අක්මාව අක්රිය වීම අවුස්සන්නේ නැත්නම් පමණි.
නිතිපතා භාවිතා කිරීමත් සමඟ යාත්රා හා පහළ අන්තයේ නහර වල රෝගයක් ඇති ඇල්කොහොල්, යාත්රා වල කොලෙස්ටරෝල් සමරු ques ලක තියුනු ලෙස වැඩි වීමට පටන් ගන්නා අතර, එමගින් රෝගියාගේ තත්වය නරක අතට හැරෙන අතර කකුල්වල බරපතල වේදනාවක් ඇති වේ.
සැහැල්ලු වියළි රතු වයින් මාස 2-3 කට වරක් කුඩා ප්රමාණයකින් (මිලි 100 ට නොඅඩු) භාවිතා කිරීමට අවසර ඇත.
හැකි නම්, ඕනෑම මත්පැන් ඉවත දැමිය යුතුය.
පහළ අන්තයේ යාත්රා වල ධමනි සිහින් වීම සඳහා නිෂ්පාදන ගණනාවක් දැඩි තහනම යටතේ පවතින අතර මෙනුවෙන් බැහැර කළ යුතුය. අනෙක් ඒවා භාවිතා කළ හැකි නමුත් අවම මුදලකින් හෝ නිශ්චිත වෙන් කිරීම් සහිතව පමණි.
ධමනි සිහින් වීම සඳහා බිත්තර භාවිතා කිරීම විශේෂ අවධානයක් ලැබිය යුතුය. මෙම අද්විතීය නිෂ්පාදනය නරක කොලෙස්ටරෝල් ප්රභවයක් බවට වැරදි මතයක් දීර් time කාලයක් තිස්සේ පැවතුනි. අද වන විට මෙය එසේ නොවන බව ඔප්පු වූ විට බොහෝ දෙනෙක් දිගටම මිථ්යාවන් විශ්වාස කරන අතර බිත්තර අතහැර දමති.
කුකුල් බිත්තර වල අඩංගු කොලෙස්ටරෝල් හොඳ වන අතර රුධිර නාල වලට හානියක් නොකරයි. කෙසේ වෙතත්, බිත්තර සංයුතියේ ඇති ද්රව්ය, අධික ලෙස භාවිතා කරන විට, අඩු කාබ් ආහාර වේලක පසුබිම මත අක්මාව අධික ලෙස පැටවීමට හේතු විය හැකි බැවින්, සතියකට බිත්තර 8 කට සීමා කිරීම අවශ්ය වේ.
රෝගීන් සඳහා බොහෝ නිෂ්පාදන තිබේ, එබැවින් ආහාර තරමක් වෙනස් වේ. භාවිතය සඳහා නිර්දේශිතයි:
- බෙරි - විශේෂයෙන් රතු, කහ සහ තද මල්,
- පලතුරු - විශේෂයෙන් පැඟිරි පලතුරු සහ දෙළුම්,
- වියළි පලතුරු කුඩා ප්රමාණයකින්,
- එළවළු
- හරිතයන් - parsley ආහාරයට ගැනීම විශේෂයෙන් හොඳයි,
- ඇට වර්ග - දිනකට ග්රෑම් 40 ට නොඅඩු,
- හතු
- සීනි රහිත මේද නොවන කිරි නිෂ්පාදන,
- කෙට්ටු මස් - වඩාත් සුදුසු හරක් මස් සහ හාවා මස්,
- මුහුදු ආහාර
- කෙට්ටු මාළු
- ඉණ සහ ජෙලි එය මත පදනම්ව,
- මී පැණි සුදු කිරීම - දියවැඩියාව සඳහා නොවේ.
කිසියම් නිදන්ගත රෝගයක් ඇති විට, අතිරේක නිෂ්පාදන ආහාරයට ඇතුළත් කළ හැකිය, නැතහොත් පිළිගත හැකි ඒවා බැහැර කළ හැකිය. මෙය තීරණය කරනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි ස්රාවය කිරීම සඳහා ආහාර වේලක් භාවිතා කිරීම චිකිත්සක පියවරයන්හි සංකීර්ණයට ඇතුළත් කර ඇති අතර එබැවින් පෝෂණ ගැලපුම් සිදු කළ හැක්කේ වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ පමණි. රෝගියාට අත්තනෝමතික ලෙස ආහාරයට නව ආහාර හඳුන්වා දීමට හෝ ඒවායින් කිසිවක් බැහැර කළ නොහැක. බොහෝ විට, චිකිත්සක පෝෂණය රෝගයේ ප්රගතිය නැවැත්වීමට සහ සෞඛ්යය පවත්වා ගැනීමට ප්රමාණවත්ය.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා හේතු සහ ප්රතිකාර කිරීම
ධමනි සිහින් වීම ධමනි වල අභ්යන්තර පෘෂ් on ය මත ධමනි ස්රාවය වන සමරු que ලකය අර්ධ වශයෙන් හෝ සම්පූර්ණයෙන් අතිච්ඡාදනය වන නිදන්ගත රෝගයකි. පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම මකා දැමීම දුම් පානය කරන්නන්, දියවැඩියාව ඇති පුද්ගලයින්, අධි රුධිර පීඩනය සහ අධික බර ඇතිවීම තුළ වර්ධනය වේ.
10 වන සංශෝධනයේ රෝග පිළිබඳ ජාත්යන්තර වර්ගීකරණයට අනුව, රෝගයට 170 කේතයක් පවරා ඇත. කකුල් වල ධමනි වල ධමනි සිහින් වීම තුරන් කිරීමත් සමඟ, ගැන්ග්රීන් පැවතීම හෝ නොපැවතීම දර්ශකය මගින් අතිරේකව දක්වා ඇත:
- 0 - ගැන්ග්රීන් නොමැතිව,
- 1 - ගැන්ග්රීන් සමඟ.
ධමනි සිහින් වීම ඉතා සෙමින් වර්ධනය වේ. මූලික හේතුව විය හැක්කේ පරම්පරාව, නරක පුරුදු (දුම් පානය, මත්පැන්), උදාසීන ජීවන රටාව, දුර්වල පෝෂණය, ආතතිය.
ප්රධාන අවදානම් සාධක:
- වයස: වයස අවුරුදු 45 ට වැඩි පිරිමින්, වයස අවුරුදු 50 ට වැඩි කාන්තාවන්,
- වඩා ශක්තිමත් ලිංගිකත්වය ධමනි ස්රාවය වීමෙන් 1.5-3 ගුණයකින් වැඩි වේ.
- සමෝධානික රෝග: අධි රුධිර පීඩනය, දියවැඩියා රෝගය, තයිරොයිඩ් ග්රන්ථියේ අසමත් වීම,
- අධික බර.
ධමනි පටු කිරීම හෝ අවහිර කිරීම අත් පා වල සාමාන්ය සංසරණයට බාධා කරයි. පාදයේ පටක වලට ඔක්සිජන් නොමැතිකම, පෝෂ්ය පදාර්ථ, රුධිර දුස්ස්රාවිතතාව වැඩි වන අතර රුධිර කැටි ගැසීමේ අවදානම වැඩිවේ.
ඔක්සිජන් හා පෝෂ්ය පදාර්ථවල iency නතාවය දැවිල්ල ඇති කරයි. ප්රගතිශීලී මකාදැමීමේ ධමනි සිහින් වීම වෙනස් වීමට, සෛල ක්ෂය වීමට හේතු වේ. ශරීරය දෝෂ සහිත පටක විදේශීය දෙයක් ලෙස වටහා ගනී - දේශීය ස්වයං ප්රතිශක්තිකරණ ක්රියාවලියක් වර්ධනය වේ. ආරක්ෂිත සෛල විකෘති වූ මූලද්රව්යයන්ට පහර දී ඒවායේ මරණයට හේතු වේ. සායනිකව, මෙය වණ, පටක නෙරෝසිස් මගින් විදහා දක්වයි.
බොහෝ විට රුධිර නාල වල අතු බෙදී යන තැන්වල තැන්පතු සෑදීම අහම්බයක් නොවේ. රුධිර ප්රවාහය බෙදී ගිය විට, ධමනි වල සියුම් අභ්යන්තර ස්ථරයට හානි කරන සුළි පිහිටයි. මෙම ප්රදේශවල රුධිර ප්රවාහය මන්දගාමී වන අතර එමඟින් අවසාදිත වීමට පහසුකම් සපයයි.
සනාල හානිවල මට්ටම අනුව, රුධිර ප්රවාහ ආබාධ, ධමනි සිහින් වීමේ රෝගයේ අදියර 5 ක් වෙන්කර හඳුනාගත හැකිය.
- පූර්ව විද්යාත්මක. ධමනි සිහින් වීම ආරම්භ වන්නේ යාත්රාවට හානි වීමෙනි. එහි අභ්යන්තර පෘෂ් smooth ය සිනිඳු වීම නවත්වන අතර රුධිර සං components ටක පහසුවෙන් එයට ඇලී සිටියි: අඩු l නත්ව ලිපොප්රෝටීන, සම්බන්ධක තන්තු සහ රුධිර සෛල. ධමනි මතුපිට මේද පැල්ලමක් හෝ තීරුවක් සාදයි, එය යාත්රාවේ ලුමෙන් තුළට නෙරා නොයයි. මෙය අසමමිතික අවධියකි.
- වන්දි. ලිපිඩ ප්රෝටීන, තන්තු, රුධිර සෛල වල නව කොටස් ප්රාථමික සමරු to ලකයට ඇලී සිටීමට පටන් ගනී. තැන්පත් වීම වර්ධනය වේ, අසල්වැසි අය සමඟ ඒකාබද්ධ වේ, ධමනි වල ලුමෙන් තුළ නෙරා යයි. ධමනි සිහින් වීම තුරන් කිරීමේ පළමු රෝග ලක්ෂණ මතු වේ.
- උප වන්දි. සමරු que ලකය විශාල වේ. කකුල් පටක වල ඔක්සිජන් ient නතාවය. මිනිස් තත්වය නරක අතට හැරෙන නිසා ශරීරය වන්දි ගෙවීමේ හැකියාව ඉක්මවා යයි.
- විසංයෝජනය. බලපෑමට ලක් වූ අවයව වලට ඔක්සිජන් සැලකිය යුතු කොටසක් නොලැබේ. සෛල ඕනෑම හානියකට ගොදුරු වේ. සැහැල්ලු තැලීම්, නියපොතු කැපීම ඉරිතැලීම් හා සුව නොවන තුවාල ඇතිවීමට හේතු වේ.
- විනාශකාරී වෙනස්කම්. පහළ අන්තයේ පටක විශාල වශයෙන් මිය යයි, ගැන්ග්රීන් වර්ධනය වේ.
රෝගයේ රෝග ලක්ෂණ රඳා පවතින්නේ එය නොසලකා හැරීම මෙන්ම සමරු .ලකය දේශීයකරණය කිරීම මත ය. කලවා හෝ පොප්ලයිටල් කලාපයේ ධමනි තුළ තැන්පත් වීමක් සිදුවුවහොත්, “පහත් පාදයක්” වර්ධනය වේ. පැටවුන් තුළ ඇගේ වේදනාව ලක්ෂණයකි. උදරීය aorta හෝ iliac ධමනි වලට හානි වූ විට, කම්මැලිකම "ඉහළ" ලෙස හැඳින්වේ. එය සංලක්ෂිත වන්නේ කකුල්, ඉණ සහ උකුල් වල මාංශ පේශිවල වේදනාවයි. කකුලේ මාංශ පේශි ක්ෂය වීම, පිරිමින්ගෙන් අඩක් බෙලහීනතාවය වර්ධනය කරයි.
ධමනි ස්රාවය වන මෘදු ස්වරූපයෙන් මිනිසුන් වේගවත් තෙහෙට්ටුව, සීතල බව, කැක්කුම, හිරි වැටීම, ඇඟිලි තුඩු පුළුස්සා දැමීම, කකුල් වල සංවේදීතාව අඩුවීම ගැන පැමිණිලි කරති. දුර්ලභ පුද්ගලයෙකු එවැනි නොපැහැදිලි රෝග ලක්ෂණ ඇති වෛද්යවරයෙකු හමුවනු ඇත, එය අනුකම්පාවකි. මෙම අවස්ථාවෙහිදී, ආපසු හැරවිය නොහැකි වෙනස්කම් කිසිවක් සිදුවී නොමැත. එබැවින් ප්රතිකාරය විශේෂයෙන් .ලදායී වනු ඇත.
එවැනි රෝගියකුට පාගමන පරීක්ෂණයකට භාජනය කරන ලෙස ඉල්ලා සිටියහොත්, මීටර් 500-1000 ක් වේගයෙන් ඇවිදීම (පියවර 2 / තත්පර) පසු, ඔහු ලිහිල් කිරීමට පටන් ගනී. අධ්යයනය සම්පූර්ණ කිරීම සඳහා, වසු පැටවාගේ මාංශ පේශිවල වේදනාව දිස්වන තුරු ඇවිදින්නැයි පුද්ගලයෙකුගෙන් ඉල්ලා සිටිනු ඇත. මෙම දර්ශක දෙකම වෛද්යවරයකු විසින් රෝග විනිශ්චය කිරීමට, ප්රතිකාරයේ effectiveness ලදායීතාවය තීරණය කිරීමට යොදා ගනී.
ධමනි සිහින් වීම තුරන් කිරීමත් සමඟ පාදවල සම, පහළ කකුල් වියළී, අනිත්ය වන අතර, පීල් වීමට පටන් ගනී. විලුඹ රළු thick න සමකින් ආවරණය වී ඇති අතර ඉරිතැලීම් වලට ගොදුරු වේ.නියපොතු වර්ධනය මන්දගාමී වන අතර නියපොතු නිරෝගී බවක් නොපෙන්වයි (අඳුරු, අඳුරු, අස්ථාවර). ගැටළු සහිත අවයවයක හිසකෙස් වැටීමට පටන් ගනී, තට්ටය ඇති ප්රදේශ සෑදී ඇත. කොර නොවන පුද්ගලයෙකුට ඇවිදිය හැක්කේ මීටර් 200-250 (අදියර 2 අ) හෝ ටිකක් අඩුවෙන් (අදියර 2 ආ) පමණි.
පුද්ගලයෙකු චලනය නොවී සිටියදී පවා කකුල් රිදෙනවා. සම සිහින් වේ. සුළු තුවාල (නියපොතු කැපීම, සීරීම්, සුළු තැලීම්) වේදනාකාරී නොගැඹුරු වණ, ඉරිතැලීම් ඇතිවීමට හේතු වේ. සමේ වර්ණය පාදයේ පිහිටීම මත රඳා පවතී. ඉහළට ඔසවා ඇති කකුල සුදුමැලි, පහළට පහළට - රතු පැහැයට හුරුයි. පුද්ගලයෙකුට සාමාන්යයෙන් ගමන් කළ හැක්කේ මහල් නිවාසය වටා පමණි. කෙටි ඇවිදීම (මීටර් 25-50) පවා කම්මැලිකම, දැඩි වේදනාව සමඟ ඇත.
4 වන අදියර කකුල් වල ධමනි සිහින් වීම මකා දැමීම නිරන්තර, දරාගත නොහැකි වේදනාවෙන් සංලක්ෂිත වේ. ඇඟිලි, කකුල් ගිනි අවුලුවන, සුව නොවන තුවාල වලින් ආවරණය වී ඇති අතර අපිරිසිදු අළු අන්තර්ගතයෙන් පිරී ඇත. පාද, කකුල් ඉදිමීම. ගැන්ග්රීන් වර්ධනය වේ.
නිශ්චිත රෝග ලක්ෂණ මගින් ධමනි සිහින් වීම හඳුනාගත හැකිය. සමරු ques ලක දේශීයකරණය, ඒවායේ ප්රමාණය, අංකය, රුධිර ප්රවාහ ආබාධවල බරපතලකම තීරණය කිරීම සඳහා වෛද්යවරයාට උපකාරක පරීක්ෂණ අවශ්ය වේ. මෙය ඔහුට හොඳම ප්රතිකාර ක්රමය තෝරා ගැනීමට උපකාරී වේ.
තැන්පතු සොයා ගැනීමට පහසුම ක්රමය වන්නේ ඔබේ හෘද ස්පන්දන වේගය මැනීමයි. එය ස්නායු ධමනි මත නොපැවතීම iliac ධමනි වලට බාධා ඇති බව පෙන්නුම් කරයි. පොප්ලයිටල් ධමනි මත ස්පන්දනයක් නොමැති නම්, ස්ත්රී-පුරුෂ හෝ පොප්ලයිටල් යාත්රා තුළ මකාදැමීම දේශීයකරණය වේ.
පරීක්ෂණය අතරතුර, රුධිර සංසරණ කැළඹීම් මට්ටම දළ වශයෙන් තක්සේරු කිරීමට උපකාරී වන ක්රියාකාරී පරීක්ෂණ එකක් හෝ කිහිපයක් වෛද්යවරයා විසින් සිදු කළ හැකිය.
පංචෙන්කෝගේ දණහිස සංසිද්ධිය. වාඩි වී සිටින රෝගියාට නිරෝගී දණහිසට උගුරේ කකුලක් විසි කරන ලෙස ඉල්ලා සිටියි. රුධිර සංසරණ බාධාවක් තිබේ නම්, ටික වේලාවකට පසු පුද්ගලයෙකු පැටවාගේ මාංශ පේශිවල වේදනාව, හිරිවැටීමක් දැනීම, ඇඟිලි තුඩුවල කුහුඹුවන් බඩගා යාම පිළිබඳ සංවේදීතාවයක් ඇති වේ.
ගෝල්ඩ්මන්, සැමුවෙල්ස් නඩු විභාගය. රෝගියා ඔහුගේ පිටේ වැතිර සිටින අතර කකුල් ඇඳට ඉහළින් ඔසවා ඇත. වළලුකර සන්ධි නැමීමට ඔහුගෙන් ඉල්ලා සිටී. ප්රමාණවත් රුධිර ප්රවාහයක් නොමැතිව තත්පර 10-20 කට පසුව පුද්ගලයෙකුට වේදනාව දැනේ.
උපකරණ පරීක්ෂණයෙන් වඩාත් නිවැරදි දත්ත ලබා ගත හැකිය:
- ඩොප්ලර් අල්ට්රා සවුන්ඩ්. විශේෂිත අල්ට්රා සවුන්ඩ් යන්ත්රයක් භාවිතා කරමින් වෛද්යවරයා ධමනි වල විවිධ කොටස්වල රුධිර ප්රවාහ වේගය තීරණය කරයි. තැන්පතු සංලක්ෂිත වන්නේ රුධිරයේ මන්දගාමී චලනයෙනි.
- ඇන්ජියෝග්රැෆි මඟින් හානිය දෘශ්යමාන කිරීමට ඔබට ඉඩ සලසයි. යාත්රා දෘශ්යමාන කිරීම සඳහා, ධමනි තුළට ප්රතිවිරුද්ධ කාරකයක් එන්නත් කරනු ලැබේ. සම්භාව්ය ඇන්ජියෝග්රැෆි සඳහා එක්ස් කිරණ යන්ත්රයක් භාවිතා කරයි, නව පර්යේෂණ ක්රම වන්නේ එම්ආර්අයි, සීටී ය.
යාත්රා වල ධමනි ස්රාවය කිරීම සඳහා සම්පූර්ණ ප්රතිකාරයක් ලබා ගත හැක්කේ රෝගයේ පූර්ව අවධියේදී පමණි. නරක පුරුදු ප්රතික්ෂේප කිරීම (දුම් පානය, මත්පැන් අනිසි භාවිතය), සෞඛ්ය සම්පන්න ආහාර වේලක්, ශාරීරික ක්රියාකාරකම් මගින් රෝගය ප්රගතියට ඉඩ නොදේ.
අදියර 1, 2a ගතානුගතික ප්රතිකාර සඳහා සුදුසු, වඩා දියුණු - ශල්ය මැදිහත්වීමක් අවශ්ය වේ. සැත්කම් contraindicated නම්, drug ෂධ ප්රතිකාරය ජීවිතයේ ගුණාත්මකභාවය වැඩි දියුණු කිරීමට උපකාරී වේ.
සියලුම රෝගීන්ට කොලෙස්ටරෝල් අඩු කරන ආහාර වේලක් අනුගමනය කිරීමට උපදෙස් දෙනු ලැබේ, එය ධමනි ස්රාවය වීමේ ප්රගතිය වළක්වයි.
කොන්සර්වේටිව් චිකිත්සාව පුළුල් විය යුතුය. එහි ප්රධාන කාර්යයන්:
- වාසොස්පාස්ම් තුරන් කිරීම - ඇන්ටිස්පස්මොඩික්ස් (පෙන්ටොක්සිෆයිලයින්, අනුකූලතාව, වාසප්රොස්ටාන්, නිකොෂ්පන්, සිනරයිසීන්) පත් කිරීමෙන් ලබා ගත හැක.
- වේදනා සහන (ඉබුප්රොෆෙන්),
- පටක පරිවෘත්තීය වැඩි දියුණු කිරීම (සොල්කොසෙරිල්, බී විටමින්, ඇන්ජිනින්, ඩලාර්ජින්, ප්රොඩෙක්ටින්, පර්මිඩින්),
- thrombosis වැළැක්වීම (වෝෆරින්, හෙපටින්, ට්රෙන්ටල්, ඇස්පිරින්, රියෝපොලිග්ලියුකින්),
- කොලෙස්ටරෝල් මට්ටම සාමාන්යකරණය කිරීම - ආහාර, කොලෙස්ටරෝල් සංශ්ලේෂණ නිෂේධක (රෝසුවස්ටැටින්, ලයිපිමාර්, සොකෝර්).
රෝගයේ ආරම්භක අවධිය සඳහා වඩාත් ජනප්රිය drug ෂධය වන්නේ පෙන්ටොක්සිෆයිලයින් ය.දියත් කරන ලද සනාල ධමනි සිහින් වීම obliterans වඩාත් effectively ලදායී ලෙස වාසප්රොස්ටන්ට ප්රතිකාර කරයි. ධමනි සිහින් වීමේ ස්වයං ප්රතිශක්තිකරණ ස්වභාවය සමඟ, කෝටිකොස්ටෙරොයිඩ් නිර්දේශ කරනු ලැබේ.
රෝගයේ 2b-4 අදියර සහිත රෝගීන් සඳහා ශල්යකර්ම දක්වා ඇත. ධමනි සිහින් වීම සඳහා ශල්ය ප්රතිකාර සඳහා ඇතුළත් වන්නේ:
- බයිපාස් සැත්කම්. වඩාත් පොදු මෙහෙයුම් වලින් එකක්. පටු වන ස්ථානයට පහළින් ඉහළින් මැහුම් කරන ලද කෘතිම හෝ ස්වාභාවික යාත්රාවකට ස්තූතිවන්ත වෙමින් රුධිර සැපයුම යථා තත්වයට පත් කෙරේ. සාදන ලද බයිපාස් මගින් ධමනි හරහා රුධිරය නිදහසේ ගමන් කිරීමට ඉඩ ලබා දේ.
- ස්ටෙන්ටින් කිරීම. ක්රමයේ සාරය නම් සමරු que ලකය සවි කරන "වසන්තයක්" ස්ථාපනය කිරීම සහ යාත්රාවේ ලුමෙන් පුළුල් කිරීමයි.
- ලේසර් ඇන්ජියෝප්ලාස්ටි. විශේෂ ලේසර් භාවිතා කරමින් තැන්පතු වාෂ්ප වී හෝ විදුම් කරනු ලැබේ.
- බැලූන් ඇන්ජියෝප්ලාස්ටි. නැමුණු බැලූනයක් සහිත කැතීටරයක් අවසානයේ යාත්රාවට ඇතුල් කරනු ලැබේ. පරිගණක පාලනය යටතේ එය සමරු que ලකය සෑදීමේ ස්ථානයට උසස් කරනු ලැබේ. බැලූනය උද්ධමනය වේ. ධමනි වල ලුමෙන් පුළුල් වේ, සමරු que ලකය පොඩි වී හෝ කැබලි වී ඇත.
- රෝග ලක්ෂණ යාත්රා බිත්තියේ හැකිලීමට වගකිව යුතු සානුකම්පිත ස්නායු කිහිපයක් ඉවත් කිරීම ඔවුන්ගේ රක්තහීනතාවය සමනය කිරීමට උපකාරී වේ. අනුකම්පාව සිදු කරනු ලබන්නේ දරුණු ලෙස රෝගාතුර වූ රෝගීන් සඳහා වන අතර වෙනත් සැත්කම් contraindicated. මෙම ක්රියා පටිපාටිය බහු ධමනි සනාල තුවාල සඳහා ද යොදා ගනී.
සනාල හානි, ප්ලාස්මා මේද අතිරික්තයක් ධමනි ස්රාවය වීමේ ප්රධාන සාධක දෙකකි. එවැනි උල්ලං lations නයන්ගෙන් සැලකිය යුතු කොටසක් සඳහා හේතුව ජීවන රටාව මෙන්ම මන්දපෝෂණයයි. නරක පුරුදු වලින් මිදීම, ආහාර නිවැරදි කිරීම රෝගයේ වර්ධනය නැවැත්වීමට මුල් අවධියේදී උපකාරී වේ. පසුකාලීන අවස්ථා වලදී - ප්රගතිය මන්දගාමී කර ප්රතිකාරයේ effectiveness ලදායීතාවය වැඩි කරන්න.
මෙය සිදු කිරීම සඳහා එය නිර්දේශ කෙරේ:
- මත්පැන් අනිසි ලෙස භාවිතා නොකරන්න
- රතු මස්, සම්පූර්ණ කිරි ප්රතික්ෂේප කිරීම හෝ ඒවායේ පරිභෝජනය අඩු කිරීම,
- බිත්තර ගණන සීමා කරන්න
- පිරිපහදු කළ ආහාර, සීනි, ට්රාන්ස් මේද වලින් වළකින්න. ක්ෂණික ආහාර නිෂ්පාදනවල ඒවායින් බොහොමයක් තිබේ,
- ධාන්ය වර්ග, පලතුරු, එළවළු, රනිල කුලයට අයත් ආහාර, ආහාරයේ පදනම,
- මේද මාළු (හුරුල්ලන්, මැකරල්, හැලිබුට්, ටූනා, සැමන්) සමඟ විනෝද වන්න.
රෝගයේ ආරම්භක අවධියේදී විකල්ප ක්රම ප්රයෝජනවත් විය හැකිය, විශේෂයෙන් ඔබ ආහාර වේලක් අනුගමනය කරන්නේ නම්.
ධමනි සිහින් වීම වැළැක්වීම සඳහා පහත සඳහන් කසාය වලින් එකක් ගැනීමට උත්සාහ කරන්න.
දන්නා ජන වට්ටෝරු කිසිවක් ප්රගතිශීලී ධමනි සිහින් වීම සඳහා උපකාරී නොවේ. ඔබේ ප්රාථමික ප්රතිකාරය සමඟ ඔබ ගන්නා bs ෂධ පැළෑටි මොනවාදැයි ඔබේ වෛද්යවරයාට පැවසීමට වග බලා ගන්න. සමහර ඒවා පිළිගැනීම .ෂධ පත්කිරීමේදී contraindicated.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම තුරන් කිරීම සඳහා ජීවිත කාලය පුරාම drugs ෂධ පරිපාලනය කිරීම, වරින් වර රෝහල් ගත කිරීම අවශ්ය වේ. සරල ඉඟි මඟින් එහි ප්රගතිය වැළැක්වීමට හෝ මන්දගාමී කිරීමට හැකිය:
- දුම්පානය නැවැත්වීම - දුම්කොළ දුමාරයේ සං components ටක රුධිර නාලවල බිත්තිවලට හානි කරයි,
- ඔබේ ආහාර වේල නරඹන්න - මෙය මේද පරිවෘත්තීය උල්ලං violation නය වීම වැළැක්වීමට උපකාරී වේ,
- ඔබේ බර පාලනය කරන්න
- මත්පැන් අනිසි ලෙස භාවිතා නොකරන්න
- නිදන්ගත රෝග ආරම්භ නොකරන්න,
- වයස අවුරුදු 20 සිට ඔබේ කොලෙස්ටරෝල්, එල්ඩීඑල් සහ ට්රයිග්ලිසරයිඩ නිරන්තරයෙන් පරීක්ෂා කරන්න.
- G න් ජෝජි. පර්යන්ත සනාල රෝග, 2016
- Violi, F, Basili, S, Berger, JS, Hiatt, WR (2012). පර්යන්ත ධමනි රෝගයේ ප්රති-පට්ටිකා ප්රතිකාරය, 2012
- රූයිස්-කැනෙලා, එම්, මාර්ටිනස්-ගොන්සාලෙස්, එම්.ඒ. පර්යන්ත ධමනි රෝග සඳහා ජීවන රටාව සහ ආහාරමය අවදානම් සාධක, 2014
ව්යාපෘතියේ කතුවරුන් විසින් සකස් කරන ලද ද්රව්ය
වෙබ් අඩවියේ කර්තෘ ප්රතිපත්තියට අනුව.
රෝසා, වොල්කෝවා දියවැඩියාව ප්රස්ථාර සහ වගු වල. ඩයටිටික්ස් සහ වොල්කෝවා රෝසා පමණක් නොවේ. - එම්: ඒඑස්ටී, 2013 .-- 665 පි.
මැලිනොව්ස්කි එම්.එස්., ස්වෙට්-මෝල්ඩාව්ස්කායා එස්.ඩී. ඔසප් වීම සහ ඔසප් වීම, වෛද්ය සාහිත්ය ප්රකාශන ආයතනය - එම්., 2014. - 224 පි.
හර්ෂ් ඇක්සෙල් දියවැඩියාවෙන් මිදෙන්න (186 පි., ජර්මානු පරිවර්තනය, ප්රකාශක සහ සංසරණ තොරතුරු නොමැත).

මට මාව හඳුන්වා දීමට ඉඩ දෙන්න. මගේ නම එලේනා. මම අවුරුදු 10 කට වැඩි කාලයක් අන්තරාසර්ග විද්යා ologist යෙකු ලෙස සේවය කරමි. මම දැනට මගේ ක්ෂේත්රයේ වෘත්තිකයෙකු බව විශ්වාස කරන අතර, වෙබ් අඩවියට පැමිණෙන සියලුම අමුත්තන්ට සංකීර්ණ හා එතරම් කාර්යයන් විසඳීමට උදව් කිරීමට මට අවශ්යය. වෙබ් අඩවිය සඳහා අවශ්ය සියලුම තොරතුරු එක්රැස් කර ප්රවේශමෙන් සකසනු ලැබේ. වෙබ් අඩවියේ විස්තර කර ඇති දේ යෙදීමට පෙර, විශේෂ ists යින් සමඟ අනිවාර්ය උපදේශනයක් අවශ්ය වේ.
කකුල් වල ධමනි සිහින් වීම මගින් ශරීරයේ සිදුවන ක්රියාවලීන්
ධමනි සිහින් වීම තුරන් කිරීමත් සමඟ ප්රධාන ධමනි වල අභ්යන්තර පැත්තේ ධමනි ස්රාවය වන සමරු ques ලකවල වැඩි වීමක් දක්නට ලැබෙන අතර එමඟින් පහළ අන්තයට රුධිරය සපයයි. මෙය අන්තයට රුධිර ප්රවාහය දුර්වල වී ඇති අතර කකුල් වල පටක වල ඉෂ්මීමියා ඇති කරයි.
එසේම, කාලයාගේ ඇවෑමෙන්, සමරු que ලකය කැල්සියම් ලවණ සමඟ නොගැලපීම හා ධමනි ස්රාවය වන සමරු que ලකය ඉතා දැඩි බවට පත්වේ.
ව්යාධි විද්යාවේ වර්ධනයේ එවැනි අවධියක දී, මකාදැමීමේ ධමනි සිහින් වීම වැළැක්වීම දුෂ්කර වන අතර මේ සඳහා දිගු කාලයක් ගත වේ.
සමරු que ලකය ක්රමයෙන් ධමනි ලුමෙන් වසා දමයි.
මෙම අවස්ථාවෙහිදී, ප්රධාන ධමනි වල කැටි ගැසීම් වර්ග 2 ක් සාදනු ලැබේ:
- ධමනි ආ en ාතය සනාල ලුමෙන් පටු වීම,
- සිදුවීම ධමනි ස්රාවය වන සමරු que ලකයක් හෝ ත්රොම්බස් සහිත ධමනි අවහිර වී ඇත. අර්ධ හෝ පූර්ණ සිදුවීම ඉස්මතු වේ.
සමරු que ලකය ක්රමයෙන් ධමනි ලුමෙන් වසා දමයි
ධමනි සිහින් වීම තුරන් කිරීමේ රෝග ලක්ෂණ
ආරම්භක අවධියේදී, පහළ අන්තයේ ප්රධාන ධමනි තුළ ධමනි ස්රාවය වන සමරු ques ලක සාදයි, මෙම ව්යාධි විද්යාව අසමමිතික වන අතර පුද්ගලයා දෘශ්යමාන රෝග ලක්ෂණ නොපෙනේ.
ව්යාධි විද්යාවේ වර්ධනයේ සං signs ා ආරම්භ වන්නේ කකුල් වල පටක වල නිදන්ගත ඔක්සිජන් iency නතාවයෙන් මාංශ පේශි පටක වල නෙරෝසිස් වර්ධනය වීමට පටන් ගත් විට පමණි.
පහළ අන්තයේ ප්රධාන ධමනි මත, ධමනි සිහින් වීම මකා දැමීම වේගයෙන් ඉදිරියට යමින් පවතී, අත් පා මත අධික බරක් පැටවීම නිසා බරපතල ප්රතිවිපාක ඇති වේ.
රෝග ප්රගතියේ සුවිශේෂී සලකුණු
පහල ගාත්රාව පෝෂණය කරන ප්රධාන ධමනි තුළ ධමනි ස්රාවය වන සමරු ques ලක ඇතිවීමේ සුවිශේෂී සලකුණු ඇත.
එවැනි උච්චාරණ සං signs ා වලට ඇතුළත් වන්නේ:
- අත් පා සීතල වන අතර උණුසුම් සමයේදී,
- ඇවිදින විට කම්මැලිකම පෙනෙන්නට පටන් ගනී. කෙටි විවේකයකින් පසු, අත් පා පසු වේ,
- කකුල් ඒවායේ සාමාන්ය තත්වයට ගලා යයි,
- විශේෂයෙන් වසුපැටියාගේ සහ පාදවල සුළු හා දිගු බරකින් තොරව උගුරේ අමාරුව පෙනේ,
- වේදනා සින්ඩ්රෝමය දේශීයකරණයට නිශ්චිත පාද ප්රදේශයක් නොමැත, ධමනි සිහින් වීම මකාදැමීම, එය ලුම්බිම් කොඳු ඇට පෙළේ සිට පැටවාගේ මාංශ පේශි පටකයේ පහළ කොටස දක්වා විය හැකිය.
- අන්තයේ ඇති එපීඩර්මිස් වල ව්යාධිජනක වියළි බවක් ඇති අතර, හිසකෙස් වර්ධනය වීම නවත්වන අතර කකුල් වල තට්ටය ඇතිවේ. කෙළවරේ සමට සුදුමැලි, වේදනාකාරී පැහැයක් ඇත,
- පහළ කෙළවරේ නියපොතු තහඩුවක් එහි වර්ධනය මන්දගාමී කරයි,
- සිරුරේ සිරස් පිහිටීමත් සමඟ ධමනි සිහින් වීම මකාදැමීමේ වේගවත් ප්රගතියත් සමඟ රුධිරයේ විශාල වේගයක් කකුල් වලට ගොස් කකුල් රතු පැහැයට හැරේ. ඔබ නැවතත් තිරස් පිහිටීම ගතහොත් සුදුමැලි බව පෙනේ.
- පැටවාගේ මාංශ පේශි පටක වල ක්ෂය වීම. කකුල පහළ පාදයේ සහ වළලුකර සන්ධියේ වේගයෙන් බර අඩු කර ගැනීමට පටන් ගනී,
- පිරිමින් තුළ විභවය වේගයෙන් පහත වැටේ. ශ්රෝණි අවයව වලට රුධිර ප්රවාහය අඩුවීම හේතුවෙන් මෙම උල්ලං violation නය සිදු වේ.
- පහළ අන්තයේ ඇති ට්රොෆික් වණ වල පෙනුමෙන් පෙන්නුම් කරන්නේ ධමනි ස්රාවය වන අබ්ලිටරන්ස් සංවර්ධනයේ අවසාන අදියරවල පවතින බවයි.
- අන්තයේ, සයනොටික් ශිරා ජාලයක් දිස්වේ
- අත් පා වල පටක නෙරෝසිස් ඇති බවට සලකුණු ඇත - නිල්, හෝ ඇඟිලි මත සම කළු වීම හෝ විලුඹේ ප්රදේශය.
ඇවිදීමේ කම්මැලිකම පෙනෙන්නට පටන් ගනී
සංවර්ධනය සඳහා හේතු
දශක ගණනාවක් තිස්සේ මෙම වර්ගයේ ධමනි සිහින් වීම, රෝග විනිශ්චය කරනු ලැබුවේ උසස් වයසේදී (60 වන සංවත්සරයෙන් පසුව), චොරොයිඩ් පටලවල ප්රත්යාස්ථතාව හා ප්රත්යාස්ථතාව නැති වූ විට පමණි.
පසුගිය දශක කිහිපය තුළ, ධමනි සිහින් වීම තුරන් කිරීම සැලකිය යුතු ලෙස පුනර්ජීවනය වී ඇති අතර එය අවුරුදු 40 ක් වයසැති පිරිමින් තුළ දක්නට ලැබේ. ව්යාධි විද්යාවේ අසමමිතික පා course මාලාව නිසා යෞවනයන් ශරීරයට ප්රගතිශීලී තර්ජනයක් නොපෙනේ.
පහළ අන්තයේ මකාදැමීමේ ස්ක්ලෙරෝසිස් වර්ධනය වීමට හේතු විය හැක්කේ:
- අධික බර. ව්යාධි විද්යාවේ ප්රගතියට දායක වන අතිරික්ත බර විශාල ස්කන්ධයක් පහළ අවයව අධික ලෙස පටවයි,
- ආහාර සංස්කෘතියට අනුකූල වීමට අපොහොසත් වීම. රෝගියා සත්ව සම්භවයක් ඇති කාබෝහයිඩ්රේට් හා මේද ආහාර විශාල ප්රමාණයක් අනුභව කරන අතර එය රුධිරයේ කොලෙස්ටරෝල් හා ග්ලූකෝස් සාන්ද්රණය වැඩි කිරීමට දායක වන අතර එය ලිපිඩ පරිවෘත්තීය ආතතිය අවුලුවාලීමට සහ ධමනි වල අභ්යන්තර කවච මත කොලෙස්ටරෝල් සමරු ques ලක වර්ධනයට දායක වේ.
- Varicose නහර වල ව්යාධිවේදය. වරිකෝස් නහර පහළ අන්තයේ ඇති රුධිර ප්රවාහය ප්රමාණවත් නොවීම සහ පාද වලින් ශිරා රුධිරය පිටාර ගැලීම හේතුවෙන් ධමනි සිහින් වීම තුරන් කිරීමේ ප්රකෝපකාරකයක් විය හැකිය.
- කකුල් වල ඇති ධමනි ස්රාවය වීමේ ප්රකෝපකාරකයන් බවට පත්විය හැකි ශ්රෝණිය තුළ ඇති අවයව වල රෝග,
- රෝගියාගේ වයස. පිරිමින් සඳහා, තීරණාත්මක වයස අවුරුදු 40 ක් විය; කාන්තාවන් සඳහා, ඔසප් වීමේ හා ඔසප් වීමේ වයස:
- පහල ගාත්රාව තුවාල වීම
- පහළ කකුල්වල සහ පාදවල හිම කැට. මෙම අවස්ථාවේ දී, කකුල් වල ධමනි හා නහර වල ව්යාධි වෙනස්කම් සිදු වේ,
- වෙහෙස මහන්සි වී වැඩ කිරීමෙන් ශරීරය අධික ලෙස පැටවීම මෙන්ම පුද්ගලයෙකු පැය 8 10 ක් ඔහුගේ පාද මත සිටින විට වැඩ කිරීම,
- අත් පා වල රුධිර ප්රවාහය උල්ලං to නය කිරීම සඳහා උදාසීන ජීවිතය සහ උදාසීන වැඩ දායක වේ,
- උරුමය. කිට්ටු relative ාතියෙකු ධමනි සිහින් වීම නිසා රෝගාතුර වූවා නම්, සංවර්ධනයේ අවදානම 8 ගුණයකින් වැඩි වේ,
- නිරන්තර ආතති තත්වයන්,
- හෝමෝන පසුබිමෙහි අක්රමිකතා,
- ව්යාධි විද්යාව දියවැඩියාව,
- මධ්යසාර හා නිකොටින් වලට ඇබ්බැහි වීම ධමනි පටලවල ප්රත්යාස්ථතාව අඩු කරයි.
ධමනි සිහින් වීම තුරන් කිරීමේ අවධීන්
එක් එක් අදියරේදී දරුණු රෝග ලක්ෂණ සහිත අන්ත 4 ක ධමනි සිහින් වීම.
| අදියර අංක 1 | ව්යාධි විද්යාවේ පළමු අදියර අසමමිතික වන අතර කකුල් වල සුළු වේදනාවක් ඇති විය හැක්කේ කකුල් මත දිගු කාලයක් රැඳී සිටීම හෝ වෙහෙස මහන්සි වී වැඩ කිරීමෙනි |
|---|---|
| අදියර අංක 2 | මෙම අවස්ථාවෙහිදී, අන්තයේ ඇති ධමනි ස්රාවය කිරීමේ පළමු රෝග ලක්ෂණ පෙනෙන්නට පටන් ගනී: |
| Meters දුර මීටර් 200.0 ට වඩා වැඩි දුරක් ගමන් කිරීමෙන් පසු වරින් වර ක්ලෝඩිකේෂන් පෙනේ, | |
| 30 විනාඩි 30 ක් පමණ විවේකයෙන් පසු අන්තයේ වේදනාව පහව යයි. | |
| අදියර අංක 3 | තෙවන අදියරෙහි රෝග ලක්ෂණ වඩාත් දරුණු ය: |
| 200 මීටර් 200 ට අඩු ඇවිදීමේදී කකුල් වල වේදනාව දැනේ, | |
| Night රාත්රියේදී වේදනාව සැමවිටම කරදර වන්නේ නැත, විවේක ගැනීමේදී වේදනාවද කරදර වන්නේ නැත, | |
| Muscle මාංශ පේශි පටක හා අත් පා වල ඉෂ්මීමියා රෝගයේ පළමු සං signs ා මේවාය. | |
| අදියර අංක 4 | ව්යාධි විද්යාවේ අවසාන අදියරේදී පහත රෝග ලක්ෂණ ඇත: |
| බලපෑමට ලක් වූ පාදයේ වේදනාව නියත ය, | |
| වේදනාව උග්රවීම රාත්රියේදී සිදු වේ, | |
| Muscle මාංශ පේශි පටක මිය යාමේ පළමු සං signs ා, | |
| · ට්රොෆික් වණ පෙනේ, | |
| Ig අවයව වල ක්ෂුද්රකරණය සිදු වේ. |
පොක්රොව්ස්කි-ෆොන්ටේන් හි අදියරවල ඡායාරූපයක් ඇතුළු කරන්න
ඕස්න්ක් බොහෝ විට ෂින් කලාපයේ පමණක් නොව කකුල් වල අනෙකුත් කොටස් වලද ප්රාදේශීයකරණය ඇත.
පහළ පාදයේ ඉෂ්මෙමියා අවධිය
ප්රාදේශීයකරණය
එහි ප්රාදේශීයකරණයේ දී ධමනි සිහින් වීම වර්ග කිහිපයක් තිබේ:
- පොප්ලයිටල් කොටසේ සහ කලවා වල OASK,
- ඉලේල් aortic atherosclerosis,
- පහළ පාදයේ සිදුවීම,
- පොප්ලයිටල් එස්එල්ඒ,
- පහළ පාදයේ ධමනි වල රුධිරයේ පේටන්ට් බලපත්රය පවතින විට, දුරස්ථ ස්නායුවේ ව්යාධි විද්යාව,
- කලවා සහ පහළ කකුලේ ඇතිවීම, නමුත් සමහර සනාල අතු සාමාන්යයෙන් කකුලට රුධිර ප්රවාහය ලබා දෙයි,
- අත් පා වල ධමනි වල බහු ධමනි සිහින් වීම.
නහර කකුල්
රෝග නිර්ණය
අත් පා වල ධමනි සිහින් වීම හඳුනාගැනීම අදියර කිහිපයකින් සිදු කෙරේ.
- රෝගියෙකු වෛද්යවරයකු හමුවූ විට, ඔහු රෝගියාගේ පැමිණිලි මත පදනම්ව පළමු දෘශ්ය පරීක්ෂණය පවත්වයි,
- ස්පන්දනය භාවිතා කරමින් වෛද්යවරයා පීඩාවට පත් වූ අවයවයේ හෝ කකුල් දෙකෙහිම ස්පන්දනයක් තිබේද යන්න පරීක්ෂා කරයි.
- දෘශ්ය පරීක්ෂණයකින් සහ වෛද්ය ඉතිහාසයෙන් පසුව, වෛද්යවරයා රෝගියාට උපකරණ රෝග විනිශ්චය සඳහා යොමු කරයි,
- Rheovasography භාවිතා කරන රෝග නිර්ණය මගින් පහළ අන්තයේ රුධිර ප්රවාහයේ ගුණාත්මකභාවය තක්සේරු කළ හැකිය,
- ඩොප්ලර් අල්ට්රා සවුන්ඩ් මගින් සමරු ques ලක ප්රාදේශීයකරණය සහ හානියේ ප්රමාණය තීරණය කරයි,
- IR තාප විද්යාව. මෙම ක්රමය අවයවයෙන් තාප විකිරණය පරීක්ෂා කරයි, බලපෑමට ලක් වූ ප්රදේශය සීතල වනු ඇත,
- පැටවුම් පරීක්ෂණ,
- ධමනි විද්යාව ඊට වෙනස්ව ව්යාධි විද්යාවේ ප්රාදේශීයකරණයේ සියලු ස්ථාන සහ යාත්රාවේ ලුමෙන් පටු වීමේ මට්ටම හඳුනා ගැනීමට ඉඩ සලසයි.
ධමනි
පහළ අන්තයේ ප්රතිකාරයේ ධමනි සිහින් වීම
කකුල් වල ප්රධාන ධමනි වල ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම drug ෂධ නොවන ක්රියාමාර්ග සහ drug ෂධ ප්රතිකාරවල සංකීර්ණයකි.
Treatment ෂධ නොවන ප්රතිකාර ක්රම අතරට:
- සකස් කළ ආහාර
- මත්පැන් සහ නිකොටින් වලට ඇබ්බැහි වීම ප්රතික්ෂේප කිරීම,
- ශරීරයේ බර ක්රමයෙන් වැඩිවීම සහ ක්රියාකාරිත්වය වැඩි කිරීම,
- භෞත චිකිත්සක ක්රියා පටිපාටි, නොවොකේන් සමඟ ඉලෙක්ට්රෝෆොරසිස්, පහළ පාදවල ඕසෝන් ප්රතිකාරය, පාදයේ ධමනි චුම්බක ක්ෂේත්රයකට නිරාවරණය වීම,
- ශරීරයේ සාමාන්ය තත්වය වැඩි දියුණු කිරීම සඳහා විටමින් සහ ඛනිජ සංකීර්ණ,
- ඔමේගා -3 .ෂධ
- තුවාල සුව කිරීම සඳහා මාතෘකා ප්රතිකාර
- සාම්ප්රදායික වෛද්ය විද්යාවේ වට්ටෝරු.
කකුල් වල ධමනි වල ධමනි අවහිරතා සඳහා ආහාර ගැනීම
ව්යාධි විද්යාවේ වර්ධනයේ ආරම්භක අවධියේදී, කොලෙස්ටරෝල් වල රුධිරයේ දර්ශකය අඩු කිරීමට සහ අවයවවල ධමනි තුළ ධමනි සිහින් වීම මකා දැමීමට හැකි වන පරිදි, ඇන්ටිකොලෙස්ටරෝල් ආහාරයක් භාවිතා කරයි.
මෙම ආහාරයේ මූලධර්ම නම්:
- සතියකට බිත්තර 2 ක් තුළ බිත්තරවල සත්ව මේදය භාවිතය බැහැර කළ හැකිය, කෙට්ටු මස් භාවිතා කළ යුතුය (තරුණ වැල්, කුකුල් මස්, තුර්කිය),
- ඇඹුල් කිරි නිෂ්පාදන අඩු මේද විය යුතුය. චීස් හා බටර් මේද වර්ග ආහාරයට ගැනීම තහනම්ය,
- සුදු පාන් සහ පිටි නිෂ්පාදන මෙන්ම යීස්ට් බේක් කළ භාණ්ඩ අනුභව නොකරන්න,
- සීනි සහ රසකැවිලි මෙන්ම මත්පැන් පානය නොකරන්න
- නැවුම් bs ෂධ පැළෑටි, එළවළු, බෙරි සහ පලතුරු ඕනෑ තරම් ආහාරයට ගන්න, මෙන්ම එළවළු තෙල් ඔලිව්, තල,
- සතියකට අවම වශයෙන් 2 වතාවක් මාළු අනුභව කරන්න,
- සෑම දිනකම මෙනුවේ ධාන්ය වර්ග හෝ බෝංචි අඩංගු විය යුතුය
- නිෂ්පාදන ඉවුම් පිහුම්, තාපාංකය හෝ ෙබ්කිං මගින් පිස ගත යුතුය, ඔබට ද්විත්ව බොයිලේරු තුළ පිසීම භාවිතා කළ හැකිය.
සතියකට අවම වශයෙන් 2 වතාවක් මාළු අනුභව කරන්න
සාම්ප්රදායික වෛද්ය විද්යාව
සාම්ප්රදායික සුව කරන්නන්ගේ වට්ටෝරු drug ෂධ ප්රතිකාර සඳහා සහායක ප්රතිකාරයක් විය හැකි බව එක් එක් රෝගියාට මතක තබා ගත යුතුය:
| පැල | චිකිත්සක බලපෑම | උයන්නේ කෙසේද? |
|---|---|---|
| හැව්ටන්, ලින්ගන්බෙරි පළතුරු සහ අමරණීය තණකොළ | අඩු කොලෙස්ටරෝල් දර්ශකය | සියලුම ශාකවලට 1 tablespoon ගෙන තම්බා වතුර මිලි ලීටර් 1000.0 වත් කළ යුතුය. පැය 3 සිට 4 දක්වා උෂ්ණත්වමානයක සිටීමට ඉඩ දෙන්න. පෙරීමෙන් පසු දිනකට මිලි ලීටර් 200.0 ක් ගන්න. |
| චෙස්නට් (අශ්වයා) | රුධිර ප්රවාහය වැඩි දියුණු කරයි, දැවිල්ල සමනය කරයි සහ සනාල පටල ශක්තිමත් කරයි | චෙස්නට් පලතුරු වල ෂෙල් වෙඩි ග්රෑම් 20.0 ක් හෝ එහි පුෂ්ප මංජරිය. මිලි ලීටර් 1000.0 ක් වත් කර වාෂ්ප ස්නානයක විනාඩි 30 ක් උනු. එහි මුල් පරිමාවට තම්බා ජලය එකතු කර දිනකට ග්රෑම් 50 ක් ගන්න. |
Treatment ෂධ ප්රතිකාර
Path ෂධ චිකිත්සාව ව්යාධි විද්යාවේ ආරම්භක අවධියේදී ධමනි ස්රාවය වීමේ ප්රගතිය නැවැත්වීමට උපකාරී වන අතර ශල්ය වෛද්ය ප්රතිකාරවලින් පසුවද භාවිතා කරනු ලබන අතර life ෂධ ජීවිත කාලය පුරාම පානය කළ යුතුය:
| drugs ෂධ සමූහය | චිකිත්සක බලපෑම | drugs ෂධවල නම |
|---|---|---|
| ස්ටැටින් කණ්ඩායම | රුධිර කොලෙස්ටරෝල් දර්ශකය අඩු කරයි | රෝසුවස්ටැටින් |
| antispasmodic drugs ෂධ | ධමනි කැක්කුම ඉවත් කරන්න, | ස්පා සැකසීම |
| Choroid පුළුල් කරන්න | ||
| Blood අඩු රුධිර පීඩන දර්ශකය, | ||
| Ar ප්රධාන ධමනි වල සහ අවයවවල පරිධියේ කේශනාලිකා වල රුධිර ප්රවාහ වැඩි දියුණු කිරීම. | ||
| ප්රතිදේහජනක සහ ප්රති-පට්ටිකා කාරක | Blood රුධිර කැටි ගැසීම අඩු කරන්න | He ෂධ හෙපටින්, As ෂධ ඇස්පිරින් |
| Blood රුධිර කැටි ගැසීම වැළැක්වීම. | ||
| වේදනා නාශක | S වේදනාව සමනය කරන්න, | Nov ෂධ නොවොකේන් |
| The ගිනි අවුලුවන ක්රියාවලිය අඩු කරන්න. | ||
| ප්රතිඔක්සිකාරක සමූහය | සෛල පටල මට්ටමින් ධමනි පටල විනාශයෙන් ආරක්ෂා කරයි | ඇස්කෝර්බික් අම්ලය |
Treatment ෂධ ප්රතිකාර
පහළ අන්තයේ ධමනි සිහින් වීම යනු කුමක්ද?
පහළ අන්තයේ ධමනි සිහින් වීම යනු පහළ අන්තයේ ප්රධාන රුධිර නාල වලට බලපාන ව්යාධි ක්රියාවලීන් සමූහයක් වන අතර ධමනි පටු වීම (ස්ටෙනෝසිස්) හෝ අවහිර වීම (සිදුවීම) හේතුවෙන් පටක වලට රුධිර සැපයුම ක්රමානුකූලව උල්ලං violation නය කිරීමකි. මෙම රෝගයට අදාළව "මකා දැමීම" යන්නෙන් අදහස් කරන්නේ ක්රමයෙන් නමුත් රුධිර නාල වල ලුමෙන් පටු වීමයි.
ධමනි විශාල රුධිර නාල වේ. සාමාන්ය තත්වයේදී ධමනි වල ලුමෙන් නිදහස් වන අතර රුධිරය රුධිර ප්රවාහය හරහා නිදහසේ සංසරණය වේ. කෙසේ වෙතත්, සමහර අවස්ථාවලදී, යාත්රා වල ලුමෙන් පටු වන අතර අවට පටක වල ස්ථායී ක්රියාකාරිත්වය පවත්වා ගැනීමට අවශ්ය පෝෂ්ය පදාර්ථ හා ඔක්සිජන් නොමැතිකම නිසා එහි ප්රති is ලයක් ලෙස ඉෂ්මීමියාව හා පසුකාලීන නෙරෝසිස් වර්ධනය වේ.
කෙටියෙන් කිවහොත්, රෝගය ඇතිවීමේ යාන්ත්රණයේ පදනම වන්නේ යාත්රා අවහිර කිරීම හෝ ඒවායේ පටු වීමයි. පටු වීම පොදු හේතුවක් වේ, නිදසුනක් වශයෙන්, අධික දුම් පානය කරන්නෙකුගේ ශරීරයට. මේද වැනි ද්රව්යයක් - කොලෙස්ටරෝල් (එල්ඩීඑල් - ලිපොප්රෝටීන් සංකීර්ණය) පහළ අන්තයේ ධමනි වල බිත්ති මත තැන්පත් වුවහොත් අවහිර වීම සිදුවිය හැක. කෙසේ වෙතත්, ව්යාධි විද්යාව වර්ධනය කිරීමේ ක්රියාවලිය එතරම් සරල නොවන අතර වඩාත් සවිස්තරාත්මක පැහැදිලි කිරීමක් අවශ්ය වේ.
ශල්ය ප්රතිකාර
පහළ අන්තයේ ධමනි වල ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම සඳහා පහත සඳහන් ශල්ය ක්රම භාවිතා කරනු ලැබේ:
- ඇන්ජියෝප්ලාස්ටි මගින් බැලූනයක් ධමනි තුළට හඳුන්වා දීම. මෙය බලපෑමට ලක් වූ ප්රදේශයේ ප්රධාන ඇළෙහි ලුමෙන් පුළුල් කිරීම සඳහා ධමනි තුළට බැලූනයක් හඳුන්වා දීමේ අවම ආක්රමණශීලී ක්රමයකි
- බයිපාස් සැත්කම් මෙම ක්රමය සමන්විත වන්නේ ධමනි වලට හානි වූ ස්ථානයේ බයිපාස් නාලිකාවක් තැනීමෙනි,
- ස්ටෙන්ටින් ක්රමය. අධිවේගී මාර්ගයට ස්ථාවරයක් ඇතුල් කර ඇති අතර එමඟින් ලුමෙන් පුළුල් වන අතර ධමනි කැඩීම වළක්වයි.
- ඔටෝඩර්මොප්ලාස්ටි rop ර්ම කලාපීය තුවාලයක් ඇති විශාල ප්රදේශවල සිදු කරනු ලැබේ,
- ධමනි පුරස්ථි විද්යාව බලපෑමට ලක් වූ ධමනි නව ඒවා සමඟ ප්රතිස්ථාපනය කිරීම. මෙය ධමනි සිහින් වීමේ අවසාන අදියරේදී සැත්කම් වේ.
- ධමනි අන්තරාසර්ග විද්යාව ධමනි වි ection ටනය සිදුවන අතර ධමනි ස්රාවය වන සමරු que ලකය එයින් ඉවත් කරයි,
- ගැන්ග්රීන් සමඟ අවයවයක් කපා ඉවත් කිරීම.
එසේම, අන්තයේ ධමනි සිහින් වීම මකා දැමීම ලේසර් මගින් ප්රතිකාර කළ හැකිය. මෙම මෙහෙයුම් සඳහා අවම පුනරුත්ථාපන කාලයක් අවශ්ය වේ, නමුත් විශේෂ ists යින් ව්යාධි විද්යාව සුව කිරීම සඳහා 100.0% ක සහතිකයක් ලබා නොදේ.
රෝගයේ පා course මාලාව තරයේ තනි පුද්ගලයෙකි, එබැවින් ප්රතිකාර ක්රම ද තනි තනිව තෝරා ගනු ලැබේ.
රෝගයේ නැවත ඇතිවීම නිරන්තරයෙන් සිදුවන බැවින් ධමනි සිහින් වීම සඳහා දීර් l කාලයක් තිස්සේ ප්රතිකාර කිරීම අවශ්ය වේ.
ඇන්ජියෝප්ලාස්ටි මගින් බැලූනයක් ධමනි තුළට හඳුන්වා දීම
වැළැක්වීම
අන්තයේ ඇති ධමනි සිහින් වීම, පසුව සුව කිරීමට වඩා වැළැක්වීමට පහසු ව්යාධි විද්යාවකි.
මෙම ව්යාධි විද්යාවේ වර්ධනය වැළැක්වීම සඳහා, එය ඇතිවීමට බොහෝ කලකට පෙර වැළැක්වීමේ පියවරයන් ගත යුතු අතර ධමනි වල ධමනි ස්රාවය වන සමරු ques ලක වසර ගණනාවක් පුරා ඇතිවිය හැකි බව අමතක නොකළ යුතුය.
- අධික ලෙස මත්පැන් හා නිකොටින් වලට ඇබ්බැහි වීම අත්හරින්න,
- තරබාරුකම වැළැක්වීම සඳහා ස්ථිර බර ගැලපීම,
- දෛනික ව්යායාම සහ ක්රියාකාරකම්,
- අවම සත්ව නිෂ්පාදන ප්රමාණයක් සමඟ නිවැරදි කළ පෝෂණය,
- උස සපත්තු නොමැතිව සපත්තු පළඳින්න,
- සායනයේදී වැළැක්වීමේ පරීක්ෂණවලට භාජනය වී ලිපිඩ පැතිකඩක් සමඟ රුධිරයේ සංයුතිය පිළිබඳ ජෛව රසායනික විශ්ලේෂණයක් කරන්න.
පහළ අන්තයේ යාත්රා වල ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීමේ ක්රියා පටිපාටිය බොහෝ දුරට තීරණය වන්නේ රෝගයේ අවධිය සහ බලපෑමට ලක් වූ ප්රදේශයේ ප්රමාණය අනුව ය.ආරම්භක අවධියේදී, අවදානම් සාධක ඉවත් කිරීමෙන් මෙම රෝගය වර්ධනය වීම වැළැක්විය හැකිය. මේ සඳහා රෝගියා තම ආහාර රටාව හා ජීවන රටාව සකස් කළ යුතුය.
රෝගියාට කකුල් වල යාත්රා වල ධමනි ස්රාවය වන බව හඳුනාගත හොත්, ඔහුට අවශ්ය වන්නේ, පළමුව:
- කොලෙස්ටරෝල් සහ සත්ව මේද අඩංගු ආහාර අඩු කිරීමෙන් ඔබේ ආහාර වේල සකස් කරගන්න.
- ඔබේ බර නැවත ගෙන එන්න.
- නරක පුරුදු අත්හැරීම හා පළමුවෙන්ම දුම්පානයෙන් වැළකී සිටීම අත්යවශ්ය වේ.
- සුදුසු වයස් සීමාව තුළ රුධිර පීඩනය පවත්වා ගැනීමට පියවර ගන්න (අවුරුදු 50-60 ට වඩා පැරණි පුද්ගලයින් සඳහා, පීඩනය 140/90 mmHg පමණ විය යුතුය).
- දියවැඩියාව තිබේ නම්, රෝගියා සාමාන්ය රුධිරයේ සීනි මට්ටම පවත්වා ගැනීමට පියවර ගත යුතුය.
- රුධිර කොලෙස්ටරෝල් අධීක්ෂණය කරන්න.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම දිශාවන් කිහිපයකින් සිදු කළ හැකිය:
- -ෂධ නොවන ප්රතිකාර (drugs ෂධ භාවිතයෙන් තොරව),
- drug ෂධ චිකිත්සාව (medicines ෂධ භාවිතයෙන්),
- ධමනි ස්රාවය වීමට හේතු වූ රෝග සඳහා ප්රතිකාර කිරීම,
- ශල්ය වෛද්ය ප්රතිකාර.
ජීවන රටාව සාමාන්ය තත්වයට පත් කිරීම සහ එයින් අවදානම් සාධක ඉවත් කිරීම සඳහා -ෂධ නොවන ප්රතිකාර සිදු කරනු ලැබේ. අවම වශයෙන් එක් අවදානම් සාධකයක් ඉවත් කළ හොත්, විවිධ සංකූලතා ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස අඩු කිරීම සඳහා මෙය යතුර වනු ඇත. සියළුම සාධක ඉවත් කිරීම රෝගයේ පුරෝකථනයෙහි සැලකිය යුතු දියුණුවක් ඇති කරයි.
රුධිර කැටි ගැසීම වැළැක්වීම සඳහා වෛද්ය ප්රතිකාර සිදු කරන විට, රෝගියා රුධිර කොලෙස්ටරෝල් අඩු කරන taking ෂධ ලබා ගනී. ස්ටැටින් (නිදසුනක් ලෙස, මෙම කණ්ඩායමේ ඇති zocor හෝ වෙනත් drugs ෂධ), ඇලිකෝර් (සුදුළූණු මත පදනම් වූ ප්රති-ස්ක්ලෙරෝටික් drug ෂධයක්), රුධිර නාල දෙගුණ කරන drugs ෂධ (සිලෝස්ටසෝල්, වෙරාපාමිල්), රුධිර දුස්ස්රාවීතාව අඩු කිරීම සහ රුධිර කැටි ගැසීම අඩු කිරීම (චයිම්ස්, වෙසල්ඩියු එෆ්, thrombo-ass, aspirin, reopoliglyukin, pentoxifylline). මෙම ප්රතිකාරයේ ධනාත්මක බලපෑම ලබා ගත හැක්කේ මාස කිහිපයක චිකිත්සාවකින් පසුවය.
එම අවස්ථාවේදීම, විවේකයේදී මෙන්ම ට්රොෆික් වණ හෝ පාදයේ නෙරෝසිස් ඇති විට වේදනාව ඇති වූ විට ප්රධාන ප්රතිකාර ක්රමය වන්නේ රීතියක් ලෙස ෂන්ටිං, පුරස්ථි විද්යාව, බැලූන් ඇන්ජියෝප්ලාස්ටි යනාදිය ඇතුළත් ශල්යකර්මයකි.
නින්දට යාමට පෙර
පහළ අන්තයේ පිහිටා ඇති යාත්රා වල ධමනි සිහින් වීම, සුළු කෙටිකාලීන කම්මැලිකමක ස්වරූපයෙන් දැනෙන්නට පුළුවන. රෝගයේ ප්රගතිය සහ නිසි ප්රතිකාර නොලැබීම සම්බන්ධයෙන් පුළුල් ලෙස ගැන්ග්රීන් වර්ධනය විය හැකි අතර එය අනිවාර්යයෙන්ම බලපෑමට ලක් වූ පහළ අවයව කපා ඉවත් කිරීමට හේතු වේ. රෝගයේ වර්ධන වේගය තීරණය වන්නේ ඒ හා සම්බන්ධ අවදානම් සාධක සංඛ්යාව හා බරපතලකම අනුව ය (දුම් පානය, දියවැඩියාව, අධි රුධිර පීඩනය, තරබාරුකම ආදිය).
කාලෝචිත වෛද්ය ප්රතිකාර, ගුණාත්මක වෛද්ය ප්රතිකාර, දුම්පානය නැවැත්වීම, ආහාර පාලනය, රුධිර පීඩනය ක්රමානුකූලව අධීක්ෂණය කිරීම සහ නිවැරදි කිරීම, දෛනික පුහුණුව, ඇන්ජියෝප්ලාස්ටි නිසි වේලාවට ක්රියාත්මක කිරීම හෝ අවශ්ය ශල්යකර්ම වලදී රෝගයේ රෝග ලක්ෂණ සමනය කිරීම හෝ අඩු කිරීම, අත් පා ආරක්ෂා කර ගැනීම සහ රෝගීන්ගේ ජීවන තත්ත්වය ඉහළ නැංවීම. .
රෝගයේ වර්ධනයේ යාන්ත්රණය

බොහෝ විට, පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම මහලු වියේදී පෙන්නුම් කරන අතර ශරීරයේ ඇති ලිපොප්රෝටීන් පරිවෘත්තීය දුර්වල වීම නිසා ඇතිවේ. සංවර්ධන යාන්ත්රණය පහත සඳහන් අදියරයන් ඔස්සේ ගමන් කරයි.
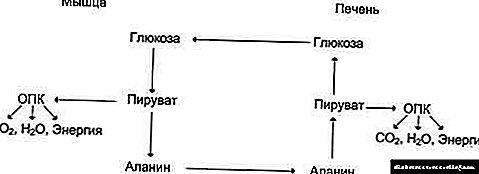
ශරීරයට ඇතුළු වන කොලෙස්ටරෝල් සහ ට්රයිග්ලිසරයිඩ (බඩවැල් බිත්තියට අවශෝෂණය කර ගන්නා) විශේෂ ප්රවාහන ප්රෝටීන ප්රෝටීන - චයිලොමිකෝන මගින් ග්රහණය කර රුධිරයට මාරු කරනු ලැබේ.
අක්මාව එහි ප්රති ing ලයක් ලෙස සැකසෙන අතර විශේෂ මේද සංකීර්ණ සංස්ලේෂණය කරයි - VLDL (ඉතා අඩු dens නත්ව කොලෙස්ටරෝල්).
රුධිරයේ, ලිපොප්රෝටයිඩ්ලිපේස් එන්සයිම VLDL අණු මත ක්රියා කරයි. රසායනික ප්රතික්රියාවේ පළමු අදියරේදී VLDLP අතරමැදි l නත්ව ලිපොප්රෝටීන (හෝ STLPs) වෙතට ගමන් කරයි, පසුව ප්රතික්රියාවේ දෙවන අදියරේදී VLDLP LDLA (අඩු dens නත්ව කොලෙස්ටරෝල්) බවට පරිවර්තනය වේ. එල්ඩීඑල් යනු ඊනියා “නරක” කොලෙස්ටරෝල් වන අතර එය වඩාත් ධමනිජනක වේ (එනම් එය ධමනි සිහින් වීම ඇති කළ හැක).
වැඩිදුර සැකසීම සඳහා මේද භාගය අක්මාවට ඇතුල් වේ. මෙහිදී ඉහළ dens නත්ව කොලෙස්ටරෝල් (HDL) සෑදී ඇත්තේ lipoproteins (LDL සහ HDL) වලින් වන අතර එය ප්රතිවිරුද්ධ බලපෑමක් ඇති අතර කොලෙස්ටරෝල් ස්ථර වලින් රුධිර නාල වල බිත්ති පිරිසිදු කිරීමට සමත් වේ. මෙය ඊනියා “හොඳ” කොලෙස්ටරෝල් වේ. මේද ඇල්කොහොල් වලින් කොටසක් ආහාර ජීර්ණ බයිල අම්ල බවට සැකසෙන අතර ඒවා සාමාන්ය ආහාර සැකසීමට අවශ්ය වන අතර ඒවා බඩවැල් වෙත යවනු ලැබේ.
මෙම අවස්ථාවෙහිදී, රක්තපාත සෛල අසමත් විය හැකිය (ජානමය වශයෙන් හෝ මහලු විය නිසා), එහි ප්රති HD ලයක් ලෙස පිටවීමේදී HDL වෙනුවට අඩු dens නත්ව මේද කොටස් නොවෙනස්ව පවතින අතර රුධිරයට ඇතුල් වේ.
නොඅඩු හා සමහර විට වැඩි ඇටරොජනික්, විකෘති හෝ වෙනත් ආකාරයකින් වෙනස් කරන ලද ලිපොප්රෝටීන වේ. උදාහරණයක් ලෙස, H2O2 (හයිඩ්රජන් පෙරොක්සයිඩ්) වලට නිරාවරණය වීමෙන් ඔක්සිකරණය වේ.
අඩු dens නත්ව මේද භාග (LDL) පහළ අන්තයේ ධමනි වල බිත්ති මත වාසය කරයි. රුධිර නාල වල ලුමෙන් තුළ විදේශීය ද්රව්ය දිගු කලක් පැවතීම දැවිල්ලට දායක වේ. කෙසේ වෙතත්, මැක්රෝෆේජ් හෝ ලියුකෝසයිට් වලට කොලෙස්ටරෝල් භාග සමඟ සාර්ථකව කටයුතු කළ නොහැක. ක්රියාවලිය ඇදී ගියහොත්, මේද ඇල්කොහොල් ස්ථර - සමරු ques ලක සෑදී ඇත. මෙම තැන්පතු ඉතා ඉහළ ity නත්වයක් ඇති අතර සාමාන්ය රුධිර ප්රවාහයට බාධා කරයි.
“නරක” කොලෙස්ටරෝල් තැන්පතු සංසරණය වන අතර කැප්සියුලයට කැඩී යාම හෝ හානිවීම අතරතුර රුධිර කැටි ගැසීම් සිදු වේ. රුධිර කැටි ගැසීම් අතිරේක ගුප්ත බලපෑමක් ඇති කරන අතර ධමනි අවහිර කරයි.
ක්රමානුකූලව, කැල්සියම් ලවණ තැන්පත් වීම නිසා රුධිර කැටි ගැසීම් සමඟ කොලෙස්ටරෝල් භාගය දෘඩ ව්යුහයක් ගනී. ධමනි වල බිත්තිවල සාමාන්ය විස්තාරණය නැති වී අස්ථාවර වන අතර එහි ප්රති t ලයක් ලෙස ඉරිතැලීම් සිදුවේ. සෑම දෙයකටම අමතරව, හයිපොක්සියා සහ පෝෂ්ය පදාර්ථ නොමැතිකම හේතුවෙන් අවට ඇති පටක වල නිරන්තර ඉෂ්මීමියාව හා නෙරෝසිස් ඇතිවේ.
පහළ අන්තයේ ඇති යාත්රා වල ධමනි සිහින් වීම ව්යාධි විද්යාවකි. සමහර අවස්ථාවලදී, එය කිසිසේත්ම නොපෙන්වයි. නිදසුනක් වශයෙන්, රෝගියාට අවයවවල හෝ “ඇස්වල කඳුලු” වල ඇති සිසිල් බව පැහැදිලි කළ හැකිය.
පහළ අන්තයේ ධමනි සිහින් වීමේ රෝග ලක්ෂණ
පහළ අන්තයේ ධමනි සිහින් වීම ඔවුන්ගේ සෞඛ්යය හා සංවේදනයන් කෙරෙහි දැඩි අවධානයක් යොමු කරමින් තනිවම හඳුනා ගැනීම පහසුය. එය විශේෂිත හා සාමාන්ය රෝග ලක්ෂණ පද්ධතියකින් ප්රකාශ වේ.
කැසීම සංවේදනය, අත් පා වල “රැළි”, ඇස්වල කඳුලු ආදිය. රෝගීන් මෙම සංවේදනයන් වෙනස් ලෙස අර්ථ දක්වයි, නමුත් බොහෝ විට හැඟීම දිගු වේලාවක් අපහසුතාවයේ රැඳී සිටීමේ ප්රති result ලයක් ලෙස පාදයේ හිරිවැටීමකට සමාන වේ. මෙම අවස්ථාවේ දී, පැහැදිලි හේතුවක් නොමැතිව රෝග ලක්ෂණය පවතී.
පහළ අන්තයේ සීතල දැනීම. එසේම දෘශ්යමාන හේතුවක් නොමැති විට. උණුසුම් සමයේදී එය නිරීක්ෂණය කළ හැකිය.
කකුල් වල සුදුමැලි සම.
කලවා, කකුල් සහ පාදවල මාංශ පේශි හා මේද තට්ටුව තුනී කිරීම. ධමනි පටු කිරීම හෝ අවහිර කිරීම, පටක වලට ඔක්සිජන් හා පෝෂ්ය පදාර්ථ ගලා ඒම සක්රීය පටක පිරිහීමට හේතු වේ.
පසුකාලීන හිසකෙස් වර්ධනයකින් තොරව වළලුකර හා කකුල් වල සම්පූර්ණ හෝ අර්ධ වශයෙන් හිසකෙස් නැතිවීම. එය පටක පරිහානියේ වර්ධනය සමඟ ද සම්බන්ධ වේ. බලපෑමට ලක් වූ අවයවවල කේශනාලිකා පද්ධතිය අස්වාභාවික ලෙස වර්ධනය වන නමුත් රුධිර සැපයුමේ lack නතාවයට වන්දි ගෙවිය නොහැක.
කකුල් වල වේදනාව.ඇවිදීමේදී සහ ඕනෑම ශාරීරික ක්රියාකාරකම් තීව්ර වන විට ඒවා සන්සුන් තත්වයක පවතී. ධමනි සිහින් වීමේ නිශ්චිත රෝග ලක්ෂණය වන්නේ කම්මැලිකමයි.
වඩාත් “නොසලකා හරින ලද” අවස්ථා වලදී: පාදවල සහ ඇඟිලිවල අඳුරු වීම හෝ රතු පැහැය (පටක අස්වාභාවික බර්ගන්ඩි හෝ තද රතු පැහැයක් ගනී), එය රුධිර ස්ථායීතාවය සහ ත්රොම්බොසිස් පෙන්නුම් කරයි. රෝග ලක්ෂණය යනු නෙරෝසිස් වැනි දරුණු සංකූලතාවයකට පූර්වගාමියාය.
පාදයේ වණ ඇතිවීම (ඊනියා ට්රොෆික් වණ).
පටක නෙරෝසිස් (ගැන්ග්රීන්). එය ක්රියාවලියේ අවසාන අදියරවල දිස්වේ. රෝගය වේගයෙන් වර්ධනය වන බැවින් වේදිකාව ඉක්මනින් ආරම්භ විය හැකිය.
මේ අනුව, පහළ අන්තයේ ධමනි සිහින් වීම තුරන් කිරීමත් සමඟ, දරුණු රෝග ලක්ෂණ වල සංකීර්ණතාවයක් දක්නට ලැබේ. ඔවුන්ගේ ප්රකාශනය පෙන්නුම් කරන්නේ ඉක්මන් වෛද්ය ප්රතිකාර අවශ්ය බවයි. බොහෝ අවස්ථාවන්හීදී, වෛද්යවරුන්ගේ සහ රෝගීන්ගේ ප්රමාදය සහ අවිනිශ්චිතතාවය කපා ඉවත් කිරීම සිදු කරයි.
පහල ගාත්රාවල ධමනි සිහින් වීමට හේතු

පහළ අන්තයේ ධමනි සිහින් වීම තුරන් කිරීම බොහෝ හේතු නිසා වර්ධනය විය හැකිය:
පෝල් ස්ත්රීන් හා පුරුෂයන් දෙදෙනාම එක හා සමානව බලපායි. ධමනි ස්රාවයෙන් පෙළෙන පුද්ගලයින්ගේ වයස පිරිමින් සඳහා 45 සිට කාන්තාවන් දක්වා අවුරුදු 50 සිට වේ. පිරිමින්, රීතියක් ලෙස, මෙම ව්යාධිවේදය ලබා ගැනීමට 1.5-3 ගුණයකින් වැඩි ය. සිදුවීම්වල වෙනසට හේතු සම්පූර්ණයෙන්ම පැහැදිලි නැත, නමුත් ඊස්ට්රජන් (කාන්තා ලිංගික හෝමෝනය) ධමනි අවහිර වීම කෙසේ හෝ වළක්වා ගත හැකි යැයි උපකල්පනය කෙරේ.
වයස. පැවසූ පරිදි, අසනීප වීමේ අවදානම වයසට සමානුපාතිකව වැඩිවේ. ඔසප් වීම ආරම්භ වීමත් සමඟ කාන්තා ශරීරයේ ලිංගික හෝමෝන නිපදවීමේ ක්රියාකාරිත්වය අඩු වේ, එබැවින් අවුරුදු 50-55 කට පසු, පුරුෂයින් හා ස්ත්රීන් අතර රෝගීන් සංඛ්යාව ආසන්න වශයෙන් සමාන වේ. රුසියාවේ, ධමනි සිහින් වීම පිළිබඳ සංඛ්යාලේඛන සැබවින්ම භයානක ය. ¾ පිරිමින් සහ 40 වයස අවුරුදු 40 ට අඩු කාන්තාවන් ව්යාධි විද්යාවෙන් පීඩා විඳිති. ඉහත දක්වා ඇති වයසේදී, එම සංඛ්යාව 90% දක්වා ළඟා වේ.
ඉහළ කොලෙස්ටරෝල් සහ ට්රයිග්ලිසරයිඩ. මෙම ද්රව්ය දෙකටම යාත්රා අවහිර කිරීමේ හැකියාව ඇති අතර ඉෂ්මීමියාව ඇති කරයි. රුධිරයේ ට්රයිග්ලිසරයිඩ අඩු කරන්නේ කෙසේද?
අධි රුධිර පීඩනය එය රුධිර පීඩනය වැඩි කිරීමකි. සාමාන්ය අගයන් 120/80 සිට 130/85 දක්වා පරාසයක පවතී. මෙම සංඛ්යා වල අඛණ්ඩ හෝ වරින් වර අතිරික්තයක් පෙන්නුම් කරන්නේ අධි රුධිර පීඩනය පවතින බවයි. අධි රුධිර පීඩනය සහිත යාත්රා ඉතා ඉක්මණින් ඒවායේ නම්යතාවය නැති වී අස්ථාවර වේ. ඇතුළත, නරක් වූ යාත්රා වල ප්රත්යාස්ථ සුමට වයනය නැති වී රළු බවට පත්වේ. මෙම තත්වය තුළ කොලෙස්ටරෝල් සමරු ques ලක වඩාත් ක්රියාකාරී ලෙස සෑදී ඇත.
ජානමය හේතු. ධමනි සිහින් වීම බහු රෝග රෝගයකි. පාරම්පරික සාධකය වැදගත් කාර්යභාරයක් ඉටු කරයි. ශරීරයේ ලිපිඩ පරිවෘත්තීය ලක්ෂණ, හෝමෝන පසුබිමේ ලක්ෂණ මෙන්ම ප්රතිශක්තිකරණ පද්ධතියේ විශේෂතා මගින් ධමනි ස්රාවය වීම වේගයෙන් හෝ මන්දගාමීව ඉදිරියට යා හැකිය.
නරක පුරුදු. ශරීරයේ බහුල වන රුධිර ප්රවාහයට අවශෝෂණය වන නිකොටින් අතිශයින්ම ධමනි වේ. කෙසේ වෙතත්, අධික දුම් පානය කරන්නන් තුළ, ධමනි සිහින් වීමේ යාන්ත්රණය තරමක් වෙනස් වේ. ශරීරයේ ලිපොප්රෝටීන් පරිවෘත්තීය ක්රියාවලියට බලපෑම් කිරීමට නිකොටින් සමත් වන බවට සැකයක් නැත, නමුත් බොහෝ විට පහළ අන්තයේ පටක වලට රුධිර සැපයුම උග්ර ලෙස ප්රමාණවත් නොවීමට හේතුව ධමනි වල බිත්තිවල ස්ටෙනෝසිස් මිස ඒවායේ අවහිර වීම නොවේ. Ugs ෂධවලට සමාන, නමුත් ඊටත් වඩා විනාශකාරී බලපෑමක් ඇති අතර ඒවායින් බහුතරයක් භාවිතා කිරීම යනු යම් මරණයක් හෝ දරුණු ආබාධිත තත්වයකි. කුඩා චිකිත්සක මාත්රාවල ඇති ඇල්කොහොල් ඊට ප්රතිවිරුද්ධව ධනාත්මක වැළැක්වීමේ බලපෑමක් ඇති කළ හැකිය.
අනුකූල රෝග සහ ව්යාධි විද්යාව පැවතීම. ධමනි සිහින් වීම සමඟ අත්වැල් බැඳ ගැනීම දියවැඩියාවයි.දියවැඩියා රෝගයේ දී, සැලකිය යුතු ලිපිඩ හා ලිපොප්රෝටීන් පරිවෘත්තීය ක්රියා විරහිතතාවයන් නිරීක්ෂණය කරනු ලැබේ. මේ සම්බන්ධයෙන් දියවැඩියා රෝගීන්ගෙන් 75-80% අතර ධමනි ස්රාවය වන පළමු අවුරුදු 4-5 තුළ හෝ ඊටත් වඩා වේගයෙන් වර්ධනය වේ.
තයිරොයිඩ් හෝමෝන නොමැතිකම (තයිරොයිඩ් හයිපෝතිරයිඩ්) සාමාන්ය පරිවෘත්තීය ක්රියාවලියට ද බලපාන අතර පහළ අන්තයේ ධමනි ස්රාවය වීමේ අවදානම 35-40% කින් වැඩි කරයි.
ආතතිය. විශේෂයෙන්ම ඒවා ස්ථිර හා දිග්ගැස්සුනු නම්.
තරබාරුකම එය බොහෝ විට පරිවෘත්තීය ආබාධ ඇතිවීම ගැන කථා කරයි.
විශාල රුධිර ධමනි වල දැවිල්ල ඇතිවීම.
වෛද්ය ඉතිහාසය
මූලික පරීක්ෂණයකදී, රෝගියාගේ ධමනි ස්රාවය වන බවට සැක කරන වෛද්යවරයා රෝගියා වඩාත් විස්තරාත්මකව පරීක්ෂා කර සියලු සාධක සැලකිල්ලට ගත යුතුය.
රීතියක් ලෙස, රෝගීන්ගේ ඉතිහාසයේ පහත සඳහන් අංගයන්ගේ එකතුවකි:
දුම්පානය පිළිබඳ "අත්දැකීම්" තිබීම,
ශරීර බර වැඩි කිරීම
අසාත්මිකතා නොමැති වීම,
අවුරුදු 40 ට වැඩි
බාහිර වශයෙන්, රෝගියා සැබෑ වයසට වඩා වයසින් පෙනේ,
වේදනාව පිළිබඳ පැමිණිලි සහ කකුල් දෙකේම ගැටළු,
කකුල් වල මාංශ පේශි බොහොමයක් ග්රහණය කර ගන්නා වර්තමාන වර්ගකරණයේ සංඛ්යාත ප්රහාර වලදී නිතර හෝ මධ්යස්ථව: කකුලේ සිට පැටවුන් දක්වා.
පාදවල සම සුදුමැලි වේ,
විශාල ධමනි වලට වඩා ස්පන්දනය දැනෙන්නේ නැත. බලපෑමට ලක් වූ ප්රදේශවලට සවන් දෙන විට, බාහිර ශබ්දය අනාවරණය වේ.
වර්තමානය: අධි රුධිර පීඩනය, කිරීටක හෘද රෝග සහ / හෝ දියවැඩියා රෝගය.
ප්රකාශන ස්ථිරයි. එය අවුරුද්දේ හෝ දවසේ වේලාව මත රඳා නොපවතී.
පවුල තුළ හෘද වාහිනී රෝග ඇති අය සිටියහ. ඉහළ සම්භාවිතාවක් සහිතව සහ රෝගියාට කොලෙස්ටරෝල් සමඟ ගැටළු ඇති වේ.
ක්රියාකාරී පරීක්ෂණ සහ පරීක්ෂණ
වෛද්ය ඉතිහාස එකතුව අවසානයේ වෛද්යවරයා සිය ක්රියාකාරීත්වය විශේෂ ක්රියාකාරී පරීක්ෂණ මගින් සනාථ කරයි:
ක්රියාකාරී පරීක්ෂණය බර්ඩෙන්කෝ. ධමනි සිහින් වීම යාත්රා වල එකතැන පල්වෙන ක්රියාවලීන් සමඟ සම්බන්ධ වේ. දණහිසට කකුල නැමීමේදී, පාදය (එකම) කිරිගරු v සනාල රටාවකින් ආවරණය වී ඇත. මෙයින් ඇඟවෙන්නේ පාදයෙන් රුධිරය පිටාර ගැලීම දුර්වල බවයි.
හයිපෙරමික් ෂමොව් / සිටෙන්කෝ පරීක්ෂණය. එකම එකතැන පල්වෙන ක්රියාවලීන් නිසා පටක වල සංසරණය බාධා ඇති වේ. මිනිත්තු 3-5 අතර කාලයක් රුධිර නාල වල වැඩ කිරීමේදී ධමනි ස්රාවය වන ආබාධ හඳුනා ගැනීම සඳහා උරහිසට හෝ කලවා ප්රදේශයට විශේෂ ආවරණයක් යොදනු ලැබේ. එය අවට පටක සම්පීඩනය කර සාමාන්ය රුධිර සංසරණයට බාධා කරයි. පටක වල සාමාන්ය රුධිර සැපයුම (සහ, ඒ අනුව, රෝස පැහැය) සාමාන්යයෙන් තත්පර 25-35 කට පසුව නැවත පැමිණේ. යාත්රා ධමනි ස්රාවය වීමෙන් බලපෑමට ලක්වුවහොත්, රුධිර වාහිනී නාලිකාව පටු වීමේ මට්ටම අනුව මිනිත්තු එකහමාරක් හෝ ඊට වැඩි කාලයක් ගතවනු ඇත.
ප්ලාන්ටාර් රෝග ලක්ෂණය තක්සේරු කිරීම සඳහා මොෂ්කොවිච් ක්රියාකාරී පරීක්ෂණය. රෝගියා සුපිරි තනතුරක් ගනී. ඉන්පසු ඔහු කකුල් දණහිසේ සන්ධිවලට නැමීමෙන් තොරව සිරස් අතට ඉහළට ඔසවයි. මෙම ස්ථානයේ, රෝගියාට විනාඩි දෙක තුනක් රැඳී සිටීමට ඉල්ලා සිටී. එවිට රෝගියා ස්ථාවර ස්ථානයක් ගනී. සාමාන්යයෙන් නිරෝගී පුද්ගලයෙකුගේ සම සුදුමැලි වන්නේ පහළ අන්තයේ සිට රුධිරය පිටාර ගැලීමක් ඇති නිසාය. එය ඉහළ ගිය විගසම රුධිර සැපයුම යථා තත්වයට පත් වන අතර සම නැවත තත්පර 8-10 ක් හෝ ඊට වැඩි කාලයක් තුළ ස්වාභාවික රෝස පැහැයක් ගනී. ධමනි සිහින් වීම ඇති රෝගීන් තුළ මෙය නිරීක්ෂණය නොවේ. තත්පර 30 ක් හෝ ඊට වැඩි සමකට සුදුමැලි වර්ණයක්, කිරිගරු v සනාල රටාවක් ආදිය පවත්වා ගැනීමට හැකි වේ.
අසාමාන්යතා හඳුනාගෙන තිබේ නම්, වෛද්යවරයා දෙවන, වඩාත් ගැඹුරු පරීක්ෂණයක් පවත්වයි, දැනටමත් සංසරණ අසමත්වීමේ මට්ටම (ප්ලාන්ටාර් රෝග ලක්ෂණය) තහවුරු කිරීම අරමුණු කර ගෙන ඇත. මෙය සිදු කිරීම සඳහා, රෝගියා නැවතත් වැතිරී කකුල් දිගු කරයි. නමුත් දැන් ඔහුට කකුල් දෙකට නැමීමට හා එකට බැඳ තබන්නැයි ඉල්ලා ඇත. මෝටර් ක්රියාකාරිත්වයට රුධිර ප්රවාහය අවශ්ය වන අතර, එහි lack නතාවය වේගවත් මාංශ පේශි තෙහෙට්ටුවට හේතු වේ. ධමනි සිහින් වීම නිසා පීඩා විඳින්නන්ට පාදවල පාදවල වේගවත් තෙහෙට්ටුව හා වේදනාව දැනේ. මෙම සාධක දෙකේ ආරම්භයේ තීව්රතාවය හා වේගය මත පදනම්ව, රුධිර ප්රවාහයේ lack නතාවයේ තරම තහවුරු කර ගත හැකිය.
වෙනත් පර්යේෂණ ක්රම
ඒවා බොහෝ වන අතර රෝග විනිශ්චය තහවුරු කිරීම සඳහා පවරා ඇත:
රසායනාගාර පර්යේෂණ (විශ්ලේෂණයන්). රීතියක් ලෙස, ධමනි ස්රාවය වන ට්රයිග්ලිසරයිඩ සාන්ද්රණය වැඩි වී ඇති අතර වඩාත් නිවැරදි හා තොරතුරු සහිත දර්ශකය වන්නේ ඊනියා ඇටරොජනික් දර්ශකය (සංගුණකය) වන අතර එය තීරණය වන්නේ “හොඳ” සහ සම්පූර්ණ කොලෙස්ටරෝල් අතර අනුපාතය මතය.
විකිරණශීලී සමස්ථානික අධ්යයනයන් මගින් පටක වලට රුධිර සැපයුමේ මට්ටම හා ගුණාත්මකභාවය තීරණය කළ හැකි අතර රක්තහීනතාවයේ මට්ටම තහවුරු කළ හැකිය.
විකිරණවේදය මගින් සනාල සිදුවීම් වල දේශීයකරණය සහ ප්රමාණය තහවුරු කිරීමට හැකි වේ.
වර්ණාවලි පරිලෝකනය වැනි නව රෝග විනිශ්චය ක්රම සක්රීයව හඳුන්වා දෙනු ලැබේ, එමඟින් බලපෑමට ලක් වූ යාත්රා වල සමෝච්ඡයන් අධ්යයනය කිරීම, ඒවා හරහා රුධිර ප්රවාහයේ වේගය තීරණය කිරීම සහ පීඩනය මැනීම සහ වෙනත් ය.
අද්දැකීම් අඩු විශේෂ special යෙක් බොහෝ විට රෝගය නොදැකීමේ අවදානමක් ඇත. හේතුව විවිධ අහිතකර සාධක වලට ශරීරයේ ඉහළ අනුවර්තනය වීමේ හැකියාවයි. රෝගියා සම පාර්ශවීය රුධිර සැපයුම වර්ධනය කරයි. පටක වලට අත්යවශ්ය ද්රව්ය සපයන නව රුධිර ව්යුහයන් සෑදී වර්ධනය වේ. බලපෑමට ලක් වූ ප්රදේශයේ සාමාන්ය සංසරණ පද්ධතිය ප්රතිස්ථාපනය කිරීමට මෙම ක්රමයට නොහැකි වුවද, අර්ධ වන්දි තවමත් ලබා ගත හැකිය. මෙය වෛද්යවරයා ව්යාකූල කරමින් පින්තූරය ගඳ ගසයි.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම

දැනටමත් සඳහන් කර ඇති පරිදි, රෝගය බහුපද විද්යාත්මක බැවින් පහළ අන්තයේ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම සැලකිය යුතු අපහසුතාවයකට පත්ව ඇත. එමනිසා, එය බොහෝ හේතු නිසා සිදුවිය හැකිය. ප්රතිකාරය සමන්විත වන්නේ මූල හේතුව ඉවත් කිරීම සහ අප්රසන්න හා ජීවිතයට තර්ජනයක් වන ප්රතිවිපාක වලින් මිදීමයි. වෛද්යවරයෙකු කාර්යක්ෂමව හා ක්ෂණිකව ක්රියා කළ යුතුය. ධමනි සිහින් වීම ජීවිතයේ ගුණාත්මකභාවය සැලකිය යුතු ලෙස අඩු කරනවා පමණක් නොව, රෝගියාගේ සෞඛ්යයටද තර්ජනය කරයි.
ප්රතිකාර විකල්ප බොහෝ ය.
කොන්සර්වේටිව් ක්රමවලට ඇතුළත් වන්නේ:
ආන්තික අවස්ථාවක, ශල්ය ක්රම වෙත යොමුවන්න. සාම්ප්රදායිකව, අධික ආක්රමණශීලී සැත්කම් වර්තමානයේ බහුලව භාවිතා වේ, කෙසේ වෙතත්, සාපේක්ෂව අඩු කම්පන සහගත එන්ඩොස්කොපික් මැදිහත්වීමේ ක්රම විශාල වැදගත්කමක් දරයි.
The ෂධ චිකිත්සාව
The ෂධ චිකිත්සාව සංකීර්ණයි. ප්රතිකාර පා courses මාලා භාගික වන අතර ඒවා සායනික පින්තූරය මත පදනම්ව වසරකට 4 වතාවක් දක්වා සංඛ්යාතයක් සහිතව මාස 1.5-2 ක් සඳහා සිදු කරනු ලැබේ. Drugs ෂධවල අරමුණ වන්නේ රුධිර නාලවල ඇති වන කැක්කුම හා ඒවා පටු වීමයි. රුධිර නාල වල ලුමෙන් (no-shpa, compalamine, ආදිය) පුළුල් කරන Antispasmodics සහ drugs ෂධ භාවිතා කරයි.
රුධිරයේ භූ විද්යාත්මක ගුණාත්මකභාවය වැඩි කරන drugs ෂධ සඳහා වැදගත් කාර්යභාරයක් ලබා දී ඇති අතර එමඟින් එහි සංසරණය වැඩි දියුණු කරයි (සුප්රසිද්ධ ඇස්පිරින් ද ඇතුළුව, හෝ නොඉවසීමකදී වඩාත් “සන්සුන්” drugs ෂධ: චයිමේස් ආදිය).
ධමනි ස්රාවය වන බොහෝ රෝගීන් දියවැඩියාව වර්ධනය වීමට නැඹුරු වේ (ඊටත් වඩා රෝගීන්ට දැනටමත් එහි ඉතිහාසයක් ඇත). එබැවින්, අග්න්යාශයික සූදානම ප්රතිකාර ක්රමයට ඇතුළත් වේ.
භෞත චිකිත්සාව
එය drug ෂධ චිකිත්සාව සමඟ භාවිතා කරයි. පහත දැක්වෙන වර්ග වඩාත් are ලදායී වේ:
සෘජු හා ප්රත්යාවර්ත ධාරාව (ඇඟිලි ගැසීම් ප්රතිකාර) සංයෝජනයෙන් බලපෑමට ලක් වූ ප්රදේශවලට ඇති බලපෑම.
විද්යුත් ධාරාව (ඉලෙක්ට්රෝෆොරසිස්) හරහා ගැඹුරු administration ෂධ පරිපාලනය.
මෙම චිකිත්සක ක්රියා පටිපාටි බලපෑමට ලක් වූ යාත්රා සම්පූර්ණ හෝ අර්ධ වශයෙන් ප්රතිෂ් oration ාපනය කිරීමට දායක වේ.
ඒකාබද්ධව, මෙම ක්රම රෝගයේ වර්ධනයේ මුල් හෝ පසු අවධීන්හි ඉතා effective ලදායී වේ. 90% ක්ම, hyp ලදායී හයිපොකොලෙස්ටරෝල් ආහාර සමඟ සංයෝජනය වීම හෝ නරක පුරුදු අත්හැරීම, කොන්සර්වේටිව් චිකිත්සාව අපේක්ෂිත ප්රති gives ල ලබා දෙයි.
කෙසේ වෙතත්, ප්රතිකාර සෑම විටම උදව් නොවේ. ඊට අමතරව, ක්රියාවලිය බොහෝ දුර ගොස් ඇති අතර, යථා තත්ත්වයට පත්කිරීමේ හැකියාවක් නොමැතිව යාත්රාවල ක්රියාකාරිත්වය නැති වී යන තත්වයක් ඇතිවිය හැකිය. මෙම අවස්ථාවේ දී, ශල්යකර්ම අත්යවශ්ය වේ.
ශල්ය ප්රතිකාර
සාම්ප්රදායිකව, ප්රාථමික ක්රමය සනාල පුරස්ථි විද්යාව ලෙස පවතී. යාත්රාවක් බලපෑමට ලක් වූ අතර එහි ක්රියාකාරිත්වය නැති වී යයි, එහි ස්ථානයේ පුරස්ථි ස්ථාපනය කරනු ලැබේ. නූතන සනාල පුරස්ථි ස්වාභාවික පටක වලට වඩා බොහෝ වෙනස් නොවේ, එබැවින් ඔවුන් තම කාර්යය ගෞරවාන්විතව ඉටු කරන අතර රෝගියාට සාමාන්ය හා පූර්ණ ජීවිතයකට ආපසු යාමට ඉඩ සලසයි.
වාසනාවකට මෙන්, රෝගීන්ට කාලය නිශ්චලව නොසිටින අතර යාත්රාවක් බලපෑමට ලක්ව ඇති නමුත් තවමත් එහි ක්රියාකාරීත්වය මුළුමනින්ම අහිමි වී නොමැති අතර ඇන්ජියෝප්ලාස්ටි මගින් යථා තත්වයට පත් කළ හැකිය. මෙය රුධිර වාහිනී වල අස්ථි බිඳීම හෝ ස්ටෙනෝසිස් තුරන් කිරීම සඳහා අවම ආක්රමණශීලී නමුත් ඉතා effective ලදායී එන්ඩොස්කොපික් ක්රමයකි.
එහි සාරය පවතින්නේ ස්ත්රී පුරුෂ ධමනි වල සිදුරක් හරහා වීඩියෝ කැමරාවක පාලනය යටතේ ඇති එන්ඩොස්කොපි විද්යා ist යෙකු කැතීටය රුධිර ප්රවාහය දිගේ බලපෑමට ලක් වූ ප්රදේශයට ගෙන යාමයි. ධමනි බලපෑමට ලක් වූ ප්රදේශයට ළඟා වූ පසු වෛද්යවරයා එය පුළුල් කරයි, නැතහොත් විදේශීය වස්තූන් ඉවත් කරයි, එම නිසා යාත්රාවේ ක්රියාකාරිත්වය නැවත පැමිණේ. පුරස්ථි ග්රන්ථියක් ස්ථාපනය කිරීම සඳහා වන කම්පන සහගත සැත්කම් මෙන් නොව ඇන්ජියෝප්ලාස්ටි අඩු කම්පන සහගත වේ. තවත් ප්රශ්නයක් සෑම විටම ඔබට කළ හැකි දේ පමණක් නොවේ.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා ආහාර ගැනීම

ආහාර වේලෙහි වෙනසක් කිසිදු චිකිත්සක බලපෑමක් කිරීමට හැකියාවක් නැත. එය වෙනත් චිකිත්සක පියවර සමඟ ඒකාබද්ධව හෝ වැළැක්වීමේ පියවරක් ලෙස effective ලදායී වේ.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා ආහාර ගැනීම එක් වරක් පමණක් කළ ක්රියාවක් නොවේ. අපේක්ෂිත බලපෑම ලබා ගැනීම සඳහා, ඔබ එය දිගු කාලයක් පිළිපැදිය යුතුය. ආහාර ගැනීමේ නව ක්රමයක් ජීවන රටාවක් බවට පත්විය යුතුය. මෙය ප්රතිකාර ලබා දෙනු ඇති අතර ඒ සමඟම තවදුරටත් වැළැක්වීම. කෙසේ වෙතත්, බොහෝ අවස්ථාවන්හීදී, රෝගයේ ආරම්භක අවධියේදී, දිගු කාලයක් සඳහා නිෂ්පාදන ප්රතික්ෂේප කිරීම කලාතුරකින් අවශ්ය වේ.
ධමනි ස්රාවය වන රෝගියෙකුගේ ආහාර වේලට ඇතුළත් විය යුත්තේ:
මස් නිෂ්පාදන. අඩු මේද මස්, කුකුළු මස් (තුර්කියට මනාපය දෙනු ලැබේ).
මාළු. මේද රුධිර නාල වලට ධනාත්මක බලපෑමක් ඇති කරන බැවින් මේද මාළු ද අවසර දෙනු ලැබේ.
නැවුම් පලතුරු, එළවළු සහ බෙරි - සීමාවන් නොමැත.
මේද ඇතුළු කිරි නිෂ්පාදන.
තම්බා හා බේක් කළ බිත්තර (ඔම්ලට්). ඒවායෙහි අඩංගු ලෙසිතින් මෙන්ම කොලෙස්ටරෝල් විශාල ප්රමාණයක් නිසි ලෙස සකස් කළ විට එය “හොඳ” ස්වරූපයක් බවට පත්වන අතර තැන්පතු භාජන ඉවත් වේ.
එළවළු තෙල් (ඔලිව් සහ සූරියකාන්ත තෙල්).
ධාන්ය වර්ග, සම්පූර්ණ පිටි වලින් පැස්ටා. නිවුඩ්ඩ සහ පාන්.
රනිල කුලයට අයත් බෝග (පරිප්පු, බෝංචි, ඇට).
වියළි රතු වයින්.
චීස් (මේද ප්රමාණය 30% ට වඩා අඩු).
පහත සඳහන් ආහාර පරිභෝජනය සීමා කිරීම අවශ්ය වේ:
ට්රාන්ස් මේද වලින් පොහොසත් කෘතිම ආහාර. මෙය මාගරින්, පැතිරීම.
අක්රීය (මොළය, වකුගඩු, අක්මාව) සහ ඒවායින් නිෂ්පාදන පරිභෝජනය සීමා කරන්න.
කාර්මිකව සාදන ලද මෙයොනීස්, කෙචප් සහ වෙනත් සෝස් වර්ග.
අර්තාපල් (බැදපු) සහ ක්ෂණික ආහාර. අර්තාපල් කුඩා ප්රමාණවලින් පිළිගත හැකි අතර තම්බා (ඒවායේ නිල ඇඳුමෙන්) හෝ බේක් කර ඇත.
වෛද්ය ප්රතිකාර හා භෞත චිකිත්සාව සමඟ ඒකාබද්ධව එවැනි ආහාර වේලක් අනුගමනය කිරීමෙන් තත්වය සමනය කර රෝගයේ ප්රතිවිපාක ඉවත් කර ගත හැකිය.
මේ අනුව, පහළ අන්තයේ ධමනි වල ධමනි සිහින් වීම රුධිරයේ කොලෙස්ටරෝල් මට්ටමට කෙලින්ම සම්බන්ධ විය හැකි අතර ඒ සමඟ කිසිදු සම්බන්ධයක් නොතිබිය හැකිය. එක් ආකාරයකින් හෝ වෙනත් ආකාරයකින් මෙය අතිශය භයානක රෝගයක් වන අතර ප්රමාණවත් ප්රතිකාර නොමැති විට විනාශකාරී ප්රති .ල ලබා දේ. එය තීරණය කිරීම තරමක් අපහසුය (ඔබ විසින්ම - එය සම්පූර්ණයෙන්ම කළ නොහැකි ය). රෝග විනිශ්චය සමඟ සාර්ථකව කටයුතු කළ හැකි සහ ප්රතිකාර නියම කළ හැක්කේ පළපුරුදු වෛද්යවරයෙකුට පමණි.
වාසනාවකට මෙන්, නවීන වෛද්ය විද්යාව බැහැර කිරීමේදී රෝග විනිශ්චය කිරීමේ සම්පූර්ණ පරාසයක් ඇත. ප්රතිකාර සාමාන්යයෙන් මුල් අවධියේදී ගතානුගතික වේ. සාම්ප්රදායික වෛද්ය හා භෞත චිකිත්සාවට අමතරව ශරීරයේ සාමාන්ය සුවය සහ විශේෂ ආහාර වේලක් භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ. කෙසේ වෙතත්, වඩාත් දරුණු අවස්ථාවල දී, ශල්යකර්ම සඳහා යොමුවන්න.
අධ්යාපනය: මොස්කව් ප්රාන්ත වෛද්ය හා දන්ත වෛද්ය විශ්ව විද්යාලය (1996). 2003 දී ඔහු රුසියානු සමූහාණ්ඩුවේ සභාපතිගේ කළමනාකරණ පුහුණු හා විද්යාත්මක වෛද්ය මධ්යස්ථානයෙන් ඩිප්ලෝමාවක් ලබා ගත්තේය.
රසවත් හා ඉතා සෞඛ්ය සම්පන්න සලාද "සුදුළුනු" - හොඳම වට්ටෝරු
ආමාශයේ වණ සඳහා products ෂධීය නිෂ්පාදන 9 ක් - විද්යාත්මක කරුණු!
ධමනි සිහින් වීම යනු නිදන්ගත රුධිර වාහිනී රෝගයක් වන අතර කොලෙස්ටරෝල් සහ අනෙකුත් මේද සමරු que ලකය හා සමරු que ලකය ධමනි වල අභ්යන්තර බිත්තියේ තැන්පත් වන අතර බිත්ති dens නත්වයට පත්වන අතර ප්රත්යාස්ථතාව නැති වේ. බිත්ති මත මේද හා හුණු ගිලී යාම නිසා යාත්රා ක්රමයෙන් අමාරු වන අතර ඒවායේ නම්යතාවය නැති වේ.
ප්රතිකාර ක්රමයක් ලෙස bal ෂධ පැළෑටි, වෛද්යවරුන්ට අනුව, ධමනි සිහින් වීම සඳහා be ලදායී විය හැකිය. Pharma ෂධීය bs ෂධ පැළෑටි බොහෝ විට pharma ෂධවල බලපෑම වැඩි දියුණු කිරීම සඳහා සහායකයින් ලෙස භාවිතා කරයි. බොහෝ රෝගීන්ගේ මතය වැරදි ලෙස සැලකේ.
හෘදයේ ධමනි වල ධමනි සිහින් වීම මෙම ප්රත්යාස්ථ ධමනි කෙරෙහි බලපාන නිදන්ගත රෝගයකි. හෘද ධමනියේ අභ්යන්තර රේඛාව මත ධමනි සමරු ques ලක ලෙස හඳුන්වන ලිපිඩ නිධි එකක් හෝ වැඩි ගණනක් සෑදීම මගින් එය සංලක්ෂිත වේ. ප්රමාණයට.
මොළයේ ඇති යාත්රා වල ධමනි සිහින් වීම යනු අනුරූප ඉන්ද්රිය තුළ පිහිටා ඇති යාත්රා ක්රමයෙන් වර්ධනය වන පද්ධතිමය තුවාලයකි. වෛද්ය විද්යාවේදී ඔබට මෙම රෝගයේ වෙනත් අර්ථකථන සොයාගත හැකිය, නිදසුනක් ලෙස මස්තිෂ්ක ධමනි ස්රාවය වීම හෝ මස්තිෂ්ක යාත්රා වල ධමනි ස්රාවය වීම, නමුත් සාරය නොවෙනස්ව පවතී.
“සෞඛ්ය සම්පන්න අය” වෙනුවෙන් “රසවත්” ආහාර බහුතරයක් අතහැර දැමීමට කෙනෙකුට බල කරන බැවින්, මෙම ආහාරය අප්රසන්න හා වේදනාකාරී රැකියාවක් යන මතය බොහෝ දෙනාගේ මනසෙහි මුල් බැස තිබේ. කෙසේ වෙතත්, ධමනි සිහින් වීම සඳහා භාවිතා කිරීම සඳහා අනුමත කරන ලද නිෂ්පාදන ලැයිස්තුව තරමක් පුළුල් ය. ධමනි ස්රාවය කිරීමේ ක්රියාවලියේ පෝෂණයේ ප්රධාන රීතිය.
මෙම රෝගය ලිපිඩ පරිවෘත්තීය උල්ලං with නය කිරීමක් සමඟ සම්බන්ධ වේ. එවැනි අසමත් වීමක් රුධිරයේ ඊනියා "නරක" කොලෙස්ටරෝල් සමුච්චය වීමට හේතු වේ. එහි ප්රති As ලයක් ලෙස “කොලෙස්ටරෝල් සමරු ques ලක” සෑදී ඇත. ඔවුන්, රුධිර නාල වල බිත්ති මත තැබීමෙන් ප්රධාන අන්තරාය දරයි. සමරු que ලකය සෑදූ ස්ථානයේ යාත්රාව බිඳෙනසුලු වේ.
බොහෝ දෙනෙක් එසේ නොවේ නම්, අවම වශයෙන් ඔවුන්ගේ ජීවිතයේ එක් වරක්වත් මොළයේ කාබනික වෙනස්වීම් වල ලක්ෂණ පෙන්නුම් කරන අප්රසන්න රෝග ලක්ෂණ පැහැදිලිව දැකගත හැකිය: හේතු රහිත හිසරදය, නාද වීම සහ ටින්ටිටස්, මතක ගැටළු, ඡායා පිටපත් (ඇස්වල ආලෝකයේ ව්යාජ සංවේදනය) යනාදිය. රෝග ලක්ෂණ පෙන්නුම් කරන්නේ මස්තිෂ්ක ඉෂ්මීමියාව හෝ වඩාත් සරළව මස්තිෂ්ක සංසරණය උල්ලං violation නය කිරීමකි.