ළමුන් තුළ ඇති හයිපොග්ලිසිමියා: ආකෘති, හේතු, රෝග ලක්ෂණ සහ ප්රතිකාර ක්රම
හයිපොග්ලිසිමියා යනු රුධිරයේ ග්ලූකෝස් සාන්ද්රණය අඩුවීම නිසා ඇතිවන රෝගයකි. මෙහි ප්රති result ලයක් ලෙස මධ්යම ස්නායු පද්ධතිය උල්ලං violation නය කිරීමකි. ව්යාධි විද්යාව දියවැඩියාවේ සංකූලතා වලින් එකකි. ප්රමාණවත් ප්රතිකාරයක් නොමැතිකම කනගාටුදායක ප්රතිවිපාකවලට තුඩු දෙයි. මෙම ලිපියේ දරුවෙකු තුළ ඇති හයිපොග්ලිසිමියා රෝගය, එහි හේතු, රෝග ලක්ෂණ සහ උපකාරක ක්රම පිළිබඳව කථා කරයි. 
ව්යාධි විද්යාව සංවර්ධනය කිරීමේ යාන්ත්රණය
ග්ලූකෝස් යනු පරිවෘත්තීය සාමාන්ය පා course මාලාවට අවශ්ය වැදගත් අංගයකි. මෙම ද්රව්යයට ස්තූතියි, මිනිස් සිරුරේ පටක සහ සෛල පෝෂණය වේ.
සියලුම අවයව නිවැරදිව වැඩ කිරීමට නම්, මෙම සංයෝගයේ යම් ප්රමාණයක් රුධිරයේ අඩංගු විය යුතුය.
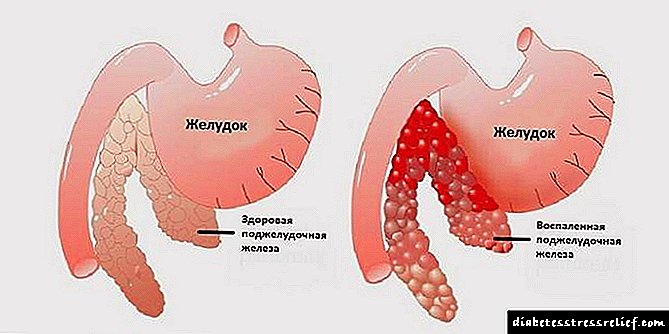
- දරුවෙකු තුළ ඇති හයිපොග්ලිසිමියා යනු ග්ලූකෝස් මට්ටම ඉතා අඩු වන ව්යාධි විද්යාවකි.
- මෙම සංසිද්ධිය යහපැවැත්මේ තියුණු පිරිහීමකට තුඩු දෙයි. මීට අමතරව, රෝගයේ ප්රති result ලය කෝමා තත්වයකි.
- දරුවාට බොහෝ විට තැලීම් ඇති වුවහොත්, ඔහුට අධික දහඩිය හා කරකැවිල්ල ගලා යයි නම්, දෙමාපියන් මෙම සලකුණු නොසලකා හැරිය යුතුය.
- හයිපොග්ලිසිමියාව ඉතා ඉක්මණින් බරපතල ප්රතිවිපාකවලට තුඩු දිය හැකිය. මෙම ප්රකාශය වැඩිහිටි හා සුළු රෝගීන් සඳහා අදාළ වේ.
දරුවෙකු තුළ හයිපොග්ලිසිමියාව සමහර විට සිදුවන්නේ බාහිර සාධකවල ප්රති as ලයක් ලෙසය (ආහාර වේලෙහි දෝෂ, දීර් fast නිරාහාරය, ශාරීරික හා චිත්තවේගීය අධි බර).
ඊට අමතරව, ව්යාධි විද්යාව දිස්වන්නේ ජානමය ආබාධ, අවයවවල ආබාධ නිසාය. රුධිර ග්ලූකෝස් සාන්ද්රණය තියුනු ලෙස අඩුවීම ළදරුවන්ට විශේෂයෙන් භයානක ය.
ළමුන් තුළ හයිපොග්ලිසිමියා ඇතිවීමට ප්රධාන හේතු ලෙස පහත සඳහන් දෑ ලැයිස්තුගත කළ හැකිය:
- ඉන්සියුලින් නිෂ්පාදනය වැඩි කිරීමට දායක වන වැදගත් ද්රව්ය (තන්තු, විවිධ විටමින්) නොමැතිකම. එකම උල්ලං violation නය ආහාරයේ වේගවත් කාබෝහයිඩ්රේට් අතිරික්තයක් නිසා විය හැකිය.
- තරල ස්වල්පයක් පානය කිරීම. ලිපිඩ හා ග්ලූකෝස් නිසි ලෙස සැකසීමට ශරීරයට ඇතුළු වන ජලය වැදගත් අංගයකි.
- මානසික කැලඹීම.
 එවැනි තත්වයන් මධ්යම ස්නායු පද්ධතියේ දැඩි ක්රියාකාරිත්වයට දායක වේ. පීඩාකාරී අවස්ථාවන්හිදී, ශරීරයේ අවයව වලට වෙනදාට වඩා සීනි අවශ්ය වේ.
එවැනි තත්වයන් මධ්යම ස්නායු පද්ධතියේ දැඩි ක්රියාකාරිත්වයට දායක වේ. පීඩාකාරී අවස්ථාවන්හිදී, ශරීරයේ අවයව වලට වෙනදාට වඩා සීනි අවශ්ය වේ. - .ෂධ දිගු කාලීන භාවිතය.
- දියවැඩියාව ඇති රෝගීන් සඳහා ඉන්සියුලින් අධික මාත්රාවක්.
- බෝවන ව්යාධි, නරක් වූ නිෂ්පාදන සමඟ මත්පැන් පානය කිරීම.
- මුත්රා අවයව හා අක්මාවේ ක්රියාකාරිත්වයේ පිරිහීම හා සම්බන්ධ රෝග.
- වැඩිවිය පැමිණ සිටින පුද්ගලයින් විසින් මත්පැන් අඩංගු බීම භාවිතය.
- නරක පරම්පරාව.
- ඉන්සියුලින් නිෂ්පාදනය වැඩි දියුණු කිරීම. අග්න්යාශ රෝග නිසා මෙම ව්යාධි විද්යාව වර්ධනය විය හැකිය. මේවාට නිරපේක්ෂ හා මාරාන්තික ස්වභාවයේ නියෝප්ලාස්ම් ඇතුළත් වේ. පළමු ප්රභේදය ශල්යකර්මයෙන් ඉවත් කරනු ලැබේ. දෙවන වර්ගය පිළිකා ව්යාධි වලට යොමු වන අතර එය සුව කිරීමට අපහසුය. වාසනාවකට මෙන්, එය අතිශයින් දුර්ලභ ය.
රෝගයේ ප්රධාන ආකාර
පොදු රෝග වර්ග කිහිපයක් තිබේ. එක් ප්රභේදයක් දියවැඩියා රෝගයට සම්බන්ධ වීම හෝ මෙම ව්යාධි විද්යාවට ප්රමාණවත් ප්රතිකාර නොලැබීම. රෝගයේ තවත් ආකාරයක් උපතින් දින කිහිපයකට පසු ළදරුවන් තුළ දක්නට ලැබේ.
නොමේරූ දරු උපත්, හයිපොක්සියා හෝ කාබෝහයිඩ්රේට් වල පරිවෘත්තීය ආබාධවලින් පෙළෙන ළදරුවන් තුළ එය බොහෝ විට වර්ධනය වේ. බොහෝ විට දරුවෙකු තුළ ඊනියා කීටෝටික් හයිපොග්ලිසිමියා පවතී.
මෙම සංසිද්ධිය සිදුවන්නේ සම්පූර්ණ සාගින්නෙන් පෙළෙන කෙටි කාලයක් සම්බන්ධයෙන් රෝගියාගේ යහපැවැත්ම පිරිහීම හේතුවෙනි. ප්රවීණයන් විශ්වාස කරන්නේ ව්යාධිවේදය ග්ලූකෝස් නිපදවීමට ශරීරයේ දුර්වල හැකියාව සමඟ සම්බන්ධ වී ඇති බවයි.
එවැනි දරුවන්, නීතියක් ලෙස, කෙටි පෞරුෂයකින් හා කෙට්ටු ශරීරයකින් සංලක්ෂිත වේ. නිතිපතා හා සෞඛ්ය සම්පන්න ආහාර වේලක් රෝගාබාධ වළක්වා ගැනීමට උපකාරී වේ.

සීනි අඩංගු දියරයක් ලබා ගැනීමෙන් තත්වය වර්ධනය වීම වළක්වයි. වයස සමඟ, කීටොටික් හයිපොග්ලිසිමියා රෝග ලක්ෂණ තනිවම අතුරුදහන් වේ. මුත්රා පද්ධතියේ දුර්වල ක්රියාකාරිත්වයට සම්බන්ධ රෝග වර්ගයක් ද තිබේ. මෙම රෝගය වකුගඩු වල බරපතල අක්රමිකතාවන්ට හේතු විය හැක.
ව්යාධි විද්යාවේ රෝග ලක්ෂණ
දරුවෙකු තුළ ඇති හයිපොග්ලිසිමියාව බරපතල ප්රතිවිපාකවලට තුඩු දිය හැකි භයානක තත්වයකි. එබැවින්, කාලෝචිත ආධාරක පියවර ගැනීම සඳහා එහි රෝග ලක්ෂණ පිළිබඳ පැහැදිලි අදහසක් තිබිය යුතුය. ව්යාධි විද්යාවේ ප්රධාන ප්රකාශනයන් පහත දැක්වේ:
- කාංසාව සහ නුරුස්නා බව. රෝගියාගේ චිත්තවේගීය පසුබිම අස්ථාවර වේ. සමහර විට දරුවෙකුට අධික ලෙස දැනෙන අතර තමා අවට ලෝකය කෙරෙහි ඇති උනන්දුව නැති වේ.

- සුදුමැලි සමේ තානය. එළිමහන් ක්රීඩා වලින් පසුව වුවද, රෝගියාට කම්මුල් මතුපිට නිරෝගී දිලිසීමක් නොමැත.
- අධික දහඩිය.
- දිවා කාලයේ නිදා ගැනීමට ඇති ආශාව සහ රාත්රියේ ක්රියාකාරිත්වය වැඩි කිරීම.
- අන්තයේ කම්පනය, මාංශ පේශි කැක්කුම, ශරීරයේ ඇතැම් කොටස්වල හිරිවැටීම.
- ආහාර ජීර්ණ පද්ධතියේ ආබාධ (වමනය, ලිහිල් මළපහ).
- හිසෙහි වේදනාව.
- ශරීර උෂ්ණත්වය හා රුධිර පීඩනය අඩු වීම.
- අවධානය දුර්වල වීම.
- කුසගින්න පිළිබඳ දැඩි හැඟීමක්.
- වේගවත් හෘද ස්පන්දන වේගය.
- සිහිය නැතිවීම.
ඉහත සං signs ා පැවතීමෙන් පෙන්නුම් කරන්නේ ළමුන් තුළ හයිපොග්ලිසිමියා ඇතිවිය හැකි බවයි. මේ ආකාරයේ රෝග ලක්ෂණ නොසලකා හැරිය නොහැකිය. හැකි ඉක්මනින් විශේෂ ist යකු හමුවීම අවශ්ය වේ. වෛද්ය මධ්යස්ථානයක ඇති රෝග විනිශ්චය මගින් රෝගයට හේතුව නිවැරදිව තීරණය වේ.
අලුත උපන් දරුවන් තුළ රෝගයේ ප්රකාශනයන්
ළදරුවන් තුළ ඇති හයිපොග්ලිසිමියා ව්යාධි විද්යාවේ ලක්ෂණයක් ඇත. කෙසේ වෙතත්, එය රෝග ලක්ෂණ නොමැතිව සිදුවිය හැකිය. එවිට රෝගය හඳුනා ගැනීම අපහසුය. එහි පැවැත්ම පෙන්නුම් කරන්නේ රුධිරයේ ග්ලූකෝස් සාන්ද්රණය පිළිබඳ දර්ශකයක් මගිනි.

වයස අවුරුදු 1 ට අඩු දරුවෙකු තුළ හයිපොග්ලිසිමියා රෝගයේ ලක්ෂණ අල්ලා ගැනීමේ ස්වරූපයෙන් සිදුවන අතර අතුරුදහන් වන්නේ ග්ලූකෝස් පෝෂණය කිරීමෙන් හෝ එන්නත් කිරීමෙන් පසුව පමණි.
ළදරුවන් තුළ, මෙම ව්යාධිවේදය ශ්වසන ආබාධ, මාංශ පේශි කම්පන, බොඳ වූ වි ness ානය, තෙහෙට්ටුව හෝ කාංසාව වැනි ස්වරූපයෙන් ප්රකාශ වේ. බොහෝ විට, තත්වය දරුණු සංකූලතා වර්ධනය වීමට හේතු වේ, උදාහරණයක් ලෙස කෝමා.
නොමේරූ දරු උපත් ළදරුවන් තුළ හයිපොග්ලිසිමියා බහුලව දක්නට ලැබේ. එවැනි ළදරුවන් තුළ, රෝගයේ රෝග ලක්ෂණ උච්චාරණය වේ. එය පහත දැක්වෙන උල්ලං lations නයන් තුළින් විදහා දක්වයි:
- උද්දීපනය
- කම්පන ඇතිවීම.
- භෞතික සංවර්ධනයේ උල්ලං lations නයන්.
- ආහාර රුචිය නැතිවීම.
- උදාසීනත්වය.
- සමේ සයනොටික් සෙවන.
- හුස්ම ගැනීමේ ක්රියාවලිය සමඟ ඇති දුෂ්කරතා.
වෛද්යවරු, නීතියක් ලෙස, නියමිත දිනට පෙර උපත ලබන ළදරුවන්ගේ සෞඛ්යය පිළිබඳව විශාල අවධානයක් යොමු කරති. එමනිසා, නොමේරූ ළදරුවන් තුළ හයිපොග්ලිසිමියාව වැළැක්වීම සහ ප්රතිකාර කිරීම නියමිත වේලාවට උපත ලැබූ අයට වඩා effective ලදායී වේ.
අවුරුද්දක් දක්වා ළදරුවන් තුළ ඇති වන රෝගයකට ප්රතිකාර කිරීමේ ක්රම
ව්යාධිවේදය හඳුනාගෙන තිබේ නම්, වෛද්යවරයා ග්ලූකෝස් විසඳුමක් ලෙස නියම කරයි. එය දරුවාට එන්නත් හෝ ජලය සමග මිශ්රණයක් ලෙස දෙනු ලැබේ. ශරීරය විසින් ද්රව්යයක් සංජානනය කිරීමේ ක්රියාවලිය වැඩි දියුණු කිරීම සඳහා විශේෂ ist යෙකුට ඉන්සියුලින් නිර්දේශ කළ හැකිය.
හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන දරුවන් බොහෝ විට දියවැඩියා රෝගීන් තුළ උපත ලබන බව දන්නා කරුණකි.
මෙම අවස්ථාවේ දී, විශේෂ ists යින් උපතින් පසු පැය භාගයක් ඇතුළත ග්ලූකෝස් සඳහා රසායනාගාර රුධිර පරීක්ෂණයක් සිදු කළ යුතු අතර සෑම පැය 3 කට වරක් දින තුනක් නැවත නැවත පරීක්ෂණ පැවැත්විය යුතුය.
ළදරුවන් තුළ රෝගය වැළැක්වීම
නියමිත වේලාවට උපත ලැබූ ළදරුවන් සඳහා, ස්වාභාවික පෝෂණය හොඳ වැළැක්වීමේ පියවරකි. මවගේ කිරිවල අඩංගු ද්රව්ය ශරීරයේ සාමාන්ය ක්රියාකාරිත්වය සහතික කරයි.
මෙම තත්වය තුළ හයිපොග්ලිසිමියාව ඇතිවිය හැක්කේ දරුවෙකුගේ මන්දපෝෂණය හෝ හයිපෝතර්මියා පසුබිමට එරෙහිව පමණි. ඉන්සියුලින් හෝ ග්ලූකෝස් ද්රාවණය නියම කර ඇති දරුවාගේ තත්වය වෛද්ය වෘත්තිකයන් විසින් හොඳින් නිරීක්ෂණය කළ යුතුය.
ව්යාධි විද්යාවේ වර්ධනයේ අවධීන්
රෝගයේ අදියර කිහිපයක් තිබේ, උදාහරණයක් ලෙස:
- රෝගයේ පළමු උපාධිය. මෙය අවම බරපතල තත්වය වන අතර, කෙසේ වෙතත්, ශරීරයේ ආබාධ වර්ධනය වීම පෙන්නුම් කරයි. ඒ අතරම, දරුවා දැඩි දහඩිය දැමීම, අ crying න පහරදීම්, සමේ පැහැය සහ උෂ්ණත්වය අඩුවීම අත්විඳියි.
- දෙවන අදියර. එය වමනය, නොපැහැදිලි කථාව සහ දෘශ්ය ක්රියාකාරිත්වයේ පිරිහීම වැනි ලක්ෂණ වලින් සංලක්ෂිත වේ.
- රෝගයේ තුන්වන උපාධිය. සිහිය නැතිවීම, කැළඹීම් ඇතිවීම.
- කෝමා. මෙය අතිශයින්ම දුෂ්කර ආකාරයක් වන අතර, කාලෝචිත වෛද්ය ආධාර නොමැති විට රෝගියාගේ මරණයට හේතු විය හැක.
රෝගියාට සුවයක් දැනෙන්නේ කෙසේද?
දරුවාගේ තත්වය තියුනු ලෙස නරක අතට හැරුනේ නම්, ඔහු කරකැවිල්ල, සමේ පැහැය සහ දැඩි දහඩිය දැමීම වැනි රෝගාබාධ ඇතිවිය.
මෙම රෝග ලක්ෂණ රුධිර ග්ලූකෝස් අඩුවීමක් පෙන්නුම් කරයි. සීනි මට්ටම මැනීම සඳහා ඔබ විශේෂ උපකරණයක් භාවිතා කළ යුතුය.
ළමුන් තුළ හයිපොග්ලිසිමියා සඳහා හදිසි ප්රතිකාරය කුමක්ද? ප්රහාරයක් සිදුවුවහොත්, පහත සඳහන් පියවර ගත යුතුය:
- රෝගියා සුපිරි ස්ථානයක තබන්න.
- ගිලන්රථ සේවාවක් අමතන්න.
- ඔබේ දරුවාට ජලය සහ මිහිරි නිෂ්පාදනයක් ලබා දෙන්න.
- ඔබේ නළල මත තෙත් රෙද්දක් තබන්න.
ඊට අමතරව, හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන රෝගියෙකුගේ තත්වය සමනය කිරීමට “හේමාටොජන්” උපකාරී වේ. මෙම නිෂ්පාදනය රුධිරයේ සීනි සහ යකඩ වැඩි කිරීමට උපකාරී වේ. එසේම, ගිලන්රථ සේවයට පැමිණීමට පෙර, drug ෂධය අත ළඟ තිබේ නම් ඔබට ග්ලූකෝස් එන්නතක් දැමිය හැකිය.
ළමුන් තුළ හයිපොග්ලිසිමියා සහ හයිපර්ග්ලයිසිමියාව
ඉහත සංකල්ප අතර පැහැදිලි වෙනසක් කළ යුතුය. පළමුවැන්න රුධිරයේ සීනිවල තියුණු අඩුවීමක් සමඟ සම්බන්ධ වන අතර දෙවැන්න ඊට පටහැනිව එහි වැඩිවීමේ ප්රති result ලයකි.
හයිපර්ග්ලයිසිමියා රෝග ලක්ෂණ අතර නිරන්තරයෙන් පිපාසය දැනීම, නිතර මුත්රා කිරීම සහ හිසෙහි වේදනාව ඇති වේ. බෝවන ව්යාධි හා ආතතියෙන් පසුව මෙම තත්වය බොහෝ විට වර්ධනය වේ.
මීට අමතරව, රුධිරයේ සීනි වැඩි වීමට හේතුව ආහාරයේ ඇති කාබෝහයිඩ්රේට් අතිරික්තයයි. එවැනි පෝෂණය අතිරික්ත කිලෝග්රෑම් සහ පරිවෘත්තීය අසමත්වීම් වලට තුඩු දෙයි.

නිසි ආහාර වේලක් යනු රෝගයක් වළක්වා ගත හැකි එක් කොන්දේසියකි.
ප්රහාරයක් වළක්වා ගන්නේ කෙසේද?
දරුවෙකු තුළ හයිපොග්ලිසිමියා රෝගයට ප්රතිකාර කිරීමේදී සීනි මට්ටම සාමාන්ය තත්වයට පත් කරන ඉන්සියුලින් එන්නත් කිරීම ඇතුළත් වේ. උග්රවීම වැළැක්වීම සඳහා, ඔබ එවැනි ඉඟි පිළිපැදිය යුතුය:
- එන්නත් ලබා දෙන ආකාරය දෙමාපියන් තම පුතාට හෝ දියණියට ඉගැන්විය යුතුය. මීට අමතරව, උපකරණය භාවිතයෙන් ග්ලූකෝස් පාලනය කරන්නේ කෙසේද යන්න දරුවාට පැහැදිලි කළ යුතුය.
- අඩු රුධිර සීනි රෝග ලක්ෂණ ගැන රෝගියාට කියන්න. පිරිහීමකදී නිවැරදි ක්රියාමාර්ග ඔබ ඔහුට ඉගැන්විය යුතුය (නිදසුනක් වශයෙන්, ඔබ මිහිරි ආහාර අනුභව කිරීම හෝ වැඩිහිටියන්ගේ උපකාර ඉල්ලා සිටීම).
- නිවැරදි ආහාර අනුභව කරන්න.
- අධික බර පැටවීමෙන් වළකින්න.
- රෝගියා නිතිපතා වෛද්යවරයාට පෙන්වන්න.

- දරුවාගේ සාක්කුවේ සෑම විටම මිහිරි යමක් ඇති බවට වග බලා ගන්න.
හයිපොග්ලිසිමියා, රෝග ලක්ෂණ, හේතු වැනි රෝග ගැන රෝගියාගේ දෙමව්පියන් හැකි තරම් දැන සිටිය යුතුය. ළමයින්ට ප්රතිකාර කිරීම ද අනුකූල ව්යාධි විද්යාවන්ට එරෙහිව සටන් කිරීම අරමුණු කර ගත යුතුය.
ළමුන් තුළ හයිපොග්ලිසිමියා ඇතිවීමට හේතු සහ එයට ප්රතිකාර කිරීම
ළමුන් තුළ ඇති හයිපොග්ලිසිමියා යනු රුධිරයේ ග්ලූකෝස් සාන්ද්රණය 4 mmol / L ට වඩා පහත වැටෙන උග්ර තත්වයකි. එය සෑදී ඇත්තේ ආතතියට හෝ බාහිර පරිසරයේ වෙනත් වෙනස්කම් වලට ප්රතිචාර වශයෙනි. පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන ළමුන් තුළ හයිපොග්ලිසිමියා ඇතිවිය හැකි නමුත් දුර්ලභ අවස්ථාවන්හිදී එය දෙවන රෝගයෙන්ද හඳුනාගත හැකිය.
බොහෝ විට, සල්ෆොනිලියුරියා ගන්නා විට එය වර්ධනය වේ. වැරදි සහ අසමබර ආහාර වේලක්, ශාරීරික හා මානසික ආතතිය සහ ඉන්සියුලින් වැරදි මාත්රාව ද එවැනි ප්රතිවිපාකයකට තුඩු දිය හැකිය. දීර් medical කාලීන වෛද්ය ප්රතිකාර නොමැතිකම සමඟ, හයිපොග්ලිසිමියා රෝගය සිහිය නැතිවීම හා කෝමා තත්වයට පත්වේ.
හයිපොග්ලිසිමියා යනු තරමක් බරපතල තුවාලයක් වන අතර එහි වර්ධනයට බරපතල හේතු ඇත.

එහි පෙනුමට එය බලපානු ඇතැයි විශේෂ erts යෝ විශ්වාස කරති:
- ජානමය නැඹුරුතාවයක්
- ගර්භණී ව්යාධිවේදය,
- මන්දපෝෂණය
- අධික ව්යායාම
- අන්තරාසර්ග පද්ධති රෝග
- චිත්තවේගීය අධි වෝල්ටීයතාව,
- පරිවෘත්තීය ආබාධ
- ඉනුලින් වැරදි මාත්රාවක්,
- ස්නායු පද්ධතියේ තුවාල,
- උපත් සංකූලතා.
එසේම, නොමේරූ දරු උපත් වලද හයිපොග්ලිසිමියා ඇතිවිය හැකිය. මෙම හේතුව නිසා, එවැනි දරුවන්ට අවශ්ය නම් නිවැරදි ation ෂධ ලබා දීම සඳහා විශේෂ පාලනයක් අවශ්ය වේ.
දරුවෙකු තුළ හයිපොග්ලිසිමියා රෝග විනිශ්චය කිරීම සාමාන්යයෙන් අතිශයින් දුෂ්කර ය. බොහෝ විට, රුධිර පරීක්ෂණයක ප්රති results ල මගින් මෙම තත්වය හඳුනාගත හැකිය. ඔබේ දරුවාගේ හැසිරීම මෙන්ම ආහාර පුරුදු වල යම් වෙනසක් නිරීක්ෂණය කිරීම ඉතා වැදගත් වේ. ග්ලූකෝස් ඉවසීම උල්ලං in නය කරමින් විශේෂ සැලකිල්ලක් දැක්විය යුතුය. හයිපොග්ලිසිමියාව පහත දැක්වෙන සං signs ා මගින් හඳුනාගත හැකිය:
- දහඩිය වැඩි වීම
- කාංසාව සහ බිය දැනීම
- කුසගින්න පිළිබඳ නිරන්තර හැඟීම
- ස්නායු හා නුරුස්නා බව,
- නොසන්සුන් ඇමක්, දුර්වල සම්බන්ධීකරණයක්,
- නිදිබර ගතිය සහ කරකැවිල්ල,
- තෙහෙට්ටුව සහ උදාසීනත්වය
- කථන ව්යාකූලත්වය.

ප්රභේද
ළමුන් තුළ ඇති හයිපොග්ලිසිමියා වර්ග දෙකකින් යුක්ත විය හැකිය: ඇසිඩෝසිස් සහ ලියුසීන් සමඟ. සංවර්ධනය, සං signs ා සහ ප්රතිකාර ක්රමයේ යාන්ත්රණය අනුව ඒවා වෙනස් වේ. ඇසිඩෝසිස්, ඇසිටෝන් හෝ කීටෝන් සිරුරු සහිත හයිපොග්ලිසිමියා සමඟ දරුවාගේ ශරීරය තුළ නිපදවනු ලැබේ.
ශරීරයේ එවැනි උල්ලං violation නයක් මුඛයෙන් ආවේණික රසායනික සුවඳක් මගින් හඳුනාගත හැකිය.
ප්රෝටීන වල පදනම වන ලියුසීන් ඇමයිනෝ අම්ලයට නොඉවසීමේ පසුබිමට එරෙහිව ලියුසීන් කෝමා වර්ධනය වේ. එය සාමාන්යයෙන් වර්ධනය වන්නේ ප්රෝටීන් ආහාර විශාල ප්රමාණයක් ආහාරයට ගැනීමෙන් පසුවය.
අනාගතයේදී මෙවැනිම ප්රහාර වැළැක්වීම සඳහා මේද මස්, කිරි නිෂ්පාදන, බිත්තර, පැස්ටා, මාළු සහ ඇට වර්ග ආහාරයෙන් බැහැර කරනු ලැබේ.
නිවැරදි ආහාර වේලක් තෝරා ගැනීම ඉතා වැදගත් වන අතර එමඟින් රෝගී දරුවෙකු තුළ හයිපොග්ලිසිමියා ඇතිවීමේ අවදානම ඉවත් කරයි.
ප්රතිකාර ක්රම

ඔහු ඔබව දීර් Dia රෝග විනිශ්චය අධ්යයනයකට යවනු ඇති අතර එමඟින් ඔහු නිවැරදි රෝග විනිශ්චය කරනු ඇත.
- පුළුල් හා කාර්යක්ෂම වෛද්ය ප්රතිකාරයක් තෝරා ගැනීමට මෙය ඔබට ඉඩ සලසයි. හයිපොග්ලිසිමියා රෝගයක් ඔබව පුදුමයට පත් කර ඇත්නම්, ඔබේ රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ නැංවීමට හැකි සෑම දෙයක්ම කළ යුතුය. මේ සඳහා දරුවාට පැණිරස කැන්ඩි, තේ, මී පැණි, පාන් පෙත්තක් ලබා දිය හැකිය. එවැනි ප්රහාරයක් එල්ල වුවහොත් ඕනෑම පැණි රසයක් සෑම විටම දරුවාගේ සාක්කුවේ තිබීම ඉතා වැදගත් වේ.
- ඔබේ දරුවාට හයිපොග්ලිසිමියා තිබේ නම්, ඔබේ රුධිර ග්ලූකෝස් නිරන්තරයෙන් නිරීක්ෂණය කළ යුතුය. ඒවා දිනකට 2 වතාවක් සිදු කළ යුතුය: උදෑසන හිස් බඩක් මත සහ රාත්රී ආහාරයෙන් පසු. ඔබේ දරුවා දුර්වල සෞඛ්යයක් ගැන පැමිණිලි කරන්නේ නම් ඔබේ සීනි සාන්ද්රණය පරීක්ෂා කරන්න.
- නිවසේ ඇති වන ව්යාධිය නැවැත්වීමට නොහැකි වූයේ නම් ගිලන් රථයක් ඇමතිය යුතුය. ඕනෑම ප්රමාදයක් හයිපොග්ලයිසමික් කෝමා වර්ධනය වීමට හේතු විය හැකි අතර එය සෑම විටම ශරීරයට අහිතකර ප්රති consequences ල ගෙන එයි.
එවැනි රෝගයක් ඇති දරුවෙකු නිතිපතා ප්රතිශක්ති od ෂධ සහ ප්රතිජීවක පානය කළ යුතුය.
ආරක්ෂිත පියවර
හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීමේ අවදානම අඩු වීමට නම්, දරුවා නිසි ලෙස හා සමබරව ආහාර ගත යුතුය. වඩාත්ම ප්රශස්ත ආහාර වේලක් ගත හැකි විශේෂ ist යෙකුගෙන් උපදෙස් ලබා ගැනීම වඩාත් සුදුසුය. මෙම මාර්ගෝපදේශ අනුගමනය කිරීමට ඔබේ දරුවාට ඉගැන්වීමට උත්සාහ කරන්න:
- නිතිපතා ආහාර ගන්න, එක ආහාර වේලක් අතහරින්න එපා,
- ඉන්සියුලින් මෘදු ලෙස හා තදින් නියම කළ මාත්රාවකින් එන්නත් කරන්න
- සෑම විටම ඉන්සියුලින් පසු ආහාරයට ගන්න
- පරිභෝජනය කරන ලද සහ ඉන්සියුලින් එන්නත් කරන ලද ආහාර ප්රමාණය සහසම්බන්ධ කරන්න,
- ඔබේ රුධිරයේ සීනි මට්ටම තේරුම් ගැනීමට හැකි තරම් පලතුරු, චොකලට් සහ පාන් අනුභව කරන්න,
- ව්යායාම කිරීමට පෙර ඉන්සියුලින් මාත්රාව වැඩි කරන්න,
- සෑම විටම ඔබ සමඟ මිහිරි දෙයක් රැගෙන යන්න.
හයිපොග්ලිසිමියා රෝගය සඳහා ප්රථමාධාර පවුලේ සියලුම සාමාජිකයින් දැනුවත් කිරීම අවශ්ය වේ. එවැනි රාජ්යයක සංවර්ධනයත් සමඟ වේගයෙන් ක්රියා කිරීම ඉතා වැදගත් වේ. අනාගතයේදී බරපතල සංකූලතා ඇතිවීම වැළැක්වීමට හැකි වන්නේ මේ ආකාරයෙන් පමණි. යම් දෙයක් සිදුවුවහොත්, ඔහුට නිසි උපකාර ලබා දිය හැකි වන පරිදි දරුවාට ඇඳුම් සඳහා විශේෂ පැච් එකක් ලබා දීම රෙකමදාරු කරනු ලැබේ. Drugs ෂධ බහුල වුවද, හයිපොග්ලිසිමියාව සම්පූර්ණයෙන්ම සුව කළ නොහැකිය.
කෙසේ වෙතත්, ඔබ වෛද්යවරයාගේ සියලු නිර්දේශ අනුගමනය කරන්නේ නම් එහි වර්ධනය වළක්වා ගත හැකිය. දරුවෙකු තුළ හයිපොග්ලිසිමියා චිකිත්සාව සඳහා අවශ්ය වෙනස්කම් සිදුකරන අන්තරාසර්ග විද්යා ologist යෙකු විසින් නිරන්තරයෙන් පරීක්ෂාවට ලක් කරන්න.
ළමුන් තුළ හයිපොග්ලිසිමියා: හේතු, ලාක්ෂණික රෝග ලක්ෂණ සහ ප්රතිකාර මූලධර්ම

හයිපොග්ලිසිමියා යනු රුධිරයේ ග්ලූකෝස් සාන්ද්රණය සැලකිය යුතු ලෙස අඩුවීමකින් සමන්විත වන ව්යාධි විද්යාවකි.
මෙම ද්රව්යයේ මට්ටම 2.2 mmol / L කරා ළඟා නොවන්නේ නම්, බරපතල රෝග ඇතිවිය හැකි අතර එය සැලකිය යුතු ක්රියාකාරී පිරිහීමකට හා මරණයට පවා හේතු වේ.
ළමුන් තුළ හයිපොග්ලිසිමියාව විශේෂයෙන් භයානක වන්නේ ළමා කාලය තුළ ශරීරයේ ක්රියාකාරී වර්ධනයක්, වර්ධනයක් සහ ගොඩනැගීමක් ඇති බැවිනි. ළමුන් තුළ හයිපොග්ලිසිමියා ඇතිවීමට ප්රධාන හේතු මොනවාද, එය භයානක වන්නේ ඇයි සහ එයට ප්රතිකාර කරන්නේ කෙසේද?
සිදුවීමට හේතු

බොහෝ විට, හයිපොග්ලිසිමියා යනු දරුවාගේ අන්තරාසර්ග පද්ධතියේ ගැටළු වල රෝග ලක්ෂණයකි, විශේෂයෙන්, අධිවෘක්ක ග්රන්ථි වල ක්රියාකාරීත්වය හේතුවෙන්.
ඇත්ත වශයෙන්ම, ඔවුන්ගේ එක් ප්රධාන කාර්යයක් වන්නේ ග්ලූකෝකෝටිකොයිඩ් සංශ්ලේෂණයයි - ශරීරයට සංකීර්ණ ලෙස බලපාන විශේෂ හෝමෝන, ග්ලූකෝස් මට්ටම අධික ලෙස පහත වැටීමෙන් ආරක්ෂා කරයි. මෙම ස්ටෙරොයිඩ් වර්ගයේ එන්සයිම අක්මාව තුළ ග්ලූකෝස් නිපදවීමට දායක වන අතර, පර්යන්ත පටක සෛල මගින් මෙම ද්රව්යය අවශෝෂණය වීම වළක්වයි, ග්ලයිකොලිසිස් වලට සම්බන්ධ හෝමෝනවල ක්රියාකාරිත්වයද අඩු කරයි.
- මෙම සංසිද්ධිය සඳහා ඊළඟ හේතුව, විශේෂයෙන් ළදරුවන් තුළ, පරම්පරාව විය හැකිය. දියවැඩියාවෙන් පෙළෙන කාන්තාවකගේ සෑම දරුවෙකුටම පාහේ සංජානනීය හයිපොග්ලිසිමියා ඇත.
- මෙයට හේතුව කලලරූපයේ හෝමෝන පරිවෘත්තීයතාවයේ සුවිශේෂතා සහ දරුවාගේ වර්ධනයට සහ ඔහුගේ ශරීරය ගොඩනැගීමට මවගේ නුසුදුසු පරිවෘත්තීය බලපෑමයි.
- එසේම, දරුවෙකු තුළ හයිපොග්ලිසිමියාව හයිපර්ඉන්සුලිනිස්වාදය සමඟ ඇතිවිය හැකිය - ඉන්සියුලින් අධික ලෙස නිෂ්පාදනය කිරීම. ප්රාථමික හා ද්විතියික හයිපර්ඉන්සුලිනිස්වාදය ඇත.
- ප්රාථමික වර්ධනයට හේතුව අග්න්යාශයට වන හානියයි, නිදසුනක් ලෙස, ඉන්සියුලිනෝමා, පිළිකාමය ගෙඩියක් හෝ පිළිකා, අග්න්යාශ පිළිකාව. ප්රායෝගිකව, ඉන්සියුලිනෝමා වඩාත් සුලභ වන අතර එය ශල්යකර්ම ප්රතිකාර සඳහා බෙහෙවින් සුදුසු ය.
ද්විතියික හයිපර්ඉන්සුලිනිස්වාදය යනු ජීවියෙකු උත්තේජකයකට දක්වන ප්රතිචාරයේ ප්රති result ලයකි. එය සිදුවීමට ප්රධාන හේතු:
- සැලකිය යුතු ශාරීරික ක්රියාකාරකම්
- සීනි අඩු කරන drugs ෂධ අධික මාත්රාවක්,
- දැඩි දිගු ආතතිය.
දියවැඩියාව නොමැති දරුවකුගේ හයිපොග්ලිසිමියාව ද මන්දපෝෂණයෙන් ආරම්භ විය හැකිය. දරුවාගේ වැඩෙන හා ක්රියාශීලීව පරිභෝජනය කරන ශක්තිය ප්රමාණවත් තරම් පෝෂ්ය පදාර්ථ නොලැබෙන්නේ නම්, ග්ලූකෝස් මට්ටම නිරන්තරයෙන් පහත වැටේ.

- අක්රමවත් පෝෂණය, රෙගුලාසියක් නොමැතිකම දරුවෙකුට රුධිරයේ සීනි මට්ටම අඩු වීමට හේතු වේ.
- අවසාන වශයෙන්, මෙම රෝගය ද පරම්පරාගතව ඇතිවිය හැකිය.
- පාරම්පරික හයිපොග්ලිසිමියාව බොහෝ විට සිදුවන්නේ වයස අවුරුදු දෙකකට අඩු ළමුන් තුළ වන අතර ප්රධාන වශයෙන් එයින් පීඩා විඳින්නේ පිරිමි ළමයින්ය. සාමාන්යයෙන් මෙම අවස්ථාවේදී අපි කතා කරන්නේ මැක් කරි සින්ඩ්රෝමය ගැනයි - ඉන්සියුලින් පිරිසිදු කිරීමේ එන්සයිමයේ අප්රසන්න ලක්ෂණය වන ඉන්සියුලිනේස්.
- එවැනි සින්ඩ්රෝමය ඇති දරුවන් තුළ ඉන්සියුලින් ඉතා සෙමින් ඉන්සියුලින් දිරාපත් වන අතර එහි ප්රති the ලයක් ලෙස ශරීරයේ ග්ලූකෝස් හිඟයක් පවතී. මෙම රෝගය කෝමා තත්වයක් දක්වා ඉතා බරපතල ප්රතිවිපාක ගෙන දිය හැකිය. බොහෝ විට මෙම රෝගය සමඟ, විවිධ මොළයේ තුවාල ඇතිවීම සටහන් වේ.
මැක් කරි සින්ඩ්රෝමය ඇති දරුවන්ට වඩාත්ම භයානක වන්නේ වයස අවුරුදු දෙකත් පහත් අතර ය. තවද, වයස අවුරුදු හයේ සිට, ගැඹුරු සමනය කිරීමක් සාමාන්යයෙන් සිදු වන අතර, එය හයිපොග්ලිසිමියා රෝග ලක්ෂණ සම්පූර්ණයෙන්ම නැතිවීම මගින් සංලක්ෂිත වේ.

සීනි මට්ටම අඩුවීම අග්න්යාශයට සම්බන්ධ නොවිය හැකිය. දරුවෙකුගේ ආහාර ජීර්ණ පද්ධතියේ උල්ලං lations නය කිරීම් ද හයිපොග්ලිසිමියා රෝගයට හේතු විය හැක.
- කාරණය වන්නේ ආමාශයේ සහ බඩවැල්වල නිෂ්පාදනවල අඩංගු පොලිසැකරයිඩ එන්සයිම, ප්රධාන වශයෙන් ඇමයිලේස් සහ මෝල්ටේස් වලට නිරාවරණය වීමයි.
- මෙම ද්රව්ය ජීර්ණ පද්ධතියේ බිත්ති හරහා අවශෝෂණය වන ග්ලූකෝස් වලට පොලිසැකරයිඩ බිඳ දමයි.
- මෙම එන්සයිම නිපදවීම දුර්වල නම්, ශරීරයට පිළිවෙලින් සංකීර්ණ කාබෝහයිඩ්රේට් සැකසිය නොහැක, ග්ලූකෝස් ආහාර වලින් ශරීරයට ඇතුල් නොවේ. මෙම තත්වය සමහර විෂ මගින් ආහාර ජීර්ණ පද්ධතිය පරාජය කිරීම සඳහා සාමාන්ය දෙයක් වන අතර, ගෙඩියේ වර්ධනය හේතුවෙන්ද සිදුවිය හැක.
බොහෝ විට ඊනියා "ඉඩියෝපතික්" ග්ලයිසිමියාව ඇත, වෛද්යවරුන්ට එය ස්ථාපිත කිරීමට නොහැකි වීමට හේතු.
රෝගයේ රෝග ලක්ෂණ

හේතුව කුමක් වුවත්, ළමුන් තුළ ඇති හයිපොග්ලිසිමියා රෝග ලක්ෂණ එකම වේ.
මුලදී, දරුවා තුළ කෝපයක් හා කාංසාවක් ඇති වේ. රෝගියාගේ මනෝභාවය තියුනු ලෙස හා බොහෝ විට වෙනස් වන විට ඔහු පාලනය කළ නොහැකි තත්වයට පත්වේ. මෙම අවස්ථාවේ දී, උදාසීනත්වය වරින් වර පෙනී යයි, සෑම දෙයක් ගැනම උදාසීනත්වය සහ උදාසීනකම.
- අඩු සීනි සහිත සම වෙනදාට වඩා සුදු ය. කිසිදු බ්ලෂ් එකක් නැත, ක්රියාකාරී ක්රීඩා වලින් පසුව වුවද, මුහුණට රුධිරය ඉක්මන් නොවේ. දහඩිය වැඩි වීම පෙනේ, නින්ද හා අවදි වීමේ ආබාධ ඇතිවිය හැකිය - දරුවාට නිදා ගැනීමට අවශ්ය දිවා කාලයේදී සහ රාත්රියේදී ඔහු ක්රියාකාරී is ෝෂාකාරී ක්රීඩා වලට ගොදුරු වේ.
- කාලයාගේ ඇවෑමෙන්, ස්නායු පද්ධතියට හානිවීමේ සලකුණු පෙනේ - වෙව්ලන අත් පා, හිරිවැටීම, මාංශ පේශි කැක්කුම මෙන්ම ආහාර ජීර්ණ ආබාධ, ලිහිල් මළපහ සහ වමනය තුළ ප්රකාශ වේ. ග්ලූකෝස් මට්ටම බරපතල ලෙස පහත වැටීමත් සමඟ හිසරදයක් ආරම්භ වන අතර ශරීර උෂ්ණත්වය 36.5 than C ට වඩා අඩුය. තවදුරටත් ධමනි අධි රුධිර පීඩනය වර්ධනය වන අතර පීඩනය සැලකිය යුතු ලෙස පහත වැටෙනු ඇත.
 තාවකාලික දෘශ්යාබාධිත වීම, අවදියෙන් සිටීම අඩු කිරීම සහ ටායිචාර්ඩියා වැනි වෙනත් රෝග ලක්ෂණ බොහෝ විට පෙනේ.
තාවකාලික දෘශ්යාබාධිත වීම, අවදියෙන් සිටීම අඩු කිරීම සහ ටායිචාර්ඩියා වැනි වෙනත් රෝග ලක්ෂණ බොහෝ විට පෙනේ.
බොහෝ විට දැඩි කුසගින්න හා ශීතල වේ. සීනි මට්ටම බරපතල ලෙස පහත වැටුනහොත්, කරකැවිල්ල සහ සිහිය නැතිවීම සිදුවිය හැකිය.
මෙම රෝග ලක්ෂණ කිහිපයක් තිබේ නම්, හෝ එකක් දිගු වේලාවක් පුනරාවර්තනය වේ නම්, ඔබ වෛද්යවරයෙකු හමුවීම ප්රමාද නොකළ යුතුය. සුදුසු පරීක්ෂණවල ප්රති results ල ලැබීමෙන් පසු සුදුසුකම් ලත් විශේෂ ist යෙකුට පමණක් රෝගය තීරණය කර එහි ප්රතිකාර නියම කළ හැකිය.
සෞඛ්ය පහසුකමකට ඉක්මනින් ප්රවේශ වීම දරුවාගේ මොළයට හා ස්නායු පද්ධතියට සීනි අඩු කිරීමෙන් ඇතිවන අහිතකර බලපෑම් වළක්වා ගැනීමට උපකාරී වේ.
ප්රතිකාර ක්රම
දරුණු හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන අතර, දරුවාගේ ජීවිතයට තර්ජනයක් වන රෝග ලක්ෂණ සමඟ, පරීක්ෂණවල ප්රති results ල එනතෙක් බලා නොසිට ප්රතිකාර ක්රම වහාම ආරම්භ වේ.
පළමුවෙන්ම, ඔවුන් සියයට දහයක ග්ලූකෝස් විසඳුමක් වාචිකව පාලනය කරයි. හයිපොග්ලිසිමියා ක්ලාන්තයක් ඇති වුවහොත්, විෂබීජහරණය කරන ලද ග්ලූකෝස් ද්රාවණයක අභ්යන්තර මුදල් සම්භාරයක් වියදම් කරනු ලැබේ.
තවද, ප්රතිජීවක drugs ෂධ නියම කිරීම මෙන්ම රෝගයෙන් දුර්වල වූ යාන්ත්රණයට සහාය වන නියෝජිතයන්ද ක්රියාත්මක වේ. පරීක්ෂණය පදනම් කරගෙන මෙම ක්රියාමාර්ග ගැනීමෙන් පසුව, රුධිරයේ සීනි මට්ටම අඩුවීමට හේතුව හඳුනාගත හැකි අතර, රෝගයේ හේතු මත පදනම්ව පසුව ප්රතිකාර නියම කරනු ලැබේ.
ඕනෑම අවස්ථාවක, චිකිත්සාවට විශේෂ ආහාර වේලක් ඇතුළත් වන අතර ඒ සඳහා දිනකට කුඩා ආහාර පහක් හෝ හයක් අවශ්ය වන අතර නියමිත පිළිවෙත දැඩි ලෙස පිළිපැදිය යුතුය. ඒ සමගම, හයිපොග්ලිසිමියා රෝගයට ප්රතිකාර කිරීමට පියවර ආරම්භ කර ඇත - drug ෂධ ප්රතිකාර හෝ ශල්යකර්ම.
දරුවා සිහිය නැති වීමට ආසන්න නම් සහ හයිපොග්ලයිසමික් කෝමා තත්වයේ වෙනත් සලකුණු තිබේ නම්, ඔබ ඔහුට ස්වාධීනව තම්බා වතුර වීදුරුවක දියකර ඇති සීනි හැන්දක් ලබා දිය යුතුය.
මෙම කාටූනයේ දී, හයිපොග්ලිසිමියාව යනු කුමක්ද සහ එය සිදු වූ විට කුමක් කළ යුතුද යන ප්රශ්නවලට පිළිතුරු ඔබ සොයා ගනු ඇත:
වෛද්යවරුන්ගේ මුල් සංචාරයකදී සහ නිවැරදි ප්රතිකාර ලබා ගැනීමේදී දීර් rem සමනය කිරීමක් සිදුවිය හැකිය. රෝගයට ප්රධාන හේතුව හඳුනාගෙන ඉවත් කළ හොත්, දරුවා බොහෝ විට රුධිරයේ සීනි අඩුවීමකින් පීඩා විඳින්නේ නැත, විශේෂයෙන් ඔහු ආහාර නිර්දේශ පිළිපදින්නේ නම්.
හයිපොග්ලිසිමියා රෝගයෙන් දරුවෙකු ආරක්ෂා කරන්නේ කෙසේද?
ග්ලූකෝස් යනු මිනිස් සිරුරට ඉතා වැදගත් පරිවෘත්තීය ද්රව්යයකි. මෙම කාබෝහයිඩ්රේට ස්තූතිවන්ත වන අතර මොළයේ සෛල මෙන්ම අනෙකුත් ශරීර පටක ද පෝෂණය වේ.
අභ්යන්තර පරිසරයේ ස්ථායිතාව, මධ්යම ස්නායු පද්ධතියේ නිසි ක්රියාකාරිත්වය සහ වැඩිහිටියෙකුගේ සහ දරුවෙකුගේ යහපැවැත්ම රඳා පවතින්නේ රුධිරයේ ග්ලූකෝස් සාන්ද්රණය මත ය.
ළමුන් තුළ ඇති හයිපොග්ලිසිමියා යනු රුධිර ප්ලාස්මාවේ ග්ලූකෝස් සාන්ද්රණය අවම පිළිගත හැකි මට්ටමට වඩා අඩු වන අතර එය කෝමා ආරම්භය දක්වා ඇතැම් රෝග ලක්ෂණ වර්ධනය වීමට හේතු වේ.
දරුවෙකු අසනීප වූ විට, ඔහුට දුර්වලතාවයක් ඇති බවත්, දහඩිය දැමීම රුධිරයේ සීනි අඩු වීමේ ප්රති ence ලයක් විය හැකි බවත් සෑම දෙමව්පියෙකුම තේරුම් ගත යුතුය. හයිපොග්ලිසිමියා සමඟ ආසාදන, ස්වයංක්රීය ප්රතික්රියා, මත්පැන් හා ව්යාධිය මෙන් නොව, එවැනි රෝග ලක්ෂණ කුඩා රෝගියෙකුට මාරාන්තික ලෙස අවසන් විය හැකිය.
දරුවාගේ ශරීරයේ අඩු ග්ලූකෝස් මට්ටමක සලකුණු හා රෝග ලක්ෂණ වැඩිහිටියන් දැන සිටිය යුතුය. මන්ද ඔහුගේ සෞඛ්යය පමණක් නොව බොහෝ විට ඔහුගේ ජීවිතය රඳා පවතින්නේ ප්රථමාධාර වේගය සහ කුඩා රෝගියෙකු රෝහලට භාර දීම මත ය.

හේතු සහ සංවර්ධන යාන්ත්රණ
සාමාන්යයෙන් ග්ලූකෝස් අඩුවීමක් සාගින්න, ශාරීරික ක්රියාකාරකම් හෝ නින්ද යන කාලවලදී කෙටියෙන් නිරීක්ෂණය කළ හැකිය. කෙසේ වෙතත්, ශරීරයේ වන්දි සංචිත මගින් ප්ලාස්මා හි ඇති කාබෝහයිඩ්රේටවල එවැනි iency නතාවයක් කාලෝචිත ලෙස පිරවීමට හැකි වේ. රුධිරයේ සීනි සාන්ද්රණය දිගින් දිගටම අඩුවීම අනුරූප රෝග ලක්ෂණ ඇති කරයි. ළමුන් තුළ හයිපොග්ලිසිමියා ඇතිවීමට හේතු පහත පරිදි වේ.
- දියවැඩියා දරුවන් තුළ ඉන්සියුලින් අධික ලෙස පානය කිරීම. මෙය සාමාන්යයෙන් හයිපොග්ලිසිමියා රෝගයට වඩාත් පොදු හා පොදු හේතුවයි. කාරණය වන්නේ දියවැඩියාව තුළ ඉන්සියුලින් හෝමෝනය නොමැතිකම නිසා ප්ලාස්මා ග්ලූකෝස් වැඩි වීමක් සිදුවීමයි. එවැනි හෝමෝනයක් චර්මාභ්යන්තරව හඳුන්වාදීම මඟින් දියවැඩියාවේ රෝග ලක්ෂණ නැවැත්වීමට සහ විවිධ සංකූලතා වර්ධනය වීම වළක්වා ගත හැකිය. නමුත් අවස්ථා ගණනාවකදී, දරුවෙකු ආහාර ගැනීමට අමතක වූ විට හෝ ඉන්සියුලින් මාත්රාවකින් පසු දුර්වල ආහාර රුචියක් ඇති වූ විට, රුධිරයේ සීනි මට්ටම තියුනු ලෙස පහත වැටේ.
- ඉන්සියුලින් අතිරේක මාත්රාවක වැරදි පරිපාලනය. බොහෝ විට ළමයින් ඉන්සියුලින් වර්ග (කෙටි හෝ දිගු ක්රියාකාරී) ව්යාකූල කරයි හෝ රසකැවිලි ආහාරයට ගැනීමෙන් පසු අතිරේක මාත්රාවන් නිවැරදිව ගණනය නොකරයි.
- ශරීරයේ ශාරීරික ක්රියාකාරකම් හා වෙහෙස වැඩි වීම. එවැනි අවස්ථාවන්හිදී, ශරීරයේ සාමාන්යයෙන් කාබෝහයිඩ්රේට් ක්ෂය වීම සහ පරිවෘත්තීය වේගය අඩුවීම හේතුවෙන් දරුවාගේ ග්ලූකෝස් මට්ටම අඩු විය හැකිය.
- බෝවන රෝග සහ ආහාර විෂවීම. දරුණු ආසාදන හා වෙහෙස ද දරුවා තුළ හයිපොග්ලිසිමියා රෝගයට හේතු විය හැක.
- අක්මාව හා වකුගඩු වල ක්රියාකාරිත්වය අඩු කරන සහ දරුවන්ගේ ශරීරයේ සමස්ත පරිවෘත්තීය ක්රියාවලියට බලපාන සෝමාටික් රෝග.
- යෞවනයන් විසින් මත්පැන් භාවිතය.
රුධිරයේ ග්ලූකෝස් ප්රමාණය අඩු වූ විට අඩු කාබෝහයිඩ්රේට් ද ශරීරයේ පටක හා සෛල වලට ඇතුල් වේ. කෙසේ වෙතත්, ස්නායු සෛලවල බලශක්ති අවශ්යතා අඩු නොවේ.
කාලයත් සමඟ මෙය සෛල හා පටක වල ශක්ති සංචිත ක්ෂය වීමට තුඩු දෙන අතර එමඟින් ඒවායේ ක්රියාකාරී ක්රියාකාරකම් අඩුවීමට හේතු වේ.
මධ්යම ස්නායු පද්ධතියේ දී, මෙය මස්තිෂ්ක බාහිකයේ ක්රියාකාරිත්වය අවහිර කිරීමට සහ කෝමා වර්ධනයට හේතු විය හැක.
හයිපොග්ලිසිමියා ඇතිවීමට හේතු වන හේතු ඕනෑම වේලාවක මෙම තත්වය වර්ධනය වීමට හේතු විය හැකි බව ඉන්සියුලින් සමඟ ප්රතිකාර කිරීමේදී කුඩා වැරැද්දක් හෝ අධීක්ෂණයක් කළ හැකි බව දරුවන්ගේ දෙමාපියන්, විශේෂයෙන් දියවැඩියාව ඇති අය තේරුම් ගැනීම වැදගත්ය.
හයිපොග්ලිසිමික් තත්වයක රෝග ලක්ෂණ
අවාසනාවකට මෙන්, සෑම වැඩිහිටියකුටම ප්රමාණවත් තක්සේරුවක් ලබා දිය නොහැකි අතර දරුවෙකුගේ රුධිරයේ සීනි අඩුවීමේ සලකුණු හඳුනාගත හැකිය. බොහෝ විට, ළමයින්ට මෙම තත්වයේ අන්තරාය තේරුම් නොගන්නා අතර ඔවුන්ට දියවැඩියාව ඇති බව ආගන්තුකයන්ට පැහැදිලි කළ නොහැක. එමනිසා, ළමුන් තුළ හයිපොග්ලිසිමියා රෝගයේ පහත රෝග ලක්ෂණ හඳුනා ගැනීම වැදගත්ය:
- නුරුස්නා බව, හිසරදය සහ අස්ථායී මනෝභාවය, විනෝදය. කුඩා දරුවන් තුළ, හැසිරීමේ ක්රියාකාරිත්වයේ වෙනසක් පමණක් විශ්වාසදායක ලෙස සටහන් කළ හැකිය.
- කුසගින්න දැනීම සහ ආහාර ගැනීමට ඇති ආශාව, අමුතු හැසිරීම් පවා ඇති කළ හැකිය. එබැවින්, දරුවා සෑම ආකාරයකින්ම ආහාර ලබා ගැනීමට උත්සාහ කරනු ඇත (සමහර විට වඩාත්ම අනපේක්ෂිත).
- ඇඳුම් හා ඇඳ තෙත් වන තරමට දහඩිය දැමීම. ලවණ නිෂ්පාදනයේ අතිරික්තයක් ද ඇත.
- අත් සහ ඇඟිලි වෙව්ලයි.
- ටායිචාර්ඩියා (ස්පන්දනයේ ත්වරණය) සහ හුස්ම හිරවීම.
- අත් පා වල මාංශ පේශි තානය වැඩි වීම.
- අපස්මාරයට සමාන විය හැකි රෝගාබාධ.
දරුණු හයිපොග්ලිසිමියා සමඟ, මෙම තත්වයෙහි රෝග ලක්ෂණ ක්රමයෙන් වැඩි වීමට පටන් ගනී, දරුවා තුළ සවි ness ානකත්වය නැතිවීම සහ කෝමා ඇතිවීම දක්වා.
දියවැඩියාව පිළිබඳව කිසි විටෙක උනන්දුවක් නොදක්වන වැඩිහිටියන් විසින් මෙම තත්වය හඳුනා ගැනීමේ දුෂ්කරතාවය නම්, කෝමා හෝ කම්පනකාරී රෝගාබාධ තවමත් වර්ධනය වී නොමැති විට, හයිපොග්ලිසිමියා රෝගයේ සං signs ා වෙනත් බොහෝ ළමා ව්යාධි වලට සමාන වීමයි. කැළඹීම් අපස්මාර රෝගයක් ලෙස වටහා ගත හැකිය, හැසිරීම හා මනෝභාවය වෙනස් වීම මනෝභාවය, දහඩිය දැමීම - කාමරයේ ක්ෂුද්ර ක්ලයිමේට් ආදිය සඳහා හේතු වේ.
දියවැඩියා රෝග විනිශ්චය සහිත දරුවෙකුගේ හැසිරීමේ කිසියම් වෙනස්කමක් හයිපොග්ලිසිමියා රෝගයේ අනුකූල රෝග ලක්ෂණ ක්ෂණිකව පෙනෙන්නට තිබේ නම් එය රුධිරයේ සීනි මට්ටම හදිසි ලෙස මැනීමේ අවස්ථාවකි.
හයිපොග්ලිසිමියා පැවතීම සඳහා අධි අවදානම් කණ්ඩායම සහ නිර්ණායක
අක්මාව තුළ පූර්ණ කාලීන නිරෝගී ළදරුවෙකුට සෑම විටම විශේෂ ද්රව්යයක් ප්රමාණවත් වේ - ග්ලයිකෝජන්, අවශ්ය නම් ග්ලූකෝස් මුදා හරිනු ලැබේ. මෙම සැපයුම අඩු වන අවස්ථා තිබේ, එමඟින් ඕනෑම වයස් කාණ්ඩයක දරුවෙකුගේ රුධිරයේ ග්ලූකෝස් ප්රමාණවත් නොවීම.
පහත දැක්වෙන ළමයින්ගේ කණ්ඩායම් හයිපොග්ලිසිමියා රෝගයේ මුල් අවධීන් මෙන්ම ග්ලූකෝස් මට්ටමේ ව්යාධිජනක අඩුවීමක් ඇතිවීමේ අවදානමට ලක්ව ඇත:
- නොමේරූ ළදරුවන්.
- හයිපොක්සියා රෝග ලක්ෂණ සහිත දරුවන්.
- දියවැඩියාව ඇති කාන්තාවන්ගේ දරුවන්.
- කලලරූපය හා අලුත උපන් බිළිඳාගේ කැලැන්ඩරයේ වයස සමඟ නොගැලපීමකදී.
- දියවැඩියාව ඇති දරුවන්
අවදානමට ලක්වන ළදරුවන් තුළ, උපතින් පසු මිනිත්තු 60 ක් තුළ සීනි මට්ටම පරීක්ෂා කරනු ලැබේ.
සීනි අන්තර්ගතය සඳහා රුධිර පරීක්ෂණයක් යනු උල්ලං .නය වීමක් ඇති බව ඔබට හඳුනාගත හැකි වැදගත්ම දර්ශකයයි. අලුත උපන් බිළිඳුන්ගේ හා ළදරුවන්ගේ රුධිරයේ ග්ලූකෝස් සාන්ද්රණයේ සාමාන්ය පහළ සීමාවන් ස්ථාපිත කර ඇති අතර, ඒ අනුව අපගමනය ස්ථාපිත කිරීම පහසු වන අතර දරුවාට උපකාර කිරීමට පටන් ගනී.
ළමා හයිපොග්ලිසිමියා ආකාර
දරුවාගේ වයස සහ රුධිරයේ ග්ලූකෝස් සාන්ද්රණය අඩුවීමට හේතු වූ කරුණු මත පදනම්ව, එවැනි හයිපොග්ලිසිමියා වර්ධනය වේ:
- අස්ථිර
- ගර්භණී
- perinatal
- ව්යාධිජනක අස්ථිර
- නොනැසී පවතින, ඇතැම් රෝග නිසා වර්ධනය වේ.
අස්ථිර පශ්චාත් ප්රසව හයිපොග්ලිසිමියාව
මානසික ආතතිය යනු උපතින් පසු අත්විඳින ප්රබලතම හැඟීමකි.දරු ප්රසූතියේදී මොළයේ පටක ආරක්ෂා කර ගැනීම සඳහා, දරුවාගේ ශරීරය අක්මාවේ ග්ලයිකෝජන් වලින් ග්ලූකෝස් මුදා හැරීම සහ දරුවාගේ ශරීරයේ පටක මගින් එය පරිභෝජනය කරයි. කුඩා ග්ලයිකෝජන් වෙළඳසැල් සමඟ, හයිපොග්ලිසිමියා සාදයි. අස්ථිර හයිපොග්ලිසිමියා පශ්චාත් ප්රසව ස්වරූපය කෙටි කාලීන ආබාධයකි. අලුත උපන් දරුවෙකුගේ ශරීරය එවැනි iency නතාවයකට ඉක්මනින් ප්රතිචාර දක්වන අතර එම නිසා ග්ලූකෝස් සාන්ද්රණය ඉක්මනින් සාමාන්ය තත්වයට පත්වේ.
අලුත උපන් බිළිඳුන් තුළ අස්ථිර හයිපොග්ලිසිමියා ඇති කරන සාධක:
- පපුවට ප්රමාද වීම
- හයිපෝතර්මියාව
- අලුත උපන් බිළිඳාට නුසුදුසු සැලකිල්ලක්
- නොමේරූ ළදරුවන්ගේ හෝ මන්දපෝෂණයෙන් පෙළෙන ළදරුවන්ගේ තත්වය පිළිබඳ නිසි පාලනයක් නොමැතිකම - ප්රමාණවත් ශරීර බර.
වැදගත්! අලුත උපන් බිළිඳුන්ගේ හයිපොග්ලිසිමියා රෝගයට help ලදායී උපකාර - පපුවට මුල් හා නිතර ඇමිණීම.
ළදරු හයිපොග්ලිසිමියා හි ගර්භණී ස්වරූපය
මෙම හේතු නිසා හයිපොග්ලිසිමියා රෝගයට අලුත උපන් දරුවන්ගේ සීනි මට්ටම තවදුරටත් අඩුවීම ඇතුළත් වේ:
- ළදරුවෙකුගේ නොමේරූ උපත
- අඩු උපත් බර
- මව්කිරි දීමට ඇති නොහැකියාව
- ගර්භණීභාවය අභිබවා යාම
- කලලරූපය, විශේෂයෙන් එහි අක්මාව වර්ධනය වීමේ ව්යාධි
- ග්ලයිකෝජන් ග්ලූකෝස් බවට බිඳ දැමූ එන්සයිම වල බරපතල ආබාධ
- මවගේ දියවැඩියාව
- නොමේරූ ළදරුවන්ගේ රක්තහීනතාවය
- ඉහළ උපත් බර සහ ශරීර ප්රමාණය
- මව සහ කලලරූපය අතර රීසස් ගැටුම
- ගර්භනී කාන්තාව මත්පැන් සහ නිකොටින් අනිසි ලෙස භාවිතා කිරීම
රීතියක් ලෙස, දරුවා නිසි ලෙස පෝෂණය කිරීම මෙන්ම අමතර ග්ලූකෝස් මාත්රාවක් හඳුන්වාදීම දරුවාගේ තත්වය සාමාන්ය තත්වයට පත් කිරීමට සහ සංකූලතා වළක්වා ගැනීමට උපකාරී වේ.
හයිපොග්ලිසිමියා වල පෙරිනටාල් ස්වරූපය
මෙම හයිපොග්ලිසිමියා රෝගයට ප්රධාන හේතුව අලුත උපන් බිළිඳුන්ගේ හයිපොක්සියා වන අතර එමඟින් පටක ග්ලූකෝස් උපරිම ලෙස ඉහළ යයි. පෙරිනාටල් හයිපොග්ලිසිමියා වර්ධනය වේ. මෙම උල්ලං of නය වීමට වෙනත් හේතු පහත පරිදි වේ:
- වේගවත් භාරදීම
- උපත් තුවාල
- මාතෘ ලේ ගැලීම
- පශ්චාත් ප්රසව ආතරයිටිස්
- අම්මා සමහර බෙහෙත් ගන්නවා
මෙම ආකාරයේ හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන දරුවන්ට ප්රතිකාර කිරීම දෙපාර්තමේන්තුවේ නවජ විද්යා ologist යෙකුගේ දැඩි අධීක්ෂණය යටතේ සිදු කෙරේ.
අභ්යන්තර ව්යාධි විද්යාව නිසා ඇතිවන හයිපොග්ලිසිමියා වල අස්ථිර ස්වරූපය
ළමුන් තුළ මෙම තත්වයට වඩාත් පොදු හේතු වන්නේ බෝවන රෝගයි. ඇත්ත වශයෙන්ම සීනි මට්ටම අඩුවීමට තුඩු දෙන්නේ බැක්ටීරියා හෝ වෛරස් නොවේ, නමුත් ශරීරයේ සියලුම පරිවෘත්තීය ක්රියාවලීන් ආසාදනය වීම සහ ග්ලූකෝස් පරිභෝජනය වැඩි වීම නිසා වේගවත් වීම. ළමුන් තුළ ඇති හයිපොග්ලිසිමියා මට්ටම, රෝග ලක්ෂණ නොමැති විය හැක, එය යටින් පවතින රෝගයේ බරපතලකම මත රඳා පවතී.
හයිපොග්ලිසිමියා අවදානම වැඩි වන තවත් කණ්ඩායමකට හෘද ආබාධ හා ඕනෑම සම්භවයක් ඇති රුධිර සංසරණ ආබාධ සහිත ළදරුවන් ඇතුළත් වේ, විශේෂයෙන් අක්මාව. මෙම ආබාධයට හේතු වූ යටින් පවතින ව්යාධි විද්යාව effective ලදායී ලෙස ප්රතිකාර කිරීමෙන් පසුව, සෙරුම් ග්ලූකෝස් සාමාන්යකරණය කිරීම සිදු වේ.
ළමා හයිපොග්ලිසිමියා හි නිරන්තර ස්වරූපය
බොහෝ අවස්ථාවන්හීදී, මෙම ආකෘතිය ව්යාධිජනක වේ. කාබෝහයිඩ්රේට් පරිවෘත්තීයතාවයේ විවිධ ආබාධ හේතුවෙන් එය වර්ධනය වේ. ළමුන් තුළ හයිපොග්ලිසිමියා රෝගයට වඩා අඩු වැදගත් හේතු පහත පරිදි වේ:
- ග්ලැක්ටෝසෙමියාව. පාරම්පරික සංජානන ව්යාධිවේදය මගින් සංකීර්ණ සීනි - ග්ලැක්ටෝස් බිඳ දැමීමට ශරීරයට ඇති හැකියාව නොමැතිකම මගින් සංලක්ෂිත වේ
- ෆ ruct ක්ටෝස්මියා - ෆ ruct ක්ටෝස් උකහා ගැනීමේ දුර්වල හෝ සම්පූර්ණ lack නතාවය සහ එය ග්ලූකෝස් ඇතුළු සරල සංයෝගවලට බෙදීම.
- පිටියුටරි ග්රන්ථියේ ප්රමාණවත් නොවීම
- අධිවෘක්ක ව්යාධිවේදය
- අග්න්යාශයේ බීටා සෛලවල හයිපර්ප්ලාසියාව මගින් සංලක්ෂිත හයිපර්ඉන්සුලිනිස්වාදය ඉන්සියුලින් ප්රමාණය වැඩි කරයි
ළමා කාලයේ හයිපොග්ලිසිමියා රෝගයේ ප්රකාශනයන්
හයිපොග්ලිසිමියා රෝග ලක්ෂණ නාටකාකාර ලෙස වෙනස් විය හැකි බව දැන ගැනීම වැදගත්ය. උල්ලං of නය කිරීමේ ප්රධාන ප්රකාශනයන් පහත පරිදි වේ:
- හුස්ම හිරවීම
- නිතර හුස්ම ගැනීම
- ඉහළ උද්දීපනය
- කාංසාව වැඩි වීම
- කකුල්වල සහ අත් වල කම්පනය
- අල්ලා ගැනීම්
- ශ්වසන අවපාතය
- ශ්වසන අත් අඩංගුවට ගැනීම
- දුර්වල වූ මාංශ පේශි තානය, ඇට්රොෆි
- දුර්වල කිරි බොන ප්රතීකයක්
- නිදිබර ගතිය
- වි ness ානය නැතිවීම පෙන්නුම් කරන්නේ බරපතල හා භයානක සංකූලතාවයක වර්ධනයයි - හයිපොග්ලයිසමික් කෝමා
හයිපොග්ලිසිමියා රෝග ලක්ෂණ පෙනෙන්නට පටන් ගන්නා රුධිරයේ සීනි සාන්ද්රණය සඳහා පැහැදිලිව ස්ථාපිත පහළ “එළිපත්ත” නොමැත. ග්ලූකෝස් සාන්ද්රණය සුළු වශයෙන් අඩුවීම සහ අක්මාව තුළ ප්රමාණවත් ග්ලයිකෝජන් සැපයුමක් තිබියදීත් එවැනි උල්ලං violation නයක් සිදුවිය හැකිය.

කැක්කුම සහ ශ්වසන අපහසුතාව වැනි රෝග ලක්ෂණ සෞඛ්යයට හා ජීවිතයට වඩාත් භයානක ය. මෙම තත්වය දරුවාට කාලෝචිත, සමහර විට හදිසි ප්රතිකාර අවශ්ය වේ.
ළමා හයිපොග්ලිසිමියා treatment ලදායී ප්රතිකාර හා වැළැක්වීම
හයිපොග්ලිසිමියා රෝග විනිශ්චය, නිරීක්ෂණය සහ ප්රතිකාර කිරීම සුදුසුකම් ලත් ළමා රෝග විශේෂ. වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ සිදු කෙරේ. දෘශ්යමාන ප්රකාශනයන් නොමැති වුවද ඕනෑම වයසක දී ග්ලූකෝස් සාන්ද්රණය අඩු කිරීම සඳහා ඇති ප්රධානතම drug ෂධය ග්ලූකෝස් විසඳුමකි. මෘදු හා මධ්යස්ථ හයිපොග්ලිසිමියා සමඟ, වෛද්යවරයා, රීතියක් ලෙස, 5% ග්ලූකෝස් ද්රාවණයක් බිංදු හෝ සිරස් අතට හඳුන්වා දීම නියම කරයි. අලුත උපන් බිළිඳුන් සහ ළදරුවන් සඳහා මෙම සාන්ද්රණය වඩාත් යුක්ති සහගත ය. වැඩිහිටි වයසේදී,% ෂධය 10% සාන්ද්රණයකින් භාවිතා කළ හැකිය. පරීක්ෂණ තීරු භාවිතා කරමින් එවැනි චිකිත්සාව සීනි පාලනය සමඟ ඒකාබද්ධ කිරීම වැදගත්ය. දරුණු අවස්ථාවල දී ග්ලූකෝස් සඳහා ශිරා රුධිර පරීක්ෂණයක් සිදු කරනු ලැබේ. මෘදු අවස්ථාවන්හිදී සීනි මට්ටම ඉහළ නැංවීමේ method ලදායී ක්රමයක් වන්නේ ළදරු ආහාර පැණිරස කිරීම හෝ ඇතුළත ග්ලූකෝස්, පැණිරස යුෂ සහ මී පැණි ද්රාවණයක් භාවිතා කිරීමයි.
Treatment ෂධ ප්රතිකාර ක්රමවලට බලපෑමක් නොමැති නම්, හෝමෝන හා වෙනත් drugs ෂධ කාණ්ඩ මත පදනම් වූ අතිරේක ක්රම භාවිතා කළ යුතුය. හයිපොග්ලිසිමියා හි අඛණ්ඩ ස්වරූපයක් සහිතව, රුධිර ග්ලූකෝස් අඩුවීමට හේතු වූ යටින් පවතින ව්යාධි විද්යාව නිවැරදි කිරීම අරමුණු කරගත් ප්රතිකාර සෑම විටම නිර්දේශ කෙරේ. වෛද්යවරයෙකුගේ නිර්දේශය මත ආහාර වේලක් අනුගමනය කිරීම සඳහා වැදගත් කාර්යභාරයක් ලබා දිය යුතුය.
හයිපොග්ලිසිමියා හි භයානක සංකූලතාවයක් වන්නේ හයිපොග්ලිසිමික් කෝමා ය. මෙම තත්වයට හදිසි ප්රතිකාර අවශ්ය වේ. සීනි අඩු කරන .ෂධ අධික ලෙස පානය කිරීම ඇතුළු විවිධ හේතු නිසා එය සිදුවිය හැකිය. වෛද්යවරයා පැමිණීමට පෙර පහත සඳහන් පියවර ගත යුතුය.
- වින්දිතයා ඔහුගේ පැත්තේ තබන්න.
- මුඛයෙන් ආහාර සුන්බුන් ඉවත් කරන්න.
- මෘදු කොටස් (යුෂ, සීනි, මී පැණි ආදිය) මෘදු ලෙස කුඩා කොටස් වලට වත් කරන්න.
- ගිලන්රථ වෛද්යවරයකු ග්ලූකෝස් අධික සාන්ද්රණයකින් (40%) එන්නත් කර රෝහල් ගත කිරීම තීරණය කරයි.
දරුවෙකුගේ රුධිරයේ සීනි මට්ටම තියුනු ලෙස අඩුවීම අත්යවශ්ය අවයවවල පටක වලට බරපතල හානියක් සිදු කළ හැකිය. හයිපොග්ලිසිමියා රෝගයේ ලක්ෂණ කාලෝචිත ලෙස හඳුනාගෙන දරුවාට හදිසි ප්රතිකාර ලබා දෙන්නේ කෙසේද යන්න ඉගෙන ගැනීම වැදගත්ය.
හයිපොග්ලිසිමියා වල වැළැක්වීමේ පියවර:
- කලලරූපයේ උපත් හයිපොක්සියා වැළැක්වීම
- මුල් ළදරු මව්කිරි දීම
- ජීවිතයේ පළමු මාසයේ දරුවන්ගේ හයිපෝතර්මියාවෙන් ආරක්ෂා වීම
- අලුත උපන් බිළිඳුන්ගේ රුධිර ග්ලූකෝස් අධීක්ෂණය කිරීම, විශේෂයෙන් අවදානමට ලක්ව ඇත
- හොඳ ආහාර වේලක්
- හයිපොග්ලයිසමික් තත්වයකට තුඩු දිය හැකි රෝග කාලානුරූපව හඳුනා ගැනීම සහ ප්රතිකාර කිරීම
- දරුවන්ගේ රුධිරයේ ග්ලූකෝස් මට්ටම අධීක්ෂණය කිරීම ඇතුළුව වරින් වර වෛද්ය පරීක්ෂණ
දරුවෙකුගේ රුධිරයේ අඩු ග්ලූකෝස් නිසා ඇතිවන භයානක ආබාධ වැළැක්වීම සඳහා කාලෝචිත රෝග විනිශ්චය සහ නිසි ප්රතිකාර කිරීම අත්යවශ්ය කොන්දේසි වේ.
රෝග නිර්ණය
ප්රායෝගිකව, ළමුන් තුළ හයිපොග්ලිසිමියා රෝග විනිශ්චය මුලින් සිදු කරනු ලබන්නේ කුඩා රෝගියෙකුගේ රෝග ලක්ෂණ තක්සේරු කිරීමෙන් සහ පසුව රුධිරයේ සීනි මැනීමෙනි.
ගිලන්රථ කණ්ඩායම විසින් සිදු කරනු ලබන මූලික රෝග විනිශ්චයේ සංකීර්ණත්වය, සවි ness ානකත්වය නැතිවීම සහ කෝමා වර්ධනය වීම නිසා විය හැකිය. එවිට වෛද්යවරයාට දියවැඩියා කෝමා වර්ගය, වි ness ානයේ මානසික අවපීඩනයේ තරම ඉක්මණින් තීරණය කළ යුතු අතර වෛද්ය ප්රතිකාරවල උපක්රම තීරණය කළ යුතුය.

ග්ලූකෝමීටරයක් සමඟ රුධිරයේ සීනි සාන්ද්රණයේ මට්ටම තක්සේරු කිරීමෙන් කුඩා දරුවන්ගේ හයිපොග්ලිසිමියාව හඳුනා ගැනේ. එවැනි උපකරණයක් නිවසේ තිබේ නම් (සාමාන්යයෙන් දියවැඩියාව ඇති දරුවන් සඳහා එය අවශ්ය වේ) මෙන්ම හදිසි වෛද්යවරුන් විසින් මෙම ක්රියා පටිපාටිය සිදු කළ හැකිය.
ග්ලූකෝස් මට්ටමේ සුළු අඩුවීමක් (2.7 mmol / L දක්වා) ව්යාධිජනක තත්වයේ ආරම්භක සායනික ප්රකාශනයන් සඳහා හේතු වන අතර, 1.7 mmol / L මට්ටමකට අඩුවීම අඩු රුධිර ග්ලූකෝස් සං signs ා වලට හේතු වේ. අඩු රුධිරයේ සීනි මට්ටම පවා සාමාන්යයෙන් සිහිය නැතිවීම හා කෝමා තත්වයට පත්වේ.
- අඩු රුධිර සීනි සඳහා නිශ්චිත හේතුවක් වෛද්යවරයා සැක කරන්නේ නම්, ඔහු ගිනි අවුලුවන ක්රියාවලිය සහ ශරීරයේ සාමාන්ය තත්වය තීරණය කිරීම සඳහා සාමාන්ය රුධිර හා මුත්රා පරීක්ෂණයක් නියම කරනු ඇත. අභ්යන්තර අවයවවල ක්රියාකාරිත්වයේ තත්වය තක්සේරු කිරීම සඳහා, ජෛව රසායනික රුධිර පරීක්ෂණයක් නියම කරනු ලැබේ, එමඟින් වකුගඩු හා රක්තපාත හිඟකම හඳුනාගත හැකිය - හයිපොග්ලිසිමියා ඇති කළ හැකි තත්වයන්.
- ආසාදනය වඩාත් නිවැරදිව තීරණය කිරීම සඳහා, ක්ෂුද්රජීව විද්යාත්මක හා සෙරොයිකල් අධ්යයන අවශ්ය වේ.
- දරුවෙකු තුළ හයිපොග්ලිසිමියා රෝග ලක්ෂණ ඇතිවීම හදිසි වෛද්ය ප්රතිකාර සඳහා හදිසි ඇමතුමක් ලබා දීමට හෝ දරුවා වෛද්ය ආයතනයකට භාරදීමට අවස්ථාවකි, විශේෂයෙන් ඉන්සියුලින් අධික ලෙස පානය කිරීම හෝ අනුකූල බෝවන හෝ සොමාටික් රෝගයක පසුබිමට එරෙහිව මෙම රෝග ලක්ෂණ මතු වී තිබේ නම්.
සිදුවීම වැළැක්වීම
ස්වාභාවිකවම, ඕනෑම දරුවෙකු තුළ හයිපොග්ලිසිමියා වර්ධනය වීම වළක්වා ගැනීම එවැනි තත්වයකට ප්රතිකාර කිරීමට වඩා පහසුය. සාමාන්යයෙන් දියවැඩියාවෙන් පෙළෙන දරුවෙකුට මෙම තත්වයේ රෝග ලක්ෂණ දැනිය හැකිය.
මෙයින් අදහස් කරන්නේ ඔබ හදිසි වෛද්ය ප්රතිකාර ලබා ගත යුතු බවයි.
කෙසේ වෙතත්, එවැනි සංසිද්ධීන් පෙන්නුම් කරන්නේ දරුවාගේ රුධිරයේ සීනි මට්ටම ප්රමිතියට වඩා අඩුවීමට යම් සාධකයක් ඇති බවයි - ආහාර උල්ලං, නය කිරීම, ඉන්සියුලින් විශාල මාත්රාවක් යනාදිය.
හයිපොග්ලිසිමියා වර්ධනය වීම වැළැක්වීම සඳහා, ඔබ එවැනි ඉඟි පිළිපැදිය යුතුය:
- ඔබේ දරුවාට ඉන්සියුලින් නිවැරදිව හා විධිමත් ලෙස පරිපාලනය කිරීම මෙන්ම රුධිරයේ සීනි නිරන්තරයෙන් අධීක්ෂණය කිරීම උගන්වන්න.
- ප්ලාස්මා ග්ලූකෝස් අඩුවීම හා වැඩිවීම පිළිබඳ රෝග ලක්ෂණ හෝ ප්රකාශයන් මෙන්ම මෙම අවස්ථාවේ දී අවශ්ය ක්රියාමාර්ග ද දරුවාට පැහැදිලි කරන්න (රසකැවිලි අනුභව කරන්න, වැඩිහිටියන්ගෙන් උපකාර ලබා ගන්න, ආදිය).
- නිසි පෝෂණය පිළිබඳ ආහාර හා මූලධර්ම අනුගමනය කරන්න.
- ශාරීරික ක්රියාකාරකම් නිවැරදිව බෙදා හරින්න.
- අනුමත චාරිකා කාලසටහනට අනුව නිතිපතා ඔබේ වෛද්යවරයා හමුවන්න.
ළමුන් තුළ හයිපොග්ලිසිමියා රෝගයට ප්රතිකාර කිරීම පහත පරිදි සිදු කෙරේ.
- දරුවෙකුට මිහිරි දෙයක් කන්න හෝ බොන්න සලස්වන්න. යම් රෝග ලක්ෂණ දැනෙන විට ආහාරයට ගත යුතු රසකැවිලි කිහිපයක් සාක්කුවේ තබා ගත යුතු බව දරුවාට පැහැදිලි කිරීම අවශ්ය වේ (කුමන ඒවාදැයි කල්තියා කියන්න).
- ගිලන් රථයකට තත්වය නැවැත්වීම සඳහා ඇතැම් යෝජනා ක්රම අනුව ග්ලූකෝස් විසඳුම් එන්නත් කළ හැකි නමුත් රුධිරයේ සීනි මැනීමෙන් පසුව පමණි.
- ග්ලූකොජන් හෝමෝනය හඳුන්වාදීම. දරුණු තත්වයන් යටතේ මෙන්ම ඉන්සියුලින් අධික ලෙස පානය කිරීම.
- අනුකූල තත්වයන් සහ රෝග සඳහා රෝග ලක්ෂණ ප්රතිකාර කිරීම.

ළමුන් තුළ ඇති හයිපොග්ලිසිමියා - හේතු, රෝග ලක්ෂණ, ප්රතිකාර, තරුණ, අවුරුදු 2-3
හයිපොග්ලිසිමියා යනු රුධිර ග්ලූකෝස් අඩුවීම හා සම්බන්ධ ව්යාධි විද්යාවකි, එය මොළයේ සෛල සැපයීමට නොහැකි වේ. දියවැඩියාවේ බරපතලම සංකූලතාවයන්ගෙන් එකක් වන්නේ හයිපොග්ලයිසමික් සින්ඩ්රෝමය වන අතර එය අශුභ ප්රති out ලයකට තුඩු දිය හැකිය.
ළමුන් තුළ හයිපොග්ලිසිමියාව දුර්ලභ සංසිද්ධියක් නොවේ, බොහෝ විට රාත්රියේ හෝ උදේ පාන්දරින්ම ප්රකාශ වේ. අන්තරාසර්ග, ස්නායු හා වෙනත් පද්ධතිවල රෝග මෙම ව්යාධි විද්යාවේ හේතු ලෙස සේවය කළ හැකිය. අසමබර පෝෂණය, ආතතිය සහ ශාරීරික වික්රියාව නිරෝගී පුද්ගලයින් තුළ පවා හයිපොග්ලිසිමියා ඇති විය හැක.
හයිපොග්ලිසිමියා හි ප්රතිවිපාක බොහෝ විට මධ්යම ස්නායු පද්ධතියේ ආබාධ වන අතර, අලුත උපන් දරුවන් තුළ මාරාන්තික ප්රති come ල ලබා ගත හැකිය. ඕනෑම වයසක දරුවෙකුට කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර අවශ්ය වේ. අනාගතය පිළිබඳ පුරෝකථනයන් සහ ප්රතිවිපාක මෙම ව්යාධි විද්යාවේ හේතු මත කෙලින්ම රඳා පවතී.
බරපතලකම
හයිපොග්ලිසිමියාව සංලක්ෂිත වන්නේ අන්ත්රීය ග්ලූකෝස් වලට ධනාත්මක ප්රතික්රියාවක් මගිනි. හයිපොග්ලයිසමික් තත්වය නැවැත්වීම සඳහා දරුවාට රුධිර ග්ලූකෝස් හදිසි වැඩිවීමක් අවශ්ය වේ. මාත්රාව හයිපොග්ලයිසමික් සින්ඩ්රෝම් වල බරපතලකම සමඟ සම්බන්ධ විය යුතුය.
| බරපතලකම | සං and ා සහ රෝග ලක්ෂණ | උදව් කිරීමට අවස්ථාව | ප්රතිකාර |
| මෘදු හයිපොග්ලිසිමියා (1 ශ්රේණිය) | ආහාර රුචිය වැඩි වීම, සමේ පැහැය, කම්පන, දහඩිය වැඩි වීම, නොසන්සුන් නින්ද, නුරුස්නා බව. | සවි conscious ් age ාණික වයසේ දරුවන් රෝගයේ පෙනුම පිළිබඳව දැනුවත්ව සිටින අතර එය ජය ගැනීමට උත්සාහ කරති. කුඩා දරුවෙකුට (අවුරුදු හයක් දක්වා) ඔහුගේ තත්වය තේරෙන්නේ නැත. | 10-20 ග්රෑම් (ග්ලූකෝස් ටැබ්ලට්, යුෂ හෝ පැණිරස තේ) කාබෝහයිඩ්රේට්. |
| දෙවන උපාධියේ හයිපොග්ලිසිමියාව (මධ්යස්ථ) | හිසෙහි සහ උදරයේ වේදනාව, හැසිරීමේ තියුණු වෙනසක් (දරුවා චපල හෝ ආක්රමණශීලී බවට පත්වේ), දුර්වලතාවය, සම සුදුමැලි වීම, දහඩිය වැඩි වීම, පෙනීම සහ කථනය දුර්වල වේ. | දරුවාට තනිවම රෝගය ජය ගත නොහැක. ඔවුන්ට වැඩිහිටියන්ගේ උදව් අවශ්යයි. දරුවන්ට කාබෝහයිඩ්රේට් පානය කළ හැකිය. | ආහාර වේලක් සමඟ ග්ලූකෝස් ග්රෑම් 10-20 ක් ගන්න, එයට පාන් ඇතුළත් විය යුතුය. |
| තෙවන උපාධියේ හයිපොග්ලිසිමියාව (දරුණු) | දුර්වලකම, නොමඟ යාම, අල්ලා ගැනීම සහ ක්ලාන්තය. | තත්වය බොහෝ විට සිහිසුන්ව හෝ කෝමා තත්වයට පත්වේ. දරුවාට ග්ලූකොජන් හෝ ග්ලූකෝස් හදිසි පරිපාලනයක් අවශ්ය වේ. | ග්ලූකොගන් (අභ්යන්තර මාංශ පේශි, තනිවම):
|

| ඇසිඩෝසිස් සමඟ |
|
| ලියුසීන් |
|
හයිපොග්ලයිසමික් තත්වයට හේතු පහත සඳහන් සාධක විය හැකිය:
- අන්තරාසර්ග පද්ධතියේ හා අධිවෘක්ක ක්රියාකාරිත්වයේ බාධා,
- 90% ක්ම මවගේ දියවැඩියාව දරුවාගේ හයිපොග්ලිසිමියා රෝගයට හේතු වේ.
- ස්නායු පද්ධතියේ අක්රමිකතා,
- ශාරීරික ආතතිය
- මන්දපෝෂණය
- ආතතිය
- මව තුළ කාබෝහයිඩ්රේට පරිවෘත්තීය උල්ලං violation නය කිරීම,
- hyperinsunilism
- ගර්භණී සමයේදී පෙන්නුම් කරන ව්යාධිවේදය,
- දරු ප්රසූතියේදී ඇතිවන සංකූලතා,
- පරම්පරාව.
හයිපොග්ලිසිමියා බොහෝ විට නියමිත කාලයට වඩා කලින් උපත ලැබූ දරුවන් තුළ දක්නට ලැබේ. ජීවිතයේ පළමු පැය දහය තුළ එය හඳුනාගත හැකිය.
පුහුණුවීම් වලට අනුව, අඩු බරින් යුත් දරුවන්ගේ උපතේදී සියයට පනහක් තුළ හයිපොග්ලිසිමියාව නිරීක්ෂණය කළ හැකිය.
ළමුන් තුළ හයිපොග්ලිසිමියා රෝගයට ප්රතිකාර කිරීම
හයිපොග්ලිසිමියා සාමාන්යයෙන් ඉන්ට්රාවෙනස් ග්ලූකෝස් මුදල් සම්භාරයක් වියදම් (2-4 ml / kg 10% ඩෙක්ස්ට්රෝස්) මගින් සකස් කළ හැකිය. විසඳුම හයිපර්ටොනික් බැවින් අතිරික්ත පරිමාව හඳුන්වාදීම වළක්වා ගැනීමට පියවර ගැනීම අවශ්ය වේ. මුදල් සම්භාරයක් වියදම් ආරම්භයේ ප්රමාදයක් හෝ ප්රතිචාරයක් නොමැති නම්, ග්ලූකොජන් (0.5-1 mg) අභ්යන්තර මාංශ පේශි මඟින් පරිපාලනය කෙරේ.
ග්ලූකෝකෝටිකොයිඩ් හයිපොපිටියුටරිස් හෝ හයිපෝඩ්රිනලිස්වාදය තිබේ නම් ද භාවිතා කළ හැකිය. හයිපොග්ලිසිමියා නිවැරදි කිරීම සෑම විටම සතුටුදායක රසායනාගාර ග්ලූකෝස් විශ්ලේෂණ ප්රති .ල සමඟ ලේඛනගත කළ යුතුය.
හයිපොග්ලිසිමියා:
Spect සෙප්ටෙක්සිමියා රෝගයෙන් පෙළෙන ඕනෑම දරුවෙකු තුළ, දීර් ep අපස්මාර රෝගයක් හෝ සවි ness ් of ාණ මට්ටම උල්ලං in නය කරමින් බැහැර කළ යුතුය.
Patient රෝගියාගේ ඇඳ අසල (පරීක්ෂණ තීරු) පරීක්ෂා කිරීමේදී අඩු රුධිර ග්ලූකෝස් මට්ටම රසායනාගාර දත්ත මගින් තහවුරු කළ යුතුය.
Know හේතුව නොදන්නේ නම්, හැකි නම්, එකවර රුධිරයේ හා මුත්රා වල රෝග විනිශ්චය සාම්පල රැස් කිරීම අවශ්ය වේ.
ළමුන් තුළ හයිපොග්ලිසිමියා රෝග ලක්ෂණ
කුඩා දරුවන් තුළ හයිපොග්ලිසිමියාව බොහෝ විට පහත දැක්වෙන රෝග ලක්ෂණ මගින් විදහා දක්වයි, එය සිදුවීමට හේතු මත රඳා නොපවතී:
- දරුවා කෝපාවිෂ්ට, කලබලකාරී, නොසන්සුන්, ආක්රමණශීලී බවට පත්වේ, ඔහුගේ හැසිරීම පාලනය කිරීමට නොහැකි තරම්ය,
- ඒ අතරම උදාසීනකම සහ උදාසීනත්වය සෑම දෙයකටම පෙනෙන්නට පුළුවන
- සම සුදුමැලි වේ
- හෘද ස්පන්දන වේගය කැඩී ඇත
- දහවල් කාලයේදී නිදිබර ගතියක් ඇති වන අතර රාත්රියේ නින්ද නොසන්සුන් වේ.
- කුසගින්න පිළිබඳ හැඟීමක් ඇත
- ශරීර උෂ්ණත්වය අංශක 36.5 ට වඩා පහත වැටේ,
- දහඩිය වැඩි කිරීම
- කම්පනය, හිරිවැටීම, අත් පා හිරි වැටීම,
- පාචනය
- ධමනි අධි රුධිර පීඩනය,
- වමනය
- හිසරදය.
වෙනත් රෝගයක් සමඟ සමාන රෝග ලක්ෂණ ඇතිවිය හැකිය. රසායනාගාර පරීක්ෂණ (රුධිරයේ සීනි මැනීම) මගින් රෝග විනිශ්චය තහවුරු කළ හැකිය.
අවුරුදු 2 ක දරුවෙකුගේ හයිපොග්ලිසිමියාව ඉතා භයානක ය (මෙය රුධිර සෛල ග්ලූකෝස් වලට ඇති සංවේදීතාව නිසා ය), එබැවින් වහාම පරීක්ෂණ සිදු කළ යුතුය.
අකල් මැදිහත් වීමෙන් මධ්යම ස්නායු පද්ධතියට හානි වීම, මානසික අවපාතය සහ අපස්මාරය ඇති විය හැකිය.

විශාල ළමුන් හා වැඩිහිටියන් තුළ, හයිපොග්ලිසිමියා රෝග ලක්ෂණ සමපාත වන අතර ඒවා පහත පරිදි ප්රකාශ වේ:
- කාංසාව වැඩි වීමේ හැඟීම් පෙනුම,
- ශීතල
- සමේ පැහැය,
- සිහිය නැතිවීම, ක්ලාන්තය,
- දර්ශනය පිරිහෙයි
- අවධානය යොමු කිරීමට ඇති නොහැකියාව
- කම්පන වල පෙනුම,
- ටායිචාර්ඩියා
- කුසගින්න පිළිබඳ උග්ර හැඟීමක් ඇත,
- චලනයන් දුර්වල සම්බන්ධීකරණය.
හයිපොග්ලිසිමියා හි ප්රතිවිපාක දරුණු හිසරදය, බරපතල පරිවෘත්තීය ආබාධ, සම්බන්ධීකරණය සම්පූර්ණයෙන්ම නැතිවීම, නිරන්තර කම්පනය සහ ක්ලාන්තය විය හැකිය.
එවැනි ව්යාධි විද්යාව ඕනෑම වයසක දරුවන්ට භයානක ය, එය දරුවාගේ ශාරීරික හා මානසික වර්ධනයට බලපායි. මේ සියල්ලෙන් පෙනී යන්නේ හැකි ඉක්මනින් රෝග විනිශ්චය තීරණය කර ප්රතිකාර ආරම්භ කිරීම වැදගත් බවයි.
ආන්තර රෝග විනිශ්චය
රෝගියාට කාලෝචිත උපකාර ලබා දීමට අපොහොසත් වීම, හයිපොග්ලිසිමියා කෝමා තත්වයට මාරුවීමට තර්ජනය කරයි, එය ඉහළ ස්නායු ක්රියාකාරිත්වය වළක්වන අතර, සංජානනය නොමැතිකම සහ බාහිර උත්තේජක සඳහා ප්රමාණවත් ප්රතිචාරයක් දක්වයි.
රෝගියා සිහිසුන් තත්වයෙන් පිටතට නොපැමිණෙන ඉන්සියුලින් සමඟ ප්රතිකාර කළහොත් අවකල්ය රෝග විනිශ්චය අවශ්ය වේ:
ළමුන් තුළ ඇති හයිපොග්ලිසිමියා රෝගය නිසා හදිසි ප්රතිකාර අවශ්ය වේ.
ළමා හයිපොග්ලිසිමියා රෝගයට ප්රතිකාර කිරීමේදී පහත සඳහන් දෑ ඇතුළත් වේ.
- සෑම වැඩිහිටියකුටම කළ හැකි ග්ලූකෝස් හෝ සුක්රෝස් සියයට දහයක ද්රාවණයක් ඔබ පානය කළ යුතුය (මේ සඳහා ඔබ සීනි තේ හැන්දක වතුර මිලි ලීටර් 50 ක් සමඟ මිශ්ර කළ යුතුය).
- දරුවා තුළ සවි ness ානකත්වයක් නොමැති විට හෝ නිතර නිතර කැළඹීම් ඇති වන විට විෂබීජහරණය කළ සියයට දහයක ග්ලූකෝස් එන්නත් කිරීම අවශ්ය වේ.
- ප්රතිජීවක taking ෂධ ගැනීම.
- වෛද්යවරයා අනුගමනය කිරීමට විශේෂ මෙනුවක් සකස් කරයි. දිනකට 6-7 වතාවක් කුඩා කොටස් වලින් පෝෂණය කළ යුතුය. කාබෝහයිඩ්රේට් අඩංගු නිෂ්පාදන වලට මනාප ලබා දීම වටී, එය ක්රමයෙන් ශරීරයට ග්ලූකෝස් ගලා ඒම සහතික කරන අතර පරිවෘත්තීය ක්රියාවලියට බාධා නොකරනු ඇත.
- වැඩිහිටි දරුවෙකු සෑම විටම ඔහු සමඟ කැන්ඩි, පළතුරු හෝ කුකීස් පැකට්ටුවක් තිබිය යුතුය.
හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන ළදරුවන්ගේ මාරාන්තික ප්රති come ල අඩු කිරීමට රෝගයට ප්රතිකාර කිරීම සහ එය කාලානුරූපව වැළැක්වීම උපකාරී වේ. එවැනි දරුවන්ට නිරන්තර සැලකිල්ල සහ කාලෝචිත මැදිහත් වීමක් අවශ්ය වේ.
අදාළ වීඩියෝ

දියවැඩියාව ගින්නක් මෙන් මෙම පිළියමට බිය වේ!
ඔබට අයදුම් කිරීමට අවශ්යයි ...
මෙම කාටූනයේ දී, හයිපොග්ලිසිමියාව යනු කුමක්ද සහ එය සිදු වූ විට කුමක් කළ යුතුද යන ප්රශ්නවලට පිළිතුරු ඔබ සොයා ගනු ඇත:
වෛද්යවරුන්ගේ මුල් සංචාරයකදී සහ නිවැරදි ප්රතිකාර ලබා ගැනීමේදී දීර් rem සමනය කිරීමක් සිදුවිය හැකිය. රෝගයට ප්රධාන හේතුව හඳුනාගෙන ඉවත් කළ හොත්, දරුවා බොහෝ විට රුධිරයේ සීනි අඩුවීමකින් පීඩා විඳින්නේ නැත, විශේෂයෙන් ඔහු ආහාර නිර්දේශ පිළිපදින්නේ නම්.

 එවැනි තත්වයන් මධ්යම ස්නායු පද්ධතියේ දැඩි ක්රියාකාරිත්වයට දායක වේ. පීඩාකාරී අවස්ථාවන්හිදී, ශරීරයේ අවයව වලට වෙනදාට වඩා සීනි අවශ්ය වේ.
එවැනි තත්වයන් මධ්යම ස්නායු පද්ධතියේ දැඩි ක්රියාකාරිත්වයට දායක වේ. පීඩාකාරී අවස්ථාවන්හිදී, ශරීරයේ අවයව වලට වෙනදාට වඩා සීනි අවශ්ය වේ.