දරුවෙකු තුළ දියවැඩියාව - එය සම්පූර්ණයෙන්ම සුව කළ හැකිද?

දියවැඩියාව ඇතිවීම වයස සහ ස්ත්රී පුරුෂ භාවය මත රඳා නොපවතින බැවින් දියවැඩියාව ළමුන් තුළ තරමක් හදිසි ගැටළුවක් වන නමුත් ළමා කාලය හා වැඩිහිටි වියේදී රෝගයේ වර්ධනය අතර එක් සැලකිය යුතු වෙනසක් ඇත. ළමුන් තුළ, පළමු වර්ගයේ හෝ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය බොහෝ විට රෝග විනිශ්චය කරනු ලබන අතර, වැඩිහිටියන් තුළ, අනෙක් අතට, දෙවන වර්ගයේ දියවැඩියාව බොහෝ විට අනාවරණය වේ - ඉන්සියුලින්-ප්රතිරෝධී.
දියවැඩියා රෝගීන් දැන සිටිය යුතුය! සෑම කෙනෙකුටම සීනි සාමාන්යයි, කෑමට පෙර සෑම දිනකම කැප්සියුල දෙකක් ගැනීම ප්රමාණවත් ... වැඩි විස්තර >>
රෝගය ඉතා බරපතල බැවින්, විශේෂයෙන් ඉන්සියුලින් මත යැපෙන ආකාරයක් වන බැවින්, ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම හැකි ඉක්මනින් ආරම්භ කළ යුතුය. පළමු වර්ගයේ දියවැඩියා දරුවන්ගේ ආධිපත්යය තිබියදීත්, ඉන්සියුලින්-ප්රතිරෝධී ස්වරූපයක් ඇතිවීමේ අවස්ථා ද ඇත, ඒවාට ප්රතිකාර කිරීම රැඩිකල් ලෙස වෙනස් වේ.
ළමුන් තුළ අනාවරණය වී ඇති නිදන්ගත බෝ නොවන රෝග වල ව්යුහය තුළ දියවැඩියා රෝගය ප්රමුඛ ස්ථානයක සිටින අතර එය මූලික වශයෙන් කුඩා අවධියේදී දරුවාගේ ශරීරයේ වර්ධනයේ සුවිශේෂතා සමඟ සම්බන්ධ වන අතර ප්රතිශක්තිකරණ පද්ධතියේ ක්රියාකාරිත්වය මත ද රඳා පවතී. වයස අවුරුදු පහ දක්වා දරුවාගේ ශරීරයේ ඉන්සියුලින් නිපදවීම අස්ථායී වන අතර එය එහි කුඩා පරිමාව සමඟ සම්බන්ධ වේ. ළමා දියවැඩියාවට වඩාත් treatment ලදායී ප්රතිකාරයක් සඳහා, රෝගයේ රෝග ලක්ෂණ සහ සලකුණු පිළිබඳව පැහැදිලි අවබෝධයක් ලබා ගැනීම වැදගත්ය. ඔබේ දරුවා තුළ යම් රෝගයක් ඇති බවට ඔබ සැක කළ වහාම අන්තරාසර්ග විද්යා ologist යෙකුගේ උපදෙස් ලබා ගන්න. දියවැඩියාවෙන් ඇති වන ප්රතිවිපාක ඔබේ සෞඛ්යයට අහිතකර වනු ඇත.
ළමුන් තුළ දියවැඩියාවේ රෝග ලක්ෂණ
දරුවෙකු තුළ පළමු වර්ගයේ දියවැඩියාව වර්ධනය වීමත් සමඟ රෝගයේ රෝග ලක්ෂණ ඉතා ඉක්මණින් වැඩි වන අතර එමඟින් දෙමාපියන් මේ පිළිබඳව අවධානය යොමු කිරීමට බල කරයි. රෝග ලක්ෂණ දරුණු ස්වරූප දක්වා වර්ධනය වීම සති කිහිපයක් තුළ සිදු වේ. රෝග ලක්ෂණ පහත අනුපිළිවෙලෙහි දිස්වන අතර ඉක්මනින් වැඩි වේ:
- පොලියුරියා - නිතර මුත්රා කිරීම - දියවැඩියාව ඇතිවීමේ පළමු සං sign ාව. විවිධ වයස්වල ළමුන් තුළ, රෝග ලක්ෂණය විවිධ ආකාරවලින් පෙන්නුම් කරයි. කුඩාම අවස්ථාවේ දී, නිතර නිතර මුත්රා කිරීම සඳහා ඇති පෙලඹීම පමණක් නොව, ස්වේච්ඡාවෙන් මුත්රා කිරීම වැනි අවස්ථා ද සටහන් කළ හැකි අතර එය බොහෝ විට එන්යුරිසිස් ලෙස අර්ථකථනය කරනු ලැබේ, නමුත් ගැටළුව වඩාත් බරපතල ය.
- දරුණු හයිපර්ග්ලයිසිමියාව හේතුවෙන් දරුවා උදාසීන හා නිෂේධනය කරයි.
- දැඩි පිපාසය හා නුරුස්නා ගතියක් ඇත.
රෝග ලක්ෂණ වේගයෙන් හඳුනාගෙන රෝග විනිශ්චය කළ විට දරුවාගේ සෞඛ්යය නොවෙනස්ව පවත්වා ගැනීමට ඇති ඉඩකඩ වැඩිය. දරුණු හයිපර්ග්ලයිසිමියාව හා සම්බන්ධ දළ ආබාධ වළක්වා ගැනීම සඳහා ළමුන් තුළ දියවැඩියාවට ප්රතිකාර කිරීම හැකි ඉක්මනින් ආරම්භ කළ යුතුය. දියවැඩියාව වැනි බරපතල අන්තරාසර්ග රෝගයකට ප්රතිකාර නොකළහොත් රෝගය අනිවාර්යයෙන්ම දරුවාගේ බොහෝ අවයව වලින් බරපතල සංකූලතා වර්ධනය වීමත් සමඟ ඉදිරියට යයි. මෙය සාමාන්ය ජීවිතයකට තර්ජනයක්. දියවැඩියාව සුව කරන ආකාරය පිළිබඳ විකල්පයන් දෙස අපි බලමු. දරුවා වැඩිහිටි විය දක්වා වෛද්ය අධීක්ෂණය යටතේ පවතින සායනයේ ලියාපදිංචි කළ යුතුය.
ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ප්රතිකාර කිරීම
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව වැඩිහිටියන්ට වඩා බොහෝ සෙයින් සුලභ වන අතර එය දරුවාගේ ශරීරය තවමත් සම්පූර්ණයෙන් සෑදී නොමැති බැවින් එය වඩාත් ආක්රමණශීලී ස්වරූපයෙන් ඉදිරියට යයි. ළමයින් බොහෝ විට පීඩා විඳින ඕනෑම වෛරස් රෝගයකින් එය බොහෝ විට රෝගයේ වර්ධනයට හේතු වේ. නිදසුනක් වශයෙන්, මාරු කළ රුබෙල්ලා හෝ ඉන්ෆ්ලුවෙන්සා දරුවෙකු තුළ පළමු වර්ගයේ දියවැඩියාව වර්ධනය කිරීම ඇතුළුව ශරීරයේ ස්වයං ප්රතිශක්තිකරණ ක්රියාවලීන් වර්ධනය කිරීම සඳහා ප්රේරකයක් බවට පත්විය හැකිය.
ස්වයංක්රීය ප්රතිශක්තිකරණ ප්රති result ලයක් ලෙස අග්න්යාශයේ පිහිටා ඇති ලැන්ගර්හාන්ස් දූපත් වල බීටා සෛල ඔවුන්ගේ ප්රතිශක්තිකරණ පද්ධතියට විදේශීය බවට පත්වන අතර එමඟින් බීටා සෛල වලට හානි කරන සහ ඉන්සියුලින් නිෂ්පාදනය අඩාල කරන ප්රතිශක්තිකරණ සංකීර්ණ වර්ධනය වේ. සෛල වලින් 90% කට වඩා හානිවීමත් සමඟ ඉන්සියුලින් නිපදවීම නතර වන බැවින් රෝගයේ සායනික ප්රකාශනයන් සිදු වේ. පළමු වර්ගයේ දියවැඩියාව සුව කරන්නේ කෙසේද, විශේෂයෙන් එය දරුවෙකු තුළ වර්ධනය වේ නම්?
ආදේශන චිකිත්සාව
පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා හෝමෝන ප්රතිස්ථාපන ප්රතිකාරය භාවිතා කරනු ලබන අතර එය රුධිර ග්ලයිසිමියාව නිරන්තරයෙන් අධීක්ෂණය කිරීම සහ ඉන්සියුලින් සූදානම පාලනය කිරීම ඇතුළත් වේ. ළමුන් තුළ ශිරා රුධිරයේ රුධිරයේ සීනි මට්ටම අධීක්ෂණය කිරීම දිනකට දෙවරක් තීරණය වේ: උදෑසන හිස් බඩක් මත සහ සවස් වරුවේ නින්දට පෙර, ආහාරයට ගත් ආහාර නොසලකා. ඉන්සියුලින් ඒකකවල මාත්රාව එක් එක් ආහාර වේල සඳහා කෙලින්ම ගණනය කරනු ලබන අතර පිඟන් වල කැලරි ප්රමාණය, ආහාරවල සංයුතිය සහ දරුවාගේ වයස මත රඳා පවතී.
ළමුන් තුළ ඉන්සියුලින් ප්රතිකාරය ප්රතිස්ථාපනය කිරීම සඳහා කෙටිකාලීන ඉන්සියුලින් ප්රධාන වශයෙන් භාවිතා වේ. මන්දයත් ළමුන් තුළ පරිවෘත්තීය ක්රියාවලීන්හි ක්රියාකාරිත්වයේ ලක්ෂණ වලට ස්තූතිවන්ත වන බැවින් එය වඩා හොඳින් ඉවසා දරා ඇත. ඉන්සියුලින් යනු එන්නත් කළ හැකි ආකාරයෙන් භාවිතා කළ යුතු drug ෂධයකි. ළමුන් සඳහා, එන්නත් කිරීමේ වේදනාව අවම කිරීම සඳහා ලේසර් මුවහත් කිරීම සහිත තුනී ඉඳිකටුවක් සහිත විශේෂ සිරින්ජ පෑන් නිර්මාණය කර ඇත. ඉදිරිපස උදර බිත්තියේ, කලවා පිටත පෘෂ් or යේ හෝ උරහිසෙහි සමට යටින් ඉන්සියුලින් එන්නත් කරනු ලැබේ.
උපකාරක චිකිත්සාව
කාලයාගේ ඇවෑමෙන් ශරීරයේ පටක වලට අධික ග්ලූකෝස් සාන්ද්රණයක අහිතකර බලපෑම් වළක්වා ගැනීම ඉතා වැදගත් වේ. පළමුවෙන්ම, මෙම එන්ඩොතලියම් ශක්තිමත් වන බැවින් හෘද වාහිනී පද්ධතිය ආරක්ෂා කිරීම අවශ්ය වේ. ඇන්ජියෝප්රොටෙක්ටිව් drugs ෂධ භාවිතය, උදාහරණයක් ලෙස, ඇක්ටොවිජින් සහ විටමින් සංකීර්ණ, කොලෙස්ටරෝල් සමරු ques ලක සෑදීම මන්දගාමී කළ හැකිය, සනාල බිත්තියේ ප්රත්යාස්ථතාව වැඩි කරයි, එසේම අනෙකුත් අවයව හා පද්ධති කෙරෙහි වාසිදායක බලපෑම් ඇති කරයි.
අග්න්යාශයේ බීටා සෛල බද්ධ කිරීම
තාක්ෂණය සායනික අත්හදා බැලීම් අවධියේ පවතින අතර එය සක්රීයව පරීක්ෂා කරනු ලැබේ. අග්න්යාශයික පටක බද්ධ කිරීමේ ප්රධාන වාසිය නම් හෝමෝන ප්රතිස්ථාපන ප්රතිකාරයේ ක්රියාකාරිත්වය අඩුවීම හෝ එය සම්පූර්ණයෙන් නොපැවතීමයි. නමුත් එවැනි ප්රති results ල සෑම විටම අත්කරගත නොහැකිය. අග්න්යාශයික පටක වලින් ලබාගත් igs රන් සහ හාවන් ද්වාර නහර පද්ධතියට හඳුන්වා දීම මෙම තාක්ෂණයෙන් සමන්විත වේ. වර්තමානයේදී, මෙම ක්රමය සම්පූර්ණයෙන් සංවර්ධනය කර නොමැති අතර පුළුල් වෛද්ය ක්රමයේදී භාවිතා කළ නොහැක. ඊට අමතරව, පරිත්යාගශීලීන්ගේ බීටා සෛල ප්රතික්ෂේප කිරීමේ ඉහළ අවදානමක් පවතින අතර එය බද්ධ කිරීමේ කාර්යක්ෂමතාව සැලකිය යුතු ලෙස අඩු කරයි.
දෙවන වර්ගයේ දියවැඩියාව
ඉන්සියුලින්-ප්රතිරෝධී දියවැඩියාවෙන් දරුවන් පීඩා විඳීමට ඇති ඉඩකඩ බෙහෙවින් අඩු වුවද, මෙම ආකෘතියට තැනක් තිබේ. චිකිත්සාවේ පරමාර්ථය වන්නේ දරුවාගේම අග්න්යාශ සෛල මගින් ඉන්සියුලින් නිෂ්පාදනය වැඩි දියුණු කිරීම සහ ශරීර පටක වල ඉන්සියුලින් ප්රතිරෝධය අඩු කිරීමයි. පළමුවෙන්ම, 2 වන වර්ගයේ දියවැඩියාවට ප්රධාන හේතුව අතිරික්ත කැලරි ප්රමාණයයි. බොහෝ අවස්ථාවන්හීදී, ආහාර චිකිත්සාව දැනටමත් හොඳ ප්රති result ලයක් ලබා දෙන අතර ග්ලයිසිමියාව සම්පූර්ණයෙන්ම නිවැරදි කිරීමට සමත් වේ. රෝගයේ දියුණු ආකාර ඇති අවස්ථාවන්හිදී, drug ෂධ චිකිත්සාව භාවිතා කිරීම අවශ්ය වේ. වර්තමානයේ, මෙට්ෆෝමින්, ඉන්සියුලින් වලට සෛලවල සංවේදීතාව වැඩි කරන drug ෂධයක් ඉතා .ලදායී වේ.
ආහාර චිකිත්සාව සහ ව්යායාම
දියවැඩියා රෝගයේ ස්වරූපය නොසලකා රුධිර ග්ලයිසිමියාව නිවැරදි කිරීම සඳහා වඩාත් වැදගත් මූලධර්මයක් වන්නේ ආහාර චිකිත්සාවයි. සමබර ආහාර වේලක මූලධර්ම, ආහාරවල කැලරි ප්රමාණය අඩුවීමත්, එහි මේද ප්රමාණය අඩු කිරීමත්, වේගවත් කාබෝහයිඩ්රේට් බහුල ආහාරත්, ක්රමයෙන් ඔවුන්ගේම පරිවෘත්තීය යාන්ත්රණයන් සාමාන්ය තත්වයට පත් කරයි. අන්තරාසර්ග විද්යා ologists යින් පවසන්නේ නිසි ආහාර චිකිත්සාව මගින් රෝගියාගේ සාමාන්ය තත්ත්වය කෙරෙහි අඩක් බලපාන බවයි, විශේෂයෙන් වන්දි ගෙවීමේ යාන්ත්රණයන් ඉතා බලවත් වන දරුවන්ට.
දරුවෙකුගේ පෝෂණයට ප්රමාණවත් කැලරි අන්තර්ගතයක් තිබිය යුතුය, ප්රෝටීන සහ කාබෝහයිඩ්රේට් ආහාරයෙන් ඉවත් කළ නොහැක, මන්ද ඒවා ඇනබලික් ක්රියාවලීන් සඳහා අවශ්ය වන හෙයින් දරුවා නිරන්තරයෙන් වර්ධනය වන බැවිනි.
ළමුන් තුළ දියවැඩියාව ඇතිවීමට හා ප්රගතියට ප්රධාන සාධකයක් වන්නේ ශාරීරික අක්රියතාව බැවින් සමබර ආහාර වේලකට අමතරව දරුවාගේ ශාරීරික ක්රියාකාරකම් පාලනය කිරීම අවශ්ය වේ. ප්රමාණවත් බර පැටවීම මගින් පරිවෘත්තීය ක්රියාවලීන්ගේ ක්රියාකාරිත්වය වැඩි කළ හැකි අතර රෝගයේ ඉන්සියුලින්-ප්රතිරෝධී ආකාරයක් සමඟ drug ෂධ ප්රතිකාර භාවිතය වළක්වා ගත හැකිය. බර පැටවීම දෛනිකව හා දරුවාගේ වයස හා වර්ධනයට අනුකූල වීම වැදගත්ය, මන්ද අධික බර පැටවීමද අනවශ්ය බලපෑම් සහ දුර්වල සෞඛ්යයට හේතු වනු ඇත.
දියවැඩියාව සුව කළ හැකිද?
දියවැඩියාව සුව කළ හැකිදැයි ඔබ කල්පනා කරන්නේ නම්, පිළිතුර දෙයාකාර වනු ඇත. පළමු වර්ගයේ දියවැඩියාව සම්බන්ධයෙන්, ප්රතිස්ථාපන ප්රතිකාරය ජීවිත කාලය පුරාම පවතිනු ඇත, එය සාමාන්ය පරාසය තුළ නිරෝගී තත්වයක් පවත්වා ගැනීමට පරිපූර්ණව උපකාරී වේ, නමුත් එයට රෝගයේ ප්රධාන හේතුව සමඟ සටන් කිරීමට නොහැකි වේ - ඉන්සියුලින් ස්වකීය ස්රාවය නොමැති වීම. මෙම චිකිත්සාවට මෙම අන්තරාසර්ග රෝගයේ සියලුම ව්යාධිජනක සම්බන්ධතාවන්ට සම්පූර්ණයෙන්ම බලපෑම් කිරීමට නොහැකිය. පළමු වර්ගයේ දියවැඩියාව සුව කළ නොහැකි වුවද, කුඩා රෝගියෙකුට නිවැරදිව ප්රතිකාර කළහොත් එය පරිපූර්ණ ලෙස වන්දි ලබා දිය හැකිය. දෙවන වර්ගයේ දියවැඩියාව සම්බන්ධයෙන් ගත් කල, රෝගයේ ආරම්භක අවධියේදී ප්රතිකාර ලබා ගත හැකිය. මෙය සිදු කිරීම සඳහා, ඔබ දරුවාගේ ජීවන රටාව වෙනස් කළ යුතුය.
Drug ෂධ චිකිත්සාවකින් තොරව ආහාරවල කැලරි ප්රමාණය අඩු කිරීම සහ ශාරීරික ක්රියාකාරකම් වැඩි කිරීම මගින් ශරීරයේ පරිවෘත්තීය ක්රියාවලීන් සක්රීය කර රුධිරයේ හයිපර්ග්ලයිසිමියාව අඩු කළ හැකිය. රෝගය තරමක් ප්රමාද වූ විට, මුඛ හයිපොග්ලයිසමික් drugs ෂධ භාවිතා කළ හැකි අතර එය රුධිරයේ සීනි මට්ටම මැනවින් සකස් කිරීමට උපකාරී වේ. සාරාංශයක් ලෙස, දරුවෙකු තුළ දියවැඩියාව සුව කළ හැකි බව අපට පැවසිය හැකිය, වඩාත්ම වැදගත් දෙය නම්, කාලයාගේ ඇවෑමෙන් රෝගය සැක කිරීම සහ රෝග විනිශ්චය කිරීමයි.
ළමා දියවැඩියාව වර්ගීකරණය හා බරපතලකම
දියවැඩියා රෝගයට විවිධ මට්ටම්වල බරපතලකම තිබිය හැකි අතර, එමඟින් රෝග ලක්ෂණ කෙතරම් උච්චාරණය වේද යන්න සහ කුමන ප්රතිකාර විකල්පය නියම කරනු ලැබේ:
- පළමු උපාධිය. මෙම අවස්ථාවේ දී, ග්ලයිසිමියාව දිවා කාලයේදී එකම මට්ටමක පවතින අතර 8 mmol / L ට වඩා ඉහළ නොයයි. ග්ලූකෝසූරිය සඳහාද මෙයම වේ, එය කිසි විටෙකත් 20 g / l ට වඩා ඉහළ නොයයි. මෙම උපාධිය පහසුම ක්රමය ලෙස සලකනු ලැබේ, එබැවින් සතුටුදායක තත්ත්වයක් පවත්වා ගැනීම සඳහා රෝගියාට ආහාර වේලක් තදින් පිළිපැදිය යුතුය.
- දෙවන උපාධිය. මෙම අවස්ථාවෙහිදී, ග්ලයිසිමියා මට්ටම 14 mmol / l දක්වා ඉහළ යන අතර ග්ලූකෝසුරියා - 40 g / l දක්වා. එවැනි රෝගීන්ට කීටෝසිස් ඇතිවීමේ ඉඩකඩ වැඩිය. එබැවින් ඔවුන්ට ප්රතිජීවක drugs ෂධ සහ ඉන්සියුලින් එන්නත් ලබා දෙනු ලැබේ.
- තෙවන උපාධිය. එවැනි රෝගීන් තුළ ග්ලයිසිමියාව 14 mmol / L දක්වා ඉහළ යන අතර දවස පුරා උච්චාවචනය වන අතර ග්ලූකෝසූරිය අවම වශයෙන් 50 g / L වේ. මෙම තත්වය කීටෝසිස් වර්ධනය මගින් සංලක්ෂිත වේ, එබැවින් රෝගීන්ට නිරන්තරයෙන් ඉන්සියුලින් එන්නත් කරනු ලැබේ.
ළමුන්ගේ දියවැඩියාව කොන්දේසි සහිතව වර්ග 2 කට බෙදා ඇත:

- 1 වර්ගය. මෙය ඉන්සියුලින් මත යැපෙන දියවැඩියාවකි, අග්න්යාශ සෛල විනාශ වීම සිදු වන අතර එමඟින් ඉන්සියුලින් නිපදවීම කළ නොහැකි වන අතර එන්නත් කිරීමෙන් නිරන්තර වන්දි අවශ්ය වේ.
- වර්ග 2 ක්. මෙම අවස්ථාවේ දී, ඉන්සියුලින් හෝමෝනය නිපදවීම අඛණ්ඩව සිදු වන නමුත් සෛල වලට එහි සංවේදීතාව නැති වී ඇති නිසා දියවැඩියාව වර්ධනය වේ. මෙම අවස්ථාවේ දී, ඉන්සියුලින් එන්නත් නියම නොකෙරේ. ඒ වෙනුවට, රෝගියා ග්ලූකෝස් අඩු කරන .ෂධ ලබා ගනී.
ළමුන් තුළ, ඉන්සියුලින් මත යැපෙන දියවැඩියාව (පළමු වර්ගයේ දියවැඩියාව) බහුලව දක්නට ලැබේ, relatives ාතීන්ගෙන් උරුමයෙන් හෝ දැඩි ආතතියෙන් හෝ ආසාදනයකින් දරුවාට සම්ප්රේෂණය වේ. දෙවන වර්ගයේ දියවැඩියාව කුඩා දරුවන් තුළ බහුලව දක්නට ලැබේ.
ළමුන් තුළ රෝගයට ප්රතිකාර කරන්නේ කෙසේද?



දියවැඩියාවට ප්රතිකාර සඳහා ඒකාබද්ධ ප්රවේශයක් අවශ්ය වේ. එසේ නොමැති නම්, ධනාත්මක ගතිකතාවයන් සාක්ෂාත් කර ගැනීම සහ එය නිවැරදි කිරීම කළ නොහැකි වනු ඇත. රීතියක් ලෙස වෛද්යවරු කුඩා රෝගීන්ගේ දෙමාපියන්ට පහත සඳහන් වෛද්ය නිර්දේශ ලබා දෙති.
ඉන්සියුලින් චිකිත්සාව සහ හයිපොග්ලිසිමික් කාරක
කෝමා සහ මරණය වැළැක්වීම සඳහා මෙන්ම රෝගී දරුවෙකු සඳහා අප්රසන්න හා දරුණු රෝග ලක්ෂණ ඉවත් කිරීම සඳහා ඉන්සියුලින් එන්නත් සහ හයිපොග්ලයිසමික් කාරක භාවිතා කරනු ලැබේ. එන්නත් වල මාත්රාව සහ ඒවායේ සංඛ්යාතය තීරණය කරනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි. ශරීරයට ලැබෙන හෝමෝනය රුධිරයට මුදා හරින ග්ලූකෝස් කොටස උදාසීන කළ යුතුය.
වෘත්තීය උපදෙස් නොමැතිව drug ෂධයේ මාත්රාව අඩු කිරීම හෝ වැඩි කිරීම නිර්දේශ නොකරයි. එසේ නොමැතිනම්, දරුවාගේ සෞඛ්යයට හානි කළ හැකි අතර, බරපතල සංකූලතා වර්ධනය වේ.
දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා සීනි අඩු කරන drugs ෂධ සාමාන්යයෙන් නියම කෙරේ. නමුත් මෙහිදී වෛද්යවරයාගේ නිර්දේශ සහ බෙහෙත් වට්ටෝරු ද බෙහෙවින් යෝග්ය වේ.
සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීම මෙන්ම වෛද්ය නිර්දේශ දැඩි ලෙස ක්රියාත්මක කිරීම යන කොන්දේසි යටතේ දරුවාගේ තත්වය ස්ථීර ලෙස සතුටුදායක වනු ඇත.
ආහාර මූලධර්ම
සාර්ථක ප්රතිජීවක චිකිත්සාව සඳහා යතුර ආහාර වේ. මෙම රෝගයෙන් පෙළෙන දරුවෙකුට කුඩා කල සිටම නිසි ලෙස ආහාර ගැනීමට ඉගැන්විය යුතුය. රෝගියාට පීඩාකාරී තත්වයන් බැහැර කිරීම සඳහා, දියවැඩියාව ඇති රෝගියාගේ මෙනුවට පවුලේ ආහාර අනුගත කිරීම රෙකමදාරු කරනු ලැබේ.
එබැවින්, කුඩා දියවැඩියා රෝගියෙකුගේ තත්වය වැඩි දියුණු කිරීම සඳහා, ඔබ පහත සරල මූලධර්ම පිළිපැදිය යුතුය:

- සමබර ආහාර වේලක්
- අර්තාපල්, සෙමොලිනා, පැස්ටා සහ රසකැවිලි ප්රතික්ෂේප කිරීම හේතුවෙන් කාබෝහයිඩ්රේට් බර අඩු කිරීම,
- පරිභෝජනය කරන පාන් ප්රමාණය සීමා කරන්න (දෛනික මාත්රාව ග්රෑම් 100 නොඉක්මවිය යුතුය),
- කුළුබඩු, පැණිරස, ලුණු සහ බැදපු ආහාර ප්රතික්ෂේප කිරීම,
- කුඩා කොටස් වලින් දිනකට 6 වතාවක් ආහාර,
- එළවළු සහ පලතුරු විශාල ප්රමාණයක් අනිවාර්යයෙන් භාවිතා කිරීම,
- දිනකට 1 වතාවක් අම්බෙලිෆර්, ඉරිඟු හෝ ඕට් මස් ආහාර ගැනීම,
- සීනි ආදේශකයක් වෙනුවට භාවිතා කරන්න.
කුළුබඩු භාවිතය අතහැර දැමීම රෙකමදාරු කරනු ලැබේ. ඒවා ලූනු සමඟ ප්රතිස්ථාපනය කළ හැකිය.
ශාරීරික ක්රියාකාරකම්
දියවැඩියා රෝගීන්ගේ අධික බර
යනු පරිවෘත්තීය ආබාධවල සෘජු ප්රතිවිපාකයකි. ශරීර බර සමඟ තත්වය නිරාකරණය කිරීම සඳහා, ශාරීරික ක්රියාකාරකම් නිර්දේශ කරනු ලැබේ.
එය මාංශ පේශි ශක්තිමත් කිරීමට, රුධිර පීඩනය සාමාන්ය තත්වයට පත් කිරීමට, කොලෙස්ටරෝල් අඩු කිරීමට සහ දරුවන්ගේ ශරීරයේ පරිවෘත්තීය ක්රියාවලිය වැඩි දියුණු කිරීමට උපකාරී වේ.
දියවැඩියා රෝගීන් සඳහා දැඩි ක්රීඩා ක්රියාකාරකම් contraindicated, මන්ද පුහුණුව අතරතුර රුධිරයේ සීනිවල තියුණු උච්චාවචනයක් සිදුවිය හැකි අතර එය කුඩා රෝගියෙකුගේ තත්වය පිරිහීමට හේතු වේ..
එය වෛද්යවරයා සමඟ එකඟ වූ අත්තනෝමතික බරක් නම් වඩා හොඳය, එය ජීවිතයට හා සෞඛ්යයට අනතුරක් නොකර දරුවාට පහසුවෙන් ලබා දෙනු ඇත.
නිර්දේශිත පිහිනීම, විවේකීව පාපැදි පැදීම, උද්යානයේ දිගු ඇවිදීම සහ යනාදිය.
දරුවෙකු තුළ දියවැඩියාව සදහටම සුව කළ හැකිද?
අවාසනාවකට මෙන්, වේදනාකාරී ව්යාධි විද්යාවකින් දරුවෙකු ස්ථිරවම ඉවත් කර ගත හැකි ක්රම තවමත් වෛද්ය විද්යාව නොදනී.
අග්න්යාශය කඩාකප්පල් කිරීමට අමතරව, කාලයාගේ ඇවෑමෙන් ග්ලයිසිමියා ඉහළ මට්ටමක පැවතීම වෙනත් බොහෝ සංකූලතා වර්ධනය වීමට හේතු විය හැකි අතර අනෙක් අවයව වලටද බලපායි: වකුගඩු, රුධිර නාල, ඇස් සහ යනාදිය.
විනාශකාරී ක්රියාවලීන් හැකිතාක් සෙමින් ඉදිරියට යාමට සහ දරුවා ව්යාධිජනක ප්රකාශනයන්ගෙන් අඩුවෙන් පීඩා විඳීමට නම්, තත්වය නිරන්තරයෙන් පාලනය කර තබා ගත යුතු අතර සහභාගී වන වෛද්යවරයාගේ උපදෙස් පිළිපැදිය යුතුය.
දියවැඩියා රෝගීන් සඳහා පාසලේ පුහුණුව අතරතුරදී ඔබට ඉගෙන ගත හැකි අවශ්ය නීති රීති හා කුසලතා ප්රගුණ කිරීම රෝගීන්ට බෙහෙවින් යෝග්ය වේ.
දියවැඩියා සංකූලතා වැළැක්වීම

දියවැඩියාව ගින්නක් මෙන් මෙම පිළියමට බිය වේ!
ඔබට අයදුම් කිරීමට අවශ්යයි ...

ඔබේ දරුවා අවදානමට ලක්ව ඇත්නම්, මාස 6 කට වරක් අන්තරාසර්ග විද්යා ologist යකු සමඟ පරීක්ෂණයක් පැවැත්වීම අත්යවශ්ය වේ.
බොහෝ විට, අග්න්යාශයේ සෛල හානි සිදුවන්නේ ආසාදන නිසාය. එමනිසා, නියමිත වේලාවට එන්නත ලබා ගැනීම අතිශයින්ම වැදගත්ය, දරුවා සිසිල් කිරීම නොව, වරින් වර ඔහුගේ ප්රතිශක්තිය පරීක්ෂා කිරීම.
දියවැඩියාව පිළිබඳ කිසියම් සැකයක් ඇත්නම්, හිස් බඩක් මත සීනි මට්ටම මැනීම අවශ්ය වන අතර ග්ලූකෝමීටරයක් භාවිතා කර නිවසේදී ආහාර ගැනීමෙන් පැය 2 කට පසුව.
ආහාර වේලකින් පැය 2 කට පසු උපාංගය හිස් බඩක් මත 5.5 mmol l හෝ 7.8 mmol l ට වඩා වැඩි නම්, ඔබට වෛද්යවරයකු හමුවීමට බරපතල හේතුවක් තිබේ.
අදාළ වීඩියෝ
ළමා දියවැඩියාව පිළිබඳ වෛද්ය කොමරොව්ස්කි:
ඔබේ දරුවාට දියවැඩියාව ඇති බව දැන සිටියද, කලබල නොවන්න. මේ වන විට, දරුවාට ව්යාධි විද්යාවෙන් සදහටම බේරා ගත නොහැකි නම්, අවම වශයෙන් ඔහුගේ ජීවිතයේ ගුණාත්මක භාවය සැලකිය යුතු ලෙස වැඩිදියුණු කළ හැකි බොහෝ ations ෂධ සහ නිර්දේශ තිබේ.
දියවැඩියාව සංජානනීය විය හැක්කේ ඇයි
අන්තරාසර්ග රෝග විවිධ පරිවෘත්තීය ආබාධ නිසා ඇතිවේ. අග්න්යාශයේ වලිගය තුළ පිහිටා ඇති හෝමෝන නිපදවන සෛල සමුච්චය වීම රුධිරයේ ඩෙක්ස්ට්රෝස් සමබරතාවය පවත්වා ගැනීම සඳහා අවශ්ය වේ. ඒවා බීටා, ඇල්ෆා, ඩෙල්ටා, පීපී සහ එප්සිලෝන් සෛල වලින් සමන්විත වේ.
බීටා සෛල ඉන්සියුලින් ස්රාවය සඳහා වගකිව යුතු අතර ඒවා ලැන්ගර්හාන්ස් දූපත් වලින් 65-80% ක් වේ. සමහර විට ඔවුන් මිය යන අතර, ඔවුන්ගේ කාර්යයන් ඉටු කිරීම නවත්වයි. ජානමය සාධක මේ සඳහා දායක වේ. ග්ලූකෝස් නිපදවීමෙන් ඇල්ෆා සෛල දිගටම ක්රියාත්මක වන අතර එය ග්ලූකෝස් වැඩි කරන අතර කාබෝහයිඩ්රේට් පරිවෘත්තීය නියාමනය කරයි.

දියවැඩියාවම සම්ප්රේෂණය නොවන නමුත් එයට නැඹුරුතාවයක් උරුම වේ. දෙමව්පියන්ගෙන් එක් අයෙකුට දියවැඩියාව වැළඳී ඇත්නම්, වර්ධනය වීමේ අවදානම 50% කි.
සංජානනීය රෝගයේ හදවතේ ගර්භාෂයේ භ්රෑණ ව්යාධි වේ. අග්න්යාශය වැරදි ලෙස ගොඩනැගීමත් සමඟ දරුවාගේ පරිවෘත්තීය ක්රියාවලිය අඩාල වේ. ඇය de න සංවර්ධිතයි.
අග්න්යාශය සම්පූර්ණයෙන්ම නොමැති විය හැක, මෙම ව්යාධි විද්යාව ඇප්ලේෂියා ලෙස හැඳින්වේ. දෝෂ සහිත සංවර්ධනය සහ ඇප්ලේෂියාව ප්රතිකාර කළ නොහැක.
අග්න්යාශයේ අසාමාන්ය ලෙස ගොඩනැගීමට බලපාන්නේ ගර්භණී සමයේදී මව විසින් ප්රබල ations ෂධ ලබා ගැනීමයි.
නොමේරූ දරු උපත් දියවැඩියාවෙන් පීඩා විඳින්නේ, නොමේරූ දරු උපත් හේතුවෙන් ඉන්ද්රියයේ පටක සෑදීමට කාලය නොමැති බැවිනි.
ළදරු ජීවිතයට තර්ජනයක් වන බරපතල සංකූලතා ඇතිවීමට හේතුව සංජානනීය අන්තරාසර්ග ව්යාධි විද්යාවයි. එමනිසා, දරුවෙකු තුළ දියවැඩියාව සුව කළ හැකිද යන්න ගැන දෙමාපියන් කනස්සල්ලට පත්ව සිටිති.
දියවැඩියාවේ නවෝත්පාදනය - සෑම දිනකම බොන්න.
ළමා වර්ගයේ පළමු වර්ගයේ දියවැඩියාව සුව කළ හැකිද?
පළමු වර්ගයේ දියවැඩියාව ඉන්සියුලින් මත රඳා පවතී. හෝමෝන නොමැතිකම අග්න්යාශයේ සෛල විනාශ වීම නිසා ඇතිවේ. එමනිසා, දරුවාට නිරන්තරයෙන් එන්නත් ලබා දිය යුතුය.
ළමුන් තුළ 98% ක්ම අන්තරාසර්ග ව්යාධිවේදය වර්ධනය වේ. බීටා සෛල වලින් 80% කට වඩා මිය යන විට රෝගයේ ලක්ෂණ දක්නට ලැබේ.
මෙම ස්වයං ප්රතිශක්තිකරණ රෝගයට සම්පූර්ණයෙන්ම ප්රතිකාර නොකෙරේ. ජීවිතය සඳහා ඉතිරිව ඇත. ව්යාධි විද්යාවෙන් ජනගහනය බේරා ගැනීමට විද්යා and යින් සහ වෛද්යවරුන් ක්රමයක් සොයාගෙන නැත.
එකම ක්රමය නිවැරදි ජීවන රටාව හා ඉන්සියුලින් එන්නත් අනුගමනය කිරීමයි. සංයෝජන චිකිත්සාව ග්ලූකෝස් මට්ටම පවත්වා ගැනීමට සහ සංකූලතා වළක්වා ගැනීමට උපකාරී වේ.
බීටා සෛල බද්ධ කිරීම
විද්යා ists යින් මෙම තත්වයෙන් මිදීමට මාර්ගයක් සොයමින් සිටිති. සෞඛ්ය සම්පන්න බීටා සෛල අනාගතයේදී බද්ධ කරනු ඇත. 2000 දී අධ්යයනයක් සිදු කළ අතර එහිදී රෝගීන් 7 දෙනෙකු සහභාගී විය. ඔවුන් ලැන්ගර්හාන්ස් දූපත් බද්ධ කළා.
- ශල්යකර්මයෙන් පසු ඔවුන් රුධිරයේ ග්ලූකෝස් මට්ටම සක්රීයව නියාමනය කරමින් ඉන්සියුලින් නිපදවීමට පටන් ගනී. එවැනි බද්ධ කිරීමක් සිදු කරනු ලබන්නේ ඔවුන්ගේම බීටා සෛල මිය ගොස් ඇත්නම් පමණි. එසේ නොමැති නම්, සැත්කමෙන් වසරකට පසු, ලබන්නාට පළමු වර්ගයේ දියවැඩියාව ඇති වේ.
- දූපත් වලට ඉන්සියුලින් හුදකලා කිරීමට කාලය අවශ්ය වේ. ඔවුන් නව රුධිර නාල වලට සම්බන්ධ විය යුතුය. කෙනෙකුගේ මට්ටමට ළඟා වන තුරු හෝමෝන එන්නත් දිගටම කරගෙන යයි.
මෙම ප්රතිකාර ක්රමය යහපත් ප්රති .ල ලබා දෙයි. කෙසේ වෙතත්, අධ්යයන තවමත් සිදු වෙමින් පවතින බැවින් බද්ධ කිරීමේ ප්රතිකාර තවමත් මහජනයාට ලබා ගත නොහැක.
කෘතිම අග්න්යාශය
පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා දෙවන ක්රමය වන්නේ කෘතිම අග්න්යාශයකි. එක්සත් ජනපදයේ, මෙම ක්රමය දැනටමත් අනුමත කර ඇති අතර ඉන්සියුලින් මත යැපෙන රෝගයකට ප්රතිකාර කිරීම සඳහා ක්රියාශීලීව භාවිතා කරයි.
අපගේ වෙබ් අඩවියේ පා readers කයන්ට අපි වට්ටමක් ලබා දෙන්නෙමු!
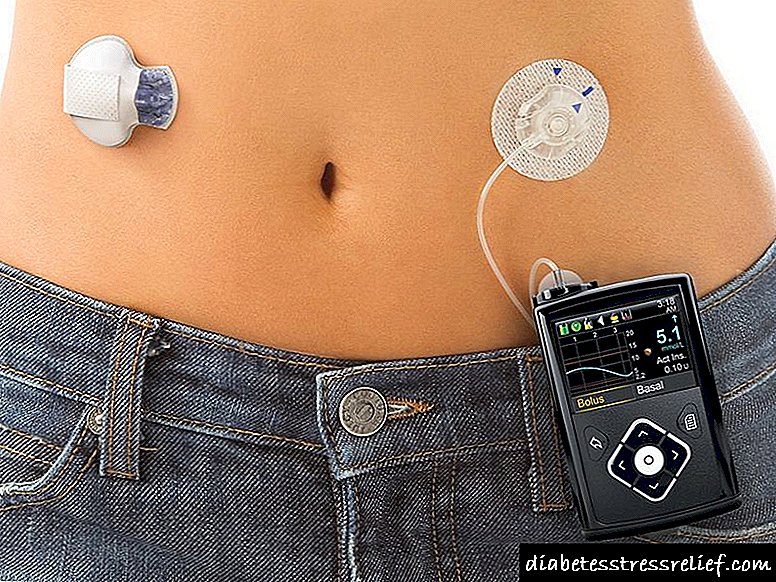
එය ළමුන් සහ වැඩිහිටියන් ඉන්සියුලින් එන්නත් කිරීමෙන් බේරා ගනී. ඔක්සිජන් සඳහා චාජරයක් ද බද්ධයට සවි කර ඇත.
සෑම දිනකම මිනිත්තු කිහිපයක් ගත කරමින් ඔක්සිජන් සමඟ එය නැවත පිරවීම අවශ්ය වේ. රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ යන විට ජෙල් විනිවිද පෙනෙන අතර ඉන්සියුලින් ශරීරයට ඇතුල් වේ.
පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට මෙය හොඳ විසඳුමකි. දිනපතා ඉන්සියුලින් එන්නත් කිරීම අවශ්ය නොවන අතර එය මාත්රාව නිවැරදිව ලබා නොදුනහොත් අතුරු ආබාධ ඇති විය හැකිය.
සාරාංශයක් ලෙස, මේ වන විට පළමු වර්ගයේ දියවැඩියාව සුව කළ නොහැකි ව්යාධි විද්යාවක් ලෙස පවතින බව පැහැදිලි කළ යුතුය. කෘතිම අවයවයක් මගින් රෝගය මුළුමනින්ම සුව කරනු ඇතැයි විශ්වාස කිරීම වැරදිය. මන්ද එහි ග්රන්ථිය අඛණ්ඩව අක්රියව පවතින බැවිනි.
ළමා වර්ගයේ දෙවන දියවැඩියාව සුව කළ හැකිද?
රෝගයේ ඉන්සියුලින්-ස්වාධීන ආකාරයකට ප්රතිකාර කිරීම පදනම් වන්නේ ප්රකෝපකාරී සාධක බැහැර කිරීම මත ය. පළමු වර්ගයේ දියවැඩියාව මෙන්, දෙවන වර්ගයේ දියවැඩියාව සුව කිරීමට සම්පූර්ණයෙන්ම නොහැකි ය. ඔහුගේ ජීවිත කාලය පුරාම පුද්ගලයෙකුට පෝෂණය නිරීක්ෂණය කළ යුතු අතර ක්රියාශීලී ජීවන රටාවක් ගත කළ යුතුය.
බද්ධ කිරීමෙන් හෝ කෘතිම අග්න්යාශයක් භාවිතා කිරීමෙන් ඔබට රෝගයෙන් සම්පූර්ණයෙන්ම මිදිය හැකිය. වෙනත් ප්රතිකාර නොමැත.

බොහෝ රෝගීන්ට බර අඩු කර ගැනීමට සහ නිවැරදිව ආහාර ගැනීමට බර අඩු කර ගත යුතුය.
අන්තරාසර්ග ව්යාධි විද්යාව ජය ගැනීම දියවැඩියාවේ දිග, සංකූලතා මට්ටම සහ රෝගියාගේ ආශාව මත රඳා පවතී. දෙවන වර්ගයේ දියවැඩියාව ජීවන රටාවකි. බහුකාර්ය රෝගයක් සම්පූර්ණයෙන්ම සුව වී නැත, නමුත් රෝගීන් මෙම රෝගයෙන් දීර් live කාලයක් ජීවත් වේ.
සුව කිරීම මුළුමනින්ම රෝගීන්ගේ අතේ ය. පෝෂණය නිරීක්ෂණය කරන විට සහ ක්රියාශීලී ජීවන රටාවක් පවත්වා ගෙන යන විට රෝගීන්ට පිරිහීමක් දැනෙන්නේ නැත.
ජීවන රටාව සහ සංකූලතා වළක්වා ගැනීම
අවම වශයෙන් කැලරි හා කාබෝහයිඩ්රේට් සමඟ පෝෂණය සමතුලිත විය යුතුය. මෙය අතිරික්ත බර අඩු කිරීමට උපකාරී වේ. ආහාර නිරන්තරයෙන් නිරීක්ෂණය කළ යුතු අතර, රුධිරයේ ග්ලූකෝස් මට්ටම මැනිය යුතුය.

දරුවන්ට ප්රමාණවත් ශාරීරික ක්රියාකාරකම් අවශ්යයි. බාලාංශ හා පාසල් වයසේදී ඔවුන් පිහිනීම, ජිම්නාස්ටික්, පාපන්දු හෝ මලල ක්රීඩා වාර්තා කරති. නැටුම් වැනි වෙනත් ක්රීඩා තිබේ. ප්රධාන දෙය වන්නේ ක්රියාකාරිත්වයයි, එවිට දරුවා වැඩිපුර ගමන් කරයි.
අවුරුදු 3 ට අඩු ළමයින්ටද වැඩි ක්රියාකාරකම් අවශ්ය වේ. උදේ ව්යායාම සහ පිහිනීම සතියකට 3 වතාවක් අතිරික්ත බර සමඟ සටන් කිරීමට පරිපූර්ණව උපකාරී වේ.
ඒ අතරම, හානිකර කොලෙස්ටරෝල් අඩු කරයි, අස්ථි සහ මාංශ පේශි ශක්තිමත් වේ, පරිවෘත්තීය යථා තත්වයට පත් වේ.
සංකූලතා වැලැක්වීම සඳහා, දරුවා අන්තරාසර්ග විද්යා ologist යාට නිරන්තරයෙන් පෙන්වීම වැදගත්ය. සෑම මාස හයකට වරක් අක්ෂි රෝග විශේෂ to වෛද්යවරයා වෙත යාම රෙකමදාරු කරනු ලැබේ, නිතර අක්ෂි පරීක්ෂාව මඟින් කුඩා අවධියේදී ඇසේ සුද සහ ග්ලුකෝමා වර්ධනය වීම වළක්වා ගත හැකිය.
ළමුන් හා වැඩිහිටියන් තුළ, කකුල් වල ගැන්ග්රීන් සහ අනෙකුත් තුවාල ඇතිවිය හැක. එමනිසා, සේදීමෙන් පසු පාද හොඳින් වියළා ගත යුතු අතර, දිනපතා උණුසුම් ජලයේ සෝදා, දිලීරයක් ඇත්නම් ප්රතිකාර කළ යුතුය.
වෛද්යවරුන්ගේ නිර්දේශ
දරුවාට අවදානමක් හෝ දැනටමත් දියවැඩියාව තිබේ නම්, අන්තරාසර්ග විද්යා ologist යෙකු විසින් මාස හයකට වරක් පරීක්ෂා කිරීම අවශ්ය වේ.
වෛද්යවරුන්ගේ නිර්දේශ අනුගමනය කිරීම ද ඒ හා සමානව වැදගත් ය. දියවැඩියාවෙන් පෙළෙන දෙමාපියන්ගේ සහ දරුවන්ගේ ජීවිතවලට ඒවා බෙහෙවින් පහසුකම් සපයනු ඇත.

- අවදානමක් තිබේ නම්, දියවැඩියා රෝග ලක්ෂණ නොමැති වුවද, සෑම වසරකම වැඩිවිය ආරම්භයේදී රුධිරයේ සීනි පරීක්ෂා කරන්න.
- ක්රියාශීලී ජීවන රටාවකට හුරුවන්න. බොහෝ විට එය ඔවුන්ගේම ආදර්ශයක් අත්කර ගනී.
- රසකැවිලි සහ පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් ආහාරයට ගැනීම සීමා කරන්න.
- මේසයෙන් ලුණු ඉවත් කරන්න, එහි භාවිතය දිනකට ග්රෑම් 3 කට සීමා කරන්න.
- වැඩිපුර එළවළු සහ පලතුරු අනුභව කරන්න.
80% ක්ම, ආහාර වෙනස් කිරීම සහ ශාරීරික ක්රියාකාරකම් වැඩි කිරීමෙන් රුධිරයේ සීනි මට්ටම සාමාන්ය තත්වයට පත් කළ හැකිය.

දියවැඩියාව සෑම විටම මාරාන්තික සංකූලතා ඇති කරයි. අධික රුධිර සීනි අතිශයින්ම භයානක ය.
අරෝනෝවා එස්.එම්. දියවැඩියාවට ප්රතිකාර කිරීම පිළිබඳ පැහැදිලි කිරීම් ලබා දුන්නා. සම්පුර්ණයෙන්ම කියවන්න