දෙවන වර්ගයේ දියවැඩියාව සහ එහි ලක්ෂණය කුමක්ද
දෙවන වර්ගයේ දියවැඩියා රෝගය (තවත් නමක් ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව) හෝ දියවැඩියාව II, පරිවෘත්තීය රෝගයක් වන අතර එය නිදන්ගත හයිපර්ග්ලයිසිමියාව මගින් සංලක්ෂිත වේ. ඉන්සියුලින් ස්රාවය වීම හෝ පටක සෛල සමඟ ඉන්සියුලින් අන්තර්ක්රියා කිරීමේදී සිදුවන අසාමාන්යතා හේතුවෙන් වර්ධනය වේ. වෙනත් වචන වලින් කිවහොත්, දෙවන වර්ගයේ දියවැඩියා රෝගයේ සුවිශේෂත්වය නම් රුධිරයේ සිට ශරීරයේ අනෙකුත් සෛල වලට සීනි සංක්රමණය වීම උල්ලං of නය වුවහොත් බඩවැලේ සිට සීනි සාමාන්ය ලෙස අවශෝෂණය කර ගැනීමයි.
බොහෝ විට, දෙවන වර්ගයේ දියවැඩියාව වයස අවුරුදු 40 න් පසු තරබාරු පුද්ගලයින් තුළ වර්ධනය වන අතර, සියලු වර්ගවල දියවැඩියාවෙන් 90% ක් පමණ වේ. එය සෙමින් ඉදිරියට යයි, දුර්ලභ අවස්ථාවන්හිදී එය කීටෝඇසයිඩෝසිස් සමඟ සම්බන්ධ වේ - ඉන්සියුලින් iency නතාවයෙන් ඇති වන කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීමක් වන අතර රුධිරයේ ඇති ග්ලූකෝස් සහ කීටෝන් සිරුරු වල ඉහළ අන්තර්ගතයක ස්වරූපයෙන් ප්රකාශ වේ.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට හේතු
ඩීඑම් II යනු පාරම්පරික රෝගයකි. මෙම වර්ගයේ රෝග ඇති පුද්ගලයින්ගේ ප්රධාන සංඛ්යාව අධික බරයි. එබැවින් තරබාරුකම දෙවන වර්ගයේ දියවැඩියාව වර්ධනය සඳහා වැදගත් අවදානම් සාධකයකි.
 වෙනත් අවදානම් සාධක අතර:
වෙනත් අවදානම් සාධක අතර:
- ජනවාර්ගිකත්වය (උදාහරණයක් ලෙස අප්රිකානු ඇමරිකානුවන් අතර මෙම රෝගය බහුලව දක්නට ලැබේ),
- උදාසීන ජීවන රටාව
- නුසුදුසු ආහාර පිරිපහදු කළ කාබෝහයිඩ්රේට් සහ තන්තු හා රළු කෙඳි අඩු,
- ධමනි අධි රුධිර පීඩනය පැවතීම, එනම්. අධි පීඩනය
- හෘද වාහිනී රෝග පැවතීම.
මීට අමතරව, බහු අවයවික ඩිම්බකෝෂ සහිත කාන්තාවන් සහ කිලෝග්රෑම් 4 ට වඩා බර දරුවෙකු බිහි කළ අය අවදානම් කණ්ඩායමට අයත් වේ.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
දියවැඩියාව II සඳහා, පහත සඳහන් අභ්යන්තර ක්රියාවලීන් ලක්ෂණයකි:
- ඔස්මොටික් ඩයියුරිසිස් වර්ධනයට තුඩු දෙන අධික රුධිර ග්ලූකෝස්, එනම්. ජලය හා ලවණ වකුගඩු හරහා අධික ලෙස පාඩු වීම. මෙය විජලනය (විජලනය) සහ පොටෑසියම්, සෝඩියම්, මැග්නීසියම්, කැල්සියම් සහ ක්ලෝරීන්, බයිකාබනේට් සහ පොස්පේට් ඇනායන කැටායනවල iency නතාවයක් වර්ධනය වීමට හේතු වේ.
- ග්ලූකෝස් ග්රහණය කර සැකසීමට (උපයෝගී කර ගැනීමට) පටක වලට ඇති හැකියාව අඩු කිරීම.
- වෙනත් - විකල්ප - බලශක්ති ප්රභවයන් (ඇමයිනෝ අම්ල, නිදහස් මේද අම්ල ආදිය) බලමුලු ගැන්වීම වැඩි කිරීම.
ග්ලූකෝස් මට්ටම තීරණය වන්නේ ජෛව රසායනික රුධිර පරීක්ෂාවකින්, වැඩි විස්තර මෙතැනින්.
පිටතින්, මෙම ව්යාධි ක්රියාවලීන් පහත දැක්වෙන රෝග ලක්ෂණ ලෙස පෙන්නුම් කරයි:
- වියළි ශ්ලේෂ්මල පටල, අධික පිපාසය, අධික ලෙස පානය කිරීම පවා,
- සාමාන්ය හා මාංශ පේශි දුර්වලතාවය සහ තෙහෙට්ටුව වැඩි කිරීම,
- නිරන්තර හෘද ආතරයිටිස්,
- පොලියුරියා - නිතර නිතර, අධික ලෙස මුත්රා කිරීම,
- මාංශ පේශි ඇඹරීම
- කැසීම සම
- දුර්වල තුවාල සුව කිරීම,
- සාමාන්ය ශරීර බරින් බැහැරවීම: තරබාරුකම / බර අඩු වීම,
- නිතර බෝවන රෝග
- දෘශ්යාබාධිත ආදිය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව හඳුනා ගැනීම
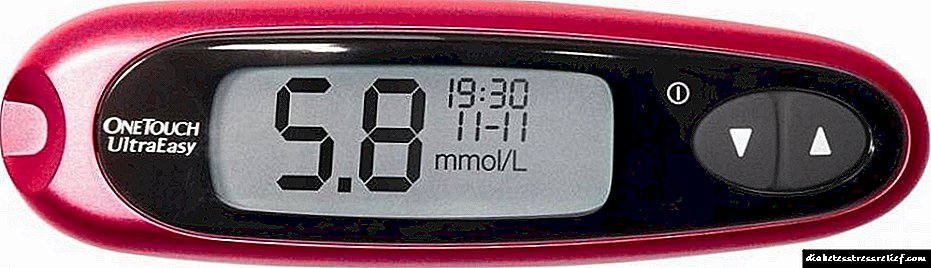
මෙම රෝග ලක්ෂණ පදනම් කරගෙන රෝග විනිශ්චය කිරීමේ ගැටළුව වන්නේ දෙවන වර්ගයේ දියවැඩියාව සම්බන්ධයෙන් නම්, ලැයිස්තුගත රෝග ලක්ෂණ විවිධ මට්ටමකට ප්රකාශ වන අතර, අක්රමවත් හා අසමාන ලෙස පෙනේ, සමහර විට සම්පූර්ණයෙන්ම අතුරුදහන් වේ. දෙවන වර්ගයේ දියවැඩියාව හඳුනාගැනීමේදී රුධිරයේ සීනි මට්ටම ලීටරයකට මිලිමීටරයකින් (mmol / l) මනිනු ලබන රසායනාගාර රුධිර විශ්ලේෂණය විශේෂ වැදගත්කමක් දරන්නේ එබැවිනි. කේශනාලිකා රුධිරය විශ්ලේෂණය සඳහා හිස් බඩක් මත ගෙන යනු ලැබේ, පසුව - ආහාර වේලකට පැය 2 කට පසුව.
නිරෝගී පුද්ගලයෙකු තුළ සාමාන්ය සීනි මට්ටම 3.5-5 mmol / L පරිමාවකට සමාන වේ. ආහාර වේලකට පැය 2 කට පසු සාමාන්ය සීනි මට්ටම 7-7.8 mmol / L දක්වා ඉහළ යයි.
මෙම සංඛ්යා පිළිවෙලින් 6.1 mmol / l ට වඩා වැඩි නම් සහ 11.1 mmol / l ට වඩා වැඩි නම්, අපට දැනටමත් දෙවන වර්ගයේ දියවැඩියා රෝග විනිශ්චය ගැන කතා කළ හැකිය. මෙය සනාථ කිරීම මුත්රා වල සීනි අන්තර්ගතය ද විය හැකිය.
දෙවන වර්ගයේ දියවැඩියාව
1 වන වර්ගයට වඩා දෙවන වර්ගයේ දියවැඩියාව “මෘදු” ආකාරයක් ලෙස සැලකේ: එහි රෝග ලක්ෂණ අඩු ලෙස ප්රකාශ වන අතර රෝගියාට අඩු අපහසුතාවයක් සහ දුක් වේදනා ලබා දේ. නමුත් ව්යාජ රෝග ලක්ෂණ පවා නොසලකා හැරීම, රෝගය “තනිවම පහව යනු ඇතැයි” අපේක්ෂා කිරීම අතිශයින්ම අ r ාන සහ සරලව පිළිගත නොහැකිය. අවාසනාවකට මෙන්, දියවැඩියාව II සුව කිරීමට වෛද්ය විද්යාවට තවමත් නොහැකි නමුත් දියවැඩියාව “පාලනය” කළ හැක්කේ ඒ සමඟ දීර් and හා පූර්ණ ජීවිතයක් ගත කිරීමෙනි.
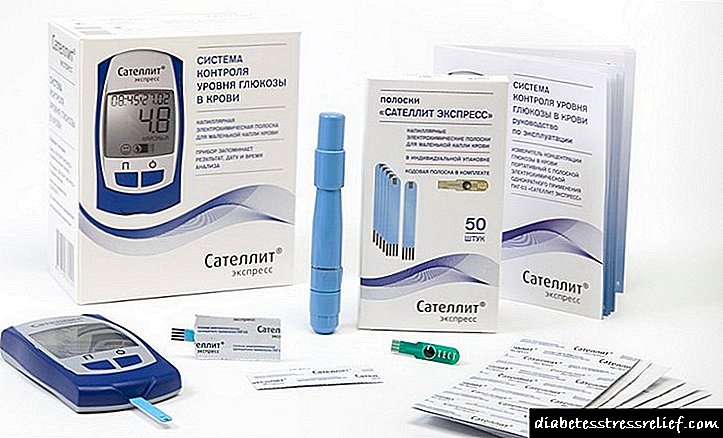
දියවැඩියාවේ පූර්ණ ජීවිතයක් සඳහා යතුර නම් රුධිරයේ සීනි මට්ටම හොඳින් නිරීක්ෂණය කිරීමයි. කෙසේ වෙතත්, දිනකට කිහිප වතාවක් රසායනාගාර පරීක්ෂණ සිදු කළ නොහැකිය. අතේ ගෙන යා හැකි ග්ලූකෝමීටර, උදාහරණයක් ලෙස, OneTouch Select ගලවා ගැනීමට පැමිණෙනු ඇත - එය සංයුක්ත වේ, එය ඔබ සමඟ රැගෙන යාම පහසු වන අතර අවශ්ය අවස්ථාවලදී ඔබේ ග්ලූකෝස් මට්ටම පරීක්ෂා කරන්න. රුසියානු භාෂාවෙන් අතුරු මුහුණත සත්යාපනය සඳහා පහසුකම් සපයයි, කෑමට පෙර සහ පසු ලකුණු. උපකරණය භාවිතා කිරීම අතිශයින්ම සරල වන අතර එය මිනුම් නිරවද්යතාවයෙන් වෙනස් වේ. අතේ ගෙන යා හැකි ග්ලූකෝමීටරයක් භාවිතා කිරීමෙන් ඔබට රෝගය පාලනය කර ගත හැකිය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව සඳහා ප්රතිකාර ක්රමය රෝගයේ වර්ධනයේ අවධිය මත රඳා පවතී. එබැවින්, පළමු අදියරේදී, රෝගියාට ආහාර වේලක්, ආතතිය අඩු කිරීම, මධ්යස්ථ ශාරීරික ක්රියාකාරකම් (නැවුම් වාතය තුළ ඇවිදීම, බයිසිකල් පැදීම, පිහිනීම) පෙන්වනු ලැබේ, මන්ද මෙම අදියරේදී සුළු බර අඩු වීමක් පවා ශරීරයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය හා ග්ලූකෝස් සංශ්ලේෂණය සාමාන්යකරණය කළ හැකිය. අක්මාව.
දියවැඩියාව II සඳහා ආහාර වේලක් සමඟ අනුකූල වීම:
- භාගික සමතුලිත පෝෂණය (දිනකට ආහාර 5-6), කාලසටහනට අනුව සහ කුඩා කොටස් වලින්,
- සරල, පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට්, ප්රෝටීන සහ සංතෘප්ත මේද මෙන්ම ලුණු සහ මධ්යසාර භාවිතය සීමා කිරීම.
- තන්තු ආහාර, විටමින් සහ ශරීරයට අවශ්ය අනෙකුත් අංශු (ටැබ්ලට් මල්ටිවිටමින් ආහාරයට ගැනීම ඇතුළුව) බහුල ආහාර වේලෙහි වැඩි වීම,
- අතිරික්ත බරක් නම්, අඩු කැලරි සහිත ආහාරයක් (දිනකට 1800 kcal දක්වා).
රෝගයේ පළමු අදියරේදී දැනටමත් භාවිතා කරන එකම ation ෂධය වන්නේ මෙට්ෆෝමින් ය. II සහ III අදියරවලදී, ඉන්සියුලින් අඩංගු නොවන taking ෂධ ගැනීම සමඟ ආහාර හා ශාරීරික ක්රියාකාරකම් ඒකාබද්ධ වේ. ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ප්රතිකාර කිරීමේදී භාවිතා කරන drugs ෂධ අතර, පහත දැක්වෙන කණ්ඩායම් කැපී පෙනේ.
- 2 වන පරම්පරාවේ සල්ෆොනිලියුරියා (සීඑම්) සූදානම (ක්ලෝරොප්රොපමයිඩ්, ටොල්බුටාමයිඩ්, ග්ලයිමපිරයිඩ්, ග්ලිබෙන්ක්ලැමයිඩ්, ආදිය) අග්න්යාශයේ ඉන්සියුලින් ස්රාවය කිරීම උත්තේජනය කරන අතර හෝමෝනයට පර්යන්ත පටක (අක්මාව, මාංශ පේශි පටක, ඇඩිපෝස් පටක) වල ප්රතිරෝධය අඩු කරයි.
- බිගුවනයිඩ් කණ්ඩායමේ සූදානම: අද එය මෙට්ෆෝමින් පමණි. එය අක්මාව තුළ ග්ලූකෝස් සංශ්ලේෂණය අඩු කරන අතර එය අන්ත්රය තුළ අවශෝෂණය කරයි, සෛල මගින් සීනි අවශෝෂණය වැඩි කරයි සහ ඉන්සියුලින් වල බලපෑමට පටක වල සංවේදීතාව වැඩි කරයි. බොහෝ විට, බර අඩු කර ගැනීමේදී විවිධ දුෂ්කරතා ඇති තරබාරු දියවැඩියා රෝගීන්ට මෙට්ෆොමින් නියම කරනු ලැබේ.
- තියාසොලයිඩිනෝන් ව්යුත්පන්නයන් (රෝසිග්ලිටසෝන්, ට්රොග්ලිටසෝන්) ඉන්සියුලින් ප්රතිග්රාහකවල ක්රියාකාරිත්වය වැඩි කරන අතර එමඟින් ග්ලූකෝස් මට්ටම අඩු කරයි, ලිපිඩ පැතිකඩ සාමාන්යකරණය කරයි.
- ඇල්ෆා-ග්ලූකෝසයිඩේස් නිෂේධක (මිග්ලිටෝල්, ඇකාර්බෝස්) ආහාර ජීර්ණ පද්ධතියේ කාබෝහයිඩ්රේට් අවශෝෂණය කඩාකප්පල් කරන අතර එමඟින් හයිපර්ග්ලයිසිමියාව සහ ආහාර ගැනීමෙන් පසු ඇති වන ඉන්සියුලින් අවශ්යතාවය අඩු කරයි.
- ඩිපෙප්ටයිඩයිල් පෙප්ටියාසිස් 4 නිෂේධක (විල්ඩැග්ලිප්ටින්, සීටැග්ලිප්ටින්) අග්න්යාශයේ සෛලවල ග්ලූකෝස් සංවේදීතාව වැඩි කරන අතර එමඟින් ග්ලූකෝස් මත යැපෙන ඉන්සියුලින් ස්රාවය වැඩි දියුණු කරයි.
- ඉන්ක්රෙටින් (ග්ලූකගන් වැනි පෙප්ටයිඩ -1, හෝ ජීඑල්පී -1) ග්ලූකෝස් මත යැපෙන ඉන්සියුලින් ස්රාවය වැඩි කිරීමටත්, β- සෛල ක්රියාකාරිත්වය වැඩි දියුණු කිරීමටත් ග්ලූකගන් ස්රාවය වැඩි කිරීමටත් හේතු වේ.
Treatment ෂධ ප්රතිකාරය ආරම්භ වන්නේ මොනොතෙරපි (1 drug ෂධ ගැනීම) සමඟ වන අතර පසුව එය ඒකාබද්ධ වේ, එනම් සීනි අඩු කරන .ෂධ 2 ක් හෝ වැඩි ගණනක් එකවර පරිපාලනය කිරීම ඇතුළුව.
සංකූලතා ඇති වුවහොත්, ඉන්සියුලින් ප්රතිකාර සමඟ සංයෝජන ප්රතිකාර අතිරේක වේ. එය හඳුන්වාදීම අග්න්යාශයේ කාර්යයට විකල්පයක් වන අතර එය සාමාන්යයෙන් රුධිරයේ අඩංගු සීනි මට්ටම තීරණය කළ යුතු අතර සුදුසු ඉන්සියුලින් ප්රමාණයක් ස්රාවය කළ යුතුය.
වාචිකව (මුඛය හරහා) ඉන්සියුලින් ශරීරගත කිරීමෙන් ආමාශයික යුෂ මගින් drug ෂධය විනාශ වීමට තුඩු දෙන බැවින් ඉන්සියුලින් එන්නත් ලෙස ශරීරයට එන්නත් කරනු ලැබේ.
කාලානුරූපව ඉන්සියුලින් මුදා හැරීම වැනි අග්න්යාශයේ හැකියාවක් ඇති කර ගැනීම වඩා දුෂ්කර ය, එනම්. නියම වේලාවට. එමනිසා, සීනි මට්ටම සාමාන්යයෙන් පවත්වා ගෙන යන අයුරින්, හයිපර්ග්ලයිසිමියාවෙන් වැළකී, ආහාර හා එන්නත් ඒකාබද්ධ කිරීම, සම්බන්ධීකරණය කිරීම රෝගියාට ඇති හැකියාව අතිශයින්ම වැදගත්ය, එනම්. අධි රුධිර සීනි, සහ හයිපොග්ලිසිමියා - එහි අඩු අන්තර්ගතය.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවේ සංකූලතා
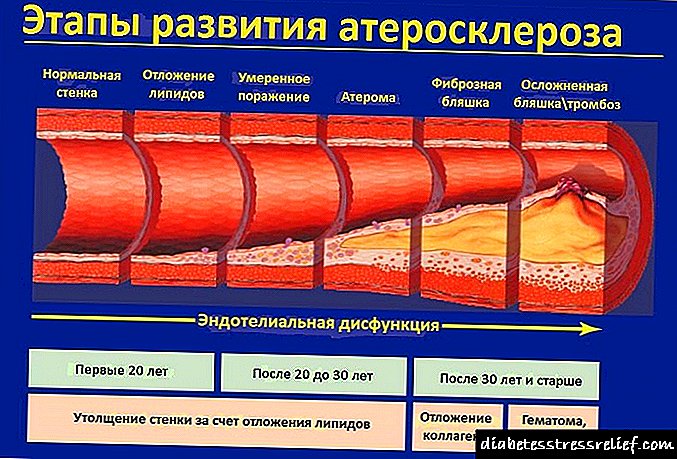
රෝගියාගේ අවධානයට ලක් නොවූ දියවැඩියා රෝගය ක්රමයෙන් ඔහුගේ සෞඛ්ය තත්වයට අහිතකර ලෙස බලපානු ඇති අතර අවසානයේදී බරපතල සංකූලතා වලට තුඩු දිය හැකිය - වසර කිහිපයකට පසුව වර්ධනය වන ඊනියා “දියවැඩියාවේ ප්රමාද සංකූලතා”. මෙම වර්ගයේ දියවැඩියාව ඇති රෝගියකු හෘදයාබාධ හා ආ roke ාතය ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස වැඩි කරයි, රුධිර සංසරණය සහ මේද පරිවෘත්තීය දුර්වල වේ, අධි රුධිර පීඩනය නිරීක්ෂණය කෙරේ, පහළ අන්තයේ සංවේදීතාව නැති වී යයි, පෙනීමේ අවයව හා වකුගඩු වලට බලපෑම් ඇති වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ පහත සඳහන් සංකූලතා වෙන්කර හඳුනාගත හැකිය:
- දියවැඩියා මයික්රොඇන්ජියෝපති - කුඩා රුධිර නාල වල බිත්තිවලට වන හානිය: පාරගම්යතාව දුර්වල වීම, අස්ථාවරත්වය වැඩි වීම, රුධිර කැටි ගැසීමේ ප්රවණතාව සහ සනාල ධමනි ස්රාවය වීම.
- දියවැඩියා සාර්ව චිකිත්සාව - විශාල රුධිර නාල වල බිත්තිවලට හානි වීම.
- දියවැඩියා බහු අවයවිකතාව - ක්ෂුද්ර රෝගයට සම්බන්ධ ස්නායු පද්ධතියේ ආබාධ: පර්යන්ත ස්නායු පොලිනියුරිටිස්, පාරේසිස්, අංශභාගය ආදිය.
- දියවැඩියා ආතරෝපති යනු සන්ධිවල “හැපීමක්”, ඒවායේ වේදනාව, සංචලතාව සීමා කිරීම, සයිනෝවියල් තරලයේ පරිමාව අඩුවීම, එහි දුස්ස්රාවිතතාව වැඩි කිරීම ය.
- දියවැඩියා අක්ෂි රෝග යනු ඇසේ සුද ඉවත් කිරීමේ මුල් වර්ධනයකි, එනම්. කාචයේ වලාකුළු.
- දියවැඩියා රෙටිනෝපති යනු ඇසේ දෘෂ්ටි විතානයේ ගිනි අවුලුවන තුවාලයක් යනාදියයි.
- දියවැඩියා නෙෆ්රොෆති - වකුගඩු හානිය, මුත්රා වල රුධිරය හා ප්රෝටීන සෛල තිබීම, දරුණු අවස්ථාවල දී - ග්ලෝමෙරුලොස්ක්ලෙරෝසිස් සහ වකුගඩු අකර්මන්ය වීම සමඟ.
- දියවැඩියා එන්සෙෆලෝපති - රෝගියාගේ මනෝභාවයේ හා චිත්තවේගීය තත්වයේ වෙනස්වීම්, චිත්තවේගීය දුර්වලතාව (සංචලතාව), මානසික අවපීඩනය, මධ්යම ස්නායු පද්ධතියේ මත්ද්රව්යයේ ලක්ෂණ.
දියවැඩියා රෝගයේ සංකූලතා සඳහා ප්රතිකාර කිරීම අන්තරාසර්ග විද්යා ologist යෙකුගේ සහ ඊට අනුරූප විශේෂ ty වෛද්යවරයෙකුගේ (අක්ෂි වෛද්ය, ස්නායු රෝග විශේෂ ologist, හෘද රෝග විශේෂ etc. වෛද්ය) අධීක්ෂණය යටතේ සිදු කෙරේ.
අද දියවැඩියාව රෝග අතර තුන්වන ස්ථානයට පත්වන බව අමතක නොකරන්න - මරණයට ප්රධාන හේතු (හෘද හා ඔන්කොලොජිකල් රෝග වලින් පසු). එමනිසා, දියවැඩියා රෝගයේ ඕනෑම රෝග ලක්ෂණයක් සඳහා, කෙනෙකුගේ සෞඛ්යය නොසලකා හැරීම, රෝගය “තනිවම පහව යනු ඇතැයි” අපේක්ෂා කිරීම හෝ “ආච්චිගේ ක්රම” භාවිතා කරමින් රෝගයේ රෝග ලක්ෂණ සමඟ කටයුතු කිරීමට උත්සාහ කිරීම පිළිගත නොහැකි සහ සමාව දිය නොහැකි වැරැද්දකි.
වර්ගීකරණය
1999 දී ලෝක සෞඛ්ය සංවිධානය දෙවන වර්ගයේ දියවැඩියාව පරිවෘත්තීය රෝගයක් ලෙස සංලක්ෂිත කරන ලද අතර ඉන්සියුලින් ස්රාවය වීම හෝ ඉන්සියුලින් (ඉන්සියුලින් ප්රතිරෝධය) කෙරෙහි පටක සංවේදීතාව අඩුවීම හේතුවෙන් වර්ධනය වේ.
2009 දී ඇමරිකානු මහාචාර්ය ආර්. ද ෆ්රොන්සෝ ප්රථම වරට හයිපර්ග්ලයිසිමියා රෝගයට තුඩු දෙන ප්රධාන ව්යාධිජනක සම්බන්ධතා වල “තර්ජනාත්මක අෂ්ටකය” ඇතුළත් ආකෘතියක් යෝජනා කළේය. අක්මා සෛල, ඉලක්කගත පටක සහ β- සෛල අක්රියතාවයේ ඉන්සියුලින් ප්රතිරෝධයට අමතරව, දෙවන වර්ගයේ දියවැඩියාවේ ව්යාධිජනක ක්රියාවලියේ වැදගත් කාර්යභාරයක් ඉටු කරනුයේ ඉන්ක්රෙටින් ආචරණය උල්ලං lations නය කිරීම, අග්න්යාශයික සෛල මගින් ග්ලූකගන් අධික ලෙස නිපදවීම, ඇඩිපොසයිට් මගින් ලිපොලිසිස් සක්රීය කිරීම, වකුගඩු ග්ලූකෝස් නැවත අවශෝෂණය වීම ය. මධ්යම ස්නායු පද්ධතියේ මට්ටමින් ස්නායු සම්ප්රේෂක සම්ප්රේෂණය. රෝගයේ වර්ධනයේ විෂමජාතීය බව මුලින්ම පෙන්නුම් කළ මෙම යෝජනා ක්රමය මෑතක් වන තුරුම දියවැඩියා 2 වර්ගයේ ව්යාධි භෞතවේදය පිළිබඳ නවීන අදහස් වඩාත් පැහැදිලිව පිළිබිඹු කළේය. කෙසේ වෙතත්, 2016 දී, ස්ටැන්ලි එස්. ෂ්වාට්ස්ගේ නායකත්වයෙන් යුත් විද්යා scientists යින් කණ්ඩායමක් යම් ආකාරයකින් “විප්ලවීය” ආකෘතියක් යෝජනා කළ අතර, හයිපර්ග්ලයිසිමියා වර්ධනය සඳහා තවත් සම්බන්ධතා තුනක් මගින් පරිපූරක විය: පද්ධතිමය දැවිල්ල, බඩවැල් මයික්රොෆ්ලෝරා වල ව්යාධි වෙනස්වීම් සහ ඇමයිලින් නිෂ්පාදනය අඩපණ කිරීම. මේ අනුව, මේ දක්වා, දියවැඩියාවේ ප්රගතිය අවුස්සන අන්තර් සම්බන්ධිත යාන්ත්රණ 11 ක් දැනටමත් දන්නා කරුණකි.
වර්ගීකරණ සංස්කරණය |දෙවන වර්ගයේ දියවැඩියාව සහ පළමු වර්ගයේ දියවැඩියාව අතර වෙනස කුමක්ද?
ප්රධාන වශයෙන් ළමුන් හා නව යොවුන් වියේ පසුවන පළමු වර්ගයේ ව්යාධි විද්යාව තියුණු හා අනපේක්ෂිත ලෙස සිදුවන්නේ නම්, දෙවන වර්ගයේ අග්න්යාශයේ ක්රියාකාරිත්වය ක්රමයෙන් පරිණත වේ.
පළමු වර්ගයේ දියවැඩියාව ජානමය නැඹුරුතාවයක් සමඟ සම්බන්ධ වේ, දෙවැන්න - වැඩි ජීවන මාර්ගයක් සමඟ.
පළමුවැන්න අනිවාර්යයෙන්ම ඉන්සියුලින් මත රඳා පවතී, හෝමෝනය ස්වාධීනව නිපදවන්නේ නැති නිසා, දෙවැන්න රීතියක් ලෙස, ඉන්සියුලින් අතිශය ආන්තික අවධියේදී අවශ්ය වුවද.
ලෝක සෞඛ්ය සංවිධානයේ පර්යේෂණයන්ට අනුව, ලෝකයේ (ප්රධාන වශයෙන් සංවර්ධිත රටවල) ජනගහනයෙන් සියයට 5 සිට 7 දක්වා දියවැඩියාවෙන් පෙළේ. වයස අවුරුදු 65 ට වැඩි විශ්රාමිකයන් අතර දියවැඩියා රෝගීන්ට දැනටමත් 20% ක් ඇත. දෙවන වර්ගය අනෙක් අයට වඩා බොහෝ විට රෝග විනිශ්චය කරනු ලැබේ (නඩු වලින් 80%). මරණ අනුපාතය සම්බන්ධයෙන් ගත් කල, “විසිවන සියවසේ වසංගතය” තුන්වන ස්ථානයට පත්ව ඇත්තේ ද්රෝහී ඔන්කොලොජි හා හෘද ව්යාධි විද්යාවෙනි. ලෝක සෞඛ්ය සංවිධානයේ අනාවැකි ද බලාපොරොත්තු සුන් කරයි: වෛද්ය විද්යාවේ දියුණුව තිබියදීත්, “මිහිරි රෝගයක්” ඇති රෝගීන්ගේ සංඛ්යාව ප්රගතියක් පෙන්නුම් කරයි. එක් අතකින්, මෙය සිදුවන්නේ ලෝක ජනගහනයේ සාමාන්ය වයස්ගත වීම සහ අනෙක් පැත්තෙන් නුසුදුසු ආහාර ගැනීම සහ චර්යාත්මක පුරුදු හේතුවෙන් රෝගයේ දැවැන්ත “පුනර්ජීවනය” වීමයි - හයිපෝඩයිනමියාව.
එපමණක් නොව, දියවැඩියාව පිළිබඳ බොහෝ මිථ්යාවන් දුරු කිරීමට අප කටයුතු කර ඇති හෙයින්, නවීන pharma ෂධවල එවැනි අංගයක් සඳහන් කිරීම වටී, මන්ද ප්රතිකාර සඳහා නොව, ඕනෑම බරපතල රෝගයක රෝග ලක්ෂණ අවම කිරීම කෙරෙහි ය. ජනප්රිය ඔසුසැල් ජාලය තුළ විකුණන බොහෝ drugs ෂධ, මෙය 85% ට වඩා වැඩි is ෂධයක් ලෙස හැඳින්විය නොහැකිය. ඔවුන් රෝග ලක්ෂණ ඉවත් කරයි. දියවැඩියා ations ෂධ සම්බන්ධයෙන්ද එයම වේ. රුධිර පීඩනය සාමාන්ය තත්වයට පත් කිරීම සඳහා දියවැඩියා රෝගියෙකුට අවම වශයෙන් drugs ෂධ දෙකක් වත් පානය කිරීමට බල කෙරෙයි, නමුත් ඔහු එසේ කළ යුත්තේ ඇයි? ඉහළ හෝ අඩු රුධිර පීඩනය යනු රෝගයක රෝග ලක්ෂණයක් හෝ පශ්චාත් දියවැඩියා සංකූලතාවයේ වර්ධනය පෙන්නුම් කරන රෝග ලක්ෂණයකි. නපුරේ ප්රධාන මුල අඛණ්ඩව ඉදිරියට යද්දී ඔහුව “සුව” කරන්නේ ඇයි?
Pharma ෂධවේදීන්ට sell ෂධ විකිණීම ලාභදායී වේ. ඔවුන්, වෙනත් දේ අතර, ශරීරය තවදුරටත් දුර්වල කරන අතුරු ආබාධ ගණනාවක් ඇත. ඒ නිසා ඔවුන් ඉල්ලුම සපුරාලන්නේ, ඔවුන් ජීවිත කාලය පුරාම ටැබ්ලට් මත හිඳීමට බල කරන නිත්ය ගනුදෙනුකරුවන් ලබා ගන්නා බැවිනි.
“අලුතෙන් සකස් කරන ලද” දියවැඩියා රෝගීන් සඳහා, කුමක්, කවදාද සහ කොපමණ ප්රමාණයක් ආහාරයට ගත යුතුද යන්න නිසි ලෙස අධීක්ෂණය කරන්නේ කෙසේද යන්න ඉගෙන ගැනීම මෙන්ම ශාරීරික ක්රියාකාරකම් සමඟ දෛනික චර්යාවන් විවිධාංගීකරණය කිරීමද වැදගත් වේ. ඔබ වහාම ෆාමසියට දුව ගොස් වෛද්යවරයා ඔබට නියම කළ සියලුම drugs ෂධ මිලදී නොගත යුතුය. මන්ද ඒවායින් සමහරක් අනවශ්ය පමණක් නොව හානිකර ය. රුධිරයේ සීනි සාමාන්යකරණය කිරීම ශාරීරික ක්රියාකාරකම් සමඟ ඒකාබද්ධව අඩු කාබ් ආහාරයක් විය හැකිය. තවත් දෙයක් නම් දියවැඩියාව දියුණු මට්ටමක පවතී නම්. මෙම අවස්ථාවේ දී, ලෝක ජනගහනය අතර මරණ අනුපාතය ඉහළ යාමට හේතුව වන රෝගය පමණක් නොව එහි සංකූලතා ද න්යාය පත්රයට ඇතුළත් කර ඇත.
දියවැඩියාව සඳහා cure ලදායී ප්රතිකාරයක් කිසිවෙකු මෙතෙක් සොයාගෙන නැත. එය හුදෙක් ලාභදායී නොවේ! ඔබ දැන් එය සුව කළහොත් pharma ෂධවේදීන්ට ඔවුන්ගේ ආදායමෙන් වැඩි ප්රමාණයක් අහිමි වනු ඇත. “මිහිරි රෝග” යනු විශාල මුදලක් උපයන රන් රෝගයකි.
ශරීරය මෙම රෝගය ක්රමයෙන් මුවහත් කරන බව ස්වාධීනව තේරුම් ගැනීම තරමක් අපහසුය. සාමාන්යයෙන් එය යම් ආකාරයක තෙවන පාර්ශවීය අධ්යයනයකදී අනාවරණය වේ, හිස් බඩක් මත රුධිර ප්ලාස්මා (හයිපර්ග්ලයිසිමියා) හි අතිරික්ත ග්ලූකෝස් අනාවරණය වූ විට - මෙය දියවැඩියාවේ ප්රධාන සං sign ාවයි. බොහෝ විට මෙය සායනිකව නොපෙනේ. ඇත්ත වශයෙන්ම, වෙනත් රෝග ලක්ෂණ “මිහිරි රෝගයට” ආවේනික වන අතර, ඒවා තිබීම බොහෝ විට වෙනත් රෝග සඳහා නියම කරනු ලැබේ. මේ හේතුවෙන් රෝග විනිශ්චය කිරීම අපහසුය. බොහෝ දෙනෙක් ඔහු සමඟ වසර ගණනාවක් ජීවත් වන අතර මේ ගැන නොදැන සිටිති. පුද්ගලයෙකු අන්තරාසර්ග රෝගයක් පිළිබඳව නොදැන සිටිය හැකි අතර අනතුරු ඇඟවීම ආරම්භ කරන්නේ දියවැඩියාවේ භයානක සංකූලතා (දියවැඩියා පාදය, දෘශ්යාබාධිත යනාදිය) “ඇති වූ විට” පමණි. එමනිසා, රෝග විනිශ්චය බොහෝ විට සිදු කරනු ලබන්නේ සීනි සඳහා රසායනාගාර රුධිර පරීක්ෂණවලින් පසුවය.
අදාළ සාධක ඉදිරියේ තත්වය පාලනය කිරීම විශේෂයෙන් නිර්දේශ කෙරේ.
- පැණිරස හා අනෙකුත් කාබෝහයිඩ්රේට් අධික ලෙස පරිභෝජනය කිරීම.
- ජීවන රටාව - උදාසීන, අක්රීය.
- අධික බර හෝ තරබාරු වීම.
- අධි රුධිර පීඩනය සහ හෘද වාහිනී රෝග.
- පවුලට දැනටමත් දියවැඩියා රෝගීන් සිටී නම්.
- වයස අවුරුදු 50 ට වැඩි.
දියවැඩියාව වර්ධනය වීමත් සමඟ හිස් බඩක් මත කරන ලද විශ්ලේෂණයකින් පෙන්නුම් කරන්නේ ශරීරයේ ග්ලූකෝස් අතිරික්තයක් දෙතුන් වතාවක් වැඩි වන බවයි.
රුධිරයේ සීනි ප්රමිතිය 3.5 mmol / L සිට 6.1 mmol / L දක්වා පරාසයක පවතින බව ඔබ දැනගත යුතුය.
ඉහත සියල්ලම හයිපර්ග්ලයිසිමියාව ලෙස සැලකේ: මෘදු (8.2 mmol / L දක්වා), මධ්යස්ථ (11.0 mmol / L දක්වා), දරුණු (11.1 mmol / L ට වැඩි). ආහාර ගැනීමෙන් පසු, දර්ශකය 8.0 mmol / L ට වඩා වැඩි නොවිය යුතු අතර නින්දට පෙර එය අවසර ඇත - 6.2 mmol / L සිට 7.5 mmol / L දක්වා.
දියවැඩියාව සුව කළ හැකිද?
බලාපොරොත්තු සුන් වූ රෝග විනිශ්චයක් ලැබීමෙන් පසු පුද්ගලයෙකු එවැනි ප්රශ්නයක් ඇසිය යුතුය. අවාසනාවකට මෙන්, සම්පූර්ණයෙන් යථා තත්ත්වයට පත් කිරීම කළ නොහැක්කකි, නමුත් කෙනෙකුගේ ඉරණම සමනය කර ක්රියාකාරී පැවැත්මේ කාලය හැකිතාක් දීර් extend කළ හැකිය.
දෙවන වර්ගයේ දියවැඩියා රෝගයට ප්රතිකාර කළ නොහැකි වුවද, එහි “නැවැත්වීමේ” සාරය සාමාන්ය මට්ටමට ළඟා වන අගයන් දක්වා රුධිරයේ සීනි උපරිම ලෙස අඩු කිරීම දක්වා අඩු කරනු ලැබේ, මෙය වන්දි ලෙසද හැඳින්වේ. අන්තරාසර්ග විද්යා ologist යාගේ නිර්දේශ දැඩි ලෙස අනුගමනය කිරීමෙන් රෝගියාට ඔහුගේ තත්වය සහ යහපැවැත්ම සැලකිය යුතු ලෙස වැඩිදියුණු කළ හැකිය.
නමුත් මේ සඳහා ඔබ ඔබම වැඩ කළ යුතුය. පළමුව, රුධිරයේ සීනි නිරන්තරයෙන් අධීක්ෂණය කිරීම (රසායනාගාරයේ පරීක්ෂණ, ග්ලූකෝමීටර), දෙවනුව, ජීවන රටාව වෙනස් කිරීම, එහි ගුණාත්මකභාවය වැඩි දියුණු කිරීම.
- නරක පුරුදු ප්රතික්ෂේප කිරීම: අධික ලෙස ආහාර ගැනීම, දුම් පානය, මත්පැන්.
- චිකිත්සක ආහාර
- කුඩා කොටස්වල භාගික පෝෂණය - දිනකට 6 වතාවක්.
- නැවුම් වාතය සහ මධ්යස්ථ ශාරීරික ක්රියාකාරකම් වල නිතිපතා ඇවිදීම (ව්යායාම, පිහිනීම, බයිසිකලය).
- ව්යවස්ථාව, ස්ත්රී පුරුෂ භාවය සහ වයස අනුව ප්රශස්ත බර පවත්වා ගැනීම.
- 130 සිට 80 දක්වා නොඉක්මවන රුධිර පීඩනය පවත්වා ගැනීම.
- ශාකසාර බෙහෙත්
- ඇතැම් ations ෂධ මධ්යස්ථව ගැනීම (අවශ්ය නම් ඉන්සියුලින්).
දෙවන වර්ගයේ දියවැඩියාව සමඟ ජීවත් වන කීදෙනෙක්ද?
ඒ සියල්ල රඳා පවතින්නේ රෝග විනිශ්චය කිරීමේ කාලෝචිතභාවය සහ නව ආකාරයකින් නැවත සකස් කිරීමේ හැකියාව මත ය. විශාල වශයෙන් ඔවුන් මිය යන්නේ රෝගයෙන් නොව සංකූලතා නිසා ය. 2 වන වර්ගයේ දියවැඩියා රෝගීන්ගේ වයසට යෑමේ සම්භාවිතාව නිරෝගී සම වයසේ මිතුරන්ට වඩා 1.6 ගුණයකින් අඩු බව නිර්දය සංඛ්යාලේඛන පවසයි. කෙසේ වෙතත්, පසුගිය අඩ සියවස තුළ ඔවුන්ගේ මරණ සංඛ්යාව කිහිප වතාවක් අඩු වී තිබීම දිරිගන්වන සුළුය.
දියවැඩියාවෙන් පෙළෙන අයගේ ආයු අපේක්ෂාව තමන් මත රඳා පවතී. ප්රතිකාර පිළිබඳ ලෝක අත්දැකීම්වලින් පෙනී යන්නේ දවසේ ආහාර හා ප්රතිකාර ක්රම අනුගමනය කරන රෝගීන්ගෙන් තුනෙන් එකක් තුළ .ෂධ භාවිතා නොකර තත්වය සම්පූර්ණයෙන්ම ස්ථාවර වී ඇති බවයි. නිෂේධාත්මක හැඟීම් වලට හසු නොවන්න. භීතිකාව දියවැඩියා රෝගියෙකුගේ සතුරා බව අන්තරාසර්ග විද්යා ologists යෝ පවසති. ආතති සහගත තත්වයක් නිසා සාමාන්ය තත්වය වේගයෙන් පිරිහීමට ලක්විය හැකි අතර දරුණු සංකූලතා වර්ධනය වේ.
සංකූලතා යනු දෙවන වර්ගයේ දියවැඩියාව භයානක දෙයකි. නිදසුනක් වශයෙන්, මෙම රෝගයෙන් සිදුවන මරණ වලින් 75% ක් හෘද ව්යාධි විද්යාව සමඟ සම්බන්ධ වී ඇති බවට ගණන් බලා ඇත. රුධිර නාල වල, අතිරික්ත සීනි නිසා එය දුස්ස්රාවී හා thick න බවට පත්වන අතර එහි ප්රති heart ලයක් ලෙස හදවත විශාල ආතතියකින් ක්රියා කරයි. අපේක්ෂා කළ හැකි වෙනත් “විස්මයන්” මොනවාද?
- අධි රුධිර පීඩනයෙන් දියවැඩියාව සංකීර්ණ වීමත් සමඟ ආ ro ාත හා හෘදයාබාධ ඇතිවීමේ අවදානම දෙගුණ වේ.
- නෙෆ්රොෆති යනු වකුගඩු වල දියවැඩියා තුවාලයක් වන අතර එය ශරීරයේ පිරිසිදු කිරීමේ කාර්යයන් සමඟ තවදුරටත් කටයුතු නොකරයි.
- සැකසූ සීනි වල ප්රති the ලයක් ලෙස සෛලවල පරිවෘත්තීය ආබාධයක් ක්රමයෙන් අක්මාව තුළ වර්ධනය වේ: මේද හෙපටෝසිස්, අවසානයේදී හෙපටයිටිස් බවට පත්ව සිරෝසිස් සමඟ අවසන් වේ.
- අන්තයේ මාංශ පේශිවල ක්ෂය වීම, සංවේදීතාව නැතිවීම, හිරිවැටීම, කැක්කුම (විශේෂයෙන් කකුල්).
- තුවාල වූ පාද හෝ දිලීර ආසාදන සහිත දියවැඩියා ගැන්ග්රීන්.
- දියවැඩියා රෙටිනෝපති යනු සම්පූර්ණ අන්ධභාවයට හේතු විය හැකි දෘෂ්ටි විතානයට හානි කිරීමයි.
දෙවන වර්ගයේ දියවැඩියාව සමඟ ආබාධිතභාවය
"මිහිරි රෝගයක්" සමඟ දරුණු සංකූලතා ඇතිවීම ඉක්මනින් හෝ පසුව ආබාධිත තත්වයට මග පාදයි. සංඛ්යාලේඛනවලට අනුව, එවැනි අපේක්ෂාවකින් අඩක් පමණ එවැනි රෝගයකින් පීඩා විඳිති. නිවැරදිව ආහාර ගන්නා සහ වෛද්යවරයාගේ නිර්දේශ ඉතා සූක්ෂම ලෙස පිළිපදින පුද්ගලයින්ට ආබාධිත තත්ත්වය වළක්වා ගත හැකි බව සැලකිල්ලට ගත යුතුය.
ශරීරයේ අත්යවශ්ය පද්ධතිවල ක්රියාකාරී ආබාධ සුළු වශයෙන් ප්රකාශ වන නමුත් දැනටමත් සමස්ත ක්රියාකාරිත්වයට බලපාන විට මෘදු (තෙවන) කාණ්ඩයේ ආබාධිතභාවය රෝගයේ මධ්යස්ථ පා course මාලාව සඳහා නියම කරනු ලැබේ. එවැනි පුද්ගලයින් හානිකර සේවා කොන්දේසි, දැඩි දේශගුණික තත්ත්වයන්, ව්යාපාරික චාරිකා සහ රාත්රී මාරුවීම්, ශාරීරික හා මානසික ආතතිය මෙන්ම අක්රමවත් වැඩ කරන වේලාවන්හි contraindicated.
1 සහ 2 කණ්ඩායම්
දෙවන හා පළමු (වැඩ නොකරන) කණ්ඩායම් නිරන්තරයෙන් රැකවරණය අවශ්ය රෝගීන්ට පවරා ඇති අතර, චලනය හා ස්වයං රැකවරණය පිළිබඳ සීමාවන් සහිතව, මධ්යස්ථ හා දැඩි බරපතලකම (හෘදයේ හෝ වකුගඩු අකර්මන්යතාවයේ දරුණු ස්වරූපයන්, මානසික ආබාධයකින් පෙළෙන ස්නායු ආබාධ, දියවැඩියා පාදය, ගැන්ග්රීන්, දරුණු නොපැහැදිලි පෙනීම හෝ අන්ධභාවය).
තහනම් දියවැඩියා පෝෂණ නිෂ්පාදන සහ මූලික කරුණු
 දියවැඩියාව තුළ නිසි පෝෂණය ඉතා වැදගත් කාර්යභාරයක් ඉටු කරයි. ආහාර තෝරාගැනීමේදී, බොහෝ සංරචක සැලකිල්ලට ගනිමින් තනි ප්රවේශයක් වඩාත් යෝග්ය වේ, නමුත් පොදු නිර්දේශ තිබේ. ආහාර 25% ප්රෝටීන් විය යුතු අතර මේද හා කාබෝහයිඩ්රේට් පිළිවෙලින් 20% සහ 55% නොඉක්මවිය යුතුය. මෙම අවස්ථාවේ දී, ශාක සම්භවයක් ඇති ප්රෝටීන, බහු අසංතෘප්ත මේද අම්ල සහ ඊනියා "දිගු කාබෝහයිඩ්රේට්" - අඩු ග්ලයිසමික් දර්ශකයක් සහිත මනාප ලබා දිය යුතුය.
දියවැඩියාව තුළ නිසි පෝෂණය ඉතා වැදගත් කාර්යභාරයක් ඉටු කරයි. ආහාර තෝරාගැනීමේදී, බොහෝ සංරචක සැලකිල්ලට ගනිමින් තනි ප්රවේශයක් වඩාත් යෝග්ය වේ, නමුත් පොදු නිර්දේශ තිබේ. ආහාර 25% ප්රෝටීන් විය යුතු අතර මේද හා කාබෝහයිඩ්රේට් පිළිවෙලින් 20% සහ 55% නොඉක්මවිය යුතුය. මෙම අවස්ථාවේ දී, ශාක සම්භවයක් ඇති ප්රෝටීන, බහු අසංතෘප්ත මේද අම්ල සහ ඊනියා "දිගු කාබෝහයිඩ්රේට්" - අඩු ග්ලයිසමික් දර්ශකයක් සහිත මනාප ලබා දිය යුතුය.
- හැකිතාක් සීමා කිරීම සහ ඊනියා තහනම් නිෂ්පාදන බැහැර කිරීම වඩා හොඳය: සියලු වර්ගවල රසකැවිලි සහ රසකැවිලි (රසකැවිලි, කේක්, කේක්, ජෑම් සහ මී පැණි, ඉස්ටුවක් යුෂ, පැණි සහ පැණිරස දීප්තිමත් ජලය), වාරික සුදු පිටි, මෆින් මෙන්ම අර්තාපල්, සීනි බීට්, සෙමොලිනා, ඔප දැමූ සහල්, පැස්ටා.
- ප්රධාන වශයෙන් මස් හා මේද (ork රු මස්, තාරා, බැටළු මස්, සියලු වර්ගවල දුම් මස්) සහ කිරි නිෂ්පාදන (මේද ඇඹුල් ක්රීම්, ක්රීම්, අයිස්ක්රීම්, චීස්, බටර්) වල අඩංගු සංතෘප්ත මේද අම්ල පරිභෝජනය අවම කිරීම.
- ෆ ruct ක්ටෝස් බහුල පලතුරු වළක්වා ගැනීමට උත්සාහ කරන්න: කෙසෙල්, මිදි, ස්ට්රෝබෙරි, වියළි පලතුරු වලින් - දිනයන්, මුද්දරප්පලම්, අත්තික්කා.
- පරිවෘත්තීය ආබාධ ඇති විට, ශරීරයට ප්රයෝජනවත් ද්රව්ය නැවත පිරවීම අවශ්ය වේ: විටමින් (සී, ඩී, ඒ, ඊ, බී කාණ්ඩය), හෝඩුවාවක් මූලද්රව්ය (මැග්නීසියම්, ක්රෝමියම්, සින්ක්, මැන්ගනීස්, පොටෑසියම් සහ වෙනත්), ඇමයිනෝ අම්ල, කෝඑන්සයිම් Q10, ආදිය.
නිරාහාරව සිටීම සහ දියවැඩියාව
මෑතක් වන තුරුම පෝෂණවේදීන් විශ්වාස කළේ සාගින්න සහ රුධිරයේ සීනි නොගැලපෙන සංකල්ප බවයි. නමුත් දැන් ඔප්පු වී ඇත්තේ පෝෂණයෙහි තියුණු සීමා කිරීම බර අඩු කර ගැනීමට පමණක් නොව, ආහාර ජීර්ණ පද්ධතිය, අක්මාව පිරිසිදු කර ශරීරයේ පරිවෘත්තීය කැළඹීම් නැවත ආරම්භ කළ හැකි බවයි. මෙය අග්න්යාශය වැඩි දියුණු කිරීමට, ඉන්සියුලින් නිෂ්පාදනය වැඩි කිරීමට සහ සීනි වඩා හොඳින් අවශෝෂණය කර ගැනීමට උපකාරී වේ. ආරම්භක අවධියේදී දෙවන වර්ගයේ දියවැඩියා රෝග සඳහා එවැනි නිර්දේශ විශේෂයෙන් අදාළ වේ. වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ චිකිත්සක නිරාහාරය තුළින් සම්පූර්ණ සුවය ලැබීමේ උදාහරණ තිබේ. මෙම අවස්ථාවේ දී, අතිරේක පිරිසිදු කිරීම (බඩවැල්වල වාරිමාර්ග, එනැම) මෙන්ම මෙම තත්වයෙන් ශරීරය නිසි ලෙස සකස් කිරීම හා පිටවීම කෙරෙහි අවධානය යොමු කළ යුතුය.
 කෙසේ වෙතත්, ඔබට කුසගින්නේ සිටිය නොහැක! නිරාහාරයේ මුළු කාලයම වෛද්යවරයෙකුගේ විමසිල්ලෙන් අවශ්ය වන අතර ඔහු සියලු ක්රියාදාමයන් අධීක්ෂණය කර “ආන්තික” කුසගින්නෙන් පෙළෙන තත්වයන්ට අනුවර්තනය වීමට උපකාරී වේ.
කෙසේ වෙතත්, ඔබට කුසගින්නේ සිටිය නොහැක! නිරාහාරයේ මුළු කාලයම වෛද්යවරයෙකුගේ විමසිල්ලෙන් අවශ්ය වන අතර ඔහු සියලු ක්රියාදාමයන් අධීක්ෂණය කර “ආන්තික” කුසගින්නෙන් පෙළෙන තත්වයන්ට අනුවර්තනය වීමට උපකාරී වේ.
අන්තරාසර්ග ආබාධ නිසා අනවශ්ය බර අඩු කර ගත හැකි නම්, කිසිම අවස්ථාවක ඔබ ඔබේ ආහාර හා ආහාර වේල අත් නොහැරිය යුතුය. මෙම අවස්ථාවේදී, ඔබට අවශ්ය වන්නේ ආහාරවල කැලරි ප්රමාණය වැඩි කිරීමයි. මීට අමතරව, ඔබට ව්යායාම ශාලාවේ සරල ශක්ති ව්යායාම කිරීම ආරම්භ කළ හැකිය. ග්ලයිසමික් දර්ශකය සහ දියවැඩියා ආහාරයේ මූලික කරුණු ගැන ලිපියක් මගින් ලිපියක අපි දියවැඩියාවේ ශාරීරික ක්රියාකාරකම් ගැන තව ටිකක් කතා කළෙමු.
ඔබ දෝෂයක් සොයා ගන්නේ නම්, කරුණාකර පෙළ කැබැල්ලක් තෝරා Ctrl + Enter ඔබන්න.
සාමාන්ය තොරතුරු
“දියවැඩියාව” යන වචනය ග්රීක භාෂාවෙන් “දුවන්න, කාන්දු වීම” ලෙස පරිවර්තනය කර ඇත. ඇත්ත වශයෙන්ම, රෝගයේ නමේ අර්ථය “සීනි පිටතට ගලායාම”, “සීනි නැතිවීම” යන්නයි. දෙවන වර්ගයේ දියවැඩියා රෝගය, හෝ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය, ඉන්සියුලින් ක්රියාකාරිත්වයට පටක ප්රතිරෝධය වැඩි කිරීමේ පසුබිමට එරෙහිව වර්ධනය වන අතර පසුව ලැන්ගර්හාන්ස් දූපත් වල සෛලවල ක්රියාකාරිත්වයේ අඩුවීමක් දක්නට ලැබේ. පළමු වර්ගයේ දියවැඩියාව මෙන් නොව ඉන්සියුලින් iency නතාවය ප්රාථමික වන අතර දෙවන වර්ගයේ රෝග වලදී හෝමෝන iency නතාවය දිගුකාලීන ඉන්සියුලින් ප්රතිරෝධයේ ප්රති result ලයකි. වසංගත දත්ත ජනවාර්ගික ලක්ෂණ, සමාජ-ආර්ථික ජීවන තත්වයන් මත පදනම්ව ඉතා විෂමජාතීය වේ. රුසියාවේ, ඇස්තමේන්තුගත ව්යාප්තිය 7% ක් වන අතර එය සියලු වර්ගවල දියවැඩියාවෙන් 85-90% කි. අවුරුදු 40-45 ට වැඩි පුද්ගලයින් අතර මෙම සිදුවීම් ඉහළ මට්ටමක පවතී.
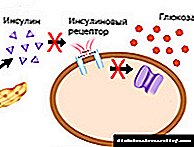
දෙවන වර්ගයේ දියවැඩියාවට හේතු
රෝගයේ වර්ධනය ප්රකෝප වන්නේ පාරම්පරික නැඹුරුතාවයක් සහ ජීවිත කාලය පුරාම ශරීරයට බලපාන සාධක වල එකතුවෙනි. වැඩිහිටි වියට පත්වන විට, අහිතකර බාහිර බලපෑම් මගින් ශරීරයේ සෛල ඉන්සියුලින් වලට දක්වන සංවේදීතාව අඩු කරයි, එහි ප්රති they ලයක් ලෙස ප්රමාණවත් ග්ලූකෝස් ප්රමාණයක් ලැබීම නතර වේ. දෙවන වර්ගයේ දියවැඩියාවට හේතු විය හැක්කේ:
- තරබාරුකම ඇඩිපෝස් පටක සෛල වලට ඉන්සියුලින් භාවිතා කිරීමේ හැකියාව අඩු කරයි. අධික බර යනු රෝගයේ වර්ධනය සඳහා ප්රධාන අවදානම් සාධකයකි, තරබාරුකම 80-90% රෝගීන් තුළ තීරණය වේ.
- හයිපෝඩයිනමියාව. මෝටර් ක්රියාකාරිත්වයේ iency නතාවය බොහෝ අවයවවල කාර්යයට ly ණාත්මක ලෙස බලපාන අතර සෛලවල පරිවෘත්තීය ක්රියාවලීන් මන්දගාමී කිරීමට උපකාරී වේ. හයිපෝඩයිනමික් ජීවන රටාවක් සමඟ මාංශ පේශි ග්ලූකෝස් අඩු පරිභෝජනය කිරීම හා රුධිරයේ සමුච්චය වීම සිදුවේ.
- නුසුදුසු පෝෂණය. දියවැඩියාව ඇති පුද්ගලයින්ගේ තරබාරුකමට ප්රධාන හේතුව අධික ලෙස ආහාර ගැනීමයි - අතිරික්ත කැලරි ප්රමාණය. තවත් negative ණාත්මක සාධකයක් වන්නේ පිරිපහදු කළ සීනි විශාල ප්රමාණයක් භාවිතා කිරීමයි. එය ඉක්මනින් රුධිරයට ඇතුල් වන අතර ඉන්සියුලින් ස්රාවය වන “පැනීම” ඇති කරයි.
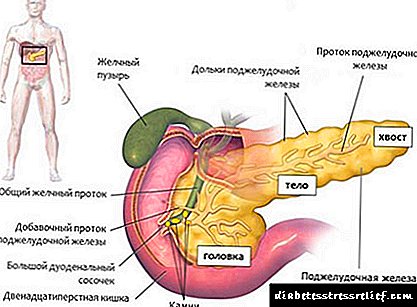
- අන්තරාසර්ග රෝග. අන්තරාසර්ග ව්යාධි මගින් දියවැඩියාව ඇතිවීම අවුලුවන. අග්න්යාශයේ පිළිකා, අග්න්යාශයේ පිළිකා, පිටියුටරි හිඟකම, තයිරොයිඩ් ග්රන්ථියේ හෝ අධිවෘක්ක ග්රන්ථිවල හයිපෝ- හෝ අධි ක්රියාකාරීත්වයට එරෙහිව සිදුවීම් තිබේ.
- බෝවන රෝග. පාරම්පරික බරක් ඇති පුද්ගලයින් තුළ, දියවැඩියාවේ මූලික ප්රකාශනය වෛරස් රෝගයක සංකූලතාවයක් ලෙස සටහන් වේ. වඩාත්ම භයානක වන්නේ ඉන්ෆ්ලුවෙන්සා, හර්පීස් සහ හෙපටයිටිස් ය.
දෙවන වර්ගයේ දියවැඩියාවේ හදවතේ ඉන්සියුලින් (ඉන්සියුලින් ප්රතිරෝධය) සඳහා සෛලවල ප්රතිරෝධය වැඩි වීම නිසා කාබෝහයිඩ්රේට වල පරිවෘත්තීය උල්ලං violation නය වීමකි. ග්ලූකෝස් ලබා ගැනීමට හා භාවිතා කිරීමට පටක වලට ඇති හැකියාව අඩු වන අතර, ප්ලාස්මා සීනි මට්ටම ඉහළ යන හයිපර්ග්ලයිසිමියා තත්ත්වය වර්ධනය වෙමින් පවතී, නිදහස් මේද අම්ල හා ඇමයිනෝ අම්ල වලින් ශක්තිය උත්පාදනය කිරීමේ විකල්ප ක්රම සක්රීය වේ. හයිපර්ග්ලයිසිමියා රෝගයට වන්දි ගෙවීම සඳහා ශරීරය වකුගඩු හරහා අතිරික්ත ග්ලූකෝස් ඉවත් කරයි. මුත්රා වල එහි ප්රමාණය වැඩි වේ, ග්ලූකෝසුරියා වර්ධනය වේ. ජෛව තරලවල සීනි අධික සාන්ද්රණයකින් ඔස්මොටික් පීඩනය වැඩි වන අතර එය පොලියුරියා අවුස්සයි - තරල හා ලවණ නැතිවීමත් සමඟ නිතර නිතර මුත්රා කිරීම විජලනය හා ජල-විද්යුත් විච්ඡේදක අසමතුලිතතාවයට හේතු වේ. දියවැඩියා රෝගයේ බොහෝ රෝග ලක්ෂණ මෙම යාන්ත්රණයන් මගින් පැහැදිලි කෙරේ - අධික පිපාසය, වියළි සම, දුර්වලතාවය, අරිතිමියා.
හයිපර්ග්ලයිසිමියාව පෙප්ටයිඩ හා ලිපිඩ පරිවෘත්තීය ක්රියාවලීන් වෙනස් කරයි. සීනි අපද්රව්ය ප්රෝටීන හා මේදවල අණු වලට සම්බන්ධ වී ඇති අතර ඒවායේ ක්රියාකාරිත්වය කඩාකප්පල් කරයි, අග්න්යාශයේ ග්ලූකොජන් අධි නිපදවීම සිදු වේ, ශක්ති ප්රභවයක් ලෙස මේද බිඳවැටීම සක්රීය වේ, වකුගඩු මගින් ග්ලූකෝස් නැවත අවශෝෂණය වීම වැඩි කරයි, සම්ප්රේෂකය ස්නායු පද්ධතියේ දුර්වල වේ. මේ අනුව, දියවැඩියාවේ ව්යාධිජනක යාන්ත්රණයන් සනාල ව්යාධි (ඇන්ජියෝපති), ස්නායු පද්ධතිය (ස්නායු රෝග), ආහාර ජීර්ණ පද්ධතිය සහ අන්තරාසර්ග ස්රාවය ග්රන්ථි ඇති කරයි. පසුකාලීන ව්යාධිජනක යාන්ත්රණය වන්නේ ඉන්සියුලින් .නතාවයයි. ක්ෂය වීම සහ ස්වාභාවික ක්රමලේඛිත β- සෛල මිය යාම හේතුවෙන් එය වසර ගණනාවක් පුරා ක්රමයෙන් සෑදී ඇත. කාලයත් සමඟ මධ්යස්ථ ඉන්සියුලින් iency නතාවය උච්චාරණය මගින් ප්රතිස්ථාපනය වේ. ද්විතියික ඉන්සියුලින් යැපීම වර්ධනය වේ, රෝගීන්ට ඉන්සියුලින් ප්රතිකාරය නියම කරනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
රෝගය සෙමින් වර්ධනය වේ, ආරම්භක අවධියේදී ප්රකාශනයන් යන්තම් කැපී පෙනේ, මෙය රෝග විනිශ්චය බෙහෙවින් සංකීර්ණ කරයි. පළමු රෝග ලක්ෂණය වන්නේ පිපාසය වැඩි වීමයි. රෝගීන්ට මුඛය වියළි බවක් දැනේ, දිනකට ලීටර් 3-5 දක්වා පානය කරන්න. ඒ අනුව, මුත්රා ප්රමාණය සහ මුත්රාශය හිස් කිරීමට ඇති ආශාව වැඩි වේ. විශේෂයෙන් රාත්රියේදී ළමයින්ට එන්යුරේසිස් ඇතිවිය හැක. නිරන්තරයෙන් මුත්රා කිරීම සහ බැහැර කරන මුත්රා වල අධික සීනි ප්රමාණයක් තිබීම නිසා ඉන්ජුවිනල් කලාපයේ සම කෝපයට පත් වේ, කැසීම ඇති වේ, රතු පැහැය දිස්වේ. ක්රමයෙන්, කැසීම උදරය, කකුල්, වැලමිට සහ දණහිස් වල නැමීම් ආවරණය කරයි. පටක වලට ග්ලූකෝස් ප්රමාණවත් නොවීම ආහාර රුචිය වැඩි කිරීමට දායක වේ, රෝගීන් කුසගින්නෙන් පෙළෙන්නේ ආහාර ගැනීමෙන් පැය 1-2 කට පසුවය. කැලරි ප්රමාණය වැඩි වුවද, ග්ලූකෝස් අවශෝෂණය කර නොගන්නා නමුත් බැහැර කරන මුත්රා සමඟ බර අඩු වන හෙයින් බර එක හා සමාන වේ.
තෙහෙට්ටුව, වෙහෙසට පත්වීම, දිවා කාලයේ නිදිබර ගතිය සහ දුර්වලතාවය යන අමතර රෝග ලක්ෂණ වේ. සම වියළී, සිහින් වී, කුෂ් to වලට ගොදුරු වේ, දිලීර ආසාදන ඇති වේ. තැලීම් පහසුවෙන් ශරීරය මත දිස් වේ. තුවාල හා සීරීම් දිගු කලක් සුව වන අතර බොහෝ විට ආසාදනය වේ. ගැහැණු ළමයින් හා කාන්තාවන් තුළ, ලිංගික කැන්ඩිඩියාසිස් වර්ධනය වන අතර, පිරිමි ළමුන් හා පිරිමින් තුළ මුත්රා ආසාදන ඇතිවේ. බොහෝ රෝගීන් ඇඟිලිවල හිරි වැටීමක්, පාදවල හිරිවැටීමක් වාර්තා කරයි. ආහාර ගැනීමෙන් පසු ඔබට ඔක්කාරය හා වමනය වැනි හැඟීමක් ඇති විය හැකිය. රුධිර පීඩනය ඉහළ නංවයි, හිසරදය සහ කරකැවිල්ල සාමාන්ය දෙයක් නොවේ.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම
ප්රායෝගික අන්තරාසර්ග විද්යාවේදී, චිකිත්සාව සඳහා ක්රමානුකූල ප්රවේශයක් පොදු වේ. රෝගයේ මුල් අවධියේදී, රෝගීන්ගේ ජීවන රටාව වෙනස් කිරීම සහ දියවැඩියාව සහ සීනි පාලන ක්රම පිළිබඳව විශේෂ ist යා කතා කරන උපදේශන සඳහා ප්රධාන අවධානය යොමු කෙරේ. නිරන්තර හයිපර්ග්ලයිසිමියාව සමඟ, drug ෂධ නිවැරදි කිරීම භාවිතා කිරීමේ ප්රශ්නය විසඳනු ලැබේ. චිකිත්සක පියවරයන් රාශියක් ඇතුළත් වේ:
- ආහාර වේලක්. පෝෂණයේ මූලික මූලධර්මය වන්නේ මේදය හා කාබෝහයිඩ්රේට් අධික ආහාර ප්රමාණය අඩු කිරීමයි. විශේෂයෙන් “භයානක” වන්නේ පිරිපහදු කළ සීනි නිෂ්පාදන - රසකැවිලි, රසකැවිලි, චොකලට්, පැණිරස කාබනීකෘත බීම.රෝගීන්ගේ ආහාර වේල එළවළු, කිරි නිෂ්පාදන, මස්, බිත්තර, මධ්යස්ථ ධාන්ය වර්ග වලින් සමන්විත වේ. භාගික ආහාර වේලක්, කුඩා ප්රමාණයේ සේවා, මත්පැන් ප්රතික්ෂේප කිරීම සහ කුළුබඩු අවශ්ය වේ.
- නිතිපතා ශාරීරික ක්රියාකාරකම්. දරුණු දියවැඩියා සංකූලතා නොමැති රෝගීන්ට ඔක්සිකරණ ක්රියාවලීන් (වායුගෝලීය ව්යායාම) වැඩි දියුණු කරන ක්රීඩා ක්රියාකාරකම් පෙන්වනු ලැබේ. ඒවායේ සංඛ්යාතය, කාලසීමාව සහ තීව්රතාවය තනි තනිව තීරණය වේ. බොහෝ රෝගීන්ට ඇවිදීමට, පිහිනීමට සහ ඇවිදීමට අවසර ඇත. එක් පාඩමක් සඳහා සාමාන්ය කාලය මිනිත්තු 30-60 ක් වන අතර, සංඛ්යාතය සතියකට 3-6 වතාවක් වේ.
- The ෂධ චිකිත්සාව. කණ්ඩායම් කිහිපයක පාවිච්චි කරන ලද drugs ෂධ. සෛලවල ඉන්සියුලින් ප්රතිරෝධය අඩු කරන drugs ෂධ, බිග්වානයිඩ හා තියාසොලයිඩිනියෝන් භාවිතය, ආහාර ජීර්ණ පද්ධතියේ ග්ලූකෝස් අවශෝෂණය කිරීම සහ අක්මාව තුළ එහි නිෂ්පාදනය පුළුල් ලෙස ව්යාප්ත වී ඇත. ප්රමාණවත් නොවීමත් සමඟ ඉන්සියුලින් වල ක්රියාකාරිත්වය වැඩි දියුණු කරන drugs ෂධ නියම කරනු ලැබේ: ඩීපීපී -4 නිෂේධක, සල්ෆොනිලියුරියස්, මෙග්ලිටිනයිඩ්.
පුරෝකථනය සහ වැළැක්වීම
කාලෝචිත රෝග විනිශ්චය සහ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා රෝගීන්ගේ වගකිවයුතු ආකල්පය මගින් තිරසාර වන්දි ගෙවීමක් ලබා ගත හැකි අතර, නොර්මොග්ලිසිමියා දීර් time කාලයක් තිස්සේ පවතින අතර රෝගීන්ගේ ජීවන තත්ත්වය ඉහළ මට්ටමක පවතී. රෝගය වැළැක්වීම සඳහා ඉහළ තන්තු අන්තර්ගතයක්, පැණිරස හා මේද ආහාර සීමා කිරීම, භාගික ආහාර වේලක් සහිත සමබර ආහාර වේලක් අනුගමනය කිරීම අවශ්ය වේ. ශාරීරික අක්රියතාවයෙන් වැළකී සිටීම, දිනපතා ඇවිදීමේ ස්වරූපයෙන් ශරීරයට ශාරීරික ක්රියාකාරකම් සැපයීම, සතියකට 2-3 වතාවක් ක්රීඩා කිරීම වැදගත් වේ. අවදානම් සහිත පුද්ගලයින් සඳහා ග්ලූකෝස් නිරන්තරයෙන් අධීක්ෂණය කිරීම අවශ්ය වේ (අධික බර, පරිණත හා මහලු වයස, relatives ාතීන් අතර දියවැඩියා රෝගීන්).
මෙය කියවීමට ඔබ උනන්දු වනු ඇත:
සෞඛ්යය පවත්වා ගන්නේ කෙසේද: ශ්රේෂ් doctor වෛද්ය නිකොලායි අමොසොව්ගේ උපදෙස්
පිරිමින්ගේ දියවැඩියාව, ඔබ ඒ ගැන දැනගත යුතු දේ
දියවැඩියාව සඳහා මත්පැන් සහ සිසිල් බීම
රුධිරයේ සීනි පවත්වා ගැනීම සඳහා හොඳම දියවැඩියා පලතුරු
රෝයිබොස් තේ වල ඇදහිය නොහැකි සෞඛ්ය ප්රතිලාභ
කොටස්වල කැටස්ට්රොෆික් වැඩිවීම
සීනි පරිභෝජනය සහ ලෝක සෞඛ්ය සංවිධානය
සිදුවීමේ හේතු විද්යාව
 ඔබ දන්නා පරිදි, දියවැඩියාව වර්ග දෙකක් තිබේ - T1DM සහ T2DM, වෛද්ය ප්රතිකාර වල බහුලව දක්නට ලැබේ. ව්යාධි විද්යාවේ විශේෂිත ප්රභේද ඇත, නමුත් ඒවා මිනිසුන් තුළ රෝග විනිශ්චය කරනු ලබන්නේ බොහෝ විට අඩු වශයෙනි.
ඔබ දන්නා පරිදි, දියවැඩියාව වර්ග දෙකක් තිබේ - T1DM සහ T2DM, වෛද්ය ප්රතිකාර වල බහුලව දක්නට ලැබේ. ව්යාධි විද්යාවේ විශේෂිත ප්රභේද ඇත, නමුත් ඒවා මිනිසුන් තුළ රෝග විනිශ්චය කරනු ලබන්නේ බොහෝ විට අඩු වශයෙනි.
පළමු වර්ගයේ රෝග වේගයෙන් වර්ධනය වීමට නැඹුරු නම්, දෙවන වර්ගය පුද්ගලයෙකු තුළ ක්රමයෙන් වර්ධනය වන අතර, එහි ප්රති result ලයක් ලෙස පුද්ගලයෙකු දීර් body කාලයක් තිස්සේ ඔහුගේ ශරීරයේ negative ණාත්මක පරිවර්තනයන් නොපෙනේ.
මෙම තොරතුරුවලින් නිගමනය කළ යුත්තේ වසර 40 කට පසු, සංවර්ධනයේ මුල් අවධියේදී දෙවන වර්ගයේ රෝග හඳුනා ගැනීමට හැකිවීම සඳහා ශරීරයේ ග්ලූකෝස් සාන්ද්රණය හොඳින් නිරීක්ෂණය කිරීම අවශ්ය බවය.
මේ මොහොතේ, නිදන්ගත රෝගයක් වර්ධනය වීමට හේතු වන නිශ්චිත හේතු නොදන්නා කරුණකි. කෙසේ වෙතත්, ව්යාධි විද්යාවේ ආරම්භය සමඟ ඇති විය හැකි සාධක ඉස්මතු කර දක්වයි:
- රෝගයට ජානමය නැඹුරුතාවයක්. ව්යාධි විද්යාව "උරුමය අනුව" සම්ප්රේෂණය කිරීමේ සම්භාවිතාව 10% (එක් දෙමාපියෙකු අසනීප නම්) සිට 50% දක්වා පරාසයක පවතී (දියවැඩියාව දෙමව්පියන්ගේ නිර්නාමිකතාවයේ පවතී නම්).
- අතිරික්ත බර. රෝගියාට අතිරික්ත ඇඩිපෝස් පටක තිබේ නම්, මෙම තත්වයේ පසුබිමට එරෙහිව, ඔහුට ඉන්සියුලින් සඳහා මෘදු පටක වල සංවේදීතාවයේ අඩුවීමක් ඇති අතර එය රෝගයේ වර්ධනයට දායක වේ.
- නුසුදුසු පෝෂණය. කාබෝහයිඩ්රේට් සැලකිය යුතු ලෙස අවශෝෂණය කර ගැනීමෙන් ව්යාධි විද්යාව වර්ධනය වීමේ අවදානම වැඩි කරයි.
- ආතතිය හා ස්නායු ආතතිය.
- සමහර ations ෂධ ඒවායේ විෂ සහිත බලපෑම් හේතුවෙන් ශරීරයේ ව්යාධි අක්රමිකතාවන්ට හේතු විය හැකි අතර එය සීනි රෝගයක් ඇතිවීමේ අවදානම වැඩි කරයි.
නිදන්ගත රෝගයක් ඇතිවීමට හේතු විය හැකි සාධක අතර, උදාසීන ජීවන රටාවක් ඇතුළත් වේ. මෙම කරුණ අතිරික්ත බරට පමණක් නොව ශරීරයේ ග්ලූකෝස් සාන්ද්රණයට අහිතකර ලෙස බලපායි.
බහු අවයවික ඩිම්බකෝෂය හඳුනාගත් සාධාරණ ලිංගිකත්වයේ නියෝජිතයින් අවදානමට ලක්ව ඇත. කිලෝග්රෑම් 4 ට වඩා බර දරුවෙකු බිහි කළ කාන්තාවන් ද වේ.
දෙවන වර්ගයේ දියවැඩියාව: රෝග ලක්ෂණ සහ අදියර
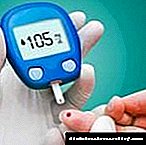 දෙවන වර්ගයේ දියවැඩියාව ශරීරයේ ග්ලූකෝස් සාන්ද්රණයකින් සංලක්ෂිත වන අතර එමඟින් ඔස්මොටික් ඩයියුරිසිස් ඇතිවීම අවුස්සයි. වෙනත් වචන වලින් කිවහොත්, වකුගඩු හරහා ශරීරයෙන් තරල හා ලවණ විශාල ප්රමාණයක් ඉවත් කෙරේ.
දෙවන වර්ගයේ දියවැඩියාව ශරීරයේ ග්ලූකෝස් සාන්ද්රණයකින් සංලක්ෂිත වන අතර එමඟින් ඔස්මොටික් ඩයියුරිසිස් ඇතිවීම අවුස්සයි. වෙනත් වචන වලින් කිවහොත්, වකුගඩු හරහා ශරීරයෙන් තරල හා ලවණ විශාල ප්රමාණයක් ඉවත් කෙරේ.
එහි ප්රති As ලයක් ලෙස මිනිස් සිරුර වේගයෙන් තෙතමනය නැති වී යයි, ශරීරයේ විජලනය නිරීක්ෂණය වේ, එහි ඇති ඛනිජ ද්රව්යවල iency නතාවයක් අනාවරණය වේ - මෙය පොටෑසියම්, සෝඩියම්, මැග්නීසියම්, යකඩ, පොස්පේට් ය. මෙම ව්යාධිජනක ක්රියාවලියේ පසුබිමට එරෙහිව, පටක වලට ඒවායේ ක්රියාකාරිත්වයේ කොටසක් අහිමි වන අතර සීනි සම්පූර්ණයෙන් සැකසිය නොහැක.
T2DM සෙමින් වර්ධනය වේ. අති බහුතරයක් අවස්ථාවන්හිදී, ව්යාධි විද්යාව පිළිබඳ ගුප්ත පා course මාලාවක් ඇත, එය අක්ෂි වෛද්යවරයෙකු හමුවීමට හෝ වෛද්ය ආයතනයක වැළැක්වීමේ පරීක්ෂණයකට භාජනය වන විට අහම්බෙන් අනාවරණය වේ.
රෝගයේ සායනික පින්තූරය පහත පරිදි වේ:
- රෝගියා නිරන්තරයෙන් පිපාසයෙන් සිටින විට තරල ප්රමාණය වැඩි කිරීම (පුද්ගලයෙකුට දිනකට ලීටර් 10 ක් දක්වා පානය කළ හැකිය).
- වියළි මුඛය.
- දිනකට 20 වතාවක් මුත්රා කිරීම.
- ආහාර රුචිය වැඩිවීම, වියළි සම.
- නිතර බෝවන රෝග.
- නින්දේ ආබාධය, වැඩ කිරීමේ හැකියාව අඩු වීම.
- නිදන්ගත තෙහෙට්ටුව.
- දෘශ්යාබාධිත වීම.
 වයස අවුරුදු 40 ට පසු කාන්තාවන් තුළ මෙම රෝගය බොහෝ විට චර්ම රෝග විශේෂ or වෛද්යවරයකු හෝ නාරිවේද විශේෂ ologist යෙකු විසින් හඳුනාගනු ලැබේ.
වයස අවුරුදු 40 ට පසු කාන්තාවන් තුළ මෙම රෝගය බොහෝ විට චර්ම රෝග විශේෂ or වෛද්යවරයකු හෝ නාරිවේද විශේෂ ologist යෙකු විසින් හඳුනාගනු ලැබේ.
ඉහත සඳහන් කළ පරිදි, දෙවන වර්ගයේ දියවැඩියාව සෙමෙන් වර්ධනය වන අතර, බොහෝ විට එය සිදුවීම හා හඳුනා ගැනීම අතර වසර 2 ක කාල සීමාවක් පවතී. මේ සම්බන්ධයෙන්, එය හඳුනාගත් විට, රෝගීන්ට දැනටමත් සංකූලතා ඇත.
ගොඩනැගීමේ ක්රියාවලිය මත පදනම්ව, දෙවන වර්ගයේ රෝග නිශ්චිත අදියරවලට බෙදිය හැකිය:
- පූර්ව රෝගී තත්වය. රෝගියාගේ පිරිහීමේ සලකුණු නිරීක්ෂණය නොකෙරේ, රසායනාගාර පරීක්ෂණ සාමාන්ය සීමාවන් තුළ පවතී.
- ව්යාධි විද්යාවේ ගුප්ත ස්වරූපය. දරුණු රෝග ලක්ෂණ නොපවතී, රසායනාගාර පරීක්ෂණ මගින් ද අසාමාන්යතා අනාවරණය නොවනු ඇත. කෙසේ වෙතත්, ග්ලූකෝස් ඉවසීම තීරණය කරන පරීක්ෂණ මගින් ශරීරයේ වෙනස්කම් අනාවරණය වේ.
- රෝගයේ පැහැදිලි ස්වරූපය. මෙම අවස්ථාවේ දී, සායනික පින්තූරය බොහෝ රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ. දෙවන වර්ගයේ දියවැඩියාව රසායනාගාර පරීක්ෂණ මගින් හඳුනාගත හැකිය.
අදියර වලට අමතරව, වෛද්ය භාවිතයේ දී, රෝගයේ දෙවන වර්ගය යම් ප්රමාණයකට බෙදා ඇති අතර, එය පුද්ගලයෙකුගේ තත්වයෙහි බරපතලකම තීරණය කරයි. ඒවායින් තුනක් පමණි. එය මෘදු, මධ්යස්ථ හා දැඩි ය.
මෘදු මට්ටමකින්, රෝගියාගේ ශරීරයේ සීනි සාන්ද්රණය ඒකක 10 කට වඩා වැඩි නොවේ; මුත්රා වලදී එය නිරීක්ෂණය නොකෙරේ. රෝගියා දුර්වල සෞඛ්යය ගැන පැමිණිලි නොකරයි, ශරීරයේ පැහැදිලි අපගමනයන් නොමැත.
සාමාන්ය උපාධියක් සමඟ ශරීරයේ සීනි ඒකක 10 ක දර්ශකයක් ඉක්මවා යන අතර පරීක්ෂණ මගින් එහි මුත්රා වල පවතින බව පෙන්නුම් කරයි. රෝගියා නිරන්තර උදාසීනත්වය සහ දුර්වලතාවය, වැසිකිළියට නිතර ගමන් කිරීම, මුඛය වියළි වීම ගැන පැමිණිලි කරයි. සමේ තුවාල ඇතිවීමේ ප්රවණතාවයක් මෙන්ම.
දරුණු අවස්ථාවල දී මිනිස් සිරුරේ සියලුම පරිවෘත්තීය ක්රියාවලීන්ගේ negative ණාත්මක පරිවර්තනයක් සිදු වේ. ශරීරයේ සීනි සහ මුත්රා පරිමාණයෙන් බැහැර වේ, රෝග ලක්ෂණ උච්චාරණය වේ, සනාල හා ස්නායු ස්වභාවයේ සංකූලතා ඇති බවට සලකුණු ඇත.
දියවැඩියා කෝමා තත්වයට පත්වීමේ සම්භාවිතාව කිහිප වතාවක් වැඩිවේ.
රෝග විනිශ්චය මිනුම්
 බොහෝ අය වෛද්ය ආධාර ලබා ගන්නේ දියවැඩියාවේ රෝග ලක්ෂණ හා රෝග ලක්ෂණ සමඟ නොව එහි negative ණාත්මක ප්රතිවිපාක සමඟ ය. ව්යාධි විද්යාව දිගු කලක් තිස්සේ එහි සිදුවීම පෙන්නුම් නොකරන බැවින්.
බොහෝ අය වෛද්ය ආධාර ලබා ගන්නේ දියවැඩියාවේ රෝග ලක්ෂණ හා රෝග ලක්ෂණ සමඟ නොව එහි negative ණාත්මක ප්රතිවිපාක සමඟ ය. ව්යාධි විද්යාව දිගු කලක් තිස්සේ එහි සිදුවීම පෙන්නුම් නොකරන බැවින්.
දෙවන වර්ගයේ දියවැඩියාව සැක කෙරේ නම්, රෝගය තහවුරු කිරීමට හෝ ප්රතික්ෂේප කිරීමට, එහි අවධිය හා බරපතලකම තීරණය කිරීමට රෝග විනිශ්චය කිරීමේ පියවර වෛද්යවරයා විසින් නියම කරනු ලැබේ.
ව්යාධි විද්යාව හඳුනා ගැනීමේ ගැටළුව වන්නේ එය දරුණු රෝග ලක්ෂණ වලින් සංලක්ෂිත නොවීමයි. ඒ සමගම, රෝගයේ සං signs ා සම්පූර්ණයෙන්ම අක්රමවත් ලෙස සිදුවිය හැකිය. දියවැඩියාව තීරණය කිරීමේදී රසායනාගාර අධ්යයනයන් ඉතා වැදගත් වන්නේ එබැවිනි.
ව්යාධි විද්යාව හඳුනා ගැනීම සඳහා වෛද්යවරයා පහත සඳහන් අධ්යයනයන් නියම කරයි:
- ඇඟිලි රුධිර සාම්පල (සීනි පරීක්ෂණය). මෙම විශ්ලේෂණය මඟින් හිස් බඩක් මත රෝගියාගේ ශරීරයේ ග්ලූකෝස් සාන්ද්රණය හඳුනා ගැනීමට ඉඩ සලසයි. ඒකක 5.5 ක් දක්වා වූ දර්ශකයක් සම්මතයයි. ඉවසීම උල්ලං is නය කිරීමක් තිබේ නම්, එය තරමක් වැඩි හෝ අඩු විය හැකිය. ප්රති results ල ඒකක 6.1 ට වඩා වැඩි නම් ග්ලූකෝස් ඉවසීමේ අධ්යයනයක් නියම කෙරේ.
- ග්ලූකෝස් ඉවසීමේ අධ්යයනය. රෝගියාගේ ශරීරයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධයේ මට්ටම සොයා ගැනීමට මෙම පරීක්ෂණය අවශ්ය වේ. හෝමෝන හා සීනි ප්රමාණය තීරණය කරනුයේ හිස් බඩක් මත මෙන්ම ග්ලූකෝස් පරිභෝජනය කිරීමෙන් පසුව ද්රවයේ දිය වී ඇති බැවිනි (දියර මිලි ලීටර් 250 කට වියළි ග්ලූකෝස් 75 ක්).
- ග්ලයිකේටඩ් හිමොග්ලොබින් සඳහා විශ්ලේෂණය. මෙම අධ්යයනය තුළින් ඔබට රෝගයේ තරම තීරණය කළ හැකිය. ඉහළ අනුපාත වලින් පෙන්නුම් කරන්නේ රෝගියාට යකඩ හෝ දෙවන වර්ගයේ දියවැඩියාව නොමැති බවයි. දර්ශකය 7% ට වඩා වැඩි නම්, දියවැඩියාව හඳුනා ගැනේ.
කීටෝන් සිරුරු සහ එහි ග්ලූකෝස් තිබීම සඳහා මුත්රා පරීක්ෂණයකින් සමත් වීම අනිවාර්ය වේ. නිරෝගී පුද්ගලයෙකුට මුත්රා වල සීනි නොතිබිය යුතුය.
අතිරේක රෝග විනිශ්චය පියවර අතරට රෝගියාගේ සම සහ පහළ අවයව පරීක්ෂා කිරීම, අක්ෂි වෛද්යවරයකු හමුවීම, ඊ.සී.ජී.
රෝග සංකූලතා
 දෙවන වර්ගයේ දියවැඩියා රෝගය සියළුම සායනික පින්තූරවලින් 98% ක්ම රෝගීන් තුළ ඇතිවිය හැකි සංකූලතාවන්ට වෙනස්ව රෝගියාගේ ජීවිතයට සෘජු තර්ජනයක් නොවේ.
දෙවන වර්ගයේ දියවැඩියා රෝගය සියළුම සායනික පින්තූරවලින් 98% ක්ම රෝගීන් තුළ ඇතිවිය හැකි සංකූලතාවන්ට වෙනස්ව රෝගියාගේ ජීවිතයට සෘජු තර්ජනයක් නොවේ.
සෙමින් වර්ධනය වන රෝග, ක්රමයෙන් ශරීරයේ සියලුම අභ්යන්තර අවයව හා පද්ධතිවල ක්රියාකාරිත්වයට අහිතකර ලෙස බලපාන අතර එමඟින් කාලයත් සමඟ බරපතල විවිධ සංකූලතා ඇති වේ.
දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගීන් තුළ, හෘද වාහිනී පද්ධතියේ ව්යාධි ඇතිවීමේ සම්භාවිතාව කිහිප ගුණයකින් වැඩි වේ. මෙම අවස්ථාවේ දී, ශරීරයේ රුධිරයේ පූර්ණ සංසරණය උල්ලං violation නය වීමක් අනාවරණය වේ, අධි රුධිර පීඩනය ප්රකාශ වේ, පහළ අන්තවල සංවේදීතාව නැති වේ.
දෙවන වර්ගයේ දියවැඩියාව තුළ, පහත දැක්වෙන negative ණාත්මක සංකූලතා වර්ධනය විය හැකිය:
- කුඩා රුධිර නාල වල සනාල බිත්ති වලට බලපාන දියවැඩියා මයික්රොඇන්ජියෝපති. සාර්ව ඇන්ජියෝපති විශාල රුධිර නාල වලට හානි කරයි.
- බහු අවයවිකතාව යනු මධ්යම ස්නායු පද්ධතියේ ක්රියාකාරිත්වය උල්ලං violation නය කිරීමකි.
- ආතරෝපති, දැඩි සන්ධි වේදනාවට තුඩු දෙයි. කාලයාගේ ඇවෑමෙන් මාංශ පේශි පද්ධතියේ උල්ලං lations නයන් පවතී.
- දෘශ්ය කැළඹීම්: ඇසේ සුද, ග්ලුකෝමා වර්ධනය වේ.
- වකුගඩු අසමත්වීම.
- මනෝභාවයේ වෙනස්වීම්, චිත්තවේගීය ස්වභාවය.
සංකූලතා ඇති වුවහොත්, ක්ෂණික drug ෂධ චිකිත්සාව නිර්දේශ කරනු ලැබේ, එය අන්තරාසර්ග විද්යා ologist යෙකු සහ අවශ්ය විශේෂ special වෛද්යවරයෙකු (අක්ෂි වෛද්ය, හෘද රෝග විශේෂ and වෛද්යවරයා) විසින් නියම කරනු ලැබේ.
දියවැඩියාව වැළැක්වීම
රෝගය ඇතිවීමට බොහෝ කලකට පෙර වෛද්යවරුන්ට පුරෝකථනය කළ හැකිය. “අනතුරු ඇඟවීමේ කාල පරිච්ඡේදය” හේතුවෙන්, ප්රාථමික වැළැක්වීමේ පියවරයන් ගැනීම සඳහා යම් කාල සීමාවක් දිස්වේ.
දෙවන වර්ගයේ ව්යාධිවේදය දැනටමත් හඳුනාගෙන තිබේ නම්, රෝගයේ සංකූලතා වසර 10 ක් හෝ ඊට පසුව අපේක්ෂා කළ හැකිය. මේ සම්බන්ධයෙන් ද්විතියික වැළැක්වීම නිර්දේශ කෙරේ.
වැළැක්වීමේ පියවර සඳහා කැප කර ඇති අධ්යයන ගණනාවක් මත පදනම්ව, සමහර නිගමනවලට එළඹ ඇත:
- ඔබ ක්රියාශීලී ජීවන රටාවක් ගත කරන්නේ නම්, ක්රීඩා කිරීම සහ බොහෝ දේ ගෙනයාම, මෙම ක්රියාමාර්ග මඟින් රෝගයේ වර්ධනය ප්රමාද විය හැකිය.
- ඔබ දියවැඩියාව හා නිසි පෝෂණය සඳහා ප්රශස්ත ශාරීරික ක්රියාකාරකම් ඒකාබද්ධ කරන්නේ නම්, ඔබට ව්යාධි විද්යාව පමණක් නොව එහි සංකූලතා ද ප්රමාද කළ හැකිය.
- සංකූලතා ඇතිවීමේ සම්භාවිතාව අඩු කිරීම සඳහා ශරීරයේ ග්ලූකෝස් සාන්ද්රණය නිරන්තරයෙන් අධීක්ෂණය කිරීම මෙන්ම රුධිර පීඩනයද අවශ්ය වේ.
මේ මොහොතේ “මිහිරි රෝග” මරණයට හේතු අතර තුන්වන ස්ථානයට පත්වන බව මතක තබා ගත යුතුය. එමනිසා, රෝගයේ ඕනෑම සලකුනක් සඳහා, තත්වය තනිවම යථා තත්ත්වයට පත්වනු ඇතැයි අපේක්ෂා කරමින් ඒවා නොසලකා නොහැරීම රෙකමදාරු කරනු ලැබේ.
ඊට අමතරව, "ආච්චිගේ ක්රම" හෝ විකල්ප medicine ෂධ භාවිතා කරමින් ගැටලුව ඔබ විසින්ම විසඳා ගැනීමට උත්සාහ කිරීම අවශ්ය නොවේ. එවැනි සමාව දිය නොහැකි වැරැද්දක් ඔබේ ජීවිතයට අහිමි විය හැකිය. මෙම ලිපියේ වීඩියෝව දෙවන වර්ගයේ දියවැඩියාව සමඟ ජීවිතය පිළිබඳ මාතෘකාව ආමන්ත්රණය කරයි.