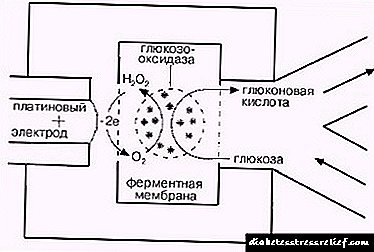
වයස අවුරුදු 15 දී ළමුන් තුළ දියවැඩියාව පිළිබඳ සං s ා
යෞවනයන් තුළ දියවැඩියාව කිසිසේත්ම සුලබ දෙයක් නොවේ. කාලෝචිත පියවර නොගන්නේ නම්, රෝගය වර්ධනය වී සංකූලතා ඇති විය හැක. බොහෝ විට දියවැඩියාව දුර්වල ශාරීරික හා මානසික වර්ධනයට හේතුවක් බවට පත්වේ.

සංවර්ධන යාන්ත්රණය සහ ව්යාධි විද්යාවේ හේතුව මත පදනම්ව, යෞවනයෙකුට පළමු වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාව ඇති බව හඳුනාගත හැකිය.
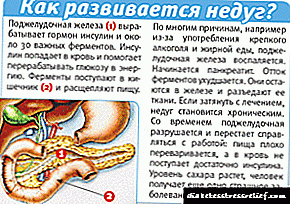
වර්ධන හෝමෝනය සහ ලිංගික හෝමෝන නව යොවුන් වියේ ශරීරය තුළ දැඩි ලෙස නිපදවනු ලැබේ. එපමණක් නොව, ඇතැම් තත්වයන් තුළ ඉන්සියුලින් ස්රාවය කිරීමේ ක්රියාවලිය කඩාකප්පල් වේ. මාංශ පේශි සහ මේද සෛල මෙම හෝමෝනයට අඩු සංවේදීතාවයක් ඇති කරයි. ඉන්සියුලින් ප්රතිරෝධය රුධිර ග්ලූකෝස් මට්ටම නිතර ඉහළ යාමට හේතු වේ. මෙය පළමු වර්ගයේ දියවැඩියාව වර්ධනය කිරීමට දායක වේ.
ස්වයං ප්රතිශක්තිකරණ ප්රතික්රියා වල ප්රති pan ලයක් ලෙස අග්න්යාශ සෛල විනාශ වේ. මෙය ඉන්සියුලින් නිෂ්පාදනයට ly ණාත්මක ලෙස බලපායි. සාමාන්යයෙන් මෙම තත්වය පාරම්පරික නැඹුරුතාවයක් ඇති දරුවන් තුළ දක්නට ලැබේ. ප්රකෝපකාරී සාධකය වන්නේ බොහෝ විට ආතතිය, වෛරසය, දුම් පානය, විෂ හෝ මත්ද්රව්ය විෂ වීමයි.
දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වන්නේ නව යොවුන් වියේ පසුවන තරබාරු අය මෙන්ම, උදාසීන ජීවන රටාවක් මෙහෙයවන අය, ආහාර වේලක් අනුගමනය නොකිරීම සහ නරක පුරුදු පවත්වා ගැනීම ය. දුම් පානය, මත්පැන් පානය කිරීම සහ පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධවලට තුඩු දෙයි. ඉන්සියුලින් විශාල වශයෙන් නිපදවනු ලැබේ. ශරීරයේ සෛල වලට ආහාර සමඟ බඩවැල් වලට ඇතුළු වන ග්ලූකෝස් අවශෝෂණය කරගත නොහැකිය. ග්ලයිකොජන් බිඳවැටීම හා ඇමයිනෝ අම්ල හා මේද වලින් ග්ලූකෝස් සෑදීම සඳහා අක්මාව සම්බන්ධ වේ. රුධිරයේ කොලෙස්ටරෝල් ඉහළ යයි, හෘද රෝග ඇතිවීමේ අවදානම වැඩිවේ.
සමහර යෞවනයන් පූර්ව දියවැඩියාව ඇති කරයි. ඔබ නියමිත වේලාවට චිකිත්සාව ආරම්භ කරන්නේ නම්, ඔබට දෙවන වර්ගයේ රෝග වර්ධනය වීම වළක්වා ගත හැකිය. බීටා-සෛල ක්රියාකාරිත්වය අඩුවීම නිසා ඇති වන කීටොඇසයිඩෝසිස් නොමැති විශේෂිත රෝගයක් බොහෝ විට වයස අවුරුදු 15-21 අතර පුද්ගලයින් තුළ හඳුනාගනු ලැබේ.
රෝග ලක්ෂණ සහ සංකූලතා
රෝග වර්ගය මත පදනම්ව, පළමු සං signs ා තරුණ වියේදී පවා සිදුවිය හැකිය. ඒවා ක්රමයෙන් හෝ වහාම දිස් වේ. ව්යාධි විද්යාව කාලෝචිත ආකාරයකින් හඳුනාගත නොහැකි නම්, රෝග ලක්ෂණ නොනැසී උච්චාරණය වේ. නව යොවුන් වියේ දී රෝගයේ ප්රකාශනය වැඩිහිටියන්ට සමාන වේ.
නව යොවුන් වියේ දියවැඩියාවේ සාමාන්ය රෝග ලක්ෂණ:
- පිපාසය සහ කුසගින්න පිළිබඳ නිරන්තර හැඟීම,
- නිතර නිතර මුත්රා කිරීම,
- වියළි සම සහ ශ්ලේෂ්මල පටල, සමේ කැසීම,
- සාමාන්ය ආහාර වේලක් සහ ව්යායාම කාලසටහනක් සමඟ බර අඩු කර ගැනීම,
- ක්රියාකාරිත්වය අඩුවීම, තෙහෙට්ටුව වැඩිවීම සහ චිත්තවේගීය අස්ථාවරත්වය (යෞවනයෙකු මනෝභාවයෙන්, කෝපයෙන්, කනස්සල්ලට පත්වේ),
- දෘශ්ය කැළඹීම්, දුර්වල නින්ද සහ වි ness ානය,
- අත් පා වල හිරිවැටීම හා කැක්කුම.
දියවැඩියා රෝගය ප්රතිශක්තීකරණ ආරක්ෂාව අඩුවීමට හේතු වේ, එබැවින් යෞවනයෙකු බොහෝ විට බෝවන රෝගවලින් පීඩා විඳිති. අධි රුධිර පීඩනය සටහන් වේ.
පළමු වර්ගයේ දියවැඩියාවේ පොදු ලකුණක් වන්නේ මුඛයෙන් ඇසිටෝන් සුවඳයි. රුධිරයේ කීටෝන් සිරුරු සමුච්චය වීම නිසා රෝගියාට ශක්තිය, ඔක්කාරය හා උදර වේදනාව දැනේ. හුස්ම is ෝෂාකාරී හා වේගවත් ය.
සැඟවුණු දියවැඩියාවේ පසුබිමට එරෙහිව, ගැහැණු ළමයින්ට යෝනි කැන්ඩිඩියාසිස් අත්විඳිය හැකිය, එය ප්රතිකාර කිරීමට අපහසුය. දෙවන වර්ගයේ රෝග බොහෝ විට බහු අවයවික ඩිම්බකෝෂ හා ඔසප් අක්රමිකතා සමඟ සම්බන්ධ වේ.
දියවැඩියා රෝගය සහ ඉන්සියුලින් ප්රතිකාරය සාමාන්යයෙන් ශරීරයේ බර වැඩිවීමට හේතු වේ. බර වැඩිවීමේදී, නව යොවුන් වියේ පසුවන අය, ඔවුන්ගේ පරිසරය තුළ අනුගමනය කරන ප්රමිතීන්ට අනුකූල පෙනුම ඉතා වැදගත් වන අතර, මානසික අවපීඩනයට ගොදුරු වේ, කෝපයට පත්වේ, මානසික ආතතිය, උදාසීනත්වය, ආහාර ගැනීම ප්රතික්ෂේප කරයි.
රෝගයේ සලකුණු නොසලකා හරිනු ලැබුවහොත්, හයිපෝ හෝ හයිපර්ග්ලයිසමික් අර්බුදයක් ඇතිවිය හැකිය. රුධිරයේ ග්ලූකෝස් සාන්ද්රණය තියුනු ලෙස ඉහළ යයි හෝ අඩු වේ, රෝගියාට සිහිය නැති වේ. එවැනි සංකූලතාවයක් යෞවනයෙකුගේ සෞඛ්යයට හා ජීවිතයට තර්ජනය කරයි. දියවැඩියා රෝගීන් තුළ, ඇසේ රක්තපාත සමග රෙටිනෝපති ඇතිවීමේ සම්භාවිතාව වැඩිවේ. දියවැඩියා රෝගයේ පසුබිමට එරෙහිව, නෙෆ්රොෆති සහ මයික්රොඇල්බුමිනියුරියා (මුත්රා වල ප්රෝටීන් විශාල ප්රමාණයක් ස්රාවය කිරීම) වර්ධනය විය හැකිය. ද්විතියික ව්යාධි විද්යාවේ ඉහළ අවදානම: වකුගඩු හා අක්මාව අසමත් වීම, අන්ධභාවය, පෙනහළු රෝග.
ප්රතිකාර හා වැළැක්වීම
චිකිත්සාව රෝගයට හේතුව සහ වර්ගය සැලකිල්ලට ගනිමින් තනි තනිව තෝරා ගනු ලැබේ. දියවැඩියා රෝගීන්ට ඔවුන්ගේ රුධිරයේ සීනි නිරන්තරයෙන් නිරීක්ෂණය කළ යුතුය. වඩාත් effective ලදායී හා පහසුම ක්රමය වන්නේ ග්ලූකෝමෙට්රි ය. රෝගයේ ස්වභාවය සහ ගමන් මාර්ගය අනුව විශ්ලේෂණය දිනකට 4 සිට 7 වතාවක් අවශ්ය වේ. සාමාන්ය සීනි 3.9–5.5 mmol / L.
සංකූලතා වැලැක්වීම සහ සාමාන්ය තත්වයක් පවත්වා ගැනීම සඳහා දියවැඩියා රෝගයෙන් පෙළෙන යෞවනයෙක් ආහාර වේලක් පිළියෙළ කරයි. අඩු ග්ලයිසමික් දර්ශකයක් සහිත අඩු කැලරි සහිත ආහාර මත පදනම්ව ආහාර සමබර කළ යුතුය. පරිභෝජනය කරන සරල කාබෝහයිඩ්රේට් ප්රමාණය පාලනය කිරීම වැදගත්ය. පෝෂණයේ පදනම එළවළු, ධාන්ය වර්ග, පැණිරස නොකළ පලතුරු, අඩු මේද සහිත කිරි නිෂ්පාදන ය. සෞඛ්ය සම්පන්න නොවන ආහාර සහ මධ්යසාර අනුභව නොකරන්න. දුම්පානය නවත්වන්න. ගැහැණු ළමයින් ආහාර වේලක් අනුගමනය කිරීමට වැඩි ඉඩක් ඇත. ඔවුන්ගෙන් සමහරක් බර අඩු කර ගැනීම සඳහා ආහාර අධික ලෙස සීමා කරයි. ආහාර පාලනය නොකළහොත්, හයිපෝ හෝ හයිපර්ග්ලයිසිමියා රෝග ලක්ෂණ ඇතිවිය හැකිය.
දියවැඩියාව ඇති රෝගීන්ට සීනි අඩු කරන drugs ෂධ නියම කරනු ලැබේ: පියොග්ලර්, ඇක්ටෝස්, සියොෆෝර්, ග්ලූකෝෆේජ්. ප්රමාණවත් නොවන ඉන්සියුලින් නිෂ්පාදනය සමඟ, ජීවිත කාලය පුරාම හෝමෝන ප්රතිස්ථාපන ප්රතිකාරය අවශ්ය වේ. මාත්රාව තනි තනිව ගණනය කෙරේ. වයස අවුරුදු 13-15 අතර නව යොවුන් දරුවන්ට දිනකට ශරීර බර කිලෝග්රෑම් 1 කට ඒකක 1 බැගින් ඉන්සියුලින් එන්නත් කරනු ලැබේ. කලාතුරකින්, නිදන්ගත මාත්රාවක් වර්ධනය වේ - සොමෝජි සින්ඩ්රෝමය. ගිනි අවුලුවන ක්රියාවලියක් හෝ ආසාදනයක් ඇති විට ඉන්සියුලින් මාත්රාව වැඩි කිරීම අවශ්ය වේ. ඔසප් වීම ආරම්භ වීමට දින කිහිපයකට පෙර ගැහැණු ළමයින්ටද මෙය අවශ්ය වේ.
නිර්දේශ
දියවැඩියාව හඳුනාගත් දරුවන් අනිවාර්යයෙන්ම ක්රියාශීලී ජීවන රටාවක් ගත කළ යුතුය. නිතිපතා ව්යායාම කිරීමෙන් ඔබේ මානසික තත්වය සහ රුධිරයේ සීනි සාමාන්ය තත්වයට පත් වේ. මේ හේතුවෙන්, පරිපාලනය කරන ලද ඉන්සියුලින් මාත්රාව ගැලපීම සහ එන්නත් අතර පරතරය වැඩි කළ හැකිය. සුදුසු ක්රීඩා වන්නේ ජෝගිං, පිහිනීම, බයිසිකල් පැදීමයි. හෘද හා ශක්තිය පුහුණු කිරීම ඒකාබද්ධ කළ යුතුය.
දියවැඩියාව ඇති නව යොවුන් වියේ දී ඇතිවිය හැකි සංකූලතා වැලැක්වීම සඳහා, අන්තරාසර්ග විද්යා ologist යකු, අක්ෂි වෛද්යවරයකු, නාරිවේද විශේෂ ologist යෙකු හා නෙෆ්රොලොජිස්ට්වරයෙකු විසින් නිරන්තරයෙන් පරීක්ෂා කිරීම රෙකමදාරු කරනු ලැබේ. වසරකට වරක් ඔබ රෝහල් පසුබිමක වැළැක්වීමේ ප්රතිකාර ලබා ගත යුතුය. රුධිරයේ සීනි පාලනය කිරීම සඳහා, ආහාර වේලක් අනුගමනය කිරීම සහ ග්ලූකෝමෙට්රි නිතිපතා පැවැත්වීම අත්යවශ්ය වේ.
හයිපර්ග්ලයිසිමියාව: හේතු සහ රෝග ලක්ෂණ
සන්ධිවලට ප්රතිකාර කිරීම සඳහා අපගේ පා readers කයින් ඩයබෙනොට් සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
බොහෝ අවස්ථාවන්හීදී, හයිපර්ග්ලයිසිමියාව යනු දියවැඩියාව දිරාපත් වීමේ ප්රකාශනයකි. ග්ලූකෝස් හදිසියේ වැඩිවීම පුද්ගලයෙකුට හදිසි ප්රතිකාර අවශ්ය විය හැකි පැරොක්සයිමල් තත්වයක් ඇති කරයි.
හයිපර්ග්ලයිසිමියා රෝගයට හේතු
නිරෝගී පුද්ගලයෙකු තුළ, බාහිර හේතුවක් නොමැතිව හයිපර්ග්ලයිසිමියාව බොහෝ විට පරිවෘත්තීය ආබාධවල රෝග ලක්ෂණයක් වන අතර එය දියවැඩියා රෝගයේ ගුප්ත වර්ධනයක් හෝ මෙම ව්යාධි විද්යාවට නැඹුරුතාවයක් පෙන්නුම් කරයි.
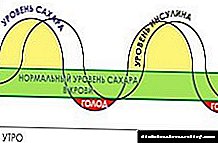 අග්න්යාශයේ හෝමෝනය වන ඉන්සියුලින් නොමැතිකම නිසා දියවැඩියා රෝගීන්ගේ සීනි මට්ටම ඉහළ යාමකට හේතු වේ. සෛල පටල හරහා ග්ලූකෝස් සංයෝග චලනය වීම ඉන්සියුලින් මන්දගාමී කරයි (වළක්වයි), එබැවින් රුධිරයේ නිදහස් සීනි අන්තර්ගතය ඉහළ යයි.
අග්න්යාශයේ හෝමෝනය වන ඉන්සියුලින් නොමැතිකම නිසා දියවැඩියා රෝගීන්ගේ සීනි මට්ටම ඉහළ යාමකට හේතු වේ. සෛල පටල හරහා ග්ලූකෝස් සංයෝග චලනය වීම ඉන්සියුලින් මන්දගාමී කරයි (වළක්වයි), එබැවින් රුධිරයේ නිදහස් සීනි අන්තර්ගතය ඉහළ යයි.
පළමු වර්ගයේ දියවැඩියාව සමඟ අග්න්යාශය අවශ්ය ප්රමාණයට ඉන්සියුලින් නිපදවන්නේ නැත, දෙවන වර්ගයේ දියවැඩියාව සමඟ ඉන්සියුලින් ප්රමාණවත් විය හැක, නමුත් හෝමෝනයට ශරීරයේ අසාමාන්ය ප්රතික්රියාවක් ඇත - එහි පැවැත්මට ප්රතිරෝධය. දියවැඩියාව යන දෙකම රුධිරයේ ග්ලූකෝස් අණු ගණන වැඩිවීමට හේතු වන අතර ලාක්ෂණික රෝග ලක්ෂණ ඇති කරයි.
මෙම තත්වය සඳහා වෙනත් හේතු පහත සඳහන් සාධක විය හැකිය:
අන්තර්ගතයට ආපසු
වෛද්යවරුන් හයිපර්ග්ලයිසිමියා හි බරපතලකම අංශක කිහිපයක් වෙන්කර හඳුනා ගනී:
- ආලෝකය (සීනි අන්තර්ගතය - 6-8 mmol / l),
- මධ්යම (8-11 mmol / L),
- බර (11 mmol / L ට වැඩි),
- පූර්ව තත්වයේ තත්වය (16 mmol / l ට වැඩි),
- හයිපෙරොස්මොලර් කෝමා (55 mmol / L ට වැඩි): ක්ෂණිකව රෝහල් ගත කිරීම අවශ්ය වන අතර මාරාන්තික වේ.
 රෝගයේ ආරම්භයේ දී දියවැඩියාව සමඟ, ආහාර ගැනීමෙන් පසු සීනි මට්ටම මඳක් ඉහළ ගියද එය දිගු කලක් යථා තත්ත්වයට පත් නොවේ. තෙහෙට්ටුව වැඩිවීම සහ වැඩ කිරීමේ ධාරිතාව අඩුවීම හැර මෙය යහපැවැත්මට විශේෂ බාධාවක් ඇති නොකරයි.
රෝගයේ ආරම්භයේ දී දියවැඩියාව සමඟ, ආහාර ගැනීමෙන් පසු සීනි මට්ටම මඳක් ඉහළ ගියද එය දිගු කලක් යථා තත්ත්වයට පත් නොවේ. තෙහෙට්ටුව වැඩිවීම සහ වැඩ කිරීමේ ධාරිතාව අඩුවීම හැර මෙය යහපැවැත්මට විශේෂ බාධාවක් ඇති නොකරයි.
රෝගය වර්ධනය වන විට රෝග ලක්ෂණ වැඩිවේ. සෑම ශරීර පද්ධතියකම පාහේ ආබාධ ඇතිවේ. හයිපර්ග්ලයිසිමියා රෝගයේ සං signs ා:
- අධික පිපාසය (පොලිඩිප්සියා),
- මුත්රා වැඩි කිරීම (පොලියුරියා),
- සාමාන්ය ආහාර වේලක් සමඟ බර අඩු වීම,
- නිරන්තර තෙහෙට්ටුව
- නොපැහැදිලි දර්ශනය
- ඔක්කාරය
- වියළි මුඛය
- වියළි සම (සමහර විට කැසීම සම),
- සමේ පුනර්ජනනය අඩු කිරීම (සීරීම් දුර්වල ලෙස සුව කිරීම, හානිකර නොවන සීරීම් පාලනය කිරීම),
- සම්මත ප්රතිකාර වලට නිසි ප්රතිචාර නොදක්වන බෝවන රෝග (ඔටිටිස් මාධ්ය, යෝනි කැන්ඩිඩියාසිස් සහ වෙනත්),
- අධික දුර්ලභ හුස්ම ගැනීම, හුස්ම හිරවීම (කුස්මාල් හුස්ම ගැනීම),
- නිදිබර ගතිය
- ශ්රවණාබාධ
- හෘද රිද්මය බාධා
- වි .ානයේ ආබාධ
- පීඩන පහත වැටීම
- ග්ලයිකෝසූරිය නිසා විජලනය,
- Ketoacidosis (ශරීරයේ අම්ල-පාදක අසමතුලිතතාවය, කෝමා තත්වයට තුඩු දෙයි).
නිදන්ගත මන්දගාමී දියවැඩියාව ඇති රෝගීන් තුළ, රෝග ලක්ෂණ වසර ගණනාවක් පුරා වැඩි විය හැකිය. නිසි ඉන්සියුලින් පාලනයක් සහිතව, රෝගීන් තම ජීවිත කාලය පුරාම හයිපර්ග්ලයිසිමියා රෝගයෙන් වැළකී සිටීමට සමත් වේ, කෙසේ වෙතත්, මේ සඳහා වෛද්යවරුන්ගේ ආහාර හා නිර්දේශයන් දැඩි ලෙස නිරීක්ෂණය කළ යුතු අතර තනි ග්ලූකෝමීටරයක් ද තිබිය යුතුය. එවැනි උපකරණයක් ඕනෑම වේලාවක රෝගීන්ට නිවසේ ප්ලාස්මා වල සීනි මට්ටම තීරණය කිරීමට ඉඩ දෙයි.
අන්තර්ගතයට ආපසු
හයිපර්ග්ලයිසිමියා හි උග්ර ප්රහාරයක් සඳහා ප්රථමාධාර

- ඉන්සියුලින් මත යැපෙන රෝගීන් තුළ දරුණු හයිපර්ග්ලයිසිමියා රෝගයේ පළමු සං sign ාවේදී හෝමෝන ශරීරයට එන්නත් කළ යුතුය. සීනි මට්ටම කලින් මැනීම සුදුසුය. ග්ලූකෝස් දර්ශක යථා තත්ත්වයට පත්වන තෙක් සෑම පැය 2 කට වරක් ඉන්සියුලින් එන්නත් කළ යුතුය. සමහර අවස්ථාවල උණුසුම් ජලය සහ සෝඩා කුඩා මාත්රාවක් සමඟ ආමාශයික වැසිකිළියක් අවශ්ය විය හැකිය.
- කිසිදු දියුණුවක් දක්නට නොලැබේ නම්, ඔබ ගිලන් රථයක් අමතන්න හෝ රෝගියා ඔබම සායනයට භාර දිය යුතුය. ග්ලූකෝස් තවදුරටත් වැඩිවීම ඇසිඩෝසිස් සහ ශ්වසන අවපීඩනයට හේතු විය හැක. වෛද්ය ප්රතිකාරය රෝගියාගේ තත්වය මත රඳා පවතී: වඩාත් පොදු විකල්පය වන්නේ මුදල් සම්භාරයක් වියදම් කරන යන්ත්රයකි.
- දියවැඩියා රෝගය හඳුනා නොගත් සහ ඉන්සියුලින් iency නතාවයට සම්බන්ධ නොවන හේතු නිසා හයිපර්ග්ලයිසිමියාව ඇති වුවහොත්, රෝග ලක්ෂණ තුරන් කිරීම සඳහා උපකාර වේ. මුලදී, ශරීරයේ ආම්ලිකතාවය වැඩි කිරීම උදාසීන කළ යුතුය. ඔවුන් උදව් කරනු ඇත: වායුවකින් තොරව ඛනිජ ජලය, ෙබ්කිං සෝඩා විසඳුමක්, පලතුරු, bs ෂධ පැළෑටි කසාය. රෝගියාට අධික වියළි සමක් ඇත්නම්, තෙත් තුවායකින් එය අතුල්ලන්න.
අන්තර්ගතයට ආපසු
ප්රතිකාර ක්රම
චිකිත්සාව අතරතුර, ග්ලූකෝස් මට්ටම නිරන්තරයෙන් මැනීම අවශ්ය වේ. එක්ස්ප්රස් පරීක්ෂණයක් හිස් බඩක් මත තබා දිනකට කිහිප වතාවක් ආහාරයට ගැනීමෙන් පසුව සිදු කළ යුතුය. විවේචනාත්මක දර්ශක කිහිප වතාවක්ම හඳුනාගත හොත්, වෛද්ය උපදෙස් හා ඉන්සියුලින් මාත්රාව වෙනස් කිරීම අවශ්ය වේ.
 ඔබේ සීනි ප්රමාණයට බලපෑම් කළ හැකි වඩාත් ways ලදායී ක්රමයක් වන්නේ ආහාර වේලයි. ආහාරවල කැලරි ප්රමාණය අධීක්ෂණය කිරීම සහ ශරීරයට ඇතුළු වන කාබෝහයිඩ්රේට් ප්රමාණය සැලකිල්ලට ගැනීම ග්ලූකෝස් මට්ටම පාලනය කිරීමට උපකාරී වේ.
ඔබේ සීනි ප්රමාණයට බලපෑම් කළ හැකි වඩාත් ways ලදායී ක්රමයක් වන්නේ ආහාර වේලයි. ආහාරවල කැලරි ප්රමාණය අධීක්ෂණය කිරීම සහ ශරීරයට ඇතුළු වන කාබෝහයිඩ්රේට් ප්රමාණය සැලකිල්ලට ගැනීම ග්ලූකෝස් මට්ටම පාලනය කිරීමට උපකාරී වේ.
පරිභෝජනය කරන කාබෝහයිඩ්රේට් ප්රමාණය මැනීම සඳහා වෛද්යවරු එවැනි දෙයක් “පාන් ඒකකයක්” ලෙස හඳුන්වා දුන්හ - මෙය කාබෝහයිඩ්රේට් ග්රෑම් 15 කි. ඕට් මස් ග්රෑම් 30 ක් හෝ ග්රෑම් 100 ක් බර කුඩා පාන් ඒකකයක් පාන් ඒකකයකට අනුරූප වේ. දියවැඩියා රෝගීන් සඳහා පාන් ඒකක සංඛ්යාව දිනකට 25 නොඉක්මවිය යුතුය. දිනපතා ආහාරයට ගන්නා බොහෝ දේ උදේ සහ දහවල් ආහාරයට ගත යුතුය.
ඒ සමගම, ප්රෝටීන් හා මේද ප්රමාණය ශරීරයේ අවශ්යතා මට්ටමට අනුරූප විය යුතුය - ඊට වඩා දෙයක් නැත. සුදුසුකම් ලත් පෝෂණවේදීන් දියවැඩියාව ඇති රෝගීන් සඳහා හොඳම ආහාර විකල්පය සැකසීමට උපකාරී වනු ඇති අතර, රෝගීන්ගේ බර දර්ශක සහ ඔවුන්ගේ බලශක්ති පිරිවැය පදනම් කර ගනිමින්.
සීනි සාන්ද්රණය අඩු කිරීමට ද උපකාරී වේ:
- ඕනෑ තරම් ජලය පානය කරන්න (පිරිසිදු ජලය හොඳම)
- ශාරීරික ක්රියාකාරකම් (ජිම්නාස්ටික් ව්යායාම).
බෝවන කාරකයන් සිටීම හා සම්බන්ධ හයිපර්ග්ලයිසිමියාව තුරන් කිරීම ප්රතිජීවක හෝ ප්රතිවෛරස් ප්රතිකාරයකි. මානසික ආතතිය හා ස්නායු ආබාධ නිසා ඇතිවන අසාමාන්ය සීනි මට්ටම, මනෝ-චිත්තවේගීය තත්වය ස්ථාවර වූ වහාම එය සාමාන්ය තත්වයට පත් කරන්න.
අන්තර්ගතයට ආපසු
වැළැක්වීම
දියවැඩියාව ඇති රෝගීන්ගේ හයිපර්ග්ලයිසිමියාව වැළැක්වීමේ පියවරක් වන්නේ කාබෝහයිඩ්රේට් ප්රමාණය පාලනය කිරීම සහ සීනි නිරන්තරයෙන් මැනීමයි. දියවැඩියාව නොමැති පුද්ගලයින් තුළ මෙම තත්වය වළක්වා ගැනීම සමබර ආහාර වේලක්, ක්රීඩා, බෝවන රෝග සඳහා කාලෝචිත ලෙස ප්රතිකාර කිරීම. ආ roke ාතයකට (හෘදයාබාධයකින්) පෙළෙන පුද්ගලයින් ජීවන රටාව නිවැරදි කිරීම සඳහා වෛද්ය නිර්දේශයන් දැඩි ලෙස අනුගමනය කළ යුතුය.
අන්තර්ගතයට ආපසු
දරුවන් තුළ දියවැඩියාව ආරම්භ වන්නේ කෙසේද?
දියවැඩියාව වැළඳීමේ අවදානමක් ඇති දරුවන්ගේ දෙමාපියන් නියමිත වේලාවට අනතුරු ඇඟවීමේ සලකුණු දැකීමට විශේෂයෙන් සැලකිලිමත් විය යුතුය.
 පළමු වර්ගයේ දියවැඩියා රෝගය සාමාන්යයෙන් ආරම්භ වේ. බොහෝ අවස්ථාවන්හීදී, රෝගයේ ආරම්භය සතියක් හෝ දින කිහිපයක නිරවද්යතාවයකින් තීරණය කළ හැකිය. කෙසේ වෙතත්, දරුවන් තුළ, පළමු ප්රකාශනයන් වයස මත බෙහෙවින් රඳා පවතී, එබැවින් අවධානය යොමු කළ යුතු දේ දෙමාපියන් දැන සිටිය යුතුය. පොදුවේ ගත් කල, වයසින් වැඩි දරුවා, රෝගයේ පළමු රෝග ලක්ෂණ හඳුනා ගැනීම පහසුය. ඒවායින් වඩාත්ම වැදගත් හා විශේෂිත වන්නේ මුත්රා කිරීම සහ පිපාසය වැඩි කිරීමයි.
පළමු වර්ගයේ දියවැඩියා රෝගය සාමාන්යයෙන් ආරම්භ වේ. බොහෝ අවස්ථාවන්හීදී, රෝගයේ ආරම්භය සතියක් හෝ දින කිහිපයක නිරවද්යතාවයකින් තීරණය කළ හැකිය. කෙසේ වෙතත්, දරුවන් තුළ, පළමු ප්රකාශනයන් වයස මත බෙහෙවින් රඳා පවතී, එබැවින් අවධානය යොමු කළ යුතු දේ දෙමාපියන් දැන සිටිය යුතුය. පොදුවේ ගත් කල, වයසින් වැඩි දරුවා, රෝගයේ පළමු රෝග ලක්ෂණ හඳුනා ගැනීම පහසුය. ඒවායින් වඩාත්ම වැදගත් හා විශේෂිත වන්නේ මුත්රා කිරීම සහ පිපාසය වැඩි කිරීමයි.
ළදරුවන් තුළ දියවැඩියාව ඇති වන්නේ ඉතා කලාතුරකිනි, නමුත් එය තවමත් සිදු වේ. දරුවා ඉතා තරුණ වියේ සිටියද, තරුණ මවට “බොහෝ විට මුත්රා කිරීම” හෝ “උනන්දුවෙන් පානය කිරීම” වැනි රෝග ලක්ෂණ මග හැරිය හැක. කෙසේ වෙතත්, සමහර දේවල් නොදැනීම දුෂ්කර ය: නිදසුනක් ලෙස, බිම, මුත්රා ලබා ගත් ස්ථානයේ, ඇලෙන සුළු පැල්ලමක් තිබේ, නැතහොත් වියළීමෙන් පසු මුත්රා සමග පැල්ලම් කරන ලද ඩයපර් පිෂ් ch ය මෙන් පෙනේ, සමහර විට සීනි ස් st ටික එහි දැකිය හැකිය.
දරුවාගේ බර වැඩි නොවන්නේ නම් (හෝ, විශේෂයෙන්, අඩු නොවන්නේ නම්) පරීක්ෂා කිරීම ද අවශ්ය වේ - මේ සඳහා හේතුව අනිවාර්යයෙන්ම දියවැඩියාව නොවේ, නමුත්, අවාසනාවකට මෙන්, හේතුව ඕනෑම අවස්ථාවක බරපතල විය හැකිය. දුර්වල බර වැඩිවීම වියළි සම සහ ශ්ලේෂ්මල පටල සමඟ සංයෝජනය වී ඇති අතර දියවැඩියාව සැක සහිත විය හැක.
"කුඩා" දරුවෙකු තුළ - අවුරුදු 1-2 ක් වයසැති - රෝග ලක්ෂණ වඩාත් පැහැදිලිව පෙනේ. කෙසේ වෙතත්, මෙහි "සෑම විටම බොහෝ දේ පානය කරන අතර මුත්රා පිට කරයි" යන්නෙහි තේරුම තක්සේරු කළ නොහැක. ඇත්ත වශයෙන්ම, ළදරුවෙකු දිනකට ජලය ලීටර් 4-5 ක් පානය කරන්නේ නම්, මෙය නිසැකවම පාහේ දියවැඩියාව පෙන්නුම් කරයි, නමුත් ලීටර් 1.5-2 - මෙය දැනටමත් "ගොඩක්" හෝ "ඇත්තටම නොවේද?" සියල්ලට පසු, තරල සඳහා අවශ්යතාවය ළමයින් සහ වැඩිහිටියන් යන විවිධ පුද්ගලයින් අතර වෙනස් වේ.
කෙසේ වෙතත්, දියවැඩියාව සඳහා සාමාන්යයෙන් මුත්රා කිරීම ප්රාථමික වන අතර පිපාසය ද්විතියික වේ. රුධිරයේ සීනි මට්ටම ඉහළ ගිය විට එය මුත්රා තුළට ඇතුළු වී ජලය රැගෙන යයි. මුත්රා වල විශාල ජල ප්රමාණයක් අහිමි වීම දරුවෙකු තුළ දැඩි පිපාසයක් ඇති කරයි.දරුවා පරෙස්සමින් නිරීක්ෂණය කිරීමෙන් ප්රාථමික හා ද්විතීයික දේ කුමක්ද යන්න තීරණය කළ හැකිය: ප්රාථමික මුත්රා කිරීම වැඩි වුවහොත් පිපාසයට අමතරව විජලනයේ තවත් සලකුණු තිබේ - වියළි මුඛය, වියළි හා පීල් සම, තෙහෙට්ටුව, නිදිබර ගතිය, නුරුස්නා බව.
විශේෂයෙන් සැක සහිත මව්වරුන් සඳහා සටහන: පානයක් ලෙස, බොහෝ විට ළමයින්ට යම් ආකාරයක යුෂ (සාමාන්යයෙන් තනුක) පිරිනමනු ලබන අතර, දරුවා සැබවින්ම එයට කැමති නම්, දරුවා නිරන්තරයෙන් අං ඉල්ලා සිටින අතර, එවිට ඔහුට වැඩි පිපාසයක් ඇති බවට හැඟීමක් ඇති විය හැකිය. මෙම අවස්ථාවේ දී, රසවත් යුෂ අවම වශයෙන් දින කිහිපයක් වත් සරල ජලය සමඟ ආදේශ කරන්න - දරුවා නිරෝගී නම්, එවිට ඔහුගේ තරල අවශ්යතාවය වහාම අඩු වේ.
කුඩා දරුවන් සම්බන්ධයෙන් ඇඳ ඇතිරිලි මෙන්ම රාත්රී පිපාසය වැනි දියවැඩියාව පිළිබඳ ඇඟවීමක් “ක්රියා නොකරයි”, නමුත් පෙරපාසල් හා විශේෂයෙන් පාසල් වයසේ දරුවන් තුළ දියවැඩියාව ඇතිවිය හැකි වැදගත් ලකුණකි. වෙනත් රෝග ලක්ෂණ ද වඩාත් පැහැදිලිව පෙනේ. බොහෝ දරුවන්ට තියුණු බර අඩු වීමක් ඇති අතර, ආහාර රුචිය සැලකිය යුතු ලෙස ඉහළ යාමේ පසුබිමට එරෙහිව, සමහර විට බර අඩු වීම සති දෙකකින් කිලෝග්රෑම් 10 කි. දරුවා බොහෝ දේ අනුභව කරයි, නමුත් ශරීරයට ඇතුළු වන ප්රෝටීන භාවිතා කරනුයේ “ගොඩනැගිලි ද්රව්යයක්” ලෙස නොව, විශේෂයෙන් වර්ධන කාල පරිච්ඡේදයේදී අවශ්ය වන නමුත් කාබෝහයිඩ්රේට් වෙනුවට බලශක්ති ප්රභවයක් ලෙස ය. නමුත් සමහර විට ආහාර රුචිය ඊට පටහැනිව අඩු වේ.
රීතියක් ලෙස, තෙහෙට්ටුව සහ දුර්වලතාවය වැඩිවේ: කලින් ක්රියාකාරී, දරුවා ධාවනය නතර කරයි, එළිමහන් ක්රීඩා කිරීම, පාසැලේදී වෙහෙසට පත්වීම, ඔහුගේ අධ්යයන කාර්ය සාධනය පහත වැටේ.
වැඩිහිටි පාසල් දරුවන් තුළ, දියවැඩියාව ඇතිවිය හැකි බවට පළමු සං signs ා බොහෝ විට සමේ හා ශ්ලේෂ්මල පටලවල ඇති සියලුම තුවාල වේ: ෆුරුන්කුලෝසිස්, බාර්ලි, ස්ටෝමැටිටිස්, දද සහ ප්රියුරිටස් (මෙම සං signs ා වැඩිහිටියන් තුළ දෙවන වර්ගයේ දියවැඩියාව වක්රව දක්වයි). ඇසෙහි වර්තන මාධ්යයේ සංයුතියේ වෙනස්වීම් මෙන්ම අස්ථිර දෘෂ්ටි ආබාධ ඇතිවිය හැකිය, එසේම පරෙස්ටේෂියා - “බඩගා යන රිංගා” වැනි සංවේදනයන් යනාදිය.
දියවැඩියාව හඳුනා ගැනීමට ටික කලකට පෙර බොහෝ දරුවන් රසකැවිලි සඳහා වැඩි තෘෂ්ණාවක් ඇති කරයි.
ඔබේ දරුවා තුළ (හෝ ඔබ තුළ) ඉහත රෝග ලක්ෂණ පෙනීම දියවැඩියාව ඇති බව පරීක්ෂා කර බැලිය යුතු අවස්ථාවකි, විශේෂයෙන් මෙය සිදු කිරීම තරමක් සරල බැවින්: ඔබ “සීනි සඳහා” රුධිරය පරිත්යාග කළ යුතුය. මෙම රෝග ලක්ෂණ නොසලකා හැරීම භයානකයි! දියවැඩියා රෝගය තනිවම “සමත්” නොවනු ඇත, කාලයත් සමඟ එය නරක අතට හැරෙන අතර විවිධ සංකූලතා වර්ධනය වීමට මග පාදයි.
එපමණක් නොව, ඉන්සියුලින් මත යැපෙන දියවැඩියාවේ වඩාත් භයානක සංකූලතාවයක් වන සෘජුවම ජීවිතයට තර්ජනයක් වන අතර රෝගයේ ආරම්භයේදීම වර්ධනය විය හැකිය. මෙම උග්ර සංකූලතාව වන්නේ දියවැඩියා කීටොසයිඩෝසිස් සහ දියවැඩියා කෝමා ය.
HOMA දර්ශකය (HOMA) ගණනය කිරීම - සම්මත හා ව්යාධි විද්යාව
 ඉන්සියුලින් යනු හෝමෝනයකි, එය ග්ලූකෝස් ශරීරයේ පටක වලට ඇතුළු වී ශක්තිය ජනනය කිරීමට උපකාරී වේ. මෙම ක්රියාවලියට බාධා ඇති වුවහොත් ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වේ - දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමට ප්රධාන හේතුවකි.
ඉන්සියුලින් යනු හෝමෝනයකි, එය ග්ලූකෝස් ශරීරයේ පටක වලට ඇතුළු වී ශක්තිය ජනනය කිරීමට උපකාරී වේ. මෙම ක්රියාවලියට බාධා ඇති වුවහොත් ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වේ - දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමට ප්රධාන හේතුවකි.
ව්යාධි විද්යාව තීරණය කිරීම සඳහා, ඊනියා HOMA දර්ශකය ඇත. එය කුමක්ද සහ එය ගණනය කරන්නේ කෙසේද?
රෝග සංවර්ධනය
 අතිරික්ත බර නිසා ඉන්සියුලින් සංවේදීතාව අඩු වන බව විශ්වාස කෙරේ. නමුත් සාමාන්ය බර සමඟ ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වේ. බොහෝ විට, ව්යාධි විද්යාව පුරුෂයින් තුළ අවුරුදු 30 කට පසුවත්, කාන්තාවන් 50 ට පසුවත් සිදු වේ.
අතිරික්ත බර නිසා ඉන්සියුලින් සංවේදීතාව අඩු වන බව විශ්වාස කෙරේ. නමුත් සාමාන්ය බර සමඟ ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වේ. බොහෝ විට, ව්යාධි විද්යාව පුරුෂයින් තුළ අවුරුදු 30 කට පසුවත්, කාන්තාවන් 50 ට පසුවත් සිදු වේ.
මෙම තත්වය වැඩිහිටියන්ට පමණක් බලපාන බව මීට පෙර විශ්වාස කළ නමුත් මෑත වසරවලදී, නව යොවුන් වියේ දී ඉන්සියුලින් ප්රතිරෝධය හඳුනා ගැනීම 6 ගුණයකින් වැඩි වී තිබේ.
ඉන්සියුලින් ප්රතිරෝධය වර්ධනය කිරීමේදී අදියර කිහිපයක් වෙන්කර හඳුනාගත හැකිය:
- කාබෝහයිඩ්රේට් පරිභෝජනයට ප්රතිචාර වශයෙන් අග්න්යාශය ඉන්සියුලින් ස්රාවය කරයි. එය රුධිරයේ සීනි මට්ටම එකම මට්ටමක තබා ගනී. හෝමෝනය මාංශ පේශි සෛල හා මේද සෛල වලට ග්ලූකෝස් අවශෝෂණය කර එය ශක්තිය බවට සැකසීමට උපකාරී වේ.
- ජන්ක් ආහාර අනිසි ලෙස භාවිතා කිරීම, ශාරීරික ක්රියාකාරකම් නොමැතිකම මෙන්ම දුම්පානය සංවේදී ප්රතිග්රාහකවල ක්රියාකාරිත්වය අඩු කරන අතර පටක ඉන්සියුලින් සමඟ අන්තර්ක්රියා කිරීම නතර කරයි.
- රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ යයි, මෙයට ප්රතිචාර වශයෙන් අග්න්යාශය වැඩි ඉන්සියුලින් නිපදවීමට පටන් ගනී, නමුත් එය තවමත් භාවිතයේ නොමැත.
- හයිපර්ඉන්සුලීනෙමියාව නිරන්තරයෙන් කුසගින්න, පරිවෘත්තීය ආබාධ සහ රුධිර පීඩනය පිළිබඳ හැඟීමක් ඇති කරයි.
- හයිපර්ග්ලයිසිමියාව ආපසු හැරවිය නොහැකි ප්රතිවිපාකවලට තුඩු දෙයි. රෝගීන්ට දියවැඩියා ඇන්ජියෝපති, වකුගඩු අකර්මණ්යතාවය, ස්නායු රෝග ඇතිවේ.

හේතු සහ රෝග ලක්ෂණ
ඉන්සියුලින් ප්රතිරෝධයට හේතු:
පුරෝකථන සාධක:
- පරම්පරාව - පවුලට දියවැඩියාව ඇති relatives ාතීන් සිටී නම්, අනෙක් පවුලේ සාමාජිකයන් තුළ එය සිදුවීම තියුනු ලෙස ඉහළ යයි,
- උදාසීන ජීවන රටාව
- මත්පැන් නිතර භාවිතා කිරීම,
- ස්නායු වික්රියා
- උසස් වයස.
මෙම ව්යාධි විද්යාවේ ද්රෝහීභාවය පවතින්නේ එයට කිසිදු සායනික රෝග ලක්ෂණයක් නොමැති බැවිනි. පුද්ගලයෙකු ඔහුගේ ඉන්සියුලින් ප්රතිරෝධය ගැන නොදැන සිටිය හැකිය.
සාමාන්යයෙන් මෙම තත්වය වෛද්ය පරීක්ෂණයකදී හෝ දියවැඩියාව පිළිබඳ පැහැදිලි සලකුණු ඇති විට හඳුනාගනු ලැබේ:
- පිපාසය
- නිතර මුත්රා කිරීම
- නිරන්තර කුසගින්න
- දුර්වලකම
- නුරුස්නා බව
- රස මනාපයන්හි වෙනසක් - මිනිසුන්ට නිරන්තරයෙන් රසකැවිලි අවශ්යයි,
- කකුල් වල වේදනාව පෙනුම, හිරිවැටීම, කැක්කුම,
- පෙනීමේ ගැටළු මතු විය හැකිය: ඇස්වල කඳුලු, ඇස් ඉදිරිපිට කළු ලප හෝ පෙනීම අඩු වීම.
NOMA දර්ශක ගණනය කිරීම
HOMA දර්ශකය (NOMA) යනු ඉන්සියුලින් ප්රතිරෝධය තීරණය කිරීම සඳහා වඩාත් පොදු ක්රමයයි. එය රුධිරයේ ඇති ග්ලූකෝස් සහ ඉන්සියුලින් ප්රමාණයෙන් සමන්විත වේ. හිස් බඩක් මත දැඩි ලෙස සූත්රය භාවිතා කරමින් එය තීරණය වේ.
විශ්ලේෂණය සඳහා සූදානම් වීම:
- විශ්ලේෂණය හිස් බඩක් මත ගත යුතුය,
- අවසාන ආහාරය විශ්ලේෂණයට පැය 12 කට පෙර විය යුතුය,
- පෙර රාත්රියේ රාත්රී ආහාරය සැහැල්ලු විය යුතුය
- විශ්ලේෂණ වේලාව උදේ 8:00 සිට 11:00 දක්වා.
 සාමාන්යයෙන්, අවුරුදු 20 සිට 60 දක්වා පුද්ගලයින් සඳහා විශ්ලේෂණයේ ප්රති results ල 0 සිට 2.7 දක්වා විය යුතුය. මෙම පරාසය තුළ ඇති සංඛ්යා වලින් අදහස් වන්නේ හෝමෝනයට පටක සංවේදීතාව සාමාන්ය බවයි. දර්ශකය වැඩි වුවහොත් රෝගියාට ඉන්සියුලින් ප්රතිරෝධය හඳුනාගත හැකිය.
සාමාන්යයෙන්, අවුරුදු 20 සිට 60 දක්වා පුද්ගලයින් සඳහා විශ්ලේෂණයේ ප්රති results ල 0 සිට 2.7 දක්වා විය යුතුය. මෙම පරාසය තුළ ඇති සංඛ්යා වලින් අදහස් වන්නේ හෝමෝනයට පටක සංවේදීතාව සාමාන්ය බවයි. දර්ශකය වැඩි වුවහොත් රෝගියාට ඉන්සියුලින් ප්රතිරෝධය හඳුනාගත හැකිය.
රුධිරයේ ඇති ග්ලූකෝස් මට්ටම අනුව, පූර්ව දියවැඩියාව සහ දියවැඩියාව. පූර්ව දියවැඩියාව තවමත් රෝගයක් නොව ඔබේ ආහාර හා ජීවන රටාව ගැන සිතීමට බරපතල හේතුවකි.
සන්ධිවලට ප්රතිකාර කිරීම සඳහා අපගේ පා readers කයින් ඩයබෙනොට් සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
මෙම තත්වය ආපසු හැරවිය හැකි ය, එනම් ජීවන රටාවේ වෙනසක් ඇතිව දියවැඩියාව ඇතිවීම වළක්වා ගත හැකිය. Treatment ලදායී ප්රතිකාර නොමැතිව පූර්ව දියවැඩියාව දෙවන වර්ගයේ දියවැඩියාව බවට පත්වේ.
ඉන්සියුලින් සංවේදීතා ප්රතිකාරය
ඉන්සියුලින් ප්රතිරෝධය හඳුනාගැනීමේදී කුමක් කළ යුතුද යන්න වෛද්යවරයා ඔබට කියනු ඇත. ප්රතිකාර පුළුල් විය යුතුය.
- අඩු කාබ් ආහාර
- taking ෂධ ගැනීම
- ශාරීරික ක්රියාකාරකම්.
දුර්වල ග්ලූකෝස් ඉවසීම සහිත ආහාර අඩු කාබ් විය යුතුය. තරබාරු රෝගීන්ට දිනකට පාන් ඒකක 12 ක් අනුභව කිරීමට උපදෙස් දෙනු ලැබේ. ඔබේම පෝෂණය සඳහා නිෂ්පාදන තෝරා ගැනීම බැරෑරුම් ලෙස ගත යුතුය - ඉහළ ග්ලයිසමික් දර්ශකයක් සහිත කෑම වර්ග මෙන්ම මේද හා බැදපු ආහාර ආහාරයෙන් සම්පූර්ණයෙන්ම අතුරුදහන් විය යුතුය.
කෑමට අවසර ඇත්තේ කුමක්ද?
- එළවළු සහ පලතුරු
- හීන කිරි නිෂ්පාදන,
- ඇට වර්ග
- මාළු
- කෙට්ටු මස්
- ධාන්ය වර්ග.
රෝගියාගේ ජීවිතයේ, ශාරීරික අධ්යාපනය සඳහා ස්ථානයක් තිබිය යුතුය. එය ව්යායාම් ශාලාව, තටාකය, නින්දට පෙර පැනීම. අධික බර ඇති අයට ඇවිදීමට හැකිය. යෝග ද ප්රයෝජනවත් විය හැකිය. එහි ආසන ස්නායු සන්සුන් කිරීමට, නින්ද සාමාන්ය තත්වයට පත් කිරීමට සහ ආහාර ජීර්ණය වැඩි දියුණු කිරීමට උපකාරී වේ. ඊට අමතරව, රෝගියා සෝපානය භාවිතා නොකිරීමේ නීතියක් බවට පත් කළ යුතු අතර, පොදු ප්රවාහනය භාවිතා කරන විට, කලින් නැවතුම් 1 සිට 2 දක්වා ගොස් නිවස වෙත ඇවිදින්න.
දියවැඩියාව, එහි සංකූලතා සහ ප්රතිකාර පිළිබඳ වීඩියෝව:
The ෂධ චිකිත්සාව
ව්යාධිජනක තත්වයකට ප්රතිකාර කිරීම සඳහා, වෛද්යවරයා පහත සඳහන් drugs ෂධ නියම කළ හැකිය:
- මෙට්ෆෝමින්
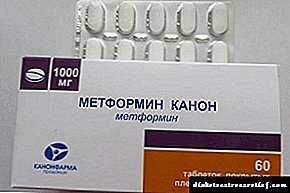 - drug ෂධය අක්මාවෙන් ග්ලූකෝස් රුධිරයට මුදා හැරීම අවහිර කරන අතර සංවේදී නියුරෝන වල ක්රියාකාරිත්වය වැඩි දියුණු කරයි. මේ අනුව, එය රුධිරයේ ඉන්සියුලින් මට්ටම අඩු කරන අතර අග්න්යාශයේ බර අඩු කිරීමට උපකාරී වේ.
- drug ෂධය අක්මාවෙන් ග්ලූකෝස් රුධිරයට මුදා හැරීම අවහිර කරන අතර සංවේදී නියුරෝන වල ක්රියාකාරිත්වය වැඩි දියුණු කරයි. මේ අනුව, එය රුධිරයේ ඉන්සියුලින් මට්ටම අඩු කරන අතර අග්න්යාශයේ බර අඩු කිරීමට උපකාරී වේ. - Acarbose යනු හයිපොග්ලයිසමික් .ෂධයකි. එය සුලු පත්රිකාවක් තුළ ඇති ග්ලූකෝස් අවශෝෂණ කාලය වැඩි කරන අතර එමඟින් ආහාර ගැනීමෙන් පසු ඉන්සියුලින් අවශ්යතාවය අඩු වේ.
- පියොග්ලිටසෝන් - අක්මාවට විෂ සහිත බලපෑම් හේතුවෙන් දීර් take කාලයක් ගත නොහැක. මෙම drug ෂධය ඉන්සියුලින් සංවේදීතාව වැඩි කරයි, නමුත් එය හෘදයාබාධයක් හා ආ roke ාතයක් ඇති කළ හැකිය. එබැවින් එහි භාවිතය අතිශයින් සීමිතය.
- ට්රොග්ලිටසෝන් - ඉන්සියුලින් ප්රතිරෝධයට ප්රතිකාර කිරීම සඳහා භාවිතා කරයි. අධ්යයනවලින් හෙළි වී ඇත්තේ අධ්යයනය කළ පුද්ගලයින්ගෙන් හතරෙන් එකක් තුළ දෙවන වර්ගයේ දියවැඩියාව වැළැක්වූ බවයි.
ජන බෙහෙත්
ඉන්සියුලින් ප්රතිරෝධය වර්ධනය කිරීමේ මුල් අවධියේදී ඔබට විකල්ප වට්ටෝරු මත පදනම්ව medicines ෂධ භාවිතා කළ හැකිය:
- බ්ලූබෙරීස් කැඩුණු බ්ලූබෙරි කොළ එක් තේ හැන්දක උතුරන වතුර මිලි ලීටර් 200 ක් වත් කරයි. මිනිත්තු 30 කට පසු, වීදුරුව දිනකට මාත්රා 3 කට බෙදන්න. එවැනි කසාය රුධිරයේ සීනි අඩු කිරීමට උපකාරී වනු ඇත, නමුත් රෝගයේ මුල් අවධියේදී පමණි.
- ක්රිමියානු ස්ටේවියා. කැඩුණු ක්රිමියානු ස්ටේවියා 1 tablespoon ගෙන උතුරන වතුර මිලි ලීටර් 200 ක් වත් කරන්න. මිනිත්තු 15 ක් අවධාරනය කරන්න, පසුව වික්රියා. තේ වෙනුවට දවස පුරාම බොන්න. ශාක වලට ග්ලූකෝස් සහ කොලෙස්ටරෝල් අඩු කිරීමට, අක්මාව හා අග්න්යාශය වැඩි දියුණු කළ හැකිය.
- බෝංචි සුප් හොද්ද. පෑන් තුළට වතුර ලීටර් 1 ක් වත් කර බෝංචි ග්රෑම් 20 ක් එයට එක් කරන්න. ගින්දර දමා නභිගත කරන්න. ඉන්පසු මිශ්රණය වික්රියා කරන්න. ප්රතිකාරයේ පා course මාලාව මාස 1 සිට 2 දක්වා වේ. සෑම දිනකම උදේ, දිවා ආහාරය සහ සවස ගන්න. සාමාන්ය රුධිරයේ සීනි පවත්වා ගැනීම සඳහා කසාය භාවිතා කරයි.
- නෙට්ල් ඉන්ෆියුෂන්. නෙට්ල් ග්රෑම් 800 ක් ගෙන ඇල්කොහොල් ලීටර් 2.5 ක් වත් කරන්න. දින 7 ක් අවධාරනය කරන්න, පසුව වික්රියා. කෑමට පැය භාගයකට පෙර හැදි තුනක්, 1 tablespoon ගන්න.
නූතන ලෝකයේ සෑම කෙනෙකුම ඉන්සියුලින් ප්රතිරෝධයේ වර්ධනයට ගොදුරු වේ. මෙම ව්යාධිවේදය තමා තුළම සොයාගත හොත්, පුද්ගලයෙකු හැකි ඉක්මනින් තම ජීවිතය වෙනස් කළ යුතුය. Ins ෂධ සමඟ පමණක් ඉන්සියුලින් වලට සෛලවල සංවේදීතාව යථා තත්වයට පත් කළ නොහැකිය.
රෝගියා තමා ගැනම විශාල වැඩ කොටසක් කළ යුතුය: නිවැරදිව ආහාර ගැනීමට බල කිරීම, ක්රීඩා කිරීම, නරක පුරුදු අත්හැරීම. අවාසනාවකට මෙන්, මිනිසුන් තමන්ගේ ජීවිතය වෙනස් කර ගැනීමට අකමැති වන අතර වෛද්යවරුන්ගේ නිර්දේශ කෙරෙහි අවධානය යොමු නොකරමින් දියවැඩියා රෝගයේ වර්ධනය හා මෙම රෝගයේ වෙනත් සංකූලතා ඇති කරයි.
දරුවන් සහ දියවැඩියාව
 ලෝක සෞඛ්ය සංවිධානය දියවැඩියාව නිර්වචනය කරන්නේ ග්ලූකෝස් මට්ටම කාලානුරූපව ඉහළ නංවන අන්තරාසර්ග පද්ධතියේ රෝගයක් ලෙස ය. හයිපර්ග්ලයිසිමියාව ඇතිවිය හැක්කේ බාහිර හා ආවේණික සාධකවල ප්රති result ලයක් වශයෙනි.
ලෝක සෞඛ්ය සංවිධානය දියවැඩියාව නිර්වචනය කරන්නේ ග්ලූකෝස් මට්ටම කාලානුරූපව ඉහළ නංවන අන්තරාසර්ග පද්ධතියේ රෝගයක් ලෙස ය. හයිපර්ග්ලයිසිමියාව ඇතිවිය හැක්කේ බාහිර හා ආවේණික සාධකවල ප්රති result ලයක් වශයෙනි.
හයිපර්ග්ලයිසිමියාව බොහෝ විට සිදුවන්නේ ඉන්සියුලින් නොමැතිකම හෝ එහි ක්රියාකාරිත්වයට එරෙහිව සටන් කරන සාධක කිහිපයක් නිසා ය.
ව්යාධි විද්යාව විවිධ පරිවෘත්තීය ආබාධ සමඟ සම්බන්ධ වේ:
කාලයාගේ ඇවෑමෙන්, මෙය විවිධ පද්ධති හා අවයවවල තුවාල වලට තුඩු දෙයි, විශේෂයෙන් එය දුක් විඳියි:
පළමු වර්ගයේ දියවැඩියාව වයස අවුරුදු 30 ට පෙර ඇති වන ඉන්සියුලින් මත යැපෙන දියවැඩියාව, පවතින බාහිර negative ණාත්මක සාධක සමඟ පාරම්පරික නැඹුරුතාවයක් හේතුවෙන් ඇතිවන රෝගයකි.
පළමු වර්ගයේ දියවැඩියාවට හේතුව, යම් සාධකයක බලපෑම යටතේ බීටා සෛල මිය යාම නිසා ඉන්සියුලින් නිෂ්පාදනය අඩුවීම හෝ සම්පූර්ණයෙන්ම නතර වීමයි, නිදසුනක් වශයෙන්, ආහාර හෝ ආතතිය තුළ විෂ කාරක තිබීම.
දෙවන වර්ගයේ දියවැඩියා රෝගය, නීතියක් ලෙස, වැඩිහිටියන්ගේ ලක්ෂණයක් වන අතර, එය පළමු වර්ගයේ රෝගයට වඩා කිහිප ගුණයකින් වැඩි වේ. මෙම අවස්ථාවේ දී, බීටා සෛල මුලින්ම විශාල හෝ සාමාන්ය පරිමාවකින් ඉන්සියුලින් නිපදවයි. නමුත් ප්රතිග්රාහක සමඟ ඇති අතිරික්ත ඇඩිපෝස් පටක නිසා ඉන්සියුලින් ක්රියාකාරිත්වය අඩු වේ.
තවද, ඉන්සියුලින් සෑදීමේ අඩුවීමක් සිදුවිය හැකිය. දෙවන වර්ගයේ දියවැඩියාවට හේතු:
- ජානමය නැඹුරුතාවයක්
- තරබාරුකම
- අන්තරාසර්ග පද්ධති රෝග,
- පිටියුටරි ග්රන්ථිය, අධිවෘක්ක බාහිකය සහ තයිරොයිඩ් ග්රන්ථියේ ව්යාධි විද්යාව.
මීට පෙර අවස්ථා වලදී, දෙවන වර්ගයේ දියවැඩියා රෝගය වෛරස් රෝග සඳහා සංකූලතාවයක් ලෙස පෙනෙන්නට පුළුවන, උදාහරණයක් ලෙස හර්පීස් වෛරසය, හෙපටයිටිස් හෝ ඉන්ෆ්ලුවෙන්සා. එය සමහර විට සංකූලතාවයක් බවට පත්වේ:
- අධි රුධිර පීඩනය සහ කොලෙලිතියාසිස්,
- අග්න්යාශය
- අග්න්යාශයේ පිළිකා.
ළමා දියවැඩියාව ඇති වන්නේ ඇයි?
 දියවැඩියාව වර්ග දෙකක් තිබේ: ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන. පළමු වර්ගයේ දියවැඩියාව මගින් අග්න්යාශ සෛල ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන්නේ නැත. රීතියක් ලෙස, දරුවන්ට මෙම විශේෂිත රෝගාබාධ ඇත.
දියවැඩියාව වර්ග දෙකක් තිබේ: ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන. පළමු වර්ගයේ දියවැඩියාව මගින් අග්න්යාශ සෛල ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන්නේ නැත. රීතියක් ලෙස, දරුවන්ට මෙම විශේෂිත රෝගාබාධ ඇත.
අග්න්යාශයේ ව්යුහයේ ඇති ගැටළු එහි u නතාවයට හේතු වන අතර එය උරුම වේ. මෙම තත්වය ඉන්සියුලින් නිෂ්පාදනයට කිසිදු ආකාරයකින් බලපාන්නේ නැති අතර එය ප්රමාද වී හෝ කිසි විටෙකත් නොපෙනේ.
දියවැඩියාවට ජානමය නැඹුරුතාවයක් ඇති සියලුම පුද්ගලයින් අසනීප නොවේ. මෙම රෝගය රීතියක් ලෙස වෛරස් මගින් කුපිත වේ:
එවැනි වෛරස් ප්රේරකයක් ලෙස ක්රියා කරයි. ඉන්සියුලින් නිපදවන අග්න්යාශ සෛල ක්රමයෙන් විනාශ වීමට තුඩු දෙන ව්යාධි ප්රතික්රියා ගණනාවක් ඇතුළත් වේ.
රෝගය ආරම්භ වූ විට අග්න්යාශ සෛල ඉන්සියුලින් සංස්ලේෂණයෙන් ඉවත් වේ. මෙම අවධියේදී හෝමෝන ස්රාවය දැඩි ලෙස කඩාකප්පල් නොවේ, මන්ද ඉතිරිව ඇති සෛල වැඩි බර සමඟ කටයුතු කරයි.
සෛල දිගටම මිය යන අතර, යම් කාලයකට පසු, සීනි සැකසීමට ඉන්සියුලින් තවදුරටත් ප්රමාණවත් නොවන අතර එය විශාල ප්රමාණවලින් පැමිණේ.
මෙය දියවැඩියා රෝගයේ ගුප්ත අවධියක් වන අතර වෛද්ය සාහිත්යයෙහි දුර්වල ග්ලූකෝස් ඉවසීම ලෙස හැඳින්වේ. හිස් බඩක් මත, උදේ, රෝගියාට සාමාන්ය සීනි මට්ටමක් ඇත, නමුත් කාබෝහයිඩ්රේට් සමඟ ආහාර අනුභව කිරීමෙන් පසු, සාන්ද්රණය දිගු කාලයක් සඳහා ඉහළ මට්ටමක පවතී.
සිදු කරන ලද විශ්ලේෂණය “සීනි වක්රය” ලෙස හැඳින්වේ. සෛල වලින් 90% ක් පමණ මිය ගිය පසු, එහි ඇති සියලුම රෝග ලක්ෂණ සහිත දරුණු දියවැඩියා රෝගය ගැන අපට කතා කළ හැකිය.
පළමු වර්ගයේ දියවැඩියාව ඉන්සියුලින් යැපීම සම්පූර්ණයෙන්ම සුව කළ නොහැක. පුද්ගලයෙකුට සීනි අවශ්යය, එය ආහාර සමඟ ප්රමාණවත් තරම් පැමිණේ. එය රුධිරයේ පාවෙයි, මන්ද ඉන්සියුලින් නොමැතිව සෛල තුළට ඇතුළු විය නොහැක. පුද්ගලයෙකුට උපකාර කළ හැක්කේ ඉන්සියුලින් ලබා දීමෙන් පමණි.
අග්න්යාශයේ ඇති ඉන්සියුලින් ප්රමාණවත් පරිමාවකින් නිපදවන නමුත් එය වෙනස් වී අසාමාන්ය වේ. පළමු වර්ගයේ රෝග සඳහා ඉන්සියුලින් නොමැති නම්, දෙවන වර්ගයේ දියවැඩියාව තුළ එය ඇති නමුත් එය භාවිතා කළ නොහැක. ළමුන් තුළ රෝගයේ දෙවන ස්වරූපය තරමක් දුර්ලභ ය.
දෙවන වර්ගයේ දියවැඩියාවට හේතු වන සාධක:
- අධික බර
- ශාරීරික ක්රියාකාරකම් නොමැතිකම - ව්යායාම නොමැතිකම,
- හෝමෝන ations ෂධ භාවිතය,
- ගැබ් ගැනීම
- අන්තරාසර්ග ආබාධ.
ළමා දියවැඩියාවේ රෝග ලක්ෂණ
ඉන්සියුලින් iency නතාවයෙන් පෙළෙන දරුවන්ගේ රෝග ලක්ෂණ වල බරපතලකම ඉතා ඉහළය.
රෝගයේ සං s ා සති කිහිපයකින් පෙනේ.
වෛද්යවරයකු හමුවී ප්රතිකාර ආරම්භ කිරීම සඳහා ඔබ යම් යම් සං signs ා කෙරෙහි දැඩි අවධානයක් යොමු කළ යුතුය.
- උදාසීනත්වය සහ දුර්වලතාවය
- නිතර පිපාසය
- දැඩි ආහාර රුචිය
- නිරන්තර මුත්රා කිරීම
- සක්රීය ආසාදන
- ඇසිටෝන් හුස්ම
- ආහාර ගැනීමෙන් පසු සෞඛ්යය අඩුවීම,
- හදිසි බර අඩු වීම.
 අසනීප දරුවන් සම්බන්ධයෙන්, මෙම සියලු රෝග ලක්ෂණ දැනෙන්නේ නැත. උදාහරණයක් ලෙස, ඉන්සියුලින් iency නතාවයක් නොමැති නම්, ඇසිටෝන් සුවඳ හෝ බර අඩු වීම ද නොවිය හැකිය. කෙසේ වෙතත්, පුහුණුවීම් වලින් පෙන්නුම් කරන්නේ සාමාන්යයෙන් පළමු වර්ගයේ දියවැඩියාව ඇති අතර ඒවා ඉතා පැහැදිලිව පෙනෙන බවයි.
අසනීප දරුවන් සම්බන්ධයෙන්, මෙම සියලු රෝග ලක්ෂණ දැනෙන්නේ නැත. උදාහරණයක් ලෙස, ඉන්සියුලින් iency නතාවයක් නොමැති නම්, ඇසිටෝන් සුවඳ හෝ බර අඩු වීම ද නොවිය හැකිය. කෙසේ වෙතත්, පුහුණුවීම් වලින් පෙන්නුම් කරන්නේ සාමාන්යයෙන් පළමු වර්ගයේ දියවැඩියාව ඇති අතර ඒවා ඉතා පැහැදිලිව පෙනෙන බවයි.
අවුරුදු 15 ක් වයසැති දරුවන් තුළ දියවැඩියා රෝගයේ ලක්ෂණ දෙමාපියන් ඉක්මනින් දකී. මන්ද මේ වයසේ දරුවෙකුට ඔවුන්ගේ සෞඛ්යය පිරිහීම ගැන විස්තරාත්මකව පැවසිය හැකිය.
රුධිරයේ ඉහළ ග්ලූකෝස් ප්රමාණයක් සෛල වලින් තෙතමනය ලබා ගැනීමට පටන් ගන්නා අතර විජලනය වීමේ ස්වරූපයෙන් ළමයින් වැඩි තරල පානය කිරීමට පටන් ගනී. දරුවා බොහෝ විට සවස් වරුවේ ජලය හෝ යුෂ පානය කිරීමට ඉල්ලා සිටී.
සීනි විශාල ප්රමාණයක් වකුගඩු වලට විෂ සහිත බලපෑමක් ඇති කරයි. මේ අනුව, විශේෂයෙන් රාත්රියේදී බහුල හා නිතර මුත්රා කිරීම පෙනේ. එබැවින් ශරීරය විෂ සහිත මූලද්රව්ය ඉවත් කිරීමට උත්සාහ කරයි.
ග්ලූකෝස් පරිභෝජනයක් නොමැති බැවින් සෛල සාගින්න නිසා ආහාර රුචිය වැඩිවේ. දරුවා බොහෝ දේ අනුභව කිරීමට පටන් ගනී, නමුත් පෝෂ්ය පදාර්ථ සෛල තුළට ඇතුළු නොවේ. තියුණු බර අඩු වීම ග්ලූකෝස් දුර්වල වීම මෙන්ම බලශක්ති නිෂ්පාදනයට මේද බිඳවැටීම සමඟ සම්බන්ධ වේ. ළමා දියවැඩියාව පිළිබඳ සම්භාව්ය සං sign ාවක් තියුණු බර අඩු කර ගැනීම සමඟ ඒකාබද්ධව ශක්තිමත් ආහාර රුචියක් ලෙස හඳුනාගෙන තිබේ.
මෙම රෝග ලක්ෂණය කාබෝහයිඩ්රේට් අඩංගු ආහාර වේලකට පසු ග්ලූකෝස් වැඩි වීම සමඟ සම්බන්ධ වේ. සාමාන්ය රුධිරය පිරිහීමට හේතුව අධික රුධිර සීනි ප්රමාණයයි. නිශ්චිත කාලයකට පසු, ශරීරයේ වන්දි ගෙවීමේ හැකියාවන් සීනි යථා තත්ත්වයට පත් කරන අතර ඊළඟ ආහාර වේල තෙක් දරුවා නැවත ක්රියාකාරී වේ.
දරුවාගේ ශක්තිමත් බර අඩු වීමක් දක්නට ලැබෙන්නේ ඉන්සියුලින් හි නිරපේක්ෂ lack නතාවයකින් පමණක් නොවේ. මෙම අවස්ථාවේ දී, ග්ලූකෝස් සෛල තුළට ඇතුළු වී ඒවාට ශක්තිය සැපයිය නොහැක. එහි ප්රති As ලයක් වශයෙන්, ශක්තියේ උපස්ථ විකල්පයක් ලෙස, පවතින මේදය පරිභෝජනය කිරීමට පටන් ගන්නා අතර බර අඩු වීම සිදු වේ. මෙම ප්රකාශනය දෙවන වර්ගයේ දියවැඩියාව හා සමහර මෝඩි වර්ග සමඟ නොවිය හැකිය.
ග්ලූකෝස් ප්රමාණය උල්ලං violation නය කිරීම සහ කීටෝන් සිරුරු වල විෂ සහිත බලපෑම් යන දෙකෙන්ම යෞවනයෙකුගේ උදාසීනත්වය හා දුර්වලතාවය පැහැදිලි කෙරේ. මුඛ කුහරයෙන් ඇසිටෝන් සුවඳ කීටෝඇසයිඩෝසිස් වල ස්ථිර ලකුණකි. ශරීරය වකුගඩු හරහා මෙන්ම දහඩියෙන්ද විෂ ඉවත් කරයි.
දියවැඩියාවේ ඇසිටෝන් සුවඳ ඇති වන්නේ මේදය ශරීරයට ශක්ති උපස්ථරයක් ලෙස කැඩී ඇසිටෝන් සමඟ කීටෝන් සිරුරු සෑදීම හේතුවෙනි. මෙම විෂ සහිත මූලද්රව්යයෙන් මිදීමට ශරීරය සෑම ආකාරයකින්ම උත්සාහ කරයි, එය පෙනහළු හරහා ඉවත් කරයි. එවැනි රෝග ලක්ෂණයක් දෙවන වර්ගයේ දියවැඩියාව මෙන්ම සමහර මෝඩි වර්ග සමඟ නොවිය හැකිය.
සමහර දරුවන්ට දිගු කලක් බෝවන රෝගවලින් සුවය ලබා ගත නොහැක. ආසාදනය එකිනෙකාගෙන් ගමන් කරයි, දරුවා සම්පූර්ණයෙන්ම සුව නොවේ. එය බැක්ටීරියා සමේ ආසාදනයක් විය හැකිය, නිදසුනක් ලෙස, ෆුරුන්කුලෝසිස් හෝ දිලීර ආසාදනය - කැන්ඩිඩියාසිස්.
පිරිහීම පිළිබඳව ඔබ අවධානය යොමු නොකරන්නේ නම්, කාලයත් සමඟ ළමයින්ට උදාසීන, උදාසීන හා උදාසීන විය හැකිය. දැඩි ආහාර රුචිය ඔක්කාරය, ආහාර කෙරෙහි ඇති අකමැත්ත, උදර වේදනාව සහ වමනය මගින් ප්රතිස්ථාපනය කළ හැකිය.
මෙම සං signs ා මගින් කෙටොඇසයිඩෝසිස් හි දරුණු ස්වරූපයක් පෙන්නුම් කරයි. මෙම අවස්ථාවේදී, ඔබ වහාම ගිලන් රථ කණ්ඩායම අමතා දරුවා වෛද්ය ස්ථානයකට රැගෙන යා යුතුය.
මෙය සිදු නොකළහොත්, ඔහුට සිහිය නැති වනු ඇත, කෝමා තත්වයක් ආරම්භ වනු ඇත, එයින් ඔබට පිටතට යා නොහැක.
දියවැඩියාව හඳුනා ගැනීම
 රෝගයක් හෝ දුර්වල ග්ලූකෝස් ඉවසීමක් තීරණය කිරීම සඳහා සරලම ක්රමය වන්නේ රුධිරයේ සීනි හඳුනා ගැනීමයි. නිරෝගී පුද්ගලයෙකුගේ සාමාන්ය නිරාහාර සීනි මට්ටම එවැනි දර්ශක මගින් තීරණය වේ: 3.5-5.5 mmol / l.
රෝගයක් හෝ දුර්වල ග්ලූකෝස් ඉවසීමක් තීරණය කිරීම සඳහා සරලම ක්රමය වන්නේ රුධිරයේ සීනි හඳුනා ගැනීමයි. නිරෝගී පුද්ගලයෙකුගේ සාමාන්ය නිරාහාර සීනි මට්ටම එවැනි දර්ශක මගින් තීරණය වේ: 3.5-5.5 mmol / l.
උදෑසන මුත්රා අධ්යයනය කිරීමේදී ග්ලූකෝසූරියාව අනාවරණය වුවහොත් - මුත්රා වල ග්ලූකෝස්, ඇසිටූරියා, මුත්රා වල ඇසිටෝන් සිරුරු, කීටෝනූරියා - මුත්රා වල කීටෝන් සිරුරු හෝ මුත්රා වල සීනි මට්ටම ඉහළ මට්ටමක පවතී නම්, නියමිත වේලාවට වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගෙන විශේෂ විශ්ලේෂණයක් සිදු කිරීම වැදගත් වේ, එනම් ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය.
ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය සීනි වක්රය පිළිබඳ අධ්යයනයකි. විශ්ලේෂණයට පෙර, දරුවාට කාබෝහයිඩ්රේට් සීමා නොකර දින තුනක් ආහාර අනුභව කළ යුතුය. පරීක්ෂණය සිදු කරනුයේ උදෑසන හිස් බඩක් මත ය.
දරුවාට ග්ලූකෝස් සිරප් පානය කළ යුතු අතර, එහි පරිමාව වෛද්යවරයා විසින් ගණනය කරනු ලැබේ. ග්ලූකෝස් පරිභෝජනයෙන් විනාඩි 60 සහ 120 කට පසු හිස් බඩක් මත සීනි පරීක්ෂණයක් සිදු කරනු ලැබේ.
සාමාන්යයෙන්, පැයකට පසු, රුධිරයේ ග්ලූකෝස් සාන්ද්රණය 8.8 mmol / L ට නොඉක්මවිය යුතු අතර, පැය දෙකකට පසු 7.8 mmol / L ට වඩා වැඩි නොවිය යුතුය. නැතහොත් හිස් බඩක් මත සාමාන්ය තත්ත්වයට පත්විය යුතුය.
ශිරා රුධිරයේ ප්ලාස්මා හෝ සම්පූර්ණ බඩේ හිස් බඩක් මත සීනි පරිමාව 15 mmol / l ට වඩා වැඩි නම් (හෝ හිස් බඩක් මත 7.8 mmol / l ට වඩා කිහිප වතාවක්) නම්, රෝග විනිශ්චය කිරීමට ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයක් අවශ්ය නොවේ.
තරබාරුකම ඇති දරුවන්ට දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ ඉතිහාසයක් සහ ඉන්සියුලින් ප්රතිරෝධයේ සමහර සලකුණු තිබිය හැකිය. මෙම අවස්ථා වලදී, ඔබ අවුරුදු 2 සිට සෑම අවුරුදු 2 කට වරක් රුධිරයේ සීනි සඳහා පරීක්ෂා කළ යුතුය.
උපදේශනයක් අවශ්ය වේ:
- විකලාංග විශේෂ ist
- ස්නායු විශේෂ ist
- අන්තරාසර්ග විද්යා ologist
- අක්ෂි රෝග විශේෂ
- නෙෆ්රොලොජිස්ට්.
විශේෂ විභාග ක්රම සිදු කළ හැකිය:
- රුධිරයේ ග්ලයිකේටඩ් හිමොග්ලොබින් මට්ටම තීරණය කිරීම,
- සී-පෙප්ටයිඩ්, ප්රින්සින්ලින්, ග්ලූකොජන්,
- අභ්යන්තර අවයවවල අල්ට්රා සවුන්ඩ්,
- අරමුදල් විශ්ලේෂණය
- මයික්රොඇල්බුමිනියුරියා මට්ටම තීරණය කිරීම.
පවුලට නැවත නැවතත් දියවැඩියාව වැළඳී ඇත්නම්, විශේෂයෙන් දෙමව්පියන් අතර, රෝගයක් කල්තියා හඳුනා ගැනීම සඳහා ජාන අධ්යයනයක් කිරීම හෝ එයට පූර්ව නැඹුරුතාවයක් ඇති කිරීම අර්ථවත් කරයි.
දියවැඩියා ප්රතිකාර ක්රම කිහිපයක් තිබේ. චිකිත්සාව සඳහා වැදගත් අරමුණු:
- රෝග ලක්ෂණ වල බරපතලකම අඩුවීම,
- පරිවෘත්තීය පාලනය
- සංකූලතා වැළැක්වීම
- රෝගීන් සඳහා වඩා හොඳ ජීවන තත්ත්වයක් ළඟා කර ගැනීම.
ප්රතිකාරයේ ප්රධාන අංග වන්නේ:
- රුධිරයේ සීනි ප්රමාණය ස්වාධීනව පාලනය කිරීම,
- මාත්රා කළ ශාරීරික ක්රියාකාරකම්,
- දියවැඩියාව සඳහා ආහාර චිකිත්සාව.
ලොව පුරා දියවැඩියා දැනුම සඳහා විශේෂ පාසල් තිබේ. දරුවන් සිටින දෙමව්පියන්ට ග්ලූකෝමීටරයක් භාවිතයෙන් එහි සීනි මැනිය හැකි ආකාරය ඉගෙන ගත හැකිය, ඔවුන්ගේ රෝග පිළිබඳ දේශනවලට සවන් දී එහි හේතු සොයා ගන්න.
මෙම ලිපියේ වීඩියෝව නැරඹීමෙන් ඔබට දියවැඩියාවේ ලක්ෂණ පිළිබඳව වැඩිදුර ඉගෙන ගත හැකිය.
ප්රතිශක්තිකරණ දියවැඩියාව
මෙය පළමු වර්ගයේ දියවැඩියාව ලෙස හැඳින්වේ, එය පදනම් වී ඇත්තේ අග්න්යාශ සෛල වලට ඇති ප්රතිශක්තිය මතය. ඉන්සියුලින් නිපදවන අයිලට් පටක වලින් 95% ක් දැනටමත් විනාශ වී ඇති විට මෙම රෝගය හටගනී.
මෙම ක්රියාවලිය ආරම්භ කිරීමට ඔබට ප්රකෝපකාරී සාධකයක් අවශ්ය වේ:
- වෛරස් ආසාදන (රුබෙල්ලා, හර්පීස්, උණ, බඩවැල්, සරම්ප, සයිටෝමෙගෙලෝ වයිරස් සහ වෙනත්),
- ආතතිය
- තුවාල, සැත්කම්,
- අග්න්යාශයට ඉන්සියුලින් ප්රතිරෝධය දක්වන හෝ බලපාන ations ෂධ දීර් use කාලයක් තිස්සේ භාවිතා කිරීම,
- දුම් පානය, මත්පැන් සහ මත්ද්රව්ය, නයිට්රේට්,
- ස්වයං ප්රතිශක්තිකරණ රෝග (ඒවායේ පටක වලට එරෙහිව ප්රතිදේහ සෑදීම) - රූමැටොයිඩ් ආතරයිටිස්, තයිරොයිඩයිටිස්, පද්ධතිමය ලුපුස් එරිටෙටෝමෝසස්, ඩර්මැටෝමියෝසයිටිස්,
- විටමින් ඩී .නතාවය
- උපතින් පසු කෘතිම පෝෂණය, ධාන්ය වර්ග සමඟ මුල් පෝෂණය.
දියවැඩියා රෝගීන් අතර, පළමු වර්ගයේ රෝග නව යොවුන් වියේ 90% ක් තුළ දක්නට ලැබේ.
ළමුන් තුළ දියවැඩියාව පිළිබඳ වැඩි විස්තර මෙහි දැක්වේ.
නව යොවුන් වියේ ප්රතිශක්ති දියවැඩියාව
මෙම කණ්ඩායමට නව යොවුන් වියේ දෙවන වර්ගයේ දියවැඩියාව ඇතුළත් වේ. එය වැඩි වැඩියෙන් ආරම්භ වන්නේ තරබාරුකමේ පසුබිමට හා උදාසීන ජීවන රටාවට එරෙහිව ය. පෝෂණයේ කාර්යභාරය ප්රධාන එකකි. අධික ලෙස ආහාර ගැනීම, රසකැවිලි ඉන්සියුලින් මුදා හැරීම අවුස්සයි, එය පටක ප්රතිරෝධය ඇති කරයි - ඉන්සියුලින් ප්රතිරෝධය. මෙම තත්වය මේදය සමුච්චය කිරීම වැඩි කරන අතර විෂම කවයක් සාදයි. නව යොවුන් වියේ පසුවන අය:
- උපතේදී අධික බර
- ළමා කාලයේ දී දියවැඩියාව ඇතිවීමේ ප්රවණතාව,
- නිතර සෙම්ප්රතිශ්යාව
- අග්න්යාශයේ දැවිල්ල (අග්න්යාශය).
දියවැඩියාවේ රෝග ලක්ෂණ අඩු සුලභ වේ. අන්තරාසර්ග අවයව වල රෝග සමඟ ඔවුන් පැමිණේ:
- ඉට්සෙන්කෝ-කුෂින් - අධිවෘක්ක ග්රන්ථි මගින් නිපදවන කෝටිසෝල් අතිරික්තය,
- විෂ සහිත ගොයිටර් - තයිරොක්සීන් වැඩි වීමත් සමඟ තයිරොයිඩ් ග්රන්ථියේ ප්රමාණය වැඩි වීම,
- පිටියුටරි සෝමාටොට්රොපිනෝමා - වර්ධන සාධක වැඩි වීම හේතුවෙන් ශරීරයේ වේගවත් වර්ධනය (වර්ධන හෝමෝනය, ඉන්සියුලින් වැනි),
- pheochromocytoma - ආතති හෝමෝන නිපදවන අධිවෘක්ක ගෙඩියක් (ඇඩ්රිනලින්, නොරපිනෙප්රින්).
වයස අවුරුදු 14-16 වන විට මෝඩි දියවැඩියාව සහ කාබෝහයිඩ්රේට් පරිවෘත්තීය (ටංස්ටන්, ඇල්ස්ට්රෝම් සින්ඩ්රෝම්) වල වෙනත් ජානමය ආබාධ ආරම්භ විය හැකිය.
පළමු වර්ගය
අග්න්යාශය ඉන්සියුලින් සෑදීම සමඟ කටයුතු කරන තාක් කල් දියවැඩියාව නොපෙන්වයි. මෙම අවස්ථාවේදී, එය හඳුනාගත හැක්කේ ප්රතිශක්තිකරණ පරීක්ෂණයෙන් පමණි. විචිත්ර සං signs ා (ප්රකාශනය) කාලය පැමිණේ:
- ශක්තිමත් සහ පාලනය කළ නොහැකි පිපාසය (රෝගීන් දිනකට ලීටර් 3-5 කට වඩා පානය කරයි, සමහර විට 8-10 දක්වා), වියළි මුඛය,
- අධික ලෙස මුත්රා කිරීම, ඇඳ ඇතිරිලි,
- හොඳ පෝෂණය සමඟ ආහාර රුචිය සහ බර අඩු වීම (යෞවනයෙකුට මාස 2-3 කින් කිලෝග්රෑම් 7-9 ක් අඩු විය හැක),
- සාමාන්ය දුර්වලතාවය, තෙහෙට්ටුව,
- නුරුස්නා බව, නින්ද නොයාම, නිදිබර ගතිය සහ දිවා කාලයේදී උදාසීනකම,
- සමේ කැසීම, පෙරිනියම්, කුෂ් ,,
- තුවාල හා කැපුම් දිගු කාලයක් සුව නොවේ.
නව යොවුන් වියේදී රෝගය බොහෝ විට කෝමා තත්වයෙන් ආරම්භ වේ. රෝගීන්ට ඔක්කාරය, වමනය, උදර වේදනාව ඇති වේ. එය උපග්රන්ථයේ විෂ වීම හෝ දැවිල්ල මතක් කරයි. නියමිත වේලාවට දියවැඩියාව හඳුනා නොගත්තොත්, සිහිය නැතිවීමක්, මාරාන්තික ප්රති come ලයක් විය හැකිය. මෙම සංකූලතාවයේ වැදගත් සං sign ාවක් වන්නේ මුඛයෙන් ඇසිටෝන් ගන්ධය (කුනු වූ ඇපල්) ය.
දෙවන වර්ගය
එහි ලක්ෂණය වන්නේ රෝග ලක්ෂණ මන්දගාමී වීමයි. මුලදී, පළමු වර්ගයේ රෝග වලදී මෙන් ඒවා පැහැදිලිව පෙනෙන්නට නැත. දෙමාපියන් අවධානය යොමු කළ යුත්තේ:
- රසකැවිලි කෙරෙහි වැඩි ආකර්ෂණයක් (මොළයේ සෛලවලට අවශ්ය ශක්තිය නොලැබේ, සීනි එය වේගයෙන් සපයයි),
- ආහාර අතර නිරන්තර කෑම,
- හිසරදය, කරකැවිල්ල, දෑත් වෙව්ලීම, ආහාර ගැනීමෙන් පසු අතුරුදහන් වීම,
- ආහාර ගැනීමෙන් පැය 1.5 කට පසු දුර්වලතාවය සහ නිදිබර ගතිය,
- සමේ කුෂ් - - කැක්කුම, ගෙඩිද සමූහයකි, කුරුලෑ, දරුණු කැසීම,
- හිස්කබලේ කබොල, මුඛයේ කොන් වල අල්ලා ගැනීම, පාද පීල් කිරීම, අත්ල,
- පොදු ක්ෂය
- නිරන්තර ආසාදන, පුනරාවර්තන පා course මාලාවක් සහිත දිලීර රෝග, ations ෂධ සඳහා දුර්වල ප්රතික්රියාව,
- පූර්ණත්වය, කම්මුල් මත බොඳ කරන්න.
රෝගයේ සියලුම සාමාන්ය ප්රකාශනයන් (පිපාසය, ආහාර රුචිය, මුත්රා කිරීම) සාමාන්යයෙන් පළමු සං .ා වලින් මාස කිහිපයකට පසුව පෙනේ. කලින් රෝග විනිශ්චය සිදු කළ විට දියවැඩියාවේ ප්රගතිය වළක්වා ගැනීමේ අවස්ථාව වැඩි වේ.
නහඹර වියේ පිරිමි ළමයෙකුගේ දියවැඩියාව පිළිබඳ සං s ා
නහඹර වියේ පිරිමි ළමයෙකුගේ දියවැඩියාවේ රෝග ලක්ෂණය වන්නේ මේරීමේ ද්විතියික සලකුණු ප්රමාද වීමයි. ආසන්න වශයෙන් 40% ක් වැනි අවස්ථා වලදීරෝග ලක්ෂණ:
- අවුරුදු 2-3 කට පසුව (අවුරුදු 14-16 දී) අත් යට සහ පුබ්බු ප්රදේශයේ හිසකෙස් වර්ධනය වේ,
- ශරීරය ළදරු (බොළඳ) ලෙස පවතී, උරහිස් පටිය වර්ධනය නොවේ, උච්චාරණය කරන ලද මාංශ පේශි තට්ටුවක් සෑදී නැත,
- වයස අවුරුදු 14-15 වන විට කිසිදු දූෂණයක් නොමැත (රාත්රියේ ශුක්රාණු ස්රාවය වේ),
- අස්ථි පටක සෑදීම බාධා ඇති කරයි, ශරීරයේ වර්ධනය මන්දගාමී වේ.
මෙම සියලු ක්රියාදාමයන් දියවැඩියාවේ බරපතලකම සමඟ කෙලින්ම සම්බන්ධ වේ. ප්රමාණවත් ප්රතිකාර නොලැබීම නිසා තරුණ තරුණියන්ට අඩු ශක්තියක්, දුර්වල ලිංගික ධාවනයක් සහ වඳභාවයක් ඇත.මුත්රා වල සීනි අධික සාන්ද්රණය හේතුවෙන්, නිරන්තරයෙන් දැවිල්ල පෙනෙන්නේ ශිෂේණය the ජුකෝණාස්රයේ ප්රදේශය තුළ - බැලනොපොස්ටයිටිස්.
එය ඉදිමීම, උඩු රැවුලෙහි රතු පැහැය සහ මුත්රා කිරීම දුර්වල වේ.
නව යොවුන් වියේ ගැහැණු ළමයින් තුළ දියවැඩියාව පිළිබඳ සං s ා
48% ක්ම නව යොවුන් වියේ ගැහැනු ළමයින්ගේ දියවැඩියාව පිළිබඳ සං s ා ඔසප් චක්රයේ අක්රමිකතා වේ.
- පළමු ඔසප් වීමේ ප්රමාදය (වයස අවුරුදු 14 දී 30% ක් නොපැමිණේ),
- විවිධ කාල පරිච්ඡේදයක චක්රයක්, ලේ ගැලීමේ රිද්මය දීර් time කාලයක් තිස්සේ ස්ථාපිත නොවේ,
- සුළු විසර්ජනය
- වේදනාකාරී කාල පරිච්ඡේද
- ක්ෂීරපායී ග්රන්ථි ප්රමාණයෙන් වැඩි නොවේ,
- කෙස් කළඹ ප්රදේශයේ කෙස් දුර්වල ලෙස වැඩෙයි,
- නැවත නැවත උග්රවීමත් සමඟ තෙරපුම දිස්වේ,
- යෝනි මාර්ගයෙහි සහ ශ්ලේෂ්මල පටලය (වුල්වොගිනිටිස්) ඉදිමී යයි.
දියවැඩියා චිකිත්සාව කාලෝචිත ආකාරයකින් ආරම්භ නොකළහොත් වැඩිහිටි වඳභාවයේ දී ගබ්සාව සිදු වේ. දෙවන වර්ගයේ දියවැඩියාව බොහෝ විට සිදුවන්නේ හෝමෝන පසුබිම උල්ලං which නය කරන බහු අවයවික ඩිම්බකෝෂයෙනි. ගැහැණු ළමයින්ගේ මුහුණු සහ කකුල් වල හිසකෙස් දැඩි ලෙස වර්ධනය වේ, සම ආලේප කරයි, කුරුලෑ කුෂ් ,, තරබාරුකම ඇත.
හයිපොග්ලිසිමියා
ග්ලූකෝස් අඩුවීම මානසික ආතතිය, ශාරීරික අධික බර, ආහාර ගැනීමේ අක්රමිකතා, ඉන්සියුලින් විශාල මාත්රාවකි. නව යොවුන් වියේ දී, පළමුව සිදුවන්නේ:
- දුර්වලකම, උදාසීනකම, මනෝභාවය නරක අතට හැරේ,
- හිසරදය
- දැඩි සාගින්නෙන් පහර දීම,
- අත් සෙලවීම
- දහඩිය දැමීම.
ග්ලූකෝස් ආහාර සමඟ නොපැමිණෙන්නේ නම්, උද්දීපනය වර්ධනය වන අතර, එය නිෂේධනය කිරීම සහ සවි ness ානකත්වය නැතිවීම, කම්පනය. හදිසි ප්රතිකාර නොමැතිකම ජීවිතයට තර්ජනයක්. සීනි වල නිතර පහත වැටීම මොළයට බාධා කරයි.
කීටොඇසයිඩෝසිස්
එයට හේතුව ඉන්සියුලින් නොමැතිකමයි. මේදය ශක්තිය සඳහා භාවිතා කිරීමට පටන් ගනී, එබැවින් කීටෝන් සිරුරු (ඇසිටෝන්) සෑදී ඇත. ආහාර රුචිය අඩු වේ, ඔක්කාරය, වමනය වැඩි වේ, හුස්ම ගැනීම වේගවත් වේ, is ෝෂාකාරී වේ. ඔබේ මුඛයෙන් ඇසිටෝන් සුවඳ දැනිය හැකිය. දින කිහිපයකින්, මෙම තත්වය ප්රතිකාර නොමැතිව කෝමා තත්වයට පත්වේ:
- වි .ානය නොමැතිකම
- රුධිර පීඩනය පහත වැටේ
- ස්පන්දනය නිතර හා දුර්වල වේ,
- අක්රමවත් හුස්ම ගැනීම.
නේවාසික රෝගීන් සඳහා හදිසි වෛද්ය ප්රතිකාර අවශ්ය වේ.
සනාල සංකූලතා
රෝගය වර්ධනය වන විට ඒවා සිදු වේ. ඉහළ ග්ලූකෝස් අන්තර්ගතය නිසා රුධිර නාල වල බිත්ති විනාශ වේ. උල්ලං activities නය කළ ක්රියාකාරකම්:
- වකුගඩු (වකුගඩු අසමත්වීම සමඟ නෙෆ්රොෆති),
- ස්නායු තන්තු (ස්නායු රෝග, සංවේදීතාව නැතිවීම, දියවැඩියා පාදය කපා ඉවත් කිරීමේ අවදානමක් සහිත),
- දෘෂ්ටි විතානය (දෘෂ්ටි අඩුවීම සහිත දෘෂ්ටි විතානය),
- හදවත (හෘද පේශි දුර්වල වීම, ඇන්ජිනා පෙක්ටෝරිස්, වැඩිහිටි වියේදී හෘදයාබාධ),
- මොළය (දුර්වල මතකය සහිත එන්සෙෆලෝපති, අඩු මානසික ක්රියාකාරිත්වය).
නව යොවුන් වියේ දියවැඩියාව පිළිබඳ විශේෂාංග
නව යොවුන් වියේ දියවැඩියාව සංලක්ෂිත වන්නේ:
- රුධිර ග්ලූකෝස් බිංදු
- ඉන්සියුලින් වලට ප්රතිරෝධී වන හෝමෝන සෑදීම වැඩි කිරීම - වර්ධනය, තයිරොයිඩ් ග්රන්ථිය, අධිවෘක්ක ග්රන්ථි, ලිංගික,
- ඉන්සියුලින් සඳහා ඉහළ ඉල්ලුමක් සහ එයට දුර්වල ප්රතික්රියාවක්,
- ස්නායු පද්ධතියේ අස්ථායී වැඩ.
මෙම සියලු වෙනස්කම් අනිවාර්යයෙන්ම වැඩිවිය පැමිණීමේදී හෝමෝන වෙනස්කම් සමඟ සිදු වේ. එමනිසා, නව යොවුන් දරුවන් සඳහා සීනි අඩු කරන drugs ෂධවල නිවැරදි මාත්රාව තෝරා ගැනීම අතිශයින් දුෂ්කර ය.
ළමුන් හා නව යොවුන් වියේ දියවැඩියාව පිළිබඳ වීඩියෝව නරඹන්න:
මෙම යුගයේ සාමාන්ය චර්යාත්මක ලක්ෂණ නිසා තත්වය සංකීර්ණ වේ:
- නිතර ආහාර ගැනීම, සම වයසේ මිතුරන් සමඟ කුණු කෑම,
- ඉන්සියුලින් පරිපාලනයේ රිද්මය නොසලකා හැරීම, වැරදි මාත්රා ගණනය කිරීම,
- ග්ලූකෝමීටරයක් සමඟ රුධිරයේ සීනි පාලනය කිරීමට අකමැති වීම,
- ආතති සහගත තත්වයන්
- මානසික අධි බර
- මත්පැන් පානය, දුම් පානය.
එවැනි අවස්ථාවන්හිදී, නව යොවුන් දරුවන්ට අන්තරාසර්ග විද්යා ologist යෙකුගේ පමණක් නොව මනෝ විද්යා ologist යෙකුගේද සහාය අවශ්ය වේ. දියවැඩියාවේ ප්රතිවිපාක ඇති සැබෑ පුද්ගලයින් දැන හඳුනා ගැනීම ද ප්රයෝජනවත් වනු ඇත.
නව යොවුන් වියේ දියවැඩියා රෝග ලක්ෂණ හඳුනා ගැනීම
යෞවනයෙකුගේ දියවැඩියාවේ පළමු රෝග ලක්ෂණ ළමා රෝග විශේෂ by වෛද්යවරයකුට හඳුනාගත හැකිය. ඔහු රෝගීන් අන්තරාසර්ග විද්යා ologist යා වෙත යොමු කරයි. රෝග විනිශ්චය කිරීම සඳහා, රුධිර පරීක්ෂණ අනිවාර්ය වේ:
- ග්ලූකෝස් (හිස් බඩක් මත, සීනි බරකින් පැය දෙකකට පසු),
- ඉන්සියුලින්, එහි පූර්වජයන් (සී-පෙප්ටයිඩ්, ප්රින්සින්ලින්),
- ග්ලයිකේටඩ් හිමොග්ලොබින්.
ග්ලූකෝස් සහ ඇසිටෝන් සඳහා මුත්රා පරීක්ෂා කරනු ලැබේ. අග්න්යාශයේ අල්ට්රා සවුන්ඩ් සිදු කරනු ලැබේ.
නව යොවුන් වියේ පළමු වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාර කිරීම
යෞවනයෙකුගේ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ඉන්සියුලින් වහාම නියම කළ යුතුය. ව්යවහාරික මානව ජාන ඉංජිනේරු විද්යාව. විභාගයේ ප්රති results ල අනුව මාත්රාව සහ පරිපාලන කාලසටහන ගණනය කෙරේ. බහුලව භාවිතා වන පදනම් බෝලස් ප්රතිකාරය:
- දිගු ක්රියාකාරී හෝමෝනයක උදේ සහ සවස ප්රතිසම,
- ප්රධාන ආහාර වේලකට පෙර, කාබෝහයිඩ්රේට් අවශෝෂණය සඳහා කෙටි ඉන්සියුලින් විචල්ය මාත්රාවක්.
Drugs ෂධ හඳුන්වාදීම සඳහා සිරින්ජයක්, සිරින්ජ පෑනක් සහ උපකරණයක් (ඉන්සියුලින් පොම්පය) භාවිතා කරන්න. ග්ලූකෝස් දර්ශක ස්වයං අධීක්ෂණය අතිශයින්ම වැදගත් ය: හිස් බඩක් මත, දිවා ආහාරය සහ රාත්රී ආහාරයට පෙර සහ නින්දට පෙර. සීනි, රසකැවිලි, පිටි නිෂ්පාදන, මේද මස්, මධ්යසාර, කාර්මික යුෂ තහනම් කිරීම ආහාර වේලෙහි හඳුන්වා දී ඇත.ඔබ ක්ෂණික ආහාර, පැණිරස සෝඩා, චිප්ස් සහ සුලු කෑමෙන් වැළකී සිටිය යුතුය. ශාරීරික ක්රියාකාරකම් අවශ්ය නමුත් මධ්යස්ථ තීව්රතාවයකින්.
නව යොවුන් වියේ දෙවන වර්ගයේ දියවැඩියාව නම් කුමක් කළ යුතුද?
නව යොවුන් වියේ දෙවන වර්ගයේ දියවැඩියාව සමඟ, ඔබ මුලින්ම ආහාර නැවත ගොඩනඟා ගත යුතුය. ආහාරයේ පදනම එළවළු (අර්තාපල් හැර), කෙට්ටු මස් සහ මාළු, මධ්යස්ථ මේද අන්තර්ගත කිරි නිෂ්පාදන, පැණිරස නොකළ පලතුරු සහ බෙරි විය යුතුය. සීනි සහ සුදු පිටි මෙන්ම ඒවායේ අන්තර්ගතය සහිත සියලුම කෑම වර්ග තහනම් කර ඇත. තරබාරුකම සඳහා පෝෂණය අඩු කැලරි සහිත කුඩා කොටස් වලින් දිනකට 5-6 වතාවක් නිර්දේශ කෙරේ.
ආහාරයට අමතරව අනිවාර්ය ශාරීරික ක්රියාකාරකම් නියම කරනු ලැබේ (පිහිනීම, චිකිත්සක ව්යායාම, සැහැල්ලු ධාවනය, පිලේට්ස්). ප්රමාණවත් effectiveness ලදායීතාවයක් නොමැතිව, රුධිරයේ සීනි අඩු කිරීම සඳහා ටැබ්ලට් සම්බන්ධ කර ඇත.
සංකූලතා වර්ධනය වීම වළක්වා ගන්නේ කෙසේද
හැකි තරම් සාමාන්යයට ආසන්න (6.5% දක්වා) ග්ලයිකේටඩ් හීමොග්ලොබින් දර්ශකයක් ලබා ගැනීම අවශ්ය වේ. සංකූලතා සඳහා වඩාත්ම වැදගත් අවදානම් නිර්ණායකය මෙයයි. ප්රායෝගිකව, රෝගීන්ගෙන් 15% කට වඩා වැඩි ගණනකට මෙය සාක්ෂාත් කරගත නොහැකිය.
දියවැඩියාව පාලනය කර ගැනීම සඳහා එය වැදගත් ය:
- ආහාර වේලකට ඇලී සිටින්න
- දෛනික මාත්රාව සහිත ශාරීරික ක්රියාකාරකම් සඳහා කාලය වෙන් කරන්න,
- සාමාන්ය ශරීර බර පවත්වා ගන්න
- රුධිර ග්ලූකෝස් නිතිපතා මැනීම
- අන්තරාසර්ග විද්යා ologist යාගේ උපදෙස් හරියටම අනුගමනය කරන්න,
- මාස 3 කින් අවම වශයෙන් 1 වතාවක්වත් සම්පූර්ණ පරීක්ෂණයකට භාජනය කරන්න.

 - drug ෂධය අක්මාවෙන් ග්ලූකෝස් රුධිරයට මුදා හැරීම අවහිර කරන අතර සංවේදී නියුරෝන වල ක්රියාකාරිත්වය වැඩි දියුණු කරයි. මේ අනුව, එය රුධිරයේ ඉන්සියුලින් මට්ටම අඩු කරන අතර අග්න්යාශයේ බර අඩු කිරීමට උපකාරී වේ.
- drug ෂධය අක්මාවෙන් ග්ලූකෝස් රුධිරයට මුදා හැරීම අවහිර කරන අතර සංවේදී නියුරෝන වල ක්රියාකාරිත්වය වැඩි දියුණු කරයි. මේ අනුව, එය රුධිරයේ ඉන්සියුලින් මට්ටම අඩු කරන අතර අග්න්යාශයේ බර අඩු කිරීමට උපකාරී වේ.