දියවැඩියාව සහ ඒ පිළිබඳ සෑම දෙයක්ම
දියවැඩියා රෝගයේ දී අක්මාව අක්රිය වීම බොහෝ විට සිදු වේ. බලපෑමට ලක් වූ ඉන්ද්රියයේ ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීම සඳහා දියවැඩියාව සඳහා අත්යවශ්ය බලකොටුව භාවිතා කරයි. Drug ෂධය බෙහෙවින් is ලදායී වුවද, එය අහිතකර ප්රතික්රියා ගණනාවක් ද ඇත, එබැවින් එය භාවිතා කිරීමට පෙර, ඔබ විශේෂ ist යකු හමුවී භාවිතය සඳහා උපදෙස් හොඳින් කියවිය යුතුය.
දැන ගැනීමට වැදගත්! දියුණු දියවැඩියාව පවා ශල්යකර්ම හෝ රෝහල් නොමැතිව නිවසේදී සුව කළ හැකිය. මරීනා ව්ලැඩිමිරොව්නා කියන දේ කියවන්න. නිර්දේශය කියවන්න.

සංයුතිය සහ අලෙවි කළ හැකි ආකෘතිය
අත්යවශ්ය බලකොටුව දුඹුරු කැප්සියුල ස්වරූපයෙන් නිපදවන අතර ඇතුළත කහ පැහැයක් ඇති තෙල් සහිත ද්රව්යයක් අඩංගු වේ. 1 වන කැප්සියුලයේ සංයුතියට සෝයා බෝංචි වලින් සක්රීය ෆොස්ෆොලිපිඩ් මිලිග්රෑම් 300 ක් අඩංගු වන අතර එහි 76% කොලීන් අඩංගු වේ. අතිරේක සංරචක වන්නේ එතනෝල්, මේදය සහ එ cast රු තෙල් ය. කැප්සියුල කැබලි 10 ක බිබිලි මත පිහිටා ඇති අතර ඒවා කාඩ්බෝඩ් පෙට්ටිවල අසුරා ඇත.
සීනි ක්ෂණිකව අඩු වේ! කාලයාගේ ඇවෑමෙන් දියවැඩියාව පෙනීමේ ගැටළු, සම සහ හිසකෙස් තත්වයන්, වණ, ගැන්ග්රීන් සහ පිළිකා පිළිකා වැනි රෝග රැසකට තුඩු දිය හැකිය! මිනිසුන්ගේ සීනි මට්ටම සාමාන්ය තත්වයට පත් කිරීම සඳහා කටුක අත්දැකීම් ඉගැන්වීය. කියවන්න.
භාවිතය සඳහා දර්ශක
පහත දැක්වෙන කොන්දේසි වලට ප්රතිකාර කිරීම සඳහා අත්යවශ්ය බලකොටුව භාවිතා කරන බව උපදෙස් වලින් කියැවේ:
- නිදන්ගත හෙපටයිටිස්,
- සිරෝසිස්
- මේද පරිහානිය,
- විෂ සහිත ස්වභාවයක පෙරීමේ අවයවයට වන හානිය,
- මත්පැන් පානය කිරීමේ පසුබිමට එරෙහිව නිරීක්ෂණය කරන හෙපටයිටිස්,
- අනුකූල රෝග නිසා ඇති වූ අක්මාවේ අක්රමිකතා,
- ගර්භණී සමයේදී විෂවීම,
- පිත්තාශයේ රෝග වැළැක්වීම සඳහා වැළැක්වීමේ පියවර,
- විකිරණ සින්ඩ්රෝමය.
දියවැඩියාව සඳහා එය භාවිතා කරන්නේ ඇයි?
දියවැඩියා රෝගයේදී, අක්මාවේ ක්රියාකාරිත්වයේ අසමත්වීම් බොහෝ විට හඳුනාගනු ලැබේ, උදාහරණයක් ලෙස තරබාරුකම හෝ හෙපටෝසිස්. රෝගියෙකු තුළ හෙපටෝසිස් සමඟ, පෙරීමේ ඉන්ද්රියයේ නිරෝගී පටක පරිවර්තනය වේ. පහත සඳහන් සාධක මගින් එවැනි වෙනස්කම් ඇති කළ හැකිය:
- ශරීර බරෙහි නිරන්තර වෙනස්කම්
- සෞඛ්ය සම්පන්න ආහාර වේලක්
- දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ce ෂධවල අක්මාවට අහිතකර බලපෑමක්,
- මත්පැන් ශරීරයට අහිතකර ලෙස බලපායි.
දියවැඩියාව සඳහා අත්යවශ්ය බලකොටුව භාවිතා කිරීමත් සමඟ අක්මා පටක වල පරිවර්තනය නතර කර එහි ක්රියාකාරිත්වය නියාමනය කළ හැකිය.
දියවැඩියාව සඳහා අත්යවශ්ය බලකොටුව භාවිතා කිරීමේ ලක්ෂණ
භාවිතය සඳහා වන උපදෙස් වල සඳහන් පරිදි, අත්යවශ්ය බලකොටුව වාචික භාවිතය සඳහා වේ. ඒ සමඟම, cap ෂධීය කැප්සියුල හපන්න එපා, ඒවා ගිල දමා අධික දියරයකින් සෝදා හරින්න. දියවැඩියාවේ අක්මාව අකර්මන්ය වීම සඳහා ප්රතිකාර කරනු ලබන්නේ වයස අවුරුදු දොළහට ළඟා වූ සහ බර කිලෝග්රෑම් 45 ට වැඩි රෝගීන් සඳහා ය. වෛද්යවරු ප්රධාන වශයෙන් දිනකට තුන් වරක් pharma ෂධ කැප්සියුල 2 ක් නියම කරති. උපදෙස් වලින් ඔබට අත්යවශ්ය ෆෝර්ට් ation ෂධය අසීමිත ලෙස භාවිතා කළ හැකි අතර, ප්රතිකාරයේ පා course මාලාව අක්මාවේ ඇති වන බාධා මට්ටම මත රඳා පවතී. චිකිත්සාවේ කාලසීමාව තීරණය කරනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි.
අතුරු ආබාධ
භාවිතය සඳහා වන උපදෙස් වල දක්වා ඇති පරිදි, ප්රධාන වශයෙන් “එසෙන්ෂල් ෆෝර්ට්” drug ෂධය රෝගීන් හොඳින් ඉවසා සිටින අතර අහිතකර ප්රතික්රියා වර්ධනය වීමට හේතු නොවේ. කෙසේ වෙතත්, සුවිශේෂී අවස්ථා වලදී, රෝගීන් පහත දැක්වෙන රෝග ලක්ෂණ වල පෙනුම නිරීක්ෂණය කරයි:
- මල ආබාධ
- ආමාශ ආන්ත්රයික වේදනාව,
- සම මත කුෂ්,,
- පෙම්ෆිගස්
- කැසීම සහ දැවීම.
නිවාඩු සහ ගබඩා කොන්දේසි
අත්යවශ්ය බලකොටුව මිලදී ගැනීමට ඔබට වෛද්යවරයෙකුගේ බෙහෙත් වට්ටෝරුවක් අවශ්ය නොවේ. සෘජු හිරු එළිය, ළමුන් සහ සතුන් සඳහා ප්රවේශයක් නොමැති අඳුරු හා වියළි ස්ථානයක medicine ෂධය ආරක්ෂා කර ගැනීම වැදගත්ය. එවැනි ස්ථානයක උෂ්ණත්වය සෙල්සියස් අංශක 21 නොඉක්මවිය යුතුය. Product ෂධ නිෂ්පාදනයේ රාක්කයේ ආයු කාලය එය නිෂ්පාදනය කළ දින සිට වසර 3 ක් වන අතර එය කාඩ්බෝඩ් ඇසුරුම්වල දැකිය හැකිය. කල් ඉකුත්වීමේ දිනය අවසන් වූ පසු, පැති රෝග ලක්ෂණ වර්ධනය විය හැකි බැවින් use ෂධයක් භාවිතා කිරීම සපුරා තහනම්ය.
Pharma ෂධවල ප්රතිසම
අත්යාවශ්ය බලකොටුව ලෙස ශරීරය මත එකම සංයුතියක් හෝ ක්රියාකාරී යාන්ත්රණයක් ඇති pharma ෂධ වර්ග විශාල ප්රමාණයක් Pharma ෂධ ගබඩාවල ඇත. බොහෝ විට, වෛද්ය ආයතනවල වෛද්යවරු රෝගීන්ට පහත දැක්වෙන ඇනලොග් ations ෂධ නියම කරති:
ඉහත සඳහන් සෑම ations ෂධයකම භාවිතය හා අතුරු ආබාධ සඳහා විවිධ ප්රතිවිරෝධතා ඇති බව වෛද්යවරු සටහන් කරති. සමහර විට බරපතල සෞඛ්ය ගැටලු ඇති විය හැකි බැවින් වෛද්යවරයකු විසින් නියම කරන ලද අත්යවශ්ය බලකොටුව ස්වාධීනව ප්රතිස්ථාපනය කිරීම සපුරා තහනම්ය. දෙවන වර්ගයේ දියවැඩියාව සහ අක්මාවේ ක්රියාකාරිත්වයේ අසාමාන්යතා නම්, රෝගියාගේ වෛද්ය ඉතිහාසය ගැන හුරුපුරුදු සහ ඔහුගේ සියලු පෞද්ගලික ලක්ෂණ ගැන දන්නා වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම වැදගත්ය. නිවැරදි ation ෂධ නියම කිරීමට හැකි වන්නේ විශේෂ ist යෙකුට පමණි, එය විශේෂිත රෝගියෙකුට හැකි තරම් ප්රයෝජනවත් හා හානිකර නොවේ.
"කර්සිල් බලකොටුව": භාවිතය සඳහා උපදෙස්, සමාලෝචන
අද වන විට, අක්මා රෝග වලක්වන වඩාත් ජනප්රිය drugs ෂධවලින් එකක් වන්නේ කර්සිල් ෆෝටේ ය. For ෂධයේ සංයුතියට ඇතුළත් වන්නේ bal ෂධීය ස්වාභාවික අමුද්රව්ය පමණක් බව භාවිතය සඳහා උපදෙස් අපට කියයි. එමනිසා, රෝගී ඉන්ද්රියකට අමතර බලපෑමක් මත රඳා සිටීමට පුද්ගලයෙකුට අයිතියක් ඇත. භාවිතයෙන් පසු අතුරු ආබාධ දුර්ලභ අවස්ථාවන්හිදී නිරීක්ෂණය කරනු ලැබේ හෝ අවම කරනු ලැබේ.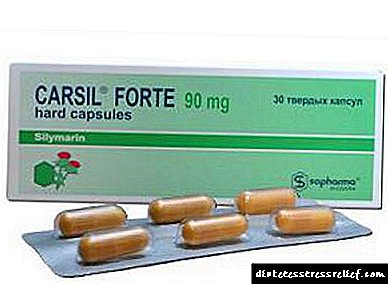
අක්මාව සං signal ා පීඩාවට පත් කරන්නේ කුමන අවස්ථා වලදීද?
උදර කුහරයේ අනෙකුත් අවයව වලට අනුකූලව ඔබ අක්මාවේ ප්රමාණය හා ක්රියාකාරිත්වය සංසන්දනය කරන්නේ නම්, මෙම ඉන්ද්රිය ප්රමාණයෙන් විශාලතම පමණක් නොවන බව පෙනේ. ශරීරය විසින් ඉටු කරනු ලබන වැදගත්ම කාර්යයන් අක්මාවට ලබා දී ඇත. පරිවෘත්තීය ක්රියාවලීන්, හෝමෝන සංශ්ලේෂණය සිදුවන්නේ එහි වන අතර, පුද්ගලයෙකුගේ නුසුදුසු ජීවන රටාවේ ප්රති results ල සමඟ සටන් කිරීමට ඇය කැඳවනු ලබන්නේ ඇය විසිනි. අක්මාව තුළ, විෂ ඇතුළු ඕනෑම ද්රව්යයක ජීව විද්යාත්මක පරිවර්තනයන් සිදු වේ. එමනිසා, පුද්ගලයෙකු වෙත මේසය මත ඇති ආහාර තරබාරු වන තරමට ඔහු මත්පැන් කෙරෙහි වැඩි අවධානයක් යොමු කරන තරමට මෙම වැදගත් ඉන්ද්රිය මත බර පැටවේ.
බාහිර සාධක මගින් එය නිරන්තරයෙන් බලපෑමට ලක්වුවද, අක්මාව නිරන්තරයෙන් මිනිසුන්ට විෂ ද්රව්යවල හානිය අවම කිරීමට උත්සාහ කරයි. කෙසේ වෙතත්, මෙම ශරීරයේ හැකියාවන් අසීමිත ය. මේදය ආහාරයට ගත් වහාම පුද්ගලයෙකුට අප්රසන්න රෝග ලක්ෂණ දැනුනේ නම්, ඔක්කාරය, උදර කුහරයෙහි දකුණු පැත්තේ බර ඉළ ඇටයට යටින් පිහිටා තිබේ නම්, මෙම සලකුණු උපකාර සඳහා සං signal ාවකි. “කර්සිල් ෆෝර්ට්” නම් drug ෂධයට ගැළවුම්කරුවෙකු ලෙස ක්රියා කළ හැකිය. භාවිතය සඳහා වන උපදෙස් drug ෂධය හෙපටොප්රොටෙක්ටර්, අක්මා ආරක්ෂකයන් ලෙස ශ්රේණිගත කරයි. මෙම drug ෂධය අත්යවශ්ය ඉන්ද්රියයක වන්දි ගෙවීමේ හැකියාවන් සපුරාලීමටත්, අක්මා සෛල වලට හානි කිරීමට ඇති ප්රතිරෝධය වැඩි කිරීමටත්, මධ්යසාර පාන සමඟ මත්පැන් පානය කිරීමටත් උපකාරී වේ.

නිෂ්පාදනයේ සංයුතිය හෙපටෝසයිට් යථා තත්වයට පත් කිරීමට උපකාරී වන බව උපදෙස් වලින් කියැවිණි - හානියට පත් අක්මා සෛල. එය එසේ ද?
හෙපටොප්රොටෙක්ටර් ක්රියා කරන්නේ කෙසේද?
මෙම ලිපියෙන් අපි සලකන්නේ "කර්සිල් ෆෝට්" යන drug ෂධයයි. ස්වාභාවික medicines ෂධ සඳහා උපදෙස් භාවිතයට පෙර වහාම කියවිය යුතුය. ආරක්ෂක drugs ෂධ ශරීරයේ නිරන්තර අභ්යන්තර තත්වය පවත්වා ගැනීමට ඇති හැකියාව ස්ථාවර කරන්නේ කෙසේදැයි සොයා බලමු. විද්යාත්මක භාෂාවෙන් හෝමියස්ටේසිස් ස්ථාවර කරයි:
- ක්රියාකාරී ද්රව්ය අක්මාව තුළ පරිවෘත්තීය ක්රියාවලියට හා පැසවීම යථා තත්ත්වයට පත් කිරීමට බලපායි.
- නිදහස් රැඩිකලුන් බන්ධනය වීම සිදුවේ.
- ලිපිඩ ඔක්සිකරණය යටපත් වේ.
- සෛල පටල විනාශ වීම වළක්වනු ලැබේ.
- ප්රෝටීන් සංස්ලේෂණය උත්තේජනය වේ.
- පුනර්ජනනීය හා නැවත ගෙවීමේ ක්රියාවලීන් කෙරෙහි බලපෑමක් ඇත.
වෛරස් හෙපටයිටිස් සී සහ සිරෝසිස්: වළක්වා ගන්නේ කෙසේද?
අපගේ පා readers කයින් අක්මා ප්රතිකාර සඳහා Le Environment Duo සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
වෛරස් හෙපටයිටිස් සී ඇතිවීමේ අවදානම ලොව පුරා සෑම වසරකම වර්ධනය වේ. වර්තමාන තත්වය ගෝලීය වසංගතයක් ලෙස හැඳින්විය හැකිය. සී වෛරසය ආසාදනය වූවන්ගෙන් 60-85% ක් නිදන්ගත හෙපටයිටිස් ඇති කරයි, එහි ප්රති come ලය සෑම තත්පරයකම සිරෝසිස් වන අතර 5% ක් හෙපටෝටික සෛල පිළිකා වේ. පිළිකා ඇතිවීමේ අවදානම වැඩි වන්නේ මත්පැන් පානය කිරීම සහ සී සහ බී වෛරස් සමඟ සම ආසාදනය වීමෙනි.
වෛරසයක් ආසාදනය වීම හා එවැනි භයානක ප්රති come ලයක් වළක්වා ගත හැකිද? පුහුණුව එය කළ හැකි බව ඔප්පු කර ඇත. මෙය ලිපියේ සඳහන් වේ.
- හෙපටයිටිස් සහ සිරෝසිස් සංකල්පය
- රෝග ලක්ෂණ සහ රෝග විනිශ්චය
- ප්රතිකාර
හෙපටයිටිස් සහ සිරෝසිස් සංකල්පය
හෙපටයිටිස් යනු වෛරස් ස්වභාවයේ අක්මා පටක වල දැවිල්ලකි. වෛරස් හෙපටයිටිස් අතර (ඒවායින් 7 ක් මේ දක්වා ඇත), වඩාත් සුලභ වන්නේ හෙපටයිටිස් ඒ (සාමාන්යයෙන් නිරෝගී පා course මාලාවක් සහ රෝගියා සුවය ලැබීම) සහ හෙපටයිටිස් සී ය. එය සංලක්ෂිත වන්නේ මෘදු ඇනරිටරික් ආකෘතිවල ප්රමුඛතාවය සහ නිදන්ගත ස්වරූපයකට මාරුවීමෙනි.
හෙපටයිටිස් සී වෛරස් ආසාදනයට හේතු:
- විෂබීජහරණය නොකරන සිරින්ජ භාවිතය (drug ෂධ භාවිතා කරන්නන්ගේ ආසාදනයට ප්රධාන හේතුව),
 ආසාදිත රුධිර නිෂ්පාදන බද්ධ කිරීම,
ආසාදිත රුධිර නිෂ්පාදන බද්ධ කිරීම,- පච්ච කොටා ගැනීම, ෙමනිකිෙයෝ, සිදුරු කිරීම ආදිය සඳහා පතිකාර ෙනොකළ මෙවලම් භාවිතා කිරීම.
- ආසාදිත සහකරුවෙකු සමඟ අනාරක්ෂිත ලිංගික ඇසුරක්,
- සනීපාරක්ෂක නීති රීති පිළිපැදීම (පොදු රේසරයක් භාවිතා කිරීම, ෙමනිකිෙයෝ කට්ටලයක් ආදිය),
- වෛරස් සී ආසාදිත පුද්ගලයෙකුට ඇසෙප්සිස් නීති රීති නොසලකා ලේ ගැලීම සමඟ සහාය වීම,
- ආසාදිත මවකගෙන් ගර්භාෂයේ බිළින්දාට ආසාදනය සම්ප්රේෂණය වීමේ හැකියාව බැහැර නොකෙරේ.
උග්ර ස්වරූපයෙන්, දුර්ලභ අවස්ථාවන්හිදී වෛරස් හෙපටයිටිස් සී රෝග විනිශ්චය කරනු ලැබේ. එය සාමාන්යයෙන් මෘදු පා .මාලාවක් මගින් සංලක්ෂිත වේ. වඩාත් දරුණු ස්වරූපයෙන්, ළමුන් සහ වැඩිහිටි රෝගීන් රෝගාතුර විය හැකිය.
උග්ර හෙපටයිටිස් සී හි ප්රති come ලය සඳහා විකල්ප:
 හෙපටයිටිස් හි රසායනාගාර සලකුණු අතුරුදහන් වීමත් සමඟ වසරක් තුළ සුවය ලැබීම (රෝගීන්ගෙන් 10-20%),
හෙපටයිටිස් හි රසායනාගාර සලකුණු අතුරුදහන් වීමත් සමඟ වසරක් තුළ සුවය ලැබීම (රෝගීන්ගෙන් 10-20%),- උග්ර ක්රියාවලියේ සායනික හා රසායනාගාර ප්රකාශනයන් අතුරුදහන් වන වෛරසයේ වාහනයේ අවධියට මාරුවීම (වෛරසය අඛණ්ඩව පැවතීම) රුධිරය තුළ අනාවරණය වන අතර අක්මාව සෛල වලට වන හානිය දිගටම පවතී.
- අඛණ්ඩව සිදුවන හෙපටයිටිස් වල සායනික හා රසායනාගාර ප්රකාශනයන් සමඟ විවිධාකාරයේ බරපතලකම සමඟ ක්රියාවලිය නිදන්ගත ස්වරූපයකට (60-70% දක්වා) පරිවර්තනය වීම.
වෛරස් හෙපටයිටිස් සී හි උග්ර ස්වරූපය ගැන රෝගියා බොහෝ විට නොදන්නා අතර අක්මා රෝග වෛරස් ප්රවාහනය හෝ නිදන්ගත හෙපටයිටිස් අවධියේදී අහම්බෙන් අනාවරණය වේ. මෙම ක්රියාදාමයන් දෙකම සායනික ප්රකාශනයන් නොමැතිව වසර ගණනාවක් පැවතිය හැකි අතර සිරෝසිස් වර්ධනයට හේතු වේ.
සී වෛරසය “ආදරණීය ler ාතකයා” ලෙස හඳුන්වන්නේ එබැවිනි. සැලකිය යුතු වේගයකින් (අවුරුදු 5-8 තුළ) මත්පැන් අනිසි ලෙස භාවිතා කරන පුද්ගලයින් තුළ වෛරසයේ බලපෑම යටතේ සිරෝසිස් වර්ධනය වේ.
 උග්ර අවධියේ රෝග ලක්ෂණවල දීප්තිය නොසලකා රෝගය නිදන්ගත ස්වරූපයකට මාරුවීම ක්රමයෙන් සිදු වේ. මහලු වියේදී, නිදන්ගත හෙපටයිටිස් රෝගයේ ප්රති come ලය සඳහා පුරෝකථනය දුර්වල ය.
උග්ර අවධියේ රෝග ලක්ෂණවල දීප්තිය නොසලකා රෝගය නිදන්ගත ස්වරූපයකට මාරුවීම ක්රමයෙන් සිදු වේ. මහලු වියේදී, නිදන්ගත හෙපටයිටිස් රෝගයේ ප්රති come ලය සඳහා පුරෝකථනය දුර්වල ය.
හානියට පත් අක්මා සෛල ක්රමයෙන් සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය වේ, ෆයිබ්රෝසිස් වර්ධනය වේ, අක්මාවේ ක්රියාකාරිත්වය දිගු කාලයක් පැවතියද.
සිරෝසිස් යනු අක්මාවේ පටක වල ව්යුහය උල්ලං violation නය කිරීම සහ අක්මාවේ ක්රියාකාරී හිඟකම මගින් සංලක්ෂිත නිදන්ගත ප්රගතිශීලී ව්යාධි ක්රියාවලියකි. හානිකර හෙපටෝසයිට් (අක්මා පටක වල සෛල), වෛරසයට (ගිනි අවුලුවන ක්රියාවලියට හා සෛල වලට විෂ සහිත බලපෑම් වලට අමතරව) ස්වයං ප්රතිශක්තිකරණ ප්රතිචාරයක් ඇති කළ හැකි අතර එමඟින් ශරීරය හානියට පත් සෛල විදේශීය යැයි සලකන අතර ඒවා විනාශ කිරීමට ක්රියාශීලීව උත්සාහ කරයි.
මළ සෛල නෙරෝසිස් ඇති වන අතර, කැළැල් පටක ඒවායේ ස්ථානයේ පවතින අතර අක්මාවට තවදුරටත් එහි ක්රියාකාරිත්වයට මුහුණ දිය නොහැක. නිරෝගී කැළැල් පටක ප්රතිස්ථාපනය කිරීම සිරෝසිස් වල සාරයයි. තරුණ හා මැදි වයසේදී පිරිමින් එහි වර්ධනයට වැඩි නැඹුරුවක් දක්වයි.
සිරෝසිස් වල ඇති බරපතලම ක්රියාකාරී ආබාධ:
 රුධිරය විෂබීජහරණය උල්ලං violation නය කිරීම: සාමාන්යයෙන් අක්මාව බඩවැලේ ඇති වන විෂ ද්රව්ය උදාසීන කරයි, සහ රුධිර සංසරණ ආබාධ හේතුවෙන් සිරෝසිස් සමඟ මෙම රුධිරය අක්මාවට ඇතුළු නොවන අතර හානිකර ද්රව්ය ශරීරයට විෂ සහිත බලපෑමක් ඇති කරයි, මොළය කඩාකප්පල් කරයි,
රුධිරය විෂබීජහරණය උල්ලං violation නය කිරීම: සාමාන්යයෙන් අක්මාව බඩවැලේ ඇති වන විෂ ද්රව්ය උදාසීන කරයි, සහ රුධිර සංසරණ ආබාධ හේතුවෙන් සිරෝසිස් සමඟ මෙම රුධිරය අක්මාවට ඇතුළු නොවන අතර හානිකර ද්රව්ය ශරීරයට විෂ සහිත බලපෑමක් ඇති කරයි, මොළය කඩාකප්පල් කරයි,- ජල-ලුණු පරිවෘත්තීය උල්ලං violation නය කිරීම, හෝඩුවාවේ මූලද්රව්ය හා ජල අනුපාතය: ශෝථය වර්ධනය වන අතර දියුණු අවස්ථාවන්හිදී උදර කුහරයෙහි තරල සමුච්චය වීම (ඇස්කයිට්),
- රුධිර කැටි ගැසීමේ හැකියාව අඩුවීම රුධිර වහනය වීමේ අවදානමකට (නාසික, අහුපෑවත, esophagus නහර වල සිට), ශරීරයේ තැලීම් පෙනුමට හේතු වේ.
කැළැල් පටක අක්මාවට රුධිර සැපයුමට බාධා කරයි: සමහර යාත්රා සම්පීඩිත වේ, වෙනත් ප්රදේශවල මධ්යම හා ද්වාර නහර වල ද්රෝණියේ යාත්රා එකට එකතු වේ, ශිරා නෞකාවල පීඩනය වැඩි වේ (ද්වාර අධි රුධිර පීඩනය) - සිරෝසිස් දිරාපත් වේ.
සිරෝසිස් වල ප්රගතිය වේගවත් කරන්න:
 සී සහ බී වෛරස් වල ඒකාබද්ධ අඛණ්ඩ පැවැත්ම,
සී සහ බී වෛරස් වල ඒකාබද්ධ අඛණ්ඩ පැවැත්ම,- මත්පැන්
- අන්තරාසර්ග විද්යාත්මක ව්යාධි විද්යාව,
- විෂ සහිත බලපෑම් (හෙපටොටොක්සික් drugs ෂධ, විෂ),
- නිදන්ගත හෙපටයිටිස් උග්රවීම,
- කෝපය පල කලේය.
රෝග ලක්ෂණ සහ රෝග විනිශ්චය
උග්ර ස්වරූපයෙන් සහ නිදන්ගත හෙපටයිටිස් සී උග්රවීමත් සමඟ මෘදු රෝග ලක්ෂණ ඇත: ආහාර රුචිය නැතිවීම, දුර්වලතාවය සහ තෙහෙට්ටුව, නින්දට බාධා, සන්ධි වේදනාව. සුළු ස්ක්ලෙරෝසිස් සහ අඳුරු මුත්රා ද පෙනෙන්නට පුළුවන.
වැඩි කල් යන්නට මත්තෙන්, නිදන්ගත හෙපටයිටිස් සිරෝසිස් ඇතිවීමත් සමඟ අවසන් වේ. නිදන්ගත හෙපටයිටිස් සහ සිරෝසිස් එකම රෝග ලක්ෂණ ඇති බැවින් මෙම රෝග අතර නිවැරදිව වෙන්කර හඳුනා ගැනීම සඳහා ගැඹුරු පරීක්ෂණයකින් තොරව තරමක් අපහසු වේ.
සිරෝසිස් වල සායනික ප්රකාශනයන්:
 දකුණු පස ඉහළ කොටසේ ඇති වන අපහසුතාව හෝ වේදනාව,
දකුණු පස ඉහළ කොටසේ ඇති වන අපහසුතාව හෝ වේදනාව,- ආහාර රුචිය නොමැතිකම, සමහර විට ආහාර කෙරෙහි අකමැත්ත,
- සම මත මකුළු නහර,
- palmar erythema (අත්ලෙහි රතු පැහැ සම),
- අක්මාවේ ප්රමාණයෙහි වෙනසක් (මුලදී වැඩි වීමක්, පසුව රැළි වැටීම, ඇට්රොෆි නිසා අඩුවීමක්) සහ එහි ity නත්වය,
- විශාල කළ ප්ලීහාව,
- පෙරිටෝනියම් හි ප්රතිවිරෝධක බිත්තියේ නහර ප්රසාරණය වීම (“ජෙලිෆිෂ් හිස”),
- esophagus සහ hemorrhoidal නහර වල varicose නහර,
 ascites (උදර කුහරයේ තරලය),
ascites (උදර කුහරයේ තරලය),- වැඩි ලේ ගැලීමක් (විදුරුමස්, නාසයෙන්),
- ආහාර ජීර්ණ අවපීඩනය (ඔක්කාරය, වමනය, මල ආබාධ, වායුව වැඩි වීම)
- සමේ සහ ස්කලෙරා වල කහ පැහැය,
- අඳුරු මුත්රා
- සමේ කැසීම
- බර අඩු කර ගැනීම.
රෝග ලක්ෂණ පැවතීම රෝගයේ අවධිය මත රඳා පවතී. සෛල මරණය වැඩි වන විට, රෝග ලක්ෂණ විද්යාව තීව්ර වන අතර ක්රියාවලිය ආපසු හැරවිය නොහැක. කෝමා (රක්තපාත එන්සෙෆලෝපති) වර්ධනය වීම හෝ esophagus හි ඇති නහර වලින් ලේ ගැලීම සමඟ සිරෝසිස් වල සංකූලතා විය හැකිය.
මෙම කොන්දේසි දෙකම රෝගියාගේ ජීවිතයට මාරාන්තික අනතුරක් කරයි.
සිරෝසිස් රෝගයෙන් වසර දහයක සන්ධිස්ථානයක් නොනැසී පැවතිය හැක්කේ රෝගීන්ගෙන් අඩක් පමණි. සිරෝසිස් රෝගයේ මුළු ආයු අපේක්ෂාව අවුරුදු 12 කි.
හෙපටයිටිස් සී වසංගතයේ සන්දර්භය තුළ, ඕනෑම කෙනෙකුට අවදානමක් තිබිය හැකි බැවින්, කාලෝචිත ආකාරයකින් වෛරස් සී ආසාදනයක් ඇති කිරීම වැදගත් වේ.මෙම සිදු කිරීම සඳහා, වසරකට වරක් පරීක්ෂණයක් පැවැත්වීම රෙකමදාරු කරනු ලැබේ - එච්.සී.වී ප්රතිදේහ සඳහා රුධිර පරීක්ෂණයක්. එවැනි පරීක්ෂණය ඕනෑම සායනයකදී කළ හැකිය.
 ප්රතිදේහ අනාවරණය වුවහොත්, ශරීරයේ වෛරස් සී ඇති බව PCR විසින් රුධිර පරීක්ෂණයක් කළ යුතුය. එච්.සී.වී ප්රතිදේහ හඳුනාගැනීමෙන් පමණක් මාරු කළ හෙපටයිටිස් සී පෙන්නුම් කරයි. පී.සී.ආර් මගින් අනාවරණය කරගත් වෛරසයේ අඛණ්ඩතාවයෙන් දැක්වෙන්නේ හෙපටයිටිස් සී හි නිදන්ගත ආකාරයකි.
ප්රතිදේහ අනාවරණය වුවහොත්, ශරීරයේ වෛරස් සී ඇති බව PCR විසින් රුධිර පරීක්ෂණයක් කළ යුතුය. එච්.සී.වී ප්රතිදේහ හඳුනාගැනීමෙන් පමණක් මාරු කළ හෙපටයිටිස් සී පෙන්නුම් කරයි. පී.සී.ආර් මගින් අනාවරණය කරගත් වෛරසයේ අඛණ්ඩතාවයෙන් දැක්වෙන්නේ හෙපටයිටිස් සී හි නිදන්ගත ආකාරයකි.
නමුත් ක්රියාවලියේ ක්රියාකාරිත්වය, අක්මාව අසමත්වීම සහ සිරෝසිස් වර්ධනය පිළිබඳ දත්ත හඳුනා ගැනීම පැහැදිලි කිරීම සඳහා රසායනාගාර හා උපකරණ අධ්යයන මාලාවක් පැවැත්වීම අවශ්ය වේ.
 ජෛව රසායනික රුධිර පරීක්ෂාව (අක්මා එන්සයිම වල ක්රියාකාරිත්වය තීරණය කිරීම ALT, AST, බිලිරුබින් දර්ශක, ප්රෝටීන් භාග, ප්රෝතොම්බින්, රුධිරයේ ඉලෙක්ට්රෝලය සංයුතිය). හෙපටයිටිස් අක්රිය අවධියේදී, දර්ශක සාමාන්ය වනු ඇත. බිලිරුබින් වැඩිවීමේ මට්ටම සමේ කහ පැහැයේ තීව්රතාවයට අනුරූප වේ.
ජෛව රසායනික රුධිර පරීක්ෂාව (අක්මා එන්සයිම වල ක්රියාකාරිත්වය තීරණය කිරීම ALT, AST, බිලිරුබින් දර්ශක, ප්රෝටීන් භාග, ප්රෝතොම්බින්, රුධිරයේ ඉලෙක්ට්රෝලය සංයුතිය). හෙපටයිටිස් අක්රිය අවධියේදී, දර්ශක සාමාන්ය වනු ඇත. බිලිරුබින් වැඩිවීමේ මට්ටම සමේ කහ පැහැයේ තීව්රතාවයට අනුරූප වේ.දිරාපත් වූ අක්මා සිරෝසිස් සමඟ, වැඩි වීමෙන් පසු එන්සයිම වල ක්රියාකාරිත්වය තියුනු ලෙස අඩු විය හැකිය. අක්මාව අසමත් වීමත් සමඟ ගැමා ග්ලෝබියුලින් භාගය ඇල්බියුමින්, කොලෙස්ටරෝල්, ප්රෝතොම්බින්, ඇල්ෆා ලිපොප්රෝටීන මට්ටම අඩු වීමත් සමඟ වැඩි වේ.
රෝගියෙකුට ප්රතිකාර කිරීමේ ගැටලුව විසඳීම සඳහා වැදගත් අධ්යයන වන්නේ:
 වෛරසයේ ප්රවේණික වර්ගය (විවිධත්වය) නිර්ණය කිරීම C. දන්නා ප්රවේණික වර්ග 6 ක් ඇත, ඒවා ප්රතිවෛරස් ප්රතිකාරයට වෙනස් ආකාරයකින් ප්රතිචාර දක්වයි, ප්රතිකාර පා course මාලාවේ කාලසීමාව නියම කිරීමේදී (මාස 6 ක් හෝ අවුරුද්දක්) සැලකිල්ලට ගනී.
වෛරසයේ ප්රවේණික වර්ගය (විවිධත්වය) නිර්ණය කිරීම C. දන්නා ප්රවේණික වර්ග 6 ක් ඇත, ඒවා ප්රතිවෛරස් ප්රතිකාරයට වෙනස් ආකාරයකින් ප්රතිචාර දක්වයි, ප්රතිකාර පා course මාලාවේ කාලසීමාව නියම කිරීමේදී (මාස 6 ක් හෝ අවුරුද්දක්) සැලකිල්ලට ගනී.- වෛරස් භාරය - රුධිරයේ මිලි ලීටර් 1 ක වෛරසයේ පිටපත් ගණන. ප්රතිවෛරස් ප්රතිකාරයේ සහ පුරෝකථනයේ effectiveness ලදායීතාවය තක්සේරු කිරීමේදී මෙම දර්ශකය වැදගත් වේ.
උපකරණ රෝග විනිශ්චය ක්රම:
- අල්ට්රා සවුන්ඩ් මගින් ප්ලීහාව සහ අක්මාවෙහි ප්රමාණය පමණක් නොව ව්යුහාත්මක වෙනස්කම් ද තීරණය කිරීමට හැකි වේ (පටක වල echogenic heterogeneity, ගිනි අවුලුවන ප්රදේශ සහ ෆයිබ්රෝසිස්, විශාල වූ වසා ගැටිති, පරිමාමිතික ආකෘතීන් පැවතීම), ආරෝහණ තීරණය කිරීම,
 "ෆයිබ්රොස්කාන්" උපකරණයේ තන්තු වල පැවැත්ම හා බරපතලකම තීරණය කිරීම සඳහා ආක්රමණශීලී නොවන නවීන ක්රමය,
"ෆයිබ්රොස්කාන්" උපකරණයේ තන්තු වල පැවැත්ම හා බරපතලකම තීරණය කිරීම සඳහා ආක්රමණශීලී නොවන නවීන ක්රමය,- ලැපරොස්කොපි පරීක්ෂාව - අක්මාව ඉලක්ක කරගත් බයොප්සි සඳහා අක්මාව හා ප්ලීහාව පිළිබඳ දෘශ්ය පරීක්ෂණයක් (අක්මා පටක වලින් හිස්ටෝලා පරීක්ෂාව සහ නිදන්ගත හෙපටයිටිස්, සිරෝසිස් සහ ප්රාථමික අක්මා පිළිකා හඳුනා ගැනීම සඳහා විශේෂ ඉඳිකටුවක් ගැනීම),
- විකිරණශීලී අයඩින් හෝ රත්රන් සමඟ පරිලෝකනය කිරීමෙන් අක්මාවේ ප්රමාණය හා හැඩය තීරණය කිරීමට හැකි වේ, සිරෝසිස් අවධිය: විකිරණශීලී සමස්ථානික සම්බන්ධක පටක තුල රැස් නොවේ,
- ප්ලීහාව මගින් ප්ලීහාවේ ප්රමාණය සහ යාත්රා වල පිහිටීම තීරණය කරයි, ද්වාර අධි රුධිර පීඩනයේ සලකුණු අනාවරණය කරයි (එහි පෙනුම සිරෝසිස් දිරාපත් වීමේ අවධිය පෙන්නුම් කරයි).
නිදන්ගත හෙපටයිටිස් සී පමණක් අතුරුදහන් නොවේ; එයට ප්රතිකාර අවශ්ය වේ. මෙම අවස්ථා වලදී සිරෝසිස් ඇතිවීමේ අවදානම ඉතා ඉහළ බැවින් ප්රතිවෛරස් ප්රතිකාර පිළිබඳ ප්රශ්නය රසායනාගාර පරාමිතීන්හි කැපී පෙනෙන වෙනස්කම් සහිතව විසඳිය යුතුය.
ආසාදනය වෛරස් වාහකයක් ලෙස ඉදිරියට ගියහොත්, එහි සියලු සංකූලතා සමඟ ක්රියාවලිය ක්රියාත්මක කිරීමේ අවදානමක් සෑම විටම පවතී.
ආරම්භක අවධියේදී සිරෝසිස් සමඟ නිදන්ගත හෙපටයිටිස් සී රෝග විනිශ්චය කිරීමේදී පවා, ප්රතිවෛරස් චිකිත්සාව පිළිබඳ ගැටළුව විසඳීම සඳහා ගැඹුරු පරීක්ෂණයක් අවශ්ය වේ. එක්තරා අවධියකට ෆයිබ්රෝසිස් ආපසු හැරවිය හැකිය. සමහර විට එය කළ හැකි ය, ප්රතිලෝම සංවර්ධනයක් අත් කර ගැනීමට නොහැකි නම්, අවම වශයෙන් ක්රියාවලියේ ප්රගතිය මන්දගාමී කරන්න.
හෙපටයිටිස් වල ප්රගතියේ තරම අනාවැකි කිව නොහැකි බැවින්, නිදන්ගත හෙපටයිටිස් ඇති සෑම රෝගියෙකුම ප්රතිවෛරස් .ෂධ සමඟ ප්රතිකාර කිරීම තීරණය කළ යුතුය. යුරෝපීය හෙපට විද්යා ologists යින්ගේ සංගමයේ නිර්දේශයන්ට අනුව, කලින් ප්රතිවෛරස් ප්රතිකාරය ආරම්භ කරන ලද අතර, සුව කිරීම සඳහා පුරෝකථනය වැඩි වේ.
Effective ලදායී ප්රතිවෛරස් ප්රතිකාර සඳහා පදනම:
 රෝගියාගේ තරුණ වයස (අවුරුදු 40 දක්වා),
රෝගියාගේ තරුණ වයස (අවුරුදු 40 දක්වා),- රුධිරයේ ජෛව රසායනික පරාමිතීන්හි වෙනස්කම්,
- ඉහළ වෛරස් භාරය (600,000 IU / ml දක්වා),
- අල්ට්රා සවුන්ඩ් අනුව අක්මාවේ ව්යුහයේ වෙනස්කම්,
- අංශක 2-3 ක තන්තුමය පැවැත්ම.
අනුකූල ව්යාධි විද්යාව පැවතීම, අහිතකර ප්රතික්රියා වල අවදානම සහ ප්රතිකාර ආරම්භ කිරීමට රෝගියා දක්වන කැමැත්ත ද සැලකිල්ලට ගනී.
වඩාත්ම effective ලදායී වන්නේ ඉන්ටර්ෆෙරෝන් සහ රිබාවිරින් සංයෝගවල ඒකාබද්ධ පරිපාලනය මිස මෙම with ෂධ සමඟ මොනොතෙරපි ප්රතිකාරය නොවේ. ඉන්ටර්ෆෙරෝන් අතුරින්, පෙගීලයිටඩ් ඉන්ටර්ෆෙරෝන් ඇල්ෆා-ඒ සහ ඇල්ෆා -2 බී භාවිතා කරයි (පෙගසිස්, ඉන්ට්රෝන්, කොපෙගස්, ලැෆෙරොන්, පෙග්ඉන්ට්රෝන්) සහ කෙටි ක්රියාකාරී ඉන්ටර්ෆෙරෝන් (අයිඑෆ්එන්- α-2 ඒ සහ α-2 බී). රිබාවිරින් අතුරින් රෙබෙටෝල්, රිබපෙග්, රිබාමිඩිල් නියම කරනු ලැබේ. එක් එක් රෝගියා සඳහා මාත්රාව සහ භාවිතයේ කාලය තනි තනිව ගණනය කෙරේ.
2011 සිට, ප්රතිවෛරස් ප්රතිකාරයේ තුන්වන අංගය ලෙස වෛරස් ප්රෝටියේස් නිෂේධනයක් භාවිතා කර ඇත. එවැනි ප්රතිකාර සඳහා පිරිවැය වැඩි ය, නමුත් effectiveness ලදායීතාවය වඩා වැඩි ය.
ප්රතිකාර සඳහා ප්රතිවිරෝධතා:
 තයිරොයිඩ් රෝගය
තයිරොයිඩ් රෝගය- වකුගඩු අසමත්වීම
- දිරාපත් වූ හෘද රෝග,
- දරුවාගේ ගැබ් ගැනීම සහ මව්කිරි දීම (ප්රතිකාර කිරීමෙන් පසු මාස හයක් ඇතුළත ගැබ් ගැනීම contraindicated),
- වයස අවුරුදු 2 දක්වා
- ප්රතිවෛරස් drugs ෂධ සඳහා පුද්ගල නොඉවසීම,
- ස්වයං ප්රතිශක්තිකරණ රෝග
- රුධිර රෝග
- දිරාපත් වූ දියවැඩියා රෝගය,
- ඉන්ද්රියයන් බද්ධ කිරීම.
එච්.අයි.වී ආසාදනය සමඟ ඒකාබද්ධව වයස අවුරුදු 18 ට අඩු රෝගීන්, drug ෂධ භාවිතා කරන්නන් සඳහා ප්රතිවෛරස් ප්රතිකාර පිළිබඳ ගැටළුව තනි තනිව තීරණය කරනු ලැබේ.
ප්රතිවෛරස් ප්රතිකාරයේ effectiveness ලදායීතාවය තක්සේරු කිරීමට පහත සඳහන් නිර්ණායක ඇතුළත් වේ:
 රුධිරයේ ජෛව රසායනික විශ්ලේෂණය (එන්සයිම ක්රියාකාරකම් දර්ශක සාමාන්යකරණය කිරීම),
රුධිරයේ ජෛව රසායනික විශ්ලේෂණය (එන්සයිම ක්රියාකාරකම් දර්ශක සාමාන්යකරණය කිරීම),- වෛරස් විද්යාත්මක (මසකට පසු PCR හි, වෛරස් භාරය 100 හෝ ඊට වැඩි වාරයක් අඩුවීම සහ මාස 3 කට පසු RNA වෛරසය සම්පූර්ණයෙන් අතුරුදහන් වීම),
- හිස්ටොගෝලීය ("ෆයිබ්රොස්කන්" පිළිබඳ අධ්යයනයට අනුව දැවිල්ලෙහි ක්රියාකාරිත්වය අඩුවීම සහ ෆයිබ්රෝසිස් වල ප්රගතිය නොමැතිකම).
නමුත් සමහර විට, අපැහැදිලි හේතු නිසා, සුවය ලැබිය නොහැක. ප්රතිකාර ප්රමාද වී ආරම්භ කළ විට, එය සාක්ෂාත් කර ගැනීම වඩා අපහසු වේ
මීට පෙර රිබාවිරින් හෝ ඒ සමඟ ඉන්ටර්ෆෙරෝන් කෙටි ක්රියාකාරීත්වය ලබා ඇති රෝගීන්ට දෙවන ප්රතිකාර ක්රමය ලබා ගත හැකිය. පෙග්-ඉන්ටර්ෆෙරෝන් විසින් රිබාවිරින් සමඟ ඒකාබද්ධව පළමු පා course මාලාව සිදු කළේ නම්, නැවත නැවත ප්රතිකාර කිරීම ප්රායෝගික නොවේ.
 එවැනි රෝගීන්ට වසරකට තුන් වතාවක් ඉන්ට්රාවෙනස් එන්නත් 15 ක් (හෝ ටැබ්ලට් සකස් කිරීමේ මාසික පා courses මාලා) සහිත පොස්පොග්ලිව් නියම කරනු ලැබේ. සමහර අවස්ථා වලදී, එවැනි රෝගීන්ට තනි තනිව තෝරාගත් මාත්රාවක් සමඟ ඉන්ටර්ෆෙරෝන් සමඟ නඩත්තු මොනොතෙරපි ප්රතිකාරයක් නියම කරනු ලැබේ.
එවැනි රෝගීන්ට වසරකට තුන් වතාවක් ඉන්ට්රාවෙනස් එන්නත් 15 ක් (හෝ ටැබ්ලට් සකස් කිරීමේ මාසික පා courses මාලා) සහිත පොස්පොග්ලිව් නියම කරනු ලැබේ. සමහර අවස්ථා වලදී, එවැනි රෝගීන්ට තනි තනිව තෝරාගත් මාත්රාවක් සමඟ ඉන්ටර්ෆෙරෝන් සමඟ නඩත්තු මොනොතෙරපි ප්රතිකාරයක් නියම කරනු ලැබේ.
ප්රතිවෛරස් drugs ෂධවල ඇති විය හැකි අතුරු ආබාධ භාවිතයේදී රෝගියාගේ ජීවන තත්ත්වය අඩු කරයි. නමුත් සිරෝසිස් වර්ධනයෙන් හා ජීවිතයක් බේරා ගැනීමේ හැකියාවෙන් ඔබව ආරක්ෂා කර ගැනීමට ඇති එකම අවස්ථාව මෙයයි. සම්පූර්ණ සුවය ලබා නොතිබුණද, ප්රතිවෛරස් ප්රතිකාර මගින් අක්මාවේ තත්වය වැඩිදියුණු වන අතර ෆයිබ්රෝසිස් සෑදීම වළක්වයි. සමහර අවස්ථාවල එහි ප්රතිලෝම වර්ධනයට හේතු වේ.
සිරෝටික් වෙනස්කම් හා ප්රතිවෛරස් ප්රතිකාර සඳහා ඇති නොහැකියාව සම්බන්ධයෙන් පහත සඳහන් ප්රතිකාරය සිදු කරනු ලැබේ:
- හෙපටොප්රොටෙක්ටර්: ග්ලූටාර්ජින්, සිට්රාර්ජිනින්, කාර්සිල්, ගැල්ස්ටෙනා, එසෙන්ටියාල් ෆෝර්ට්, උර්සෝෆොක්, ගෙපබීන් සහ වෙනත් අය,
 විෂබීජ නාශක චිකිත්සාව: රින්ගර්ගේ විසඳුම, රීසෝර්බිලැක්ට්,
විෂබීජ නාශක චිකිත්සාව: රින්ගර්ගේ විසඳුම, රීසෝර්බිලැක්ට්,- sorbents: එන්ටරොස්ගල්, පොලිසෝර්බ්, ආදිය,
- එන්සයිම: ක්රියොන්, මෙසිම් ෆෝටේ, ආදිය.
- ඩයියුරිටික්ස් (ඇස්කයිට් සහ එඩීමා සමඟ): ට්රයිෆාස්, ෆූරෝසෙමයිඩ්, වෙරෝෂ්පිරෝන් ආදිය.
- විටමින් සහ ඛනිජ සංකීර්ණ.
ද්වාර අධි රුධිර පීඩනය සමඟ නයිට්රොසෝර්බයිඩ්, ඇනප්රිලින් ද්වාර නහරයේ පීඩනය අඩු කිරීම සඳහා යොදා ගනී. රුධිරයේ අඩු ප්රෝටීන ප්රමාණයක් ඇති ඇල්බියුමින් පහළට පහළට නියම කරනු ලැබේ. උච්චාරණය කරන ලද ඇස්කයිට් සහ ඩයියුරිටික් වල දුර්වල බලපෑමක් ඇතිව, ලැපරොසෙන්ටසිස් සිදු කරනු ලැබේ (උදර කුහරයෙන් තරලය ඉවත් කිරීම සඳහා ඉදිරිපස උදර බිත්තියේ විශේෂ ඉඳිකටුවක් සහිත සිදුරක්).
අපගේ පා readers කයින් අක්මා ප්රතිකාර සඳහා Le Environment Duo සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
ශිරා රුධිර වහනය සමඟ, රක්තපාත කොන්සර්වේටිව් චිකිත්සාව හෝ ශල්ය ප්රතිකාර (ප්රතිනිර්මාණය කිරීමේ සැත්කම්) විශාල රුධිර වහනයක් සහිතව සිදු කෙරේ. ප්රගතිශීලී සිරෝසිස් සහ නිදන්ගත අක්මාව අසමත් වීමත් සමඟ ජීවිතය බේරා ගත හැකි එකම ක්රමය අක්මාව බද්ධ කිරීමයි.
ක්රියාකාරී හෙපටයිටිස් සහ සිරෝසිස් සමඟ ප්රතිකාර කිරීම සඳහා අත්යවශ්ය කොන්දේසියක් වන්නේ ආහාර වේලක් සහ මත්පැන් සම්පූර්ණයෙන් ප්රතික්ෂේප කිරීමයි.
එය භාවිතා කිරීම රෙකමදාරු කරනු නොලැබේ:
 මේද ශ්රේණිවල මස් සහ මාළු,
මේද ශ්රේණිවල මස් සහ මාළු,- හතු
- සොසේජස් සහ ටින් කළ ආහාර,
- බෝංචි
- කාබනීකෘත බීම
- ෙබ්කිං, නැවුම් පේස්ට්රි,
- බැදපු ආහාර
- කුළුබඩුවක් සහ සෝස් වර්ග.
නිර්දේශිත ආහාර පරිභෝජනය දිනකට 5-6 වතාවක් වේ. එළවළු සුප්, තෙල් රහිත තම්බා හෝ තැම්බූ මස්, එළවළු සහ පලතුරු තාප පිරියම් කිරීමෙන් පසු පැසුණු කිරි නිෂ්පාදන සඳහා අවසර දෙනු ලැබේ. අක්මාව අසමත් වීමත් සමඟ සත්ව ප්රෝටීන් පරිභෝජනය තියුනු ලෙස අඩු වන අතර, ඇස්කයිට් සමඟ ලුණු භාවිතය ප්රායෝගිකව බැහැර කරනු ලැබේ, පරිභෝජනය කරන තරල ප්රමාණය සීමිතය. නොකඩවා සමනය කිරීමත් සමඟ ආහාරය ක්රමයෙන් පුළුල් වේ.
දියවැඩියාව සඳහා අක්මා ප්රතිකාර: මේද හෙපටෝසිස්
මේද දියවැඩියා හෙපටෝසිස් යනු දියවැඩියා රෝගයේ බරපතල සංකූලතාවයක් වන අතර එය අක්මාව විනාශ කරන ඉන්ද්රිය විනාශ කරයි. මෙම රෝගය සමඟ, අතිරික්ත මේදය හෙපටෝසයිට් වල එකතු වේ - අක්මා සෛල. හෙපටෝසයිට් වල සාමාන්ය වන්නේ විෂ ද්රව්ය විනාශ කරන එන්සයිම වේ. මේද බිංදු, අක්මා සෛල තුළ සමුච්චය වීම, ඒවායේ පටලවල අඛණ්ඩතාව උල්ලං late නය කරයි.එවිට විෂ උදාසීන කිරීමට වගකිව යුතු එන්සයිම ඇතුළු හෙපටෝසයිට් වල අන්තර්ගතය රුධිරයට ඇතුල් වේ.
බිත්තර හෝ කුකුල් මස්: දියවැඩියාව හෝ මේද හෙපටෝසිස්
සීනි රෝගයෙන් මේද හෙපටෝසිස් ඇතිවිය හැකි සේම, අක්මාවට බලපාන මේද රෝගය දියවැඩියාවට හේතු විය හැක. පළමු අවස්ථාවේ දී, මේද හෙපටෝසිස් දියවැඩියා ලෙස හැඳින්වේ.
ඉතින්, හෝමෝන අසමතුලිතතාවයක් ඇති දරුණු දියවැඩියා රෝගීන් තුළ - ඉන්සියුලින් නොමැතිකම සහ ග්ලූකගන් අතිරික්තයක් ඇති විට, ග්ලූකෝස් බිඳවැටීම මන්දගාමී වේ, වැඩි මේද ප්රමාණයක් නිපදවනු ලැබේ. මෙම ක්රියාවලීන්ගේ ප්රති ence ලය වන්නේ මේද අක්මා හෙපටෝසිස් ය.
නවීන වෛද්ය විද්යාව දෙවන වර්ගයේ දියවැඩියාව වැළඳීමේ බරපතලම අවදානම් සාධකවලින් එකක් වන්නේ මේද අක්මා රෝගයක් බව ඔප්පු කළ නොහැකි කරුණු භාවිතා කරයි.
නිවැරදි කළ හැකිද නැද්ද? - දියවැඩියා හෙපටෝසිස් රෝගයට ප්රතිකාර කිරීම
මේද රෝගයේ මුල් අවධියේදී, බලපෑමට ලක් වූ අක්මාව සම්පූර්ණයෙන්ම යථා තත්වයට පත් කළ හැකිය. මේ සඳහා වෛද්යවරු නිර්දේශ කරන්නේ මේද ආහාර, ඇල්කොහොල් ආහාරයෙන් බැහැර කිරීම, ටැබ්ලට් වල අත්යවශ්ය පොස්ෆොලිපිඩ් නියම කිරීමයි. එවැනි ප්රතිකාර කිරීමෙන් මාස 3 කට පසු, රෝගියාගේ අක්මාව පිළිවෙලට පවතිනු ඇත. අක්මා පටක වල ඇති වී ඇති එම රූප විද්යාත්මක වෙනස්වීම් ප්රතිලෝම වර්ධනයකට භාජනය වේ: ආහාර පාලන ක්රමයක් නිරීක්ෂණය කිරීම සහ taking ෂධ ගැනීම යන පසුබිමට එරෙහිව අක්මාවේ අද්විතීය විභවය අවබෝධ වනු ඇත. සියල්ලට පසු, මෙම මිනිස් ඉන්ද්රිය සම්පූර්ණයෙන්ම පුනර්ජනනය කළ හැකි එකම එකයි! 
බෙහෙත්
දියවැඩියා මේද හෙපටෝසිස් සුව කිරීමේ පියවරයන්හි සාර්ථකත්වය කෙලින්ම රඳා පවතින්නේ යටින් පවතින රෝගයට - දියවැඩියාවට ප්රතිකාර කිරීම කෙතරම් effective ලදායීද යන්න මතය.
රක්තපාත ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සඳහා, යුරෝසන්, ursodeoxycholic අම්ලය හෝ ඒවායේ ප්රතිසම වැනි with ෂධ සමඟ ප්රතිකාර කිරීම සිදු කෙරේ. වෛද්යවරයා මාත්රාව තනි තනිව තෝරා ගනී! ජෛව රසායනික රුධිර පරීක්ෂණයක ප්රති results ල මත පදනම්ව ප්රතිසාධන ක්රියාවලීන්ගේ ගතිකතාවයන් විශේෂ ist යා විසින් නිරීක්ෂණය කරනු ඇත. අවශ්ය නම්, ප්රතිකාරය හෙප්ට්රල් මගින් වැඩි දියුණු කරනු ඇත.
කොලරෙටික් ක්රියාවලීන් සාමාන්යකරණය කිරීම හොෆිටෝල්, වට්ටක්කා තෙල්, ඛනිජ නිශ්චල ජලය වෙත පවරා ඇත. ඔබ මාසයක් උදෑසන එවැනි ජලය දිනපතා පානය කළ යුතුය. ඛනිජ ජලය හුවමාරු කිරීමේ එවැනි ක්රම වසරකට 4 වතාවක් ක්රියාත්මක වේ.
ආහාර ජීර්ණය වැඩි දියුණු කිරීම සඳහා එන්සයිම සූදානම නියම කරනු ලැබේ: මෙසිම්, හර්මිටල් හෝ ඒවායේ ප්රතිසම. එසේම, අක්මාව යථා තත්වයට පත් කිරීම සඳහා විශේෂ experts යන් නිර්දේශ කරන්නේ රෝගීන්ට හෙපටබීන්, එසෙන්ෂියල් වැනි පුනර්ජනනීය ක්රියාවලීන් වේගවත් කරන take ෂධ ලබා ගත යුතු බවයි.
ෆයිටොතෙරපි
දියවැඩියා රෝගය සහ දියවැඩියා හෙපටෝසිස් වැනි බරපතල රෝග සඳහා ජන පිළියම් සමඟ ප්රතිකාර කිරීමට උත්සාහ කළහොත් වාසිදායක පුරෝකථනයක් කිරීම සඳහා එක් සහතික කළ වෛද්යවරයකු හෝ කටයුතු නොකරනු ඇත. ඒ වෙනුවට, ඔහු මෙම රෝග සඳහා ප්රතිකාර කිරීම සඳහා හොඳ උපකාරයක් ලෙස bal ෂධීය medicine ෂධයට උපදෙස් දෙනු ඇත.
අක්මාව ආරක්ෂා කරන ශාක අතර, බර හා කොලරෙටික් ක්රියාවලීන් සාමාන්යකරණය කිරීමට දායක වීම, කොලෙස්ටරෝල් අඩු කිරීම සහ ශරීරයෙන් විෂ ද්රව්ය ඉවත් කිරීමට උපකාරී වේ - ඉරිඟු අපකීර්තිය, කිරි thistle, artichoke.
ඉතින්, කිරි thistle කුඩු ආකාරයෙන් ගත හැකිය - ආහාර වේලකට පැය භාගයකට පෙර 1 තේ හැන්දක, හෝ බීජ මුදල් සම්භාරයක් වියදම් ස්වරූපයෙන් විය හැකිය. එය පිළියෙළ කිරීම සඳහා, ඔබ උතුරන වතුර වීදුරුවක් සමඟ කිරි thistle බීජ මේස හැන්දක් වත් කළ යුතුය, මිනිත්තු 20 ක් ජල ස්නානය සඳහා අවධාරනය කරන්න. සිසිලනය කිරීමෙන් පසු, මුදල් සම්භාරයක් පෙරීම කර ආහාර වේලට මිනිත්තු 30 කට පෙර කෝප්ප 0.5 කින් ගන්න. පා courses මාලා වාර ගණන සහ කාලසීමාව ඔබේ වෛද්යවරයා සමඟ එකඟ විය යුතුය.
රෝගියාගේ පෝෂණය පිළිබඳ මූලධර්ම
මේද හෙපටෝසිස් ඇති දියවැඩියා රෝගීන් සඳහා ප්රධාන දෙය වන්නේ ග්ලූකෝස් මට්ටම පාලනය කිරීමයි. එවැනි රෝගීන් පෙරනිමියෙන් සමබර ආහාර වේලක මූලධර්ම අනුගමනය කළ යුතුය.
මෙම මූලධර්ම මොනවාද?
- ඉහළ ග්ලයිසමික් දර්ශකයක් සහිත ආහාර අනුභව කිරීම.
- මේද මස් කෑම, බැදපු ආහාර, දුම් ආහාර, කුළුබඩු සහිත ආහාර, මධ්යසාර, කුළුබඩු, කුළුබඩු, මෙයොනීස්, රසකැවිලි ප්රතික්ෂේප කිරීම කේක් සහ ජෑම්, ensed නීභූත කිරි සහ පේස්ට්රි: මෙම ශ්රේණියේ නිෂ්පාදන අවම වශයෙන් පරිභෝජනය කිරීම පවා කාබෝහයිඩ්රේට් මේද බවට පත් කරයි. එහි ප්රති consequ ලයක් ලෙස භයානක රෝගයක් උත්සන්න කිරීම. ඔබ පේස්ට්රි බනිස් සහ පැස්ටා වලින් ද වැළකී සිටිය යුතුය.
- තැම්බීම, ආහාර ද පිළිස්සීම, ඉස්ටුවක් හෝ තම්බා ගත හැකිය.
- දිනකට හය වතාවක් ආහාර වේල් වැඩි කරන්න.
- ආහාරයේ ඇති කාබෝහයිඩ්රේට් හා මේද ප්රමාණය අඩුවීම. නමුත් මේද හෙපටෝසිස් ඇති දියවැඩියා රෝගීන් සඳහා ප්රෝටීන සෞඛ්ය සම්පන්න පුද්ගලයින් මෙන් පරිභෝජනය කළ යුතුය.
- වෛද්යවරයෙකු විසින් නිර්දේශ කරනු ලබන ආදේශකයක් සඳහා සීනි ප්රතික්ෂේප කිරීම.
මේද අක්මාව හානිවන දියවැඩියා රෝගීන් සඳහා මෙම ආහාරය නිර්දේශ කෙරේ. “කළ නොහැකි” බොහෝ දේ තිබියදීත්, එවැනි රෝගීන්ගේ මෙනුව විවිධාකාර විය හැකි අතර, එය සාදන කෑම වර්ග ප්රයෝජනවත් පමණක් නොව, ඉතා රසවත් ය!
මෙම චිකිත්සක ආහාරයට ඉඩ දෙන්නේ කුමක්ද? මෙන්න ආහාර සහ කෑම වර්ග කිහිපයක්:
- කුකුළු මස්, හාවා, තුර්කිය
- කෙට්ටු මාළු
- ධාන්ය වර්ග
- නැවුම් එළවළු සහ පලතුරු
- අම්බෙලිෆර්, තිරිඟු, ඕට් මස්
- අඩු මේද සහිත කිරි සහ ඇඹුල් කිරි නිෂ්පාදන
සලාද අඩු මේද ඇඹුල් ක්රීම්, ලෙමන් යුෂ, ගෙදර හැදූ අඩු මේද යෝගට් සමඟ කුළුබඩුවක් කළ යුතුය. බිත්තර පරිභෝජනය කළ හැකි නමුත් දිනකට එකකට වඩා වැඩි නොවේ.
උදාහරණයක් ලෙස, රෝගියෙකුගේ දෛනික ආහාර වේල සමන්විත විය හැකිය:
- ගෘහ චීස් කැස්ඩරෝල් සහ උදේ ආහාරය සඳහා රෝස මල් සුප් හොද්ද,
- ගෝවා සුප් සහ දිවා ආහාරය සඳහා බෙල් පෙපර් පිරවූ,
- තම්බා බිත්තරයක් දහවල් කෑමක් සඳහා
- සහ රාත්රී ආහාරය සඳහා නැවුම් එළවළු සලාදයක් සමඟ තම්බා මාළු.
මෙම රෝග විනිශ්චය සමඟ ආහාර ගැනීමකින් තොරව ප්රතිකාර කිරීම සාර්ථක නොවන බව මතක තබා ගත යුතුය.
සංකූලතා වල සංකූලතා: සිරෝසිස්
මේද හෙපටෝසිස් රෝගියෙකු විසින් ආහාර වේලක් නොසලකා හැරීම ෆයිබ්රෝසිස් වලට හේතු විය හැකි අතර අක්මාවේ සිරෝසිස් පවා - මාරාන්තික ප්රති come ල බැහැර නොකරන රෝගයකි. ඉතින්, පෘථිවියේ සෑම වසරකම 300,000 ක් සිරෝසිස් රෝගයෙන් මිය යයි.
සිරෝසිස් නිදන්ගත මත්පැන් පානය කරන්නන්ගේ රෝගයක් ලෙස සැලකීම වැරදිය. සිරෝසිස් දියවැඩියාවෙන් පෙළෙන රෝගියකුට සහ ඔහුගේ ආහාර හා ප්රතිකාර සඳහා ප්රමාණවත් අවධානයක් නොදැක්වීම සඳහා ව්යසනයක් බවට පත්විය හැකිය.
සංඛ්යාලේඛනවලට අනුව, සිරෝසිස් බොහෝ විට වයස අවුරුදු 35 ත් 60 ත් අතර පුද්ගලයින්ට බලපාන අතර මෙම වයස් කාණ්ඩයේ සෑම සියවන පුද්ගලයෙකුගේම මරණය සිදුවන්නේ හරියටම සිරෝසිස් රෝගයෙන් ය.
නමුත් සිරෝසිස් පවා වාක්යයක් නොවේ! එම නිසා සුව කළ නොහැකි දෙයක් සිදු නොවී, නිතිපතා වැළැක්වීමේ පරීක්ෂණවලට භාජනය වන්න, වෛද්යවරයාගේ උපදෙස් පිළිපදින්න. නිරෝගීව සිටින්න!
දහඩිය වැඩි විය
වැඩිවන දහඩිය දැමීම හෝ හයිපර්හයිඩ්රොසිස් යනු අධික ලෙස දහඩිය දැමීමේ ක්රියාවලියක් වන අතර එය භෞතික සාධක මත රඳා නොපවතී (ක්රියාකාරී චලනය, උණුසුම් දේශගුණික තත්ත්වයන්, ඉහළ ශරීර උෂ්ණත්වය සහ වෙනත්). මෙම ගැටළුව පුද්ගලයෙකුට පැහැදිලි අපහසුතාවයක් ලබා දෙන අතර ජීවන තත්ත්වය අඩු කරයි.
කාන්තාවන් තුළ මෙම රෝග ලක්ෂණය පිරිමින්ට වඩා කිහිප ගුණයකින් වැඩි වන්නේ ශරීරයේ භෞතික විද්යාත්මක ලක්ෂණ හේතුවෙනි.
අධික දහඩිය දැමීමට හේතුව කුමක්දැයි සොයා ගැනීම පහසු නැත. එහි පෙනුමට ප්රධාන හේතු කිහිපයක් වෛද්යවරු හඳුනා ගනී. මේවාට ඇතුළත් වන්නේ:
- අක්මා ගැටළු (හෙපටයිටිස්, සිරෝසිස්, කොලෙස්ටිස්ටිස්).
- ආසාදන (මැලේරියාව, ක්ෂය රෝගය, උණ, බ ruc සෙලෝසිස්).
- වකුගඩු රෝගය.
- ජානමය නැඹුරුතාවයක්.
- ස්නායු රෝග (ස්නායු රෝග, වෘක්ෂලතා ඩිස්ටෝනියාව, ආතතිය, භීතිකාව).
- විෂ වීම.
- හෝමෝන බාධා.
- නියෝප්ලාස්ම්.
- දියවැඩියා රෝගය.
- හෘදයේ හා රුධිර නාලවල රෝග (අධි රුධිර පීඩනය, ඇන්ජිනා පෙක්ටෝරිස්, ධමනි සිහින් වීම).
- උච්චතම අවස්ථාව
- ගැබ් ගැනීම
- තයිරොයිඩ් ක්රියාකාරිත්වය දුර්වල වීම.
- පූර්ව ඔසප් සින්ඩ්රෝමය.
- ආපසු ගැනීමේ සින්ඩ්රෝමය.
- පරපෝෂිතයන්.

ප්රකාශ කිරීමේ ආකාර
මෙම රෝග ලක්ෂණයේ පෙනුමට හේතු වන හේතු සාධක මත පදනම්ව, හයිපර්හයිඩ්රොසිස් වර්ග දෙකක් වෙන්කර හඳුනාගත හැකිය:
- ප්රාථමික (මුග්ධ),
- ද්විතියික (රෝග, ation ෂධ, විෂ වීම පසුබිමට එරෙහිව).
ප්රාදේශීයකරණයෙන් එය වර්ග දෙකකට බෙදා ඇත: සාමාන්ය සහ දේශීය. පළමුවැන්න එය ශරීරයේ මුළු මතුපිටම අල්ලා ගැනීමයි. අවසාන විකල්පය වන්නේ ඇතැම් ප්රදේශ පමණි (මුහුණ, හිස්කබල, කකුල්, පාද, අත්ල).
අක්මාව සහ හයිපර්හයිඩ්රොසිස්
අක්මාවට ස්තූතියි, ශරීරයෙන් විෂ ඉවත් කරනු ලැබේ, අවශ්ය හෝමෝන නිෂ්පාදනය හා පරිවෘත්තීය ක්රියාවලීන් නියාමනය කරනු ලැබේ. මෙම ශරීරයේ කාර්යයේ කිසියම් අක්රමිකතා තිබේ නම්, ලාක්ෂණික රෝග ලක්ෂණ මතු වේ:
- දකුණු හයිපොහොන්ඩ්රියම් වල වේදනාව,
- සාමාන්ය ව්යාධිය
- සමේ කුෂ් ,, අසාත්මිකතා,
- හිසරදය
- ඉදිමීම
- hepatomegaly (අක්මාව ප්රමාණයෙන් වැඩි වේ)
- අධික දහඩිය දැමීම.
ඉහත සං signs ා මඟින් පහත සඳහන් රෝග දැක්විය හැකිය:
- හෙපටයිටිස් (වෛරස්, විෂ සහිත, drug ෂධ),
- සිරෝසිස්
- granulomatosis
- රක්තපාත සෛල පිළිකා,
- මේද අක්මාව තුලට ඇතුළු වීම (ස්ටීටෝසිස්).

අන්තරාසර්ග කෝපය පල කලේය හෝ සනාල තුවාල ඇතිවීමේ ව්යාධි වලද මෙවැනිම රෝග ලක්ෂණ දක්නට ලැබේ. මෙන්න ඒවායේ ලැයිස්තුවක්:
- cholangitis,
- නල බාධා,
- ධමනි තන්තු,
- රක්තපාත නහර ත්රොම්බොසිස්,
- සංජානනීය අක්මාව.
ආමාශ ආශ්රිත රෝග හා සම්බන්ධ හයිපර්හයිඩ්රොසිස් රෝගයට ප්රතිකාර කිරීම සඳහා ආමාශ ආන්ත්ර විද්යා ologist යෙකු හෝ හෙපට විද්යා ologist යෙකු සම්බන්ධ වේ. ඔහු වෛෂයික පරීක්ෂණයක් පවත්වයි, රෝගියා සමඟ සම්මුඛ සාකච්ඡා කර අවශ්ය පරීක්ෂණ පත් කරයි. අපි නියෝප්ලාස්ම් ගැන කතා කරන්නේ නම්, පිළිකා රෝග විශේෂ ologist යෙකුගේ නිරීක්ෂණයක් මීට අමතරව අවශ්ය වේ.
දහඩිය තුරන් කරන්නේ කෙසේද?
මෙම රෝග ලක්ෂණයෙන් මිදීම සඳහා, පළමුව, ඔබ බලපෑමට ලක් වූ ඉන්ද්රියයට ප්රතිකාර කිරීම සමඟ කටයුතු කළ යුතුය. මෙම අරමුණු සඳහා භාවිතා වේ:
- හෙපටොප්රොක්ටර්,
- කොලරෙටික් drugs ෂධ
- එන්සයිම
- විෂබීජ නාශක චිකිත්සාව,
- විටමින් සහ ඛනිජ සංකීර්ණ
- විශේෂ ආහාර වගුව අංක 5.

වෛරස් හෙපටයිටිස් ප්රතිකාර කිරීමේදී, ප්රතිවෛරස් medic ෂධ අනිවාර්යයෙන්ම සම්බන්ධ වේ.
පහත දැක්වෙන ations ෂධ හෙපටොප්රොටෙක්ටර් ලෙස භාවිතා කරයි:
අධික ලෙස දහඩිය දැමීම බොහෝ විට ස්නායු ආබාධ හා කාංසාව සමඟ බැඳී ඇති හෙයින්, ප්රතිකාර ක්රමයට බොහෝ විට අවසාදිතයන් ඇතුළත් වේ. මේවාට ඇතුළත් වන්නේ:
නිරෝගී හෝ මාරාන්තික ස්වභාවයක නියෝප්ලාස්ම් පැවතීම සඳහා ශල්යමය මැදිහත් වීමක් අවශ්ය වේ.
රෝග ලක්ෂණ චිකිත්සාව ලෙස, ඔබට විශේෂ ඩියෝඩ්රන්ට් (වියළි වියළි, ඔඩෝබන්, ඩ්රයිසෝල්, මැක්සිම්) භාවිතා කළ හැකිය. ඒවායේ ඇලුමිනියම් ලවණ, ශාක සම්භවයක් ඇති ටැනින් සහිත සාරය අඩංගු වේ. තවත් remed ලදායී පිළියමක් වන්නේ ටෙයිමුරොව් පේස්ට් ය. එය ගැටළු සහිත ප්රදේශවලට යොදන අතර පැය කිහිපයකට පසු ජලයෙන් සෝදා හරිනු ලැබේ. මෙය ප්රතිවිරෝධතා නොමැති විෂ නොවන කාරකයකි. සමේ කුෂ් use භාවිතා කරන විට ඉතා දුර්ලභ වේ.

බොටොක්ස් හෝ ඩිස්පෝට්
මෙම ක්රමය රෝගයේ දේශීය ස්වරූපය සඳහා සුදුසු වේ. බොටුලිනම් විෂ ද්රව්ය චර්මාභ්යන්තර ප්රදේශවලට චර්මාභ්යන්තර හෝ අභ්යන්තර පරිපාලනය මගින් දහඩිය ග්රන්ථි වලට ස්නායු ආවේගයන් සම්ප්රේෂණය වීම අවහිර වන අතර ගැටළුව ඉවත් කරයි. කෙසේ වෙතත්, drug ෂධයේ බලපෑම පවතින්නේ මාස 6-8 ක් පමණි. මෙම ක්රියා පටිපාටිය වෛද්ය ආයතනවල හෝ රූපලාවණ්යාගාරවල බාහිර රෝගී පදනමක් මත සිදු කෙරේ.
ජන බෙහෙත්
ජන පිළියම් දහඩිය අඩු කිරීමට උපකාරී වන ක්රම රාශියක් ඇත.
බාහිර ප්රතිකාරයක් ලෙස, ඔබට ගැටළු සහිත ප්රදේශ භාවිතා කළ හැකිය:
- ශාකසාර කසාය (චමමයිල්, අග්ගිස්, ගම්මිරිස්, ඕක් පොතු),
- ඇපල් සයිඩර් විනාකිරි ද්රාවණයක් (විනාකිරි මේස හැන්දක් තම්බා වතුර වීදුරුවකට එකතු කරනු ලැබේ),
- ලෙමන් යුෂ
- සෝඩා ද්රාවණය.
පයින් ඉඳිකටු සහ .ෂධ පැළෑටි එකතු කිරීමත් සමඟ ඔබට bath ෂධීය ස්නාන භාවිතා කළ හැකිය.

තවත් effective ලදායී ක්රමයක් වන්නේ ඇතුළත ශාකසාර තේ භාවිතා කිරීමයි (නිදසුනක් ලෙස ලෙමන් බාම් සමඟ).
වෙනත් පියවර
අධික දහඩිය දැමීම වළක්වා ගැනීම සඳහා විශේෂ නිර්දේශ අනුගමනය කිරීම ප්රමාණවත් වේ. මෙන්න ඒවායේ ලැයිස්තුවක්:
- නිසි පෝෂණය. හයිපර්හයිඩ්රොසිස් උත්තේජනය කරන නිෂ්පාදන අතහැර දැමීම අවශ්ය වේ. මේවාට රාස්ප්බෙරි, මී පැණි, සමහර කුළුබඩුවක් ඇතුළත් වේ. එය ආහාරයෙන් සම්පූර්ණයෙන්ම ඉවත් කළ යුතුය, නැතහොත් අවම වශයෙන් කැෆේන් සහ තියෝබ්රොමින් (කෝපි, චොකලට්, කොකෝවා, ශක්තිය) සහිත බීම අවම කළ යුතුය. නැවුම් ඇපල්, බ්ලැක්කුරන්ට් සහ ස්ට්රෝබෙරි භාවිතය ඊට පටහැනිව දහඩිය ග්රන්ථි වල ක්රියාකාරිත්වය සාමාන්යකරණය කරයි.
- නිතර ස්නානය කරන්න (අවශ්ය පරිදි), එකිනෙකට වෙනස් ඩච් පුහුණු වන්න.
- මධ්යස්ථ ශාරීරික ක්රියාකාරකම් සම්බන්ධ කරන්න.
- දිනපතා යට ඇඳුම්, මේස්, ටයිට්ස් වෙනස් කරන්න.
- ස්වාභාවික රෙදිපිළි (කපු, විස්කෝස්, ලිනන්) වලින් සාදන ලද ඇඳුම් වලට මනාප දෙන්න. සින්තටික් මගින් වාතය හරහා යාමට ඉඩ නොදෙන අතර අධික දහඩිය දැමීම ප්රවර්ධනය කරයි.
- නරක පුරුදු (දුම් පානය සහ මත්පැන් පානය) ප්රතික්ෂේප කිරීම වඩා හොඳය.
අධික ලෙස දහඩිය දැමීම සිදුවුවහොත් වහාම විශේෂ ists යින්ගෙන් උපකාර පැතීම වඩාත් සුදුසුය. මූල හේතුව තුරන් කිරීම පමණක් ගැටළුව සම්පූර්ණයෙන් තුරන් කිරීමට හේතු වනු ඇත, ආධාරක මගින් රෝග ලක්ෂණ අවිනිශ්චිත කාලයක් සඳහා පමණක් ඉවත් කරයි.
වීඩියෝවේ වෛද්යවරයා දහඩිය දැමීමේ වේගය, අධික දහඩිය දැමීමේ හේතු සහ එයින් මිදීමේ ක්රම ගැන කතා කරයි.
අක්මාව ආරක්ෂා කිරීමට ද්විත්ව බලය
“කාර්සිල්” සැකසීමේ ටැබ්ලට් වල නිපදවන සුපුරුදු drug ෂධයේ සක්රීය ද්රව්යය වන්නේ සිලිමරින් (පැල්ලම් සහිත කිරි thistle වලින් ලබාගත් ෆ්ලේවනොයිඩ් මිශ්රණයකි). කෙසේ වෙතත්, සොෆර්මා ජේඑස්සී හි වෛද්යවරු තේරුම් ගන්නේ නූතන ජීවිතයේ රිද්මයේ ගිලී සිටින පුද්ගලයෙකුට ඇතැම් විට take ෂධයක් ගැනීමට අමතක විය හැකි බවයි. Car ෂධ ගබඩාවල රාක්කවල නව, වැඩිදියුණු කළ “කාර්සිල් ෆෝර්ට්” (මිලිග්රෑම් 90) නිපදවා ඇත්තේ එබැවිනි. භාවිතය සඳහා වන උපදෙස් වලින් දැක්වෙන්නේ සිලමරින් හි ක්රියාකාරී ද්රව්යයේ කැප්සියුලයේ වැඩි අන්තර්ගතයක් වන අතර එය කිරි thistle පළතුරු වල වියළි සාරය මිලිග්රෑම් 225 ට සමාන වේ. මෙම ශාකයේ සුව කිරීමේ ගුණාංග ඉතා දීර්. කාලයක් තිස්සේ දන්නා බව සැලකිල්ලට ගත යුතුය. කිරි thistle වල පලතුරු වසර 2,000 කට වැඩි කාලයක් තිස්සේ වෛද්ය විද්යාවේ භාවිතා කර ඇති බව විද්යාත්මකව සනාථ වේ. කෙසේ වෙතත්, විද්යා scientists යින් පදාර්ථයේ රසායනික සංයුතිය විස්තරාත්මකව අධ්යයනය කිරීමට සමත් වූයේ 20 වන සියවසේදී පමණි. දැන්, සිලිමරින් ව්යුත්පන්නය වඩාත් අධ්යයනය කරන ලද ද්රව්යයකි.

“කර්සිල් ෆෝර්ට්” අක්මාවට බලපාන්නේ කෙසේද? මෙවලම සඳහා වන උපදෙස් හෙපටොප්රොටෙක්ටිව් ද්රව්යයේ ක්රියාකාරීත්වයේ යාන්ත්රණය විස්තරාත්මකව විස්තර කරයි:
- හෙපටෝසයිට් විනාශ කිරීමට බාධාවක්,
- අක්මා පටලය ස්ථාවර කිරීම,
- ප්රතිඔක්සිකාරක බලපෑමක් ප්රකාශ කිරීම,
- හෙපටොක්සින් අඩු කිරීම,
- ඔක්සිකාරක ආතතිය මර්දනය කිරීම,
- නිදහස් රැඩිකලුන් සමඟ අන්තර්ක්රියා කිරීම, ඒවා විෂ නොවන සංයෝග බවට පරිවර්තනය වීම.
කර්සිල් බලකොටුව: යෙදුම සහ ඇඟවුම්
Drug ෂධය නියම කරනු ලබන්නේ අක්මාව උග්ර ලෙස මත්පැන් පානය කිරීම නිසා සහ මත්පැන් විෂ වීමෙනි. භාවිතය සඳහා ඇඟවීම් ද ඇතුළත් විය හැකිය:
- හෙපටයිටිස් පසු පුනරුත්ථාපන කාලය,
- වෛරස් නොවන නිදන්ගත හෙපටයිටිස් හඳුනාගැනීමේදී,
- දෙවන වර්ගයේ දියවැඩියාව
- අක්මාවේ සිරෝසිස්
- toadstool විෂ වීම,
- මධ්යසාර ස්ටීටෝසිස්,
- නිදන්ගත මත්පැන්.
- taking ෂධ ගැනීමෙන් පසු වැළැක්වීමේ පියවර,
- රසායනික චිකිත්සක පා .මාලාවකින් පසු සුවය ලැබීම.

විවිධ පිළිකා සඳහා ප්රතිකාර කිරීම හා වැළැක්වීම සඳහා කිරි thistle වල ව්යුත්පන්නයන්ගේ බලපෑම සම්පූර්ණයෙන් අධ්යයනය කර නොමැත.
හෙපටොප්රොටෙක්ටරයක් නියම කරනු ලබන වෙනත් අවස්ථා මොනවාද?
මෙම drug ෂධය ගර්භනී කාන්තාවන්ගේ විවිධාකාරයේ බරපතලකම පිළිබඳ විෂවීම සාර්ථක ලෙස භාවිතා කර ඇත. මෙම නඩුවේ කාර්සිල් ෆෝර්ට් භාවිතා කරන්නේ කෙසේද? අපේක්ෂා කරන මව්වරුන්ගේ සමාලෝචන සහ නාරිවේද විශේෂ ologists යින් අක්මාවේ ආරක්ෂිත ක්රියාකාරිත්වයේ වැඩි වීමක් පෙන්නුම් කරයි. ඉන්ද්රිය සෛල ඔවුන්ගේ කාර්යයන් වඩාත් tive ලදායී ලෙස සිදු කරන අතර සමස්තයක් ලෙස ආහාර ජීර්ණ පද්ධතියට සම්බන්ධ negative ණාත්මක රෝග ලක්ෂණ පිළිබිඹු කරයි. ගර්භනී කාන්තාවගේ සාමාන්ය තත්වය ද වැඩි දියුණු වේ.
රසායනික ද්රව්ය කර්මාන්තයේ නියුතු කම්කරුවන්ට සහ විකිරණ විමෝචනය කරන අන්තරායකර කර්මාන්තවල නියුතු පුද්ගලයින් සඳහා මෙම drug ෂධය නිර්දේශ කෙරේ. උපද්රවකාරී රසායනික නිෂ්පාදනය මෙන්ම වාර්ෂික long ෂධ ලබා ගැනීමේ පා courses මාලා මගින් ශරීරය විෂ සහිත ලෙස අධික ලෙස සංතෘප්ත කරයි, එයින් අදහස් කරන්නේ අක්මාවේ ආරක්ෂිත ක්රියාකාරිත්වය දුර්වල කිරීමයි. “කාර්සිල් ෆෝර්ට්” taking ෂධය ගන්නා විට (සමාලෝචන හරියටම එසේ කියයි), පරිවෘත්තීය ක්රියාවලීන් වැඩිදියුණු වන අතර, විෂ හා විෂ වර්ග වලක්වා ගැනීමට සෛලවලට ඇති හැකියාව වැඩිවේ. වැළැක්වීමේ අරමුණු සඳහා, course ෂධය වසරකට 2 වතාවක් සම්පූර්ණ පා course මාලාවක් තුළ නියම කරනු ලැබේ.
Drug ෂධය ගන්නේ කෙසේද?
විවිධ චිකිත්සක කැප්සියුල ගැනීම ගැන කථා කරන විට, සූදානමෙහි කෘතිම සංයුතිය හෝ bal ෂධීය සං components ටකවල අන්තර්ගතය තිබියදීත්, නිවැරදිව ation ෂධ වෙත ළඟා වීම අවශ්ය බව කිසිවෙකු අමතක නොකළ යුතුය. ඕනෑම භාවිතයක්, වැළැක්වීම සඳහා වුවද, රෙගුලාසි තදින් පිළිපැදිය යුතුය. මෙම ප්රකාශය කර්සිල් ෆෝර්ට් (90 mg) වැනි drug ෂධයකට අදාළ වේ. කැප්සියුල උපදෙස් වලට අනුව දරුණු අක්මාව හානිවීම සඳහා දිනපතා ආහාර ගැනීම එක් මාත්රාවකින් දිනකට තුන් වරක් ආරම්භ වේ.
මධ්යස්ථ තුවාල හා අක්මාවේ සුළු හානියක් සිදු වූ විට drug ෂධයේ මාත්රාව දිනකට කැප්සියුල 1-2 කි.
රෝග නිවාරණ අරමුණු සඳහා කැප්සියුල ද ගනු ලැබේ: සිලිමරින් දෛනික මාත්රාව 90 සිට 210 mg දක්වා විය යුතුය.
සංකීර්ණ චිකිත්සාවේ කොටසක් ලෙස ඔවුන් drug ෂධය ද භාවිතා කරයි. එබැවින්, දියවැඩියාව ඇති රෝගීන්ට "කාර්සිල් ෆෝර්ට්" ගැනීම රෙකමදාරු කරනු ලැබේ. භාවිතය සඳහා උපදෙස් (අපි පසුව drug ෂධය පිළිබඳ සමාලෝචන ටිකක් ලබා දෙන්නෙමු) දිනපතා වැඩි කළ මාත්රාවක් භාවිතා කිරීම නිර්දේශ කරමු - තුන් වරක් 200 mg බැගින්.
නිදන්ගත හෙපටයිටිස් ප්රතිකාර කිරීමේදී, මාත්රාව 240 mg දක්වා වැඩි කරනු ලැබේ, නමුත් දිනකට දෙවරක් ගනු ලැබේ. හෙපටයිටිස් සඳහා වන සංකීර්ණ චිකිත්සාවේදී, සිලමරින් පොස්පැටයිඩයිල්කොලීන් අඩංගු සූදානම සමඟ වඩා හොඳින් අවශෝෂණය කරගනී.
"කර්සිල් බලකොටුව": භාවිතය සඳහා උපදෙස්. කෑම වේලකට පෙර හෝ පසු?
බොහෝ රෝගීන් ඔවුන්ගේ සහභාගී වන වෛද්යවරුන් ගැන උනන්දු වෙති, නියමිත drug ෂධය ගන්නේ කෙසේද? ඇත්ත වශයෙන්ම, මෙම ගැටළුව සම්බන්ධයෙන් කිසිදු සීමාවක් නොමැත. ප්රධාන දෙය වන්නේ ප්රතිකාරයේ අරමුණු මත පදනම්ව මාත්රාව දැඩි ලෙස නිරීක්ෂණය කිරීමයි. වැදගත්! වයස අවුරුදු 12 ට අඩු දරුවන්ට .ෂධය නිර්දේශ නොකරයි. කැප්සියුල උණුසුම් ජලය සමග ගනු ලැබේ.

ඊළඟ මාත්රාව ගැනීමට ඔබට අහම්බෙන් අමතක වුවහොත් කුමක් කළ යුතුද? මෙම අවස්ථාවේදී, ඔබට ඊළඟ මාත්රාව සඳහා රැඳී සිටිය නොහැක, පසුව ඔබට මතක ඇති වහාම ඔබ මඟ හැරුණු කැප්සියුලය භාවිතා කළ යුතුය. මග හැරුණු කැප්සියුලයට වන්දි ගෙවීම සඳහා මාත්රාව වැඩි කිරීම තරයේ නිර්දේශ නොකරයි.
ප්රතිකාර පා se මාලාව
කර්සිල් ෆෝටේ (90 mg) සමඟ ප්රතිකාර කිරීමේ කාල සීමාව සලකා බලන්න. උපදෙස්, සමාලෝචන සහ නිර්දේශ මෙම ලිපියේ ඉදිරිපත් කර ඇති අතර ඒවා තොරතුරු සඳහා පමණි. හෙපටයිටිස් සහ මත්පැන් වල උග්ර අවධිවලදී, දින 30 ක ප්රතිකාර පා course මාලාවක් නියම කරනු ලැබේ. දැඩි ඉන්ද්රියයන්ට හානි සිදුවුවහොත්, සහභාගී වන වෛද්යවරයාට දිගු කාලීන චිකිත්සක පා course මාලාවක් නියම කළ හැකිය. පුනරුත්ථාපන හා ප්රකෘතිමත් වීමේ කාලය දින 60 ක් පමණ ගත වේ. අක්මාව හා අක්මාව අකර්මණ්ය වීමත් සමඟ, භාවිතයේ මාර්ගය අසීමිත විය හැකිය. වැළැක්වීමේ අරමුණු සඳහා, සම්පූර්ණ පා course මාලාවේ කාලසීමාව දින 30 කි. මීට පෙර කවදාවත් නියම නොකළ drug ෂධය ලබා නොගත් අය කල්පනා කරන්නේ කාර්සිල් ෆෝර්ට් හි අතුරු ආබාධ එයට හේතු විය හැකිද යන්නයි. Drug ෂධය භාවිතා කළ අයගේ සමාලෝචනවලින් පෙනී යන්නේ සමහර අවස්ථාවල සුළු අහිතකර ප්රතික්රියා, කැප්සියුල තවමත් ඇති වන බවයි. මෙම සිද්ධීන් අපි පහත සලකා බලමු.
ප්රතිවිරෝධතා
සිලිමරින් ව්යුත්පන්නයන්ට අධි සංවේදීතාවයකදී, මෙම නියෝජිතයා භාවිතය සඳහා නිර්දේශ නොකරයි. වයස අවුරුදු 12 ට අඩු දරුවන්ට drug ෂධය නියම නොකරන්න. ගර්භණීභාවය අවසන් කිරීමේ අවදානම කලලයට නිරාවරණය වීමේ අවදානම ඉක්මවා ගියහොත් ගර්භනී කාන්තාවන් වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ take ෂධය ලබා ගනී. මවි කිරි කාලය තුළදී, taking ෂධ ගැනීමෙන් වැළකී සිටීම හොඳය. විවිධ හෝමෝන ආබාධ ඇති කාන්තාවන්ට ප්රවේශමෙන් නියම කරනු ලැබේ. “කාර්සිල් ෆෝර්ට්” නමැති drug ෂධය ඔවුන්ගේ සුපුරුදු ප්රතික්රියාවට බලපාන්නේද යන්න පිළිබඳව රාජ්ය හා පෞද්ගලික ප්රවාහන රියදුරන් මෙන්ම යන්ත්ර උපකරණවල නිෂ්පාදනයේ නියුතු පුද්ගලයින් ද උනන්දු වෙති. මේ සම්බන්ධයෙන් drug ෂධය භාවිතා කිරීම සඳහා වන උපදෙස් නිශ්චිත වන අතර character ෂධය කිසිදු ලාක්ෂණික වෙනසක් ඇති කළ නොහැකි බවට අනතුරු අඟවයි.
දියවැඩියාව සඳහා කර්සිල්
බොහෝ විට, “කර්සිල්” දියවැඩියාව සමඟ සංකීර්ණ ප්රතිකාරයේ කොටසක් ලෙස භාවිතා කරයි. මෙම medicine ෂධයේ අක්මාවේ විවිධ රෝග වලට එරෙහි සටනේදී ක්රියා කරන ශාකසාර ස්වාභාවික අමුද්රව්ය අඩංගු වේ. "කර්සිල්" වඩාත් ජනප්රිය drugs ෂධයක් ලෙස සැලකේ, එහි ඉහළ කාර්යක්ෂමතාව සමඟ අඩු හානිකර බවක් ඇත. කෙසේ වෙතත්, ation ෂධයේ උපරිම ආරක්ෂාව තිබියදීත්, දියවැඩියා රෝගීන් විසින් එය භාවිතා කිරීම සුදුසුකම් ලත් වෛද්යවරයෙකු විසින් දැඩි ලෙස නියම කළ යුතුය.

සාමාන්ය තොරතුරු
“කාර්සිල්” යන drug ෂධයට හෙපටොප්රොටෙක්ටිව් සහ ප්රති-විෂබීජනාශක බලපෑමක් ඇති අතර එය අක්මා රෝග සඳහා ප්රතිකාර කිරීමට භාවිතා කරයි. Ation ෂධයේ ව්යාඛ්යාව පෙන්නුම් කරන පරිදි, එය භාවිතා කළ යුත්තේ රෝග විනිශ්චය පරීක්ෂණයක ප්රති he ලයක් ලෙස, රක්තපාත පරෙන්චිමා හි ක්රියාකාරී හැකියාව අඩු බව හඳුනා ගැනීමට හැකි වූ අය විසිනි. බොහෝ විට මෙම ව්යාධිවේදය මත්පැන්, ations ෂධ සහ රසායනික ආහාර ද්රව්යවල විෂ සහිත බලපෑම් වලට දායක වේ. “කර්සිල්” යන්නෙන් හෙපටොප්රොටෙක්ටර්ස් - අක්මා සෛල පුනර්ජනනය උත්තේජනය කළ හැකි වෛද්ය උපකරණ - හෙපටෝසයිට්. “කාර්සිල්” නිතිපතා ආහාර ගැනීම ආරම්භයේ සිට උපරිම 14 වන දින 7 වන දින සාමාන්ය තත්ත්වය වැඩිදියුණු වන අතර අක්මාව අකර්මන්ය වීමේ ප්රකාශනය අඩු වන අතර ශක්තිය වැඩි වන බව රෝගීන් සටහන් කරයි.
සංයුතිය සහ මුදා හැරීමේ ස්වරූපය
කර්සිල් නිෂ්පාදනය කරනු ලබන්නේ දෘඩ කැප්සියුල ස්වරූපයෙන් වන අතර ඒ සෑම එකක්ම සක්රීය සං as ටකයක් ලෙස සිලිමරින් අඩංගු වේ. සකස් කිරීමේදී එවැනි අතිරේක ද්රව්ය ද ඇත:
- එම්.සී.සී.
- කිරි සීනි
- තිරිඟු පිෂ් .ය
- නිවුන් 80,
- povidone
- Aerosil
- ආහාර ආකලන E421, E172, E572, E171,
- crospovidone
- කාබනික් අම්ලය සහ සෝඩියම් වල අම්ල ලුණු,
- ජෙලටින්.
පටුන වෙත ආපසු යන්න
දුර්වල හෙපටයික් ක්රියාකාරිත්වයට සම්බන්ධ ව්යාධිජනක තත්වයන්ට ප්රතිකාර කිරීමේදී කර්සිල් එහි යෙදුම සොයා ගත්තේය.මේ සම්බන්ධයෙන්, මත්පැන් හා ඇතැම් .ෂධ භාවිතය හා සම්බන්ධ විෂ සහිත අක්මාව හානි කිරීම සඳහා හෙපටොප්රොටෙක්ටරයක් නියම කරනු ලැබේ. “කර්සිල්” නිදන්ගත හෙපටයිටිස්, අක්මාවේ සිරෝසිස් මෙන්ම සමේ රෝග සහ සමේ අසාත්මිකතාවන්ට ප්රතිකාර කිරීමේදී is ලදායී වේ. Heavy ෂධය හෙවි ලෝහ ලවණ හා වෘත්තීය මත්ද්රව්යවලට නිරාවරණය වන පුද්ගලයින් විසින් භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ.
දියවැඩියාව සඳහා “කර්සිලා” ගැනීම විශේෂාංග
දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා කර්සිල් භාවිතා කිරීමට අවසර ඇත, drug ෂධයේ ඩෙක්ස්ට්රෝස් අඩංගු නොවන බැවින් රුධිරයේ සීනි වැඩි කිරීමට උපකාරී වේ. බොහෝ විට, අක්මාවේ ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සඳහා “කර්සිල්” චිකිත්සක ක්රමයකට ඇතුළත් කර ඇත. නිතිපතා අතිරික්ත රුධිරයේ සීනි මට්ටම නිසා ඇතිවන දියවැඩියා මේද හෙපටෝසිස් රෝගයෙන් පෙළෙන රෝගීන් සඳහා හෙපටොප්රොටෙක්ටර් විශේෂයෙන් වැදගත් වේ. මෙම රෝග විනිශ්චය සමඟ, ප්රතිකාරය මූලික වශයෙන් ප්රධාන හේතුව තුරන් කිරීම අදහස් කරයි - දියවැඩියාව ප්රතිජීවක table ෂධ පෙති ආධාරයෙන්. අක්මාව සාමාන්යකරණය වීමත් සමඟ “කාර්සිල්” හට විශාල කාර්යයක් කළ හැකිය.
වැඩිවන දෛනික මාත්රාවකින් දියවැඩියාව සඳහා හෙපටොප්රොටෙක්ටරය ගැනීම රෙකමදාරු කරනු ලැබේ - දිනකට තුන් වරක් 200 mg. චිකිත්සක පා course මාලාවේ කාලසීමාව එක් එක් රෝගියා සඳහා තනි තනිව වෛද්යවරයා විසින් තීරණය කරනු ලැබේ. සාමාන්යයෙන්, හෙපටයිටිස් හෝ ශරීරයේ දැඩි මත්පැන් වල උග්ර ස්වරූපයක් සහිතව, මාසයක් හෝ ඊට වැඩි කාලයක් medicine ෂධ ගැනීම අවශ්ය වේ.
Neg ණාත්මක බලපෑම්
"කාර්සිල්" ට හොඳ ඉවසීමක් ඇත, නමුත් එක් ආකාරයකින් හෝ වෙනත් ආකාරයකින් එහි පරිපාලනයට අතුරු රෝග ලක්ෂණ ඇති කළ හැකිය. එය දරුණු ඔක්කාරය, නිරන්තර ලිහිල් මළපහ සහ ආහාර දිරවීමේ අපහසුතාවයේ ස්වරූපයෙන් පෙන්නුම් කරයි. කැසීම, සමේ කැසීම සහ අධික ලෙස හිසකෙස් නැතිවීම වැනි ප්රතිකාර සමඟ ප්රතිකාර කිරීම අතිශයින් දුර්ලභ ය. වෙස්ටිබුලර් ආබාධ සඳහා කාර්සිල් භාවිතා කරන රෝගීන් ව්යාධිජනක තත්වයේ වැඩි වීමක් නිරීක්ෂණය කළහ. හෙපටොප්රොටෙක්ටර් භාවිතය නිසා ඇතිවන ative ණාත්මක බලපෑම් තාවකාලික වන අතර බොහෝ විට ඔවුන්ට විශේෂ චිකිත්සක ක්රියාමාර්ග අවශ්ය නොවේ. කර්සිල් සමඟ ප්රතිකාර අවසන් කිරීමෙන් පසු පැති රෝග ලක්ෂණ පහව යයි.
විශේෂ උපදෙස්
ඔබ චිකිත්සක පා course මාලාව ආහාර වේලක් හා මත්පැන් අඩංගු බීම ප්රතික්ෂේප කිරීම නම්, අක්මා ව්යාධි වලට ප්රතිකාර කිරීමේදී හෙපටොප්රොටෙක්ටිව් drug ෂධය වඩාත් is ලදායී වේ. “කර්සිල්” ගන්නා විට, හෝමෝන ආබාධ ඇති රෝගීන් සඳහා විශේෂ සැලකිල්ලක් දැක්විය යුතු අතර දුර්ලභ පාරම්පරික ගැලැක්ටෝස් නොඉවසීම සහ ලැක්ටේස් ient නතාවයෙන් පෙළෙන රෝගීන් එය සම්පූර්ණයෙන්ම අත්හැරිය යුතුය. ටීඑස් සහ යාන්ත්රණ පාලනය කිරීමේදී හෙපටොප්රොටෙක්ටරය ප්රතික්රියා අනුපාතයට බලපාන්නේ නැති බව ඔබ දැනගත යුතුය.
මේද අක්මාව යනු කුමක්ද?
 මේද පරිහානිය ශරීරයේ භයානක තත්වයක් වන අතර විවිධ සාධකවල බලපෑම යටතේ අතිරික්ත මේදය අක්මා පටක වල සෛල තුළ ඔක්සිකරණය වීමට පටන් ගනී. රෝගයේ ප්රගතිය අක්මා පටක සෛල මියයාමට හා ඒවා සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය කිරීමට හේතු වේ.
මේද පරිහානිය ශරීරයේ භයානක තත්වයක් වන අතර විවිධ සාධකවල බලපෑම යටතේ අතිරික්ත මේදය අක්මා පටක වල සෛල තුළ ඔක්සිකරණය වීමට පටන් ගනී. රෝගයේ ප්රගතිය අක්මා පටක සෛල මියයාමට හා ඒවා සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය කිරීමට හේතු වේ.
අක්මාවේ ative ණාත්මක ක්රියාවලීන් ඉන්ද්රියයේ සංසරණ ආබාධවලට තුඩු දෙන අතර එමඟින් ඉන්ද්රියයේ තත්වය තවදුරටත් උග්ර වන අතර අක්මාව අකර්මණ්ය වීමට ද හේතු වේ.
බොහෝ විට, ආරම්භක අවධියේදී රෝගයේ පා course මාලාව අසමමිතික වන අතර එය හඳුනා ගැනීම අහඹු වේ.
දියවැඩියා රෝගයෙන් පෙළෙන රෝගියෙකුගේ ප්රගතිය අතරතුර මෙම සංකූලතාව ඇතිවීම වැළැක්වීම සඳහා අක්මා සෛලවල සාමාන්ය ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීම සඳහා විවිධ drugs ෂධ භාවිතා කරනු ලැබේ.
අක්මා සෛලවල කාර්යක්ෂමතාව යථා තත්වයට පත් කරන වඩාත් ජනප්රිය drugs ෂධ කාණ්ඩය වන්නේ හෙපටොප්රොටෙක්ටර් ය.
මෙම drugs ෂධ කාණ්ඩයට අක්මා පටක සෛල ආරක්ෂා කිරීමට සහ ප්රතිස්ථාපනය කිරීමට හැකියාව ඇති drugs ෂධ ඇතුළත් වේ.
මෙම drugs ෂධ කාණ්ඩයට විවිධ වෛද්ය උපකරණ 700 කට වඩා ඇතුළත් වේ. සියලුම අරමුදල් කාණ්ඩ දෙකකට බෙදිය හැකිය:
- ස්වාභාවික නිෂ්පාදන.
- කෘතිමව ලබාගත් සූදානම.
වඩාත් ජනප්රිය අක්මා සෛල අළුත්වැඩියා නිෂ්පාදනවලින් එකක් වන්නේ එසෙන්ටේල් ෆෝර්ට් ය.
බොහෝ විට, මෙම drug ෂධය භාවිතා කිරීම අක්මාව සුව කිරීමට සහ ශරීරයේ වැඩ කිරීමේදී සංකූලතා වර්ධනය වීම වැළැක්වීමට ඇති එකම ක්රමයයි.
Drug ෂධය මුදා හැරීමේ ස්වරූපය සහ අක්මා සෛල කෙරෙහි එහි බලපෑම
 Drug ෂධය මුදා හැරීම ජෙලටින් කැප්සියුල ස්වරූපයෙන් පවතී.
Drug ෂධය මුදා හැරීම ජෙලටින් කැප්සියුල ස්වරූපයෙන් පවතී.
Drug ෂධයේ ප්රධාන ක්රියාකාරී සං component ටකය වන්නේ සෝයා බෝංචි වලින් ලබාගත් අත්යවශ්ය පොස්ෆොලිපිඩ් ය.
Comp ෂධයේ එක් කැප්සියුලයක ෆොස්ෆැටයිඩල්කොලීන් මිලිග්රෑම් 300 ක් අඩංගු වේ.
ප්රධාන ක්රියාකාරී අමුද්රව්යයට අමතරව, cap ෂධයේ එක් කැප්සියුලයක අන්තර්ගතයේ සංයුතියට සහායක කාර්යභාරයක් ඉටු කරන පහත සංයෝග ඇතුළත් වේ:
- fat න මේදය
- සෝයා බෝංචි තෙල්
- හයිඩ්රජනීකෘත එ cast රු තෙල්,
- එතනෝල්
- එතිල් වැනිලින්
- 4 මෙතොක්සැසිටොෆෙනෝන්,
- ඇල්ෆා ටොකෝෆෙරෝල්.
Comp ෂධය ආවරණය කරන කැප්සියුලය, එහි සංයුතියේ පහත සඳහන් සංරචක අඩංගු වේ:
- ජෙලටින්
- පිරිසිදු ජලය.
- ටයිටේනියම් ඩයොක්සයිඩ්
- සායම් යකඩ ඔක්සයිඩ් කහ වේ.
- සායම් කළු යකඩ ඔක්සයිඩ් වේ.
- සායම් යකඩ ඔක්සයිඩ් රතු ය.
- සෝඩියම් ලෝරිල් සල්ෆේට්.
Drug ෂධයේ කැප්සියුල පාරාන්ධ, දුඹුරු පැහැයෙන් යුක්ත වේ. ඒවායේ සංයුතියේ ඇති drug ෂධයේ කැප්සියුලවල කහ-දුඹුරු පැහැයෙන් යුත් තෙල් සහිත පැස්ටි ස්කන්ධයක් අඩංගු වේ.
අක්මාව සෛලවල සෛල බිත්තියේ ව්යුහයේ කොටසක් වන ප්රධාන ගොඩනැඟිලි අංගය වන්නේ සකස් කිරීමේදී අඩංගු පොස්ෆොලිපිඩ් ය.
අක්මා සෛලවල ක්රියාකාරිත්වයට බලපාන සංකූලතා වර්ධනය වීමත් සමඟ දියවැඩියා රෝගයේ වර්ධනය සෛල හා ඒවායේ ඉන්ද්රියයන්ගේ මතුපිට ඇති ෆොස්ෆොලිපිඩ් සහ එන්සයිම අතර සම්බන්ධතාවය බිඳ වැටීමට තුඩු දෙයි. මෙය එන්සයිම ක්රියාකාරිත්වය කඩාකප්පල් කිරීමට සහ සෛල පුනර්ජනනය කිරීමේ හැකියාව අඩු කිරීමට හේතු වේ.
අත්යවශ්ය මේද අම්ලවල ඉහළ අන්තර්ගතය නිසා සකස් කිරීමේදී අඩංගු පොස්ෆොලිපිඩ් ඉතා ක්රියාකාරී වේ. මෙම සංරචක, ශරීරයට හඳුන්වා දුන් විට, අක්මාවට ඇතුළු වන විට, අක්මා සෛලවල සෛල පටලවල හානියට පත් කොටස් තුළට කාවැදී ඇත.
මෙම සංරචක පටල ව්යුහයන්ට ඇතුළත් කිරීම සෛල ව්යුහයන්ගේ අඛණ්ඩතාව යථා තත්වයට පත් කිරීමට සහ පුනර්ජනන ක්රියාවලීන් සක්රීය කිරීමට උපකාරී වේ. Memb ෂධයේ ක්රියාකාරී සං component ටකය සෛල පටලයට ඇතුළත් කිරීම සෛල පටලය ලිහිල් කිරීම වැඩි කරන අතර එය අක්මාව තුළ පරිවෘත්තීය ක්රියාවලීන් තීව්ර කිරීමට හේතු වේ.
ළමුන් හා වැඩිහිටියන් සඳහා දෙවන වර්ගයේ දියවැඩියාව සඳහා එසෙන්ෂල් ෆෝර්ට් භාවිතා කිරීම අක්මාව තුළ පරිවෘත්තීය ක්රියාවලීන් සාමාන්යකරණය කිරීමට සහ සමස්තයක් ලෙස ඉන්ද්රියයේ ක්රියාකාරිත්වය සාමාන්ය තත්වයට පත් කිරීමට ඉඩ සලසයි.
Drug ෂධයේ මෙම ක්රියාව මඟින් දියවැඩියාවට ප්රතිකාර කිරීමේදී අක්මාවේ ක්රියාකාරිත්වයට අහිතකර ලෙස බලපාන drugs ෂධ භාවිතා කිරීමට ඉඩ ලබා දේ.
.ෂධය භාවිතා කිරීම සඳහා උපදෙස්
 Drug ෂධය භාවිතා කිරීම සඳහා ප්රධාන ඇඟවුම් වන්නේ ශරීරයේ නිදන්ගත හෙපටයිටිස් පැවතීම, මිනිස් සිරුරේ සිරෝසිස් වර්ධනය, ඕනෑම රෝග විද්යාවක අක්මා පටක වල මේද පිරිහීම, විෂ සහිත ඉන්ද්රියයන්ට හානි සිදුවීම, මධ්යසාර හෙපටයිටිස් ඇතිවීම සහ අක්මාවේ ක්රියාකාරිත්වයේ බාධා ඇතිවීම ය.
Drug ෂධය භාවිතා කිරීම සඳහා ප්රධාන ඇඟවුම් වන්නේ ශරීරයේ නිදන්ගත හෙපටයිටිස් පැවතීම, මිනිස් සිරුරේ සිරෝසිස් වර්ධනය, ඕනෑම රෝග විද්යාවක අක්මා පටක වල මේද පිරිහීම, විෂ සහිත ඉන්ද්රියයන්ට හානි සිදුවීම, මධ්යසාර හෙපටයිටිස් ඇතිවීම සහ අක්මාවේ ක්රියාකාරිත්වයේ බාධා ඇතිවීම ය.
Ation ෂධයේ ප්රතිවිරෝධතා වන්නේ .ෂධයේ එක් අංගයකට හෝ වැඩි ගණනකට අධි සංවේදීතාවයි.
වයස අවුරුදු 12 ට ළඟා නොවූ රෝගීන්ට ප්රතිකාර කිරීම සඳහා මෙම drug ෂධය තහනම් කර ඇත.
රෝගීන් තුළ බොහෝ විට drug ෂධය භාවිතා කරන විට කිසිදු අතුරු ආබාධයක් දක්නට නොලැබේ.
අත්යවශ්ය බලකොටුව භාවිතා කරන විට අතුරු ආබාධ පහත පරිදි වේ:
- ආමාශයික අපහසුතාවයේ පෙනුම,
- දියවැඩියාව හෝ මෘදු මළපහ වල පාචනය ස්වරූපයෙන් පෙන්නුම් කරන ආහාර ජීර්ණ පත්රිකාවේ උල්ලං of නය කිරීම් රෝගියාගේ පෙනුම,
- දුර්ලභ අවස්ථාවන්හිදී, කුෂ් ,, උර්තාරියා හෝ කැසීම වැනි අසාත්මිකතා ඇතිවිය හැක,
ප්රතිකාර සඳහා drug ෂධය භාවිතා කරන විට, කැප්සියුල සම්පූර්ණයෙන්ම ගිල දමා ප්රමාණවත් ජල ප්රමාණයකින් සෝදා හරිනු ලැබේ.
ළමා වියේදී, වයස අවුරුදු 12 ට වඩා පැරණි සහ ශරීර බර කිලෝග්රෑම් 43 ට වඩා වැඩි නම්, අක්මා ආබාධවලට ප්රතිකාර කිරීම සඳහා drug ෂධය භාවිතා කරන විට, දිනකට තුන් වරක් කැප්සියුල 2 ක් භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ. වැඩිහිටියෙකු සඳහා, සමාන මාත්රාවක් භාවිතා කරයි.
Drug ෂධය භාවිතා කරන කාල සීමාව අසීමිත වන අතර එය රෝගියාගේ ශරීරයේ තත්වය සහ අක්මා පටක වලට සිදුවන හානිය මත රඳා පවතී.
Drug ෂධයේ කාලසීමාව තීරණය කරනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි.
පෝරමය, පිරිවැය, drug ෂධය සහ එහි ප්රතිසම පිළිබඳ සමාලෝචන නිකුත් කරන්න
 Drug ෂධය කැප්සියුල 10 ක බිබිලි ඇසුරුම්වල ඇත. බිබිලි PVC සහ ඇලුමිනියම් තීරු වලින් සාදා ඇත. කාඩ්බෝඩ් පෙට්ටියක බිබිලි තබා ඇති අතර, එය .ෂධය භාවිතා කිරීම සඳහා උපදෙස් ද අඩංගු වේ. පැකේජයේ with ෂධය සමඟ බිබිලි 1 සිට 15 දක්වා අඩංගු විය හැකිය.
Drug ෂධය කැප්සියුල 10 ක බිබිලි ඇසුරුම්වල ඇත. බිබිලි PVC සහ ඇලුමිනියම් තීරු වලින් සාදා ඇත. කාඩ්බෝඩ් පෙට්ටියක බිබිලි තබා ඇති අතර, එය .ෂධය භාවිතා කිරීම සඳහා උපදෙස් ද අඩංගු වේ. පැකේජයේ with ෂධය සමඟ බිබිලි 1 සිට 15 දක්වා අඩංගු විය හැකිය.
Drug ෂධයේ නිෂ්පාදකයා විසින් කැප්සියුල 12 ක් අඩංගු බිබිලි නිපදවයි. එවැනි බිබිලි කැබලි 3 සිට 11 දක්වා කාඩ්බෝඩ් ඇසුරුම්වල තබා ඇත.
බිබිලි වල කැප්සියුල 15 ක් තිබේ නම්, බිබිලි 2 සිට 10 දක්වා කාඩ්බෝඩ් පැකේජයක තබා ඇත.
Package ෂධයේ සෑම පැකේජයකම එහි වින්යාසය තුළ drug ෂධය භාවිතා කිරීම සඳහා උපදෙස් අඩංගු වේ.
Drug ෂධයේ නිෂ්පාදකයා වන්නේ ජර්මනියේ A. Nuttermann & Sie GmbH ය.
බෙහෙත් වට්ටෝරුවකින් තොරව ෆාමසිවල බෙදා හරිනු ලැබේ.
සෙල්සියස් අංශක 21 ට නොඅඩු උෂ්ණත්වයකදී ළමයින්ට ළඟා විය නොහැකි ලෙස drug ෂධය තබා ගන්න. Drug ෂධයේ රාක්කයේ ආයු කාලය අවුරුදු 3 කි.
ගබඩා කාලය කල් ඉකුත් වූ පසු, use ෂධය භාවිතා කිරීම සපුරා තහනම්ය.
Drug ෂධය භාවිතා කළ රෝගීන් විසින් ඉතිරි කරන ලද සමාලෝචන අනුව, එය ඉහළ කාර්යක්ෂමතාවයක් ඇත.
Drug ෂධයේ වඩාත් පොදු ප්රතිසමයන් වන්නේ:
රුසියානු සමූහාණ්ඩුවේ අත්යවශ්ය බලකොටුවේ පිරිවැය ඇසුරුම්කරණය සහ drug ෂධය විකුණන කලාපය මත රඳා පවතී. අවම ඇසුරුම්කරණයේ ation ෂධයක පිරිවැය සාමාන්යයෙන් රූබල් 540 ක් පමණ වේ.
මෙම ලිපියේ වීඩියෝවෙන් දියවැඩියාවේ හෙපටෝසිස් රෝගයට ප්රතිකාර කිරීමේ ක්රම ගැන කතා කරනු ඇත.
අග්න්යාශය උග්ර කිරීමේ ප්රතිකාරය
අග්න්යාශය යනු වරින් වර නිදන්ගත හා නරක අතට හැරෙන රෝගයකි. රෝගාබාධවල වාර ගණන හා තීව්රතාවය කෙලින්ම රඳා පවතින්නේ රෝගියාගේ ජීවන රටාව සහ ආහාර වේල මත ය. මේදය, බැදපු හා කුළුබඩු සහිත ආහාර නිතිපතා පරිභෝජනය කිරීම මෙන්ම මත්පැන් වලට ඇබ්බැහි වීමද අප්රසන්න රෝග ලක්ෂණ ඇති කරන අවදානම් සාධක වේ.
අග්න්යාශය උග්රවීමේ ප්රධාන සලකුණු අතර ඉහළ උදරයේ වේදනාව, අජීර්ණය සහ මල, උණ සහ සාමාන්ය ව්යාධිය ඇතුළත් වේ. නිදන්ගත අග්න්යාශයේ දිගුකාලීන පා course මාලාවක් සමඟ වේදනාව අඳුරු වන අතර එය අග්න්යාශයේ පරෙන්චිමාව ක්රමයෙන් විනාශ කිරීම, ගණනය කිරීම් තැන්පත් කිරීම සහ ඉන්ද්රියයේ ස්නායු අවසානය අඩුවීම සමඟ සම්බන්ධ වේ.
අග්න්යාශය ද්විමය පත්රිකාව මගින් සම්පීඩනය කළ විට, උග්රවීමේ රෝග ලක්ෂණ පහත පරිදි වේ:
- සමේ කහ පැහැය,
- අඳුරු මුත්රා
- උණ
- සැහැල්ලු මළ මූත්රා
- ඉළ ඇට හෝ ඉඟටිය යට දකුණු පසින් වේදනාව.
අග්න්යාශයේ මුල් අවධියේදී උග්රවීමේ පළමු සලකුණු දක්නට ලැබෙන බව දැන ගැනීම වැදගත්ය. එබැවින්, අග්න්යාශයට නිසි වේලාවට ප්රතිකාර ආරම්භ කිරීම සඳහා හැකි ඉක්මනින් වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම රෙකමදාරු කරනු ලැබේ.
ප්රථමාධාර පියවර
අග්න්යාශය උග්රවීම ක්රමානුකූලව අධික ලෙස ආහාර ගැනීම සහ මත්පැන් පමණක් නොව ශරීරයේ හෝමෝන බාධා කිරීම්, පිත්තාශයේ හා duodenum වල රෝග මෙන්ම ඇතැම් .ෂධ වැරදි ලෙස ආහාරයට ගැනීමද හේතු විය හැක.
ප්රහාරයක් සිදු වූ විට, පළමුවෙන්ම අවශ්ය වන්නේ සරල ජලය හැර වෙනත් ආහාර සහ බීම අතහැර දැමීමයි. ආහාර ජීර්ණ පද්ධතියට ඇතුළු වීම එන්සයිම නිපදවීමට සහ අග්න්යාශයේ ඊටත් වඩා කෝපයට හේතු වන බව එවැනි සීමාවන් පැහැදිලි කරයි.
චිකිත්සක නිරාහාරය අවම වශයෙන් පැය 24 ක්වත් පැවතිය යුතුය. ඔබ ක්රමයෙන් එයින් මිදිය යුතු අතර, පළමුව පැණිරස නොකළ රති ers ් eat ා අනුභව කරන්න, ඉන්පසු ආහාර වේලට ආහාරයට හඳුන්වා දෙන්න. අග්න්යාශයේ නර්සාන් සහ බෝර්ජෝමි සඳහා විශේෂයෙන් ප්රයෝජනවත් වන වායුවකින් තොරව ඛනිජ ජලය පානය කිරීම රෙකමදාරු කරනු ලැබේ.
වේදනාව සමනය කිරීම සඳහා, ඔබ වාඩි වී ඉදිරියට නැඹුරු විය යුතුය. රෝග ලක්ෂණ වැඩිවීමට හේතු වන බැවින්, විශේෂයෙන් ප්රහාරයක් ආරම්භ වූ පළමු පැය කිහිපය තුළ නිදා ගැනීමට අපහසුය. සීතල සම්පීඩනය - අයිස් උණුසුම් හෝ ශීතකරණයෙන් ශීත කළ ආහාර මල්ලක් දැවිල්ල අඩු කිරීමට උපකාරී වේ. පහළ පිටුපසට ඉහළින් පිටුපසට ආලේප කිරීම වඩා හොඳය, තුවායක් සමඟ පෙර ඔතා.
පහරදීම් බොහෝ විට දරුණු ඔක්කාරය හා වමනය ඇති වන අතර එමඟින් තාවකාලික වුවද යම් සහනයක් ලැබේ. අන්තර්ගතයෙන් ආමාශය මුදා හැරීම අග්න්යාශය සමනය කිරීමට උපකාරී වේ. එමනිසා, වමනය සමඟ, දිවේ මූලයේ ඇඟිලි දෙකක් එබීමෙන් ඔබට ක්රියාවලිය වේගවත් කළ හැකිය.
අග්න්යාශය රෝගය උග්රවීම සඳහා ප්රතිකාර කිරීම රෝහල් පසුබිමක සිදු කළ යුතු බව මතක තබා ගත යුතුය. මන්ද සෞඛ්යයට පමණක් නොව රෝගියාගේ ජීවිතයටද තර්ජනයක් පවතින බැවිනි. සමහර අවස්ථාවලදී, එක්සොක්රීන් අග්න්යාශයේ ක්රියාකාරිත්වය සැලකිය යුතු ලෙස වැඩි වන අතර එමඟින් එන්සයිම නිෂ්පාදනය වැඩි වේ.
එන්සයිම අතිරික්ත වීම භයානක වන්නේ ඒවා ග්රන්ථිය විඛාදනය වීමට පටන් ගන්නා අතර පද්ධතිමය සංසරණයට ඇතුළු විය හැකි බැවිනි. එහි ප්රති As ලයක් ලෙස ශ්වසන හා හෘද වාහිනී ඇතුළු සියලුම අවයව හා පද්ධතිවල ක්රියාකාරිත්වය අඩාල වේ.
මෙම අවස්ථාවේ දී ස්වාධීන හා විකල්ප ප්රතිකාර නිෂ් less ල වනු ඇතිවා පමණක් නොව, ශරීරයට හානි කළ හැකි අතර තත්වය තවත් උග්ර කළ හැකිය. එමනිසා, අග්න්යාශයේ දැවිල්ල ඇතිවීමේ පළමු සලකුණු දිස්වන විට ගිලන්රථ කණ්ඩායමක් අමතන්න.
වෛද්යවරුන්ගේ පැමිණීමට පෙර, විෂබීජ නාශක හැර වෙනත් ation ෂධ ගැනීම තහනම්ය. එන්සයිම සකස් කිරීම, වේදනා නාශක සහ ස්ටෙරොයිඩ් නොවන ප්රති-ගිනි අවුලුවන ටැබ්ලට් පරිගණක සපුරා තහනම්ය. පරිභෝජනය කරන තරල ප්රමාණයට පවා සීමාවන් අදාළ වේ - සෑම පැය භාගයකට වරක් ජලය පානය කළ හැකි නමුත් වරකට මිලි 50-70 ට වඩා වැඩි නොවේ.
Treatment ෂධ ප්රතිකාර
උග්රවීමකදී අග්න්යාශයට ප්රතිකාර කළ යුත්තේ කෙසේද සහ කෙසේද යන්න වෛද්යවරයා විසින් තීරණය කළ යුතුය. එක් එක් අවස්ථාවෙහිදී, රෝගයේ බරපතලකම හා අවධිය අනුව චිකිත්සාව සැලකිය යුතු ලෙස වෙනස් විය හැකිය.
අග්න්යාශයේ ප්රතිකාර සඳහා කණ්ඩායම් කිහිපයක drugs ෂධ නියම කරනු ලැබේ:
- antispasmodics (Papaverine, Drotaverin, No-shpa),
- එන්සයිම (මෙසිම්, අග්න්යාශය, ක්රියොන්),
- ඇන්ටාසිඩ් (අල්මාගල්, පොස්ෆලූගල්),
- කෝටිකොස්ටෙරොයිඩ්ස් (ප්රඩ්නිසෝන්),
- විශ්ලේෂණ (බැරල්ජින්),
- කොලරෙටික් (ඇලෝහෝල්, ජින්සෙන්ග්),
- ආමාශයේ හයිඩ්රොක්ලෝරික් අම්ලය නිෂ්පාදනය අඩු කරන ප්රෝටෝන පොම්ප නිෂේධක (ඔමේප්රසෝල්, ලැන්සොප්රසෝල්, පැන්ටොප්රසෝල්),
- ප්රතිජීවක (සෙෆුරොක්සයිම්),
- විටමින් සංකීර්ණ
- hepatoprotectors (අත්යවශ්ය බලකොටුව, එස්ලිවර් ෆෝර්ට්),
- enterosorbents සහ probiotics (Smecta, Polysorb, Hilak Forte).
සමහර අවස්ථාවල ඩයියුරිටික්ස් (ඩයියුරිටික්ස්) සහ අවසාදිතයන් ද නියම කළ හැකිය. අග්න්යාශයේ උග්ර අවධිය බොහෝ විට එන්සයිම සංශ්ලේෂණය සමඟ වැඩි වේ, එබැවින් සමහර රෝගීන් සඳහා අග්න්යාශයේ ක්රියාකාරකම් මැඩපැවැත්වීම සඳහා අරමුදල් මුලින් පෙන්වනු ලැබේ.
ප්රතිජීවක course ෂධයට සමගාමීව අක්මා සෛල යථා තත්වයට පත් කිරීම සඳහා හෙපටොප්රොටෙක්ටර් නියම කරනු ලැබේ.
බල ප්රකාරය
චිකිත්සක ආහාර වේලක් යනු අග්න්යාශයේ රෝග උග්රවීම සඳහා ප්රතිකාරයේ අත්යවශ්ය අංගයකි. නිසි ලෙස සම්පාදනය කරන ලද මෙනුවක් සහ වෛද්ය නිර්දේශයන්ට අනුකූල වීමෙන් ආහාර ජීර්ණ අවයව සමනය කර සාමය ලබා ගත හැකිය.
ඕනෑම ආහාර තහනමක් දින තුනක් දක්වා පැවතිය හැකිය. දිනකට ලීටර් 1.5 ක් දක්වා ක්ෂාරීය ඛනිජ ජලය පානය කිරීමට පමණක් අවසර ඇත. එවිට දියර හා අර්ධ දියර කෑම හඳුන්වා දෙනු ලැබේ - පොඩි කළ සුප්, ජෙලි. ඔබ කුඩා කොටස් වලින් අනුභව කළ යුතුය, නමුත් බොහෝ විට.ඕනෑම ශක්තියක්, මේද, කුළුබඩු සහ බැදපු ආහාරවල මත්පැන් තහනම්ය.
ඔබ අවම වශයෙන් මාස කිහිපයක්වත් අමතර ආහාර වේලක් අනුගමනය කරන්නේ නම්, ඔබට ස්ථාවර සමාවක් ලබා ගත හැකි අතර ගන්නා ation ෂධ ප්රමාණය සැලකිය යුතු ලෙස අඩු කරයි. ප්රෝටීන් අවශ්යතාවය සපුරාලීම ඉතා වැදගත් වේ, එබැවින් සාගින්නෙන් පසු වහාම පාහේ මස් නිෂ්පාදන ආහාරයට හඳුන්වා දීම රෙකමදාරු කරනු ලැබේ.
හාවා, කුකුල් මස්, තුර්කිය සහ වැල් වැනි සිහින් ප්රභේද වඩාත් හොඳින් අවශෝෂණය කරගනී. පිසීමට පෙර මස් නහර වලින් පිරිසිදු කර මස් ඇඹරුම් යන්තයක කපා ගත යුතුය. ඔබ සුවය ලබන විට, එය සම්පූර්ණ කැබැල්ලක පිළිස්සීම හෝ පිසීම කළ හැකිය.
අග්න්යාශයේ ඉන්සියුලින් නිපදවන බැවින්, උග්රවීමෙන් පසු ඔබට මාසයක් සීනි අනුභව කළ නොහැක. ස්ථාවර වීමෙන් පසු, ෆ ruct ක්ටෝස් මත ජෙලි සහ පළතුරු බීම සෑදීමට අවසර ඇත.
රෝගයේ පළමු සතිය අවසන් වන විට, මෙනුවේ අඩු මේද මාළු සහ එයින් වාෂ්ප කට්ලට් ඇතුළත් කළ හැකිය. ආහාර වර්ග අතර කෝඩ්, පොලොක්, පර්චසය සහ කුංකුම කෝඩ් ඇතුළත් වේ. 2% මේදයේ පයික්, පයික් පර්චසයක්, ෆ්ලවුන්ඩර් සහ කුරුස කාප් අඩංගු වේ. ටින් කළ මාළු සහ මස්, ලුණු දැමූ, වියලන ලද සහ වියලන ලද මාළු, හුරුල්ලන් මුළු ප්රතිකාර කාලය සඳහාම තහනම් නිෂ්පාදන වේ.
සාගින්නෙන් පසු හොඳින් තම්බා වතුරේ බත් හා ඕට් මස් කැඳ ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ. සීනි, තෙල් සහ ලුණු ඒවාට එකතු කළ නොහැක. බඩ ඉරිඟු, මෙනේරි සහ බාර්ලි කැඳ මෙනුවේ ඇතුළත් කිරීම නුසුදුසු බැවින් ඒවා ජීර්ණය කිරීමට ඉතා අපහසු වේ.
සමනය කිරීමේදී ආහාර ගැනීම
ප්රහාරය අවසන් වූ විට සහ උග්ර රෝග ලක්ෂණ නොමැති විට, පෝෂණ සීමාවන්ගෙන් සැලකිය යුතු කොටසක් ඉවත් කරනු ලබන අතර, අවසර ලත් නිෂ්පාදන පරාසය පුළුල් වේ. කෙසේ වෙතත්, අග්න්යාශය අධික ලෙස පැටවීම අවශ්ය නොවේ, එබැවින් ඇතැම් නීති තවමත් අනුගමනය කළ යුතුය:
- භාගික පෝෂණය. දිනකට 6 වතාවක් කුඩා කොටස් වලින් ආහාර අනුභව කිරීම එහි වඩා හොඳ අවශෝෂණයට දායක වන අතර පුද්ගලයෙකුට හානිකර ආහාර ප්රතික්ෂේප කිරීම පහසුය,
- සියලුම කෑම වර්ග තරමක් උණුසුම් කළ යුතුය, උණුසුම් හා සීතල නොවේ,
- ආහාරයේ ඇති මේද, ප්රෝටීන සහ කාබෝහයිඩ්රේට් ප්රමාණය සීමිත වන අතර එය පිළිවෙලින් 60, 120 සහ 400 ග්රෑම් වේ.මෙම ප්රමිතීන් ඉක්මවා යාම නිර්දේශ නොකරයි.
- රළු ආහාර තහනම්: ආහාර තම්බා හෝ තැම්බිය යුතුය.
1 සහ 2 ශ්රේණිවල පිටි වලින් ගාන ලද එළවළු ඉස්ම සුප්, ඊයේ හෝ පෙර වියලූ සුදු පාන්, පැස්ටා සහ ධාන්ය වර්ග - සහල්, ඕට්ස්, අම්බෙලිෆර් ක්රමයෙන් ආහාරයට හඳුන්වා දෙනු ලැබේ. පැස්ටා තෝරාගැනීමේදී කුඩා නිෂ්පාදන (තරු, මුදු, කන්) වලට මනාප ලබා දීම වඩා හොඳය.
නිදන්ගත අග්න්යාශය සඳහා නිර්දේශිත ආහාරමය ආහාර අතර ප්රෝටීන් ඔම්ලට්, තම්බා හෝ බේක් කළ එළවළු - අර්තාපල්, වට්ටක්කා, zucchini, කැරට් සහ බීට් ඇතුළත් වේ. ඔබට අඩු මේද ඇඹුල් කිරි නිෂ්පාදන අනුභව කළ හැකිය, උදාහරණයක් ලෙස ගෘහ චීස්, පැසුණු බේක් කළ කිරි, කෙෆීර් සහ චීස්. නැවුම් කිරි පිළිගත හැක්කේ සුළු ප්රමාණයකින් පමණක් වන අතර එය තනුක කර ඇති අතර එය සූදානම් කළ ආහාර හෝ තේ වලට එකතු කිරීම වඩා හොඳය.
මේද ලෙස, බටර් සහ එළවළු තෙල් අවසර ලත් ප්රමිතිය තුළ භාවිතා වේ. පලතුරු අතුරින් සාමාන්ය මට්ටමේ ආම්ලිකතාවය හා රසකැවිලි සහිත ඇපල් මෙන්ම ජෑම්, ජෙලි, මූස් සහ ඉස්ටුවක් සහිත පලතුරු වඩාත් ප්රයෝජනවත් වනු ඇත.
හානියට පත් ඉන්ද්රියයේ ක්රියාකාරීත්වය පහසු කිරීම සහ ආහාර ජීර්ණ ක්රියාවලිය වේගවත් කිරීම සඳහා නිසි පානීය ක්රමයක් අවශ්ය වේ. පරිභෝජනය කරන තරල ප්රමාණය ලීටර් දෙකක් පමණ වේ. ඔබට එළවළු සහ පළතුරු යුෂ, රෝස්ෂිප් සුප් හොද්ද, ක්ෂාරීය ඛනිජ ජලය, ශාකසාර තේ, ජෙලි සහ ඉස්ටුවක් සහිත පලතුරු පානය කළ හැකිය.
වඩාත්ම ප්රයෝජනවත් වනුයේ පීච්, ඇපල්, පෙයාර්ස්, ඇප්රිකොට් ඇටයේ, අර්තාපල්, වට්ටක්කා, තක්කාලි සහ පිපි umbers ් umbers ා වලින් යුෂ වේ. නිෂ්පාදන ගබඩා කිරීම සඳහා සායම් සහ කල් තබා ගන්නා ද්රව්ය එකතු කරන බැවින් මෙම බීම වඩාත් සුදුසු වන්නේ තනිවම ය. ඊට අමතරව, නැවුම් මිරිකා යුෂ වහාම පරිභෝජනය කළ යුතුය, ඒවා ශීතකරණය තුළ ගබඩා කළ නොහැක.
හරිත හා රතු හිබිස්කස් තේ මෘදු බලපෑමක් ඇති කරයි; තේ හතු පානය කිරීමට අවසර ඇත. ඕට් මස්, වියළි පලතුරු, හණ ඇට, කිරි වලින් ද කිස්ල් පිසීමට හැකි අතර බෙරි සහ පලතුරු මත පදනම් වේ.
තහනම් ආහාර සහ පිසීමේ ක්රම
අග්න්යාශයේ අවධිය කුමක් වුවත්, පහත සඳහන් නිෂ්පාදන තහනම්ය:
- මේද මස් - ork රු මස්, බැටළු මස්, පාත්තයින් සහ තාරාවන්, නරක යැයි සිතා,
- සමහර එළවළු සහ පලතුරු - රාබු, ගෝවා, මිදි, කෙසෙල්, සුදුළූණු සහ සෝරල්,
- සියලුම රනිල කුලයට අයත් බෝංචි, ඇට, ඉරිඟු, පරිප්පු, සෝයා බෝංචි,
- අච්චාරු සහ අච්චාරු,
- මාගරින්, කෝපි සහ කොකෝවා,
- අයිස්ක්රීම්, සෝර්බෙට්, කේක්.
ඕනෑම මත්පැන් පානය නොකිරීමට රෝගීන් විශේෂයෙන් සැලකිලිමත් විය යුතුය.
අග්න්යාශයේ ආසාදනය උග්රවීමේ සම්භාවිතාව අඩු කිරීම සහ සමනය කිරීමේ කාලය දීර් extend කිරීම සඳහා, සියලු නිෂ්පාදන පූර්ව තලා දැමිය යුතුය. එවිට ඒවා ද්විත්ව බොයිලේරු තුළ තම්බා, බේක් කර හෝ පිසීමට හැකිය. එක් ආහාර වේලක ප්රෝටීන් වර්ග කිහිපයක් පරිභෝජනය කිරීම රෙකමදාරු කරනු නොලැබේ - නිදසුනක් ලෙස බිත්තර හා කුකුල් මස්, මාළු හා තුර්කිය, චීස් සහ හරක් මස් ආදිය.
අග්න්යාශයේ ආසාදනය නැවැත්වීම යනු සම්පූර්ණ සුවය ලැබීමක් නොවේ. උග්ර රෝග ලක්ෂණ ඉවත් කිරීමෙන් පසු, ආමාශ ආන්ත්රයික රෝගියෙකු විසින් වසරක් හෝ ඊට වැඩි කාලයක් නිරීක්ෂණය කිරීම අවශ්ය වේ. සමනය කිරීමේදී අග්න්යාශයට ප්රතිකාර කරන්නේ කෙසේද යන්න පිළිබඳව වෛද්යවරයා විසින් නිර්දේශ ලබා දෙන අතර නඩත්තු ප්රතිකාර නියම කරනු ලැබේ.

 ආසාදිත රුධිර නිෂ්පාදන බද්ධ කිරීම,
ආසාදිත රුධිර නිෂ්පාදන බද්ධ කිරීම, හෙපටයිටිස් හි රසායනාගාර සලකුණු අතුරුදහන් වීමත් සමඟ වසරක් තුළ සුවය ලැබීම (රෝගීන්ගෙන් 10-20%),
හෙපටයිටිස් හි රසායනාගාර සලකුණු අතුරුදහන් වීමත් සමඟ වසරක් තුළ සුවය ලැබීම (රෝගීන්ගෙන් 10-20%), රුධිරය විෂබීජහරණය උල්ලං violation නය කිරීම: සාමාන්යයෙන් අක්මාව බඩවැලේ ඇති වන විෂ ද්රව්ය උදාසීන කරයි, සහ රුධිර සංසරණ ආබාධ හේතුවෙන් සිරෝසිස් සමඟ මෙම රුධිරය අක්මාවට ඇතුළු නොවන අතර හානිකර ද්රව්ය ශරීරයට විෂ සහිත බලපෑමක් ඇති කරයි, මොළය කඩාකප්පල් කරයි,
රුධිරය විෂබීජහරණය උල්ලං violation නය කිරීම: සාමාන්යයෙන් අක්මාව බඩවැලේ ඇති වන විෂ ද්රව්ය උදාසීන කරයි, සහ රුධිර සංසරණ ආබාධ හේතුවෙන් සිරෝසිස් සමඟ මෙම රුධිරය අක්මාවට ඇතුළු නොවන අතර හානිකර ද්රව්ය ශරීරයට විෂ සහිත බලපෑමක් ඇති කරයි, මොළය කඩාකප්පල් කරයි, සී සහ බී වෛරස් වල ඒකාබද්ධ අඛණ්ඩ පැවැත්ම,
සී සහ බී වෛරස් වල ඒකාබද්ධ අඛණ්ඩ පැවැත්ම, දකුණු පස ඉහළ කොටසේ ඇති වන අපහසුතාව හෝ වේදනාව,
දකුණු පස ඉහළ කොටසේ ඇති වන අපහසුතාව හෝ වේදනාව, ascites (උදර කුහරයේ තරලය),
ascites (උදර කුහරයේ තරලය), වෛරසයේ ප්රවේණික වර්ගය (විවිධත්වය) නිර්ණය කිරීම C. දන්නා ප්රවේණික වර්ග 6 ක් ඇත, ඒවා ප්රතිවෛරස් ප්රතිකාරයට වෙනස් ආකාරයකින් ප්රතිචාර දක්වයි, ප්රතිකාර පා course මාලාවේ කාලසීමාව නියම කිරීමේදී (මාස 6 ක් හෝ අවුරුද්දක්) සැලකිල්ලට ගනී.
වෛරසයේ ප්රවේණික වර්ගය (විවිධත්වය) නිර්ණය කිරීම C. දන්නා ප්රවේණික වර්ග 6 ක් ඇත, ඒවා ප්රතිවෛරස් ප්රතිකාරයට වෙනස් ආකාරයකින් ප්රතිචාර දක්වයි, ප්රතිකාර පා course මාලාවේ කාලසීමාව නියම කිරීමේදී (මාස 6 ක් හෝ අවුරුද්දක්) සැලකිල්ලට ගනී. "ෆයිබ්රොස්කාන්" උපකරණයේ තන්තු වල පැවැත්ම හා බරපතලකම තීරණය කිරීම සඳහා ආක්රමණශීලී නොවන නවීන ක්රමය,
"ෆයිබ්රොස්කාන්" උපකරණයේ තන්තු වල පැවැත්ම හා බරපතලකම තීරණය කිරීම සඳහා ආක්රමණශීලී නොවන නවීන ක්රමය, රෝගියාගේ තරුණ වයස (අවුරුදු 40 දක්වා),
රෝගියාගේ තරුණ වයස (අවුරුදු 40 දක්වා), තයිරොයිඩ් රෝගය
තයිරොයිඩ් රෝගය රුධිරයේ ජෛව රසායනික විශ්ලේෂණය (එන්සයිම ක්රියාකාරකම් දර්ශක සාමාන්යකරණය කිරීම),
රුධිරයේ ජෛව රසායනික විශ්ලේෂණය (එන්සයිම ක්රියාකාරකම් දර්ශක සාමාන්යකරණය කිරීම), විෂබීජ නාශක චිකිත්සාව: රින්ගර්ගේ විසඳුම, රීසෝර්බිලැක්ට්,
විෂබීජ නාශක චිකිත්සාව: රින්ගර්ගේ විසඳුම, රීසෝර්බිලැක්ට්, මේද ශ්රේණිවල මස් සහ මාළු,
මේද ශ්රේණිවල මස් සහ මාළු,