අග්න්යාශයේ පිළිකා (අග්න්යාශයික නෙරෝසිස්) වලින් මිය යා හැකිද?
ක්ෂණික හදිසි ප්රතිකාර නොමැතිව අග්න්යාශයේ පටක වල නෙරෝසිස් නිසා එන්සයිම විශාල ප්රමාණයක් යාත්රා තුළට මුදා හැරීම නිසා ඒවායේ ප්රසාරණයට හේතු වේ. බිත්තිවල පාරගම්යතාව වැඩි වීම නිසා එන්සයිම අන්තර් සෛලීය අවකාශයට ඇතුල් වේ. ග්රන්ථිය ඉදිමීම, රක්තපාතය එහි පටක හා රෙට්රොපෙරිටෝනියල් තන්තු වල දක්නට ලැබෙන අතර එය ආපසු හැරවිය නොහැකි ක්රියාවලියන්ට මග පාදයි.
- විනිවිද යන්න
- රක්තපාත බලපෑම්,
- peritonitis
- retroperitoneal abscess හෝ phlegmon.
ආක්රමණය කරන්න
පැරපන්ක්රියාටික් ආක්රමණය වර්ධනය වීම ග්රන්ථියේ පමණක් නොව අසල්වැසි අවයවවල ද සිදු වේ. බලපෑමට ලක්වූ:
- duodenum
- ආමාශය
- ප්ලීහාව.
මෙම ක්රියාවලියට පිත්තාශයට යා හැකිය, අක්මාව, පහළ බඩවැල්වල වෙනස්කම් ඇති කරයි. උදර කුහරයේ ඉහළ කොටස හෝ එහි මුළු අවකාශය පුරවා පිටාර ගැලීමේ සහභාගීත්වයෙන් ඒවා එකිනෙකාට ද්රාවණය වේ. ඉන්ෆිල්ට්රේට් සෑදීම යනු ශරීරයේ ප්රතිශක්තිකරණ පද්ධතියේ ග්රන්ථියේ පටක වලට ප්රතික්රියා කිරීමයි. මෙම අදියරේදී ක්රියාවලියම අසංවර වේ, ආසාදනයක් නොමැත. එබැවින්, හැකි ය:
- ප්රතිලෝම සංවර්ධනය - ප්රතිචක්රීකරණය,
- ගෙඩි සෑදීම
- purulent විකල්පය.
මාස 3 ක් ඇතුළත ආක්රමණය අතුරුදහන් නොවන්නේ නම්, ගෙඩි පෙනේ. මෙය බරපතල සංකූලතාවයක් පිළිබඳ අනතුරු ඇඟවීමකි.
ආසාදනයකට සම්බන්ධ වීමට හේතු වන්නේ:
- අග්න්යාශයට සිදුවන හානිය
- peritonitis
- විවරය
- phlegmon.
මෙය රෝගයේ තත්වය සහ පුරෝකථනය සැලකිය යුතු ලෙස නරක අතට හැරේ.
අතිරේක පර්යේෂණ ක්රම නොමැතිව පැරපන්ක්රියාටික් ආක්රමණය වෙන්කර හඳුනා ගැනීම සහ රෝග විනිශ්චය කිරීම දුෂ්කර ය. මෙය සිදුවන්නේ අසප්ටික් ක්රියාවලිය හේතුවෙන් සායනික ප්රකාශනයන් හිඟ වීමෙනි:
- සාමාන්ය කොන්දේසිය උල්ලං is නය නොවේ, රෝගියාට පැමිණිලි නොමැත,
- උෂ්ණත්වය සාමාන්යයි, සමහර විට සබ්බෙබ්රයිල් තත්වය පමණක් නිරීක්ෂණය වේ - සෙල්සියස් අංශක 37–37.9 දක්වා වැඩි වීම,
- රුධිරයේ සාමාන්ය විශ්ලේෂණයේ දී, නියුට්රොෆිලික් වමට මාරුවීම හැර (සෑම විටම නොවේ), කිසිදු වෙනසක් නොමැත.

අග්න්යාශයික එන්සයිම වල අන්තර්ගතය සඳහා රෙට්රොපෙරිටෝනියල් අවකාශයේ අල්ට්රා සවුන්ඩ්, රුධිරය හා මුත්රා පරීක්ෂණ වලදී සංකූලතාවයක් සැක කළ හැකිය: ජෛව රසායනික විශ්ලේෂණයන්හිදී, ඇමයිලේස් මට්ටම ඉහළ නැංවීම තීරණය කරනු ලැබේ.
පෙරිටෝනිටිස් යනු උදර කුහරයේ සේරස් පත්රයේ දැවිල්ල වන අතර එන්සයිමවල ඉහළ අන්තර්ගතයක් සහිත තරල සමුච්චය වීමට මග පාදයි. මෙම සංකූලතාවයේ සංඛ්යාතය 60-70% වේ. එය උග්ර උදරයේ විචිත්රවත් සායනික චිත්රයක් ලෙස පෙනී යයි. පෙනී සිටින්න:
- පැහැදිලිව නිර්වචනය කර ඇති ප්රාදේශීයකරණයකින් තොරව ඉහළ තීව්රතාවයකින් යුත් paroxysmal වේදනාව, සමහර විට වම් හයිපොහොන්ඩ්රියම් සහ එපිගාස්ට්රියම් වල තීරණය වේ.
- උග්ර උදරයේ සලකුණු: ඉදිරිපස උදර බිත්තියේ ආතතිය සහ දැවිල්ලේ සියලු ධනාත්මක රෝග ලක්ෂණ,
- දරුණු මත්ද්රව්ය: උණ රෝගය 40 සහ ඊට වැඩි වීම, ටායිචාර්ඩියා, රුධිර පීඩනය පහත වැටීම, ඔක්කාරය, වමනය, සමතලා කිරීම,
- මනෝභාවය
- බිඳවැටීම - රුධිර පීඩනයෙහි තියුණු අඩුවීමක් සහ හෘද ක්රියාකාරිත්වයේ අඩුවීමක්.
- සාමාන්ය රුධිර පරීක්ෂාව - ලියුකොසිටෝසිස් සහ ඉහළ ඊඑස්ආර්,
- ජෛව රසායනික - මුත්රා හා රුධිරයේ ඩයස්ටැසිස් සාමාන්යය ඉක්මවා යයි.
රක්තපාත පිටාර ගැලීම
අග්න්යාශයික නෙරෝසිස් වලින් මරණයට එක් හේතුවක් වන්නේ පෙරිටෝනියල් රක්තපාත පිටාර ගැලීමයි. එය වඩාත් බරපතල සංකූලතාවයි. ඉහළ ක්රියාකාරී එන්සයිම නෙරෝසිස් හා ස්කන්ධ සෛල මරණයට හේතු වේ. දැවැන්ත ලේ ගැලීමක් සිදු වේ, ඉන්ද්රිය පටක රුධිරයෙන් කාවැදී ඇත. අසල්වැසි අවයව මෙම ක්රියාවලියට සම්බන්ධ වන අතර, ආසාදනය එක් වේ, purulent මත්ද්රව්ය වර්ධනය වේ. රෝගය වේගයෙන් ඉදිරියට යන අතර හදිසි පුනර්ජීවනයක් අවශ්ය වේ.
සායනිකව, එය උග්ර උදරයට සමාන ය, නමුත් එහි සියලු සං signs ා හැකි තරම් ප්රකාශ වේ. හදිසියේ සංවර්ධනය වෙමින් පවතී:
- හයිපර්තර්මියාව - උෂ්ණත්වය සෙල්සියස් අංශක 41–42 දක්වා ළඟා වේ.
- දැඩි සීතල හා දුර්වල වි ness ානය,
- උදාසීනත්වය හෝ උද් itation ෝෂණය,
- හෘද ස්පන්දනය, රුධිර පීඩනයේ අස්ථාවරත්වය,
- හුස්ම හිරවීම
- දාගැබ වේදනාව - උග්ර උදර වේදනාවේ දැඩි නොඉවසිය හැකි ප්රහාර, ප්රධාන වශයෙන් වම් හයිපොහොන්ඩ්රියම් හි,
- ඔක්කාරය, නැවත නැවත වමනය,
- පාචනය සහ සමතලා කිරීම.
Retroperitoneal phlegmon යනු උග්ර ලෙස සිදුවන පැහැදිලි සීමාවන් නොමැතිව මේද පටක වල දැවිල්ලකි. රුධිරය හෝ වසා ගැටිති සහිත ව්යාධිජනක මයික්රොෆ්ලෝරා ආසාදනයට හෝ සැත්කම අතරතුරදී තන්තු තුලට විනිවිද යයි. සායනික රෝග ලක්ෂණ සංකූලතා වර්ධනය වීමට යෝජනා කරයි:
- උණ උෂ්ණත්වය (සෙල්සියස් අංශක 38–38.5 සහ ඊට වැඩි),
- ලුම්බිම් කලාපයේ වේදනාව - වෙනත් අවයව ව්යාධි ක්රියාවලියට සම්බන්ධ වන විට උදර කුහරයට විකිරණ සහිත ස්පන්දන හෝ ඇදීමේ චරිතයක්,
- ශරීරයේ පිහිටීම වෙනස් කිරීමේදී හෝ වෙනස් කිරීමේදී වේදනාව වැඩි වීම.
අග්න්යාශයික නෙරෝසිස් වල ලැයිස්තුගත ඉන්ද්රිය තුවාල වලට අමතරව, බොහෝ විට වර්ධනය වන්නේ:
- ෆිස්ටුලස්
- දුර්වල ශ්රෝණි අවයව සහිත ගැඹුරු නහර thrombosis,
- හෙපටෝබිලියරි කලාපයේ දැඩි කිරීම්,
- ආමාශ ආන්ත්රයික රුධිර වහනය,
- ආමාශයේ සහ බඩවැල්වල වණ,
- එන්සයිම .නතාවය.
රෝගය සමඟ දිවි ගලවා ගැනීමට අවස්ථාවක් තිබේද?
අග්න්යාශයික නෙරෝසිස් සමඟ ජීවත් වීමට නම්, ශල්ය වෛද්ය දෙපාර්තමේන්තුවේ හදිසි රෝහල් ගත කිරීම අවශ්ය වේ. සෛල මරණයේ වේදනාකාරී ක්රියාවලිය වේගයෙන් ඉදිරියට යන අතර අකුණු වේගයෙන් හා පැය 1 සිට 2 දක්වා සම්පූර්ණ විය හැකිය. නෙරෝසිස් සම්පුර්ණ වී ඇත්නම් - 100% ක්ම මරණයට පත්වේ. විෂ සහිත ව්යාධි කවයකට බාධා කිරීම සඳහා, හදිසි පුනර්ජීවනය සහ ශල්යකර්ම අවශ්ය වේ. මෙම අවස්ථාවේ දී, ජීවිතාරක්ෂාව හැකි ය.
මුලදී, රෝගියා දැඩි සත්කාර ඒකකයට ඇතුළු වන අතර එහිදී රෝගියා කම්පනයෙන් මිදීම සඳහා හදිසි ප්රතිකාර සඳහා සියලු ක්රියාමාර්ග ගනු ලැබේ. ඩෙටොක්සිකරණය, නිර්වින්දනය සිදු කරනු ලැබේ, අග්න්යාශයේ සම්පූර්ණ ක්රියාකාරී විවේකයක් නිර්මාණය වේ. ආසන්න වශයෙන් 5 වන දින, අවයව හානියේ මායිම් සහ ප්රමාණය පැහැදිලි වූ විට, නෙක්ට්රෙක්ටෝමාව සිදු කරනු ලැබේ.
නමුත් මෙය සෑම විටම එවැනි අවස්ථාවලදී සිදු නොවේ. තුවාලය සම්පුර්ණ වී ගණනය කිරීම ඔරලෝසුව මත සිදුවුවහොත්, වහාම සැත්කම සිදු කරනු ලැබේ, සමහර විට අග්න්යාශය සම්පූර්ණයෙන්ම ඉවත් කරනු ලැබේ - අග්න්යාශය. ස්ථාපිත ජලාපවහන පද්ධති ගලායාම සඳහා රෝගියා තවදුරටත් හැසිරවීම සඳහා සවි කළ යුතු අතර, මෙම ස්ථානයේ ඔහු දිගු කලක් සිටිය හැකිය.
ශල්යකර්මයෙන් පසු ප්රතිකාරයේ කාලය දිගු වේ, මාස හයකට හෝ වසරකට වඩා ගත වේ. පෙව්ස්නර්ට අනුව නියමිත ආහාර වේල අනිවාර්ය වේ. පසුව, ආමාශ ආන්ත්ර විද්යා ologist යෙකුගේ අධීක්ෂණය යටතේ එය වගු අංක 1 සහ එහි වෙනස් කිරීම් වලට වෙනස් කළ හැකිය. ඔබ දැඩි ආහාර වේලක කොපමණ කාලයක් සිටිය යුතුද යන්න තීරණය කළ හැක්කේ විශේෂ ist යෙකුට පමණි.
ආහාරයට අමතරව, අග්න්යාශයට ප්රතිකාර කිරීම පිළිබඳව හොඳ සමාලෝචනයක් ඇති එන්සයිම සූදානම නියම කර ඇති අතර යහපැවැත්ම සඳහා අවශ්ය medic ෂධ ගණනාවක් තිබේ. සියලුම බෙහෙත් වට්ටෝරු දැඩිව අනුගමනය කළ යුතුය - ශල්යකර්මයෙන් පසු ජීවිතයේ ගුණාත්මකභාවය වැඩි දියුණු කළ හැකි එකම ක්රමය.

අග්න්යාශයික නෙරෝසිස් සඳහා මරණ සංඛ්යා ලේඛන
සංඛ්යාලේඛන වලට අනුව, නෙරෝසිස් ආරම්භයත් සමඟ මරණය සිදුවන්නේ 40-70% අතර ය. හේතු:
- ප්රමාද වී වෛද්යවරයා හමුවීම,
- ඉන්ද්රියයන්ට හානි වූ විශාල ප්රදේශය,
- ආසාදන ඇමුණුම
- සංවර්ධිත සංකූලතා ගණන (තුනකට වඩා).
එවැනි අවස්ථාවන්හි අවසාන රෝග විනිශ්චය දැනටමත් ව්යාධිජනක විද්යා by යෙකු විසින් සිදු කර ඇති අතර ආමාශ ආන්ත්රයික විද්යා or යෙකු හෝ ශල්ය වෛද්යවරයෙකු විසින් නොවේ.
අග්න්යාශයික නෙරෝසිස් (පීඑන්) හි මරණ අනුපාතය ඉහළ මට්ටමක පවතී (සමස්ත ක්රියාවලියේදී - 100% දක්වා), අඩු වීමේ ප්රවණතාවක් නොමැත. දරුණු පීඑන් වලින් 97% ක් තුළ, රෝගීන්ගේ මරණ අනුපාතය පශ්චාත් ශල්යකර්ම ඇතුළු සංකූලතා නිසා ඇතිවේ. නෙක්ට්රොටික් ක්රියාවලිය බොහෝ විට පසුබෑමට ලක්විය හැකි නමුත් සංකූලතා වේගයෙන් වර්ධනය වී විනාශකාරී ප්රතිවිපාකවලට තුඩු දෙයි.
පීඑන් සඳහා වන මරණ සංඛ්යාලේඛන අවපාතයට පත්වේ: රෝගීන් 10 දෙනෙකුගෙන් 2 සිට 9 දක්වා රෝහලේදී හෝ බරපතල සංකූලතා හෝ විසර්ජනයෙන් පසු නව රෝග වලින් මිය යයි. වැඩ කරන වයස සහිත පුද්ගලයින් - අවුරුදු 30 සිට 50 දක්වා - පීඑන් සමඟ අසනීප වන බව සලකන විට, සංඛ්යා වඩාත් භයානක ය.
අග්න්යාශයික නෙරෝසිස් රෝගයෙන් පීඩා විඳීමෙන් පසු, රෝගියාට වැඩ කිරීමේ හැකියාව සීමිත හෝ සම්පූර්ණයෙන්ම නැති වී යයි. අනාගතයේ දී, පීඑන් හි සංකූලතා වර්ධනය වීම හෝ ප්රධාන මෙහෙයුමේ දී පැන නගින ශල්යකර්ම මැදිහත්වීම නැවත අවශ්ය විය හැකිය.
ව්යාධි විද්යාවේ මරණයට හේතු
ලිංගාශ්රිත රෝගයෙන් පෙළෙන රෝගීන්ගේ මරණ සංඛ්යාව 70% දක්වා ළඟා වේ. සංඛ්යාලේඛනවලට අනුව, හදිසි ශල්ය වෛද්ය ප්රතිකාර වලදී රෝගීන්ගෙන් අඩකට වඩා වැඩි ප්රමාණයක් මෙහෙයුම් මේසය මත මිය යයි. මරණ අවදානම රඳා පවතින්නේ විශේෂිත වෛද්ය ප්රතිකාර ලබා ගැනීමේ වේලාව මත ය. කාර්යභාරයක් ඉටු කරන්න:
- උසස් වයස (අවුරුදු 50 කට පසු),
- අධි රුධිර පීඩනය
- දියවැඩියාව
- අතිරික්ත රුධිර යූරියා,
- පරිවෘත්තීය ආම්ලිකතාවය
- ලියුකොසිටෝසිස්.
බොහෝ අධ්යයනවලට අනුව, මරණයට ප්රධාන හේතු වනුයේ:
- ටොක්සිමියා රෝගයේ මුල් ප්රකාශනයන්,
- සංකූලතාවයේ දුරස්ථ සෙප්ටික් ප්රභේදය.
ඔවුන්ගේ වර්ධනය නිසා සෑම සිව්වන රෝගියෙකුටම බහුවිධ ඉන්ද්රියයන් අසමත් වේ. පසුකාලීන අවස්ථා වලදී මරණයට හේතුව බෝවන විෂ කම්පනයකි.

වැදගත් සාධක ද:
- අධික ලෙස මත්පැන් පානය කිරීම - පිරිමි රෝගීන්ගේ සාමාන්ය,
- ආහාර උල්ලං and නය කිරීම සහ මේද, කුළුබඩු සහ බැදපු ආහාර අධික ලෙස පරිභෝජනය කිරීම,
- පිත්තාශයේ රෝග - බොහෝ විට කාන්තාවන් තුළ වර්ධනය වේ, රෝගියා චිකිත්සක පෝෂණය සඳහා වන නිර්දේශ පිළිපදින්නේ නැත්නම්,
- නිරන්තර ආතති තත්වයන්.
ශල්යකර්මයෙන් පසු පුනරුත්ථාපන කාලය
ශල්යකර්මයෙන් පසුව, රෝගීන්ට පශ්චාත් ශල්යකර්ම සංකූලතා හා සම්බන්ධ ගැටළු වලට මුහුණ දීමට සිදු වන අතර අග්න්යාශයේ නෙරෝසිස් රෝගයේ අඛණ්ඩ රෝග ලක්ෂණ සමඟ නොවේ. මෙම කාල පරිච්ෙඡ්දය තුළ ශල්ය වෛද්යවරයකු, අන්තරාසර්ග විද්යා ologist යකු හා පුනරුත්ථාපන විද්යා ologist යෙකුගේ නිරීක්ෂණය අවශ්ය වේ.
දරුණු අග්න්යාශයික නෙරෝසිස් වලින් පසු, රෝගීන්ගෙන් 70% ක්ම, රෝගීන් පුනරුත්ථාපන මධ්යස්ථානයක හෝ දැඩි සත්කාර ඒකකයක වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ දීර් time කාලයක් රැඳී සිටිති - වසරක් දක්වා. මෘදු පිළිවෙතක් සහ සම්පූර්ණ විවේකයක් නියම කර ඇති බැවින්, රෝගියා ඇඳේ සිටී. කාලයාගේ ඇවෑමෙන්, මෙය මාංශ පේශි ක්ෂය වීම සහ කකුල් වල නම්යශීලී සංකෝචනය වර්ධනය වීමට හේතු වේ. එපමණක්ද නොව, දුර්වල මාංශ පේශි පුද්ගලයාගේ ශරීර බරට ඔරොත්තු නොදේ. මෙය වළක්වා ගැනීම සඳහා සම්බාහනය කිරීම, මාංශ පේශි ශක්තිමත් කිරීමට උපකාරී වන විශේෂ ව්යායාමවල සංකීර්ණ සිදු කිරීම රෙකමදාරු කරනු ලැබේ.
ස්වයංක්රීයකරණය හේතුවෙන් (උග්ර කාල පරිච්ඡේදයේදී ග්රන්ථියේ ස්වයං ජීර්ණය), ජීර්ණය දැඩි ලෙස බාධා ඇති කරයි. රෝගියාගේ ශරීර බරෙන් 50% ක් දක්වා අඩු වේ. පශ්චාත් ශල්ය පුනරුත්ථාපන කාල පරිච්ඡේදයේදී, ක්රියාවලිය උග්ර කිරීමට සහ බර යථා තත්වයට පත් නොකිරීමට චිකිත්සක ආහාර වේලක් අනුගමනය කිරීම වැදගත්ය. පොඩි කළ ආහාර දිනකට 6-8 වතාවක් කුඩා කොටස් වලින් අනුභව කිරීම රෙකමදාරු කරනු ලැබේ.
ආහාරයට දැඩි ලෙස අනුගත වීමෙන් කුළුබඩු, මේද, බැදපු, අච්චාරු දමන ලද කෑම, මධ්යසාර, කාබනීකෘත බීම, ශක්තිමත් තේ සහ කෝපි, චොකලට් ආහාරයෙන් බැහැර කිරීම නියම කරයි. තහනම් කිරීම් ලැයිස්තුව විශාලයි, නමුත් ආහාරයට බාධා නොවන පරිදි සෑම රෝගියෙකුම එය දැන සිටිය යුතුය.
ආහාර පෝෂණය නිරීක්ෂණය කරන විට, රෝගියා සිය පෙර ජීවිතයට නැවත පැමිණෙන අතර වේදනාව හෝ අසහනය අත්විඳින්නේ නැත. ආහාර උල්ලං lation නය කිරීම මරණයට හේතු වේ.
අග්න්යාශයේ ඇති වන මාරාන්තික ප්රතිවිපාක වළක්වා ගන්නේ කෙසේද?
ශල්යකර්ම හා ගතානුගතික ප්රතිකාර වලින් පසු අග්න්යාශයික නෙරෝසිස්, පුද්ගලයෙකු දිවි ගලවා ගෙන තිබේ නම්, එය පාලනය කළ හැකි රෝග සඳහා යොමු වේ. ජීවත් වීමට ආශාවක් තිබේ නම්, පුද්ගලයෙකු නිර්දේශයන් අනුගමනය කරමින් එවැනි රෝග විනිශ්චයක් සමඟ ජීවත් වන අතර මරණයට තර්ජනයක් නොමැත. චිත්තවේගීය තත්වය අධීක්ෂණය කිරීම, මානසික ආතතියෙන් වැළකී සිටීම, සෞඛ්ය සම්පන්න ආහාර වේලක නීතිරීතිවලට අනුකූල වීම, බෙහෙත් ශාලා පරීක්ෂණවලට සහභාගී වීම සහ ස්වයං ation ෂධ නොමැතිව වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම ද අවශ්ය වේ. සංකූලතා වැලැක්වීමට නරක පුරුදු ප්රතික්ෂේප කිරීම ඇතුළත් වේ: ශක්තිමත් සහ අඩු මත්පැන් භාවිතය ප්රතික්ෂේප කිරීම. මෙම නීතිරීතිවලට යටත්ව සෞඛ්යය සතුටුදායක විය හැකිය.
රෝගයේ හේතු විද්යාව
අග්න්යාශයේ පිළිකා ඇතිවීමට ප්රධාන හේතු දෙකක් තිබේ: අධික ලෙස මත්පැන් පානය කිරීම (60% ක් පමණ) සහ පිත්තාශයේ රෝග (30% ක් පමණ).

දැවිල්ල වර්ධනය වීමට දායක වන අතිරේක සාධක:
- duodenum වල රෝග
- උදර තුවාල
- ආමාශයේ හෝ biliary පත්රිකාවේ ඉතිහාසය
- ආසාදන - වෛරස් ස්වභාවයේ හෙපටයිටිස් බී සහ සී, මැම්පස් ("ක්ෂීරපායී"),
- හෙල්මින්තික් ආසාදන - ඇස්කරියාසිස්, එන්ටර්බියාසිස්,
- හෝමෝන වෙනස්කම්,
- පරම්පරාව
- පිළිකා, ඇනමෙනිස් හි අග්න්යාශ නාල වල පටු වීම.
අග්න්යාශයේ පිළිකා දෙකක් තිබේ: උග්ර හා නිදන්ගත.
අග්න්යාශයේ රෝග ලක්ෂණ
පෝරමය
කෙටි විස්තරය

රෝග විනිශ්චය සඳහා හේතු
රෝග විනිශ්චය සිදු කරනු ලබන්නේ අධ්යයන මාලාවක් සහ ප්රති .ල පිළිබඳ පුළුල් තක්සේරුවකින් පසුව ය. පහත රසායනාගාර හා උපකරණ පරීක්ෂණ කරන්න:
- සාමාන්ය රුධිර පරීක්ෂණයක්, පළමුවෙන්ම, ඔවුන් ලියුකෝසයිට් මට්ටම පරීක්ෂා කරයි, ඊඑස්ආර් තීරණය කරයි - මේවා ගිනි අවුලුවන ක්රියාවලිය පැවතීම හෝ නොපැවතීම පිළිබඳ ප්රධාන දර්ශකයන් වේ,
- රුධිර ජෛව රසායනය - අග්න්යාශයික එන්සයිම මට්ටම පරීක්ෂා කිරීම සඳහා,
- අග්න්යාශයට සිදුවන හානිය තීරණය කිරීම සඳහා මුත්රා විශ්ලේෂණය කිරීමේදී ඇමයිලේස් පරාමිතීන් හඳුනා ගැනීම ප්රධාන දර්ශකය වේ.
- රෝගියාගේ මළ මූත්රාවල ජීර්ණය නොකළ තන්තු නිර්ණය කිරීම - එන්සයිම duodenum තුළට කෙතරම් හොඳින් ඇතුළු වේද,
- උදරයේ අවයවවල අල්ට්රා සවුන්ඩ් සහ විකිරණවේදය - දැවිල්ල ප්රමාණය තක්සේරු කිරීම සහ ව්යාධි ක්රියාවලියෙන් අනෙකුත් අවයව වලට බලපෑමක් තිබේද යන්න තක්සේරු කිරීම,
- ගැස්ට්රොස්කොපි
- එන්ඩොස්කොපික් ක්රමවේදය මගින් ප්රතිගාමී චෝලන්ජියෝපන්ක්රිටෝග්රැෆි,
- අවශ්ය ක්රියාකාරී පරීක්ෂණ පැවැත්වීම.
වැදගත්! අග්න්යාශයේ සෛල මිය යාම වැළැක්වීම සහ අග්න්යාශයික නෙරෝසිස් වලින් තවදුරටත් මිය යාම වැළැක්වීම සඳහා උග්ර අග්න්යාශයේ පිළිකාවක් ඇති බවට ඔබ සැක කරන්නේ නම් කාලය අතපසු නොකරන්න.
අග්න්යාශයේ රෝගයෙන් මිය යා හැකිද - සත්ය හෝ අසත්යය
අග්න්යාශයේ රෝගයෙන් හෝ අග්න්යාශයේ නෙරෝසිස් වලින් මරණය සිදුවිය හැකිය. ඔබට එය අදියර කිහිපයක ස්වරූපයෙන් සිතාගත හැකිය, එය එකින් එක අනුගමනය කරයි:
- දින කිහිපයක් ඇතුළත අග්න්යාශයේ උග්ර ස්වරූපය ප්රතික්රියාශීලීව වර්ධනය විය හැකි අතර අග්න්යාශ සෛල මිය යාමට පටන් ගනී.
- නෙරෝසිස් වල කේන්ද්රීය ස්ථාන තිබේ.සෛල මරණය සිදුවන්නේ ග්රන්ථියේ එන්සයිම තමන්ගේම සෛල ජීර්ණය කිරීමට පටන් ගැනීම නිසාය - මෙය අග්න්යාශයික නෙරෝසිස් ලෙස හැඳින්වේ.
- තමන්ගේම එන්සයිම මගින් පහර දී ඇති ග්රන්ථියේ කොටස් නෙරෝටික් වේ.
- එන්සයිම, බැක්ටීරියා සහ බඩවැල්වල ජීර්ණය නොවූ අන්තර්ගතය නිසා බඩවැල්වල බිත්ති ඉදිමී විනාශ වේ.
- ලේ ගැලීම සිදු වන අතර සමහර ස්ථානවල රුධිරය ඊට පටහැනිව රුධිර නාල කැටි ගැසීම හා වසා දමයි.
- අත්යවශ්ය අවයව කිහිපයකට (අක්මාව, වකුගඩු, බඩවැල්, පෙනහළු) හානි වීම නිරීක්ෂණය කෙරේ.
- හෘද හා ශ්වසන අත් අඩංගුවට ගැනීම් සිදු වේ, විශේෂයෙන් වයෝවෘද්ධ රෝගීන් තුළ, හදවතට බර සමඟ කටයුතු කළ නොහැක.
- සම සුදුමැලි අළු පැහැයට හැරේ, තොල් නිල් පැහැයට හැරේ, සිසුන් ආලෝකයට ප්රතිචාර දැක්වීම නවත්වයි, ශරීර උෂ්ණත්වය සහ පීඩනය අවම මට්ටමකට අඩු වේ.
- මරණයට ආසන්න සංවේදනයන් ඇත.
- අග්න්යාශයේ ඇති වන සායනික මරණය වාර්තා වේ.
අග්න්යාශයික නෙරෝසිස් වලින් මරණය යනු ඔබේ ශරීරයේ එන්සයිම ඒවායේ ගමන් කරන සෑම දෙයක්ම ජීර්ණය කරන අතර ඉන්ද්රියයෙන් පසු ඉන්ද්රියන්ට බලපායි.

අග්න්යාශයේ ඇති වන මරණය පහත සඳහන් හේතු නිසා සිදුවිය හැකිය:
- ග්රන්ථියේ පටක හා සෛල වල ව්යුහය ව්යාධි විද්යාත්මකව වෙනස් වේ.
- අග්න්යාශයේ නෙරෝසිස් ඇතිවීම සමඟ.
- අග්න්යාශයේ ප්රතික්රියාශීලී දැවිල්ල සහ සෛල මරණය වේගයෙන් ව්යාප්ත වීමත් සමඟ.
- කේතය අග්න්යාශයේ කෝපය පල කලේය සහ නාල වල පීඩනය වැඩි කරයි.
- ඔඩ්ඩි වල ස්පින්ක්ටර් වසා දැමූ විට, කෝපය පල කලේය සහ අග්න්යාශයික යුෂ වලට ප්රවේශ වීම සීමා කරන මාංශ පේශි, එන්සයිම විශාල ප්රමාණයක් අග්න්යාශයට විසි කර එහි සෛල මිය යයි.
සටහන! මරණයට තුඩු දෙන ප්රධාන අවදානම් සාධකය වන්නේ අග්න්යාශයේ නාල අවහිර වීම මෙන්ම එකවර මත්පැන් හා මේද ආහාරවල භයානක සංයෝගයකි.
අග්න්යාශයික නෙරෝසිස් රෝගයෙන් මට මිය යා හැකිද - සංඛ්යාලේඛන
අග්න්යාශයේ රෝගයේ උග්ර ස්වරූපයෙන් මරණයේ වාර ගණන රෝගීන්ගෙන් තුනෙන් එකක් තුළ සිදු වේ - මෙම සංඛ්යා භයානක ය. ආසාදිත අග්න්යාශයේ අග්න්යාශයික නෙරෝසිස් සමඟ මාරාන්තික ප්රති come ලයක් 100% ක්ම සිදු වේ. මෙම රෝගයෙන් සිදුවන මරණ සංඛ්යාලේඛන තමාටම කියා ගනී.

මාරාන්තික අග්න්යාශයේ අග්න්යාශයික නෙරෝසිස් ඇති බවට සැක කෙරෙන රෝගීන් වැඩි පිරිසකට හදිසි ශල්යකර්ම මැදිහත්වීමක් අවශ්ය වේ. කාලෝචිත හා කාර්යක්ෂමව සපයනු ලබන ආධාර ප්රකෘතිමත් වීමේ අවස්ථා වැඩි කරයි. ශල්ය වෛද්යවරයා නෙරෝසිස් ඇති ප්රදේශ සිඳී යයි හෝ විසුරුවා හරියි, නමුත් බොහෝ විට නෙරෝසිස් නැවත පැතිරෙයි. ශල්යකර්මයෙන් පසුව, රෝගියා දැඩි සත්කාර ඒකකයේ තැන්පත් කර ඇති අතර මරණය ප්රමාද කිරීම හෝ වළක්වා ගැනීම සඳහා ගතානුගතික ලෙස ප්රතිකාර කරනු ලැබේ.
ගතානුගතික ප්රතිකාර සමඟ ප්රතිජීවක, ෂධ භාවිතා කරනු ලැබේ, දින කිහිපයක් නිරාහාරව සිටීම නියම කරනු ලැබේ. මෙය දෙමාපිය වශයෙන් කරන අතර පෝෂ්ය පදාර්ථ, හීමෝඩෙස්, පොලිග්ලූසින්. රුධිර පාරවිලයනය මගින් විෂ හා දිරාපත් වන නිෂ්පාදනවල රුධිරය පිරිසිදු කරයි. සෝමාටොස්ටැටින් නියම කරනු ලැබේ - මෙය අග්න්යාශ සෛල බිඳවැටීම වළක්වන හෝමෝනයකි.
එබැවින්, අග්න්යාශය රෝගය මාරාන්තිකයි - ඔවුන්ට එකිනෙකා අනුගමනය කළ හැකි අතර මෙය මතක තබා ගත යුතුය, විශේෂයෙන් වැඩිහිටි රෝගීන් සඳහා, ඔබ ආහාර වේලක් අනුගමනය කළ යුතු අතර මත්පැන් අනිසි ලෙස භාවිතා නොකළ යුතුය, එවිට ඔබට වසර ගණනාවක් ඔබේ ජීවිතය දීර් can කළ හැකිය.
නෙරෝටික් තුවාල හා රෝග ලක්ෂණ
ඔබ දන්නා පරිදි, මෙම ඉන්ද්රියයේ නෙරෝසිස් පෙනෙන්නේ අග්න්යාශයේ ආසාධනය යටතේ ය. රෝගයේ මුල් අවධිය රෝග ලක්ෂණ දරිද්රතාවයෙන් සංලක්ෂිත වේ. සායනයේ බහුලව දක්නට ලැබෙන රෝග ලක්ෂණ අතර සමේ පැහැය, ස්ක්ලෙරා වල කහ පැහැය සහ සුළු සයනොසිස් වැනි රෝග ලක්ෂණ දක්නට ලැබේ.
 ස්පන්දනය සාමාන්ය හෝ තරමක් වේගවත් විය හැක, ශරීර උෂ්ණත්වය, රීතියක් ලෙස වෙනස් නොවේ. ආසාදන ඇති වුවහොත් උෂ්ණත්වය ඉහළ යයි.
ස්පන්දනය සාමාන්ය හෝ තරමක් වේගවත් විය හැක, ශරීර උෂ්ණත්වය, රීතියක් ලෙස වෙනස් නොවේ. ආසාදන ඇති වුවහොත් උෂ්ණත්වය ඉහළ යයි.
ස්පන්දනය සාමාන්යයෙන් එපිගාස්ට්රියම් සහ ඉදිමීම් වල වේදනාව පෙන්නුම් කරයි. මේද නෙරෝසිස් පසුබිමට එරෙහිව, ගිනි අවුලුවන ආක්රමණය ඉක්මනින් සෑදී ඇත. ස්පන්දනය අතරතුර උදරයේ ඉහළ කොටසේ එය දැනිය හැකිය, මෙහි ප්රති come ලය වඩාත්ම අහිතකර විය හැකිය, එනම් මරණයද ව්යතිරේකයක් නොවේ.
මෙම රෝගය වර්ධනය වන්නේ දුර්වල වූ පෙරිස්ටල්ටික් මැසිවිලි නැඟීමෙනි. මේ සියල්ලම අග්න්යාශයේ පිළිකා ඇතිවීමේ ලකුණු පෙන්නුම් කරයි, මෙහි රෝග ලක්ෂණ බොහෝ විට සමාන වේ.
අග්න්යාශයික නෙරෝසිස් ප්රදාහයට පද්ධතිමය ප්රතිචාරයක සින්ඩ්රෝමය පෙනුමක් ඇති කරයි, වැදගත් අවයවවල ක්රියාකාරිත්වය පිරිහී යයි, එය ප්රමාණවත් නොවීම සඳහා හේතු වේ, ප්රති come ලය හොඳම නොවේ. රෝගය සමඟ, එය සිදුවිය හැකිය:
- හෘද වාහිනී
- හුස්ම ගැනීම
- වකුගඩු
- රක්තපාත
- ආමාශ ආන්ත්රයික හිඟකම.
ශ්වසන පද්ධතියේ අවයව වලට බලපෑම් ඇති අතර, එය පාරදෘශ්ය හා අතරමැදි පු mon ් ary ුසීය ශෝථයේ ප්ලූරල් කුහරයේ සමුච්චය ස්වරූපයෙන් ප්රකාශ වේ.
 හෘද වාහිනී අසමත්වීම, අධි රුධිර පීඩනය, නිරන්තර සූතිකාමය ස්පන්දනය, හෘදයාබාධ, සමේ සයනොසිස් සහ ශ්ලේෂ්මල පටල, හෘද ප්රතිදාන පරිමාව අඩුවීම, මේ සියලු සං signs ා මඟින් අග්න්යාශයික නෙරෝසිස් පෙන්නුම් කරයි.
හෘද වාහිනී අසමත්වීම, අධි රුධිර පීඩනය, නිරන්තර සූතිකාමය ස්පන්දනය, හෘදයාබාධ, සමේ සයනොසිස් සහ ශ්ලේෂ්මල පටල, හෘද ප්රතිදාන පරිමාව අඩුවීම, මේ සියලු සං signs ා මඟින් අග්න්යාශයික නෙරෝසිස් පෙන්නුම් කරයි.
ඊට අමතරව, නිරන්තර මානසික ආබාධ සහිත රෝගීන්, එය ව්යාකූලත්වයක් සහ (හෝ) අධික උද්දීපනයක් පෙන්නුම් කරයි. ඉතා ඉක්මණින් අක්මාවේ සාමාන්ය ක්රියාකාරිත්වය නැති වී යන අතර සායනිකව එය සෙංගමාලය ලෙස ප්රකාශ වේ.
අග්න්යාශයික නෙරෝසිස් වල ප්රධාන සංකූලතා වෙන්කර හඳුනාගත හැකිය:
- හයිපොවොලමික් කම්පනය,
- බහු අවයව අසමත් වීම
- ප්ලූරොපුල්මෝනරි සංකූලතා,
- රෙට්රොපෙරිටෝනියල් ෆයිබර් සහ අග්න්යාශයේ ඇබ්බැහි වීම,
- බාහිර හා අභ්යන්තර අග්න්යාශයික ෆිස්ටුල,
විවිධ රෝග ලක්ෂණ සහිත පෙරිටෝනිටිස් සහ අභ්යන්තර රුධිර වහනය. පෙරිටෝනිටිස් හටගන්නේ උදර කුහරය තුළ ඇති පරපන්ක්රියාටික් විවරය බිඳ වැටීම හේතුවෙනි.
බොහෝ අවස්ථාවන්හීදී, නෙක්ට්රොසිස් ප්රදේශ සංවෘත වීමට පටන් ගනී, එනම්, සෞඛ්ය සම්පන්න පටක වලින් සම්බන්ධක පටක වල කැප්සියුලයක් මගින් වට කර ඇත. ගෙඩියක් තුළ purulent සහ විෂබීජහරණය කළ හැකිය.
අග්න්යාශයික නෙරෝසිස් ප්රතිකාරය
සංයෝජන ප්රතිකාර භාවිතා කරනු ලැබේ, එය පහත සඳහන් කාර්යයන් වලින් සමන්විත වේ:
- වේදනා සහන
- අග්න්යාශයේ අග්න්යාශයේ ක්රියාකාරිත්වය මර්දනය කිරීම,
- ප්රශස්ත රුධිර ගණන ප්රතිෂ් oration ාපනය,
- දෙමාපිය පෝෂණය
- විෂබීජ නාශක චිකිත්සාව.
වේදනාව සමනය කිරීම සඳහා, මත්ද්රව්ය නොවන වේදනා නාශක භාවිතා කරනු ලැබේ. නඩුව ආරම්භ කරන්නේ නම්, ඔවුන් මත්ද්රව්ය වේදනා නාශක භාවිතා කරයි, ප්රධාන දෙය නම් ප්රති come ලය මත්ද්රව්යවලට ඇබ්බැහි නොවීමයි.
ග්රන්ථියේ බාහිර ස්රාවය මැඩපැවැත්වීම සඳහා මුඛය හරහා ආහාර ගැනීම බැහැර කරනු ලැබේ. ඇන්ටාසිඩ් සහ ඇන්ටිකොලිනර්ජික්ස් (ඇට්රොපින්) භාවිතා වේ.
රුධිර සංසරණයෙහි පරිමාව යථා තත්වයට පත් කිරීම සඳහා, ස් stal ටිකරූපී සහ කොලොයිඩල් විසඳුම් අභ්යන්තරිකව පරිපාලනය කිරීම අවශ්ය වේ. ස් stal ටිකරූපී ද්රාවණවල වැදගත් ඉලෙක්ට්රෝටයිට් ගණනාවක් තිබේ; ඒවා නම් ක්ලෝරීන්, කැල්සියම්, පොටෑසියම් සහ සෝඩියම් ය.
 දෙමාපිය පෝෂණය සඳහා වැදගත් කොන්දේසියක් වන්නේ මිනිස් සිරුරේ බලශක්ති අවශ්යතාවයන්ට අනුකූල වීමයි. එය ඇමයිනෝ අම්ල, ග්ලූකෝස් සහ ප්රෝටීන් හයිඩ්රොයිසයිට් වල විසඳුම් භාවිතා කරයි.
දෙමාපිය පෝෂණය සඳහා වැදගත් කොන්දේසියක් වන්නේ මිනිස් සිරුරේ බලශක්ති අවශ්යතාවයන්ට අනුකූල වීමයි. එය ඇමයිනෝ අම්ල, ග්ලූකෝස් සහ ප්රෝටීන් හයිඩ්රොයිසයිට් වල විසඳුම් භාවිතා කරයි.
අග්න්යාශයික නෙරෝසිස් ක්ෂණිකව ප්රතිකාර කරනු ලබන්නේ අග්න්යාශය ඉවත් කිරීමෙන් පමණි. ශල්යකර්මයේ අරමුණ වන්නේ ආසාදිත නෙරෝටික් පටක ප්රදේශ අතිරේකව තුරන් කිරීමයි. පෙරිටෝනිටිස් තිබේ නම්, පෙරිටෝනියම් ජලාපවහනය සිදු කරනු ලැබේ.
අග්න්යාශයේ නාභීය වෙනසක් සඳහා දුරස්ථ ග්රන්ථි වෙන් කිරීම දක්වනු ලැබේ. අග්න්යාශය සම්පූර්ණයෙන්ම ඉවත් කරනු ලැබේ. එවැනි මෙහෙයුමක් ඉතා භයානක ය, එහි ප්රති come ලය මාරාන්තික වනු ඇත, එබැවින් එය තවදුරටත් සිදු නොවන අතර අග්න්යාශයේ අක්රියතාවයට ආරක්ෂිත ක්රම මගින් ප්රතිකාර කළ හැකිය.
මෑතදී, වෛද්යවරු කැමති වන්නේ නෙරෝසිස් සහ එහි සංකූලතා සමඟ වැඩ කිරීම සඳහා ගතානුගතික විකල්ප භාවිතා කිරීමට ය, එවිට මාරාන්තික ප්රති come ලය අතීතයට අයත් දෙයකි.
රීතියක් ලෙස, purulent කුහරය තුළ ජලාපවහන සවි කර ඇත. මෙමඟින් ගෙඩිවල අන්තර්ගතය අපේක්ෂා කිරීමේ හැකියාව සහ ප්රතිබැක්ටීරීය කාරක හඳුන්වාදීමේ හැකියාව නිර්මාණය වේ. ප්රතිකාරය හොඳින් ඉවසා දරා ඇති අතර, රෝගී තත්වයෙන් කුඩා ප්රතිශතයක් ඇති අතර සංකූලතා කුඩා සංඛ්යාවක් පෙන්වයි.
රෝගයට හේතු
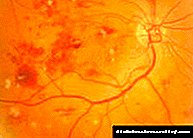
අග්න්යාශයික නෙරෝසිස් යනු කුමක්ද? අද, අග්න්යාශයික නෙරෝටික් සංයුතිය බොහෝ විට සිදුවන්නේ උග්ර අග්න්යාශය ලෙස වන අතර එය උදර කුහරයේ දරුණුතම හා දරුණු රෝගය ලෙස සැලකේ.
බොහෝ විට, අග්න්යාශයේ ක්රියාකාරිත්වය අග්න්යාශයේ ක්රියාකාරිත්වයට අහිතකර ලෙස බලපාන අතර ආහාර ජීර්ණ ක්රියාවලියට සම්බන්ධ වන අවට ඇති අවයව ආවරණය කරයි. බොහෝ විට තරුණියන් රෝගයට ගොදුරු වේ.
අග්න්යාශයේ වැදගත්කම වන්නේ ඩයෝඩිනම් 12 හි සක්රීය කර ඇති එන්සයිම නිපදවීම ආහාර වේගයෙන් බිඳවැටීමට උපකාරී වේ. එපමණක් නොව, විවිධ හේතූන් නිසා, ඉන්ද්රියයක නාල අවහිර වීමට හැකියාව ඇති අතර, එම නිසාම ග්රන්ථිය බිඳ වැටේ. මෙම ව්යාධිජනක සංසිද්ධිය අග්න්යාශයික නෙරෝසිස් ලෙස හැඳින්වේ.
ග්රන්ථියේ ප්රදේශ වලට හානි සිදුවන බැවින්, නෙරෝසිස් ස්රාවය වේ:
බොහෝ විට, මෙම ව්යාධිවේදය සෑදී ඇති අතර එය අදියර 3 කින් සිදු වේ.
- බැක්ටීරියා හේතු විද්යාවේ විෂ ද්රව්ය ඇතිවීම, වින්දිතයාගේ රුධිරයෙන් ඒවා හඳුනාගත නොහැක.
- අග්න්යාශයේ හෝ අසල්වැසි අවයවවල පටක වල සැරව සෑදී ඇත.
- පටක වල purulent flow, ඉන්ද්රියයේ peritoneal පටක වල රෝගයක් පවතී.
අග්න්යාශයේ නෙරෝසිස් වල සම්පූර්ණ ස්වරූපය රෝගියාට භයානක ලෙස සලකනු ලැබේ, ග්රන්ථියේ සම්පූර්ණ තුවාලයක් සිදුවී සෑම විටම මරණයට මඟ පාදයි.
රෝග වර්ගීකරණය
එවැනි හේතු නිසා නෙක්ට්රොටික් ප්රකාශනයන් වර්ගීකරණය කර ඇත:
- දැවිල්ල ඇතිවීම පුළුල් හා නාභීය ආකාරයකි,
- රෝගයේ ගමන් මගෙහි ස්වභාවය වර්ධනය වෙමින් සහ උදාසීන වේ,
- ගිනි අවුලුවන සංසිද්ධිය අනුව - එඩීමා, රක්තපාත, විනාශකාරී, ක්රියාකාරී, රක්තපාත.
රෝගයේ පා ed මාලාවේ ශෝථය වර්ගය සමඟ, සුවය ලැබීමේ සම්භාවිතාව වැඩිවේ. මෙම වර්ගය වඩාත් හිතකර වන අතර, ග්රන්ථියේ පරෙන්චිමාව ඉදිමී ඇති අතර, එහි ප්රති pressure ලයක් ලෙස ක්ෂුද්ර චක්රයට බාධා ඇති වන්නේ එය මත පීඩනය වැඩි වීමෙනි. ඔබ කාලෝචිත ආකාරයකින් ප්රතිකාර තෝරාගෙන ආරම්භ කරන්නේ නම්, රෝගියාට නිවැරදි කිරීමට අවස්ථාවක් තිබේ.
අග්න්යාශයික නෙරෝටික් රෝගය ඕනෑම කෙනෙකුට ඇතිවිය හැකි නමුත් රෝගී වීමේ අවදානම වැඩි කරන අවදානම් කණ්ඩායමක් ඇත.
- නිදන්ගත මත්පැන්.
- කොලෙලිතියාසිස් රෝගයෙන් පෙළෙන පුද්ගලයින්.
- ඇබ්බැහි වූවන්.
- අක්මාවේ ව්යාධි විද්යාව ඇති රෝගීන්, අග්න්යාශය,
- ආහාර ජීර්ණ පද්ධතියේ සංජානනීය විකෘතියක් ඇති රෝගීන්.
අග්න්යාශයික ව්යාධි විද්යාවට ප්රතිකාර නොකළ හොත්, ඉන්ද්රියයේ එන්සයිම සාමාන්ය රැකියාවක් සොයා නොගනී, ඇතුළත එකතු වී ආක්රමණශීලීව ක්රියා කිරීමට පටන් ගනී. එවිට මරණයට හේතු විය හැකි පෙරිටෝනිටිස් වර්ධනය වේ.
රෝග සාධක
ග්රන්ථියේ නෙරෝටික් වෙනස් කළ ප්රදේශවලට ප්රතිකාර කිරීමේදී උපරිම බලපෑමක් ලබා ගැනීම සඳහා ආරම්භක ව්යාධි සංවර්ධන සාධකය තීරණය වේ. සංඛ්යාලේඛනවලට අනුව, මෙම රෝග විනිශ්චය ඇති රෝගීන්ගෙන් 70% ක් පමණ මත්පැන් අනිසි ලෙස භාවිතා කළහ. කොලෙලිතියාසිස් රෝගයෙන් පෙළෙන රෝගීන්ගෙන් ඉතිරි 30% ක් සහ සාධක ගණනාවක්.
- කැල්කියුලස් කොලෙස්ටිස්ටිස්.
- බෝවන පා .මාලාවක රෝග.
- තුවාලයක්.
- අධික කෑම.
- මේද ආහාර නිතිපතා ආහාරයට ගැනීම.
- පෙරිටෝනියම් සහ එහි කම්පනය පිළිබඳ ශල්ය ප්රතිකාර.
සියලුම රෝගීන් තුළ නෙරෝසිස් ඇතිවීමට හේතු සහ රෝග ලක්ෂණ වෙනස් වේ. වැරදි ලෙස තෝරාගත් ations ෂධ පත් කිරීම, ඒවායේ දීර් use කාලීන භාවිතය මගින් නෙක්ට්රොටික් සංයුතියේ වර්ධනය ප්රකෝප කළ හැකිය.
කිසිදු සලකුනක් හෝ ප්රගතියක් නොමැතිව රෝගය සෙමෙන් ඉදිරියට යා හැකිය. එය අග්න්යාශයේ ව්යාධි ව්යාප්තියේ වර්ගය සහ රෝග වර්ගය මත රඳා පවතී.
ප්රධාන සං .ා
නෙරෝසිස් රෝග ලක්ෂණ සංලක්ෂිත වන්නේ කුමන ආකාරයේ රෝගයක් ප්රගතියක් ලබන්නේද යන්න සහ ශරීරයේ තනි ලක්ෂණ මතය.
අග්න්යාශයේ ප්රධානතම ප්රකාශනය වන්නේ විවිධාකාරයේ ප්රකාශනයන් සහිත වේදනා අසහනයයි. වේදනාව දරාගත නොහැකි විට සින්ඩ්රෝමය දුර්වල හෝ දරාගත නොහැකිය.
රෝගීන්ගෙන් 6% ක් පමණ මධ්යස්ථ වේදනාවක්, දරුණු වේදනාවක් 40% ක් තුළ ද, දරාගත නොහැකි වේදනාව 50% ක් තුළ ද දක්නට ලැබේ - රෝගීන්ගෙන් 1/10% ක් තුළ අසහනය බිඳවැටීම සමඟ ඇති විය.
කෙසේ වෙතත්, වේදනා සින්ඩ්රෝමය බොහෝ විට හෘදයේ වේදනාව සමඟ ඇති වන රෝගයට සමාන වේ, මන්ද රෝගීන් හෘද රෝග සමඟ ව්යාකූල වී ඇති බැවිනි.
අග්න්යාශයික නෙරෝසිස් හඳුනා ගැනීම සඳහා, වාඩි වී, ඔබේ කකුල් උදරයට අදින්න. වේදනාව අඩු වුවහොත්, මෙයින් ඇඟවෙන්නේ නෙරෝටික් ප්රකාශනයන් පවතින බවයි.
ඊට අමතරව, යම් රෝගයක් වේදනාවක් ඇති වූ විට, අග්න්යාශයේ නෙරෝසිස් රෝග ලක්ෂණ සමඟ ඇත:
- ඔක්කාරය
- දැඩි වමනය
- ඉදිමීම,
- වායූන් සෑදීම
- සමේ පැහැය සහ රතු පැහැය,
- උදරයේ දෙපස නිල්, තද රතු පැහැති ලප ඇතිවීම,
- දැනෙන විට උදරයේ උදරයේ වේදනාව,
- උෂ්ණත්වය ඉහළ යාම.
අග්න්යාශයේ අග්න්යාශය සමඟ, විෂවීම වර්ධනය වන අතර, ව්යාකූල වි ness ානය සහ කෝමා මගින් සංලක්ෂිත වේ.
නෙරෝසිස් වල සංකූලතා පහත දැක්වෙන ප්රකාශනයන් මගින් නිරූපණය කෙරේ:
- සෙංගමාලය
- බහු අවයව හිඟය
- ගිලෝවොලමික් කම්පනය,
- අග්න්යාශයික ෆිස්ටුල ඇතුළත සහ පිටත,
- ප්ලූරොපුල්මෝනරි පා course මාලාවේ සංකූලතා,
- ස්ටීටෝසිස්
- වණ
- පෙරිටෝනියම් වල දැවිල්ල,
- අභ්යන්තර පා .මාලාවේ ලේ ගැලීම.
රෝග නිර්ණය
අග්න්යාශයික නෙරෝටික් දැවිල්ල සුව කළ හැකි අතර, පැවැත්ම සඳහා ඇති අපේක්ෂාවන් මොනවාද? නෙරෝසිස් සමඟ ග්රන්ථියට ප්රතිකාර කිරීමට පෙර, පරීක්ෂණයකට භාජනය කිරීම අවශ්ය වේ, එය අභ්යන්තර ස්රාවයේ රෝගයේ පැවැත්ම තහවුරු කිරීම හෝ ප්රතික්ෂේප කිරීම, රෝගය ඇතිවීමේ සාධක තීරණය කිරීම.
රසායනාගාර රෝග විනිශ්චය ක්රම:
- රුධිර පරීක්ෂාවකින්, ඊඑස්ආර් හි වැඩි වීමක්, රක්තපාත වැඩි වීම, රුධිරයේ සෛලීය සංයුතියේ වෙනසක්, විජලනය හේතුවෙන් රළු කැටිති බව පෙන්නුම් කරයි.
- ජල විච්ඡේදක, ප්රෝටිලයිටික් එන්සයිම, රුධිරයේ හා මුත්රා වල ට්රිප්සින් වැඩි වීමක් දක්නට ලැබේ.
- රුධිරයේ සීනි වැඩි වීම
- දරුණු හානි හා ආසාදන සහිත රුධිරයේ කැල්සිටොනින් වැඩි වීම,
- තුවාලයක් සමඟ, සී-ප්රතික්රියාශීලී ප්රෝටීන් දර්ශකය වැඩි වේ,
- අක්මා එන්සයිම මට්ටම ඉහළ නැංවීම.
අග්න්යාශයික නෙරෝසිස් හඳුනාගනු ලබන්නේ උපකරණ ශිල්පීය ක්රම උපයෝගී කර ගනිමිනි.
- අල්ට්රා සවුන්ඩ්
- ගණනය කළ ටොමොග්රැෆි
- පෙරිටෝනියල් අවයවවල එක්ස් කිරණ.
- එම්.ආර්.අයි
- අග්න්යාශයේ තරල සංසිද්ධි වල සිදුරුවීම.
- ඉන්ද්රියයේ යාත්රා වල ඇන්ජියෝග්රැෆි.
- ලැපරොස්කොපි
- ප්රතිගාමී cholangiopancreatography.
වැදගත් පරීක්ෂණයක් නම් පෙරිටෝනියම් හි අනෙකුත් ගිනි අවුලුවන ව්යාධි වල අවකල්ය රෝග විනිශ්චය, බඩවැල් ආක්රමණය, පෙරිටෝනියම් හි ධමනියේ විශාල වූ කොටස් වේගයෙන්, රක්තපාත කොලික, හෘදයාබාධ.
ව්යාධි විද්යාවේ පින්තූරය, නෙරෝසිස් මට්ටම, රෝගියාගේ තත්වය මත පදනම්ව රෝගියාට සියළුම පරීක්ෂණ නියම කරනු ලැබේ.
නිවැරදි කිරීම සඳහා වන අපේක්ෂාවන් සම්බන්ධයෙන්, නෙරෝසිස් සමඟ, නියමිත වේලාවට ප්රතිකාර ආරම්භ කළද, රෝගීන්ගේ මරණ අනුපාතය 40-70% කින් පහත වැටේ. මීට අමතරව, ප්රකෘතිමත් වීමේ සම්භාවිතාව සාධක ගණනාවක් මත රඳා පවතී.
- වයස.
- රෝගය නොසලකා හැරීමේ අදියර.
- සංකූලතා පැවතීම.
- බලපෑමට ලක් වූ ප්රදේශයේ විශාලත්වය.
- ප්රතිකාර ආරම්භ කිරීමේ කාල සීමාව සහ ප්රතිකාරය කෙතරම් effective ලදායීද.
ව්යාධි විද්යාව ජය ගන්නා රෝගීන්, ජීවිතයේ ඉතිරි කාලය පුරාම වෛද්යවරයාගේ දැඩි උපදෙස් අනුගමනය කරයි.
රෝග ප්රතිකාර හා පුරෝකථනය
නෙරෝසිස් චිකිත්සාව ආකාර 2 කින් සිදු වේ - ගතානුගතිකව හා ක්රියාකාරීව.
කොන්සර්වේටිව් ප්රතිකාරය ශල්ය වෛද්ය ප්රතිකාර සඳහා සූදානම් කිරීමක් ලෙස හෝ අග්න්යාශයේ නෙරෝසිස් කුඩා කොටස් ඉදිරිපිටදී භාවිතා වේ.
- එන්සයිම විනාශ කිරීමේදී
- එහි එකතු වී ඇති විෂ සංයෝගවල ශරීරය පිරිසිදු කිරීම,
- වේදනාව තුරන් කිරීම
- සංකූලතා වැළැක්වීම.
පහත දැක්වෙන පියවරයන්ගෙන් පියවර කිහිපයක් වියදම් කරන්න:
- මුදල් සම්භාරයක් වියදම් ප්රතිකාරයෙන් - සේලයින් ද්රාවණ නහර වලට වත් කරයි,
- වේදනා නාශක, නවොකේන් අවහිර කිරීම්, කැක්කුම ඉවත් කරන drugs ෂධ,
- ප්රතිබැක්ටීරීය drugs ෂධ පා course මාලාවක් හැදෑරීම,
- ඇන්ටිහිස්ටමින්
- රෝග ලක්ෂණ චිකිත්සාව.
ඊට අමතරව, වින්දිතයාට සම්පූර්ණ මනසේ සාමය අවශ්ය වේ. රෝගියාට පෝෂ්ය පදාර්ථ ලබා දෙන්නේ යම්කිසි රෙගුලාසියක් භාවිතා කරන විට, දින කිහිපයක් උපවාසයේ යෙදීම සහ ශාරීරික මට්ටමින් ආතතිය නිරපේක්ෂව නොපැවතීමෙනි.
ආහාර ජීර්ණ ස්රාවයන් හා කෝපය පල කලේය යථා තත්වයට පත් කිරීම, මිය ගිය පටක හා පිරිසිදු ද්රව්ය ඉවත් කිරීම සඳහා ශල්ය ප්රතිකාර සෑම විටම පාහේ සිදු කෙරේ.
ශල්ය ක්රම පහත සඳහන් ක්රියා පටිපාටි වලින් සමන්විත වේ:
- laparotomy
- ලැපරොස්කොපි
- පෙරිටෝනියම් වල සිදුරුවීම.
නෙරෝසිස් රෝගයට ප්රතිකාර කිරීම සිදුවන්නේ ස්ථිතික තත්වයන් තුළ පමණි, රෝගියාට විවිධ වෛද්යවරුන්ගේ අවධානය අවශ්ය වන අතර සමහර විට නැවත පණ ගැන්වීමද අවශ්ය වේ.
සංශෝධනය සඳහා ප්රධාන කොන්දේසිය වන්නේ දැඩි ආහාර වේලක් අනුගමනය කිරීමයි. ආහාර පෝෂණය පහත සඳහන් නිර්දේශයන්ගෙන් ගම්ය වේ:
- කුඩා කොටස් වලින් 5 වතාවක් කන්න,
- අධික කෑමෙන් වළකින්න,
- තම්බා සහ වාෂ්ප නිෂ්පාදන අනුභව කරන්න,
- නිෂ්පාදන උණුසුම් නොවේ, සීතල නොවේ,
- ආහාර අඹරන්න, අඹරන්න,
- මත්පැන් අත්හරින්න.
ස්ථායී සමනය කිරීමක් ආරම්භ වන තුරු ආහාර ගැනීම අවශ්ය වේ. වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීමෙන් පසු ඔබට නව කෑම වර්ග හඳුන්වා දිය හැකිය.
ප්රධාන ක්රමවල ප්රති result ලය ලබා ගැනීම සඳහා එය ක්රියා නොකළේ නම්, රෝගයට ප්රතිකාර කිරීම විකල්ප ක්රම මගින් සිදු කළ හැකිය. මේවා bal ෂධ පැළෑටි, කසාය සඳහා වට්ටෝරු වනු ඇත. මී පැණි, තම්බා මස්, බේක් කළ ඇපල්, ජෙලි, රති ers ්, ා, ධාන්ය වර්ග, වාෂ්ප ඔම්ලට් සමඟ ගෙඩි ද ඔබට ආහාරයට ගත හැකිය.
ව්යාධි විද්යාවේ ප්රති result ලය හේතු කිහිපයක් මත රඳා පවතින බැවින් ශල්යකර්ම ප්රතිකාර කිරීමෙන් පසු අග්න්යාශයේ නෙරෝසිස් සඳහා පුරෝකථනය කිරීම ගැන කතා කිරීම අපහසුය. බරපතල නොවන හා මෘදු ධාරා වල මාරාන්තික ප්රති come ලය 50% කි.
මරණ අනුපාතය වැඩි වන්නේ නම්:
- 50 ට වැඩි රෝගියා,
- ඉන්සියුලින් සංගුණකය සාමාන්යයට වඩා වැඩිය,
- ඉහළ කැල්සියම් මට්ටම
- බාධා සහිත අම්ල ක්ෂාරීය ශේෂය,
- අධි රුධිර පීඩනය
- සැලකිය යුතු ඉදිමීමක් සහ අභ්යන්තර රුධිර ප්රවාහයක් ඇත.
මෙම සියලු දර්ශක නිවැරදි කිරීම සඳහා 100% negative ණාත්මක දැක්මක් ලබා දෙයි.
අග්න්යාශයික නෙරෝසිස් රෝග විනිශ්චය කළහොත් ස්වයං ation ෂධය නුසුදුසුය. සං signs ා දිස්වන්නේ නම්, ඔබ වහාම රෝහලෙන් උපකාර ලබා ගත යුතුය, මෙය ගැටළුව තවදුරටත් වර්ධනය වීම වලක්වනු ඇත.