අග්න්යාශය සඳහා සැත්කම් වල ලක්ෂණ
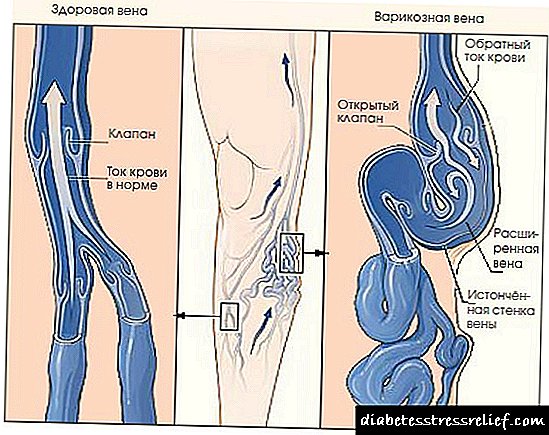
අග්න්යාශය කොඳු ඇට පෙළට යාබදව ඇති අතර රෙට්රොපෙරිටෝනියල් අවකාශයේ විශාල යාත්රා, දැවිල්ල යනු සාමාන්ය ඉන්ද්රිය තුවාලයකි. උග්ර අග්න්යාශයේ හදිසි මෙහෙයුම් රෝගයේ පළමු පැය හෝ දිනවලදී සිදු කරනු ලැබේ, ව්යාධි විද්යාවේ වර්ධනයෙන් සති 2 කට පසුව ප්රමාද වූ ශල්යමය මැදිහත්වීම් පෙන්නුම් කෙරේ. උග්ර අග්න්යාශයේ පිළිකා නැවත ඇතිවීම වැළැක්වීම සඳහා උපලේඛනගත මෙහෙයුම් සිදු කරනු ලබන අතර, නෙරෝටික් සං .ටකයක් නොමැති විට පමණි.
මැදිහත් වීම සඳහා ඇඟවුම්
ශල්යකර්ම සඳහා ඇඟවුම්:
- අග්න්යාශයික නෙරෝසිස් සහ පෙරිටෝනිටිස් සමඟ උග්ර දැවිල්ල,
- දින 2 ක් සඳහා treatment ෂධ ප්රතිකාරයේ අකාර්යක්ෂමතාව,
- ව්යාධි විද්යාවේ ප්රගතිය සමඟ දැඩි වේදනාව,
- ලේ ගැලීමේ තුවාල
- විවිධ නියෝප්ලාස්ම්,
- සෙංගමාලය
- විවරයන් (සැරව සමුච්චය),
- පිත්තාශයේ සහ නාල වල කැල්කියුලි,
- වේදනාව සමග ගෙඩි,
- දරුණු වේදනාවක් සහිත නිදන්ගත අග්න්යාශය.

ශල්ය වෛද්ය ප්රතිකාර මගින් ව්යාධි ක්රියාවලිය ස්ථාවර වන අතර ශල්යකර්මයෙන් පසු දින 2-3 කින් වේදනාව අඩු වේ. දරුණු අනුකූල රෝගයක ප්රධාන ප්රකාශනය වන්නේ එන්සයිම නොමැතිකමයි.
ශල්යකර්මයට පෙර අග්න්යාශයට සිදුවන හානිය තීරණය කරන්න. මෙහෙයුම සිදු කිරීම සඳහා ක්රමයක් තෝරා ගැනීමට මෙය අවශ්ය වේ. රෝහල් සැත්කම්වලට ඇතුළත් වන්නේ:
- විවෘත ක්රමය. මෙය ලැපරොටෝමයක් වන අතර, එය සම්පූර්ණයෙන්ම පිරිසිදු වන තෙක් එහි කුහරයේ විවරයක් සහ දියර සංයුතියක් විවෘත කරයි.
- ලැපරොස්කොපි ජලාපවහනය. ලැපරොස්කොපයක පාලනය යටතේ, විවරයක් විවෘත කර, purulent necrotic පටක ඉවත් කර, ජලාපවහන නාලිකා වේදිකා ගත කරනු ලැබේ.
- අභ්යන්තර ජලාපවහනය. උදරයේ පිටුපසට විවරයක් විවෘත වේ. ලැපරොටොමී හෝ ලැපරොස්කොපික් ප්රවේශය මගින් එවැනි මෙහෙයුමක් කළ හැකිය. ශල්යකර්මයේ ප්රති result ලය වන්නේ සැකසූ කෘතිම ෆිස්ටුල හරහා විවරයේ අන්තර්ගතය ආමාශයට මුදා හැරීමයි. ගෙඩියක් ක්රමයෙන් මකා දමනු ලැබේ (දත වැඩුණු), ශල්යකර්මයෙන් පසු විවර වන විවරය ඉක්මනින් තද වේ.
චිකිත්සාව මගින් රුධිරයේ ගුණාංග වැඩි දියුණු කරයි, ක්ෂුද්ර චක්රීය ආබාධ අවම කිරීම නිරීක්ෂණය කෙරේ.
උග්ර අග්න්යාශය සඳහා ශල්යකර්මයෙන් පසු පෝෂණය
පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී රෝගියා විශේෂ පෝෂණ නීතිවලට අනුකූල විය යුතුය. ශල්යකර්මයෙන් පසු, දින 2 ක්, සම්පූර්ණ නිරාහාරය අවශ්ය වේ. එවිට, ඔබට ආහාර වේලට ඇතුළත් කළ හැකිය:
- තැළුණු බිත්තර
- ඉතා තම්බා කැඳ,
- නිර්මාංශ සුප්
- ගෘහ චීස්
- රති ers ් .ා.
ශල්යකර්මයෙන් පසු පළමු දින 7-8, ආහාර භාගික විය යුතුය. දිවා කාලයේදී ආහාර 7-8 වාරයක් දක්වා ගත යුතුය. සේවය කරන ප්රමාණය ග්රෑම් 300 නොඉක්මවිය යුතුය. දීසිය තම්බා හෝ තැම්බිය යුතුය. කැඳ තම්බා ඇත්තේ ජලය මත පමණි, රති ers ් te ා තේ වල පොඟවා ගත යුතුය. ප්රයෝජනවත් එළවළු ඉස්ම, පුඩිං සහ ජෙලි.
ශල්යකර්මයෙන් සති 2 සිට රෝගියා ආහාර ජීර්ණ පද්ධතියේ ව්යාධි සඳහා නියම කළ ආහාර වේලක් අනුගමනය කළ යුතුය. ඇය මාස 3 ක් සඳහා නිර්දේශ කරනු ලැබේ. ඔබට භාවිතා කළ හැකිය:
- අඩු මේද වර්ග මස් සහ මාළු වර්ග, කුකුළු මස්,
- කුකුල් බිත්තර (දිනකට පළාත් සභා 2 කට වඩා වැඩි නොවේ),
- ගෘහ චීස්
- ඇඹුල් ක්රීම්
- රෝස මල් සුප් හොද්ද,
- පළතුරු බීම
- එළවළු
- පිඟානට ආකලන ලෙස බටර් හෝ එළවළු තෙල්.
ශල්යකර්මයෙන් පසු මත්පැන් පානය කිරීම contraindicated.
රෝහලක සුවය ලැබීම මාස 2 ක් දක්වා පවතින අතර එම කාලය තුළ ආහාර ජීර්ණ පද්ධතිය වෙනත් ක්රියාකාරී තත්වයන්ට අනුගත විය යුතු අතර ඒවා එන්සයිම ක්රියාවලිය මත පදනම් වේ.
සිදුවිය හැකි ප්රතිවිපාක සහ සංකූලතා
අග්න්යාශයේ ශල්යකර්මයෙන් පසුව, සමහර ප්රතිවිපාක බැහැර නොකෙරේ:
- හදිසියේ උදරයේ ලේ ගැලීම
- ශරීරයේ අසාමාන්ය රුධිර ප්රවාහය,
- දියවැඩියා රෝගීන්ගේ පිරිහීම,
- purulent peritonitis,
- ලේ ගැලීමේ ආබාධය
- ආසාදිත ව්යාජ සෛල
- මුත්රා පද්ධතියේ සහ අක්මාවේ ප්රමාණවත් ක්රියාකාරිත්වය.
ශල්යකර්මයෙන් පසු වඩාත් සුලභ සංකූලතාව වන්නේ purulent අග්න්යාශයයි. එහි සලකුණු:
- උණ
- ආමාශයේ සහ අක්මාවේ දැඩි වේදනාවේ පෙනුම,
- කම්පනයට පිරිහීම,
- ලියුකොසිටෝසිස්
- රුධිරයේ හා මුත්රා වල ඇමයිලේස් මට්ටම ඉහළ යාම.

Purulent peritonitis වල සං sign ාවක් වන්නේ උණයි.
නිදන්ගත අග්න්යාශයේ ශල්ය වෛද්ය ප්රතිකාර මගින් අග්න්යාශයේ දැනටමත් සිදුවන පරිහානීය වෙනස්කම් ඉවත් කිරීමට නොහැකි වේ. මේ සම්බන්ධයෙන්, බොහෝ ශල්යකර්ම මැදිහත්වීම් සැබවින්ම යොමු කළ හැක්කේ අග්න්යාශයේ ඇතිවන සංකූලතා සහ වේදනාව තුරන් කිරීම සඳහා පමණි. මෙහෙයුම් ක්රමය තෝරා ගැනීමේ ක්රියාවලියේදී, ග්රන්ථියේ ස්රාවය වන ක්රියාකාරිත්වය සහ එහි දූපත් උපකරණ උපරිම ලෙස සංරක්ෂණය කළ යුතුය.
නිදන්ගත අග්න්යාශයේ ශල්යකර්ම ප්රතිකාර සඳහා දර්ශක:
- පොදු කෝපය පල කලේයෙහි අග්ර කොටසෙහි නල ස්ටෙනෝසිස්,
- duodenal stenosis,
- ප්රධාන අග්න්යාශ නාලයේ ස්ටෙනෝසිස්,
- අග්න්යාශයික ඇස්කයිට් (ප්ලූරිසි),
- ඛණ්ඩ ද්වාර අධි රුධිර පීඩනය,
- අභ්යන්තර රුධිර වහනය,
- ගතානුගතික නොවන වේදනා සින්ඩ්රෝමය
- අග්න්යාශ පිළිකාවක් යැයි සැක කෙරේ.
නිදන්ගත අග්න්යාශය සඳහා කරන ලද ශල්යමය මැදිහත්වීම්වල අවි ගබඩාවේ, අග්න්යාශයේ මෙන්ම එයට යාබදව ඇති අවයවවලද විවිධ සැත්කම් විශාල ප්රමාණයක් ඇත. ශල්යකර්මයේ පරිමාව අග්න්යාශයේ හා අවට අවයවවල රූප විද්යාත්මක වෙනස්වීම් වල ස්වභාවය, ප්රාදේශීයකරණය සහ බරපතලකම අනුව තීරණය වන අතර බොහෝ විට ශල්යකර්ම ක්රම කිහිපයක එකතුවක් අවශ්ය වේ.
අග්න්යාශයේ දළ රූප විද්යාත්මක වෙනස්වීම් නොමැති විට පිත්තාශයේ හා නාල වල මෙන්ම ආමාශයේ ද හුදකලා මෙහෙයුම් සිදු කරනු ලබන්නේ නිදන්ගත අග්න්යාශයේ දී ය. එය කොලෙලිතියාසිස් හෝ ආමාශයේ හෝ ඩියෝඩිනම් වල පෙප්ටික් තුවාලයේ පසුබිමට එරෙහිව සිදු විය. ඒවා ප්රාථමික රෝගයට ප්රතිකාර කිරීමේ මූලධර්මයන්ට අනුව සිදු කෙරෙන අතර ඒවාට කොලෙස්ටිස්ටෙක්ටොමී, කෝපය පල කලේය (එන්ඩොස්කොපික් හෝ ශල්යකර්ම) මැදිහත්වීම, ආමාශයික වෙන් කිරීම හෝ වාගෝටෝමි වර්ග ඇතුළත් වේ.
පොදු කෝපය පල කලේය හෝ duodenum හි අග්න්යාශයික ආ en ාතය සම්බන්ධයෙන්, ඊනියා ෂන්ට් මැදිහත්වීම් සඳහා ඇඟවීම් පැන නගී: පළමු අවස්ථාවේ දී, කොලෙස්ටිස්ටෙක්ටොමී සමඟ සංයෝජිතව රූ ලූපය මත හෙපටිකොයූනොනාස්ටොමෝසිස් පැනවීමට මනාප ලබා දෙනු ලැබේ.
නිදන්ගත අග්න්යාශයේ දී ප්ලෙන්නික් නහර ත්රොම්බොසිස් ඇතිවීමට හේතු වූ අතර, එහි ප්රති as ලයක් වශයෙන්, පුනරාවර්තන ආමාශ ආන්ත්රයික රුධිර වහනය සමඟ සායනිකව ප්රකාශ වන අංශ ද්වාර අධි රුධිර පීඩනය වර්ධනය වන විට, ස්ප්ලෙනෙක්ටෝමාව (සාමාන්යයෙන් ආමාශයේ හෘද කොටසෙහි වරිකෝස් නහර මැසීම සමඟ) සිදු කරනු ලැබේ.
අග්න්යාශයේ නාල පද්ධතිය පුළුල් වීමත්, පළමුවෙන්ම එහි ප්රධාන නළය විල් දාමයේ වර්ගය අනුවත්, කල්පවත්නා අග්න්යාශයේ ජෙජුනොනාස්ටොමෝසිස් යෙදීම සඳහා වාසියක් ලබා දේ. මෙහෙයුමේ සාරය නම් අග්න්යාශයේ ඉදිරිපස පෘෂ් through ය හරහා හිසෙහි සිට වලිගය දක්වා ප්රධාන අග්න්යාශ නාලය පුළුල් ලෙස වි ection ටනය වීමයි. ඉන්පසු රූ දිගේ හුදකලා වූ ජෙජුනම් ලූපයක් සමඟ නළය ඇලවීම.
රූපය. 1. කල්පවත්නා අග්න්යාශයේජුජුනොස්ටොමි (මෙහෙයුම් ක්රමය). ප්රධාන අග්න්යාශ නාලය පුළුල් ලෙස විසුරුවා හැරීමෙන් පසුව, එය රූ දිගේ හුදකලා වූ ජෙජුනම් ලූපයකින් සූචනය කරනු ලැබේ.
ශරීරයේ සහ වලිගයේ හුදකලා හෝ ප්රමුඛ තුවාලයක් සහිත නිදන්ගත අග්න්යාශයේ දුර්ලභ අවස්ථාවන්හිදී, සුදුසු පරිමාවේ අග්න්යාශය දුරස්ථව වෙන් කිරීම - අර්ධගෝලය, උපස්ථිති අවයව වෙන් කිරීම - තේරීමේ මෙහෙයුම විය හැකිය. ග්රන්ථියේ නාල පද්ධතියේ ප්රසාරණය සමඟ විශේෂයෙන් සම්බන්ධ නොවන ඊනියා කැපිටේට් අග්න්යාශය සඳහා මෙහෙයුම් ක්රමය තෝරා ගැනීමේ ප්රශ්නය එතරම් පැහැදිලිව විසඳී නොමැත. මෙම තත්වය තුළ, අග්න්යාශයේ හිස පිළිකාව බැහැර නොකෙරේ නම්, අග්න්යාශය වෙන් කිරීම සිදු කළ හැකිය.මෑත වසරවලදී, "කැපිටේට්" අග්න්යාශය සමඟ, ඔවුන් අග්න්යාශයේ හිසෙහි හුදකලා වෙන් කිරීමක් භාවිතා කිරීමට පටන් ගත් අතර ආමාශය පමණක් නොව duodenum ද ආරක්ෂා කර ගත්හ. තාක්ෂණික සංකීර්ණත්වය තිබියදීත්, මෙම මෙහෙයුමේ වාසිය වන්නේ ආහාර ජීර්ණ ක්රියාකාරිත්වය සම්පූර්ණයෙන්ම පාහේ සංරක්ෂණය කිරීමයි, එය නිසැකවම රෝගීන්ගේ ජීවන තත්ත්වය වැඩි දියුණු කරයි.
අග්න්යාශයේ අභ්යන්තර ෆිස්ටුල සඳහා ශල්ය ආධාරක ප්රමාණය, ඇස්කයිට් හෝ ප්ලූරිසි සමඟ අග්න්යාශයික නාල පද්ධතියේ තත්වය සහ දෝෂයේ පිහිටීම මත රඳා පවතී. ග්රන්ථියේ වලිගයේ කලාපයේ ෆිස්ටුලස් සමඟ, ව්යාධිජනක ඇනස්ටොමෝසිස් සමඟ දුරස්ථ ඉන්ද්රිය වෙන් කිරීමක් සිදු කරයි. අග්න්යාශයේ හිසෙන් හෝ ශරීරයෙන් පිටවන ෆිස්ටුලස් සහ සාමාන්යයෙන් එහි නාල පද්ධතියේ ප්රසාරණය සමඟ කල්පවත්නා අග්න්යාශයේ ජෙජුනොආනාස්ටොමෝසිස් යෙදීමෙන් නල වල අභ්යන්තර ජලාපවහනය අවශ්ය වන අතර, අස්ථිර විවරය සොයා බලා ඒවා මැසීමට අවශ්ය නොවේ.
එන්ඩොස්කොපික් ප්රතිකාර ක්රම වැඩිදියුණු කිරීම මඟින් ඒවා නිදන්ගත අග්න්යාශයේ ඇතැම් ආකාරවලට යෙදීමට හැකි වී තිබේ. ඉතින් ප්රධාන අග්න්යාශ නාලයේ මුඛයේ හුදකලා ස්ටෙනෝසිස් සමඟ එන්ඩොස්කොපික් පැපිලෝස්ෆින්ක්ටෙරෝටෝමි සහ වර්සුන්ගෝටෝමි සිදු කළ හැකිය. නළය දිගේ බහුවිධ දැඩි කිරීම් වලදී, අභ්යන්තර අධි රුධිර පීඩනය අඩු කිරීම සඳහා තරමක් measure ලදායී පියවරක් වන්නේ පැපිලාවේ පැපිල හරහා ප්ලාස්ටික් ස්ටෙන්ට් එකක් වීර්සුන්ග් නලයේ දුරස්ථ කොටස් වලට ස්ථාපනය කිරීම එන්ඩොස්කොපික් ස්ථාපනය කිරීමයි, එනම්. pancreatoduodenal prosthetics, virzungolithiasis ඉදිරිපිටදී, මැදිහත්වීම අතිරේක බාහිර අල්ට්රා සවුන්ඩ් ලිතොට්රිප්සි මගින් අතිරේක කළ හැකිය.
අභ්යන්තර අග්න්යාශයික ෆිස්ටුලයක් පැවතීම, ඇස්කයිට්ස් හෝ ප්ලූරිසි මගින් විදහා දක්වයි, වර්සුන්ග් ඩක් එන්ඩොප්රොස්ටෙටික්ස් භාවිතය සඳහා දර්ශකයක් ලෙස සේවය කරයි, ඉන්පසු ෆිස්ටුල ඉක්මනින් වැසෙයි. එන්ඩොස්කොපික් උපාමාරු වල ධනාත්මක පැත්ත වන්නේ ඒවායේ අඩු ආක්රමණශීලී බවයි. කෙසේ වෙතත්, පුරස්ථි ග්රන්ථියේ දීර් standing කාලීන ස්ථාවරයත් සමඟ, එහි බාධා නොවැළැක්විය හැකි ලෙස සිදු වන අතර එය රෝගය නැවත යථා තත්ත්වයට පත්වේ. එබැවින් පුරස්ථිති විද්යාවෙන් පසු දිගු කාලීනව සමනය කිරීම පිළිබඳව ගණන් බැලීම අවශ්ය නොවේ. එසේ වුවද, දැඩි රෝගීන් වඩාත් රැඩිකල් ශල්යමය මැදිහත්වීමක් සඳහා සූදානම් කිරීම අරමුණු කරගත් තාවකාලික පියවරක් ලෙස එවැනි එන්ඩොස්කොපික් මැදිහත්වීම අතිශයින්ම ප්රයෝජනවත් ක්රියා පටිපාටියක් ලෙස පෙනේ.

රූපය. 2. නිදන්ගත අග්න්යාශයේ අග්න්යාශයේ හිස හුදකලා කිරීමේ යෝජනා ක්රමය.
නිදන්ගත අග්න්යාශයේ රෝගීන්ට සහ අග්න්යාශයේ විස්තාරණය නොවූ නල පද්ධතියට නිරන්තර වේදනාවට ප්රතිකාර කිරීම සඳහා, අවට අවයව වලින් සංකූලතා නොමැති විට, ස්වයංක්රීය ස්නායු පද්ධතියට ශල්යමය මැදිහත්වීම් සමහර විට ව්යාධි වේදනා ආවේගශීලී ආවේගයට බාධා කිරීම සඳහා යොදා ගනී. ඒවා අතර, splanchnicectomy (තනි සහ ද්විපාර්ශ්වික) සහ චන්ද්ර සෙලියාක් ප්ලෙක්සස් නෝඩ් බැහැර කිරීම වඩාත් සුලභ විය. අසම්පූර්ණ විශ්ලේෂක ආචරණය සහ එහි තාවකාලික ස්වභාවය හේතුවෙන් මෙම මෙහෙයුම් වල effectiveness ලදායීතාවය අඩුය. මෑත වසරවලදී, උරස්කොස්කොපික් ප්රවේශය හරහා සිදු කරන ලද එන්ඩොස්කොපික් ස්ප්ලැනයිසෙක්ටෝමාව සහ සීටී පාලනය යටතේ හෝ ආමාශයේ ලුමෙන් සිට සීරියල් කඳ කලාපයට ඇල්කොහොල් හෝ ෆීනෝල් හඳුන්වා දීමෙන් සිදු කරනු ලැබේ.
අග්න්යාශය යනු උග්ර හෝ නිදන්ගත ස්වරූපයෙන් සිදුවන අග්න්යාශයේ දැවිල්ලකි. පුද්ගලයෙකුට යම් රෝගයක් ඇති වූ විට පටක ඉදිමී කඩා වැටීමට පටන් ගනී. ක්රියාවලිය නැවැත්වීම සඳහා, ආහාර ජීර්ණ පත්රිකාවේ සම්පූර්ණ ලිහිල් කිරීම ලබා ගැනීම අවශ්ය වේ, පසුව ප්රතිකාරයේ යෙදෙන්න. සමහර විට වෛද්යවරුන්ට අග්න්යාශයේ සැත්කම් භාවිතා කිරීමට සිදු වේ.ශල්යකර්ම සඳහා ඇඟවුම් මොනවාද, සැත්කම සිදු වන්නේ කෙසේද, පසුව රෝගියා බලා සිටින්නේ කුමක් ද යන්න අපි සොයා ගනිමු.
නිදන්ගත අග්න්යාශය හදිසියේම උග්ර ස්වරූපයකට පැන්නේ නම්, මෙයින් අදහස් කරන්නේ ශල්යකර්මයක් අවශ්ය නොවන බවයි. සුපුරුදු පියවර මගින් ප්රහාරය සුව කළ හැකිය: නිරාහාරව සිට ආහාර ජීර්ණය දුර්වල කරන්න, ඉන්පසු චිකිත්සක ආහාර වේලක් අනුගමනය කරන්න. එවිට වේදනාව පහව යයි.
බොහෝ විට උග්ර අග්න්යාශයේ දැවිල්ල හඳුනා ගැනීමෙන් රෝගියා ප්රතිකාර පා .මාලාවක් සමඟ රෝහල් ගත කරනු ලැබේ. වෛද්යවරු මේ පිළිබඳව දැඩි අවධානයක් යොමු කරති:
- රෝගියාගේ තනි ලක්ෂණ,
- වෛද්ය ඉතිහාසය
- අතීතයේ සංකූලතා පැවතීම.
ප්රතිකාරයට ගතානුගතික ප්රවේශයක් ඇත - මුලදී ඒවා ation ෂධ සහ චිකිත්සක ආහාර මගින් රෝගයෙන් මිදීමට සුදුසු ය. එය සිදු වන්නේ purulent-විනාශකාරී යාන්ත්රණයන් විසින්ම ප්රකාශ වන අතර - මෙහෙයුමක් සමඟ බෙදා හැරිය නොහැක. ඒ හා සමාන නිර්දේශයක් රෝගීන්ගෙන් 20% ක් හමුවෙයි.
අග්න්යාශයේ ශල්ය වෛද්ය ප්රතිකාර සෑම විටම අවසාන පියවරකි. අභ්යන්තර අවයවවල සැත්කම කෙතරම් බලවත්ද යන්න වෛද්යවරුන් හොඳින් දනී. එවැනි ක්රියා පටිපාටි ආන්තික අවස්ථාවන්හිදී අනුගමනය කරනු ලැබේ.
මූලික ප්රදාහය වරින් වර ග්රන්ථියේ ක්ෂය වීමේ අවධිය කරා ගමන් කරයි. වැඩිදියුණු කළ හැකි ක්රම සහ ගතානුගතික ක්රම මගින් ප්රතිකාර කිරීම දැනටමත් කළ නොහැකි ය, ග්රන්ථිය මත සැරව සෑදීම තවදුරටත් නතර කළ නොහැකි අතර එය ශරීරයෙන් ඉවත් කිරීමට ද නොහැකිය.
ශල්යකර්ම මැදිහත්වීම සඳහා වන වෙනත් දර්ශකයන් අතර:
- දරුණු වේදනාව, නිර්වින්දනය උදව් නොකරයි,
- රෝගය තවදුරටත් පැතිරීම,
- යාන්ත්රික සෙංගමාලය,
- පිත්තාශයේ පෙනුම, කැල්කියුලි හෝ ගල් වල නල.
අග්න්යාශය සඳහා සැත්කම් මුල් අවධියේදී පවා සිදු කරනු ලැබේ, යම් විසඳුමක් ඇතැම් දර්ශක සපුරාලිය යුතුය. ශල්යමය මැදිහත්වීම අරමුණු කර ගත හැකි සංකූලතා වැලැක්වීම සහ රෝගයේ අවධියේදී නිදන්ගත අග්න්යාශය නැවැත්වීම.
ශල්යකර්ම අවශ්ය වන සංකූලතා
නිදන්ගත අග්න්යාශයට ප්රබල ප්රහාරයක් සිදුවන තුරු ශරීරයේ නිහ ly ව හා නොපෙනෙන ලෙස ඉදිරියට යා හැකිය. රෝග විනිශ්චය කරන ලද උග්ර ස්වරූපයක් ඇති රෝගියෙකු පූර්ණ වෛද්ය පරීක්ෂණයකට භාජනය වන අතර එහි ප්රති result ලයක් ලෙස:
- ෆිස්ටුලස්
- ව්යාජ සෛලවල පෙනුම,
- purulent abscess වල පෙනුම,
- අග්න්යාශයික ප්ලූරිසි,
- අග්න්යාශයික ඇස්කයිට්.
විස්තර කර ඇති ඕනෑම අවස්ථාවක, සැත්කම් අනිවාර්ය වේ. සංකූලතා වල ප්රගතිය ශරීරයට කිසිදු ප්රතිලාභයක් නොලැබෙනු ඇත, සංකූලතා සමඟ ඉක්මනින් කටයුතු කිරීම අවශ්ය වේ.
Purulent abscesses වල රෝග ලක්ෂණ
ක්ෂණික ශල්යකර්ම මැදිහත්වීමක් අවශ්ය වන සංකූලතා අතර, purulent abscesses පෙනුම - වඩාත් පොදු සංකූලතා ක්රමයයි. සිදුවන්නේ කුමක්ද යන්න කල්තියා හඳුනා ගැනීම පහත රෝග ලක්ෂණ නිසා විය හැකිය:
- නොනවතින උණ
- අග්න්යාශ කලාපයේ (දැවිල්ල දේශීයකරණය කිරීමේදී), ස්පන්දනය මගින් සම්පීඩනය අනාවරණය වේ,
- සුදු රුධිරාණු වමට ගමන් කරයි,
- හයිපර්ග්ලයිසිමියාව නිරීක්ෂණය කෙරේ,
- එක්ස් කිරණ මගින් වායුව අඩංගු කුහර හඳුනා ගනී,
- අල්ට්රා සවුන්ඩ් තරලයෙන් පිරී ඇති කුහර හඳුනා ගනී.
සංකූලතාවයක් හඳුනාගත් විගසම නිරෝගී පටක පවත්වා ගැනීමේ සම්භාවිතාව වැඩි වේ.
ශල්යකර්ම සඳහා ප්රතිවිරෝධතා
ශල්යමය මැදිහත්වීම සඳහා ඇඟවීම් වලට අමතරව, ප්රතිවිරෝධතා ඇත:
- රුධිර පීඩනයෙහි තියුණු පැනීම,
- ගනුදෙනු කළ නොහැකි නිරන්තර කම්පන තත්වය,
- මුත්රා නොමැතිකම
- ශරීරයේ ඉහළ එන්සයිම,
- මුත්රා වල ඉහළ ග්ලූකෝස්,
- ශරීරයේ අඩු රුධිර මට්ටම්, කලින් තිබූ දේ නැවත ලබා දීමට අසාර්ථක උත්සාහයන්.
සඳහන් කර ඇති ඕනෑම රෝග ලක්ෂණයක් සඳහා සැත්කම් කිරීම තහනම්ය. මුලදී, රෝගියා පිළිවෙලට ගෙන ඒම, අප්රසන්න ව්යාධි විද්යාව ඉවත් කිරීම, පසුව ශල්යමය මැදිහත් වීමක් අවශ්ය වේ.
එවැනි සංසිද්ධීන් හේතුවෙන් වෛද්යවරු රෝගියා සමීපව නිරීක්ෂණය කිරීම, විවිධ පරීක්ෂණ පැවැත්වීම සහ පර්යේෂණවලින් පසුව පමණක් ශල්ය වෛද්යවරයකුට සේවා අවශ්යද නැතිනම් අවශ්යතාවයක් නොමැතිද යන්න තීරණය කරති.
මෙහෙයුම කෙසේද?
උග්ර අග්න්යාශයේ ශල්යකර්ම ප්රතිකාර දින දෙකකින් සිදු වේ. පළමු අවස්ථාවේ දී, රෝගියා දැඩි ලෙස සූදානම් වන අතර, දෙවනුව, ශල්යකර්ම සෘජුවම සිදු කරනු ලැබේ.
උග්ර අග්න්යාශයේ ශල්යකර්ම ප්රතිකාර කරන වෛද්යවරුන්ගේ කාර්යයන්:
- වේදනාව සමනය කරන්න
- ඇතිවිය හැකි සංකූලතා වළක්වා ගන්න
- ග්රන්ථියේ ක්රියාකාරිත්වය පවත්වා ගෙන යාම / ප්රතිෂ් restore ාපනය කිරීම,
- සැරව සහ අනෙකුත් දිරාපත්වන නිෂ්පාදන ඉවත් කරන්න.
නිදන්ගත අග්න්යාශයේ ශල්යකර්ම මගින් රෝගයේ ප්රගතිය නවත්වන අතර එය ස්ථාවර ස්වරූපයකට මග පාදයි. නිදන්ගත අග්න්යාශය සම්පූර්ණයෙන්ම පහව යන්නේ නැත, එය සිදුවන්නේ ඉතා කලාතුරකිනි. අග්න්යාශයේ දැවිල්ල ඇති බව හඳුනාගත් රෝගීන්ට විශේෂ ආහාර වේලක් අනුගමනය කළ යුතු අතර ජීවිත කාලය සඳහා පෙති ගත යුතුය.
මෙහෙයුමේදී බොහෝ ක්රියා පටිපාටි තිබේ: හැසිරවීම රෝගියාගේ වෛද්ය ඉතිහාසය මත රඳා පවතී. ඇබ්බැහි වීම නිසැකවම සිඳී යයි. ශල්ය වෛද්යවරයා විසින් ද්විත්ව ශ්ලේෂ්මල පටලයට ගලායාම දුටුවහොත්, කොලෙස්ටිස්ටොස්ටොමියක් සිදු කරනු ලැබේ.
ශල්ය වෛද්යවරයාගේ ප්රමුඛතාවය රෝගියාගේ තත්වයයි. විශාල රුධිර වහනයක් සිදුවුවහොත්, වෛද්යවරයා එහි නතර වීමට තීරණය කරන අතර එකවර රෝග කිහිපයක් සුව කිරීමට උත්සාහ නොකරයි. අවශ්ය නම්, වෛද්යවරු ශල්ය 8 සිට 10 දක්වා සිදු කරනු ලැබේ.
වෙන් කිරීම යනු කුමක්ද?
සමහර විට ශල්ය වෛද්යවරයාට වෙන් කිරීමක් සිදු කිරීමට සිදුවේ - අග්න්යාශය අර්ධ වශයෙන් ඉවත් කිරීම. එය සිදු කරනුයේ ග්රන්ථියේ නිශ්චිත කොටසක දැවිල්ල දේශීයකරණය කිරීමේ අවස්ථා වලදී ය. දැවිල්ල පිළිබඳ අවධානය කුඩා නම්, නෙරෝසිස් වල නාසය ද ඉවත් කරනු ලැබේ. බොහෝ විට හානියට පත් පටක වලින් මිදීමට අවශ්ය වේ - දිරාපත් වන නිෂ්පාදන සමඟ ශරීරයට විෂ වීම සහ අනෙකුත් පටක වලට දැවිල්ල පැතිරීම වළක්වා ගැනීම. ඇඟවීම් වලට අනුව, ප්ලීහාව ඉවත් කරනු ලැබේ.
ශල්ය වෛද්ය ප්රතිකාර අවශ්ය වන්නේ කවදාද?
මෙම ශරීරය ශල්යකර්මයේදී සහ පසුව විශේෂ special යින්ට විශාල කරදරයක් ලබා දෙයි. අග්න්යාශය ඉවත් කිරීමේදී, සැත්කම් කළ යුත්තේ සුදුසුකම් ලත් වෛද්යවරුන් විසින් පමණක් වන අතර දැඩි ලෙස අවශ්ය නම් පමණි. 
පහත සඳහන් රෝග ශල්ය වෛද්ය ප්රතිකාර සඳහා දත්ත විය හැකිය:
- ඉන්ද්රිය තුවාල වීම
- නිදන්ගත අග්න්යාශයේ පිළිකා උග්රවීම,
- මාරාන්තික නියෝප්ලාස්මය,
- අග්න්යාශයික නෙරෝසිස්,
- උග්ර විනාශකාරී අග්න්යාශය,
- ව්යාජ සෛල හා නිදන්ගත ගෙඩියක්.
ශල්යකර්ම මැදිහත්වීමේ දුෂ්කරතා මොනවාද?
අග්න්යාශය ඉවත් කිරීමේ මෙහෙයුම එහි කායික විද්යාව හා ඉන්ද්රියයේ පිහිටීම හා ව්යුහය සමඟ සම්බන්ධ වී ඇති යම් යම් දුෂ්කරතා ඇති කරයි. එය "අපහසු ස්ථානයක" පිහිටා ඇත. ඊට අමතරව, එය duodenum සමඟ ඒකාබද්ධ රුධිර සංසරණය ඇත. 
අග්න්යාශය වකුගඩු හා උදරීය ධමනිය, පොදු කෝපය පල කලේය, පහළ සහ ඉහළ වීනා කැවා වැනි අවයව වලට ආසන්නව පිහිටා ඇත.
උග්ර අග්න්යාශයේ සැත්කම් වල දුෂ්කරතා ග්රන්ථියේ එන්සයිම ක්රියාකාරිත්වය සමඟ සම්බන්ධ වේ. මෙය පැහැදිලි වන්නේ දෙවැන්නාට ඉන්ද්රියයේ පටක ජීර්ණය කළ හැකි බැවිනි.
ප්රයෝජනවත් ලිපියක්? සබැඳිය බෙදා ගන්න
ඊට අමතරව, ෆිස්ටුල සෑදීම හා ලේ ගැලීම වැනි ප්රතිවිපාකවලින් ශල්යකර්ම මැදිහත්වීම පිරී ඇත. මෙය සිදුවිය හැක්කේ ඉන්ද්රිය සෑදී ඇති පාරෙන්චිමල් පටක ඉතා බිඳෙන සුළු බැවිනි. එමනිසා, එය මැහුම් කිරීම ඉතා අපහසු වේ.
අග්න්යාශයේ සැත්කම් සිදු කරන්නේ කවදාද?
ශල්ය වෛද්ය ප්රතිකාර අවශ්ය වන්නේ ඉන්ද්රිය පටක වල දරුණු තුවාල ඇතිවීමේදී අග්න්යාශයේ ඇති වන රෝග නිසාය. රීතියක් ලෙස, විකල්ප විකල්පයන් අසාර්ථක වීමට පමණක් හේතු වන අවස්ථා වලදී හෝ රෝගියා අතිශය බරපතල හා භයානක තත්ත්වයක සිටින විට සැත්කමක් සිදු කරනු ලැබේ.
මිනිස් සිරුරේ ඉන්ද්රියයන් සඳහා වන ඕනෑම මැදිහත්වීමක් සියලු ආකාරයේ negative ණාත්මක ප්රතිවිපාකවලින් පිරී ඇති බව මතක තබා ගත යුතුය. යාන්ත්රික මාවත කිසි විටෙකත් රෝගියාගේ ප්රකෘතිය පිළිබඳ සහතිකයක් ලබා නොදෙන අතර, ඊට පටහැනිව, සමස්ත සෞඛ්ය චිත්රය පුළුල් ලෙස උග්රවීමේ අවදානමක් සෑම විටම පවතී. වැඩිහිටියන් තුළ අග්න්යාශයේ රෝග ලක්ෂණ සහ ප්රතිකාර බොහෝ විට එකිනෙකට සම්බන්ධ වේ.
ඊට අමතරව, පටු විශේෂීකරණය පිළිබඳ ඉහළ සුදුසුකම් ලත් වෛද්යවරයෙකුට පමණක් මෙම මෙහෙයුම සිදු කළ හැකි අතර, සෑම වෛද්ය ආයතනයකටම එවැනි විශේෂ ists යින් ගැන ආඩම්බර විය නොහැක. එබැවින්, අග්න්යාශයේ පිළිකා ඇති ශල්ය ග්රන්ථිය පහත සඳහන් අවස්ථා වලදී සිදු කෙරේ.
- රෝගියාගේ තත්වය, විනාශකාරී රෝගයක උග්ර අවධියකින් සලකුණු කර ඇත. ඒ හා සමාන පින්තූරයක් සමඟ, රෝගී ඉන්ද්රියයක පටක දිරාපත් වීම නිරීක්ෂණය කරනු ලබන අතර, purulent ක්රියාවලීන් ඇමිණිය හැකි අතර එය රෝගියාගේ ජීවිතයට සෘජු තර්ජනයක් වේ.
- අග්න්යාශයේ නෙරෝසිස් අවධිය දක්වා ගමන් කර ඇති උග්ර හෝ නිදන්ගත ස්වරූපයෙන් අග්න්යාශයේ පිළිකා පැවතීම, එනම් ජීව පටක වල නෙක්ට්රොටික් ස්තරීකරණය.
- අග්න්යාශයේ නිදන්ගත ස්වභාවය, කෙටි කාලීනව සමනය කිරීම සමඟ නිරන්තර හා උග්ර ප්රහාර මගින් සටහන් වේ.
ශල්ය වෛද්ය ප්රතිකාර නොමැති විට මෙම සියලු ව්යාධි මාරාන්තික ප්රති .ලවලට හේතු විය හැක. එපමණක් නොව, ගතානුගතික ප්රතිකාර ක්රම මඟින් අවශ්ය ප්රති result ල ලබා නොදෙන අතර එය මෙහෙයුම සඳහා සෘජු ඇඟවීමකි.

සැත්කම් කරන්නේ කෙසේද?
අග්න්යාශ පිළිකා සඳහා ශල්යකර්මයක් ද අවශ්ය වේ. ශල්ය වෛද්ය ප්රතිකාර අවශ්ය වන ඉතිරි අවස්ථා ඉහත ලැයිස්තුගත කර ඇත. එසේම, අග්න්යාශයික ගෙඩියක් සමඟ සැත්කම් අනිවාර්ය ක්රියාවලියකි. සාමාන්ය නිර්වින්දනය හා මාංශ පේශි ලිහිල් කරන්නන්ගේ බලපෑම යටතේ ශල්ය ප්රතිකාර සිදු කරනු ලැබේ.
අභ්යන්තර රුධිර වහනයේ රෝග ලක්ෂණ ඇත්නම්, මෙම ඉන්ද්රිය මත හදිසි මෙහෙයුමක් අවශ්ය වේ. වෙනත් අවස්ථාවල දී, සැලසුම් සහගත ශල්යමය මැදිහත් වීමක් සිදු කරනු ලැබේ. 
එබැවින් අග්න්යාශයේ සැත්කම් පහත පරිදි සිදු කෙරේ.
- පළමුව, ඉන්ද්රිය විවෘත වේ,
- පුලුන් මල්ල රුධිරයෙන් නිදහස් වේ,
- අග්න්යාශයේ මතුපිට ඉරිතැලීම් මැලියම් වේ,
- රක්තපාත විවෘත කර වෙළුම් පටියක්,
- ඉන්ද්රියයක ඉරිතැලීමක් සිදුවුවහොත්, මැහුම් ඒ මත තබා ඇති අතර අග්න්යාශ නාලයද මේ අවස්ථාවේ මැහුම් කර ඇත.
- ප්රධාන උල්ලං lations නයන් අග්න්යාශයේ වලිගයේ තිබේ නම්, මෙම කොටස ප්ලීහාව සමඟ ඉවත් කරනු ලැබේ,
- ඉන්ද්රියයේ හිසට හානි සිදුවී ඇත්නම් එයද ඉවත් කරනු ලැබේ, නමුත් duodenum හි කොටසක් සමඟ,
- ශල්යකර්ම මැදිහත්වීම අවසන් වන්නේ පුලුන් මල්ල බැහැර කිරීමෙනි.
සමහර ශල්ය වෛද්ය ප්රතිකාර
අග්න්යාශයේ ගෙඩියක් ඇති විට, ශල්යකර්මයට ඉන්ද්රියයේ කොටසක් සමඟ පළමුවැන්න ඉවත් කිරීම ඇතුළත් වේ. රීතියක් ලෙස, මෙම තත්වය තුළ, ශල්යකර්ම වඩාත් දුෂ්කර එකක් ලෙස නොසැලකේ.
අග්න්යාශයේ ඇති ගල් සමඟ සැත්කම් ආරම්භ වන්නේ ඉන්ද්රිය පටක වි ection ටනය වීමෙනි. එසේම, නළ බිත්ති මෙම ක්රියාවට නිරාවරණය වේ. ඊට පසු, ගල් ඉවත් කරනු ලැබේ. දෙවැන්න විශාල සංඛ්යාවක් තිබේ නම්, ඉන්ද්රියයේ කල්පවත්නා වි ection ටනයක් සිදු කරනු ලැබේ, ඉන්පසු කැල්කියුලි ඉවත් කිරීම.
ඔවුන් අග්න්යාශයික පිළිකා හඳුනා ගැනීමද සිදු වේ. මෙහෙයුම වඩාත් දුෂ්කර ය. වලිගය හා ශරීරයේ ගෙඩියක් ඇතිව ග්රන්ථිය සහ ප්ලීහාව ඉවත් කරනු ලැබේ. වලිගය සහ හිසෙහි ඇති මාරාන්තික නියෝප්ලාස්මය සමඟ, ඉන්ද්රියය duodenum සහ ප්ලීහාව සමඟ ඉවත් කරනු ලැබේ.
අග්න්යාශය වෙන් කිරීම - එය කුමක්ද?
පුද්ගලයෙකුට එය නොමැතිව ජීවත් විය නොහැකි බැවින් මෙම ඉන්ද්රිය අර්ධ වශයෙන් ඉවත් කරනු ලැබේ, නමුත් සම්පූර්ණයෙන්ම නොවේ. මෙම ප්රතිකාර ක්රමය වෙන් කිරීම ලෙස හැඳින්වේ. රීතියක් ලෙස, ඔවුන් එය මාරාන්තික ගෙඩියක් සමඟ සම්බන්ධ වේ.
ඉන්ද්රියයේ හිස ඉවත් කිරීම සඳහා ෆ්රේගේ මෙහෙයුම සිදු කරයි. ඇය ඉතා භයානක හා සංකීර්ණ ය. 
අග්න්යාශයේ නෙරෝසිස්, අග්න්යාශයේ වැඩි කොටසක් හානි වූ තුවාලයක් සහ ගෙඩියක් සඳහා මෙම ක්රමය සමඟ ශල්යමය මැදිහත්වීමක් සිදු කෙරේ.
ශල්යකර්මයෙන් පසු පුරෝකථනය මිශ්ර වේ. ඇත්ත වශයෙන්ම, අවයවයේ අතුරුදහන් වූ කොටස් ප්රතිස්ථාපනය නොවේ.
අග්න්යාශයේ වලිගය ඉවත් කිරීමේදී ආහාර ජීර්ණ ආබාධ සහ දියවැඩියාව වර්ධනය වීමෙන් තොරව වාසිදායක ප්රති come ලයක් ලබා ගත හැකිය. නමුත් ප්ලීහාව අතිරේකව ක්රියාත්මක වීමත් සමඟ ප්රතිශක්තිය අඩුවීම හා ත්රොම්බොසිස් ඇතිවීමේ ඉහළ අවදානමක් පවතී.
ෆ්රේගේ සැත්කමෙන් පසු, සිදුවිය හැකි ප්රතිවිපාක අතර බෝවන සංකූලතා, ලේ ගැලීම සහ අසල ඇති ස්නායු හා රුධිර නාල වලට හානි වීම.
ශල්යකර්මයෙන් පසු පුද්ගලයෙකුට හෝමෝන හා එන්සයිම හිඟයක් ඇත. ඇත්ත වශයෙන්ම, දුරස්ථ ඉන්ද්රියයක් මගින් නිපදවන ලද්දේ ඔවුන්ය. මෙම අවස්ථාවේ දී, රෝගියාට ප්රතිස්ථාපන ප්රතිකාරය නියම කරනු ලැබේ, එමඟින් ඔබට ග්රන්ථියේ ක්රියාකාරිත්වය තරමක් ප්රතිස්ථාපනය කිරීමට ඉඩ ලබා දේ.
අග්න්යාශ බද්ධ කිරීම
මෙම මෙහෙයුම ඉතා සංකීර්ණයි. රෝගියාට ග්රන්ථියේ ගෙඩියක් ඇති බව හඳුනා ගත්තද එය සිදු නොකෙරේ. දෙවැන්න ඉතා කලාතුරකින් ඉවත් කරනු ලැබේ. පළමුවෙන්ම, සැත්කම් ඉතා මිල අධික ලෙස සලකනු ලබන අතර, දෙවනුව, රෝගියාගේ පැවැත්මෙන් සුළු ප්රතිශතයක්. අග්න්යාශය යුගල නොකළ අවයවයක් බැවින් එය ගත හැක්කේ අජීවී පුද්ගලයෙකුගෙන් පමණි.
කැටි කිරීමෙන් පසු අවයව ගබඩා කළ හැක්කේ පැය හතරක් පමණයි. අග්න්යාශ බද්ධ කිරීමේ සැත්කම් සිදු කිරීමේ සංකීර්ණතාව මෙයයි.
පරිත්යාගශීලියාගේ අවයවයක් එහි භෞතික විද්යාත්මක ස්ථානයේ ස්ථානගත කිරීම දුෂ්කර ය. එහි බද්ධ කිරීම සිදු කරනු ලබන්නේ එය උදර කුහරය වෙත ගෙනයාම සහ ඉලියැක්, ස්ප්ලේනික් සහ රක්තපාත යාත්රා සමඟ සම්බන්ධ කිරීමෙනි.
මෙය සිදු කිරීම ඉතා ගැටළු සහගත වන අතර, කම්පනය සහ දරුණු රුධිර වහනය හේතුවෙන් රෝගියාගේ මරණයට ඉහළ සම්භාවිතාවක් ඇත. එබැවින් මෙම ශල්යකර්ම මැදිහත්වීමේ ක්රමය ක්රියාත්මක නොවේ.
අග්න්යාශයේ පටක ඉහළ ප්රතිදේහජනකතාවයකින් සංලක්ෂිත වේ. සුදුසු ප්රතිකාරයක් නොමැති නම්, ආධාර දෙන ග්රන්ථිය පවතින්නේ ශල්ය වෛද්ය ප්රතිකාරයෙන් දින කිහිපයකට පසුවය. එවිට ප්රතික්ෂේප කිරීමක් සිදුවනු ඇත.
පශ්චාත් ශල්යකර්ම සංකූලතා විය හැක්කේ කුමක් ද?
රීතියක් ලෙස, ශල්යකර්මයෙන් පසු වඩාත් පොදු ප්රතිවිපාකවලින් එකක් වන්නේ පශ්චාත් ශල්ය අග්න්යාශයයි. මෙම රෝගයේ වර්ධනයේ රෝග ලක්ෂණ වනුයේ:
- ලියුකොසිටෝසිස්
- උණ
- පුද්ගලයෙකුගේ තත්වය වේගයෙන් පිරිහීම,
- එපිගාස්ට්රික් කලාපයේ දරුණු වේදනාව,
- රුධිරයේ සහ මුත්රා වල ඉහළ ඇමයිලේස් මට්ටම.
අග්න්යාශයේ සැත්කමෙන් පසු ප්රධාන නාලයේ උග්ර බාධාවක් ඇති කරන රෝගීන් තුළ උග්ර අග්න්යාශය රෝගය ඇතිවේ. මෙය සිදු වන්නේ ඉන්ද්රිය ශෝථය නිසාය.
ශල්යකර්මයෙන් පසුව ඇතිවන අනෙකුත් සංකූලතා අතර දියවැඩියා රෝගය උග්රවීම, පෙරිටෝනිටිස් සහ ලේ ගැලීම, රුධිර සංසරණ අසමත්වීම, අග්න්යාශයික නෙරෝසිස් සහ වකුගඩු-රක්තපාත හිඟකම ඇතුළත් වේ.
පශ්චාත් ශල්යකර්මයේ ප්රතිකාරයේ සාරය කුමක්ද?
රෝගියාගේ වෛද්ය ඉතිහාසය අධ්යයනය කිරීමෙන් පසු විශේෂ the යෙකු විසින් සුදුසු ප්රතිකාරය නියම කරනු ලැබේ.
රීතියක් ලෙස, ශල්යකර්මයෙන් පසුව, වෛද්යවරු ඔබට උපදෙස් දෙන්නේ ආහාර වේලක් පිළිපැදීමට, විශේෂ මෘදු පිළිවෙතක් නිරීක්ෂණය කිරීමට, ආහාර ජීර්ණය කිරීමට උපකාරී වන විශේෂ එන්සයිම අතිරේක ආහාරයට ගැනීමට ය.
භෞත චිකිත්සාව සහ භෞත චිකිත්සාව ද පූර්ව අවශ්යතාවයකි.
අග්න්යාශය ඉවත් කිරීමෙන් පසු බොහෝ දෙනා දියවැඩියාවෙන් පෙළෙන බැවින් ඉන්සියුලින් නියම කරනු ලැබේ.
ශල්යකර්මයෙන් පසු ආහාර ගැනීම
සායනික පෝෂණය යනු රෝගියාගේ පුනරුත්ථාපන කාල පරිච්ඡේදයේ ප්රධාන අංගයකි. 
ආහාර ගැනීම ආරම්භ වන්නේ දින දෙකක නිරාහාරයෙන් පසුවය. තෙවන දිනයේදී රෝගියාට පොඩි කළ සුප්, සීනි රහිත තේ, රති ers ්, ා, සහල් සහ අම්බෙලිෆර් කැඳ, ගෘහ චීස්, බටර් ස්වල්පයක් සහ තැම්බූ ප්රෝටීන් ඔම්ලට් ආහාරයට ගැනීමට අවසර ඇත.
නින්දට යාමට පෙර රෝගියාට මී පැණි හෝ යෝගට් සමඟ වතුර වීදුරුවක් පානය කළ හැකිය.
රෝගියා සඳහා පළමු දින හත, සියලු ආහාර තැම්බිය යුතුය. මෙම කාල පරිච්ඡේදයෙන් පසු, ඔබට තම්බා ආහාර අනුභව කළ හැකිය.
ශල්යකර්මයෙන් පසු රෝග විනිශ්චය
සාමාන්යයෙන් පුද්ගලයෙකුගේ ඉරණම කුමක් වේද යන්න රඳා පවතින්නේ රෝගියාගේ ශල්යකර්ම තත්ත්වය, ශල්ය වෛද්ය ප්රතිකාර ක්රමය, බෙහෙත්ශාලා වල ගුණාත්මකභාවය සහ නිසි පෝෂණය මත ය.
අග්න්යාශයේ කුමන කොටස ඉවත් කර ඇත්ද යන්න ව්යාධිජනක තත්වය රෝගියාගේ තත්වයට දිගටම බලපායි.
පිළිකා වල අවයව වෙන් කිරීමත් සමඟ, නැවත ඇතිවීමේ ඉහළ සම්භාවිතාවක් ඇත. එවැනි රෝගීන් තුළ කිසියම් අහිතකර රෝග ලක්ෂණ පෙන්නුම් කරන්නේ නම්, මෙටාස්ටැසිස් ක්රියාවලිය බැහැර කිරීම සඳහා ඔබ විශේෂ ist යකු හමුවිය යුතුය.
ශාරීරික හා මානසික ආතතිය, චිකිත්සක ක්රියා පටිපාටි උල්ලං and නය කිරීම සහ නිසි පෝෂණය රෝගියාගේ ශරීරයට හොඳ ආකාරයකින් බලපාන්නේ නැත. අග්න්යාශයේ රෝග උග්රවීමේ වර්ධනයට ද එය හේතු වේ. ශල්ය වෛද්යවරයාගේ සියලු පත්වීම් වල නිරවද්යතාව, විනය සහ නිවැරදිව පිළිපැදීමෙන් පුද්ගලයෙකු කොපමණ ප්රමාණයක් ජීවත් වේද යන්න මත රඳා පවතී.
අග්න්යාශයික සැත්කම්: රෝගියාගේ සමාලෝචන
ශල්යකර්ම ප්රතිකාර පිළිබඳ අධ්යයනය කිරීමෙන් පසුව, ප්රතිචාර තරමක් ධනාත්මක බව අපට පැවසිය හැකිය. මූලික වශයෙන් අපි කතා කරන්නේ අග්න්යාශයේ ඇති මාරාන්තික නියපොලාම් ගැන ය. Relatives ාතීන් සහ රෝගීන්ම පවසන්නේ බය නොතකා රෝගය පරාජය කිරීමට ඔවුන් සමත් වූ බවයි. 
මේ අනුව, ශල්යකර්ම මැදිහත්වීම, සුදුසුකම් ලත් විශේෂ ists යින්ගේ උපකාරයට ස්තූතිවන්ත වන අතර, එය රෝගීන්ගේ ජීවිතාරක්ෂක ක්රමයකි.
අග්න්යාශයික නෙරෝසිස් ගැන මිනිසුන්ගේ සමාලෝචන ද තිබේ. ඔබ දන්නා පරිදි, මෙම රෝගය උග්ර අග්න්යාශයේ නොසලකා හරින ලද අවස්ථාවකි. දිවි ගලවා ගැනීමට උදව් කළ පුද්ගලයින්ගේ ශල්ය වෛද්යවරුන්ට ස්තූතිවන්ත වන විශාල සංඛ්යාවක් අන්තර්ජාලයේ දැකිය හැකිය.
අග්න්යාශයික සැත්කම් සංකීර්ණ ශල්ය ප්රතිකාරවලින් එකක් ලෙස සලකනු ලැබුවද, එය රෝගීන්ගෙන් මිදීමට සහ එකම ආත්මයකින් දිගටම වැඩ කිරීමට උපකාරී වේ. වෛද්යවරයා විසින් ලබා දෙන නිර්දේශ සහ උපදෙස් ගණන අමතක නොකරන්න. එවිට ඔබට නිරෝගී සහ පූර්ණ පුද්ගලයෙකු ලෙස දැනෙනු ඇත.
අග්න්යාශයේ අග්න්යාශය යනු ග්රන්ථියට හානි වන ඉතා බරපතල රෝගයක් වන අතර අනාගතයේදී මෙය පරිවෘත්තීය වෙනස්කම් වලට තුඩු දෙයි. අද අපි සලකා බලන්නේ මෙම රෝගයට හේතු, එය සමඟ කටයුතු කරන්නේ කෙසේද, භාවිතා කළ යුතු ක්රම මොනවාද යන්නයි.
රෝගයට හේතු
අපේ කාලයේ අග්න්යාශයේ අග්න්යාශයේ රෝග විනිශ්චය තරමක් පොදු සිදුවීමකි. නමුත් මිනිසුන් වැඩි වැඩියෙන් එයින් පීඩා විඳින්නේ ඇයි? මෙම රෝගයේ පෙනුම උත්තේජනය කිරීමට හේතු සොයාගත් විට ඔබ සියල්ල තේරුම් ගනු ඇත.
- මත්පැන් පානය කරන්න.
- නුසුදුසු පෝෂණය, එනම් ලුණු, කුළුබඩු සහ මේද ආහාර නිතර භාවිතා කිරීම.
- අතිරික්ත බර.
- අනුකූල රෝග, එනම්: කොලෙස්ටිස්ටිස්, හෙපටයිටිස්, කොලෙලිතියාසිස්, වණ, ගැස්ට්රයිටිස්, ඉදිමීම.
- අග්න්යාශයික සැත්කම් හෝ තුවාල වීම.
- දුම් පානය
- ආහාර ආසාත්මිකතා.
- උරුමය.
- Ation ෂධ ගැනීම, රෝගය දිස් වූ පසු (ටෙට්රාසයික්ලයින්, සයිටොස්ටැටික්ස්, සල්ෆොනාමයිඩ්).
උග්ර අග්න්යාශයේ රෝග ලක්ෂණ
රෝගයේ මෙම ස්වරූපයත් සමඟ අග්න්යාශයික යුෂ වලින් පිටතට ගලායාම කඩාකප්පල් වන අතර එය එහි එන්සයිම මගින් ජීර්ණය වීම නවත්වයි. උග්ර අග්න්යාශයේ අග්න්යාශයේ රෝග විනිශ්චය සඳහා පහත සඳහන් ලක්ෂණ වේ:
- දැඩි වේදනාව. එය උදරයේ වම් පැත්තෙන් සිදුවන අතර ටික වේලාවකට පසු එය මුළු උදරයටම පැතිරෙයි.
- ඔක්කාරය හා වමනය පවා.
- රුධිර පීඩනය අසංවිධිතයි.
- යථාර්ථය පිළිබඳ අවබෝධය උල්ලං is නය වේ.
- කම්පන තත්ත්වයක් ඇතිවිය හැකිය.
මෙම රෝග ලක්ෂණ නිවසේදී රෝගයට ප්රතිකාර කිරීමට තරම් බරපතල ය. එබැවින් උග්ර අග්න්යාශයේ දී ගිලන් රථයක් වහාම කැඳවිය යුතුය.පළපුරුදු ශල්ය වෛද්යවරයකු විසින් රෝගියා පරීක්ෂා කළ යුතු අතර, වැඩිදුර ප්රතිකාර හා නිරීක්ෂණ සඳහා ඔහුව රෝහලේදී හඳුනාගත යුතුය. අග්න්යාශයේ සැත්කම් මගින් රෝගයේ උග්ර ස්වරූපයෙන් වැළකී සිටිය නොහැක.
නිදන්ගත අග්න්යාශය: ආරම්භක කාල පරිච්ඡේදයේ රෝග ලක්ෂණ සහ ප්රතිකාර
මෙම වර්ගයේ රෝග වල සං so ා එතරම් බියජනක නොවන අතර හදිසි ප්රතිකාර අවශ්ය නොවේ. දැන් අපි සලකා බලන්නේ නිදන්ගත අග්න්යාශය යනු කුමක්ද, මෙම වර්ගයේ රෝග ලක්ෂණ සහ ප්රතිකාරය.

ආරම්භ කිරීම සඳහා, නිදන්ගත දැවිල්ලක කාල පරිච්ඡේද දෙකක් වෙන්කර හඳුනා ගැනීම අවශ්ය වේ:
- ආරම්භකයා.
- අග්න්යාශයට පෙනෙන හානිය සිදුවන කාලය.
පළමු කාල පරිච්ඡේදය දිගු කාලයක් පැවතිය හැකිය - අවුරුදු 10 දක්වා. මෙම කාල පරිච්ඡේදය සඳහා රෝග ලක්ෂණ:
- වේදනා සින්ඩ්රෝමය වේදනාව ඉහළ සහ මැද උදරයේ, වම් ලුම්බිම් කලාපයේ සහ හෘදයේ කලාපයේ පවා ස්ථානගත කළ හැකිය. බොහෝ විට, එවැනි අප්රසන්න සංවේදනයන් ආහාරයට ගැනීමෙන් මිනිත්තු 15-20 කට පසුව සිදු වේ.
- ඔක්කාරය, වමනය ඇතිවිය හැක.
- ඉදිමීම.
- පාචනය.
පළමු අයිතමය බොහෝ විට රෝගීන් තුළ නිරීක්ෂණය කරනු ලැබේ, නමුත් ඉතිරිය සිදු නොවිය හැකිය. රෝග ලක්ෂණයක් පෙනුනත්, drugs ෂධ ආධාරයෙන් ඔබට ඉක්මනින් තත්වය සමනය කළ හැකිය.
අග්න්යාශ හානිවන කාලය
මෙහි සං signs ා පහත දැක්වෙන ස්වභාවයෙන් යුක්ත වේ:
- පළමු අවස්ථාවේ දී මෙන් වේදනාව එතරම් පැහැදිලි නැත.
- මෙම අවස්ථාවේ දී, ඩිස්පෙප්ටික් සින්ඩ්රෝමය ප්රමුඛ වේ: අජීර්ණ, බෙල්චින්, ඔක්කාරය, ඉදිමීම.
- අක්රමිකතා සින්ඩ්රෝමය ඇත. මෙය අවශෝෂණය වන එම අංශුවලට ආහාර ජීර්ණය උල්ලං is නය වන විට ය.
- මැලැබ්සර්ප්ෂන් සින්ඩ්රෝමය ඇත. මෙම අවස්ථාවේ දී, කුඩා අන්ත්රය තුළ අවශෝෂණ යාන්ත්රණය සම්පූර්ණයෙන්ම කඩාකප්පල් වේ.
අක්රමිකතාව සහ අක්රමිකතාව සඳහා පහත රෝග ලක්ෂණ ලක්ෂණයකි:
- භයානක, බහුල පුටුව,
- බර අඩු කර ගැනීම
- සවස් වරුවේ දර්ශනය අඩුවීම,
- විදුරුමස් ලේ ගැලීම පෙනේ
- සමේ කැක්කුම, ස්ටෝමැටිටිස් සහ කැසීම ඇතිවිය හැක
- රක්තහීනතාවය වර්ධනය වේ
- කැල්සියම් අවශෝෂණය උල්ලං is නය වීමක් නිසා, කැක්කුම සහ අස්ථි වේදනාව ඇති වේ,
- ස්නායු මනෝවිද්යාත්මක උද්දීපනය,
- සීතල දහඩිය පෙනුම
- ශරීරයේ වෙව්ලීම
- වියළි සම
- නිරන්තර පිපාසය පිළිබඳ හැඟීමක් ඇත.
අග්න්යාශයික සැත්කම් වලක්වා ගැනීම සඳහා නිදන්ගත අග්න්යාශයට ප්රතිකාර කිරීම අවශ්ය වේ. චිකිත්සාව ප්රමාණවත් හා සාධාරණ විය යුතුය. අවශ්ය සියලු පරීක්ෂණ සමත් වීමෙන් පසුව මෙන්ම වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීමෙන් පසුව ප්රතිකාර නියම කළ හැකිය. රෝගයේ පින්තූරය පැහැදිලි වීමට නම් රෝගියා විසින් කළ යුතු රෝග විනිශ්චය මොනවාදැයි දැන් අපි සලකා බලමු.
රෝග හඳුනා ගැනීම
පහත දැක්වෙන රෝග විනිශ්චය මගින් රෝගය පිළිබඳ සම්පූර්ණ චිත්රයක් ලබා දෙනු ඇත:
- අල්ට්රා සවුන්ඩ් පරීක්ෂණය අග්න්යාශයේ අග්න්යාශයේ අල්ට්රා සවුන්ඩ් යනු අත්යවශ්ය විශ්ලේෂණ ක්රියාවලියකි. මෙම වර්ගයේ රෝග විනිශ්චය මඟින් එය ප්රමාණයෙන් කොපමණ වැඩි වී ඇත්ද යන්න, ව්යුහයේ විෂමජාතීයතාවය, ගෙඩි පැවතීම හා නාල වල ප්රසාරණය පෙන්නුම් කරයි. මෙම අධ්යයනයේ නිරවද්යතාවය 80–85% කි. මෙය ඉතා ඉහළ ප්රති result ලයක් නොවන බැවින් රසායනාගාර පරීක්ෂණ ද කළ යුතුය.
- පරිගණක හා චුම්භක අනුනාද රූප. එවැනි රෝග විනිශ්චය, පළමු අවස්ථාවේ දී මෙන්, අග්න්යාශය විශාල වී ඇති ආකාරය පෙන්නුම් කරයි. මීට අමතරව, එවැනි අධ්යයනයන්හි ආධාරයෙන්, මාරාන්තික සංයුති, ව්යාජ සෛල හා අසල්වැසි අවයවවල තුවාල ඇති බව හඳුනාගත හැකිය.
- එන්ඩොස්කොපික් ප්රතිගාමී චෝලන්ජියෝපන්ක්රියේටෝග්රැෆි. මෙය වඩාත් නිවැරදි ක්රියා පටිපාටිය වන අතර එය 100% කට ආසන්න ප්රති .ලයක් පෙන්නුම් කරයි. ප්ලස්, මෙම වර්ගයේ රෝග විනිශ්චය ඉහත සඳහන් කළ ලාභම වේ. ඇත්ත, us ණත්වයක් ඇත: මෙම ක්රමය වඩාත් ප්රසන්න නොවන අතර සමහර අවස්ථාවල වේදනාකාරී වේ.
රෝග විනිශ්චය කිරීම සඳහා කළ යුතු පරීක්ෂණ මොනවාද?
රෝගයක් හඳුනා ගැනීම සඳහා ඉහත ක්රමවලට අමතරව, වෛද්යවරයා එවැනි අධ්යයනයන් සඳහා උපදෙස් ලබා දෙයි:
- සාමාන්ය රුධිර පරීක්ෂාව. ඔහුගේ ප්රති results ල මගින් දැවිල්ල හා රක්තහීනතාවයේ සලකුණු පෙන්නුම් කරයි.
- රුධිරයේ සීනි තීරණය කිරීම සඳහා රුධිරය පරිත්යාග කිරීම.රෝගියා තුළ දියවැඩියාව තිබේදැයි සොයා බැලීමට එවැනි විශ්ලේෂණයක් අවශ්ය වේ.
- මුත්රා විශ්ලේෂණය විය හැකි වකුගඩු රෝග පෙන්වයි.
- විද්යුත් හෘද රෝග හා echocardiography හෘද රෝග බැහැර කරයි.
ඉහත පරීක්ෂණ සමත් වූ පසු, පින්තූරය පැහැදිලිව දැකගත හැකි වනු ඇත, එසේම අග්න්යාශයේ අග්න්යාශයේ රෝග විනිශ්චය සිදු කරනු ලැබේද නැද්ද යන්න.
රෝගයට ප්රතිකාර කිරීමේදී විශේෂ ists යින්ගේ කාර්යභාරය
අග්න්යාශයේ අග්න්යාශයට නිසි ප්රතිකාර අවශ්ය වේ. එමනිසා, රෝගියා එක් වෛද්යවරයෙකුගෙන් නොව කිහිප දෙනෙකුගෙන් උපදෙස් ලබා ගත යුතුය. එවිට ඔහුගේ තත්වය පිළිබඳ සාමාන්ය චිත්රයක් වර්ධනය වන අතර වෛද්යවරු ඔහුට නිවැරදි ප්රතිකාරය නියම කළහ.
රෝගියා එවැනි විශේෂ ists යින් සමඟ සාකච්ඡා කළ යුතුය:
- ආමාශ ආන්ත්රයික. ඔහු ප්රතිකාර නියම කරයි.
- ශල්ය වෛද්යවරයාට. වේදනාව නතර නොවන්නේ නම් හෝ සංකූලතා ඇත්නම් මෙම විශේෂ ist යාගේ උපකාරය අවශ්ය වේ.
- අන්තරාසර්ග විද්යා ologist යා. රෝගියාට දියවැඩියාව වැළඳී ඇත්නම් එය අවශ්ය වේ.
- හෘද රෝග විශේෂ to යාට. හෘද වාහිනී පද්ධතියේ ඇති විය හැකි ව්යාධි බැහැර කිරීම සඳහා මෙම විශේෂ ist යා සමඟ සාකච්ඡා කිරීම අවශ්ය වේ.
ප්රතිකාරයේ ප්රති result ලය වෛද්යවරුන්ගේ සුදුසුකම් මත රඳා පවතී. එමනිසා, ඔබ ඔවුන්ගේ ක්ෂේත්රවල හොඳම හොඳම දේ තෝරා ගත යුතුය. වෛද්යවරුන්ගේ අත්දැකීම්, ඔවුන් කොපමණ සැත්කම් සිදු කළාද, සංඛ්යාලේඛන තිබේද යන්න පිළිබඳව ඔබට විමසිය හැකිය. ඔබේ සෞඛ්යය ඔබේ අතේ ය. විශේෂ ist යා කෙතරම් දක්ෂද යන්න නිසා, ඔබේ ප්රතිකාරයේ වේගය හා effectiveness ලදායීතාවය සහ ඉක්මන් සුවය ලැබීම 80% මත රඳා පවතී.
අග්න්යාශය සඳහා නිසි පෝෂණය පිළිබඳ මූලධර්ම. ආහාර වේලක්
මෙම රෝගය සමඟ, පෝෂණය සම්බන්ධයෙන් යම් නීතිරීති අනුගමනය කිරීම වැදගත්ය. රෝගියාගේ යහපැවැත්ම රඳා පවතින්නේ ගන්නා ලද ආහාරවල ගුණාත්මකභාවය හා ප්රමාණය මත ය. ඔබ දැනගත යුතු පහත සඳහන් මූලධර්ම:
- ඔබ දිනකට අවම වශයෙන් 5-6 වතාවක් ආහාර අනුභව කළ යුතුය. ඔබ කුඩා කොටස් වලින් ටිකක් කන්න අවශ්යයි.
- පොඩි කළ ආහාර අනුභව කිරීම වඩාත් සුදුසුය. කාරණය නම්, පිඟානේ එවැනි සේවය කිරීමත් සමඟ ආමාශයේ ශ්ලේෂ්මල පටලය කෝප නොවනු ඇත.
- ආහාර වේලෙහි ප්රෝටීන (දිනකට ග්රෑම් 150) පැවතිය යුතුය. මේද ප්රමාණය දිනකට ග්රෑම් 80 ට වඩා වැඩි නොවිය යුතුය. කාබෝහයිඩ්රේට් ද ප්රවේශම් විය යුතුය.
- ටැබූ ඉතා උණුසුම් හෝ අනෙක් අතට සීතල කෑම වේ.
- තත්වය උග්රවන කාල පරිච්ඡේදයේදී අවම වශයෙන් එක් දිනක්වත් ඕනෑම ආහාරයක් සම්පූර්ණයෙන්ම අත්හැර දැමීම සුදුසුය.
අග්න්යාශයේ තත්වය කෙරෙහි හිතකර බලපෑමක් ඇති කරන ආහාර මොනවාදැයි දැන් සලකා බලන්න.
විශේෂිත නිෂ්පාදන ලැයිස්තුව
අග්න්යාශයේ අග්න්යාශය වැනි රෝගයක් සඳහා ප්රධාන කොන්දේසිය ආහාර වේ. ප්රතිකාරයේ ප්රධාන මූලධර්මය මෙයයි. ආහාරයක සාරය කුමක්ද? අග්න්යාශයේ ශ්ලේෂ්මල පටලය කුපිත නොකරන ආහාර සහ පිඟන් පමණක් භාවිතා කරයි. පහත දැක්වෙන නිෂ්පාදන මෙම වර්ගයේ දැවිල්ලෙන් පෙළෙන පුද්ගලයින්ට පරිභෝජනය කළ හැකිය.

- ඊයේ පරණ තිරිඟු පාන්.
- ද්විතියික කුකුල් මස් හෝ හරක් මස් සුප් හොද්ද සුප්.
- මස්: කුකුල් මස්, වැල්, තුර්කිය. සකස් කිරීමේ ක්රමය: උනු, උඳුන තුල පිළිස්සීම. මස් කිසිදු කුළුබඩුවක් අඩංගු නොවිය යුතුය.
- තැම්බූ මාළු, පිසින ලද හෝ උඳුන තුල පුලුස්සනු ලැබේ.
- අඩු මේද අන්තර්ගතයක් සහිත කිරි නිෂ්පාදන.
- තම්බා එළවළු. ඔබට අමු අවශ්ය නම් ගාන ලද ස්වරූපයෙන් පමණි.
- විවිධ වර්ගයේ පැස්ටා.
- ග්රෝට්ස් (අම්බෙලිෆර්, සහල්, ඕට් මස්).
- බේක් කළ පලතුරු (ඇපල් හා පෙයාර්ස් මතකයේ).
- ජෙලි.
- ඉස්ටුවක් පළතුරු, ජෙලි, දුර්වල තේ.
අග්න්යාශයේ ප්රතිවිරෝධී නිෂ්පාදන ලැයිස්තුව
- ප්රාථමික මස් හෝ මාළු සුප් හොද්ද. එනම් මේද, අධික කැලරි.
- මෙනේරි ධාන්ය වර්ග වලින් අනුභව නොකළ යුතුය.
- මේද මස්, මාළු, කුකුළු මස්.
- එළවළු වලින් රාබු, රාබු, ගෝවා, සෝරල් සහ නිවිති සඳහා තහනම්.
- නැවුම් පාන් හෝ ඕනෑම පේස්ට්රි.
- විවිධ වර්ගයේ සොසේජස්, ටින් කළ ආහාර.
- මත්පැන්.
- අයිස්ක්රීම්.
- ශක්තිමත් තේ, කෝපි.
ඉහත නිෂ්පාදන භාවිතය negative ණාත්මක ප්රති come ලයකට තුඩු දෙනු ඇත, එය "අග්න්යාශයේ දැවිල්ල" ලෙස හැඳින්වේ (අග්න්යාශය, සරලව කිවහොත්). ඔබේ සෞඛ්යය සමඟ රූලට් සෙල්ලම් නොකිරීමට, මෙම රෝගය සමඟ ආහාර ගැනීම තහනම් කර ඇති ආහාර මතක තබා ගන්න. ඇත්ත වශයෙන්ම, ආහාර ගැනීම දැනටමත් රෝගයේ පා come මාලාවේ ධනාත්මක ප්රති come ලයෙන් 60% කි.
නිදන්ගත අග්න්යාශයට ප්රතිකාර කිරීම
මෙම රෝගයේ චිකිත්සාව අරමුණු කර ඇත්තේ කෝපය පල කලේය අඩු කිරීමයි.අග්න්යාශයේ අග්න්යාශය, විශේෂ ටැබ්ලට් භාවිතය සඳහා පමණක් අඩු කිරීමෙන් ප්රතිකාර කිරීම තාවකාලික ප්රති .ලයක් ලබා දෙනු ඇත. මීට අමතරව, රෝගියා නිවැරදිව ආහාරයට ගනී නම්, ආහාර වේලක් අනුගමනය කරන්නේ නම්, මෙය සාර්ථක සුවය ලැබීමේ 100% ක සහතිකයක් වනු ඇත.
නමුත් දැන් අපි මෙම රෝගයට එරෙහිව සටන් කිරීමට උපකාරී වන drugs ෂධ මත වාසය කරමු.
එබැවින්, මාංශ පේශි කැක්කුම ඉවත් කිරීමට උපකාරී වන: ෂධ:
- මේවා අග්න්යාශය සඳහා පෙති වේ. අග්න්යාශයේ පිළිකා පහත දැක්වෙන විෂබීජ නාශක සමඟ ප්රතිකාර කරනු ලැබේ: නෝ-ෂාපා, ස්පාස්මෝවරින්, ස්පාස්මෝල්.
- මාත්රාව සකස් කිරීම සඳහා වන ද්රව්යය "පැපවරින්".
පහත සඳහන් drugs ෂධ ආමාශයික යුෂ වල ස්රාවය අඩු කරයි:
- කැප්සියුල ඔමේප්රසෝල්.
- ටැබ්ලට් "රනිටිඩින්", "ෆමොටයිඩින්".

පහත සඳහන් drugs ෂධ ආහාර ජීර්ණ ක්රියාවලිය සාමාන්යකරණය කරන අතර අග්න්යාශයේ ක්රියාකාරිත්වය නියාමනය කරයි. "ඇලෝහෝල්", "අග්න්යාශය", "ෆීනිපෙන්ටෝල්" - මේවා අග්න්යාශයේ ඇති ටැබ්ලට් ය. අග්න්යාශය යනු වාක්යයක් නොවේ.
අග්න්යාශයේ එන්සයිම නිපදවීම වළක්වන drugs ෂධ අග්න්යාශයේ ප්රතිකාර සඳහා නියම කරනු ලැබේ. මෙම drugs ෂධ අතර, ඇප්රොටිනින් ද්රාවණය බොහෝ විට භාවිතා වේ.
දරුණු වේදනාවක් තිබේ නම් හෝ පුද්ගලයෙකුගේ බර අඩු වුවහොත්, විශේෂ ists යින්ගේ අධීක්ෂණය යටතේ රෝහල්ගත කිරීම සහ වැඩිදුර ප්රතිකාර ලබා ගත හැකිය. අග්න්යාශය තවදුරටත් චිකිත්සාවට යටත් නොවන්නේ නම් ශල්යමය මැදිහත් වීමක් නියම කෙරේ. ප්රතිකාර කිරීම, දැඩි පරාජයක් සහිත ආහාර ගැනීම උපකාරී නොවේ. තව දුරටත් විනාශයෙන් බේරෙන්නේ එහි එක් කොටසක් ඉවත් කිරීමෙන් පමණි.
වෛද්ය ප්රතිකාරවලින් පසු සම්පූර්ණ සුවය ලැබිය හැකි බව මින් අදහස් නොකෙරේ. කීම කනගාටුවට කරුණකි, නමුත් අග්න්යාශය රෝගය සම්පූර්ණයෙන් සුව කළ නොහැක. නමුත් අග්න්යාශය තවදුරටත් බිඳවැටීම වළක්වා ගැනීම සඳහා ප්රතිකාර ලබා ගැනීම මෙන්ම දැඩි ආහාර වේලක් අනුගමනය කිරීම වැදගත් වේ.
උග්ර අග්න්යාශයට ප්රතිකාර කිරීම
මෙම වර්ගයේ රෝග සඳහා රෝහල් ගත කිරීම අවශ්ය වේ. රෝහලකදී, රෝගියාට පහත සඳහන් ප්රතිකාරය නියම කරනු ලැබේ:
- විෂ හා අග්න්යාශයික එන්සයිම වල රුධිරය පිරිසිදු කිරීමට උපකාරී වන drugs ෂධ තුළට එන්නත් කිරීම.
- වේදනා ation ෂධ.
- ග්රන්ථියේ එන්සයිම විනාශ කරන පෙති. උදාහරණයක් ලෙස, කෝඩොක්ස් ටැබ්ලට්.
- වමනයට එරෙහි ines ෂධ.
- ප්රතිජීවක .ෂධ.
- විෂබීජ නාශක.
ඊට අමතරව, චිකිත්සාවට ඇතුළත් වන්නේ:
- දින 6 ක් දක්වා මුඛය හරහා පෝෂණය සම්පූර්ණයෙන් බාධා කිරීම. අග්න්යාශයේ ක්රියාකාරිත්වය තාවකාලිකව අත්හිටුවීමට මෙය අවශ්ය වේ.
- අන්ත්ර පෝෂණය.
- මුත්රා කෘතිමව සක්රිය කිරීම නිසා විෂ ද්රව්ය මුත්රා සමඟ ශරීරයෙන් පිටවීමට ඉඩ ඇත.
- බඩවැල් වැසිකිළිය.
අග්න්යාශය වැළැක්වීම
නැවත යථා තත්ත්වයට පත් නොවීමට සහ රෝගය නැවත ඔබව පොඩි නොකරනු පිණිස, පහත සඳහන් නීති රීති පිළිපැදීම වැදගත්ය:
- නිවැරදිව කන්න. අග්න්යාශයේ සෞඛ්යය පවත්වා ගැනීම සඳහා ආහාරයට අනුකූල වීම වඩාත් වැදගත් කොන්දේසියකි.
- සියලු වර්ගවල මධ්යසාර පාන වර්ග තහනම් කිරීම.
- දුම්පානය නවත්වන්න.
- ශාරීරික ක්රියාකාරකම් අඩු කරන්න. දිවීම, පැනීම, ස්නාන නැරඹීම සහ සෝනා අග්න්යාශයට නරක ය. හොඳම විකල්පය වන්නේ හුස්ම ගැනීමේ ව්යායාම සහ සම්බාහනයයි.
අග්න්යාශයේ අග්න්යාශය රෝගය යනු කුමක්දැයි ලිපියෙන් ඔබ ඉගෙන ගත්තා. මෙම රෝගයට ප්රතිකාර කළ යුතු ක්රම මෙන්ම රෝගය හඳුනා ගන්නේ කෙසේද යන්න ඔවුන් විසින් තීරණය කරන ලදී. දැඩි ආහාර වේලක් රෝගියාගේ ඉක්මන් සුවය සඳහා යතුර බව අපි තේරුම් ගතිමු.
උග්ර අග්න්යාශයේ ශල්යකර්ම මැදිහත්වීම හදිසි හෝ හදිසි වේ, ක්රියා පටිපාටිය සිදු කරනු ලබන්නේ ප්රහාරයේ පළමු පැය වලදී මෙන්ම රෝගියා රෝගය ප්රකාශ වූ පළමු දිනවල ය. මෙම නඩුවේ ඇඟවුම වන්නේ එන්සයිම හෝ උග්ර වර්ගයේ පෙරිටෝනිටිස් වන අතර එය duodenum හි පැපිල අවහිර වීම නිසා ඇතිවේ. ප්රමාද වූ ආකාරයේ ශල්යමය මැදිහත්වීමක් සිදු කරනු ලබන්නේ නෙරෝටික් ප්රදේශ සහ රෙට්රොපෙරිටෝනියල් තන්තු ප්රතික්ෂේප කිරීම හා දියවීම යන අවධියේදී ය. රීතියක් ලෙස, මෙය සිදුවන්නේ රෝගියෙකු තුළ උග්ර ප්රහාරයක් ආරම්භ වීමෙන් පසු දහවන දිනට ය.
අග්න්යාශය සඳහා වන උපලේඛනගත මෙහෙයුම් සිදු කරනු ලබන්නේ රෝගී ඉන්ද්රිය තුළ ඇතිවන ගිනි අවුලුවන ක්රියාවලීන් සම්පූර්ණයෙන් තුරන් කිරීමේ කාලය තුළ ය. මෙම නඩුවේ පරමාර්ථය වන්නේ රෝගයේ පුනරාවර්තන පා course මාලාව වැළැක්වීමයි. ඕනෑම පියවරක් ගනු ලබන්නේ ගැඹුරු රෝග විනිශ්චය කිරීමෙන් පසුව පමණක් වන අතර ඊට අමතරව රෝගියා පිළිබඳ පුළුල් පරීක්ෂණයක් සිදු කරනු ලැබේ. ශල්යකර්ම සඳහා මැදිහත් වීමක් අවශ්ය වන්නේ කුමන අවස්ථාවන්හිදීද යන්නත්, ප්රකෘතිමත් වීමේ කාලය තුළ ඇතිවිය හැකි සංකූලතා හා ප්රතිවිපාක මොනවාද යන්නත් අපි සොයා බලමු.
ශල්යකර්ම ප්රතිකාර කිරීමේ ප්රධාන දුෂ්කරතා
අග්න්යාශයේ පසුබිම මත සැත්කම් කිරීම සෑම විටම සංකීර්ණ මෙන්ම ක්රියා පටිපාටිය අනාවැකි කීමට අපහසු වන අතර එය මිශ්ර ස්රාවයේ අභ්යන්තර අවයවවල ව්යුහය හා සම්බන්ධ අංශ ගණනාවක් මත පදනම් වේ.
අභ්යන්තර අවයවවල පටක ඉතා බිඳෙන සුළු බැවින් දැඩි ලෙස ලේ ගැලීම සුළු වශයෙන් හැසිරවීම නිසා සිදුවිය හැක. රෝගියා සුවය ලැබීමේදී සමාන සංකූලතාවයක් බැහැර නොකෙරේ.
ඊට අමතරව, ග්රන්ථිය ආසන්නයේ ඉතා වැදගත් අවයව ඇති අතර ඒවායේ සුළු හානිය මිනිස් සිරුරේ බරපතල අක්රමිකතාවන්ට මෙන්ම ආපසු හැරවිය නොහැකි ප්රතිවිපාකවලට ද හේතු විය හැක. රහස, ඉන්ද්රිය තුළ කෙලින්ම නිපදවන එන්සයිම සමඟ එය අභ්යන්තරයේ සිට බලපාන අතර එය පටක ස්ථරීකරණයට තුඩු දෙන අතර මෙහෙයුමේ ගමන් මාර්ගය සැලකිය යුතු ලෙස සංකීර්ණ කරයි.
වැඩිහිටියන් තුළ අග්න්යාශයේ රෝග ලක්ෂණ සහ ප්රතිකාර
උග්ර අග්න්යාශය පහත දැක්වෙන රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ:
- දකුණු හා වම් හයිපොහොන්ඩ්රියම් දෙකෙහිම ප්රාදේශීයකරණය සමඟ දරුණු උදර වේදනාව.
- සාමාන්ය ව්යාධිය.
- ශරීර උෂ්ණත්වය ඉහළ නැංවීම.
- ඔක්කාරය හා වමනය, නමුත් ආමාශය හිස් කිරීමෙන් පසු සහනයක් නොලැබේ.
- මලබද්ධය හෝ පාචනය.
- මධ්යස්ථ අතීසාරය.
- ඉක්කාව.
- උදරයේ ඉදිමීම සහ වෙනත් අපහසුතා.
- සමේ වර්ණයෙහි වෙනසක් - නිල් පැහැති ලප පෙනුම, කහ පැහැය හෝ මුහුණේ රතු පැහැය.

රෝගියා දැඩි සත්කාර පවත්වන වාට්ටුවක තබා ඇත. දරුණු අවස්ථාවල දී ශල්යකර්ම අවශ්ය වේ.
Drug ෂධ චිකිත්සාව නියම කරන්න:
- ප්රතිජීවක
- ප්රති-ගිනි අවුලුවන drugs ෂධ
- එන්සයිම
- හෝමෝන
- කැල්සියම්
- කොලරෙටික් drugs ෂධ
- ශාකසාර පාදක ආලේපන.
ශල්යකර්මයෙන් පසු සංකූලතා
අග්න්යාශයේ පිළිකා ඇතිවීමෙන් පසු පහත සඳහන් සංකූලතා ඇතිවීමට ඉඩ ඇත:
- උදර කුහරය තුළ, විද්යාත්මක භාෂාවෙන් ප්රකාශිත, නෙරෝටික් හෝ purulent අන්තර්ගතයන් සමුච්චය වීමට පටන් ගත හැකිය, රෝගියාට පෙරිටෝනිටිස් ඇති බව හඳුනාගත හැකිය.
- අග්න්යාශයේ ක්රියාකාරිත්වය හා එන්සයිම නිපදවීම හා සම්බන්ධ රෝගවල උග්රවීමක් ඇති බව පෙනේ.
- අග්න්යාශයේ ආසාධනය උග්ර වීමට හේතු විය හැකි ප්රධාන නාලිකා අවහිර කිරීමේ ක්රියාවලියක් පවතී.
- රෝගී ඉන්ද්රියයේ මෘදු පටක සුව නොවිය හැකි අතර අග්න්යාශයේ ප්රකෘතියේ ධනාත්මක ගතිකතාවයන් නිරීක්ෂණය කළ නොහැක.
- අන්තරාදායක හා සෙප්ටික් කම්පනය සමඟ බහු අවයව අසමත්වීම වඩාත් භයානක සංකූලතා වේ.
- අග්න්යාශයේ සැත්කම් වල පසුකාලීන negative ණාත්මක ප්රතිවිපාක අතර අග්න්යාශයේ ෆිස්ටුලස් සමඟ ව්යාජ සෛලවල පෙනුම, දියවැඩියා රෝගයේ වර්ධනය සහ එක්සොක්රීන් ප්රමාණවත් නොවීම ඇතුළත් වේ.
ක්රියාත්මක කිරීම සඳහා සූදානම් වීම
අග්න්යාශයේ වර්ගය කුමක් වුවත්, එය පාරෙන්චිමල්, බිලියරි, මධ්යසාර, ගණනය කිරීම් යනාදිය වේවා, සකස් කිරීමේ ප්රධාන සිදුවීම නිරපේක්ෂ සාගින්නයි, අවාසනාවකට මෙන්, රෝගය උග්ර කිරීමට ආධාරකයක් ලෙස සේවය කරයි. අග්න්යාශයේ පිළිකා ඇති කරන්නේ කුමක් ද යන්න අපි තවදුරටත් සලකා බලමු.
ආහාර ජීර්ණ පද්ධතියේ ආහාර නොමැතිකම පශ්චාත් ශල්යකර්ම සංකූලතා ඇතිවීමේ සම්භාවිතාව සැලකිය යුතු ලෙස අඩු කරයි. සැත්කම සිදු වූ දිනට වහාම රෝගියාට ආහාරයට ගත නොහැක, ඔහුට පවිත්ර කිරීමේ එනැමාවක් ලබා දෙනු ලැබේ, පසුව පූර්ව ප්රතිකාර කිරීම සිදු කරනු ලැබේ. රෝගියාට නිර්වින්දනය සඳහා පහසුකම් සැලසීම සඳහා drugs ෂධ පරිපාලනය කිරීම දෙවන ක්රියා පටිපාටියට ඇතුළත් වේ.එවැනි drugs ෂධ වෛද්යමය හැසිරවීමේ භීතිය මුළුමනින්ම මැඩපවත්වන අතර ග්රන්ථියේ ස්රාවය අඩු කිරීමට සහ අසාත්මිකතා වර්ධනය වීම වළක්වයි. මෙම අරමුණු සඳහා, සන්සුන් හා ඇන්ටිහිස්ටැමයින් සිට කොලිනොලයිටිස් සහ ප්රති-සයිකෝටික් දක්වා විවිධ ations ෂධ භාවිතා කරනු ලැබේ.
පහත දැක්වෙන්නේ උග්ර අග්න්යාශය සඳහා ශල්යකර්ම සඳහා වූ ක්රමවේදයන් ය.
අග්න්යාශය සඳහා ශල්යමය මැදිහත්වීම් වර්ග
අග්න්යාශයේ සැත්කම් සඳහා පහත සඳහන් වර්ග තිබේ.
- දුරස්ථ ඉන්ද්රිය වෙන් කිරීමේ ක්රියා පටිපාටිය. ප්රතිකාර ක්රියාවලියේදී, ශල්ය වෛද්යවරයා විසින් වලිගය ඉවත් කිරීම මෙන්ම අග්න්යාශයේ ශරීරයද සිදු කරයි. බැහැර කිරීමේ පරිමාව තීරණය වන්නේ හානියේ ප්රමාණය අනුව ය. තුවාලය සමස්ත ඉන්ද්රියටම බලපාන්නේ නැති අවස්ථාවන්හිදී එවැනි හැසිරවීමක් සුදුසු යැයි සැලකේ. ශල්යකර්මයෙන් පසු අග්න්යාශය සඳහා වන ආහාරය අතිශයින්ම වැදගත්ය.
- උපස්ථර වෙන් කිරීම යන්නෙන් අදහස් වන්නේ වලිගය ඉවත් කිරීමයි, අග්න්යාශයේ හිස සහ එහි සිරුර බොහෝමයක්. කෙසේ වෙතත්, duodenum ට යාබදව ඇති සමහර කොටස් පමණක් රඳවා තබා ගනී. මෙම ක්රියා පටිපාටිය සිදු කරනු ලබන්නේ සම්පූර්ණ තුවාලයේ වර්ගය සමඟ පමණි.
- අල්ට්රා සවුන්ඩ් පාලනය කිරීම මෙන්ම ෆ්ලෝරෝස්කොපි පරීක්ෂාවෙහි කොටසක් ලෙස නෙකෝසෙක්වෙස්ට්රෙක්ටෝමාව සිදු කරනු ලැබේ. ඒ සමගම, අවයව තුළ තරලය අනාවරණය වී විශේෂ නල හරහා ජලාපවහනය සිදු කරයි. ඊට පසු, කුහරය සේදීම සහ රික්ත නිස්සාරණය සිදු කිරීම සඳහා විශාල ප්රමාණයේ කාණු හඳුන්වා දෙනු ලැබේ. ප්රතිකාරයේ අවසාන අදියරේ කොටසක් ලෙස විශාල කාණු කුඩා ඒවා මගින් ප්රතිස්ථාපනය වන අතර එමඟින් තරල පිටතට ගලායාම පවත්වා ගෙන යන අතර පශ්චාත් ශල්යකර්මයේ තුවාලය ක්රමයෙන් සුව කිරීමට දායක වේ. අග්න්යාශයේ සැත්කම් සඳහා ඇඟවීම් දැඩි ලෙස නිරීක්ෂණය කළ යුතුය.
වඩාත් සුලභ සංකූලතා අතර, purulent abscesses දක්නට ලැබේ. පහත රෝග ලක්ෂණ මගින් ඒවා හඳුනාගත හැකිය:
- උණ ඇතිවීම.

- ලියුකෝසයිට් සූත්රය වමට මාරුවීම සමඟ හයිපර්ග්ලයිසිමියාව.
- අල්ට්රා සවුන්ඩ් ස්කෑන් පරීක්ෂණයකදී සැරව සමඟ බලපෑමට ලක් වූ ප්රදේශයේ පූර්ණත්වය.
රෝහලක රෝගීන් පුනරුත්ථාපනය හා රැකවරණය
අග්න්යාශයේ ශල්යකර්මයෙන් පසුව රෝගියා දැඩි සත්කාර ඒකකයට යයි. මුලදී, ඔහු දැඩි සත්කාර ඒකකයේ තබා ඇති අතර එහිදී ඔහුට නිසි ප්රතිකාර ලබා දෙන අතර අත්යවශ්ය දර්ශක ද නිරීක්ෂණය කෙරේ.
පළමු පැය විසිහතර තුළ රෝගියාගේ යහපැවැත්ම පශ්චාත් ශල්යකර්ම සංකූලතා ඇති කිරීම බෙහෙවින් සංකීර්ණ කරයි. මුත්රා, රුධිර පීඩනය මෙන්ම ශරීරයේ ඇති රක්තපාත හා ග්ලූකෝස් අනිවාර්ය අධීක්ෂණය කිරීම. අධීක්ෂණය සඳහා අත්යවශ්ය ක්රම අතර පපුවේ එක්ස් කිරණ සහ හෘදයේ විද්යුත් හෘද රෝග ඇතුළත් වේ.
දෙවන දිනයේදී, සාපේක්ෂව සතුටුදායක තත්වයකට යටත්ව, රෝගියා ශල්ය වෛද්ය දෙපාර්තමේන්තුවට මාරු කරනු ලබන අතර, ඔහුට අවශ්ය පෝෂණය හා නිසි පෝෂණය හා සංකීර්ණ ප්රතිකාර ලබා දෙනු ලැබේ. අග්න්යාශයේ සැත්කම් වලින් පසු ආහාර ප්රවේශමෙන් තෝරා ගනු ලැබේ. පසුකාලීන ප්රතිකාර ක්රමයේ බරපතලකම මත රඳා පවතින අතර, ඊට අමතරව, මෙහෙයුමේ negative ණාත්මක ප්රතිවිපාක පැවතීම හෝ නොපැවතීම මත රඳා පවතී.
ශල්ය වෛද්යවරුන් සඳහන් කරන්නේ රෝගියා ශල්යකර්මයෙන් පසු මාස එකහමාරක් හෝ දෙකක් වෛද්ය නිලධාරීන්ගේ අධීක්ෂණය යටතේ සිටිය යුතු බවයි. මෙම කාලය සාමාන්යයෙන් ආහාර ජීර්ණ පද්ධතියේ වෙනස් කිරීම් වලට අනුවර්තනය වීමට ඉඩ සලසයි.
පුනරුත්ථාපනය සඳහා වන නිර්දේශයන් ලෙස, විසර්ජනයෙන් පසු රෝගීන්ට සම්පූර්ණ විවේකය මෙන්ම ඇඳ විවේකයද දැඩි ලෙස නිරීක්ෂණය කරන ලෙස උපදෙස් දෙනු ලැබේ. මීට අමතරව, එවැනි රෝගීන්ට දහවල් නින්දක් සහ ආහාර වේලක් අවශ්ය වේ. ඒ හා සමානව වැදගත් වන්නේ නිවසේ සහ පවුලේ වායුගෝලයයි. රෝගියාට ආධාර කිරීම සඳහා relatives ාතීන් සහ relatives ාතීන් අවශ්ය බව වෛද්යවරු සටහන් කරති. එවැනි ක්රියාමාර්ග මඟින් රෝගියාට පසුකාලීන ප්රතිකාර ක්රමයේ සාර්ථක ප්රති come ල පිළිබඳව විශ්වාසයෙන් සිටීමට හැකි වේ.
රෝහල් වාට්ටුවෙන් පිටව ගොස් සති දෙකකට පසු, රෝගියාට පිටතට යාමට අවසර දෙනු ලැබේ. සුවය ලැබීමේ ක්රියාවලියේදී රෝගීන්ට අධික ලෙස වැඩ කිරීම තහනම් බව අවධාරණය කළ යුතුය. අග්න්යාශයේ සැත්කම්වල ප්රතිවිපාක පහත දැක්වේ.
සැත්කම් අවශ්ය වන්නේ කවදාද?
අග්න්යාශයේ දැවිල්ල මිනිස් සෞඛ්යයට දැඩි හානියක් සිදු කරයි. සමහර විට ගතානුගතික ප්රතිකාර මගින් සහනයක් නොලැබෙන අතර රෝගයට ශල්යකර්මයකට ප්රතිකාර කළ යුතුය. බොහෝ විට, රෝගියාගේ ජීවිතය බේරා ගැනීම සඳහා අග්න්යාශයේ සැත්කම් සිදු කරනු ලැබේ.

උග්ර අග්න්යාශය වැළැක්වීම යනු කුමක්ද?
| මා කුමක් කළ යුතුද? | වැළකී සිටිය යුත්තේ කුමක්ද? |
 |
|

පශ්චාත් ශල්ය චිකිත්සාව
එනිසා අග්න්යාශයට එරෙහි ශල්යකර්මයෙන් පසුව ප්රතිකාර ඇල්ගොරිතම තීරණය වන්නේ ඇතැම් සාධක මගිනි. චිකිත්සාව නියම කිරීම සඳහා, මැදිහත්වීමේ අවසාන ප්රති come ලය, ග්රන්ථිය ප්රතිෂ් oration ාපනය කිරීමේ මට්ටම, රසායනාගාර පරීක්ෂණ ප්රති results ල සහ උපකරණ රෝග විනිශ්චය සමඟ වෛද්යවරයා රෝගියාගේ වෛද්ය ඉතිහාසය හොඳින් අධ්යයනය කරයි.
අග්න්යාශයේ ඉන්සියුලින් නිෂ්පාදනය ප්රමාණවත් නොවන්නේ නම්, ඉන්සියුලින් ප්රතිකාරය අතිරේකව නියම කළ හැකිය. කෘතිම හෝමෝනය මිනිස් සිරුරේ ග්ලූකෝස් යථා තත්වයට පත් කිරීමට සහ සාමාන්යකරණය කිරීමට උපකාරී වේ.
එන්සයිමවල ප්රශස්ත ප්රමාණය වැඩි දියුණු කිරීම සඳහා හෝ දැනටමත් ඒවා අඩංගු කර ගැනීම සඳහා take ෂධ ගැනීම රෙකමදාරු කරනු ලැබේ. එවැනි drugs ෂධ ආහාර ජීර්ණ අවයවවල ක්රියාකාරිත්වය වැඩි දියුණු කරයි. මෙම drugs ෂධ ප්රතිකාර ක්රමයට ඇතුළත් කර නොමැති අවස්ථාවකදී, රෝගියාට ගෑස් සෑදීම වැඩිවීම මෙන්ම ඉදිමීම, පාචනය සහ අජීර්ණ වැනි රෝග ලක්ෂණ ඇතිවිය හැකිය.
අග්න්යාශයේ ශල්ය වෛද්ය ප්රතිකාර සඳහා ඇතුළත් වන්නේ කුමක්ද?
ඊට අමතරව, ආහාර, චිකිත්සක ව්යායාම සහ භෞත චිකිත්සාව වැනි ක්රියාකාරකම් වලට අමතරව රෝගීන් නිර්දේශ කරනු ලැබේ. සුවවීමේ කාලපරිච්ඡේදය තුළ ප්රමුඛතම ක්රමය වන්නේ සමබර ආහාර වේලක්. ඉන්ද්රිය වෙන් කිරීමෙන් පසු ආහාරයට අනුකූල වීම දින දෙකක නිරාහාරයක් වන අතර තුන්වන දිනයේදී අමතර ආහාර සඳහා අවසර දෙනු ලැබේ. මෙම අවස්ථාවේ දී, පහත සඳහන් නිෂ්පාදන අනුභව කිරීමට අවසර ඇත:
- රති ers ් and ා සහ පොඩි කළ සුප් සමඟ සීනි රහිත තේ.
- සහල් හෝ අම්බෙලිෆර් සමඟ කිරිවල කැඳ. පිසීමේදී කිරි ජලය සමග තනුක කළ යුතුය.
- ප්රෝටීන පමණක් ඇති තැම්බූ ඔම්ලට්.
- වියළි පාන් ඊයේ.
- දිනකට බටර් ග්රෑම් පහළොවක් දක්වා.
- අඩු මේද ගෘහ චීස්.

නින්දට යාමට පෙර, රෝගීන් අඩු මේද සහිත කෙෆීර් වීදුරුවක් පානය කිරීම රෙකමදාරු කරනු ලබන අතර, සමහර විට මී පැණි එකතු කිරීම සමඟ උණුසුම් ජලය වීදුරුවක් වෙනුවට ආදේශ කළ හැකිය. රෝගියාට ඔහුගේ මෙනුවේ මාළු හෝ මස් නිෂ්පාදන කිහිපයක් ඇතුළත් කිරීමට අවසර දී ඇත්තේ දින දහයකට පසුව පමණි.
අග්න්යාශය සඳහා අග්න්යාශයික සැත්කම් පිළිබඳ වෛද්ය පුරෝකථනය
අග්න්යාශයේ සැත්කමකින් පසු පුද්ගලයෙකුගේ ඉරණම බොහෝ සාධක මගින් තීරණය කරනු ලැබේ, ඒවාට ශල්යකර්මයට පෙර තත්වය, එය ක්රියාත්මක කිරීමේ ක්රම සහ චිකිත්සක හා බෙහෙත්ශාලා වල ගුණාත්මකභාවය සහ ඊට අමතරව රෝගියාගේ සහාය සහ යනාදිය ඇතුළත් වේ.
අග්න්යාශයේ හෝ ගෙඩියේ දැවිල්ල උග්ර ස්වරූපයක් වේවා, රෝගයක් හෝ ව්යාධි තත්වයක් වේවා, එහි ප්රති medical ලයක් ලෙස වෛද්යමය උපාමාරු භාවිතා කරන ලදි, රීතියක් ලෙස, පුද්ගලයෙකුගේ සාමාන්ය යහපැවැත්මට මෙන්ම රෝගයේ පුරෝකථනයට ද අඛණ්ඩව බලපායි.
නිදසුනක් වශයෙන්, පිළිකා නිසා වෙන් කිරීම සිදු කරන්නේ නම්, නැවත ඇතිවීමේ වැඩි අවදානමක් ඇත. එවැනි රෝගීන්ගේ පස් අවුරුදු පැවැත්ම පිළිබඳ පුරෝකථනය බලාපොරොත්තු සුන් කරවන අතර එය සියයට දහයක් දක්වා වේ.
වෛද්යවරයාගේ නිර්දේශයන්ට සුළු වශයෙන් අනුකූල නොවීම පවා, නිදසුනක් වශයෙන්, ශාරීරික හෝ මානසික තෙහෙට්ටුව මෙන්ම ආහාර වේලෙහි සැහැල්ලුබව, රෝගියාගේ තත්වය කෙරෙහි අහිතකර ලෙස බලපානු ඇත, එය උග්රවීමක් ඇති කරයි, එය මාරාන්තික ප්රති come ලයකට තුඩු දිය හැකිය.
මේ අනුව, රෝගියාගේ ජීවන තත්ත්වය මෙන්ම අග්න්යාශයේ සැත්කමෙන් පසු එහි කාලසීමාවද කෙලින්ම රඳා පවතින්නේ රෝගියාගේ විනය සහ සියලුම වෛද්ය නිර්දේශයන්ට අනුකූල වීම මත ය.
ඔබට අග්න්යාශයේ පිළිකාවක් තිබේද? අපි ඔව් කියලා හොයාගත්තා.
වෛද්යවරයා පැමිණීමට පෙර උග්ර අග්න්යාශය සඳහා ප්රථමාධාර ලබා දිය හැකිද?
| මා කුමක් කළ යුතුද? | කළ නොහැකි දේ කුමක්ද? |
 |
|
උග්ර අග්න්යාශය සඳහා ජන පිළියම් තිබේද?
රෝහලක සම්පූර්ණ ප්රතිකාරයක් ප්රතිස්ථාපනය කිරීමට කිසිදු ජන පිළියමකට නොහැකිය. එපමණක් නොව, plants ෂධීය ශාක හා වෙනත් ක්රම අකාර්යක්ෂම ලෙස භාවිතා කිරීමෙන් ඔබට රෝගියාට හානි කළ හැකිය, ඔහුගේ තත්වයෙහි බරපතලකම උග්ර විය හැකිය. ස්වයං ating ෂධ ගැනීම සහ ගිලන් රථයට ඇමතුම කල් දැමීම, ඔබට කාලය අහිමි විය හැකිය.
උග්ර අග්න්යාශයට සමාන විය හැකි රෝග මොනවාද?
 උග්ර අග්න්යාශයට සමාන රෝග :
උග්ර අග්න්යාශයට සමාන රෝග :
- උග්ර කොලෙස්ටිස්ටිස් - පිත්තාශයේ දැවිල්ල. එය ක්රමයෙන් ආරම්භ වේ. එය දකුණු ඉළ ඇටයට යටින්, උරහිස් තලයට යටින්, සමේ කහ පැහැය, ඔක්කාරය හා වමනය වැනි දකුණු ඉළ ඇටයට යටින් ඇතිවන වේදනාවේ ස්වරූපයෙන් පෙන්නුම් කරයි.
- ආමාශයේ තුවාලයක් හෝ duodenal තුවාලයක් සිදුරු කිරීම - ඉන්ද්රිය බිත්තියේ සිදුරක් හරහා සිදුවන තත්වයකි. උදරයේ උග්ර වේදනාවක් ඇත (සමහර විට එය “කඩු පහරක්” සමඟ සැසඳේ), ඔක්කාරය, වමනය එක් වරක්. උදරීය මාංශ පේශි ඉතා ආතතියට පත්වේ. රීතියක් ලෙස, මෙයට පෙර, රෝගියාට දැනටමත් තුවාලයක් ඇති බව හඳුනාගෙන ඇත.
- බඩවැල් අවහිරතා . මෙම තත්වය විවිධ හේතු නිසා විය හැකිය. එය ක්රමානුකූලව කොලිකයේ වැඩිවීමක්, බඩේ කැක්කුම, මළපහ නොමැති වීම, අප්රසන්න ගන්ධයකින් වමනය වීමක් ලෙස පෙනේ.
- බඩවැල් ආසාදනය . රුධිර ප්රවාහයට බාධා ඇති වූ විට සිදු වේ mesenteric යාත්රා බඩවැල් පෝෂණය කිරීම. උග්ර කැක්කුම උදර වේදනාව, ඔක්කාරය, වමනය සහ මල නැත. සාමාන්යයෙන් එවැනි රෝගීන් මීට පෙර හෘද රෝගවලින් පීඩා වින්දා.
- උග්ර ඇපෙන්ඩිසයිටිස් - උපග්රන්ථයේ දැවිල්ල (උපග්රන්ථය )උදරයේ වේදනාව ක්රමයෙන් වැඩි වන අතර එමඟින් එහි දකුණු පහළ කොටසට මාරු වේ, ඔක්කාරය, උදරීය මාංශ පේශිවල ආතතිය ඇති වේ. ශරීර උෂ්ණත්වය තරමක් ඉහළ යා හැකිය.
- හෘදයාබාධ . එය සාමාන්යයෙන් සංලක්ෂිතව ඇත්තේ වේදනාව පිටුපස ඇති වේදනාවෙනි, නමුත් එය අසාමාන්ය ලෙස සිදුවිය හැකිය, නිදසුනක් වශයෙන්, දරුණු උදර වේදනාවේ ස්වරූපයෙන්. රෝගියා සුදුමැලි වේ, හුස්ම හිරවීම පෙනේ, සීතල, ඇලෙන සුළු දහඩිය. අවසාන රෝග විනිශ්චය ECG එකකින් පසුව සිදු කෙරේ.
- ප්රාචීරීය හර්නියා . ප්රාචීරීය හර්නියා යනු ආමාශයේ කොටසක් සහ / හෝ බඩවැල් ප්රාචීරය හරහා පපුව දක්වා ඉහළ යන තත්වයකි. ශාරීරික වෙහෙස මහන්සි වී වැඩ කිරීමේදී සාමාන්යයෙන් සිදුරු කිරීම සිදු වේ, පපුවේ සහ උදරයේ උග්ර වේදනාවක් ඇති අතර එය ස්කැප්ලා යටතේ අත දක්වා විහිදේ. රෝගියා ඔහුගේ පැත්තට වී දණහිස ඔහුගේ පපුවට ඇද ගනී, ඔහුගේ රුධිර පීඩනය පහත වැටේ, ඔහු සුදුමැලි වේ, සීතල දහඩිය පෙනේ. ආමාශය සිදුරු කළ විට වමනය ඇතිවේ.
- ආහාර මගින් විෂ සහිත ආසාදන . සාමාන්යයෙන් ආහාර මගින් බැක්ටීරියා විෂ ආසාදනය වන රෝගයකි. උදර වේදනාව, පාචනය, සාමාන්ය පිරිහීමක් ඇත.
- පහළ ලොබාර් නියුමෝනියාව - පෙණහලුවල පහළ කොටස්වල දැවිල්ල. ශරීර උෂ්ණත්වය ඉහළ යයි, පපුවේ වේදනාව ඇති වේ, සමහර විට උදරයේ වේ. වියළි කැස්සක් දිස්වන අතර එය දින 2 කට පසු තෙත් වේ. හුස්ම හිරවීම සිදුවේ, රෝගියාගේ සාමාන්ය තත්වය නරක අතට හැරේ.
උග්ර අග්න්යාශය සඳහා ඇට්ලන්ටා වර්ගීකරණය කුමක්ද?
උග්ර අග්න්යාශයේ ඇට්ලන්ටා ජාත්යන්තර වර්ගීකරණය:
| අග්න්යාශයේ ව්යාධි ක්රියාවලීන් | 1. උග්ර අග්න්යාශය :
3.අග්න්යාශයික නෙරෝසිස් (අග්න්යාශයේ පටක මිය යාම):
5.අග්න්යාශයේ විවරය (වණ) . |
| අග්න්යාශ පටක වල තත්වය |
|
| අග්න්යාශයික පටක වල නෙරෝසිස් පැතිරීම |
|
| රෝගයේ පා se මාලාව |
|
| රෝග කාල | 1. සංසරණ කැළඹීම්, කම්පනය. 2. අභ්යන්තර අවයවවල ක්රියාකාරිත්වය උල්ලං lation නය කිරීම. 3. සංකූලතා. |
උග්ර පශ්චාත් ශල්ය අග්න්යාශය යනු කුමක්ද?
පශ්චාත් ශල්ය අග්න්යාශයේ රෝග ලක්ෂණ, රෝග විනිශ්චය සහ ප්රතිකාර වෙනත් ප්රභේදවලට සමාන වේ. පහත සඳහන් සාධක නිසා වෛද්යවරයකුට වහාම රෝග විනිශ්චය තහවුරු කර ගැනීම බොහෝ විට දුෂ්කර ය :
- වේදනාව ඇතිවන්නේ ශල්යකර්මයෙන්ද, නැතහොත් අග්න්යාශයට හානි වීමෙන්ද යන්න පැහැදිලි නැත.
- වේදනා නාශක සහ අවසාදිත of ෂධ භාවිතය හේතුවෙන් රෝග ලක්ෂණ එතරම් ප්රකාශ නොවේ
- සැත්කමෙන් පසු, බොහෝ සංකූලතා ඇතිවිය හැකි අතර, අග්න්යාශය සමඟ රෝග ලක්ෂණ සම්බන්ධ වී ඇති බව වහාම වටහා ගැනීම බොහෝ දුරට කළ නොහැක්කකි.
අග්න්යාශයේ දැවිල්ල පිළිබඳ විවිධ ආකාර සඳහා ඇඟවුම්
උග්ර අග්න්යාශයේ සැත්කම් සිදු කරනු ලබන්නේ:
- උදර කුහරයේ තුවාල හෝ තුවාල,
- සෙංගමාලය ආමාශ ආසාදනය හේතුවෙන් ඇති වන සෙංගමාලය,
- අපැහැදිලි රෝග නිර්ණය,
- අග්න්යාශයික නෙරෝසිස් හෝ රක්තපාත අග්න්යාශය,
- ලේ ගැලීම, විවරය, අන්ත්රය සිදුරු කිරීම.
රෝගයේ නිදන්ගත ස්වරූපයෙන් ශල්යකර්ම සඳහා ඇඟවුම්:
- virsungolithiasis (ග්රන්ථියේ නාල වල ගල්),
- අග්න්යාශ නාල වල දුර්වල පේටන්ට් බලපත්රය,
- අක්මාව, ආමාශය, duodenum,
- අඛණ්ඩ වේදනා සින්ඩ්රෝමය සහිත නිදන්ගත අග්න්යාශය,
- අග්න්යාශ පිළිකාව සැක කෙරේ,
- ෆිස්ටුලස් සහ ගෙඩි,
- duodenostasis.

අග්න්යාශයේ නිදන්ගත ස්වරූපයෙන් සැත්කම් කිරීම කොන්දේසි සහිතව බෙදා ඇත:
- අග්න්යාශ සැත්කම්,
- ආමාශයේ සහ duodenum සැත්කම්,
- පිත්තාශය ඉවත් කිරීම,
- ස්වයංක්රීය ස්නායු පද්ධතියේ මැදිහත්වීම්.
ක්රියාත්මක කිරීමේ නියමයන් අනුව මෙහෙයුම්:
- මුල් ඒවා. පෙරිටෝනිටිස්, විනාශකාරී කොලෙස්ටිස්ටිස් සමඟ උග්ර අග්න්යාශය, අසාර්ථක ගතානුගතික ප්රතිකාර වැනි රෝග වලදී ආරම්භයේ සිට සතියකට පසුව ඒවා සිදු කරනු ලැබේ.
- ප්රමාද. ගිනි අවුලුවන ක්රියාවලිය ආරම්භයේ සිට මාසයකට පමණ පසු, අග්න්යාශයේ නහර පටක වල ආධාරයෙන්, විස් cess ෝට.
- විලම්බිතයි. අග්න්යාශයේ ආසාදනයකින් පීඩා විඳීමෙන් පසු නැවත ඇතිවීම වැළැක්වීම, මාසයක් හෝ ඊට වැඩි කාලයක් ගත කිරීම ඔවුන්ගේ අරමුණයි.
සිදු කරනු ලබන්නේ කුමන ආකාරයේ මෙහෙයුම්ද?

නිදන්ගත අග්න්යාශය සඳහා දැනට පවතින මෙහෙයුම් වර්ග කිහිපයෙන්, පහත දැක්වෙන්නේ ප්රායෝගිකව ය:
- අග්න්යාශයේ නාලිකාවේ කල්පවත්නා ඇනස්ටොමෝසිස් (pancreatojejunal anastomosis). මෙම වර්ගයේ ශල්යකර්ම මැදිහත්වීම තෝරාගෙන ඇත්තේ අග්න්යාශයික නාලිකා විෂ්කම්භය 8 මි.මී., එය ග්රන්ථියේ ප්රධාන නාලයට විශාල හානියක් සිදු වේ.
- අග්න්යාශය වෙන් කිරීම:
- වම් කොඩල්. නාලිකා පේටන්ට් බලපත්රය පවත්වා ගෙන යන අතරතුර දුරස්ථ අග්න්යාශයට හානි වූ විට, මෙම ආකාරයේ ශල්යමය මැදිහත්වීමක් සිදු කරනු ලැබේ, එය ප්ලෙන්ටෙක්ටොමී (ප්ලීහාව ඉවත් කිරීම) සමඟ ඒකාබද්ධ කරයි. විර්සුන්ග් නලයේ පේටන්ට් බලපත්රය දුර්වල නම්, ක්රියාකාරිත්වය පරිපූරක වන්නේ නල පද්ධතියේ අභ්යන්තර ජලාපවහනය මගිනි.
- එකතුව. වලිගය, ශරීරය සහ හිසෙහි කොටසක් හානිවීමත් සමඟ නිදන්ගත අග්න්යාශයේ පිළිකා ඇතිවීම. ප්ලීහාව සමඟ ඇති සියලුම ග්රන්ථිය පාහේ ඉවත් කරනු ලැබේ, කුඩා කොටසක් duodenum හි පවතී.
- අග්න්යාශය. මෙම වර්ගයේ මෙහෙයුම සිදු කරනු ලබන්නේ ග්රන්ථියේ හිසට හා පොදු කෝපය පල කලේය හානි වීමෙනි. මෙම වර්ගයේ ක්රියාකාරිත්වයේ වාසිය වන්නේ ඉන්සියුලින් යකඩ නිපදවීමේ හැකියාව පවත්වා ගැනීමයි. ග්රන්ථියේ ශරීරයේ ඉදිරිපස කොටසෙහි V- හැඩැති කොටසක් නලයේ අවසානය දක්වා සිදු කෙරේ. ඔවුන් කුඩා අන්ත්රය වෙතින් පුඩුවක් නිර්මාණය කරන අතර අග්න්යාශයික එන්සයිම duodenum වෙත ලබා දෙනු ඇත. සැත්කම මගින් බොහෝ ශල්යකර්මවල වේදනාව සමනය කළ හැකිය.
- සම්පූර්ණ duodenopancreatectomy. පරෙන්චිමා හි පුළුල් නෙරෝටික් තුවාල ඇති පුද්ගලයින් සඳහා මෙම මෙහෙයුම දක්වනු ලබන අතර duodenum හි බිත්තියේ නෙරෝසිස් සමඟ සම්බන්ධ වේ. සාමාන්යයෙන් මෙය විසිරුණු නිදන්ගත අග්න්යාශයේ රෝගීන්ගේ දෙවන සැත්කමයි. අග්න්යාශයික ශල්යකර්ම සැත්කම් ඉතා දුෂ්කර පශ්චාත් ශල්ය කාල පරිච්ඡේදයක් ඇති අතර එහි ප්රති many ලයක් ලෙස බොහෝ මරණ සිදුවිය.

අග්න්යාශය හා සසඳන විට අග්න්යාශයේජුජෙනොස්ටොමි සිදු කිරීම පහසුය, ඉන්ද්රියයේ ක්රියාකාරිත්වයට බාධාවක් නොවන අතර, පශ්චාත් ශල්යකර්ම සංකූලතා අඩු කරයි, කුඩා මරණ අනුපාතයක් ඇත.
අවධානය! අග්න්යාශයේ අග්න්යාශය සඳහා ශල්යමය මැදිහත් වීමක් මගින් ග්රන්ථිය සහ එහි ක්රියාකාරිත්වය යථා තත්වයට පත් නොවේ. මෙම අවස්ථාවේ දී සැත්කමෙහි ප්රධාන ඉලක්කය වන්නේ වේදනාව තුරන් කිරීමයි.
උග්ර අග්න්යාශයේ ශල්යකර්ම ප්රතිකාර
අග්න්යාශයික අග්න්යාශයේ පහත සඳහන් සංකූලතා වලදී උග්ර අග්න්යාශයික අග්න්යාශය ශල්යකර්මයකට ප්රතිකාර කරනු ලැබේ:
- peritonitis
- විවරය
- cholangitis, කැල්කියුලස් සමඟ duodenal papilla අවහිර කිරීම,
- නෙරෝසිස් ඇති ස්ථානවල ලේ ගැලීම,
- කුඩා බඩවැල් අවහිරතා.

පහත දැක්වෙන ආකාරයේ මෙහෙයුම් සිදු කරනු ලැබේ:
- රෝග විනිශ්චය ලැපරොස්කොපි. ඉදිරිපස උදර බිත්තියේ, උපකරණ ඇතුළු කිරීම සඳහා කුඩා කැපීම් කිහිපයක් සිදු කරනු ලැබේ. ආමාශය කාබන් ඩයොක්සයිඩ් වලින් පිරී ඇත. ඔවුන් විසින් සිදු කරනු ලබන්නේ පරෙන්චිමා හි මියගිය ස්ථාන ඉවත් කිරීම, උදරය. පශ්චාත් ශල්ය ආසාදන අවදානම අවම කිරීම සඳහා ප්රතිජීවක dose ෂධ විශාල ප්රමාණයක් ලබා දෙනු ලැබේ. තුවාල මැසීමට, විෂබීජ නාශකයක් සමඟ ප්රතිකාර කරනු ලැබේ. ක්රියා පටිපාටිය අතරතුර අවශ්ය වැඩ කිරීමට නොහැකි නම්, වහාම ලැපරෝටෝමයක් සිදු කරනු ලැබේ.
- ලැපරොසෙන්ටිස් අල්ට්රා සවුන්ඩ් යන්ත්රයක අධීක්ෂණය යටතේ අන්තර්ගතය ඉවත් කිරීම සඳහා ඇස්කයිට් සමඟ සිදු කරනු ලැබේ. උදරය දිගේ නහයෙන් 2-3 සෙ.මී., සම, චර්මාභ්යන්තර මේදය හා පෙරිටෝනියල් මාංශ පේශි වි ected ටනය වේ. අවසාන සිදුර ට්රොකාර් යන්ත්රයකින් සිදු කරනු ලැබේ, එය උදර කුහරය තුළට භ්රමණ චලනයකින් හඳුන්වා දෙනු ලැබේ. මිනිත්තු 5 කින් දළ වශයෙන් ලීටර් 1 ක් තරලය සෙමෙන් පිටතට ගලා යයි. සිදුරට තද වෙළුම් පටියක් යෙදීමෙන් පසු පීඩනය පවත්වා ගැනීම සඳහා ගෝස් වෙළුම් පටියක් සමඟ ආමාශය තද කර ඇත.
- ලැපරොටෝමි උදරීය සැත්කමක් තීර්යක් කැපීමකින් සිදු කරනු ලැබේ, නැතහොත් කැපීම නිවැරදි හයිපොහොන්ඩ්රියම් තුළ සිදු කෙරේ. පුලුන් මල්ල විවෘත කර ඇති අතර අග්න්යාශයට ප්රවේශය ලබා දේ. ආමාශයික අස්ථිබන්ධය විසුරුවා හරිනු ලැබේ, ග්රන්ථියේ ඉදිරිපස පෘෂ් examine ය පරීක්ෂා කිරීම සඳහා කොකු සකසා ඇත. මළ ප්රදේශ ඉවත් කිරීමෙන් හෝ ඔබේ ඇඟිලිවලින් ඉවත් කරනු ලැබේ. දිවා කාලයේදී, පුලුන් මල්ලේ අඛණ්ඩ වැසිකිළියක් සිදු කරනු ලබන අතර, ඒ සඳහා ඊයම් සහ කාණු කාණු 2 ක් ඇතුල් කරනු ලැබේ. පුලුන් මල්ල වෙනම මැහුම් වලින් වැසෙන අතර සංවෘත වාරිමාර්ග පද්ධතියක් සැපයීම සඳහා ආමාශ ආන්ත්රයික අස්ථි පද්ධතිය ප්රතිෂ් ored ාපනය වේ.
- Lumbotomy. සාමාන්ය නිර්වින්දනය යටතේ ෆ්ලෙග්මන් පැරපන්ක්රියාටික් තන්තු සමඟ සිදු කරන්න. පශ්චාත් අක්ෂීය රේඛාව දිගේ ඉළ ඇටයට සමාන්තරව, කැපීම සෙන්ටිමීටර 5-7 ක් දිග මාංශ පේශි දක්වා සෑදී ඇත. මාංශ පේශි පැතිරී, ෆ්ලෙග්මොන් විවෘත කර ඇති අතර සෙ.මී. ජලාපවහනය සවි කර ඇත. කුහරයේ සනීපාරක්ෂාව දිනකින් සිදු කෙරේ.
අග්න්යාශයේ පිළිකා (අවම ආක්රමණශීලී හෝ උදර) සමඟ සිදු කරනු ලබන ක්රියාකාරකම් මත පදනම්ව ප්රකෘතිමත් වීමේ කාල සීමාව සහ පශ්චාත් ශල්ය කාල පරිච්ඡේදය සඳහා පුරෝකථනය රඳා පවතී. අවම වශයෙන් ආක්රමණශීලී සැත්කම් සාමාන්යයෙන් ශල්යකර්මයෙන් පසු සංකූලතා ඇති නොවන අතර කුහරයට සාපේක්ෂව රෝගීන්ට දරාගත හැකිය.
අග්න්යාශය ක්රියාත්මක කිරීමේදී ඇතිවන අපහසුතා
 අග්න්යාශය සඳහා අග්න්යාශයික සැත්කම්රෝගියාගේ ජීවිතයේ ආරක්ෂාව එය මත රඳා පවතී නම්. රෝගීන්ගෙන් 6 සිට 12% දක්වා අග්න්යාශය සඳහා ශල්යමය මැදිහත් වීමක් යොදන්න.
අග්න්යාශය සඳහා අග්න්යාශයික සැත්කම්රෝගියාගේ ජීවිතයේ ආරක්ෂාව එය මත රඳා පවතී නම්. රෝගීන්ගෙන් 6 සිට 12% දක්වා අග්න්යාශය සඳහා ශල්යමය මැදිහත් වීමක් යොදන්න.
අග්න්යාශය ඉතා අනපේක්ෂිත ඉන්ද්රියයක් වන අතර එය පරිස්සමින් හා මෘදු ලෙස හැසිරවිය යුතුය. මෙහෙයුමේදී ඇය හැසිරෙන්නේ කෙසේද යන්න නිවැරදිව පැවසිය නොහැක, එපමනක් නොව, අපහසු ස්ථානය මෙහෙයුමේ ගමන් මාර්ගය සංකීර්ණ කරයි.
අග්න්යාශය වැදගත් “ස්ථාන” කිහිපයකට සමගාමීව පිහිටා ඇත:
- උදරීය aorta.
- පොදු කෝපය පල කලේය.
- වකුගඩු වලට.
- ඉහළ සහ පහළ කුහර ධමනි.
- සුපිරි මෙසෙන්ටරික් නහර සහ ධමනි.
වැදගත්! අග්න්යාශය සාමාන්ය රුධිර ප්රවාහය සමඟ duodenum සමඟ සන්නිවේදනය කරයි. අග්න්යාශයික පටක වලට හානිවීමට අස්ථායී වන අතර, ග්රන්ථි ෆිස්ටුලස් වල සැත්කම් බොහෝ විට ඇති වූ විට, ලේ ගැලීම සිදු වේ.
 අග්න්යාශයික සැත්කම් සංකීර්ණ වන අතර ඔවුන්ගේ මරණ අනුපාතය ඉතා ඉහළය. අග්න්යාශයික නෙරෝසිස් සඳහා සැත්කමෙන් පසු වඩාත් බලාපොරොත්තු සුන් කළ පුරෝකථනය. ඇත්ත වශයෙන්ම, බොහෝ දේ රඳා පවතින්නේ ශල්යකර්මයේ කාලානුරූපතාවය, රෝගියාගේ සාමාන්ය සෞඛ්ය තත්වය, ඔහුගේ වයස මත ය.
අග්න්යාශයික සැත්කම් සංකීර්ණ වන අතර ඔවුන්ගේ මරණ අනුපාතය ඉතා ඉහළය. අග්න්යාශයික නෙරෝසිස් සඳහා සැත්කමෙන් පසු වඩාත් බලාපොරොත්තු සුන් කළ පුරෝකථනය. ඇත්ත වශයෙන්ම, බොහෝ දේ රඳා පවතින්නේ ශල්යකර්මයේ කාලානුරූපතාවය, රෝගියාගේ සාමාන්ය සෞඛ්ය තත්වය, ඔහුගේ වයස මත ය.
ශල්යකර්මයෙන් පසු දුර්වල රෝග විනිශ්චය. එවැනි රෝගීන් නැවත යථා තත්ත්වයට පත්වීමට බොහෝ දුරට ඉඩ ඇත. සෞඛ්යය පිළිබඳ වගකිවයුතු ආකල්පයක් ඇතිව, වෛද්යවරයෙකුගේ උපදෙස් පිළිපැදීම, ආහාර වේලක් අනුගමනය කිරීම, පුරෝකථනය වඩාත් ශුභවාදී ය.
පශ්චාත් ශල්ය අග්න්යාශය
අග්න්යාශය යනු යාන්ත්රික හානිවලට අතිශයින් සංවේදී වන ඉන්ද්රියයකි. අවාසනාවකට මෙන්, අග්න්යාශය, ආමාශය, වෝටර් පැපිලාව වැනි ශල්යකර්ම මැදිහත්වීමෙන් පශ්චාත් ශල්ය අග්න්යාශය හට ගත හැකිය. බොහෝ විට සංකූලතාවයක් හටගන්නේ ආමාශයේ සහ duodenum මත දුෂ්කර මෙහෙයුම් වලදීය.
වැදගත්! ශල්යකර්මයෙන් පසු අග්න්යාශය බොහෝ විට සිදු වන්නේ කොලෙස්ටිස්ටිටිස්, කොලැන්ගයිටිස් සහ කොලෙඩොකොලිටියාසිස් යන දීර් course කාලීන පා course මාලාවක් මගිනි. මෙම රෝගය එඩීමාස් හෝ විනාශකාරී අග්න්යාශය ලෙස හඳුනාගෙන ඇත.මරණ අනුපාතය ඉතා ඉහළයි - පශ්චාත් ශල්ය අග්න්යාශයේ රෝගීන්ගෙන් අඩක් පමණ රෝගියාගේ මරණයෙන් අවසන් වේ.
අග්න්යාශයේ ශල්යකර්මයකට භාජනය වූ රෝගීන්ගේ සමාලෝචනවලින් පෙන්නුම් කරන්නේ ආහාර වේලක් සහ වෛද්ය වට්ටෝරු අනුගමනය කිරීමේ වැදගත්කමයි.
උග්ර අග්න්යාශයේ පිළිකා සහ හේතු
උග්ර අග්න්යාශය යනු අග්න්යාශයට බලපාන රෝගයකි. බොහෝ අවස්ථාවන්හීදී, රෝගය වර්ධනය වන්නේ සාමාන්යයෙන් ශක්තිමත් හා දුර්වල තත්ත්වයේ මත්පැන් අනිසි භාවිතය හේතුවෙනි. ස්රාවය කිරීමේ ක්රියාවලිය වැඩිවීම නිසා ගිනි අවුලුවන ක්රියාවලිය වේගයෙන් වර්ධනය වේ. ශරීරය මගින් ස්රාවය කරන එන්සයිම අතිරික්තයක් එහි පටක දිරවීමට හේතු වේ.
සාමාන්යයෙන් එන්සයිම සක්රීය වන්නේ බඩවැල්වලට ඇතුළු වූ විට පමණි. රෝගයක් සමඟ, සක්රිය කිරීමේ ක්රියාවලිය ඉන්ද්රිය තුළම සිදු වේ. රෝගයේ උග්ර අවධිය පහත පරිදි බෙදා ඇත:
- aseptic, foci පැහැදිලිව ප්රකාශ වන නමුත් ආසාදනය නොවූ විට,
- purulent (purulent foci ඇතිවීමත් සමඟ).
මත්පැන් අනිසි භාවිතය හැරුණු විට අග්න්යාශයේ පිළිකා ඇතිවන්නේ:
- ආමාශ ආන්ත්රයික රෝග
- බෝවන, අන්තරාසර්ග රෝග,
- විෂ සහිත .ෂධ
- මන්දපෝෂණය
- උදර කුහරය, උදරය, එන්ඩොස්කොපි පරීක්ෂාව අතරතුර ලබාගත් තුවාල ඇතුළු තුවාල.
අග්න්යාශයික සැත්කම් සඳහා රෝගියා සූදානම් කිරීම
අග්න්යාශයේ ශල්යමය මැදිහත්වීම් බරපතල හා අවදානම් සහිත බැවින් රෝගියා සූදානම් කිරීම අවශ්ය වේ:
- නිදන්ගත අග්න්යාශයේ දී, සකස් කිරීම චිකිත්සක අවධානයක් ලබා ගනී. පුද්ගලයෙකු සුවපත් වන අතර ශල්ය වෛද්ය ප්රතිකාර කල් දමනු ලැබේ.
- තුවාලයක් හෝ purulent අග්න්යාශය සමඟ, සකස් කිරීමට සුළු කාලයක් ඇත.
මෙහෙයුමට පෙර, බලපෑමට ලක් වූ අවයවවල ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීම සහ මත්ද්රව්ය මට්ටම අඩු කිරීම අවශ්ය වේ.
මෙහෙයුම සඳහා වෛද්ය කාර්ය මණ්ඩලය ඔබව සූදානම් කළ යුතුය.
අග්න්යාශයික එන්සයිම පිළිබඳ අධ්යයනයක් treatment ලදායී ප්රතිකාර උපක්රමයක් තෝරා ගැනීමට උපකාරී වේ. ශල්යකර්ම කාල පරිච්ඡේදයේදී රෝගීන් පෙන්වා ඇත:
- කුසගින්න (ශල්යකර්ම දිනයේදී).
- ශරීරයේ හෘද වාහිනී සහ ශ්වසන පද්ධතිය උත්තේජනය කරන taking ෂධ ගැනීම හයිපොක්සියා වැළැක්වීම සහ ජල-ඉලෙක්ට්රෝලය සමතුලිතතාවයේ බාධා ඇති කරයි.
- නිදි පෙති, ඇන්ටිහිස්ටැමින් නියම කිරීම.
- පුද්ගලයෙකු අධි රුධිර පීඩනයකින් පෙළෙන්නේ නම් ප්රති-හයිපර්ටෙන්ටිව් චිකිත්සාව පැවැත්වීම.
ශල්යකර්ම වර්ග සහ ඒවා යන්නේ කෙසේද
උග්ර අග්න්යාශයේ සැත්කම් කණ්ඩායම් වශයෙන් බෙදා ඇත.
- සැත්කම් ආවරණය කරන පරිමාව. ඉන්ද්රිය සංරක්ෂණ මෙහෙයුම් වලදී පටක රඳවා තබා ගනී. වෙන් කිරීමේදී, ඉන්ද්රියයේ කොටසක් ඉවත් කරනු ලැබේ. අර්ධ වශයෙන් ඉවත් කිරීම උදව් නොකරන්නේ නම්, අග්න්යාශයේ රෝග විනිශ්චය සිදු කරනු ලැබේ, මුළු ඉන්ද්රියම ඉවත් කරනු ලැබේ.
- මැදිහත් වීමේ ක්රමය. ලැපරොස්කොපි හෝ රුධිර රහිත භාවිතයෙන් මෙහෙයුම් විවෘත, අවම ආක්රමණශීලී විය හැකිය.
අවයව ආරක්ෂා කිරීමේ සැත්කම් අතරතුර:
- විවෘත, විවර විවර, විස් cess ෝට, රක්තපාත, පුලුන් මල්ල,
- දරුණු ශෝථය සමඟ කැප්සියුලය විසුරුවා හරින්න,
- හානියට පත් පටක.
ගෙඩියක්, ගෙඩියක් හෝ ගෙල සිරකර ඇති අවයව දෙපාර්තමේන්තුවේ වෙන් කිරීම සිදු කෙරේ. නිදසුනක් ලෙස, කෝපය පල කලේය අවහිර කිරීම සඳහා හිස වෙන් කිරීමක් සිදු කරයි. බාධක ඉවත් කිරීමෙන් කුඩා අන්ත්රය වෙත වි ected ටනය වූ නාලය තල්ලු කිරීම දක්වා උනු වේ.
ඉන්ද්රිය මෘදු වී, පුළුල් මාරාන්තික ගෙඩියක් හෝ ගෙඩියක් මගින් බලපෑමට ලක් වුවහොත් එය සම්පූර්ණයෙන්ම ඉවත් කරනු ලැබේ.
අග්න්යාශයේ ඉදිමීම සහ බඩවැල් අවහිරතා හේතුවෙන් duodenum සම්පීඩනය අවුලුවන පෙරිටෝනිටිස් නම් විවෘත මෙහෙයුම් සඳහා යොමු වේ.
විවෘත ශල්යමය මැදිහත්වීම් අතරට ඉන්ද්රියයේ මළ කොටස් ඉවත් කිරීම, සේදීම, උදර කුහරය ජලාපවහනය සහ රෙට්රොපෙරිටෝනියල් අවකාශය ඇතුළත් වේ. එවැනි මෙහෙයුම් දුෂ්කර හා භයානක ය, එබැවින් ග්රන්ථියේ මළ කොටස කුඩා නම් සහ ඉන්ද්රිය ක්රියාත්මක වන්නේ නම්, ශල්ය වෛද්යවරු අවම ආක්රමණශීලී හෝ රුධිර රහිත ප්රතිකාර ක්රමයක් තෝරා ගනී:
- ග්රන්ථියේ ආසාදිත නෙරෝසිස් සමඟ, සිදුරුවීම සිදු කරයි: බලපෑමට ලක් වූ ඉන්ද්රියයෙන් තරලය ඉවත් කරනු ලැබේ.
- ශරීරයේ ජලාපවහනය තරල පිටතට ගලායාම සහතික කරයි. අග්න්යාශය සෝදා විෂබීජහරණය කරනු ලැබේ.
- ලැපරොස්කොපි පරීක්ෂාව, ශල්ය වෛද්යවරයා උදරයේ කුඩා කැපීම් සිදු කරන අතර, වීඩියෝ පරීක්ෂණයක් සහ ඒවා හරහා විශේෂ මෙවලම් හඳුන්වා දෙයි, විශේෂ තිරයක් හරහා මෙහෙයුමේ ප්රගතිය නිරීක්ෂණය කිරීමට ඔබට ඉඩ සලසයි. ලැපරොස්කොපි පරීක්ෂාවේ පරමාර්ථය වන්නේ කෝපය පල කලේය මුදා හැරීම, අග්න්යාශයික යුෂ බඩවැල් තුළට නොමිලේ යැවීමට ඇති බාධක ඉවත් කිරීමයි.
අග්න්යාශය ගෙඩියක් මගින් බලපාන්නේ නම්, වෛද්යවරු රුධිර රහිත මැදිහත්වීමකට යොමු වෙති:
- සයිබර් පිහිය හෝ විකිරණ ශල්ය වෛද්ය,
- cryosurgery
- ලේසර් සැත්කම්
- අල්ට්රා සවුන්ඩ්.
බොහෝ උපාමාරු සිදු කරනු ලබන්නේ duodenum තුළට ඇතුළු කරන ලද පරීක්ෂණයක් භාවිතා කරමිනි.
ශල්යකර්ම ප්රතිකාරයේ දුෂ්කරතා
වෛද්යවරුන් අතර අග්න්යාශය මෘදු, අනපේක්ෂිත ඉන්ද්රියයක් ලෙස කීර්තියක් ලබා ඇත. නවීන ප්රතිකාර ක්රම නොතකා අග්න්යාශයේ සැත්කම් බොහෝ විට මාරාන්තික වේ.
 හානියට පත් අග්න්යාශය මැසීමට අපහසුය. එමනිසා, පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී, මැහුම් ඇති ස්ථානයේ ෆිස්ටුල සෑදිය හැක, අභ්යන්තර රුධිර වහනය විවෘත විය හැකිය.
හානියට පත් අග්න්යාශය මැසීමට අපහසුය. එමනිසා, පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී, මැහුම් ඇති ස්ථානයේ ෆිස්ටුල සෑදිය හැක, අභ්යන්තර රුධිර වහනය විවෘත විය හැකිය.
ශල්යකර්මයේ අවදානම ඉන්ද්රියයේ ලක්ෂණ නිසා ය:
යකඩ වැදගත් අවයව වලට ආසන්නයේ ඇත:
- කෝපය පල කලේය
- duodenum (සාමාන්ය රුධිර සංසරණයේ අවයව),
- උදර සහ සුපිරි mesenteric aorta,
- සුපිරි මෙසෙන්ටරික් නහර, වීනා කැවා,
- වකුගඩු.
ශල්යකර්මයෙන් පසු
අග්න්යාශයේ සැත්කම සාර්ථක වූවා නම්, පශ්චාත් ශල්ය කාල පරිච්ඡේදයේ ආරම්භයේදීම රෝගියා රැකබලා ගැනීම ඉතා වැදගත් වේ. එය කෙතරම් effective ලදායීද යන්න මත එය පුද්ගලයා සුවය ලබා ගන්නේද යන්න මත රඳා පවතී.
ශල්යකර්මයෙන් දිනක් ඇතුළත දැඩි සත්කාර ඒකකයේ රෝගියාගේ තත්වය දැඩි ලෙස පාලනය වේ. වෛද්යවරු:
- රුධිර පීඩන දර්ශක මනිනු ලැබේ.
- ආම්ලිකතාවය, රුධිරයේ සීනි පරීක්ෂා කරන්න.
- මුත්රා පරීක්ෂණයක් කරන්න.
- රක්තපාත (රතු රුධිර සෛල ගණන) පාලනය වේ.
- විද්යුත් හෘද රෝග හා පපුවේ එක්ස් කිරණ කරන්න.
රෝගියාගේ තත්වය ස්ථාවර නම්, සැත්කමෙන් පසු 2 වන දින, ඔහු ශල්ය වෛද්ය දෙපාර්තමේන්තුවට මාරු කරනු ලැබේ, එහිදී ඔවුන් ප්රතිකාර සංවිධානය කරනු ඇත - සංකීර්ණ ප්රතිකාර හා ආහාර වේල්.
 වෛද්යමය ප්රගතියක් තිබියදීත්, රෝගීන්ට පාහේ රුධිර රහිතව සැත්කම් කිරීමට ඉඩ ලබා දී ඇතත්, ක්රියාකාරී ප්රති come ලයක් වඩාත් අවදානම් සහගත ප්රතිකාර ක්රමයක් ලෙස පවතී.
වෛද්යමය ප්රගතියක් තිබියදීත්, රෝගීන්ට පාහේ රුධිර රහිතව සැත්කම් කිරීමට ඉඩ ලබා දී ඇතත්, ක්රියාකාරී ප්රති come ලයක් වඩාත් අවදානම් සහගත ප්රතිකාර ක්රමයක් ලෙස පවතී.
විසර්ජනය සිදුවන්නේ ආහාර ජීර්ණ පද්ධතිය සාමාන්යයෙන් ක්රියාත්මක වීමට පටන් ගැනීමට පෙර නොවේ. වෛද්ය නිර්දේශයන් නිරීක්ෂණය කරමින් රෝගියාට සාමාන්ය ජීවන රටාවක් ගත කිරීමට හැකි වේ.
Ations ෂධ සහ ක්රියා පටිපාටි
ආහාර චිකිත්සාවට අමතරව, පුළුල් ප්රතිකාර වලට ඇතුළත් වන්නේ:
- Drugs ෂධ, ඉන්සියුලින්, එන්සයිම අතිරේක නිතිපතා ආහාරයට ගැනීම.
- භෞත චිකිත්සාව, චිකිත්සක අභ්යාස. ඕනෑම ක්රියා පටිපාටියක් හා ශාරීරික ක්රියාකාරකම් ඔබේ වෛද්යවරයා සමඟ එකඟ විය යුතුය.
පුනරුත්ථාපන කාලය තුළ භෞත චිකිත්සක අභ්යාස සහ ක්රියා පටිපාටිවල අරමුණු:
- ශරීරයේ සාමාන්ය ක්රියාකාරිත්වය සාමාන්යකරණය කිරීම, ශ්වසන, හෘද වාහිනී ක්රියාකාරිත්වය.
- මෝටර් ක්රියාකාරකම් යථා තත්ත්වයට පත් කිරීම.
උග්ර අග්න්යාශයේ ශල්යකර්මයේ සංකූලතා
උග්ර අග්න්යාශය සඳහා ශල්යකර්මයක අවදානම පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී සිදුවන සංකීර්ණ තත්වයන් සමඟ සම්බන්ධ වේ. සංකූලතා වල රෝග ලක්ෂණ:
- දැඩි වේදනාව.
- කම්පනය දක්වා පුද්ගලයෙකුගේ සාමාන්ය තත්වය වේගයෙන් පිරිහීම.
- රුධිරයේ හා මුත්රා වල ඇමයිලේස් මට්ටම ඉහළ නැංවීම.
- උණුසුම හා සිසිල් වීම විස් cess ෝටයේ සං sign ාවකි.
- සුදු රුධිරාණු ප්රමාණය වැඩි වීම.
මෙම සංකූලතාව පශ්චාත් ශල්ය අග්න්යාශය ලෙස හැඳින්වේ, එය පෙප්ටික් වණ රෝගයක් හෝ ග්රන්ථියේ මන්දගාමී නිදන්ගත ක්රියාවලියක් උග්ර කරයි.
 ඉන්ද්රිය ශෝථය අවුස්සන නලයට බාධා කිරීම හේතුවෙන් උග්ර පශ්චාත් ශල්යකර්මයක් ඇතිවේ. සමහර ශල්යකර්ම මගින් බාධා ඇති වේ.
ඉන්ද්රිය ශෝථය අවුස්සන නලයට බාධා කිරීම හේතුවෙන් උග්ර පශ්චාත් ශල්යකර්මයක් ඇතිවේ. සමහර ශල්යකර්ම මගින් බාධා ඇති වේ.
ඉහත කොන්දේසි වලට අමතරව, ශල්යකර්ම කරන රෝගියා බොහෝ විට:
- ලේ ගැලීම විවෘත වේ
- පෙරිටෝනිටිස් ආරම්භ වේ,
- සංසරණ අසමත්වීම, වකුගඩු-රක්තපාත,
- දියවැඩියාව උග්ර වේ,
- පටක නෙරෝසිස් හටගනී.
ශල්ය වෛද්ය ප්රතිකාර හා පුරෝකථනය කිරීමේ effectiveness ලදායීතාවය
ශල්යකර්ම මැදිහත්වීම කෙතරම් effective ලදායීද යන්න පූර්ව ශල්යකර්ම කාල පරිච්ඡේදයේදී රෝගියාගේ කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර මගින් විනිශ්චය කළ හැකිය. අපි නිදන්ගත අග්න්යාශය රෝගය ගැන කතා කරන්නේ නම්, බොහෝ විට මැදිහත්වීමට පෙර චිකිත්සාව කොතරම් සාර්ථකද යත්, එය ඔබට සැත්කම් කල් දැමීමට ඉඩ සලසයි.
මෙහෙයුමේ සාර්ථකත්වය තීරණය කරන සහ අනාගතයේ දී රෝගයේ ගමන් මග අනාවැකි කීමට ඔබට ඉඩ සලසන වෙනත් සාධක:
- ශල්යකර්මයකට පෙර පුද්ගලයෙකුගේ සාමාන්ය තත්වය.
- ක්රමය, ශල්යමය මැදිහත්වීමේ පරිමාව.
- පශ්චාත් ශල්යකර්මයේ ගුණාත්මකභාවය, පුළුල් නේවාසික ප්රතිකාර.
- ආහාර වේලට අනුකූල වීම.
- රෝගියාගේ ක්රියාවන්
පුද්ගලයෙකු ශරීරය අධික ලෙස පටවා නොගන්නේ නම්, පෝෂණය අධීක්ෂණය කරන්නේ නම්, සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කරයි නම්, සමනය කිරීමේ හැකියාව වැඩි වේ.
උග්ර අග්න්යාශය සඳහා ප්රක්ශේපණ මොනවාද?
හොඳම පුරෝකථනය එඩීමාස් ස්වරූපයෙන් නිරීක්ෂණය කෙරේ. සාමාන්යයෙන්, එවැනි උග්ර අග්න්යාශය රෝගය තනිවම හෝ drug ෂධ චිකිත්සාවේ බලපෑම යටතේ විසඳයි. රෝගීන්ගෙන් 1% කටත් වඩා අඩු සංඛ්යාවක් මිය යති.
අග්න්යාශයික නෙරෝසිස් සඳහා වන අනාවැකි වඩාත් බරපතල ය. ඔවුන් රෝගීන්ගෙන් 20% -40% ක් මරණයට පත් කරයි. Purulent සංකූලතා තවදුරටත් අවදානම් වැඩි කරයි.
නවීන තාක්ෂණයේ දියුණුවත් සමඟ උග්ර අග්න්යාශයේ රෝගීන් සඳහා පුරෝකථනය වැඩි දියුණු වී ඇත. එබැවින් අවම ආක්රමණශීලී තාක්ෂණයන් භාවිතා කරන විට මරණ අනුපාතය 10% හෝ ඊට අඩු වේ.
නිදන්ගත අග්න්යාශය හා උග්ර අතර වෙනස කුමක්ද?
නිදන්ගත අග්න්යාශයේ පිළිකා මෙන්ම උග්රද ඇතිවීමේ යාන්ත්රණය තවමත් සම්පූර්ණයෙන් වටහාගෙන නොමැත. උග්ර ස්වරූපයෙන් ග්රන්ථි පටක වලට සිදුවන හානිය ප්රධාන වශයෙන් සිදුවන්නේ එහිම එන්සයිම සමඟ නම්, නිදන්ගත ස්වරූපයෙන් ග්රන්ථි පටක සිකාට්රිසියල් මගින් ප්රතිස්ථාපනය වේ.
නිදන්ගත අග්න්යාශය බොහෝ විට සිදුවන්නේ තරංගවල ය: උග්රවීමකදී රෝග ලක්ෂණ වඩාත් උච්චාරණය වන අතර පසුව සිදු වේ සමනය කිරීම තත්වය වැඩිදියුණු කිරීම.
රීතියක් ලෙස, නිදන්ගත අග්න්යාශයේ ations ෂධ සමඟ ප්රතිකාර කරනු ලැබේ. ඇතැම් ඇඟවීම් ඉදිරියේ ශල්යකර්මයකට භාජනය විය යුතුය.
උග්ර අග්න්යාශයේ රුධිර පවිත්රකරණය භාවිතා වේද?
උග්ර අග්න්යාශයේ ප්ලාස්මාෆෙරසිස් සඳහා දර්ශක :
- වහාම රෝහලට ඇතුළත් කළ වහාම. මෙම අවස්ථාවේ දී, ඔබට එඩීමාස් අවධියේදී උග්ර අග්න්යාශයේ පිළිකා අල්ලා ගත හැකි අතර වඩාත් බරපතල උල්ලං .නයන් වළක්වා ගත හැකිය.
- අග්න්යාශයික නෙරෝසිස් වර්ධනය සමඟ.
- දරුණු ගිනි අවුලුවන ප්රතික්රියාවක් සමඟ, පෙරිටෝනිටිස්, අභ්යන්තර අවයවවල ක්රියාකාරිත්වය අඩපණ වීම.
- ශල්යකර්මයට පෙර - මත්පැන් පානයෙන් මිදීමට සහ ඇතිවිය හැකි සංකූලතා වළක්වා ගැනීමට.
උග්ර අග්න්යාශයේ ප්ලාස්මාෆෙරෙසිස් වලට ප්රතිවිරෝධතා :
- අත්යවශ්ය අවයව වලට දැඩි හානියක්.
- නතර කළ නොහැකි ලේ ගැලීම.
උග්ර අග්න්යාශයේ දී අවම ආක්රමණික ප්රතිකාර ලබා ගත හැකිද?
සාම්ප්රදායික කැපුම් සැත්කම් වලට වඩා අවම වශයෙන් ආක්රමණශීලී මැදිහත්වීම් වලට වාසි ඇත. ඒවා ද effective ලදායී වන නමුත් පටක කම්පනය අවම වේ. අවම ආක්රමණශීලී ශල්යකර්ම ක්රම හඳුන්වාදීමත් සමඟ උග්ර අග්න්යාශයේ ප්රතිකාරයේ ප්රති results ල සැලකිය යුතු ලෙස වැඩිදියුණු වූ අතර රෝගීන් අඩු වාර ගණනක් මිය යාමට පටන් ගත්හ.
උග්ර අග්න්යාශයේ පසු පුනරුත්ථාපනය යනු කුමක්ද?
සංකූලතා නොමැති නම්, රෝගියා සති 1-2 ක් රෝහලේ සිටී. විසර්ජනය කිරීමෙන් පසු, ශාරීරික ක්රියාකාරකම් මාස 2-3 ක් සීමා කිරීම අවශ්ය වේ.
සැත්කමෙන් පසු රෝගියාට සංකූලතා ඇත්නම්, නේවාසික රෝගීන්ට ප්රතිකාර කිරීම දිගු වේ. සමහර විට උග්ර අග්න්යාශය ආබාධිත තත්වයට හේතු විය හැක, රෝගියාට I, II හෝ III කාණ්ඩය පැවරිය හැකිය.
එවැනි රෝගීන් සඳහා වඩාත් සුදුසු සනීපාරක්ෂක හා නිකේතන :
මෙහෙයුම් වර්ග
අග්න්යාශයේ පැතිරෙන තුවාලයක් ඇති විට, ක්රියාකාරී ඇල්ගොරිතමයක් වර්ධනය කිරීමට Etiopathogenetic ප්රවේශයන් වෛද්යවරයාට උපකාර කරයි.
2010 03 12 අග්න්යාශයේ ශල්ය වෛද්ය
අග්න්යාශයික සැත්කම්
රෝහල් සැත්කම් මගින් ශල්යකර්ම මැදිහත්වීමේ ක්රම කිහිපයක් වෙන්කර හඳුනාගත හැකිය. බහුලව භාවිතා වන ක්රම:
- දුරස්ථ වෙන් කිරීම. අර්ධ මකාදැමීමක් නියෝජනය කරයි. මෙම අවස්ථාවේ දී, ඉන්ද්රියයේ ශරීරය සහ වලිගය පමණක් බැහැර කරනු ලැබේ. අග්න්යාශයේ ඇති පටක වල යම් කොටසකට පමණක් ආසාදනය බලපා ඇති අවස්ථා වලදී මෙම ආකාරයේ මැදිහත්වීමක් අවශ්ය වේ.
- සමස්ථ ඉවත් කිරීම. මෙම ශල්යකර්ම මැදිහත්වීමත් සමඟ ශරීරය සහ වලිගය මත පමණක් නොව හිසෙහි යම් කොටසක් මත වෙන් කිරීමක් සිදු කෙරේ. කුඩා ප්රදේශයක් පමණක් සංරක්ෂණය කර ඇති අතර එය පිහිටා ඇත්තේ duodenum ට ආසන්නවය.
- Necsesecvestrectomy. උග්ර අග්න්යාශයේ මෙම ක්රියාකාරිත්වය සිදු කරනු ලබන්නේ අල්ට්රා සවුන්ඩ් හි සමීප අධීක්ෂණය යටතේ පමණි. අග්න්යාශයේ තරල සැකැස්ම සිදුරු කර ඇති අතර කාණු භාවිතයෙන් අන්තර්ගතය සිඳී යයි.
ලැපරොටොමික් සහ එන්ඩොස්කොපික් ක්රම භාවිතයෙන් තුවාලයට ප්රවේශ විය හැකිය. දෙවන ප්රවේශය පළමු එකට වඩා අඩු ආක්රමණශීලී වේ.
පශ්චාත් ශල්යකර්ම සංකූලතා
උග්ර අග්න්යාශය සඳහා ශල්යකර්මයෙන් පසු වඩාත් පොදු සංකූලතා:
- Purulent peritonitis. තන්තු ආසාදනය වූ විට සිදු වේ. රෙට්රොපෙරිටෝනියල් අවකාශයේ purulent-necrotic ස්කන්ධ පැතිරීම මරණයට හේතු විය හැක. ලැපරෝටෝමීකරණය පිළිබඳ වැරදි ප්රවේශයකින් මෙම ප්රතිවිපාකය ද කළ හැකිය.
- හර්ෂ්ස්ප්රං රෝගය උග්රවීම. විශාල අන්ත්රයෙහි ව්යාධි විද්යාව පිළිබඳ දීර් නිදන්ගත පා course මාලාවක් සමඟ, අග්න්යාශයේ සමහර කොටස් බැහැර කිරීම නිරන්තර මලබද්ධයට හේතු වේ.
- අග්න්යාශ කම්පනය. උග්ර ව්යාධිජනක ක්රියාවලියක්, එන්ඩොටොක්සින් වලට නිරාවරණය වීමත් සමඟ ඉන්ද්රියයේ ඉතිරි කොටස නෙරෝසිස් වලට තුඩු දෙයි. එය රුධිරයේ ක්ෂුද්ර චක්රීය ගුණාංග අවම කිරීම අවුස්සයි. මෙම අවස්ථාවේ දී, රුධිර පීඩනය පහත වැටේ. අග්න්යාශයික නෙරෝසිස් වල අසමමිතික ස්වභාවය සමඟ එන්ඩොටොක්සින් ග්රන්ථියේම එන්සයිම ලෙස ක්රියා කරන අතර එය ඉන්ද්රියයට ආක්රමණශීලීව බලපාන අතර එමඟින් දැවිල්ල නාභිගත වේ.

නිදන්ගත අග්න්යාශයේ ශල්ය වෛද්ය ප්රතිකාර මගින් ආමාශ ආන්ත්ර විද්යා ologist යෙකු විසින් ගතානුගතික ප්රතිකාරයේ අකාර්යක්ෂමතාව පෙන්නුම් කරයි. සංඛ්යාලේඛනවලට අනුව, නිදන්ගත අග්න්යාශයේ (සීපී) රෝගීන්ගෙන් 40% ක් රෝහලේ ශල්ය වෛද්ය අංශයේ රෝගීන් බවට පත්වන්නේ චිකිත්සක ප්රතිකාර සඳහා වර්තන හා සංකූලතා වර්ධනය වීම හේතුවෙනි. ශල්ය ක්රම මගින් ව්යාධි ක්රියාවලිය ස්ථාවර කරයි - අග්න්යාශයේ ප්රගතිය මන්දගාමී වේ.
නිදන්ගත අග්න්යාශය සඳහා සැත්කම් සිදු කරන්නේ කවදාද?
අග්න්යාශයේ වර්ධනය හා රෝගය නිදන්ගත පා course මාලාවක් බවට පරිවර්තනය වීම ග්රන්ථි පටක වල රූප විද්යාත්මක ව්යුහය උල්ලං violation නය කිරීමකි. බොහෝ විට, අග්න්යාශයේ ප්රධාන නාලයේ ගෙඩි, ගල්, ස්ටෙනෝසිස් සෑදී ඇති අතර, යාබද යාබද අවයව සම්පීඩනය වන විට ඉදිමීම (හෝ “කැපිටේට්”, අග්න්යාශය) හේතුවෙන් ඉන්ද්රියයේ හිසෙහි ප්රමාණයෙහි සැලකිය යුතු වැඩි වීමක්:
- duodenum
- antrum
- කෝපය පල කලේය
- ද්වාර නහර සහ එහි අතු ගංගා.

එවැනි අවස්ථාවන්හිදී, රෝගියා ශල්ය වෛද්ය දෙපාර්තමේන්තුවේ රෝහල් ගත කරනු ලැබේ, එය පෙර අවධියේදී අකාර්යක්ෂම වූයේ නම් සහ රෝගියාගේ තත්වය සැලකිය යුතු ලෙස නරක අතට හැරේ නම් හෝ ජීවිතයට තර්ජනයක් වන සංකූලතා ඇති විය. පිරිහීම විදහා දක්වයි:
- වේදනාව වැඩි කිරීම
- පෙරිටෝනියල් කෝපයේ සං signs ා පෙනුම,
- වැඩි මත්ද්රව්ය,
- මුත්රා වැඩි වීම.
අග්න්යාශයට යම් බලපෑමක් සිදු වුවහොත් තත්වය තවත් උග්ර විය හැකි බැවින් දැඩි ඇඟවීම් අනුව ශල්ය ප්රතිකාර සිදු කරනු ලැබේ.
අග්න්යාශයේ නිදන්ගත ක්රියාමාර්ගය ඉන්ද්රියයේ පටක වල දැවිල්ල හා ෆයිබ්රෝසිස් හේතුවෙන් රෝගයේ නිරන්තරයෙන් දක්නට ලැබෙන රෝග ලක්ෂණ මගින් ප්රකාශ වේ.
ශල්යමය මැදිහත්වීම බොහෝ විට රෝගයේ මුල් අවධියේදී (දින 1-5) පහත සඳහන් අවස්ථා වලදී භාවිතා වේ:
- ඇත්නම්
- දැඩි වේදනාවෙන්,
- සෙංගමාලය සමඟ,
- ඉදිරිපිට සහ නල වල.
දුර්ලභ අවස්ථාවන්හිදී, සීපී ඇති විට හදිසි මෙහෙයුම් සිදු කරනු ලැබේ:
- ව්යාජ කුහරය හෝ සුලු පත්රිකාවක් තුළට උග්ර රුධිර වහනයක්,
- ගෙඩියක් කැඩීම.
බොහෝ අවස්ථාවන්හීදී, සීපී සඳහා ශල්ය වෛද්ය ප්රතිකාර සිදු කරනු ලබන්නේ සම්පූර්ණ රෝග විනිශ්චයකින් පසුව සැලසුම් කළ පරිදි ය.

අග්න්යාශයේ රැඩිකල් ප්රතිකාර ක්රම ක්රියාත්මක කිරීමට යම් ප්රතිවිරෝධතා තිබේ:
- රුධිර පීඩනය ප්රගතිශීලී ලෙස පහත වැටීම,
- anuria (මුත්රා පිටවීම සම්පූර්ණයෙන් නොමැති වීම),
- අධි හයිපර්ග්ලයිසිමියාව,
- රුධිර සංසරණ පරිමාව යථා තත්වයට පත් කිරීමට ඇති නොහැකියාව.
ශල්යකර්ම සඳහා දර්ශක
නිදන්ගත අග්න්යාශය සඳහා සැත්කම් පහත දැක්වෙන අවස්ථා වලදී දක්වා ඇත:
- ations ෂධවල බලපෑමට උදරයේ වේදනා රෝග ලක්ෂණයක වර්තනය (ප්රතිරෝධය),
- ප්රේරක අග්න්යාශය (දීර් ගිනි අවුලුවන ක්රියාවලියක් නිසා, සම්බන්ධක පටක වැඩීම හා කැළැල් ඇති වූ විට, අග්න්යාශයේ ස්කන්ධය හා ප්රමාණය සැලකිය යුතු ලෙස වැඩි වේ, නමුත් එහි ක්රියාකාරිත්වය තියුනු ලෙස අඩු වේ),
- ප්රධාන අග්න්යාශ නාලයේ බහු පටු කිරීම් (දැඩි කිරීම්),
- අන්තරාසර්ග ද්වීපාර්ශවික පත්රිකාවේ ස්ටෙනෝසිස්,
- ප්රධාන යාත්රා සම්පීඩනය (ද්වාරය හෝ සුපිරි මෙසෙන්ටරික් නහර),
- දිගු කලක් පවතින ව්යාජ-ගෙඩි,
- අග්න්යාශයික පටක වල ප්රේරක වෙනස්වීම්, මාරාන්තික නියෝප්ලාස්ම් පිළිබඳ සැකයක් ඇති කරයි (සීපී ඉදිරිපිට පිළිකා ඇතිවීමේ අවදානම 5 ගුණයකින් වැඩි වේ),
- දරුණු duodenal stenosis.
ශල්ය ප්රතිකාරවල effectiveness ලදායීතාවය
ශල්යකර්මයේ ප්රති result ලය වන්නේ වේදනාව තුරන් කිරීම, දැවිල්ල හා දිරාපත්වීමේ නිෂ්පාදන සමඟ ශරීරය මත්පැන් වලින් මුදා හැරීම, සාමාන්ය අග්න්යාශයේ ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීමයි. ශල්ය වෛද්ය ප්රතිකාර වැළැක්වීමකි: ෆිස්ටුලස්, ගෙඩි, ඇස්කයිට්, ප්ලූරිසි, විවිධ purulent තුවාල.
සීපී හි ශල්ය වෛද්ය ප්රතිකාරයේ effectiveness ලදායීතාවය අග්න්යාශයේ ව්යාධි විද්යාවේ අංගයක් හා ප්රධාන දුෂ්කරතා දෙකක් සමඟ සම්බන්ධ වී ඇති අතර ඒවා ජය ගැනීමට ඔබ කළමනාකරණය කරන්නේ කෙසේද යන්න මත කෙලින්ම රඳා පවතී:
- අග්න්යාශයික පටක වල ව්යාධි වෙනස්වීම් දරුණු, පුළුල් හා ආපසු හැරවිය නොහැකි ය. සාර්ථක මෙහෙයුමක් අනාගතයේ දී දීර් ,, සමහර විට ජීවිත කාලය පුරාම ආදේශන ප්රතිකාරයක් සහ නියමිත දැඩි ආහාර වේලක් අනුගමනය කළ යුතුය. මෙම නිර්දේශය සාර්ථක ප්රතිකාර සඳහා වැදගත් කොන්දේසියක් වන අතර, එසේ නොමැතිව ශල්ය ප්රතිකාරවල effectiveness ලදායීතාවය ශුන්යයට අඩු වේ.
- බොහෝ අවස්ථාවන්හීදී, HP සතුව ඇත. මිල අධික සංකීර්ණ ශල්යකර්ම මැදිහත්වීම් මාලාවකින් පසුව, මත්පැන් පානය නතර නොවන්නේ නම්, ශල්ය වෛද්ය ප්රතිකාරවල effectiveness ලදායීතාවය කෙටි කාලීන වනු ඇත.
ශල්යකර්ම සඳහා සූදානම් වීම සහ ශල්යමය මැදිහත්වීම් වර්ග

අග්න්යාශයේ සියලුම වර්ග සඳහා, එහි හේතු විද්යාව සහ ස්වරූපය (මධ්යසාර, බිලියරි, ව්යාජ, ව්යාජ, ප්රේරක) හෝ පා course මාලාව (උග්ර හෝ නිදන්ගත) නොසලකා සැත්කම් සඳහා සූදානම් වීමේ ප්රධාන කරුණ වන්නේ සාගින්නයි. මෙය පශ්චාත් ශල්යකර්ම සංකූලතා ඇතිවීමේ අවදානම අඩු කරයි. එමනිසා, ශල්යකර්මයට පෙර දින, කිසිදු ආහාරයක් ප්රතික්ෂේප කිරීම අවශ්ය වේ, සවස් වරුවේ සහ උදෑසන ඉහළ පිරිසිදු කිරීමේ එනැම සිදු කරනු ලැබේ. ශල්යකර්ම දිනයේදී, පූර්ව නිර්ණය කිරීම සිදු කරනු ලබන අතර, එමඟින් රෝගියා නිර්වින්දනය සඳහා හඳුන්වා දීමට පහසුකම් සපයයි. ඇගේ ඉලක්කය:
- රෝගියාට බිය සැක දුරු කර ශල්යකර්මයට ඇති බිය ඉවත් කරන්න.
- අසාත්මිකතා වර්ධනය වීම වළක්වන්න,
- අග්න්යාශයේ හා ආමාශයේ ස්රාවය අඩු කරන්න.
Pre ෂධ නියම කිරීම
පූර්ව නිගමනය සඳහා, විවිධ කණ්ඩායම්වල drugs ෂධ භාවිතා කරනු ලැබේ (සන්සුන්, ප්රති-සයිකෝටික්, ඇන්ටිහිස්ටැමයින්, ඇන්ටිකොලිනර්ජික්ස්).
මීට අමතරව, වසර ගණනාවක් තිස්සේ සීපී රෝගයෙන් පෙළෙන රෝගියෙකු ආහාර ජීර්ණ ආබාධ හේතුවෙන් තියුනු ලෙස ක්ෂය වේ.එමනිසා, ශල්යකර්මයට පෙර බොහෝ රෝගීන්ට ප්ලාස්මා, ප්රෝටීන් ද්රාවණ, සේලයින් ආකාරයෙන් දියර හෝ 5% ග්ලූකෝස් ද්රාවණය හඳුන්වා දෙනු ලැබේ. සමහර අවස්ථාවල, ඇඟවීම් වලට අනුව, හීමොග්ලොබින්, ප්රෝතොම්බින් දර්ශකය සහ ප්රෝටීන් මට්ටම ඉහළ නැංවීම සඳහා රුධිරයක් හෝ එරිත්රෝසයිට් ස්කන්ධ පාරවිලයනයක් සිදු කරනු ලැබේ.
ද්වෝඩිනම් වල ලුමෙන් තුලට ගලායාම නැවැත්වීම නිසා ඇති වන සෙංගමාලය සමඟ, හයිපෝ හෝ විටමින් iency නතාවය වර්ධනය වේ. මෙයට හේතුව වන්නේ දිය නොවන විටමින් ද්රාව්ය සංයෝග බවට පරිවර්තනය කිරීමේ හැකියාව නොමැතිකමයි - මෙම ක්රියාවලිය සිදුවන්නේ කෝපය පල කලේය. එවැනි අවස්ථාවන්හිදී විටමින් දෙමාපිය හා වාචිකව පරිපාලනය කෙරේ.
සැලසුම් සහගත මෙහෙයුමක් සඳහා සූදානම් වීමේ දී වැදගත් කාර්යභාරයක් ඉටු කරන්නේ:
- මෙතියොනීන්, ලිපොකේන් (දින 10 ක් සඳහා දිනකට 0.5 x 3 වතාවක් ටැබ්ලට් ආකාරයෙන් නියම කර ඇත).
- සයිරපාර් - සතියකට දිනකට එක් වරක් මිලි ලීටර් 5 ක් තුළට එන්නත් කරනු ලැබේ.
ශල්ය ක්රියා පටිපාටි
අග්න්යාශය සඳහා ශල්ය ආධාර හඳුනාගත් සංකූලතා මත රඳා පවතී.
- එන්ඩොස්කොපික් මැදිහත්වීමේ ප්රතිකාර,
- laparotomy මැදිහත්වීම.

ශල්යකර්මයේ සම්භාව්ය ලැපරෝටෝමි ක්රමය ශතවර්ෂයක් සඳහා භාවිතා වේ. එය අවස්ථා වලදී සිදු කරනු ලැබේ:
- අග්න්යාශයික පටක විශාල වශයෙන් වෙන් කිරීම,
- ඉන්ද්රිය සංරක්ෂණය - ඉන්ද්රියයක කොටසක් උද්දීපනය කරන විට,
- (නවීකරණයන්ගෙන් එකක් වන්නේ අග්න්යාශයේ හිසෙහි කොටසක් ෆ්රේ ක්රමය මගින් ඉවත් කිරීමයි).
ලැපරොටෝමි භාවිතයෙන් ප්රවේශ වීමෙන් අවසන් වරට සිදුකරන ශල්ය වෛද්ය ප්රතිකාර අවම ආක්රමණශීලී වේ. පශ්චාත් ශල්යකර්ම කාලය තුළ දියවැඩියාව වැළඳීමේ අවදානම අවම වන අතර මරණ අනුපාතය 2% ට වඩා අඩුය. නමුත් සැත්කමෙන් පසු පළමු වසර තුළදී, වේදනා සින්ඩ්රෝමය නැවත පැමිණීම 85% ක් තුළ දක්නට ලැබෙන අතර, වසර 5 ක් පුරා ශල්යකර්ම කළ රෝගීන්ගෙන් 50% ක් තුළ වේදනාව පවතී.
ඉන්ද්රියයන් සංරක්ෂණය කිරීමේ මෙහෙයුම් (උදාහරණයක් ලෙස, ඉන්ද්රියයක කුඩා බලපෑමට ලක් වූ කොටසක් ඉවත් කළ විට, බර්ජර්ට අනුව අග්න්යාශයේ හිස ආරක්ෂා කිරීම, ප්ලීහාව ආරක්ෂා කිරීම සමඟ වලිගය වෙන් කිරීම, ප්ලීහාව සංරක්ෂණයෙන් ශරීරය අර්ධ වශයෙන් ඉවත් කිරීම) හොඳ දිගුකාලීන ප්රති results ල පෙන්වයි - රෝගීන්ගෙන් 91% ක් තුළ වේදනා රෝග ලක්ෂණය අතුරුදහන් වේ, රෝගීන්ගෙන් 69% ක් නැවත පැමිණේ. සාමාන්ය වැඩ වලට.
පුළුල් අග්න්යාශයික සැත්කම් යනු වඩාත් භයානක ශල්යකර්ම මැදිහත්වීමකි (අග්න්යාශයේ හිසෙහි පයිලෝරොප්ලාස්ටි වෙන් කිරීම, සම්පූර්ණ අග්න්යාශය). ඉහළ රෝගාබාධ, මරණ හා සංකූලතා සංඛ්යාතය හේතුවෙන් ඒවා සුවිශේෂී අවස්ථා වලදී කලාතුරකින් භාවිතා වේ. පැවැත්වූ:
- අග්න්යාශයික පටක වල විසරණය වන තුවාලයක් ඇති විට, සීපී හි දීර් course කාලීන පා course මාලාවක් සමඟ අක්රමිකතාව පිළිබඳ සැකයක් ඇතිව,
- විශාල වූ අග්න්යාශයක් සමඟ ප්ලීනික් නහර සම්පීඩනය වීමෙන් ඇතිවන ද්වාර අධි රුධිර පීඩනය සමඟ,
- අග්න්යාශයික පටක වල සම්පූර්ණ පරිහානිය සහ සිකාට්රිෂල් පරිහානිය සමඟ.
අග්න්යාශයේ ශල්ය වෛද්යවරුන්ට අනුව, යුක්ති සහගත වන්නේ අග්න්යාශයේ හිස සහ ශරීරයේ පිළිකා ඇති වූ විට පමණි. ජීවිතයට තර්ජනයක් වන සංකූලතා ඇතිවීමේ වැඩි අවදානමට අමතරව, ජීවිතයට එන්සයිම ප්රතිස්ථාපනය හා ඉන්සියුලින් ප්රතිකාර ලබා ගැනීමට රෝගියාට බල කෙරෙන අතර එමඟින් එවැනි මෙහෙයුම් සී.පී.
පස් අවුරුදු පැවැත්ම 2% කි.
එන්ඩොස්කොපික් මැදිහත්වීමේ ප්රතිකාරය
සීපී හි දේශීය සංකූලතා සඳහා එන්ඩොස්කොපික් ක්රමය භාවිතා කරයි:
- ව්යාජ
- අග්න්යාශයේ ප්රධාන නාලයේ පටු වීම (දැඩි කිරීම),
- අග්න්යාශයේ හෝ පිත්තාශයේ නාල වල ගල් තිබීම.

ඒවා අග්න්යාශයේ අධි රුධිර පීඩනය වර්ධනය වීමට තුඩු දෙන අතර එන්ඩොස්කොපික් මැදිහත්වීමේ ක්රම අවශ්ය වේ.
Sphincterotomy යනු වඩාත්ම ඉල්ලූ ක්රියා පටිපාටියයි. බොහෝ අවස්ථාවන්හීදී, එය සමඟ:
- අග්න්යාශයේ ප්රධාන නාලය ප්රතිස්ථාපනය කිරීම,
- ගලක් ඉදිරිපිට - එය නිස්සාරණය කිරීමෙන් (lipoextraction) හෝ lithotripsy මගින්,
- ගෙඩියේ ජලාපවහනය.
එන්ඩොප්රොස්ටේෂස් ස්ථාපනය කළ විට, එය සෑම මාස 3 කට වරක් ප්රතිස්ථාපනය වේ. එවැනි අවස්ථාවන්හිදී, ප්රති-ගිනි අවුලුවන ප්රතිකාරය මාස 12-18 දක්වා සිදු කරනු ලැබේ.
මෙම ක්රමයේ සංකූලතා: ලේ ගැලීම, අග්න්යාශයේ නෙරෝසිස් වර්ධනය, කොලැන්ගයිටිස්. සාර්ථක ලෙස හැසිරවීමකදී, ඊළඟ දවසේ කෑමට අවසර ඇත.දිනකට පසු, රෝගියා නිදහස් කළ හැකිය.
ලැපරොස්කොපි ක්රියා පටිපාටිය
කලින් රෝග විනිශ්චය සඳහා පමණක් භාවිතා කරන ලදී. පසුගිය දශකය තුළ මෙම ක්රියා පටිපාටිය චිකිත්සක වේ. එය ක්රියාත්මක කිරීම සඳහා දර්ශක:
- (necrectomy)
- cyst (ජලාපවහනය),
- විවරය
- දේශීය පිළිකා සැකැස්ම.
රෝග විනිශ්චය කිරීමේ ක්රමයක් ලෙස, එය සෙංගමාලය සඳහා (එහි හේතු විද්යාව ස්ථාපිත කිරීම සඳහා) භාවිතා කරයි, අක්මාව සැලකිය යුතු ලෙස විශාල කිරීම, ආරෝහණ - මෙම තත්වයන්ට නිශ්චිත හේතු වෙනත් පර්යේෂණ ක්රම මගින් තහවුරු කර ගැනීමට නොහැකි වූයේ නම්, නොනැසී පවතින බහු අවයව අසමත්වීම, දින 3 ක් සඳහා දැඩි සංකීර්ණ ප්රතිකාර සඳහා සුදුසු නොවේ. අග්න්යාශය ආසාදනය සමඟ, මෙම ක්රමය මඟින් රෝගයේ අවධිය සහ ග්රන්ථියට හා අවට ඇති අවයව වලට සිදුවන හානිය තීරණය කිරීමට හැකි වේ.
සම්භාව්ය ශල්යමය මැදිහත්වීමට වඩා සැලකිය යුතු වාසි ගණනාවක් එයට ඇත. මේවාට ඇතුළත් වන්නේ:
- සාපේක්ෂ වේදනා රහිත බව
- අඩු රුධිර වහනය සහ සංකූලතා අවදානම,
- පුනරුත්ථාපන කාලය සැලකිය යුතු ලෙස අඩු කිරීම,
- ඉදිරිපස උදර බිත්තියේ කැළලක් නොමැති වීම,
- ක්රියා පටිපාටියෙන් පසු බඩවැල් පාරේසිස් අඩු කිරීම සහ මැලියම් රෝග තවදුරටත් වර්ධනය නොවීම.

රෝග විනිශ්චය සහ චිකිත්සක අරමුණු සඳහා ලැපරොස්කොපි පරීක්ෂාව සිදු කරනු ලබන්නේ මූලික අවදිවීම සහ විශ්ලේෂණය සමඟ ය. රෝග විනිශ්චය සඳහා, එය භාවිතා කරනුයේ ආක්රමණශීලී නොවන පරීක්ෂණ ක්රම (අල්ට්රා සවුන්ඩ් ඕබීපී සහ ඉසෙඩ්, සීටී) තොරතුරු නොදක්වන අවස්ථා වලදී පමණි. ලැපරොස්කොප් පරීක්ෂණයක් හඳුන්වාදීම සඳහා ඉදිරිපස උදර බිත්තියේ කුඩා කැපීමක් (0.5-1 සෙ.මී.) සහ සහායක ශල්ය උපකරණ (උපාමාරු) සඳහා එකක් හෝ කිහිපයක් සෑදීම මෙම තාක්ෂණයෙන් සමන්විත වේ. නියුමොපෙරිටෝනියම් සාදන්න - වැඩ කරන අවකාශයක් නිර්මාණය කිරීම සඳහා උදර කුහරය කාබන් ඩයොක්සයිඩ් සමඟ පුරවන්න. ලැපරොස්කොපයක පාලනය යටතේ, අවශ්ය නම්, උපාමාරු මගින් නෙරෝටික් ප්රදේශ ඉවත් කරයි (අග්න්යාශය එහි ව්යුහ විද්යාත්මක ස්ථානයෙන් ඉවත් කිරීම - රෙට්රොපෙරිටෝනියල් අවකාශය - උදර කුහරය තුළට).
ලැපරොස්කොපි ආධාරයෙන්, ග්රන්ථිය, යාබද අවයව පරීක්ෂා කරනු ලැබේ, ඔමල් බර්සා වල තත්වය තක්සේරු කෙරේ.
ලැපරොස්කොපි පරීක්ෂණයේදී මෙම ක්රමය සමඟ හඳුනාගත් ගැටළුව විසඳිය නොහැකි බව පෙනේ නම්, මෙහෙයුම් වගුව මත කුහර මෙහෙයුමක් සිදු කරයි.
ශල්යකර්මයෙන් පසු නේවාසික ප්රතිකාර හා රෝගීන් පුනරුත්ථාපනය කිරීම
ශල්යකර්මයෙන් පසුව, රෝගියා දැඩි සත්කාර ඒකකයට මාරු කරනු ලැබේ. රෝගියා රැකබලා ගැනීම සහ වැදගත් සං signs ා නිරීක්ෂණය කිරීම, සංකූලතා වර්ධනය කිරීම සඳහා හදිසි පියවර සැපයීම සඳහා මෙය අවශ්ය වේ. සාමාන්ය තත්වය ඉඩ දෙන්නේ නම් (සංකූලතා නොමැති විට), දෙවන දිනයේදී රෝගියා සාමාන්ය ශල්ය වෛද්ය දෙපාර්තමේන්තුවට ඇතුළු වන අතර එහිදී අවශ්ය පුළුල් ප්රතිකාර, රැකවරණය සහ ආහාර පෝෂණය අඛණ්ඩව පවතී.
ශල්යකර්මයෙන් පසුව, රෝගියාට මාස 1.5-2 ක් සඳහා වෛද්ය අධීක්ෂණය අවශ්ය වේ. මෙම කාල පරිච්ඡේදය ආහාර ජීර්ණ ක්රියාවලිය සහ අග්න්යාශයේ ක්රියාකාරිත්වයේ ආරම්භය යථා තත්වයට පත් කිරීම සඳහා අවශ්ය වේ.

රෝහලෙන් පිටව ගිය පසු, සියලු නිර්දේශ අනුගමනය කළ යුතු අතර ප්රතිකාර පිළිපැදිය යුතුය. එය සමන්විත වන්නේ:
- සම්පූර්ණ සාමයෙන්
- දහවල් සිහිනයේ
- දැඩි ආහාර වේලක.
ආහාර පෝෂණය මෘදු හා භාගික විය යුතුය, වෛද්යවරයෙකු විසින් නියම කර සකස් කළ යුතුය. පුනරුත්ථාපන කාලය තුළ, ආහාර වේල වෙනස් වේ, නමුත් පෙව්ස්නර්ට අනුව අංක 5 වගුවේ සීමාවන් තුළ වේ. එය පෝෂණයේ පොදු මූලධර්ම ඇත: අවසර ලත් නිෂ්පාදන පමණක් භාවිතා කිරීම, භාගිකතාව (බොහෝ විට පවතී: දිනකට 6-8 වතාවක්, නමුත් කුඩා කොටස් වල), උණුසුම් හා කැඩුණු ආහාර භාවිතය, ප්රමාණවත් දියර ප්රමාණයක්. බොහෝ අවස්ථාවලදී, ආහාර වේල ජීවිතය සඳහා නියම කරනු ලැබේ.
රෝහලෙන් පිටව ගොස් සති 2 කට පසු, තන්ත්රය පුළුල් වේ: සන්සුන් පියවරක් සමඟ ඇවිදීමට අවසර ඇත.
පශ්චාත් ශල්යකර්ම ප්රතිකාර හා රෝගියාගේ ආහාර
පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී රෝගියා තවදුරටත් කළමනාකරණය කිරීම ආමාශ ආන්ත්ර විද්යා ologist යෙකු හෝ චිකිත්සකයෙකු විසින් සිදු කරනු ලැබේ.වෛද්ය ඉතිහාසය, ශල්යකර්ම මැදිහත්වීම, එහි ප්රති come ල, සාමාන්ය සෞඛ්යය, පර්යේෂණ දත්ත පිළිබඳ ගැඹුරු අධ්යයනයකින් පසුව කොන්සර්වේටිව් ප්රතිකාර නියම කරනු ලැබේ. අවශ්ය මාත්රාවලදී, දැඩි රසායනාගාර පාලනය, රෝග ලක්ෂණ drug ෂධ ක්රම (විශ්ලේෂණය, සමතලා බව අඩු කරන, පුටුව සාමාන්යකරණය කිරීම, ආමාශයික ස්රාවය අඩු කිරීම) යටතේ ඉන්සියුලින් සහ ප්රතිස්ථාපන එන්සයිම ප්රතිකාරය භාවිතා කරයි.
සංකීර්ණ චිකිත්සාවට ඇතුළත් වන්නේ:
- diet -
- භෞත චිකිත්සක ව්යායාම
- භෞත චිකිත්සක ප්රතිකාර ක්රම.

ශල්යකර්මයෙන් පසු සුවය ලැබීම පිළිබඳ පුරෝකථනය
ශල්යකර්මයෙන් පසු පුරෝකථනය බොහෝ සාධක මත රඳා පවතී.
- ශල්ය වෛද්ය ප්රතිකාර සඳහා හේතු වූ හේතුව (ගෙඩියක් හෝ අග්න්යාශ පිළිකාවක් යනු ප්රාථමික රෝගයේ බරපතලකමෙහි සැලකිය යුතු වෙනසක්),
- ඉන්ද්රියයන්ට සිදුවන හානිය හා සැත්කම් ප්රමාණය
- රැඩිකල් ප්රතිකාරයට පෙර රෝගියාගේ තත්වය (වෙනත් රෝග පැවතීම),
- පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී අනුකූල ව්යාධි විද්යාව පැවතීම (අග්න්යාශයේ ක්රියාකාරී ආබාධ ඇති කරන පෙප්ටික් වණ හෝ නිදන්ගත වණ කොලිටස්, එන්සයිම බැහැර කිරීම වි diss ටනය වීමෙන් විදහා දක්වයි - ට්රිප්සින් සහ ලයිපේස් මට්ටම අඩුවීමේ පසුබිමකට එරෙහිව ඇමයිලේස් ක්රියාකාරිත්වය වැඩි වීම),
- අඛණ්ඩව සිදුවන ශල්යකර්ම හා බෙහෙත්ශාලා සිදුවීම්වල ගුණාත්මකභාවය,
- ජීවන තන්ත්රය හා පෝෂණයට අනුකූල වීම.
පෝෂණය, ආතතිය (ශාරීරික හා මානසික) පිළිබඳ වෛද්යවරයාගේ ඕනෑම නිර්දේශයක් උල්ලං violation නය කිරීමෙන් තත්වය වඩාත් නරක අතට හැරිය හැකි අතර උග්ර විය හැකිය. අග්න්යාශයේ අග්න්යාශය සමඟ, නැවත නැවත ඇතිවීම හේතුවෙන් මත්පැන් අඛණ්ඩව භාවිතා කිරීම ජීවිතය තියුණු ලෙස අඩු කරයි. එමනිසා, ශල්යකර්මයෙන් පසු ජීවිතයේ ගුණාත්මකභාවය බොහෝ දුරට රෝගියා මත රඳා පවතී, වෛද්යවරයාගේ සියලුම බෙහෙත් වට්ටෝරු හා බෙහෙත් වට්ටෝරු වලට අනුකූල වේ.
- නිකොලායි, යූරිවිච් කොකනෙන්කෝ එන්.යූ, ආර්ටෙමෙවා එන්.එන්. නිදන්ගත අග්න්යාශය හා එහි ශල්යකර්ම ප්රතිකාර. එම්: එල්ඒපී ලැම්බර්ට් අධ්යයන ප්රකාශන 2014
- ෂලිමොව් ඒ.ඒ. අග්න්යාශයේ සැත්කම්. එම්: වෛද්ය විද්යාව, 1964
- ඉවාෂ්කින් වී. එම්.එෆ්., සිමානෙන්කොව් වී. අයි., ක්ලයිනොව් අයි. බී, ඇලෙක්සෙන්කෝ එස්. ආමාශ ආන්ත්ර විද්යාව, හෙපට විද්යාව සහ කොලොප්රොක්ටොලොජි පිළිබඳ රුසියානු ජර්නලය. 2014.වොල් 24, අංක 4 පි. 70-97.