Carbamazepine-Akrikhin - භාවිතය සඳහා නිල * උපදෙස්
කාබමසපයින්: භාවිතය සඳහා උපදෙස් සහ සමාලෝචන
ලතින් නම: කාබමසපයින්
ATX කේතය: N03AF01
සක්රීය අමුද්රව්යය: කාබමසපයින් (කාබමසපයින්)
නිෂ්පාදකයා: එල්එල්සී රොස්ෆාර්ම් (රුසියාව), සීජේඑස්සී ඇල්සි ෆාම (රුසියාව), ඕජේඑස්සී සංස්ලේෂණය (රුසියාව)
විස්තරය සහ ඡායාරූපය යාවත්කාලීන කිරීම: 07/27/2018
ෆාමසිවල මිල: රූබල් 58 සිට.

කාබමසපයින් යනු මනෝචිකිත්සක, ප්රතිජීවක effect ෂධයක් සහිත drug ෂධයකි.
පෝරමය සහ සංයුතිය මුදා හරින්න
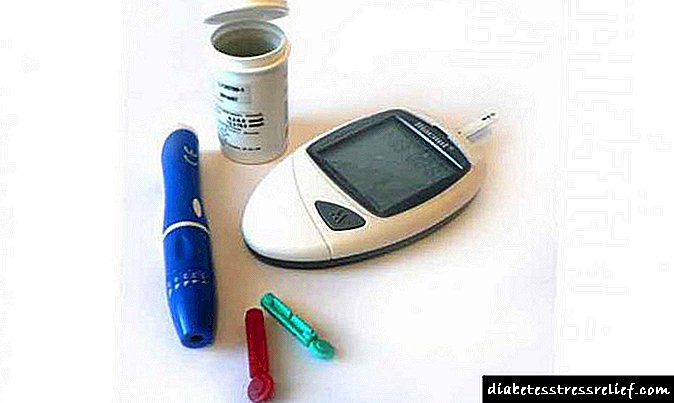
කාබමසපයින් ටැබ්ලට් ස්වරූපයෙන් නිපදවනු ලැබේ (10, 15, 25 පළාත් සභා. බිබිලි ඇසුරුම්වල, කාඩ්බෝඩ් පෙට්ටියක 1-5 ඇසුරුම්, 20, 30 පළාත් සභා 20 ක්, බිබිලි ඇසුරුම්වල, කාඩ්බෝඩ් එකක 1, 2, 5, 10 ඇසුරුම් ඇසුරුම, 20, 30, 40, 50, 100 පළාත් සභා. කෑන් එකක, 1 කෑන් කාඩ්බෝඩ් මිටියක් තුළ).
1 ටැබ්ලටයේ සංයුතියට ඇතුළත් වන්නේ:
- ක්රියාකාරී ද්රව්යය: කාබමසපයින් - 200 mg,
- සහායක සංරචක: ටැල්ක් - 3.1 mg, පොවිඩෝන් K30 - 14.4 mg, කොලොයිඩල් සිලිකන් ඩයොක්සයිඩ් (aerosil) - 0.96 mg, පොලිසෝර්බෙට් 80 - 1.6 mg, අර්තාපල් පිෂ් ch ය - 96.64 mg, මැග්නීසියම් ස්ටීරේට් - 3 , 1 mg.
C ෂධවේදය
කාබමසපයින් යනු ඩිබෙන්සෝසෙපයින් ව්යුත්පන්නයකි, එය ප්රති-පුර්ව, නියුරෝට්රොපික් සහ මනෝචිකිත්සක බලපෑම් වලින් සංලක්ෂිත වේ.
මේ මොහොතේ, මෙම ද්රව්යයේ ක්රියාකාරිත්වයේ යාන්ත්රණය අර්ධ වශයෙන් අධ්යයනය කරනු ලැබේ. එමඟින් ආකර්ෂණීය ස්පන්දන සම්ප්රේෂණය වීම වළක්වයි, නියුරෝන වල අනුක්රමික විසර්ජන වළක්වයි, සහ අධික ලෙස නියුරෝන වල පටලයේ ස්ථායී තත්වයට මග පාදයි. කාබමසපයින් ක්රියා කිරීමේ ප්රධාන යාන්ත්රණය වනුයේ “ක්රියාකාරී” අවහිරය - යැපෙන සහ වෝල්ටීයතාව මත රඳා පවතින සෝඩියම් නාලිකා හේතුවෙන් විස්ථාපනය වූ නියුරෝන වල සෝඩියම් මත යැපෙන ක්රියාකාරී විභවයන් ඇතිවීම වැළැක්වීමයි.
අපස්මාරය ඇති රෝගීන් සඳහා (විශේෂයෙන් ළමුන් හා නව යොවුන් වියේ) මොනොතෙරපි ප්රතිකාරයක් ලෙස drug ෂධය භාවිතා කරන විට, මනෝචිකිත්සක බලපෑමක් නිරීක්ෂණය කරන ලද අතර, කාංසාව සහ මානසික අවපීඩනයේ රෝග ලක්ෂණ තුරන් කිරීම මෙන්ම ආක්රමණශීලී බව සහ නුරුස්නා බව අඩු වීමක් පෙන්නුම් කරයි. සංජානන හා මනෝචිකිත්සක ක්රියාකාරිත්වයන් සඳහා කාබමසපයින් වල බලපෑම පිළිබඳ නිසැක තොරතුරු නොමැත: සමහර අධ්යයනයන්හිදී, මාත්රාව මත රඳා පවතින ද්විත්ව හෝ negative ණාත්මක බලපෑමක් අනාවරණය විය, වෙනත් අධ්යයනයන් මගින් මතකය හා අවධානය කෙරෙහි drug ෂධයේ ධනාත්මක බලපෑම තහවුරු විය.
නියුරෝට්රොපික් කාරකයක් ලෙස, කාබමසපයින් ඇතැම් ස්නායු රෝග සඳහා is ලදායී වේ. නිදසුනක් ලෙස, ද්විතියික හා මුග්ධ ත්රිකෝණාකාර ස්නායු රෝග සමඟ, එය පැරොක්සයිමල් වේදනා ප්රහාර ඇතිවීම වළක්වයි.
මත්පැන් ඉවත් කර ගැනීමේ සින්ඩ්රෝමය ඇති රෝගීන් තුළ, කාබමසපයින් කම්පන සහගත සූදානමේ එළිපත්ත ඉහළ නංවන අතර, මෙම අවස්ථාවේ දී එය බොහෝ අවස්ථාවන්හිදී අඩු වන අතර, සින්ඩ්රෝමයෙහි සායනික ප්රකාශනයන්හි බරපතලකම අඩු කරයි (මේවාට ඇවිදීමේ කැළඹීම්, කම්පන, වැඩිවන නුරුස්නා බව ඇතුළත් වේ).
දියවැඩියා ඉන්සිපිඩස් රෝගීන් තුළ, කාබමසපයින් ඩයුරිසිස් අඩු කරන අතර පිපාසය දුරු කරයි.
මනෝචිකිත්සක කාරකයක් ලෙස, b ෂධය උග්ර මැනික් තත්වයන්ට ප්රතිකාර කිරීම ඇතුළුව, බයිපෝල අක්රමික (මැනික්-අවපීඩන) ආබාධ සඳහා ආධාරක ප්රතිකාර සඳහා නියම කරනු ලැබේ (කාබමසපීන් මොනොතෙරපි ලෙසද එකවර ලිතියම්, විෂ නාශක හෝ ප්රති-සයිකල් drugs ෂධ සමඟද භාවිතා කරයි). මානසික අවපීඩනය, වේගවත් චක්ර සමඟ, මැනික් ප්රහාර සමඟ, කාබමසපයින් ප්රති-සයිකල් සමඟ සංයෝජිතව භාවිතා කරන විට, සහ භින්නෝන්මාදයේ මනෝ ව්යාධියේ පහරදීම් සමඟ. මානික් ප්රකාශනයන් මැඩපැවැත්වීමට drug ෂධයට ඇති හැකියාව නෝර්පිනෙප්රින් සහ ඩොපමයින් හුවමාරුව නිෂේධනය කිරීමෙන් පැහැදිලි කළ හැකිය.
C ෂධවේදය
මුඛ පරිපාලනය සමඟ කාබමසපයින් ආහාර ජීර්ණ පද්ධතියට සම්පූර්ණයෙන්ම පාහේ අවශෝෂණය වේ. Tablet ෂධය ටැබ්ලට් ආකාරයෙන් ගැනීම සාපේක්ෂව මන්දගාමී අවශෝෂණය සමඟ සිදු වේ. කාබමසපයින් ටැබ්ලට් 1 ක එක් මාත්රාවකින් පසුව, සාමාන්යයෙන් එහි උපරිම සාන්ද්රණය තීරණය වන්නේ පැය 12 කට පසුවය. මිලිග්රෑම් 400 ක මාත්රාවකින් එක් මාත්රාවකින් පසු, කාබමසපයින් නොවෙනස්ව පවතින උපරිම සාන්ද්රණයේ ආසන්න අගය දළ වශයෙන් 4.5 μg / ml වේ.
ආහාර සමග එකවර කාබමසපයින් ගන්නා විට, drug ෂධය අවශෝෂණය කිරීමේ මට්ටම හා වේගය නොවෙනස්ව පවතී. ප්ලාස්මා වල ඇති ද්රව්යයක සමතුලිතතා සාන්ද්රණය සති 1-2 කින් ලබා ගනී. එය සාක්ෂාත් කර ගැනීමේ කාලය තනි පුද්ගල වන අතර එය තීරණය කරනු ලබන්නේ කාබමසපයින් විසින් අක්මා එන්සයිම පද්ධති ස්වයංක්රීයව ප්රේරණය කිරීම, ප්රතිකාර පා of මාලාව ආරම්භ කිරීමට පෙර රෝගියාගේ තත්වය, drug ෂධයේ මාත්රාව, චිකිත්සාවේ කාලසීමාව මෙන්ම කාබමසපයින් සමඟ සංයෝජිතව භාවිතා කරන වෙනත් drugs ෂධ මගින් විෂම-ප්රේරණය කිරීමෙනි. චිකිත්සක මාත්රාවල පරාසය තුළ සමතුලිතතා සාන්ද්රණයේ අගයන්හි සැලකිය යුතු අන්තර් පුද්ගල වෙනස්කම් තිබේ: බොහෝ රෝගීන් තුළ මෙම දර්ශක 4 සිට 12 μg / ml (17-50 μmol / l) දක්වා පරාසයක පවතී.
කාබමසපයින් වැදෑමහ බාධකය තරණය කරයි. එය සම්පූර්ණයෙන්ම පාහේ අවශෝෂණය කර ඇති හෙයින්, පෙනෙන බෙදාහැරීමේ පරිමාව කිලෝග්රෑම් 0.8–1.9 කි.
කාබමසපීන් පරිවෘත්තීය අක්මාව තුළ සිදු කෙරේ. ද්රව්යයේ ජෛව පරිවර්තනයේ වැදගත්ම ක්රමය වන්නේ පරිවෘත්තීය සෑදීම සමඟ ඉෙපොක්සිකරණය වීමයි. ඒවා අතර ප්රධාන වන්නේ 10.11-ට්රාන්ස්ඩියෝල් ව්යුත්පන්නය සහ ග්ලූකුරෝනික් අම්ලය සමඟ සංයෝජනය වීමේ ප්රති product ලයයි. මිනිස් සිරුරේ ඇති කාබමසපයින් -10,11-එපොක්සයිඩ්, කාබමසපයින් -10,11-ට්රාන්ස්ඩියෝල් තුළට ගමන් කරන්නේ මයික්රොසෝමල් එන්සයිම වන එපොක්සිහයිඩ්රෝලේස් සමඟිනි. ක්රියාකාරී පරිවෘත්තීය ද්රව්යයක් වන කාබමසපයින් -10,11-එපොක්සයිඩ් සාන්ද්රණය රුධිර ප්ලාස්මා හි කාබමසපයින් අන්තර්ගතයෙන් 30% ක් පමණ වේ. කාබමසපයින් කාබමසපයින් -10,11-එපොක්සයිඩ් බවට පරිවර්තනය කිරීම සඳහා වගකිව යුතු ප්රධාන සමාවයවිකතාව සයිටොක්රොම් පී 4503 ඒ 4 ලෙස සැලකේ. පරිවෘත්තීය ක්රියාවලීන්හි ප්රති another ලයක් ලෙස තවත් පරිවෘත්තීය කුඩා ප්රමාණයක් ද සෑදී ඇත - 9-හයිඩ්රොක්සයිමීතයිල් -10-කාබමොයිලැක්රිඩේන්.
කාබමසපයින් පරිවෘත්තීය සඳහා තවත් වැදගත් මාවතක් වන්නේ UGT2B7 සමස්ථානිකය භාවිතා කරමින් විවිධාකාර මොනොහයිඩ්රොක්සිලේටඩ් ව්යුත්පන්නයන් මෙන්ම එන්-ග්ලූකුරෝනයිඩ් සෑදීමයි.
Drug ෂධයේ එක් වාචික පරිපාලනයකින් පසුව ක්රියාකාරී ද්රව්යයේ අර්ධ ආයු කාලය සාමාන්යයෙන් පැය 36 ක් වන අතර, නැවත නැවත මාත්රාවෙන් පසුව - පැය 16-24 අතර කාලයක්, චිකිත්සාවේ කාලසීමාව අනුව (මෙය අක්මාවේ මොනොක්සිජන්ස් පද්ධතියේ ස්වයංක්රීයව ක්රියාත්මක වීම නිසා වේ). අක්මා එන්සයිම (උදාහරණයක් ලෙස ෆීනෝබාර්බිටල්, ෆීනයිටොයින්) ඇති කරන වෙනත් drugs ෂධ සමඟ කාබමසපයින් සංයෝජනය කරන රෝගීන් තුළ, drug ෂධයේ අර්ධ ආයු කාලය සාමාන්යයෙන් පැය 9-10 නොඉක්මවන බව සනාථ වේ.
කාබමසපයින් -10,11-ඉෙපොක්සයිඩ් වාචිකව පාලනය කිරීමත් සමඟ එහි සාමාන්ය අර්ධ ආයු කාලය පැය 6 ක් පමණ වේ.
400 mg මාත්රාවකින් කාබමසපයින් එක් මුඛ පරිපාලනය කිරීමෙන් පසුව, ද්රව්යයෙන් 72% ක් වකුගඩු හරහා ද 28% ක් බඩවැල් හරහා ද බැහැර කරනු ලැබේ. ගන්නා ලද මාත්රාවෙන් ආසන්න වශයෙන් 2% ක් මුත්රා තුළ බැහැර කරනු ලබන අතර එය වෙනස් නොවන කාබමසපීන් නියෝජනය කරන අතර දළ වශයෙන් 1% ක් 10.11-ඉෙපොක්සි පරිවෘත්තීය ස්වරූපයෙන් පරිවෘත්තීය ක්රියාකාරකම් පෙන්නුම් කරයි. තනි වාචික පරිපාලනයකින් පසුව, කාබමසපයින් වලින් 30% ක් වකුගඩු හරහා බැහැර කරනු ලබන්නේ ඉෙපොක්සිකරණ ක්රියාවලියේ අවසාන නිෂ්පාදන වශයෙනි.
ළමයින්ට කාබමසපීන් වේගයෙන් තුරන් කිරීමක් ඇත, එබැවින් සමහර විට වැඩිහිටි රෝගීන් හා සසඳන විට දරුවාගේ ශරීර බර මත පදනම්ව ගණනය කරනු ලබන drug ෂධයේ වැඩි මාත්රාවක් නියම කිරීම අවශ්ය වේ.
තරුණ රෝගීන් හා සසඳන විට වැඩිහිටි රෝගීන්ගේ කාබමසපයින් හි c ෂධවේදයෙහි වෙනස්කම් පිළිබඳ තොරතුරු නොමැත.
වකුගඩු හා රක්තපාත ආබාධ සහිත රෝගීන්ගේ කාබමසපයින් හි c ෂධවේදය මේ දක්වා අධ්යයනය කර නොමැත.
භාවිතය සඳහා දර්ශක
- අපස්මාරය (නොපැහැදිලි හෝ මයෝක්ලෝනික් අත්පත් කර ගැනීම් හැර) - ටොනික්-ක්ලෝනික් අත්පත් කර ගැනීම් සමඟ ද්විතියික හා ප්රාථමික සාමාන්යකරණය වූ ආකාර, සරල හා සංකීර්ණ රෝග ලක්ෂණ සහිත අර්ධ වශයෙන් අල්ලා ගැනීම්, මිශ්ර අත්පත් කර ගැනීම් (මොනොතෙරපි හෝ වෙනත් drugs ෂධ සමඟ සංයෝජිතව),
- දියවැඩියා ඉන්සිපිඩස් සමඟ පොලියුරියා සහ පොලිඩිප්සියාව, දියවැඩියා බහු අවයවිකතාව සමඟ වේදනා සින්ඩ්රෝමය, බහු ස්ක්ලෙරෝසිස් සහිත ත්රිකෝණාකාර ස්නායු ආබාධ, මුග්ධ ත්රිකෝණාකාර ස්නායු ආබාධ, මධ්යසාර ඉවත් කිරීමේ සින්ඩ්රෝමය, ඉඩියෝපති ග්ලෝසොෆරින්ජියල් නියුරල්ජියා, පීඩන ආබාධ,
- භින්නෝන්මාද ආබාධ, මැනික්-අවපීඩන මනෝවිද්යාව ඇතුළු අදියර ගලා යන බලපෑම් ආබාධ. (වැළැක්වීම).
ප්රතිවිරෝධතා
- Atrioventricular block
- ඇට මිදුළු හෙමාටොපොයිසිස් උල්ලං lation නය කිරීම,
- උග්ර අතරමැදි පෝර්ෆිරියා (ඉතිහාසය ඇතුළුව)
- මොනොඇමයින් ඔක්සයිඩ් නිෂේධකයන් සමඟ අනුකූලව භාවිතා කිරීම සහ ඒවා ඉවත් වූ පසු දින 14 ක් සඳහා,
- ගැබ් ගැනීම සහ මවි කිරි දීම
- Drug ෂධයේ සං to ටක වලට අධි සංවේදීතාව මෙන්ම ක්රියාකාරී ද්රව්යයට රසායනිකව සමාන drugs ෂධ (ට්රයිසයික්ලික් විෂ නාශක).
උපදෙස් වලට අනුව, කාබමසපයින් මත්පැන්, වයෝවෘද්ධ රෝගීන් මෙන්ම දැඩි හෘදයාබාධ ඇති රෝගීන්, තනුක හයිපෝනාට්රේමියාව, අභ්යන්තර පීඩනය වැඩි කිරීම, ation ෂධ ලබා ගැනීමේදී අස්ථි ඇටමිදුළුවල රක්තපාත වීම වැළැක්වීම (ඉතිහාසය), පුරස්ථිතික හයිපර්ප්ලාසියාව, අක්මාව අසමත් වීම නිදන්ගත වකුගඩු අසමත්වීම.
අතුරු ආබාධ
කාබමසපයින් භාවිතය අතරතුර, පහත සඳහන් අතුරු ආබාධ ඇතිවිය හැකිය:
- මධ්යම ස්නායු පද්ධතිය: ඇටැක්සියාව, කරකැවිල්ල, සාමාන්ය දුර්වලතාවය, නිදිබර ගතිය, oculomotor කැළඹීම්, හිසරදය, නිස්ටැග්මස්, නවාතැන් වල පාරේසිස්, කිනිතුල්ලන්, කම්පන, orofacial dyskinesia, choreoathetoid ආබාධ, පර්යන්ත නියුරිටිස්, ඩයිසාර්ට්රියා, පරෙස්ටේෂියා, මාංශ පේශි දුර්වලතාව
- හෘද වාහිනී පද්ධතිය: රුධිර පීඩනය අඩුවීම හෝ වැඩි වීම, හෘද සන්නයනය බාධා, බිඳවැටීම, බ්රැඩිකාර්ඩියා, අරිතිමියා, ක්ලාන්තය සමඟ ඇට්රොවෙන්ට්රිකුලර් බ්ලොක්, තදබදය හෘදයාබාධ ඇතිවීම හෝ නරක අතට හැරීම, කිරීටක හෘද රෝග උග්රවීම (ඇන්ජිනා ප්රහාර වැඩි වීම හෝ සිදුවීම ඇතුළුව), thrombotic thrombosis ,
- ආහාර ජීර්ණ පද්ධතිය: වියළි මුඛය, වමනය, ඔක්කාරය, මලබද්ධය හෝ පාචනය, උදර වේදනාව, ස්ටෝමැටිටිස්, ග්ලොසයිටිස්, අග්න්යාශය,
- ප්රවේණි පද්ධතිය: වකුගඩු අකර්මණ්ය වීම, අතරමැදි නෙෆ්රිටිස්, දුර්වල වූ වකුගඩු ක්රියාකාරිත්වය (හෙමාටූරියා, ඇල්බියුමියුරියා, ඔලිගුරියා, අසෝටේමියාව / වැඩි කළ යූරියා), මුත්රා රඳවා තබා ගැනීම, මුත්රා කිරීම වැඩි කිරීම, බෙලහීනත්වය / ලිංගික දුර්වලතා,
- අන්තරාසර්ග පද්ධතිය සහ පරිවෘත්තීය: හයිපෝනාට්රේමියාව, බර වැඩිවීම, ශෝථය, ප්රෝලාක්ටින් මට්ටම ඉහළ යාම (සමහර විට ගැලැක්ටෝරියා සහ නාරිවේදය වර්ධනය වීම සමග සමගාමීව), එල්-තයිරොක්සීන් මට්ටම අඩු වීම (නිදහස් ටී 4, ටීකේ) සහ තයිරොයිඩ් උත්තේජක හෝමෝනයේ මට්ටම ඉහළ යාම (සාමාන්යයෙන් සායනික ප්රකාශනයක් නොමැතිව) අස්ථි පටක වල ඇති කැල්සියම්-පොස්පරස් පරිවෘත්තීය ආබාධ (රුධිර ප්ලාස්මාවේ 25-OH-cholecalciferol සහ අයනීකෘත කැල්සියම් සාන්ද්රණය අඩු කිරීම), හයිපර්ට්රයිග්ලිසරයිඩියා, හයිපර් කොලෙස්ටරෝල්,
- මාංශ පේශි පද්ධතිය: ආත්රල්ජියා, කැක්කුම, මයිල්ජියා,
- අක්මාව: ගැමා-ග්ලූටමයිල් ට්රාන්ස්ෆරස් වල ක්රියාකාරිත්වය වැඩි කිරීම (රීතියක් ලෙස, සායනික වැදගත්කමක් නැත), ක්ෂාරීය පොස්පේටේස් සහ “අක්මාව” ට්රාන්ස්ඇමිනේස්, හෙපටයිටිස් (කැටිති, මිශ්ර, කොලෙස්ටැටික් හෝ පාරෙන්චිමල් (හෙපටෝසෙලියුලර්) වර්ගය), අක්මාව අසමත්වීම,
- රක්තපාත අවයව: thrombocytopenia, leukopenia, leukocytosis, eosinophilia, lymphadenopathy, aplastic anemia, උග්ර අතරමැදි p porphyria, agranulocytosis, megaloblastic anemia, true erythrocytic aplasia, hemolytic anemcy
- සංවේදී ඉන්ද්රියයන්: තාරතාව පිළිබඳ සංජානනයේ වෙනස්වීම්, කාචයේ වලාකුළු, රසයේ බාධා, කොන්ජන්ටිවිටිස්, හයිපෝ- හෝ හයිපර්කියුසියා,
- මානසික ගෝලය: කාංසාව, මායාවන්, ආහාර රුචිය නැතිවීම, මානසික අවපීඩනය, ආක්රමණශීලී හැසිරීම, ව්යාකූලත්වය, උද් itation ෝෂණය, මනෝචිකිත්සාව සක්රීය කිරීම,
- අසාත්මිකතා: ලූපස් වැනි සින්ඩ්රෝමය, එක්ස්පෝලියෝටිව් ඩර්මැටිටිස්, උර්තාරියා, ස්ටීවන්ස්-ජොන්සන් සින්ඩ්රෝමය, එරිත්රෝඩර්මා, විෂ සහිත එපීඩර්මල් නෙක්ට්රොලිස්, ඡායාරූප සංවේදීතාව, නෝඩුලර් සහ එරිතිමා බහුකාර්යය. සනාල, උණ, ලිම්ෆැඩෙනෝපති, සමේ කුෂ් ,, ඊසිනොෆිලියා, ලිම්ෆෝමා වැනි රෝග ලක්ෂණ, ලියුකොපීනියා, ආත්රල්ජියා, වෙනස් කළ අක්මාවේ ක්රියාකාරිත්වය සහ හෙපටොස්ප්ලෙනොමෙගාලි සමඟ බහු අවයව ප්රමාද වූ ආකාරයේ අධි සංවේදීතා ප්රතික්රියා ඇති විය හැක (මෙම ප්රකාශනයන් විවිධ සංයෝජනයන්හි සිදුවිය හැක). වකුගඩු, පෙනහළු, මයෝකාඩියම්, අග්න්යාශය සහ මහා බඩවැල් වැනි අනෙකුත් අවයව ද ඊට සම්බන්ධ විය හැකිය. ඉතා කලාතුරකින් - මයෝක්ලෝනස්, ඇන්ජියෝඩීමා, ඇනෆිලැක්ටික් ප්රතික්රියාව, පෙනහළු වල අධි සංවේදී ප්රතික්රියා, හුස්ම හිරවීම, උණ, නියුමෝනයිටිස් හෝ නියුමෝනියාව,
- වෙනත්: පර්පුර, සම වර්ණක ආබාධ, දහඩිය දැමීම, කුරුලෑ, ඇලෝපසියා.
අධික මාත්රාව
කාබමසපීන් අධික ලෙස පානය කිරීමත් සමඟ පහත සඳහන් රෝග ලක්ෂණ ප්රධාන වශයෙන් නිරීක්ෂණය කෙරේ.
- හෘද වාහිනී පද්ධතියෙන්: අධි හෝ අඩු රුධිර පීඩනය, ටායිචාර්ඩියා, සන්නායක ආබාධ, QRS සංකීර්ණය පුළුල් වීමත් සමඟ, හෘදයාබාධ හා ක්ලාන්තය, හෘදයාබාධ ඇතිවීම,
- මධ්යම ස්නායු පද්ධතියේ පැත්තෙන්: මයිඩ්රියාසිස්, කැළඹීම්, මධ්යම ස්නායු පද්ධතියේ මානසික අවපීඩනය, හයිපෝතර්මියාව, අභ්යවකාශයේ දිශානතිය, මායාවන්, උද් itation ෝෂණ, නිදිබර ගතිය, දුර්වල වි conscious ානය, කෝමා, මයෝක්ලෝනස්, ඩයිසාර්ට්රියා, මුඩුක්කු කථාව, ඇටැක්සියාව, නොපැහැදිලි දර්ශනය, නිස්ටැග්මස්, හයිපර්රෙෆ්ලෙක්සියා (ආරම්භක අවධියේදී) සහ හයිපෝරෙෆ්ලෙක්සියා (මෙතැන් සිට), මනෝචිකිත්සක තත්වයන්, ඩිස්කීනියා, අල්ලා ගැනීම්,
- ආමාශ ආන්ත්රයික පත්රිකාවේ සිට: ආමාශයෙන් ආහාර ඉවත් කිරීමේ වේගය අඩු කිරීම, වමනය, මහා බඩවැලේ දුර්වල චලිතය,
- ශ්වසන පද්ධතියෙන්: ශ්වසන මධ්යස්ථානයේ අවපාතය, පු pul ් ed ුසීය ශෝථය,
- මුත්රා පද්ධතියෙන්: ප්රතිජීවක හෝමෝනය, තරල රඳවා තබා ගැනීම, මුත්රා රඳවා තබා ගැනීම, ඇනුරියා හෝ ඔලිගුරියා වැනි ක්රියාකාරිත්වයට සමාන කාබමසපයින් වල බලපෑම හා සම්බන්ධ ජල විෂවීම (තනුක හයිපෝනාට්රේමියාව)
- රසායනාගාර පරාමිතීන්හි වෙනස්වීම්: හයිපර්ග්ලයිසිමියා හෝ පරිවෘත්තීය ඇසිඩෝසිස් වර්ධනය, ක්රියේටීන් ෆොස්ෆොකිනේස් වල මාංශ පේශි භාගයේ ක්රියාකාරිත්වය වැඩි කළ හැකිය.
කාබමසපයින් සඳහා නිශ්චිත d ෂධය නොදන්නා කරුණකි. අධික මාත්රාවකට ප්රතිකාර කිරීමේ ක්රියාමාර්ගය රෝගියාගේ සායනික තත්ත්වය මත පදනම් විය යුතු අතර ඔහුව රෝහලක තැබීම රෙකමදාරු කරනු ලැබේ.
Drug ෂධ විෂ වීම තහවුරු කිරීමට සහ අධික මාත්රාවක බරපතලකම තක්සේරු කිරීමට ප්ලාස්මා කාබමසපයින් සාන්ද්රණය තීරණය කළ යුතුය.
ආමාශය සේදීම සහ එහි අන්තර්ගතය ඉවත් කිරීම මෙන්ම සක්රිය අඟුරු ගැනීමද අවශ්ය වේ. ආමාශයික අන්තර්ගතයන් ප්රමාදයෙන් ඉවත් කිරීම බොහෝ විට ප්රමාද වී අවශෝෂණය වීමට දායක වන අතර එමඟින් ප්රකෘතිමත් වීමේ කාලය තුළ මත්පැන් වල රෝග ලක්ෂණ නැවත වර්ධනය වීමට හේතු වේ. දැඩි සත්කාර ඒකකයේ සිදු කරනු ලබන සහ හෘදයේ ක්රියාකාරිත්වය අධීක්ෂණය කිරීම සහ ජල-විද්යුත් විච්ඡේදක සමතුලිතතාවයේ ඇති වන බාධා නිවැරදිව නිවැරදි කිරීම වැනි රෝග ලක්ෂණ සහිත ආධාරක ප්රතිකාර ද හොඳ ප්රති .ල ලබා දෙයි.
රෝග නිර්ණය කරන ලද ධමනි හයිපෝටෙන්ෂන් සමඟ, ඩොබුටාමින් හෝ ඩොපමයින් වල අභ්යන්තර පරිපාලනය දැක්වේ. අරිතිමියාව වර්ධනය වීමත් සමඟ ප්රතිකාර තනි තනිව තෝරා ගනු ලැබේ.කම්පන සහගත රෝග වලදී, බෙන්සෝඩියසපයින් පරිපාලනය කිරීම රෙකමදාරු කරනු ලැබේ, නිදසුනක් ලෙස, ඩයසපම් හෝ පැරල්ඩිහයිඩ් හෝ ෆීනෝබාර්බිටල් වැනි වෙනත් ප්රතිදේහජනක ද්රව්ය (ශ්වසන අවපීඩනය වැඩි වීමේ අවදානම නිසා පරිස්සමෙන් භාවිතා කරයි).
රෝගියා ජල විෂවීම (හයිපෝනාට්රේමියාව) වර්ධනය කර ඇත්නම්, තරල පරිපාලනය සීමා කළ යුතු අතර 0.9% සෝඩියම් ක්ලෝරයිඩ් ද්රාවණයක් පරිස්සමින් අභ්යන්තරයෙන් ලබා දිය යුතු අතර එය බොහෝ අවස්ථාවලදී මොළයට සිදුවන හානිය වළක්වයි. ගල් අඟුරු සෝර්බන්ට් මත රක්තපාත වීම හොඳ ප්රති .ල ලබා දෙයි. ශරීරයෙන් කාබමසපයින් ඉවත් කිරීමට පෙරිටෝනියල් ඩයලිසිස්, රක්තපාත හා බලහත්කාරයෙන් ඩයුරිසිස් ප්රමාණවත් නොවන බව සැලකේ. අධික මාත්රාවක සං signs ා පෙනීමෙන් පසු දෙවන හා තුන්වන දිනවල එහි රෝග ලක්ෂණ තීව්ර විය හැකි අතර එය පැහැදිලි වන්නේ .ෂධය අවශෝෂණය කිරීමෙන් ප්රමාද වීමෙනි.
විශේෂ උපදෙස්
ඔබ කාබමසපයින් භාවිතා කිරීමට පෙර, ඔබ පරීක්ෂණයක් පැවැත්විය යුතුය: මුත්රා සහ රුධිරය පිළිබඳ සාමාන්ය විශ්ලේෂණයක් (රෙටිකුලෝසයිට්, පට්ටිකා ගණනය කිරීම ඇතුළුව), යකඩ මට්ටම තීරණය කිරීම, යූරියා සාන්ද්රණය සහ රුධිරයේ ඇති ඉලෙක්ට්රෝටයිට්. අනාගතයේ දී, ප්රතිකාරයේ පළමු මාසය තුළ මෙම දර්ශකයන් සතිපතා නිරීක්ෂණය කළ යුතු අතර, පසුව - මසකට වරක්.
අභ්යන්තර පීඩනය වැඩි වන රෝගීන්ට කාබමසපයින් නියම කරන විට, එය පාලනය කිරීම වරින් වර අවශ්ය වේ.
බෝවන රෝගයක සායනික රෝග ලක්ෂණ සමඟ ප්රගතිශීලී ලියුකොපීනියා හෝ ලියුකොපීනියා වර්ධනය වුවහොත් චිකිත්සාව අත්හිටුවිය යුතුය (ප්රගතිශීලී නොවන අසමමිතික ලියුකොපීනියාට කාබමසපීන් අත්හිටුවීම අවශ්ය නොවේ).
චිකිත්සාව අතරතුර, වාහන පැදවීමේදී සහ වැඩි අවධානයක් යොමු කිරීම හා ඉක්මන් මනෝ චලන ප්රතික්රියා අවශ්ය වන භයානක විය හැකි වෙනත් ආකාරයේ කාර්යයන් සිදු කිරීමේදී සැලකිලිමත් විය යුතුය.
ගැබ් ගැනීම සහ මවි කිරි දීම
අපස්මාරය හඳුනාගත් මව්වරුන්ට උපත ලබන දරුවන්ට සංවර්ධන අක්රමිකතා ඇතුළු අභ්යන්තර ගර්භාෂ සංවර්ධන ආබාධ ඇතිවීමේ වැඩි අවදානමක් ඇති බව සනාථ වේ. Car ෂධය මොනොතෙරපි ලෙස නියම කිරීමත් සමඟ පාලිත සායනික අත්හදා බැලීම් වලදී ලබා ගත හැකිව තිබූ මෙම කාරණය පිළිබඳ අවසාන තහවුරු කිරීමක් දැනට නොමැති වුවද, කාබමසපයින්ට මෙම නැඹුරුතාව වැඩි කළ හැකි බවට සාක්ෂි තිබේ.
සංජානනීය රෝග, ස්පයිනා බිෆීඩා (පෘෂ් b වංශී ආරුක්කු වසා නොදැමීම) ඇතුළු අක්රමිකතා සහ හයිපොස්පාඩියස් වැනි වෙනත් සංජානන විෂමතා, හෘද වාහිනී පද්ධතියේ හා අනෙකුත් ඉන්ද්රිය පද්ධතිවල වර්ධනයේ අඩුපාඩු මෙන්ම ක්රානියෝෆේසියල් ව්යුහයන් පිළිබඳ වාර්තා තිබේ.
අපස්මාරය ඇති ගර්භනී කාන්තාවන් සඳහා ප්රවේශමෙන් කාබමසපයින් භාවිතා කිරීම අවශ්ය වේ. Drug ෂධය ගන්නා කාන්තාවක් ගැබ්ගෙන හෝ ගැබ් ගැනීමට අදහස් කරන්නේ නම් සහ ගර්භණී සමයේදී කාබමසපයින් භාවිතා කිරීමට අවශ්ය නම්, මවට ප්රතිකාර කිරීමෙන් අපේක්ෂිත ප්රතිලාභ සහ විශේෂයෙන් ඇතිවිය හැකි සංකූලතා ඇතිවීමේ අවදානම, විශේෂයෙන් ගර්භනී සමයේ පළමු ත්රෛමාසිකයේ දී මැනවින් මැන බැලීම රෙකමදාරු කරනු ලැබේ.
ප්රමාණවත් සායනික කාර්යක්ෂමතාවයකින් යුතුව, ප්රජනක වයසේ සිටින රෝගීන්ට කාබමසපයින් තනිකරම මොනොතෙරපි ප්රතිකාරයක් ලෙස නියම කළ යුතුය. මන්දයත්, කලලරූපයේ සංජානනීය අක්රමිකතා සංඛ්යාතය මොනොතෙරපි ප්රතිකාරයට වඩා ඉහළ අගයක් ගන්නා බැවිනි.
අවම effective ලදායී මාත්රාවෙන් drug ෂධය නියම කිරීම අවශ්ය වේ. රුධිර ප්ලාස්මා හි ක්රියාකාරී සං of ටකයේ අන්තර්ගතය ද ඔබ නිරන්තරයෙන් නිරීක්ෂණය කළ යුතුය.
අක්රමිකතා ඇතිවීමේ අවදානම පිළිබඳව රෝගීන් දැනුවත් විය යුතුය. දරු ප්රසූතියට පෙර රෝග විනිශ්චය කිරීම සුදුසුය.
ගර්භණී සමයේදී, anti ලදායී ප්රතිජීවක චිකිත්සාව බාධා කිරීම contraindicated, මන්ද රෝගයේ ප්රගතිය මවට සහ කලලයට negative ණාත්මක බලපෑමක් ඇති කළ හැකි බැවිනි.
කාබමසපයින් ගර්භණී සමයේදී වර්ධනය වන ෆෝලික් අම්ල iency නතාවය වැඩි කරන බවට සාධක ඇත. මෙම .ෂධය ගන්නා කාන්තාවන්ට උපත ලබන දරුවන්ගේ උපත් ආබාධ ඇතිවීමේ ප්රවණතාව වැඩි කිරීමට මෙය උපකාරී වේ. එබැවින් ගර්භණීභාවයට පෙර සහ ගර්භණී සමයේදී ෆෝලික් අම්ලයේ අතිරේක මාත්රා ගැනීම සුදුසුය.
අලුත උපන් බිළිඳුන්ගේ රුධිර වහනය වැඩිවීම වැළැක්වීමේ පියවරක් ලෙස ගර්භනී සමයේ අවසාන සතිවල කාන්තාවන්ට මෙන්ම අලුත උපන් බිළිඳුන්ටද විටමින් කේ ලබා දිය යුතුය.1.
අලුත උපන් බිළිඳුන් තුළ ශ්වසන මධ්යස්ථානයේ මානසික අවපීඩනය සහ / හෝ අපස්මාර රෝගාබාධ ඇති වූ අවස්ථා කිහිපයක් මවුවරුන්ගේ කාබමසපයින් වෙනත් ප්රතිදේහජනක සමඟ ඒකාබද්ධ කර ඇත. අලුත උපන් බිළිඳුන්ගේ මව්වරුන් කාබමසපීන් ගත් පාචනය, වමනය සහ / හෝ ආහාර රුචිය අඩු වීම වැනි අවස්ථාද ඇතැම් විට දක්නට ලැබේ. මෙම ප්රතික්රියා අලුත උපන් බිළිඳුන්ගෙන් ඉවත් වීමේ සින්ඩ්රෝම් වල ප්රකාශනයන් යැයි උපකල්පනය කෙරේ.
කාබමසපයින් මව්කිරි වලින් තීරණය වේ, එහි මට්ටම රුධිර ප්ලාස්මා වල ද්රව්ය මට්ටමේ 25-60% වේ. එමනිසා, දීර් treatment කාලීනව ප්රතිකාර කිරීමේදී මව්කිරි දීමෙන් ලැබෙන ප්රතිලාභ සහ අහිතකර ප්රතිවිපාක the ෂධය සමඟ සංසන්දනය කිරීම රෙකමදාරු කරනු ලැබේ. කාබමසපයින් ගන්නා අතරතුර, මව්වරුන්ට තම දරුවන්ට මව්කිරි දිය හැකිය, නමුත් අතුරු ආබාධ සඳහා නිරන්තරයෙන් අධීක්ෂණය කරනු ලැබුවහොත් පමණි (නිදසුනක් වශයෙන්, සමට අසාත්මිකතා සහ දැඩි නිදිබර ගතිය).
Inte ෂධ අන්තර්ක්රියා
ඇතැම් drugs ෂධ සමඟ එකවර කාබමසපයින් භාවිතා කිරීමත් සමඟ අනවශ්ය බලපෑම් ඇතිවිය හැකිය:
- CYP3A4 නිෂේධක: කාබමසපයින් වල ප්ලාස්මා සාන්ද්රණය වැඩි කිරීම,
- ඩෙක්ස්ට්රොප්රොපොක්සිෆීන්, වෙරාපාමිල්, ෆෙලෝඩිපයින්, ඩිල්ටියාසෙම්, විලොක්සැසින්, ෆ්ලොක්සෙටීන්, ෆ්ලුවොක්සමයින්, ඩෙසිප්රමයින්, සිමෙටයිඩින්, ඩැනසෝල්, ඇසිටසොලමයිඩ්, නිකොටිනාමයිඩ් (වැඩිහිටියන් තුළ පමණක් ඉහළ මාත්රාවලින්) ), එච්.අයි.වී චිකිත්සාව සඳහා භාවිතා කරන ලෝරාටැඩින්, ටර්ෆෙනැඩින්, අයිසෝනියාසයිඩ්, මිදි යුෂ, ප්රොපොක්සිෆීන්, වෛරස් ප්රෝටියේස් නිෂේධක: කාබමසපීන් වල ප්ලාස්මා සාන්ද්රණය වැඩි කිරීම,
- පෙල්බමේට්, ෆෙන්සුක්සිමයිඩ්, ෆීනෝබාර්බිටල්, ප්රිමිඩෝන්, ෆීනයිටොයින්, මෙට්සුසිමයිඩ්, තියෝෆිලයින්, සිස්ප්ලැටින්, රයිෆැම්පිසින්, ඩොක්සොරුබිසින්, සමහර විට: වල්ප්රොමයිඩ්, ක්ලෝනසපම්, වල්ප්රොයික් අම්ලය, හයිපර්රිකම් හයිපර්ෆින් සමඟ ඔක්ස්කාබසපයින් සහ ශාකසාර සූදානම
- වැල්ප්රොයික් අම්ලය සහ ප්රිමිඩෝන්: ප්ලාස්මා ප්රෝටීන වලින් කාබමසපීන් විස්ථාපනය කිරීම සහ c ෂධ විද්යාත්මකව ක්රියාකාරී පරිවෘත්තීය සාන්ද්රණය වැඩි කිරීම (කාබමසපයින් -10,11-ඉෙපොක්සයිඩ්),
- අයිසොට්රෙටිනොයින්: කාබමසපයින් සහ කාබමසපයින් -10,11-එපොක්සයිඩ්වල ජෛව උපයෝගීතාවයේ සහ / හෝ නිෂ්කාශනයේ වෙනසක් (ප්ලාස්මා සාන්ද්රණ අධීක්ෂණය අවශ්ය වේ),
- ක්ලෝබසාම්, ක්ලෝනසපම්, ප්රිමිඩෝන්, එතොසොක්සිමයිඩ්, ඇල්ප්රසෝලාම්, වැල්ප්රොයික් අම්ලය, ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ්ස් (ප්රෙඩ්නිසෝන්, ඩෙක්සමෙතසෝන්), හැලෝපෙරිඩෝල්, සයික්ලොස්පෝරීන්, ඩොක්සි සයික්ලයින්, මෙතඩෝන්, ප්රොජෙස්ටරෝන් අඩංගු මුඛ ations ෂධ සහ / හෝ එස්ටජන් ප්රතිකාර සඳහා අවශ්ය වේ. fenprocoumone, warfarin, dicumarol), topiramate, lamotrigine, ට්රයිසයික්ලික් විෂ නාශක (imipramine, nortriptyline, amitriptyline, clomipramine), felbamate, clozapine, tiagabin, protease inhibitors. එච්.අයි.වී. ඒවායේ බලපෑම් අඩු කිරීම හෝ සම්පූර්ණ කිරීම, ව්යවහාරික මාත්රාවන් නිවැරදි කිරීම අවශ්ය විය හැකිය),
- ෆීනයිටොයින්: එහි ප්ලාස්මා මට්ටම වැඩි කිරීම හෝ අඩු කිරීම,
- මෙෆෙනිටොයින්: රුධිර ප්ලාස්මා වල මට්ටම ඉහළ යාම (දුර්ලභ අවස්ථාවන්හිදී),
- පැරසිටමෝල්: අක්මාව කෙරෙහි එහි විෂ සහිත බලපෑම් වැඩි වීම සහ චිකිත්සක කාර්යක්ෂමතාවයේ අඩුවීමක් (පැරසිටමෝල් පරිවෘත්තීය වේගවත් කිරීම),
- ෆීනෝටියාසීන්, පයිමොසයිඩ්, තයොක්සැන්ටීන්, මොලින්ඩෝන්, හැලෝපෙරිඩෝල්, මැප්රොටිලීන්, ක්ලෝසැපයින් සහ ට්රයිසයික්ලික් විෂ නාශක: මධ්යම ස්නායු පද්ධතියට නිශේධනීය බලපෑම වැඩි කිරීම සහ කාබමසපයින් වල ප්රතිදේහජනක බලපෑම දුර්වල කිරීම,
- ඩයියුරිටික්ස් (ෆූරෝසෙමයිඩ්, හයිඩ්රොක්ලෝරෝටියාසයිඩ්): හයිපෝනාට්රේමියා හි සායනික ප්රකාශනයන් සමඟ සංවර්ධනය,
- ක්ෂය නොවන මාංශ පේශි ලිහිල් කරන ද්රව්ය (පැන්කුරෝනියම්): ඒවායේ බලපෑම අඩුවීම,
- එතනෝල්: එහි ඉවසීමේ අඩුවීමක්,
- වක්ර ප්රතිදේහජනක, හෝමෝන උපත් පාලන ක්රම, ෆෝලික් අම්ලය: පරිවෘත්තීය වේගවත් කිරීම,
- සාමාන්ය නිර්වින්දනය සඳහා ක්රම (එන්ෆ්ලූරන්, හැලෝටේන්, ෆ්ලෝරෝටන්): හෙපටොක්සික් බලපෑම් ඇතිවීමේ වැඩි අවදානමක් සහිත වේගවත් පරිවෘත්තීය,
- මෙතොක්සිෆ්ලුරන්: නෙෆ්රොටොක්සික් පරිවෘත්තීය වැඩි වීම,
- අයිසෝනියාසිඩ්: හෙපටොටොක්සිසිටි වැඩි වීම.
කාබමසපයින් ප්රතිසම වලට ඇතුළත් වන්නේ: ෆින්ලෙප්සින්, ෆින්ලෙප්සින් රිටාර්ඩ්, ටෙග්රෙටෝල්, ටෙග්රෙටෝල් ටීඑස්ආර්, සෙප්ටෝල්, කාර්බාලෙක්ස්, කාර්බපින්, මෙසකාර්, ටිමොනිල්.
C ෂධීය ගුණ
C ෂධවේදය
ප්රතිජීවක drug ෂධය, ඩිබෙන්සැසපයින් ව්යුත්පන්නය. විෂබීජ නාශක සමඟ, drug ෂධයට ස්නායු හා මනෝචිකිත්සක බලපෑමක් ඇත.
කාබමසපයින් ක්රියා කිරීමේ යාන්ත්රණය මෙතෙක් පැහැදිලි කර ඇත්තේ අර්ධ වශයෙන් පමණි. කාබමාසපයින් අධික ලෙස නියුරෝන වල පටල ස්ථායී කරයි, නියුරෝන වල අනුක්රමික විසර්ජන මැඩපවත්වන අතර ආකර්ෂණීය ස්පන්දනවල උපාගම සම්ප්රේෂණය අඩු කරයි. බොහෝ විට, කාබමසපයින් ක්රියා කිරීමේ ප්රධාන යාන්ත්රණය වන්නේ විවෘත වෝල්ටීයතාවයෙන් යුත් සෝඩියම් නාලිකා අවහිර වීම හේතුවෙන් ක්ෂය වී ගිය නියුරෝන වල සෝඩියම් මත යැපෙන ක්රියාකාරී විභවයන් නැවත ඇතිවීම වැළැක්වීමයි.
අපස්මාරය ඇති රෝගීන් සඳහා (විශේෂයෙන් ළමුන් හා නව යොවුන් වියේ දී) මොනොතෙරපි ප්රතිකාරයක් ලෙස භාවිතා කරන විට, drug ෂධයේ මනෝචිකිත්සක බලපෑමක් සටහන් කරන ලද අතර, කාංසාව සහ මානසික අවපීඩනයේ රෝග ලක්ෂණ කෙරෙහි ධනාත්මක බලපෑමක් මෙන්ම කෝපාවිෂ් and තාව සහ ආක්රමණශීලී බව අඩුවීම ද ඊට ඇතුළත් විය. සංජානන හා මනෝචිකිත්සක ක්රියාකාරිත්වයට drug ෂධයේ බලපෑම පිළිබඳ නිශ්චිත දත්ත නොමැත: සමහර අධ්යයනවලදී, ද්විත්ව හෝ negative ණාත්මක බලපෑමක් පෙන්නුම් කරන ලද අතර එය drug ෂධයේ මාත්රාව මත රඳා පවතී; වෙනත් අධ්යයනයන්හිදී අවධානය සහ මතකය කෙරෙහි drug ෂධයේ ධනාත්මක බලපෑමක් අනාවරණය විය.
ස්නායු රෝග කාරකයක් ලෙස, drug ෂධය ස්නායු රෝග ගණනාවකට effective ලදායී වේ. එබැවින්, නිදසුනක් ලෙස, මුග්ධ හා ද්විතියික ත්රිකෝණාකාර ස්නායු රෝග සමඟ, ඔහු පැරොක්සයිමල් වේදනා ප්රහාර වල පෙනුම වළක්වයි.
මත්පැන් ඉවත් කර ගැනීමේ සින්ඩ්රෝමය සම්බන්ධයෙන් ගත් කල, drug ෂධය සාමාන්යයෙන් මෙම තත්වය තුළ අඩු වන කැළඹිලි සහිත සූදානමේ එළිපත්ත ඉහළ නංවන අතර සින්ඩ්රෝමයෙහි සායනික ප්රකාශනයන්හි බරපතලකම අඩු කරයි, එනම් වැඩිවන කෝපාවිෂ්ටකම, කම්පනය සහ ඇවිදීමේ ආබාධ.
දියවැඩියා ඉන්සිපිඩස් රෝගීන් තුළ, drug ෂධය ඩයුරිසිස් සහ පිපාසය අඩු කරයි. මනෝචිකිත්සක කාරකයක් ලෙස, drug ෂධය ective ලදායී වන්නේ, උග්ර මැනික් තත්වයන්ට ප්රතිකාර කිරීමේදී, බයිපෝල අක්රමික (මැනික්-අවපීඩන) ආබාධවලට (මොනෝතෙරපි ලෙස සහ ප්රති-සයිකල්, විෂ නාශක හෝ ලිතියම් drugs ෂධ සමඟ ඒකාබද්ධව) ප්රතිකාර කිරීමෙනි. භින්නෝන්මාද මනෝචිකිත්සාවේ ප්රහාර, මැණික් ප්රහාර සමඟ, එය ප්රති-සයිකෝටික සමඟ සංයෝජිතව මෙන්ම වේගවත් චක්ර සමඟ මනෝ-අවපාත මනෝචිකිත්සාව සමඟද භාවිතා කරයි.
මානික් ප්රකාශනයන් මැඩපැවැත්වීමට drug ෂධයට ඇති හැකියාව ඩොපමයින් හා නොරපිනෙප්රින් හුවමාරුව නිෂේධනය කිරීම නිසා විය හැකිය.
C ෂධවේදය
අවශෝෂණය
වාචික පරිපාලනයෙන් පසුව, කාබමසපයින් සම්පූර්ණයෙන්ම පාහේ අවශෝෂණය කර ගනී, අවශෝෂණය සාපේක්ෂව සෙමින් සිදු වේ (ආහාර ගැනීම අවශෝෂණ වේගය හා මට්ටමට බලපාන්නේ නැත). තනි මාත්රාවකින් පසු උපරිම සාන්ද්රණය (සීඋපරිම පැය 12 කට පසු ළඟා විය. කාබමසපීන් මිලිග්රෑම් 400 ක තනි වාචික පරිපාලනයකින් පසුව, සී හි සාමාන්ය අගයඋපරිම4.5 μg / ml පමණ වේ. ප්ලාස්මා හි drug ෂධයේ සමතුලිතතා සාන්ද්රණය සති 1-2 කට පසුව ලබා ගනී. එය සාක්ෂාත් කර ගැනීමේ කාලය තනි පුද්ගල වන අතර කාබමසපයින් විසින් අක්මා එන්සයිම පද්ධති ස්වයංක්රීයව ප්රේරණය කිරීම, එකවර භාවිතා කරන වෙනත් drugs ෂධ මගින් හීටරෝ-ප්රේරණය මෙන්ම ප්රතිකාර ආරම්භ කිරීමට පෙර රෝගියාගේ තත්වය, drug ෂධයේ මාත්රාව සහ ප්රතිකාර කාලය මත රඳා පවතී. චිකිත්සක පරාසය තුළ සමතුලිතතා සාන්ද්රණ අගයන්හි සැලකිය යුතු පුද්ගල වෙනස්කම් නිරීක්ෂණය කරනු ලැබේ: බොහෝ රෝගීන් තුළ මෙම අගයන් 4 සිට 12 μg / ml (17-50 μmol / l) දක්වා පරාසයක පවතී.
බෙදා හැරීම.
ළමුන් තුළ ප්ලාස්මා ප්රෝටීන වලට බන්ධනය වීම - 55-59%, වැඩිහිටියන් - 70-80%. මස්තිෂ්ක තරලයේ (මෙතැන් සිට සීඑස්එෆ් ලෙස හැඳින්වේ) සහ ලවණ වල, ප්රෝටීන (20-30%) සමඟ අසීමිත ක්රියාකාරී ද්රව්ය ප්රමාණයට සමානුපාතිකව සාන්ද්රණයන් නිර්මාණය වේ. වැදෑමහ බාධකය හරහා විනිවිද යයි. මව්කිරි වල සාන්ද්රණය ප්ලාස්මා වලින් 25-60% කි. කාබමසපයින් සම්පූර්ණයෙන් අවශෝෂණය කර බැලීමේදී පෙනෙන පරිදි බෙදා හැරීමේ පරිමාව කිලෝග්රෑම් 0.8-1.9 කි.
පරිවෘත්තීය.
කාබමසපයින් අක්මාව තුළ පරිවෘත්තීය වේ. ජෛව පරිවර්තනයේ ප්රධාන මාර්ගය වන්නේ ඉපොක්සිඩියෝල් මාර්ගය වන අතර එහි ප්රති met ලයක් ලෙස ප්රධාන පරිවෘත්තීය සෑදී ඇත: 10.11-ට්රාන්ස්ඩියෝල් ව්යුත්පන්නය සහ ග්ලූකුරෝනික් අම්ලය සමඟ එහි සංයෝජනය. මිනිස් සිරුරේ කාබමසපයින් -10,11-එපොක්සයිඩ් කාබමසපයින් -10,11-ට්රාන්ස්ඩියෝල් බවට පරිවර්තනය වීම සිදුවන්නේ මයික්රොසෝමල් එන්සයිම වන එපොක්සිහයිඩ්රෝලේස් භාවිතා කරමිනි.
කාබමසපයින් -10,11-එපොක්සයිඩ් (c ෂධ විද්යාත්මකව ක්රියාකාරී පරිවෘත්තීය) සාන්ද්රණය ප්ලාස්මා හි කාබමසපීන් සාන්ද්රණයෙන් 30% ක් පමණ වේ. කාබමසපයින් -10,11-ඉෙපොක්සයිඩ් වලට කාබමසෙපයින් ෛජව පරිවර්තනය කිරීම සපයන ප්රධාන සමස්ථානිකය සයිෙටොෙකෝම් P450 ZA4 ය. මෙම පරිවෘත්තීය ප්රතික්රියා වල ප්රති another ලයක් ලෙස තවත් පරිවෘත්තීය ද්රව්යයක් වන 9-හයිඩ්රොක්සිමීතයිල් -10-කාබමොයිලැක්රිඩේන් ද සෑදී ඇත. කාබමසපයින් පරිවෘත්තීයතාවයේ තවත් වැදගත් මාර්ගයක් වන්නේ UGT2B7 සමාවයවිකතාවයේ බලපෑම යටතේ විවිධ මොනොහයිඩ්රොක්සිලේටඩ් ව්යුත්පන්නයන් මෙන්ම එන්-ග්ලූකුරෝනයිඩ් සෑදීමයි.
අභිජනනය.
වෙනස් නොවන කාබමසපයින් (ටී.) හි අර්ධ ආයු කාලය1/2) oral ෂධයේ එක් මුඛ පරිපාලනයකින් පසු පැය 25-65 ක් (සාමාන්යයෙන් පැය 36 ක් පමණ), නැවත නැවත මාත්රාවලින් පසුව - ප්රතිකාර කාලය අනුව සාමාන්යයෙන් පැය 16-24 ක් (අක්මාවේ මොනොක්සිඔනයිස් පද්ධති ස්වයංක්රීයව ක්රියාත්මක වීම හේතුවෙන්). මයික්රොසෝමල් අක්මා එන්සයිම (උ.දා., ෆීනයිටොයින්, ෆීනෝබාර්බිටල්) ඇති කරන වෙනත් taking ෂධ ගන්නා රෝගීන් තුළ, ටී1/2 කාබමසපයින් සාමාන්යය පැය 9-10 ක් පමණ වේ. කාබමසපීන් මිලිග්රෑම් 400 ක තනි වාචික පරිපාලනයකින් පසුව, ගන්නා ලද මාත්රාවෙන් 72% ක් මුත්රා තුළ ද 28% ක් මළ මූත්රාවලින් ද බැහැර කරයි. ගන්නා ලද මාත්රාවෙන් 2% ක් පමණ වෙනස් නොවන කාබමසපයින් ස්වරූපයෙන් මුත්රා වලින් බැහැර කරනු ලැබේ, 1% ක් c ෂධ විද්යාත්මකව ක්රියාකාරී 10.11-ඉෙපොක්සි පරිවෘත්තීය ආකාරයෙන්. තනි වාචික පරිපාලනයකින් පසුව, කාබමසපයින් වලින් 30% ක් පරිවෘත්තීය එපොක්සිඩියෝල් මාවතේ අවසාන නිෂ්පාදන ස්වරූපයෙන් මුත්රා වලින් බැහැර කරනු ලැබේ.
තනි රෝගී කණ්ඩායම්වල c ෂධවේදය.
ළමුන් තුළ, කාබමසපීන් වේගයෙන් තුරන් කිරීම නිසා, වැඩිහිටියන් හා සසඳන විට ශරීර බර කිලෝග්රෑමයකට drug ෂධයේ වැඩි මාත්රාවක් භාවිතා කිරීම අවශ්ය විය හැකිය.
වැඩිහිටි රෝගීන් තුළ (තරුණ වැඩිහිටියන් හා සසඳන විට) කාබමසපයින් හි c ෂධවේදය වෙනස් වන බවට කිසිදු සාක්ෂියක් නොමැත. දුර්වල වූ වකුගඩු හෝ රක්තපාත ක්රියාකාරිත්වයේ රෝගීන් තුළ කාබමසපයින් හි c ෂධවේදය පිළිබඳ දත්ත තවමත් නොමැත.
ගර්භණී සමයේදී සහ මව්කිරි දීමේදී භාවිතා කරන්න.
හැකි සෑම අවස්ථාවකදීම, ප්රජනක වයසේ කාන්තාවන්ට අවම effective ලදායී මාත්රාවකින් මොනොතෙරපි ආකාරයෙන් කාබමසපයින් නියම කරනු ලැබේ. මන්දයත්, අලුත උපන් බිළිඳුන්ගේ සංජානනීය අක්රමිකතා සංඛ්යාතය ඒකාබද්ධ ප්රතිජීවක ප්රතිකාර ලබා ගත් මව්වරුන්ගෙන් මොනොතෙරපි ප්රතිකාරයට වඩා වැඩි බැවිනි.සංයෝජන චිකිත්සාවේ කොටසක් වන on ෂධ මත පදනම්ව, සංජානන අක්රමිකතා ඇතිවීමේ අවදානම වැඩි විය හැකිය, විශේෂයෙන් චිකිත්සාවට වැල්ප්රොයිට් එකතු කළ විට.
කාබමසපයින් ඉක්මනින් වැදෑමහට විනිවිද යන අතර කලලරූපයේ අක්මාව හා වකුගඩු වල සාන්ද්රණය වැඩි කරයි. රුධිර ප්ලාස්මා හි ක්රියාකාරී ද්රව්යයේ සාන්ද්රණය නිරන්තරයෙන් අධීක්ෂණය කිරීම, ඊඊජී නිර්දේශ කරනු ලැබේ.
ගර්භණීභාවය ඇති වූ විට, විශේෂයෙන් ගර්භනී සමයේ පළමු ත්රෛමාසිකයේදී චිකිත්සාවේ අපේක්ෂිත ප්රතිලාභය හා ඇතිවිය හැකි සංකූලතා සංසන්දනය කිරීම අවශ්ය වේ. අපස්මාරයෙන් පෙළෙන මව්වරුන්ගේ දරුවන් අක්රමිකතා ඇතුළු අභ්යන්තර ගර්භාෂ සංවර්ධන ආබාධවලට ගොදුරු වන බව දන්නා කරුණකි. මෙම ආබාධවල අවදානම වැඩි කිරීමට කාබමසපයින් සමත් වේ. පෘෂ් b වංශී ආරුක්කු (ස්පයිනා බිෆිඩා) සහ අනෙකුත් සංජානන විෂමතා වසා නොදැමීම ඇතුළු සංජානනීය රෝග සහ අක්රමිකතා පිළිබඳ හුදකලා වාර්තා තිබේ: ක්රානියෝෆේසියල් ව්යුහයන්, හෘද වාහිනී සහ වෙනත් ඉන්ද්රිය පද්ධති, හයිපොස්පාඩියස් වර්ධනය වීමේ අඩුපාඩු.
උතුරු ඇමරිකානු ගර්භණී ලේඛනයට අනුව, උපතින් පසු සති 12 ක් ඇතුළත රෝග විනිශ්චය කරන ලද ශල්ය, drug ෂධ හෝ රූපලාවණ්ය නිවැරදි කිරීම් අවශ්ය වන ව්යුහාත්මක අසාමාන්යතා සම්බන්ධ දළ අක්රමිකතා සිදුවීම ගර්භනී කාන්තාවන් අතර 3.0% ක් වන අතර පළමු ත්රෛමාසිකයේ දී මොනොතෙරපි ලෙස කාබමසපීන් ලබා ගන්නා අතර විෂබීජ නාශක taking ෂධ ලබා නොගත් ගර්භනී කාන්තාවන් අතර 1.1%.
මීමැස්මොරය වැළඳී ඇති ගර්භනී කාන්තාවන්ට කාබමසපයින්-අක්රිකින් ප්රතිකාර කිරීම අතිශයින්ම ප්රවේශමෙන් කළ යුතුය. අවම effective ලදායී මාත්රාව සඳහා කාබමසපයින්-අක්රික් භාවිතා කළ යුතුය. රුධිර ප්ලාස්මාවේ සක්රීය ද්රව්යයේ සාන්ද්රණය නිරන්තරයෙන් අධීක්ෂණය කිරීම රෙකමදාරු කරනු ලැබේ. Anti ලදායී ප්රතිදේහජනක පාලනයක දී, ගර්භනී කාන්තාව රුධිර ප්ලාස්මාවේ අවම වශයෙන් කාබමසපීන් සාන්ද්රණයක් පවත්වා ගත යුතුය (චිකිත්සක පරාසය 4-12 / g / ml), මන්දයත්, සංජානනීය අක්රමිකතා ඇතිවීමේ මාත්රාව මත රඳා පවතින අවදානමක් ඇති බවට වාර්තා පවතින හෙයිනි (නිදසුනක් ලෙස, 400 mg ට අඩු මාත්රාවක් භාවිතා කරන විට අක්රමිකතා සංඛ්යාතය දිනකට වැඩි මාත්රාවලට වඩා අඩු විය).
අක්රමිකතා ඇතිවීමේ අවදානම වැඩි කිරීමේ හැකියාව සහ මේ සම්බන්ධයෙන්, පූර්ව ප්රසව රෝග විනිශ්චය සඳහා අවශ්යතාවය පිළිබඳව රෝගීන් දැනුවත් කළ යුතුය.
ගර්භණී සමයේදී effective ලදායී විෂබීජ නාශක ප්රතිකාරයට බාධා නොකළ යුතුය. මන්දයත් රෝගයේ ප්රගතිය මවට සහ කලලයට negative ණාත්මක බලපෑමක් ඇති කළ හැකි බැවිනි.
විෂබීජ නාශක drugs ෂධ මඟින් ෆෝලික් අම්ල iency නතාවය වැඩි වන අතර එය බොහෝ විට ගර්භණී සමයේදී නිරීක්ෂණය වන අතර එමඟින් දරුවන්ගේ උපත් ආබාධ ඇතිවීමේ ප්රවණතාව වැඩි කළ හැකිය. එබැවින් සැලසුම් කළ ගර්භනීභාවයට පෙර සහ ගර්භණී සමයේදී ෆෝලික් අම්ලය ගැනීම නිර්දේශ කෙරේ. අලුත උපන් බිළිඳුන්ගේ රක්තපාත සංකූලතා වැලැක්වීම සඳහා ගර්භනී සමයේ අවසාන සතිවල කාන්තාවන්ට මෙන්ම අලුත උපන් බිළිඳුන්ටද විටමින් කේ නියම කිරීම රෙකමදාරු කරනු ලැබේ.
අලුත උපන් බිළිඳුන් තුළ මීමැස්මොර රෝග හා / හෝ ශ්වසන අවපීඩනය පිළිබඳ අවස්ථා කිහිපයක් විස්තර කර ඇත. මීට අමතරව, අලුත උපන් බිළිඳුන්ගේ කාබමසපීන් ලබාගත් වමනය, පාචනය සහ / හෝ හයිපොට්රොෆි වැනි අවස්ථා කිහිපයක් ද වාර්තා වී ඇත. සමහර විට මෙම ප්රතික්රියා අලුත උපන් දරුවන් තුළ ඉවත් වීමේ සින්ඩ්රෝම් වල ප්රකාශනයන් විය හැකිය.
කාබමසපයින් මව්කිරි තුළට ගමන් කරයි, එහි සාන්ද්රණය රුධිර ප්ලාස්මාවේ සාන්ද්රණයෙන් 25-60% වේ, එබැවින් මව්කිරි දීමෙන් ලැබෙන වාසි සහ අහිතකර ප්රතිවිපාක අඛණ්ඩ චිකිත්සාවේ සන්දර්භය තුළ සැසඳිය යුතුය. Drug ෂධය ගන්නා අතරතුර අඛණ්ඩව මව්කිරි දීමෙන්, අහිතකර ප්රතික්රියා වර්ධනය වීමේ හැකියාව සම්බන්ධයෙන් ඔබ දරුවා සඳහා අධීක්ෂණයක් ස්ථාපිත කළ යුතුය (නිදසුනක් ලෙස, දැඩි නිදිබර ගතිය, අසාත්මික සම ප්රතික්රියා). කාබමසපයින් පූර්වයෙන් හෝ මව්කිරි ලබා ගත් ළමුන් තුළ, කොලෙස්ටැටික් හෙපටයිටිස් රෝගීන් විස්තර කර ඇති අතර, එම නිසා, හෙපටොබිලියරි පද්ධතියෙන් අතුරු ආබාධ හඳුනා ගැනීමේ දාමයකින් එවැනි දරුවන් නිරීක්ෂණය කළ යුතුය. කාබමසපයින් භාවිතා කරන අතරතුර දරු ප්රසූතියේ වයසේ සිටින රෝගීන්ට මුඛ ප්රතිංධිසරාේධක වල effectiveness ලදායීතාවය අඩුවීම ගැන අනතුරු ඇඟවිය යුතුය.
මාත්රාව සහ පරිපාලනය.
වෙනත් drugs ෂධ සමඟ inte ෂධ අන්තර් ක්රියාකාරිත්වය සහ ප්රතිජීවක drugs ෂධවල c ෂධවේදය සැලකිල්ලට ගෙන, වැඩිහිටි රෝගීන් ප්රවේශමෙන් තෝරා ගත යුතුය.
අපස්මාරය
මෙය කළ හැකි අවස්ථාවන්හිදී, කාබමසපයින්-අක්රිකින් මොනොතෙරපි ලෙස නියම කළ යුතුය. ප්රතිකාර ආරම්භ වන්නේ කුඩා දෛනික මාත්රාවක් භාවිතා කිරීමෙනි, පසුව ප්රශස්ත බලපෑම ලබා ගන්නා තෙක් සෙමින් වැඩි වේ. Drug ෂධයේ ප්රශස්ත මාත්රාව තෝරා ගැනීම සඳහා, රුධිර ප්ලාස්මා හි ක්රියාකාරී ද්රව්යයේ සාන්ද්රණය තීරණය කිරීම රෙකමදාරු කරනු ලැබේ. අපස්මාරයට ප්රතිකාර කිරීමේදී, කාබමසපයින් මාත්රාවක් අවශ්ය වන අතර එය කාබමාසෙපයින් හි සම්පූර්ණ ප්ලාස්මා සාන්ද්රණය 4-12 / g / ml (17-50 μmol / L) මට්ටමක පවතී. දැනට පවතින ප්රතිජීවක චිකිත්සාව සඳහා කාබමසපයින්-අක්රික් යන drug ෂධය ප්රවේශ වීම ක්රමයෙන් සිදු කළ යුතු අතර, භාවිතා කරන drugs ෂධවල මාත්රාව වෙනස් නොවේ හෝ අවශ්ය නම් නිවැරදි කරනු ලැබේ. Patient ෂධයේ ඊළඟ මාත්රාව කාලෝචිත ආකාරයකින් ගැනීමට රෝගියාට අමතක වී ඇත්නම්, මඟ හැරුණු මාත්රාව මෙම අතපසු වීම දුටු වහාම ගත යුතු අතර, ඔබ double ෂධයේ දෙගුණයක් නොගත යුතුය.
වැඩිහිටියන්
ආරම්භක මාත්රාව දිනකට 200-400 mg 1 හෝ 2 වතාවක් වේ, එවිට ප්රශස්ත බලපෑම ලබා ගන්නා තෙක් මාත්රාව ක්රමයෙන් වැඩි වේ. නඩත්තු මාත්රාව දිනකට 800-1200 mg වන අතර එය දිනකට මාත්රා 2-3 කට බෙදා ඇත.
දරුවන්.
අවුරුදු 4 සිට 15 දක්වා ළමුන් සඳහා ආරම්භක මාත්රාව දිනකට මිලිග්රෑම් 200 කි (මාත්රාවන් කිහිපයකින්), එවිට ප්රශස්ත බලපෑම ලබා ගන්නා තෙක් මාත්රාව දිනකට මිලිග්රෑම් 100 කින් ක්රමයෙන් වැඩි වේ.
අවුරුදු 4-10 අතර ළමුන් සඳහා නඩත්තු මාත්රා - දිනකට 400-600 mg, අවුරුදු 11-15 අතර ළමුන් සඳහා - දිනකට 600-1000 mg (මාත්රා කිහිපයකින්).
පහත සඳහන් මාත්රා කාලසටහන නිර්දේශ කෙරේ:
වැඩිහිටියන්: ආරම්භක මාත්රාව සවස 200-300 mg, නඩත්තු මාත්රාව උදෑසන 200-600 mg, සවස 400-600 mg.
අවුරුදු 4 සිට 10 දක්වා ළමුන්: ආරම්භක මාත්රාව - සවස 200 mg, නඩත්තු මාත්රාව - උදේ 200 mg, සවස 200-400 mg, අවුරුදු 11 සිට 15 දක්වා ළමුන්: ආරම්භක මාත්රාව - සවස 200 mg, නඩත්තු මාත්රාව - 200 උදේ -400 mg, සවස 400-600 mg. අවුරුදු 15 සිට 18 දක්වා ළමුන්: මාත්රාව දිනකට 800-1200 mg, උපරිම දෛනික මාත්රාව -1200 mg / day.
භාවිතයේ කාලසීමාව රෝගියාගේ ප්රතිකාර සඳහා දක්වන ඇඟවීම් සහ පුද්ගල ප්රතිචාර මත රඳා පවතී. රෝගියා කාබමසපයින්-අක්රිකින් වෙත මාරු කිරීමේ තීරණය, එය භාවිතා කරන කාලසීමාව සහ ප්රතිකාර අහෝසි කිරීම වෛද්යවරයා විසින් තනි තනිව ගනු ලැබේ. Drug ෂධයේ මාත්රාව අඩු කිරීමේ හෝ ප්රතිකාර නැවැත්වීමේ හැකියාව වසර 2-3 ක කාල පරිච්ඡේදයකින් පසුව අත්පත් කර ගැනීමක් සිදු නොවීම සලකා බලනු ලැබේ.
EEG හි අධීක්ෂණය යටතේ වසර 1-2 ක් සඳහා drug ෂධයේ මාත්රාව ක්රමයෙන් අඩු කිරීම ප්රතිකාර කිරීම නතර කරනු ලැබේ. ළමුන් තුළ, drug ෂධයේ දෛනික මාත්රාව අඩුවීමත් සමඟ, වයස සමඟ ශරීර බර වැඩිවීම සැලකිල්ලට ගත යුතුය.
ට්රයිජමිනල් නියුරල්ජියා, අයිඩියෝපති ග්ලෝසොෆරින්ජියල් නියුරල්ජියා.
ආරම්භක මාත්රාව දිනකට 200-400 mg වන අතර එය මාත්රා 2 කට බෙදා ඇත. වේදනාව සම්පූර්ණයෙන්ම අතුරුදහන් වන තෙක් ආරම්භක මාත්රාව වැඩි වේ, සාමාන්යයෙන් දිනකට 400-800 mg දක්වා (දිනකට 3-4 වතාවක්). ඊට පසු, රෝගීන්ගේ එක්තරා කොටසක, 400 mg අඩු නඩත්තු මාත්රාවකින් ප්රතිකාර දිගටම කරගෙන යා හැකිය.
නිර්දේශිත උපරිම මාත්රාව දිනකට 1200 mg වේ, සායනික දියුණුව කරා ළඟා වූ පසු, ඊළඟ වේදනා ප්රහාරය සිදුවන තෙක් drug ෂධයේ මාත්රාව ක්රමයෙන් අඩු කළ යුතුය.
වයෝවෘද්ධ රෝගීන්ට සහ කාබමසපයින් වලට සංවේදී රෝගීන් සඳහා, කාබමසපයින්-අක්ක්රින් දිනකට මිලිග්රෑම් 100 ක ආරම්භක මාත්රාවකින් දිනකට 2 වතාවක් නියම කරනු ලැබේ, එවිට වේදනා සින්ඩ්රෝමය නිරාකරණය වන තෙක් මාත්රාව සෙමෙන් වැඩි වන අතර එය සාමාන්යයෙන් දිනකට 200 mg 3-4 වතාවක් ලබා ගත හැක. ඊළඟට, ඔබ අවම වශයෙන් නඩත්තු කිරීම සඳහා මාත්රාව ක්රමයෙන් අඩු කළ යුතුය.
මෙම කාණ්ඩයේ රෝගීන් සඳහා ත්රිකෝණාකාර ස්නායු රෝග සමඟ, නිර්දේශිත උපරිම මාත්රාව දිනකට 1200 mg වේ. වේදනා සින්ඩ්රෝමය නිරාකරණය කිරීමේදී, ඊළඟ වේදනා ප්රහාරය සිදුවන තෙක් drug ෂධය සමඟ ප්රතිකාර ක්රමයෙන් නතර කළ යුතුය.
රෝහලක මත්පැන් ඉවත් කිරීම සඳහා ප්රතිකාර කිරීම.
සාමාන්ය දෛනික මාත්රාව 600 mg (දිනකට 200 mg 3 වතාවක්) වේ. දරුණු අවස්ථාවල දී, පළමු දිනවලදී, මාත්රාව දිනකට 1200 mg දක්වා වැඩි කළ හැකි අතර ඒවා මාත්රා 3 කට බෙදා ඇත. අවශ්ය නම්, අවසාදිත-මෝහනය හැර, මත්පැන් පානයෙන් ඉවත් වීමට ප්රතිකාර කිරීම සඳහා භාවිතා කරන වෙනත් ද්රව්ය සමඟ කප්බාමසපයින්-අක්රික් සම්බන්ධ කළ හැකිය. ප්රතිකාර අතරතුර, රුධිර ප්ලාස්මාවේ කාබමසපයින් අන්තර්ගතය නිරන්තරයෙන් අධීක්ෂණය කිරීම අවශ්ය වේ. මධ්යම හා ස්වයංක්රීය ස්නායු පද්ධතියෙන් අතුරු ආබාධ ඇතිවිය හැකි සංවර්ධනයට අදාළව, රෝහල් පසුබිමක රෝගීන් ප්රවේශමෙන් අධීක්ෂණය කරනු ලැබේ.
උග්ර මැනික් තත්වයන් සහ බලපෑමෙන් යුත් (බයිපෝලර්) ආබාධ සඳහා ආධාරක ප්රතිකාර.
දෛනික මාත්රාව 400-1600 mg. සාමාන්ය දෛනික මාත්රාව 400-600 mg (2-3 මාත්රාවලින්) වේ.
උග්ර මැනික් තත්වයකදී, මාත්රාව ඉක්මනින් වැඩි කළ යුතුය. බයිපෝල අක්රමිකතා සඳහා නඩත්තු චිකිත්සාව සමඟ, ප්රශස්ත ඉවසීම සහතික කිරීම සඳහා, එක් එක් පසු මාත්රාව වැඩි කිරීම කුඩා විය යුතුය, දෛනික මාත්රාව ක්රමයෙන් වැඩිවේ.
Drug ෂධය අත්හිටුවීම.
Drug ෂධය හදිසියේ අත්හිටුවීම අපස්මාර රෝගයට හේතු විය හැක. අපස්මාරය ඇති රෝගියකු තුළ drug ෂධය අත්හිටුවීමට අවශ්ය නම්, එවැනි අවස්ථාවන්හි දක්වා ඇති drug ෂධයේ ආවරණය යටතේ වෙනත් ප්රති-නාශක drug ෂධයකට මාරුවීම සිදු කළ යුතුය (නිදසුනක් ලෙස, ඩයසපම් අභ්යන්තරව හෝ සෘජු ලෙස හෝ ෆීනයිටොයින් ඉන්ට්රේනියාවෙන් පරිපාලනය කරනු ලැබේ).
අතුරු ආබාධ.
මාත්රාව මත රඳා පවතින අහිතකර ප්රතික්රියා සාමාන්යයෙන් දින කිහිපයක් ඇතුළත ස්වයංසිද්ධව සහ .ෂධයේ මාත්රාව තාවකාලිකව අඩු කිරීමෙන් පසුව අතුරුදහන් වේ. මධ්යම ස්නායු පද්ධතියෙන් අහිතකර ප්රතික්රියා වර්ධනය කිරීම drug ෂධයේ සාපේක්ෂ අධික මාත්රාවක හෝ රුධිර ප්ලාස්මාවේ ක්රියාකාරී ද්රව්යයේ සාන්ද්රණයෙහි සැලකිය යුතු උච්චාවචනයන්හි ප්රති result ලයක් විය හැකිය. එවැනි අවස්ථාවන්හිදී, රුධිර ප්ලාස්මා හි ක්රියාකාරී ද්රව්යයේ සාන්ද්රණය අධීක්ෂණය කිරීම රෙකමදාරු කරනු ලැබේ.
විවිධ අහිතකර ප්රතික්රියා වල සංඛ්යාතය තක්සේරු කිරීමේදී, පහත දැක්වෙන ශ්රේණි භාවිතා කරන ලදී: බොහෝ විට - 10% හෝ ඊට වැඩි, බොහෝ විට - 1-10%, සමහර විට -0.1-1%, කලාතුරකින් -0.01-0.1%, ඉතා කලාතුරකින්-අඩු 0.01%
මධ්යම ස්නායු පද්ධතියෙන් අහිතකර ප්රතික්රියා වර්ධනය කිරීම drug ෂධයේ සාපේක්ෂ අධික මාත්රාවක හෝ රුධිර ප්ලාස්මාවේ කාබමසපීන් සාන්ද්රණයෙහි සැලකිය යුතු උච්චාවචනයන්හි ප්රති result ලයක් විය හැකිය.
මධ්යම ස්නායු පද්ධතියෙන්: බොහෝ විට - කරකැවිල්ල, ඇටැක්සියාව, නිදිබර ගතිය, සාමාන්ය දුර්වලතාවය, හිසරදය, නවාතැන් පරපෝෂිත වීම, සමහර විට විෂමතාවන්ගෙන් යුත් ස්වේච්ඡා චලනයන් (නිදසුනක් ලෙස, කම්පන, “පියාඹන” කම්පන - ඇස්ටරික්සිස්, ඩිස්ටෝනියා, ටික්ස්), නිස්ටැග්මස්, කලාතුරකින් - මායාවන් (දෘශ්ය හෝ ශ්රවණ), මානසික අවපීඩනය, ආහාර රුචිය නැතිවීම, කාංසාව, ආක්රමණශීලී හැසිරීම, මනෝචිකිත්සක උද් itation ෝෂණය, ව්යාකූලත්වය, මනෝචිකිත්සාව සක්රීය කිරීම, ඕරෝෆේසියල් ඩිස්කීනියා, oculomotor කැළඹීම්, කථන ආබාධ (උදා: ඩයිසාර්ට්රියා හෝ මුඩුක්කු කථාව), කොරියොතෙටොයිඩ් ආබාධ, පර්යන්ත රිට් ආඥාවක්, paresthesia, මාංශ පේශි දුර්වල බව හා රෝග ලක්ෂණ paresis, එය ඉතා දුර්ලභ වන අතර - රස වියවුල් තත්වයන්, neuroleptic විෂම තත්ත්වය, dysgeusia.
අසාත්මිකතා: බොහෝ විට - අසාත්මික ඩර්මැටිටිස්, බොහෝ විට - උර්තාරියා, සමහර විට - පිටකිරීමේ ඩර්මැටිටිස්, එරිත්රෝඩර්මා, උණ සමඟ ප්රමාද වූ ආකාරයේ අධි සංවේදීතාවයේ බහු අවයව ප්රතික්රියා, සමේ කුෂ් ,, වස්කුලයිටිස් (එරිතිමා නෝඩෝසම් ද ඇතුළුව සමේ සනාල නාශක, සං signs ා, සං signs ා, සං signs ා, , ආත්රල්ජියා, ලියුකොපීනියා, ඊසිනොෆිලියා, හෙපටොස්ප්ලෙනෝමගලි සහ අක්මාවේ ක්රියාකාරිත්වයේ වෙනස් වූ දර්ශක (මෙම ප්රකාශනයන් විවිධ සංයෝජනයන්හි සිදු වේ). අනෙකුත් අවයව (උදා: පෙනහළු, වකුගඩු, අග්න්යාශය, මයෝකාඩියම්, මහා බඩවැල), මයෝක්ලෝනස් සහ පර්යන්ත ඉයොසිනෝෆිලියා සමඟ ඇසෙප්ටික් මෙනින්ජයිටිස්, ඇනෆිලැක්ටොයිඩ් ප්රතික්රියාව, ඇන්ජියෝඩීමා, අසාත්මික නියුමෝනයිටිස් හෝ ඉසිනොෆිලික් නියුමෝනියාව ද සම්බන්ධ විය හැකිය. ඉහත අසාත්මිකතා ඇති වුවහොත් drug ෂධ භාවිතය අත්හිටුවිය යුතුය, කලාතුරකින් - ලූපස් වැනි සින්ඩ්රෝමය, සමේ කැසීම, එරිතිමා මල්ටිෆෝම් එක්ස්ඩේටිව් (ස්ටීවන්ස්-ජොන්සන් සින්ඩ්රෝමය ඇතුළුව), එරිතිමා නෝඩෝසම්, විෂ සහිත එපීඩර්මල් නෙක්ට්රොලිස් (ලයිල්ස් සින්ඩ්රෝමය), ඡායාරූප සංවේදීතාව.
හිමොපොයිටික් අවයව වලින්: බොහෝ විට ලියුකොපීනියා, ත්රොම්බොසයිටොපීනියා, ඉයොසිනොෆිලියා, කලාතුරකින් ලියුකොසිටෝසිස්, ලිම්ෆැඩෙනෝපති, ෆෝලික් අම්ල iency නතාවය, ඇග්රැන්ලුලෝසයිටෝසිස්, ඇප්ලාස්ටික් රක්තහීනතාවය, සැබෑ එරිත්රෝසයිටික් ඇප්ලේෂියාව, මෙගාලොබ්ලාස්ටික් රක්තහීනතාවය, උග්ර අතරමැදි පෝර්ෆිරියා, රෙටිකුලෝසිටොමිසි porphyria, විචිත්රවත් porphyria.
ආහාර ජීර්ණ පද්ධතියෙන්: බොහෝ විට ඔක්කාරය, වමනය, වියළි මුඛය, ගැමා-ග්ලූටමයිල් සම්ප්රේෂණය වැඩි කිරීම (අක්මාව තුළ මෙම එන්සයිමය ප්රේරණය වීම නිසා), සාමාන්යයෙන් සායනික වැදගත්කමක් නොමැති, ක්ෂාරීය පොස්පේටේස් වල ක්රියාකාරිත්වය වැඩි කිරීම, සමහර විට - රක්තපාත සම්ප්රේෂණ, පාචනය හෝ මලබද්ධය, උදරය වේදනාව, කලාතුරකින් - ග්ලොසයිටිස්, ඉඟුරු, ස්ටෝමැටිටිස්, අග්න්යාශය, කොලෙස්ටිස්ටික් හෙපටයිටිස්, පාරෙන්චිමල් (හෙපටෝටික සෛල) හෝ මිශ්ර වර්ගය, සෙංගමාලය, කැටිති හෙපටයිටිස්, අක්මාව අසමත්වීම, අන්තරාසර්ග කෝපය විනාශ වීම x නල ඒවායේ සංඛ්යාවේ අඩුවීමක් සමඟ.
හෘද වාහිනී පද්ධතියෙන්: කලාතුරකින් - හෘද සන්නයනය බාධා, රුධිර පීඩනය අඩුවීම හෝ වැඩිවීම, බ්රැඩිකාර්ඩියා, අරිතිමියා, ක්ලාන්ත වීම, බිඳවැටීම, උග්රවීම හෝ නිදන්ගත හෘදයාබාධ ඇතිවීම, කිරීටක හෘද රෝග උග්රවීම (ඇන්ජිනා ප්රහාර ඇතිවීම හෝ වැඩිවීම ඇතුළුව), thrombophlebitis, thromboembolism සින්ඩ්රෝමය
අන්තරාසර්ග පද්ධතියෙන් සහ පරිවෘත්තීය ක්රියාවලියෙන්: බොහෝ විට - ශෝථය, තරල රඳවා තබා ගැනීම, බර වැඩිවීම, හයිපෝනාට්රේමියාව (ප්රතිවෛරස් හෝමෝනයෙහි ක්රියාකාරිත්වයට සමාන බලපෑමක් හේතුවෙන් ප්ලාස්මා ඔස්මෝලිටියේ අඩුවීමක් ඇති අතර එය දුර්ලභ අවස්ථාවන්හිදී තනුක හයිපෝනාට්රේමියාව, උදාසීනතාවය, වමනය, හිසරදය, ව්යාකූලත්වය සහ ස්නායු ආබාධ සමඟ සම්බන්ධ වේ), කලාතුරකින් - ප්රෝලාක්ටින් සාන්ද්රණය වැඩි වීම (ගැලැක්ටෝරියා සහ නාරිවේදය සමඟ විය හැක), එල්-තයිරොක්සීන් සාන්ද්රණය අඩුවීම සහ තයිරොයිඩ් උත්තේජක හෝමෝනය සාන්ද්රණය වැඩි වීම (සාමාන්යයෙන් සායනික සමඟ නොවේ ඊ ප්රකාශනයන්), අස්ථි පටක වල කැල්සියම් පොස්පරස් පරිවෘත්තීය කැලඹිලි (කැල්සියම් සහ 25-0N සාන්ද්රණය අඩුවීම, cholecalciferol ප්ලාස්මා): osteomalacia, ඔස්ටියෝපොරෝසිස්, (ඉහළ ඝනත්වය කොලෙස්ටරෝල් ලිපොප්රෝටීන ඇතුළුව) hypercholesterolemia, සහ gipertrigpitseridemiya lymphadenopathy, මඳසරුභාවයට හේතුව.
ප්රවේණි පද්ධතියෙන්: කලාතුරකින් අතරමැදි නෙෆ්රිටිස්, වකුගඩු අකර්මණ්ය වීම, වකුගඩු ක්රියාකාරිත්වය දුර්වල වීම (උ.දා., ඇල්බියුමියුරියා, හෙමාටූරියා, ඔලිගුරියා, යූරියා / අසෝටේමියාව වැඩි වීම), මුත්රා වැඩි කිරීම, මුත්රා රඳවා තබා ගැනීම, විභවතාව අඩුවීම, ශුක්රාණු අඩුවීම (ශුක්රාණු ප්රමාණය හා චලනය අඩු වීම).
මාංශ පේශි පද්ධතියෙන්: බොහෝ විට තෙහෙට්ටුව, කලාතුරකින් මාංශ පේශි දුර්වල වීම, ආත්රල්ජියා, මයිල්ජියා හෝ කැක්කුම.
සංවේදීතාවන්ගෙන්: බොහෝ විට - නවාතැන් බාධා කිරීම් (බොඳ වූ දර්ශනය ඇතුළුව), කලාතුරකින් - දුර්වල රසය, අභ්යන්තර පීඩනය වැඩි වීම, කාචයේ වලාකුළු, කොන්ජන්ටිවිටිස්, ශ්රවණාබාධ,tinnitus, hyperacusis, hypoacusia, තණතීරුව පිළිබඳ සංජානනයේ වෙනස්වීම්.
ශ්වසන පද්ධතිය, පපුව සහ මධ්යස්ථ අවයව වල ආබාධ: ඉතා කලාතුරකින් - උණ, හුස්ම හිරවීම, නියුමෝනයිටිස් හෝ නියුමෝනියාව මගින් සංලක්ෂිත අධි සංවේදීතා ප්රතික්රියා.
රසායනාගාර සහ උපකරණ දත්ත: ඉතා කලාතුරකින් - හයිපොගමග්ලොබුලිනිමියාව.
වෙනත්: සමේ වර්ණක, පර්පුර, කුරුලෑ, දහඩිය දැමීම, ඇලෝපසියා වැනි ආබාධ.
පශ්චාත් අලෙවිකරණ නිරීක්ෂණ අනුව අහිතකර සිදුවීම් (සංඛ්යාතය නොදන්නා)
ප්රතිශක්තිකරණ පද්ධතියේ ආබාධ: eosinophilia සහ පද්ධතිමය ප්රකාශනයන් සමඟ drug ෂධ කැසීම.
සමේ සහ චර්මාභ්යන්තර පටක වල ආබාධ: උග්ර සාමාන්යකරණය වූ දද පැස්ටියුලෝසිස්, ලයිකනොයිඩ් කෙරටෝසිස්, ඔනිචෝමැඩෙසිස්.
බෝවන හා පරපෝෂිත රෝග: හර්පීස් සිම්ප්ලෙක්ස් වෛරස් වර්ගය 6 නැවත සක්රිය කිරීම.
රුධිරයේ හා වසා පද්ධතියේ ආබාධ: ඇට මිදුළු අසමත් වීම.
ස්නායු පද්ධතියේ උල්ලං lations නයන්: දුර්වල මතකය.
ආමාශ ආන්ත්රයික ආබාධ: පික්.
මාංශ පේශි හා සම්බන්ධක පටක උල්ලං lations නය කිරීම්: අස්ථි බිඳීම්.
වෙනත් .ෂධ සමඟ අන්තර් ක්රියා කිරීම.
රුධිර ප්ලාස්මා වල කාබමසපීන් සාන්ද්රණය වැඩි කරන්න verapamil, diltiazem, felodipine, dextropropoxyphene, viloxazine, fluoxetine, fluvoxamine, nefazodone, paroxetine, trazodone, olanzapine, cimetidine, omeprazole, acetazolamide, danazol, වැඩිහිටියන්, නිකොට්රොමින් , ට්රොලියැන්ඩොමොසින්), සිප්රොෆ්ලොක්සැසින්, ස්ටයිරිපෙන්ටෝල්, විගාබැට්රින්, අසෝල්ස් (ඉට්රකොනසෝල්, කීටොකොනසෝල්, ෆ්ලූකොනසෝල්, වොරිකොනසෝල්), ටර්ෆෙනැඩින්, ලෝරාටැඩින්, අයිසෝනියාසයිඩ්, ප්රොපොක්සිෆීන්, ඔක්සිබුටිනින්, ඩැන්ට්රොෆොලේන් එච්.අයි.වී ආසාදනයට ප්රතිකාර කිරීමේදී භාවිතා කරයි (නිදසුනක් ලෙස රිටොනාවිර්) - මාත්රාව නිවැරදි කිරීම හෝ ප්ලාස්මා හි කාබමසපීන් සාන්ද්රණය අධීක්ෂණය කිරීම අවශ්ය වේ.
ෆෙල්බමේට් ප්ලාස්මා හි කාබමසපීන් සාන්ද්රණය අඩු කරන අතර කාබමසපයින් -10,11-එපොක්සයිඩ් සාන්ද්රණය වැඩි කරන අතර ෆෙල්බමේට් වල සෙරුමයේ සාන්ද්රණය සමගාමීව අඩුවිය හැකිය.
රුධිර ප්ලාස්මා වල කාබමසපයින් -10,11-එපොක්සයිඩ් සාන්ද්රණය වැඩි කළ හැකි ugs ෂධ: ලොක්සැපයින්, ක්වෙටැපයින්, ප්රිමිඩෝන්, ප්රොගබයිඩ්, වාප්රොයික් අම්ලය, වැල්නොක්ටාමයිඩ් සහ වැල්ප්රොමයිඩ්.
රුධිර ප්ලාස්මාවේ කාබමසපයින් -10.11-ඉෙපොක්සයිඩ් සාන්ද්රණය වැඩිවීම අහිතකර ප්රතික්රියා වලට තුඩු දිය හැකි බැවින් (නිදසුනක් ලෙස, කරකැවිල්ල, නිදිබර ගතිය, ඇටෑක්සියා, ඩිප්ලෝපියාව), මෙම අවස්ථා වලදී drug ෂධයේ මාත්රාව සකස් කළ යුතු අතර / හෝ කාබමසපයින් -10.11 සාන්ද්රණය නිතිපතා තීරණය කළ යුතුය. ප්ලාස්මා වල -පොක්සයිඩ්.
කාබමසපීන් සාන්ද්රණය අඩු වේ phenobarbital, phenytoin (වැලැක්විමට විෂ වීම phenytoin හා සිදුවීමෙන් carbamazepine ක subtherapeutic සාන්ද්රණය නිර්දේශ phenytoin ක ප්ලාස්මා සාන්ද්රණය ප්රතිකාර carbamazepine එකතු පෙර 13 .mu.g / මිලිලීටර් වඩා විය යුතුය), fosphenytoin, primidone, metsuksimid, fensuksimid, theophylline, aminophylline, rifampicin, cisplatin, doxorubicin, හැකි: ශාන්ත ජෝන් වෝර්ට් (හයිපෙරිකම් පර්ෆෝරාටම්) අඩංගු ක්ලෝනසපම්, වැල්ප්රොමයිඩ්, වප්රොයික් අම්ලය, ඔක්ස්කාර්බසපයින් සහ bal ෂධීය නිෂ්පාදන.
ඉහත drugs ෂධ සමඟ එකවර භාවිතා කිරීමත් සමඟ, කාබමසපයින් මාත්රාව වෙනස් කිරීම අවශ්ය විය හැකිය.
ප්ලාස්මා ප්රෝටීන හේතුවෙන් වල්ප්රොයික් අම්ලය සහ ප්රිමිඩෝන් සමඟ කාබමසපයින් විස්ථාපනය කිරීමේ හැකියාව සහ c ෂධ විද්යාත්මකව ක්රියාකාරී පරිවෘත්තීය සාන්ද්රණය වැඩි වීම (කාබමසපයින් -10,11-ඉෙපොක්සයිඩ්) ඇත. වල්ප්රොයික් අම්ලය සමඟ කාබමසපයින් ඒකාබද්ධව භාවිතා කිරීමත් සමඟ සුවිශේෂී අවස්ථා වලදී කෝමා සහ ව්යාකූලතා ඇතිවිය හැකිය. අයිසොට්රෙටිනොයින් කාබමසපයින් සහ කාබමසපයින් -10,11-එපොක්සයිඩ් වල ජෛව උපයෝගීතාව සහ / හෝ නිෂ්කාශනය වෙනස් කරයි (ප්ලාස්මා හි කාබමසපීන් සාන්ද්රණය අධීක්ෂණය කිරීම අවශ්ය වේ).
කාබමසපයින් සාන්ද්රණය අඩු විය හැක ප්ලාස්මා හි (බලපෑම් අවම කිරීම හෝ සම්පූර්ණයෙන් මට්ටම් කිරීම සඳහා) සහ පහත සඳහන් drugs ෂධවල මාත්රාව ගැලපීම අවශ්ය වේ: ක්ලෝබාසම්, ක්ලෝනසපම්, ඩිගොක්සින්, එතොසොක්සිමයිඩ්, ප්රිමිඩෝන්, සෝනිසාමයිඩ්, වැල්ප්රොයික් අම්ලය, ඇල්ප්රසෝලාම්, ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ්ස් (ප්රඩ්නිසොලෝන්, ඩෙක්සමෙතසෝන්) මෙතඩෝන්, එස්ටජන් හා / හෝ ප්රොජෙස්ටරෝන් අඩංගු වාචික සූදානම (ප්රතිංධිසරාේධක සඳහා විකල්ප ක්රම තෝරා ගැනීම අවශ්ය වේ), තියෝෆිලයින්, මුඛ ප්රතිදේහජනක (වෝෆරින්, ෆෙන්ප්රොකුමෝන්, ඩිකුමරෝල්, ඇසෙනෝ උමරොලම්), ලැමොට්රිජින්, ටොපිරාමේට්, ට්රයිසයික්ලික් විෂ නාශක (ඉමිප්රමයින්, ඇමිට්රිප්ටයිලයින්, නෝර්ට්රිප්ටයිලයින්, ක්ලෝමිප්රමයින්), බුප්රොපියන්, සයිටොලොප්රම්, මියන්සෙරින්, සර්ට්රාලයින්, ක්ලෝසැපයින්, ෆෙල්බමේට්, ටියාගාබයින්, ඔක්සාර්බැසිපයිවර්, ප්රෝටීන්, ප්රෝටීන්, ප්රෝටීන් ), හෘද වාහිනී පද්ධතියේ රෝග සඳහා ප්රතිකාර සඳහා drugs ෂධ (“මන්දගාමී” කැල්සියම් නාලිකා අවහිර කරන්නන් (ඩයිහයිඩ්රොපිරයිඩෝන් සමූහයක්, උදාහරණයක් ලෙස ෆෙලෝඩිපයින්), සිම්වාස්ටැටින්, ඇටෝර්වාස්ටැටින්, ලොවාස්ටැටින්, සෙරිවාස්ටැටින්, අයිවබ්රැඩින්) rakonazola, levothyroxine, midazolam, olanzapine, ziprasidone, aripiprazole, paliperidone, praziquantel, risperidone, ට්රැමඩෝල්, ziprasidone, buprenorphine, phenazone, aprepitant, albendazole, imatinib, cyclophosphamide, lapatinib, everolimus, tacrolimus, sirolimus, temsirolimus, tadapafila. කාබමසපයින් පසුබිමට එරෙහිව රුධිර ප්ලාස්මාවේ ෆීනයිටොයින් මට්ටම ඉහළ නැංවීමට හෝ අඩු කිරීමට සහ මෙෆෙනිටොයින් මට්ටම ඉහළ නැංවීමට හැකියාවක් ඇත. කාබමසපයින් සහ ලිතියම් සූදානම හෝ මෙටොක්ලොප්රමයිඩ් එකවර භාවිතා කිරීමත් සමඟ ක්රියාකාරී ද්රව්ය දෙකෙහිම නියුරොටොක්සික් බලපෑම් වැඩි දියුණු කළ හැකිය.
ටෙට්රාසයික්ලයින් කාබමසපයින් හි චිකිත්සක බලපෑම හඳුනාගත හැකිය. පැරසිටමෝල් සමඟ සංයෝජනය වූ විට, අක්මාව කෙරෙහි එහි විෂ සහිත වීමේ අවදානම වැඩි වන අතර චිකිත්සක effectiveness ලදායීතාවය අඩු වේ (පැරසිටමෝල් පරිවෘත්තීය වේගවත් කරයි). ෆීනෝටියාසීන්, පයිමොසයිඩ්, තයොක්සැන්ටීන්, මයින්ඩෝන්, හැලෝපෙරිඩෝල්, මැප්රොටිලීන්, ක්ලෝසැපයින් සහ ට්රයිසයික්ලික් විෂ නාශක සමඟ කාබමසපයින් එකවර පරිපාලනය කිරීම මධ්යම ස්නායු පද්ධතියට ඇති නිශේධනීය බලපෑම වැඩි කිරීමට සහ කාබමසපයින් හි ප්රතිදේහජනක බලපෑම දුර්වල කිරීමට හේතු වේ. මොනොඇමයින් ඔක්සයිඩ් නිෂේධකයෝ අධි රුධිර පීඩනය, අධි රුධිර පීඩනය, අල්ලා ගැනීම් සහ මරණය වර්ධනය වීමේ අවදානම වැඩි කරයි (කාබමසපයින් අවම වශයෙන් සති 2 ක් නියම කිරීමට පෙර හෝ සායනික තත්ත්වය ඉඩ දෙන්නේ නම් දීර් longer කාලයක් සඳහා වුවද මොනෝඇමයින් ඔක්සයිඩ් නිෂේධක අවලංගු කළ යුතුය). ඩයියුරිටික්ස් (හයිඩ්රොක්ලෝරෝටියාසයිඩ්, ෆූරෝසෙමයිඩ්) සමඟ සමගාමීව පරිපාලනය කිරීම සායනික ප්රකාශනයන් සමඟ හයිපෝනාට්රේමියාවට හේතු විය හැක. එය ඩිප්ලෝරයිස් නොකරන මාංශ පේශි ලිහිල් කිරීමේ (පැන්කුරෝනියම්) වල බලපෑම හඳුනා ගනී. එවැනි සංයෝජනයක් භාවිතා කිරීමේදී, මාංශ පේශි ලිහිල් කිරීමේ මාත්රාව වැඩි කිරීම අවශ්ය විය හැකි අතර, මාංශ පේශි ලිහිල් කරන ද්රව්ය වඩාත් වේගයෙන් නැවැත්වීමේ හැකියාව හේතුවෙන් රෝගියාගේ තත්වය හොඳින් නිරීක්ෂණය කිරීම අවශ්ය වේ. ලෙවෙටිරසෙටම් සමඟ එකවර කාබමසපයින් භාවිතා කිරීමත් සමඟ සමහර අවස්ථාවලදී කාබමසපයින් හි විෂ සහිත බලපෑම වැඩි වීමක් සටහන් විය.
කාබමසපයින් එතනෝල් ඉවසීම අඩු කරයි.
මයිලෝටොක්සික් drugs ෂධ the ෂධයේ රක්තපාත බව වැඩි කරයි.
එය වක්ර ප්රතිදේහජනක, හෝමෝන උපත් පාලන ක්රම, ෆෝලික් අම්ලය, ප්රසික්වන්ටෙල් වැනි පරිවෘත්තීය වේගවත් කරන අතර තයිරොයිඩ් හෝමෝන තුරන් කිරීම වැඩි දියුණු කරයි.
එය නිර්වින්දනය (එන්ෆ්ලුරන්, හැලෝටේන්, ෆ්ලෝරෝටන්) සඳහා drugs ෂධවල පරිවෘත්තීය වේගවත් කරන අතර හෙපටොටොක්සික් බලපෑම් ඇතිවීමේ අවදානම වැඩි කරයි, මෙතොක්සිෆ්ලෝරන් හි නෙෆ්රොටොක්සික් පරිවෘත්තීය සෑදීම වැඩි කරයි. අයිසෝනියායිඩ් වල හෙපටොටොක්සික් බලපෑම වැඩි දියුණු කරයි.
සෙරොයිකල් ප්රතික්රියා සමඟ අන්තර්ක්රියා කිරීම. ඉහළ කාර්යසාධනයක් සහිත ද්රව වර්ණදේව මගින් පර්ෆනසීන් සාන්ද්රණය තීරණය කිරීමේ ව්යාජ-ධනාත්මක ප්රති result ලයකට කාබමසපයින් හේතු විය හැක. කාබමසපයින් සහ කාබමසපයින් 10.11-ඉෙපොක්සයිඩ්, ධ්රැවීකරණ ප්රතිදීප්ත ප්රතිශක්තිකරණයක් මගින් ට්රයිසයික්ලික් විෂ නාශක සාන්ද්රණය තීරණය කිරීමේ ව්යාජ-ධනාත්මක ප්රති result ලයකට හේතු විය හැක.
මාත්රාව සහ පරිපාලනය
කාබමසපයින් ටැබ්ලට් ආහාර වේල් සමඟ මුඛ භාවිතය සඳහා අදහස් කෙරේ.
අපස්මාරයට ප්රතිකාර කිරීම සඳහා වැඩිහිටියන්ට දිනකට 1-2 වතාවක් ටැබ්ලට් 1 ක ආරම්භක මාත්රාවකින් නියම කරනු ලැබේ. වැඩිහිටියන්ට දිනකට 1-2 වතාවක් ½ ටැබ්ලට් ගැනීම නිර්දේශ කෙරේ. පසුව, පෙති 2 ක් දිනකට 2-3 වතාවක් ගන්නා තෙක් මාත්රාව ක්රමයෙන් වැඩි කළ යුතුය. කාබමසපයින් හි උපරිම දෛනික මාත්රාව ටැබ්ලට් 6 නොඉක්මවිය යුතුය.
අවුරුදු 1 ට අඩු ළමුන් සඳහා කාබමසපයින් දෛනික මාත්රාව දිනකට 0.5-1 ටැබ්ලට්, අවුරුදු 1-5 - 1-2 ටැබ්ලට්, අවුරුදු 5-10 - 2-3 ටැබ්ලට්, අවුරුදු 10-15 - 3-5 ටැබ්ලට් වේ. දෛනික මාත්රාව මාත්රා 2 කට බෙදිය යුතුය.
විවිධ ප්රභවයන්ගේ ස්නායු රෝග හා වේදනා සින්ඩ්රෝම් සඳහා ප්රතිකාර කිරීම සඳහා දෛනික මාත්රාව කාබමසපයින් පෙති 1-2 ක් වන අතර එය මාත්රාව 2-3 කට බෙදා ඇත. Ation ෂධය ආරම්භ කිරීමෙන් දින 2-3 කට පසුව, මාත්රාව පෙති 2-3 දක්වා වැඩි කළ හැකිය. චිකිත්සාවේ කාලය දින 7-10 කි. රෝගියාගේ තත්වය වැඩිදියුණු කිරීම සටහන් කිරීමෙන් පසුව, මාත්රාව ක්රමයෙන් අවම .ලදායී ලෙස අඩු කළ යුතුය. නඩත්තු මාත්රාව දිගු කාලයක් සඳහා නිර්දේශ කෙරේ.
ඉවත් වීමේ සින්ඩ්රෝමය සම්බන්ධයෙන්, උපදෙස් වලට අනුව, කාබමසපයින් දිනකට 3 වතාවක් ටැබ්ලට් 1 ක් ගැනීමට නියම කෙරේ. දරුණු අවස්ථාවල දී, පළමු දින තුන තුළ, drug ෂධයේ මාත්රාව වැඩි කිරීම රෙකමදාරු කරනු ලැබේ - පෙති 2 ක් දිනකට 3 වතාවක්.
දියවැඩියා ඉන්සිපිඩස් හි පොලිඩිප්සියා සහ පොලියුරියා සඳහා ප්රතිකාර කිරීම සඳහා එක් ටැබ්ලටයක් දිනකට 2-3 වතාවක් ගත යුතුය.
අමතර තොරතුරු
කාබමසපයින් සමඟ චිකිත්සාව කුඩා මාත්රාවලින් ආරම්භ කළ යුතු අතර ක්රමයෙන් ඒවා අවශ්ය චිකිත්සක මට්ටමට ගෙන එනු ලැබේ.
මෙම ation ෂධය සමඟ ප්රතිකාර කරන කාලය තුළ, අවධානය වැඩි අවධානයක් අවශ්ය වන වැඩ කිරීමෙන් වැළකී සිටීම රෙකමදාරු කරනු ලැබේ, මන්ද drug ෂධය මධ්යම ස්නායු පද්ධතියේ ක්රියාකාරිත්වයට බලපායි.
කාබමසපයින් සඳහා වන උපදෙස් වලින් පෙනී යන්නේ medicine ෂධය අඳුරු, සිසිල් සහ ළමයින්ට ළඟාවිය නොහැකි ලෙස ගබඩා කිරීම අවශ්ය බවයි. රාක්කයේ ආයු කාලය මාස 36 කි.
අනතුරු ඇඟවීම් සහ නිර්දේශ
ප්රශස්ත චිකිත්සක ආචරණය ලබා ගැනීම සඳහා, මොනොතෙරපි ප්රතිකාරයක් ලෙස කාබමසපයින් කුඩා මාත්රාවලින් ක්රමානුකූලව ගොඩනැගීම සමඟ නියම කරනු ලැබේ. මාත්රා ගැලපීම සඳහා සංයුක්ත ප්රතිකාරයේදී, රුධිර ප්ලාස්මා වල කාබමසපීන් සාන්ද්රණය තීරණය කිරීම අවශ්ය වේ. නව අපස්මාර රෝග බොහෝ විට වාර්තා වන බැවින් කාබමසපයින් සමඟ චිකිත්සාව හදිසියේම අහෝසි කළ නොහැක. නමුත් withdraw ෂධය ඉවත් කර ගැනීමට අවශ්ය නම්, රෝගියා වෙනත් විෂබීජ නාශක to ෂධ වෙත බාධාවකින් තොරව මාරු කළ යුතුය. එබැවින්, කාබමසපයින් සමඟ ප්රතිකාර කිරීමේදී, රුධිර ගණනය කිරීම් සහ අක්මාවේ ක්රියාකාරිත්වය අධීක්ෂණය කිරීම අවශ්ය වේ.
කාබමසපයින් මෘදු ප්රතිදේහජනක බලපෑමක් පෙන්නුම් කරයි, එබැවින් චිකිත්සාවේ මුළු කාලය පුරාම අභ්යන්තර පීඩනය පාලනය කළ යුතුය. කාබමසපයින් මගින් මුඛ ප්රතිංධිසරාේධක වල බලපෑම අඩු කළ හැකි බැවින් ගර්භණීභාවයෙන් ආරක්ෂා වීමට අමතර ක්රම භාවිතා කළ යුතුය.
කාබමසපයින් මත්පැන් පානය කිරීමෙන් ඇතිවන රෝග ලක්ෂණ ඉවත් කිරීම සඳහා භාවිතා කරයි. Drug ෂධය රෝගියාගේ චිත්තවේගීය තත්වය වැඩි දියුණු කරයි. නමුත් එවැනි අරමුණු සඳහා කාබමසපයින් භාවිතා කළ යුත්තේ රෝහලක පමණි, මන්ද මෙම ද්රව්ය දෙකේ සංයෝජනය ස්නායු පද්ධතියේ අනවශ්ය උත්තේජනයට හේතු වන බැවිනි.
Drug ෂධය සාන්ද්රණයට බලපායි. එමනිසා, මෙම drug ෂධය සමඟ චිකිත්සාව කරන කාලය තුළ, අන්තරායකර ක්රියාකාරකම්, වාහන පැදවීම සහ වැඩි අවධානයක් අවශ්ය වන වැඩ වලින් වැළකී සිටිය යුතුය.
වෙනත් .ෂධ සමඟ අනුකූල වීම
CYP 3A4 සමාවයවික නිෂේධනයක් ගැනීමෙන් ප්ලාස්මා කාබමසපයින් සාන්ද්රණය ඉහළ යා හැක. කාබමසපයින් සමඟ CYP 3A4 සමාවයවිකයේ ප්රේරක ගැනීම ප්රතිජීවක drug ෂධයේ සාන්ද්රණය අඩු වී එහි පරිවෘත්තීය වේගවත් කරයි. CYP 3A4 සමාවයවිකතාව මගින් පරිවෘත්තීය කරන ලද drugs ෂධ සමඟ කාබමසපයින් එකවර භාවිතා කිරීම මගින් පරිවෘත්තීය ප්රේරණය සහ ප්ලාස්මා වල මෙම drugs ෂධවල අඩුවීමක් අදහස් වේ.
කාබමසපීන් සාන්ද්රණය වැඩි කරන ines ෂධ: omeprazole, HIV, verapamil ප්රතිකාර සඳහා ibuprofen, macrolide ප්රතිජීවක, dextropropoxyphene, danazol, fluoxetine, nefazodone, fluvoxamine, trazodone, paroxetine, viloksazin, loratadine, vigabatrin, stiripentol, azoles, terfenadine, quetiapine, loxapine, isoniazid, olanzapine, වයිරස් protease inhibitors, ඇසිටසොලමයිඩ්, ඩිල්ටියාසෙම්, ඩැන්ට්රොලීන්, ඔක්සිබුටිනින්, නිකොටිනාමයිඩ්, ටික්ලොපිඩින්. ප්රිමිඩෝන්, සිමෙටයිඩින්, වල්ප්රොයික් අම්ලය, ඩෙසිප්රමයින් එකම බලපෑමක් ඇති කළ හැකිය.
කාබමසපීන් සාන්ද්රණය අඩු කරන ines ෂධ: පැරසිටමෝල්, මෙතඩෝන්, ට්රැමඩෝල්, ඇන්ටිපිරින්, ඩොක්සි සයික්ලයින්, ප්රති-කෝගුලන්ට්ස් (වාචික), බුප්රොපියන්, ට්රැසෝඩෝන්, සයිටොලොප්රම්, විෂබීජ නාශක (ට්රයිසයික්ලික්), ක්ලෝනසපම්, ක්ලෝබාසම්, ලැමොට්රිජින්, ෆෙල්බමේට්, එතොසොසිමයිඩ්, ප්රයිමමිසමිමයිඩ් ඉමාටිනිබ්, ප්රසික්වාන්ටෙල්, ඉට්රකොනසෝල්, හැලෝපෙරිඩෝල්, ඔලන්සැපයින්, බ්රොම්පෙරිඩෝල්, ක්වෙටැපයින්, සිප්රසයිඩෝන්, රිටොනාවිර්, සැක්විනාවිර්, රිටොනාවිර්, ඉන්ඩිනාවිර්, ඇල්ප්රසෝලාම්, කැල්සියම් නාලිකා අවහිර කරන්නන්, තියෝෆිලයින්, මිඩසොලම්, පෙරසොලම් , ග්ලූකෝකෝටිකොස්ටෙරොයිඩ්, සෝඩියම් ලෙවෝතිරොක්සීන්, එවරොලිමස්, සයික්ලොස්පෝරීන්, ප්රොජෙස්ටරෝන්, එස්ටජන්.
සලකා බැලිය යුතු සංයෝජන.
අයිසෝනියාසිඩ් + කාබමසපයින් - හෙපටොටොක්සිසිටි වැඩි වීම.
ලෙවෙටිරසෙටම් + කාබමසපයින් - කාබමසපයින් විෂ වීම වැඩි කරයි.
කාබමසපයින් + ලිතියම් සූදානම, මෙටොක්ලොප්රමයිඩ්, හැලෝපෙරිඩෝල්, තයොරිඩසාන් සහ වෙනත් ප්රති-සයිකෝටික් - නුසුදුසු ස්නායු ප්රතික්රියා ගණන වැඩි වීම.
ෆුරෝසෙමයිඩ්, හයිඩ්රොක්ලෝරෝටියාසයිඩ් වැනි කාබමසපයින් + ඩයියුරිටික්ස් - දරුණු සායනික රෝග ලක්ෂණ සහිත හයිපෝනාට්රේමියාව ඇතිවීම.
කාබමසපයින් + මාංශ පේශි ලිහිල් කරන ද්රව්ය - මාංශ පේශි ලිහිල් කරන අයගේ ක්රියාකාරිත්වය මර්දනය කිරීම, ඔවුන්ගේ චිකිත්සක බලපෑම ඉක්මනින් නවත්වන නමුත් ඔවුන්ගේ දෛනික මාත්රාව වැඩි කිරීමෙන් තත්වය නිවැරදි කළ හැකිය.
කාබමසපයින් + මිදි යුෂ - ප්ලාස්මා වල කාබමසපීන් මට්ටම ඉහළ යාම.