මට දියවැඩියාවෙන් උපත ලබා නිරෝගී දරුවන් බිහි කළ හැකිද?

ලිපියෙන් අපි සලකා බලන්නේ දියවැඩියාවෙන් උපත ලබා දිය හැකිද යන්නයි.
මීට වසර දුසිමකට පෙර වෛද්යවරු පැවසුවේ මෙම රෝගය නිසා ගැබ්ගෙන දරු ප්රසූතියක් කළ නොහැකි බවයි. අද ඔවුන්ගේ මතය සැලකිය යුතු ලෙස වෙනස් වී තිබේ. මෙම රෝගය සමඟ, සියලු වෛද්ය නිර්දේශයන් අනුගමනය කර ඇත්නම්, ඔබේ සෞඛ්යයට හානියක් නොවන පරිදි නිරෝගී දරුවෙකු ලැබීමට වැඩි ඉඩක් ඇත.
එසේ වුවද, දියවැඩියාව සමඟ ගැබ්ගැනීමේ ප්රධාන කාල පරිච්ඡේදය රෝහලක ගත කළ යුතු බව කාන්තාවක් සැමවිටම තේරුම් ගත යුතුය. මෙම ව්යාධි විද්යාවේ ඇතිවිය හැකි සංකූලතා වළක්වා ගත හැක්කේ මේ ආකාරයෙන් පමණි.
මට දියවැඩියාවෙන් උපත ලබා දිය හැකිද? මෙය පොදු ප්රශ්නයකි.
දියවැඩියාව සහ ගැබ් ගැනීම: නිරෝගී දරුවෙකු බිහි කළ හැකිද?
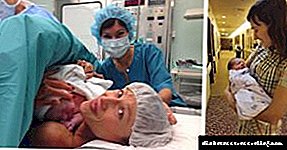
දියවැඩියාව වැනි රෝග විනිශ්චය ඉදිරියේ නිරෝගී දරුවෙකු බිහි කිරීම හා දරු ප්රසූතියක් සිදු කිරීම අපහසුය. මීට වසර පනහකට පෙර, දියවැඩියාව සහ ගැබ් ගැනීම නොගැලපෙන සංකල්ප බව විශ්වාස කෙරිණි.
කෙසේ වෙතත්, අද වන විට මෙම රෝගය වැළැක්වීම සහ ප්රතිකාර කිරීම සඳහා විවිධ ක්රම තිබේ. එමඟින් කාන්තාවන්ට ගැබ් ගැනීමට සහ දිගු කලක් බලා සිටි දරුවන් බිහි කිරීමට ඉඩ සලසයි.
කෙසේ වෙතත්, මේ සඳහා අපේක්ෂා කරන මව්වරුන්ට ඉමහත් අධිෂ්, ානයක්, අධිෂ් and ානයක් සහ ගැබ් ගැනීමක් රෝහල් බිත්තිවල ගත කිරීමට සිදුවනු ඇතැයි යන අවබෝධය තිබිය යුතුය.
ගර්භනී කාන්තාවන්ගේ දියවැඩියා වර්ග
වර්තමානයේ ගර්භනී කාන්තාවන්ගේ දියවැඩියාව පිළිබඳ ගැටළුව නවජ විද්යා ologists යින්, ප්රසව හා නාරිවේද විශේෂ ologists යින්ගේ අවධානයට ලක්ව ඇත. මෙයට හේතුව මවගේ සහ දරුවාගේ සෞඛ්යයට අහිතකර ලෙස බලපාන විවිධ ප්රසව හා නාරිවේද සංකූලතා ප්රමාණවත් තරම් මෙම ව්යාධිවේදයයි. ගර්භණී සමයේදී ඇති විය හැකි දියවැඩියාව විශේෂ special යින් විසින් වෙන්කර හඳුනා ගනී.
- ගුප්ත (උප ක්ලිනික්) .මෙම අවස්ථාවේ දී, රෝගයේ සායනික සං signs ා නොපෙන්වන අතර, රෝග විනිශ්චය සිදු කරනු ලබන්නේ ග්ලූකෝස් වලට ශරීරයේ විශේෂ සංවේදීතාව හෙළි කරන පරීක්ෂණවල ප්රති results ල මගිනි.
- තර්ජනය කිරීම: මෙය මෙම රෝගයට නැඹුරු ගර්භනී කාන්තාවන් තුළ වර්ධනය විය හැකි දියවැඩියා රෝගයකි. මෙම කණ්ඩායමට “නරක” පාරම්පරික, අධික බර, ග්ලූකෝසුරියා මෙන්ම දැනටමත් කිලෝග්රෑම් 4.5 ට වැඩි ශරීර බරක් ඇති දරුවන් සිටින දරුවන් ද ඇතුළත් වේ. අපේක්ෂිත මව්වරුන්ගේ ග්ලූකෝසූරිය (මුත්රා වල ග්ලූකෝස්) පෙනුම සම්බන්ධ වේ, සාමාන්යයෙන් ග්ලූකෝස් වල වකුගඩු සීමාව අඩු කිරීමත් සමඟ. ගර්භණී සමයේදී සක්රියව නිපදවන ප්රොජෙස්ටරෝන් ග්ලූකෝස් සඳහා වකුගඩු වල පාරගම්යතාව වැඩි කරන බව විශේෂ erts යෝ විශ්වාස කරති. දියවැඩියාවට තර්ජනයක් වන ගර්භනී කාන්තාවන්ගෙන් 50% කට පමණ ග්ලූකෝසුරියා රෝගය හඳුනාගත හැකි වන්නේ ඒ නිසාය. මේ අනුව, තත්වය නිරන්තරයෙන් අධීක්ෂණය කර මවගේ සහ දරුවාගේ සෞඛ්යයට තර්ජනයක් නොවන පරිදි මෙම වර්ගයේ දියවැඩියාව ඇති සියලුම කාන්තාවන්ට සීනි ප්රමාණය නිරන්තරයෙන් මැනිය යුතුය. රුධිරයේ (මෙය සිදු කරනුයේ හිස් බඩක් මත ය). සංඛ්යා 6.66 mmol / L ඉක්මවන්නේ නම්, ග්ලූකෝස් ඉවසීම සඳහා අතිරේක පරීක්ෂණයක් කිරීම වටී. මීට අමතරව, ගර්භණී සමයේදී දියවැඩියාවට තර්ජනය කිරීම ග්ලයිකෝසුරික් සහ ග්ලයිසමික් පැතිකඩ නැවත පරීක්ෂා කිරීම අවශ්ය වේ.
- ග්ලූකෝසූරිය සහ හයිපර්ග්ලයිසිමියාව මත පදනම්ව මෙම වර්ගයේ දියවැඩියාව හඳුනා ගැනේ. දියවැඩියා රෝගයේ මෘදු ස්වරූපයක් සහිතව, රුධිරයේ සීනි මට්ටම 6.66 mmol / L ට වඩා අඩු වන අතර මුත්රා වල කීටෝන සිරුරු නොමැත. මධ්යස්ථ බරපතලකම යන රෝගයෙන් ඇඟවෙන්නේ රුධිරයේ සීනි මට්ටම 12.21 mmol / L ට නොඅඩු වන අතර මුත්රා වල ඇති කීටෝන් සිරුරු (කීටෝසිස්) නොමැති වීම හෝ ආහාර වේලක් අනුගමනය කිරීමෙන් පහසුවෙන් ඉවත් කළ හැකිය. දරුණු දියවැඩියාවේදී, රුධිරයේ සීනි මට්ටම 12.21 mmol / L ට වඩා වැඩි විය හැකි අතර කීටෝසිස් බොහෝ විට වර්ධනය වේ. මීට අමතරව, සනාල තුවාල බොහෝ විට සටහන් වේ - නෙෆ්රොෆති (වකුගඩු හානිය), රෙටිනෝපති (දෘෂ්ටි විතානයේ හානිය) සහ විවිධ ඇන්ජියෝපති (කකුල් වල rop ට්ටන වණ, කිරීටක හෘද රෝග, ධමනි අධි රුධිර පීඩනය).
ගර්භණී දියවැඩියාව
විශේෂ අවධානයක් ලැබිය යුතු තවත් වර්ගයක දියවැඩියා රෝගයක් ද ඇත.
මෙම රෝගය ගර්භණී හෝ අස්ථිර ලෙස හැඳින්වෙන අතර සම්පූර්ණයෙන්ම නිරෝගී කාන්තාවන් තුළ 3-5% ක් තුළ වර්ධනය වේ (සාමාන්යයෙන් ගර්භනී සති 20 කට පසුව).
එහි ප්රධාන ලක්ෂණය වන්නේ එය ගර්භණීභාවය සමඟ සමීපව සම්බන්ධ වීමයි: දරු ප්රසූතියෙන් පසු රෝගයේ සියලුම සං signs ා හෝඩුවාවක් නොමැතිව අතුරුදහන් වේ, නමුත් නැවත නැවත ගැබ් ගැනීමක් සමඟ නැවත ඇතිවිය හැකිය.
මේ දක්වා ගර්භණී දියවැඩියාවට හේතු තවමත් තහවුරු වී නොමැත. රෝගයේ වර්ධනය සඳහා පොදු යාන්ත්රණය පමණක් දනී.
ගර්භණී සමයේදී වැදෑමහ බිළින්දාගේ වර්ධනයට වගකිව යුතු හෝමෝන නිපදවයි. මෙය සාමාන්ය දෙයකි, නමුත් සමහර අවස්ථාවලදී ඔවුන් මාතෘ ඉන්සියුලින් අවහිර කිරීමට පටන් ගනී.
එහි ප්රති body ලයක් ලෙස ශරීර සෛල වලට ඉන්සියුලින් කෙරෙහි ඇති සංවේදීතාව නැති වී රුධිරයේ සීනි වැඩි වේ.
Trazitorny දියවැඩියාව නැඹුරු වේ:
- වයස අවුරුදු හතළිහකට වැඩි කාන්තාවන් (ගර්භණී දියවැඩියාව වැළඳීමේ අවදානම අවුරුදු 30 ක් වයසැති ගර්භනී කාන්තාවන්ට වඩා දෙගුණයක් වැඩිය).
- දියවැඩියාව ඇති ක්ෂණික relatives ාතීන් සමඟ අපේක්ෂිත මව්වරුන්.
- "සුදු" ජාතියේ නියෝජිතයින් නොවේ.
හෝ නොදන්නා හේතූන් මත මියගිය දරුවෙකු ලැබීමේ ඉතිහාසයක් තිබීම.
මාතෘ ග්ලූකෝස් දරුවාට ඇති කරන බලපෑම කුමක්ද?
දරුවා මවගේ ග්ලූකෝස් iency නතාවයෙන් හෝ අතිරික්තයකින් පීඩා විඳිති. සීනි මට්ටම ඉහළ ගියහොත් ඕනෑවට වඩා ග්ලූකෝස් කලලයට ඇතුල් වේ. එහි ප්රති As ලයක් වශයෙන්, ළදරුවෙකුට සහජ අක්රමිකතාවයක් ඇතිවිය හැකිය.
නමුත් ග්ලූකෝස් ඉතා කුඩා ප්රමාණයක් ද භයානක ය - මේ අවස්ථාවේ දී, අභ්යන්තර ගර්භාෂ සංවර්ධනය ප්රමාද විය හැකිය.
රුධිරයේ සීනි මට්ටම පහත වැටීම හෝ තියුනු ලෙස ඉහළ යාම විශේෂයෙන් නරක ය - එවිට ගබ්සා වීමේ සම්භාවිතාව දස ගුණයකින් වැඩි වේ.
ඊට අමතරව, ගර්භණී හෝ සුපුරුදු දියවැඩියාව සමඟ ග්ලූකෝස් අතිරික්ත සැපයුමක් දරුවාගේ ශරීරයේ එකතු වී මේදය බවට පරිවර්තනය වේ.
එනම්, දරුවා විශාල වශයෙන් උපත ලැබිය හැකි අතර, දරු ප්රසූතියේදී හුමරස් වලට හානි වීමේ අවදානම වැඩි කරයි.
එසේම, එවැනි දරුවන් තුළ අග්න්යාශය මවගෙන් ග්ලූකෝස් භාවිතය සඳහා ඉන්සියුලින් විශාල ප්රමාණයක් නිපදවයි. එබැවින් ඔවුන්ගේ රුධිරයේ සීනි මට්ටම අඩු කළ හැකිය.
දියවැඩියාවේ පළමු රෝග ලක්ෂණ
ඒ අනුව, අපේක්ෂා කරන මව ගර්භණී සැළසුම් සම්බන්ධයෙන් ඉතා වගකිවයුතු ප්රවේශයක් ගත යුතු අතර දරුවා බලා සිටින අතරතුර ඇගේ සෞඛ්යය හොඳින් නිරීක්ෂණය කළ යුතුය. පහත දැක්වෙන රෝග ලක්ෂණ පෙනෙන්නට තිබේ නම්, නියමිත වේලාවට වෛද්ය ප්රතිකාර අවශ්ය වේ:
- වියළි මුඛය
- පොලියුරියා (අධික ලෙස මුත්රා කිරීම),
- නිරන්තර පිපාසය
- බර අඩු කර ගැනීම සහ දුර්වලතාවය ආහාර රුචිය වැඩි කිරීම සමඟ සංයෝජනය වේ,
- සමේ කැසීම
- furunculosis.
දියවැඩියාව සමඟ අඛණ්ඩව ගැබ් ගැනීම සඳහා ප්රතිවිරෝධතා
අවාසනාවකට මෙන්, සමහර අවස්ථාවල ගැබ් ගැනීම අඛණ්ඩව සිදු කිරීම රෙකමදාරු කරනු නොලැබේ, මන්ද එය මවගේ ජීවිතයට ඉතා භයානක බැවින් හෝ නුසුදුසු කලලරූපී වර්ධනයෙන් පිරී ඇති බැවිනි. ගර්භණීභාවය අවසන් කළ යුතු බව වෛද්යවරු විශ්වාස කරති:
- දෙමව්පියන් දෙදෙනාම දියවැඩියාව පැවතීම.
- කීටොඇසයිඩෝසිස් ප්රවණතාවයක් ඇති ඉන්සියුලින්-ප්රතිරෝධී දියවැඩියාව.
- බාල දියවැඩියාව ඇන්ජියෝපති මගින් සංකීර්ණ වේ.
- ක්ෂය රෝගය හා දියවැඩියාව සංයෝජනය කිරීම.
- රීසස් ගැටුම හා දියවැඩියාව යන සංයෝජනය.
පෝෂණ හා drug ෂධ චිකිත්සාව
ගර්භණීභාවය පවත්වා ගත හැකි බව වෛද්යවරුන් නිගමනය කරන්නේ නම්, ඔවුන්ගේ ප්රධාන ඉලක්කය වන්නේ දියවැඩියාව සඳහා පූර්ණ වන්දි ගෙවීමයි.
මෙයින් අදහස් කරන්නේ අපේක්ෂිත මවට අංක 9 ආහාර වේලක් ගත යුතු බවයි. එයට සම්පූර්ණ ප්රෝටීන (දිනකට ග්රෑම් 120 දක්වා) ඇතුළත් වන අතර කාබෝහයිඩ්රේට් ප්රමාණය ග්රෑම් 300-500 දක්වාත් මේද ග්රෑම් 50-60 දක්වාත් සීමා කරයි. ඕනෑම රසකැවිලි සම්පූර්ණයෙන්ම බැහැර කරනු ලැබේ. නිෂ්පාදන, මී පැණි, ජෑම් සහ සීනි.
එහි කැලරි අන්තර්ගතයේ දෛනික ආහාරය 2500-3000 kcal නොඉක්මවිය යුතුය. කෙසේ වෙතත්, මෙම ආහාරය සමබර විය යුතු අතර විටමින් සහ ඛනිජ විශාල ප්රමාණයක් අඩංගු විය යුතුය.
ඊට අමතරව, ආහාර ගැනීම සහ ඉන්සියුලින් එන්නත් කිරීම දැඩි ලෙස අර්ථ දක්වා ඇති කාල පරායත්තතාව නිරීක්ෂණය කළ යුතුය. දියවැඩියාව ඇති සියලුම ගර්භනී කාන්තාවන්ට ඉන්සියුලින් ලබා ගත යුතුය, මේ අවස්ථාවේ දී මෙන් මුඛ ප්රතිජීවක drugs ෂධ භාවිතා නොකෙරේ.
රෝහල්ගත කිරීම සහ දරු ප්රසූතියේ ආකාරය
ගර්භණී සමයේදී ඉන්සියුලින් වෙනස් වීමේ අවශ්යතාවය නිසා දියවැඩියාවෙන් පෙළෙන මව්වරුන් අවම වශයෙන් 3 වතාවක් රෝහල් ගත කරන්න:
- පළමු වරට වෛද්යවරයා හමුවීමෙන් පසුව.
- ගර්භනී සති 20-24 අතර ඉන්සියුලින් අවශ්යතාවය බොහෝ විට වෙනස් වන විට.
- සති 32-36 අතර, ප්රමාද වූ විෂ සහිත වීමේ තර්ජනයක් ඇති විට, දරුවාගේ තත්වය හොඳින් නිරීක්ෂණය කිරීම අවශ්ය වේ. අවසන් වරට රෝහල්ගත කිරීමේදී, දරු ප්රසූතියේ වේලාව සහ ක්රමය පිළිබඳව තීරණයක් ගනු ලැබේ.
රෝහලෙන් පිටත එවැනි ගර්භනී කාන්තාවන් අන්තරාසර්ග විද්යා ologist යෙකුගේ හා ප්රසව වෛද්යවරයකුගේ ක්රමානුකූල අධීක්ෂණය යටතේ සිටිය යුතුය.
වැදෑමහ හිඟකම වර්ධනය වන අතර කලලරූපී මරණයට තර්ජනයක් පවතින බැවින් දරු ප්රසූතියේ කාලසීමාව තෝරා ගැනීම වඩාත් දුෂ්කර කාරණයක් ලෙස සැලකේ.
මවගේ දියවැඩියාව ඇති දරුවාට බොහෝ විට ක්රියාකාරී අසමතුලිතතාවයක් තිබීම තත්වය සංකීර්ණ වේ.
විශේෂ ists යින්ගෙන් අති බහුතරයක් කලින් දරු ප්රසූතිය අවශ්ය යැයි සලකති (35 සිට 38 වන සතිය දක්වා කාලය වඩාත් ප්රශස්ත ලෙස සැලකේ). දරුවාගේ, මවගේ සහ ප්රසව ඉතිහාසයේ තත්වය සැලකිල්ලට ගනිමින් එක් එක් අවස්ථා වලදී දරු ප්රසූතියේ ක්රමය තෝරා ගනු ලැබේ. රෝගීන්ගෙන් 50% කට ආසන්න සංඛ්යාවක දියවැඩියාව ඇති කාන්තාවන්ට සිසේරියන් සැත්කමක් ලබා දෙනු ලැබේ.
දරු ප්රසූතියේදී ගර්භනී කාන්තාව තනිවම දරු ප්රසූතියක් සිදු කරයිද නැතහොත් ශල්යකර්මයකට භාජනය වේ ද යන්න නොසලකා ඉන්සියුලින් ප්රතිකාරය නතර නොවේ. මීට අමතරව, එවැනි මව්වරුන්ගෙන් අලුත උපන් බිළිඳුන්ට විශාල ශරීර බරක් තිබුණද, වෛද්යවරුන් විසින් නොමේරූ අය ලෙස සලකනු ලබන අතර විශේෂ සැලකිල්ලක් අවශ්ය වේ. එමනිසා, ජීවිතයේ මුල් පැය කිහිපය තුළදී, විශේෂ ists යින්ගේ අවධානය යොමු වී ඇත්තේ ශ්වසන ආබාධ, ඇසිඩෝසිස්, හයිපොග්ලිසිමියා සහ මධ්යම ස්නායු පද්ධතියට වන හානිය හඳුනා ගැනීම සහ ඒවාට එරෙහිව සටන් කිරීමයි. දියවැඩියා රෝගය සහ ගැබ් ගැනීම යනු ඒකාබද්ධ වීමට පෙර සැලසුම් කිරීම අවශ්ය වන සංකල්ප වේ. නිරෝගී දරුවෙකු බිහි කිරීමට කැමති කාන්තාවක් දැඩි පිළිවෙතකට අවනත වීමට දැනුවත්ව සූදානම් විය යුතුය: යම් ආහාර වේලක් අනුගමනය කිරීම, ඉන්සියුලින් එන්නත් කිරීම, වරින් වර රෝහල්ගත කිරීම. ගර්භණී වීමට පෙර සීනි අඩු කරන drugs ෂධ සහ ආහාර පාලනය කළ හැකි වුවද, දරුවා බලා සිටින අතරතුර මෙය ප්රමාණවත් නොවේ. මීට අමතරව, සීනි අඩු කරන drugs ෂධ ගර්භණී සමයේදී ගැනීම දැඩි ලෙස තහනම් කර ඇති බැවින් ඒවා දරුවාගේ උපත් ආබාධ ඇතිවිය හැකි බව මතක තබා ගත යුතුය. මෙයින් අදහස් කරන්නේ සැලසුම් කළ පිළිසිඳ ගැනීමට ටික කලකට පෙර ඉන්සියුලින් වෙත මාරු වීම අවශ්ය වනු ඇති බවයි. දියවැඩියා රෝගීන් බොහෝ විට අසන්නේ: එවැනි බරපතල රෝගයකින් පෙළෙන නිරෝගී දරුවන් ඇති කර ගත හැකිද? පැරණි දිනවල දියවැඩියාව දරුවන්ගේ උපතට බරපතල බාධකයක් විය. දරුවාට රෝගය උරුම කර ගැනීමට පමණක් නොව, බරපතල සෞඛ්ය ගැටලු සමඟ උපත ලැබිය හැකි බව විශ්වාස කෙරිණි. කාලයත් සමඟ නවීන වෛද්ය විද්යාව දියවැඩියාවෙන් පෙළෙන දරුවන් බිහි කිරීමේ ප්රවේශය වෙනස් කර ඇත. ඒකාබද්ධ අධ්යයනයන්හිදී, අන්තරාසර්ග විද්යා ologists යින් සහ නාරිවේද විශේෂ ologists යින් එකඟතාවයකට පැමිණියහ: දියවැඩියාව සමඟ කාන්තාවකට නිරෝගී ළදරුවන් බිහි කළ හැකිය. නමුත් තීරණයෙහි සම්පූර්ණ වගකීම අවබෝධ කර ගැනීම සහ ගැබ් ගැනීම ප්රවේශමෙන් සැලසුම් කිරීම වැදගත්ය. දරුවෙකු ඉපදුනේ අසනීප හෝ සෞඛ්ය සම්පන්නද යන්න රඳා පවතින්නේ රුධිරයේ සීනි මතය. ඔබ එහි මට්ටම පාලනය නොකරන්නේ නම්, විශේෂයෙන් කලලරූපය ඇතිවීමේදී, මව සහ දරුවා තුළ සංකූලතා ඇතිවිය හැකිය. දියවැඩියාව ඇති පිරිමින් තුළ ශුක්රාණු වල ගුණාත්මකභාවය දැඩි ලෙස දුර්වල වේ. ව්යාධි විද්යාවේ බරපතලකම වැඩි වන තරමට දරුවෙකු පිළිසිඳ ගැනීම අඩු වේ. දියවැඩියා රෝගය රෝගී පුද්ගලයෙකුගේ ශරීරයේ ඇති සියලුම වැදගත් පද්ධති කෙරෙහි ly ණාත්මක ලෙස බලපායි. වකුගඩු, අක්මාව, හෘද වාහිනී සහ ස්නායු පද්ධති දැඩි ආතතියට පත්ව ඇත. ගර්භණීභාවය අනවශ්ය ලෙස අවසන් කිරීමේ අවදානමක් සහ කාන්තාවකගේ ජීවිත තර්ජනයක් ඇත්තේ එබැවිනි. ව්යාධි විද්යාවේ පළමු ප්රකාශනයේ වයස, එහි පා .මාලාවේ කාලසීමාව අනුව සංකූලතා ඇතිවීමේ අවදානම බලපායි. ඉහළ වෛද්ය දියුණුවක් තිබියදීත්, දරු ප්රසූතියක් සිදු කිරීමට වෛද්යවරුන් නිර්දේශ නොකරන සාධක ගණනාවක් තිබේ: වකුගඩු අකර්මණ්ය වීම ගැබ් ගැනීම සඳහා contraindication වේ.ගැබ් ගැනීම සැලසුම් කිරීම
දියවැඩියා රෝගියෙකුට දරුවන් සිටිය හැකිද?

මට දියවැඩියාවෙන් ගැබ් ගත හැකිද?
දියවැඩියාව ඇති දරුවන් ඇති කර ගැනීම කිසිසේත්ම කළ නොහැක්කේ කවදාද?
මව්වරුන්ගේ සහ නූපන් දරුවන්ගේ සෞඛ්යය අවදානමට ලක් කිරීම වටී. වෛද්ය විද්යාවේ දී දියවැඩියාව ඇති දෙමාපියන්ට නිරෝගී දරුවන් සිටි අවස්ථා තිබේ. නමුත් වෛද්යවරුන්ගේ සහභාගීත්වය නොමැතිව එවැනි වැදගත් ගැටළුවක් විසඳීම රෙකමදාරු කරනු නොලැබේ. නිරෝගී දරුවෙකු බිහි කිරීම සහ මවගේ සෞඛ්යයට හානියක් නොවන පරිදි, දියවැඩියාව ඇති ගැබ් ගැනීම සැලසුම් කර වෛද්යවරුන් සමඟ එකඟ විය යුතුය - අන්තරාසර්ග විද්යා ologist, නාරිවේද විශේෂ ologist, හෘද රෝග විශේෂ.
සැලසුම් විශේෂාංග
රීතියක් ලෙස, ඔවුන් හදිසි ගැබ් ගැනීමක් ගැන වහාම ඉගෙන නොගනී, නමුත් පිළිසිඳ ගැනීමෙන් සති 5-6 කට පසුව. මෙම කාලය තුළ කලලරූපය ශරීරයේ අභ්යන්තර අවයව හා ප්රධාන පද්ධති සාදයි. ග්ලූකෝස් මට්ටම අධීක්ෂණය කිරීමකින් තොරව, ව්යාධිවේදය වළක්වා ගත නොහැකි අතර, දරුවා අසනීපව උපත ලැබිය හැකිය. දියවැඩියාව සඳහා මුල් ගර්භණී සැළසුම් කාලය ඉතා වැදගත් වන්නේ එබැවිනි.
දියවැඩියාව ඇති කාන්තාවන්, වෛද්යවරයෙකුගේ දැඩි මඟ පෙන්වීම යටතේ පහත සඳහන් නිර්දේශයන්ට අනුකූල විය යුතුය.
- පිළිසිඳ ගැනීමට මාස 2-3 කට පෙර ව්යාධි විද්යාවේ සම්පූර්ණ වන්දි ලබා ගැනීම. හිස් බඩක් මත, සීනි මට්ටම 3.5-6 mmol / l විය යුතු අතර, ආහාර ගැනීමෙන් පසු - 8 mmol ට නොඅඩු විය යුතුය.
- පුළුල් විභාගයක් සම්පූර්ණ කරන්න.
- සාමාන්ය මට්ටමේ සීනි මට්ටමෙන් බැහැරවීම සඳහා තනි පාලන ක්රම සමඟ ඔබව හුරු කරවන්න.
- ආහාර වේලක් ස්ථාපිත කරන්න, ආහාර වේල සකස් කරන්න.
- විශේෂිත ගර්භණී සැලසුම් පා .මාලා වලට සහභාගී වන්න.
ගර්භණී කළමනාකරණය
දියවැඩියා කාන්තාවක් සායනයේ සංරක්ෂණය සඳහා අවම වශයෙන් 3 වතාවක් රෝහල් ගත කරනු ලැබේ:
දරු ප්රසූතියට ගර්භනී කාන්තාව සූදානම් කිරීම සඳහා තුන්වන ත්රෛමාසිකයේ රෝහල් ගත කිරීම අවශ්ය වේ.
- පළමු රෝහල්ගත කිරීම ඉලක්කය වන්නේ පෝෂණය නිවැරදි කිරීම සහ ඉන්සියුලින් චිකිත්සක ක්රමයක් හඳුන්වා දීමයි. ගර්භනී අවධියේ විවිධ අවස්ථා වලදී ඉන්සියුලින් අවශ්යතාවය වෙනස් බැවින් වෛද්යවරයා මාත්රාව තෝරා ගනී. ටෙරාටොජනික් බලපෑම් වර්ධනය වීම නිසා ඇති වන වෙනත් drugs ෂධ භාවිතා නොකෙරේ.
- 20 වන සතියෙන් පසු දෙවන රෝහල් ගත කිරීම අවශ්ය වේ. එය සිදුවන්නේ රෝගයේ බරපතලකමෙහි වෙනසක් හේතුවෙන් යහපැවැත්ම පිරිහීමෙනි.
- තෙවන රෝහල් ගත කිරීම සති 32 කට පසුවය. බිළින්දාගේ දරු ප්රසූතිය සහ ගර්භාෂ පාලනය සඳහා සූදානම් වීම අවශ්ය වේ.
කාබෝහයිඩ්රේට් සාගින්නෙන් පෙළීම වැළැක්වීම සඳහා කාන්තාවක් ගර්භණී සමයේදී දිනපතා පලතුරු හා එළවළු අනුභව කළ යුතුය.
දියවැඩියාවෙන් පෙළෙන කාන්තාවකට ගර්භණීභාවය වෛද්යවරුන් විසින් නියම කරන ලද ප්රසව කාලය (සති 40) දක්වා ගෙන ඒම දුෂ්කර ය, පසුගිය සතිවල යටින් පවතින රෝගයේ ගමන් මග සැලකිය යුතු ලෙස සංකීර්ණ වී ඇත. පුද්ගල තත්වය සැලකිල්ලට ගනිමින් භාරදීම සඳහා පිළිගත හැකි කාලයක් සති 36-37 කි. සඳහන් කළ කාල පරිච්ඡේදයේ කලලරූපය වර්ධනය කිරීමේදී, පරිණතභාවය නිරීක්ෂණය කරනු ලැබේ, එබැවින් මුල් දරු ප්රසූතිය නුසුදුසු ය.
ගැබ් ගැනීම සහ දියවැඩියාව: දරු ප්රසූතියක් කළ හැකිද?

දරුවෙකු සැලසුම් කිරීම ගැන කාන්තාවක් සිතන විට, ඔහුගේ සෞඛ්යයට බලපාන negative ණාත්මක සාධක බැහැර කිරීමට ඇය උත්සාහ කරයි.
බොහෝ අපේක්ෂිත මව්වරුන් දුම්පානය සහ මත්පැන් අත්හරින අතර, විශේෂ ආහාර වේලක් අනුගමනය කිරීමට පටන් ගනී. දියවැඩියාවෙන් පෙළෙන කාන්තාවන්ට ගර්භණීභාවය සඳහා වඩාත් ප්රවේශමෙන් සූදානම් වීමට බල කෙරෙනවා පමණක් නොව, ඔවුන් ඉතා අප්රසන්න විස්මයන් සඳහා සූදානම් විය යුතුය.
සමහර අවස්ථාවලදී, ඔබ දරුවෙකු ලැබීමේ අදහස සම්පූර්ණයෙන්ම අතහැර දැමිය යුතුය. ගර්භණීභාවය පිළිබඳ එවැනි බියක් මෙම රෝගය තුළ යුක්ති සහගතද? පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාවෙන් උපත ලබා දිය හැකිද?
රෝගයේ සාරය
බොහෝ අය දියවැඩියාව තනි රෝගයක් ලෙස සලකති. එහි සාරය සැබවින්ම එක් සංසිද්ධියක් තුළ පවතී - රුධිරයේ සීනි වැඩි වීම.
එහෙත්, ඇත්ත වශයෙන්ම, දියවැඩියාව එහි පෙනුමේ යාන්ත්රණයන් මත පදනම්ව වෙනස් වේ. අග්න්යාශයේ අක්රියතාවයක් ඇති පුද්ගලයින් තුළ පළමු වර්ගයේ දියවැඩියාව හඳුනා ගැනේ.
එහි සෛල අඩු ඉන්සියුලින් සංස්ලේෂණය කරන අතර එමඟින් ග්ලූකෝස් රුධිරයෙන් අක්මාවට ඉවත් කර එය දිය නොවන විශාල අණුක ස්වරූපයක් බවට පරිවර්තනය කරයි - ග්ලයිකෝජන්. එබැවින් රෝගයේ නම - ඉන්සියුලින් මත යැපෙන දියවැඩියාව.
දෙවන වර්ගයේ දියවැඩියාව ඉන්සියුලින් සංස්ලේෂණය අඩුවීම සමඟ සම්බන්ධ නොවේ, නමුත් ශරීරයේ සෛල මගින් මෙම හෝමෝනයේ ප්රතිශක්තිය සමඟ. එනම්, ඉන්සියුලින් ප්රමාණවත් නමුත් එයට එහි ක්රියාකාරිත්වය ඉටු කළ නොහැක, එබැවින් ග්ලූකෝස් ද රුධිරයේ පවතී. මෙම රෝගයේ ස්වරූපය රෝග ලක්ෂණ සහ සියුම් ලෙස දිගු කාලයක් පැවතිය හැකිය.
ගර්භනී කාන්තාවන්ට වෙනස් ආකාරයක දියවැඩියාව ඇත - ගර්භණීභාවය. එය උපතට සති කිහිපයකට පෙර සිදු වන අතර රුධිර ප්රවාහයෙන් ග්ලූකෝස් භාවිතා කිරීමේ දුෂ්කරතා ද ඇති වේ.
දියවැඩියාව සමඟ පුද්ගලයෙකු තම ජීවිතය අවුල් කරන විවිධ ව්යාධි වර්ධනය කරයි. ජල-ලුණු පරිවෘත්තීය ක්රියාවලියට බාධා ඇති වේ, පුද්ගලයෙකුට පිපාසය ඇත, ඔහුට දුර්වලතාවයක් දැනේ.
දර්ශනය අඩු විය හැකිය, පීඩනය වැඩි විය හැකිය, සමේ පෙනුම පිරිහී යනු ඇත, එහි හානිය දිගු කාලයක් සුව නොවනු ඇත. මෙය දියවැඩියා රෝගියෙකු මුහුණ දෙන දුෂ්කරතා හා අන්තරායන් පිළිබඳ සම්පූර්ණ ලැයිස්තුවක් නොවේ.
වඩාත්ම භයානක සංසිද්ධිය වන්නේ හයිපර්ග්ලයිසමික් කෝමා තත්වයකි, එය සම්මතයට සාපේක්ෂව කිහිප වතාවක් සීනි පාලනයකින් තොරව පැනීමකින් වර්ධනය විය හැකිය. මෙම තත්වය ශරීරයේ මරණයට හේතු විය හැක.
කාන්තාවක් දියවැඩියාවේ සලකුණු දැක තිබේ නම්, ගර්භණී සැලසුම් තිබීම හෝ නොපැවතීම නොසලකා වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම අත්යවශ්ය වේ.
දියවැඩියාව සඳහා ගැබ් ගැනීම සහ දරු ප්රසූතිය
ඉන්සියුලින් සොයා ගැනීමට පෙර මිනිසුන් විශ්වාස කළේ දියවැඩියාව බිහි නොකළ යුතු බවයි. අලුත උපන් බිළිඳුන්ගේ පැවැත්මේ අඩු අනුපාතය, ගර්භාෂ මරණයේ ඉහළ ප්රතිශතයක් සහ මවගේ ජීවිතයට අනතුරක් මෙයට හේතු විය.
ගැබ් ගැනීම් වලින් අඩකට වඩා කාන්තාවකට හෝ දරුවෙකුට ඛේදජනක ලෙස අවසන් විය. නමුත් පළමු වර්ගයේ දියවැඩියාවට (වඩාත් සුලභ) ඉන්සියුලින් සමඟ ප්රතිකාර කිරීමේ ක්රමවේදයක් සකස් කිරීමෙන් පසුව මෙම අවදානම් අඩු වීමට පටන් ගත්තේය.
දැන්, බොහෝ සායන වල, දියවැඩියාව ඇති මව්වරුන්ගේ ළදරුවන්ගේ මරණ අනුපාතය සාමාන්යයෙන් 15% දක්වා අඩු වී ඇති අතර ඉහළ මට්ටමේ වෛද්ය ප්රතිකාර ඇති ආයතනවල - 7% දක්වා අඩු වී ඇත. එමනිසා, ඔබට දියවැඩියාවෙන් උපත ලබා ගත හැකිය.
දියවැඩියාව ඇති ගර්භනී කාන්තාවන්ගේ සංකූලතා ඇතිවීමේ සම්භාවිතාව සෑම විටම පවතී. කලලරූපය දරුකමට හදා ගැනීමේ ක්රියාවලිය කාන්තාවන්ට එවැනි ව්යාධි විද්යාවකින් විඳදරාගැනීම වඩා දුෂ්කර ය, ගබ්සා වීමේ හෝ නොමේරූ දරු උපත් වල අවදානම ඉහළ මට්ටමක පවතී. ඔවුන්ගේ ශරීරය දැනටමත් නිදන්ගත රෝගයකින් දුර්වල වී ඇති අතර ගැබ් ගැනීම බොහෝ වාර ගණනක් සියලු අවයව මත බර වැඩි කරයි.
මගේ ස්වාමිපුරුෂයාට පළමු වර්ගයේ දියවැඩියාව තිබේ නම්, දරු ප්රසූතියක් කළ හැකිද?
උරුමය මගින් රෝගය සම්ප්රේෂණය වීමේ සම්භාවිතාවක් ඇත (අපේක්ෂා කරන මව අසනීප නම් 2%, පියා අසනීප නම් 5% සහ දෙමව්පියන් දෙදෙනාම රෝගාතුර නම් 25%).
බිළිඳාට මෙම රෝගය උරුම නොවුනත්, භ්රෑණ වර්ධන කාලය තුළ මවගේ රුධිරයේ සීනි වැඩි වීමෙන් ඇතිවන negative ණාත්මක බලපෑම් තවමත් දැනේ.
විශාල කලලයක් වර්ධනය විය හැකිය, ඇම්නියොටික් ජල ප්රමාණය බොහෝ විට අධික ලෙස වැඩි වේ, දරුවෙකු හයිපොක්සියා හෝ පරිවෘත්තීය ආබාධවලින් පෙළෙන්නට පුළුවන. එවැනි අලුත උපන් දරුවන් වැඩි කලක් මවගේ ශරීරයෙන් පිටත ජීවිතයට අනුවර්තනය වන අතර බොහෝ විට බෝවන රෝගවලින් පීඩා විඳිති.
පරිවෘත්තීයතාවයේ නිරන්තර අසමතුලිතතාවය හේතුවෙන් සමහර දරුවන් උපතින්ම අක්රමිකතා සමඟ උපත ලබයි. මෙය ඔවුන්ගේ ජීවිතයේ ගුණාත්මකභාවය අඩු කරනවා පමණක් නොව, කුඩා අවධියේදී මරණයටද හේතු විය හැක. එවැනි අලුත උපන් බිළිඳුන්ට ලාක්ෂණික බාහිර සං signs ා ද ඇත - වටකුරු මුහුණක්, චර්මාභ්යන්තර පටක අධික ලෙස වර්ධනය වීම, අධික බර, සමේ නිල් පැහැය සහ ලේ ගැලීමේ ලප තිබීම. දියවැඩියාව ඇති දරු ප්රසූතිය සැලකිය යුතු ලෙස සංකීර්ණ විය හැකිය. ශ්රම ක්රියාකාරිත්වය දුර්වල කළ හැකි අතර, පසුව දරුවාගේ පෙනුමේ ක්රියාවලිය ප්රමාද වේ. මෙය දරුවාගේ හයිපොක්සියා වර්ධනය වීම, ඔහුගේ හදවත උල්ලං violation නය කිරීමකි. එමනිසා, මෙම අවදානම් සාධකය සහිත දරු ප්රසූතිය ආසන්නතම පාලනය යටතේ ඉදිරියට යා යුතුය. ගර්භණී සමයේදී කාන්තාවකගේ ශරීරය විවිධ ආකාරවලින් දියවැඩියාව අත්විඳීම සිත්ගන්නා කරුණකි. පළමු මාසවලදී සහ දරු ප්රසූතියට පෙර, ගර්භනී කාන්තාවට සහනයක් දැනිය හැකිය, ඉන්සියුලින් ලබා දෙන මාත්රාව ඇය අඩු කරයි. මෙය සිදු වන්නේ හෝමෝන වෙනස්කම් නිසා ය. ගර්භණී සමයේදී රෝගයේ ප්රකාශයන් තීව්ර විය හැකි අතර සංකූලතා ඇති විය හැක. දරු ප්රසූතියේදී කාන්තාවකගේ ශරීරය හැසිරෙන ආකාරය ඇගේ තනි ලක්ෂණ මත රඳා පවතී: සීනි අඩුවීම සහ තියුණු ලෙස පැනීම යන දෙකම සිදුවිය හැකිය. ගර්භණීභාවය සඳහා බරපතල ප්රතිවිරෝධතා වෛද්යවරයා නොදකිනවා නම්, කාන්තාව සුභවාදීව සිතා බැලිය යුතුය - දරුවා රැගෙන යන අතරතුර ඇය ගැන සැලකිලිමත් වීම සෞඛ්ය ගැටලුවලින් ඔහුව ආරක්ෂා කරයි. කාන්තාවක් දරුවෙකු බිහි කිරීම කිසිවෙකුට තහනම් කළ නොහැකි නමුත්, දුෂ්කර තත්වයන් හමුවේ, දරුවෙකු ලැබීමේ අදහස අතහැර දැමීමට හෝ පිළිසිඳ ගැනීම දැනටමත් සිදුවී ඇත්නම් ගැබ් ගැනීම අවසන් කිරීමට වෛද්යවරයා නිර්දේශ කළ හැකිය.එසේ නම් දරු ප්රසූතිය නිර්දේශ නොකරයි:පළමු වර්ගයේ දියවැඩියාවෙන් මට දරු ප්රසූතියක් කළ හැකිද?
ගැබ් ගැනීම අවසන් කිරීමට තීරණයක් ගන්නේ නම්, මෙය සති 12 කට පෙර සිදු කෙරේ.
කාන්තාවක් තවමත් තම දරුවා දරුකමට හදා ගැනීමට තීරණය කළහොත්, වෛද්යවරුන් තමාට සිදුවිය හැකි සියලු අවදානම් පිළිබඳව අනතුරු ඇඟවිය යුතුය.
ගැබ් ගැනීම පිළිබඳ අදහස අතහැර දැමීමට වෛද්යවරයා තරයේ නිර්දේශ කරන්නේ නම්, ඔබ මෙම ගැටලුව කෙරෙහි අවධානය යොමු නොකළ යුතුය, ඔබ ජීවිතයේ වෙනත් අරමුණු හා ප්රීතිය සොයා ගත යුතුය.
ගැබ් ගැනීමක් තබා ගන්නේ කෙසේද?
එවැනි ප්රශ්නයක් පිළිසිඳ ගැනීමට පෙර පවා සලකා බැලීම වටී. එපමණක් නොව, මෙම අංශයෙන්, දරුවෙකු සාර්ථකව දරුකමට හදා ගැනීම අනාගත මවගේ දෙමව්පියන්ගේ නිවැරදි හැසිරීම මත රඳා පවතී.
රීතියක් ලෙස, දියවැඩියාවේ වඩාත් පොදු ස්වරූපය ළමා වියේ හෝ නව යොවුන් වියේ දී දක්නට ලැබේ.
දෙමව්පියන් තම දියණියගේ තත්වය හොඳින් නිරීක්ෂණය කර, සීනි පාලනය කර කාලෝචිත ආකාරයකින් එය සාමාන්ය තත්වයට පත් කිරීමට අවශ්ය පියවර ගන්නේ නම්, දැරියගේ ශරීරයට රෝගයෙන් අඩු බලපෑමක් ඇති වේ. ඔබේ දරුවා ඔබම රැකබලා ගැනීම පමණක් නොව, අවශ්ය සෑම දෙයක්ම තනිවම කිරීමට ඔහුට ඉගැන්වීමද අවශ්ය වේ.
කාන්තාවක් නිරන්තරයෙන් සීනි දර්ශක අධීක්ෂණය කර අවශ්ය නම් ප්රතිකාර ලබා ගන්නේ නම් ගැබ් ගැනීම සඳහා සූදානම් වීම ඇයට පහසු වනු ඇත. ඔබට අමතර පරීක්ෂණවලට භාජනය වී බොහෝ විට වෛද්යවරයකු හමුවීමට සිදු විය හැකිය, ඔවුන් පවුල් සැලසුම් පිළිබඳ නිර්දේශ ලබා දෙනු ඇත.
ගර්භණී සමයේදී, ඔබ දිනපතා කිහිප වතාවක් සීනි මට්ටම පරීක්ෂා කළ යුතුය (කොපමණ ප්රමාණයක් - වෛද්යවරයා ඔබට කියනු ඇත).
සියලුම නියමිත විභාග, විශ්ලේෂණයන් හරහා යාමට අවශ්ය වේ. බොහෝ අවස්ථාවන්හීදී, දරු ප්රසූතියේදී කාන්තාවගේ තත්වය, කලලරූපය සහ ඉන්සියුලින් ප්රතිකාරය නිවැරදි කිරීම පිළිබඳව වඩාත් ප්රවේශමෙන් අධීක්ෂණය කිරීම සඳහා තුන් වරක් රෝහලට යාම රෙකමදාරු කරනු ලැබේ.
දියවැඩියා රෝගයේ දී, නිරන්තරයෙන් ඉන්සියුලින් ලබා දීම රෙකමදාරු කරනු ලැබේ, අවම වශයෙන් කුඩා මාත්රාවලින්, මෙය කලලයට ඇති වන හානිකර බලපෑම සුමට කරයි. උපත් ක්රමය කල්තියා සිතා බැලිය යුතුය. බොහෝ අවස්ථාවලදී වෛද්යවරු ස්වභාවික දරු උපත් වලට වැඩි කැමැත්තක් දක්වති. මවගේ තත්වය එතරම් සතුටුදායක නොවන්නේ නම් සහ ශ්රමය කුඩා නම් ඔබට සිසේරියන් සැත්කමක් කළ යුතුය.
දියවැඩියාව සිසේරියන් සැත්කමකට ඇඟවීමක් බව ප්රකාශ කිරීම වඩා මිථ්යාවකි, සංකූලතා නොමැති නම් කාන්තාවකට තනිවම දරු ප්රසූතියක් කළ හැකිය. දරු ප්රසූතියේදී වෛද්යවරුන්ට ඔක්සිටොසින් ලබා දීමෙන් ගර්භාෂ හැකිලීම් සාමාන්ය තත්වයට පත් කළ හැකිය. සමහර අවස්ථාවලදී, එපිසියෝටෝමයක් සාදනු ලබන අතර, එමඟින් උපත් ඇළ දිගේ ඉදිරියට යාමට දරුවාට උපකාරී වේ.
විශේෂ ආහාර වේලක් අනුගමනය කළ යුතුය.
එක් අතකින්, එයට ඇතුළත් විය යුත්තේ රුධිරයේ සීනි වැඩිවීමට දායක නොවන නිෂ්පාදන පමණි; අනෙක් අතට, මවගේ සහ කලලරූපයේ සියලු අවශ්යතා සැලකිල්ලට ගනිමින් සම්පූර්ණ සලාකයක් අවශ්ය වේ.
කාන්තාවකට ආහාරවල කැලරි ප්රමාණය පැහැදිලිව නිරීක්ෂණය කිරීමට සිදුවනු ඇත, නමුත් මෙයින් අදහස් කරන්නේ ඇය කුසගින්නේ සිටිය යුතු බව නොවේ - වටිනා ද්රව්ය නොමැතිකම දියවැඩියාව ළදරුවාගේ ශරීරයට ඇති කරන බලපෑම උග්ර කරයි. දෛනික කැලරි ප්රමාණය සහ ආහාරයේ ඇති සියුම් කරුණු ඔබේ වෛද්යවරයා සමඟ සාකච්ඡා කළ යුතුය.
දියවැඩියාව ඇති ගර්භනී අවධියේදී, ඔබ තනිකරම විශේෂ ists යින්ගේ උපදෙස් මත විශ්වාසය තැබිය යුතුය; ඔබටම ප්රතිකාර කිරීම හෝ ප්රතිකාර අවලංගු කිරීම අතිශයින්ම භයානක ය.
දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන්ගේ ගර්භණීභාවය හා දරු ප්රසූතිය පිළිබඳව:
මේ අනුව, දියවැඩියාවෙන් පෙළෙන දරුවෙකු පිළිසිඳ ගැනීමට තීරණය කළ හැක්කේ කාන්තාවට සහ ඇගේ ලිංගික සහකරුට පමණි. දරුවෙකු දරු ප්රසූතියේදී හෝ ඔහුගේ සෞඛ්යයේ යම් යම් අපගමනයන්ට මුහුණ දීමට පවුල සූදානම් නම්, ඔවුන්ට ගැබ් ගැනීමක් සැලසුම් කළ හැකිය.
පිළිසිඳ ගැනීම සඳහා සූදානම් වීමේ දී කාන්තාවක් තම සෞඛ්යයට වඩාත් ප්රවේශමෙන් සලකන අතර ඉන් පසුව නිරෝගී දරුවෙකු ලැබීමේ සම්භාවිතාව ඉහළ යයි. ඔහුගේ පැත්තෙන්, සහභාගී වන වෛද්යවරයා අපේක්ෂා කරන මවට සියළුම සූක්ෂ්ම දේ පැවසීමටත් ඇගේ සෞඛ්යයට ඇති සියලුම අවදානම් පැහැදිලි කිරීමටත් බැඳී සිටී.
ගර්භනී කාන්තාවගේ තත්වය අධීක්ෂණය කිරීම, අලුත උපන් බිළිඳාට දරු ප්රසූතිය හා කිරි දීම නිවැරදිව සංවිධානය කර ඇත්නම්, කාන්තාවට සාර්ථකව දරු ප්රසූතිය සිදු කළ හැකි අතර, දරුවාට සෞඛ්යයට අවම හානියක් සිදු වේ.
දියවැඩියාව සහ ගැබ් ගැනීම දියවැඩියා රෝගය I සහ II

ගර්භනී කාන්තාවගේ තනි ලක්ෂණ සහ කලලරූපය වර්ධනය වන ආකාරය අනුව දියවැඩියාවේ දරු ප්රසූතිය වෙනස් ආකාරයකින් වර්ධනය වේ.
දියවැඩියා රෝගය යනු මිනිස් සිරුරේ ඇති ඉන්සියුලින් ප්රමාණවත් නොවීම හා සම්බන්ධ රෝගයකි. අග්න්යාශය මෙම හෝමෝනය සඳහා වගකිව යුතුය.
දියවැඩියාවෙන් පෙළෙන කාන්තාවන්ට ගැබ් ගැනීම සහ දරුවන් බිහි කිරීම වෛද්යවරුන් විසින් මෑතකදී තහනම් කරන ලදී. වෛද්ය විද්යාවේ ප්රගතිය තවමත් නොපවතින අතර මේ නිසා තත්වය මුළුමනින්ම වෙනස් වී ඇති අතර, දරුවන්, පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති දරුවන් බිහි කිරීමට ඔබට ඉඩ සලසයි.
මෙම අවස්ථාවේ දී, රෝගය දරුවාට සම්ප්රේෂණය නොවේ. මවට පළමු වර්ගයේ දියවැඩියාව තිබේ නම් අවදානම් ඉතා කුඩාය, රෝගය සම්ප්රේෂණය වීමේ ප්රතිශතය 2% ට වඩා වැඩි නොවේ. පියා මෙම රෝගයෙන් අසනීප වුවහොත් අවදානම 5% දක්වා ඉහළ යයි.
දෙමව්පියන් දෙදෙනාම රෝගාතුර වූ විට අවදානම 25% දක්වා ඉහළ යයි.
ගර්භණීභාවය හා දරු ප්රසූතිය සඳහා ප්රධාන ප්රතිවිරෝධතා
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව කාන්තාවකගේ අවයව වලට බරපතල පීඩනයක් ඇති කරයි. මෙය ගර්භනී කාන්තාවට පමණක් නොව කලලයටද තර්ජනයක් විය හැකිය. අද ගැබ් ගැනීම සහ ඇති අය බිහි කිරීම සුදුසු නොවේ:
- ඉන්සියුලින්-ප්රතිරෝධී දියවැඩියාව, කීටෝඇසයිඩෝසිස් වලට ගොදුරු වේ.
- ප්රතිකාර නොකළ ක්ෂය රෝගය.
- ගැටුම් රීසස්.
- සමහර හෘද රෝග වර්ග.
- දරුණු වකුගඩු අසමත්වීම.
දියවැඩියාවේ ප්රභේද
දියවැඩියාව වර්ග තුනක් ඇත:
- පළමු වර්ගය ඉන්සියුලින් මත රඳා පවතී. එය ප්රධාන වශයෙන් වර්ධනය වන්නේ නව යොවුන් වියේ දී පමණි.
- දෙවන වර්ගය ඉන්සියුලින් නොවන යැපීම ලෙස හැඳින්වේ, බොහෝ විට විශාල ශරීර බරක් ඇති 40 ට වැඩි පුද්ගලයින් තුළ දක්නට ලැබේ.
- ගර්භණී දියවැඩියාව ඇතිවන්නේ ගර්භණී සමයේදී පමණි.
ගර්භණී සමයේදී දියවැඩියාවේ ප්රධාන රෝග ලක්ෂණ
ගර්භණී සමයේදී දියවැඩියාව ඇති වූයේ නම්, එය මන්දගාමී වන අතර එය ප්රකාශ කළ නොහැකි බැවින් එය වහාම හඳුනාගත නොහැකිය. ප්රධාන ලක්ෂණ අතර:
- තෙහෙට්ටුව.
- නිරන්තර මුත්රා කිරීම.
- පිපාසය වැඩිවේ.
- සැලකිය යුතු බර අඩු වීම.
- අධි පීඩනය.
සාමාන්යයෙන්, ගර්භනී කාන්තාවකට පාහේ සුදුසු බැවින් මෙම රෝග ලක්ෂණ කෙරෙහි ස්වල්ප දෙනෙක් අවධානය යොමු කරති. රෝගියා නාරිවේද විශේෂ to වෛද්යවරයා වෙත පැමිණ ගැබ් ගැනීම හෙළි කළ වහාම ඔහු මුත්රා හා රුධිර පරීක්ෂණයක් ඇණවුම් කළ යුතුය. එහි ප්රති results ල මගින් දියවැඩියාව ඇති බව හෝ නොමැති බව හෙළි විය හැකිය.
ගර්භනී කාන්තාවන් තුළ 1 සහ දෙවන වර්ගයේ දියවැඩියාව ඇතිවිය හැකි අන්තරායන් මොනවාද?
ගර්භනී කාන්තාවක් සඳහා 1 වන හෝ 2 වන වර්ගයේ ගර්භණී දියවැඩියාවට අනවශ්ය ප්රතිවිපාක ගණනාවක් ඇතිවිය හැකි බව දැන ගැනීම වටී:
- ගෙස්ටෝසිස් පෙනුම (අධි රුධිර පීඩනය, ප්රෝටීන වල මුත්රා වල පෙනුම, ශෝථයේ පෙනුම.)
- පොලිහයිඩ්රම්නියෝස්.
- රුධිර ප්රවාහය දුර්වල වීම.
- කලලරූපය මිය යාම.
- දරුවෙකු තුළ සංජානන අක්රමිකතා.
- දරුවෙකු තුළ විකෘතිය.
- වකුගඩු ක්රියාකාරිත්වයේ වෙනසක්.
- ගර්භනී කාන්තාවකගේ දෘශ්යාබාධිතභාවය.
- භ්රෑණ බරෙහි සැලකිය යුතු වැඩි වීමක්.
- යාත්රා වල උල්ලං lation නය කිරීම.
- ප්රමාද වූ විෂ වීම.
වර්ගීකරණ තහනම
කාන්තාවකගේ ජීවිතයට පමණක් නොව, කලලරූපය නිසි ලෙස වර්ධනය වීමට ද ඉහළ අවදානමක් ඇති බැවින් දියවැඩියාවෙන් පෙළීම දරු ප්රසූතියට දැඩි ලෙස තහනම් කර ඇති අවස්ථා තිබේ.
අන්තරාසර්ග විද්යා ologists යින් සහ ප්රසව වෛද්යවරුන්ගේ ඒකාබද්ධ අධ්යයනයකින් ඔප්පු වූයේ දියවැඩියාව දරුවෙකුගේ උපතට පරස්පර විරෝධී නොවන බවයි. ඔහුගේ සෞඛ්යයට අහිතකර ලෙස බලපාන්නේ ඉහළ සීනි මට්ටම මිස රෝගය නොවේ, එබැවින් සාමාන්ය ගර්භණී කාලය සඳහා ඔබ ග්ලයිසිමියා ප්රශස්ත මට්ටමක් පවත්වා ගත යුතුය.
නවීන ඉන්සියුලින් පාලනය කිරීම සහ පරිපාලනය කිරීම සඳහා මෙය පහසුකම් සපයයි. කලලරූපය අධීක්ෂණය කිරීම සඳහා විශේෂ උපකරණද ඇත, එමඟින් ඔබට විවිධ ආබාධ හඳුනා ගැනීමට ඉඩ සලසයි, එවිට එවැනි කාන්තාවක නිරෝගී දරුවෙකු ලැබීමේ සම්භාවිතාව වෙනත් කිසිම රටකට වඩා අඩු නොවේ.
එහෙත්, මෙම නඩුවේ සෑම විටම යම් යම් දුෂ්කරතා හා ගැටළු ඇත, එබැවින් සෞඛ්යය සමීපව අධීක්ෂණය කිරීමේ අවශ්යතාවය.
දියවැඩියාවෙන් පෙළෙන දරුවන් බිහි කළ හැකිද, බොහෝ දෙනෙක් උනන්දු වෙති.
පළමු වර්ගයේ දියවැඩියාව සඳහා ගැබ් ගැනීම සහ දරු උපත් නීති
දරු ප්රසූතියේ යෙදෙන කාන්තාවකට දියවැඩියාව තිබේ නම්, ඇය මුළු කාලය පුරාම විශේෂ ists යින් විසින් නිරන්තරයෙන් නිරීක්ෂණය කළ යුතුය. මෙයින් අදහස් කරන්නේ කාන්තාවක් රෝහල් ගත කළ යුතු බවයි. ඔබට අවශ්ය වන්නේ නිරන්තරයෙන් වෛද්යවරුන් හමුවී ඔබේ රුධිරයේ ග්ලූකෝස් නිරීක්ෂණය කිරීමයි.
පළමු වර්ගයේ දියවැඩියාව බහුලව දක්නට ලැබෙන අතර එය ළමා කාලයේ දී හඳුනා ගැනේ. ගර්භණී සමයේදී මෙම රෝගය අස්ථායී වන අතර බිත්තිවලට හානියක්, පරිවෘත්තීය ආබාධ සහ කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය වීමක් ඇත.
දියවැඩියාව සමඟ ගැබ් ගැනීම කළමනාකරණය කිරීමේ මූලික නීති:
- නම් කරන ලද විශේෂ ists යින්ගේ නිත්ය චාරිකා.
- වෛද්යවරයෙකුගේ සියලු උපදෙස් දැඩි ලෙස පිළිපැදීම.
- රුධිරයේ සීනි දිනපතා අධීක්ෂණය කිරීම.
- මුත්රා වල කීටෝන නිරන්තරයෙන් අධීක්ෂණය කිරීම.
- ආහාර වේලට තදින් අනුගත වීම.
- අවශ්ය මාත්රාවෙන් ඉන්සියුලින් ගැනීම.
- වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ රෝහලක රෝහලක් ඇතුළත් වන විභාගයකින් සමත් වීම.
ගර්භනී කාන්තාවක් අදියර කිහිපයකින් රෝහලකට ඇතුළත් කරනු ලැබේ:
- ගර්භණීභාවය වෛද්යවරයා විසින් හඳුනාගත් වහාම පළමු රෝහල් ගත කිරීම සති 12 ක් දක්වා අනිවාර්ය වේ. සිදුවිය හැකි සංකූලතා සහ පසුව ඇති වන සෞඛ්ය තර්ජන හඳුනා ගැනීම සඳහා මෙම ක්රියා පටිපාටිය අවශ්ය වේ. සම්පූර්ණ විභාගයක් සිදු කෙරෙමින් පවතී. ගර්භණීභාවය ආරක්ෂා කිරීම හෝ එය අවසන් කිරීම පිළිබඳ ගැටළුව තීරණය කරනු ලැබේ.
- දෙවන රෝහල්ගත කිරීම සති 25 ක් දක්වා නැවත පරීක්ෂා කිරීම, සංකූලතා හඳුනා ගැනීම සහ ව්යාධි විද්යාව සඳහා සිදු වේ. ආහාර පාලනය කිරීමට, ඉන්සියුලින් භාවිතය. අල්ට්රා සවුන්ඩ් එකක් නියම කරනු ලබන අතර, පසුව ගර්භනී කාන්තාව කලලරූපයේ තත්වය නිරීක්ෂණය කිරීම සඳහා සතිපතා මෙම පරීක්ෂණයට භාජනය වේ.
- තුන්වන රෝහල්ගත කිරීම සති 32-34 තුළ සිදු කරනු ලබන අතර එමඟින් වෛද්යවරුන්ට දරු ප්රසූතියේ දිනය නිවැරදිව නියම කළ හැකිය. මෙම අවස්ථාවේ දී, කාන්තාව දරු ප්රසූතිය තෙක් රෝහලේ රැඳී සිටී.
ගර්භණී සමයේදී කිසියම් සංකූලතාවයක් දක්නට ලැබේ නම්, දරු ප්රසූතිය කෘතිමව සිසේරියන් ක්රමය මගින් සිදු කරනු ලැබේ. ගැබ් ගැනීම සන්සුන් නම්, ව්යාධි විද්යාවන් නොතිබුණි, එවිට උපත ස්වාභාවිකවම සිදුවනු ඇත.
දෙවන වර්ගයේ දියවැඩියාව සඳහා නිසි ගැබ් ගැනීම සහ දරු උපත් කළමනාකරණය
පෙර සිද්ධියේදී මෙන්, ගර්භනී කාන්තාව නිරන්තරයෙන් වෛද්යවරයා විසින් නිරීක්ෂණය කළ යුතු අතර, සියලු හමුවීම් වලට සහභාගී වී වෛද්යවරයාගේ උපදෙස් පිළිපදින්න.
ඉහත සඳහන් සියලු බැඳීම් වලට අමතරව, සෑම සති 4-9 කට වරක් හිමොග්ලොබින් මට්ටම මැනීම අවශ්ය වන අතර ශරීරයේ ආසාදන ඇති බව හඳුනා ගැනීම සඳහා විශ්ලේෂණය සඳහා මුත්රා ගන්න.
සැලසුම් කළ ගැබ් ගැනීම
පළමුවෙන්ම, සමාන ගැබ් ගැනීමක් සැලසුම් කළ යුතුය.
ඇය ආරම්භ වූ මොහොතේ සිට අනාගත මව පිළිසිඳ ගැනීම ගැන දැන ගන්නා තෙක් සාමාන්යයෙන් සති කිහිපයක් ගත වන අතර මේ කාලය තුළ කලලරූපය සම්පූර්ණයෙන්ම පාහේ සෑදී ඇත.
මෙම කාලය තුළ මවගේ ග්ලූකෝස් මට්ටම ඉහළ ගියේ නම්, මෙය දරුවාට ද බලපායි. හයිපර්ග්ලයිසිමියාව පරිවෘත්තීය ක්රියාවලීන්හි වෙනසක් ඇති කරන අතර එමඟින් අවයව තැබීමේදී බාධා ඇති වේ.
දියවැඩියාවෙන් පෙළෙන විශේෂිත කාන්තාවක් බිහි කළ හැකිද, කල්තියා සොයා ගැනීම වඩා හොඳය.
ගැබ් ගැනීම අවසන් කළ යුත්තේ කවදාද?
අන්තරාසර්ග විද්යා ologists යින් සහ නාරිවේද විශේෂ ologists යින් විසින් පහත සඳහන් අවස්ථා වලදී ගර්භණී ක්රියාවලියට බාධා කරන ලෙස කාන්තාවන්ට උපදෙස් දෙයි:
- දෙමව්පියන් දෙදෙනාම 1, 2 වර්ගයේ දියවැඩියාවෙන් පෙළෙන විට,
- කීටොඇසයිඩෝසිස් වර්ධනය වීමේ අවස්ථාවක් සහිතව ඉන්සියුලින්-ප්රතිරෝධී දියවැඩියාව නිරීක්ෂණය කළ විට,
- බාල දියවැඩියාව වර්ධනය වීමත් සමඟ ඇන්ජියෝපති,
- ක්රියාකාරී අවධියේදී රෝගයට ක්ෂය රෝගය සමඟ,
- දෙමාපියන්ට Rh සාධක ගැටුමක් ඇති බව හඳුනාගෙන ඇත.
කිසියම් ආකාරයක දියවැඩියාවෙන් පෙළෙන සියලුම කාන්තාවන්ට මෙම නිර්දේශය අදාළ වේ.
දියවැඩියාවෙන් දරු ප්රසූතියක් කළ හැකිද?
දෙවන වර්ගයේ දියවැඩියාව
දෙවන වර්ගයේ දියවැඩියාව සඳහා, මුත්රා සීනි මැනීමේ සිට වඩාත් තොරතුරු සහිත පර්යේෂණ ක්රම වෙත මාරු වීම අවශ්ය වේ.
සමහර අවස්ථාවලදී, සීනි අඩු කරන ations ෂධවල සිට ඉන්සියුලින් එන්නත් වෙත මාරු වීමට විශේෂ ist යෙකුට උපදෙස් දිය හැකිය.
ගැබ් ගැනීම ශරීරයට අධික බරක් වන අතර ඊටත් වඩා දියවැඩියාව ඇති බැවින් පිළිසිඳ ගැනීමට පෙර පවා ඔබ පටු විශේෂ ists යින් ගණනාවක් සමඟ සාකච්ඡා කළ යුතුය.
බොහෝ කාන්තාවන් මෙම ප්රශ්නය ගැන උනන්දු වෙති: දියවැඩියාව සමඟ, දරු ප්රසූතියක් කළ හැකිද, දරුවා නිරෝගීව සිටීද?
කාන්තාවක් කිසියම් ations ෂධයක් ගන්නේ නම්, කලලයට ඔවුන්ගේ බලපෑම කුමක් දැයි වෛද්යවරයා හමුවීම අවශ්ය වේ. දියවැඩියාව සමඟ ගර්භණීභාවය සඳහා වන ප්රතිවිරෝධතා වල ප්රධාන කොටස ඔබ එය සමඟ බැරෑරුම් ලෙස කටයුතු කරන්නේ නම් එය ඉවත් කළ හැකිය.
ආශ්රිත රෝග
නමුත් දියවැඩියාව සමඟ ඇති වන රෝග, කිරීටක රෝග, වකුගඩු අකර්මණ්යතාවය, ධමනි අධි රුධිර පීඩනය, දරුණු ආමාශ ආන්ත්රික රෝග, නිරපේක්ෂ contraindication ලෙස පවතී. රෝගයේ සියලු ප්රකාශනයන් වන්දි ලබා දුන් විට, වෛද්ය පරීක්ෂණයක් අවසන් කර ඇති විට, ඔබට ගැබ් ගැනීමක් සැලසුම් කර පිළිසිඳ ගැනීමට පටන් ගත හැකිය.
ගර්භනී කාන්තාවන්ගේ දියවැඩියා වර්ග
ඉතින්, දියවැඩියාවෙන් පෙළෙන රෝගීන් බිහි කළ හැකිද? ඒ සියල්ල රෝගයේ වර්ගය මත රඳා පවතී. මවට සහ කලලයට හානියක් විය හැකි බරපතල සංකූලතා විශාල සංඛ්යාවක් ඉන්සියුලින් නිෂ්පාදන ආබාධ සමඟ වර්ධනය විය හැකි බැවින්, දියවැඩියා රෝගයෙන් පෙළෙන කාන්තාවන්ගේ ගර්භණී ක්රියාවලිය පිළිබඳව වෛද්ය විශේෂ ists යින් අතිශයින්ම සැලකිලිමත් විය යුතුය.
එවැනි කාන්තාවකගේ ගර්භණී කාලය තුළ රෝගයේ එක් ප්රභේදයක් තීරණය කළ හැකිය. ව්යාධි විද්යාව බාහිරව, රීතියක් ලෙස නොපෙන්වයි, කෙසේ වෙතත්, ග්ලූකෝස් මට්ටම සඳහා රසායනාගාර රුධිර පරීක්ෂණයක ප්රති results ල භාවිතා කරමින් රෝගය පිළිබඳව සොයා ගත හැකි බව පෙනේ.
ඔබට දියවැඩියාව තිබේ නම් දරු ප්රසූතියක් කළ හැකිද යන්න අපි දිගටම තේරුම් ගනිමු.
උග්රවන සාධක
තවත් තත්වයක් වන්නේ ගර්භණී සමයේදී මෙම රෝගයට පාරම්පරික නැඹුරුතාවයක් ඇති රෝගීන් තුළ දියවැඩියා රෝගයේ තර්ජනාත්මක ස්වරූපයන් වර්ධනය වීමයි. සාමාන්යයෙන්, පහත දැක්වෙන උග්රවන සාධක ඇති කාන්තාවන් සාමාන්යයෙන් මෙම කාණ්ඩයට ඇතුළත් වේ:
- නරක පරම්පරාව
- අධික බර
- ග්ලූකෝසූරිය.
මීට අමතරව, කාන්තාවක් මීට පෙර කිලෝග්රෑම් 4.5 ට වඩා බරින් යුත් දරුවෙකු බිහි කළහොත් තර්ජනාත්මක දියවැඩියාව ඇතිවිය හැකිය.
සමහර ගර්භනී කාන්තාවන් පැහැදිලිවම දියවැඩියා රෝගයෙන් පෙළෙන අතර එය මුත්රා හා රුධිර පරීක්ෂණවල ප්රති by ල මගින් සනාථ වේ. රෝගයේ පා course මාලාව මෘදු නම්, රුධිරයේ සීනි ලීටරයට 6.64 mmol නොඉක්මවිය යුතු අතර, කීටෝන් සිරුරු මුත්රා වල දක්නට නොලැබේ.
ව්යාධි ක්රියාවලියේ මධ්යස්ථ බරපතලකම මත, රුධිරයේ ග්ලූකෝස් සාන්ද්රණය ලීටරයට මිලි මීටර් 12.28 ක් වන අතර කීටෝන් සිරුරු මුත්රා වල සුළු ප්රමාණයක අඩංගු වන නමුත් ඒවා කිසිසේත් නොපවතිනු ඇත. ඔබ චිකිත්සක ආහාර වේලක් පිළිබඳ නිර්දේශ අනුගමනය කරන්නේ නම් මෙම තත්වය ඉවත් කළ හැකිය.
දරුණු දියවැඩියාවෙන් මට දරු ප්රසූතියක් කළ හැකිද?
දරුණු රෝග
සැලකිය යුතු ලෙස භයානක වන්නේ දියවැඩියාවේ දරුණු ස්වරූපය වන අතර එය ග්ලූකෝස් මට්ටම ලීටර 12.30 mmol ලෙස හඳුනාගෙන ඇත. මේ සමඟම ගර්භනී රෝගියෙකුගේ මුත්රා වල කීටෝන සිරුරු මට්ටම වේගයෙන් ඉහළ යයි. පැහැදිලි දියවැඩියාව සමඟ, තත්වයෙහි පහත සඳහන් සංකූලතා ඇතිවිය හැකිය:
- අධි රුධිර පීඩනය
- දෘෂ්ටි විතානයේ හානිය
- වකුගඩු ව්යාධිවේදය
- කිරීටක හෘද රෝග
- ට්රොෆික් වණ.
රුධිරයේ සීනි මට්ටම ඉහළ යන විට එය ග්ලූකෝස් වල වකුගඩු සීමාව අඩු කිරීමේ ප්රශ්නයකි. ගර්භණී සමයේදී, ප්රොජෙස්ටරෝන් හෝමෝනය සක්රියව නිපදවන අතර එමඟින් මෙම ද්රව්යය සඳහා වකුගඩු වල පාරගම්යතාව වැඩි කරයි. එමනිසා, දියවැඩියාව ඇති සියලුම ගර්භනී කාන්තාවන් තුළ ග්ලූකෝසුරියා රෝගය හඳුනා ගැනේ.
දියවැඩියාව සමඟ සාර්ථකව උපත ලබා ගැනීම සහ භයානක සංකූලතා ඇතිවීමේ සම්භාවිතාව අඩු කිරීම සඳහා, ඔබ දිනපතා ග්ලූකෝස් දර්ශක පාලනය කර තබා ගත යුතු අතර නිරාහාර රුධිර පරීක්ෂණ මගින් මෙය සිදු කෙරේ. 6.64 mmol / ලීටරයකට වඩා වැඩි දර්ශකයක් ලබා ගත් අවස්ථා වලදී ප්රති result ලය නැවත නැවතත් කළ යුතුය. මීට අමතරව, මෙම ද්රව්යයට ඉවසීම පිළිබඳ අධ්යයනයක් සිදු කරනු ලැබේ.
දියවැඩියා රෝගයේ තර්ජනාත්මක ස්වරූපයන් සමඟ, ග්ලයිකෝසුරික් සහ ග්ලයිසමික් පැතිකඩක් සඳහා නැවත නැවතත් රසායනාගාර පරීක්ෂණ පැවැත්වීම අනිවාර්ය වේ.
හයිපොග්ලිසිමියා හි ප්රතිවිපාක
දියවැඩියාව තුළ ග්ලූකෝස් තියුනු ලෙස ඉහළ යන විට, දරුවා දුක් විඳිය හැකි අතර, එය පසුව සංවර්ධනයේ ප්රමාදයක ස්වරූපයෙන් පෙන්නුම් කරයි.
ග්ලූකෝස් වල සැලකිය යුතු වෙනස්කම් විශේෂයෙන් භයානක වන අතර, සමහර අවස්ථාවල පළමු වර්ගයේ දියවැඩියාව ඇති කාන්තාවක තුළ ස්වයංසිද්ධ ගබ්සාවක් ඇති කළ හැකි අතර, එහි ප්රති result ලයක් ලෙස මෙම රෝගියාගේ වඳභාවයට පත්වීමේ සම්භාවිතාව උපරිම වේ.
තවත් ගැටළුවක් වන්නේ දියවැඩියාව සමඟ දරුවාගේ ශරීරයේ අතිරික්ත සීනි එකතු වන අතර එය ශරීරයේ මේදය බවට පත්වීමයි. කලලරූපය අධික බරින් යුක්ත නම්, උපත් ක්රියාවලිය බොහෝ කල් පවතිනු ඇති අතර, උපත් ඇල හරහා දරු ප්රසූතියේදී දරුවාට හුමරස් හි විවිධ තුවාල සිදුවිය හැකිය.
නූපන් දරුවාගේ අග්න්යාශය මගින් මවගේ ශරීරයේ ඇති අතිරික්ත සීනි සඳහා වන්දි ගෙවීම සඳහා ඉන්සියුලින් ප්රමාණය වැඩි කළ හැකිය. එවැනි දරුවෙකු අඩු රුධිර ග්ලූකෝස් සමඟ උපත ලැබිය හැකිය.
බොහෝ විට දියවැඩියාව ඇති කාන්තාවන් දරුවන් බිහි කරයි. නමුත් මෙම ක්රියාවලිය තරමක් සංකීර්ණ ය. සලකා බැලිය යුතු බොහෝ සූක්ෂ්ම කරුණු තිබේ.
ගර්භනී කාන්තාවක් සඳහා ආහාර ගැනීම
කාන්තාවකට දියවැඩියාවෙන් උපත ලබා දීමට අවසර ඇති බව විශේෂ ist යෙකු විසින් තීරණය කර ඇති විට, ශරීරයේ ව්යාධි ක්රියාවලිය සඳහා වන වන්දි මුදල උපරිම කිරීම සඳහා හැකි සෑම දෙයක්ම කළ යුතුය. පළමුවෙන්ම, ඇය ආහාර පෝෂණ නීති අනුගමනය කරන බව පෙන්නුම් කරයි.
දියවැඩියා ආහාර වේලට දිනකට ප්රෝටීන් ග්රෑම් 120 කට වඩා භාවිතා නොකිරීම, කාබෝහයිඩ්රේට් ප්රමාණය ග්රෑම් 300-500 දක්වා අඩු කළ යුතුය, මේද - 60 දක්වා අඩු කළ යුතුය. මීට අමතරව, ආහාරයේ දැක්වෙන්නේ රුධිරයේ සීනි ප්රමාණය අඩුවීමයි.
දියවැඩියාව ඇති ගර්භනී කාන්තාවකගේ මෙනුවෙන් පහත සඳහන් නිෂ්පාදන බැහැර කළ යුතුය:
- සීනි
- ස්වාභාවික මී පැණි
- රසකැවිලි
- ෙබ්කිං.
දිනකට ඔබ කැලරි 2800 කට වඩා පරිභෝජනය නොකළ යුතුය. ඒ අතරම, විටමින්, හෝඩුවාවක් සහිත මූලද්රව්ය විශාල ප්රමාණයක් සහිත ආහාර නිෂ්පාදනවලට ඇතුළත් කර ඇති අතර, එසේ නොමැතිව කලලරූපය වර්ධනය වීම පහත් වනු ඇත.
ගර්භණී සමයේදී දියවැඩියාව ඇති ආහාර වේලෙහි වාර ගණන නිරීක්ෂණය කිරීම, ඉන්සියුලින් එන්නත් කිරීම හැකිතාක් දුරට වැදගත් වේ. ගර්භණී සමයේදී බොහෝ ations ෂධ තහනම් බැවින් රෝගියා තමාටම ඉන්සියුලින් එන්නත් ලබා දිය යුතුය.
රෝහල් ගත කිරීම අවශ්ය විට
ශරීරයේ ඉන්සියුලින් අවශ්යතාවය වෙනස් වීමට පටන් ගැනීම නිසා ගර්භනී කාන්තාවක් කිහිප වතාවක් රෝහල් ගත කළ යුතුය.
ගර්භණීභාවය සඳහා ලියාපදිංචි වූ වහාම පළමු රෝහල්ගත කිරීම අවශ්ය වන අතර, දෙවන වාරය සති 20-25 අතර කාලයකදී පෙන්නුම් කරන අතර ගර්භනීභාවයේ සති 32-36 ක් පමණ ප්රමාද වී විෂ වීම ඇතිවීමේ සම්භාවිතාව වැඩි කරයි. මෙම තත්වය කලලරූපය අනිවාර්යයෙන් අධීක්ෂණය කිරීම සඳහා සපයයි.
මෙම අවස්ථාවේදී, දරු ප්රසූතියේ දිනය සහ ක්රමය තීරණය කිරීමට වෛද්යවරයාට හැකිය. රෝගියා රෝහල් ගත කිරීම ප්රතික්ෂේප කරන්නේ නම් ඇයට නාරිවේද විශේෂ at වෛද්යවරයාගේ නිතිපතා වැළැක්වීමේ පරීක්ෂණ අවශ්ය වේ.
දියවැඩියාවෙන් දරු ප්රසූතියක් කළ හැකිද යන්න අපි පරීක්ෂා කළෙමු.
මට දියවැඩියාවෙන් උපත ලබා දිය හැකිද: දරු උපත

දියවැඩියා රෝගයෙන් පෙළෙන දරුවෙකු රැගෙන යාම සහ දරු ප්රසූතිය තරමක් අපහසු නමුත් හැකි ය. දශක කිහිපයකට පෙර වෛද්යවරු විශ්වාස කළේ දියවැඩියා රෝගීන්ට ගැබ්ගෙන නිරෝගී දරුවෙකු ලැබිය නොහැකි බවයි.
මේ අතර, දියවැඩියා රෝගීන් සඳහා මවක් වීමට අද බොහෝ ක්රම දියුණු කර ඇත. කෙසේ වෙතත්, එවැනි රෝග විනිශ්චයක් සමඟ කාන්තාවන්ට ඉවසීම සහ අධිෂ් have ානය තිබිය යුතු බව වටහා ගැනීම වැදගත්ය, මන්ද බොහෝ මව්වරුන්ට සිදුවිය හැකි සංකූලතා වළක්වා ගැනීම සඳහා රෝහලේ වැඩි කාලයක් ගත කිරීමට සිදුවනු ඇත.
කලලරූපයේ ග්ලූකෝස් වැඩිවීම පිළිබිඹු වන්නේ කෙසේද?
රුධිරයේ සීනි වැඩි වීම හෝ අඩුවීමත් සමඟ ගර්භාෂයේ වර්ධනය වන දරුවෙකු ද පීඩා විඳිති. සීනි තියුනු ලෙස ඉහළ ගියහොත් කලලයට ශරීරයේ අධික ග්ලූකෝස් ප්රමාණයක් ලැබේ. ග්ලූකෝස් හිඟකම සමඟ, අභ්යන්තර ප්රමාදයක් ඇතිවීම ප්රබල ප්රමාදයකින් සිදුවීම නිසා ව්යාධි විද්යාවක් ද වර්ධනය විය හැකිය.
ගර්භනී කාන්තාවන්ට විශේෂයෙන් භයානක වන්නේ සීනි මට්ටම ඉහළ යන විට හෝ තියුනු ලෙස අඩු වන විට මෙය ගබ්සා වීමට හේතු විය හැක. එසේම, දියවැඩියාව සමඟ, නූපන් දරුවාගේ ශරීරයේ අතිරික්ත ග්ලූකෝස් එකතු වීම, ශරීරයේ මේදය බවට පරිවර්තනය වේ.
එහි ප්රති As ලයක් වශයෙන්, දරුවා විශාල වීම නිසා මවට වැඩි කාලයක් දරු ප්රසූතියක් සිදු වේ. උපතේදී ළදරුවා තුළ ඇති හියුමරස් වලට හානි වීමේ වැඩි අවදානමක් ද ඇත.
එවැනි දරුවන් තුළ අග්න්යාශයට මවගේ අතිරික්ත ග්ලූකෝස් සමඟ සාර්ථකව කටයුතු කිරීම සඳහා ඉන්සියුලින් ඉහළ මට්ටමක නිපදවිය හැකිය. උපතින් පසු දරුවාට බොහෝ විට සීනි මට්ටම අඩු වේ.
ගර්භණීභාවය සඳහා ප්රතිවිරෝධතා
අවාසනාවකට මෙන්, සමහර විට කාන්තාවකට දරුවෙකු බිහි කිරීමට ඉඩ නොදෙන අවස්ථා තිබේ, මෙය ඇගේ ජීවිතයට අනතුරුදායක විය හැකි අතර කලලරූපය වැරදි ලෙස වර්ධනය වීමට තර්ජනය කරයි. වෛද්යවරුන්, නීතියක් ලෙස, දියවැඩියාව සඳහා ගැබ් ගැනීමක් අවසන් කිරීමට නිර්දේශ කරන්නේ නම්:
- දෙමව්පියන් දෙදෙනාම දියවැඩියාවෙන් පෙළෙන බව,
- කීටොඇසයිඩෝසිස් ප්රවණතාවයක් ඇති ඉන්සියුලින්-ප්රතිරෝධී දියවැඩියාව හඳුනා ගැනීම,
- බාල දියවැඩියාව ඇන්ජියෝපති මගින් සංකීර්ණ වේ
- ගර්භනී කාන්තාවක් සක්රීය ක්ෂය රෝගයෙන් පෙළෙන බව හඳුනාගෙන ඇත.
- අනාගත දෙමව්පියන් තුළ Rh සාධකවල ගැටුම වෛද්යවරයා විසින් තීරණය කරනු ලැබේ.
දියවැඩියාවෙන් පෙළෙන ගර්භනී ආහාරයට ගන්නේ කෙසේද?
කාන්තාවකට දරු ප්රසූතියක් කළ හැකි බව වෛද්යවරු තීරණය කර ඇත්නම්, ගර්භනී කාන්තාවක් දියවැඩියාවට වන්දි ගෙවීමට අවශ්ය සෑම දෙයක්ම කළ යුතුය. පළමුවෙන්ම, වෛද්යවරයා අංක 9 චිකිත්සක ආහාර වේලක් නියම කරයි.
ආහාර වේලක කොටසක් ලෙස දිනකට ප්රෝටීන් ග්රෑම් 120 ක් පරිභෝජනය කිරීමට අවසර දී ඇති අතර කාබෝහයිඩ්රේට් ප්රමාණය ග්රෑම් 300-500 දක්වාත් මේද ග්රෑම් 50-60 දක්වාත් සීමා කරයි. ඊට අමතරව එය අධික සීනි සහිත ආහාරයක් විය යුතුය.
ආහාර වේලෙන් මී පැණි, රසකැවිලි, සීනි සම්පූර්ණයෙන්ම බැහැර කිරීම අවශ්ය වේ. දිනකට කැලරි ප්රමාණය 3000 Kcal නොඉක්මවිය යුතුය. ඒ අතරම, කලලරූපය පූර්ණ ලෙස වර්ධනය කිරීම සඳහා අවශ්ය විටමින් සහ ඛනිජ අඩංගු ආහාර නිෂ්පාදනවලට ඇතුළත් කිරීම අවශ්ය වේ.
ශරීරයට ඉන්සියුලින් ආහාරයට ගන්නා වාර ගණන නිරීක්ෂණය කිරීම වැදගත් වේ. ගර්භනී කාන්තාවන්ට take ෂධ ගැනීමට ඉඩ නොදෙන බැවින් දියවැඩියාව ඇති කාන්තාවන්ට ඉන්සියුලින් හෝමෝනය එන්නත් කිරීම මඟින් එන්නත් කිරීම අවශ්ය වේ.
ගර්භනී රෝහල් ගත කිරීම
ගර්භණී සමයේදී ඉන්සියුලින් හෝමෝනය අවශ්යතාවය වෙනස් වන බැවින් දියවැඩියාව ඇති බව හඳුනාගත් ගර්භනී කාන්තාවන් අවම වශයෙන් තුන් වතාවක් රෝහල් ගත කරනු ලැබේ.
- නාරිවේද වෛද්යවරයකු හමුවීමෙන් පසු කාන්තාවක් පළමු වරට රෝහල් ගත කළ යුතුය.
- දෙවන වරට 20-24 සතියේ දියවැඩියාව ඇති ගර්භනී කාන්තාවන් සඳහා ඉන්සියුලින් අවශ්යතාවය බොහෝ විට වෙනස් වන විට ඔවුන් රෝහල් ගත කරනු ලැබේ.
- සති 32-36 අතර, ප්රමාද වූ විෂ වීම පිළිබඳ තර්ජනයක් ඇති අතර, නූපන් දරුවාගේ තත්වය හොඳින් නිරීක්ෂණය කිරීම අවශ්ය වේ. මෙම අවස්ථාවේදී, ප්රසව හා නාරිවේද වෛද්ය ප්රතිකාරයේ කාලය සහ ක්රමය තීරණය කරයි.
රෝගියා රෝහල් ගත නොවන්නේ නම්, ප්රසව හා නාරිවේද විශේෂ ologist වෛද්යවරයකු නිරන්තරයෙන් පරීක්ෂා කළ යුතුය.
මෙම පදය අනුව ගර්භණී කාලය 1 සහ දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ සාමාන්ය උපදෙස්
- පළමු ත්රෛමාසිකයේ දී ඔබ සීනි මට්ටම නිරන්තරයෙන් නිරීක්ෂණය කළ යුතුය. මෙම අවස්ථාවෙහිදී, මට්ටම සෑම විටම පාහේ අඩු වේ, එබැවින් ඉන්සියුලින් මාත්රාව වෙනදාට වඩා අඩු විය යුතුය.
- දෙවන ත්රෛමාසිකයේ දී මාත්රාව වැඩි කළ යුතු අතර සමබර ආහාර වේලක් ගත යුතුය.
- තුන්වන ත්රෛමාසිකයේ ග්ලයිසිමියාව දිස්වන බැවින් ඉන්සියුලින් මාත්රාව අඩු කළ යුතුය.
ගර්භනී කාන්තාවන්ගේ පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව වැළැක්වීමේ පියවර
රීතියක් ලෙස, ගර්භණී දියවැඩියාව ආහාර ගැනීමෙන් නතර වේ. ඒ අතරම, නිෂ්පාදනවල කැලරි ප්රමාණය විශාල ලෙස අඩු නොකිරීමට බෙහෙවින් නිර්දේශ කෙරේ. දෛනික ආහාරය විය යුත්තේ: 2500-3000 kcal. කොටස් අනුභව කිරීම වඩාත් සුදුසු වන අතර බොහෝ විට (දිනකට 5-6 වතාවක්).
ආහාරයට නැවුම් පලතුරු හා එළවළු ඇතුළත් විය යුතු අතර ඒවා අඩංගු නොවිය යුතුය:
- රසකැවිලි (රසකැවිලි, බනිස්, පයි ආදිය) i.e. පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට්. ඔවුන් රුධිරයේ සීනි වැඩි කිරීමට දායක වන බැවින්.
- මේද ආහාර (මේද, තෙල්, මේද මස්, ක්රීම්).
- පිරිපහදු කළ සීනි.
- ලුණු ආහාර.
දියවැඩියාව සඳහා ආහාර ගැනීම
ගර්භනී කාන්තාවන් තුළ පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමට ප්රධාන හේතුව ඉන්සියුලින් නොමැතිකම බැවින් පහසුවෙන් ජීර්ණය කළ හැකි හයිඩ්රොකාබන් භාවිතය අතිශයින්ම නුසුදුසු ය. ආහාරයේ ප්රධාන කොටස්:
- දිනකට ගැබිනි අවම වශයෙන් පිරිසිදු ජලය ලීටර් 1.5 ක් පානය කළ යුතුය. සායම් සමග සහ රහිතව මිහිරි සිරප්, කාබනීකෘත බීම, kvass, විවිධ රසකාරක සහිත යෝගට් භාවිතා නොකරන්න. ඕනෑම මත්පැන්.
- භාගික පෝෂණය: පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති ගර්භනී කාන්තාවන් අවම වශයෙන් දිනකට 5 වතාවක් කුඩා ආහාර අනුභව කළ යුතුය. ප්රෝටීන් ආහාර කාබෝහයිඩ්රේට් වලින් වෙනම පරිභෝජනය කළ යුතුය. නිදසුනක් වශයෙන්, ඔබ දිවා ආහාරය සඳහා කුකුළු මස් සමඟ පැස්ටා තිබේ නම්, පසුව දියවැඩියාව සමඟ, ඔබ මුලින්ම දිවා ආහාර වේලෙහි ඉස්ටුවක් සහිත එළවළු සමග පැස්ටා අනුභව කළ යුතු අතර දිවා ආහාරය සඳහා නැවුම් පිපි umber ් umber ා සමඟ කුකුළු මස්.
- එළවළු සලාද ඕනෑම ආහාර වේලක් සමඟ අනුභව කළ හැකිය. පලතුරු කාබෝහයිඩ්රේට් නිෂ්පාදන සමඟ ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ.
- සුප් සහ වෙනත් පළමු පා .මාලා.
- දෙවන පා .මාලා.
දෙවන පා course මාලාවක් ලෙස කුකුළු මස්, අඩු මේද මාළු, හරක් මස් හෝ බැටළු පැටවා සුදුසු ය. එළවළු ඕනෑම ආකාරයක ආහාර වේලක් විය හැකිය.
- ඇඹුල් කිරි නිෂ්පාදන (ඇඹුල් ක්රීම්, ගෘහ චීස්).
- ස්නැක් (අඩු මේද පේස්ට්, හැම්, චීස්).
- උණුසුම් බීම (කිරි සමග උණුසුම් තේ).
- රයි හෝ දියවැඩියා පාන්.
රුධිරයේ සීනි මට්ටම මැනීම සඳහා ගර්භනී කාන්තාවකට ග්ලූකෝමීටරයක් තිබිය යුතු අතර එමඟින් දත්ත තමා විසින්ම මැනිය හැකි අතර ඉන්සියුලින් මාත්රාව සකස් කළ හැකිය.
සාමාන්ය රුධිරයේ සීනි හිස් බඩක් මත ලීටර 4 සිට 5.2 දක්වා වන අතර ආහාර ගැනීමෙන් පැය කිහිපයකට පසු ලීටරයට 6.7 mmol ට වඩා වැඩි නොවේ.
ආහාර වේලෙහි සීනි මට්ටම පහත වැටෙන්නේ නැත්නම් වෛද්යවරු ඉන්සියුලින් ප්රතිකාරය නියම කරති.
සඳහන් කිරීම වටී! ගර්භනී කාන්තාවන් රුධිරයේ සීනි මට්ටම අඩු කිරීම සඳහා p ෂධ පෙති පානය නොකළ යුතුය. ඒවා කලලරූපයේ වර්ධනයට අහිතකර ලෙස බලපායි. ඉන්සියුලින් මාත්රාව නිවැරදිව ලබා දීම සඳහා ගර්භනී කාන්තාව රෝහලකට ඇතුළත් කළ යුතුය. දියවැඩියාව වැළැක්වීමේ සියලු .ලදායී නම් ඉහත කරුණු සියල්ලම වළක්වා ගත හැකිය.
කාන්තාවකගේ පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාවට හේතු විය හැකි සාධක
- ගර්භනී කාන්තාවක් වයස අවුරුදු 40 ට වඩා වැඩිය.
- දියවැඩියාව සමඟ සාපේක්ෂව රෝගාතුර වේ.
- ගර්භනී කාන්තාවක් යනු සුදු නොවන ජාතියකි.
- ගර්භණී වීමට පෙර අධික බර.
- දුම් පානය.
- කලින් උපත ලැබූ දරුවෙකුගේ ශරීර බර කිලෝග්රෑම් 4.5 ට වඩා වැඩිය.
- පෙර උපත නොදන්නා හේතූන් මත දරුවාගේ මරණයෙන් අවසන් විය.
දියවැඩියාවේ දරු ප්රසූතිය
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියා රෝගයෙන් පෙළෙන ගර්භනී කාන්තාවන් තුළ උපත වෙනදාට වඩා තරමක් වෙනස් ය. ඇම්නියොටික් මුත්රාශයේ සිදුරු කිරීම හෝ හෝමෝන එන්නත් කිරීම මගින් උපත් ඇල සකස් කරනු ලැබේ. නිසැකවම, ක්රියාවලිය ආරම්භ කිරීමට පෙර කාන්තාවට නිර්වින්දන .ෂධ ලබා දෙනු ලැබේ.
මෙම ක්රියාවලියේදී වෛද්යවරු දරුවාගේ හෘද ස්පන්දන වේගය සහ මවගේ රුධිරයේ සීනි ප්රමාණය හොඳින් නිරීක්ෂණය කරති. දරු ප්රසූතිය නම්, ගර්භනී කාන්තාවට ඔක්සිටොසින් ලබා දෙනු ලැබේ. සීනි මට්ටම ඉහළ නංවන විට ඉන්සියුලින් ලබා දෙනු ලැබේ.
ගැබ්ගෙල විවෘත කර medicine ෂධය ලබා දී ඇති නමුත් ශ්රමය අඩුවී ඇත්නම් වෛද්යවරුන්ට ෆෝසෙප් භාවිතා කළ හැකිය. ගර්භාෂය විවෘත කිරීමට පෙර කලලරූපය තුළ හයිපොක්සියා තිබේ නම්, දරු ප්රසූතිය සිදු කරනු ලබන්නේ සිසේරියන් සැත්කමෙනි.
උපත සිදු වුවද, නිරෝගී දරුවෙකු ලැබීමේ අවස්ථාව ඉතා ඉහළය. ප්රධාන දෙය නම් ඔබේ සෞඛ්යය නිරීක්ෂණය කිරීම, වෛද්යවරුන් හමුවීම සහ ඔවුන්ගේ නිර්දේශ අනුගමනය කිරීමයි.
අලුත උපන් ක්රියාකාරකම්
උපතින් පසු, දරුවාට නැවත පණ ගැන්වීමේ පියවර ලබා දෙන අතර, එය දරු ප්රසූතියේදී භාවිතා කළ ක්රම, දරුවාගේ තත්වය සහ පරිණතභාවය මත රඳා පවතී.
දියවැඩියාවෙන් පෙළෙන කාන්තාවන්ට අලුත උපන් බිළිඳුන් තුළ දියවැඩියා භ්රෑණ රෝග ලක්ෂණ බහුලව දක්නට ලැබේ. එවැනි දරුවන්ට විශේෂ care යින්ගේ විශේෂ සැලකිල්ල සහ අධීක්ෂණය අවශ්ය වේ.
අලුත උපන් බිළිඳුන් සඳහා නැවත පණ ගැන්වීමේ පියවරවල මූලධර්ම පහත පරිදි වේ.
- හයිපොග්ලිසිමියාව වැළැක්වීම.
- දරුවාගේ තත්වය හොඳින් නිරීක්ෂණය කිරීම.
- සින්ඩ්රෝම් චිකිත්සාව.
ජීවිතයේ මුල් දිනවල දියවැඩියා භ්රෑණ රෝගයෙන් පෙළෙන දරුවෙකුට අනුවර්තනය වීම ඉතා අපහසුය. සමහර ආබාධ ඇතිවිය හැකිය: සැලකිය යුතු බර අඩු වීම, සෙංගමාලය වර්ධනය වීම සහ වෙනත් ය.
දරුවා පෝෂණය කිරීම
දරුවා ඉපදුණු පසු, සෑම මවකටම මව්කිරි දීමට අවශ්යයි. ළදරුවාගේ වර්ධනයට හා වර්ධනයට හිතකර ලෙස බලපාන පෝෂ්ය පදාර්ථ හා පෝෂ්ය පදාර්ථ විශාල ප්රමාණයක් අඩංගු වන්නේ මිනිස් කිරි වලය. එමනිසා, හැකි තරම් කිරි දීම පවත්වා ගැනීම එතරම් වැදගත් ය.
මව්කිරි දීමට පෙර මවක් අන්තරාසර්ග විද්යා ologist යකු හමුවිය යුතුය. ඔහු ඉන්සියුලින් නිශ්චිත මාත්රාවක් නියම කරන අතර පෝෂණය කරන අවස්ථාවේ ආහාර නිර්දේශ ලබා දෙනු ඇත. බොහෝ විට කාන්තාවන්ට පෝෂණය කිරීමේදී රුධිරයේ සීනි අඩුවීමක් දක්නට ලැබේ. මෙය වළක්වා ගැනීම සඳහා, ඔබ පෝෂණය කිරීමට පෙර කිරි ජෝගුවක් පානය කළ යුතුය.
නිගමනය
දියවැඩියාව ඇති කාන්තාවන්ගේ ගැබ් ගැනීම සහ උපත බරපතල පියවරකි. එබැවින් නිරන්තරයෙන් විශේෂ ists යින් හමුවීම, ඔවුන්ගේ නිර්දේශ ක්රියාත්මක කිරීම සහ ඔවුන්ගේ සෞඛ්යය ස්වාධීනව නිරීක්ෂණය කිරීම ඉතා වැදගත් වේ. වැඩිපුර විටමින් අනුභව කරන්න, නැවුම් වාතය ආශ්වාස කරන්න සහ වැඩිපුර ගමන් කරන්න. එසේම සමබර ආහාර වේලක් ගැන අමතක නොකරන්න.
ඔබ ගැන සැලකිලිමත් වී නිරෝගීව සිටින්න!
මට දියවැඩියාවෙන් උපත ලබා නිරෝගී දරුවන් බිහි කළ හැකිද?

මට දියවැඩියාවෙන් උපත ලබා දිය හැකිද? මීට වසර 20 කට පෙර වෛද්යවරු විශ්වාසයෙන් යුතුව කියා සිටියේ දියවැඩියාවෙන් ගැබ්ගෙන දරුවෙකු බිහි කළ නොහැකි බවයි. දැන් ඔවුන්ගේ මතය වෙනස් වී ඇත. මෙම රෝගය සමඟ, වෛද්යවරයාගේ සියලු නිර්දේශ අනුගමනය කරනු ලැබුවහොත්, ඔබේ සෞඛ්යයට හානියක් නොවන පරිදි පරිපූර්ණ සෞඛ්ය සම්පන්න දරුවෙකු බිහි කිරීමට අවස්ථාවක් තිබේ.
කෙසේ වෙතත්, දියණිය සමඟ ඉවසීම අවශ්ය බව ගැහැණු ළමයා තේරුම් ගත යුතුය, මන්ද ගැබ්ගැනීම් බොහොමයක් රෝහලක සිදු කළ යුතු බැවිනි. දියවැඩියාව ඇතිවීමේ සංකූලතා වළක්වා ගත හැකි එකම ක්රමය මෙයයි.
කාන්තාවක් බිහි කිරීම දැඩි ලෙස තහනම් කර ඇති අවස්ථා තිබේ, මන්ද ඇයගේ ජීවිතයට පමණක් නොව, කලලරූපයේ සාමාන්ය වර්ධනයට ද අවදානමක් ඇත.
නාරිවේද විශේෂ ologists යින් සහ අන්තරාසර්ග විද්යා ologists යින් එවැනි අවස්ථාවලදී ගැබ් ගැනීමක් අවසන් කරන ලෙස කාන්තාවකට උපදෙස් දෙයි:
- දෙමව්පියන් දෙදෙනාම පළමු වර්ගයේ, දෙවන වර්ගයේ දියවැඩියාව,
- කීටොඇසයිඩෝසිස් වර්ධනය වීමේ ප්රවණතාවක් ඇති ඉන්සියුලින්-ප්රතිරෝධී දියවැඩියාව පවතී,
- ඇන්ජියෝපති මගින් සංකීර්ණ වන බාල දියවැඩියාව ඇති බව හඳුනාගෙන ඇත.
- කාන්තාවට ක්ෂය රෝගයේ ක්රියාකාරී අවධියක් ඇත,
- අනාගත දෙමව්පියන් තුළ රීසස් සාධකය පිළිබඳ ගැටුම තීරණය වේ.
මෙම නිර්දේශය සියලුම කාන්තාවන්ගේ වයස කුමක් වුවත් අදාළ වේ.
දියවැඩියාව සඳහා ගර්භණී පෝෂණය
දෙවන වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාවෙන් කාන්තාවකට දරු ප්රසූතියක් කළ හැකි බව වෛද්යවරයා තීරණය කළ විට, දරු ප්රසූතියේ යෙදෙන කාන්තාවක් රෝගයට වන්දි ගෙවීමට හැකි සෑම දෙයක්ම කළ යුතුය. පළමුවෙන්ම, එය අංක 9 හි වෛද්ය ආහාර වේලක් අනුගමනය කරන බව පෙන්නුම් කරයි.
දියවැඩියා ආහාර වේලට දිනකට ප්රෝටීන් ග්රෑම් 120 කට නොඅඩු ප්රමාණයක් භාවිතා කිරීම, කාබෝහයිඩ්රේට් ප්රමාණය ග්රෑම් 300-500 දක්වාත්, මේද උපරිම 60 දක්වාත් කපා ඇත. මීට අමතරව, රුධිරයේ සීනි මට්ටම අඩු කිරීම සඳහා ආහාර වේල විශේෂයෙන් ඉලක්ක කළ යුතුය.
මෙනුවෙන් අනිවාර්යයෙන්ම බැහැර කරන්න:
- සීනි
- රසකැවිලි
- ස්වාභාවික මී පැණි
- ෙබ්කිං.
දිනකට ඔබ කැලරි තුන්දහසකට වඩා පරිභෝජනය නොකළ යුතුය. ඒ අතරම, විටමින්, හෝඩුවාවක් සහිත මූලද්රව්ය අඩංගු නිෂ්පාදන ඇතුළත් වන බව ආහාර වලින් දැක්වේ. එසේ නොමැතිව කලලරූපය සාමාන්යයෙන් වර්ධනය වීමට නොහැකි වනු ඇත.
හැකිතාක් ආහාර පරිභෝජනය, ඉන්සියුලින් එන්නත් කිරීම නිරීක්ෂණය කිරීම සමානව වැදගත් වේ. ගර්භණී සමයේදී බොහෝ drugs ෂධ තහනම් බැවින් කාන්තාවක් ඉන්සියුලින් එන්නත් කළ යුතුය.
රෝහල් ගත කිරීම අවශ්ය විට
ශරීරයේ ඉන්සියුලින් හෝමෝනය වෙනස් වීම නිසා ගර්භනී කාන්තාවක් දෙවරක් හෝ තුන් වතාවක් රෝහල් ගත කළ යුතු නමුත් නොඅඩු විය යුතුය. ප්රසව සායනයේ ලියාපදිංචි වූ වහාම රෝහලට යාමට පළමු වරට අවශ්ය වන අතර, දෙවන වරට රෝහල් ගතවීම සති 20-24 අතර කාලයකදී පෙන්නුම් කෙරේ.
ගර්භණී සති 32-36 වන විට, ප්රමාද වූ විෂ වීම ඇතිවීමේ සම්භාවිතාව වැඩි වන අතර, මෙම තත්වයට කලලරූපය අනිවාර්ය ලෙස පාලනය කිරීම අවශ්ය වේ.
මෙම අවස්ථාවේදී, දරු ප්රසූතියේ දිනය සහ ක්රමය තීරණය කිරීමට වෛද්යවරයාට හැකි විය හැකිය. කාන්තාවක් රෝහල් ගත කිරීම ප්රතික්ෂේප කරන්නේ නම්, ඇය නිතරම නාරිවේද විශේෂ. වෛද්යවරයකු සමඟ නිරන්තර පරීක්ෂාවකට ලක් කළ යුතුය.
මෙම ලිපියෙන් දියවැඩියාව සමඟ ගර්භණී ගැටළු පිළිබඳව කතා කරනු ඇත.
ඔබේ සීනි දක්වන්න හෝ නිර්දේශ සඳහා ස්ත්රී පුරුෂ භාවය තෝරන්න. සෙවීම, හමු නොවීම, පෙන්වන්න, සෙවීම, හමු නොවීම, පෙන්වීම, සෙවීම.