නිදන්ගත අග්න්යාශයේ ප්රගතියට බලපාන අවදානම් සාධක වෛද්ය සහ සෞඛ්ය රැකවරණය පිළිබඳ විද්යාත්මක ලිපියක සම්පූර්ණ පිටපත
1. පෙර උග්ර අග්න්යාශයේ පිළිකා ඇතිවීම.
2. ලාක්ෂණික වේදනා සින්ඩ්රෝමය පැවතීම: ලුණු, දුම්, මේද, බැදපු, කුළුබඩු සහිත ආහාර, නිස්සාරණ, සාන්ද්රිත මස් සහ එළවළු සුප් හොද්ද සහ සුප්, මධ්යසාර හා තන්තු බහුල ආහාර ගැනීමෙන් වම් හයිපොකොන්ඩ්රියම් හි වේදනාව, හර්පීස් ජෝස්ටර් ප්රකෝප වේ.
3. වේදනාවේ උච්චතම අවස්ථාවේ වමනය, සහනයක් නොලැබේ.
4. අග්න්යාශයේ පාචනය, වේදනාව මෙන්ම කිරි මෙන්ම එකම නිෂ්පාදන මගින් කුපිත වේ.
5. රුධිරයේ හා මුත්රා වල ඇල්ෆා-ඇමයිලේස් මට්ටම ඉහළ යාම (සහ අනෙකුත් අග්න්යාශයික එන්සයිම).
6. අග්න්යාශයික යුෂ වල එන්සයිම අඩුවීම, duodenal අන්තර්ගතයේ ඇති බයිකාබනේට්.
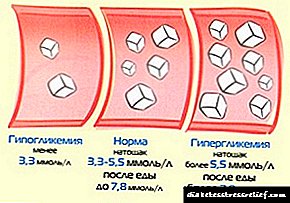
7. රුධිර ග්ලූකෝස් වැඩි වීම, ග්ලූකෝස් ඉවසීමේ අඩුවීම.
8. ස්ටීටෝ-, ඇමයිලෝ-, කොප්රෝග්රෑම් හි නිර්මාතෘ.
9. අල්ට්රා සවුන්ඩ්, ඊසීපීජී දත්ත තිබීම.
නිදන්ගත අග්න්යාශයේ පිළිකාව අනුව රෝග විනිශ්චය කිරීමේ නිර්ණායක තරමක් වෙනස් වේ.
1. නිදන්ගත ගුප්ත අග්න්යාශය සඳහා, ප්රමුඛ වන්නේ අග්න්යාශයේ පාචනය ඇතිවීම සහ මලැබ්සර්පනය හා අක්රමිකතා සින්ඩ්රෝම් වල අවසාන අවධීන් වර්ධනය වීමත් සමඟ බැහැර කිරීමේ ප්රමාණවත් නොවීමයි.
2. නිදන්ගත වේදනා අග්න්යාශයේ සායනයේදී, ගිනි අවුලුවන සහ විනාශකාරී සින්ඩ්රෝමය සහ වේදනාව පවතී. වේදනාව බොහෝ දුරට නියත ය, නමුත් උග්රවීමේදී තියුණු ලෙස ප්රකාශ වේ. අන්තරාසර්ග හා වර්ධක ප්රමාණවත් නොවීම ද සිදු වේ.
3. නිදන්ගත පුනරාවර්තන අග්න්යාශයේ රෝග විනිශ්චය සඳහා වන නිර්ණායක වන්නේ උග්රවන කාල පරිච්ඡේදයේදී සියලුම සින්ඩ්රෝම් 3 ක් තිබීම සහ ඒවා සමනය නොකිරීමයි.
4. ව්යාජ අග්න්යාශයේ රෝග විනිශ්චය සඳහා වන නිර්ණායක වන්නේ අග්න්යාශයේ ප්රධානියා විසින් උච්චාරණය කරන ලද ගිනි අවුලුවන සහ විනාශකාරී සින්ඩ්රෝම් වල පසුබිමට එරෙහිව පොදු කෝපය පල කලේය සම්පීඩනය වීම නිසා බාධාකාරී සෙංගමාලය පැවතීමයි.
චිකිත්සාවේ මූලධර්මවලට ඇතුළත් වන්නේ:
1. වේදනාව සමනය කිරීම,
2. විෂබීජ නාශක පියවර,
3. එක්සොක්රීන් ආබාධ සහ අන්තරාසර්ග ආබාධ නිවැරදි කිරීම.
උග්රවන කාල පරිච්ඡේදයේදී පත්වීම අවශ්ය වේ:
1. අමතර මාදිලිය - දැඩි ඇඳ විවේකයක් නොමැතිව, නමුත් කිසිදු ශාරීරික වෙහෙසක් හා ආතතියක් හැර,
2. ආහාර - 0 වගුවෙන් - i.e. 1a, 1b, 1 සහ 5p වගුව වෙත මාරුවීමත් සමඟ පළමු දින 3 සඳහා සාගින්න, ඉන්පසු ප්රෝටීන් පොහොසත් වන තෙක් ආහාර වේල පුළුල් කිරීම. Biliopancreatic සහ duodenopancreatic reflux අඩු කිරීම සඳහා පෝෂණය දිනකට ආහාර 5-6 ක් විය යුතුය,
3. පළමු දින 3 - විවේකය, කුසගින්න සහ සීතල, නලයක් හරහා ආමාශයික වැසිකිළිය, බඩවැල් පිරිසිදු කිරීමේ එනැම - මත්පැන් අඩු කිරීම, එන්සයිම වල ආක්රමණශීලී බව ඉවත් කිරීම සහ duodenal dyskinesia සාමාන්යකරණය කිරීම අරමුණු කර ගෙන ඇත.
4. පළමු දින 3 - වේදනාව සමනය කිරීම සහ කැක්කුම අඩු කිරීම සඳහා ග්රන්ථියේ ප්රදේශයට සීතල වීම.
The ෂධ චිකිත්සාව
5. බයිකාබනේට් නිෂ්පාදනවල iency නතාවය අවම කිරීම සඳහා පවරනු ලැබේඇන්ටාසිඩ් (almagel, phosphalugel, maalox, ආදිය), එන්2- හිස්ටමින් අවහිර කරන්නන් - සිමෙටයිඩින්, ටැගමෙට්, රනිටිඩින්, ආදිය. කැල්සියම් සූදානම සමඟ ඒකාබද්ධව ඇන්ටාසිඩ්, විශේෂයෙන් අවශෝෂණය කරගත නොහැකි වීම, ස්ටීටෝරියා අඩුවීමට දායක වේ.
6. විෂබීජ නාශක සහ එම්1cholinolytics duodenum 12 හි ඩිස්කිනේෂියාව අඩු කිරීමට භාවිතා කරයි. ප්ලැටිෆිලින්, ඇට්රොපින්, හැලිඩෝර්, නෝ-ස්පා, පැපවරින්, ඒරොන්, ඉන්ඩොසයිඩ් සහිත උපපොළවල් ආදිය 2% විසඳුමක් භාවිතා කරයි.
7. ප්රතිජීවක .ෂධ ද්විතියික නිදන්ගත අග්න්යාශය හා පෙරිපන්ක්රයිටිටිස් සඳහා දක්වා ඇත. දින 7-10 ක පා courses මාලා, මධ්යම චිකිත්සක මාත්රාවලින් සෙෆලොස්පොරින් සහ අර්ධ කෘතිම පෙනිසිලින් නියම කිරීම වඩා හොඳය.
8. දැඩි වේදනාවෙන්, පෙන්වා ඇත වේදනා නාශක - ඇනල්ජින්, බැරල්ජින් සහ එහි ව්යුත්පන්නයන්, පැරසිටමෝල්.
මත්ද්රව්ය විශ්ලේෂණයේ අරමුණ වන ෆෙන්ටැනයිල් පෙන්වා නැත ඒවා ඔඩීහි නාල හා ස්පින්ක්ටර් වලට හේතු වන අතර ඒවායේ පරිපාලනයෙන් පැය 12 ක් ඇතුළත රුධිරය, හයිපර්පෙන්ටේමියාව සහ මාරුවීම් මට්ටම ඉහළ යාම වාර්තා කළ හැකිය.
එක්සොක්රීන් හිඟකම සහනය සඳහා අග්න්යාශයික එන්සයිම (අග්න්යාශය, පෑන්කුර්මන්, මෙසිම් ෆෝර්ට්, නයිගඩේස්, ඔරාසා, පැන්සිට්රේට්, සොලිසිම්, සොමිලේස්, ට්රයිෆෙන්සයිම් සහ අග්න්යාශයික එන්සයිම, ෆෙස්ටල්, ඩයිජෙස්ටල්, කොටසිම් ෆෝර්ට්, එන්සිස්ටල් යනාදිය අඩංගු වේ.
10. ග්රන්ථියේ ශෝථය හා ඇමයිලේස් පරීක්ෂණයේ කැපී පෙනෙන වෙනස්කම් සහිතව, ප්රතිදේහ චිකිත්සාව effective ලදායී වේ (ප්රති-එන්සයිම):
- සංකෝචන, ගොර්ඩොක්ස්, ට්රැසිලෝල්, ඉන්ගිට්රයිල්, පැන්ට්රිපයින්, ට්රස්කොලන්, ඇමයිනොකාප්රොයික් අම්ලය. මෙම drugs ෂධ 10-12% ක් තුළ පරිපාලනය කිරීමේදී අසාත්මිකතා වර්ධනය වන අතර එමඟින් ඒවායේ අරමුණ සීමා වේ. Drugs ෂධවල ක්රියාකාරිත්වයේ ප්රධාන යාන්ත්රණය වන්නේ ප්රෝටිලයිටික් එන්සයිම අක්රිය වීම සහ ජෛව විද්යාත්මකව ක්රියාකාරී ද්රව්ය (ජීව විද්යාත්මකව ක්රියාකාරී ද්රව්ය - කිනින්, බ්රැඩිකිනින්) මුදා හැරීම වැළැක්වීමේ හැකියාවයි. එමඟින් ශෝථය නෙරෝසිස් බවට සංක්රමණය වීම වළක්වයි, සේරස් කුහර තුළට පිටවීම අඩු කරයි. මෙය, මත්පැන් අඩු කිරීමට, වේදනාව සමනය කිරීමට උපකාරී වේ.
11. එන්සයිම හා බයිකාබනේට් වල අග්න්යාශයේ ස්රාවය මැඩපැවැත්වීම සඳහා පත් කරනු ලැබේ සැන්ඩොස්ටැටින් (somatostatin, okreotide) දිනකට 25-50 mcg 2-3 r මාත්රාවකින්. දින 5-7 ක් සඳහා චර්මාභ්යන්තර හෝ සිරස් අතට.
12. විෂබීජ නාශක චිකිත්සාව. නිදන්ගත අග්න්යාශයේ දී, රක්තපාත ද්රාවණ, භෞතික විද්යාත්මක සේලයින් භාවිතා කරයි. අග්න්යාශය සමඟ උග්රවීම අතරතුර ග්ලූකෝස් ඉවසීමේ අඩුවීමක් සිදුවන බැවින් ග්ලූකෝස් වල අරමුණ contraindicated.
13. ගිනි අවුලුවන-විනාශකාරී සින්ඩ්රෝමය සහ කැටි ගැසීම් හා ප්රතිදේහ පද්ධතියේ නිවැරදි ආබාධ නැවැත්වීම සඳහා, in- ඇමයිනොකාප්රොයික් අම්ලය අභ්යන්තරව පරිපාලනය කරනු ලැබේ, එය අක්රීයව කිනින් වලට අමතරව, ප්රති-ආසාත්මිකතා බලපෑමක් ඇති කරන අතර ෆයිබ්රිනොලයිසිස් වළක්වයි.
14. උච්චාරණ වේදනා සින්ඩ්රෝමය සමඟ කුඩා මාත්රාවක් නියම කරනු ලැබේ ග්ලූකෝකෝටිකොයිඩ් හෝමෝන (ප්රඩ්නිසෝන් සහ වෙනත්) - ස්පන්දන චිකිත්සක ක්රමයේදී, අඩු වාර ගණනක් ස්ටෙරොයිඩ් නොවන ප්රති-ගිනි අවුලුවන .ෂධ.
15. විකිරණ සහ ලේසර් චිකිත්සාව - අග්න්යාශයේ දැඩි ඉදිමීම සහ වේදනාව සමඟ.
16. ස්නායු මනෝචිකිත්සක ආබාධවලදී, නාසපෑම් (orehotel), seduxen, phenozepam, amitriptyline යන බෙහෙත් වට්ටෝරු වලින් හොඳ බලපෑමක් ලබා ගන්නා ලදී.
17. දැඩි ප්රතීකයක් සහිතව, එග්ලොනයිල් (සල්පිරයිඩ්), සෙරුකල්, මොටිලියම් සහ වෙනත් අය භාවිතා වේ prokinetics.
18. තාරකාකරණයේදී - දිනකට 0.2-0.4 g 3 r ට පිරසෙටම් (නූට්රොපිල්), දිනකට 0.1-0.2 g 3 r / ඇතුළත පිරිඩිටෝල් (එන්සෙබබෝල්).
19. විටමින් සහ ඛනිජවල දැඩි with නතාවයෙන් - මල්ටිවිටමින් සූදානම (අවිනිශ්චිත, ඇස්කොරුටින්, ආදිය).
20. පට්ටිකා සාධක කෙරෙහි බලපෑම් කිරීම සඳහා - දින 5-7 ක් සඳහා උදරයේ සම යට ඒකක 20,000 ක් දක්වා හෙපටින්.
21. පරිවෘත්තීය වැඩි දියුණු කරන ugs ෂධ - පෙන්ටොක්සයිල්, මෙතිලුරැසිල්.
22. ලිපොට්රොපික් ද්රව්ය - ලිපොකේන්, මෙතියොනීන්.
23. ඇනබලික් ස්ටෙරොයිඩ් - නෙරාබෝල්, රෙටබොලිල්, රයිබොක්සින්.
"නිදන්ගත අග්න්යාශයේ ප්රගතියට බලපාන අවදානම් සාධක" යන මාතෘකාව පිළිබඳ විද්යාත්මක කෘතියේ පෙළ.
40 යි. වෙබර් කේ. නියුබට් යූ. මුල් එරිතිමා සංක්රමණික රෝග සහ ඒ ආශ්රිත ඩිසෝඩර වල සායනික ලක්ෂණ // “ලයිම් බෝරෙලියෝ-
sis. " ලයිම් රෝග සහ ඒ ආශ්රිත ඩිස්ටෝඩර් පිළිබඳ දෙවන ජාත්යන්තර සම්මන්ත්රණයේ ක්රියා පටිපාටිය. වියානා - 1985. -පී .209-228.
කාලානුරූපී පැන්ක්රීටිස් හි ප්රගතිය පිළිබඳ අවදානම් සාධක
අයි.වී. රේෂිනා, ඒ.එන් කල්යාජින්
(ඉර්කුට්ස්ක් ප්රාන්ත වෛද්ය විශ්ව විද්යාලය, රෙක්ටර් - වෛද්ය විද්යා වෛද්ය, මහාචාර්ය අයි.වී. මාලොව්, අභ්යන්තර රෝග පිළිබඳ පූර්ව අධ්යයන අංශය, ප්රධානී - වෛද්ය විද්යා වෛද්ය, මහාචාර්ය යූ.ඒ 1 1 රෝයෙව්, සායනික රෝහල ඉර්කුට්ස්ක් හි අංක 1, “ප්රධාන වෛද්යවරයා -
සාරාංශය නිදන්ගත අග්න්යාශයේ ප්රගතියට හේතු විය හැකි බාහිර හා අන්තරාසර්ග සාධකවල ගැටළු පිළිබඳ සාහිත්ය දත්ත ලිපිය මඟින් ඉදිරිපත් කරයි.
ප්රධාන වචන: නිදන්ගත අග්න්යාශය, පුරෝකථනය, ප්රගති සාධක.
නිදන්ගත අග්න්යාශය (සීපී) යන යෙදුමෙන් අදහස් කරන්නේ අග්න්යාශයේ (අග්න්යාශයේ) නිදන්ගත රෝග සමූහයකි, ප්රධාන වශයෙන් ගිනි අවුලුවන අවධිය-ප්රගතිශීලී නාභීය, ඛණ්ඩක හෝ විසරණය වන පරිහානීය, එහි බාහිර කොටසෙහි විනාශකාරී වෙනස්කම්, ග්රන්ථි මූලද්රව්යවල ක්ෂය වීම, ඒවායේ තන්තුමය පටක ප්රතිස්ථාපනය අග්න්යාශයේ නාලිකා පද්ධතිය තුළ, ගෙඩි සෑදීම, කැල්කියුලි, විවිධාකාරයෙන් එක්සොක්රීන් හා අන්තරාසර්ග ග්රන්ථි ක්රියාකාරිත්වය උල්ලං of නය කිරීම.
ආහාර ජීර්ණ අවයව ඇතිවීමේ ව්යුහය තුළ සීපී 5.1–9.0% ක් වන අතර සාමාන්ය සායනික භාවිතයේදී 0.2–0.6% කි. පසුගිය වසර 30 තුළ, සීපී ආසාදනය 2 ගුණයකින් වැඩි කිරීම සඳහා ලොව පුරා ප්රවණතාවක් දක්නට ලැබේ. රුසියාවේ වැඩිහිටියන් අතර මෙන්ම ළමුන්ගේ ජනගහනය 1,3,6 අතර සී.පී.
සීපී සිදුවීමට හා ප්රගතියට බලපාන සාධක අතර, අන්තරාසර්ග හා බාහිර සාධක 1.25, 33.42.47 කොන්දේසි සහිතව වෙන්කර හඳුනාගත හැකිය. පළමු කණ්ඩායමට පාරම්පරික හා ජානමය සාධක ඇතුළත් වේ: ඇල්ෆා 1-ඇන්ටිට්රිප්සින් iency නතාවය, ජාන විකෘති, උරුමයේ වර්ගය, ලිතෝස්ටැටින් සාන්ද්රණය අඩු වීම යනාදිය. කලාප, හයිපර්සයිඩ් තත්වයන් යනාදිය බාහිර සාධක අතරට ඇතුළත් වේ: මත්පැන් අනිසි භාවිතය, දුම්කොළ දුම්පානය, ආහාර දෝෂ, ඇතැම් taking ෂධ ගැනීම, විෂ වලට නිරාවරණය වීම, ආතති සාධක ආදිය.
ප්රගතිය සහ නිදන්ගතභාවය පිළිබඳ පහත සඳහන් කරුණු හුදකලා වේ: උග්ර අග්න්යාශයේ ප්රතිවිපාක, නිතිපතා වැළැක්වීමේ drugs ෂධ ගැනීම ආදිය. 1,3,17,22,23,25, 42,47. සෑම විටම රෝගයේ ප්රේරකය වූ සාධකය පුරෝකථනමය වශයෙන් වැදගත් නොවේ. 7.8, 25.42.47 ජානමය අවශ්යතා වලට වඩා ජීවන රටාව සහ පරිසරය ඇතැම් රෝග වර්ධනය සඳහා විශාල භූමිකාවක් බලපාන බව රහසක් නොවේ.
සියලු ආකාරවලින් 5% ක්ම පාරම්පරික සී.පී. මෙම රෝගය බොහෝ විට ළමා කාලයේ පටන් ආරම්භ වන අතර වරින් වර උග්රවීමත් සමඟ අඛණ්ඩව ප්රගතිශීලී පා course මාලාවක් ඇති අතර නියෝබ්රාස්-
ඉන්ද්රිය පරෙන්චිමා 7.8, 25.42.47 හි රූප විද්යාත්මක වෙනස්කම් අනුකරණය කිරීම.
ඩී. වයිටර්කොම්බ් සහ එල්. බොඩික්, පාරම්පරික සීපී හි ජානමය න්යාය ගැන සඳහන් කරමින්, මෙම සීපීයේ වර්ධනය හා ප්රගතිය සඳහා යාන්ත්රණයක් යෝජනා කළහ - ට්රිප්සින් අණු ජල විච්ඡේදනයට ප්රතිරෝධය දැක්වීම, ට්රිප්සින් විශාල ප්රමාණයක් සක්රිය කිරීමෙන් නැවත ඇතිවිය හැකි බව සනාථ විය. අග්න්යාශික ට්රිප්සින් නිෂේධනය.
අග්න්යාශයේ ස්රාවය කරන ට්රිප්සින් නිෂේධනය (පොදු නම සෙරීන් ප්රෝටියේස් නිෂේධනය, කසාල් වර්ගය 1, එස්පීඑන්කේ 1) යනු එහි ක්රියාකාරී මධ්යස්ථානය අවහිර කිරීමෙන් ට්රිප්සින් නිෂේධනය කිරීමට නිශ්චිත හැකියාවක් ඇති පෙප්ටයිඩයකි, ස්පින්ක් 1 ටි්රප්සින් 1, 47 හි මුළු ප්රමාණයෙන් 20% ක් පමණ වළක්වා ගත හැකිය. පාරිසරික සාධක: මත්පැන් පානය, දුම් පානය, අසමබර ආහාර වේලක් මෙන්ම ආහාර ජීර්ණ පද්ධතියේ අනුකූල රෝග පැවතීම පාරම්පරික සී.පී. පරම්පරාගත සීපී වල සායනික ප්රකාශනය බොහෝ විට සිදුවන්නේ වයස අවුරුදු 3-10 අතර වන අතර දෙවන උච්චතම අවස්ථාව වයස අවුරුදු 20-25 අතර වේ. මෙය බොහෝ විට 8.42 නිතිපතා මත්පැන් පානය කිරීම සමඟ සම්බන්ධ වේ.
කැටායනීය ට්රිප්සිනොජන් ජානයේ විකෘති. ට්රිප්සින් හි පූර්වගාමියා වන කැටායනික් ට්රිප්සිනොජන් ආහාර ප්රෝටීන වල ජල විච්ඡේදනය සඳහා මෙන්ම අක්රිය ස්වරූපයෙන් සංස්ලේෂණය කරන ලද අනෙකුත් සියලුම ආහාර ජීර්ණ එන්සයිම සක්රීය කිරීමේදී ප්රධාන කාර්යභාරයක් ඉටු කරයි. අග්න්යාශයේ ට්රිප්සිනොජන් නොමේරූ සක්රීය කිරීම අනෙකුත් එන්සයිම සක්රීය කිරීමේ කඳුරැල්ල අවුලුවන අතර උග්ර අග්න්යාශයේ ප්රධාන ව්යාධිජනක යාන්ත්රණය වන අග්න්යාශයික පටක ස්වයං-ජීර්ණයට මග පාදයි. කාලයාගේ ඇවෑමෙන් උග්ර අග්න්යාශයේ පිළිකා නැවත නැවත ඇතිවීම සී.පී. නොමේරූ ට්රිප්සින් සක්රිය වීම වළක්වන ප්රධාන භෞතික විද්යාත්මක යාන්ත්රණ දෙකක් තිබේ: අග්න්යාශයේ අග්න්යාශික ට්රිප්සින් නිෂේධනයක් සහ ස්වයංක්රීයකරණය සමඟ අක්රිය කිරීම.
පසුගිය ශතවර්ෂයේ 90 දශකයේ ආරම්භයේ දී අග්න්යාශයේ ගල් වල ප්රෝටීන් වන ලිතොස්ටැටින් සොයා ගන්නා ලදී. රෝගීන්ගේ අග්න්යාශයික යුෂ වල, ප්රධාන වශයෙන් මද්යසාර සී.පී., සීපී ඉදිරියට යත්ම, ලිතෝස්ටැටින් මට්ටම අඩු වන අතර මෙය නාල වල කැල්කියුලි වර්ධනයට හේතු වේ.
අග්න්යාශ පටක 9.19.40. කෙසේ වෙතත්, තවත් මතයක් තිබේ - ඇල්කොහොල් සහ එහි පරිවෘත්තීය ලිතොස්ටැටින් සංශ්ලේෂණය වළක්වන අතර එමඟින් එහි ප්රමාණය අඩු වේ. ලිතොස්ටැටින් වැනි ප්රෝටීන ලවණ, මුත්රා වල දක්නට ලැබෙන අතර ඒවායේ සාන්ද්රණය ගණනය කළ හැකි සීපී සමඟ ඉහළ යයි.
අග්න්යාශයේ ව්යාධිජනක ක්රියාවලියේදී නිදහස් රැඩිකල් ඔක්සිකරණය සහ ඔක්සිකාරක ආතතියේ කාර්යභාරය පිළිබඳව මෑතකදී ප්රකාශන විශාල සංඛ්යාවක් පළ වී තිබේ. ඒ අතරම, අග්න්යාශයේ දැවිල්ල දිගටම පවතින අතර, ප්රති-ගිනි අවුලුවන සාධක ක්රමයෙන් අඩු වේ, දැවිල්ල පිටවන ක්රියාවලීන් ප්රගුණනය වන ඒවා මගින් ප්රතිස්ථාපනය වේ, එය අවසානයේ අග්න්යාශයේ තන්තු ඇතිවීමට හේතු වේ. හයිපොක්සියා තත්වයන් යටතේ N0 හි බලපෑම වැඩි දියුණු කර ඇති බව සැලකිල්ලට ගනිමින්, ඕනෑම පාරිසරික බලපෑම් සීපී හි උග්රවීම හා ප්රගතිය සඳහා පුරෝකථනය කළ හැකි වැදගත්කමක් ලෙස සැලකිය හැකිය, මූලික වශයෙන් ශරීරයේ ආරක්ෂක 33, 34.48 හි අඩුවීමට හේතු වේ.
20 වන සියවසේ මුල් භාගයේදී සීපී 23,28 හි ප්රගතියට බලපාන ස්වයං ප්රතිශක්තිකරණ යාන්ත්රණයන් පිළිබඳව අදහස් පළ විය. කාබොනික් ඇන්හයිඩ්රේස් I සහ II සඳහා ප්රතිදේහ හඳුනාගැනීම ස්වයංක්රීය ප්රතිශක්තිකරණ සීපී (ඒඅයිසී) සඳහා විශේෂිත යැයි සැලකේ; ඊට අමතරව විවිධ ඉන්ද්රිය විශේෂිත ප්රතිදේහ හඳුනාගත හැකිය (න්යෂ්ටික විරෝධී, සජීවීකරණ, සුමට-විරෝධී, ප්රති-නියුට්රොෆිලික්) 23, 32. ඒ.අයි.සී.පී හුදකලා කිරීමට හෝ නිරීක්ෂණය කිරීමට හැකිය. Sjogren’s syndrome, ප්රාථමික biliary සිරෝසිස්, ක්රෝන්ගේ රෝගය සහ ulcerative colitis හෝ වෙනත් ස්වයං ප්රතිශක්තිකරණ රෝග. ඒ අතරම, එක් රෝගයක ප්රගතිය සහ තවත් රෝගයක උග්රවීම අතර සමීප සම්බන්ධතාවයක් ඇත. මූලික වශයෙන් නිදන්ගත වෛරස් හෙපටයිටිස් සී සහ සී වල ප්රගතිය සමඟ AIHP හි ප්රගතිය සහ ඇතැම් වෛරස් ආසාදන වල ප්රගතිය අතර වක්ර සම්බන්ධතාවයක් පවතී. AIHP, එය ඉදිරියට යත්ම, අග්න්යාශයික පටක අඩු කිරීම, ප්රධාන අග්න්යාශ නාලය පුළුල් ලෙස අක්රමවත් ලෙස පටු වීම, ප්රගතිශීලී ෆයිබ්රෝසිස් සහ අග්න්යාශයික පටක වල මොනොනියුක්ලියර් ආක්රමණය, අවසානයේදී ප්රකාශිත ස්රාවය වර්ධනය වීමට සහ පසුව අභ්යන්තර අවයව අසමත්වීමට හේතු වේ.
හයිපර්කල්සිමියාව සීපී රෝග විනිශ්චය හා පා course මාලාවට බලපාන සාධක ලෙස වර්ගීකරණය කිරීමට හේතුව, රෝගයේ නිරන්තර වර්ධනය හෝ හයිපර්පරාතිරයිඩිස් රෝගයෙන් පෙළෙන පුද්ගලයින් තුළ එහි බර නිරන්තරයෙන් පෙන්නුම් කරන නිරීක්ෂණ ය.
හයිපර්ලිපිඩිමියා (විශේෂයෙන් හයිපර්ට්රයිග්ලිසරයිඩිමියා) යනු උග්ර අග්න්යාශයේ ඇති පිළිගත් හේතු සාධකයකි, ට්රයිග්ලිසරයිඩ 1000 mg / dl ට වඩා වැඩි වීමත් සමඟ අවදානම වැඩිවේ. සීපී හි හේතු සාධකයක් ලෙස හයිපර්ලිපිඩිමියා සම්බන්ධයෙන් ගත් කල, දැනට පවතින දත්ත පරස්පර විරෝධී ය. ඒවා සාරාංශගත කිරීමෙන්, බොහෝ විට, සීපී හට දරුණු ලෙස පාලනය කළ නොහැකි හයිපර්ලිපිඩිමියා රෝගයක් ඇතිවිය හැකි බව අපට නිගමනය කළ හැකිය, කෙසේ වෙතත්, එය තරමක් දුර්ලභ වන අතර, පවතින සීපී වල ප්රගතිය වේගවත් වේගයකින් සිදු වේ, නැතහොත් බොහෝ විට රෝගය වඩාත් දරුණු වේ.
දැඩි, දිගු වේදනාව ප්රධාන වේ
කෙසේ වෙතත්, සීපී හි රෝග ලක්ෂණයක් නම්, ව්යාධි භෞතික විද්යාත්මක දෘෂ්ටි කෝණයකින්, වේදනාව ගිනි අවුලුවන ප්රතික්රියා වල යාන්ත්රණයන් අවුලුවන අතර අග්න්යාශයේ රූප විද්යාත්මක වෙනස්වීම් උග්ර කරයි, එබැවින් වේදනාව නැවැත්වීම නොකිරීම ප්රහාරය රෝගයේ ප්රගතියට සාධකයක් ලෙස සැලකිය හැකිය 30.31.
සාක්ෂි මත පදනම් වූ විද්යාත්මක අධ්යයනයන් ගණනාවක් මගින් සීපී උග්රවීම, ආමාශයික ස්රාවය පිළිබඳ එහි පා course මාලාව අතර සෘජු සහසම්බන්ධයක් පෙන්නුම් කර ඇත. හයිපර්සයිඩ් තත්වයකදී, අග්න්යාශයික තන්තුමය රෝගය වඩාත් වේගයෙන් වර්ධනය වේ. සීපී 4,5,26 හි ප්රහාර නැවැත්වීමේ අරමුනින් විෂබීජ නාශක drugs ෂධ භාවිතා කිරීමේ චිකිත්සක effectiveness ලදායීතාවය ද සනාථ වේ. සීපී සංවර්ධනය සඳහා biliary-pancreatic reflux හි පැවැත්ම ද වැදගත් කාර්යභාරයක් ඉටු කරයි. මෙම ව්යාධිජනක ප්රපංචය ග්රන්ථියේ ගිනි අවුලුවන ක්රියාවලියක් අවුලුවන අතර, ප්රතික්රියාවකින් තොරව පාලක කන්ඩායමට සාපේක්ෂව ටියුමර් නෙක්ට්රොසිස් ෆැක්ටර් ඇල්ෆා 14.2 ගුණයකින් වැඩි වීමත් සමඟ ගුප්ත රෝග ප්රගතිය හා නිරන්තර නැවත ඇතිවීමට හේතු වේ.
නිදන්ගත වකුගඩු අකර්මන්යතාවයෙන් පෙළෙන රෝගීන් තුළ, උග්ර හා සීපී යන දෙකෙහිම වර්ධනයේ සංඛ්යාතයේ වැඩි වීමක් දක්නට ලැබේ. එක් අධ්යයනයක දී, වකුගඩු අකර්මන්යතාවයෙන් පෙළෙන රෝගීන්ගෙන් 20.6% ක් සහ පාලක කන්ඩායමේ 4.7% ක් අතර අග්න්යාශයේ රූප විද්යාත්මක වෙනස්කම් සොයාගෙන ඇත.අග්න්යාශයේ හානිවලට යුරේමික් විෂ වල action ජු ක්රියාකාරිත්වය පමණක් නොව, ආමාශ ආන්ත්රයික හෝමෝනවල පැතිකඩෙහි වෙනස්වීම් මෙන්ම වකුගඩු අකර්මණ්යතාවයේ දී නිරීක්ෂණය කරන ලද බයිකාබනේට් සහ ප්රෝටීන වල ස්රාවයේ වෙනස්වීම් ද ඇති බවට සාක්ෂි තිබේ.
අග්න්යාශයේ බෙදීම යනු අග්න්යාශයේ හා අන්තරාසර්ග අග්න්යාශයේ ප්රිමෝර්ඩියා විලයනය උල්ලං to නය කිරීම නිසා අග්න්යාශයේ වර්ධනයේ අසාමාන්යතාවයකි. මෙහි ප්රති result ලය වන්නේ අග්න්යාශයේ කොටස් දෙක වෙන වෙනම ජලාපවහනය කිරීමයි: විශාල duodenal තන පුඩුව මත කෙටි විර්සුන් නලයක් විවර වීමෙන් හිසෙහි පිටත කොටස සිඳී යන අතර හිසෙහි පිටත කොටසෙහි රහස මෙන්ම ශරීරය සහ වලිගය සැන්ටෝරින් නාලය හා කුඩා duodenal තන පුඩුව හරහා ගලා යයි. අග්න්යාශයේ බෙදීම් සිදුවන්නේ ජනගහනයෙන් 5-10% අතර වන අතර බොහෝ අවස්ථාවල සායනිකව එය නොපෙන්වයි. ඒ අතරම, මෙම විෂමතාවය සහ උග්ර නැවත ඇතිවීම හෝ සීපී අතර සම්බන්ධය පෙන්නුම් කරන බොහෝ නිරීක්ෂණ තිබේ. අග්න්යාශයේ ස්රාවය උච්චාරණය කිරීම සමඟ සමහර අවස්ථාවල කුඩා අග්න්යාශයේ තන පුඩුවේ කුඩා ප්රමාණය අග්න්යාශයෙන් බොහෝ ප්රමාණයක් ස්රාවය වීමට ඉඩ නොදෙන බව උපකල්පනය කෙරේ, එනම් සාපේක්ෂ ස්ටෙනෝසිස් හටගනී, අග්න්යාශයේ නාල වල පීඩනය වැඩි වීමත් සමඟ අග්න්යාශයේ වර්ධනය සඳහා පදනම විය හැක. . කුඩා ව්යාධිජනක තන පුඩුවේ එන්ඩොස්කොපික් පැපිලෝස්ෆින්ක්ටෙරෝටෝමියෙන් පසු රෝගීන්ගේ තත්වය වැඩිදියුණු වීමෙන් එවැනි ව්යාධිජනක යාන්ත්රණයක් ඇතිවීමේ හැකියාව සනාථ වේ.
ඔඩ්ඩි ස්පින්ක්ටර් ඩිස්ෆන්ෂන් (ඩීඑල්එස්) යනු ඔඩී ස්පින්ක්ටර් මට්ටමින් කෝපය පල කලේය හෝ අග්න්යාශයේ ස්රාවය වීම ගණනය කළ නොහැකි බාධාවකි. ඩීඑල්එස් රෝගීන් කාණ්ඩ දෙකකට බෙදිය හැකිය: 1) ස්පින්ක්ටර් ස්ටෙනෝසිස් සමඟ, 2) දුර්වල චලනය සමඟ
ස්පින්ක්ටර්ගේ වාසිදායක ක්රියාකාරිත්වය. මෙම අවස්ථා දෙකෙහිම, ප්රති ra ලය වන්නේ අභ්යන්තර අධි රුධිර පීඩනයයි, උදර වේදනාව, පොදු කෝපය පල කලේය ප්රසාරණය වීම, හයිපර්ෆර්මෙන්ටෙමියාව මෙන්ම අග්න්යාශයේ පිළිකා සං signs ා වැනි රෝග ලක්ෂණ මතු වේ. මුග්ධ උග්ර හා නිදන්ගත පුනරාවර්තන අග්න්යාශයේ ප්රධාන හේතුවක් වන්නේ ඩීඑල්එස් බව විශ්වාස කිරීමට හේතු තිබේ. එපමණක් නොව, අභ්යන්තර අධි රුධිර පීඩනය වැඩිවීම සීපී හි ප්රගතියට හේතු වේ.
මත්පැන් අනිසි භාවිතය සී.පී. හි ප්රමුඛ හේතු සාධක සාධකයක් වන අතර ප්රගතියේ ප්රමුඛ සාධකයක් වන අතර එය සියලු අවස්ථාවන්ගෙන් 55-80% අතර ප්රමාණයක් වේ. සාමාන්යයෙන් වයස අවුරුදු 35-45 අතර මත්පැන් සීපී වල සායනික සලකුණු දක්නට ලැබේ. මෙම රෝගය කාන්තාවන්ට වඩා පිරිමින් අතර බහුලව දක්නට ලැබේ. ක්රමානුකූලව ඇල්කොහොල් භාවිතය ආරම්භයේ සිට සීපී හි සායනික ප්රකාශනය දක්වා වූ කාල පරතරය සාමාන්යයෙන් අවුරුදු 10 කට වඩා වැඩි ය (කාන්තාවන් 11-8 සහ පිරිමින් 18-11), සාමාන්ය දෛනික මධ්යසාර මාත්රාව රීතියක් ලෙස එතනෝල් ග්රෑම් 100-200 ග්රෑම් 9.43.44 . මත්පැන් වර්ගය සඳහා මත්පැන් වර්ගය වැදගත් නොවේ. තීරණාත්මක වන්නේ විෂ සහිත බලපෑම් සහිත නිරපේක්ෂ එතනෝල් ප්රමාණයයි. ගන්නා ලද මුළු මත්පැන් ප්රමාණය සහ සීපී වර්ධනය වීමේ සාපේක්ෂ අවදානම අතර රේඛීය සහසම්බන්ධතාවයක් ඇති බවත් පසුව 17.44 ක් නැවත ඇතිවීමේ අවදානම ඇති බවත් තහවුරු විය. දිනකට එතනෝල් ග්රෑම් 100 කට වඩා පරිභෝජනය කරන පුද්ගලයින්ට මත්පැන් පානය නොකරන අය සමඟ සසඳන විට සීපී වර්ධනය වීමේ හා උග්ර කිරීමේ අවදානම 11 ගුණයකින් වැඩි වන බවට සාධක ඇත. කෙසේ වෙතත්, එළිපත්ත මාත්රාව නිශ්චය කිරීමට නොහැකි වූ අතර, අතිරික්තය සීපී සංවර්ධනයෙන් පිරී ඇති අතර, එයින් පෙන්නුම් කරන්නේ ඇල්කොහොල් වලට වෙනස් පුද්ගල සංවේදීතාවයක් සහ මධ්යසාර සීපී වර්ධනය සඳහා වෙනත් සාධකවල භූමිකාවයි. අග්න්යාශයේ හානිය සායනිකව පෙන්නුම් කරන්නේ මත්පැන් පානය කරන්නන්ගෙන් 5-10% ක් පමණක් බව මෙය සනාථ කරයි. හැකි තරම් ඉහළ හෝ ඉතා අඩු මේද අන්තර්ගතයක් සහිත අධික කැලරි සහිත ප්රෝටීන් බහුල ආහාරයක් වන නිකොටින්, විටමින් හා හෝඩුවාවක් නොමැති මූලද්රව්ය (තඹ, සෙලේනියම්) සහ කැල්සියම් 11,17,43,44 හි පරිවෘත්තීය බාධාවක් පිළිබඳව එතනෝල්හි විෂ සහිත බලපෑම වැඩි දියුණු කළ හැකි සම-සාධක සාකච්ඡා කෙරේ. ජානමය නැඹුරුතාවයක් ඇති පුද්ගලයන්ට සීපී වර්ධනයට දායක වන සම සාධකය පමණක් මත්පැන් බව මතයක් ද තිබේ. එබැවින්, සමහර අධ්යයනයන්හි දී, මත්පැන් සීපී වලින් පෙළෙන පුද්ගලයින් තුළ, පාලනයට වඩා බොහෝ විට, පීබීටී සහ 8 ආර්එස්සී 1 ජාන වල විකෘති දක්නට ලැබේ. වෙනත් ජාන හැකි තරම් “අපේක්ෂකයින්” ලෙස අධ්යයනය කරන ලදි, කෙසේ වෙතත්, මෙතෙක් මත්පැන් සීපී වල ජානමය පදනම කුමක්ද යන්න නිශ්චිතව නිශ්චය කිරීමට තවමත් නොහැකි වී තිබේ.
වසංගත රෝග අධ්යයන ගණනාවකින් හෙළි වී ඇත්තේ දුම් පානය කරන්නන්ට සීපී වර්ධනය වීමේ වැඩි අවදානමක් ඇති බවත්, දුම් පානය කරන සිගරට් ප්රමාණය 35.43 කින් වැඩිවීමත් සමඟ අවදානම වැඩි වන බවත්ය. අග්න්යාශයට දුම්කොළ නිරාවරණය වීමේ නිශ්චිත යාන්ත්රණය නොදන්නා නමුත් දුම්පානය අග්න්යාශයික බයිකාබනේට් ස්රාවය අඩුවීමට හේතු වන බවට සාධක ඇති අතර ට්රිප්සින් නිෂේධනය කිරීමේ ක්රමය අඩු කිරීමට ද උපකාරී වේ.
සෙරුම් සහ ඇල්ෆා 1-ඇන්ටිට්රිප්සින් මට්ටම්. මේ අනුව, වර්තමානයේදී, දුම්කොළ දුම්පානය සීපී 18,21,35 සඳහා ස්වාධීන අවදානම් සාධකයක් ලෙස හඳුනාගෙන තිබේ.
සීපී උග්රවීමේ බරපතලකම මානසික ආබාධවල මට්ටමට බලපායි: පුද්ගලික කාංසාව සහ මානසික අවපීඩනය. එය වැඩි වන තරමට, වේදනාව පිළිබඳ ආත්මීය සංජානනය වැඩි වන අතර, ක්රියාවලියේ බරපතලකම වැඩි වේ.
සමහර drugs ෂධ: තියාසයිඩ් ඩයියුරිටික්ස්, ටෙට්රාසයික්ලයින්, සල්ෆොනාමයිඩ්, එස්ටජන්, ඇසැතියොප්රීන්, 6-මර්කාප්ටොපුරින්, එල්-ඇස්පරගිනේස් යනාදිය සීපී හි ආරම්භක ලක්ෂ්යය ලෙස ක්රියා කළ හැකිය. 21,23, 44 යන ඕනෑම රෝග විද්යාවක සීපී පා course මාලාව උග්ර කළ හැකි බවට මතයක් ද ඇත. CP ෂධ භාවිතය සමඟ සීපී සම්බන්ධතාවය පිළිබඳ දත්ත හිඟයි.
සීපී හි ප්රගතියට ඉක්මණින් හෝ පසුව හේතු වන ඕනෑම සාධකයක් වන්නේ අග්න්යාශයේ අග්න්යාශයේ හිඟකම, අනිෂ්ට අවශෝෂණ සින්ඩ්රෝමය සහ නිවර්තන හිඟකම, බහුල ලිහිල් මළපහ සහිත අඛණ්ඩ පාචනය රෝගියාගේ විජලනය වීමට හේතු වේ, ඩිස්බියොටික් ආබාධ ස්වාභාවිකවම වර්ධනය වේ, යටින් පවතින රෝගයේ ගමන් මග උග්ර කරයි 31,37 . අග්න්යාශයේ අග්න්යාශයේ හිඟකම ඇතිවීමේ සාධක අධ්යයනය කරන ලද අතර, සීපී කාලසීමාව, සීපී හෝ උග්ර අග්න්යාශයේ උග්රවීමේ කථාංගවල වාර ගණන, මධ්යසාර පරිභෝජනය, වයස, පෙර ප්රතිකාර, සමෝධානික රෝග, ස්වයංක්රීය අක්රියතාව සහ මනෝ චිත්තවේගීය තත්ත්වය වැනි සාධකවල බලපෑමක් නොමැති බව සොයා ගන්නා ලදී. බොහෝ විට, එක්සොක්රීන් හිඟකම වර්ධනය වීමත් සමඟ, බහුඅවයවිකතා සූදානම ආදේශක අරමුණකින් නියම කරනු ලැබේ, නමුත් බොහෝ අවස්ථාවන්හීදී 37.41 හි ප්රමාණවත් නොවන මාත්රාවකින් රෝගීන් නිතරම නිතිපතා නොගන්නා අතර එමඟින් සීපී පා course මාලාව උග්ර කරයි. ප්රෝටෝන පොම්ප නිෂේධකයෝ එක්සොක්රීන් අග්න්යාශයේ ක්රියාකාරිත්වයේ බරපතලකමට බලපාන්නේ නැති අතර සෝමාටොස්ටැටින් සහ එහි ප්රතිසමයන් එහි නිෂේධනයට සහ ප්රමාණවත් නොවීම වර්ධනය වීමට හේතු විය.
ආහාරයේ ඇති දෝෂ සම්බන්ධයෙන් ද්විත්ව දෘෂ්ටියක් ඇත. සමහර කතුවරුන් සී.පී. උග්රවීමේ අවදානම සැලකිය යුතු ලෙස වැඩි වන්නේ මේද, කුළුබඩු සහිත ආහාර නිතර භාවිතා කිරීමත් සමඟය, ආහාරයේ මෙම දෝෂ 24.28 හි පුරෝකථනය කළ නොහැකි අහිතකර අවදානම් සාධකයක් බවට සාක්ෂි සපයයි. වෙනත් අධ්යයනයන් මත පදනම්ව, නිගමනය පදනම් වී ඇත්තේ, සීපී උග්රවීම, එහි පා course මාලාවේ බරපතලකම සත්ව මේද හා ප්රෝටීන සීමා කිරීම සමඟ ආහාරයේ කාලසීමාව මත රඳා පවතී, උදාහරණයක් ලෙස සීපී හි විශේෂ ආකාරයක් ලබා දී ඇත - නිවර්තන අග්න්යාශය 21, 30.
සීපී සමඟ, වෙනත් රෝග මෙන් නොව, සාමාන්යයෙන් පිළිගත් පුරෝකථන නිර්ණායක නොමැත. හුදකලා ස්වරූපයෙන් සීපී ප්රගතියේ එක් හෝ තවත් සාධකයක භූමිකාව පිළිබඳ ප්රායෝගිකව නිශ්චිත සාක්ෂි නොමැත.
විවිධ අවදානම් සාධක සහ සීපී හි ප්රගතිය, ඇතැම් සාධකවල වැදගත්කම පිළිබඳ මතවල නොගැලපීම, අනුකූල කොන්දේසි නිරන්තරයෙන් පැවතීම මෙම මාතෘකාව පුළුල් ලෙස සාකච්ඡාවට විවෘතව පවතින බව අඟවයි.
කාලානුරූපී පැන්ක්රියේටිස් හි ප්රගතිශීලී අවදානම් සාධක
අයි.වී. රේෂිනා, ඒ.එන්. කල්යාජින් (ඉර්කුට්ස්ක් ප්රාන්ත වෛද්ය විශ්ව විද්යාලය, මියුස් "සායනික රෝහල අංක 1 ඉර්කුට්ස්ක්")
නිදන්ගත අග්න්යාශයේ පිළිකා ඇතිවීමට හේතු වන එක්සෝ හා එන්ඩොජනික් සාධක පිළිබඳ සාහිත්ය දත්ත ලිපියේ ඉදිරිපත් කෙරේ.
1. බුක්ලිස් ඊ.ආර්. අග්න්යාශ රෝග හා ආමාශයික ස්රාවයේ ව්යාධි පදනම // රෝස්. ජර්නල් ගැස්ටොරොන්ටෙරෝල්., හෙපටෝල්., කොලොප්රොක්ටෝල්. - 2004. - අංක 4.
2. වින්නික් යූ.එස්., චර්ඩන්ට්සෙව් ඩී.වී., මාකෙලෝවා එන්.එම්. සහ වෙනත් අය උග්ර විනාශකාරී අග්න්යාශයේ ප්රතිශක්තිකරණ ආබාධවල කාර්යභාරය // සිබ්. මී පැණි ෂුර්. - 2005. - අංක 1. - සී .5-7.
3. ගුබර්ග්රි එන්.බී., ක්රිස්ටිච් ටී. සායනික අග්න්යාශය. - ඩොනෙට්ස්ක්: හංසයා, 2000 .-- 416 පි.
4. කල්යාජින් ඒ.එන්. නිදන්ගත අග්න්යාශයේ ප්රතිවෛරස් ප්රතිකාර සඳහා ප්රවේශයන් // සිබ්. gastroenterol සඟරාව. සහ හෙපටෝල්. - 2004. - අංක 18. - එස් .149-151.
5. කල්යාජින් ඒ.එන්., රේෂිනා අයි.වී., රොෂාන්ස්කි ඒ.ඒ., කුලිකෝවා ඕ.එන්. නිදන්ගත අග්න්යාශයේ උග්රවීම සඳහා ප්රතිකාර කිරීමේදී ප්රෝටෝන පොම්ප නිෂේධකයන්ගේ මුඛ භාවිතයේ effectiveness ලදායීතාවය // IV නැගෙනහිර සයිබීරියානු ආමාශ ආන්ත්ර විද්යා ologist යා. conf. "ආහාර ජීර්ණ පද්ධතියේ රෝග වල සායනික හා වසංගත හා ජනවාර්ගික පාරිසරික ගැටළු." - අබකන්, 2004 .-- පි .44-48.
6. මයෙව් IV. නිදන්ගත අග්න්යාශය: රෝග විනිශ්චය සහ චිකිත්සක උපක්රම සඳහා ඇල්ගොරිතම. - M .: GOU VUNMTS Ros-zdrava, 2006. - S.5-10.
7. මයෙව් අයි.වී. පාරම්පරික අග්න්යාශය // රෝස්. සඟරාව gastroenterol., හෙපටෝල්., colproctol. - 2004. - අංක 1.
8. මයෙව් අයි.වී. අග්න්යාශයේ පාරම්පරික රෝග එකම කඳුළු // ආමාශ ආන්ත්රයේ සායනික අපේක්ෂාවන්., හෙපටෝල්. - 2002. - අංක 4. - එස් 20-27.
9. මයෙව් අයි.වී., කුචෙරාවි යූ.ඒ. ලිටොස්ටැටින්: නිදන්ගත අග්න්යාශයේ // ජෛව විද්යාත්මක භූමිකාව සහ ව්යාධිජනකය පිළිබඳ නවීන දැක්මක්. ජර්නල් ගැස්ටොරොන්ටෙරෝල්., හෙපටෝල්., කොලොප්රොක්ටෝල්. - 2006. - අංක 5. - සී .4-10.
10. ඔසිපෙන්කෝ එම්එෆ්, වෙන්ෂිනා යූ යූ. XI රුසියානු ආමාශ ආන්ත්ර විද්යා ologist යාගේ බාහිර අග්න්යාශයේ ප්රමාණවත් නොවීම / ද්රව්ය සෑදීම සඳහා අවදානම් සාධක. සති // රෝස්. සඟරාව gastroenterol., හෙපටෝල්., colproctol. - 2005. - අංක 5. යෙදුම. අංක 26. - පී .63.
11. පැසිෂ්විලි එල්.එම්., මෝර්ගුලිස් එම්.වී. ඇල්කොහොල් සම්භවයක් ඇති නිදන්ගත අග්න්යාශයේ රෝගීන් / XI රුසියානු ආමාශ ආන්ත්ර විද්යා ologist යාගේ ද්රව්යවල අග්න්යාශයේ ක්රියාකාරී අසමත්වීමේ යාන්ත්රණයන්. සති // රෝස්. සඟරාව gastroenterol., හෙපටෝල්., colproctol. - 2005. - අංක 5. යෙදුම. අංක 26. - පී .63.
12. රේෂිනා අයි.වී., කල්යාජින් ඒ.එන්. නිදන්ගත අග්න්යාශයේ රෝගීන් තුළ මනෝවිශ්ලේෂණ සම්බන්ධතා // II අන්තර් කලාපීය සමුළුවේ ද්රව්ය. "චිකිත්සක භාවිතයේ මනෝවිශ්ලේෂණ සහ සෝමාටෝෆෝම් ආබාධ" / එඩ්. එෆ්.අයි. බෙලියාලෝවා. - ඉර්කුට්ස්ක්, 2006.
13. රොබින්සන් එම්.වී., ට ru ෆකින් වී.ඒ. ඇපොප්ටෝසිස් සහ සයිටොකයින // නූතන ජීව විද්යාවේ සාර්ථකත්වයන්. - 1999. - ටී. 119, අංක 4. - එස් .359-367.
14. ශිරින්ස්කායා එන්.වී., ඩොල්ගික් ටී. අයි., අක්මෙඩොව් වී.ඒ. නිදන්ගත පුනරාවර්තන අග්න්යාශයේ රෝගීන් තුළ TNF- ඇල්ෆා පැතිකඩ biliary අග්න්යාශයේ පරාවර්තනය // සිබ්. ජර්නල් ගැස්ට්රෙන්ටෙරෝල්., හෙපටෝල්. - 2003. - අංක 16, 17. - එස් 62-63.
15. ඇඩඩි එල්., වයිනර් එස්. ආම්ලික ප්රෝටීන සහ ස් stal ටික අතර අන්තර්ක්රියා: ජෛව ඛනිජකරණයේ ඒකාකෘති රසායනික අවශ්යතා // Proc. හැට්ල්. ඇකාඩ්. Sci. ඇමරිකා එක්සත් ජනපදය - 1985. - වෙළුම. 82. - පී. 4110-4114.
16. අයිතාල් ජී.පී., බ්රෙස්ලින් එන්.පී., ගුමුස්ටොප් බී. අග්න්යාශයේ අග්න්යාශයේ රෝගීන් තුළ ඉහළ සෙරුමය IgG4 සාන්ද්රණය // නව. එන්ගල්. ජේ. මෙඩ්. - 2001. - වෙළුම. 345. - ජීටී 147-148.
17. අම්මාන් ආර් 7 ඩබ්ලිව්, හයිට්ස් පී.යූ., ක්ලෝපල් ජී. ඇල්කොහොල් නිදන්ගත අග්න්යාශයේ රෝග පිළිබඳ පා se මාලාව: අනාගත සායනික-දිගු කාලීන අධ්යයනයක් // ආමාශ ආන්ත්ර විද්යාව. - 1996. - වෙළුම. 111. - පී .224-231.
18. බිම්ලර් ඩී., ෆ්රිස්ක් ටී. ඩබ්ලිව්., ෂීල් ජී.ඒ. සහ වෙනත් අය. Baculovirus ප්රකාශන පද්ධතියක දේශීය අග්න්යාශයේ ලිතෝස්ටැටීන් ඉහළ මට්ටමේ ස්රාවය කිරීම // අග්න්යාශය. - 1995. - වෙළුම.
19. බිම්ම්ලර් ඩී, ක්රාෆ් ආර්, ෂීල් ජී. ඒ, ෆ්රික් ටී. ඩබ්. සහ වෙනත්. Baculovirus ප්රකාශිත මීයන් ලිතෝස්ටැටීන් යනු කැල්සියම් කාබනේට් ස් stal ටික නිෂේධනයකි: එහි N- පර්යන්තය undecapertide කිසිදු ස් stal ටික නිෂේධනයක් නොකරයි // අග්න්යාශය. - 1995. - වෙළුම. 11. - පී .421.
20. බිම්ලර් ඩී., ක්රාෆ් ආර්., ෂීල් ජී.ඒ., ෆ්රික් ටී. අග්න්යාශයික ගල් ප්රෝටීන් (ලිතොස්ටැටීන්), භෞතික විද්යාත්මකව අදාළ අග්න්යාශයික කැල්සියම් කාබනේට් ස් stal ටික නිෂේධකය // ජේ. කෙම්. - 1997. - වෙළුම. 272. - පී .3073-3082.
21. බෝර්මන් පී. සී, බෙකිනෙහැම් අයි.ජේ. නිදන්ගත අග්න්යාශය // BMJ.
- 2001. - වෙළුම. 322. - පී .660-663.
22. කැවාලිනි ජී., බොවෝ පී., බියන්හිනි ඊ. විවිධ වර්ගයේ නිදන්ගත අග්න්යාශයේ ලිතොස්ටැටීන් මැසෙන්ජර් ආර්එන්ඒ ප්රකාශනය // මෝල්. කොටුව. ජෛව රසායනය. - 1998. - වෙළුම. 185. -පී. 147-152.
23. කැවාලිනි ජී., ෆ්රුලෝනි එල්. ස්වයං ප්රතිශක්තිකරණය සහ නිදන්ගත අග්න්යාශය: සැඟවුණු සම්බන්ධතාවයක් // ජොප්. ජේ. පැනියාස් (ඔන්ලයින්). - 2001. - වෙළුම. 2. - පී .61-63.
24. චෙබ්ලි ජේ.එම්, ද සූසා ඒ.එෆ්. සහ වෙනත් අය. හයිපර්ලයිපමික් අග්න්යාශය: සායනික පා course මාලාව // ආර්ක්. ආමාශ ආන්ත්රයික. - 1999. - වෙළුම. 36. - පී .4-9.
25. කෝන් ජේ.ඒ. සහ වෙනත් අය. සිස්ටික් ෆයිබ්රොසිස් ජානය හා මුග්ධ අග්න්යාශයේ විකෘති අතර සම්බන්ධතාවය // එන්. ජේ. මෙඩ්.
- 1998. - වෙළුම. 339. - පී .653-658.
26. ඩිමැග්නෝ ඊ.පී. ආමාශයික අම්ලය මර්දනය කිරීම සහ දරුණු එක්සොක්රීන් අග්න්යාශයේ u නතාවයට ප්රතිකාර කිරීම // හොඳම පුහුණුව. රෙස්. ක්ලින්. ආමාශ ආන්ත්රයික. - 2001. - වෙළුම. 15, අංක 3. - P.477-486.
27. ඩ්රෙන්ත් ජේ.පී.එච්., ටෙමෝර්ෂර්., ජැන්සන් ජේ.බී.එම්.ජේ. සෙරීන් ප්රෝටියේස් නිෂේධක කසල්ටයිප් 1 හි ඇති විකෘති නිදන්ගත අග්න්යාශය හා බඩවැල් සමඟ දැඩි ලෙස සම්බන්ධ වේ. - 2002. - වෙළුම 50. - ^ 687-692.
28. Ectors N, Mailet B., Aerts R. et al. ඇල්කොහොලික් නොවන නාලය විනාශකාරී නිදන්ගත අග්න්යාශය // බඩවැල්. - 1997. ol වොල්. 41. - පී .263-267.
29. එටෙමාඩ් බී., විට්කොම්බ් ඩී.සී. නිදන්ගත අග්න්යාශය: රෝග විනිශ්චය, වර්ගීකරණය සහ නව ජානමය වර්ධනයන් // ආමාශ ආන්ත්ර විද්යාව. - 2001. - වෙළුම. 120. - පී .682-707.
30. ෆොයිට්සික් ටී., බුර් එච්.ජේ. Neue Aspekte in der Pathophysiologie der chronischen Pankreatitis // Chirurg. - 1997. - බීඩී 68. - එස් .855-864.
31. හාඩ්ට් පී. ඩී., බ්රෙට්ස් එල්, ක්රවුස් ඒ. කොලෙලිතියාසිස් රෝගීන් තුළ ව්යාධිජනක අග්න්යාශයික එක්සොක්රීන් ක්රියාකාරිත්වය සහ නල රූප විද්යාව // ඩිග්. ඩිස්. Sci. - 2001. - වෙළුම. 46. - පී 536-539.
32. කෝගා ජේ., යමදුචි කේ., සුගිටානි ඒ. ස්වයංක්රීය අග්න්යාශය දේශීයකරණය කරන ලද ආකාරයක් ලෙස ආරම්භ වේ // ජේ. ගැස්ට්රෙන්ටෙරෝල්.
- 2002. - වෙළුම. 37, අංක 2. - පි. 133-137.
33. කොන්ටුරෙක් එස්.ජේ, බිල්ස්කි ජේ, කොන්ටුරෙක් ආර්.කේ. සහ වෙනත් අය. අග්න්යාශයේ අග්න්යාශයේ ස්රාවය හා රුධිර ප්රවාහය පාලනය කිරීමේදී අන්තරාසර්ග නයිට්රික් ඔක්සයිඩ් වල කාර්යභාරය // ආමාශ ආන්ත්ර විද්යාව. - 1993. - වෙළුම. 104. - පී .896-902.
34. කොන්ටුරෙක් එස්.ජේ., ස්ලැච්සික් ඒ., ඩෙම්බින්ස්කි ඒ. අග්න්යාශයේ ස්රාවයේ නයිට්රික් ඔක්සයිඩ් සහ මීයන් තුළ හෝමෝන මගින් ඇති කරන අග්න්යාශය ආසාදනය // Int. ජේ. අග්න්යාශය. - 1994. - වෙළුම. 15. - පී 19-28.
35. ලින් වයි., තමකොෂි ඒ., හයකාවා ටී. නිදන්ගත අග්න්යාශය සඳහා අවදානම් සාධකයක් ලෙස සිගරට් දුම් පානය: ජපානයේ සිද්ධි පාලන අධ්යයනයක් // අග්න්යාශය. - 2000. - වෙළුම. 21. - පි 109-114.
36. ලොවානා ජේ, ෆ්රිජීරියෝ ජේ. එම්, දුසෙට්ටි එන්. අග්න්යාශයික යුෂ වල CaCO ස් stal ටික වර්ධනයේ නිෂේධනයක් වන ලිතොස්ටැටීන් බැක්ටීරියා ඇති කරයි
අග්න්යාශය. - 1993. - වෙළුම. 8. - 11597-601. eyer J.H., Elashoff J., Porter-Fink V. et al. 1-3 මිලිමීටර ගෝලාකාර මානව පශ්චාත් ආමාශයික හිස් කිරීම // ආමාශ ආන්ත්ර විද්යාව. - 1988. ol වොල්. 94. - පි. 1315-1325.
38. මස්කට් ජේ.ඊ, හැරිස් ආර්.ඊ, හැලි එන්.ජේ. සිගරට් දුම්පානය සහ ප්ලාස්මා කොලෙස්ටරෝල් // ඇම්. හාර්ට්. ජේ - 1991. - වෙළුම. 121, අංක 1.
39. නිෂිමෝරි අයි., කමකුර එම්., ෆුජිකාවා-අඩාචි කේ. පාරම්පරික අග්න්යාශය සහිත ජපන් පවුල්වල කැටායන ට්රිප්සිනොජන් ජානයේ එක්සෝන් 2 සහ 3 හි විකෘති // බඩවැල්. - 1999. ol වොල්. 44. - පී .259-263.
40. පලන්ඩ් එල්., ලල්ලමන්ඩ් ජේ. වයි, ස්ටෝවන් වී. මානව අග්න්යාශයේ ලිතෝස්ටැටීන් // අග්න්යාශයේ (ඔන්ලයින්) භූමිකාව පිළිබඳ අවබෝධයක්. - 2001. - වෙළුම. 4 අංක 2. - පී 92-103.
41. පවුන්ඩර් ආර්.ඊ. අග්න්යාශයික එන්සයිම අතිරේකය සහ ෆයිබ්රොසින් කොලොනෝපති // ug ෂධයේ අතුරු ආබාධ 20 / එඩ්. ජේ.කේ අරොන්සන් - 1997 .-- 36 වන පරිච්ඡේදය - පී .322.
42. හවුල්කරු එන්. නිදන්ගත අග්න්යාශයේ රෝගීන් තුළ සිස්ටික් ෆයිබ්රොසිස් ජානයේ විකෘති // නව එන්ගල්. ජේ. මෙඩ්. - 1998. - වෙළුම. 339. - පී .645-652.
43. තලමිනි ජී., බාසි සී. නිදන්ගත අග්න්යාශයේ හා අග්න්යාශයේ පිළිකා සඳහා අවදානම් සාධක ලෙස මත්පැන් සහ දුම්පානය // කැණීම්. ඩිස්. Sci. - 1999. - වෙළුම. 44. - පී .1301-1311.
44. ටැන්ඩන් ආර්.කේ., සැටෝ එන්., ගාඩ් පී.කේ නිදන්ගත අග්න්යාශය: ආසියා-පැසිෆික් සම්මුති වාර්තාව // ආමාශ ආන්ත්ර විද්යාව හා හෙපට විද්යාව පිළිබඳ ජර්නලය. - 2002. - වෙළුම. 17. - පී .508-518.
45. ටෙස්ටෝනි පී.ඒ. පුනරාවර්තන උග්ර අග්න්යාශයේ රෝග විද්යාව: උග්ර හෝ නිදන්ගත පුනරාවර්තන රෝග? // JOP. ජේ. අග්න්යාශය (ඔන්ලයින්). - 2001. ol වොල්. 2.- පී .357-367.
46. වර්ෂ්නි එස්., ජොන්සන් සී. අග්න්යාශය බෙදීම // Int. ජේ. අග්න්යාශය. - 1999. ol වොල්. 25. - පී 135-141.
47. වයිට්කොම්බ් ඩී. පාරම්පරික අග්න්යාශයේ මාස් සිට වර්ණදේහ 7q35 // ආමාශ ආන්ත්ර විද්යාව. - 1996. - වෙළුම. 110. - පී .253-263.
උග්ර අග්න්යාශයේ රෝග කාරකය
රෝගයේ උග්ර අවධියේ වර්ධනයට හේතු වන සාධක සැලකිය යුතු සංඛ්යාවක් වෛද්ය පුහුණුව මගින් හඳුනා ගනී. හේතු විද්යාව පිළිබඳ වඩා හොඳ අවබෝධයක් සඳහා ක්රියාකාරී අග්න්යාශය සලකා බැලීම අවශ්ය වේ.
අභ්යන්තර ඉන්ද්රිය යනු විසරණය වන ස්රාවයේ අවයව වේ. එය කාර්යයන් කිහිපයක් ඉටු කරයි. පළමුවැන්නට එක්සොක්රීන් ඇතුළත් වන අතර එහි ප්රති food ලයක් ලෙස ආහාර ජීර්ණය කිරීමේ ක්රියාවලියට පහසුකම් සපයන ආහාර ජීර්ණ එන්සයිම වර්ධනය වේ. දෙවන කාර්යය වන්නේ අන්තරාසර්ග වේ. අග්න්යාශය මඟින් ශරීරයේ සීනි නියාමනයට සම්බන්ධ වන ඉන්සියුලින් හෝමෝනය නිපදවයි.
අග්න්යාශයික එන්සයිම (ලයිපේස්, ප්රෝටියේස් සහ ඇමයිලේස්), සෙසු ස්රාවයන් සමඟ, නල පද්ධතියට ඇතුළු වන අතර, පිටවීමේදී අග්න්යාශ නාලයට ඒකාබද්ධ වේ. එන්සයිම ආහාරයේ ප්රධාන කොටස් - මේද, කාබෝහයිඩ්රේට් සහ ප්රෝටීන බිඳ දැමීමට උපකාරී වේ.
අභ්යන්තර ඉන්ද්රිය ස්වයං-ජීර්ණය කිරීමේ ක්රියාවලිය වැළැක්වීම සඳහා ප්රෝටීන අක්රීය තත්වයේ නිපදවනු ලැබේ. ද්වෝඩිනම් හි සමහර ක්රියාකාරී සංරචකවල බලපෑම යටතේ ඒවා ක්රියාකාරී අවධිය බවට පරිවර්තනය වේ, එහි ප්රති protein ලයක් ලෙස ඒවා ප්රෝටීන් සංයෝග බිඳ දැමීමට උපකාරී වේ. ව්යාධිජනක ක්රියාවලියට යටත් වන මෙම දාමයේ අසමත් වීමකි.
අග්න්යාශයේ ගිනි අවුලුවන ක්රියාවලීන් වර්ධනය කිරීම සඳහා යාන්ත්රණ කිහිපයක් ව්යාධි විද්යාව හඳුනා ගනී. මේවාට ඇතුළත් වන්නේ:
- පරාවර්තනය.
- විකල්ප.
- අධි රුධිර පීඩනය.
වෙනස් කිරීම යනු අග්න්යාශයේ සෛලවල අසාමාන්ය පරිවර්තනයකි, ඒවායේ ක්රියාකාරිත්වයේ ආබාධයක් ද ඇත. මෙම සංවර්ධන යාන්ත්රණය අතර වෙනස සිදුවන්නේ අභ්යන්තරයේ නොව බාහිර සාධකවල negative ණාත්මක බලපෑම හේතුවෙනි. ඔවුන් සෛල විනාශ කිරීමේ ක්රියාවලිය ආරම්භ කරයි. සාධක පහත පරිදි වර්ගීකරණය කර ඇත:
- රසායනික - drugs ෂධ, ක්ෂාරීය ද්රව්ය, අම්ල, ලවණ සමඟ විෂ වීම.
- ජීව විද්යාත්මක - වෛරස් හෝ බෝවන රෝගයකි.
- යාන්ත්රික - කම්පනය, සැත්කම්.
අධි රුධිර පීඩන ප්රභේදය තුළ, අග්න්යාශයේ නාල තුළ පීඩනය වැඩි වීම රෝගීන් තුළ දක්නට ලැබේ. ව්යාධිජනක තත්වයට හේතු කිහිපයක් තිබේ:
- මත්පැන් හා මේද ආහාර අනිසි භාවිතය හේතුවෙන් රෝගයේ වර්ධනය. කෙටි කාලයක් සඳහා ග්රන්ථියේ සම්පූර්ණ රහස ඉවත් කිරීමට නල වලට නොහැකිය. සමහර අවස්ථාවන්හිදී, මෙම වර්ගයේ රෝග වල ව්යාධිජනකය පදනම් වන්නේ පුද්ගලයෙකුගේ ව්යුහ විද්යාත්මක ලක්ෂණ මත ය.
- අග්න්යාශයේ නාල අවහිර වීමත් සමඟ උග්ර අවධිය. බොහෝ විට, අවහිර වීම සිදුවන්නේ කොලෙලිතියාසිස් පසුබිමට එරෙහිව ඇති පිත්තාශයේ ගල් හෝ ගෙඩියක් මගින් මිරිකීමෙන් ය.
පරාවර්තක ස්වරූපයෙන්, රෝගියා අග්න්යාශයික නාලයට කෝපය පල කලේය, එය අග්න්යාශ සෛල වලට හානි කිරීමට හේතු වේ.
එයට මූලික හේතුව බඩවැල් අවහිරතා, ඔඩ්ඩිගේ ස්පින්ක්ටර් හි ප්රමාණවත් ස්වරය නොවේ.
ග්රන්ථියේ උග්ර දැවිල්ල වර්ධනය වීමට හේතු වන සාධක
 වෙනම ව්යාධිජනක ක්රියාවලියක ස්වරූපයෙන් අග්න්යාශයේ දැවිල්ල වෛද්ය ප්රායෝගිකව කිසි විටෙකත් සිදු නොවේ. මෙම ග්රන්ථිය ශරීරයේ බොහෝ රසායනික හා ජෛව රසායනික ක්රියාවලීන්ට සම්බන්ධ වන අතර එය අභ්යන්තර අවයවවල විවිධ රෝග, විශේෂයෙන් ආහාර ජීර්ණ පද්ධතියට බලපෑම් කරයි.
වෙනම ව්යාධිජනක ක්රියාවලියක ස්වරූපයෙන් අග්න්යාශයේ දැවිල්ල වෛද්ය ප්රායෝගිකව කිසි විටෙකත් සිදු නොවේ. මෙම ග්රන්ථිය ශරීරයේ බොහෝ රසායනික හා ජෛව රසායනික ක්රියාවලීන්ට සම්බන්ධ වන අතර එය අභ්යන්තර අවයවවල විවිධ රෝග, විශේෂයෙන් ආහාර ජීර්ණ පද්ධතියට බලපෑම් කරයි.
අග්න්යාශය ප්රාථමික හා ද්විතියික වේ. පළමු වර්ගය අතිශයින් දුර්ලභ ය, බොහෝ සායනික පින්තූරවල අග්න්යාශයේ දැවිල්ල වෙනත් රෝග නිසා ඇති වන බැවින් ද්විතියික ව්යාධි විද්යාව ගැන කතා කරයි.
අග්න්යාශයේ බරපතලකම සඳහා වන නිර්ණායක බොහෝ අංශ මගින් තීරණය වේ. රෝගියාගේ වයස් කාණ්ඩය සැලකිල්ලට ගනී (රෝගියා වයස අවුරුදු 55 ට වඩා පැරණි නම් අවදානම වැඩි වේ), අනුකූල රෝග, රුධිරයේ ලියුකෝසයිට් හා ග්ලූකෝස් සාන්ද්රණය, රෝගයේ අවධිය (නිදන්ගත ස්වරූපය උග්රවීමක් නිරීක්ෂණය කළ හොත්).
උග්ර අග්න්යාශය සඳහා අවදානම් සාධක කොන්දේසි සහිත කාණ්ඩ කිහිපයකට බෙදිය හැකිය. Чаще всего причиной воспаления становятся следующие патологии:
- Нарушение функциональности желчного пузыря. Выделяют патологии: калькулезный, острый или хронический холецистит, желчекаменное заболевание.
- Сахарный диабет 2-ого типа.
- Тромбоз кровеносных сосудов, вследствие чего ПЖ страдает от дефицита кислорода и питательных веществ.
- Порок желчных путей врожденного характера.
- Заболевания большого сосочка 12-перстной кишки (опухолевые новообразования, воспалительные процессы).
- Хроническая форма печеночной недостаточности (цирроз печени, любая форма гепатита).
- Патологии желудочно-кишечного тракта хронического течения (колит, заболевание Крона).
- පද්ධතිමය ආසාත්මිකතා ප්රතික්රියා, ගර්භනී කාන්තාවකගේ biliary dyskinesia, පද්ධතිමය ලුපුස් එරිටෙටෝමෝසස්, පද්ධතිමය ස්ක්ලෙරෝඩර්මා.
මෙම ලැයිස්තුවට බැක්ටීරියා ආසාදන (සිෆිලිස්, ටයිෆොයිඩ් උණ), සෙප්සිස්, ශරීරයේ මේද පරිවෘත්තීය දුර්වල වීම සහ සම්බන්ධක පටක වල පද්ධතිමය ව්යාධි සමඟ අතිරේක විය හැකිය.
සාධකවල වැදගත්කම අනුව දෙවන ස්ථානයේ රෝගියාගේ නරක පුරුදු තිබේ. මත්පැන් අනිසි භාවිතය, දුම් පානය, දුර්වල ආහාර - ප්රෝටීන් iency නතාවය, මේද ආහාර පරිභෝජනය යනාදිය මෙයට ඇතුළත් ය.
තෙවන ස්ථානයේ දීර් ations කාලයක් තිස්සේ ations ෂධ භාවිතය නිසා ඇතිවන සංකූලතා වේ. තවත් හේතුවක් වන්නේ හදිසි සැත්කම්.
ග්ලූකෝකෝටිකොස්ටෙරොයිඩ්, ඩයියුරිටික්, සල්ෆොනමයිඩ්, එස්ටජන්, ෆූරෝසමයිඩ්, මෙට්රොනිඩසෝල්, ටෙට්රාසයික්ලයින් වැනි medicines ෂධ භාවිතය උග්ර අග්න්යාශයේ පිළිකා ඇති කළ හැකිය.
රෝගයේ උග්ර අවධියට ප්රතිකාර කිරීම
ICD කේතය 10 ට අනුකූලව අග්න්යාශයේ පිළිකා විවිධ ආකාරවලින් විය හැකිය. අග්න්යාශයට අහිතකර ලෙස බලපාන සාධක මෙම හෝ සමහර විට යම් ආකාරයක රෝගයක් මතුවීමට හේතු වේ. ප්රතිකාර සඳහා, ඔබ ප්රභවය හඳුනාගත යුතුය.
අග්න්යාශයේ දේශීය තත්වය නිර්ණායක අනුව තීරණය වේ: ඒකාකාරව ඉදිමීම, ස්පන්දනය මගින් අග්න්යාශයේ ප්රක්ෂේපණයේ වේදනාව පෙන්නුම් කරයි. උදරය මෘදුයි, අවයව ප්රක්ෂේපණය කිරීමේදී වේදනාකාරී ලෙස විනිවිද යාම තීරණය වන්නේ ස්පන්දනයෙනි. උදරයේ ආතතිය උදර කුහරය තුළ පිටාර ගැලීම ඉදිරියේ දක්නට ලැබේ.
 උග්ර ප්රහාරයකදී, රෝගීන් රෝග ලක්ෂණ ගැන පැමිණිලි කරයි: දැඩි වේදනාව, යහපැවැත්මේ තියුණු පිරිහීම, ඔක්කාරය හා වමනය, අජීර්ණය - පාචනය. ඔබ වැඩිහිටියෙකුට කාලෝචිත උපකාරයක් ලබා නොදෙන්නේ නම්, විවිධ සංකූලතා ඇතිවීමේ සම්භාවිතාව වැඩිවේ (නිදසුනක් ලෙස, අග්න්යාශයික නෙරෝසිස්). දැවිල්ල ඇතිවීමේ පළමු සං signs ා වලදී ගිලන් රථයක් කැඳවිය යුතුය.
උග්ර ප්රහාරයකදී, රෝගීන් රෝග ලක්ෂණ ගැන පැමිණිලි කරයි: දැඩි වේදනාව, යහපැවැත්මේ තියුණු පිරිහීම, ඔක්කාරය හා වමනය, අජීර්ණය - පාචනය. ඔබ වැඩිහිටියෙකුට කාලෝචිත උපකාරයක් ලබා නොදෙන්නේ නම්, විවිධ සංකූලතා ඇතිවීමේ සම්භාවිතාව වැඩිවේ (නිදසුනක් ලෙස, අග්න්යාශයික නෙරෝසිස්). දැවිල්ල ඇතිවීමේ පළමු සං signs ා වලදී ගිලන් රථයක් කැඳවිය යුතුය.
රෝග විනිශ්චය සඳහා රසායනාගාර පරීක්ෂණ භාවිතා කරනු ලැබේ - මුත්රා හා මුත්රා පිළිබඳ සාමාන්ය විශ්ලේෂණයක්, ඇමයිලේස්, ට්රයිප්සින්, ග්ලූකෝස් සාන්ද්රණය සඳහා ජෛව රසායනික රුධිර පරීක්ෂණයක්. උපකරණ ක්රම ලෙස CT, MRI, විකිරණවේදය, අල්ට්රා සවුන්ඩ් භාවිතා වේ.
රෝගයේ උග්ර ස්වරූපයට ප්රතිකාර කිරීම රෝහලක සිදු කරනු ලැබේ. Ations ෂධ නියම කිරීමට ඇතුළත් වන්නේ:
- ඉන්ෆියුෂන් චිකිත්සාව යනු විෂ සහිත ද්රව්ය හා අග්න්යාශයික එන්සයිම වල රුධිරය පිරිසිදු කිරීමට උපකාරී වන drugs ෂධවල අභ්යන්තර පරිපාලනයයි.
- වේදනා ation ෂධ.
- අග්න්යාශයික එන්සයිම (ගෝර්ඩොක්ස්) බිඳ දැමීමට උපකාරී වන පෙති.
- අග්න්යාශයේ ස්රාවය අඩු කිරීම අරමුණු කරගත් ugs ෂධ (ඇට්රොපින්).
- විෂබීජ නාශක.
- ප්රතිජීවක ant ෂධ, විෂබීජ නාශක.
උග්ර ප්රහාරයක සිටින වෛද්යවරයෙකු නිරාහාරව සිටීම නියම කරයි, එමඟින් අග්න්යාශය මුදා හැරීමට, අභ්යන්තර අවයවයෙන් බර අඩු කිරීමට ඔබට ඉඩ සලසයි. අග්න්යාශය සඳහා පුනරුත්ථාපනය කිරීම යනු taking ෂධ ගැනීම, සෞඛ්ය සම්පන්න ආහාර වේලක් අනුගමනය කිරීම සහ නරක පුරුදු අත්හැරීමයි.
රෝගියාට එවැනි සංකූලතා ඇති වුවහොත් ඉහළ මරණ අනුපාතයක් සංඛ්යාලේඛන සටහන් කරයි - රක්තපාත අග්න්යාශය, වකුගඩු හා හෘදයාබාධ, වකුගඩු ක්රියාකාරිත්වය දුර්වල වීම, අග්න්යාශයික නෙරෝසිස්.
උග්ර ප්රහාරයක් නැවත ඇති විය හැකිය. මෙම සම්භාවිතාව ව්යාධි විද්යාවට හේතු වූ හේතුව සහ එය කෙතරම් සාර්ථකව ප්රතිකාර කළ හැකිද යන්න නිසාය.
නැවත ඇතිවීම රෝගයේ නිදන්ගත ස්වරූපයක් මතුවිය හැකිය.
උග්ර අග්න්යාශයේ රෝග සඳහා හේතු
 පරෙන්චිමල් අග්න්යාශය බොහෝ විට ප්රෝටීන් ද්රව්ය, ආමාශයික තුවාල, රුධිර නාල වල ධමනි සිහින් වීම, බෝවන රෝග - වෛරස් හෙපටයිටිස්, ටයිෆස් සහ පරපෝෂිත රෝග වල with නතාවයෙන් පෙළේ.
පරෙන්චිමල් අග්න්යාශය බොහෝ විට ප්රෝටීන් ද්රව්ය, ආමාශයික තුවාල, රුධිර නාල වල ධමනි සිහින් වීම, බෝවන රෝග - වෛරස් හෙපටයිටිස්, ටයිෆස් සහ පරපෝෂිත රෝග වල with නතාවයෙන් පෙළේ.
පිත්තාශයේ ස්වරූපය පිත්තාශයේ ව්යාධි විද්යාවේ සෘජු ප්රතිවිපාකයකි. බොහෝ විට, පිත්තාශයේ හෝ පිත්තාශයේ බාධාවක් පිළිබඳ ප්රතිලෝම ඉල්ලීමක් ප්රකාශ වන අතර එය ගිනි අවුලුවන ක්රියාවලියක් වර්ධනය කිරීමට හේතු වේ. අග්න්යාශයේ බරපතලකම කෙලින්ම රඳා පවතින්නේ යටින් පවතින රෝගය මතය.
අග්න්යාශයික අග්න්යාශයට හේතුව අග්න්යාශ සෛල විනාශ කිරීමට ඇල්කොහොල් සතු හැකියාවයි. බොහෝ විට, ව්යාධිවේදය අක්මාවේ දුර්වලතා, සිරෝසිස් වර්ධනයට එරෙහිව ඉදිරියට යයි. දිවි ගලවා ගැනීමට නම්, රෝගියා මත්පැන් සම්පූර්ණයෙන්ම අත්හැරිය යුතුය. සියලුම රෝගීන්ගෙන් මරණ අනුපාතය 30-40% කි.
- Mumps අග්න්යාශයේ දැවිල්ලට හේතු වේ. අවස්ථා භාගයකදී, ව්යාධිවේදය අසමමිතික වේ. දින 4-6 දිනවල රෝග ලක්ෂණ මතු වේ. සමහර සිතුවම්වල, මන්දගාමී පා course මාලාවක් තුළ උග්ර ප්රහාරයක් වෙනස් වේ.
- සිස්ටික් ෆයිබ්රෝසිස් යනු විශේෂිත ජානයක විකෘතියක් මගින් සංලක්ෂිත ජාන ව්යාධි විද්යාවකි, එහි ප්රති result ලයක් ලෙස ස්රාවය හා පෙනහළු අවයව වලට බලපායි.
අග්න්යාශය බොහෝ විට මාරාන්තික වේ. වඩාත් සුලභ අවදානම් සාධක අතර කොලෙලිතියාසිස්, අධික ලෙස මත්පැන් පානය කිරීම, දුම් පානය කිරීම සහ ආහාර ජීර්ණ පද්ධතියේ අනුකූල රෝග ඇතුළත් වේ.
වැළැක්වීම
 අග්න්යාශයේ දරුණු ප්රහාරයකදී, රෝග ලක්ෂණ සමනය කිරීම පමණක් නොව, අනාගතයේදී රෝගය නැවත ඇතිවීම වැළැක්වීමද අවශ්ය වේ. වෛද්යවරුන්ගේ සමාලෝචන අනුව මෙය බොහෝ දුරට රෝගියා මත රඳා පවතී.
අග්න්යාශයේ දරුණු ප්රහාරයකදී, රෝග ලක්ෂණ සමනය කිරීම පමණක් නොව, අනාගතයේදී රෝගය නැවත ඇතිවීම වැළැක්වීමද අවශ්ය වේ. වෛද්යවරුන්ගේ සමාලෝචන අනුව මෙය බොහෝ දුරට රෝගියා මත රඳා පවතී.
පළමුවෙන්ම, සිගරට් සහ මත්පැන් පානය අත්හැරීම රෙකමදාරු කරනු ලැබේ. මෙය අභ්යන්තර ඉන්ද්රිය මත බර අඩු කිරීමට උපකාරී වේ. රෝගයේ නිදන්ගත ස්වරූපයක් තිබියදී, රෝගය උග්රවීම වළක්වා ගැනීමට සහතික වේ.
වැළැක්වීමේ පියවරක් ලෙස සාම්ප්රදායික වෛද්ය විද්යාව භාවිතා වේ. රෝස උකුල්, නූල්, ෆාමසි චමමයිල් මත පදනම් වූ සුප් හොද්ද. ඔවුන්ගේ යෙදුම පා courses මාලා වලදී සිදු කරනු ලැබේ, ඒවා අග්න්යාශය යථා තත්වයට පත් කිරීමට උපකාරී වේ.
වෙනත් වැළැක්වීමේ පියවර:
- අධික ශාරීරික ක්රියාකාරකම්, ධාවනය, පැනීම, නානකාමරයට සහ සෝනා වෙත යාම උග්ර වීමට හේතු වේ. ශාරීරික ව්යායාම සඳහා කදිම විකල්පය වන්නේ ඇවිදීම, භෞත චිකිත්සාව, සම්බාහනය, හුස්ම ගැනීමේ ව්යායාම ය.
- අග්න්යාශයේ ක්රියාකාරිත්වයට බලපාන්නේ කෝපය පල කලේය සහ පිත්තාශයේ තත්වයයි. රෝග සඳහා කාලෝචිත ලෙස ප්රතිකාර කිරීම, වැළැක්වීමේ පරීක්ෂණ වලට භාජනය කිරීම අවශ්ය වේ.
- නිසි හා සමබර පෝෂණය. ඔබට අධික ලෙස ආහාර ගත නොහැක - මෙය උග්රවීමට සෘජු මාර්ගයකි. උග්රවීමත් සමඟ අග්න්යාශය සමඟ සාගින්න සාමාන්යයෙන් දැක්වේ.
- ඔබ පැණිරස හා මේද ආහාර අතහැර දැමිය යුතුය, රළු කෙඳි අඩංගු ආහාර අඩුවෙන් පරිභෝජනය කළ යුතුය - ගෝවා, බීට්, කැරට්. අග්න්යාශය සමඟ, ඇඹුල් කිරි නිෂ්පාදන, ඛනිජ නිශ්චල ජලය සහ මුහුදු ආහාර මෙනුවට එකතු වේ.
ඇත්ත වශයෙන්ම, වැළැක්වීම උග්ර අග්න්යාශයේ ප්රහාරයක් වළක්වා ගත හැකි බවට 100% ක් සහතික නොවේ. කෙසේ වෙතත්, සෞඛ්ය සම්පන්න ජීවන රටාවක ස්වරූපයෙන් සරල ක්රියාමාර්ග මඟින් රෝගය වැළඳීමේ අවදානම සැලකිය යුතු ලෙස අඩු කරයි.
අග්න්යාශයේ පිළිකා ඇතිවීමට හේතු මෙම ලිපියේ වීඩියෝවේ විස්තර කර ඇත.
වෙනත් හේතු
- විෂ හා පරිවෘත්තීය සාධක:
- මත්පැන් අනිසි භාවිතය
- දුම් පානය
- අධි රුධිර කැල්සියම් (පැරතිරොයිඩ් ගෙඩියක් ඇති රෝගීන් තුළ වර්ධනය වේ)
- අධික ලෙස ආහාර ගැනීම සහ මේද ආහාර අනුභව කිරීම
- ආහාරවල ප්රෝටීන් iency නතාවය
- drugs ෂධ සහ විෂ ද්රව්ය වල ක්රියාකාරිත්වය
- නිදන්ගත වකුගඩු අසමත්වීම
- අග්න්යාශ නාලිකා අවහිරතා:
- මෙම නලයේ ගල්
- ඔඩී හි භ්රමණය බාධා කිරීම හේතුවෙන්
- ගෙඩියක්, ගෙඩි මගින් නල අවහිර වීම
- අග්න්යාශයික නාල වල පශ්චාත් කම්පන කැළැල් (එන්ඩොස්කොපික් ක්රියා පටිපාටිවල සංකූලතාව: පැපිලෝස්ෆින්ක්ටෙරෝටෝමි, ගල් ඉවත් කිරීම ආදිය)
- පිත්තාශයේ හා පිත්තාශයේ පත්රිකාවේ ව්යාධිවේදය.
- ද්වෝඩිනම් වල ව්යාධිවේදය.
- උග්ර අග්න්යාශයේ ප්රතිවිපාකය.
- ස්වයං ප්රතිශක්තිකරණ යාන්ත්රණ.
- පාරම්පරික (ජාන විකෘති, 1-ඇන්ටිට්රිප්සින් iency නතාවය ආදිය).
- හෙල්මින්ත්ස්.
- මෙම ඉන්ද්රියයට රුධිරය සපයන රුධිර නාල වල ධමනි ස්රාවය වීම නිසා අග්න්යාශයට ඔක්සිජන් ප්රමාණවත් නොවීම.
- අග්න්යාශයේ සංජානන අක්රමිකතා.
- ඉඩියෝපති නිදන්ගත අග්න්යාශය (හේතුව තීරණය කළ නොහැක).
අග්න්යාශයේ රෝග ලක්ෂණ
- උදර වේදනාව: සාමාන්යයෙන් වේදනාව එපිගාස්ට්රියම් තුළ ස්ථානගත වී ඇති අතර නැවත ලබා දෙයි, ආහාර ගැනීමෙන් පසු වැඩිවීම සහ වාඩි වී සිටින ස්ථානයේ අඩුවීම හෝ ඉදිරියට නැඹුරු වීම
- ඔක්කාරය වමනය
- පාචනය, ස්ටීටෝරියා (මේද මළ මූත්රා), මල පරිමාව වැඩි කිරීම
- බඩ පිපීම, බඩේ ගොරවයි
- බර අඩු කර ගැනීම
- දුර්වලතාවය, නුරුස්නා බව, විශේෂයෙන් “හිස් බඩක් මත”, නින්දට බාධා, ක්රියාකාරිත්වය අඩුවීම
- “රතු ජල බිඳිති” වල රෝග ලක්ෂණය වන්නේ පපුවේ, පිටුපසට හා උදරයේ සම මත දීප්තිමත් රතු ලප ඇති වීමයි.
 |  |
එවැනි රෝග ලක්ෂණ පෙනෙන්නට තිබේ නම්, නිදන්ගත අග්න්යාශය රෝගය බැහැර කිරීම සඳහා පරීක්ෂණයකට භාජනය කිරීම රෙකමදාරු කරනු ලැබේ.
නිදන්ගත අග්න්යාශයේ සංකූලතා
ප්රතිකාර නොමැති විට, නිදන්ගත අග්න්යාශයේ ඇතිවිය හැකි සංකූලතා අතර:
- දියවැඩියාව
- විටමින් iency නතාවය (ප්රධාන වශයෙන් A, E, D)
- අස්ථි බිඳෙන සුළු වීම
- කොලෙස්ටැසිස් (සෙංගමාලය හා සෙංගමාලය නොමැතිව)
- ගිනි අවුලුවන සංකූලතා (කෝපය පල කලේය, විවරය, ගෙඩියක් ආදිය)
- subhepatic ද්වාර අධි රුධිර පීඩනය (උදර කුහරය තුළ තරල සමුච්චය වීම, විශාල වූ ප්ලීහාව, ඉදිරිපස උදර බිත්තියේ නහර, esophagus, අක්මාවේ ක්රියාකාරිත්වය දුර්වල වීම)
- pleural effusion (පෙනහළු වල පටලවල තරල සමුච්චය වීම)
- බඩවැල් අවහිරතා වර්ධනය සමඟ duodenum සම්පීඩනය
- අග්න්යාශ පිළිකාව.
මෘදුයි
- දුර්ලභ උග්රවීම් (වසරකට 1-2 වතාවක්), කෙටි
- මධ්යස්ථ වේදනාව
- බර අඩු වීමක් නැත
- පාචනය, තෙල් සහිත පුටුව
- මළ මූත්ර පිළිබඳ විද්යාත්මක පරීක්ෂාව සාමාන්ය දෙයකි (උදාසීන මේදය, මේද අම්ල, සබන් නැත)
නිදන්ගත අග්න්යාශයේ සුළු බරපතලකම සමඟ, සාමාන්යයෙන් දිගු කාලීනව taking ෂධ ගැනීම අවශ්ය නොවේ. මන්ද ජීවන රටාව වෙනස් වීම සහ නරක පුරුදු අත්හැරීම බොහෝ විට නැවත ඇතිවීම වළක්වයි.
මධ්යම ශ්රේණිය
- උග්රවීම වසරකට 3-4 වතාවක්, දිගු වේදනා සින්ඩ්රෝමය සමඟ සිදු වේ
- ඇමයිලේස් වැඩි වීම, රුධිරයේ ලයිපේස් පෙනෙන්නට පුළුවන
- වරින් වර පුටුව ලිහිල් කිරීම, මේද පුටුව
- ප්රස්ථාරයේ වෙනස්කම් තිබේ
නිදන්ගත අග්න්යාශයේ දරුණු ලෙස, දැඩි ආහාර වේලක්, දිගු කාලීන චිකිත්සක පා courses මාලා සහ සහභාගී වන වෛද්යවරයාගේ නිරන්තර අධීක්ෂණය අවශ්ය වේ.
බරපතල තත්වය
- දරුණු, දීර් pain වේදනා සින්ඩ්රෝමය සමඟ නිතර නිතර හා දිගු කාලීනව උග්රවීම
- නිතර ලිහිල් මළපහ, මළ මේදය
- බර අඩු වීම, වෙහෙස දක්වා
- සංකූලතා (දියවැඩියාව, ව්යාජ සෛල ආදිය)
දරුණු නිදන්ගත අග්න්යාශයේ දී, අඛණ්ඩ ආධාරක චිකිත්සාව, ශක්තිමත් drugs ෂධ සහ දැඩි ආහාර වේලක් අවශ්ය වේ. බොහෝ විට රෝගීන්ට ආමාශ ආන්ත්ර විද්යා ologist යෙකු පමණක් නොව, වෙනත් විශේෂ special වෛද්යවරුන් (අන්තරාසර්ග විද්යා ologist, ශල්ය වෛද්ය, පෝෂණවේදියෙකු) විසින් ප්රවේශමෙන් අධීක්ෂණය කිරීම අවශ්ය වේ. නැගී එන උග්රවීම් මෙන්ම රෝගයේ සංකූලතා රෝගියාගේ ජීවිතයට තර්ජනයක් වන අතර රීතියක් ලෙස රෝහලක රෝහල් ගත කිරීම සඳහා ඇඟවීමකි.
නිදන්ගත අග්න්යාශයේ රෝගයේ බරපතලකම නොසලකා ක්ෂණික වෛද්ය ප්රතිකාර අවශ්ය වේ.
ක්රියාවලිය ක්රමයෙන් ඉදිරියට යනු ඇත.
රසායනාගාර ක්රම:
- සායනික, ජෛව රසායනික රුධිර පරීක්ෂණ සිදු කරනු ලැබේ (රුධිරයේ අග්න්යාශයික එන්සයිම මට්ටම - ඇමයිලේස්, ලිපිඩ, විශේෂ වැදගත්කමක් දරයි)
- coprogram - මළ මූත්රාවල (මේද, සබන්, මේද අම්ල ආදිය) ඇතැම් ද්රව්ය තිබීම තක්සේරු කෙරේ. සාමාන්යයෙන් ඒවා නොතිබිය යුතු අතර, නිදන්ගත අග්න්යාශයේ දී, මෙම ද්රව්ය බිඳ දැමීම සඳහා යකඩ මගින් එන්සයිම ප්රමාණවත් ලෙස නිපදවීම නිසා, ඒවා ජීර්ණය නොවී පවතින අතර මළ මූත්රාවලින් තීරණය වේ.
- ස්ටූල් ඉලාස්ටේස් යනු අග්න්යාශයේ එන්සයිමයකි, එය ප්රමාණවත් ලෙස ක්රියා නොකරන විට එහි මට්ටම අඩු වේ
- සමහර අවස්ථාවල පිළිකා සලකුණු හඳුනා ගැනීම වැදගත්ය
- රෝගයේ පාරම්පරික ප්රභවයක් සැක කෙරේ නම්, රෝගියාගේ ජානමය පරීක්ෂණයක් සිදු කරනු ලැබේ.
උපකරණ පර්යේෂණ
- උදරයේ අල්ට්රා සවුන්ඩ්. අග්න්යාශයික පටක වල දැවිල්ල, නල වල ගල් තිබීම, ගණනය කිරීම්, ගෙඩි සහ ග්රන්ථියේ පිළිකා ඇතිවීමේ ලකුණු ඇගයීමට ලක් කෙරේ. මීට අමතරව, ආමාශ ආන්ත්රයික පත්රිකාවේ අනෙකුත් අවයව වලින් සිදුවන වෙනස්කම් මගින් රෝගයේ සංකූලතා මෙන්ම අනුකූල ව්යාධිවේදයද බැහැර කරනු ලැබේ.
- අග්න්යාශික ඉලාස්ටෝග්රැෆි. අග්න්යාශයේ ෆයිබ්රෝසිස් (සම්පීඩනය) තිබේද යන්න තීරණය කිරීමට ඔබට ඉඩ සලසයි, එය ඉන්ද්රියයේ ව්යුහාත්මක වෙනස්කම්වල බරපතලකම සඳහා නිර්ණායකයකි.
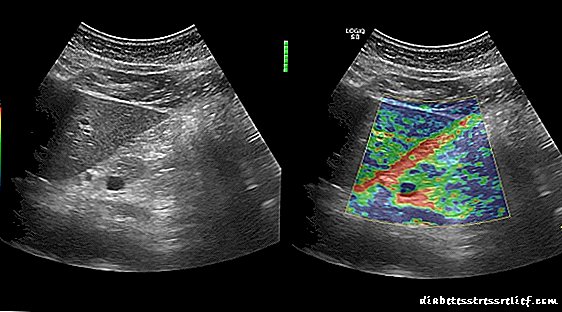
නිරෝගී අග්න්යාශ ඉලාස්ටෝග්රැෆි සමඟ අල්ට්රා සවුන්ඩ්
- FGDS. අග්න්යාශයේ ආසාධනය මෙන්ම එහි අග්න්යාශයේ වක්ර සං signs ා තක්සේරු කිරීම සඳහා duodenum දෘශ්යකරණය කිරීම අවශ්ය වේ. විශාල duodenal තන පුඩුවේ ප්රදේශයේ දැවිල්ල හා ව්යාධිජනක ආකෘති (ගෙඩියක්, ඩිවර්ටිකුලම්) බැහැර කිරීම අවශ්ය වේ (ඒ හරහා අග්න්යාශයේ රහස duodenum වලට ඇතුල් වේ, එය අවහිර වූ විට, මෙම රහස පිටතට ගලායාම කඩාකප්පල් වන අතර එය ග්රන්ථි පටක වල දැවිල්ලට හේතු වේ).
ආමාශය හා esophagus දෘශ්යකරණය කිරීම තුළ ඛාදනය, වණ, දැවිල්ල බැහැර කිරීම අවශ්ය වේ. මෙම අවයවවල ව්යාධි විපර්යාස බොහෝ විට නිදන්ගත අග්න්යාශය සමඟ සංයෝජනය වී ඇති අතර එය අන්යෝන්ය වශයෙන් උග්රවන තත්වයන් වේ.
- මීට අමතරව, චෝලන්ජියෝග්රැෆි, ආර්එච්එච්පී සමඟ උදර කුහරයේ සීටී සහ එම්ආර්අයි නියම කළ හැකිය. රෝග විනිශ්චය සනාථ කිරීම සඳහා ඒවා අවශ්ය වන අතර අග්න්යාශයේ ව්යාධිජනක සැකැස්මක් ඇති බවට සැක කිරීම, ගලක්, ගෙඩියක් හෝ ගෙඩියක් සහිත ග්රන්ථියේ නාල අවහිර කිරීම සඳහා ද නියම කරනු ලැබේ.
අග්න්යාශයේ ප්රතිකාරය

නිදන්ගත අග්න්යාශයේ පිළිකා සඳහා ප්රධාන ප්රතිකාරය වන්නේ ආහාර ගැනීම සහ නරක පුරුදු ප්රතික්ෂේප කිරීම, ජීවන රටාවේ වෙනස්කම් මෙන්ම ations ෂධ:
- ආමාශය මගින් හයිඩ්රොක්ලෝරික් අම්ලය නිපදවීම අඩු කරන drugs ෂධ (ප්රෝටෝන පොම්ප නිෂේධක)
- එන්සයිම සූදානම
- antispasmodics
- වේදනාව ඉදිරියේ - වේදනා නාශක, එන්එස්ඒඅයිඩී, වේදනාව අතිශයින්ම ශක්තිමත් නම් සහ මෙම drugs ෂධ මගින් තුරන් කළ නොහැකි නම්, මත්ද්රව්ය නාශක cribed ෂධ නියම කරනු ලැබේ.
මූලික පරීක්ෂණයේදී ආමාශ ආන්ත්රයික පත්රිකාවේ අනෙකුත් අවයව වල ව්යාධිවේදය (පිත්තාශයේ රෝග, නිදන්ගත කොලෙස්ටිස්ටිස්, ගැස්ට්රයිටිස්, ඩියෝඩෙනයිටිස්, පෙප්ටික් වණ, හෙපටයිටිස්, බැක්ටීරියා වැඩෙන සින්ඩ්රෝම්, බඩවැල් ඩිස්බියෝසිස්, වකුගඩු රෝග ආදිය) හඳුනා ගැනීම අවශ්ය වේ. සහ / හෝ නිදන්ගත අග්න්යාශයේ දැවිල්ල ඇතිවීමේ සාධක. මෙම අවස්ථාවේ දී, ආමාශ ආන්ත්රයික පත්රිකාවේ වෙනත් රෝග සඳහා ප්රතිකාර කිරීම අවශ්ය වේ. අනුකූල රෝගයකට ප්රතිකාර කිරීමේ හදිසිභාවය හා ක්රියා පටිපාටිය පිළිබඳ තීරණය ගනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි.
වෙනත් රෝග සඳහා රෝගියා ගන්නා medicines ෂධ රෝගයේ වර්ධනයට දායක විය හැකි නම්, replace ෂධ ප්රතිස්ථාපනය කිරීමේ ප්රශ්නය තීරණය වේ.
සියලුම වර්ගවල drug ෂධ ප්රතිකාර නියම කළ යුතු අතර එය ආමාශ ආන්ත්ර විද්යා ologist යෙකු විසින් පාලනය කළ යුතුය.
කිසියම් යාන්ත්රික බාධාවක් අනාවරණය වුවහොත්, ශල්ය වෛද්ය ප්රතිකාර සඳහා රෝගියාට පිටාර ගැලීම දක්වනු ලැබේ.
නිදන්ගත අග්න්යාශය යනු බරපතල රෝගයකි. කෙසේ වෙතත්, උග්රවීම වැළැක්වීම සඳහා (ආහාරමය නිර්දේශයන්ට අනුකූල වීම, වැළැක්වීමේ ප්රතිකාර ආදිය) නියාමකවරයකුගේ නිර්දේශ අනුගමනය කරන විට, නිදන්ගත අග්න්යාශයේ පිළිකා නිරන්තරයෙන් උග්රවීමකින් තොරව “සන්සුන්ව” ඉදිරියට යන අතර පැවැත්ම පිළිබඳ හිතකර පුරෝකථනයක් ඇත.
ආහාර උල්ලං With නය කිරීම, මත්පැන් පානය, දුම්කොළ දුම්පානය සහ ප්රමාණවත් ප්රතිකාර නොලැබීම, ග්රන්ථි පටක වල ඩිස්ට්රොෆික් ක්රියාවලීන්හි ප්රගතිය සහ දරුණු සංකූලතා වර්ධනය වන අතර ඒවායින් බොහොමයක් ශල්යකර්ම මැදිහත්වීමක් අවශ්ය වන අතර මාරාන්තික විය හැකිය.
නිදන්ගත අග්න්යාශය සඳහා පෝෂණය

අග්න්යාශය සමඟ, සියලු කෑම වර්ග සිහින් මස් සහ මාළු වලින් සාදා ඇත - ඉන්පසු තම්බා ආකාරයෙන් පමණි. බැදපු ආහාර වලට අවසර නැත. මේද අන්තර්ගතයෙන් අවම ප්රතිශතයක් සහිත කිරි නිෂ්පාදන ඔබට පරිභෝජනය කළ හැකිය. දියරයකින් ස්වාභාවික යුෂ සහ කොම්පෝට් සහ තේ පමණක් පානය කිරීම සුදුසුය.
එය සම්පූර්ණයෙන්ම බැහැර කළ යුතුය:
- සියලුම වර්ගවල මත්පැන්, පැණිරස (මිදි යුෂ) සහ කාබනීකෘත බීම, කොකෝවා, කෝපි
- බැදපු ආහාර
- මස්, මාළු, බිම්මල් සුප් හොද්ද
- ork රු මස්, බැටළු මස්, ඇස්වල කඳුලු, තාරා
- දුම් මස්, ටින් කළ ආහාර, සොසේජස්
- අච්චාරු, marinades, කුළුබඩු, හතු
- සුදු ගෝවා, සෝරල්, නිවිති, සලාද කොළ, රාබු, ටර්නිප්, ළූණු, රුටාබාගා, රනිල කුලයට අයත් බෝග, අමු පිසූ එළවළු සහ පලතුරු, ක්රැන්බෙරි
- පේස්ට්රි, දුඹුරු පාන්
- රසකැවිලි, චොකලට්, අයිස්ක්රීම්, ජෑම්, කීම්
- මේදය, මේදය පිසීම
- සිසිල් කෑම සහ බීම
නිදන්ගත අග්න්යාශයේ ඇති පෝෂණය පිළිබඳ මූලික කරුණු සිතා බැලීමට, ආහාර වේලක් පිළියෙළ කිරීමට සහ රෝගියාගේ කැමැත්ත සහ පුරුදු සැලකිල්ලට ගැනීමට සුදුසුකම් ලත් ආහාරවේදියෙකු උපකාරී වේ.
නිදන්ගත අග්න්යාශය සමඟ අග්න්යාශය මිය යයිද?
නිදන්ගත අග්න්යාශය යනු දැවිල්ල හා ඩිස්ට්රොෆි මගින් සංලක්ෂිත රෝගයක් වන අතර ඉන් පසුව ඉන්ද්රිය තුළ සම්බන්ධක පටක වර්ධනය වීම සහ ආහාර ජීර්ණ හා අන්තරාසර්ග ක්රියාකාරිත්වය අඩපණ වේ. ග්රන්ථියේ “මරණය” අග්න්යාශයික නෙරෝසිස් ලෙස හැඳින්වෙන අතර උග්ර අග්න්යාශයේ ඇති වන අතර එය මාරාන්තික තත්වයකි
මා පානය නොකරන්නේ නම් අග්න්යාශයේ පිළිකා ඇතිවන්නේ ඇයි?
ඇත්ත වශයෙන්ම, බොහෝ අවස්ථාවන්හීදී, අග්න්යාශයේ වර්ධනයට හේතු වී ඇත්තේ ඇල්කොහොල් ක්රියාකාරිත්වයයි, නමුත් වෙනත් සාධක තිබේ: පිත්තාශයේ රෝග, අක්මා රෝග දුර්වල වීම සහ පිටාර ගැලීම මගින් සංලක්ෂිත වේ, ආමාශයේ හා duodenum වල රෝග, පරම්පරාව, ප්රතිශක්තිකරණ පද්ධතියේ දුර්වලතා, ශරීරයට රුධිර සැපයුම අඩාල වීම, පසුබිම රෝග: වෛරස් හෙපටයිටිස්, හිමොක්රොමැටෝසිස්, සිස්ටික් ෆයිබ්රෝසිස් ආදිය.
ප්රතිකාර ඉතිහාසය
අවුරුදු 52 ක් වයසැති එච්. රෝගියා සායනයට පැමිණියේ මේද ආහාර අනුභව කිරීමෙන් පසු ඉඟටිය වේදනාව සහ සුළු ප්රමාණයක් මත්පැන්, ඔක්කාරය, ලිහිල් මළපහ.
බඩවැල් ලිහිල් කිරීමත් සමඟ නහයට ඉහළින් ඇති ප්රදේශයේ ඇති වූ අපහසුතාවයන් වසර ගණනාවක් තිස්සේ ආහාර දෝෂ සහිතව නිරීක්ෂණය කළ නමුත් දැඩි ආහාර වේලක් අනුගමනය කිරීමෙන් පසු කිසිදු හෝඩුවාවක් නොමැතිව සම්මත වූ බව ඇනමෙනිස් වලින් දැනගත හැකිය. මේ හේතුව නිසා කාන්තාව පරීක්ෂා කර නැත. මෙම පැමිණිලි මුලින්ම මතු විය. මීට අමතරව, මීට වසර 20 කට පෙර ගර්භණී සමයේදී රෝගියා අල්ට්රා සවුන්ඩ් සමඟ b න කෝපය පල කලේය. අනාගතයේදී රෝගියා පරීක්ෂා නොකළේ ඇය කිසිවක් කරදර නොවූ බැවිනි.
රසායනාගාරයේදී සහ උපකරණ පරීක්ෂණය අතරතුර, රුධිර පරීක්ෂණවල වෙනස්කම් අනාවරණය විය: ඊඑස්ආර් හි වැඩි වීම, අග්න්යාශයේ ඇමයිලේස් ක්රියාකාරිත්වය සහ අල්ට්රා සවුන්ඩ්, බහු පිත්තාශයේ ගල් සමඟ.
වේදනාව නැවැත්වීමෙන් පසු, සැලසුම් කළ ශල්ය ප්රතිකාර සඳහා රෝගියා යොමු කරන ලදී - පිත්තාශය ඉවත් කිරීම. සාර්ථක සැත්කමකින් පසුව, රෝගියා ආමාශ ආශ්රිත රෝග විශේෂ ologist වෛද්යවරයකු හමුවීම, ආහාර නිර්දේශයන්ට අනුකූල වීම, පැමිණිලි කිරීම, දර්ශකයන් යථා තත්ත්වයට පත්වීම.
56 හැවිරිදි රෝගියා වන බී. කිසිදු හේතුවක් නොමැතිව ඉඟටිය ස්වභාවයේ වරින් වර දැඩි වේදනාවක් ඇති බවට පැමිණිලි සහිතව එක්ස්පර්ට් සායනය වෙත යොමු වූයේ ඔක්කාරය හා පාචනය සමඟ ය. විභාගයේ පෙර අවධියේදී, අග්න්යාශයේ ව්යුහයේ විසරණය වන වෙනස්කම් අනාවරණය වූ අතර එය නිදන්ගත අග්න්යාශය ලෙස සැලකේ. ඒ අතරම, රෝගියා සෞඛ්ය සම්පන්න ජීවන රටාවක් මෙහෙයවූ අතර, මත්පැන් සහ මේද ආහාර පානය නොකළේය. එන්සයිම සූදානම සමඟ නියමිත ප්රතිකාරය සැලකිය යුතු බලපෑමක් ඇති කළේ නැත.
අග්න්යාශයේ පිළිකා ඇතිවීමට හේතුව සොයා ගැනීමේ උත්සාහයක දී එක්ස්පර්ට් සායනයේ ආමාශ ආන්ත්ර විද්යා ologist යා නිදන්ගත අග්න්යාශයේ (කොලෙලිතියාසිස්, පෙප්ටික් වණ, දුර්වල යකඩ පරිවෘත්තීය ආදිය) වර්ධනය වීමට හේතු විය හැකි රෝග ගණනාවක් බැහැර කළ අතර රසායනාගාර පරීක්ෂණවල ප්රතිශක්තිකරණ මාරුව කෙරෙහි අවධානය යොමු කළේය. මෙය ගැඹුරු ප්රතිශක්තිකරණ පරීක්ෂණයක පදනම ලෙස ක්රියා කළ අතර අග්න්යාශයේ තුවාල වීමට හේතුව ප්රතිශක්තිකරණ පද්ධතියේ අක්රමිකතාවයක් බව තහවුරු කර ගැනීමට හැකි විය - ස්වයං ප්රතිශක්තිකරණ අග්න්යාශය.
රෝගයේ වර්ධනයේ යාන්ත්රණයට බලපාන ව්යාධිජනක ප්රතිකාරයක් නියම කරන ලදී - මෙම යෝජනා ක්රමයට අනුව ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ්, පසු විපරම් පරීක්ෂණයකදී ප්රතිශක්තිකරණ දැවිල්ල පිළිබඳ සලකුණු ඉවත් කරන ලදී. වර්තමානයේදී, රෝගියාට අධීක්ෂකවරයෙකුගේ අධීක්ෂණය යටතේ දිගුකාලීන නඩත්තු ප්රතිකාරයක් ලැබෙමින් පවතින අතර කිසිදු පැමිණිල්ලක් නොමැත. උදරයේ අවයව පාලනය කිරීමේ අල්ට්රා සවුන්ඩ් අතරතුර, අග්න්යාශයේ ශෝථයේ සලකුණු අනාවරණය නොවීය.
අග්න්යාශය අසමත් වූ විට
මෙම ග්රන්ථිය කඩා වැටෙන විට - ආහාර නුසුදුසු ලෙස ජීර්ණය වීමට පටන් ගනී, එයින් අදහස් කරන්නේ ද්රව්ය හා විටමින් සම්පූර්ණයෙන් අවශෝෂණය නොවන බවයි, - මෙහි ප්රති results ලය වන්නේ දුර්වල වීමෙන්, නිදිබර ගතියෙන්, ආහාර ගැනීමෙන් පසු “මඩ” තත්වයන්, සූර්ය ප්ලෙක්සස්හි වම් පැත්තේ හෝ කලාපයේ “හිරි වැටීම” ය.
අසහනය සහ විශේෂයෙන් වේදනාව දින 1-2 කට වඩා නොයන්නේ නම්, ඔක්කාරය හෝ වමනය ඇති වේ, උෂ්ණත්වය ඉහළ යයි, පාචනය ආරම්භ වේ නම් හෝ මළ මූත්රයේ වර්ණය වෙනස් වේ නම් ඔබ වහාම විශේෂ ist යකු හමුවිය යුතුය.
බොහෝ විට අග්න්යාශයේ දැවිල්ල - අග්න්යාශය - උදර කුහරයේ ඉහළ මහලේ පිහිටා ඇති අවයව වල රෝග සමඟ ව්යාකූල වී ඇත, නිදසුනක් ලෙස, පෙප්ටික් වණ හෝ උග්ර කොලෙස්ටිස්ටිස් උග්රවීම, බඩවැල් අවහිරතා සහ සාමාන්ය ආහාර විෂවීම සමඟ.
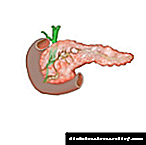
අග්න්යාශය (ග්රීක භාෂාවෙන් "අග්න්යාශය") යනු තමන්ගේම එන්සයිම මගින් අග්න්යාශයේ පටක විනාශ කිරීම හා පසුව විනාශ කිරීමයි.
අග්න්යාශයේ පිළිකා වර්ධනය වීමත් සමඟ මෙම එන්සයිම අපේක්ෂිත පරිදි duodenum තුළ කැපී පෙනෙන්නේ නැත, නමුත් සමුච්චය වී, එය තුළ ක්රියාකාරී වන අතර අවසානයේ ග්රන්ථියේ පටක වලට බලපෑම් කිරීමට පටන් ගනී. එහි ප්රති As ලයක් ලෙස අග්න්යාශය ඇත්ත වශයෙන්ම ජීර්ණය වේ.
අග්න්යාශයික එන්සයිම මගින් ග්රන්ථියේ පටක පමණක් නොව අසල ඇති රුධිර නාල සහ අසල්වැසි අවයවද විනාශ කළ හැකිය.

පසුගිය අවුරුදු 40 තුළ සංඛ්යාලේඛනවලට අනුව අග්න්යාශයේ ආසාදනය දෙගුණයක් වී තිබේ.
අග්න්යාශයේ ආසාදනය වැඩිවීම විශේෂ lif යන් ජීවන රටාව හා ආහාර පුරුදු සමඟ සම්බන්ධ කරයි: කල් තබා ගන්නා ද්රව්ය, රසකාරක, රසකාරක, රසකාරක වැනි නිෂ්පාදනවල බහුලත්වය අපගේ ශරීරයට ප්රයෝජනවත් නොවේ.
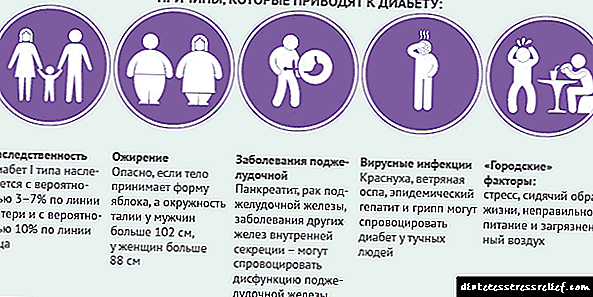
විශේෂ experts යින්ට අනුව, අවදානම් කණ්ඩායමට ඇතුළත් වන්නේ:
- මත්පැන් ගැටළු ඇති පුද්ගලයින්
- ක්ෂණික ආහාර ලෝලීන්
- අධික ation ෂධ සහිත ස්වයං ation ෂධ ලෝලීන්,
- දුම් පානය කරන්නන්
- පිත්තාශයේ රෝග ඉතිහාසය
- තරබාරු
- හෘද රෝග ඇති පුද්ගලයින්
- නිතිපතා ආතතියට පත්වන පුද්ගලයින්
- ශරීරයේ අවයව තුවාල වීම හෝ මත්පැන් පානය කර ඇති රෝගීන්.
අග්න්යාශය උග්ර හා නිදන්ගත වේ.
උග්ර අග්න්යාශය
එය බොහෝ විට හැඳින්වේ "නිෂ්ක්රීය රෝගාබාධ" - අධික ලෙස ආහාර ගැනීම නිසා එය සිදු වන අතර එය බොහෝ විට නිවාඩු දිනවල සිදු වේ.
උග්ර ඇපෙන්ඩිසයිටිස් සහ උග්ර කොලෙස්ටිස්ටිටිස් වලින් පසු ශල්ය රෝග අතර තුන්වන ස්ථානය උග්ර අග්න්යාශය වේ.
අග්න්යාශයේ ඇතිවන දැවිල්ල හදිසියේම ප්රහාරයක ස්වරූපයෙන් සිදු වේ, එබැවින් එය කලාතුරකින් නොදැනේ.
උග්ර අග්න්යාශයේ ප්රධාන රෝග ලක්ෂණ:
- උදරයේ සහ පිටුපස ක්රමයෙන් උදරයේ සහ පිටුපසට දැඩි වේදනාවක්,
- ඔක්කාරය හා වමනය
- දරුණු අජීර්ණය (අජීර්ණය)
- ඉහළ උෂ්ණත්වය
- හෘද ස්පන්දනය.
උග්ර අග්න්යාශයේ දී, හදිසි රෝහල්ගත කිරීම අවශ්ය වන අතර, විශේෂයෙන් දරුණු අවස්ථාවල දී, ශල්යමය මැදිහත් වීමක්!
ගිලන් රථය පැමිණීමට පෙර වේදනාව සමනය කිරීම සඳහා, ඉළ ඇටයට පහළින් තරමක් නැමී වාඩි වී උදරයේ වම් පැත්තට අයිස් පැකට්ටුවක් ඇමිණීම වඩාත් සුදුසුය. තිරස් පිහිටීම වේදනාව අඩු කිරීමට ද උපකාරී වේ.
උග්ර ප්රහාරයකින් කළ නොහැකි දේ:
- ගිලන් රථයක් පැමිණීමට පෙර ආහාරයට ගන්න - මෙය එන්සයිම නිපදවීම උත්තේජනය කරන අතර ග්රන්ථිය තවත් “විහිළු” කරයි.
- වේදනා නාශක සහ වෙනත් medicines ෂධ ගන්න,
- ඔබේ බඩට තාපන පෑඩ් දමන්න.
දින කිහිපයක් ඔබට ආහාර වලින් වැළකී සිටීමට සිදුවනු ඇත, ගෑස් රහිත ඛනිජ ජලය, රෝස්ෂිප් සුප් හොද්ද සහ දුර්වල තේ වලට පමණක් අවසර ඇත. අනිවාර්ය ඇඳ විවේකය සහ ඉහළ උදරයේ සීතල සම්පීඩනය.
රෝහල්ගත වීමෙන් හා උග්ර අග්න්යාශයේ රෝග ලක්ෂණ වලින් සහනයක් ලැබීමෙන් පසුව, වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ යම් කාලයක් රැඳී සිටීම අවශ්ය වන අතර, අග්න්යාශයේ ආතතිය දුරු කිරීමට සහ ආමාශයික යුෂ වල ආම්ලිකතාවය අඩු කිරීමට මෙන්ම සමහර අවස්ථාවල ප්රතිජීවක .ෂධ සඳහා එන්සයිම සකස් කළ යුතුය.
උග්ර අග්න්යාශයේ පිළිකා නැවත නැවත ඇතිවීම රෝගයේ නිදන්ගත ස්වරූපයක් වර්ධනය කිරීමට හේතු වේ.
නිදන්ගත අග්න්යාශය
මෙම රෝගයට හේතු දෙකක් ඇති බව වෛද්යවරු පවසති — පිරිමි (මධ්යසාර) සහ ගැහැණු (පිත්තාශයේ ගල්)
නිදන්ගත අග්න්යාශයේ ඇති අන්තරාය නම්, එය වසර ගණනාවක් තිස්සේ දැනෙන්නට නොතිබීම, අසමමිතික ලෙස ඉදිරියට යාම, මන්ද සෑම රෝගියෙකුම කාලෝචිත ලෙස විශේෂ ist යෙකුගෙන් උපදෙස් ලබා නොගන්නා බැවිනි.
මෙම රෝගය දිගු හා සෙමින් වර්ධනය වන අතර උග්ර අග්න්යාශයේ රෝගයට වඩා රෝගයේ ප්රකාශනයන් අඩු ලෙස ප්රකාශ වේ:
- පුද්ගලයෙකු කුළුබඩු සහිත හෝ තෙල් සහිත ආහාර අනුභව කිරීමෙන් පසු උදරයේ ඇති වන වේදනාව හෝ අපහසුතාවයක් දැනීම,
- පුනරාවර්තන ජීර්ණ ආබාධ (ඔක්කාරය, ඉදිමීම, ලිහිල් මළපහ),
- බර අඩු කර ගැනීම
- සමේ වියළි බව සහ සමේ පැහැය,
- තෙහෙට්ටුව.
උග්ර අග්න්යාශය රෝගයෙන් පෙළෙන පුද්ගලයෙකු අනිවාර්යයෙන්ම රෝහලේදී අවසන් වුවහොත් ඔවුන් සාමාන්යයෙන් නිදන්ගත රෝගයට හුරුවීමට උත්සාහ කරයි. අග්න්යාශයේ සෛල වලට වඩා විකෘති හා පිරිහීමට ලක්විය හැකි බැවින්, සෞඛ්යයට මෙම ප්රවේශය අතිශයින්ම භයානක ය.
ඔබ නිදන්ගත අග්න්යාශයේ පිළිකාවක් ඇති බවට සැක කරන්නේ නම්, වෛද්යවරයා නියම කරයි මුත්රා සහ රුධිර පරීක්ෂණ (සීනි ඇතුළුව) සහ උදර කුහරයේ අභ්යන්තර අවයවවල අල්ට්රා සවුන්ඩ්.
රෝගයේ ඕනෑම නිදන්ගත ස්වරූපයක් මෙන්, අග්න්යාශයේ මෙම ස්වරූපය සම්පූර්ණයෙන්ම සුව නොවේ. නමුත් එහි සංකූලතා වර්ධනය වීම වැළැක්වීම තරමක් හැකි ය.
සාමාන්යයෙන්, එවැනි රෝග විනිශ්චයක් සමඟ වෛද්යවරයා වේදනාව සමනය කිරීම සඳහා drugs ෂධ නියම කරයි (අවශ්ය නම්), සහ අග්න්යාශයට "උදව්" කරන එන්සයිම ඒවායේ ක්රියාකාරිත්වය සමඟ සාර්ථකව කටයුතු කරයි. සමහර විට රුධිර ග්ලූකෝස් නියාමනය කිරීම සඳහා ඉන්සියුලින් නියම කරනු ලැබේ.
අහෝ නිදන්ගත අග්න්යාශයේ රෝගයකින් පෙළෙන පුද්ගලයෙකුට පෝෂණය පිළිබඳ ඔහුගේ ප්රවේශය ගැන නැවත සිතා බැලිය යුතුය.
නිදන්ගත අග්න්යාශයේ දී ඔබට මෙය කළ නොහැක:
- ග්රීස්
- ෆ්රයිඩ්
- කුළුබඩු
- දුම් පානය
- ලුණු
- අච්චාරු දමන ලදී
- ශක්තිමත් සුප් හොද්ද
- ටින් කළ ආහාර
- සොසේජස්
- පළතුරු යුෂ
- ගෝවා
- හතු
- රනිල කුලයට අයත් බෝග
- රළු කැඳ (මියුස්ලි, මෙනේරි)
- කළු පාන්
- චොකලට්
- කේක් සහ කේක්
- සෝඩා
- කෝපි
- ශක්තිමත් තේ
- ඉතා උණුසුම්
- අධික සීතලයි
- කුළුබඩුවක් විශාල ප්රමාණවලින්
- මත්පැන්
- දුම් පානය කිරීමට
- ඔබ දිනකට අවම වශයෙන් 5 වතාවක් කුඩා කොටස් වලින් අනුභව කළ යුතුය (මාර්ගය වන විට, මෙය සාමාන්යයෙන් සෞඛ්ය සම්පන්න ආහාර වේලක මූලික නීති වලින් එකකි).
අනුභව කළ හැකි දේ:
- ඇඹුල් කිරි නිෂ්පාදන
- ප්රෝටීන් ඔම්ලට්,
- අඩු මේද මස්, කුකුළු මස්, තැම්බූ මාළු
- රතු මාළු කුඩා ප්රමාණවලින්
- ග්රෝට්ස් - ඕට්, අම්බෙලිෆර්, සහල්
- තම්බා හෝ බේක් කළ එළවළු (අර්තාපල්, වට්ටක්කා, කැරට්, zucchini, වට්ටක්කා, බීට්, මුං ඇට)
- ආම්ලික නොවන පලතුරු සහ බෙරි
- ක්ෂාරීය සංයුතිය සහිත ඛනිජ ජලය, උදාහරණයක් ලෙස, නාර්සාන්, බෝර්ජෝමි, ජර්මුක්, එසෙන්ටුකි.
ආහාර වේලක් අනුගමනය කිරීමට අමතරව, විටමින් A, C, B1, B2, B12, PP, K, ෆෝලික් අම්ලය අතිරේකව අවශ්ය වේ.
මෙහි මූලික රීතිය වන්නේ අධික ලෙස ආහාර ගැනීම නොවේ: යකඩ ආතතියකින් තොරව ක්රියා කළ යුතුය.
ඔබට දිගු කලක් කුසගින්නෙන් සිටිය නොහැක, ආන්තික අවස්ථාවන්හිදී, ඔබ කෑමට පැය භාගයකට පෙර එය පානය කළහොත් උණුසුම් ජලය වීදුරුවක් උපකාරී වේ. අග්න්යාශය නිෂ් .ල නොවන පරිදි ඔබ එකවර ආහාරයට ගත යුතුය.
මෙම පෝෂණ මූලධර්ම යනු මෙම රෝගයෙන් සමුගත් අයට සහ අනාගතයේදී එයට මුහුණ දීමට අකමැති අයට අග්න්යාශයේ කරදර වළක්වා ගැනීමයි. එහෙත්, ඔවුන් පවසන පරිදි: “ඔබට නොහැකි නම්, නමුත් ඇත්ත වශයෙන්ම අවශ්ය නම්, ඔබට හැකිය!” ප්රධාන දෙය නම් සෑම දෙයකම මිනුම දැන ගැනීමයි. econet.ru විසින් ප්රකාශයට පත් කරන ලදි.
ඔබට කිසියම් ප්රශ්නයක් ඇත්නම්, ඔවුන්ගෙන් විමසන්න.මෙන්න
ඔබ ලිපියට කැමතිද? එහෙනම් අපට සහාය දෙන්න ඔබන්න: