අග්න්යාශයේ ප්රමාණවත් නොවීමේ ලක්ෂණ
අග්න්යාශයේ (අවුරුදු 10 ට වැඩි) දීර් ගිනි අවුලුවන ක්රියාවලියක් සමඟ එක්සොක්රීන් ප්රමාණවත් නොවීම සමඟ නිදන්ගත අග්න්යාශය වර්ධනය වේ. පරෙන්චිමාව සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය කිරීමේ ප්රති result ලයක් ලෙස, අවයවයට වර්ධක හා එක්සොක්රීන් ක්රියාකාරිත්වය සම්පූර්ණයෙන් සිදු කිරීමේ හැකියාව අහිමි වේ.
අග්න්යාශයේ අර්ධ වශයෙන් හෝ සම්පූර්ණයෙන් අහිමි වීමට හේතු වන බැවින් රෝගය ඉතා බරපතල ය.
ව්යාධි විද්යාවේ ප්රධාන රෝග ලක්ෂණ වනුයේ අතීසාරය, උදර වේදනාව, ඔක්කාරය, සමේ පැහැය, ටායිචාර්ඩියා, හුස්ම හිරවීම, වැඩ කිරීමේ හැකියාව අඩු වීම සහ නිරන්තර තෙහෙට්ටුවයි.
අග්න්යාශයේ දැවිල්ල හා දුර්වල ක්රියාකාරිත්වයේ ප්රධාන සං sign ාව වන්නේ ආහාරයට නොගත් ආහාර අංශු වල පුටුව තුළ සිටීම සහ මේදය මිශ්ර කිරීම ය. රෝග විනිශ්චය කිරීමේ පදනම වන්නේ මළ මූත්රා අධ්යයනය කිරීමයි. Effective ලදායී චිකිත්සාවේ අංග වන්නේ විශේෂ පෝෂණය, එන්සයිම කාරක සහ ප්රෝටෝන පොම්ප අවහිර කරන්නන් ය.
නිදන්ගත අග්න්යාශයේ පිළිකා පිළිබඳ දළ විශ්ලේෂණය
පසුගිය වසර 30 තුළ අග්න්යාශයේ රෝගයෙන් පෙළෙන රෝගීන්ගේ සංඛ්යාව දෙගුණයකට වඩා වැඩි වී තිබේ. මෙම සංසිද්ධිය පැහැදිලි කරනුයේ මත්පැන් අනිසි භාවිතය, පිත්තාශයේ රෝග, අක්රීය ජීවන රටාවක් මෙන්ම මේද හා බැදපු ආහාර නිතිපතා ආහාරයට ගැනීමෙනි. වෛද්යවරු පවසන්නේ අග්න්යාශය “බාල” බවයි: දැන් ව්යාධි විද්යාව සාමාන්යයෙන් වයස අවුරුදු 39 දී හඳුනාගනු ලැබේ, මීට පෙර සාමාන්ය වයස අවුරුදු 50 ක් විය.
අග්න්යාශය යනු බාහිර හා අභ්යන්තර අවයවයකි. බාහිර ස්රාවය යනු අග්න්යාශයික යුෂ නිපදවීම වන අතර අභ්යන්තර ස්රාවය යනු හෝමෝන නිපදවීමයි.
අග්න්යාශය හටගන්නේ ග්රන්ථියේම ආහාර ජීර්ණ එන්සයිම සක්රීය කිරීමෙනි. ප්රති result ලයක් වශයෙන්, ශරීරය "ස්වයං-ජීර්ණය" කිරීමට පටන් ගනී. නිදන්ගත අග්න්යාශය (සීපී) යනු අග්න්යාශයේ පිරිහෙන වෙනස්කම් මගින් සංලක්ෂිත රෝගයකි. ව්යාධි විද්යාවේ නිරන්තර ප්රගතියත් සමඟ, ෆයිබ්රෝසිස්, අතුරුදහන් වීම හෝ රැලි වැටීම (අග්න්යාශයේ ව්යුහාත්මක ඒකක), නාල වල ව්යුහයේ වෙනස්කම් සහ පරෙන්චිමාවේ කැල්කියුලි සෑදීම නිරීක්ෂණය කෙරේ.
 ICD-10 ට අනුව, නිදන්ගත මත්පැන් රෝග විද්යාව හුදකලා වන අතර අනෙක් ඒවා වේ. වෙනත් වර්ගීකරණයන්ට අනුව, biliary- රඳා පවතින, පාරෙන්චිමල්-තන්තුමය සහ බාධාකාරී CP ඇත.
ICD-10 ට අනුව, නිදන්ගත මත්පැන් රෝග විද්යාව හුදකලා වන අතර අනෙක් ඒවා වේ. වෙනත් වර්ගීකරණයන්ට අනුව, biliary- රඳා පවතින, පාරෙන්චිමල්-තන්තුමය සහ බාධාකාරී CP ඇත.
උග්ර මෙන් නොව, රෝගයේ නිදන්ගත ස්වරූපය මෘදු සායනික චිත්රයක් හෝ අනුකූල රෝග සමඟ සිදු වේ, නිදසුනක් ලෙස, ආමාශයේ වණ සහ duodenal වණ, නිදන්ගත කොලෙස්ටිස්ටිස්, biliary dyskinesia ආදිය.
නිදන්ගත අග්න්යාශයේ රෝගයකින් පෙළෙන රෝගියෙකුගේ පැමිණිලි සමඟ සම්බන්ධ විය හැකිය:
- දකුණු හයිපොහොන්ඩ්රියම් හි වේදනාව,
- ගෑස් සෑදීම වැඩි කිරීම,
- ඔක්කාරය හා තිත්තකම පිළිබඳ හැඟීමක්
- අතීසාරය.
බොහෝ විට, නිදන්ගත අග්න්යාශයේ පසුබිමට එරෙහිව ආහාර චිකිත්සාවේ නීති උල්ලං lations නය කිරීම් හේතුවෙන්, උග්ර ලෙස පෙනේ, එහිදී ආහාර වලින් සම්පූර්ණයෙන් වැළකී සිටීම පෙන්නුම් කරයි. මෙම රෝගය සුව කළ නොහැකි බැවින් නිරන්තරයෙන් අධීක්ෂණය හා taking ෂධ ගැනීම අවශ්ය වේ.
බොහෝ විශේෂ experts යන් නිදන්ගත අග්න්යාශයේ / පා course මාලාවේ අදියර දෙකක් වෙන්කර හඳුනා ගනී.
පළමු අදියර (පළමු අවුරුදු 10) - ප්රත්යාවර්ත උග්රවීම් සහ සමනය කිරීම්, අතීසාරය ප්රකාශ නොකෙරේ, එපිගාස්ට්රික් කලාපයේ වේදනා පවතී /
අදියර II (අවුරුදු 10 ට වැඩි) - වේදනාව අඩුවීම, ඩිස්පෙප්ටික් ආබාධය වැඩි වීම.
දෙවන අදියරේදී, නිදන්ගත අග්න්යාශයේ පිළිකා ඇතිවීම, අග්න්යාශයේ සැලකිය යුතු තුවාලයක් මගින් සංලක්ෂිත වේ.
එක්සොක්රීන් හිඟකමට හේතු
"ස්වයං-ජීර්ණය" ක්රියාවලිය පරෙන්චිමාවේ ඩිස්ට්රොෆික් වෙනස්කම් වලට හේතු වන අතර අග්න්යාශයික යුෂ පිටාර ගැලීම දුර්වල කරයි. මෙම ක්රියාවලීන්ගේ පසුබිමට එරෙහිව, ස්රාවය හෝ ග්රන්ථි අග්න්යාශයික පටක කැළැල් පටක මගින් ප්රතිස්ථාපනය වේ. මෙහි ප්රති organ ලයක් ලෙස ඉන්ද්රියයේ මෙම කොටස්වලට එක්සොක්රීන් ක්රියාකාරිත්වය සිදු කළ නොහැක.
නිදන්ගත අග්න්යාශය රෝගය එක්සොක්රීන් හිඟකම වර්ධනය වීමට එකම හේතුව නොවන බව සඳහන් කිරීම වටී. මෙම සංසිද්ධියට තවත් හේතුවක් විය හැක්කේ සිස්ටික් ෆයිබ්රෝසිස් - ජීව විද්යාත්මක තරල නිපදවන අවයව වලට බලපාන ස්වයං ප්රතිශක්තිකරණ රෝගයකි. මේවාට ආහාර ජීර්ණ පද්ධතිය, ශ්වසන මාර්ගය, අග්න්යාශය, ලිංගේන්ද්රිය, දහඩිය ග්රන්ථි, මුඛ හා නාසික කුහර ඇතුළත් වේ.
 නිදන්ගත අග්න්යාශය හා සිස්ටික් ෆයිබ්රෝසිස් යනු එක්සොක්රීන් හිඟකම පෙනෙන මූලික යාන්ත්රණයයි. එහි වර්ධනයේ ද්විතියික යාන්ත්රණයන් අතර ව්යාධි ක්රියාවලියක් ඇතුළත් වන අතර ආහාර ජීර්ණ එන්සයිම duodenum 12 තුළට ඇතුළු කිරීම ආහාර ජීර්ණය කිරීමේ ක්රියාවලිය වැඩිදියුණු නොකරයි.
නිදන්ගත අග්න්යාශය හා සිස්ටික් ෆයිබ්රෝසිස් යනු එක්සොක්රීන් හිඟකම පෙනෙන මූලික යාන්ත්රණයයි. එහි වර්ධනයේ ද්විතියික යාන්ත්රණයන් අතර ව්යාධි ක්රියාවලියක් ඇතුළත් වන අතර ආහාර ජීර්ණ එන්සයිම duodenum 12 තුළට ඇතුළු කිරීම ආහාර ජීර්ණය කිරීමේ ක්රියාවලිය වැඩිදියුණු නොකරයි.
මෙයට හේතුව ඔවුන් ප්රමාණවත් නොවීම, අක්රිය කිරීම සහ වෙන් කිරීම උල්ලං violation නය කිරීමයි. ද්විතියික හේතූන් මත සිදුවන එක්සොක්රීන් හිඟකම සහිත අග්න්යාශයේ පිළිකා ඇතැම් ලක්ෂණ ඇත. මූලික වශයෙන්, මෙම රෝගයේ පා course මාලාව සිදුවන්නේ පහත දැක්වෙන "තත්වය" අනුව ය:
- කුඩා අන්ත්රයෙහි ශ්ලේෂ්මල පටලය බොහෝ negative ණාත්මක සාධක මගින් බලපායි. එහි ප්රති ch ලයක් ලෙස කොලෙස්ටිස්ටොකිනින් සහ සීක්රටින් නිෂ්පාදනය අඩු වේ.
- මෙම ක්රියාවලිය 5.5 ට වඩා අඩු අභ්යන්තර pH අගය පහත වැටීමක් ඇති කරයි. මෙයින් අදහස් කරන්නේ අග්න්යාශයික එන්සයිම සක්රීය නොවන බවයි.
- කුඩා අන්ත්රය හරහා ආහාර චලනය උල්ලං is නය වේ. සක්රිය නොවන ආහාර ජීර්ණ එන්සයිම, එන ආහාරවල අංශු සමඟ මිශ්ර වීමට පටන් ගනී.
- ප්රති result ලයක් වශයෙන්, ක්ෂය වීමේ ක්රියාවලිය වර්ධනය වේ - ව්යාධිජනක බැක්ටීරියා සඳහා කදිම කොන්දේසියකි. හානිකර මයික්රොෆ්ලෝරා ප්රතිනිෂ්පාදනය සඳහා විවිධ ආසාදන සම්බන්ධ වේ. බැක්ටීරියා සංඛ්යාව වැඩිවීම ආහාර ජීර්ණ එන්සයිම විනාශ කිරීමට හේතු වේ.
- අග්න්යාශයික යුෂ එකතැන පල්වෙන අතර එය කෝපය පල කලේය සහ එන්ටරොකිනේස් iency නතාවයට හේතු වේ.
රීතියක් ලෙස, අග්න්යාශය (ගැස්ට්රෙක්ටෝමි) සම්පූර්ණයෙන් ඉවත් කිරීමත් සමඟ ප්රාථමික හා ද්විතීයික යාන්ත්රණ දෙකම සම්බන්ධ වේ.
ව්යාධි විද්යාවේ වර්ගීකරණය සහ සං signs ා
බාහිර ස්රාවය හිඟකම නිර්ණායක කිහිපයකට අනුව වර්ග කළ යුතුය - ව්යාධි විද්යාව හා අනුකූල රෝග සඳහා හේතු.
| වර්ගීකරණ ලක්ෂණය | ව්යාධි විද්යාවේ වර්ග |
| රෝගයට හේතු | සංජානනීය - ජානමය ආබාධවල ප්රති as ලයක් ලෙස. අත්පත් කර ගැනීම - නිදන්ගත අග්න්යාශයේ ආසාදනයක පසුබිමට එරෙහිව. |
| ආශ්රිත ව්යාධි | ප්රාථමික - පාරෙන්චිමා හි ව්යාධි වෙනස්වීම් හේතුවෙන් ස්රාවය උල්ලං violation නය වීමක් සිදු වේ. ද්විතියික - සාමාන්ය එන්සයිම නිපදවීමේදී, duodenum හි ඒවා සක්රීය වීම සිදු නොවේ. |
බාහිර ස්රාවයේ ප්රමාණවත් නොවීමේ ප්රධාන ප්රකාශනයන් වනුයේ:
- මේද, බැදපු සහ දුම් ආහාර වලට නොඉවසීම. රෝගියා එවැනි ආහාර අනුභව කරන්නේ නම්, ටික වේලාවකට පසු ඔහුගේ බඩේ බර දැනෙනු ඇත. එවිට කොලික වේදනාව එකතු වේ. ආමාශය හිස් කිරීමෙන් පසු, හතු පුටුව නිරීක්ෂණය කරනු ලැබේ - අග්න්යාශයේ ප්රධාන රෝග ලක්ෂණය. එහි ඔබට ශ්ලේෂ්මල (මේද) වල අපද්රව්ය සහ ආහාරයට නොගත් ආහාරවල අංශු දැකිය හැකිය. වැසිකිළියට යන වාර ගණන දිනකට 3-6 වතාවක් වේ. මලෙහි ඇති මේද ප්රමාණය තීරණය කිරීම තරමක් පහසු ය: මළ මූත්රා අංශු බොහෝ විට වැසිකිළියේ හෝඩුවාවක් ඉතිරි කරයි, මන්ද ඒවා ජලයෙන් සෝදා ගැනීමට අපහසු බැවිනි.
- මේද-ද්රාව්ය විටමින් නොමැතිකම පිළිබඳ සං s ා. ඒවායේ iency නතාවයේ ප්රති the ලයක් ලෙස අස්ථිවල වේදනාව නිරීක්ෂණය වන අතර ඒවා වඩාත් අස්ථාවර වේ. විටමින් ඩී හයිපොවිටමිනෝසිස් කැළඹීම් වලටද, විටමින් කේ රුධිර කැටි ගැසීමේ ආබාධවලටද, විටමින් A “රාත්රී අන්ධභාවයට” හා වියළි සමටද, විටමින් ඊ ලිබිඩෝ අඩුවීමට හේතු වන අතර බෝවන රෝගද ඇති කරයි.
- අග්න්යාශයේ ප්රෝටීන වල iency නතාවයට සම්බන්ධ රෝග ලක්ෂණ.මෙම එන්සයිම ප්රෝටීන බිඳ දමයි. ඔවුන්ගේ iency නතාවය රක්තහීනතාවයට හේතු වන අතර එය වැඩ කිරීමේ ධාරිතාව අඩුවීම, හුස්ම හිරවීම, සමේ පැහැය, ටායිචාර්ඩියා සහ වේගවත් තෙහෙට්ටුව මගින් සංලක්ෂිත වේ. පෝෂ්ය පදාර්ථ ප්රමාණවත් නොවීම නිසා ශරීර බර වේගයෙන් අඩුවීමක් දක්නට ලැබේ.
මෙම ව්යාධි ක්රියාවලීන් ප්රධාන වශයෙන් වැඩිහිටියන් ගැන සැලකිලිමත් වේ. ළමා කාලයේ දී, අග්න්යාශයේ ක්රියාකාරිත්වය උල්ලං with නය කිරීමක් සහිත අග්න්යාශය ඉතා කලාතුරකින් වර්ධනය වේ. කුඩා අන්ත්රයෙහි රෝග, පිත්තාශයේ රෝග, උදර කලාපයේ විවිධ තුවාල, duodenal අවහිරතා, අග්න්යාශයේ වර්ධනය හා අග්න්යාශයේ නාල වල ආබාධ - අවයව ඉදිමීම සිදු වේ.
රෝග විනිශ්චය ක්රම සහ චිකිත්සාව
 අග්න්යාශයේ අග්න්යාශයේ lack නතාවයේ සලකුණු දැක ඇති පුද්ගලයෙකුට වෛද්ය උපකාර පැතිය යුතුය.
අග්න්යාශයේ අග්න්යාශයේ lack නතාවයේ සලකුණු දැක ඇති පුද්ගලයෙකුට වෛද්ය උපකාර පැතිය යුතුය.
වටිනා කාලය අහිමි වීමෙන් අග්න්යාශයට සම්පූර්ණ හානියක් සිදුවිය හැකි අතර එය ඉවත් කළ හැකිය.
රෝග විනිශ්චය සඳහා වඩාත් method ලදායී ක්රමය වන්නේ මල විශ්ලේෂණයයි. අග්න්යාශයික ඉලාස්ටේස් -1 මට්ටම තීරණය කිරීමට එය උපකාරී වේ.
අධ්යයනයේ ප්රති results ල විය හැකිය:
- 200-500 μg / g - සාමාන්ය එක්සොක්රීන් ක්රියාකාරිත්වය,
- 100-200 mcg / g - එක්සොක්රීන් හිඟතාවයේ මෘදු හා මධ්යස්ථ උපාධිය,
- 100 mcg / g ට අඩු - දරුණු ව්යාධිවේදය.
රෝගයට ප්රතිකාර කිරීමේදී ප්රධාන කාර්යභාරයක් වන්නේ ආහාර වේ. එක්සොක්රීන් හිඟකම සඳහා විශේෂ පෝෂණයේ මූලික නීති අතර, ඉස්මතු කිරීම අවශ්ය වේ:
- ආහාර ගැනීමේ වේලාවන් පැය 4 නොඉක්මවිය යුතුය.
- ඔබ දිනකට 5-6 වතාවක් කුඩා කොටස් වලින් ආහාරයට ගත යුතුය.
- සවස් වරුවේ සහ රාත්රියේදී අධික ලෙස ආහාර ගැනීමෙන් වළකින්න.
- බැදපු, මේද හා දුම් ආහාර ආහාරයෙන් බැහැර කරන්න.
- ශාක සම්භවයක් ඇති ආහාර වලට වැඩි කැමැත්තක් දක්වන්න.
- මත්පැන් පානය සම්පූර්ණයෙන්ම නවත්වන්න.
ආහාරයේ පදනම කාබෝහයිඩ්රේට් අඩංගු ආහාර වේ - එළවළු, පලතුරු, ධාන්ය වර්ග. ඒවා ආහාරමය තන්තු, විටමින් සහ අත්යවශ්ය ක්ෂුද්ර හා සාර්ව මූලද්රව්යයන්ගේ ප්රභවයන් වේ. රනිල කුලයට අයත් බෝග, ගෝවා, වම්බටු, පිටි නිෂ්පාදන වැනි ආහාර පරිභෝජනය කිරීම රෙකමදාරු කරනු නොලැබේ.
ආහාර චිකිත්සාවට අමතරව, රෝගීන් take ෂධ ගත යුතුය. චිකිත්සාවේ පදනම එවැනි drugs ෂධ වේ:
- ආහාර උකහා ගැනීමේ ක්රියාවලිය වැඩි දියුණු කරන ආහාර ජීර්ණ එන්සයිම (මෙසිම්, අග්න්යාශය 8000, ක්රියොන්, පැන්සිනෝම්). ඒවා ආහාර වේලෙහි ගනු ලැබේ, මාත්රාව ආහාරයට ගන්නා ආහාර ප්රමාණය සහ එහි සංයුතිය මත රඳා පවතී.
- ආහාර ජීර්ණය කිරීමට උපකාරී වන ප්රෝටෝන පොම්ප අවහිර කරන්නන් (ලැන්සොප්රසොලෝල්, එසොමෙප්රසෝල්, ඔමේප්රසෝල්). Drugs ෂධවල ක්රියාකාරිත්වය ඉහළ ආමාශ ආන්ත්රයේ ක්ෂාරීය ප්රතික්රියාවක් ඇති කිරීම අරමුණු කර ගෙන ඇත.
මෙම අවස්ථාවේ දී, ස්වයං ation ෂධ කිසිසේත් කළ නොහැකි ය. වෛද්යවරයෙකුගේ සියලු උපදෙස් අනුගමනය කිරීමෙන් ධනාත්මක චිකිත්සක බලපෑමක් ලබා ගත හැකිය. එහි ප්රති co ලයක් වශයෙන්, කොලික වේදනාවන් සහ පාචනය පහව යනු ඇති අතර, මේදය හා ජීර්ණය නොවූ අංශු මිශ්රණයක් මලෙහි නොතිබෙනු ඇත. කලින් කලට රෝගියා දෙවන පරීක්ෂණයකට භාජනය වේ. ආහාර ජීර්ණ ක්රියාවලිය සාමාන්යකරණය වීමෙන් පෙන්නුම් කරන්නේ මළ මූත්රාවල ග්රෑම් 7 ක් දක්වා අඩුවීමයි.
මෙම ලිපියේ වීඩියෝවෙන් නිදන්ගත අග්න්යාශය රෝගය පිළිබඳව විශේෂ erts යින් කතා කරනු ඇත.
ගැටලුවේ ස්වභාවය
අග්න්යාශය ප්රධාන කාර්යයන් 2 ක් ඉටු කරයි:
පළමුවැන්න ආහාර ජීර්ණයට සම්බන්ධ ද්රව්යවල යකඩ මගින් නිෂ්පාදනය කිරීමයි (අග්න්යාශයික යුෂ සහ එන්සයිම වර්ග 20 කට වඩා). අග්න්යාශයේ මෙම කොටස සමන්විත වන්නේ ඇසෝනි (ග්රන්ථි සෛල) වලින් වන අතර එන්සයිම (ට්රිප්සින්, ලයිපේස්, චයිමොට්රිප්සින්, ඇමයිලේස් ආදිය) සංස්ලේෂණය කරන අතර එමඟින් ඩයෝඩිනම් හි ආහාර සමඟ ශරීරයට ඇතුළු වන ප්රෝටීන, මේද හා කාබෝහයිඩ්රේට් බිඳ දමයි.
Lipase මගින් බඩවැල්වල ඇති මේද අම්ල බවට මේදය කැඩී යයි.
ග්රන්ථියේ අන්තරාසර්ග කොටස වන්නේ ලැන්ගර්හාන්ස් දූපත් වන අතර ඒවා ඇසිනි අතර පිහිටා ඇති අතර ඉන්සියුලින්, ග්ලූකොජන්, සොමොස්ටැටින් සහ ග්ලූකෝස් හුවමාරුව හා රුධිරයේ සීනි මට්ටම නියාමනය කිරීමට සම්බන්ධ විවිධ පොලිපෙප්ටයිඩ නිපදවන ඉන්සියුලිනොසයිට් වලින් සමන්විත වේ. දූපත් A, B සහ D සෛල වලින් සමන්විත වේ. ග්ලූකොජන් නිෂ්පාදනය කරනු ලබන්නේ A වර්ගයේ සෛල (සියලුම සෛල වලින් 25%), බී සෛල (සියලුම සෛල වලින් 60%) ඉන්සියුලින් නිපදවීමට සම්බන්ධ වන අතර D වර්ගයේ සෛල (15%) අනෙකුත් පොලිපෙප්ටයිඩ සංස්ලේෂණය කරයි.
අග්න්යාශයේ u නතාවයට හේතුව ඉන්ද්රියයේ සාමාන්ය පටක හා සෛල විනාශ වීම හා ඒවා ක්රමානුකූලව සම්බන්ධක පටක (ෆයිබ්රෝසිස්) මගින් ප්රතිස්ථාපනය කිරීමයි, එමඟින් අවශ්ය එන්සයිම හා හෝමෝන නිපදවීමේදී ග්රන්ථියේ ක්රියාකාරී ක්රියාකාරිත්වය අඩුවීමට හේතු වේ. මේ අනුව, ව්යාධි විද්යාව මගින් සියළුම ශරීර පද්ධති අක්රීය වීමට හේතු විය හැක.
අග්න්යාශයේ u නතාවයේ වර්ග සහ ඒවායේ සං .ා
අග්න්යාශ රෝග ප්රධාන වර්ග 4 කට වර්ග කර ඇත:
- ශරීරය විසින් නිදහසේ අවශෝෂණය කරන ද්රව්ය බවට ආහාර බිඳ දැමිය හැකි විශේෂ ස්රාවය කරන ද්රව්යවල ක්රියාකාරිත්වය අඩුවීම හෝ පිළිකා හෝ ෆයිබ්රෝසිස් හේතුවෙන් නල පටු වීම හේතුවෙන් අග්න්යාශයේ යුෂ බඩවැල් තුළට පිටවීම උල්ලං violation නය කිරීම හේතුවෙන් අග්න්යාශයේ අග්න්යාශය ප්රමාණවත් නොවේ. එන්සයිම ක්රියාකාරිත්වය උල්ලං of නය වූ විට, රහස thick න සහ දුස්ස්රාවී බවට පත්වන අතර ආහාර දුර්වල ලෙස බිඳ දමයි. ප්රවාහ නාලිකා පටු වීමත් සමඟ, පැසවීම ප්රමාණවත් නොවන ප්රමාණයක් බඩවැලට ඇතුළු වන අතර එමඟින් ඒවායේ කර්තව්යයට පූර්ණ ලෙස මුහුණ නොදේ. එහි ප්රධාන රෝග ලක්ෂණ: කුළුබඩු සහ මේද ආහාර වලට නොඉවසීම, ආමාශයේ බර, පාචනය, ඉදිමීම සහ කොලික, සුළු: හුස්ම හිරවීම, ටායිචාර්ඩියා, ශරීරය පුරා වේදනාව, කැක්කුම. බඩවැල් වලට ඇතුල් වන මේද මළ මූත්රා (අග්න්යාශයික ස්ටීටෝරියා) සමඟ නොවිසඳුනු ස්වරූපයෙන් සැකසෙන්නේ නැත. මේද අම්ලවල iency නතාවය අස්ථි බිඳීම, රුධිර කැටි ගැසීම අඩු වීම, කැක්කුම, රාත්රී පෙනීමේ ආබාධ, බෙලහීනත්වය වැනි දේවලට හේතු වේ. ප්රෝටීන් පැසවීම අඩු වීමෙන් හුස්ම හිරවීම, ටායිචාර්ඩියා, රක්තහීනතාවය, සාමාන්ය දුර්වලතාවය, තෙහෙට්ටුව ඇති වේ.
- අග්න්යාශයේ අග්න්යාශයේ ප්රමාණවත් නොවීම අග්න්යාශයේ (අග්න්යාශයික) යුෂ නිෂ්පාදනය අඩුවීමේ ප්රති ence ලයක් වන අතර එය සුලු පත්රිකාවේ සාමාන්ය ක්රියාකාරිත්වයට හේතු වේ. එය අජීර්ණය, ඔක්කාරය හා ආමාශයේ අධික බව, බඩවැල්වල අතිරික්ත වායුව සහ එහි ක්රියාකාරිත්වය උල්ලං violation නය කිරීම මගින් දියවැඩියා රෝගයේ වර්ධනයට හේතුවකි. එක්සොක්රීන් අග්න්යාශයේ හිඟකම සාපේක්ෂ හා නිරපේක්ෂ විය හැකිය. පළමුවැන්න ආපසු හැරවිය හැකි ය, මෙම නඩුවේ ඉන්ද්රියයේ අඛණ්ඩතාව බිඳී නැත, අක්රමිකතාව ඇති වන්නේ අග්න්යාශයේ නොමේරූ බව හෝ දුර්වල ස්රාවය නිසා ය. අග්න්යාශයේ පටක වල ඇසිනි හා ෆයිබ්රෝසිස් වල ඇට්රොෆි සමඟ එන්සයිම නිපදවීමේ අඩුවීමක් නිරපේක්ෂ u නතාවයට හේතු වේ. එය අග්න්යාශයේ නිදන්ගත හෝ උග්ර ස්වරූපය, සිස්ටික් ෆයිබ්රෝසිස්, ෂ්වාච්මන්-ඩයමන්ඩ් සින්ඩ්රෝම් වැනි රෝග වල ප්රති ence ලයකි.
- ආහාර ජීර්ණ ක්රියාවලියට සම්බන්ධ ආමාශයික යුෂ වල එන්සයිම නොමැතිකම එන්සයිම අග්න්යාශයේ ප්රමාණවත් නොවේ. ආහාර ජීර්ණය කිරීම සඳහා එන්සයිම නොමැතිකම පෙන්නුම් කරන රෝග ලක්ෂණ: සමතලා වීම, ඔක්කාරය හා වමනය, දරුණු පාචනය, විජලනය, සාමාන්ය දුර්වලතාවය යනාදිය. වැසිකිළියෙන් ඉවතට, අළු පැහැයට හුරු දුර්ගන්ධයක් ඇති කරන්න.
- අන්තරාසර්ග අග්න්යාශයේ ප්රමාණවත් නොවීමත් සමඟ ඉන්සියුලින්, ග්ලූකොජන් සහ ලිපොකේන් හෝමෝන නිෂ්පාදනය අඩු වේ. මෙම ප්රමාණවත් නොවීම භයානක වන්නේ එය සියලු මිනිස් අවයවවල ක්රියාකාරිත්වයේ අක්රමිකතාවයක් ඇති කරන අතර ආපසු හැරවිය නොහැකි ප්රතිවිපාක ඇති බැවිනි. අග්න්යාශයික එන්සයිම නොමැතිකම හා සම්බන්ධ රෝග ලක්ෂණ සමාන වේ. ශරීරයේ සෛල වලට රුධිරයෙන් ග්ලූකෝස් සැපයීම සඳහා ඉන්සියුලින් වගකිව යුතු අතර සීනි ප්රමාණය අඩු කරයි, ග්ලූකොජන් වැඩිවේ. රුධිරයේ ග්ලූකෝස් වල සම්මතය 3.5-5.5 mmol / l වේ. සම්මතයේ වෙනස්වීම් රෝග වර්ධනයට හේතු වේ - හයිපර්ග්ලයිසිමියාව (ග්ලූකෝස් වැඩි වීම) සහ හයිපොග්ලිසිමියා (අනුරූපව අඩු වීම). ඉන්සියුලින් නිෂ්පාදනය උල්ලං lation නය කිරීමෙන් රුධිරයේ ග්ලූකෝස් ප්රමාණය වැඩි වන අතර දියවැඩියාව වැනි රෝගයක් වර්ධනය වේ.ඉන්සියුලින් හෝමෝන නොමැතිකම පෙන්නුම් කරන ප්රධාන සං signs ා: ආහාර ගැනීමෙන් පසු අධික රුධිර සීනි, පිපාසය, නිතර මුත්රා කිරීම, කාන්තාවන් තුළ - ලිංගේන්ද්රියේ කැසීම. ග්ලූකෝගන් නිෂ්පාදනය අඩුවීමත් සමඟ පහත දැක්වෙන රෝග ලක්ෂණ ලක්ෂණයකි: දුර්වලතාවය, කරකැවිල්ල, අන්තයේ කම්පනය, මනෝභාවයේ වෙනසක් (කාංසාව, මානසික අවපීඩනය, හේතු රහිත කාංසාව), කම්පනය, සිහිය නැතිවීම. අන්තරාසර්ග විද්යා ologist යෙක් ඉන්සියුලින් iency නතාවයට ප්රතිකාර නියම කරන්නේ නම්, මනෝචිකිත්සකයෙකුට ග්ලූකෝගන් .නතාවයට උපකාර අවශ්ය වේ.
අග්න්යාශයේ u නතාවයට හේතු
අග්න්යාශයේ අක්රමිකතාවන්ට දායක වන සාධක පහත පරිදි වේ:
- ග්රන්ථියේ පිරිහෙන වෙනස්කම්,
- විටමින් iency නතාවය (විටමින් බී, සී, ඊ, පීපී, නිකොටින්තික් අම්ලය නොමැතිකම), අක්මා රෝග ඇති කිරීම සහ පිත්තාශයේ රෝග වර්ධනය,
- ප්රෝටීන් සහ රක්තහීනතාවය අඩුවීම,
- ආහාරවල සාවද්යතාව - ආහාරයේ මේද, කුළුබඩු සහිත ආහාර, මත්පැන් අනිසි භාවිතය,
- ආමාශයේ බෝවන රෝග, අග්න්යාශය, duodenum 12,
- අග්න්යාශයේ පිළිකා හෝ නිදන්ගත අග්න්යාශයේ ආසාධනය - අග්න්යාශයේ දැවිල්ල,
- හෙල්මින්තියසිස්,
- .ෂධ දීර් use කාලයක් භාවිතා කිරීම
- මන්දපෝෂණය
- පරිවෘත්තීය ආබාධ
- කුඩා අන්ත්රය හා duodenum හි ආබාධ, බඩවැල් ක්ෂුද්ර ෆ්ලෝරා හි පිරිහෙන වෙනස්කම්,
- අග්න්යාශයේ සංජානන අක්රමිකතා.
මෙම අවස්ථාවේ දී, අග්න්යාශයික පටක නෙරෝසයිස් කර ප්රතිස්ථාපන වර්ධනයන් සමඟ ප්රතිස්ථාපනය වන අතර එහි ප්රති they ලයක් ලෙස ඒවායේ ක්රියාකාරී හැකියාවන් අහිමි වේ.
අග්න්යාශයේ ව්යාධි වෙනස්කම් හඳුනා ගැනීම
පළමුවෙන්ම, සහභාගී වන වෛද්යවරයා රෝගියා පිළිබඳ සමීක්ෂණයක් පවත්වයි, අග්න්යාශයික එන්සයිම .නතාවය වෙන්කර හඳුනා ගන්නා රෝග ලක්ෂණ සොයා ගනී. රෝගය හඳුනා ගැනීම සඳහා රසායනාගාර රුධිර පරීක්ෂණ සිදු කරනු ලැබේ (හීමොග්ලොබින් හා ජෛව රසායනික ද්රව්යවල අන්තර්ගතය සඳහා, සීනි මට්ටම සඳහා), මුත්රා වල එන්සයිම පවතින බව අධ්යයනය කිරීම, මළ මූත්ර විශ්ලේෂණය කිරීම සහ මේද අන්තර්ගතය සඳහා කොප්රෝග්රෑම් එකක් (සාමාන්යයෙන් 7% ට වඩා වැඩි නොවේ), ඉලාස්ටේස් -1 සහ උකහා ගැනීමේ තත්වය සහ ශරීරයෙන් ආහාර සැකසීම.
අවයවවල පිරිහෙන වෙනස්කම් හඳුනා ගැනීම සඳහා, උදර කුහරයේ අල්ට්රා සවුන්ඩ්, සීටී සහ එම්ආර්අයි නියම කරනු ලැබේ. වැදගත් රෝග විනිශ්චය ක්රමයක් වන්නේ එන්ඩොස්කොපික් ප්රතිගාමී අග්න්යාශයේ අග්න්යාශය (අග්න්යාශයේ නාලිකා සහ කෝපය පල කලේය, ඒවායේ පේටන්ට් බලපත්රය සහ කෙලොයිඩ් සංයුති පැවතීම පරීක්ෂා කිරීමයි). රෝග විනිශ්චය පැහැදිලි කිරීම සඳහා, අග්න්යාශයේ අභිලාෂය මගින් අග්න්යාශයෙන් ලබාගත් රහස සෘජුවම අධ්යයනය කිරීමේ ක්රමය භාවිතා කරන අතර එමඟින් අග්න්යාශයේ යුෂ වල අන්තර්ගතය සහ පරිමාව තීරණය කිරීමට ඉඩ ලබා දේ.
අන්තරාසර්ග u නතාවය ග්ලූකෝස් ඉවසීම පරීක්ෂා කිරීමෙන් විමර්ශනය කෙරේ - හිස් බඩක් මත රුධිර පරීක්ෂණයක් සිදු කර ආහාර වේලකට පැය 2 කට පසුව හෝ ග්ලූකෝස් 75 ග්රෑම් එකතු කරනු ලැබේ. මෙම විශ්ලේෂණයෙන් පෙන්නුම් කරන්නේ ශරීරයට ඉන්සියුලින් නිපදවීමට සහ ග්ලූකෝස් සැකසීමට ඇති හැකියාවයි.
ග්ලූකෝස් පරිවෘත්තීය දුර්වලතාවයට පහත දැක්වෙන දර්ශකයන් සාක්ෂි දරයි: රුධිර ග්ලූකෝස් මට්ටම අවම වශයෙන් 6.7 mmol / L, ග්ලූකෝස් ග්රෑම් 75 ක් ගෙන පැය 2 කට පසු - 7.8-11.1 mmol / L. සාමාන්යයෙන් රුධිර ග්ලූකෝස් 6.4 mmol / L නොඉක්මවිය යුතුය. හිස් බඩක් මත ගන්නා රුධිරයේ ග්ලූකෝස් මට්ටම මෙම අගයට වඩා 7.8 mmol / l හෝ ඊට වැඩි නම් දියවැඩියාව පවතී.
අග්න්යාශ රෝග සඳහා ප්රතිකාර කිරීම
ක්රියාකාරිත්වය සාමාන්ය තත්වයට පත් කිරීම සහ අග්න්යාශ ආබාධ ඉවත් කිරීම සඳහා, ප්රමාණවත් නොවීම අනුව ප්රතිකාර නියම කරනු ලැබේ: එන්සයිම iency නතාවය පෙන්නුම් කරන රෝගයේ සලකුණු හඳුනාගත හොත්, අතුරුදහන් වූ එන්සයිම ද්රව්ය ප්රතිස්ථාපනය කිරීම සඳහා බහුකාර්ය drugs ෂධ නියම කරනු ලැබේ.
අග්න්යාශයේ අග්න්යාශයේ iency නතාවයක් හේතුවෙන් ඇති වන එක්සොක්රීන් අග්න්යාශයේ එන්සයිම (මෙසිම්-ෆෝට්, අග්න්යාශය, ක්රියොන්, පැන්සිනෝම්-ෆෝටේ) අඩංගු with ෂධ සමඟ ප්රතිකාර කරනු ලැබේ, මේද-ද්රාව්ය විටමින් A, D, E, K. අඩංගු විටමින් සංකීර්ණ භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ.වඩාත්ම effective ලදායී drug ෂධය වන්නේ ප්රෝටීම්, ඇමයිලේස් සහ ලයිපේස් අඩංගු මෙසිම්-ෆෝටේ ය. එය තරුණ වයසේ රෝගීන්ට භාවිතා කළ හැකිය.
රුධිරයේ සීනි මට්ටම පාලනය කිරීම සහ එක් එක් රෝගියා සඳහා විශේෂයෙන් නියම කරනු ලබන taking ෂධ ගැනීම අරමුණු කරගත් ආහාර වේලක් ප්රතිකාරයට ඇතුළත් වේ. ආහාර භාගික හා නිතර විය යුතුය (දිනකට 5-6 වතාවක්), කාබෝහයිඩ්රේට් (තිරිඟු සහ ඕට් නිවුඩ්ඩ) බහුල එළවළු සහ ධාන්ය වර්ග සහ ප්රෝටීන් ආහාර අනුභව කළ යුතුය.
එන්සයිම ක්රියාකාරිත්වය අඩුවීමත් සමඟ ආහාර ජීර්ණ පද්ධතියේ ක්ෂාරීය පරිසරය ස්ථාවර කරන drugs ෂධ (ඔමේප්රසෝල්, පැන්ටොප්රසෝල්, ලැන්සොප්රසෝල් ආදිය) ආහාර ජීර්ණ හැකියාව වැඩි කිරීම සඳහා නියම කරනු ලැබේ. රෝගයට හේතු සුව කිරීම අරමුණු කරගත් අනිවාර්ය ප්රතිකාර: ආමාශයේ රෝග, අග්න්යාශය සහ duodenal තුවාල 12 ක්.
අන්තරාසර්ග u නතාවයට ප්රතිකාර කිරීම හෝමෝන වර්ගයක් හෝ වෙනත් ආකාරයකින් නොමැතිකම හේතුවෙන් ඇති වන රෝගය මත රඳා පවතී. වඩාත් සුලභ රෝගය වන්නේ දියවැඩියා රෝගය, ඉන්සියුලින් ප්රමාණවත් නොවීම නිසා අවුලුවන අතර එය රුධිරයේ ග්ලූකෝස් සාන්ද්රණය වැඩි කිරීමට හේතු වේ. දියවැඩියාවට ප්රතිකාර කිරීම මූලධර්ම 3 ක් මත පදනම් වේ: ඉන්සියුලින් නැවත පිරවීම, පරිවෘත්තීය හා හෝමෝන ආබාධ යථා තත්ත්වයට පත් කිරීම සහ ඇතිවිය හැකි සංකූලතා වැළැක්වීම.
ඉතා වැදගත් වන්නේ ආහාර ගැනීම, රෝගියාගේ ශාරීරික ක්රියාකාරකම්වල වැඩි වීම, සීනි මට්ටම අඩු කරන drugs ෂධ භාවිතය සහ ඉන්සියුලින් ප්රතිකාරය (ඉන්සියුලින් මත යැපෙන රෝගීන් සඳහා). මන්දගාමීව ජීර්ණය වන කාබෝහයිඩ්රේට් වලින් 60% ක් (දුඹුරු පාන්, පෙක්ටීන් සහිත තිරිඟු නිවුඩ්ඩ), සැහැල්ලු මේද වලින් 24% ක් සහ ප්රෝටීන් ආහාර වලින් 16% ක් ආහාරයේ අඩංගු විය යුතුය. සුක්රෝස් සහ ෆ ruct ක්ටෝස්, පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් (රසකැවිලි, පිටි සහ බේක් කළ භාණ්ඩ, පැණිරස පලතුරු, කාබනීකෘත බීම), ලුණු හා කුළුබඩු සහිත ආහාර සීමා කිරීම, සමහර රනිල කුලයට අයත් ආහාර සම්පූර්ණයෙන්ම ප්රතික්ෂේප කිරීම මෙම ආහාර වේලෙන් සපයයි.
වැඩි ශාරීරික ක්රියාකාරකම් හේතුවෙන් ඉන්සියුලින් සහභාගී නොවී ග්ලූකෝස් දහනය වේ. වැඩිහිටි පුද්ගලයින් සහ වෙනත් රෝග ඇති රෝගීන් සඳහා, දිනපතා පැය 1-2 ක් ඇවිදීම හෝ අවම වශයෙන් විනාඩි 40 ක් ඉක්මන් පියවරක් ගැනීම රෙකමදාරු කරනු ලැබේ.
රුධිරයේ සීනි මට්ටම අඩු කරන drugs ෂධ පත් කිරීම හා මාත්රාව විශ්ලේෂණය මත පදනම්ව සහභාගී වන අන්තරාසර්ග විද්යා ologist යා විසින් සිදු කරනු ලැබේ. රීතියක් ලෙස, ග්ලූකෝෆේජ්, සියෝෆෝර්, මෙටෝමෝෆින්, ග්ලූටසෝන්, ඇක්ටෝස්, පියොග්ලර් යනාදිය නියම කරනු ලැබේ.
අග්න්යාශය ප්රායෝගිකව ඉන්සියුලින් නිපදවීම නැවැත්වූ විට දියවැඩියාවේ දියුණු අවධීන් සඳහා ඉන්සියුලින් ආදේශක කාරක නියම කරනු ලැබේ. ව්යුත්පන්න ද්රව්ය වර්ග 2 ක් සහ ඉන්සියුලින් සකස් කිරීම:
- මානව ඉන්සියුලින් සංරචක වලින් නිපදවන අරමුදල් (DNA නැවත එකතු කිරීමේ තාක්ෂණය හෝ අර්ධ කෘතිම),
- සත්ව සම්භවයක් ඇති ඉන්සියුලින් සං components ටක වලින් නිපදවන අරමුදල් (ප්රධාන වශයෙන් igs රන්ගෙන්).
වඩාත්ම effective ලදායී වන්නේ මිනිස් හෝමෝන වලින් ලබාගත් ඉන්සියුලින් සූදානමයි.
අග්න්යාශයේ හිඟකම පිළිබඳ අනාවැකි අපේක්ෂා කිරීමට බොහෝ දේ ඉතිරි වේ. ඒ සියල්ල රඳා පවතින්නේ පරෙන්චිමාවට වන හානියේ තරම මත ය. ඉන්ද්රියයේ සැලකිය යුතු කොටසක මරණයේ පසුබිමට එරෙහිව ව්යාධි විද්යාව වර්ධනය වන හෙයින්, ජීවිත කාලය පුරාම ation ෂධ අවශ්ය වේ. අග්න්යාශ රෝග පිළිබඳ කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර කිරීම, මත්පැන් ගැනීම ප්රතික්ෂේප කිරීම සහ දුම් පානය කිරීම මගින් මෙම තත්වය වර්ධනය වීම වළක්වා ගත හැකිය.
හානි කිරීමේ යාන්ත්රණය
 අග්න්යාශයේ දැවිල්ල නිදන්ගත අග්න්යාශයේ පැතිරීම හා ගැඹුරු වීමත් සමඟ ග්රන්ථි පිහිටා ඇති පටක වල ග්රන්ථි ස්ථරය මිය යන අතර සම්බන්ධක තන්තු හෝ කැළැල් පටක එහි තැනින් තැනේ. ඒ අනුව, ග්රන්ථියේ ඇසිනාර් (ස්රාවය කරන) සෛල ගණන අඩුවීමත් සමඟ එහි ක්රියාකාරිත්වය අඩු වේ, එනම් නිෂ්පාදනය හා බඩවැල් තුළට ඇතුළු වීම එන්සයිම ජීර්ණය කිරීම සඳහා අවශ්ය වේ.
අග්න්යාශයේ දැවිල්ල නිදන්ගත අග්න්යාශයේ පැතිරීම හා ගැඹුරු වීමත් සමඟ ග්රන්ථි පිහිටා ඇති පටක වල ග්රන්ථි ස්ථරය මිය යන අතර සම්බන්ධක තන්තු හෝ කැළැල් පටක එහි තැනින් තැනේ. ඒ අනුව, ග්රන්ථියේ ඇසිනාර් (ස්රාවය කරන) සෛල ගණන අඩුවීමත් සමඟ එහි ක්රියාකාරිත්වය අඩු වේ, එනම් නිෂ්පාදනය හා බඩවැල් තුළට ඇතුළු වීම එන්සයිම ජීර්ණය කිරීම සඳහා අවශ්ය වේ.
ග්රන්ථියේ ඇසිනාර් සෛලවල ප්රධාන කාර්යයන් වනුයේ ආහාර සැපයීම, එන්සයිම හා ක්ෂාර සමග සංතෘප්ත වූ අග්න්යාශයික යුෂ සංවර්ධනය කිරීම හා සැපයීම යනාදිය duodenum 12 හි duodenum වෙත ප්රතිචාර දැක්වීමයි. අග්න්යාශයේ ස්රාවයේ සාමාන්ය තත්වය තුළ මේද, ප්රෝටීන සහ කාබෝහයිඩ්රේට් පහසුවෙන් බිඳ දැමිය හැකි අත්යවශ්ය එන්සයිම සමූහයක් අඩංගු වේ.
 උදාහරණයක් ලෙස, මේද අම්ල වලට බෙදීම හා පසුව මේද අවශෝෂණය කර ගැනීම සඳහා ලයිපේස් වැනි එන්සයිමයක් අවශ්ය වේ. ආහාර ජීර්ණ පත්රයේ එක් අවයවයක්වත් අවම වශයෙන් අර්ධ වශයෙන් ලිපිඩ ක්රියාකාරිත්වය ලබා ගත හැකි ද්රව්යයක් සංස්ලේෂණය නොකරයි. එබැවින්, අග්න්යාශය හේතුවෙන් ස්රාවය වන සෛලවල කොටසක් මිය යාමේදී, මේද හා මේද-ද්රාව්ය විටමින් සැකසීම සඳහා එන්සයිම ප්රමාණවත් නොවීම, මේද ආහාර කුඩා ප්රමාණයක් පවා අනුභව කිරීමේදී වහාම අපහසුතාවයට බලපායි. එවැනි අයගේ ආහාර සාමාන්යයෙන් සිහින් කෑම වලින් සමන්විත වන අතර එය සාමාන්ය තත්වයට අහිතකර ලෙස බලපායි.
උදාහරණයක් ලෙස, මේද අම්ල වලට බෙදීම හා පසුව මේද අවශෝෂණය කර ගැනීම සඳහා ලයිපේස් වැනි එන්සයිමයක් අවශ්ය වේ. ආහාර ජීර්ණ පත්රයේ එක් අවයවයක්වත් අවම වශයෙන් අර්ධ වශයෙන් ලිපිඩ ක්රියාකාරිත්වය ලබා ගත හැකි ද්රව්යයක් සංස්ලේෂණය නොකරයි. එබැවින්, අග්න්යාශය හේතුවෙන් ස්රාවය වන සෛලවල කොටසක් මිය යාමේදී, මේද හා මේද-ද්රාව්ය විටමින් සැකසීම සඳහා එන්සයිම ප්රමාණවත් නොවීම, මේද ආහාර කුඩා ප්රමාණයක් පවා අනුභව කිරීමේදී වහාම අපහසුතාවයට බලපායි. එවැනි අයගේ ආහාර සාමාන්යයෙන් සිහින් කෑම වලින් සමන්විත වන අතර එය සාමාන්ය තත්වයට අහිතකර ලෙස බලපායි.
නිදන්ගත අග්න්යාශයේ හා එක්සොක්රීන් හිඟතාවයේ තවදුරටත් ප්රගතියත්, ග්රන්ථි සම්බන්ධක පටක වල වැඩි වැඩියෙන් කොටස් ප්රතිස්ථාපනය කිරීමත් සමඟ අන්තරාසර්ග ආබාධවල රෝග ලක්ෂණ මතු වන විට රෝගියාට දියවැඩියාව ඇති වේ.
ව්යාධි විද්යාවේ හේතු සහ වර්ගීකරණය
අග්න්යාශයේ අග්න්යාශයේ හිඟකම වර්ගීකරණය පදනම් වන්නේ ස්රාවය කිරීමේ ක්රියාකාරිත්වය, අනුකූල රෝග සහ තුවාලයේ ප්රමාණය උල්ලං of නය වීමට හේතු වේ. වෙනස:
- එන්සයිම නිපදවීම වළක්වන හෝ සම්පූර්ණයෙන්ම අවහිර කරන ජානමය අසාමාන්යතාවයක් හේතුවෙන් සංජානනීය අසමත් වීම.
- අත්පත් කර ගැනීම, ජීවිත කාලය පුරාම සංවර්ධනය වීම, ප්රධාන වශයෙන් නිදන්ගත අග්න්යාශයේ පසුබිමට එරෙහිව.
ස්වාධීන රෝගයක් ලෙස හෝ වෙනත් ඉන්ද්රියයකට හානි කිරීමේ ප්රති ex ලයක් ලෙස එක්සොක්රීන් අග්න්යාශයේ iency නතාවය ඇතිවීම, රෝගය වර්ගීකරණය කිරීමට අපට ඉඩ දී ඇත:
- අග්න්යාශයේ පටක රෝග සහ එන්සයිම සංස්ලේෂණය නිෂේධනය කිරීම හේතුවෙන් ව්යාධි ආබාධ ඇති වන ප්රාථමික.
- ද්විතියික, එන්සයිම නිපදවීම සම්පුර්ණයෙන්ම සිදු වන නමුත් duodenum සහ කුඩා අන්ත්රය 12 තුළ ඒවා සක්රිය කිරීම සිදු නොවේ හෝ ඒවායේ අක්රීය වීම සිදු වේ.
එන්සයිම අග්න්යාශයේ ප්රමාණවත් නොවීමේ මූලික ස්වරූපයට හේතු වන්නේ නිදන්ගත අග්න්යාශයේ සියලුම වර්ග සහ ආකාරයන් ය:
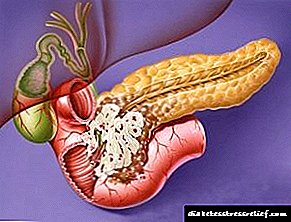 cystic fibrosis - ක්රියාකාරී ආබාධ සමඟ ස්රාවය වන ක්රියාකාරිත්වයේ සංජානනීය ආබාධයකි,
cystic fibrosis - ක්රියාකාරී ආබාධ සමඟ ස්රාවය වන ක්රියාකාරිත්වයේ සංජානනීය ආබාධයකි,- අග්න්යාශයේ පිළිකා, මාරාන්තික හා අශුභ,
- දරුණු තරබාරුකම සහිත අග්න්යාශ සෛලවල මේද පරිහානිය,
- ශල්යකර්මයේ ප්රතිවිපාක
- සංජානනීය එන්සයිම iency නතාවය,
- ෂ්වාමාන්ගේ සින්ඩ්රෝමය
- ජොහැන්සන්-බ්ලිසාර්ඩ් සින්ඩ්රෝමය,
- අග්න්යාශයේ හයිපොප්ලාස්සියාව හෝ වයස්ගත වීම,
ඒවා බොහෝ විට ප්රකෝපකාරී ක්රියාකාරකම්, ෆයිබ්රෝසිස් හෝ ඇට්රොෆි වල අඩුවීමක් ඇති කරයි.
 මධ්යසාර අග්න්යාශය, ගණනය කළ අග්න්යාශය හෝ වියුක්ත අග්න්යාශය,
මධ්යසාර අග්න්යාශය, ගණනය කළ අග්න්යාශය හෝ වියුක්ත අග්න්යාශය,- ධමනි සිහින් වීම,
- නිරන්තරයෙන් ආහාර උල්ලං violation නය කිරීම, කිසිදු ආකාරයක ආහාර වේලක් අනුගමනය නොකිරීම සහ කුළුබඩු සහ මේද ආහාර වලට ඇබ්බැහි වීම,
- හිමොසයිඩෙරෝසිස් - හිමොසයිඩරින් පටක වල අධික ලෙස සමුච්චය වීමත් සමඟ වර්ණක ඩිස්ට්රොෆි - යකඩ අඩංගු වර්ණකයක්,
- නිදන්ගත අග්න්යාශයේ සංකූලතා ලෙස දියවැඩියාව,
- අග්න්යාශයික සිරෝසිස්,
- අග්න්යාශයික නෙරෝසිස් - අග්න්යාශ සෛලවල අර්ධ හෝ සම්පූර්ණ මරණය,
- අග්න්යාශයේ නාල වල ගල් සෑදීම.
අග්න්යාශයේ අග්න්යාශයේ ප්රමාණවත් නොවීමේ ද්විතියික ස්වරූපයට හේතු වන්නේ කුඩා අන්ත්රයෙහි ව්යාධි වේ, උදාහරණයක් ලෙස:
- ගැස්ට්රිනෝමා - ක්රියාකාරීව ක්රියාකාරී ගෙඩියක්,
- ශ්ලේෂ්මල හානිය,
- එන්ටරොකිනේස් එන්සයිමයේ ප්රමාණවත් අස්වැන්නක්,
- රක්තපාත පද්ධතියේ ආබාධ,
- ප්රෝටීන්-ශක්ති iency නතාවය,
- ආමාශයේ හෝ බඩවැල්වල මෙහෙයුම් වල ප්රතිවිපාක.
අග්න්යාශයේ නිරපේක්ෂ හා සාපේක්ෂ එන්සයිම හිඟකම ද කැපී පෙනේ.
නිරපේක්ෂ u නතාවය ප්රධාන වශයෙන් ප්රාථමික වන අතර, එන්සයිම හා බයිකාබනේට් ප්රමාණවත් ලෙස ස්රාවය නොවීම නිසා පරෙන්චිමාවේ පරිමාව අඩුවීමේ පසුබිමට එරෙහිව වර්ධනය වේ. සායනික භාවිතයේදී, මෙම පෝරමය කලාතුරකින් හඳුනාගනු ලැබේ.
නිරපේක්ෂ එක්සොක්රීන් හිඟකමට හේතුව සංජානනීය හා අත්පත් කරගත් ව්යාධි වේ. බොහෝ විට, එවැනි සංජානන විෂමතා ඇති ළමුන් තුළ නිරපේක්ෂ එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීම හඳුනාගත හැකිය:
- අග්න්යාශයේ හයිපොප්ලේෂියාව,
- පාරම්පරික ස්වභාවයේ අග්න්යාශය,
- ග්රන්ථියේ නාල වල de න සංවර්ධනය.
බොහෝ විට අඩු වශයෙන්, මෙම රෝගය සිදුවන්නේ අත්පත් කරගත් රෝග නිසා ය. ඔවුන්ගෙන් ඇති ලොකුම අන්තරාය වන්නේ නිවෙස් පිළියම් මගින් නිදන්ගත අග්න්යාශය හෝ උග්ර අග්න්යාශය ආසාදනය වීමයි.
 සාපේක්ෂ u නතාවය මූලික වශයෙන් රෝගයේ ද්විතියික ස්වරූපයක් ලෙස වර්ධනය වන අතර අග්න්යාශයේ ස්රාවය කුඩා අන්ත්රයෙහි ලුමෙන් හෝ එහි වේගවත් සංක්රමණය සමඟ සම්බන්ධ වීම සමඟ සම්බන්ධ වේ. සාමාන්යයෙන්, මෙම ආකෘතිය සමඟ අග්න්යාශ ග්රන්ථි සාමාන්ය ආකාරයකින් ක්රියාත්මක වේ, නමුත් එන්සයිම වලට ඔවුන්ගේ කාර්යය සම්පූර්ණ කිරීමට කාලය නොමැති අතර අග්න්යාශයේ නාල වල ලුමෙන් සම්පූර්ණ හෝ අර්ධ වශයෙන් අවහිර වීම (බාධා කිරීම්) හේතුවෙන් මෙය කළ නොහැක. ප්රධාන බාධක වන්නේ අග්න්යාශයික යුෂ නතර කරන කැළැල්, පිළිකා හෝ ගල් සැකැස්මයි.
සාපේක්ෂ u නතාවය මූලික වශයෙන් රෝගයේ ද්විතියික ස්වරූපයක් ලෙස වර්ධනය වන අතර අග්න්යාශයේ ස්රාවය කුඩා අන්ත්රයෙහි ලුමෙන් හෝ එහි වේගවත් සංක්රමණය සමඟ සම්බන්ධ වීම සමඟ සම්බන්ධ වේ. සාමාන්යයෙන්, මෙම ආකෘතිය සමඟ අග්න්යාශ ග්රන්ථි සාමාන්ය ආකාරයකින් ක්රියාත්මක වේ, නමුත් එන්සයිම වලට ඔවුන්ගේ කාර්යය සම්පූර්ණ කිරීමට කාලය නොමැති අතර අග්න්යාශයේ නාල වල ලුමෙන් සම්පූර්ණ හෝ අර්ධ වශයෙන් අවහිර වීම (බාධා කිරීම්) හේතුවෙන් මෙය කළ නොහැක. ප්රධාන බාධක වන්නේ අග්න්යාශයික යුෂ නතර කරන කැළැල්, පිළිකා හෝ ගල් සැකැස්මයි.
ග්රන්ථියේ සාපේක්ෂ එක්සොක්රීන් හිඟතාවයේ හානිය පිළිබඳ යාන්ත්රණයට එහි ලක්ෂණ ඇත. සාමාන්යයෙන් ව්යාධි විද්යාව වර්ධනය වන්නේ එවැනි තත්වයකට අනුව ය:
- විවිධ හේතු නිසා හානි වූ කුඩා අන්ත්රයෙහි ශ්ලේෂ්මලයේදී, ස්රාවය හා කොලෙස්ටිස්ටොකිනින් නිෂ්පාදනය සැලකිය යුතු ලෙස අඩු වේ.
- අග්න්යාශයික එන්සයිම සක්රිය කිරීම සඳහා අවශ්ය වන 5.5 ට වඩා අඩු අභ්යන්තරයේ pH අගය පහත වැටීම හේතුවෙන්. මෙහි ප්රති As ලයක් ලෙස අග්න්යාශයෙන් එන එන්සයිම සක්රීය කළ නොහැක.
- කුඩා අන්ත්රය හරහා ආහාර සංචලනය කඩාකප්පල් වන අතර එමඟින් ක්රියාකාරී නොවන එන්සයිම ආහාර ගැටිත්තක් සමඟ මිශ්ර වේ.
- එකතැන පල්වීම ව්යාධිජනක මයික්රොෆ්ලෝරා විනිවිද යාම හා ප්රජනනය සඳහා මෙන්ම ආසාදන වලට ප්රවේශ වීම සඳහා විශිෂ්ට තත්වයන් නිර්මාණය කරයි. කුඩා බඩවැල් බැක්ටීරියා වල පාලනයකින් තොරව වර්ධනය වීම දැනට පවතින එන්සයිම විනාශ කරයි.
- අග්න්යාශයික යුෂ වල දියුණුවට ඇති බාධකය, කෝපය පල කලේය සහ එන්ටරොකිනේස් iency නතාවයෙන් සංලක්ෂිත වේ.
මීට අමතරව, නිරන්තරයෙන් නිරාහාරව සිටීම හෝ අඩු ප්රෝටීන් අන්තර්ගතයක් සහිත ආහාරයක් නිසා එක්සොක්රීන් හිඟකම වර්ධනය විය හැකිය. ප්රෝටීන් ආහාර නොමැතිකම බොහෝ විට අග්න්යාශයේ එන්සයිම ක්රියාකාරිත්වය උල්ලං violation නය කිරීමට හේතු වන අතර නිදන්ගත අග්න්යාශයේ රෝගයට හේතුවකි.
රෝග ලක්ෂණ සහ සායනික ප්රකාශනයන්
 එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීමේ පළමු හා ප්රධාන සං sign ාව වන්නේ මේදය සහිත ආහාර වලට ශරීරය දක්වන negative ණාත්මක ප්රතික්රියාවයි. විශේෂයෙන් බැදපු විට උණුසුම් කුළුබඩු විශාල ප්රමාණයක් එකතු වේ.
එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීමේ පළමු හා ප්රධාන සං sign ාව වන්නේ මේදය සහිත ආහාර වලට ශරීරය දක්වන negative ණාත්මක ප්රතික්රියාවයි. විශේෂයෙන් බැදපු විට උණුසුම් කුළුබඩු විශාල ප්රමාණයක් එකතු වේ.
මේදය සහිත ආහාරයක් අනුභව කිරීමෙන් පසු අධික බර, ඔක්කාරය, අජීර්ණ, මළපහ වෙනස් වීම වැනි හැඟීම් ගැන රෝගියා පැමිණිලි කරයි. මේ සියල්ල කුඩා අන්ත්රය තුළ ආහාර ජීර්ණ හැකියාවන් ප්රගතිශීලීව අඩුවීමේ සලකුණු වේ.
අක්රමිකතා වර්ධනය වීමත් සමඟ, ජීර්ණය නොවූ මේද විශාල අන්ත්රය තුළට දිව යයි. එහිදී කොලොනොසයිට් ස්රාවය ප්රවර්ධනය වේ. මේ හේතුවෙන්, කැලෝෆෝමින් උල්ලං is නය වීමක් සහ බඩවැල් වැඩි වීමක් සිදු වේ. ස්ටීටෝරියා රෝගයේ ලක්ෂණ, අප්රසන්න අළු පැහැති සෙවණැල්ලක දුර්ගන්ධයක් සහ දිලිසෙන තෙල් සහිත මතුපිටක් හෝ ආලේප සහිත මළපහ දක්නට ලැබේ. ආහාරයට නොගත් ආහාර කැබලි වල මිශ්රණයක් ද ඔබට දැකගත හැකිය. එහි සංඛ්යාතය ද සැලකිය යුතු ලෙස වැඩි වන අතර, ඉල්ලීම් ගණන දිනකට 6 වතාවක් ළඟා විය හැකිය.
රෝගීන් තුළ, ඉදිමීම සහ කොලික වේදනාව වැනි රෝග ලක්ෂණ නිරීක්ෂණය කෙරේ.ප්රෝටීන් බිඳවැටීමේ හැකියාව ක්රමයෙන් ප්රෝටීන්-ශක්ති iency නතාවයට හේතු වන අතර එය අඛණ්ඩ ප්රගතිශීලී බර අඩු කර ගැනීම, විජලනය හා රක්තහීනතාවය තුළ ප්රකාශ වේ. බොහෝ විටමින්, සාර්ව හා හෝඩුවාවක් නොමැති වීම මෙන්ම විජලනය වීම දරුවන්ට විශේෂයෙන් භයානක ය. මෙම තත්වය දරුවාගේ ජීවිතයට අනතුරක් විය හැකිය.
 දැඩි ආහාර වේලක් බලහත්කාරයෙන් පිළිපැදීම මෙන්ම පසුකාලීන අපහසුතාවන්ට ඇති බිය නිසා ඇති වන ආහාර කෙරෙහි ඇති බිය ද ව්යාධිජනක බර අඩු කර ගැනීමට තවදුරටත් දායක වේ.
දැඩි ආහාර වේලක් බලහත්කාරයෙන් පිළිපැදීම මෙන්ම පසුකාලීන අපහසුතාවන්ට ඇති බිය නිසා ඇති වන ආහාර කෙරෙහි ඇති බිය ද ව්යාධිජනක බර අඩු කර ගැනීමට තවදුරටත් දායක වේ.
මේද-ද්රාව්ය විටමින් වැඩි වන iency නතාවය අස්ථි හා සන්ධිවල වේදනා රෝග ලක්ෂණයක් ලෙස ප්රකාශ වේ, වරින් වර ඇතිවන කැක්කුම, වැඩිවන අස්ථාවරත්වය - විටමින් “ඩී” හිඟකම.
විටමින් K iency නතාවය වැඩි රුධිර වහනයක් ඇති කරන අතර විටමින් A හයිපොවිටමිනොසිස් වියළි සම සහ අස්ථි නියපොතු සහ හිසකෙස් වැඩි වීම පිළිබඳ පෙනීම දුර්වල කරයි.
රෝගියාට රෝග ලක්ෂණ දක්නට ලැබේ:
- සමේ අස්වාභාවික තල්ලුව,
- සුළු ශාරීරික වෙහෙසකින් පසු හුස්ම හිරවීම සහ ටායිචාර්ඩියා වැනි රෝග,
- තෙහෙට්ටුව සහ නිරන්තර දුර්වලතාවය.
මේ සියල්ල දරුණු "බී 12" රෝග ලක්ෂණ වේ - an නතාවයේ රක්තහීනතාවය.
ළමුන් තුළ එක්සොක්රීන් හිඟකම පිළිබඳ ලක්ෂණ
 ළමුන් තුළ අග්න්යාශයේ රෝග බහුලව දක්නට ලැබෙන නමුත් ප්රධාන වශයෙන් ජානමය ස්වභාවයක් ගනී. මෑතදී අත්පත් කරගත් ව්යාධිජනක අවස්ථා සැලකිය යුතු ලෙස වැඩි වී ඇත. නිදන්ගත හා උග්ර යන අග්න්යාශයේ ළමුන්ගේ අග්න්යාශය අද මෙන් දෙගුණයක් වේ. පාරිසරික තත්ත්වය පිරිහීම, ළදරුවාගේ පෝෂණය සඳහා කාර්මික නිෂ්පාදන භාවිතය, මුල් කිරි වැරීම, මව්කිරි දුර්වල තත්ත්වයේ මිශ්රණයන් වෙනුවට ආදේශ කිරීම, අනුපූරක ආහාර අකාලයේ හඳුන්වා දීම සහ වයසට නුසුදුසු ආහාර වේලක් පිළිබඳව විශේෂ erts යන් මෙයට දොස් පවරති.
ළමුන් තුළ අග්න්යාශයේ රෝග බහුලව දක්නට ලැබෙන නමුත් ප්රධාන වශයෙන් ජානමය ස්වභාවයක් ගනී. මෑතදී අත්පත් කරගත් ව්යාධිජනක අවස්ථා සැලකිය යුතු ලෙස වැඩි වී ඇත. නිදන්ගත හා උග්ර යන අග්න්යාශයේ ළමුන්ගේ අග්න්යාශය අද මෙන් දෙගුණයක් වේ. පාරිසරික තත්ත්වය පිරිහීම, ළදරුවාගේ පෝෂණය සඳහා කාර්මික නිෂ්පාදන භාවිතය, මුල් කිරි වැරීම, මව්කිරි දුර්වල තත්ත්වයේ මිශ්රණයන් වෙනුවට ආදේශ කිරීම, අනුපූරක ආහාර අකාලයේ හඳුන්වා දීම සහ වයසට නුසුදුසු ආහාර වේලක් පිළිබඳව විශේෂ erts යන් මෙයට දොස් පවරති.
අග්න්යාශයේ සායනික ප්රකාශනයන් සහ රෝග ලක්ෂණ, එක්සොක්රීන් හිඟකම මෙන්ම නිදන්ගත අග්න්යාශය වැනි ළමුන් තුළ ඇති අග්න්යාශයේ ව්යාධි, ව්යාධි විද්යාවේ ස්වභාවය අනුව ඒවායේ වෙනස්කම් හා ලක්ෂණ ඇත.
සිස්ටික් ෆයිබ්රෝසිස්
අග්න්යාශයේ පිළිකා ලැයිස්තුවේ දරුවන්ගේ ජානමය ව්යාධි හා වර්ධන අසාමාන්යතා පළමු තැන ගනී. සිස්ටික් ෆයිබ්රෝසිස්, ස්රාවය කරන ක්රියාකාරකම් සහ පටක හානිවල සංජානනීය ව්යාධි උල්ලං violation නය කිරීමකි.
ව්යාධි විද්යාව වර්ධනය වන්නේ ජානයේ විකෘති වෙනස්කම් නිසා වන අතර එය ප්රෝටීන වල සංයුතිය හා ක්රියාකාරී ක්රියාකාරිත්වය නියාමනය කරයි. මෙම ජානය බ්රොන්කී, කුඩා අන්ත්රය, පෙනහළු, ජාන පද්ධතියේ අවයව වල පටක වල පිහිටා ඇති නමුත් බොහෝ විට අග්න්යාශයේ බැහැර කරන නාල වල එපිටිලියල් සෛල තුළ ඇත. මෙම ආබාධය මූලික වශයෙන් ශ්වසන පද්ධතියේ සහ අග්න්යාශයේ දක්නට ලැබේ. දරුවාට නිදන්ගත අග්න්යාශය හා දරුණු එක්සොක්රීන් ප්රමාණවත් නොවීම.
 සායනිකව, ව්යාධි විද්යාව ස්ටීටෝරියා රෝග ලක්ෂණ මගින් ප්රකාශ වේ. එවැනි දරුවන් බොහෝ විට බ්රොන්කයිටිස් සහ නියුමෝනියාවෙන් පෙළෙන අතර සුවය ලැබීම ඉතා මන්දගාමී හා දුෂ්කර ය. ඔවුන්ට ඇට්රොෆික් ගැස්ට්රයිටිස් සහ එන්ටරොකොලයිටිස් සහ නිදන්ගත අග්න්යාශයේ රෝග පිළිබඳ ඉතිහාසයක් ඇත.
සායනිකව, ව්යාධි විද්යාව ස්ටීටෝරියා රෝග ලක්ෂණ මගින් ප්රකාශ වේ. එවැනි දරුවන් බොහෝ විට බ්රොන්කයිටිස් සහ නියුමෝනියාවෙන් පෙළෙන අතර සුවය ලැබීම ඉතා මන්දගාමී හා දුෂ්කර ය. ඔවුන්ට ඇට්රොෆික් ගැස්ට්රයිටිස් සහ එන්ටරොකොලයිටිස් සහ නිදන්ගත අග්න්යාශයේ රෝග පිළිබඳ ඉතිහාසයක් ඇත.
එවැනි දරුවන් තුළ එක්සොක්රීන් හිඟකමට ප්රතිකාර කිරීම රෝග විනිශ්චය කළ මොහොතේ සිට ආරම්භ වන අතර එය ජීවිත කාලය පුරාම පවතී. චිකිත්සාවට ජීවිත කාලය පුරාම ආහාර වේලක් ඇතුළත් වන අතර, නවතම පරීක්ෂණ ප්රති results ල අනුව පෝෂණය වෛද්යවරයා විසින් අත්සන් කරනු ලැබේ, අග්න්යාශයේ සූදානම වැඩි කිරීම, ස්ටෙරොයිඩ් සහ විටමින්. සෑම අවයවයකම පාහේ පටක වලට බලපෑම් ඇති බැවින් පුරෝකථනය ප්රමාණවත් නොවේ. අග්න්යාශයේ සෛල යථා තත්වයට පත් නොවේ.
ෂ්වාමාන්ගේ සින්ඩ්රෝමය
ෂ්වාහ්මන්ගේ සින්ඩ්රෝමය ලෙස හැඳින්වෙන නිදන්ගත ස්වභාවයේ සංජානනීය ව්යාධි විද්යාව ප්රකාශ වන්නේ ලිපිඩ එන්සයිමයක් නොමැතිකම, බිඳවැටීම, ජීර්ණය සහ මේද කොටස් වලට බෙදීම සඳහා වගකිව යුතු බවයි. අභ්යන්තර ගර්භාෂ වර්ධනයේ කාලපරිච්ඡේදය උල්ලං to නය කිරීමක් හේතුවෙන් ළමුන් තුළ මෙම වර්ගයේ එක්සොක්රීන් හිඟකම දක්නට ලැබේ.අග්න්යාශය ඇතිවීමේදී අක්රමිකතාවයක් සිදුවන අතර එය එහි de න සංවර්ධනයට හෝ හයිපොප්ලාසියාවට මග පාදයි. රුධිර පරීක්ෂණයකදී දරුවෙකුට නියුරොපීනියා, ත්රොම්බොසයිටොපීනියා සහ දරුණු රක්තහීනතාවය ඇති වේ. ළමයින් ඔවුන්ගේ සම වයසේ මිතුරන්ගෙන් සැලකිය යුතු ලෙස පසුගාමී වේ, බොහෝ විට උකුලේ හෝ දණහිසේ සන්ධියේ අස්ථියේ තුවාලයක්, අසාමාන්ය ලෙස පටු පපුවක්, ෆාලන්ගස් වල හයිපොප්ලාස්සියාව ඇති වේ.
 සායනික පින්තූරයට ඇතුළත් වන්නේ:
සායනික පින්තූරයට ඇතුළත් වන්නේ:
- steatorrhea
- අග්න්යාශයේ රෝග ලක්ෂණ,
- දියවැඩියාව
- sinusitis
- ඔටිටිස් මාධ්ය.
දරුවා සමේ ආසාදනවලට ගොදුරු වන අතර නිරන්තරයෙන් ශ්වසන රෝගවලින් පීඩා විඳිති. දැඩි ආහාර වේලක් අවශ්යයි.
සිස්ටික් ෆයිබ්රෝසිස් මෙන්ම, ප්රතිකාර සඳහාද අග්න්යාශයික drugs ෂධ ආදේශ කිරීම, සමහර විට ප්රතිජීවක including ෂධ ඇතුළත් වේ. නියමිත තන්ත්රයට අනුව ආහාර ගැනීම. ආහාර සෑම දෙයකටම ගරු කරන අතර තනි තනිව අත්සන් කර ඇත.
අග්න්යාශය
උග්ර හෝ නිදන්ගත අග්න්යාශය දරුවන් සඳහා දුර්ලභ අවස්ථාවකි. මූලික වශයෙන්, දරුවෙකු තුළ අග්න්යාශයේ දැවිල්ල ඇති වන්නේ ග්රන්ථියේ ක්රියාකාරිත්වයට negative ණාත්මක බලපෑමක් ඇති කරන වෙනත් ව්යාධි වල පසුබිමට එරෙහිව ය.
නිදසුනක් වශයෙන්, නිදන්ගත අග්න්යාශයේ රෝග පමණක් නොව, ස්රාවය කිරීමේ ක්රියාකාරකම් අඩුවීමක් හෝ උල්ලං violation නය කිරීමක් ඇති කළ හැකිය.
- කුඩා බඩවැල් රෝගය
- duodenal අවහිරතා,
- ZhKB - කොලෙලිතියාසිස්. මෑත වසරවලදී, අවුරුදු 10 ට අඩු ළමුන් තුළ කොලෙලිතියාසිස් රෝගීන්ගේ සංඛ්යාව සැලකිය යුතු ලෙස වැඩි වී තිබේ.
- උදරයේ සහ උදරයේ අවයව වලට තුවාල,
- අග්න්යාශය හා එහි නාල වල වර්ධනය උල්ලං violation නය කිරීම.
 නිදන්ගත අග්න්යාශයේ දී මෙන් ස්රාවය නොකිරීම සඳහා පෝෂණය සම්පූර්ණ විය යුතු නමුත් කරදරයක් නොවේ. පහසුවෙන් ජීර්ණය කළ හැකි ප්රෝටීන සහ මේදය හා කාබෝහයිඩ්රේට් අඩු ආහාර වේලක්. ආහාර මෙනුවේ ආහාර දිරවීමට අවශ්ය විටමින් විශාල ප්රමාණයක් තිබිය යුතුය.
නිදන්ගත අග්න්යාශයේ දී මෙන් ස්රාවය නොකිරීම සඳහා පෝෂණය සම්පූර්ණ විය යුතු නමුත් කරදරයක් නොවේ. පහසුවෙන් ජීර්ණය කළ හැකි ප්රෝටීන සහ මේදය හා කාබෝහයිඩ්රේට් අඩු ආහාර වේලක්. ආහාර මෙනුවේ ආහාර දිරවීමට අවශ්ය විටමින් විශාල ප්රමාණයක් තිබිය යුතුය.
මීට අමතරව, ආහාරයේ වැදගත් කොන්දේසියක් වන්නේ දියර හා සෝඩියම් ක්ලෝරයිඩ් ප්රමාණවත් ප්රමාණයකි.
අවසාන වශයෙන්
නවීන ප්රතිකාර ක්රම මඟින් බාහිරව ප්රමාණවත් නොවීම නිසා ක්රියාශීලී ජීවන රටාවක් ගත කිරීමට අවස්ථාව ලබා දේ. නිදන්ගත අග්න්යාශය සඳහා නියම කරන ලද චිකිත්සාව සමඟ අනුකූල වීම මෙම තත්වයට හිතකර බලපෑමක් ඇති කරයි. ස්රාවය කිරීමේ ක්රියාව ක්රමයෙන් ප්රතිෂ් .ාපනය වේ.
ආහාරයට අනුකූල වීම, ආහාර පාලනය කිරීම මෙන්ම අග්න්යාශයේ හා අග්න්යාශයේ එන්සයිම නොමැතිකම සඳහා වන්දි ගෙවන c ෂධීය drugs ෂධ ඉතා හොඳ ප්රති .ල පෙන්වයි.
අග්න්යාශයේ ප්රධාන සතුරා ලෙස නිදන්ගත අග්න්යාශය, නිෂ්පාදනවල සීමිත ලැයිස්තුවක් සහිතව, ජීවිත කාලය පුරාම ආහාර වේලක් අනුගමනය කිරීමට වඩා වැළැක්වීම පහසුය.
ආහාර ජීර්ණය සඳහා අග්න්යාශයේ සහභාගීත්වය
ජීර්ණය යනු සංකීර්ණ ද්රව්යවල එන්සයිම (ප්රෝටීන, මේද, කාබෝහයිඩ්රේට්) පසුකාලීන අවශෝෂණය සඳහා සරල ද්රව්ය බවට සැකසීමයි.
ප්රධාන ජලවිදුලි ක්රියාවලීන් සිදුවන්නේ කුඩා අන්ත්රය තුළ වන අතර ආහාර ද්රව්ය මොනෝමර් වලට කැඩී අවශෝෂණය කර රුධිරයට හා වසා ගැටිති වලට ඇතුල් වේ. කුඩා අන්ත්රය තුළ පෝෂ්ය පදාර්ථ සැකසීමේ ක්රියාවලිය එකිනෙකට සම්බන්ධිත අදියර තුනකින් සිදු වේ. ඒ. එම්. උගොලෙව් (1967) විසින් "ආහාර ජීර්ණ-ප්රවාහන වාහකය" යන සංකල්පය යටතේ එක්සත් කරන ලදී: කුහර ජීර්ණය, පටල ජීර්ණය, අවශෝෂණය.
- ආහාර ජීර්ණ ප්රවාහන වාහකයේ ආරම්භක අවධිය - කුහර ජීර්ණය - චයිම් එකක් සෑදීම සහ ආහාර සං components ටක ජල විච්ඡේදනය ඔලිගෝ හා මොනෝමරික් තත්වයට ඇතුළත් වේ. අග්න්යාශයික එන්සයිම සඳහා කුහර ජීර්ණය සඳහා ප්රධාන කාර්යභාරයක් ලබා දී ඇත.
- අග්න්යාශයික එන්සයිම පෝෂ්ය පදාර්ථ මත අවශෝෂණය කර ඊළඟ අදියරේදී ක්රියාකාරී භූමිකාවක් ඉටු කරයි. එය ශ්ලේෂ්මල පටල ස්ථරයේ ඉදිරියට යයි. පෝෂ්ය පදාර්ථ අවසාන සැකසීම බඩවැල් හයිඩ්රෝලේස් භාවිතා කරමින් එන්ට්රොසයිට් වල පිටත පටලය මත සිදු වේ - මෙය පටල ජීර්ණය වේ.
- එවිට අවසාන අදියර පැමිණේ - අවශෝෂණය, එනම්, බඩවැලේ ලුමෙන් සිට පෝෂ්ය පදාර්ථවල බෙදීම් සංරචක ශරීරයේ අභ්යන්තර පරිසරයට මාරු කිරීම.
අග්න්යාශය මගින් සියලු වර්ගවල පෝෂ්ය පදාර්ථ ජල විච්ඡේදනය කරන එන්සයිම අඩංගු රහසක් නිපදවයි: ප්රෝටීන, කාබෝහයිඩ්රේට්, මේද. ප්රධාන අග්න්යාශයික එන්සයිම ලැයිස්තුව සහ ආහාර ජීර්ණයට ඔවුන්ගේ සහභාගීත්වය වගුවේ දක්වා ඇත. 1.
කුඩා අන්ත්රයෙහි ලුමෙන් තුළ ක්රියාත්මක වන ප්රෝඑන්සයිම ස්වරූපයෙන් එන්සයිම හයිඩ්රොලයිසින් කාබෝහයිඩ්රේට් සහ මේද (ඇල්ෆා-ඇමයිලේස්, ලයිපේස්) ක්රියාකාරී තත්වයේ ස්රාවය වේ. ට්රිප්සිනොජන් සක්රීය ට්රිප්සින් බවට පරිවර්තනය කරන බඩවැල් එන්සයිමයක් වන එන්ටරොකිනේස්, ඒවා ක්රියාත්මක කිරීමේදී වැදගත් ස්ථානයක් ගනී. ට්රිප්සින් අනෙක් ප්රෝටිලයිටික් එන්සයිම සක්රීය කරයි.
කුහර ජීර්ණය කිරීමේ ක්රියාවලියේදී, කාබෝහයිඩ්රේට් (පිෂ් ch ය, ග්ලයිකෝජන්) අග්න්යාශයික ඇමයිලේස් මගින් ඩයිසැකරයිඩ හා ග්ලූකෝස් කුඩා ප්රමාණයක් මගින් බිඳ දමනු ලැබේ. ප්රෝටිලයිටික් එන්සයිම වල ක්රියාකාරිත්වය යටතේ අඩු අණුක බර පෙප්ටයිඩ සහ ග්ලූකෝස් කුඩා ප්රමාණයක් සෑදී ඇත. අග්න්යාශයික ලිපිඩ මගින් ඩයි හා මොනොග්ලිසරයිඩ මේද අම්ල හා ග්ලිසරෝල් වලට ජල විච්ඡේදනය කරයි.
අග්න්යාශයික එන්සයිම වල ක්රියාකාරිත්වය අඩු වන්නේ ඒවා duodenum (duodenum) සිට පර්යන්ත ileum දක්වා ගමන් කරන විටය. තනි එන්සයිම වල ක්රියාකාරිත්වය අඩුවීමේ මට්ටම වෙනස් වේ. එබැවින්, ලිපිඩ වඩාත් වේගයෙන් එහි ක්රියාකාරිත්වය නැති කර ගන්නා අතර ileum හි සාමාන්යයෙන් තීරණය වන්නේ කුඩා ප්රමාණ වලින් පමණි. ප්රෝටීන, විශේෂයෙන් ඇමයිලේස්, වඩා ස්ථායී වන අතර පිළිවෙලින් කුඩා අන්ත්රයෙහි පර්යන්ත කොටස් වල 30% සහ 45% ක් රඳවා ගනී. ලයිපේස් ක්රියාකාරිත්වය අඩුවීමේ පදනම වන්නේ ප්රෝටීන වල බලපෑම යටතේ එහි ප්රෝටිලොලිස් සහ සියල්ලටම වඩා චයිමොට්රිප්සින් ය. කුඩා අන්ත්රය ආසන්නයේ සිට දුරස්ථ කුඩා අන්ත්රය දක්වා එන්සයිම වල ක්රියාකාරිත්වයේ අසමාන අඩුවීමක් නිරෝගී පුද්ගලයින් තුළ මෙන්ම විශේෂයෙන් නිදන්ගත එක්සොක්රින් අග්න්යාශයේ f නතාවයෙන් පෙළෙන පුද්ගලයින් තුළ දක්නට ලැබේ. මේදය ජීර්ණය උල්ලං violation නය කිරීම පිෂ් ch ය හෝ ප්රෝටීන වලට වඩා බොහෝ කලකට පෙර වර්ධනය වන බව මෙයින් පැහැදිලි වේ.
අග්න්යාශයේ ස්රාවය නියාමනය
අග්න්යාශයේ රහස කොටස් දෙකකින් සමන්විත වේ - ඩක්ටල් (අකාබනික) සහ ඇසිනාර් (කාබනික).
ඩක්ටල් එපිටිලියම් ජලීය ද්රාවණයේ සංයුතියේ ඉලෙක්ට්රෝටයිට්, විශේෂයෙන් බයිකාබනේට් වලින් පොහොසත් ස්රාවයක් ස්රාවය කරයි. අග්න්යාශයේ ස්රාවයේ මෙම සං of ටකයේ ක්රියාකාරිත්වය වන්නේ ආම්ලික ආමාශයික අන්තර්ගතයන් duodenum තුළට ඇතුළු කිරීම උදාසීන කිරීම සහ ආමාශයික ජීර්ණය බඩවැල් බවට පරිවර්තනය කිරීමයි. අකාබනික සං component ටකයේ ස්රාවයේ ප්රධාන උත්තේජකය වන්නේ ආමාශයෙන් එන අම්ල අන්තර්ගතයට ප්රතිචාරයක් ලෙස duodenal mucosa හි S- සෛල මගින් නිපදවන රහසීන් ය.
අග්න්යාශයික ඇසිනස් ග්ලැන්ඩුලෝසයිට්, ඩයොඩෙනල් ශ්ලේෂ්මයේ ජේ සෛල මගින් සංස්ලේෂණය කරන ලද අග්න්යාශයේ (කොලෙස්ටිස්ටොකිනින්) බලපෑම යටතේ ජල විච්ඡේදක එන්සයිම සංස්ලේෂණය කර ස්රාවය කරයි. අග්න්යාශය මුදා හැරීම සඳහා උත්තේජක ප්රධාන වශයෙන් ආහාර වේ.
උදරයේ ජීර්ණය හා එක්සොක්රීන් අග්න්යාශයේ ක්රියාකාරිත්වයේ ආබාධ පිළිබඳ සායනය සහ රෝග විනිශ්චය
ආහාර දිරවීමේ ආබාධයක මුල්ම රෝග ලක්ෂණවලින් එකක් වන්නේ ස්ටීටෝරියා ය. මළ මූත්ර තෙල් සහිත, දිලිසෙන, කැත බවට පත්වේ. අග්න්යාශයේ අග්න්යාශයේ ක්රියාකාරිත්වයේ දැඩි lack නතාවයෙන් පෙළෙන රෝගීන් ඉදිමීම, අධික ලෙස වායුව සෑදීම, රුධිර පාරවිලයනය පිළිබඳ හැඟීමක් සහ උදරයේ රළුබවක් ඇති වේ. වඩාත් දරුණු අවස්ථාවල දී, පොලිපෙකලියා, ස්ටීටෝරියා, පාචනය සහ බර අඩු වීම පෙනේ.
එක්සොක්රීන් අග්න්යාශයේ හිඟකම අධ්යයනය කිරීම සඳහා වඩාත්ම ප්රමාණවත් ක්රමය වන්නේ මළ මූත්රාවල අග්න්යාශයික ඉලාස්ටේස් -1 තීරණය කිරීමයි. ප්රතිශක්තීකරණ එන්සයිම මගින් මල ඉලාස්ටේස් -1 නිර්ණය කිරීමේ ප්රධාන වාසිය නම්, අග්න්යාශය සඳහා ඉලාස්ටේස් -1 නියත වශයෙන්ම විශේෂිත වීමයි, බඩවැල් හරහා ගමන් කරන විට ඉලාස්ටේස් -1 පාහේ විනාශ නොවේ, මල ඉලාස්ටේස් ක්රියාකාරිත්වයේ උච්චාවචනයන් වැදගත් නොවන අතර ප්රති results ලවල ඉහළ ප්රජනන හැකියාව සහතික කරයි. මානව ඉලාස්ටේස්, එබැවින් පරීක්ෂණ ප්රති results ල අඛණ්ඩ එන්සයිම ප්රතිස්ථාපන ප්රතිකාරය මත රඳා නොපවතී.
සාමාන්ය එක්සොක්රීන් අග්න්යාශයේ ක්රියාකාරිත්වය තීරණය කරනු ලැබුවේ මල 1 ග්රෑම් සහ ඊට ඉහළින්, මධ්යස්ථ හා මෘදු - 100-200 / g / g, දැඩි - 100 μg / g ට අඩු ඉලාස්ටේස් -1 අගය 200 සිට 500 μg දක්වා ය.
අග්න්යාශයික එන්සයිම මගින් බාධා කරන ලද උදර ජීර්ණය නිවැරදි කිරීම
අග්න්යාශයේ එන්සයිම සකස් කිරීම උදර ජීර්ණය උල්ලං for නය කිරීම සඳහා වන්දි ගෙවීම සඳහා බහුලව භාවිතා වේ.
ආදේශන චිකිත්සාව සඳහා අදහස් කරන drugs ෂධවලට පහත ගුණාංග තිබිය යුතු බව දැන් තහවුරු වී ඇත:
- ඉහළ විශේෂිත ලිපිඩ ක්රියාකාරකම්,
- ආමාශයික යුෂ වලට ප්රතිරෝධය
- ආමාශයෙන් වේගයෙන් ඉවත් කිරීම සහ චයිම් සමඟ මිශ්ර කිරීම,
- කුඩා අන්ත්රය තුළ ඇති ක්ෂුද්ර කැප්සියුල පටලය කෙටි විසුරුවා හැරීම,
- කුඩා අන්ත්රය තුළ ක්රියාකාරී එන්සයිම වේගයෙන් මුදා හැරීම,
- උදර ජීර්ණය සඳහා සක්රීය සහභාගීත්වය.
එන්සයිම සූදානමෙහි ක්ෂුද්ර අණුක ආකාර මෙම අවශ්යතා සපුරාලයි. මිලිමීටර 1 සිට 2 දක්වා විෂ්කම්භයක් සහිත අග්න්යාශයික ක්ෂුද්ර ටේබල්, අම්ල-ප්රතිරෝධී, ආන්තික ආලේපනයකින් ආලේප කර ජෙලටින් කැප්සියුලයක තැන්පත් කර ඇත. මිනිත්තු කිහිපයක් ඇතුළත ආමාශයේ දියවී යන කැප්සියුලය පැය 2 ක් සඳහා අම්ල ආමාශයික යුෂ වලට ප්රතිරෝධී වන ක්ෂුද්ර කැටිති නිකුත් කරයි.එම ක්ෂුද්ර කැටිති ආමාශයික චයිමේ සමඟ ඒකාකාරව මිශ්ර වී කුඩා අන්ත්රය තුළට ඉවත් කර ක්ෂාරීය පරිසරයක ඉක්මනින් විසුරුවා හරිමින් එන්සයිම නිකුත් කරයි. මේ අනුව, කුඩා අන්ත්රය තුළ of ෂධයේ ක්රියාකාරිත්වයේ වේගවත් ආරම්භයක් සහතික කෙරේ.
Lipase ඉතා වේගයෙන් එහි ක්රියාකාරිත්වය නැති කර ගන්නා අතර එය ස්ටීටෝරියා මගින් විදහා දක්වයි. එමනිසා, එක්සොක්රීන් අග්න්යාශයේ හිඟකම නිවැරදි කිරීමේදී, පළමුව, ඒවා මඟ පෙන්වනු ලබන්නේ .ෂධයේ ඇති ලයිපේස් අන්තර්ගතය මගිනි.
මයික්රෝබීඩ් වල ප්රමාණය ඔවුන් ආමාශයෙන් ඉවත් කිරීමේ වේගය සහ කාලානුරූපතාවය තීරණය කරන වැදගත්ම සාධකයයි. පයිලෝරික් ස්පින්ක්ටර් හරහා ආහාර සමග එකවර ගමන් කිරීම සහතික කිරීම සඳහා ක්ෂුද්ර කැටිති වල විෂ්කම්භය 1.4 ± 3.0 මි.මී. කුඩා ටැබ්ලට් (විෂ්කම්භය 2 මි.මී., ගෝලාකාර නොවන හැඩය) පරිපූර්ණ ඡේදයක් සපයන්නේ නැත.
ප්රධාන ක්ෂුද්ර අණුක බහුඅවයවික සූදානමෙහි ලක්ෂණ වගුවේ දක්වා ඇත. 2 සහ 3.
අග්න්යාශයේ අග්න්යාශයේ ක්රියාකාරිත්වයේ මධ්යස්ථ ආබාධ සහිත බොහෝ රෝගීන් සඳහා, කැප්සියුල 1-2 ක් (ලයිපේස් 10,000-20,000 IU) ආහාර සමඟ ගැනීම ස්ටීටෝරියා රෝගය තුරන් කිරීමට ප්රමාණවත් වේ. දරුණු ස්ටීටෝරියා රෝගය සමඟ ඇති දැඩි ස්වරූපයේ දී ගත් කැප්සියුල ගණන 4-5 දක්වා වැඩි කෙරේ.
එන්සයිම සූදානම නියම කරන විට, මළ මූත්රාවල ඇති ඉලාස්ටේස් -1 මට්ටම කෙරෙහි අවධානය යොමු කිරීම සුදුසුය (වගුව 4).
මයික්රොසිමල් එන්සයිම සැකසීමේ කාර්යක්ෂමතාව අපි ඇගයීමට ලක් කර ඇත්තෙමු.
සීපී රෝගීන් 50 දෙනෙකු එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීම පරීක්ෂා කරන ලදී. රෝගීන් 30 දෙනෙකුගෙන් යුත් කණ්ඩායමකට දින 14 ක් සඳහා දිනකට 3 වතාවක් මයික්රසිම් ඒකක 2 ක් සහ කැප්සියුල 3 ක් ද පාලක කණ්ඩායමකට (රෝගීන් 20 දෙනෙකුට) දින 14 ක් සඳහා දිනකට 3 වතාවක් ද අග්න්යාශයේ ටැබ්ලට් 4 ක් ලැබුණි.
සමස්ත effectiveness ලදායීතාවය පහත පරිදි ඇගයීමට ලක් කරන ලදී: උච්චාරණය කරන ලද, හොඳ, සතුටුදායක, කිසිදු බලපෑමක් නැත. වේදනාවේ ගතිකතාව, බඩවැල් චලනයේ වාර ගණන සහ පුටුවෙහි අනුකූලතාව සැලකිල්ලට ගන්නා ලදී.
ටැබ්ලට් අග්න්යාශයට වඩා මයික්රසිම් වඩාත් උච්චාරණය කිරීම, ආහාර ජීර්ණය වැඩි දියුණු කිරීම, උදර වේදනාව අඩු කිරීම සහ මළපහ සාමාන්යකරණය කිරීම කෙරෙහි බලපාන බව අධ්යයනයෙන් හෙළි විය.
අග්න්යාශයික එන්සයිම වල ප්රශස්ත බලපෑම 5.0 ට වඩා කුඩා අන්ත්රයෙහි ලුමෙන් හි pH අගයකින් ලබා ගත හැකි බැවින්, සම්මත අග්න්යාශයේ ප්රතිකාර සඳහා විෂබීජ නාශක කාරක (H 2 අවහිර කරන්නන්, ප්රෝටෝන පොම්ප නිෂේධක) එකතු කළ විට එන්සයිම සැකසීමේ effectiveness ලදායීතාවය වැඩි වේ.
ආදේශන චිකිත්සාවේ අකාර්යක්ෂමතාවයට හේතු පහත දැක්වේ:
- වැරදියට තහවුරු කරන ලද රෝග විනිශ්චය (අග්න්යාශයේ නොවන සම්භවයක් ඇති ස්ටීටෝරියා, ජියර්ඩියාසිස්, සෙලියාක් රෝග, කුඩා අන්ත්රය අධික ලෙස ක්ෂුද්ර ජීවී දූෂණය),
- නියමිත රෙගුලාසි උල්ලං violation නය කිරීම (with ෂධ ගැනීම වාර ගණන අඩු කිරීම, ආහාර සමග සමමුහුර්තව),
- එන්සයිම ප්රමාණවත් නොවීම, දීර් or හෝ නුසුදුසු ලෙස ගබඩා කිරීම හේතුවෙන් drug ෂධයේ ක්රියාකාරිත්වය නැතිවීම,
- ආමාශයේ ආම්ලික අන්තර්ගතයන්හි එන්සයිමය අක්රිය කිරීම.
නිගමනය
පසුගිය දශක කිහිපය තුළ අග්න්යාශයේ රෝග සංඛ්යාවේ සැලකිය යුතු වැඩි වීමක් ඇති අතර, ඒ අනුව, ප්රතිස්ථාපන ප්රතිකාර අවශ්ය වන එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීම. නව පරීක්ෂණය පුළුල් ලෙස භාවිතා කිරීම - මළ මූත්රාවල ඉලාස්ටේස් -1 නිර්ණය කිරීමෙන් එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීම වඩාත් හොඳින් හඳුනා ගැනීමට සහ ප්රතිස්ථාපන ප්රතිකාරයේ ප්රති results ල ඇගයීමට ලක් විය. විවිධ මට්ටමේ එන්සයිම ක්රියාකාරිත්වයන් සහිත එන්සයිම සූදානම විශාල සංඛ්යාවක් දර්ශනය විය. අග්න්යාශයික එන්සයිම ක්ෂුද්ර කැටිති (පැන්සිට්රේට්, ක්රෙයොන්, මයික්රැසිම්) තුළ තැන්පත් කර ඇති නවීන මාත්රා ආකෘති, දරුණු ආහාර ජීර්ණ ආබාධ පවා නිවැරදි කිරීමට ඉඩ දෙයි.
- බ ok ක්ලිස් ඊ.ආර්. ඉවාෂ්කින් වී.ටී. නිදන්ගත අග්න්යාශය: ව්යාධි විද්යාව හා කොන්සර්වේටිව් චිකිත්සාව පිළිබඳ හේතු විද්යාව // රෝස්. ෂුර්. gastroen., hepatol., coloproct. 2006. අංක 6. එස් 79-86.
- විනෝග්රාඩෝවා එල්.වී., ටෘබිට්සිනා අයි.ඊ., ගුබිනා ඒ.වී., චිකුනෝවා බී. නිදන්ගත අග්න්යාශයේ // පියයුරු පිළිකා අවධිය අනුව ක්රියාකාරී අග්න්යාශයේ ප්රමාණවත් නොවීම සහ එය නිවැරදි කිරීම. 2010. අංක 13. එස් 837-840.
- ආමාශ ආන්ත්ර විද්යාව සහ හෙපට විද්යාව: රෝග විනිශ්චය සහ ප්රතිකාර. වෛද්යවරුන් සඳහා අත්පොත / සංස්. A.V. කලිනිනා, A.F. ලොගිනොව්, A.I. කසානොව්. එම්: මෙඩ්ප්රෙස්-දැනුම් දෙන්න. 2011.864 ස.
- හියුබර්ග්රිට්ස් එන්. බී., ක්රිස්ටිච් ටී. එන්. සායනික අග්න්යාශය. ඩොනෙට්ස්ක්, 2002.413 s.
- කලිනින් ඒ.වී. නිදන්ගත අග්න්යාශය: රෝග විනිශ්චය, ප්රතිකාර, වැළැක්වීම // සායනික ඉදිරිදර්ශනය. ආමාශයික. හෙපටෝල්. 2007. අංක 1. එස් 37-40.
- මයෙව් අයි.වී., කසියුලින් ඒ.එන්., කුචෙරාවි යූ.එන්. නිදන්ගත අග්න්යාශය එම්: වෛද්ය විද්යාව, 2005.504 සෙ.
- සිමොනෙකොව් වී.අයි., පෝරෝෂිනා ඊ.ජී. ටැබ්ලටයේ සහ ක්ෂුද්රීකරණය කළ එන්සයිම සැකසීමේ සායනික භාවිතයේදී වෙනස් භාවිතය // කොන්සිලියම් මෙඩිකම්. 2011 එස් 83-88.
ඒ.වී කලිනින්,වෛද්ය විද්යා වෛද්ය මහාචාර්ය
ගු මොනිකි. රුසියාවේ සෞඛ්ය හා සමාජ සංවර්ධන අමාත්යාංශයේ එම්. එෆ්. ව්ලැඩිමර්ස්කි, මොස්කව්
- අග්න්යාශයික එන්සයිම වල සීමිත ස්රාවය හෝ අඩු ක්රියාකාරිත්වය, බඩවැලේ ඇති පෝෂ්ය පදාර්ථ බිඳවැටීමට හා අවශෝෂණය වීමට බාධා ඇති කරයි. එය ප්රගතිශීලී බර අඩු කර ගැනීම, සමතලා කිරීම, රක්තහීනතාවය, ස්ටීටෝරියා, පොලිපෙකල්, පාචනය සහ පොලිහයිපොවිටමිනෝසිස් ලෙස පෙනී යයි. රෝග විනිශ්චය පදනම් වී ඇත්තේ අග්න්යාශයේ බාහිර ස්රාවය අධ්යයනය කිරීම, කොප්රෝග්රෑම් එකක් පැවැත්වීම, මළ මූත්රාවල එන්සයිම මට්ටම තීරණය කිරීම සඳහා වූ රසායනාගාර ක්රම මත ය. ප්රතිකාරයට යටින් පවතින රෝගයට ප්රතිකාර කිරීම, පෝෂ්ය පදාර්ථ සාමාන්යකරණය කිරීම, අග්න්යාශයික එන්සයිම ප්රතිස්ථාපනය කිරීම සහ රෝග ලක්ෂණ ප්රතිකාර ඇතුළත් වේ.
රෝග නිර්ණය
අග්න්යාශයික එන්සයිම හිඟකම හඳුනා ගැනීම සඳහා ප්රධාන වැදගත්කම වන්නේ විශේෂ පරීක්ෂණ (පරීක්ෂණ සහ පරීක්ෂාවකින් තොර), බොහෝ විට අල්ට්රා සවුන්ඩ්, විකිරණ හා එන්ඩොස්කොපික් ක්රම සමඟ සංයුක්ත වේ. පරීක්ෂණ ක්රමවේදයන් වඩා මිල අධික වන අතර රෝගීන්ට අපහසුතාවයක් ඇති කරයි, නමුත් ඒවායේ ප්රති results ල වඩාත් නිවැරදි ය. පරීක්ෂණ රහිත පරීක්ෂණ ලාභදායී වන අතර රෝගීන් විසින් සන්සුන්ව ඉවසා සිටියද අග්න්යාශයේ ප්රමාණවත් නොවීම තීරණය කිරීමට හැකි වන්නේ එන්සයිම සැලකිය යුතු ලෙස අඩු කිරීම හෝ සම්පූර්ණයෙන් නොමැති වීමෙනි.
අග්න්යාශයික එන්සයිම .නතාවය හඳුනා ගැනීම සඳහා රන් ප්රමිතිය වන්නේ සෘජු පරීක්ෂණ රහස්ය-කොලෙස්ටිස්ටොකිනින් පරීක්ෂණයයි. මෙම ක්රමය පදනම් වී ඇත්තේ අග්න්යාශයේ ස්රාවය උත්තේජනය කිරීම මත රහසිගත හා කොලෙස්ටිස්ටොකිනින් පරිපාලනය කිරීමෙන් පසුව මිනිත්තු 10 ක කාල පරතරයක් සහිත ද්විමාන අන්තර්ගත සාම්පල කිහිපයක් සාම්පල ලබා ගැනීමෙනි. ලබාගත් සාම්පල වලදී අග්න්යාශයේ ස්රාවයේ ක්රියාකාරිත්වය සහ වේගය, බයිකාබනේට් මට්ටම, සින්ක් සහ ලැක්ටෝෆෙරින් අධ්යයනය කෙරේ. සාමාන්යයෙන්, පරීක්ෂණයෙන් පසු ස්රාවයේ පරිමාව 100% ක් වන අතර, බයිකාබනේට් මට්ටම ඉහළ යාම අවම වශයෙන් 15% කි. 40% ට වඩා අඩු ස්රාවයේ පරිමාවේ වැඩි වීම, බයිකාබනේට් මට්ටම ඉහළ යාමක් නොමැති වීම, අග්න්යාශයේ එන්සයිම iency නතාවය ගැන කතා කරයි. ආමාශයේ කොටසක් වෙන් කිරීමෙන් පසු දියවැඩියාව, සෙලියාක් රෝගය, හෙපටයිටිස් වැනි රෝගවලින් ව්යාජ ධනාත්මක ප්රති results ල ලබා ගත හැකිය.
ලුන්ඩ්ගේ වක්ර පරීක්ෂණ පරීක්ෂණය පෙර ක්රමයට සමාන ය, නමුත් අග්න්යාශයේ ස්රාවය උත්තේජනය කරනුයේ පරීක්ෂණ ආහාර පරීක්ෂාවට හඳුන්වා දීමෙනි. මෙම අධ්යයනය සිදු කිරීම පහසුය (මිල අධික drugs ෂධ එන්නත් කිරීම අවශ්ය නොවේ), නමුත් එහි ප්රති results ල බොහෝ දුරට රඳා පවතින්නේ පරීක්ෂණ ආහාරවල සංයුතිය මත ය.රෝගියාට දියවැඩියාව, සෙලියාක් රෝගය, ආමාශ ආශ්රිත රෝග ඇතිනම් ව්යාජ ධනාත්මක ප්රති result ලයක් ලබා ගත හැකිය.
පරීක්ෂාවට ලක් නොවන ක්රම පදනම් වී ඇත්තේ මුත්රා හා රුධිරයේ ඇති එන්සයිම සමඟ අන්තර්ක්රියා කළ හැකි ඇතැම් ද්රව්ය ශරීරයට හඳුන්වා දීම මත ය. මෙම අන්තර්ක්රියාකාරිත්වයේ පරිවෘත්තීය නිෂ්පාදන අධ්යයනය කිරීමෙන් බාහිර අග්න්යාශයේ ක්රියාකාරිත්වය තක්සේරු කිරීමට හැකි වේ. පරීක්ෂණ රහිත පරීක්ෂණ අතරට බෙන්ටිරාමයිඩ්, අග්න්යාශය-ලෝරිල්, අයඩොලිපොල්, ට්රයොලීන් සහ වෙනත් ක්රම ඇතුළත් වේ.
ඊට අමතරව, අග්න්යාශයේ ස්රාවයේ මට්ටම වක්ර ක්රම මගින් තීරණය කළ හැකිය: අග්න්යාශය මගින් ප්ලාස්මා ඇමයිනෝ අම්ල අවශෝෂණය කිරීමේ මට්ටමෙන්, කොප්රෝග්රෑම් පිළිබඳ ගුණාත්මක විශ්ලේෂණයකින් (උදාසීන මේද හා සබන් වල අන්තර්ගතය සාමාන්ය මේද අම්ලවල පසුබිමකට එරෙහිව වැඩි වනු ඇත), මළ මූත්රාවල ප්රමාණාත්මක නිර්ණය, මළ මූත්ර වල චයිමොට්රිප්සින් සහ ට්රිප්සින් elastase-1.
යටින් පවතින හා ඒ ආශ්රිත රෝග හඳුනා ගැනීම සඳහා උපකරණ රෝග විනිශ්චය ක්රම (උදර කුහරයේ විකිරණවේදය, එම්ආර්අයි, සීටී, අග්න්යාශයේ අල්ට්රා සවුන්ඩ් සහ හෙපටොබිලියරි පද්ධතිය, ඊආර්සීපී) භාවිතා කරයි.
එන්සයිම iency නතා ප්රතිකාර
පෝෂණ තත්ත්වය නිවැරදි කිරීම, එටියෝට්රොපික් සහ ප්රතිස්ථාපන ප්රතිකාර, රෝග ලක්ෂණ ප්රතිකාර ඇතුළු එක්සොක්රීන් අග්න්යාශයේ හිඟකමට ප්රතිකාර කිරීම පුළුල් විය යුතුය. Etiotropic චිකිත්සාව ප්රධාන වශයෙන් අරමුණු කර ඇත්තේ අග්න්යාශයික පරෙන්චිමා මරණයේ ප්රගතිය වැළැක්වීමයි. ආහාර ගැනීමේ හැසිරීම නිවැරදි කිරීම යනු මත්පැන් හා දුම්කොළ භාවිතය ඉවත් කිරීම, ආහාරයේ ඇති ප්රෝටීන් ප්රමාණය දිනකට ග්රෑම් 150 දක්වා වැඩි කිරීම, මේද ප්රමාණය අවම වශයෙන් භෞතික විද්යාත්මක සම්මතයට වඩා දෙගුණයක් අඩු කිරීම සහ චිකිත්සක මාත්රාවල විටමින් ගැනීම ය. දැඩි ක්ෂය වීමත් සමඟ අර්ධ හෝ සම්පූර්ණ දෙමාපිය පෝෂණය අවශ්ය වේ.
අග්න්යාශයික එන්සයිම iency නතාවයට ප්රධාන ප්රතිකාරය වන්නේ ජීවිත කාලය පුරාම එන්සයිම ආහාර සමඟ ප්රතිස්ථාපනය කිරීමයි. අග්න්යාශයේ ප්රමාණවත් නොවීම තුළ එන්සයිම ප්රතිස්ථාපන ප්රතිකාර සඳහා ඇඟවුම්: තට්ටු කිරීමේදී මේදය ග්රෑම් 15 ට වඩා අඩුවීම, ප්රගතිශීලී ප්රෝටීන්-ශක්ති .නතාවය සහිත ස්ටීටෝරියා.
ජෙලටින් කැප්සියුලයක කොටා ඇති අම්ල-ප්රතිරෝධී කවචයක ඇති මයික්රොග්රැනියුලර් එන්සයිම සකස් කිරීම අද විශාලතම කාර්යක්ෂමතාවයෙන් යුක්ත වේ - කැප්සියුලය ආමාශයේ දියවී යන අතර ආහාර සමඟ කැටිති ඒකාකාරව මිශ්ර කිරීම සඳහා කොන්දේසි නිර්මාණය කරයි. Duodenum හි, pH අගය 5.5 ට ළඟා වූ විට, කැටිති වල අන්තර්ගතය මුදා හරිනු ලබන අතර, duodenal යුෂ වල අග්න්යාශයික එන්සයිම ප්රමාණවත් මට්ටමක් සපයයි. Drugs ෂධවල මාත්රාව තනි තනිව තෝරා ගනු ලැබේ, රෝගයේ බරපතලකම, අග්න්යාශයේ ස්රාවයේ මට්ටම අනුව. ප්රතිස්ථාපන ප්රතිකාරයේ effectiveness ලදායීතාවය සහ එන්සයිම සැකසීමේ මාත්රාවල ප්රමාණවත් බව සඳහා වන නිර්ණායක වන්නේ බර වැඩිවීම, සමතලා වීම අඩු වීම සහ සාමාන්ය පුටුවයි.
පුරෝකථනය සහ වැළැක්වීම
අග්න්යාශයේ u නතාවයට පූර්ව නිගමනය වන්නේ යටින් පවතින රෝගයේ බරපතලකම සහ අග්න්යාශයේ පරෙන්චිමා වලට සිදුවන හානියයි. අග්න්යාශයික එන්සයිම iency නතාවය ඉන්ද්රියයේ සැලකිය යුතු කොටසක් මිය යාමත් සමඟ වර්ධනය වන හෙයින්, පුරෝකථනය සාමාන්යයෙන් සැක සහිත ය. අග්න්යාශ රෝග පිළිබඳ කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර කිරීම, මත්පැන් ගැනීම ප්රතික්ෂේප කිරීම සහ දුම් පානය කිරීම මගින් මෙම තත්වය වර්ධනය වීම වළක්වා ගත හැකිය.
අග්න්යාශයේ u නතාවයේ රෝග ලක්ෂණ (මෙතැන් සිට කෙටියෙන් අග්න්යාශය ලෙස හැඳින්වේ) ආමාශයේ අධික බරක් දැනීම (එය සාමාන්යයෙන් මේද ආහාර අනුභව කිරීමෙන් පැය කිහිපයක් ගත වේ) මෙන්ම නිරන්තර හෘද ස්පන්දනය, ඇටකටු කැක්කුම සහ තවත් බොහෝ සං signs ා ඇතුළත් වේ.
අග්න්යාශය මිනිස් සිරුරේ වැදගත් කාර්යභාරයක් ඉටු කරන අතර ඒ හා සමාන රෝග ලක්ෂණ පෙන්නුම් කරන්නේ එය සාමාන්යයෙන් ක්රියා විරහිත වන බවයි.
මෙය සියලුම ශරීර පද්ධති අසමත් වීමට හේතු විය හැක.
අග්න්යාශය අසමත් වීම
වෙනත් ඕනෑම ව්යාධි විද්යාවක් මෙන්, අග්න්යාශයේ u නතාවයට ද හේතු ඇත.
ආහාර ජීර්ණ පද්ධතියේ මෙම ඉන්ද්රිය ශරීරයේ විශාලතම ග්රන්ථිය වන අතර එය දිගු කලක් “ඇඳීමට” ක්රියා කළ හැකි අතර ඒ අතරම තදබදයේ කිසිදු සලකුනක් ලබා නොදේ.
අග්න්යාශයට අන්තරාසර්ග හා බාහිර ක්රියාකාරිත්වයන් ඇත.
ඔවුන්ගේ උදව්වෙන් ශරීරයට පරිවෘත්තීය ක්රියාවලීන් නියාමනය කළ හැකි අතර ආහාර ජීර්ණ එන්සයිම නිපදවන අතර එය බඩවැලේ ඇති ආහාරවල සංකීර්ණ කොටස් බිඳ දැමීමට උපකාරී වේ.
අග්න්යාශය කිසියම් හේතුවක් නිසා ආහාර ජීර්ණ එන්සයිම අඩංගු අග්න්යාශයික යුෂ ස්රාවය කිරීම නතර කළහොත් අග්න්යාශයේ ප්රමාණවත් නොවීම සිදුවේ.
ආහාර ජීර්ණ ඉන්ද්රිය තුළ බාධා ඇතිවිය හැකි ප්රධාන හේතු ලැයිස්තුව:
- ඉන්ද්රිය සෛලවල ව්යාධි වෙනස්කම්,
- බී කාණ්ඩයේ විටමින් iency නතාවය, විටමින් සී සහ ඊ, නිකොටින්තික් අම්ලය,
- රුධිරයේ අඩු ප්රෝටීන් සහ හිමොග්ලොබින්,
- මේද, අධික කුළුබඩු සහ ලුණු සහිත ආහාර අනුභව කිරීම.
අග්න්යාශයේ සෛලීය ව්යුහය මධ්යසාර පාන භාවිතය හේතුවෙන් ව්යාධි වෙනස්වීම් වලට භාජනය විය හැකිය. මෙහි ප්රති organ ලයක් ලෙස ඉන්ද්රිය පටක සම්බන්ධක පටක මගින් ප්රතිස්ථාපනය වන අතර එමඟින් මුළු සිරුරම කඩාකප්පල් වේ.
නිදසුනක් වශයෙන්, යකඩ මඟින් ශරීරයට ග්ලූකෝස් අවශෝෂණය කර ගැනීමට අවශ්ය ඉන්සියුලින් නිපදවීම නතර කළ හැකිය. ඔබ දන්නා පරිදි, එවැනි උල්ලං of නය කිරීමක ප්රති, ලයක් ලෙස පුද්ගලයෙකු දියවැඩියා රෝගියෙකු බවට පත්වේ.
ඊට අමතරව, ග්රන්ථි පටක ආසාදනය, හෙල්මින්ටික් ආක්රමණය සහ කොලජන් රෝග වලට බලපෑම් කළ හැකිය.
නමුත් ආහාර ජීර්ණ ඉන්ද්රියයේ පටක වල ව්යුහයට සැලකිය යුතු බලපෑමක් ඇති කරන වඩාත් පොදු ව්යාධි වන්නේ උග්ර හා නිදන්ගත අග්න්යාශයයි.
බී කාණ්ඩයේ විටමින් ආහාර ජීර්ණ එන්සයිම සංස්ලේෂණයට ක්රියාකාරී ලෙස දායක වන අතර එය නොමැතිව අක්මාව සාමාන්යයෙන් ක්රියා විරහිත වේ.
ඩයෝඩිනම් 12 තුළට එන්සයිම හා කෝපය ස්රාවය වීම උල්ලං in නය වීමක් සිදුවුවහොත්, ජීර්ණය කිරීමේ ක්රියාවලිය සාර්ථක නොවනු ඇත.
අග්න්යාශයේ ප්රමාණවත් නොවීමත් සමඟ මෙම කණ්ඩායමේ විටමින් ප්රතිකාරයට ඇතුළත් වේ. නිකොටිනික් අම්ල iency නතාවය (බී 3 හෝ පීපී) ට්රිප්සින්, ඇමයිලේස් සහ ලයිපේස් නිෂ්පාදනය අඩුවීමට හේතු වේ.
විටමින් සී සහ ඊ නොමැතිකම පිත්තාශයේ ගල් සෑදීමට හේතු වේ.
අග්න්යාශයේ වැඩ කිරීමේදී පුද්ගලයෙකුට උල්ලං have නයක් ඇතිවීමට ප්රධාන හේතු අතර, පාරම්පරික නැඹුරුතාවයක් ඇත.
මෙම අවස්ථාවේ දී, ආසන්න ජීවන රටාවක් සහ ආහාරමය ආහාර පවා රෝගය නොපෙන්වන බවට සහතික විය නොහැක.
අග්න්යාශයේ හිඟකම වර්ග හතරකින් යුක්ත විය හැකිය: එක්සොක්රීන්, එක්සොක්රීන්, එන්සයිම සහ අන්තරාසර්ග.
සෑම වර්ගයකම ව්යාධි විද්යාවට එහිම හේතු, සිදුවීමේ රෝග ලක්ෂණ සහ ප්රතිකාර ලක්ෂණ ඇත, ඒවා පහත සාකච්ඡා කරනු ඇත.
එක්සොක්රීන් සහ එක්සොක්රීන් ප්රමාණවත් නොවීම
අග්න්යාශයේ ස්රාවය අඩු කිරීමත් සමඟ වෛද්ය විද්යාවේදී එක්සොක්රීන් අග්න්යාශය හිඟකම යන යෙදුම භාවිතා වන අතර එමඟින් සංකීර්ණ ආහාර සංරචක ප්රයෝජනවත් ද්රව්ය බවට බිඳ දැමීමට උපකාරී වන අතර පසුව ඒවා පහසුවෙන් ශරීරයට අවශෝෂණය වේ.
එවැනි ආහාර ජීර්ණ එන්සයිමයක් නිපදවීමේ අඩුවීම එහි නිෂ්පාදනයට වගකිව යුතු අග්න්යාශයේ සෛල ගණන අඩුවීම මගින් පැහැදිලි කෙරේ.
එක්සොක්රීන් හිඟතාවයේ රෝග ලක්ෂණ නිශ්චිත සං to ා වලට ආරෝපණය කළ හැකිය, මන්ද ඔවුන්ගේ උපකාරයෙන් මෙම වර්ගයේ ව්යාධි විද්යාව හඳුනාගත හැකි බැවිනි.
මෙම අවස්ථාවේ දී, පුද්ගලයෙකු කුළුබඩු සහ මේද ආහාර නොඉවසන අතර, එය ආහාරයට ගැනීමෙන් පසු, පුටුව කැඩී ඇති අතර දිගු කලක් තිස්සේ ආමාශයේ බර දැනේ.
අග්න්යාශයේ අග්න්යාශයේ හිඟකම ඇති සමහර පුද්ගලයින් තුළ කොලික හා ඉදිමීම සිදුවේ.
බොහෝ විට, මෙම රෝග ලක්ෂණ අස්ථි හා කැක්කුමෙහි වේදනාව, හුස්ම හිරවීම සහ වේගවත් හෘද ස්පන්දනය සමඟ සම්බන්ධ වේ.
මෙම සියලු රෝග ලක්ෂණ පෙනෙන්නේ ශරීරයට අවශෝෂණය කරගත නොහැකි මේදවල iency නතාවයක් නිසා වන නමුත් එහි සාමාන්ය ක්රියාකාරිත්වය සඳහා එය ඉතා වැදගත් වේ.
එක්සොක්රීන් අක්රිය වීමට පොදු හේතු අතර, එක්සොක්රීන් සෛල ස්කන්ධය අඩුවීම සහ duodenum හි ස්රාවය වේ.
අග්න්යාශයේ ප්රමාණවත් නොවීම සඳහා ප්රතිකාර කිරීම යනු ආහාර පෝෂණය පිළිපැදීම සහ අග්න්යාශයේ ක්රියාකාරිත්වය ප්රවර්ධනය කරන drugs ෂධ භාවිතය (මෙසිම්, අග්න්යාශය) ය.
අග්න්යාශයේ යුෂ iency නතාවයකින් එක්සොක්රීන් අග්න්යාශයේ u නතාවය ඇති වන අතර එය සුලු පත්රිකාවේ සාමාන්ය හා ස්ථාවර ක්රියාකාරිත්වයට දායක වේ.
ආමාශ ආන්ත්රයික පත්රිකාවේ දුර්වල ආහාර ජීර්ණය, ඔක්කාරය පෙනීම සහ ආමාශයේ අධික බරක් දැනීම දක්වා එක්සොක්රීන් හිඟතාවයේ රෝග ලක්ෂණ අඩු වේ. මෙම සියලු සාධක දුර්වල මලපහ හා සමතලා වේ.
පුද්ගලයෙකුට එක්සොක්රීන් අග්න්යාශයේ හිඟකම ඇතිවීමට හේතු වන්නේ ආමාශය, පිත්තාශය සහ duodenum හි අක්රිය වීමයි.
අනෙක් අතට, මෙම ආහාර ජීර්ණ අවයවවල ක්රියාකාරීත්වය අසාර්ථක වීම සාගින්නෙන් පෙළෙන පසුබිම, නිරන්තරයෙන් මත්පැන් පානය කිරීම සහ නුසුදුසු පෝෂණයට එරෙහිව සිදුවිය හැකිය.
වෛද්ය රුධිර පරීක්ෂණවල ප්රති using ල භාවිතා කරමින් එක්සොක්රීන් හිඟකම හඳුනා ගන්න.
මෙම ආකාරයේ ව්යාධි විද්යාව ඇති පුද්ගලයින්ට දියවැඩියාව වැළඳීමේ වැඩි අවදානමක් ඇති බව සඳහන් කිරීම වටී, එබැවින් ඔවුන් සීනි සඳහා රුධිරය පරිත්යාග කිරීමට නිතිපතා නිර්දේශ කරනු ලැබේ.
එක්සොක්රීන් හිඟතාවයට ප්රතිකාර කිරීමෙන් රෝගයට හේතුව තුරන් කිරීම, ආහාර වේලක් අනුගමනය කිරීම, අග්න්යාශයික යුෂ නිපදවීමට උපකාරී වන විටමින් සහ drugs ෂධ ගැනීම.
එන්සයිම සහ අන්තරාසර්ග ප්රමාණවත් නොවීම
ආහාර ජීර්ණයට උපකාරී වන එක්තරා ආකාරයක ආහාර ජීර්ණ එන්සයිමයක ආමාශයික යුෂ වල iency නතාවයක් එන්සයිම අග්න්යාශයේ ඇති බව හඳුනා ගනී.
එන්සයිම iency නතාවයට ප්රධාන හේතු අතරින්, ඉස්මතු කිරීම අවශ්ය වේ:
- අග්න්යාශයේ සෛලවල ව්යාධි වෙනසක්, ප්රතිජීවක and ෂධ සහ වෙනත් drugs ෂධ වලට දීර් exp කාලයක් නිරාවරණය වීම නිසා සිදුවිය හැක.
- අග්න්යාශයික ඇළට හානි වීම (විර්සුන්ග් නළය පුළුල් කිරීම),
- ආහාර ජීර්ණ ඉන්ද්රිය ව්යාධි,
- ආසාදනයෙන් ආසාදනය.
පුද්ගලයෙකුට අග්න්යාශයේ එන්සයිම ව්යාධි විද්යාවක් ඇති බවට රෝග ලක්ෂණ පෙන්නුම් කරන්නේ බඩවැල්වල අක්රමිකතාවයක් ඇති විට ඇතිවන සං signs ා වලට සමාන සං signs ා මගිනි.
පළමුවෙන්ම, මෙය පා පුටුව උල්ලං is නය කිරීමක් වන අතර එය බොහෝ විට පාචනය මගින් විදහා දක්වයි.
දීර් di පාචනය ඇති පසුබිමට එරෙහිව, සමහර අය විජලනය හා සාමාන්ය දුර්වලතාව අත්විඳිති. ආහාර රුචිය නොමැතිකම සහ ඔක්කාරය පෙනීම සමඟ වායුව සෑදීම වැඩි වන අතර උදරයේ බොහෝ විට වේදනාකාරී සංවේදීතාවන් ඇති වේ.
සාමාන්ය හා ජෛව රසායනික රුධිර පරීක්ෂාව, මුත්රා විශ්ලේෂණය සහ මළ මූත්රා, ටොමොග්රැෆි සහ අල්ට්රා සවුන්ඩ් භාවිතා කරමින් එන්සයිම හිඟකම හඳුනාගනු ලැබේ.
මෙම ව්යාධි විද්යාවට ප්රතිකාර කිරීම යනු වෛද්යවරයෙකු විසින් නියම කරන ලද ආහාර වේලක් අනුගමනය කිරීම සහ අග්න්යාශයට අවශ්ය සහය ලබා දිය හැකි taking ෂධ ගැනීම ය.
අන්තරාසර්ග (අන්තරාසර්ග) අග්න්යාශයේ u නතාවය ඉන්සියුලින්, ග්ලූකොජන් සහ ලිපොකේන් ඇතුළු හෝමෝන නිපදවීම අඩුවීම මගින් සංලක්ෂිත වේ.
මෙම ව්යාධි විද්යාව වඩාත් භයානක වන්නේ එය මිනිස් සිරුරේ ආපසු හැරවිය නොහැකි ක්රියාවලීන් ඇති කළ හැකි බැවිනි.
මෙම හෝමෝන නිෂ්පාදනය අඩුවීමට ප්රධාන හේතුව වන්නේ ඒවායේ නිෂ්පාදනයට වගකිව යුතු අග්න්යාශයේ එම ප්රදේශවලට හානි වීමයි.
රුධිර පරීක්ෂණවල ප්රති results ල වලදී හෝමෝන මට්ටම්වල අපගමනය ලෙස අභ්යන්තර ආරක්ෂණ ආබාධවල ලක්ෂණ පෙන්නුම් කරයි.
මෙම තත්වය නිරන්තරයෙන් දියර බඩවැල් චලනයන් හා සමතලා වීම සමඟ ඇති වන අතර එමඟින් ගඳ සුවඳක් පවත්වා ගනී.
බඩවැල් චලනයන් වැඩි වීමේ පසුබිමට එරෙහිව, ශරීරයේ විජලනය වීම සාමාන්ය දුර්වලතාවයට හේතු වේ.
එන්සයිම අසමත් වීම සේම අන්තරාසර්ග අග්න්යාශයික ව්යාධිවේදය සමඟ රෝග විනිශ්චය කරනු ලැබේ.
ප්රතිකාර සඳහා රුධිරයේ සීනි මට්ටම පාලනය කිරීම සහ එක් එක් රෝගියා සඳහා විශේෂයෙන් නියම කරනු ලබන taking ෂධ ගැනීම අරමුණු කරගත් ආහාර වේලක් ඇතුළත් වේ.
අග්න්යාශය ශරීරයේ සාමාන්ය ක්රියාකාරිත්වය සහතික කරන වැදගත් කාර්යයන් ඉටු කරයි. ඕනෑම අකාබනික ව්යුහයක් මෙන් අග්න්යාශයට ඕනෑම ව්යාධිජනක බලපෑම් වලට භාජනය විය හැකිය, එබැවින් එහි ක්රියාකාරිත්වය අඩු වේ. මෙම ව්යාධි තත්වයන්ගෙන් එකක් වන්නේ අග්න්යාශ යකඩ ප්රමාණවත් නොවීමයි.
සංවර්ධනය සඳහා හේතුව
අග්න්යාශය විශේෂිත ආහාර ජීර්ණ එන්සයිම නිපදවීමේ නිරතව සිටින අතර සාමාන්ය ආහාර ජීර්ණ ක්රියාවලීන් කළ නොහැකි මට්ටමක පවතී.
මෙම ද්රව්යවල වර්ධනයේ දී අසමත්වීම් සිදු වූ විට සහ යකඩ පහත් ලෙස ක්රියා කිරීමට පටන් ගත් විට, මෙම තත්වය අග්න්යාශයේ ප්රමාණවත් නොවීම ලෙස හැඳින්වේ.
අග්න්යාශයේ u නතාවයට හේතු කිහිපයක් තිබේ. මේවාට ඇතුළත් වන්නේ:
- විටමින් .නතාවය
- අග්න්යාශයට හානි වීම
- හිමොග්ලොබින් .නතාවය
- රුධිරයේ ප්රෝටීන් නොමැතිකම,
- සෞඛ්ය සම්පන්න නොවන ආහාර, ලුණු සහිත ආහාර අනිසි භාවිතය, මේද ආහාර, අසාමාන්ය කුළුබඩු, කුළුබඩු ආදිය.
- උරුමය
- ලිපොමෝටෝසිස්, සිස්ටික් ෆයිබ්රෝසිස්, ෂ්වාච්මන් සින්ඩ්රෝම් වැනි ව්යාධි
- අග්න්යාශයේ පසුබිම මත ග්රන්ථි සෛල මිය යාම හෝ ඉන්ද්රියයක කොටසක් ශල්යකර්මයෙන් ඉවත් කිරීම.
සමහර විට ව්යාධි විද්යාවේ වර්ධනයට හේතු වන සාධක කිහිපයක් තිබේ. සමහර විට රෝගියා නිරෝගී බවක් පෙනෙන්නට තිබීම, සෞඛ්ය සම්පන්න ජීවන රටාවක් පවත්වා ගැනීම, නිසි ලෙස ආහාර ගැනීම, නමුත් අග්න්යාශයේ ප්රමාණවත් නොවීම තවමත් අනාවරණය වී තිබේ. එවැනි අවස්ථාවන්හිදී, සාමාන්යයෙන් හේතු පවතින්නේ පාරම්පරික නැඹුරුතාවයක් තුළ ය.
රෝගයේ ප්රභේද: හේතු, රෝග ලක්ෂණ, රෝග විනිශ්චය සහ ප්රතිකාර ක්රම
විශේෂ අග්න්යාශයේ අග්න්යාශයේ ප්රමාණවත් නොවීම වර්ග හතරක් වෙන්කර හඳුනාගත හැකි අතර, ඒ සෑම එකක්ම ආවේණික වූ ලක්ෂණ ඇත.
අග්න්යාශයේ ප්රමාණවත් නොවීම:
- එක්සොක්රීන්
- එක්සොක්රීන්
- එන්සයිම
- අන්තරාසර්ග.
එක් එක් ප්රභේදයට බරපතල වෙනස්කම් ඇති බැවින් ඒවා වෙන වෙනම සලකා බැලිය යුතුය.
අග්න්යාශයේ අග්න්යාශය ප්රමාණවත් නොවීම
එක්සොක්රීන් අග්න්යාශයේ u නතාවය ව්යාධි විද්යාවක් ලෙස හැඳින්වෙන අතර එහි ස්ථාවර ආහාර ජීර්ණ ක්රියාවලියක් සඳහා යුෂ හිඟයක් පවතී. එවැනි අග්න්යාශයේ ප්රමාණවත් නොවීමේ ලක්ෂණ:
- ඔක්කාර ප්රතික්රියා
- ඉදිමීම
- එපිගාස්ට්රියම් හි බර පිළිබඳ හැඟීමක්,
- මල ගැටළු
- දුර්වල ජීර්ණය.
ග්රන්ථි පටක වල වෙනස්වීම් හේතුවෙන් විවිධ ආමාශයික ගැටළු සහ අග්න්යාශයේ ව්යාධි මෙම ව්යාධි තත්වයට පෙරාතුව පවතී. ඊට අමතරව, පිත්තාශයේ හෝ බඩවැල් රෝග, අධික සාගින්නෙන් හෝ මොනෝ-ඩයට් අනිසි ලෙස භාවිතා කිරීමට එරෙහිව බාහිරව ප්රමාණවත් නොවීම වර්ධනය විය හැකිය.
එක්සොක්රීන් හිඟකම හඳුනාගත හැක්කේ පුළුල් රසායනාගාර රෝග විනිශ්චයකින් පමණි. එවැනි අග්න්යාශයේ ප්රමාණවත් නොවීම නිසා දියවැඩියාව වැළඳීමේ අවදානම වැඩි වන බැවින් මෙම රෝගීන්ට ඔවුන්ගේ රුධිරයේ සීනි නිරන්තරයෙන් පරීක්ෂා කර බැලිය යුතුය.
ප්රතිකාරයේ සාර්ථකත්වය සෘජුවම රඳා පවතින්නේ ව්යාධි ක්රියාවලියේ හේතු විද්යාව නිශ්චිතවම ස්ථාපිත කිරීම මත ය. ආහාර හෝ මධ්යසාර සාධකය සමඟ, දැඩි ආහාර ගැනීම සහ මත්පැන් පානය කිරීමෙන් ඔබේ ජීවන රටාව වෙනස් කිරීමට ඔබට අවශ්ය වනු ඇත.
අග්න්යාශ යකඩ iency නතාවයේ සමාන ආකාරයක් ඇති ආහාරයකදී, ඇස්කෝර්බික් අම්ලය, ටොකෝෆෙරෝල් සහ රෙටිනෝල් වැනි විටමින් අඩංගු විය යුතුය.ඊට අමතරව, ග්රන්ථියට ස්රාවය වන කාර්යයන් සම්පූර්ණයෙන් සිදු කිරීමට උපකාරී වන රෝගීන්ට එන්සයිම සූදානම නියම කරනු ලැබේ.
අන්තරාසර්ග
අග්න්යාශයේ u නතාවයේ තවත් ආකාරයක් අන්තරාසර්ග හෝ අභ්යන්තර ආරක්ෂණ ලෙස සැලකේ.
අන්තරාසර්ග ක්රියාකාරිත්වයේ ප්රධාන කාර්යයන් වන්නේ ග්ලූකොජන්, ලිපොකේන් හෝ ඉන්සියුලින් වැනි හෝමෝන ද්රව්ය නිෂ්පාදනය කිරීමයි. මෙම ශ්රිතයේ අසමත් වීමක් සිදුවුවහොත් ශරීරයට සිදුවන ප්රතිවිපාක සුව කළ නොහැකි වනු ඇත.
එක්තරා හෝමෝන ද්රව්යයක් නිපදවීමට වගකිව යුතු ග්රන්ථි අඩවි (ලැන්ගර්හාන්ස් දූපත්) වල තුවාල වලට එරෙහිව සාමාන්යයෙන් ඒ හා සමාන ස්වරූපයක් වර්ධනය වේ. එවැනි තුවාල ඇතිවීමත් සමඟම රෝගියාට පාහේ දියවැඩියාව ඇතිවීමේ තර්ජනයක් ඇති වේ.
අන්තරාසර්ග අග්න්යාශයේ හිඟකම මෙබඳු පෙනුමකින් ප්රකාශ වේ:
- විමෝචිත වායූන්ගේ දුර්ගන්ධය,
- ඔක්කාරය-වමනය ප්රතික්රියා
- මලෙහි දුර්ගන්ධය සහිත බඩ පිපීම සහ පාචනය,
- බඩවැල් චලනය වැඩි වීම
- රසායනාගාර රුධිර පරීක්ෂණ මගින් අසාමාන්යතා පවතින බව පෙන්වනු ඇත.
ඊට අමතරව, පාචනය හේතුවෙන් විජලනය වීමේ පසුබිමට එරෙහිව රෝගියාගේ සාමාන්ය ව්යාධිය වැනි අනුකූල ස්වභාවයේ රෝග ලක්ෂණ ඇත.
රෝග විනිශ්චය වෙනත් අග්න්යාශයේ u නතාවයට සමාන වේ.
නිවැරදි රෝග විනිශ්චය තහවුරු කිරීමෙන් පසුව, රුධිරයේ ග්ලූකෝස් අවම කිරීම අරමුණු කරගත් දැඩි ආහාර චිකිත්සාව රෝගියාට නියම කරනු ලැබේ. ආහාර පෝෂණය නිෂ් less ල වන විට, ඉන්සියුලින් එන්නත් නියම කරනු ලැබේ.
මේ ආකාරයේ ප්රමාණවත් නොවීම සමඟ ජීවත් වීම තරමක් කළ හැකි නමුත් දැඩි ආහාර වේලක් කිසිදු ව්යතිරේකයකින් හෝ තෘප්තියකින් තොරව සම්මතයක් බවට පත්විය යුතුය.
සංඛ්යාලේඛනවලට අනුව, ජනගහනයෙන් 30% කට වඩා වැඩි පිරිසකට අග්න්යාශයේ ප්රමාණවත් නොවීම. කවුරුහරි ඔවුන්ගේ ව්යාධි විද්යාව ගැන දන්නා අතර එය තුරන් කිරීමට දැනටමත් පියවර ගෙන ඇති අතර, යමෙකු නොදැන සිටියද, එය තත්වය තවත් උග්ර කරයි.
ප්රධාන දෙය නම්, අග්න්යාශයේ හිඟයක් පවතින විට, ආහාර නිර්දේශයන් දැඩි ලෙස අනුගමනය කිරීම සහ නියමිත යෝජනා ක්රමය අනුව නියමිත drugs ෂධ ගැනීම.
ඇත්ත වශයෙන්ම, ඕනෑම පුද්ගලයෙකුට එවැනි රෝගයක් ඉතා අප්රසන්න සංවේදනයන් සමඟ සම්බන්ධ වේ, නමුත් රෝගියා සෞඛ්ය සම්පන්න පුරුදු සහ සෞඛ්ය සම්පන්න ආහාර අතහැර දැමුවහොත්, ජීවිතයේ ගුණාත්මක භාවය වැඩිදියුණු වන අතර රෝගය නතර වේ.
මත්පැන් මත යැපීමේ පසුබිමට එරෙහි රෝගියෙකු අග්න්යාශයේ ප්රමාණවත් නොවීම නිසා මත්පැන් පානය කිරීම සම්පූර්ණයෙන්ම ප්රතික්ෂේප කිරීමෙන් ඔහුට තවත් වසර 10 ක් ජීවත් වීමට හැකි වනු ඇත.
කෙසේ වෙතත්, රෝගියා දිගින් දිගටම මත්පැන් අනිසි ලෙස භාවිතා කිරීම සහ තහනම් ආහාර අනුභව කරන්නේ නම්, වසර කිහිපයකට පසු ඔහු මාරාන්තික වනු ඇත. එමනිසා, එච්එල්එස් සහ ඒ හා සමාන රෝග විනිශ්චයක් සහිත ආහාර ගැනීම වෛද්යවරයෙකුගේ කැමැත්ත පමණක් නොව, ජීවිතය ආරක්ෂා කර ගැනීමේ යතුරයි.
අග්න්යාශයේ අග්න්යාශයේ හිඟකම පිළිබඳ වීඩියෝව:
- මෙය මිනිසුන් තුළ ඉතා වැදගත් ඉන්ද්රියකි. එය ශරීරයේ සාමාන්ය ක්රියාකාරිත්වය සහතික කරන බොහෝ කාර්යයන් ඉටු කරයි. වෙනත් ඕනෑම අවයවයක් මෙන් අග්න්යාශය ක්රියා විරහිත විය හැක. අග්න්යාශයේ ප්රමාණවත් නොවීම වඩාත් සුලභ රෝගයකි.
අග්න්යාශයේ ප්රමාණවත් නොවීම වර්ග කිහිපයක් තිබේ
අනෙක් සියලුම රෝග මෙන්ම මෙම iency නතාවය වර්ධනය වීමටද හේතු ඇත. අග්න්යාශයේ විශේෂ එන්සයිම නිපදවන අතර එය නොමැතිව ආහාර දිරවීමේ ක්රියාවලිය සරලව කළ නොහැකිය.
ඔහුට අවුරුදු 10 ක් පමණ ජීවත් විය හැකිය මෙම එන්සයිම හා ද්රව්ය නිපදවීමේදී අක්රමිකතාවයක් සිදුවුවහොත් එවැනි අක්රමිකතාවයක් අග්න්යාශයේ ප්රමාණවත් නොවීම ලෙස හැඳින්වේ. මෙම අසාර්ථකත්වයට හේතු විය හැකි හේතු අතර හඳුනාගත හැකිය:
- අග්න්යාශයික පටක වලට හානි වීම
- ශරීරයේ විටමින් නොමැතිකම
- රුධිරයේ ප්රෝටීන් මට්ටම අඩු වීම
- අඩු හිමොග්ලොබින්
- නුසුදුසු පෝෂණය, විශේෂයෙන් මේද හා ලුණු සහිත ආහාර භාවිතය, අසාමාන්ය කුළුබඩු භාවිතය ආදිය.
ඇත්ත වශයෙන්ම, අග්න්යාශයේ ප්රමාණවත් නොවීම හේතු විය හැකි හේතු සියල්ලම නොවේ. සාධක ගොඩක් තිබේ. සමහර විට උරුමය (නැඹුරුතාව) සැලකිය යුතු කාර්යභාරයක් ඉටු කළ හැකිය. පුද්ගලයෙකු සාමාන්ය ජීවන රටාවක් මෙහෙයවන බවත්, නිසි ලෙස ආහාරයට ගන්නා බවත් පෙනේ. නමුත් තවමත් මෙම රෝගයෙන් පීඩා විඳිති.
අග්න්යාශයේ ප්රමාණවත් නොවීම
අද වන විට ක්රියාකාරී අග්න්යාශයේ ප්රමාණවත් නොවීම වර්ග හතරක් ඇත. මෙම සෑම විශේෂයකටම ආවේණික වූ ලක්ෂණ ඇත, පෙනුමට හේතු, රෝග ලක්ෂණ සහ ප්රතිකාර වලින් අවසන් වේ. එබැවින්, වෙන් කරන්න:
- එක්සොක්රීන් හිඟකම
- Exocrine අසමත් වීම
- එන්සයිම .නතාවය
- අන්තරාසර්ග ප්රමාණවත් නොවීම
ඉහත සඳහන් කළ පරිදි, ඒ සෑම එකක්ම තමන්ගේම ලක්ෂණ ඇත. එමනිසා, වෙනස්කම් මොනවාද යන්න සහ රෝග ලක්ෂණ ප්රකාශ කිරීමේදී සමානකමක් තිබේද යන්න සම්පූර්ණයෙන්ම වටහා ගැනීම සඳහා, ඔබ එකිනෙකා වඩා හොඳින් දැන හඳුනා ගත යුතුය. අග්න්යාශයේ හිඟකම ඉතා ප්රසන්න තත්වයක් නොවේ. නමුත් කුමන ආකාරයේ හිඟයක් පැවතිය යුතුද යන්න තහවුරු කර ගැනීම සඳහා, රෝග ලක්ෂණ මත පදනම්ව නිවැරදි රෝග විනිශ්චයක් ලබා දී නිසි ප්රතිකාර ලබා දෙන වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය.
එක්සොක්රීන් හිඟකම
අවාසනාවකට මෙන්, අද වැඩි වැඩියෙන් මිනිසුන් ආංශික අග්න්යාශයේ හිඟතාවයෙන් පීඩා විඳිති. මීට පෙර වයස් කාණ්ඩය වයස අවුරුදු 50 දී පමණ ආරම්භ වූයේ නම්, අද බාර්එක බෙහෙවින් පහත් වී ඇති අතර තරුණ වයසේ අය එයින් පීඩා විඳිති. බාහිර ස්රාවය හිඟකම යනු එන්සයිම (ස්රාවය) නොමැතිකමයි. මේ නිසා ශරීරයේ ඇති සියලුම ප්රයෝජනවත් ද්රව්ය බිඳ වැටේ. මෙය සිදුවන්නේ කාලයත් සමඟ අග්න්යාශයේ ඇතැම් සාධකවල ප්රබල බලපෑම යටතේ මෙම ඉතා වැදගත් රහස නිපදවන සෛල ගණන අඩු වන බැවිනි.
වෙනත් ඕනෑම රෝගයක් මෙන්, එක්සොක්රීන් හිඟතාවයට නිශ්චිත ප්රකාශනයන් ගණනාවක් ඇත, එමඟින් මෙය මෙම වර්ගය බව තීරණය කළ හැකිය. ප්රධාන රෝග ලක්ෂණ අතර:
- තෙල් සහිත මෙන්ම කුළුබඩු සහිත ආහාර වලට නොඉවසීම. එවැනි iency නතාවයකින් පෙළෙන පුද්ගලයින්ට මේද ආහාර අනුභව කිරීම ඉතා අපහසුය, මන්දයත් එය ජීර්ණය කිරීමට අපහසු හෝ ශරීරයට නොදැනෙන බැවිනි.
- ආමාශයේ බර. එය ප්රධාන වශයෙන් සෑදී ඇත්තේ පුද්ගලයෙකු මේද ආහාර අනුභව කිරීමෙන් පසුව වන අතර එය ඉහත සඳහන් කළ පරිදි ශරීරයට අවශෝෂණය නොවේ.
- මේද පුටුව. එපමණක්ද නොව, එය හතු සහිත ය
- කොලික්
- අස්ථි වේදනාව

වෙනත් දේ අතර, හෘද ස්පන්දනය, කැක්කුම, හුස්ම හිරවීම, රුධිර කැටි ගැසීමේ අසාමාන්යතා, වියළි සම ආදිය ඇතුළත් වේ. ශරීරයේ මේදය නොමැතිකම හේතුවෙන් මෙම රෝග ලක්ෂණ මතු වන අතර එය ද ඉතා වැදගත් වේ. ඔවුන්ගේ දුර්වල දිරවීමේ හැකියාව හේතුවෙන්, රෝගයේ ප්රකාශනයේ සෘජු රෝග ලක්ෂණ වලට වඩා වැඩි අපහසුතාවයක් ගෙන දෙන අනුකූලතා ගැටලු පැන නගී.
පුද්ගලයෙකුට මෙම ආකාරයේ අසාර්ථකත්වයක් ඇතිවීමට නිශ්චිත හේතු කිහිපයක් තිබේ. මේවාට ඇතුළත් වන්නේ:
- එක්සොක්රීන් පරෙන්චිමා ස්කන්ධය අඩු කිරීම
- ස්රාවය duodenum තුලට ගලා යාම
- ද්රව්ය සැකසීමේදී එන්සයිම ප්රමාණවත් නොවීම
ඇත්ත වශයෙන්ම, ප්රධාන ප්රතිකාරය වනුයේ නිසි ආහාර වේලක් පිළිපැදීමයි, එහි මූලික මූලධර්ම පහත පරිදි වේ:
- ආහාර ප්රමාණය වැඩි කිරීම අවශ්ය වන අතරම එහි සංඛ්යාව අඩු කරයි
- මේද ආහාර භාවිතය සීමා කරන්න, එයට සියලු මේද මස්ද ඇතුළත් විය හැකිය
- සවස් වරුවේ සහ රාත්රී කාලයේ ආහාර ගැනීම සීමා කරන්න
- සම්පූර්ණයෙන්ම අතහැර දැමිය යුතුය
පරිභෝජනයට අවසර දී ඇති නිෂ්පාදන සහභාගී වන වෛද්යවරයා සමඟ සාකච්ඡා කරනු ලබන අතර, එමඟින් රෝගියාගේ ආහාර පාලනය කළ යුතුය.මේද හා සත්ව ආහාර අනුභව කිරීමේ සීමාව ගැන අප කතා කරන්නේ නම්, මෙහිදී එය එළවළු වෙනුවට ආදේශ කිරීම අවශ්ය වේ, එනම් වැඩි එළවළු සහ පලතුරු අනුභව කරන්න. එවැනි රෝගයකින් පෙළෙන පුද්ගලයින් සඳහා කාබෝහයිඩ්රේට් පිටතට පැමිණෙන අතර එය ශරීරයට උපකාර කිරීම සඳහා නියම ප්රමාණයෙන් පරිභෝජනය කළ යුතුය. නමුත් ඔබ කාබෝහයිඩ්රේට් විශාල ප්රමාණයක් අඩංගු වන රසකැවිලි වල නොව සෞඛ්ය සම්පන්න ආහාරවල කාබෝහයිඩ්රේට් සොයා බැලිය යුතු ප්රධාන දෙය මතක තබා ගැනීම වටී.
නමුත් මේ සියල්ලෙහිම එක් අවවාදයක් ඇත, මෙම සමස්ත ආහාර වේලෙහි. ශාක ආහාර සඳහා සම්පූර්ණයෙන්ම මාරු වන බොහෝ රෝගීන් වැඩි වායුව සෑදීම හා සම්බන්ධ ගැටළු අත්විඳීමට පටන් ගනී. මෙය සිදුවුවහොත්, රෝගීන් නිවුඩ්ඩ අනුභව කිරීම රෙකමදාරු කරනු ලැබේ.
ආහාරයට අමතරව, රෝගීන්ට අග්න්යාශයට කෙලින්ම උපකාර වන drugs ෂධ නියම කරනු ලැබේ. මෙම drugs ෂධවලට Creon, Pancreatin, Mezim ආදිය ඇතුළත් වේ. ආහාර ජීර්ණ ගැටළු වළක්වා ගැනීම සඳහා සාමාන්යයෙන් මෙම ations ෂධ සෑම ආහාර වේලක් සමඟම නියම කරනු ලැබේ.
නියමිත ප්රතිකාරයේ නිරවද්යතාවයේ ප්රධාන දර්ශකය වන්නේ පාචනය අතුරුදහන් වීම මෙන්ම රෝගියාගේ මළ මූත්රාවල සාමාන්ය දර්ශක වේ. එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීම බරපතල ගැටළුවක් වන නමුත් ඔබට එය සමඟ ජීවත් විය හැකිය. ඔබට අවශ්ය වන්නේ ඔබේ ආහාර වේල නිරීක්ෂණය කර වෛද්යවරයාගේ සියලු උපදෙස් අනුගමනය කිරීමයි.
අග්න්යාශයික එන්සයිම .නතාවය

අග්න්යාශයේ ප්රමාණවත් නොවන රෝග ලක්ෂණ වලින් එකක් ලෙස වේදනාව
අග්න්යාශය විශේෂිත කාර්යයන් ගණනාවක් ඉටු කරන අතර, තමන්ගේම ඕනෑම දෙයක් ප්රමාණවත් නොවීම වර්ධනය කිරීමට හේතු වේ. අග්න්යාශයේ බහුලව දක්නට ලැබෙන එක් දෙයක් වන්නේ එන්සයිමයි. ආමාශයික යුෂ වල අඩංගු වන අතර ආහාර ජීර්ණය කිරීමට උපකාරී වේ. අවම වශයෙන් එක් එන්සයිමයක්වත් ප්රමාණවත් ප්රමාණයක් නොතිබීම සිදුවුවහොත්, ජීර්ණ ක්රියාවලිය කඩාකප්පල් වේ.
එන්සයිම iency නතාවයට හේතු හඳුනාගත හැකිය:
- සමහර .ෂධවල බලපෑම යටතේ අග්න්යාශ සෛල වලට හානි වීම
- ආසාදන
- අග්න්යාශ නාලිකා හානිය
- ඉන්ද්රියයේ ව්යුහයේ ව්යාධි (සංජානනීය)
- ඩිස්බැක්ටීරියෝසිස්
එන්සයිම iency නතාවයේ ලක්ෂණයක් වන රෝග ලක්ෂණ අතර, පහත දැක්වෙන කරුණු වෙන්කර හඳුනාගත හැකිය:
- දුර්වල වූ පුටුව, විශේෂයෙන් ලිහිල් පුටුව
- සාමාන්ය දුර්වලතාවය
- ආහාර රුචිය දුර්වල වීම
- ගෑස් නිෂ්පාදනය වැඩි කිරීම
- පුද්ගලයෙකුගේ බර අඩු වීම සහ ශාරීරික ක්රියාකාරකම්
- ඔක්කාරය
- ශක්තිමත්
එන්සයිම iency නතාවයේ වැදගත්ම රෝග ලක්ෂණය වන්නේ මළපහ වෙනස් කිරීමයි. ඉතා අප්රසන්න හා අප්රසන්න සුවඳක් සහිත මේද මළපහ මෙම රෝගයේ ලක්ෂණයකි.

 cystic fibrosis - ක්රියාකාරී ආබාධ සමඟ ස්රාවය වන ක්රියාකාරිත්වයේ සංජානනීය ආබාධයකි,
cystic fibrosis - ක්රියාකාරී ආබාධ සමඟ ස්රාවය වන ක්රියාකාරිත්වයේ සංජානනීය ආබාධයකි, මධ්යසාර අග්න්යාශය, ගණනය කළ අග්න්යාශය හෝ වියුක්ත අග්න්යාශය,
මධ්යසාර අග්න්යාශය, ගණනය කළ අග්න්යාශය හෝ වියුක්ත අග්න්යාශය,