අලුත උපන් බිළිඳුන් තුළ හඳුනා නොගත් දියවැඩියා භ්රෑණ රෝගයේ ප්රතිවිපාක
අලුත උපන් බිළිඳුන්ගේ දියවැඩියා භ්රෑණ රෝගයේ සං and ා සහ ප්රතිකාර - ප්රතිකාර
ගර්භණීභාවයට පෙර සහ ගර්භණී සමයේදී මවගේ සෞඛ්ය තත්වය දරුවාගේ වර්ධනයට බලපායි, එබැවින් නිදන්ගත රෝග සඳහා ප්රතිකාර කිරීම කල්තියාම සැලසුම් සහගතව කළ යුතුය. අවාසනාවකට මෙන්, සෑම රෝගයක්ම සුව කළ නොහැක. එවැනි රෝග වලට දියවැඩියාවද ඇතුළත් වේ.
දියවැඩියාවෙන් පෙළෙන ගර්භනී කාන්තාවක් වැඩිපුර වැඩ කිරීම, මානසික ආතතිය, නැවුම් වාතය තුළ වැඩිපුර ඇවිදීම, නිවැරදිව ආහාර ගැනීම සහ ඇගේ රුධිරයේ සීනි මට්ටම නිරීක්ෂණය කළ යුතුය. අවසාන කරුණ විශේෂයෙන් වැදගත් වේ - සීනි ඉහළට පෙරළෙන්නේ නම්, එය කලලරූපයේ de න සංවර්ධිතය දක්වා දරුණු ප්රතිවිපාක ඇති කළ හැකිය.
චිකිත්සාව නොමැතිකම බොහෝ විට අලුත උපන් බිළිඳකුගේ දියවැඩියා භ්රෑණ රෝගයට හේතු වේ. එය විදහා දක්වන ආකාරය සහ වඩාත්ම වැදගත් දෙය නම්, එයට ප්රතිකාර කළ යුතු ආකාරය - මේ පිළිබඳ වැඩි විස්තර පහතින්.
ස්ටෙරොයිඩ් දියවැඩියාවට ප්රතිකාර කරන්නේ කෙසේද?
භ්රෑණ යනු කුමක්ද?
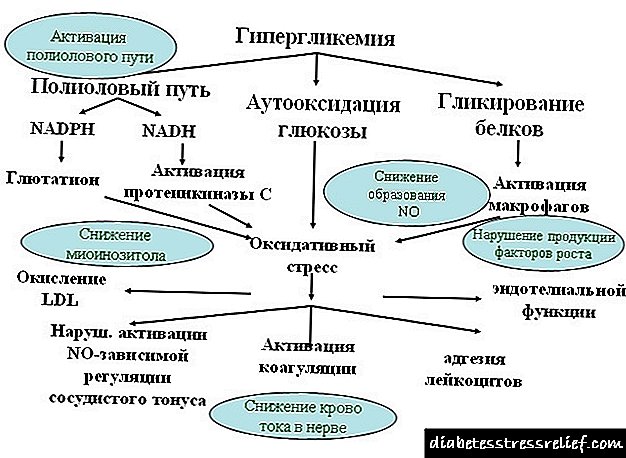
දියවැඩියා ෆෙටෝපති යනු ළදරුවන් තුළ ඇති වන සින්ඩ්රෝමයකි, එය මවගේ දියවැඩියාව හෝ ඇගේ පූර්ව දියවැඩියා තත්වය සමඟ වේ. රෝගයේ බරපතලකම මත පදනම්ව, දරුවා අක්රීය අවයව සෑදිය හැක, මෙය වකුගඩු, අග්න්යාශය, සනාල පද්ධතියට අදාළ වේ.
වෛද්යවරයාගේ කර්තව්යය වන්නේ ගර්භනී කාන්තාවට දියවැඩියා රෝගයට compensation ලදායී වන්දි ලබා දීම සහ හැකි නම් ගෙස්ටෝසිස්, පොලිහයිඩ්රම්නියෝස් වැනි සංකූලතා වළක්වා ගැනීමයි. ග්ලයිසිමියා අවධියේදී තියුණු පැනීම් නොතිබුනේ නම්, අපේක්ෂා කරන මව කලලරූපයේ සෞඛ්යය ගැන කරදර නොවිය හැකිය.
ගර්භණී සමයේදී හයිපර්ග්ලයිසිමියාව කෙරෙහි නොසැලකිලිමත් ආකල්පයක් ගර්භණී කාලය අඩු කරයි, නොමේරූ දරු උපත් අවදානමක් ඇත. සියල්ලටම හේතුව, භ්රෑණයෙන් පළමු වරට වැදෑමහ රෝගයෙන් පීඩා විඳින අතර, එය අවශ්ය පෝෂණය සමඟ කෑල්ලක් ලබා දීමට නොහැකි වීමයි.
දියවැඩියා භ්රෑණ රෝගයේ සං s ා
අභ්යන්තර ගර්භාෂ අසාමාන්යතා නිසා අලුත උපන් බිළිඳකුගේ දියවැඩියා භ්රෑණ රෝග ලක්ෂණ දක්නට ලැබේ:
- ළදරුවෙකු විශාල බරකින් උපත ලබයි - කිලෝග්රෑම් 4 ට වඩා,
- පාද, හිස, අත් පා එකිනෙකට අසමාන වේ,
- ඉදිමුණු මුහුණ
- විශාල, උදරයේ උදරය මෙන්,
- මේද ගුණය සොයාගත හැකිය
- විවිධ අවයව හා පද්ධතිවල අක්රමිකතා,
- ශ්වසන අපහසුතාව
- පසුබෑම
- විශාල කළ අක්මාව, වකුගඩු හෝ අධිවෘක්ක ග්රන්ථි, de න සංවර්ධනය.
දියවැඩියාව වර්ග මොනවාද?
දියවැඩියා කලලරූපය බොහෝ අවස්ථාවලදී නොමේරූ දරු උපත් වලට හේතු වේ. දරුවා උපත් ඇළ හරහා නිදහසේ ඇවිදින අතර, විශාල උරහිස් පමණක් ගර්භාෂයෙන් පහසුවෙන් පිටවීමට ඉඩ නොදේ. මෙයට අනුකූලව, ප්රසව හා නාරිවේද විශේෂ ians යින්ට එක් දරුවෙකුගේ හසුරුව මුදා හැරීමට සිතාමතාම තුවාල සිදු වේ. ගර්භණී සමයේදී දියවැඩියා භ්රෑණ රෝග විනිශ්චය කිරීම වැදගත් වන්නේ මේ නිසා ය. සින්ඩ්රෝමය යනු සැත්කම් සඳහා ඇඟවීමකි - සිසේරියන් සැත්කම.
අසාමාන්ය කලලරූපී වර්ධනයේ අහිතකර බලපෑම් ඇතිවන්නේ දියවැඩියා භ්රෑණ රෝගයේ සංකූලතා වන සාධක ගණනාවක් නිසා ය:
- වැදෑමහ හරහා මවගේ සිට දරුවා දක්වා ඔක්සිජන් iency නතාවය,
- සනාල ගැටළු
- ලිපිඩ පරිවෘත්තීය හා සම්බන්ධ ආබාධ.
නවීන ප්රතිකාර
දියවැඩියා භ්රෑණ රෝගයට ප්රතිකාර කිරීම හා වැළැක්වීම සින්ඩ්රෝමය හඳුනා ගැනීමේ අවධිය මත රඳා පවතී. කාන්තාවන්ගේ ගර්භණී සමයේදී අසාමාන්යතා වෛද්යවරයා විසින් සොයාගෙන තිබේ නම් එය කළ හැකි හොඳම විකල්පය නම්, අපේක්ෂා කරන මවට පහත ප්රතිකාරය නියම කරනු ලැබේ:
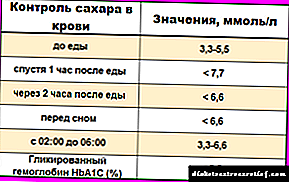
- රුධිර ග්ලූකෝස් මීටරයක් භාවිතා කරමින් නිවසේදී රුධිරයේ සීනි අධීක්ෂණය කිරීම.
- ඉන්සියුලින් හඳුන්වාදීම (අවශ්ය නම්).
- රුධිර පීඩනය මැනීම.
- විටමින් සංකීර්ණයක් පිළිගැනීම.
- පෝෂ්ය පදාර්ථ වලින් පොහොසත් ආහාරයක් වන කැලරි ප්රමාණය දිනකට 3200 kcal නොඉක්මවිය යුතුය.
- ආහාරයේ හැකි තරම් මේද ආහාර අඩංගු වීම සුදුසුය, පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් මත නැඹුරු වීම හොඳය.
ගර්භනී කාන්තාවකගේ දියවැඩියාව හඳුනාගත හැක්කේ දරුවාගේ ගර්භණී සමයේදී පමණි. මෙම වර්ගයේ දියවැඩියාව ගර්භණී දියවැඩියාව ලෙස හැඳින්වේ - අග්න්යාශයට ද්විත්ව බර සමඟ කටයුතු කළ නොහැකි අතර පුද්ගලයින් දෙදෙනෙකුට එකවර ඉන්සියුලින් ලබා දිය නොහැක - සති 12 ක් දක්වා වූ කලලරූපය සහ මව. නියමිත වේලාවට සම්පූර්ණ පරීක්ෂණයකට භාජනය වී සහභාගී වන වෛද්යවරයා විසින් නියම කරනු ලබන පරීක්ෂණ සමත් වීම වැදගත් වන්නේ එබැවිනි.
උපතට ටික කලකට පෙර දියවැඩියා කලලරූපය හඳුනාගත හොත්, නාරිවේද විශේෂ ologist යා ගර්භණී වයස නිවැරදිව තීරණය කළ යුතුය. දියවැඩියා කලලරූපය සඳහා අපේක්ෂිත භාරදීමේ කාලය 37 වන සතියයි. කාන්තාවකට හෝ ළදරුවෙකුට ඉතා අසනීපයක් දැනේ නම්, ඔවුන් 36 වන සතියේ උපත ලබා දෙයි. ඔබට මීට පෙර දරු ප්රසූතියක් කළ නොහැක, එවැනි තීරණයක් කලලරූපයේ මරණයට හේතු විය හැකි නමුත් ඒ සමඟම ගර්භනී කාන්තාවගේ ජීවිතය බේරා ගනී.
වෙනත් මාර්ගයක් නොමැති විට:
- කාන්තාවක් ගෙස්ටෝසිස් රෝගයෙන් පෙළෙනවා නම්.
- පොලිහයිඩ්රම්නියෝස් ඇත.
- වකුගඩු අකර්මණ්යතාවය අනාවරණය විය.
- කලලරූපය දිගු ඔක්සිජන් සාගින්නෙන් පෙළේ.
ගර්භණී සමයේදී, ප්රමාණවත් රුධිර සීනි මට්ටම නිරීක්ෂණය කිරීම ද වැදගත් ය, එසේ නොමැතිනම් ඔබ තනිවම දරු ප්රසූතිය ඉතා අපහසු වනු ඇත. ශරීරය නිර්මාණය කර ඇත්තේ ගර්භාෂය අඩු කිරීම සඳහා ග්ලූකෝස් විශාල ප්රමාණයක් අවශ්ය වන ආකාරයටය, එබැවින් එය නොමැති නම් කාන්තාවකට එවැනි අප්රසන්න ප්රතිවිපාක අත්විඳිය හැකිය:
- සිහිය නැතිවීම
- හයිපොග්ලයිසමික් කෝමා.
දරු ප්රසූතියේදී හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන කාන්තාවගේ තත්වය වැඩි දියුණු කිරීම සඳහා වෛද්යවරු පහත සඳහන් ප්රතිකාරය සිදු කරති.
- පිරිසිදු කළ තම්බා වතුර ග්රෑම් 100 ක් තුළ, කැටි කළ සීනි 1 tablespoon බෝ කර රෝගියාට පානයක් ලබා දේ.
- මෙය උදව් නොකරන්නේ නම්, 5% ග්ලූකෝස් ද්රාවණයක් අභ්යන්තරයෙන් පරිපාලනය කරනු ලැබේ, එක් මාත්රාවක් 0.5 l වේ.
- කම්පන ඇති වූ විට, හයිඩ්රොකාටිසෝන් මිලිග්රෑම් 100-200 ක් සහ ඇඩ්රිනලින් 0.1% මිලි ලීටර් 1 ක් දක්වා භාවිතා වේ.
දරු ප්රසූතියේදී පරිවෘත්තීය ක්රියාවලීන් වේගවත් කිරීම සඳහා විටමින් සංකීර්ණ දියර ආකාරයෙන් හඳුන්වා දීම ද යෝග්ය වේ.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඇට විය හැකිද?
අලුත උපන් බිළිඳුන් තුළ දියවැඩියා භ්රෑණ රෝගයේ ප්රතිවිපාක
ළදරුවන් තුළ දියවැඩියා රෝගය දුර්ලභ වන නමුත්, කෙසේ වෙතත්, පසුකාලීනව ළමයින්ට දෙවන වර්ගයේ දියවැඩියාව ඇති බව වෛද්ය ප්රතිකාර මගින් දනී. දියවැඩියා භ්රෑණ රෝගයේ පසුබිමට එරෙහිව, අලුත උපන් බිළිඳකුගේ උපතින් පසු පළමු සතිය තුළ අධික උද්දීපනය, කම්පනය, අත් කම්පන, සිදුරු කරන කෑගැසීම් වැනි දේවලින් පීඩා විඳිති, මෙම තත්වය වේගවත් හෘද ස්පන්දනයකින් යුක්ත වේ.
සෑම විටම පාහේ, කැල්සියම් හිඟකම සමඟ මැග්නීසියම් iency නතාවයක් පවතී. මේ සම්බන්ධයෙන්, දියවැඩියා භ්රෑණ රෝගයෙන් පෙළෙන ළදරුවෙකුගේ පළමු දින 3 තුළ ශ්වසන වේගය වැඩි වීම සහ රුධිරයේ ඔක්සිජන් සාන්ද්රණය අඩුවීම - මෙම සින්ඩ්රෝමය තෙත් පෙනහළු ලෙස හැඳින්වේ.
පොදුවේ ගත් කල, කලලරූපය දරු ප්රසූතියේදී දරුවාගේ අවයව හා පද්ධති සෑදීමේදී කිසිදු අඩුපාඩුවක් සොයාගත නොහැකි නම්, වෛද්යවරු හොඳ පුරෝකථනයක් ලබා දෙති. දැනටමත් වයස අවුරුදු 2-3 ක් වන විට, කුඩා කැබැල්ල සම්පූර්ණයෙන්ම යථා තත්ත්වයට පත් වේ. දෙමව්පියන් විසින් අනුගමනය කළ යුතු එකම දෙය නම්, දරුවාට අධික බරක් නොලැබීමයි. දියවැඩියා ෆෙටෝපති සින්ඩ්රෝමය වැළඳී ඇති දරුවන්ට එය බෙහෙවින් බලපායි.
මුල් රෝග විනිශ්චය
ගර්භණී අවධියේදී මුල් රෝග විනිශ්චය සිදු කරනු ලැබේ. පූර්වාවශ්යතාවක් වන්නේ කාන්තාවගේ වෛද්ය ඉතිහාසයේ අනුරූප ඇතුළත් කිරීම් ය. මෙය දියවැඩියාව මෙන්ම පූර්ව දියවැඩියා තත්වය පිළිබඳව සැලකිලිමත් වේ. මීට අමතරව, ගර්භනී සති 10-14 සඳහා අල්ට්රා සවුන්ඩ් රෝග විනිශ්චය නියම කරනු ලැබේ. මෙම ක්රමය භාවිතා කරමින්, කලලරූපය වර්ධනය කිරීමේදී අපගමනයන් තිබේද යන්න තහවුරු කර ගත හැකිය, එය රෝගයේ වර්ධනය පෙන්නුම් කරයි:
- බිළින්දාගේ විශාල ප්රමාණ, සම්මතයට වඩා වෙනස්,
- ශරීරයේ සමානුපාතිකතාවයට බාධා,
- ප්ලීහාව සහ අක්මාව අධි රුධිර පීඩනය,
- ඇම්නියොටික් තරලයේ අතිරික්තයක්.
වැදගත්! අල්ට්රා සවුන්ඩ් වල ප්රති results ල වලට අනුව, වෛද්යවරයා නිවැරදි රෝග විනිශ්චයක් ලබා දෙන අතර මවගේ තත්වය සමනය කර ගර්භණීභාවයට හිතකර පා course මාලාවක් සහතික කරන වැඩිදුර ක්රියාමාර්ග තීරණය කරයි.

ප්රසව ප්රතිකාර
ගර්භණී සමයේදී සෑම කාන්තාවක්ම සාමාන්ය පරීක්ෂණ හා පරීක්ෂණ වලට භාජනය වේ. අපගමනය පිළිබඳ සැකයක් තිබේ නම්, වෛද්යවරයා අතිරේක සවිස්තරාත්මක රෝග විනිශ්චයක් නියම කරයි. ප්රති results ල සංසන්දනය කර ඇත. රෝග විනිශ්චය තහවුරු වුවහොත් වහාම ප්රතිකාර ආරම්භ කිරීම අවශ්ය වේ. මෙය කලලයට අහිතකර ලෙස බලපානු ඇත.
මෙම රෝග විනිශ්චය සමඟ, සීනි මට්ටම සහ රුධිර පීඩන කියවීම් නිරන්තරයෙන් අධීක්ෂණය කරනු ලැබේ. අවශ්ය නම්, ඉන්සියුලින් භාවිතා කරන අතිරේක චිකිත්සාව නියම කරනු ලැබේ. පෝෂණය සමතුලිත වීම ඉතා වැදගත් වේ. කලලරූපයේ සාමාන්ය වර්ධනයට අවශ්ය විටමින් ප්රමාණවත් ප්රමාණයක් එහි අඩංගු විය යුතුය. වෙනත් අවස්ථාවල දී වෛද්යවරයා විටමින් සංකීර්ණයක් නියම කරයි. තනතුරක දී, කාන්තාවක් ආහාර වේලක් අනුගමනය කිරීම හා මේද ආහාර බැහැර කිරීම රෙකමදාරු කරනු ලැබේ. දෛනික ආහාර වේල 3 kcal නොඉක්මවිය යුතුය. උපත ලැබීමට පෙර, පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් විශාල ප්රමාණයක් අඩංගු ආහාර ආහාරයට එකතු වේ.
අල්ට්රා සවුන්ඩ් ස්කෑන් හා අඛණ්ඩ අධීක්ෂණයේ ප්රති results ල මත පදනම්ව, වෛද්යවරයා දරු ප්රසූතියට සුදුසු කාලය තීරණය කරයි. ගර්භණීභාවය අපගමනයකින් තොරව ගියහොත් හොඳම විකල්පය සති 37-38 කි. තර්ජනය කළ විට, දිනයන් කල් දමනු ලැබේ. මෙය සිදු කරනුයේ දරුවාට ඇති අවදානම අවම කිරීම සඳහා ය.
සාමාන්ය ක්රියාකාරකම්
බොහෝ විට ගර්භණී සමයේදී, අපේක්ෂා කරන මවට සහජයෙන්ම හයිපොග්ලිසිමියා ඇති වේ. අඩු සීනි ශ්රමය අඩුවීමට හේතු වේ. ගර්භාෂය අඩු කිරීම සඳහා ග්ලූකෝස් විශාල ප්රමාණයක් අවශ්ය වේ. ශක්තිය නොමැතිකම සමඟ ශ්රමය ඉතා අපහසු වනු ඇත, සංකූලතා ඇතිවිය හැකිය. වි ness ානය නැතිවීම සාමාන්ය දෙයක් නොවේ. දුෂ්කර අවස්ථාවල දී කෝමා තත්වයක් ඇතිවිය හැකිය.
හයිපොග්ලිසිමියාව විවිධ ක්රම මගින් නතර කරනු ලැබේ:
- මිහිරි ජලය පානය කරන්න, සකස් කිරීම සඳහා ඔබට වතුර වීදුරුවකට හැදි 2 ක් එකතු කළ යුතුය.
- ග්ලූකෝස් මිලි ලීටර් 500 ක් 5% ක් එන්නත් කරනු ලැබේ
- හයිඩ්රොකාටිසෝන් මිලිග්රෑම් 200 ක් දක්වා පරිපාලනය කරනු ලැබේ.
- ඇඩ්රිනලින් මිලි ලීටර් 1 ට වඩා වැඩි නොවේ.
එවැනි ක්රියා පටිපාටි සිදු කිරීමෙන් උපතට සැලකිය යුතු ලෙස පහසුකම් සැලසිය හැකි අතර එමඟින් දරුවාගේ ජීවිතයට ඇති අවදානම අවම කර ගත හැකිය.
පශ්චාත් ප්රසව කාලය
භ්රෑණ රෝගය වැළඳී ඇති බවට සැක කරන ළදරුවෙකු ඉපදුණු වහාම ග්ලූකෝස් විසඳුමක් ලබා දෙනු ලැබේ. මෙමඟින් හයිපොග්ලිසිමියා වර්ධනය වීම වළක්වා ගත හැකිය. මේ සම්බන්ධයෙන්, දරු ප්රසූතියට හොඳින් හා කල්තියා සූදානම් වීම අවශ්ය වේ. එසේ නොමැතිනම්, දරුවාගේ සෞඛ්යයට අහිතකර ලෙස බලපාන සංකූලතා ඇතිවිය හැකිය.
දරුවාගේ පෝෂණය කෙරෙහි විශේෂ අවධානය යොමු කළ යුතුය. සෑම පැය 2 කට වරක් මවගේ කිරි ලබා දිය යුතුය. අග්න්යාශය මගින් නිපදවන ග්ලූකෝස් සහ ඉන්සියුලින් හිඟය අතර සමබරතාවය නැවත පිරවීම සඳහා මෙය අවශ්ය වේ.
සමහර අවස්ථාවලදී දරුවාට හුස්ම ගැනීමේ අපහසුතාවයක් ඇති විය හැකිය. මෙම අවස්ථාවේ දී, එය යාන්ත්රික වාතාශ්රය සමඟ සම්බන්ධ වී ඇති අතර, මතුපිට ද පරිපාලනය කරනු ලැබේ. සෙංගමාලය ඇතිවීමත් සමඟ වෛද්යවරයා පාරජම්බුල කිරණ නියම කරයි. සිදු කරන ලද පරීක්ෂණ මත පදනම්ව චිකිත්සක පා course මාලාව වෛද්යවරයා විසින් නියම කරනු ලැබේ.
දරු ප්රසූතියේදී දිනපතා ඉන්සියුලින් මාත්රාව නිවැරදි කිරීම සමානව වැදගත් වේ. ප්රධාන හේතුව රුධිර ග්ලූකෝස් අඩුවීමයි. ගර්භණී ස්වරූපය නිදන්ගත බවට පරිවර්තනය වීමේ අවදානමක් නොමැති නම් ඉන්සියුලින් පරිපාලනය අවලංගු වේ. දින 10 කට පසු, තත්වය සාමාන්ය තත්වයට පත්වන අතර ග්ලිසිමියා ගැබ් ගැනීමට පෙර වටිනාකමක් ලබා ගනී.

හඳුනා නොගත් ව්යාධි විද්යාවේ ප්රතිවිපාක
කලලරූපය කාලෝචිත ආකාරයකින් තීරණය නොකළේ නම්, අනාගතයේදී මෙය එහි වර්ධනයට මග පාදයි. එහි ප්රති As ලයක් වශයෙන්, දරුවෙකුට ඔහුගේ සෞඛ්යයට අහිතකර ලෙස බලපාන ආපසු හැරවිය නොහැකි සංකූලතා ඇතිවිය හැකිය. සමහර අවස්ථාවලදී එවැනි අපගමනය මාරාන්තික වේ. එමනිසා, ගර්භණී අවධියේදී රෝග විනිශ්චය කිරීම සහ අවශ්ය උපාමාරු සිදු කිරීම ඉතා වැදගත් වේ.
සංකූලතා සම්බන්ධයෙන් ගත් කල, මෙහි සඳහන් කිරීම වටී:
- රෝගය දියවැඩියාවට මාරුවීමේ ඉහළ සම්භාවිතාවක් ඇති අතර එය නව ජන්ම ලෙසද හැඳින්වේ.
- ඔක්සිජන් සාගින්න
- ශ්වසන අපහසුතා සින්ඩ්රෝමය වර්ධනය වීමේ හැකියාව,
- හෘදයාබාධ ඇතිවීම,
- වේගවත් බර වැඩිවීම (තරබාරුකම),
- දෙවන වර්ගයේ දියවැඩියාව වැළඳීමේ නැඹුරුතාව.
පෙකණි වැල කපා දැමූ විට, ග්ලූකෝස් දරුවාගේ රුධිරයට ගලා යාම නවත්වන අතර ඊට එරෙහිව හයිපොග්ලිසිමියා වර්ධනය වේ. පසුව අග්න්යාශය ඉන්සියුලින් අධික ලෙස නිපදවයි. මෙම සංසිද්ධිය දරුවාට ඉතා භයානක වන අතර මාරාන්තික විය හැකිය.
කැල්සියම් සහ මැග්නීසියම් අඩු අන්තර්ගතයක පසුබිමට එරෙහිව සිදුවන ඛනිජ පරිමාව උල්ලං violation නය කිරීම ඊට වඩා භයානක නොවේ. මෙහි ප්රති, ලයක් ලෙස මෙය ස්නායු පද්ධතියේ ක්රියාකාරීත්වයට අහිතකර ලෙස බලපායි. දරුවාට මානසික හා මානසික ආබාධ ඇති වන අතර, සංවර්ධනයේ ප්රමාදයක් ද ඇත.
බිළින්දා යනු අලුත උපන් බිළිඳකුගේ මරණයට හේතු විය හැකි තරමක් භයානක රෝගයක් බව තේරුම් ගත යුතුය. ගර්භණීභාවයට හා දරු ප්රසූතියට හිතකර අවස්ථාවන් වැඩි කිරීම සඳහා දියවැඩියාව ඇති කාන්තාවන් නිරන්තරයෙන් විශේෂ ist යෙකු විසින් නිරීක්ෂණය කළ යුතුය. විශේෂිත වෛද්ය ආයතනයක උපත ලබා දීම වඩා හොඳය.
අඩුපාඩු නොමැතිව දරුවා ඉපදුනේ නම්, පුරෝකථනය ඉතා හොඳයි. වයස අවුරුදු 3 අවසන් වන විට එය සම්පූර්ණයෙන්ම යථා තත්ත්වයට පත් වේ. දියවැඩියාව සම්බන්ධයෙන් ගත් කල, ඒවායේ අවදානම අවම වේ. එහෙත්, ඒ සමඟම, තරබාරුකම හෝ ස්නායු පද්ධතියට හානි වීමේ ඉහළ සම්භාවිතාවක් ඇත.
සියලු අවදානම් අවම කිරීම සඳහා, ගර්භණී සමයේදී සහ දරු ප්රසූතියෙන් පසුව වෛද්යවරයාගේ සියලු නිර්දේශ සහ බෙහෙත් වට්ටෝරු අනුගමනය කිරීම අවශ්ය වේ.