අග්න්යාශයික ලිපොමාටෝසිස් - එය කුමක්ද
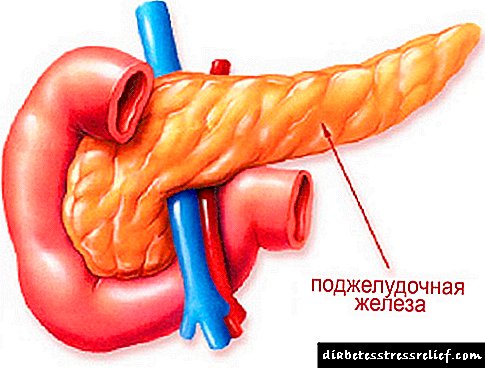
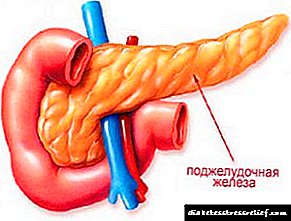 Lipomatosis යනු මේද සෛල සෑදීම හා වර්ධනය උල්ලං is නය වන ව්යාධි ක්රියාවලියකි. චර්මාභ්යන්තර මේදය තුළ පමණක් නොව අභ්යන්තර අවයවවලද දේශීයකරණය කළ හැකි බහු ලිපොමා සෑදීමෙන් මෙම තත්වය සංලක්ෂිත වේ. අග්න්යාශයික ලිපොමෝටෝසිස් ඉන්ද්රිය පටක මේදය සෛල සමඟ ප්රතිස්ථාපනය කිරීමේදී ප්රකාශ වේ - ඇඩිපොසයිට්. මෙම තත්වය දිගු කලක් තිස්සේ අසමමිතික විය හැකිය.
Lipomatosis යනු මේද සෛල සෑදීම හා වර්ධනය උල්ලං is නය වන ව්යාධි ක්රියාවලියකි. චර්මාභ්යන්තර මේදය තුළ පමණක් නොව අභ්යන්තර අවයවවලද දේශීයකරණය කළ හැකි බහු ලිපොමා සෑදීමෙන් මෙම තත්වය සංලක්ෂිත වේ. අග්න්යාශයික ලිපොමෝටෝසිස් ඉන්ද්රිය පටක මේදය සෛල සමඟ ප්රතිස්ථාපනය කිරීමේදී ප්රකාශ වේ - ඇඩිපොසයිට්. මෙම තත්වය දිගු කලක් තිස්සේ අසමමිතික විය හැකිය.
ව්යාධි විද්යාව ගැන
අග්න්යාශයික පටක මේදය සමඟ ප්රතිස්ථාපනය කිරීම ලිපොමෝටෝසිස් හෝ ස්ටීටෝසිස් ලෙස හැඳින්වේ. මෙම ව්යාධි විද්යාවේ ඉතිහාස නාමය වන්නේ අග්න්යාශයේ මේද පරිහානියයි. ග්රන්ථි සෛල අතුරුදහන් වන විට, එහි ක්රියාකාරිත්වය නැති වන අතර, එය ජීර්ණයට අවශ්ය ද්රව්ය නිෂ්පාදනය අඩුවීම සමඟ සිදු වේ. එවැනි වෙනස්කම් ආපසු හැරවිය නොහැක.
පටක ප්රතිස්ථාපනය කිරීමේ පදනම වන්නේ ගිනි අවුලුවන ක්රියාවලියයි. දිග්ගැස්සුනු දැවිල්ල අග්න්යාශ සෛල වලට හානි කරන අතර පසුව ඒවා ඇඩිපොසයිට් මගින් ප්රතිස්ථාපනය වේ. සමහර රෝග ස්ටීටෝසිස් වර්ධනය වේගවත් කරන අතිරේක ප්රේරක විය හැකිය. දියවැඩියා රෝගය ඇතුළු අන්තරාසර්ග ව්යාධි මගින් අග්න්යාශයේ පිරිහීමේ අවදානම සැලකිය යුතු ලෙස වැඩි කරයි. ඔබ දන්නා පරිදි, දියවැඩියාවේ ව්යාධිජනක ක්රියාවලියේදී ඉන්සියුලින් නිපදවන අග්න්යාශය සම්බන්ධ වේ. සීනි මට්ටම නිවැරදි කිරීම නොමැතිකම ඉන්ද්රියයන්ගේ ක්රියාකාරිත්වය වැඩි කිරීමට හේතු වන අතර හානියක් සිදු වන අතර එහි ප්රති fat ලයක් ලෙස මේද පටක ආදේශ කිරීම සිදු වේ. ග්රන්ථි පටක වලට හානි සිදුවන්නේ මත්පැන් අනිසි භාවිතය හෝ වෙනත් ද්රව්ය සමඟ නිදන්ගත මත්පැන් පානය කිරීමෙනි. කාලෝචිත හා සම්පූර්ණ ප්රතිකාර ලබා නොගත් ග්රන්ථියට සිදුවන තුවාල ද ලිපොමෝටෝසිස් වලට හේතු වේ.
මෙම හේතු වලට අමතරව, ව්යාධිජනක වෙනස්කම් වර්ධනය වීමට බලපාන සාධක ගණනාවක් තිබේ:
• උග්ර හා නිදන්ගත අග්න්යාශය,
Weight අධික බර,
Thy තයිරොයිඩ් හෝමෝන මට්ටම අඩුයි.
පරම්පරා ගණනාවක් පුරා සොයාගත හැකි පාරම්පරික නැඹුරුතාවයක් බැහැර නොකෙරේ.
කෙසේ වෙතත්, මෙම ව්යාධිවේදය ගොඩනැගීමට හේතුව පිළිබඳ සම්මුතියක් නොමැත.
අග්න්යාශය ආහාර ජීර්ණයට අවශ්ය සං components ටක නිපදවන හෙයින් පළමු රෝග ලක්ෂණ ආහාර ජීර්ණ ක්රියාකාරිත්වය උල්ලං with නය කිරීමක් සමඟ සම්බන්ධ වේ. ආහාර ගැනීමෙන් පසු ඇතිවන සුළු අපහසුතාවයන් ව්යාධි විද්යාවක එකම රෝග ලක්ෂණය විය හැකිය, රීතියක් ලෙස, රෝගීන් නිසි අවධානයක් යොමු නොකරයි. මීට අමතරව, දිගු කලක් තිස්සේ රෝගය සායනික ප්රකාශනයන් නොතිබිය හැකි අතර, එය රෝග විනිශ්චය කිරීමේ ක්රියාවලිය බෙහෙවින් සංකීර්ණ කරයි.
පළමු රෝග ලක්ෂණ වන්නේ අතීසාරය. මෙම රෝග ලක්ෂණ සමූහයට ඇතුළත් වන්නේ:
Fat මේද හෝ බැදපු ආහාර අනුභව කිරීමෙන් පසු ඔක්කාරය,
The ආමාශයේ බර පිළිබඳ හැඟීමක්,
Gas වායුව වැඩි කරන නිෂ්පාදන පිළිගැනීම හා සම්බන්ධ නොවන සමතලා පෙනුම.
රෝගයේ ප්රගතියත් සමඟ උදර වේදනාව දිස්වන අතර එය ඇතැම් ආහාර අනුභව කිරීමෙන් පසු ස්ථිර හා තාවකාලික විය හැකිය. පසුව, පුටුවෙහි අනුකූලතාවයේ වෙනසක් ද්රවශීලතාවයේ දිශාවට එකතු කරනු ලැබේ, එහි සංඛ්යාතයේ වැඩි වීමකි. ආහාර ජීර්ණ එන්සයිම ප්රමාණවත් නොවීම නිසා මේද අම්ල අසම්පූර්ණ ලෙස බිඳ වැටීමට තුඩු දෙන අතර එම නිසා පුටුවෙහි මේදය අඩංගු වන අතර සුවිශේෂී දීප්තියක් ලබා ගනී.
ආහාර ජීර්ණ එන්සයිම වලට අමතරව අග්න්යාශය හෝමෝන නිපදවයි. මේ හේතුව නිසා ඉන්ද්රියයේ ක්රියාකාරිත්වය උල්ලං violation නය වීම ආහාර ජීර්ණයට පමණක් නොව අන්තරාසර්ග පද්ධතියට ද බලපායි. අන්තරාසර්ග ආබාධවල බලපෑම කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීමක් සහ රුධිර ග්ලූකෝස් වැඩිවීමක් සමඟ සම්බන්ධ වේ.
වර්ගීකරණය
වර්තමාන වර්ගීකරණය අග්න්යාශයික ලිපොමාටෝසිස් අංශක 3 ක් වෙන් කරයි.
Degree උපාධිය 1 දී, ග්රන්ථි සෛල වලින් 30% කට වඩා බලපාන්නේ නැත. රීතියක් ලෙස, මෙම අවස්ථාවෙහිදී, ව්යාධි විද්යාව සායනික ප්රකාශනයන් සමඟ නොගැලපේ.
2 ශ්රේණිය සංලක්ෂිත වන්නේ ඉන්ද්රියයෙන් 30-60% කට හානි වීම සහ ආහාර ජීර්ණ පද්ධතියේ අඛණ්ඩ ආබාධ ඇතිවීමෙනි. බොහෝ රෝගීන් මෙම විශේෂිත අවධියේදී ප්රකාශනයන් දැකීමට පටන් ගන්නා අතර එමඟින් වෛද්ය ආධාර ලබා ගැනීමට බල කෙරෙයි.
Deg අංශක 3 ක රිෂ් the පටක වලින් 60% කට වඩා ආවරණය කරයි, එබැවින් ග්රන්ථියට ප්රමාණවත් හෝමෝන නිපදවිය නොහැක. දියවැඩියාව ඇතිවීමේදී ප්රකාශ වන ඉන්සියුලින් නිෂ්පාදනය සැලකිය යුතු ලෙස අඩු කිරීම.
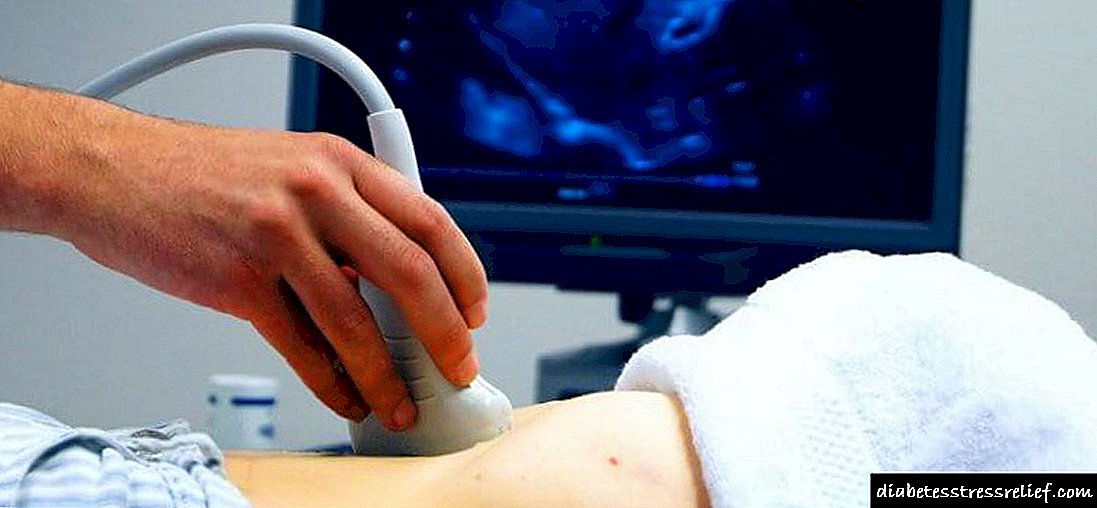
රෝග නිර්ණය
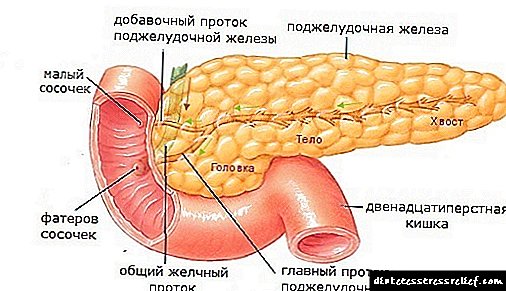
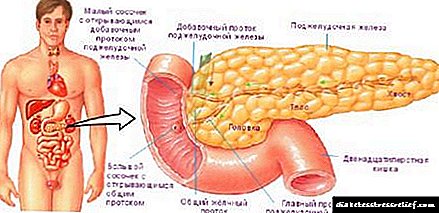
උච්චාරණය උල්ලං without නය කිරීම් නොමැතිව රෝගය දීර් time කාලයක් තිස්සේ පැවතීම නිසා, ඉන්ද්රියයේ සැලකිය යුතු වෙනස්කම් සහිතව රෝග විනිශ්චය සිදු කරනු ලැබේ. මූලික රෝග විනිශ්චය කිරීමේ ප්රධාන ක්රමය වන්නේ අල්ට්රා සවුන්ඩ් වන අතර එමඟින් ඉන්ද්රියයේ ව්යුහයේ වෙනස්කම් හඳුනා ගැනීමට ඔබට ඉඩ සලසයි. මෙම අධ්යයනයේ දී, ඇඩිපෝස් පටක වල වර්ධනය මෙන්ම ශරීරයේ වැඩි වීමක් මෙන්ම ග්රන්ථියේ පරෙන්චිමාව තුළ නෝඩ් තිබීම ද සටහන් වේ. අවසාන රෝග විනිශ්චය ස්ථාපිත කර ඇත්තේ ඉන්ද්රිය පටක වල ජෛව විද්යාත්මක පරීක්ෂණයක පදනම මත වන අතර එමඟින් සෛලීය සංයුතිය ඇඩිපොසයිට් වල ප්රධාන අන්තර්ගතයක් සහිතව දැකගත හැකිය.
අග්න්යාශයික ලිපොමාටෝසිස් ප්රතිකාරය
ආරම්භක අවධියේදී, රෝගයට ප්රතිකාර කිරීම ශල්යකර්මයකින් තොරව සිදු කළ හැකිය. චිකිත්සාවේ ප්රමුඛතා අංශ වන්නේ පෝෂණ නිවැරදි කිරීම සහ of ෂධ භාවිතයයි. ව්යාධි විද්යාව ප්රතිකාරයේ අවසාන කාල පරිච්ඡේදයක් මගින් සංලක්ෂිතව ඇති හෙයින්, මෙම ක්රම ස්වාධීනව ඉතා කලාතුරකින් භාවිතා වේ.
ලිපොමෝටෝසිස් පිළිබඳ පූර්ණ චිකිත්සාව සිදු කළ හැක්කේ ශල්යකර්මයකින් පමණි, methods ෂධ ක්රම ව්යාධි විද්යාවේ රෝග ලක්ෂණ අඩු කිරීම අරමුණු කර ගෙන ඇත. ශල්යකර්ම ප්රතිකාරය සමන්විත වන්නේ හානියට පත් පටක ඉවත් කිරීමෙනි, එමඟින් ඉන්ද්රියයේ සෞඛ්ය සම්පන්න සහ ක්රියාකාරී කොටසක් පමණක් ඉතිරි කිරීමට ඔබට ඉඩ සලසයි. මෙම ක්රමය රෝගයේ ප්රගතිය නතර කරයි, නමුත් ව්යාධි විද්යාව නිවැරදි කිරීමට ඇති එකම ක්රමය නොවේ.
ශරීරයේ වැඩ සම්පූර්ණයෙන් යථා තත්වයට පත් කිරීම සඳහා සංකීර්ණ චිකිත්සාව සිදු කළ යුතුය.
Lif ජීවන රටාව සහ ආහාර පුරුදු නිවැරදි කිරීම,
• මධ්යසාර බැහැර කිරීම්,
Sugar සීනි මට්ටම නිවැරදි කරන සහ රෝගයේ රෝග ලක්ෂණ තුරන් කරන drugs ෂධ භාවිතය.
ප්රතිකාරයේ වැදගත් අවධියක් වන්නේ ආහාර හා භාගික පෝෂණයයි. දිනකට ආහාර වේල් 6 ක් කිරීම, දෛනික කැලරි ප්රමාණය ඉක්මවා නොයෑම, මේද හා බැදපු ආහාර බැහැර කිරීම රෙකමදාරු කරනු ලැබේ.
ලිපොමෝටෝසිස් වැළැක්වීම
රෝග වැළැක්වීමේ අදාළත්වය එහි ප්රතිකාරයේ සංකීර්ණතාවය සහ ග්රන්ථි පටක වලට වන හානිය ආපසු හැරවිය නොහැකි බව තීරණය කරයි. ව්යාධි විද්යාවේ අවදානම අඩු කිරීම සඳහා යමෙකු ශරීර බර පාලනය කළ යුතුය, මත්පැන් පානය කරන ප්රමාණය අඩු කළ යුතුය, ආතති සහගත තත්වයන් සහ ග්රන්ථි තුවාල ඉවත් කළ යුතුය. පළමු රෝග ලක්ෂණ ඇති වුවහොත්, ඔබ විශේෂ ist යකු හමුවී අවශ්ය පරීක්ෂණයට භාජනය විය යුතුය.

ඉහත සඳහන් කළ පරිදි, යකඩ ආහාර ජීර්ණයට සම්බන්ධ වන අතර අවශ්ය එන්සයිම නිපදවයි. මේ සම්බන්ධයෙන් ගත් කල, ආහාර බර වැඩිවීමත් සමඟ සෛල ක්ෂය වීම සහ අවයව ක්රියා විරහිත වීම සිදුවේ. මෙම තත්වය බැහැර කර නිවැරදි කිරීම සඳහා වෛද්ය ආහාර වේලක් අනුගමනය කළ යුතුය. නිර්දේශිත නිෂ්පාදන: අඩු මේද මස් සහ මාළු, කිරි නිෂ්පාදන, ධාන්ය වර්ග සහ එළවළු. තෙල් සහ වෙනත් මේද භාවිතය හැර සියලුම කෑම පිඟාන හෝ පිස ගත යුතුය. වේගවත් කාබෝහයිඩ්රේට් ප්රමාණයද ඔබ සීමා කළ යුතුය - මෆින්, චොකලට්, කාබනීකෘත බීම. මෙම මිනුම මඟින් දියවැඩියාව හා අග්න්යාශයික ලිපොමාටෝසිස් අවදානම අඩු කර ගත හැකිය.
ව්යාධි ලක්ෂණය
අග්න්යාශයික ලිපොමෝටෝසිස් යනු ඉන්ද්රිය පටක වල ව්යුහය වෙනස් වන ක්රියාවලියකි. අවශ්ය කාර්යයන් ඉටු කරන එහි සෛල කිසිදු ක්රියාකාරී බරක් නොපවතින මේද සෛල මගින් ප්රතිස්ථාපනය වේ. මෙය අග්න්යාශයේ අක්රියතාවයට හේතු වන අතර එහි ප්රති the ලයක් ලෙස ශරීරයේ සමස්ත ආහාර ජීර්ණ පද්ධතියම පීඩා විඳිති.
රෝගය ක්රමානුකූලව වර්ධනය වීම හා මන්දගාමී වීම මගින් සංලක්ෂිත වේ. වෙනස්කම් සිදුවීම සඳහා, ඉන්ද්රියයේ පටක වලට බලපාන අහිතකර සාධක ගණනාවක් අවශ්ය වේ. ව්යාධි විද්යාවේ වර්ධනයත් සමඟ අග්න්යාශයික පටක වල ව්යුහය ක්රමයෙන් වෙනස් වේ. ඉන්ද්රියයේ සෛල මිය යයි, ඒවායේ ස්ථානයේ ලිපෝමා (මේද සෛල) සෑදී ඇත.
ප්රතිකාර ක්රම සහ ආහාර පාලනය සම්බන්ධයෙන්, රෝගියාගේ නිශ්චිත රෝග විනිශ්චය සඳහා බොට්කින්ස්කායා රෝහලේ වෛද්යවරයාගේ අදහස් ඔබ හුරු කරවන ලෙස අපි නිර්දේශ කරමු: https://health.mail.ru/consultation/2289709/.
රෝගයේ හේතු විද්යාව
2019 වන විට ව්යාධි ක්රියාවලියේ පෙනුම සඳහා ප්රධාන හේතුව තහවුරු කර නැත, කෙසේ වෙතත්, ලිපොමෝටෝසිස් අවදානම සැලකිය යුතු ලෙස වැඩි කරන අහිතකර සාධක තිබේ. මෙම සාධක අතරට:
- අග්න්යාශයික පටක වලට බලපාන ගිනි අවුලුවන ක්රියාවලීන් (අග්න්යාශය),
- ආහාර ජීර්ණ පද්ධතියේ නිදන්ගත රෝග,
- ක්රමානුකූලව මත්පැන් පානය කිරීම
- පරම්පරාවෙන් බර කිරා බැලීම (පුද්ගලයාගේ සමීපතම relatives ාතීන්ට සමාන ගැටළු තිබේ නම්),
- අන්තරාසර්ග ව්යාධි විද්යාව (උ.දා., දියවැඩියා රෝගය),
- නිදන්ගත අක්මා හානි (හෙපටයිටිස් එක් ආකාරයකින් හෝ වෙනත් ආකාරයකින්),
- හෝමෝන පසුබිම කඩාකප්පල් කිරීම (විශේෂයෙන් තයිරොයිඩ් හෝමෝන අඩු මට්ටමක).
ව්යාධි විද්යාවේ සායනික පා course මාලාව
රෝගයේ සායනික චිත්රය සෘජුවම රඳා පවතින්නේ ඉන්ද්රියයට සිදුවන හානිය, එනම් ව්යාධි විද්යාවේ වර්ධන අවධිය මත ය.
| සංවර්ධන අවධීන් | ලාක්ෂණික රෝග ලක්ෂණ | විය හැකි සංකූලතා |
| අග්න්යාශයික පටක වලින් 30% කට වඩා වෙනස් නොවන 1 වන අදියර. | වර්ධනයේ මෙම අවධියේ ව්යාධි විද්යාව බොහෝ විට අසමමිතික පා course මාලාවක් ඇත, රෝගියාට දැනෙන්නේ ආහාර ගැනීමෙන් පසු සුළු අපහසුතාවයක් සහ බරක් පමණි. බොහෝ අවස්ථාවන්හීදී, පුළුල් පරීක්ෂණයකදී ව්යාධිවේදය අනාවරණය වේ. | ප්රතිකාර නොමැති විට, අග්න්යාශයික පටක ප්රතිස්ථාපනය කිරීමේ ව්යාධි ක්රියාවලීන් අඛණ්ඩව සිදුවන අතර, රෝගය එහි වර්ධනයේ දෙවන අදියර කරා ගමන් කරයි. මෙම අවස්ථාවෙහිදී වෙනත් සංකූලතා නොමැත. |
| 2 වන අදියර, එහිදී ඉන්ද්රිය පටක වලින් 30-60% හානි වේ. | වැනි රෝග ලක්ෂණ: |
- වේදනාව වම් හයිපොහොන්ඩ්රියම් සහ උදරයේ මධ්යයේ ස්ථානගත කර ඇත. වේදනා සින්ඩ්රෝමය මෘදුයි, නමුත් බොහෝ විට රාත්රියේදී නරක අතට හැරේ,
- සමතලා කිරීම, ඉදිමීම. ආහාරයට නොගත් ආහාරවල අවශේෂ අන්ත්රය තුළ එකතු වන අතර අවසානයේ කුණු වීමට පටන් ගනී, මෙය මෙම සං sign ාවේ පෙනුමට හේතු වේ,
- බෙල්චින් සහ අජීර්ණ, ආහාර ගැනීමෙන් පසු මුඛයේ නරක රසය,
- ආහාර ගැනීමෙන් පසු යහපැවැත්ම, දුර්වලතාවය සහ ඔක්කාරය (වමනය නොමැතිව) සුළු වශයෙන් පිරිහීම,
- චර්මාභ්යන්තර ඇඩිපෝස් පටක රෝගියාගේ ශරීරය මත දිස් විය හැකිය - pain න ව්යුහයක් ඇති වේදනා රහිත මුද්රා.
- ආහාර ගැනීම මත රඳා නොපවතින ක්රමානුකූල උදර වේදනාව,
- මල බද්ධය අධික පාචනය සමඟ වෙනස් වන මලෙහි වෙනසක්,
- මේද මූලද්රව්ය හඳුනාගත හැකි මළ මූත්ර සංයුතියේ වෙනසක්,
- ඔක්කාරය වමනය සමඟ
- වියළි සම, කෝපයේ පෙනුම, පීල් කිරීම,
- දැඩි පිපාසය
- ආහාර රුචිය වැඩි වීම, අතිරික්ත බර පෙනුම,
- මුත්රා කිරීමේ ක්රියාවලිය උල්ලං lation නය කිරීම (මුත්රා සංඛ්යාව සහ මුදා හරින මුත්රා ප්රමාණය අඩු වේ).
රෝග විනිශ්චය ක්රම
මුල් අවධියේදී ව්යාධි විද්යාව හඳුනා ගැනීම තරමක් අපහසුය, මන්දයත් ආබාධයේ ලක්ෂණ ලක්ෂණ නොමැති බැවිනි. රෝගය 2 හෝ 3 අදියර කරා ගියහොත්, සායනික ප්රකාශනයන් තක්සේරු කිරීම මෙන්ම ඇනමෙනිස් (රෝගයේ වර්ධනයට හේතු තහවුරු කිරීම, රෝගියාගේ පෝෂණ මනාපයන් තක්සේරු කිරීම, ඔහුගේ ජීවන රටාව, රෝගයේ ඉතිහාසය සහ පරම්පරාව අධ්යයනය කිරීම රෝග විනිශ්චය කිරීම සඳහා අවශ්ය වේ).
වඩාත් සවිස්තරාත්මක පින්තූරයක් ලබා ගැනීම සඳහා අතිරේක රෝග විනිශ්චය ක්රම භාවිතා කරනු ලැබේ. මෙය:
- ශරීරයේ මේදයේ පිහිටීම හා ප්රමාණය තීරණය කිරීම සඳහා ආහාර ජීර්ණ පද්ධතියේ අල්ට්රා සවුන්ඩ්,
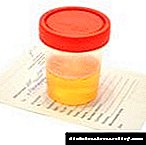
- මළ මූත්රාවල සංයුතිය තීරණය කිරීම සඳහා වූ ප්රස්ථාරයක් (ලිපොමෝටෝසිස් වර්ධනය වීමත් සමඟ එහි මේද මූලද්රව්ය අනාවරණය වේ. හානියේ ප්රමාණය විනිශ්චය කළ හැකි ප්රමාණය අනුව),
- අන්තරාසර්ග පද්ධතියේ අග්න්යාශයට හා අවයව වලට සිදුවන හානිය හඳුනා ගැනීම සඳහා හෝමෝන සඳහා රුධිර පරීක්ෂණයක්.
ප්රතිකාර ක්රමය
අග්න්යාශයික ලිපොමාටෝසිස් සඳහා ප්රතිකාරය සංකීර්ණයි. චිකිත්සක මිනුම් වර්ග 3 ක් ඇත, ඒවා නම්:
- ආහාර හා ජීවන රටාවේ නිවැරදි කිරීම් වෙනස් කිරීම,
- ව්යාධි විද්යාවේ හේතු සහ ප්රකාශනයන් ඉවත් කිරීම අරමුණු කරගත් treatment ෂධ ප්රතිකාර,
- ශල්යකර්මයක්, රෝගයේ දියුණු ස්වරූපය වර්ධනය කිරීමේදී, ඉන්ද්රියයෙන් 60% කට වඩා හානි වූ විට සහ කොන්සර්වේටිව් චිකිත්සක ක්රම මගින් අපේක්ෂිත ප්රති .ලය ලබා නොදේ.
ආහාර හා ජීවන රටාව නිවැරදි කිරීම
ව්යාධි විද්යාවේ ප්රකාශනයන් ඉවත් කිරීම සහ අග්න්යාශය සාමාන්යකරණය කිරීම සඳහා, එය අවශ්ය වේ:
- මත්පැන් ප්රතික්ෂේප කරන්න
- භාගික පෝෂණ නීති අනුගමනය කරන්න (කුඩා කොටස් වලින් ආහාර 5-6),
- බැහැර කරන්න ආහාර දිරවීම සඳහා අධික ආහාර. නිදසුනක් ලෙස මේවා කුළුබඩු සහ බැදපු ආහාර, අච්චාරු, මේදය බහුල ආහාර,
- අඩු කැලරි සහිත ආහාර අනුභව කිරීම.
Treatment ෂධ ප්රතිකාර
රෝග ලක්ෂණ මත පදනම්ව, රෝගියාට පහත සඳහන් medicines ෂධ නියම කරනු ලැබේ:
- වේදනා නාශක
- ආහාර දිරවීමේ ක්රියාවලියට පහසුකම් සපයන ugs ෂධ,
- ප්රතිජීවක drugs ෂධ,
- ඔක්කාරය තුරන් කිරීම සඳහා ugs ෂධ,
- විෂබීජ නාශක.
ශල්ය ප්රතිකාර
ව්යාධි විද්යාව ශී development ්රයෙන් වර්ධනය වීමත් සමඟ මහා පරිමාණයේ ඉන්ද්රියයන්ට හානි සිදුවීම, සැත්කම් අවශ්ය වේ. ප්රමාණය හා පිහිටීම අනුව, ඉන්ද්රියයේ පටක සමඟ එහි විලයනයේ තරම, ඇඩිපෝස් පටක ඉවත් කිරීමේ එවැනි ක්රම භාවිතා කරන්න:
- මේද ගෙඩියක් නිරෝගී ඉන්ද්රිය පටක වලින් ප්රවේශමෙන් වෙන් කළ විට එය වළක්වා ගැනීම. මෙම ක්රමය අඩු ආක්රමණශීලී වන අතර වඩා හොඳ සුව කිරීමේ පුරෝකථනයන් ඇත,
- අග්න්යාශය වෙන් කිරීම. මෙම ක්රමය භාවිතා කරනුයේ ගෙඩියක් අවයව සමඟ තදින් වර්ධනය වූ විටය. ශල්යකර්මයේදී වෛද්යවරයා මේද ව්යාධි පටක පමණක් නොව අර්ධ වශයෙන් අග්න්යාශයික පටකද ඉවත් කරයි. එවැනි මෙහෙයුමක් වඩාත් සංකීර්ණ ලෙස සලකනු ලැබේ, දිගු ප්රකෘතිමත් වීමේ කාලයක් අවශ්ය වේ.
භාවිතා කරන medicines ෂධවල ලක්ෂණ
ලිපොමෝටෝසිස් රෝගයට ප්රතිකාර කිරීමේ අනිවාර්ය අවස්ථාව වන්නේ ation ෂධය, විවිධ කණ්ඩායම්වල අරමුදල් පරිපාලනය කිරීම සම්බන්ධයෙනි.
| නම | විස්තරය | යෙදුම | මිල |
| ඉබුප්රොෆෙන් |



පෝෂණ නිවැරදි කිරීම
ලිපොමාටෝසිස් රෝගයට ප්රතිකාර කිරීමේදී ආහාර ගැනීම වැදගත් කරුණකි. රෝගියාට තම ආහාර වේල සම්පූර්ණයෙන් සමාලෝචනය කිරීමට සිදුවනු ඇත.
| අවසර ඇත | තහනම් |
|
|
සතියකට ආසන්න ආහාර වේලක්
රෝගියාගේ සතිපතා ආහාර වේල (ඔබ විකල්ප 1 ක් තෝරා ගත යුතුය):
- උදෑසන ආහාරය: තම්බා සිහින් මස්, කිරි කුඩා ප්රමාණයක් සමඟ වතුර මත කැඳ, ඉස්ටුවක් සහිත එළවළු අතුරු කෑමක් සමඟ වාෂ්ප කට්ලට්, වට්ටක්කා කැඳ. බීම වලින් - කිරි හෝ හරිත තේ සහිත තේ,
- දිවා ආහාරය: ප්රෝටීන් ඔම්ලට්, බේක් කළ පලතුරු, අඩු මේද ගෘහ චීස්. බීම - ජලය හෝ බෙරී යුෂ සමග තනුක කළ යුෂ,
- දිවා ආහාරය: එළවළු හෝ කිරි සුප්, තම්බා ගත් ආහාර මස් හෝ අඩු මේද මාළු එළවළු අතුරු කෑමක්, තේ,
- ස්නැක්: හීන යෝගට්, පැණිරස නොකළ පළතුරු, ජෙලි,
- රාත්රී ආහාරය: කුකුල් මස් සමග ඉස්ටුවක් සහිත එළවළු, ධාන්ය වර්ග හෝ පැස්ටා අතුරු කෑමක් සහිත වාෂ්ප පැටි, එළවළු ඉස්ම, ශාකසාර තේ,
- නින්දට යාමට පෙර: සීනි නොමැතිව 1 කෝප්ප මේදය රහිත කෙෆීර්.