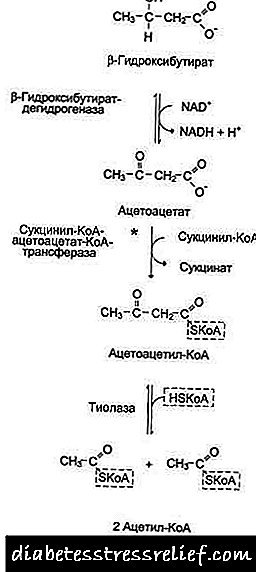
රුධිරයේ ඉන්සියුලින් අනුපාතය සහ දියවැඩියාව
දියවැඩියා රෝගීන් (ඩීඑම්), මූලික වශයෙන් දෙවන වර්ගයේ දියවැඩියාව සහ එහි නිදන්ගත සංකූලතා වල සංඛ්යාතය, විශේෂයෙන් හෘද වාහිනී පද්ධතියෙන් හා වකුගඩු වලින් වැඩිවීම අද වන විට වඩාත් බරපතල සෞඛ්ය ගැටලුවලින් එකකි. දියවැඩියා රෝගයේ ක්ෂුද්ර හා සාර්ව සංකූලතා වර්ධනය හා ප්රගතිය වැළැක්වීම සඳහා ග්ලයිසමික් පාලනය සඳහා විවිධ විකල්පයන් අධ්යයනය කර ඇති අන්තර්ජාතික අධ්යයනවලින් දත්ත ඉදිරිපත් කරයි, වයස, රෝගයේ කාලසීමාව, හෘද වාහිනී රෝග සහ මුල් දියවැඩියා වන්දි අනුව පුද්ගල ප්රතිකාර ඉලක්ක තෝරා ගැනීමේ වැදගත්කම පෙන්වා ඇත. දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් චිකිත්සාව සඳහා වන ඇඟවීම් මෙන්ම ගෘහස්ථ ජානමය වශයෙන් නිර්මාණය කරන ලද ඉන්සියුලින් භාවිතා කිරීමේ හැකියාව.
දියවැඩියා රෝගීන් (ඩීඑම්), මූලික වශයෙන් දෙවන වර්ගයේ දියවැඩියාව සහ එහි නිදන්ගත සංකූලතා වල සංඛ්යාතය, විශේෂයෙන් හෘද වාහිනී පද්ධතියෙන් හා වකුගඩු වලින් වැඩිවීම අද වන විට වඩාත් බරපතල සෞඛ්ය ගැටලුවලින් එකකි. දියවැඩියා රෝගයේ ක්ෂුද්ර හා සාර්ව සංකූලතා වර්ධනය හා ප්රගතිය වැළැක්වීම සඳහා ග්ලයිසමික් පාලනය සඳහා විවිධ විකල්පයන් අධ්යයනය කර ඇති අන්තර්ජාතික අධ්යයනවලින් දත්ත ඉදිරිපත් කරයි, වයස, රෝගයේ කාලසීමාව, හෘද වාහිනී රෝග සහ මුල් දියවැඩියා වන්දි අනුව පුද්ගල ප්රතිකාර ඉලක්ක තෝරා ගැනීමේ වැදගත්කම පෙන්වා ඇත. දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් චිකිත්සාව සඳහා වන ඇඟවීම් මෙන්ම ගෘහස්ථ ජානමය වශයෙන් නිර්මාණය කරන ලද ඉන්සියුලින් භාවිතා කිරීමේ හැකියාව.
පසුගිය දශක දෙක තුළ ගෝලීය ප්රජාවට දියවැඩියා රෝගය (දියවැඩියාව), හෘද රෝග, පෙනහළු රෝග, වකුගඩු රෝග හෝ විවිධ සංයෝජන වැනි නිදන්ගත රෝග වසංගතයකට මුහුණ දී තිබේ. ලෝක සෞඛ්ය සංවිධානයට (WHO) අනුව, 2008 දී, බෝ නොවන රෝග මිලියන 36 ක් මිය ගියේය. 2011 දී මිලියන 1.4 ක් (2.6%) දියවැඩියාවෙන් මිය ගිය අතර එය 2000 ට වඩා 400 දහසක් වැඩිය.
ජාත්යන්තර දියවැඩියා සම්මේලනයට (අයිඩීඑෆ්) අනුව, 2013 දී දියවැඩියා රෝගීන් මිලියන 382 ක් සිටියහ. වයස අවුරුදු 20-79 අතර වයස් කාණ්ඩයේ රෝගයේ ව්යාප්තිය 8.35% ක් නම්, රුසියාවේ - 10.9%. එහි ප්රති As ලයක් ලෙස වැඩිම දියවැඩියා රෝගීන් සංඛ්යාවක් සිටින රටවල් 10 අතරට රුසියාව ඇතුළු විය.
2035 වන විට IDF විශේෂ experts යන් අනාවැකි පළ කරන්නේ රෝගීන් සංඛ්යාව 55% කින් මිලියන 592 ක් දක්වා ඉහළ යනු ඇති බවයි.
දෙවන වර්ගයේ දියවැඩියාව බරපතල ප්රගතිශීලී රෝගයක් වන අතර සායනික ප්රකාශනයන් හා සංකූලතා නිදන්ගත හයිපර්ග්ලයිසිමියාව නිසා ඇතිවේ. ඉතින්, එම්. කෝටින්හෝ සහ වෙනත් අය විසින් මෙටා විශ්ලේෂණයක්. , හෘද වාහිනී රෝග (සීවීඩී) සහ පශ්චාත් පශ්චාත් ග්ලයිසිමියා පමණක් නොව නිරාහාර ග්ලයිසිමියාව (n = 95 දහසක්, පසු විපරම් කාලය සාමාන්යයෙන් අවුරුදු 12.4 ක් විය) අතර සම්බන්ධයක් පෙන්නුම් කරයි. නිරීක්ෂණ කාල පරිච්ෙඡ්දය තුළ සීවීඩී වර්ධන අවදානම 1.33 ගුණයකින් වැඩි වූ අතර නිරාහාර ග්ලයිසිමියා> 6.1 mmol / L.
රෝග විනිශ්චය කළ විට, රෝගීන්ගෙන් 50% කට වඩා වැඩි පිරිසකට දැනටමත් ක්ෂුද්ර හා සාර්ව සංකූලතා ඇති බව දන්නා අතර, සංකූලතා ඇති වුවහොත් බාහිර රෝගී සත්කාර සඳහා වන පිරිවැය 3-13 ගුණයකින් වැඩි වේ.
නිසැකවම, හයිපොග්ලිසිමියා අවදානම වැඩි නොකර රෝගය කල්තියා හඳුනා ගැනීම සහ තද ග්ලයිසමික් පාලනය කිරීම දියවැඩියාවේ දරුණු සංකූලතා වර්ධනය වීම වැළැක්වීමට හෝ ප්රමාද කිරීමට හේතු වේ.
ග්ලයිසමික් පාලනය සහ දියවැඩියාවේ සංකූලතා
DCCT, EDIC, UKPDS, ADVANCE, VADT, ACCORD සහ ORIGIN වැනි විශාල අධ්යයනයන්ගෙන් ක්ෂුද්ර හා සාර්ව වාහිනී සංකූලතා වර්ධනය හා ප්රගතිය වැළැක්වීම සඳහා ග්ලයිසමික් පාලනයේ කාර්යභාරය පෙන්නුම් කර ඇත.
මේ අනුව, ACCORD අධ්යයනයේ දී, දැඩි හයිපොග්ලයිසමික් චිකිත්සාව හෘද වාහිනී සහ වෙනත් හේතූන් නිසා හයිපොග්ලිසිමියා හා මරණයට පත්වීමේ වැඩි අවදානමක් සමඟ සම්බන්ධ වී ඇති අතර එමඟින් අධ්යයනයේ හයිපොග්ලයිසමික් ශාඛාව ඉක්මනින් අවසන් වීමට හේතු විය. ඇඩ්වාන්ස් අධ්යයනයේ දී, ඊට ප්රතිවිරුද්ධව, දැඩි ප්රතිකාර සමඟ ක්ෂුද්ර හා සාර්ව සංකූලතා ඇතිවීමේ අවදානම සම්මත ප්රතිකාර සමඟ සසඳන විට සැලකිය යුතු ලෙස අඩු විය (10%). ප්රති results ලවල වෙනස, පළමුව, ග්ලයිකේටඩ් හීමොග්ලොබින් (HbA1c) මට්ටමේ අඩුවීමේ වේගය නිසා විය හැකිය. පළමු මාස හය තුළ ඇඩ්වාන්ස් අධ්යයනයේ දී එය 0.5% කින් අඩු වී, ඉලක්ක මට්ටම (6.5%) මාස 36 කට පසුව ළඟා වී නිරීක්ෂණ අවසන් වන තෙක් පැවතුනේ නම්, පළමු මාස හය තුළ ACCORD අධ්යයනයේ දී HbA1c මට්ටම 1.5 කින් අඩු විය %, සහ මාස 12 කට පසු - 8.1 සිට 6.4% දක්වා. දෙවනුව, චිකිත්සාව සමඟ: ACCORD අධ්යයනයේ දී, තියාසොලයිඩිනියෝන් සහ ඉන්සියුලින් බොහෝ විට භාවිතා කරන ලදී, ඇඩ්වාන්ස් අධ්යයනයේ දී ග්ලික්ලසයිඩ්. තෙවනුව, චිකිත්සාව අතරතුර ශරීර බර වැඩිවීම පිළිවෙලින් 3.5 හා 0.7 kg වේ.
ඒ අතරම, අධ්යයන දෙකම පෙන්නුම් කළේ HbA1c හි සැලකිය යුතු අඩුවීමක් ඉහළ අවදානමක් ඇති දියවැඩියා රෝගීන් තුළ CVD අවදානම අඩු නොකරන බවයි. කෙසේ වෙතත්, අඩු අවදානම් සහිත රෝගීන් සඳහා දැඩි සත්කාර වල බලපෑම බැහැර කළ නොහැක, මන්ද එවැනි අධ්යයනයන් සිදු කර නොමැති බැවිනි. තවද, සීවීඩී නොමැතිව හෝ 9% ක HbA1c මට්ටමකින් ACCORD අධ්යයනයට සහභාගිවන්නන්ගේ උප සමූහයේ.
මෙම ප්රවණතාවයට මූලික වශයෙන් හේතු වී ඇත්තේ ඉන්සියුලින් ප්රතිකාරයේ අනවශ්ය බලපෑම් වන අතර එය ආරම්භයේ දී සහ හයිපොග්ලයිසමික් චිකිත්සාව තීව්ර කිරීමේදී සීමා කරයි.
ඉන්සියුලින් චිකිත්සාවේ පළමු නුසුදුසු බලපෑම ශරීර බර වැඩිවීමයි. මෙම අතුරු ආබාධය බොහෝ විට දෙවන වර්ගයේ දියවැඩියාව හා තරබාරුකම ඇති රෝගීන් සඳහා ඉන්සියුලින් ප්රතිකාරයේ ප්රමාදයක් ඇති කරයි.
අහඹු ලෙස සායනික අත්හදා බැලීම්වල මෙටා විශ්ලේෂණයක ප්රති results ලවලින් පෙනී ගියේ දිනකට බාසල් ඉන්සියුලින් එන්නත් කරන රෝගීන්ගේ ශරීර බර අඩු ප්රමාණයකට වැඩි වී ඇති බවයි. බාසල් එන්නත් දෙකක් හෝ ප්රැන්ඩියල් ඉන්සියුලින් එන්නත් කිහිපයක් ලබා ගන්නා රෝගීන්ට වඩා (අවසාන රෙගුලාසි දෙක අතර සැලකිය යුතු වෙනස්කම් නොමැතිව).
ඔරිගින් අධ්යයනයේ දී, ඉන්සියුලින් චිකිත්සාවේ පසුබිම මත, රෝගීන්ගේ ශරීර බර කිලෝග්රෑම් 1.5 කින් වැඩි වූ අතර, සීනි අඩු කරන drugs ෂධ සමඟ චිකිත්සාවේ පසුබිම මත එය කිලෝග්රෑම් 0.5 කින් අඩු විය.
සිව් අවුරුදු මැදිහත් නොවන ක්රෙඩිට් අධ්යයනයක දී, රෝගීන්ගේ සාමාන්ය බර කිලෝග්රෑම් 1.78 ක වැඩිවීමක් පෙන්නුම් කළ අතර, 24% ක් තුළ එය කිලෝග්රෑම් 5.0 ට වඩා වැඩි විය. එවැනි ප්රති results ල ඉන්සියුලින් වැඩි මාත්රාවක් සමඟ සම්බන්ධ විය (ඉන්සියුලින් ප්රතිකාර ක්රමවේදය නොසලකා), ඉහළ පාදක HbA1c මට්ටම සහ අඩු ශරීර ස්කන්ධ දර්ශකය. එමනිසා, මෙම නුසුදුසු සංසිද්ධිය වැළැක්වීම සඳහා, ඉහළ HbA1c අගයන් ළඟා වන තුරු සහ දියවැඩියාව දැඩි ලෙස දිරාපත් වීම නිසා බර අඩු කර ගැනීමට පෙර ඉන්සියුලින් ප්රතිකාරය ආරම්භ කිරීම අවශ්ය වේ. බීටා-සෛල ක්රියාකාරිත්වය ක්රමයෙන් අඩු වන හෙයින්, ඉන්සියුලින් කලින් නියම කිරීමත් සමඟ එහි මාත්රාව කුඩා විය හැකි අතර එය බර වැඩිවීමේ අවදානම ද අඩු කරයි.
සායනික භාවිතයේදී, ඉන්සියුලින් චිකිත්සාව සෑම විටම පාහේ ශරීර බර වැඩිවීම සමඟ සිදුවන බව සැලකිල්ලට ගත යුතුය. පෝෂණය නිවැරදි කිරීම සහ ශාරීරික ක්රියාකාරකම් මට්ටම හේතුවෙන් මෙම අනවශ්ය බලපෑම අවම කර ගත හැකිය.
දෙවන නුසුදුසු බලපෑම වන්නේ හයිපොග්ලිසිමියා වර්ධනය වීමයි. සම්මත පාලන කණ්ඩායමට සාපේක්ෂව දැඩි පාලක කන්ඩායමේ දැඩි හයිපොග්ලිසිමියා හි කථාංග සැලකිය යුතු ලෙස වැඩි විය: ACCORD - 16.2 එදිරිව 5.1%, VADT - 21.2 එදිරිව 9.9%, ඇඩ්වාන්ස් - 2.7 එදිරිව 1.5%, UKPDS 1.0 0.7% ට සාපේක්ෂව. මෙම අධ්යයනයන්හි දී, දැඩි ඉන්සියුලින් චිකිත්සාවේ පසුබිම මත 2 වන වර්ගයේ දියවැඩියාව ඇති රෝගීන් හා සැසඳිය හැකි ග්ලයිසිමියා මට්ටම් ලබා ගත් විට, දරුණු හයිපොග්ලයිසමික් කථාංග ඇතිවීම ඔරිගින් අධ්යයනයට වඩා බෙහෙවින් වැඩි විය. නිරපේක්ෂ අවදානමෙහි වෙනස ACCORD අධ්යයනයේ 2.1%, UKPDS අධ්යයනයේ 1.4%, VADT අධ්යයනයේ 2.0% සහ ORIGIN අධ්යයනයේ 0.7% විය. හයිපොග්ලිසිමියා රෝගයේ අඩු සිදුවීමක් මෘදු පා course මාලාවක් හා රෝගයේ කෙටි කාල පරිච්ඡේදයක් හා ඉන්සියුලින් චිකිත්සාව ආරම්භ කිරීමෙන් පසු HbA1c මට්ටම අඩු වේ. ACCORD අධ්යයනයේ ප්රති come ල තීව්ර ග්ලයිසමික් පාලනය අතහැර දැමීමේ පදනමක් නොවන බව අවධාරණය කිරීම වැදගත්ය, රෝගීන්ගේ ඉලක්කගත කාණ්ඩය ගොඩනැගීම හා ප්රතිකාරයේ ඉලක්ක පුද්ගලීකරණය කිරීම සඳහා වඩාත් සාධාරණ ප්රවේශයක අවශ්යතාවය, තත්වයෙහි බරපතලකම, සංකූලතා පැවතීම සහ හෘද වාහිනී
ව්යාධි විද්යාව.
බොහෝ විට ඉන්සියුලින් ප්රතිකාරයේ අකල් ආරම්භය සහ දෙවන වර්ගයේ දියවැඩියාව එහි පසුබිමට එරෙහිව දුර්වල පරිවෘත්තීය වන්දි ලබා දීම මෙම ප්රතිකාර ක්රමයට රෝගීන් දක්වන negative ණාත්මක ආකල්පයේ ප්රති ence ලයකි. එබැවින්, ඉන්සියුලින් ලබා ගන්නා දියවැඩියාව ඇති රෝගීන් අතර, 50% කට වඩා වැඩි පිරිසක් හිතාමතාම එන්නත් අතපසු කරන අතර 20% ක් පමණ නිතිපතා කරති. කෙසේ වෙතත්, ඉන්සියුලින් භාවිතය සමඟ, චිකිත්සාව කෙරෙහි negative ණාත්මක ආකල්ප අඩු වේ. එබැවින්, රෝගීන්ගේ අධ්යාපනය සඳහා හදිසි අවශ්යතාවයක් පවතී, මන්ද ඔවුන්ගේ නිපුණතාවය වැඩි කිරීම ඉන්සියුලින් ප්රතිකාරයේ effectiveness ලදායීතාවයට දායක වේ.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාර සඳහා ඇඟවුම්
කාබෝහයිඩ්රේට් පරිවෘත්තීය වන්දි සහ සනාල සංකූලතා වර්ධනය වීමේ වාර ගණන අතර සම්බන්ධතාවය පිළිබඳ දත්ත සලකා බැලීමේදී, ප්රොපොප්ටෝටික් උත්තේජකවල බලපෑමෙන් බීටා සෛල ආරක්ෂා කිරීම, ඉන්සියුලින් භාවිතය දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා වඩාත් way ලදායී ක්රමය වන අතර පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ඇති එකම ව්යාධිජනක සාර්ථක හා වැදගත් ක්රමය වේ. දියවැඩියා රෝගයට ප්රතිකාර කිරීමේ විවිධ ක්රමවල effectiveness ලදායීතාවය, ඉවසිය හැකි බව සහ පිරිවැය විශ්ලේෂණය කිරීමෙන් පෙන්නුම් කළේ ඉන්සියුලින් ප්රතිකාරය වඩාත්ම බලවත් පමණක් නොව පිරිවැය .ලදායී බවයි.
අද වන විට දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් භාවිතා කිරීම පිළිබඳ ඇඟවීම් සැලකිය යුතු ලෙස පුළුල් වී තිබේ. ඇමරිකානු දියවැඩියා සංගමයේ (ADA) සහ දියවැඩියා අධ්යයනය සඳහා වූ යුරෝපීය සංගමයේ (EASD) එකඟතාවයට අනුව, ජීවන රටාවේ වෙනස්කම් සහ මෙට්ෆෝමින් පරිභෝජනය හේතුවෙන් 2 වන වර්ගයේ දියවැඩියාව ප්රමාණවත් ලෙස පාලනය නොකිරීම සමඟ බාසල් ඉන්සියුලින් ප්රතිකාරය පළමු පෙළ ප්රතිකාරයක් ලෙස හඳුනාගෙන තිබේ. ග්ලයිසමික් පාලන ඉලක්ක සපුරා නොමැති විට හෝ චිකිත්සාවේ පසුබිමට එරෙහිව ඒවා පවත්වා ගත නොහැකි වූ විට, ප්රාථමික ඉන්සියුලින් එකතු කිරීම රෙකමදාරු කරනු ලැබේ. සූදානම් කළ මිශ්රණ සහිත චිකිත්සාව ඉන්සියුලින් චිකිත්සාව ආරම්භ කිරීමේ හා තීව්ර කිරීමේ විකල්ප විකල්පයක් ලෙස සැලකේ. රුසියානු ප්රමිතීන්ට අනුව, මුඛයේ සීනි අඩු කරන drugs ෂධ රෝගයේ මුල් අවධියේදී අකාර්යක්ෂම නම් බාසල් ඉන්සියුලින් අතිරේකය වඩාත් සුදුසු වේ. රුසියානු නිර්දේශයන්හි, ADA / EASD නිර්දේශ මෙන් නොව, ඉන්සියුලින් චිකිත්සාව (මෙන්ම බාසල් ඉන්සියුලින්) ආරම්භ කිරීම සහ ප්රාථමික ඉන්සියුලින් සමඟ ඒකාබද්ධව එහි තීව්රතාවය සඳහා සූදානම් කළ මිශ්රණ දක්වනු ලැබේ.
HbA1c මට්ටම් 6.5–7.5% සහ 7.6–9.0%, ත්රි සංරචක සංයෝජන ප්රතිකාරයේ අකාර්යක්ෂමතාවයේ දී, ඉන්සියුලින් ප්රතිකාරය ආරම්භ කිරීම හෝ තීව්ර කිරීම රෙකමදාරු කරනු ලැබේ. මෙම දර්ශකයේ ආරම්භක අගය> 9.0% සමඟ ග්ලූකෝස් විෂ වීම ඉවත් කිරීම සඳහා ඉන්සියුලින් ප්රතිකාරය ද අවශ්ය වේ.
අග්න්යාශයේ බීටා සෛලවල ක්රියාකාරී සංචිත මත පදනම්ව ඉන්සියුලින් ලබා ගැනීම තාවකාලික හෝ ස්ථිර විය හැකිය.
ලෝක සෞඛ්ය සංවිධානයේ නිර්දේශයන්ට අනුව, මිලියන 50 කට වඩා වැඩි ජනගහනයක් සිටින රටවල රෝගීන්ට ස්ථාවර ඉන්සියුලින් ලබා දීම සඳහා, ඔවුන් විසින්ම මෙම drugs ෂධ නිෂ්පාදනය කළ යුතුය.
රුසියාවේ වෛද්ය ජානමය වශයෙන් සැකසූ drugs ෂධ සංවර්ධනය හා නිෂ්පාදනය කිරීමේ ප්රමුඛයින්ගෙන් එක් අයෙකු ජෙරොෆාර්ම් එල්එල්සී ලෙස සැලකේ. ඊට අමතරව, උසස් තත්ත්වයේ ජානමය වශයෙන් නිර්මාණය කරන ලද මානව ඉන්සියුලින් නිපදවන එකම රුසියානු නිෂ්පාදකයා වන්නේ සමාගමයි (ද්රව්යයේ සිට නිමි මාත්රා ආකෘති දක්වා). වර්තමානයේදී සමාගම කෙටි හා මධ්යම ක්රියාකාරී ඉන්සියුලින් නිෂ්පාදනය කරයි - රින්සුලින් ආර් සහ රින්සුලින් එන්පීඑච්.
WHO සහ IDF මෙන්ම දියවැඩියා රෝගයෙන් පෙළෙන ළමුන්, නව යොවුන් වියේ සහ ගර්භනී කාන්තාවන්ට ප්රතිකාර කිරීම සඳහා රුසියාවේ සෞඛ්ය අමාත්යාංශයේ C ෂධ කමිටුව නිර්දේශ කරන්නේ ජානමය වශයෙන් සැකසූ මානව ඉන්සියුලින් එන්ඩොජෙනස් ඉන්සියුලින්හි භෞතික විද්යාත්මක බලපෑමට වඩාත්ම අනුකූල වන ලෙස භාවිතා කිරීමයි. මේ අනුව, රුසියාවේ දියවැඩියා රෝගයේ බොහෝ ගැටලු විසඳීම සඳහා නව අවස්ථා විවර වේ.
පර්යේෂණ M.I. බලබොල්කිනා සහ වෙනත් අය. ගෘහස්ථ ජානමය වශයෙන් නිර්මාණය කරන ලද මානව ඉන්සියුලින් සමඟ දීර් the කාලීන චිකිත්සාව අතරතුර හොඳ හයිපොග්ලයිසමික් බලපෑමක් සහ ප්රතිදේහජනක ක්රියාකාරිත්වය වැඩි නොවීම පෙන්නුම් කරයි. පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගීන් 25 ක් (කාන්තාවන් 9 ක් සහ පිරිමින් 16) වයස අවුරුදු 25 ත් 58 ත් අතර විය. ඔවුන්ගෙන් 21 දෙනෙකුට රෝගයේ දැඩි ක්රියාමාර්ගයක් තිබුණි. සියලුම රෝගීන්ට මිනිස් ඉන්සියුලින් ලැබුණි: ඇක්ට්රැපිඩ් එන්එම්, මොනෝටාර්ඩ් එන්එම්, ප්රෝටාෆාන් එන්එම් හෝ හුමුලින් ආර් සහ හුමුලින් එන්පීඑච් 43.2 ± 10.8 යූ (මධ්යන්ය 42 යූ), හෝ ශරීර බර 0.6 ± 0.12, දිනකට වරක්. ග්ලයිසිමියා සහ එච්බීඒ 1 සී විදේශීය නිෂ්පාදකයින්ගේ ඉන්සියුලින් චිකිත්සාව සමඟ ලබාගත් ඒවා සමඟ සැසඳිය. ගෘහස්ථ ඉන්සියුලින් සඳහා ප්රතිදේහවල මාතෘකාව වෙනස් නොවී පවතින බව කතුවරුන් ප්රකාශ කළහ. ගෘහස්ථ ඉන්සියුලින් වෙත මාරු වීමට පෙර රෝගීන් තුළ සෙරුමය තුළ ඇති ඉන්සියුලින් ප්රති-ප්රතිදේහ මට්ටම (විකිරණ ප්රතිශක්තිකරණ ක්රමය භාවිතා කරන ලදී) 19.048 ± 6.77% (මධ්යන්ය - 15.3%) නම්, අධ්යයනය අවසන් වන විට - 18.77 ± 6.91% (මධ්යන්ය - 15.5%). අතිරේක චිකිත්සක පියවරයන් අවශ්ය වන කීටොඇසයිඩෝසිස්, අසාත්මිකතා ප්රතික්රියා සහ හයිපොග්ලිසිමියා කථාංග නොමැත. මෙම අවස්ථාවේ දී, ඉන්සියුලින් දෛනික මාත්රාව අධ්යයනය ආරම්භ කිරීමට පෙර ලැබුණු දෛනික මාත්රාව, ඒකක 41.16 ± 8.51 (මධ්ය - ඒකක 44) හෝ ශරීර බර කිලෝග්රෑම් 0.59 ± 0.07 / කිලෝග්රෑම් වලින් ප්රායෝගිකව වෙනස් නොවේ.
සායනික පුහුණුව සඳහා දියවැඩියා 2 වර්ගයේ රෝගීන් 18 දෙනෙකු තුළ රින්සුලින් ආර් සහ ඇක්ට්රැපිඩ්, රින්සුලින් එන්පීඑච් සහ ප්රෝටාෆාන් යන සීනි අඩු කිරීමේ බලපෑම සංසන්දනය කිරීම පිළිබඳ අධ්යයනය වැදගත් වේ. කලිනිකෝවා සහ වෙනත් අය. . අධ්යයන සැලසුම සක්රීයව පාලනය වන තනි අපේක්ෂකයෙකි. මැදිහත් වීමක් ලෙස, සම්මත ගණනය කළ මාත්රාවලින් රින්සුලින් ආර් සහ රින්සුලින් එන්පීඑච් එක් චර්මාභ්යන්තර එන්නතක් ඇගයීමට ලක් කරන ලදී. පාලනයක් ලෙස - ඇක්ට්රැපිඩ් සහ ප්රෝටාෆාන් සමාන මාත්රාවලින් සහ පරිපාලන ක්රමයට හඳුන්වා දීම. සංසන්දනය කිරීමේ නිර්ණායකය වන්නේ මූලික අගයන්ට සාපේක්ෂව එන්නත් කිරීමෙන් පසු ග්ලයිසිමියා වෙනස් වීමයි. එක් එක් රෝගියා තුළ ඉන්සියුලින් ක්රියාකාරිත්වය ඇගයීමට ලක් කර ඇති අතර විශ්ලේෂණය යුගල වශයෙන් සැසඳීමේ ක්රමවේදය මගින් සිදු කරන ලද බැවින්, රෝගීන්ගේ ආරම්භක ලක්ෂණ එක් එක් ඉන්සියුලින් සඳහා සමාන වන අතර ඒවායේ කාර්යක්ෂමතාවයට එය බලපාන්නේ නැත. තනි චර්මාභ්යන්තර පරිපාලනයක් සහිත ඉන්සියුලින් වල සීනි අඩු කිරීමේ බලපෑමෙහි සැලකිය යුතු වෙනස්කම් ස්ථාපිත කර නොමැත. කතුවරුන් නිගමනය කළේ: වෙනත් වර්ගවල ඉන්සියුලින් වලින් රින්සුලින් එන්පීඑච් සහ රින්සුලින් පී වෙත මාරු කිරීමේදී, ස්වයං අධීක්ෂණයේ ප්රති results ල අනුව පසුකාලීන නිවැරදි කිරීම් සමඟ එකම මාත්රාවන් සහ එකම පරිපාලන ක්රම භාවිතා කළ හැකිය.
දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ මුල් රෝග විනිශ්චය සහ ඉන්සියුලින් චිකිත්සාව කාලෝචිත ලෙස පාලනය කිරීම ග්ලයිසමික් පාලනයෙහි සැලකිය යුතු දියුණුවක් ඇති කිරීමට හේතු වන අතර එහි ප්රති pan ලයක් ලෙස අග්න්යාශයේ බීටා සෛලවල ක්රියාකාරී සංචිතය ආරක්ෂා වේ. දැඩි ග්ලයිසමික් පාලනයේ වාසිදායක බලපෑම් සමුච්චය වී දිගු කාලයක් පවතී. හයිපොග්ලිසිමියා අවදානම වැඩි නොකර තද ග්ලයිසමික් පාලනය දියවැඩියාවේ දරුණු සනාල සංකූලතා ඇතිවීම වැළැක්වීමට හෝ ප්රමාද කිරීමට ඇති එකම ක්රමයයි. එපමණක් නොව, සීනි අඩු කිරීමේ චිකිත්සාව තෝරා ගැනීම පදනම් විය යුත්තේ තනි ප්රවේශයක් මත වන අතර ඒ අනුව HbA1c හි තනි ඉලක්ක මට්ටමකි. පළමුවෙන්ම, රෝගියාගේ වයස, ආයු අපේක්ෂාව, දරුණු සංකූලතා පැවතීම, දරුණු හයිපොග්ලිසිමියා ඇතිවීමේ අවදානම සැලකිල්ලට ගත යුතුය. පර්යේෂණ ප්රති results ල වලට අනුව ගෘහස්ථ ඉන්සියුලින් ඉතා effective ලදායී හා ආරක්ෂිත වේ.
දියවැඩියා ඉන්සියුලින් මට්ටම
 දියවැඩියා රෝගයේ වඩාත් සුලභ වර්ග වන්නේ:
දියවැඩියා රෝගයේ වඩාත් සුලභ වර්ග වන්නේ:
- 1 වන
- 2 වන
- ගර්භණීභාවය (ගර්භණී සමයේදී වර්ධනය වන හයිපර්ග්ලයිසිමියා තත්වයක්, රීතියක් ලෙස, එය දරු ප්රසූතියෙන් පසු ගමන් කරයි).
පළමු වර්ගයේ අසනීපයක් සමඟ අග්න්යාශය ශරීරයට ප්රමාණවත් ප්රමාණයකින් (සියයට 20 ට අඩු) ඉන්සියුලින් නිපදවීම නතර කරයි. මෙහි ප්රති result ලයක් ලෙස ග්ලූකෝස් අවශෝෂණය නොකෙරේ, සමුච්චය වේ, එය හයිපර්ග්ලයිසිමියා තත්වයක් ඇති කරයි.
නිසැකවම, මෙම අවස්ථාවේ දී ඉන්සියුලින් රුධිර පරීක්ෂාව අවශ්ය රෝග විනිශ්චය පියවරකි. එය රෝගය හඳුනා ගැනීමට පමණක් නොව, ශරීරයේ නොමැති හෝමෝනයේ නිශ්චිත මාත්රාවක් රෝගියාට නියම කිරීමට ද උපකාරී වේ. දැනටමත් මෙය මනසේ තබාගෙන, ඉන්සියුලින් සිරින්ජයක් තෝරාගෙන, දෛනික පිළිවෙතක් සහ ආහාර වේලක් සකස් කර ඇති අතර, ප්රතිකාරයේ තවත් බොහෝ වැදගත් කරුණු තීරණය කෙරෙමින් පවතී.
දෙවන වර්ගයේ දියවැඩියාවේදී, ඉන්සියුලින් ප්රමාණවත් ප්රමාණයකින් නිපදවන නමුත් සෛල එක් හේතුවක් හෝ වෙනත් හේතුවක් නිසා එයට ප්රතිශක්තී වේ. ප්රති ult ලය: සීනි තවමත් ජීර්ණය කළ නොහැක, එහි මට්ටම ඉහළ නංවයි. ඉන්සියුලින් ප්රතිරෝධය මඟහරවා ගැනීම සඳහා අග්න්යාශය ඊටත් වඩා වැදගත් හෝමෝනයක් නිපදවීමට පටන් ගනී, එහි සාන්ද්රණය වැඩි වේ. මෙම අවස්ථාවෙහිදී ග්ලූකෝස් අධික ලෙස වැඩීමේ රෝග ලක්ෂණ නොමැත. එබැවින් හෝමෝන පරීක්ෂණය එතරම් වැදගත් වේ.
කාලයත් සමඟ දැඩි වැඩ කිරීමෙන් ග්රන්ථියේ සෛල ක්ෂය වේ, රෝගයේ නව අවධියක් ආරම්භ වේ: එයින් නිපදවන ද්රව්යය ප්රමාණවත් නොවේ. රීතියක් ලෙස, එවැනි අවස්ථාවල දී, ඉන්සියුලින්-ස්වාධීන අන්තරාසර්ග රෝගයක් ඇති රෝගියෙකුට හෝමෝන එන්නතක් නියම කරනු ලැබේ.
දැන් නම් කරන ලද රසායනාගාර රුධිර පරීක්ෂණයේ වැදගත්කම පැහැදිලිය. එහි ප්රති results ල කුමක් විය හැකිදැයි අපි තවදුරටත් සොයා බලමු.
භාවිතය සඳහා දර්ශක
Taking ෂධ ගැනීම සඳහා ප්රධාන හා එකම ඇඟවුම වන්නේ සීනි දුර්වල ලෙස අවශෝෂණය කර ගැනීම හා පසුව හයිපර්ග්ලයිසිමියාව වර්ධනය වීම හා සම්බන්ධ අන්තරාසර්ග ව්යාධි සමූහයකි.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා රින්සුලින් ආර් ඉන්සියුලින් නියම කරනු ලැබේ. දෙවන වර්ගයේ දියවැඩියාව ශාක හෝ කෘතිම ග්ලූකෝස් අඩු කරන .ෂධ වලට ප්රතිරෝධය දැක්වීමේ අවධියේ පවතී නම් එය නියම කෙරේ.
ඒකාබද්ධ ප්රතිකාර සිදු කරන විට මෙම drugs ෂධ වලට අර්ධ ප්රතිරෝධයක් සහිත use ෂධ භාවිතා කිරීම තාර්කික ය. එය අහම්බෙන් සම්බන්ධ වූ රෝගයක් සඳහා නියම කර ඇති අතර එය දියවැඩියාව අවුල් කරයි.
දෙවන වර්ගයේ දියවැඩියාව ඇති ගර්භනී කාන්තාවන් සඳහා රින්සුලින් පී නියම කරනු ලබන අතර, කාබෝහයිඩ්රේට් පරිවෘත්තීය දිරාපත් වීමත් සමඟ රෝගය ඇති වේ.
ගර්භනී සමයේ ඕනෑම ත්රෛමාසිකයකදී ation ෂධ ලබා ගැනීමට අවසර ඇත. ක්රියාකාරී ද්රව්ය වැදෑමහ බාධකයට විනිවිද නොයයි. එය මව්කිරි සමඟ ළදරුවාට නොයනු ඇත, එබැවින් මව්කිරි දෙන කාන්තාවන්ට මෙම ation ෂධය භාවිතා කිරීමට අවසර ඇත.
පෝරමය සහ සංයුතිය මුදා හරින්න
රින්සුලින් ආර් - එන්නත් කිරීම. RinAstra සිරින්ජ පෑනෙන් ලබා ගත හැකිය. පැකේජයේ කෑලි 5 ක් ඇත. එක් පෑන-සිරින්ජයක - නිෂ්පාදනයේ 3 මිලි.

Medicine ෂධය සාදා වීදුරු බෝතල්වලට වත් කරනු ලැබේ. නාමික පරිමාව - 10 මිලි.
මුදා හැරීමේ තුන්වන ආකාරය වන්නේ මිලි ලීටර් 3 ක් ශක්තිමත් වීදුරු කාට්රිජ් ය.
ප්රධාන ක්රියාකාරී අමුද්රව්යය මිනිස් ඉන්සියුලින් ය. Drug ෂධය මිල දී ගත්තේ කුමන ආකාරයෙන්ද යන්න ගැටළුවක් නොවේ, මිලි ලීටර් 100 ක් ද්රාවණය මිලි ලීටර් 1 ක අඩංගු වේ.
රින්සුලින් පී හි මිල කුඩා ය. බෙහෙත් වට්ටෝරුව අනුව විකුණනු ලැබේ.
භාවිතය සඳහා උපදෙස්
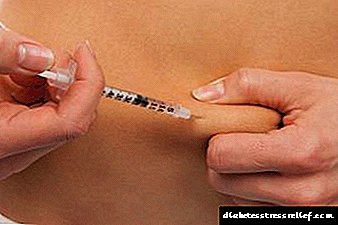
එන්නත් කිරීම ආකාර තුනකින් කළ හැකිය. එන්නතක් අභ්යන්තර මාංශ පේශි, අභ්යන්තර හා චර්මාභ්යන්තරව සිදු කෙරේ. දෙවන විකල්පය දියවැඩියා රෝගීන් විසින් වඩාත් බහුලව භාවිතා කරනු ලැබේ.
කලවා, උරහිස, උදරය හෝ කකුලට එන්නත් කරනු ලැබේ. Drug ෂධ පරිපාලනය සඳහා ස්ථාන වෙනස් කළ යුතුය.

රින්සුලින් පී භාවිතා කිරීමේ මෙම යෝජනා ක්රමය මේද පිරිහීම වළක්වයි. එක් ප්රදේශයක drug ෂධයේ නිරන්තර පරිපාලනය සමඟ එය වර්ධනය වේ.
චර්මාභ්යන්තර එන්නත් සමඟ අතිශයින්ම පරෙස්සම් වන්න. රුධිර නාලයකට ඇතුල් වීමේ විශාල අනතුරක්.
Rinsulin R drug ෂධය භාවිතා කිරීම සඳහා උපදෙස්:
- කාබෝහයිඩ්රේට් ආහාර පරිභෝජනය කිරීමට පැය භාගයකට පෙර එන්නතක් කරනු ලැබේ.
- එන්නත් කිරීමට පෙර, අත්ලෙහි සිරින්ජය උණුසුම් කරන්න.
- ඔහුට පමණක් ප්රතිකාර කිරීමේදී drug ෂධය භාවිතා කිරීමේ ගුණත්වය - 3 r / day. බොහෝ වෛද්යවරු .ෂධය 5-6 ගුණයක් නිර්දේශ කරති. 0.6 IU / kg ට වැඩි දෛනික මාත්රාවක නිතර භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ.
- බොහෝ විට රින්සුලින් එන්පීඑච් සමඟ සංයෝජිතව නියම කරනු ලැබේ, මන්ද පළමු drug ෂධය කෙටි ක්රියාකාරී ඉන්සියුලින් වේ. නිදසුනක් වශයෙන්, රාත්රියේදී දෙවන medicine ෂධයක් භාවිතා කිරීම වඩා හොඳය.
- භාවිතයට පෙර කුප්පි සහ සිරින්ජ සොලවන්න. කන්ටේනරයේ සුදු අංශු නොපෙනේ.
- ඉඳිකටුවක් හඳුන්වාදීමට පෙර සමේ අඩවියක් විෂබීජහරණය කිරීම. වම් අතේ මාපටැඟිල්ල සහ ඇඟිල්ලෙන් සමේ ගුණය එකතු කර දකුණු අතෙන් ඉන්සියුලින් ඉඳිකටුව අංශක 45 ක කෝණයකින් ඇතුල් කරන්න. වහාම සිරින්ජය අදින්න එපා. Under ෂධය සම්පූර්ණයෙන්ම හඳුන්වා දීම සඳහා සමට යටින් තත්පර 6 ක් ඉඳිකටුවෙන් පිටවීම අවශ්ය වේ.
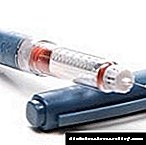
එන්නත් කරනු ලබන්නේ විශේෂ ඉන්සියුලින් සිරින්ජයකින් ය. ඔබට එය නැවත භාවිතා කළ නොහැක. සාමාන්ය සිරින්ජයක් භාවිතා කළ නොහැක, මන්ද එන්නත් කරන ලද ද්රව එක තැනකට එකතු වන අතර එන්නත් කරන ස්ථානය සම්බාහනය කළ නොහැක.
ඉන්සියුලින් ඉඳිකටුවක් the ෂධයට චර්මාභ්යන්තර පටක තුලට ගැඹුරට විනිවිද යාමට ඉඩ සලසයි.
අතුරු ආබාධ
රින්සුලින් පී යනු නියමිත මාත්රාවට අනුකූලව වෛද්යවරයෙකුගේ බෙහෙත් වට්ටෝරුවකට අනුව ගතහොත් ආරක්ෂිත drug ෂධයකි.
Drug ෂධය මිලදී ගත් බොහෝ රෝගීන් අතුරු ආබාධ ගැන පැමිණිලි කරති. ඔවුන්ගෙන් සමහරෙකුට ප්රතිකාර අවශ්ය නොවේ. කාලයාගේ ඇවෑමෙන් අහිතකර ප්රතික්රියා අතුරුදහන් වේ.

මෙම negative ණාත්මක ප්රතික්රියා වලට ඇතුළත් වන්නේ:
- ඉරුවාරදය
- කරකැවිල්ල
- දෘශ්ය තීව්රතාවය අඩුවීම (සෑම දෙවන රෝගියෙකුටම ප්රතිකාර ආරම්භයේදීම නිරීක්ෂණය විය),
- හයිපර්හයිඩ්රොසිස්
- දැඩි කුසගින්න
- ශීතල (උණුසුම් කාලගුණය තුළ පවා).
අන්තරායකාරී නොවන ප්රතික්රියා අතර, රතු පැහැය සටහන් වන්නේ යාත්රාවක් රුධිරයෙන් අධික ලෙස සංතෘප්ත වූ විටය. එන්නත් කරන ස්ථානයේ කැසීම ඇති විය හැකි අතර එය පැය 8-12 කට පසුව අතුරුදහන් වේ.
කෙසේ වෙතත්, සමහර අතුරු ආබාධ නොසලකා හැරිය නොහැකිය. ඒවා වඩාත් බරපතල සංකූලතා වලට තුඩු දිය හැකිය.
නිදසුනක් වශයෙන්, ඒ සියල්ල ආරම්භ වන්නේ සමේ කැසීමෙනි. ඇත්ත වශයෙන්ම, එය සෞන්දර්යාත්මක හැර වෙනත් ගැටළු හිමිකරුට ගෙන එන්නේ නැත. දිගටම medicine ෂධ ගැනීම, සුපුරුදු කුෂ් y ය යෝධ උර්තාරියා බවට හැරේ. ක්වින්ක් එඩීමා වර්ධනය වන අතර එය සමේ දැවැන්ත ඉදිමීම, ඇඩිපෝස් පටක සහ ශ්ලේෂ්මල පටල වලින් සංලක්ෂිත වේ.
Drug ෂධය භාවිතය අවසන් කිරීමෙන් පසුව, රෝග ලක්ෂණ අවපාතය තෙක් බලා සිටීම සහ ප්රතිකාර ක්රමය දිගටම කරගෙන යාමෙන් ඇනෆිලැක්ටික් කම්පනය ඇතිවිය හැකිය. මෙම තත්වය ඇතිවන්නේ ආසාත්මිකතාකාරක සමඟ නැවත නැවත සම්බන්ධ වීමෙන් පමණි.

හයිපොග්ලයිසමික් තත්වයේ බරපතලම සංකූලතා වන්නේ කම්පන, හෘද ස්පන්දනය සහ හයිපොග්ලයිසමික් කෝමා වර්ධනය වීමයි.
ඕනෑම අතුරු ආබාධ හඳුනා ගැනීම වෛද්යවරයකු හමුවීමේ අවස්ථාවකි. සිහිය නැතිවීම පිළිබඳ නිතර කථාංග සමඟ - ගිලන් රථයක් අමතන්න, සියලුම ations ෂධ එකතු කරන්න එවිට වෛද්යවරුන්ට ගැටලුව කුමක්දැයි වටහා ගත හැකිය. ඔවුන් පැමිණෙන විට රෝගියා නැවත ක්ලාන්ත වේ.
දියවැඩියා රෝගීන්ගේ සමාලෝචන වලට අනුව, රින්සුලින් පී හොඳින් ක්රියා කරයි, නමුත් effects ෂධයේ පළමු භාවිතයෙන් පසු අතුරු ආබාධ ඇතිවේ.
රින්සුලින් ආර් ප්රතිසම: ඇක්ට්රැපිඩ්, බයෝසුලින් ආර්, වොසුලිම් ආර්, ගන්සුලින් ආර්, ජෙන්සුලින් ආර්, හුමෝඩාර් ආර් 100 ගංගා, ඉන්සුකාර් ආර්, ප්රතිසංයෝජක මානව ඉන්සියුලින්.
කලින් නියම කළ medicine ෂධය උදව් නොකළේ නම් හෝ අතුරු ආබාධ ඇති කළේ නම් වෛද්යවරයා ඇනලොග් නියම කරයි. Drugs ෂධවල වෙනස් මාත්රාවක් සහ යෙදුම් ලක්ෂණ ඇත, තොරතුරු උපදෙස් වල දක්වා ඇත.
ඇනලොග් යනු ශරීරයට සමාන වන සහ එකම ක්රියාකාරී සංරචක අඩංගු drugs ෂධ වේ.
ප්රතිවිරෝධතා
Ation ෂධයක් භාවිතා කිරීමට contraindications කිහිපයක් තිබේ. ඉන්සියුලින් හෝ වෙනත් සංරචකයක් සඳහා තනි පුද්ගල නොඉවසීමක් ඇති රෝගීන්ට medicine ෂධය තහනම්ය.

හයිපොග්ලිසිමියා රෝගීන්ට නියම නොකරන්න. මෙය රුධිරයේ සීනි 3.5 mmol / L දක්වා අඩු කරන කොන්දේසියකි. හයිපොග්ලිසිමියා යනු දුර්ලභ සායනික සින්ඩ්රෝමය වන අතර එය සානුකම්පිත ස්නායු පද්ධතිය සක්රීය කිරීම සහ මධ්යම ස්නායු පද්ධතියේ ක්රියාකාරිත්වය මගින් සංලක්ෂිත වේ.
මෙම තත්වය වාහන ධාවනය කිරීමේ හැකියාව සහ වෙනත් යාන්ත්රණ සමඟ වැඩ කිරීමේ හැකියාව කෙරෙහි බලපායි. ඇතුළත් වීම තහනම් කර ඇති මූලික ප්රති ence ලය නොව ද්විතීයික ද විය හැකිය. එනම් - අධික මාත්රාවක්.
විශේෂ උපදෙස්
Drug ෂධය සඳහා වන උපදෙස් විශේෂ උපදෙස් දක්වයි. වයෝවෘද්ධ රෝගීන්ට, ළමයින්ට සහ වකුගඩු හා රක්තපාත ආබාධ සහිත රෝගීන්ට ඒවා අදාළ වේ.
එවැනි පුද්ගලයින් වෛද්යවරයා විසින් නියම කරනු ලබන මාත්රාව දැඩි ලෙස පිළිපැදිය යුතුය. ඔබට ප්රතිකාර ක්රමයෙන් බැහැර විය නොහැක, එසේ නොමැතිනම් සංකූලතා වළක්වා ගත නොහැක.

මහලු වියේ පසුවන රෝගීන් ඔවුන්ගේ සෞඛ්ය තත්ත්වය සමීපව නිරීක්ෂණය කළ යුතු අතර, යම් අහිතකර ප්රතික්රියාවකදී වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගන්න. හිසරදය සහ මිරිස් සමඟ පවා. වෛද්යවරයා චිකිත්සාව පාලනය කළ යුතු අතර රෝගියාට සිදුවන සෑම දෙයක් ගැනම දැනුවත් විය යුතුය.
වැඩිහිටි රෝගීන් හයිපොග්ලිසිමියා රෝගයට ගොදුරු වීමේ වැඩි අවදානමක් ඇති බැවින් දිනකට 2-4 වතාවක් පරීක්ෂා කිරීමෙන් ඔබට සීනි මට්ටම පාලනය කිරීමට සිදුවේ. වෙනත් medicines ෂධ ලබා ගන්නේ නම් ප්රතිකාරය සකස් කිරීම වැදගත්ය.
අක්මාව හා වකුගඩු වල ක්රියාකාරිත්වය අඩපණ වීමත් සමඟ රෝගීන්ට නිතර නිතර මාත්රා ගැලපීමක් අවශ්ය වේ. රුධිර ග්ලූකෝස් මැනීමේ වාර ගණන පුද්ගලයෙකු අනුභව කරන වාර ගණන මෙන් වැඩි වේ.
සමහර ations ෂධ ඉන්සියුලින් අවශ්යතාවයට බලපාන බව ඔබ දැන සිටිය යුතුය. වෛද්යවරයා හමුවීමේදී, ගන්නා ලද සියලුම ations ෂධ, මාත්රාව සහ ප්රතිකාර කාලය ගැන කතා කිරීම වැදගත්ය. මේ මත පදනම්ව, වෛද්යවරයා චිකිත්සාවේ ප්රශස්ත පා course මාලාව තෝරා ගනු ඇත.
ඉන්සියුලින් වැඩි කරන drugs ෂධ: කාබනික් ඇන්හයිඩ්රේස් නිෂේධක, ක්ලෝෆයිබ්රේට්, එතනෝල් අඩංගු කාරක, ලිතියම් මත පදනම් වූ drugs ෂධ, කෙටොකොනසෝල්.
හයිපොග්ලයිසමික් ආචරණය දුර්වල කරන ines ෂධ: එස්ටජන්, හෙපටින්, ඩැනසෝල්, මෝර්ෆින්, නිකොටින්, අයඩින් අඩංගු තයිරොයිඩ් හෝමෝන.
කෙටියෙන් ක්රියා කරන මිනිස් ඉන්සියුලින් මාත්රාව නිරීක්ෂණය කළ විට සීනි මට්ටම අඩු කරයි. මාත්රාව ඔබ විසින්ම වෙනස් නොකර, උපදෙස් අනුව දැඩි ලෙස භාවිතා කරන්න. කිසිදු බලපෑමක් නොමැති නම්, වෛද්යවරයෙකුගෙන් විමසන්න.
රුධිරයේ ඉන්සියුලින් අනුපාතය
 කළ යුතු පළමු දෙය නම් මෙම ද්රව්යය දැන ගැනීමයි. ඉන්සියුලින් යනු හෝමෝනයකි, අප දැනටමත් දන්නා පරිදි අග්න්යාශයේ නිපදවනු ලැබේ. ලැන්ගර්හාන්ස් හි දූපත් උපකරණවල පිහිටා ඇති බීටා සෛල එහි නිෂ්පාදනයට වගකිව යුතුය. මෙම ද්රව්යය ශක්තියෙන් ශරීරයේ සන්තෘප්තිය සඳහා උත්ප්රේරකයක් වේ.
කළ යුතු පළමු දෙය නම් මෙම ද්රව්යය දැන ගැනීමයි. ඉන්සියුලින් යනු හෝමෝනයකි, අප දැනටමත් දන්නා පරිදි අග්න්යාශයේ නිපදවනු ලැබේ. ලැන්ගර්හාන්ස් හි දූපත් උපකරණවල පිහිටා ඇති බීටා සෛල එහි නිෂ්පාදනයට වගකිව යුතුය. මෙම ද්රව්යය ශක්තියෙන් ශරීරයේ සන්තෘප්තිය සඳහා උත්ප්රේරකයක් වේ.
සෛල වලට හෝමෝන ප්රතිචාර දක්වන ප්රතිග්රාහක ඇත. සං signal ාවක් ලැබීමෙන් පසු, ඔවුන් ග්ලූකෝස් සඳහා නාලිකා විවෘත කරයි. මේ ආකාරයෙන් වැදගත් බලශක්ති ප්රභවයක් අවශෝෂණය වේ.
ශරීරයේ ඉන්සියුලින් සාන්ද්රණය නිරන්තරයෙන් වෙනස් වේ. මෙයට හේතුව විවිධ කාලවලදී වෙනස් ප්රමාණයක් අවශ්ය වීමයි. ආහාර වේල් අතර, මෙම අගය කුඩා වන අතර නින්දේ දී ද වේ. මෙය ඊනියා පසුබිම් හෝමෝන නිෂ්පාදනය වන අතර එය පරිවාරක උපකරණයේ තවත් හෝමෝනයක ක්රියාකාරිත්වය සමතුලිත කිරීම සඳහා අවශ්ය වේ - ග්ලූකගන්, එය රුධිරයේ ග්ලූකෝස් මට්ටම වැඩි කරයි.
අපි ආහාර දුටු විට, එය සුවඳ, ඉන්සියුලින් ස්රාවය වර්ධනය වීමට පටන් ගනී. ආහාර ශරීරයට ඇතුළු වූ විට ග්ලූකෝස් ඉහළ යයි, මෙය බීටා සෛල වලට ද්රව්යය වඩාත් ක්රියාකාරී වීමට සං signal ාවකි. ආහාර ගැනීමෙන් පසු හෝමෝන මට්ටම ඉහළම (උපරිම) වේ.
රෝගියාගේ ජෛව ද්රව්යයේ ඉන්සියුලින් මට්ටම සඳහා රසායනාගාර පරීක්ෂණ හිස් බඩක් මත සිදු කෙරේ. ඒ අනුව නිරාහාර සම්මතයන් ද පිළිගනු ලැබේ. නිරෝගී පුද්ගලයෙකු තුළ, ඒවා පහත පරිදි වේ:
- වැඩිහිටියන් තුළ, ඒවා මිලිලීටරයකට මයික්රොනිට් 3 සිට 25 දක්වා පරාසයක පවතී.
- ළමුන් තුළ (අවුරුදු 12 දක්වා), ඉහළ මායිම් දර්ශකය අඩු වන අතර එය 20 μU / ml වේ.
අප දකින පරිදි දරුවන්ගේ ප්රමිතීන් ඊට වඩා බෙහෙවින් අඩු ය. මෙයට හේතුව වැඩිවිය පැමිණීමට පෙර ඉන්සියුලින් පරාමිතිය ආහාර ගැනීම මත රඳා නොපවතී.
ඊට අමතරව, ගර්භණී හා වැඩිහිටි රෝගීන් (අවුරුදු 60 ට වැඩි) පරීක්ෂා කිරීමේදී විශේෂ ප්රමිති දර්ශක මගින් විශේෂ experts යින් මෙහෙයවනු ලැබේ. ඔවුන් සඳහා, සාමාන්ය ප්රති results ල සාමාන්යයෙන් පිළිගත් ඒවා ඉක්මවා යා හැක. අපේක්ෂිත මව්වරුන් සඳහා, පහළ සීමාව පිළිවෙලින් වයස අවුරුදු 6 සහ 35 සඳහා පිළිවෙලින් 6, ඉහළ 27, විවිධ රසායනාගාරවල සම්මත දර්ශක වෙනස් විය හැකිය, එබැවින් විශේෂ ist යෙකු ඔබේ විශ්ලේෂණයන් තේරුම් ගත යුතුය.
වැඩ කිරීමේ ආකෘතිය, සංයුතිය සහ යාන්ත්රණය
“රොසින්සුලින්” යනු “හයිපොග්ලයිසමික් කාරක” කාණ්ඩයේ drugs ෂධ වේ. ක්රියාකාරීත්වයේ වේගය සහ කාලසීමාව අනුව,
- සාමාන්ය ක්රියාකාරී කාල සීමාවක් සහිත “රොසින්සුලින් එස්”,
- "රොසින්සුලින් ආර්" - කෙටි,
- “රොසින්සුලින් එම්” යනු 30% ද්රාව්ය ඉන්සියුලින් සහ 70% ඉන්සියුලින්-අයිසොෆාන් වලින් සමන්විත සංයෝග කාරකයකි.
D ෂධයක් යනු මිනිස් සිරුරෙන් ලබා ගන්නා ඉන්සියුලින් ඩීඑන්ඒ වෙනස්වීම් ය. ක්රියාකාරීත්වයේ මූලධර්මය පදනම් වී ඇත්තේ සෛල සමඟ drug ෂධයේ ප්රධාන සං of ටකයේ අන්තර්ක්රියාකාරිත්වය සහ ඉන්සියුලින් සංකීර්ණයක් පසුව ඇතිවීම මත ය.
එහි ප්රති As ලයක් ලෙස ශරීරයේ නිසි ක්රියාකාරිත්වය සඳහා අවශ්ය එන්සයිම සංස්ලේෂණය සිදු වේ. සීනි මට්ටම සාමාන්යකරණය වීම සිදුවන්නේ අන්තර් සෛලීය පරිවෘත්තීය හා ප්රමාණවත් අවශෝෂණය හේතුවෙනි.
විශේෂ experts යින්ට අනුව, යෙදුමේ ප්රති result ලය සම යටතේ පරිපාලනය කිරීමෙන් පැය 1-2 කට පසුව දක්නට ලැබේ.
"රොසින්සුලින්" යනු සම යටතේ පරිපාලනය සඳහා අත්හිටුවීමකි. ක්රියාව සිදුවන්නේ ඉන්සියුලින්-අයිසොෆාන් වල අන්තර්ගතය හේතුවෙනි.
| ද්රව්යය | කාර්යය ඉටු කරන ලදි |
|---|---|
| ප්රෝටමින් සල්ෆේට් | හෙපටින් වල බලපෑම හා ප්රමාණය සාමාන්යකරණය කරයි |
| සෝඩියම් ඩයිහයිඩ්රජන් පොස්පේට් | ශරීරයේ ඛනිජවල සමතුලිතතාවය පවත්වා ගනී |
| ෆීනෝල් | එය ප්රතිබැක්ටීරීය බලපෑමක් ඇති කරයි |
| මෙටාක්රෙසෝල් | එය ප්රති-දිලීර හා රක්තපාත බලපෑම් ඇති කරයි. |
| ග්ලිසරින් | ද්රව්ය විසුරුවා හැරීමට භාවිතා කරයි |
| පිරිසිදු ජලය | සංරචකවල අවශ්ය සාන්ද්රණය සාක්ෂාත් කර ගැනීම සඳහා එය භාවිතා කරයි. |
Inte ෂධ අන්තර්ක්රියා
සීනි අඩු කරන පෙති වලට පූර්ණ හෝ අර්ධ වශයෙන් ප්රතිරෝධය දැක්වීමේදී ඕනෑම වර්ගයක දියවැඩියා රෝගයක් සඳහා drug ෂධය දක්වනු ලැබේ. කාබෝහයිඩ්රේට් පරිවෘත්තීය දිරාපත් වීමේ පසුබිමට එරෙහිව සහ අන්තර් කාලීන රෝග වලදී දියවැඩියා රෝගීන්ගේ හදිසි අවස්ථා වලදීද මෙය භාවිතා වේ. කෙසේ වෙතත්, hyp ෂධය හයිපොග්ලිසිමියා සහ එහි සංරචක කෙරෙහි පුද්ගල නොඉවසීම සඳහා නියම කර නොමැත.
Medicine ෂධය iv, v / m, s / c පරිපාලනය සඳහා අදහස් කෙරේ. රෝගියාගේ පෞද්ගලික ලක්ෂණ අනුව අන්තරාසර්ග විද්යා ologist යා විසින් පරිපාලන හා මාත්රාව නියම කරනු ලැබේ. Drug ෂධයේ සාමාන්ය ප්රමාණය 0.5-1 IU / kg කි.
කෙටි ක්රියාකාරී ඉන්සියුලින් drugs ෂධ විනාඩි 30 කින් පරිපාලනය කෙරේ. කාබෝහයිඩ්රේට් ආහාර ගැනීමට පෙර. නමුත් පළමුව, අත්හිටුවීමේ උෂ්ණත්වය අවම වශයෙන් අංශක 15 දක්වා ඉහළ යන තෙක් ඔබ බලා සිටිය යුතුය.
මොනොතෙරපි ප්රතිකාරයේදී ඉන්සියුලින් දිනකට 3 සිට 6 වතාවක් පරිපාලනය කෙරේ. දෛනික මාත්රාව 0.6 IU / kg ට වඩා වැඩි නම්, ඔබ විවිධ ස්ථානවල එන්නත් දෙකක් හෝ වැඩි ගණනක් ඇතුළත් කළ යුතුය.
රීතියක් ලෙස, නියෝජිතයා උදර බිත්තියට sc එන්නත් කරනු ලැබේ. නමුත් උරහිස්, කකුල් සහ කලවා වලද එන්නත් කළ හැකිය.
වරින් වර, එන්නත් කරන ප්රදේශය වෙනස් කළ යුතු අතර, එය ලිපොඩිස්ට්රොෆි පෙනුම වළක්වනු ඇත. හෝමෝනයෙහි චර්මාභ්යන්තර පරිපාලනය සම්බන්ධයෙන්, දියර රුධිර වාහිනී තුළට ඇතුළු නොවීමට වග බලා ගත යුතුය. එසේම, එන්නත් කිරීමෙන් පසුව, එන්නත් කරන ප්රදේශය සම්බාහනය කළ නොහැක.
පරිපාලනය කළ හැක්කේ වෛද්ය අධීක්ෂණය යටතේ පමණි. කාට්රිජ් භාවිතා කරනුයේ අපද්රව්ය නොමැතිව ද්රවයට විනිවිද පෙනෙන වර්ණයක් තිබේ නම් පමණි, එබැවින් වර්ෂාපතනයක් දිස් වූ විට විසඳුම භාවිතා නොකළ යුතුය.
කාට්රිජ් වල නිශ්චිත උපාංගයක් ඇති බව මතක තබා ගැනීම වටී, ඒවායේ අන්තර්ගතය වෙනත් වර්ගවල ඉන්සියුලින් සමඟ මිශ්ර කිරීමට ඉඩ නොදේ. නමුත් සිරින්ජ පෑන නිවැරදිව පිරවීමෙන් ඒවා නැවත භාවිතා කළ හැකිය.

ඇතුල් කිරීමෙන් පසු ඉඳිකටුවක් එහි පිටත තොප්පිය සමඟ ගලවා ඉවත දැමිය යුතුය. මේ අනුව, කාන්දු වීම වළක්වා ගත හැකිය, වඳභාවය සහතික කළ හැකිය, වාතයට ඉඳිකටුවට ඇතුළු වී අවහිර විය නොහැක.
අතුරු ආබාධ යනු කාබෝහයිඩ්රේට් පරිවෘත්තීය අසාර්ථක වීමයි. එබැවින්, වෛද්යවරුන්ගේ සහ රෝගීන්ගේ සමාලෝචන වලට අනුව රින්සුලින් පී පරිපාලනය කිරීමෙන් පසුව, හයිපොග්ලිසිමියා වර්ධනය විය හැකිය. මෙය ව්යාධිය, සුදුමැලි සම, හිසරදය, ස්පන්දනය, කම්පන, කුසගින්න, හයිපර්හයිඩ්රොසිස්, කරකැවිල්ල වැනි රෝග වලින් ප්රකාශ වන අතර දරුණු අවස්ථාවල දී දියවැඩියා රෝගයේ හයිපොග්ලයිසමික් කෝමා වර්ධනය වේ.
ක්වින්කේගේ ශෝථය, සමේ කුෂ් as වැනි අසාත්මිකතා ප්රතික්රියා ද සිදුවිය හැකිය. මරණයට හේතු විය හැකි ඇනෆිලැක්ටික් කම්පනය විටින් විට වර්ධනය වේ.
රොසින්සුලින් වෙනත් .ෂධ සමඟ ඒකාබද්ධව සංකීර්ණ භාවිතය සඳහා සුදුසු වේ.ඒකාබද්ධ ප්රතිකාර ආරම්භ කිරීමට පෙර, ඔබ වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය.
සක්රීය ද්රව්යවල අන්තර්ක්රියා සැලකිල්ලට ගනිමින් වෛද්යවරයා විසින් මාත්රාව නියම කර ගණනය කරනු ඇත. රුධිර ග්ලූකෝස් සාමාන්ය තත්වයට පත් කිරීම සඳහා රොසින්සින්ලින් වෙනත් medicines ෂධ සමඟ ඒකාබද්ධව ගත යුතුය.
ප්රතිංධිසරාේධක, ඩයියුරිටික් සහ විෂ නාශක taking ෂධ සමඟ ගන්නා අතරතුර අපේක්ෂිත බලපෑම දුර්වල වීම නිරීක්ෂණය කෙරේ.
ආදේශක අවශ්යතාවය වෛද්යවරයා විසින් තීරණය කරනු ලැබේ. ප්රතිසමයක් සෙවීමට හේතුව විකුණුම් නොමැතිකම හෝ ප්රතිවිරෝධතා පැවතීමයි. රොසින්සුලින් සඳහා වන උපදෙස් මඟින් ප්රතිස්ථාපනය සඳහා වඩාත් සුදුසු මාධ්යයන් දක්වයි. මේවාට බයෝසුලින්, ගන්සුලින්, ප්රෝටාෆාන්, රින්සුලින්, හුමෝඩාර් සහ හුමුලින් ඇතුළත් වේ. ස්වාධීනව ආදේශකයක් සෙවීම හා ප්රතිසම භාවිතා කරමින් ප්රතිකාර ආරම්භ කිරීම තහනම්ය.
විභාගය සිදු කරන්නේ කෙසේද?
 රීතියක් ලෙස, වෛද්ය පරීක්ෂණයක් හිස් බඩක් විශ්ලේෂණයකට පමණක් සීමා නොවේ. බොහෝ විට, පරීක්ෂණ දෙකක් සිදු කරනු ලැබේ:
රීතියක් ලෙස, වෛද්ය පරීක්ෂණයක් හිස් බඩක් විශ්ලේෂණයකට පමණක් සීමා නොවේ. බොහෝ විට, පරීක්ෂණ දෙකක් සිදු කරනු ලැබේ:
- හිස් බඩක් මත
- ආහාර ගැනීමෙන් පැය 1.5-2 ක් (ග්ලූකෝස් බර).
ඒවායේ ප්රති results ල ඕනෑවට වඩා වෙනස් නොවිය යුතුය, ආහාර ගැනීමෙන් පසු ඉන්සියුලින් අනුපාතය ඒකක 3 සිට 35 දක්වා වේ. බරපතල සැලකිල්ලක් දැක්වීමට හේතුවක් වන්නේ නිරාහාර විශ්ලේෂණයේ වටිනාකම මෙන් තුන් ගුණයකට වඩා වැඩි දර්ශකයයි.
ඊට අමතරව, රෝග විනිශ්චය කිරීමේ ක්රියාවලියේදී ඊනියා ප්රකෝපකාරී පරීක්ෂණය භාවිතා කරනු ලබන අතර, ඒ අනුව සෑම පැය හයකට වරක් පොලී පරාමිතිය පරීක්ෂා කිරීමෙන් රෝගියා නිරාහාරව සිටී. එහි අස්වාභාවික ඉහළ / අඩු අගය අග්න්යාශයේ ගැටළු සං als ා කරයි. විශේෂයෙන් දියවැඩියාව ඊට හේතුව විය හැකිය.
ඉන්සියුලින් පරීක්ෂා කරන අතරම රුධිරයේ සීනි සාන්ද්රණය පිළිබඳ අධ්යයනයක් ද සිදු කෙරේ. මෙම පරීක්ෂණවල ප්රති results ල අනුව වෛද්යවරයාට රෝගියාගේ තත්වය පිළිබඳව නිගමනවලට එළඹිය හැකිය.
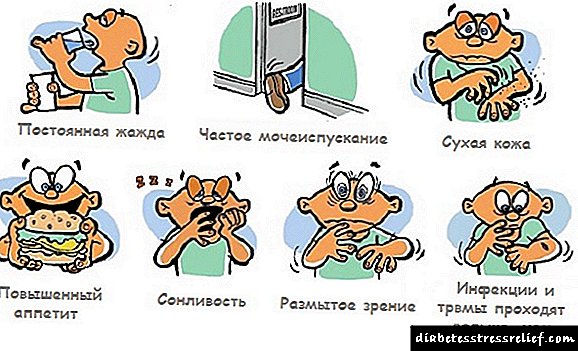
අඩු ඉන්සියුලින් වල රෝග ලක්ෂණ
රසායනාගාර පරීක්ෂණ වලට අමතරව, මිනිසුන් තුළ අසාමාන්ය ලෙස අඩු ඉන්සියුලින් හඳුනා ගැනීමට වෙනත් ක්රම තිබේ. හෝමෝන ආබාධයක් පෙන්නුම් කරන රෝග ලක්ෂණ ගණනාවක් තිබේ.

ශරීරයේ ද්රව්යයක් නොමැතිකම පිළිබඳ සං s ා වලට පහත සඳහන් කොන්දේසි ඇතුළත් වේ:
- ආහාර රුචිය වැඩිවීම, පාලනය කළ නොහැකි කුසගින්න,
- දැඩි අසාධාරණ පිපාසය, දැඩි හා නිතර මුත්රා කිරීම,
- වෙව්ලන අත් පා
- හෘද ස්පන්දනය,
- කැපී පෙනෙන තාලයක්
- ඇඟිලි, මුඛය, නාසෝෆරින්ක්ස්,
- ඔක්කාරය
- දහඩිය වැඩි කිරීම
- ක්ලාන්තය
- මානසික අවපීඩනය, නුරුස්නා බව.
පරස්පර විරෝධි ලෙස, ඉන්සියුලින් අතිරික්තයක සං signs ා ප්රමාණවත් නොවන රෝග ලක්ෂණ වලට සමාන වේ. මේවා අනපේක්ෂිත ලෙස කුසගින්න, දුර්වලකම, තෙහෙට්ටුව, හුස්ම හිරවීම, කැක්කුම මෙන්ම සමේ කැසීම සහ පුනර්ජනනීය ක්රියාවලීන් උල්ලං violation නය කිරීම, මුත්රා ප්රමාණය වැඩිවීම ය.
මෙම ඕනෑම රෝග ලක්ෂණයක් රෝගයට සම්බන්ධ නොවන භෞතික විද්යාත්මක හේතුවක් තිබිය හැකිය. නමුත් රෝගය දියත් කිරීමට වඩා නැවත වරක් පරීක්ෂණයකට භාජනය කිරීම වඩා හොඳය.
ඉන්සියුලින් දියවැඩියා ප්රතිකාර
 පළමු වර්ගයේ දියවැඩියා රෝගයකදී රෝගියා හඳුනාගත් වහාම විවිධ මාත්රාවලින් හෝමෝන එන්නත් කරනු ලැබේ නම්, දෙවන දියවැඩියාව සමඟ තත්වය තරමක් වෙනස් වේ. ආරම්භක අවධියේදී, දැනටමත් සඳහන් කර ඇති පරිදි, අග්න්යාශය සාමාන්යයෙන්, තීව්ර ලෙස ක්රියා කරයි, මන්ද රුධිරයේ ඉන්සියුලින් සාන්ද්රණය සාමාන්ය සීමාවන් තුළ (හෝ ඊට වැඩි) පවතින බැවිනි. මෙම අවස්ථාවෙහිදී, ඉන්සියුලින් චිකිත්සාව අවශ්ය නොවේ, සීනි අඩු කරන drugs ෂධ සහ ඒ වෙනුවට ආහාර වේලක් හඳුන්වා දෙනු ලැබේ. කාලයාගේ ඇවෑමෙන් යකඩ ක්ෂය වී යයි, එවිට පමණක් නව ප්රතිකාරයක අවශ්යතාවය පැන නගී.
පළමු වර්ගයේ දියවැඩියා රෝගයකදී රෝගියා හඳුනාගත් වහාම විවිධ මාත්රාවලින් හෝමෝන එන්නත් කරනු ලැබේ නම්, දෙවන දියවැඩියාව සමඟ තත්වය තරමක් වෙනස් වේ. ආරම්භක අවධියේදී, දැනටමත් සඳහන් කර ඇති පරිදි, අග්න්යාශය සාමාන්යයෙන්, තීව්ර ලෙස ක්රියා කරයි, මන්ද රුධිරයේ ඉන්සියුලින් සාන්ද්රණය සාමාන්ය සීමාවන් තුළ (හෝ ඊට වැඩි) පවතින බැවිනි. මෙම අවස්ථාවෙහිදී, ඉන්සියුලින් චිකිත්සාව අවශ්ය නොවේ, සීනි අඩු කරන drugs ෂධ සහ ඒ වෙනුවට ආහාර වේලක් හඳුන්වා දෙනු ලැබේ. කාලයාගේ ඇවෑමෙන් යකඩ ක්ෂය වී යයි, එවිට පමණක් නව ප්රතිකාරයක අවශ්යතාවය පැන නගී.
බොහෝ දියවැඩියා රෝගීන් නිතිපතා එන්නත් කිරීමේ අපේක්ෂාවෙන් බියට පත්ව සිටිති. සමහරු ඉන්සියුලින් ප්රතිකාරය පවා ප්රතික්ෂේප කරති. මෙම තීරණය භයානක දේට වඩා වැඩි ය, මන්ද යත් නිරන්තරයෙන් හයිපර්ග්ලයිසිමියා තත්වයට ආපසු හැරවිය නොහැකි ප්රතිවිපාක ඇති බැවිනි.
දියවැඩියා රෝගීන්ට ප්රතිකාර කිරීම සඳහා විවිධ වර්ගයේ ඉන්සියුලින් භාවිතා කරයි:
නම අනුව, චිකිත්සක එන්නත කෙතරම් ඉක්මනින් ක්රියා කරයිද යන්න ඔබට තීරණය කළ හැකිය: මිනිත්තු 5 කට පසුව, 20 කට පසුව හෝ පැය කිහිපයකට පසු. එවැනි විවිධ drugs ෂධ ඔවුන්ගේ ක්රියාකාරිත්වය තුළ භාවිතා කිරීමෙන් අග්න්යාශයේ සාමාන්ය ක්රියාකාරිත්වය අනුකරණය කළ හැකිය: මධ්යම හෝ දිගු කල් පවතින drug ෂධයක් ඉන්සියුලින්, කෙටි හෝ අතිශය කෙටි (ආහාර ගැනීමෙන් පසු) පසුබිම් ස්රාවය ප්රතිනිර්මාණය කරයි.