දියවැඩියා සංකූලතා: වැළැක්වීම සහ ප්රතිකාර කිරීම

දියවැඩියාව වැළැක්වීම සඳහා රෝගය වැළැක්වීම අරමුණු කරගත් වැළැක්වීමේ පියවර මාලාවක් ඇතුළත් වේ. අවාසනාවකට මෙන්, මෙම ක්රියාව පළමු වර්ගයේ දියවැඩියාවට (ඉන්සියුලින් මත යැපෙන) ප්රායෝගිකව අදාළ නොවේ. මන්දයත් එහි වර්ධනය බොහෝ දුරට පරම්පරාවෙන් තීරණය වන බැවිනි. නමුත් මෙම අවස්ථාවේ දී, වෛද්ය නිර්දේශයන්ට අනුකූල වීම රෝගයේ ප්රගතිය නැවැත්වීමට උපකාරී වේ.
දෙවන වර්ගයේ දියවැඩියාව සම්බන්ධයෙන් ගත් කල, මෙම අවස්ථාවේ දී, වැළැක්වීමේ පියවර සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් රෝගය වැළැක්වීම සඳහා වැදගත් කාර්යභාරයක් ඉටු කරයි. අද වන විට ජනගහනයෙන් 70% ක් පමණ දියවැඩියාවෙන් පෙළෙන අතර ඉදිරි දශක කිහිපය තුළ පුරෝකථනය කිරීම බලාපොරොත්තු සුන් කරයි. එමනිසා, අවදානමට ලක්ව ඇති රෝගීන්ට සුව කළ නොහැකි රෝගයක් වළක්වා ගත හැකි බව සහතික කිරීම අරමුණු කරගත් වැළැක්වීමේ පියවර එතරම් වැදගත් වේ.
දියවැඩියා රෝගය: වර්ගය සහ සංවර්ධනයේ යාන්ත්රණය

දියවැඩියා රෝගය යනු අන්තරාසර්ග රෝගයක් වන අතර එය ග්ලූකෝස් අඩුවීමේ පසුබිමට එරෙහිව හෝ අග්න්යාශය මගින් නිපදවන ඉන්සියුලින් හෝමෝනයේ නිරපේක්ෂ හෝ සාපේක්ෂ ප්රමාණවත් නොවීම හේතුවෙන් වර්ධනය වේ. මෙය බරපතල, නිදන්ගත රෝගයක් වන අතර, කාලයත් සමඟ සියලු වර්ගවල පරිවෘත්තීය (කාබෝහයිඩ්රේට්, මේදය, ප්රෝටීන්, ජල ලුණු) උල්ලං violation නය වීමක් සහ අභ්යන්තර අවයව වලට හානි වීම හා සම්බන්ධ බරපතල සංකූලතා ඇති වේ. රෝග වර්ග කිහිපයක් තිබේ:
පළමු වර්ගයේ දියවැඩියා රෝගය (ඉන්සියුලින් මත යැපෙන)
ග්ලූකෝස් භාවිතය සඳහා අවශ්ය ඉන්සියුලින් ප්රමාණවත් නොවන ප්රමාණයකින් නිපදවීම හෝ අග්න්යාශ සෛල මගින් සංස්ලේෂණය නොකිරීම යන කරුණු මගින් සංලක්ෂිත වේ. ළමා හා නව යොවුන් වියේදී මෙම වර්ගයේ දියවැඩියාව බොහෝ විට හඳුනා ගැනේ. එයට හේතුව පාරම්පරික නැඹුරුතාවයක්, පෝෂණයේ දෝෂ, සම්ප්රේෂණය වන වෛරස් හෝ බෝවන රෝග ය.
ඉන්සියුලින් හිඟකම නිසා සෛලවලට “කුසගින්න” දැනේ. එහි ප්රති energy ලයක් ලෙස ශරීරයේ මේද සංචිත බලශක්ති අසමතුලිතතාවය තුරන් කරයි. මේද සෛල බිඳී ගිය විට විෂ සහිත කීටෝන් සිරුරු රුධිරයට ඇතුල් වීමට පටන් ගනී. ඉන්සියුලින් ලබා නොදුනහොත් කෝමා වර්ධනය වන අතර ජීවිතයට තර්ජනයක් වේ.
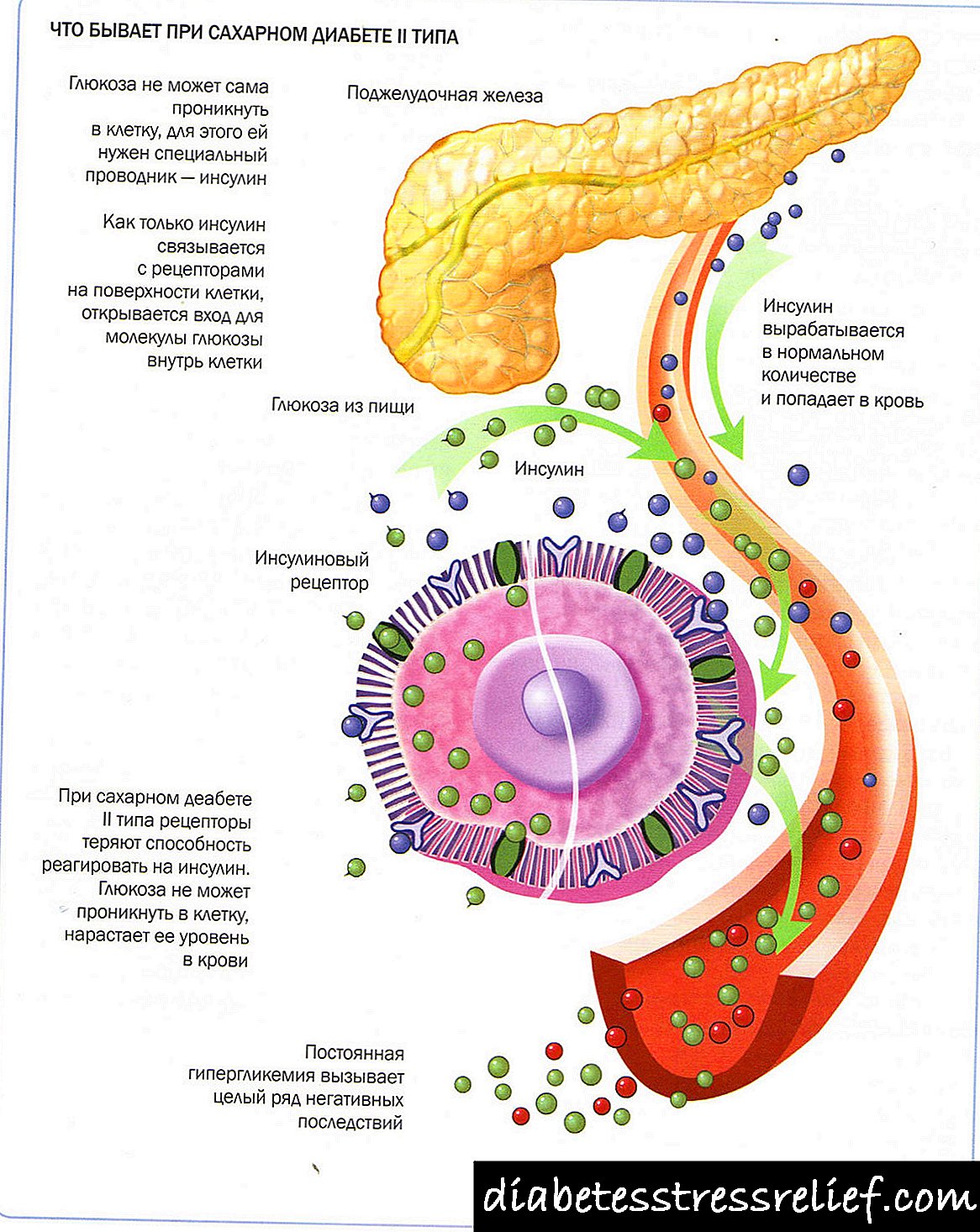
දෙවන වර්ගයේ දියවැඩියා රෝගය (ඉන්සියුලින් නොවන)
සෛල ප්රතිග්රාහකවලට ඉන්සියුලින් සංවේදීතාව නැති වීම නිසා එය වර්ධනය වේ. මෙම අවස්ථාවේ දී, හෝමෝනය ප්රමාණවත් ප්රමාණයකින් නිපදවිය හැකිය. මෙම තත්වය රුධිරයේ සීනිවල තියුණු වැඩිවීමක් ඇති කරයි. මෙම වර්ගයේ දියවැඩියාව වැඩිහිටි රෝගීන් (වයස අවුරුදු 45 සිට) නිරීක්ෂණය වන අතර, එහි වර්ධනයට ප්රධානතම හේතු වනුයේ උදාසීන ජීවන රටාව, දුර්වල පෝෂණය, තරබාරුකම, ආතති සාධක, නරක පුරුදු සහ සහසම්බන්ධ රෝග පැවතීමයි. විශේෂයෙන් බොහෝ විට, දෙවන වර්ගයේ දියවැඩියාව අධික බර ඇති පුද්ගලයින්ට බලපායි, මන්ද ඇඩිපෝස් පටක ඉන්සියුලින් වලට සෛලවල සංවේදීතාව නරක අතට හරවයි.
දියවැඩියාව වැළැක්වීම සහ ප්රතිකාර කිරීම වගකීමෙන් යුතු කාර්යයකි. මූලික පියවර වන්නේ අවදානමට ලක්ව ඇති රෝගීන් අතර රෝගයට නැඹුරුතාවයක් හඳුනා ගැනීමයි. සෞඛ්ය සම්පන්න සහ ක්රියාශීලී ජීවන රටාවක් ප්රවර්ධනය කිරීම, නිවැරදි ආහාර පුරුදු ඇති කර ගැනීම සහ අමතර පවුම් වලට එරෙහි සටන ප්රවර්ධනය කිරීම සඳහා direct ජු උත්සාහයන් දැරීම ද ඒ හා සමානව වැදගත් වේ. රෝගීන් නිරන්තරයෙන් ඔවුන්ගේ රුධිරයේ සීනි මට්ටම අධීක්ෂණය කිරීම සහ වසරකට දෙවරක් වෛද්ය පරීක්ෂණ පැවැත්වීම රෙකමදාරු කරනු ලැබේ. මෙය කාලයාගේ ඇවෑමෙන් අහිතකර වෙනස්කම් දැකීමට සහ දියවැඩියාවේ සංකූලතා වැලැක්වීමට උපකාරී වේ.
පළමු වර්ගයේ දියවැඩියාව වැළැක්වීම

වයස අවුරුදු 30 ට අඩු ළමුන්, නව යොවුන් වියේ සහ යෞවනයන් තුළ ඉන්සියුලින් මත යැපෙන දියවැඩියාව ප්රධාන වශයෙන් වර්ධනය වේ. රෝගයට ප්රධාන හේතුව ජානමය නැඹුරුතාවයක් හෝ ළමා රෝගවල ප්රතිවිපාක බැවින් රෝගය වර්ධනය වීම වැළැක්විය හැකි තනි වැළැක්වීමේ පියවරයන් නොමැත. අවදානම් සහිත රෝගීන් නිරන්තරයෙන් ඔවුන්ගේ රුධිරයේ සීනි නිරීක්ෂණය කළ යුතුය.
පළමු වර්ගයේ දියවැඩියාව වැළැක්වීම මූලික වශයෙන් මව්කිරි දීම සහතික කිරීමයි. වසරක් දක්වා දරුවෙකුට මවගේ කිරි ලබා දිය යුතු අතර, ප්රතිශක්තිකරණ ශරීර ශරීරයට ඇතුළු වන අතර වෛරස් හා බෝවන රෝග වලින් ආරක්ෂා වේ.
නිසි ස්වාභාවික පෝෂණය සඳහා වැදගත් කාර්යභාරයක් ලබා දී ඇත. කල් තබා ගන්නා ද්රව්ය, කෘතිම වර්ණ හා වෙනත් රසායනික ආකලනවල ඉහළ අන්තර්ගතයක් ඇති නිෂ්පාදන ආහාරයෙන් බැහැර කළ යුතුය, කාබෝහයිඩ්රේට් ආහාර පරිභෝජනය අවම කළ යුතුය, කිරි-එළවළු ආහාරයකට මනාප ලබා දිය යුතුය.
ඔබ වැඩිපුර නැවුම් එළවළු සහ පලතුරු, bs ෂධ පැළෑටි, පැසුණු කිරි බීම අනුභව කළ යුතුය. බැදපු, මේද, කුළුබඩු, ලුණු සහිත කෑම, දුම් මස්, සොසේජස්, පේස්ට්රි වලට සම්බන්ධ නොවන්න. ආහාරයේ ඇති ප්රෝටීන් ප්රභවය අඩු මේද වර්ග වන මස් හා මාළු, ඇට වර්ග, බිත්තර, ගෘහ චීස්, ධාන්ය වර්ග විය යුතුය. නැවුම් එළවළු වලින් සලාද ඇඳීම සඳහා සත්ව මේද එළවළු මේද වෙනුවට ආදේශ කිරීම වඩා හොඳය. පෝෂණය සමබර හා භාගික විය යුතුය. ආහාර දිනකට 5-6 වතාවක් කුඩා කොටස් වලින් ගත යුතුය.
ළමුන් තුළ දියවැඩියාව වැළැක්වීම සඳහා රසකැවිලි සහ වෙනත් සරල කාබෝහයිඩ්රේට් සීමා කිරීම ඇතුළත් වේ. මන්දයත් ඒවායේ අතිරික්තය අග්න්යාශයට අමතර බරක්, ස්වාභාවික, උසස් තත්ත්වයේ ආහාර භාවිතය සහ ප්රමාණවත් ශාරීරික ක්රියාකාරකම් ඇති කරයි.
කුඩා කල සිටම, සෞඛ්ය සම්පන්න සහ ක්රියාශීලී ජීවන රටාවක පුරුද්දක් ඇති කිරීම, මානසික ආතතියේ ප්රති with ල සමඟ සාර්ථකව කටයුතු කිරීමට ඉගෙන ගැනීම සහ විවිධ ජීවන තත්වයන්ට ප්රමාණවත් ලෙස ප්රතිචාර දැක්වීම අවශ්ය වේ. අනාගතයේදී නරක පුරුදු තුරන් කිරීම, දුම්පානය නතර කිරීම සහ මත්පැන් පානය කිරීම වැදගත් වේ.
දෙවන වර්ගයේ දියවැඩියාව වැළැක්වීම
පළමු වර්ගයේ දියවැඩියාව මෙන් නොව, කාලානුරූපව අනාවරණය කරගත් ඉන්සියුලින් නොවන දියවැඩියාව නැවැත්විය හැකි අතර රෝගය ස්ථායීව සමනය කර ගත හැකිය. ප්රධාන වැළැක්වීමේ පියවර අතරට රුධිරයේ සීනි අධීක්ෂණය කිරීම, නිතිපතා වැළැක්වීමේ පරීක්ෂණ, ජීවන රටාව හා පෝෂණය සකස් කිරීම, ශාරීරික ක්රියාකාරකම් පවත්වා ගැනීම, ශරීර බර අඩු කිරීම ඇතුළත් වේ. දෙවන වර්ගයේ දියවැඩියාව වැළැක්වීමේ ක්රම සහ ක්රම ඇතුළත් වේ:
ජල ශේෂය

ශරීරයට සාමාන්ය ක්රියාකාරිත්වය සඳහා ජලය අවශ්ය වේ - ජල-ඉලෙක්ට්රෝලය සමතුලිතතාවයේ බාධා පරිවෘත්තීය ක්රියාවලීන් අක්රීය වීමට හේතු වන අතර රුධිරයේ සීනි වැඩි වීමක් ඇති කරයි. ග්ලූකෝස් භාවිතය සඳහා, ඉන්සියුලින් වලට අමතරව, ප්රමාණවත් මට්ටමේ බයිකාබනේට් අවශ්ය වන අතර එමඟින් ජලීය ද්රාවණ ඇත. දිනකට අවම වශයෙන් පිරිසිදු පානීය ජලය ලීටර් 1.5 ක් පානය කිරීම අවශ්ය වන අතර ශක්තිමත් කෝපි, තේ, පැණිරස කාබනීකෘත බීම සහ ඇසුරුම් කළ යුෂ භාවිතය අවම කළ යුතුය.
විජලනය සඳහා පහසුකම් සපයනු ලබන්නේ මධ්යසාර පානයන් වන බැවින් ඒවා සම්පූර්ණයෙන්ම අත්හැර දැමිය යුතුය, නැතහොත් පරිභෝජනය අවම වශයෙන් අඩු කළ යුතුය. වැඩිහිටි පිරිමියෙකුගේ ආරක්ෂිත සම්මතය දිනකට උසස් තත්ත්වයේ ශක්තිමත් ඇල්කොහොල් ග්රෑම් 100 ක්, කාන්තාවන් සඳහා - වියළි රතු වයින් ග්රෑම් 150 කි.
බල විශේෂාංග
දෙවන වර්ගයේ දියවැඩියාව සඳහා පෝෂණය යනු රසකැවිලි, පේස්ට්රි, රසකැවිලි සහ වෙනත් සරල කාබෝහයිඩ්රේට් ප්රභවයන් බැහැර කිරීම වන අතර එමඟින් රුධිරයේ සීනි ක්ෂණිකව වැඩි වේ. මේද හා කාබෝහයිඩ්රේට් ආහාර ආහාරයෙන් බැහැර කිරීම නිසා බර අඩු කර ගැනීම සිදු වන අතර එය තරබාරුකමින් පෙළෙන රෝගීන්ට ඉතා වැදගත් වේ.
ආහාරයේ ඇති සරල කාබෝහයිඩ්රේට් එළවළු, පලතුරු සහ ධාන්ය වර්ගවල දක්නට ලැබෙන "මන්දගාමී" ඒවා සමඟ ප්රතිස්ථාපනය වේ. මෆින්, නැවුම් සුදු පාන්, පේස්ට්රි, රසකැවිලි, මේද හා බැදපු ආහාර, සත්ව මේද ආහාරයෙන් බැහැර කර ඇත. නැවුම් එළවළු සහ පලතුරු, එළවළු සහ ධාන්ය සුප්, අඩු මේද සහිත කිරි නිෂ්පාදන, ආහාරමය මස්, අඩු මේද මාළු, බෙරි, bs ෂධ පැළෑටි, ඇට වර්ග, රනිල කුලයට අයත් ධාන්ය වර්ග සහ එළවළු වලින් සාදන ලද අතුරු කෑම මත ආහාර පදනම් වේ.
පලතුරු වලින් කෙසෙල්, මිදි, අන්නාසි, වියළි පලතුරු (මුද්දරප්පලම්, දිනයන්, අත්තික්කා) තහනම්ය. ජෑම්, ජෑම්, චොකලට්, රසකැවිලි භාවිතා නොකරන්න. සීනි වෙනුවට, පිඟන් සකස් කිරීමේදී සීනි ආදේශක භාවිතා වේ. අර්ධ පෝෂණය නිර්දේශ කරනු ලැබේ; ආහාර තැම්බූ, තම්බා හෝ බේක් කළ යුතුය. ඔබ පිරිසිදු ජලය, කොළ සහ ශාකසාර තේ, රෝස මල් සුප් හොද්ද පානය කළ යුතුය. තහනම යටතේ, පැණිරස සෝඩා, ඇසුරුම් කළ යුෂ, ශක්තිමත් තේ සහ කෝපි, කොකෝවා. කෙසේ වෙතත්, හරිත තේ දියවැඩියාවට උපකාරී වේ, එහි ප්රතිඔක්සිකාරක සංරචක අඩංගු වන අතර ඉන්සියුලින් වලට සෛලවල සංවේදීතාව වැඩි කරන අතර රුධිරයේ සීනි මට්ටම අඩු කරයි.
බටර් සහ සත්ව මේද වෙනුවට එළවළු තෙල් (සූරියකාන්ත, ඔලිව්) භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ. සලාද ඇඳීම, පැළ කළ ධාන්ය වර්ග, ප්රධාන කෑම වර්ග වලට එකතු කිරීම සඳහා ඔබට ඒවා භාවිතා කළ හැකිය. මීට අමතරව, මේද සෝස්, අච්චාරු, මැරිනේඩ්, කුළුබඩු සහ කුළුබඩුවක් අතහැර දැමීම අවශ්ය වේ. සමහර ධාන්ය වර්ග සඳහා සීමාවන් පනවා ඇත, උදාහරණයක් ලෙස, මෙනුවේ බොහෝ විට සහල් හෝ සෙමොලිනා කැඳ ඇතුළත් නොකරන්න, මන්ද මෙම කෑම වර්ගවල තරමක් ඉහළ කැලරි අන්තර්ගතයක් ඇත.
සෞඛ්ය සම්පන්න සහ ක්රියාශීලී ජීවන රටාවක්

මෝටර් ක්රියාකාරකම් සීමා කිරීම බර වැඩිවීම හා පරිවෘත්තීය ආබාධ සඳහා දායක වේ, එබැවින් දෙවන වර්ගයේ දියවැඩියාව වැළැක්වීම සඳහා ශාරීරික අක්රියතාව සමඟ කටයුතු කිරීම රෙකමදාරු කරනු ලැබේ. පිළිගත හැකි සීමාවන් තුළ රුධිරයේ සීනි මට්ටම පවත්වා ගැනීම සඳහා, දිනපතා සරල ව්යායාම මාලාවක් සිදු කිරීම, අවම වශයෙන් විනාඩි 40 ක් වත් ඇවිදීම සහ ප්රවේශ විය හැකි ක්රීඩාවල යෙදීම ප්රමාණවත් වේ. දියවැඩියාව වැළැක්වීම සඳහා ක්රීඩා හෝ නෝර්ඩික් ඇවිදීම, ධාවනය, පිහිනීම, යෝග්යතාවය, බයිසිකල් පැදීම.
මෝටර් ක්රියාකාරකම් වැඩිවීම බර අඩු කර ගැනීමට දායක වන අතර එයින් අදහස් වන්නේ රෝගයේ වර්ධනයට දායක වන තවත් එක් සාධකයක් බැහැර කළ හැකි බවයි. නින්දට පෙර දිනපතා ඇවිදීම, පුද්ගලික හෝ පොදු ප්රවාහනය ඇවිදීම හෝ නිතිපතා පඩි නැගීම ප්රතික්ෂේප කිරීම මිස සෝපානයේ නොසිටීම, රෝගයට තර්ජනයට එරෙහිව සටන් කිරීමට ශරීරයට උපකාරී වේ.
දෙවන වර්ගයේ දියවැඩියාව වැළැක්වීමේ වැඩසටහනට සිරුරේ බර අ loss ු කිරීමට අනිවාර්යයෙන්ම ඇතුළත් වේ. මන්දයත් අධික ශරීර බර ඇති රෝගීන් ප්රධාන අවදානම් කණ්ඩායම වන බැවිනි. ආහාර චිකිත්සාව සහ ශාරීරික ක්රියාකාරකම් වැඩි කිරීමට අමතරව සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කිරීම අවශ්ය වේ. දුම්පානය සහ මත්පැන් දියවැඩියාව වැළඳීමේ සම්භාවිතාව 60% කින් වැඩි කරන බව ඔප්පු වී ඇති අතර නරක පුරුදු අත්හැරීම අන්තරාසර්ග ව්යාධි විද්යාවේ අවදානම අඩු කරනවා පමණක් නොව සෞඛ්යය හා සමස්ත යහපැවැත්ම සැලකිය යුතු ලෙස වැඩි දියුණු කරයි.
වෛද්ය පාලනය
දෙවන වර්ගයේ දියවැඩියාව වැළැක්වීම සඳහා සමස්ත සෞඛ්යය නිරන්තරයෙන් අධීක්ෂණය කිරීම ඇතුළත් වේ. දියවැඩියා රෝගීන් සහ අවදානමට ලක්ව ඇති රෝගීන් දිනපතා ඔවුන්ගේ රුධිරයේ සීනි පරීක්ෂා කර රුධිර පීඩනය කියවිය යුතුය. මෙය සිදු කිරීම සඳහා, නිවසේ ෆාමසිය සඳහා විශේෂ උපාංග මිලදී ගැනීම රෙකමදාරු කරනු ලැබේ - ග්ලූකෝමීටරයක් සහ ටෝනමීටරයක්. දර්ශකයන් වැඩි වීමේ දිශාවට වෙනස් වන්නේ නම්, හේතුව සොයා ගැනීම අවශ්ය වේ. සමහර විට ආහාර වේලෙහි යම් යම් දෝෂ, ආතති සහගත තත්වයන් සහ වෙනත් ප්රකෝපකාරී සාධක තිබිය හැකිය. දර්ශක සැලකිය යුතු ලෙස ඉක්මවා ඇත්නම්, ඔබ වහාම වෛද්ය ආධාර ලබා ගත යුතුය.
දියවැඩියාව ද්විතියික ලෙස වැළැක්වීම දැනටමත් රෝගයේ ප්රගතිය සහ ඇතිවිය හැකි සංකූලතා වැළැක්වීම අරමුණු කර ගෙන ඇත. එය රෝගයේ ආරම්භක අවධියේදී භාවිතා වන අතර සීනි අඩු කරන drugs ෂධ, මල්ටිවිටමින් සංකීර්ණ සහ ලිපිඩ පරිවෘත්තීය සාමාන්යකරණය කිරීමට ගන්නා පියවර කුඩා මාත්රාවක් ගැනීම ඇතුළත් වේ. සියලුම පත්වීම් සිදු කරනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි, දියවැඩියා රෝගයේ දියුණු සංකූලතා වළක්වා ගැනීම සඳහා රෝගියා සියළුම නිර්දේශයන් ප්රවේශමෙන් අනුගමනය කළ යුතුය.
දියවැඩියා සංකූලතා වැළැක්වීම

දියවැඩියා රෝගය එහි ප්රතිවිපාක සඳහා භයානක ය. උග්ර සංකූලතා මගින් දිරාපත් වන නිෂ්පාදන (කීටෝන් සිරුරු, ලැක්ටික් අම්ලය) සමඟ ශරීරයේ මත්පැන් පානය කිරීමේ පසුබිමට එරෙහිව කෝමා වර්ධනය වීමට හේතු වේ. ඉන්සියුලින් හෝ හයිපොග්ලිසිමික් කාරක ලබා ගන්නා රෝගීන්ට හයිපොග්ලිසිමියා වර්ධනය වීමේ අවදානමක් ඇත. මෙම තත්වය තුළ රුධිරයේ සීනිවල තියුණු අඩුවීමක් දක්නට ලැබෙන අතර රුධිර පීඩනය පහත වැටේ. පුද්ගලයෙකුට ක්ෂණිකව සුදුසුකම් ලත් වෛද්ය ප්රතිකාර ලබා නොදුනහොත් ඔහුට සිහිය නැති වී කෝමා තත්වයට පත්වේ. දියවැඩියා රෝගීන් හදිසියේම ග්ලූකෝස් ද්රාවණයක් ලබා නොදෙන්නේ නම්, මස්තිෂ්ක ශෝථය පසුකාලීන මරණයෙන් සිදුවිය හැක.
රෝගයේ ආරම්භයේ සිට වසර 10-20 අතර කාලයක් තුළ පසුකාලීන සංකූලතා ක්රමයෙන් වර්ධනය වේ. මෙම අවස්ථාවේ දී, වැදගත් අභ්යන්තර අවයව (අක්මාව, වකුගඩු, හෘදය, මොළය), ස්නායු පද්ධතිය සහ පෙනීමේ අවයව වලින් පීඩා විඳිති. වඩාත් සුලභ සංකූලතාව වන්නේ දියවැඩියා රෙටිනෝපති, දෘෂ්ටි විතානයට හානි වීම සහ පෙනීම නැති වීමේ තර්ජනයයි. ව්යාප්තියේ දෙවන ස්ථානය “දියවැඩියා පාදය” වේ. මෙය පාදයේ සහ පහළ පාදයේ සුව නොවන වණ සෑදෙන සංකූලතාවයක් වන අතර එය අවසානයේදී පටක නෙරෝසිස් වලට මග පාදයි. සෙප්සිස් හෝ ගැන්ග්රීන් මගින් තත්වය සංකීර්ණ වුවහොත් රෝගියාට අවයව කපා ඉවත් කළ යුතුය.
සෑම මාස හයකට වරක් අක්ෂි වෛද්යවරයකු හමුවී අරමුදල පරීක්ෂා කර අභ්යන්තර පීඩනය ඉහළ යනවාද යන්න තීරණය කරයි. සිත් තැවුලට පත් රෝග ලක්ෂණ තිබේ නම් - නොපැහැදිලි පෙනීම, ඇස් ඉදිරිපිට මැස්සන්ගේ පෙනුම, ඇහිබැමිවල පීඩනය පිළිබඳ හැඟීමක්, හිසරදයේ පෙනුම - අක්ෂි වෛද්යවරයා හමුවීම කල් දැමිය යුතු නැත.
වැළැක්වීමේ පියවර

කිරීටක හෘද රෝග වැළැක්වීම අරමුණු කරගත් වැළැක්වීමේ පියවර වනුයේ මෝටර් ක්රියාකාරකම් වැඩි කිරීම, දුම්පානය සහ මත්පැන් පානය නතර කිරීම, බර පාලනය කිරීම, නිසි හා සමබර පෝෂණයයි.
දියවැඩියා නෙෆ්රොෆති වළක්වා ගැනීම සඳහා, සෞඛ්ය සම්පන්න ජීවන රටාවකට සහ සීනි මට්ටම මැනීමට අමතරව, රුධිර පීඩනය සහ රුධිර ලිපිඩ නිරන්තරයෙන් අධීක්ෂණය කිරීම අවශ්ය වේ. අනතුරු ඇඟවිය යුතු රෝග ලක්ෂණ මොනවාද? මුහුණේ සහ පහළ කෙළවරේ ඇති වන ශෝථය, පීඩනය වැඩි වීම, සමේ කැසීම, ඔක්කාරය, ආහාර රුචිය නොමැතිකම, ශරීරයේ මත්ද්රව්ය පෙන්නුම් කිරීම, වකුගඩු හානිය පෙන්නුම් කරයි. මෙම අවස්ථාවේ දී, ඔබ වහාම නෙෆ්රොලොජිස්ට්වරයෙකුගේ උපදෙස් ලබා ගත යුතුය.
පීඩනය පැනීම, ශෝථය පෙනීම, අන්තයේ සංවේදීතාව නැතිවීම, හිසරදය දියවැඩියා රෝගයේ සනාල හානිය පෙන්නුම් කරයි. මෙම අවස්ථාවේ දී, අතිරේක පරීක්ෂණයකට භාජනය කිරීම හා සනාල බිත්ති ශක්තිමත් කිරීම සඳහා drugs ෂධ ගැනීම, කොලෙස්ටරෝල් අඩු කිරීම, රුධිර කැටි ගැසීමේ අවදානම අඩු කරන drugs ෂධ සහ ධමනි ස්රාවය වීම වළක්වන වෙනත් ations ෂධ ලබා ගැනීම අවශ්ය වේ.
දියවැඩියා පාදයක් වැළැක්වීම සඳහා සුව පහසු සපත්තු ඇඳීම, හොඳින් පාද රැකබලා ගැනීම සහ සිදුවිය හැකි තුවාල වලින් ඔබේ අත් පා ආරක්ෂා කර ගැනීම ඇතුළත් වේ. සුළු හානියක් වුවද සුව නොවන තුවාලයක් බවට පත්විය හැකිය. දියවැඩියාව ඇති විට ඕනෑම තුවාලයක් දුර්වල හා සෙමින් සුව වේ.
තද හෝ අපහසුතාවයට පත් සපත්තු පැළඳීමේදී හානි විය හැකි බැවින් පහළ අන්තයේ සම විශේෂයෙන් අවදානමට ලක් වේ. කකුලේ ඇති ඕනෑම ඇඳුමක් බොහෝ විට වණ ඇති කරයි, එය අවසානයේදී අවයව කපා ඉවත් කිරීමට හා ආබාධිත තත්වයට පත්වේ. එබැවින්, සුළු හානියක් (උල්ෙල්ඛ, සීරීම්), සමේ රතු පැහැය පවා වෛද්යවරයකු හමුවීමට හා බරපතල සංකූලතා ඇතිවීම වැළැක්වීම සඳහා වැළැක්වීමේ පියවර ගැනීමට අවස්ථාවකි.
දියවැඩියා රෝගයේ අක්ෂි හානිය, දියවැඩියා රෙටිනෝපති ප්රතිකාරය
 දියවැඩියාවේ අන්ධභාවයට වඩාත් පොදු හේතුව වන්නේ retinopathy. එය වර්ග දෙකකි:
දියවැඩියාවේ අන්ධභාවයට වඩාත් පොදු හේතුව වන්නේ retinopathy. එය වර්ග දෙකකි:
- 1 වන උපාධියේ රෙටිනෝපති. ඇසේ දෘෂ්ටි විතානයේ යාත්රා වලට හානි වීම - යාත්රා වල රුධිර සංසරණය අඩපණ වීම, ඒවායේ බිත්ති මත නිර්වින්දනය වීම, දෘෂ්ටි විතානයේ වර්ධනය.දෘෂ්ටි විතානයේ මධ්ය කොටස ස්පර්ශ වන අවස්ථා හැරෙන්නට දර්ශනය බොහෝ දුක් විඳින්නේ නැත.
- 2 වන උපාධියේ රෙටිනෝපති. දුර්වල රුධිර සංසරණයට වන්දි ගෙවීම සඳහා නව රුධිර නාල වල ව්යාප්තිය. නව යාත්රා දුර්වලතාවය හා සියුම් බව මගින් සංලක්ෂිත වේ, එහි ප්රති result ලයක් ලෙස ඒවා බොහෝ විට කැඩී යාම හා රක්තපාත වේ. මෙය අහෝ, බොහෝ විට දෘෂ්ටි විතානයේ දෘෂ්ටි විතානය හා සම්පූර්ණ පෙනීම නැති වීමට හේතු වේ.
කාලෝචිත ලෙස ප්රතිකාර ආරම්භ කිරීමත් සමඟ අන්ධභාවයට පත්වීමේ අවදානම සියයට අනූවකින් අඩු කළ හැකිය. එබැවින් දෘශ්යාබාධිතතාවයට සම්බන්ධ ඕනෑම රෝග ලක්ෂණයක් විශේෂ ist යකු හමුවීමට අවස්ථාවක් විය යුතුය.
දියවැඩියා රෙටිනෝපති. ප්රතිකාර
 මෙම රෝගයේ ප්රගතිය වළක්වා ගත හැකි ආරක්ෂිතම හා effective ලදායී ක්රමය වන්නේ ලේසර් ඡායා පිටපත් කිරීම. කදම්බයක් භාවිතා කරමින් අරමුදලේ කේශනාලිකා ශක්තිමත් කිරීමට ස්තූතියි, නව දුර්වල යාත්රා සෑදීම බැහැර කරනු ලැබේ. ප්රති result ලය සෑම විටම ක්රියා පටිපාටියේ කාලානුරූපතාවය මත රඳා පවතී.
මෙම රෝගයේ ප්රගතිය වළක්වා ගත හැකි ආරක්ෂිතම හා effective ලදායී ක්රමය වන්නේ ලේසර් ඡායා පිටපත් කිරීම. කදම්බයක් භාවිතා කරමින් අරමුදලේ කේශනාලිකා ශක්තිමත් කිරීමට ස්තූතියි, නව දුර්වල යාත්රා සෑදීම බැහැර කරනු ලැබේ. ප්රති result ලය සෑම විටම ක්රියා පටිපාටියේ කාලානුරූපතාවය මත රඳා පවතී.
දියවැඩියා රෙටිනෝපති වැළැක්වීම
දියවැඩියාවේ අක්ෂි රෝග වැළැක්වීම සඳහා:
- රුධිරයේ සීනි පාලනය කිරීම (8 mmol / l ට නොඅඩු).
- පීඩන පාලනය (130/80 ට වඩා වැඩි නොවේ).
- අක්ෂි වෛද්යවරයකු විසින් නිතිපතා පරීක්ෂා කිරීම.
- දුම් පානය නතර කිරීම.
දියවැඩියා නෙෆ්රොෆති වැළැක්වීම සහ ප්රතිකාර කිරීම - දියවැඩියාවේ වකුගඩු හානිය වළක්වා ගන්නේ කෙසේද?
 වකුගඩු වලින් ඇතිවන එම සංකූලතා ඉතා භයානක ය. සංකූලතා වල රෝග ලක්ෂණ දීර් time කාලයක් තිස්සේ නොපෙනෙන නිසා - අපහසුතාවයක් හෝ වේදනාවක් නැත - ප්රතිවිපාක ආපසු හැරවිය නොහැකි වන තෙක්.
වකුගඩු වලින් ඇතිවන එම සංකූලතා ඉතා භයානක ය. සංකූලතා වල රෝග ලක්ෂණ දීර් time කාලයක් තිස්සේ නොපෙනෙන නිසා - අපහසුතාවයක් හෝ වේදනාවක් නැත - ප්රතිවිපාක ආපසු හැරවිය නොහැකි වන තෙක්.
දියවැඩියා නෙෆ්රොෆති රෝගයේ සං s ා එහි විවිධ අවස්ථා වලදී:
- මයික්රොඇල්බුමිනියුරියා: අසහනය නොමැතිකම සහ රෝග ලක්ෂණ.
- ප්රෝටීනියුරියා: ඇස් යට ඉදිමීම සහ කකුල් ඉදිමීම, අධි රුධිර පීඩනය හා රක්තහීනතාවය වර්ධනය වීම.
- වකුගඩු අසමත්වීම: මත්ද්රව්යයේ සං signs ා (වමනය සහ ඔක්කාරය, සම මත කැසීම ඇතිවීම).
සරලව කිවහොත්, රෝගයේ අවධිය ඉතා බරපතල වන තුරු වකුගඩු “නිහ” ”වේ.
දියවැඩියා නෙෆ්රොෆති ප්රතිකාර
 මයික්රොඇල්බුමිනියුරියා සමඟ: දියවැඩියාවට වන්දි ගෙවීම, මේද පරිවෘත්තීය ආබාධ ඉවත් කිරීම, drug ෂධ ප්රතිකාර.
මයික්රොඇල්බුමිනියුරියා සමඟ: දියවැඩියාවට වන්දි ගෙවීම, මේද පරිවෘත්තීය ආබාධ ඉවත් කිරීම, drug ෂධ ප්රතිකාර.- ප්රෝටීනියුරියා සමඟ: වකුගඩු ආහාර ගැනීම, ලුණු සීමා කිරීම (අධි රුධිර පීඩනය සමඟ), දියවැඩියාව සඳහා වන්දි, drug ෂධ ප්රතිකාර හෝ පළමු අකාර්යක්ෂමතාවයෙන් ඉන්සියුලින් ප්රතිකාරය.
- වකුගඩු අකර්මන්ය වීමත් සමඟ: දියවැඩියා වන්දි, වෛද්ය අධීක්ෂණය (නෙෆ්රොලොජිස්ට් / අන්තරාසර්ග විද්යා ologist), ආහාර හා රුධිර පීඩනය පාලනය කිරීම, drug ෂධ ප්රතිකාර, විෂ ඉවත් කිරීම සහ වකුගඩු රක්තහීනතාවයට ප්රතිකාර කිරීම, රක්තපාත රෝග (ක්රියේටිනින් 600-700 mmol / l සමඟ).
දියවැඩියාව සහ හෘදය: දියවැඩියාව සමඟ කිරීටක රෝග
 දියවැඩියාව සමඟ කිරීටක රෝග ඇතිවීමේ අවදානම පස් ගුණයකින් වැඩි වේ. මෙම සංකූලතාව දියවැඩියා රෝගයේ බරපතලකමට වඩා කාලසීමාව මත රඳා පවතින අතර බොහෝ විට රෝග ලක්ෂණ නොමැතිව ඉදිරියට යයි. දියවැඩියාව හදවතට අවදානම් සාධක කිහිපයක් ඒකාබද්ධ කරන හෙයින්, කාලෝචිත හා ක්රියාකාරී ආකාරයකින් පියවර ගත යුතුය.
දියවැඩියාව සමඟ කිරීටක රෝග ඇතිවීමේ අවදානම පස් ගුණයකින් වැඩි වේ. මෙම සංකූලතාව දියවැඩියා රෝගයේ බරපතලකමට වඩා කාලසීමාව මත රඳා පවතින අතර බොහෝ විට රෝග ලක්ෂණ නොමැතිව ඉදිරියට යයි. දියවැඩියාව හදවතට අවදානම් සාධක කිහිපයක් ඒකාබද්ධ කරන හෙයින්, කාලෝචිත හා ක්රියාකාරී ආකාරයකින් පියවර ගත යුතුය.
දියවැඩියාවේ කිරීටක රෝග වැළැක්වීම සඳහා:
 බර පාලනය (අඩුවීම).
බර පාලනය (අඩුවීම).- ශාරීරික ක්රියාකාරකම් වල මාත්රාව.
- මෝටර් ක්රියාකාරකම් වැඩි කිරීම.
- දුම්පානය සම්පූර්ණයෙන්ම නතර කිරීම.
- දැඩි ආහාර වේලක්.
ප්රතිකාරය සම්බන්ධයෙන් ගත් කල, එහි පදනම වන්නේ සාමාන්ය පරාසය තුළ ග්ලූකෝස් මට්ටම පවත්වා ගැනීම, පිළිගත් ප්රමිතියට පීඩනය අඩු කිරීම, ඉන්සියුලින් හෝ හයිපොග්ලයිසමික් drugs ෂධ, ප්රති-හයිපර්ටෙන්ටිව් සහ ප්රතිදේහ චිකිත්සාව යනාදියයි.
දියවැඩියා රෝගයේ සනාල හානිය - දියවැඩියා ඇන්ජියෝපති වැළැක්වීම සහ ප්රතිකාර කිරීම
 දියවැඩියාවේ කාලසීමාව වැඩි වන විට (ඔප්පු කර ඇති කරුණ) සනාල හානිවීමේ අවදානම වැඩි වේ.
දියවැඩියාවේ කාලසීමාව වැඩි වන විට (ඔප්පු කර ඇති කරුණ) සනාල හානිවීමේ අවදානම වැඩි වේ.
ඇන්ජියෝපති සඳහා අවදානම් සාධක බවට පත් වන්න:
- අධි පීඩනය.
- දැඩි ආහාර වේලක් නොමැතිකම සහ ශාරීරික ක්රියාකාරකම්.
- දුම් පානය.
බොහෝ විට, දියවැඩියාව සමඟ රුධිර නාල වල බිත්තිවල කොලෙස්ටරෝල් සමුච්චය වීම නිසා ධමනි සිහින් වීම වර්ධනය වේ. කොලෙස්ටරෝල් සමරු ques ලක මගින් හෘද පේශිවලට ඔක්සිජන් ගමන් කිරීම අවහිර කරයි. කොලෙස්ටරෝල් සමරු que ලකය වෙන් කිරීමත් සමඟ රුධිර කැටියක් සෑදෙන අතර එය පසුව ආ roke ාතයක් හා ගැන්ග්රීන් ඇති කරයි.
දියවැඩියාවේ සනාල හානිවල ලක්ෂණ:
 ඇස් බොඳ වී ඇස් ඉදිරිපිට පියාසර කරයි.
ඇස් බොඳ වී ඇස් ඉදිරිපිට පියාසර කරයි.- මුහුණේ ඉදිමීම, අත් පා.
- කකුල් වල වණ.
- අත් පා සංවේදීතාව නැතිවීම.
- පහල ගාත්රාවල වේදනාව හා කම්මැලිකම.
- මුත්රා වල පෙණ නඟින / කැලඹීම.
- පීඩනය වැඩි වීම.
- පපුවේ වේදනාව.
දියවැඩියා ඇන්ජියෝපති විවිධ ආකාරවලින් සිදුවිය හැකිය: සමහර විට - වසර ගණනාවක් තිස්සේ, අනෙක් අය තුළ - ඉතා ඉක්මණින්. ඒ සියල්ල දියවැඩියා රෝගයේ ස්වභාවය මත රඳා පවතී.
දියවැඩියා ඇන්ජියෝපති ප්රතිකාරය
 දියවැඩියාවට සනාල හානි සිදුවුවහොත්, ප්රතිකාර සඳහා රුධිර පීඩනය සහ රුධිරයේ සීනි අධීක්ෂණය කිරීම ඇතුළත් වේ.ආහාර පාලනය, drug ෂධ චිකිත්සාව (ඉන්සියුලින්, ආදිය), කොලෙස්ටරෝල් අඩු කිරීමරුධිර කැටි ගැසීම් වණ සඳහා ශල්ය වෛද්ය ප්රතිකාර තිබේ නම්.
දියවැඩියාවට සනාල හානි සිදුවුවහොත්, ප්රතිකාර සඳහා රුධිර පීඩනය සහ රුධිරයේ සීනි අධීක්ෂණය කිරීම ඇතුළත් වේ.ආහාර පාලනය, drug ෂධ චිකිත්සාව (ඉන්සියුලින්, ආදිය), කොලෙස්ටරෝල් අඩු කිරීමරුධිර කැටි ගැසීම් වණ සඳහා ශල්ය වෛද්ය ප්රතිකාර තිබේ නම්.
දියවැඩියාවේ සනාල හානි වැළැක්වීම
- සුදුසු ජීවන රටාවකට මාරුවීම (දුම්පානය නැවැත්වීම, ව්යායාම කිරීම, ආහාර ගැනීම ආදිය).
- වල්නාශය සඳහා කකුල් හොඳින් පරීක්ෂා කිරීම, අධික වියළි සම සඳහා විශේෂ මෙවලම් භාවිතා කිරීම, සමේ තුවාල වැළැක්වීම.
- ග්ලූකෝස් සහ පීඩනය අධීක්ෂණය කිරීම.
- දැඩි ආහාර වේලක් - මේදය ප්රතික්ෂේප කිරීම, ලුණු අඩු කිරීම, සාමාන්ය බර නඩත්තු කිරීම.
- රුධිර කැටි ගැසීම වැළැක්වීම (ඇස්පිරින්).
- දිනපතා අවම වශයෙන් විනාඩි 50 ක් ඇවිදීම සහ සුව පහසු සපත්තු පැළඳීම.
දියවැඩියා පාදය, දියවැඩියා ස්නායු රෝග - දියවැඩියා රෝගීන්ගේ කකුල් බේරා ගන්නේ කෙසේද?
 දියවැඩියා රෝගයේ වඩාත් ප්රබල බලපෑමක් වන්නේ දියවැඩියා පාදයකි. ප්රතිකාර හා රුධිරයේ ග්ලූකෝස් පාලනය ප්රමාණවත් නොවන විට රෝගය හටගනී. මෙම පදය පාදයේ පාදයේ ව්යාධි විද්යාත්මක වෙනස්කම් වල සංකීර්ණතාවයක් පෙන්නුම් කරයි, එය ගැන්ග්රීන් වලට හේතු විය හැකි අතර, එහි ප්රති as ලයක් වශයෙන්, අවයව සම්පූර්ණයෙන්ම නැති වී යයි.
දියවැඩියා රෝගයේ වඩාත් ප්රබල බලපෑමක් වන්නේ දියවැඩියා පාදයකි. ප්රතිකාර හා රුධිරයේ ග්ලූකෝස් පාලනය ප්රමාණවත් නොවන විට රෝගය හටගනී. මෙම පදය පාදයේ පාදයේ ව්යාධි විද්යාත්මක වෙනස්කම් වල සංකීර්ණතාවයක් පෙන්නුම් කරයි, එය ගැන්ග්රීන් වලට හේතු විය හැකි අතර, එහි ප්රති as ලයක් වශයෙන්, අවයව සම්පූර්ණයෙන්ම නැති වී යයි.
දියවැඩියා පාදයේ වර්ගය අන්තයේ යාත්රා / ස්නායු වලට සිදුවන හානිය මත රඳා පවතී:
- ස්නායු රෝග:පාදයේ අස්ථි විරූපණය, පැතලි පාද, සංවේදීතාව නැතිවීම, සමේ වියළි බව / පීල් කිරීම, දහඩිය අඩු වීම.
- ඉෂ්මික්:පාදයේ ඉදිමීම, කකුල් වල කම්මැලිකම සහ වේදනාව, බිබිලි, සම වර්ණක.
දියවැඩියා පාදයේ අවදානම් සාධක
මෙම රෝගය සෑම රෝගියෙකු තුළම දියවැඩියාවේ සංකූලතාවයක් විය හැකි නමුත් විශාලතම අවදානම පහත සඳහන් සාධක සමඟ වර්ධනය වේ:
 රුධිර වාහිනී රෝග.
රුධිර වාහිනී රෝග.- විකෘති කිරීම් හෝ වණ කලින් තිබූ අත් පා.
- මත්පැන් / නිකොටින් අනිසි භාවිතය.
- කොලෙස්ටරෝල් හා පීඩනය වැඩි කිරීම.
- දෘශ්යාබාධිත වීම.
දියවැඩියා පාදයේ ප්රතිකාර රෝගය නොසලකා හැරීම සහ විශේෂිත සායනයක හැකියාවන් මත රඳා පවතී. එයට ආහාර සමඟ ඒකාබද්ධව drug ෂධ චිකිත්සාව, අත් පා බෑම (විකලාංග සපත්තු, වැඩි විවේකයක් - අඩු ආතතියක්), ඇඟවීම් අනුව ශල්ය වෛද්ය ප්රතිකාර, වණ වලට ප්රතිකාර කිරීම ඇතුළත් වේ.
දියවැඩියා පාදයේ රෝග නිවාරණය
 දියවැඩියාවේ මෙම ප්රතිවිපාකය වළක්වා ගැනීම සඳහා වන පියවරවලට පාද රැකවරණය සඳහා නීති මාලාවක් ඇතුළත් වේ:
දියවැඩියාවේ මෙම ප්රතිවිපාකය වළක්වා ගැනීම සඳහා වන පියවරවලට පාද රැකවරණය සඳහා නීති මාලාවක් ඇතුළත් වේ:
- සැප පහසු සපත්තු පමණක් ඇඳීමඑය රුධිරයේ නිදහස් සංසරණයට බාධාවක් නොවේ.
- රළුබව නොමැති වීම, මැහුම්සහ සපත්තුවේ අභ්යන්තර පෘෂ් on ය පිළිබඳ වෙනත් විස්තර (ඉනෝලය).
- නියපොතු රැකවරණය (චර්මච්ඡේදනය කිරීම පිළිගන්නේ නැත - නියපොතු ඒවායේ කොන් ඇඹරීමෙන් තොරව ගොනු කිරීම වඩා හොඳය).
- පාද ආරක්ෂාව - කකුල් වලට තුවාල විය හැකි ක්රීඩා ප්රතික්ෂේප කිරීම, සපත්තු පමණක් ඇවිදීම, ක්රීම් සමග පාද මොයිස්චරයිසින් කිරීම යනාදිය.
පාදවල මෘදු පටක වලට සුළු නොපෙනෙන තුවාලයක් පවා වණ වර්ධනයට දායක විය හැකි බව මතක තබා ගත යුතුය. එබැවින් ඕනෑම රතු පැහැයක් හෝ තුවාලයක් සඳහා විශේෂ ist යකු අමතන්න.
දියවැඩියාවේ සංකූලතා
මෙම රෝගයෙන් පෙළෙන පුද්ගලයින් තුළ, ශරීරයේ පරිවෘත්තීය ක්රියාවලීන් බාධා ඇති කරයි: රුධිරය, ආහාර හා ශාරීරික ක්රියාකාරකම් වල ග්ලූකෝස් මට්ටම හොඳින් නිරීක්ෂණය කිරීමට රෝගය පුද්ගලයෙකුට බල කරයි. එසේම, දියවැඩියා රෝගීන් නිරන්තරයෙන් ග්ලයිකේටඩ් හිමොග්ලොබින් (සාමාන්ය - 8% ට වඩා අඩු) සහ ඉන්සියුලින් (4-6.6 mmol / l) නිරන්තරයෙන් නිරීක්ෂණය කළ යුතුය. මෙම සංඛ්යා අධීක්ෂණය කිරීමෙන් රෝගියාට උග්ර හා නිදන්ගත සංකූලතා ඇතිවීම වළක්වා ගත හැකිය.

සංකූලතා
දියවැඩියා රෝගීන්ගේ තත්වය පිරිහීමට හේතු මොනවාද? කාරණය නම්, මෙම රෝගය සමඟ ග්ලූකෝස් රුධිරයේ පවතින අතර ශරීර පටක වලට අවශ්ය ශක්තිය ලබා නොදෙන අතර, නෞකාවල නිරන්තරයෙන් වැඩි වන සාන්ද්රණයත් සමඟ ඒවායේ බිත්ති සහ අභ්යන්තර අවයව විනාශ වේ. නිදන්ගත සංකූලතා වර්ධනය වන්නේ එලෙස ය. ඉන්සියුලින් තියුණු iency නතාවයක් ඇති අවස්ථාවක, මෙය මිනිස් ජීවිතයට අනතුරුදායක වන උග්ර සංකූලතා පෙනුමට තර්ජනය කරයි.
පළමු වර්ගයේ රෝග වලදී ඉන්සියුලින් iency නතාවය නිරීක්ෂණය කරනු ලැබේ, එබැවින් ශරීරයේ එය නැවත පිරවීම සඳහා එන්නත් කිරීම අවශ්ය වේ. රෝගියා ක්රමානුකූලව මෙම ක්රියා පටිපාටිය සිදු නොකරන්නේ නම්, සෞඛ්යය පිරිහීම තරමක් වේගයෙන් වර්ධනය වන අතර මිනිස් ජීවිතය අඩුවීමට හේතු වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ දී, සංකූලතා ඇතිවීමට හේතුව එන්නත් ස්වරූපයෙන් ලබා දෙන ඉන්සියුලින් සෛල "හඳුනා ගැනීමට" නොහැකි වීමයි. එබැවින් රෝගියා පරිවෘත්තීය සාමාන්යකරණය කිරීම සඳහා take ෂධ ලබා ගත යුතුය. Drug ෂධ චිකිත්සාව ප්රතික්ෂේප කිරීම මගින් සිදුවිය හැකි සංකූලතා වඩාත් සමීප වන අතර මිනිස් සෞඛ්ය තත්වය සැලකිය යුතු ලෙස නරක අතට හැරේ.
හයිපොග්ලිසිමියා
හයිපොග්ලිසිමියා යනු දියවැඩියා රෝගයේ වඩාත් උග්ර සංකූලතාවයක් වන අතර පුද්ගලයෙකුට හදිසි වෛද්ය ප්රතිකාර අවශ්ය වේ. ශරීරයේ සීනි මට්ටම අඩු වූ විට දියවැඩියා රෝගියාට පහත රෝග ලක්ෂණ අත්විඳීමට පටන් ගනී: දුර්වලතාවය, දෑතින් වෙව්ලීම, ඔහුගේ හිස කරකැවිල්ල දැනෙන්නට පටන් ගනී, දහඩිය හට ගනී, තොල් හීන වී යයි, ඔහුගේ සම සුදුමැලි වේ. මෙම අවස්ථාවේ දී, ඔබ ග්ලූකෝස් හිඟය පියවා ගත යුතුය, එසේ නොමැතිනම් පුද්ගලයෙකුට හයිපොග්ලයිසමික් කෝමා තත්වයට පත්විය හැකිය. රෝගියාට සිහිය නැති වී ඇත්නම්, කම්පනය ආරම්භ වී තිබේ නම්, ගිලන් රථ කණ්ඩායම ඇමතීම හෝ 40% ග්ලූකෝස් ද්රාවණයක් එන්නත් කිරීම මගින් රෝගියාට එන්නත් කරන වෛද්ය වෘත්තිකයෙකු සොයා ගැනීම අතිශයින්ම වැදගත්ය. කාලෝචිත ආධාර සැපයීමට අපොහොසත් වීම මරණය ඇතුළු ආපසු හැරවිය නොහැකි ප්රතිවිපාකවලට තුඩු දිය හැකිය.
හයිපොග්ලිසිමියා රෝගයෙන් පෙළෙන පුද්ගලයෙකු වහාම රෝහල්ගත කිරීමකට භාජනය වන අතර වෛද්ය කාර්ය මණ්ඩලයේ නිරන්තර අධීක්ෂණය අවශ්ය වේ.
හයිපර්ග්ලයිසිමියාව
මෙම නම මගින් භයානක සංකූලතා ගණනාවක් ඇති අතර ඒවාට කීටොඇසයිඩෝසිස්, හයිපර්ස්මෝලර් සහ ලැක්ටික් ඇසිඩෝසිස් කෝමා ඇතුළත් වේ. මේවායින් වඩාත් සුලභ වන්නේ කීටොඇසයිඩෝසිස් වන අතර ග්ලූකෝස් සෛල තුළට ඇතුළු නොවී රුධිරයේ අධික ලෙස එකතු වේ. වකුගඩු රුධිරයෙන් අතිරික්ත සීනි ඉවත් කිරීමට උත්සාහ කරයි, ඒ සමඟ ඉලෙක්ට්රෝටයිට් - සෝඩියම්, ක්ලෝරයිඩ් ආදිය ඉවත් කරයි. මෙහි ප්රති body ලයක් ලෙස ශරීරය විජලනය වී ඇති අතර අභ්යන්තර අවයව රුධිරයේ lack නතාවයෙන් පෙළෙන්නට පටන් ගනී. එසේම, කීටොඇසයිඩෝසිස් සමඟ, පුද්ගලයෙකුගේ රුධිරයේ ඇසිටෝන් ව්යුහයන් සෑදී ඇති අතර එමඟින් ශ්වසන පද්ධතියට, සුලු පත්රිකාවට විශාල හානියක් සිදු වන අතර හෘදයේ හා මොළයේ ක්රියාකාරිත්වයට අහිතකර ලෙස බලපායි.
මෙම සංකූලතාවයේ රෝග ලක්ෂණ අඛණ්ඩ කොන්දේසි හතරකි:
- කීටෝසිස් (ආරම්භක අවධිය) සමඟ රෝගියාට පිපාසය පිළිබඳ ප්රබල හැඟීමක් ඇති වේ, ඔහුගේ ආහාර රුචිය අඩු වේ, නිදිබර ගතිය සහ හිසරදය පෙනේ.
- කීටොඇසයිඩෝසිස් තත්වයක් සමඟ, පුද්ගලයෙකු කලබලයට පත්වේ, ඇසිටෝන් සුවඳක් දිස් වේ, රුධිර පීඩනය සහ හෘද ස්පන්දන වේගය වැඩිවේ.
- Precoma - රෝගියා නින්දට යයි, නිතර නිතර රංචු ගැසීම, හුස්ම ගැනීමේ රිද්මය වේගවත් වේ, උදරයේ ස්පන්දනය දියවැඩියා රෝගියා තුළ වේදනාකාරී ප්රතිචාරයක් ඇති කරයි.
- කෝමා මිනිසෙකුට සිහිය නැති වේ, සම සුදුමැලි වේ, හුස්ම ගැනීම නිතර නිතර, ශබ්දය සමඟ, වාතයේ ඇසිටෝන් සුවඳ පහසුවෙන් දැනේ.
මෙම තත්වය තුළ "ගිලන් රථයක්" ඇමතීම හදිසි වේ. තව දුරටත් චිකිත්සක ක්රියා පටිපාටි දැඩි සත්කාර ඒකකයේ සිදු වන අතර අයන සමඟ සංතෘප්ත වූ විශේෂ ations ෂධ සහ අභ්යන්තර විසඳුම් හඳුන්වා දීමෙන් සමන්විත වේ.
දියවැඩියාවේ ප්රමාද සංකූලතා
උග්ර වීමට අමතරව, දිගු කලක් තිස්සේ වර්ධනය වන රෝගයේ සංකූලතා ද ඇත: ඒවාට රෙටිනෝපති, නෙෆ්රොෆති, ධමනි සිහින් වීම, පහළ අන්තයේ සාර්ව චිකිත්සාව යනාදිය ඇතුළත් වේ. රීතියක් ලෙස, දශක ගණනාවක අත්දැකීම් ඇති දියවැඩියා රෝගීන් තුළ ඒවා සිදු වේ. ඒවා සෑදීමට හේතුව මිනිස් රුධිරයේ ග්ලූකෝස් මට්ටම නිරන්තරයෙන් ඉහළ යාමයි.
ප්රමාද අවධියේදී දියවැඩියා රෝගයේ සංකූලතා හඳුනා ගැනීම සඳහා වෛද්යවරුන්ගේ සහාය සහ අධීක්ෂණය අවශ්ය වේ - විවිධ ක්ෂේත්රවල විශේෂ ists යින්: චිකිත්සකයින්, අන්තරාසර්ග විද්යා ologists යින්, අක්ෂි වෛද්යවරුන්, නෙෆ්රොලොජිස්ට්වරුන් යනාදිය.
දෘශ්යාබාධිත වීම
රෙටිනෝපති යනු මෙම රෝගයේ වඩාත් සුලභ සංකූලතාවකි. මෙම සංකූලතාව භයානක වන්නේ එහි වර්ධනයේ ක්රියාවලියේදී පුද්ගලයෙකුට පෙනීම සම්පූර්ණයෙන්ම නැති වී යා හැකි බැවිනි. දෘෂ්ටි විතානයේ ඉහළ ග්ලූකෝස් වැසොකොන්ස්ට්රිෂන් ඇති කරයි. අක්ෂි කවචයට ඔක්සිජන් සැපයුමක් අවශ්ය වන අතර ලවණ හා ලිපිඩ එහි තැන්පත් වීමට පටන් ගනී. එම ස්ථානයේ රීතියක් ලෙස මුද්රා පැන නගී. කාලෝචිත වෛද්ය ප්රතිකාර ලබා ගැනීමට අපොහොසත් වීම දෘෂ්ටි විතානයේ අවදානමක් ඇති අතර එය අන්ධභාවයට හේතු වේ.
ආබාධවල රෝග ලක්ෂණ පහත පරිදි වේ: රෝගියාගේ දැක්ම පිරිහෙමින් පවතී, ඔහුගේ ක්ෂේත්ර අඩු වේ. දියවැඩියාවෙන් පෙළෙන රෝගියෙකු ඔහුගේ දර්ශනයේ තත්වය හොඳින් නිරීක්ෂණය කළ යුතු අතර, අක්ෂි වෛද්යවරයකු විසින් නිරීක්ෂණය කළ යුතු අතර ඔහුගේ නිර්දේශ අනුගමනය කළ යුතුය.

දියවැඩියා නෙෆ්රොෆති
මෙම වර්ගයේ සංකූලතා බොහෝ විට දියවැඩියා රෝගීන් තුළ දක්නට ලැබේ (සියලුම රෝගීන්ගෙන් 3/4 දක්වා). මෙම රෝගයත් සමඟ වකුගඩු සාමාන්යයෙන් ඔවුන්ගේ ක්රියාකාරිත්වය නතර කරන අතර එහි ප්රති blood ලයක් ලෙස රුධිරය දුර්වල ලෙස පිරිසිදු වී ඇති අතර හානිකර විෂ ද්රව්ය එහි එකතු වේ. රෝගියාගේ රුධිර පීඩනය ඉහළ යයි, ඉදිමීම පෙනේ, ඔක්කාරය හා වමනය ඇතිවිය හැක. දියවැඩියා නෙෆ්රොෆති හි වඩාත් භයානක ප්රති result ලය වකුගඩු ක්රියා විරහිත වන විට වකුගඩු අකර්මණ්ය වීම සහ පුද්ගලයෙකුට නිරන්තරයෙන් ඩයලිසිස් ක්රමවේදයක් හෝ අවයව බද්ධ කිරීමක් අවශ්ය වේ.
දියවැඩියා රෝගීන්ට දියවැඩියා රෝගයට ගොදුරු වූ රෝගීන්ට ප්රතිකාර කිරීම බෙහෙවින් මිල අධික හා වේදනාකාරී වේ. එයට අනිවාර්ය ශල්යකර්ම මැදිහත් වීමක් අවශ්ය වේ. සරල හැසිරවීම් ගණනාවක් සිදු කරමින් රෝගීන් වකුගඩු ක්රියාකාරිත්වයේ තත්වය නිරීක්ෂණය කළ යුතුය:
- රුධිර ග්ලූකෝස් දර්ශක නිරන්තරයෙන් අධීක්ෂණය කිරීම, ප්රතිකාර වැඩසටහන් ක්රියාත්මක කිරීම,
- වකුගඩු ක්රියාකාරිත්වය පරීක්ෂා කිරීම සඳහා නිරන්තරයෙන් රුධිරය පරිත්යාග කරන්න,
- රුධිර පීඩනය ක්රමානුකූලව මැනීම.
ඔබ වැඩි රුධිර පීඩනයක් සොයා ගන්නේ නම්, අවශ්ය ප්රති-හයිපර්ටෙන්ටිව් .ෂධය නියම කරන වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම හදිසි වේ. ජීවන රටාවේ වෙනස්කම්, රුධිරයේ සීනි පාලනය කිරීම සහ පීඩනය එවැනි බරපතල සංකූලතාවයකට මුහුණ නොදීමට ඔබට ඉඩ සලසයි.

දියවැඩියාවේ ධමනි සිහින් වීම
රුධිරයේ සීනි සාන්ද්රණය නිරන්තරයෙන් වැඩිවීම රුධිර නාල වල බිත්ති විනාශ වීමට තුඩු දෙයි, ඒවායේ විෂ්කම්භය පටු සහ සමරු ques ලක මගින් ශරීරයේ සාමාන්ය රුධිර ප්රවාහයට බාධා ඇති වේ. රෝගීන්ට මාංශ පේශි දුර්වල බවක් දැනෙන අතර, ඉදිමීම, හුස්ම හිරවීම, වේගවත් තෙහෙට්ටුව, කරකැවිල්ල, හිසරදය සහ රුධිර පීඩනය වැඩිවේ. මාරාන්තික විය හැකි හෘද වාහිනී පද්ධතියේ (හෘදයාබාධ) රෝග වලට තුඩු දෙන ප්රධාන හේතුවක් වන්නේ ධමනි සිහින් වීමයි. මොළය ද ප්රමාණවත් රුධිර සැපයුමකින් පෙළෙන අතර එය ආ roke ාතයකින් පිරී ඇත. මේ සම්බන්ධයෙන් දියවැඩියා රෝගියෙකුට රුධිර කොලෙස්ටරෝල් පාලනය කිරීම අතිශයින් වැදගත් ය.
දියවැඩියා රෝගයේ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම අතිශයින්ම දුෂ්කර වන අතර එය චිකිත්සක පියවරයන්ගෙන් සමන්විත වේ. එබැවින්, කලින් සඳහන් කළ දියවැඩියා රෝගයේ සංකූලතා වැළැක්වීම සිදු කළ යුතුය: රුධිර ග්ලූකෝස් අධීක්ෂණය, රුධිර පීඩනය නිරන්තරයෙන් මැනීම, මධ්යස්ථ ශාරීරික ක්රියාකාරකම්.

දියවැඩියා පහළ පාදයේ ගැටළු
පළමු වර්ගයේ සහ දෙවන වර්ගයේ රෝගවලින් පෙළෙන රෝගීන් බොහෝ විට දියවැඩියා ස්නායු රෝගයට ගොදුරු වේ. මෙය දියවැඩියා රෝගයේ මුල් සංකූලතාවයක් වන අතර එය පහළ අන්තයේ පර්යන්ත ස්නායු වලට බලපායි. මුලදී, එය කකුල් වල වරින් වර වේදනාවක් ලෙස පෙන්නුම් කරයි, නමුත් පසුව මෙම සංසිද්ධිය ස්ථීර වී සැලකිය යුතු අපහසුතාවයකට මග පාදයි. පාදය විශාල බරක් හා විරූපණයක් අත්විඳීමට පටන් ගනී, විවිධ ප්රදේශවලට අසමාන පීඩනයක් ඇති වන අතර එමඟින් ඉරිඟු, ඉරිතැලීම්, වණ වැනි පෙනුමක් ඇති වේ. විකෘත පාදයකට ක්රමානුකූල බලපෑමක් ඇතිව තුවාලයක් හටගන්නා අතර විවිධ ආසාදන ශරීරයට විනිවිද යන නිසා එය භයානක ය. දියුණු අවස්ථාවන්හිදී, ඔස්ටියෝමෙලයිටිස් මෙන්ම දේශීය හා පොදු ගැන්ග්රීන් ආකාරද ඇතිවිය හැකි අතර එමඟින් පහළ අන්තය කපා ඉවත් කළ හැකිය.
වණ වලට ප්රතිකාර කිරීම, නීතියක් ලෙස, බාහිර රෝගී පදනමක් මත සිදු වන්නේ ප්රතිජීවක with ෂධ, අයඩින් සහ දීප්තිමත් හරිත ද්රාවණයක් සමඟ ආලේපන යෙදීමෙනි.
පහළ අන්තයේ දියවැඩියාව ඇතිවීමේ සංකූලතා වළක්වා ගැනීම තරමක් සරල ය: ඔබ දිනපතා පාද පරීක්ෂා කිරීම, උණුසුම් ජලයෙහි ඔබේ පාද සේදීම සහ පාවහන් නොමැතිව ගමන් කිරීමෙන් වළකින්න. පාදයේ විරූපණය සහ අධික යාන්ත්රික ආතතිය බැහැර කරන සුව පහසු සපත්තු පැළඳීම වැදගත්ය.
දියවැඩියාව සඳහා හොඳ පෝෂණය
දියවැඩියා රෝගීන් සඳහා වැදගත් කරුණක් වන්නේ ආහාර වේලක් අනුගමනය කිරීමයි, එනම් සමබර ආහාර වේලක්. රෝගීන් සඳහා නිතර ආහාර ගැනීම (දිනකට 5-6 වතාවක් දක්වා) දක්වා ඇත, එළවළු, කෙඳි බහුල ආහාර (බෝංචි, ඇට) ආහාරයට ගැනීම සුදුසුය.  දියවැඩියා රෝගීන්ගෙන් ඉල්ලා සිටින්නේ සීනි අඩංගු නිෂ්පාදන, රසකැවිලි භාවිතය අත්හරින ලෙසයි. අද වන විට සීනි ආදේශක ප්රමාණවත් ප්රමාණයක් ඇත - මී පැණි, ඇස්පාර්ටේම්, සෝඩියම් සයික්ලේමේට් යනාදිය. ලුණු ප්රමාණය සීමා කිරීම, නැවුම් පලතුරු හා එළවළු ප්රමාණය වැඩි කිරීම (නමුත් පැණිරස නොවේ!) ශරීරයේ අවශ්ය විටමින් සහ පෝෂ්ය පදාර්ථ ලබා ගැනීම අවශ්ය වේ.
දියවැඩියා රෝගීන්ගෙන් ඉල්ලා සිටින්නේ සීනි අඩංගු නිෂ්පාදන, රසකැවිලි භාවිතය අත්හරින ලෙසයි. අද වන විට සීනි ආදේශක ප්රමාණවත් ප්රමාණයක් ඇත - මී පැණි, ඇස්පාර්ටේම්, සෝඩියම් සයික්ලේමේට් යනාදිය. ලුණු ප්රමාණය සීමා කිරීම, නැවුම් පලතුරු හා එළවළු ප්රමාණය වැඩි කිරීම (නමුත් පැණිරස නොවේ!) ශරීරයේ අවශ්ය විටමින් සහ පෝෂ්ය පදාර්ථ ලබා ගැනීම අවශ්ය වේ.
සංකූලතා යාන්ත්රණය
දියවැඩියා රෝගයේ දී, ශරීරයේ මුළු සෛල සංඛ්යාවෙන් 2/3 ක් අඩංගු ඇඩිපෝස් සහ මාංශ පේශි වල සෛල තුළට විනිවිද යා යුතු ග්ලූකෝස් කොටස රුධිරයේ පවතී. වේගවත් වෙනස්කම් නොමැතිව නිරන්තරයෙන් වැඩි වන ග්ලූකෝස් මට්ටම සමඟ, හයිපර්සොමොලරිටි තත්වයන් නිර්මාණය කිරීමේ හැකියාව තිබීම (ද්රව පටකයෙන් පිටවී රුධිරයට සම්බන්ධ වන විට රුධිර නාල පිරී ඉතිරී යන විට), එවැනි “තනුක” රුධිරයෙන් සපයනු ලබන රුධිර වාහිනී සහ අවයව වල බිත්ති විනාශ වීමට හා හානි කිරීමට හේතු වේ. මෙම පා course මාලාව සමඟ, ප්රමාද වූ ප්රතිවිපාක වර්ධනය වේ. ඉන්සියුලින් තියුණු ලෙස අඩු නම්, උග්ර සංකූලතා වර්ධනය කිරීමේ ක්රියාවලිය ආරම්භ වේ. එවැනි සංකූලතා සඳහා හදිසි චිකිත්සාව අවශ්ය වන අතර එය නොමැතිව මරණ අවදානමක් ඇත.
පළමු වර්ගයේ දියවැඩියාව වර්ධනය වීමත් සමඟ ශරීරය ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන්නේ නැත. එහි ප්රති ing ලයක් වශයෙන් හෝමෝන iency නතාවය එන්නත් කිරීම මගින් සමතුලිත නොවන්නේ නම්, සංකූලතා වේගයෙන් වර්ධනය වීමට පටන් ගන්නා අතර පුද්ගලයෙකුගේ ආයු අපේක්ෂාව සැලකිය යුතු ලෙස අඩු කරයි.
දෙවන වර්ගයේ දියවැඩියා රෝගය ඉන්සියුලින් ශරීරයෙන් නිපදවන පළමු දෙයට වඩා වෙනස් නමුත් සෛලවලට එයට ප්රමාණවත් ලෙස ප්රතිචාර දැක්විය නොහැක. එවැනි අවස්ථාවන්හිදී, පටක සෛල වලට බලපාන ටැබ්ලට් භාවිතයෙන් ප්රතිකාර සිදු කරනු ලැබේ, ඒවා ඉන්සියුලින් වෙත යොමු කිරීමක් මෙන්, එහි ප්රති as ලයක් ලෙස, drug ෂධය ක්රියාකාරී වන තෙක් පරිවෘත්තීය සාමාන්යකරණය වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ උග්ර සංකූලතා නිතර නිතර වර්ධනය වේ. බොහෝ විට සිදුවන්නේ පුද්ගලයෙකු මෙම ද්රෝහී රෝගය පැවතීම ගැන පුළුල්ව දන්නා රෝග ලක්ෂණ වලින් නොව - පිපාසය හෝ නිතර නිතර වැසිකිළියට යාම (අතිරික්ත ජලය පරිභෝජනය හේතුවෙන්), නමුත් ප්රමාද වූ සංකූලතා වර්ධනය වීමට පටන් ගත් විටය.
දෙවන වර්ගයේ දියවැඩියා රෝගය ද සංලක්ෂිත වන්නේ ශරීරය ස්වකීය ස්රාවයේ ඉන්සියුලින් වලට පමණක් ගොදුරු නොවන අතර හෝමෝනය එන්නත් කිරීම පරිවෘත්තීය සාමාන්යකරණයට මග පාදයි. එමනිසා, සීනි අඩු කරන drugs ෂධ සහ විශේෂ ආහාර වේලක් 7 mmol / L තුළ සීනි මට්ටම පවත්වා ගැනීමට නොහැකි නම්, එන්නත් මගින් එන්නත් කරන ලද ඉන්සියුලින් මාත්රාව තෝරාගෙන එය එන්නත් කිරීම වඩා හොඳ බව මතක තබා ගැනීම වටී. අනියම් මුරණ්ඩුකම තුළින් ගුණාත්මකභාවය. නිසැකවම, එවැනි ප්රතිකාර නියම කළ හැක්කේ දක්ෂ අන්තරාසර්ග විද්යා ologist යෙකුට පමණි, ඔහු මුලින්ම ආහාරයට අපේක්ෂිත බලපෑමක් ඇති නොකරන බවට වග බලා ගනු ඇති අතර එය නොසලකා හරිනු නොලැබේ.

උග්ර සංකූලතා
මෙම පදය මගින් රුධිරයේ ග්ලූකෝස් මට්ටම තියුනු ලෙස අඩුවීම හෝ වැඩිවීම හේතුවෙන් වර්ධනය වන තත්වයන් සංලක්ෂිත වේ. මරණය වළක්වා ගැනීම සඳහා එවැනි තත්වයන් කාලෝචිත ආකාරයකින් ඉවත් කළ යුතුය. කොන්දේසි සහිතව උග්ර සංකූලතා පහත පරිදි වේ:
හයිපොග්ලයිසමික් කෝමා - රුධිරයේ සීනි අඩුවීම.
හයිපර්ග්ලයිසමික් තත්වය
කෝමා සහ පූර්ව කොන්දේසි තුනක් මෙහි කැපී පෙනේ:
ග්ලූකෝස් මට්ටම ඉහළ යාම මධ්යයේ ඉහත ලැයිස්තුගත කර ඇති සියලුම උග්ර සංකූලතා වර්ධනය වේ. ප්රතිකාර සිදු වන්නේ රෝහලක, බොහෝ විට දැඩි සත්කාර ඒකකයේ සහ දැඩි සත්කාර ඒකකයේ ය.
එය පළමු වර්ගයේ දියවැඩියාවේ වඩාත් පොදු සංකූලතාවකි. එය සාමාන්යයෙන් වර්ධනය වේ:
වෛද්යවරයෙකු විසින් නියම කරන ලද ස්වයං අවලංගු කිරීමෙන් පසුව,
සීනි අඩු කරන ටැබ්ලට් හෝ ඉන්සියුලින් මාත්රාව අතර දිගු ගමනකින් පසු, සාමාන්යයෙන් වමනය සහ ඔක්කාරය, උණ, ආහාර රුචිය නොමැතිකම,
නිදන්ගත රෝගයක් (ඕනෑම) උග්රවීමත් සමඟ,
ඉන්සියුලින් ප්රමාණවත් නොවීම,
උග්ර ගිනි අවුලුවන රෝග වර්ධනය, විශේෂයෙන් ඒවා බෝවන කාරකයක් නිසා නම්,
සීනි අඩු කරන drugs ෂධ ගැනීම හෝ අවසන් කල් ඉකුත් වූ දිනට පසුව ඉන්සියුලින් ලබා දීම,
කම්පනයකදී (ආසාත්මිකතා-ඇනෆිලැක්සිස්, රුධිරය නැතිවීම, තරල නැතිවීම, ප්රතිජීවක after ෂධ ගැනීමෙන් පසු ක්ෂුද්ර ජීවීන්ගේ මහා ක්ෂය වීම හේතුවෙන්),
ඕනෑම මෙහෙයුමක්, විශේෂයෙන් හදිසි,
ඉන්සියුලින් තියුණු iency නතාවයකින් ග්ලූකෝස් සෛල තුළට ඇතුළු නොවන අතර රුධිරයේ එකතු වීමට පටන් ගනී. මෙය බලශක්ති සාගින්නෙන් පෙළෙන අතර එය ශරීරයටම ආතතියකි. එවැනි ආතතියට ප්රතිචාර වශයෙන් “ආතති හෝමෝන” (ග්ලූකගන්, කෝටිසෝල්, ඇඩ්රිනලින්) රුධිරයට මුදා හැරීම ආරම්භ වේ. මේ අනුව, රුධිරයේ ග්ලූකෝස් මට්ටම ඊටත් වඩා වැඩිවේ. රුධිරයේ දියර කොටසෙහි පරිමාව වැඩිවේ. මෙම තත්වයට හේතුව ග්ලූකෝස්, කලින් සඳහන් කළ පරිදි, ඔස්මොටික් ලෙස ක්රියාකාරී ද්රව්යයක් වන නිසා, එය රුධිර සෛලවල අඩංගු ජලය ඇදගෙන යාමයි.

පරිමාව වැඩිවීමෙන් පසුව පවා රුධිරයේ ග්ලූකෝස් සාන්ද්රණය වැඩි වීම නිසා වකුගඩු මෙම කාබෝහයිඩ්රේට් බැහැර කිරීමට පටන් ගනී. කෙසේ වෙතත්, ඒවා ග්ලූකෝස් සමඟ ඉලෙක්ට්රෝටයිට් (කැල්සියම්, ෆ්ලෝරීන්, පොටෑසියම්, ක්ලෝරයිඩ්, සෝඩියම්) මුත්රා වලින් බැහැර කරන ආකාරයට සකසා ඇත. ඔබ දන්නා පරිදි, දෙවැන්න ජලය තමන් වෙත ආකර්ෂණය කරයි. එමනිසා, ශරීරය විජලනයකට මුහුණ දී ඇති අතර, මොළය හා වකුගඩු ප්රමාණවත් රුධිර සැපයුමකින් පෙළීමට පටන් ගනී. ඔක්සිජන් නොමැතිකම ශරීරයට ලැක්ටික් අම්ලය වැඩි වීම සඳහා සං signal ාවක් ලබා දෙන අතර එහි ප්රති the ලයක් ලෙස රුධිරයේ pH අගය ආම්ලික පැත්තට මාරුවීමට පටන් ගනී.
මෙයට සමගාමීව, ශරීරයට ශක්තිය ලබා දිය යුතුය, ග්ලූකෝස් විශාල ප්රමාණයක් තිබුණද, එය සෛල කරා ළඟා විය නොහැක. එමනිසා, ශරීරය ඇඩිපෝස් පටක වල මේදය බිඳවැටීමේ ක්රියාවලිය සක්රීය කරයි. “මේද” ශක්තියෙන් සෛල සැපයීමේ එක් ප්රතිවිපාකයක් වන්නේ ඇසිටෝන් (කීටෝන්) ව්යුහයන් රුධිරයට මුදා හැරීමයි. දෙවැන්න රුධිරය ඊටත් වඩා ඔක්සිකරණය කරන අතර අභ්යන්තර අවයව වලට විෂ සහිත බලපෑමක් ඇති කරයි:
ශ්වසන පද්ධතියට, ශ්වසන ආබාධ ඇති කරමින්,
ආමාශ ආන්ත්රයික පත්රිකාවේ, ඇපෙන්ඩිසයිටිස් රෝග ලක්ෂණ වලට සමාන වන වමනය සහ වේදනාව අවදි කරයි.
හදවත මත - රිද්ම බාධා,
මොළය මත - වි .ානය අවපාතය අවුලුවයි.
කීටොඇසයිඩෝසිස් අනුක්රමික අදියර හතරක ගිහි ධාරාවකින් සංලක්ෂිත වේ:
කීටෝසිස් වියළි ශ්ලේෂ්මල සහ සම, දැඩි පිපාසය, නිදිබර ගතිය සහ දුර්වලතාවය, හිසරදය ඇතිවීම, ආහාර රුචිය අඩු වීම. බැහැර කරන මුත්රා පරිමාව වැඩිවේ.
කීටොඇසයිඩෝසිස්. එය රෝගියාගෙන් ඇසිටෝන් රැගෙන යයි, ඔහු අවධානය වෙනතකට යොමු වේ, තැනින් බැහැරව ප්රතිචාර දක්වයි, වචනාර්ථයෙන් "ගමනේ නිදා ගනී." රුධිර පීඩනය පහත වැටීම, වමනය, ටායිචාර්ඩියා පෙනේ. ඉවත් කරන ලද මුත්රා පරිමාව අඩු වේ.
Precoma. රෝගියාට අවදි වීමට ඉතා අපහසු වන අතර ඔහු බොහෝ විට දුඹුරු-රතු වර්ණවලින් වමනය කරයි. ඔක්කාරය අතර, ශ්වසන රිද්මයේ වෙනසක් ඔබට දැකිය හැකිය: is ෝෂාකාරී, නිතර. කම්මුල්වල ලජ්ජාවක් දිස්වේ. උදරය ස්පර්ශ කිරීමෙන් වේදනාකාරී ප්රතික්රියාවක් ඇති වේ.
කෝමා සවි .් of ාණිකත්වය නැතිවීම. රෝගියාට ඇසිටෝන් සුවඳ, is ෝෂාකාරී හුස්ම ගැනීම, කම්මුල් බොඳ වී යාම, සමේ ඉතිරි කොටස සුදුමැලි වේ.
මෙම තත්වය හඳුනා ගැනීම රුධිරයේ ග්ලූකෝස් මට්ටම තීරණය කිරීමේ පියවරයන්ගෙන් සමන්විත වන අතර, කීටෝන් සිරුරු සහ මුත්රා වල සීනි පැවතීම ලාක්ෂණික ලක්ෂණයකි. මුත්රා වල ගිල්වන විශේෂ පරීක්ෂණ තීරු ආධාරයෙන් නිවසේදී පවා කීටෝන් සිරුරු හඳුනාගත හැකිය.

දැඩි සත්කාර ඒකකයේ සහ දැඩි සත්කාර ඒකකයේ ප්රතිකාර සිදු කරනු ලබන අතර ඉන්සියුලින් iency නතාවය කෙටි ක්රියාකාරී drug ෂධයක් සමඟ නැවත පිරවීම සම්බන්ධ වන අතර එය ක්ෂුද්ර මාත්රාවලින් අඛණ්ඩව නහරයට එන්නත් කරනු ලැබේ. ප්රතිකාරයේ දෙවන ප්රධාන අදියර වන්නේ නැතිවූ තරලය අයන බහුල ද්රාවණවල ආධාරයෙන් නැවත පිරවීමයි.
මෙම සංකූලතාව දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන වැඩිහිටි කාන්තාවන් සහ පිරිමින්ගේ ලක්ෂණයකි. රුධිරයේ සෝඩියම් සහ ග්ලූකෝස් සමුච්චය වීම නිසා එය වර්ධනය වේ - සෛල විජලනය වීමට හේතු වන ද්රව්ය සහ රුධිර ප්රවාහයේ පටක තරල සමුච්චය වීම.
බඩවැල් ආසාදනය, රුධිරය නැතිවීම, අග්න්යාශය, උග්ර කොලෙස්ටිස්ටිටිස්, විෂ හා ඩයියුරිටික් වැනි පාචනය හා වමනය හේතුවෙන් විජලනය සමඟ මූලික හේතු සංයෝජනය වන විටද හයිපර්ස්මෝලර් කෝමා ඇතිවේ. ඒ අතරම, ශරීරය ඉන්සියුලින් iency නතාවයෙන් පෙළෙන අතර එය හෝමෝන, මැදිහත්වීම් සහ තුවාල වලින් උග්ර වේ.
මෙම තත්වය දින කිහිපයක් හෝ දින දහයක් තුළ ක්රමයෙන් වර්ධනය වේ. මේ සියල්ල ආරම්භ වන්නේ දියවැඩියාවේ සං signs ා වැඩි වීමෙනි: බර අඩු කර ගැනීම, මුත්රා වැඩි කිරීම, පිපාසය. කුඩා මාංශ පේශි ඇඹරීම සිදු වේ, ක්රමයෙන් කැක්කුම බවට හැරේ. ඔක්කාරය හා වමනය දිස්වන අතර මළපහ බාධා ඇති වේ.
පළමු දිනයේ හෝ මඳ වේලාවකට පසු, දුර්වල වි ness ානය දිස් වේ. මුලදී, මෙය දිශානතිය වන අතර එය ක්රමයෙන් මුළා කරවන අදහස් හා මායාවන් බවට පත්වේ. පසුකාලීන සං signs ා එන්සෙෆලයිටිස් හෝ ආ roke ාතයට සමාන බව පෙනේ: අනවශ්ය අක්ෂි චලනයන්, කථන ආබාධ, අංශභාගය. ක්රමයෙන් පුද්ගලයෙකු ප්රායෝගිකව අවදි වන අතර මතුපිට හා නිතර හුස්ම ගැනීම පෙනේ, නමුත් ඇසිටෝන් සුවඳක් නොමැත.
මෙම තත්වයට ප්රතිකාර කිරීම සමන්විත වන්නේ ඉලෙක්ට්රෝටයිට් හා තරලවල iency නතාවය යථා තත්වයට පත් කිරීම සඳහා වන අතර වඩාත් වැදගත් වන්නේ ඉන්සියුලින් සහ දියවැඩියාවෙහි හයිපර්ස්මෝලර් සංකූලතාවයට හේතු වූ තත්වයට ප්රතිකාර කිරීම ද සිදු කළ යුතුය. චිකිත්සාව දැඩි සත්කාර ඒකකයේ සිදු කෙරේ.

බොහෝ විට මෙම සංකූලතාව දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන පුද්ගලයින් තුළ වර්ධනය වේ, විශේෂයෙන් ඔවුන් වැඩිහිටි නම් (අවුරුදු 50 ට වැඩි). හේතුව රුධිරයේ ලැක්ටික් අම්ලයේ අන්තර්ගතය වැඩි වීමයි. මෙම තත්වය පෙනහළු වල හෘද රෝග හා හෘද වාහිනී පද්ධතියේ පසුබිමට එරෙහිව පටක වල ඔක්සිජන් සාගින්න ශරීරයේ වර්ධනය වන අතර එය කාලානුරූපව සිදු වේ.
මෙම සංකූලතාව දියවැඩියා රෝගයේ දිරාපත් වීමේ ආකාරයක් ලෙස පෙනේ:
ඉවත් කරන ලද මුත්රා ප්රමාණය වැඩි වීම,
තෙහෙට්ටුව සහ දුර්වලතාවය
මාංශ පේශි වේදනාව ඇතිවීම නිසා ලැක්ටික් ඇසිඩෝසිස් වර්ධනය සැක කළ හැකි අතර එය මාංශ පේශි සෛල තුළ ලැක්ටික් අම්ලය සමුච්චය වීමෙන් කුපිත වේ.
තව දුරටත්, වේගයෙන් (නමුත් හයිපොග්ලිසිමියා තරම් වේගවත් නොවේ), රාජ්යය උල්ලං violation නය වීමක් සිදු වේ:
රුධිර පීඩනය අඩු කිරීම
හෘද රිද්ම බාධාව,
හුස්ම ගැනීමේ රිද්මයේ වෙනසක්,
මෙම තත්වය හෘදයාබාධයකින් හෝ ශ්වසන අත් අඩංගුවට ගැනීමෙන් හදිසි මරණයට හේතු විය හැක, එබැවින් වහාම රෝහල් ගත කිරීම අවශ්ය වේ.
ව්යාධිජනක තත්වයක් හඳුනා ගැනීම සහ ප්රතිකාර කිරීම
මෙම වර්ගයේ හයිපර්ග්ලයිසමික් කෝමා රෝග විනිශ්චය කිරීමේදී පමණක් රෝගියාට හදිසි ආධාර ලබා ගත හැකිය: ඉලෙක්ට්රෝටයිට් හා දියර අඩංගු ඉන්සියුලින් සහ විසඳුම් හඳුන්වාදීම, ක්රමාංකනය කළ සෝඩා ද්රාවණයක් ද හඳුන්වා දෙනු ලැබේ (රුධිරය ක්ෂාරීය කිරීමට, pH ආම්ලිකතාවය අඩු කිරීමට), drugs ෂධ සඳහා drugs ෂධ හෘද ක්රියාකාරකම් පවත්වා ගැනීම.
දියවැඩියා අත් සහ පාද සින්ඩ්රෝමය
මෙම සින්ඩ්රෝමය අස්ථි හා සන්ධිවල තුවාල, මෘදු පටක, සමේ රුධිර නාල, පර්යන්ත ස්නායු වල සංයෝජනයකින් සංලක්ෂිත වේ. එය දියවැඩියාවෙන් පෙළෙන අයගෙන් 30-80% අතර ප්රමාණයක් වර්ධනය වන අතර සින්ඩ්රෝම් ස්වරූපය අනුව සම්පූර්ණයෙන්ම වෙනස් ආකාරවලින් පෙනී යා හැකිය.
ස්නායු රෝග ස්වරූපය
දියවැඩියා රෝගයකින් පෙළෙන රෝගීන්ගෙන් 60-70% අතර එය වර්ධනය වන අතර එය සිදු වන්නේ ස්නායු හානිවල ප්රති as ලයක් ලෙසය. එය අතෙහි සහ පාදයේ පටක වලට ආවේගයන් සම්ප්රේෂණය කිරීමට හේතු වේ.
ප්රධාන රෝග ලක්ෂණය වන්නේ වැඩි ආතතියක් ඇති ස්ථානවල සම thick ණවීමයි (බොහෝ අවස්ථාවලදී මෙය ඇඟිලි අතර ඇති එකම ප්රදේශයයි), ඉන්පසු සම මත දැවිල්ල දිස්වන අතර වණ විවෘත වේ. පාදයේ ඉදිමීම දිස්වන අතර එය ස්පර්ශයට උණුසුම් වන අතර පාදයේ සන්ධි හා අස්ථි ද බලපායි. එපමණක් නොව, ස්නායු ආවේගයන් සන්නායකතාව අඩපණ වීම නිසා වණ පමණක් නොව අස්ථි බිඳීම් පවා වේදනාව සමඟ ඇති නොවේ.

ඉස්කිමික් ආකෘතිය
මෙම සංකූලතාවයට හේතුව පාදයට පෝෂණය සපයන විශාල යාත්රා හරහා රුධිර ප්රවාහය උල්ලං violation නය කිරීමකි. මෙම අවස්ථාවේ දී, පාදයේ සම සුදුමැලි හෝ නිල් පැහැයක් ගනී, එය ස්පර්ශයට සීතල වේ. දාරයේ මතුපිට හා ඇඟිලි තුඩු වල තුවාල ඇති කරයි.
විවිධ වර්ගයේ දියවැඩියාවට විශේෂිත වූ ප්රමාද වූ සංකූලතා
රෝගයේ ලක්ෂණ
පළමු වර්ගයේ ව්යාධිවේදය යෞවනයන්ගේ හා ළමයින්ගේ වඩාත් ලක්ෂණයකි. දෙවන වර්ගයේ දියවැඩියාව බොහෝ විට වැඩිහිටි පුද්ගලයින් තුළ අනාවරණය වේ. කාලෝචිත රෝග විනිශ්චය ක්රමවලට ස්තූතිවන්ත වන අතර, drug ෂධ නොවන ප්රතිකාර මගින් රෝගයේ තවදුරටත් වර්ධනය වීම වළක්වා ගත හැකිය.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියා රෝගයේ සංකූලතා එතරම් වෙනස් නොවේ.
වැරදි ලෙස රෝග විනිශ්චය කිරීම සහ අකල්ව ආරම්භ කිරීම ප්රතිකාර කිරීම සංකූලතා වලට හේතුව විය හැකිය. එපමණක් නොව, ඒවායේ පෙනුම ආරම්භක අවධියේදී මෙන්ම දශක කිහිපයකට පසු ව්යාධි විද්යාව හඳුනා ගැනීමෙන් ද හැකි ය. දියවැඩියාවේ සංකූලතා මුල් හා ප්රමාද වශයෙන් බෙදා ඇත.
මුල් ආකාරයේ සංකූලතා
එවැනි සංකූලතා උග්ර ලෙසද හැඳින්වෙන අතර ඒවා ජීවිතයට බරපතල තර්ජනයක් වේ. ඒවා වේගවත් සංවර්ධනයකින් සංලක්ෂිත වන අතර එය පැය කිහිපයක් සිට සතියක් දක්වා කාලයක් ගතවේ. වෛද්ය ප්රතිකාර නොසලකා හැරීම හෝ අකල් ආහාර සැපයීම බොහෝ අවස්ථාවලදී මරණයට හේතු වේ.
දියවැඩියා රෝගයේ උග්ර සංකූලතා අතර යමෙකු කැපී පෙනේ - මිනිස් ක්රියාකාරිත්වයේ සියලු ක්රියාවලීන් මන්දගාමී වන තත්වයකි. ක්රියාවලි වල ක්රියාකාරිත්වය අඩු වන අතර ප්රත්යාවර්තයන් සම්පූර්ණයෙන්ම අතුරුදහන් වේ. ඊට අමතරව, හදවතේ ක්රියාකාරිත්වය සහ එහි රිද්මය උල්ලං is නය වීමක් ඇත, ස්වාධීන හුස්ම ගැනීමේ අපහසුතා ඇති වීමට ඉඩ ඇත.

දෙවන වර්ගයේ දියවැඩියාවට සමාන සංකූලතාවයක් ඇති බව පුරෝකථනය කිරීම තරමක් අපහසුය. එය තරමක් වේගයෙන් සෑදී ඇත, එබැවින් යමෙකු නිරන්තරයෙන් රෝගියා අසල සිටීම අවශ්ය වේ.මෙය ප්රථමාධාර හෝ වෛද්ය කාර්ය මණ්ඩලය සැපයිය හැකි relative ාතියෙකු විය යුතුය. රෝගියාට ප්රතිකාර කළ යුත්තේ රෝහලක වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ පමණි. මුලදී, රෝගියා දැඩි සත්කාර සඳහා යවනු ලැබේ. සමහර වැඩිදියුණු කිරීම් වලින් පසුව, ඔහු විශේෂ දෙපාර්තමේන්තුවකට මාරු කරනු ලැබේ.
දියවැඩියාවෙන් පසු ඇති වන මෙම සංකූලතා වඩාත් විස්තරාත්මකව සලකා බලමු.
වෛද්ය විද්යාවේ කෝමා සාමාන්යයෙන් ප්රධාන කණ්ඩායම් දෙකකට බෙදා ඇත:
- හයිපර්ග්ලයිසමික් වර්ගයේ com.
- හයිපොග්ලයිසමික් වර්ගයේ com.
මේ ආකාරයේ දියවැඩියා සංකූලතා ඇතිවීමට හේතු මොනවාද? හයිපොග්ලයිසමික් කෝමා ඇතිවන්නේ සීනි මට්ටම තියුනු ලෙස පහත වැටීම හේතුවෙනි. කෙටි කාලයක් තුළ මෙම ද්රව්යයේ වර්ධනය මගින් ඒවා සංලක්ෂිත වේ. හයිපර්ග්ලයිසමික් කෝමා කීටොඇසයිඩෝසිස් වලට මෙන්ම හයිපර්ස්මෝලා සහ හයිපර්ලැක්ටැසිඩමික් ආකාරයට බෙදා ඇත.
පළමු වර්ගයේ දියවැඩියාවේ සංකූලතා පහත දැක්වේ.
කීටොඇසයිඩෝසිස්
මෙම තත්වය පළමු වර්ගයේ රෝග සඳහා පවරා ඇති රෝගීන්ගේ ලක්ෂණයකි. කීටොඇසයිඩෝසිස් යනු පරිවෘත්තීය ආබාධයකි, එයට ප්රධාන හේතුව ඉන්සියුලින් .නතාවයයි. උල්ලං violation නය ග්ලූකෝස් සහ කීටෝන් සිරුරු වල වැඩිවීමක් පෙන්නුම් කරන අතර රුධිර ආම්ලිකතාවය වැඩි වීමක් ද සිදු වේ. කීටෝඇසයිඩෝසිස් සෑදීම, රීතියක් ලෙස, අදියර කිහිපයකින් ගමන් කරයි. මුලදී, ද්රව්යයේ මුත්රා පිළිබඳ රසායනාගාර විශ්ලේෂණයේ සංකූලතා සීනි අනාවරණය කළේය. කිසිදු අපගමනය නොමැති විට, මුත්රා වල සීනි නොමැති විය යුතුය.
දෙවන අදියරේදී පරිවෘත්තීය බාධාකාරී ක්රියාකාරකම් නිරීක්ෂණය කෙරේ. මෙම හෝ වෙනත් මත්ද්රව්ය සං signs ා බැහැර නොකෙරේ. ඒ අතරම, පුද්ගලයෙකු මානසික අවපීඩනයෙන් පෙළෙන අතර ඔහුගේ වි ness ානය ව්යාකූල වේ. රසායනාගාර පරීක්ෂණ වලදී ඇසිටෝන් මුත්රා වල දක්නට ලැබේ. ඊළඟ අදියර එවැනි සං signs ා මගින් කැපී පෙනේ:
- අවපාත තත්වය.
- සිහිය නැතිවීමේ අවස්ථා.
- මිනිසුන් තුළ මෝඩකම.

දියවැඩියාවේ සංකූලතා සමඟ වහාම උපකාර ලබා දිය යුතුය.
කීටොඇසයිඩෝසිස් හි තුන්වන අදියර මුතුන් මිත්තෙකු ලෙස හැඳින්වේ. ඊළඟට එය දැනටමත් කෝමා තත්වයක් ඇති බැවින් ජීවිතයට තර්ජනයක් වේ. මෙම අවස්ථාවෙහිදී, සෑම අවයවයකම පාහේ ක්රියාකාරිත්වයේ ආබාධයක් ඇති අතර, සවි conscious ් of ාණ අහිමි වීම සහ පරිවෘත්තීය ක්රියාවලිය අඩපණ වේ. මෙම සංකූලතාවයට හේතුව පෝෂණය හා ation ෂධ උල්ලං violation නය කිරීම, drugs ෂධ මාත්රාව ස්වයං-සකස් කිරීම හෝ ඒවා ප්රතික්ෂේප කිරීමයි. සීනි අඩු කරන .ෂධ භාවිතය නතර කිරීමෙන් ටික කලකට පසු කීටොඇසයිඩෝසිස් හටගත හැකිය. මීට අමතරව, මෙම තත්වය එක් හෝ තවත් ගිනි අවුලුවන හෝ බෝවන ව්යාධි විද්යාවක් ඇති කළ හැකිය. ගර්භණී සමයේදී උග්ර ඉන්සියුලින් iency නතාවයේ අවදානමක් පවතින අතර එය කෝමා තත්වයටද හේතු විය හැක.
හයිපොග්ලිසිමික් කෝමා
දෙවන වර්ගයේ දියවැඩියා රෝගයේ සංකූලතා පළමු වර්ගයේ රෝග මෙන් පොදු වේ.
හයිපොග්ලයිසමික් කෝමා වැනි සංකූලතාවයක් දියවැඩියා රෝගීන් තුළ දක්නට ලැබේ. කීටොඇසයිඩෝසිස් මෙන් නොව, මෙම තත්වය අතිරික්ත ඉන්සියුලින් පෙනුම අවුස්සයි. දැඩි වෙහෙසක් දැරීමෙන් හෝ අධික ලෙස මත්පැන් පානය කිරීමෙන් පසුව එය සිදුවූ බව දන්නා කරුණකි. මෙම වර්ගයේ කෝමා සංලක්ෂිත වන්නේ අධික ලෙස දහඩිය දැමීමත් සමඟ සවි ness ් of ාණ අහිමි වීමයි. මෙම අවස්ථාවේ දී, සිසුන්ගේ සැහැල්ලු ප්රතිචාරයේ අඩු මට්ටමක් සටහන් කළ හැකිය. ආරම්භක අවධියේදී, ඔබ අවශ්ය කාබෝහයිඩ්රේට් ප්රමාණය භාවිතා කරන්නේ නම් කෝමා ඇතිවීම වළක්වා ගත හැකිය.

දියවැඩියා රෝගයේ හෝ හයිපොග්ලිසිමික් කෝමා වල සංකූලතාවයක් සම්පූර්ණයෙන්ම හදිසියේම සිදුවිය හැක. ඇයට පෙර කාංසාව, අධික කාංසාව, පීඩනය වැඩිවීම සහ සිසුන්ගේ වැඩිවීම වැනි සං signs ා ඇත. හදිසි මනෝභාවයන්, හිසරදය සහ දෘශ්යාබාධිත අසාමාන්ය හැසිරීම් කලාතුරකින් සටහන් වේ. පැය භාගයක් ඇතුළත රෝගියා කෝමා තත්වයෙන් ඉවත් නොවන්නේ නම් මරණයේ අවදානමක් ඇත. මෙම කාලය තුළ මස්තිෂ්ක ශෝථය ඇති වන අතර පරිවෘත්තීය ආබාධ ඇතිවේ. එහි ප්රති As ලයක් ලෙස මස්තිෂ්ක බාහිකයේ මරණය නිරීක්ෂණය කෙරේ.
දියවැඩියාවේ හයිපෙරොස්මොලර් කෝමා
මෙම වර්ගයේ සංකූලතා එහි රෝග ලක්ෂණ අනුව කැපී පෙනේ. එය සමඟ රුධිරයේ ග්ලූකෝස් සමඟ සෝඩියම් සංයෝගවල වැඩි වීමක් සටහන් වේ. මෙම සංයෝජනයේ ප්රති body ලයක් ලෙස ශරීර සෛලවල පෝෂණය උල්ලං is නය වීමක් දක්නට ලැබේ. බොහෝ විට, මෙම තත්වය උසස් වයස්වල පුද්ගලයින් අතර හට ගනී.
හයිපර්ස්මෝලර් කෝමා වර්ධනයේ ආරම්භක අවධියේදී, විජලනය හා ඉන්සියුලින් නොමැතිකම නිරීක්ෂණය කෙරේ. දිග්ගැස්සුනු විජලනය ද්විතියික රෝග ලක්ෂණ වලට හේතු වේ, එනම් ඔක්කාරය හා වමනය සමඟ මල ආබාධ, රුධිරය නැතිවීම සමඟ අභ්යන්තර අවයවවල ක්රියාකාරිත්වයේ ආබාධයක් ද ඇත. එවැනි සංකූලතාවයක වර්ධනය සති කිහිපයක් පවතී. පළමුව, දියවැඩියාවේ ලක්ෂණ පෙන්නුම් කරයි:
- පිපාසය පිළිබඳ ප්රබල හැඟීමක්.
- සිරුරේ බර අ .ු කිරීමට.
- නිතර මුත්රා කිරීම.
සිහිය නැතිවීම. මීට අමතරව, ආරම්භක අවධියේදී, අත් පා ඇඹරීමත් සමඟ කෙටිකාලීන කැළඹීම් ඇතිවීම.
අනාගතයේදී රෝගයට ප්රගතිශීලී ස්වභාවයක් ඇත. වි ness ානය නැතිවීම බොහෝ විට සිදුවන අතර කෝමා තත්වයට පත්වේ. සමහරුන්ට මායාවන් ද ඇත. හයිපර්ස්මෝලර් කෝමා වල රෝග ලක්ෂණ ඉතා විවිධාකාර වේ. එය ස්නායු පද්ධතියට සම්බන්ධ විය හැකි අතර කිසිදු චලනයක් අර්ධ වශයෙන් හෝ සම්පූර්ණයෙන් නොපැවතීම සමඟ කම්පන ස්වරූපයෙන් ප්රකාශ වේ. කතා කිරීමේ අපහසුතාවයක් ද ඇත. එවැනි සං signs ා මොළය උල්ලං in නය කරමින් ද ප්රකාශ වේ.
දියවැඩියාවේ සංකූලතා වලට ප්රතිකාර කිරීම drugs ෂධ භාවිතය, විවිධ විෂබීජ නාශක විසඳුම් ඇතුළත් වේ. චිකිත්සාව පුළුල් විය යුතුය. හයිපර්ස්මෝලර් කෝමා වල ප්රකාශනයන් අඩුවීමට සමගාමීව, එයට හේතු වූ බලපෑම් කෙරෙහි බලපෑම් කිරීම අවශ්ය වේ.
දියවැඩියාවේ සනාල සංකූලතා සලකා බලන්න.

දියවැඩියා රෝගය සහ එහි ප්රමාද වූ සංකූලතා
රෝගයේ ප්රමාද වූ සංකූලතා අතරට නෙෆ්රොෆති, රෙටිනෝපති සහ දියවැඩියා පාදයේ සින්ඩ්රෝමය ඇතුළත් වේ. රෝග විනිශ්චය කිරීමෙන් වසර විස්සකට පසු ඔවුන්ගේ ප්රකාශනය විය හැකිය.
එවැනි තත්වයන් ක්රමයෙන් සිදුවන අතර දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා ප්රධාන වශයෙන් ලක්ෂණයකි. කලාතුරකින්, දියවැඩියාවේ ප්රමාද වූ සංකූලතා ළමා කාලයේ දී හඳුනා ගැනේ.
දියවැඩියා නෙෆ්රොෆති ප්රකාශනය
මෙම සංකූලතාව දුර්වල වකුගඩු ක්රියාකාරිත්වය මගින් විදහා දක්වන අතර වකුගඩු අකර්මණ්ය වීමට හේතු වේ. ව්යාධි විද්යාව පුද්ගලයෙකු තුළ දියවැඩියාව හඳුනා ගැනීමෙන් වසර දහයකට පසුව පෙනේ. පළමු වර්ගයේ රෝග සමඟ මෙම සංකූලතාව මරණයට ප්රධාන හේතුවයි. දියවැඩියා නෙෆ්රොෆති සාමාන්යයෙන් පහත සඳහන් අදියර තුන හරහා ගමන් කරයි:
- මුත්රා වල ඇති ප්රෝටීන් කුඩා ප්රමාණයක් නිරීක්ෂණය කිරීම.
- මුත්රා වල සැලකිය යුතු ප්රමාණයක් ප්රෝටීන් නිරීක්ෂණය කිරීම.
- වකුගඩු අකර්මණ්යතාවයේ පෙනුම.
ව්යාධි විද්යාවේ ආරම්භක අවධියේදී ප්රතිකාර දැනටමත් සිදු කළ යුතුය. එහි අරමුණ රුධිර පීඩනය සාමාන්යකරණය කිරීමයි. මේ සඳහා රුධිර පීඩනය සාමාන්යකරණය කිරීමට සහ වකුගඩු වල රුධිර ප්රවාහ වැඩි දියුණු කිරීමට සංයෝග භාවිතා කරයි. ඊළඟ අදියරේදී ඉන්සියුලින් සූදානම භාවිතා කරනු ලැබේ, ලුණු රහිත ආහාර වේලක් නියම කරනු ලැබේ. ඊට අමතරව, ඔවුන් රුධිර පීඩනය සාමාන්ය තත්වයට පත් කිරීම සඳහා take ෂධ ලබා ගන්නා අතර සාමාන්ය අනුපාතය රසදිය මිලිමීටර් 130/80 නොඉක්මවිය යුතුය. නියමිත drugs ෂධවල අකාර්යක්ෂමතාවයේ දී අනෙක් අය තෝරා ගනු ලැබේ.

නිදන්ගත වකුගඩු අසමත්වීම වර්ග දෙකකට බෙදා ඇත: කොන්සර්වේටිව් සහ පර්යන්තය. පළමු වර්ගයේ, treatment ෂධ නියම නොකර එහි ප්රතිකාරය සිදු කරනු ලැබේ. චිකිත්සාවේ පදනම වන්නේ ලුණු ප්රමාණය සීමා කිරීමත් සමඟ ආහාර දැඩි ලෙස පිළිපැදීමයි. සමහර අවස්ථාවල ඉන්සියුලින් නියම කළ හැකිය.
දෙවන වර්ගයට ප්රතිකාර කිරීම වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ රෝහලක සිදු කෙරේ. මෙම පියවර රෝගියාගේ තත්වය වැඩිදියුණු කිරීම සහ රක්තපාත රෝගයට සම්බන්ධ වීම අරමුණු කර ගෙන ඇත. වඩාත් දරුණු අවස්ථාවල දී, අවයව බද්ධ කිරීම නිර්දේශ කෙරේ.

 මයික්රොඇල්බුමිනියුරියා සමඟ: දියවැඩියාවට වන්දි ගෙවීම, මේද පරිවෘත්තීය ආබාධ ඉවත් කිරීම, drug ෂධ ප්රතිකාර.
මයික්රොඇල්බුමිනියුරියා සමඟ: දියවැඩියාවට වන්දි ගෙවීම, මේද පරිවෘත්තීය ආබාධ ඉවත් කිරීම, drug ෂධ ප්රතිකාර. බර පාලනය (අඩුවීම).
බර පාලනය (අඩුවීම). ඇස් බොඳ වී ඇස් ඉදිරිපිට පියාසර කරයි.
ඇස් බොඳ වී ඇස් ඉදිරිපිට පියාසර කරයි. රුධිර වාහිනී රෝග.
රුධිර වාහිනී රෝග.