වෛද්ය උපදේශන සංසදය: පහළ පාදයේ ධමනි වල ධමනි සිහින් වීම තුරන් කිරීම - වෛද්ය උපදේශන සංසදය
හමුවීමක් සිදු කිරීම +7 (495) 103-46-23, ශා. මියාස්නිට්ස්කායා, 19
පුද්ගලික පණිවිඩවල සහ දුරකථනයෙන් උපදේශන නැත සිදු වෙමින් පවතී.
නොපැමිණීම පිළිබඳ ප්රතිකාර ගැන
රුසියානු නීතිවලට අනුකූලව (රුසියානු සමූහාණ්ඩුවේ ෆෙඩරල් නීතියේ අංක 323 - 70 "රුසියානු සමූහාණ්ඩුවේ පුරවැසියන්ගේ සෞඛ්යය ආරක්ෂා කිරීමේ මූලික කරුණු මත") ප්රතිකාර නියම කිරීමට අයිතිය ඇත්තේ සහභාගී වන වෛද්යවරයාට පමණි.
"රෝගියා පරීක්ෂා කිරීමකින් තොරව රෝග විනිශ්චය කිරීම නීති විරෝධී පමණක් නොව, පුරවැසියන්ගේ ජීවිතයට හා සෞඛ්යයට හානියක් වීමේ සෘජු තර්ජනයක් ද වේ. පුද්ගල හමුවීමෙන් පසු රෝගියාගේ සෞඛ්යය දුරස්ථව අධීක්ෂණය කිරීම වෛද්යවරයා විසින් නියම කරනු ලැබේ."
රොස්ඩ්රව්නාඩ්සෝර්.
සනාල ශල්ය වෛද්යවරයෙකුගේ උපදෙස්.
නව පණිවිඩයක් සාදන්න.
නමුත් ඔබ අනවසර පරිශීලකයෙකි.
ඔබ මීට පෙර ලියාපදිංචි වී ඇත්නම්, "පිවිසීම" (වෙබ් අඩවියේ ඉහළ දකුණු කොටසේ පිවිසුම් පෝරමය). මෙය ඔබගේ පළමු අවස්ථාව නම්, ලියාපදිංචි වන්න.
ඔබ ලියාපදිංචි වුවහොත්, අනාගතයේදී ඔබේ පණිවිඩවලට ප්රතිචාර නිරීක්ෂණය කිරීමට ඔබට හැකි වනු ඇත, වෙනත් පරිශීලකයින් සහ උපදේශකයින් සමඟ සිත්ගන්නා මාතෘකා වල සංවාදය දිගටම කරගෙන යන්න. ඊට අමතරව, ලියාපදිංචි වීමෙන් ඔබට උපදේශකයින් සහ වෙබ් අඩවියේ වෙනත් පරිශීලකයින් සමඟ පෞද්ගලික ලිපි හුවමාරු කර ගැනීමට අවස්ථාව ලැබේ.
# 1 ආචාර්ය_වඩිම්

- නවක සාමාජික
- කණ්ඩායම: උපපරිපාලක වරු
- තනතුරු 12 ක්
- සම්බන්ධ වන දිනය: මාර්තු 19 08
- ස්ත්රී පුරුෂ භාවය: පිරිමි
- නගරය: කියෙව්
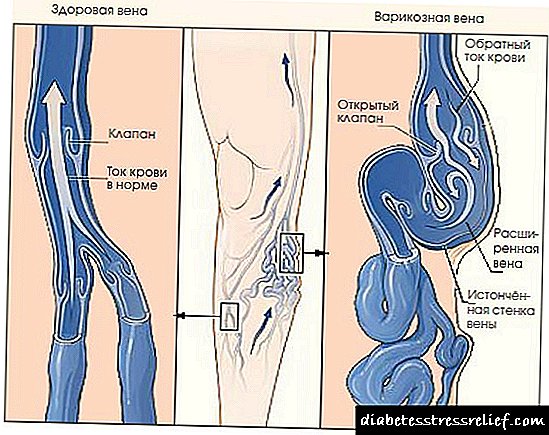
ධමනි සිහින් වීම මකා දැමීම යනු කුමක්ද?
කොලෙස්ටරෝල් ques ලක වල ධමනි වල බිත්තිවල පෙනුම, ධමනි පටු වීම (මකාදැමීම) සහ වෙනස් කළ ධමනි පෝෂණය කරන ඉන්ද්රිය හෝ පටක වලට රුධිර සැපයුම උල්ලං violation නය කිරීමකට තුඩු දෙයි.
මිනිස් සිරුරේ ඕනෑම ධමනි වල ධමනි ස්රාවය වන සමරු ques ලක ඇතිවිය හැක, කෙසේ වෙතත්, ඒවා බොහෝ විට පහළ අන්තයේ ධමනි වල දක්නට ලැබේ. මෙය රෝගයක් ඇතිවීමට තුඩු දෙයි - පහළ අන්තයේ ධමනි සිහින් වීම.
ධමනි සිහින් වීම තුරන් කිරීමට හේතු මොනවාද?
ධමනි ස්රාවය වන සමරු ques ලකවල නිශ්චිත හේතු පැහැදිලි නැත, කෙසේ වෙතත්, මෙම ක්රියාවලියේ වැදගත් කාර්යභාරයක් වන්නේ පරිවෘත්තීය ආබාධ, විශේෂයෙන් ශරීරයේ මේද පරිවෘත්තීය ආබාධ. මෙම රෝගයට ජානමය නැඹුරුතාවයක් ඇති බවට සැකයක් නැත, නමුත් වඩා වැදගත් සාධක තිබේ: දුම්පානය (94%), දියවැඩියා රෝගය (18.2%), තරබාරුකම (21%), හයිපර් කොලෙස්ටරෝල් (51%), ධමනි අධි රුධිර පීඩනය (47%). ධමනි ඇඳෙහි ධමනි ස්රාවය වන තුවාල ඇතිවීමට සාපේක්ෂව නිරන්තර අවදානම් සාධක වන්නේ මන්දපෝෂණය, දුම් පානය, උදාසීන ජීවන රටාවකි. නිසැකවම, පහළ අන්තයේ ධමනි ස්රාවය වන රෝගීන් අතර පිරිමින් බහුලව සිටින බව මෙයින් පැහැදිලි වේ.
රුසියානු සමූහාණ්ඩුවේ සෞඛ්ය අමාත්යාංශයට අනුව, පහළ අන්තයේ නිදන්ගත මකාදැමීමේ රෝග ජනගහනයෙන් 5 සිට 15% දක්වා දුක් විඳිනවා.
පහළ අන්තයේ ධමනි ස්රාවය වන රෝගීන්ගේ ප්රධාන වයස පිරිමින් සඳහා අවුරුදු 60-69 ක්, කාන්තාවන් සඳහා අවුරුදු 70-79 ක් වේ.
පහළ පාදයේ ධමනි වල ධමනි සිහින් වීමේ රෝග ලක්ෂණ මොනවාද?
පහළ අන්තයේ ධමනි වල ධමනි ස්රාවය වන තුවාල වල වඩාත් පොදු රෝග ලක්ෂණය වන්නේ වරින් වර ක්ලැඩිකේෂන් කිරීමයි. . කලවා මාංශ පේශි, ග්ලූටීයල් කලාපය (ඉහළ වරින් වර ක්ලැඩිකේෂන්), පහළ කකුල (අඩු වරින් වර ක්ලැඩිකේෂන්), වේදනාව, කැක්කුම, විවේකයෙන් ගමන් කරන විට ඇතිවන කැක්කුම, රෝගීන් සටහන් කරයි.මෙය පහළ අන්තයේ මාංශ පේශි ප්රමාණවත් ලෙස රුධිරයෙන් සපයා ඇති බවට ලකුණක් වන අතර ව්යායාමයේදී පටු ධමනි වලට ප්රමාණවත් රුධිරයක් ලබා දිය නොහැකි අතර ඔක්සිජන් සාගින්න හට ගනී.
ධමනි තව දුරටත් පටු වීමත් සමඟ, එහි සම්පූර්ණ අවහිරතා දක්වා (වේදනාව) වේදනාව අඩු බරකින් පෙනෙන්නට පටන් ගනී (පැහැදිලි නිර්ණායකයක් වන්නේ ගමන් කළ දුර ප්රමාණයයි, පසුව වේදනාව පෙනේ), ඉන්පසු ඒවා දිගටම කැළඹී සම්පූර්ණයෙන්ම විවේකයෙන් සිටී. මෙම අවස්ථාවේ දී, පහළ පාදයේ පිහිටීම වේදනා සහන සඳහා දායක වේ. විවේකයේදී වේදනාව ධමනි සම්පුර්ණයෙන්ම බාධා වන බව දක්වන්න, මෙම අවස්ථාවේ දී රුධිර සැපයුම සම පාර්ශවයන් නිසා වේ - කුඩා ධමනි අවහිර වූ (සංවෘත) ධමනි වලට සමාන්තරව දිව යයි.
තත්වය තවදුරටත් උග්රවීමත් සමඟ සුව නොවන වණ සම මත දිස් වේ. , ඒවා ක්රමයෙන් වැඩි වන අතර සම්පූර්ණ මිය යන තෙක් ගැඹුරු වේ - ගැන්ග්රීන් . ගැන්ග්රීන් සාමාන්යයෙන් ආරම්භ වන්නේ පාදයේ ඇඟිලි වලින් වන අතර, ප්රමාණවත් ප්රතිකාරයක් නොමැති විට, ගැන්ග්රීන් පැතිරීමේ උස තීරණය වන්නේ ධමනි වල වෙනස් වීමේ මට්ටම හා මට්ටම අනුව ය.
ධමනි වලට වන හානිය පිළිබඳ සරලම හා වඩාත්ම වෛෂයික අධ්යයනයක් වන්නේ අංශු පීඩනය මැනීමයි. විශේෂ උපකරණයක් පාදයේ ධමනි මත රුධිර පීඩනය මනිනු ලබන අතර එය සෑම විටම සම්භාව්ය ලෙස මනින ලද රුධිර පීඩනයට වඩා අඩුය. සම්භාව්ය ලෙස මනින ලද රුධිර පීඩනය සහ පාදයේ ධමනි මත ඇති ධමනි පීඩනය අතර වෙනස වැඩි වන තරමට ධමනි වලට වන හානිය වඩාත් ශක්තිමත් වේ.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීම.
එක් එක් රෝගියාට ප්රතිකාර කිරීමේ උපක්රම තනි තනිව සංවර්ධනය කර ඇති අතර ධමනි වලට සිදුවන හානිය පිළිබඳ මට්ටම, ප්රමාණය හා ප්රමාණය මත රඳා පවතී. කෙසේ වෙතත්, රෝග ලක්ෂණවල බරපතලකමට අනුරූපව ඇතැම් පොදු නිර්ණායක තිබේ:
1. වරින් වර නිරවුල් කිරීම සමඟ ධමනි පටු කොටසේ පැවතීම උපකල්පනය කෙරේ. මෙම අවස්ථාවේ දී, එන්ඩොවොස්කියුලර් ප්රතිකාරය is ලදායී වේ: අබලන් වීම හෝ ස්ටෙන්ටින් කිරීම පටු ධමනි කොටස.
2. විවේකයේදී වේදනාව සඳහා ඇපකරය හරහා කකුලට රුධිර සැපයුම සහිත ධමනි සම්පූර්ණයෙන්ම අවහිර වූ කොටසක් ඇතැයි උපකල්පනය කෙරේ. මෙම අවස්ථාවේ දී, එන්ඩොවොස්කියුලර් ප්රතිකාරය අඩු effective ලදායී වන අතර එය භාවිතා කරනුයේ කැතීටරයක් කැටි ගැසුණු ප්රදේශය හරහා සිදු කළ හැකි විට පමණි - එය කළ හැක්කේ කුඩා අවහිරතා (සිදුවීම්) වලින් පමණි. දිගු සිදුවීම් සමඟ, ශල්යකර්ම ක්රම වඩාත් අදාළ වේ. ප්රතිකාර: ධමනි ස්රාවය වන සමරු ques ලක විවෘතව ඉවත් කිරීම (එන්ඩාර්ටෙරෙක්ටෝමි) හෝ බලපෑමට ලක් වූ ප්රදේශය නහර හෝ පටක පුරස්ථි (බයිපාස්) මගින් ප්රතිස්ථාපනය කිරීම. බහු තුවාල සහිතව, ඒකාබද්ධ මෙහෙයුම් බොහෝ විට භාවිතා වේ. - ධමනි වල අස්ථිර කොටස ඉවත් කිරීම සහ පටු වූ කොටස අබලන් වීම.
3. වණ හෝ ගැන්ග්රීන් තිබීම පුළුල් ධමනි අවහිරතා, දුර්වල සම පාර්ශවීය රුධිර ප්රවාහයක් සහිත ධමනි වල බහු මට්ටමේ තුවාල පෙන්නුම් කරයි. මෙම අවස්ථාවේ දී ශල්ය ප්රතිකාර ක්රම අඩු වේ. විවෘත ශල්යකර්ම සමඟ ඒකාබද්ධව භාවිතා කළ හැකි වුවද ස්වාධීන ක්රමයක් ලෙස එන්ඩොවොස්කියුලර් ප්රතිකාරය අකාර්යක්ෂම වේ. ධමනි ප්රතිනිර්මාණය කිරීම හෝ එහි අකාර්යක්ෂමතාව සිදු කිරීමට නොහැකි නම්, විස්තාරණය සිදු කරනු ලැබේ බලපෑමට ලක් වූ අවයව.
රෝගීන් කෙරෙහි අවධානය යොමු කිරීම: ධමනි වල ධමනි ස්රාවය වන තුවාලය කුඩා වන අතර ප්රතිකාරය පහසු සහ සාර්ථක වේ. ප්රතිකාර සඳහා වඩාත් හිතකර වන පහළ අන්තයේ ධමනි සිහින් වීම මකා දැමීමේ අවධිය වරින් වර නිරවුල් කිරීමේ අවධිය වන්නේ එබැවිනි. විස්තර කරන ලද රෝග ලක්ෂණ ඇත්නම්, සනාල හෝ එන්ඩොවොස්කියුලර් ශල්ය වෛද්යවරයකුගේ හදිසි උපදෙස් අවශ්ය වේ. “වඩා හොඳ කාලය තෙක්” ප්රතිකාර ආරම්භ කිරීම ප්රමාද කිරීමෙන් ඔබ රෝගයේ ප්රගතියට දායක වන අතර නුදුරු අනාගතයේ දී කපා ඉවත් කිරීමේ සම්භාවිතාව වැඩි කරයි.
පහළ පාදයේ ධමනි වල එන්ඩොවොස්කියුලර් ප්රතිකාර ක්රම
එක්ස් කිරණ මෙහෙයුම් කාමරයේ, එන්ඩොවොස්කියුලර් හි සම්පූර්ණ වන්ධ්යතාවයට යටත්ව, ශල්ය වෛද්යවරයා විසින් ස්ත්රී, අක්ෂීය හෝ වෙනත් ධමනි වල සිදුරක් සිදු කරයි, ධමනි තුළට කැතීටරයක් ගෙන යයි. බලපෑමට ලක් වූ ධමනි අඩවියට කැතීටරයක් ගෙන එනු ලැබේ, ප්රතිවිරුද්ධ අධ්යයනයක් සිදු කරයි - ධමනි විද්යාව, එමඟින් පටු වීමේ ප්රමාණය හා ප්රමාණය (ගුප්ත විද්යාව) නියම කිරීමට ඔබට ඉඩ සලසයි. බලපෑමට ලක් වූ ප්රදේශය හරහා සන්නායකයක් සම්මත වේ - මෘදු ඉඟියක් සහිත ලෝහ නූලක්. දැඩි ලෙස අර්ථ දක්වා ඇති විෂ්කම්භයකට අධි පීඩනය යටතේ උඩුගත කරන ලද ප්ලාස්ටික් බැලූනයක් සහිත කැතීටර් බැලූනයක්, බලපෑමට ලක් වූ ප්රදේශයේ කොන්දොස්තර දිගේ සවි කර ඇත. ඉන්පසු පටු වන ස්ථානයේ බැලූන් උද්ධමනය (විස්තාරණය) බහු කරන්න. ඒ අතරම, ධමනි බිත්තියට ධමනි ස්රාවය වන සමරු ques ලක තද කර ඒකාකාරව සුමටනය කරනු ලැබේ, යාත්රාවේ ලුමෙන් වැඩි වේ. පාලක ධමනි විද්යාව සිදු කරනු ලැබේ. ධමනි වල පේටන්ට් බලපත්රය යථා තත්ත්වයට පත් කිරීම සතුටුදායක නම්, ක්රියා පටිපාටිය සම්පූර්ණ වේ. පටු හෝ සංවෘත ප්රදේශයක් ආරක්ෂා වී ඇත්නම් (ප්රත්යාස්ථතා අවහිරතා, පිටතින් සම්පීඩනය, කිං), තුවාල වූ ස්ථානයේ ස්ටෙන්ට් එකක් සවි කර ඇත - විවෘත වැඩ සහිත ලෝහ වැඩක්, බැලූනයකින් පුළුල් කළ හැකි අතර ඇතුළත සිට ධමනි වල ලුමෙන් ශක්තිමත් කිරීම, එය වැටීමෙන් වලක්වනු ඇත. ධමනි වල පේටන්ට් බලපත්රය යථා තත්ත්වයට පත් කිරීමෙන් පසු, ධමනි වලින් එන්ඩොවොස්කියුලර් උපකරණ ඉවත් කරනු ලැබේ, පන්චර් අඩවිය මිනිත්තු 5-10 ක් අතින් තද කරනු ලැබේ (සිදුරු කරන ස්ථානයෙන් ලේ ගැලීම නතර වන තුරු), පසුව පීඩන වෙළුම් පටියක් පැය 12 ක් යොදනු ලැබේ, පසුදා උදෑසන වන තෙක් ඇඳ විවේකය නියම කරනු ලැබේ. Thrombolytics (heparin, fraxiparin) දින කිහිපයක් සඳහා නියම කරනු ලබන අතර ඉන් පසුව වක්ර ප්රතිදේහජනක (ඇස්පිරින්, ෆීනයිලයින් ආදිය) මාස 2-3 ක් සඳහා පරිපාලනය කෙරේ.
ප්රති .ල
ධමනි පේටන්ට් බලපත්රය යථා තත්ත්වයට පත් කළ විගසම, පාදයේ ධමනි වල අංශු පීඩනය ඉහළ යන අතර යටින් ඇති ධමනි කොටස්වල ස්පන්දනය යථා තත්වයට පත් වේ. අවයව දීර් blood කාලයක් තිස්සේ ප්රමාණවත් රුධිර සැපයුමක් නොමැති තත්වයක පවතී නම්, රුධිර ප්රවාහය යථා තත්ත්වයට පත් කිරීම ඊනියා නැවත සකස් කිරීමේ සින්ඩ්රෝමය සඳහා හේතු විය හැක. අසාමාන්ය ලෙස විශාල රුධිර ප්රවාහයක් නිසා පාදයේ රතු පැහැය, ඉදිමීම, සමහර විට වේදනාව ඇති වේ. රුධිර සැපයුමේ නව කොන්දේසි වලට අවයව "පුරුදු" වීමෙන් දින කිහිපයකට පසු මෙම තත්වය අතුරුදහන් වේ.
අතුරු ආබාධ, සංකූලතා, නැවත ඇතිවීම.
පහළ අන්ත දෙකෙහිම ධමනි තුවාල ඇති විට, ඒවායින් එකක රුධිර ප්රවාහය යථා තත්ත්වයට පත් කිරීම අනෙකෙහි රුධිර ප්රවාහය ක්ෂය වීමට හේතු වේ. මෙහි ප්රති As ලයක් වශයෙන්, කලින් සෞඛ්ය සම්පන්න යැයි සැලකූ අන්තයක් පිළිබඳ වර්තමාන වර්ගයක් ශල්යකර්මයෙන් පසුව පෙනී යා හැකිය. එමනිසා, එක් පැත්තකින් පමණක් වේදනාකාරී රෝග ලක්ෂණ සහිතව වුවද අත් පා දෙකම පරීක්ෂා කිරීම වැදගත්ය.
ඕනෑම එන්ඩොවොස්කියුලර් මැදිහත්වීමක වඩාත් පොදු සංකූලතාව වන්නේ සිදුරු කරන ස්ථානයේ රක්තපාතයයි. මෙම සංකූලතාවයට අමතර රෝහල් ගත කිරීමක් අවශ්ය නොවේ. බොහෝ අවස්ථාවන්හීදී එය ගතානුගතික ලෙස සලකනු ලැබේ.
ධමනි හානිවන ස්ථානයේ ඇති වන සංකූලතා (ධමනි ත්රොම්බොසිස්, ධමනි අර්ධ වශයෙන් හෝ සම්පූර්ණයෙන් කැඩී යාම) සාපේක්ෂව දුර්ලභ ය, ඒවායේ සංඛ්යාතය රඳා පවතින්නේ ශල්ය වෛද්යවරයාගේ අත්දැකීම්, උපකරණවල ගුණාත්මකභාවය සහ ධමනි හානියේ බරපතලකම මත ය. නිදසුනක් ලෙස, කැල්සිෆිකේෂන් පැවතීම (ධමනි ques ලක දෙහි වලින් ආවරණය වී ඇත) ධමනි බිත්තිය එහි අබලන් වීමේදී ඉරිතැලීමේ සම්භාවිතාව වැඩි කරයි. බොහෝ අවස්ථාවන්හීදී, එවැනි සංකූලතා එන්ඩොවොස්කියුලර් ඉවත් කළ හැකි නමුත් බොහෝ විට විවෘත සැත්කම් අවශ්ය වේ.
ධමනි හිඟතාවයේ රෝග ලක්ෂණ නැවත ඇතිවීම හෝ නරක අතට හැරීම සිදුවිය හැක්කේ අබලන් වූ ධමනි ඛණ්ඩය නැවත නැවත පටු වීම හෝ ස්ටෙන්ට් ස්ථානයේ ඉන්ටිමා (ධමනි අභ්යන්තර රේඛාව) වර්ධනය වීමෙනි. මෙම අවස්ථාවේ දී, නැවත නැවතත් එන්ඩොවොස්කියුලර් මැදිහත්වීම් සිදු කරනු ලැබේ, ඒවායේ අකාර්යක්ෂමතාව - ශල්යකර්ම ප්රතිකාර. කෙසේ වෙතත්, පහළ අන්තයේ ධමනි වඩාත් සුලභව පුනරාවර්තනය වීම ධමනි සිහින් වීමේ ප්රගතිය සමඟ සම්බන්ධ වේ. ධමනි ස්රාවය වන සමරු ques ලක නැවත සංවර්ධනය කිරීම මගින් නැවත නැවතත් එන්ඩොවොස්කියුලර් හා ශල්යමය මැදිහත්වීම් අවශ්ය වේ.එමනිසා, ධමනි ස්රාවය කරන රෝගීන් රුධිර පීඩනය නිරීක්ෂණය කිරීම හා සකස් කිරීම, කොලෙස්ටරෝල් ප්රමාණය, දුම්පානය නතර කිරීම, නිශ්චිත ආහාර වේලක් අනුගමනය කිරීම, මෝටර් ක්රියාකාරකම් වල ආකාරය වෙනස් කිරීම - විශේෂයෙන්, සමහර විට ජීවන රටාව සම්පූර්ණයෙන්ම වෙනස් කරයි. මෙම අවස්ථාවේ දී පමණක්, පහළ අන්තයේ ධමනි හිඟකම සඳහා වන ඕනෑම ප්රතිකාරයක ප්රති results ල දිගු කාලීන වනු ඇත.
පහළ අන්තයේ ධමනි වල ධමනි සිහින් වීම - හේතු, රෝග විනිශ්චය සහ ප්රතිකාර
- ධමනි වල ධමනි සිහින් වීම යනු කුමක්ද?
- රෝගයට හේතු
- රෝගයේ ප්රධාන ප්රකාශනයන්
- ව්යාධි වර්ගීකරණය
- රෝග නිර්ණය
- ප්රතිකාර
- කොන්සර්වේටිව් ප්රතිකාරයේ මූලධර්ම
- අවම වශයෙන් ආක්රමණික ප්රතිකාර
- ශල්ය ප්රතිකාර
- ජන ක්රම භාවිතා කිරීම

වසර ගණනාවක් තිස්සේ CHOLESTEROL සමඟ අසාර්ථක ලෙස අරගල කරනවාද?
ආයතනයේ ප්රධානියා: “සෑම දිනකම හුදෙක් කොලෙස්ටරෝල් පානය කිරීමෙන් එය අඩු කිරීම කොතරම් පහසුදැයි ඔබ මවිතයට පත් වනු ඇත.
පහළ අන්තයේ ධමනි වල ධමනි සිහින් වීම ප්රධාන වශයෙන් මහලු වියේදී වර්ධනය වන භයානක සනාල ව්යාධි විද්යාවකි. ආරම්භක අවධියේදී, රෝගය ලාක්ෂණික රෝග ලක්ෂණ නොපෙන්වයි, දියුණු අවස්ථාවන්හිදී, බරපතල සංකූලතා වැලැක්වීම සඳහා අත් පා කපා ඉවත් කිරීම අවශ්ය වේ.
ධමනි වල ධමනි සිහින් වීමේ පළමු සං at ා වලදී කාලෝචිත ලෙස පරීක්ෂා කිරීමෙන් රෝගියාට cons ලදායී ගතානුගතික චිකිත්සක පා course මාලාවක් නියම කිරීමට වෛද්යවරයාට හැකි වේ.
නිර්දේශ කළ හැක්කේ කාටද?
දැඩි ව්යාධි විද්යාව හා පහළ අන්තයේ නහර හා ධමනි විරූපණයට තුඩු දී ඇති රෝග ඇති රෝගීන් සඳහා කකුල් වල යාත්රා කිරීම අවශ්ය විය හැකිය.
දර්ශකවලට ඇතුළත් විය හැකිය:
- පර්යන්ත ධමනි වල ඇනුරිසම්.
- කකුල් මත ඇති යාත්රා වල ලුමෙන් පටු වීම සමඟ එන්ඩාර්ටයිටිස්.
- Varicose නහර සහ thrombosis.
- ධමනි සිහින් වීම සහ ධමනි ස්රාවය වන තැන්පතු අවුස්සන වෙනත් රෝග.
- දියවැඩියා පාද සින්ඩ්රෝමය.
- ට්රොෆික් වණ සහ ගැන්ග්රීන් තර්ජනය.
රෝගීන්ට ඇන්ජියෝප්ලාස්ටි හෝ ස්ටෙන්ටින් කිරීම තහනම් කළ විට ෂන්ට් සූට් කිරීම හොඳ විකල්පයකි.
සැත්කම තරමක් සංකීර්ණ වන අතර අන්වීක්ෂීය මට්ටමින් ශල්ය වෛද්යවරයාට ඉහළ නිරවද්යතාවයක් අවශ්ය වේ. සනාල බයිපාස් සැත්කම් සමඟ ප්රතිකාර කිරීම සමන්විත වන්නේ පාදයේ නහරයක හෝ ධමනි වල බලපෑමට ලක් වූ ප්රදේශය ක්රියාත්මක කිරීමෙනි. අනාගතයේ දී විකෘති වූ යාත්රාවක් වෙනුවට රුධිරය ඒ හරහා සංසරණය වන පරිදි ෂන්ට් එක කෙළින්ම ගැටළුවේ ස්ථානයට මැසෙනු ඇත. ෂන්ට් ලෙස, වෛද්යවරුන්ට රෝගියා විසින්ම ගන්නා ලද, හෝ කෘතිම ජෛව අනුකූල ද්රව්යයක් භාවිතා කළ හැකිය.
පූර්ව ක්රියාකාරී ක්රියා
නහර බයිපාස් සැත්කම් මගින් නහරයේ ගැටළු සහිත ප්රදේශය දේශීයකරණය කිරීමට මෙන්ම රෝගියාගේ තත්වය පැහැදිලි කිරීමට රෝග විනිශ්චය කිරීමේ ක්රියා පටිපාටි අවශ්ය වේ. ආහාර පිසීම කල්තියා හෝ ශල්යකර්ම දිනයේදී කළ හැකිය.
මෙහෙයුමට පෙර, එය හරහා යාම අනිවාර්ය වේ:
- සාමාන්ය සායනික අත්හදා බැලීම.
- චුම්බක අනුනාද ඇන්ජියෝග්රැෆි.
- ද්විත්ව අල්ට්රා සවුන්ඩ් ස්කෑන් කිරීම.
- පරස්පර විකිරණ පරීක්ෂණය.

ක්රියාපටිපාටියට පෙර, නහර වල ගැටළු සහිත ප්රදේශයේ පිහිටීම තීරණය කිරීම සඳහා කකුල් හඳුනා ගනු ලැබේ.
සියළුම අධ්යයනවල සමස්ථභාවය තක්සේරු කිරීම සහ කකුල් වල බයිපාස් යාත්රා වල අවශ්යතාවය වෛද්යවරයා විසින් තීරණය කළ විට, සැත්කම සිදුකරන දිනය නියම කරනු ලැබේ.
ප්රගතිය
ෂන්ටිං කරන්නේ කෙසේද? මෙම ප්රශ්නය බොහෝ රෝගීන් කනස්සල්ලට පත් කරයි. එය සාමාන්ය නිර්වින්දනය හෝ දේශීය නිර්වින්දනය යටතේ සිදු කරනු ලබන අතර එමඟින් රෝගයෙන් දුර්වල වූ සහ විශ්රාමිකයින්ට පවා ප්රතිකාර කිරීම සුදුසු වේ. අන්තර්ජාලයේ වීඩියෝ භාවිතා කරමින් බයිපාස් මෙහෙයුමේ ප්රධාන අවස්ථා පිළිබඳව ඔබට දැනගත හැකිය.
ඔබ මෙහෙයුම අදියරවලට බෙදුවහොත් අපට පහත සඳහන් දේ වෙන්කර හඳුනාගත හැකිය:
- වෛද්යවරයා විසින් කකුලේ ඇති තුවාලයේ ස්ථානයට ඉහළින් සම සහ මාංශ පේශි ආවරණය විවෘත කරයි.
- බලපෑමට ලක් වූ ධමනි හෝ නහර සොයා ගැනීම සහ විකෘති වූ ප්රදේශය ඉස්මතු කිරීම.
- විකල්පයක් ලෙස, කප්පාදුව විරූපණ කලාපයට ඉහළින් හා පහළින් සිදු කෙරෙන අතර ෂන්ට් වල කෙළවරට පහර දෙනු ලැබේ.
- සංකීර්ණ මෙහෙයුමක් අතරතුර, මයික්රොවේසල් මත ෂන්ට් කිහිපයක් ස්ථාපනය කළ හැකිය.
- කකුලේ විවෘත කොටස.
- නිවැරදි කම්පනය, ක්රියා කරන යාත්රාවේ රුධිර ප්රවාහය සහ කකුල් වල රුධිර සැපයුම යථා තත්ත්වයට පත් කිරීම සඳහා ඇන්ජියෝග්රැෆි සහ අල්ට්රා සවුන්ඩ් ක්රම පරීක්ෂා කරන්න.
මෙහෙයුමේ කාලසීමාව ෂන්ට් ස්ථාපනය කිරීමේ සංකීර්ණතාවය මත රඳා පවතී. එය සාමාන්යයෙන් පැය 2 ක් පමණ පැවතිය හැකිය. මෙහෙයුම සාර්ථක වූ බවට සැකයක් තිබේ නම්, ඔවුන් යාත්රා වල ප්රතිවිරුද්ධ විකිරණවේදය සමඟ නැවත රෝග විනිශ්චය කරයි.
පශ්චාත් ශල්යකර්ම කාලය
ශල්යකර්මයෙන් පසු රෝගියා දින 10 ක් පමණ රෝහලේ රැඳෙනු ඇත. මෙවර ඔහු වෛද්යවරුන්ගේ සහ වෛද්ය කාර්ය මණ්ඩලයේ අධීක්ෂණය යටතේ පුනරුත්ථාපනය කරනු ඇත. පළමු දින කිහිපය තුළදී, රෝගියාට කැපීමේ ස්ථානයේ පමණක් නොව, කකුල පුරාම වේදනාව හා දැවෙන සංවේදනය අත්විඳිය හැකිය. මෙයට හේතුව පටක පෝෂණය යථා තත්ත්වයට පත් කිරීම සහ ඒවායේ පුනර්ජනනීය ක්රියාවලියයි.
එමනිසා, පශ්චාත් ශල්යකර්ම කාලය තුළ වේදනා ations ෂධ ගැනීම, ප්රතිජීවක comp ෂධ ගැනීම, සම්පීඩන යෙදීම, ඇඳුම් මාරු කිරීම සහ මැහුම් ප්රතිකාර ඇතුළත් වේ. ගිනි අවුලුවන ක්රියාවලියක් සිදුවුවහොත්, රෝහල්ගත වීමේ කාලය වැඩි කළ හැකිය. නමුත් සංකූලතා නොමැති නම්, රෝගියා නිදහස් කර වැඩිදුර පුනරුත්ථාපනය සඳහා නිවසින් නිදහස් කරනු ලැබේ.

පශ්චාත් ශල්යකර්ම කාලයට ප්රතිජීවක taking ෂධ ගැනීම ඇතුළත් වේ.
පුනරුත්ථාපනය හා වැළැක්වීම
පුනරුත්ථාපන කාලය තුළ රෝගියාට බාහිර රෝගී පදනම මත ප්රතිකාර දිගටම කරගෙන යා හැකිය. රෝහලක ජීවත්වීම තවදුරටත් අවශ්ය නොවේ, නමුත් ඔබට භෞත චිකිත්සකවරයකු හමුවී ව්යායාම ප්රතිකාරයක් කළ යුතුය. .ෂධ දීර් extend කිරීමට යම් කාලයක් ගතවනු ඇත. ඔවුන් pharma ෂධ ගබඩාවල නිදහසේ බෙදා හරිනු නොලැබුවහොත් වෛද්යවරයා ඔවුන් සඳහා බෙහෙත් වට්ටෝරුවක් ලියනු ඇත. එසේම, විසර්ජන අවස්ථාවේදී, ඔවුන් සාමාන්යයෙන් දෙවන හමුවීමක් සඳහා ෆ්ලෙබොලොජිස්ට්වරයෙකු සමඟ ටිකට් පතක් ලබා දෙයි හෝ පදිංචි ස්ථානයේ විශේෂ ist යෙකු වෙත යොමු කරයි.
හෘදයේ රුධිර නාල මාරු කිරීමෙන් පසු බොහෝ විට රෝගීන්ට අධික බර අඩු කර පෝෂණ පද්ධතිය වෙනස් කළ යුතුය. විටමින් සහ තන්තු බහුල ශාක ආහාර ආහාරයට එක් කිරීම අවශ්ය වේ. ආහාර වේලට වඩා අඩු මේද ආහාර ඇතුළත් විය යුතුය. වර්ධන බර දර්ශක සහ රෝගියාගේ වයස අනුව පරිභෝජනය කරන මුළු ආහාර ප්රමාණය සාමාන්යකරණය කළ යුතුය.
වේගවත් සුවය ලැබීම සෞඛ්ය සම්පන්න ජීවන රටාවකට මඟ පෑදිය යුතු බැවින් දුම්පානය නතර කරන්න. මෙය හෘද ස්පන්දන වේගය සහ හෘද ක්රියාකාරිත්වය සාමාන්යකරණය කරයි. ඉදිමීමේ ප්රවණතාවක් දිගටම පවතින්නේ නම්, ඔබේ වෛද්යවරයා හමුවීමෙන් පසු ඔබට ලුණු රහිත ආහාර වේලක් ගත හැකිය. එය සතියක සිට මාසයක් දක්වා පවතිනු ඇත, පා course මාලාවේ වාර ගණන පෝෂණවේදියෙකු විසින් තීරණය කරනු ලැබේ.
සනාල බයිපාස් සැත්කම් වලින් පසුව, රෝගීන්ට මධ්යස්ථ ශාරීරික ක්රියාකාරකම් පෙන්වනු ලැබේ, නමුත් ඔබ බොහෝ දුරට නැගී සිටිය යුතු ක්රියාකාරකම් වලක්වා ගත යුතුය. ක්රමයෙන්, රෝගියා සම්පූර්ණයෙන්ම එදිනෙදා ජීවිතයට නැවත පැමිණේ. නමුත් ශිරා රෝග සඳහා ප්රතිකාර කිරීම හා වැළැක්වීම සඳහා වෛද්යවරයකු හමුවීමට අමතක නොකිරීමට නිර්දේශ කෙරේ.
පුනරුත්ථාපන කාලය තුළ, ඔබ ඔබේ ආහාර වේල නිරීක්ෂණය කළ යුතුය.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා සැත්කම්: සමාලෝචන
පහළ අන්තයේ ධමනි ස්රාවය වන දරුණු හා දියුණු ස්වරූපයෙන් සිටින රෝගියෙකු අනාවරණය වුවහොත්, සමහර අවස්ථාවල පහළ අන්තය කපා ඉවත් කිරීම වැනි ප්රතිකාර සඳහා වෙනත් ක්රමයක් නොමැත.
පහළ අන්තයේ ධමනි ස්රාවය කිරීම මධ්යම හා විශාල ක්ලිබර් වල නිදන්ගත ප්රගතිශීලී සනාල රෝගයක් වන අතර, දිගුකාලීන ඩිස්ලිපිඩිමියා සංයෝගයේ ප්රති and ලයක් ලෙස වර්ධනය වන අතර ධමනි බිත්තියට හානි වේ. නිසි ප්රතිකාරයක් නොමැති විට සංකූලතා හා ආබාධිත තත්වයන්ට මග පාදයි.
ධමනි සිහින් වීම සඳහා හේතු එන්.කේ.
අත් පා වල ඇති ධමනි ස්රාවය වන වෙනස්කම් වර්ධනය වීමට හේතු විශාල සංඛ්යාවක් තිබේ.
ධමනි සිහින් වීම වර්ධනය වීමට හේතු වන සාධක කාණ්ඩ දෙකකට බෙදිය හැකිය.
එවැනි හේතු සාධක වන්නේ සම්පූර්ණ කොලෙස්ටරෝල් මට්ටම ඉහළ යාමට දායක වන සාධක සහ රුධිර ප්ලාස්මාවේ එහි භාගයන් සහ ධමනි වල ආන්තරයට හානි කිරීමට හේතු වන සාධක ය.
පළමු කණ්ඩායමට ඇතුළත් වන්නේ:
- කොලෙස්ටරෝල් වැඩි වීමට වඩාත්ම පොදු හේතුව වන්නේ තාර්කික ආහාර වේලක් අනුගමනය නොකිරීමයි - සත්ව මේද හා කොලෙස්ටරෝල් බහුල ආහාර විශාල ප්රමාණයක් ආහාරයට ගැනීම මෙන්ම විශාල තෙල් ප්රමාණයක් බැදපු ආහාර, දුම්, ලුණු සහිත ආහාර සහ ක්ෂණික ආහාර. හරිත එළවළු, පලතුරු, ධාන්ය වර්ග සහ රනිල කුලයට අයත් ආහාර, පානීය තන්ත්රයට අනුකූල නොවීම, පැණිරස සෝඩා, කෝපි, තේ විශාල ප්රමාණයක් භාවිතා කිරීම - තන්තු ප්රභවයන්ගේ ආහාර අඩු කිරීම ඉතා වැදගත් වේ.
- පවුල් ප්රවණතාව ද වැදගත් ය - හෘද වාහිනී පද්ධතියේ රෝග, තරබාරුකම, පරිවෘත්තීය සින්ඩ්රෝමය, වෙනත් අන්තරාසර්ග ව්යාධි සහ පවුල් ඩිස්ලිපිඩිමියා, හෝමොසිස්ටීනෙමියා සහ පරිවෘත්තීය ආබාධවල වෙනත් රෝග සඳහා.
දෙවන කණ්ඩායමට හේතු:
- නරක පුරුදු - අධික ලෙස මත්පැන් පානය කිරීම සහ දුම් පානය කිරීම යාත්රා බිත්තියේ අභ්යන්තර ස්ථරයට බලපායි, එහි ව්යුහය විනාශ කරන අතර ධමනි ස්කන්ධ හා රුධිර කැටි ගැසීම් සඳහා කොන්දේසි නිර්මාණය කරයි,
- ප්රමාණවත් නොවන ශාරීරික ක්රියාකාරකම් - අඩු මට්ටමේ ශාරීරික ක්රියාකාරකම් සහ උදාසීන ජීවන රටාවක් සහිතව, පහළ අන්තයේ යාත්රා වල රුධිරය එකතැන පල්වීම, ඒවායේ පීඩනය වැඩි කිරීම සහ එන්ඩොතලියම් තුවාල වීම වැනි ප්රවණතාවක් පවතී.
- අධික ශාරීරික ක්රියාකාරකම්, වෙහෙස මහන්සි වී වැඩ කිරීම - කකුල් වල මාංශ පේශිවල ක්ෂුද්ර කම්පනයට තුඩු දෙන අතර, ඒ අනුව, ඒවායේ යාත්රා, කොලෙස්ටරෝල් සමරු ques ලක වර්ධනය සඳහා කොන්දේසි නිර්මාණය කරයි,
- තුවාල හා අන්තයේ හයිපෝතර්මියාව - කකුල් වල හානියට පත් ප්රදේශවල සංසරණ ආබාධ ඇතිවීමට තුඩු දෙයි, ඉෂ්මීමියා,
- ධමනි සිහින් වීම සිදුවන්නේ අනුකූල ව්යාධි විද්යාවෙනි - thrombotic හෝ thromboembolic රෝග, ඇතැම් of ෂධ භාවිතය - ඒකාබද්ධ මුඛ ප්රතිංධිසරාේධක, ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ්.
වෙනත් සාධක අතර වයස (සනාල ප්රත්යාස්ථතාව වයස්ගත පුද්ගලයින් තුළ අඩු වේ) සහ ස්ත්රී පුරුෂ භාවය (බොහෝ විට පුරුෂයින් තුළ මෙම රෝගය වර්ධනය වේ, කාන්තා ලිංගික හෝමෝන එන්ඩොතලියම් වලට ආරක්ෂිත බලපෑමක් ඇති කරයි).
තුවාල හා රෝග ලක්ෂණ
බොහෝ විට, මෙම වර්ගයේ සනාල තුවාල දක්නට ලැබේ - අර්ධ හෝ ස්ටෙනෝසිස් - ධමනි වල විෂ්කම්භය සම්පූර්ණයෙන්ම අවහිර නොවේ. ඒ අතරම, රුධිර ප්රවාහය සංකීර්ණ නොවේ, සංකූලතා සහ සැලකිය යුතු රෝග ලක්ෂණ ඇති නොකරයි, ගතානුගතික ප්රතිකාර ක්රම වලට පහසුවෙන් සුදුසු වේ.
දෙවන වර්ගය - අත්හිටුවීම - ලුමෙන් අඩකට වඩා අවහිර වී ඇත, රුධිර ප්රවාහය අඩපණ වී හෝ සම්පූර්ණයෙන්ම නොපැවතී, නොනැසී පවතින රෝග ලක්ෂණ සහ සංකූලතා ඇති කරයි, ශල්ය වෛද්ය ප්රතිකාර අවශ්ය වන අතර ආබාධිත තත්වයට පත්විය හැකිය.
පහළ අන්තයේ ධමනි සිහින් වීමේ රෝග ලක්ෂණ විවිධාකාර වන අතර රෝග ප්රගතියේ මට්ටම මත රඳා පවතී.
වඩාත් පොදු රෝග ලක්ෂණ වන්නේ:
- කකුල් වල බර හා අසහනය, වේදනාව දක්වා, ශාරීරික වෙහෙසෙන් පසු, දිගු ඇවිදීම.
- තාප සංවේදීතාව උල්ලං lation නය කිරීම - සීතල පාදවල නිරන්තර ආත්මීය හැඟීම.
- හානියට පත් ප්රදේශයේ උපායශීලී හා වේදනා සංවේදීතාව උල්ලං lation නය කිරීම.
- ඉලියැක් ධමනි මත ධමනි විභේදනය වන ස්ථානයේ ධමනි ස්රාවය වන සමරු que ලකයක් පිහිටා ඇති විට දුෂ්කර ඇවිදීම - වරින් වර ක්ලැඩිකේෂන් කිරීම.
- වේදනා සින්ඩ්රෝමය - සැලකිය යුතු වෙහෙසක් හෝ දිගු ඇවිදීමකින් පසු වසුපැටියාගේ හෝ කලවා මාංශ පේශිවල වේදනාව පෙනීම, විවේකයේදී හෝ රාත්රියේදී පවා නිරන්තර වේදනාව දක්වා දිව යයි. ධමනි සිහින් වීමේ වේදනාවේ ස්වභාවය නිසා, සාමාන්යයෙන් අඳුරු නියතයක්, තීව්ර නොවීම, ශාරීරික වෙහෙස තුළ වැඩි විය හැක.
- සමේ t ර්ම කලාපයේ උල්ලං lations නය කිරීම් සහ මාංශ පේශි - සමේ සිහින් වීම සහ වියලි බව, එහි වර්ණයෙහි වෙනසක් (රෝගයේ ආරම්භක අවධියේ සුදුමැලි සිට දම් සහ කළු දක්වා ගැන්ග්රීන් හා පටක නෙරෝසිස් ඇතිවීම), බලපෑමට ලක් වූ ප්රදේශවල හිසකෙස් නැතිවීම, thick ණවීම, අස්ථි නිය, මාංශ පේශි ක්ෂය වීම,පාදවල සමේ තුවාල සුව කිරීම ප්රමාද කිරීම, ට්රොෆික් වණ සෑදීම, සමේ නෙරෝසිස් සහ මෘදු පටක.
කකුල් වල සංසරණ බාධා පිළිබඳ වෛෂයික සං sign ාවක් වන්නේ දුරස්ථ ධමනි වල ස්පන්දනයක් නොමැති වීමයි - පොප්ලයිටල්, වළලුකර හා කලවා වල ධමනි. ධමනි සිහින් වීමේ මූලික රෝග විනිශ්චය සහ ස්වයං රෝග විනිශ්චය සඳහා මෙම රෝග ලක්ෂණය විශේෂයෙන් වටී.
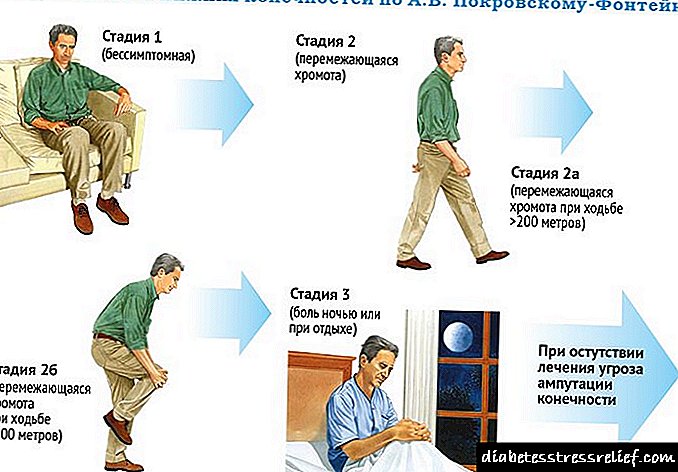
ධමනි සිහින් වීමේ අවධීන් එන්.කේ.
 ප්රතිකාරයේ තවත් උපක්රම රඳා පවතින අවධීන් අනුව රෝගය වර්ගීකරණය කර ඇත - වෛද්යවරයකු හෝ ගතානුගතික උපක්රම තෝරා ගැනීම හෝ ශල්යකර්ම ක්රම භාවිතා කිරීම.
ප්රතිකාරයේ තවත් උපක්රම රඳා පවතින අවධීන් අනුව රෝගය වර්ගීකරණය කර ඇත - වෛද්යවරයකු හෝ ගතානුගතික උපක්රම තෝරා ගැනීම හෝ ශල්යකර්ම ක්රම භාවිතා කිරීම.
පළමු අදියර හඳුනාගනු ලබන්නේ සැලකිය යුතු ශාරීරික වෙහෙසකින් පසුව පමණක් වේදනාව ඇති වූ විට, කිලෝමීටර 1 ට වඩා දුරක් ඇවිදීම වේදනා රහිත ය. මෙම අවස්ථාවෙහිදී, රෝගියාට කොන්සර්වේටිව් ප්රතිකාර අවශ්ය වේ - ජීවන රටාව වෙනස් කිරීම, සහ ඇඟවීම් සඳහා - drug ෂධ චිකිත්සාව.
දෙවන අදියර මගින් ශාරීරික ක්රියාකාරකම් වලට ඔරොත්තු දීමේ අඩුවීමක්, මීටර් 250 සිට කිලෝමීටර 1 ක් දුරින් ඇවිදින විට කකුල් වල මාංශ පේශිවල වේදනාව ඇතිවීම මගින් සංලක්ෂිත වේ. එවැනි රෝගීන් සඳහා, ප්රතිකාර ක්රමය සමන්විත වන්නේ drug ෂධ නොවන හා drug ෂධ ක්රම භාවිතා කිරීමෙනි.
තෙවන අදියර වන්නේ වේදනා රහිතව ඇවිදීමේ දුර මීටර් 50 සිට 250 දක්වා වන අතර, වෙනත් රෝග ලක්ෂණ දක්නට ලැබේ - ට්රොෆික්, දුර්වල සංවේදීතාව, වේදනා රාත්රියේදී සහ විවේකයේදී ද සිදුවිය හැකිය. එවැනි රෝගීන් සඳහා, of ෂධීය හා අවම ආක්රමණික ශල්යකර්ම ප්රතිකාර ක්රම ඒකාබද්ධ කිරීම අවශ්ය වේ.
සිව්වන අදියරෙහි තුන්වන අංගයේ සියලුම ලක්ෂණ ඇත, නමුත් ඉෂ්මික සංකූලතා ඇතිවීම මගින් අතිරේක වේ - ට්රොෆික් වණ, ගැන්ග්රීන්. රීතියක් ලෙස, එවැනි රෝගීන් සඳහා ශල්ය ප්රතිකාර ක්රම භාවිතා කරනු ලැබේ, මෙම අවස්ථාවෙහිදී රෝගියාගේ නුසුදුසු හා අකල් ප්රතිකාර ලබා ගැනීමේ හැකියාව ඉහළ මට්ටමක පවතී.
පහළ අන්තයේ ධමනි සිහින් වීම
 රෝග විනිශ්චය කිරීමේ පළමු පියවර වන්නේ ජීවිතයේ සවිස්තරාත්මක ඉතිහාසයකි (අතීත හා නිදන්ගත රෝග, මෙහෙයුම්, තුවාල, පවුල් නැඹුරුව, ජීවන රටාව, පෝෂණය, නරක පුරුදු පැවතීම).
රෝග විනිශ්චය කිරීමේ පළමු පියවර වන්නේ ජීවිතයේ සවිස්තරාත්මක ඉතිහාසයකි (අතීත හා නිදන්ගත රෝග, මෙහෙයුම්, තුවාල, පවුල් නැඹුරුව, ජීවන රටාව, පෝෂණය, නරක පුරුදු පැවතීම).
රෝගයේ ඉතිහාසය ද වැදගත් ය (ආරම්භය, විය හැකි හේතු, පළමු රෝග ලක්ෂණ, රෝගයේ කාලසීමාව, එහි වර්ධනය, පෙර ප්රතිකාර, එහි ප්රති results ල).
රෝග විනිශ්චය තහවුරු කිරීම සඳහා පහත සඳහන් ක්රම අත්යවශ්ය වේ.
මේවාට රසායනාගාර පරීක්ෂණ ඇතුළත් ය:
- සම්පූර්ණ රුධිර ගණනය, සාමාන්ය මුත්රා පරීක්ෂාව.
- රුධිර ග්ලූකෝස් (දියවැඩියාව හඳුනා ගැනීම සහ දියවැඩියා ඇන්ජියෝපති බැහැර කිරීම).
- ජෛව රසායනික රුධිර පරීක්ෂාව - ලිපිඩ වර්ණාවලිය (සම්පූර්ණ කොලෙස්ටරෝල් මට්ටම, ඉහළ සහ අඩු l නත්ව ලිපොප්රෝටීන, ට්රයිග්ලිසරයිඩ), අක්මාව (AlAT, AcAT, ක්ෂාරීය පොස්පේටේස් ද වැදගත් වේ - මෙම පරාමිතීන් වැඩි වීමත් සමඟ ස්ටැටින් contraindicated) සහ වකුගඩු (ක්රියේටිනින්, යූරියා) පරීක්ෂණ තීරණය කරන්න.
අවසාන රෝග විනිශ්චය තීරණය කරනුයේ හානියේ මට්ටම, යාත්රාවේ පේටන්ට් බලපත්රයේ විෂ්කම්භය සහ රුධිර ප්රවාහය දෘශ්යමාන කිරීමට ඔබට ඉඩ සලසන අතිරේක උපකරණ පරීක්ෂණ ක්රම පැවැත්වීමෙන් පසුවය.
මේවාට ඇතුළත් වන්නේ:
- ඇන්ජියෝග්රැෆි යනු සරල හා ලාභදායී රෝග විනිශ්චය ක්රමයකි, එක්ස් කිරණ ප්රතිවිරුද්ධ කාරකයක් යාත්රාවලට හඳුන්වා දීම සහ අත් පා වල එක්ස් කිරණ රූප,
- බහුකාර්ය ගණනය කළ ටොමොග්රැෆි සහ චුම්භක අනුනාද රූපකරණය යනු සනාල අවහිරතා මට්ටම දෘශ්යමාන කිරීමට උපකාරී වන තොරතුරු පර්යේෂණ ක්රම වේ.
- ඩුප්ලෙක්ස් අල්ට්රා සවුන්ඩ් ස්කෑනිං යනු ධමනි සිහින් වීම තුරන් කිරීම සඳහා වන රන් ප්රමිතිය වන අතර, හානියට පත් ප්රදේශය හරහා රුධිර ප්රවාහය නිරීක්ෂණය කිරීමට, සම පාර්ශවීය යාත්රා දෘශ්යමාන කිරීමට හැකි වේ.
රෝග විනිශ්චය කිරීමේ සංකීර්ණයේ දී අත් සහ පාදවල රුධිර පීඩනය මැනීම, වළලුකර-බ්රාචියල් දර්ශකය ගණනය කිරීම ඇතුළත් වේ.
පහළ අන්තයේ ධමනි සිහින් වීම සඳහා සම්මත ප්රතිකාර
 ප්රතිකාරය රෝගයේ රෝග ලක්ෂණ, එහි අවධිය මත රඳා පවතින අතර රෝගියාගේ ජීවන රටාව, ation ෂධ සහ ශල්ය ක්රම වෙනස් කිරීම ඇතුළත් වේ.
ප්රතිකාරය රෝගයේ රෝග ලක්ෂණ, එහි අවධිය මත රඳා පවතින අතර රෝගියාගේ ජීවන රටාව, ation ෂධ සහ ශල්ය ක්රම වෙනස් කිරීම ඇතුළත් වේ.
ආරම්භක අදියරයන්ට ප්රතිකාර කිරීම ගතානුගතිකව සිදු කළ හැකි අතර, රෝගියාට ආහාර වේලක්, මධ්යස්ථ ශාරීරික ක්රියාකාරකම් සහ පාද රැකවරණය පිළිබඳ නිර්දේශ ලබා දෙනු ලැබේ.
එළවළු සහ පලතුරු, ධාන්ය වර්ග, අඩු මේද වර්ග සහිත මස් හා මාළු වර්ග සහ ප්රමාණවත් පානීය ක්රමයක් ඇතුළත් කිරීමත් සමඟ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීමේ ආහාරය සමබර විය යුතුය.
ප්රෝටීන් ප්රභවයන් ලෙස කුකුළු මස්, අඩු මේද මාළු, රනිල කුලයට අයත් බෝග, සෝයා, කුකුල් බිත්තර ප්රෝටීන් සුදුසු වේ.
මේදය බහුල ආහාර සම්පූර්ණයෙන්ම බැහැර කර ඇත - සොසේජස්, පේස්ට්, කහ මදය, ක්ෂණික ආහාර, පහසුව සඳහා ආහාර.
නිසි පාද රැකවරණය ද වැදගත් ය - හයිපෝතර්මියාවෙන් වැළකී සිටීම, සැපපහසු, සමීප නොවී, විකලාංග සපත්තු හැකි නම් පැළඳීම, පෙඩිකර් නිවැරදිව සිදු කිරීම, සමේ ඇති කුඩා තුවාල වලට විෂබීජ නාශක සමඟ ප්රතිකාර කිරීම.
Her ෂධ පැළෑටි හෝ ලුණු කසාය, සම්බාහනය සමඟ එකිනෙකට වෙනස් පාද ස්නාන භාවිතා කිරීම ද සුදුසු ය.
ප්රතිකාර සඳහා ජන බෙහෙත් වට්ටෝරු පිළිබඳ ධනාත්මක සමාලෝචන අන්තර්ජාලයෙන් ඔබට සොයාගත හැකිය, මේවාට ඔලිව් හෝ මුහුදු අම්බෙලිෆර් තෙල් සමග සම ආලේප කිරීම, කඳු අළු හෝ ඩිල් කසාය ඇතුළත් වේ. එහෙත් එවැනි වට්ටෝරු වෙනත් ප්රතිකාර සමඟ ඒකාබද්ධව හා ප්රතිවිරෝධතා නොමැති විට යෙදිය යුතු බව මතක තබා ගත යුතුය.
ධමනි සිහින් වීම සඳහා treatment ෂධ ප්රතිකාර:
- හයිපොලිපිඩිමික් කාරක - අටෝර්වාස්ටැටින්, රොසුවස්ටැටින්, සිම්වාස්ටැටින්, ෆයිබ්රේට්, නිකොටින්තික් අම්ලය.
- Antispasmodics - No-shpa, Drotaverin, Papaverin.
- Vasoactive drugs ෂධ - Vazoprostan, Trental, Curantil, Cilostazol.
- ප්රති-පට්ටිකා කාරක සහ ප්රතිදේහජනක - ඇස්පිරින්, හෘද චුම්භක, මැග්නිකෝර්, ෆ්රැක්සිපරින්, හෙපටින්, ඉනොක්සිපරින්, ක්ලෝපිඩොග්රෙල්.
මීට අමතරව, ප්රතිකාර ක්රියාවලියේදී විටමින් චිකිත්සාව සහ භෞත චිකිත්සාව භාවිතා කරනු ලැබේ.
ධමනි සිහින් වීම සඳහා ශල්ය ප්රතිකාර
 පළමු හා දෙවන අදියර වලදී රුධිර ප්රවාහය යථා තත්වයට පත් කිරීම සඳහා, අඩු ආක්රමණශීලී එන්ඩොවොස්කියුලර් මෙහෙයුම් භාවිතා කරනු ලැබේ - ස්ටෙන්ටිං, ෂන්ටිං, බැලූන් ඇන්ජියෝප්ලාස්ටි, ත්රොම්බෙන්ඩර්ටෙරෙක්ටොමී, ඇන්ජියෝප්ලාස්ටි සමඟ තවදුරටත් ඇලෝප්රොස්ටෙටික් හෝ ඔටෝප්රොස්ටෙටික්.
පළමු හා දෙවන අදියර වලදී රුධිර ප්රවාහය යථා තත්වයට පත් කිරීම සඳහා, අඩු ආක්රමණශීලී එන්ඩොවොස්කියුලර් මෙහෙයුම් භාවිතා කරනු ලැබේ - ස්ටෙන්ටිං, ෂන්ටිං, බැලූන් ඇන්ජියෝප්ලාස්ටි, ත්රොම්බෙන්ඩර්ටෙරෙක්ටොමී, ඇන්ජියෝප්ලාස්ටි සමඟ තවදුරටත් ඇලෝප්රොස්ටෙටික් හෝ ඔටෝප්රොස්ටෙටික්.
ධමනි සිහින් වීමේ තුන්වන හා සිව්වන අදියර සඳහා ප්රතිකාර කිරීම සඳහා සංකීර්ණ ප්රතිකාර භාවිතා කරනු ලැබේ. එයට ජීවන රටාව හා ආහාර රටාව, drug ෂධ ප්රතිකාර හා සැත්කම් පිළිබඳ පොදු නිර්දේශ ඇතුළත් වේ.
විවේචනාත්මක ඉෂ්මීමියා රෝගීන් සඳහා, රුධිර ප්රවාහය සැලකිය යුතු ලෙස අඩපණ වී ඇති හෙයින්, ආපසු හැරවිය නොහැකි ඉෂ්මික හා නෙරෝටික් වෙනස්කම් සිදුවන බැවින් අවම ආක්රමණික සැත්කම් කිරීමට නොහැකි ය.
සමහර විට එවැනි අවස්ථාවන්හිදී ඇතිවිය හැකි එකම ක්රමය නම්, නෙරෝටික් පටක විශාල ප්රමාණයක් තිබීම, මෘදු පමණක් නොව අස්ථි පටක වලටද හානි වීම, බලපෑමට ලක් වූ ප්රදේශය කපා ඉවත් කිරීමයි.
මෙය පැරණිතම ශල්යකර්මයක් වන අතර, එහි සාරය වන්නේ අස්ථිය දිගේ පාදයේ කොටසක් ඉවත් කිරීමයි, ධමනි සිහින් වීම සමඟ පහළ අන්තය කපා ඉවත් කිරීම රෝගී පටක බේරා ගැනීමට නොහැකි අවස්ථාවන්හිදී පමණක් භාවිතා වේ.
සනාල අවහිරතා මට්ටම සහ යාබද ප්රදේශවල සිදුවන වෙනස්කම් මත පදනම්ව, ඉහළ සහ පහත් විස්තාරණයන් වෙන්කර හඳුනාගත හැකිය.
දණහිසට ඉහළින් අවයව කපා දැමූ විට ඉහළ විස්තාරණය හැඳින්වේ, පහත් - ඇඟිලි, පාද, පහළ කකුල වෙන් කිරීම සමඟ.
විස්තාරණ ද ප්රාථමික හා ද්විතීයික වශයෙන් බෙදා ඇත.
භාවිතය සඳහා ඇඟවුම් - සම්පූර්ණ සනාල අවහිරතා, දැඩි වේදනාව, ගතානුගතික චිකිත්සාවෙන් බලපෑමක් නොමැති වීම, සමේ සහ මාංශ පේශිවල ඇති වන වෙනස්වීම්.
රැඩිකල් සැත්කම් මගින් සංකූලතා ඇතිවීම වළක්වයි - සෙප්සිස්, අනෙකුත් අවයවවල ද්විතියික ආසාදනය.
ධමනි සිහින් වීම බොහෝ විට බහුකාර්යයෙන් ඉදිරියට යන බැවින්, කපා ඉවත් කිරීමෙන් පසු මෙම අදියරේදී ප්රතිකාර අවසන් නොවන බව මතක තබා ගත යුතුය. ඉතා ඉක්මනින් රුධිර ප්රවාහ බාධා ඇතිවීමේ තත්වය නැවත ඇතිවිය හැකිය.
රැඩිකල් ශල්ය මැදිහත්වීමෙන් පසුව, ප්රතිෂ් oration ාපන ක්රියාමාර්ග අවශ්ය වේ - බයිපාස් සැත්කම් හෝ ස්ටෙන්ටින් කිරීම, ඉවත් කරන ලද සන්ධියේ පුරස්ථි විද්යාව.
ධමනි සිහින් වීම වැළැක්වීම සමන්විත වන්නේ ශාරීරික ක්රියාකාරකම් පවත්වා ගැනීම, තාර්කික ආහාර වේලක් අනුගමනය කිරීම, දුම්පානය සහ මත්පැන් අනිසි භාවිතය, වරින් වර කොලෙස්ටරෝල් සහ අනෙකුත් ලිපිඩ කොටස් අධීක්ෂණය කිරීම, රුධිර පීඩනය, අනුකූල ව්යාධි වලට කාලෝචිත ලෙස ප්රතිකාර කිරීම ය.
ධමනි ස්රාවය වන ආකාරය මෙම ලිපියේ වීඩියෝවෙන් විස්තර කෙරේ.
ධමනි වල ධමනි සිහින් වීම යනු කුමක්ද?
ශරීරයේ ඕනෑම කොටසක නොවෙනස්ව පවතින ධමනි වල එවැනි ලුමන් ඇති අතර එය බාධාවකින් තොරව චලනය සපයයි  පිළිවෙලින් රුධිරය හා පටක පෝෂණය.
පිළිවෙලින් රුධිරය හා පටක පෝෂණය.
අත් පා වල ප්රධාන ධමනි වල ධමනි ස්රාවය වීම පටු වීම අභ්යන්තර බිත්ති මත මේද සමුච්චය වීමේ ප්රති ence ලයකි. සාදන සමරු ques ලක පළමුව අන්තර් සෛලීය අවකාශයේ සවි කර ඇති අතර, ව්යාධි විද්යාවේ වර්ධනයේ මෙම අවධිය “මේද පැල්ලම” යන යෙදුමෙන් දැක්වීම සිරිතකි.
මෙම අවස්ථාවෙහිදී සිදුවන වෙනස්කම් තවමත් නැවැත්විය හැකි නමුත් රුධිර නාල පරීක්ෂා කිරීමේදී එවැනි සමරු ques ලක බොහෝ විට අහම්බෙන් අනාවරණය වේ.
ක්රමයෙන් ධමනි ස්රාවය වන සමරු ques ලක විශාල වන අතර, මෙය යාත්රා වල විෂ්කම්භය කුඩා වන අතර ඒ අනුව භෞතික විද්යාත්මක රුධිර සැපයුමට බාධා ඇති වේ. ඔක්සිජන් හා පෝෂ්ය පදාර්ථ නොමැතිකම බලපෑමට ලක් වූ යාත්රා වල ප්රත්යාස්ථතාව අඩුවීම, ඒවායේ වැඩිවන අස්ථාවරත්වය සහ යාබද පටක වල වෙනස්කම් ඇති කරයි.
ක්රමයෙන්, මේද සමරු que ලකය තුළ කැල්සියම් එකතු වේ, එය දැඩි වේ. ධමනි රුධිර සැපයුම සැලකිය යුතු ලෙස අඩාල කරයි, හයිපොක්සියා නිසා පටක නෙරෝසිස් හට ගනී. Thrombus සමරු que ලකයක අවසාන කොටස් වලින් වෙන්වීමේ අවදානමක් ඇති අතර, එමඟින් විශාල ධමනි අවහිර වී ආපසු හැරවිය නොහැකි වෙනස්කම් ඇති කළ හැකිය.
වයස අවුරුදු 60 ට වැඩි වැඩිහිටි රෝගීන් අතර පහළ අන්තයේ ධමනි වල ධමනි ස්රාවය වීම බහුලව දක්නට ලැබේ, නමුත් වයස අවුරුදු 40 ට අඩු යෞවනයන් තුළ මෙම රෝගය හඳුනාගත හැක්කේ කලාතුරකිනි. පිරිමින් කාන්තාවන්ට වඩා 8 ගුණයකින් අසනීප වන අතර, දිගු කාලීන දුම්පානය රුධිර නාල පටු වීම සහ ධමනි වල සමරු තැන්පත් කිරීම සඳහා වැදගත් කාර්යභාරයක් ඉටු කරයි.
රෝගයට හේතු
පහළ අන්තයේ ප්රධාන ධමනි වල ධමනි ස්රාවය වීම රෝගය අවුස්සන විවිධ සාධකවල බලපෑම යටතේ සිදු වේ.
මිනිසුන් තුළ ව්යාධි විද්යාව වර්ධනය වීමේ සම්භාවිතාව වැඩි වේ:
- පාරම්පරික නැඹුරුතාවයක් සමඟ. ජාන සමඟ එක්ව ශරීරයේ ලිපිඩ පරිවෘත්තීය ලක්ෂණ, හෝමෝන මට්ටම, ධමනි බිත්ති ව්යුහයේ ව්යුහය සහ ධමනි සිහින් වීමේ වර්ධන වේගය කෙරෙහි බලපාන ප්රතිශක්තියේ නිශ්චිතතාව සම්ප්රේෂණය වේ.
- නරක පුරුදු සමඟ. සිගරට් වල නිකොටින් පරමාණුක ආචරණයක් ඇති කරයි, නමුත් ඊට අමතරව, දුම්පානය රුධිර වාහිනී වල කැක්කුමකට තුඩු දෙන අතර, මෙය රුධිර ප්රවාහය නරක අතට හැරෙන අතර ධමනි තුළ නරක කොලෙස්ටරෝල් ඇතිවීමට හේතු වේ. මත්පැන් සහ drugs ෂධ ශරීරයට අඩු හානියක් නොවන අතර ඒවා සනාල බිත්තියේ සාමාන්ය ක්රියාකාරිත්වය ද ඉතා ඉක්මණින් වෙනස් කරයි. අනෙක් අතට, කුඩාම ප්රමාණයෙන් උසස් තත්ත්වයේ මත්පැන් භාවිතය යාත්රා තුළ සමරු තැන්පත් වීම වැළැක්වීම ලෙස සැලකේ.
- අනුකූල රෝග සමඟ. දියවැඩියා රෝගයේ පහළ අන්තයේ ධමනි සිහින් වීම දුෂ්කර ය; මෙම රෝග විනිශ්චය ඇති රෝගීන්ට ඉතා ඉක්මණින් සෑදෙන කොලෙස්ටරෝල් සමරු ques ලක ඇත. අධි රුධිර පීඩනය හා තයිරොයිඩ් හයිපෝතිරයිඩ් පිළිබඳ දීර් history ඉතිහාසයක් ඇති අය අවදානම් කණ්ඩායමට ඇතුළත් වේ.
- තරබාරු.

- ප්රමාණවත් ශාරීරික ක්රියාකාරකම් සමඟ. හයිපොඩයිනමියාව පහළ අන්තයේ රුධිර ස්ථායීතාවයට දායක වේ, එනම් කොලෙස්ටරෝල් තැන්පත් කිරීම සඳහා සුදුසු තත්වයන් නිර්මාණය වේ.
- මනෝ-චිත්තවේගීය කල් පවතින හෝ බොහෝ විට පුනරාවර්තන ආතතිය සමඟ.
- විශාල ධමනි වල ගිනි අවුලුවන ක්රියාවලීන් සමඟ.
වයස සමඟ ධමනි ස්රාවය වීමේ අවදානම වැඩි වන අතර මිනිස් සිරුර කෙරෙහි වැඩි ප්රකෝපකාරී සාධක ක්රියා කරන විට සනාල හානිවීමේ සම්භාවිතාව වැඩි වේ.
අත් පා වල ධමනි වල ධමනි සිහින් වීම බොහෝ විට පුළුල් හිම කැට, බරපතල තුවාල, උදර ශල්යකර්මයෙන් පසුව වර්ධනය වීමට පටන් ගන්නා බව සටහන් වේ.
රෝගයේ ප්රධාන ප්රකාශනයන්
ඔබේ සෞඛ්යය ගැන සැලකිලිමත් වීමෙන්, අත් පා වල ධමනි සිහින් වීමේ ආරම්භක රෝග ලක්ෂණ පවා ඔවුන් විසින්ම සැක කළ හැකිය.

පහත සඳහන් වෙනස්කම් සටහන් කර ඇත්නම් කෙටි පරීක්ෂණයකට භාජනය කිරීම රෙකමදාරු කරනු ලැබේ:
- කකුල් වල කැසීම සහ බඩගා යාම. බොහෝ විට, රෝගීන් දිගු කලක් තලා දැමීමෙන් පසුව දිස්වන රෝග ලක්ෂණ සමඟ සමාන රෝග ලක්ෂණ තීරණය කරයි. නමුත් ධමනි ස්රාවය වන කකුල් වල ඇති වන අපහසුතා සංවේදනයන් එකම හේතු නොමැතිව සිදු වේ.
- බලපෑමට ලක් වූ අවයවයේ සීතල දැනීම. මෙම රෝග ලක්ෂණය වසරේ උණුසුම් කාලවලදී නිරීක්ෂණය කෙරේ.
- සමේ පැහැය.
- කකුල්, ඉණ, පාද මත ශරීරයේ මේදය හා මාංශ පේශි අඩු කිරීම. පටක පිරිහීම පෝෂ්ය පදාර්ථ හා ඔක්සිජන් නොමැතිකම සමඟ සම්බන්ධ වේ.
- සමේ පීල් කිරීම, කකුල් වල ඉරිතැලීම්, නියපොතු වල පැහැය. ධමනි සිහින් වීමේ පසුබිමට එරෙහිව දිලීර රෝග බොහෝ විට වර්ධනය වේ.
- පසුකාලීනව හිසකෙස් නැවත වර්ධනය නොවී කකුල් වල හිසකෙස් නැතිවීම. මෙම වෙනස සමේ පිරිහෙන ක්රියාවලීන් සමඟ ද සම්බන්ධ වේ.
- වේදනාව මුලදී, ශාරීරික වෙහෙස තුළ වේදනාකාරී සංවේදනයන් දිස්වන අතර, ආරම්භක අවධියේදී “ප්රත්යාවර්තක වලාකුළක්” දිස්වේ. දියුණු අවස්ථාවන්හිදී, වේදනාව විවේක ගත හැකිය.
- පාදවල සහ කකුල් වල සමේ අස්වාභාවික බර්ගන්ඩි පැල්ලම් වල පෙනුම. අඳුරු වීම thrombosis පෙන්නුම් කරන අතර එය නෙරෝසිස් වල පෙර නිමිත්තකි.
- ට්රොෆික්, සුව නොවන පාදයේ වණ, බොහෝ විට ඒවා පාදයේ ප්රදේශය තුළ හට ගනී.
- ගැන්ග්රීන් පටක නෙරෝසිස් සිදුවන්නේ ධමනි සිහින් වීමේ අවසාන අදියරේදී, දියවැඩියාව ඇති පුද්ගලයින් තුළ වේගවත් සංකූලතා ඇති වන අතර තවත් අනුකූල ව්යාධි ගණනාවක්.
ව්යාධි වර්ගීකරණය
රෝගයේ ධමනි හා රෝග ලක්ෂණ අනුව රෝගය වර්ගීකරණය කර ඇත.
ව්යාධි විද්යාවේ අදියර 4 ක් ඇත:
- පළමු අදියර පූර්ව විද්යාත්මක ය. මෙම අවස්ථාවෙහිදී, ලිපොයිඩෝසිස් හට ගනී - මේදවල පරිවෘත්තීයතාවයේ සම්පූර්ණ වෙනසක් වන අතර එය ධමනි වල ග්රීස් ස්ථානයක් දිස්වීමෙන් විදහා දක්වයි. කකුල් වල උගුරේ අමාරුව ඇති වන්නේ දිගු දුරක් ඇවිදීමෙන් පසුව හෝ බරපතල ශාරීරික වෙහෙසකින් පසුව පහළ අවයව අවධාරණය කිරීමෙනි. විවේකයෙන් පසු වේදනාව පහව යයි.
- ව්යාධි විද්යාවේ දෙවන අදියරේදී, මීටර් 250-1000 අතර දුරක් පයින් ගමන් කිරීමෙන් පසු අන්තයේ උගුරේ අමාරුව දැනටමත් පෙනේ.
- තෙවන අදියරේදී, ඉෂ්මීමියා තීරණාත්මක අගයක් කරා ළඟා වේ. අත් පා වල වේදනාව ඇති වන්නේ මීටර් 50-100 ඉක්මවා යාමෙන් පසුවය.
- සිව්වන අදියර වන්නේ පසුකාලීන ගැන්ග්රීන් සමඟ වණ සහ නෙරෝසිස් පෙනීමේ අවධියයි. විවේක කාලයේදී රාත්රියේදී පවා පුද්ගලයෙකුට කකුල් වල දැඩි වේදනාවක් හා අපහසුතාවයක් දැනේ.
රෝග නිර්ණය
පළපුරුදු වෛද්යවරයෙකුට දැනටමත් රෝගියා පරීක්ෂා කිරීමේදී පහළ අන්තයේ ධමනි වලට හානි සිදුවිය හැකි බවට සැක කළ හැකිය. සමේ පැහැය, පටක ක්ෂය වීම, ධමනි ස්පන්දනය කෙරෙහි අවධානය යොමු කෙරේ.
නිවැරදි රෝග විනිශ්චය සඳහා, පත් කරන්න:
- ඇන්ජියෝග්රැෆි. රුධිර නාල වල වෙනස්කම් අධ්යයනය කිරීම සඳහා වඩාත් නිවැරදි උපකරණ ක්රමය මෙයයි. පළමුවෙන්ම, ප්රතිවිරුද්ධ කාරකය ස්ත්රී ධමනි තුළට එන්නත් කර පසුව පාදයේ එක්ස් කිරණ ලබා ගනී. ඇන්ජියෝග්රැෆි මඟින් ඔබට වැසොකොන්ස්ට්රිෂන් ස්ථාන සහ බයිපාස් ධමනි ජාලයක් තිබේද යන්න තීරණය කිරීමට ඉඩ ලබා දේ. මෙම ක්රියා පටිපාටිය ආක්රමණශීලී බැවින් එය දරුණු ලෙස සිදුවන වකුගඩු රෝග හා ප්රතිවිරුද්ධ මාධ්යයට (අයඩින්) නොඉවසීම සමඟ සිදු නොවේ.
- අල්ට්රා සවුන්ඩ් ඩොප්ලෙරෝග්රැෆි - 95% ක්ම පටු අඩවි හඳුනා ගැනීමට තාක්ෂණය ඔබට ඉඩ සලසයි.
- ගණනය කළ ටොමොග්රැෆි.
- නරක කොලෙස්ටරෝල් සහ රුධිර කැටි ගැසීමේ කාලය තීරණය කිරීම සඳහා රුධිර පරීක්ෂණ.
අපගේ පා readers කයින් කොලෙස්ටරෝල් අඩු කිරීම සඳහා Aterol සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
ධමනි ස්රාවය වන තුවාලයේ රෝග විනිශ්චය සහ උපාධිය සිදු කරනු ලබන්නේ සියලුම පරීක්ෂණ දත්ත ඇගයීමෙන් පසුව පමණි.හඳුනාගත් ව්යාධි විද්යාව අනුව ප්රතිකාර තෝරා ගනු ලැබේ.
රෝගියා වාසනාවන්ත නම් සහ ව්යාධි විද්යාව සංවර්ධනයේ ආරම්භක අවධියේදී ස්ථාපිත කර ඇත්නම්, තවදුරටත් වෙනස්කම් වලක්වා ගැනීම සහ පවත්නා ආබාධ උදාසීන කිරීම සඳහා, අවශ්ය විය හැක්කේ ශරීරයට ප්රකෝපකාරී සාධකවල බලපෑම බැහැර කිරීම පමණි.
එය අවශ්යයි:
- පළමුව, දුම්පානය නතර කරන්න
- නරක කොලෙස්ටරෝල් ප්රභවයක් ලෙස සත්ව මේදය ශරීරයට ඇතුළු වන ආකාරයට ආහාරයට ගන්න,
- අමතර පවුම් තිබේ නම් බර අඩු කරන්න,
- 140 mm Hg ට වඩා රුධිර පීඩනය වැඩිවීම වළක්වන්න. ශා
- ශාරීරික ක්රියාකාරකම් ශක්තිමත් කරන්න. කකුල් වල යාත්රා සඳහා, ඇවිදීම, බයිසිකල් පැදීම, පිහිනීම ප්රයෝජනවත් වේ, ඔබට නිවසේදී ව්යායාම බයිසිකල් කළ හැකිය,
- නිදන්ගත රෝග සඳහා ප්රතිකාර කිරීම. ඔබට දියවැඩියාව තිබේ නම්, ඔබ නිරන්තරයෙන් රුධිරයේ ග්ලූකෝස් මට්ටම පවත්වා ගත යුතුය.
ව්යාධි විද්යාවේ දෙවන හා පසුව අදියරවල පහළ අන්තයේ ධමනි වල ස්ටෙනොටික් ධමනි සිහින් වීම ප්රතිකාර කිරීම කොන්සර්වේටිව්, අවම ආක්රමණශීලී හා ශල්යකර්ම ලෙස බෙදා ඇත.
කොන්සර්වේටිව් ප්රතිකාරයේ මූලධර්ම
කොන්සර්වේටිව් ප්රතිකාර ක්රම අතරට taking ෂධ ගැනීම සහ භෞත චිකිත්සාව ඇතුළත් වේ. Ations ෂධවල අනාවරණය වූ වෙනස්කම් මත පදනම්ව විශේෂයෙන් තෝරාගත් ඇතුළත් වීමේ පා courses මාලා මාස 1.5-2 සඳහා නිර්මාණය කර ඇති අතර ඒවා වසරකට 4 වතාවක් නැවත නැවතත් කළ යුතුය.
ප්රධාන වශයෙන් භාවිතා කරන drugs ෂධ වලින්:
- විසංවාදයන්, එනම්, රුධිර කැටි ගැසීම වළක්වන නියෝජිතයන්. වඩාත්ම ප්රසිද්ධ විසංයෝජනය වන්නේ ඇස්ප්රින් ය.

- රුධිර ප්රවාහ ගුණාංග වැඩි දියුණු කරන ugs ෂධ. මේවා reopoliglyukin (රෝහලක අභ්යන්තරව පරිපාලනය කරනු ලැබේ) සහ පෙන්ටොක්සිෆයිලයින් ය.
- විෂබීජ නාශක. මෙම drugs ෂධවල බලපෑම වන්නේ රුධිර ප්රවාහය වැඩි දියුණු කරන වැසොකොන්ස්ට්රිෂන් අඩු කිරීමයි.
- ප්රතිදේහජනක දිරාපත් වීමේ අවධියේදී නියම කරනු ලැබේ.
රුධිරයේ කොලෙස්ටරෝල් සාමාන්යකරණය කිරීම සඳහා ස්ටැටින් වල අරමුණ පෙන්වා ඇත. ධමනි සිහින් වීමේදී බොහෝ විට එන්සයිම සකස් කිරීම භාවිතා කරනු ලැබේ, මන්දයත් බොහෝ අවස්ථාවන්හීදී රෝගය අග්න්යාශයේ වෙනස්කම් සමඟ ඇති බැවිනි.
සමහර medicines ෂධ එක් වරක් පානය කළ යුතුය, අනෙක් ඒවා වරින් වර භාවිතා කළ යුතුය, සමහර අවස්ථාවල medicines ෂධ ජීවිත කාලය පුරාම ගත යුතුය. ප්රතිකාර ක්රමය තෝරා ගැනීමේ ලක්ෂණ ව්යාධි විද්යාවේ අවධිය හා ඒ ආශ්රිත රෝග මත රඳා පවතී.
අවම වශයෙන් ආක්රමණික ප්රතිකාර
පහළ අන්තයේ ධමනි ස්රාවය වන රෝගීන් සඳහා නව්ය ප්රතිකාර - බැලූන් විස්තාරණය,  angioplasty, බලපෑමට ලක් වූ ධමනි වල දුර්ගන්ධය. මෙම අවම ආක්රමණශීලී ක්රියා පටිපාටි පුළුල් ශල්යකර්මයකින් තොරව රුධිර ප්රවාහය යථා තත්වයට පත් කරයි.
angioplasty, බලපෑමට ලක් වූ ධමනි වල දුර්ගන්ධය. මෙම අවම ආක්රමණශීලී ක්රියා පටිපාටි පුළුල් ශල්යකර්මයකින් තොරව රුධිර ප්රවාහය යථා තත්වයට පත් කරයි.
ඒවා විශේෂ උපකරණ භාවිතයෙන් සිදු කරනු ලබන අතර, පුනරුත්ථාපන කාලය සඳහා සුළු කාලයක් ගත වන අතර රෝගියාට නිවසේදී සුවය ලබා ගත හැකිය.
ශල්ය ප්රතිකාර
අවම ආක්රමණික ක්රම සෑම විටම භාවිතා නොකරනු ඇත. යාත්රා වල අවහිර වූ කොටස් දිගු නම්, රුධිර සංසරණය යථා තත්ත්වයට පත් කිරීම සඳහා ශල්යමය මැදිහත් වීමක් අවශ්ය වේ. ශල්යකර්ම වර්ග වලින් එකක් රෝගියාට පිරිනමනු ලැබේ:
- කෘතිම ද්රව්ය සහිත යාත්රාවේ වෙනස් කළ කොටසෙහි පුරස්ථිති.
- බයිපාස් සැත්කම් යනු කෘත්රිම නාලිකාවක් නිර්මාණය කිරීම වන අතර එමඟින් අවශ්ය පරිදි රුධිර සංසරණ මාර්ගය හරහා සංසරණය වීමට ඉඩ සලසයි.
- Thrombendarterectomy - යාත්රා වල ධමනි ස්රාවය වන සමරු ques ලක කපා දැමීම.
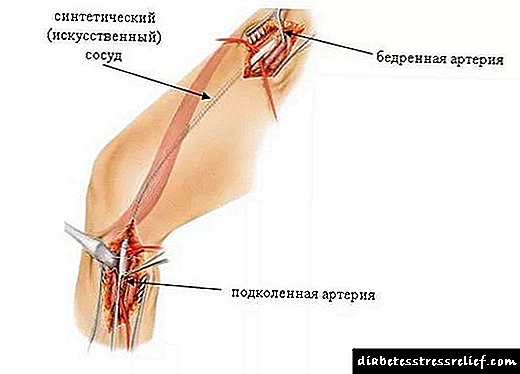
ගැන්ග්රීන් රෝග විනිශ්චය කර රුධිර සංසරණය යථා තත්ත්වයට පත් කිරීම සඳහා කොන්දේසි නොමැති අවස්ථාවන්හිදී, අවයව කපා ඉවත් කිරීම අවශ්ය වේ. රෝගියාගේ ජීවිතය බේරා ගැනීම සඳහා මෙම සැත්කම නියම කරනු ලැබේ.
ජන ක්රම භාවිතා කිරීම
ඔබේ වෛද්යවරයා විසින් නියම කරනු ලබන ations ෂධ භාවිතා නොකරන්නේ නම් සාම්ප්රදායික වෛද්ය විද්යාවේ බෙහෙත් වට්ටෝරු ධමනි සිහින් වීම සඳහා නිෂ් less ල ය. නමුත් bs ෂධ පැළෑටිවල විවිධ කසාය, විශේෂ ස්නාන, ටින්කටර්, රුධිර නාල වල තත්වය සහ රුධිරයේ සංයුතිය වැඩි දියුණු කිරීමට සහ ශරීරයේ සමස්ත ප්රතිරෝධය වැඩි දියුණු කිරීමට උපකාරී වේ.
එය භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ:
- අශ්ව චෙස්නට් කසාය, සාමාන්ය හොප්. මෙම bs ෂධ පැළෑටි රුධිර සංසරණය වැඩි කරයි.
- නෙට්ල් ස්නානය.ඒවායේ භාවිතය ක්ෂුද්ර චක්රය වැඩි දියුණු කරන අතර ධමනි ස්රාවය වන විට ඇතිවන අපහසුතා අවම කිරීමට උපකාරී වේ.
- සුදුළූණු drug ෂධය. සුදුළූණු කරාබුනැටි 10 ක් භාවිතෙය්දී, තලා දමා පිරිසිදු නොකළ එළවළු තෙල් වීදුරුවක් වත් කළ යුතුය. මිශ්රණය දිනකට එන්නත් කළ යුතුය, ඉන්පසු එය ප්රතිකාර කළ හැකිය. ප්රතිකාර සඳහා, සුදුළූණු තෙල් තේ හැන්දක නැවුම් මිරිකා ලෙමන් යුෂ මේස හැන්දක් සමඟ මිශ්ර කර දිනකට තුන් වරක් පානය කරන්න.
ආහාර වේලක් අනුගමනය කිරීමට වග බලා ගන්න. ධමනි සිහින් මිදි, කොමඩු, වයිබර්නම්, ඇට වර්ග, චීස් හා මේද මාළු සමඟ එළවළු සහ පලතුරු වැඩිපුර ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ. ධමනි සිහින් වීම සහිත බටර්, මේද මස්, සොසේජස්, පේස්ට්, ඕෆල්, මෆින්, මේද මෙයොනීස් භාවිතය සම්පූර්ණයෙන්ම පාහේ ඉවත් කළ යුතු බව සැමවිටම මතක තබා ගත යුතුය.
ආහාර වේලට අනුකූල වීමෙන් යාත්රා වල නම්යතාවය යථා තත්ත්වයට පත් කිරීම පමණක් නොව සමස්ත ජීවියාගේ තත්වයට ධනාත්මක ලෙස බලපානු ඇත. ඔබ වැඩිපුර පානය කළ යුතුය, පිරිසිදු ජලය, ඉස්ටුවක් පළතුරු, හරිත තේ හෝ ලෙමන් සමඟ තේ, සමහර bal ෂධ පැළෑටි කසාය භාවිතා කිරීම ප්රයෝජනවත් වේ.
බහු ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීමේ මූලධර්ම
මෑතකදී, ධමනි යාත්රා වලට බලපාන ව්යාධි විද්යාවක් වන බහු ධමනි සිහින් වීම වැනි බරපතල රෝගයක වර්ධනයේ මට්ටම සැලකිය යුතු ලෙස වැඩි වී තිබේ. රෝගය වර්ග කිහිපයකට බෙදිය හැකි නමුත් ඒවායින් වඩාත් සුලභ වන්නේ පහළ අන්තයේ ධමනි සිහින් වීමයි. ඔබ කාලෝචිත ආකාරයකින් වෛද්යවරයෙකුගෙන් උපදෙස් ලබා නොගන්නේ නම්, එම රෝගය මගින් පුද්ගලයෙකුගේ ජීවන තත්ත්වය සැලකිය යුතු ලෙස නරක් කළ හැකි සංකූලතා ඇති කළ හැකිය.

සංසිද්ධියේ හේතු විද්යාව
නිකොටින් රුධිර නාල වල ස්පේසමයට දායක වන හෙයින්, සාමාන්ය රුධිර ප්රවාහයේ බාධාවක් ඇති වන හෙයින්, ව්යාප්ත වූ ධමනි සිහින් වීම පමණක් නොව, පොදුවේ ස්ක්ලෙරෝසිස් ද වර්ධනය වීමට ප්රධාන හේතුව දුම්පානයයි.
දුම් පානයට අමතරව, ධමනි සිහින් වීම වර්ධනය වීමට හේතු ගණනාවක් තිබේ:
- අධි රුධිර පීඩනය
- අන්තරාසර්ග රෝග, විශේෂයෙන් දියවැඩියා රෝගය,
- දුර්වල ගුණාත්මක ආහාර.
 අධික බර, උදාසීන ජීවන රටාව, නිරන්තර ආතතිය හා ස්නායු වික්රියාව, පාරම්පරික සාධකය - මේ සියල්ල ධමනි සිහින් වීම වර්ධනය වීමට ද හේතු වේ.
අධික බර, උදාසීන ජීවන රටාව, නිරන්තර ආතතිය හා ස්නායු වික්රියාව, පාරම්පරික සාධකය - මේ සියල්ල ධමනි සිහින් වීම වර්ධනය වීමට ද හේතු වේ.
මෙම රෝගය බොහෝ විට කාන්තාවන්ට බලපාන බව සැලකිල්ලට ගත යුතුය. මීට අමතරව, මෙම රෝගය ඕනෑම වයසක දී වර්ධනය විය හැකි නමුත් මූලික වශයෙන් එය අවුරුදු 20 සිට 40 දක්වා කාල පරිච්ඡේදයකි.
රෝග ලක්ෂණ
ව්යාප්ත වූ ධමනි සිහින් වීමේ රෝග ලක්ෂණ ආරම්භ වන්නේ කකුල් වල සුළු අපහසුතාවයකින් වන අතර එය ප්රධාන වශයෙන් දිගු ඇවිදීමකින් සිදුවිය හැකිය. ටික වේලාවකට පසු, වේදනාව වඩාත් ශක්තිමත් වන අතර වඩාත් තීව්ර වන අතර නිරපේක්ෂ විවේක තත්වයකදී පවා එය සිදුවිය හැකිය. ක්රමයෙන්, ඇඟිලිවල හිරිවැටීම සහ සීතලට සංවේදී වීම වැනි රෝග ලක්ෂණ මතු වේ.
පිරිමින් තුළ, පහළ අන්තයේ පැතිරී ඇති ධමනි ස්රාවය වන විට, බෙලහීනතාවය වර්ධනය විය හැක, මෙය රුධිර ප්රවාහය දුර්වල වීමයි. බොහෝ විට රෝගියාට හිසෙහි නිරන්තර ශබ්දය, ඉරුවාරදය, චලනයන් සම්බන්ධීකරණය දුර්වල වීම, දැඩි කෝපාවිෂ්ටකම සහ කඳුළු සැලීම, වේගවත් හෘද ස්පන්දනය සහ ඉරුවාරදය වැනි රෝග ලක්ෂණ නිරීක්ෂණය කළ හැකිය.
අපගේ පා readers කයින් කොලෙස්ටරෝල් අඩු කිරීම සඳහා Aterol සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
 සනාල ධමනි ස්රාවය වන බව තීරණය කිරීම සඳහා, රෝගියාට පරීක්ෂණවලට භාජනය කර පරීක්ෂණ මාලාවකට භාජනය වේ.
සනාල ධමනි ස්රාවය වන බව තීරණය කිරීම සඳහා, රෝගියාට පරීක්ෂණවලට භාජනය කර පරීක්ෂණ මාලාවකට භාජනය වේ.
පළමුව ඔබ සාමාන්ය රුධිර හා මුත්රා පරීක්ෂණ මෙන්ම සීනි සහ කොලෙස්ටරෝල් පරීක්ෂණ සිදු කළ යුතු අතර රුධිර කැටි ගැසීම තීරණය කළ යුතුය. බොහෝ විට, රෝග විනිශ්චය තහවුරු කිරීම සඳහා වෛද්යවරු අල්ට්රා සවුන්ඩ් ස්කෑන් හා එක්ස් කිරණ නිර්දේශ කරති.
අතිරේක විශ්ලේෂණයක් ලෙස, ඇන්ජියෝග්රැෆි නියම කරනු ලැබේ. මෙම ක්රමය භාවිතා කිරීමෙන් ඔබට ධමනි සිහින් වීම නිවැරදිව තහවුරු කර ගත හැකිය. මේ ආකාරයෙන් රෝග විනිශ්චය සිදු කරන විට, රෝගියාගේ මොළයේ යාත්රාවට විශේෂ ද්රව්යයක් හඳුන්වා දෙන අතර එමඟින් සනාල සම්පීඩන මට්ටම තහවුරු කිරීමට ඉඩ සලසයි.
රෝගයේ ආරම්භක අවධියේදී ධමනි සිහින් වීම සුව කිරීමට පහසු බැවින් වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගෙන රෝග විනිශ්චය සිදු කිරීම පළමු රෝග ලක්ෂණ වලදී අවශ්ය වේ.
ප්රතිකාර මූලධර්ම
 ව්යාප්ත වූ ධමනි සිහින් වීම සඳහා ප්රතිකාර ආරම්භ කළ යුත්තේ රෝගයේ තවදුරටත් වර්ධනය නැවැත්වීමෙනි. ව්යාධි විද්යාව තවමත් සංවර්ධනයේ මුල් අවධියේ පවතින විට, බෙදා හැරිය හැක්කේ ගතානුගතික චිකිත්සක ක්රම පමණි.
ව්යාප්ත වූ ධමනි සිහින් වීම සඳහා ප්රතිකාර ආරම්භ කළ යුත්තේ රෝගයේ තවදුරටත් වර්ධනය නැවැත්වීමෙනි. ව්යාධි විද්යාව තවමත් සංවර්ධනයේ මුල් අවධියේ පවතින විට, බෙදා හැරිය හැක්කේ ගතානුගතික චිකිත්සක ක්රම පමණි.
සාමාන්යයෙන්, රුධිර කොලෙස්ටරෝල් අඩු කිරීම සඳහා drugs ෂධ නියම කරනු ලැබේ - කොලෙස්ටිරමයින්, කොලෙස්ටිපෝල්. රුධිර වාහිනී හා රුධිර ලිපිඩ අඩු කිරීම සඳහා නිකොටිනාමයිඩ් හෝ නිකොවොරින් වැනි drugs ෂධ නිර්දේශ කරනු ලැබේ.
Cerivastatin, Medostatin සහ Atorvastatin යන drugs ෂධ ආධාරයෙන් ඔබට රුධිර දුස්ස්රාවීතාවයේ මට්ටම සාමාන්යකරණය කළ හැකිය. පහළ අන්තයේ ධමනි සිහින් වීම වැනි රෝගයක් ඇත්නම් සමට හානි වේ නම්, ව්යාධි විද්යාව තුරන් කිරීම සඳහා වඩාත් means ලදායී ක්රමය වන්නේ ජපන් සොෆෝරා විලවුන් ය.
සමහර අවස්ථාවලදී, රෝගය දැඩි ලෙස නොසලකා හරින විට, ශල්යකර්ම මැදිහත්වීමක් අවශ්ය විය හැකිය, එය විවිධ ආකාරවලින් සිදු කළ හැකිය:
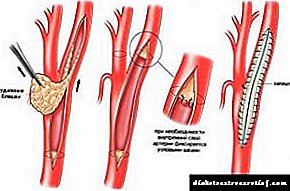 එන්ඩාර්ටෙරෙක්ටෝමාව. මෙම මෙහෙයුම අතරතුර, සමරු with ලක වලින් දූෂිත වූ යාත්රාවේ අභ්යන්තර බිත්තිය ඉවත් කර සීරීමට ලක් කෙරේ. මෙම චිකිත්සක ක්රමයට ස්තූතිවන්ත වන අතර, රුධිර සංසරණය යථා තත්වයට පත් කිරීමේ ප්රති result ලයක් ලෙස ධමනි තුළ නැවත ලුමෙන් එකක් දිස්වේ.
එන්ඩාර්ටෙරෙක්ටෝමාව. මෙම මෙහෙයුම අතරතුර, සමරු with ලක වලින් දූෂිත වූ යාත්රාවේ අභ්යන්තර බිත්තිය ඉවත් කර සීරීමට ලක් කෙරේ. මෙම චිකිත්සක ක්රමයට ස්තූතිවන්ත වන අතර, රුධිර සංසරණය යථා තත්වයට පත් කිරීමේ ප්රති result ලයක් ලෙස ධමනි තුළ නැවත ලුමෙන් එකක් දිස්වේ.- පුරස්ථි විද්යාව. මෙම මෙහෙයුම අතරතුර, යාත්රාවේ බලපෑමට ලක් වූ ප්රදේශය සම්පූර්ණයෙන්ම ඉවත් කර කෘතිම පුරස්ථි මගින් ප්රතිස්ථාපනය වේ.
- එක්ස් කිරණ සැත්කම්. මෙම ක්රමය සමඟ, සමස්ත ක්රියාකාරිත්වය කුඩා සිදුරක් හරහා සිදු කරනු ලැබේ. රෝගියාගේ ජීවිතයට ඉහළ අවදානමක් තිබේ නම් එවැනි ශල්යකර්ම මැදිහත්වීමක් නිර්දේශ කෙරේ.
- පාරභාසක ඇන්ජියෝප්ලාස්ටි. ශල්යකර්මයේදී හානියට පත් ධමනි කැතීටරයක් සමඟ පුළුල් වේ.
- ස්ටෙන්ටින් කිරීම. මෙහෙයුම අතරතුර, නෞකාව පුළුල් වන ආධාරයෙන් ස්ටෙන්ට් එකක් භාවිතා කරන අතර එමඟින් රුධිර ප්රවාහය නැවත චලනය වීමට පටන් ගනී.

මෙය ඉතා බරපතල රෝගයක් බව වහාම මතක තබා ගත යුතු අතර කිසිදු අවස්ථාවක ස්වාධීන ප්රතිකාර සඳහා යොමු නොවිය යුතුය. මෙය බරපතල ආපසු හැරවිය නොහැකි ප්රතිවිපාකවලින් පිරී තිබිය හැකිය. වෛද්යවරයා විසින් රෝගියාට ව්යාප්ත වූ ධමනි සිහින් වීම පිළිබඳ සංකල්පය හුරු කර ගත යුතු අතර, එය කුමක්දැයි පැවසිය යුතු අතර නියමිත උපදෙස් හා නිර්දේශයන් අනුගමනය නොකරන්නේ නම් සිදුවිය හැකි බරපතල ප්රතිවිපාක ගැන අනතුරු ඇඟවිය යුතුය. මෙම රෝගය සඳහා වන චිකිත්සාව තනිකරම පුද්ගලයකු වන අතර, රෝගය ආරම්භ වන්නේ කුමන අවධියේ සිටද යන්න සහ රෝගියාගේ සාමාන්ය තත්වය මත පදනම්ව වෛද්යවරයෙකුට පමණක් එය නියම කළ හැකිය.
විශේෂ ආහාර වේලක්
බහු ධමනි ස්රාවය වන රෝගීන් සඳහා ආහාර දැඩි ලෙස පිළිපැදීම වැදගත් කාර්යභාරයක් ඉටු කරයි, මෙය ව්යාධි විද්යාවේ තවදුරටත් ප්රගතිය වැළැක්වීමට උපකාරී වේ. පළමුවෙන්ම, අධික කැලරි සහිත ආහාර ප්රතික්ෂේප කිරීම අවශ්ය වේ, එනම්, රෝගියාට කුකුළු මස් හැරුණු විට මේද ආහාර හා මස් අනුභව කිරීම සීමා කළ යුතුය.
 චීස්, ගෘහ චීස්, ක්රීම් වැනි කිරි නිෂ්පාදන ආහාරයෙන් බැහැර කළ යුතුය, බිත්තර කහ මදය භාවිතා කිරීම නිර්දේශ නොකරයි.
චීස්, ගෘහ චීස්, ක්රීම් වැනි කිරි නිෂ්පාදන ආහාරයෙන් බැහැර කළ යුතුය, බිත්තර කහ මදය භාවිතා කිරීම නිර්දේශ නොකරයි.
ශරීරයේ ලිපිඩ අඩු කිරීමට උපකාරී වන බැවින් කකුල් වල යාත්රා වල ස්ක්ලෙරෝසිස් වර්ධනයට දායක වන බැවින් එළවළු තෙල් භාවිතය අඩු කිරීම හෝ ඉවත් කිරීම අවශ්ය වේ. මීට අමතරව, එළවළු තෙල් අධික ලෙස පරිභෝජනය කිරීම රුධිරයේ ව්යාධි ආබාධ වර්ධනය වීමට හේතු වන අතර thrombosis වලට හේතු වේ. ව්යාප්ත වූ ධමනි සිහින් වීම සඳහා ප්රතිකාර කිරීමේදී, රෝගියා contraindicated බව මතක තබා ගැනීම වැදගත්ය: අයිස්ක්රීම්, චොකලට්, මධ්යසාර, කේක්, විවිධ කොක්ටේල්.
ශරීරයෙන් ලෝහ ඉවත් කිරීම, සාන්ද්රණය කිරීම සහ නයිට්රේට් ඉවත් කිරීම සහ ශරීරයේ කොලෙස්ටරෝල් බන්ධනයට දායක වන බැවින් සම්පූර්ණ පිටි මත පදනම්ව සකස් කරන ලද ආහාර ආහාරයට ඇතුළත් කිරීම අවශ්ය වේ.අයඩින් ධමනි ස්රාවය වීම බැහැර කරයි, එබැවින් දැල්ලන්, මස්කෙළි, මුහුදු පැලෑටි, කකුළුවන් වැනි සාගර සම්භවයක් ඇති නිෂ්පාදන විශාල ප්රමාණයක් අනුභව කිරීම රෙකමදාරු කරනු ලැබේ. ශරීරයේ මේද පරිවෘත්තීය ක්රියාවලිය සාමාන්යකරණය කිරීම සඳහා විටමින් බී 6 නිර්දේශ කෙරේ. හරිතයන්, සෝයා බෝංචි, බේක් කළ අර්තාපල්, පලතුරු, නැවුම් එළවළු, බ්ලැක්කුරන්ට්, යෝගට්, ඉරිඟු - මේ සියල්ල ශරීරයට හිතකර බලපෑමක් ඇති කරන අතර ධමනි ස්රාවය වීම නැවැත්වීමට උපකාරී වේ.
ප්රධාන චිකිත්සාවෙන් පසු අවම වශයෙන් මාස හයක්වත් ආහාර නිරීක්ෂණය කළ යුතුය. දැඩි ආහාර වේලක් සහ සහභාගී වන වෛද්යවරයාගේ සියලු උපදෙස් පිළිපැදීමෙන් පමණක් ඔබට බහු ධමනි සිහින් වීම වැනි බරපතල රෝගයක් පරාජය කළ හැකි බව මතක තබා ගැනීම වැදගත්ය. ඉන්පසු පුද්ගලයෙකුට නැවත පූර්ණ ජීවිතයක් ගත කළ හැකිය.
ගෙවීම් නිකුත් කිරීම සහ නිගමන
නහර බයිපාස් සැත්කම් සඳහා කොපමණ මුදලක් වැය වේද යන්න පිළිබඳව බොහෝ දෙනෙක් උනන්දු වෙති. ශල්යකර්මයේ පිරිවැය තීරණය කරනු ලබන්නේ විශේෂ ist යාගේ සුදුසුකම් අනුව පමණක් නොව, එය සිදු කරනු ලබන සායනයේ කලාපීය ස්ථානය අනුව ය. වෛද්ය සේවා සැපයීමේ ගුණාත්මක භාවයෙන් විටෙබ්ස්ක් අඩු නොවනු ඇතත් මොස්කව්හි එහි පිරිවැය වැඩි වනු ඇත. ශල්යකර්මයට අමතරව රෝගියාට තවත් කාලයක් රෝහලේ ගත කිරීමට සිදුවන බව මතක තබා ගත යුතුය. ගෙවන තනි සහ ද්විත්ව හෝ බහු ඇඳ කාමරවල ජීවත් වීමේ පහසුව වෙනස් වේ.
කකුල් වල යාත්රා මත ඔබට ශල්යකර්මයක් කළ හැකි සාමාන්ය මිල රුසියානු රුබල් 100-150 දහසක් පමණ වේ. බොහෝ ආකාරවලින් බයිපාස් සැත්කම් සඳහා කොපමණ මුදලක් වැය වේද යන ප්රශ්නයට පිළිතුර රඳා පවතින්නේ එය පෞද්ගලික සායනයක හෝ රාජ්ය ආයතනයක සිදු කරන්නේද යන්න මතය. බැංකුවෙන් ණයට නොගැනීම සඳහා අවම වශයෙන් එම මුදලින් කොටසක් වෛද්ය රක්ෂණ ඔප්පුව යටතේ ගෙවීමට හැකි වනු ඇත. නමුත් රෝගියාගේ හෝ ඔහුගේ relatives ාතීන්ගේ වියදමින් මුළුමනින්ම ඉවත් කිරීම සිදු කර ඇත්නම්, එවිට ඔබට ප්රතිකාර සඳහා බදු ආපසු ගෙවීමක් සඳහා ඉල්ලුම් කළ හැකිය.
උසස් ධමනි සිහින් වීම, ශිරා අවහිරතා සහ කකුල් වල සනාල පද්ධතියේ තවත් රෝග රැසකට ප්රතිකාර කිරීම සඳහා සනාල බයිපාස් සැත්කම් හොඳින් තහවුරු වී ඇත. හොඳ ප්රතිකාර ප්රති result ලයක් ලබා ගැනීම සඳහා ප්රධාන දෙය නම් ඔබ නිතිපතා සනාල සැත්කම් සිදුකරන වෛද්ය මධ්යස්ථානයක් තෝරා ගැනීම සහ අවශ්ය සියලුම රෝග විනිශ්චය උපකරණ ලබා ගැනීමයි.
රෝගියාගේ සමාලෝචන ධනාත්මක හා .ණාත්මක ය. නමුත් කාලෝචිත නිවැරදි ශල්යකර්ම මැදිහත්වීමකින් ජීවිත බේරා ගැනීම පමණක් නොව, කපා ඉවත් නොකිරීමට උපකාරී වනු ඇත.
කාන්තාවන් සහ පිරිමින් යන දෙකෙහිම සනාල රෝග දක්නට ලැබේ. බොහෝ විට ව්යාධි විද්යාව මධ්යම හා මහලු අයට බලපායි. යෞවනයන් තුළ සනාල රෝග බහුලව දක්නට ලැබේ. සමහර අවස්ථාවලදී එවැනි ව්යාධිජනක සංජානනීය වේ. කිරීටක, මස්තිෂ්ක ධමනි, ගුද මාර්ගයේ නහර සහ පහළ අන්තය සනාල පද්ධතියේ රිෂ් of වල සාමාන්ය දේශීයකරණය වේ. කෙසේ වෙතත්, පද්ධතිමය වස්කුලිටිස් සමඟ, ක්රියාවලිය ශරීරය පුරා පැතිර යා හැකිය. ශල්ය වෛද්යවරයකු සම්බන්ධ කර ගැනීමට පොදු හේතුවක් වන්නේ වරිකොස් නහර ය. මෙම ව්යාධිවේදය බොහෝ විට කාන්තාවන් තුළ සිදු වේ. සාමාන්ය රෝග ලක්ෂණ නම්: කැටි ගැසුණු නහර, ඒවායේ ප්රසාරණය, නෙරා යාම. ධමනි සිහින් වීම තවත් සනාල රෝගයකි. එය අවහිර වූ ධමනි හා රුධිර පේටන්ට් දුර්වලතාවයට හේතු වේ. ව්යාධි දෙකම සහිත උසස් අවස්ථාවන්හිදී, පහළ අන්තයේ යාත්රා බයිපාස් කරනු ලැබේ. මෙය ශල්යකර්මයක් වන අතර එයට ස්තූතිවන්ත වන අතර රුධිර ප්රවාහය සම්පූර්ණයෙන්ම යථා තත්වයට පත් කළ හැකිය.
කකුල් යාත්රා කප්පාදු කරන්නේ කුමන අරමුණක් සඳහාද?
නහර සහ ධමනි වල රෝග සඳහා අනිවාර්ය පියවරක් වන්නේ පහළ අන්තයේ බයිපාස් යාත්රා ය. ආරම්භක අවධියේදී ප්රතිකාර කිරීම ගතානුගතිකව සිදු කරනු ලැබේ. ධමනි ස්රාවය වන තුවාල වලින් පෙළෙන රෝගීන්ට ලිපිඩ අඩු කරන drugs ෂධ (Atorvastatin, Fenofibrat), ආහාර නියම කරනු ලැබේ. Varicose නහර සමඟ, විශේෂ ප්රත්යාස්ථ යට ඇඳුම් ඇඳීම, sclerotherapy නිර්දේශ කෙරේ.පහළ අන්තයේ යාත්රා වසා දැමීම සිදු කරනු ලබන්නේ ධමනි හෝ නහරයක ලුමෙන් අවහිර වීම, ත්රොම්බොසිස් ඇතිවීමේ වැඩි අවදානමක් සහ ගැන්ග්රීන් වර්ධනය වීමෙනි. මෙම ක්රියා පටිපාටිය ශල්යකර්මයක් වන අතර එය සිදු කළ යුත්තේ ඇන්ජියෝසර්ජන් විසිනි. බයිපාස් සැත්කම් යනු යාත්රාවක කොටසක් ආදේශකයක් සමඟ ප්රතිස්ථාපනය කිරීමයි. එහි ප්රති As ලයක් වශයෙන්, රුධිර සැපයුම යථා තත්වයට පත් වන අතර, thrombosis අවදානම සැලකිය යුතු ලෙස අඩු වේ. ෂන්ට් කෘතිම ද්රව්ය හෝ රෝගියාගේම පටක වලින් සෑදිය හැකිය. බොහෝ විට අසල්වැසි පහළ අත් පා යාත්රා බද්ධ කිරීමක් ලෙස භාවිතා කරයි. ද්රව්ය තෝරා ගැනීම හානියට පත් ධමනි හෝ නහරයේ විෂ්කම්භය මෙන්ම ව්යාධි විද්යාවේ ලක්ෂණ මත රඳා පවතී.
පහළ අන්තයේ බයිපාස් යාත්රා සඳහා දර්ශක
රෝහලේ විශේෂිත හෝ ශල්ය වෛද්ය දෙපාර්තමේන්තුවක් තුළ පහළ අන්තයේ යාත්රා මඟ හැරීමේ සැත්කම් සිදු කරනු ලැබේ. එය දුෂ්කර ක්රියා පටිපාටි ගැන සඳහන් කරයි, එබැවින් එය සිදු කළ යුත්තේ දැඩි ඇඟවීම් අනුව පමණි. ධමනි හෝ නහරයේ විෂ්කම්භයෙන් 50% කට වඩා වැඩි නම් බයිපාස් යාත්රා කිරීම වටී. ශල්යකර්මයක් කිරීමට පෙර වෛද්යවරු ගතානුගතික ප්රතිකාරයක් නියම කරති. චිකිත්සාවේ බලපෑම නොමැති විට ශල්යමය මැදිහත් වීමක් සිදු කරනු ලැබේ. පහළ අන්තයේ බයිපාස් යාත්රා සඳහා පහත දැක්වෙන ඇඟවුම් වෙන්කර හඳුනාගත හැකිය:
- ධමනි ධමනි.
- ශිරා පද්ධතියේ උච්චාරණ ව්යාධි විද්යාව. බොහෝ විට වරිකොස් නහර සහ ත්රොම්බොෆ්ලෙබිටිස් තර්ජන සමඟ, ස්ටෙන්ටින් කිරීම හෝ ඇන්ජියෝප්ලාස්ටි සිදු කරනු ලැබේ. එවැනි ප්රතිකාර ක්රමවලට ප්රතිවිරෝධතා සහිතව, යාත්රා බයිපාස් සැත්කම් සිදු කරනු ලැබේ.
- එන්ඩාර්ටයිටිස්. මෙම ව්යාධිවේදය සමඟ, ගිනි අවුලුවන ප්රතික්රියාව කුඩා යාත්රා වල ප්රගතිශීලී මකාදැමීම සමඟ සංයුක්ත වේ. ක්රමයෙන් ධමනි සම්පූර්ණයෙන්ම අවහිර වී පාදයේ ගැන්ග්රීන් බවට පත්වේ. මෙම රෝගය පිරිමි ජනගහනය අතර බහුලව දක්නට ලැබේ.
- පහළ අන්තයේ ධමනි වල ඇනුරිසම්. ව්යාධි විද්යාව රුධිර වහනය වීමේ ඉහළ අවදානමක් ඇති බැවින් එය නතර කිරීම අතිශයින් දුෂ්කර ය.
සමහර අවස්ථා වලදී, පහළ අන්තයේ යාත්රා ඇඟිලි හෝ පාදවල ගැන්ග්රීන් සමඟ බයිපාස් කරනු ලැබේ. මෙම ශල්යමය මැදිහත්වීම සඳහා පුරෝකථනය සෑම විටම වාසිදායක නොවන අතර එය නෙරෝසිස් ප්රදේශය සහ ශරීරයේ තනි ලක්ෂණ මත රඳා පවතී. සමහර අවස්ථා වලදී, සැත්කම මගින් ගැන්ග්රීන් සුව කිරීමට හෝ බලපෑමට ලක් වූ නාභිගත වීමේ ප්රමාණය අඩු වීමට හේතු වේ.
ෂන්ටිං කිරීම contraindicated වන්නේ කුමන තත්වයන් යටතේද?
සනාල බයිපාස් සැත්කම් වල effectiveness ලදායීතාවය තිබියදීත්, එවැනි සැත්කමක් ඉතා බරපතල බව මතක තබා ගැනීම වටී. එමනිසා, එය සිදු කරනු ලබන්නේ වෙනත් ප්රතිකාර ක්රම උපකාරී නොවන අවස්ථාවන්හිදී පමණි. බයිපාස් සැත්කම් සඳහා contraindications ගණනාවක් තිබේ. ඒවා අතර:
බෝවන රෝග, සමට හානිවීම, දියවැඩියාව දිරාපත් වීම වැනි අවස්ථාවන්හිදී පහළ කෙළවරේ යාත්රා කිරීම සිදු කළ නොහැක. මෙම අවස්ථා වලදී, රෝගියාගේ තත්වය ස්ථාවර කිරීමෙන් පසුව සැත්කම සිදු කරනු ලැබේ.
ෂන්ටිං ශිල්පීය ක්රම
බොහෝ විට, ධමනි බයිපාස් සැත්කම් සිදු කරනු ලැබේ. මෙයට හේතුව එවැනි ව්යාධි වඩාත් සුලභ වීමයි. ඊට අමතරව, ශිරා හානිවීමත් සමඟ වෙනත් ප්රතිකාර ක්රම නිර්දේශ කරනු ලැබේ. ඒවා අතර බැලූන් ඇන්ජියෝප්ලාස්ටි සහ ස්ටෙන්ටින් වේ. ධමනි රුධිර ප්රවාහය යථා තත්වයට පත් කිරීම සඳහා, කලවා වල සේෆනස් නහර භාවිතා කරන්න. විශාල තුවාල වූ ප්රදේශයක් හෝ යාත්රා වල අසතුටුදායක තත්වයක් සහිතව, කෘතිම තැන්පත් කිරීම් භාවිතා කරනු ලැබේ. මෙහෙයුම සඳහා ශිල්පීය ක්රම කිහිපයක් තිබේ. ඒවා අතර:
- Aorto-bifemoral බයිපාස් සැත්කම්. ශල්යකර්ම මැදිහත්වීම සිදු කරනු ලබන්නේ ඉඟිනියල් කලාපයේ මට්ටමින් ය. මෙහෙයුමේ සාරය නම්, ධමනියේ උදර කොටස සහ ස්ත්රී ධමනි අතර බයිපාස් ඇනස්ටොමෝසිස් ඇති කිරීමයි.
- ස්නායු පොප්ලයිටල් බයිපාස් සැත්කම්. පහළ පාදයේ විශාල ධමනි දෙකක් අතර ඇනස්ටොමෝසිස් සෑදී ඇත. ෂන්ට් කලවා පාමුල ආරම්භ වන අතර එය දණහිසේ සන්ධියට (සන්ධියට පහළින් හෝ ඉහළින්) ගෙන එනු ලැබේ.
- හරස් බයිපාස්ඇනස්ටොමෝසිස් ස්ත්රී ධමනි දෙක අතර ගමන් කරයි (දකුණු කකුලේ සිට වම් පහළ පාද දක්වා හෝ අනෙක් අතට).
- Femorotibial shunting. සනාල බද්ධයක් මගින් ස්ත්රී හා ටිබියල් ධමනි සම්බන්ධ කරයි.
සනාල බයිපාස් සැත්කම් සඳහා රෝගියා සූදානම් කිරීම
බයිපාස් සැත්කම් සඳහා සූදානම් වීම සඳහා රෝග විනිශ්චය ක්රමවේදයන් මෙන්ම .ෂධ භාවිතය ද ඇතුළත් වේ. ශල්යකර්මයට පෙර රසායනාගාර පරීක්ෂණයකට භාජනය කිරීම අවශ්ය වේ: OAK, OAM, ජෛව රසායනික රුධිර පරීක්ෂාව, coagulogram. පහළ අන්තයේ යාත්රා වල ඩොප්ලෙරෝග්රැෆි, ඊසීජී, echocardiography ද සිදු කෙරේ. ශල්යකර්මයේදී thrombosis වළක්වා ගැනීම සඳහා, රුධිර සිහින් වීම සතියකට පෙර නියම කරනු ලැබේ. ඇස්පිරින් කාඩියෝ, මැග්නිකෝර් වැනි medicines ෂධ මේවාට ඇතුළත් ය. ප්රතිජීවක and ෂධ සහ ප්රති-ගිනි අවුලුවන drugs ෂධ ද නියම කරනු ලැබේ. සවස් වරුවේ, මෙහෙයුම ආසන්නයේ, ජලය සහ ආහාර ගැනීම නතර කිරීම අවශ්ය වේ.
පහළ අන්තයේ බයිපාස් යාත්රා සඳහා තාක්ෂණය
පහළ අන්තයේ යාත්රා මග හැරීම සංකීර්ණ මෙහෙයුමක් වන අතර ඒ සඳහා ශල්ය වෛද්යවරයාගේ ඉහළ වෘත්තීයභාවය අවශ්ය වේ. සාමාන්ය නිර්වින්දනය යටතේ හැසිරවීම සිදු කෙරේ. සමේ හා යටින් පවතින පටක වල කැපීම ස්ථාන 2 කින් සිදු කෙරේ - ධමනි බලපෑමට ලක් වූ ප්රදේශයට ඉහළින් සහ පහළින්. ලේ ගැලීම වැළැක්වීම සඳහා යාත්රාවට කලම්ප යොදනු ලැබේ. බලපෑමට ලක් වූ ප්රදේශය තක්සේරු කිරීමෙන් පසුව, යාත්රාව මත කැපීමක් සිදු කරන අතර ෂන්ට් එක පැත්තකින් සවි කර ඇත. ඊළඟට, මාංශ පේශි සහ කණ්ඩරාවන් අතර සනාල නළයක් සවි කර ඇත. මේ අනුව, ෂන්ට් ක්රමයෙන් දෙවන කැපීමේ ස්ථානයට (තුවාලයට ඉහළින්) ගෙන එන අතර එහි අවසානය සවි කර ඇත. ඊට පසු, ශල්ය වෛද්යවරයා රුධිර ප්රවාහයේ තත්වය තක්සේරු කරයි. සාර්ථක මෙහෙයුමක් ධමනි ස්පන්දනය වීමට පටන් ගත් විට. සමහර අවස්ථාවලදී, උපකරණ පරීක්ෂණ ක්රම සිදු කරනු ලැබේ. ශල්යකර්මයේ අවසාන පියවර වන්නේ ගැඹුරු පටක හා සම සූචනය කිරීමයි.
පශ්චාත් ශල්යකර්ම කාලය කෙසේද?
ශල්යකර්මයකට භාජනය වූ රෝගියාගේ නේවාසික රෝගීන් අධීක්ෂණය කිරීම ඉතා වැදගත් වේ. විශේෂයෙන්ම මෙම හැසිරවීම පහළ අන්තයේ යාත්රා මග හැරේ නම්. සාර්ථක ප්රතිකාර සහිත පශ්චාත් ශල්යකර්ම කාලය සති 2 ක් පමණ වේ. 7-10 වන දින ශල්ය වෛද්යවරයා විසින් මැහුම් ඉවත් කරයි. රෝගියා රෝහලේ සිටින අතර, ප්රතිකාරයේ effectiveness ලදායීතාවය තක්සේරු කිරීම සඳහා රෝග විනිශ්චය ක්රමවේදයන් සිදු කිරීම අවශ්ය වේ. ඊට අමතරව, පශ්චාත් ශල්යකර්ම සංකූලතා නොමැති බවට වෛද්යවරයා වග බලා ගත යුතුය. ශල්යකර්මයෙන් පසු පළමු දිනවලදී, නැගී සිටීම රෙකමදාරු කරනු ලැබේ. වාඩි වී හා වැතිර සිටින ස්ථානයේ පහළ අත් පා ඉහළට ඔසවා තැබිය යුතුය.
ප්රතිසාධන නිර්දේශ
පහළ අන්තයේ යාත්රා වසා දැමීමෙන් පසුව, රුධිර ප්රවාහයේ තත්වය නිරීක්ෂණය කිරීම අවශ්ය වේ. මේ සඳහා රෝගියා වරින් වර පරීක්ෂා කළ යුතුය (අල්ට්රා සවුන්ඩ් සහ ඩොප්ලර් අල්ට්රා සවුන්ඩ්). නිර්දේශිතයි:
- දුම්පානය නවත්වන්න.
- Thrombosis වැළැක්වීම සඳහා ප්රතිප්රහාරක drugs ෂධ ගන්න.
- ශරීර බර ගැන සටහන් තබා ගන්න. BMI වැඩි වීමත් සමඟ ලිපිඩ අඩු කරන ආහාර වේලක් සහ treatment ෂධ ප්රතිකාරයක් නියම කරනු ලැබේ.
- දිනපතා ඇවිදින්න.
- විශේෂ තොග (මේස්) සහ සපත්තු පළඳින්න.
පහළ අන්තයේ සනාල බයිපාස් සැත්කම්: රෝගියාගේ සමාලෝචන
ශල්යකර්මයකට භාජනය වූ රෝගීන්ගේ සමාලෝචන බොහෝ දුරට ධනාත්මක ය. රෝගීන් වේදනාව අඩුවීම, කකුල් වල හිරිවැටීම සටහන් විය. කෙසේ වෙතත්, අවස්ථා ගණනාවකදී, යම් කාලයකට පසු රෝග ලක්ෂණ නැවත ඇතිවීම ගැන මිනිසුන් පැමිණිලි කරති. මෙය සිදුවන්නේ අසල්වැසි ධමනි හා නහර වලට හානි වීමෙනි. බයිපාස් සැත්කම් ධමනි සිහින් වීම සඳහා ප්රතිකාරයක් නොවන බවත්, ශල්යකර්මයෙන් පසු සනාල හානිවලට හේතුව අතුරුදහන් නොවන බවත් මතක තබා ගැනීම වටී. එබැවින්, thrombosis සහ ගැන්ග්රීන් වර්ධනය වීම වළක්වා ගැනීම සඳහා, වැළැක්වීමේ පියවර නිරීක්ෂණය කිරීම වැදගත් වේ.
පහළ අන්තයේ යාත්රා බයිපාස් කරන්න: මෙහෙයුමේ සංකූලතා
ශල්යකර්මයේ සංකූලතා අතරට ෂන්ට් එකක රුධිර කැටියක් සෑදීම, උග්ර හෘදයාබාධ ඇතිවීම, පු pul ් ary ුසීය එම්බෝලියම් වර්ධනය වේ. සුවවීමේ කාල පරිච්ඡේදයේදී, මැහුම් පෙදෙසෙහි තුවාලය සුව කිරීම සහ එයින් ලේ ගැලීම සිදුවිය හැකිය.මෙහෙයුම සංකීර්ණ හා දිගු (පැය 3 ක් දක්වා) ලෙස සලකනු ලැබුවද, සංකූලතා දුර්ලභ වේ. ඔවුන්ගේ සංවර්ධනයේ වාර ගණන 2% ක් පමණ වේ.
Health-ua.org යනු සියලුම විශේෂ ties තාවයන්ගෙන් යුත් ළමා හා වැඩිහිටි වෛද්යවරුන්ගේ මාර්ගගත උපදේශනය සඳහා වන වෛද්ය ද්වාරයකි. ඔබට ප්රශ්නයක් ඇසිය හැකිය ‘කකුල බයිපාස්’ නොමිලේ මාර්ගගත වෛද්යවරයෙකුගේ උපදෙස් ලබා ගන්න.
ප්රති-ප්ලේට්ලට් ප්රතිකාරයේ විද්යාත්මක හා සායනික දියුණුව
පසුගිය දශකය තුළ හෘද වාහිනී රෝග වර්ධනය සඳහා පට්ටිකා වල ප්රධාන කාර්යභාරය තහවුරු කර ඇත. ඇත්ත වශයෙන්ම, පට්ටිකා වල වැදගත්කම පැහැදිලි කිරීම drugs ෂධ විශාල සංඛ්යාවක වර්ධනයට උත්තේජනය කළේය, ...
පර්යන්ත ධමනි ඇනුරිසම්
“නිර්වින්දනය” යන වචනයෙන් විස්තර කෙරෙන්නේ හානිකර සාධකවලට නිරාවරණය වීම සහ විවිධ ආබාධවලට තුඩු දීම සහ සියල්ලටම වඩා රුධිර සංසරණය පිළිබඳ සැලකිය යුතු ගැටළු වලට තුඩු දීම නිසා ඇති වූ යාත්රාවක හෝ හෘදයේ පූජනීය ප්රසාරණයයි.
ශල්යකර්මයෙන් පසු, දණහිස පැත්තෙන් කකුල් පුළුස්සා ගැනීම ශල්යකර්මයෙන් පසු ගත වූ කාලය මාස 5 ක් දණහිසට ඉහළින් ඇති ශරීරය මැහුම් වලට හිරිවැටී ඇත
2012 ජූලි 23
පිළිතුරු ස්ටෑෂ්චුක් රුස්ලාන් පෙට්රොවිච්:
පළමු කාණ්ඩයේ වෛද්ය ශල්ය වෛද්ය පී.එච්.ඩී.
හෙලෝ ඇනස්ටේෂියා! බයිපාස් මෙහෙයුම් වලදී, සමේ හා චර්මාභ්යන්තර පටක වල කැපීම් බොහෝ විට ස්නායු අතු වලට හානි කරයි, ඒවා සමේ සංවේදීතාවයට හේතු වේ. සාමාන්යයෙන්, සංවේදක දුර්වලතා මාස 6-12 ක් තුළ අතුරුදහන් වේ. මෙය රුධිර සංසරණයට බලපාන්නේ නැත. නමුත් සම්පූර්ණ නිශ්චිතභාවය සඳහා, ඔබේ වෛද්යවරයාගෙන් උපදෙස් ලබා ගැනීම වඩා හොඳය.
2012 අගෝස්තු 02
පිළිතුරු තාරසියුක් යූරි ඇනටෝලියෙවිච්:
හෘද සැත්කම් දෙපාර්තමේන්තුවේ වෛද්යවරයා
හෙලෝ ඇනස්ටේෂියා! බොහෝ දුරට ඉඩ ඇත්තේ, ශල්යකර්මයේදී (කැපීම) ස්නායු අත්තකට තුවාල සිදුවීමයි. මෙය සාපේක්ෂව නිතර සිදුවන නමුත් එවැනි මෙහෙයුම් වල බරපතල සංකූලතාවයක් නොවේ (එසේ නොමැතිනම් ඔබට යාත්රා වෙත යා නොහැක). රීතියක් ලෙස, එවැනි අප්රසන්න සංසිද්ධි වසර එකහමාරකට පසු තමන් විසින්ම ගමන් කරයි, නැතහොත් ස්නායු විශේෂ ist යෙකුගෙන් උපදෙස් ලබා ගන්න.
හෙලෝ ඩොක්ටර්! මගේ මවට (70) දියවැඩියාව හා ධමනි සිහින් වීම හේතුවෙන් කකුලේ ඉෂ්මීමියා රෝගය වැළඳී ඇත. මේ සියල්ල ආරම්භ වූයේ මේ වසරේ පෙබරවාරි මාසයේදීය (මීට පෙර ඇය වේදනාවෙන් පීඩා වින්දේ නැත), රාත්රියේ දරුණු වේදනාවක්, පසුව මුළු දවසම දෙවරක් රෝහල්වල වැතිරී, ඩ්රොපර් දමා, සම්පීඩනය කළ නමුත් කිසිවක් උදව් නොකළේය, ඇඟිලි අතර තුවාලයක් ඇති වූ බව ශල්ය වෛද්යවරයා පැවසීය. ඔබට ඇඟිල්ල ඉවත් කිරීමට අවශ්යයි සැන්ට්රොනට් දැනටමත් අස්ථියකි. දැන් ඔහු සනාල සැත්කම් දෙපාර්තමේන්තුවේ රෝහලේ සිටී, කකුලේ පරීක්ෂණයක් සිදු කර ඇත, ඩොප්ලර්වරයකු පෙන්වා දුන්නේ කකුලේ ස්පන්දනයක් නොමැති බවත්, යාත්රා වල අඩු රුධිර ප්රවාහයක් ඇති බවත්, ඔවුන් කියා සිටියේ කකුල බේරා ගැනීම සඳහා බයිපාස් සැත්කම් කළ හැකි බවයි. මගේ ප්රශ්නය නම්: දැන් ඔවුන් ඇයව සායනයේදී පරීක්ෂා කරනු ඇත, තවත් කප්පාදුවක් කළ හැකිද? නැතහොත් ප්රමාද වැඩියි, එවැනි අවස්ථාවලදී ෂන්ට් එකක් කිරීමට ප්රමාදද? කකුල සංවේදීයි, එයට ඇඟිලි චලනය කළ හැකිය, එය කළු පැහැයට හැරෙන්නේ නැත, එය රිදෙනවා. කල්තියාම ඔබට ස්තූතියි.
2011 ජුනි 03
පිළිතුරු ව්ලසෝවා ඔල්ගා ව්ලැඩිමිරොව්නා:
හෙලෝ ඔල්ගා! බයිපාස් සැත්කම් සඳහා ඇති හැකියාව පිළිබඳ ප්රශ්නයට විසඳුම විසඳිය හැක්කේ සම්පූර්ණ පරීක්ෂණයකින් පසුව පමණි, එය ඔබ වෙනුවෙන් සිදු කරනු ලැබේ, නමුත් එම ක්රියාවලියේදී ගැන්ග්රීන් සහ අස්ථි පටක ඉදිරියේ බයිපාස් සැත්කමක් කිරීම අද්දැකීම් අඩුය.
හෙලෝ මගේ ස්වාමිපුරුෂයාට කකුලේ යාත්රාවේ ධමනි සිහින් වීම, 90% බාධාවක්. කම්පනය, පුරස්ථි විද්යාව නොමැතිව කළ හැකිද? එසේ නොවේ නම්, එවැනි මෙහෙයුමක් සඳහා කොපමණ මුදලක් වැය වේද සහ එය කළ හැක්කේ කොතැනින්ද?
2013 දෙසැම්බර් 25
පිළිතුරු ලිර්නික් සර්ජි විලෙනොවිච්:
සනාල ශල්ය වෛද්ය
හිතවත් එලේනා. මම දැනටමත් ඔබේ ලිපියට පිළිතුරු දී ඇත, ඔබ එය වෙබ් අඩවියේ මගේ පිටුවට යවා ඇත.
පහළ අන්තයේ යාත්රා වල රුධිර ප්රවාහය යථා තත්වයට පත් කිරීමේ තාක්ෂණික ක්රම තිබේ. ඒවා වෙනස් විය හැකිය. මේවා ෂන්ට් මෙහෙයුම්, එන්ඩොවොස්කියුලර් ඩිලේටේෂන් සහ වෙනත් ශිල්පීය ක්රම වේ.
නමුත් ඔබේ ස්වාමිපුරුෂයා පරීක්ෂා නොකර, අතිරේක රෝග විනිශ්චය නොමැතිව, ඔබේ ප්රශ්නයට පිළිතුරු දිය නොහැකි අතර, මෙම රෝගියා තුළ කුමන තාක්ෂණය කළ හැකිද යන්න සහ වඩා හොඳ ප්රති .ලයක් ලබා දෙනු ඇත.එවැනි සිදුවීමක් සමඟ, ඉහත ක්රම කිසිවක් දැනටමත් ක්රියාත්මක කළ නොහැක.
අවංකවම, සනාල ශල්ය වෛද්ය ලිර්නික් එස්.වී.
මගේ මිතුරාට ත්රොම්බොෆ්ලෙබිටිස් සහ පහළ අන්තයේ ධමනි සිහින් වීම, වරිකෝස් නහර යන සියල්ලෙන් පසුව ඇය පැවසුවා ඇය ගැන්ග්රීන් ගොස් දකුණු කකුල කපා ඉවත් කිරීමට අවශ්ය බව නමුත් බයිපාස් සැත්කම් කර ඉතා මිල අධික එන්නතක් නියම කළ බවයි. කරුණාකර මට කියන්න බයිපාස් සැත්කම මගේ ආච්චිගේ කකුල තබා ගැනීමට සහ එය හැඳින්විය හැකි දේ. ඔවුන් අපට නම එන්නත් කළේ නැහැ.බබුලාගේ වයස අවුරුදු 72 කි.
2013 ජූලි 18
පිළිතුරු සිචෙව් වික්ටර් ඇනටෝලියෙවිච්:
සෑම තත්වයක්ම තනි පුද්ගලයෙකි. නමුත් ෂන්ටිං ආධාරයෙන් එක් කකුලකට වඩා ඉතිරි විය. වටින එන්නතක් බොහෝ විට ප්රොස්ටැග්ලැන්ඩින් (ඇල්ප්රොස්ටාන්, වැසොප්රොස්ටේන්, ඉලෝමෙඩින්) විය හැකිය. ඔවුන් පමණක් පා course මාලාවෙන් සිදුරු කළ යුතු අතර එක් වරක් නොවේ. නැතහොත්, අනෙක් දේ කුමක්ද?) එවැනි ලක්ෂණ අනුව drug ෂධයක් ඉදිරිපත් කිරීම දුෂ්කර ය).
හෙලෝ, කරුණාකර මට කියන්න, මගේ සීයා (අවු. 75) කිරීටක හෘද රෝගයකින් පෙළෙන බව, ආරෝහණ. ඔහු උදර කුහරය තුළ තරල විශාල ප්රමාණයක් ඇති අතර දැඩි ලෙස කකුල් වත් කර ඇත. ඊයේ, කකුලෙන් දියරයක් පවා පිටතට පැමිණීමට පටන් ගත්තේය (සම කැඩී ගියේය). ඩයියුරිටික්ස් කිසියම් හේතුවක් නිසා උදව් නොකරයි. වෙන කොහොමද අපි තරලය පදවන්නේ? උදර බිත්තියට සිදුරු කර තරලය මුදා හැරීමට විකල්පයක් ඇත, නමුත් කකුල් ගැන කුමක් කිව හැකිද? ඒවායින් තරලය පිට කරන්නේ කෙසේද?
එහෙත්, අපි හෘද බයිපාස් සැත්කම් ගැන සිතමින් සිටිමු, නමුත් ඔහු අසාධ්ය තත්ත්වයේ පසුවන අතර ඔහුව කියෙව් හෝ ඩොනෙට්ස්ක් වෙත ගෙන නොයෑමට බිය වේ (අපි ලුගාන්ස්ක් කලාපයේ අය වෙමු), සමහර විට මේ පිළිබඳ උපදෙස් කිහිපයක් තිබේද? ප්රාදේශීය වෛද්යවරු පැවසුවේ ශල්යකර්මයක් කිරීමට ප්රමාද වැඩියි, නමුත් ඔවුන් කිරීටක ඇන්ජියෝග්රැෆි පවා නොකළ බවයි.
2013 පෙබරවාරි 08
බුගෙව් මිහායිල් වැලන්ටිනොවිච් පිළිතුරු දෙයි:
ඉහළම කාණ්ඩයේ හෘද ශල්ය වෛද්ය
හෙලෝ. අවාසනාවකට මෙන්, ඔබට තවදුරටත් ෂන්ට් කිරීම ගැන සිතිය නොහැකිය. එවැනි බරපතල තත්වයක් ශල්යකර්ම සඳහා ප්රතිවිරෝධී වේ, එය උදව් නොකරනු ඇත. කිරීටක විද්යාව නොපෙන්වයි (තත්වයේ බරපතලකම අනුව). ඩයියුරිටික්ස් ලබා දිය හැක්කේ අභ්යන්තරයෙන් පමණි. අහෝ, ප්රජාවේ චිකිත්සකයින් දැන් ඔබේ සීයාට සලකනු ඇත.
හෙලෝ කොහේ හරි අවුරුදු 25 ක් දක්වා මගේ බර කිලෝග්රෑම් 52-54 කි. මාස 4 ක් සඳහා කාලයක් නොතිබූ අතර මම කිලෝග්රෑම් 30 කින් සුවය ලැබුවෙමි. වයස අවුරුදු 27 දී මම ගැබ් ගත්තා, කිලෝග්රෑම් 10 ක් ලබා ගත්තා, 8 ක් වහාම ඉපදුණා. ගැබ්ගෙන මාස 8 ක් වන විට ඇය කකුල කැඩී ගියාය.
උපතින් මාස 8-10 කට පසුව, ලේ ගැලීම ආරම්භ විය, හෝමෝන සමඟ නතර කිරීමට සිදුවිය, වෙනත් අරමුදල් උදව් නොකළේය. මාස 3 කට පමණ පසු ඩයිසිනෝන් ක්රියා කිරීමට පටන් ගත් අතර මම හෝමෝන පානය නතර කළෙමි. මට contraindications ඇත - කකුලේ කැක්කුම (මම වරින් වර නහර වලට ප්රතිකාර කරමි) ඉතා කෝපයට පත් විය, එබැවින් මම හෝමෝන (රෙගුලාන්) පානය කිරීම නැවැත්වුවෙමි. අවුරුදු 28-29 දී, අස්ථි බිඳීම අසල ඇති යාබද සන්ධියට සංකූලතාවයක් ඇති විය. අමතර විශ්ලේෂණ සිදු කර නොමැත. සන්ධි රෝග විනිශ්චය ගැන මට විශ්වාස නැත. කොහේ හරි අවුරුදු 30 ක් තුළ මගේ කාල සීමාවන් මාස 7 ක් අතුරුදහන් විය. නැවතත් කිලෝ 24 ක් පමණ ලබා ගත්තේය. දැන් 32, දිගු කලක් බර කිරා නැත. අවසන් වරට බර කිලෝග්රෑම් 107 කි. මම ව්යායාම කිරීමට උත්සාහ කළත් එය මට රිදවයි. දණහිසේ සන්ධි සහ අත් මත පවා පිටුපසට උගුරේ.
ආමාශයික බයිපාස් සැත්කම් මට උපකාර කරනු ඇතැයි මට විශ්වාස නැත, මට ඔබේ අදහස දැන ගැනීමට අවශ්ය විය.
මම දැඩි ආහාර වේලෙහි වාඩි නොවෙමි, නමුත් මම ප්රධාන වශයෙන් ගෙදර හැදූ ආහාර අනුභව කරමි.
2013 පෙබරවාරි 13
පිළිතුරු Ventskovskaya Elena Vladimirovna:
හිතවත් ඔක්සානා! ඔබ පරීක්ෂා කළ යුතුය. මෙය සිදු කිරීම සඳහා ඔබ ආමාශ ආන්ත්ර විද්යා ologist යකු, හෘද රෝග විශේෂ and යෙකු හා නාරිවේද වෛද්යවරයකු හමුවිය යුතුය. ඕනෑම බරකින් පෝෂණය අතිශයින්ම වැදගත්ය. තනි ආහාර වේලක් තෝරා ගැනීම අවශ්ය වේ. හැකි බයිපාස් සැත්කම් සම්බන්ධයෙන්, ඔබට ආමාශ ආන්ත්ර විද්යා ologist යකු සමඟ පුද්ගලිකව කළ සාකච්ඡාවකදී පරීක්ෂණයෙන් පසුව මෙම ප්රශ්නය සාකච්ඡා කළ හැකිය.
Alla Anatolyevna අසයි:
මගේ වයස අවුරුදු 56 යි. අවුරුදු 25 සිට අධි රුධිර පීඩනය. මවගේ සහ පියාගේ පරම්පරාව .. පියාට හෘදයාබාධයක් ඇතිවිය. ආ roke ාතය, උග්ර හෘදයාබාධයකින් මිය ගියේය. අම්මා වයස අවුරුදු 69 දී මිය ගියා - වෛද්යවරියක් .. ඇය මගේ දෑතින්ම මිය ගියා. ඇය අධි රුධිර පීඩනයකින් පෙළුණාය .. හදවතක් ගැන පැමිණිලි කළ නමුත් කිසිදු ප්රතිකාරයක් නොලැබුණි.ඇයගේ මරණය ක්ෂණික විය.56 හැවිරිදි සහෝදරයාට මයික්රො ඉන්ෆාර්ෂන්, බයිපාස් ඇති අතර මාස 3 කට පසු සිහිනයකින් මිය ගියේය. මට කුඩා ෆයිබ්රොයිඩ්, කොඳු ඇට පෙළේ එම්.ආර්.අයි - ඉන්ටර්වර්ටෙබ්රල් තැටියේ එල් 50 සී 1, ඔස්ටියොකොන්ඩ්රොසිස්, ස්පොන්ඩිලාර්ට්රෝසිස්, දණහිසේ සන්ධිවල ආතරයිටිස්, උරහිස්. මගේ ජීවිත කාලය පුරාම මට සැලකුවා. වයස අවුරුදු 20 දී ක්ලෝනයිඩින් සමඟ ආරම්භ කරන්න. වයස අවුරුදු 25 දී ෆිනොප්ටින්ගේ හදවතේ ඇති අසමත්වීම්.නමුත් බාහිර සෛල වරින් වර දිස් වේ .. උපාංගය මත සවි කර ඇත. එක්ග් සහ ඉකෝ මත වෛද්යවරුන්ට විශේෂ කිසිවක් සොයාගත නොහැක. වසර ගණනාවක් තිස්සේ රුධිරයේ රුධිර මට්ටම ඉහළ ගොස් තිබුනි ... නමුත් ඔවුන් කීවේ ඔබට වැඩ කළ හැකි බවයි .. එය බියජනක නොවේ ... මැයි මාසයේ සිට ඔබේ කකුල් දරුණු ලෙස ඉදිමී ඇත ... අල්ට්රා සවුන්ඩ් ... පහළ අන්තයේ ශිරා ප්රමාණවත් නොවීම .. නමුත් මම සිතන්නේ මගේ දෑතින් එකම විකාරයකි ... මගේ දෑත් රිදෙනවා .. කකුල් ... කකුල් සහ රාත්රී සහ දිවා කාලයේදී දෑත් එකට ... ඩෙට්රලෙක්ස්, වෙනෝරස්, ෆ්ලෙබෝඩියා 600 වලින් ඇති වන ශෝථය අඩු නොවේ. විලවුන් උදව් කරන්නේ නැත .. ඇඹරීමට රුධිරය පරිත්යාග කරයි. ඇන්ටිගෝග් ... සීමාවන් සීමිතය ... ලිම්ෆොසයිට් වැඩි කරයි ... ගෙවන ලද රාක්කයක මෙය කිරීමට මමම ඉල්ලා සිටියෙමි. සාමාන්ය රුධිරයෙන් කිසිවක් නොපෙන්වයි ... වෙන කවුරුන් වෙත හැරවිය යුතුද ... කුමන වෛද්යවරුන් වෙතද ... කුමන මධ්යස්ථාන වෙතද? මස්කොවයිට් .. ඔහුගේ මුළු ජීවිත කාලයම අවුරුදු 40 ක පළපුරුද්දක් ඇත .. පාසැලේදී .... මුදල් ගෙවන පර්යේෂණ සඳහා විශාල මුදලක් වැය කළේ ඔවුන් සරල රාක්කයක කිසිවක් ඉදිරිපත් නොකරන නිසා හෝ ඔවුන් කිසිවක් නොදන්නා බැවිනි. උදව් කරන්න. මගේ මිණිබිරියට වයස අවුරුදු 2 ක් පමණයි ... මට වැඩ කිරීමට අවශ්යයි .. මට දම්වැලෙන් බැඳීමට හෝ මගේ දෙමව්පියන් වෙත යාමට අවශ්ය නැත ... මගේ සහෝදරයා මත්පැන් පානය කළේ නැත, දුම් පානය කළේ නැත ... නමුත් 56 දී පිටව ගියේය. 61 හැවිරිදි පියා, 69 හැවිරිදි වියේ පසුවිය. ඔබට පරීක්ෂා කළ හැකි මුස්කොවයිට් සඳහා මධ්යස්ථාන තිබේද? වෛද්යවරුන් සොයා දුවන්න එපා. ඔවුන්ව කොහේ හෝ යැවීමට කිසිම හේතුවක් ඔවුන් දකින්නේ නැහැ ... ඒ වගේම අවුරුදු 2 ක දරුවෙකුගේ පාදවල ඉදිමීම දකිනවා ... සුභ පැතුම් A.A.
2012 සැප්තැම්බර් 24
Vazquez Estuardo Eduardovich පිළිතුරු දෙයි:
සාමාන්ය වෛද්යවරයා, පී.එච්.ඩී.
හෙලෝ ඇලා ඇනටෝලියෙව්නා! මම ඔබට කෙලින්ම කියමි: අවදානම් සාධක, විශේෂයෙන්, relatives ාතීන් පිළිබඳ තොරතුරු, ඔබේ දීර් hyp අධි රුධිර පීඩනය, කාන්තා අවයව වලින් ඇති වන ගැටලු සහ ඔස්ටියෝ ආටිකල් පද්ධතිය කිසිදු මට්ටමක සහ සුදුසුකම් ඇති වෛද්යවරයෙකුට පහසු කාර්යයක් නොවේ. නමුත් ඔබට බලාපොරොත්තු සුන් වීමට අවශ්ය නැත, විශේෂයෙන් ඔබට මිණිබිරියක් සිටින නිසා, බොහෝ විට වෙනත් ආදරණීය relatives ාතීන්, ඔබ වෙනුවෙන් ජීවත් විය යුතු අතර ජීවත් විය යුතුය. මේ අවුරුදු ගණනාව පුරාම ඔබ මෙම ගැටළු සමඟ ජීවත් වීමට ඉගෙනගෙන ඇති නමුත් එය තේරුම් ගත හැක්කේ අපහසුතාවයකින් තොරව නොවේ. ඔබගේ relatives ාතීන් මිය යාමට පෙර නොතිබූ පිළිවෙලින් ඔබේ තත්වය සහ ජීවන තත්ත්වය පිළිබඳ පුරෝකථනයන් වැඩි දියුණු කරන නවීන drugs ෂධ වර්ග බොහොමයක් දැනට තිබේ.
ඔබේ ප්රතිකාරය මූලික වශයෙන් අවධානය යොමු කළ යුත්තේ අධි රුධිර පීඩනය සහ හෘද ආධාරක පාලනය කිරීම සඳහා ය. අනෙක් සියල්ලට (කොඳු ඇට පෙළ, සන්ධි, කාන්තා අවයව) අවශ්ය වන්නේ රෝග ලක්ෂණ ප්රතිකාර පමණි. ඔබට ගැලපෙන drugs ෂධ මොනවාදැයි මට ඔබට පැවසිය නොහැක එය ඔබගේ සහභාගී වන වෛද්යවරයාට වඩාත් දෘශ්යමාන වනු ඇත - මම විශ්වාස කරමි, බොහෝ විට ඔහු සමඟ ඔහු සමඟ සාකච්ඡා කරන්න සහ අතිරේකව උපදෙස් ලබා ගත යුත්තේ කොහෙන්ද සහ කාගෙන්ද යන ප්රශ්නය මත. මම නැවත කියමි: එය සංකූලතා වළක්වා ගැනීම සඳහා ඔබේ රෝග විනිශ්චය පාලනය කර ගැනීම මිස සම්පූර්ණ ප්රතිකාර ගැන නොවේ. එම සෞඛ්ය ගැටලු සහ ජීවිත දුෂ්කරතා මධ්යයේ වුවද, හැකි තරම් ගුණාත්මකව අප දිගටම ජීවත් විය යුතුය.
මගේ පියාට දියවැඩියාව තිබේ. මීට වසර 5 කට පෙර එක් පාදයක බයිපාස් සැත්කමක් සිදු කරන ලද අතර, අද දෙවන පාදයේ අර්ධ වශයෙන් බයිපාස් සැත්කමක් සිදු කරන ලද අතර, මෙම කකුලේ විලුඹේ සුව නොවන තුවාලයක් දැන් වසරක් ගතවී ඇත. කුමක් කළ යුතුද?
2011 ඔක්තෝබර් 03
පිළිතුරු අගබාබොව් අර්නස්ට් ඩැනියෙලොවිච්:
සාමාන්ය වෘත්තිකයා
ආයුබෝවන් මරීනා, හැකි නම්, සියලු පරීක්ෂණ සහ රෝහලෙන් විද්යුත් තැපෑලෙන් මා වෙත එවන්න, මෙය තත්වය පිළිබඳ වෛෂයික තක්සේරුවක් කිරීමට ඉඩ සලසයි - විද්යුත් තැපෑල ආරක්ෂිතයි
සුබ සන්ධ්යාවක් මගේ තාත්තා “aorta-caranal bypass ශල්යකර්ම” සැත්කමකට භාජනය කර ඔහුගේ කකුලෙන් නහරයක් ගෙන, ඔහුගේ පපුව සුව වූ නමුත් යමක් ඉදිමී රතු පැහැයට හැරුනි. රෝහලට නොයාමට අප කළ යුත්තේ කුමක්ද?
2011 අගෝස්තු 18
බුගෙව් මිහායිල් වැලන්ටිනොවිච් පිළිතුරු දෙයි:
ඉහළම කාණ්ඩයේ හෘද ශල්ය වෛද්ය
හෙලෝ. රෝහලට යන්න.
තුවාල වීමෙන් පැය 7 කට පසු අත මැහුම් කරන ලදී
අවයවයක් කම්පන සහගත ලෙස කපා හැරීමත් සමඟ, වෛද්යවරුන්ට පැය 2-3 කට වඩා වැඩි කාලයක් නොමැති අතර, සාර්ථකත්වයේ ඉහළ සම්භාවිතාවක් සහිත කැපූ අතක් හෝ කකුලක් මැසීමට සහ එහි රුධිර සංසරණය යථා තත්වයට පත් කිරීමට. පැය 7 කට පසු රෝගියාගේ අත බේරා ගැනීමට ඩලස්හි ශල්ය වෛද්යවරයකුට හැකි විය.
ශල්යකර්මයකින් තොරව හෘද කපාට වෙනස් වේ
රෂ් විශ්ව විද්යාලයේ වෛද්ය මධ්යස්ථානයේ හෘද ශල්ය වෛද්යවරු සංජානනීය හෘද රෝග ඇති රෝගීන් සඳහා අවම වශයෙන් ආක්රමණශීලී ට්රාන්ස් කැතීටර් කපාට ආදේශ කිරීම ඉදිරිපත් කරති.මෙම තාක්ෂණයට විවෘත සැත්කම් අවශ්ය නොවේ
පහළ අන්තයේ යාත්රා වල ඇන්ජියෝප්ලාස්ටි සිදු කරන්නේ කෙසේද?

වසර ගණනාවක් තිස්සේ, අධි රුධිර පීඩනය සමඟ සාර්ථකව සටන් කිරීම?
ආයතනයේ ප්රධානියා: “අධි රුධිර පීඩනය දිනපතා ගැනීමෙන් සුව කිරීම කොතරම් පහසුදැයි ඔබ මවිතයට පත් වනු ඇත.
ඇන්ජියෝප්ලාස්ටි යනු නවීන අධි තාක්ෂණික ක්රියා පටිපාටියක් වන අතර එය පහළ අන්තයේ පිහිටා ඇති යාත්රා ඇතුළුව යාත්රා වල පේටන්ට් බලපත්රය යථා තත්වයට පත් කිරීමට උපකාරී වේ. ධමනි ලුමෙන් පටු හෝ වසා දැමිය හැක්කේ ධමනි ස්රාවය වන සමරු ques ලක වන අතර ඒවා අභ්යන්තර ධමනි බිත්තියේ කොලෙස්ටරෝල්, මේද හා වෙනත් ද්රව්ය තැන්පත් වීම නිසා සෑදී ඇත.
- ශල්යකර්ම සඳහා දර්ශක
- මෙහෙයුම සිදු කරන්නේ කෙසේද?
- රෝගියාගේ සමාලෝචන
ශල්යකර්ම සඳහා දර්ශක
පහත සඳහන් රිෂ් by නිසා ඇතිවන රෝග ලක්ෂණ සඳහා ඇන්ජියෝප්ලාස්ටි භාවිතා කරයි:
අපගේ පා readers කයින් අධි රුධිර පීඩනයට ප්රතිකාර කිරීම සඳහා ReCardio සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
- හෘද රෝග,
- පර්යන්ත සනාල රෝග
- කැරොටයිඩ් ධමනි වලට වන හානිය,
- රෙනෝවාස්කුලර් රෝගය.
පහළ අන්තයේ පිහිටා ඇති ධමනි වල ඇන්ජියෝප්ලාස්ටි දියවැඩියා පාද සින්ඩ්රෝමය සමඟ සිදු කළ හැකිය. මෙම ක්රමය සමඟ රුධිර ප්රවාහය යථා තත්වයට පත් කිරීමෙන්, අවයව කපා ඉවත් කිරීම වළක්වා ගත හැකි අතර පාදයේ ඇති ට්රොෆික් තුවාලය සුව වේ.
මෙහෙයුම සිදු කරන්නේ කෙසේද?
පළමුව, රෝගියාට මානසික ආතතිය අත්විඳීමට නොව ලිහිල් කිරීමට උපකාරී වන medicine ෂධයක් ලබා දෙනු ලැබේ. මෙහෙයුම සංකීර්ණ නොවූවත්, සන්සුන් වීමට එය තවමත් ප්රයෝජනවත් වනු ඇත. කැතීටරය ඇතුළු කරන ස්ථානයේ දේශීය නිර්වින්දනය සිදු කරනු ලැබේ. ක්රියා පටිපාටිය අතරතුර සමහර රෝගීන් නිදා ගනී.
සංවෘත යාත්රා වල ලුමෙන් ප්රතිස්ථාපනය කිරීම
ඊට පසු වෛද්යවරයා රුධිර නාල තුළ කැතීටරයක් තබන අතර එය නම්යශීලී හා ඉතා තුනී නළයකි. එක්ස් කිරණ ආධාරයෙන් වෛද්යවරයා කැතීටයේ චලනය හා පිහිටීම දකී.
තුනී සන්නායකයක් රුධිර නාලයේ පටු ස්ථානය හරහා ගමන් කරන අතර කුඩා කැතීටරයක් චලනය වන අතර අවසානයේ මයික්රොබැලෝන් ඇත.
එය නියම ස්ථානයට ළඟා වූ විට, බැලූනය පුපුරා යයි, එවිට බලපෑමට ලක් වූ ප්රදේශය කෙළින් වේ. මෙම ස්ථානයේ ස්ටෙන්ට් එකක් සවි කර ඇති අතර එය අනාගතයේදී හොඳ රුධිර ප්රවාහයක් සහතික කරයි. බද්ධ කිරීමෙන් පසු, සියලු උපකරණ ඉවත් කරනු ලැබේ.
ක්රියා පටිපාටියෙන් පසුව, ලේ ගැලීම වළක්වා ගැනීම සඳහා පීඩන වෙළුම් පටියක් යොදනු ලැබේ. රෝගියා විවේකාගාරයකට ගෙන යනු ලැබේ. සාමාන්යයෙන් රෝහලේ ඔහු දින 1 සිට 3 දක්වා ගත කරයි.
අද, ක්රියා පටිපාටියේ සාර්ථකත්වය 100% කරා ළඟා වෙමින් තිබේ. කිරීටක ධමනි වලට වන හානිය නිරීක්ෂණය කරන ලද සංකීර්ණ අවස්ථා ඇති බව සඳහන් කිරීම වටී, එය ඇන්ජියෝප්ලාස්ටි සඳහා ඉඩ නොදේ. ශල්යකර්මයෙන් පසු නැවත නැවත ස්ටෙනෝසිස් හටගෙන මාස හයක් ඇතුළත මෙය සිදුවන්නේ කලාතුරකිනි.
ඔබට පෙනෙන පරිදි, ඇන්ජියෝප්ලාස්ටි යනු සම මත කුඩා සිදුරක් හරහා සිදුකරන අවම ආක්රමණශීලී ක්රියා පටිපාටියකි. ඊට අමතරව, විශාල නිර්වින්දනයක් යෙදීම විශාල ප්ලස් එකක් වන අතර එයින් අදහස් කරන්නේ රෝගියාගේ ශරීරයට අමතර ආතතියක් අත්විඳිය නොහැකි බවයි.
රෝගියාගේ සමාලෝචන
සමහර පුද්ගලයින්ගේ සමාලෝචන වලින් ඇන්ජියෝප්ලාස්ටි විශ්වාස කළ හැකිද යන්න පිළිබඳව ඔබට දැනගත හැකිය. නිදසුනක් වශයෙන්, එක් පුද්ගලයෙක් පැවසුවේ ස්ටෙන්ටින් කිරීම බරපතල සංකූලතා මඟහරවා ගත හැකි විශිෂ්ට, අඩු කම්පන සහගත තාක්ෂණයකි. ඇන්ජියෝප්ලාස්ටි දෙවරක් කළ එක් රෝගියෙක් පැවසුවේ එවැනි ප්රයෝජනවත් ක්රියා පටිපාටියකට ඔබ බිය නොවිය යුතු බවයි.
ඇයට අනුව, පළමු වරට ඇය බිය වූවා නම්, දෙවන වරට ඇය සන්සුන් වූවා නම්. ඇය පැවසූ පරිදි, ජීවිතය වඩාත් පහසු වේ. තවත් මිනිසෙක් පැවසුවේ ඇන්ජියෝප්ලාස්ටි නිර්දේශ කරන වෛද්යවරයකු ඉතා කාර්යක්ෂමව ක්රියා කරන බැවින් එය බරපතල සංකූලතා වළක්වා ගැනීමට උපකාරී වන බවයි.
ඔබට පෙනෙන පරිදි, ඇන්ජියෝප්ලාස්ටි මගින් සැබවින්ම වාසිදායක ප්රතිලාභ ගෙන එයි, වෛද්යවරු සහ රෝගීන් ඒ ගැන කතා කරති.එමනිසා, ඔබ එය රඳවා තබා ගැනීමට බිය නොවිය යුතුය, ඊට පටහැනිව, ඔබ සතුටින් සිටිය යුතුය, මෙය ජීවිතයේ ගුණාත්මකභාවය වැඩි දියුණු කිරීමට හොඳ අවස්ථාවක් බැවින්.
- අදහස් දක්වමින්, ඔබ පරිශීලක ගිවිසුම පිළිගනී
- අරිතිමියාව
- ධමනි සිහින් වීම
- Varicose නහර
- Varicocele
- නහර
- අහුපෑවතට
- අධි රුධිර පීඩනය
- උපකල්පිත
- රෝග නිර්ණය
- ඩිස්ටෝනියාව
- ආ roke ාතය
- හෘදයාබාධ
- ඉෂ්මෙමියාව
- රුධිරය
- මෙහෙයුම්
- හදවත
- යාත්රා
- ඇන්ජිනා පෙක්ටෝරිස්
- ටායිචාර්ඩියා
- Thrombosis සහ thrombophlebitis
- හෘද තේ
- හයිපර්ටෝනියම්
- පීඩන වළලු
- නෝමලයිෆ්
- ඇලපිනින්
- ඇස්පර්කම්
- ඩෙට්රලෙක්ස්
මස්තිෂ්ක ධමනි ස්රාවය වීමේ සං and ා සහ ප්රතිකාර
මිනිසුන් තුළ, සියලු අවයව බාහිර බලපෑම් වලට යටත් වේ. ශරීරයේ අහිතකර සාධකවල බලපෑම යටතේ, අසමත් වීම සිදු වේ, විවිධ රෝග ස්වරූපයෙන් ප්රකාශ වේ. මොළයද මෙයට ව්යතිරේකයක් නොවීය. ප්රධාන ඉන්ද්රියයේ වඩාත් සුලභ රෝගවලින් එකක් වන්නේ ධමනි සිහින් වීමයි. භයානක ආකාරයේ රෝගයක් වන්නේ හරියටම මස්තිෂ්ක ධමනි සිහින් වීමයි. මස්තිෂ්ක ධමනි සිහින් වීම යනු කුමක්ද සහ එය තුරන් කිරීම සඳහා පවතින ක්රම මොනවාද යන්න තේරුම් ගැනීමට උත්සාහ කරමු.
විභාග සහ ප්රතිකාර
මස්තිෂ්ක යාත්රා වල ධමනි සිහින් වීම, විශේෂයෙන් රෝගයේ ආරම්භයේදීම තීරණය කිරීම තරමක් අපහසුය. නමුත් මස්තිෂ්ක ධමනි සිහින් වීම සඳහා ප්රතිකාර කරන්නේ කෙසේද? බොහෝ විට ඔබට මෙම ක්ෂේත්රයේ විවිධ විශේෂ ists යින් වෙත හැරීමට සිදුවේ. පළමුවෙන්ම, මෙම රෝග ලක්ෂණය ඇති උපකල්පිත රෝගියාට චිකිත්සකයෙකු විසින් පරීක්ෂා කිරීම අවශ්ය වන අතර ඔහු විශේෂ වෛද්යවරුන්ගේ පටු පැතිකඩකට මග පෙන්වනු ඇත. මොවුන් හෘද රෝග විශේෂ ne යෙක්, ස්නායු රෝග විශේෂ ang යෙක් සහ ඇන්ජියෝසර්ජන්. මස්තිෂ්ක ධමනි සිහින් වීම හඳුනා ගැනීම සඳහා පරීක්ෂණ අවශ්ය වේ:
- කැටි ගැසීමේ පරාමිතිය වන අන්තර්ජාතික සාමාන්ය අනුපාතයේ (INR) ප්රමිතිය හඳුනා ගැනීම සඳහා රුධිර පරිත්යාග කිරීම.
- ඩොප්ලෙරෝග්රැෆි භාවිතා කරමින් අතිරේක මස්තිෂ්ක ධමනි වල අල්ට්රා සවුන්ඩ්.
- Transcranial dopplerography යනු මොළය තුළ ඇති රුධිර නාල පිළිබඳ අධ්යයනයකි.
- ඇන්ජියෝග්රැෆික් පරීක්ෂණය මඟින් එක්ස් කිරණ මගින් මස්තිෂ්ක යාත්රා පරීක්ෂා කිරීමට ඉඩ ලබා දේ. ව්යාධි විද්යාව තරයේ හඳුනාගත හැකි වන පරිදි විශේෂ ද්රව්යයක් නහරයකට එන්නත් කරනු ලැබේ. නමුත් මෙම ක්රමයේ අන්තරාය හේතුවෙන් එය නියම සාක්ෂි වල ප්රති as ලයක් ලෙස නියම කරනු ලැබේ.
- විද්යුත් විච්ඡේදක. මෙම ක්රමය මොළයේ බාහික ව්යුහයන් හඳුනා ගැනීමට උපකාරී වේ.
- ප්රතිශක්ති විද්යාත්මක විශ්ලේෂණය මඟින් මිනිස් සිරුරේ කොලෙස්ටරෝල් මට්ටම තීරණය කිරීමට ඉඩ ලබා දේ.
- රෝගියාට ආ roke ාතයකට ගොදුරු වූ අවස්ථාවන්හිදී පරිගණක ටොමොග්රැෆි භාවිතා කරයි. මස්තිෂ්ක ධමනි සිහින් වීම සඳහා තවදුරටත් ප්රතිකාර කරන්නේ කෙසේද යන්න තීරණය කිරීමට මෙම ක්රමය මඟින් ඉඩ ලබා දේ.
- චුම්බක අනුනාද චිකිත්සාව (MRI) - මෙම ක්රමය මඟින් රෝගයේ රෝග ලක්ෂණ වඩාත් නිවැරදිව හඳුනා ගැනීමට ඔබට ඉඩ සලසයි.
දැනට පවතින විභාගයට වගකීමෙන් යුතුව පැමිණි විශේෂ ist යෙකුට මස්තිෂ්ක ධමනි ස්රාවය වීමේ උපාධිය හා ස්වරූපය තීරණය කළ හැකිය. ප්රති result ලයක් වශයෙන්, සුදුසු ප්රතිකාර විකල්පය තෝරා ගැනීමට හැකි වේ.
මස්තිෂ්ක ධමනි සිහින් වීම
මෙම භාවිතයේදී මස්තිෂ්ක ධමනි සිහින් වීම සඳහා ප්රතිකාර ක්රම දෙකක් තිබේ. මෙය වෛද්ය ක්රමයක් සහ ශල්යකර්ම මැදිහත්වීමකි. එහෙත්, මේ සමඟම, රෝගියාට දැඩි විවේකයක් සහ විශේෂ ආහාර වේලක් අවශ්ය වේ. අදියර ආරම්භක නම්, පහත දැක්වෙන drugs ෂධ සමඟ ප්රතිකාර කිරීම සඳහා method ෂධ ක්රමය භාවිතා කරයි:
- ප්රති-ප්ලේට්ලෙට් කාරක වන්නේ ඇස්පිරින් වන අතර එය හානියට පත් සමරු on ලකයක් මත රුධිර කැටි ගැසීමේ අවදානම අඩු කරයි. මේ අනුව, ඉෂ්මික ආ roke ාතය ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස අඩු වේ,
- ලිපිඩ අඩු කරන drugs ෂධ රෝගයේ ප්රගතිය වැළැක්වීම අරමුණු කර ගෙන ඇත. හොඳම medicine ෂධය ස්ටැටින් ය. එය ජීවිත කාලය පුරාම ගනු ලැබේ. නමුත් ation ෂධයේ මාත්රාව රුධිර කියවීම් අනුව සකස් කළ යුතුය.
- ප්රති-ගිනි අවුලුවන drugs ෂධ සනාල බිත්තිය අඩු කිරීමට සහ බාහිර අහිතකර සාධක වලට වඩා ප්රතිරෝධී වීමට උපකාරී වේ,
- වාසෝඩිලේටින් බලපෑමක් ඇති drugs ෂධ.මෙම වර්ගයේ medicine ෂධ සනාල ස්පේසමය අඩු කරයි, එමඟින් නියුරෝන වලට රුධිර ප්රවාහය වැඩි කරයි. ඒවාට ඇතුළත් වන්නේ: “යුෆිලින්”, “පැපවරින්”, “ඩිප්රොෆෙන්”,
- වෛද්ය විද්යාවේ පීඩනය නියාමනය කිරීම සඳහා හයිපෝටෙන්ටිව් drugs ෂධ භාවිතා කරයි. මෙම drugs ෂධවලට ඇතුළත් වන්නේ: “එනලප්රිල්”, “රමිප්රිල්”, “කැප්ටොප්රිල්”,
- Piracetam සහ Picamilon යනු මොළයේ ක්රියාකාරිත්වය සහ මස්තිෂ්ක සංසරණය වැඩි දියුණු කරන drugs ෂධ වේ.

රෝගියා ධමනි සිහින් වීමේ අවසාන අදියර හෙළි කළේ නම් ශල්යකර්ම මැදිහත්වීම අවශ්ය වේ. ශල්යකර්මයක් කිරීම වඩාත් සුදුසු වේලාව කුමක්ද? මෙය සිදු කළ විගසම රෝගියාගේ ජීවිතය හා සෞඛ්යය යහපත් වේ. මස්තිෂ්ක ධමනි සිහින් වීම සාමාන්ය හා අභ්යන්තර කැරොටයිඩ් ධමනි මත විවෘතව ක්රියාත්මක කළ යුතුය. මස්තිෂ්ක යාත්රා වල අල්ට්රා සවුන්ඩ් රෝග නිර්ණය පිළිබඳ දැඩි අධීක්ෂණය යටතේ මෙම මෙහෙයුම සිදු කරනු ලැබේ.
මොළයේ අභ්යන්තර ධමනි සම්බන්ධයෙන් ගත් කල, ශල්යකර්ම මැදිහත්වීම සිදු වන්නේ ස්ටෙන්ටින් කිරීමෙනි - බැලූන් ඇතුළු කිරීම. මෙම සැත්කමෙන් පසුව, සහභාගී වන වෛද්යවරයා ජීවිත කාලය පුරාම විසංවාදයන් භාවිතා කිරීම නියම කරයි.
මස්තිෂ්ක ධමනි අවහිරතාවයේ ආරම්භක අවධිය වාසිදායක තත්වයන් සමූහයකි. නමුත් ඔබ වෛද්යවරයාගේ සියලුම බෙහෙත් වට්ටෝරු ක්රමයෙන් අනුගමනය කළ යුතු අතර යම් ආහාර වේලක් අනුගමනය කළ යුතුය. රෝගයේ දෙවන අදියරේදී, ධමනි සිහින් වීම සම්පූර්ණයෙන් තුරන් කළ නොහැකිය. එය කළ හැක්කේ රෝගයේ වර්ධනයේ අවධිය අත්හිටුවීම සහ ආ roke ාතය ඇතිවීම වැළැක්වීම පමණි. රෝගයේ වර්ධනයේ තුන්වන අදියර සම්බන්ධයෙන් ගත් කල, එම අවස්ථාවේ දී ශල්යකර්ම මැදිහත්වීමක් සිදු නොකළ හොත් එය රෝගියාගේ මරණයට හේතු වේ.
මස්තිෂ්ක ධමනි සිහින් වීම නිදන්ගත රෝගයකි, එබැවින් ප්රතිකාරය ජීවිත කාලය පුරාම පවතිනු ඇති බවට ඔබ සූදානම් විය යුතුය. සමහරවිට ජන පිළියම් සඳහා ප්රතිකාර කිරීම. නමුත් මෙම වර්ගයේ රෝග වලට ගොදුරු නොවීම හොඳය. ඔබ නිවැරදි ප්රතිකාරයක් තෝරාගෙන මේ ආකාරයේ රෝගවලට වගකීමෙන් යුතුව ප්රතිකාර කරන්නේ නම්, පුද්ගලයෙකුට දීර් life ායුෂ පමණක් නොව කාර්යක්ෂමව සිටිය හැකිය.
සනාල ගැටළු වැළැක්වීම
රෝගය වැළැක්වීම වැළැක්වීම සහ රෝගයේ අංශක 3 ට වඩා එය තවදුරටත් වර්ධනය වීම. ආහාරවල මේද, ලුණු හා කුළුබඩු සහිත ආහාර අඩංගු නොවිය යුතුය. අඩු කිරීමට කැලරි අන්තර්ගතය වැදගත් වේ. 2000 - දිනකට කැලරි 2500 ක් අවසර දෙනු ලැබේ. ඇඹුල් කිරි නිෂ්පාදන, මුහුදු මාළු සහ සිහින් මස් වැඩි වශයෙන් පරිභෝජනය කළ යුතුය. රනිල කුලයට අයත් බෝග හා වම්බටු නිෂ්පාදන අනුභව කිරීමට වග බලා ගන්න. ඔවුන් රුධිර කොලෙස්ටරෝල් අඩු කරන අතර පරිවෘත්තීය ප්රශස්ත කරයි. දිනකට දියර ලීටර් 1.5 ක් පානය කිරීමට වග බලා ගන්න. වැළැක්වීම ප්රාථමික හා ද්විතීයික ය.
ප්රාථමික:
- දුම්පානය සහ මත්පැන් පානය තහනම් කිරීම,
- රුධිරයේ සීනි සාමාන්ය විය යුතුය
- දිනකට පැයක් පමණ නිතිපතා ඇවිදීම,
- පීඩාකාරී තත්වයන් ඉවත් කරන්න
- පිහිනීම, ධාවනය, භාවනා කිරීම, යෝග ආදිය.
ද්විතියික වැළැක්වීම සමන්විත වන්නේ ජීවිත කාලය පුරාම විශේෂ ist යෙකු විසින් නියම කරනු ලබන ations ෂධ භාවිතා කිරීමෙනි.
වැළැක්වීම සහ ආහාර ගැනීම ඉතා වැදගත් වන අතර, ඔබ මෙය පිළිපදින්නේ නම්, මස්තිෂ්ක ධමනි සිහින් වීම සහ එහි ප්රතිවිපාක වළක්වා ගත හැකිය. අසනීප කාලය පුරාම සහභාගී වන වෛද්යවරයා සමඟ සාකච්ඡා කිරීමද අවශ්ය වේ.
නයිෆෙඩිපයින් ගන්නේ කෙසේද සහ කුමන පීඩනයකදීද: උපදෙස්

රුධිර පීඩනය පැනීම බොහෝ නූතන ජනයා, තරුණ වයසේදී පවා කනස්සල්ලට පත්ව සිටී. එබැවින්, මෙම දර්ශකය සාමාන්යකරණය කිරීම සඳහා වඩාත් way ලදායී ක්රමයක් සොයා ගැනීමට සෑම කෙනෙක්ම උත්සාහ කරති. C ෂධවේදය පිළිබඳ නවීන වෙළඳපොලේ ඇති මෙම drugs ෂධවලින් එකක් වන්නේ නිෆෙඩිපයින් ය. ඒවා භාවිතා කිරීම සඳහා වන උපදෙස් විස්තරාත්මකව සලකා බැලිය යුතුය. එය භාවිතා කළ යුත්තේ කුමන පීඩනයෙන්ද යන්නත් අපි සොයා ගනිමු.
- Drug ෂධයේ සංයුතිය
- භාවිතය සඳහා දර්ශක
- මාත්රාව: උපදෙස්
- අතුරු ආබාධ
- .ෂධ භාවිතය සඳහා contraindications
- ගර්භණී සමයේදී නිෆෙඩිපයින්
- වෙනත් .ෂධ සමඟ අන්තර් ක්රියා කිරීම
- Drug ෂධයේ ප්රතිසම
| කුමන පීඩනයකදී මට ඇම්ලොඩිපයින් drug ෂධය ගත හැකිය |
| Betaxolol drug ෂධය භාවිතා කිරීම සඳහා උපදෙස් |
| මට කුමන පීඩනයකින් වෝල්ස් ගත හැකිද? |
| නොර්මොඩිපයින්: භාවිතය සඳහා උපදෙස් |
Drug ෂධයේ සංයුතිය
නිෆෙඩිපයින් අයත් වන්නේ කැල්සියම් නාලිකා අවහිර කරන්නන්ගේ කණ්ඩායමට ය. Drug ෂධය ටැබ්ලට් ආකාරයෙන් ලබා ගත හැකිය. මෙම drug ෂධයේ ක්රියාකාරී සං component ටකය වන්නේ නයිෆෙඩිපයින් ය. එහි සංයුතියට එවැනි සහායක සංරචක ඇතුළත් වේ:
- ක්ෂුද්ර ස් stal ටික සෙලියුලෝස්,
- මැග්නීසියම් ස්ටීරේට්,
- හයිප්රොමෙලෝස්,
- ටයිටේනියම් ඩයොක්සයිඩ්
- ටැල්කම් කුඩු
- කිරි සීනි
- අර්තාපල් පිෂ් .ය.
මෙම සංයුතිය නිසා, නයිෆෙඩිපයින් හෘද වාහිනී පද්ධතියේ ක්රියාකාරිත්වයට හිතකර බලපෑමක් ඇති කරයි, රුධිර පීඩන දර්ශකය යථා තත්ත්වයට පත් කරයි. මෙම medicine ෂධය කවුන්ටරය හරහා විකුණනු ලැබේ. රුසියාවේ සාමාන්ය පිරිවැය රුබල් 35 කි. යුක්රේනයේ, U ෂධයේ ආසන්න මිල 7 UAH වේ. නිෆෙඩිපයින් යනු ලාභදායී medicines ෂධවලින් එකක් වන නමුත්, කෙසේ වෙතත්, එය ඉතා .ලදායී වේ.
භාවිතය සඳහා දර්ශක
මම නයිෆෙඩිපයින් ගත යුත්තේ කුමන පීඩනයේදීද? ඉහළ රුධිර පීඩනය සඳහා එය නියම කරනු ලැබේ. එමනිසා, මෙම drug ෂධය අධි රුධිර පීඩනය සමඟ ශරීරයට බලපාන වඩාත් ජනප්රිය ක්රමයකි. එවැනි රෝග සඳහා එය භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ:
- ඇන්ජිනා පෙක්ටරිස්
- නිදන්ගත හෘද රෝග,
- හෘදයාබාධ.
මීට අමතරව, එවැනි අවස්ථාවන්හිදී අධි රුධිර පීඩනය සඳහා රෝග නිවාරකයක් ලෙස නිෆෙඩිපයින් භාවිතා කරයි:
- රෝගියාගේ මහලු වයස
- සිස්ටලික් අධි රුධිර පීඩනය,
- පහළ අන්තයේ හෝ කැරොටයිඩ් ධමනි වල යාත්රා වල ධමනි සිහින් වීම,
- ගර්භණී සමයේදී කාන්තාවන්.

අපගේ පා readers කයින් අධි රුධිර පීඩනයට ප්රතිකාර කිරීම සඳහා ReCardio සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
මාත්රාව: උපදෙස්
රුධිර පීඩනය අඩු කිරීම සඳහා නිෆෙඩිපයින් ටැබ්ලට් දිගු කාලයක් භාවිතා කළ හැකිය. ප්රශස්ත දෛනික මාත්රාව ටැබ්ලට් 3 කි. අවශ්ය නම්, එය දිනකට 2 වතාවක් ටැබ්ලට් 2 දක්වා වැඩි කළ හැකිය. Drug ෂධයේ උපරිම දෛනික මාත්රාව ටැබ්ලට් 4 කි. එවැනි අවස්ථාවන්හිදී ation ෂධ ප්රමාණය 2 ගුණයකින් අඩු කළ යුතු බව අමතක නොකළ යුතුය:
- මහලු වියේදී, සංකීර්ණ චිකිත්සාව නියම කරන්නේ නම්,
- අක්මාවේ ක්රියාකාරිත්වය දුර්වල වීම,
- මස්තිෂ්ක වාහිනී අනතුර.
රුධිර පීඩනය තියුණු ලෙස වැඩිවීමත් සමඟ ටැබ්ලටය දිව යට තැබිය යුතුය. වේගවත් ක්රියා සඳහා, ඔබට එය පෙර හපන්න පුළුවන්.

අතුරු ආබාධ
බොහෝ අවස්ථාවන්හීදී, නයිෆෙඩිපයින් ඉතා පහසුවෙන් ඉවසා ඇත. නමුත් ටැබ්ලට් අධික ලෙස භාවිතා කිරීමත් සමඟ එවැනි අතුරු ආබාධ නිරීක්ෂණය කළ හැකිය:
- හෘද වාහිනී පද්ධතියෙන්: උණ, ස්පන්දනය, රුධිර පීඩනයෙහි තියුණු අඩුවීමක්, හෘදයාබාධ.
- මධ්යම ස්නායු පද්ධතියෙන්: හිසරදය, කරකැවිල්ල, වේගවත් වැඩ, නින්දට බාධා, මෘදු කම්පනය.
- ආමාශ ආන්ත්රයික පත්රිකාවේ සිට: ඔක්කාරය, සමහර විට වමනය, මල බද්ධය හෝ පාචනය ඇති කරයි.
- සමෙන්: උර්තාරියා, කැසීම, වෙනත් කුෂ් of වැනි ආසාත්මිකතා ප්රකාශනයන්.
- ප්රවේණි පද්ධතියෙන්: දිනකට මුත්රා ප්රමාණය වැඩි වීම, වකුගඩු පද්ධතියේ පිරිහීම.
වෛද්යවරයෙකුගේ අධීක්ෂණයකින් තොරව නිෆෙඩිපයින් දිගු කාලීනව භාවිතා කිරීම බරපතල අක්මාවේ ක්රියාකාරිත්වයට මෙන්ම දෘශ්යාබාධිතභාවයට ද හේතු විය හැක.







 එන්ඩාර්ටෙරෙක්ටෝමාව. මෙම මෙහෙයුම අතරතුර, සමරු with ලක වලින් දූෂිත වූ යාත්රාවේ අභ්යන්තර බිත්තිය ඉවත් කර සීරීමට ලක් කෙරේ. මෙම චිකිත්සක ක්රමයට ස්තූතිවන්ත වන අතර, රුධිර සංසරණය යථා තත්වයට පත් කිරීමේ ප්රති result ලයක් ලෙස ධමනි තුළ නැවත ලුමෙන් එකක් දිස්වේ.
එන්ඩාර්ටෙරෙක්ටෝමාව. මෙම මෙහෙයුම අතරතුර, සමරු with ලක වලින් දූෂිත වූ යාත්රාවේ අභ්යන්තර බිත්තිය ඉවත් කර සීරීමට ලක් කෙරේ. මෙම චිකිත්සක ක්රමයට ස්තූතිවන්ත වන අතර, රුධිර සංසරණය යථා තත්වයට පත් කිරීමේ ප්රති result ලයක් ලෙස ධමනි තුළ නැවත ලුමෙන් එකක් දිස්වේ.