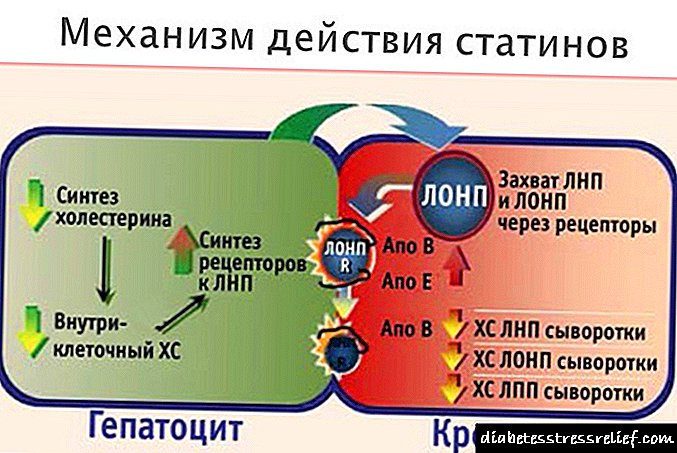
දෙවන වර්ගයේ දියවැඩියාව

දෙවන වර්ගයේ දියවැඩියාව, ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය ලෙසද හැඳින්වේ, ග්ලූකෝස් ප්රමාණය ශරීරයෙන් දුර්වල වන නිදන්ගත රෝගයකි.
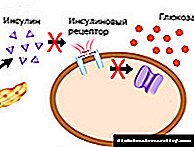
දෙවන වර්ගයේ දියවැඩියා රෝගයේ දී, රෝගියාගේ ශරීරය ඉන්සියුලින් ප්රතිරෝධී හෝ මෙම හෝමෝනය ප්රමාණවත් ලෙස නිපදවන්නේ නැත. ඉන්සියුලින් අපගේ සෛල මගින් ග්ලූකෝස් (සීනි) අවශෝෂණය කිරීම නියාමනය කරන බැවින් දියවැඩියා රෝගයෙන් රුධිර ග්ලූකෝස් වැඩි වීමට හේතු වේ.
ප්රතිකාර නොමැතිව රෝගය මාරාන්තික විය හැකිය.
දෙවන වර්ගයේ දියවැඩියාව එකවර සුව කිරීමට ක්රමයක් නැත, නමුත් මෙම රෝගය ආහාර හා ations ෂධ සමඟ effectively ලදායී ලෙස පාලනය කළ හැකිය.
දෙවන වර්ගයේ දියවැඩියාවට හේතු
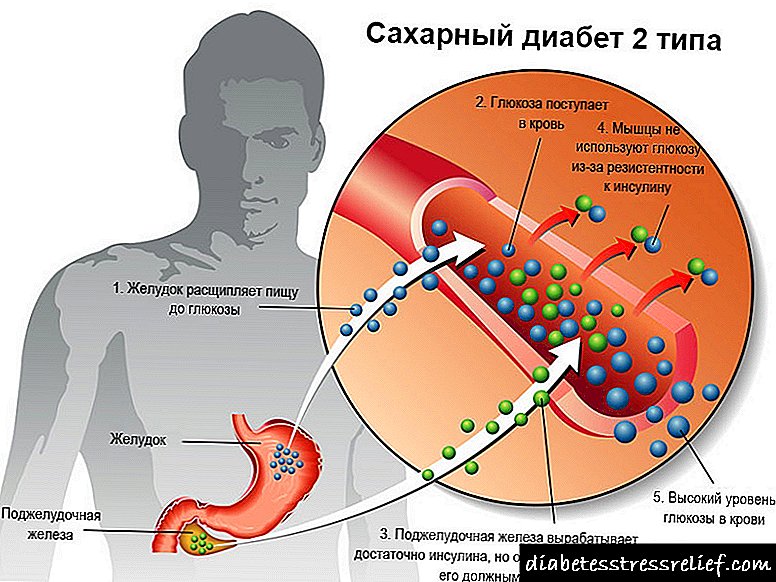
ඉන්සියුලින් යනු අග්න්යාශයේ බීටා සෛල මගින් නිපදවන ඉතා වැදගත් හෝමෝනයකි. ආහාර වේලක් අතරතුර, අපගේ අග්න්යාශය මඟින් රුධිරයට ඉන්සියුලින් ස්රාවය කරයි. මෙම හෝමෝනය ශරීරයේ සියලුම සෛලවල අන්වීක්ෂීය “දොරවල්” විවෘත කරන යතුරක් ලෙස ක්රියා කරන අතර රුධිරයෙන් ග්ලූකෝස් ඒවාට ඇතුළු වේ. මේ අනුව, ඉන්සියුලින් රුධිරයේ ග්ලූකෝස් මට්ටම අඩු කරන අතර අපගේ සෛලවල සාමාන්ය ක්රියාකාරිත්වය සහතික කරයි.
ග්ලූකෝස් (සීනි) අපගේ ශරීරයේ ප්රධාන ශක්ති ප්රභවයයි. විශේෂයෙන් මාංශ පේශි සෛල හා මොළයේ සෛල සඳහා ග්ලූකෝස් විශාල ප්රමාණයක් අවශ්ය වේ. ශරීරයට ග්ලූකෝස් ආකාර දෙකකින් ලැබේ: ආහාර මගින් සහ අක්මාව තුළ සංශ්ලේෂණය කිරීමෙන්. පළමු අවස්ථාවේ දී, ආහාර ජීර්ණ පද්ධතියේ ජීර්ණය හා උකහා ගැනීමෙන් පසුව ග්ලූකෝස් රුධිරයට ඇතුල් වන අතර ඉන්සියුලින් සෛල තුළට ඇතුළු වේ.
අක්මාව එක්තරා ආකාරයක ගබඩා කිරීමක් ලෙස ක්රියා කරයි. රුධිරයේ ග්ලූකෝස් මට්ටම පහත වැටෙන විට (නිදසුනක් වශයෙන්, ඔබ ඔබේ දිවා ආහාරය මඟ හැරියේය), අක්මාව එහි ගබඩා කර ඇති ග්ලයිකෝජන් ග්ලූකෝස් බවට බිඳ දමයි. ග්ලූකෝස් රුධිරයට ඇතුළු වන අතර එහි මට්ටම සාමාන්ය තත්වයට පත්වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයේදී, මෙම සමස්ත ක්රියාවලියම කඩාකප්පල් වේ. ඉන්සියුලින් ප්රතිරෝධය හෝ iency නතාවය හේතුවෙන් ග්ලූකෝස් සෛල මගින් අවශෝෂණය කර නොගෙන රුධිරයේ එකතු වේ. මේ සඳහා ආහාර ගැනීම සහ හයිපොග්ලයිසමික් .ෂධ නිරන්තරයෙන් ගැනීම අවශ්ය වේ.
දෙවන වර්ගයේ දියවැඩියාව සහ පළමු වර්ගයේ දියවැඩියාව අතර වෙනස පහත පරිදි වේ. පළමු වර්ගයේ දියවැඩියාවේ (ඉන්සියුලින් මත යැපෙන දියවැඩියාව), අග්න්යාශය ප්රායෝගිකව ඉන්සියුලින් නිපදවන්නේ නැත, එබැවින් රෝගීන් මෙම හෝමෝනය එන්නත් කිරීම මත රඳා පවතී. දෙවන වර්ගයේ දියවැඩියාව තුළ අග්න්යාශයට ඉන්සියුලින් නිපදවීමේ හැකියාව ඇතත් එය ප්රමාණවත් ලෙස නිපදවන්නේ නැත. සීනි අඩු කරන drugs ෂධ බීටා සෛල උත්තේජනය කරන අතර සමබරතාවය යථා තත්වයට පත් වේ. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට ඉන්සියුලින් එන්නත් නොමැතිව ජීවත් විය හැකිය, එබැවින් එය ඉන්සියුලින් මත යැපෙන ලෙස හැඳින්වේ.
දෙවන වර්ගයේ දියවැඩියා අවදානම් සාධක:
Weight අධික බර. තරබාරුකම ප්රධාන අවදානම් සාධකයකි. ඇඩිපෝස් පටක වැඩි වන තරමට ඉන්සියුලින් ප්රතිරෝධී සෛල බවට පත්වේ.
• මේදය බෙදා හැරීම. උදර ස්ථුලතාවය (උදරයේ මේදය) දියවැඩියාවට වෙනත් වර්ගවල තරබාරුකමට වඩා නැඹුරු වේ.
Ac අක්රියතාව. ශාරීරික ක්රියාකාරකම් නොමැතිකම දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම සමඟ සංඛ්යානමය වශයෙන් සම්බන්ධ වේ.
History පවුල් ඉතිහාසය. ඔබේ දෙමාපියන්, සහෝදරයන් හෝ සහෝදරියන් දියවැඩියාවෙන් පෙළෙනවා නම් අවදානම සැලකිය යුතු ලෙස වැඩි වේ.
• තරඟය. එයට හේතුව පැහැදිලි නැත, නමුත් හිස්පැනික්වරු, කළු ජාතිකයින්, ඇමරිකානු ඉන්දියානුවන් සහ ආසියානුවන් යුරෝපීයයන්ට වඩා බොහෝ විට දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙති.
• වයස. දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම වයසට යාමත් සමඟ වැඩිවේ, විශේෂයෙන් වයස අවුරුදු 45 ඉක්මවූ පසු. සමහර විට මෙය වැඩිහිටි වියේදී බර වැඩිවීමේ ප්රවණතාවය නිසා විය හැකිය.
Red පූර්ව දියවැඩියාව. Prediabetes යනු ග්ලූකෝස් මට්ටම සාමාන්ය මට්ටමට වඩා ඉහළ මට්ටමක පවතින නමුත් එය දෙවන වර්ගයේ දියවැඩියාව ලෙස වර්ගීකරණය කිරීමට තරම් ඉහළ මට්ටමක නොමැති තත්වයකි. ප්රතිකාර නොමැතිව පූර්ව දියවැඩියාව දියවැඩියාව බවට පත්විය හැකිය.
Est ගර්භණී දියවැඩියාව. ගර්භණී සමයේදී කාන්තාවක් ගර්භණී දියවැඩියාව වැළඳී ඇත්නම්, දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම අනාගතයේදී වැඩිවේ.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
රෝගයේ රෝග ලක්ෂණ, රීතියක් ලෙස, ඉතා සෙමින් වර්ධනය වේ. රෝගියෙකුට දියවැඩියාව වැළඳී වසර ගණනාවක් තිස්සේ එය නොදැනුවත්වම පීඩා විඳින්න පුළුවන්.
රෝග ලක්ෂණ වලට ඇතුළත් විය හැකිය:
• දැඩි පිපාසය සහ නිතර මුත්රා කිරීම. රුධිරයේ ඇති ග්ලූකෝස් අතිරික්තයක් සමඟ, තරලය සෛල වලින් පිටතට ඇද දමනු ලැබේ. මෙය පිපාසය හා අතිරික්ත මුත්රා වලට හේතු වේ.
• අසාමාන්ය කුසගින්න. ඉන්සියුලින් නොමැතිව සීනි අවශෝෂණය කඩාකප්පල් වන අතර එමඟින් ශරීරයට විකල්ප බලශක්ති සංචිත වැය කිරීමට හා කුසගින්න ඇතිවීමට හේතු වේ.
• බර අඩු කර ගැනීම. ආහාර රුචිය වැඩි වුවද රෝගීන්ට බර අඩු කර ගත හැකිය. මෙයට හේතුව සෛල මගින් ග්ලූකෝස් ලබා ගැනීම දුර්වල වීමයි.
• තෙහෙට්ටුව. සෛල වලට ශක්තියක් නොමැති නම්, රෝගීන්ට වෙහෙස හා කෝපයක් දැනිය හැකිය.
• නොපැහැදිලි පෙනීම. සීනි මට්ටම අධික නම් ඇසේ කාචයේ තත්වය දුර්වල විය හැකිය. මෙය පෙනීමේ ගැටළු ඇති කරයි.
• තුවාල හා වණ සෙමෙන් සුව කිරීම. දෙවන වර්ගයේ දියවැඩියා රෝගයේදී, ආසාදනවලට එරෙහි වීමට ශරීරයට ඇති හැකියාව නරක අතට හැරේ.
On සමේ අඳුරු පැල්ලම්. සමහර රෝගීන් තුළ, අඳුරු, වෙල්වට් සමේ ලප ශරීරයේ නැමීම් වල දක්නට ලැබේ. මෙය කළු ඇකන්තෝසිස් වන අතර එය ඉන්සියුලින් ප්රතිරෝධයේ සං sign ාවක් විය හැකිය.
දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම
2009 දී ADA, IDF සහ දියවැඩියා අධ්යයනය සඳහා වූ යුරෝපීය සංගමයේ විශේෂ experts යින්ගෙන් සමන්විත ජාත්යන්තර කමිටුවක් දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම සඳහා පහත සඳහන් පරීක්ෂණය යෝජනා කළේය.
ග්ලයිකේටඩ් හිමොග්ලොබින් පරීක්ෂණය (A1C). මෙම රුධිර පරීක්ෂණය මගින් රෝගියාගේ රුධිරයේ සාමාන්ය ග්ලූකෝස් මට්ටම පසුගිය මාස 2-3 තුළ පිළිබිඹු වේ. මේ සඳහා රුධිරයේ හිමොග්ලොබින් හා සම්බන්ධ ග්ලූකෝස් ප්රතිශතය මනිනු ලැබේ. සීනි මට්ටම වැඩි වන තරමට හිමොග්ලොබින් ග්ලූකෝස් සමඟ සම්බන්ධ වේ. 6.5% ට වඩා වැඩි A1C මට්ටම, වෙනම පරීක්ෂණ දෙකකින් අනාවරණය කර ගැනීම, දෙවන වර්ගයේ දියවැඩියාවේ දර්ශකයක් ලෙස සැලකේ. 5.7% ත් 6.4% ත් අතර ප්රති result ලයක් ලෙස පූර්ව දියවැඩියාව ඇති බව යෝජනා කරයි. සාමාන්ය A1C 5.7% ට වඩා අඩු විය යුතුය.
තාක්ෂණික හේතූන් මත සහ ගර්භණී සමයේදී (පරීක්ෂණය විශ්වාස කළ නොහැකි ය) A1C පරීක්ෂණය කළ නොහැකි නම්, වෛද්යවරයා වෙනත් පරීක්ෂණ නියම කළ හැකිය:
1. අහඹු වේලාවක සීනි සඳහා රුධිර පරීක්ෂාව.
මේ සඳහා කුඩා රුධිර සාම්පලයක් ගනු ලැබේ. රුධිර ග්ලූකෝස් මට්ටම ඩෙසිලිටරයකට මිලිග්රෑම් (mg / dL) හෝ ලීටරයකට මිලිමීටර (mmol / L) වලින් ප්රකාශ වේ. බටහිර රටවල පළමු ප්රකාශන ක්රමය වඩාත් සුලභ ය. ඇමරිකානු ප්රමිතීන්ට අනුව ග්ලූකෝස් මට්ටම 140mg / dL (7.8mmol / L) ට අඩු සාමාන්ය දෙයක් ලෙස සැලකේ. 140mg / dL (7.8mmol / L) සහ 199mg / L (11mmol / L) අතර මට්ටමක් පූර්ව දියවැඩියාව වන අතර 200mg / dL (11.1mmol / L) ට වඩා දියවැඩියාව යනු විශේෂයෙන් රෝගයේ ලක්ෂණ ලක්ෂණ සමඟ සංයෝජනය වීමයි.
2. සීනි නිරාහාරව සිටීම සඳහා රුධිර පරීක්ෂාව.
මෙම රුධිර පරීක්ෂණය උදේ ආහාරයට පෙර උදෑසන ගනු ලැබේ. 100mg / dL (5.6mmol / L) ට අඩු සීනි මට්ටම නිරාහාරව සිටීම සාමාන්ය දෙයක් ලෙස සැලකේ. 100 සිට 125mg / dL (5.6–6.9mmol / L) මට්ටම පූර්ව දියවැඩියාව ලෙස සැලකේ. වෙනම විශ්ලේෂණයන් දෙකකින් 126mg / dL (7mmol / L) ට වැඩි සීනි මට්ටම, ඇමරිකානු විශේෂ experts යන් දියවැඩියාව සලකා බැලීමට නිර්දේශ කරයි.
3. ග්ලූකෝස් ඉවසීම සඳහා පරීක්ෂණය.
මෙම පරීක්ෂණය සඳහා, පුද්ගලයෙකු මුළු රාත්රිය පුරාම කුසගින්නෙන් පෙළෙන අතර, උදේ ඔහු හිස් බඩක් මත මනිනු ලැබේ. ඉන්පසු ඔහු සීනි සමඟ ජලය පානය කරන අතර, ඊළඟ පැය සඳහා පරීක්ෂණ නැවත සිදු කෙරේ. විශ්ලේෂණයෙන් පෙන්නුම් කරන්නේ අග්න්යාශය බර පාලනය කළ ආකාරයයි.
ඇමරිකානු දියවැඩියා සංගමය (ADA) වයස අවුරුදු 45 ට වැඩි සියලුම පුද්ගලයින් සඳහා නිතිපතා සීනි පරීක්ෂණ නිර්දේශ කරයි. තරබාරුකම, උදාසීන ජීවන රටාව, ගර්භනී කාන්තාවන්ගේ පෙර දියවැඩියාව, පවුල් ඉතිහාසයක් මත බර පැටවීම සඳහා ද පරීක්ෂණ නිර්දේශ කෙරේ.
ඔබට දියවැඩියාව ඇති බව හඳුනාගෙන තිබේ නම්, දියවැඩියාව තීරණය කිරීමට ඔබේ වෛද්යවරයා වෙනත් පරීක්ෂණ නියම කළ හැකිය. මෙය ඉතා වැදගත් වන්නේ පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාර ක්රමෝපාය වෙනස් වන බැවිනි.
දෙවන වර්ගයේ දියවැඩියාව
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම ප්රධාන කුළුණු හතරට වටින්නේ නැත:
Sugar සීනි මට්ටම අධීක්ෂණය කිරීම.
Eating සෞඛ්ය සම්පන්න ආහාර ගැනීම.
• ව්යායාම කරන්න.
• සීනි අඩු කරන .ෂධ.
දුර්වල ලෙස පාලනය කරන ලද දියවැඩියා රෝගය අභ්යන්තර අවයව වලට ආපසු හැරවිය නොහැකි හානියක් ඇතුළු භයානක සංකූලතා ඇති කරන බැවින් ප්රතිකාර හා වෛද්ය අධීක්ෂණය නිරන්තරයෙන් සිදු කළ යුතුය. සෑම රෝගියෙකුම ඔහුගේ ප්රතිකාරය ඉතා බැරෑරුම් ලෙස ගත යුතුය.
1. සීනි මට්ටම අධීක්ෂණය කිරීම.
සතියකට 4-7 වතාවක් පරීක්ෂණ නොකර දියවැඩියාව පාලනය කිරීම සිතාගත නොහැකිය. මෙය ඔබේම ග්ලූකෝමීටරයක අවශ්යතාවය නියම කරයි - රුධිරයේ සීනි මැනීම සඳහා ගෙන යා හැකි උපකරණයකි.
ග්ලූකෝස් අගයන් වෛද්යවරයෙකුට විශ්ලේෂණය කළ හැකි වන පරිදි පටිගත කළ යුතුය.
රෝගීන් දිනපොතක් තබා ගත යුතු අතර, එහි උපකාරයෙන් ශරීරයේ යම් යම් වෙනස්කම් වලට පුරෝකථනය කිරීමට ඔවුන් ඉගෙන ගනු ඇත:
• දෛනික සලාකය.
• ව්යායාම කරන්න.
Some ඇතැම් .ෂධ පිළිගැනීම.
(රෝග (සෙම්ප්රතිශ්යාව ඇතුළුව).
Alcohol මත්පැන් පිළිගැනීම.
• මානසික ආතතිය.
St ඔසප් චක්රය ආදිය.
2. සෞඛ්ය සම්පන්න ආහාර ගැනීම.
ජනප්රිය විශ්වාසයන්ට පටහැනිව, දියවැඩියාව ඇති රෝගීන්ට කුරිරු හෝ ඒකාකාරී ආහාර වේලක් අවශ්ය නොවේ. ඒ වෙනුවට, ඔබ පලතුරු, එළවළු සහ ධාන්ය වර්ග ඕනෑ තරම් ආහාරයට ගැනීම කෙරෙහි අවධානය යොමු කළ යුතුය. මෙම නිෂ්පාදනවල ඉහළ පෝෂණ ගුණයක් ඇති අතර අවම වශයෙන් හානිකර ද්රව්ය අඩංගු වේ. ඔබේ ආහාර වේලෙහි සත්ව ආහාර සහ රසකැවිලි සීමා කිරීම ද අවශ්ය වේ.
වෘත්තීය පෝෂණවේදියෙක් ඔබේ ආහාර වේලෙහි කාබෝහයිඩ්රේට් ගණනය කරන්නේ කෙසේදැයි ඔබට කියා දෙනු ඇත. එසේම, විශේෂ ist යෙකු සෞඛ්ය සම්පන්න හා රසවත් ආහාර වේලක් සඳහා සම්පූර්ණ සැලැස්මක් ඔබ වෙනුවෙන් ඉදිරිපත් කරනු ඇත. ඔබට අවශ්ය වන ප්රධානම දෙය නම් නිෂ්පාදනවල අනුපාතය මතක තබා ගැනීමට උත්සාහ කිරීම සහ සාමාන්යය ඉක්මවා නොයා දිනකට ආසන්න වශයෙන් එකම කාබෝහයිඩ්රේට් ප්රමාණයක් අනුභව කිරීමයි. මෙම පුරුද්ද කාලයත් සමඟ පැමිණේ.
අඩු ග්ලයිසමික් දර්ශකයක් සහිත නිෂ්පාදන සඳහා අවධාරණය කළ යුතුය. ග්ලයිසමික් දර්ශකය පෙන්නුම් කරන්නේ මෙම නිෂ්පාදනය රුධිර සීනි වැඩි කරන ආකාරයයි. අඩු ග්ලයිසමික් දර්ශක ආහාර වඩාත් ස්ථායී සීනි මට්ටම පවත්වා ගැනීමට උපකාරී වේ. මේවා සාමාන්යයෙන් තන්තු බහුල ආහාර වේ.
3. ව්යායාම කරන්න.
සෑම රෝගියෙකුටම නිතිපතා ව්යායාම අවශ්ය වේ. ඔබ කැමති ක්රියාකාරකම් තෝරා ඔබේ වෛද්යවරයාගේ කැමැත්ත ලබා ගන්න. ඇමරිකානු වෛද්යවරු නිර්දේශ කරන්නේ බොහෝ රෝගීන් දිනකට මිනිත්තු 30 ක්, අවම වශයෙන් සතියකට දින 3-4 ක් පමණ මධ්යස්ථ තීව්රතාවයෙන් යුත් ව්යායාම සිදු කරන ලෙසයි. මෙම කුඩා දායකත්වය ඉදිරි වසර ගණනාව තුළ ඔබේ සෞඛ්යය පවත්වා ගැනීමට උපකාරී වේ.
4. සීනි අඩු කරන .ෂධ.
සමහර අයට සාමාන්ය රුධිරයේ සීනි මට්ටම කරා ළඟා වීමට ප්රමාණවත් ආහාර හා ව්යායාම නොමැත. මෙම අවස්ථා වලදී වෛද්යවරු මුඛ හයිපොග්ලයිසමික් කාරක නියම කරති.
බොහෝ විට සීනි පාලනය කිරීම සඳහා පළමු drug ෂධය වන්නේ මෙට්ෆෝමින් (ග්ලූකෝෆේජ්, සියොෆෝර්) - අක්මාව තුළ ග්ලූකෝස් සංශ්ලේෂණය අඩු කරන drug ෂධයකි. මෙට්ෆෝමින් ප්රමාණවත් නොවේ නම්, වෙනත් drugs ෂධ එකතු කළ හැකිය. අග්න්යාශයේ ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කරන drugs ෂධ තිබේ. මේවාට ග්ලයිපයිසයිඩ් (ග්ලූකොට්රෝල්), ග්ලයිබුරයිඩ් සහ ග්ලයිමපිරයිඩ් (අමරිල්) ඇතුළත් වේ. තවත් සමහරු කාබෝහයිඩ්රේට් ග්ලූකෝස් බවට බිඳ දැමිය හැකි එන්සයිම වල ක්රියාකාරිත්වය අවහිර කරති, නැතහොත් පියොග්ලිටසෝන් (ඇක්ටෝස්) වැනි ඉන්සියුලින් වලට පටක වඩාත් සංවේදී කරති.
ඔබට මෙට්ෆෝමින් ගත නොහැකි නම්, සයිටැග්ලිප්ටින් (ජැනුවියා), සැක්සැග්ලිප්ටින් (ඔන්ග්ලිසා), රෙපග්ලිනයිඩ් (ප්රැන්ඩින්) හෝ නැටග්ලිනයිඩ් (ස්ටාර්ලික්ස්) ඇතුළත් වෙනත් මුඛ ations ෂධ තිබේ. එක්සෙනටයිඩ් (බයිටා) සහ ලයිරග්ලූටයිඩ් (වික්ටෝසා) එන්නත් මෑතකදී නිකුත් කරන ලදී.
මෙම සියලු drugs ෂධවල වාසි සහ අවාසි ගැන සාකච්ඡා කළ යුත්තේ ඔබේ වෛද්යවරයා සමඟ පමණි. සමහර drugs ෂධ බරපතල අතුරු ආබාධ ඇති කරයි. නිදසුනක් වශයෙන්, ඇමරිකා එක්සත් ජනපදයේ එතරම් කලකට පෙර රෝසිග්ලිටසෝන් (ඇවන්ඩියා) හෘදයාබාධ සමඟ සම්බන්ධ වී ඇති බව අනාවරණය වූ අතර ඉන් පසුව FDA සාමාන්යයෙන් මෙම .ෂධය තහනම් කළේය.
වෙනත් ප්රතිකාර
හයිපොග්ලයිසමික් කාරකයන්ට අමතරව, හෘද වාහිනී සංකූලතා (ආ roke ාතය, හෘදයාබාධ) වැළැක්වීම සඳහා වෛද්යවරයෙකුට ඇස්පිරින් සහ ප්රති-හයිපර්ටෙන්ටිව් drugs ෂධ අඩු මාත්රාවක් නියම කළ හැකිය. දෙවන වර්ගයේ දියවැඩියාව ඇති සමහර රෝගීන්ට වරින් වර ඉන්සියුලින් පරිපාලනය අවශ්ය වේ. ඉන්සියුලින් ලබා ගත හැක්කේ එන්නත් කළ හැකි ආකාරයෙන් පමණි, එබැවින් එන්නත් කිරීම අත්යවශ්ය වේ. ඉන්සියුලින් දිගු, මධ්යම හෝ කෙටි ක්රියාකාරී විය හැකිය. ඉන්සියුලින් වල ප්රභේද සහ ප්රතිලාභ තේරුම් ගැනීමට වෛද්යවරයකු ඔබට උපකාර කරනු ඇත.
දියවැඩියාව ඇති පුද්ගලයින් සහ 35 ට වැඩි ශරීර ස්කන්ධ දර්ශකයක් (දැඩි තරබාරුකම) බර අඩු කර ගැනීමේ සැත්කම් සඳහා අපේක්ෂකයින් විය හැකිය. මෙය බාරිට්රික් සැත්කම් ලෙස හැඳින්වේ. ක්රියා පටිපාටියෙන් පසුව, රෝගීන්ගෙන් 55-95% අතර සීනි මට්ටම යථා තත්ත්වයට පත්වේ. අනාගතයේදී නිරෝගී ශරීර බරක් පවත්වා ගැනීම අවශ්ය වේ.
ගර්භණී සමයේදී දෙවන වර්ගයේ දියවැඩියාව ඇති කාන්තාවන්ට ඔවුන්ගේ .ෂධ වලට බාධා කිරීමට ඇති ඉඩකඩ වැඩිය. කෙසේ වෙතත්, මෙට්ෆෝමින් ටෙරාටොජනික් බලපෑම් පෙන්නුම් නොකළ නමුත් එහි ආරක්ෂාව ද හොඳින් වටහාගෙන නොමැත. ගර්භණී සමයේදී කාන්තාවකට ඉන්සියුලින් ප්රතිකාර සඳහා මාරු වීමට සිදුවනු ඇත. මීට අමතරව, වෙනත් සැකසුම් වලදී නිවැරදි කිරීම අවශ්ය වනු ඇත - ප්රති-හයිපර්ටෙන්ටිව් drugs ෂධ ප්රතිස්ථාපනය කිරීම ආදිය.
දියවැඩියාව සඳහා භයානක කොන්දේසි:
මෙය රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ යාමකි. ආහාර උල්ලං with නය වීමක් සිදුවීම, sk ෂධ මඟ හැරීම. රෝග ලක්ෂණ: දැඩි පිපාසය, මුත්රා වැඩි කිරීම, මුඛය වියළි වීම, පෙනීම බොඳ වීම, දුර්වලතාවය සහ ඔක්කාරය.
2. දියවැඩියා කීටොසයිඩෝසිස්.
මෙය මුත්රා වල ඇති කීටෝන් සිරුරු වල වැඩි අන්තර්ගතයකි. සෛල තුළ ග්ලූකෝස් හිඟයක් ඇති විට එය ශක්තිය සඳහා මේද බිඳ දැමීමට පටන් ගනී. රෝග ලක්ෂණ: ආහාර රුචිය නැතිවීම, දුර්වලතාවය, වමනය, උණ, බඩේ වේදනාව, දහඩිය, පලතුරු හුස්ම.
3. හයිපෙරොස්මොලර් හයිපර්ග්ලයිසමික් නොවන කීටොඇසයිඩෝටික් සින්ඩ්රෝමය.
ජීවිතයට තර්ජනයක්. සං s ා: සීනි මට්ටම 600mg / dL (33.3mmol / L), වියළි මුඛය, අධික පිපාසය, 38C ට වඩා උණ, නිදිබර ගතිය, ව්යාකූලත්වය, පෙනීම නැතිවීම, මායාවන්, අඳුරු මුත්රා.
මෙය රුධිරයේ ඇති ග්ලූකෝස් මට්ටම අඩු වීමක් වන අතර ආහාර, ශාරීරික වැඩිපුර වැඩ කිරීම හෝ සීනි අඩු කරන .ෂධ අධික ලෙස පානය කිරීම සිදු විය හැක. රෝග ලක්ෂණ: දහඩිය දැමීම, වෙව්ලීම, දුර්වලකම, කුසගින්න, කරකැවිල්ල, හිසරදය, ස්පන්දනය, මන්දගාමී කථාව, උදාසීනත්වය, ව්යාකූලත්වය සහ අල්ලා ගැනීම්.
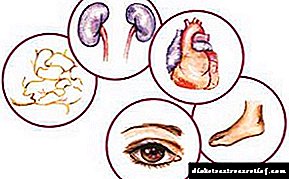
දෙවන වර්ගයේ දියවැඩියාවේ සංකූලතා
දෙවන වර්ගයේ දියවැඩියාව නොසලකා හැරියහොත් හදවත, රුධිර නාල, ස්නායු, ඇස් සහ වකුගඩු ඇතුළු වැදගත් අවයව වලට බලපෑම් කළ හැකිය.
මෙම සංකූලතා වළක්වා ගත හැක්කේ effective ලදායී සීනි පාලනයක් පමණි:
• ධමනි සිහින් වීම.
• අධි රුධිර පීඩනය.
• ඇන්ජිනා පෙක්ටෝරිස්.
Roke ආ roke ාතය සහ හෘදයාබාධ.
Ep නෙෆ්රොෆති (වකුගඩු හානි).
• ස්නායු රෝග (ස්නායු හානි).
• රෙටිනෝපති (දෘෂ්ටි විතානයේ හානිය).
• දියවැඩියා පාදය.
• සමේ ආසාදන.
• ඔස්ටියෝපොරෝසිස්.
• ශ්රවණාබාධ.
• ඇල්සයිමර් රෝගය.
දෙවන වර්ගයේ දියවැඩියා රෝගීන් සඳහා උපදෙස්
ඔබේ රෝගී තත්වය වඩා හොඳින් පාලනය කිරීමට සහ සංකූලතා ඇතිවීමේ අවදානම අඩු කිරීමට, මෙම සරල උපදෙස් අනුගමනය කරන්න:
Diabetes දියවැඩියාව ගැන තව දැනගන්න. වෛද්යවරුන් සමඟ සාකච්ඡා කර රෝගීන්ගේ සාහිත්ය කියවන්න. මෙය ඔබව සෞඛ්ය සම්පන්නව හා සෞඛ්ය සම්පන්නව තබා ගැනීමට උපකාරී වේ.
Yourself ඔබම හඳුනා ගන්න. පුද්ගලයෙකු දියවැඩියාවෙන් පෙළෙන බවට සටහනක් සහිත විශේෂ බ්රේස්ලට් එකක් පැළඳීම ප්රයෝජනවත් වේ. යමක් සිදුවුවහොත් ඉක්මන් හා ප්රමාණවත් උපකාර ලබා දීමට මෙය උපකාරී වේ.
Physical වාර්ෂික ශාරීරික පරීක්ෂණයක් පවත්වා අක්ෂි වෛද්යවරයකු හමුවන්න. දියවැඩියාවේ සංකූලතා හඳුනා ගැනීම සඳහා මෙය කාලයාගේ ඇවෑමෙන් අවශ්ය වේ.
Vacc සියලුම එන්නත් කරන්න. දියවැඩියාව ප්රතිශක්තිකරණ පද්ධතිය දුර්වල කරයි, එබැවින් බෝවන රෝග වැළැක්වීම අතිරික්ත නොවේ.
Your ඔබේ දත් ගැන සැලකිලිමත් වන්න. දියවැඩියාව විදුරුමස් ආසාදන වලට ගොදුරු වේ. දිනකට දෙවරක් දත් මදින්න, වසරකට 2 වතාවක් දන්ත වෛද්යවරයාව බලන්න.
Your ඔබේ අඩිපාරේ යන්න. ඔබේ පාද උණුසුම් ජලයෙන් සෝදන්න. පාද මෘදු ලෙස පිරිසිදු කර දියරයෙන් මොයිස්චරයිසින් කරන්න.කප්පාදුව, බිබිලි හෝ රතු පැහැය සඳහා ඔබේ පාද පරීක්ෂා කරන්න. ඔබට ගැටළු ඇත්නම්, වෛද්යවරයෙකුගෙන් විමසන්න.
Blood ඔබේ රුධිර පීඩනය පාලනය කර ගන්න. සෞඛ්ය සම්පන්න ජීවන රටාවක් සහ ප්රති-හයිපර්ටෙන්ටිව් drugs ෂධ ගැනීම හෘද වාහිනී සංකූලතා වළක්වයි.
Sm දුම්පානය නතර කිරීමට වග බලා ගන්න. දුම්පානය මඟින් හෘදයාබාධ, ආ roke ාතය, ස්නායු හානි සහ වකුගඩු රෝග වැනි දියවැඩියා සංකූලතා ඇතිවීමේ අවදානම වැඩි කරන බව මතක තබා ගන්න.
Alcohol මත්පැන් පානය සීමා කරන්න. මත්පැන් රුධිරයේ සීනිවල උච්චාවචනයන් ඇති කළ හැකි බැවින් දියවැඩියා රෝගීන් සඳහා පානය නොකිරීම වඩාත් සුදුසුය.
Stress ආතතිය පාලනය කරන්න. රැකියාවේදී සහ නිවසේදී මානසික ආතතියෙන් වැළකී සිටීමට ඉගෙන ගන්න. මානසික ආතතිය ඔබේ සෞඛ්යයට අහිතකර බැවින් එයට එරෙහිව සටන් කරන්න. මාස්ටර් ලිහිල් කිරීමේ ක්රම, ප්රමාණවත් නින්දක් ලබා ගන්න, ඔබම අධික ලෙස පටවන්න එපා.
සෑම දෙයක්ම තිබියදීත්, ධනාත්මක ආකාරයකින් සුසර කරන්න. දියවැඩියාව බරපතල රෝගයකි, නමුත් නවීන වෛද්ය විද්යාව මඟින් එය පාලනය කිරීමට ඔබට ඉඩ සලසයි. ඔබ මත රඳා පවතින සෑම දෙයක්ම ඔබ කරන්නේ නම්, ඔබට දිගු හා තෘප්තිමත් ජීවිතයක් භුක්ති විඳිය හැකිය.
වර්ගීකරණය
1999 දී ලෝක සෞඛ්ය සංවිධානය දෙවන වර්ගයේ දියවැඩියාව පරිවෘත්තීය රෝගයක් ලෙස සංලක්ෂිත කරන ලද අතර ඉන්සියුලින් ස්රාවය වීම හෝ ඉන්සියුලින් (ඉන්සියුලින් ප්රතිරෝධය) කෙරෙහි පටක සංවේදීතාව අඩුවීම හේතුවෙන් වර්ධනය වේ.
2009 දී ඇමරිකානු මහාචාර්ය ආර්. ද ෆ්රොන්සෝ ප්රථම වරට හයිපර්ග්ලයිසිමියා රෝගයට තුඩු දෙන ප්රධාන ව්යාධිජනක සම්බන්ධතා වල “තර්ජනාත්මක අෂ්ටකය” ඇතුළත් ආකෘතියක් යෝජනා කළේය. අක්මා සෛලවල ඉන්සියුලින් ප්රතිරෝධයට අමතරව, ඉලක්කගත පටක සහ β- සෛල ක්රියා විරහිත වීම, ඉන්ක්රෙටින් ආචරණය අඩපණ කිරීම, අග්න්යාශයික සෛල මගින් ග්ලූකොජන් අධික ලෙස නිපදවීම, ඇඩිපොසයිට් මගින් ලිපොලිසිස් සක්රීය කිරීම, වකුගඩු ග්ලූකෝස් නැවත අවශෝෂණය වැඩි කිරීම සහ දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ ව්යාධිජනක ක්රියාවලියට වැදගත් කාර්යභාරයක් ඉටු කරන බව පැහැදිලි විය. මධ්යම ස්නායු පද්ධතියේ මට්ටමින් ස්නායු සම්ප්රේෂක සම්ප්රේෂණය. රෝගයේ වර්ධනයේ විෂමජාතීය බව මුලින්ම පෙන්නුම් කළ මෙම යෝජනා ක්රමය මෑතක් වන තුරුම දියවැඩියා 2 වර්ගයේ ව්යාධි භෞතවේදය පිළිබඳ නවීන අදහස් වඩාත් පැහැදිලිව පිළිබිඹු කළේය. කෙසේ වෙතත්, 2016 දී, ස්ටැන්ලි එස්. ෂ්වාට්ස්ගේ නායකත්වයෙන් යුත් විද්යා scientists යින් කණ්ඩායමක් යම් ආකාරයකින් “විප්ලවීය” ආකෘතියක් යෝජනා කළ අතර, හයිපර්ග්ලයිසිමියා වර්ධනය සඳහා තවත් සම්බන්ධතා තුනක් මගින් පරිපූරක විය: පද්ධතිමය දැවිල්ල, බඩවැල් මයික්රොෆ්ලෝරා වල ව්යාධි වෙනස්වීම් සහ ඇමයිලින් නිෂ්පාදනය අඩපණ කිරීම. මේ අනුව, මේ දක්වා, දියවැඩියාවේ ප්රගතිය අවුස්සන අන්තර් සම්බන්ධිත යාන්ත්රණ 11 ක් දැනටමත් දන්නා කරුණකි.
වර්ගීකරණ සංස්කරණය |සාමාන්ය තොරතුරු
“දියවැඩියාව” යන වචනය ග්රීක භාෂාවෙන් “දුවන්න, කාන්දු වීම” ලෙස පරිවර්තනය කර ඇත. ඇත්ත වශයෙන්ම, රෝගයේ නමේ අර්ථය “සීනි පිටතට ගලායාම”, “සීනි නැතිවීම” යන්නයි. එය ප්රධාන රෝග ලක්ෂණයක් නිර්වචනය කරයි - මුත්රා වල ග්ලූකෝස් වැඩි කිරීම. දෙවන වර්ගයේ දියවැඩියා රෝගය, හෝ ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය, ඉන්සියුලින් වලට පටක ප්රතිරෝධය වැඩි වීමේ පසුබිමට එරෙහිව වර්ධනය වන අතර පසුව ලැන්ගර්හාන්ස් දූපත් වල සෛලවල ක්රියාකාරිත්වයේ අඩුවීමක් දක්නට ලැබේ. පළමු වර්ගයේ දියවැඩියාව මෙන් නොව ඉන්සියුලින් iency නතාවය ප්රාථමික වන අතර දෙවන වර්ගයේ රෝග වලදී හෝමෝන iency නතාවය දිගුකාලීන ඉන්සියුලින් ප්රතිරෝධයේ ප්රති result ලයකි. වසංගත දත්ත ජනවාර්ගික ලක්ෂණ, සමාජ-ආර්ථික ජීවන තත්වයන් මත පදනම්ව ඉතා විෂමජාතීය වේ. රුසියාවේ, ඇස්තමේන්තුගත ව්යාප්තිය 7% ක් වන අතර එය සියලු වර්ගවල දියවැඩියාවෙන් 85-90% කි. අවුරුදු 40-45 ට වැඩි පුද්ගලයින් අතර මෙම සිදුවීම් ඉහළ මට්ටමක පවතී.
දෙවන වර්ගයේ දියවැඩියාවට හේතු
රෝගයේ වර්ධනය ප්රකෝප වන්නේ පාරම්පරික නැඹුරුතාවයක් සහ ජීවිත කාලය පුරාම ශරීරයට බලපාන සාධක වල එකතුවෙනි. වැඩිහිටි වියට පත්වන විට, අහිතකර බාහිර බලපෑම් මගින් ශරීරයේ සෛල ඉන්සියුලින් වලට දක්වන සංවේදීතාව අඩු කරයි, එහි ප්රති they ලයක් ලෙස ප්රමාණවත් ග්ලූකෝස් ප්රමාණයක් ලැබීම නතර වේ. දෙවන වර්ගයේ දියවැඩියාවට හේතු විය හැක්කේ:
- තරබාරුකම ඇඩිපෝස් පටක සෛල වලට ඉන්සියුලින් භාවිතා කිරීමේ හැකියාව අඩු කරයි. අධික බර යනු රෝගයේ වර්ධනය සඳහා ප්රධාන අවදානම් සාධකයකි, තරබාරුකම 80-90% රෝගීන් තුළ තීරණය වේ.
- හයිපෝඩයිනමියාව. මෝටර් ක්රියාකාරිත්වයේ iency නතාවය බොහෝ අවයවවල කාර්යයට ly ණාත්මක ලෙස බලපාන අතර සෛලවල පරිවෘත්තීය ක්රියාවලීන් මන්දගාමී කිරීමට උපකාරී වේ. හයිපෝඩයිනමික් ජීවන රටාවක් සමඟ මාංශ පේශි ග්ලූකෝස් අඩු පරිභෝජනය කිරීම හා රුධිරයේ සමුච්චය වීම සිදුවේ.
- නුසුදුසු පෝෂණය. දියවැඩියාව ඇති පුද්ගලයින්ගේ තරබාරුකමට ප්රධාන හේතුව අධික ලෙස ආහාර ගැනීමයි - අතිරික්ත කැලරි ප්රමාණය. තවත් negative ණාත්මක සාධකයක් වන්නේ පිරිපහදු කළ සීනි විශාල ප්රමාණයක් භාවිතා කිරීමයි. එය ඉක්මනින් රුධිරයට ඇතුල් වන අතර ඉන්සියුලින් ස්රාවය වන “පැනීම” ඇති කරයි.
- අන්තරාසර්ග රෝග. අන්තරාසර්ග ව්යාධි මගින් දියවැඩියාව ඇතිවීම අවුලුවන. අග්න්යාශයේ පිළිකා, අග්න්යාශයේ පිළිකා, පිටියුටරි හිඟකම, තයිරොයිඩ් ග්රන්ථියේ හෝ අධිවෘක්ක ග්රන්ථිවල හයිපෝ- හෝ අධි ක්රියාකාරීත්වයට එරෙහිව සිදුවීම් තිබේ.
- බෝවන රෝග. පාරම්පරික බරක් ඇති පුද්ගලයින් තුළ, දියවැඩියාවේ මූලික ප්රකාශනය වෛරස් රෝගයක සංකූලතාවයක් ලෙස සටහන් වේ. වඩාත්ම භයානක වන්නේ ඉන්ෆ්ලුවෙන්සා, හර්පීස් සහ හෙපටයිටිස් ය.
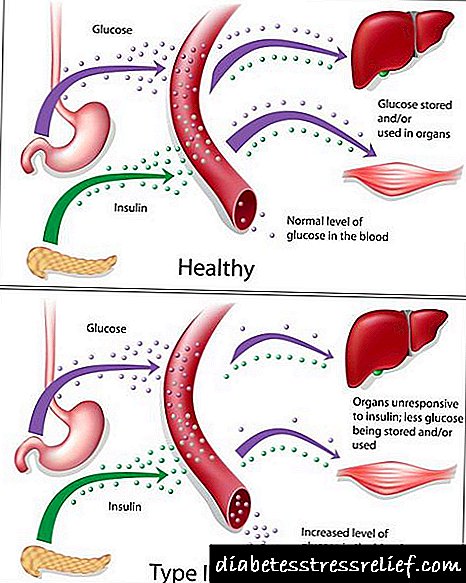
දෙවන වර්ගයේ දියවැඩියාවේ හදවතේ ඉන්සියුලින් (ඉන්සියුලින් ප්රතිරෝධය) සඳහා සෛලවල ප්රතිරෝධය වැඩි වීම නිසා කාබෝහයිඩ්රේට වල පරිවෘත්තීය උල්ලං violation නය වීමකි. ග්ලූකෝස් ලබා ගැනීමට හා භාවිතා කිරීමට පටක වලට ඇති හැකියාව අඩු වන අතර, ප්ලාස්මා සීනි මට්ටම ඉහළ යන හයිපර්ග්ලයිසිමියා තත්ත්වය වර්ධනය වෙමින් පවතී, නිදහස් මේද අම්ල හා ඇමයිනෝ අම්ල වලින් ශක්තිය උත්පාදනය කිරීමේ විකල්ප ක්රම සක්රීය වේ. හයිපර්ග්ලයිසිමියා රෝගයට වන්දි ගෙවීම සඳහා ශරීරය වකුගඩු හරහා අතිරික්ත ග්ලූකෝස් ඉවත් කරයි. මුත්රා වල එහි ප්රමාණය වැඩි වේ, ග්ලූකෝසුරියා වර්ධනය වේ. ජෛව තරලවල සීනි අධික සාන්ද්රණයකින් ඔස්මොටික් පීඩනය වැඩි වන අතර එය පොලියුරියා අවුස්සයි - තරල හා ලවණ නැතිවීමත් සමඟ නිතර නිතර මුත්රා කිරීම විජලනය හා ජල-විද්යුත් විච්ඡේදක අසමතුලිතතාවයට හේතු වේ. දියවැඩියා රෝගයේ බොහෝ රෝග ලක්ෂණ මෙම යාන්ත්රණයන් මගින් පැහැදිලි කෙරේ - අධික පිපාසය, වියළි සම, දුර්වලතාවය, අරිතිමියා.
හයිපර්ග්ලයිසිමියාව පෙප්ටයිඩ හා ලිපිඩ පරිවෘත්තීය ක්රියාවලීන් වෙනස් කරයි. සීනි අපද්රව්ය ප්රෝටීන හා මේදවල අණු වලට සම්බන්ධ වී ඇති අතර ඒවායේ ක්රියාකාරිත්වය කඩාකප්පල් කරයි, අග්න්යාශයේ ග්ලූකොජන් අධි නිපදවීම සිදු වේ, ශක්ති ප්රභවයක් ලෙස මේද බිඳවැටීම සක්රීය වේ, වකුගඩු මගින් ග්ලූකෝස් නැවත අවශෝෂණය වීම වැඩි කරයි, සම්ප්රේෂකය ස්නායු පද්ධතියේ දුර්වල වේ, බඩවැල් පටක ගිනි අවුලුවයි. මේ අනුව, දියවැඩියාවේ ව්යාධිජනක යාන්ත්රණයන් සනාල ව්යාධි (ඇන්ජියෝපති), ස්නායු පද්ධතිය (ස්නායු රෝග), ආහාර ජීර්ණ පද්ධතිය සහ අන්තරාසර්ග ස්රාවය ග්රන්ථි ඇති කරයි. පසුකාලීන ව්යාධිජනක යාන්ත්රණය වන්නේ ඉන්සියුලින් .නතාවයයි. ක්ෂය වීම සහ ස්වාභාවික ක්රමලේඛිත β- සෛල මිය යාම හේතුවෙන් එය වසර ගණනාවක් පුරා ක්රමයෙන් සෑදී ඇත. කාලයත් සමඟ මධ්යස්ථ ඉන්සියුලින් iency නතාවය උච්චාරණය මගින් ප්රතිස්ථාපනය වේ. ද්විතියික ඉන්සියුලින් යැපීම වර්ධනය වේ, රෝගීන්ට ඉන්සියුලින් ප්රතිකාරය නියම කරනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
රෝගය සෙමින් වර්ධනය වේ, ආරම්භක අවධියේදී ප්රකාශනයන් යන්තම් කැපී පෙනේ, මෙය රෝග විනිශ්චය බෙහෙවින් සංකීර්ණ කරයි. පළමු රෝග ලක්ෂණය වන්නේ පිපාසය වැඩි වීමයි. රෝගීන්ට මුඛය වියළි බවක් දැනේ, දිනකට ලීටර් 3-5 දක්වා පානය කරන්න. ඒ අනුව, මුත්රා ප්රමාණය සහ මුත්රාශය හිස් කිරීමට ඇති ආශාව වැඩි වේ. විශේෂයෙන් රාත්රියේදී ළමයින්ට එන්යුරේසිස් ඇතිවිය හැක. නිරන්තරයෙන් මුත්රා කිරීම සහ බැහැර කරන මුත්රා වල අධික සීනි ප්රමාණයක් තිබීම නිසා ඉන්ජුවිනල් කලාපයේ සම කෝපයට පත් වේ, කැසීම ඇති වේ, රතු පැහැය දිස්වේ. ක්රමයෙන්, කැසීම උදරය, කකුල්, වැලමිට සහ දණහිස් වල නැමීම් ආවරණය කරයි. පටක වලට ග්ලූකෝස් ප්රමාණවත් නොවීම ආහාර රුචිය වැඩි කිරීමට දායක වේ, රෝගීන් කුසගින්නෙන් පෙළෙන්නේ ආහාර ගැනීමෙන් පැය 1-2 කට පසුවය. කැලරි ප්රමාණය වැඩි වුවද, ග්ලූකෝස් අවශෝෂණය කර නොගන්නා නමුත් බැහැර කරන මුත්රා සමඟ බර අඩු වන හෙයින් බර එක හා සමාන වේ.
තෙහෙට්ටුව, වෙහෙසට පත්වීම, දිවා කාලයේ නිදිබර ගතිය සහ දුර්වලතාවය යන අමතර රෝග ලක්ෂණ වේ. සම වියළී, සිහින් වී, කුෂ් to වලට ගොදුරු වේ, දිලීර ආසාදන ඇති වේ. තැලීම් පහසුවෙන් ශරීරය මත දිස් වේ. තුවාල හා සීරීම් දිගු කලක් සුව වන අතර බොහෝ විට ආසාදනය වේ. ගැහැණු ළමයින් හා කාන්තාවන් තුළ, ලිංගික කැන්ඩිඩියාසිස් වර්ධනය වන අතර, පිරිමි ළමුන් හා පිරිමින් තුළ මුත්රා ආසාදන ඇතිවේ. බොහෝ රෝගීන් ඇඟිලිවල හිරි වැටීමක්, පාදවල හිරිවැටීමක් වාර්තා කරයි. ආහාර ගැනීමෙන් පසු ඔබට ඔක්කාරය හා වමනය වැනි හැඟීමක් ඇති විය හැකිය. රුධිර පීඩනය ඉහළ නංවයි, හිසරදය සහ කරකැවිල්ල සාමාන්ය දෙයක් නොවේ.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම
ප්රායෝගික අන්තරාසර්ග විද්යාවේදී, චිකිත්සාව සඳහා ක්රමානුකූල ප්රවේශයක් පොදු වේ. රෝගයේ මුල් අවධියේදී, රෝගීන්ගේ ජීවන රටාව වෙනස් කිරීම සහ දියවැඩියාව සහ සීනි පාලන ක්රම පිළිබඳව විශේෂ ist යා කතා කරන උපදේශන සඳහා ප්රධාන අවධානය යොමු කෙරේ. නිරන්තර හයිපර්ග්ලයිසිමියාව සමඟ, drug ෂධ නිවැරදි කිරීම භාවිතා කිරීමේ ප්රශ්නය විසඳනු ලැබේ. චිකිත්සක පියවරවල සම්පූර්ණ පරාසය ඇතුළත් වන්නේ:
- ආහාර වේලක්. පෝෂණයේ මූලික මූලධර්මය වන්නේ මේදය හා කාබෝහයිඩ්රේට් අධික ආහාර ප්රමාණය අඩු කිරීමයි. විශේෂයෙන් “භයානක” වන්නේ පිරිපහදු කළ සීනි නිෂ්පාදන - රසකැවිලි, රසකැවිලි, චොකලට්, පැණිරස කාබනීකෘත බීම. රෝගීන්ගේ ආහාර වේල එළවළු, කිරි නිෂ්පාදන, මස්, බිත්තර, මධ්යස්ථ ධාන්ය වර්ග වලින් සමන්විත වේ. භාගික ආහාර වේලක්, කුඩා ප්රමාණයේ සේවා, මත්පැන් ප්රතික්ෂේප කිරීම සහ කුළුබඩු අවශ්ය වේ.
- නිතිපතා ශාරීරික ක්රියාකාරකම්. දරුණු දියවැඩියා සංකූලතා නොමැති රෝගීන්ට ඔක්සිකරණ ක්රියාවලීන් (වායුගෝලීය ව්යායාම) වැඩි දියුණු කරන ක්රීඩා ක්රියාකාරකම් පෙන්වනු ලැබේ. ඒවායේ සංඛ්යාතය, කාලසීමාව සහ තීව්රතාවය තනි තනිව තීරණය වේ. බොහෝ රෝගීන්ට ඇවිදීමට, පිහිනීමට සහ ඇවිදීමට අවසර ඇත. එක් පාඩමක් සඳහා සාමාන්ය කාලය මිනිත්තු 30-60 ක් වන අතර, සංඛ්යාතය සතියකට 3-6 වතාවක් වේ.
- The ෂධ චිකිත්සාව. කණ්ඩායම් කිහිපයක පාවිච්චි කරන ලද drugs ෂධ. සෛලවල ඉන්සියුලින් ප්රතිරෝධය අඩු කරන drugs ෂධ, බිග්වානයිඩ හා තියාසොලයිඩිනියෝන් භාවිතය, ආහාර ජීර්ණ පද්ධතියේ ග්ලූකෝස් අවශෝෂණය කිරීම සහ අක්මාව තුළ එහි නිෂ්පාදනය පුළුල් ලෙස ව්යාප්ත වී ඇත. ප්රමාණවත් නොවීමත් සමඟ ඉන්සියුලින් වල ක්රියාකාරිත්වය වැඩි දියුණු කරන drugs ෂධ නියම කරනු ලැබේ: ඩීපීපී -4 නිෂේධක, සල්ෆොනිලියුරියස්, මෙග්ලිටිනයිඩ්.
පුරෝකථනය සහ වැළැක්වීම
කාලෝචිත රෝග විනිශ්චය සහ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා රෝගීන්ගේ වගකිවයුතු ආකල්පය මගින් තිරසාර වන්දි ගෙවීමක් ලබා ගත හැකි අතර, නොර්මොග්ලිසිමියා දීර් time කාලයක් තිස්සේ පවතින අතර රෝගීන්ගේ ජීවන තත්ත්වය ඉහළ මට්ටමක පවතී. රෝගය වැළැක්වීම සඳහා ඉහළ තන්තු අන්තර්ගතයක්, පැණිරස හා මේද ආහාර සීමා කිරීම, භාගික ආහාර වේලක් සහිත සමබර ආහාර වේලක් අනුගමනය කිරීම අවශ්ය වේ. ශාරීරික අක්රියතාවයෙන් වැළකී සිටීම, දිනපතා ඇවිදීමේ ස්වරූපයෙන් ශරීරයට ශාරීරික ක්රියාකාරකම් සැපයීම, සතියකට 2-3 වතාවක් ක්රීඩා කිරීම වැදගත් වේ. අවදානම් සහිත පුද්ගලයින් සඳහා ග්ලූකෝස් නිරන්තරයෙන් අධීක්ෂණය කිරීම අවශ්ය වේ (අධික බර, පරිණත හා මහලු වයස, relatives ාතීන් අතර දියවැඩියා රෝගීන්).
දෙවන වර්ගයේ දියවැඩියා වර්ගීකරණය
සහහි ආකාර කිහිපයක් තිබේ. දියවැඩියාව:
- ගුප්ත - රෝගය වැළඳීමේ අවදානමක් ඇති පුද්ගලයින්ගේ පූර්ව දියවැඩියා තත්වය. මෙම අවස්ථාවෙහිදී, ව්යාධි විද්යාවේ සායනික හා රසායනාගාර සං signs ා නොමැත.
- සැඟවී ඇත - රුධිර ග්ලූකෝස් වල සුළු වෙනස්කම් නිරීක්ෂණය කෙරේ. දියවැඩියාවේ සං signs ා නොපෙන්වයි, නමුත් ආහාර ගැනීමෙන් පසු ප්ලාස්මා ග්ලූකෝස් අන්තර්ගතය සාමාන්යයට වඩා සෙමින් අඩු වේ.
- පැහැදිලි - දියවැඩියාවේ ලාක්ෂණික රෝග ලක්ෂණ සටහන් වේ. මුත්රා හා රුධිරයේ සීනි දර්ශක අවසර ලත් මට්ටම ඉක්මවා යයි.
විවිධාකාරයේ බරපතලකම සමඟ රෝගය ඇතිවිය හැකිය:
- 1 ශ්රේණියේදී දියවැඩියාවේ ලාක්ෂණික සලකුණු දක්නට නොලැබේ. රුධිරයේ ග්ලූකෝස් තරමක් වැඩි වේ, මුත්රා වල සීනි නොමැත.
- රෝගයේ අංශක 2 ක් ප්රකාශ වීමත් සමඟ, ඒවා දැනටමත් වඩාත් කැපී පෙනේ. මුත්රා වල සීනි අනාවරණය වන අතර රුධිරයේ ග්ලූකෝස් 10 mmol / L ට වඩා ඉහළ යයි.
- දියවැඩියාවේ තුන්වන උපාධිය වඩාත් දරුණු ය. ප්ලාස්මා සහ මුත්රා ග්ලූකෝස් අගයන් විවේචනාත්මක සංඛ්යා ඉක්මවා යන අතර, හයිපර්ග්ලයිසමික් කෝමා වර්ධනය වීමේ රෝග ලක්ෂණ නිරීක්ෂණය කෙරේ. මෙම අවස්ථාවේ දී, සීනි අඩු කරන drugs ෂධ සහ ඉන්සියුලින් එන්නත් අවශ්ය වේ.
ඕනෑම වර්ගයක දියවැඩියාව එහි සංකූලතා සඳහා භයානක ය.
රුධිර ප්ලාස්මාවේ ග්ලූකෝස් ඉහළ සාන්ද්රණයකින් සනාල පද්ධතියට හා අභ්යන්තර අවයව වලට හානි සිදු වන අතර එමඟින් එවැනි ව්යාධි වර්ධනයට මග පාදයි:
- ධමනි සිහින් වීම. අතිරික්ත සීනි මගින් රුධිරයේ සංයුතිය හා ගුණාංගවල වෙනසක් සිදු වන අතර රුධිර නාල වල බිත්ති මත කොලෙස්ටරෝල් සමරු ques ලක ඇති වේ.
- රෙටිනෝපති.
 රුධිර සැපයුම උල්ලං to නය කිරීමක් හේතුවෙන්, දෘෂ්ටි විතානයේ ශෝථය ඇති වන අතර කාලයත් සමඟ එය වෙන් වී යයි. මෙය අන්ධභාවයේ වර්ධනයට මග පාදයි.
රුධිර සැපයුම උල්ලං to නය කිරීමක් හේතුවෙන්, දෘෂ්ටි විතානයේ ශෝථය ඇති වන අතර කාලයත් සමඟ එය වෙන් වී යයි. මෙය අන්ධභාවයේ වර්ධනයට මග පාදයි. - නෙෆ්රොෆති. වකුගඩු වල ප්රමාණවත් පෝෂණය නොලැබීමට හේතුව සනාල වෙනස්වීම් වන අතර එමඟින් ඒවායේ බැහැර කිරීමේ හා පෙරීමේ ක්රියාකාරිත්වය උල්ලං and නය වන අතර වකුගඩු අකර්මණ්ය වීමට හේතු වේ.
- ව්යාධි විද්යාව මගින් ශරීරයේ ආරක්ෂාව අඩු වන අතර එහි ප්රති ing ලයක් ලෙස බෝවන රෝග ඇති වේ.
- මන්දගාමී රුධිර සංසරණය හදවතේ, මොළයේ ඔක්සිජන් සාගින්නෙන් පෙළෙන අතර පටක වල ස්නායු අවසානයට හානි කරයි. මේ සියල්ල ඉෂ්මීමියා, අධි රුධිර පීඩනය, ආ roke ාතය සහ හෘදයාබාධ ඇතිවීමට හේතු වේ.
- කෝමා. සීනි මට්ටම ඉහළ නැංවීම සඳහා ප්රමාණවත් වන්දි නොලැබීම එහි තියුණු වැඩිවීමට හා භයානක සංකූලතාවයක් ඇතිවීමට හේතු වේ - හයිපර්ග්ලයිසමික් කෝමා. මෙම අවස්ථාවේ දී, කාලෝචිත ආධාර නොමැතිකම මරණයට හේතු විය හැකිය.
රෝගයට හේතු
දෙවන වර්ගයේ දියවැඩියා රෝගයේ ව්යාධිජනකය වන්නේ සෛල ප්රතිග්රාහකවල ඉන්සියුලින් සංවේදීතාව අඩු කිරීමයි. ශරීරයට හෝමෝන iency නතාවයක් අත්විඳිය නොහැකි නමුත් ඉන්සියුලින් ක්රියාකාරිත්වය අඩපණ වී ඇත, එහි සෛල හුදෙක් හඳුනාගෙන ප්රතික්රියා නොකරයි. මේ අනුව, ග්ලූකෝස් පටක තුලට විනිවිද යාමට නොහැකි වන අතර රුධිරයේ එහි සාන්ද්රණය වැඩි වේ.
පළමු වර්ගයේ දියවැඩියාව මෙන් නොව, දෙවන වර්ගයේ රෝගය අවුරුදු 35 කට පසු වැඩිහිටියන් තුළ ඇති වන නමුත් සුව කළ නොහැකි ය. මෙම අවස්ථාවේ දී පමණක් ඉන්සියුලින් චිකිත්සාව අවශ්ය නොවන අතර සීනි අඩු කරන drugs ෂධ සහ දැඩි ආහාර වේලක් අවශ්ය වේ, එබැවින් මෙම වර්ගයේ දියවැඩියාව ඉන්සියුලින් නොවන යැපීම ලෙස හැඳින්වේ.
දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ හේතු විද්යාව තවමත් සම්පූර්ණයෙන් වටහාගෙන නොමැත.
අවදානම් කණ්ඩායමට පහත සඳහන් සාධක ඇති පුද්ගලයින් ඇතුළත් වේ:
- තරබාරුකමේ විවිධ අංශ,
- පාරම්පරික නැඹුරුතාවයක්
- සමහර ations ෂධ දිගු කාලීනව භාවිතා කිරීම (ඩයියුරිටික්ස්, හෝමෝන, කෝටිකොස්ටෙරොයිඩ්),
- බෝවන රෝග
- දරුවෙකු බිහි කිරීමේ කාලය,
- අක්මා ව්යාධිවේදය
- අන්තරාසර්ග ආබාධ,
- අඩු ශාරීරික ක්රියාකාරකම්,
- වේගවත් කාබෝහයිඩ්රේට් අධික රසකැවිලි සහ ආහාර අනිසි ලෙස භාවිතා කිරීම,
- අඩු කැලරි සහිත ආහාර සඳහා ප්රවණතාවක්,
- දීර් stress ආතති තත්වයන්
- මත්පැන් සහ නිකොටින් වලට ඇබ්බැහි වීම,
- අධි රුධිර පීඩනය
- පිරිමින්ට වඩා බොහෝ විට කාන්තාවන්ගේ ජාතිය හා ස්ත්රී පුරුෂ භාවය ව්යාධි විද්යාව මගින් හඳුනාගෙන ඇති අතර යුරෝපීයයන්ට වඩා කළු ජාතියේ නියෝජිතයින් තුළ දක්නට ලැබේ.
ව්යාධි විද්යාවේ රෝග ලක්ෂණ
සැලකිය යුතු රෝග ලක්ෂණ නොපෙන්වා රෝගය දීර් time කාලයක් තිස්සේ වර්ධනය වන අතර එමඟින් ආරම්භක අවධියේදී ව්යාධි විද්යාව හඳුනා ගැනීම වළක්වයි.
අනාගතයේදී, ඔබට පහත සං signs ා කෙරෙහි අවධානය යොමු කළ හැකිය:
- නොඉවසිය හැකි පිපාසය සහ ආහාර රුචිය වැඩි කිරීම,
- නිතර මුත්රා කිරීම සහ විශාල මුත්රා ප්රමාණයක් මුදා හැරීම,
- නින්ද නොයාම සහ දිවා කාලයේ නිදිමත,
- බිඳවැටීම, නුරුස්නා බව,
- දෘශ්යාබාධිත වීම
 ,
, - ශරීර බර අඩු වීම හෝ වැඩි කිරීම,
- මුඛ කුහරය හා සමේ ශ්ලේෂ්මල පටල වියළීම,
- කැසීම පිළිබඳ සංවේදනය
- දහඩිය වැඩි වීම, විශේෂයෙන් රාත්රියේදී,
- බෝවන රෝග සඳහා ප්රවණතාව,
- සමේ තුවාල සුව කිරීමට අපහසු සහ කැක්කුමක පෙනුම,
- මුඛ කුහරයේ රෝග
- අත් පා වල හිරිවැටීම
- හිසරදය සහ ඔක්කාරය ඇතිවීම.
ප්රතිකාර ක්රම
රෝගයේ මෘදු උපාධිය පිළිගත හැකි ග්ලූකෝස් අගයන් ආහාර වේලෙන් පමණක් පවත්වා ගැනීමට සහ රෝගියාගේ මෝටර් ක්රියාකාරකම් වැඩි කිරීමට ඉඩ සලසයි. බොහෝ අවස්ථාවලදී මෙය ප්රමාණවත් වේ.
ප්රති results ල ලබා ගැනීමට නොහැකි නම් හෝ ප්ලාස්මා සීනිවල සැලකිය යුතු වැඩි වීමක් නිරීක්ෂණය කළහොත් ation ෂධ නියම කරනු ලැබේ.
චිකිත්සාව ආරම්භ වන්නේ එක් drug ෂධයක් භාවිතයෙන් වන අතර අනාගතයේදී drugs ෂධ කිහිපයක් භාවිතා කරමින් ඒකාබද්ධ treatment ෂධ ප්රතිකාර නියම කරනු ලැබේ. සමහර අවස්ථාවලදී, ඉන්සියුලින් චිකිත්සාව වෙත යොමුවන්න.
දියවැඩියාවට ප්රතිකාර කිරීමේදී පහත සඳහන් drugs ෂධ බොහෝ විට භාවිතා වේ:
- හෝමෝන සංස්ලේෂණය උත්තේජක කාරක (සීටැග්ලිප්ටින්, ස්ටාර්ලික්ස්)
 ,
, - මෙට්ෆෝමින් - ඉන්සියුලින් සඳහා සෛලීය ප්රතිග්රාහකවල සංවේදීතාව වැඩි කරන drug ෂධයකි,
- ඇස්කෝර්බික් අම්ලය, විටමින් ඒ, ඊ සහ බී කාණ්ඩය අඩංගු විටමින් සංකීර්ණය,
- සීනි අඩු කරන කාරක (සියොෆෝර්, ග්ලූකෝෆේජ්),
- මුත්රා හා රුධිර ප්ලාස්මා වල සීනි අන්තර්ගතය අඩු කරන සහ ප්රතිග්රාහකවල සංවේදීතාව යථා තත්වයට පත් කරන drugs ෂධ (රොසිග්ලිටසෝන්),
- සල්ෆොනිලියුරියා සූදානම (ග්ලයිමපිරයිඩ්, ක්ලෝරොප්රොපාමයිඩ්).
පෝෂණය වෙනස් කිරීම
ප්රති result ලයක් ලබා ගැනීම සඳහා, රෝගීන් පහත සඳහන් නිෂ්පාදන අතහැර දැමිය යුතුය:
- ලුණු, කුළුබඩු සහ කුළුබඩු සහිත කුළුබඩු විශාල ප්රමාණයක් අඩංගු කෑම,
- දුම් මස්, බැදපු සහ අච්චාරු දැමූ නිෂ්පාදන,
- තිරිඟු පිටි, පේස්ට්රි සහ රසකැවිලි වලින් බේකරි නිෂ්පාදන,
- මෘදු තිරිඟු ප්රභේද වලින් සොසේජස් සහ පැස්ටා,
- මේද ප්රමාණයෙන් වැඩි ප්රතිශතයක් සහිත මාළු, මස් සහ කිරි නිෂ්පාදන,
- කුළුබඩු සහ මේද සෝස්,
- සුදු සහල්, සෙමොලිනා සහ සත්ව මේද,
- පැණිරස සෝඩා, ඇසුරුම් කළ යුෂ, ශක්තිමත් කෝපි.
ආහාරයේ පදනම විය යුතු නිෂ්පාදන:
- දුඹුරු සහල්, මුතු බාර්ලි, අම්බෙලිෆර්, දුරුම් තිරිඟු පැස්ටා,
- සම්පූර්ණ ධාන්ය සහ රයි පිටි පාන්,
- නැවුම් bs ෂධ පැළෑටි, එළවළු සහ රස නොකළ පලතුරු,
- හීන කිරි සහ ඇඹුල් කිරි නිෂ්පාදන,
- මුහුදු ආහාර, කෙට්ටු මාළු සහ මස් නිෂ්පාදන, තුර්කිය, කුකුළු මස් හා හාවා මස්,
- සීනි එකතු නොකර පලතුරු සහ තේ කසාය,
- එළවළු තෙල්, ඇට වර්ග, රනිල කුලයට අයත් බිත්තර.
පහත සඳහන් මූලධර්ම නිරීක්ෂණය කළ යුතුය:
- පිඟන් කෝප්ප ප්රධාන වශයෙන් තැම්බූ, ඉස්ටුවක් සහ බේක් කර ඇත,
- ස්වාභාවික රසකාරක සමඟ සීනි ආදේශ කරන්න,
- දිනකට ප්රධාන ආහාර වේල් තුනක් සහ සුලු කෑම දෙකක් තිබිය යුතුය.
- කොටස් කුඩා විය යුතුය - ඔබ අධික ලෙස ආහාරයට නොගත යුතුය, නමුත් ඔබට කුසගින්න දැනිය නොහැක,
- විටමින් සංකීර්ණයක් ගන්න
- මත්පැන් බැහැර කරන්න
- සතියකට දෙවරකට වඩා බිත්තර හා පලතුරු අනුභව කරන්න,
- කෑමට පෙර සහ ආහාර ගැනීමෙන් පසු ඔබේ රුධිරයේ සීනි මැනීම.
ආහාරමය පෝෂණය ජීවිතයේ අවසානය දක්වා අනුගමනය කළ යුතුය. නිතිපතා මධ්යස්ථ ශාරීරික ක්රියාකාරකම් සමඟ ඒකාබද්ධව, ආහාර නඩත්තු ප්රතිකාරයේ වැදගත් කරුණකි.
නිසි පෝෂණයට ස්තූතියි, ඔබට බර අඩු කර ගැනීමට, රුධිර පීඩනය සාමාන්යකරණය කිරීමට සහ ග්ලූකෝස් සාන්ද්රණය සැලකිය යුතු ලෙස වැඩි වීම වළක්වා ගත හැකිය. මෙමඟින් රෝගය පාලනය කරගත හැකි අතර සංකූලතා වලක්වනු ඇත.
දියවැඩියාවේ පෝෂණය පිළිබඳ වීඩියෝ දේශනය 2:
ජන පිළියම්
Plants ෂධීය ශාකවල කහට හා කසාය රුධිරයේ සීනි මට්ටම අඩු කිරීමට උපකාරී වන නමුත් සාම්ප්රදායික වෛද්ය ක්රම භාවිතා කළ හැක්කේ වෛද්යවරයා සමඟ එකඟතාවයෙන් පසුව සහ නියමිත ප්රතිකාර හා ආහාර සමඟ ඒකාබද්ධව ය:
- ඉඟුරු ග්රෑම් 30 ක් පීල් කරන්න, පැයක් සීතල වතුරේ පොඟවා අඹරන්න. තම්බා වතුර මිලි ලීටර් 250 ක් වත් කර පැය දෙකක් රැඳී සිටින්න. තේ සමඟ පෙරීම සහ තනුක කිරීම, උදේ සහ සවස බොන්න.
- 0.5 ෆොස්ෆේට් මිශ්ර කරන්න. බේ කොළ, කහ සහ කෝමාරිකා යුෂ. උදේ ආහාරය සහ රාත්රී ආහාරයට මිනිත්තු 30 කට පෙර සිටගෙන කෑමට පැයක් දෙන්න.
- වතුර වීදුරු 4 ක කැඩුණු වියළි ජෙරුසලමේ ආර්ටිකෝක් ග්රෑම් 100 ක් වත් කරන්න. නභිගත කර අඩු තාපයක් මත පැයක් පමණ උනු. දිනකට මිලි ලීටර් 50 ක් ගන්න.
- තම්බා වතුර කෝප්ප 1.5 ක් තුළ බේ කොළ කැබලි 10 ක් විසි කරන්න. මිනිත්තු 7 ක් පමණ තම්බා ගත් පසු, පැය පහක් උනු. පෙරහන් කර පියවර තුනකට බෙදන්න. හැමෝම දිවා කාලයේදී බොනවා. සති දෙකක් විවේක ගෙන නැවත කරන්න.
- අම්බෙලිෆර් පිටිවලට අඹරන්න සහ මේස හැන්දක් කැෆීර් මිලි ලීටර් 100 ක් සමඟ මිශ්ර කරන්න. එක රැයකින් සිටගෙන උදේ බොමු. නින්දට යාමට පෙර සවස නැවත නැවත කරන්න.
- සැල්දිරි හෝ parsley root සමඟ විශාල ලෙමන් අඩක් අඹරන්න. තාපාංකයේ සිට මිනිත්තු 10 ක් අපැහැදිලි කර උදේ ආහාරය, දිවා ආහාරය සහ රාත්රී ආහාරයට පෙර විශාල හැන්දක් අනුභව කිරීම.
ළමුන් තුළ ඩීඑම් 2
මීට පෙර, දෙවන වර්ගයේ දියවැඩියාව වැඩිහිටියන්ගේ රෝගයක් වූ නමුත් දැන් ව්යාධිවේදය ළමා කාලයේ දී වැඩි වැඩියෙන් හඳුනාගෙන ඇත.
දරුවාගේ යහපැවැත්ම පිළිබඳව දෙමාපියන් දැඩි අවධානයක් යොමු කළ යුතු අතර පහත සඳහන් රෝග ලක්ෂණ ඇත්නම් වහාම වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය.
- නිතර නිතර මත්පැන් පානය කිරීම සහ වැසිකිළියට යාම,
- නින්ද බාධාව සහ මනෝභාවය,
- ඔක්කාරය
- දහඩිය වැඩි කිරීම
- දන්ත රෝග සහ දෘශ්යාබාධ,
- හදිසි බර අඩු වීම හෝ බර වැඩිවීම,
- අත් පා වල හිරි වැටීම සහ හිරිවැටීම,
- කැසීම පෙනුම
- සාමාන්ය දුර්වලතාවය සහ තෙහෙට්ටුව.

ළමා කාලයේ දියවැඩියාවට හේතු:
- කෘතිම පෝෂණය
- ආහාර ගැනීමේ අක්රමිකතා
- ජානමය නැඹුරුතාවයක්
- අඩු ශාරීරික ක්රියාකාරකම්,
- ගර්භණී සමයේදී මවගේ ගර්භණී දියවැඩියාව,
- තරබාරුකම
- බෝවන හා වෛරස් රෝග.
ළමුන් තුළ රෝගයේ චිකිත්සාව පදනම් වී ඇත්තේ සීනි අඩු කරන drugs ෂධ භාවිතය, ශාරීරික ක්රියාකාරකම් වැඩි කිරීම සහ ඉහළ කාබ් ආහාර සහ රසකැවිලි හැරුණු විට ආහාර වේලෙහි වෙනසක් මත ය.
ජන ක්රම වලින් ඔබට පහත ක්රම අත්හදා බැලිය හැකිය:
- 1 තේ හැදි. l ඇපල් සයිඩර් විනාකිරි වතුර මිලි ලීටර් 250 ක් මිශ්ර කර දරුවාට මිලි ලීටර් 50 ක මාත්රාවක් ලබා දෙන්න.
- සෝඩා තේ හැන්දක හතරෙන් එකක් උණුසුම් කිරි මිලි ලීටර් 250 ක් දියකර දරුවාට දිනපතා ලබා දෙන්න,
- භාවිතෙය්දී ජෙරුසලමේ ආර්ටිකෝක් නූඩ්ල්ස් වලින් යුෂ මිරිකා හැර උදේ, දහවල් සහ සවස සති 4 ක් සඳහා මිලි ලීටර් 100 ක් ගන්න.
ළමුන් තුළ සීනි රෝග පිළිබඳ සුප්රසිද්ධ ළමා රෝග විශේෂ ian කොමරොව්ස්කිගේ වීඩියෝව:
වැළැක්වීම
බොහෝ අවස්ථාවන්හීදී, සෞඛ්ය සම්පන්න ජීවන රටාවක් අනුගමනය කිරීමෙන් රෝගයේ වර්ධනය වළක්වා ගත හැකිය.
මූලධර්ම ගණනාවක් නිරීක්ෂණය කිරීම වටී:
- දිගු ඇවිදීම හෝ ක්රීඩා සඳහා දිනපතා කාලය වෙන් කරන්න,
- ඔබේ බර පාලනය කරන්න, අමතර පවුම් පෙනුමෙන් වළකින්න,
- නිසි පෝෂණය පවත්වා ගැනීම, දිනකට 5 වතාවක් කුඩා කොටස් වලින් ආහාර ගැනීම, සීනි භාවිතය සහ වේගවත් කාබෝහයිඩ්රේට් බහුල ආහාර සීමා කිරීම,
- පිරිසිදු ජලය ගැන අමතක නොකරන්න - දිනකට අවම වශයෙන් වීදුරු 6 ක් වත් පානය කරන්න,
- විටමින් සංකීර්ණ ගැනීමෙන් ප්රතිශක්තිය වැඩි කිරීම,
- මත්පැන් සහ නිකොටින් වලට ඇබ්බැහි වීම අත්හරින්න,
- ස්වයං medic ෂධයක් ගන්න එපා, වෛද්යවරයෙකුගේ උපදෙස් පරිදි taking ෂධ ගැනීම,
- සාමාන්ය පරීක්ෂණයකට භාජනය වීමට සෑම මාස 6 කට වරක්,
- තැතිගන්වනසුලු රෝග ලක්ෂණ ඇත්නම්, ප්රමාදයකින් තොරව වෛද්යවරයෙකුගෙන් විමසන්න.
දියවැඩියා රෝගය වැලැක්විය හැකි වැළැක්වීමේ පියවර සඳහා පිරිවැය අවශ්ය නොවන අතර දුෂ්කරතා ඇති නොවේ. ඔබ දන්නා පරිදි, රෝගය සුව කිරීමට වඩා වැළැක්වීම පහසුය. එමනිසා, ඔබ ඔබේ සෞඛ්යය බැරෑරුම් ලෙස සැලකිය යුතු අතර බරපතල රෝගයක් ඇතිවීම වැළැක්විය යුතුය.
දෙවන වර්ගයේ දියවැඩියාව තීරණය කරන්නේ කෙසේද?
රසායනික ක්රියාවලීන් බොහෝ දුරට ග්ලූකෝස් පරිවෘත්තීය මත රඳා පවතී. ඔහුගේ මුළු ජීවිත කාලය පුරාම ඇති ප්රධාන ශක්ති විභවය මෙයයි. උදාහරණයක් ලෙස, මොළයේ ක්රියාකාරිත්වය විශ්වීය අමුද්රව්ය වලට ස්තුති වේ - ග්ලූකෝස්.
දිරාපත් වෙමින්, මෙම ද්රව්යය එවැනි වැදගත් රසායනික සංයෝග සෑදීම සඳහා ද්රව්යයක් සාදයි:
- මේද
- ලේනුන්
- හිමොග්ලොබින්, කොලෙස්ටරෝල් ආදියෙහි සංකීර්ණ ජීවීන්.
දියවැඩියා රෝගයේ ඇති ග්ලූකෝස් පරිවෘත්තීය දුර්වල වීම මේද හා ප්රෝටීන වල ක්රියාකාරිත්වයේ වෙනසක් ඇති කරයි. ජලය-ලුණු, අම්ල-පාදක ශේෂය දුක් විඳියි. රසායනාගාර පරීක්ෂණ මගින් මෙම වෙනස්කම් හඳුනාගත හැකිය.
දෙවන වර්ගයේ දියවැඩියාවේ ලක්ෂණ
- අතිරික්ත බර. රෝගයට පොදු හේතුවක් වන්නේ තරබාරුකම, ව්යායාම නොමැතිකම, දුම් පානය, නූගත් පෝෂණය සහ අධික ලෙස ආහාර ගැනීමේ පුරුද්දයි.
- උරුමය. දෙවන වර්ගයේ දියවැඩියාව බොහෝ විට උරුම වේ. පළමු වර්ගයේ ඉන්සියුලින් iency නතාවය ඉතා වැදගත් නම්, දෙවන වර්ගයේ - සාපේක්ෂ පමණි. බොහෝ විට රුධිරයේ ඉන්සියුලින් ප්රමාණවත් වන අතර සමහර විට සාමාන්යයට වඩා වැඩි ය. නමුත් පටක වලට එහි සංවේදීතාව නැති වේ.
- ආරම්භක කාල පරිච්ඡේදයේ සං signs ා නොමැතිකම. අතිශයින්ම negative ණාත්මක සාධක අතර රෝගයේ සලකුණු නොමැති දිගු කාලයක් ඇතුළත් වේ. දියවැඩියාවේ රෝග ලක්ෂණ ක්රමයෙන් දිස්වන අතර එහි ප්රධාන අන්තරාය මෙයයි.
ආමාශ ආන්ත්රයික පත්රිකාව සීනි සම්පූර්ණයෙන්ම අවශෝෂණය කරගත නොහැකිය, මන්ද රෝගීන් සාමාන්යයෙන් ග්ලූකෝස් වලට පටක වල ප්රතිරෝධය අඩු කරන drugs ෂධ වේ. අග්න්යාශයේ ක්ෂය වීමක් සිදුවුවහොත් වෛද්යවරු ඉන්සියුලින් .ෂධ ලෙස නිර්දේශ කරති. නමුත් මෙය බොහෝ විට තත්වය ඉතිරි නොකරයි; මෙම කාල පරිච්ඡේදය වන විට සංකූලතා රාශියක් වර්ධනය වේ. රෝගයට කාලෝචිත රෝග විනිශ්චය අවශ්ය බැවින් වෛද්යවරුන්ගේ අධීක්ෂණය යටතේ විධිමත් හා නිසි ප්රතිකාර ලබා ගත යුතුය. වෛද්යවරුන්ගේ නිර්දේශ නොසලකා හැරීම තියුණු ලෙස පිරිහීමට තුඩු දෙයි.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව අතර වෙනස හඳුනා ගන්නේ කෙසේද
පළමු වර්ගයේ දියවැඩියාව සඳහා රෝග ලක්ෂණ වැඩි ය:
- අධික මුත්රා පිටවීම,
- පිපාසය පිළිබඳ ස්ථාවර හැඟීම
- බර අඩු කර ගැනීම.
උදව් මුත්රා විශාල ප්රමාණයක් එහි ඇති ග්ලූකෝස් විසුරුවා හැරීමේ ප්රති result ලයකි. ප්රාථමික මුත්රා වලින් තරලය නැවත අවශෝෂණය කර ගැනීම වකුගඩු වලට බාධකයක් බවට පත්වේ. මුත්රා සමඟ ශරීරයෙන් පිටවන ජලය නැතිවීම සං sign ා කිරීමේ යාන්ත්රණයක් ඇතුළත් වේ. රෝගියාට සෑම විටම පිපාසය ඇත. මෙම negative ණාත්මක සංසිද්ධියට ග්ලූකෝස් සැකසීමට පටක වල හැකියාව (ප්රමාණවත් ඉන්සියුලින් නොමැති විට) එකතු වේ. පටක වලට තමන්ගේම මේදය හා ප්රෝටීන් ස්කන්ධය අමුද්රව්ය ලෙස භාවිතා කිරීමට බල කෙරෙන අතර එය බර අඩු කර ගැනීමට හේතු වේ.
පළමු වර්ගයේ දියවැඩියා රෝගයෙන්, රෝග ලක්ෂණ වේගයෙන් වර්ධනය වීමක් දක්නට ලැබේ. බොහෝ විට රෝගියා රෝගයේ ආරම්භය ඉතා නිරවද්යතාවයෙන් පවා දක්වයි. නිදසුනක් වශයෙන්, මෙය එක්තරා වෛරස් ආසාදනයක් සඳහා ප්රතිකාර කිරීමෙන් පසු හෝ දැඩි මානසික කම්පනයකින් පසුව විය හැකිය. රීතියක් ලෙස, අපි තරුණයින් ගැන කතා කරමු.
දෙවන වර්ගයේ දියවැඩියාවේ සං s ා
රෝගියා සාමාන්යයෙන් වෛද්ය ආධාර පතන්නේ යටින් පවතින රෝගයට සම්බන්ධ සංකූලතා ඔහු බිය ගැන්වීමට පටන් ගත් විටය.
අවධානය! දීර් form කාලයක් තිස්සේ මෙම ආකෘතියේ දියවැඩියාව කිසිදු පැහැදිලි හා ලාක්ෂණික සං by ා මගින් තමාටම මතක් නොකරයි. පළමු වර්ගයේ දියවැඩියාවෙන් එහි අන්තරාය සහ වෙනස මෙයයි.
සමහර අවස්ථාවලදී, ඔබට විශේෂිත නොවන රෝග ලක්ෂණ ගණනාවක් දැක්විය හැකිය:
- ලිංගික කැසීම (කාන්තාවන් තුළ),
- ශරීරයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලීන් දේශීයව සුව කිරීම,
- වියළි මුඛය
- අඛණ්ඩ මාංශ පේශි දුර්වලතාවය.
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ ආරම්භය නොදැන රෝගියා ප්රතිකාර සඳහා ඉල්ලුම් කරයි:
- retinopathies
- ඇසේ සුද ඉවත් කිරීම
- කිරීටක හෘද රෝග
- දුර්වල වූ මස්තිෂ්ක සංසරණය,
- අත් පා වල සනාල තුවාල,
- වකුගඩු අකර්මණ්ය වීම ආදිය.
ඉහත ව්යාධි වල ලක්ෂණය වන රෝග ලක්ෂණ පිළිබඳ පැමිණිල්ලක් සමඟ, ඒවායේ මූල හේතුව තහවුරු කිරීම වැදගත්ය. බරපතල පරිවෘත්තීය ආබාධ ඇතිවීම වෛද්යවරයා විසින් හඳුනාගත යුතුය (එවැනි ක්රියාදාමයන් ගුප්ත ස්වරූපයෙන් පවතී නම්). රෝගියාගේ සෞඛ්යය හා ජීවිතය මේ මත රඳා පවතී.
නිසි ප්රතිකාර කිරීම negative ණාත්මක රෝග ලක්ෂණ වල සැබෑ හේතුවට එරෙහි සටනකි!
දෙවන වර්ගයේ දියවැඩියාව සඳහා සාධක දෙකක් මූලික වශයෙන් දක්වයි:
- රෝගියාගේ age න වයස (අවුරුදු 45 සහ ඊට වැඩි).
- බර වැඩිවීමේ පසුබිම පිළිබඳ තැතිගන්වනසුලු සං signs ා.
සමේ තත්වය පිළිබඳව විශේෂ අවධානයක් යොමු කළ යුතුය. බොහෝ අවස්ථාවන්හීදී දැවිල්ල හා සීරීම් පැවතීම රෝග විනිශ්චය තහවුරු කරයි.
දියවැඩියාව යනු බර ආබාධයකි. සිරුරේ බර අ loss ු කිරීමට පළමු රෝගය, බර වැඩිවීම දෙවන වර්ගයයි.
රෝගියාට දියවැඩියාව ඇති බවට වෛද්යවරයා සැක කරන්නේ නම්, සායනික පින්තූරය පැහැදිලි කිරීම සඳහා ඔහු අතිරේක පරීක්ෂණ ගණනාවක් පත් කළ යුතුය.
රෝග විනිශ්චයක් ස්ථාපිත කරන්නේ කෙසේද? ග්ලූකෝස් තීරණය කිරීමේ නීති
- රුධිර ග්ලූකෝස් අවම වශයෙන් දෙවරක් මනිනු ලැබේ (දින කිහිපයක් ඇතුළත).
- විශ්ලේෂණය සඳහා උදෑසන සහ හිස් බඩක් මත රුධිරය ගත යුතුය.
- වෛද්යවරයෙකුගේ ඇඟවීම් දෙකක් හෝ වැඩි ගණනක් සත්යාපනය කර විශ්ලේෂණය කරනු ලැබේ.
- ප්රති results ල තීරණය කිරීමේදී උපරිම නිරවද්යතාවය සඳහා, විභාගය විවේකීව හා සුවපහසුව වැඩි කළ යුතුය.
බාහිර උත්තේජක වලට ප්රතික්රියා කිරීම අතිශයින්ම නුසුදුසු ය! මෙය ග්ලූකෝස් සාන්ද්රණය අතිරේකව වැඩි කිරීම සඳහා සාධකයකි (ආතතියට ප්රතිචාරයේ ප්රකාශනයක් ලෙස).
පරීක්ෂණයට ආසන්න දිනට අමතර සීමාවන්
- ක්රියාකාරී ශාරීරික ක්රියාකාරකම් ප්රතික්ෂේප කිරීම,
- මත්පැන් සහ දුම්කොළ තහනම් කිරීම,
- රුධිරයේ ග්ලූකෝස් මට්ටම වැඩි කරන ඕනෑම ද්රව්යයක් ප්රතික්ෂේප කිරීම.
අවසාන ඡේදයේ අර්ථය වන්නේ පරීක්ෂණයට පෙර රෝගියා සම්පූර්ණයෙන්ම බැහැර කළ යුතු බවයි:
- ඇඩ්රිනලින්
- කැෆේන්
- ග්ලූකෝකෝටිකොයිඩ්ස්,
- මුඛ ප්රතිංධිසරාේධක.
ක්රියා පටිපාටියට පෙර, රෝගියා විශේෂ විසඳුමක් ගනී (පිරිසිදු ග්ලූකෝස් - ග්රෑම් 75).
සාමාන්ය ප්රති result ලය
ද්රාවණය ශරීරගත කිරීමෙන් පැය දෙකකට පසු 7.8 mmol / L දක්වා ප්රමාණය.
7.8 - 11 mmol / L පරාසයේ අතිරික්ත ග්ලූකෝස් සාන්ද්රණය. දුර්වල ග්ලූකෝස් ඉවසීමේ කාරණය හඳුනා ගන්නා ලදී.
11 mmol / L ට වැඩි ග්ලූකෝස් සාන්ද්රණය ස්ථාපිත කිරීම. පරීක්ෂණයෙන් පැය දෙකකට පසු මෙම කරුණ වාර්තා වුවහොත් දියවැඩියාව හඳුනා ගැනේ.
රෝග විනිශ්චය ක්රම දෙකම මඟින් ග්ලයිසිමියාව (රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණය) නිර්ණය කිරීමට ඔබට ඉඩ ලබා දෙන බව මතක තබා ගත යුතුය. නිදසුනක් වශයෙන්, මාස කිහිපයක් සඳහා ග්ලූකෝස් ප්රමාණය නිවැරදි කිරීම සඳහා ග්ලයිකෝසිලේටඩ් හීමොග්ලොබින් (HbA1c) ප්රමාණය හඳුනා ගැනීම අවශ්ය වේ.
සටහන ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් සීනි මට්ටම මත පදනම්ව සෑදී ඇත. සම්මතය 5.9% දක්වා එහි සාන්ද්රණයයි (පදනම වන්නේ හිමොග්ලොබින් ප්රමාණයයි). HbA1 හි සාමාන්ය මට්ටම ඉක්මවා යාම මාස කිහිපයක් තිස්සේ සීනි සාන්ද්රණය ඉහළ ගොස් ඇති බවට සාක්ෂියකි.
දියවැඩියා වර්ග දෙකම ඇති රෝගීන්ට නිසි ප්රතිකාර කිරීම තීරණය කිරීම සඳහා මෙම වර්ගයේ පරීක්ෂණ අවශ්ය වේ.
ඇසිටොනුරියා - රෝගය තීරණය කිරීම සඳහා තවත් අතිරේක ක්රමයක්
මෙම රෝගය පරිවෘත්තීය ආබාධවලට තුඩු දෙයි. කාබනික අම්ල වල රුධිරය සමුච්චය වීම ගැන ඔබ විශේෂයෙන් සැලකිලිමත් විය යුතු අතර ඒවා මේදවල පරිවෘත්තීය ක්රියාවලියෙන් (කීටෝන් සිරුරු) අතරමැදි නිෂ්පාදන වේ. රෝගියාගේ මුත්රා වල කීටෝන් සිරුරු විශාල ප්රමාණයක් තිබේ නම්, රෝගයේ උග්ර සංකූලතාවයක් වන කීටොඇසයිඩෝසිස් වැළැක්වීම සඳහා සියලු ක්රියාමාර්ග ගත යුතුය.
සටහන දෙවන වර්ගයේ දියවැඩියාවට හේතුව තීරණය කිරීම සඳහා රුධිරයේ ඉන්සියුලින් භාග හා පරිවෘත්තීය නිෂ්පාදන තීරණය කිරීම අවශ්ය නොවේ. මෙය වැදගත් වන්නේ පළමු වර්ගයේ දියවැඩියාව සඳහා නිවැරදි සායනික චිත්රයක් (රුධිරයේ ඇති පෙප්ටයිඩ “සී” නොමැති වීම හෝ කුඩා ප්රමාණයක්) ස්ථාපිත කිරීම සඳහා පමණි.
අතිරේක රෝග විනිශ්චය ක්රම
දෙවන වර්ගයේ දියවැඩියාව ඇති බවට සැක කෙරෙන රෝගියෙකුට බොහෝ විට මෙම ආකාරයේ පරීක්ෂණ නියම කරනු ලැබේ:
- retinopathy - (අරමුදල් පරීක්ෂණය),
- හෘද රෝග හඳුනා ගැනීම සඳහා විද්යුත් හෘද රෝග,
- excretory urography (නෙෆ්රොෆති / වකුගඩු අසමත්වීම හඳුනා ගැනීම).
සවිස්තරාත්මක අධ්යයනයන් මගින් රෝග විනිශ්චය කිරීමේ නිරවද්යතාව සහතික කෙරේ.
රෝග විනිශ්චය කිරීම සහ treatment ෂධ ප්රතිකාර සඳහා නිසි පා course මාලාවක් නියම කිරීම සඳහා කොන්දේසි ගණනාවක් අවශ්ය වේ. රෝගියා දියවැඩියාවේ පළමු සං sign ාවේදී විශේෂ ist යකු හමුවිය යුතුය.
විශේෂ අවධානය යොමු කළ යුතුය:
- නිරන්තර කුසගින්න පිළිබඳ හැඟීමකට,
- නිතර මුත්රා කිරීම
- වියළි මුඛය
- සම මත ඇතිවන දැවිල්ල සහ කුෂ් ,,
- බර වැඩිවීම.
අවශ්ය නම් වෛද්යවරයා විසින් විභාග මෙන්ම අතිරේක පරීක්ෂණ ද නියම කරනු ඇත. ඒවා නොවරදවාම සිදු කළ යුතුය! විස්තීර්ණ ප්රතිකාරය කෙලින්ම රඳා පවතින්නේ රෝගයේ සමස්ත චිත්රය පිළිබඳ ගැඹුරු විශ්ලේෂණයක් සහ පරීක්ෂණ ප්රති .ල අධ්යයනය කිරීම මත ය.
රෝගියා කිසිසේත් දියවැඩියාව තීරණය නොකළ යුතු අතර ඊටත් වඩා ස්වයං ation ෂධ ගන්න! ජන වට්ටෝරු පාලනයකින් තොරව භාවිතා කිරීම (bs ෂධ පැළෑටි පවා සුව කිරීම) සහ ඩිප්ලෝමා නොමැතිව චාර්ලටන්වරුන්ගේ උපදෙස් අනුගමනය කිරීම ද පිළිගත නොහැකිය. ඔබේ සෞඛ්යය වෘත්තිකයන්ට පමණක් විශ්වාස කරන්න.
දෙවන වර්ගයේ දියවැඩියාවේ ව්යාධිජනකය
දෙවන වර්ගයේ දියවැඩියාවට ප්රධාන හේතුව වන්නේ ඉන්සියුලින් ප්රතිරෝධය (ඉන්සියුලින් වලට සෛල ප්රතිචාරය නැතිවීම), පාරිසරික සාධක සහ ජානමය සාධක ගණනාවක් හේතුවෙන් β- සෛල අක්රිය වීමේ පසුබිමට එරෙහිව ඉදිරියට යයි. පර්යේෂණ දත්ත වලට අනුව, ඉන්සියුලින් ප්රතිරෝධය සමඟ පටක වල ඉන්සියුලින් ප්රතිග්රාහකවල ity නත්වය අඩු වන අතර GLUT-4 (GLUT4) හි ස්ථාන මාරු කිරීම (වර්ණදේහ විකෘතිය) සිදු වේ.
රුධිරයේ ඉන්සියුලින් මට්ටම ඉහළ නැංවීම (hyperinsulinemia) ඉලක්කගත සෛලවල ප්රතිග්රාහක සංඛ්යාව අඩු වීමට හේතු වේ. කාලයත් සමඟ ග්ලූකෝස් මට්ටම ඉහළ යෑමට β- සෛල තවදුරටත් ප්රතිචාර නොදක්වයි. එහි ප්රති As ලයක් ලෙස ඉන්සියුලින් හි සාපේක්ෂ iency නතාවයක් ඇති වන අතර එමඟින් කාබෝහයිඩ්රේට ඉවසීම දුර්වල වේ.
ඉන්සියුලින් iency නතාවය පටක වල ග්ලූකෝස් (සීනි) භාවිතය අඩුවීමටත්, ග්ලූකෝස් වලට ග්ලයිකොජන් දිරාපත්වීමේ ක්රියාවලීන්හි වැඩි වීමටත්, අක්මාව තුළ ඇති කාබෝහයිඩ්රේට් නොවන සං from ටක වලින් සීනි සෑදීමටත් හේතු වන අතර එමඟින් ග්ලූකෝස් නිෂ්පාදනය ඉහළ නංවයි. හයිපර්ග්ලයිසිමියාව - අධි රුධිර සීනි මගින් සංලක්ෂිත රෝග ලක්ෂණයකි.
පර්යන්ත මෝටර් ස්නායු වල කෙළවර කැල්සිටොනින් වැනි පෙප්ටයිඩයක් ස්රාවය කරයි. එය β- සෛල පටලවල ATP- යැපෙන පොටෑසියම් නාලිකා (K +) සක්රිය කිරීමෙන් ඉන්සියුලින් ස්රාවය මැඩපැවැත්වීමට උපකාරී වන අතර අස්ථි මාංශ පේශි ග්ලූකෝස් වැඩිවීම මර්දනය කරයි.
බලශක්ති පරිවෘත්තීයතාවයේ ප්රධාන නියාමකයා වන ලෙප්ටින් හි අධික මට්ටම් ඉන්සියුලින් ස්රාවය මැඩපැවැත්වීමට උපකාරී වන අතර ඇඩිපෝස් පටක වලට ඇටසැකිලි මාංශ පේශි ඉන්සියුලින් ප්රතිරෝධය පෙනේ.
මේ අනුව, ඉන්සියුලින් ප්රතිරෝධයට විවිධ පරිවෘත්තීය වෙනස්කම් ඇතුළත් වේ: දුර්වල කාබෝහයිඩ්රේට් ඉවසීම, තරබාරුකම, අධි රුධිර පීඩනය, ඩිස්ලිපොප්රෝටීනෙමියා සහ ධමනි සිහින් වීම. ඉන්සියුලින් ප්රතිරෝධයේ වන්දි ප්රති consequ ලයක් ලෙස මෙම ආබාධවල ව්යාධිජනක ක්රියාවලියට හයිපර්ඉන්සුලීනෙමියා ප්රධාන කාර්යභාරයක් ඉටු කරයි.
දෙවන වර්ගයේ දියවැඩියාව වර්ගීකරණය හා සංවර්ධනය කිරීමේ අවධීන්
වර්තමානයේ රුසියානු දියවැඩියා විශේෂ ologists යින් දියවැඩියාව වර්ගීකරණය කරන්නේ බරපතලකම මෙන්ම කාබෝහයිඩ්රේට් පරිවෘත්තීය තත්වය අනුව ය. කෙසේ වෙතත්, ජාත්යන්තර දියවැඩියා සම්මේලනය (එම්එෆ්ඩී) බොහෝ විට දියවැඩියා ප්රතිකාරයේ අරමුණු සහ එහි සංකූලතා වර්ගීකරණයෙහි වෙනස්කම් කරයි. මේ හේතුව නිසා, රුසියාවේ පිළිගත් දෙවන වර්ගයේ දියවැඩියාව වර්ගීකරණය නිරන්තරයෙන් වෙනස් කිරීමට රුසියානු දියවැඩියා විශේෂ ologists යින්ට බල කෙරී ඇත.
රෝගයේ බරපතලකම අංශක තුනක් ඇත:
- මම උපාධිය - සංකූලතා, සමහර අභ්යන්තර අවයව හා පද්ධති අක්රිය වීමේ රෝග ලක්ෂණ ඇත. තත්වය වැඩිදියුණු කිරීම ආහාර වේලක් අනුගමනය කිරීමෙන් ලබා ගත හැකිය, drugs ෂධ සහ එන්නත් භාවිතය නියම කරනු ලැබේ.
- II උපාධිය - දෘෂ්ටි ඉන්ද්රියයේ සංකූලතා ඇති වේ, මුත්රා වල ග්ලූකෝස් ස්රාවය වේ, අන්තයේ ගැටළු මතු වේ. The ෂධ චිකිත්සාව සහ ආහාර වේලට effective ලදායී ප්රති .ල නොලැබේ.
- III ශ්රේණිය - ග්ලූකෝස් සහ ප්රෝටීන් මුත්රා තුළ බැහැර කරන අතර වකුගඩු අකර්මන්ය වීම වර්ධනය වේ. මේ තාක් දුරට ව්යාධි විද්යාවට ප්රතිකාර කළ නොහැකිය.
කාබෝහයිඩ්රේට් පරිවෘත්තීය තත්වයට අනුව, දෙවන වර්ගයේ දියවැඩියාවේ පහත අදියරයන් වෙන්කර හඳුනාගත හැකිය:
- වන්දි - සාමාන්ය රුධිරයේ සීනි ප්රතිකාර හා මුත්රා වල සීනි නොමැතිකම,
- subcompensated - රුධිරයේ ග්ලූකෝස් මට්ටම (13.9 mmol / l දක්වා) සහ මුත්රා වල (50 g / l දක්වා) මධ්යස්ථ වන අතර මුත්රා වල ඇසිටෝන් නොමැති අතර,
- විසංයෝජනය - උපසම්පදාවේ ලක්ෂණයක් වන සියලුම දර්ශක සැලකිය යුතු ලෙස වැඩි වේ, ඇසිටෝන් මුත්රා වල දක්නට ලැබේ.

 රුධිර සැපයුම උල්ලං to නය කිරීමක් හේතුවෙන්, දෘෂ්ටි විතානයේ ශෝථය ඇති වන අතර කාලයත් සමඟ එය වෙන් වී යයි. මෙය අන්ධභාවයේ වර්ධනයට මග පාදයි.
රුධිර සැපයුම උල්ලං to නය කිරීමක් හේතුවෙන්, දෘෂ්ටි විතානයේ ශෝථය ඇති වන අතර කාලයත් සමඟ එය වෙන් වී යයි. මෙය අන්ධභාවයේ වර්ධනයට මග පාදයි. ,
, ,
,