ගැස්ට්රොපරේසිස්: දියවැඩියාව සඳහා රෝග ලක්ෂණ සහ ප්රතිකාර
RSCI අනුව 2017 සඳහා බලපෑම් සාධකය
මෙම සඟරාව උසස් සහතික කිරීමේ කොමිෂන් සභාවේ සම-සමාලෝචනය කරන ලද විද්යාත්මක ප්රකාශන ලැයිස්තුවට ඇතුළත් කර ඇත.

නව කලාපයේ කියවන්න
ආමාශයේ ක්රියාකාරිත්වය (MEF) ආහාර ජීර්ණ ක්රියාවලියේ වැදගත්ම අංගය වේ. ආමාශ ආන්ත්රයික ප්රතීක රෝග (GERD), ආමාශයේ පෙප්ටික් වණ (UB) සහ ඩයොඩිනම් (duodenum), ක්රියාකාරී අතීසාරය සඳහා සායනික ප්රකාශනයන්, රෝග විනිශ්චය සහ ප්රතිකාර උපක්රම MEF ආබාධ මගින් තීරණය වේ. ආමාශයේ MEF හි ආබාධ ආහාර ජීර්ණ පද්ධතියේ රෝග, පරිවෘත්තීය ආබාධ, අන්තරාසර්ග, මානසික රෝග, .ෂධ ගණනාවක අතුරු ආබාධ සමඟ සම්බන්ධ වේ.
"දියවැඩියා ගැස්ට්රොපරේසිස්" (ඩීජී) යන පදය දියවැඩියා රෝගයේ (ඩීඑම්) ආමාශයේ එම්ඊඑෆ් උල්ලං for නය කිරීම සඳහා සමාන පදයක් ලෙස භාවිතා කරයි. මෙම සංකල්පය - "ගැස්ට්රොපරේසිස් දියවැඩියාව" - කැසැන්ඩර් විසින් 1958 දී හඳුන්වා දෙන ලදී. 1925 දී බෝවස් පළමු වරට දියවැඩියාවේ ආමාශයේ MEF අඩු කිරීම සඳහා වූ සායනයක් විස්තර කළේය. 1937 දී ෆෙරොයර් විසින් MEF උල්ලං of නය කිරීම පිළිබඳ විකිරණශීලී චිත්රයක් ඉදිරිපත් කරන ලදී. යාන්ත්රික බාධාවක් නොමැති අවස්ථාවක දී ආමාශයේ සිට ද්වෝඩිනම් තුළට අන්තර්ගතය ගලා යාම මන්දගාමී වන විවිධ මට්ටම්වල බරපතලකම ලෙස DG සැලකේ. ඒ අතරම, "ගැස්ට්රොපරේසිස්" යන වචනයේ දෙවන අර්ථය වන්නේ ආමාශයේ එම්ඊඑෆ් උල්ලං of නය කිරීම, පෙරිස්ටල්සිස් නොමැතිවීම සහ ඉවත් කිරීම ය.
MEF උල්ලං lations නය කිරීම් සමූහයට ජලාශයේ වෙනසක්, මිශ්ර කිරීම, ආමාශයේ ආහාර ක්රියාකාරිත්වය ඇඹරීම ඇතුළත් වේ, නමුත් ඉවත් කිරීම මන්දගාමී වීම (අඩු කිරීම) වඩාත්ම වැදගත් වේ. මෙම අක්රියතාවයේ ප්රධාන අංග වන්නේ පෙරිස්ටල්සිස්, නවාතැන් හා සම්බන්ධීකරණයේ ආබාධයි.
MEF සංරචක නොගැලපෙන විට, විවිධාකාර සංවේදනයන් පැන නගී: නවාතැන් බාධා නම් - මුල් සන්තෘප්තිය, දුර්වල සම්බන්ධීකරණයේදී - එපිගාස්ට්රික් බරපතලකම සහ පිටාර ගැලීමේ හැඟීම, දුර්වල වූ පෙරිස්ටල්සිස් නම් - ඔක්කාරය හා වමනය.
දියවැඩියා ස්වයංක්රීය (ස්නායු) ස්නායු රෝග (DAN) 5–8 DG සඳහා ප්රධාන හේතුව ලෙස සැලකේ. 1945 දී එක්ස් කිරණ සිදු කරන විට, දියවැඩියා පර්යන්ත බහු අවයවික රෝගය හා ආමාශයෙන් බේරියම් සල්ෆේට් අත්හිටුවීම ප්රමාද කිරීම ඉවත් කිරීම අතර ඇති සම්බන්ධය රුන්ඩල්ස් විසින් මුලින්ම සටහන් කරන ලදී.
DAN හි විවිධ ස්වරූපයන් අතර සහසම්බන්ධය පිළිබඳ ප්රශ්නය අපැහැදිලි ය: නිදසුනක් වශයෙන්, රෝගියෙකු තුළ DAN හි හෘද ස්වරූපයක් ඇති විට, ආමාශයික MEF කැළඹීම් 10, 11 සඳහා පරීක්ෂා කිරීම සුදුසු බව පෙන්වා දී ඇත, අනෙක් කතුවරුන් එවැනි සම්බන්ධතාවයක් 12, 13 හෙළි නොකළේය.
දියවැඩියාවේ ප්රමාද වූ සංකූලතා බොහොමයක් වර්ධනය කිරීමේදී නිදන්ගත හයිපර්ග්ලයිසිමියාව විශාල කාර්යභාරයක් ඉටු කරන බව දන්නා කරුණකි. කෙසේ වෙතත්, දියවැඩියාවේ ආමාශයික එම්ඊඑෆ් උල්ලං to නය කිරීම සඳහා කාබෝහයිඩ්රේට් පරිවෘත්තීය දිරාපත් කිරීමේ දායකත්වය එතරම් පැහැදිලි නැත. අධ්යයන ගණනාවක දී, HbA1c මට්ටම ආමාශයික MEF බාධා කිරීම් 12, 14 සඳහා අවදානම් සාධකයක් ලෙස හැඳින්වූ අතර අනෙක් අධ්යයනයන් 10, 13, 15 මෙම සම්බන්ධතාවය හෙළි නොකළේය. දියවැඩියා කාලය ආමාශයික MEF 11-13, 15 ට බලපාන්නේ නැති බව පර්යේෂකයන් කිහිප දෙනෙක් සඳහන් කළහ.
දියවැඩියාව ඇති රෝගීන් තුළ MEF මන්දගාමී වීම කාබෝහයිඩ්රේට් පරිවෘත්තීය පිරිහීමට තුඩු දිය හැකි අතර එය හයිපෝ හා හයිපර්ග්ලයිසිමියා කථාංග මගින් විදහා දක්වයි. පශ්චාත් බඩවැල් හයිපොග්ලිසිමියාව ඇති වන්නේ කුඩා අන්ත්රය තුළ කාබෝහයිඩ්රේට් අනුභව කිරීම මන්දගාමී වීමෙනි. පශ්චාත් අවශෝෂණ කාල පරිච්ඡේදයේදී, අවශෝෂණය නොගැලපීම සහ ඉන්සියුලින් වල බලපෑම හයිපර්ග්ලයිසිමියා රෝගයට හේතු වේ. ග්ලයිසිමියා මට්ටමේ පැනීම දියවැඩියාවේ ප්රමාද වූ සංකූලතා වර්ධනය වීමට විභවයක් ඇති අතර ඒවා රෝගීන් විසින් නොඉවසන බැවිනි. මන්දගාමී ඉවත් කිරීම මුඛ ations ෂධවල effectiveness ලදායීතාවයට ly ණාත්මක ලෙස බලපාන අතර පශ්චාත් ශල්යකර්ම කාලය සංකීර්ණ කරයි. MEF උල්ලං of නය කිරීමේ රෝග ලක්ෂණ ජීවිතයේ ගුණාත්මක භාවයට බරපතල ලෙස බලපාන බව සැලකිය හැකිය.දියවැඩියාවෙන් පෙළෙන රෝගීන්ගේ ආයු අපේක්ෂාව කෙරෙහි ඩීඑච් හි බලපෑම පිළිබඳ ඒත්තු ගැන්වෙන අධ්යයන නොමැත. අපට සටහන් කළ හැක්කේ ඩීජී සිටීම මෙම දර්ශකයට බලපාන්නේ නැති බව වාර්තා කරන ලිපියක් පමණි.
දියවැඩියාව තුළ ආමාශයික එම්ඊඑෆ් බාධා කිරීම් 25-65% 12, 13, 15 වේ. පරීක්ෂා කරන ලද ජනගහනයේ විෂමජාතීයතාවය සහ තොරතුරු දැනගැනීම සඳහා විවිධ රෝග විනිශ්චය ක්රම භාවිතා කිරීමෙන් එවැනි විෂමතා පැහැදිලි කළ හැකිය. 17, 18 අධ්යයන කාලය තුළ ග්ලයිසිමියා අනුපාතය සහ බොහෝ drugs ෂධ ගැනීම ද ඉවත් කිරීමේ වේගය කෙරෙහි බලපායි.
සායනික භාවිතයේදී, DG බොහෝ විට කාලෝචිත ආකාරයකින් රෝග විනිශ්චය නොකෙරේ. මෙයට බොහෝ දුරට හේතු වී ඇත්තේ සායනික නිර්ණායක නොමැති වීම සහ වෛෂයික රෝග විනිශ්චය කිරීමේ සංකීර්ණතාවයයි. ඩී.ජී. සමඟ නිරීක්ෂණය කරන ලද රෝග ලක්ෂණ ලැයිස්තුවට ඇතුළත් වන්නේ: ආහාර රුචිය නැතිවීම, ආහාර ගැනීමෙන් පසු අධික බරක් දැනීම, පූර්ණ සුවය, ඔක්කාරය, වමනය, ඉදිමීම, අජීර්ණ, බෙල්චින්, එපිගාස්ට්රික් කලාපයේ වේදනාව හා අසහනය, හයිපෝ සහ හයිපර්ග්ලයිසිමියා යන විකල්ප කාල පරිච්ඡේදයන්, බර අඩු වීම ශරීරය.
කෙසේ වෙතත්, MEF ආබාධවල ව්යාධිජනක රෝග ලක්ෂණ ස්වල්පයක් බව සැලකිල්ලට ගත යුතුය. නෝවාක් සහ වෙනත් අය. දියවැඩියාව හා ආමාශයික එම්ඊඑෆ් අවපීඩනයෙන් පෙළෙන රෝගීන්ට මුල් තෘප්තිය, ඔක්කාරය හා වමනය ඇතිවීමේ ඉඩකඩ වැඩිය. කේ. ජෝන්ස් සහ වෙනත් අය විසින් කරන ලද අධ්යයනයක දී, ආමාශයික එම්ඊඑෆ් කැළඹීම් සමඟ සහසම්බන්ධ වන එකම රෝග ලක්ෂණය වන්නේ ඉදිමීම බව පෙන්වා දෙන ලදී. ආමාශයේ MEF උල්ලං with නය කිරීමක් ඇති සමහර රෝගීන්ට බඩවැල් අකර්මන්ය වීමේ සං signs ා ඇත, මලබද්ධය සහ / හෝ පාචනය මගින් පෙන්නුම් කෙරේ. දරුණු අවස්ථාවල දී, ගැස්ට්රොපරේසිස් සමඟ, නිරන්තර වමනය, විද්යුත් විච්ඡේදක ආබාධ සහ බර අඩු වීම සටහන් වේ.
සමහර රෝග ලක්ෂණ බොහෝ දුරට ආමාශ ආන්ත්රයික ප්රතීකයක් නිසා ඇති බව සැලකිය යුතුය. දියවැඩියා රෝගයේ GERD සඳහා, 20-25 අතර පූර්වාවශ්යතාවන් බොහොමයක් ඇත. ප්රධාන වශයෙන් සලකා බලනුයේ DAN හි ප්රති ence ලයක් ලෙස පහළ esophageal sphincter අසමත් වීමයි. ප්රමාද වී ඉවත් කිරීම GERD සංවර්ධනය සඳහා වැදගත් සාධකයක් බව දන්නා කරුණකි.
ආමාශයික තුවාලයක් සහ duodenum වර්ධනය කිරීම ඉවත් කිරීමට බලපායි. බොහෝ විට, දියවැඩියාවේ වණ සාමාන්ය වේදනාවකින් තොරව සිදු වේ. වණ හා දියවැඩියාව ඇති රෝගීන්ගෙන් 28% ක් තුළ නිශ්ශබ්ද වණ දක්නට ලැබේ. රෝගීන්ගෙන් 20-30% අතර තුවාල හා දියවැඩියාව සංයෝජනය වීමත් සමඟ ඩීඑච් නිරීක්ෂණය කරනු ලැබේ.
හෙලිකොබැක්ටර් (එච්.) පයිලෝරි එහි යටත් විජිතකරණය හඳුනා ගැනීමේදී තුරන් කිරීමේ අවශ්යතාවය පිළිබඳ ප්රශ්නය ඉතා දුෂ්කර ය. රුධිරයේ ඇති පෙප්සිනොජන් I, II සහ නිදන්ගත ඇට්රොෆික් ගැස්ට්රයිටිස් අධ්යයනය කිරීමේදී තුවාලයක් තිබීම, ජී.ඊ.ආර්.ඩී. දියවැඩියාව ඇති රෝගීන් සඳහා හෙලිකොබැක්ටර් පයිලෝරි ආසාදනය මගින් ආමාශයික ශ්ලේෂ්මල යටත් විජිතකරණය 29, 30 ජනගහනයේ දක්නට ලැබෙන ප්රමාණයට වඩා වෙනස් නොවේ.
දියවැඩියාව ඇති රෝගීන්ගේ රෝග විනිශ්චය සෙවීම ඩිස්පෙප්ටික් පැමිණිලි හඳුනා ගැනීමත් සමඟ ගවේෂණය නොකළ ඩිස්පෙප්සියාව සඳහා වන ක්රියාමාර්ගයන්ට අනුරූප වේ. පළමුවෙන්ම, පිළිකා සහ ආමාශයික වණ මෙන්ම duodenum, යාන්ත්රික හේතුව, ද්වාර අධි රුධිර පීඩනය බැහැර කරනු ලැබේ. ඩී.ජී. හි උපකරණ රෝග විනිශ්චය මඟින් රෝග ලක්ෂණ වල ප්රභවය තීරණය කිරීමට සහ පැමිණිලි නොමැති විට ඩී.ජී. ස්වාභාවිකවම, මෙම අධ්යයනයන් කාබනික ව්යාධි විද්යාව බැහැර කිරීමෙන් පසුව සිදු කරනු ලැබේ.
ටෙක්නෙටියම් සමඟ ආමාශයික සින්ටිග්රැෆි යනු ආමාශයික එම්ඊඑෆ් ආබාධ හඳුනා ගැනීම සඳහා වන “රන් ප්රමිතිය” වේ. 2000 දී ප්රමිතිගත ක්රමවේදයක් අනුමත කරන ලදී: සින්ටිග්රැෆි අතරතුර, රෝගියා ටෙක්නෙටියම් යනුවෙන් ලේබල් කරන ලද ආහාර පරිභෝජනය කරයි, පසුව එය ආමාශයෙන් ඉවත් කිරීම සෑම මිනිත්තු 15 කට වරක් පැය 4 ක් සඳහා මනිනු ලැබේ. ආමාශයික එම්ඊඑෆ් වලට බලපාන drugs ෂධ ලැබීම පැය 48-72 තුළ නතර කළ යුතුය. අධ්යයනයට පෙර. පැය 2 ක් හෝ ඊට වැඩි කාලයක් ආමාශයේ ආහාර වලින් 60% කට වඩා ප්රමාද වීම, ආහාර ගැනීමෙන් පසු පැය 4 කට පසු 10% ක් ප්රමාද වීම MEF උල්ලං for නය කිරීම සඳහා වන රෝග විනිශ්චය නිර්ණායකයකි. ක්රමයේ සංවේදීතාව 93%, නිශ්චිතතාව 62%.
ස්ථායී කාබන් හෝ සෝඩියම් සමස්ථානිකයකින් ලේබල් කරන ලද (කැප්රිලික්) අම්ලය භාවිතා කරමින් ආශ්වාස පරීක්ෂණයක් යනු ආමාශයෙන් ආහාර ඉවත් කිරීමේ වේගය හඳුනා ගැනීම සඳහා විකල්ප ක්රමයකි.මෙම ක්රමයේ පදනම වන්නේ 13C සමස්ථානිකය සමඟ ලේබල් කරන ලද taking ෂධ ගැනීමෙන් පසු පිටවන වාතයේ 13C / 12C සමස්ථානික අනුපාතයේ වෙනස්වීම් පිළිබඳ දත්ත විශ්ලේෂණය කිරීමයි. පරීක්ෂණයේදී ස්ථායී සමස්ථානික සහ රෝග විනිශ්චය drugs ෂධ කුඩා මාත්රාවක් භාවිතා කිරීම ආරක්ෂිත කරයි. පරීක්ෂණය ආරම්භ කිරීමට පෙර, රෝගියා පිට කරන ලද වායු සාම්පල එකතු කිරීම සඳහා පරීක්ෂණ නළයකට හුස්ම හෙළයි: මෙම නියැදිය පසුව සංසන්දනය කිරීම සඳහා යොදා ගැනේ. එවිට රෝගියා (කැප්රිලික් අම්ලය) (හෝ සෝඩියම්) සමඟ මිශ්ර කළ සම්මත උදෑසන ආහාරය ගන්නා අතර ඉන්පසු ඔහු සෑම මිනිත්තු 15 කට වරක් පැය 4 ක් නල තුලට පිට කරයි. ඔක්ටානොයික් අම්ලය ආමාශයේ ආම්ලික පරිසරය තුළ දිරාපත් නොවේ; එය කුඩා අන්ත්රය තුළට ඇතුළු වූ විට එය වේගයෙන් අවශෝෂණය කර අක්මාව තුළ ඉරිතැලීම් හා ඔක්සිකරණයට භාජනය වේ. එහි ප්රති As ලයක් ලෙස එය සාදනු ලබන අතර එය පිට කරන කාබන් ඩයොක්සයිඩ්වල 13C අනුපාතය වැඩි කිරීමට හේතු වේ. පිට කරන ලද කාබන් ඩයොක්සයිඩ් වල 13C / 12C සමස්ථානික අනුපාතය විශ්ලේෂණය කිරීම විශේෂිත එකක් භාවිතයෙන් සිදු කෙරේ. හුස්ම පරීක්ෂණයේ තොරතුරු අන්තර්ගතය සින්ටිග්රැෆි සමඟ සම්බන්ධ වේ. ක්රමයේ සංවේදීතාව 86%, නිශ්චිතතාව 80%. හුස්ම ගැනීමේ පරීක්ෂණයේ ඇති වාසි වන්නේ ක්රියාත්මක කිරීමේ පහසුව සහ ආරක්ෂාවයි: විකිරණ නිරාවරණය නොවීම ගර්භනී කාන්තාවන් හා ළමුන් තුළ පවා භාවිතා කිරීමට ඉඩ සලසයි.
ආමාශයේ අල්ට්රා සවුන්ඩ් මඟින් ආමාශයෙන් තරලය ඉවත් කිරීම වක්රව තීරණය කිරීමට ඉඩ සලසයි. ආහාර ගැනීමෙන් පසු පැය 4 ක් ඇතුළත එහි අන්තර්ගතයේ අවශේෂ පරිමාව අනුපිළිවෙලින් තක්සේරු කරයි.
ආමාශයේ MEF තක්සේරු කිරීම සඳහා බේරියම් සල්ෆේට් සමඟ එක්ස් කිරණ අධ්යයනයක් භාවිතා කරනු ලබන්නේ අපේ රටේ පමණි, එය සාපේක්ෂව අඩු පිරිවැය සහ ඕනෑම වෛද්ය ආයතනයක පාහේ එය පැවැත්වීමේ හැකියාව හේතුවෙන් වඩාත් දැරිය හැකි රෝග විනිශ්චය ක්රමය වේ. ක්රමයේ අවාසි නම් :, MEF කැළඹීම්වල ප්රමාද අවධියක් පමණක් හඳුනා ගැනීමේ හැකියාව - ගැස්ට්රොපරේසිස් ,, අධ්යයනයේදී රෝගියා නිරාවරණය වන සැලකිය යුතු විකිරණ නිරාවරණය. ඉතින්, තුවාලය හා දියවැඩියාව යන දෙකින්ම පීඩා විඳින රෝගීන්ගේ ආමාශයේ ලුමෙන් තුළ පිළිගත් බේරියම් සල්ෆේට් පැය 20-24 කට පසුව අනාවරණය වේ.
දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගීන් 84 දෙනෙකුගේ හුස්ම පරීක්ෂණයක් මගින් අපි ආමාශය පිළිබඳ MEF අධ්යයනයක් සිදු කළෙමු. කාන්තාවන් 50 (59.5%), පිරිමින් - 34 (40.5%), වයස - 38 (29, 47), දියවැඩියා කාලය අවුරුදු 22.5 (16, 30.8) විය. සියලුම රෝගීන්ට ඩී.ඒ.එන්.
සමස්ථානික හුස්ම පරීක්ෂණයට අනුව, පරීක්ෂා කරන ලද රෝගීන් 84 න් 38 ක් (45.2%) ආමාශයික එම්ඊඑෆ් කැළඹීම (T½> මිනිත්තු 75) අනාවරණය කර ගන්නා ලදි (මධ්යන්ය T½ = 102.6 ± 31.1 min). රෝගීන් 8 (9.5%) (සාමාන්ය T½ = 147.7 ± 40.2 min) තුළ ආමාශයේ සිට duodenum (මිනිත්තු 75 විනාඩි 120) දක්වා ආහාර ඉවත් කිරීමේ මධ්යස්ථ මන්දගාමිත්වයක් නිරීක්ෂණය විය. රෝගීන් 84 දෙනෙකුගෙන් 46 දෙනෙකුගෙන් මිනිත්තු 75 ට අඩු (සාමාන්ය T½ = 52.5 ± 10.2 min) ඉවත් කිරීම නිරීක්ෂණය කරන ලදී.
ආමාශයේ MEF හි තත්වය අනුව ආමාශ ආන්ත්රයික පැමිණිලි විශ්ලේෂණය කර ඇත (වගුව 1).
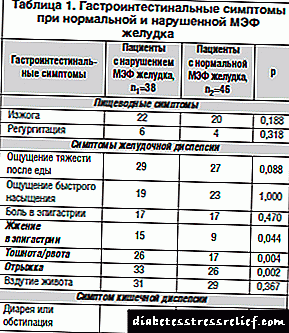
රෝග ලක්ෂණ ඇතිවීම විශ්ලේෂණය කිරීමේදී, ආමාශයික එම්ඊඑෆ් කැළඹීමක් ඇති රෝගීන් කණ්ඩායමේ, ආමාශයික අතීසාරය පිළිබඳ රෝග ලක්ෂණ සංඛ්යාත්මකව සැලකිය යුතු ලෙස පවතින බව සොයා ගන්නා ලදී: එපිගාස්ට්රික් කලාපයේ දැවෙන සංවේදීතාවයක් (39.5% හා 19.6%, χ2 = 4.041, පි = 0.044), ඔක්කාරය / වමනය ( 68.4% හා 37.0%, χ2 = 0.108, පි = 0.004), බෙල්චින් (86.8% හා 56.5%, χ2 = 0.108, පි = 0.002).
දියවැඩියාව ඇති රෝගීන් සඳහා ආමාශයික එම්ඊඑෆ් හි ඇති විය හැකි සියලුම අනාවැකි / සලකුණු බහුකාර්ය විශ්ලේෂණයකට ඇතුළත් කළ විට, වයස, ස්ත්රී පුරුෂ භාවය, දියවැඩියාවේ කාලසීමාව, දියවැඩියාවේ ප්රමාද වූ සංකූලතා පැතිරීම සහ ආමාශයික එම්ඊඑෆ් සහ සාමාන්ය එම්ඊඑෆ් රෝගීන් අතර කාබෝහයිඩ්රේට් පරිවෘත්තීය පිළිබඳ සංඛ්යානමය වශයෙන් සැලකිය යුතු වෙනස්කම් අප විසින් තහවුරු කර නොමැත. ආමාශය. ආමාශයික එම්ඊඑෆ් කැළඹීම් සලකුණු 3 ක් හඳුනාගෙන ඇත: ඔක්කාරය / වමනය - අමුතු අනුපාතය 2.8 (1.0, 7.6, 95% සීඅයි) සහ බෙල්චින් - අමුතු අනුපාතය 3.8 (1.1, 12.8, 95% සීඅයි) ) දියවැඩියාවේ ආමාශයික, esophageal සහ බඩවැල් අකර්මන්යතාවයේ ප්රකාශනයන්හි සංයෝජනය සටහන් කළ හැකිය. මෙය තනි etiopathogenetic සාධකයක ප්රති ence ලයක් විය හැකිය - DAN.
ආමාශ ආන්ත්රයික ප්රතීකයක් සහ පශ්චාත් පසුකාලීන අතීසාරය පිළිබඳ ප්රකාශනයන් ඇසුරු කිරීම, ආමාශයේ MEF උල්ලං with නය කිරීමක් සමඟ සම්බන්ධ වී ඇති බව පෙනේ - DG.
අපගේ අධ්යයනයේ දී, ග්ලයිකේටඩ් හීමොග්ලොබින් මට්ටම තක්සේරු කිරීමේදී, MEF උල්ලං with නය කිරීම් සහ ආමාශයික MEF උල්ලං without නය කිරීමකින් තොරව රෝගීන් අතර සංඛ්යාත්මකව සැලකිය යුතු වෙනස්කම් නොමැත: මධ්ය 8.4 (6.4, 9.5) එදිරිව 8.0 (7.3, 9.0 ) මිනි (p = 0.216). අපගේ අධ්යයනයට අනුව, නිරාහාර ග්ලයිසිමියාව ආමාශයික එම්ඊඑෆ් කෙරෙහි ද බලපාන්නේ නැත: ආමාශයික එම්ඊඑෆ් කැළඹීම් සහිත රෝගීන් අතර මධ්යස්ථ 9.2 (4.4, 11.8) සහ රෝගීන් අතර මිනිත්තු 8.2 (5.7, 10.6) ආමාශයේ සාමාන්ය MEF සමඟ (p = 0.611).
ඩී.ජී.ට ප්රතිකාර කිරීම සඳහා වෛද්ය පෝෂණය සහ drug ෂධ ප්රතිකාර ඇතුළත් වේ.ඩීඑච් සඳහා ආහාර වේලට ආමාශයේ දිගුකාලීන යාන්ත්රික බලපෑම් අවශ්ය ආහාර බැහැර කිරීම (රළු බොරතෙල්, සිනිඳු මස්, තද දුම් සොසේජස්), ඉවත් කිරීම මන්දගාමී කිරීම (මේද), පෝෂණය නිර්දේශ කෙරේ.
MEF ආබාධ සඳහා ප්රතිකාර කිරීමේදී භාවිතා කරන ප්රධාන drugs ෂධ වන්නේ ප්රොකිනෙටික්ස් ය. මෙම උප සමූහයේ drugs ෂධ, ආමාශයික චලනය සාමාන්යකරණය කිරීමට අමතරව, පහළ esophageal sphincter වල ස්වරය වැඩි කරයි. වෛද්යවරුන්ගේ අවි ගබඩාවට තෝරා නොගත් වර්ගයේ ඩොපමයින් ප්රතිග්රාහක අවහිර කිරීම් (මෙටොක්ලොප්රමයිඩ්), තෝරාගත් පරම්පරාවන් (ඩොම්පෙරිඩෝන්) සහ ඒකාබද්ධ ක්රියාකාරී යාන්ත්රණයක් (අයිටොප්රයිඩ්) සහිත ප්රොකිනෙටික්ස් ඇතුළත් වේ.
මෙටොක්ලොප්රමයිඩ් යනු කෘෂි විද්යා ist යෙක්, ඩොපමයින් ප්රතිවිරෝධකයෙක් වන අතර ආමාශයේ බිත්තියේ සිනිඳු මාංශ පේශි සෛල සෘජුවම උත්තේජනය කරයි. Drug ෂධය ආමාශයික චලනය වැඩි දියුණු කරයි, සම්බන්ධීකරණය වැඩි දියුණු කරයි, වමනය කිරීමේ මධ්යස්ථානයේ ප්රේරක කලාපයේ ඩොපමයින් ප්රතිග්රාහක අවහිර කිරීමෙන් ස්වාධීන ප්රතිජීවක බලපෑමක් ඇති කරයි. ආමාශයේ MEF උල්ලං in නය කරමින් මෙටොක්ලොප්රමයිඩ් වල effectiveness ලදායීතාවය අධ්යයන ගණනාවකින් ඔප්පු කර ඇත. කෙසේ වෙතත්, මෙටොක්ලොප්රමයිඩ් සමඟ ප්රතිකාර කරන රෝගීන්ගෙන් 30% ක් බරපතල අතුරු ආබාධ ඇති කරයි: එක්ස්ට්රාප්රමිඩල් ආබාධ, නිදිබර ගතිය, මානසික අවපීඩනය, හයිපර්ප්රෝලාක්ටීනෙමියාව. මෙයට හේතුව එහි පුළුල් භාවිතය සීමා කරන රුධිර මොළයේ බාධකයට විනිවිද යාමට ඇති හැකියාවයි.
යුරෝපීය ines ෂධ ඒජන්සියේ Control ෂධ පාලන කමිටුව නිර්දේශ කරන්නේ මෝටර් දුර්වලතා නිවැරදි කිරීම සඳහා මෙටොක්ලොප්රමයිඩ් භාවිතා නොකළ යුතු අතර රසායනික චිකිත්සාව අතරතුර දරුණු වමනය ඇති පිළිකා රෝගීන්ට පමණක් දින 5 කට නොඅඩු හා දිනකට මිලිග්රෑම් 30 ට නොඅඩු ලෙස නිර්දේශ කළ යුතු බවයි.
ඩොම්පෙරිඩෝන් යනු රුධිර-මොළයේ බාධකයෙන් එතෙර නොවන අතිශයින් තෝරාගත් පර්යන්ත ඩොපමයින් ප්රතිවිරෝධකයකි. Drug ෂධය පහළ esophageal sphincter හි පීඩනය වැඩි කරයි, esophagus සහ antrum වල චලනය සක්රීය කරයි. රුධිර-මොළයේ බාධකයෙන් පිටත සිව්වන කශේරුකාවේ පතුලේ පිහිටා ඇති රසායන සංවේදක ප්රේරක කලාපවල ක්රියාකාරිත්වය මර්දනය කිරීම නිසා එය ප්රතිජීවක බලපෑමක් ඇති කරයි. එක්සත් ජනපදයේ ආහාර හා Administration ෂධ පරිපාලනය (FDA) විසින් මෙම drug ෂධය අනුමත නොකරන අතර හදිසි මරණයේ අවදානමක් ඇති බවට වාර්තා වන අතර බොහෝ යුරෝපීය රටවල මෙම drug ෂධය නිර්දේශ කරනු ලැබේ.
අයිටොප්රයිඩ් යනු ඒකාබද්ධ ක්රියාකාරී යාන්ත්රණයක් සහිත ප්රෝකිනෙටිකයකි. අයිටොප්රයිඩ් ආමාශයේ ප්රචාලන චලිතය වැඩි කරන අතර එය හිස් කිරීම වේගවත් කරයි, රුධිර මොළයේ බාධකයෙන් පිටත 33, 34 වන සිව්වන කශේරුකාවේ පතුලේ පිහිටා ඇති ප්රේරක කලාප රසායන සංවේදක සමඟ අන්තර්ක්රියාකාරිත්වය හේතුවෙන් ප්රතිජීවක බලපෑමක් ඇති කරයි. Drug ෂධයට ද්විත්ව යාන්ත්රණයක් ඇත. අයිටොප්රයිඩ් ගන්නා විට, වෙනත් ප්රෝකිනෙටික වල ලක්ෂණයක් වන බරපතල අතුරු ආබාධ කිසිවක් හමු නොවීය, විශේෂයෙන්, QT පරතරය දිගු නොවේ. -ෂධයට රුධිර මොළයේ බාධකයට අවම වශයෙන් විනිවිද යාමට හැකියාව ඇත. අයිටොප්රයිඩ් පරිවෘත්තීය මගින් සයිටොක්රොම් පී 450 පද්ධතියේ එන්සයිම මගින් පරිවෘත්තීය කරන ලද taking ෂධ ලබා ගැනීමේදී අනවශ්ය drug ෂධ අන්තර්ක්රියා වළක්වයි.
සායනික අධ්යයන වලදී, ආමාශ ආන්ත්ර විද්යාත්මක භාවිතයේදී සහ ඩී.ජී.ට ප්රතිකාර කිරීමේදී ඉටොප්රයිඩ් වල කාර්යක්ෂමතාව සනාථ වී ඇත. නොරිටේක් සහ වෙනත් අය විසින් කරන ලද අධ්යයනයකදී. දියවැඩියා පර්යන්ත බහු අවයවිකතාව, ආමාශයික එම්ඊඑෆ් කැළඹීම් සහ ආමාශයේ කාබනික රෝග නොමැතිවීම යන රෝගීන් 12 දෙනෙකුට esophagogastroduodenoscopy 38, 39 අනුව ඇතුළත් කර ඇත. සතිය තුළදී රෝගීන්ට දිනකට මිලිග්රෑම් 150 ක මාත්රාවක් ලබා දී ඇත. අයිටොප්රිඩ් චිකිත්සාව මගින් ආමාශයෙන් මුදා හරින විකිරණශිලි ටැග් ගණන වැඩි කරන බව සොයාගෙන ඇත. බාස්ක් සහ වෙනත් අය විසින් කරන ලද අධ්යයනයක දී සමාන ප්රති results ල ලබා ගන්නා ලදී.. දියවැඩියාව පිළිබඳ දීර් history ඉතිහාසයක් ඇති රෝගීන් තුළ ආමාශයික එම්ඊඑෆ් කෙරෙහි ඉටොප්රයිඩ් වල බලපෑම අධ්යයනය කළ ස්ටීවන්ස් සහ වෙනත් අය සඳහන් කළේ ප්ලේසෙබෝ සමඟ සසඳන විට අයිටොප්රයිඩ් සමඟ ප්රතිකාර කිරීමේදී ආමාශයෙන් ආහාර ඉවත් කිරීමේ සුළු ත්වරණයක් පමණක් බවයි. සායනික රෝග ලක්ෂණ සඳහා අයිටොප්රයිඩ් සහ ප්ලේසෙබෝ වල බලපෑමෙහි කිසිදු වෙනසක් නොවීය. ආමාශ ආන්ත්ර විද්යාවේදී අයිටොප්රයිඩ් සමඟ ප්රතිකාර කිරීමේ ධනාත්මක අත්දැකීම ඩී.ජී. සඳහා drug ෂධය නිර්දේශ කිරීමට අපට ඉඩ සලසයි.
ආමාශයික එම්ඊඑෆ් ආබාධ සඳහා කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර කිරීමෙන් හයිපර්ඉන්සුලීනෙමියා රෝගයේ බරපතලකම අඩු කිරීම, කාබෝහයිඩ්රේට් පරිවෘත්තීය වන්දි වැඩි දියුණු කිරීම සහ එමඟින් දියවැඩියාවේ ප්රමාද වූ සංකූලතා වර්ධනය වීමේ හා ප්රගතියේ අවදානම අඩු කිරීම සහ රෝගීන්ගේ ජීවන තත්ත්වය වැඩිදියුණු කිරීම සිදු කරනු ඇත.
- කැසැන්ඩර් පී. දියවැඩියා රෝගීන්ගේ ආමාශයික රඳවා තබා ගැනීම (ගැස්ට්රොපරේසිස් දියවැඩියාව) // Int න් ඉන්ටර් මෙඩ්. 1958. වෙළුම. 48. ආර් 797–812.
- බෝවස් I. ආමාශයේ රෝග // නවවන සංස්කරණය. ලයිප්සිග්, ජෝර්ජ් තීම්. 1925.පී 200.
- ෆෙරොයර් ජේ. දියවැඩියා ආමාශය // වෛද්ය විද්යාවේ නිබන්ධනය. පැරිස් 1937.
- වසීම් එස්., මොෂිරී බී., ඩ්රැගනොව් පී .: වර්තමාන රෝග විනිශ්චය අභියෝග සහ කළමනාකරණ සලකා බැලීම් // ලෝක ජේ ගැස්ට්රෙන්ටෙරෝල්. 2009. වෙළුම. 15 (1). ආර්. 25–37. සමාලෝචනය
- පොග්රොමොව් ඒ.පී., බටුරෝවා ස්වයංක්රීය ස්නායු රෝග හා ආහාර ජීර්ණ අවයව // ෆර්මෙටෙකා. 2011. - අංක 5 (218). එස් 42-45.
- ටකචේවා ඕ.එන්., වර්ට්කින් ස්වයංක්රීය ස්නායු රෝග: වෛද්යවරුන් සඳහා මාර්ගෝපදේශයකි. එම්., 2009.
- ජෝන්ස් කේඑල්, රුසෝ ඒ, ස්ටීවන්ස් ජේ. සහ වෙනත් අය. දියවැඩියාව ආමාශයිකව හිස් කිරීම ප්රමාද කිරීම // දියවැඩියා සත්කාර. 2001. වෙළුම. 24 (7). ආර්. 1264-1269.
- මෝල්ඩෝවන් සී., ඩුමිට්රස්කු ඩී.එල්., ඩෙමියන් එල්. දියවැඩියා රෝගයේ ගැස්ට්රොපරේසිස්: අධ්යයනයක් // රොම් ජේ ගැස්ට්රෙන්ටෙරෝල්. 2005. වෙළුම. 14 (1). ආර්. 19-22.
- ස්නායු රෝග පාලනය කරයි. නඩු 125 ක වාර්තාවක් සමඟ සාමාන්ය සමාලෝචනය // වෛද්ය විද්යාව 1945. වෙළුම. 24. ආර් 111-160.
- කොජ්කාර් එම්.එස්., කයාහාන් අයි.කේ., බව්බෙක් එන්. දියවැඩියා ගැස්ට්රොපරේසිස් ඔටෝමොනික් ස්නායු රෝග හා මයික්රොවාස්කුලෝපති // ඇක්ටා මෙඩ්. ඔකයාමා. 2002. වෙළුම. 56. අංක 5. ආර් 237-243.
- මෙරියෝ ආර්., ෆෙස්ටා ඒ., බර්ග්මන් එච්. පළමු වර්ගයේ දියවැඩියාව තුළ සෙමින් ආමාශයික හිස් කිරීම: ස්වයංක්රීය හා පර්යන්ත ස්නායු රෝගයට සම්බන්ධ, රුධිර ග්ලූකෝස් සහ ග්ලයිසමික් පාලනය // දියවැඩියා සත්කාර. 1997. වෙළුම. 20. ආර් 419-423.
- ඩි බ්ලොක් සී.ඊ., ඩි ලීව් අයි.එච්., පෙල්ක්මන්ස් පී.ඒ. සහ වෙනත් අය. පළමු වර්ගයේ දියවැඩියාව ආමාශයික හිස් කිරීම සහ ආමාශයික ස්වයං ප්රතිශක්තිකරණය ප්රමාද කිරීම // දියවැඩියා සත්කාර. 2002. වෙළුම. 25 (5). ආර් 912-927.
- ජෝන්ස් කේ.එල්., රුසෝ ඒ., ස්ටීවන්ස් ජේ.ඊ. සහ වෙනත් අය. දියවැඩියා රෝගයේ ප්රමාද වූ ආමාශයික හිස්වීම පිළිබඳ පුරෝකථනය කරන්නන් // දියවැඩියා සත්කාර. 2001. වෙළුම. 24. ආර් 1264-1269.
- කුචියාරා එස්., ෆ්රැන්සිස් ඒ., සැල්වියා ජී. IDDM // දියවැඩියා සත්කාරයේ ආමාශයික හිස් කිරීමේ ප්රමාදය සහ ආමාශයික විද්යුත් විරූපණය. 1998. වෙළුම. 21. ආර්. 438–443.
- පුන්ක්කිනන් ජේ., ෆ්රක්කිලා එම්., එම්ට්ස්කේ එස්. පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්ගේ ඉහළ උදර රෝග ලක්ෂණ: ස්වයංක්රීය ස්නායු රෝග // දියවැඩියාව නිසා ඇතිවන ආමාශයික හිස්කිරීමේ දුර්වලතාවයට සම්බන්ධ නොවේ. මෙඩ්. 2008. වෙළුම. 25. ආර් 570-577.
- කොං එම්.එෆ්., හොරොවිට්ස් එම්., ජෝන්ස් කේ.එල්. සහ වෙනත් අය. දියවැඩියා ආමාශ ආශ්රිත රෝග වල ස්වාභාවික ඉතිහාසය // දියවැඩියා සත්කාර. 1999. වෙළුම. 22. ආර් 503-507.
- රුසෝ ඒ., ස්ටීවන්ස් ජේ.ඊ, චෙන් ආර්. හයිපොග්ලයික්කේමියාව දිගුකාලීන පළමු වර්ගයේ දියවැඩියාව තුළ ids න සහ ද්රව ආමාශයික හිස් කිරීම වේගවත් කරයි // ජේ ක්ලින් එන්ඩොක්රිනෝල් මෙටාබ්. 2005. වෙළුම. 90. ආර් 448–4495.
- සැම්සොම් එම්., අක්කර්මන්ස් එල්.එම්., ජෙබින්ක් ආර්.ජේ. සහ වෙනත් අය. හයිපර්ග්ලයිසිමියා හි ආමාශ ආන්ත්රයික යාන්ත්රණ I වර්ගයේ දියවැඩියා රෝගයේ ප්රමාද වූ ආමාශයික හිස් කිරීම ඇති කරයි // බඩවැල්. 1997. වෙළුම. 40. ආර්. 641–646.
- නෝවාක් ටී. ජොන්සන් සී.පී., කල්බ්ෆ්ලයිෂ් ජේ.එච්. සහ වෙනත් අය. ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගීන් තුළ අධික විචල්ය ආමාශයික හිස් කිරීම // බඩවැල්. 1995. වෙළුම. 37. ආර් 23-29.
- ලයිට්ස් යූ.ජී., ගැල්ස්ටියන් ජී.ආර්., මාචෙන්කෝ දියවැඩියා රෝගයේ සංකූලතා // කොන්සිලියම් මෙඩිකම්. 2007. අංක 2.
- දියවැඩියා රෝගයෙන් පෙළෙන esophagus හි GERD සහිත රෝගීන් සඳහා esophagus භාවිතා කරන Basieva Z.K., Basieva O.O., Shavlohova E.A., Kekhoeva A.Yu., Kusova // විද්යාවේ හා අධ්යාපනයේ නවීන ගැටලු. 2013. අංක 6.
- දියවැඩියාව සඳහා ෆෙඩෝර්චෙන්කෝ සහ පෙප්ටික් තුවාලයක් සමඟ සංයෝජනය // පැසිෆික් වෛද්ය සඟරාව. 2005. අංක 1. පී 20-23.
- සිරොටින් B.Z., ෆෙඩෝර්චෙන්කෝ යූ.එල්., විට්කෝ එල්.ජී., මාරෙනින් දියවැඩියාව සහ esophageal ව්යාධිවේදය අංක 6. පී 22-25. 2009.
- දියවැඩියා රෝගයේ ෆෙඩෝර්චෙන්කෝ ප්රත්යාවර්ත රෝග // වෛද්ය විද්යාව සහ cy ෂධවේදය පිළිබඳ පුවත්. 2012. අංක 407 (ආමාශ ආන්ත්ර විද්යාව). එස් 13.
- දියවැඩියා රෝගයේ ආමාශ ආන්ත්රයික ප්රතීක රෝගයේ පා course මාලාවේ පොහොසත් කොර්නිවා එන්.වී., ෆෙඩෝර්චෙන්කෝ යූ.එල්. 2011. ටී 26. අංක 3. නිකුත් කිරීම. 1, පි. 57-61.
- සින්නාටුලින් එම්.ආර්., සිමර්මන් වයි.එස්., කාවර්ඩ්ස් දියවැඩියාව සහ පෙප්ටික් වණ // පර්යේෂණාත්මක හා සායනික ආමාශ ආන්ත්ර විද්යාව. 2003. අංක 5. පී 17-24.
- ෆෙඩෝර්චෙන්කෝ යූ.එල්., කොබ්ලෝවා එන්.එම්., ඔබුකොවා පා course මාලාව දියවැඩියා රෝගයේ නිදන්ගත ආමාශ ආශ්රිත වණ සහ ඒවායේ ක්වාමාටෙල් සමඟ ප්රතිකාර කිරීම // රෝස්. ජර්නලය gastroenterol., හෙපටෝල්. සහ කොලොප්රොක්ටෝල්. 2002. අංක 2. පී 82-88.
- කුලේෂොව් ඊ.වී., කුලේෂොව් දියවැඩියාව සහ ශල්ය රෝග. එම් 1996.216 පි.
- ඩි ලුයිස් ඩී.ඒ., කෝඩෙරෝ ජේ.එම්., කබල්ලෙරෝ සී. ආමාශයික හිස් කිරීම කෙරෙහි හෙලිකොබැක්ටර් පයිලෝරි ආසාදනයට ප්රතිකාර කිරීමේ බලපෑම සහ පළමු වර්ගයේ දියවැඩියා රෝගයේ ග්ලයිසමික් පාලනය කෙරෙහි එහි බලපෑම // දියවැඩියා රෙස්. ක්ලින්. පුහුණුව 2001. වෙළුම. 52 යි. පි 1.
- අන්යජාතික එස්., ටර්කෝ එස්., ඔලිවියෙරෝ බී. දෙවන වර්ගයේ දියවැඩියා රෝගයෙන් පෙළෙන ඩිස්පෙප්ටික් රෝගීන් තුළ හෙලිකොබැක්ටර් පයිලෝරි ආසාදන අවදානම සාධකයක් ලෙස ස්වයංක්රීය ස්නායු රෝගයේ කාර්යභාරය // දියවැඩියා රෙස්. ක්ලින්, පුහුණුව. 1998. වෙළුම. 42 යි. පි 41.
- වසීම් එස්., මොෂිරී බී., ඩ්රැගනොව් පී .: වර්තමාන රෝග විනිශ්චය අභියෝග සහ කළමනාකරණ සලකා බැලීම් // ලෝක ජේ ගැස්ට්රෙන්ටෙරෝල්. 2009. වෙළුම. 15 (1). ආර්. 25–37. සමාලෝචනය
- දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් සඳහා ස්වයංක්රීය ස්නායු රෝගයේ ප්රකාශනයක් ලෙස ඉහළ ආහාර ජීර්ණ පද්ධතියේ ක්ලෙෆෝටෝවා-ඉවත් කිරීමේ ආබාධ ලයිට්ස් යූ.ජී., නෙවර්මිට්ස්කි VI, දියවැඩියා රෝගය // දියවැඩියා රෝගය. 2007. අංක 2. පී 25-32.
- ඉවාෂ්කින් වී.ටී., ආමාශයේ මෝටර් ක්රියාකාරිත්වය අඩපණ වූ රෝගීන් පරීක්ෂා කිරීම සහ ප්රතිකාර කිරීම සඳහා ෂෙප්ටුලින් නිර්දේශ කිරීම. එම්., 2008.
- හැස්ලර් - වත්මන් සංකල්ප සහ සලකා බැලීම් // මෙඩ්ස්කේප් ජේ මෙඩ්. 2008. වෙළුම. 10 (1). R. 16. සමාලෝචනය.
- ආමාශයේ මෝටර් ක්රියාකාරිත්වයේ ෂෙප්ටුලින් සහ ඔවුන්ගේ ප්රතිකාරයේදී ඉටොප්රයිඩ් හි නව ප්රොකීනෙටික්ස් භාවිතා කිරීමේ හැකියාව // කොන්සිලියම් medic ෂධය. 2008. වෙළුම 9. අංක 7. පී 9-13.
- Lazebnik ආහාර ජීර්ණ ආබාධ prokinetics // වෛද්ය බුලටින්. 2014. අංක 7 (656). එස් 13.
- ස්ට්රෝස් එස්.එම්., ස්ටර්කන්බූම් එම්.සී., බ්ලූමින්ක් ජී.එස්. සහ වෙනත් අය. drugs ෂධ සහ හදිසි හෘද මරණ අවදානම // යුරර් හාට් ජේ. 2005. වෙළුම. 26. ආර් 2007-2012.
- සීමා ගුප්තා, විනෝද් කපූර් සහ වෙනත් අය. වැඩිහිටි නිරෝගී ස්වේච්ඡා සේවකයන්ගේ QT පරතරය මත ඉටොප්රයිඩ් හයිඩ්රොක්ලෝරයිඩ් වල බලපෑම //. 2005. වෙළුම. 12. එන් 4.
- නොරිටේක් එම්. දියවැඩියා ආමාශ ආශ්රිත රෝග සඳහා අයිටොප්රයිඩ් හයිඩ්රොක්ලෝරයිඩ් වල බලපෑම // කිසෝ සිට රින්ෂෝ දක්වා. 1997. වෙළුම. 31 (8). ආර්. 2785–2791.
- බාස්ක්., නොරිටේක් එම්., මිසොගාමි එච්. දියවැඩියා ගැස්ට්රොපරේසිස් රෝගීන් තුළ ආමාශයික හිස් කිරීම මත ඉටොප්රයිඩ් හයිඩ්රොක්ලෝරයිඩ් වල කාර්යක්ෂමතාව // ආමාශ ආන්ත්ර විද්යාව. 2005. වෙළුම. 128. පී 969.
- ස්ටීවන්ස් ජේ.ඊ, රුසෝ ඒ., මැඩොක්ස් ඒ.එෆ්. සහ වෙනත් අය. දිගුකාලීන දියවැඩියා රෝගයේ ආමාශයික හිස් කිරීම සඳහා අයිටොප්රයිඩ් වල බලපෑම // ස්නායුගස්ට්රොඑන්ටරෝල් මොටිල්. 2008. වෙළුම. 2 (5). ආර්. 456-463.
ලියාපදිංචි පරිශීලකයින් සඳහා පමණි
දියවැඩියා ආමාශ ආශ්රිත රෝග ලක්ෂණ
ආරම්භක අවධියේදී, රෝගය පාහේ අසමමිතික වේ. පහත දැක්වෙන සං by ා මගින් ගැස්ට්රොපරේසිස් හඳුනාගත හැක්කේ දරුණු ස්වරූපවලින් පමණි:
- ආහාර ගැනීමෙන් පසු අජීර්ණ සහ බෙල්චින්,
- සැහැල්ලු කෑම වේලකට පසුව පවා උදරයේ බර හා පූර්ණ බව පිළිබඳ හැඟීමක්,
- මලබද්ධය, පසුව පාචනය,
- මුඛයේ ඇඹුල්, නරක රසය.
රෝග ලක්ෂණ නොමැති නම්, රුධිර ග්ලූකෝස් මට්ටම දුර්වල වීමෙන් ගැස්ට්රොපරේසිස් හඳුනාගත හැකිය. දියවැඩියා රෝගියෙක් අඩු කාබෝහයිඩ්රේට් ආහාරයක් අනුගමනය කළත් සාමාන්ය රුධිරයේ සීනි මට්ටම පවත්වා ගැනීම ඩයිබිටික් ගැස්ට්රොපරේසිස් අපහසු කරයි.
දියවැඩියා ආමාශ ආන්ත්රයික ප්රතිවිපාක
 ගැස්ට්රොපරේසිස් සහ දියවැඩියා ගැස්ට්රොපරේසිස් යනු එකිනෙකට වෙනස් සංකල්ප හා පද දෙකකි. පළමු අවස්ථාවේ දී, ආමාශයේ අර්ධ අංශභාගය ගම්ය වේ. දෙවැන්න - අස්ථායී රුධිර සීනි වලින් පෙළෙන රෝගීන්ගේ ආමාශය දුර්වල වීම.
ගැස්ට්රොපරේසිස් සහ දියවැඩියා ගැස්ට්රොපරේසිස් යනු එකිනෙකට වෙනස් සංකල්ප හා පද දෙකකි. පළමු අවස්ථාවේ දී, ආමාශයේ අර්ධ අංශභාගය ගම්ය වේ. දෙවැන්න - අස්ථායී රුධිර සීනි වලින් පෙළෙන රෝගීන්ගේ ආමාශය දුර්වල වීම.
රෝගයේ වර්ධනයට ප්රධාන හේතුව වන්නේ රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ මට්ටමක පැවතීම නිසා ඇති වන සයාේනි ස්නායුවේ ක්රියාකාරිත්වය උල්ලං violation නය කිරීමයි.
මෙම ස්නායුව අද්විතීය වන අතර, එය මිනිස් සිරුරේ බොහෝ කාර්යයන් පාලනය කරයි. මේවාට ඇතුළත් වන්නේ:
- ජීර්ණය
- හෘද ස්පන්දනය
- පිරිමි ශිෂේණය etc. ජු.
රෝගියකුට ගැස්ට්රොපරේසිස් ඇති වුවහොත් කුමක් සිදුවේද?
- ආමාශය ඉතා සෙමින් හිස් වන බැවින්, පෙර ආහාරයෙන් පසු ඊළඟ ආහාර වේල වන විට එය පිරී පවතී.
- එමනිසා, කුඩා කොටස් පවා ආමාශයේ පූර්ණත්වය සහ බර පිළිබඳ හැඟීමක් ඇති කරයි.
- රෝගයේ දරුණු ස්වරූපයෙන්, ආහාර වේල් කිහිපයක් අඛණ්ඩව රැස් කර ගත හැකිය.
- මෙම අවස්ථාවේ දී, රෝගියා බෙල්චින්, ඉදිමීම, කොලික, වේදනාව, බඩේ අමාරුව වැනි රෝග ලක්ෂණ ගැන පැමිණිලි කරයි.
මුල් අවධියේදී, රෝගය අනාවරණය වන්නේ රුධිරයේ සීනි මැනීමෙනි. කාරණය නම්, ගැස්ට්රොපරේසිස්, මෘදු ස්වරූපයෙන් වුවද, රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණය පාලනය කිරීමට ඔබට ඉඩ නොදේ. ආහාර වේල සංකීර්ණ කිරීම තත්වය තවදුරටත් සංකීර්ණ කරයි.
වැදගත්: මේද, අධික කැලරි සහිත ආහාර, කැෆේන් සහිත ආහාර, ඇල්කොහොල් හෝ ට්රයිසයික්ලික් විෂ නාශක taking ෂධ ගන්නා විට ආමාශයික හිස් කිරීම ඊටත් වඩා මන්දගාමී වේ.
රුධිරයේ සීනි සඳහා බලපෑම
රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණය ආමාශය හිස් කිරීම මත රඳා පවතින්නේ කෙසේද යන්න තේරුම් ගැනීම සඳහා, පළමුව දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ ශරීරයේ සිදුවන්නේ කුමක්ද යන්න ඔබ මුලින්ම සොයාගත යුතුය.
කෑමට පෙර ඔහුට වේගයෙන් ක්රියා කරන ඉන්සියුලින් එන්නත් කළ යුතුය.
පී එන්නත් කිරීමෙන් පසු රෝගියා යමක් අනුභව කළ යුතුය. මෙය සිදු නොවන්නේ නම්, රුධිරයේ සීනි අඩුවීමට පටන් ගන්නා අතර එය හයිපොග්ලිසිමියා රෝගයට හේතු විය හැක. ආමාශයේ ආහාර ජීර්ණය නොවූ විට ආහාරමය ගැස්ට්රොපරේසිස් සමඟ පාහේ සිදුවන්නේ එකම දෙයකි. ශරීරයට අවශ්ය පෝෂ්ය පදාර්ථ නොලැබුණි, හයිපොග්ලිසිමියා වර්ධනය වේ. සියලුම නීතිරීතිවලට අනුව නියමිත වේලාවට ඉන්සියුලින් ලබා දී තිබියදීත්, ආහාරය සිදු විය.
එන්නත් කිරීමෙන් පසු රෝගියා යමක් අනුභව කළ යුතුය. මෙය සිදු නොවන්නේ නම්, රුධිරයේ සීනි අඩුවීමට පටන් ගන්නා අතර එය හයිපොග්ලිසිමියා රෝගයට හේතු විය හැක. ආමාශයේ ආහාර ජීර්ණය නොවූ විට ආහාරමය ගැස්ට්රොපරේසිස් සමඟ පාහේ සිදුවන්නේ එකම දෙයකි. ශරීරයට අවශ්ය පෝෂ්ය පදාර්ථ නොලැබුණි, හයිපොග්ලිසිමියා වර්ධනය වේ. සියලුම නීතිරීතිවලට අනුව නියමිත වේලාවට ඉන්සියුලින් ලබා දී තිබියදීත්, ආහාරය සිදු විය.
ගැටළුව වන්නේ දියවැඩියා රෝගියෙකුට කිසි විටෙකත් හරියටම ආමාශය ආහාර තව දුරටත් හිස්ව ගෙන යන්නේ කවදාදැයි හරියටම දැනගත නොහැකි වීමයි. මෙම අවස්ථාවේ දී, ඔහුට පසුව ඉන්සියුලින් එන්නත් කළ හැකිය. නැතහොත් වේගයෙන් ක්රියා කරන .ෂධයක් වෙනුවට මධ්යම හෝ දිගු ක්රියාකාරී drug ෂධයක් භාවිතා කරන්න.
නමුත් ද්රෝහී දෙය නම් දියවැඩියා ගැස්ට්රොපරේසිස් යනු අනපේක්ෂිත ප්රපංචයකි. බඩ හිස් වන්නේ කවදාදැයි කිසිවෙකුට නිශ්චිතව පැවසිය නොහැක. ව්යාධි විද්යාවන් හා දුර්වල දොරටු පාලක කාර්යයන් නොමැති විට, ආහාර ලැබීමෙන් පසු මිනිත්තු කිහිපයක් ඇතුළත චලනය සිදුවිය හැකිය. ආමාශය හිස් කිරීම සඳහා උපරිම කාලය පැය 3 කි.
පයිලෝරස් හි ස්පේසමය ඇති අතර කපාටය වසා තිබේ නම්, ආහාර පැය ගණනාවක් උදරයේ තිබිය හැකිය. සමහර විට දින කිහිපයක්. නිගමනය: හිස් වීමක් සිදු වූ විගස රුධිරයේ සීනි මට්ටම ක්රමයෙන් විවේචනාත්මක මට්ටමකට වැටෙන අතර හදිසියේම අහස උසට නැඟේ.
ප්රමාණවත් ප්රතිකාරයක් නියම කිරීම සඳහා රුධිරයේ ග්ලූකෝස් මට්ටම පාලනය කිරීමට අවශ්ය නම් ගැටළුව විශාල දුෂ්කරතා ඇති කරන්නේ එබැවිනි. ඊට අමතරව, ඉන්සියුලින් එන්නත් කරනවා වෙනුවට ටැබ්ලට් වල ඉන්සියුලින් ගන්නා අය තුළ ගැටළු මතු වේ.
මෙම අවස්ථාවේ දී, අග්න්යාශයික හෝමෝනය සරලව අවශෝෂණය නොවන අතර, ආහාරයට නොගත් ආහාර සමඟ ආමාශයේ රැඳී සිටියි.
දෙවන වර්ගයේ දියවැඩියාවේ ගැස්ට්රොපරේසිස් වල වෙනස්කම්
අග්න්යාශයට දෙවන වර්ගයේ දියවැඩියාවේ ඉන්සියුලින් සංස්ලේෂණය කිරීමට තවමත් හැකියාව ඇති හෙයින්, මෙම රෝගයෙන් පෙළෙන රෝගීන්ට අඩු ගැටළු ඇත. ඔවුන්ටද දුෂ්කර කාලයක් තිබේ: ප්රමාණවත් තරම් ඉන්සියුලින් ප්රමාණයක් නිපදවනු ලබන්නේ ආහාර බඩවැල් වෙත ගෙන ගොස් සම්පූර්ණයෙන්ම ජීර්ණය වූ විට පමණි.
 මෙය සිදු නොවන්නේ නම්, රුධිරයේ අවම සීනි මට්ටමක් පමණක් පවත්වා ගෙන යනු ලැබේ, එය හයිපොග්ලිසිමියාව වැළැක්වීමට පමණක් ප්රමාණවත් වේ.
මෙය සිදු නොවන්නේ නම්, රුධිරයේ අවම සීනි මට්ටමක් පමණක් පවත්වා ගෙන යනු ලැබේ, එය හයිපොග්ලිසිමියාව වැළැක්වීමට පමණක් ප්රමාණවත් වේ.
දෙවන වර්ගයේ රෝග ඇති දියවැඩියා රෝගීන් සඳහා අනුවර්තනය කරන ලද අඩු කාබ් ආහාරයකට යටත්ව, ඉන්සියුලින් විශාල මාත්රාවක් අවශ්ය නොවේ. එමනිසා, මේ සම්බන්ධයෙන් ගැස්ට්රොපරේසිස් වල ප්රකාශනයන් එතරම් බියජනක නොවේ.
මීට අමතරව, හිස් කිරීම මන්දගාමී නමුත් ස්ථාවර නම්, අවශ්ය රුධිරයේ සීනි මට්ටම තවමත් පවත්වා ගෙන යනු ඇත. ආමාශය හදිසියේ හා සම්පූර්ණයෙන් හිස් කිරීමත් සමඟ ගැටළු මතු වේ. එවිට ග්ලූකෝස් ප්රමාණය අවසර ලත් සීමාවන් ඉක්මවා යයි.
ඔබට එය යථා තත්ත්වයට පත් කළ හැක්කේ ඉක්මන් ක්රියා කරන ඉන්සියුලින් එන්නත් කිරීමෙනි. නමුත් ඉන් පසුව පවා, දුර්වල වූ බීටා සෛල වලට සීනි මට්ටම සාමාන්ය තත්වයට පත්වන පරිදි ඉන්සියුලින් තරම් සංස්ලේෂණය කළ හැකිය.
තවත් ප්රධාන ගැටළුවක් වන අතර ගැස්ට්රොපරේසිස් ප්රතිකාර අවශ්ය වීමට තවත් හේතුවක් වන්නේ උදෑසන ඩෝන් සින්ඩ්රෝමයයි. මෙහිදී ඔබට සටහන් කළ හැකිය:
- රෝගියෙකුට රාත්රී භෝජන සංග්රහයක් ඇතැයි සිතමු, ඔහුගේ රුධිරයේ ග්ලූකෝස් මට්ටම සාමාන්යයි.
- නමුත් ආහාර වහාම ජීර්ණය නොවූ අතර ආමාශයේ රැඳී සිටියේය.
- එය රාත්රියේදී බඩවැල් කරා ගමන් කරන්නේ නම්, උදෑසන දියවැඩියා රෝගියා අධික රුධිර සීනි ප්රමාණයක් අවදි කරයි.
අඩු කාබෝහයිඩ්රේට් ආහාරයකට යටත්ව සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් අඩු මාත්රාවක් හඳුන්වා දීමෙන් ගැස්ට්රොපරේසිස් සමඟ හයිපොග්ලිසිමියා ඇතිවීමේ අවදානම අවම වේ.
විශේෂ ආහාර වේලක් අනුගමනය කරන රෝගීන්ට අපහසුතා ඇති වන අතරම ඒ සමඟම විශාල ඉන්සියුලින් ප්රමාණයක් ලබා දේ. ඔවුන් බොහෝ විට සීනි මට්ටමේ හදිසි වෙනස්වීම් සහ දරුණු හයිපොග්ලිසිමියා ප්රහාර වලින් පීඩා විඳිති.
ගැස්ට්රොපරේසිස් තහවුරු කිරීමේදී කුමක් කළ යුතුද?
රෝගියාට දියවැඩියා ආමාශ ආන්ත්රයික රෝග ලක්ෂණ පවා තිබේ නම් සහ රුධිරයේ ග්ලූකෝස් මැනීම මගින් රෝග විනිශ්චය තහවුරු වේ නම්, සීනි වැඩිවීම පාලනය කිරීමට ක්රමයක් සොයා ගැනීම අවශ්ය වේ. ඉන්සියුලින් මාත්රාව නිරන්තරයෙන් වෙනස් කිරීමෙන් ප්රතිකාර කිරීමෙන් ප්රති result ලයක් නොලැබෙනු ඇත.
මේ අනුව, ඔබට තත්වය තවත් උග්ර කර නව සංකූලතා ඇති කර ගත හැකි නමුත් ඔබට හයිපොග්ලිසිමියා ප්රහාර වළක්වා ගත නොහැක. ප්රමාද වූ ආමාශයික හිස් කිරීම සඳහා ප්රතිකාර ක්රම කිහිපයක් ඇත, ඒවා සියල්ලම පහත විස්තර කෙරේ.
හේතු සහ සං .ා
 ස්නායු සින්ඩ්රෝමය පෙනීමේ ප්රධාන සාධකය වන්නේ සයාේනි ස්නායුවකට හානි වූ විට අධික රුධිර ග්ලූකෝස් ය. වෙනත් හේතු ද පාරේසිස් ඇතිවීමට දායක වේ - හයිපෝතෝරයිඩ්, තුවාල හා ආමාශ ආශ්රිත රෝග (වණ), සනාල ව්යාධි, ආතතිය, ඇනරෙක්සියා නර්වෝසා, ස්ක්ලෙරෝඩර්මා, රුධිර පීඩනය සාමාන්යකරණය කරන drugs ෂධවල අතුරු ආබාධ.
ස්නායු සින්ඩ්රෝමය පෙනීමේ ප්රධාන සාධකය වන්නේ සයාේනි ස්නායුවකට හානි වූ විට අධික රුධිර ග්ලූකෝස් ය. වෙනත් හේතු ද පාරේසිස් ඇතිවීමට දායක වේ - හයිපෝතෝරයිඩ්, තුවාල හා ආමාශ ආශ්රිත රෝග (වණ), සනාල ව්යාධි, ආතතිය, ඇනරෙක්සියා නර්වෝසා, ස්ක්ලෙරෝඩර්මා, රුධිර පීඩනය සාමාන්යකරණය කරන drugs ෂධවල අතුරු ආබාධ.
සමහර විට දියවැඩියාවේ ගැස්ට්රොපරේසිස් සිදුවන්නේ නැඹුරු සාධක කිහිපයක පසුබිමට එරෙහිව ය. නිදසුනක් වශයෙන්, පුද්ගලයෙකුට මේද ආහාර, කෝපි බීම සහ මත්පැන් අනිසි ලෙස භාවිතා කිරීම එවැනි රෝගයක් වැළඳීමේ වැඩි අවදානමක් ඇත.
නිදන්ගත හයිපර්ග්ලයිසිමියා රෝගීන් තුළ ආමාශය දුර්වල වන පරිදි පාරේසිස් හි දියවැඩියා ස්වරූපය සුපුරුදු ක්රමයට වඩා වෙනස් බව මතක තබා ගැනීම වටී. දෙවන අවස්ථාවේ දී, ඉන්ද්රියයේ අසම්පූර්ණ අංශභාගය පමණක් සටහන් වේ.
ආමාශය හිස් කිරීම මන්දගාමී බැවින් රෝගියා ආහාර වේලකට පසු, විවේක කාලයේදී සහ නව ආහාර වේලක දී පවා පූර්ණ බවක් දැනේ. එමනිසා, ආහාර වලින් කුඩා කොටසක් පවා උදරයේ බර වැඩිවීමක් දැනේ.
රෝගයේ උග්ර වූ පා course මාලාවක් සමඟ, ආහාර සේවා කිහිපයක් එකවරම ආමාශයේ එකතු කරනු ලැබේ. මෙම අවස්ථාවේ දී, පහත රෝග ලක්ෂණ වර්ධනය වේ:
තවද, ආමාශය හිස් කිරීම ප්රමාද වීම ආහාර උකහා ගැනීමේ ක්රියාවලියට negative ණාත්මක ලෙස බලපාන අතර එය රෝගියාගේ සමස්ත සෞඛ්යයට අහිතකර ලෙස බලපායි.
ගැස්ට්රොපරේසිස් හි ආරම්භක ස්වරූපය හඳුනාගත හැක්කේ ග්ලූකෝස් අගයන් නිරන්තරයෙන් අධීක්ෂණය කිරීමෙන් පමණක් බව සඳහන් කිරීම වටී.
ස්නායු සින්ඩ්රෝමය සීනි මට්ටම සොයා ගැනීමේ ක්රියාවලිය සංකීර්ණ කරන බැවින්. නිවැරදි ආහාර වේලක් පිළිපැදීමෙන් තත්වය තවත් උග්ර වේ.
ග්ලයිසිමියා රෝගයට ගැස්ට්රොපරේසිස් වල බලපෑම සහ දෙවන වර්ගයේ දියවැඩියාව තුළ එහි පා course මාලාවේ ලක්ෂණ
 දියවැඩියා රෝගියෙක් ආහාර වේලකට පෙර ඉන්සියුලින් එන්නත් කරන විට හෝ අග්න්යාශයේ ඉන්සියුලින් නිෂ්පාදනය සක්රීය කරන drugs ෂධ භාවිතා කරන විට ග්ලූකෝස් අන්තර්ගතය ස්ථාවර වේ. නමුත් ආහාර නොගෙන taking ෂධ ගැනීම හෝ ඉන්සියුලින් එන්නතක් කිරීම සිදු කළහොත් සීනි සාන්ද්රණය බෙහෙවින් අඩු විය හැකිය. දියවැඩියාවේ ගැස්ට්රොපරේසිස් ද හයිපොග්ලිසිමියා ඇති කරයි.
දියවැඩියා රෝගියෙක් ආහාර වේලකට පෙර ඉන්සියුලින් එන්නත් කරන විට හෝ අග්න්යාශයේ ඉන්සියුලින් නිෂ්පාදනය සක්රීය කරන drugs ෂධ භාවිතා කරන විට ග්ලූකෝස් අන්තර්ගතය ස්ථාවර වේ. නමුත් ආහාර නොගෙන taking ෂධ ගැනීම හෝ ඉන්සියුලින් එන්නතක් කිරීම සිදු කළහොත් සීනි සාන්ද්රණය බෙහෙවින් අඩු විය හැකිය. දියවැඩියාවේ ගැස්ට්රොපරේසිස් ද හයිපොග්ලිසිමියා ඇති කරයි.
ආමාශය නිසියාකාරව වැඩ කරන්නේ නම්, ආහාර ගැනීමෙන් පසු වහාම බඩවැල් අනුගමනය කරයි. නමුත් දියවැඩියා පාරේසිස් සම්බන්ධයෙන් ගත් කල, ආහාර පැය කිහිපයකින් හෝ දින කිහිපයකින් බඩවැල්වල තිබිය හැකිය.
මෙම සංසිද්ධිය බොහෝ විට රුධිරයේ සීනි සාන්ද්රණය තියුනු ලෙස අඩුවීමට හේතු වන අතර එය විනාඩි 60-120 කට පසුව සිදු වේ. ආහාර ගැනීමෙන් පසු. පැය 12 කට පසු, ආහාර බඩවැල් තුළට ඇතුළු වන විට, සීනි මට්ටම ඊට පටහැනිව, සැලකිය යුතු ලෙස වැඩි වේ.
පළමු වර්ගයේ දියවැඩියාව සමඟ, ගැස්ට්රොපරේසිස් රෝගය ඉතා ගැටළු සහගතය. කෙසේ වෙතත්, රෝගයේ ඉන්සියුලින්-ස්වාධීන ස්වරූපයෙන්, අග්න්යාශය ස්වාධීනව හෝමෝනයක් නිපදවයි, එබැවින් ආහාර ජීර්ණ පද්ධතියේ පාරේසිස් ඇති රෝගියෙකුට වඩා හොඳ යැයි හැඟේ.
ඉන්සියුලින් නිපදවීම සිදුවන්නේ ආහාර ආමාශයේ සිට බඩවැල් තුළට ඇතුළු වන විට ය. ආහාර ආමාශයේ ඇති අතර අඩු බාසල් ග්ලූකෝස් සාන්ද්රණයක් සටහන් වේ. කෙසේ වෙතත්, රෝගියා දියවැඩියාව සඳහා ආහාර චිකිත්සාවේ මූලධර්ම අනුගමනය කරන විට, ඔහුට අවම හෝමෝනයක් අවශ්ය වන අතර එය හයිපොග්ලිසිමියා පෙනුමට දායක නොවේ.
ආමාශය සෙමෙන් හිස් වන්නේ නම්, මෙම ක්රියාවලියේ වේගය සමාන වේ. කෙසේ වෙතත්, දෙවන වර්ගයේ දියවැඩියාවේ රුධිර ග්ලූකෝස් මට්ටම සාමාන්යයි. නමුත් හදිසියේ හා හදිසියේ හිස් වූ විට ග්ලූකෝස් කියවීම නාටකාකාර ලෙස ඉහළ යා හැකිය. එපමනක් නොව, ඉන්සියුලින් එන්නතක් හඳුන්වාදීමට පෙර මෙම තත්වය නතර නොවේ.
උදේ ආහාරයට පෙර උදෑසන සීනි සාන්ද්රණය ඉහළ යාමට බලපාන හේතුවක් දියවැඩියා ගැස්ට්රොපරේසිස් විය හැකි බව සඳහන් කිරීම වටී.
එමනිසා, රාත්රී ආහාරයෙන් පසු ආහාර ආමාශයේ රැඳී තිබේ නම්, ආහාර ජීර්ණ ක්රියාවලිය රාත්රියේදී සිදු කෙරෙන අතර අවදි වීමෙන් පසු සීනි මට්ටම අධි තක්සේරු කරනු ලැබේ.
රෝග විනිශ්චය සහ ප්රතිකාර
 දියවැඩියාවේ ආමාශයේ පාරේසිස් හඳුනා ගැනීමට සහ එහි වර්ධනයේ අවධිය තීරණය කිරීමට, ඔබ සති 2-3 ක් සඳහා නිරන්තරයෙන් සීනි අගයන් නිරීක්ෂණය කර වාර්තා කළ යුතුය. ඊට අමතරව, රෝගියා ආමාශ ආන්ත්රයික රෝගියෙකු විසින් පරීක්ෂා කළ යුතුය.
දියවැඩියාවේ ආමාශයේ පාරේසිස් හඳුනා ගැනීමට සහ එහි වර්ධනයේ අවධිය තීරණය කිරීමට, ඔබ සති 2-3 ක් සඳහා නිරන්තරයෙන් සීනි අගයන් නිරීක්ෂණය කර වාර්තා කළ යුතුය. ඊට අමතරව, රෝගියා ආමාශ ආන්ත්රයික රෝගියෙකු විසින් පරීක්ෂා කළ යුතුය.
ස්නායු සින්ඩ්රෝමය පැවතීම පහත දැක්වෙන සංසිද්ධීන් මගින් දක්වනු ලබන අතර එය ස්වයං අධීක්ෂණ දිනපොතක් තබා ගැනීමේදී හඳුනාගත හැකිය. ඉතින්, ආහාර ගැනීමෙන් පැය 1 ක් හෝ 3 කට පසුව, ග්ලූකෝස් සාන්ද්රණය නිරන්තරයෙන් සාමාන්ය පරිදි පවතින අතර, කාලානුරූපී රාත්රී භෝජන සංග්රහයකින් වුවද නිරාහාර සීනි මට්ටම ඉහළ යයි.
එපමණක් නොව, පාරේසිස් සමඟ උදෑසන ග්ලයිසිමියා මට්ටම නිරන්තරයෙන් උච්චාවචනය වේ. ආහාර අනුභව කිරීමෙන් පසු සීනි ප්රමාණය සාමාන්ය පරිදි පවතින අතර ආහාර වේලෙන් පැය 5 කට පසුව වැඩි වේ.
ඔබ විශේෂ පරීක්ෂණයක් කළහොත් දියවැඩියාවේ ගැස්ට්රොපරේසිස් හඳුනාගත හැකිය. අත්හදා බැලීම යනු ආහාර වේලකට පෙර ඉන්සියුලින් එන්නත් කිරීම නොවේ, නමුත් ඔබ රාත්රී ආහාරය ප්රතික්ෂේප කළ යුතු අතර රාත්රියේදී එන්නතක් ලබා දිය යුතුය. හිස් බඩක් මත ඇති සූත්රයේ සීනි දර්ශක සටහන් කළ යුතුය.
දියවැඩියාව පිළිබඳ පා course මාලාව සංකීර්ණ නොවේ නම්, උදේ ග්ලයිසිමියාව සාමාන්ය විය යුතුය. කෙසේ වෙතත්, පාරේසිස් සමඟ, හයිපොග්ලිසිමියාව බොහෝ විට දියවැඩියා රෝගයේ වර්ධනය වේ.
දියවැඩියා ආමාශ ආන්ත්රයික චිකිත්සාව යනු යම් ජීවන රටාවක් අනුගමනය කිරීම සහ සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීමයි.ප්රතිකාරයේ ප්රධාන පරමාර්ථය වන්නේ සයාේනි ස්නායු ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීමයි, එම නිසා ආමාශය නැවත සාමාන්යයෙන් ක්රියා කිරීමට පටන් ගනී.
දියවැඩියාවේ සංකූලතාවයට පුළුල් ලෙස ප්රතිකාර කළ යුතුය:
- බෙහෙත් ගැනීම
- විශේෂ ජිම්නාස්ටික්
- ආහාර පාලනය.
එබැවින්, හිස් කිරීමේ ක්රියාවලිය වේගවත් කිරීම සඳහා වෛද්යවරයා සිරප් හෝ ටැබ්ලට් ආකාරයෙන් drugs ෂධ නියම කරයි. එවැනි අරමුදල් අතර මොටිලියම්, බීටයින් හයිඩ්රොක්ලෝරයිඩ් සහ පෙප්සින්, මෙටොක්ලොප්රමයිඩ් සහ වෙනත් ය.
ව්යායාම සහ ආහාර ගැනීම
 දියවැඩියා ගැස්ට්රොපරේසිස් සමඟ විශේෂ ජිම්නාස්ටික් කළ යුතු අතර එමඟින් ඔබට මන්දගාමී ආමාශයික බිත්ති ශක්තිමත් කළ හැකිය. මෙය ශරීරයේ සුපුරුදු වැඩ කටයුතු ස්ථාපිත කිරීමට ඉඩ සලසන අතර වේගයෙන් හිස් වීමට දායක වේ.
දියවැඩියා ගැස්ට්රොපරේසිස් සමඟ විශේෂ ජිම්නාස්ටික් කළ යුතු අතර එමඟින් ඔබට මන්දගාමී ආමාශයික බිත්ති ශක්තිමත් කළ හැකිය. මෙය ශරීරයේ සුපුරුදු වැඩ කටයුතු ස්ථාපිත කිරීමට ඉඩ සලසන අතර වේගයෙන් හිස් වීමට දායක වේ.
සරලම ව්යායාමය වන්නේ ආහාර වේලකට පසු ඇවිදීමයි, එය අවම වශයෙන් විනාඩි 60 ක්වත් පැවතිය යුතුය. රාත්රී ආහාරයෙන් පසු ඇවිදීම වඩාත් සුදුසුය. හොඳ යැයි හැඟෙන දියවැඩියා රෝගීන්ට සැහැල්ලු ජෝගිං කළ හැකිය.
උදරය ගැඹුරින් නැවත ලබා ගැනීම ද බඩවැල් වේගයෙන් ගමන් කිරීමට උපකාරී වේ. ආහාර ගැනීමෙන් පසු මෙම ව්යායාම සිදු කරනු ලැබේ. අපේක්ෂිත ප්රති achieve ල ලබා ගැනීම සඳහා එය නිතිපතා කළ යුතු අතර සති කිහිපයකට පසු ආමාශයේ මාංශ පේශි සහ බිත්ති ශක්තිමත් වන අතර එය ආහාර දිරවීමේ ක්රියාවලියට ධනාත්මක බලපෑමක් ඇති කරනු ඇත.
ව්යායාම විනාඩි 4 ක් සිදු කළ යුතුය. මෙම කාලය සඳහා, ආමාශය අවම වශයෙන් 100 වතාවක් නැවත ලබා ගත යුතුය.
මීට අමතරව, ගැඹුරු බෑවුම් ඉදිරියට හා පසුපසට තැබීම ප්රයෝජනවත් වන අතර එමඟින් සුලු පත්රිකාවක් ඔස්සේ ආහාරවල දියුණුව වැඩි දියුණු වේ. සෑම දිනකම අවම වශයෙන් 20 වතාවක් ව්යායාම කළ යුතුය.
දියවැඩියා ආමාශ ආන්ත්රයික රෝගයේ අප්රසන්න රෝග ලක්ෂණ තුරන් කිරීම සඳහා, විශේෂ ආහාර වේලක් අනුගමනය කිරීම සහ සමහර නීති රීති පිළිපැදීම වැදගත් ය:
- කෑමට පෙර, ඔබ සීනි නොමැතිව වතුර කෝප්ප 2 ක් පානය කළ යුතුය.
- කෑමට පෙර ඉන්සියුලින් එන්නත් කිරීමේ අවශ්යතාවයක් නොමැති නම්, දිනකට ආහාර වේල් 4-6 දක්වා වැඩි කළ යුතුය.
- තන්තු බහුල ආහාර භාවිතයට පෙර බිම දැමිය යුතුය,
- අවසාන ආහාරය නින්දට පැය 5 කට පෙර නොවිය යුතුය,
- ජීර්ණය කළ නොහැකි මස් වර්ග ඉවත දැමිය යුතුය (ork රු මස්, ක්රීඩාව, හරක් මස්),
- රාත්රී ආහාරය සඳහා ලේනුන් කන්න එපා,
- සියලුම ආහාර අවම වශයෙන් 40 වතාවක් හපන්න.
මස් ඇඹරුම් යන්තයක අඹරන ලද මස් (කුකුල් මස්, තුර්කිය, හාවා) සඳහා මනාප ලබා දිය යුතුය. සම්පූර්ණ සුවය ලැබෙන තුරු මුහුදු ආහාර අනුභව නොකිරීම හොඳය.
ආහාර චිකිත්සාව මගින් නිසි ප්රති results ල නොලැබේ නම්, රෝගියා අර්ධ ද්රව හෝ දියර ආහාර වෙත මාරු කරනු ලැබේ.
චුවින්ගම් යනු ගැස්ට්රොපරේසිස් සඳහා remed ලදායී පිළියමක් බව බොහෝ දෙනෙක් නොදනිති. සියල්ලට පසු, එය ආමාශයික බිත්ති මත සිනිඳු මාංශ පේශි හැකිලීමේ ක්රියාවලිය උත්තේජනය කරයි, පයිලෝරික් කපාටය දුර්වල කරයි.
ඒ සමගම, ඔබ සීනි මට්ටම ගැන කරදර නොවිය යුතුය, මන්ද එක් චුවිං තහඩුවක අඩංගු වන්නේ සයිලිටෝල් ග්රෑම් 1 ක් පමණක් වන අතර එය ග්ලයිසිමියා රෝගයට සැලකිය යුතු බලපෑමක් ඇති නොකරයි. එමනිසා, සෑම ආහාර වේලකටම පසු විදුරුමස් පැයක් පමණ හපන්න. මෙම ලිපියේ වීඩියෝව මගින් දියවැඩියා සංකූලතා පිළිබඳ අමතර තොරතුරු සපයනු ඇත.
ගැස්ට්රොපරේසිස් පාලනය කිරීම සඳහා ආහාර සැකසීම
දියවැඩියා ගැස්ට්රොපරේසිස් රෝග ලක්ෂණ සැලකිය යුතු ලෙස අඩු කරන වඩාත් ප්රශස්ත ප්රතිකාරය විශේෂ ආහාර වේ. ඉතා මැනවින්, ආමාශයේ වැඩ උත්තේජනය කිරීම සහ බඩවැල්වල චලනය වැඩි දියුණු කිරීම අරමුණු කරගත් ව්යායාම මාලාවක් සමඟ එය ඒකාබද්ධ කරන්න.
බොහෝ රෝගීන්ට වහාම නව ආහාර වේලක් හා ආහාර වේලක් වෙත මාරු වීම දුෂ්කර ය. එබැවින් සරලම වෙනස්කම් වලින් රැඩිකල් ඒවාට මාරු වෙමින් ක්රමයෙන් මෙය කිරීම රෙකමදාරු කරනු ලැබේ. එවිට ප්රතිකාරය ආරක්ෂිත හා .ලදායී වනු ඇත.
- කෑමට පෙර, ඔබ ඕනෑම දියරයක වීදුරු දෙකක් දක්වා පානය කළ යුතුය - ප්රධාන දෙය නම් එය පැණිරස නොවේ, කැෆේන් සහ ඇල්කොහොල් අඩංගු නොවේ.
- කෙඳි ප්රමාණය හැකිතාක් අඩු කරන්න. මෙම ද්රව්යය අඩංගු නිෂ්පාදන තවමත් ආහාරයට ඇතුළත් කර ඇත්නම්, භාවිතයට පෙර ඒවා බ්ලෙන්ඩරයක අඹරන ලෙස නිර්දේශ කෙරේ.
- මෘදු ආහාර පවා ඉතා පරිස්සමින් හපන්න - අවම වශයෙන් 40 වතාවක්.
- ප්රභේද ජීර්ණය කිරීමට අපහසු මස් ඔබ සම්පූර්ණයෙන්ම අත්හැරිය යුතුය - මෙය හරක් මස්, ork රු මස්, ක්රීඩාවයි. අඹරන ලද මස් හෝ තම්බා කුකුළු මස් කෑම සඳහා මනාප ලබා දිය යුතුය. ක්ලාම් කන්න එපා.
- රාත්රී ආහාරය නින්දට පැය පහකට පෙර නොවිය යුතුය. ඒ සමගම, රාත්රී භෝජන සංග්රහයේ අවම ප්රෝටීන් අඩංගු විය යුතුය - ඒවායින් සමහරක් උදෑසන ආහාරයට මාරු කිරීම වඩා හොඳය.
- ආහාර වේලකට පෙර ඉන්සියුලින් හඳුන්වා දීමේ අවශ්යතාවයක් නොමැති නම්, ඔබ දින තුනක ආහාර කුඩා ආහාර 4-6 ක් බවට පත් කළ යුතුය.
- රෝගයේ දරුණු ස්වරූපයෙන්, ආහාර ප්රතිකාර මගින් අපේක්ෂිත ප්රති results ල නොලැබුණු විට, දියර හා අර්ධ ද්රව ආහාර වෙත මාරු වීම අවශ්ය වේ.
දියවැඩියා රෝගියාගේ ආමාශය ගැස්ට්රොපරේසිස් මගින් බලපාන්නේ නම්, ඕනෑම ආකාරයක තන්තු, පහසුවෙන් ද්රාව්ය වුවද, කපාටයේ ප්ලග් එකක් සෑදීම අවුලුවන. එමනිසා, එහි භාවිතය අවසර දෙනුයේ රෝගයේ මෘදු ස්වරූපයෙන් පමණි, නමුත් අවම ප්රමාණවලින්.
මෙය රුධිරයේ සීනි වැඩි දියුණු කරනු ඇත. හණ හෝ කෙසෙල් බීජ වැනි රළු කෙඳි අඩංගු විරේචක සම්පූර්ණයෙන්ම ඉවත දැමිය යුතුය.
ගැස්ට්රොපරේසිස් යනු කුමක්ද?
දියවැඩියා ගැස්ට්රොපරේසිස් යනු ආමාශයේ මාංශ පේශි අර්ධ වශයෙන් අංශභාගය වන අතර එමඟින් ආහාර ගැනීමෙන් පසු ආමාශයේ අවකාශය පිරිසිදු කිරීම ප්රමාද වේ. මෙම රෝගයේ වර්ධනය ආමාශයේ මාංශ පේශි පටක වල මන්දගාමී ක්රියාකාරිත්වය අවුස්සයි. එහි ක්රියාකාරී බාධාව ආහාර කෝමා ඇතිවීමට දායක වේ. ජීර්ණය නොවූ ආහාරවල දිගු තැන්පතු දිරාපත්වීමේ ක්රියාවලියට ගොදුරු වේ. එහි ප්රති As ලයක් ලෙස ව්යාධිජනක ශාක ප්රජනනය සිදු වන අතර එය ආහාර ජීර්ණ පද්ධතියට අහිතකර ලෙස බලපායි.

මෙම වර්ගයේ ව්යාධි ආබාධය දියවැඩියාවෙන් පෙළෙන පුද්ගලයින්ට පමණක් නොව, ඔවුන් තුළ බොහෝ දුරට ආවේණික වූ ලක්ෂණයකි. පළමු වර්ගයේ රෝග සමඟ, දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින්ට වඩා ගැස්ට්රොපරේසිස් බහුලව දක්නට ලැබේ.
ICD-10 රෝග තනතුර: K31.8.0 * ආමාශයේ ඇටෝනි (ගැස්ට්රොපරේසිස්).
රෝගයේ වර්ධනයේ ප්රධාන සං signs ා
ගැස්ට්රොපරේසිස් සමඟ රෝගියා ඉක්මණින් ආහාර තෘප්තිමත් වන බවට පැමිණිලි කරයි. ඒ අතරම, අධික ලෙස ආහාර ගැනීමත් සමඟ ආමාශය පිරී ඇත, එය රිදවිය හැකිය. කෙසේ වෙතත්, පුද්ගලයා ක්රමයෙන් බර අඩු වේ. ආහාර ගැනීමෙන් පසු ඔහු මල බද්ධය, ඉදිමීම සහ නිතර වමනය වැනි රෝගවලින් පෙළේ.
මෙම ව්යාධිවේදය ක්ෂණිකව සැක කළ නොහැකිය, එබැවින් පළමු භයානක රෝග ලක්ෂණ ඇති වූ විට ආමාශ ආන්ත්රයික විද්යා by යෙකු විසින් ප්රවේශමෙන් පරීක්ෂා කිරීම අවශ්ය වේ.
නුසුදුසු ආහාර ගැනීම, බැදපු, මේද හා මත්පැන් අනිසි ලෙස භාවිතා කිරීම රෝගයේ ගමන් මග උග්ර කරන අතර දියවැඩියා රෝගීන් තුළ ගැස්ට්රොපරේසිස් වර්ධනය වැඩි කරයි.

මම වසර ගණනාවක් තිස්සේ ඩයබිටීස් ගැටලුව අධ්යයනය කරමින් සිටිමි. බොහෝ අය මිය යන විට එය බියජනක වන අතර දියවැඩියාව හේතුවෙන් ඊටත් වඩා ආබාධිත තත්ත්වයට පත්වේ.
ශුභාරංචිය පැවසීමට මම ඉක්මන් වෙමි - රුසියානු වෛද්ය විද්යා ඇකඩමියේ අන්තරාසර්ග පර්යේෂණ මධ්යස්ථානය දියවැඩියා රෝගය මුළුමනින්ම සුව කරන medicine ෂධයක් නිපදවීමට සමත් වී තිබේ. මේ මොහොතේ, මෙම drug ෂධයේ effectiveness ලදායීතාවය 100% කරා ළඟා වේ.
තවත් ශුභ ආරංචියක්: the ෂධයේ සමස්ත පිරිවැය සඳහා වන්දි ගෙවන විශේෂ වැඩසටහනක් සෞඛ්ය අමාත්යාංශය විසින් ලබාගෙන ඇත. රුසියාවේ සහ සීඅයිඑස් රටවල දියවැඩියා රෝගීන් පෙර ජූලි 6 සඳහා පිළියමක් ලැබිය හැකිය - නොමිලේ!
බොහෝ විට, දියවැඩියා ගැස්ට්රොපරේසිස් වෙනස් වෙනස් බවකින් හා ප්රකාශනයේ මට්ටමකින් යුක්ත වේ. නමුත් බොහෝ විට ගැස්ට්රොපරේසිස් සමඟ පහත රෝග ලක්ෂණ නිරීක්ෂණය කෙරේ:
- ඔක්කාරය, ආහාර ගැනීමෙන් පසු වමනය,
- ඉදිමීම
- තෘප්තිමත් හැඟීමක් වේගයෙන් ආරම්භ වීම,
- ආමාශයේ වේදනාව,
- බෙල්චින්, අජීර්ණ,
- ආමාශයේ පිටාර ගැලීමක් නොවේ,
- ඇනරෙක්සියා.
රෝගයේ වමනය ප්රත්යාවර්තනය සිදුවන්නේ රීතියක් ලෙස ප්රධාන ආහාර වේලෙන් පසුවය. කෙසේ වෙතත්, රෝගයේ උග්ර ස්වරූපයෙන් වමනය ඇතිවීම ආහාර නොමැතිව කුපිත කළ හැකිය (ආහාර හා ආමාශයික යුෂ අධික ලෙස සමුච්චය වීමත් සමඟ). ව්යාධි විද්යාව ආහාර සැකසීමට බලපාන බැවින්, වමනය තුළ ආහාර හා කෝපය පල කලේය.
රෝගයේ දරුණු ස්වරූපයක් ආහාර ජීර්ණ පද්ධතියට negative ණාත්මක ලෙස බලපාන අතර ඒවායේ නිසි ක්රියාකාරිත්වය සිදු නොවන අතර එමඟින් ශරීරය ප්රයෝජනවත් හෝඩුවාවක් සහිත සංතෘප්ත වීම නවත්වයි. එහි ප්රති, ලයක් වශයෙන් සැලකිය යුතු ද්රව්ය ප්රමාණයක් ශරීරයේ බර අඩු කර ගැනීමටත්, ක්රමයෙන් විජලනය වීමටත්, ශරීරය ක්ෂය කිරීමටත් උපකාරී වේ.
ගැස්ට්රොපරේසිස් රෝග ලක්ෂණ ජීවිතයේ සුපුරුදු රිද්මය නාටකාකාර ලෙස වෙනස් කරයි. දුක් විඳින අයට දුර්වලකම, තෙහෙට්ටුව, කෝපයක් දැනේ. මෙය අඛණ්ඩ චක්රයක් වන අතර එය නිරන්තරයෙන් ශරීරය තුළ පිළිබිඹු වන අතර සුපුරුදු ප්රකාරයේදී එය ස්ථාවරව ක්රියා කිරීමට ඉඩ නොදේ. දිනපතා හෝමෝන වෙනස්වීම් සහ ඉහළ ග්ලූකෝස් තත්ත්වය නරක අතට හැරේ. ව්යාධි විද්යාව ඇති පුද්ගලයින් ස්නායු බිඳවැටීම් වලින් පීඩා විඳින අතර ප්රායෝගිකව මානසික අවපීඩනයෙන් මිදෙන්නේ නැත.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාවේ රෝගයේ ලක්ෂණ
පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින් ඉන්සියුලින් ස්වාභාවික සංශ්ලේෂණය කරන දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින්ට වඩා බොහෝ සංකූලතාවන්ට ගොදුරු වේ. බොහෝ විට, අනුරූපණය වීමේ මොහොත සිදුවන්නේ බඩවැල් තුළට බඩවැල් ප්රවාහනය කිරීමෙන් පසුවය. නමුත් ගන්නා ආහාර ආමාශයේම පවතින අතර රුධිරයේ ඇති ග්ලූකෝස් අනුපාතය අඩු සාන්ද්රණයකි.
රෝග ලක්ෂණ
දියවැඩියා ගැස්ට්රොපරේසිස් යනු ආමාශයේ මාංශ පේශි අසම්පූර්ණ අංශභාගය ඇති වන තත්වයකි. ආහාර ජීර්ණය කිරීමේ ක්රියාවලියේ දුෂ්කරතාවය සහ එය බඩවැල් තුළට තවදුරටත් ගමන් කිරීම මෙයට හේතු වේ. දියවැඩියා ආමාශ ආශ්රිත රෝග සමඟ විවිධ ආමාශ ආන්ත්රයික ව්යාධි විද්යාවන් තවදුරටත් ඉදිරියට යා හැකිය.
රුධිරයේ සීනි සාන්ද්රණය ඉහළ යාමේ පසුබිමකට එරෙහිව රෝගය වර්ධනය වේ. එය ක්ෂණිකව නොපෙන්වයි, ක්රියාවලිය වසර කිහිපයක් ගත වේ. බොහෝ විට මෙම සංකූලතාව ඉන්සියුලින් මත යැපෙන පුද්ගලයින් විසින් අත්විඳිනු ලැබේ. දෙවන වර්ගයේ රෝග ඇති දියවැඩියා රෝගීන් තුළ, ගැස්ට්රොපරේසිස් වර්ධනය වන්නේ අඩුවෙන්.
නිරෝගී පුද්ගලයින් තුළ, ආමාශයේ මාංශ පේශි හැකිලෙන අතර ආහාර සැකසෙන අතර කොටස් බඩවැල් තුළට ගමන් කරයි. දියවැඩියාවේදී, ආමාශ ආන්ත්රයික පත්රිකාවේ ක්රියාකාරිත්වය නියාමනය කිරීම ඇතුළුව ස්නායු පද්ධතිය බාධා ඇති වේ. මෙයට හේතුව ග්ලූකෝස් සාන්ද්රණය වැඩි වීම සයාේනි ස්නායුවට හානි කිරීමට හේතු වීමයි. ආහාර දිරවීමේ ක්රියාවලියට සම්බන්ධ අම්ල, එන්සයිම, මාංශ පේශි සංශ්ලේෂණයට වගකිව යුතු ස්නායු වලට බලපායි. ආමාශ ආන්ත්රයික පත්රිකාවේ ඕනෑම කොටසක ගැටළු ආරම්භ විය හැකිය.
රෝගාබාධ පිළිබඳ සං s ා
දියවැඩියාව තුළ ගැස්ට්රොපරේසිස් ඇතිවිය හැකි ආකාරය දියවැඩියා රෝගීන් දැන සිටිය යුතුය. රෝගියාට සංවේදීතාව නැති වීමේ ඉතිහාසයක් තිබේ නම්, ප්රතීක, වියළි පාදවල පිරිහීමක් සිදුවිය, එවිට ආහාර ජීර්ණ ගැටළු ඇතිවිය හැකිය.
ගැස්ට්රොපරේසිස් සං s ා වලට ඇතුළත් වන්නේ:
- බෙල්චින් හෝ ඉක්කාවන්ගේ පෙනුම,
- ආහාර ගැනීමෙන් පසු ඔක්කාරය, වමනය,
- පළමු හැඳි වලින් පසු ආමාශයේ පූර්ණ බවක් දැනීම,
- ආහාර ගැනීමෙන් පසු ආමාශයේ වේදනාව හා අසහනය,
- ආහාර රුචිය නැතිවීම,
- නිරන්තර අජීර්ණය
- ඉදිමීම
- පාචනය
- මලබද්ධය
- නිර්දේශිත ආහාර දැඩි ලෙස පිළිපැදීමෙන් පවා ග්ලූකෝස් සාන්ද්රණය ඉහළ යයි.
ආහාරයේ යම් උල්ලං lations නයක් සමඟ, ගැස්ට්රොපරේසිස් රෝග ලක්ෂණ වඩාත් නරක අතට හැරේ. බැදපු ආහාර, මෆින්, මේද, තන්තු සහිත ආහාර, සෝඩා ආහාරයට ගැනීමෙන් පසු තත්වය නරක අතට හැරේ. රෝග ලක්ෂණ වල බරපතලකම රෝගයේ බරපතලකම සහ ශරීරයේ ලක්ෂණ මත රඳා පවතී.
ආරම්භක අවධියේදී, වෛද්යවරුන්ට සෑම විටම ගැස්ට්රොපරේසිස් වර්ධනය ගැන සැක කළ නොහැකිය. රෝගයේ ලක්ෂණයක් වන්නේ සාමාන්ය ග්ලූකෝස් මට්ටමක් පවත්වා ගැනීම පාහේ කළ නොහැකි වීමයි.
රෝගයට හේතු
සියලුම දියවැඩියා රෝගීන්ට වඩා ගැස්ට්රොපරේසිස් වර්ධනය වන හෙයින්, වෙනත් ප්රකෝපකාරී සාධක මොනවාදැයි සොයා බැලීම අවශ්ය වේ. ප්රධාන හේතුව වන්නේ ස්නායු පද්ධතියේ ක්රියාකාරිත්වය උල්ලං violation නය කිරීම සහ සයාේනි ස්නායුවට හානි වීමයි. නමුත් බොහෝ විට, රෝගය ඇති වන්නේ රෝගීන් තුළ ය:
- සුලු පත්රිකාවක් සමඟ ගැටළු,
- තයිරොයිඩ් ග්රන්ථිය
- ආමාශයික තුවාලයක්,
- සනාල රෝග
- scleroderma,
- ආමාශයේ, බඩවැල්වල තුවාල පිළිබඳ ඉතිහාසයක් ඇත
- ඇනරෙක්සියා නොසංසුන්ව වර්ධනය විය,
- දැඩි ආතතිය.
ගැස්ට්රොපරේසිස් යනු ප්රති-හයිපර්ටෙන්ටිව් .ෂධ භාවිතය සංකූලතාවයක් විය හැකිය. සමහර අවස්ථාවලදී, හේතුව සාධකවල එකතුවකි, එබැවින් තේරුම් ගැනීමට, කුමන ගැටළු පැන නැගී ඇත්ද යන්න වෛද්යවරයා සමඟ එක්ව අවශ්ය වේ.
කෝපි, මේද ආහාර, මධ්යසාර සඳහා ඇති අධික උද්යෝගයත් සමඟ ගැස්ට්රොපරේසිස් වර්ධනය වීමේ සම්භාවිතාව වැඩිවේ. ඇත්ත වශයෙන්ම, එවැනි ආහාර ආමාශයේ තත්වය නරක අතට හැරේ.
වැදගත් විශේෂාංග
ඉන්සියුලින් මත යැපෙන ආකාරයේ රෝගයකින් පෙළෙන රෝගීන්ට ආහාර වේලකට පෙර ඉන්සියුලින් ලබා දිය යුතුය. දෙවන වර්ගයේ දියවැඩියාව තුළ, රෝගීන් ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කිරීම සහ සෛල මගින් එය අවශෝෂණය කිරීමේ ක්රියාවලිය වැඩි දියුණු කිරීම සඳහා නිර්මාණය කරන ලද විශේෂ drugs ෂධ පානය කරයි. ඒ අතරම, ආහාර ශරීරයට ඇතුළු විය යුතුය, එය නොමැති නම්, සීනි මට්ටම තීරණාත්මක මට්ටමකට පහත වැටෙනු ඇත.
ගැස්ට්රොපරේසිස් නම් රෝගය සංලක්ෂිත වන්නේ ආහාර සාමාන්යයෙන් ශරීරයට අවශෝෂණය වීම නතර වීමෙනි. මෙය සෞඛ්යයට අහිතකර ලෙස බලපායි. මෙම රෝගය සමඟ, ආමාශයේ සිට බඩවැල් තුළට ආහාර වහාම ඇතුළු විය හැකිය, නැතහොත් දින කිහිපයකට පසු. ආහාර නොමැති විට දියවැඩියා රෝගීන් හයිපොග්ලිසිමියා රෝග ලක්ෂණ පෙන්නුම් කරයි. ආහාර බඩවැල් තුළට ගමන් කරන විට, හයිපර්ග්ලයිසිමියාව වර්ධනය විය හැකිය.
දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් තුළ, ඉන්සියුලින් මත යැපෙන දියවැඩියාව ඇති රෝගීන්ට වඩා ගැස්ට්රොපරේසිස් ගැටළු අඩු කරයි. ඇත්ත වශයෙන්ම, රෝගයේ ඉන්සියුලින්-ස්වාධීන ස්වරූපයක් සහිතව, හෝමෝනයේ ස්වාභාවික සංස්ලේෂණ ක්රියාවලියට බාධා ඇති නොවේ (රෝගය දරුණු ස්වරූපයෙන් හැර). එමනිසා, එහි නිෂ්පාදනය ආරම්භ වන්නේ ආහාර ආමාශයේ සිට බඩවැල් දක්වා ගමන් කරන මොහොතේ සිට ය.
ආමාශයික හිස් කිරීම සාමාන්යයට වඩා මන්දගාමී නමුත් එකම අනුපාතයකින් දියවැඩියා රෝගීන් 2 වන වර්ගයේ දියවැඩියාව ඇති අයගේ සීනි එකම මට්ටමක පවතිනු ඇත. නමුත් තියුණු ලෙස විශාල කොටස් වලින් බඩවැල් තුළට ආහාර ලබා දෙන අවස්ථාවල දී සීනි සාන්ද්රණය තීව්ර ලෙස වැඩිවේ. දියවැඩියා රෝගියාට හයිපර්ග්ලයිසිමියාව සඳහා ස්වාධීනව වන්දි ලබා දිය නොහැක.
මෙම රෝගයත් සමඟ ඉහළ සීනි මට්ටම උදෑසන නිරීක්ෂණය කළ හැකිය. මෙයට හේතුව සවස් වරුවේ ආහාර වහාම බඩවැල් තුළට ඇතුළු නොවීම සහ ජීර්ණය වීමට පටන් ගැනීමයි. ක්රියාවලිය රාත්රියේ හෝ උදෑසන ආරම්භ වේ. එමනිසා, නින්දෙන් පසු සීනි ඉහළ යයි.
රෝග විනිශ්චය
දියවැඩියා ආමාශ ආශ්රිත රෝග නිර්ණය කිරීම සඳහා, ආමාශ ආන්ත්ර විද්යා ologists යින් විසින් රෝගියා පරීක්ෂා කිරීම හා ප්රශ්න කිරීම අවශ්ය වේ. වෛද්යවරුන් වෙනත් ව්යාධි සමඟ අවකල්ය රෝග විනිශ්චය කළ යුතුය. නිවැරදි රෝග විනිශ්චය සඳහා රුධිර ග්ලූකෝස් මට්ටම ස්වයං අධීක්ෂණය කිරීම අවශ්ය වේ. නිරීක්ෂණ සති කිහිපයක් සඳහා සිදු කරනු ලැබේ.
තත්වය නිරීක්ෂණය කිරීමේදී, රෝගියා නිරන්තරයෙන් සීනි සාන්ද්රණය පරීක්ෂා කළ යුතුය:
- ආහාර අනුභව කිරීමෙන් පැය 1-3 කට පසුව, සීනි අගය සාමාන්ය පරිදි පවතී (ඒවා එක හා සමාන විය යුතු නැත),
- ආහාර ගැනීමෙන් පසු ග්ලූකෝස් වැඩිවීමක් සිදු නොවේ, නමුත් එහි සාන්ද්රණය ආහාර වේලකට පැය 4-6 කට පසුව ඉහළ යයි,
- නිරාහාර සීනි දර්ශක තරමක් ඉහළ ය, නමුත් ඒවා කල්තියා පුරෝකථනය කළ නොහැකි ය, ඒවා දිනෙන් දින වෙනස් වේ.
මෙම සං of ා 2-3 ක් තිබීම මගින් දියවැඩියා ආමාශ ආශ්රිත රෝග සැක කළ හැකිය. නමුත් වඩාත් නිවැරදි රෝග විනිශ්චය රෝග ලක්ෂණය වන්නේ උදෑසන සීනි වැඩි වීමයි.
සාමාන්යයෙන්, ගැස්ට්රොපරේසිස් ඇති වූ විට, රෝගියාට ග්ලූකෝස් සාන්ද්රණය පාලනය කළ නොහැක, ඔහු භාවිතා කරන සීනි අඩු කරන drugs ෂධ ප්රමාණය වැඩි කිරීමට පටන් ගනී. මෙහි ප්රති the ලයක් ලෙස තත්වය වඩාත් නරක අතට හැරේ: සීනි පැනීම ස්ථීර වේ.
ඉන්සියුලින් මත යැපෙන රෝගීන්ට එවැනි අත්හදා බැලීමක් කිරීමට උපදෙස් දෙනු ලැබේ. සවස ආහාර වේලක් මඟ හැරිය යුතුය, ඉන්සියුලින් ද පරිපාලනය නොකළ යුතුය. නමුත් රාත්රියේදී ඔබ ඉන්සියුලින් එන්නතක් කළ යුතුයි, අවශ්ය සීනි අඩු කරන .ෂධ ගන්න. Ation ෂධ ගැනීමෙන් පසු (ඉන්සියුලින් එන්නත් කිරීම) සහ උදෑසන හිස් බඩක් මත ග්ලූකෝස් මට්ටම පරීක්ෂා කරන්න. ආමාශ ආන්ත්රයික පත්රිකාවේ මාංශ පේශිවල ක්රියාකාරිත්වයට හානියක් නොවන පරිදි සාමාන්ය දියවැඩියාව සමඟ, දර්ශක සාමාන්ය විය යුතුය. ගැස්ට්රොපරේසිස් සමඟ සීනි සාන්ද්රණය අඩු වේ.
රාත්රී ආහාරය කලින් වේලාවට කල් දැමීම සහ සීනි මට්ටමේ වෙනස්කම් නිරීක්ෂණය කිරීම ද නිර්දේශ කෙරේ. සවස ආහාර වේලක් නොමැතිව උදෑසන සීනි සාමාන්ය මට්ටමක පවතී නම් සහ රාත්රී ආහාරය සමඟ උදේ නැගිටිනවා නම්, වෛද්යවරයාට දියවැඩියා ආමාශ ආශ්රිත රෝග විනිශ්චය කළ හැකිය.
වෙනමම, වෛද්යවරුන් එවැනි පරීක්ෂණ නියම කරයි.
- බේරියම් අත්හිටුවීම භාවිතා කරමින් විකිරණවේදය. මෙම අධ්යයනයෙන් අපට esophagus හි ඇති බාධාකාරී වෙනස්කම් බැහැර කර එහි තත්වය තක්සේරු කිරීමට ඉඩ ලබා දේ.
- ආමාශයික මනෝමිතිකය පැවැත්වීම. ක්රියා පටිපාටිය අතරතුර, ආමාශ ආන්ත්රයික පත්රිකාවේ විවිධ කොටස්වල පීඩනය ඇගයීමට ලක් කෙරේ.
- අල්ට්රා සවුන්ඩ් භාවිතා කිරීමෙන් ඔබට අභ්යන්තර අවයවවල සමෝච්ඡයන් දැකිය හැකිය.
- ඉහළ ආහාර ජීර්ණ පත්රිකාවේ එන්ඩොස්කොපික් පරීක්ෂණය. ක්රියා පටිපාටිය අතරතුර, ආමාශයේ අභ්යන්තර පෘෂ් of යේ තත්වය ඇගයීමට ලක් කෙරේ.
- විද්යුත් විච්ඡේදක විද්යාව පැවැත්වීම. ආමාශයේ විද්යුත් ක්රියාකාරිත්වය මැනීමට පරීක්ෂණය ඔබට ඉඩ සලසයි.
ආමාශ ආශ්රිත රෝග, ග්ලූටන් වලට ඇති අසාත්මිකතා, ආමාශ ආන්ත්රයික කෝපාවිෂ් and තාව සහ හයිටල් හර්නියා ආමාශ ආන්ත්රයික රෝග විශේෂ check යා විසින් පරීක්ෂා කළ යුතුය.
ප්රතිකාර උපක්රම
දියවැඩියා ගැස්ට්රොපරේසිස් සනාථ කරන විට, ඉන්සියුලින් මාත්රාව වෙනස් කිරීමෙන් තත්වය සාමාන්ය තත්වයට පත් කළ නොහැකි බව මතක තබා ගත යුතුය. මෙය සිදුවන්නේ සීනි වැඩිවීම හා දියවැඩියා රෝගියාගේ තත්වය නරක අතට හැරීම පමණි. අනෙක් මාර්ගය අනුගමනය කරන්න. රෝගියා ආමාශය හිස් කිරීමේ සහ ආහාර බඩවැල් තුළට ගෙන යාමේ ක්රියාවලියේ වැඩි දියුණුවක් ලබා ගත යුතුය.
රෝග විනිශ්චය තහවුරු කිරීමෙන් පසු, ඔබ ජීවන රටාව දැඩි ලෙස නිරීක්ෂණය කිරීමට පටන් ගත යුතුය. ප්රධාන හේතුව වන්නේ සයාේනි ස්නායුව කඩාකප්පල් කිරීමයි. එහි ක්රියාකාරිත්වය යථා තත්වයට පත් කළ හැකි නම්, ආමාශයේ වැඩ සහ රුධිර නාලවල හා හෘදයේ තත්වය සාමාන්ය තත්වයට පත් කළ හැකිය.
තත්වය සාමාන්ය තත්වයට පත් කිරීම අරමුණු කරගත් ක්රම 4 ක් වෛද්යවරුන් වෙන්කර හඳුනා ගනී:
- drug ෂධ චිකිත්සාව
- ආහාර ගැනීමෙන් පසු විශේෂ ශාරීරික ව්යායාම කිරීම,
- සුළු ආහාර වෙනස්වීම්
- පෝෂණ යෝජනා ක්රමයේ සම්පූර්ණ සංශෝධනයක්, ආහාර ද්රව හෝ අර්ධ ද්රව ස්වරූපයෙන් භාවිතා කිරීම.
නමුත් ඔබ සියලු ක්රම ඒකාබද්ධව භාවිතා කරන්නේ නම් ඔබට ප්රතිකාරයේ සැලකිය යුතු ප්රති results ල ලබා ගත හැකිය.
ප්රතිකාර සඳහා, ආහාර ජීර්ණය කිරීමේ ක්රියාවලිය වේගවත් කරන විශේෂ ations ෂධ නියම කරනු ලැබේ. ගැස්ට්රොපරේසිස් වල මෘදු ස්වරූපයෙන්, ඔබට ටැබ්ලට් පානය කළ යුත්තේ රාත්රියේදී පමණි. සියල්ලට පසු, රාත්රී ආහාරය නරකම ලෙස ජීර්ණය වේ. සමහර විට මෙය සවස් වරුවේ රෝගීන්ගේ ක්රියාකාරිත්වය අඩුවීම නිසා විය හැකිය.
Sy ෂධ සිරප් හෝ ටැබ්ලට් ආකාරයෙන් ලබා ගත හැකිය. දෙවැන්නෙහි effectiveness ලදායීතාවය බෙහෙවින් අඩු ය, එබැවින් liquid ෂධවල දියර ආකාර භාවිතා කිරීම වඩාත් සුදුසුය.
එවැනි ක්රම නියම කළ හැකිය:
- මොටිලියම් (ඩොම්පෙරිඩෝන්),
- මෙටොක්ලොප්රමයිඩ්
- SuperPapayaEnzymePlus නමින් එන්සයිම වලින් පොහොසත් කළ හැකි ටැබ්ලට්,
- "ඇසිඩින්-පෙප්සින්" (පෙප්සින් සමඟ ඒකාබද්ධව බීටයින් හයිඩ්රොක්ලෝරයිඩ්).
ව්යායාම රෝගීන්ට තනිවම ක්රියා කිරීමට පටන් ගත හැකිය. Method ෂධ භාවිතයට සාපේක්ෂව මෙම ක්රමයේ effectiveness ලදායීතාවය ඉහළ ය. දියවැඩියා රෝගීන් ආමාශයට ඇතුළු වූ පසු බඩවැල් තුළට ආහාර ඉවත් කිරීමේ ක්රියාවලිය වේගවත් කරන විශේෂ ව්යායාම කළ යුතුය. මන්දගාමී වී ඇති ආමාශයේ බිත්ති ශක්තිමත් කිරීමට සහ ආහාර දිරවීම සාමාන්යකරණය කිරීමට ඒවා ඔබට ඉඩ සලසයි.
- ආමාශය ආරම්භ කිරීමට උපකාරී වන හොඳම ක්රමය ඇවිදීමයි. විශේෂයෙන් රාත්රී ආහාරයෙන් පසු ආහාර ගැනීමෙන් පසු වාඩි වී සිටීම හෝ නිදාගැනීම සපුරා තහනම්ය.
- දැඩි උදරය නැවත ලබා ගැනීම ද ප්රයෝජනවත් වේ - මෙය ආහාරයට ගත් වහාම කළ යුතුය. මිනිත්තු 4 කින්, ආමාශය 100 වතාවකට වඩා ඇද ගත යුතුය.
- පිටුපසට නැඹුරු වීමෙන් ආහාර දියුණුවේ ක්රියාවලිය වැඩි දියුණු කරන්න. පුනරාවර්තන 20 ක් ප්රමාණවත්ය.
එවැනි නිශ්චිත ගාස්තුවක් නිතිපතා කරන්න.
දියවැඩියා ගැස්ට්රොපරේසිස් වලදී, චුවින්ගම් නිර්දේශ කරනු ලැබේ: මෙය ආමාශයේ සිනිඳු මාංශ පේශි හැකිලීම උත්තේජනය කිරීමට ඔබට ඉඩ සලසයි.
රෝගීන්ගේ ආහාර තන්තුමය හා මේද ආහාර නොවිය යුතුය, ඒවා ජීර්ණය කිරීම අපහසුය, ආහාර දිරවීමේ ක්රියාවලිය මන්දගාමී වේ. දියර හා අර්ධ ද්රව ස්වරූපයෙන් ආහාර සඳහා මනාප ලබා දිය යුතුය.
දියවැඩියා ආමාශ ආශ්රිත රෝග ඇති කරන ගැටළු මොනවාද?
ගැස්ට්රොපරේසිස් යන්නෙහි අර්ථය “අර්ධ ආමාශ අංශභාගය” වන අතර දියවැඩියා ගැස්ට්රොපරේසිස් යනු “දියවැඩියාව ඇති රෝගීන්ගේ දුර්වල ආමාශය” යන්නයි. එහි ප්රධාන හේතුව වන්නේ රුධිරයේ සීනි මට්ටම ඉහළ යාම නිසා සයාේනිජ ස්නායුව පරාජය වීමයි. මෙම ස්නායුව හෘද ස්පන්දනය සහ ජීර්ණය ඇතුළු සවි ness ානකත්වයකින් තොරව සිදුවන ශරීරයේ බොහෝ ක්රියාකාරකම් වලට සේවය කරයි. පුරුෂයින් තුළ, සයාේනිජ ස්නායුවේ දියවැඩියා ස්නායු රෝගය ද විභවතාවයේ ගැටළු වලට තුඩු දිය හැකිය. දියවැඩියා ආමාශ ආන්ත්රයික ප්රකාශ වන්නේ කෙසේද යන්න තේරුම් ගැනීමට, ඔබ පහත පින්තූරය අධ්යයනය කළ යුතුය.

වම් පසින් ආහාර ගැනීමෙන් පසු ආමාශය හොඳ තත්ත්වයේ පවතී. එහි අන්තර්ගතය ක්රමයෙන් පයිලෝරස් හරහා අන්ත්රය තුළට ගමන් කරයි. දොරටු පාලක කපාටය පුළුල්ව විවෘතයි (මාංශ පේශි ලිහිල්). ආමාශයේ සිට ආහාරයට ඇතුල් වීම වැළැක්වීම සඳහා පහළ esophageal sphincter තදින් වසා ඇත. ආමාශයේ මාංශ පේශි බිත්ති වරින් වර හැකිලෙන අතර ආහාර සාමාන්ය චලනය සඳහා දායක වේ.
දකුණු පසින් අපට පෙනෙන්නේ දියවැඩියා රෝගියෙකුගේ ආමාශ ආශ්රිත රෝග ඇතිවූ බවයි. ආමාශයේ මාංශ පේශි බිත්තිවල සාමාන්ය රිද්මයානුකූල චලනය සිදු නොවේ. පයිලෝරස් වසා ඇති අතර, මෙය ආමාශයේ සිට බඩවැල් තුළට ආහාර ගෙනයාමට බාධා කරයි. සමහර විට පැන්සලකට වඩා නොඅඩු විෂ්කම්භයක් සහිත පයිලෝරස් හි කුඩා පරතරයක් තිබිය හැකි අතර එමඟින් දියර ආහාර බඩවැල් තුළට බින්දු සමඟ ගලා යයි. දොරටු පාලකයාගේ කපාටය කැක්කුම ඇති වුවහොත්, රෝගියාට නහයට පහළින් කැක්කුමක් දැනිය හැකිය.
මෙම esophagus හි පහළ ස්ප්රින්ටරය ලිහිල් හා විවෘත බැවින් ආමාශයේ අන්තර්ගතය අම්ල සමඟ සංතෘප්ත වී නැවත esophagus තුළට විහිදේ. මෙය අජීර්ණයට හේතු වේ, විශේෂයෙන් පුද්ගලයෙකු තිරස් අතට වැතිර සිටින විට. මෙම esophagus යනු ආමාශයට ෆරින්ක්ස් සම්බන්ධ කරන පුළුල් නළයකි. අම්ලයේ බලපෑම යටතේ එහි බිත්ති පිළිස්සුම් ඇති වේ. බොහෝ විට සිදුවන්නේ නිතිපතා අජීර්ණ හේතුවෙන් දත් පවා විනාශ වීමයි.
සාමාන්ය පරිදි ආමාශය හිස් නොවන්නේ නම්, කුඩා ආහාර වේලකට පසුව පවා පුද්ගලයාට තදබදයක් දැනේ. වඩාත් දරුණු අවස්ථාවල දී, පේළියක ආහාර වේල් කිහිපයක් ආමාශයේ එකතු වන අතර, මෙය දරුණු ලෙස ඉදිමීමට හේතු වේ. කෙසේ වෙතත්, බොහෝ අවස්ථාවන්හීදී, දියවැඩියා රෝගියාට පළමු වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් හෝ දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් ආරම්භ කරන තුරු ඔහුට ගැස්ට්රොපරේසිස් ඇති බවට සැක නැත. අපගේ දියවැඩියා ප්රතිකාර ක්රමවලට ඔබේ රුධිරයේ සීනි පරිස්සමින් අධීක්ෂණය කිරීම අවශ්ය වන අතර මෙහිදී ගැස්ට්රොපරේසිස් ගැටලුව සාමාන්යයෙන් දක්නට ලැබේ.
දියවැඩියා ගැස්ට්රොපරේසිස්, එහි මෘදු ස්වරූපයෙන් වුවද, රුධිරයේ සීනි සාමාන්ය පාලනයට බාධා කරයි. ඔබ කැෆේන්, මේද ආහාර, ඇල්කොහොල් හෝ ට්රයිසයික්ලික් විෂ නාශක භාවිතා කරන්නේ නම්, එය ආමාශය හිස් කිරීම මන්දගාමී වන අතර ගැටලු උග්ර කරයි.
ගැස්ට්රොපරේසිස් රුධිරයේ සීනි වැඩිවීමට හේතුව
ආහාර වේලකට ප්රතිචාර වශයෙන් ඉන්සියුලින් ස්රාවයේ පළමු අදියර පාහේ නොමැති දියවැඩියා රෝගියෙකුට කුමක් සිදුවේදැයි සලකා බලන්න. ඔහු ආහාර වේලකට පෙර ඉක්මන් ඉන්සියුලින් එන්නත් කරයි හෝ අග්න්යාශයේ ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කරන දියවැඩියා පෙති ගනී. ඔබ මෙම පෙති ගැනීම නතර කළ යුත්තේ ඇයි සහ ඒවායින් ඇති වන හානිය කුමක්දැයි කියවන්න. ඔහු ඉන්සියුලින් එන්නත් කර හෝ පෙති ගෙන ආහාර වේලක් මඟ හැරියහොත් ඔහුගේ රුධිරයේ සීනි මට්ටම හයිපොග්ලිසිමියා මට්ටමට වැටෙනු ඇත. අවාසනාවකට මෙන්, දියවැඩියා ගැස්ට්රොපරේසිස් ආහාර මඟ හැරීම හා සමාන බලපෑමක් ඇති කරයි.

ආහාර ගැනීමෙන් පසු බඩේ අන්තර්ගතය බඩවැල් වලට ලබා දෙන්නේ කවදාදැයි දියවැඩියා රෝගියෙකු දැන සිටියේ නම්, ඔහුට ඉන්සියුලින් එන්නත් කිරීම ප්රමාද කළ හැකිය. නැතහොත් ක්රියාව මන්දගාමී කිරීම සඳහා වේගවත් ඉන්සියුලින් සඳහා මධ්යම එන්පීඑච්-ඉන්සියුලින් එක් කළ හැකිය. නමුත් දියවැඩියා ආමාශ ආශ්රිත රෝගයේ ගැටලුව වන්නේ එහි අනපේක්ෂිත හැකියාවයි. ආහාර ගැනීමෙන් පසු ආමාශය කෙතරම් ඉක්මනින් හිස් වේදැයි අපි කලින් නොදනිමු. පයිලෝරික් ස්පේසමය නොමැති නම්, මිනිත්තු කිහිපයකින් ආමාශය අර්ධ වශයෙන් හිස් විය හැකි අතර සම්පූර්ණයෙන්ම පැය 3 ක් ඇතුළත. නමුත් දොරටු පාලකයාගේ කපාටය තදින් වසා තිබේ නම්, ආහාර දින කිහිපයක් උදරයේ පැවතිය හැකිය.මෙහි ප්රති As ලයක් වශයෙන්, ආහාර ගැනීමෙන් පැය 1-2 කට පසු රුධිරයේ සීනි “කුළුණට පහළින්” වැටිය හැකි අතර, පැය 12 කට පසු හදිසියේම ඉහළට පියාසර කළ හැකිය, අවසානයේදී ආමාශය එහි අන්තර්ගතය බඩවැල් වලට ලබා දෙයි.
දියවැඩියා ආමාශ ආන්ත්රයික ආහාර ජීර්ණය පිළිබඳ අනපේක්ෂිත හැකියාව අපි පරීක්ෂා කළෙමු. ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගීන්ගේ රුධිරයේ සීනි පාලනය කිරීම ඉතා අපහසු කරයි. අග්න්යාශය මගින් ඉන්සියුලින් නිපදවීම උත්තේජනය කරන පෙති ගතහොත් දියවැඩියා රෝගීන්ටද ගැටලු ඇති වේ.
දෙවන වර්ගයේ දියවැඩියාවේ ගැස්ට්රොපරේසිස් වල ලක්ෂණ
දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා, දියවැඩියා ගැස්ට්රොපරේසිස් පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට වඩා අඩු උග්ර ගැටලු ඇති කරයි, මන්ද ඔවුන්ට තවමත් අග්න්යාශයික ඉන්සියුලින් නිෂ්පාදනයක් ඇත. සැලකිය යුතු ඉන්සියුලින් නිපදවීමක් සිදුවන්නේ ආමාශයෙන් ලැබෙන ආහාර බඩවැල් තුළට ඇතුළු වූ විට පමණි. ආමාශය හිස් වන තුරු රුධිරයේ අඩු බාසල් (නිරාහාර) ඉන්සියුලින් සාන්ද්රණයක් පමණක් පවත්වා ගනී. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගියකු අඩු කාබෝහයිඩ්රේට් ආහාරයක් නිරීක්ෂණය කරන්නේ නම්, එන්නත් වලදී ඔහුට ලැබෙන්නේ අඩු ඉන්සියුලින් මාත්රාවක් පමණි, එය හයිපොග්ලිසිමියා රෝගයට බරපතල තර්ජනයක් නොවේ.
ආමාශය සෙමින් හිස්ව පවතී, නමුත් නියත වේගයකින් නම්, දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් තුළ, අග්න්යාශයේ බීටා සෛලවල ක්රියාකාරිත්වය සාමාන්ය රුධිරයේ සීනි තබා ගැනීමට ප්රමාණවත් වේ. නමුත් හදිසියේම ආමාශය සම්පූර්ණයෙන්ම හිස් නම්, රුධිරයේ සීනි මට්ටම ඉහළ යන අතර වේගවත් ඉන්සියුලින් එන්නත් කිරීමකින් තොරව වහාම නිවා දැමිය නොහැක. පැය කිහිපයකින් දුර්වල වූ බීටා සෛල මගින් සීනි සාමාන්ය තත්වයට ගෙන ඒමට තරම් ඉන්සියුලින් නිපදවිය හැකිය.
උදේ පාන්දර සංසිද්ධියෙන් පසු උදේ සීනි වැඩි කිරීමට දෙවන වඩාත් පොදු හේතුව දියවැඩියා ගැස්ට්රොපරේසිස් ය. ඔබේ රාත්රී භෝජනය නියමිත වේලාවට ඔබේ බඩෙන් පිටව නොගියහොත් රාත්රියේදී ආහාර ජීර්ණය සිදුවනු ඇත. එවැනි තත්වයක් තුළ දියවැඩියා රෝගියාට සාමාන්ය සීනි සමඟ නින්දට යා හැකි අතර පසුව සීනි වැඩි කිරීමෙන් උදෑසන අවදි විය හැකිය. කෙසේ වෙතත්, ඔබ අඩු කාබෝහයිඩ්රේට් ආහාරයක් අනුගමනය කර ඉන්සියුලින් අඩු මාත්රාවක් එන්නත් කරන්නේ නම් හෝ ඔබ දියවැඩියාව 2 වර්ගයට පත් නොකරන්නේ නම්, ගැස්ට්රොපරේසිස් ඔබට හයිපොග්ලිසිමියා රෝගයෙන් තර්ජනය නොකරයි. “සමබර” ආහාර වේලක් අනුගමනය කරන සහ ඉන්සියුලින් අධික මාත්රාවක් එන්නත් කරන දියවැඩියා රෝගීන්ට තවත් බොහෝ ගැටලු ඇත. දියවැඩියා ගැස්ට්රොපරේසිස් හේතුවෙන්, ඔවුන් සීනි වල සැලකිය යුතු වැඩි වීමක් සහ දරුණු හයිපොග්ලිසිමියා රෝගයේ නිරන්තර කථාංග වලට මුහුණ දෙයි.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයක් සඳහා වට්ටෝරු මෙහි ඇත.
දියවැඩියාවේ මෙම සංකූලතාව හඳුනා ගන්නේ කෙසේද?
ඔබට දියවැඩියා ගැස්ට්රොපරේසිස් තිබේද නැද්ද යන්න අවබෝධ කර ගැනීම සඳහා, එසේ නම්, කෙතරම් ශක්තිමත්ද, සති කිහිපයක් සඳහා රුධිරයේ සීනි සම්පූර්ණයෙන් ස්වයං පාලනයේ ප්රති results ල පිළිබඳ වාර්තා අධ්යයනය කළ යුතුය. දියවැඩියාවට සම්බන්ධ නොවන ආමාශ ආන්ත්රයික පත්රිකාවේ කිසියම් ගැටළුවක් ඇත්දැයි සොයා බැලීමට ආමාශ ආන්ත්රයික විද්යා ologist යෙකු පරීක්ෂා කිරීම ප්රයෝජනවත් වේ.
සම්පූර්ණ සීනි ස්වයං පාලනයේ ප්රති results ල පිළිබඳ වාර්තාවල, පහත සඳහන් තත්වයන් තිබේද යන්න පිළිබඳව ඔබ අවධානය යොමු කළ යුතුය:
- සාමාන්ය මට්ටමට වඩා රුධිරයේ සීනි සිදුවන්නේ ආහාර වේලකට පැය 1-3 කට පසුවය (සෑම අවස්ථාවකදීම අවශ්ය නොවේ).
- ආහාර ගැනීමෙන් පසු, සීනි සාමාන්යයි, පසුව පැහැදිලි හේතුවක් නොමැතිව පැය 5 කට පසුව හෝ පසුව ඉහළ යයි.
- දියවැඩියා රෝගියා ඊයේ අලුයම රාත්රී ආහාරය ගත්තද, හිස් බඩක් මත රුධිරයේ උදෑසන සීනි ඇතිවීමේ ගැටළු - ඔහු නින්දට යාමට පැය 5 කට පෙර හෝ ඊට පෙර. නැතහොත් උදේ රුධිරයේ සීනි අනපේක්ෂිත ලෙස හැසිරේ.
අංක 1 සහ 2 තත්වයන් එකට සිදුවුවහොත්, ගැස්ට්රොපරේසිස් සැක කිරීමට මෙය ප්රමාණවත් වේ. තත්වය අංක 3 ඉතිරිව තිබියදීත් දියවැඩියා ආමාශ ආශ්රිත රෝග විනිශ්චය කිරීමට ඔබට ඉඩ සලසයි. හිස් බඩක් මත රුධිරයේ උදෑසන සීනි සමඟ ගැටලු තිබේ නම්, දියවැඩියා රෝගියෙකුට රාත්රියේදී දීර් ins ඉන්සියුලින් හෝ ටැබ්ලට් මාත්රාව ක්රමයෙන් වැඩි කළ හැකිය.අන්තිමේදී, රාත්රියේදී ඔහුට දියවැඩියාව සැලකිය යුතු මාත්රාවක් ලැබෙන බව පෙනේ. එය උදේ ආහාරය මාත්රාව ඉක්මවා යයි. ඊට පසු, උදේ නිරාහාර රුධිර සීනි අනපේක්ෂිත ලෙස හැසිරෙනු ඇත. සමහර දිනවල එය උස් මට්ටමක පවතිනු ඇති අතර අනෙක් ඒවා සාමාන්ය හෝ අඩු මට්ටමක පවතී. ගැස්ට්රොපරේසිස් සැක කිරීමට ඇති ප්රධාන සං signal ාව සීනි අනාවැකි නොකිරීමයි.

උදේ නිරාහාරව සිටින රුධිරයේ සීනි අනපේක්ෂිත ලෙස හැසිරෙන බව අප දුටුවහොත්, දියවැඩියා ආමාශ ආන්ත්රයික රෝගය තහවුරු කිරීම හෝ ප්රතික්ෂේප කිරීම සඳහා අපට පරීක්ෂණයක් කළ හැකිය. එක් දිනක් රාත්රී ආහාරය මඟ හැර, ඒ අනුව, රාත්රී ආහාරයට පෙර වේගවත් ඉන්සියුලින් එන්නත් නොකරන්න. මෙම අවස්ථාවේ දී, රාත්රියේදී ඔබ සුපුරුදු මාත්රාව දීර් extended කළ ඉන්සියුලින් සහ / හෝ නිවැරදි දියවැඩියා පෙති භාවිතා කළ යුතුය. නින්දට පෙර ඔබේ රුධිරයේ සීනි මැනීම, පසුව ඔබ අවදි වූ වහාම හිස් බඩක් මත තබන්න. රාත්රියේදී ඔබට සාමාන්ය සීනි ලැබෙනු ඇතැයි උපකල්පනය කෙරේ. සීනි නොමැතිව, උදේ සීනි සාමාන්ය හෝ අඩු වී ඇත්නම්, ගැස්ට්රොපරේසිස් බොහෝ විට එය සමඟ ගැටලු ඇති කරයි.
අත්හදා බැලීමෙන් පසු, දින කිහිපයක් උදේ ආහාරය ගන්න. නින්දට පෙර සහ පසුදා උදෑසන ඔබේ සීනි හැසිරෙන ආකාරය බලන්න. ඉන්පසු නැවත අත්හදා බැලීම නැවත කරන්න. ඉන්පසු නැවතත්, දින කිහිපයක් රාත්රී ආහාරය ගෙන බලා සිටින්න. රාත්රී ආහාරය නොමැතිව රුධිරයේ සීනි සාමාන්ය හෝ අඩු නම්, සහ ඔබ රාත්රී ආහාරය ගන්නා විට, සමහර විට එය පසුදා උදෑසන හැරී යයි, එවිට ඔබට අනිවාර්යයෙන්ම දියවැඩියා ගැස්ට්රොපරේසිස් ඇති වේ. පහත විස්තරාත්මකව විස්තර කර ඇති ක්රම භාවිතයෙන් ඔබට එය ප්රතිකාර කර පාලනය කළ හැකිය.
දියවැඩියා රෝගියෙක් කාබෝහයිඩ්රේට් අධික ලෙස පටවන ලද “සමබර” ආහාර වේලක් අනුභව කරන්නේ නම්, ඔහුගේ රුධිරයේ සීනි ඕනෑම අවස්ථාවක ආමාශ ආශ්රිත රෝග නොසලකා අනපේක්ෂිත ලෙස හැසිරෙනු ඇත.
අත්හදා බැලීම් නිසැක ප්රති result ලයක් ලබා නොදෙන්නේ නම්, ඔබ ආමාශ ආන්ත්ර විද්යා ologist යකු විසින් පරීක්ෂා කර පහත සඳහන් ගැටළු කිසිවක් ඇත්දැයි සොයා බැලිය යුතුය.
- ආමාශය හෝ duodenal තුවාලයක්,
- ඛාදනය හෝ ඇට්රොෆික් ගැස්ට්රයිටිස්,
- ආමාශ ආන්ත්රයික අපහසුතාව
- හයිටල් හර්නියා
- සෙලියාක් රෝගය (ග්ලූටන් ආසාත්මිකතා),
- වෙනත් ආමාශ ආශ්රිත රෝග.
ආමාශ ආන්ත්ර විද්යා ologist යෙකුගේ පරීක්ෂණය ඕනෑම අවස්ථාවක ප්රයෝජනවත් වේ. ඉහත ලැයිස්තුගත කර ඇති සුලු පත්රිකාවක් සමඟ ඇති ගැටළු, ඔබ වෛද්යවරයාගේ නිර්දේශයන් ප්රවේශමෙන් අනුගමනය කරන්නේ නම් ප්රතිකාර සඳහා හොඳින් ප්රතිචාර දක්වයි. මෙම ප්රතිකාරය දියවැඩියාවේ රුධිරයේ සීනි පාලනය වැඩි දියුණු කිරීමට උපකාරී වේ.
දියවැඩියා ආමාශ ආන්ත්රයික රෝග පාලනය කිරීමේ ක්රම
එබැවින්, රුධිරයේ සීනිවල පූර්ණ ස්වයං පාලනයේ ප්රති results ල අනුව මෙන්ම ඉහත විස්තර කර ඇති අත්හදා බැලීම් කිහිපයකින් පසුවද ඔබ දියවැඩියා ගැස්ට්රොපරේසිස් වර්ධනය කර ඇති බව තහවුරු විය. පළමුවෙන්ම, ඉන්සියුලින් මාත්රාව හසුරුවමින් මෙම ගැටළුව පාලනය කළ නොහැකි බව ඔබ ඉගෙන ගත යුතුය. එවැනි උත්සාහයන් රුධිරයේ සීනි වැඩිවීමට පමණක් හේතු වන අතර දියවැඩියාවේ සංකූලතා උග්ර කරයි. තවද ඒවා හයිපොග්ලිසිමියා අවදානම වැඩි කරයි. දියවැඩියා ගැස්ට්රොපරේසිස් පාලනය කිරීම සඳහා, ආහාර ගැනීමෙන් පසු ආමාශයික හිස් කිරීම වැඩි දියුණු කිරීමට ඔබ උත්සාහ කළ යුතු අතර, මෙය සිදු කරන්නේ කෙසේදැයි ක්රම කිහිපයක් පහත විස්තර කෙරේ.

ඔබට ගැස්ට්රොපරේසිස් තිබේ නම්, අපගේ පළමු වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහන හෝ දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහන සම්පූර්ණ කරන අනෙක් සියලුම රෝගීන්ට වඩා ජීවිතයේ කරදරය වැඩිය. ඔබට මෙම ගැටළුව පාලනය කර ගත හැකි අතර සාමාන්ය රුධිරයේ සීනි පවත්වා ගත හැක්කේ ඔබ පරෙස්සමින් පිළිවෙත අනුගමනය කළහොත් පමණි. නමුත් මෙය සැලකිය යුතු වාසි ලබා දෙයි. ඔබ දන්නා පරිදි, දියවැඩියා ආමාශ ආන්ත්රයික රෝග ඇතිවන්නේ රුධිරයේ සීනි කාලානුරූපව ඉහළ යන සයාේනි ස්නායුවට හානි වීමෙනි. දියවැඩියාව මාස කිහිපයක් හෝ අවුරුදු ගණනක් විනයගරුක නම්, සයාේනි ස්නායු ක්රියාකාරිත්වය යථා තත්වයට පත් වේ. නමුත් මෙම ස්නායුව ආහාර දිරවීම පමණක් නොව, හෘද ස්පන්දනය සහ ශරීරයේ අනෙකුත් ස්වයංක්රීය ක්රියාකාරකම් ද පාලනය කරයි. ගැස්ට්රොපරේසිස් සුව කිරීමට අමතරව සැලකිය යුතු සෞඛ්ය වැඩිදියුණු කිරීම් ඔබට ලැබෙනු ඇත. දියවැඩියා ස්නායු රෝගය පහව ගිය විට, බොහෝ පිරිමින් පවා ශක්තිය වැඩි කරයි.
ආහාර ගැනීමෙන් පසු ආමාශයික හිස් කිරීම වැඩි දියුණු කිරීමේ ක්රම කාණ්ඩ 4 කට බෙදා ඇත:
- බෙහෙත් ගැනීම
- විශේෂ ව්යායාම සහ ආහාර ගැනීමේදී හා පසු සම්බාහනය,
- ආහාරයේ කුඩා වෙනස්කම්
- බරපතල ආහාර වෙනස්වීම්, දියර හෝ අර්ධ දියර ආහාර භාවිතය.
රීතියක් ලෙස, මෙම සියලු ක්රම පමණක් ප්රමාණවත් ලෙස ක්රියා නොකරයි, නමුත් එකට එකතු වී වඩාත් දරුණු අවස්ථාවල දී පවා සාමාන්ය රුධිර සීනි ලබා ගත හැකිය. මෙම ලිපිය කියවීමෙන් පසු, ඒවා ඔබේ පුරුදු හා මනාපයන්ට අනුවර්තනය කරන්නේ කෙසේදැයි ඔබ සොයා ගනු ඇත.
දියවැඩියා ආමාශ ආන්ත්රයික රෝගයට ප්රතිකාර කිරීමේ අරමුණු:
- රෝග ලක්ෂණ අඩු කිරීම හෝ සම්පූර්ණයෙන් නැවැත්වීම - මුල් තෘප්තිය, ඔක්කාරය, බෙල්චින්, අජීර්ණ, ඉදිමීම, මලබද්ධය.
- ආහාර ගැනීමෙන් පසු අඩු සීනි ඇතිවීම අඩු කිරීම.
- හිස් බඩක් මත උදෑසන රුධිරයේ සීනි සාමාන්යකරණය කිරීම (ගැස්ට්රොපරේසිස් හි ප්රධාන සං sign ාව).
- සීනි කරල් සුමට කිරීම, රුධිරයේ සීනි පාලනය කිරීම සඳහා වඩාත් ස්ථාවර ප්රති results ල.
ඔබට මෙම ලැයිස්තුවෙන් අවසාන ලකුණු 3 ලබා ගත හැක්කේ ඔබ ගැස්ට්රොපරේසිස් රෝගයට ප්රතිකාර කළහොත් සහ අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් අනුගමනය කළහොත් පමණි. මේ දක්වා, කාබෝහයිඩ්රේට් අධික ලෙස පටවන ලද “සමබර” ආහාර වේලක් අනුගමනය කරන දියවැඩියා රෝගීන් සඳහා සීනි වැඩිවීම ඉවත් කිරීමට ක්රමයක් නොමැත. එවැනි ආහාර වේලක් අනපේක්ෂිත ලෙස ක්රියා කරන ඉන්සියුලින් විශාල මාත්රාවක් එන්නත් කිරීම අවශ්ය වන බැවිනි. ඔබ තවම එය කර නොමැති නම් සැහැල්ලු පැටවීමේ ක්රමය කුමක්දැයි ඉගෙන ගන්න.
ටැබ්ලට් හෝ දියර සිරප් ආකාරයෙන් ations ෂධ
කිසිදු medicine ෂධයකට තවමත් දියවැඩියා ආමාශ ආශ්රිත රෝග සුව කළ නොහැක. දියවැඩියාවේ මෙම සංකූලතාවයෙන් මිදිය හැකි එකම දෙය වන්නේ වසර ගණනාවක් අඛණ්ඩව රුධිර සීනි වීමයි. කෙසේ වෙතත්, සමහර ations ෂධ ආහාර ගැනීමෙන් පසු ආමාශයික හිස් කිරීම වේගවත් කළ හැකිය, විශේෂයෙන් ඔබේ ගැස්ට්රොපරේසිස් මෘදු හෝ මධ්යස්ථ නම්. මෙය රුධිරයේ සීනිවල උච්චාවචනයන් සමනය කිරීමට උපකාරී වේ.
බොහෝ දියවැඩියා රෝගීන්ට සෑම ආහාර වේලකටම පෙර පෙති ගත යුතුය. ගැස්ට්රොපරේසිස් මෘදු ස්වරූපයෙන් පවතී නම්, සමහර විට ඔබට රාත්රී ආහාරයට පෙර බෙහෙත් ගැනීමට හැකිය. කිසියම් හේතුවක් නිසා දියවැඩියාව ඇති රෝගීන් තුළ රාත්රී ආහාරය ජීර්ණය කිරීම වඩාත් අපහසු වේ. සමහරවිට රාත්රී ආහාරයෙන් පසු ඔවුන් දිවා කාලයට වඩා අඩු ශාරීරික ක්රියාකාරකම්වල යෙදී සිටින නිසා හෝ රාත්රී ආහාරය සඳහා විශාලතම ආහාර අනුභව කරන නිසා විය හැකිය. සෞඛ්ය සම්පන්න පුද්ගලයින්ගේ රාත්රී ආහාරයෙන් පසු ආමාශයික හිස් කිරීම අනෙක් ආහාර වේලකට වඩා මන්දගාමී යැයි උපකල්පනය කෙරේ.

දියවැඩියා ගැස්ට්රොපරේසිස් සඳහා ines ෂධ ටැබ්ලට් හෝ දියර සිරප් ආකාරයෙන් විය හැකිය. ටැබ්ලට් සාමාන්යයෙන් අඩු effective ලදායී වේ, මන්ද ඒවා ක්රියා කිරීමට පටන් ගැනීමට පෙර ඒවා ආමාශයේ විසුරුවා හැරිය යුතුය. හැකි නම්, දියර .ෂධ භාවිතා කිරීම වඩා හොඳය. දියවැඩියා ගැස්ට්රොපරේසිස් සඳහා ඔබ ගන්නා සෑම පෙති වර්ගයක්ම ගිල දැමීමට පෙර හොඳින් හපන්න. ඔබ ටැබ්ලට් එක හපන්නේ නැතිව ගත්තොත්, ඒවා ක්රියා කිරීමට පටන් ගන්නේ පැය කිහිපයකට පසුවය.
සුපිරි පැපොල් එන්සයිම ප්ලස් - එන්සයිම චුවෙබල් ටැබ්ලට්
ආචාර්ය බර්න්ස්ටයින් සිය පොතේ ආචාර්ය. බර්න්ස්ටයින්ගේ දියවැඩියා විසඳුම ලියන්නේ ආහාර ජීර්ණ එන්සයිම ගැනීම දියවැඩියා ගැස්ට්රොපරේසිස් ඇති බොහෝ රෝගීන්ට උපකාරී වන බවයි. විශේෂයෙන් ඔහු කියා සිටින්නේ රෝගීන් විශේෂයෙන් සුපර් පැපොල් එන්සයිම් ප්ලස් අගය කරන බවයි. මේවා මින්ට් රසකාරක චුවෙබල් ටැබ්ලට් ය. ඔවුන් බඩ පිපීම හා බෙල්චින් කිරීම වැනි ගැටළු විසඳන අතර බොහෝ දියවැඩියා රෝගීන් ගැස්ට්රොපරේසිස් හේතුවෙන් අත්විඳින රුධිරයේ සීනිවල උච්චාවචනයන් සමනය කිරීමට උපකාරී වේ.

සුපර් පැපොල් එන්සයිම් ප්ලස් වල පැපේන්, ඇමයිලේස්, ලයිපේස්, සෙලියුලේස් සහ බ්රොමේලයින් යන එන්සයිම අඩංගු වන අතර එමඟින් ආමාශයේ සිටියදී ප්රෝටීන, මේද, කාබෝහයිඩ්රේට් සහ තන්තු ජීර්ණය කිරීමට උපකාරී වේ. සෑම ආහාර වේලක් සමඟම ටැබ්ලට් 3-5 ක් හපන්න රෙකමදාරු කරනු ලැබේ: ඔබ කෑමට පටන් ගැනීමට පෙර, ආහාර සමඟ සහ ඊට පසු. මෙම නිෂ්පාදනයේ සෝර්බිටෝල් සහ අනෙකුත් රසකාරක අඩංගු වන නමුත් සුළු ප්රමාණයකින් ඔබේ රුධිරයේ සීනි කෙරෙහි සැලකිය යුතු බලපෑමක් ඇති නොකළ යුතුය.ආහාර ජීර්ණ එන්සයිම සහිත මෙම නිෂ්පාදිතය මා මෙහි සඳහන් කරමි, මන්ද වෛද්ය බර්න්ස්ටයින් ඔහුගේ පොතේ ඔහු ගැන විශේෂයෙන් ලියයි. තැපැල් පැකේජ ස්වරූපයෙන් බෙදා හැරීම සමඟ iHerb හි නිෂ්පාදන ඇණවුම් කරන්නේ කෙසේද යන්න පිළිබඳ උපදෙස් බාගන්න.
මොටිලියම් (ඩොම්පෙරිඩෝන්)
දියවැඩියා ආමාශ ආශ්රිත රෝග සඳහා වෛද්ය බර්න්ස්ටයින් පහත සඳහන් මාත්රාවෙන් නියම කරයි - ආහාර වේලකට පැයකට පෙර මිලිග්රෑම් 10 ටැබ්ලට් දෙකක් හපන්න සහ වතුර වීදුරුවක් බොන්න, ඔබට සෝඩා පානය කළ හැකිය. මාත්රාව වැඩි නොකරන්න, මෙය පිරිමින්ගේ විභවතාව පිළිබඳ ගැටළු මෙන්ම කාන්තාවන්ගේ ඔසප් වීමේ lack නතාවයට හේතු විය හැක. ඩොම්පෙරිඩෝන් යනු ක්රියාකාරී ද්රව්යය වන අතර මොටිලියම් යනු drug ෂධය විකුණන වාණිජ නාමයයි.

මෙම ලිපියේ විස්තර කර ඇති අනෙකුත් drugs ෂධ මෙන් නොව මොටිලියම් විශේෂ ආකාරයකින් ආහාර ගැනීමෙන් පසු ආමාශයෙන් ආහාර ඉවත් කිරීම උත්තේජනය කරයි. එමනිසා, එය වෙනත් medicines ෂධ සමඟ සංයෝජිතව භාවිතා කිරීම සුදුසුය, නමුත් මෙටොක්ලොප්රමයිඩ් සමඟ නොවේ, අපි පහත සාකච්ඡා කරමු. Motilium ගැනීමෙන් අතුරු ආබාධ ඇති වුවහොත්, ඔවුන් මෙම .ෂධය භාවිතා කිරීම නැවැත්වූ විට ඒවා අතුරුදහන් වේ.
මෙටොක්ලොප්රමයිඩ්
මෙටොක්ලොප්රමයිඩ් බොහෝ විට ආහාර ගැනීමෙන් පසු ආමාශයික හිස් කිරීම සඳහා වඩාත් ප්රබල උත්තේජක වේ. එය ඩොම්පෙරිඩෝන් මෙන් ක්රියා කරයි, ආමාශයේ ඩොපමයින් වල බලපෑම වළක්වයි. ඩොම්පෙරිඩෝන් මෙන් නොව, මෙම medicine ෂධය මොළයට විනිවිද යන අතර, එය බොහෝ විට බරපතල අතුරු ආබාධ ඇති කරයි - නිදිබර ගතිය, මානසික අවපීඩනය, කාංසාව මෙන්ම පාකින්සන් රෝගයට සමාන සින්ඩ්රෝම්. සමහර පුද්ගලයින් තුළ, මෙම අතුරු ආබාධ ක්ෂණිකව සිදුවන අතර අනෙක් අය තුළ - මෙටොක්ලොප්රමයිඩ් සමඟ මාස කිහිපයක් ප්රතිකාර කිරීමෙන් පසුව.

මෙටොක්ලොප්රමයිඩ් වල අතුරු ආබාධ සඳහා ප්රතිවෛරසය ඩයිපෙන්හයිඩ්රමයින් හයිඩ්රොක්ලෝරයිඩ් වන අතර එය ඩයිපෙන්හයිඩ්රමයින් ලෙස හැඳින්වේ. මෙටොක්ලොප්රමයිඩ් පරිපාලනය මගින් ඩයිපෙන්හයිඩ්රමයින් හයිඩ්රොක්ලෝරයිඩ් සමඟ ප්රතිකාර කිරීම අවශ්ය තරම් බරපතල අතුරු ආබාධ ඇති කළේ නම්, මෙටොක්ලොප්රමයිඩ් සදහටම අත්හැරිය යුතුය. මාස 3 ක් හෝ ඊට වැඩි කාලයක් ප්රතිකාර ලබා ඇති පුද්ගලයින් විසින් මෙටොක්ලොප්රමයිඩ් හදිසියේ අත්හිටුවීම මානසික හැසිරීමට හේතු වේ. එබැවින් මෙම medicine ෂධයේ මාත්රාව බිංදුවට ක්රමයෙන් අඩු කළ යුතුය.
දියවැඩියා ආමාශ ආන්ත්රයික රෝගයට ප්රතිකාර කිරීම සඳහා වෛද්ය බර්න්ස්ටයින් මෙටොක්ලොප්රමයිඩ් නියම කරන්නේ අතිශය ආන්තික අවස්ථාවන්හිදී පමණි, මන්ද අතුරු ආබාධ බොහෝ විට සිදුවන අතර බරපතල ය. මෙම මෙවලම භාවිතා කිරීමට පෙර, අභ්යාස, සම්බාහනය සහ ආහාරමය වෙනස්කම් ඇතුළුව ලිපියේ ලැයිස්තුගත කර ඇති අනෙකුත් සියලුම විකල්ප උත්සාහ කරන්න. මෙටොක්ලොප්රමයිඩ් ගත හැක්කේ වෛද්යවරයා විසින් නියම කර ඇති පරිදි සහ ඔහු පෙන්නුම් කරන මාත්රාවෙනි.
බීටයින් හයිඩ්රොක්ලෝරයිඩ් + පෙප්සින්
බීටයින් හයිඩ්රොක්ලෝරයිඩ් + පෙප්සින් යනු ආමාශයේ ආහාරයට ගන්නා ආහාර බිඳවැටීම උත්තේජනය කරන ප්රබල සංයෝගයකි. ආමාශයේ ආහාර වැඩි වැඩියෙන් ජීර්ණය වන තරමට එය ඉක්මනින් බඩවැල් තුළට ඇතුළු වේ. පෙප්සින් යනු ආහාර ජීර්ණ එන්සයිමයකි. බීටයින් හයිඩ්රොක්ලෝරයිඩ් යනු ආමාශයේ ආම්ලිකතාවය වැඩි කරන හයිඩ්රොක්ලෝරික් අම්ලය සෑදෙන ද්රව්යයකි. බීටයින් හයිඩ්රොක්ලෝරයිඩ් + පෙප්සින් ගැනීමට පෙර, ආමාශ ආන්ත්ර විද්යා ologist යකු සමඟ පරීක්ෂණයකට භාජනය වී ඔහු සමඟ සාකච්ඡා කරන්න. ඔබේ ආමාශයික යුෂ වල ආම්ලිකතාවය මැනීම. ආම්ලිකතාවය ඉහළ හෝ සාමාන්ය නම් - බීටයින් හයිඩ්රොක්ලෝරයිඩ් + පෙප්සින් සුදුසු නොවේ. මෙය ප්රබල මෙවලමක් වන නමුත් ආමාශ ආන්ත්ර විද්යා ologist යෙකුගේ නිර්දේශයකින් තොරව භාවිතා කරන්නේ නම් එහි ප්රතිවිපාක දරුණු වනු ඇත. ආමාශයික යුෂ වල ආම්ලිකතාවය වැඩි වන පුද්ගලයින් සඳහා එය අදහස් කෙරේ. ඔබේ ආම්ලිකතාවය සාමාන්ය නම්, අප ඉහත ලියා ඇති සුපර් පැපොල් එන්සයිම ප්ලස් එන්සයිම කට්ටලය උත්සාහ කරන්න.
බීටයින් හයිඩ්රොක්ලෝරයිඩ් + පෙප්සින් ඇසිඩින්-පෙප්සින් ටැබ්ලට් ආකාරයෙන් ෆාමසියෙන් මිලදී ගත හැකිය.

හෝ තැපැල් බෙදා හැරීම සමඟ ඇමරිකා එක්සත් ජනපදයෙන් ඇණවුම් කරන්න, උදාහරණයක් ලෙස, මෙම ආකලන ස්වරූපයෙන්

වෛද්ය බර්න්ස්ටයින් නිර්දේශ කරන්නේ ආහාර වේලක් මධ්යයේ ටැබ්ලට් 1 ක් හෝ කැප්සියුලයක් සමඟ ආරම්භ කිරීමයි.කිසි විටෙකත් හිස් බඩක් මත බීටයින් හයිඩ්රොක්ලෝරයිඩ් + පෙප්සින් ගන්න එපා! එක් කැප්සියුලයකින් අජීර්ණ ඇති නොවන්නේ නම්, ඊළඟ වතාවේදී ඔබට මාත්රාව 2 දක්වා වැඩි කිරීමට උත්සාහ කළ හැකිය. බීටයින් හයිඩ්රොක්ලෝරයිඩ් + පෙප්සින් සයාේනි ස්නායුව උත්තේජනය නොකරයි. එමනිසා, මෙම මෙවලම දියවැඩියා ආමාශ ආන්ත්රයික රෝගයේ වඩාත් දරුණු අවස්ථාවන්හිදී පවා අර්ධ වශයෙන් උපකාරී වේ. කෙසේ වෙතත්, ඔහුට බොහෝ ප්රතිවිරෝධතා සහ සීමාවන් තිබේ. ප්රතිවිරෝධතා - ගැස්ට්රයිටිස්, esophagitis, ආමාශයේ තුවාලයක් හෝ duodenal තුවාලයක්.
ආහාර ගැනීමෙන් පසු ආමාශයික හිස් කිරීම වේගවත් කරන ව්යායාම
දියවැඩියා ආමාශ ආන්ත්රයට ප්රතිකාර කිරීම සඳහා ation ෂධවලට වඩා භෞත චිකිත්සාව වඩාත් is ලදායී වේ. එය ද නොමිලේ වන අතර අතුරු ආබාධ නොමැත. දියවැඩියාව හා සම්බන්ධ අනෙකුත් සියලුම අවස්ථාවන්හිදී මෙන්, ations ෂධ අවශ්ය වන්නේ ව්යායාම කිරීමට කම්මැලි රෝගීන්ට පමණි. ඉතින්, ආහාර ගැනීමෙන් පසු ආමාශයෙන් ආහාර ඉවත් කිරීම වේගවත් කරන ව්යායාම මොනවාදැයි සොයා බලමු. නිරෝගී ආමාශයක බිත්තිවල සිනිඳු මාංශ පේශි රිද්මයානුකූලව හැකිලී ආහාර සුලු පත්රිකාවක් හරහා ගමන් කිරීමට ඉඩ සලසයි. දියවැඩියා ගැස්ට්රොපරේසිස් රෝගයට ගොදුරු වූ ආමාශයක බිත්තිවල මාංශ පේශි මන්දගාමී වන අතර එය හැකිලෙන්නේ නැත. අපි පහත විස්තර කරන සරල ශාරීරික ව්යායාමවල ආධාරයෙන් ඔබට මෙම සංකෝචන අනුකරණය කර ආමාශයෙන් ආහාර ඉවත් කිරීම වේගවත් කළ හැකි බව පෙනේ.
ආහාර ගැනීමෙන් පසු ඇවිදීම ආහාර ජීර්ණය වැඩි දියුණු කරන බව ඔබ දැක ඇති. දියවැඩියා ආමාශ ආශ්රිත රෝගීන් සඳහා මෙම බලපෑම විශේෂයෙන් වටී. එමනිසා, වෛද්ය බර්න්ස්ටයින් නිර්දේශ කරන පළමු ව්යායාමය වන්නේ ආහාර ගැනීමෙන් පසු, විශේෂයෙන් රාත්රී ආහාරයෙන් පසු පැය 1 ක් සාමාන්ය හෝ වේගවත් වේගයකින් ගමන් කිරීමයි. අපි නිර්දේශ කරන්නේ ඇවිදීමට පවා නොව, චි-ධාවන ක්රමයට අනුව සැහැල්ලුවෙන් පැනීමයි. මෙම තාක්ෂණය උපයෝගී කරගනිමින්, ආහාර ගැනීමෙන් පසුව පවා ධාවනය කිරීමෙන් ඔබ සතුටට පත් වනු ඇත. ධාවනය කිරීමෙන් ඔබට සතුටක් ලැබිය හැකි බවට වග බලා ගන්න!

මීළඟ අභ්යාසය වෛද්ය බර්න්ස්ටයින් සමඟ ඇයගේ යෝගා උපදේශකවරයා විසින් හඳුනාගෙන ඇති අතර එය සැබවින්ම උපකාරී වන බවට වග බලා ගත්තේය. ඉළ ඇටවලට ඇලී සිටින පරිදි ආමාශයේ හැකිතාක් ගැඹුරට ඇද ගැනීම අවශ්ය වන අතර, පසුව එය බෙරයක් මෙන් විශාල හා උත්තල බවට පත්වන පරිදි එය උඩුගත කරන්න. ආහාර ගැනීමෙන් පසු, මෙම සරල ක්රියාව ඔබට හැකි තරම් වාරයක් රිද්මයානුකූලව නැවත කරන්න. සති කිහිපයක් හෝ මාස කිහිපයක් ඇතුළත ඔබේ උදරීය මාංශ පේශි ශක්තිමත් වේ. ඔබ වෙහෙසට පත්වීමට පෙර ව්යායාම වැඩි වැඩියෙන් පුනරාවර්තනය කළ හැකිය. ඉලක්කය වන්නේ එය එකවර සිය ගණනක් ක්රියාත්මක කිරීමයි. 100 නියෝජිතයින් විනාඩි 4 කට වඩා අඩු කාලයක් ගතවේ. ඔබ පුනරාවර්තන 300-400 ක් කිරීමට සහ ආහාර ගැනීමෙන් පසු සෑම විටම විනාඩි 15 ක් ගත කිරීමට ඉගෙන ගන්නා විට, රුධිරයේ සීනිවල උච්චාවචනයන් ඉතා සුමට වනු ඇත.
ආහාර වේලකට පසු ඔබ විසින් කළ යුතු තවත් සමාන ව්යායාමයක්. වාඩි වී සිටීම හෝ සිටගෙන සිටීම, ඔබට හැකි තාක් දුරට නැමෙන්න. ඉන්පසු හැකි තරම් පහළට ඉදිරියට නැඹුරු වන්න. ඔබට හැකි තරම් වාර ගණනක් නැවත නැවත කරන්න. මෙම අභ්යාසය මෙන්ම ඉහත දක්වා ඇති ව්යායාමය ඉතා සරල ය, එය මෝඩකමක් ලෙස පෙනෙන්නට පුළුවන. කෙසේ වෙතත්, ඔවුන් ආහාර ගැනීමෙන් පසු ආමාශයෙන් ආහාර ඉවත් කිරීම වේගවත් කරයි, දියවැඩියා ගැස්ට්රොපරේසිස් රෝගයට උදව් කරයි, ඔබ විනයගරුක නම් රුධිරයේ සීනි පාලනය වැඩි දියුණු කරයි.
චුවිංගම් - දියවැඩියා ගැස්ට්රොපරේසිස් සඳහා පිළියමක්
ඔබ හපන විට ලවණ මුදා හරිනු ලැබේ. එය ආහාර ජීර්ණ එන්සයිම අඩංගු කරනවා පමණක් නොව, ආමාශයේ බිත්ති මත සිනිඳු මාංශ පේශි හැකිලීම උත්තේජනය කරන අතර පයිලෝරික් කපාටය ලිහිල් කරයි. සීනි රහිත චුවිංගම් වල සයිලිටෝල් ග්රෑම් 1 කට වඩා අඩංගු නොවන අතර මෙය ඔබේ රුධිරයේ සීනි කෙරෙහි බරපතල බලපෑමක් ඇති කරයි. ආහාර ගැනීමෙන් පසු පැයක් මුළුල්ලේම ඔබට එක් තහඩුවක් හෝ ඩ්රැගී එකක් හපන්න අවශ්යයි. මෙය ව්යායාම සහ ආහාරමය වෙනස්කම් වලට අමතරව දියවැඩියා ගැස්ට්රොපරේසිස් රෝගය වැඩි දියුණු කරයි. ඔබේ රුධිරයේ සීනි මට්ටම ඉහළ නැංවිය හැකි නිසා පේළි කිහිපයක් හෝ ඩම්ප්ලිං භාවිතා නොකරන්න.
ගැස්ට්රොපරේසිස් පාලනය කිරීම සඳහා දියවැඩියා රෝගියෙකුගේ ආහාර වේල වෙනස් කරන්නේ කෙසේද?
දියවැඩියා ආමාශ ආන්ත්රයික රෝග පාලනය කිරීම සඳහා ආහාර ක්රම drugs ෂධවලට වඩා effective ලදායී වේ. විශේෂයෙන් ඔබ කලින් කොටසේ විස්තර කර ඇති ශාරීරික අභ්යාස සමඟ ඒවා ඒකාබද්ධ කරන්නේ නම්. ගැටලුව වන්නේ දියවැඩියාවෙන් පෙළෙන අය ක්රියාත්මක කළ යුතු ආහාර වේලෙහි වෙනස්කම් වලට සැබවින්ම අකමැති වීමයි. පහසුම සිට වඩාත් සංකීර්ණ දක්වා මෙම වෙනස්කම් ලැයිස්තුගත කරමු:
- සෑම ආහාර වේලකටම පෙර අවම වශයෙන් දියර වීදුරු 2 ක් වත් පානය කළ යුතුය. මෙම ද්රවයේ සීනි සහ අනෙකුත් කාබෝහයිඩ්රේට් මෙන්ම කැෆේන් සහ මධ්යසාර අඩංගු නොවිය යුතුය.
- කෙඳි කොටස් අඩු කරන්න, නැතහොත් එය අනුභව කිරීම සම්පූර්ණයෙන්ම නවත්වන්න. අර්ධ දියර තෙක් එළවළු අඩංගු තන්තු, කලින් බ්ලෙන්ඩරයක අඹරන්න.
- ඔබ කන සියලුම ආහාර ඉතා සෙමින් හා ප්රවේශමෙන් හපන්න. එක් එක් කටගැස්ම අවම වශයෙන් 40 වතාවක් හපන්න.
- මස් ඇඹරුම් යන්තයක නොතිබූ ආහාරයෙන් මස් ඉවත් කරන්න, එනම් මස් බෝල් වෙත යන්න. ආහාර දිරවීමට අපහසු මස් සම්පූර්ණයෙන්ම බැහැර කරන්න. මෙය හරක් මස්, මේද කුරුල්ලා, ork රු මස් සහ ක්රීඩාවයි. බෙල්ලන් ආහාරයට ගැනීමද නුසුදුසු ය.
- නින්දට පැය 5-6 කට පෙර රාත්රී ආහාරය ගන්න. රාත්රී ආහාර වේලෙහි ප්රෝටීන් කොටස් අඩු කිරීම, ප්රෝටීන වලින් කොටසක් රාත්රී ආහාරයේ සිට උදේ ආහාරය සහ දිවා ආහාරය වෙත මාරු කරන්න.
- ඔබ ආහාර වේලකට පෙර වේගවත් ඉන්සියුලින් එන්නත් නොකරන්නේ නම්, දිනකට 3 වතාවක් නොව, බොහෝ විට, 4-6 වතාවක් කුඩා කොටස් වලින් අනුභව කරන්න.
- දියවැඩියා ආමාශ ආන්ත්රයික රෝගයේ වඩාත් දරුණු අවස්ථාවල දී අර්ධ ද්රව හා දියර ආහාර වෙත මාරු වන්න.
දියවැඩියා ආමාශ ආශ්රිත රෝගයෙන් පීඩා විඳින ආමාශයේ, ද්රාව්ය හා දිය නොවන තන්තු වලට ඇබයක් සෑදිය හැකි අතර පටු දොරටු පාලක කපාටය සම්පූර්ණයෙන්ම සවි කළ හැකිය. සාමාන්ය තත්වයකදී, මෙය ගැටළුවක් නොවේ, මන්ද දොරටු පාලක කපාටය පුළුල් ලෙස විවෘතව පවතින බැවිනි. දියවැඩියා ගැස්ට්රොපරේසිස් මෘදු නම්, ඔබ ආහාරමය තන්තු කොටස් අඩු කරන විට, එය සම්පූර්ණයෙන් තුරන් කරන විට හෝ අවම වශයෙන් එළවළු බ්ලෙන්ඩරයක අඹරන විට ආහාර ජීර්ණය පහසු කරයි. හණ බීජ හෝ මැක්කෝ කෙසෙල් (සයිලියම්) ආකාරයෙන් තන්තු අඩංගු විරේචක භාවිතා නොකරන්න.
ඔබේ ප්රෝටීන් ප්රමාණයෙන් කොටසක් රාත්රී ආහාරය වෙනුවට දිවා ආහාරය සහ උදෑසන ආහාරය සඳහා මාරු කරන්න
බොහෝ මිනිසුන් සඳහා, දවසේ විශාලතම ආහාරය රාත්රී ආහාරය වේ. රාත්රී ආහාරය සඳහා ඔවුන් මස් හෝ වෙනත් ප්රෝටීන් ආහාර විශාලතම ආහාරයට ගනී. ගැස්ට්රොපරේසිස් වර්ධනය වූ දියවැඩියා රෝගීන් සඳහා, මෙම ආහාරය හිස් බඩක් මත උදෑසන රුධිරයේ සීනි පාලනය කිරීම බෙහෙවින් සංකීර්ණ කරයි. සත්ව ප්රෝටීන්, විශේෂයෙන් රතු මස්, බොහෝ විට ආමාශයේ ඇති පයිලෝරික් කපාටය වසා දමයි, එය මාංශ පේශි කැක්කුම නිසා සංකෝචනය වේ. විසඳුම - උදේ ආහාරය සහ දිවා ආහාරය සඳහා ඔබේ සත්ව ප්රෝටීන් ප්රමාණය මාරු කරන්න.
රාත්රී ආහාරය සඳහා ප්රෝටීන් ග්රෑම් 60 කට වඩා නොතබන්න, එනම් ප්රෝටීන් ආහාර ග්රෑම් 300 කට වඩා නොඉක්මවන අතර ඊටත් වඩා හොඳය. එය මාළු, මස් බෝල් ස්වරූපයෙන් මස් හෝ අඹරන ලද හරක් මස් කුකුළු මස්, චීස් හෝ බිත්තර විය හැකිය. මෙම මිනුමේ ප්රති result ලයක් ලෙස උදෑසන හිස් බඩක් මත ඔබේ සීනි සාමාන්ය තත්වයට වඩා සමීප වන බවට වග බලා ගන්න. ඇත්ත වශයෙන්ම, ඔබ රාත්රී ආහාරයේ සිට වෙනත් ආහාර වේලට ප්රෝටීන් මාරු කරන විට, ආහාරයට පෙර වේගවත් ඉන්සියුලින් මාත්රාවද අර්ධ වශයෙන් මාරු කළ යුතුය. උදේ රුධිරයේ සීනි පිරිහීමකින් තොරව රාත්රියේදී දීර් ins කාලීන ඉන්සියුලින් හෝ දියවැඩියා පෙති මාත්රාව අඩු කළ හැකිය.

ප්රෝටීන වලින් කොටසක් රාත්රී ආහාරයේ සිට උදේ ආහාරය සහ දිවා ආහාරය වෙත මාරු කිරීමේ ප්රති result ලයක් ලෙස, ආහාර වේලකට පෙර වේගවත් ඉන්සියුලින් මාත්රාව නිවැරදිව වෙනස් කළද, මෙම ආහාර වේලෙන් පසු ඔබේ සීනි ප්රමාණය වැඩි වීමට පටන් ගනී. මුළු රාත්රිය පුරාම අධික රුධිර සීනි ඉවසීමට වඩා මෙය අඩු නපුරකි. ඔබ ආහාර වේලකට පෙර වේගවත් ඉන්සියුලින් එන්නත් නොකරන්නේ නම්, සීනි වඩාත් ස්ථායී හා සාමාන්යයට වඩා සමීප වන පරිදි දිනකට 4 වතාවක් කුඩා කොටස් වලින් අනුභව කරන්න. ඔබ කිසිසේත් ඉන්සියුලින් එන්නත් නොකළේ නම්, ඊටත් වඩා කුඩා කොටස් වලින් දිනකට 5-6 වතාවක් ආහාරයට ගැනීම වඩා හොඳය. ඔබ ආහාරයට පෙර වේගවත් ඉන්සියුලින් එන්නත් කළහොත්, ඉන්සියුලින් මාත්රාවල බලපෑම එකිනෙක අතිච්ඡාදනය නොවන පරිදි සෑම පැය 5 කට වරක් ආහාරයට ගත යුතු බව මතක තබා ගන්න.
මත්පැන් සහ කැෆේන් පරිභෝජනය ආහාර ගැනීමෙන් පසු ආමාශයෙන් ආහාර ඉවත් කිරීම මන්දගාමී කරයි. ගම්මිරිස් සහ චොකලට් වල එකම බලපෑම.ඔබේ දියවැඩියා ආමාශ ආශ්රිත රෝග මධ්යස්ථ හෝ දැඩි නම් මෙම සියලු ද්රව්යයන් විශේෂයෙන් රාත්රී ආහාර වේලෙහි වැළකී සිටිය යුතුය.
අර්ධ දියර හා දියර ආහාර - ගැස්ට්රොපරේසිස් සඳහා රැඩිකල් පිළියමක්
දියවැඩියා ගැස්ට්රොපරේසිස් සඳහා වඩාත් රැඩිකල් ප්රතිකාරය වන්නේ අර්ධ ද්රව හෝ දියර ආහාර වෙත මාරු වීමයි. මෙය සිදු කරන්නේ නම්, පුද්ගලයෙකුට ආහාර ගැනීමේ සතුටෙන් විශාල කොටසක් අහිමි වේ. මේ වගේ අය ස්වල්ප දෙනෙක්. අනෙක් අතට, දියවැඩියා රෝගියෙකුගේ රුධිරයේ සීනි සාමාන්ය මට්ටමට ආසන්න බව සහතික කිරීමට ඇති එකම ක්රමය මෙය විය හැකිය. ඔබ එය මාස කිහිපයක් හෝ අවුරුදු ගණනක් පවත්වා ගෙන යන්නේ නම්, එවිට සයාේනිජ ස්නායුවේ ක්රියාකාරිත්වය ක්රමයෙන් යථා තත්ත්වයට පත්වන අතර ගැස්ට්රොපරේසිස් පහව යනු ඇත. එවිට රුධිරයේ සීනි පාලනය අඩාල නොකර සාමාන්යයෙන් ආහාරයට ගත හැකිය. මෙම මාවත වරෙක ආචාර්ය බර්න්ස්ටයින් විසින්ම විය.
දියවැඩියා ගැස්ට්රොපරේසිස් සඳහා අර්ධ දියර ආහාර වේලට ළදරු ආහාර සහ සුදු සම්පූර්ණ කිරි යෝගට් ඇතුළත් වේ. ඔබට ගබඩාවේ අඩු කාබෝහයිඩ්රේට් එළවළු මෙන්ම ළදරු ආහාර සමඟ භාජන ස්වරූපයෙන් කාබෝහයිඩ්රේට් රහිත සත්ව නිෂ්පාදන මිලදී ගත හැකිය. මෙම නිෂ්පාදන තෝරාගැනීමේදී ඔබ ලේබල හොඳින් අධ්යයනය කළ යුතුය. යෝගට් තෝරා ගන්නේ කෙසේද, අපි පහත සාකච්ඡා කරමු. යෝගට් පමණක් සුදුසු වන අතර එය දියර නොව ජෙලි ස්වරූපයෙන් වේ. එය යුරෝපයේ සහ එක්සත් ජනපදයේ විකුණනු ලැබේ, නමුත් රුසියානු භාෂාව කතා කරන රටවල ලබා ගැනීම දුෂ්කර ය.

අඩු කාබෝහයිඩ්රේට් ආහාරයක් සඳහා මෙනුවක් නිර්මාණය කිරීම පිළිබඳ ලිපියක, අපි පෙන්වා දුන්නේ වඩා සැකසූ එළවළු, රුධිර සීනි වේගයෙන් වැඩි කරන බවයි. දියවැඩියා ආමාශ ආශ්රිත රෝග සඳහා අර්ධ දියර එළවළු අනුභව කිරීම සඳහා වන නිර්දේශයට මෙය අනුකූල වන්නේ කෙසේද? කාරණය නම් දියවැඩියාවේ මෙම සංකූලතාව වර්ධනය වුවහොත් ආහාර ආමාශයේ සිට බඩවැල් තුළට ඉතා සෙමින් ඇතුල් වීමයි. ළදරු ආහාර සමඟ භාජන වලින් අර්ධ දියර එළවළු සඳහාද මෙය අදාළ වේ. බොහෝ “ටෙන්ඩර්” එළවළු පවා ආහාරයට පෙර ඔබ එන්නත් කරන වේගවත් ඉන්සියුලින් වල ක්රියාකාරිත්වය පවත්වා ගැනීම සඳහා රුධිරයේ සීනි මට්ටම ඉහළ නැංවීමට යන්තම් කාලයක් නොමැත. එවිට, බොහෝ විට, ආහාරයට පෙර කෙටි ඉන්සියුලින් වල ක්රියාකාරිත්වය මන්දගාමී කිරීම අවශ්ය වන අතර එය මධ්යම එන්පීඑච්-ඉන්සියුලින් ප්රෝටාෆාන් සමඟ මිශ්ර කරයි.
දියවැඩියා ගැස්ට්රොපරේසිස් පාලනය කිරීම සඳහා ඔබ අර්ධ ද්රව පෝෂණයට මාරු වන්නේ නම්, ඔබේ ශරීරයේ ප්රෝටීන් iency නතාවය වළක්වා ගැනීමට උත්සාහ කරන්න. උදාසීන ජීවන රටාවකට නායකත්වය දෙන පුද්ගලයෙකු දිනකට ඔහුගේ පරිපූර්ණ ශරීර බරෙන් කිලෝග්රෑම් 1 කට ප්රෝටීන් ග්රෑම් 0.8 ක් පරිභෝජනය කළ යුතුය. ප්රෝටීන් ආහාරවල පිරිසිදු ප්රෝටීන් වලින් 20% ක් පමණ අඩංගු වේ, එනම්, පරිපූර්ණ ශරීර බර කිලෝග්රෑම් 1 කට ප්රෝටීන් නිෂ්පාදන ග්රෑම් 4 ක් පමණ ආහාරයට ගත යුතුය. ඔබ ඒ ගැන සිතන්නේ නම් මෙය ප්රමාණවත් නොවේ. ශාරීරික අධ්යාපනයේ යෙදෙන අයට මෙන්ම වැඩෙන ළමයින්ට සහ නව යොවුන් වියේ දරුවන්ට ප්රෝටීන් 1.5–2 ගුණයක් අවශ්ය වේ.
සම්පූර්ණ කිරි සුදු යෝගට් යනු මධ්යස්ථ (!) නිෂ්පාදනයක් වන අතර දියවැඩියා ගැස්ට්රොපරේසිස් ඇතුළු දියවැඩියාව සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයක් සඳහා සුදුසු වේ. මෙය සුදු යෝගට් ජෙලි ස්වරූපයෙන් මිස, දියර නොවේ, මේදය රහිත, සීනි, පළතුරු, කල් තබා ගැනීම ආදිය එකතු නොකරයි. එය යුරෝපයේ සහ ඇමරිකා එක්සත් ජනපදයේ බහුලව දක්නට ලැබේ, නමුත් රුසියානු කතා කරන රටවල නොවේ. රසය සඳහා මෙම යෝගට් තුළ ඔබට ස්ටේවියා සහ කුරුඳු එකතු කළ හැකිය. දියවැඩියාවට වඩා කාබෝහයිඩ්රේට් අඩංගු බැවින් අඩු මේද යෝගට් අනුභව නොකරන්න.
අර්ධ දියර ප්රමාණවත් ලෙස උදව් නොකරන අවස්ථාවන්හිදී දියවැඩියා ආමාශ ආන්ත්රයික රෝග පාලනය කිරීම සඳහා අපි දියර ආහාර භාවිතා කරමු. කාය වර්ධන කටයුතුවල යෙදෙන පුද්ගලයින් සඳහා මේවා විශේෂ නිෂ්පාදන වේ. ඒවා සියල්ලම ප්රෝටීන් විශාල ප්රමාණයක් අඩංගු වන අතර ඒවා කුඩු ආකාරයෙන් විකුණනු ලබන අතර එය ජලයේ තනුක කර පානය කළ යුතුය. අප සුදුසු වන්නේ අවම කාබෝහයිඩ්රේට් අඩංගු වන අතර ඇත්ත වශයෙන්ම ඇනබලික් ස්ටෙරොයිඩ් වැනි “රසායන විද්යාවේ” ආකලන නොමැත. ඔබේ ශරීරයට අවශ්ය සියලුම ඇමයිනෝ අම්ල ලබා ගැනීම සඳහා බිත්තර හෝ තිරිඟු වලින් සාදන ලද කාය වර්ධන ප්රෝටීන් භාවිතා කරන්න. සෝයා ප්රෝටීන් කාය වර්ධන නිෂ්පාදන හොඳම තේරීම නොවේ. ගැහැණු හෝමෝනය වන එස්ටජන් හා සමාන ව්යුහයක් තුළ - ස්ටෙරෝල් - ද්රව්ය අඩංගු විය හැකිය.
ගැස්ට්රොපරේසිස් වලට අනුවර්තනය වීමට ආහාරයට පෙර ඉන්සියුලින් එන්නත් කරන්නේ කෙසේද?
ආහාරයට පෙර වේගවත් ඉන්සියුලින් භාවිතා කිරීමේ සාම්ප්රදායික ක්රම දියවැඩියා ආමාශ ආශ්රිත රෝග වලදී සුදුසු නොවේ. ආහාර සෙමින් අවශෝෂණය කර ගැනීම සහ නියමිත වේලාවට රුධිරයේ සීනි වැඩි කිරීමට කාලය නොමැති වීම හේතුවෙන් ඒවා හයිපොග්ලිසිමියා අවදානම වැඩි කරයි. එබැවින් ඔබ ඉන්සියුලින් ක්රියාකාරිත්වය මන්දගාමී කළ යුතුය. පළමුවෙන්ම, ඔබේ ආහාරයට ගන්නා ආහාර ජීර්ණය වන්නේ කුමන ප්රමාදයකින්ද යන්න ග්ලූකෝමීටරයක ආධාරයෙන් සොයා ගන්න. ආහාර වේලකට පෙර අල්ට්රාෂෝට් ඉන්සියුලින් කෙටි ඒවා සමඟ ආදේශ කරන්න. අපි සාමාන්යයෙන් මෙන් ආහාරයට මිනිත්තු 40-45 කට පසුව එය කපා දැමීමට උත්සාහ කළ හැකිය, නමුත් ඔබ කෑමට වාඩි වීමට පෙර. මෙම අවස්ථාවේ දී, ලිපියේ අප ඉහත විස්තර කළ ගැස්ට්රොපරේසිස් පාලනය කිරීම සඳහා පියවර භාවිතා කරන්න.
එසේ තිබියදීත්, කෙටි ඉන්සියුලින් තවමත් ඉක්මණින් ක්රියා කරයි නම්, ආහාර වේලක් මැද හෝ ඔබ ආහාර ගැනීම අවසන් වූ විට පවා එය එන්නත් කිරීමට උත්සාහ කරන්න. වඩාත්ම රැඩිකල් පිළියම වන්නේ කෙටි ඉන්සියුලින් මාත්රාවෙන් කොටසක් මධ්යම එන්පීඑච්-ඉන්සියුලින් සමඟ ප්රතිස්ථාපනය කිරීමයි. එක් එන්නතකට විවිධ වර්ගයේ ඉන්සියුලින් මිශ්ර කිරීමට ඉඩ දී ඇති එකම අවස්ථාව දියවැඩියා ගැස්ට්රොපරේසිස් වේ.

කෙටි ඉන්සියුලින් ඒකක 4 ක් සහ මධ්යම එන්පීඑච්-ඉන්සියුලින් ඒකක 1 ක මිශ්රණයක් එන්නත් කළ යුතු යැයි කියමු. මෙය සිදු කිරීම සඳහා, ඔබ මුලින් සුපුරුදු පරිදි කෙටි ඉන්සියුලින් ඒකක 4 ක් සිරින්ජයට එන්නත් කරයි. ඉන්පසු සිරින්ජයේ ඉඳිකටුවක් එන්පීඑච්-ඉන්සියුලින් කුප්පියට ඇතුළු කර මුළු ව්යුහයම කිහිප වතාවක්ම සොලවන්න. ප්රෝටෝමින් අංශු සෙලවීමෙන් පසු නිරාකරණය වීමට කාලය ලැබෙන තෙක් වාතය 5 U පමණ වන තෙක් වහාම කුප්පියේ සිට ඉන්සියුලින් 1 ක් ගන්න. කෙටි සහ එන්පීඑච්-ඉන්සියුලින් සිරින්ජයක මිශ්ර කිරීමට වායු බුබුලු උපකාරී වේ. මෙය සිදු කිරීම සඳහා, සිරින්ජය කිහිප වතාවක් පෙරළන්න. දැන් ඔබට ඉන්සියුලින් මිශ්රණයක් සහ කුඩා වාතය පවා එන්නත් කළ හැකිය. චර්මාභ්යන්තර වායු බුබුලු කිසිදු හානියක් සිදු නොකරනු ඇත.
ඔබට දියවැඩියා ගැස්ට්රොපරේසිස් තිබේ නම්, ආහාරයට පෙර අල්ට්රාෂෝට් ඉන්සියුලින් වේගවත් ඉන්සියුලින් ලෙස භාවිතා නොකරන්න. සාමාන්ය කෙටි ඉන්සියුලින් පවා එවැනි තත්වයක් තුළ ඉතා ඉක්මණින් ක්රියා කරන අතර ඊටත් වඩා වේගයෙන් ක්රියා කරන අල්ට්රාෂෝට් සුදුසු නොවේ. අල්ට්රාෂෝට් ඉන්සියුලින් භාවිතා කළ හැක්කේ අධි රුධිර සීනි සාමාන්යකරණය කිරීම සඳහා නිවැරදි කිරීමේ බෝලයක් ලෙස පමණි. ඔබ ආහාර වේලකට පෙර කෙටි හා එන්පීඑච්-ඉන්සියුලින් මිශ්රණයක් එන්නත් කළහොත්, ඔබට නිවැරදි කිරීමේ බෝලයකට ඇතුළු විය හැක්කේ උදෑසන අවදි වීමෙන් පසුව පමණි. ආහාර වේලකට පෙර ඉක්මන් ඉන්සියුලින් ලෙස ඔබට භාවිතා කළ හැක්කේ කෙටි හෝ කෙටි හා එන්පීඑච්-ඉන්සියුලින් මිශ්රණයක් පමණි.