අග්න්යාශ තරබාරුකම: අවවාදයයි - අදෘශ්යමාන සතුරෙක්

පරිවෘත්තීය ආබාධ, දුර්වල පෝෂණය, ශරීරයේ අක්රියතාව, අග්න්යාශයේ තරබාරුකම වැනි රෝග ඇතිවිය හැක. මෙම තත්වය අග්න්යාශයික නෙරෝසිස්, පිළිකා වර්ධනයෙන් පිරී ඇත. මුලදී, පැහැදිලි නොකළ රෝග ලක්ෂණ නිසා වෙනස්කම් දැකීම දුෂ්කර ය. රෝග විනිශ්චය සංකීර්ණයට රුධිර පරීක්ෂාවක්, අල්ට්රා සවුන්ඩ් සහ වෙනත් ක්රම ඇතුළත් වේ. අග්න්යාශයේ ස්ථුලතාවය, එහි ප්රකාශනය සහ ප්රතිකාරය පිළිබඳ වැඩිදුර කියවන්න අපගේ ලිපියෙන් වැඩිදුර කියවන්න.
මෙම ලිපිය කියවන්න
අග්න්යාශයික ස්ටීටෝසිස් යනු කුමක්ද?
අග්න්යාශයික පටක වල මේදය සමුච්චය වීම ස්ටීටෝසිස් නොහොත් ඉන්ද්රිය මේද පරිහානිය ලෙස හැඳින්වේ. ඔබට එවැනි රෝග විනිශ්චයක් ද ලබා ගත හැකිය - මද්යසාර නොවන මේද රෝගය. මෙම තත්වය බොහෝ විට තරබාරුකම, දෙවන වර්ගයේ දියවැඩියාව සහ පරිවෘත්තීය සින්ඩ්රෝමය (තරබාරුකම, අතිරික්ත කොලෙස්ටරෝල්, රුධිර ග්ලූකෝස්, අධි රුධිර පීඩනය) සමඟ සම්බන්ධ වේ.
මෙයට හේතුව අග්න්යාශය මේදය - ලයිපේස් බිඳවැටීම සඳහා එන්සයිමයක් නිපදවීමයි. කුඩා අන්ත්රය තුළ ලිපිඩ අඩංගු ආහාර සමඟ මුලින්ම සම්බන්ධ වන්නේ ඇයයි. එහි උපකාරයෙන් මේද ග්ලිසරින් සහ මේද අම්ල බවට පත්වේ. අග්න්යාශයික යුෂ වල සෝඩා (සෝඩියම් බයිකාබනේට්) ද අඩංගු වන අතර එමඟින් ලිපිඩ වැඩ කිරීමට ක්ෂාරීය පරිසරයක් නිර්මාණය කරයි.
අග්න්යාශයික ස්ටීටෝසිස්
අධික මේදය ආහාර වලින් පැමිණේ නම්, එහි ප්රති as ලයක් ලෙස නිදහස් මේද අම්ල විශාල ප්රමාණයක් සෑදී ඇත. ඔවුන්ගේ ක්රියාව යටතේ:
- පටක වල දැවිල්ල ඇති අතර, පසුව එය මේදය සමඟ ප්රතිස්ථාපනය වේ,
- ඉන්සියුලින් ස්රාවය හා එයට සංවේදීතාව බාධා ඇති කරයි, ඉන්සියුලින් ප්රතිරෝධය පෙනේ,
- ග්රන්ථියේ සෛල වලට ශක්තියක් නොමැති අතර, ඒවායේ ක්රියාකාරිත්වය අඩු වන අතර අවශ්ය ලිපිඩ අඩු හා අඩු වේ.
ඉන්ටර්ලූකින් 6, ලෙප්ටින්, ඇඩිපොනෙක්ටින් සහ ටියුමර් නෙක්ට්රොසිස් සාධකය වැනි ඇඩිපෝස් පටක මගින් අතිරික්තව ස්රාවය වන අනෙකුත් ජීව විද්යාත්මකව ක්රියාකාරී සංයෝග ද අවයව හානිවලට සහභාගී වේ.
අග්න්යාශයේ අල්ට්රා සවුන්ඩ් ගැන වැඩි විස්තර මෙන්න.
අග්න්යාශයේ ස්ථුලතාවයට හේතු
ඉන්ද්රියයක මේද කාන්දු වීමේ අවදානම වැඩි කරන කොන්දේසි (මේදය සමඟ පටක කාවැද්දීම):
- අධික බර, විශේෂයෙන් උදරය මත මේදය තැන්පත් වීම,
- කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධය - දෙවන වර්ගයේ දියවැඩියා රෝගය, පූර්ව දියවැඩියාව, පරිවෘත්තීය සින්ඩ්රෝමය,
- කුඩා අන්ත්රය තුළ අවශෝෂණය වෙනස් වීම හෝ දෝෂ සහිත ලිපිඩ සෑදීම සමඟ පාරම්පරික රෝග,
- අග්න්යාශයේ යකඩ තැන්පත් වීම (හිමොක්රොමෝටෝසිස්), නිතර රුධිර පාරවිලයනය, යකඩ අඩංගු drugs ෂධ අධික ලෙස පානය කිරීම,
- අධිවෘක්ක ග්රන්ථි වල රෝග සඳහා අතිරික්ත කෝටිසෝල්, කෘතිම ප්රතිසම දීර් l ලෙස භාවිතා කිරීම (නිදසුනක් ලෙස ප්රෙඩ්නිසොලෝන් සමඟ ප්රතිකාර කිරීම),
- වෛරස් ආසාදන - එච්.අයි.වී, හෙපටයිටිස් බී, ප්රතිවෛරස් රෝග (බඩවැල් උණ),
- අග්න්යාශයේ (අග්න්යාශය), අක්මාව (හෙපටයිටිස්), ගාලු මුත්රාශයේ (කොලෙස්ටිස්ටිටිස්), duodenum (duodenitis),
- දීර්, කාලීන, බොහෝ විට පාලනයකින් තොරව, කොලෙස්ටරෝල්, සෝමාටොස්ටැටින්, හෝමෝන drugs ෂධ, බර අඩු කර ගැනීම සඳහා ආහාරමය අතිරේක අඩු කරන medicines ෂධ භාවිතය.
අග්න්යාශයික ස්ටීටෝසිස් සඳහා අවදානම් සාධක ද හඳුනාගෙන ඇත:
- මේද ආහාර, ප්රධාන වශයෙන් මස්, මෙනුවේ එළවළු සහ පලතුරු නොමැතිකම, අධික ලෙස ආහාර ගැනීම,
- සාගින්න, දැඩි දෝෂ සහිත ආහාර, විශේෂයෙන් ඒකාකාරී ප්රෝටීන්, කීටොජනික්,
- නව යොවුන් විය සහ රෝගීන්ගේ මහලු වයස,
- නිතිපතා මත්පැන් පානය කිරීම
- පිරිමි ලිංගභේදය
- දුම් පානය
- අතිරික්ත ට්රයිග්ලිසරයිඩ, රුධිරයේ කොලෙස්ටරෝල්,
- තරබාරුකම, අග්න්යාශ රෝග, දියවැඩියා රෝගය, සමීප relatives ාතීන් තුළ ඉන්සියුලින් ප්රතිරෝධය,
- අඩු ශාරීරික ක්රියාකාරකම්.
අවයව ක්රියා විරහිත වීමේ රෝග ලක්ෂණ
මෙම රෝගය හඳුනා ගැනීමේ දුෂ්කරතාවය නම් බොහෝ අවස්ථාවල රෝගීන් පැමිණිලි නොකිරීමයි. අසමමිතික පා course මාලාව ස්ටීටෝසිස් වල මුල් අවධියේදී විශේෂයෙන් ම සුව වී ඇති විට එය විශේෂයෙන් ලක්ෂණයකි.
පසුව, මන්දගාමී ගිනි අවුලුවන ක්රියාවලියක් සහ ඩිස්ට්රොෆි (සංචිත ක්ෂය වීම) වල බලපෑම යටතේ පහත සඳහන් දේ සිදු වේ:
- උදරයේ වළේ වේදනාව, පිටුපසට විහිදේ. එහි තීව්රතාවය මධ්යස්ථ හෝ දුර්වලයි, මේද ආහාර අනුභව කිරීමේදී වැඩි වේ, සාමාන්යයෙන් ආහාර ගැනීමෙන් විනාඩි 30-45 අතර,
- ඔක්කාරය, අඩු වාර ගණනක් වමනය,
- ආමාශයේ හිරි වැටීම, ඉදිමීම,
- විකල්ප පාචනය සහ මලබද්ධය හෝ නිතර නිතර මළපහ.
සාමාන්යයෙන් ශරීර බර වැඩිවීම, ඉණ පරිමාව වැඩි වීමක් සිදු වන අතර සාමාන්ය අග්න්යාශය රෝගයෙන් පෙළෙන විට රෝගීන් බර අඩු වේ. අනුකූල රෝග විනිශ්චය අතුරින්, එය බොහෝ විට සොයාගත හැකිය:
- ධමනි අධි රුධිර පීඩනය
- කිරීටක හෘද රෝග (ඇන්ජිනා පෙක්ටෝරිස්),
- මේද අක්මාව
- atherosclerotic ischemic colitis, enteritis (බඩවැල් වලට රුධිර ප්රවාහයක් නොමැතිකම හේතුවෙන් උදර වේදනාවට පහර දීම),
- කෝපය පල කලේය (කොලෙස්ටැසිස්),
- ඉහළ ඇසිපියෙහි සම මත xanthomatosis (මේද ques ලක), වැලමිට නැමීම, මුහුණ, බෙල්ල,
- කුඩා සනාල නිර්වින්දනයන් - ශරීරයේ රතු බිංදු (පීඩනයෙන් අතුරුදහන් නොවන අබලන් කේශනාලිකා).
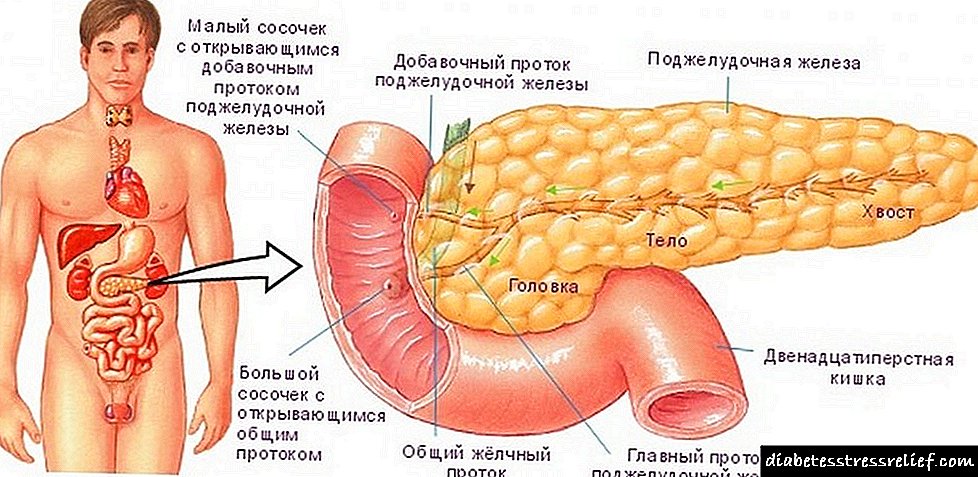
උදරයට යටින් ඇත්තේ කුමක්ද?
අග්න්යාශය යනු ආමාශයට යටින් පිහිටා ඇති අතර එම නිසා එයට එවැනි නමක් ඇත - අපගේ ශරීරයේ සාමාන්ය ක්රියාකාරිත්වය සඳහා ඉතා වැදගත් ඉන්ද්රියකි. මට කුමක් කිව හැකිද, අපේ ශරීරයේ වැඩකට නැති දෙයක් තිබේද?
සොබාදහමේ මව සෑම දෙයක්ම නිවැරදිව ඉදිරිපත් කළ නමුත් සෑම පැටියෙකුම සෑම විටම ක්රියා කළ යුතු ආකාරයට ක්රියා නොකරයි. සමහර විට එය සිදුවන්නේ සෑම දෙයක්ම සාමාන්ය දෙයක් බව අපට පෙනේ. නමුත් ඇත්ත වශයෙන්ම, අද අපි කතා කරන ආකාරයට, කොතැනක හෝ අසාර්ථකත්වයක් සිදුවී ඇති බව ඔබට දීර් time කාලයක් තිස්සේ දැන සිටිය නොහැක. අසමත් වීම බරපතල ය, ආපසු හැරවිය නොහැකි ප්රතිවිපාකවලට තුඩු දිය හැකිය.
ඇයව කුපිත කරන්නේ කුමක් ද?
නමුත් අග්න්යාශයේ ස්ථුලතාවයට ඇති පෙලඹීම කුමක්ද? මෙන්න, විශේෂ experts යන්ගේ අදහස් පවා වෙනස් වේ. සමහරු විශ්වාස කරන්නේ මෙය අග්න්යාශයේ ප්රතිවිපාකයක් බවයි. තවත් සමහරු තීරණාත්මක ජානමය සාධකය ලෙස හැඳින්වේ.
නමුත් ලිපොමෝටෝසිස් සහජයෙන්ම ද්විතියික රෝගයක් බව වෛද්යවරු එකඟ වෙති. මෙය අග්න්යාශයේ negative ණාත්මක ප්රතික්රියාවකි. ස්වයං රැකවරණය පිළිබඳ සහජ බුද්ධිය අනුගමනය කරමින් ශරීරය මළ සෛල වෙනුවට නව ඒවා ආදේශ කිරීමට උත්සාහ කරයි. මෙම අවස්ථාවේ දී, ඇඩිපෝස් පටක. නමුත් එවැනි අන්වාදේශ සෛලවලට ඉන්ද්රියයකට අවශ්ය කාර්යයන් ඉටු කළ නොහැක. මෙම අවස්ථාවේ දී ස්වාභාවික ප්රතික්රියාව එකවර නිෂ් less ල හා හානිකර වන්නේ ඇයි.
රෝගයට හේතු
ලිපෝමැටෝසිස් රෝගයට ප්රධාන හේතු (වඩාත් නිවැරදිව, ප්රකෝපකාරී සාධක) දැන් සලකා බලන්න:
- අග්න්යාශයට කම්පන සහගත හානියක්.
- ශරීරයේ ප්රතිශක්තීකරණ දුර්වල වීම.
- ප්රාථමික රෝග ගණනාවක්: අග්න්යාශය, හෙපටයිටිස්, නිදන්ගත ගැස්ට්රයිටිස්, දියවැඩියාව.
- පාරම්පරික සාධකය.
- ශරීරයේ වයස්ගත වෙනස්කම්.
- පාලනය නොකළ බෙහෙත්.
- කුණු ආහාර වලට ඇබ්බැහි වීම - මේද, ලුණු දැමූ, දුම්, කුළුබඩු.
- නරක පුරුදු - දුම් පානය, නිතර මත්පැන් පානය කිරීම.
- වැඩි බරක් දැරීමේ ප්රවණතාව.
මේ අනුව, ලිපොමාටෝසිස් යනු ශරීරයේ සාමාන්ය පරිවෘත්තීය ආබාධයක ප්රති ence ලයකි. ප්රාථමික රෝග (අග්න්යාශය, දියවැඩියාව සහ වෙනත්) සෑම විටම එහි වර්ධනයට මග පාදන්නේ නැත - ඒ සියල්ල රඳා පවතින්නේ පුද්ගල නැඹුරුතාවයක් මතය. කෙසේ වෙතත්, සංඛ්යාලේඛන පෙන්වා දෙන්නේ බොහෝ විට මෙම තත්වය අධික බර සහිත පුද්ගලයින්, මත්පැන් අනිසි ලෙස භාවිතා කරන රෝගීන් තුළ හඳුනාගෙන ඇති බවයි.

සායනික පින්තූරය
රෝගයේ මුල් අවධියේදී අග්න්යාශයේ ස්ථුලතාවයේ රෝග ලක්ෂණ කිසිසේත් සිදු නොවිය හැකි බව අපි දැනටමත් සටහන් කර ඇත්තෙමු. මෙහි ඇති රෝගය හඳුනාගත හැක්කේ අල්ට්රා සවුන්ඩ් පරීක්ෂණයකදී පමණි. රෝගයේ සායනික චිත්රයට සාධක දෙකක් බලපායි:
- අග්න්යාශයේ ස්වාභාවික ක්රියාකාරිත්වය උල්ලං lation නය කිරීම.
- ඇඩිපෝස් පටක මිරිකීමෙන් ග්රන්ථියේ නිරෝගී ප්රදේශවලට පමණක් නොව අසල්වැසි අවයව වලින්ද.
අග්න්යාශයේ කුමන ප්රදේශයට හානි සිදුවී ඇත්ද යන්න මත පදනම්ව මේද ඇතුළත් කිරීම්වල වර්ධන මට්ටම බෙහෙවින් වෙනස් විය හැකිය. ඉන්ද්රිය පටක වලින් 30% කට වඩා වැඩි ප්රමාණයක් විකෘතියකට ලක් වූ විට අපට තරබාරුකම ගැන කතා කළ හැකිය.
නමුත් රෝගයේ බරපතලකම තීරණය කිරීමේදී තීරණාත්මක වන්නේ විකෘති සෛලවල පරිමාව නොව, ඉන්ද්රිය තුළ ඒවායේ පිහිටීම, ජනාකීර්ණ වීමයි. මේද සෛල එක තැනකට එකතු වුවහොත්, නිරපේක්ෂ ගොඩනැගීමක් ගැන කතා කිරීම අර්ථවත් කරයි - ලිපොමා. ඇය වසර ගණනාවක් තිස්සේ පෙනී නොසිටිනු ඇත. නමුත් ප්රමාණය වැඩි වීමට පටන් ගත් වහාම යාබද නාල සහ රුධිර නාල සම්පීඩනය කිරීම, ස්නායු ක්රියාවලීන්, රෝගයේ සලකුණු පැහැදිලිව පෙනෙන්නට පටන් ගනී.

ප්රධාන රෝග ලක්ෂණ
මේද ආහාර වලින් පසු නිවැරදි හයිපොහොන්ඩ්රියම් වල වේදනාව ලිපොමෝටෝසිස් වර්ධනය පෙන්නුම් කළ හැකිද? මෙම රෝගයේ ප්රධාන සලකුණු අපි ලැයිස්තුගත කරමු:
- ආහාර ගැනීමෙන් පසු නිවැරදි හයිපොහොන්ඩ්රියම් තුළ දැනෙන ෂින්ගල්ස් (ඕනෑම, විකල්පයක් ලෙස තෙල් සහිත).
- වරින් වර ඉදිමීම, සමතලා වීම සමඟ.
- නිරන්තර පිපාසය.
- මුඛ කුහරය තුළ කුඩා තුවාල ඇතිවීම.
- වරින් වර වමනය, ඔක්කාරය.
- පුටුව උල්ලං lation නය කිරීම. බොහෝ විට රෝගියාගේ මළ මූත්රාවලදී රුධිරය හෝ මේදය ඇතුළත් වේ.
- සාමාන්ය දුර්වලතාවය, උදාසීනකම.
- රෝගය ආරම්භ වුවහොත් රෝගියා සැලකිය යුතු ලෙස බර අඩු කර ගැනීමට පටන් ගනී.
රෝගයේ අදියර
ලිපොමෝටෝසිස් හි ප්රධාන අදියර තුනක් කැපී පෙනේ:
- පළමු අදියරේදී වෙනස්කම් ඉන්ද්රියයේ පටක වලින් 30% කට වඩා බලපාන්නේ නැත.
- දෙවන අදියරේදී අග්න්යාශයික පටක වලින් 30-60% විකෘති මේද සෛල වේ.
- රෝගයේ අවසාන අදියරේදී ඉන්ද්රියයක් මේදයෙන් 60% කට වඩා වැඩිය.
රෝගයේ ප්රතිවිපාක, සංකූලතා සඳහා මෙම තත්වය භයානක ය. එය අන්තරාසර්ග ව්යාධි වර්ධනයට දායක වන අතර රුධිරයේ සීනි මට්ටම ඉහළ යයි. මේ මත පදනම්ව දියවැඩියාව ඇතිවිය හැකිය. එසේම, තරබාරුකමේ ක්රියාවලිය ඊළඟ වැදගත් ඉන්ද්රිය වන අක්මාව දක්වා පැතිර යා හැකිය. හෙපටෝසිස් වර්ධනය අවුස්සන්න.
රෝග විනිශ්චය මිනුම්
ඔබට මෙම රෝගයේ වඩාත් ව්යංග සං signs ා පවා ඇති බවට ඔබ සැක කරන්නේ නම්, ඔබ වහාම ආමාශ ආන්ත්ර විද්යා ologist යකු, අන්තරාසර්ග විද්යා ologist යකු අමතන්න. පළමුවෙන්ම, වෛද්යවරයා රෝගියා දෘශ්යමය වශයෙන් පරීක්ෂා කරයි, ඔහුගේ සෞඛ්ය පැමිණිලි වලට සවන් දෙයි. පහත සඳහන් ප්රශ්නවලට පිළිතුරු දීමට සූදානම්ව සිටින්න:
- රෝග ලක්ෂණ මතු වූයේ කවදාද?
- ඔබ අනුගමනය කරන්නේ කුමන ආකාරයේ ආහාරයක්ද?
- අත්විඳ ඇති නිදන්ගත රෝග මොනවාද?
- ඔබට නරක පුරුදු තිබේද?
- ඔබේ relatives ාතීන් අග්න්යාශ රෝගවලින් පීඩා වින්දාද?
එවිට ඉන්ද්රිය ස්පන්දනය සිදු කරයි. මේ සමඟ වෛද්යවරයා ඔහුගේ ආසන්න තත්වය තීරණය කරයි. නමුත් රසායනාගාර, උපකරණ පටිපාටි නොමැතිව. අග්න්යාශයේ අල්ට්රා සවුන්ඩ් සඳහා අනිවාර්ය සූදානම. එය සම්මතයි - ක්රියා පටිපාටියට පෙර වෛද්යවරයා විසින් සියලු නීති සහ විශේෂාංග ඔබට හඳුන්වා දෙනු ඇත.

චිකිත්සාවේ දිශාවන්
අග්න්යාශයේ ස්ථුලතාවයට ප්රතිකාර කිරීම සංකීර්ණයි. එය එකවර ප්රවේශයන් කිහිපයක් ඒකාබද්ධ කරයි:
- බෙහෙත් ගැනීම. විශේෂයෙන් මේවා එන්සයිම ද්රව්ය වන ඉන්සියුලින් ය.
- සමහර අවස්ථාවලදී, සහභාගී වන වෛද්යවරයාගේ අවසරය ඇතිව, ජන ප්රතිකාර සඳහා අතිරේක ප්රතිකාර ලෙසද අවසර දෙනු ලැබේ.
- ජීවන රටා ගැලපීම. විශේෂයෙන්, විශේෂ මෘදු ආහාර වේලක් ස්ථාපිත කිරීම, භාගික පෝෂණය, මත්පැන් භාවිතය සම්පූර්ණයෙන්ම ප්රතික්ෂේප කිරීම.
- විශේෂයෙන් දරුණු අවස්ථාවල දී (වඩාත්ම දියුණු, තෙවන උපාධියේ රෝගයක් අනාවරණය වූ විට), සැත්කම් නියම කරනු ලැබේ.
ප්රතිකාරයේ සාමාන්ය කාලය මාස 2 ක් පමණ වේ. මෙම කාල පරිච්ඡේදයෙන් පසුව, වෛද්යවරයා විසින් රෝගියාට උදරයේ අවයවවල අල්ට්රා සවුන්ඩ් සඳහා දෙවන යොමු කිරීමක් ලබා දෙයි, එය ජෛව රසායනික රුධිර පරීක්ෂාවකි. මාස හයකට පසු, ප්රතිකාරයේ පා course මාලාව නැවත නැවතත් සිදු කෙරේ.
Treatment ෂධ ප්රතිකාර
අග්න්යාශ තරබාරු පෙති නියම කරනු ලබන්නේ ඔබේ වෛද්යවරයා විසිනි. මෙය ස්වයං .ෂධයක් සඳහා ප්රමාණවත් තරම් බරපතල රෝගයකි. පහත සඳහන් ations ෂධ සාමාන්යයෙන් නියම කරනු ලැබේ:
- ඉබුප්රොෆෙන් විශ්ලේෂක, විශ්ලේෂක. රෝගියාට වධ දෙන වේදනා සින්ඩ්රෝමය ඉවත් කිරීමට උපකාරී වේ. Drugs ෂධ ප්රතිස්ථාපනය කිරීම - නෝ-ෂාපා, ප්ලැටිෆිලින්.
- මෙටොක්ලොප්රමයිඩ්. මෙම පෙති මොනවාද? ඔක්කාරය හා වමනය වැනි ලිපොමාටෝසිස් වල බලපෑමට එරෙහිව සටන් කිරීමට drug ෂධයට හැකි වේ.
- "මෙබෙවරින්". මෙම ation ෂධය බඩවැල් කැක්කුම නැවැත්වීම සඳහා නිර්මාණය කර ඇත.
- අග්න්යාශය එය එන්සයිම .ෂධයකි. ප්රෝටීන, කාබෝහයිඩ්රේට්, මේද - පෝෂ්ය පදාර්ථ බිඳවැටීමට දායක වන ජීව විද්යාත්මකව ක්රියාකාරී සංයෝග එහි අඩංගු වේ. මේ අනුව, එය සාමාන්ය ආහාර ජීර්ණයට දායක වේ. විකල්ප පිළියම් වන්නේ ෆෙස්ටල් හෝ මෙසිම් ය.
- ලෝපෙරමයිඩ්. අක්මාවේ තරබාරුකමේදී රෝගීන් බොහෝ විට පාචනය, මල ආබාධ වලින් පීඩා විඳිති. මෙම medicine ෂධය එවැනි ගැටළුවකට මුහුණ දීමට ඔබට ඉඩ සලසයි.
- විටමින් සංකීර්ණ. ඒවා ශරීරයේ ප්රතිශක්තිකරණ ශක්තිය වැඩි දියුණු කිරීම අරමුණු කර ගෙන ඇත.
සමහර අවස්ථාවල වෛද්යවරයා ඉන්සියුලින් ප්රතිකාරය නියම කරයි.

සහායක ප්රතිකාර
අතිරේක ප්රතිකාරයක් ලෙස ජන පිළියම් භාවිතා කරනු ලැබේ. මේවා ශාකසාර සූදානමෙන් ලබා ගන්නා කසාය හා කසාය. සහභාගී වන වෛද්යවරයාගේ අවසරය ඇතිව පමණක් ඒවා භාවිතා කරන්න.
වඩාත් සුලභ කසාය පදනම් වී ඇත්තේ වැලරියන්, නෙට්ල්, කැලෙන්ඩුල, ශාන්ත ජෝන් වෝර්ට් ය. සියලුම bs ෂධ පැළෑටි එක සමාන අනුපාතයකින් මිශ්ර වේ - උතුරන වතුර වීදුරුවකට ග්රෑම් 10 යි. දිනකට හත් වරක් සමාන කොටස් වලින් මුදල් සම්භාරයක් වියදම් කරන්න.
ඔවුන් මින්ට්, රෝස උකුල්, චමමයිල්, අමරණීය, පණුවා වැනි කසාය භාවිතා කරයි.
ඔවුන් භෞත චිකිත්සාව, හිරුදෝතෙරපි (කූඩැල්ලන් භාවිතය), ස්පා ප්රතිකාර හා ඛනිජ ජලය භාවිතය වෙත යොමුවෙති.
ආහාර ගැනීම
අග්න්යාශයේ තරබාරුකම සමඟ නිශ්චිත ආහාර වේලක් දක්වනු ලැබේ - අංක 5. මෙය විශේෂ චිකිත්සක ආහාරයකි. ප්රධාන මූලධර්මය වන්නේ ආහාර ජීර්ණ පද්ධතියට කෝපයක් ඇති කරන නිස්සාරණ ද්රව්ය ආහාරයෙන් බැහැර කිරීමයි. මේවා යූරියා, ක්රියේටීන්, ටයිරොසීන්, ඉනොසිනික් සහ ග්ලූටමික් අම්ලය.
රෝගියා තම ආහාර වේලෙන් පහත සඳහන් දෑ බැහැර කළ යුතුය:
- සගන්ධ ෙතල් අඩංගු නිෂ්පාදන (පැඟිරි, bs ෂධ පැළෑටි).
- පරාවර්තක මේද (බැටළු මස්, හරක් මස්) වලින් පොහොසත් ආහාර.
- කොලෙස්ටරෝල් විශාල ප්රමාණයක් අඩංගු නිෂ්පාදන. බිත්තර, චීස්, අක්මාව, සාඩින්, ඉස්සන්, මැකරල්, මිහිරි පේස්ට්රි, බිස්කට්.
- ලවණතාව, marinades, ක්ෂණික ආහාර, අයිස්ක්රීම්, මෆින්.
- මිහිරි කාබනීකෘත බීම.
- මස්, කිරි, ටින් මාළු.
ඒ වෙනුවට, පහත සඳහන් දේවලට ඇලී සිටින්න:
- සමතුලිත භාගික පෝෂණය: නිතර, නමුත් කුඩා කොටස් වලින්.
- නින්දට පෙර සුලු කෑම ප්රතික්ෂේප කිරීම.
- දිනකට පරිභෝජනය කරන මුළු කැලරි ප්රමාණය අඩු කිරීම.
- ප්රධාන වශයෙන් ප්රෝටීන් සහ කාබෝහයිඩ්රේට් ආහාර.
- තන්තු ආහාර වලින් පොහොසත් ආහාර වේලක් හඳුන්වාදීම: නැවුම් පලතුරු, එළවළු, බෙරි. පෙයාර්, බ්ලූබෙරීස්, රාස්ප්බෙරි, ඇපල්, ස්ට්රෝබෙරි, බීට්, කැරට්, ඇට, ගෝවා, බ්රොකොලි.
- ඉවුම් පිහුම් සඳහා, ඉස්ටුවක් සහ ආහාර පිසීම වැනි ක්රම භාවිතා කරන්න.

වැළැක්වීම
වැළැක්වීමේ පියවර සරල වන අතර සෑම කෙනෙකුටම ප්රවේශ විය හැකිය:
- මත්පැන් හා දුම්පානය නතර කරන්න.
- බර පාලනය.
- මේද ආහාර සාමාන්යයෙන් ගැනීම.
- ක්රියාශීලී සෞඛ්ය සම්පන්න ජීවන රටාවකට ආයාචනයක්.
ලිපොමාටෝසිස් යනු අග්න්යාශයට වැදගත් ඉන්ද්රියකට බලපාන බරපතල රෝගයකි. එහි ප්රතිවිපාක, සංකූලතා වලින් පිරී ඇත. එමනිසා, කාලයාගේ ඇවෑමෙන් රෝග නිවාරණය සිදු කිරීම එතරම් වැදගත් වේ, උදරයේ අවයවවල සැලසුම්ගත අල්ට්රා සවුන්ඩ් පරීක්ෂණය ගැන අමතක නොකරන්න.
පර්යේෂණාත්මක පර්යේෂණ
OP හි බරපතලකම සඳහා අවදානම් සාධකයක් ලෙස තරබාරුකමේ වැදගත්කම පර්යේෂණාත්මක අධ්යයනයන්ගෙන් සනාථ වී ඇත. ජානමය වශයෙන් තරබාරු මීයන් තුළ ඇති වූ පර්යේෂණාත්මක OP වලදී මෙන්ම පෙර අධික කැලරි පෝෂණය හේතුවෙන් තරබාරුකම ඇති මීයන් තුළද, පර්යේෂණාත්මක සතුන්ගේ පැවැත්ම සැලකිය යුතු ලෙස වෙනස් වේ.
OP ප්රේරණය කිරීමෙන් පැය 72 ක් ඇතුළත, ජානමය වශයෙන් තීරණය කරන ලද තරබාරුකම සහිත මීයන්ගෙන් 25% ක් පමණක් ඉතිරිව ඇති අතර, මීයන්ගෙන් 73% ක් පමණ තරබාරුකමෙන් පෙළෙන අතර ශරීර බරෙහි අපගමනයකින් තොරව මීයන් සමූහයේ මරණ සංඛ්යාව කිසිසේත් වාර්තා වී නොමැත. පැවැත්මේ තරම මේද අක්මාවේ බරපතලකම හා සම්බන්ධ වේ. පාලක කන්ඩායමේ පර්යේෂණාත්මක සතුන් හා සසඳන විට තරබාරු මීයන් තුළ අග්න්යාශයික නෙරෝසිස් වල සංඛ්යාතය හා ව්යාප්තිය සැලකිය යුතු ලෙස පවතී.
ව්යාධි විද්යාව
තරබාරුකමේ OP හි ව්යාධිජනකය විශ්ලේෂණය කිරීමේදී ප්රශ්න දෙකකට පිළිතුරු සැපයිය යුතුය: අධික බර හා තරබාරු පුද්ගලයින් තුළ එය වඩාත් සුලභ වන්නේ ඇයි සහ එය වඩා දුෂ්කර වන්නේ ඇයි? පළමු ප්රශ්නයට පිළිතුරු දෙමින්, අධික බර ඇති පුද්ගලයින් තුළ සිදුවන OP හි etiological සාධකවල එකතුවක් ගැන අපට කතා කළ හැකිය. දෙවන අවස්ථාවේ දී, තරබාරු රෝගීන් තුළ OP ඇතිවීමේ හා ප්රගතියේ යාන්ත්රණයන් අධ්යයනය කළ ප්රධාන සායනික හා පර්යේෂණාත්මක අධ්යයනයන් ආලෝකමත් කිරීම අර්ථවත් කරයි.
ප්රකට කරුණක් නම් කොලෙලිතියාසිස් සහ තරබාරුකම අතර ඇති සම්බන්ධතාවයයි. මේ නිසා සමහර කතුවරුන් තරබාරු රෝගීන් තුළ අග්න්යාශයේ (උග්ර හා නිදන්ගත) වර්ධනය වීමේ අවදානම වැඩි කරයි. වෙනත් වචන වලින් කිවහොත්, තරබාරු රෝගීන් තුළ, අග්න්යාශයේ වර්ධනය සඳහා මූලික හේතු සාධක වන්නේ biliary මත රඳා පවතී. කෙසේවෙතත්, තරබාරු රෝගීන් බොහෝ විට කාබෝහයිඩ්රේට් (දියවැඩියා රෝගය) සහ මේද පරිවෘත්තීය (හයිපර්ලිපිඩිමියා) වැනි දරුණු ආබාධවලට ගොදුරු වන බැවින් මෙය නියත වශයෙන්ම එකම යාන්ත්රණය නොවේ.
මෙම තත්වයන් තුළ, අග්න්යාශයේ හානිවල ස්වාධීන ව්යාධිජනක යාන්ත්රණ ඇතුළත් වේ.
පර්යන්ත ආශ්රිත කලාපයේ සහ රෙට්රොපෙරිටෝනියල් අවකාශයේ මේද තැන්පතු ප්රමාණය වැඩිවීම මගින් පෙරිපන්ක්රියාටික් තන්තු වල නෙරෝසිස් අවදානම වැඩි කරයි, රෝගයේ අතිරේක සංකූලතා සහ මරණ. ස්ථුලතාවයේ අක්මා ස්ටීටෝසිස් OP හි ව්යාධි ක්රියාවලිය වර්ධනය කිරීම සඳහා භූමිකාවක් ඉටු කරයි, බොහෝ විට අක්මාවේ ක්රියාකාරිත්වය අඩුවීම නිසා විය හැකිය, මන්දයත් OP හි පැවැත්ම ස්ටීටෝසිස් වල බරපතලකම සමඟ සම්බන්ධ වේ.
අමතර විශ්ලේෂණයක් අවශ්ය විය හැකි සම්බන්ධතාවයක් නම් ස්ථුලතාවයේ දී එහි සංයුතියේ වෙනස් වීමක් වන අතර එහි ලිතොජනික් බව, බිලියරි රොන් මඩ සහ කොලෙලිතියාසිස් වර්ධනය විය හැකිය. මන්ද තරබාරුකමේදී කොලෙස්ටරෝල් වැඩි කිරීම හා කෝපය පල කලේය. තවද, නිපදවන කොලෙස්ටරෝල් ප්රමාණය අතිරික්ත ශරීර බරට සමානුපාතික වේ. තරබාරුකමෙන් පෙළෙන රෝගීන්ගේ බර අඩු කර ගැනීම සඳහා භාවිතා කරන අඩු කැලරි සහිත ආහාර, 25% ක්ම බිලියරි රොන් මඩ සහ කැල්කියුලි සෑදීම සමඟ සිදුවන බව සැලකිල්ලට ගත යුතුය.
තරබාරුකම සඳහා ෂන්ට් සැත්කම් සිදු කරන්නේ නම්, කොලෙලිතියාසිස් ඇතිවීමේ සම්භාවිතාව ඊටත් වඩා වැඩිය; රෝගීන්ගෙන් 50% ක් තුළ මාස 6 ක් තුළ කොලෙස්ටිස්ටොලිතියාසිස් හඳුනා ගැනේ. පිරිමින් තුළ තරබාරුකම නිවැරදි කිරීම අරමුණු කරගත් ශල්යකර්ම ක්රමවලින් පසු පිත්තාශයේ රෝග බොහෝ විට වර්ධනය වේ.
තරබාරුකමෙන් පෙළෙන රෝගීන්ගේ පෝෂණය, ජීවන රටාව පිළිබඳව අප අමතක නොකළ යුතුය. මන්දයත් ඔවුන්ගේ ආහාර වේලෙහි වැඩි වශයෙන් OP නිෂ්පාදන වලට පහර දීමට හේතු විය හැකි බැවිනි. ජීවන රටාව, බොහෝ විට අක්රිය, යම් දුරකට, OP වලට නැඹුරු විය හැකිය. අක්රීය ජීවන රටාවක් ඇති පුද්ගලයින් (ආර්ආර් = 1.3566) මෙන්ම මන්දපෝෂණයෙන් පෙළෙන පුද්ගලයින් (ආර්ආර් = 2.9547), කුසගින්නෙන් පෙළෙන අය (ආර්ආර් = 1.9603) අධික ලෙස ආහාර ගැනීම, මස් විශාල ප්රමාණයක් අනුභව කිරීම (RR = 1.9333) සහ සත්ව මේදය (RR = 1.5652). ඊට වෙනස්ව, ප්රධාන වශයෙන් සහල්, කිරි නිෂ්පාදන, මුහුදු ආහාර සහ එළවළු අනුභව කරන පුද්ගලයින්ට OP (OR 0.3 සිට 0.6 දක්වා) වර්ධනය වීමේ අවදානම සැලකිය යුතු ලෙස අඩුය.
සාමාන්ය බර BMI සහිත රෝගීන්ට වඩා අධික බර සහිත රෝගීන් තුළ අභ්යන්තර උදර පීඩනය වැඩි වේ. මේ සඳහා හේතු තුනක් තිබේ:
Ly පළමුව, උදර කුහරයේ අවයවවල අධික ලෙස මේදය තැන්පත් වීම හේතුවෙන් (අක්මාව, ඔමෙටම්, මෙසෙන්ටරි සහ රෙට්රොපෙරිටෝනියල් තන්තු),
Ly දෙවනුව, උදාසීන ජීවන රටාවක් අභ්යන්තර උදරයේ පීඩනය වැඩි කිරීමට ද හේතු වේ.
Ly තෙවනුව, ස්ථුලතාවයෙන් පෙළෙන රෝගීන්ට සැලකිය යුතු තරම් විශාල තනි ආහාරයක් ලබා දී ඇති අතර එහි කැලරි ප්රමාණය වෙනදාට වඩා බෙහෙවින් වැඩි වන අතර එය සාමාන්යයෙන් උදරයේ පීඩනය වැඩි කරනවා පමණක් නොව ආමාශයේ ගත කරන කාලයද වැඩි කරයි.
ද්වෝඩිනම් වල ලුමෙන් පීඩනය වැඩිවීම ජීඑල්පී හි එහි අන්තර්ගතය ප්රත්යාවර්ත වීමට හේතු විය හැකි අතර එය පසුව ප්රෝටීන සක්රීය කිරීම OP හි වර්ධනයට රුකුලක් වේ. අභ්යන්තර උදර පීඩනය 1 mmHg කින් වැඩි කිරීම දරුණු OP වර්ධනය වීමේ අවදානම 2.23 ගුණයකින් වැඩි කරයි.
තරබාරු රෝගීන් බොහෝ දෙනෙක් දුම් පානය කරන්නන් ය. අප කලින් සඳහන් කළ පරිදි දුම්පානය යනු OP සහ CP වල etiological සාධකය වන අතර එය අග්න්යාශයේ පිළිකා ඇතිවීමේ අවදානම 2 ගුණයකින් වැඩි කරයි. ඊට අමතරව, දුම් පානය කරන පුද්ගලයින් තුළ, අග්න්යාශයේ පිළිකා මුල් වයසේදී වර්ධනය වන අතර, දුම් පානය කරන සිගරට් ගණන අනුව රෝගය වැළඳීමේ අවදානම වැඩිවේ.
තරබාරුකමේ OP හි සංකූලතා වල බරපතලකම සහ ඉහළ සංඛ්යාතය හේතු වී ඇත්තේ වඩාත් කැපී පෙනෙන පද්ධතිමය ගිනි අවුලුවන ප්රතිචාරයක්, සයිටොකයින හා උග්ර අවධි ප්රෝටීන ප්රමාණවත් නොවීම සහ අධික ලෙස ප්රකාශ කිරීම ය. තරබාරුකම යනු උග්ර ස්ථුලතාවයේ උග්ර ශ්වසන අපහසුතාවයට ස්වාධීන පුර්වගාමියෙකි. තරබාරුකම ඇති පුද්ගලයින්ට අග්න්යාශයික කම්පනය, උග්ර වකුගඩු හා ශ්වසන අපහසුතා ඇතිවීමේ වැඩි අවදානමක් ඇත.
අවසාන වශයෙන්, වසංගත රෝග හා පර්යේෂණාත්මක අධ්යයනවල ප්රති results ල මගින් OP පා course මාලාවේ අධික බර, අවදානම, බරපතලකම සහ පුරෝකථනය අතර යම් සම්බන්ධතාවයක් පෙන්නුම් කරන බව සැලකිල්ලට ගත යුතුය. සීපී සමඟ එවැනි සම්බන්ධතාවයක් තක්සේරු කිරීම සඳහා, නිශ්චිත නිගමනයක් ලබා ගැනීමට පවතින දත්ත ප්රමාණවත් නොවේ.
කෙසේ වෙතත්, අපගේ අධ්යයනවල ප්රති results ල අනුව, එවැනි සම්බන්ධතාවයක් තවමත් පවතී. නැවත සලකා බැලීමේ අධ්යයනයක දී, ශල්ය හා චිකිත්සක දෙපාර්තමේන්තු වල නේවාසික රෝගීන්ගෙන් 72.8% ක් තුළ අතිරික්ත ශරීර බර පැවතීම පිළිබඳව අපි පළිගත්තේ biliary etiology හි CP සමඟය (රූපය 7-1). ඉහළ BMI සහිත රෝගීන් තුළ biliary CP හි සංකීර්ණ පා course මාලාව සිදුවීමට වැඩි ඉඩක් ඇති බව සැලකිල්ලට ගැනීම වැදගත්ය, ඇත්ත වශයෙන්ම, නේවාසික රෝගීන්ට ප්රතිකාර කිරීමේ කාල සීමාව.
දියවැඩියාව, තරබාරුකම සහ අග්න්යාශ පිළිකා
අග්න්යාශයික පිළිකා වර්ධනය වීමට හේතු වන එක් සාධකයක් ලෙස දියවැඩියාව දීර් time කාලයක් තිස්සේ සැලකේ. තරබාරුකම බොහෝ විට දියවැඩියාව සමඟ සංයෝජනය වී ඇති හෙයින්, පිළිකා වර්ධනයට සම්බන්ධ වන්නේ කුමක් දැයි පැවසීම දුෂ්කර ය: දියවැඩියාව හෝ තවමත් තරබාරුකම. අග්න්යාශයික පිළිකා රෝගීන් 6,000 කට වැඩි සංඛ්යාවක් සම්බන්ධ අධ්යයන 14 ක මෑත කාලීන විශ්ලේෂණයන් පෙන්වා දී ඇත්තේ සාමාන්ය BMI අගයන් සහිත රෝගීන් හා සසඳන විට අග්න්යාශයික පිළිකා ඇතිවීමේ අවදානම තරබාරු රෝගීන්ගෙන් 20% කට වඩා වැඩි බවයි (BMI 30 kg / m2 ට වඩා වැඩි).
තරබාරුකමේදී, පටක ඉන්සියුලින් ප්රතිරෝධයේ වැඩි වීමක් සටහන් වන අතර, එමඟින් හයිපර්ප්ලාසියාව වර්ධනය වීමෙන් පසු බී සෛල අධික ලෙස උත්තේජනය වේ. එහි ප්රති cells ලයක් ලෙස සෛල 6 ක සාපේක්ෂ පරිමාව BMI සමඟ සහසම්බන්ධ විය යුතුය.
කෙසේ වෙතත්, cells- සෛල අවසානයේ දී යම් පරාවර්තකතාවයක් ලබා ගන්නා අතර එය හයිපර්ග්ලයිසිමියාව උග්රවීම හා දියවැඩියා රෝගයේ වර්ධනය සමඟ සම්බන්ධ වේ.එම “ද්රාව්ය” cells සෛල හයිපර්ග්ලයිසිමියා වලට තෝරා බේරා ගත හැකි ප්රතිශක්තීකරණයක් බවට පත්වන අතර අනෙක් වර්ගයේ අග්න්යාශ සෛල ග්ලූකෝස් පරිභෝජනය දිගටම කරගෙන යයි. අග්න්යාශයේ පිළිකා ඇතිවීමේ අවදානම සමඟ නිරන්තර දියවැඩියාව සම්බන්ධ වන්නේ මන්දැයි මෙම තත්වය පැහැදිලි කරයි. එබැවින් ඉන්සියුලින් ප්රතිරෝධය අඩු කිරීමෙන් ඔබට අග්න්යාශ පිළිකා ඇතිවීමේ අවදානම අඩු කර ගත හැකිය.
සතුන් පිළිබඳ පර්යේෂණාත්මක අධ්යයනයන් මගින් මෙම අදහස සනාථ කර ඇති අතර, මෙට්ෆෝමින් සමඟ ප්රතිකාර කිරීමෙන් පිළිකා කාරක by ෂධ මගින් අග්න්යාශ පිළිකා වර්ධනය වීම වළක්වන බව පෙන්වා දෙන ලදී. නිතර නිතර ශාරීරික ක්රියාකාරකම් අත්විඳින තරබාරු රෝගීන් තුළ (ශාරීරික ක්රියාකාරකම් යනු ඉන්සියුලින් වල බලපෑම හුස්ම හිර කරන දන්නා සාධකයකි), අග්න්යාශ පිළිකා ඇතිවීමේ අවදානම අඩුය.
නුසුදුසු අග්න්යාශයේ ක්රියාකාරිත්වය සමඟ තරබාරුකමට තර්ජනය කරන දේ
මේද කාන්දු වීමේ පසුබිමට එරෙහිව ග්රන්ථියේ පටක වල ඇතිවන දැවිල්ලට ප්රතිකාර කිරීම අපහසුය. කාලයාගේ ඇවෑමෙන්, ෆයිබ්රෝසිස් එහි ස්ථානයේ සාදයි - සම්බන්ධක පටක තන්තු වර්ධනය වේ. මෙම අවස්ථාවෙහිදී, වෙනස්කම් ආපසු හැරවිය නොහැකි වන අතර එන්සයිම සහ හෝමෝන (ඉන්සියුලින්, ග්ලූකොජන්) මුදා හැරීම වේගයෙන් අඩු වේ. ආහාර ජීර්ණය උල්ලං violation නය කිරීම, බර අඩු කර ගැනීම, විටමින් iency නතාවයේ සලකුණු, දරුණු පාචනය, නරක අතට හැරෙන දියවැඩියාව මෙයට හේතු වේ.
අතිරික්ත මේදය රුධිර නාල හා නාල වල කැටි ගැසීම, උග්ර අග්න්යාශයේ වර්ධනය හා ශරීරය විනාශ වීමට හේතු විය හැක - අග්න්යාශයික නෙරෝසිස්.
අග්න්යාශයික ස්ටීටෝසිස් සාමාන්ය සෛල පිළිකා ගෙඩියක් බවට පරිවර්තනය කිරීමට (පිරිහීමට) හේතු වේ. මෙම ව්යාධි විද්යාවේ වැදගත් ලක්ෂණයක් වන්නේ තරබාරුකම යෞවනයෙකු හෝ තරුණ වියේදී සිදුවුවහොත් පිළිකා ඇතිවීමේ අවදානම වැඩිය.
ස්ටීටෝසිස් රෝග විනිශ්චය
රෝග විනිශ්චය සඳහා වන නිර්ණායක වන්නේ:
- තරබාරුකමේ බාහිර සං signs ා, ශරීර ස්කන්ධ දර්ශකය (බර / උස මීටරයේ උස) 27-30 ට වැඩි,
- රුධිරයේ - කොලෙස්ටරෝල්, ට්රයිග්ලිසරයිඩ, ග්ලූකෝස් අතිරික්තය. ඇමයිලේස් ක්රියාකාරිත්වය අඩු වේ, ගැමා-ග්ලූටමිල්ට්රාන්ස්පෙප්ටයිඩේස් වැඩි වේ. දැවිල්ල සමඟ, ලියුකෝසයිට්, ඊඑස්ආර්, ඇමයිලේස් ක්රියාකාරිත්වය ඉහළ මට්ටමක පවතී.
- ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය - පූර්ව දියවැඩියාව, දියවැඩියාව,
- අල්ට්රා සවුන්ඩ් - විශාලත්වය, විසරණය වන වෙනස්කම්: අසමාන, සමජාතීය ව්යුහය, ධාන්ය අඩු වීම, නොපැහැදිලි බාහිර සමෝච්ඡය. අග්න්යාශ නාලය බොහෝ විට විශාල වේ. බොහෝ විට ඒ සමගම අක්මාවේ ස්ටීටෝසිස් පවතී,
- සීටී හෝ එම්ආර්අයි - අග්න්යාශයේ dens නත්වය ප්ලීහාවට වඩා ඒකක 20-30 ක් පහළින් ඇති අතර, ලොබියුලස් අතර මේද ස්ථර ඇත. ශරීරයේ සහ වලිගයේ මේද ආක්රමණය හෝ සීමිත මේද සමුච්චයක් ඔබට හඳුනාගත හැකිය,
- ගෙඩියෙන් වෙන්කර හඳුනා ගැනීම සඳහා මේද නාභීය තැන්පතු සඳහා සිහින් ඉඳිකටු බයොප්සි අවශ්ය වේ.
අග්න්යාශ තරබාරුකමට ප්රතිකාර කිරීම
ප්රධාන කොන්දේසිය වන්නේ බර අඩු කර ගැනීමයි. මේ සඳහා අඩු කැලරි පෝෂණය නියම කරනු ලැබේ (ගණනය කළ ප්රමාණයෙන් 500 kcal හිඟයක්), දිනකට අවම වශයෙන් විනාඩි 45 ක්වත් ශාරීරික ක්රියාකාරකම්. වේදනාව හා ආහාර ජීර්ණ ආබාධ නොමැති විට, චිකිත්සාව අරමුණු කර ඇත්තේ කාබෝහයිඩ්රේට් (දියවැඩියාව, පූර්ව දියවැඩියාවට ප්රතිකාර කිරීම), මේද (කොලෙස්ටරෝල් අඩු කිරීමට drugs ෂධ), පරිවෘත්තීය සාමාන්යකරණය කිරීම, කෝපය පල කලේය.
අග්න්යාශයේ u නතාවයේ (වේදනාව, ඉදිමීම, අස්ථායී පුටුව) සහ දැඩි පරිවෘත්තීය කැළඹීම් ඇතිවීමේ සලකුණු සහිතව, ations ෂධ නියම කරනු ලැබේ:
- ආම්ලිකතාවය අඩු කිරීම - ඔමේස්, පාලනය,
- මයික්රොස්පියර් වල ලයිපේස් අඩංගු එන්සයිම - ක්රෙයොන්, පැන්ග්රෝල්, හර්මිටේජ්,
- ලිපිඩ අඩු කිරීම (ක්රෙස්ටර්, ට්රයිකර්) කොලෙස්ටරෝල් හි අඛණ්ඩ අඩුවීමක්, ලිපිඩ අනුපාතය සාමාන්යකරණය කිරීම,
- sorbents - එන්ටරොස්ගල්, පොලිසෝර්බ්, ඇටොක්සිල්,
- මයික්රොෆ්ලෝරා සාමාන්යකරණය කිරීමට ප්රෝබියොටික් - ලිනෙක්ස්, හිලක් ෆෝටේ,
- ඉන්සියුලින් වලට පටක ප්රතිචාරය වැඩි කිරීමට - මෙට්ෆෝමින්, ජැනුවියා,
- ප්රතිඔක්සිකාරක - විටමින් ඊ, බර්ලිෂන්, මෙක්සිඩෝල්,
- අක්මාවේ ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සඳහා හෙපටොප්රොටෙක්ටර් - එසෙන්ටියාල්, හෙපටබීන්, සිට්රාර්ජිනින්,
- වේදනාව සඳහා antispasmodics - No-shpa, Riabal, Buskopan,
- සනාල කාරක - මිකාඩිස්, ප්රෙස්ටාරියම්.
දරුණු අවස්ථාවල දී, රුධිර පවිත්ර කිරීමේ සැසි සිදු කරනු ලබන්නේ ප්ලාස්මාෆෙරෙසිස්, හෙපටින් වල අභ්යන්තර පරිපාලනය සහ කෙටි ක්රියාකාරී ඉන්සියුලින් මගින් ලිපිඩ ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සඳහා ය.
අදෘශ්යමාන සේවකයා
ඇත්තෙන්ම, මෙම ශරීරය එවැනි ඇදහිය නොහැකි තරම් වැදගත් ක්රියාවලීන් භාරව සිටී
- බොහෝ ආහාර ජීර්ණ එන්සයිම ස්රාවය කිරීම - එය පෝෂ්ය පදාර්ථ ජීර්ණය හා අවශෝෂණය කර ගැනීමට උපකාරී වේ
- හෝමෝන නිෂ්පාදනය, එය කාබෝහයිඩ්රේට්, මේදය හා ප්රෝටීන් පරිවෘත්තීය නියාමනය සඳහා වැදගත් සහභාගිවන්නෙකු බවට පත් කරයි, වෙනත් වචන වලින් කිවහොත්, පරිවෘත්තීය.
- ඉන්සියුලින් නිපදවීම, දියවැඩියාව අවුලුවන iency නතාවයකි.

ක්රියා විරහිත වීම
සමහර විට මෙම සියලු ක්රියාකාරකම් අසාර්ථක වීමට පටන් ගනී, පසුව මේද පරිහානිය ආරම්භ වේ - අග්න්යාශයේ ස්ථුලතාවය හෝ ලිපොමෝටෝසිස්.
මොකක්ද මේ අසනීප හෝ මළ සෛල ඇඩිපෝස් පටක මගින් ප්රතිස්ථාපනය කිරීමේ ක්රියාවලිය ලෙස හැඳින්වේ. ගිනි අවුලුවන ක්රියාවලියට හානි වූ සෛල වලට තවදුරටත් ඒවායේ ක්රියාකාරිත්වය කළ නොහැකිය, ඒවා දුර්වල වේ, මිය යයි. ඔවුන්ගේ ස්ථානය මේද ඩිපෝවල වාසය කරයි.
එපමණක් නොව, පිටතින්, මෙම වෙනස්කම් සෑහෙන කාලයක් තිස්සේ නොපෙනෙන අතර ප්රායෝගිකව තමන්ටම දැනෙන්නේ නැත. අවම වශයෙන් මේද තැන්පතු පටක මිරිකා හැර අසල්වැසි අවයවවල කාර්යයට බාධා කිරීමට පටන් ගන්නා තුරු. බොහෝ විට, අල්ට්රා සවුන්ඩ් ස්කෑන් පරීක්ෂණයකදී රෝගය අහම්බෙන් හඳුනාගත හැකිය.

කරදරය තනිවම පැමිණෙන්නේ නැත
දුෂ්කරතාවය නම් නිරෝගී සෛල මේදය සමඟ ප්රතිස්ථාපනය කිරීමේ සමාන ක්රියාවලියක් හුදකලා නොවීමයි. අපගේ ශරීරය තනි සමස්තයක් බැවින්, එක් ඉන්ද්රියයක රෝගය ඇතිවීම අනිවාර්යයෙන්ම අනෙක් අය සමඟ ගැටලු ඇති කරයි. මෙම අවස්ථාවේ දී, අක්මාව බොහෝ විට දුක් විඳින අතර, එය රෝගයට ද බලපායි - මේද හෙපටෝසිස් - එහි සෛල මේද තැන්පතු බවට පිරිහීම.
රෝග ලක්ෂණ සහ ඒවා නොමැති වීම
මෙම සියලු බරපතල රෝග දීර් time කාලයක් තිස්සේ නොපෙන්වයි. සමහර විට පමණක් සුළු තෙහෙට්ටුවක්, වියළි මුඛයක්, මුඛයේ ඇති ශ්ලේෂ්මල මත කුඩා වණ ඇති වේ.
නමුත් රෝගය ශක්තිමත් වන තරමට එහි රෝග ලක්ෂණ වඩාත් පැහැදිලි විය හැකිය:
- වමනය, පාචනය, ඔක්කාරය
- සමතලා කිරීම
- දකුණු හයිපොහොන්ඩ්රියම් වල වේදනාව, බොහෝ විට සෝස්ටර් ය
- විශේෂයෙන් දරුණු අවස්ථාවල දී - බර අඩු වීම
අපි හේතු සොයමින් සිටිමු
කෙසේ වෙතත්, කරදර පැමිණෙන්නේ කොහෙන්ද සහ ඇයි? පරිවෘත්තීය ආබාධ වලින්. නමුත් එය එකවර හේතු කිහිපයක් අවුස්සයි.

Lipomatosis යනු හේතුවක් නොවේ, නමුත් මෙම ඉන්ද්රියයේ ව්යාධි විපර්යාසයන්ගේ ප්රතිවිපාකයකි:
- අග්න්යාශය, උග්ර හා නිදන්ගත ස්වරූපයෙන්
- මත්පැන් අනිසි භාවිතය
- අක්මාවේ හෙපටෝසිස් (සෛල මේදය සමඟ ප්රතිස්ථාපනය කිරීම)
- අග්න්යාශයේ නුසුදුසු ප්රතිකාර
- ජානමය නැඹුරුතාවයක්
- රෝගියෙකුගේ අධික බර
අග්න්යාශයේ රෝගයෙන් පෙළෙන සෑම කෙනෙකු තුළම ලිපොමෝටෝසිස් ඇති නොවන බව සඳහන් කිරීම වටී. බොහෝ විට මෙම ගැටලුවට මුහුණ දෙන්නේ තරබාරු පුද්ගලයින් විසිනි. එමනිසා, පෝෂණ ස්ථුලතාවයෙන් පෙළෙන අය පවා අග්න්යාශය ශරීරයේ මේදයට පහර නොදෙන බවට වග බලා ගත යුතුය.
ප්රතිකාර සඳහා වට්ටෝරු
ඔබට එවැනි රෝගයක් ඇත්නම් කුමක් කළ යුතුද යන ප්රශ්නයට අපි මෙහි පැමිණෙමු. කිසිම තත්වයක් යටතේ ඔබ ස්වයං ate ෂධ ලබා නොගත යුතුය! ඔබට යමක් වැරදී ඇති බවක් දැනේ නම්, කාලය නාස්ති නොකරන්න, වහාම වෛද්යවරයා වෙත යාම හොඳය.
මෙහිදී මට අග්න්යාශයේ මේද ආක්රමණයට ප්රතිකාර කිරීම සඳහා සාමාන්ය නිර්දේශ පමණක් ලබා දිය හැකිය.
- ආහාර ගැනීම, භාගික පෝෂණය, මත්පැන් ප්රතික්ෂේප කිරීම, එන්සයිම ද්රව්ය භාවිතය සහ වෛද්යවරයෙකු විසින් නියම කරනු ලබන ඉන්සියුලින්.
- පටක වල වෙනස්කම් III උපාධියට ළඟා වී ඇත්නම් සැත්කම්.
වෛද්යවරයකු විසින් පමණක් නිර්දේශ කරනු ලැබේ.
අග්න්යාශයට ප්රතිකාර කිරීමේදී bs ෂධ පැළෑටි උපකාරී වන දේ ගැන, මෙම වීඩියෝව මෙසේ කියයි:

අග්න්යාශයික ලිපොඩිස්ට්රොෆි ප්රතිකාර කරන්නේ කෙසේද? රීතියක් ලෙස, මේද අක්මා හෙපටෝසිස් සමඟ සංයෝජිතව, ඉහත සඳහන් කළ පරිදි, රෝග දෙකම එකිනෙකට සම්බන්ධ වී ඇති අතර එකවර ප්රතිකාර අවශ්ය වේ.
ආහාර වේලක් නොමැතිව - කොතැනකවත් නැත
අග්න්යාශ තරබාරුකම යනු ආහාර අංක 5 නමින් හැඳින්වෙන විශේෂ චිකිත්සක ආහාරයකි. සිත්ගන්නා කරුණ නම්, එකම ආහාරය, ඔවුන් පවසන පරිදි, බර අඩු කර ගැනීම සඳහා පමණක් භාවිතා කළ හැකිය - එය ඔබට මසකට කිලෝග්රෑම් 5 ක් දක්වා අඩු කර ගැනීමට ඉඩ සලසයි.
එවැනි චිකිත්සක පෝෂණයේ ප්රධාන මූලධර්මය - ආහාරයට ගන්නා නිස්සාරණ ද්රව්ය බැහැර කරන්න (ක්රියේටීන්, යූරියා, ග්ලූටමික් සහ ඉනොසිනික් අම්ල, ටයිරොසීන් සහ තවත් බොහෝ දෙනෙක් ආහාර පිසීමේදී බැහැර කරනු ලැබේ), එය ශරීරයට කෝපයක් ඇති කරයි.
එසේම තහනම් කර ඇත
- සගන්ධ ෙතල් සහිත නිෂ්පාදන (පැඟිරි පලතුරු, කුළුබඩු හරිතයන්)
- බැදපු ආහාර
- වර්තන මේද වලින් පොහොසත් ආහාර (බැටළු මස් සහ හරක් මස් වැනි)
- ඉහළ කොලෙස්ටරෝල් සහිත ආහාර (බිත්තර, අක්මාව, චීස්, මැකරල්, සාඩින්, ඉස්සන් මෙන්ම මිහිරි බනිස්, විශේෂයෙන් බිස්කට්).
මෙනුවේ පොහොසත් පලතුරු හා එළවළු වලින් තන්තු (පෙයාර්ස්, බෙරි - රාස්ප්බෙරි, බ්ලූබෙරීස්, ඇපල්, ස්ට්රෝබෙරි, බීට්, ගෝවා, කැරට්, ඇට, බ්රොකොලි) වලින් පොහොසත් වේ.
සියලු ව්යතිරේකයන් සමඟ, ආහාර සමබර විය යුතුය, ඔබට මේදය හෝ කාබෝහයිඩ්රේට් සම්පූර්ණයෙන්ම ඉවත දැමිය නොහැක.
එවැනි ආහාර වේලක් සඳහා දෛනික ද්රව්ය ප්රමාණය පහත පරිදි වේ:
- ප්රෝටීන් - 110-120 ග්රෑම්
- කාබෝහයිඩ්රේට් - 250-300 ග්රෑම්
- මේද - 80 ග්රෑම්
- ජලය - ලීටර් 1.5 සිට 2 දක්වා (පිඟන් කෝප්පවල දියර හැර)
ආසන්න ආහාර වේලක් මේ වගේ ය:
| ආහාර ගැනීම | පළමු විකල්පය | දෙවන විකල්පය |
| උදෑසන ආහාරය | වතුර මත ඕට් මස් කැඳ, ඔබට කිරි එකතු කළ හැකිය. මී පැණි සමඟ තේ | වයිනිග්රෙට් පොඟවා ගත් හෙරින්ග් - ග්රෑම් 20 යි ඊයේ පාන් පෙත්තක් කිරි සමග තේ |
| දෙවන උදෑසන ආහාරය | බේක් කළ ඇපල් | තම්බා හරක් මස් එළවළු වලින් ස්වාභාවික යුෂ |
| දිවා ආහාරය | එළවළු සුප් බත් සමග තම්බා කුකුල් මස් කොම්පෝට් | එළවළු සුප් පොඩි කළ අර්තාපල් සමඟ තම්බා මාළු කොම්පෝට් |
| ඉහළ තේ | රෝස මල් සුප් හොද්ද | එළවළු |
| රාත්රී ආහාරය | තම්බා මාළු, පොඩි කළ අර්තාපල් තේ | අඩු මේද ගෘහ චීස් කැස්ඩරෝලය සීනි සමඟ තේ |
| රාත්රිය සඳහා | කෙෆීර් 200 මිලි | පළතුරු ජෙලි, කුකීස් |
ආහාර වේලෙහි විටමින් සංකීර්ණ ගැනීම ද අවශ්ය වේ, bs ෂධ පැළෑටි කසාය කිරීමට අවසර ඇත - පණුවා, ඩොග්රෝස්, අමරණීය, චමමයිල්, ශාන්ත ජෝන් වෝර්ට්, මින්ට්. එක් ආකාරයකින් හෝ වෙනත් ආකාරයකින්, ආහාර වේල ඔබේ පරීක්ෂණයට භාජනය වන වෛද්යවරයා විසින් පමණක් ස්ථාපිත කරනු ලැබේ.
Drug ෂධ ප්රතිකාරය වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ පමණක් කළ හැකිය. ඔබේ ශරීරයේ තත්වය පිළිබඳව පූර්ණ පරීක්ෂණයක් කළ හැකි අතර පුද්ගලිකව ඔබට සුදුසු කුමන drugs ෂධද යන්න තීරණය කළ හැක්කේ ඔහුට පමණි.
එවිට වෛද්යවරයා වෙත නොයන්න
ඔබ දන්නා පරිදි, ඕනෑම රෝගයක් පසුව ප්රතිකාර කිරීමට වඩා වැළැක්වීම වඩා හොඳය. මෙම අවස්ථාවේදී කුමක් කළ යුතුද? අග්න්යාශයේ තරබාරුකම වැළැක්වීම සඳහා ක්රියාත්මක වන වැළැක්වීමේ පියවර මොනවාද?
- මත්පැන් හෝ දුම් පානය නොකරන්න.
- ඔබේ බර පාලනය කරන්න. තරබාරුකමේ පළමු උපාධිය එබඳු නොපෙනෙන ලෙස රිංගා නොයන්න, එය බොහෝ විට ආමාශයේ හානිකර අමතර ගුණයකින් වරදවා වටහා ගනු ලැබේ.
- මේද ආහාර අනිසි ලෙස භාවිතා නොකරන්න.
- සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කරන්න: නැවුම් වාතය තුළ වැඩි කාලයක් ගත කරන්න, ප්රමාණවත් නින්දක් ලබා ගන්න, මානසික ආතතියෙන් වළකින්න, නිවැරදිව ආහාර ගන්න සහ ඔබේ ශරීරයට සුදුසු ශාරීරික ක්රියාකාරකම් ලබා දෙන්න.

නිසි පෝෂණය පිළිබඳ මූලධර්ම රාක්කවල තබා ඇති හොඳ පොතක් කියවීම ද ඉතා ප්රයෝජනවත් වනු ඇත. නිදසුනක් වශයෙන්, සවි conscious ් nutrition ාණික පෝෂණය පිළිබඳ රුසියාවේ පළමු හා මෙතෙක් සිටි එකම පුහුණුකරු, මනෝ විද්යා ologist යෙකු හා මනෝචිකිත්සකවරයකු, ආහාර ජීර්ණ ක්ෂේත්රයේ විශේෂ ist යෙකු වන ස්වෙට්ලානා බ්රොනිකෝවාගේ පොත “බුද්ධිමත් පෝෂණය. ආහාර ගැන කරදර වීම නතර කර බර අඩු කර ගන්නේ කෙසේද?
එහි දී, ස්වෙට්ලානා, පා readers කයන්ගේ පුළුල්ම කවයට සරල හා තේරුම්ගත හැකි ආකාරයකින්, සුපුරුදු, ආහාර නොවන ආකාරයෙන් ඇගේ පෝෂණය වැඩි දියුණු කරන්නේ කෙසේද යන්න ගැන කතා කරයි. මෙහි ප්රති weight ලයක් ලෙස බර අඩු කර තරබාරුකම හා සම්බන්ධ ගැටලු වළක්වා ගන්න.
මතක තබා ගත යුතු දේ
- අග්න්යාශයේ මේද තැන්පතු සහිත සෛල ප්රතිස්ථාපනය කිරීම බොහෝ දුරට නොපෙනෙන නමුත් භයානක හා ආපසු හැරවිය නොහැකි ක්රියාවලියකි. රෝගයට හේතුව පරිවෘත්තීය ආබාධයකි.
- රෝග විනිශ්චය සහ ප්රතිකාර ලබා ගත හැක්කේ වෛද්යවරයෙකුට පමණි.
- රෝග වැළැක්වීම - සෞඛ්ය සම්පන්න ජීවන රටාවක් සහ නිසි පෝෂණය.
මම ඔබට හොඳ සෞඛ්යයක් ප්රාර්ථනා කර ඊළඟ ලිපියෙන් ඔබව දකින්නෙමි!
අග්න්යාශ තරබාරුකම: එය කුමක්ද සහ එයට ප්රතිකාර කරන්නේ කෙසේද

උදර කුහරයේ ගැඹුරේ සැඟවී ඇති මෙම කුඩා (දිග සෙන්ටිමීටර 6 ක් පමණ) ඉන්ද්රියයේ කාර්යභාරය අධිතක්සේරු කළ නොහැකිය. එය පෝෂ්ය පදාර්ථ ජීර්ණය කිරීම, පරිවෘත්තීය ක්රියාවලීන් නියාමනය කිරීම සහ තවත් බොහෝ ප්රයෝජනවත් කාර්යයන් ඉටු කරයි.
ඔහුගේ කාර්යයේ කිසියම් අසාර්ථකත්වයක් මිනිස් සෞඛ්යයට අහිතකර ලෙස බලපාීම පුදුමයක් නොවේ. බොහෝ විට මිනිසුන් අග්න්යාශයේ තරබාරුකමට මුහුණ දී ඇති අතර එය වෛද්ය ප්රජාව වන ලිපොමෝටෝසිස්, මේද පිරිහීම හෝ හුදෙක් ලිපොඩිස්ට්රොෆි ලෙස හැඳින්වේ.
මොකක්ද මේ
රෝගයේ ආරම්භය සඳහා පෙලඹීමක් ලෙස හරියටම සේවය කරන්නේ කුමක්ද යන්න පිළිබඳ අදහස් වෙනස් වේ. සමහර වෛද්යවරු අග්න්යාශයේ පිළිකා “ජු“ වැරදිකරුවෙකු ”ලෙස පෙන්වා දෙන අතර තවත් සමහරු ජානමය සාධකය තීරණාත්මක යැයි සලකති.
එක් දෙයක් ස්ථිරයි: ලිපෝමැටෝසිස් ද්විතියික රෝගයකි.
අග්න්යාශය, “ස්වයං රැකවරණය පිළිබඳ සහජ බුද්ධියට” කීකරු වෙමින්, ව්යාධි විපර්යාසවලදී මියගිය සෛල වලට වන්දි ගෙවීමට උත්සාහ කරයි.
ඒවායේ ක්ෂණික කාර්යයන් සාමාන්ය ලෙස ඉටු කිරීමට අපොහොසත් වන අන්වාදේශ මේද ප්රතිසමයන් ඔවුන් වෙනුවට තිබේ. ආක්රමණශීලීත්වයට බලපෑමට ලක් වූ ඉන්ද්රියයේ එවැනි ප්රතික්රියාව ස්වාභාවිකය, නමුත් අහෝ - නිෂ් less ල ය.
අග්න්යාශයේ තරබාරුකමට හේතු වන හේතු සහ වඩාත් නිවැරදිව කිවහොත්:
- ඇගේ පටක වල කම්පන සහගත තුවාල,
- ශරීරයේ ප්රාථමික රෝග: අග්න්යාශය, නිදන්ගත ගැස්ට්රයිටිස්, හෙපටයිටිස්, දියවැඩියා රෝගය,
- සාමාන්ය ප්රතිශක්තිය අඩපණ කිරීම,
- පරම්පරාව
- වයස ආශ්රිත වෙනස්කම්
- .ෂධ අධික ලෙස පරිභෝජනය කිරීම
- මේද හා බැදපු ආහාර වලට අධික ලෙස ඇබ්බැහි වීම:
- නරක පුරුදු.
අවදානම් කණ්ඩායමේ ඉදිරියෙන්ම සිටින්නේ නිදන්ගත මත්පැන් සහ අධික බරට ගොදුරු වන පුද්ගලයින්ය.
ඉඟිය
එය කණගාටුවට කරුණකි, නමුත් අග්න්යාශයේ තරබාරුකම සම්පූර්ණයෙන්ම සුව කළ නොහැකිය. අසනීපයෙන් පසු, ඇයට නැවත කිසි දිනෙක ඇගේ පෙර ගුණාංග සහ වැඩ කිරීමේ හැකියාව නැවත ලබා ගැනීමට නොහැකි වනු ඇත.
නමුත් රෝගයේ තවදුරටත් ප්රගතිය අවහිර කිරීම සහ ජීවන තත්ත්වය අහිමි නොකිරීම කළ හැකි කාර්යයන් වේ: මේ සඳහා ඔබ අනුගමනය කළ යුත්තේ වැළැක්වීමේ පියවර ඇතුළුව සියලුම වෛද්ය බෙහෙත් වට්ටෝරු පමණි.
තරබාරු ඉන්ද්රිය සමඟ අග්න්යාශය යථා තත්වයට පත් කරන්නේ කෙසේද?

අග්න්යාශ තරබාරුකම යනු අභ්යන්තර ඉන්ද්රියයේ සාමාන්ය සෛල මේද සෛල මගින් ප්රතිස්ථාපනය වන තත්වයකි. මෙය ග්රන්ථියේ ක්රියාකාරිත්වයට අහිතකර ලෙස බලපායි. ආරම්භක අවධියේදී, ව්යාධිවේදය අසමමිතික වේ.
රෝගීන් සාමාන්යයෙන් උසස් තත්වයක් සහිත වෛද්ය ආයතනයකට යන අතර සාම්ප්රදායික ක්රම අකාර්යක්ෂම වූ විට ප්රතිකාර ආරම්භ වේ. අග්න්යාශයේ ස්ථුලතාවය සමස්ත ආහාර ජීර්ණ පද්ධතියේ ක්රියාකාරිත්වයට අහිතකර ලෙස බලපායි. ව්යාධි විද්යාව ඉදිරියේ, රෝගියා ඔක්කාරය හා වමනය ප්රතීකයක් ගැන පැමිණිලි කරයි.
අකල් ප්රතිකාර සමඟ, සංකූලතා ඇතිවීම සිදු වන අතර සමහර ඒවා ආපසු හැරවිය නොහැක.
Lipomatosis යනු බරපතල ව්යාධි විද්යාවකි, එය නොසලකා හැරිය නොහැකිය
උල්ලං about නය කිරීම ගැන
මේද අග්න්යාශයික ආක්රමණය ලිපොමෝටෝසිස් ලෙසද හැඳින්වේ. ව්යාධි විද්යාව සංලක්ෂිත වන්නේ මේද සෛල සමඟ සාමාන්ය සෛල ප්රතිස්ථාපනය කිරීමෙනි. ඔවුන්ට අවශ්ය කාර්යයන් ඉටු කිරීමට නොහැකි වන අතර අභ්යන්තර ඉන්ද්රියයේ වැඩ සැලකිය යුතු ලෙස දුර්වල වේ. උල්ලං lation නය කිරීම ආහාර ජීර්ණ පද්ධතියේ ක්රියාකාරිත්වය නරක අතට හැරේ.
තරබාරුකම අභ්යන්තර ඉන්ද්රියයේ ස්වාභාවික ආරක්ෂණ ක්රියාවලියක් ලෙස සැලකේ. සාමාන්යයෙන් ලිපොමෝටෝසිස් යනු අග්න්යාශයේ අඛණ්ඩව සිදුවන ප්රතිවිපාකයකි. කෙසේ වෙතත්, මෙම රෝගය ඇති විට, සාමාන්ය සෛල මේද සෛල වෙනුවට ආදේශ කිරීමට 100% ක අවස්ථාවක් ඇති බව මින් අදහස් නොවේ. මෙම සංකූලතාව සියලුම රෝගීන් තුළ දක්නට නොලැබේ අග්න්යාශයේ උල්ලං lations නයන් පරිවෘත්තීය ක්රියාවලියට බාධා කරයි
තරබාරුකම සෙමෙන් ඉදිරියට යයි. දීර් period කාලයක් තිස්සේ පුද්ගලයෙකු ව්යාධි විද්යාව පිළිබඳ සැකයක් පවා නොදක්වයි. උල්ලං of නය වීමේ ප්රධාන හේතු සහ අවදානම් සාධක වගුවේ විස්තර කර ඇත.
| ප්රධාන මූල හේතු | අග්න්යාශයේ හා අග්න්යාශයේ ආබාධ වර්ධනය වීමේ ප්රති met ලයක් ලෙස පරිවෘත්තීය ක්රියාවලීන් උල්ලං lation නය කිරීම. |
| අවදානම් සාධක | ශරීරයේ ස්ථුලතාවයේ අවදානම පහත පරිදි වේ:
|
බොහෝ විට, තරබාරුකමේ අග්න්යාශ ආබාධයක් වැඩිහිටි වයස් කාණ්ඩයේ පුද්ගලයින් තුළ දක්නට ලැබේ. මෙයට හේතුව වසර 40 කට පසු බොහෝ අවයව වලට ඇති විය හැකි බරට ඔරොත්තු දීමට නොහැකි වීමයි.
ග්රන්ථිය ආමාශයට යටින් පිහිටා ඇත. පහත සඳහන් කාර්යයන් සඳහා අභ්යන්තර ඉන්ද්රිය වගකිව යුතු ය:
- ආහාර ජීර්ණ එන්සයිම ස්රාවය,
- අවශ්ය අවයව නිෂ්පාදනය,
- ඉන්සියුලින් නිෂ්පාදනය.
ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුත්තේ අග්න්යාශයයි
තරබාරුකම පවතින විට යකඩවලට අවශ්ය කාර්යයන් සම්පූර්ණයෙන් ඉටු කිරීමට නොහැකි වේ. අවශ්ය පෝෂ්ය පදාර්ථ නිසි ලෙස අවශෝෂණය කරගත නොහැක. සාමාන්යයෙන්, අග්න්යාශ ආබාධයක් අනාවරණය වන්නේ ශරීරයේ මේදය පටක මිරිකීමට පටන් ගෙන අසල්වැසි අවයවවල ක්රියාකාරිත්වය අඩාල කිරීමට ය.
තරබාරුකම තනිවම සිදු නොවේ. අග්න්යාශයේ උල්ලං violation නය වීමක් වහාම අක්මාව තුළ මේද හෙපටෝසිස් ඇතිවීම අවුස්සයි. සමහර විට සාමාන්ය සෛල ප්රතිස්ථාපනය කිරීම හෝමෝන පසුබිමෙහි ව්යාධි වෙනසක ප්රති ence ලයකි.
අපගමනය වීමේ රෝග ලක්ෂණ
ග්රන්ථියේ තරබාරුකමේ ආරම්භක අවධීන් අසමමිතික වේ. සාමාන්ය අග්න්යාශයේ ක්රියාකාරිත්වය කළ නොහැකි විට සායනික පින්තූරය උච්චාරණය වේ. ව්යාධි විද්යාව ඉතා සෙමින් ඉදිරියට යයි.
අග්න්යාශය අසල්වැසි අවයව සම්පීඩනය කිරීමට පටන් ගන්නා විට රෝග ලක්ෂණ මතු වේ. ක්රමයෙන් සායනික පින්තූරය වඩාත් පුළුල් හා උච්චාරණය වේ. සං signs ා ප්රකාශ කිරීම මෙයට සම්බන්ධ වේ:
- අග්න්යාශයේ අක්රියතාව,
- අසල්වැසි අවයව හා පටක මිරිකීම.
අග්න්යාශයේ ඇති වන ගැටළු සඳහා රෝගීන් බොහෝ විට ඔක්කාරය ගැන පැමිණිලි කරයි.
පළමුව, ආහාර ජීර්ණ පද්ධතියේ ක්රියාකාරිත්වය කඩාකප්පල් වේ. තරබාරුකමේදී ශරීරයට වඩාත්ම දුෂ්කර වන්නේ ඉහළ ප්රෝටීන් අන්තර්ගතයක් සහිත ආහාරයි. ග්රන්ථි ලිපොඩිස්ට්රොෆි වල ප්රධාන රෝග ලක්ෂණ වන්නේ:
- ඔක්කාරය
- උදරයේ වේදනාව
- ගෑස් සෑදීම වැඩි කිරීම,
- ආමාශයේ බර සහ පූර්ණත්වය,
- නිතර මේද මල.
එසේම, අග්න්යාශයේ තරබාරුකම හෝමෝන පසුබිම උල්ලං by නය කිරීම මගින් පෙන්නුම් කෙරේ. ග්ලූකෝස් වැඩි වීමක් දක්නට ලැබේ. අපිරිසිදු ද්රව්ය මල ද්රව්යවල දක්නට ලැබේ.
උදර කුහරය තුළ රෝගියාට ඇති වන වේදනාව ආමාශ ආන්ත්රයික පත්රිකාවේ ක්රියාකාරිත්වයේ ආබාධ ඇතිවීම පෙන්නුම් කරන ලකුණකි. අකල් ප්රතිකාර සමඟ, මේද සෛල කණ්ඩායම් සෑදීමට පටන් ගනී. රෝගියා තුළ, මේ අවස්ථාවේ දී, අග්න්යාශයේ තරබාරුකම සමඟ නිරපේක්ෂ නියෝප්ලාස්ම් වර්ධනය වේ. මුලදී, තත්වය බරපතල අනතුරක් නොකරයි.
සමතලා වීම සහ ඉදිමීම නිරීක්ෂණය කළ හැකිය.
පිරිහීම සිදුවන්නේ නිරෝගී ගොඩනැගීම වේගයෙන් වර්ධනය වීමට පටන් ගත් විටය. නියෝප්ලාස්මය රුධිර වාහිනී හා ස්නායු අවසානය සම්පීඩනය කරයි. මෙම අවස්ථාවේ දී, රෝගියාට පහත රෝග ලක්ෂණ ඇත:
- ඉදිමීම
- සමේ පැහැය,
- වේගවත් ඔක්කාරය හා වමනය.
මෙම තත්වයට හදිසි ප්රතිකාර අවශ්ය වේ.
ග්රන්ථි ස්ථුලතාවයේ අවධීන්
අග්න්යාශයේ ස්ථුලතාවය අදියර කිහිපයකින් ඉදිරියට යයි. නොසලකා හැරීමේ මට්ටම ගණනය කරනු ලබන්නේ බලපෑමට ලක් වූ ග්රන්ථි පටක ප්රතිශතයෙනි. උල්ලං .නය වීමක් ඇතිවීමේ අදියර තුනක් වෛද්යවරු වෙන්කර හඳුනා ගනී.
රෝගයේ අවධිය තීරණය කළ හැක්කේ වෛද්යවරයෙකුට පමණි
පළමු අදියර තරබාරුකම ඇතිවීමේ ආරම්භක අවධියයි. මෙම නඩුවේ ඇඩිපෝස් පටක ප්රමාණය 30% ට වඩා අඩුය. රෝග ලක්ෂණ සෑම විටම පාහේ දක්නට නොලැබේ.
දෙවන අදියර වන්නේ මධ්යස්ථ තරබාරුකමයි. ඇඩිපෝස් පටක වලින් 60% ක් පමණ ග්රන්ථියේ පවතී. රෝග ලක්ෂණ අඩු තීව්රතාවයකින් යුක්ත වේ. වරින් වර තත්වය නරක අතට හැරෙනු ඇත.
තෙවන අදියරේදී තත්වය බරපතල ලෙස සැලකේ. තරබාරුකම දැවැන්ත වන අතර පටක වලින් 60% කට වඩා බලපායි. සායනික පින්තූරය තීව්ර ය.
නිරපේක්ෂ නියපොලාම් වල අවදානමක් සෑම විටම පවතී.
රෝග විනිශ්චය මිනුම්
ලිපෝමැටෝසිස් රෝගය පිළිබඳව ඔබ සැක කරන්නේ නම්, ඔබ ආමාශ ආන්ත්ර විද්යා ologist යකු හෝ අන්තරාසර්ග විද්යා ologist යකු හමුවීමක් කළ යුතුය. රෝග විනිශ්චය කිරීමේ පළමු අදියර වන්නේ රෝගියාගේ බාහිර පරීක්ෂාව, උදර කුහරය ස්පන්දනය කිරීම සහ සමස්ත වර්තමාන සායනික පින්තූරය එකතු කිරීමයි. ඊට පසු, වෛද්යවරයා මූලික රෝග විනිශ්චය කර වැඩිදුර පර්යේෂණ සඳහා උපදෙස් ලබා දෙයි.
පරීක්ෂණ සමත් වී පුළුල් රෝග විනිශ්චය කිරීම ඉතා වැදගත් වේ
රෝග විනිශ්චය තහවුරු කිරීම සඳහා, රෝගියාට පහත දැක්වෙන දිශාවන් ලබා දෙනු ලැබේ:
- රුධිරය හා මුත්රා පිළිබඳ සාමාන්ය විශ්ලේෂණය,
- අග්න්යාශයේ අල්ට්රා සවුන්ඩ්,
- ග්රන්ථියේ නාල වල එන්ඩොස්කොපික් පරීක්ෂණය,
- උදරයේ එම්.ආර්.අයි.
නිර්දේශිත සියලුම අධ්යයන සමත් වීමෙන් පසුව පමණක් වෛද්යවරයාට විශ්වාසදායක රෝග විනිශ්චයක් ලබා ගත හැකිය. එවිට සංකීර්ණ ප්රතිකාර නියම කළ හැකිය.
බල විශේෂාංග
අග්න්යාශයික ආ en ාතය සඳහා ආහාර වේලක් අවශ්ය වේ. මෙය අභ්යන්තර ඉන්ද්රිය මත බර අඩු කර ගැනීමට සහ සුව කිරීමේ ක්රියාවලිය වේගවත් කිරීමට උපකාරී වේ. ව්යාධි විද්යාව මුළුමනින්ම තුරන් කිරීම සඳහා, මේද ප්රමාණය අඩු කිරීමට එය ප්රමාණවත් බව විශ්වාස කෙරේ. කෙසේ වෙතත්, මෙය එසේ නොවේ.
වෛද්යවරුන් නිර්දේශ කරන්නේ පෝෂණ නිවැරදි කිරීම සහ බර අඩු කර ගැනීමයි
ආහාරයෙන් මේදය සම්පූර්ණයෙන් බැහැර කිරීම පවා ව්යාධි ක්රියාවලිය නැවැත්වීමට උපකාරී නොවේ. මේ අනුව, ඔබට කළ හැක්කේ:
- අග්න්යාශයේ ආතතිය සමනය කරන්න,
- අග්න්යාශයේ තරබාරුකම ඇතිවීමට දායක වන අමතර පවුම් ඉවත් කරන්න.
රීතියක් ලෙස, ප්රතිකාර වගුව අංක 5 පිළිපැදීමට රෝගීන්ට උපදෙස් දෙනු ලැබේ. ආහාර වේලෙන් එය බැහැර කිරීම අවශ්ය වේ:
- මස් හා මාළු මේද වර්ග,
- සංරක්ෂණය
- අධික මේද සහිත කිරි නිෂ්පාදන,
- බැදපු
- රසකැවිලි සහ පිටි,
- සෝස් සහ marinades,
- මත්පැන් අඩංගු බීම.
රෝගියා පානීය පිළිවෙත පිළිපැදිය යුතුය. සෑම දිනකම ඔබට පිරිසිදු ජලය වීදුරු 9 ක් වත් පානය කළ යුතුය. මෙම ප්රමාණයට තේ සහ කෝපි ඇතුළත් නොවේ.
දීසියක් ඉස්ටුවක්, පිළිස්සීම, තම්බා ගින්නෙන් පිසීමට අවසර දෙනු ලැබේ. රෝගියාට ඉස්ටුවක් සහිත එළවළු, සුප් සහ රස නොකළ පලතුරු අනුභව කළ හැකිය. අඩු මේද අන්තර්ගතයේ ජලය සහ කිරි නිෂ්පාදන සඳහා ධාන්ය වර්ග පරිභෝජනය කිරීම ද පෙන්වා ඇත.
මෙම වීඩියෝවෙන්, ඔවුන් මෙම රෝගය ගැන මෙන්ම දැනට පවතින විකල්ප ප්රතිකාර ක්රම ගැන විස්තරාත්මකව කතා කරනු ඇත:
අග්න්යාශ තරබාරුකම: ලිපොමාටෝසිස් ප්රතිකාරය

අග්න්යාශයික ලිපොමෝටෝසිස් යනු සාමාන්ය සෛල මේද සෛල මගින් ප්රතිස්ථාපනය කරන ව්යාධි විද්යාවකි. එවැනි වෙනස්කම් ශරීරයේ ක්රියාකාරිත්වයට අහිතකර ලෙස බලපායි. දිගු අසමමිතික කාල පරිච්ඡේදයක් හේතුවෙන් තත්වය උග්ර වේ.
ඇත්ත වශයෙන්ම, ගතානුගතික ආකාරවලින් වඩා හොඳ දෙයක් වෙනස් කිරීමට තවදුරටත් නොහැකි වූ විට පුද්ගලයෙකු ප්රතිකාර ආරම්භ කරයි. මෙම ලිපිය කාලෝචිත ආකාරයකින් රෝග විනිශ්චය කිරීමට සහ ප්රමාණවත් ප්රතිචාරයක් ලබා ගැනීමට උපකාරී වන විශේෂ expert උපදෙස් සපයයි.
අවදානම් සාධක
අග්න්යාශයික ලිපොමාටෝසිස් - අග්න්යාශයේ ස්ථුලතාවය.
සමහර අය ලිපෝමැටෝසිස් වර්ධනය කරන්නේ ඇයිද, අනෙක් අය එසේ නොකරන්නේ ඇයිද යන්න නිශ්චිතවම නොදනී.
කෙසේ වෙතත්, සිදු කරන ලද සංඛ්යාලේඛන අධ්යයන මගින් අග්න්යාශයේ අනවශ්ය මේද සෛල සෑදිය හැකි අවදානම් සාධක කිහිපයක් හඳුනා ගැනීමට අපට ඉඩ සලසයි.
ලිපෝමැටෝසිස් වර්ධනයට හේතු වූ වඩාත් සුලභ තත්වයන් පහත දැක්වේ:
- උග්ර අග්න්යාශයේ ඉතිහාසය
- වත්මන් නිදන්ගත අග්න්යාශය,
- මත්පැන් නිතර භාවිතා කිරීම,
- පරම්පරාවෙන් බර,
- වත්මන් දියවැඩියා රෝගය හෝ නිදන්ගත හෙපටයිටිස්,
- තරබාරුකම
- තයිරොයිඩ් හෝමෝන ප්රමාණවත් නොවේ.
ඉහත සාධක මගින් ලිපොමෝටෝසිස් වර්ධනයට පෙළඹවිය හැකි යැයි අදහස් නොකෙරේ, මෙම තත්වයන්ට ආවේණික වූවන් නිසැකවම අග්න්යාශයේ ස්ථුලතාවය වර්ධනය කරනු ඇත. කෙසේ වෙතත්, මෙම සියලු සාධක නොමැති විට, රෝගය කිසි විටෙකත් වර්ධනය නොවේ.
අග්න්යාශයේ මේද පිරිහීමේ රෝග ලක්ෂණ
අල්ට්රා සවුන්ඩ් රෝගය හඳුනා ගැනීමට උපකාරී වේ.
මෙම රෝගයේ ව්යාධි විද්යාව වන්නේ පරෙන්චිමාව මේද සෛල සමඟ ප්රතිස්ථාපනය කිරීමයි. මෙම ක්රියාවලිය අතිශයින් මන්දගාමී වන අතර සාමාන්යයෙන් වසර කිහිපයක් හෝ දශක කිහිපයක් ගතවනු ඇත.
මෙම ඉන්ද්රියයේ අල්ට්රා සවුන්ඩ් රෝග විනිශ්චය අතරතුර එය අහම්බෙන් හඳුනාගත හැකිය. පළමු negative ණාත්මක සංවේදනයන් පෙනෙන්නේ දැනටමත් ඉන්ද්රියයෙන් තුනෙන් එකක් වෙනස් වූ විට පමණි.
එවිට ඒවා තීව්ර වීමට පටන් ගනී. නමුත් රෝග ලක්ෂණ වල බහුවිධ ප්රකාශනයන් සමඟ, ඒවා සියල්ලම ගෝලීය ආබාධ 2 ක ප්රති result ලයකි:
- අග්න්යාශයේ අක්රියතාව,
- මෙම ඉන්ද්රියයේ හා ඒ අවට ඇති අනෙක් අයගේ නිරෝගී පටක මිරිකා ගැනීම.
කියවන්න: අග්න්යාශය රිදෙනවා - කුමන රෝග ලක්ෂණද?
අග්න්යාශයේ අක්රමිකතා
බලපෑමට ලක්වූවන්ට සාපේක්ෂව සෞඛ්ය සම්පන්න, සාමාන්යයෙන් ක්රියාත්මක වන පටක වල ප්රතිශතය අඩුවීම නිසා ආහාර ජීර්ණයට බාධා ඇති වේ.ප්රෝටීන් ආහාර සහ මේදය සියල්ල වටහා ගැනීම විශේෂයෙන් දුෂ්කර ය. පුද්ගලයාට පහත රෝග ලක්ෂණ ඇත:
- ඔක්කාරය
- බඩේ වේදනාව
- සමතලා කිරීම
- බර, උදර වේදනාව,
- නිරන්තරයෙන් මේදය සහ වෙනත් අපද්රව්ය දිස්වන පුටුව.
රෝගය හේතුවෙන් හෝමෝන නිෂ්පාදනය අසමත් වේ. ප්රති result ලයක් වශයෙන්, සංකීර්ණ අන්තරාසර්ග ආබාධ ඇතිවේ. බොහෝ දුරට මෙය කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා අදාළ වේ. ඒ සමගම ග්ලූකෝස් මට්ටම තියුනු ලෙස ඉහළ යයි.
ඔබ මෙම ව්යාධි පා course මාලාව නතර නොකරන්නේ නම්, කාලයත් සමඟ පුද්ගලයෙකු දියවැඩියාවෙන් පෙළේ.
ශරීර ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීම සඳහා ආහාර ගැනීම
පෝෂණ වෙනස්කම් නොමැතිව the ෂධ ප්රතිකාරය අකාර්යක්ෂම වේ. අඩු කැලරි සහිත ආහාරයක අවශ්යතාවයට අමතරව එය නිර්දේශ කෙරේ:
- මෙනුවෙන් බැහැර කරන්න මේද මස්, අපිරිසිදු, ටින් කළ ආහාර, සියලුම සොසේජස්, ඩෙලී මස්,
- ඕනෑම ආකාරයකින් මත්පැන් සම්පූර්ණයෙන්ම අත්හරින්න, සායම්, රස සමග බීම,
- දිනපතා ඔබ අවම වශයෙන් එළවළු ග්රෑම් 400 ක් සහ පළතුරු ග්රෑම් 200 ක්, ඇට වර්ග හෝ බීජ ග්රෑම් 30 ක් (බැදපු හා ලුණු රහිතව) ආහාරයට ගත යුතුය.
- සෞඛ්ය සම්පන්න නිෂ්පාදන භාවිතා කරන්න - වට්ටක්කා, කැරට්, මුහුදු අම්බෙලිෆර්, ඇප්රිකොට් ඇටයේ, zucchini, වට්ටක්කා සහ බ්රොකොලි, ජලය මත ධාන්ය වර්ග, පිපි umber ් sa ා සලාද, හරිතයන්, 5% ක් දක්වා නැවුම් ගෘහ චීස්, ඇඹුල් කිරි බීම,
- වතුරේ තම්බා, තැම්බූ, උඳුන තුල පිළිස්සීමෙන් පිසීමට, මේදය සමග බැදීමට හා ඉස්ටුවක් ගැනීම තහනම්ය,
- නිර්මාංශ පළමු පා .මාලා උයන්න
- අඩු මේද මස් සහ තම්බා මාළු දිනකට 1-2 වතාවක්, ග්රෑම් 100-150 බැගින්, තම්බා එළවළු අශෝභන ලෙස සුදුසු ය, ගිනි අවුලුවන ක්රියාවලියක් නොමැති විට එළවළු තෙල් සහිත සලාදයක ස්වරූපයෙන් නැවුම් ය.
අතිරික්ත බර සමඟ, කාබෝහයිඩ්රේට් හෝ දියවැඩියා රෝගයට ඔරොත්තු දීමේ හැකියාව, සීනි, රසකැවිලි, පිටි නිෂ්පාදන, පැණිරස පලතුරු, මී පැණි ආහාරයෙන් සම්පූර්ණයෙන්ම බැහැර කරනු ලැබේ. ධමනි අධි රුධිර පීඩනය අනුකූල නම්, මේස ලුණු දිනකට ග්රෑම් 3-5 දක්වා සීමා වේ. එකවර මේද අක්මාව හානිවීමේදී, කුළුබඩු සහිත, කුළුබඩු සහිත කෑම වර්ග, මිලදී ගත් සෝස් වර්ග, දුම් මස් සහ ටින් කළ ආහාර අතහැර දැමීම වැදගත්ය.
සෝමාටොට්රොපින් හෝමෝනය ගැන වැඩි විස්තර මෙහි දැක්වේ.
අග්න්යාශයේ ස්ථුලතාවය ඇති වන්නේ ආහාර වලින් අධික ලෙස මේදය ආහාරයට ගැනීම, ශරීර බර වැඩිවීම, පරිවෘත්තීය ආබාධ සමඟ ය. මුල් අවධියේදී, මේද ආක්රමණය එතරම් රෝග ලක්ෂණයක් නොවේ. ලිපිඩ සැලකිය යුතු ලෙස තැන්පත් වීමත් සමඟ එන්සයිම, හෝමෝන ස්රාවය වීමේ lack නතාවක් පවතී. රෝගීන්ට අග්න්යාශයික නෙරෝසිස්, පිළිකා පිළිකා ඇතිවීමේ අවදානම වැඩිය.
රෝග විනිශ්චය සඳහා, රුධිර පරීක්ෂණ, අල්ට්රා සවුන්ඩ් සහ ටොමොග්රැෆි නියම කරනු ලැබේ. ප්රතිකාර සඳහා ආහාර චිකිත්සාව සහ ation ෂධ ඇතුළත් වේ.
අවට පටක සම්පීඩනය
උදර වේදනාව ආහාර ජීර්ණ පද්ධතිය උල්ලං of නය කිරීමේ ලකුණකි.
මේද සෛල වර්ධනය විය හැකි අතර විශාල ඉඩක් පුරවයි. එහි ප්රති As ලයක් ලෙස ඇඩිපෝස් පටක වර්ධනය වන අතර එය ඊට පෙර සෞඛ්ය සම්පන්න සෛලවලට වඩා වැඩි ඉඩ ප්රමාණයක් ගනී.
අග්න්යාශය පුරා මේද සෛල ඒකාකාරව බෙදා හරිනු ලැබුවහොත් මෙය ගැටළු ඇති නොකරයි. සෛල කණ්ඩායම් වශයෙන් එකතු කරන විට තත්වය වඩාත් නරක ය.
එවිට ඔවුන් ලිපොමා ගැන කතා කිරීමට පටන් ගනී. එහි එතරම් බියජනක දෙයක් නොමැත, මන්ද එය මෙටාස්ටේස් ලබා නොදෙන අතර එයින් අදහස් කරන්නේ එය අසල්වැසි අවයව වලට හානියක් නොවන බවයි.
ගෙඩියක්, අග්න්යාශයික නාල සහ ස්නායු අවසානයන් මත පීඩනය යෙදීමට පටන් ගන්නා තරමට ගෙඩියක් වර්ධනය වන විට කරදර ඇති වේ. එවැනි නිරාවරණයෙන් වේදනාව, ඔක්කාරය, සමතලා වීම සහ වෙනත් අප්රසන්න රෝග ලක්ෂණ ඇති වේ.
දියවැඩියාව හා තරබාරුකම ඇතිවීමේ අවදානම ගැන, වීඩියෝව බලන්න:
ලිපොමෝටෝසිස් සඳහා පෝෂණය
එදිනෙදා ජීවිතයේදී, ආහාරයේ ඇති මේද ප්රමාණය අඩු කිරීම ලිපොමෝටෝසිස් නැවැත්වීමට උපකාරී වන බවට මතයක් පවතී. මෙය මූලික වශයෙන් සාවද්ය ප්රකාශයකි.
මේදය සම්පූර්ණයෙන් නතර කිරීමෙන් පවා සෞඛ්ය සම්පන්න සෛල මේද සෛල බවට පිරිහීම නතර නොවේ. ලිපෝමැටෝසිස් වර්ධනය පෝෂණයට කිසිසේත් සම්බන්ධ නොවේ. කෙසේ වෙතත්, මේද බැහැර කිරීම වඩා හොඳය. මෙය ශරීරයට හිතකර බලපෑමක් ඇති කරයි:
- අග්න්යාශ සහන
- අමතර පවුම් ඉවත් කිරීම.
කියවන්න: මෙය විය හැකිද: අග්න්යාශයේ ගලක්ද?
එන මේද ප්රමාණය අඩු කිරීම තත්වය සමනය කිරීමට උපකාරී වේ, රෝගයේ බොහෝ සං signs ා පහව යයි, අඩු ලෙස ප්රකාශ වේ. රෝගයේ බාහිර ප්රකාශනයන් නොමැති විට, සංරක්ෂිත අග්න්යාශයේ ක්රියාකාරිත්වය ගැන අපට කතා කළ හැකිය.
මෙයින් අදහස් කරන්නේ සියලුම නාල සාමාන්යයෙන් ක්රියාත්මක වන අතර ඒවා ඇඩිපෝස් පටක මගින් සම්ප්රේෂණය නොවන බවයි. අග්න්යාශයේ සාමාන්ය ක්රියාකාරිත්වයත් සමඟ ආහාරවල මේද සීමා කිරීම බර අඩු කර ගැනීමට උපකාරී වන නමුත් රෝගයේ තවදුරටත් වර්ධනයට බලපාන්නේ නැත.
Lipomatosis ප්රතිකාර
ඉබුප්රොෆෙන් යනු උදර වේදනාව තුරන් කිරීමේ drug ෂධයකි.
ලිපොමෝටෝසිස් ඉවත් කිරීම පාහේ කළ නොහැක්කකි. වර්තමාන ප්රතිකාර ක්රමය දිශාවන් 3 කින් ගමන් කරයි:
ඔබේ ජීවන රටාව නිවැරදි දිශාවට වෙනස් කිරීම සමස්ත තත්වය වැඩිදියුණු කිරීමට උපකාරී වේ. නොපසුබස්නා උත්සාහයෙන් හා නොපසුබට උත්සාහයෙන් බොහෝ දේ අත් කරගත හැකිය.
අමතර .ෂධ නොමැතිව පවා සුවය ලබා ගැනීමට අපේක්ෂා කරන රෝගීන්ගේ තත්වය වැඩිදියුණු වේ. ව්යාධි විද්යාවෙන් මිදීමේ මූලික කරුණු වනුයේ මත්පැන් සහ වෙනත් නරක පුරුදු අත්හැරීම, ආහාර සාමාන්යකරණය කිරීම සහ අතිරික්ත බර ඉවත් කිරීම ය.
හොඳ ප්රති results ල ලබා ගැනීම සඳහා වඩාත් ක්රියාකාරී රූපයක් පැවැත්වීම අවශ්ය වේ. දෙවන වැදගත් සාධකය වන්නේ ආහාර වේ. පහත පෝෂණ මූලධර්ම අනුගමනය කිරීමෙන් ඔබට බොහෝ ගැටළු වලින් මිදීමට හැකි වේ. මූලධර්ම පහත පරිදි වේ:
- භාගික ආහාර වේලක්. අපේක්ෂිත ආහාර සංඛ්යාව - අවම වශයෙන් 5, ප්රශස්ත - 6.
- මේදය සීමා කිරීම. මිහිරි මේද ආහාර හැර.
- පිඟන් වල කැලරි අන්තර්ගතයේ සාමාන්ය අඩුවීමක්, එන කැලරි වල දෛනික පරිමාව අඩු කිරීමට ඇති ආශාව.
Drugs ෂධ සමඟ තත්වය විසඳීම පාහේ කළ නොහැක්කකි. Ation ෂධ ගැනීම අප්රසන්න රෝග ලක්ෂණ ඉවත් කිරීමට උපකාරී වේ. අග්න්යාශයේ ස්ථුලතාවයේ දරුණු ප්රතිවිපාක ඉවත් කිරීම සඳහා පහත සඳහන් drugs ෂධ ගන්න.
- වේදනා සහන සඳහා ඉබුප්රොෆෙන්.
- ආහාර ජීර්ණය නිවැරදි කිරීම සඳහා අග්න්යාශය.
- පාචනය අවහිර කිරීම සඳහා ලෝපෙරමයිඩ්.
- ඔක්කාරය සමනය කිරීම සඳහා මෙටොක්ලොප්රමයිඩ්.
- බඩවැල් කැක්කුම ඉවත් කිරීම සඳහා මෙබෙවරින්.
ඔබට මෙම with ෂධ රැගෙන යා නොහැක. සියල්ලට පසු, ඔවුන් සියල්ලම ශරීරයට negative ණාත්මක අතුරු ආබාධයක් ඇති කරයි. ස්වයං ation ෂධ අතිශයින්ම නුසුදුසු ය. සියල්ලට පසු, තත්වය තීරණාත්මක විය හැකි අතර, රෝග ලක්ෂණ ඉවත් කිරීම පටක පිරිහීමේ ක්රියාවලිය නැවැත්වීමට උපකාරී නොවේ.
මේද සෛල සමුච්චය කිරීම බරපතල ලෙස භයානක විය හැකිය. තර්ජනයේ තරම තීරණය කළ හැක්කේ විශේෂ ist යෙකුට පමණක් වන අතර අවශ්ය නම් ශල්ය වෛද්ය ප්රතිකාර සඳහා යවනු ලැබේ.
වැළැක්වීමේ පියවර
නිසි පෝෂණය තරබාරුකම වැළැක්වීමකි.
අග්න්යාශයේ මේද පරිහානිය වළක්වා ගත හැකි නමුත් සුව කළ නොහැකිය.
එමනිසා, සෞඛ්යය පවත්වා ගැනීම සඳහා සරල ක්රියා ගණනාවක් සිදු කිරීම අවශ්ය වන අතර ලිපොමෝටෝසිස් රෝගයට ප්රතිකාර කිරීමේ අවශ්යතාවයට මුහුණ නොදේ. මෙම රෝගය වැළැක්වීම පිළිබඳ විශේෂ ists යින්ගේ උපදෙස් පහත පරිදි වේ.
- බර පාලනය.
- මත්පැන් ප්රතික්ෂේප කිරීම.
- මේදය ප්රතික්ෂේප කිරීම.
- ආතති සහගත තත්වයන් ජීවිතයෙන් බැහැර කිරීම.
අග්න්යාශයේ හා දුම්පානයේ ක්රියාකාරිත්වය දුර්වල කරයි, එබැවින් එය ප්රතික්ෂේප කිරීම වඩා හොඳය. අග්න්යාශය යනු දුම්පානයේ ප්රති ence ලයක් වන අතර අග්න්යාශයේ සිට ලිපොමෝටෝසිස් වර්ධනය වේ. අග්න්යාශයේ ස්ථුලතාවය වර්ධනය වීම වැළැක්වීම සඳහා අක්මාව, වකුගඩු සහ අනෙකුත් අභ්යන්තර අවයව හොඳ තත්ත්වයේ තබා ගැනීම අවශ්ය වේ. අක්මාව හා biliary පත්රිකාවේ සාමාන්ය ක්රියාකාරිත්වය පවත්වා ගැනීම විශේෂයෙන් වැදගත් වේ.
එය තෝරන්න සහ අපට පැවසීමට Ctrl + Enter ඔබන්න.
ඔබේ මිතුරන්ට කියන්න! සමාජ බොත්තම් භාවිතා කර ඔබේ ප්රියතම සමාජ ජාලයේ මෙම ලිපිය ඔබේ මිතුරන් සමඟ බෙදා ගන්න. ස්තූතියි!
අග්න්යාශ තරබාරුකම: අවවාදයයි - අදෘශ්යමාන සතුරෙක්

සුබ සන්ධ්යාවක්, මගේ බ්ලොග් අඩවියේ ආදරණීය පා readers කයින්! අද අපගේ මාතෘකාව අග්න්යාශයේ තරබාරුකම වැනි භයානක රෝගයකි, එය බොහෝ විට සෑහෙන කාලයක් තිස්සේ නොපෙන්වයි. මේ අතර, එය ශරීරයේ ජීවිතයට ඇති බරපතලම කරදර වලින් පිරී ඇති අතර, එපමනක් නොව, ආපසු හැරවිය නොහැකි ය.
එහි අන්තරාය කුමක්ද, කුමක් කළ යුතුද සහ කෙසේ වෙතත් ඔබ එය හඳුනාගෙන තිබේ නම් කුමක් කළ යුතුද?
අග්න්යාශයේ ස්ථුලතාවය ප්රකාශ වන්නේ කෙසේද සහ ප්රතිකාර කරන්නේ කෙසේද?

අග්න්යාශය ග්රන්ථි අවයවයක් වන අතර එහි දිග සෙන්ටිමීටර 7 නොඉක්මවිය යුතුය.මෙම ව්යුහ විද්යාව සෑදීමේ ස්ථානය උදර කුහරයේ ගැඹුරු කොටස් වේ. ආහාර සංරචක මිනිස් සිරුරට ඇතුළු වන විට, මෙම ඉන්ද්රියයේ කාර්යය වන්නේ කාබෝහයිඩ්රේට්, ප්රෝටීන සහ මේද බිඳ දැමිය යුතු විශේෂිත එන්සයිම නිපදවීමයි.
මෙම ව්යුහ විද්යාත්මක ව්යුහයේ තවත් (අන්තරාසර්ග) කාර්යයක් වන්නේ ශරීරයේ ග්ලූකෝස් භාවිතය සඳහා වගකිව යුතු ඉන්සියුලින් හෝමෝනය නිපදවීමයි.
දියවැඩියාව සහ අග්න්යාශය වැනි නිදන්ගත රෝග වල පසුබිමට එරෙහිව, අග්න්යාශයේ ඊනියා තරබාරුකම බොහෝ විට වර්ධනය වේ.
මෙම දරුණු ව්යාධිජනක තත්වයට පසුව සුදුසුකම් ලත් ප්රතිකාර සමඟ කාලෝචිත රෝග විනිශ්චය අවශ්ය වේ.
තත්ව ලක්ෂණ
තරබාරුකම හෝ අග්න්යාශයික ලිපොමාටෝසිස් සංලක්ෂිත වන්නේ ශරීරයේ ග්රන්ථි සෛල මේද මූලද්රව්ය සමඟ ප්රතිස්ථාපනය කිරීමෙනි. මෙම අසාමාන්ය වෙනස්කම් අග්න්යාශයේ ක්රියාකාරී තත්වයට නාටකාකාර ලෙස බලපාන අතර එය ශරීරයේ ආපසු හැරවිය නොහැකි ක්රියාවලීන් වර්ධනය වීමට හේතු වේ.
අග්න්යාශයේ හෝ දියවැඩියා රෝගයේ නිදන්ගත ස්වරූපයෙන් පෙළෙන සෑම පුද්ගලයෙකුම මෙම ඉන්ද්රියයේ මේද පිරිහීම වර්ධනය නොකරයි.
මෙම ව්යාධිජනක තත්වය බොහෝ විට සිදුවන්නේ අක්මාව හා අනෙකුත් අවයවවල තරබාරුකමේ පසුබිමට එරෙහිව ය.
ව්යවහාරික පර්යේෂණවල ප්රති received ලයක් ලෙස ලබාගත් සායනික දත්ත මත පදනම්ව, ලිපොමෝටෝසිස් සෑදීමට දායක වන පූර්ව සාධක හඳුනා ගන්නා ලදී. මෙම සාධකවලට ඇතුළත් වන්නේ:
- මත්පැන් නිතිපතා පරිභෝජනය,
- පෙර උග්ර අග්න්යාශය හෝ එහි නිදන්ගත ස්වරූපය,
- ආහාර ජීර්ණ පද්ධතියේ රෝග සඳහා පාරම්පරික නැඹුරුතාවයක්,
- අධික බර
- නිදන්ගත හෙපටයිටිස් හෝ දියවැඩියාව
- තයිරොයිඩ් හෝමෝන .නතාවය.
සාධක එකක් හෝ වැඩි ගණනක් තිබීම පුද්ගලයෙකුට අග්න්යාශයේ හෝ අක්මාවේ මේද පිරිහීමට 100% ක් ඉඩ ඇති බවක් අදහස් නොකෙරේ, නමුත් එවැනි තත්වයන් නොමැතිවීම ව්යාධි විද්යාවේ අවදානම සැලකිය යුතු ලෙස අඩු කරයි.
අග්න්යාශයික පටක වල මේද පරිහානිය දීර් clin කාලීන අසමමිතික පා course මාලාවක් මගින් සංලක්ෂිත වේ, කිසිදු සායනික ප්රකාශනයක් සමඟ නොවේ.
බොහෝ විට, මෙම ව්යාධිවේදය උදරීය අවයවවල අල්ට්රා සවුන්ඩ් පරීක්ෂණයක් මගින් නිතිපතා වැළැක්වීමේ පරීක්ෂණ වලදී අනාවරණය වේ.
ග්රන්ථි පරෙන්චිමා වලින් 1/3 ක් ඇඩිපෝස් පටක මගින් ප්රතිස්ථාපනය කළ හොත් ඔබට ලාක්ෂණික සායනික පින්තූරයක පෙනුම ගැන කතා කළ හැකිය.
රෝගයේ ලාක්ෂණික සායනික ප්රකාශනයන් අවට නිරෝගී පටක වල යාන්ත්රික පීඩනය මෙන්ම ග්රන්ථියේම ක්රියාකාරී ආබාධ වැනි සාධක සමඟ කෙලින්ම සම්බන්ධ වේ. පුද්ගලයෙකු අග්න්යාශයේ තරබාරුකම වර්ධනය කර ඇත්නම්, රෝග ලක්ෂණ පහත පරිදි වේ:
- උදරයේ වැගිරෙන වේදනාව
- ඔක්කාරය හා වමනය සහනයක් නොමැතිව
- පාචනය ස්වරූපයෙන් මල ආබාධ. මීට අමතරව, මිනිස් මළ මූත්රාවල තෙල් සහිත ඇතුළත් කිරීම් (ස්ටීටෝරියා) නිරීක්ෂණය කළ හැකිය
- බඩවැල්වල වායුව වැඩි වීම,
- එපිගාස්ට්රියම් සහ වම් හයිපොකොන්ඩ්රියම් වල ඇති වන අපහසුතාව සහ බර.
ඉන්ද්රිය පරෙන්චිමා හි ව්යුහාත්මක වෙනස්කම් වල පසුබිමට එරෙහිව, එහි එක්සොක්රීන් සං component ටකය දුක් විඳිනවා පමණක් නොව, අන්තරාසර්ග ද වේ. මේද අවයව හානිවීමේ තවත් ලක්ෂණයක් වන්නේ රුධිර ග්ලූකෝස් තියුණු ලෙස ඉහළ යාමයි.
මේද සෛල ඊනියා කණ්ඩායම් සාදන්නේ නම්, මෙම ව්යාධිජනක තත්වය අවිනිශ්චිත ගෙඩියක් මගින් සංකීර්ණ වේ - ලිපෝමා. වේගවත් ප්රගතියක් හා මෙටාස්ටැසිස් වලට ගොදුරු නොවන බැවින් මෙම නියෝප්ලාස්මය විභව අනතුරක් සිදු නොකරයි.
අදියර ලිපොමාටෝසිස්
ලිපොමෝටෝසිස් වල ව්යාධි ක්රියාවලිය නොසලකා හැරීමේ මට්ටම ඇස්තමේන්තු කර ඇත්තේ ඉන්ද්රිය පරෙන්චිමා හි ඇති ග්රන්ථි හා ඇඩිපෝස් පටක වල ප්රතිශතය මත ය. මෙම අවස්ථාවේ දී, රෝගයේ පහත දැක්වෙන අදියරයන් කැපී පෙනේ:
- පළමු අදියර. 30% ට නොඅඩු ඇඩිපෝස් පටක ප්රතිශතයක් සම්බන්ධයෙන් ඔබට රෝගයේ ආරම්භක වර්ධනය ගැන කතා කළ හැකිය.
- දෙවන අදියර. දෙවන මට්ටමේ ලිපොමෝටෝසිස් සමඟ රෝගය වේගයෙන් සිදුවන විට, ඇඩිපෝස් පටක වලින් 60% ක් පමණ නිරීක්ෂණය කෙරේ.
- තෙවන අදියර. මෙම අවස්ථාවේ දී, අපි කතා කරන්නේ දැවැන්ත මේද තුවාලයක් වන අතර, ලිපිඩ සෛලවල ප්රතිශතය ඉන්ද්රිය පරෙන්චිමා හි සමස්ත ස්කන්ධයෙන් 60% ට වඩා වැඩිය.
ප්රතිකාර හා වැළැක්වීම
අග්න්යාශයික පටක වල තරබාරු බව පුද්ගලයෙකුට හඳුනාගත හොත්, මෙම රෝගයට ප්රතිකාර කිරීමේදී ගතානුගතික හා ශල්යකර්ම ක්රම දෙකම ඇතුළත් වේ.
මෙම ව්යාධිජනක තත්වය මුළුමනින්ම තුරන් කිරීම අපහසුය, කෙසේ වෙතත්, අග්න්යාශයේ තත්වය පිළිබඳ ඒකාබද්ධ වැඩ කිරීමෙන් ඉන්ද්රියයේ සමස්ත ක්රියාකාරී පරාමිතීන් සැලකිය යුතු ලෙස වැඩිදියුණු කළ හැකිය. ආහාරමය නිර්දේශ සහ මත්පැන් පානය ප්රතික්ෂේප කිරීම ශරීර බර සාමාන්ය තත්වයට පත් කිරීමට සහ ශරීරයේ පරිවෘත්තීය ක්රියාවලීන් ස්ථාවර කිරීමට උපකාරී වේ.
මෙම රෝගය සඳහා වෙනම පිළියම් නොමැත. රෝගයේ ලාක්ෂණික සායනික ප්රකාශනයන් තුරන් කිරීම සඳහා, සමාන රෝග විනිශ්චයක් ඇති රෝගීන්ට පහත සඳහන් drugs ෂධ නියම කරනු ලැබේ:
- මෙටොක්ලොප්රමයිඩ්. මෙම drug ෂධය ඔක්කාරය හා වමනය වැනි ලාක්ෂණික රෝග ලක්ෂණ වලට එරෙහිව සටන් කරයි,
- දරුණු වේදනාව සඳහා විශ්ලේෂකයක් ලෙස භාවිතා කරන ඉබුප්රොෆෙන්,
- මෙබෙවරින්. මෙම drug ෂධයේ පරමාර්ථය වන්නේ බඩවැල් කැක්කුම ඉවත් කිරීමේ අවශ්යතාවයයි,
- අග්න්යාශය මෙම එන්සයිම සැකසීමේදී මේද හා කාබෝහයිඩ්රේට් වල ප්රෝටීන බිඳවැටීමට දායක වන ජීව විද්යාත්මකව ක්රියාකාරී සංයෝග අඩංගු වන අතර එමඟින් ආහාර ජීර්ණය සාමාන්ය තත්වයට පත් වේ.
- ලෝපෙරමයිඩ්. ලිපොමෝටෝසිස් ඇති පුද්ගලයින් තුළ පාචනය වැනි මල ආබාධ බොහෝ විට දක්නට ලැබේ. මෙම රෝග ලක්ෂණය තුරන් කිරීම සඳහා ලෝපෙරමයිඩ් ටැබ්ලට් නියම කරනු ලැබේ.
අග්න්යාශයේ තරබාරුකම තයිරොයිඩ් ග්රන්ථියේ හෝ දියවැඩියා රෝගයේ හයිපොෆන්ෂන් සමඟ සම්බන්ධ වේ නම්, රෝගියාට හෝමෝන හා හෝමෝන නොවන ස්වභාවයක් සඳහා සුදුසු ations ෂධ නියම කරනු ලැබේ.
චිකිත්සක මඩ වලින් යෙදුම් මෙන්ම චිකිත්සක ඛනිජ ජලය අනුභව කිරීම ද ඇතුළුව ස්පා ප්රතිකාර ක්රම මගින් උච්චාරණය කරන ලද චිකිත්සක බලපෑමක් ඇති කරයි.
සම්පූර්ණ ප්රතිකාර ක්රමය සඳහාම, රෝගියා විශේෂ gast ආමාශ ආන්ත්ර විද්යා ologist යෙකු විසින් නිරන්තරයෙන් නිරීක්ෂණය කළ යුතු අතර, ගතිකයේ තත්වය තක්සේරු කිරීම සඳහා අග්න්යාශයේ අල්ට්රා සවුන්ඩ් පරීක්ෂණයක් පැවැත්විය යුතුය. අක්මාව හා අග්න්යාශයේ මේද පිරිහීමට ප්රතිකාර කරන්නේ කෙසේද යන්න පිළිබඳ සවිස්තර තොරතුරු වෛද්ය උපදෙස් ලබා ගත හැකිය.
ලිපොමෝටෝසිස් නිවැරදි කිරීම සඳහා වූ ශල්යකර්ම ක්රම වලින් සමන්විත වන්නේ ඉන්ද්රිය පරෙන්චිමාවේ ඇඩිපෝස් පටක සමුච්චය වීම වහාම ඉවත් කිරීමයි. ඇඩිපෝස් පටක නැවත සමුච්චය වීමට නැඹුරු වන අතර පසුව සම්බන්ධක පටක බවට පරිවර්තනය වීම නිසා මෙම ක්රම අග්න්යාශයේ ස්ථුලතාවයට උවදුරක් නොවේ.
වැළැක්වීමේ පියවර, ශරීරයේ මේද පරිහානිය වර්ධනය වීම වැළැක්වීම, එවැනි සරල නීති ක්රියාත්මක කිරීම:
- බැදපු, කුළුබඩු සහ මේද ආහාර භාවිතය සීමා කරන මූලික ආහාර මාර්ගෝපදේශ වලට අනුකූල වීම. ඉහළ කැලරි සහිත කෑම වර්ග නැවුම් එළවළු හෝ පලතුරු සලාද මෙන්ම කිරි නිෂ්පාදන වෙනුවට ආදේශ කිරීම රෙකමදාරු කරනු ලැබේ.
- ශරීරයේ බර අධීක්ෂණය සහ තරබාරුකම වැළැක්වීම,
- මධ්යස්ථ ශාරීරික ක්රියාකාරකම් සහ ශාරීරික අක්රියතාව වැළැක්වීම,
- මත්පැන් සහ දුම්පානය නතර කිරීම,
- ආහාර ජීර්ණ පද්ධතියේ හා පරිවෘත්තීයතාවයේ නිදන්ගත රෝග සඳහා කාලෝචිත ප්රතිකාර කිරීම.
ව්යාධි ක්රියාවලිය නොසලකා හැරීම සැලකිල්ලට ගෙන, ලිපොමෝටෝසිස් රෝග ලක්ෂණ සහ ප්රතිකාර වෙනස් විය හැකිය.
පෙළෙහි වැරැද්දක් හමු වී තිබේද? එය තෝරා ඔබන්න Ctrl + Enterඅපි ඒක හදන්නම්!
ප්රයෝජනවත් වීඩියෝවක්
අග්න්යාශ පිළිකා සහ තරබාරුකම අතර සම්බන්ධය පිළිබඳ වීඩියෝව නරඹන්න:
සමහර අවස්ථාවලදී අග්න්යාශයේ අල්ට්රා සවුන්ඩ් එකක් දරුවා මත සිදු කරයි. පූර්ව පුහුණුවක් පැවැත්වීම සඳහා ගුණාත්මක අධ්යයනයක් සඳහා වැදගත් වේ. සම්මතයන් සහ අපගමනයන් මොනවාද?
සමහර රෝග සැක කෙරේ නම් (පිළිකා, අග්න්යාශය, ගෙඩියක්, ගැටිත්ත, ගෙඩියක්) දියවැඩියාව සඳහා අග්න්යාශයේ අල්ට්රා සවුන්ඩ් නියම කරනු ලැබේ. මෙම දැරිය හැකි ක්රමය මඟින් විසරණය වන වෙනස්කම් හා ගැටළු වල සලකුණු සොයා ගැනීමටත්, ප්රමාණයෙන් වැඩිහිටියෙකු තුළ සම්මතයක් ඇති කිරීමටත් ඉඩ සලසයි. සූදානම් වන්නේ කෙසේද? Echogenicity අවශ්ය වන්නේ ඇයි?
අල්ට්රා සවුන්ඩ් මගින් ගැටළුව නිවැරදිව හඳුනාගත නොහැකි නම් අග්න්යාශයික එම්ආර්අයි නියම කරනු ලැබේ. විභාගය සඳහා සුළු සූදානමක් අවශ්ය වේ. භාවිතය සඳහා ඇඟවුම්: විසරණය වන වෙනස්කම්, පිළිකා, ගෙඩි පිළිබඳ සැකය. එම්ආර්අයි ඊට වෙනස්ව කුඩාම ප්රමාණයේ ආකෘතීන් හඳුනා ගැනීමට උපකාරී වේ. වඩා හොඳ කුමක්ද - සීටී හෝ එම්ආර්අයි?
රෝගියාට එකවරම කොලෙස්ටිස්ටිස් සහ දියවැඩියාව තිබේ නම්, පළමු රෝගය පමණක් වර්ධනය වී ඇත්නම් ඔහුට ආහාර නැවත සලකා බැලිය යුතුය. එය සිදුවීමට හේතු වන්නේ ඉන්සියුලින්, මත්පැන් සහ වෙනත් අය වැඩි වීමයි. දියවැඩියා රෝගයෙන් උග්ර ගණනය කළ කොලෙස්ටිස්ටිස් වර්ධනය වී ඇත්නම්, සැත්කම් අවශ්ය වේ.
මූලික වශයෙන්, සෝමාටොස්ටැටින් හෝමෝනය වර්ධනය සඳහා වගකිව යුතු නමුත් කෘතිම ප්රතිසම වල ප්රධාන කාර්යයන් වෙනත් බරපතල රෝග සඳහා ද යොදා ගනී. අග්න්යාශයික හෝමෝනය අතිරික්තයක් සිදුවුවහොත් කුමක් සිදුවේද?