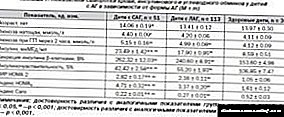
දියවැඩියා රෝගීන් සඳහා සෞඛ්ය පාසල: එය කුමන ආකාරයේ ආයතනයක්ද සහ එහි උගන්වන්නේ කුමක්ද?
දියවැඩියා පාසල්වල ඉතිහාසය
දියවැඩියා රෝගීන් සඳහා පළමු පාසල 1923 දී පෘතුගාලයේ දී සංවිධානය කරන ලදී. මේ මොහොතේ සිට, ජනගහනය සමඟ මෙම වෛද්ය සහ වැළැක්වීමේ කටයුතු වේගයෙන් සංවර්ධනය කිරීම ආරම්භ විය. දියවැඩියා රෝගීන්ගේ අධ්යාපනය සඳහා විශේෂිත පාසල් සංවිධානය කර යුරෝපයේ සෑම රටකම ක්රියාත්මක වේ. මහා බ්රිතාන්යයේ 1934 දී දියවැඩියා රෝගීන් සඳහා පාසලක් ආරම්භ කරන ලද්දේ වෛද්ය ආර්. ඩී. ලෝරන්ස් සහ ඔහුගේ රෝගියා වන එච්.ජී. වෙල්ස් විසිනි. පාසැල්වල රෝගීන්ගේ අධ්යාපනයේ පළමු විද්යාත්මකව තහවුරු කරන ලද බලපෑම් 20 වන සියවසේ දෙවන භාගයේදී එල්. මිලර්, ජේ.එෆ්. අසාල්, එම්. බර්ගර් විසින් ලබා ගන්නා ලදී. 1979 සිට දියවැඩියාව ඇති රෝගීන්ගේ අධ්යාපනය පිළිබඳ පර්යේෂණ කණ්ඩායමක් යුරෝපයේ වැඩ කරමින් සිටින අතර එය දියවැඩියා අධ්යයනය සඳහා වූ යුරෝපීය සංගමය තුළ නිර්මාණය විය.
1989 දී කසකස්තානයේ දී පළමු වරට දියවැඩියා 1 වර්ගයේ රෝගීන් පුහුණු කිරීම සමඟ ප්රතිකාර වැඩසටහනක effectiveness ලදායීතාවය පිළිබඳ අධ්යයනයක් සිදු කරන ලදී. ජර්මනියේ ජී. හයින් (WHO නිර්දේශිත වැඩසටහන). වසර 2 ක පසු විපරමක ප්රති the ලයක් ලෙස සායනික, පරිවෘත්තීය හා වෛද්ය-සමාජ පරාමිතීන් පිළිබඳ පුහුණුවේ ධනාත්මක බලපෑම මෙන්ම රෝග ආශ්රිත හැසිරීම පිළිබිඹු කරන දර්ශක කෙරෙහි ද ඔප්පු විය.
පාසලේ සංවිධානය "දියවැඩියාව"
දියවැඩියා රෝගීන්ගේ පාසල ක්රියාකාරී පදනමක් මත වෛද්ය ආයතනවල (සෞඛ්ය මධ්යස්ථාන) කොටසක් ලෙස නිර්මාණය වේ.
පාසලේ වැඩ කටයුතු මෙහෙයවනු ලබන්නේ අදාළ වෛද්ය ආයතනයේ ප්රධානියා විසින් පත් කරනු ලබන ප්රධානියා විසිනි. රීතියක් ලෙස, මෙය අන්තරාසර්ග විද්යා ologist යෙකු (දියවැඩියා විශේෂ ologist යෙකු) හෝ උසස් පුහුණුවක් ලබා ඇති හෙදියක් වන අතර ඔහු විශේෂ පුහුණුවක් ලබා ඇත. පාසල එහි ක්රියාකාරකම් පාලනය කරනු ලබන්නේ සෞඛ්ය සේවා ආයතනයේ ප්ර ter ප්තිය වන කසකස්තාන් ජනරජයේ සෞඛ්ය අමාත්යාංශයේ රෙගුලාසි මගිනි.
එක් එක් කාණ්ඩයේ රෝගීන් සඳහා වෙන වෙනම ව්යුහගත වැඩසටහන් අනුව පුහුණුවීම් සිදු කරනු ලැබේ:
1. පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්,
2. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්,
3. ඉන්සියුලින් ලබා ගන්නා දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්,
4. ළමුන් සහ නව යොවුන් දරුවන්, දියවැඩියා රෝගීන් සහ ඔවුන්ගේ relatives ාතීන්,
5. දියවැඩියාව ඇති ගර්භනී කාන්තාවන්.
දියවැඩියා පාසලේ අරමුණු:
1. දියවැඩියාවෙන් පෙළෙන රෝගියකුට සෞඛ්ය සම්පන්න පුද්ගලයින් අතර වෛද්ය විද්යාත්මක හා මානසික අනුවර්තනයන් ලබා දීම,
2. දියවැඩියා රෝග හා හෘද වාහිනී රෝග වල සංකූලතා වර්ධනය හා ප්රගතිය වැළැක්වීම,
3. දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ පූර්ණ ජීවිතය ප්රවර්ධනය කිරීම.
දියවැඩියා පාසලේ අරමුණු:
1. දියවැඩියාව ඇති රෝගීන්ට වන්දි ගෙවීම සඳහා පෙළඹවීම,
2. දියවැඩියා ස්වයං පාලනයක් ඇති රෝගීන් පුහුණු කිරීම,
3. විවිධ ජීවන තත්වයන් තුළ ප්රතිකාර නිවැරදි කිරීමේ ලක්ෂණ රෝගියාට ඉගැන්වීම,
4. රෝහලේ "දියවැඩියා පාසලේ" මූලික පුහුණුව ලබා ඇති පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට උපදෙස් දීම,
5. බාහිර රෝගී දියවැඩියා කළමනාකරණය පිළිබඳ ගැටළු පිළිබඳව දියවැඩියාව ඇති රෝගියෙකුගේ relatives ාතීන්ට උපදෙස් දීම 4.4 ..
කාර්යයන්ට අනුකූලව දියවැඩියා පාසලේ වෛද්ය කාර්ය මණ්ඩලය විසින් ඉටු කරනු ලැබේ:
1. දියවැඩියාව හා එහි සංකූලතා පිළිබඳ අදහස් රෝගියාට හුරු කිරීම,
2. දියවැඩියා ප්රතිකාරයේ මූලධර්මවලට රෝගියා හඳුන්වා දීම,
3. දියවැඩියාවේ හොඳ පෝෂණය හා ශාරීරික ක්රියාකාරකම් පිළිබඳ මූලික කරුණු රෝගීන්ට ඉගැන්වීම,
4. පාද රැකවරණය සඳහා රෝගියා පුහුණු කිරීම,
5. රෝගියාගේ ස්වයං පාලන ක්රම ඉගැන්වීම,
6. නොර්මොග්ලිසිමියා, සාමාන්ය බර සහ රුධිර පීඩනය පවත්වා ගැනීමට රෝගියා පෙළඹවීම 4.5 ..
ඔබ සොයන දේ සොයාගත නොහැකිද? සෙවීම භාවිතා කරන්න:
හොඳම කියමන්:ඔබට සාමාන්යයෙන් මුරපදයක් ලබා ගත නොහැකි නම් ඔබ කෙබඳු ගණිතයක්ද? 8239 - | 7206 - හෝ සියල්ල කියවන්න.
ඇඩ් බ්ලොක් අක්රීය කරන්න!
පිටුව නැවුම් කරන්න (F5)
ඇත්තටම අවශ්යයි
දියවැඩියා රෝගීන් සඳහා සෞඛ්ය පාසල: එය කුමක්ද?

දියවැඩියා රෝගීන් සඳහා පාසලක් දින 5 හෝ 7 ක පුහුණු පා course මාලාවක් වන අතර එය වෛද්ය ආයතනවල පදනම මත සිදු කෙරේ.
විවිධ වයස්වල රෝගීන්ට යෞවනයන්ගෙන් සහ ඔවුන්ගේ දෙමව්පියන්ගෙන් පටන් ගෙන වැඩිහිටි පුද්ගලයින් සමඟ පන්තිවලට සහභාගී විය හැකිය.
පන්තිවලට සහභාගී වීමට වෛද්යවරයෙකුගේ යොමු කිරීමක් අවශ්ය වේ. රෝගීන් එක් වරක් දේශනවලට යැවිය හැකිය. අමතර තොරතුරු සවන්දීම සඳහා රෝගීන් දෙවන පා course මාලාවක් සඳහා යොමු කිරීම ද පිළිගත හැකිය.
දියවැඩියාවෙන් පෙළෙන බොහෝ දෙනෙකුට රැකියාවක් හෝ පාසැල් යන බැවින් පාසැල් වේලාවන් සාමාන්යයෙන් සකසා ඇත්තේ මෙය මනසේ තබාගෙන ය. එබැවින් පන්ති වාර ගණන සහ දේශන පා course මාලාවේ කාලසීමාව වෙනස් විය හැකිය.
රෝහල් ගත වූ රෝගීන්ට රෝහල් ආකාරයෙන් දිනපතා පාඩම් වලට සහභාගී විය හැකිය.
සාමාන්යයෙන්, එවැනි ක්රියාකාරකම් අඛණ්ඩ චක්රයක ස්වරූපයෙන් පවතී.
රීතියක් ලෙස, එවැනි පා courses මාලා වලදී, දියවැඩියා රෝගීන්ට අවශ්ය මූලික තොරතුරු දින 5-7 ක් තුළ ඉදිරිපත් කිරීමට වෛද්යවරයා සමත් වේ.
රෝහල් ගත නොවූ කාර්යබහුල රෝගීන් සඳහා මෙන්ම, දියවැඩියා රෝගීන් සඳහා දෛනික පරීක්ෂණයකදී රෝග විනිශ්චය කර තීරණාත්මක ස්ථානයකට ළඟා වීමට නොහැකි වූ විට, බාහිර රෝගී සති 4 ක පා courses මාලා පවත්වනු ලැබේ, බොහෝ විට සතියකට පාඩම් 2 ක් ඇත.
පාසලේ වැඩ කටයුතු පදනම් වී ඇත්තේ රුසියාවේ සෞඛ්ය අමාත්යාංශයේ රෙගුලාසි මත ය. එය පිහිටුවා ඇති සෞඛ්ය සේවා ආයතනයේ ප්ර ter ප්තියකි. අන්තරාසර්ග විද්යා ක්ෂේත්රයේ විශේෂ ists යින් විසින් පුහුණු පාඩම් පවත්වනු ලැබේ - දියවැඩියා විශේෂ ologists යින් හෝ උසස් අධ්යාපනයක් ලබා ඇති විශේෂ පුහුණුවක් ලබා ඇති හෙදියක්.
සමහර වෛද්ය ආයතන අන්තර්ජාලය හරහා පන්ති පැවැත්වීම, අදාළ අංශ සමඟ නිල වෙබ් අඩවි නිර්මාණය කිරීම පුහුණු කරයි. පංතිවලට සහභාගී වීමට අවස්ථාවක් නොමැති අයට එවැනි ද්වාරයන් ප්රයෝජනවත් වේ. එසේම පළ කරන ලද තොරතුරු වෛද්ය යොමු කිරීමක් ලෙස භාවිතා කළ හැකිය.
කීටොඇසයිඩෝසිස් උග්ර වූ රෝගීන් සඳහා, අනුකූල නිදන්ගත රෝග, ශ්රවණාබාධ, පෙනීම, පුහුණුව සිදු නොකෙරේ.
ඉන්සියුලින් මත යැපෙන ආකාරයේ රෝග ඇති දරුවන් සඳහා දියවැඩියා පාසල



අනතුරු ඇඟවීම වැඩි දියුණු කිරීම සඳහා, පා course මාලා සංවිධායකයින් හිතාමතාම රෝගීන් වෙනම කණ්ඩායම් වලට බෙදා, ඒ සඳහා අනුරූප දිශානතියේ දේශන පවත්වනු ලැබේ. මෙය:

- පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්,
- දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්,
- දෙවන වර්ගයේ දියවැඩියා රෝගීන්ට ඉන්සියුලින් අවශ්ය වේ
- දියවැඩියාවෙන් පෙළෙන දරුවන් සහ නව යොවුන් දරුවන් මෙන්ම ඔවුන්ගේ relatives ාතීන් ද
- දියවැඩියාව ඇති ගර්භනී කාන්තාවන්.
මෙම මොහොත විශේෂයෙන් වැදගත් වන්නේ පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන දරුවන්ට ය. එවැනි රෝගීන්, ඔවුන්ගේ වයස නිසා, තොරතුරු නිසි ලෙස වටහා නොගන්නා හෙයින්, දෙමව්පියන්ට පන්තිවලට සහභාගී වීමට අවසර දී ඇති අතර, ඒ සඳහා ලබාගත් දැනුම එතරම් වැදගත් නොවේ.
මෙම වර්ගයේ රෝග වඩාත් උග්ර, වේගවත් වන අතර තත්වය වඩාත් සුපරීක්ෂාකාරීව අධීක්ෂණය කිරීම අවශ්ය වන හෙයින්, එවැනි පාසල්වල දේශන සාමාන්යයෙන් අරමුණු කරන්නේ ළමා කාලයේ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගීන් මුහුණ දෙන සියලු ගැටළු පිළිබඳව පූර්ණ දැනුමක් සිසුන්ට ලබා දීමයි.
සංවිධානයේ අරමුණු හා ක්රියාකාරකම්

දියවැඩියා පාසලක් සංවිධානය කිරීම හා ඒ ආශ්රිත පන්ති පැවැත්වීමේ ප්රධාන පරමාර්ථය වන්නේ රෝගීන්ගේ අධ්යාපන ක්රියාවලිය පරිපූර්ණ කිරීම සහ ඔවුන්ට උපරිම ප්රයෝජනවත් දැනුම ලබා දීමයි.
පාඩම් අතරතුර, රෝගීන්ට ස්වයං පාලනයේ ක්රම, ප්රතිකාර ක්රියාවලිය පවත්නා ජීවන තත්වයන්ට අනුවර්තනය වීමේ හැකියාව සහ රෝගයේ සංකූලතා වැළැක්වීම සඳහා උගන්වනු ලැබේ.
විශේෂයෙන් සැලසුම් කරන ලද වැඩසටහන් වලට අනුව පුහුණුවීම් සිදු කෙරෙන අතර තොරතුරු වලට සවන් දුන් රෝගීන්ගේ දැනුම පිළිබඳ පූර්ණ පාලනය ද සපයයි. පාසලේ පැවැත්වෙන පුහුණු චක්රය ප්රාථමික හෝ ද්විතීයික විය හැකිය.
සෑම වර්ෂයකම මාර්තු 1 වන විට පාසල විසින් වර්ෂය සඳහා වර්තමාන ක්රියාකාරකම් පිළිබඳ වාර්තාවක් භෞමික දියවැඩියා මධ්යස්ථානයට ඉදිරිපත් කරයි.
පන්ති කාමරයේ රෝගීන් ඉගෙන ගන්නේ කුමක්ද?

දියවැඩියාව ගින්නක් මෙන් මෙම පිළියමට බිය වේ!
ඔබට අයදුම් කිරීමට අවශ්යයි ...
පාසල් අධ්යාපනය පුළුල් ය. පන්ති කාමරයේ දී රෝගීන්ට න්යායාත්මක හා ප්රායෝගික දැනුම ලැබේ. පුහුණු චක්රයට පිවිසීමේ ක්රියාවලියේදී, රෝගීන්ට පහත සඳහන් කරුණු පිළිබඳව පූර්ණ දැනුමක් ලබා ගත හැකිය.
එන්නත් කිරීමේ කුසලතා
මෙම අංශයට සිරින්ජ භාවිතය පිළිබඳ පුහුණුව පමණක් නොව ඕනෑම තත්වයක් යටතේ ක්රියාවලිය මුළුමනින්ම වඳ බව සහතික කිරීම පමණක් නොව ඉන්සියුලින් පිළිබඳ තොරතුරු ද ඇතුළත් වේ.
ඔබ දන්නා පරිදි, රෝගියාගේ තත්වය, ඔහුගේ රෝග විනිශ්චය සහ පරීක්ෂණ ප්රති .ල මත පදනම්ව සහභාගී වන වෛද්යවරයා විසින් මාත්රාව සහ drug ෂධ වර්ගය තෝරා ගනු ලැබේ.
කෙසේ වෙතත්, ඉන්සියුලින් විවිධ බලපෑම් ඇති කළ හැකි බව රෝගියා දැනගත යුතුය (දීර් slow මන්දගාමී හා වේගයෙන් නිරාවරණය වීම සඳහා drugs ෂධ තිබේ). දැනුම් දීමේ ක්රියාවලියේදී, පාසැල් අමුත්තන්ට ඉන්සියුලින් පරිපාලනය සඳහා කාල රාමුව තෝරා ගැනීම සඳහා වන නීති රීති පිළිබඳ දත්ත ලැබේ.
ආහාර සැලසුම් කිරීම

ඔබ දන්නා පරිදි, ආහාර ගැනීම දියවැඩියා රෝගියෙකුගේ ජීවිතයේ අනිවාර්ය අංගයකි. දැඩි පිළිපැදීමකින් තොරව, රෝගියාගේ තත්වය ස්ථාවර කිරීමට නොහැකිය.
එබැවින් පෝෂණය සාමාන්යයෙන් වෙනම පාඩමක් ලබා දෙනු ලැබේ.
අවසර ලත් හා තහනම් ආහාර ලැයිස්තුවට රෝගීන් හඳුන්වා දෙනු ලැබේ. එසේම ප්රතිකාර මගින් රුධිරයේ සීනි මට්ටම අඩු කර ගත හැකිය.
ඊට අමතරව, ඇතැම් කෑම වර්ග මගින් සුලු පත්රිකාවක්, පෙනීමේ අවයව, රුධිර නාල සහ රෝගියාගේ හදවතට ලබා ගත හැකි ප්රතිලාභ පිළිබඳ දත්ත රෝගීන්ට ලැබේ.
සමාජයේ දියවැඩියා රෝගීන් අනුවර්තනය වීම
මෙය වැදගත් කරුණකි, මන්දයත් ඕනෑම වර්ගයක දියවැඩියාවෙන් පෙළෙන බොහෝ රෝගීන්ට සාමාන්ය ජීවන රටාව මෙහෙයවිය නොහැකි බැවින් පහත් බවක් දැනේ.
විශේෂ ists යින් සමඟ වැඩ කිරීමෙන් රෝගීන්ට ගැටලුව වෙනත් කෝණයකින් බැලීමට සහ දියවැඩියාව රෝගයක් නොව ජීවන රටාවක් බව තේරුම් ගැනීමට ඉඩ සලසයි.
එසේම, පාඩම් වලදී සාකච්ඡා කළ යුතු කරුණ බොහෝ විට කෝමා රෝගයට ඇති බිය සහ වැඩිහිටි රෝගීන් තුළ ඇති වන දුෂ්කර මානසික තත්වය මඟහරවා ගැනීම වැනි ප්රශ්නයක් බවට පත්වේ.
දියවැඩියා පාද සහ වෙනත් සංකූලතා වැළැක්වීම

සංකූලතා වැළැක්වීම ආහාර හෝ ඉන්සියුලින් එන්නත් වැනි වෙනම පාඩමක් සඳහා මාතෘකාවකි.
දියවැඩියා රෝගියෙකුගේ පාදයක් වර්ධනය වීම වැළැක්වීම සඳහා අවශ්ය වන පෞද්ගලික සනීපාරක්ෂාව සහ නිවසේ සනීපාරක්ෂාව පිළිබඳ නීති රීති රෝගීන්ට උගන්වනු ලැබේ.
ඊට අමතරව, පාඩමේදී, රෝගීන් ations ෂධ ගැන ඉගෙන ගනු ඇත, ඒවා භාවිතා කිරීම සාමාන්යයෙන් දියවැඩියාවෙන් පීඩා විඳින අත්යවශ්ය අවයවවල පිරිහීම වැළැක්වීම හෝ සැලකිය යුතු ලෙස මන්දගාමී කරයි.
වෛද්යවරුන් සමඟ වැඩ කරන්න

බොහෝ අවස්ථාවන්හීදී, පාසලේ පාඩම් විවිධ විශේෂ ists යින් විසින් සිදු කරනු ලබන අතර, ඒ සෑම කෙනෙක්ම වෙනම වෛද්ය ක්ෂේත්රයක විශේෂ izes යෝ වෙති.
මෙය රෝගියාට දැනුම් දීමේ ක්රියාවලිය උපරිම කිරීමට ඉඩ දෙයි. එක් වෛද්ය සේවකයෙකු විසින් පාසලක දේශන සම්පූර්ණ පා course මාලාවක් උගන්වන විට තත්වයන් සුලභ නොවේ.
අදාළ වීඩියෝ
වීඩියෝවෙන් සම්පූර්ණ දියවැඩියා පාසල් පා course මාලාව:
සෑම දියවැඩියා රෝගියෙකු සඳහාම පාසල් පැමිණීම නිර්දේශ කෙරේ. පංති අතරතුර ලබාගත් තොරතුරු රෝගියාගේ ජීවිතය යහපත් කිරීමට පමණක් නොව එය දීර් extend කිරීමට ද උපකාරී වේ. අවශ්ය නම්, රෝගියාට සතුටුදායක තත්ත්වයක් පවත්වා ගැනීම සඳහා අවශ්ය දැනුම හා කුසලතා මුළුමනින්ම ප්රගුණ කිරීමට අවශ්ය තරම් වාර ගණනක් පාඩම් චක්රවලට සහභාගී විය හැකිය.
"වෛද්යවරයා පරීක්ෂණ සඳහා බලා නොසිට ග්ලූකෝස් බින්දු කරමින් සිටියේය"
මොරොසොව් ළමා රෝහලේ අන්තරාසර්ග විද්යා අංශයේ ප්රධානී ඉරීනා රිබ්කිනා දියවැඩියා රෝගීන්ගේ ගැටළු පිළිබඳ වට මේසයක (නොවැම්බර් 13 මොස්කව්හිදී) “දියවැඩියා රෝගයෙන් සතියක් බලා නොසිටිනු ඇත. - විශ්ලේෂණය සඳහා යොමු කිරීමක් ලැබීමෙන් පසුව පවා, සමහර දෙමව්පියන් දරුවන්ගේ රුධිර ග්ලූකෝස් මට්ටම පරීක්ෂා කිරීමට වහාම යොමු නොකරයි.වෛද්ය ආයතනවල එවැනි උපදෙස් බොහෝ විට ප්රමාද වී නිකුත් වුවද, ලාක්ෂණික රෝග ලක්ෂණ කෙරෙහි අවධානය යොමු නොකෙරේ. ”වෛද්යවරයා පැවසීය.
දියවැඩියාවෙන් පෙළෙන දරුවන්ගේ දෙමව්පියන් අතර සමීක්ෂණයක් පවත්වන ලද අතර එහිදී 900 කට අධික පිරිසක් සහභාගී වූහ. එය හැරී:
40% ක්ම, දියවැඩියාව හඳුනාගෙන ඇත්තේ රෝහල් ගත කිරීමෙන් පසුවය. සෞඛ්යයේ තියුණු පිරිහීමක් දැනටමත් සිදුවී ඇත.
“දේශීය ළමා රෝග විශේෂ, වෛද්යවරයෙක්, රාජකාරියේ ගිලන් රථයක් සහ නගර ළමා රෝහල් දෙකක් දරුවාට දියවැඩියාව ඇති බව මා විශ්වාස කිරීම ප්රතික්ෂේප කළා, සීනි සඳහා රුධිරය ගැනීම ප්රතික්ෂේප කළ අතර දරුවා මුතුන් මිත්තෙකු වෙත ගෙන ආවා. උගුරේ අමාරුවක් නොතිබුණි, වෛද්යවරයා පරීක්ෂණ සඳහා බලා නොසිට ග්ලූකෝස් බින්දු කරමින් සිටියේය. එහි ප්රති, ලයක් ලෙස කෝමා, ”සමීක්ෂණයට සහභාගී වූ දෙමව්පියන් විසින් එවැනි අදහස් දැක්වීය.
රෝගීන්ගෙන් 54% ක් තුළ, දියවැඩියාවේ පළමු රෝග ලක්ෂණ ආරම්භයේ සිට රෝග විනිශ්චය දක්වා, මාස 1 සිට 2 දක්වා ගත වන අතර, 19% ක් තුළ, වසරක් දක්වා.
දෙමව්පියන් අවධානය යොමු කළ යුතු දියවැඩියාව පිළිබඳ සං s ා
- නිරන්තර පිපාසය
- නිතර මුත්රා කිරීම
- හේතු රහිත බර වෙනස් කිරීම
- කුසගින්න හෝ, අනෙක් අතට, ආහාර ප්රතික්ෂේප කිරීම
- ක්රියාකාරිත්වය අඩුවීම, උදාසීනත්වය
රුධිරයේ සීනි පරීක්ෂාවට ලක් වන්නේ කලාතුරකිනි, සමහර විට වෛද්යවරයකු විසින් විශ්ලේෂණයක් නියම කරනුයේ දෙමව්පියන්ගේ බල කිරීම මත පමණක් බව සමාජ සුභසාධන ගැටළු පිළිබඳ රුසියානු සමූහාණ්ඩුවේ රජයේ කවුන්සිලයේ වෛද්ය හා ce ෂධ අංශයේ ප්රධානී පියොටර් රොඩියොනොව් පැවසීය.
මේ සම්බන්ධයෙන්, “අන්තරාසර්ග විද්යා ologists යින්ගේ සගයන් හා ළමා රෝග විශේෂ of යින්ගේ බුද්ධිමත් කාර්යයන් අවශ්යයි” යැයි ඉරීනා රිබ්කිනා පැවසීය. දිස්ත්රික් සායනවල සේවකයින් සඳහා ක්ෂේත්ර සම්මන්ත්රණ පැවැත්වීමට මොස්කව් අන්තරාසර්ග විද්යා ologists යින් දැනටමත් පටන් ගෙන ඇති බව ඇය පැවසුවාය.
දියවැඩියාව පිළිබඳ තොරතුරු ව්යාපාරයක් සායනවල පමණක් නොව අධ්යාපන ආයතනවල ද සිදු කළ යුතු බව පියොටර් රොඩියොනොව් පැවසීය. ඔහුට අනුව,
අධ්යාපන සේවකයින් දියවැඩියාව ගැන එතරම් දන්නේ නැති නිසා එක් පාසලක දී දෙමාපියන්ට සේවකයින්ට ඒත්තු ගැන්වීමට සිදු වූයේ රෝගය අනෙක් දරුවන්ට බෝ නොවන බව ය.
පළමු වර්ගයේ දියවැඩියාව යනු අග්න්යාශයට සිදුවන හානිය හා සම්බන්ධ ස්වයං ප්රතිශක්තිකරණ රෝගයකි. ශරීරයේ ප්රතිශක්තිකරණ පද්ධතිය අග්න්යාශයේ බීටා සෛල විනාශ කරන අතර ඉන්සියුලින් නිෂ්පාදනය සම්පූර්ණයෙන් හෝ අර්ධ වශයෙන් නතර කිරීමට හේතු වන අතර රුධිරයේ සීනි වැඩිවීමක් ඇති කරයි. ශරීරයට ඉන්සියුලින් නිපදවීමට හැකියාවක් නැත, එබැවින් දිනපතා ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ.
රුසියාවේ ළමුන් 30,000 ක් පමණ දියවැඩියාවෙන් පෙළෙනවා.
"බාලාංශයට නොයන්න"
ඡායාරූපය o-krohe.ru
සමීක්ෂණයට ලක් කළ දෙමව්පියන්ගෙන් 57% ක් බාලාංශයේ හෝ පාසලක දියවැඩියාව ඇති දරුවෙකු පිළිගැනීම ප්රතික්ෂේප කළහ. මේ අතර, එවැනි ප්රතික්ෂේප කිරීම් සඳහා නීතිමය හේතු නොමැත.
“මහ නගර සභා සහ කලාපවලට මග පෙන්විය යුතු සම්මත නීතිමය ක්රියාමාර්ග දෙස බැලුවහොත් සහ අපගේ අධ්යාපන නීතිය මෙය නම්, දරුවෙකුට අධ්යාපන සංවිධානයකට ඇතුළත් වීම ප්රතික්ෂේප කළ හැකි එකම අවස්ථාව එහි දැක්වේ: මෙය ස්ථාන නොමැතිවීමයි. වෙනත් හේතු තිබිය නොහැකිය. ”රුසියාවේ අධ්යාපන හා විද්යා අමාත්යාංශයේ ළමා අයිතිවාසිකම් ආරක්ෂා කිරීම සඳහා වන රාජ්ය ප්රතිපත්ති දෙපාර්තමේන්තුවේ අධ්යක්ෂ යෙව්ගනි සිලියානොව් පැවසීය.
පෙර පාසල් අධ්යාපන ක්රමය සමඟ අවුරුදු 3 සිට 7 දක්වා ළමුන් සඳහා “සියයට සියයක් ආවරණය” කිරීම ජනාධිපතිගේ මැයි නියෝගයෙන් සඳහන් වූ බව සිලියානොව් සිහිපත් කළේය.
“ආබාධ සහිත දරුවන් හැර” හෝ “ආබාධ සහිත දරුවන් හැර” යනුවෙන් කොතැනකවත් ලියා නැත. එය 100% ක ආවරණයක් ගැන පවසයි, ”නිලධාරියා අවධාරණය කළේය.
“අපි අධ්යාපන ආයතන හා දෙමාපියන් සමඟ වැඩ කළ යුතුයි. එවිට ඔවුන්ට ඇති අයිතිවාසිකම් මොනවාදැයි ඔවුන් දැනගන්නවා” යැයි පීටර් රොඩියොනොව් සාරාංශ කළේය.
වැසිකිළියේ සහ ශාලාවේ එන්නත්?
ඡායාරූපය pikabu.ru
දියවැඩියාවෙන් පෙළෙන දරුවෙකු පාසලට හෝ බාලාංශයට ඇතුළු වන විට බරපතල ගැටළු දෙකකට මුහුණ දෙයි:
- පළමුව, ඔහුගේ තත්වය පිරිහීමේ රෝග ලක්ෂණ හඳුනාගෙන ආධාර සැපයිය හැකි සේවකයෙකු නොමැතිකම
- දෙවනුව, විශේෂ පෝෂණය නොමැතිකම
සෞඛ්ය අමාත්යාංශයේ උපදෙස් පාසල් හෙදියට එවැනි තත්වයකට පත්ව ඇති අතර, දියවැඩියාවෙන් පෙළෙන දරුවෙකුට උපකාර කිරීමට ඇයට කොතරම් වුවමනාවක් තිබුණත් ඇයට ඒ සඳහා අයිතියක් නැතැයි මොස්කව් දියවැඩියා රෝගීන්ගේ සංගමයේ සභාපති එල්විරා ගුස්ටෝවා පැවසීය.
හෙදියක් වෛද්ය පරීක්ෂණයක් සංවිධානය කිරීමට, ලැයිස්තු ඉදිරිපත් කිරීමට, ළමයින් සායනයට රැගෙන යාමට හැකිය. දරුවා අසනීප නම් ඇය ගිලන් රථයක් අමතන්න. ගුස්ටෝවා “මර්සි.රු” ට පැවසුවේ “ඇගේ උපදෙස් පහත පරිදි වේ: ඇය දරුවා සායනයට රැගෙන යා යුතුය, නැතහොත් දියවැඩියාව ඇති දරුවා ක්ලාන්ත වුවහොත් ගිලන් රථයක් අමතා ඇගේ දෙමාපියන් දැනුවත් කරන්න.” ඊට අමතරව හෙදියක් සෑම දිනකම පාසල් වෛද්ය කාර්යාලයේ නොමැත.
දියවැඩියාවෙන් පෙළෙන දරුවන්ට උපකාර කිරීමේ අයිතිය පාසලේ හෙදියට ලබා දී ඇති බව සහතික කිරීම අවශ්ය වේ.
වෛද්ය කාර්යාලය නිරන්තරයෙන් විවෘතව තිබිය යුතුය, හෙදියට අධීක්ෂණය කිරීමේ අයිතිය තිබිය යුතුය, නැතහොත්, ඇයට හැකි නම්, රුධිරයේ සීනි මැනීමට, දරුවාට ඉන්සියුලින් එන්නත් කිරීමට හෝ එන්නත් කිරීම සඳහා ඔහුට උපකාර කිරීමට, කොන්දේසි ඇති කර ගැනීමට උපකාර කළ යුතුය. හයිපොග්ලිසිමියා. මෙය පාසල් කාර්යාලයේ සේවය කරන හෙදියන්ගේ රැකියා විස්තරයේ තිබිය යුතුය. ”එල්විරා ගුස්ටෝවා පැවසීය.
“සෞඛ්ය අමාත්යාංශයේ අංක 822n හි නියෝගයක් ඇත.“ අධ්යාපන ආයතනවල පුහුණුව හා අධ්යාපනය ඇතුළුව බාල වයස්කරුවන්ට වෛද්ය ආධාර ලබා දීමේ ක්රියා පටිපාටිය අනුමත කිරීම. ” හෙදියන් සඳහා පැහැදිලිව හඳුනාගෙන ඇති අවශ්යතා සහ ඇගේ රැකියා රෙගුලාසි තිබේ. මා දන්නා පරිදි සෞඛ්ය අමාත්යාංශයේ සගයන් මෙම නියෝගය සංශෝධනය කිරීමට කටයුතු කරමින් සිටී. අධ්යාපන සංවිධානවල වෛද්ය ආධාර ලබා දීමේ ගැටලුවක් පවතින අතර එයට පිළියම් යෙදිය යුතුය. ”එව්ගනි සිලියානොව් පැවසීය.
“හෙදියන්ගේ හෝ සෞඛ්ය සේවකයෙකුගේ මූලස්ථානය නැවත පාසලට ගෙන එනු ඇතැයි අපි බලාපොරොත්තු වෙමු. එමගින් දරුවන්ට දෛනික මාත්රාව ගණනය කිරීමට සහ එන්නත් කිරීමට උපකාර කළ හැකිය.
වැසිකිළියට හෝ කොරිඩෝවට එන්නත් නොකිරීමට දරුවන්ට වෛද්ය කාමරයට පිවිසෙනු ඇතැයි අපි බලාපොරොත්තු වෙමු, ”පියොටර් රොඩියොනොව් පැවසීය.
අධ්යාපන හා විද්යා අමාත්යාංශයේ මූලිකත්වයෙන් 2018-2020 සඳහා අන්තර් අංශ සැලැස්මක් සකස් කරන ලද අතර එය “ආබාධ සහිත දරුවන්ගේ ගැටලු විසඳීම” අරමුණු කරගනිමින් එව්ගනි සිලියානොව් පැවසීය. සැලැස්මේ සපයා ඇති ක්රියාකාරකම් අතර තොරතුරු ද්රව්ය සංවර්ධනය කිරීම සහ ගුරුවරුන් සඳහා විශේෂ පුහුණු වැඩසටහනක් ද සඳහන් කර ඇත. විශේෂයෙන්
අධ්යාපන ators යින් සහ ගුරුවරුන් දියවැඩියාව ගැන කතා කළ යුතු අතර මෙම රෝගයෙන් පෙළෙන දරුවන්ට ප්රථමාධාර ඉගැන්විය යුතුය.
“අපි ගෙදර සිට ආහාර රැගෙන යමු”
ඡායාරූපය detki.co.il වෙතින්
පෝෂණය සම්බන්ධයෙන් ගත් කල, දියවැඩියාව ඇති දරුවන්ට පාසැල් ආපනශාලා භාවිතා නොකර ආහාර රැගෙන යා යුතුය. “අපි ගෙදර සිට කෑම කනවා,” “අපි උදේ ආහාරය ගන්නේ නැහැ, මොකද ධාන්ය වර්ග ඉතා මිහිරි නිසා, අපි සීනි තේ සහ කොම්පෝට් බොන්නේ නැහැ” කියා දෙමාපියන් පවසයි. ව්යතිරේක තිබුණත්: "අපි යමක් කන්නේ නැත්නම්, කෑම කාමරය ආහාර වෙනස් කරයි, ඔවුන් අප හමුවෙයි."
“ඔබ එකම සැන්පයින් දෙස බැලුවහොත්, 15.13 ඡේදයේ සඳහන් වන්නේ ආහාර අසාත්මිකතා සහ දියවැඩියාව ඇති දරුවන් සඳහා පිඟන් ආදේශ කිරීමට එයට අවසර ඇති බවයි” යනුවෙන් එව්ගනි සිලියානොව් පැවසීය. “නමුත් මෙම ගැටලුව තීරණය කරනු ලබන්නේ යම් අධ්යාපන ආයතනයක ප්රධානියාගේ අවබෝධය අනුව ය. කොහේ හරි ඔවුන් යනවා, නමුත් කොහේ හරි නැහැ, ”ඔහු පැවසීය.
නිදසුනක් ලෙස, දියවැඩියාවෙන් පෙළෙන ළමුන් සඳහා විශේෂ පෝෂණ අවශ්යතාවයක් ලබා නොදී එක් ප්රදේශයක අධ්යාපන සංවිධානයක් ආහාර කර්මාන්ත ශාලාවක් සමඟ ගිවිසුමක් අත්සන් කළ අවස්ථාවේදී නිලධාරියා මෙම නඩුව උපුටා දැක්වීය.
"දෙමව්පියන් දරුවන්ගේ නීත්යානුකූල අයිතිවාසිකම් ආරක්ෂා කිරීමෙන් පසුව, අධ්යාපන අධිකාරිය මැදිහත් වී, කොන්ත්රාත්තුව සංශෝධනය කරන ලද අතර, බලාගාරය අවශ්ය ආහාර හරියටම පිළියෙළ කිරීමට පටන් ගත්තේය," ඔහු පැවසීය.
දියවැඩියාවෙන් පෙළෙන දරුවන්ට මානසික සහාය අවශ්ය වේ
ඡායාරූපය verywell.com වෙතින්
දියවැඩියාවෙන් පෙළෙන බොහෝ දරුවන් (76%) රෝගය නිසා ඇතිවන මානසික පීඩාවන් අත්විඳිති:
සෞඛ්ය තත්වය නිරන්තරයෙන් අධීක්ෂණය කිරීමේ අවශ්යතාවයෙන් සදාචාරාත්මක තෙහෙට්ටුව, අනෙක් දරුවන් සමඟ ක්රීඩා කිරීමට ඇති නොහැකියාව නිසා ඇති වූ බලාපොරොත්තු සුන්වීම, ස්වයං සැකය සහ අඩු ආත්ම අභිමානය.
දෙමව්පියන් තම දරුවන්ගේ අත්දැකීම් වලට හේතු මෙසේ පැහැදිලි කරයි: “බොහෝ විට ඔවුන් පවසන්නේ මෙය ඔහුට සිදු වූයේ ඇයිද යන්න සහ එය ජීවිතයටමයි”, “මිනිසුන්ට ආහාර කිරා මැන බැලීමට, සීනි මැනීමට සිදුවන නිසා ලැජ්ජයි”, “අවට සිටින බොහෝ දෙනෙකුට හේතු පිළිබඳව වැරදි අදහසක් ඇත රෝග (ඔහු අධික ලෙස පැණිරස ආහාරයට ගත් බවට මතයක් තිබේ). ”
“බටහිර අත්දැකීම්වලින් පෙනී යන්නේ දියවැඩියාවෙන් පෙළෙන දරුවෙකු පළමුව මනෝ විද්යා ologist යෙකු වෙතද පසුව පෝෂණවේදියෙකු වෙතද පසුව අන්තරාසර්ග විද්යා ologist යෙකු වෙතද යොමු වන බවයි. අපේ රටේ, ඉන්සියුලින් මත යැපෙන දරුවන්ට මනෝවිද්යාත්මක ආධාර සැපයීමට පටන් ගෙන තිබේ. ”ඉන්සියුලින් මත යැපෙන දරුවන්ට සහ ගර්භනී කාන්තාවන්ට උපකාර කිරීම සඳහා එක්ව සිටින්න යන පුණ්යාධාර අරමුදලේ සභාපති නටාලියා ලෙබෙදේවා පැවසීය.
යෞවනයෙක් “මට ඇපල් ගෙඩියක් කන්න පුළුවන්ද?” කියා සිතීමෙන් වෙහෙසට පත් වේ.
ඡායාරූපය pixabay.com වෙතින්
බොහෝ දරුවන්ට (68%) තම රෝගය ස්වාධීනව පාලනය කිරීම දුෂ්කර ය: රුධිරයේ සීනි මැනීම, ඉන්සියුලින් දෛනික මාත්රාව ගණනය කිරීම සහ කාලෝචිත ආකාරයකින් පරිපාලනය කිරීම. “පෙරපාසල් හෝ ප්රාථමික පාසලක සිටින දරුවෙකුට දෛනික මාත්රාව ගණනය කිරීම සඳහා උපකාර කිරීම සඳහා දෙමාපියන්ට සමහර විට රැකියාවෙන් ඉවත් වීමට සිදු වේ” යැයි පීටර් රොඩියොනොව් පැවසීය.
වයස අවුරුදු 14 ට පසු ළමයින්ට හිතාමතාම ආහාර වේලක් අනුගමනය නොකිරීමට හා ඔවුන්ගේ තත්වය නිරීක්ෂණය කිරීමට නොහැකි විය හැකිය.
දියවැඩියාවෙන් පෙළෙන යෞවනයෙක් “ඔහුගේ අසනීපයෙන් වෙහෙසට පත්ව, දිනපතා රුධිරයේ සීනි මැනීමට වෙහෙසට පත්ව, සිතීමට වෙහෙසට පත්ව,“ මට ඇපල් ගෙඩියක් කන්න පුළුවන්ද ”, මන්ද ඔබ මෙම අවාසනාවන්ත ඇපල් ආහාරයට ගැනීමට පෙර රුධිරයේ සීනි මැනීමට සහ ඉන්සියුලින් එන්නත් කිරීමට අවශ්ය නිසාය. ", ප්රසිද්ධ ඉරීනා රිබ්කිනා.
“දියවැඩියාව සඳහා වන සමස්ත වන්දි ගෙවීමේ ප්රවණතාව ලොව පුරා එක හා සමානයි. - කුඩා දරුවන්ට වඩාත්ම සුදුසු වන්දි මුදල වන අතර මෙය ඔවුන්ගේ මව්වරුන් රැකබලා ගැනීමේ ප්රති result ලයකි.
අවුරුදු 15 සිට 25 දක්වා පුද්ගලයින් තුළ වඩාත් පිළිකුල් සහගත වන්දි. "අවුරුදු 40 කට පසු ජනතාව තමන් ගැනම සැලකිලිමත් විය යුතු බව වටහා ගත් පසු පරිපූර්ණ වන්දි ගෙවීමට නැවත පැමිණේ."
අවුරුදු 14 කට පසු දරුවාට ඔහුගේ රෝගී තත්වය සම්පූර්ණයෙන් පාලනය කිරීමට තවමත් නොහැකි වී ඇති හෙයින්, දියවැඩියාව සඳහා ඇති ආබාධිතභාවය අවුරුදු 18 දක්වා දීර් ing කිරීම පිළිබඳ ප්රශ්නය නැවතත් පැන නගී. වට මේසයේ ප්රති results ල අනුව මෙම හැකියාව නැවත සලකා බැලීමට ඉල්ලීමක් කරමින් කම්කරු අමාත්යාංශය වෙත හැරීමට සැලසුම් කර ඇති බව පියොටර් රොඩියොනොව් පැවසීය. “මෙය නිදන්ගත රෝගයකි, අවාසනාවකට එය කොතැනකටවත් යන්නේ නැත,” ඔහු අවධාරණය කළේය.
“අපි අපේ පරිභෝජන භාණ්ඩ ඉල්ලා සිටිමු”
ඡායාරූපය youiron.ru
සමීක්ෂණයට අනුව, දියවැඩියාවෙන් පෙළෙන දරුවෙකු සිටින පවුල්වලින් 50% කට රූබල් 10 සිට 20 දහසක් දක්වා medicines ෂධ සහ සැපයුම් මිලදී ගැනීම සඳහා මාසික වියදම් ඇත.
රුසියානු සෞඛ්ය අමාත්යාංශයේ අන්තරාසර්ග විද්යාව පිළිබඳ ජාතික වෛද්ය පර්යේෂණ මධ්යස්ථානයේ නියෝජ්ය අධ්යක්ෂක ඔල්ගා බෙස්ලෙප්කිනා පැවසුවේ “අපේ රටේ සියලුම ළමයින්ට සහ නව යොවුන් දරුවන්ට නොමිලේ ඉන්සියුලින් ලබා ගත හැකිය. - දෙමව්පියන් ඉන්සියුලින් මිලදී ගන්නා එවැනි දෙයක් නොමැත.
ඊළඟ ප්රශ්නය වන්නේ ස්වයං පාලන මෙවලම්, කුප්රකට පරීක්ෂණ තීරු ය. බාහිර රෝගී ප්රමිතියක් ඇත, එහිදී දිනකට එක් දරුවෙකු සඳහා තීරු හතරක් නියම කරනු ලැබේ. හතරක් යනු රජය විසින් සපයනු ලබන සාමාන්ය අගය වන අතර දරුවාට මෙම ප්රමාණයට වඩා අඩුවෙන් නොලැබේ. උපකල්පිත වශයෙන්, දරුවෙකු සීනි මැනීම වැඩි වන තරමට අපට දියවැඩියාව පාලනය කළ හැකිය. නමුත් අපි දරුවාට තීරු 20 ක් දුන්නත්, ඔහු ඇඟිල්ල දිගු කර දිනකට 20 වතාවක් සීනි මට්ටම පරීක්ෂා කරන්නේ නැහැ.
“පරීක්ෂණ තීරු හතරක් ජාත්යන්තර නිර්දේශයන්ගෙන් පැමිණියේය” කියා ඉරීනා රිබ්කිනා පැහැදිලි කළාය. - එවැනි අධ්යයනයක් සිදු වූ අතර, එය එක් එක් ආහාර වේලකට පෙර රුධිරයේ ග්ලූකෝස් මැනීම ගැන කථා කරයි. මාත්රා ගැලපීමක් සිදු වූ විට, අන්තරාසර්ග විද්යා ologist යා ආහාර වේලකට පැය දෙකකට පසු රුධිරයේ සීනි ප්රමාණය මැනීමට ඉල්ලා සිටී, ග්ලූකෝස් වැඩි වීම හෝ අඩුවීම වළක්වා ගත හැකි ස්ථානය මෙයයි.
කුඩා දරුවා, බොහෝ විට ඔබට රුධිරයේ සීනි මැනීමට අවශ්ය වන්නේ දරුවාගේ පරිහානිය දැනෙන්නේ නැති නිසා ...
යෞවනයෙකුට තීරු හතරක් ප්රමාණවත් විය හැකි අතර කුඩා දරුවෙකුට දිනකට පරීක්ෂණ තීරු අටක් අවශ්ය විය හැකිය. ”
සමීක්ෂණයෙන් පෙන්නුම් කරන පරිදි, බොහෝ දරුවන්ට නොමිලේ නිකුත් කරන ලද පරීක්ෂණ තීරු නොමැත. “අපට පරීක්ෂණ තීරු හොඳින් සපයා ඇති බව කීම නොවේ. අන්තරාසර්ග විද්යා ologist යා වෙත පැමිණෙන සෑම අවස්ථාවකම අපි අපේ පරිභෝජන ද්රව්ය ඉල්ලා සිටිමු. ”දියවැඩියා රෝගයෙන් පෙළෙන පිරිමි ළමයෙකු වන නිකිටාගේ මව පිළිගත්තේය. “අපේ රෝගයේදී වඩාත්ම වැදගත් දෙය සීනි අධීක්ෂණයයි. ඇත්තම කිව්වොත්, ඔබට දිනකට පරීක්ෂණ තීරු හතරක් සමඟ හොඳ වන්දි ලබා ගත හැක්කේ කෙසේදැයි මට තේරෙන්නේ නැහැ, ”අනෙක් දරුවාගේ මව පැවසීය. “පළමු මාසයේ අපි දිනකට 15 වතාවක් සීනි මැනිය.”
“කලාපවල මිනිසුන්ට දිනකට පරීක්ෂණ තීරු හතරක් ලැබෙන්නේ නැත, ඒවා අඩු වේ” යැයි පියොටර් රොඩියොනොව් පැවසීය.
- අපගේ වට මේසයේ ප්රති results ල මත පදනම්ව, කලාපයේ අවම වශයෙන් පරීක්ෂණ තීරු හතරක් වත් ගෙන ඒම සඳහා මොස්කව්හි පමණක් නොව කලාපවල ද පරිභෝජන ද්රව්ය පාලනය කර ගැනීම සඳහා අපි අනිවාර්යයෙන්ම සෞඛ්ය අමාත්යාංශය වෙත යොමු වෙමු. සායනික මාර්ගෝපදේශ සංශෝධනය කිරීම සහ අවකලනය කළ ප්රවේශයක් හඳුන්වා දීම වටී, උදාහරණයක් ලෙස, කුඩා දරුවන් සඳහා ආරම්භක අවධියේදී පරීක්ෂණ තීරු ගණන වැඩි කිරීම.
එල්විරා ගුස්ටෝවාට අනුව, අත්යවශ්ය හා අත්යවශ්ය .ෂධවල ඉන්සියුලින් පොම්ප සඳහා වියදම් කළ හැකි පොම්ප ඇතුළත් කිරීම ද අවශ්ය වේ.
“පොම්පයක් යනු අධි තාක්ෂණික ආධාරයකි. නමුත් දෙමව්පියන්ට ඇයගේ වියදමින් ඇය වෙනුවෙන් සැපයුම් මිලදී ගැනීමට බල කෙරෙනවා.
පළමු වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
පළමු වර්ගයේ දියවැඩියාව සාමාන්යයෙන් ඉතා ඉක්මණින් හා වේගයෙන් විදහා දක්වයි, මෙම රෝගය දින කිහිපයක් පුරා වර්ධනය වේ.
රුධිරයේ සීනිවල තියුණු වැඩිවීමක් සමඟ රෝගියාට හදිසියේම සිහිය නැති වී දියවැඩියා කෝමා තත්වයට පත්විය හැකිය. රෝහලේ පරීක්ෂණයෙන් පසු වෛද්යවරයා දියවැඩියාව තීරණය කරයි.
පළමු වර්ගයේ දියවැඩියා රෝගයේ ප්රධාන සලකුණු වෙන්කර හඳුනාගත හැකිය:
- රෝගියා ඉතා පිපාසයෙන් සිටින අතර ඔහු දිනකට දියර ලීටර් පහක් පමණ සෝදා ගනී.
- ඔබේ මුඛයෙන් ඇසිටෝන් සුවඳ දැනිය හැකිය.
- රෝගියාට නිරන්තරයෙන් කුසගින්න දැනෙන අතර ආහාර රුචිය වැඩි වේ, බොහෝ දේ අනුභව කරයි, නමුත්, එසේ තිබියදීත්, නාටකාකාර ලෙස බර අඩු වේ.
- නිරන්තරයෙන් හා ශක්තිමත් මුත්රා කිරීම විශේෂයෙන් රාත්රියේදී නිරීක්ෂණය කෙරේ.
- රෝගියාට ඉතා දුර්වල ලෙස සුව වී ඇති සම මත තුවාල ගණනාවක් සොයාගත හැකිය.
- බොහෝ විට සමට කැසීම, දිලීර රෝග හෝ ගෙඩිද සමූහයකි.
පළමු වර්ගයේ දියවැඩියා රෝගය ඇතුළුව රුබෙල්ලා, උණ, සරම්ප හෝ වෙනත් රෝගයක් වැනි දරුණු වෛරස් රෝගයකින් පෙළීමෙන් මාසයක් තුළ පෙනී යා හැකිය.
එසේම, රෝගියා බොහෝ විට ආරම්භ වන්නේ රෝගියා දැඩි ආතතියක් අත්විඳින්නේ නම් පමණි.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
මෙම වර්ගයේ රෝග ක්ෂණිකව නොපෙනෙන අතර වසර ගණනාවක් පුරා ක්රමයෙන් වර්ධනය වේ. බොහෝ විට, දෙවන වර්ගයේ දියවැඩියා රෝගය වැඩිහිටි පුද්ගලයින් තුළ දක්නට ලැබෙන අතර රෝගියා අහම්බෙන් රෝගය ගැන ඉගෙන ගත හැකිය.
රෝගියාට බොහෝ විට තෙහෙට්ටුව දැනිය හැකිය, දෘශ්ය පද්ධතියද නරක අතට හැරේ, සමේ තුවාල දුර්වල ලෙස සුව වන අතර මතකය අඩු වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ ලක්ෂණ වලට පහත රෝග ලක්ෂණ ආරෝපණය කළ හැකිය:
- රෝගියාගේ දර්ශනය අඩු වේ, මතකය නරක අතට හැරේ, ඔහු නිතරම හා ඉක්මනින් වෙහෙසට පත් වේ.
- සම මත සියලු ආකාරයේ තුවාල දක්නට ලැබෙන අතර එය කැසීම හෝ දිලීර ආසාදන ලෙස පෙන්නුම් කරන අතර හොඳින් සුව නොවේ.
- රෝගියාට බොහෝ විට පිපාසය ඇති අතර දිනකට දියර ලීටර් පහක් දක්වා පානය කළ හැකිය.
- රාත්රියේදී නිතර නිතර හා අධික ලෙස මුත්රා කිරීම.
- පහළ කකුලේ සහ පාදවල කලාපයේ, උගුර හඳුනාගත හැකිය, කකුල් බොහෝ විට හිරිවැටීම හා හිරි වැටීම බවට පත්වේ, එය චලනය වීමට රිදවයි.
- කාන්තාවන්ට තෙරපුම අත්විඳිය හැකි අතර එය ඉවත් කිරීමට අපහසුය.
- රෝගය ආරම්භ වුවහොත් රෝගියා වේගයෙන් බර අඩු කර ගැනීමට පටන් ගනී.
- දරුණු අවස්ථාවකදී, රෝගියාට පෙනීම නැති වී දියවැඩියා ඇසේ සුද ඉවත් කරයි.
- අනපේක්ෂිත හෘදයාබාධයක් හෝ ආ roke ාතයක් ද රෝගයේ වර්ධනයට හේතු විය හැක.
දෙවන වර්ගයේ දියවැඩියා රෝගය ද්රෝහී වන අතර මිනිසුන්ගෙන් අඩකට එය රෝග ලක්ෂණ නොමැතිව සිදුවිය හැකිය. රෝගයේ පළමු සලකුණු ඔබ සොයා ගන්නේ නම්, ඔබ පැමිණීම ප්රමාද නොකර වහාම වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය.
අධික බර, නිරන්තර තෙහෙට්ටුව, සමේ තුවාල දුර්වල ලෙස සුව කිරීම, පෙනීම හා මතකය දුර්වල වීම, ඔබ කනස්සල්ලට පත්ව රුධිර සීනි සඳහා පරීක්ෂණ සිදු කළ යුතුය. මෙය මුල් අවධියේදී රෝගය තුරන් කිරීම හෝ හඳුනා ගැනීම සිදු කරයි.
ළමුන් තුළ දියවැඩියා රෝගය
බොහෝ විට, දරුවෙකු තුළ දියවැඩියාවේ පළමු සං signs ා වෙනත් රෝග සඳහා ගනු ලැබේ, එබැවින් රෝගය නියමිත වේලාවට අනාවරණය වන්නේ කලාතුරකිනි.
බොහෝ විට, ප්රතිකාර ආරම්භ වන්නේ වෛද්යවරුන් අධි රුධිර සීනි සොයාගත් විට සහ දියවැඩියා කෝමා ස්වරූපයෙන් ඇතුළුව දියවැඩියා රෝගයේ සාමාන්ය උග්ර රෝග ලක්ෂණ මතු වූ විටය.
රීතියක් ලෙස, ළමුන් හා නව යොවුන් දරුවන් අතර, පළමු වර්ගයේ දියවැඩියාව හඳුනා ගැනේ. මේ අතර, අද දින දරුවෙකුට දෙවන වර්ගයේ දියවැඩියාව වැළඳී ඇති අවස්ථා තිබේ, සාමාන්යයෙන් එවැනි රෝගයක් වයස අවුරුදු 10 ට වැඩි විශාල ශරීර බරක් ඇති දරුවන් තුළ දක්නට ලැබේ.
ළමුන් තුළ පහත සඳහන් සලකුණු දක්නට ලැබේ නම් සුපරීක්ෂාකාරී විය යුතු අතර වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය.
- දරුවා ඉතා පිපාසයෙන් සිටින අතර නිරන්තරයෙන් පානයක් ඉල්ලා සිටී.
- මුත්රා වල අපහසුතාව කලින් නිරීක්ෂණය නොකළද රාත්රියේදී හඳුනාගත හැකිය.
- දරුවා හදිසියේ හා ඉක්මනින් බර අඩු කරයි.
- නිතර වමනය ඇතිවිය හැක.
- දරුවා කෝපයට පත් වන අතර පාසල් විෂය මාලාව දුර්වල ලෙස කරයි.
- සියලුම ආකාරයේ බෝවන රෝග නිරන්තරයෙන් සම මත ගෙඩිද සමූහයකි, බාර්ලි.
- ගැහැණු ළමයින් තුළ, වැඩිවිය පැමිණීමේ දී, තෙරපුම බොහෝ විට දක්නට ලැබේ.
බොහෝ විට, රෝගය හඳුනාගනු ලබන්නේ දරුවා දියවැඩියාවේ උග්ර රෝග ලක්ෂණ පෙන්නුම් කිරීමට පටන් ගත් කාලයකට පසුවය. අවාසනාවකට මෙන්, වෛද්යවරුන් ප්රතිකාර ආරම්භ කරන විට, මුඛයෙන් ඇසිටෝන් සුවඳක් ඇත්නම්, ශරීරය විජලනය වී හෝ දරුවා දියවැඩියා කෝමා තත්වයට පත්වේ.
මේ අනුව, රෝගයේ උග්ර සං signs ා:
- නිරන්තර වමනය
- ශරීරය ඉතා විජලනය වී ඇත. එසේ තිබියදීත්, දරුවා නිතර මුත්රා කිරීම සිදු කරයි.
- විජලනය හේතුවෙන් දරුවා බර අඩු කර ගනී, ශරීරය මේද සෛල හා මාංශ පේශි අහිමි වේ.
- දරුවා අසාමාන්ය ලෙස හුස්ම ගනී - ඒකාකාරව, කලාතුරකින්, ගැඹුරින් is ෝෂාකාරී ලෙස ආශ්වාස කිරීම සහ දැඩි ලෙස හුස්ම ගැනීම.
- මුඛයෙන් ඇසිටෝන් ගඳක් දැනේ.
- දරුවෙකුට සිහිය නැති විය හැකිය, උදාසීන විය හැකිය, අභ්යවකාශයේ නොසන්සුන් විය හැකිය.
- කම්පන තත්ත්වය හේතුවෙන්, වේගවත් ස්පන්දනයක් සහ අත් පා වල නිල් පැහැය නිරීක්ෂණය කළ හැකිය.
ළදරුවන් තුළ දියවැඩියා රෝගය හඳුනා ගන්නේ ඉතා කලාතුරකිනි, නමුත් සිද්ධීන් වාර්තා වී ඇත. කාරණය නම් ළදරුවන්ට කතා කිරීමට අවස්ථාවක් නොමැති නිසා ඔවුන්ට පිපාසය හෝ නරක යැයි හැඟිය නොහැක.
දෙමව්පියන් සාමාන්යයෙන් ඩයපර් භාවිතා කරන බැවින්, දරුවා වෙනදාට වඩා මුත්රා පිට කරන බව හඳුනා ගැනීම ඉතා අපහසුය.
මේ අතර, ළදරුවන් තුළ රෝගයේ ප්රධාන සලකුණු වෙන්කර හඳුනාගත හැකිය:
- දරුවා බොහෝ විට බොහෝ දේ අනුභව කළද, ඔහු බර වැඩිවන්නේ නැත, නමුත්, ඊට පටහැනිව, වේගයෙන් බර අඩු වේ.
- දරුවා බොහෝ විට කනස්සල්ලට පත්විය හැකි අතර, ඔහු සන්සුන් වන්නේ ඔහුට පානයක් ලබා දීමෙන් පසුව පමණි.
- ලිංගේන්ද්රියේ ඩයපර් කුෂ් often බොහෝ විට සොයා ගත හැකි අතර එය සුව කළ නොහැක.
- මුත්රා වියළී ගිය පසු ඩයපර් පිෂ් .ය බවට පත්වේ.
- මුත්රා බිම වැටුණොත්, ඇලෙන සුළු ලප පවතී.
ළදරුවන් තුළ රෝගයේ උග්ර රෝග ලක්ෂණ වන්නේ නිතර වමනය, දැඩි විජලනය සහ මත්පැන් ය.
පාසල් දරුවන් තුළ දියවැඩියාව ඇතිවීම
ප්රාථමික පාසල් ළමුන් තුළ, ඉහත ලැයිස්තුගත කර ඇති සියලුම සුපුරුදු හා උග්ර රෝග ලක්ෂණ සාමාන්යයෙන් නිරීක්ෂණය කෙරේ. දියවැඩියාව බොහෝ විට වෙනත් රෝග ලෙස වෙස්වළාගෙන ඇති බැවින්, එය කාලයාගේ ඇවෑමෙන් හඳුනා ගැනීම දුෂ්කර විය හැකිය.
එවැනි දරුවන් තුළ රෝගය දරුණු හා අස්ථායී ස්වරූපයෙන් ඉදිරියට යයි.
දියවැඩියාව අතරතුර වෛද්යවරයකු බොහෝ විට හයිපොග්ලිසිමියා රෝග විනිශ්චය කරයි. මෙම සංසිද්ධියේ රෝග ලක්ෂණ වලට පහත රෝග ලක්ෂණ ඇතුළත් වේ:
- දරුවාට නිරන්තර කාංසාවක් ඇත, ඔහු බොහෝ විට පාලනය කළ නොහැකි ය.
- ශිෂ්යයා ඇතුළුව, ඊට වෙනස්ව, නිරන්තර අලස බවක්, පන්ති කාමරයේ හෝ වෙනත් අසාමාන්ය වේලාවක නින්දට වැටිය හැකිය.
- දරුවා නිරන්තරයෙන් ආහාර ප්රතික්ෂේප කරයි. ඔබ රසකැවිලි අනුභව කිරීමට උත්සාහ කරන විට, වමනය නිරීක්ෂණය කෙරේ.
දරුවෙකුට පැණිරස ලබා දීම වටී යැයි වටහා ගැනීම වැදගත් වන්නේ සැබෑ හයිපොග්ලිසිමියා තත්වයකදී පමණි. ඔබ යම් රෝගයක් සැක කරන්නේ නම්, ඔබේ රුධිරයේ සීනි මැනිය යුතු අතර වහාම වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය. හයිපොග්ලිසිමියාව දරුණු වුවහොත් එය මොළයට හානි වීමට හා ආබාධිත තත්වයට පත්විය හැකිය.
නව යොවුන් වියේ සහ වැඩිහිටියන්ට දියවැඩියාවේ එකම රෝග ලක්ෂණ ඇත. මේ අතර, සලකා බැලිය යුතු වයස් ආශ්රිත ලක්ෂණ කිහිපයක් තිබේ.
නව යොවුන් වියේදී, පෙර පාසල් දරුවන් හා ප්රාථමික පාසල් දරුවන්ට වඩා වෙනස්ව මෙම රෝගය සුමට වර්ධනයක් ඇති කරයි. රෝගයේ ආරම්භක අවධිය මාස කිහිපයක් සඳහා සිදුවිය හැකිය. බොහෝ විට, මෙම වයසේදී රෝගීන් තුළ දියවැඩියාවේ ප්රධාන සං signs ා ස්නායු රෝග හෝ මන්දගාමී ආසාදනයක් ලෙස වරදවා වටහා ගනු ලැබේ.
යෞවනයෙකු පැමිණිලි කරන්නේ නම් සුපරීක්ෂාකාරී විය යුතුය:
- ඉක්මනින් වෙහෙසට පත් වන්න
- නිරන්තර දුර්වලතාවයක් දැනේ
- ඔහුට බොහෝ විට හිසරදයක් ඇත,
- ඔහු කෝපයට පත් වේ
- දරුවාට පාසල් විෂය මාලාවට කාලය නොමැත.
රෝගයේ උග්ර සං signs ා ඇතිවීමට මාස කිහිපයකට පෙර, දරුවාට වරින් වර හයිපොග්ලිසිමියා රෝගය ඇතිවිය හැකිය. ඒ අතරම, යෞවනයාට සිහිය නැති නොවන අතර කැක්කුම අත්විඳින්නේ නැත, නමුත් රසකැවිලි සඳහා දැඩි අවශ්යතාවයක් දැනේ.
අග්න්යාශයේ බීටා සෛල වලට ප්රතිශක්තිකරණ පද්ධතියට පහර දීමේදී රෝගයේ ආරම්භක අවධියේ ප්රකාශනයක් ද ඒ හා සමාන සංසිද්ධියක් විය හැකිය.
රෝගය ඇතිවීමට පෙර, යෞවනයෙකු නිරන්තර සමේ රෝගවලින් පීඩා විඳින්න පුළුවන්. කීටොඇසයිඩෝසිස් සමඟ රෝගියාට උදරයේ හා වමනයෙහි දැඩි වේදනාවක් ඇතිවිය හැකිය. එවැනි රෝග ලක්ෂණ බොහෝ විට බඩවැල් විෂ වීම හෝ උග්ර ඇපෙන්ඩිසයිටිස් ලෙස වරදවා වටහා ගනු ලැබේ, මේ හේතුව නිසා දෙමාපියන් මූලික වශයෙන් ශල්ය වෛද්යවරයෙකුගේ උපකාරය පතති.
රෝගයේ විශේෂයෙන් උග්ර සං signs ා වැඩිවිය පැමිණීමේදී සිදුවිය හැක. මෙයට හේතුව හෝමෝන වෙනස්කම් නිසා ඉන්සියුලින් වලට පටක වල සංවේදීතාව අඩු වීමයි. එසේම, වැඩිහිටි සිසුන් බොහෝ විට ආහාර වේලක් තීරණය කිරීම, ව්යායාම කිරීම ප්රතික්ෂේප කිරීම සහ ශරීරයට නිතිපතා ඉන්සියුලින් එන්නත් කිරීමේ අවශ්යතාවය අමතක කිරීම.
ළමුන් තුළ දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ සං s ා
නූතන කාලවලදී, මෙම රෝගය සැලකිය යුතු තරම් තරුණ ය, එබැවින් දෙවන වර්ගයේ දියවැඩියා රෝගය අද පවා ළමුන් තුළ අනාවරණය වේ. වයස අවුරුදු 10 ට වැඩි තරබාරු දරුවන් තුළ මෙම රෝගය අනාවරණය වේ.
අවදානම් කණ්ඩායමට මූලික වශයෙන් පරිවෘත්තීය සින්ඩ්රෝමය ඇති දරුවන් ඇතුළත් වේ. මෙම සලකුණු වලට ඇතුළත් වන්නේ:
- උදරයේ තරබාරුකම,
- ධමනි අධි රුධිර පීඩනය
- ට්රයිග්ලිසරයිඩ හා කොලෙස්ටරෝල් වල රුධිර මට්ටම ඉහළ යාම,
- මේද අක්මාව.
මෙම වර්ගයේ දියවැඩියාව වැඩිවිය පැමිණීමේ දී ඇතිවිය හැකි අතර එය පිරිමි ළමුන් සඳහා වයස අවුරුදු 12-18 හා ගැහැණු ළමයින් අතර අවුරුදු 10-17 අතර වේ. Relatives ාතීන් අතර දැනටමත් දියවැඩියා රෝගීන් සිටී නම් මෙම රෝගය සාමාන්යයෙන් පෙන්නුම් කරයි.
තරුණ රෝගීන්ගෙන් පහෙන් එකක් පමණක් පිපාසය, නිතර මුත්රා කිරීම, ශරීර බරෙහි තියුණු අඩුවීමක් ගැන පැමිණිලි කරයි. ඉතිරි යෞවනයන් රෝගයේ පොදු රෝග ලක්ෂණ පෙන්නුම් කරයි:
- දරුණු නිදන්ගත ආසාදන ඇතිවීම,
- බර වැඩිවීම
- මුත්රා කිරීමේ අපහසුතාව
- මුත්රා වල අපහසුතාව.
රීතියක් ලෙස, චිකිත්සකයෙකු විසින් යෞවනයන් නිරන්තර ශාරීරික පරීක්ෂණයකට භාජනය වන විට රෝගයක් අනාවරණය වේ. රුධිරය හා මුත්රා විශ්ලේෂණය කිරීමේදී ඉහළ සීනි අනුපාතයක් පිළිබඳව වෛද්යවරු අවධානය යොමු කරති.
පළමු හා දෙවන වර්ගයේ දියවැඩියා රෝගය අතර වෙනස
පළමු වර්ගයේ දියවැඩියා රෝගය උග්ර වූ පසු හදිසියේම අනාවරණය වේ. රෝගියාට දියවැඩියා කෝමා හෝ දරුණු ඇසිඩෝසිස් ඇති විය හැක. මෙම අවස්ථාවේ දී, තරබාරුකම, රීතියක් ලෙස, රෝගයට හේතුව බවට පත් නොවේ.
එසේම, රෝගියාට බෝවන රෝගයක් ඇති වූ පසු රෝගය දැනෙන්නට පුළුවන. දියවැඩියා රෝගියෙකුට ආහාර රුචිය, පිපාසය, වියළි මුඛය දැනිය හැකිය. රාත්රී කාලයේ නිතර මුත්රා කිරීමේ අවශ්යතාවය වැඩි වෙමින් පවතී. ඒ සමගම, රෝගියාට වේගයෙන් හා වේගයෙන් බර අඩු කර ගත හැකිය, දුර්වලතාවය සහ සමේ කැසීම අත්විඳිය හැකිය.
බොහෝ විට ශරීරයට බෝවන රෝග සමඟ සාර්ථකව කටයුතු කළ නොහැකි අතර, එහි ප්රති the ලයක් ලෙස රෝගය දිගු කාලයක් පවතී. පළමු සතිය තුළ රෝගියාට ඔහුගේ දැක්ම පිරිහී ඇති බව දැනෙන්නට පුළුවන. ඔබ මේ අවස්ථාවේ දියවැඩියාව හඳුනාගෙන ප්රතිකාර ආරම්භ නොකරන්නේ නම්, ශරීරයේ ඉන්සියුලින් නොමැතිකම හේතුවෙන් දියවැඩියා කෝමා තත්වයක් ඇතිවිය හැකිය.
දෙවන වර්ගයේ දියවැඩියාව ක්රමානුකූලව රෝගයේ වර්ධනයට සම්බන්ධ වේ. වැඩිහිටි පුද්ගලයින් පමණක් රෝගාතුර වී ඇති බව මීට පෙර විශ්වාස කෙරුණි නම්, අද මෙම රේඛාව ක්රමයෙන් බොඳ වෙමින් පවතී. ශරීර බර වැඩි වූ පුද්ගලයින් තුළ සමාන රෝගයක් ඇතුළත් වේ.
වසර ගණනාවක් තිස්සේ සෞඛ්යයේ පිරිහීමක් රෝගියා නොදැන සිටිය හැකිය. මෙම කාලය තුළ ප්රතිකාරයක් නොමැති නම්, හෘද වාහිනී පද්ධතියේ සංකූලතා වර්ධනය විය හැකිය. දියවැඩියා රෝගීන් දුර්වල හා මතක දුර්වලතාවයක් දැනේ, ඉක්මනින් වෙහෙසට පත් වේ.
බොහෝ විට, එවැනි සං signs ා ශරීරයේ වයස් ආශ්රිත ලක්ෂණ සමඟ සම්බන්ධ වන අතර දෙවන වර්ගයේ දියවැඩියා රෝගය අනපේක්ෂිත ලෙස අනාවරණය වේ. නියමිත වේලාවට රෝගය හඳුනා ගැනීම සඳහා නිතිපතා වෛද්ය පරීක්ෂණ පැවැත්වීම අවශ්ය වේ.
රීතියක් ලෙස, සමාන රෝග විනිශ්චයක් ඇති relatives ාතීන් සිටින පුද්ගලයින් තුළ දියවැඩියාව හඳුනා ගැනේ. එසේම, තරබාරුකමට පවුලේ නැඹුරුවක් සමඟ මෙම රෝගය ඇතිවිය හැකිය.
අවදානම් කණ්ඩායමට ඇතුළත් වන්නේ කිලෝග්රෑම් 4 ට වඩා බරින් යුත් දරු උපත ලැබූ කාන්තාවන් වන අතර ගර්භණී සමයේදී රුධිරයේ සීනි ප්රමාණය වැඩි විය.
ප්රධාන රෝග ලක්ෂණ සහ ඒවායේ හේතු
රෝගයේ මෙම හෝ වෙනත් සං signs ා ප්රකාශ වන්නේ මන්දැයි වටහා ගැනීම සඳහා දියවැඩියාවේ රෝග ලක්ෂණ වඩාත් විස්තරාත්මකව සලකා බැලීම වටී.
රුධිරයේ සීනි සැලකිය යුතු ලෙස වැඩි වීම නිසා පිපාසය හා නිතර මුත්රා කිරීම පෙනේ. ශරීරය මුත්රා සමඟ අතිරික්ත ග්ලූකෝස් ඉවත් කිරීමට උත්සාහ කරයි. කෙසේ වෙතත්, ඉහළ සාන්ද්රණය හේතුවෙන් ග්ලූකෝස් වල සැලකිය යුතු කොටසක් වකුගඩු වල ප්රමාද විය හැකිය. එයින් මිදීමට මුත්රා විශාල ප්රමාණයක් අවශ්ය වේ - එබැවින් තරල සඳහා වැඩි අවශ්යතාවයක්. රෝගියා බොහෝ විට රාත්රියේ වැසිකිළියට ගොස් බොහෝ දේ පානය කරන්නේ නම් - ඔබ මේ පිළිබඳව විශේෂ අවධානයක් යොමු කළ යුතුය.
දියවැඩියාවේදී, මුඛයෙන් ඇසිටෝන් ගඳක් දැනේ. ඉන්සියුලින් හි උග්ර lack නතාවය හෝ එහි අකාර්යක්ෂම ක්රියාකාරිත්වය හේතුවෙන් මේද ගබඩාවල ආධාරයෙන් සෛල නැවත පිරවීමට පටන් ගනී. මේද බිඳවැටීමේදී, කීටෝන් සිරුරු සෑදීම සිදු වන අතර ඉහළ සාන්ද්රණයකින් ඇසිටෝන් සුවඳ මුඛය තුළ හට ගනී.
රෝගියා හුස්ම ගන්නා විට සුවඳ තදින් දැනේ. එහි පෙනුම මුලින්ම පෙන්නුම් කරන්නේ මේදය නිසා ශරීරය ආහාර සඳහා නැවත ගොඩනඟා ඇති බවයි. අවශ්ය පියවර නිසි වේලාවට නොගෙන ඉන්සියුලින් අවශ්ය මාත්රාව ලබා නොදෙන්නේ නම්, කීටෝන් සිරුරු වල සාන්ද්රණය සැලකිය යුතු ලෙස වැඩි විය හැකිය.
මෙය ශරීරය ආරක්ෂා කර ගැනීමට කාලය නොමැති අතර රුධිරයේ ආම්ලිකතාවය වෙනස් වේ. රුධිරයේ pH අගය 7.35-7.45 ඉක්මවා ගියහොත්, රෝගියාට උදාසීන හා නිදිබර ගතියක් දැනිය හැකිය, ආහාර රුචිය අඩු වීම, ඔක්කාරය හා උදරයේ සුළු වේදනාවක් ඇති වේ. වෛද්යවරු දියවැඩියා කීටොසයිඩෝසිස් රෝග විනිශ්චය කරති.
දියවැඩියා කීටොසයිඩෝසිස් හේතුවෙන් පුද්ගලයෙකු කෝමා තත්වයට පත්වන විට නිතර අවස්ථා තිබේ. එවැනි සංකූලතාවයක් ඉතා භයානක ය, එය ආබාධිත හෝ රෝගියාගේ මරණයට පවා හේතු විය හැකිය.
කෙසේ වෙතත්, දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගියාට අඩු කාබෝහයිඩ්රේට් ආහාරයක් සමඟ ප්රතිකාර කළහොත් මුඛයෙන් ඇසිටෝන් සුවඳ දැනිය හැකි බව දැන ගැනීම වැදගත්ය. රුධිරයේ හා පටක වල කීටෝන සිරුරු ගණන වැඩි වන අතර මේ අතර දර්ශක රුධිර ආම්ලිකතාවයේ සම්මතයට වඩා අඩු නොවේ 7.30. මේ හේතුව නිසා ඇසිටෝන් සුවඳ තිබියදීත් කීටෝන සිරුරු ශරීරයට විෂ සහිත බලපෑමක් ඇති නොකරයි.
දියවැඩියා රෝගියා බර අඩු කර ශරීරයේ අතිරික්ත මේදය ඉවත් කරයි.
ශරීරයේ ඉන්සියුලින් ient නතාවයෙන් පෙළෙන විට දියවැඩියා රෝගියෙකු තුළ ආහාර රුචිය නාටකාකාර ලෙස වැඩිවේ. රුධිරයේ සීනි බහුල වුවද, ඉන්සියුලින් නොමැතිකම හෝ හෝමෝනය ශරීරයට වැරදි බලපෑමක් ඇති කිරීම නිසා සෛල එය අවශෝෂණය නොකරයි. එමනිසා, සෛල සාගින්නෙන් පෙළෙන අතර මොළයට සං signal ාවක් යැවීමට පටන් ගනී, එහි ප්රති a ලයක් ලෙස පුද්ගලයෙකු ආහාර රුචිය වැඩි කරයි.
නිසි පෝෂණය තිබියදීත්, පටක වලට එන කාබෝහයිඩ්රේට් සම්පූර්ණයෙන් අවශෝෂණය කරගත නොහැකි බැවින් ඉන්සියුලින් හිඟය පුරවන තෙක් ආහාර රුචිය දිගටම පැවතිය හැකිය.
දියවැඩියා රෝගියා බොහෝ විට සම මත කැසීම ඇති කරයි, දිලීර ආසාදනවලින් අසනීප වේ, කාන්තාවන්ට තෙරපීමක් ඇති වේ. මෙයට හේතුව දහඩිය හරහා සීනි අතිරික්තයක් නිකුත් වීමයි. උණුසුම් පරිසරයක දිලීර ආසාදන පැතිරෙන අතර සීනි සාන්ද්රණය වැඩි වීම ඔවුන්ගේ පෝෂණය සඳහා ප්රධාන මාධ්යය වේ. ඔබ ඔබේ රුධිරයේ සීනි යථා තත්ත්වයට පත් කරන්නේ නම්, සමේ රෝග පිළිබඳ ගැටළු අතුරුදහන් වේ.
දියවැඩියා රෝගීන්ට සම මතුපිට ඇති තුවාල සුව කිරීම ඉතා අපහසු වේ. මේ සඳහා හේතුව රුධිරයේ ග්ලූකෝස් ප්රමාණය වැඩි වීමත් සමඟ සම්බන්ධ වේ. සීනි අධික සාන්ද්රණයක් රුධිර වාහිනී සහ සේදූ සෛල වල බිත්තිවලට විෂ සහිත බලපෑමක් ඇති කරයි.
මෙය සුව කිරීමේ ක්රියාවලිය මන්දගාමී කරයි. මෙය බැක්ටීරියා සහ දිලීර වර්ධනයට හිතකර පරිසරයක් නිර්මාණය කරයි.
දියවැඩියා රෝගයේ කාන්තාවන්ගේ සම වේලාසනින් වයසට ගොස් අශෝභන වන්නේ එබැවිනි.
පළමු වර්ගයේ දියවැඩියාව වර්ගීකරණය
1. වන්දි සඳහා
- වන්දි යනු දියවැඩියාවයි. කාබෝහයිඩ්රේට් පරිවෘත්තීය දර්ශක නිරෝගී පුද්ගලයකුට සමීප වේ.
- උප වන්දි. සැලකිය යුතු ආබාධයකින් තොරව, හයිපර්ග්ලයිසිමියා හෝ හයිපොග්ලිසිමියා හි කෙටිකාලීන කථාංග තිබිය හැකිය.
- විසංයෝජනය. රුධිරයේ සීනි බහුලව වෙනස් වන අතර, හයිපොග්ලයිසමික් හා හයිපර්ග්ලයිසමික් තත්වයන් සමඟ, පූර්ව කෝමා සහ කෝමා වර්ධනය දක්වා වෙනස් වේ. ඇසිටෝන් (කීටෝන් සිරුරු) මුත්රා තුළ දිස් වේ.
2. සංකූලතා පැවතීමෙන්
- සංකීර්ණ නොවූ (ආරම්භක පා course මාලාව හෝ පරිපූර්ණ වන්දි දියවැඩියාව, කිසිදු සංකූලතාවයක් නොමැති, පහත විස්තර කර ඇත),
- සංකීර්ණ (සනාල සංකූලතා සහ / හෝ ස්නායු රෝග ඇත)
3. සම්භවය අනුව
- ස්වයං ප්රතිශක්තිකරණය (සෛල වලට ප්රතිදේහ අනාවරණය කර ගැනීම),
- මුග්ධ (කිසිදු හේතුවක් හඳුනාගෙන නොමැත).
මෙම වර්ගීකරණය විද්යාත්මක වැදගත්කමක් පමණක් ඇති බැවින් එය ප්රතිකාර උපක්රම කෙරෙහි කිසිදු බලපෑමක් ඇති නොකරයි.
පළමු වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ:
දියවැඩියාව ඇතිවිය හැකි පළමු සං >> ා >>
1. පිපාසය (අධික රුධිර සීනි ඇති ශරීරයට රුධිරය තනුක කිරීම, ග්ලයිසිමියාව අඩු කිරීම, මෙය අධික ලෙස පානය කිරීමෙන් ලබා ගත හැක, මෙය පොලිඩිප්සියා ලෙස හැඳින්වේ).
2. බහුල හා නිතර නිතර මුත්රා කිරීම, රාත්රී මුත්රා කිරීම (තරල විශාල ප්රමාණයක් ගැනීම මෙන්ම මුත්රා වල ඉහළ ග්ලූකෝස් ප්රමාණයක් විශාල, අසාමාන්ය පරිමාවකින් මුත්රා කිරීමට දායක වේ, මෙය පොලියුරියා ලෙස හැඳින්වේ).
3. ආහාර රුචිය වැඩි කිරීම (ශරීරයේ සෛල සාගින්නෙන් පෙළෙන බව අමතක නොකරන්න.
4. සිරුරේ බර අ loss ු කිරීමට (සෛල, ශක්තිය සඳහා කාබෝහයිඩ්රේට් නොලැබීම, පිළිවෙලින් මේද හා ප්රෝටීන වල වියදමින් ආහාර ගැනීමට පටන් ගනී, පටක සෑදීම හා යාවත්කාලීන කිරීම සඳහා ද්රව්ය කිසිවක් ඉතිරිව නැත, පුද්ගලයෙකු ආහාර රුචිය සහ පිපාසය සමඟ බර අඩු කරයි).
5. සම සහ ශ්ලේෂ්මල පටල වියළී ඇති අතර බොහෝ විට පැමිණිලි කරනු ලබන්නේ “මුඛයේ වියළීම” නිසාය.
6. වැඩ කිරීමේ ධාරිතාව, දුර්වලතාවය, තෙහෙට්ටුව, මාංශ පේශි සහ හිසරදය (සාමාන්ය සෛලවල ශක්ති සාගින්න හේතුවෙන්) සහිත සාමාන්ය තත්වය.
7. දහඩිය දැමීම, සමේ කැසීම (කාන්තාවන් තුළ, පෙරිනියම් වල කැසීම බොහෝ විට මුලින්ම පෙනේ).
8.අඩු බෝවෙන ප්රතිරෝධය (නිදන්ගත ටොන්සිලයිටිස් වැනි නිදන්ගත රෝග උග්රවීම, තෙරපුමේ පෙනුම, උග්ර වෛරස් ආසාදන වලට ගොදුරු වීමේ හැකියාව).
9. එපිගාස්ට්රික් කලාපයේ ඔක්කාරය, වමනය, උදර වේදනාව (ආමාශයට යටින්).
10. දිගු කාලීනව, සංකූලතා පෙනුම: පෙනීම අඩුවීම, වකුගඩු ක්රියාකාරිත්වය අඩපණ වීම, පහළ අන්තයට පෝෂණය හා රුධිර සැපයුම දුර්වල වීම, අත් පා වල මෝටර හා සංවේදක නවෝත්පාදනය සහ ස්වයංක්රීය බහු අවයවිකතාව ඇතිවීම.
රෝග නිර්ණය:
1. රුධිර ග්ලූකෝස් මට්ටම. සාමාන්යයෙන්, රුධිරයේ සීනි 3.3 - 6.1 mmol / L. රුධිරයේ සීනි මනිනු ලබන්නේ හිස් බඩක් මත ශිරා හෝ කේශනාලිකා (ඇඟිල්ලෙන්) රුධිරයෙන් ය. ග්ලයිසිමියාව පාලනය කිරීම සඳහා, රුධිරය දිනකට කිහිප වතාවක් නියැදි කරනු ලැබේ, මෙය ග්ලයිසමික් පැතිකඩ ලෙස හැඳින්වේ.
- උදේ හිස් බඩක් මත
- ඔබ කෑමට පටන් ගැනීමට පෙර
- සෑම ආහාර වේලකටම පැය දෙකකට පසු
- නින්දට යාමට පෙර
- පැය 24 ට,
- පැය 3 යි විනාඩි 30 යි.
රෝග විනිශ්චය කාලය තුළ, ග්ලයිසමික් පැතිකඩ රෝහලකදී තීරණය කරනු ලැබේ, පසුව ස්වාධීනව ග්ලූකෝමීටරයක් භාවිතා කරයි. ග්ලූකෝමීටරය යනු කේශනාලිකා රුධිරයේ (ඇඟිල්ලෙන්) රුධිර ග්ලූකෝස් ස්වයං නිර්ණය සඳහා සංයුක්ත උපකරණයකි. තහවුරු කරන ලද දියවැඩියාව ඇති සියලුම රෝගීන්ට නොමිලේ ලබා දෙනු ලැබේ.
2. සීනි සහ ඇසිටෝන් මුත්රා. මෙම දර්ශකය බොහෝ විට මනිනු ලබන්නේ රෝහලක මුත්රා කොටස් තුනකින් හෝ හදිසි හේතුවක් නිසා රෝහලට ඇතුළත් කළ විට එක් කොටසකිනි. බාහිර රෝගී පදනමක් මත, මුත්රා වල ඇති සීනි සහ කීටෝන් සිරුරු ඇඟවුම් මගින් තීරණය වේ.
3. ග්ලයිකේටඩ් හිමොග්ලොබින් (Hb1Ac). ග්ලයිකේටඩ් (ග්ලයිකෝසිලේටඩ්) හිමොග්ලොබින් මගින් ග්ලූකෝස් අණු සමඟ ආපසු හැරවිය නොහැකි ලෙස බැඳී ඇති හිමොග්ලොබින් ප්රතිශතය පිළිබිඹු වේ. හිමොග්ලොබින් සමඟ ග්ලූකෝස් බන්ධනය කිරීමේ ක්රියාවලිය මන්දගාමී හා ක්රමයෙන් සිදු වේ. මෙම දර්ශකය මඟින් රුධිරයේ සීනි වැඩි වීමක් පෙන්නුම් කරයි, ශිරා රුධිර ග්ලූකෝස් වලට වඩා වෙනස්ව, වර්තමාන ග්ලයිසිමියා මට්ටම පිළිබිඹු කරයි.
ග්ලයිකේටඩ් හිමොග්ලොබින් අනුපාතය 5.6 - 7.0%, මෙම දර්ශකය වැඩි නම්, අවම වශයෙන් මාස තුනක්වත් රුධිරයේ සීනි වැඩි වී ඇති බව නිරීක්ෂණය වී තිබේ.
4. සංකූලතා හඳුනා ගැනීම. දියවැඩියාවේ විවිධ සංකූලතා සැලකිල්ලට ගෙන, ඔබට අක්ෂි වෛද්යවරයකු (අක්ෂි වෛද්යවරයකු), නෙෆ්රොලොජිස්ට්, මුත්රා රෝග විශේෂ, ස්නායු විශේෂ ist, ශල්ය වෛද්ය සහ වෙනත් විශේෂ ist උපදෙස් ලබා ගත යුතුය.
දියවැඩියා සංකූලතා
දියවැඩියාව යනු සංකූලතාවකි. හයිපර්ග්ලයිසිමියා හි සංකූලතා ප්රධාන විශාල කණ්ඩායම් දෙකකට බෙදා ඇත:
1) ඇන්ජියෝපති (විවිධ ක්රමාංකන වල සනාල තුවාල)
2) ස්නායු රෝග (විවිධ වර්ගයේ ස්නායු තන්තු වලට හානි වීම)
වෙනම කොටසකින්, දියවැඩියාව දිරාපත් වීමෙන් කුපිත වන කෝමා ගැන අපි කතා කරමු.
දියවැඩියා ඇන්ජියෝපති
දැනටමත් සඳහන් කර ඇති පරිදි, රුධිර ග්ලූකෝස් සාන්ද්රණය සනාල බිත්තියට හානි කරයි, එමඟින් මයික්රොඇන්ජියෝපති (කුඩා යාත්රා වලට හානි වීම) සහ සාර්ව ඇන්ජියෝපති (විශාල යාත්රා වලට හානි වීම) වර්ධනය වේ.
මයික්රොඇන්ජියෝපති අතර රෙටිනෝපති (ඇස්වල කුඩා යාත්රා වලට හානි වීම), නෙෆ්රොෆති (වකුගඩු වල සනාල උපකරණවලට හානි වීම) සහ අනෙකුත් අවයවවල කුඩා යාත්රා වලට හානි වීම ඇතුළත් වේ. පළමු වර්ගයේ දියවැඩියා රෝගයේ අවුරුදු 10 ත් 15 ත් අතර කාලයක් තුළ මයික්රොඇන්ජියෝපති සායනික සං signs ා දක්නට ලැබේ, නමුත් සංඛ්යාලේඛන වලින් බැහැරවීම් තිබිය හැකිය. දියවැඩියාවට හොඳින් වන්දි ලබා දී කාලෝචිත අමතර ප්රතිකාර ලබා දෙන්නේ නම්, මෙම සංකූලතාවයේ වර්ධනය අවිනිශ්චිත කාලයක් සඳහා “කල් දැමිය හැකිය”. රෝගයේ ආරම්භයේ සිට වසර 2 - 3 කට පසුව මයික්රොඇන්ජියෝපති ඉතා ඉක්මනින් වර්ධනය වූ අවස්ථා ද තිබේ.
තරුණ රෝගීන් තුළ, සනාල හානිය “තනිකරම දියවැඩියා” වන අතර, පැරණි පරම්පරාවේ එය සනාල ධමනි සිහින් වීම සමඟ සංයෝජනය වී ඇති අතර එමඟින් රෝගයේ පුරෝකථනය හා ගමන් මාර්ගය නරක අතට හැරේ.
රූප විද්යාත්මකව, මයික්රොඇන්ජියෝපති යනු සියලුම අවයව හා පටක වල ඇති කුඩා යාත්රා වල බහු තුවාලයකි.සනාල බිත්තිය ens ණීවන අතර, හයිලීන් නිධි (ඉහළ protein නත්ව ප්රෝටීන් ද්රව්යයක් සහ විවිධ බලපෑම් වලට ප්රතිරෝධී වේ). මේ නිසා යාත්රා වල සාමාන්ය පාරගම්යතාව සහ නම්යතාවය නැති වී යයි, පෝෂ්ය පදාර්ථ හා ඔක්සිජන් පටක තුලට විනිවිද නොයයි, පටක ක්ෂය වී ඔක්සිජන් හා පෝෂණ lack නතාවයෙන් පෙළේ. ඊට අමතරව, බලපෑමට ලක් වූ යාත්රා වඩාත් අවදානමට හා බිඳෙනසුලු බවට පත්වේ. දැනටමත් පවසා ඇති පරිදි බොහෝ අවයව වලට බලපෑම් ඇති නමුත් වඩාත්ම සායනික වශයෙන් වැදගත් වන්නේ වකුගඩු හා දෘෂ්ටි විතානයට හානි වීමයි.
දියවැඩියා නෙෆ්රොෆති යනු වකුගඩු වල යාත්රා වලට නිශ්චිත හානියක් වන අතර එය ප්රගතිශීලීව වකුගඩු අකර්මණ්ය වීමට හේතු වේ.
දියවැඩියා රෙටිනෝපති යනු දියවැඩියා රෝගීන්ගෙන් 90% ක් තුළ සිදුවන ඇසේ දෘෂ්ටි විතානයේ යාත්රා වලට වන හානියකි. මෙය රෝගීන්ගේ ඉහළ ආබාධ සහිත සංකූලතාවකි. අන්ධ භාවය සාමාන්ය ජනගහනයට වඩා 25 ගුණයකින් වැඩි වේ. 1992 සිට දියවැඩියා රෙටිනෝපති වර්ගීකරණය අනුගමනය කර ඇත:
- ප්රගුණනය නොවන (දියවැඩියා රෙටිනෝපති I): රක්තපාත ප්රදේශ, දෘෂ්ටි විතානයේ පිටාර ගැලීම, විශාල යාත්රා දිගේ ශෝථය සහ දෘෂ්ටි ස්ථානයේ ප්රදේශය.
- preproliferative retinopathy (දියවැඩියා රෙටිනෝපති II): ශිරා විෂමතා (thick ණවීම, ඉබ්බන්, රුධිර නාල වල ක්රමාංකනයේ උච්චාරණ වෙනස්කම්), ex න පිටාර ගැලීම් විශාල ප්රමාණයක්, බහු රක්තපාත.
- ප්රගුණන රෙටිනෝපති (දියවැඩියා රෙටිනෝපති III): අළුතින් පිහිටුවන ලද යාත්රා මගින් දෘෂ්ටි තැටිය (දෘෂ්ටි තැටිය) සහ දෘෂ්ටි විතානයේ අනෙකුත් කොටස් පැළවීම, රක්තපාත ශරීරයට රක්තපාතය. අළුතින් සාදන ලද යාත්රා ව්යුහයේ අසම්පූර්ණ වන අතර ඒවා ඉතා බිඳෙන සුළු වන අතර නැවත නැවත රක්තපාත වීමත් සමඟ දෘෂ්ටි විතානයේ ඉහළ අවදානමක් ඇත.
මැක්රොඇන්ජියෝපති වලට දියවැඩියා පාදයක් වර්ධනය වන තෙක් පහළ අන්තයට වන හානිය (දියවැඩියා රෝගයේ විශේෂිත පාද හානිය, වණ ඇතිවීම හා මාරාන්තික සංසරණ ආබාධ මගින් සංලක්ෂිත වේ).
දියවැඩියාවේ සාර්ව චිකිත්සාව සෙමින්, නමුත් ක්රමයෙන් වර්ධනය වේ. මුලදී, රෝගියා විෂයානුබද්ධව මාංශ පේශි තෙහෙට්ටුව, අත් පා සීතල වීම, හිරිවැටීම සහ අත් පා වල සංවේදීතාව අඩුවීම, දහඩිය වැඩි වීම ගැන කනස්සල්ලට පත්ව සිටී. එවිට, දැනටමත් සලකුණු කර ඇති සිසිලනය සහ අත් පා වල හිරිවැටීම සටහන් වී ඇති අතර, නියපොතු හානිය සැලකිය යුතු ය (බැක්ටීරියා සහ දිලීර ආසාදන එකතු කිරීම සමඟ මන්දපෝෂණය). නොසැලකිලිමත් මාංශ පේශි වේදනාව, සන්ධි ක්රියාකාරිත්වය දුර්වල වීම, ඇවිදීමේ වේදනාව, කැක්කුම සහ වරින් වර ක්ලෝඩිකේෂන් කිරීම තත්වය ඉදිරියට යන විට බාධා ඇති කරයි. මෙය දියවැඩියා පාදයක් ලෙස හැඳින්වේ. මෙම ක්රියාවලිය මන්දගාමී කළ හැක්කේ නිසි ප්රතිකාර හා ප්රවේශමෙන් ස්වයං අධීක්ෂණයෙන් පමණි.
සාර්ව චිකිත්සාව අංශක කිහිපයක් ඇත:
මට්ටම 0: සමට හානියක් නැත.
පළමු මට්ටම: සමෙහි ඇති කුඩා අඩුපාඩු, දේශීයව පිහිටා ඇති අතර, උච්චාරණ ගිනි අවුලුවන ප්රතික්රියාවක් නොමැත.
දෙවන මට්ටම: තරමක් ගැඹුරු සමේ තුවාල, ගිනි අවුලුවන ප්රතික්රියාවක් ඇත. ගැඹුරින් තුවාලයේ ප්රගතියට ගොදුරු වේ.
තෙවන මට්ටම: වණ සමේ තුවාල, පහළ අන්තයේ ඇඟිලිවල දරුණු rop ර්ම ආබාධ, මෙම මට්ටමේ සංකූලතා දරුණු ගිනි අවුලුවන ප්රතික්රියා සමඟ ඉදිරියට යන අතර ආසාදන, එඩීමා, විස් cess ෝට සෑදීම සහ ඔස්ටියෝමෙලයිටිස් ඇතිවීම.
4 වන මට්ටම: ඇඟිලි එකක් හෝ කිහිපයක ගැන්ග්රීන්, අඩුවෙන් ක්රියාවලිය ආරම්භ වන්නේ ඇඟිලි වලින් නොව, පාදයේ සිටය (බොහෝ විට පීඩනයට නිරාවරණය වන ප්රදේශයට බලපෑම් ඇති වේ, රුධිර සංසරණය බාධා ඇති වන අතර පටක මරණ මධ්යස්ථානයක් සාදනු ලැබේ, උදාහරණයක් ලෙස විලුඹ ප්රදේශය).
පස්වන මට්ටම: ගැන්ග්රීන් බොහෝ පාදවලට හෝ පාදයට සම්පූර්ණයෙන්ම බලපායි.
බහු අවයවිකතාව ඇන්ජියෝපති සමඟ එකවරම වර්ධනය වීම නිසා තත්වය සංකීර්ණ වේ. එමනිසා, රෝගියාට බොහෝ විට වේදනාවක් දැනෙන්නේ නැති අතර ප්රමාද වී වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගනී.තුවාලයේ පිහිටීම, විලුඹ මෙයට දායක වේ, මන්ද එය පැහැදිලිව දෘශ්යකරණය වූ ප්රාදේශීයකරණයක් නොවන බැවිනි (රෝගියා, රීතියක් ලෙස, ඔහු විෂයානුබද්ධව කරදර නොවන්නේ නම් සහ වේදනාවක් නොමැති නම්, පතුල් හොඳින් පරීක්ෂා නොකරනු ඇත).
ස්නායු රෝග
දියවැඩියාව ද පර්යන්ත ස්නායු වලට බලපාන අතර එය ස්නායු වල දුර්වල හා මෝටර් හා සංවේදක ක්රියාකාරිත්වය මගින් සංලක්ෂිත වේ.
දියවැඩියා බහු අවයවිකතාව යනු ඒවායේ පටලය විනාශ වීම නිසා ස්නායු වලට හානි වීමයි. ස්නායු කොපුවේ මයිලින් (75% මේද වැනි ද්රව්ය වලින් සමන්විත බහු ස්ථර සෛල පටලයක්, ප්රෝටීන වලින් 25% ක්) අඩංගු වන අතර එය රුධිරයේ ග්ලූකෝස් සාන්ද්රණයකට නිරන්තරයෙන් නිරාවරණය වීමෙන් හානි වේ. පටලයට හානි වීම නිසා ස්නායු ක්රමයෙන් විද්යුත් ආවේගයන් සිදු කිරීමේ හැකියාව නැති වේ. එවිට එය කිසිසේත් මිය යා හැකිය.
දියවැඩියා බහු අවයවික රෝගයේ වර්ධනය හා බරපතලකම රඳා පවතින්නේ රෝගයේ කාලසීමාව, වන්දි මට්ටම සහ අනුකූල රෝග පැවතීම මත ය. අවුරුදු 5 කට වඩා දියවැඩියාව ඇති විට, ජනගහනයෙන් 15% ක් තුළ පමණක් බහු අවයවික රෝග ඇති වන අතර, අවුරුදු 30 කට වඩා වැඩි කාලයක් සහිතව, බහු අවයවිකතාවයෙන් පෙළෙන රෝගීන්ගේ සංඛ්යාව 90% දක්වා ළඟා වේ.
සායනිකව, බහු අවයවිකතාව සංවේදීතාව (උෂ්ණත්වය සහ වේදනාව) උල්ලං by නය කිරීමක් මගින් ප්රකාශ වන අතර පසුව මෝටර් ක්රියාකාරිත්වය.
ස්වයංක්රීය බහු අවයවිකතාව යනු දියවැඩියාවේ විශේෂ සංකූලතාවයක් වන අතර එය ස්වයංක්රීය ස්නායු වලට හානි වීම නිසා ඇති වන අතර එය හෘද වාහිනී, ජානමය හා ආමාශ ආන්ත්රයේ ක්රියාකාරිත්වය නියාමනය කරයි.
දියවැඩියා හෘදයාබාධයක් ඇති වුවහොත්, රෝගියාට රිද්ම බාධා සහ ඉෂ්මීමියා (හෘද හෘද ඔක්සිජන් සාගින්න) ඇති වන අතර එය අනපේක්ෂිත ලෙස වර්ධනය වේ. තවද, එය ඉතා නරක වන අතර, රෝගියාට බොහෝ විට හදවතේ කිසිදු අපහසුතාවයක් දැනෙන්නේ නැත, මන්ද සංවේදීතාව ද දුර්වල වේ. දියවැඩියාව පිළිබඳ එවැනි සංකූලතාවයක් හදිසියේ හෘදයාබාධ, හෘදයාබාධ ඇතිවීමේ වේදනා රහිත පා course මාලාවක් සහ මාරාන්තික ආතරයිටිස් වර්ධනයට තර්ජනය කරයි.
දියවැඩියා (එය ඩිස්මෙටබලික් ලෙසද හැඳින්වේ) ආහාර ජීර්ණ පද්ධතියට වන හානිය, බඩවැල්වල දුර්වලතාවය, මලබද්ධය, ඉදිමීම, ආහාර එකතැන පල්වීම, එහි අවශෝෂණය මන්දගාමී වන අතර එමඟින් සීනි පාලනය කිරීමේ දුෂ්කරතා ඇති වේ.
මුත්රා මාර්ගයට සිදුවන හානිය මුත්රා වල සහ මුත්රා වල සිනිඳු මාංශ පේශි කඩාකප්පල් කිරීමට හේතු වන අතර එය මුත්රා පිටවීම, නිතර නිතර ආසාදන හා බොහෝ විට ආසාදන පැතිරීම, වකුගඩු වලට බලපායි (දියවැඩියා තුවාලයට අමතරව ව්යාධිජනක ශාක එකතු වේ).
පිරිමින් තුළ, දියවැඩියාව පිළිබඳ දීර් history ඉතිහාසයක පසුබිමට එරෙහිව, ශිෂේණය ys ජු වීම නිරීක්ෂණය කළ හැකිය, කාන්තාවන් තුළ - අතීසාරය (වේදනාකාරී හා දුෂ්කර ලිංගික සංසර්ගය).
මේ දක්වා, ස්නායු හානිවලට හෝ සනාල හානිවලට මූලික හේතුව කුමක්ද යන ප්රශ්නය තවමත් විසඳී නොමැත. සමහර පර්යේෂකයන් පවසන්නේ සනාල හිඟකම ස්නායු ඉෂ්මෙමියා රෝගයට හේතු වන අතර මෙය බහු අවයවික රෝගයට හේතු වන බවයි. තවත් කොටසක් කියා සිටින්නේ රුධිර වාහිනී සොයා ගැනීම උල්ලං violation නය කිරීම සනාල බිත්තියට හානි කරන බවයි. බොහෝ දුරට, සත්යය අතර කොතැනක හෝ තිබේ.
පළමු වර්ගයේ දියවැඩියාව දිරාපත් වීම සමඟ කෝමා වර්ග 4 කි:
- හයිපර්ග්ලයිසමික් කෝමා (සැලකිය යුතු ලෙස රුධිරයේ සීනි වැඩිවීමේ පසුබිමට එරෙහිව සවි ness ානකත්වය නැතිවීම)
- ketoacidotic කෝමා (ජීවියා තුළ කීටෝන් සිරුරු සමුච්චය වීමේ ප්රති com ලයක් ලෙස කෝමා)
- ලැක්ටැසිඩික් කෝමා (ලැක්ටේට් සමඟ ශරීරය විෂ වීම නිසා ඇතිවන කෝමා)
- හයිපොග්ලයිසමික් කෝමා (රුධිරයේ සීනි තියුනු ලෙස අඩුවීමේ පසුබිමට එරෙහිව කෝමා)
ලැයිස්තුගත කර ඇති සෑම කොන්දේසියකටම ස්වයං ආධාර සහ අන්යෝන්ය ආධාරක අවධියේදී සහ වෛද්යමය මැදිහත්වීමේදී හදිසි උපකාර අවශ්ය වේ. එක් එක් තත්වයට ප්රතිකාර කිරීම වෙනස් වන අතර රෝග විනිශ්චය, ඉතිහාසය සහ තත්වයෙහි බරපතලකම අනුව තෝරා ගනු ලැබේ. එක් එක් තත්වය සඳහා පුරෝකථනය ද වෙනස් වේ.
පළමු වර්ගයේ දියවැඩියාව
පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම යනු පිටතින් ඉන්සියුලින් හඳුන්වාදීමයි, එනම් නිෂ්පාදනය නොකරන හෝමෝනය සඳහා සම්පූර්ණ ප්රතිස්ථාපනයකි.
ඉන්සියුලින් කෙටි, අල්ට්රා ෂෝට්, මධ්යම දිගු හා දීර් action ක්රියාකාරී වේ.රීතියක් ලෙස, කෙටි / අල්ට්රා-කෙටි හා දිගු / මධ්යම දිගු drugs ෂධවල සංයෝජනයක් භාවිතා කරයි. සංයෝජන drugs ෂධ ද ඇත (එක් සිරින්ජයක කෙටි හා දිගු ඉන්සියුලින් සංයෝගයකි).
අල්ට්රාෂෝට් drugs ෂධ (ඇපිඩ්රා, හුමලොග්, නවෝරපිඩ්), විනාඩි 1 සිට 20 දක්වා ක්රියා කිරීමට පටන් ගනී. පැය 1 කට පසු උපරිම බලපෑම, ක්රියාවෙහි කාලසීමාව පැය 3 සිට 5 දක්වා වේ.
කෙටි ක්රියාකාරී drugs ෂධ (ඉන්සියුමන්, ඇක්ට්රැපිඩ්, හුමුලින්රෙගුලර්) පැය භාගයක සිට ක්රියා කිරීමට පටන් ගනී, පැය 2 - 4 කට පසු උපරිම බලපෑම, ක්රියා කාලය පැය 6 - 8 කි.
මධ්යම දිගු කාලීන ations ෂධ (ඉන්සියුමන්, හියුමුලින් එන්පීඑච්, පරිවාරක) පැය 1 කට පමණ පසු ඔවුන්ගේ ක්රියාව ආරම්භ කරයි, උපරිම බලපෑම පැය 4 - 12 කට පසුව සිදු වේ, ක්රියාකාරී කාලය පැය 16 - 24 කි.
දීර් ((දීර්)) ක්රියාව (ලැන්තස්, ලෙවෙමීර්) සකස් කිරීම පැය 24 ක් පමණ ඒකාකාරව ක්රියා කරයි. ඔවුන් දිනකට 1 හෝ 2 වතාවක් පරිපාලනය කරනු ලැබේ.
ඒකාබද්ධ drugs ෂධ (InsumanKombi 25, Mikstard 30, Humulin M3, NovoMiks 30, HumalogMiks 25, HumalogMiks 50) ද දිනකට 1 හෝ 2 වතාවක් පරිපාලනය කෙරේ.
රීතියක් ලෙස, ප්රතිකාර ක්රමය තුළ විවිධ කාල පරාසයන්හි ඉන්සියුලින් වර්ග දෙකක් ඒකාබද්ධ වේ. මෙම සංයෝජනය දිවා කාලයේදී ඉන්සියුලින් මගින් ශරීරයේ වෙනස්වන අවශ්යතා සපුරාලීම සඳහා නිර්මාණය කර ඇත.
දිගුකාලීනව ක්රියා කරන drugs ෂධ ඔවුන්ගේම ඉන්සියුලින් වල මූලික මට්ටමට ආදේශකයක් සපයයි, එනම් ආහාර නොමැති අවස්ථාවලදී පවා සාමාන්යයෙන් මිනිසුන් තුළ පවතින මට්ටම. දිගු කරන ලද ඉන්සියුලින් එන්නත් කිරීම දිනකට 1 හෝ 2 වතාවක් සිදු කරනු ලැබේ.
කෙටි ක්රියාකාරී drugs ෂධ සැලසුම් කර ඇත්තේ ආහාර ගන්නා අවස්ථාවේ ඉන්සියුලින් අවශ්යතාවය ආවරණය කිරීම සඳහා ය. ආහාර වේලකට පෙර දිනකට 3 වතාවක් එන්නත් කරනු ලැබේ. සෑම වර්ගයකම ඉන්සියුලින් වලට තමන්ගේම පරිපාලන ක්රමයක් ඇත, සමහර drugs ෂධ මිනිත්තු 5 කට පසුවද, අනෙක් ඒවා 30 න් පසුවද ක්රියා කිරීමට පටන් ගනී.
දිවා කාලයේදී කෙටි ඉන්සියුලින් එන්නත් කළ හැකිය (ඒවා සාමාන්ය කථාවේ “ජබ්ස්” ලෙස හැඳින්වේ). මෙම අවශ්යතාවය පැන නගින්නේ වැරදි ආහාර වේලක්, ශාරීරික ක්රියාකාරකම් වැඩි වූ විට හෝ ස්වයං පාලනයක් මඟින් සීනි මට්ටම ඉහළ ගිය විටය.
එන්නත් කරනු ලබන්නේ ඉන්සියුලින් සිරින්ජයක් හෝ පොම්පයක් සමඟිනි. ශරීරය මත නිරන්තරයෙන් ඇඳුම් ඇඳගෙන, රුධිර පරීක්ෂාවක් කර ඉන්සියුලින් නියම මාත්රාවක් එන්නත් කරන ස්වයංක්රීය අතේ ගෙන යා හැකි සංකීර්ණ තිබේ - මේවා ඊනියා “කෘතිම අග්න්යාශය” උපාංග වේ.
මාත්රා ගණනය කිරීම වෛද්යවරයෙකු විසින් සිදු කරනු ලැබේ - අන්තරාසර්ග විද්යා .යෙකු. මෙම වර්ගයේ drug ෂධයක් හඳුන්වාදීම ඉතා වගකිවයුතු ක්රියාවලියක් වන අතර, ප්රමාණවත් වන්දි නොලැබීම බොහෝ සංකූලතා වලට තර්ජනය කරන අතර ඉන්සියුලින් අතිරික්තයක් රුධිරයේ සීනි තියුනු ලෙස පහත වැටීමට හේතු වේ.
දියවැඩියා රෝගයට ප්රතිකාර කිරීමේදී, ආහාර ගැන සඳහන් කිරීම අපහසුය, මන්ද කාබෝහයිඩ්රේට් සීමා කිරීමකින් තොරව රෝගයට ප්රමාණවත් වන්දි මුදලක් නොලැබෙන අතර එයින් අදහස් වන්නේ ජීවිතයට ක්ෂණික අනතුරක් සිදුවන අතර සංකූලතා වර්ධනය වේගවත් වන බවයි.
පළමු වර්ගයේ දියවැඩියා ආහාර වේලක්
1. භාගික පෝෂණය, අවම වශයෙන් දිනකට 6 වතාවක්. දිනකට දෙවරක් ප්රෝටීන් සහිත ආහාරයක් විය යුතුය.
2. දිනකට ග්රෑම් 250 ක් දක්වා කාබෝහයිඩ්රේට් සීමා කිරීම, සරල කාබෝහයිඩ්රේට් සම්පූර්ණයෙන්ම බැහැර කරනු ලැබේ.
3. ප්රෝටීන, මේද, විටමින් සහ හෝඩුවාවක් ප්රමාණවත් ලෙස ගැනීම.
නිර්දේශිත නිෂ්පාදන: නැවුම් එළවළු (කැරට්, බීට්, ගෝවා, පිපි umbers ් umbers ා, තක්කාලි), නැවුම් bs ෂධ පැළෑටි (ඩිල්, parsley), රනිල කුලයට අයත් (පරිප්පු, බෝංචි, ඇට), ධාන්ය ධාන්ය වර්ග (බාර්ලි, දුඹුරු සහල්, අම්බෙලිෆර්, මෙනේරි), අමු ඇට වර්ග, බෙරි සහ පලතුරු (පැණිරස නොවේ, උදාහරණයක් ලෙස පිසිනු ලබන්නේ, මිදි, කොළ ඇපල්, ගූස්බෙරි, වියළි මිදි යොදයි), එළවළු සුප්, බණ්ඩක්කා, කිරි නිෂ්පාදන, අඩු මේද මස් සහ මාළු, මුහුදු ආහාර (ඉස්සන්, මස්කූරු), බිත්තර (කුකුල් මස්, වටුවන්), බහු අසංතෘප්ත තෙල් (වට්ටක්කා සහ සූරියකාන්ත බීජ, ඔලිව්, ඔලිව් තෙල්), ඛනිජ ජලය, පැණිරස නොකළ තේ, වල් රෝස සුප් හොද්ද.
සීමිත ප්රමාණවලින්: වියළි පලතුරු (මිනිත්තු 20 ත් 30 ත් අතර කාලයක් ජලයේ පොඟවා ගැනීම), නැවුම් බෙරි සහ පලතුරු වලින් යුෂ (දිනකට වීදුරු 1 කට වඩා නොඅඩු), පැණිරස පලතුරු සහ බෙරි (කෙසෙල්, පෙයාර්ස්, ස්ට්රෝබෙරි, පීච් සහ වෙනත්) ප්රමාණයෙන් අදියර 1 කින් බෙරි 1 ක් හෝ අතලොස්සක්, ව්යතිරේකය මිදි වන අතර එය පිරිසිදු ග්ලූකෝස් අඩංගු වන අතර රුධිරයේ සීනි ක්ෂණිකව වැඩි කරයි, එබැවින් එය භාවිතා කිරීම අතිශයින්ම නුසුදුසුය).
තහනම්: රසකැවිලි සහ රසකැවිලි (කේක්, කුකීස්, වොෆ්ල්ස්, ජෑම්, කැන්ඩි), මේද මස් සහ මාළු, අධික මේද සහිත කිරි නිෂ්පාදන, කාබනීකෘත බීම සහ ඇසුරුම් කළ යුෂ සහ පැණි, දුම් මස්, ටින් කළ ආහාර, පහසුව සඳහා ආහාර, සුදු පාන් සහ බටර් බේකරි නිෂ්පාදන, මේද සුප් හොද්ද පිළිබඳ පළමු පා courses මාලා හෝ ක්රීම්, ඇඹුල් ක්රීම්, සියලු වර්ගවල ඇල්කොහොල්, උණුසුම් කුළුබඩුවක් සහ කුළුබඩු (අබ, අශ්ව කරල්, රතු ගම්මිරිස්), කෙචප්, මෙයොනීස් සහ වෙනත් මේද සෝස් වර්ග.
අවසර ලත් ආහාර පවා නොසැලකිලිමත් ලෙස භාවිතා නොකළ යුතුය. පෝෂණ පද්ධතියක් සංවර්ධනය කිරීම සඳහා පාන් ඒකක වගුවක් නිර්මාණය කර ඇත.
පාන් ඒකක (XE) යනු පරිභෝජනය කරන කාබෝහයිඩ්රේට් සඳහා ගණනය කිරීම සඳහා වන “මිනුමකි”. සාහිත්යයේ, පිෂ් chy මය ඒකක, කාබෝහයිඩ්රේට් ඒකක, ප්රතිස්ථාපන ඒකක පිළිබඳ ඇඟවීම් තිබේ - මෙය එක හා සමාන ය. 1 XE යනු කාබෝහයිඩ්රේට් ග්රෑම් 10 ත් 12 ත් අතර වේ. 1 XE ග්රෑම් 25 ක් බරැති පාන් කැබැල්ලක අඩංගු වේ (සාමාන්ය රොටියකින් සෙන්ටිමීටර 1 ක් පළල තට්ටුවක් කපා අඩකින් කපා ගන්න, පාන් සාමාන්යයෙන් කෑම කාමරවල කපන බැවින්). දියවැඩියාව ඇති රෝගීන් සඳහා වන සියලුම කාබෝහයිඩ්රේට් නිෂ්පාදන මනිනු ලබන්නේ පාන් ඒකකවලිනි, ගණනය කිරීම සඳහා විශේෂ වගු ඇත (සෑම නිෂ්පාදනයක්ම XE හි තමන්ගේම “බර” ඇත). දියවැඩියා රෝගීන් සඳහා විශේෂ පෝෂණය සහිත පැකේජවල XE දක්වා ඇත. ඉන්සියුලින් මාත්රාව ගණනය කිරීම පරිභෝජනය කරන ලද XE ප්රමාණය මත රඳා පවතී.
සෞඛ්ය පාසලක් යනු කුමක්ද?
 දියවැඩියා රෝගීන් සඳහා වන පාසල වෛද්ය හා වැළැක්වීමේ ආයතනවල පදනම මත පවත්වනු ලබන සම්මන්ත්රණ පහක් හෝ හතකින් සමන්විත පා course මාලාවකි. වයස කුමක් වුවත්, එය දරුවෙකු හෝ වැඩිහිටි පුද්ගලයෙකු වේවා, සෑම කෙනෙකුටම නොමිලේ ඔවුන් බැලීමට හැකිය. ඔබට අවශ්ය වන්නේ වෛද්යවරයෙකුගෙන් යොමු කිරීමකි. දේශනය සඳහා දිශාව එක් වරක් හෝ තොරතුරු වඩා හොඳින් උකහා ගැනීම සඳහා නැවත නැවතත් පා course මාලාවක් ලෙස විය හැකිය.
දියවැඩියා රෝගීන් සඳහා වන පාසල වෛද්ය හා වැළැක්වීමේ ආයතනවල පදනම මත පවත්වනු ලබන සම්මන්ත්රණ පහක් හෝ හතකින් සමන්විත පා course මාලාවකි. වයස කුමක් වුවත්, එය දරුවෙකු හෝ වැඩිහිටි පුද්ගලයෙකු වේවා, සෑම කෙනෙකුටම නොමිලේ ඔවුන් බැලීමට හැකිය. ඔබට අවශ්ය වන්නේ වෛද්යවරයෙකුගෙන් යොමු කිරීමකි. දේශනය සඳහා දිශාව එක් වරක් හෝ තොරතුරු වඩා හොඳින් උකහා ගැනීම සඳහා නැවත නැවතත් පා course මාලාවක් ලෙස විය හැකිය.
බොහෝ දියවැඩියා රෝගීන් සේවයේ යොදවා හෝ අධ්යයනය කර ඇති හෙයින්, මෙම ආයතන මෙම සාධක සැලකිල්ලට ගනිමින් ඔවුන්ගේ සේවා තන්ත්රය සකස් කරයි. දේශනවල දිග සහ මොස්කව්හි සහ අනෙකුත් රුසියානු නගරවල පන්ති ගණන වෙනස් වන්නේ එබැවිනි.
නේවාසික ප්රතිකාර ලබා ගන්නා රෝගීන්ට සමාන්තරව දේශනවලට සහභාගී විය හැකිය. මෙම පන්ති අතරතුර, දියවැඩියා රෝගීන්ට අවශ්ය සියලු තොරතුරු සතියක් තුළ වෛද්යවරයා විසින් ලබා දෙනු ඇත. රෝහල්ගතව සිටින රෝගීන් සඳහා මෙන්ම, නියමිත වේලාවට රෝගය හඳුනාගත හැකි වූවන් සඳහා, සතියකට දේශන දෙකක පා course මාලාවක් පවත්වනු ලැබේ.
ඉගෙනීමේ අරමුණු සහ කොටස්
 දියවැඩියා රෝගීන් සඳහා වන පාසලේ සාමාන්ය පදනම වන්නේ රුසියාවේ සෞඛ්ය අමාත්යාංශයේ මෙන්ම සෞඛ්ය ප්ර ter ප්තියේ ක්රියා ය. දේශන පවත්වනු ලබන්නේ අන්තරාසර්ග විද්යා ologists යින් හෝ උසස් අධ්යාපනය ලබා ඇති හෙදියක් විසිනි. සමහර ආයතන ඔවුන්ගේ නිල වෙබ් අඩවි වල මාර්ගගත පන්ති පවත්වයි. කණ්ඩායම් ද්රව්යවලට සහභාගී විය නොහැකි පුද්ගලයින් සඳහා එවැනි ද්වාර නිර්මාණය කර ඇත. තවද මෙම තොරතුරු වෛද්ය යොමු කිරීමක් ලෙස භාවිතා කළ හැකිය.
දියවැඩියා රෝගීන් සඳහා වන පාසලේ සාමාන්ය පදනම වන්නේ රුසියාවේ සෞඛ්ය අමාත්යාංශයේ මෙන්ම සෞඛ්ය ප්ර ter ප්තියේ ක්රියා ය. දේශන පවත්වනු ලබන්නේ අන්තරාසර්ග විද්යා ologists යින් හෝ උසස් අධ්යාපනය ලබා ඇති හෙදියක් විසිනි. සමහර ආයතන ඔවුන්ගේ නිල වෙබ් අඩවි වල මාර්ගගත පන්ති පවත්වයි. කණ්ඩායම් ද්රව්යවලට සහභාගී විය නොහැකි පුද්ගලයින් සඳහා එවැනි ද්වාර නිර්මාණය කර ඇත. තවද මෙම තොරතුරු වෛද්ය යොමු කිරීමක් ලෙස භාවිතා කළ හැකිය.

තොරතුරු සන්නිවේදනය වැඩි දියුණු කිරීම සඳහා, පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් පහත සඳහන් ක්ෂේත්රයන්හි පාසලේ කණ්ඩායම් වශයෙන් බෙදා ඇත:
- පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්
- දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්
- දෙවන වර්ගයේ දියවැඩියා රෝගීන්ට ඉන්සියුලින් අවශ්ය වේ
- දියවැඩියාව ඇති දරුවන් සහ ඔවුන්ගේ relatives ාතීන්,
- දියවැඩියාවෙන් පෙළෙන ගර්භනී.
පළමු වර්ගයේ දියවැඩියාව ඇති පාසල දරුවන්ට වැදගත් වන්නේ මෙම වර්ගයේ රෝගයක් උග්ර වන අතර තත්වය පාලනය කිරීම අවශ්ය වේ. නමුත් කුඩා රෝගීන්ට අධ්යාපන තොරතුරු නිසි ලෙස වටහා ගත නොහැකි නිසා ඔවුන්ගේ දෙමාපියන් පාඩම් වලට සහභාගී විය හැකිය.
 දියවැඩියා සෞඛ්ය පාසලේ ප්රධාන පරමාර්ථය වන්නේ රෝගීන්ට ප්රයෝජනවත් තොරතුරු ලබා දීමයි. සෑම පාඩමකදීම, රෝගීන්ට උග්රවීම වැළැක්වීමේ ක්රම, ස්වයං අධීක්ෂණ ක්රම, චිකිත්සක ක්රියාවලිය දෛනික වැඩ සහ කරදර සමඟ ඒකාබද්ධ කිරීමේ හැකියාව උගන්වනු ලැබේ.
දියවැඩියා සෞඛ්ය පාසලේ ප්රධාන පරමාර්ථය වන්නේ රෝගීන්ට ප්රයෝජනවත් තොරතුරු ලබා දීමයි. සෑම පාඩමකදීම, රෝගීන්ට උග්රවීම වැළැක්වීමේ ක්රම, ස්වයං අධීක්ෂණ ක්රම, චිකිත්සක ක්රියාවලිය දෛනික වැඩ සහ කරදර සමඟ ඒකාබද්ධ කිරීමේ හැකියාව උගන්වනු ලැබේ.
පුහුණුව ලබා ගත් දැනුම පාලනය කරන විශේෂ වැඩසටහනකට අනුරූප වේ.සම්පූර්ණ චක්රය ප්රාථමික හෝ ද්විතියික විය හැකිය. සෑම වසරකම මාර්තු 1 වන දින සෑම දියවැඩියා පාසලක්ම දිස්ත්රික් දියවැඩියා මධ්යස්ථානයට වාර්තාවක් ඉදිරිපත් කරන අතර එමඟින් මෙම කාලය තුළ සිදුකරන ක්රියාකාරකම් ඇගයීමට ලක් කෙරේ.
එවැනි ආයතනයක පුහුණුව පුළුල් ය. පාඩම් අතරතුර, රෝගීන්ට න්යායාත්මක තොරතුරු පමණක් නොව, ප්රායෝගිකව පුහුණු කරනු ලැබේ. ඉගෙනීමේ ක්රියාවලියේදී, රෝගීන් පහත සඳහන් කරුණු පිළිබඳ දැනුම ලබා ගනී:
- දියවැඩියාව පිළිබඳ පොදු සංකල්ප
- ඉන්සියුලින් පරිපාලන කුසලතා
- ආහාර පාලනය
- සමාජයේ අනුවර්තනය,
- සංකූලතා වැළැක්වීම.
හඳුන්වාදීමේ දේශනය
 පළමු දේශනයේ සාරය නම් රෝගය සහ එය ඇතිවීමට හේතු වූ රෝගීන් හුරු කරවීමයි.
පළමු දේශනයේ සාරය නම් රෝගය සහ එය ඇතිවීමට හේතු වූ රෝගීන් හුරු කරවීමයි.
දියවැඩියාව රුධිරයේ සීනි වැඩි වීමට හේතු වේ. නමුත් ඔබ සීනි මට්ටම සාමාන්ය මට්ටමක තබා ගැනීමට ඉගෙන ගන්නේ නම්, ඔබට සංකූලතා වළක්වා ගැනීම පමණක් නොව, රෝගය විශේෂ ජීවන රටාවක් බවට පත් කළ හැකිය, එය දියවැඩියාව අනුව වෙනස් වේ.
ඉන්සියුලින් යැපීම පළමු වර්ගයයි. රුධිරයේ ඉන්සියුලින් ප්රමාණවත් නොවන ප්රමාණයකින් නිපදවන පුද්ගලයින්ට ඔවුන් දුක් විඳින්න. එය බොහෝ විට ළමුන් හා නව යොවුන් වියේ වර්ධනය වේ. මෙම අවස්ථාවේ දී, රෝගියාට එන්නත් වලින් දිනපතා ඉන්සියුලින් මාත්රාවක් ලබා ගැනීම අවශ්ය වේ.
ඉන්සියුලින් නොවන යැපීම දෙවන වර්ගයේ දියවැඩියාවයි, ඉන්සියුලින් අතිරික්ත වුවද එය සිදුවිය හැකි නමුත් සීනි මට්ටම සාමාන්යකරණය කිරීමට එය ප්රමාණවත් නොවේ. එය පරිණත වයසේ සිටින පුද්ගලයින් තුළ වර්ධනය වන අතර අතිරික්ත බර සමඟ සම්බන්ධ වේ. සමහර අවස්ථාවල රෝග ලක්ෂණ අතුරුදහන් වීම සඳහා ආහාර වේලක් හා ව්යායාමයකට ඇලී සිටීම පමණක් ප්රමාණවත් වේ.
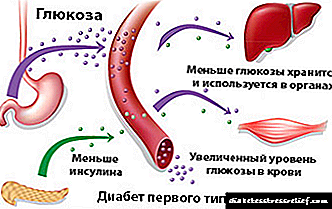
සමස්ත ජීවියාගේ ප්රධාන ශක්ති ප්රභවය ග්ලූකෝස් වන බැවින් දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකුගේ සෛල ශක්තියේ lack නතාවයෙන් පෙළේ. කෙසේ වෙතත්, එය සෛලයට ඇතුළු විය හැක්කේ ඉන්සියුලින් (අග්න්යාශ සෛල මගින් නිපදවන ප්රෝටීන් හෝමෝනය) ආධාරයෙන් පමණි.
 නිරෝගී පුද්ගලයෙකු තුළ ඉන්සියුලින් නියම ප්රමාණයට රුධිරයට ඇතුල් වේ. සීනි වැඩි වීමත් සමඟ යකඩ වැඩි ඉන්සියුලින් ප්රමාණයක් නිපදවන අතර එය අඩු කිරීමෙන් අඩු නිෂ්පාදන ප්රමාණයක් ලැබේ. දියවැඩියාවෙන් පෙළෙන පුද්ගලයින් සඳහා ග්ලූකෝස් මට්ටම (හිස් බඩක් මත) 3.3 mmol / L සිට 5.5 mmol / L දක්වා වේ.
නිරෝගී පුද්ගලයෙකු තුළ ඉන්සියුලින් නියම ප්රමාණයට රුධිරයට ඇතුල් වේ. සීනි වැඩි වීමත් සමඟ යකඩ වැඩි ඉන්සියුලින් ප්රමාණයක් නිපදවන අතර එය අඩු කිරීමෙන් අඩු නිෂ්පාදන ප්රමාණයක් ලැබේ. දියවැඩියාවෙන් පෙළෙන පුද්ගලයින් සඳහා ග්ලූකෝස් මට්ටම (හිස් බඩක් මත) 3.3 mmol / L සිට 5.5 mmol / L දක්වා වේ.
ඉන්සියුලින් මත යැපෙන දියවැඩියාවට හේතුව වෛරස් ආසාදනයකි. වෛරසය ශරීරයට ඇතුළු වූ විට ප්රතිදේහ නිපදවනු ලැබේ. නමුත් විදේශීය සිරුරු සම්පූර්ණයෙන් විනාශ වීමෙන් පසුව පවා ඔවුන් සිය වැඩ කටයුතු කරගෙන යාම සිදු වේ. එබැවින් ප්රතිදේහ තමන්ගේම අග්න්යාශ සෛල වලට පහර දීමට පටන් ගනී. එහි ප්රති they ලයක් ලෙස ඔවුන් මිය යන අතර ඉන්සියුලින් මට්ටම අඩු වන අතර දියවැඩියාව වර්ධනය වේ.
රෝගී පුද්ගලයින් තුළ යකඩ පාහේ ඉන්සියුලින් නිපදවන්නේ නැත, මන්ද ග්ලූකෝස් සෛල තුළට විනිවිද යාමට නොහැකි වන අතර රුධිරයේ සාන්ද්රණය වී ඇත. පුද්ගලයෙකු වේගයෙන් බර අඩු කර ගැනීමට පටන් ගනී, නිරන්තරයෙන් වියළි මුඛයක් දැනෙන අතර පිපාසය දැනේ. මෙම රෝග ලක්ෂණයෙන් මිදීම සඳහා ඉන්සියුලින් කෘතිමව පරිපාලනය කළ යුතුය.
ඉන්සියුලින් චිකිත්සාවේ සාරය
 දෙවන දේශනයේ සාරය වන්නේ සිරින්ජ නිවැරදිව භාවිතා කිරීම ඉගැන්වීම පමණක් නොව ඉන්සියුලින් පිළිබඳ තොරතුරු ගෙන ඒමයි. ඉන්සියුලින් වෙනස් ආකාරයක සහ ක්රියාවකින් යුක්ත බව රෝගියා තේරුම් ගත යුතුය.
දෙවන දේශනයේ සාරය වන්නේ සිරින්ජ නිවැරදිව භාවිතා කිරීම ඉගැන්වීම පමණක් නොව ඉන්සියුලින් පිළිබඳ තොරතුරු ගෙන ඒමයි. ඉන්සියුලින් වෙනස් ආකාරයක සහ ක්රියාවකින් යුක්ත බව රෝගියා තේරුම් ගත යුතුය.
වර්තමානයේ pig රු හා ගොනා භාවිතා වේ. මිනිස් ජානයක් ඇත, එය මිනිස් ජානයක් බැක්ටීරියාවක ඩීඑන්ඒ තුළට බද්ධ කිරීමෙන් ලබා ගනී. ඉන්සියුලින් වර්ගය වෙනස් කිරීමේදී එහි මාත්රාව වෙනස් වන බව සැලකිල්ලට ගැනීම වටී. එබැවින් මෙය සිදු කරනු ලබන්නේ සහභාගී වන වෛද්යවරයාගේ අධීක්ෂණය යටතේ පමණි.
පිරිසිදු කිරීමේ මට්ටමට අනුව, drug ෂධය: නිර්වචනය නොකළ, පිරිපහදු කළ මොනෝ- සහ බහු සං on ටක. මාත්රාව නිවැරදිව ගණනය කර එය දවස සඳහා බෙදා හැරීම වැදගත්ය.
ඉන්සියුලින් ක්රියා කිරීමේ කාල පරතරය අනුව:
 කෙටි - පැය 3-4 සඳහා විනාඩි 15 කට පසු වලංගු වේ. උදාහරණයක් ලෙස, ඉන්සියුමන් වේගවත්, බර්ලින්සුලින් සාමාන්ය, ඇක්ට්රපිඩ්.
කෙටි - පැය 3-4 සඳහා විනාඩි 15 කට පසු වලංගු වේ. උදාහරණයක් ලෙස, ඉන්සියුමන් වේගවත්, බර්ලින්සුලින් සාමාන්ය, ඇක්ට්රපිඩ්.- මධ්යම - මිනිත්තු 90 කට පසු ක්රියා කිරීමට පටන් ගන්නා අතර පැය 7-8 කින් අවසන් වේ. ඔවුන් අතර: සෙමිලොන්ග් සහ සෙමිලන්ට්.
- දිගු - බලපෑම පැය 4 කට පසුව සිදුවන අතර එය පැය 13 ක් පමණ පවතී. එවැනි ඉන්සියුලින් අතර හෝමොෆාන්, හුමුලින්, මොනෝටාර්ඩ්, ඉන්සියුමන්-බාසල්, ප්රෝටාෆාන් ද වේ.
- අමතර දිගු - පැය 7 කට පසු වැඩ ආරම්භ කරන්න, පැය 24 කට පසු අවසන් කරන්න.මේවාට අල්ට්රාලෙන්ට්, අල්ට්රාලොන්ග්, අල්ට්රාටාර්ඩ් ඇතුළත් වේ.
- මල්ටි-පීක් යනු එක් බෝතලයක කෙටි හා දිගු ඉන්සියුලින් මිශ්රණයකි. එවැනි drugs ෂධ සඳහා උදාහරණයක් වන්නේ මික්ස්ටාර්ඩ් (10% / 90%), ඉන්සියුමන් පනාව (20% / 80%) සහ වෙනත් ය.
කෙටි ක්රියාකාරී drugs ෂධ දිගුකාලීන පෙනුමට වඩා වෙනස් ය, ඒවා විනිවිද පෙනෙන ය. ව්යතිරේකය වන්නේ ඉන්සියුලින් බී, එය දිගුකාලීනව ක්රියා කළත්, වළාකුළු සහිත නොව විනිවිද පෙනෙන ය.
අග්න්යාශය නිරන්තරයෙන් කෙටි ක්රියාකාරී ඉන්සියුලින් නිපදවයි. ඇයගේ කාර්යය අනුකරණය කිරීම සඳහා, කෙටි හා දිගු ඉන්සියුලින් සංයෝජනය කිරීම අවශ්ය වේ: පළමු - සෑම ආහාර වේලක් සමඟම, දෙවැන්න - දිනකට දෙවරක්. මාත්රාව තනිකරම පුද්ගල වන අතර එය වෛද්යවරයෙකු විසින් නියම කරනු ලැබේ.
මෙම දේශනයේදී රෝගීන්ට ඉන්සියුලින් ගබඩා කිරීමේ නීති හඳුන්වා දෙනු ලැබේ. The ෂධය කැටි කිරීම වලක්වා ගැනීම සඳහා ඔබ එය පතුලේ ශීතකරණයක් තුළ තබා ගත යුතුය. විවෘත බෝතලයක් කාමරයේ ගබඩා කර ඇත. එන්නත් සමට යටින්, අත, උදරය හෝ උරහිස් තලය යටට එන්නත් කරනු ලැබේ. වේගවත්ම අවශෝෂණය - උදරයේ එන්නත් සමඟ, මන්දගාමී - කලවා වල.
පෝෂණ මූලධර්මය
 ඊළඟ පාඩම පෝෂණය ගැන ය. සියලුම නිෂ්පාදනවල ඛනිජ ලවණ, කාබෝහයිඩ්රේට්, ප්රෝටීන සහ මේද, ජලය, විටමින් අඩංගු වේ. නමුත් සීනි වැඩි කළ හැක්කේ කාබෝහයිඩ්රේට පමණි. මෙය සැලකිල්ලට ගත යුතුය. ඒවා ජීර්ණය කළ නොහැකි හා ජීර්ණය කළ නොහැකි ලෙස බෙදා ඇත. හිටපු අයට සීනි මට්ටම ඉහළ නැංවිය නොහැක.
ඊළඟ පාඩම පෝෂණය ගැන ය. සියලුම නිෂ්පාදනවල ඛනිජ ලවණ, කාබෝහයිඩ්රේට්, ප්රෝටීන සහ මේද, ජලය, විටමින් අඩංගු වේ. නමුත් සීනි වැඩි කළ හැක්කේ කාබෝහයිඩ්රේට පමණි. මෙය සැලකිල්ලට ගත යුතුය. ඒවා ජීර්ණය කළ නොහැකි හා ජීර්ණය කළ නොහැකි ලෙස බෙදා ඇත. හිටපු අයට සීනි මට්ටම ඉහළ නැංවිය නොහැක.
ජීර්ණය කළ හැකි ඒවා නම්, ඒවා පහසුවෙන් ජීර්ණය කළ හැකි හා මිහිරි රසයක් ඇති සරල ඒවා ලෙස බෙදා ඇත.
රෝගීන් කාබෝහයිඩ්රේට් වර්ග පමණක් නොව ඒවා සැලකිල්ලට ගන්නා ආකාරයද තේරුම් ගැනීමට ඉගෙන ගත යුතුය. මේ සඳහා XE - පාන් ඒකකය පිළිබඳ සංකල්පයක් ඇත. එවැනි එක් ඒකකයක් වන්නේ කාබෝහයිඩ්රේට් 10-12 ග්රෑම් ය. ඉන්සියුලින් 1 XE සඳහා වන්දි ලබා නොදෙන්නේ නම්, සීනි 1.5−2 mmol / l කින් ඉහළ යයි. රෝගියා XE ගණනය කරන්නේ නම්, සීනි ප්රමාණය කොපමණ වැඩි වේදැයි ඔහු දැන ගනු ඇත, එය ඉන්සියුලින් නිවැරදි මාත්රාව තෝරා ගැනීමට උපකාරී වේ.
ඔබට හැඳි සහ කෝප්ප සමඟ පාන් ඒකක මැනිය හැකිය. උදාහරණයක් ලෙස, ඕනෑම පාන් කැබැල්ලක්, පිටි හැන්දක්, ධාන්ය මේස හැඳි දෙකක්, කිරි මිලි ලීටර් 250, සීනි හැන්දක්, එක් අර්තාපල්, බීට්රූට්, කැරට් තුනක් = එක් ඒකකයක්. පැස්ටා හැඳි තුනක් ඒකක දෙකකි.
මාළු හා මස් වල කාබෝහයිඩ්රේට් නොමැති බැවින් ඒවා ඕනෑම ප්රමාණයකින් පරිභෝජනය කළ හැකිය.
එක් පාන් ඒකකයක් ස්ට්රෝබෙරි, බ්ලැක්බෙරි, රාස්ප්බෙරි, වියළි මිදි යොදයි, තම අස්වන්න කෝප්පයක අඩංගු වේ. කොමඩු, ඇපල්, තැඹිලි, පෙයාර්ස්, පර්සිමන් සහ පීච් පෙත්තක් - ඒකක 1 යි.
උදේ ආහාරය, දිවා ආහාරය සහ රාත්රී ආහාරය අතරතුර XE ප්රමාණය හත නොඉක්මවීම යෝග්ය වේ. එක් පාන් ඒකකයක් උකහා ගැනීම සඳහා, ඔබට ඉන්සියුලින් ඒකක 1.5 සිට 4 දක්වා අවශ්ය වේ.
දියවැඩියාවේ සංකූලතා
 රුධිරයේ ඇති ග්ලූකෝස් අතිරික්තයක් සමඟ ශරීරය ශක්ති සාගින්නෙන් පෙළෙන විට මේද භාවිතා කිරීමට පටන් ගනී. ප්රති As ලයක් වශයෙන් ඇසිටෝන් දිස්වේ. කීටොඇසයිඩෝසිස් වැනි තත්වයක් ඉතා භයානක වන අතර එය කෝමා හෝ මරණයට හේතු විය හැක.
රුධිරයේ ඇති ග්ලූකෝස් අතිරික්තයක් සමඟ ශරීරය ශක්ති සාගින්නෙන් පෙළෙන විට මේද භාවිතා කිරීමට පටන් ගනී. ප්රති As ලයක් වශයෙන් ඇසිටෝන් දිස්වේ. කීටොඇසයිඩෝසිස් වැනි තත්වයක් ඉතා භයානක වන අතර එය කෝමා හෝ මරණයට හේතු විය හැක.
මුඛයෙන් ඇසිටෝන් සුවඳක් තිබේ නම්, ඔබ වහාම රුධිරයේ සීනි මට්ටම පරීක්ෂා කළ යුතුය, දර්ශක 15 mmol / l ට වඩා වැඩි නම්, මුත්රා පරීක්ෂාවක් අවශ්ය වේ. ඔහු ඇසිටෝන් තහවුරු කරන්නේ නම්, ඔබ දිනකට කෙටි ඉන්සියුලින් මාත්රාවෙන් 1/5 ක් එක් වරක් ඇතුළත් කළ යුතුය. පැය තුනකට පසු නැවත රුධිරයේ සීනි පරීක්ෂා කරන්න. එය අඩු වී නොමැති නම්, එන්නත් කිරීම නැවත සිදු වේ.
දියවැඩියාව ඇති රෝගියාට උණ වැළඳී ඇත්නම්, දිනපතා ඉන්සියුලින් මාත්රාවෙන් 1/10 ක් හඳුන්වා දීම වටී.

දියවැඩියාවේ ප්රමාද වූ සංකූලතා අතර පද්ධති හා අවයව වලට හානි වේ. පළමුව, මෙය ස්නායු හා රුධිර නාල වලට අදාළ වේ. ඒවා නම්යතාවය නැති වී ඉක්මනින් තුවාල වන අතර එමඟින් කුඩා දේශීය රක්තපාත ඇති වේ.
අත් පා, වකුගඩු සහ ඇස් මුලින්ම දුක් විඳින අය අතර වේ. දියවැඩියා අක්ෂි රෝගය ඇන්ජියෝරෙටිනෝපති ලෙස හැඳින්වේ. අක්ෂි රෝග විශේෂ by යකු විසින් වසරකට දෙවරක් රෝගීන් පරීක්ෂා කළ යුතුය.
දියවැඩියා රෝගය පහළ අන්තයේ සමේ සංවේදීතාව අඩු කරයි, එබැවින් සුළු තුවාල හා කප්පාදුවක් දැනෙන්නේ නැත, එමඟින් ඔවුන්ගේ ආසාදන ඇති විය හැකි අතර වණ හෝ ගැන්ග්රීන් බවට පත්විය හැකිය.
සංකූලතා වළක්වා ගැනීම සඳහා, ඔබට කළ නොහැක:
- ඔබේ පාද ඉහළට ඔසවා තැබීමට, ඒවා උණුසුම් කිරීම සඳහා තාපන පෑඩ් සහ විදුලි උපකරණ භාවිතා කරන්න.
- රේසර් සහ කෝලස් ඉවත් කරන්නන් භාවිතා කරන්න.
- පාවහන් නොමැතිව ගමන් කර උස සපත්තු පළඳින්න.
 දියවැඩියා නෙෆ්රොෆති යනු බරපතල වකුගඩු රෝගයකි.දියවැඩියාව නිසා ඇති වන එය අදියර 5 කින් සමන්විත වේ. පළමු තුන ආපසු හැරවිය හැකි ය. හතරවනුව, මයික්රොඇල්බුමින් මුත්රා තුළ දිස්වන අතර නිදන්ගත වකුගඩු අකර්මණ්ය වීම වර්ධනය වීමට පටන් ගනී. මෙම සංකූලතාව වළක්වා ගැනීම සඳහා ග්ලූකෝස් සාමාන්ය මට්ටමින් පාලනය කිරීම මෙන්ම වසරකට 4-5 වතාවක් ඇල්බියුමින් පරීක්ෂණයක් කිරීම වටී.
දියවැඩියා නෙෆ්රොෆති යනු බරපතල වකුගඩු රෝගයකි.දියවැඩියාව නිසා ඇති වන එය අදියර 5 කින් සමන්විත වේ. පළමු තුන ආපසු හැරවිය හැකි ය. හතරවනුව, මයික්රොඇල්බුමින් මුත්රා තුළ දිස්වන අතර නිදන්ගත වකුගඩු අකර්මණ්ය වීම වර්ධනය වීමට පටන් ගනී. මෙම සංකූලතාව වළක්වා ගැනීම සඳහා ග්ලූකෝස් සාමාන්ය මට්ටමින් පාලනය කිරීම මෙන්ම වසරකට 4-5 වතාවක් ඇල්බියුමින් පරීක්ෂණයක් කිරීම වටී.
ධමනි සිහින් වීම දියවැඩියාවේ ප්රතිවිපාකයකි. ස්නායු අවසානයට හානි වීම නිසා හෘදයාබාධ බොහෝ විට වේදනාවකින් තොරව සිදු වේ. සෑම විටම රුධිර පීඩනය මැනීමට රෝගීන්ට උපදෙස් දෙනු ලැබේ.
දියවැඩියාව යනු වාක්යයක් නොව විශේෂ ස්වයං ජීවන රටාවක් බව රෝගීන් තේරුම් ගත යුතුය. එය නිරන්තරයෙන් ස්වයං අධීක්ෂණය හා රුධිරයේ ග්ලූකෝස් සාමාන්යකරණය කිරීම ඇතුළත් වේ. පුද්ගලයෙකුට තමා සුවපත් කර ගත හැකිය, වෛද්යවරයා මේ කාරණය සඳහා පමණක් උපකාර කරයි.
දියවැඩියාවේ වර්ග සහ ලක්ෂණ
මෙම රෝගය සංලක්ෂිත වන්නේ ඉන්සියුලින් නොමැතිකම සහ සෛලීය කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීමෙනි. ශරීරයේ එවැනි ව්යාධිජනක ක්රියාවලියක් වර්ධනය වීමේ ප්රති result ලය වන්නේ ග්ලයිසිමියා වැඩි වීම මෙන්ම මුත්රා වල ග්ලූකෝස් හඳුනා ගැනීමයි. දියවැඩියාව, එහි ප්රකාශනයන් සහ තෝරාගත් චිකිත්සක උපක්රම තීරණය වන්නේ රෝග වර්ගය අනුව ය.
- 1 වර්ගය -
 ශරීරය විසින් එහි නිෂ්පාදනය අඩුවීම හෝ ප්රමාණවත් නොවීම හේතුවෙන් ඉන්සියුලින් එන්නත් කිරීම ඇතුළත් වේ.
ශරීරය විසින් එහි නිෂ්පාදනය අඩුවීම හෝ ප්රමාණවත් නොවීම හේතුවෙන් ඉන්සියුලින් එන්නත් කිරීම ඇතුළත් වේ. - වර්ග 2 ක් - ඉන්සියුලින් වලට සංවේදීතාව නැතිවීම මගින් සංලක්ෂිත වන අතර විශේෂ drugs ෂධ භාවිතා කිරීම අවශ්ය වේ.
- ගර්භණී - ගර්භණී සමයේදී පමණක් අනාවරණය වේ.
රෝගයේ ඉන්සියුලින් මත යැපෙන ආකාරයක් ඇති වන්නේ ඉන්සියුලින් ස්රාවයට වගකිව යුතු බීටා සෛල වලට හානි වීමෙනි. හෝමෝන iency නතාවයක් ග්ලූකෝස් අවශෝෂණය වීම වළක්වන අතර එය රුධිරයේ එහි අගයන් වැඩි කිරීමට හේතු වේ. අතිරික්ත සීනි සෛල තුළට විනිවිද නොයන නමුත් රුධිරයේ පවතින විට මෙම තත්වය හයිපර්ග්ලයිසිමියා රෝගයේ ලක්ෂණයකි.
පළමු වර්ගයේ වර්ධනය අවුලුවන සාධක:
- ජානමය හේතු
- ආසාදන, අග්න්යාශයට බලපාන වෛරස්,
- ප්රතිශක්තිය අඩුවීම.
මෙම රෝගය ඉතා වේගයෙන් වර්ධනය වන අතර බොහෝ විට යෞවනයන්ට බලපායි. ආහාර රුචිය සහ පිපාසය නොතකා ඔවුන්ට බර අඩු කර ගත හැකිය. සෑම විටම තෙහෙට්ටුව, නුරුස්නා බව සහ රාත්රියේදී මුත්රා වෙන් කිරීම පිළිබඳ හැඟීමක් ඇත. ඉන්සියුලින් චිකිත්සාව ආරම්භයේ සිට දින කිහිපයක් ඇතුළත රෝගියා සාමාන්ය බරට නැවත පැමිණ යහපැවැත්ම වැඩි දියුණු කරයි.
ඉන්සියුලින් නොවන වර්ගය  එය පළමු වර්ගයේ සමාන රෝග ලක්ෂණ සමඟ ඇත, නමුත් තවමත් සමහර ලක්ෂණ ඇත:
එය පළමු වර්ගයේ සමාන රෝග ලක්ෂණ සමඟ ඇත, නමුත් තවමත් සමහර ලක්ෂණ ඇත:
- මෙම රෝගය වසර 40 කට පසු සිදු වේ,
- රුධිරයේ ඉන්සියුලින් මට්ටම සාමාන්ය සීමාවන් තුළ හෝ තරමක් අඩු වේ,
- ග්ලයිසිමියා වැඩි වීමක් ඇත,
- ව්යාධි විද්යාව බොහෝ විට තීරණය වන්නේ පුද්ගලයෙකු දිනපතා පරීක්ෂණයකට භාජනය වන විට හෝ වෙනත් රෝගයක් පිළිබඳව පැමිණිල්ලක් කරන විට ය.
මෙම රෝගීන්ගේ දියවැඩියාව සෙමෙන් වර්ධනය වන බැවින් ශරීරයේ ව්යාධි විද්යාව පිළිබඳව ඔවුන් දිගු කලක් නොදැන සිටිය හැකිය.
2 වර්ගයේ හේතු:
- තරබාරුකම
- පරම්පරාවෙන් බරයි.
මෙම අවස්ථාවේ දී, චිකිත්සක උපක්රම පදනම් වී ඇත්තේ ආහාර වේලක් අනුගමනය කිරීම, බර අඩු කිරීම සහ ශරීරයේ ඇති ඉන්සියුලින් සංවේදීතාව යථා තත්ත්වයට පත් කිරීම මත ය. මෙම පියවරයන්හි බලපෑම නොමැති විට, ග්ලූකෝස් අඩු කිරීමට උපකාරී වන විශේෂ take ෂධ ගැනීම පුද්ගලයෙකුට නිර්දේශ කළ හැකිය. සමහර අවස්ථාවල ඉන්සියුලින් චිකිත්සාව භාවිතා කිරීම අවශ්ය වේ.
ගර්භනී කාන්තාවන් තුළ දියවැඩියාව ඇතිවීම බොහෝ විට ජානමය නැඹුරුතාවයක් සමඟ සම්බන්ධ වේ. පෝෂණයේ දෝෂ මෙන්ම හෝමෝන නිපදවන ඉන්ද්රිය කෙරෙහි ඇති අධික ආතතියද රෝගය අවුස්සයි.
එවැනි රෝග විනිශ්චයක් ඇති රෝගීන් බලාපොරොත්තු සුන් කර නොගත යුතු අතර රෝගය විසින් පනවා ඇති බාධක කෙරෙහි අවධානය යොමු කළ යුතුය. වෛද්ය ක්ෂේත්රයේ නවීන විද්යාත්මක වර්ධනයන් සියලු දියවැඩියා රෝගීන්ට ඔවුන්ගේ ජීවිත සම්පූර්ණ කර ගැනීමට අවස්ථාවක් ලබා දෙයි.ව්යාධි තත්වයන් වල සංකූලතා සහ අනුකූල රෝග වැළැක්වීම සඳහා වැදගත් කාර්යභාරයක් දියවැඩියා රෝගීන් සඳහා සෞඛ්ය පාසල විසින් ඉටු කරනු ලැබේ.
සෞඛ්ය පාසල් අධ්යාපනය
 රෝගයට ප්රතිකාර කිරීමේ සාර්ථකත්වය රඳා පවතින්නේ නිවැරදි ation ෂධ මත පමණක් නොව, ක්රියාශීලී ජීවන රටාවක් පවත්වා ගෙන යාමට රෝගියාගේ ආශාව, ආශාව සහ විනය මත ය.
රෝගයට ප්රතිකාර කිරීමේ සාර්ථකත්වය රඳා පවතින්නේ නිවැරදි ation ෂධ මත පමණක් නොව, ක්රියාශීලී ජීවන රටාවක් පවත්වා ගෙන යාමට රෝගියාගේ ආශාව, ආශාව සහ විනය මත ය.
දියවැඩියාව ඇතිවීමේ මාර්ගය රෝගියාගේ නොපසුබට උත්සාහය මත රඳා පවතී.
බොහෝ වෛද්ය ආයතන, සෞඛ්ය මධ්යස්ථාන, විශේෂ පාසල් සංවිධානය කර ඇති අතර දියවැඩියා රෝගීන්ගේ සෞඛ්යය ශක්තිමත් කිරීම හා පවත්වා ගැනීම සඳහා පුහුණු පන්ති පවත්වනු ලැබේ. ඒවාට සහභාගී වන්නේ අන්තරාසර්ග විද්යා ologists යින් පමණක් නොව, අක්ෂි වෛද්යවරුන්, චිකිත්සකයින්, ශල්ය වෛද්යවරුන්, පෝෂණවේදීන් වැනි විශේෂ ists යින් ද සහභාගී වේ.
පංති කාමරයේ සිටීම රෝගීන්ට ව්යාධි විද්යාව, ඒ හා සම්බන්ධ සංකූලතා ගැන වැඩි විස්තර දැන ගැනීමට සහ නුසුදුසු ප්රතිවිපාක වළක්වා ගන්නේ කෙසේද යන්න ඉගෙන ගැනීමට උපකාරී වේ.
පාසලේ විශේෂ ists යින් විසින් අනුගමනය කරනු ලබන ප්රධාන ඉලක්කය වන්නේ දැනුම මාරු කිරීම පමණක් නොව, දියවැඩියා ප්රතිකාර සඳහා වගකීම භාර ගැනීමට රෝගීන් අතර පෙළඹවීමක් ඇති කිරීම මෙන්ම ඔවුන්ගේ හැසිරීම වෙනස් කිරීමයි.
බොහෝ විට, දියවැඩියා රෝගියෙකුට මෙම ව්යාධිවේදය පිළිබඳ බියක් ඇති අතර චිකිත්සාව අතරතුර පැන නගින ඕනෑම දුෂ්කරතා මඟහරවා ගැනීම ප්රතික්ෂේප කරයි. වර්තමාන සිදුවීම් කෙරෙහි බොහෝ අය දක්වන උනන්දුව නැති වී යයි, ජීවිතයේ බලාපොරොත්තු සුන් වී ඇත, සහ ප්රතිකාර සම්පූර්ණයෙන්ම අර්ථ විරහිත යැයි සැලකේ.
දියවැඩියා පාසලකට යාම රෝගයෙන් ස්ථාපිත රාමුව සැලකිල්ලට ගනිමින් දුෂ්කරතා මඟහරවා ගැනීමට සහ සම්පූර්ණයෙන් පැවතීමට ඉගෙන ගැනීමට උපකාරී වේ.
ලෝක සෞඛ්ය සංවිධානය විසින් එකඟ වී ඉගෙනුම් ක්රියාවලිය තුළ ආවරණය වන ප්රධාන මාතෘකා වනුයේ:
- දියවැඩියාව ජීවන මාර්ගයක් ලෙස.
- සංකූලතා වැලැක්වීමේ පියවරක් ලෙස ස්වයං පාලනය.
- පෝෂණ නීති.
- පාන් ඒකක ගණනය කිරීම මත පදනම් වූ ආහාර වේලක්.
- ඉන්සියුලින් චිකිත්සාව සහ භාවිතා කරන හෝමෝන වර්ග.
- දියවැඩියාවේ සංකූලතා.
- ශාරීරික ක්රියාකාරකම් සහ මාත්රා ගැලපීම් සඳහා නීති.
- අධි රුධිර පීඩනය, හෘද රෝග.
පාසල ප්රධාන වශයෙන් රෝගීන් සඳහා කණ්ඩායම් පන්ති පවත්වනු ලබන අතර එය ප්රතිකාරයේ න්යායාත්මක අංශ සාකච්ඡා කරයි. තොරතුරු වඩා හොඳින් අවබෝධ කර ගැනීම සහ උකහා ගැනීම සඳහා, ක්රීඩා සහ විවිධ ගැටලු විසඳීම ඇතුළුව ප්රායෝගික පුහුණුව අනිවාර්ය වේ.
පුහුණුවීමේදී අන්තර්ක්රියාකාරී ක්රමවේදය භාවිතා කිරීමට ස්තූතිවන්ත වන අතර, රෝගීන් එකිනෙකා සමඟ තොරතුරු හුවමාරු කර ගන්නා අතර එමඟින් ලබාගත් දැනුම පිළිබඳ වඩා හොඳ අවබෝධයක් ලබා ගත හැකිය. මීට අමතරව, එවැනි පුහුණු උපක්රම මඟින් පුහුණු වැඩසටහනට ගැලපීම් කිරීමට හැකි වේ.
දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ වීඩියෝව:
සෑම රැස්වීමකදීම පාසැල් විශේෂ experts යින් විසින් කලින් අධ්යයනය කළ කරුණු තහවුරු කර නැවත නැවත කිරීම සඳහා පෙර දේශනය පිළිබඳව ප්රශ්න අසයි. පුහුණුවීමෙන් පසු රෝගීන්ට අත්පත් කරගත් දැනුම ප්රායෝගිකව යොදා ගත හැකි වීම වැදගත්ය.
දියවැඩියා පාසල් පාඩම් සැලැස්ම වැදගත් කොටස් 3 ක් ආවරණය කරයි:
- ග්ලයිසිමියාව ස්වයං පාලනය කිරීම සහ දර්ශකයේ තනි පිළිගත හැකි මට්ටමක් ස්ථාපිත කිරීම.
- ආහාර නිවැරදි කිරීම සහ ආහාර අධ්යාපනය.
- පීඩාකාරී අවස්ථාවන්ට මුහුණ දීමට සහ සියලු සංකූලතා සඳහා වැළැක්වීමේ පියවර නිරීක්ෂණය කිරීමට ඇති හැකියාව.
දියවැඩියා පාසල මෙම රෝගයට ප්රතිකාර කිරීමේදී හා අනවශ්ය ප්රතිවිපාක වළක්වා ගැනීමේ ප්රමුඛ සම්බන්ධකයකි.
සීනි පාලනය
දියවැඩියා පාසලේ කොටසක් ලෙස පවත්වනු ලබන පන්ති වලදී, ග්ලයිසිමියාව ස්වයං අධීක්ෂණය කිරීමේ වැදගත්කම, දිවා කාලයේදී එය ක්රියාත්මක කිරීමේ වාර ගණන පිළිබඳව රෝගීන්ට කියනු ලැබේ.
නිතිපතා සීනි මැනීම ඔබට ඉඩ දෙන්නේ:
- ග්ලයිසිමියාවේ අර්ථය වඩාත් සුවපහසු හා ප්රශස්ත වන්නේ කුමක්ද යන්න තේරුම් ගන්න.
- ඇතැම් ආහාර නිෂ්පාදන සඳහා ශරීරයේ ප්රතික්රියාව සැලකිල්ලට ගනිමින් මෙනුවක් තෝරන්න.
- දියවැඩියාව ඇති රෝගීන්ට අවශ්ය ශාරීරික ක්රියාකාරකම් ගණන නියම කරන්න.
- ඉන්සියුලින් සහ සීනි අඩු කරන .ෂධ මාත්රාව වෙනස් කිරීමට හැකිවීම.
- රුධිර ග්ලූකෝස් මීටර භාවිතා කිරීමට ඉගෙන ගන්න සහ ආහාර දිනපොතක් නිවැරදිව නඩත්තු කරන්න, එමඟින් සියලු මිනුම්වල හා පරිභෝජනය කළ ආහාරවල ප්රති results ල පිළිබිඹු විය යුතුය.මෙමඟින් ඔබේ තත්වය විශ්ලේෂණය කිරීමට, නිවැරදි නිගමනවලට එළඹීමට සහ අවශ්ය නම් ප්රතිකාර සකස් කිරීමට හැකි වේ.
සීනි අවම වශයෙන් දිනකට 4 වතාවක් මැනිය යුතු අතර, ඉන් 3 ක් ආහාර වේලකට පෙර සහ 1 - නින්දට පෙර සිදු කළ යුතුය. යහපැවැත්ම පිරිහීම, අසාමාන්ය ආකාරයේ ක්රියාකාරකමක යෙදීම, ආතතිය හෝ වෙනත් අවස්ථාවන්හිදී රෝගියාට ග්ලයිසිමියාව පිළිබඳ අතිරේක මිනුම් ස්වාධීනව සිදු කළ හැකිය.
නිසි පෝෂණය
රෝගයට treatment ලදායී ලෙස ප්රතිකාර කිරීම සඳහා ප්රධාන නිර්ණායක වන්නේ ආහාර වේ. පාසලේ විශේෂ ists යින් රෝගීන්ට උගන්වන්නේ පෝෂණ නීතිරීති අනුව නිෂ්පාදන තෝරා ගැනීම පමණක් නොව, ආහාර පාලන ක්රමයක් සැකසීම, ආහාර ඒකාබද්ධ කිරීම සහ කැලරි ප්රමාණය සැලකිල්ලට ගැනීම පිළිබඳව නිර්දේශ ලබා දීමයි.
- බර සාමාන්ය සීමාවන් තුළ තබා ගන්න. සමබර ආහාර වේලක් සහ ශාරීරික ක්රියාකාරකම් තුළින් අතිරික්ත ශරීර බර ඉවත් කළ යුතුය.
- පළමුවන වර්ගයේ රෝගීන්ට වඩාත් වැදගත් වන සිහින් වීමේ ප්රවණතාවක් තිබියදී බර අඩු වීම වළක්වන්න.
- ආහාර භාගික විය යුතු අතර කුඩා කොටස් වලින් ඉදිරිපත් කළ යුතුය. හයිපොග්ලිසිමියා මෙන්ම කෝමා තත්වයෙන් වැළකීම සඳහා රෝගීන් දිගු කාලීන නිරාහාරව සිටීම වැළැක්වීම වැදගත්ය.
- සෛලවල ග්ලූකෝස් හිඟයක් ඇති බලශක්ති පිරිවැය පියවා ගැනීම සඳහා ආහාර වේලෙහි කැලරි වැඩි විය යුතුය.
- සෑම ආහාර වේලකම ඔබට XE (පාන් ඒකක) ගණන් කිරීමට හැකි විය යුතුය. හෝමෝන මාත්රාව තෝරාගැනීමේදී ඉන්සියුලින් මත යැපෙන රෝගීන්ට වඩාත් වැදගත් වන පරිභෝජනය කරන කාබෝහයිඩ්රේට් ප්රමාණය පිළිබඳ නිවැරදි වාර්තාවක් තබා ගැනීමට මෙය ඔබට ඉඩ සලසයි.
හෙදියන්ගේ කාර්යභාරය වන්නේ චිකිත්සක පෝෂණ තත්වයන්ට රෝගීන් අනුකූල වීම නිරීක්ෂණය කිරීමයි.
දියවැඩියා පෝෂණ වීඩියෝව:
ආතති කළමනාකරණය
මත්පැන්, දුම්පානය හෝ රසකැවිලි විශාල ප්රමාණයක් පානය කිරීමෙන් මානසික ආතතිය දුරු කිරීමට බොහෝ අය පුරුදු වී සිටිති.
දියවැඩියාව ඇති අය එවැනි නිදහසක් නොගත යුතුය. මෙම නරක පුරුදු ඔවුන්ගේ සෞඛ්යයට අහිතකර ලෙස බලපායි. පුහුණු කිරීමේ ක්රියාවලියේදී, පළපුරුදු මනෝ විද්යා ologists යින් රෝගීන්ට උපකාර කරයි, මානසික ආතතිය සමඟ සාර්ථකව කටයුතු කිරීමට සහ ඔවුන්ගේ ජීවිතයට ඇති ආශාව යථා තත්වයට පත් කිරීමට ඔවුන්ට උපකාර කරයි.
මේ අනුව, මෙම රෝග විනිශ්චය සහිත පුද්ගලයින් සඳහා ප්රීතිමත් ජීවිතයක් සඳහා යතුර ඉහළ මට්ටමේ සංවිධානයක් මෙන්ම ඔවුන්ගේ රෝග පාලනය කරන්නේ කෙසේදැයි ඉගෙන ගැනීමට ඇති ආශාව සහ ආශාවයි.

 කෙටි - පැය 3-4 සඳහා විනාඩි 15 කට පසු වලංගු වේ. උදාහරණයක් ලෙස, ඉන්සියුමන් වේගවත්, බර්ලින්සුලින් සාමාන්ය, ඇක්ට්රපිඩ්.
කෙටි - පැය 3-4 සඳහා විනාඩි 15 කට පසු වලංගු වේ. උදාහරණයක් ලෙස, ඉන්සියුමන් වේගවත්, බර්ලින්සුලින් සාමාන්ය, ඇක්ට්රපිඩ්. ශරීරය විසින් එහි නිෂ්පාදනය අඩුවීම හෝ ප්රමාණවත් නොවීම හේතුවෙන් ඉන්සියුලින් එන්නත් කිරීම ඇතුළත් වේ.
ශරීරය විසින් එහි නිෂ්පාදනය අඩුවීම හෝ ප්රමාණවත් නොවීම හේතුවෙන් ඉන්සියුලින් එන්නත් කිරීම ඇතුළත් වේ.