හයිපොවොලමික් කම්පනය සඳහා ප්රථමාධාර සහ එහි ප්රතිකාර සඳහා ක්රම

හයිපොවොලේමියාව යනු ශරීරයේ ව්යාධිජනක තත්වයක් වන අතර එය සැලකිය යුතු තරල හා ඉලෙක්ට්රෝලය අහිමි වීමක් සමඟ සිදු වේ. ඒ අනුව, හයිපොවොලමික් කම්පනය අනිවාර්යයෙන්ම ජල ලුණු සමතුලිතතාවයේ අඩුවීමක් සමඟ සම්බන්ධ විය යුතුය.
සැලකිය යුතු රුධිර අලාභයක්, දැවැන්ත පිළිස්සුම්, පාචනය, අවිනිශ්චිත වමනය සමඟ අන්තර් අන්තරාසර්ග තරලය හෝ රුධිර ප්ලාස්මා නැතිවීම හේතුවෙන් විජලනය විය හැක. උණ, උණුසුම් දේශගුණයක් තුළ ජලය නොමැතිව දිගු කාලයක් රැඳී සිටීම ද විජලනය සමඟ පවතී.
තරල නැතිවීමට ළමයින් වඩාත් සංවේදී වේ. ඔවුන් හයිපෝවොලමික් කම්පනය උණුසුම් කාමරයක දී අතීසාරය සහ බෝවන පාචනය සමඟ ඉක්මනින් සිදු වේ. ප්රථමාධාරයක් ලෙස වින්දිතයින්ට පානයක් ලබා දිය යුතුය.
මානව කායික විද්යාවේ තරලයේ වටිනාකම
ජලය යනු අවයව හා පටක සේදෙන තරලවල සමස්ත සංකීර්ණයේම කොටසකි. රුධිරය, වසා ගැටිති, මස්තිෂ්ක තරලය සහ අතරමැදි තරලය, ලවණ ග්රන්ථි ස්රාවය කිරීම, අභ්යන්තර ඉන්ද්රියයන්, කඳුළු, මුත්රා මගින් නිපදවන ආමාශයික හා වෙනත් යුෂ වල ප්රධාන අංගය එයයි.
සෛලවල පැවැත්ම සඳහා ද්රව විශ්වීය අභ්යන්තර පරිසරයක් නිර්මාණය කරයි. එය හරහා සිදු කරනු ලැබේ:
- පෝෂණය සහ අපද්රව්ය බැහැර කිරීම,
- “ඇණවුම්” ස්නායු හා අන්තරාසර්ග මධ්යස්ථාන වලින් ලබා දෙනු ලැබේ.
- අවශ්ය මොළයේ ව්යුහයන් උද්දීපනය වේ.
හෝමියස්ටැසිස් දර්ශකයේ ආරක්ෂාව ස්වාභාවික පටක බාධක (සම, අවයවවල ශ්ලේෂ්මල පටල හා රුධිර නාල) මගින් සහතික කෙරේ. නියාමන පද්ධතිවල බලපෑම යටතේ සමතුලිතතාවය වෙනස් විය හැකි නමුත් ඉතා පටු සීමාවන් තුළ.
එබැවින්, ද්රව මාධ්ය සංයුතියේ කිසියම් උල්ලං lations නයක් සඳහා, පැන නැගී ඇති ව්යාධි විද්යාව විනිශ්චය කළ හැකිය. තරල අඩුවීම හෝමියස්ටැසිස් හි සැලකිය යුතු වෙනස්කම් ඇති කරයි: සමහර ද්රව්ය ජලය සමඟ නැති වී යන අතර අනෙක් ඒවා සාන්ද්රණය තියුනු ලෙස වැඩි කරයි. ව්යාධි විද්යාත්මක ආබාධ ගැන සැලකිලිමත් විය හැකිය:
- රුධිර සෛල සංයුතිය,
- ක්ෂාරීය ශේෂය
- ද්රාව්ය ද්රව්ය සාන්ද්රණය.
වෙනස් වූ තත්වයන් බොහෝ රෝග ඇති කරයි.
පුද්ගලයෙකු තුළ, රුධිර සංසරණය පිළිබඳ දර්ශකය මඟින් තරල පරිමාව විනිශ්චය කිරීම පහසුය. එය ගණනය කරනු ලබන්නේ රසායනාගාර ආකාරයකට ය. නිරෝගී පුද්ගලයින්ගේ 25% ක අඩුවීමක් හොඳින් වන්දි ලබා දෙන අතර හෝමියස්ටැසිස් හි සැලකිය යුතු වෙනස්කම් ඇති නොකරයි. රුධිරයෙන් 90% ක් සනාල ඇඳෙහි ද, ඉතිරි කොටස ප්ලීහාව, අස්ථිවල තැන්පත් වේ. අවශ්ය නම්, එය ගබඩාවෙන් ඉවතට විසි කර පාඩු පියවා ගනී.
හයිපෝවොලමික් කම්පන තත්වයට වන්දි සහ ආධාර නොලැබීම නිසා විශාල පාඩු විවිධාකාරයේ හයිපොවොලේමියාවට හේතු වේ.
හයිපොවොලමික් කම්පනයට හේතුව කුමක්ද?
හයිපොවොලමික් කම්පනයට වඩාත් පොදු හේතු වන්නේ අසමතුලිත පාඩු ය:
- කම්පනය, ශල්යකර්ම, අස්ථි බිඳීම් වලදී ශරීරයේ විවිධ කොටස්වල තදබදය, හිමොෆිලියා පසුබිමට එරෙහිව දැවැන්ත උග්ර බාහිර හෝ අභ්යන්තර රුධිර වහනයක් සහිත රුධිරය,
- ප්ලාස්මා - පොදු පිළිස්සුම් පෘෂ් aces යන් සම්බන්ධයෙන්, පෙරිටෝනයිටිස්, බඩවැල් අවහිරතා, අග්න්යාශය, ඇස්කයිට් සමඟ පෙරිටෝනියල් කුහරයට පිටවීම.
- සමස්ථානික තරලය - නිතර නිතර වමනය, දීර් di පාචනය (නිදසුනක් ලෙස, කොලරාව, සැල්මොනෙලෝසිස්, ආමාශ ආශ්රිත රෝග), පසුව අධික මත්පැන් සමඟ බෝවන රෝග නිසා ඇතිවන අධික උණ.
පර්යන්ත කේශනාලිකා වල නොමිලේ රුධිර පරිමාව තැන්පත් කිරීමේ (නැවත බෙදාහැරීමේ) විකල්පය මගින් විශේෂ ස්ථානයක් හිමි වේ. ඒකාබද්ධ තුවාල, සමහර ආසාදන සඳහා මෙය සාමාන්ය වේ. එවැනි අවස්ථාවන්හිදී, රෝගියාගේ තත්වයෙහි බරපතලකම සිදුවන්නේ මිශ්ර කම්පන (හයිපොවොලමික් + කම්පන සහගත + විෂ සහිත) සහ හානිකර සාධක හේතුවෙනි.
වින්දිතයාගේ ශරීරයේ කුමක් සිදුවේද?
හයිපොවොලේමියාව සමඟ කම්පන තත්වයක ව්යාධිජනකය ආරම්භ වන්නේ තරලය නැතිවීම ස්වාධීනව නැවැත්වීමට සහ iency නතාවයට වන්දි ගෙවීමට ශරීරය ගන්නා උත්සාහයන් සමඟ ය:
- ඩිපෝවෙන් රුධිරයේ අමතර පරිමාව සාමාන්ය නාලිකාවට පැමිණේ,
- මොළය, හෘදය සහ පෙනහළු සඳහා අවශ්ය රුධිර ප්රමාණය රඳවා තබා ගැනීම සඳහා ධමනි යාත්රා පරිධිය දෙසට (අත් සහ කකුල් මත) පටු වේ.
කම්පන වර්ධනයේ අදියර 3 ක් (අදියර) වෙන්කර හඳුනා ගැනීම සිරිතකි:
- Fic නතාවය - ප්රමුඛතම දෙය නම් උග්ර තරල iency නතාවය, රුධිර පරිමාව අඩුවීම, මධ්යම නහරවල ශිරා පීඩනය පහත වැටීම සහ හදවතට රුධිර ප්රවාහය අඩුවීමයි. අතරමැදි අවකාශයේ ඇති තරලය කේශනාලිකා තුලට ගමන් කරයි.
- සානුකම්පිත පද්ධතියේ උත්තේජනය - පීඩනය පාලනය කරන ප්රතිග්රාහක මොළයට සං signal ා කරන අතර අධිවෘක්ක ග්රන්ථි මගින් කැටෙකොලමයින් (ඇඩ්රිනලින්, නොරපිනෙප්රින්) සංශ්ලේෂණය වැඩි කිරීමට හේතු වේ. ඒවා සනාල බිත්තියේ ස්වරය වැඩි කරයි, පරිධියේ ඇති වන කැක්කුමට දායක වේ, හදවතේ හැකිලීමේ වාර ගණන වැඩි වීම සහ පිටකිරීමේ ආ roke ාත පරිමාව වැඩි වීම. සම, මාංශ පේශි, වකුගඩු සහ ආහාර ජීර්ණ පද්ධතියට රුධිර ප්රවාහය අඩු කිරීමෙන් අත්යවශ්ය අවයවවල රුධිර සංසරණය සඳහා ධමනි හා ශිරා පීඩනයට සහාය වීම ක්රියාවන්හි අරමුණයි. වේගවත් ප්රතිකාර මගින් රුධිර සංසරණය සම්පූර්ණයෙන් යථා තත්වයට පත් කළ හැකිය. හදිසි මැදිහත්වීම් සඳහා හිතකර කාල පරිච්ඡේදය මග හැරී ඇත්නම්, කම්පනය පිළිබඳ පූර්ණ චිත්රයක් වර්ධනය වේ.
- ඇත්ත වශයෙන්ම හයිපොවොලමික් කම්පනය - රුධිර සංසරණයෙහි පරිමාව අඛණ්ඩව පහත වැටේ, හදවත, පෙනහළු හා මොළයේ පරිභෝජනය තියුනු ලෙස අඩු වේ. සියලුම අවයවවල ඔක්සිජන් iency නතාවයේ සලකුණු, පරිවෘත්තීය වෙනස්කම්. වන්දි ආරක්ෂාව අහිමි වීමෙන්, සම, මාංශ පේශි සහ වකුගඩු මුලින්ම දුක් විඳින අතර, ඉන් පසුව උදර කුහරය තුළ පිහිටා ඇති අවයව, පසුව ජීවිතයට ආධාර කරයි.
කම්පනය වර්ධනය කිරීමේ යාන්ත්රණයන් සහ ශරීරයට සිදුවන ප්රතිවිපාක මෙම වීඩියෝවෙන් විස්තරාත්මකව විස්තර කෙරේ:
හයිපොවොලමික් කම්පනයේ සායනික ප්රකාශනයන්
හයිපොවොලමික් කම්පනය පිළිබඳ සායනය තීරණය කරන්නේ:
- සම්පූර්ණ තරල නැතිවීම
- රක්තපාත කම්පනයේ රුධිරය අහිමි වීමේ වේගය,
- වන්දි ගෙවීමට ශරීරයට ඇති හැකියාව (වයස හා සම්බන්ධ, නිදන්ගත රෝග පැවතීම, යෝග්යතාවය).
ක්රීඩක ක්රීඩිකාවන් සහ උණුසුම් දේශගුණයක් සහිත දීර් living කාලයක් ජීවත් වන, ඉහළ උන්නතාංශ තත්වයන් රුධිරය හා අනෙකුත් තරල නැතිවීමට ප්රතිරෝධී වේ.
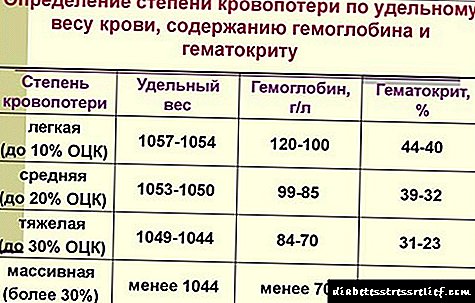
රෝග ලක්ෂණ අනුව යමෙකුට රුධිරය අහිමි වීමේ ප්රමාණය විනිශ්චය කළ හැකි අතර අනෙක් අතට වෛද්යවරුන් විසින් රුධිර සංසරණ පරිමාව (BCC) අනුව රෝගියාගේ තත්වය තක්සේරු කිරීමේ වර්ගීකරණය භාවිතා කරයි. ඒවා වගුවේ දක්වා ඇත.
| % හි bcc නැතිවීමේ මට්ටම | රක්තපාත සං .ා | රෝග ලක්ෂණ ප්රකාශ කිරීමේ ලක්ෂණ |
| 15 දක්වා | ඇඳෙන් නැගිටින විට හෘද ස්පන්දන වාර ගණන විනාඩියකට 20 හෝ ඊට වැඩි වේ | බොරු තැනක තීරණය නොවේ |
| 20–25 | රුධිර පීඩනය අඩු වේ, නමුත් ඉහළ කොටස 100 mm RT ට වඩා අඩු නොවේ. කලාව., ස්පන්දනය විනාඩියකට 100 - 110 අතර වේ | රුධිර පීඩනය වැතිරීම සාමාන්ය දෙයකි |
| 30–40 | ඉහළ පීඩනය 100 mm RT ට අඩු. කලාව., ස්පන්දන ස්පන්දනය බොහෝ විට 100 | සම සුදුමැලි, සීතල අත් සහ පාද, මුත්රා පිටවීම අඩු වේ |
| 40 ට වඩා | රුධිර පීඩනය තියුනු ලෙස අඩු වේ, පර්යන්ත ධමනි වල ස්පන්දනය තීරණය නොවේ | සම සුදුමැලි පැහැයක් ගනී, ස්පර්ශයට සීතලයි, කෝමා තත්වයට පත්වන වි ness ානය දුර්වලයි |
රෝගීන් පිළිබඳ පොදු පැමිණිලි:
රෝග නිර්ණය
රෝග විනිශ්චය කිරීමේදී, තරල නැතිවීමේ වර්ගය තීරණය කිරීම වැදගත්ය. ලේ ගැලීම, වමනය, පාචනය, විශාල පිළිස්සුම් මතුපිටක් පිළිබඳ තොරතුරු තිබේ නම්, රෝග ලක්ෂණ පෙන්නුම් කරන්නේ ව්යාධි ආබාධ සඳහා මූලික හේතුවයි. අපැහැදිලි හේතුවක් සමඟ රුධිර වහනය අභ්යන්තර නම් වෛද්යවරයාට සැලකිය යුතු දුෂ්කරතා ඇති වේ.
රෝගියා හැකි ඉක්මනින් රෝහලට භාර දිය යුතුය. මෙන්න ඔවුන් ගත යුතු:
- රුධිර පරීක්ෂණ
- කණ්ඩායම සහ Rh සාධකය අනුව තීරණය වේ,
- බී.සී.සී.
- නිශ්චිත ගුරුත්වාකර්ෂණය (සාන්ද්රණ දර්ශකය), ප්රෝටීන් සහ රතු රුධිර සෛල සඳහා මුත්රා පරීක්ෂා කරනු ලැබේ.
සැඟවුණු අස්ථි බිඳීම් හඳුනා ගැනීම සඳහා එක්ස් කිරණ ගනු ලැබේ.
උදර කුහරය තුළ රුධිරය සැක කෙරේ නම්, ලැපරොස්කොපි පරීක්ෂාව අවශ්ය වේ.
ප්රතිකාරයේ පසුබිමට එරෙහිව, විද්යුත් විච්ඡේදක සංයුතිය, ක්ෂාරීය ශේෂය විමර්ශනය කෙරේ. අපේක්ෂිත සාන්ද්රණය සහ සංයුතියේ විසඳුම් තෝරා ගැනීම සඳහා මෙම දර්ශක වැදගත් වේ.
රක්තපාත කම්පනය හයිපොවොලමික් වර්ගයක් ලෙස සැලකේ. රුධිරය අහිමි වීමේ ප්රමාණය තීරණය කිරීම ප්රායෝගිකව වැදගත් වේ. මෙය කිරීමට විවිධ ක්රම තිබේ.
හෘද ස්පන්දන වේගය ඉහළ පීඩනය මගින් බෙදීමෙන් කම්පන දර්ශකය ගණනය කිරීම: සාමාන්ය නම්, මෙම සංගුණකය 0.54 ක් පමණ වේ, එවිට කම්පනයේදී එය වැඩිවේ.
වැඩිහිටියෙකුගේ අස්ථි බිඳීම් වලදී රුධිරය නැතිවීම තහවුරු කිරීම සඳහා, වර්ගය අනුව සාමාන්ය අගයන් භාවිතා වේ:
- ස්නායු අස්ථි බිඳීම - 1 l,
- පහළ පාදයේ අස්ථි - මිලි ලීටර් 750 ක් පමණ,
- හියුමරල් - මිලි ලීටර් 500 දක්වා,
- ශ්රෝණි අස්ථි - ලීටර් 3 දක්වා.
විකිරණවේදීන් පපුවේ අවයව පරීක්ෂා කිරීමේදී ප්ලූරල් කුහරය තුළ කාන්දු වූ රුධිරයේ ප්රමාණය ආසන්න වශයෙන් තීරණය කරයි:
- ඔබට දියර මට්ටම පැහැදිලිව දැකිය හැකි නම් - 0.5 l දක්වා,
- පෙනහළු පටක වල අඳුරු වන විට - 2l දක්වා.
උදර කුහරය තුළට අභ්යන්තර රුධිර වහනයක් ඇති බවට සැක කෙරෙන රෝගියෙකු පරීක්ෂා කිරීම, ශල්ය වෛද්යවරයා අවධානය යොමු කරන්නේ තරල ධාවනයේ රෝග ලක්ෂණයට ය. මෙයින් අදහස් කරන්නේ අවම වශයෙන් දියර ලීටරයක් වත් කුහරය තුළ ඇති බවයි.
ප්රතිකාරයේ ප්රධාන පරමාර්ථය:
- හදවත, මොළය සහ පෙනහළු පටක වලට රුධිර සැපයුම යථා තත්ත්වයට පත් කිරීම, ඒවායේ ඔක්සිජන් iency නතාවය තුරන් කිරීම (හයිපොක්සියා),
- අම්ල-පාදක ශේෂ අසමතුලිතතාවයට එරෙහිව සටන් කරන්න,
- නැතිවූ ඉලෙක්ට්රෝටයිට්, විටමින්,
- වකුගඩු හා දෛනික ඩයුරිසිස් වලට රුධිර සැපයුම සාමාන්යකරණය කිරීම,
- හෘදයේ, මොළයේ ක්රියාකාරිත්වයට රෝග ලක්ෂණ සහය.
හයිපොවොලේමියා රෝගයේ මෘදු රෝග ලක්ෂණ සාමාන්ය ජලය මන්දගාමීව ගැනීමෙන් ඉවත් කළ හැකි අතර ඊට වඩා තරමක් ලුණු දැමිය හැකිය. අධික උෂ්ණත්වයේ දී, අධික දහඩිය දැමීම, පාචනය, වෛද්යවරුන් නිර්දේශ කරන්නේ වැඩිපුර තේ, යුෂ, කොම්පෝට්, bs ෂධ පැළෑටි කසාය පානය කිරීමයි. කෝපි, මධ්යසාර, සනාල තානයට සහ ආමාශයේ මතුපිටට බලපාන කාබනීකෘත බීම බැහැර කරයි.
හදිසි සත්කාර ඇල්ගොරිතමයට ගොදුරු වූ තැනැත්තාට උපකාර කළ හැකි අවට පුද්ගලයින්ගේ මූලික ක්රියාමාර්ග ඇතුළත් වේ.
- හයිපෝවොලමික් කම්පනය සඳහා ප්රතිකාර පියවර ආරම්භ විය යුත්තේ වින්දිතයාට තුවාලයක් ඇත්නම් ලේ ගැලීමට එරෙහි සටනෙනි: තරඟාවලියක් යෙදීම, තදින් වෙළුම් පටියක් දැමීම, ශරීරයේ හානියට පත් කොටස නිශ්චල කිරීම (තරඟාවලිය යෙදීම සඳහා වේලාව නියම කිරීමට අමතක නොකරන්න).
- පුද්ගලයෙකුගේ සාමය සහ නිශ්චලතාව සහතික කිරීම සඳහා ගිලන් රථයක් ඇමතීම අවශ්ය වන අතර එය පැමිණීමට පෙර. අවි cious ානික තත්වයකදී, එය එහි පැත්තට හරවා ගැනීම වඩා හොඳය.
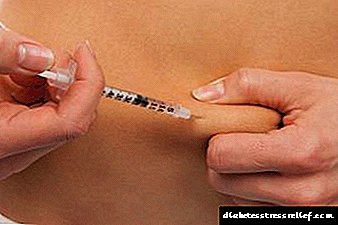
- ඉන්ෆියුෂන් චිකිත්සාව (ඉන්ට්රාවෙනස් තරල පරිපාලනය) ආරම්භ වන්නේ පූර්ව ස්ථිතික අවධියෙනි, ගිලන්රථ වෛද්යවරයා විසින් අභ්යන්තර පද්ධතිය සකස් කර අවම වශයෙන් සෝඩියම් අඩංගු භෞතික විද්යාත්මක විසඳුමක් එන්නත් කරයි. ග්ලයිකෝසයිඩ් වල කුඩා මාත්රාවන් හෘද ක්රියාකාරිත්වයට සහය දක්වයි.
- ශල්ය රෝහලේ දැඩි සත්කාර ඒකකයේ හෝ බෝවන රෝග රෝහලේ දැඩි සත්කාර ඒකකයේ හේතුව මත පදනම්ව රෝහල්ගත කිරීම සිදු කෙරේ.
- තරල විශාල ප්රමාණයක් සම්ප්රේෂණය කිරීමේ අවශ්යතාවය හේතුවෙන් රෝගියා කැටේටරයක් උප ක්ලැවියන් නහරය තුළ තබා ඇත.
- වින්දිතයාගේ රුධිර වර්ගය නොදන්නා අතර, පොලිග්ලියුකින් හෝ රියෝපොලිග්ලියුකින් වැනි රුධිර ආදේශක ඉක්මනින් ඇද වැටේ. සකස් කිරීම් යනු ඩෙක්ස්ට්රන් විසඳුම් ය.
- විශාල රුධිර අලාභයක් සමඟ, තනි කාණ්ඩයේ රුධිරය, ප්ලාස්මා, ප්රෝටීන් හෝ ඇල්බියුමින් ද්රාවණ 0.5 l දක්වා ජෙට් මුදල් සම්භාරයක් වියදම් වේ.
- පර්යන්ත වාසොස්පාස්ම් සමනය කිරීම සඳහා ග්ලූකෝකෝටිකොයිඩ් විශාල මාත්රාවකින් එන්නත් කරනු ලැබේ.
- නාසික කැතීටර් හරහා ඔක්සිජන්-වායු මිශ්රණය ආශ්වාස කිරීම.
සාමාන්ය ප්රතිකාර
සැලසුම් කළ පියවරවලට ඇතුළත් වන්නේ:
- සෝඩියම් බයිකාබනේට් ද්රාවණ සමඟ පරිවෘත්තීය ආම්ලිකතාවය නිවැරදි කිරීම (දිනකට මිලි ලීටර් 400 දක්වා),
- පැනන්ජින් (පොටෑසියම් සහ මැග්නීසියම් සමඟ පිළියෙල කිරීම) ආලේපිත විසඳුම් වලට එකතු කරනු ලැබේ.
මිනුම්වල effectiveness ලදායීතාවය විනිශ්චය කරනු ලබන්නේ:
- රුධිර පීඩනය ප්රමාණවත් ලෙස ස්ථාවර කිරීම,
- මුත්රා පාලනය (ඩයුරිසිස්).
සාමාන්ය මුත්රා කැතීටර් විසර්ජනය පැයකට මුත්රා මිලි ලීටර් 50-60 කි. තරල අලාභයේ හිඟය පිරවීම ලෙස සලකන්නේ නම් සහ මුත්රා ප්රමාණවත් ලෙස වෙන් නොකෙරේ නම්, මැනිටෝල් සමඟ උත්තේජනය කිරීම අවශ්ය වේ (දෛනික මන්දගාමී බිංදු පරිපාලනය ලීටර 1 ට නොඅඩු).
මධ්යම ශිරා පීඩනය මැනීම සහ ජලය මිලිමීටර් 120 දක්වා වැඩි කිරීම. කලාව. සාක්ෂාත් කර ගත් ස්ථායීකරණය සත්යාපනය කිරීමට ඔබට ඉඩ දෙයි.
ළමුන් තුළ හයිපොවොලමික් කම්පනයේ ලක්ෂණ
නව ජන්ම කාලය තුළ ළමුන්ගේ වැදගත් ලක්ෂණය වන්නේ:
- සංසරණ පද්ධතියේ ව්යුහ විද්යාත්මක හා ක්රියාකාරී සීමාව,
- ඉලිප්සාකාර කවුළුව හෝ ඩක්ටස් ධමනි වසා නොදැමීමේ සම්භාවිතාව,
- තරල නැතිවීම සඳහා වන්දි ලබා දීම සඳහා අනුවර්තන යාන්ත්රණ නොමැතිකම, BCC හි 10% ක අඩුවීමක් පවා ආපසු හැරවිය නොහැකි වෙනස්කම් වලට තුඩු දිය හැකිය.
අලුත උපන් බිළිඳුන්ගේ හයිපොවොලමික් කම්පනයට ප්රධාන හේතු වන්නේ:
- වැදෑමහ පූර්ව හෝ වෙන් කිරීම,
- පෙකණි වැල කැඩී යාමේ ප්රති, ලයක් ලෙස,
- අභ්යන්තර අවයව වලට ඇති වන කම්පනය,
- අන්තරාසර්ග රක්තපාතය.
වැඩිහිටි දරුවන් තුළ, හයිපොවොලේමියාව ඇති විය හැක්කේ:
- ආහාර විෂ වීම
- ආසාදිත හේතු විද්යාවේ ආමාශ ආන්ත්රය (සැල්මොනෙලෝසිස්),
- තාපය තුළ ප්රමාණවත් පානීය තන්ත්රයක්.
ළදරුවන් තුළ සායනික ප්රකාශනයන් ශරීර උෂ්ණත්වයෙහි සාමාන්ය අඩුවීමක් (හයිපෝතර්මියාව) සමඟ සම්බන්ධ විය හැකිය.
ප්රතිකාර සඳහා ග්රුඩ්නිච්කොව් තාපකයක් සහිත ඉන්කියුබේටරයක තබා හෝ අසල තාප ප්රභවයක් සපයයි. කෘතිම ශ්වසනයට මාරුවීම පෙන්නුම් කරයි.
රෝගියාගේ බර කිලෝග්රෑමයකට මිලි ලීටර් 20-30 අතර අවශ්යතාවය මත පදනම්ව අවශ්ය තරලය ගණනය කිරීම සිදු කෙරේ. ප්රතිකාර සැලැස්ම වැඩිහිටි රෝගීන්ට ප්රතිකාර කිරීමට වඩා වෙනස් නොවේ.
ප්රතිකාරය අනිවාර්යයෙන්ම කම්පනයේ ස්වභාවය සැලකිල්ලට ගනී. සමහර විට රුධිර පාරවිලයනය, බෝවන රෝග සඳහා ප්රතිජීවක චිකිත්සාව පත් කිරීම.
කම්පන නාශක ක්රියා සිදු කරනු ලබන්නේ ශල්ය වෛද්යවරුන්, කම්පන විද්යා ologists යින්, පිළිස්සුම් වෛද්යවරුන්, විෂ විද්යා ologists යින්, ළමා රෝග විශේෂ, යින්, බෝවන රෝග විශේෂ ists යින් සහ වෙනත් විශේෂ of වෛද්යවරුන් විසිනි. හේතු විද්යාව මත පදනම්ව, සුළු වෙනස්කම් සිදුවිය හැකි නමුත් පොදු මූලධර්ම සමාන වේ.
33. විෂ සහිත කම්පනයකදී හදිසි ප්රතිකාර.
විෂ සහිත විෂ කම්පනය වර්ධනය වීමට හේතු පළමුව, මෙනින්කොකොකල්, දිලීර හා බඩවැල් ආසාදන මෙන්ම රෝගයේ අහිතකර පා course මාලාවක් ඇති වෙනත් උග්ර ආසාදන ද විය හැකිය. එහි වර්ධනයේ දී, බෝවන-විෂ සහිත කම්පනයක් අදියර 3 ක් හරහා ගමන් කරයි - වන්දි (පළමු උපාධියේ කම්පනය), උප වන්දි (2 වන උපාධියේ කම්පනය), විසංයෝජනය (3 වන උපාධියේ කම්පනය).
1. වැඩිහිටියන් තුළ, වන්දි ලබා දුන් බෝවන-විෂ කම්පනයට මුදල් සම්භාරයක් වියදම් චිකිත්සාව අවශ්ය නොවන අතර, රෝහලට භාර දීමෙන් පසු, ප්රතිකාරය ප්රතිප්රතිකාරක drugs ෂධ, ඩයිපිරෝන් 50% - 2 මිලි සහ ඩයිපෙන්හයිඩ්රමයින් 1% - 2 මිලි අභ්යන්තරව, උද්දීපනය හා අල්ලා ගැනීම් සමඟ, සෙඩක්සෙන් 0.5% - 2-4 මිලි අභ්යන්තර මාංශ පේශි (ඉන්ට්රාවෙනස් ලෙස) සහ මැග්නීසියම් සල්ෆේට් 25% - 10 මිලි (මිලි ලීටර් 15) අභ්යන්තර මාංශපේශී.
2
3. දිරාපත් වූ කම්පනයකදී, පොලිග්ලූසින් එන්නත් කිරීමෙන් පසුව බිංදු මුදල් සම්භාරයක් වියදම් කරනු ලබන අතර, බලපෑමක් නොමැති විට, 5% ග්ලූකෝස් ද්රාවණයෙන් මිලි ලීටර් 200 කට ඩොපමයින් මිලිග්රෑම් 200 ක් නියම කරනු ලැබේ.
4. ඩයසපම් (සෙඩක්සෙන්) 0.5% ද්රාවණයක මිලි ලීටර් 2-4 ක් හෝ සෝඩියම් ඔක්සිබියුටයිට් 20% ක ද්රාවණයකින් මිලි ලීටර් 10-20 ක් ලබා දීමෙන් උද්දීපනය සහ කැළඹීම් නතර වේ.
5. මෙනින්ජයිටිස් රෝග විනිශ්චය සමඟ, ලෙවොමෙසිටින් සෝඩියම් සුචිනේට් 25 mg / kg මාත්රාවකින් සහ ෆූරෝසමයිඩ් (ලසික්ස්) 1% ද්රාවණයක 2-4 මිලි.
6. ඉන්ෆ්ලුවෙන්සා හි ඇති බෝවන විෂ කම්පනයට ඉන්ෆ්ලුවෙන්සා මිලි ලීටර් 5.0 ක් (පරිත්යාගශීලියා, සරම්ප) ගැමා ග්ලෝබියුලින් අභ්යන්තරව පාලනය කිරීම මෙන්ම ඇස්කෝර්බික් අම්ලයේ 5% ද්රාවණයක මිලි ලීටර් 5-10 ක් සහ කැල්සියම් ග්ලූකෝනේට් 10% ද්රාවණයකින් මිලි ලීටර් 10 ක් ද අවශ්ය වේ.
ප්රධාන උපද්රව සහ සංකූලතා:
ශරීරයේ උෂ්ණත්වය සාමාන්ය හා සාමාන්ය සංඛ්යාවන්ට අඩුවීම පිළිබඳ වැරදි අර්ථකථනයක ප්රති the ලයක් ලෙස බෝවන විෂ කම්පනය පිළිබඳ අකල් රෝග විනිශ්චය සහ රෝගියාගේ තත්වය වැඩිදියුණු කිරීමේ දර්ශකයක් ලෙස මනෝචිකිත්සක උද් itation ෝෂණය නතර කිරීම. මෙනින්ජයිටිස් රෝගියෙකු තුළ ඉන්ෆ්ලුවෙන්සා සහ ඩිප්තෙරියා රෝගියෙකු තුළ ටොන්සිලයිටිස් පිළිබඳ වැරදි රෝග විනිශ්චය. බෝවන විෂ සහිත කම්පනයකට සම්බන්ධ නොවන කැළඹිලි සින්ඩ්රෝම් පිළිබඳ වැරදි ප්රකාශයක් සහ පූර්ව රෝහල් අවධියේදී රෝගියා රෝහලකට ගෙන යන විට ප්රති-චිකිත්සක ප්රතිකාරය ප්රතික්ෂේප කිරීම ප්රතික්ෂේප කිරීම.
සාමාන්ය තොරතුරු
හයිපොවොලමික් කම්පනය යනු රුධිර ප්රවාහයේ රුධිර පරිමාව අඩුවීම හෝ ශරීරයේ තරල (විජලනය) of නතාවයේ බලපෑම යටතේ වර්ධනය වන ව්යාධි තත්වයකි. මෙහි ප්රති As ලයක් ලෙස ආ roke ාත පරිමාව සහ හෘදයේ කශේරුකා පිරවීමේ මට්ටම අඩු වන අතර එමඟින් වර්ධනයට මග පාදයි හයිපොක්සියාපටක වි usion ටනය සහ කලබල වීම පරිවෘත්තීය. හයිපොවොලමික් කම්පනයට ඇතුළත් වන්නේ:
- රක්තපාත කම්පනය, එහි පදනම වන්නේ සමස්ත බී.සී.සී. (රුධිර සංසරණය) වලින් 15-20% ඉක්මවන පරිමාවකින් රුධිරය (සම්පූර්ණ රුධිරය / ප්ලාස්මා) උග්ර ව්යාධිජනක අලාභයකි.
- අවිනිශ්චිත වමනය හේතුවෙන් ඇති වන දරුණු විජලනය හේතුවෙන් හටගන්නා රක්තපාත කම්පනය, පාචනයපුළුල් පිළිස්සුම්.
හයිපොවොලමික් කම්පනය ප්රධාන වශයෙන් වර්ධනය වන්නේ ශරීරයෙන් තරල විශාල වශයෙන් අහිමි වීමෙනි (අසාමාන්ය ලිහිල් මළපහ, දහඩිය සමඟ තරලය නැතිවීම, අවිනිශ්චිත වමනය, ශරීරය අධික ලෙස රත් වීම, පැහැදිලිවම නොපෙනෙන පාඩු ලෙස). සංවර්ධන යාන්ත්රණයට අනුව, එය රක්තපාත කම්පනයට ආසන්න වන අතර, ශරීරයේ තරලය සනාල රුධිර ප්රවාහයෙන් පමණක් නොව, බාහිර අවකාශයෙන් (බාහිර සෛල / අන්තර් සෛලීය අවකාශයෙන්) අහිමි වේ.
වෛද්ය විද්යාවේ වඩාත් සුලභ වන්නේ රක්තපාත කම්පනය (GSH) වන අතර එය රුධිරය නැතිවීම සඳහා ශරීරයේ නිශ්චිත ප්රතිචාරයක් වන අතර එය සංවර්ධනය සමඟ සිදුවන වෙනස්කම් වල සංකීර්ණතාවයක් ලෙස ප්රකාශ වේ. අධි රුධිර පීඩනය, පටක හයිපොපර්ෆියුෂන්, අඩු පිටකිරීමේ සින්ඩ්රෝමයආබාධ රුධිර කැටි ගැසීම, සනාල බිත්තියේ පාරගම්යතාව උල්ලං lations නය කිරීම සහ ක්ෂුද්ර චක්රීයකරණය, බහු පද්ධති / බහු අවයව අසමත්වීම.
ජීඑස්එච් හි ප්රේරක සාධකය වන්නේ ව්යාධිජනක උග්ර රුධිර වහනය වන අතර එය විවෘත / සංවෘත කම්පනය, අභ්යන්තර අවයව වලට හානි වීම සහ ආමාශ ආන්ත්රයික රුධිර වහනය, ව්යාධි විද්යාව හේතුවෙන් විශාල රුධිර නාල වලට හානි වූ විට වර්ධනය වේ. ගැබ් ගැනීම සහ උප්පැන්න සහතිකය.
රුධිර වහනය සමඟ මාරාන්තික ප්රති come ලයක් බොහෝ විට සිදුවන්නේ උග්ර හෘද වාහිනී u නතාවයේ වර්ධනයේ ප්රති and ලයක් ලෙස වන අතර රුධිරයේ ක්රියාකාරී ගුණාංග නැතිවීම (ඔක්සිජන්-කාබන් පරිවෘත්තීය දුර්වල වීම, පෝෂ්ය පදාර්ථ හා පරිවෘත්තීය නිෂ්පාදන දුර්වල වීම) හේතුවෙන් බොහෝ විට සිදු වේ.
රුධිර වහනයේ ප්රති come ල සඳහා ප්රධාන සාධක දෙකක් වැදගත් වේ: රුධිරය අහිමි වීමේ පරිමාව සහ වේගය. 40% ක් පමණ වන කෙටි කාලයක් සඳහා රුධිර සංසරණය උග්ර ලෙස අහිමි වීම ජීවිතයට නොගැලපෙන බව විශ්වාස කෙරේ. කෙසේ වෙතත්, නිදන්ගත / වරින් වර ලේ ගැලීම හේතුවෙන් රෝගීන්ට සැලකිය යුතු රුධිර ප්රමාණයක් අහිමි වන අතර රෝගියා මිය නොයන අවස්ථා තිබේ. මෙයට හේතුව වන්නේ එක් වරක් හෝ නිදන්ගත රුධිර අලාභයක් සමඟ මිනිස් සිරුරේ පවතින වන්දි යාන්ත්රණයන් මගින් රුධිර සංසරණය සහ සනාල තානයෙහි රුධිර පරිමාව / වේගය ඉක්මනින් යථා තත්වයට පත් කිරීමයි. එනම්, වැදගත් කාර්යයන් පවත්වා ගැනීමට / පවත්වා ගැනීමට ඇති හැකියාව තීරණය කරන්නේ අනුවර්තන ප්රතික්රියා ක්රියාත්මක කිරීමේ වේගයයි.
උග්ර රුධිර අලාභයේ අංශක කිහිපයක් තිබේ:
- I උපාධිය (bcc හිඟය 15% දක්වා). සායනික රෝග ලක්ෂණ ප්රායෝගිකව නොපවතී, දුර්ලභ අවස්ථාවන්හිදී - විකලාංග ටායිචාර්ඩියා, හිමොග්ලොබින් 100 g / l ට වැඩි, රක්තපාත 40% සහ ඊට වැඩි.
- II උපාධිය (bcc හිඟය 15-25%). විකලාංග අධි රුධිර පීඩනය, රුධිර පීඩනය 15 mm Hg කින් අඩු විය ඕතොස්ටැටික් ටායිචාර්ඩියා, හෘද ස්පන්දන වේගය විනාඩියකට 20 ට වඩා වැඩි වීම, හිමොග්ලොබින් 80-100 g / l, රක්තපාත මට්ටම 30-40%.
- III උපාධිය (bcc හිඟය 25-35%). පර්යන්ත විකර්ෂණය පිළිබඳ සං signs ා ඇත (සමේ තද පැහැය, ස්පර්ශයට සීතල අන්ත), අධි රුධිර පීඩනය (සිස්ටලික් රුධිර පීඩනය 80-100 මි.මී. ආර්.ටී. කලාව.), හෘද ස්පන්දන වේගය විනාඩිය 100 ඉක්මවයි, ශ්වසන වේගය විනාඩි 25 ට වඩා වැඩි වේ), විකලාංග බිඳවැටීම, අඩු කරන ලද ඩයුරිසිස් (20 ml / h ට අඩු), හිමොග්ලොබින් 60-80 g / l පරාසයේ, hematocrit - 20-25%.
- IV උපාධිය (bcc හිඟය 35% ට වඩා වැඩි). සවි ness ් of ාණ උල්ලං violation නය කිරීමක්, හයිපෝටෙන්ෂන් (සිස්ටලික් රුධිර පීඩනය 80 mm Hg ට අඩු), ටායිචාර්ඩියා (හෘද ස්පන්දන වේගය විනාඩිය 120 / මිනිත්තුවකට හෝ ඊට වැඩි), ශ්වසන වේගය විනාඩි 30 ට වඩා වැඩි වීම, ඇනුරියා, හිමොග්ලොබින් දර්ශකය 60 g / l ට අඩු, රක්තපාත 20% ට වඩා අඩුය.
රුධිරය නැතිවීමේ මට්ටම තීරණය කිරීම විවිධ සෘජු හා සාපේක්ෂ දර්ශක මත පදනම්ව සිදු කළ හැකිය. සෘජු ක්රමවලට ඇතුළත් වන්නේ:
- කැලරිමිතික ක්රමය (වර්ණකමිතික අනුව කාන්දු වූ රුධිරය කිරා බැලීම).
- ගුරුත්වාකර්ෂණ ක්රමය (විකිරණශීලී සමස්ථානික ක්රමය, පොලිග්ලූසිනෝල් පරීක්ෂණය, සායම් භාවිතා කිරීම තීරණය කිරීම).
වක්ර ක්රම:
- ඇල්ගෝවර් කම්පන දර්ශකය (හෘද ස්පන්දන වේගය සහ සිස්ටලික් පීඩනය අනුව විශේෂ වගුවක් මගින් තීරණය වේ).
රසායනාගාර හෝ සායනික දර්ශක මත පදනම්ව, ඒවායින් වඩාත් ප්රවේශ විය හැක්කේ:
- රුධිරයේ නිශ්චිත ගුරුත්වාකර්ෂණය අනුව, හිමොග්ලොබින් සහ රක්තපාත.
- රක්තපාත පරාමිතීන් (රුධිර පීඩනය සහ හෘද ස්පන්දන වේගය) වෙනස් කිරීමෙන්.
 තුවාල වලදී සිදුවන රුධිර අලාභයේ ප්රමාණය දළ වශයෙන් දේශීයකරණය මගින් තීරණය කළ හැකිය. ඉළ ඇට කැඩීමකදී රුධිරය නැතිවීමේ පරිමාව මිලි ලීටර් 100-150 ක් වන අතර, හියුමරස් අස්ථි බිඳීමකදී - මිලි ලීටර් 200-500 මට්ටමේ, ටිබියා - 350 සිට 600 දක්වා, ඉණ - 800 සිට 1500 දක්වා, ශ්රෝණි අස්ථි 1600- 2000 මිලි.
තුවාල වලදී සිදුවන රුධිර අලාභයේ ප්රමාණය දළ වශයෙන් දේශීයකරණය මගින් තීරණය කළ හැකිය. ඉළ ඇට කැඩීමකදී රුධිරය නැතිවීමේ පරිමාව මිලි ලීටර් 100-150 ක් වන අතර, හියුමරස් අස්ථි බිඳීමකදී - මිලි ලීටර් 200-500 මට්ටමේ, ටිබියා - 350 සිට 600 දක්වා, ඉණ - 800 සිට 1500 දක්වා, ශ්රෝණි අස්ථි 1600- 2000 මිලි.
රක්තපාත කම්පනය වර්ධනය වීමට ප්රධාන සාධක වන්නේ:
- සංවර්ධනය සමඟ දරුණු bcc iency නතාවය හයිපොවොලේමියාව, එය හෘද ප්රතිදානය අඩුවීමට හේතු වේ.
- රුධිරයේ ඔක්සිජන් ධාරිතාව අඩුවීම (සෛල වලට ඔක්සිජන් සැපයීම අඩු කිරීම සහ කාබන් ඩයොක්සයිඩ් ප්රතිලෝමව ප්රවාහනය කිරීම. පෝෂ්ය පදාර්ථ ලබා දීමේ ක්රියාවලිය සහ පරිවෘත්තීය නිෂ්පාදන ඉවත් කිරීම ද දුක් විඳියි).
- ක්ෂුද්ර වාහිනී ආබාධ ඇති කරන රක්තපාත ආබාධ - රුධිරයේ භූ විද්යාත්මක ගුණාංගවල තියුණු පිරිහීම - දුස්ස්රාවිතතාව (ening ණවීම), රුධිර කැටි ගැසීමේ පද්ධතිය සක්රීය කිරීම, රුධිර සෛල සමුච්චය කිරීම යනාදිය.
ප්රති result ලයක් වශයෙන්, හයිපොක්සියා, බොහෝ විට මිශ්ර වර්ගයක, කේශනාලිකා ට්රොෆික් ප්රමාණවත් නොවීම, අවයව / පටක වල ක්රියාකාරිත්වය අඩපණ වීම සහ ශරීරය කඩාකප්පල් කිරීම. දුර්වල පද්ධතිමය රක්තපාතයේ පසුබිමට හා සෛලවල ජෛව ඔක්සිකරණයේ තීව්රතාවයේ අඩුවීමට එරෙහිව, අනුවර්තන යාන්ත්රණ ක්රියාත්මක වන්නේ (සක්රීය) ශරීරයේ වැදගත් කාර්යයන් පවත්වා ගැනීම අරමුණු කර ගනිමිනි.
අනුවර්තන යාන්ත්රණයන්ට මූලික වශයෙන් ඇතුළත් වේ vasoconstriction (රුධිර නාල පටු වීම), ස්නායු නියාමනය (වෙන් කිරීම) පිළිබඳ සානුකම්පිත සම්බන්ධතාවය සක්රීය කිරීම හේතුවෙන් සිදු වේ ඇඩ්රිනලින්, norepinephrine) සහ හාස්යජනක හෝමෝන සාධකවල බලපෑම (ග්ලූකෝකෝටිකොයිඩ්, ප්රතිවෛරස් හෝමෝනය, ACTT, ආදිය).
වාසොස්පාස්ම් සනාල රුධිර ප්රවාහයේ ධාරිතාව අඩු කිරීමට සහ රුධිර සංසරණ ක්රියාවලිය කේන්ද්රගත කිරීමට උපකාරී වන අතර එය පහළ / ඉහළ අන්තයේ අක්මාව, වකුගඩු, බඩවැල් සහ යාත්රා වල පරිමාමිතික රුධිර ප්රවාහ ප්රවේගය අඩුවීම මගින් විදහා දක්වන අතර මෙම පද්ධති සහ අවයවවල ක්රියාකාරිත්වය තවදුරටත් අඩපණ කිරීම සඳහා පූර්වාවශ්යතාවයන් නිර්මාණය කරයි. ඒ අතරම, හුස්ම ගැනීමේ ක්රියාවලියට සම්බන්ධ මොළය, හෘදය, පෙනහළු සහ මාංශ පේශි සඳහා රුධිර සැපයුම ප්රමාණවත් මට්ටමක අඛණ්ඩව පවතින අතර අවසාන ස්ථානයේ එය කඩාකප්පල් වේ.
නිරෝගී පුද්ගලයෙකු තුළ වෙනත් වන්දි යාන්ත්රණයන් පැහැදිලිව ක්රියාත්මක කිරීමකින් තොරව මෙම යාන්ත්රණයට BCC හි 10-15% ක පමණ අලාභයක් ස්වාධීනව උදාසීන කිරීමට හැකි වේ.
විශාල පටක ස්කන්ධයක උච්චාරණය කරන ලද ඉෂ්මෙමියා වර්ධනය ශරීරයේ අඩු ඔක්සිකරණය වූ නිෂ්පාදන සමුච්චය කිරීම, බලශක්ති සැපයුම් පද්ධතියේ බාධා සහ නිර්වායු පරිවෘත්තීය වර්ධනය ප්රවර්ධනය කරයි. ප්රගතිශීලීත්වයට අනුවර්තී ප්රතිචාරයක් ලෙස පරිවෘත්තීය ආම්ලිකතාවය විවිධ පටක මගින් ඔක්සිජන් වඩාත් පූර්ණ ලෙස භාවිතා කිරීමට දායක වන බැවින් කැටබෝලීය ක්රියාවලීන්හි වැඩි වීමක් ලෙස සැලකිය හැකිය.
සාපේක්ෂව සෙමින් වර්ධනය වන අනුවර්තී ප්රතික්රියා අතර තරල නැවත බෙදා හැරීම (අන්තර් සෛලීය අවකාශයේ සිට සනාල අංශයට එහි චලනය) ඇතුළත් වේ. කෙසේ වෙතත්, එවැනි යාන්ත්රණයක් සාක්ෂාත් කරගන්නේ සෙමෙන් සිදුවන සුළු ලේ ගැලීම් වලදී පමණි. අඩු effective ලදායී අනුවර්තන ප්රතිචාර අතර හෘද ස්පන්දන වේගය වැඩි වීම (HR) සහ tachypnea.
හෘද / ශ්වසන අපහසුතා වර්ධනය වීම උග්ර රුධිරය නැතිවීමේ ව්යාධිජනක ක්රියාවලියට හේතු වේ. පරිමාමිතික රුධිර වහනය පද්ධතිමය සංසරණය විමධ්යගත කිරීම, රුධිරයේ හා හෘද ප්රතිදානයේ ඔක්සිජන් ධාරිතාවය අඩුවීම, ආපසු හැරවිය නොහැකි පරිවෘත්තීය කැළඹීම්, බහු අවයව අසමත්වීම හා මරණය වර්ධනය වීමත් සමඟ අවයව වලට “කම්පනය” හානි කිරීම.
ව්යාධිජනක දී හයිපෝවොලමික් කම්පනය විද්යුත් විච්ඡේදකවල අසමතුලිතතාවයේ භූමිකාව සැලකිල්ලට ගැනීම අවශ්ය වේ, විශේෂයෙන් සනාල ඇඳෙහි හා බාහිර සෛල අවකාශයේ සෝඩියම් අයන සාන්ද්රණය. ඒවායේ ප්ලාස්මා සාන්ද්රණයට අනුකූලව, සමස්ථානික විජලනය (සාමාන්ය සාන්ද්රණයක), හයිපර්ටොනික් (සාන්ද්රණය වැඩි කිරීම) සහ හයිපොටොනික් (සාන්ද්රණය අඩු) විජලනය හුදකලා වේ. එපමණක් නොව, මේ සෑම විජලනයකටම ප්ලාස්මා ඔස්මෝලිටියේ නිශ්චිත වෙනස්කම් මෙන්ම බාහිර සෛල තරලයද ඇත. එය රක්තපාතයේ ස්වභාවය, සනාල නාදයේ තත්වය සහ සෛලවල ක්රියාකාරිත්වය කෙරෙහි සැලකිය යුතු බලපෑමක් ඇති කරයි. ප්රතිකාර ක්රම තෝරා ගැනීමේදී මෙය සැලකිල්ලට ගැනීම වැදගත්ය.
රෝගයේ ලක්ෂණ
හයිපොවොලමික් කම්පනය යනු ශරීරයේ වන්දි ගෙවීමේ යාන්ත්රණය වන අතර එය රුධිර සංසරණය සහ රුධිර සංසරණය අඩු කිරීම සඳහා පද්ධති හා අවයව වලට රුධිර සැපයුම සහතික කිරීම සඳහා නිර්මාණය කර ඇත. මෙම තත්වය ඇති වන්නේ සනාල ඇඳෙහි සාමාන්ය රුධිර පරිමාව ඉලෙක්ට්රෝටයිට් හා ජලය වේගයෙන් අහිමි වීමේ පසුබිමට එරෙහිව තියුනු ලෙස පහත වැටෙන විටය. බෝවන රෝග සමඟ දරුණු වමනය හා පාචනය, රුධිර වහනය සහ වෙනත් ව්යාධි සමඟ නිරීක්ෂණය කළ හැකිය. හයිපොවොලමික් කම්පනය අතරතුර ශරීරයේ සිදුවන වෙනස්කම් සිදුවන්නේ දරුණු, සමහර විට ආපසු හැරවිය නොහැකි, අභ්යන්තර අවයව වලට හානි වීම සහ පරිවෘත්තීය ක්රියාවලියෙනි. හයිපොවොලේමියාව ඇති වූ විට:
- හදවතට ශිරා රුධිර ප්රවාහය අඩුවීම,
- ආ roke ාත පරිමාව පහත වැටීම, හදවතේ කශේරුකා පිරවීම,
- පටක හයිපොක්සියා,
- පටක වි usion ටනයේ තීරණාත්මක පිරිහීම,
- පරිවෘත්තීය ආම්ලිකතාවය.
හයිපොවොලමික් කම්පනය සමඟ ශරීරය ප්රධාන අවයවවල ක්රියාකාරිත්වයට වන්දි ගෙවීමට උත්සාහ කරයි, අධික තරල නැතිවීමත් සමඟ, එහි සියලු ක්රියා අකාර්යක්ෂම වේ, එබැවින් ව්යාධි විද්යාව දැඩි උල්ලං lations නයන් හා පුද්ගලයෙකුගේ මරණයට හේතු වේ. මෙම තත්වයට හදිසි ප්රතිකාර අවශ්ය වන අතර, පුනර්ජීවකයන් එහි ප්රතිකාරයේ නිරත වේ. ඊට අමතරව, ප්රතිකාර සඳහා ප්රධාන ව්යාධි විද්යාව තුරන් කිරීම සඳහා, තවත් විශේෂ ists යින් ගණනාවක් ආකර්ෂණය කර ගැනීම අවශ්ය වේ - ආමාශ ආන්ත්රයික විද්යා, යෙක්, කම්පන වෛද්යවරයෙක්, ශල්ය වෛද්යවරයෙක්, බෝවන රෝග විශේෂ ist යෙකු සහ වෙනත් වෛද්යවරුන්.
ව්යාධි විද්යාවේ හේතු
හයිපොවොලමික් කම්පනය වර්ධනය වීමට හේතු විය හැකි ප්රධාන හේතු හතරක් ඇත. මේවාට ඇතුළත් වන්නේ:
- ආපසු හැරවිය නොහැකි රුධිරය අහිමි වීමත් සමඟ අධික රුධිර වහනය. මෙම තත්වය ශල්යකර්මයේදී බාහිර, අභ්යන්තර රුධිර වහනයක් සහිතව, තුවාලයකින් පසු, ආමාශ ආන්ත්රයික පත්රිකාවේ ඕනෑම කොටසකින් රුධිරය අහිමි වීමත් සමඟ (විශේෂයෙන් එන්එස්ඒඅයිඩී සමඟ ප්රතිකාර කිරීමේදී), මෘදු පටක වල රුධිරය සමුච්චය වීම, අස්ථි බිඳීමේ ස්ථානයේ දී සහ පිළිකා ක්රියාවලියේදී ලේ ගැලීම, ත්රොම්බොසයිටොපීනියා ඇතිවීම හේතුවෙන් නිරීක්ෂණය කෙරේ.
- ආපසු හැරවිය නොහැකි ලෙස ප්ලාස්මා නැතිවීම, කම්පනය අතරතුර ප්ලාස්මා වැනි තරලය සහ වෙනත් උග්ර ව්යාධි තත්වයන්. ශරීරයේ විශාල පිළිස්සීමක් මෙන්ම බඩවැල්වල ප්ලාස්මා වැනි තරල සමුච්චය වීම, උග්ර පෙරිටෝනිටිස් සහිත පෙරිටෝනියම්, බඩවැල් අවහිරතා, අග්න්යාශය වැනි රෝග සමඟ එය සිදුවිය හැකිය.
- පාචනය, වමනය සමඟ සමස්ථානික තරලයේ සැලකිය යුතු පරිමාවක් නැතිවීම. කොලරාව, සැල්මොනෙලෝසිස්, අතීසාරය සහ තවත් බොහෝ රෝග වැනි උග්ර බඩවැල් ආසාදනවල පසුබිමට එරෙහිව මෙම තත්වය ඇතිවේ.
- කේශනාලිකා වල රුධිරය විශාල වශයෙන් සමුච්චය වීම (තැන්පත් කිරීම). එය සිදුවන්නේ කම්පන සහගත කම්පනය, බෝවන ව්යාධි ගණනාවක්.
හයිපොවොලමික් කම්පනයේ ව්යාධිජනකය
මිනිස් සිරුර තුළ රුධිරය යාත්රා තුළ සංසරණය වනවා පමණක් නොව වෙනස් ක්රියාකාරී තත්වයක පවතී. ඇත්ත වශයෙන්ම, රුධිරයේ වඩාත්ම සැලකිය යුතු පරිමාව (90% දක්වා) නිරන්තරයෙන් යාත්රා හරහා ගමන් කරමින් පටක වලට ඔක්සිජන් සහ පෝෂ්ය පදාර්ථ ලබා දෙයි. නමුත් ඉතිරි 10% සාමාන්ය රුධිර ප්රවාහයට සම්බන්ධ නොවන “උපායමාර්ගික සැපයුම” මත තැන්පත් කළ රුධිරය මතට වැටේ. මෙම රුධිරය ප්ලීහාව, අක්මාව, අස්ථිවල එකතු වන අතර හදිසියේම තරල නැතිවීමක් සිදුවන විවිධ ආන්තික අවස්ථාවන්හිදී යාත්රා වල ඇති තරල ප්රමාණය නැවත පිරවීම අවශ්ය වේ.
කිසියම් හේතුවක් නිසා රුධිර සංසරණයෙහි පරිමාව අඩු වුවහොත් බැරෝ ග්රාහක කෝපයට පත් වන අතර “සංචිතයෙන්” රුධිරය රුධිරයට මුදා හරිනු ලැබේ. ශරීරයේ ආයු කාලය සඳහා වඩාත් වැදගත් අවයව ආරක්ෂා කිරීම සඳහා මෙය අවශ්ය වේ - හෘදය, පෙනහළු සහ මොළය. වෙනත් අවයව සඳහා රුධිරය වියදම් නොකිරීමට, ඔවුන්ගේ ප්රදේශයේ පර්යන්ත යාත්රා පටු වේ. නමුත් ඉතා බැරෑරුම් තත්වයකදී, මේ ආකාරයෙන් පැන නැගී ඇති තත්වයට වන්දි ගෙවිය නොහැක, එබැවින් පර්යන්ත යාත්රා වල අන්තරායන් අඛණ්ඩව වැඩි වන අතර, අවසානයේදී මෙම යාන්ත්රණය ක්ෂය වීමටත්, සනාල බිත්තියේ අංශභාගය හා රුධිර නාලවල තියුණු ලෙස ව්යාප්ත වීමටත් හේතු වේ. අත්යවශ්ය අවයව වලින් රුධිරය පිටවීම හේතුවෙන් පර්යන්ත රුධිර සැපයුම නැවත ආරම්භ වන අතර එය දළ පරිවෘත්තීය ආබාධ හා ශරීරයේ මරණයට හේතු වේ.
රෝගයේ විස්තර කරන ලද ව්යාධිජනක ක්රියාවලියේදී, ප්රධාන අදියර තුනක් (අදියර) වෙන්කර හඳුනාගත හැකිය:
- රුධිර පරිමාව සංසරණය වීමේ iency නතාවය. හෘදයට ශිරා ප්රවාහය අඩුවීම, කශේරුකා වල ආ roke ාත පරිමාව පහත වැටීම. කේශනාලිකා තුළට තරලය පැවතීම සහ අතරමැදි ජල අංශයේ ප්රමාණය අඩුවීම (ව්යාධි විපර්යාසයන් ආරම්භ වී පැය 36-40 කට පසුව සිදු වේ).
- සානුකම්පිත-අධිවෘක්ක පද්ධතියේ උත්තේජනය. බැරෝ ග්රාහක උත්තේජනය කිරීම, සානුකම්පිත-අධිවෘක්ක පද්ධතිය සක්රීය කිරීම සහ අවදි කිරීම. නෝර්පිනෙප්රින් සහ ඇඩ්රිනලින් ස්රාවය වැඩි වීම. නහර, ධමනි, හෘදය, හෘදයාබාධ ඇතිවීමේ හැකියාව සහ හෘද ස්පන්දන වේගය පිළිබඳ සානුකම්පිත ස්වරය වැඩි කිරීම. රුධිර සංසරණය කේන්ද්රගත කිරීම, අක්මාව, බඩවැල්, අග්න්යාශය, සම, වකුගඩු, මාංශ පේශි වලට රුධිර සැපයුම පිරිහීම (මෙම අවස්ථාවෙහිදී, රුධිර පරිමාව සාමාන්යකරණය කිරීම ඉක්මන් සුවය ලබා ගැනීමට හේතු වේ).
- හයිපොවොලමික් කම්පනය. රුධිර සංසරණය මධ්යගත කිරීම සමඟ දිගුකාලීන ඉෂ්මීමියාව. රුධිර පරිමාවේ iency නතාවයේ සංසරණය, හදවත පිරවීම, ශිරා නැවත පැමිණීම, රුධිර පීඩනය. උග්ර ඔක්සිජන් හා පෝෂ්ය පදාර්ථ නොමැතිකම නිසා බහු අවයව අසමත්වීම.
හයිපොවොලමික් කම්පනයේ ඉෂ්මෙමියා අනුක්රමය පහත පරිදි වේ:
- සම
- අස්ථි මාංශ පේශි
- වකුගඩු
- උදර අවයව
- පෙනහළු
- හදවත
- මොළය.
ප්රකාශනයේ රෝග ලක්ෂණ
ව්යාධි විද්යාවේ සායනය රඳා පවතින්නේ එහි හේතුව, වේගය සහ රුධිරය අහිමි වීමේ ප්රමාණය මෙන්ම නිශ්චිත වේලාවක වන්දි යාන්ත්රණ ක්රියාකාරිත්වය මත ය. එසේම, ව්යාධි විද්යාව අසමාන ලෙස සිදුවිය හැකිය, වයස අනුව, හෘදයේ හා පෙනහළු වල සමෝධානික රෝග පැවතීම, පුද්ගලයෙකුගේ ශරීරය හා බර මත. හයිපොවොලමික් කම්පනයේ බරපතලකම වර්ගීකරණය කර ඇති අතර එහි රෝග ලක්ෂණ වෙනස් විය හැකිය:
- රුධිරය නැතිවීම එහි මුළු පරිමාවෙන් 15% ට වඩා අඩුය.රුධිරය අහිමි වීමේ රෝග ලක්ෂණ නොපෙන්වයි, ඉදිරියේදී ඇතිවන කම්පනයේ එකම සං sign ාව වන්නේ සම්මතයට සාපේක්ෂව විනාඩියකට හෘද ස්පන්දන වේගය 20 ක් හෝ ඊට වැඩි වීමකි, එය රෝගියාගේ සිරස් පිහිටීම වැඩි කරයි.
- රුධිරය නැතිවීම - මුළු ප්රමාණයෙන් 20-25%. විකලාංග අධි රුධිර පීඩනය, තිරස් ස්ථානයක, පීඩනය දිගටම පවතී, නැතහොත් තරමක් අඩු වේ. අවංක ස්ථානයේ පීඩනය 100 mm Hg ට වඩා පහත වැටේ. (අපි කතා කරන්නේ සිස්ටලික් පීඩනය ගැන ය), ස්පන්දනය 100-100 බීට් දක්වා ඉහළ යයි. මෙම තත්වයට පවරා ඇති කම්පන දර්ශකය 1 වේ.
- රුධිරය නැතිවීම - මුළු ප්රමාණයෙන් 30-40%. සමේ සිසිලනය, සුදුමැලි වීම හෝ “සුදුමැලි ස්ථානයක” රෝග ලක්ෂණයක්, විනාඩියකට බීට් 100 කට වඩා වැඩි ස්පන්දනයක්, තිරස් ස්ථානයක අධි රුධිර පීඩනය, ඔලිගුරියා නිරීක්ෂණය කරනු ලැබේ. කම්පන දර්ශකය 1 ට වඩා වැඩිය.
- රුධිරය නැතිවීම - මුළු ප්රමාණයෙන්% ට වඩා. මෙම තත්වය පුද්ගලයෙකුගේ ජීවිතයට කෙලින්ම තර්ජනය කරන අතර දැඩි ලෙස දිරාපත් වූ කම්පනය වර්ධනය වේ. තියුණු තාලයක්, සමේ කිරි කැපීම, ඒවායේ සීතල බව, පර්යන්ත යාත්රා වල ස්පන්දනය නොමැතිකම, පීඩනය සහ හෘද ප්රතිදාන පහත වැටීම. අනුරියා නිරීක්ෂණය කරනු ලැබේ, පුද්ගලයෙකුට සිහිය නැති වේ, හෝ කෝමා තත්වයට පත්වේ. කම්පන දර්ශකය 1.5 කි.
හයිපොවොලමික් කම්පනයේ රෝග ලක්ෂණ වඩාත් නිවැරදිව සටහන් කළ යුතු අතර, එමඟින් රෝගියාගේ relatives ාතීන්ට වේගයෙන් හා නිවැරදිව ප්රතිචාර දැක්වීමට සහ ගිලන්රථ කණ්ඩායම අමතන්න. එබැවින්, එහි වන්දි අවධියේ කම්පනයේ මුල් අවධියේදී, සායනික සං signs ා පහත පරිදි වේ:
- ටායිචාර්ඩියා
- හෘද ස්පන්දන වේගය,
- සාමාන්ය පීඩනය
- "පැනීම" පර්යන්ත ස්පන්දනය,
- ශ්ලේෂ්මල පටල,
- tachypnea
- ව්යාධි විද්යාව කම්පනය නිසා ඇති වුවහොත් දෘශ්ය ලේ ගැලීම.
ප්රමාද වූ (දිරාපත් වූ කම්පනයේ) සං s ා පහත පරිදි වේ:
- ටායිචාර්ඩියා හෝ බ්රැඩිකාර්ඩියා,
- සමේ හා ශ්ලේෂ්මල පටලවල,
- අත් පා වල සීතල බව
- පර්යන්ත කම්පනයේ දුර්වලතාවය,
- කේශනාලිකා පිරවීමේ කාලය,
- ඔලිගුරියා
- tachypnea
- දැඩි පොදු දුර්වලතාවය
- මෝඩ හෝ කෝමා.
රෝග විනිශ්චය ක්රම
පූර්ව රෝහල් අවධියේදී, පුද්ගලයෙකුගේ තත්වය තක්සේරු කළ යුත්තේ ලාක්ෂණික සං and ා සහ ඇනමෙනිස් (වමනය, පාචනය, පිලිස්සුම්, රුධිරය නැතිවීම ආදිය) මත ය. පුද්ගලයෙකු රෝහලට ඇතුළු වූ පසු, හදිසි ප්රතිකාර වලට සමගාමීව, රෝග විනිශ්චය පරීක්ෂණ ගණනාවක් සිදු කරනු ලැබේ - සාමාන්ය රුධිර පරීක්ෂණයක්, සාමාන්ය මුත්රා පරීක්ෂණයක්, රුධිර වර්ගය තීරණය කිරීම, විකිරණවේදය (අස්ථි බිඳීම් හා තුවාල සඳහා), ලැපරොස්කොපි පරීක්ෂාව (පෙරිටෝනියල් අවයව වලට හානි කිරීම සඳහා). එසේ වුවද, රෝගියා විවේචනාත්මක තත්වයෙන් ඉවත්වීමට පෙර, සියළුම අධ්යයනයන් ඉතා වැදගත් විය යුතු අතර, එය කම්පනයට හේතුව ඉක්මනින් ඉවත් කිරීමට සහ පුද්ගලයෙකුගේ මරණය වළක්වා ගැනීමට උපකාරී වේ. හයිපොවොලමික් කම්පනය සමඟ අනවශ්ය මාරුවීම් සහ වෛද්යමය හැසිරවීම් තහනම්ය!
හදිසි සත්කාර
මෙම ව්යාධිවේදය පුද්ගලයෙකුගේ වේගවත් මරණයට හේතු විය හැකි බැවින්, ප්රථමාධාරයේ ඇල්ගොරිතම ඔබ හරියටම දැන සිටිය යුතුය. ආපසු හැරවිය නොහැකි වෙනස්කම් වර්ධනය වන තෙක් සහ ගිලන් රථය පැමිණෙන තෙක් එය කාලය දීර් will කරනු ඇත. හයිපොවොලමික් කම්පනයේ අවධිය කුමක් වුවත්, රෝගයේ පළමු සං signs ා දිස් වූ විට පවා, ඔබ වහාම "ගිලන් රථය" අමතන්න හෝ පුද්ගලයෙකු ඉක්මනින් රෝහලට භාර දිය යුතුය.
නිවසේදී, etiotropic චිකිත්සාව සිදු කළ හැක්කේ හයිපොවොලමික් කම්පනයට හේතුව සම්පූර්ණයෙන්ම පැහැදිලි වූ විට පමණි. අවාසනාවකට මෙන්, තුවාල වූ හෝ රෝගී පුද්ගලයාට කුමක් සිදුවේද යන්න නිශ්චිතවම තීරණය කළ හැක්කේ වෛද්ය අධ්යාපනයක් ඇති පුද්ගලයෙකුට පමණි. එසේ නොමැතිනම් ඇතැම් drugs ෂධ ගැනීමෙන් සෞඛ්ය තත්වය පිරිහීමට ලක්විය හැකිය. එමනිසා, ගිලන් රථයක් පැමිණීමට පෙර, ඔබ පුද්ගලයෙකුට ප්රතිජීවක හෝ වෙනත් පෙති ලබා නොදිය යුතුය.
ව්යාධිජනක චිකිත්සාව, එනම්, නිශ්චිත රෝග විනිශ්චය නොදැන ප්රතිකාර කිරීම පිළිගත හැකිය. හයිපොවොලමික් කම්පනය අතරතුර සිදුවන ශරීරයේ දරුණුතම වෙනස්කම් ඉවත් කරන්නේ ඇයයි. එබැවින්, මෙම ව්යාධිවේදය සඳහා හදිසි සත්කාර සඳහා ක්රියා පටිපාටිය පහත පරිදි වේ:
- පුද්ගලයා පැතලි, තවත් මතුපිටක් බිම තබන්න.
- කොට්ටයකින් ඔබේ කකුල් ඔසවන්න. කකුල් හිසෙහි මට්ටමට වඩා ඉහළ විය යුතු අතර එමඟින් රුධිර සංසරණයේ කේන්ද්රය හදවත දෙසට මාරු කිරීමට ඔබට ඉඩ සලසයි.
- ස්පන්දනය පරීක්ෂා කරන්න, පුද්ගලයෙකුගේ ජීව ශක්තිය තක්සේරු කරන්න - හුස්ම ගැනීමේ තීව්රතාවය, වි .ානයේ අවපීඩනයේ තරම. පුද්ගලයෙකු සිහිසුන්ව සිටී නම්, ඔබ ඔහුව ඔහුගේ පැත්තට තැබිය යුතුය, ඔහුගේ හිස පිටුපසට විසි කරන්න, ඉහළ සිරුර පහත් කරන්න.
- පුද්ගලයෙකුගෙන් සංයමයෙන් යුත් ඇඳුම් ඉවත් කරන්න, බ්ලැන්කට්ටුවකින් ආවරණය කරන්න.
- රෝගියාට කොඳු ඇට පෙළේ අස්ථි බිඳීමක් තිබේ නම්, ඔහු back න තට්ටුවක් මත ඔහුගේ පිටුපසට සමතලා විය යුතු අතර, රෝගියාගේ ශ්රෝණි අස්ථි කැඩී ගිය විට, කකුල් දෙක වෙන් වී දණහිසට නැමී නැඹුරු ස්ථානයක තබනු ලැබේ. අවයවයක් කැඩී ගිය විට, එය බෙල්ලකට බැඳී ඇත.
- තුවාල වූ තැනැත්තාට විවෘත රුධිර වහනයක් ඇත්නම්, තුවාල කලාපයට මදක් ඉහළින් අස්ථිය වෙත යාත්රාව එබීමෙන් ඔහු නතර කළ යුතුය. තරඟාවලියේ අයදුම් කිරීමේ කාලය දැඩි ලෙස නියම කර ඇත.
- තුවාලයට විෂබීජ නාශක කණ්නාඩි යෙදිය යුතුය, හැකි නම් - තදින් හා තදින්.
- අවශ්ය නම්, පුද්ගලයාට වේදනා නාශකයක් ලබා දෙන්න.
වැඩිදුර ප්රතිකාර වෛද්යවරයා විසින් රෝහලේ හෝ ගිලන් රථයේ සිදු කරනු ලැබේ. සාමාන්යයෙන්, රෝගියෙකු දැඩි සත්කාර ඒකකයට ප්රවාහනය කරන විට, පිරිසිදු ඔක්සිජන් සහිත ආශ්වාසය ඔහුට ලබා දෙනු ලැබේ, ඔවුන් පෙණහලුවල කෘත්රිම වාතාශ්රය සිදු කරයි (අවශ්ය නම්), ඉන්ට්රාවෙනස් තරල පරිපාලනය කරනු ලැබේ, සහ රුධිර සංසරණය උත්තේජනය කිරීම සඳහා එන්නත් මගින් drugs ෂධ ලබා දෙනු ලැබේ. දරුණු වේදනාවක් සමඟ පුද්ගලයෙකුට ප්රබල වේදනා නාශක එන්නත් කරනු ලැබේ.
වැඩිදුර ප්රතිකාර
හයිපොවොලමික් කම්පනයට පසුව ප්රතිකාර කිරීමේ අරමුණු:
- හෘදයේ හා රුධිර නාලවල වැඩ වැඩි දියුණු කිරීම.
- අන්තරාසර්ග රුධිර පරිමාව වේගයෙන් යථා තත්ත්වයට පත් කිරීම.
- රුධිරයේ රතු රුධිර සෛල ගණන නැවත පිරවීම.
- ශරීරයේ තරල iency නතාවය නිවැරදි කිරීම.
- දුර්වල හෝමියස්ටැසිස් පද්ධති සඳහා ප්රතිකාර කිරීම.
- අභ්යන්තර අවයවවල ක්රියාකාරිත්වයේ චිකිත්සාව.
රුධිරයේ අභ්යන්තර පරිමාව යථා තත්වයට පත් කිරීම සඳහා වඩාත් effective ලදායී විෂමජාතීය කොලොයිඩල් විසඳුම් වන්නේ පිෂ් ch ය, ඩෙක්ස්ට්රාන් සහ වෙනත් ය. ඒවා ප්රබල ප්රති-කම්පන බලපෑමක් ඇති අතර හෘදයට ප්රමාණවත් තරම් රුධිර ප්රවාහයක් සහතික කිරීමට උපකාරී වේ. කොලයිඩල් ද්රාවණ සමඟ ඉන්ෆියුෂන් චිකිත්සාව ඩෙක්ස්ට්රෝස් සහ ග්ලූකෝස් ද්රාවණයක් වන ඉලෙක්ට්රෝටයිට් (සෝඩියම් ක්ලෝරයිඩ්, රින්ගර්ගේ ද්රාවණය, ට්රයිසෝල්, ලැක්ටොසෝල්) හඳුන්වාදීම සමඟ සංයුක්ත වේ. රෝගියාගේ බරපතල තත්වයකදී, විසඳුම් ජෙට් යානය එන්නත් කරනු ලැබේ, මධ්යස්ථ තත්වයක් සහිතව - බිංදු.
රුධිර පාරවිලයනය සඳහා ඇඟවීම් - රුධිර පාරවිලයනය හෝ එරිත්රෝසයිට් ස්කන්ධය - ඉතා දැඩි ය. ප්රධාන ඇඟවුම වන්නේ හිමොග්ලොබින් මට්ටමේ ප්රබල අඩුවීමක් (100-80 g / l ට අඩු). එසේම, රුධිර පාරවිලයනය සඳහා ඇඟවුමක් නම් රුධිර සංසරණ පරිමාවෙන් 50% කට වඩා රුධිරය අහිමි වීමයි. අවසාන අවස්ථාවේ දී, ප්ලාස්මා හෝ ඇල්බියුමින් මුදල් සම්භාරයක් වියදම් කරනු ලැබේ. යාත්රා සහ පටක වල තරල ව්යාප්තිය අධීක්ෂණය කිරීම ටොමසෙට් ක්රමය භාවිතා කිරීමෙන් සිදු කෙරේ - ශරීරයේ විවිධ කලාපවල විද්යුත් ප්රතිරෝධය තක්සේරු කිරීම.
හයිපොවොලමික් කම්පනයට ප්රතිකාර කිරීම සඳහා වෙනත් ක්රම සහ drugs ෂධ පහත දැක්වේ.
- හෘදයාබාධ ඇතිවීමත් සමඟ සානුකම්පිත drugs ෂධ (ඩොපමයින්, ඩොබුටාමින්).
- විශාල රුධිර වහනයක් සහිත පට්ටිකා රුධිර පාරවිලයනය.
- ඩයියුරිසිස් යථා තත්වයට පත් කිරීම හා උත්තේජනය කිරීම, වකුගඩු අකර්මණ්ය වීම වැළැක්වීම සඳහා ප්රමාණවත් තරලයක් සහිත ඩයියුරිටික්ස් (ෆූරෝසෙමයිඩ්).
- හයිපොවොලමික් කම්පනය ඇති කරන බඩවැල් ආසාදන සඳහා ප්රතිජීවක.
- ඔක්සිජන් චිකිත්සාව යනු නාසික කැනියුලා හෝ ඔක්සිජන් ආවරණයක් භාවිතා කිරීමයි.
ඇඟවීම් අනුව භාවිතා කළ හැකි වෙනත් drugs ෂධ:
- Reopoliglyukin,
- ප්රෙඩ්නිසෝන්
- ඉන්සියුලින්
- පරස්පරයි
- ඇමයිනොකාප්රොයික් අම්ලය
- ඩ්රොපෙරිඩෝල්
- හෙපටින්
- කැල්සියම් ග්ලූකෝනේට්,
- පිපොල්ෆන්,
- සෙඩුක්සන්,
- මැනිටෝල්
නිදන්ගත මත්පැන් පානය කරන පුද්ගලයින්ට හයිපොවොලමික් කම්පනය ප්රතිකාර කිරීම ඉතා අපහසු වන අතර බොහෝ දුරට මස්තිෂ්ක ශෝථය වර්ධනය වේ. මෙම අවස්ථාවේ දී, වකුගඩු වල බැහැර කිරීමේ හැකියාව හදිසි ලෙස නිවැරදි කිරීම, නැවත විජලනය කිරීම සඳහා drugs ෂධ එකවර රුධිර පාරවිලයනයකින් පරිපාලනය කෙරේ. සියලු වැදගත් දර්ශකවලට අනුව පුද්ගලයාගේ තත්වය ස්ථාවර වන තෙක් දැඩි සත්කාර ඒකකයේ හෝ දැඩි සත්කාර ඒකකයේ ප්රතිකාර සිදු කරනු ලැබේ.
කළ නොහැකි දේ
කිසියම් ලේ ගැලීමක් සමඟ තුවාල වීම, පාලනය කළ නොහැකි වමනය හෝ පාචනය වැනි සැකයක් ඇත්නම් කල් දැමීම සපුරා තහනම්ය. ඔබ නියමිත වේලාවට ගිලන්රථ විශේෂ ists යින් අමතා පුද්ගලයා රෝහලට භාර නොදෙන්නේ නම්, ශරීරයේ සිදුවන වෙනස්කම් ආපසු හැරවිය නොහැකි වනු ඇත. කුඩා දරුවන් තුළ විජලනය හා හයිපොවොලමික් කම්පනය විශේෂයෙන් වේගවත් වේ. ප්රථමාධාර ක්රියාමාර්ග සම්බන්ධයෙන්, කොඳු ඇට පෙළේ තුවාල ඇති පුද්ගලයින්ගේ තත්වය කුමක් වුවත් ඔබ ඔබේ හිස පිටුපසට විසි නොකළ යුතුය. වැරදි කලාපයේ (තුවාල වූ ප්රදේශයට පහළින්) ලේ ගැලීමේ ස්ථානය ඇද ගැනීම ද තහනම්ය.
වැළැක්වීමේ පියවර
ව්යාධි විද්යාව වැළැක්වීම සඳහා, වැඩ සහ ක්රීඩා වැනි කම්පන සහගත ක්රියාකාරකම් බැහැර කළ යුතුය. ඕනෑම බඩවැල් ආසාදනයක් වර්ධනය වීමත් සමඟ, වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ, අවුරුදු 2 ට අඩු ළමුන් සඳහා - රෝහලක දී එය දැඩි ලෙස ප්රතිකාර කළ යුතුය. බෝවන රෝග වලදී, නැවත විජලනය කිරීමේ චිකිත්සාව කාලෝචිත හා සම්පූර්ණ විය යුතුය. නිසි පෝෂණය, හිමොග්ලොබින් වැඩි කිරීම සඳහා යකඩ අතිරේක සහ විශේෂ නිෂ්පාදන ගැනීමෙන් රුධිරය අහිමි වීමෙන් තුවාල වූ විට කම්පනය වීමේ සම්භාවිතාව අඩු වේ.
රක්තපාත කම්පන වර්ගීකරණය
රක්තපාත කම්පනය වර්ගීකරණය පදනම් වී ඇත්තේ ව්යාධි ක්රියාවලියේ වේදිකාගත සංවර්ධනය මත වන අතර ඒ අනුව රක්තපාත කම්පනය අංශක 4 ක් වෙන්කර හඳුනාගත හැකිය:
- පළමු උපාධියේ කම්පනය (වන්දි ආපසු හැරවිය හැකි කම්පනය). එය රුධිර වහනය කුඩා ප්රමාණයක් නිසා ඇති වන අතර එය හෘද වාහිනී ක්රියාකාරිත්වයේ ක්රියාකාරී වෙනස්කම් මගින් ඉක්මනින් වන්දි ලබා දේ.
- දෙවන උපාධියේ කම්පනය (උපසම්පදාව). ව්යාධි වෙනස්කම් වර්ධනය කිරීම සම්පූර්ණයෙන්ම වන්දි නොලැබේ.
- තෙවන උපාධියේ කම්පනය (දිරාපත් වූ ආපසු හැරවිය හැකි කම්පනය). විවිධ අවයව හා පද්ධතිවල උල්ලං lations නයන් ප්රකාශ වේ.
- සිව්වන උපාධියේ කම්පනය (ආපසු හැරවිය නොහැකි කම්පනය). එය වැදගත් කාර්යයන් කෙරෙහි අධික ලෙස පීඩා කිරීම සහ ආපසු හැරවිය නොහැකි බහුවිධ ඉන්ද්රියයන් අසාර්ථක වීම මගින් සංලක්ෂිත වේ.
රක්තපාත කම්පනයට වඩාත් පොදු හේතුව:
- තුවාල - විශාල අස්ථිවල තුවාල (අස්ථි බිඳීම්), විශාල අවයව වලට හානිවීමත් සමඟ අභ්යන්තර අවයව / මෘදු පටක වලට තුවාල වීම, පාරෙන්චිමල් අවයව (අක්මාව හෝ ප්ලීහාව) කැඩී යාමෙන් මොට තුවාල වීම, විශාල යාත්රා වල නිර්වින්දනය කැඩී යාම.
- රුධිරය නැතිවීමට හේතු විය හැකි රෝග - උග්ර ආමාශය / duodenal වණ, සිරෝසිස් මෙම esophagus හි varicose නහර සමඟ, හෘදයාබාධ /පෙනහළු ගැන්ග්රීන්, මල්ලොරි-වයිස් සින්ඩ්රෝමය, පපුවේ හා ආමාශ ආන්ත්රයික පිළිකා, රක්තපාත අග්න්යාශය සහ රුධිර නාල කැඩී යාමේ වැඩි අවදානමක් ඇති වෙනත් රෝග.
- නලයේ කැඩීම / අස්ථි ගැබ් ගැනීම, වෙන්වීම /වැදෑමහ පූර්ව, බහු ගර්භනීභාවය, සිසේරියන් සැත්කම, දරු ප්රසූතියේදී ඇතිවන සංකූලතා.
රක්තපාත කම්පනයේ සායනික චිත්රය එහි අවධීන්ට අනුකූලව වර්ධනය වේ. සායනිකව, රුධිරය අහිමි වීමේ සලකුණු මතු වේ. වන්දි ලබා දුන් රක්තපාත කම්පනයේ අවධියේදී, වි ness ානය, රීතියක් ලෙස, දුක් විඳින්නේ නැත, රෝගියා දුර්වලතාවය සටහන් කරයි, තරමක් කලබල හෝ සන්සුන් විය හැකිය, සම සුදුමැලි වී ඇත, සහ ස්පර්ශයට - සීතල අත් පා.
මෙම අවස්ථාවෙහිදී වැදගත්ම රෝග ලක්ෂණය වන්නේ අත්වල ඇති සේෆනස් ශිරා යාත්රා පාළු වීමයි, එය පරිමාව අඩු වී සිනිඳු බවට පත්වේ. දුර්වල පිරවුමේ ස්පන්දනය, වේගවත්. රුධිර පීඩනය සාමාන්යයෙන් සාමාන්ය වේ, සමහර විට ඉහළට. පර්යන්ත වන්දි වැසොකොන්ස්ට්රිෂන් වලට හේතුව කැටෙකොලමයින් අධික ලෙස නිපදවීමයි. එය රුධිරය අහිමි වූ වහාම සිදු වේ. මෙම පසුබිමට එරෙහිව, රෝගියා එකවරම වර්ධනය වේ ඔලිගුරියා. ඒ සමඟම, බැහැර කරන මුත්රා ප්රමාණය අඩකින් හෝ ඊටත් වඩා අඩු කළ හැකිය. මධ්යම ශිරා පීඩනය තියුනු ලෙස අඩු වන අතර එය ශිරා නැවත පැමිණීම අඩුවීමකි. දී වන්දි කම්පනය ඇසිඩෝසිස් බොහෝ විට නොපැවතී හෝ දේශීය ස්වභාවයකින් යුක්ත වන අතර දුර්වල ලෙස ප්රකාශ වේ.
ආපසු හැරවිය හැකි දිරාපත් වූ කම්පනයේ අවධියේදී, සංසරණ ආබාධ පිළිබඳ සං signs ා දිගටම ගැඹුරු වේ. වන්දි ලබා දුන් කම්පන අවධියක (හයිපොවොලේමියා, පැල්ලර්, අධික සීතල හා කැළැල් සහිත දහඩිය, ටායිචාර්ඩියා, ඔලිගුරියා) සංලක්ෂිත සායනික පින්තූරයේ, ප්රධාන ප්රධාන රෝග ලක්ෂණය වන්නේ අධි රුධිර පීඩනය, රුධිර සංසරණයට වන්දි ගෙවීමේ යාන්ත්රණයේ අක්රමිකතාවයක් පෙන්නුම් කරයි. අවයව සංසරණ ආබාධ (අන්ත්රය, අක්මාව, වකුගඩු, හෘදය, මොළය) ආරම්භ වන්නේ දිරාපත් වීමේ අවධියේ ය. වන්දි ගෙවීමේ අවධියේ දී වන්දි ගෙවීමේ කාර්යයේ ප්රති develop ලයක් ලෙස වර්ධනය වන ඔලිගුරියා, මෙම අවස්ථාවෙහිදී පැන නගින්නේ අඩුවීමක පදනම මත ය ජල ස්ථිතික රුධිර පීඩනය සහ වකුගඩු රුධිර ප්රවාහ ආබාධ.
මෙම අවස්ථාවෙහිදී, කම්පනය පිළිබඳ සම්භාව්ය සායනික පින්තූරය දිස්වේ:acrocyanosis සහ අත් පා සිසිල් කිරීම, විස්තාරණය කිරීම ටායිචාර්ඩියා සහ පෙනුම හුස්ම හිරවීම, හෘදයේ බිහිරි බව, එයින් පෙන්නුම් කරන්නේ හෘදයාබාධ ඇතිවීමේ පිරිහීමකි. සමහර අවස්ථාවන්හිදී, පර්යන්ත ධමනි මත වෙනම / සම්පූර්ණ ස්පන්දන කම්පන සමූහයක් නැතිවීම සහ හෘදයේ ගැඹුරු හුස්මක් සහිතව අතුරුදහන් වීම, ඉතා අඩු ශිරා නැවත පැමිණීම පෙන්නුම් කරයි.
රෝගියා නිෂේධනය කර හෝ වැඳ වැටී සිටින තත්වයක සිටී. සංවර්ධනය වෙමින් පවතී හුස්ම හිරවීම, anuria. ඩීඅයිසී සින්ඩ්රෝමය හඳුනාගෙන ඇත. පර්යන්ත යාත්රා වල වඩාත් උච්චාරණය කරන ලද වැසොකොන්ස්ට්රිෂන් පසුබිමට එරෙහිව, ධමනි රුධිරයේ ශිරා පද්ධතියට සෘජුවම බැහැර කිරීම සිදුවන්නේ විවෘත ධමනි ආවරණ හරහා වන අතර එමඟින් ශිරා රුධිරයේ ඔක්සිජන් සන්තෘප්තිය වැඩි කිරීමට හැකි වේ. මෙම අවස්ථාවෙහිදී, ඇසිඩෝසිස් ප්රකාශ වන අතර එය පටක වැඩි කිරීමේ ප්රති ence ලයකි හයිපොක්සියා.
ආපසු හැරවිය නොහැකි කම්පනයේ අවධිය දිරාපත් වූ කම්පනයට වඩා ගුණාත්මකව වෙනස් නොවේ, නමුත් එය ඊටත් වඩා පැහැදිලි හා ගැඹුරු උල්ලං .නය කිරීම්වල අවධියයි. ආපසු හැරවිය නොහැකි තත්වයේ වර්ධනය කාලය පිළිබඳ කාරණයක් ලෙස පෙනී යන අතර එය තීරණය වන්නේ විෂ ද්රව්ය සමුච්චය වීම, සෛල ව්යුහයන් මිය යාම සහ බහු අවයව අසමත්වීමේ සලකුණු පෙනුමෙනි. රීතියක් ලෙස, මෙම අවස්ථාවෙහිදී සවි ness ානකත්වය නොපවතින අතර, පර්යන්ත යාත්රා වල ස්පන්දනය ප්රායෝගිකව තීරණය නොවන අතර රුධිර පීඩනය (සිස්ටලික්) 60 mm Hg මට්ටමේ පවතී. කලාව. සහ පහළින්, හෘද ස්පන්දන වේගය 140 / min ලෙස තීරණය කිරීම අපහසුය, හුස්ම ගැනීම දුර්වල වී ඇත, රිද්මයට බාධා ඇති වේ, ඇනුරියා. මුදල් සම්භාරයක් වියදම් කිරීමේ ප්රතිකාරයේ බලපෑම නොපවතී. මෙම අදියරෙහි කාලය පැය 12-15 ක් වන අතර මරණයෙන් අවසන් වේ.
පරීක්ෂණ සහ රෝග විනිශ්චය
රක්තපාත කම්පනය හඳුනා ගැනීම රෝගියාගේ පරීක්ෂාව (අස්ථි බිඳීම්, බාහිර රුධිර වහනය) සහ සායනික රෝග ලක්ෂණ මත පදනම්ව රක්තපාතයේ සමෙහි පැහැය (සමේ වර්ණය හා උෂ්ණත්වය, හෘද ස්පන්දන වේගය හා රුධිර පීඩනය වෙනස් වීම, කම්පන දර්ශකය ගණනය කිරීම, පැයක මුත්රා ප්රතිදානය තීරණය කිරීම) සහ රසායනාගාර පරීක්ෂණ දත්ත මත පදනම්ව: නිර්ණය කිරීම සීවීපී hematocrit, සීබීඑස් රුධිරය (අම්ල-පාදක තත්වයේ දර්ශක).
බාහිර රුධිර වහනය සමඟ රුධිරය නැතිවීමේ කාරණය ස්ථාපිත කිරීම අපහසු නැත. නමුත් එය නොමැතිවීම සහ අභ්යන්තර රුධිර වහනය යැයි සැක කිරීමත් සමඟ වක්ර සං signs ා ගණනාවක් සැලකිල්ලට ගත යුතුය: පු pul ් ary ුසීය රක්තපාතය සමඟ - රක්තපාතය, සමඟ ආමාශයික හා duodenal තුවාලයක් හෝ බඩවැල් ව්යාධි විද්යාව - "කෝපි පිටි" සහ / හෝ මෙලෙනා වමනය, පාරෙන්චිමල් අවයව වලට හානි වීම - උදර බිත්තියේ ආතතිය සහ පැතලි උදරයේ බෙර ශබ්දය අඳුරු වීම යනාදිය. අවශ්ය නම්, උපකරණ පරීක්ෂණ නියම කරනු ලැබේ: අල්ට්රා සවුන්ඩ්, විකිරණවේදය, එම්ආර්අයි, ලැපරොස්කොපි, උපදේශන පත් කරන්න විවිධ විශේෂ ists යින්.
රුධිරය නැතිවීමේ පරිමාව තක්සේරු කිරීම දළ වශයෙන් සහ ආත්මීය බව මතක තබා ගත යුතු අතර, එහි ප්රමාණවත් නොවන තක්සේරුව සමඟ, ඔබට පිළිගත හැකි පොරොත්තු කාල පරතරය මග හැර, දැනටමත් වර්ධනය වී ඇති කම්පනය පිළිබඳ පින්තූරයකට මුහුණ දිය හැකිය.
රක්තපාත කම්පනයට ප්රතිකාර කිරීම අදියර තුනකට බෙදීමට කොන්දේසි සහිතව උපදෙස් දෙනු ලැබේ. පළමු අදියර වන්නේ රක්තපාත තත්ත්වය පවතින තෙක් හදිසි ප්රතිකාර හා දැඩි සත්කාර. රක්තපාත කම්පනය සඳහා හදිසි ප්රතිකාර සඳහා ඇතුළත් වන්නේ:
- නවත්වන්න ධමනි ලේ ගැලීම ක්රියාපටිපාටියේ වේලාව නියම කිරීමත් සමඟ තාවකාලික යාන්ත්රික ක්රමයක් (තුවාලය / තුවාලය ඇති ස්ථානයට ඉහළින් තුවාලයට ඉහළින් ඇති අස්ථියට ඇඹරීම / ධමනි තරඟාවලියක් යෙදීම හෝ ධමනි එබීම). තුවාලය මතුපිටට තදින් ඇසෙප්ටික් කණ්නාඩි යෙදීම.
- ශරීරයේ වැදගත් ක්රියාකාරිත්වයේ තත්වය තක්සේරු කිරීම (සවි ness ් of ාණික මානසික අවපීඩනය, මධ්යම / පර්යන්ත ධමනි හරහා ස්පන්දනය තීරණය කිරීම, ගුවන් ගමන් පේටන්ට් බලපත්රය සත්යාපනය කිරීම).
- ඉහළ ශරීරය තරමක් පහත් කොට වින්දිතයාගේ සිරුර නිවැරදි ස්ථානයට ගෙන යාම.
- වැඩිදියුණු කළ ද්රව්ය / සම්මත ටයර් සමඟ තුවාල වූ අත් පා නිශ්චල කිරීම. වින්දිතයා උණුසුම් කිරීම.
- 0.5-1% විසඳුමක් සහිත ප්රමාණවත් දේශීය නිර්වින්දනය නොවොකේන්/ලිඩොකේන්. පුළුල් ලේ ගැලීමේ තුවාල සහිතව - හැඳින්වීම මෝෆින්/ප්රොමෙඩෝලා ඇට්රොපින් හෝ ප්රති-සයිකෝටික ද්රාවණයක මිලි ලීටර් 0.5 ක් සමඟ 2-10 මිලිග්රෑම් (ඩ්රොපෙරිඩෝල්, ෆෙන්ටැනයිල් මිලි ලීටර් 2-4) හෝ මත්ද්රව්ය නොවන වේදනා නාශක (කැටමයින්, ඇනල්ජින්), ශ්වසනය සහ රක්තපාත පරාමිතීන් හොඳින් නිරීක්ෂණය කිරීම.
- ඔක්සිජන් හා නයිට්රස් ඔක්සයිඩ් මිශ්රණයකින් ආශ්වාස කිරීම.
- ප්රමාණවත් මුදල් සම්භාරයක් වියදම් කිරීමේ ප්රතිකාරය, එමඟින් රුධිරය නැතිවීම යථා තත්වයට පත් කිරීමට සහ හෝමියස්ටේසිස් සාමාන්ය තත්වයට පත් කිරීමට ඉඩ සලසයි. රුධිරය අහිමි වීමෙන් පසු චිකිත්සාව ආරම්භ වන්නේ මධ්යම / ප්රධාන පර්යන්ත නහරය තුළ කැතීටරයක් සවි කිරීමෙනි. ප්ලාස්මා ආදේශන තරල හා විසඳුම් විශාල ප්රමාණයක් හඳුන්වා දීමට අවශ්ය නම්, නහර 2-3 ක් භාවිතා කළ හැකිය. මෙම කාර්යය සඳහා ස් stal ටිකරූපී සහ පොලියොනික් සමබර විසඳුම් භාවිතා කිරීම වඩාත් සුදුසුය. ස් stal ටික විසඳුම් වලින්: රින්ගර්-ලොක් විසඳුමසමස්ථානික සෝඩියම් ක්ලෝරයිඩ් ද්රාවණය, ඇසෙසෝල්, විසුරුවා හරින්න, ට්රයිසෝල්, ක්වාර්ටසෝල්, Hlosol. කොලොයිඩල් වෙතින්: හෙකෝඩ්ස්, පොලිග්ලූකින්, රීග්ලුමන්, Reopoliglyukin, නියෝහීමෝඩිසිස්. දුර්වල බලපෑමක් හෝ එය නොමැති විට, රක්තපාත බලපෑම් සහිත කෘතිම කොලොයිඩල් ප්ලාස්මා ආදේශක හඳුන්වා දෙනු ලැබේ (ඩෙක්ස්ට්රන්, හයිඩ්රොක්සිඑතිල් පිෂ් .ය මිලි ලීටර් 800-1000 අතර. රක්තපාත පරාමිතීන් සාමාන්යකරණය කිරීමේ ප්රවණතාවක් නොමැති වීම සානුකම්පිත වෛද්ය විද්යාවේ අභ්යන්තර පරිපාලනය සඳහා ඇඟවීමකි (ෆීනයිල්ප්රීන්, ඩොපමයින්, නොරපිනෙප්රින්) සහ ග්ලූකෝකෝටිකෝයිඩ් පත් කිරීම (හයිඩ්රොකාටිසෝන්, ඩෙක්සමෙතසෝන්, ප්රෙඩ්නිසෝන්).
- දැඩි රක්තපාත ආබාධ සහිතව, රෝගියා යාන්ත්රික වාතාශ්රය වෙත මාරු කළ යුතුය.
රක්තපාත කම්පනය සඳහා වන දැඩි සත්කාරයේ දෙවන / තෙවන අදියර විශේෂිත රෝහලක සිදු කරනු ලබන අතර, එය රක්තපාත නිවැරදි කිරීම අරමුණු කර ගෙන ඇත හයිපොක්සියා සහ ශල්ය රක්තපාත ප්රමාණවත් ලෙස සැපයීම. ප්රධාන drugs ෂධ වන්නේ රුධිර සං components ටක සහ ස්වාභාවික කොලොයිඩල් විසඳුම් (ප්රෝටීන්, ඇල්බියුමින්).
රක්තපාත පරාමිතීන්, අම්ල-පාදක තත්වය, වායු හුවමාරුව, අත්යවශ්ය අවයවවල ක්රියාකාරිත්වය (වකුගඩු, පෙනහළු, අක්මාව) අධීක්ෂණය යටතේ දැඩි ප්රතිකාර සිදු කරනු ලැබේ. ඉතා වැදගත් වන්නේ වැසොකොන්ස්ට්රිෂන් හි සහනයයි, ඒ සඳහා මෘදු ලෙස ක්රියා කරන drugs ෂධ ලෙස භාවිතා කළ හැකිය (යුෆිලින්, පැපවරින්, ඩිබසෝල්) සහ වඩාත් කැපී පෙනෙන බලපෑමක් ඇති drugs ෂධ (ක්ලෝනයිඩින්, ඩලාර්ජින්, ඉන්ස්ටෙනන්) මෙම අවස්ථාවේ දී, ධමනි අධි රුධිර පීඩනය වැළැක්වීම මත පදනම්ව drug ෂධයේ මාත්රාව, මාර්ගය සහ පරිපාලනයේ වේගය තෝරා ගනු ලැබේ.
හයිපොවොලමික් කම්පනය සඳහා වන හදිසි සත්කාර ඇල්ගොරිතම ක්රමානුකූලව පහත දැක්වේ.
ප්රමාද අවධියේ හයිපොවොලමික් කම්පනයේ රෝග ලක්ෂණ
හයිපොවොලමික් කම්පනය දැනටමත් ප්රමාද වී ඇත්නම්, රෝගියාට පහත රෝග ලක්ෂණ අත්විඳිය හැකිය:
- බ්රැඩිකාර්ඩියා හෝ ටායිචාර්ඩියා.
- ස්පන්දනය දුර්වල වනු ඇත.
- අත් පා සීතල වනු ඇත.
- හයිපෝතර්මියාව, එනම් ශරීරයේ හයිපෝතර්මියාව තිබිය හැකිය.
- මුත්රා ප්රමාණය සැලකිය යුතු ලෙස අඩු වනු ඇත (ඔලිගුරියා).
- පුද්ගලයෙකුට සාමාන්ය දුර්වලතාවයක් දැනෙනු ඇත.
- මානසික අවපීඩනය හෝ මෝඩකම ද ඇතිවිය හැකිය.

හයිපොවොලමික් කම්පනයේ ප්රධාන අදියර තුනක් තිබේ:
- පළමුවැන්න. මුළු පරිමාවෙන් 25% කට නොඅඩු (උපරිම මිලි ලීටර් 1300) රුධිරය අහිමිවීම හේතුවෙන් කම්පනය වර්ධනය වේ. මෙම අදියර සම්පූර්ණයෙන්ම ආපසු හැරවිය හැකි බව මෙහිදී පැවසිය යුතුය. සියලුම රෝග ලක්ෂණ මෘදුයි, මෘදුයි.
- දෙවන අදියර (දිරාපත් වූ කම්පනය). ආපසු හැරවිය හැකි, රුධිර පරිමාවෙන් 25-45% (උපරිම මිලි ලීටර් 1800) අහිමි වීමත් සමඟ වර්ධනය වේ. මෙහිදී ටායිචාර්ඩියා වැඩි විය හැක, රුධිර පීඩනය වෙනස් වේ. එසේම මෙම අවස්ථාවෙහිදී හුස්ම හිරවීම, සීතල දහඩිය දැමීම, නොසන්සුන් හැසිරීම වැනි දේ ඇත.
- තෙවන අදියර, ආපසු හැරවිය නොහැකි ය. මෙම අවස්ථාවේ දී, රෝගියාට රුධිරයෙන් 50% කට වඩා අහිමි වේ, දළ වශයෙන් 2000-2500 මිලි. ටායිචාර්ඩියා වැඩි වේ, රුධිර පීඩනය විවේචනාත්මක මට්ටම් දක්වා අඩු වේ. සම සීතල දහඩියෙන් වැසී ඇති අතර රෝගියාගේ අවයව “අයිස්” බවට පත්වේ.

පුද්ගලයෙකුට හයිපොවොලමික් කම්පනයක් ඇතිවීමට හේතුව සොයා ගැනීම ද අවශ්ය වේ. මේ සඳහා හේතු පහත පරිදි වේ:
- තුවාල. ඔවුන් දෙදෙනාම රුධිරය නැතිවීම සමඟ සිටිය හැකි අතර එය නොමැතිව ගමන් කළ හැකිය. කුඩා කේශනාලිකා වලට හානි වූ විට එයට හේතුව විශාල තුවාලයක් විය හැකිය. මේ අතරින් ප්ලාස්මා පටක තුල තීව්ර ලෙස ගමන් කරයි.
- බඩවැල් අවහිරතා. එය ශරීරයේ ප්ලාස්මා පරිමාව සැලකිය යුතු ලෙස අඩුවීමට ද හේතු විය හැක. මෙම අවස්ථාවේ දී, හේතුව බඩවැල් විස්ථාපනය වන අතර එය රුධිර ප්රවාහය අවහිර කරන අතර දේශීය කේශනාලිකා වල පීඩනය වැඩි කිරීමට හේතු වේ. කේශනාලිකා වලින් ද්රව බඩවැල් ලුමෙන් තුළට පෙරීම සහ ප්ලාස්මා පරිමාව අඩුවීමට මෙය හේතු වේ.
- දරුණු පිළිස්සුම් හේතුවෙන් තරල හා ප්ලාස්මා විශාල වශයෙන් අහිමි වීම සිදුවිය හැකිය.
- පිළිකා බොහෝ විට හයිපොවොලමික් කම්පනයට හේතු වේ.
- බොහෝ විට බෝවන බඩවැල් රෝග සමඟ හයිපොවොලමික් කම්පනය ද ඇති වේ. මෙම අවස්ථාවේ දී, තරල නැතිවීම සිදු වන අතර එය රුධිරයේ තත්වය සැලකිය යුතු ලෙස නරක අතට හැරේ.
මෙම ව්යාධි තත්වය වෙනත් හේතු නිසා සිදුවිය හැකිය. කෙසේ වෙතත්, වඩාත් පොදු හා වඩාත් පොදු ඒවා මෙහි ඉදිරිපත් කෙරේ.

ප්රථමාධාර
පුද්ගලයෙකුට හයිපොවොලමික් කම්පනයක් තිබේ නම්, හදිසි ප්රතිකාර යනු වැදගත් වේ. එබැවින්, රෝගියාගේ තත්වය නරක අතට හැරෙන සේවා පරාසයක් වින්දිතයාට ලබා දිය යුතු බව මතක තබා ගැනීම වටී.
- ආරම්භයේදීම කම්පනයට හේතුව සම්පූර්ණයෙන්ම ඉවත් කළ යුතුය. එබැවින්, ඔබ ලේ ගැලීම නැවැත්විය යුතුය, දැවෙන ඇඳුම් හෝ ශරීර පටක නිවා දැමිය යුතුය.
- ඊළඟට, ඔබ වින්දිතයාගේ නාසය සහ මුඛය හොඳින් පරීක්ෂා කර බැලිය යුතුය. අවශ්ය නම්, සියලු අතිරික්ත අයිතම එතැනින් ඉවත් කරන්න.
- ස්පන්දනය සඳහා පරීක්ෂා කිරීම, හුස්ම ගැනීම සඳහා සවන් දීම ද අවශ්ය වේ. මෙම අවස්ථාවෙහිදී, ඔබට වක්ර හෘද සම්බාහනය හෝ කෘතිම ශ්වසනය අවශ්ය විය හැකිය.
- වින්දිතයා නිවැරදිව බොරු කියන බවට වග බලා ගන්න. එබැවින් ඔහුගේ හිස එක් පැත්තකට නැඹුරු විය යුතුය. මෙම අවස්ථාවේ දී, දිව වැටෙන්නේ නැති අතර රෝගියාට තමාගේම වමනය මත හුස්ම හිර කිරීමට නොහැකි වනු ඇත.
- වින්දිතයා සවි conscious ් is ාණික නම් ඔහුට නිර්වින්දකයක් ලබා දිය හැකිය. උදරයේ තුවාලයක් නොමැති නම්, ඔබට රෝගියාට උණුසුම් තේ ද ලබා දිය හැකිය.
- වින්දිතයාගේ සිරුර අවහිර නොකළ යුතුය, සියලු ඇඳුම් ලිහිල් කළ යුතුය. විශේෂයෙන් පපුව, බෙල්ල සහ පහළ පිටුපසට මිරිකා නොගත යුතුය.
- වින්දිතයා අධික ලෙස රත් නොවන බවට හෝ අධික සීතලක් ඇති නොවන බවට වග බලා ගන්න.
- වින්දිතයා තනි නොවිය යුතු බව ඔබ මතක තබා ගත යුතුය. මෙම තත්වය තුළ දුම් පානය කිරීම සපුරා තහනම්ය. බලපෑමට ලක් වූ ප්රදේශවලට ඔබට තාපන පෑඩ් යෙදිය නොහැක.

පුද්ගලයෙකුට හයිපොවොලමික් කම්පනයක් තිබේ නම් වහාම ගිලන් රථයක් ඇමතීම ඉතා වැදගත් වේ. සියල්ලට පසු, වින්දිතයාට ගුණාත්මක ආධාර සැපයිය හැක්කේ විශේෂ ists යින්ට පමණි. ඊළඟට, වෛද්යවරුන් පැමිණෙන විට රෝගියාගේ තත්වය නරක අතට හැරෙන පරිදි ඔබ සියල්ල කළ යුතුය. ගැටලුව විසඳීමට වෛද්යවරුන් කරන්නේ කුමක්ද?
- වඩාත්ම බලවත් මුදල් සම්භාරයක් වියදම් චිකිත්සාව වැදගත් වනු ඇත. රෝගියාගේ රුධිර සංසරණය යථා තත්වයට පත් කළ හැකි එකම ක්රමය මෙයයි. මේ සඳහා පළමු අදියරේදී රෝගියාට පහසු ප්ලාස්ටික් කැතීටරයක් ලබා දෙනු ඇත.
- සංකීර්ණ ප්රතිකාරයේදී රුධිර ආදේශක (විශේෂයෙන් ඩෙක්ස්ට්රන්ට්) ඉතා වැදගත් වේ. ඔවුන් දිගු කලක් රුධිරයේ රැඳී සිටිමින් එහි නිශ්චිත ගුණාංග වෙනස් කළ හැකිය. ඉතින්, ඔවුන් රුධිරය සිහින් කර, එහි ඔස්මෝලිටියට සහය දක්වයි. මෙම drugs ෂධ වකුගඩු රුධිර ප්රවාහය පවත්වා ගැනීම සඳහා ද ඉතා වැදගත් වේ.
- බොහෝ විට අනිවාර්ය වන්නේ රුධිර පාරවිලයනයකි (අවශ්යතාවය මත පදනම්ව තීන්ත හෝ බිංදු). සාමාන්යයෙන් රීසස් අනුකූල රුධිර මිලි ලීටර් 500 ක් වත් කරන්න, තරමක් උනුසුම් වේ (37 ° C දක්වා). ඉන්පසු එකම ප්ලාස්මා පරිමාව ඇල්බියුමින් හෝ ප්රෝටීන් සමඟ වත් කරන්න.
- රුධිරයට අම්ල ප්රතික්රියාවක් (පරිවෘත්තීය ආම්ලිකතාවය) තිබේ නම්, ඔබට බයිකාබනේට් (මිලි ලීටර් 400) සමඟ මෙම තත්වය නිවැරදි කළ හැකිය.
- සෝඩියම් ක්ලෝරයිඩ් (හෝ රින්ගර්ගේ විසඳුම) ද ගැටලුව සමඟ සාර්ථකව කටයුතු කිරීමට උපකාරී වේ. පරිමාව - ලීටර් 1 දක්වා.
- කම්පනයකදී, පර්යන්ත වාසොස්පාස්ම් සිදුවිය හැක. මේ සඳහා, රුධිර ආදේශනය සමඟ, රෝගීන්ට බොහෝ විට ග්ලූකෝකෝටිකෝස්ටෙරොයිඩ් ("ප්රෙඩ්නිසොලෝන්" යන drug ෂධය) පා course මාලාවක් නියම කරනු ලැබේ. එය හෘද හෘද සංකෝචන ක්රියාකාරිත්වය වැඩි දියුණු කිරීමට ද උපකාරී වේ.
- හයිපොවොලමික් කම්පනය, ගැටලුවට ප්රතිකාර කිරීම අපි තවදුරටත් සලකා බලමු. ඔක්සිජන් චිකිත්සාව ද අවශ්ය වේ. මෙය විශාල වශයෙන් රුධිරය අහිමිවීමේදී පමණක් නොව, පටක වලටද හානි වේ.
- රෝගියාගේ ඩයුරිසිස් ප්රවේශමෙන් අධීක්ෂණය කිරීම ද අවශ්ය වේ. මේ සම්බන්ධයෙන් ගැටළුවක් ඇත්නම්, ජල සම්පාදන ප්රතිකාරය අවශ්ය විය හැකිය.
හයිපොවොලමික් කම්පනයෙන් පසු ශරීරය යථා තත්ත්වයට පත් කිරීම තරමක් දිගු ක්රියාවලියකි. රෝගියා වැඩි කාලයක් රෝහලේ ගත කරනු ඇත.
සංකූලතා වර්ධනය වීමට හේතු
“හයිපොවොලමික් කම්පනය” යන සංකල්පයේ සාරය එහි නමින්ම පවතී. නිශ්චිත පරිවර්තනයේ දී හයිපොවොලේමියාව (හයිපොවොලේමියාව) - (හිපෝ-) රුධිර පරිමාව (පරිමාව) (හයිමා) නොමැතිකම. "කම්පනය" යන වචනයේ තේරුම කම්පනය, කම්පනයයි. මේ අනුව, හයිපොවොලමික් කම්පනය යනු රුධිර වාහිනී වල රුධිර iency නතාවයේ උග්ර ප්රතිවිපාකයකි.
විසින්ජාත්යන්තරවර්ගීකරණයසහ ව්යාධි විද්යාව ශීර්ෂයට යොමු වේආර්57,ICD-10 කේතයy -ආර්57.1.
රුධිර පරිමාව අඩුවීමට හේතු රක්තපාත (රුධිරය අහිමි වීම) සහ විජලනය (විජලනය හේතුවෙන්) ලෙස බෙදා ඇත.
හයිපොවොලමික් කම්පනයට වඩාත් පොදු හේතු ලැයිස්තුව:
ආහාර ජීර්ණ පද්ධතියේ ලේ ගැලීම. ඔවුන්ගේ හේතු:
- ආමාශයේ තුවාලයක්
- විවිධ හේතු සාධක වල බඩවැල් ප්රදාහය,
- අක්මා රෝග හෝ ගෙඩියක්, ගෙඩියක්, ගල් මගින් ද්වාර නහරය සම්පීඩනය කිරීම හේතුවෙන් esophagus හි varicose නහර.
- රසායනික පිළිස්සුම් හේතුවෙන් විදේශීය සිරුරු ගමන් කරන විට ආහාරයේ බිත්තියේ ඉරිතැලීම, වමනය සඳහා ඇති පෙලඹීම වළක්වා ගැනීම,
- ආමාශයේ සහ බඩවැල්වල නියෝප්ලාස්ම්,
- aorto-duodenal fistula - aorta සහ duodenum 12 අතර ඇති ෆිස්ටුල.
වෙනත් හේතු ලැයිස්තුව:
- සනාල හානි හේතුවෙන් බාහිර රුධිර වහනය. මෙම අවස්ථාවේ දී, හයිපොවොලමික් කම්පනය බොහෝ විට කම්පන සහගත ලෙස සංයුක්ත වේ.
- ඉළ ඇට සහ ශ්රෝණියෙහි අස්ථි බිඳීම් හේතුවෙන් අභ්යන්තර රුධිර වහනය.
- වෙනත් අවයව වලින් රුධිරය නැතිවීම: aortic aneurysm හි ඉරිතැලීම් හෝ ස්ථරීකරණය, දරුණු තැලීම් හේතුවෙන් ප්ලීහාව කැඩී යාම.
- ගර්භණීභාවය හා දරු ප්රසූතියේදී කාන්තාවන්ගේ ලිංගික රුධිර වහනය, ගෙඩි හෝ ඩිම්බ කෝෂ වල ඉරිතැලීම්, පිළිකා.
- පිළිස්සීම් මගින් සම මතුපිට ප්ලාස්මා මුදා හැරේ. විශාල ප්රදේශයකට හානි සිදුවුවහොත්, ප්ලාස්මා නැතිවීම විජලනය හා හයිපොවොලමික් කම්පනය ඇති කරයි.
- බෝවන රෝග (රොටාවෛරස්, හෙපටයිටිස්, සැල්මොනෙලෝසිස්) සහ විෂ වීම හේතුවෙන් දරුණු වමනය සහ පාචනය හේතුවෙන් ශරීරයේ විජලනය.
- දියවැඩියාවේ පොලියුරියා, වකුගඩු රෝග, ඩයියුරිටික් භාවිතය.
- පාචනය සහ වමනය සමඟ උග්ර හයිපර් තයිරොයිඩ් හෝ හයිපොකෝටිස්වාදය.
- අධික රුධිර වහනය සමඟ ශල්ය වෛද්ය ප්රතිකාර.
හේතු කිහිපයක එකතුවක් නිරීක්ෂණය කළ හැකි අතර, ඒ සෑම එකක්ම හයිපොවොලමික් කම්පනයට හේතු නොවේ. නිදසුනක් වශයෙන්, අධික උෂ්ණත්වයක් හා මත්ද්රව්යයක් සහිත දරුණු ආසාදන වලදී, දහඩිය සමඟ තරලය නැතිවීම නිසා පවා කම්පනය ඇතිවිය හැකිය, විශේෂයෙන් ශරීරය වෙනත් රෝගවලින් දුර්වල වුවහොත් සහ රෝගියා ප්රතික්ෂේප කිරීම හෝ පානය කිරීම කළ නොහැක. අනෙක් අතට, ක්රීඩක ක්රීඩිකාවන් සහ උණුසුම් දේශගුණයක් හා අඩු වායුගෝලීය පීඩනයකට හුරුවී සිටින පුද්ගලයින් තුළ, මෙම ආබාධය පසුව වර්ධනය වීමට පටන් ගනී.
රෝග ලක්ෂණ සහ සං .ා
කම්පන රෝග ලක්ෂණ වල බරපතලකම රඳා පවතින්නේ තරල නැතිවීමේ වේගය, ශරීරයේ වන්දි ගෙවීමේ හැකියාව සහ යාත්රා වල රුධිර සංසරණය අඩුවීමයි. සුළු රුධිර වහනයක් සහිතව, දිගු කාලීනව වැඩිවන විජලනය, මහලු වියේදී, හයිපොවොලමික් කම්පනයේ සං signs ා මුලදී නොතිබිය හැකිය.
රුධිරය නැතිවීමේ විවිධ අංශ සමඟ රෝග ලක්ෂණ:
| රුධිරයේ ack නතාවය, ආරම්භක පරිමාවෙන්% | හයිපොවොලේමියා උපාධිය | රෝග ලක්ෂණ | රෝග විනිශ්චය සං .ා | |
| ≤ 15 | ආලෝකය | පිපාසය, කාංසාව, ලේ ගැලීම හෝ විජලනය වීමේ සලකුණු (පහත බලන්න). මෙම අවස්ථාවෙහිදී කම්පනයේ රෝග ලක්ෂණ නොතිබිය හැකිය. | ඇඳෙන් නැගිටින විට හෘද ස්පන්දන වේගය 20 කට වඩා වැඩි කළ හැකිය. | |
| 20-25 | සාමාන්යය | නිතර හුස්ම ගැනීම, දහඩිය දැමීම, කැත දහඩිය, ඔක්කාරය, කරකැවිල්ල, මුත්රා වල සුළු අඩුවීමක්. කම්පනයේ බොරු සං signs ා අඩු ලෙස ප්රකාශ වේ. | අඩු පීඩනය, සිස්ටලික් ≥ 100. ස්පන්දනය සාමාන්ය මට්ටමට වඩා 110 ක් පමණ වේ. | |
| 30-40 | බරයි | රුධිරය පිටවීම නිසා සම සුදුමැලි වී, තොල් සහ නියපොතු නිල් පැහැයට හැරේ. අත් පා හා ශ්ලේෂ්මල පටල සීතලයි. හුස්ම හිරවීම පෙනේ, කාංසාව සහ නුරුස්නා බව වර්ධනය වේ. ප්රතිකාර නොමැතිව, කම්පන රෝග ලක්ෂණ ඉක්මනින් නරක අතට හැරේ. | මුත්රා පිටවීම පැයට මිලි ලීටර් 20 දක්වා අඩුවීම, 110 ක ඉහළ පීඩනයක් දුර්වල ලෙස දැනේ. | |
| > 40 | දැවැන්තය | සම සුදුමැලි, සීතල, අසමාන ලෙස වර්ණ ගැන්වේ. ඔබ රෝගියාගේ නළල මත ඇඟිල්ලක් එබුවහොත්, දීප්තිමත් ස්ථානයක් තත්පර 20 කට වඩා වැඩි කාලයක් පවතී. දැඩි දුර්වලතාවය, නිදිබර ගතිය, වි ness ානය දුර්වල වීම. රෝගියාට දැඩි සත්කාර අවශ්ය වේ. | ස්පන්දනය> 120, එය අත් පා මත හඳුනාගත නොහැක. මුත්රා කිරීමක් නැත. සිස්ටලික් පීඩනය 2 | >70 |
අත්හදා බැලීමේ ප්රතිකාර මගින් හයිපොවොලමික් කම්පනය සනාථ වේ: මිනිත්තු 10 කින් රුධිර ආදේශක මිලි ලීටර් 100 ක් පරිපාලනය කිරීමෙන් පසු රෝගියාගේ රුධිර පීඩනය ඉහළ ගොස් රෝග ලක්ෂණ පහව ගියහොත් රෝග විනිශ්චය අවසාන වශයෙන් සැලකේ.
සාමාන්ය කාර්ය මණ්ඩලය සඳහා ප්රථමාධාර සේවාව
වෛද්යවරුන්ගේ සහාය නොමැතිව හයිපෝවොලමික් කම්පනයට මුහුණ දිය නොහැක. එය විජලනය නිසා ඇති වූවක් වුවද, රෝගියාට පානය කිරීමෙන් රුධිරයේ පරිමාව ඉක්මනින් යථා තත්වයට පත් කිරීමට නොහැකි වනු ඇත, ඔහුට ඉන්ට්රේනස් ඉන්ෆියුෂන් අවශ්ය වේ. එමනිසා, කම්පනයේ රෝග ලක්ෂණ මතු වූ විට අනෙක් අය විසින් ගත යුතු පළමු ක්රියාව වේ ගිලන් රථයක් අමතන්න.
වෛද්යවරුන්ගේ පැමිණීමට පෙර හදිසි ඇල්ගොරිතම:
- රුධිර වහනය වන විට, හානිය හදවතට වඩා 30 සෙ.මී. කම්පනය වෙනත් හේතූන් නිසා සිදුවුවහොත්, හදවතට රුධිරය ගලායාම සහතික කරන්න: රෝගියා ඔහුගේ පිටේ, කකුල් යට තබන්න - දේවල් පෙරළීම. කොඳු ඇට පෙළේ තුවාලයක් සැක කෙරේ නම් (ලකුණක් යනු අත් පා වල සංවේදීතාවයේ lack නතාවක්), ශරීරයේ පිහිටීම වෙනස් කිරීම තහනම්ය.
- වමනය ආරම්භ වුවහොත් රෝගියා හුස්ම හිර නොවන පරිදි ඔබේ හිස පැත්තට හරවන්න. ඔහු සිහිසුන්ව සිටී නම්, හුස්ම ගැනීම සඳහා පරීක්ෂා කරන්න. එය දුර්වල හෝ is ෝෂාකාරී නම්, ගුවන් මාර්ග ගමන් කළ හැකි දැයි සොයා බලන්න. මෙය සිදු කිරීම සඳහා, මුඛ කුහරය, ගිලුණු දිව ලබා ගැනීම සඳහා ඇඟිලි පිරිසිදු කරන්න.
- තුවාලයේ මතුපිට පිරිසිදු කරන්න. විදේශීය වස්තූන් පටක තුලට ගැඹුරට ගියහොත් ඒවා ස්පර්ශ කිරීම තහනම්ය. රුධිරය නැවැත්වීමට උත්සාහ කරන්න:
- හානියට පත් අවයව කම්පනයට හේතුව නම්, තුවාලයට ඉහළින් ටර්න්කියුකට් එකක් හෝ ඇඹරීමක් යොදන්න. කාලය ගන්න, එය කඩදාසි කැබැල්ලක ලියා එය තරඟාවලිය යට ලිස්සන්න. තරඟාවලිය යෙදෙන වේලාව ගැන රෝගියා දැනුවත් කිරීම පමණක් ප්රමාණවත් නොවේ. රෝහලට දරු ප්රසූතිය වන විට ඔහු දැනටමත් සිහිසුන්ව සිටිය හැකිය.
- ශිරා රුධිර වහනය සමඟ (සං --ා - අඳුරු, ඒකාකාරව ගලා යන රුධිරය) තරමක් තද ඇඳුම් ඇඳීම. එය විෂබීජ නාශකයක් නම් වඩා හොඳය. වෙළුම් පටියක් බැඳීමේදී තුවාලයේ දාර එකට ගෙන ඒමට උත්සාහ කරන්න.
- වෙළුම් පටියක් හෝ ටර්න්කියුකට් එකක් ආලේප කිරීමට නොහැකි නම්, ගෝස් ස්පුබ් එකකින් රුධිරය නතර වන අතර, එය නොමැති විට, රෙදි හෝ ප්ලාස්ටික් බෑගයක් සමඟ. ස්ථර කිහිපයක වෙළුම් පටියක් තුවාලයට යොදන අතර මිනිත්තු 20 ක් ඔහුගේ අතෙන් තද කරන්න. තත්පර කිහිපයක් වුවද ඔබට මේ වන විට ස්පුබ් ඉවත් කළ නොහැක. එය රුධිරයේ පොඟවා ඇත්නම්, වෙළුම් පටියේ නව ස්ථර එකතු කරන්න.
 වෛද්ය විද්යා වෛද්ය, දියවැඩියා විද්යා ආයතනයේ ප්රධානී - ටැටියානා යකොව්ලෙවා
වෛද්ය විද්යා වෛද්ය, දියවැඩියා විද්යා ආයතනයේ ප්රධානී - ටැටියානා යකොව්ලෙවා
මම අවුරුදු ගණනාවක් තිස්සේ දියවැඩියාව හැදෑරුවා. බොහෝ අය මිය යන විට එය බියජනක වන අතර දියවැඩියාව හේතුවෙන් ඊටත් වඩා ආබාධිත තත්ත්වයට පත්වේ.
ශුභාරංචිය පැවසීමට මම ඉක්මන් වෙමි - රුසියානු වෛද්ය විද්යා ඇකඩමියේ අන්තරාසර්ග පර්යේෂණ මධ්යස්ථානය දියවැඩියා රෝගය මුළුමනින්ම සුව කරන medicine ෂධයක් නිපදවීමට සමත් වී තිබේ. මේ මොහොතේ, මෙම drug ෂධයේ effectiveness ලදායීතාවය 98% කරා ළඟා වේ.
තවත් ශුභ ආරංචියක්: the ෂධයේ අධික පිරිවැය සඳහා වන්දි ගෙවන විශේෂ වැඩසටහනක් සෞඛ්ය අමාත්යාංශය විසින් ලබාගෙන තිබේ. රුසියාවේ දියවැඩියා රෝගීන් මැයි 18 දක්වා (ඇතුළුව) එය ලබා ගත හැකිය - රූබල් 147 ක් සඳහා පමණි!
- හැකි නම් රෝගියා ආවරණය කරන්න, ගිලන් රථය පැමිණීමට පෙර ඔහුව අත් නොහරින්න.
- බාහිර රුධිර වහනයක් හෝ අභ්යන්තර සැකයක් ඇතිව, ඔබ රෝගියාට පානයක් ලබා නොදිය යුතු අතර, ඊටත් වඩා ඔහුට පෝෂණය නොකරන්න. මේ අනුව, ඔබ හුස්ම හිරවීමේ සම්භාවිතාව අඩු කරනු ඇත.
අවධානය යොමු කරන්න! අනෙක් අයට අවශ්ය වන්නේ ඉහත හදිසි ප්රතිකාර ඇල්ගොරිතම නිවැරදිව ක්රියාත්මක කිරීමයි. ඔබ වෛද්යවරයකු නොවේ නම්, හයිපොවොලමික් කම්පනයට පත්ව සිටින රෝගියෙකුට කිසිදු ation ෂධයක්, බින්දුවක් හෝ වේදනා නාශකයක් ලබා නොදිය යුතුය.
හයිපොවොලමික් කම්පනයට ප්රතිකාර කරන්නේ කෙසේද
හදිසි වෛද්යවරුන්ගේ කර්තව්යය වන්නේ ලේ ගැලීම නැවැත්වීම, රෝගියා නිර්වින්දනය කිරීම සහ රෝහලට ප්රවාහනය කිරීමේදී රුධිර පරිමාව නිවැරදි කිරීමේ පළමු අදියර ආරම්භ කිරීමයි. මෙම අවධියේ පරමාර්ථය වන්නේ අත්යවශ්ය අවයවවල ක්රියාකාරීත්වය සඳහා අවම රුධිර සැපයුමක් ලබා දීම සහ පටක වලට ඔක්සිජන් සැපයීම වැඩි දියුණු කිරීමයි. මෙය සිදු කිරීම සඳහා ඉහළ පීඩනය 70-90 දක්වා ඉහළ නංවන්න.
මෙම ඉලක්කය සාක්ෂාත් කරගනු ලබන්නේ මුදල් සම්භාරයක් වියදම් චිකිත්සාවෙනි: කැතීටරයක් නහරයකට ඇතුළු කර ස් stal ටික (සේලයින් හෝ රින්ගර්ගේ ද්රාවණය) හෝ කොලොයිඩල් (පොලිග්ලූකින්, මැක්රෝඩෙක්ස්, ගෙකෝඩෙස්) විසඳුම් සෘජුවම රුධිරයට එන්නත් කරනු ලැබේ. රුධිරය නැතිවීම බර නම්, ඔබට එකවර ස්ථාන 2-3 කින් මුදල් සම්භාරයක් වියදම් කළ හැකිය. පළමු මිනිත්තු 15 තුළ පීඩනය තියුනු ලෙස ඉහළ නොයන බවට සහතික වීම අවශ්ය වේ. අධික වේගයෙන් පීඩනය වර්ධනය වීම හදවතට භයානක ය.

අවම වශයෙන් 50% ඔක්සිජන් සහිත වායු මිශ්රණයක් සමඟ ආශ්වාස කිරීමෙන් සෛලවල ඔක්සිජන් සාගින්න අඩු වේ. රෝගියාගේ තත්වය දරුණු නම් කෘතිම ශ්වසනය ආරම්භ වේ.
හයිපොවොලමික් කම්පනය ඉතා දරුණු නම් සහ චිකිත්සාවට කිසිදු ප්රතික්රියාවක් නොමැති නම්, රෝගියාට හයිඩ්රොකාටිසෝන් පරිපාලනය කරනු ලැබේ, එය ශරීරය බලමුලු ගැන්වීමට සහ පීඩනය ස්ථාවර කිරීමට උපකාරී වේ. සමහර විට ඇඩ්රිනලින් රස්නය, වැසොකොන්ස්ට්රිෂන් සහ පීඩනය වැඩි කරන අනුකම්පිතමිතික කණ්ඩායමේ drugs ෂධ හඳුන්වා දීම.
ප්රතිකාරයේ පහත අදියරයන් දැනටමත් රෝහලක සිදු කරනු ලැබේ. මෙන්න, ස් stal ටික හා කොලොයිඩ් හඳුන්වාදීම දිගටම කරගෙන යයි. රුධිර නිෂ්පාදන හෝ එහි සං components ටක සමඟ ඇති වන පාඩු පියවා ගැනීම, රුධිර පාරවිලයනය කිරීම නියම කරනු ලබන්නේ දරුණු රුධිර අලාභයක් සඳහා පමණි, මන්ද එය ප්රතිශක්තිකරණ පද්ධතියේ මානසික අවපීඩනයට හේතු විය හැක. රුධිර iency නතාවය 20% ට වඩා වැඩි නම්, මූලික ප්රතිකාර සඳහා රතු රුධිර සෛල හා ඇල්බියුමින් මුදල් සම්භාරයක් එකතු වේ. දැවැන්ත රුධිර වහනය හා දැඩි කම්පනය සමඟ, ප්ලාස්මා හෝ නැවුම් ලෙස සකස් කළ රුධිරය එන්නත් කරනු ලැබේ.
මෙම විශ්ලේෂණයන් මත පදනම්ව රුධිර පරිමාව මුලින් නැවත පිරවීමෙන් පසුව, එහි සංයුතිය නිවැරදි කිරීම දිගටම කරගෙන යයි. මෙම අවස්ථාවේදී ප්රතිකාර කිරීම තරයේ තනි පුද්ගලයෙකි. පොටෑසියම් සහ මැග්නීසියම් සූදානම නියම කළ හැකිය. Thrombosis වැළැක්වීම සඳහා, හෙපටින් භාවිතා කරනු ලැබේ, හෘද රෝග සමඟ එය ඩිගොක්සින් සමඟ සහාය වේ. බෝවන සංකූලතා වළක්වා ගැනීම සඳහා ප්රතිජීවක cribed ෂධ නියම කරනු ලැබේ. මුත්රා කිරීම තනිවම යථා තත්වයට පත් නොකළහොත් එය මැනිටෝල් සමඟ උත්තේජනය වේ.
වැළැක්වීම
හයිපොවොලේමියාව හා පසුව ඇතිවන කම්පනය වැළැක්වීම සඳහා පදනම වන්නේ එහි හේතු වැළැක්වීමයි: රුධිරය නැතිවීම සහ විජලනය.
මෙය සිදු කිරීම සඳහා, ඔබ කළ යුත්තේ:
- තරල පරිභෝජනය අධීක්ෂණය කිරීම. රෝගියාට මීට පෙර විජලනයේ සලකුණු තිබුනේ නම් හයිපොවොලමික් කම්පනය වේගයෙන් වර්ධනය වේ.
- වමනය සහ පාචනය සමඟ, තරල නැතිවීම යථා තත්වයට පත් කරන්න. ඔබට විසඳුම තනිවම සාදා ගත හැකිය - සීනි සහ ලුණු තේ හැන්දක වතුර වීදුරුවකට මිශ්ර කරන්න. නමුත් රෙජිඩ්රොන් හෝ ට්රයිහයිඩ්රොන් වැනි විශේෂ drugs ෂධ භාවිතා කිරීම වඩා හොඳය. ළමයින්ට මත්පැන් පානය කිරීම විෂ හා රොටෝ වයිරස් වැනි අවස්ථාවන්හිදී විශේෂයෙන් වැදගත් වන්නේ ඔවුන්ගේ හයිපොවොලමික් කම්පනය වඩා වේගයෙන් වර්ධනය වන බැවිනි.
- නිතිපතා වෛද්යවරයෙකු හමුවන්න, හෘද හා වකුගඩු රෝග සඳහා කාලෝචිත ප්රතිකාර ලබා ගන්න.
- දියවැඩියා රෝගයට වන්දි ගෙවීම සහ නිරන්තරයෙන් ඉලක්ක ගණන මට්ටමේ තබා ගැනීම.
- ලේ ගැලීම නැවැත්වීම සඳහා නීති ඉගෙන ගන්න.
- තුවාලය රුධිරය අහිමි වීමත් සමඟ නම්, රෝගියා වෛද්ය පහසුකම් වෙත වේගයෙන් ප්රවාහනය කිරීම සහතික කරන්න.
- ඩයුරටික් drugs ෂධ පානය කිරීම වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ පමණක් වන අතර, දීර් use කාලයක් තිස්සේ භාවිතයෙන් වරින් වර රුධිර පරීක්ෂණ සිදු කරන්න.
- දරුණු විෂවීම සඳහා ප්රතිකාර කිරීම සඳහා වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගන්න.
ශල්යකර්ම මැදිහත්වීම් සිදු කරන විට, හයිපොවොලමික් කම්පනය වැළැක්වීම සඳහා විශේෂ අවධානයක් යොමු කෙරේ. ශල්යකර්මයට පෙර රක්තහීනතාවය තුරන් කර, අනුකූල රෝග සඳහා ප්රතිකාර කරනු ලැබේ. එම කාලය තුළ, ටර්න්කියුකට් යෙදීම, විශේෂ උපකරණ, වැසොකොන්ස්ට්රික්ටර් drugs ෂධ භාවිතා කිරීමෙන් ලේ ගැලීම අඩු වේ. නැතිවූ රුධිර පරිමාව පාලනය වේ: තුවා සහ ටැම්පොන් කිරා මැන බලයි, ඇස්පිරේටර් විසින් එකතු කරන ලද රුධිරය සැලකිල්ලට ගනී. රුධිර කාණ්ඩය කල්තියා තීරණය කරනු ලබන අතර රුධිර පාරවිලයනය සඳහා සූදානම් වේ.
ඉගෙන ගැනීමට වග බලා ගන්න! සීනි පාලනය කර ගත හැකි එකම ක්රමය පෙති සහ ඉන්සියුලින් පාලනය කිරීම බව ඔබ සිතනවාද? ඇත්ත නොවේ! එය භාවිතා කිරීමට පටන් ගැනීමෙන් ඔබට මෙය සත්යාපනය කළ හැකිය. වැඩිදුර කියවන්න >>