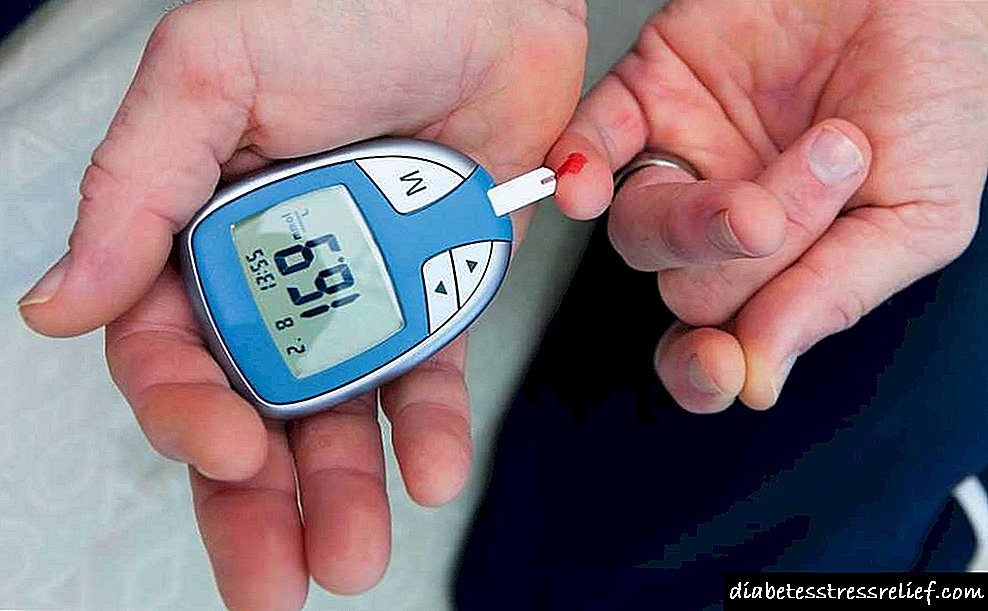
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව
සුව කිරීමට තවමත් සම්පූර්ණයෙන් ඉගෙන ගෙන නොමැති එවැනි ප්රසිද්ධ හා සවිස්තරාත්මකව අධ්යයනය කරන ලද නිදන්ගත අන්තරාසර්ග රෝගයක් ලෝකයේ නැත - දියවැඩියාව, සමහරුන්ට වාක්යයක් සහ අනෙක් අයට නව ජීවන මාර්ගෝපදේශ. නූතන යුගයේ ළමුන් තුළ, දියවැඩියාව බොහෝ විට හඳුනාගෙන ඇත (නිදන්ගත රෝග අතර දෙවන වඩාත් සුලභ වේ) සහ ඔබේ කුඩා පවුලේ සාමාජිකයාගේ ජීවිතය නැවත ගොඩනඟා ගැනීම පමණක් නොව, ඔබේම ජීවන රටාව, පුරුදු සහ ආහාර රටාව වෙනස් කිරීම ද වැදගත් ය. මෙම ලිපියෙන් ඔබ ළමා දියවැඩියාව ගැන සියල්ල ඉගෙන ගනු ඇත, එය පාලනය කරන්නේ කෙසේද යන්න ඉගෙන ගැනීමටත්, පවතින වෛද්ය ගැටලුව සැලකිල්ලට ගනිමින් ඔබේ දරුවාට සුවපහසු ජීවිතයක් සඳහා සුදුසු තත්වයන් නිර්මාණය කිරීමටත් ඔබට හැකි වේ.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව

ළමුන් අතර බහුලව දක්නට ලැබෙන දියවැඩියාව බාල දියවැඩියාව ලෙසද හැඳින්වේ. එය දරුණු ස්වයං ප්රතිශක්තිකරණ රෝගයක් වන අතර එය නිරපේක්ෂ ඉන්සියුලින් හෝමෝන .නතාවයෙන් සංලක්ෂිත වේ. එය සංජානනීය හා අත්පත් කර ගත් අතර, එය ඕනෑම වයසක දී වර්ධනය වේ, බොහෝ අවස්ථාවන්හීදී, සම්භාව්ය ආහාර හා චිකිත්සක ක්රියා පටිපාටිවලට අමතරව, ඉන්සියුලින් නිරන්තරයෙන් එන්නත් කිරීම අවශ්ය වේ.
මෑත දශක කිහිපය තුළ, පළමු වර්ගයේ දියවැඩියාව හඳුනා ගැනීමේ වයස් සීමාව සී rapidly ්රයෙන් ඛාදනය වෙමින් පවතී - මීට පෙර මෙම රෝගය අවුරුදු 7-8 ට අඩු ළමුන් තුළ දක්නට ලැබුනේ නම්, දැන් පළමු වර්ගයේ ප්රාථමික දියවැඩියා රෝගයේ වෙනමම රෝගීන් 30 සහ 40 හැවිරිදි ළමුන් තුළ වාර්තා වී ඇත.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට හේතු
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට මූලික හේතු වන්නේ අග්න්යාශයේ වලිගයේ ඇති ලැන්ගර්ෆෙල්ඩ් දූපත් වලට හානි වීමයි. අග්න්යාශයට හානි බොහෝ හේතු නිසා සිදුවිය හැක, උදාහරණයක් ලෙස වෛරස් ආසාදනයක ක්රියාකාරිත්වය. නමුත් බොහෝ විට රෝගය වර්ධනය වන්නේ තමන්ගේම ප්රතිශක්තිකරණ පද්ධතියේ ආක්රමණයේ පසුබිමට එරෙහිව ය. මෙම අවස්ථාවේ දී, අග්න්යාශයේ ඉන්සියුලින් නිපදවන සෛල ලිම්ෆොයිඩ් පටක වල සෛල මගින් විනාශ වන අතර එය සාමාන්ය තත්වයේදී පහර දෙන්නේ විදේශීය නියෝජිතයින්ට පමණි. මෙම ක්රියාවලිය “ස්වයං ප්රතිශක්තිකරණය” ලෙස හැඳින්වෙන අතර එය ඔබේ ශරීරයේ සෛල වලට එරෙහිව ප්රතිදේහ නිපදවන යාන්ත්රණයට යොමු වේ.
පළමු වර්ගයේ දියවැඩියාවට හේතු ලෙස ස්වයං ප්රතිශක්තිකරණ රෝග
පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් අතර බහුලව දක්නට ලැබෙන තයිරොයිඩ් ග්රන්ථිය සහ අධිවෘක්ක ග්රන්ථි වැනි විවිධ ස්වයං ප්රතිශක්තිකරණ රෝග තිබේ. මෙයින් ඇඟවෙන්නේ ස්වයං ප්රතිශක්තිකරණ රෝග සඳහා පාරම්පරික නැඹුරුතාවයක් සහ ප්රතිශක්තිකරණ හානියේ පද්ධතිමය ස්වභාවය වන අතර එය වෙනත් පාරිසරික සාධක මගින් අවුලුවන.
රෝගයේ ප්රේරක යාන්ත්රණය හරියටම නොදන්නා නමුත් විද්යා scientists යින් යෝජනා කරන්නේ වෛරස් ආසාදනයක් වැළඳීම හෝ එළකිරි පානය කිරීම ස්වයං ප්රතිශක්තිකරණ ක්රියාවලියක් ඇති කළ හැකි බවයි. ඔහු අනෙක් අතට ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව ඇතිවීමට හේතු වේ.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ මොනවාද?
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ උග්ර වේ. කුසගින්නෙන් පෙළෙන රාජ්යයක පසුබිමට එරෙහිව හෝ ආහාර ගැනීමෙන් පසු හදිසියේ ඇති වන දුර්වලතා සහ කරකැවිල්ලෙන් මෙය ප්රකාශ කළ හැකිය. ග්ලූකෝස් යනු ශරීරයේ සෛල එහි බලශක්ති අවශ්යතා සඳහා භාවිතා කරන ප්රධාන ඉන්ධන වර්ගයකි. මොළය හා ස්නායු පද්ධතිය ග්ලූකෝස් පමණක් භාවිතා කරන අතර අනෙක් බොහෝ සෛල වලට මේද හා අනෙකුත් පෝෂ්ය පදාර්ථ ශක්තිය බවට පරිවර්තනය කළ හැකිය. ආහාරවල කාබෝහයිඩ්රේට් සං from ටකයෙන් ලැබෙන ග්ලූකෝස් ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කරන අතර එය සෛල පටලවල ප්රතිග්රාහක මත ක්රියා කරන අතර සෛල තුළට ග්ලූකෝස් විනිවිද යාමට හේතු වේ. මෙය සිදු නොවන්නේ නම්, පරිවෘත්තීය ක්රියාවලි සහ සෛල ශක්තිය අඩාල වේ.
රුධිරයේ සීනි මට්ටම ඉහළ යන අතර රුධිරයේ හා මුත්රා වල ග්ලූකෝස් විශාල වශයෙන් අනාවරණය වීමට පටන් ගනී. ග්ලූකෝස් භාවිතය ඉතා අකාර්යක්ෂම වන විට, පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයෙකුට පහත රෝග ලක්ෂණ වර්ධනය වේ:
- පිපාසය වැඩි විය
- තෙහෙට්ටුව
- දිවා කාලයේ සහ රාත්රියේ නිතර මුත්රා කිරීම (නිශාචර),
- බර අඩු වීම (ආහාර රුචිය බොහෝ විට වැඩි වුවද)
- කැසීම, විශේෂයෙන් ලිංගික අවයව වල, දිලීර ආසාදනයක් වර්ධනය වීම නිසා ඇතිවේ,
- වෙනත් සමේ ආසාදන (යීස්ට් ආසාදන හා ෆුරුන්කුලෝසිස්).
පළමු වර්ගයේ දියවැඩියාවේ මෙම රෝග ලක්ෂණ ඔබ නිරන්තරයෙන් අත්විඳින්නේ නම්, ඔබ ඔබේ දේශීය වෛද්යවරයා හමුවී පරීක්ෂණයක් කළ යුතුය.
රෝගයේ පවුල් අවස්ථා රෝගයේ සම්භාවිතාව වැඩි කරයි, නමුත් පළමු වර්ගයේ දියවැඩියාව දෙවන වර්ගයේ දියවැඩියාවට වඩා බෙහෙවින් අඩු ය.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සෑම විටම පාහේ මිනිස් ඉන්සියුලින් එන්නත් කිරීම සමඟ සම්බන්ධ වේ. එසේම, චිකිත්සක පියවරයන් පරිවෘත්තීය සාමාන්යකරණය කිරීම සහ දරුවාගේ ප්රතිශක්තිය ශක්තිමත් කිරීම අරමුණු කර ගත යුතුය.
පොදුවේ ගත් කල, ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම පහත ඡේදවලින් ප්රකාශ කළ හැකිය:
- නිතිපතා ඉන්සියුලින් එන්නත්. භාවිතා කරන ඉන්සියුලින් වර්ගය අනුව ඒවා දිනපතා හෝ දිනකට කිහිප වතාවක් සිදු කරනු ලැබේ.
- ක්රියාශීලී ජීවන රටාවක් පවත්වා ගැනීම (ශාරීරික අක්රියතාව තුරන් කිරීම).
- සාමාන්ය ශරීර බර පවත්වා ගැනීම.
- අඩු නියාමනය කළ කාබෝහයිඩ්රේට් ප්රමාණයක් අඩංගු විශේෂ ආහාර වේලක් සමඟ අනුකූල වීම.
- ඉන්සියුලින් චිකිත්සාවේ පරමාර්ථය වන්නේ රුධිරයේ සාමාන්ය ග්ලූකෝස් ප්රමාණයක් පවත්වා ගැනීම සහ සෛලවල ශක්ති ක්රියාවලීන් සාමාන්යකරණය කිරීමයි.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සුදුසුකම් ලත් වෛද්යවරයකු විසින් අන්තරාසර්ග විද්යා ologist යෙකු විසින් තනි තනිව තෝරා ගනු ලබන අතර එය රෝග ලක්ෂණ මට්ටම හා රෝගයේ අවධිය මත රඳා පවතී.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව වැළැක්වීම
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව වැළැක්වීම සඳහා මෙම රෝගයේ වර්ධනයට හේතු විය හැකි negative ණාත්මක සාධක ඇතිවීම වැළැක්වීම සඳහා පියවර කිහිපයක් ඇතුළත් වේ.
1. ඉහළ හෝ අඩු රුධිර ග්ලූකෝස් පෙන්නුම් කරන ඕනෑම සලකුණු සඳහා බලා සිටින්න.
2. ඔබට රෝගයක් ඇත්නම්, නවීන රුධිර ග්ලූකෝස් මීටර භාවිතයෙන් ඔබේ රුධිර ග්ලූකෝස් නිතිපතා මැන බලන්න සහ ඉන්සියුලින් එන්නත් සමඟ ඔබේ ග්ලූකෝස් මට්ටම වෙනස් කරන්න.
3. ඔබේ ආහාර වේල හැකිතාක් පරෙස්සමින් අනුගමනය කරන්න.
4. හයිපොග්ලිසිමියා (අඩු රුධිර ග්ලූකෝස්) සඳහා ප්රතිකාර කිරීම සඳහා සෑම විටම ඔබ සමඟ ග්ලූකෝස් හෝ සීනි තබා ගන්න. දරුණු හයිපොග්ලිසිමියා සඳහා ග්ලූකොජන් එන්නත් (ග්ලූකජන්) අවශ්ය විය හැකිය.
5. ඔබේ රුධිරයේ ග්ලූකෝස් පරීක්ෂා කිරීම, අක්ෂි, වකුගඩු සහ කකුල් පරීක්ෂා කිරීම සහ දියවැඩියා රෝගයේ රෝග ලක්ෂණ නිරීක්ෂණය කිරීම සඳහා ඔබේ වෛද්යවරයා නිතරම හමුවන්න.
6. ව්යාධි ක්රියාවලිය දිරාපත් වීම වැළැක්වීම සඳහා රෝගයේ මුල් අවධියේදී ඔබේ වෛද්යවරයා හමුවන්න.
7. “දියවැඩියා දිනපොතක්” තබා ඔබේම ග්ලයිසමික් දර්ශක සටහන් කරන්න.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා හේතු විද්යාව සහ ව්යාධිජනකය
පළමු වර්ගයේ දියවැඩියාවේ හේතු විද්යාව හා ව්යාධිජනකය පෙන්නුම් කරන්නේ සෞඛ්ය සම්පන්න ජීවන රටාවක මූලධර්ම උල්ලං lations නය කිරීම රෝගයේ රෝග ලක්ෂණ වර්ධනය කිරීමේදී විශාල කාර්යභාරයක් ඉටු කරන බවයි. පළමු වර්ගයේ දියවැඩියාවේ ව්යාධිජනක ක්රියාවලියේ වැදගත් කාර්යභාරයක් ඉටු කරනු ලබන්නේ උදාසීන ජීවන රටාවක් සහ ආහාර උල්ලං violation නය කිරීමකි. අධික කාබන් හා මේද ආහාර භාවිතය රෝගයේ වර්ධනයට දායක වේ. එබැවින් පළමු වර්ගයේ දියවැඩියාව වැළැක්වීම සඳහා සෞඛ්ය සම්පන්න ජීවන රටාවක මූලධර්ම අනුගමනය කිරීම වැදගත්ය.
ශාරීරික ක්රියාකාරකම් මගින් දියවැඩියාව, ධමනි සිහින් වීම සහ හෘද රෝග ඇතිවීමේ අවදානම අවම කිරීමට මෙන්ම සමස්ත යහපැවැත්ම වැඩිදියුණු කිරීමට උපකාරී වේ.
ශාරීරික ක්රියාකාරකම් වල තීව්රතාවය මත පදනම්ව ශාරීරික ක්රියාකාරකම් වලදී ඉන්සියුලින් මාත්රාව වෙනස් කිරීම අවශ්ය විය හැකිය. අතිරික්ත ඉන්සියුලින් හා ව්යායාම මගින් රුධිරයේ සීනි මට්ටම අඩු කර හයිපොග්ලිසිමියා ඇති විය හැක.
තන්තු වලින් පොහොසත් සෞඛ්ය සම්පන්න ආහාර අනුභව කරන්න, කාබෝහයිඩ්රේට්, මේද හා ප්රෝටීන හොඳින් සමතුලිත කරන්න. අඩු අණුක බර කාබෝහයිඩ්රේට් (සීනි) ගැනීම ඉවත් කිරීම සහ ප්රතිපත්තිමය වශයෙන් කාබෝහයිඩ්රේට් ප්රමාණය අඩු කිරීම.
සෑම දිනකම එකම කාබෝහයිඩ්රේට් ආහාරයට ගැනීමට උත්සාහ කරන්න. ඔබට දිනපතා ප්රධාන ආහාර වේල් තුනක් සහ සුලු කෑම දෙකක් හෝ තුනක් තිබිය යුතුය.
පුද්ගලීකරණය කළ ආහාර වේලක් සඳහා සුදුසුකම් ලත් ආහාරවේදියෙකු හෝ අන්තරාසර්ග විද්යා ologist යකු හමුවන්න.
වර්තමානයේ, රෝගය ඇතිවීම සම්පූර්ණයෙන්ම වළක්වා ගත නොහැකිය. නමුත් විද්යා scientists යින් නිරන්තරයෙන් මෙම රෝගය පිළිබඳව අධ්යයනය කරමින් ප්රතිකාර හා රෝග විනිශ්චය සඳහා add ලදායී එකතු කිරීම් සිදු කරයි.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව ඇතිවිය හැකි සංකූලතා
බොහෝ අවස්ථාවන්හීදී, පළමු වර්ගයේ දියවැඩියාව කෙටි කාලීනව සංකූලතා ලබා දෙන්නේ ප්රමාණවත් ප්රතිකාර නොමැති විට පමණි. ඔබ වෛද්යවරයාගේ උපදෙස් පිළිපදින්නේ නැත්නම්, පහත සඳහන් සංකූලතා ඇතිවිය හැකිය:
1. ඉන්සියුලින් අධික ලෙස පානය කිරීම, ආහාර වේල අතර දිගු විවේකයක්, ශාරීරික ක්රියාකාරකම්, හයිපර්තර්මියාව වැනි අඩු රුධිර සීනි ප්රමාණයක් සිහිය නැති වීමට හේතු වේ.
2. Ins ෂධීය ආදේශක සමඟ ඉන්සියුලින් ප්රමාණවත් ලෙස ප්රතිස්ථාපනය නොකිරීම අධික රුධිර සීනි වලට හේතු වන අතර කීටෝඇසයිඩෝසිස් ඇති විය හැක.
3. ධමනි සිහින් වීම දියවැඩියා රෝගයේ උග්ර වන අතර කකුල් වල රුධිර සංසරණය දුර්වල වීම (දියවැඩියා පාදය), ආ ro ාත හා හෘද රෝග (ඇන්ජිනා පෙක්ටෝරිස් සහ හෘදයාබාධ) වර්ධනය වීමට හේතු වේ.
4. දියවැඩියා වකුගඩු හානිය (දියවැඩියා නෙෆ්රොෆති).
5. දියවැඩියා රෙටිනෝපති (දියවැඩියා අක්ෂි හානිය).
6. දියවැඩියා ස්නායු රෝග (ස්නායු පරිහානිය) සහ ඇන්ජියෝපති, වණ හා ආසාදන වලට තුඩු දෙයි.
7. බෝවන රෝග සඳහා ඇති ඉඩකඩ වැඩි වීම.
8. රෝගයේ දියුණු දරුණු අවස්ථාවන්හිදී කීටොඇසයිඩෝටික්, හයිපර්ස්මෝලර්, ලැක්ටැසයිඩමික් සහ හයිපොග්ලයිසමික් කෝමා.
පළමු වර්ගයේ දියවැඩියාව සඳහා ආහාර ගැනීම - ප්රතිකාරයේ පදනම
පළමු වර්ගයේ දියවැඩියාව සඳහා සම්පූර්ණ ප්රතිකාරයක් නොමැත. පළමු වර්ගයේ දියවැඩියාව සඳහා වන ආහාර වේලට පසුව ලැබෙන සියලුම ප්රතිකාර සඳහා පදනම වේ. රෝගියාගේ ස්ථාවර සුවය සහ සාමාන්ය යහපැවැත්ම සාක්ෂාත් කරගත හැක්කේ ආහාර දැඩි ලෙස නිවැරදි කිරීමෙන් පමණි.
නමුත් නිවැරදි ප්රතිකාර මගින් දියවැඩියා සංකූලතා ඇතිවීමේ අවසාන අවධිය වර්ධනය වීමේ අවදානම සැලකිය යුතු ලෙස අඩු වේ. රුධිරයේ සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීමේ අවශ්යතාවය මෙය තීරණය කරයි.
ධමනි අධි රුධිර පීඩනයෙන් පෙළෙන දියවැඩියා රෝගීන්ට රුධිර පීඩනය සාමාන්ය තත්වයට පත් කිරීම සඳහා ප්රති-හයිපර්ටෙන්ටිව් drugs ෂධ නිතිපතා භාවිතා කිරීම සමඟ සංකූලතා ඇතිවීමේ හැකියාව අඩු කර ගත හැකිය.
දියවැඩියාව ධමනි ස්ක්ලෙරෝසිස් වලට තුඩු දෙන අතර රෝගියා දුම් පානය කරන්නේ නම් මෙම අවදානම වැඩිවේ. සංකූලතා ඇතිවීමේ අවදානම අඩු කිරීම සඳහා, ඔබ නරක පුරුද්දකින් විය යුතුය.
ළමුන් තුළ දෙවන වර්ගයේ දියවැඩියාව

ළමුන් තුළ දෙවන වර්ගයේ දියවැඩියාව යටතේ, ඔවුන් සාමාන්යයෙන් අදහස් කරන්නේ ස්වයං ප්රතිශක්තිකරණයක් නොව, නිදන්ගත වර්ණාවලියක පරිවෘත්තීය රෝගයකි. එය සාපේක්ෂ ඉන්සියුලින් iency නතාවයෙන් සංලක්ෂිත වේ - ඇත්ත වශයෙන්ම, හෝමෝනයේ සාන්ද්රණය සාමාන්ය හෝ වැඩි වුවද, පටක සෛල සමඟ එහි අන්තර්ක්රියා කඩාකප්පල් වේ. එසේ නොමැති නම්, කාබෝහයිඩ්රේට් පරිවෘත්තීය අසමතුලිතතාවයේ මෙම ව්යාධි ක්රියාවලිය ඉන්සියුලින් ප්රතිරෝධය ලෙස හැඳින්වේ.
20 වන ශතවර්ෂයේ දී, දෙවන වර්ගයේ දියවැඩියාව සිදුවන්නේ වැඩිහිටි හෝ මැදිවියේ අය තුළ පමණක් බව වෛද්යවරු විශ්වාස කළහ. මන්දයත් එය පරිවෘත්තීය හා ස්ථුලතාවය මන්දගාමී කිරීමේ ක්රියාවලියට සෘජුවම සම්බන්ධ වන බැවිනි. කෙසේ වෙතත්, නවීන වෛද්ය ක්රම මගින් පෙන්නුම් කරන පරිදි, සෑම දශකයක් සමඟම අඩු වයස් සීමාව අඩු වෙමින් පවතින අතර දැන් වයස අවුරුදු 8-10 අතර ළමුන් තුළ පවා දෙවන වර්ගයේ දියවැඩියාව හඳුනාගෙන ඇත, ප්රධාන වශයෙන් අධික බර හා අසමබර පෝෂණයෙන් පෙළේ.
සම්භාව්ය අර්ථයෙන් ගත් කල, දෙවන වර්ගයේ දියවැඩියාව ඉන්සියුලින්-ස්වාධීන වන අතර මෙම හෝමෝනය එන්නත් කිරීම අවශ්ය නොවේ, නමුත් කාලයත් සමඟ නිසි සුදුසුකම් සහිත ප්රතිකාරයක් නොමැති විට, දෙවන වර්ගයේ දියවැඩියා රෝගය පළමු (බීටා සෛල, අඛණ්ඩ වැඩවලින් ක්ෂය වී, ප්රමාණවත් ප්රමාණයෙන් ඉන්සියුලින් නිපදවීම නවත්වයි) .
ළමුන් තුළ දියවැඩියාවට හේතු

රෝග ඇතුළු ඕනෑම සිදුවීමකට හේතුවක් සහ relationship ලදායී සම්බන්ධතාවයක් ඇත - මෙය ප්රත්යක්ෂයකි. කෙසේ වෙතත්, දියවැඩියාව වඩාත් සංකීර්ණ වේ. මෙම අන්තරාසර්ග රෝගය පිළිබඳව වෛද්යවරුන් දිගු කලක් තිස්සේ දැන සිටියද, කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධවල negative ණාත්මක ක්රියාවලිය අවුලුවන නිශ්චිත හේතු තවමත් පැහැදිලි කර නොමැත.
බීටා සෛල විනාශ කිරීමේදී සැබෑ දියවැඩියා රෝගයේ ස්වයං ප්රතිශක්තිකරණ ආකාරයක් ලෙස පළමු වර්ගයේ දියවැඩියාව ප්රකාශ වේ. එවැනි විනාශයේ යාන්ත්රණය විද්යා scientists යින් විසින් අධ්යයනය කර ඇත - ස්නායු පද්ධතියේ ප්රවාහන යාන්ත්රණය වන ප්රෝටීන් සෛල ව්යුහයන්, අපැහැදිලි අර්ථකථනයක හේතුව නිසා රුධිර-මොළයේ බාධකයට විනිවිද ගොස් ප්රධාන රුධිරයට ඇතුල් වේ. එවැනි මූලද්රව්යයන් පිළිබඳව මීට පෙර නුහුරු ප්රතිශක්තිකරණ පද්ධතිය (සාමාන්ය තත්වයේ ඉහත සඳහන් බාධකය මගින් මොළයේ පද්ධතියේ මූලද්රව්යයන් ශරීරයේ සෙසු කොටස් වෙත ගමන් කිරීමට ඉඩ නොදේ), ප්රෝටීන වලට ප්රතිදේහ හුදකලා කිරීමෙන් පහර දීමට පටන් ගනී. අනෙක් අතට, ඉන්සියුලින් නිපදවන බීටා සෛල වලට ඉහත විස්තර කර ඇති මොළයේ සෛල වලට සමාන සලකුණු ඇති අතර ප්රතිශක්තිය මගින් විනාශ වේ. අග්න්යාශය අර්ධ වශයෙන් හෝ සම්පූර්ණයෙන්ම අහිමි වන හෝමෝනය නිපදවීමේ හැකියාව අහිමි කරයි.
නූතන සංඛ්යාලේඛනවලට අනුව, මෙම ක්රියාවලිය ආරම්භ කිරීමේ අවදානම් සාධකය වන්නේ පරම්පරාව සහ ඊට අනුරූපී අවපාත / අධිපති ජාන රෝගී දෙමව්පියන්ගෙන් දරුවාට මාරු කිරීම ය. දියවැඩියාව ඇතිවීමේ සම්භාවිතාව සාමාන්යයෙන් සියයට 10 කින් වැඩි වේ. ඊට අමතරව, ගැටළු ඇතිවීම සඳහා අතිරේක “ප්රේරකයක්” නිරන්තර ආතතිය, වෛරස් (විශේෂයෙන් රුබෙල්ලා සහ කොක්සාකි වර්ගය) මෙන්ම බාහිර සාධක විය හැකිය - drugs ෂධ සහ රසායනික ද්රව්ය ගණනාවක් (ස්ට්රෙප්ටොසොසින්, මීයන් විෂ ආදිය) ගැනීම, එක්තරා ආකාරයක ජීවත් වීම ජනගහන අංශය (දියවැඩියාව විවිධ රටවල ඒකාකාරව බෙදා හරිනු නොලබන අතර භූගෝලීය වශයෙන් අසල්වැසි ප්රදේශ අතර එහි ව්යාප්තිය 5-10 ගුණයකින් වෙනස් විය හැකිය).
දෙවන වර්ගයේ දියවැඩියාව පරිවෘත්තීය ගැටළුවක් වන අතර එහිදී කාබෝහයිඩ්රේට් පරිවෘත්තීය “උල්ලං tor නය කරන්නා” ඉන්සියුලින් iency නතාවයක් නොවේ (දෙවැන්න සාමාන්යයෙන් හෝ ඊට ඉහළින් නිපදවනු ලැබේ), නමුත් එහි පටක මගින් දුර්වල ලෙස අවශෝෂණය වීම. මෙම අවස්ථාවේ දී, දියවැඩියා රෝගය සෙමින් ඉදිරියට යන අතර ජානමය හා අභ්යන්තරික සාධක දෙකම හේතු කොට ගෙන ප්රධානතම දෙය වන්නේ සමස්ත ජීවියාගේ අධික බර හා වයස්ගත වයස්ගත වීමයි. මීට වසර 30 කට පෙර පවා ළමුන් තුළ ඉන්සියුලින් ස්වාධීන දියවැඩියාව නොමැති බව විශ්වාස කෙරිණි (පිළිවෙලින් බාල වර්ගයේ දියවැඩියාව රෝග විනිශ්චය කිරීමේ ක්රියාවලියේදී වහාම ස්ථාපිත කරන ලදී), නමුත් මෑත දශක කිහිපය තුළ වෛද්යවරු වැඩි වැඩියෙන් තරබාරු නව යොවුන් වියේ සහ වයස අවුරුදු 8 ත් 12 ත් අතර ළමුන් තුළ මෙය හඳුනාගෙන ඇත. වයස අවුරුදු.
ළමුන් තුළ දියවැඩියාව පිළිබඳ සං s ා

විවිධ සංකූලතා ඇතිවීමට පෙර දරුවෙකු තුළ කාලෝචිත ලෙස දියවැඩියාව තීරණය කිරීමේ වැදගත් ගැටළුවක් වන්නේ මෙතරම් කුඩා අවධියේදී මෙම රෝගයේ පැහැදිලි හා අද්විතීය රෝග ලක්ෂණ / සං signs ා නොමැතිකමයි. පළමු වර්ගයේ දියවැඩියාව සාමාන්යයෙන් අහම්බෙන් අනාවරණය වන්නේ පරීක්ෂණ මත හෝ දැනටමත් රෝහල් පසුබිමක ඇති හයිපර් / හයිපොග්ලිසිමියා රෝගයේ උග්ර ප්රකාශනයන් මගිනි.
ළදරුවන් තුළ
ජීවිතයේ ශුන්යයේ සිට අවුරුද්දක් දක්වා, උග්ර රෝග ලක්ෂණ (දරුණු විජලනය, මත්පැන් හා වමනය) ආරම්භ වන තෙක් බාහිර ප්රකාශනයන් මගින් ඕනෑම ආකාරයක දියවැඩියාවක් දෘශ්යමය වශයෙන් තීරණය කිරීම ඉතා අපහසු වේ. වක්ර සං signs ා මගින් - බර වැඩිවීම හා ඩිස්ට්රොෆි වල ප්රගතිය (සම්පූර්ණ සාමාන්ය ආහාර වේලක), කිසිදු හේතුවක් නොමැතිව නිතර හ crying ා වැලපීම, පානය කිරීමෙන් පසු පමණක් පහව යයි. එසේම, ප්රාථමික ලිංගික අවයව ඇති ස්ථානවල දරුණු ඩයපර් කුෂ් by යක් ඇතිවීම නිසා දරුවාට කරදරයක් වන අතර, කිසිදු ප්රතිකාරයක් සමඟ ප්රතිකාර කිරීමට අපහසු වන අතර, මුත්රා වලට ඇලෙන සුළු අංශු මාත්රයක් ඉතිරි විය හැකි අතර, මුත්රා කිරීමේ ක්රියාවලියෙන් පසු ඩයපර්ස් පිෂ් ch ය මෙන් දැඩි වේ.
බාලාංශ, පෙර පාසල් දරුවන්, පාසල් ළමුන්
- වරින් වර විජලනය, නිතර දිවා කාලයේ මුත්රා කිරීම හා වමනය, රාත්රී මුත්රා පිටවීම.
- දැඩි පිපාසය, බර අඩු වීම.
- පිරිමි ළමයින් තුළ ක්රමානුකූලව සමේ ආසාදන හා ගැහැණු ළමයින් තුළ කැන්ඩිඩියාසිස්.
- අවධානය අඩුවීම, උදාසීනත්වය සහ නුරුස්නා ගතිය.
මෙම ළමුන් කණ්ඩායමේ දියවැඩියාවේ උග්ර රෝග ලක්ෂණ අතර, ඉහත රෝග ලක්ෂණ වලට අමතරව, ශ්වසන අසමත්වීම (දුර්ලභ, is ෝෂාකාරී හුස්ම / හුස්ම සහිත නිල ඇඳුම), මුඛ කුහරයෙන් ඇසිටෝන් සුවඳ, ඉහළ ස්පන්දන වේගය, අන්තයේ ඉදිමීම සහ නිල් පැහැයෙන් ඔවුන්ගේ රුධිර සංසරණය දුර්වල වීම - නොමඟ යාමේ සිට දියවැඩියා කෝමා දක්වා. දියවැඩියාවේ උග්ර රෝග ලක්ෂණ ඇත්නම්, ඔබ වහාම රෝහලට යා යුතුය!
නව යොවුන් වියේ දී
නව යොවුන් වියේ දී ඇති ඉහත රෝග ලක්ෂණ වලට අමතරව, සංක්රාන්ති යුගයේ ලක්ෂණයක් වන “සුවඳ” මගින් දියවැඩියාව පිළිබඳ ගැටළුව සංකීර්ණ වේ (ඒවා බොහෝ විට මන්දගාමී ආසාදන හා ස්නායු රෝග සමඟ පවා ව්යාකූල වේ), නමුත් ඔබේ දරුවා ඉක්මනින් වෙහෙසට පත් වුවහොත් ඔහුට නිරන්තර හිසරදය සහ රසකැවිලි අනුභව කිරීමට වරින් වර උග්ර ප්රහාර එල්ල වේ ( හයිපොග්ලිසිමියා වලට ශරීර ප්රතික්රියාව), ඔක්කාරය සමඟ උදර වේදනාව දුර්වල ලෙස ගමන් කිරීම, පර්යන්ත පෙනීම දුර්වල වීම - මෙය අන්තරාසර්ග විද්යා ologist යෙකු විසින් පරීක්ෂා කළ යුතු අවස්ථාවකි.
වැඩිවිය පැමිණීමේ දරුවන්ගේ දෙවන වර්ගයේ දියවැඩියාව පිළිබඳ සං s ා
වැඩිවිය පැමිණීමේදී ශරීරයේ ක්රියාකාරී හෝමෝන වෙනස්කම් (ගැහැනු ළමයින් 10–16 සහ පිරිමි ළමයින් වයස අවුරුදු 12–18) පටක ඉන්සියුලින් ප්රතිරෝධය හෝ දෙවන වර්ගයේ දියවැඩියාව වර්ධනය කිරීමට හේතු වේ, විශේෂයෙන් දරුවා තරබාරු නම්.
ඔබේ දරුවාට උදරයේ අධික බර, ධමනි අධි රුධිර පීඩනය, අපහසුතාව හෝ නිතර නිතර මුත්රා කිරීම, වරින් වර විවිධ රෝග වල ආසාදන, රුධිරයේ අධික කොලෙස්ටරෝල් සහ ට්රයිග්ලිසරයිඩ මෙන්ම අක්මාවේ ගැටළු (මේද හෙපටෝසිස්) සහ ප්රධාන වශයෙන් ලිහිසි කළද දියවැඩියා රෝග ලක්ෂණ 1 වගේ? මෙය දෙවන වර්ගයේ දියවැඩියාවට හේතු විය හැක.
රෝග නිර්ණය

ළමුන් තුළ දියවැඩියාව හඳුනා ගැනීමේ පළමු අදියර වන්නේ බාහිර රෝග ලක්ෂණ ප්රකාශ කිරීම, ජීවිත ඉතිහාසය එකතුවක් මෙන්ම පරීක්ෂණ සමත් වීම ය.
- ග්ලූකෝස් සඳහා රුධිරය - උදෑසන හිස් බඩක් මත ද ග්ලූකෝස් ග්රෑම් 75 ක මාත්රාවකින් ද ලබා දෙනු ලැබේ. 5.5 mmol / l (හිස් බඩක් මත) සහ 7 mmol / l (ග්ලූකෝස් පරිපාලනයෙන් පැය 1-2 කට පසු පැටවීම) ඉක්මවා ගියහොත් දියවැඩියාව සැක කෙරේ.
- ග්ලයිකේටඩ් හිමොග්ලොබින් මත රුධිරය. ග්ලූකෝස් බන්ධන හිමොග්ලොබින් යනු දියවැඩියාව පැවතීම හෝ නොපැවතීම පිළිබඳ වඩාත් නිවැරදි දර්ශකයකි. ප්රති results ල සියයට 6.5 ට වඩා වැඩි වීමත් සමඟ දියවැඩියාව පිළිබඳ සාමාන්ය රෝග විනිශ්චය තහවුරු වේ.
රෝග විනිශ්චය කිරීමේ දෙවන අදියර වන්නේ දියවැඩියා රෝගයේ වර්ගය තීරණය කිරීමයි. මේ සඳහා සවිස්තරාත්මක අවකල රෝග විනිශ්චයක් සිදු කරනු ලබන අතර ඉන්සියුලින් / බීටා සෛල සඳහා සී-පෙප්ටයිඩ් සහ ඔටෝඇන්ටිබොඩී සඳහා විශේෂයෙන් පරීක්ෂණ ගණනාවක් සිදු කරනු ලැබේ. දෙවන වර්ග දෙක තිබේ නම්, වෛද්යවරයාට පළමු වර්ගයේ දියවැඩියාව හඳුනාගත හැකිය, එසේ නොමැතිනම් දෙවන වර්ගයේ දියවැඩියාව අවසානයේ තහවුරු වේ.
ළමුන් තුළ දියවැඩියාවට ප්රතිකාර කිරීම

එය වහාම සටහන් කළ යුතුය - විද්යාවේ වර්ධනයේ වර්තමාන අවධියේදී ඕනෑම වර්ගයක දියවැඩියාවට treatment ලදායී ලෙස ප්රතිකාර කිරීම වෛද්ය විද්යාව නොදනී. දියවැඩියා රෝගය සුව කළ නොහැකි ජීවිත කාලය පුරාම පවතින ගැටළුවක් වන නමුත් එය පාලනය කළ හැක්කේ කාබෝහයිඩ්රේට් පරිවෘත්තීය හා ඒ ආශ්රිත සංකූලතා වලක්වා ගැනීම සඳහා පමණි.
ළමුන් තුළ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා වන ප්රධාන ක්රියාමාර්ග ලැයිස්තුවට සාමාන්යයෙන් ආහාරයේ පරිමාව, කැලරි ප්රමාණය සහ ශක්ති අන්තර්ගතය නිරන්තරයෙන් අධීක්ෂණය කිරීම, වර්තමාන රුධිරයේ සීනි මට්ටම අධීක්ෂණය කිරීම, භෞත චිකිත්සාව මෙන්ම දැඩි මාත්රාවකින් යුත් මධ්යස්ථ “සේවා” වල නිරන්තර ශාරීරික ක්රියාකාරකම් ඇතුළත් විශේෂ ආහාර වේලක් ඇතුළත් වේ. පළමු වර්ගයේ රෝග ඇති දියවැඩියා රෝගීන්ට කෙටි, මධ්යම හෝ දිගු ක්රියාකාරී ඉන්සියුලින් තෝරාගත් හා බොහෝ විට සකස් කරන ලද මාත්රාවන් නිතිපතා එන්නත් කිරීමට සිදුවන අතර, දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන දරුවන්ට හෝමෝනය වෙනුවට විවිධ drugs ෂධ ලබා දෙනු ඇත:
- ඉන්සියුලින් ස්රාවය සඳහා උත්ප්රේරක (2 වන පරම්පරාවේ සල්ෆොනිලියුරියා, රෙපග්ලිනයිඩ්).
- ඉන්සියුලින් (බිගුවානයිඩ්, තියාසොලීනියෝඩීන්) වලට පටක සංවේදීතාවයේ මොඩියුලේටර්.
- ආහාර ජීර්ණ පත්රයේ (ඇකාර්බෝස්) ග්ලූකෝස් අවශෝෂණය කිරීමේ නිෂේධකයෝ.
- ඇල්ෆා ප්රතිග්රාහක සක්රියකාරක සහ ලිපිඩ පරිවෘත්තීය උත්තේජක (ෆෙනෝෆයිබ්රේට්).
- වෙනත් .ෂධ.
ප්රධාන චිකිත්සාවට අමතරව, සංකූලතා වර්ධනය වීමත් සමඟ උග්ර හෝ දියවැඩියා රෝගයේ උග්ර හෝ දියුණු ආකාර වලදී, අනුකූලතා ගැටළු සඳහා අමතර ප්රතිකාර අවශ්ය වේ - මෙම අවස්ථාවේ දී, වෛද්යවරයා හෝ සුදුසු කොමිෂන් සභාව රෝගියාට ඇති අවදානම් තක්සේරු කරන අතර යටින් පවතින අන්තරාසර්ග රෝග ඇතිවීම මත පදනම්ව ප්රතිකාර නියම කරයි.
පොරොන්දු වූ ශිල්පීය ක්රම

විද්යාව නිශ්චලව නොසිටින අතර පසුගිය දශක කිහිපය තුළ ස්වාධීන කණ්ඩායම් සිය ගණනක් දියවැඩියාවට එරෙහි සැබවින්ම effective ලදායී සටනක් සඳහා ක්රමවේදයක් සකස් කිරීමට උත්සාහ කරමින් සිටිති. මධ්ය කාලීනව දියවැඩියාවෙන් පෙළෙන දරුවෙකුව මුළුමනින්ම තුරන් කිරීමේ සංකල්පය ක්රියාවට නැංවිය හැකි බව වෛද්යවරුන්ට විශ්වාසයි. අද වඩාත්ම විශ්වාසදායක සහ විශ්වාසදායක ලෙස සැලකේ:
- අග්න්යාශයේ / දූපත් වල කොටසක් ලැන්ගර්හාන්ස් / බීටා සෛල / ප්රාථමික සෛල බද්ධ කිරීම. ශරීරය විසින් ස්වාභාවික ඉන්සියුලින් නිෂ්පාදනය නැවත ආරම්භ කිරීම සඳහා පරිත්යාගශීලීන්ගේ ද්රව්ය ඒකාබද්ධව හඳුන්වාදීම මෙම තාක්ෂණයෙන් සමන්විත වේ. එවැනි මෙහෙයුම් දැනටමත් සිදු වෙමින් පවතී (රීතියක් ලෙස, බරපතල සංකූලතා ඇති වුවහොත්, බීටා සහ ප්රාථමික සෛල ස්වරූපයෙන් ජෛව ද්රව්ය බද්ධ කිරීමේ අවදානම යුක්ති සහගත වන විට), නමුත් ටික කලකට පසු බීටා සෛලවල ක්රියාකාරිත්වය ක්රමයෙන් නැති වී යයි. මේ මොහොතේ, බලපෑම දීර් l කිරීමට හා තහවුරු කිරීමට මෙන්ම ශල්යකර්මයෙන් පසු බද්ධයේ රෝගියාගේ පැවැත්ම / පැවැත්මේ මට්ටම ඉහළ නැංවීමට අත්හදා බැලීම් සිදු කෙරෙමින් පවතී.
- බීටා සෛල ක්ලෝන කිරීම. විශේෂ ප්රෝටීනයක් එන්නත් කිරීමෙන් හෝ අවශ්ය ජානය හඳුන්වා දීමෙන් බීටා සෛලවල පූර්වගාමීන්ගෙන් ඉන්සියුලින් නිපදවීම උත්තේජනය කිරීම පොරොන්දු වූ තාක්ෂණයකි. ප්රතිශක්තිය මගින් හෝමෝන පදනම විනාශ වීමේ වේගයට වඩා ඒවායේ නිෂ්පාදනයේ මට්ටම ඉහළ යනු ඇති අතර එහි ප්රති natural ලයක් ලෙස ස්වාභාවික ඉන්සියුලින් වැඩි ප්රමාණයක් නිපදවනු ඇත.
- එන්නත්. බීටා සෛල සඳහා ප්රතිදේහ හුදකලා කරන එන්නත් සක්රියව සංවර්ධනය කිරීම සහ පරීක්ෂා කිරීම, එහි ප්රති result ලයක් ලෙස දෙවැන්න බිඳවැටීම නතර වේ.
දරුවෙකු තුළ දියවැඩියාව සඳහා ආහාර ගැනීම

ඕනෑම ආකාරයක දියවැඩියාවකට ප්රතිකාර කිරීම සඳහා ආහාර වේලට පදනම වේ. පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන්ට ඉන්සියුලින් ලබා දෙන ප්රමාණය නිවැරදිව ගණනය කිරීම අවශ්ය වන අතර දෙවන වර්ගයේ දියවැඩියාව ඇති දරුවෙකු සඳහා බරපතල සංකූලතා නොමැති විට එය සම්භාව්ය ප්රතිකාරය සම්පූර්ණයෙන්ම ප්රතිස්ථාපනය කළ හැකිය. මෘදු හෝ මධ්යස්ථ ස්වරූපයෙන් දියවැඩියාවට ප්රතිකාර කිරීම සඳහා පහත සඳහන් ආහාර සුදුසු වේ. උග්ර තත්වයන් තුළ, සංකූලතා ආදිය පැවතීම, අන්තරාසර්ග විද්යා ologist යා විසින් සකස් කරන ලද වඩාත්ම තනි පෝෂණ යෝජනා ක්රමය ශරීරයේ වර්තමාන තත්ත්වය සහ වෙනත් සාධක සැලකිල්ලට ගනිමින් අවශ්ය වේ.
පළමු වර්ගයේ දියවැඩියාව සඳහා
සැබෑ දියවැඩියාව සහ සාමාන්ය / අඩු බර සහිත දරුවන් සඳහා, වෛද්ය විශේෂ ists යින් සමබර තාර්කික පෝෂණ ක්රමයක් නිර්දේශ කරයි - නිදසුනක් ලෙස, සම්භාව්ය "වගු අංක 9". එය දරුවාට බෙහෙවින් සුවපහසු වන අතර එය දෛනික රුධිරයේ සීනි මට්ටම තරමක් වැඩි කළද (ඉන්සියුලින් එන්නත් මගින් වන්දි ලබා ගත හැකිය), එය දරුවාගේ වැඩෙන ශරීරයට අවශ්ය ද්රව්ය / ක්ෂුද්ර විච්ඡේදනය / විටමින් ලබා දෙයි.
එහි ප්රධාන මූලධර්ම වනුයේ දිනකට පැය දෙක තුනකට කුඩා කොටස් වශයෙන් ආහාර වේල් පහක් මෙන්ම සරල කාබෝහයිඩ්රේට් ආහාරයෙන් බැහැර කිරීම හා ඒවා සංකීර්ණ ලෙස ආදේශ කිරීම වඩාත් සෙමින් බිඳ වැටෙන අතර රුධිරයේ ග්ලූකෝස් තියුණු ලෙස ඉහළ නොයෑමයි. මෙම ආහාරයේ කැලරි ප්රමාණය 2300-2400 kcal වන අතර දෛනික රසායනික සංයුතියට ප්රෝටීන (ග්රෑම් 90), මේද (ග්රෑම් 80), කාබෝහයිඩ්රේට් (ග්රෑම් 350), ලුණු (ග්රෑම් 12) සහ නිදහස් දියර ලීටර් භාගයක් ඇතුළත් වේ.
මෆින්, මේද හා ශක්තිමත් සුප් හොද්ද සහ සෙමොලිනා / බත් සමග කිරි ආහාරයට ගැනීම තහනම්ය. මස් / මාළු, දුම් මස්, ටින් කළ ආහාර, කේවියර්, ලුණු / පැණිරස චීස්, මැරිනේඩ් සහ අච්චාරු, පැස්ටා, සහල්, ක්රීම්, සෝස්, මස් / පිසින මේද වර්ග මෙනුවට එකතු කිරීම රෙකමදාරු කරනු නොලැබේ. මිහිරි යුෂ, ඇතැම් පලතුරු (මිදි, දිනයන්, මුද්දරප්පලම්, කෙසෙල්, අත්තික්කා), අයිස්ක්රීම්, කල් තබා ගැනීම, කේක් / රසකැවිලි පරිභෝජනය කිරීමට ද එයට අවසර නැත. දැඩි ලෙස මේද හා බැදපු ආහාර තහනම් කර ඇත - එය තම්බා, ඉස්ටුවක්, බේක් කළ හෝ තැම්බූ විය යුතුය. මී පැණි - සීමිත, සීනි වෙනුවට sorbitol / xylitol ආදේශ කරයි.
දෙවන වර්ගයේ දියවැඩියාව සඳහා
දෙවන වර්ගයේ දියවැඩියා රෝගයේ දී, දරුවෙකු සෑම විටම පාහේ තරබාරු ය - ඉන්සියුලින් සඳහා පටක වල සංවේදීතාව අඩුවීමට මෙය බොහෝ විට හේතු වේ. මෙම අවස්ථාවේ දී, ඉහත සඳහන් “අංක 9” වගුව ප්රශස්ත විසඳුමක් නොවන අතර ඉන්සියුලින් සමඟ රුධිරයේ සීනි ප්රමාණය සුළු වශයෙන් වැඩි කිරීම සඳහා වන්දි ගෙවිය නොහැක (එය ප්රමාණවත් ප්රමාණයෙන් නිපදවන අතර සාමාන්යයට වඩා ගැටලුව ඉන්සියුලින් ප්රතිරෝධය වේ), නවීන පෝෂණවේදීන් සහ අන්තරාසර්ග විද්යා ologists යින් සියල්ලන්ම බොහෝ විට අඩු කාබ් ආහාර වේලක් නිර්දේශ කරන්න.
කෙසේ වෙතත්, එය වඩාත් දැඩි ය, කෙසේ වෙතත්, අධික රුධිර සීනි සමඟ හැකි තරම් කාර්යක්ෂමව සටන් කිරීමට සහ එකවර අතිරික්ත බර සැලකිය යුතු ලෙස අඩු කිරීමට උපකාරී වන අතර එමඟින් ප්රතිරෝධයේ ප්රකාශනයන් අඩු කරයි. එහි මූලධර්ම වන්නේ භාගික පෝෂණය, ඕනෑම කාබෝහයිඩ්රේට් පරිභෝජනය සැලකිය යුතු ලෙස අඩු කිරීම (දිනකට ග්රෑම් 30-50 දක්වා) සහ ප්රෝටීන් ආහාර කෙරෙහි අවධාරණය කිරීම (දෛනික පරිභෝජනය කරන ආහාර ප්රමාණයෙන් සියයට 50 ක් දක්වා) ය. කැලරි සීමාව 2,000 kcal වේ.
අඩු කාබ් ආහාර වේලක් සමඟ, ඔබ නිදහස් තරල (දිනකට ලීටර් 2–2.5 ක් පමණ) වැඩි කළ යුතුය, අතිරේක විටමින්-ඛනිජ සංකීර්ණ ගැනීම සුදුසුය. පෝෂණයේ පදනම හරිත එළවළු සහ ප්රෝටීන වේ. අතිරේක තහනමක් යටතේ, "වගු අංක 9" අර්තාපල් හා සසඳන විට, පලතුරු / ධාන්ය වර්ග සියල්ලම පාහේ පාන්, ඉරිඟු, පහසුව සඳහා ආහාර, ඉස්ටුවක් සහිත පලතුරු වර්ග වේ.
පළමු වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
රීතියක් ලෙස, පළමු වර්ගයේ දියවැඩියාව සමඟ, රෝග ලක්ෂණ ඉතා ඉක්මණින් වැඩිවේ. සති කිහිපයකින් දරුවාගේ තත්වය නරක අතට හැරෙන අතර ඔහු හදිසි වෛද්ය මධ්යස්ථානයකට ඇතුළු වේ. එබැවින් රෝගයේ පළමු සං signs ා හඳුනා ගැනීමට හැකිවීම ඉතා වැදගත් වේ.
- නිරන්තර පිපාසය. ශරීරයේ පටක විජලනය වීම නිසා ශරීරය රුධිරයේ සංසරණය වන ග්ලූකෝස් තනුක කර ඒවායින් ජලය ලබා ගනී. දරුවා විශාල වශයෙන් ජලය හෝ වෙනත් බීම පානය කිරීමට ඉල්ලා සිටී.
- වේගවත් මුත්රා කිරීම. දරුවා වෙනදාට වඩා බොහෝ විට වැසිකිළියට යාමට පටන් ගත් බවත්, රාත්රියේදී බවත් දෙමාපියන්ගේ අවධානයට ලක් වේ.
- හදිසියේ බර අඩු වීම. ශක්ති ප්රභවයක් (ග්ලූකෝස්) ශරීරයේ සෛල වලට ඇතුල් වීම නතර කරයි, එබැවින් මේද හා ප්රෝටීන් පටක පරිභෝජනය වැඩිවේ. ප්රති result ලයක් වශයෙන්, දරුවා බර වැඩිවීම නතර කරයි, නමුත්, ඊට පටහැනිව, ඉක්මනින් බර අඩු වේ.
- තෙහෙට්ටුව දරුවෙකුගේ උදාසීනතාවය හා දුර්වලතාවය දෙමාපියන්ගේ අවධානයට ලක් වන්නේ ශක්තිය නොමැතිකමෙනි.
- කුසගින්න වැඩි වීම. එය පටක වල ග්ලූකෝස් හිඟකම නිසාද වේ, එබැවින් විශාල ආහාර පරිභෝජනයකින් දරුවාට ප්රමාණවත් තරම් ලබා ගත නොහැක. දරුවාගේ තත්වය කෙතරම් නරක අතට හැරී ඇත්ද යත් ඔහු කීටොඇසයිඩෝසිස් වර්ධනය වීමට පටන් ගත්තේ නම් ඔහුගේ ආහාර රුචිය අඩු වේ.
- දෘෂ්ටි ගැටළු. කාචයේ විජලනය හේතුවෙන් දරුවෙකුට ඇස් ඉදිරිපිට මීදුම සහ ඇස් පෙනීම බොඳ විය හැක.
- දිලීර ආසාදනය පරාජය කිරීම. කුඩා දරුවන් තුළ, ඩයපර් කුෂ් to යට ප්රතිකාර කිරීම දුෂ්කර වන අතර ගැහැනු ළමයින් තුළ තෙරපුම වර්ධනය විය හැකිය.
රෝගයේ එවැනි සං signs ා කෙරෙහි ඔබ අවධානය යොමු නොකරන්නේ නම්, දරුවාගේ තත්වය නරක අතට හැරෙන අතර කීටොඇසයිඩෝසිස් වර්ධනය වේ. උදර වේදනාව, උදාසීනතාවය, ඔක්කාරය, වරින් වර is ෝෂාකාරී හුස්ම ගැනීම, මුඛයෙන් ඇසිටෝන් ගන්ධය ඇතිවීම මගින් එය ප්රකාශ වේ. දරුවාට සිහිය නැති විය හැකිය. එපමණක්ද නොව, මෙම සංකූලතාව මරණයට හේතු විය හැක.
සිදුවීමට හේතු
පළමු වර්ගයේ දියවැඩියාවේ දරුවන් තුළ දියවැඩියාව ඇතිවීමට සැබෑ හේතු විද්යා scientists යින් විසින් මෙතෙක් හඳුනාගෙන නොමැත. රෝගී දරුවෙකු තුළ, භයානක ක්ෂුද්ර ජීවීන් හා වෛරස් වලට එරෙහිව සටන් කළ යුතු ප්රතිශක්තිකරණ පද්ධතිය හදිසියේම අග්න්යාශයට විනාශකාරී බලපෑමක් ඇති කිරීමට පටන් ගනී (විශේෂයෙන් ඉන්සියුලින් සංස්ලේෂණයට වගකිව යුතු සෛල).
පළමු වර්ගයේ දියවැඩියාව ඇතිවීමට ජානමය නැඹුරුතාවයක් ඇති බව තහවුරු වී ඇත, එබැවින් relatives ාතීන් තුළ රෝගයක් පවතින විට, දරුවෙකු තුළ එවැනි ව්යාධි විද්යාවක අවදානම වැඩිවේ.
පළමු වර්ගයේ දියවැඩියාව අවුලුවන සාධකය වෛරස් ආසාදනයක් (උණ හෝ රුබෙල්ලා වැනි) හෝ දැඩි ආතතිය විය හැකිය.
පළමු වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම් සාධක අතර:
- සමීප relatives ාතීන්ගෙන් කෙනෙකු තුළ ඉන්සියුලින් මත යැපෙන දියවැඩියාව තිබීම (දෙමාපියන්ට රෝගයක් මෙන්ම සහෝදරියන් හෝ සහෝදරයන් ද සිටී).
- වෛරස් නිසා ඇතිවන ආසාදන. විශේෂයෙන් බොහෝ විට දියවැඩියාව වර්ධනය වන්නේ කොක්සැකි වෛරසය, සයිටෝමෙගෙලෝ වයිරස් එප්ස්ටයින්-බාර් වෛරසය හෝ රුබෙල්ලා වෛරසය සමඟ ඇති වූ තුවාල වලින් පසුවය.
- අඩු විටමින් ඩී.
- ගව කිරි හෝ ධාන්ය නිෂ්පාදන සමඟ අධික ලෙස පෝෂණය කිරීම.
- වැඩි නයිට්රේට් අන්තර්ගතයක් සහිත පානීය ජලය.
රෝගය වර්ධනය වන්නේ කෙසේද?
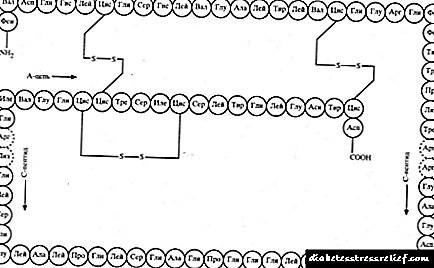
අග්න්යාශයේ සෛල තුළ ඉන්සියුලින් හෝමෝනය සෑදී ඇත. ඉන්සියුලින් හි ප්රධාන කාර්යය වන්නේ මෙම කාබෝහයිඩ්රේට් ඉන්ධන ලෙස භාවිතා කරන සෛල තුළට ග්ලූකෝස් ඇතුළු වීමට උපකාර කිරීමයි.
ග්ලූකෝස් සහ ඉන්සියුලින් හුවමාරුවේදී නිරන්තර ප්රතිපෝෂණයක් ඇත. නිරෝගී දරුවෙකු තුළ, ආහාර ගැනීමෙන් පසු ඉන්සියුලින් රුධිරයට මුදා හරින අතර එහි ප්රති the ලයක් ලෙස ග්ලූකෝස් මට්ටම අඩු වේ (රුධිරයෙන් ග්ලූකෝස් සෛල තුළට ඇතුල් වේ). මෙය රුධිරයේ ග්ලූකෝස් ප්රමාණය ඕනෑවට වඩා අඩු නොවන පරිදි ඉන්සියුලින් නිෂ්පාදනය අඩුවීමට හේතු වේ. ඒ සමගම, ග්ලූකෝස් අක්මාව තුළ ගබඩා කර ඇති අතර එමඟින් සීනි මට්ටම සාමාන්ය පරිදි පවත්වා ගනී - රුධිරයේ එහි ප්රබල ප්රබල අඩුවීමක් අතරතුර ග්ලූකෝස් අණු අක්මාවෙන් රුධිරයට මුදා හරිනු ලැබේ.
දියවැඩියා රෝගයේ දී අග්න්යාශයේ ඇති බීටා සෛල ගණන අඩු වන බැවින් ඉන්සියුලින් ප්රමාණවත් ලෙස නිපදවන්නේ නැත. මෙහි ප්රති result ලය වනුයේ සෛලවල සාගින්නෙන් පෙළෙන බැවින් ඔවුන්ට අවශ්ය ඉන්ධන නොලැබෙන අතර රුධිර ප්රවාහයේ ග්ලූකෝස් ප්රමාණය වැඩි වීම රෝගයේ සායනික රෝග ලක්ෂණ මතු වීමට හේතු වේ.
ප්රතිකාරය කුමක්ද?
පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ පරමාර්ථය වන්නේ දරුවාට සාමාන්යයෙන් වර්ධනය වීමට, ළමා කණ්ඩායමකට සහභාගී වීමට සහ සෞඛ්ය සම්පන්න දරුවන් හා සසඳන විට අඩුපාඩුකම් නොදැනීමට අවස්ථාව ලබා දීමයි. එසේම, දියවැඩියාවේ බරපතල සංකූලතා වැලැක්වීම සඳහා ප්රතිකාර කිරීම අරමුණු කළ යුතු අතර එමඟින් එවැනි දරුණු ප්රකාශනයන් හැකි තරම් දුරස්ථ වේ.
රෝගය නිරන්තරයෙන් අධීක්ෂණය කිරීම සඳහා, දරුවාට දිනකට කිහිප වතාවක් රුධිරයේ සීනි මැනිය යුතුය, එබැවින් දෙමාපියන්ට නිවැරදි ග්ලූකෝමීටරයක් මිලදී ගැනීමට අවශ්ය වේ. පළමු වර්ගයේ දියවැඩියාව ඇති දරුවෙකුට ප්රතිකාර කිරීමේදී අඩු කාබ් ආහාරයක් ද වැදගත් වේ. දරුවාගේ ග්ලූකෝස් මිනුම් සහ පෝෂණ ලක්ෂණ වල ප්රති results ල සටහන් වන දිනපොතක් තබා ගත යුතුය.
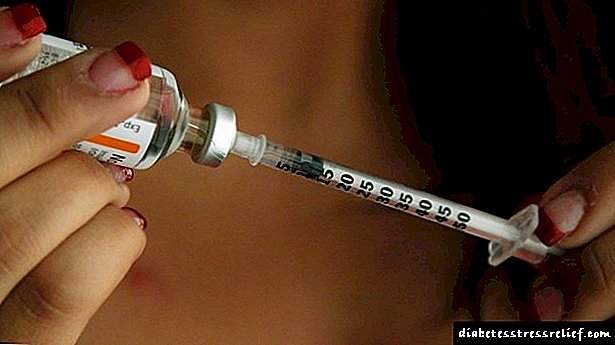
පළමු වර්ගයේ දියවැඩියාව ඇති වන්නේ ඉන්සියුලින් නොමැතිකම නිසා ඉන්සියුලින් එන්නත් කිරීම මෙම රෝගයට ප්රධාන ප්රතිකාරයයි. විවිධ කාල පරාසයන් සහිත ඉන්සියුලින් සූදානම බොහෝ වර්ග තිබේ. ඉන්සියුලින් හඳුන්වාදීම සඳහා තුනී ඉඳිකටු සහිත විශේෂ සිරින්ජ මෙන්ම සිරින්ජ පෑන් භාවිතා කරන්න. හෝමෝනය කුඩා කොටස් වලින් පෝෂණය කරන විශේෂ උපාංග ද සංවර්ධනය කර ඇත - ඉන්සියුලින් පොම්ප.
බොහෝ දෙමව්පියන් උනන්දු වන්නේ දරුවාට ඉන්සියුලින් එන්නත් නොකිරීමට හෝ අවම වශයෙන් දිනපතා එය නොකිරීමටද යන්නයි. මෙය කළ හැක්කේ දරුවෙකුගේ දියවැඩියාව අලුතෙන් හඳුනාගත හොත් දැඩි අඩු කාබ් ආහාරයකින් පමණි. අවම කාබෝහයිඩ්රේට් සමඟ ආහාර ගැනීම දිගු කාලීනව සමනය කිරීමට ඉඩ සලසයි.
දියවැඩියාව සහ තයිරොයිඩ් රෝග
පළමු වර්ගයේ දියවැඩියාව ස්වයං ප්රතිශක්තිකරණ රෝගයකි. එය සිදුවන්නේ ප්රතිශක්තිකරණ පද්ධතියේ අසාර්ථකත්වය හේතුවෙනි. මෙම අක්රමිකතාව හේතුවෙන් ප්රතිදේහ ඉන්සියුලින් නිපදවන අග්න්යාශයේ බීටා සෛල වලට පහර දී විනාශ කිරීමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන් තුළ වෙනත් ස්වයං ප්රතිශක්තිකරණ රෝග බොහෝ විට දක්නට ලැබීම පුදුමයක් නොවේ.
බොහෝ විට, බීටා සෛල සහිත සමාගමේ ප්රතිශක්තිකරණ පද්ධතිය තයිරොයිඩ් ග්රන්ථියට පහර දෙයි. මෙය ස්වයං ප්රතිශක්තිකරණ තයිරොයිඩයිටිස් ලෙස හැඳින්වේ. පළමු වර්ගයේ දියවැඩියාව ඇති බොහෝ දරුවන්ට රෝග ලක්ෂණ නොමැත. නමුත් අවාසනාවන්ත අය තුළ ස්වයං ප්රතිශක්තිකරණ තයිරොයිඩයිටිස් තයිරොයිඩ් ග්රන්ථියේ ක්රියාකාරිත්වය අඩුවීමට හේතු වේ.ඔහු ඊට පටහැනිව එහි ක්රියාකාරිත්වය වැඩි කරන අතර හයිපර් තයිරොයිඩ් ග්රන්ථිය ඇති වන විට ඊටත් වඩා අඩු අවස්ථා තිබේ.
පළමු වර්ගයේ දියවැඩියාව ඇති දරුවෙකු තයිරොයිඩ් ප්රතිදේහ සඳහා පරීක්ෂා කළ යුතුය. මෙම කාලය තුළ තයිරොයිඩ් රෝගය වර්ධනය වී ඇත්දැයි බැලීමට ඔබ සෑම වසරකම පරීක්ෂා කළ යුතුය. මේ සඳහා තයිරොයිඩ් උත්තේජක හෝමෝනය (TSH) රුධිර පරීක්ෂණයක් සිදු කරනු ලැබේ. එය තයිරොයිඩ් ග්රන්ථිය උත්තේජනය කරන හෝමෝනයකි. ගැටළු ඇති වුවහොත්, අන්තරාසර්ග විද්යා ologist යා පෙති නියම කරනු ඇති අතර, ඒවා දියවැඩියා රෝගියාගේ යහපැවැත්ම බෙහෙවින් වැඩි දියුණු කරනු ඇත.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාර කිරීම
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාර කිරීම පහත සඳහන් ක්රියාකාරකම් වලින් සමන්විත වේ:
- ග්ලූකෝමීටරයක් සමඟ රුධිරයේ සීනි ස්වයං අධීක්ෂණය පිළිබඳ පුහුණුව,
- නිවසේදී නිතිපතා ස්වයං අධීක්ෂණය,
- ආහාර පාලනය
- ඉන්සියුලින් එන්නත්
- ශාරීරික ක්රියාකාරකම් (ක්රීඩා සහ ක්රීඩා - දියවැඩියාව සඳහා භෞත චිකිත්සාව),
- මානසික උපකාර.
දරුවකුගේ පළමු වර්ගයේ දියවැඩියාව සාර්ථක කර ගැනීම සඳහා මෙම සෑම කරුණක්ම අවශ්ය වේ. ඒවා සිදු කරනු ලබන්නේ බොහෝ දුරට බාහිර රෝගී පදනමක් මත, එනම් නිවසේදී හෝ දිවා කාලයේදී වෛද්යවරයෙකු හමුවීමේදී ය. දියවැඩියාවෙන් පෙළෙන දරුවෙකුට උග්ර රෝග ලක්ෂණ ඇත්නම් ඔහු රෝහල් රෝහලකට ඇතුළත් කළ යුතුය. සාමාන්යයෙන් පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන් වසරකට 1-2 වතාවක් රෝහලේ සිටී.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ පරමාර්ථය වන්නේ රුධිරයේ සීනි හැකිතාක් සාමාන්ය මට්ටමට ආසන්නව තබා ගැනීමයි. මෙය “හොඳ දියවැඩියා වන්දි ලබා ගැනීම” ලෙස හැඳින්වේ. දියවැඩියාවට ප්රතිකාර මගින් හොඳින් වන්දි ලබා දෙන්නේ නම්, දරුවාට සාමාන්යයෙන් වර්ධනය වී වැඩීමට හැකි වන අතර, සංකූලතා ප්රමාද වූ දිනයකට කල් දමනු ඇත.
ළමුන් හා නව යොවුන් වියේ දියවැඩියාවට ප්රතිකාර කිරීමේ අරමුණු
පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන් තුළ මා ඉලක්ක කළ යුතු රුධිරයේ සීනි අගයන් මොනවාද? සාමාන්ය රුධිර ග්ලූකෝස් මට්ටමට වඩා සමීපව පවත්වා ගැනීම වඩා හොඳ බව විද්යා ists යින් සහ වෛද්ය වෘත්තිකයන් ඒකමතිකව එකඟ වෙති. මෙම අවස්ථාවේ දී, දියවැඩියා රෝගියා නිරෝගී පුද්ගලයෙකු මෙන් ජීවත් වන අතර ඔහු සනාල සංකූලතා ඇති නොකරයි.
ගැටළුව වන්නේ සාමාන්ය රුධිරයේ සීනි වලට වඩා ඉන්සියුලින් එන්නත් ලබා ගන්නා දියවැඩියා රෝගීන් තුළ දරුණු ලෙස හයිපොග්ලිසිමියා ඇතිවීමේ අවදානම වැඩි වීමයි. පළමු වර්ගයේ දියවැඩියාව ඇති සියලුම රෝගීන්ට මෙය අදාළ වේ. එපමණක් නොව, දියවැඩියා දරුවන් තුළ, හයිපොග්ලිසිමියා ඇතිවීමේ අවදානම විශේෂයෙන් ඉහළ ය. ඔවුන් අක්රමවත් ලෙස ආහාර ගන්නා නිසා සහ දරුවෙකුගේ ශාරීරික ක්රියාකාරකම්වල මට්ටම විවිධ දිනවල බෙහෙවින් වෙනස් විය හැකිය.
මේ මත පදනම්ව, පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන්ගේ රුධිරයේ සීනි මට්ටම සාමාන්ය මට්ටමට අඩු නොකොට එය ඉහළ අගයකින් පවත්වා ගැනීම රෙකමදාරු කරනු ලැබේ. තවදුරටත් එසේ නොවේ. සංඛ්යාලේඛන එක්රැස් කිරීමෙන් පසුව, දියවැඩියාවේ සනාල සංකූලතා වර්ධනය හයිපොග්ලිසිමියා අවදානමට වඩා භයානක බව පැහැදිලි විය. එබැවින්, 2013 සිට ඇමරිකානු දියවැඩියා සංගමය 7.5% ට අඩු දියවැඩියාව ඇති සියලුම දරුවන් තුළ ග්ලයිකේටඩ් හිමොග්ලොබින් පවත්වා ගැනීමට නිර්දේශ කර ඇත. එහි ඉහළ අගයන් හානිකර ය, සුදුසු නොවේ.
පළමු වර්ගයේ දියවැඩියාව ඇති දරුවෙකුගේ වයස අනුව රුධිර ග්ලූකෝස් මට්ටම ඉලක්ක කරන්න
| වයස් කාණ්ඩය | කාබෝහයිඩ්රේට් පරිවෘත්තීය වන්දි මුදල | රුධිර ප්ලාස්මා වල ග්ලූකෝස්, mmol / l | ග්ලයිකේටඩ් හිමොග්ලොබින් HbA1C,% | |||
|---|---|---|---|---|---|---|
| කෑමට පෙර | ආහාර ගැනීමෙන් පසු | නින්දට / රාත්රියට පෙර | ||||
| පෙර පාසල් දරුවන් (අවුරුදු 0-6) | හොඳ වන්දි | 5,5-9,0 | 7,0-12,0 | 6,0-11,0 | 7,5) | |
| සතුටුදායක වන්දි | 9,0-12,0 | 12,0-14,0 | 11,0 | 8,5-9,5 | ||
| දුර්වල වන්දි | > 12,0 | > 14,0 | 13,0 | > 9,5 | ||
| පාසල් දරුවන් (වයස අවුරුදු 6-12) | හොඳ වන්දි | 5,0-8,0 | 6,0-11,0 | 5,5-10,0 | 10,0 | 8,0-9,0 |
| දුර්වල වන්දි | > 10,0 | > 13,0 | 12,0 | > 9,0 | ||
| යෞවනයන් (වයස අවුරුදු 13-19) | හොඳ වන්දි | 5,0-7,5 | 5,0-9,0 | 5,0-8,5 | 8,5 | 7,5-9,0 |
| දුර්වල වන්දි | > 9,0 | > 11,0 | 10,0 | > 9,0 |
වගුවේ අවසාන තීරුවේ ඇති ග්ලයිකේටඩ් හිමොග්ලොබින් අංක සටහන් කරන්න. මෙය පසුගිය මාස 3 තුළ සාමාන්ය ප්ලාස්මා ග්ලූකෝස් මට්ටම පිළිබිඹු කරන දර්ශකයකි. පසුගිය කාල පරිච්ඡේදය තුළ රෝගියාගේ දියවැඩියාවට හොඳින් වන්දි ලබා දී ඇත්දැයි තක්සේරු කිරීම සඳහා ග්ලයිකේටඩ් හීමොග්ලොබින් රුධිර පරීක්ෂණයක් සෑම මාස කිහිපයකට වරක් ගනු ලැබේ.
පළමු වර්ගයේ දියවැඩියාව ඇති දරුවන්ට සාමාන්ය සීනි පවත්වා ගත හැකිද?
ඔබේ තොරතුරු සඳහා, තරබාරුකමකින් තොරව නිරෝගී පුද්ගලයින්ගේ රුධිරයේ ඇති ග්ලයිකේටඩ් හීමොග්ලොබින් වල සාමාන්ය අගයන් 4.2% - 4.6% වේ. පළමු වගුවේ දියවැඩියාව ඇති දරුවන්ගේ රුධිරයේ සීනි සාමාන්ය මට්ටමට වඩා 1.6 ගුණයකින් වැඩි මට්ටමක පවත්වා ගැනීමට වෛද්ය විද්යාව නිර්දේශ කරන බව ඉහත වගුවෙන් දැකගත හැකිය. මෙය තරුණ දියවැඩියා රෝගීන්ගේ හයිපොග්ලිසිමියා අවදානම වැඩි කරයි.
පළමුවන සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයක් පිළිබඳ දැනුම බෙදා හැරීමේ අරමුණින් අපගේ වෙබ් අඩවිය නිර්මාණය කරන ලදී. ආහාරයේ කාබෝහයිඩ්රේට් සීමා සහිත ආහාර වේලක් වැඩිහිටියන්ට සහ දියවැඩියාවෙන් පෙළෙන දරුවන්ට නිරෝගී පුද්ගලයින් මෙන් රුධිරයේ සීනි මට්ටම පවත්වා ගැනීමට ඉඩ සලසයි. වැඩි විස්තර සඳහා “ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා ආහාර ගැනීම” යන කොටසේ බලන්න.
වැදගත්ම ප්රශ්නය: දරුවෙකුගේ පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේදී ඔහුගේ රුධිරයේ සීනි මට්ටම සාමාන්ය මට්ටමට අඩු කිරීමට උත්සාහ කිරීම වටී ද? දෙමව්පියන්ට මෙය “තමන්ගේම අවදානමකට” කළ හැකිය. දරුණු හයිපොග්ලිසිමියා රෝගයේ එක් කථාංගයක් පවා ස්ථිර මොළයට හානි කළ හැකි බවත්, ඔහුගේ ජීවිත කාලය පුරාම දරුවෙකු ආබාධිත තත්වයට පත් කළ හැකි බවත් මතක තබා ගන්න.
අනෙක් අතට, දරුවෙකු අනුභව කරන කාබෝහයිඩ්රේට් ප්රමාණය අඩු වන විට ඔහුට අවශ්ය ඉන්සියුලින් ප්රමාණය අඩු වේ. ඉන්සියුලින් අඩු වීම, හයිපොග්ලිසිමියා අවදානම අඩු කරයි. දරුවා අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් ගතහොත් ඉන්සියුලින් මාත්රාව කිහිප වතාවක් අඩු වේ. මීට පෙර ඉන්සියුලින් එන්නත් කළ ප්රමාණය හා සසඳන විට ඒවා වචනාර්ථයෙන් වැදගත් නොවේ. හයිපොග්ලිසිමියා ඇතිවීමේ සම්භාවිතාව ද බෙහෙවින් අඩු වී ඇති බව පෙනේ.
මීට අමතරව, පළමු වර්ගයේ දියවැඩියාව හඳුනා ගැනීමෙන් පසු දරුවා ඉක්මනින් අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරු වුවහොත් “මධුසමය” අවධිය වැඩි කල් පවතිනු ඇත. එය වසර කිහිපයක් පුරා විහිදිය හැකි අතර, ඔබ විශේෂයෙන් වාසනාවන්ත නම්, ජීවිත කාලය පුරාම. අග්න්යාශයේ ඇති කාබෝහයිඩ්රේට් බර අඩු වන අතර එහි බීටා සෛල ඉක්මනින් විනාශ නොවනු ඇත.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයක් සඳහා වට්ටෝරු මෙහි ඇත.
නිගමනය: පළමු වර්ගයේ දියවැඩියාව ඇති දරුවෙකු “බාලාංශ” වයසේ සිට අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරු වුවහොත් මෙය සැලකිය යුතු වාසි ඇත. රුධිරයේ සීනි නිරෝගී පුද්ගලයින්ට මෙන් ම පවත්වා ගත හැකිය. හයිපොග්ලිසිමියා අවදානම වැඩි නොවනු ඇත, නමුත් අඩු වේ, මන්ද ඉන්සියුලින් මාත්රාව කිහිප වතාවක් අඩු වනු ඇත. මධුසමය ගත කරන කාලය බොහෝ කාලයක් පැවතිය හැකිය.
කෙසේ වෙතත්, තම දරුවා තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා මෙම ප්රතිකාරය තෝරා ගන්නා දෙමාපියන් තමන්ගේම අවදානමක ක්රියා කරයි. ඔබේ අන්තරාසර්ග විද්යා ologist යා මෙය “සතුරුකමෙන්” ගනු ඇත, මන්ද එය දැනට ක්රියාත්මක වන සෞඛ්ය අමාත්යාංශයේ උපදෙස් වලට පටහැනි බැවිනි. ඔබ නිවැරදි රුධිර ග්ලූකෝස් මීටරයක් භාවිතා කරන බවට පළමුව සහතික කරන ලෙස අපි නිර්දේශ කරමු. “නව ජිවිතයේ” පළමු දින කිහිපය තුළ, රුධිරයේ සීනි බොහෝ විට මැනීම, වචනාර්ථයෙන් අඛණ්ඩව නිරීක්ෂණය කිරීම. රාත්රී කාලයේ ඇතුළුව ඕනෑම වේලාවක හයිපොග්ලිසිමියාව නැවැත්වීමට සූදානම්ව සිටින්න. දරුවෙකුගේ රුධිරයේ සීනි ඔහුගේ ආහාර වේලෙහි සිදුවන වෙනස්කම් මත රඳා පවතින ආකාරය ඔබට පෙනෙනු ඇති අතර දියවැඩියා ප්රතිකාර ක්රමෝපාය වඩාත් සුදුසු වන්නේ කුමන නිගමනයකටද යන්න.
දියවැඩියාව ඇති දරුවෙකුට ඉන්සියුලින් එන්නත් කරන්නේ කෙසේද?
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව ඉන්සියුලින් සමඟ ප්රතිකාර කරන්නේ කෙසේද යන්න තේරුම් ගැනීමට, ඔබ පළමුව ලිපි අධ්යයනය කළ යුතුය:
කුඩා දරුවන් තුළ, කෙටි හා අල්ට්රාෂෝට් ඉන්සියුලින් වැඩිහිටි දරුවන්ට හා වැඩිහිටියන්ට වඩා වේගයෙන් හා වඩා රුධිරයේ සීනි අඩු කරයි. පොදුවේ ගත් කල, කුඩා දරුවා, ඉන්සියුලින් කෙරෙහි ඔහුගේ සංවේදීතාව වැඩි කරයි. ඕනෑම අවස්ථාවක, එක් එක් වර්ගයේ දියවැඩියා රෝගීන් සඳහා එය තනි තනිව තීරණය කළ යුතුය. මෙය සිදු කරන්නේ කෙසේද යන්න “ඉන්සියුලින් පරිපාලනය සඳහා මාත්රා ගණනය කිරීම සහ තාක්ෂණය” යන ලිපියේ විස්තර කර ඇත.
ළමුන් තුළ දියවැඩියා ඉන්සියුලින් පොම්පය
මෑත වසරවලදී, බටහිර රටවල සහ පසුව මෙහි වැඩි වැඩියෙන් ළමුන් හා නව යොවුන් වියේ දරුවන් දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ඉන්සියුලින් පොම්ප භාවිතා කරයි. මෙය බොහෝ විට ඉතා කුඩා මාත්රාවලින් චර්මාභ්යන්තර වේගයෙන් කෙටි-ක්රියාකාරී ඉන්සියුලින් ස්වයංක්රීයව ඇතුළු කිරීමට ඔබට ඉඩ සලසන උපකරණයකි. බොහෝ අවස්ථාවන්හීදී, ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් පොම්පයකට මාරු වීමෙන් රුධිරයේ සීනි පාලනය සහ දරුවාගේ ජීවන තත්ත්වය වැඩි දියුණු කළ හැකිය.

ඉන්සියුලින් පොම්පය ක්රියාත්මක වේ
දියවැඩියා දරුවෙකු අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් අනුගමනය කරන්නේ නම් ඉන්සියුලින් ප්රතිකාරයේ ලක්ෂණ
ආහාර සමඟ අල්ට්රාෂෝර්ට් ඇනලොග් නොව සුපුරුදු “කෙටි” මිනිස් ඉන්සියුලින් භාවිතා කිරීම වඩා හොඳය. සාමාන්ය ආහාර වේලක සිට අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරුවීමේ කාල පරිච්ඡේදයේදී, හයිපොග්ලිසිමියා ඇතිවීමේ වැඩි අවදානමක් පවතී. මෙයින් අදහස් කරන්නේ ඔබ දිනකට 7-8 වතාවක් ග්ලූකෝමීටරයක් සමඟ රුධිරයේ සීනි පරිස්සමින් නිරීක්ෂණය කළ යුතු බවයි. මෙම මිනුම්වල ප්රති results ල අනුව ඉන්සියුලින් මාත්රාව විශාල ලෙස අඩු කරන්න. ඒවා 2-3 ගුණයකින් හෝ ඊට වඩා අඩුවනු ඇතැයි අපේක්ෂා කළ හැකිය.
බොහෝ දුරට, ඔබට ඉන්සියුලින් පොම්පයක් නොමැතිව පහසුවෙන් කළ හැකිය. ඒ අනුව, එහි භාවිතය නිසා ඇතිවිය හැකි අමතර අවදානම් නොගන්න. සාම්ප්රදායික සිරින්ජ හෝ සිරින්ජ පෑන් සමඟ ඒකක 0.5 කින් වැඩි කිරීමෙන් එන්නත් කරනු ලබන ඉන්සියුලින් අඩු මාත්රාවකින් දියවැඩියාවට පරිපූර්ණ ලෙස වන්දි ගෙවීමට ඔබට හැකි වේ.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව සඳහා ආහාර ගැනීම
1 වන වර්ගයේ දියවැඩියාව සඳහා නිල medicine ෂධය සමබර ආහාර වේලක් නිර්දේශ කරන අතර කාබෝහයිඩ්රේට් කැලරි ප්රමාණයෙන් 55-60% අතර ප්රමාණයක් අඩංගු වේ. එවැනි ආහාර වේලක් රුධිරයේ සීනි මට්ටමේ සැලකිය යුතු උච්චාවචනයන්ට තුඩු දෙන අතර ඉන්සියුලින් එන්නත් මගින් පාලනය කළ නොහැක. එහි ප්රති As ලයක් වශයෙන්, ඉතා ඉහළ ග්ලූකෝස් සාන්ද්රණයක කාල පරිච්ඡේදයන් පසුව අඩු සීනි කාල පරිච්ඡේදයන් අනුගමනය කරයි.
රුධිර ග්ලූකෝස් වල පුළුල් “පැනීම්” දියවැඩියාවේ සනාල සංකූලතා වර්ධනය වීමට මෙන්ම හයිපොග්ලිසිමියා රෝගයේ ප්රකෝප කිරීම් වලට තුඩු දෙයි. ඔබ අඩු කාබෝහයිඩ්රේට් අනුභව කරන්නේ නම්, මෙය සීනි උච්චාවචනයන්ගේ විස්තාරය අඩු කරයි. නිරෝගී පුද්ගලයෙකු තුළ ඕනෑම වයසක සාමාන්ය සීනි මට්ටම 4.6 mmol / L පමණ වේ.
ඔබ පළමු වර්ගයේ දියවැඩියාව ඔබේ ආහාර වේලෙහි කාබෝහයිඩ්රේට පමණක් සීමා කර කුඩා, පරිස්සමින් තෝරාගත් ඉන්සියුලින් මාත්රාවක් භාවිතා කරන්නේ නම්, ඔබට දෙපැත්තෙන්ම 0.5 mmol / L ට නොඅඩු අපගමනයන් සමඟ ඔබේ සීනි එකම මට්ටමක පවත්වා ගත හැකිය. මෙය හයිපොග්ලිසිමියා ඇතුළු දියවැඩියාවේ සංකූලතා සම්පූර්ණයෙන්ම වළක්වනු ඇත.
වැඩි විස්තර සඳහා ලිපි බලන්න:
අඩු කාබෝහයිඩ්රේට් ආහාරයක් දරුවාගේ වර්ධනයට හා වර්ධනයට හානි කරයිද? කොහෙත්ම නැහැ. අත්යවශ්ය ඇමයිනෝ අම්ල (ප්රෝටීන) ලැයිස්තුවක් තිබේ. ස්වාභාවික සෞඛ්ය සම්පන්න මේද, විශේෂයෙන් ඔමේගා -3 මේද අම්ල පරිභෝජනය කිරීම ද අවශ්ය වේ. පුද්ගලයෙකු ප්රෝටීන හා මේද අනුභව නොකළහොත් ඔහු වෙහෙසට පත්ව මිය යනු ඇත. නමුත් අත්යවශ්ය කාබෝහයිඩ්රේට් ලැයිස්තුවක් ඔබ කොතැනකවත් සොයා නොගනු ඇත, මන්ද ඒවා සරලව නොපවතින බැවිනි. ඒ අතරම, කාබෝහයිඩ්රේට් (තන්තු හැර, එනම් තන්තු හැර) දියවැඩියාවට හානිකර වේ.
පළමු වර්ගයේ දියවැඩියාව සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයක් සඳහා වට්ටෝරු මෙහි ඇත.
පළමු වර්ගයේ දියවැඩියාව සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයකට දරුවෙකු මාරු කළ හැක්කේ කුමන වයසේදීද? ඔහු වැඩිහිටියන් මෙන් එකම ආහාර අනුභව කිරීමට පටන් ගත් විට ඔබට මෙය කිරීමට උත්සාහ කළ හැකිය. නව ආහාර වේලකට මාරුවෙන කාලය වන විට, ඔබ පහත සඳහන් දෑ සකස් කර සහතික කළ යුතුය:
- හයිපොග්ලිසිමියාව නැවැත්විය යුතු ආකාරය තේරුම් ගන්න. ඔබට අවශ්ය නම් රසකැවිලි අතේ තබා ගන්න.
- සංක්රාන්ති සමයේදී, ඔබ එක් ආහාර වේලකට පෙර ග්ලූකෝමීටරයක් සමඟ රුධිරයේ සීනි මැනිය යුතුය, එය පැය 1 කට පසුව සහ රාත්රියේදී. එය අවම වශයෙන් දිනකට 7 වතාවක්වත් හැරේ.
- රුධිරයේ ග්ලූකෝස් පාලනයේ ප්රති results ල අනුව - ඉන්සියුලින් මාත්රාව අඩු කිරීමට නිදහස් වන්න. ඒවා කිහිප වතාවක් අඩු කළ හැකි බව ඔබට පෙනෙනු ඇත. එසේ නොමැතිනම් හයිපොග්ලිසිමියා ඇති වේ.
- මෙම කාල පරිච්ෙඡ්දය තුළ, දියවැඩියාවෙන් පෙළෙන දරුවෙකුගේ ජීවිතය ආතතියෙන් හා ශක්තිමත් ශාරීරික වෙහෙසකින් තොරව හැකි තරම් සන්සුන් විය යුතුය. නව මාදිලිය පුරුද්දක් වන තුරු.
දරුවෙකුට ආහාර වේලට ඒත්තු ගැන්විය හැකි ආකාරය
සෞඛ්ය සම්පන්න ආහාර වේලක් අනුගමනය කිරීමට හා රසකැවිලි ප්රතික්ෂේප කිරීමට දරුවෙකුට ඒත්තු ගැන්විය හැක්කේ කෙසේද? පළමු වර්ගයේ දියවැඩියාව ඇති දරුවෙකු සාම්ප්රදායික “සමබර” ආහාර වේලක් අනුගමනය කරන විට, ඔහු පහත සඳහන් ගැටළු වලට මුහුණ දෙනු ඇත:
- රුධිරයේ සීනි වල “පැනීම” හේතුවෙන් - නිරතුරුවම දුර්වල සෞඛ්යය,
- සමහර විට හයිපොග්ලිසිමියා ඇතිවේ
- විවිධ නිදන්ගත ආසාදන කරදර විය හැකිය.
ඒ අතරම, දියවැඩියා රෝගියෙකු අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් පරෙස්සමින් පිළිපදින්නේ නම්, දින කිහිපයකට පසු ඔහුට විශාල ප්රතිලාභ ලැබේ:
- රුධිරයේ සීනි ස්ථායීව සාමාන්ය දෙයක් වන අතර මේ නිසා සෞඛ්ය තත්වය වැඩි දියුණු වේ, ශක්තිය වැඩි වේ,
- හයිපොග්ලිසිමියා අවදානම අතිශයින් අඩු ය,
- බොහෝ නිදන්ගත සෞඛ්ය ගැටලු පහව යමින් පවතී.
පාලන තන්ත්රය පිළිපදින්නේ නම් සහ ඔහු උල්ලං is නය වී ඇත්නම් ඔහුට කොතරම් වෙනස්ද කියා දරුවාට “ඔහුගේ සමෙන්” අත්විඳීමට ඉඩ දෙන්න. එවිට ඔහුගේ දියවැඩියාව පාලනය කිරීමට සහ “තහනම්” ආහාර අනුභව කිරීමට ඇති පෙලඹීමට එරෙහි වීමට ස්වාභාවික අභිප්රේරණයක් ඔහුට ඇත.
පළමු වර්ගයේ දියවැඩියාව ඇති බොහෝ දරුවන්ට සහ වැඩිහිටියන්ට අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් ගැන දැනෙන්නේ කෙසේද යන්න ගැන අවබෝධයක් නැත. නිරන්තර තෙහෙට්ටුව සහ රෝගාබාධ ඇති බව ඔවුන් දැනටමත් පුරුදු වී ඇත. අඩු කාබෝහයිඩ්රේට් පෝෂණය උත්සාහ කළ විගසම ඔවුන් මෙම ක්රමයේ පුදුමාකාර ප්රති results ල දැනෙන වහාම ඔවුන් වඩාත් ස්ථිරසාර අනුගාමිකයන් බවට පත්වනු ඇත.
දෙමාපියන්ගෙන් නිතර අසනු ලබන ප්රශ්නවලට පිළිතුරු
ග්ලයිකේටඩ් හීමොග්ලොබින් වර්ධනය වන්නේ දියවැඩියාවට නිසි ලෙස වන්දි ගෙවීමට නොහැකි නිසා ආහාර “සමබරව” පවතින අතර, එනම් කාබෝහයිඩ්රේට් අධික ලෙස පටවා ඇති බැවිනි. ඔබ පාන් ඒකක කොතරම් පරිස්සමින් ගණන් කළත් එතරම් ප්රයෝජනයක් නැත. අපගේ වෙබ් අඩවිය දේශනා කරන අඩු කාබෝහයිඩ්රේට් ආහාරයට මාරු වන්න. පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන 6 හැවිරිදි දරුවෙකුගේ දෙමව්පියන් සමඟ සම්මුඛ සාකච්ඡාවක් කියවා සම්පූර්ණ සුවය ලබා ඉන්සියුලින් ඉවතට පැන ඇත. ඔබ වහාම එසේ කරනු ඇතැයි මම පොරොන්දු නොවෙමි, මන්ද ඔවුන් වහාම නිවැරදිව සැලකීමට පටන් ගත් අතර අවුරුද්දක් මුළුල්ලේම බලා නොසිටියේය. නමුත් ඕනෑම අවස්ථාවක දියවැඩියා වන්දි වැඩි දියුණු වනු ඇත.
දරුවා වර්ධනය වන අතර වර්ධනය වන්නේ සුමටව නොව අක්රමවත් ලෙස ය. වේගවත් වර්ධනයක් ඇති විට, හෝමෝන පසුබිම වෙනස් වන නිසා ඉන්සියුලින් අවශ්යතාවය සැලකිය යුතු ලෙස වැඩි වේ. සමහර විට ඔබ දැන් ක්රියාකාරී වර්ධනයේ ඊළඟ අදියර අවසන් වී ඇති නිසා ඉන්සියුලින් අවශ්යතාවය පහත වැටෙමින් තිබේ. හොඳයි, ගිම්හානයේදී ඉන්සියුලින් උණුසුම් බැවින් අඩු අවශ්ය වේ. මෙම බලපෑම් අතිච්ඡාදනය වේ. ඔබට කරදර වීමට කිසිවක් නැත. සීනි පරිස්සමින් අධීක්ෂණය කිරීම, රුධිරයේ ඇති ග්ලූකෝස් පිළිබඳ පූර්ණ ස්වයං නිරීක්ෂණයක් සිදු කිරීම. ඉන්සියුලින් දියවැඩියා වන්දි සමඟ සාර්ථකව කටයුතු නොකරන බව ඔබ දුටුවහොත් එහි මාත්රාව වැඩි කරන්න. හොඳ පැරණි සිරින්ජවලට සාපේක්ෂව ඉන්සියුලින් පොම්පයක අඩුපාඩු ගැන මෙහි කියවන්න.
මම හිතන්නේ ඔබට ඇයව “පව්” වලින් වළක්වා ගත නොහැකිය, ආහාර වලින් පමණක් නොවේ ... නහඹර විය ආරම්භ වේ, දෙමව්පියන් සමඟ සාමාන්ය ගැටුම්, ස්වාධීන අරගලය යනාදිය. ඔබට සියල්ල තහනම් කිරීමට අවස්ථාවක් නොලැබෙනු ඇත. ඒ වෙනුවට, ඒත්තු ගැන්වීමට උත්සාහ කරන්න. වැඩිහිටි පළමු වර්ගයේ දියවැඩියා රෝගීන්ගේ සංකූලතා වලින් පෙළෙන අයගේ උදාහරණ පෙන්වන්න සහ ඔවුන් තම යෞවන වයසේදී එවැනි මෝඩයන් යැයි පසුතැවිලි වෙති. නමුත් සාමාන්යයෙන් සංහිඳියාව. මෙම තත්වය තුළ, ඔබට සැබවින්ම බලපෑම් කළ නොහැක. Ely ානවන්තව පිළිගැනීමට උත්සාහ කරන්න. බල්ලෙකු ලබාගෙන එයින් අවධානය වෙනතකට යොමු කරන්න. විහිළු වලට අමතරව.
රුධිරයේ ඉන්සියුලින් මට්ටම බෙහෙවින් ඉහළ යයි. සම්මතයන්හි පැතිරීම දෙස බලන්න - 10 වතාවක් පාහේ. එමනිසා, ඉන්සියුලින් සඳහා රුධිර පරීක්ෂණයක් රෝග විනිශ්චය සඳහා විශේෂ කාර්යභාරයක් ඉටු නොකරයි. ඔබේ දරුවාට අවාසනාවකට මෙන් 100% වර්ගයේ දියවැඩියාව තිබේ. ඉන්සියුලින් එන්නත් කිරීම සහ අඩු කාබෝහයිඩ්රේට් ආහාරයක් සමඟ රෝගයට ඉක්මනින් වන්දි ගෙවීමට පටන් ගන්න. වෛද්යවරුන්ට කාලය ඉවතට ඇද දැමිය හැකිය, නමුත් මෙය ඔබගේ අභිමතය පරිදි නොවේ. පසුව ඔබ සාමාන්ය ප්රතිකාර ආරම්භ කළ විට එය සාර්ථක කර ගැනීම දුෂ්කර වනු ඇත. ඉන්සියුලින් තෝරා ගැනීම සහ දැඩි ආහාර වේලක් අනුගමනය කිරීම ප්රමාණවත් නොවේ. නමුත් නව යොවුන් වියේදී දියවැඩියා සංකූලතා හේතුවෙන් අවලංගු වීමට ඔබට අවශ්ය නොවනු ඇත. එබැවින් කම්මැලි නොවන්න, ප්රවේශමෙන් ප්රතිකාර කරන්න.
පරිපූර්ණ වන්දි ලබා ගැනීම මෑතකදී තම දරුවන් තුළ පළමු වර්ගයේ දියවැඩියාව අත්විඳ ඇති දෙමාපියන්ගේ සාමාන්ය ආශාවකි. අනෙක් සියලුම වෙබ් අඩවි වල මෙය කළ නොහැකි බව ඔබට සහතික වනු ඇති අතර, ඔබ සීනි වැඩිවීම සමඟ කටයුතු කළ යුතුය. නමුත් මට ඔබ වෙනුවෙන් හොඳ ආරංචියක් තිබේ. 1 වන වර්ගයේ දියවැඩියාවෙන් පෙළෙන 6 හැවිරිදි දරුවෙකුගේ දෙමව්පියන් සමඟ සම්මුඛ සාකච්ඡාවක් කියවන්න. අඩු කාබෝහයිඩ්රේට් ආහාරයකට ස්තූතිවන්ත වන ඔවුන්ගේ දරුවාට සාමාන්යයෙන් සාමාන්ය රුධිර සීනි ඇත. පළමු වර්ගයේ දියවැඩියාව තුළ මධුසමය ගත වේ. අග්න්යාශය අධික ලෙස පැටවීමට ඔබ කාබෝහයිඩ්රේට ඉඩ නොදෙන්නේ නම්, ඔබට එය වසර කිහිපයක් හෝ ජීවිත කාලයක් සඳහා දීර් extend කළ හැකිය.
කළ යුතු දේ - පළමුව, ඔබ අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරු විය යුතුය.අවසර ලත් සහ තහනම් ආහාරවල සම්පූර්ණ ලැයිස්තුවක් සඳහා, ආහාර පාලන මාර්ගෝපදේශ බලන්න. පිටි, රසකැවිලි සහ අර්තාපල් ආහාරයෙන් බැහැර කිරීම අර්ධ මිනුමකි, එය ප්රමාණවත් නොවේ. පළමු වර්ගයේ දියවැඩියාව සඳහා මධුසමය කාලය යනු කුමක්දැයි කියවන්න. සමහර විට අඩු කාබෝහයිඩ්රේට් ආහාරයක ආධාරයෙන් ඔබට එය වසර කිහිපයක් හෝ ජීවිත කාලය පුරාම දීර් extend කිරීමට හැකි වනු ඇත. මෙන්න එය කළ 6 හැවිරිදි දරුවෙකුගේ දෙමාපියන් සමඟ සම්මුඛ සාකච්ඡාවක්. ඔවුන් ඉන්සියුලින් මුළුමනින්ම විසුරුවා හරින අතර නිරෝගී පුද්ගලයින් මෙන් ස්ථාවර සාමාන්ය සීනි තබා ගනී. ඔවුන්ගේ දරුවා ඉන්සියුලින් වලට එතරම් කැමැත්තක් නොදැක්වූයේ එන්නත් නොමැති නම් පමණක් ආහාර වේලක් අනුගමනය කිරීමට සූදානම්වය. ඔබ එකම සාර්ථකත්වයක් අත්කර ගනු ඇතැයි මම පොරොන්දු නොවෙමි. කෙසේ වෙතත්, අඩු කාබෝහයිඩ්රේට් ආහාරයක් දියවැඩියා සත්කාරයේ මූලික ගල වේ.
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව: සොයා ගැනීම්
වයස අවුරුදු 12-14 ත් ඊට වැඩි වැඩිහිටියන් අතර පළමු වර්ගයේ දියවැඩියාව ඇති දරුවෙකු සනාල සංකූලතා වර්ධනය වීම පිළිබඳව අවමානයක් නොදක්වන බව දෙමාපියන් පිළිගත යුතුය. මෙම දිගුකාලීන ගැටළු වල තර්ජනය ඔහුගේ දියවැඩියාව වඩාත් බැරෑරුම් ලෙස පාලනය කිරීමට ඔහුට බල නොකරනු ඇත. දරුවා උනන්දු වන්නේ වර්තමාන මොහොත ගැන පමණක් වන අතර තරුණ වයසේදී මෙය සාමාන්ය දෙයකි. ළමුන් හා නව යොවුන් වියේ දියවැඩියාව යන අපගේ ප්රධාන ලිපිය කියවීමට වග බලා ගන්න.
එබැවින්, ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාවේ ලක්ෂණ මොනවාදැයි ඔබ සොයා ගත්තා. එවැනි දරුවන්ගේ තයිරොයිඩ් ග්රන්ථිය සාමාන්යයෙන් ක්රියාත්මක වේදැයි නිරන්තරයෙන් පරීක්ෂා කර බැලිය යුතුය. පළමු වර්ගයේ දියවැඩියාව ඇති බොහෝ දරුවන් තුළ, ඉන්සියුලින් පොම්පයක් භාවිතා කිරීම රුධිරයේ සීනි පාලනය කිරීමට උපකාරී වේ. නමුත් දරුවා අඩු කාබෝහයිඩ්රේට් ආහාර වේලක් අනුගමනය කරන්නේ නම් සාම්ප්රදායික ඉන්සියුලින් එන්නත් මගින් සාමාන්ය සීනි පවත්වා ගත හැකිය.