දියවැඩියා වකුගඩු බද්ධ කිරීම
- සීනි මට්ටම දිගු කාලයක් ස්ථාවර කරයි
- අග්න්යාශයික ඉන්සියුලින් නිෂ්පාදනය යථා තත්වයට පත් කරයි
දියවැඩියා නෙෆ්රොෆති යනු වකුගඩු හානි බොහෝමයක් ඇතුළත් පුළුල් සංකල්පයකි. රෝගියාට නිතිපතා ඩයලිසිස් අවශ්ය වන විට එය අවසාන අදියර දක්වා වර්ධනය විය හැකිය.
රෝග ලක්ෂණ අඩු කිරීම සහ සායනික පින්තූරය වැඩි දියුණු කිරීම සඳහා විශේෂ ආහාර වේලක් අනුගමනය කළ යුතුය. එය අඩු කාබෝහයිඩ්රේට් සහ අඩු ප්රෝටීන් විය හැකිය (රෝගයේ අවසාන අදියරේදී).
දියවැඩියා නෙෆ්රොෆති සඳහා වන ආහාරය පහත විස්තර කෙරේ, දළ වශයෙන් මෙනුවක් ඉදිරිපත් කරනු ඇත, එසේම පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයක ප්රතිලාභ.
දියවැඩියා නෙෆ්රොෆති සඳහා ආහාර චිකිත්සාව
 මෙම රෝගය දියවැඩියා රෝගීන්ගේ මරණ සඳහා හේතු අතර ප්රමුඛ ස්ථානයක් ගනී. වකුගඩු බද්ධ කිරීම හා ඩයලිසිස් සඳහා පෙළ ගැසී සිටින රෝගීන්ගෙන් බහුතරය දියවැඩියා රෝගීන් ය.
මෙම රෝගය දියවැඩියා රෝගීන්ගේ මරණ සඳහා හේතු අතර ප්රමුඛ ස්ථානයක් ගනී. වකුගඩු බද්ධ කිරීම හා ඩයලිසිස් සඳහා පෙළ ගැසී සිටින රෝගීන්ගෙන් බහුතරය දියවැඩියා රෝගීන් ය.
දියවැඩියා නෙෆ්රොෆති යනු පුළුල් සංකල්පයක් වන අතර එය වකුගඩු පෝෂණය කරන ග්ලෝමෙරුලි, ටියුබල් හෝ යාත්රා වලට හානි කරයි. නිරන්තරයෙන් රුධිර ග්ලූකෝස් මට්ටම ඉහළ යාම හේතුවෙන් මෙම රෝගය වර්ධනය වේ.
දියවැඩියාව ඇති රෝගීන්ට එවැනි නෙෆ්රොෆති වල අන්තරාය වන්නේ ඩයලිසිස් අවශ්ය වූ විට අවසාන අදියරක් වර්ධනය වීමයි. මෙම අවස්ථාවේ දී, වකුගඩු වල ක්රියාකාරිත්වය උග්ර කරන ප්රෝටීන පෝෂණයෙන් සම්පූර්ණයෙන්ම බැහැර කරනු ලැබේ.
- උදාසීනත්වය
- මුඛයේ ලෝහමය රසය
- තෙහෙට්ටුව,
- කකුලේ කැක්කුම, බොහෝ විට සවස් වරුවේ.
සාමාන්යයෙන් දියවැඩියා නෙෆ්රොෆති මුල් අවධියේදී නොපෙන්වයි. එබැවින් දියවැඩියාවෙන් පෙළෙන රෝගියෙකුට වසරකට වරක් හෝ දෙවරක් එවැනි පරීක්ෂණ සිදු කිරීම රෙකමදාරු කරනු ලැබේ:
- ක්රියේටිනින්, ඇල්බියුමින්, මයික්රොඇල්බුමින්,
- වකුගඩු වල අල්ට්රා සවුන්ඩ්
- ක්රියේටිනින් සඳහා රුධිර පරීක්ෂාව.
රෝග විනිශ්චයක් කරන විට, බොහෝ වෛද්යවරු අඩු ප්රෝටීන් සහිත ආහාරයක් නිර්දේශ කරති, වකුගඩු මත බර වැඩි කරන්නේ ඔවුන් බව විශ්වාස කරති. මෙය අර්ධ වශයෙන් සත්යයකි, නමුත් දියවැඩියා නෙෆ්රොෆති වර්ධනය සඳහා ප්රෝටීන නොවේ. වකුගඩු ක්රියාකාරිත්වයට විෂ සහිත බලපෑමක් ඇති කරන සීනි ප්රමාණය මෙයට හේතුවයි.
වකුගඩු රෝගයේ අවසාන අදියර වළක්වා ගැනීම සඳහා ඔබ සමබර ආහාර වේලක් අනුගමනය කළ යුතුය. එවැනි ආහාර චිකිත්සාව රෝගයට හේතුව - ඉහළ රුධිර සීනි.
මෙනුව සකස් කිරීමේදී නිෂ්පාදන තෝරා ගැනීම ඒවායේ ග්ලයිසමික් දර්ශකය (GI) මත පදනම් විය යුතුය.
ග්ලයිසමික් නිෂ්පාදන දර්ශකය
 අඩු කාබෝහයිඩ්රේට් ආහාරයක් මගින් දියවැඩියා රෝගයේ දෙවන වර්ගයේ දියවැඩියාව සාමාන්ය මට්ටමක පවත්වා ගෙන යන අතර පළමු වර්ගය කෙටි හා අල්ට්රාෂෝට් ඉන්සියුලින් ප්රමාණය සැලකිය යුතු ලෙස අඩු කරයි. දියවැඩියාවෙන් ඇතිවන බොහෝ සංකූලතා වළක්වා ගැනීමට උපකාරී වන්නේ මෙම දේපලයි.
අඩු කාබෝහයිඩ්රේට් ආහාරයක් මගින් දියවැඩියා රෝගයේ දෙවන වර්ගයේ දියවැඩියාව සාමාන්ය මට්ටමක පවත්වා ගෙන යන අතර පළමු වර්ගය කෙටි හා අල්ට්රාෂෝට් ඉන්සියුලින් ප්රමාණය සැලකිය යුතු ලෙස අඩු කරයි. දියවැඩියාවෙන් ඇතිවන බොහෝ සංකූලතා වළක්වා ගැනීමට උපකාරී වන්නේ මෙම දේපලයි.
GI සංකල්පය රුධිරයේ ඇති කාබෝහයිඩ්රේට් පරිභෝජනය හා බිඳවැටීම පිළිබඳ ඩිජිටල් දර්ශකයකි, ඒවා භාවිතයෙන් පසු රුධිරයේ ග්ලූකෝස් මට්ටමට බලපායි. දර්ශකය පහළින්, “ආරක්ෂිත” ආහාර.
අඩු GI සහිත නිෂ්පාදන ලැයිස්තුව තරමක් පුළුල් වන අතර එමඟින් පිඟන් කෝප්පවල රසය නැති නොකර සම්පූර්ණ ආහාර වේලක් නිර්මාණය කිරීමට ඔබට ඉඩ සලසයි. අඩු දර්ශකයක් ඒකක 50 ක් දක්වාද, සාමාන්යයෙන් ඒකක 50 සිට 70 දක්වාද, ඉහළ ඒකක 70 ට වඩා වැඩි වනු ඇත.
සාමාන්යයෙන්, පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සමඟ, සාමාන්ය දර්ශකයක් සහිත ආහාර සතියකට කිහිප වතාවක් අවසර දෙනු ලැබේ. නමුත් දියවැඩියා නෙෆ්රොෆති සමඟ මෙය contraindicated.
දියවැඩියා නෙෆ්රොෆති ආහාර මගින් අඩු ජීඅයි සහිත ආහාර පමණක් නොව, පිඟන් කෝප්ප තාප පිරියම් කිරීමේ ක්රමද සාදයි. පහත සඳහන් ආහාර පිසීම පිළිගත හැකිය:
- යුවළක් සඳහා
- උනු
- මයික්රෝවේව් උදුනේ
- එළවළු තෙල් කුඩා ප්රමාණයකින් ඉස්ටුවක්,
- පිළිස්සීම
- "ෆ්රයි" මාදිලිය හැර සෙමින් කුකර් එකක.
පහත දැක්වෙන්නේ ආහාර සැකසූ නිෂ්පාදන ලැයිස්තුවකි.
ආහාර නිෂ්පාදන
 රෝගියාගේ ආහාර විවිධ විය යුතුය. දෛනික ආහාර වේලෙහි ධාන්ය වර්ග, මස් හෝ මාළු, එළවළු, පලතුරු, කිරි සහ ඇඹුල් කිරි නිෂ්පාදන අඩංගු වේ. තරල පරිභෝජනයේ වේගය ලීටර් දෙකකි.
රෝගියාගේ ආහාර විවිධ විය යුතුය. දෛනික ආහාර වේලෙහි ධාන්ය වර්ග, මස් හෝ මාළු, එළවළු, පලතුරු, කිරි සහ ඇඹුල් කිරි නිෂ්පාදන අඩංගු වේ. තරල පරිභෝජනයේ වේගය ලීටර් දෙකකි.
අඩු ජී.අයි. සහිත පලතුරු වලින් වුවද පලතුරු හා බෙරී යුෂ ආහාර පෝෂණය සඳහා තහනම් බව දැන ගැනීම වටී. මෙම ප්රතිකාරය මගින් ඔවුන්ට කෙඳි නැති වන අතර එමඟින් රුධිරයට ග්ලූකෝස් ඒකාකාරව ඇතුල් වීමේ ක්රියාකාරිත්වය සිදු කරයි.
පලතුරු සහ බෙරි උදේ ආහාරයට ගැනීම වඩාත් සුදුසුය, ග්රෑම් 150 - 200 ට වඩා වැඩි නොවේ. GI වැඩි නොකිරීමට ඒවා ඉස්ම සහිත තත්වයකට ගෙන නොයා යුතුය. මෙම නිෂ්පාදන වලින් පළතුරු සලාදයක් පිළියෙළ කරන්නේ නම්, හැකි තරම් ප්රයෝජනවත් විටමින් සහ ඛනිජ ලවණ ආරක්ෂා කර ගැනීම සඳහා මෙය භාවිතයට පෙර වහාම කළ යුතුය.
අඩු ජීඅයි පලතුරු සහ බෙරි:
- කළු සහ රතු වියළි මිදි යොදයි,
- ගූස්බෙරි
- ඕනෑම ආකාරයක ඇපල්, ඒවායේ මිහිරි බව දර්ශකයට බලපාන්නේ නැත,
- pear
- ඇප්රිකොට් ඇටයේ
- බ්ලූබෙරීස්
- රාස්ප්බෙරි
- ස්ට්රෝබෙරි
- වල් ස්ට්රෝබෙරි.
- ඕනෑම වර්ගයක පැඟිරි පලතුරු - ලෙමන්, තැඹිලි, මැන්ඩරින්, පොමෙලෝ, දෙහි.
එළවළු යනු දියවැඩියා පෝෂණයේ පදනම වන අතර මුළු ආහාර වේලෙන් අඩක් පමණ වේ. ඒවා උදේ ආහාරය සඳහා මෙන්ම දහවල් තේ සහ රාත්රී ආහාරය සඳහාද සේවය කළ හැකිය. සෘතුමය එළවළු තෝරා ගැනීම වඩා හොඳය, ඒවාට වැඩි පෝෂ්ය පදාර්ථ ඇත.
අඩු ජීඅයි දියවැඩියා නෙෆ්රොෆති සඳහා එළවළු:
- ස්කොෂ්
- ළූණු
- සුදුළූණු
- වම්බටු
- තක්කාලි
- මුං ඇට
- පරිප්පු
- නැවුම් සහ වියලූ තැළුණු ඇට,
- සියලු වර්ගවල ගෝවා - වට්ටක්කා, බ්රොකොලි, සුදු සහ රතු ගෝවා,
- මිහිරි ගම්මිරිස්.
ධාන්ය වර්ග වලින්, ඔබට අතුරු කෑම දෙකම පිසීමට සහ පළමු කෑම වර්ග වලට එකතු කළ හැකිය. සමහරුන්ට මධ්යම හා ඉහළ ජී.අයි. ඇති බැවින් ඔවුන්ගේ තේරීම අතිශයින්ම පරෙස්සම් විය යුතුය. දියවැඩියාව සමඟ, වෙනත් රෝගවලින් බර නොවී, වෛද්යවරු ඉඳහිට බඩ ඉරිඟු කැඳ ආහාරයට ගැනීමට ඉඩ දෙති - පෝෂ්ය පදාර්ථ වලින් පොහොසත් බැවින් ඉහළ සීමාවන්ගෙන් ජී.අයි. නමුත් දියවැඩියා නෙෆ්රොෆති සමඟ එහි පරිභෝජනය contraindicated. රුධිරයේ සීනි මට්ටම අවම වීම පවා වකුගඩු වලට ආතතියක් ඇති කරයි.
ඔවුන්ගේ කිරි සහ ඇඹුල් කිරි නිෂ්පාදන සියල්ලම පාහේ අඩු ජී.අයි. ඇති බැවින් ඒවා පමණක් බැහැර කළ යුතුය:
- ඇඹුල් ක්රීම්
- ක්රීම් 20% මේදය,
- පැණිරස හා පළතුරු යෝගට්,
- බටර්
- මාගරින්
- දෘ che චීස් (කුඩා දර්ශකය, නමුත් ඉහළ කැලරි අන්තර්ගතය),
- ensed නීභූත කිරි
- ඔප දැමූ චීස්,
- කිරි ස්කන්ධය (ගෘහ චීස් සමඟ පටලවා නොගත යුතුය).
කහ මදයෙහි නරක කොලෙස්ටරෝල් අඩංගු බැවින් දියවැඩියාව සඳහා බිත්තර දිනකට එකකට වඩා ඉඩ නොදේ. මෙම නෙෆ්රොෆති සමඟ, එවැනි නිෂ්පාදනයක් අවම වශයෙන් අඩු කිරීම වඩා හොඳය.
මෙය ප්රෝටීන වලට අදාළ නොවේ, ඒවායේ GI 0 PIECES වන අතර කහ මදය දර්ශකය 50 PIECES වේ.
මස් හා මාළු අඩු මේද වර්ග තෝරා ගත යුතු අතර, සමේ හා මේදයේ අවශේෂ ඉවත් කරයි. කේවියර් සහ කිරි තහනම්ය. මස් සහ මාළු කෑම දෛනික ආහාර වේලෙහි ඇත, වඩාත් සුදුසු වන්නේ දිනකට එක් වරක් ය.
එවැනි මස් සහ අපද්රව්ය සඳහා අවසර දී ඇත:
- කුකුල් මස්
- වටුවන්
- තුර්කිය
- හාවා මස්
- වැල්
- හරක් මස්
- හරක් මස් අක්මාව
- චිකන් අක්මාව
- හරක් මස් දිව.
මාළු වලින්, ඔබට තෝරා ගත හැකිය:
ඉහත සියලු කාණ්ඩවල නිෂ්පාදන වලින් රෝගියෙකුගේ දියවැඩියා ආහාර සැකසීම, පුද්ගලයෙකුට නිසි හා සෞඛ්ය සම්පන්න ආහාර ලබා ගනී.
රුධිරයේ සීනි මට්ටම සාමාන්ය පරාසය තුළ පවත්වා ගැනීම එහි අරමුණයි.
නියැදි මෙනුව
 පුද්ගලයාගේ රස මනාපයන් අනුව පහත මෙනුව වෙනස් කළ හැකිය. ප්රධාන දෙය නම් නිෂ්පාදන අඩු GI ඇති අතර නිසි ලෙස තාප සැකසුම් කිරීමයි. දැඩි ලෙස ආහාරයට ලුණු එකතු කිරීම තහනම් ය; ලුණු ප්රමාණය අවම කිරීම වඩා හොඳය.
පුද්ගලයාගේ රස මනාපයන් අනුව පහත මෙනුව වෙනස් කළ හැකිය. ප්රධාන දෙය නම් නිෂ්පාදන අඩු GI ඇති අතර නිසි ලෙස තාප සැකසුම් කිරීමයි. දැඩි ලෙස ආහාරයට ලුණු එකතු කිරීම තහනම් ය; ලුණු ප්රමාණය අවම කිරීම වඩා හොඳය.
සාගින්නෙන් හා අධික කෑමෙන් ඉඩ නොදෙන්න. මෙම සාධක දෙක රුධිරයේ සීනි වැඩිවීමක් ඇති කරයි. කුඩා කොටස් වලින් ආහාර ගැනීම, දිනකට පස් හය වතාවක් ආහාර ගැනීම.
ඔබට විශාල කුසගින්නක් දැනේ නම්, ඔබට සැහැල්ලු කෑමක් ගැනීමට අවසර ඇත, උදාහරණයක් ලෙස එළවළු සලාදයෙන් කුඩා කොටසක් හෝ පැසුණු කිරි නිෂ්පාදන වීදුරුවක්.
- පළමු උදෑසන ආහාරය - පළතුරු සලාද,
- දෙවන උදෑසන ආහාරය - ප්රෝටීන සහ එළවළු වලින් ඔම්ලට්, රයි පාන් පෙත්තක් සහිත හරිත තේ,
- දිවා ආහාරය - එළවළු සුප්, මාළු කට්ලට් සමඟ බාර්ලි, ක්රීම් සමඟ හරිත කෝපි,
- දහවල් තේ - එළවළු සලාද, තේ,
- පළමු රාත්රී භෝජනය - අඹරන ලද කුකුල් මස් සමග දුඹුරු සහල්, තේ,
- දෙවන රාත්රී භෝජනය - යෝගට් වීදුරු භාගයක්.
- පළමු උදෑසන ආහාරය - එක් ඇපල් ගෙඩියක්, ගෘහ චීස්,
- දෙවන වර්ගයේ දියවැඩියා රෝගීන් සඳහා වම්බටු, තක්කාලි, ළූණු සහ පැණිරස ගම්මිරිස්, හරිත තේ,
- දිවා ආහාරය - අම්බෙලිෆර් සුප්, වාෂ්ප මස් කට්ලට් සහිත බාර්ලි කැඳ, ක්රීම් සමඟ හරිත කෝපි,
- දහවල් ආහාරය - ඕට් මස් සමග ජෙලි, රයි පාන් පෙත්තක්,
- රාත්රී ආහාරය - මස් බෝල්, එළවළු සලාද.
- පළමු උදෑසන ආහාරය - කෙෆීර් සමඟ පළපුරුදු පලතුරු සලාද,
- දිවා ආහාරය - ප්රෝටීන වලින් වාෂ්ප ඔම්ලට්, ක්රීම් සමඟ කෝපි,
- දිවා ආහාරය - එළවළු සුප්, ස්ටූ කර ගත් කුකුල් මස් අක්මාවෙන් ග්රේවි සමග බාර්ලි කැඳ, හරිත තේ,
- දහවල් තේ - යෝගට් මිලි ලීටර් 150,
- පළමු රාත්රී භෝජනය - සහල් සහ හතු සමග ඉස්ටුවක් සහිත ගෝවා, රයි පාන් පෙත්තක්,
- දෙවන රාත්රී භෝජනය දියවැඩියා චීස්කේක් සහිත තේ වේ.
- පළමු උදෑසන ආහාරය - ඕට් මස් මත ජෙලි, රයි පාන් පෙත්තක්,
- දිවා ආහාරය - එළවළු සලාද, තම්බා බිත්තර, හරිත තේ,
- දිවා ආහාරය - මුතු සුප්, බේක් කළ වම්බටු, තුර්කිය, තේ,
- දහවල් ආහාරය - ගෘහ චීස් ග්රෑම් 150 ක් සහ වියළි පලතුරු අතලොස්සක් (වියළි ඇප්රිකොට් ඇට, කප්පාදු, අත්තික්කා),
- පළමු රාත්රී භෝජනය - තම්බා හරක් මස් දිව සමග අම්බෙලිෆර්, තේ,
- දෙවන රාත්රී භෝජනය - රියාෂෙන්කා මිලි ලීටර් 150 යි.
- පළමු උදෑසන ආහාරය - පළතුරු සලාද,
- දිවා ආහාරය - එළවළු සලාද, රයි පාන් පෙත්තක්,
- දිවා ආහාරය - එළවළු සුප්, කුකුල් මස් සමග ඉස්ටුවක් හතු, ක්රීම් සමඟ හරිත කෝපි,
- දහවල් තේ - ගෘහ චීස් ග්රෑම් 150, වියළි පලතුරු, තේ,
- පළමු රාත්රී භෝජනය - බාර්ලි, වාෂ්ප මාළු පැටි, හරිත තේ,
- දෙවන රාත්රී භෝජනය මේදය රහිත කෙෆීර් වීදුරුවක්.
- පළමු උදෑසන ආහාරය - ක්රීම් සමඟ හරිත කෝපි, ෆ ruct ක්ටෝස් මත දියවැඩියා කුකීස් තුනක්,
- දිවා ආහාරය - එළවළු සහිත වාෂ්ප ඔම්ලට්, හරිත තේ,
- දිවා ආහාරය - දුඹුරු සහල් සුප්, වල් සමග බෝංචි ඉස්ටුවක්, රයි පාන් පෙත්තක්, තේ,
- දහවල් ආහාරය - ඕට් මස් මත ජෙලි, රයි පාන් පෙත්තක්,
- පළමු රාත්රී භෝජනය - පර්චසයක්, එළවළු, තේ,
- දෙවන රාත්රී භෝජනය - යෝගට් වීදුරු භාගයක්.
- පළමු උදෑසන ආහාරය - චීස්කේක් සහිත තේ,
- දෙවන උදෑසන ආහාරය - ප්රෝටීන සහ එළවළු වලින් ඔම්ලට්, රයි පාන් පෙත්තක්,
- 2 වන වර්ගයේ දියවැඩියා රෝගීන් සඳහා රයි පාන් පෙත්තක්, මාළු පැටිස් සමග අම්බෙලිෆර්, හරිත කෝපි,
- දහවල් තේ - වියළි පලතුරු සහිත ගෘහ චීස්, තේ,
- පළමු රාත්රී භෝජනය - පරිප්පු, අක්මා පැටි, හරිත තේ,
- දෙවන රාත්රී භෝජනය යෝගට් වීදුරුවක්.
මෙම ලිපියේ වීඩියෝවෙන් දියවැඩියාව තුළ වකුගඩු හානි සිදුවීමට හේතුව විස්තර කෙරේ.
- සීනි මට්ටම දිගු කාලයක් ස්ථාවර කරයි
- අග්න්යාශයික ඉන්සියුලින් නිෂ්පාදනය යථා තත්වයට පත් කරයි
දියවැඩියාව සඳහා අවයව බද්ධ කිරීම

අවයව බද්ධ කිරීම දියවැඩියා රෝගීන්ට ප්රතිකාර කිරීම සඳහා බලාපොරොත්තුවක් ලබා දෙයිද? මෙම මෙහෙයුමට උදව් කළ හැක්කේ කාටද?
අවයව බද්ධ කිරීම යනු කුමක්ද?
ඉන්ද්රියයන් බද්ධ කිරීම හෝ අවයව බද්ධ කිරීම - ක්රියාකාරී නොවන අවයව හෝ තනි පටක වල කොටස් සෞඛ්ය සම්පන්න ඒවා සමඟ ප්රතිස්ථාපනය කිරීම. සෑම අවයවයක්ම බද්ධ කළ නොහැකි නමුත් හෘදය, අක්මාව, වකුගඩු, අග්න්යාශය, කුඩා අන්ත්රය, පෙනහළු පමණි. දියවැඩියාවේදී වකුගඩු හා අග්න්යාශය බද්ධ කරනු ලැබේ.
මට දියවැඩියාව සඳහා අවයව බද්ධ කිරීමක් අවශ්ය වන්නේ ඇයි?
සමහර විට දියවැඩියා රෝගයේදී එක් ඉන්ද්රියයක හෝ වෙනත් සෛලයක සෛල විනාශ වන අතර හදිසි බද්ධ කිරීමක් අවශ්ය වේ. සෑම අවස්ථාවකම නොවේ, දියවැඩියා රෝගය යනු ඉන්ද්රියයන් බද්ධ කිරීමේ අවශ්යතාවයක් ඇති හේතුවකි, අවයව බද්ධ කිරීමේ ප්රති as ලයක් ලෙස දියවැඩියාව වර්ධනය විය හැකිය.
හදවත, අක්මාව, වකුගඩු, පෙනහළු හෝ වෙනත් ඉන්ද්රියයන් බද්ධ කිරීමෙන් පසු 2 වන වර්ගයේ දියවැඩියාව ඇති වන්නේ කෙසේදැයි විද්යා ists යන්ට විශ්වාස නැත. විශේෂ අධ්යයනවලින් හෙළි වී ඇත්තේ අවයව බද්ධ කිරීමෙන් පසු රෝගීන් දහයෙන් එකක් තුළ දියවැඩියාව ඇති වන බවයි.
දියවැඩියා රෝගය ඉතා බරපතල රෝගයකි. අවයව බද්ධ කිරීමකට භාජනය වූ පුද්ගලයින් තුළ එය උග්ර වේ. දියවැඩියාව අවයව ප්රතික්ෂේප කිරීමේ සම්භාවිතාව වැඩි කරයි, භයානක ආසාදන හඳුන්වා දෙයි, රෝගියාගේ මරණයට හේතු විය හැක. දියවැඩියාව ඇතිවීම වළක්වා ගැනීම සඳහා අවයව බද්ධ කිරීමෙන් පසු ඔබේ සෞඛ්යය නිරීක්ෂණය කිරීම ඉතා වැදගත් වේ.
ආචාර්ය උපාධිය, අන්තරාසර්ග විද්යා ologistඇලෙක්සැන්ඩර් වයිචෙස්ලාවොවිච් පොඩ්ෂිවලින්:“සැත්කම් යනු අවසාන පියවරයි. අග්න්යාශයේ ඉන්සියුලින් නිපදවන සෛල වේගයෙන් විනාශ වන විට එය සිදු කරනු ලැබේ, රෝගියාගේ තත්වය බරපතල ය. මෙම මෙහෙයුමට අග්න්යාශයික සෛල බද්ධ කිරීම ඇතුළත් වේ. කාරණය නම්, දියවැඩියා I වර්ගයේ දියවැඩියාව සමඟ, රීතියක් ලෙස, ඉන්සියුලින් නිපදවිය හැකි ස්වයං සෛල ඉතා ස්වල්පයක් ඉතිරිව තිබීමයි. සෛල නොමැති බැවින් ඉන්සියුලින් නොමැත. නමුත් එය නොමැතිව අපගේ ශරීරයේ අනෙකුත් සෛල ග්ලූකෝස් අවශෝෂණය නොකරන අතර එම නිසා පෝෂණයේ ප්රධාන ප්රභවයක් අහිමි වේ. ඉන්සියුලින් ලබා ගන්නා අය සිරින්ජයෙන් නොව ඔවුන්ගේ ශරීරයේ සෛල වලින් දියවැඩියාව වැළඳීමේ සංකූලතාවන්ට වඩා ප්රතිශක්තීකරණ වේ. රෝගයේ ගමන් මග වඩාත් ස්ථායී වේ. දැන්, එවැනි මෙහෙයුමක් සිදු කරනු ලබන්නේ පළමු වර්ගයේ දියවැඩියාවෙන් හෝ ඉන්සියුලින් මත යැපෙන දියවැඩියාවෙන් පමණි.
අවයව බද්ධ කිරීමෙන් පසු දියවැඩියාවට හේතු
අවයව ප්රතික්ෂේප කිරීම වළක්වන ations ෂධ සහ drugs ෂධ වලට ස්තූතිවන්ත වෙමින් අවයව බද්ධ කිරීම දැනට සාර්ථකව සිදු කෙරේ. නමුත් ප්රතිශක්තිකරණ පද්ධතිය මර්දනය කිරීම සඳහා භාවිතා කරන බොහෝ drugs ෂධ වන ප්රෝග්රැෆ් (ටැක්රොලිමස්) හෝ කෝටිකොස්ටෙරොයිඩ් දියවැඩියාවට හේතු විය හැක.
දියවැඩියාවට එකම හේතුව ations ෂධ නොවේ, වෙනත් හේතු:
- තරබාරුකම
- ජානමය නැඹුරුතාවයක්
- 40 ට පසු මිනිසුන්
- හෙපටයිටිස් සී රෝගීන්
අවයව බද්ධ කිරීමෙන් පසු දියවැඩියාවට ප්රතිකාර කිරීම

අවයව බද්ධ කිරීමෙන් පසු ඇති වන දියවැඩියා රෝගය තාවකාලික ප්රති result ලයක් විය හැකි අතර එය දිගු කල් පවතින්නේ නැත. රෝගියා the ෂධයේ මාත්රාව වෙනස් කළහොත් හෝ අඩු කළහොත් දියවැඩියා රෝගය සම්පූර්ණයෙන්ම පහව යයි. බොහෝ රෝගීන් මාස හයකට පමණ පසු ස්ටෙරොයිඩ් ගැනීම නතර කළ හැකිය.
සමහර අවස්ථාවල රෝගීන්ට දියවැඩියාව සුව කිරීම සඳහා take ෂධ ගැනීම අවශ්ය වේ. ඔබේ ජීවන රටාව වෙනස් කිරීම ඉතා වැදගත් ය:
- සෞඛ්ය සම්පන්න ආහාර වේලක් අනුගමනය කරන්න
- රුධිරයේ සීනි පාලනය කරන්න
- ක්රීඩා සඳහා යන්න.
විටමින් සහ දියවැඩියාව
සංඛ්යාලේඛන අනුමත කළ නොහැකි ය: දියවැඩියාවෙන් පෙළෙන රෝගීන්ගෙන් 16% ක් පමණක් අවශ්ය විටමින් ලබා දී ඇත. ඉතිරිය කුමක් කළ යුතුද?
ශරීරයට හෝඩුවාවක් හෝ විටමින් ප්රමාණවත් නොවීම දියවැඩියාවේ සංකූලතා වර්ධනය සඳහා අවදානම් සාධකයක් ලෙස සැලකේ. එකවර බොහෝ විටමින් නොමැතිකම - පොලිහයිපොවිටමිනොසිස් - බොහෝ දියවැඩියා රෝගීන් තුළ දක්නට ලැබේ. ශරීරයේ බොහෝ විටමින් එකතු වන්නේ නැත, එබැවින් දියවැඩියාවෙන් පෙළෙන රෝගීන්ට බහුඅවයවික සංකීර්ණ නිතිපතා අතිරේකව අවශ්ය වේ. මෙම අවස්ථාවේ දී, ඇත්තේ එක් මාර්ගයක් පමණි - විශේෂ වීමට "දියවැඩියා රෝගීන් සඳහා විටමින්" (නිෂ්පාදකයා - ජර්මානු සමාගමක් වන වර්වාග් ෆාමා).
විශාල හා කුඩා යාත්රා වල බිත්තිවල තත්වය වැඩි දියුණු කිරීමට සහ පර්යන්ත ස්නායු පද්ධතියේ සාමාන්ය ක්රියාකාරිත්වය සහතික කිරීමට විටමින් සහ ඛනිජ ලවණවලට හැකි වේ.
විශාල හා කුඩා යාත්රා වලට හානි වීම (රෙටිනෝපති) සහ වකුගඩු වලට හානි වීම (නෙෆ්රොෆති) භයානක වන අතර දියවැඩියාවේ වඩාත් පොදු සංකූලතා වේ. එවැනි උල්ලං lations නයන් වලක්වා ගැනීම සඳහා වෛද්යවරු වැඩි වැඩියෙන් කේශනාලිකා මෙන්ම බී විටමින් ද ශක්තිමත් කරන ප්රතිඔක්සිකාරක වෙත යොමුවෙති.ඔහුගේ පර්යන්ත ස්නායු පද්ධතියේ තුවාල වැළැක්වීම සහ ප්රතිකාර කිරීම සඳහා භාවිතා කළ යුතුය. .ලදායීතාවය තීරණය කරන්නේ කුමක්ද "දියවැඩියා රෝගීන් සඳහා විටමින්"? Ective ලදායීතාවය "දියවැඩියා රෝගීන් සඳහා විටමින්" විශේෂයෙන් තෝරාගත් සංයුතියක් නිසා, වැදගත් විටමින් 11 ක් සහ වැදගත් අංශු 2 ක් අඩංගු වේ - සින්ක් සහ ක්රෝමියම්.
- විටමින් බී 1 ශරීරයේ කාබෝහයිඩ්රේට් වේගයෙන් දහනය කිරීම ප්රවර්ධනය කරයි, ස්නායු ආවේගයක් සම්ප්රේෂණය වේගවත් කරයි,
- විටමින් බී 2 ශරීරයේ ඇති ප්රෝටීන සහ මේද අම්ල වල පරිවෘත්තීය ක්රියාවලිය ප්රවර්ධනය කරයි,
- විටමින් බී 6 ස්නායු රෝග වේදනාව වළක්වයි, ස්නායු පද්ධතියේ ක්රියාකාරිත්වය සහ ලිපිඩ පරිවෘත්තීය සාමාන්යකරණය කරයි, සහ ජලය අධික ලෙස සමුච්චය වීම වළක්වයි,
- දියවැඩියා ස්නායු රෝග වැළැක්වීම සඳහා විටමින් බී 12 අත්යවශ්ය වේ.
විටමින් සමඟ සෑම දෙයක්ම පැහැදිලිය, නමුත් දියවැඩියා රෝගීන්ට සින්ක් සහ ක්රෝමියම් අවශ්ය වන්නේ ඇයි?
Chrome - ඉන්සියුලින් වල effectiveness ලදායීතාවය වැඩි කරන හෝඩුවාවක් සොයා ගන්න. ක්රෝමියම් iency නතාවයෙන් ඉන්සියුලින් ප්රතිරෝධයේ සමීප සම්බන්ධතාවය සනාථ වී ඇත. ඉන්සියුලින් තුළ අපේක්ෂිත ස්ටීරියෝ ආකෘතිය සෑදීමට ක්රෝමියම් දායක වන බැවින් මෙම හෝමෝනයට ග්ලූකෝස් effectively ලදායී ලෙස සෛල වෙත මාරු කළ හැකිය. ක්රෝමියම් ඉන්සියුලින් සංවේදීතාව වැඩි දියුණු කරන අතර පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින්ගේ රුධිරයේ සීනි මට්ටම අඩු කරයි. ඒ අතරම, ක්රෝමියම් ගැනීම තරබාරු රෝගීන්ගේ රුධිරයේ කොලෙස්ටරෝල් සහ ශරීර බර අඩු කිරීමට උපකාරී වේ.
දියවැඩියාව ඇති පුද්ගලයින් සඳහා දෙවන වැදගත්ම ද්රව්යය වන්නේ සින්ක්. සින්ක් යනු ඉන්සියුලින් වල කොටසක් වන අතර බොහෝ වැදගත් එන්සයිම, රුධිර ග්ලූකෝස් අඩු කිරීමට උපකාරී වේ, ප්රතිශක්තිකරණ පද්ධතියේ සාමාන්ය ක්රියාකාරිත්වය සඳහා එය අවශ්ය වන අතර වයස්ගත වීමේ ක්රියාවලිය මන්දගාමී වේ.
එය සැලකිල්ලට ගැනීම වැදගත්ය "දියවැඩියා රෝගීන් සඳහා විටමින්" සීනි හෝ රසකාරක අඩංගු නොවිය යුතු අතර, පරිභෝජනය කරන ආහාර සැලකිල්ලට ගනිමින් විටමින් සහ මාත්රාවල මූලද්රව්ය මාත්රාව තෝරාගනු ලැබේ.
ගන්නේ කෙසේද "දියවැඩියා රෝගීන් සඳහා විටමින්", ප්රතිලාභ උපරිම කිරීමට?
ඇතුළත් වීමේ නිර්දේශිත පා course මාලාව මාස 2 ක් දක්වා, වසරකට 3-4 වතාවක් වේ.
"දියවැඩියා රෝගීන් සඳහා විටමින්"භාවිතා කිරීමට ඉතා පහසුය: නිර්දේශිත මාත්රාව දිනකට ටැබ්ලට් 1 ක් පමණි.
ප්රශස්ත බලපෑම සඳහා "දියවැඩියා රෝගීන් සඳහා විටමින්" විටමින් සහ ඛනිජ සංකීර්ණය සෑදෙන මේද-ද්රාව්ය විටමින් වඩා හොඳින් අවශෝෂණය කර ගන්නා බැවින් ආහාර ගැනීමෙන් පසු ගත යුතුය.
දියවැඩියා වකුගඩු බද්ධ කිරීම
වකුගඩු බද්ධ කිරීම යනු අවසාන අවධියේ වකුගඩු අකර්මන්යතාවයෙන් පෙළෙන රෝගීන්ට හොඳම ප්රතිකාර ක්රමයයි. වකුගඩු බද්ධ කිරීමෙන් පසු ඩයලිසිස් ප්රතිස්ථාපන ප්රතිකාරයට සාපේක්ෂව ආයු අපේක්ෂාව සැලකිය යුතු ලෙස වැඩි වේ. මෙය දියවැඩියාව ඇති රෝගීන්ට මෙන්ම එය නොමැතිවද අදාළ වේ.

ඒ අතරම, රුසියානු භාෂාව කතා කරන හා විදේශීය රටවල වකුගඩු බද්ධ කිරීමේ සැත්කම් සංඛ්යාව සහ බද්ධ කිරීමට බලා සිටින රෝගීන් සංඛ්යාව අතර වෙනස වැඩි වී තිබේ.
- දියවැඩියා රෝගයේ වකුගඩු හානිය, එහි ප්රතිකාර හා වැළැක්වීම
- වකුගඩු පරීක්ෂා කිරීම සඳහා ඔබ සමත් විය යුතු පරීක්ෂණ මොනවාද (වෙනම කවුළුවකින් විවෘත වේ)
- වැදගත්! දියවැඩියා වකුගඩු ආහාර වේලක්
- වකුගඩු ධමනි ආ en ාතය
වකුගඩු බද්ධ කිරීමෙන් පසු දියවැඩියාව ඇති රෝගීන් සඳහා රෝග විනිශ්චය
වකුගඩු බද්ධ කිරීමෙන් පසු දියවැඩියා රෝගීන්ගේ පැවැත්ම සාමාන්ය ග්ලූකෝස් පරිවෘත්තීය රෝගීන්ට වඩා නරක ය. පහත වගුව පදනම් වී ඇත්තේ මොස්කව් සිටි නෙෆ්රොලොජි මධ්යස්ථානයේ විශ්ලේෂණය මෙන්ම 1995-2005 කාලය සඳහා බද්ධ කිරීමේ පර්යේෂණ ආයතනය සහ කෘතිම අවයවයන් ය.
වකුගඩු බද්ධ කිරීමෙන් පසු පළමු වර්ගයේ දියවැඩියා රෝගීන්ගේ පැවැත්ම
වකුගඩු බද්ධ කිරීමෙන් පසු පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්ගේ අඩු පැවැත්ම සඳහා අවදානම් සාධක:
- වසර 25 කට වැඩි කාලයක් තිස්සේ වකුගඩු අකර්මණ්ය වීමට පෙර දියවැඩියා රෝගයේ කාලසීමාව,
- වකුගඩු බද්ධ කිරීමේ සැත්කමට පෙර ඩයලිසිස් කාලය අවුරුදු 3 කට වඩා වැඩිය.
- වකුගඩු බද්ධ කිරීමේ සැත්කම් කරන වයස අවුරුදු 45 ට වඩා වැඩිය,
- ශල්යකර්මයෙන් පසුව රක්තහීනතාවය දිගටම පවතී (හිමොග්ලොබින් මාතෘකාව: දියවැඩියාව සහ වකුගඩු

ඇය 1998 දී දියවැඩියාවෙන් පෙළෙන අතර පළමු වර්ගයේ පැළඳ සිටියාය. ඉන්සියුලින් ලැන්තස් ඒකක 25 සහ නොවෝරොපිඩ් මත. දැන්, නිරාහාර සීනි 6-7 ක් වන අතර දිවා කාලයේදී 4-4.5 වේ. නමුත් මේ වන විටත් වකුගඩු අකර්මණ්ය වී ඇති අතර හදිසි දර්ශක මගින් ඩයලිසිස් ඇති විය (ක්රියේටිනින් 280, යූරියා 31, යූරික් අම්ලය 780). දැන් ක්රියේටිනින් 230, යූරියා 28, යූරික් අම්ලය සාමාන්යයි. මම ඩයලිසිස් මධ්යස්ථානයේ ලියාපදිංචි වී සිටිමි. මගේ වයස අවුරුදු 55 යි. 2011 දී ඇයට හෘදයාබාධයක් ඇතිවිය. දැන් ඔවුන් වකුගඩු බද්ධ කිරීමක් සඳහා උපදෙස් ලබා දී ඇත. අඩු කාබෝහයිඩ්රේට් පෝෂණය සහ ඉන්සියුලින් පිළිබඳ ඔබගේ සියලු ලිපි වලට මම ඇත්තෙන්ම කැමතියි, සියල්ල ඉතා පැහැදිලිය. මම උත්සාහ කළ අතර සීනි මට යථා තත්ත්වයට පත්විය. මෙය ඉතා සිසිල් ය, මම එය අපේක්ෂා නොකළෙමි. වෙබ් අඩවියට ස්තූතියි! ප්රශ්නය වන්නේ - මට හෘදයාබාධයක් ඇති වී මාසයකට පසු අධි පීඩනය යටතේ පු pul ් ed ුසීය ශෝථය ඇති වුවහොත් මට වකුගඩු බද්ධ කිරීමක් කිරීමට සිදු වේද? මම නිතිපතා විශ්ලේෂණයන් භාර දෙමි. ක්රියේටිනින් 230, යූරියා 31, කොලෙස්ටරෝල් 8-10, නමුත් දැන් සාමාන්යයි. මම නිතරම රොස්කාර්ඩ් පානය කරන්නේ, වප්සාර්ටන්, නොර්වාස්ක්, මොනොසින්ක්, ඇස්පිරින් හෘද, සෝර්බිෆර්, එපොයිටින් 2000 සතියකට 3 වතාවක් (හිමොග්ලොබින් 98-105), කෙටොස්ටෙරිල්, ෆෝලික් අම්ලය, කැල්සියම් සැන්ඩෝස් ය. ග්ලයිකේටඩ් හිමොග්ලොබින් 7.8%. උස 161 සෙ.මී., බර 69 kg. ඔබ පිළිතුරු දී යම් දෙයක් උපදෙස් දීමට හා විමසීමට හැකි නම්, මම ඉතා කෘත ful වෙමි!
> මම ඔයාගේ හැමෝටම ඇත්තටම කැමතියි
> අඩු කාබෝහයිඩ්රේට් ලිපි
> පෝෂණය සහ ඉන්සියුලින්. මම උත්සාහ කළා
ඔබ ප්රවේශමෙන් කියවා නැත. සෑම අස්සක් මුල්ලක් නෑරම, දරුණු වකුගඩු ආබාධ සහිතව, අඩු කාබෝහයිඩ්රේට් ආහාර ගැනීම තහනම් බව මම ඔබට අනතුරු අඟවන්නෙමි. එය මාරාන්තික ප්රති come ලය වේගවත් කරයි.
ශරීරයට ඇමයිනෝ අම්ල සැපයීම සඳහා කෙටොස්ටෙරිල් ඔබ වෙනුවෙන් නියම කරන ලද අතර ඒ සමඟම ප්රෝටීන් බිඳවැටීමේ නිෂ්පාදන සමඟ විෂ වීම වළක්වා ගන්න. ඔබ ප්රෝටීන් ආහාර අනුභව කරන්නේ නම් ඔබේ වකුගඩු වලට තවදුරටත් මුහුණ දිය නොහැකි බැවිනි.
> මට වකුගඩු බද්ධ කිරීමක් කළ හැකිද?
මම එය දැන ගන්නේ කෙසේද?
මගේ සහෝදරියට කියන්න, ඇගේ සහෝදරයාට වකුගඩු බද්ධ කිරීමක් කරන්න. ඇයට වයස අවුරුදු 60 යි, ඇයට අධි රුධිර පීඩනය, රක්තවාතය, අසනීප දණහිසේ සන්ධි සහ මෑතකදී දියවැඩියා රෝගය 2 වන අතර, ඇයගේ වකුගඩුව මත යම් ආකාරයක ඇඩිපෝස් වර්ගයක්ද තිබී ඇත, ඔහුට රක්තවාතය සන්ධි 57 ක්, වකුගඩු ඇත. ඇයට පරිත්යාගශීලියෙක් විය හැකිද? සියල්ල අවසන් වන ආකාරය.
සුබ සන්ධ්යාවක් පළමු වර්ගයේ දියවැඩියාව හඳුනා ගැනීම. 2012 දී ආධාර දෙන වකුගඩුවක් සහ අග්න්යාශයක් රෝපණය කරන ලදී. මගේම වකුගඩු යථා තත්වයට පත් කළ හැකිද යන්න ගැන හෝ ඒවා සම්පූර්ණයෙන්ම විනාශ වී ඇත්ද යන්න ගැන මම උනන්දු වෙමි, විද්යාව නිශ්චලව නොසිටින හෙයින්, අපගේ විද්යා scientists යින්ට ඒ සඳහා ඉදිරිපත් විය හැකිද?
වකුගඩු නෙෆ්රොස්ක්ලෙරෝසිස් යනු කුමක්ද: රෝග ලක්ෂණ සහ ප්රතිකාර ක්රම

ඔබ වසර ගණනාවක් තිස්සේ කිඩ්නි සුව කිරීමට උත්සාහ කර තිබේද?
නෙෆ්රොලොජි ආයතනයේ ප්රධානී: “සෑම දිනකම වකුගඩු පානය කිරීමෙන් සුව කිරීම කොතරම් පහසුදැයි ඔබ මවිතයට පත් වනු ඇත.
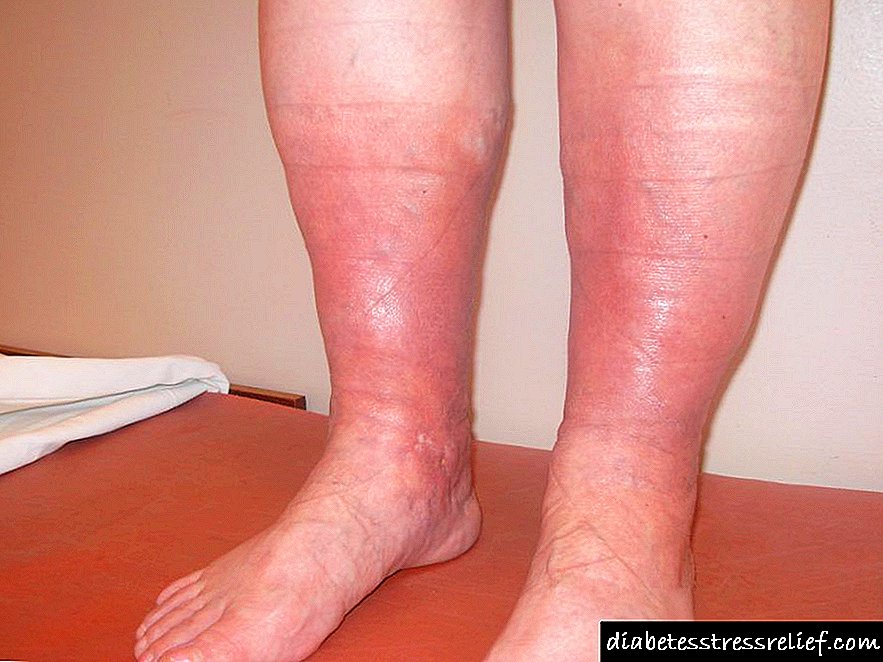
 වකුගඩු නෙෆ්රොස්ක්ලෙරෝසිස් යනු සම්බන්ධක පාරෙන්චිමල් පටක ප්රතිස්ථාපනය කිරීම මගින් සංලක්ෂිත වන අතර එමඟින් එහි ප්රමාණය අඩුවීම (රැළි වැටීම), ක්රියාකාරී ක්රියාකාරකම් අඩුවීම සහ එහි ප්රති performance ලයක් ලෙස ක්රියාකාරීත්වය සම්පූර්ණයෙන් නැවැත්විය හැකිය.
වකුගඩු නෙෆ්රොස්ක්ලෙරෝසිස් යනු සම්බන්ධක පාරෙන්චිමල් පටක ප්රතිස්ථාපනය කිරීම මගින් සංලක්ෂිත වන අතර එමඟින් එහි ප්රමාණය අඩුවීම (රැළි වැටීම), ක්රියාකාරී ක්රියාකාරකම් අඩුවීම සහ එහි ප්රති performance ලයක් ලෙස ක්රියාකාරීත්වය සම්පූර්ණයෙන් නැවැත්විය හැකිය.
එය ප්රධාන වශයෙන් සිදුවන්නේ විවිධ රෝග නිසා ඇති වන රුධිර සැපයුම අඩුවීම නිසා වන අතර එය සනාල ක්ෂය වීමට හේතු වන අතර එහි ප්රති para ලයක් ලෙස පාරෙන්චිමල් සම්බන්ධක පටක පටක ප්රතිස්ථාපනය වේ.
ප්රතිජීවක treatment ෂධ සමඟ ප්රතිකාර කළ නොහැකි දැවිල්ලක් තිබේ නම්, ශරීරයට විෂ වන විෂ ද්රව්ය වකුගඩු තුළ එකතු වීමට පටන් ගනී, එබැවින් එවැනි වකුගඩුවක් ඉවත් කළ යුතුය.
ගිනි අවුලුවන ක්රියාවලිය නිරීක්ෂණය නොකළහොත් ශල්යකර්ම ඉවත් කිරීම අවශ්ය නොවේ. මෙම අවස්ථා දෙකෙන් එකක් තුළ එක් වකුගඩුවක් ක්රියා විරහිත වන අතර අනෙක එහි ක්රියාකාරිත්වයට වන්දි ලබා දේ.
නමුත් තනිවම, විෂ හා විෂ වලින් රුධිරය පිරිසිදු කිරීම සමඟ කටයුතු කිරීමට නොහැකි වනු ඇත, එබැවින් රෝගීන්ට රක්තපාත ක්රියාවලියක් හෝ කෘතිම වකුගඩුවක් භාවිතා කිරීම නියම කරනු ලැබේ.
මෙම ක්රියා පටිපාටිවලට ශරීරයේ ස්වයං පිරිසිදු කිරීම ප්රතිස්ථාපනය කළ නොහැකි නමුත් පුද්ගලයෙකුගේ ආයු කාලය සැලකිය යුතු ලෙස දීර් and කර ඔහුගේ ජීවිතයේ ගුණාත්මකභාවය වැඩි දියුණු කළ හැකිය.
රෝගය වර්ධනය කිරීම සඳහා යාන්ත්රණ දෙකක්
සංවර්ධන යාන්ත්රණයට අනුව, මෙම වර්ගයේ රෝග වෙන්කර හඳුනාගත හැකිය:
- මූලික වශයෙන් හැකිලෙන වකුගඩු, වකුගඩු වල ධමනි වලට හානි වූ විට පෙනේ. මෙම ස්වරූපය දිස්වන රෝග අධි රුධිර පීඩනය, අධි රුධිර පීඩනය, හෘද වාහිනී පද්ධතියේ රෝග ඇතිවීම.
- ද්විතියික රැලි සහිත වකුගඩුවක් හටගන්නේ මල බද්ධ පද්ධතියට සහ මිනිස් සිරුරේ අනෙකුත් අවයව හා පද්ධති දෙකටම බලපාන විවිධ රෝග හේතුවෙන් වකුගඩු පරෙන්චිමාවට හානි වූ විටය.
ව්යාධි විද්යාව වර්ධනය වීමට හේතු
හැකිලෙන වකුගඩුවක් වර්ධනය කිරීම සඳහා පූර්වාවශ්යතාවයන් වන්නේ සනාල රෝග සහ පරිවෘත්තීය ආබාධ හෝ බැහැර කිරීමේ පද්ධතියේ රෝග යන දෙකටම සම්බන්ධ විවිධ රෝග වේ.
ප්රාථමික නෙෆ්රොස්ක්ලෙරෝසිස් සඳහා, මෙම හේතු ලක්ෂණයකි:
- අධි රුධිර පීඩනය - නිදන්ගත රෝගයක්, අධි රුධිර පීඩනය, 140/90 mm Hg ට වඩා වැඩි වීම සහ වරින් වර අධි රුධිර පීඩනය (තාවකාලික අධි රුධිර පීඩනය
චිත්තවේගීය හෝ ශාරීරික වික්රියාව).
ද්විතියික හැකිලූ වකුගඩුවක් සඳහා, පහත දැක්වෙන රෝග ලක්ෂණ වේ:
- Pyelonephritis - බැක්ටීරියා නිසා ඇති වන වකුගඩු වල ඇතිවන ගිනි අවුලුවන ක්රියාවලියකි
- ක්ෂය රෝගය යනු ආසාදිත රෝගයක් වන අතර එය ක්ෂය රෝගයේ ක්ෂුද්ර බැක්ටීරියා මගින් ඇතිවේ. මෙම රෝගය බැහැර කිරීමේ පද්ධතිය ඇතුළුව ශරීරයේ සියලුම අවයව හා පටක වලට බලපායි.
- නෙෆ්රොලිතියාසිස් යනු වකුගඩුවේ නාල වල ගල් තිබීම මගින් සංලක්ෂිත රෝගයකි.
- දියවැඩියා රෝගය යනු අග්න්යාශයේ හෝමෝනය ප්රමාණවත් නොවීම නිසා ඇතිවන නිදන්ගත රෝගයකි - ඉන්සියුලින්. මෙම රෝගය සියලු වර්ගවල පරිවෘත්තීය ආබාධ ඇති කරයි. දියවැඩියාව සමඟ රුධිරයේ සීනි වැඩිවීම වකුගඩු වල රුධිර නාල විනාශ කරන අතර එය නෙෆ්රොස්ක්ලෙරෝසිස් වලට මග පාදයි. නිසි ප්රතිකාර නොමැති විට රෝගය බෙහෙවින් ඉදිරියට යන අතර එය වකුගඩු දෙකේම ක්රියාකාරිත්වය නැතිවීමට හේතු වේ.

රෝග සංවර්ධන අවධීන්
රෝගයේ අදියර 4 ක් ඇත:
- පළමුවැන්න අනාවරණය වන්නේ රසායනාගාර පරීක්ෂණ වලදී පමණි.
- දෙවන, පූර්ව-නෙෆ්රොටික් - පර්යේෂණ මගින් ද අනාවරණය වේ, නමුත් සායනික සං signs ා ද පෙනේ: මුත්රා වල රුධිරයේ පෙනුම සහ පීඩනය සුළු වශයෙන් වැඩි වීම.
- තෙවනුව, නෙෆ්රොටික් - ප්රෝටීන් මුත්රා වල දිස් වේ. රුධිර පීඩනය ඊට වඩා වැඩිය. මුහුණ ඉදිමීමට පටන් ගන්නා අතර ඉදිමීම දෘශ්යමාන වේ.
- හතරවනුව, දියවැඩියා - මුහුණේ සහ ශරීරයේ උච්චාරණය කරන ලද ශෝථය, අධි රුධිර පීඩනය ඇතිවීම, සමේ කැසීම, වමනය. රෝගය ආරම්භ වී වසර කිහිපයකට පසු පෙනී යයි. බොහෝ විට, රෝගයේ මෙම අදියරේදී වකුගඩු අකර්මණ්ය වීම දැනටමත් දක්නට ලැබේ.
සායනික පින්තූරයේ විශේෂාංග
වකුගඩු නෙෆ්රොස්ක්ලෙරෝසිස් හි ප්රධාන රෝග ලක්ෂණ අතර විවිධ වර්ගයේ මුත්රා ආබාධ ඇතුළත් වේ:
- පොලියුරියා - දිනකට ලීටර් 2 ඉක්මවන මුත්රා කිරීම, පරිමාව ලීටර් 10 ක් දක්වා ළඟා විය හැකිය,
- nocturia - රාත්රියේදී මුත්රා කිරීම වැඩි කිරීම, පරිමාව දිනපතා 40% ක් දක්වා ළඟා විය හැකිය,
- hematuria - මුත්රා වල රුධිරයේ පෙනුම (රතු රුධිර සෛල).
 ධමනි අධි රුධිර පීඩනය බොහෝ විට නිරීක්ෂණය වේ - අධි රුධිර පීඩනය, 140/90 ට වැඩි.
ධමනි අධි රුධිර පීඩනය බොහෝ විට නිරීක්ෂණය වේ - අධි රුධිර පීඩනය, 140/90 ට වැඩි.
එවැනි පීඩනයක් ඔබට සාමාන්ය දෙයක් ලෙස සලකනු ලැබුවද, එවැනි දර්ශකයන් පසුව රුධිර නාල වල තත්වයට ly ණාත්මක ලෙස බලපානු ඇත.
ධමනි වල බිත්තිවල ආතතිය වැඩි වීම, හෘද පේශිවල වැඩ වැඩි කිරීම - හෘද වාහිනී පද්ධතියේ කල්පැවැත්ම නොවේ.
ලුම්බිම් කලාපයේ වේදනාව, ඔවුන් ඇදගෙන යාම, සම්පීඩනය කිරීම, පසු නොකිරීම වැනි හැඟීමක් දැනේ. මුහුණේ සහ බෙල්ලේ දිස්වන එඩීමා, පසුව පහළට පැතිරෙන්න.
රසායනාගාර පරීක්ෂණවලදී, සම්මතයෙන් වෙනස්වීම් පෙනේ:
- ද්විතියික මුත්රා වල ප්රෝටීන පෙනුම,
- ද්විතියික මුත්රා වල ity නත්වය 1.005-1.012 ට අඩු.
දියවැඩියා නෙෆ්රොෆති සඳහා treatment ලදායී ප්රතිකාර

ඔබ වසර ගණනාවක් තිස්සේ කිඩ්නි සුව කිරීමට උත්සාහ කර තිබේද?
නෙෆ්රොලොජි ආයතනයේ ප්රධානී: “සෑම දිනකම වකුගඩු පානය කිරීමෙන් සුව කිරීම කොතරම් පහසුදැයි ඔබ මවිතයට පත් වනු ඇත.
වකුගඩු ආබාධ සඳහා ප්රතිකාර කිරීම සඳහා අපගේ පා readers කයින් රෙනොන් ඩුඕ සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
දියවැඩියා නෙෆ්රොෆති යනු දියවැඩියා රෝගයේ සිදුවන වකුගඩු වල යාත්රා වලට ව්යාධිජනක හානියක් වන අතර එය වකුගඩු අකර්මණ්යතාවයේ වර්ධනයට සමගාමී වේ. දියවැඩියාවේ නෙෆ්රොෆති යනු මෙම රෝගයෙන් පෙළෙන රෝගීන්ගේ මරණයට ප්රධාන හේතුවයි. මෙම රෝගය පළමු හා දෙවන වර්ගවල දියවැඩියා රෝගයේ සංකූලතාවයේ දරුණු ආකාරයකි.
දියවැඩියා නෙෆ්රොෆති (එය විවිධ හේතු වල ග්ලෝමියුලර් උපකරණයේ හා වකුගඩු පරෙන්චිමාවේ තුවාලයක් වේ) දියවැඩියා රෝගීන්ගෙන් සියයට පහළොවක් පමණ තුළ ඇති වන අතර බොහෝ විට එය ජනගහනයෙන් ශක්තිමත් භාගයක් තුළ අනාවරණය වේ. රෝගයේ වර්ධනයේ සාරය නම් කාලයත් සමඟ පටක වල කැළැල් හේතුවෙන් වකුගඩු වල ක්රියාකාරී වගකීම් ක්රමයෙන් අහිමි වීමයි. වෛද්ය සංඛ්යාලේඛනවලට අනුව, ප්රතිකාර අවශ්ය රෝගීන්ගෙන් සියයට හතළිහක් පමණ (රෝගයක් හෝ තුවාලයක්, ව්යාධි තත්වයක් හෝ ජීවිතයට වෙනත් බාධා කිරීම් වල රෝග ලක්ෂණ සහ ප්රකාශනයන් සමනය කිරීම, ඉවත් කිරීම හෝ ඉවත් කිරීම අරමුණු කරගත් ක්රියාවලියකි), වකුගඩු අකර්මන්යතාවය දියවැඩියා රෝගයෙන් පීඩා විඳිති.
Cure ලදායී ප්රතිකාරයක් පදනම් වන්නේ මුල් රෝග විනිශ්චය සහ treatment ලදායී ප්රතිකාර මත වන අතර එය රෝගයේ අවධිය අනුව සිදු කෙරේ. මෙම රෝගයේ අන්තරාය වන්නේ මන්දගාමී ක්රියාමාර්ගය හේතුවෙන් එහි වර්ධනය දීර් time කාලයක් තිස්සේ නොදැනී සිටීම හා කිසිදු අපහසුතාවයක් ඇති නොකිරීමයි. වකුගඩු වල ව්යාධිජනක වර්ධනයට දැනෙන්නේ පර්යන්ත අවධියේදී පමණි, රෝගියාට පැමිණිලි ඇත. අවාසනාවකට මෙන්, රෝගයේ වර්ධනයේ මෙම අවස්ථාවෙහිදී, රෝගියාට රැඩිකල් ලෙස උපකාර කිරීම සැමවිටම කළ නොහැකිය.
වෛද්යවරුන් නිර්දේශ කරන්නේ ඔවුන්ගේ සෞඛ්යය ගැන දැඩි සැලකිල්ලක් දැක්විය යුතු අතර නින්දට බාධා, ආහාර රුචිය නැතිවීම, අත් සහ වළලුකර ඉදිමීම සහ ඇවිදීමේදී සිදුවන වේගවත් තෙහෙට්ටුව වැනි රෝග ලක්ෂණ ඇතිවීම කෙරෙහි විශේෂ අවධානයක් යොමු කරන ලෙසයි. දියවැඩියා නෙෆ්රොෆති රෝගය හඳුනා ගැනීම, සමහර විට සංවර්ධනයේ ආරම්භක අවධියේදී, මේ සඳහා ඔබ නිරන්තරයෙන් රසායනාගාර පරීක්ෂණවලට භාජනය වී නියමිත පරීක්ෂණ සිදු කළ යුතුය. සුදුසුකම් ලත් විශේෂ ist යෙකුගේ සියලු නීතිරීති හා පත්වීම් දැඩි ලෙස පිළිපැදීම රෝගයේ ගමන් මගට හිතකර බලපෑමක් ලබා දෙනු ඇත.
රෝග විනිශ්චය
නෙෆ්රොස්ක්ලෙරෝසිස් රෝග විනිශ්චය සඳහා අදියර සහ අදියර කිහිපයක් ඇතුළත් වේ.
මුලදී, මෙය වෛද්යවරයකු, මුත්රා රෝග විශේෂ by යෙකුගේ සාමාන්ය පරීක්ෂණයකි. එයට ඇතුළත් වන්නේ:
- වර්තමාන රෝගයේ වෛද්ය ඉතිහාසය - රෝග ලක්ෂණ සහ පැමිණිලි ආරම්භ වූ වේලාව, ප්රගතිය, වෛද්යවරයකු හමුවීම සහ හැකි ප්රතිකාර හා වැළැක්වීම පිළිබඳ තොරතුරු සපයයි.
- පැමිණිලි එකතු කිරීම - මෙම රෝගියා තුළ දක්නට ලැබෙන රෝග ලක්ෂණ සහ කුමන තීව්රතාවයෙන්ද,
- වෛද්ය ඉතිහාසය - රෝග පිළිබඳ තොරතුරු රැස් කිරීම, විශේෂයෙන් බැහැර කිරීමේ පද්ධතියට සම්බන්ධ අය, නරක පුරුදු, ශාරීරික ක්රියාකාරකම්, ජීවන තත්වයන්,
- පවුල් ඉතිහාසය - පවුල තුළ දක්නට ලැබෙන රෝග මොනවාද සහ කුමන රෝග.
- ස්පන්දනය හා බෙර වාදනය - උගුරේ අමාරුව හඳුනා ගැනීම, වකුගඩු ප්රමාණය වැඩි වීම හෝ අඩුවීම, මඟ හැරීම,
- බාහිර පරීක්ෂණයකින්, ඉදිමීම, රතු පැහැය අනාවරණය වේ.
ශරීර තරල විශ්ලේෂණය කිරීම: රුධිරය හා මුත්රා ද සිදු කරනු ලැබේ.
වකුගඩු රෝග විනිශ්චය සඳහා රසායනාගාර ක්රම නියම කරනු ලැබේ:
රෝගයේ රෝග ලක්ෂණ
දියවැඩියා නෙෆ්රොෆති යනු සෙමින් ඉදිරියට යන රෝගයක් වන අතර එහි සායනික චිත්රය සම්පූර්ණයෙන්ම රඳා පවතින්නේ ව්යාධි වෙනස්වීම් වල වේදිකාව (අදියර, අදියර (ග්රීක) මත ය. රෝගයේ වර්ධනයේ දී රෝග ලක්ෂණ කිහිපයක් කැපී පෙනේ:
- දියවැඩියාව සමඟ දිස්වන වකුගඩු වල අධි ක්රියාකාරිත්වය. වකුගඩු වල යාත්රා තරමක් වැඩි වේ, මුත්රා පරීක්ෂණ වල ප්රෝටීන නොමැත,
- ආරම්භක ව්යුහාත්මක වෙනස්කම්, දියවැඩියාව හඳුනා ගැනීමෙන් ආසන්න වශයෙන් වසර දෙකකට පසුව අනාවරණය වේ. මුත්රා පරීක්ෂණ වලදී කිසිදු ප්රෝටීන හමු නොවේ,
- වසර පහකට පමණ පසු රෝග විනිශ්චය කරන ලද දියවැඩියා නෙෆ්රොෆති, රීතියක් ලෙස, මුත්රා පරීක්ෂණ වලදී ප්රෝටීනයක් අනාවරණය වන අතර, එය වකුගඩු වල යාත්රා වලට සැලකිය යුතු හානියක් පෙන්නුම් කරයි.
- දරුණු දියවැඩියා නෙෆ්රොෆති රෝගය අවුරුදු පහළොවකට පමණ පසු සිදු වන අතර එය සාමාන්යයෙන් උච්චාරණ ප්රකාශනයන් මගින් සංලක්ෂිත වේ. රුධිර පරීක්ෂණ වලදී, ප්රෝටීන මට්ටම තියුනු ලෙස පහත වැටෙන අතර එය ශෝථය මගින් ප්රකාශ වේ. ඩයුරටික් drugs ෂධ දැනටමත් අකාර්යක්ෂම නම්, අතිරික්ත තරලය ඉවත් කිරීම නිසා ශල්යකර්ම මැදිහත් වීමක් සිදුවිය හැකිය. රෝගීන් බොහෝ බර අඩු කර ගන්නා අතර ආහාර රුචිය, නිදිබර ගතිය සහ පිපාසය නැතිවීම ගැන පැමිණිලි කරයි.
- අවසාන අදියර, වකුගඩු (වකුගඩු (ව්යුහ විද්යාව) - සතුන් සහ මිනිසුන්ගේ බැහැර කිරීමේ (මුත්රා) පද්ධතියේ අවයවයක්) සම්පූර්ණයෙන්ම අසමත් වීමට පටන් ගනී. රෝග ලක්ෂණ පෙන්නුම් කරන්නේ රෝගියාගේ ජීවිතයට සෘජු තර්ජනයක් වන අතර, එවැනි තත්වයන් තුළ, එකම නිවැරදි මාර්ගය වන්නේ පරිත්යාගශීලියාගේ වකුගඩුවක් බද්ධ කිරීමයි.
රෝගියාගේ සහ සහභාගී වන වෛද්යවරයාගේ ප්රධාන කාර්යය වන්නේ මෙම සංකූලතාව කාලෝචිත ලෙස හඳුනා ගැනීමයි. පළමු අදියරේදී දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් ප්රෝටීන් හඳුනා ගැනීම සඳහා නිරන්තරයෙන් පරීක්ෂා කළ යුතුය. රෝගය ආරම්භයේ සිට වසර පහක සිට සෑම මාස හයකට වරක් එවැනි පරීක්ෂණ ලබා දෙනු ලැබේ. දෙවන අදියරේදී (අදියර, අදියර (ග්රීක) රෝගීන් (වෛද්ය ප්රතිකාර ලබා ගැනීම, වෛද්ය අධීක්ෂණය සහ / හෝ ඕනෑම රෝගයක්, ව්යාධි තත්වයක් හෝ වෙනත් ආකාරයකින් ප්රතිකාර ලබා ගැනීම), එවැනි රසායනාගාර පරීක්ෂණයක් පවරා ඇත. වසරකට වරක්. මෙම පූර්වාරක්ෂාව මගින් ආරම්භක අවධියේදී නෙෆ්රොෆති හඳුනාගත හැකි අතර රෝගයේ අහිතකර ක්රියාමාර්ගය නතර කළ හැකිය.
බෙහෙත් වට්ටෝරු
නෙෆ්රොස්ක්ලෙරෝසිස් බොහෝ විට අධි රුධිර පීඩනය සමඟ පෙනෙන බැවින්, ප්රතිකාරය විශේෂයෙන් අඩු කිරීම අරමුණු කර ගෙන ඇත.
වකුගඩු ආබාධ සඳහා ප්රතිකාර කිරීම සඳහා අපගේ පා readers කයින් රෙනොන් ඩුඕ සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
Drug ෂධ වෛද්යවරයකු විසින් නියම කරනු ලබන අතර අධි රුධිර පීඩනය වැළැක්වීම සඳහා දිනපතා ගනු ලැබේ.
 ලුණු පරිභෝජනය සීමා කරන යම් ආහාර වේලක් ඔබ අනුගමනය කළ යුතුය. ඉදිමීම තිබේ නම්, ඩයියුරිටික් ගත යුතුය.
ලුණු පරිභෝජනය සීමා කරන යම් ආහාර වේලක් ඔබ අනුගමනය කළ යුතුය. ඉදිමීම තිබේ නම්, ඩයියුරිටික් ගත යුතුය.
රුධිරයේ නයිට්රජන් විෂ අඩංගු බව රසායනාගාර පරීක්ෂණවලින් හෙළි වී ඇත්නම්, වකුගඩු වලට අමතර බරක් ඇති නොවන පරිදි ප්රෝටීන් පරිභෝජනය සීමා කිරීම වටී.
විටමින් සහ සෝර්බන්ට් භාවිතය රෝගියාගේ තත්වය කෙරෙහි ධනාත්මක ලෙස බලපානු ඇත.
ශල්ය ප්රතිකාර
ඇතැම් විට, විශේෂයෙන් දරුණු අවස්ථාවල දී, නෙෆ්රෙක්ටෝමාවක් භාවිතා කරනු ලැබේ, එයට විකල්ප කිහිපයක් ඇත:
- උදර ශල්යකර්ම - උදරයේ කැපීමක් සිදු කරයි,
- ලැපරොස්කොපි පරීක්ෂාව - උදර බිත්තිය හරහා නල කිහිපයක් ඇතුළු කර විශේෂ උපකරණ භාවිතයෙන් වකුගඩු ඉවත් කරනු ලැබේ.
- පහළ පිටුපස සිදුරක් හරහා ඉවත් කිරීම.
වැළැක්වීමේ පියවර
වැළැක්වීමේ පරමාර්ථය වන්නේ රෝගයේ ප්රගතිය වැළැක්වීම සහ වකුගඩු වල රුධිර ප්රවාහ වැඩි දියුණු කිරීමයි.
වැදගත් කරුණක් වන්නේ වකුගඩු මත බර අඩු කිරීමයි. සෙම්ප්රතිශ්යාව වසංගතයක් සමඟ, ප්රතිශක්තිය වැඩි කිරීම සඳහා ඔබ ප්රතිවෛරස් drugs ෂධ සහ විටමින් ගත යුතුය.
මේ වන විටත් සීතල රෝගයේ ලක්ෂණ පෙන්නුම් කර ඇති අතර, වෛරසය ශරීරය පුරා තවදුරටත් පැතිරීම සඳහා පළමු දිනවලදී ඔබ විටමින් සී විශාල මාත්රාවක් පානය කළ යුතුය.
එසේම, පෝෂණය හා ආහාර ගැනීමෙන් වකුගඩු මත බර අඩු කර ගත හැකිය. ලුණු හා ප්රෝටීන් ප්රමාණය අඩු කළ යුතුය.
ආමාශ ආන්ත්රයික රෝග සඳහාද ප්රතිකාර කළ යුතුය, විශේෂයෙන් නිදන්ගත බද්ධය. පුටුව ප්රමාද වූ විට,  වකුගඩු වලට අහිතකර ලෙස බලපාන විෂ ද්රව්ය වලින් ශරීරයට විෂ වීම.
වකුගඩු වලට අහිතකර ලෙස බලපාන විෂ ද්රව්ය වලින් ශරීරයට විෂ වීම.
ශාරීරික ක්රියාකාරකම් ශරීරය පුරා සහ වකුගඩු වල රුධිර සංසරණය වැඩි දියුණු කරන අතර එමඟින් ස්කලරෝටයිස් කළ පටක වල පෝෂණය වැඩි දියුණු වේ.
ශරීරයෙන් විෂ ද්රව්ය ඉවත් කිරීම සඳහා, වකුගඩු වලට අමතරව, සම සහ ආමාශ ආන්ත්රය බැහැර කිරීමේ පද්ධතියට ඇතුළු වේ. සම හරහා, බැහැර කිරීම සිදුවන්නේ දහඩිය දැමීමෙනි, එබැවින් ස්නානය සහ සෝනා නැරඹීම ශරීරයට හොඳ බලපෑමක් ඇති කරයි.
වකුගඩු අකර්මණ්ය වීමේ රෝග ලක්ෂණ සහ ප්රතිකාර
හෘද වාහිනී හා ජානමය පද්ධතිවල නිදන්ගත රෝග සමහර විට වකුගඩු අකර්මණ්ය වීමට හේතු වේ, රෝග ලක්ෂණ සෑම අවස්ථාවකම සමාන වේ. කාලෝචිත ආකාරයකින් වකුගඩු අකර්මණ්ය වීමේ ආරම්භක අවධියේදී ඔබ සුදුසුකම් ලත් වෛද්ය උපකාර ලබා නොගන්නේ නම්, මරණය සිදුවනු ඇත. මෙම අවස්ථාවේ දී ස්වයං ප්රතිකාර කිරීම පිළිගත නොහැකිය.
හේතු සහ ප්රතිවිපාක
වකුගඩු ශරීරයේ පෙරණයක් ලෙස හැඳින්වීම පුදුමයක් නොවේ. ඔවුන්ගේ කාර්යයට ස්තූතියි, හානිකර ද්රව්ය හා විෂ ශරීරයෙන් ඉවත් කරනු ලැබේ. ඔවුන් එය ප්රතික්ෂේප කළහොත්, ඔවුන්ගේ පිරිසිදු කිරීමේ කාර්යය ඉටු කිරීම නවත්වයි. එනම්, සියලුම ඉන්ද්රිය සෛල රුධිරය පෙරීම නවතා යූරියා ඉවත් කරයි. ක්රමයෙන් සියලුම අවයව විෂ වලින් සංතෘප්ත වේ. විෂ සහිත ජීවියෙකුට බාහිර උදව් නොමැතිව ක්රියා කළ නොහැකි අතර බාහිර මැදිහත්වීමකින් තොරව දිවි ගලවා ගැනීමේ අවස්ථාව ප්රායෝගිකව ශුන්ය වේ.
වෛද්ය විද්යාවේදී, වකුගඩු අකර්මණ්යතාවයේ මෙම ආකාර වෙන්කර හඳුනාගත හැකිය:
පළමුවැන්න සිදුවන්නේ මෙම අභ්යන්තර අවයවවල රුධිර සැපයුම උල්ලං of නය වීමක ප්රති as ලයක් වශයෙනි. මෙය බොහෝ විට සිදු වන්නේ ධමනි සිහින් වීම, ත්රොම්බොසිස් සහ දියවැඩියාවයි.
වකුගඩු ස්වරූපයෙන්, විෂ රසායනික ද්රව්ය හා ශක්තිමත් .ෂධ වලට දීර් exp කාලයක් නිරාවරණය වීමේ ප්රති cell ලයක් ලෙස වකුගඩු විනාශ වීම හා මිය යාම සෛලීය මට්ටමින් සිදු වේ. අභ්යන්තර ඉන්ද්රියයන්ගේ නිදන්ගත රෝග මගින් අවසාන කාර්යභාරය ඉටු නොකෙරේ.
පශ්චාත් ප්රජනක u නතාවයට හේතු වන්නේ මුත්රාශයේ ඇති ගල්, පුරස්ථි ඇඩිනෝමා සහ වකුගඩු පටක වල නියෝප්ලාස්ම් ව්යාප්ත වීම නිසා වකුගඩු වලට යොමු වන මුත්රා ඇලවල් වලට බාධා කිරීමයි. සමහර විට වකුගඩු අකර්මණ්ය වන්නේ සමේ දරුණු හා පුළුල් පිළිස්සුම්, ඔවුන්ගේ පටක වල පොටෑසියම් අතිරික්තයක්, ශරීරයේ විජලනය වීමත් සමඟ ය. පුද්ගලයෙකු තුළ වකුගඩු අකර්මණ්ය වීම හදිසියේ සිදුවිය හැකි නමුත් ක්රියාවලිය ද ක්රමයෙන් සිදුවිය හැකිය. නිදන්ගත වකුගඩු අසමත්වීමේදී මෙය නිරීක්ෂණය කෙරේ.
වකුගඩු ආබාධ සඳහා ප්රතිකාර කිරීම සඳහා අපගේ පා readers කයින් රෙනොන් ඩුඕ සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
ලාක්ෂණික ප්රකාශනයන්
වකුගඩු අකර්මණ්ය වීමට හේතු සහ මෙම තත්වයේ කාලසීමාව අනුව රෝග ලක්ෂණ සුළු වශයෙන් වෙනස් විය හැකිය. කෙසේ වෙතත්, වකුගඩු අකර්මණ්යතාවයේ ප්රධාන රෝග ලක්ෂණ සෑම විටම පවතී. පුද්ගලයෙකු තුළ, මුත්රා කිරීම සඳහා මුත්රා කිරීම නතර වේ, මුත්රා පිටතට නොපැමිණේ හෝ කුඩා කොටස් වලින් පිටවෙයි. කාලයක් තිස්සේ ශරීරයේ ක්රමයෙන් මත්පැන් ඇති වේ. වකුගඩු වල නෙරෝසිස් ඇත, ඒවා ක්රියා විරහිත වන අතර යූරියා බැහැර කරයි.
මෙහි ප්රති As ලයක් ලෙස යූරික් කෝමා හෝ විෂ සහිත විෂ වීමක් සිදු වන අතර එය බොහෝ විට ආ ro ාත හෝ හෘදයාබාධ වලට හේතු වේ. එහි ප්රති As ලයක් වශයෙන්, පළමු රෝග ලක්ෂණ වලින් ප්රතිකාර ආරම්භ නොකළහොත් මාරාන්තික ප්රති come ලයක් නොවැළැක්විය හැකිය.
උග්ර වකුගඩු අකර්මන්යතාවයේ දී, වකුගඩු අසමත් වූ විට, රෝග ලක්ෂණ:
- දිනකට මුත්රා කිරීමේ සංඛ්යාව තියුනු ලෙස අඩු වේ (ඔලිගුරියා සං signs ා).
- මුත්රා වල රුධිරය දිස්වේ.
- මුත්රා කිරීම නතර වේ (ඇනුරියා රෝග ලක්ෂණ).
- මුහුණ සහ අත් පා කැපී පෙනේ.
- දරුණු ඔක්කාරය වමනය දක්වා ආරම්භ වේ.
- පීඩනය ඉහළ යයි.
- දැඩි දුර්වලතාවය.
- පිටුපස හා උදරයේ දැඩි වේදනාවක් ආරම්භ වේ.
- සම බොහෝ කැසීම ආරම්භ කරයි.
උග්ර වකුගඩු අකර්මණ්යතාවයේ අවසාන අදියරේදී, ශරීරය පුරා ඇති සියලුම අභ්යන්තර අවයවවල වැඩිවන මත්ද්රව්ය සමඟ, රක්තපාත හටගනී, පෙණහලු තුළ තරල සමුච්චය වේ, හුස්ම හිරවීම ආරම්භ වේ, හුස්ම ගැනීම දුර්වල වේ, වෙව්ලීම ආරම්භ වේ. රෝගියා කෝමා තත්වයට පත්වේ.
රෝගියාට උග්ර වකුගඩු අකර්මණ්ය වීම අනපේක්ෂිත ලෙස සිදුවිය හැක. මෙම ස්වරූපයෙන් රෝගයක අන්තරාය වන්නේ ක්රියාවලිය වේගයෙන් වර්ධනය වීමයි. පළමු විචිත්ර රෝග ලක්ෂණ ආරම්භ වී පැය 7 කට පසු මරණය සිදු වේ.
නිදන්ගත වකුගඩු අකර්මන්යතාවයේ දී වකුගඩු අසමත් වූ විට, රෝග ලක්ෂණ:
- දිනපතා මුත්රා ප්රමාණය වැඩි වීම (පොලියුරියා රෝග ලක්ෂණ).
- වරකට මුත්රා කුඩා ප්රමාණයක් සමඟ නිතර රාත්රී මුත්රා කිරීම.
- සුදුමැලි වීමේ පෙනුම.
- විදුරුමස් ලේ ගැලීම.
- එය කැඩී පපුවේ හා අස්ථිවල රිදෙනවා.
- බඩේ අමාරුවක් තියෙනවා.
- සම කහ පැහැයක් ගනී.
- නරක හුස්ම පෙනේ.
උග්ර මෙන් නොව, නිදන්ගත වකුගඩු අසමත්වීමේදී, වකුගඩු ක්රියාකාරිත්වය නතර කිරීමේ ක්රියාවලිය මන්දගාමී වේ.
මුලදී, රෝගියා රෝගය පිළිබඳව නොදැන සිටිය හැකිය. ක්රමයෙන් රෝගී වකුගඩු ඔවුන්ගේ ක්රියාකාරිත්වයට වඩා නරක අතට හැරෙන අතර විවිධ රෝග ආරම්භ වේ - නෙෆ්රිටිස්, පයිලෝනෙෆ්රයිටිස්.
රීතියක් ලෙස, රෝගියා ඔහුගේ තත්වය නොසලකා හැරියහොත්, ක්රියාවලිය උග්ර වේ. හිසරදය ආරම්භ වේ, අධි රුධිර පීඩනයෙන් පීඩා විඳිති, ලිංගිකත්වය දුර්වල වී නැති වී යයි, පිරිමින් තුළ විභවය අතුරුදහන් වේ.
අවසාන අදියරවලදී, අත් සහ හිසෙහි දැඩි කම්පනයක් ආරම්භ වන අතර, මානසික ක්රියාකාරිත්වයට බාධා ඇති වේ. වණ, වෙනත් සමේ කුෂ් ,, ශරීරය හරහා ගමන් කළ හැකිය, රක්තපාත පෙනේ. ශරීරයේ ප්රතිශක්තිකරණ ආරක්ෂාව බෙහෙවින් අඩු වේ. ප්රති result ලයක් වශයෙන්, රෝගියා ඕනෑම ARI එකක් පහසුවෙන් ලබා ගනී. මාරාන්තික ප්රති come ලයක් බොහෝ විට සිදුවන්නේ ආ roke ාතය හෝ හෘදයාබාධයක් නිසා ය.
චිකිත්සක පියවර
එවැනි අවස්ථා වලදී, වකුගඩු අකර්මණ්යතාවයේ පළමු රෝග ලක්ෂණ වලදී, පුද්ගලයෙකු වෛද්ය ආධාර ලබා ගන්නා විට, රීතියක් ලෙස, ප්රමාණවත් ප්රතිකාර නියම කරනු ලැබේ. උග්ර හා නිදන්ගත අසමත් වීම සම්පූර්ණයෙන්ම සුව කළ හැකිය.
උග්ර වකුගඩු අසමත්වීමේදී, ක්ෂණිකව රුධිර පාරවිලයනය සිදු කරනු ලබන අතර, drug ෂධ චිකිත්සාව නියම කරනු ලැබේ. ප්රතිකාරයේ ප්රධාන දෙය වන්නේ වකුගඩු විනාශ කිරීමේ ක්රියාවලිය නතර කර ඒවායේ ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීමයි. නිදන්ගත වකුගඩු අකර්මන්යතාවයේ දී, ප්රතිකාර අදියර කිහිපයකින් සිදු කෙරේ.
වකුගඩු වල දැවිල්ල නැවැත්වීම සඳහා ප්රතිජීවක pres ෂධ මුලින් නියම කරනු ලැබේ. සංකීර්ණ ඔබට b ෂධීය ශාකසාර තේ සහ බර්ච් කොළ, ගැට ගැසීම්, තිරිඟු ග්රාස්, හරිත තේ කසාය ගත හැකිය. වට්ටක්කා යුෂ, බර්ච් යුෂ පානය කිරීම ප්රයෝජනවත් වේ. අනාගතයේදී, වකුගඩු විනාශ කිරීම නැවැත්වීම සඳහා හොෆිටෝල්, ලෙස්පෙන්ෆ්රිල් පත් කිරීම නියම කරනු ලැබේ. මෙයින් පසු, රුධිර පීඩනය, හෘද වාහිනී ක්රියාකාරිත්වය සාමාන්යකරණය කරන drugs ෂධ නියම කරනු ලැබේ. ඊළඟ පියවර වන්නේ රුධිර පාරවිලයනයකි. මේ අනුව, ශරීරය මත්පැන් වලින් පිරිසිදු වේ. ඒ සමගම, විශේෂ ආහාර වේලක් නියම කරනු ලැබේ, එය ප්රෝටීන් ආහාර අවම වශයෙන් ගැනීම මත පදනම් වේ. ආහාර වේල තම්බා හෝ බේක් කළ එළවළු, ජලය මත ධාන්ය වර්ග, කෙට්ටු සුප් වලින් සමන්විත විය යුතුය.
මෑත වසරවලදී, සෞඛ්ය සම්පන්න පරිත්යාගශීලීන්ගේ වකුගඩු බද්ධ කිරීම සිදු කර ඇත.
කෙසේ වෙතත්, මෙම අවස්ථාවේ දී, ප්රතිවිපාක අනාවැකි කිව නොහැකි බැවින් රෝගියාගේ ශරීරය විසින් නව ඉන්ද්රිය ප්රතික්ෂේප කරනු ඇත්දැයි නොදනී. පරිත්යාගශීලියාගේ රුධිර කාණ්ඩය සහ Rh සාධකය සමාන වීම වැදගත්ය. මීට අමතරව, බොහෝ විට පරිත්යාගශීලියාට සුදුසු අවයවයක් දිගු කාලයක් බලා සිටීමට සිදු වේ. ඔව්, එවැනි ප්රතිකාර ලාභදායී නොවේ.
දරුණු අවධිවලදී, ප්රතිකාර මගින් ප්රති results ල නොලැබෙන අතර, යම් හේතුවක් නිසා ඉන්ද්රියයන් බද්ධ කිරීම කළ නොහැකි වූ විට හෝ දිගු වේලාවක් බලා සිටීම අවශ්ය වූ විට, ඔවුන් රක්තපාත රෝගයට ගොදුරු වේ. එනම්, රෝගියා කෘතිම වකුගඩු උපකරණයකට සම්බන්ධ වේ. මෙම චිකිත්සාවේ සාරය සරල ය: නලයක් ශරීරයට ඇතුල් කර විෂ ද්රව්ය ඉවත් කරනු ලබන අතර එමඟින් ශරීරය නිරන්තරයෙන් මත්පැන් වීම වළක්වයි.
ප්රතිස්ථාපන ප්රතිකාර ක්රමයේ අවාසිය නම් බොහෝ රෝගීන් තම ජීවිත කාලය පුරාම රෝහල් ඇඳකට කොටු වී සිටීමයි. ධනාත්මක දෙය නම් වෛද්ය විද්යාවේ දියුණුව නිසා ඔවුන්ගේ ආයු අපේක්ෂාව වැඩි වීමයි. He ලදායී රක්තපාත රෝග සඳහා අවම කාලය අවුරුදු 20 කි. ඒ අතරම, නවතම දත්ත වලට අනුව, කෘතිම වකුගඩුවක් ඇති සමහර රෝගීන් අවුරුදු 40 කට වැඩි කාලයක් ජීවත් වේ. අනාගතයේදී විද්යා scientists යින් විසින් මෙම කාණ්ඩයේ රෝගීන්ගේ වඩාත් ජංගම ජීවන රටාවක් පිළිබඳ ප්රශ්නය විසඳනු ඇතැයි අපේක්ෂා කෙරේ. මේ අනුව, එවැනි රෝගීන්ගේ ජීවන තත්ත්වය ඉහළ යනු ඇත.
කාලෝචිත ප්රතිකාර සමඟ වකුගඩු අකර්මණ්ය වීම වාක්යයක් නොවේ. බොහෝ විට රෝගීන් සම්පූර්ණයෙන්ම සුව වේ. සමහර අවස්ථාවල ඔවුන්ගේ දෛනික ජීවිතය තරමක් සීමිත වුවද සෞඛ්ය සම්පන්න පුද්ගලයින්ගේ ජීවිතවලට වඩා වෙනස් නොවේ. ඔවුන්ට ඔවුන්ගේම සාර්ථකත්වයන්, ප්රීතිය, විනෝදාංශ, සමීප මිතුරන් ඇත.
වැඩිහිටි මුත්රා වල කීටෝන ඉහළ නැංවිය හැක්කේ ඇයි සහ ඒවායේ සම්මතය
සෑම කෙනෙකුටම රුධිරයේ ඇති කීටෝන ප්රමාණය තීරණය කළ හැකිය - මේ සඳහා ග්ලූකෝස් විශ්ලේෂණය සඳහා රුධිරය පරිත්යාග කිරීම ප්රමාණවත්ය, නමුත් එවැනි අධ්යයනයක් මගින් දියවැඩියාව තුළ පමණක් ඉහළ මට්ටමේ කීටෝන පෙන්වනු ඇත. වෙනත් අවස්ථාවල දී, රෝගීන්ට ලැන්ජ් සහ ලෙස්ට්රේඩ් සාම්පල නියම කරනු ලැබේ. ඔබට රෝහලකදී එවැනි පරීක්ෂණයක් කළ හැකිය. නැතහොත් ෆාමසියක විශේෂ දර්ශක තීරුවක් මිල දී ගෙන නිවසේදී අධ්යයනයක් කළ හැකිය. කීටෝන හඳුනා ගැනීමට ඔබට ඉඩ සලසන විශ්ලේෂණයන් ද ඇත - ඒවා සිදු කිරීමෙන් පසුව, ප්රති results ල මඟින් සම්මතය (0-0.5 mmol / l බීටෝ-හයිඩ්රොක්සිබියුට්රික් අම්ලය) හෝ අතිරික්ත ප්රමාණයක් පෙන්විය හැකිය. අවසාන අවස්ථාවේ දී, වෛද්යවරු අතිරේක අධ්යයනයන් සිදු කරන අතර, රෝගය නොසලකා හැරීම මත පදනම්ව, නිවැරදි ප්රතිකාරය නියම කරති.
ගැටලුවේ හේතු
කීටෝන සෑදීම අක්මාව තුළ සිදුවන අතර සාමාන්යයෙන් ඒවා සෑම විටම මිනිස් සිරුරේ කුඩා ප්රමාණවලින් දක්නට ලැබේ.
කීටෝන ගණන බොහෝ විට පෙන්නුම් කරන්නේ පරිවෘත්තීය ක්රියාවලීන් උල්ලං violation නය වීමකි, විශේෂයෙන් - ආහාර ජීර්ණ පද්ධතිය. බොහෝ විට, විෂ සහිත රෝගයෙන් පෙළෙන ගර්භනී කාන්තාවන් තුළ කීටෝන ඉහළ නංවනු ලැබේ. ළමුන් තුළ මෙන්ම දියවැඩියාව හා වෙනත් ගැටළු වලදී කීටොනුරියා රෝග ඇති වේ:
- ශරීරයේ කාබෝහයිඩ්රේට් නොමැතිකම,
- අන්තරාසර්ග රෝග
- දරුණු උණ සමඟ
- මත්පැන් විෂ වීම
- වෙහෙස.
සෑම අවස්ථාවකම, අතිරික්ත කීටෝන් සිරුරු පෙනුමට හේතුව තනි පුද්ගල වන අතර, අනාගතයේදී ගැටලුවක් ඇතිවීම වැළැක්වීම සඳහා මෙම මූල හේතුව නිවැරදිව කාලෝචිත ලෙස තුරන් කිරීම ඉතා වැදගත් වේ.
ශරීරයේ ඉහළ මට්ටමේ කීටෝන වල ප්රධාන සං signs ා
වෛද්යවරයකු හමුවීමට පළමු සං signal ාව විය යුතු රෝග ලක්ෂණ ගණනාවක් තිබේ. කීටෝන මට්ටම ඉහළ යාමට පටන් ගත් විට සමහර සං signs ා දිස්වන අතර අනෙක් ඒවා ඉහළ ලකුණු කරා ළඟා වූ විට. කෙසේ වෙතත්, වෛද්යවරයෙකුගේ උපදෙස් අවශ්ය බව රෝගියා තේරුම් ගත් විගසම ප්රතිකාරය වේගවත් හා පහසු වනු ඇත.
ප්රධාන මුල් රෝග ලක්ෂණ සම්මතය ඉක්මවා ගිය වහාම දැනේ: රුධිරයේ සීනි වැඩි වීම, වියළි මුඛය, සමහර විට නිතර මුත්රා කිරීම. අන්තිම සං sign ාව නිසා, රෝගීන් බොහෝ විට සිස්ටිටිස් සමඟ රෝගය ව්යාකූල කර ස්වයං ප්රතිකාර ආරම්භ කරයි, එය අවසානයේ උදව් නොකරයි.
රෝගයේ වර්ධනයත් සමඟ, කීටොඇසයිඩෝසිස් පෙන්නුම් කරන වෙනත් ගැටළු මතු වේ:
- වියළි සම
- තෙහෙට්ටුව,
- බොඳ වි conscious ානය
- නිතර ඔක්කාරය හා වමනය
- වේගවත් හුස්ම ගැනීම
- කැක්කුම
- මුඛයෙන් ඇසිටෝන් සුවඳ.
රෝග විනිශ්චය සහ ප්රතිකාර
කීටෝන මට්ටම හඳුනා ගැනීම සඳහා පරීක්ෂණ තීරු භාවිතා කිරීම නිවසේදී පර්යේෂණ සඳහා හොඳම විසඳුමයි. හඳුනා ගැනීම සඳහා, මුත්රා සහිත බහාලුමක් තුළ තීරුවක් තැබීම අවශ්ය වන අතර, පසුව එහි පැල්ලම් නිරීක්ෂණය කරන්න: කීටෝන සංඛ්යාව මත පදනම්ව, විවිධ තීව්රතාවයන්ගෙන් පැල්ලම් ඇතිවේ. කෙසේ වෙතත්, රෝග විනිශ්චය ලබා ගැනීම සඳහා වඩාත් way ලදායී ක්රමය රසායනාගාර පරීක්ෂණයකි.
ප්රතිකාර ක්රියාවලිය රෝගයේ හේතුව මත රඳා පවතී. පළමුවෙන්ම, රෝගියා මෙම හේතුවෙන් මිදීමට උත්සාහ කළ යුතුය. සමහර අවස්ථාවලදී එය තරමක් සරල ය, නිදසුනක් වශයෙන්, සාගින්න (දැඩි ආහාර) හේතුවෙන් කීටෝන සෑදී ඇත්නම්, ඔබ නිවැරදිව ආහාර ගැනීම ආරම්භ කළ යුතුය. ඊට අමතරව, විශ්ලේෂණය සඳහා රුධිරය පරිත්යාග කිරීම සහ ශරීරයට ප්රමාණවත් කාබෝහයිඩ්රේට් තිබේදැයි සොයා බැලීම වඩාත් සුදුසුය, මන්ද ඒවා අක්මාවේ ක්රියාවලි වලට සෘජුවම සම්බන්ධ වන අතර ඒවා ient නතාවයෙන් පෙළෙන විට කීටෝන මට්ටම ඉහළ යයි.
සෞඛ්ය සම්පන්න ජීවන රටාවක් අධීක්ෂණය කිරීම ද අවශ්ය වේ - ක්රීඩා කරන්න, නමුත් අධික බරක් නොමැතිව දිනකට පැය 8 ක් නිදාගෙන නිවැරදිව ආහාර ගන්න.නිරෝගී ශරීරයකට යතුර වන්නේ දක්ෂ ආහාර වේලක්: එයින් හානිකර නිෂ්පාදන බැහැර කරන්න, වැඩිපුර එළවළු, සුප් අනුභව කරන්න, ස්වාභාවික යුෂ පානය කරන්න. ඔබේ ආහාරය ආහාර වේල් 2-3 කට නොව විශාල ප්රමාණයකට බෙදන්න. මෙය සිදු කිරීම සඳහා, ඔබට කොටස් අඩු කළ හැකිය, නමුත් දිනකට 5-6 වතාවක් පලතුරු හා සලාද ආහාරයට ගන්න. අධික ලුණු හා ගම්මිරිස් කෑම ප්රතික්ෂේප කිරීම, පිසීමේදී භාවිතා කරන කුළුබඩු ප්රමාණය අඩු කිරීම ද හොඳය. දියවැඩියා රෝගීන්ට අවම වශයෙන් සතියකට වරක්වත් “නිරාහාර දිනයක්” පිළියෙළ කිරීම සුදුසුය. අවශ්ය නම් ඉන්සියුලින් මාත්රාව සකස් කරන්න.
වැළැක්වීම
ප්රතිකාර පා course මාලාව අවසන් වූ පසු, ඔබේ ශරීරය නිරීක්ෂණය කිරීම වැදගත් වේ. නිවසේ කීටෝන මට්ටම නිරන්තරයෙන් අධීක්ෂණය කරන්න - බෙහෙත් වට්ටෝරු නොමැතිව ඔසුසැල්වල ඇති විශේෂ පරීක්ෂණ වලට ස්තූතියි, එය පහසුය. එසේම, ඔබේ ශරීරයේ එවැනි ගැටලුවකට නැඹුරුතාවයක් ඇති බව ඔබ දන්නේ නම්, විශේෂයෙන් දියවැඩියාව ඇති ඔබේ වෛද්යවරයා හමුවන්න. ඔබේ ආහාර වේල නිරීක්ෂණය කිරීම නවත්වන්න එපා සහ රෝගයේ නැවත නැවත සං signs ා නොසලකා හරින්න. ප්රතිකාර ප්රතික්ෂේප කිරීමේ ප්රතිවිපාකයක් ඇසිටෝන් අර්බුදයක් විය හැකි අතර, බොහෝ අභ්යන්තර අවයව වලට විෂ සහිත බලපෑමක් ඇති කරයි. එවැනි නොසලකා හරින ලද තත්වයක් සුව කිරීම තරමක් අපහසුය, එබැවින් ශරීරයේ ප්රමාණය වැඩි කිරීමට ඉඩ නොදී වහාම කීටෝන සමඟ සටන ආරම්භ කිරීම වඩා හොඳය.
රෝග ප්රතිකාර
දියවැඩියා නෙෆ්රොෆති රෝග විනිශ්චය කිරීමේදී, ප්රතිකාරය (යම් රෝගයක් හෝ තුවාලයක්, ව්යාධිජනක තත්වයක් හෝ වෙනත් ආබාධිත තත්වයක රෝග ලක්ෂණ සහ ප්රකාශනයන් සමනය කිරීම, ඉවත් කිරීම හෝ ඉවත් කිරීම අරමුණු කරගත් ක්රියාවලියක්) සංවර්ධනයේ මුල් අවධියේදී රෝගය හඳුනාගත හොත් එය වඩාත් effective ලදායී ලෙස සලකනු ලැබේ. දියවැඩියා නෙෆ්රොෆති (විවිධ හේතු වල ග්ලෝමියුලර් උපකරණයේ හා වකුගඩු පරෙන්චිමාවේ තුවාලයක්) ප්රතිකාර කිරීමෙන් රෝගයේ ප්රගතිය උපරිම ලෙස වැළැක්වීම සහ තවදුරටත් ප්රමාද වීම අදහස් වේ (මෙය ශරීරයේ තත්වය, එහි සාමාන්ය ජීවිතය, ආයු කාලය සහ එහි හෝමියස්ටේසිස් පවත්වා ගැනීමට ඇති හැකියාව උල්ලං in නය කරමින් ප්රකාශ වේ). ප්රතිකාර සඳහා වන පොදු නිර්ණායක (ඕනෑම රෝගයක හෝ තුවාලයක රෝග ලක්ෂණ සහ ප්රකාශයන්, ව්යාධි තත්ත්වය හෝ ජීවිතයට වෙනත් බාධා කිරීම් අවම කිරීම, ඉවත් කිරීම හෝ ඉවත් කිරීම අරමුණු කරගත් ක්රියාවලියකි) ඕනෑම අදියරකදී (අදියර, අදියර (ග්රීක) සංවර්ධනය යනු රුධිරයේ සීනි පාලනය කිරීමයි. දියවැඩියා රෝගයේ රුධිර පීඩනය දැඩි ලෙස පාලනය කිරීමට ස්තූතිවන්ත වන අතර, නෙෆ්රොෆති ඇතිවීම වැළැක්වීම සපයන අතර එහි ප්රගතිශීලී සංවර්ධන වේගය මන්දගාමී වේ.
මූලික වශයෙන්, ප්රතිකාරය බොහෝ දුරට රඳා පවතින්නේ රෝගියා විසින්ම ය. මන්දයත් ඔහු නියමිත ආහාර වේලට කොතරම් විශ්වාසවන්තව පිළිපදිනවාද යන්න සහ වෛද්යවරයාගේ බෙහෙත් වට්ටෝරුවට අනුකූල වීමයි. ආරම්භක දියවැඩියා රෝගයෙන් වසර හයකට පසු සාමාන්යයෙන් නෙෆ්රොෆති වර්ධනය වේ. වසර 20 කට පසු එවැනි සංකූලතාවයක් නොපෙන්වා නම් අනාගතයේ දී එහි දියුණුව ඇතිවිය හැකි බව වෛද්ය භාවිතයේ දී ඔප්පු වී ඇත. එවැනි නෙෆ්රොෆති වල මුල් අවධිය ප්රතිකාර කළ හැකි අතර නරක අතට හැරෙන දියවැඩියා රෝගයේ පසුබිමට එරෙහිව වර්ධනය වන අතර විශ්ලේෂණයන්හි ප්රෝටීන් විශාල ප්රමාණයක් මගින් අනාවරණය වේ. මෙම අදියර සඳහා ප්රතිකාර කළ හැකි බැවින් විශේෂ අවධානයක් යොමු කිරීම වටී.
පළමුවෙන්ම, ඔබ ඔබේ රුධිරයේ සීනි සාමාන්යකරණය කළ යුතු අතර ඔබේ ප්රෝටීන් ප්රමාණය සීමා කළ යුතුය. විද්යාත්මකව ඔප්පු කර ඇති කරුණට අනුව, ශරීරයේ අධික ලෙස ප්රෝටීන් තිබීම වකුගඩු වැඩි දියුණු කරන ආකාරයකට ක්රියා කරයි. වෛද්යවරුන් නිර්දේශ කරන්නේ ඔවුන්ගේ රෝගීන් දිනපතා පරිභෝජනය කරන සියලුම ආහාර දිනපොතක් තබා එහි සටහන් කර ගත යුතු අතර එමඟින් ඔබට දිනපතා ප්රෝටීන් පරිභෝජනය ගණනය කළ හැකිය.
ජීවන රටාවේ වෙනස්කම් කෙරෙහි විශේෂ අවධානයක් යොමු කළ යුතු අතර, අඩු මේද සහිත ආහාර අනුභව කිරීම, අනිවාර්ය දුම් පානය නතර කිරීම සහ ඔබේ සෞඛ්ය සේවා වෘත්තිකයා විසින් නියම කරනු ලබන ව්යායාම පිළිබඳව වෛද්යවරු නිර්දේශ කරති. රුධිර පීඩනය අඛණ්ඩව ඉහළ යන අවස්ථාවකදී, ක්රියාවලිය පාලනය කරන සහ එය ප්රගතියෙන් වළක්වන drugs ෂධ භාවිතය අවශ්ය වේ.
දියවැඩියා නෙෆ්රොෆති සඳහා ප්රතිකාරය උදව් නොකළහොත් සහ රෝගියාගේ තත්වය නරක අතට හැරේ නම්, ඩයලිසිස් ප්රතිකාර හෝ වකුගඩු කෘතිමව පෙරීම හෝ ඒවා බද්ධ කිරීම රෝගියා ජීවතුන් අතර තබා ගැනීම සඳහා නියම කරනු ලැබේ.
ආහාර සහ අවසර ලත් ආහාර
මෙම රෝගය සඳහා වන ආහාර වේල රෝගියාගේ සෞඛ්යය පවත්වා ගැනීමට උපකාරී වන වැදගත් සහ ප්රධාන කොන්දේසියක් බව විශේෂ ists යින් සටහන් කරයි (වෛද්ය ප්රතිකාර ලබා ගන්නා පුද්ගලයෙකු හෝ වෙනත් ජීවියෙකු, වෛද්ය අධීක්ෂණයකට ලක්ව සහ / හෝ ඕනෑම රෝගයකට, ව්යාධි තත්වයකට හෝ ප්රතිකාර සඳහා වෙනත් ආකාරයකින්). එවැනි ආහාර වේලක් අඩු ප්රෝටීන විය යුතු අතර පහත සඳහන් ආහාර භාවිතයට අවසර ඇත (නිෂ්පාදන (නිෂ්පාදන - ආහාර ("ආහාර" යන වාක්ය ඛණ්ඩයෙන්)) - ආහාර ("ආහාර" යන වාක්ය ඛණ්ඩයෙන්) පෝෂණය:
- ඔලිව් තෙල්, රෝගියාගේ රුධිරයේ කොලෙස්ටරෝල් අඩු කරයි,
- පෙර සැකසූ එළවළු සුප් සහ සලාද,
- කිරි කැඳ
- ඇඹුල් කිරි නිෂ්පාදන,
- තම්බා සහ ඉස්ටුවක් සහිත එළවළු,
- පලතුරු සහ එළවළු
- පලතුරු බීම, කොම්පෝට් සහ වල් රෝස සුප් හොද්ද.
මෙම නිෂ්පාදන මත පදනම්ව, පෝෂණවේදියා ඔබ දැඩි ලෙස පිළිපැදිය යුතු මෙනුවක් සාදයි. ඊට අමතරව, වෛද්යවරයා සැලකිල්ලට ගන්නා අතර, දිනපතා මේස ලුණු ආහාරයට ගැනීම, රීතියක් ලෙස, පරිමාව අඩු කිරීමට හෝ මෙම නිෂ්පාදනයේ භාවිතය සම්පූර්ණයෙන්ම ඉවත් කිරීමට රෝගීන් නිර්දේශ කරනු ලැබේ.
රෝගියාගේ ආහාර වේල සැලසුම් කළ යුත්තේ ප්රෝටීන් ආහාර අඩුවීමත් සමඟ රෝගියාට කුසගින්න පිළිබඳ හැඟීමක් ඇති නොවන පරිදි ආහාරවල කැලරි වැඩි විය යුතුය.
මෑතදී, වෛද්ය ඉතිහාසයේ මාළු තෙල්වල ප්රතිලාභ වෙනුවෙන් කැප වූ විද්යාත්මක කෘති රාශියක් ඇත, ඔබට එය භාවිතා කළ හැක්කේ ඔබේ වෛද්යවරයා සමඟ සාකච්ඡා කිරීමෙන් පසුව පමණි. යකඩ විශාල ප්රමාණයක් සහ අඩු මේද හා කාබෝහයිඩ්රේට් අඩංගු සෝයා භාවිතය ද කුඩා ප්රතිලාභ ලබා ගත හැකි අතර සෝයා ප්රෝටීන් පරිවෘත්තීය ක්රියාවලියට විශිෂ්ට බලපෑමක් ඇති කරයි. සාමාන්යයෙන්, ආහාර වේලක් සමඟ මස් කෑම සෝයා අඩංගු නිෂ්පාදන සමඟ ප්රතිස්ථාපනය කළ හැකි නමුත් ඔබ ප්රවේශම් විය යුතුය. දැන් බොහෝ සෝයා නිෂ්පාදන ජානමය වශයෙන් වෙනස් කර ඇති අතර, එම නිසා ඒවා ඉතා පරිස්සමින් ආහාරයට ඇතුළත් කළ යුතු අතර පෝෂණවේදියෙකුගෙන් උපදෙස් ලබා ගැනීමෙන් පසුව පමණි.
රෝගියාගේ ශරීරයට අහිතකර ලෙස බලපාන ලුණු සහිත, කුළුබඩු සහ මේද ආහාර භාවිතා කිරීම ප්රතික්ෂේප කිරීම ස්වාභාවිකය (පුද්ගලයෙකු හෝ වෙනත් ජීවියෙකු වෛද්ය ප්රතිකාර ලබා ගැනීම, වෛද්ය අධීක්ෂණය හා / හෝ ඕනෑම රෝගයක්, ව්යාධි තත්වයක් සඳහා ප්රතිකාර ලබා ගැනීම. හෝ වෙනත්) (පුද්ගලයකු හෝ වෙනත් ජීවියෙකු වෛද්ය ආධාර ලබා ගැනීම, වෛද්ය අධීක්ෂණය සහ / හෝ රෝගයකට ප්රතිකාර කිරීම, ව්යාධි තත්ත්වය හෝ වෙනත් ආකාරයකින්). උච්චාරණය කරන ඉදිමීමත් සමඟ දිනපතා තරල පරිභෝජනය සීමා කළ යුතුය. නියමිත ආහාර වේල සමඟ සංයෝජිතව, රෝගයට එරෙහි සටනට උපකාරී වන ජන පිළියම් භාවිතා කළ හැකි නමුත්, ඔබ විසින්ම ප්රතිකාර සමඟ කටයුතු කිරීමට අවශ්ය නොවන බව මතක තබා ගැනීම වටී. එවැනි අරමුදල් භාවිතා කිරීමට පෙර සුදුසුකම් ලත් විශේෂ ist යකු හමුවීම වඩා හොඳය.
මිනිස් සිරුර යනු සංකීර්ණ පද්ධතියකි. එය සාමාන්යයෙන් ක්රියාත්මක වීමට නම්, සියලුම අවයව සමගියෙන් ක්රියා කළ යුතුය. ප්රධාන අවයව වලින් එකක් වන්නේ වකුගඩු ය. මෙය පෙරණයක් වන අතර එමඟින් අවසාන දිරාපත්වන නිෂ්පාදන, ලවණ, හානිකර ද්රව්ය ශරීරයෙන් ඉවත් කර රුධිරය පිරිසිදු කරනු ලැබේ.
වකුගඩු අක්රිය වුවහොත් ඒවායේ ක්රියාකාරිත්වය පිරිහීම ක්රමයෙන් ඉදිරියට යයි. මෙය වකුගඩු අකර්මණ්ය වීමට හේතු වේ. ශරීරයේ නිෂ්පාදන අවසාන ප්රෝටීන් පරිවෘත්තීය සමුච්චය වීමට පටන් ගනී (නිෂ්පාදන - ආහාර ("ආහාර" යන වාක්ය ඛණ්ඩයෙන්)), ඉලෙක්ට්රෝටයිට් වල සමතුලිතතාවය අඩාල වේ. වකුගඩු වල ක්රියාකාරිත්වය පිළිබඳ වැදගත් දර්ශකයක් (වකුගඩු (ව්යුහ විද්යාව) - සතුන් සහ මිනිසුන්ගේ බැහැර කිරීමේ (මුත්රා) පද්ධතියේ අවයවයකි) යනු ක්රියේටිනින් මට්ටම (ප්රෝටීන් පරිවෘත්තීය ක්රියාවලියේ අවසාන නිෂ්පාදනය) වේ. වකුගඩු අකර්මණ්යතාවයට ප්රතිකාර කිරීම සහ ක්රියේටිනින් මට්ටම සාමාන්යකරණය කිරීම සඳහා ඉතා වැදගත් අංගයක් වන්නේ නිසි පෝෂණයයි.
- වකුගඩු අකර්මණ්ය වීමට හේතු සහ රෝග ලක්ෂණ
- උස් වූ ක්රියේටිනින් සඳහා හේතු
- රෝගය සඳහා විශේෂාංග සහ පෝෂණ නීති (මෙය ශරීරයේ තත්වය, එහි සාමාන්ය ආයු කාලය, ආයු අපේක්ෂාව සහ හෝමියස්ටේසිස් පවත්වා ගැනීමට ඇති හැකියාව උල්ලං in නය කරමින් ප්රකාශිත වේ)
- ආහාර වේලෙහි අවසර ලත් සහ තහනම් ආහාර
- චිකිත්සක ආහාර විකල්ප
- දවස සඳහා නියැදි මෙනුව
වකුගඩු අකර්මණ්ය වීමට හේතු සහ රෝග ලක්ෂණ

විවිධ හේතූන් රෝගයේ වර්ධනයට හේතු විය හැකි අතර ඒවා කාණ්ඩ කිහිපයකට බෙදා ඇත:
- Prerenal - වකුගඩු සංසරණය දුර්වල වීම හේතුවෙන් රෝගය හට ගනී. වකුගඩුවට රුධිරය ලැබෙන්නේ සුළු වශයෙනි, මුත්රා සෑදීමේදී අක්රමිකතාවයක් සිදු වන අතර වකුගඩු පටක ක්ෂය වීමට පටන් ගනී.
- වකුගඩු - වකුගඩු පටක වල ව්යාධි වෙනස්කම් වලට සම්බන්ධ වේ. ශරීරයේ ප්රමාණවත් තරම් රුධිරය ඇති නමුත් මුත්රා සෑදීමේ ක්රියාවලිය බාධා ඇති කරයි.
- Postrenal - මුත්රාශයේ පවතින බාධා හේතුවෙන් වකුගඩුවෙන් මුත්රා පිටවීම උල්ලං violation නය කිරීමකි.
උග්ර වකුගඩු අකර්මණ්යතාවයේ රෝග ලක්ෂණ රඳා පවතින්නේ රෝගයේ ස්වභාවය සහ අවධිය මතය (අදියර, අදියර (අම්බෙලිෆර්) (මෙය ශරීරයේ තත්වය, එහි සාමාන්ය ආයු කාලය, ආයු අපේක්ෂාව සහ එහි හෝමියස්ටේසිස් පවත්වා ගැනීමට ඇති හැකියාව උල්ලං in නය කරමින් ප්රකාශ වේ) ආරම්භක අවධියේදී රෝගියා සාමාන්යයෙන් පෙනී යයි රෝග කාරක සං signs ා, නමුත් වකුගඩු පටක විනාශ කිරීම දැනටමත් සිදුවෙමින් පවතී.
ඔලිගුරික් අවධියේදී, වකුගඩු අකර්මණ්යතාවයේ ප්රගතිය වඩාත් කැපී පෙනේ. මුදා හරින මුත්රා ප්රමාණය අඩු වේ. ශරීරයේ ලවණ හා ජලයේ සමතුලිතතාවය අඩාල වේ.
දරුවෙකුගේ මුත්රා වල රතු රුධිර සෛල ඉහළ නැංවීම: මෙයින් අදහස් කරන්නේ කුමක්ද සහ තර්ජනය කරන්නේ කුමක්ද? අපට පිළිතුරක් ඇත!
ස්පොන්ජිෆෝම් වකුගඩු වලට ප්රතිකාර කිරීම සඳහා සාමාන්ය නීති සහ methods ලදායී ක්රම මෙම පිටුවේ විස්තර කර ඇත.
- දුර්වලකම
- උදාසීනත්වය
- හුස්ම හිරවීම
- අරිතිමියා,
- දුර්වල ආහාර රුචිය
- උදරයේ වේදනාව.
පොලියුරික් අවධියේදී (අදියර, අදියර (ග්රීක)), බැහැර කරන මුත්රා පරිමාව සාමාන්යකරණය කර, පොලියුරියා නිරීක්ෂණය කරනු ලැබේ. මෙය ශරීරයේ විජලනය වීමට හේතු වේ.
ආරම්භක අවධියේදී නිදන්ගත වකුගඩු අකර්මණ්ය වීම බාහිරව නොපෙන්වයි. සාමාන්යයෙන්, වකුගඩු ක්රියාකාරිත්වය 80% හෝ ඊට වැඩි ගණනකින් දුර්වල වූ විට පළමු තැතිගන්වන රෝග ලක්ෂණ මතු වේ.

- සාමාන්ය ව්යාධිය
- මුත්රා පිටවීම උල්ලං, නය කිරීම,
- ඔක්කාරය, වමනය,
- මාංශ පේශි කම්පනය
- මුඛයේ තිත්ත බවක් දැනේ
- පුටුව උල්ලං violation නය කිරීම
- රුධිර කැටි ගැසීමේ හැකියාව අඩුවීම හා සම්බන්ධ ලේ ගැලීම,
- බෝවන රෝග වර්ධනය වීමේ නිරන්තර අවස්ථා,
- අවසාන අදියරේදී බ්රොන්පයිල් ඇදුම රෝග, සිහිය නැතිවීම සහ කෝමා පවා ඇති වේ.
උස් වූ ක්රියේටිනින් සඳහා හේතු
ක්රියේටිනින් යනු සෛලවල ශක්ති පරිවෘත්තීය ක්රියාවලියට වගකිව යුතු ප්රෝටීන් පරිවෘත්තීය (ලේනුන්ගේ පවුලේ මීයන්ගේ ප්රභේදයක්) වන ක්රියේටීන් හි අවසාන නිෂ්පාදනයයි. සාමාන්ය වකුගඩු ක්රියාකාරිත්වයේ දී, රුධිරයේ ඇති ක්රියේටිනින් යුගලනය කරන ලද අවයවයකින් පෙරීම හා මුත්රා පිට කිරීම කළ යුතුය.
රුධිරයේ ඇති ද්රව්යයේ සම්මතය පිරිමින් තුළ මයික්රොමෝල් 60-110 ක් වන අතර කාන්තාවන් තුළ මයික්රොමෝල් 44-97 කි. ක්රියේටිනින් මට්ටම මෙම සම්මතයට වඩා ඉහළින් තිබේ නම්, එය දුර්වල වූ වකුගඩු ක්රියාකාරිත්වය හෝ වකුගඩු අකර්මන්ය වීමේ සං signal ාවකි.
ක්රියේටිනින් හි තාවකාලික වැඩිවීමක් සමඟ සම්බන්ධ විය හැකිය:
- ආහාරමය අතිරේක සහ medicines ෂධ ගැනීම,
- ශාරීරික වෙහෙස අතරතුර විජලනය,
- ප්රෝටීන් ආහාර අනිසි භාවිතය,
- ක්රීඩක ක්රීඩිකාවන් තුළ මාංශ පේශි ගොඩනැගීම.
රෝගය සඳහා පෝෂණ ලක්ෂණ සහ නීති

වකුගඩු අකර්මන්යතාවයට ප්රතිකාර සඳහා පුළුල් ප්රවේශයක් අවශ්ය වේ. ආහාර පෝෂණය යනු ශරීරය යථා තත්වයට පත් කිරීම, ක්රියේටිනින් මට්ටම සාමාන්යකරණය කිරීම අරමුණු කරගත් පියවර සමූහයකි. වකුගඩු පටක වල ඉතිරිව ඇති ව්යුහයන්ගේ ක්රියාකාරිත්වය රඳා පවතින්නේ රෝගියා (පුද්ගලයකු හෝ වෙනත් ජීවියෙකු වෛද්ය ප්රතිකාර ලබා ගැනීම, වෛද්ය අධීක්ෂණය යටතේ සහ / හෝ රෝගයක්, ව්යාධි තත්වයක් හෝ වෙනත් ආකාරයකින් ප්රතිකාර ලබා ගැනීම) භාවිතා කරන නිෂ්පාදන මත ය. නෙෆ්රොන් සංචිතයකට සහාය වීම. එක් එක් රෝගියා සඳහා, ප්රමාණවත් නොවන අවධිය සහ ස්වරූපය සැලකිල්ලට ගනිමින් තනි ආහාර විකල්පයක් තෝරා ගනු ලැබේ. පීඑන් සමඟ සම්භාව්ය අනුවාදයේ, ආහාර අංක 7 නිර්දේශ කරනු ලැබේ (පෙව්ස්නර්ට අනුව).
- පීඩනය සමනය කරන්න
- ශරීරයෙන් පරිවෘත්තීය නිෂ්පාදන බැහැර කිරීම වැඩි දියුණු කිරීම,
- වකුගඩු වල ක්රියාකාරිත්වය සඳහා අමතර කොටස් ලබා දීම (වකුගඩු (ව්යුහ විද්යාව) - සතුන් සහ මිනිසුන්ගේ බැහැර කිරීමේ (මුත්රා පද්ධතියේ) අවයවයක්,
- අනෙකුත් අවයව හා පද්ධති වලට (අක්මාව, හෘදය, මධ්යම ස්නායු පද්ධතිය) අහිතකර බලපෑම් වළක්වා ගන්න.
- දිනකට ග්රෑම් 20-60 ග්රෑම් රෝගී මට්ටම මත පදනම්ව මෙනු ප්රෝටීන් (ලේනුන්ගේ මීයන්ගේ ප්රභේදය) සීමා කරන්න, සත්ව ඇමයිනෝ අම්ල ප්රමාණය පවත්වා ගෙන යන අතරම, එළවළු ප්රෝටීන වලට වාසිය ලබා දිය යුතුය.
- ආහාරයෙන් ලුණු ඉවත් කරන්න හෝ සැලකිය යුතු ලෙස අඩු කරන්න,
- අවම ප්රෝටීන් සහිත ආහාර පරිභෝජනය කරන්න, නමුත් අධික කැලරි සහිත, දෛනික කැලරි අවශ්යතාව 2500-3000 kcal,
- වකුගඩු කුපිත කරන ආහාර භාවිතය බැහැර කරන්න,
- විටමින් අඩංගු ආහාර (නැවුම් පලතුරු, යුෂ) වැඩි කිරීම,
- ජල-ලුණු ශේෂය සාමාන්යකරණය කරන්න - අධි පීඩන හා ශෝථය තුළ සෝඩියම් සහ දියර සීමා කරන්න, පොටෑසියම් හයිපර්කලේමියා හෝ ඔලිගුරියා සමඟ සීමා කරන්න,
- නයිට්රජන් නිස්සාරක සහ පියුරීන් ප්රමාණය සීමා කිරීම,
- පීඑන් කාලය තුළ අවසර දී ඇති පිසීමේ ක්රම - ඉවුම් පිහුම්, ඉස්ටුවක්, ෙබ්කිං, තැම්බීම,
- නිරන්තර හා භාගික ආහාර (දිනකට 5-6 වතාවක්).
එක් එක් රෝගියා සඳහා දෛනික ප්රෝටීන් ප්රමාණය තනි තනිව ගණනය කෙරේ. ව්යාධිජනක තත්වයේ විවිධ අවස්ථා වලදී, සම්මතයන් වෙනස් විය හැකිය. රෝගයේ ආරම්භක අවධියේදී බර කිලෝග්රෑම් 1 ක් සඳහා වන සීමාව සාමාන්යයෙන් ග්රෑම් 0.8 කි. ප්රමාණවත් නොවීමේ ප්රගතිය අතරතුර මෙම අගය ග්රෑම් 0.3 දක්වා අඩු වේ.
ආහාර වේලෙහි අවසර ලත් සහ තහනම් ආහාර

වකුගඩු අකර්මන්ය වීම සහ ආහාරයේ ක්රියේටිනින් මට්ටම ඉහළ යාම:
- නිවුඩ්ඩ පාන්, ඉරිඟු, ලුණු නොමැතිව,
- කැඳ
- නැවුම් එළවළු (සලාද), ඉස්ටුවක්, තම්බා (සුප්, බෝර්ෂ්ට්): කැරට්, අර්තාපල්, බීට්, ගෝවා, parsley, ඩිල්, පිපි umber ්, ා,
- පලතුරු සහ බෙරි
- කිරි නිෂ්පාදන දිනකට ග්රෑම් 200 ක් දක්වා (ගෘහ චීස් හැර, එය ග්රෑම් 50 ට වඩා වැඩි නොවිය හැක),
- එළවළු තෙල්
- වියළි පලතුරු
- බීම: දුර්වල තේ, රෝස්ෂිප් සුප් හොද්ද, පළතුරු යුෂ,
- මී පැණි, ජෑම්, මාමලේඩ්.
- අඩු මේද වැල්, කුකුල් මස්, තුර්කිය, හාවා,
- බිත්තර (සතියකට 3 දක්වා),
- ඉහළ ශ්රේණියේ පිටි නිෂ්පාදන,
- රසකැවිලි
- අඩු මේද මාළු වර්ග (සැන්ඩර්, රෝච්, පර්චසය).
භාවිතා කරන දීසි වල ව්යුහය කෙරෙහි අවධානය යොමු කිරීමට වග බලා ගන්න. වකුගඩු අකර්මණ්යතාවය සඳහා පොඩි කළ අර්තාපල්, ක්රීම් සුප්, අඹරන ලද මස්, ජෙලි, ජෙලි, දියර ආහාර නිර්දේශ කෙරේ.
ආහාර වේලට ඇතුළත් කිරීම තහනම් ය:
- කුළුබඩු, දුම්, බැදපු සහ ලුණු,
- කල් තබා ගන්නා නිෂ්පාදන (සෝස්, මෙයොනීස්),
- හතු
- මේද මස් (තාරා, ork රු මස්),
- sorrel, නිවිති, වට්ටක්කා (පියුරින් සහ ඔක්සලික් අම්ලය සහිත නිෂ්පාදන),
- පොහොසත් මාළු සහ මස් සුප් හොද්ද,
- ශක්තිමත් කෝපි
- කුළුබඩු, කුළුබඩුවක්,
- කාබනීකෘත බීම
- මත්පැන්
- පොටෑසියම් අඩංගු නිෂ්පාදන (කෙසෙල්, බෝංචි, වියළි ඇප්රිකොට් ඇට, කප්පාදු, අලිගැට පේර),
- පාම් තෙල්.
චිකිත්සක ආහාර විකල්ප

විවිධ වර්ගයේ වකුගඩු අකර්මණ්යතාවන් සඳහා පෝෂණය සාමාන්යයෙන් පදනම් වන්නේ සම්මත ආහාර අංක 7 මත ය. වගු 7 විකල්ප 7a, 7b, 7g සහ 7r වේ. ඒවා ප්රෝටීන් සාන්ද්රණය (ලේනුන්ගේ පවුලේ මීයන්ගේ ප්රභේදය) සහ මෙනුවේ ඇති ඉලෙක්ට්රෝටයිට් වලින් වෙනස් වේ. රෝගියාට නිර්දේශ කළ යුතු විකල්පය කුමක්ද, වෛද්යවරයා ව්යාධි ක්රියාවලියේ අදියරෙන් ඉදිරියට යයි.
වකුගඩු ආබාධ සඳහා ප්රතිකාර කිරීම සඳහා අපගේ පා readers කයින් රෙනොන් ඩුඕ සාර්ථකව භාවිතා කර ඇත. මෙම නිෂ්පාදනයේ ජනප්රියතාවය දුටු අපි එය ඔබේ අවධානයට යොමු කිරීමට තීරණය කළෙමු.
දරුණු පීඑන් සඳහා මෙන්ම රුධිරයේ ඉහළ ක්රියේටිනින් සඳහාද එය නිර්දේශ කෙරේ. NaCl භාවිතයෙන් බැහැර කර ඇත. කාබෝහයිඩ්රේට් දිනපතා පරිභෝජනය 350 ග්රෑම් (සීනි 80 ග්රෑම් ද ඇතුළුව), 75-85 ග්රෑම් මේදය, 20-25 ග්රෑම් ප්රෝටීන් වේ. ප්රෝටීන වලින් 70% ක් පමණ සත්ව සම්භවයක් තිබිය යුතුය. නිෂ්පාදනවල කැලරි ප්රමාණය දිනකට 2100-2200 kcal වේ.
මෙය වගු අංක 7a හි අඛණ්ඩ පැවැත්මකි. නිත්ය වගු අංක 7 වෙත මාරුවීමේ සූදානම් වීමේ අවස්ථාව මෙයයි. ප්රතිසාධන කාලය තුළ එය නිර්දේශ කෙරේ. පීඑන් උග්රවීම ආරම්භ වී සති 3 කට පසුව එවැනි ආහාර වේලක් නියම කරනු ලැබේ.ප්රෝටීන 40-60 ග්රෑම්, මේද 30 ග්රෑම් දක්වා, කාබෝහයිඩ්රේට් - 450 ග්රෑම් පරිභෝජනය කිරීමට අවසර ඇත. කැලරි දිනකට 2500-3000 kcal විය යුතුය.
හීමෝඩයාලිසිස් මගින් ප්රතිකාර සිදු කරන විට පීඑන් හි තාප අවධියේදී එය නිර්දේශ කෙරේ. ප්රෝටීන වල දෛනික ප්රමිතිය ග්රෑම් 60 ක්, කාබෝහයිඩ්රේට් - 450 ග්රෑම්, මේද 110 ග්රෑම්. කැලරි ප්රමාණය දිනකට 2700-3000 kcal විය යුතුය.
හයිපර්කියුරිසිමියාව සමඟ ප්රමාණවත් නොවීම සඳහා එය භාවිතා වේ. ප්රෝටීන වල සම්මතය 70 ග්රෑම් (2/3 එළවළු ප්රෝටීන විය යුතුය), කාබෝහයිඩ්රේට් - 450 ග්රෑම්, මේද - 90 ග්රෑම්. කැලරි - දිනකට 2800 kcal.
ගර්භණී සමයේදී මුත්රා වල සුදු පැහැති පිටි ඇතිවීමට හේතු සහ ව්යාධි විද්යාව සඳහා ප්රතිකාර කිරීම ගැන ඉගෙන ගන්න.
වකුගඩු අකර්මන්යතාවයේ ශෝථය සඳහා treat ලදායී ප්රතිකාර මෙම පිටුවේ විස්තර කර ඇත.
Http://vseopochkah.com/lechenie/preparaty/nolitsin.html වෙත ගොස් සිස්ටිටිස් සඳහා නොලිසින් ටැබ්ලට් භාවිතා කිරීම සඳහා උපදෙස් කියවන්න.
දියවැඩියා වකුගඩු බද්ධ කිරීම
 දියවැඩියාවේදී, පුද්ගලයෙකුට බොහෝ විට නෙෆ්රොෆති වැනි සංකීර්ණ සංකූලතාවයක් ඇති අතර එය වකුගඩු පිරිසිදු කිරීම හා බාධක ක්රියාකාරිත්වය පිරිහීමට තුඩු දෙයි, රුධිරයේ විෂ පිරිසිදු කිරීමේ හැකියාව අඩු වන අතර මේ සියල්ල වකුගඩු අකර්මණ්ය වීමට හේතු වේ. බොහෝ විට, දියවැඩියා නෙෆ්රොෆති වර්ධනය වන්නේ රෝගය ආරම්භයේ සිට වසර පහක් හෝ ඊට වැඩි කාලයකට පසුවය, නමුත් දෙවන වර්ගයේ දියවැඩියා රෝගය සමඟ, රෝග විනිශ්චය කළ වහාම වකුගඩු වල එවැනි සංකූලතා අනාවරණය වේ. සංඛ්යාලේඛනවලට අනුව, රෝගීන්ගෙන් 30-50% කට නෙෆ්රොෆති ඇති අතර, මෙම ගැටළුව හදිසියේ පෙනෙන්නට නොතිබුණද, එය තරමක් දිගු හා ක්රමයෙන් සිදුවන ක්රියාවලියකි.
දියවැඩියාවේදී, පුද්ගලයෙකුට බොහෝ විට නෙෆ්රොෆති වැනි සංකීර්ණ සංකූලතාවයක් ඇති අතර එය වකුගඩු පිරිසිදු කිරීම හා බාධක ක්රියාකාරිත්වය පිරිහීමට තුඩු දෙයි, රුධිරයේ විෂ පිරිසිදු කිරීමේ හැකියාව අඩු වන අතර මේ සියල්ල වකුගඩු අකර්මණ්ය වීමට හේතු වේ. බොහෝ විට, දියවැඩියා නෙෆ්රොෆති වර්ධනය වන්නේ රෝගය ආරම්භයේ සිට වසර පහක් හෝ ඊට වැඩි කාලයකට පසුවය, නමුත් දෙවන වර්ගයේ දියවැඩියා රෝගය සමඟ, රෝග විනිශ්චය කළ වහාම වකුගඩු වල එවැනි සංකූලතා අනාවරණය වේ. සංඛ්යාලේඛනවලට අනුව, රෝගීන්ගෙන් 30-50% කට නෙෆ්රොෆති ඇති අතර, මෙම ගැටළුව හදිසියේ පෙනෙන්නට නොතිබුණද, එය තරමක් දිගු හා ක්රමයෙන් සිදුවන ක්රියාවලියකි.
බද්ධ කිරීම සඳහා දර්ශක
දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකුගේ නිදන්ගත වකුගඩු අකර්මණ්යතාවයේ අවසාන අදියර හදිසි පෙරිටෝනියල් ඩයලිසිස්, රක්තපාත හෝ වකුගඩු බද්ධ කිරීමකට තුඩු දෙයි. ලැයිස්තුගත කර ඇති අනෙකුත් ක්රමවලට වඩා බද්ධ කිරීමෙන් බොහෝ වාසි ඇත, මන්ද එවැනි සැත්කමකින් පසු රෝගියාගේ සෞඛ්යය සැලකිය යුතු ලෙස වැඩිදියුණු වන අතර ආයු අපේක්ෂාව වසර ගණනාවකින් වැඩි වේ.
ළමුන් සඳහා වකුගඩු බද්ධ කිරීම ඉතා වැදගත් වේ, මන්දයත්, රක්තපාත රෝගය සාමාන්ය සංවර්ධනයට ඉඩ නොදෙන අතර, බද්ධ කිරීමෙන් පසු දරුවා පූර්ණ හා හුරුපුරුදු ජීවිතයක් ගත කරනු ඇති අතර, ඊට අමතරව, සැත්කමෙන් පසුව, ඔබ භාවිතා කළ ප්රමාණය දැඩි ලෙස නිරීක්ෂණය කිරීම අවශ්ය නොවේ. තරල සහ ආහාර.
වකුගඩු බද්ධ කිරීමක් සමඟ දියවැඩියා රෝගීන්ට ඇතිවිය හැකි සංකූලතා
සියලු වාසි සහ ධනාත්මක අංශ තිබියදීත්, දියවැඩියාව තුළ මෙම අවයව බද්ධ කිරීම තරමක් බරපතල මෙහෙයුමක් වන අතර ඉන් පසුව රෝගියාට සංකූලතා ගණනාවක් අත්විඳිය හැකිය. පළමුවෙන්ම, බද්ධ කිරීමෙන් පසු පුද්ගලයෙකුට ඉක්මනින් බර වැඩිවිය හැකි අතර, ඔහු සන්ධි රෝග, ආමාශයේ වණ, බෝවන රෝග ඇතිවීමේ අවදානම වැඩි කරයි.
දෙවනුව, සමහර විට ශරීරය පරිත්යාගශීලියාගේ අවයව ප්රතික්ෂේප කරන අතර පසුව දියවැඩියාව ඇති රෝගියෙකුට ප්රතිකාර කිරීමේදී නව දුෂ්කරතා ඇති වේ. බද්ධ කළ වකුගඩුවක් ප්රතික්ෂේප කිරීම වර්ග කිහිපයක් තිබේ:
- නිදන්ගත - හඳුනා ගැනීම තරමක් අපහසුය, එය දිගු කාලයක් පුරා දිවෙන අතර රෝග විනිශ්චය කරනු ලබන්නේ විශ්ලේෂණවල ප්රති results ල මගින් පමණි,
- උග්ර - ශල්යකර්මයෙන් පසු පළමු සති කිහිපය හෝ මාස දෙක තුන තුළ සිදු වේ,
- සුපිරි තියුණු - බද්ධ කිරීමෙන් පසු පැය කිහිපයක් ඇතුළත වර්ධනය වන නමුත් එය ඉතා කලාතුරකිනි.
බද්ධ ඉන්ද්රිය ප්රතික්ෂේප කිරීමේ ප්රධාන සං signs ා වන්නේ අධි රුධිර පීඩනය, අධික ශරීර උෂ්ණත්වය, වේදනාව, මුත්රා අඩුවීම - ඕනෑම රෝගයක් පිළිබඳව වහාම ඔබේ වෛද්යවරයා දැනුවත් කිරීම වැදගත්ය.
බද්ධ කිරීම සඳහා ප්රතිවිරෝධතා
රෝගියා සිටී නම් දියවැඩියාව සඳහා එවැනි සැත්කමක් නිර්දේශ නොකරයි:
- ඒඩ්ස්
- මාරාන්තික පිළිකා
- මානසික ආබාධ සහ දරුණු ආබාධ
- ක්ෂය රෝගය (විවෘත ස්වරූපය),
- රෝගියාගේ ජීවිතයට තර්ජනයක් වන සහ මෙම මෙහෙයුමේ ධනාත්මක ප්රති come ල අඩු කරන හෘද, පු pul ් ary ුසීය, සනාල රෝග.
දියවැඩියාව සහ වකුගඩු - වැළැක්වීම ගැන ටිකක්
සෑම රෝගියෙකුටම ඔහුගේ වකුගඩු වල ක්රියාකාරිත්වය හා තත්වය නිරන්තරයෙන් පරීක්ෂා කර බැලිය යුතුය. මේ සඳහා ඔබ ඇල්බියුමින් සඳහා මුත්රා, යූරියා නයිට්රජන් සඳහා රුධිරය, රෙබර්ග් පරීක්ෂණයක් කළ යුතුය. රුධිර පීඩන නියාමනය, ACE inhibitors.
දියවැඩියා රෝගීන් සඳහා වකුගඩු බද්ධ කිරීම
දියවැඩියාව යනු ලෝකය වේගයෙන් අල්ලා ගන්නා රෝගයකි. විශ්ලේෂකයින්ගේ අනාවැකි බලාපොරොත්තු සුන් කරයි: 2030 වන විට දියවැඩියා රෝගයෙන් පෙළෙන පුද්ගලයින්ගේ සංඛ්යාව මිලියන 330 දක්වා ඉහළ යනු ඇත. බොහෝ විට මෙම රෝගය වකුගඩු අකර්මණ්ය වීම, නෙෆ්රිටිස් සහ අධි රුධිර පීඩනය ඇති කරයි. මෑත වසරවලදී, වකුගඩු අකර්මන්යතාවයෙන් අවසන් වන දියවැඩියාව වර්ධනය වීමේ කාලය සැලකිය යුතු ලෙස අඩු කර ඇත.
දියවැඩියාවේදී කුඩා රුධිර නාල තුවාල වේ. මෙමඟින් වකුගඩු නිසි ලෙස රුධිරය පිරිසිදු කිරීම වළක්වයි. ශරීරය වැඩි තරලයක් හා ලුණු රඳවා තබා ගන්නා අතර එමඟින් අතිරික්ත බර හා කකුල් ඉදිමීම සිදුවේ. මීට අමතරව, මෙම රෝග විනිශ්චය සහිත රෝගීන්ගේ මුත්රා වල, ප්රෝටීන් අන්තර්ගතය වැඩි වන අතර, හානිකර ද්රව්ය සමඟ රුධිරය "අවහිර" වේ. ශරීරයේ ස්නායු හානි සිදුවිය හැකිය. මෙම අවස්ථාවේ දී, මුත්රා කිරීම වේදනාකාරී වේ, මුත්රාශයේ පීඩනය වැඩි වන අතර එය වකුගඩු වල කාර්යයට ly ණාත්මක ලෙස බලපායි.
දියවැඩියා රෝගයට වර්ග දෙකක් තිබේ: පළමු වර්ගය (ශරීරයට ඉන්සියුලින් නිපදවිය නොහැක) සහ 2 වර්ගය (ශරීරය ඉන්සියුලින් ප්රතිරෝධී වේ, හෝමෝනය නිවැරදිව භාවිතා කළ නොහැක). අද වන විට ලෝකයේ මිලියන 200 ක් පමණ දියවැඩියා රෝගීන් සිටින අතර, ඔවුන්ගෙන් සියයට 90 ක් පමණ දෙවන වර්ගයේ රෝග ඇති අය වෙති.මෙම රෝගය සෑම කෙනෙකුටම බලපාන නමුත් අපගෙන් සමහරෙකුට වැඩි අවදානමක් ඇත. මෙය ජානමය නැඹුරුතාවයක්, ජනවාර්ගික සම්භවය, අධික බර, උදාසීන ජීවන රටාව සහ වෙනත් සාධක මගින් බලපායි.
පළමු වර්ගයේ දියවැඩියාව හා නිදන්ගත වකුගඩු අකර්මන්යතාවයෙන් පෙළෙන රෝගීන්ට සාමාන්යයෙන් ඩයලිසිස් සහ ජීවමාන පරිත්යාගශීලියෙකුගෙන් වකුගඩු බද්ධ කිරීමක්, අග්න්යාශ බද්ධ කිරීමක් (පසුව වකුගඩු බද්ධ කිරීමක්), යුගල වකුගඩු හා අග්න්යාශ බද්ධ කිරීමක් හෝ මියගිය පරිත්යාගශීලියෙකුගේ වකුගඩු බද්ධ කිරීමක් සිදු කෙරේ. දෙවන වර්ගයේ රෝග ඇති රෝගීන් සඳහා, ජීවත්ව සිටින හෝ මියගිය පරිත්යාගශීලියෙකුගෙන් වකුගඩු බද්ධ කිරීමක් වෛද්යවරු නිර්දේශ කරති.
ජීවත්වන relative ාතියෙකුගෙන් වකුගඩුවක් ලබාගත් දියවැඩියා රෝගීන්ගෙන් සියයට 97 කට වඩා වැඩි පිරිසක් වකුගඩු බද්ධ කිරීමේ සැත්කමකින් වසරකට පසු සුවපහසු බවක් දැනේ. සම්බන්ධ නොවන පරිත්යාගශීලීන්ගෙන් ඉන්ද්රිය ලබාගත් පුද්ගලයින්ගෙන් 93% ක් පමණ වසරකට වඩා ජීවත් වන අතර 75% කට වඩා වැඩි ප්රමාණයක් - අවුරුදු පහකට වඩා වැඩිය.
මෙම සංඛ්යා බිය උපදවන බවක් පෙනෙන්නට තිබුණත්, දියවැඩියාව නිසා වකුගඩු අකර්මණ්ය වූවන්ට පූර්ණ ජීවිතයක් ගත කළ නොහැකි අතර අවාසනාවකට මෙන් ඉක්මනින් මිය යනු ඇත. අවුරුදු 5 කට වැඩි කාලයක් ජීවත් වී ඇත්තේ ඩයලිසිස් රෝගීන්ගෙන් 33% ක් පමණි. පරිත්යාගශීලීන්ගේ අවයව බද්ධ කිරීම සංකීර්ණ මෙහෙයුමක් වුවද, දියවැඩියාව ඇති පුද්ගලයින් සඳහා මෙම ප්රතිකාරය හොඳම විකල්පයයි.
අපේ ශරීරයට විදේශීය වස්තූන් හා අවයව ස්රාවය කිරීමේ හැකියාව ඇත. ඔහුව රවටා ගැනීම සඳහා, වෛද්යවරුන් උත්සාහ කරන්නේ එක් එක් රෝගියා සඳහා වඩාත් සුදුසු වකුගඩුවක් තෝරා ගැනීමටය. එය පරිත්යාගශීලියාගෙන් සහ ලබන්නාගෙන් මිනිස් ලියුකෝසයිට් ප්රතිදේහජනක මට්ටම මත පදනම් වේ. ජීවමාන පරිත්යාගශීලියෙකුගෙන් ඉන්ද්රියයන් බද්ධ කිරීමේදී අනුකූලතාව ප්රධාන කාර්යභාරයක් ඉටු කරයි. මියගිය පුද්ගලයෙකුගෙන් වකුගඩු බද්ධ කිරීමකදී, බද්ධ කිරීමක් අවශ්ය රෝගියෙකු තෝරා ගැනීමේදී මෙම දර්ශකය අඩු වැදගත්කමක් දරයි.
කෙසේ වෙතත්, මිනිස් ලියුකෝසයිට් ප්රතිදේහජනක මට්ටම පවා පරිත්යාගශීලියාට සහ ලබන්නාට හැකි තරම් සමාන ය, ශරීරය සෑම විටම නව වකුගඩුව තමන්ගේම යැයි නොපෙනේ. අළුත් ඉන්ද්රියයක් ඇති රෝගීන්ට ඔවුන්ගේ ජීවිත කාලය පුරාම යම් පරාසයක drugs ෂධ ගැනීමට බල කෙරෙන්නේ එබැවිනි. මෙම medicines ෂධ ප්රතිශක්ති upp ෂධ ලෙස හැඳින්වේ. ඔවුන් ප්රතිශක්තිකරණ පද්ධතිය දුර්වල කරන අතර ශරීරය බද්ධ කළ වකුගඩුව ප්රතික්ෂේප කරයි. සමහර ආසාදන වලට එරෙහි සටනේදී දුර්වල ප්රතිශක්තිය ශක්තිමත් නොවේ. එපමණක් නොව, ප්රතිශක්ති upp ෂධ සඳහා අතුරු ආබාධ ගණනාවක් ඇත.
එසේ තිබියදීත්, දියවැඩියාව නිසා ඇති වන වකුගඩු අකර්මණ්යතාවයට ප්රතිකාර කිරීමේ වඩාත් method ලදායී ක්රමය වකුගඩු බද්ධ කිරීමකි. මන්දයත්, එක් එක් බද්ධ කිරීමට පෙර, නව අවයවයක් අවශ්ය රෝගියෙකුගේ ශරීරය වෛද්යවරුන් විසින් හොඳින් පරීක්ෂා කර බලා ඔහුට පසුව ඇතිවිය හැකි සියලු අවදානම් දරා ගත හැකි දැයි තහවුරු කර ගැනීමයි.

 දරුවෙකුගේ මුත්රා වල රතු රුධිර සෛල ඉහළ නැංවීම: මෙයින් අදහස් කරන්නේ කුමක්ද සහ තර්ජනය කරන්නේ කුමක්ද? අපට පිළිතුරක් ඇත!
දරුවෙකුගේ මුත්රා වල රතු රුධිර සෛල ඉහළ නැංවීම: මෙයින් අදහස් කරන්නේ කුමක්ද සහ තර්ජනය කරන්නේ කුමක්ද? අපට පිළිතුරක් ඇත! ගර්භණී සමයේදී මුත්රා වල සුදු පැහැති පිටි ඇතිවීමට හේතු සහ ව්යාධි විද්යාව සඳහා ප්රතිකාර කිරීම ගැන ඉගෙන ගන්න.
ගර්භණී සමයේදී මුත්රා වල සුදු පැහැති පිටි ඇතිවීමට හේතු සහ ව්යාධි විද්යාව සඳහා ප්රතිකාර කිරීම ගැන ඉගෙන ගන්න.