දියවැඩියාවෙන් උපත ලබන ආකාරය

දියවැඩියාවේ දරු ප්රසූතිය වෛද්ය ක්රමයේදී වැඩි වැඩියෙන් හමු වන ක්රියා පටිපාටියකි. ලෝකයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය දුර්වලතා ඇති ගර්භනී කාන්තාවන් 100 කට කාන්තාවන් 2-3 ක් සිටිති. මෙම ව්යාධි විද්යාව ප්රසව හා නාරිවේද සංකූලතා ගණනාවක් ඇති කරන අතර අනාගත මවගේ සහ දරුවාගේ සෞඛ්යයට මෙන්ම ඔවුන්ගේ මරණයටද අහිතකර ලෙස බලපානු ඇත. ගර්භනී අවධියේදී ගර්භනී කාන්තාව ගර්භණී සමයේදී (ගර්භණී කාලය) නාරිවේද වෛද්යවරයා සහ අන්තරාසර්ග වෛද්යවරයාගේ දැඩි පාලනය යටතේ පවතී.
ගර්භණී සමයේදී දියවැඩියා වර්ග
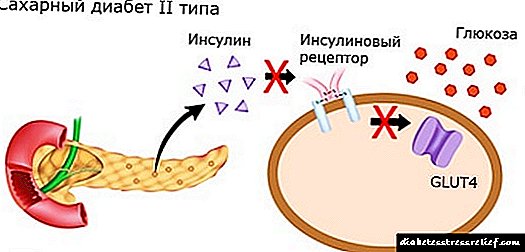
දියවැඩියා රෝගයේ (ඩීඑම්) රුධිර ග්ලූකෝස් මට්ටම ඉහළ යයි. මෙම සංසිද්ධිය හයිපර්ග්ලයිසිමියාව ලෙස හැඳින්වේ, එය සිදුවන්නේ අග්න්යාශයේ අක්රියතාවයේ ප්රති result ලයක් ලෙසය, ඉන්සියුලින් හෝමෝනය නිපදවීම කඩාකප්පල් වේ. හයිපර්ග්ලයිසිමියාව අවයව හා පටක වලට ly ණාත්මක ලෙස බලපායි, පරිවෘත්තීය උඩු යටිකුරු කරයි. ගර්භණී වීමට බොහෝ කලකට පෙර කාන්තාවන් තුළ දියවැඩියාව ඇතිවිය හැකිය. මෙම අවස්ථාවේ දී, අපේක්ෂා කරන මව්වරුන් තුළ පහත දැක්වෙන දියවැඩියා වර්ග වර්ධනය වේ:
- පළමු වර්ගයේ දියවැඩියා රෝගය (ඉන්සියුලින් මත යැපෙන). එය ළමා කාලයේ ගැහැණු ළමයෙකු තුළ සිදු වේ. ඇගේ අග්න්යාශයේ සෛල වලට නියම ඉන්සියුලින් ප්රමාණයක් නිපදවිය නොහැකි අතර, නොනැසී පැවතීම සඳහා මෙම හෝමෝනයෙහි iency නතාවය දිනපතා ආමාශයට, ස්කැප්ලාට, කකුලට හෝ අතකට එන්නත් කිරීමෙන් නැවත පිරවිය යුතුය.
- දෙවන වර්ගයේ දියවැඩියාව (ඉන්සියුලින් නොවන). එයට හේතු වන සාධක වන්නේ ජානමය නැඹුරුතාවයක් සහ තරබාරුකමයි. වයස අවුරුදු 30 න් පසු කාන්තාවන් තුළ එවැනි දියවැඩියාව ඇති වන අතර, ඒ සඳහා නැඹුරුතාවයක් ඇති සහ ගර්භණීභාවය අවුරුදු 32-38 දක්වා කල් දැමූ පුද්ගලයින්ට ඔවුන්ගේ පළමු දරුවා රැගෙන යන විට දැනටමත් මෙම රෝගය වැළඳී ඇත. මෙම ව්යාධි විද්යාව සමඟ, ඉන්සියුලින් ප්රමාණවත් ප්රමාණයක් නිපදවන නමුත් පටක සමඟ එහි අන්තර්ක්රියාකාරිත්වය කඩාකප්පල් වන අතර එමඟින් රුධිර ප්රවාහයේ ග්ලූකෝස් අතිරික්තයක් ඇති වේ.
දියවැඩියාවේ දරු ප්රසූතිය වෛද්ය ක්රමයේදී වැඩි වැඩියෙන් හමු වන ක්රියා පටිපාටියකි.
කාන්තාවන්ගෙන් 3-5% අතර, ගර්භණී සමයේදී මෙම රෝගය වර්ධනය වේ. මෙම වර්ගයේ ව්යාධි විද්යාව ගර්භණී දියවැඩියා රෝගය හෝ ජීඩීඑම් ලෙස හැඳින්වේ.
ගර්භණී දියවැඩියාව
මෙම රෝගය සුවිශේෂී වන්නේ ගර්භනී කාන්තාවන්ට පමණි. එය සති 23-28 අතර කාලයකදී සිදු වන අතර කලලයට අවශ්ය හෝමෝන වැදෑමහ නිපදවීම හා සම්බන්ධ වේ. මෙම හෝමෝන ඉන්සියුලින් වැඩ අවහිර කරන්නේ නම්, අපේක්ෂිත මවගේ රුධිරයේ සීනි ප්රමාණය වැඩි වන අතර දියවැඩියාව වර්ධනය වේ.
දරු ප්රසූතියෙන් පසු රුධිර ග්ලූකෝස් මට්ටම යථා තත්ත්වයට පත්වන අතර රෝගය පහව ගියද බොහෝ විට ඊළඟ ගර්භනී අවධියේදී නැවත මතු වේ. ජීඩීඑම් කාන්තාවකගේ හෝ ඇගේ දරුවාගේ දෙවන වර්ගයේ දියවැඩියාවෙහි අනාගත සංවර්ධනයේ අවදානම වැඩි කරයි.

ගර්භණී දියවැඩියාව මෙම වචනයේ 23-28 සතියේ සිදු වන අතර එය කලලයට අවශ්ය හෝමෝන වැදෑමහ නිපදවීම හා සම්බන්ධ වේ.
රෝගයේ ස්වරූපය දරු ප්රසූතියට ඇති හැකියාව කෙරෙහි බලපාන්නේද?
සෑම ගැබ් ගැනීමක්ම වෙනස් ආකාරයකින් ඉදිරියට යයි මවගේ වයස සහ සෞඛ්ය තත්වය, ඇගේ ව්යුහ විද්යාත්මක ලක්ෂණ, කලලරූපයේ තත්වය, ව්යාධි විද්යාව යන දෙකම එයට බලපායි.
ගර්භනී කාන්තාවකගේ දියවැඩියාව සමඟ ජීවිතය දුෂ්කර වන අතර, බොහෝ විට දරුවෙකුගේ වාරය අවසන් වීමට පෙර ඇයට දැනුම් දිය නොහැක. රෝගයේ ඉන්සියුලින් මත යැපෙන හෝ ඉන්සියුලින් නොවන යැපෙන ආකාරයක් සහිතව, කාන්තාවන්ගෙන් 20-30% ක් ගර්භනී සති 20-27 අතර ගබ්සාවක් සිදුවිය හැකිය. ඇතුළුව අනෙකුත් ගර්භනී කාන්තාවන් තුළ ගර්භණී ව්යාධි විද්යාවෙන් පෙළෙන අයට නොමේරූ දරු උපත් ඇති විය හැකිය. අපේක්ෂා කරන මව නිරන්තරයෙන් විශේෂ ists යින් විසින් නිරීක්ෂණය කරනු ලබන අතර ඔවුන්ගේ සියලු නිර්දේශ අනුගමනය කරන්නේ නම්, ඇයට දරුවා බේරා ගත හැකිය.
ගැහැණු ශරීරයේ ඉන්සියුලින් නොමැතිකම සමඟ, ගර්භනීභාවයෙන් සති 38-39 කට පසු කලලරූපය මිය යා හැකිය, එබැවින් ස්වාභාවික නොමේරූ දරු ප්රසූතියක් මෙම කාලයට පෙර සිදු නොවූයේ නම්, ඒවා කෘතිමව ගර්භණී සති 36-38 අතර වේ.
ගර්භණීභාවය හා දරු ප්රසූතිය සඳහා ප්රධාන ප්රතිවිරෝධතා
දියවැඩියාවෙන් පෙළෙන කාන්තාවක් දරුවෙකු ලැබීමට අදහස් කරන්නේ නම්, ඇය කල්තියාම වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගෙන ඔහු සමඟ සාකච්ඡා කළ යුතුය. පිළිසිඳ ගැනීමට පරස්පර විරෝධීතා කිහිපයක් තිබේ:
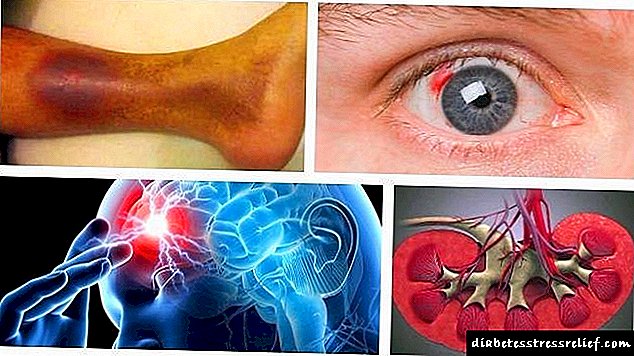
- රෙටිනෝපති (ඇහිබැමි වල සනාල තුවාල) හෝ දියවැඩියා නෙෆ්රොෆති (වකුගඩු ධමනි, ටියුබල් හා ග්ලෝමෙරුලි වලට හානි වීම) මගින් සංකීර්ණ වන රෝගයේ බරපතල ස්වරූපයකි.
- දියවැඩියාව හා පු pul ් ary ුසීය ක්ෂය රෝගයේ සංයෝජනය.
- ඉන්සියුලින්-ප්රතිරෝධී ව්යාධි විද්යාව (ඉන්සියුලින් සමඟ ප්රතිකාර කිරීම අකාර්යක්ෂමයි, එනම් වැඩිදියුණු කිරීමට හේතු නොවේ).
- අක්රමිකතාවයක් ඇති කාන්තාවකගේ පැමිණීම.
ඔවුන් දෙදෙනාට 1 හෝ 2 වර්ගයේ රෝගයක් ඇත්නම් කලත්රයින් සඳහා දරුවන් ඇති කර ගැනීම ඔවුන් නිර්දේශ නොකරයි එය දරුවාට උරුම කර ගත හැකිය. Contraindications යනු කලින් උපත මියගිය දරුවෙකුගේ උපතෙන් අවසන් වූ අවස්ථා ය.

ගර්භනී කාන්තාවන්ට ජීඩීඑම් ඇතිවිය හැකි බැවින්, ගර්භණී සති 24 කට පසු සියලුම මව්වරුන්ට රුධිරයේ සීනි පරීක්ෂණයක් කළ යුතුය.
පිළිසිඳ ගැනීම සඳහා කිසිදු සීමාවක් නොමැති නම්, ඔහුගේ ආරම්භයෙන් පසු කාන්තාවක් නිරන්තරයෙන් විශේෂ ists යින් හමුවී ඔවුන්ගේ නිර්දේශ අනුගමනය කළ යුතුය.
ගර්භනී කාන්තාවන්ට ජීඩීඑම් ඇතිවිය හැකි බැවින්, ගර්භණී සති 24 කට පසු සියලුම මව්වරුන්ට රුධිරයේ සීනි පරීක්ෂණයක් කළ යුතුය.
වෛද්ය භාවිතයේදී, සති 12 ට පෙර ඔබ ගැබ් ගැනීම අවසන් කළ යුතු අවස්ථා තිබේ. මෙය සමහර විට Rh සංවේදීකරණයෙන් සිදු කෙරේ (මව කලලයට ප්රතිදේහ නිපදවන විට මවගේ සහ ධනාත්මක දරුවාගේ negative ණාත්මක රීසස් සාධකයෙහි ගැටුමක්). සංවේදීතාව හේතුවෙන්, දරුවෙකු අසාමාන්යතා සහ දරුණු හෘද හා අක්මා රෝග වලින් උපත ලබා හෝ ගර්භාෂයේ මිය යයි. ගැබ් ගැනීමක් අවසන් කිරීමට තීරණය කරනු ලබන්නේ විශේෂ ists යින් කිහිප දෙනෙකුගේ උපදෙස් මත ය.
භ්රෑණ සංවර්ධනය සඳහා දියවැඩියාව ඇතිවීමේ අන්තරාය කුමක්ද?
ගර්භනී අවධියේදී, හයිපර්ග්ලයිසිමියාව භ්රෑණ අවයව සෑදීමට හා වර්ධනයට අහිතකර ලෙස බලපායි. මෙය සංජානනීය හෘද ආබාධ, බඩවැල්වල අසාමාන්යතා, මොළයට හා වකුගඩු වලට දැඩි හානි සිදු කරයි. 20% ක් තුළ, භ්රෑණ මන්දපෝෂණය වර්ධනය වේ (මානසික හා ශාරීරික සංවර්ධනයේ පසුබෑම).
බොහෝ දියවැඩියා කාන්තාවන් විශාල ශරීර බරක් සහිත (4500 ග්රෑම් සිට) දරුවන් බිහි කරයි ළදරුවන් තුළ, ශරීරයේ ඇඩිපෝස් පටක විශාල ප්රමාණයක් අඩංගු වේ. අලුත උපන් බිළිඳුන් තුළ මේද තැන්පතු නිසා වටකුරු මුහුණක්, පටක ඉදිමීම සහ සමට නිල් පැහැයක් ඇත. ජීවිතයේ මුල් මාසවලදී ළදරුවන් සෙමෙන් වර්ධනය වන අතර ශරීර බර අඩු කර ගත හැකිය. රෝගීන්ගෙන් 3-6% අතර, ළදරුවන්ට දියවැඩියාව ඇති වන්නේ දෙමව්පියන්ගෙන් එක් අයෙකුට නම්, 20% ක් තුළ දරුවාට රෝගය උරුම වේ, පියා සහ මව යන දෙදෙනාම ව්යාධි විද්යාවෙන් පීඩා විඳින්නේ නම්.
දියවැඩියාව සඳහා ගර්භණී කළමනාකරණය
ගර්භණීභාවය ආරම්භ වීමත් සමඟ මව සහ දරුවා සඳහා සංකූලතා ඇතිවීමේ අවදානමක් පවතින බැවින් සෑම අපේක්ෂිත මවකටම විශේෂ අවධානයක් සහ තත්ව අධීක්ෂණයක් අවශ්ය වේ.
පළමු වර්ගයේ දියවැඩියාව (ඉන්සියුලින් මත යැපෙන) දරුවන් බිහි කිරීමට contraindication ලෙස සැලකේ. එබැවින්, ධනාත්මක ප්රති result ලයක් ලැබීමෙන් පසු, ඉක්මනින් ලියාපදිංචි වීම වැදගත්ය. වෛද්යවරයාගේ පළමු සංචාරයේදී ග්ලූකෝස් මට්ටම තීරණය කිරීම සඳහා අපේක්ෂිත මව වහාම රුධිරය පරිත්යාග කිරීමට යවනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාව තුළ රෝගීන්ට දරුවන් සිටිය හැකිය. ගැබ් ගැනීම තහනම් නැත. මෙම රෝග විනිශ්චය ඇති මවට තනි ගර්භණී කළමනාකරණ වැඩසටහනක් අවශ්ය වේ.

දියවැඩියාව ඇති කාන්තාවන් මාස 9 කින් 2-3 වතාවක් රෝහල් ගත කරනු ලැබේ. ඇතිවිය හැකි සංකූලතා සහ ඒවායේ බරපතලකම හඳුනා ගැනීමට මෙය වෛද්යවරයාට උපකාරී වේ. කාන්තාවකට දරුවෙකු ලැබිය හැකිද යන්න හෝ ගැබ් ගැනීමක් අවසන් කිරීම වඩා හොඳද යන්න තීරණය කිරීම සඳහා රෝහල් ගත කිරීම අවශ්ය වේ.
එය ප්රසව හා නාරිවේද විශේෂ ologist යෙකු විසින් නිරීක්ෂණය කළ යුතුය (පැමිණීම මසකට 1 වතාවක් අවශ්ය වේ, බොහෝ විට සෑම සති තුනකට වරක්), අන්තරාසර්ග විද්යා ologist යෙකු සති 2 කින් 1 වතාවක් සහ චිකිත්සකයෙකු ත්රෛමාසිකව 1 වතාවක් බැගින් පැමිණිය යුතුය.
දෙවන වර්ගයේ දියවැඩියාව තරබාරුකම හා පිරිහීම වැළැක්වීම සඳහා නිසි පෝෂණය හා ශාරීරික ක්රියාකාරකම් මගින් පාලනය වේ.
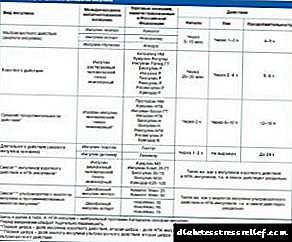
පළමු වර්ගයේ දියවැඩියාවට ඉන්සියුලින් භාවිතය අවශ්ය වේ. කෑල්ලක් අපේක්ෂා කරන හෝමෝන පසුබිම වෙනස් වන හෙයින්, බොහෝ විට ග්ලූකෝස් මට්ටම මැනීම සහ හෝමෝනයේ මාත්රාව සකස් කිරීම අවශ්ය වේ. එබැවින් අන්තරාසර්ග විද්යා ologist යකු නිතර නිතර පැමිණිය යුතුය.
දියවැඩියාවේ නවෝත්පාදනය - සෑම දිනකම බොන්න.
ගර්භාෂයේ කලලරූපය වර්ධනය වීමත් සමඟ අපේක්ෂා කරන මවට ඉන්සියුලින් මාත්රාව වැඩි කිරීමට සිදුවනු ඇත. ඔබ මේ ගැන බිය නොවිය යුතුය, මන්ද මේ ආකාරයෙන් දරුවාගේ සෞඛ්යය පවත්වා ගැනීමට හැකි වනු ඇත.
ඉන්සියුලින් චිකිත්සාව සමඟ කාන්තාව අතිරේකව රෝහල් ගත කරනු ලැබේ. අපේක්ෂිත උපන්දිනයට සති 6 කට පෙර, ගර්භනී කාන්තාව බාහිර රෝගී අධීක්ෂණය ආරම්භ කිරීමට බැඳී සිටී. ඇය අවශ්ය පරීක්ෂණයට භාජනය වී දරු ප්රසූතියේ ප්රශස්ත ක්රමය තෝරා ගනු ඇත.
ගර්භණී දියවැඩියාව සඳහා ගැබ් ගැනීම
සති 16-20 අතර ගර්භනී කාන්තාවන්ගෙන් 5% ක් තුළ ජීඩීඑම් වර්ධනය වේ. වැදෑමහ සම්පූර්ණයෙන් සෑදී නොමැති බැවින් මුල් අවධියේදී රෝගය නොපෙන්වයි.
ගර්භණීභාවයෙන් පසු ජීඩීඑම් සියල්ල සමත් නොවේ. සමහර විට එය දෙවන වර්ගයේ දියවැඩියාවට යයි. නමුත් බොහෝ අවස්ථාවන්හීදී, රෝගයේ ගර්භණී ස්වරූපය දරුවෙකුගේ උපත සමඟ ගමන් කරයි.

ගර්භණී දියවැඩියාව සමඟ ගර්භණී කළමනාකරණය:
- අන්තරාසර්ග විද්යා ologist යා විසින් අතිරේක නිරීක්ෂණයක් නියම කරනු ලැබේ. ගර්භනී කාලය අවසන් වන තුරු සෑම සති දෙකකට වරක් වෛද්යවරු පැමිණෙති.
- ග්ලූකෝස් මට්ටම හඳුනා ගැනීම සඳහා මසකට 2 වතාවක් මුත්රා හා රුධිරය ගැනීම අවශ්ය වේ.
- රුධිරයේ සීනි ඉහළ නොයන ලෙස නිසි පෝෂණය පවත්වා ගැනීම වැදගත්ය. මෙය තරබාරුකම හා දරුවාගේ සංකූලතා වර්ධනය වීම වළක්වා ගැනීමට උපකාරී වේ.
- ඉන්සියුලින් චිකිත්සාව අවශ්ය නොවේ. එන්නත් ලබා දෙන්නේ ග්ලූකෝස් විවේචනාත්මක අගයන් දක්වා ඉහළ ගියහොත් පමණි.
ජීඩීඑම් සමඟ උපත සාමාන්යයෙන් ඉදිරියට යාමට නම්, අන්තරාසර්ග විද්යා ologist යා සහ නාරිවේද විශේෂ ologist යා පවසන සෑම දෙයක්ම කළ යුතුය. නිසි ගර්භණී කළමනාකරණය සමඟ දියවැඩියාව ඇති කුඩා කැබලි උපත ලැබීමේ සම්භාවිතාව අඩුය.
භ්රෑණ සෞඛ්යයට මාතෘ දියවැඩියාවෙහි බලපෑම
ඩීඑම් නූපන් දරුවාගේ සෞඛ්යයට අහිතකර ලෙස බලපායි. ජීඩීඑම් යනු සංජානන අක්රමිකතාවලට හේතුව නොවේ. රෝගයේ ගර්භණී ස්වරූපයක් ඇති දරුවෙකු ශ්වසන අපහසුතාවයෙන් විශාල ලෙස උපත ලැබිය හැකිය. අලුත උපන් බිළිඳාව විශේෂ යහනක තබා ඇති අතර, ළමා රෝග විශේෂ end යින්, අන්තරාසර්ග විද්යා ologists යින් සහ හෙදියන් ඔහුව සතියක් හෝ ඊට වැඩි කාලයක් නිරීක්ෂණය කරයි.

සාක්ෂි තිබේ නම්, දරුවා හුස්ම ගන්නා තෙක් යාන්ත්රික වාතාශ්රය වෙත මාරු කරනු ලැබේ.
මවට ජීඩීඑම් ඇති බව හඳුනාගත හොත්, මෙය දරුවා තුළ පිළිබිඹු වේ:
- දියවැඩියා භ්රෑණ රෝගයේ වර්ධනය,
- සෙංගමාලය
- හයිපොග්ලිසිමියා හෝ හයිපර්ග්ලයිසිමියාව,
- නොමේරූ දරු ප්රසූතිය
- රුධිරයේ පොටෑසියම් සහ මැග්නීසියම් අඩු මට්ටමක පවතී.
ගර්භණීභාවයට පෙර දියවැඩියාව හඳුනාගෙන ඇති අතර, රෝගීන්ගෙන් 20-30% ක් නිශ්චල දරු උපත් වලින් අවසන් වේ. භ්රෑණ ප්ලාසන්ටා හිඟකම, මිට්රල් හෝ aortic, රූමැටික් හෘද රෝග, අග්න්යාශයේ de න සංවර්ධනය, මොළයේ අසාමාන්යතා (anencephaly, macrofephaly, hypoplasia) උපත ලැබූ දරුවෙකු තුළ ඇතිවිය හැකිය.
අන්තරාසර්ග ව්යාධි විද්යාව මව පමණක් නොව පියා ද නම් දියවැඩියාවෙන් පෙළෙන දරුවෙකු ලැබීමේ සම්භාවිතාව ඉතා ඉහළ ය.
දියවැඩියාව සමඟ උපත් කෙසේද?
ස්වාභාවික උපත සිදුවිය හැකිය. එය රෝහලේදී සිදු කෙරේ. මවට දියවැඩියාව තිබේ නම් ඔබට නිවසේදී, නාන කාමරයේ හෝ වෙනත් තත්වයන් යටතේ දරු ප්රසූතියක් කළ නොහැක. අවසර දී ඇත්නම්:
අපගේ වෙබ් අඩවියේ පා readers කයන්ට අපි වට්ටමක් ලබා දෙන්නෙමු!
- පළතුරු කිලෝග්රෑම් 4 ට අඩු
- හයිපොක්සියා නැත
- ගෙස්ටෝසිස් සහ එක්ලම්ප්සියාව නොමැත,
- සීනි මට්ටම සාමාන්යයි.

ජීඩීඑම් සමඟ, නියමිත කාලයට සති දෙකකට පෙර බෙදා හැරීම නියම කරනු ලැබේ. කාන්තාවකට නිර්වින්දකයක් ලබා දෙන අතර පසුව ඇම්නියොටික් මුත්රාශයක් සිදුරු කරනු ලැබේ. දරු ප්රසූතියේදී ප්රසව හා නාරිවේද විශේෂ ologist යෙක්, ළමා රෝග විශේෂ, වෛද්යවරයෙක්, නිර්වින්දන වෛද්යවරයෙක් (සිසේරියන් සැත්කමක් අවශ්ය නම්), හෙදියන් කිහිප දෙනෙක්, ශල්ය වෛද්යවරියක් ඇය අසල සිටිනවා.
අන්තරාසර්ග ව්යාධි විද්යාව සඳහා හොඳ වන්දි ගෙවීමත් සමඟ ස්වාභාවික භාරදීම කාලෝචිත ආකාරයකින් සිදු කරනු ලැබේ. එසේම, පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සමඟ සිසේරියන් සැත්කමක් බොහෝ විට නියම කරනු ලැබේ.
මුල් දරු ප්රසූතිය නෙෆ්රොෆති, කිරීටක හෘද රෝග, ප්රගතිශීලී රෙටිනෝපති සහ කලලරූපයේ තත්වය තියුනු ලෙස පිරිහීම සමඟ සිදු කෙරේ.
පශ්චාත් ප්රසව සුවය
දරු ප්රසූතියෙන් පසු මාතෘ ප්රතිකාරය දියවැඩියාව මත රඳා පවතී. පළමු වර්ගයේ දියවැඩියාව නම්, ඉන්සියුලින් එන්නත් කිරීම. වැදෑමහ උපතින් පසු හෝමෝනයේ මාත්රාව 50% කට වඩා අඩු වේ. වහාම ඉන්සියුලින් අඩකින් අඩු කිරීම කළ නොහැකි ය, මෙය ක්රමයෙන් සිදු කෙරේ.

ජීඩීඑම් සමඟ ඉන්සියුලින් ප්රතිකාරයේ අවශ්යතාවය වහාම අතුරුදහන් වේ. මෙහි ඇති ප්රධානතම දෙය නම් නිසි පෝෂණය පිළිපැදීම සහ මාස කිහිපයක් අඛණ්ඩව ග්ලූකෝස් පරීක්ෂණයක් කිරීමයි. ඇත්ත වශයෙන්ම, සමහර විට ජීඩීඑම් දෙවන වර්ගයේ දියවැඩියාවට ඇතුල් වේ.
ගර්භණීභාවය ඉන්සියුලින් මත යැපෙන දියවැඩියාවේ පසුබිමට එරෙහිව ඉදිරියට ගියහොත්, කිරි දෙන අතරතුර හෝමෝන එන්නත් කරනු ලැබේ. මව්කිරි දීම අවසන් වූ පසු කාන්තාව සීනි අඩු කරන .ෂධ වලට මාරු කරනු ලැබේ.
හෝමෝනය යම් මාත්රාවක් නියම කරන සහ මව්කිරි දෙන අවස්ථාවේ ආහාර වේලෙහි නිර්දේශ ලබා දෙන අන්තරාසර්ග විද්යා ologist යකු සමඟ සාකච්ඡා කිරීම වැදගත්ය.
ප්රතිවිරෝධතා
සෑම කාන්තාවකටම දරු ප්රසූතියට අවසර නැත. සමහර විට මෙය contraindicated, මන්ද දරු ප්රසූතිය ජීවිතයට තර්ජනයක් විය හැකි අතර ගැබ් ගැනීම බරපතල කලලරූපී අක්රමිකතාවන්ට හේතු විය හැක.


දෙමව්පියන් දෙදෙනාම දියවැඩියාව වැළඳී ඇත්නම් බාධා කිරීම නිර්දේශ කෙරේ. එසේම, ඔබට කීටොඇසයිඩෝසිස් ප්රවණතාවයක් ඇති ඉන්සියුලින්-ප්රතිරෝධී දියවැඩියාවෙන් උපත ලබා දිය නොහැක. ක්ෂය රෝගය, උග්ර වකුගඩු ව්යාධිවේදය සහ ආමාශ ආන්ත්රයික රෝග ඇති කාන්තාවන් තුළ ගැබ් ගැනීම බාධා ඇති වේ.
මව තුළ දියවැඩියා නෙෆ්රොෆති සහිත ශක්ය නොවන දරුවෙකු බිහි කිරීමේ සම්භාවිතාව 97%, ශ්රෝණි සනාල තුවාල - 87%, දියවැඩියාව අවුරුදු 20 කට වඩා වැඩි කාලයක් - 68% කි. එමනිසා, මෙම ව්යාධි විද්යාව සමඟ උපත ලබා දීම ප්රතිවිරෝධී වේ.
ලෝක සෞඛ්ය සංවිධානයට අනුව, නිසි කළමනාකරණයෙන් දියවැඩියාවේ සාර්ථක ගැබ්ගැනීමේ ප්රති come ලයක් ලබා ගත හැකිය. මෙය සාක්ෂාත් කර ගැනීම පහසු නැත, නමුත් සමහර විට වෛද්යවරුන්ගේ නිර්දේශ අනුගමනය කරන්න.

දියවැඩියාව සෑම විටම මාරාන්තික සංකූලතා ඇති කරයි. අධික රුධිර සීනි අතිශයින්ම භයානක ය.
අරෝනෝවා එස්.එම්. දියවැඩියාවට ප්රතිකාර කිරීම පිළිබඳ පැහැදිලි කිරීම් ලබා දුන්නා. සම්පුර්ණයෙන්ම කියවන්න
කලලරූපයේ ග්ලූකෝස් වැඩිවීම පිළිබිඹු වන්නේ කෙසේද?
රුධිරයේ සීනි වැඩි වීම හෝ අඩුවීමත් සමඟ ගර්භාෂයේ වර්ධනය වන දරුවෙකු ද පීඩා විඳිති. සීනි තියුනු ලෙස ඉහළ ගියහොත් කලලයට ශරීරයේ අධික ග්ලූකෝස් ප්රමාණයක් ලැබේ. ග්ලූකෝස් හිඟකම සමඟ, අභ්යන්තර ප්රමාදයක් ඇතිවීම ප්රබල ප්රමාදයකින් සිදුවීම නිසා ව්යාධි විද්යාවක් ද වර්ධනය විය හැකිය.
ගර්භනී කාන්තාවන්ට විශේෂයෙන් භයානක වන්නේ සීනි මට්ටම ඉහළ යන විට හෝ තියුනු ලෙස අඩු වන විට මෙය ගබ්සා වීමට හේතු විය හැක. එසේම, දියවැඩියාව සමඟ, නූපන් දරුවාගේ ශරීරයේ අතිරික්ත ග්ලූකෝස් එකතු වීම, ශරීරයේ මේදය බවට පරිවර්තනය වේ.
එහි ප්රති As ලයක් වශයෙන්, දරුවා විශාල වීම නිසා මවට වැඩි කාලයක් දරු ප්රසූතියක් සිදු වේ. උපතේදී ළදරුවා තුළ ඇති හියුමරස් වලට හානි වීමේ වැඩි අවදානමක් ද ඇත.
එවැනි දරුවන් තුළ අග්න්යාශයට මවගේ අතිරික්ත ග්ලූකෝස් සමඟ සාර්ථකව කටයුතු කිරීම සඳහා ඉන්සියුලින් ඉහළ මට්ටමක නිපදවිය හැකිය. උපතින් පසු දරුවාට බොහෝ විට සීනි මට්ටම අඩු වේ.
දියවැඩියාවෙන් පෙළෙන ගර්භනී ආහාරයට ගන්නේ කෙසේද?
කාන්තාවකට දරු ප්රසූතියක් කළ හැකි බව වෛද්යවරු තීරණය කර ඇත්නම්, ගර්භනී කාන්තාවක් දියවැඩියාවට වන්දි ගෙවීමට අවශ්ය සෑම දෙයක්ම කළ යුතුය. පළමුවෙන්ම, වෛද්යවරයා අංක 9 චිකිත්සක ආහාර වේලක් නියම කරයි.
 ආහාර වේලක කොටසක් ලෙස දිනකට ප්රෝටීන් ග්රෑම් 120 ක් පරිභෝජනය කිරීමට අවසර දෙන අතර කාබෝහයිඩ්රේට් ප්රමාණය ග්රෑම් 300-500 දක්වාත් මේද ග්රෑම් 50-60 දක්වාත් සීමා කරයි. ඊට අමතරව එය අධික සීනි සහිත ආහාරයක් විය යුතුය.
ආහාර වේලක කොටසක් ලෙස දිනකට ප්රෝටීන් ග්රෑම් 120 ක් පරිභෝජනය කිරීමට අවසර දෙන අතර කාබෝහයිඩ්රේට් ප්රමාණය ග්රෑම් 300-500 දක්වාත් මේද ග්රෑම් 50-60 දක්වාත් සීමා කරයි. ඊට අමතරව එය අධික සීනි සහිත ආහාරයක් විය යුතුය.
ආහාර වේලෙන් මී පැණි, රසකැවිලි, සීනි සම්පූර්ණයෙන්ම බැහැර කිරීම අවශ්ය වේ. දිනකට කැලරි ප්රමාණය 3000 Kcal නොඉක්මවිය යුතුය. ඒ අතරම, කලලරූපය පූර්ණ ලෙස වර්ධනය කිරීම සඳහා අවශ්ය විටමින් සහ ඛනිජ අඩංගු ආහාර නිෂ්පාදනවලට ඇතුළත් කිරීම අවශ්ය වේ.
ශරීරයට ඉන්සියුලින් ආහාරයට ගන්නා වාර ගණන නිරීක්ෂණය කිරීම වැදගත් වේ. ගර්භනී කාන්තාවන්ට take ෂධ ගැනීමට ඉඩ නොදෙන බැවින් දියවැඩියාව ඇති කාන්තාවන්ට ඉන්සියුලින් හෝමෝනය එන්නත් කිරීම මඟින් එන්නත් කිරීම අවශ්ය වේ.
ගර්භනී රෝහල් ගත කිරීම
ගර්භණී සමයේදී ඉන්සියුලින් හෝමෝනය අවශ්යතාවය වෙනස් වන බැවින් දියවැඩියාව ඇති බව හඳුනාගත් ගර්භනී කාන්තාවන් අවම වශයෙන් තුන් වතාවක් රෝහල් ගත කරනු ලැබේ.
- නාරිවේද වෛද්යවරයකු හමුවීමෙන් පසු කාන්තාවක් පළමු වරට රෝහල් ගත කළ යුතුය.
- දෙවන වරට 20-24 සතියේ දියවැඩියාව ඇති ගර්භනී කාන්තාවන් සඳහා ඉන්සියුලින් අවශ්යතාවය බොහෝ විට වෙනස් වන විට ඔවුන් රෝහල් ගත කරනු ලැබේ.
- සති 32-36 අතර, ප්රමාද වූ විෂ වීම පිළිබඳ තර්ජනයක් ඇති අතර, නූපන් දරුවාගේ තත්වය හොඳින් නිරීක්ෂණය කිරීම අවශ්ය වේ. මෙම අවස්ථාවේදී, ප්රසව හා නාරිවේද වෛද්ය ප්රතිකාරයේ කාලය සහ ක්රමය තීරණය කරයි.
රෝගියා රෝහල් ගත නොවන්නේ නම්, ප්රසව හා නාරිවේද විශේෂ ologist වෛද්යවරයකු නිරන්තරයෙන් පරීක්ෂා කළ යුතුය.
ඔබ අපේක්ෂා කරන මව දැනගත යුතු දේ
දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ ආශාව දරුවෙකු ලැබිය යුතුය යන්න වෛද්යවරුන් විසින් නතර නොකළ යුතුය. එසේ වුවද, කුඩා කල සිටම, මෙම වැදගත් සිදුවීම සඳහා ඇයව හැකි ඉක්මනින් සූදානම් කිරීම අවශ්ය වේ. මෙම රෝගය ඇති හෝ ඒ සඳහා පූර්වාවශ්යතාවක් ඇති ගැහැණු ළමයින්ගේ දෙමව්පියන් මේ සඳහා සෘජුවම සහභාගී විය යුතුය.
දරු ප්රසූතියේ කාලපරිච්ඡේදයට ගැහැණු ළමයා ඇතුළු වීමට පෙර මෙම රෝගය සමඟ ඔබේ ජීවන රටාවේ අනාගත ඉදිකිරීම් පිළිබඳ ස්ථිර දැනුමක් ලබා ගැනීමට මෙය ඔබට ඉඩ සලසයි. ඇත්ත වශයෙන්ම, දරුවෙකු පිළිසිඳ ගැනීමට පෙර වසර ගණනාවක් කාන්තාවක් සීනි මට්ටම නිරීක්ෂණය නොකළ විට, ඇයට නිරෝගී දරුවෙකු ලැබෙනු ඇතැයි බලාපොරොත්තු වීම දුෂ්කර ය. එමනිසා, ඔබ මේ පිළිබඳව ඉතා ප්රතිචාර දැක්විය යුතු අතර දරුවාට දරුවෙකු ලැබෙනු ඇතැයි සිතන්න, තවද ඔහු තම දරුවා බිහි කිරීමටද කැමති වනු ඇත. දියවැඩියාවෙන් පෙළෙන ගැහැනු ළමයින්ගේ ග්ලයිසිමියා මට්ටම දෙමාපියන් නිරන්තරයෙන් නිරීක්ෂණය කළ යුතුය. මෙය අනාගත දරු ප්රසූතිය සඳහා යම් ආන්තිකයක් ලබා ගැනීමට සහ නිරෝගී දරුවෙකු බිහි කිරීමට ඇයට උපකාරී වේ.
කුමක් කළ යුතුද?
ගැබ් ගැනීමක් සැලසුම් කරන වැඩිහිටි කාන්තාවන් පහත සඳහන් නීති පිළිපැදිය යුතු බව විශේෂ erts යෝ නිර්දේශ කරති:
- සාමාන්ය රෝගීන් මෙන් නොව, සීනි මට්ටම දිනකට අට වතාවක් මිස හතර වතාවක් මැනිය යුතුය.
- ඔබේ ගැබ් ගැනීම දැඩි ලෙස සැලසුම් කරන්න. මේ සම්බන්ධයෙන්, පිළිසිඳ ගැනීමට අවම වශයෙන් දින තිහකට පෙර, කාන්තාවක් පරිපූර්ණ ග්ලූකෝස් අගයන් ලබා ගත යුතුය, එනම්, සම්පූර්ණයෙන්ම නිරෝගී රෝගියෙකුට අනුරූප වේ.
- මෙම කාල පරිච්ඡේදය තුළ, අපේක්ෂා කරන මව අනිවාර්යයෙන්ම නාරිවේද විශේෂ ologist යෙකුගේ හා අන්තරාසර්ග විද්යා ologist යෙකුගේ අධීක්ෂණය යටතේ සිටිය යුතුය.
- ඉන්සියුලින් චිකිත්සාව සිදු කළ යුත්තේ අවශ්ය පරිදි පමණි. දර්ශකය මත පදනම්ව drug ෂධයේ මාත්රාව දැඩි ලෙස තනි විය යුතුය, - වැඩි කිරීම හෝ අනෙක් අතට අඩු කිරීම.
රෝගියා මෙම පිළිවෙත පිළිපදින්නේ නැත්නම්, සෑම දෙයක්ම ගබ්සාවකින් අවසන් විය හැකිය, නැතහොත් දෘශ්ය අවයව, මධ්යම ස්නායු පද්ධතිය, අස්ථි හා මාංශ පේශි වල බරපතල ව්යාධි වලින් දරුවා බිහි වේ. මව තුළ ඇති ග්ලූකෝස් මට්ටම ඉහළ මට්ටමක පැවතීම නිසා ඇය රැගෙන යන දරුවාගේ මෙම අවයව වලට අනිවාර්යයෙන්ම බලපායි.
එමනිසා, දියවැඩියාවෙන් පෙළෙන කාන්තාවන් සහ ගැහැනු ළමයින් දරුවාගේ අනාගත සැලසුම් සම්බන්ධ ගැටළු පිළිබඳව ඉතා බැරෑරුම් විය යුතු බව නැවත වරක් මතක් කිරීමට කැමැත්තෙමි. එය තවමත් සැලසුම් වල නොමැති නම්, එය ඔබව ආරක්ෂා කර ගැනීම වටී; එපමණක් නොව, දියවැඩියාව ඇති කාන්තාවන් සඳහා සියලු drugs ෂධ සහ ක්රමවේදයන්ට ඉඩ නොදෙන බැවින් විශේෂ ist යෙකු සමඟ උපත් පාලන ක්රම තෝරා ගත යුතුය. කාන්තාවක් තවමත් මවක් වීමට තීරණය කර ඇත්නම්, ඇය දියවැඩියාවෙන් උපත ලබා ගත හැකිද යන්න ගැන පමණක් නොව, දැනගත යුතුය
ගර්භණී කාලය ගැන. මෙම කතාව ගැන පහත.
දියවැඩියාව: ගැබ් ගැනීම, දරු ප්රසූතිය
දියවැඩියා රෝගීන්ගේ ගර්භණීභාවය පිළිබඳ ගැටලුවට විසඳුම අපේ රටේ පමණක් නොවේ. රීතියක් ලෙස, මෙම රෝගය සමඟ ගැබ් ගැනීම සහ දරු ප්රසූතිය ඉතා අපහසු වේ. මේ සියල්ල අවසානයේදී කලලරූපය වර්ධනය වීම, ඉහළ පර්යන්ත රෝගාබාධ සහ මරණය යන දෙකටම බලපායි.
වර්තමානයේ දියවැඩියා රෝගය සායනිකව ප්රධාන වර්ග තුනකට බෙදා ඇත:
- I වර්ගය ඉන්සියුලින් මත රඳා පවතී,
- දෙවන වර්ගය - ඉන්සියුලින් නොවන යැපෙන,
- III වර්ගය - ගර්භණී දියවැඩියාව. බොහෝ අවස්ථාවන්හීදී, එය සති විසිඅටකට පසු ගර්භණී සමයේදී පෙන්නුම් කරයි. එය සංලක්ෂිත වන්නේ අස්ථිර දුර්වල ග්ලූකෝස් භාවිතයෙනි.
 පළමු වර්ගයේ රෝගය බොහෝ විට සටහන් වේ. වැඩිවිය පැමිණීමේදී ගැහැණු ළමයින් තුළ මෙම රෝගය දක්නට ලැබේ. වැඩිහිටි කාන්තාවන් දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන අතර, එහි පා course මාලාව අඩුය. ගර්භණී දියවැඩියාව හඳුනා ගන්නේ කලාතුරකිනි.
පළමු වර්ගයේ රෝගය බොහෝ විට සටහන් වේ. වැඩිවිය පැමිණීමේදී ගැහැණු ළමයින් තුළ මෙම රෝගය දක්නට ලැබේ. වැඩිහිටි කාන්තාවන් දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන අතර, එහි පා course මාලාව අඩුය. ගර්භණී දියවැඩියාව හඳුනා ගන්නේ කලාතුරකිනි.
ඉන්සියුලින් මත යැපෙන දියවැඩියාවේ පා course මාලාව ඉහළ දුර්වලතාවයකින් සංලක්ෂිත වන අතර තරංග හරහා ගමන් කරයි. ඒ අතරම, දියවැඩියා රෝගයේ වැඩි වීමක් දක්නට ලැබෙන අතර, සියයට 50 කට ආසන්න ප්රමාණයක් ඇන්ජියෝපති වේ.
පළමු සති වල කිසිදු වෙනසක් නොමැතිව රෝගයේ ගමන් මග මගින් සංලක්ෂිත වේ, කාබෝහයිඩ්රේට් ඉවසීම ස්ථාවර කිරීම පවා නිරීක්ෂණය කරනු ලැබේ, මෙය ඉන්සියුලින් ස්රාවය කිරීමට අග්න්යාශය සක්රීය කරයි. සැලකිය යුතු කරුණ වන්නේ පර්යන්ත මට්ටමින් ග්ලූකෝස් අවශෝෂණය කිරීමයි. මේ සියල්ල ග්ලයිසිමියා මට්ටම අඩු කිරීමට උපකාරී වේ, හයිපොග්ලිසිමියාව දිස්වන අතර ගර්භනී කාන්තාවන්ගේ ඉන්සියුලින් මාත්රාව අඩුවීම අවශ්ය වේ.
ගර්භනී අවධියේ දෙවන භාගයේදී කාබෝහයිඩ්රේට් ඉවසීම නරක අතට හැරෙන අතර එය දියවැඩියා ස්වභාවයේ පැමිණිලි තීව්ර කරන අතර ග්ලයිසිමියා මට්ටම ඉහළ යයි. මෙම කාලය තුළ වැඩි ඉන්සියුලින් අවශ්ය වේ.
ගර්භනී සමයේ අවසාන සති වල සංලක්ෂිත වන්නේ කාබෝහයිඩ්රේට් ඉවසීම වැඩි දියුණු කිරීම, ඉන්සියුලින් මාත්රාව අඩුවීමයි.
ආරම්භක පශ්චාත් ප්රසව කාලය තුළ ග්ලයිසිමියා මට්ටමේ අඩුවීමක් දක්නට ලැබේ, සතිය අවසාන වන විට එය වැඩිවේ.
ගර්භනී සමයේ පළමු භාගයේදී දියවැඩියාවෙන් පෙළෙන බොහෝ කාන්තාවන්ට බරපතල සංකූලතා නොමැත. කෙසේ වෙතත්, ස්වයංසිද්ධ ගබ්සාවක් සිදුවිය හැකිය.
දෙවන භාගයේදී ගර්භණීභාවය මුත්රා ආසාදන, පොලිහයිඩ්රම්නියෝස්, භ්රෑණ හයිපොක්සියා සහ වෙනත් අය විසින් සංකීර්ණ කළ හැකිය.
විශාල කලලරූපය හේතුවෙන් දරු ප්රසූතිය සංකීර්ණ විය හැකි අතර, දරු ප්රසූතියේදී සහ කලලරූපය තුළ ඇති වන තුවාල වැනි තවත් බොහෝ සංකූලතා මෙයට ඇතුළත් වේ.
මව තුළ ඇති රෝගී තත්වය කලලරූපය වර්ධනය වන ආකාරය සහ අලුත උපන් දරුවාගේ සෞඛ්යයට බෙහෙවින් බලපායි. දියවැඩියාවෙන් පෙළෙන කාන්තාවන්ට උපත ලැබූ දරුවන් තුළ ආවේණික වූ සුවිශේෂී ලක්ෂණ ගණනාවක් තිබේ:
- මුහුණේ සහ අත් පා වල සමේ රක්තපාත,
- දරුණු ඉදිමීම,
- අක්රමිකතා බොහෝ විට දක්නට ලැබේ
- චර්මාභ්යන්තර මේදය වර්ධනය,
- විශාල ස්කන්ධය
- අවයව හා පද්ධතිවල කාර්යයන් de න සංවර්ධිත කිරීම.
දියවැඩියා භ්රෑණ රෝගයේ බරපතලම ප්රතිවිපාකය නම් ළදරු පර්යන්ත මරණ විශාල සංඛ්යාවක් සිටීමයි. ගර්භණී සමයේදී ප්රතිකාර සඳහා සම්බන්ධ නොවූ කාන්තාවන්ගෙන් එය සියයට අසූවක් දක්වා ළඟා විය හැකිය. දියවැඩියාවෙන් පෙළෙන කාන්තාවන්ට නිසි වෛද්ය අධීක්ෂණයක් ලබා දී ඇත්නම්, මරණ සංඛ්යාව සැලකිය යුතු ලෙස අඩු වේ. වර්තමානයේ එම අගය සියයට 10 ට වඩා අඩුය.
දියවැඩියා කාන්තාවන්ගේ අලුත උපන් දරුවන් ගර්භාෂයෙන් පිටත ජීවන තත්වයන්ට සෙමෙන් අනුගත වේ. ඔවුන් මන්දගාමී ය, ඔවුන්ට අධි රුධිර පීඩනය හා හයිපෝරෙෆ්ලෙක්සියා ඇත, ළදරුවන් සෙමෙන් බර යථා තත්වයට පත් කරයි. එවැනි දරුවන්ට සංකීර්ණ ශ්වසන ආබාධ සඳහා වැඩි අවදානමක් ඇත. දියවැඩියාව සඳහා වන්දි ගෙවීම ගර්භනී කාන්තාවන්ට වැදගත් කොන්දේසියක් විය යුතුය. රෝගයේ ඉතා සුළු ආකාරවලට පවා ඉන්සියුලින් ප්රතිකාර තිබිය යුතුය.
නිසි ගැබ්ගැනීම් කළමනාකරණය
සැඟවුණු හා විවෘත දියවැඩියාව හඳුනා ගැනීම මුල් අවධියේදී අවශ්ය වේ.
- ගර්භණීභාවය ආරක්ෂා කිරීම පිළිබඳව පසුව තීරණය කිරීම සඳහා නියමිත වේලාවට අවදානම් මට්ටම තීරණය කිරීම,
- ගැබ් ගැනීම සැලසුම් කළ යුතුය
- සෑම කාල පරිච්ඡේදයකම දැඩි දියවැඩියා වන්දි ගෙවීම - ගැබ් ගැනීමට පෙර සිට පශ්චාත් ප්රසව කාලය දක්වා,
- වැළැක්වීමේ පියවර මෙන්ම සංකූලතා වලට ප්රතිකාර කිරීම
- ශ්රමය විසඳීමේ වේලාව සහ ක්රමය,
- ලොවට උපත ලැබූ ළදරුවන් නැවත පණ ගැන්වීම සහ කිරි දීම,
- පශ්චාත් ප්රසව කාලය තුළ දරුවා හොඳින් පාලනය කිරීම.
දියවැඩියාවෙන් පෙළෙන ගර්භනී කාන්තාවන් බාහිර රෝගී සහ නේවාසික රෝගී යන දෙඅංශයෙන්ම අධීක්ෂණය කරනු ලැබේ. ඒ අතරම, රෝහලක රෝහල් ගත කිරීම් තුනක් පමණ නිර්දේශ කෙරේ:
පළමු - ගර්භනී කාන්තාවක් පරීක්ෂා කිරීම සඳහා, රීතියක් ලෙස, ගර්භනී අවධියේ ආරම්භක අවධියේදී සිදු කරනු ලැබේ. ප්රති results ල මත පදනම්ව, ගර්භණීභාවය තවදුරටත් ආරක්ෂා කිරීම, වැළැක්වීමේ ක්රියා පටිපාටි සහ දියවැඩියා රෝගයට වන්දි ගෙවනු ලැබේ.
බෙදා හැරීමේ සැලසුම් කිරීම
රීතියක් ලෙස, රෝගයේ පා course මාලාවේ බරපතලකම සහ වෙනත් සාධක සැලකිල්ලට ගනිමින් ශ්රමයේ වේලාව දැඩි තනි පිළිවෙලකට තීරණය වේ. දියවැඩියාව සමඟ, කලලරූපයේ ක්රියාකාරී පද්ධතිවල කල් පිරෙන කාලය බැහැර නොකෙරෙන අතර, ඒ සම්බන්ධයෙන්, නිසි වේලාවට දරු ප්රසූතිය කෙරෙහි විශේෂ අවධානය යොමු කළ යුතුය. නමුත් ගර්භණීභාවය අවසානයේ බොහෝ සංකූලතා ඇතිවීම හේතුවෙන් උපරිම වශයෙන් සති තිස් අටක කාලයක් තුළ ශ්රමය නිරාකරණය කිරීමේ අවශ්යතාවය අවශ්ය වේ.
දියවැඩියාවෙන් පෙළෙන ගර්භනී කාන්තාවකගේ බිළින්දාගේ උපත සැලසුම් කිරීමේදී, පරිණත වීමේ මට්ටම තක්සේරු කිරීම අවශ්ය වේ. කාන්තාවක් සහ කලලයක් සඳහා හොඳම විකල්පය ස්වාභාවික ආකාරයකින් උපත් විභේදනය ලෙස සැලකේ. නිසි නිර්වින්දනය හා ඉන්සියුලින් චිකිත්සාව භාවිතා කරමින් ග්ලයිසිමියා හි වෙහෙසකර පාලනය යටතේ ඒවා සිදු කළ යුතුය.
දියවැඩියාව සඳහා සාමාන්ය දරු උපතේ ක්රියාවෙහි ලක්ෂණ සැලකිල්ලට ගෙන පහත සඳහන් ක්රියාමාර්ග ගැනීම සුදුසුය.
- උපත් ඇල හොඳින් සූදානම් කරන්න.
- දරු ප්රසූතියේ ආරම්භය සමඟ ඇම්නියොටොමියකින් ආරම්භ කිරීමට ඔබ සූදානම් බැවින්. ශ්රමය සාමාන්යයෙන් ක්රියාත්මක වන්නේ නම්, ස්වාභාවික උපත් ඇල භාවිතා කරන්න.
- උපත් බලවේගයන්ගේ ද්විතියික දුර්වලතාවය වළක්වා ගැනීම සඳහා, ගර්භාෂය සෙන්ටිමීටර හතක් හෝ අටක් විවෘත කළ විට, ඔක්සිටොසින් පරිපාලනය කර, දරුවා ඉපදෙන තුරු ඇඟවීම් වලට අනුව එය පරිපාලනය කිරීම නතර නොකරන්න.
- භ්රෑණ හයිපොක්සියා වැළැක්වීම, ගර්භනී කාන්තාවගේ වෙනත් දර්ශක පාලනය කිරීම සඳහා පියවර ගත යුතුය.
- දියවැඩියාව දිරාපත් වීම අනිවාර්යයෙන් වැළැක්වීම. දරු ප්රසූතියේදී කාන්තාවගේ ග්ලයිසිමියා මට්ටම පිළිබඳ දර්ශකය මැනීමට පැයක් හෝ දෙකක් ගත වේ.
- උත්සාහයේ දුර්වලතාවය වළක්වා ගැනීම සඳහා, කලලරූපය තුළ දැවැන්ත උරහිස් පටියක් දිස්වන විට, ඔක්සිටොසින් ආධාරයෙන් ක්රියාවලිය සක්රීය කිරීම අවශ්ය වේ.
- උපත් බලවේගයන්ගේ ද්විතියික දුර්වලතාවයක් හෝ කලලරූපයේ හයිපොක්සියා හඳුනාගත හොත්, එපිසියෝටෝමයකින් පසු ප්රසව හා නාරිවේදය ආධාරයෙන් උපත් ක්රියාවලියේදී ශල්යමය මැදිහත් වීමක් අවශ්ය වේ.
- උපත් ඇළ නොමැති විට, දරු ප්රසූතියේ ප්රති result ලයක් හෝ භ්රෑණ හයිපොක්සියා වැඩිවීමේ සලකුණු අනාවරණය වී ඇත්නම්, සිසේරියන් සැත්කමක් සිදු කරනු ලැබේ.
අද, දියවැඩියාව සමඟ, තෝරාගත් සිසේරියන් සැත්කම සඳහා කොන්දේසි විරහිත ඇඟවුම් නොමැත. ඒ අතරම, විශේෂ ists යින් ගර්භණී සමයේදී එවැනි ඇඟවීම් දක්වයි:
- දියවැඩියාව හා ගර්භනීභාවයේ වැඩිවන බලපෑම් පැවතීම.
- කලලරූපය ශ්රෝණි ඉදිරිපත් කිරීම සමඟ.
- ගර්භනී කාන්තාවකට විශාල කලලයක් ඇත.
- භ්රෑණ හයිපොක්සියා වැඩි වෙමින් පවතී.
අලුත උපන් දරුවන් නැවත පණ ගැන්වීම
දියවැඩියා රෝගයෙන් පෙළෙන කාන්තාවන්ගෙන් අලුත උපන් බිළිඳුන් සමඟ පවත්වනු ලබන මෙම උත්සවයේ ප්රධාන පරමාර්ථය ළදරුවාගේ තත්වය සැලකිල්ලට ගනිමින් නැවත පණ ගැන්වීමේ පියවරයන් ප්රමාණවත් ලෙස තෝරා ගැනීමයි. උපතින් පසු ඔහුට පෙකණි වැලෙන් සියයට දහයක ග්ලූකෝස් එන්නත් කරනු ලැබේ. එවිට අවශ්ය සියලු ක්රියා පටිපාටි පවතින ඇඟවීම් අනුව සිදු කෙරේ.