දරුවෙකුගේ මුත්රා වල ඇති කොමරොව්ස්කි ඇසිටෝන් රෝග ලක්ෂණ ප්රතිකාර කිරීමට හේතු වේ කොමරොව්ස්කි
සාමාන්යයෙන්, දරුවෙකු තම මුඛයෙන් කිසිදු විදේශීය ගන්ධයක් පිට නොකළ යුතුය, නමුත් බාහිර ගන්ධයක් දිස්වන අවස්ථා තිබේ. මෙය ස්වාභාවිකවම තරුණ දෙමව්පියන් බිය ගන්වයි.
ඇසිටෝන් සුවඳ මුඛයෙන් දිස් වූයේ නම් මෙය ඇසිටොනුරියා රෝගයේ සෘජු සලකුණකි, එනම්. මුත්රා වල කීටෝන පෙනුම හා එහි ප්රති result ලයක් වශයෙන් දරුවෙකු තුළ ඇසිටෝන් වැඩි වීම.
සිදුවීමට හේතු
මුත්රා වල ඇසිටෝන් අදහස් කරන්නේ කුමක්ද? මෙය ශරීරයේ කීටෝන වල වැඩි අන්තර්ගතයකි. කීටෝන යනු මේද හා ප්රෝටීන වලින් රසායනික මූලද්රව්යයන්ගේ ව්යුත්පන්නයකි.
ශරීරයේ සාමාන්ය ක්රියාකාරිත්වයත් සමඟ ඒවායේ සංඛ්යාව සාමාන්යයි, නමුත් ආමාශ ආන්ත්රයික හා පරිවෘත්තීය ක්රියාවලීන්හි ගැටළු තිබේ නම්, කීටෝන ඕනෑවට වඩා ඇති අතර ඒවා ශරීරයට විෂ සහිත විෂ වීමට පටන් ගනී.
එබැවින් ඇසිටෝන් සින්ඩ්රෝම් වල පළමු රෝග ලක්ෂණය වන්නේ දරුවෙකුගේ මුත්රා වල ඇසිටෝන් වල තියුණු සුවඳයි.
මුත්රා වල ඇසිටෝන් ඉහළ නැංවීමට හේතු කිහිපයක් තිබේ:
- දියවැඩියාව
- හයිපෝතර්මියාව හෝ අනෙක් අතට අධික උනුසුම් වීම,
- පාරම්පරික නැඹුරුතාවයක්
- විජලනය
- කාබෝහයිඩ්රේට් අධික ලෙස පොහොසත් වන සෞඛ්ය සම්පන්න ආහාර,
- දුර්වල යූරික් අම්ල පරිවෘත්තීය,
- අක්මාව කඩාකප්පල් කිරීම,
- දරුවාගේ හැ crying ීම හා නින්දා කිරීම දිගු වේ,
- ශාරීරික හා මානසික ආතතිය වැඩි කිරීම,
- වෛරස් ආසාදන
- ලිපිඩ සහ කාබන් පරිවෘත්තීය උල්ලං violation නය කිරීම,
- රක්තහීනතාවය
- ආතතිය
- මෑත තුවාල
- පශ්චාත් ශල්යකර්ම කාලය
- ප්රතිජීවක මාත්රාව අතිරික්තය,
- කුසගින්න
- අධික කෑම
- ඔන්කොලොජිකල් රෝග.
සිදුවීමේ රෝග ලක්ෂණ

වැදගත්ම දෙය වන්නේ ඇසිටෝන් වැඩි වීම පිළිබඳ පළමු සං signs ා අතපසු නොකිරීම සහ නියමිත වේලාවට ප්රතිකාර ආරම්භ කිරීමයි.
මෙම රෝග ලක්ෂණ ලැයිස්තුවක් දෙස බලමු:
- මුඛයෙන් ඇසිටෝන් සුවඳ,
- මුත්රා වලින් ඇසිටෝන් සුවඳ,
- වමනය
- අජීර්ණය
- උණ
- ශරීරයේ සාමාන්ය දුර්වලතාවය,
- නහර වේදනාව
- හිසරදය
- වියළි දිව
- අ crying න විට කඳුළු නොමැතිකම,
- පැය 6 කට 1 වතාවකට වඩා අඩු මුත්රා කිරීම,
- නිදිබර ගතිය
- බර අඩු කර ගැනීම
- නින්ද නොයාම
- වේගවත් හුස්ම ගැනීම
- හෘද ස්පන්දනය.
නිවසේදී ඉහළ ඇසිටෝන් රෝග විනිශ්චය
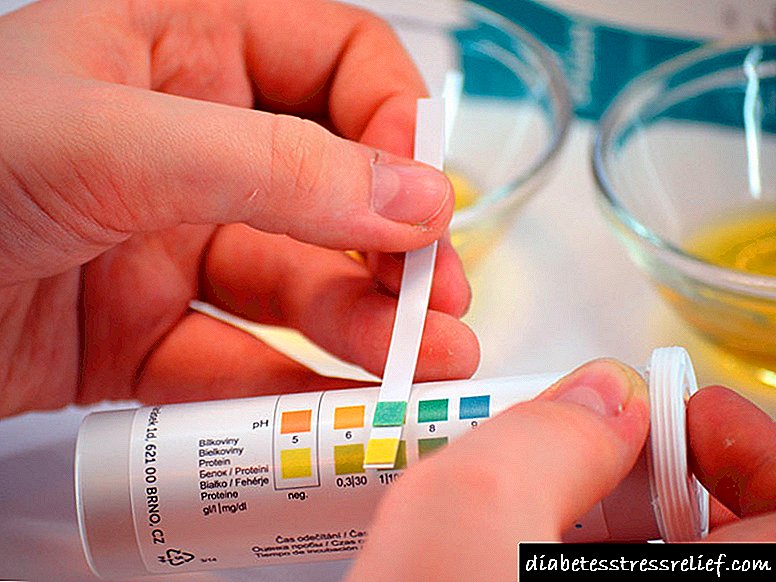
දරුවෙකු තුළ ඇසිටෝන් ඉහළට ඔසවා තැබීමට සමාන ඕනෑම සලකුණක් සමඟ, ඔබට අනුමාන සත්යද නැද්ද යන්න පරීක්ෂා කළ හැකිය.
දැන් ඕනෑම ෆාමසියක දී දරුවාගේ මුත්රා වල ඇති කීටෝන ගණන හඳුනා ගැනීම සඳහා විශේෂ ප්රතික්රියාකාරකයක් යොදන ඇසිටෝන් පරීක්ෂණ තීරු මිලදී ගත හැකිය.
යෙදුම් ක්රමය තරමක් සරල ය, ඔබට තත්පර කිහිපයක් මුත්රා සමඟ බහාලුම් තුළට පරීක්ෂණ තීරුව පහත් කළ යුතු අතර එය අපේක්ෂිත වර්ණයෙන් පින්තාරු කරනු ඇත.
පැකේජය මත මල් තීරුවක් අඳින අතර සෑම වර්ණයක්ම දරුවාගේ මුත්රා වල ඇසිටෝන් දර්ශකයක් වේ.
සාමාන්යයෙන්, මුත්රා වල ඇසිටෝන් නොතිබිය යුතුය, නමුත් එකක් තිබේ නම්, පරීක්ෂණ තීරුවක් භාවිතා කරමින් තත්වයේ බරපතලකම තහවුරු කළ හැකිය.
| - අතුරුදහන් | 0.5 mmol / l ට අඩු | බබා නිරෝගී ය |
| + සැහැල්ලු උපාධිය | 1.5 mmol / l දක්වා | ප්රතිකාරය නිවසේදී සිදු කරනු ලැබේ. |
| ++ මධ්යම | 4 mmol / l දක්වා | සමහරවිට නිවසේදී ප්රතිකාර කළ හැකි නමුත් තත්වය නරක අතට හැරේ නම් සුදුසුකම් ලත් සහාය අවශ්ය වේ |
| +++ දැඩි | 10 mmol / l දක්වා | රෝහලක හදිසි රෝහල් ගත කිරීම අවශ්ය වේ |
උස් වූ ඇසිටෝන් සඳහා ප්රතිකාර කිරීම
තත්වයෙහි බරපතලකම අනුව, ප්රතිකාර ක්රම දෙකක් නියම කරනු ලැබේ:
- රෝහලේදී
- නිවසේදී.
රෝහලේ ප්රතිකාර අතරතුර, පහත සඳහන් ක්රියා පටිපාටි නියම කරනු ලැබේ:
- ග්ලූකෝස් බින්දු,
- විෂබීජ නාශක එන්නත් කිරීම,
- එනීමා
- විද්යුත් විච්ඡේදක සමතුලිතතාවය සාමාන්යකරණය කරන විසඳුම් ගැනීම.
- antispasmodic drugs ෂධ
- එන්සයිම පරිභෝජනය
- sorbents පිළිගැනීම,
- විෂබීජ නාශක drugs ෂධ
- හෘද ක්රියාකාරකම් පවත්වා ගැනීම සඳහා වන සූදානම (අවශ්ය නම්).
නිවසේදී ඇතුළත් වන්නේ:
- මුද්දරප්පලම් සහ වෙනත් වියළි පලතුරු සුප් හොද්ද පානය කිරීම,
- සුව කරන ජලය සමග පෑස්සීම (බෝර්ජෝමි, එසෙන්ටුකි 4 (17),
- පැණිරස නොකළ තේ අධික පානය,
- sorbents පිළිගැනීම (ගල් අඟුරු, Atoxil, Enterosgel),
- ඉලෙක්ට්රොලයිට් ශේෂය යථා තත්වයට පත් කිරීම සඳහා taking ෂධ ගැනීම (රෙජිඩ්රොන්),
- එන්සයිම පරිභෝජනය (ක්රියොන්, අග්න්යාශය).
මුත්රා වල ඇසිටෝන් වැඩි වීමේ අන්තරාය

මුත්රා වල දරුවෙකු තුළ ඇසිටෝන් වැඩි වීම නොසලකා හැරීම අවශ්ය නොවේ, මන්ද අකල් ප්රතිකාර හෝ එය නොමැති වීම එවැනි දුක්ඛිත ප්රතිවිපාකවලට තුඩු දිය හැකිය:
- දියවැඩියාව වැළඳීමේ අවදානම,
- අධි රුධිර පීඩනය
- පරිවෘත්තීය මන්දගාමිත්වය
- වකුගඩු හා අක්මාවේ ක්රියාකාරිත්වය අඩපණ වීම,
- පිත්තාශයේ රෝග ඇතිවීමේ අවදානම,
- ඒකාබද්ධ රෝග
- දැඩි විජලනය
- සෛල හා මොළයේ පටක වලට හානි වීම.
දරුවෙකු තුළ ඇසිටෝන් වැඩි වීමත් සමඟ පානය කිරීම
දරුවාගේ ශරීරයේ ඇසිටෝන් මට්ටම ඉහළ යාමෙන් පසු අසනීප හා සුවය ලබන කාලය තුළ, නිවැරදි පානීය පිළිවෙත ගැන කිසිවෙකු අමතක නොකළ යුතුය.
පාචනය හා වමනය හේතුවෙන් සැලකිය යුතු තරල ප්රමාණයක් අහිමි වීම නිසා විජලනය සිදු වේ, නමුත් දරුවාට අධික ලෙස පානය කිරීමට ඉඩ නොදිය යුතුය, මන්ද අතිරික්ත ජලය වමනය නැවත නැවත පහර දීමට හේතු විය හැකි බැවිනි.
අවශ්ය තරල පරිමාව දිනකට ලීටර් 1.5-2 කි. සෑම මිනිත්තු 15-20 කට වරක් සිප් යුගලයකින් එයට පානයක් ලබා දිය යුතුය, එම නිසා ශරීරයට දියර ඉරා නොගෙන එය අවශෝෂණය කර ගැනීමට කාලය ලැබේ.
පහත සඳහන් බීම පානය කිරීමට වෛද්යවරු නිර්දේශ කරති:
- නිශ්චල ජලය පිරිසිදු කරන්න
- ඉතා මිහිරි තේ නොවේ
- වියළි පලතුරු කොම්පෝට් (ග්ලූකෝස් මට්ටම වැඩි කරයි),
- මුද්දරප්පලම් කසාය (ෆ ruct ක්ටෝස් විශාල ප්රමාණයක් ඇතුළත් වේ),
- ක්ෂාරීය සුව ජලය (බෝර්ජෝමි, එසෙන්ටුකි 4 හෝ 17),
- විශේෂ ෆාමසි ඉලෙක්ට්රොලයිට් විසඳුම් (රෙජිඩ්රොන්).
කොම්පෝට් සහ කසාය පැණිරස වීම ඉතා වැදගත්, නමුත් දෛනික අනුපාතය දරුවාගේ බර කිලෝග්රෑම් 1 කට 5 mg ට නොඅඩු විය යුතුය.
නැවත ඇතිවීමෙන් පසු පළමු දිනවල නිෂ්පාදන හඳුන්වාදීමේ අනුපිළිවෙල
මුල් දිනවල සමහර විට දරුවා ආහාර සම්පූර්ණයෙන්ම ප්රතික්ෂේප කරනු ඇත. කරදර නොවන්න, මෙය නියත වශයෙන්ම සාමාන්ය දෙයකි. ඔහුට බලහත්කාරයෙන් ආහාර ගැනීමට බල නොකරන්න, ඔබට නැවත නැවත වංචාකාරී ප්රතීකයක් ඇති කළ හැකිය. නමුත් දරුවා පානය කිරීමට අමතක නොකරන්න.
දරුවා ටිකක් හොඳ වී වමනය නතර වූ පසු, මෙම යෝජනා ක්රමයට අනුව නිෂ්පාදන හඳුන්වාදීම ආරම්භ කිරීම වටී:
- දින 1 යි තිරිඟු හෝ රයි පාන් කෑල්ලක්.
- දින 2 යි. සහල් සුප් හොද්ද සහ බේක් කළ ඇපල් එකතු කරන්න.
- 3 දින. හොඳින් තම්බා සහල් කැඳ එකතු කරන්න (ඔබට එය බ්ලෙන්ඩරයක් හෝ කෝපි ඇඹරුම් යන්තයකින් අඹරන්න පුළුවන්).
- දින 4 යි. ඔබට එළවළු සුප් හොද්ද තුළ සුප් පිරිනැමිය හැකිය, ප්රධාන දෙය වන්නේ එය ආලේප නොවන අතර අධික ආහාර අඩංගු නොවීමයි.
- දින 5 යි. ඉහළ ඇසිටෝන් සමඟ නිර්දේශිත ආහාරයට අනුකූලව ඔබට දිනකට සුපුරුදු ආහාර වේල් තුනට සෙමින් මාරු විය හැකිය.
ඉහළ ඇසිටෝන් සමඟ ආහාර ගැනීම

ඇසිටෝන් වැඩි වීමත් සමඟ, නැවත නැවත ඇතිවීමේ අවදානම අවම කිරීම සහ ප්රතිකාර කාලය තුළ දරුවාගේ තත්වය වැඩිදියුණු කිරීම සඳහා ආහාර වේලක් අනුගමනය කිරීම අත්යවශ්ය වේ.
එවැනි නිෂ්පාදන සහ දීසි සඳහා ඔබ මනාප ලබා දිය යුතුය:
- එළවළු සුප්
- බටර් රහිත ධාන්ය වර්ග,
- වියළි පලතුරු කොම්පෝට් (ඇපල් වලින් හොඳම),
- ආම්ලික නොවන පලතුරු
- කෙට්ටු මස් සහ මාළු,
- අමු, තම්බා හෝ බේක් කළ එළවළු (අර්තාපල්, ගෝවා, වට්ටක්කා, කැරට්, බීට්රූට්),
- අඩු මේද සහිත කිරි නිෂ්පාදන,
- බිස්කට් සහ රති ers ්, ා,
- මාමලේඩ්, මාෂ්මෙලෝස්.
ඇත්ත වශයෙන්ම, විශේෂයෙන් දරුවෙකු සඳහා ආහාර වේලක් අනුගමනය කිරීම තරමක් දුෂ්කර ය, නමුත් තවමත් ඔබට ටික වේලාවක් ආහාර අතහැර දැමීමට සිදුවනු ඇත:
- කාබනීකෘත මිහිරි ජලය
- අර්ධ නිමි නිෂ්පාදන
- මේද කිරි නිෂ්පාදන,
- මුහුදු ආහාර
- සංරක්ෂණය
- දුම් මස් / මාළු / සොසේජස් ආදිය.
- ඇඹුල් පලතුරු
- මේද කිරි නිෂ්පාදන,
- තක්කාලි
- බැදපු ආහාර
- කුළුබඩු සහිත කෑම
- තිරිඟු පිටි පාන්,
- ෙබ්කිං,
- රසකැවිලි
- සෝස්
- චිප්ස්, බීජ ආදිය.
දරුවාගේ ශරීරය විශාල ආහාර ප්රමාණයක් වහාම පටවා ගැනීමට ඔබට අවශ්ය නොවන බව සඳහන් කිරීම වටී. නිෂ්පාදන ක්රමයෙන් හඳුන්වා දීම අවශ්ය වේ, සෑම අවස්ථාවකදීම කොටස තරමක් වැඩි කරයි.
යම් කාලයක් සඳහා භාගික පෝෂණය පිළිබඳ මූලධර්මය පිළිපැදීම අවශ්ය වේ. තන්තු ශරීරයට ඇතුළු වන පරිදි සෑම ආහාර වේලකම අමු එළවළු ලබා දිය යුතුය. රාත්රී ආහාරය ද ප්රමාද නොවිය යුතුය, 18.00 ට පමණ.
දවස සඳහා නියැදි මෙනුවක් මේ වගේ විය හැකිය:
- විකල්ප අංක 1:
- 08.00 උදෑසන ආහාරය. කිරි වල ඕට් මස්, ඇපල් භාගයක්, 2 පළාත් සභා. බිස්කට් කුකීස් සහ පැණිරස නොකළ තේ.
- පෙ.ව .10.00 ස්නැක්. පෙයාර්
- 13.00. දිවා ආහාරය එළවළු සුප්, තම්බා හරක් මස් පෙත්තක්, රති ers ් and ා කිහිපයක් සහ වියළි පලතුරු කොම්පෝට්.
- 3 ප.ව. ස්නැක්. මිදි කුඩා පොකුරක්.
- 5 ප.ව. තම්බා ගත් පියයුරු පෙත්තක්, කොල්ස්ලෝ, මාමලේඩ් 2 පළාත් සභා සහිත අම්බෙලිෆර් කැඳ. සහ පැණිරස නොකළ තේ.
- විකල්ප අංක 2:
- 08.00. උදෑසන ආහාරය. තදබදය හැන්දක් සමග සෙමොලිනා කැඳ. කෙසෙල් පැණිරස නොකළ තේ.
- පෙ.ව .10.00 ගැලට්නි කුකීස් සහ මුද්දරප්පලම් කසාය.
- 13.00. දිවා ආහාරය ද්විතියික කුකුල් මස් සුප් හොද්ද සුප්, තම්බා බිත්තර, ඉස්ටුවක් ගෝවා, පැණිරස නොකළ තේ.
- 3 ප.ව. ස්නැක්. බේක් කළ ඇපල්.
- 5 ප.ව. තම්බා පොලොක් පෙත්තක්, මාෂ්මෙලෝ 2 ක්, පැණිරස නොකළ තේ සමග සහල් කැඳ.
දරුවෙකුගේ මුත්රා වල ඇසිටෝන් වැඩි වීම වැළැක්වීම
මුත්රා වල ඇසිටෝන් වැඩි වීමේ හැකියාව අවම කිරීම සඳහා, ඔබ සරල නීති කිහිපයක් අනුගමනය කළ යුතුය:
- නිවැරදි දෛනික චර්යාව නිරීක්ෂණය කිරීම
- හානිකර, ඉහළ කාබන් සහිත ආහාර ඉවත් කරන්න,
- ක්රීඩා කිරීමට හෝ නැවුම් වාතයේ සිටීමට බොහෝ විට,
- මල්ටිවිටමින් සූදානම
- ening න වීම
- හොඳ පෝෂණය, දැඩි කැලරි සහිත ආහාර බැහැර කිරීම,
- අධික උනුසුම් වීම සහ අධික ලෙස සිසිල් වීම වළක්වා ගන්න,
- අනුකූල රෝග ඉදිරියේ, නිතිපතා වෛද්යවරයා හමුවීම සහ ඔහුගේ සියලු නිර්දේශ ක්රියාත්මක කිරීම,
- ස්වයං- ation ෂධ ව්යතිරේකය.
වැඩි ඇසිටෝන් මත කොමරොව්ස්කි
කුඩා දරුවන්ගෙන් 20% ක් තුළ සාමාන්යයෙන් රුධිර ඇසිටෝන් දක්නට ලැබේ. රීතියක් ලෙස, මුත්රා පරීක්ෂාවකින් පසුව, මුඛයෙන් පිටවන හෝ මුත්රා කිරීමේදී පිටවන ලාක්ෂණික ගන්ධයක් ඔවුන් එය සොයා ගනී. මෙම තත්වය නොසලකා හැරීමට වෛද්යවරු නිර්දේශ නොකරයි, නමුත් ඉතා ඉහළ දර්ශක මගින් දරුවාගේ ජීවිතයට තර්ජනයක් විය හැකි බැවින් වහාම පියවර ගන්න.
දරුවෙකු තුළ ඇසිටෝන්: හේතු, රෝග ලක්ෂණ, ප්රතිකාර
ළමුන් තුළ ඉහළ ඇසිටෝන් සෑම විටම බරපතල රෝගයක් පැවතීම අදහස් නොවේ. වෛද්යවරයා ඔහු ගැන කතා කරන්නේ දරුවාගේ ශරීරයේ කාබෝහයිඩ්රේට් හා පරිවෘත්තීය ක්රියාවලීන්ගේ ජීර්ණය කිරීමේ හැකියාව උල්ලං violation නය කිරීමක් ලෙසිනි. එසේම, මෙම රෝග ලක්ෂණයෙන් අධික ලෙස වැඩ කිරීම පෙන්නුම් කළ හැකි අතර අනෙක් රෝග ලක්ෂණ සමඟ එකවර පෙනී යයි. උස් වූ ඇසිටෝන් මෑත බඩවැල් ආසාදනයක ප්රති ence ලයක් විය හැකි බව සැලකිල්ලට ගත යුතුය.
ගැටලුවක් තිබේ නම් - ළමුන් තුළ ඇසිටෝන්, ප්රතිකාර කරන්නේ කෙසේද? කොමරොව්ස්කි එව්ගනි ඔලෙගොවිච්ට මෙම ප්රශ්නය සම්බන්ධයෙන් ඔහුගේම මතයක් තිබේ. ඇසිටෝන් යනු මේද ඔක්සිකරණය කිරීමේදී බිඳ වැටෙන නිෂ්පාදනයක් වේ. කාරණය නම් අපගේ ශරීරයට සාමාන්ය ක්රියාකාරිත්වය සඳහා ශක්තිය අවශ්ය වන අතර එය අවශ්ය ප්රමාණයට ග්ලූකෝස් වලින් ලබා ගන්නා අතර එහි ප්රභවය කාබෝහයිඩ්රේට් වේ.
මෙම ද්රව්යයන්ගෙන් සැලකිය යුතු ප්රමාණයක් ශක්තිය වැඩි වන බවක් අදහස් නොකෙරේ: අතිරික්ත ග්ලූකෝස් නිරන්තරයෙන් ග්ලයිකෝජන් ලෙස ශරීරයේ තැන්පත් වේ. වැඩිහිටියෙකුට දිගු කාලයක් සඳහා ප්රමාණවත් සංචිත ඇත, නමුත් ළමයින් සඳහා මෙම මුදල ප්රමාණවත් නොවේ. දරුවෙකුට 2 ගුණයක් පමණ ශක්තියක් අවශ්යයි.
එබැවින්, මානසික ආතතිය, අධික වැඩ කිරීම, ශක්තිමත් ශාරීරික වෙහෙස, ශරීරය මේදය හා ප්රෝටීන් සංචිත වලින් ශක්තිය ලබා ගනී. ඔක්සිකරණය කිරීමෙන් මෙම ද්රව්ය ග්ලූකෝස් පමණක් නොව ඇසිටෝන් ද සාදයි.
සාමාන්ය දරුවෙකු තුළ මුත්රා පරීක්ෂාව සිදු කරන විට ඇසිටෝන් මට්ටම ශුන්ය හෝ කුඩා විය යුතු අතර එය දරුවාගේ සෞඛ්යයට හානියක් නොවන බව සැලකිල්ලට ගත යුතුය. ඇසිටෝන් කුඩා ප්රමාණයක් ස්වාධීනව ශ්වසන පද්ධතිය, පෙනහළු හරහා බැහැර කරන අතර ස්නායු සෛල භාවිතයෙන් සකසනු ලැබේ.
උස් වූ ඇසිටෝන් සං s ා
කොමරොව්ස්කි ළමුන් තුළ ඇසිටෝන් ගැන භයානක නොවන රෝග ලක්ෂණයක් ලෙස කථා කරයි (ඇත්ත වශයෙන්ම මෙය කාලෝචිත හා නිසි ප්රතිකාර සඳහා අදාළ වේ).
ඉතින්, දරුවාට ප්රමාණවත් තරම් ග්ලූකෝස් නොමැති බව පෙන්නුම් කරන පළමු සං sign ාව වන්නේ දරුවාගේ මුඛයෙන් ඇසිටෝන් සුවඳයි. අධි තක්සේරු කළ දර්ශකයක් රුධිරයේ දක්නට ලැබේ නම්, ඔවුන් කතා කරන්නේ ඇසිටොනමික් සින්ඩ්රෝමය පවතින බවය. තද සුවඳ මුත්රා වලින් පැමිණේ නම්, මේ අවස්ථාවේ දී ඔවුන් ඇසිටොනුරියා ගැන පැමිණිලි කරති.
ළමුන් තුළ ඇසිටෝන් වැඩි වීම යන්නෙන් අදහස් කරන්නේ කුමක්ද? ප්රතිකාර කරන්නේ කෙසේද? අධික උණ, දරුණු බඩවැල් ආසාදන මෙන්ම ශරීරය පණුවන් වන විට ඉහළ මට්ටමක පෙනෙන්නට ඇති බව කොමරොව්ස්කි යෙව්ගනි ඔලෙගොවිච් අනතුරු අඟවයි. 
අන්තරාසර්ග, බෝවන, ශල්ය හා සොමාටික් රෝග හේතුවෙන් ද්විතියික සින්ඩ්රෝමය ඇතිවිය හැකිය.
කලාතුරකින්, ඉන්සියුලින් .නතාවයෙන් යුත් දියවැඩියා සින්ඩ්රෝමය පවතී. අසමබර ආහාර වේලක් නිසා, එනම් ආහාර වේල් අතර දිගු විවේකයක් සහිතව මෙන්ම විශාල මේද හා අවම කාබෝහයිඩ්රේට් ප්රමාණයක් පරිභෝජනය කරන විට පවා දර්ශක ඉහළ යා හැකිය.
ප්රධාන රෝග ලක්ෂණ සම්බන්ධයෙන් ගත් කල, මේ අවස්ථාවේ දී, උද්දීපනයක් ඇති විය හැකිය, තියුණු ලෙස උදාසීන බවට හැරේ, සහ අනෙක් අතට. උදර වේදනාව, වමනය, 38.5 දක්වා උෂ්ණත්වය ද ඉහළ ඇසිටෝන් මට්ටම සමඟ විය හැකිය.
නිවසේදී ඇසිටෝන් මට්ටම තීරණය කරන්නේ කෙසේද?
වර්තමානයේදී, මුත්රා වල සිටින දරුවෙකුගේ ඇසිටෝන් ප්රමාණය තීරණය කිරීම ද නිවසේදී කළ හැකිය. මේ සඳහා විශේෂ තීරු ඕනෑම ෆාමසියක විකුණනු ලැබේ. පරීක්ෂකයාට ප්ලස් 3 ක් දිස්වන විට වඩාත්ම නොසලකා හරින ලද අවස්ථා සටහන් වේ. මෙම අවස්ථාවේ දී, දරුවාට හදිසි රෝහල් ගත කිරීමක් අවශ්ය වේ.

ළමුන් තුළ මුත්රා වල ඇසිටෝන් සඳහා ආහාර ගැනීම: නිෂ්පාදන ලැයිස්තුවක්
ළමුන් තුළ ඇසිටෝන් යනු කුමක්ද, ප්රතිකාර කරන්නේ කෙසේද, කොමරොව්ස්කි එව්ගනි ඔලෙගොවිච් විස්තරාත්මකව පවසයි. ප්රසිද්ධ වෛද්යවරයෙක් ඉහළ මිල ගණන් යටතේ නිර්දේශ කරන්නේ කුමන ආකාරයේ ආහාරයක්ද?
එබැවින්, දරුවාගේ ශරීරයේ ඇති කීටෝන සිරුරු ගණන අඩු කිරීම සඳහා, යමෙකු ආරම්භ කළ යුත්තේ පානීය පිළිවෙත නිරීක්ෂණය කිරීමෙනි. මෙම අවස්ථාවේ දී, කොමරොව්ස්කි නිර්දේශ කරන්නේ වියළි පලතුරු කොම්පෝට් සමඟ දරුවාට වතුර දැමීමයි. ශරීරයේ ග්ලූකෝස් වැඩි කළ හැක්කේ මෙම බීම මගිනි. ඉස්ටුවක් පළතුරු මිහිරි හා උණුසුම් විය යුතුය.
ඔබේ දරුවාට දිනපතා ෆ ruct ක්ටෝස් ලබා දීමට වග බලා ගන්න. වෛද්ය කොමරොව්ස්කි පවසන පරිදි එය සුක්රෝස් වලට වඩා වේගයෙන් අවශෝෂණය වේ. ඊට අමතරව, ෆ ruct ක්ටෝස් ආධාරයෙන් ග්ලූකෝස් මට්ටම ක්ෂණිකව හා ඒකාකාරව වැඩි වේ.
මාර්ගය වන විට, මෙම සංරචකයේ විශාල ප්රමාණයක් මුද්දරප්පලම්වල ඇත. වියළි පලතුරු අතලොස්සක් උතුරන වතුරෙන් වත් කර විනාඩි 15 ක් අවධාරනය කර ගෝස් සමඟ දෙවරක් පෙරීම කර දරුවාට දිය යුතුය.

ඇම්පියුලස් වල ග්ලූකෝස් පරිභෝජනය බාධාවක් නොවේ. දැඩි ක්රියාකාරිත්වයෙන් පසු දරුවාට ව්යාධිය, කරකැවිල්ල සහ උදර වේදනාව ගැන පැමිණිලි කරන්නේ නම් මෙම ක්රමය වඩාත් ප්රයෝජනවත් වේ. ඇම්පියුලස් වල ඇති ග්ලූකෝස් (40%) ඔක්කාරය හා වමනය වළක්වයි.
ක්ෂාරීය පානය කිරීමට වග බලා ගන්න. මෙම අවස්ථාවේ දී ගෑස් හෝ රෙජිඩ්රොන් නොමැති ඛනිජ ජලය සුදුසු ය. දියරයේ උෂ්ණත්වය දරුවාගේ ශරීරයේ උෂ්ණත්වයට සමාන විය යුතු බව සැලකිල්ලට ගත යුතුය. මෙය ප්රයෝජනවත් සං components ටක වේගයෙන් රුධිරයට අවශෝෂණය කර ගැනීමට ඉඩ සලසයි.
දිනපතා ආහාර වේලක්
එබැවින්, වෛද්යවරයා ඔබේ දරුවාට ආහාර වේලක් නිර්දේශ කළේ නම්, පළමු දිනයේ ඔහුට කිසිවක් පෝෂණය නොකිරීමට උත්සාහ කරන්න, සෑම මිනිත්තු 5 කට වරක් කුඩා බීම වලින් පානය කරන්න. ඔහුට කෑමට අවශ්ය නම් - වියළි පලතුරු කොම්පෝට් එකක් හෝ මුද්දරප්පලම් කසාය දෙන්න. දරුවාට කෑමට අවශ්ය නම් ඔහුට ගෙදර හැදූ රති .් offer ා ඉදිරිපත් කරන්න.
දෙවන දිනයේදී ඔබට සහල් සුප් හොද්ද සහ බේක් කළ ඇපල් ගෙඩියක් ලබා දිය හැකිය. හැකිතාක් පානය කිරීමට වග බලා ගන්න, ඇම්පියුලස් වල ග්ලූකෝස් ලබා දෙන්න. තුන්වන දිනයේදී දරුවාට කැඳ වතුරේ පූජා කිරීම ප්රයෝජනවත් වනු ඇත. ධාන්ය වර්ග අතර සහල්, ඕට් මස් හෝ අම්බෙලිෆර් ආහාර පිසීම ප්රශස්ත ය.
ඊළඟට, ළදරු සුප් එළවළු සමග පිළියෙළ කර බිස්කට් කුකීස් හෝ පාන් රෝල්ස් සමඟ පිඟාන අතිරේක කරන්න. කිසිම අවස්ථාවක ඔබ ඔබේ දරුවාට අධික ලෙස ආහාර නොදෙන අතර ආහාර අනුභව කිරීමට බල නොකරන්න.
පෝෂණය කිරීමට නිර්දේශ නොකරන්නේ කුමක්ද?
එවැනි තත්වයක් දරුවෙකුට සිදුවුවහොත්, වෛද්ය කොමරොව්ස්කි ඇසිටෝන් වලට ප්රතිකාර කරන්නේ කෙසේදැයි නිසැකවම දනී. සුප්රසිද්ධ ළමා වෛද්යවරයකුගේ ක්රමවේදය අනුව, බොහෝ දෙනෙක් මේ වන විටත් මෙම රෝග ලක්ෂණයෙන් මිදී ඇති අතර, ඒ සඳහා බොහෝ දෙනෙක් ඔහුට ස්තූතිවන්ත වෙති.එබැවින්, දරුවාගේ ආහාර වේලට ඇතුළත් කිරීම රෙකමදාරු කරනු නොලැබේ:
- හතු, හතු සුප් හොද්ද,
- මස්, මාළු සුප් හොද්ද,
- දුම් ආහාර
- සෝස්, කුළුබඩු, මෙයොනීස්,
- මේද කිරි සහ ඇඹුල් කිරි නිෂ්පාදන,
- නැවුම් බේක් කළ භාණ්ඩ
- රසකැවිලි, චොකලට්.
කුළුබඩු සහිත, අච්චාරු දමන ලද කෑම වර්ග මෙන්ම චිප්ස්, රති ers ්, ා, පැණිරස සෝඩා වතුර සහ ගබඩා යුෂ බැහැර කළ යුතුය.

වැඩි ඇසිටෝන් සමඟ මෙනුවට ඇතුළත් කළ යුත්තේ කුමක්ද?
ආහාර වේල නිවැරදිව අනුගමනය කරන්නේ නම් ඉහළ ඇසිටෝන් හා නිවසේදී එය අඩුවිය හැකිය. මෙනුවට ඇතුළත් විය යුත්තේ:
- කුකුල් මස් සහ වටුවන් බිත්තර,
- ආම්ලික නොවන ඉදුණු බෙරි,
- හාවා, තුර්කිය, කුකුල් මස්, වැල්,
- ගෘහ චීස්, යෝගට්, කෙෆීර් (අඩු මේද),
- කිරි සහ එළවළු සුප්.
මෙම තත්වය තුළ ආහාර සැකසීම ද වැදගත් ය. සියලුම ආහාර තැම්බූ හෝ පිළිස්සිය යුතුය.
වමනය කරන විට, දරුවාට adsorbent drug ෂධයක් ලබා දිය යුතුය - එන්ටරොස්ගල්, ඇටොක්සිල්, සුදු ගල් අඟුරු.
ළමුන් තුළ ඇසිටෝන් යනු කුමක්ද, එයට ප්රතිකාර කරන්නේ කෙසේද යන්න පිළිබඳව විමසූ විට, කොමරොව්ස්කි එව්ගනි ඔලෙගොවිච් පිළිතුරු දුන්නේ ප්රවේශ විය හැකි හා ධාරිතාවයෙන්. ඔබේ දරුවන්ට සෞඛ්යය!
දරුවෙකුගේ මුත්රා වල ඇසිටෝන් යනු කුමක්ද?
කාබෝහයිඩ්රේට් අවශෝෂණය හා මේද පරිවෘත්තීය ක්රියාවලිය උල්ලං of නය වුවහොත්, කීටෝන සාන්ද්රණය ක්රමයෙන් වැඩි වීමක් දක්නට ලැබේ. මෙම රෝගයට නම් කිහිපයක් ඇත: ඇසිටොනෙමියා, ඇසිටොනුරියා හෝ කීටෝනූරියා. සාමාන්ය තත්වයේදී, ශරීරය මිනිස් ජීවිතයට අවශ්ය වන කීටෝන් කාරණා කුඩා ප්රමාණයක් නිපදවයි. මෙම රසායනික සංයෝග අක්මාව තුළ ඇති වන පෝෂ්ය පදාර්ථ වලින් සෑදී ඇත - මේද හා ප්රෝටීන, ස්වාභාවික ආකාරයෙන් ඇසිටෝන් සහ ඇසිටොඇසිටික් අම්ලයට බෙදී යයි.
කීටෝන බලශක්ති ප්රභවයන් වන නමුත් මෙම ද්රව්ය විශාල ප්රමාණයක් සාන්ද්රණය වීමෙන් අවයව හා මධ්යම ස්නායු පද්ධතියට විෂ සහිත බලපෑම් ඇති කළ හැකිය. එවැනි මත්ද්රව්යවල එක් ප්රකාශනයක් වන්නේ වමනය වන අතර එය දරුවාගේ ශරීරයේ තරල iency නතාවයේ පසුබිමකට එරෙහිව සුලු පත්රිකාවේ ශ්ලේෂ්මල පටලවල ඇතිවන කෝපයක් හේතුවෙන් සිදු වේ. කීටෝන් සිරුරු වැඩි වීම මොළයේ වමනය කේන්ද්රය අවුස්සයි, එමඟින් ඔක්කාරය හා උදරයේ දැඩි වේදනාවක් ඇති වේ.
බලශක්ති පිරිවැය නැවත පිරවීම සඳහා මේද දැඩි ලෙස බිඳවැටීම ශරීරයට ස්වාභාවික යාන්ත්රණයකි. ඔබ දන්නා පරිදි, අක්මාව තුළ එකතු වන ග්ලූකෝස් (ග්ලයිකොජන්) වලින් පුද්ගලයෙකුට ලැබෙන ශක්තියෙන් වැඩි ප්රමාණයක්. වැඩිහිටියන් තුළ, මෙම ද්රව්යයේ සංචිතය ළමයින්ට වඩා බොහෝ සෙයින් වැඩි බැවින් ඇසිටොනෙමියාව ළදරුවන් අතර පොදු රෝගයක් ලෙස සැලකේ. එසේ වුවද, සෑම ළදරුවෙකුම කීටෝනූරියා රෝගයට ගොදුරු නොවේ, ඒ සියල්ල රඳා පවතින්නේ පරිවෘත්තීයතාවයේ තනි ලක්ෂණ මත ය. සමහර දරුවන් තුළ ඇසිටෝන් කිසි විටෙකත් රැස් නොවේ.
දරුවෙකු තුළ මුත්රා ඇසිටෝන් වැඩි වීමට හේතු
ඇසිටොනුරියා වැනි ව්යාධිජනක ක්රියාවලිය නිශ්චිත හේතු නොමැතිව කිසි විටෙකත් සිදු නොවේ. ප්රෝටීන හා මේද බිඳවැටීමේදී කීටෝන් සිරුරු සෑදීමේ ක්රියාවලිය ශරීරයට දිරාපත් වන නිෂ්පාදන මුත්රා පද්ධතිය හරහා බැහැර කරන තාක් කල් ශරීරයට විශේෂ තර්ජනයක් නොවේ. එසේ වුවද, කීටෝන සෑදීමේ වේගය ඒවායේ භාවිතය ඉක්මවා ගියහොත්, මොළයේ සෛල වලට හානි වීම නොවැළැක්විය හැකිය. ශරීරයේ පරිවෘත්තීය ක්රියාවලීන් විශාල තරලයක් අහිමි වීමට දායක වන අතර එමඟින් රුධිරයේ pH අගය ආම්ලික පැත්තට මාරුවීමට හේතු වේ.
වෛද්ය විද්යාවේ ඉහත කොන්දේසිය පරිවෘත්තීය ඇසිඩෝසිස් ලෙස හැඳින්වේ. කාලෝචිත ප්රතිකාරයක් නොමැති විට, අහිතකර ප්රති come ලයක් ලබා ගත හැකිය. බොහෝ දරුවන් දරුණු විජලනයකට ලක් වේ, සමහරු හෘදයාබාධවලින් පෙළෙන්නට පටන් ගනිති, අනෙක් අය කෝමා තත්වයට පත්වේ. ළදරුවන් අතර ඇසිටොනෙමියා වර්ධනය වීමට ප්රධාන හේතු තුනක් වෛද්යවරු වෙන්කර හඳුනා ගනී:
- ප්රෝටීන් සහ මේද ආහාරවල ප්රමුඛතාවයක් ඇති අසමබර ආහාර වේලක්. ශරීරයට ග්ලූකෝස් ප්රමාණවත් නොවීම ග්ලූකෝනොජෙනොසිස් ක්රියාවලියට ඇතුළත් වන අතර එමඟින් ඉහත පෝෂ්ය පදාර්ථ බෙදීමෙන් ජීවිතයට ශක්තිය නිපදවීමට ඉඩ සලසයි. ග්ලයිකෝජන් දිගු කලක් නොපැවතීමත් සමඟ මේද හා ප්රෝටීන බිඳවැටීමෙන් පසු ඇති වන කීටෝන් සිරුරු ප්රමාණය වේගයෙන් වැඩිවේ. වර්තමාන තත්වය රුධිරයේ ඇසිටෝන් මට්ටම ඉහළ නැංවීමට හේතු වේ.
- රුධිර ග්ලූකෝස් සාන්ද්රණය අඩු වීම. ළමුන් තුළ ඇසිටොනෙමියාව බොහෝ විට වර්ධනය වන්නේ පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් iency නතාවයේ ප්රති as ලයක් ලෙස වන අතර එය අනිවාර්යයෙන්ම ආහාර සමඟ පැමිණිය යුතුය. මෙම තත්වය අසමබර ආහාර වේලෙහි හෝ දිගු කාලයක් නිරාහාරව සිටීමේ ලක්ෂණයකි. කීටෝනූරියා රෝගයට තවත් හේතුවක් වන්නේ එන්සයිම iency නතාවය (කාබෝහයිඩ්රේට් ජීර්ණය උල්ලං violation නය කිරීමකි). ග්ලූකෝස් පරිභෝජනය වැඩිවීම ඇසිටොනුරියා වලටද හේතු විය හැක.
- නිදන්ගත රෝග උග්රවීම,
- ඉහළ උෂ්ණත්වය
- ආතතිය
- වැඩිපුර වැඩ
- සැලකිය යුතු මානසික හෝ ශාරීරික ආතතිය,
- බෝවන රෝග
- ශල්යකර්ම
- උණුසුම් කාලගුණය
- මත්පැන්,
- තුවාල.
- දියවැඩියා රෝගය. මෙම රෝගය ඇසිටොනෙමියා රෝගයට වෙනම හේතුවක් ලෙස සැලකේ. දියවැඩියා කීටොසයිඩෝසිස් තිබීම රුධිරයේ ඉන්සියුලින් නොමැතිකම හේතුවෙන් ග්ලූකෝස් සාමාන්ය සැකසීම වළක්වයි.

දරුවෙකුගේ මුත්රා වල ඇසිටෝන් වැඩි වීමේ රෝග ලක්ෂණ
නිසි ප්රතිකාර නොමැති විට ඇසිටොනෙමියාව ප්රගතියක් ලබන අතර එය ඇසිටෝන් අර්බුදයක් (කීටෝසිස්) වර්ධනය වීමට හේතු වේ. දරුවෙකුගේ මුත්රා වල ඇසිටෝන් සුවඳ මෙම රෝගය ඇතිවීමේ එකම සං sign ාව නොවේ. කීටෝනූරියා රෝගයේ සාමාන්ය රෝග ලක්ෂණ නම්: පාචනය, අධික ශරීර උෂ්ණත්වය, ඔක්කාරය, උදරයේ කැක්කුම සහ වමනය. ඇසිටොනමික් සින්ඩ්රෝමය යනු වැඩිහිටියන් අතර සොයාගත නොහැකි ළමා රෝගයකි. මෙම ව්යාධිජනක තත්වය රුධිරයේ ඇසිටෝන් මට්ටම ඉහළ යාමත් සමඟ negative ණාත්මක ප්රකාශනයන්ගෙන් සමන්විත සංකීර්ණයකි. කීටෝසිස් සං s ා:
- වමනය සහ පිට කරන වාතය තුළ ඇසිටෝන් වල දැඩි ගන්ධය.
- රෝග ලක්ෂණ සහිත විජලනය (වියළි සම හෝ දිව, ගිලුණු ඇස්).
- ගැඹුරු හා is ෝෂාකාරී හුස්ම ගැනීම, වේගවත් හෘද ස්පන්දනය.
- ශාරීරික දුර්වලතාවය, නිදිබර ගතිය, සුදුමැලි සහ තද පෙනුම.
- දිගු කාලයක් පුරා අධික උෂ්ණත්වය පැවතීම.
- කැක්කුම.
- ඡායා භීතිකාව.
- නිෂේධනය.
- උදරයේ වේදනාව.
- ශ්ලේෂ්මල, රුධිරය හෝ කෝපය පල කලේය.
- චක්රීය සංඛ්යාතය සහ වමනයෙහි තීව්රතාවය.
- ආහාර රුචිය නොමැතිකම.
ඇසිටොනමික් සින්ඩ්රෝමය (ඒඑස්) වර්ග දෙකකින් යුක්ත වේ - ප්රාථමික සහ ද්විතීයික, එක් එක් රෝග යම් යම් හේතු වල පසුබිමට එරෙහිව වර්ධනය වේ. නිදසුනක් වශයෙන්, ද්විතියික ඒඑස් හටගන්නේ ළදරුවෙකුට සෝමාටික් (දියවැඩියා රෝගය, තයිරොක්ටිකෝසිස්, රක්තහීනතාවය) හෝ බෝවන රෝග (ටොන්සිලයිටිස්, උග්ර ශ්වසන වෛරස් ආසාදන, ඉන්ෆ්ලුවෙන්සා) ඇති විටය. අතීත දරුණු තුවාල හෝ මෙහෙයුම් ද්විතියික ඇසිටොනමික් සින්ඩ්රෝමය පෙනුමට දායක විය හැකිය.
ප්රාථමික ඒඑස් බොහෝ විට ස්නායු ආතරයිටික ඩයැටේෂස් ඇති දරුවන් තුළ වර්ධනය වේ. මෙම තත්වය වෛද්යමය රෝගයක් ලෙස නොසැලකේ. එය මානව ව්යවස්ථාවේ විෂමතාවන්ට ආරෝපණය කිරීම සිරිතකි. එවැනි ව්යාධි විද්යාවක් ඇති දරුවෙකු එන්සයිම අසමත්වීම හා ස්නායු උද්දීපනය වැඩි කරයි. සමහර ළදරුවන් ප්රෝටීන් සහ මේද පරිවෘත්තීය ක්රියාවලියේ අසාමාන්යතා අත්විඳියි. ස්නායු ආතරයිටික ඩයැටේෂස් ඇති ළමුන් අතර ප්රාථමික ඒඑස් ඇතිවීමට යම් බාහිර බලපෑම් බලපායි:
- සූර්යයාට දීර් exp කාලයක් නිරාවරණය වීම
- නුසුදුසු ආහාර වේලක්
- ශාරීරික ආතතිය
- ශක්තිමත් ධනාත්මක හෝ නිෂේධාත්මක හැඟීම්.
මුත්රා ඇසිටෝන් පරීක්ෂණය
ශරීරයේ මෙම කාබනික ද්රව්යයේ මට්ටම රෝහලේ පමණක් නොව නිවසේදීම පරීක්ෂා කළ හැකිය. මුත්රා වල ඇසිටෝන් පවතින බව තීරණය කිරීම සඳහා, විශේෂ පරීක්ෂණ තීරු භාවිතා කරනු ලැබේ, ඒවා ඕනෑම ෆාමසියක විකුණනු ලැබේ. ක්රියාකාරීත්වයේ මූලධර්මය අනුව මෙම විශ්ලේෂණ ක්රමය, ඉඟියෙහි විශේෂ දර්ශකයක් සහිත ලිට්මස් කඩදාසි වලට සම්බන්ධ වේ. එය මත පිහිටා ඇති ප්රතික්රියාකාරක ඇසිටෝන් වලට සංවේදී වන අතර එම නිසා දරුවාගේ ශරීරයේ තත්වය හඳුනා ගැනීමට මෙම ක්රමය පහසුවෙන් උපකාරී වේ. වැඩ ඇණවුම:
- රෝග විනිශ්චය සඳහා, ඔබට නැවුම් මුත්රා අවශ්ය වනු ඇත, එය පැය 4 කට පෙර එකතු කරන ලදී.
- පරීක්ෂණ තීරුව තත්පර කිහිපයක් සඳහා දියරයට පහත් කරනු ලැබේ, ඉන්පසු ප්රති result ලය දිස්වන තෙක් මිනිත්තු එකක් හෝ දෙකක් බලා සිටිය යුතුය.
- ප්රතික්රියාව අවසන් වූ පසු, තීරුවේ වර්ණය මුත්රා වල ඇසිටෝන් මට්ටම පෙන්නුම් කරයි.
- එහි ප්රති color ලයක් ලෙස ඇති වර්ණය පැකේජයේ වර්ණ පරිමාණය සමඟ සැසඳිය යුතුය. වර්ණ තීව්රතාවය කෙටෝන් අන්තර්ගතයට කෙලින්ම සමානුපාතික වේ.
දරුවෙකුගේ මුත්රා වල ඇසිටෝන් වල සම්මතය 0.5 සිට 1.5 mmol / l දක්වා අගයකට අනුරූප වේ, නමුත් එවැනි කීටෝන සංඛ්යාවක් මගින් මෘදු රෝගයක් පවතින බව පෙන්නුම් කළ හැකිය. මෙම තත්වය තුළ, විශේෂ ist යෙකුගේ සියලු නිර්දේශයන්ට අනුකූලව නිවසේදී ප්රතිකාර කිරීමට අවසර ඇත. දර්ශකය 4 mmol / l දක්වා වැඩි කිරීමෙන් පෙන්නුම් කරන්නේ මධ්යස්ථ බරපතලකම ඇති රෝග, රෝගයේ ප්රගතිය වැළැක්වීම සඳහා අවශ්ය සියලු ක්රියාමාර්ග ගැනීමට කාලයයි. 10 mmol / l හි වටිනාකම පෙන්නුම් කරන්නේ දරුවාගේ බරපතල තත්ත්වයයි, චිකිත්සාව සිදු කළ යුත්තේ ස්ථිතික තත්වයන් යටතේ පමණි.

දරුවෙකුගේ මුත්රා වල ඇති ඇසිටෝන් සෑම විටම දරුණු ව්යාධි විද්යාවක් පැවතීමට සාධකයක් නොවේ. අඩු කීටෝන් අන්තර්ගතයක් සහිතව, වෛද්යවරු නිවාස චිකිත්සාව නියම කරති. විශේෂ ist යෙකුගේ පැහැදිලි නිර්දේශයන්ට යටත්ව, ද්රව්යයේ මට්ටම සාමාන්ය තත්වයට පත්වන අතර එමඟින් දරුවා ඉක්මනින් සුවය ලබයි. ක්රියා පටිපාටි සංකීර්ණ අදියර තුනකින් සමන්විත වේ:
- සෝඩා එනීමා සමඟ බඩවැල් වැසිකිළිය,
- ක්ෂාරීය පානය
- drugs ෂධ භාවිතය.
රෝගයේ පළමු අදියරේදී ළමයින් බොහෝ විට වමනය කරයි, එබැවින් දෙමව්පියන් දරුවාගේ තත්වය සමනය කිරීම සඳහා එනැමාවක් භාවිතා කළ යුතුය. සූක්ෂ්ම:
- සෝඩා සමඟ සේදීම යනු සියලු වර්ගවල විෂ ද්රව්ය වලින් බඩවැල් පිරිසිදු කිරීම සඳහා වඩාත් methods ලදායී ක්රමයකි.
- විසඳුම සකස් කිරීම සඳහා ඔබට කාමර උෂ්ණත්වයේ දී වතුර වීදුරුවක් සහ කුඩු හැන්දක් අවශ්ය වේ. එන්නත් කරන තරල ප්රමාණය වයස අනුව රඳා පවතී.
- වසරක් දක්වා ළමයින්ට මිලි ලීටර් 30 සිට 150 දක්වා ද්රාවණයක් අවශ්ය වන අතර, අවුරුදු 1 සිට 9 දක්වා ළමුන් සඳහා, මිලි ලීටර් 200-400 ක පරිමාවක් සුදුසු වන අතර, අවුරුදු 10 ට වඩා පැරණි දරුවෙකුට ක්රියා පටිපාටිය සම්පූර්ණ කිරීම සඳහා දියර ලීටර් 0.5 ක් අවශ්ය වේ.
- ගුදය වෙතින් පැහැදිලි ජලය ගලා යන තෙක් එනැමස් සකස් කළ යුතුය.
ඇසිටොනෙමියාව සමඟ, දරුණු විජලනය නිරීක්ෂණය කරනු ලැබේ, මන්ද දරුවාගේ මුත්රා වල ඇති කීටෝන් සිරුරු අධික ලෙස හා නිතර වමනය ඇති කරයි. මෙම අවස්ථාවෙහිදී ශරීරය පවත්වා ගැනීම සඳහා සෑම විනාඩි 15 කට වරක් දරුවාට පානයක් ලබා දිය යුතුය. වායුවකින් තොරව බෝර්ජෝමි හෝ වෙනත් ඛනිජ ජලය භාවිතා කිරීමට අවසර ඇත, නැතහොත් ඔබට ස්වාධීනව ක්ෂාරීය ද්රවයක් සකස් කළ හැකිය. වතුර ලීටරයක් සඳහා ඔබට ලුණු සහ සෝඩා තේ හැන්දක 0.5 ක් අවශ්ය වේ - එවැනි විසඳුමක් මගින් පරිවෘත්තීය ක්රියාවලීන් සාමාන්යකරණය කර ශරීරය පිරිසිදු කරයි.
විශේෂ drugs ෂධ භාවිතා නොකර ප්රතිකාර කිරීම මෙම රෝගයට අකාර්යක්ෂම වනු ඇත. වෛද්යවරු බෙටාර්ජින් සහ රෙජිඩ්රොන් සමාන්තරව නියම කරති. Medicines ෂධ විජලනය effectively ලදායී ලෙස වළක්වන අතර ළදරුවාගේ ශරීරයට අවශ්ය වැදගත් අංශුමාත්ර නැති වී යයි. මීට අමතරව, මෙම drugs ෂධ මගින් කීටෝනූරියා තවදුරටත් වර්ධනය වීම වළක්වා ගත හැකිය.
විසඳුම සකස් කිරීම සඳහා, ඔබ "රෙජිඩ්රොන්" බෑගයක් ගෙන එය වතුර ලීටර් 1 කට එකතු කළ යුතුය. දරුවා දිවා කාලයේදී ලැබෙන සියලුම තරල පානය කළ යුතු අතර, දියර පැයකට 6 වතාවක් කුඩා සිප් වල පානය කළ යුතුය. වයස අවුරුදු තුනේ සිට ළමයින්ට බීටාර්ජින් ලබා දීමට අවසර ඇත. ඉහළ චිකිත්සක ප්රති .ල ලබා ගැනීම සඳහා ආහාර පෝෂණය සමඟ drug ෂධය නියම කරනු ලැබේ. Ation ෂධයේ විශේෂ ද්රව්ය අඩංගු වේ - බීටයින් සහ ආර්ජිනින්, ප්රතිශක්තිකරණ පද්ධතිය ශක්තිමත් කරන අතර රුධිරයේ ග්ලූකෝස් මට්ටම සාමාන්යකරණය කරයි.
දරුවන්ට දිනකට එක් බෙටාර්ජින් පැකට්ටුවක් පෙන්වන අතර, නිෂ්පාදිතය තම්බා වතුර මිලි ලීටර් 100 ක් තනුක කර දිනකට කිහිප වතාවක් දරුවාට දිය යුතුය. Drug ෂධය සමඟ ඇම්පියුලස් භාවිතා කිරීමට අවසර ඇත, එක් බෝතලයක අන්තර්ගතය වතුර වීදුරුවකට වත් කළ යුතුය. ප්රතිකාර ක්රමය නියම කිරීමට විශේෂ ist යෙකුට පමණක් අයිතිය ඇති අතර නිශ්චිත මාත්රාව - නූගත් drug ෂධ චිකිත්සාව මගින් අනවශ්ය සංකූලතා ඇතිවීමට හේතු වේ.
මුඛයෙන් ඇසිටෝන් සුවඳක් ඇත්නම්, දරුවාට ප්රමාණවත් ග්ලූකෝස් ප්රමාණයක් ලබා දිය යුතුය. මෙම ද්රව්යයේ සංචිත නැවත පිරවීම සඳහා චොකලට්, රසකැවිලි, කුකීස් හෝ පැණිරස තේ වැනි නිෂ්පාදන භාවිතා වේ. ඒවා සියල්ලම ග්ලූකෝස් විශාල ප්රමාණයක් අඩංගු වන අතර එමඟින් දරුවාගේ ශක්ති සංචිතය ඉක්මනින් වැඩි කිරීමට උපකාරී වේ. දරුවා රසකැවිලි ගැනීම ප්රතික්ෂේප කළහොත් 5 හෝ 10% ග්ලූකෝස් ද්රාවණයක් භාවිතා කිරීමට අවසර ඇත. Drug ෂධය දිනකට 10 වතාවක් නොඉක්මවිය යුතුය, වරකට දරුවා දියර මිලි ලීටර් 5 ක් පානය කළ යුතුය.
කීටෝනූරියා ප්රතිකාරයේදී 40% ග්ලූකෝස් සහිත ඇම්පියුලස් භාවිතා කිරීමට අවසර ඇත. මෙය සිදු කිරීම සඳහා, ඇම්පියුලයේ අන්තර්ගතය ඉවත දැමිය හැකි සිරින්ජයක් තුළ එකතු කර කාමර උෂ්ණත්වයට රත් කරනු ලැබේ. දරුවන්ට දවස පුරා හැකි සෑම විටම සාන්ද්රිත ද්රාවණය 0.5-1 තේ හැන්දක ලබා දෙනු ලැබේ. සමහර විට ළදරුවන්ට ග්ලූකෝස් ටැබ්ලට් ලබා දෙනු ලැබේ. ප්රශස්ත මාත්රාව දිනකට අඩක් හෝ එක් ටැබ්ලටයකි.
පෝෂණය හා ජීවන රටාව
දරුවෙකුගේ මුත්රා වල ඇති ඇසිටෝන් අහඹු ලෙස නොපෙනේ - ව්යාධිජනක තත්වයකට පෙර සමබර ආහාර වේලක් නොමැතිකම සහ නුසුදුසු ජීවන රටාවක් ඇත. ඇසිටොනෙමියා වර්ධනය වැළැක්වීම සඳහා, වෛද්යවරුන් උපදෙස් දෙන්නේ ළදරුවන්ගේ දවසේ තන්ත්රය ස්ථාපිත කිරීමට, ක්රීඩා හා නින්ද අතර කාලය සමානව බෙදා හැරීමයි. නිරන්තර ආතතිය හා එය නිසා ඇතිවන නිෂේධාත්මක හැඟීම් රෝගයේ ගමන් මගට බලපායි.
යහපත් සෞඛ්යයක් පවත්වා ගැනීම සඳහා, සම්පූර්ණ සුවය ලැබීමට ප්රමාණවත් විවේකයක් ලබා ගැනීමට දරුවන් වග බලා ගත යුතුය. දරුවාට සැපපහසු සහ සන්සුන් බවක් දැනෙන පරිදි පවුලේ ඕනෑම ගැටුමක් කාලයාගේ ඇවෑමෙන් විසඳා ගැනීම වැදගත්ය. ළදරුවන්ගේ තත්වය තවත් උග්ර කළ හැකි දරුවන්ගේ ආහාර වේලෙන් බැහැර කිරීමට විශේෂ erts යන් නිර්දේශ කරයි:
- ක්ෂණික ආහාර
- මේද මස් සහ මාළු,
- දොඩම්
- අක්රීය,
- තක්කාලි
- චොකලට්
- අධික මේද කිරි නිෂ්පාදන.

රෝග වැළැක්වීම
ඇතැම් නීතිරීතිවලට යටත්ව ඇසිටොනෙමියා වර්ධනය වීම වැළැක්විය හැකිය. දරුවන්ට ඔවුන්ගේ ආශාවන් පාලනය කිරීමට නොහැකි බැවින් ඔවුන්ගේ සෞඛ්යය පිළිබඳ සියලු වගකීම දෙමාපියන් සතු ය. දරුවා දෛනික පිළිවෙත පිළිපැදීමටත් නිසි ලෙස ආහාරයට ගැනීමටත් වැඩිහිටියන් වගබලා ගත යුතුය, එසේ නොමැතිනම් සංකූලතා ඇතිවීමේ සම්භාවිතාව ඉහළය. මීට අමතරව, කීටෝනූරියා වැළැක්වීම සඳහා වැදගත් කරුණු පහත දැක්වේ:
- නැවුම් වාතය තුළ ඇවිදිමින්,
- වාර්ෂික පරීක්ෂණ ප්රති results ල (රුධිරය, මුත්රා, අභ්යන්තර අවයවවල අල්ට්රා සවුන්ඩ්),
- විටමින් ආහාරයට ගැනීම
- මධ්යස්ථ ශාරීරික ක්රියාකාරකම්
- නිතිපතා ප්රතිකාර ක්රම
- ආතති සහගත තත්වයන් නොමැතිකම
- සෞඛ්ය සම්පන්න ආහාර
- ස්පා ප්රතිකාර.
ශරීරයේ ඇසිටෝන් සෑදීම
 ළමයින්ගේ සහ වැඩිහිටියන්ගේ ශරීරය එක හා සමානව සකසා ඇත. පුද්ගලයෙකු අනුභව කරන කාබෝහයිඩ්රේට් ආමාශයේ ජීර්ණය වී ග්ලූකෝස් රුධිරයට ඇතුල් වේ. එහි එක් කොටසක් ශක්තිය ලබා ගැනීමට යන අතර අනෙක් කොටස අක්මාව තුළ ග්ලයිකෝජන් ලෙස තැන්පත් වේ.
ළමයින්ගේ සහ වැඩිහිටියන්ගේ ශරීරය එක හා සමානව සකසා ඇත. පුද්ගලයෙකු අනුභව කරන කාබෝහයිඩ්රේට් ආමාශයේ ජීර්ණය වී ග්ලූකෝස් රුධිරයට ඇතුල් වේ. එහි එක් කොටසක් ශක්තිය ලබා ගැනීමට යන අතර අනෙක් කොටස අක්මාව තුළ ග්ලයිකෝජන් ලෙස තැන්පත් වේ.
අක්මාව ග්ලූකෝස් සඳහා ගබඩාවකි. ශක්තිමත් බලශක්ති පරිභෝජනය සමඟ: අසනීප, ආතතිය හෝ අධික ශාරීරික වෙහෙස, එය ශරීරයට උපකාරී වන අතර ග්ලයිකෝජන් රුධිරයට මුදා හරින අතර එය ශක්තිය බවට පරිවර්තනය වේ.
සමහර දරුවන් තුළ, ඉන්ද්රියයට හොඳ සංචිත ඇති අතර ඒවා අනතුරේ නැත. අනෙක් දරුවන්ට වාසනාව අඩු වන අතර ඔවුන්ගේ අක්මාවට ග්ලයිකොජන් කුඩා ප්රමාණයක් පමණක් රැස් කර ගත හැකිය. එය අවසන් වූ පසු අක්මාව රුධිරයට මේදය විසි කිරීමට පටන් ගනී. ඒවා දිරාපත් වන විට, කුඩා ශක්තියක් ද සෑදී ඇත, නමුත් මෙම කීටෝන සමඟ සෑදී ඇත.
මුලදී, දරුවෙකු තුළ ඇති ඇසිටෝන් මුත්රා වල දක්නට ලැබෙන අතර එය තීරණය කිරීම සඳහා විශ්ලේෂණයක් රසායනාගාරයකට ගෙන යාම අවශ්ය නොවේ. ගෘහ medicine ෂධ කැබිනට් මණ්ඩලයේ විශේෂ පරීක්ෂණ තීරු තිබීම ප්රමාණවත්ය. මෙම අවස්ථාවේදී රෝගියාට සුළු තරලයක් ලැබෙන්නේ නම්, කීටෝන් සිරුරු මුත්රා තුළ බැහැර නොවන අතර රුධිරයට ඇතුල් වේ. ඇසිටෝන් ආමාශයික ශ්ලේෂ්මයේ කෝපයක් ඇති කරන අතර වමනය ඇති කරයි. එවැනි වමනය ඇසිටොනමික් ලෙස හැඳින්වේ.මෙහි ප්රති result ලය විෂ සහිත කවයකි: වමනය - අක්මාව තුළ ග්ලයිකෝජන් නොමැතිකම සහ වමනය හේතුවෙන් කාබෝහයිඩ්රේට් ආමාශයට ලබා ගැනීමට නොහැකි වීම.
දරුවෙකු තුළ ඇසිටෝන් ඇතිවීමට හේතු
සෑම පුද්ගලයෙකුටම සමබර ආහාර වේලක් වැදගත් වේ. කුඩා දරුවන්ගේ ආහාර ජීර්ණ පද්ධතිය ක්රියාකාරීව නොමේරූ බැවින් ඔවුන්ට නිවැරදි ආහාර ලබා දීම විශේෂයෙන් වැදගත් වේ.
සාමාන්යයෙන් පුද්ගලයෙකු තුළ කීටෝන් සිරුරු සෑදී ඇත - මේවා අක්මාව තුළ ඇති වන පරිවෘත්තීය නිෂ්පාදන වන නමුත් ඒවායේ ප්රමාණය කුඩා වේ. කාබෝහයිඩ්රේට් භාවිතය ඒවා සෑදීම වළක්වයි. වෙනත් වචන වලින් කිවහොත්, සියලුම පෝෂ්ය පදාර්ථ නිසි ප්රමාණයෙන් පරිභෝජනය කිරීමෙන් කීටෝන සාමාන්ය පරාසය තුළ ඇති වේ.
දරුවෙකුගේ රුධිරයේ ඇසිටෝන් පෙනුමට ප්රධාන හේතු කිහිපයක් වෛද්යවරු හඳුනා ගනී:
- කීටෝන අතිරික්තයක්. පුද්ගලයෙකුගේ ආහාර වේලෙහි මේද ආහාර විශාල ප්රමාණයක් ඇති විට සිදු වේ. දරුවන්ට මේදය ජීර්ණය කිරීමේ හැකියාව අඩු බව දෙමාපියන් මතක තබා ගත යුතුය, එබැවින් එක් මේද ආහාර වේලකට පසු ඇසිටොනමික් ප්රහාරයක් සිදුවිය හැකිය.
- අඩු කාබෝහයිඩ්රේට් අන්තර්ගතය. පසුකාලීනව මේද ඔක්සිකරණය වීම සහ කීටෝන් සිරුරු නිපදවීමත් සමඟ එය පරිවෘත්තීය ආබාධවලට තුඩු දෙයි.
- කීටොජනික් ඇමයිනෝ අම්ල පරිභෝජනය.
- සාමාන්ය පරිවෘත්තීය ක්රියාවලියට අවශ්ය එන්සයිම වල සංජානනීය හෝ අත්පත් කරගත් iency නතාවය.
- බෝවන රෝග, විශේෂයෙන් වමනය හා පාචනය ආශ්රිත රෝග, ආගන්තුක සාගින්නෙන් පෙළෙන අතර එය කීටෝසිස් ඇති කරයි.
- රෝග, බොහෝ විට ඇසිටෝන් මගින් සංකීර්ණ වේ. පළමු වර්ගයේ දියවැඩියාව සහ ස්නායු ආතරයිටිස් දියවැඩියාව මෙයට ඇතුළත් ය.
ඇසිටෝන් යනු භයානක වචනයකි, සියලු දෙමව්පියන් ඇසීමට බිය වේ. ඇසිටෝන් යනු කුමක්ද, එය පැමිණෙන්නේ කොහෙන්ද සහ එය සමඟ කටයුතු කරන්නේ කෙසේද යන්න වෛද්ය කොමරොව්ස්කි ඔබට කියනු ඇත.
ළමුන් තුළ ශරීරයේ ඇසිටෝන් වල රෝග ලක්ෂණ
සංඛ්යාලේඛනවලට අනුව, පළමු වරට රෝගයක් අවුරුදු 2-3 ක් වයසැති පුද්ගලයෙකු තුළ දක්නට ලැබේ. වයස අවුරුදු 7 වන විට, රෝගාබාධ නිතර නිතර ඇතිවිය හැකි නමුත් වයස අවුරුදු 13 වන විට ඒවා සාමාන්යයෙන් නතර වේ.
දරුවකුගේ ඇසිටෝන් වල ප්රධාන රෝග ලක්ෂණය වන්නේ වමනය වන අතර එය දින 1 සිට 5 දක්වා පැවතිය හැකිය. ඕනෑම දියරයක්, ආහාරයක් සහ සමහර විට එහි සුවඳ දරුවා වමනය වීමට හේතු වේ. දිග්ගැස්සුනු ඇසිටොනමික් සින්ඩ්රෝමය සහිත රෝගීන් තුළ:
- හෘදයේ ශබ්දය දුර්වල වී ඇත,
- හෘද රිද්ම බාධා ඇතිවිය හැකිය,
- ස්පන්දනය,
- විශාල කළ අක්මාව.
ප්රහාරය නැවැත්වීමෙන් සති 1 ක් හෝ 2 කට පසුව ප්රකෘතිමත් වීම සහ ප්රමාණය සිදු වේ.
රෝගියෙකුගේ රුධිරය පරීක්ෂා කිරීමේදී, රුධිරයේ ග්ලූකෝස් මට්ටම අඩු වනු ඇත, ලියුකෝසයිට් ගණන වැඩි වනු ඇත, මෙන්ම වේගවත් ඊඑස්ආර්.
දරුවෙකු තුළ ඇසිටෝන් ඇති ප්රධාන සං include ා අතර:
- ඔක්කාරය හා විජලනය වීමට තුඩු දෙන වමනය,
- භාෂාවෙන් සමරු que ලකය
- බඩේ වේදනාව
- දුර්වලකම
- වියළි සම,
- උණ
- මුඛයෙන් බේක් කළ ඇපල් සුවඳ,
- සුළු ප්රමාණයක් හෝ මුත්රා නොමැතිකම.
 දරුණු අවස්ථාවල දී ඇසිටෝන් මොළයට අහිතකර ලෙස බලපාන අතර එය උදාසීනත්වය සහ සිහිය නැති වී යයි. මෙම තත්වය තුළ, නිවසේ රැඳී සිටීම contraindicated. රෝගියාට රෝහල් ගත කිරීම අවශ්ය වේ, එසේ නොමැතිනම් තත්වය කෝමා තත්වයට පත්විය හැකිය.
දරුණු අවස්ථාවල දී ඇසිටෝන් මොළයට අහිතකර ලෙස බලපාන අතර එය උදාසීනත්වය සහ සිහිය නැති වී යයි. මෙම තත්වය තුළ, නිවසේ රැඳී සිටීම contraindicated. රෝගියාට රෝහල් ගත කිරීම අවශ්ය වේ, එසේ නොමැතිනම් තත්වය කෝමා තත්වයට පත්විය හැකිය.
වසර පුරා ඇසිටොනමික් වමනය පිළිබඳ කථාංග කිහිපයක් ඇති දරුවෙකුට ඇසිටොනමික් සින්ඩ්රෝමය හඳුනා ගැනේ. මෙම අවස්ථාවේ දී, දෙමව්පියන් දැනටමත් හැසිරෙන ආකාරය සහ ඔවුන්ගේ රෝගී දරුවා ලබා දීමට උපකාර කරන්නේ කුමක්දැයි දැනටමත් දනී. ඇසිටෝන් පළමු වරට දර්ශනය වූයේ නම්, ඔබ අනිවාර්යයෙන්ම වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය. මෙම තත්වයට හේතු, පා course මාලාවේ බරපතලකම සහ ප්රතිකාර නියම කිරීම වෛද්යවරයා විසින් තීරණය කරනු ලැබේ.
ළදරුවන්ගේ ශරීරයේ ඇසිටෝන් අඩු කිරීමට ක්රම
එවැනි දරුවන්ගේ දෙමාපියන් ඇසිටෝන් ශරීරයෙන් ඉවත් කරන්නේ කෙසේදැයි දැන සිටිය යුතුය. ගෘහ medicine ෂධ කැබිනට් මණ්ඩලයේ විය යුත්තේ:
- මුත්රා ඇසිටෝන් පරීක්ෂණ තීරු,
- ටැබ්ලට් වල ග්ලූකෝස්
- ඇම්පියුලස් වල 40% ග්ලූකෝස් ද්රාවණය,
- කුප්පි වල 5% ග්ලූකෝස්.
ළමුන් තුළ ඇසිටෝන් වලට ප්රතිකාර කිරීම ශරීරයෙන් කීටෝන ඉවත් කර ග්ලූකෝස් සමඟ සංතෘප්ත කිරීම ඇතුළත් වේ. මෙම කාර්යය සඳහා, රෝගියා පවරනු ලැබේ:
- අධික ලෙස මත්පැන් පානය කිරීම
- එන්ටරොසෝර්බන්ට් භාවිතය,
- එනිමා පිරිසිදු කිරීම.
අක්මා සංචිත නැවත පිරවීම සඳහා සරල ජලය සහ පැණිරස බීම විකල්ප කිරීම අවශ්ය වේ. මේවාට ඇතුළත් වන්නේ:
- සීනි හෝ මී පැණි සමඟ තේ,
- compote
- ග්ලූකෝස්
ඊට අමතරව, වමනය සමඟ නැති වූ ලවණ නැවත පිරවීම සඳහා විශේෂ කුඩු ඇත. මේවාට ඇතුළත් වන්නේ:
 වරකට විශාල ප්රමාණයක් පානය කිරීමට රෝගියාට බල කළ නොහැක. වමනය කරන විට, තරල පරිමාව මිනිත්තු 5-10 කින් එක් තේ හැන්දකට වඩා වැඩි නොවිය යුතුය. වමනය අවිනිශ්චිත නම් සහ බීමත් දියරය අවශෝෂණය කර නොගන්නේ නම්, විෂබීජ නාශක එන්නතක් කළ හැකිය. එය පැය කිහිපයක් සඳහා සහනයක් ගෙන එනු ඇති අතර, එම කාලය තුළ දරුවා බීමත්ව සිටිය යුතුය.
වරකට විශාල ප්රමාණයක් පානය කිරීමට රෝගියාට බල කළ නොහැක. වමනය කරන විට, තරල පරිමාව මිනිත්තු 5-10 කින් එක් තේ හැන්දකට වඩා වැඩි නොවිය යුතුය. වමනය අවිනිශ්චිත නම් සහ බීමත් දියරය අවශෝෂණය කර නොගන්නේ නම්, විෂබීජ නාශක එන්නතක් කළ හැකිය. එය පැය කිහිපයක් සඳහා සහනයක් ගෙන එනු ඇති අතර, එම කාලය තුළ දරුවා බීමත්ව සිටිය යුතුය.
ඇසිටෝන් අර්බුදය නැවැත්වීමෙන් පසු වැඩිහිටියන් ලිහිල් නොවිය යුතුය. ඔවුන්ගේ දරුවාගේ දෛනික චර්යාව, ශාරීරික ක්රියාකාරකම් සහ පෝෂණය සමාලෝචනය කළ යුතුය.
ඇසිටෝන් පෙනුමට නැඹුරු දරුවන් නිරන්තරයෙන් ආහාර වේලක් අනුගමනය කළ යුතුය. ඔවුන් දිගු වේලාවක් හිරු තුළ නොසිටිය යුතු අතර, බොහෝ හැඟීම් අත්විඳිය යුතුය - ධනාත්මක හෝ .ණාත්මක නොවේ. විශාල නිවාඩු, ක්රීඩා ඉසව්, ඔලිම්පියාඩ් පැවැත්විය යුත්තේ නිසි පෝෂණයකින් පමණක් වන අතර සමහර අවස්ථාවල ඒවා සම්පූර්ණයෙන්ම අත්හැර දැමීම වඩා හොඳය.
ස්නායු පද්ධතියේ හා පරිවෘත්තීය තත්ත්වය වැඩිදියුණු කිරීම සඳහා, දරුවා පෙන්වා ඇත:
- සම්බාහනය
- තටාකය
- ළමා යෝග
- නැවුම් වාතය තුළ ගමන් කරයි.
රූපවාහිනිය සහ පරිගණකය ඉදිරිපිට ගත කරන කාලය සීමා කිරීම ද අවශ්ය වේ. එවැනි දරුවන්ගේ නින්ද දිනකට අවම වශයෙන් පැය 8 ක් විය යුතුය.
දියවැඩියාව ඇති දරුවන්ට දිගු කලක් මව්කිරි දිය යුතුය. අනුපූරක ආහාර හඳුන්වාදීම පිළිවෙලට හා හැකි තරම් ප්රමාද විය යුතුය. එවැනි ළදරුවෙකුගේ මව ආහාර දිනපොතක් තබා ගත යුතු අතර, එමඟින් අනුපූරක ආහාර වර්ගය සහ එයට දක්වන ප්රතිචාරය දැක්වේ.
ආහාර වල තිබිය යුතුය:
- කෙට්ටු මස්
- මුහුදු මාළු සහ ඇල්ගී,
- කිරි සහ කිරි නිෂ්පාදන,
- නැවුම් එළවළු සහ පලතුරු
- කැඳ
- තදබදය, මී පැණි, ඇට වර්ග කුඩා ප්රමාණවලින්.
තහනම් ආහාර, භාවිතය සම්පූර්ණයෙන්ම සීමා කළ යුතුය:
- මේද මස්
- ක්ෂණික ආහාර
- අර්ධ නිමි නිෂ්පාදන
- තෙල් සහිත මාළු
- දීප්තිමත් ජලය, කෝපි,
- බනිස්
- ඇඹුල් ක්රීම්, මෙයොනීස්, අබ,
- ටින් කළ ආහාර
- රනිල කුලයට අයත් රාබු, රාබු, හතු, ටර්නිප්ස්.
ළමුන් තුළ ඇසිටෝන් යනු සෞඛ්ය සම්පන්න නොවන ජීවන රටාවක ලකුණකි. ඇසිටොනමික් අර්බුදය දරුවෙකුගේ ජීවිතය වෙනස් කළ යුතුය. මෙම වෙනස්කම් වල ප්රධාන කාර්යභාරය දෙමව්පියන් විසින් ඉටු කරනු ලැබේ. ඔවුන් ඔහුට සැපයිය යුත්තේ:
- සමබර පෝෂණය
- මධ්යස්ථ ශාරීරික ක්රියාකාරකම්,
- ස්නායු පද්ධතිය ශක්තිමත් කරන ක්රියා පටිපාටි.
මෙම සියලු ක්රියාමාර්ග මගින් අල්ලා ගැනීමේ වාර ගණන අඩු කිරීමට සහ දරුවෙකුට පූර්ණ සෞඛ්ය සම්පන්න ජීවිතයක් ලබා දීමට උපකාරී වේ.
ළමුන් තුළ ඇසිටෝන්: ප්රතිකාර කරන්නේ කෙසේද (කොමරොව්ස්කි). නිර්දේශ සහ ways ලදායී ක්රම
දරුවකුගේ ඇසිටෝන් යනු රුධිරයේ ඇති කීටෝන් සිරුරු සැලකිය යුතු ලෙස වැඩිවීම නිසා ඇතිවන තත්වයකි. ඒ අතරම, ලාක්ෂණික රෝග ලක්ෂණ දක්නට ලැබෙන අතර, මුත්රා සුවඳ, අනපේක්ෂිත ඔක්කාරය හා වමනය මගින් විදහා දක්වයි. කාලෝචිත හා නිසි ප්රතිකාර මගින් ඇසිටෝන් යථා තත්ත්වයට පත්වේ. දරුවෙකු තුළ ඇසිටෝන් වැඩිවීම යනු කුමක්ද, මෙම තත්වයට ප්රතිකාර කරන්නේ කෙසේද යන්න ගැන ලිපියෙන් අපි කතා කරමු.

ළමුන් තුළ ඇසිටෝන් ඇතිවීමට හේතු
ඊනියා "ඇසිටෝන්", ඇත්ත වශයෙන්ම, රුධිරයේ ඇති කීටෝන සිරුරු විශාල ප්රමාණයක් සහ ඒ අනුව ළමුන් තුළ මුත්රා කිරීම. යහපැවැත්මේ පිරිහීමත් සමඟ ඇසිටෝන් මට්ටම සාමාන්යයට වඩා වරින් වර වැඩි වන අතර නිශ්චිත රෝග ලක්ෂණ පෙනීම ඇසිටෝන් සින්ඩ්රෝමය ලෙස හැඳින්වේ. මෙය ස්නායු පද්ධතියෙන් විෂ සහිත ප්රතික්රියා ඇති කරයි, සුලු පත්රිකාවක්, වමනය, උණ, ඇසිටෝන් වල නිශ්චිත සුවඳක් ලෙස ප්රකාශ වේ.
සාමාන්ය පරිවෘත්තීයතාවයකින් යුත් කීටෝන් සිරුරු මිනිස් සිරුර තුළ නොසැලකිලිමත් සාන්ද්රණයක පවතී. ඒවා ජලය හා ශක්තිය මුදා හැරීමත් සමඟ මේද බිඳවැටීමේ නිෂ්පාදන වලින් එකකි. පරිවෘත්තීය ක්රියාවලියේදී ඔවුන්ගේ භූමිකාව negative ණාත්මක නොවේ: මෑත අධ්යයනයන් පෙන්වා දී ඇත්තේ කීටෝන ශරීරයේ ශක්ති සමතුලිතතාවයේ වැදගත් අංගයක් බවයි. ඔවුන්ගෙන් බොහෝ දෙනෙක් එය යහපැවැත්මට බලපාන හේතුව කුමක්ද?
මුත්රා වල ඇසිටෝන් පෙනුමට හේතු වෙනස් වේ, ඒවා ඇසිටෝන් සින්ඩ්රෝම් වර්ග දෙකකින් වෙන්කර හඳුනාගත හැකිය:
- ප්රාථමික ඇසිටෝන් මට්ටම ඉහළ යාමට හේතුව වැඩිපුර වැඩ කිරීම, ශාරීරික හෝ මානසික ආතතිය, ආහාර උල්ලං violation නය කිරීම ය.
- ද්විතීයික රෝගයක් හේතුවෙන් තත්වය ඇති වූ විට: වෛරස් ආසාදනය, පරිවෘත්තීය ආබාධ, විවිධ අන්තරාසර්ග ව්යාධි.
මෙම තත්වයන් බොහොමයක් ළමා වියේදී වර්ධනය වේ. එපමණක්ද නොව, ළදරුවන් තුළ ප්රාථමික සින්ඩ්රෝමය සිදු නොවේ. මාස 10 ක් දක්වා, දරුවාගේ ශරීරයේ කීටෝන වලින් ශක්තිය ලබා ගන්නා එන්සයිම අඩංගු වේ. ග්ලූකෝස් හි දීර් lack හිඟයක් ඒවායේ සමුච්චය වීමට හේතු නොවන අතර එයින් අදහස් කරන්නේ ළදරුවෙකු තුළ ඇසිටෝන් මට්ටම ඉහළ යාමට එය නොහැකි බවයි. වසරකට වඩා පැරණි දරුවන් තුළ එවැනි එන්සයිම ප්රායෝගිකව නොපවතී.
වැඩිහිටි දරුවන් බොහෝ දේ චලනය කිරීමට පටන් ගනී, ක්රියාශීලීව හැඟීම් පෙන්වයි, විශාල ශක්තියක් වැය කරති. සෛල සඳහා පළමු “වේගවත්ම” ප්රභවය වන්නේ ග්ලූකෝස් ය. එබැවින් ඇය එබඳු ජවසම්පන්න ජීවිතයක් ලබා දීමට වැය කරයි.
 දරුවෙකු තුළ රුධිර ග්ලූකෝස් දිගු කාලයක් සඳහා ප්රමාණවත් නොවේ. ඉතින්, දරුවා පැය කිහිපයක් තිස්සේ නොකඩවා හ ried ා වැලපුණා නම්, කෑ ගැසුවා, දුවනවා හෝ පැනුවා නම්, ඔහු මේ සඳහා සම්පූර්ණ සැපයුම වියදම් කළේය. ග්ලූකෝස් විශේෂයෙන් උණ රෝග වලදී භාවිතා වේ. ආහාර හෝ බීම සැපයුම වහාම පුරවා නොමැති නම්, ශරීරය ඊළඟ මට්ටමේ සිට බලශක්ති පරිභෝජනයට මාරු වේ.
දරුවෙකු තුළ රුධිර ග්ලූකෝස් දිගු කාලයක් සඳහා ප්රමාණවත් නොවේ. ඉතින්, දරුවා පැය කිහිපයක් තිස්සේ නොකඩවා හ ried ා වැලපුණා නම්, කෑ ගැසුවා, දුවනවා හෝ පැනුවා නම්, ඔහු මේ සඳහා සම්පූර්ණ සැපයුම වියදම් කළේය. ග්ලූකෝස් විශේෂයෙන් උණ රෝග වලදී භාවිතා වේ. ආහාර හෝ බීම සැපයුම වහාම පුරවා නොමැති නම්, ශරීරය ඊළඟ මට්ටමේ සිට බලශක්ති පරිභෝජනයට මාරු වේ.
ඊළඟ ප්රභවය වන්නේ ග්ලයිකොජන් (අක්මාව තුළ ග්ලූකෝස් සැපයුමක්), එහි ප්රමාණය ද සීමිතය: දරුවන් තුළ එය වැඩිහිටි වියට වඩා 10 ගුණයකින් අඩුය. එය භාවිතා කිරීමෙන් ශරීරය මේද වලට මාරු වේ. සංකීර්ණ මේද අණු බිඳවැටීමේ අතුරු product ලයක් ලෙස ඇසිටෝන් දිස්වන්නේ මෙම අවස්ථාවෙහිදී පමණි.
සලකා බැලූ ක්රියාවලිය මඟින් ප්රාථමික ඇසිටොනමික් සින්ඩ්රෝමය වර්ධනය කිරීමේ යාන්ත්රණය පෙන්වයි. ද්විතියික උග්ර හෝ නිදන්ගත රෝගයක ප්රති as ලයක් ලෙස පැන නගින අතර තවත් අවස්ථාවකට අනුව වර්ධනය විය හැකිය.
එබැවින්, දියවැඩියාව සමඟ ග්ලූකෝස් අතිරික්තයක් ඇති නමුත් සෛල තුළට ඇතුළු වී ඉන්සියුලින් නොමැතිකම නිසා භාවිතා කළ නොහැක. හේතුව කුමක් වුවත්, දරුවාගේ මුත්රා වල ඇසිටෝන් වැඩි වීම සමඟ බාහිර සං signs ා සමාන වේ.
මුත්රා වල ඇසිටෝන් සමඟ ඇති වන රෝග ලක්ෂණ
ග්ලූකෝස් හිඟ වීමේ සලකුණු කිහිපයක් තිබේ, එයින් අදහස් කරන්නේ කීටෝන සමුච්චය වීමයි. පළපුරුදු මව්වරුන්ට දැනටමත් එවැනි ප්රකාශයන් හමු වී ඇති අතර වර්ධනය වන රෝග ලක්ෂණ ඉක්මනින් දැකගත හැකි අතර නියමිත වේලාවට පියවර ගත හැකිය.
ළමුන්ගෙන් 90% ක් තුළ දක්නට ලැබෙන වඩාත් ලාක්ෂණික රෝග ලක්ෂණය වන්නේ වමනයයි. අවිනිශ්චිත, පුනරාවර්තන අත්පත් කර ගැනීම් වලට ඔවුන්ගේම නමක් පවා ලැබුණි - ඇසිටොනමික් වමනය. විශාල ප්රමාණයේ කීටෝන ශරීරයට විෂ වේ. ඒවා ස්නායු අවසානය කුපිත කරයි, ගුප්ත ප්රතීකයක් සහ ඊට සම්බන්ධ සියලු ප්රකාශනයන් ඇති කරයි. එපමණක් නොව, වමනය ඉහළ ඇසිටෝන් මට්ටමක පළමු රෝග ලක්ෂණය නොවේ.
දරුවෙකුගේ මුත්රා වල ඇසිටෝන් වැඩි වන විට සං s ා:
- ප්රචණ්ඩකාරී ක්රියාකාරකම්, ක්රීඩා, ආතතියෙන් පසු ක්රියාකාරකම් තියුණු ලෙස නතර කිරීම.
- සුදුමැලි සම, අසමසම උදාසීනකම, ආහාර රුචිය නොමැතිකම.
- හෘද ස්පන්දන වේගය, ශ්වසන වේගය වැඩි වීම.
- උදර වේදනාව, දරුණු ඔක්කාරය, පාචනය හෝ අනෙක් අතට මලබද්ධය ඇති වේ.
- උෂ්ණත්වයේ සුළු වැඩිවීමක් හෝ 38.5 to දක්වා විය හැකිය.
- මුඛයෙන්, දරුවාගේ ශරීරයෙන් “ඇසිටෝන් සුවඳ” (රෝග ලක්ෂණයට වෙනස් බරපතලකමක් ඇත).
රෝග ලක්ෂණ සී increase ්රයෙන් ඉහළ යාම, වමනය හේතුවෙන් විජලනය වීම, මධ්යම ස්නායු පද්ධතියට කීටෝන වල විෂ සහිත බලපෑම් ක්ලාන්ත වීම, කැළඹීම්, ඇසිටෝන් කෝමා ඇති විය හැක.
අවධානය යොමු කරන්න!මුත්රා හා ශරීරයේ ඇසිටෝන් වල නිශ්චිත ගන්ධයක් පැවතීම මත්ද්රව්යයේ බරපතලකම මත රඳා පවතී. ඇසිටෝන් අඩු මට්ටමක,ගන්ධය දැනෙන්නේ නැත, සහ වෙනත් රෝග ලක්ෂණ දක්නට ලැබේ.
ඕනෑම අවස්ථාවක වමනය සිදුවිය හැක, එය ඇසිටෝන් විෂ වීම සඳහා ප්රතිග්රාහකවල තනි සංවේදීතාව මත රඳා පවතී. පළපුරුදු දෙමව්පියන්ට ආරම්භයේදීම රෝග ලක්ෂණය හඳුනාගත හැකිය. කාලයාගේ ඇවෑමෙන් ප්රමාණවත් පියවර ගැනීමෙන්, වමනය වළක්වා ගත හැකි අතර, එමඟින් චිකිත්සාව බෙහෙවින් සංකීර්ණ වන අතර ශරීරය ඉක්මනින් විජලනය වේ.
ළදරුවෙකු තුළ රෝග ලක්ෂණ ඇති වුවහොත් එය වහාම වෛද්යවරයෙකුට පෙන්විය යුතුය. එවැනි කුඩා අවධියේදී ඇසිටෝන් ඇතිවීමට බරපතල රෝග හෝ සංජානනීය ව්යාධි ඇති විය හැක.
මුත්රා ඇසිටෝන් සාධක
කාබනික වෙනස්කම් හෝ රෝගවලින් තොරව ඇසිටෝන් සුවඳ, වමනය, උෂ්ණත්වය පෙනෙන්නට හා අතුරුදහන් වීමට ඇසිටොනුරියා සඳහා පූර්වාවශ්යතා කිහිපයක් තිබේ. ප්රධාන ඒවා නම්:
- වයස අවුරුදු 1 සිට 12 දක්වා: බොහෝ විට, සින්ඩ්රෝම් වල පළමු ප්රකාශනයන් අවුරුදු 4-5ක් පමණ වේ,
- ඉතා උද්දීපනය වන මනෝභාවයක් ඇති, ජංගම තාරකා භෞතික විද්යාව ඇසිටෝන් මට්ටම නිරන්තරයෙන් ඉහළ යාමට නැඹුරු වේ.
- ආහාර වේල් අතර දිගු විවේකයක් හෝ අසමබර ආහාර වේලක් ඇසිටෝන් ඇති විය හැක,
- ඇසිටොනුරියා රෝගයට උරුම වූ ප්රවණතාව, දියවැඩියා රෝගයෙන් පෙළෙන සමීප relatives ාතීන් සිටීම, ජානමය අසාමාන්යතා.
විවිධ සාධක මගින් මුත්රා වල ඇසිටෝන් සාන්ද්රණය හදිසියේ වැඩිවීමට හේතු විය හැකි නමුත් ඒ සියල්ලම බලශක්ති පරිභෝජනය හදිසියේ වැඩිවීම හෝ බලශක්ති පරිභෝජනය නොමැතිකම සමඟ සම්බන්ධ වේ.
- ආතතිය අද, විශේෂ experts යන් දරුවෙකුගේ මුත්රා වල ඇසිටෝන් පෙනුම ප්රකෝප කරන්නන් අතර ස්නායු ආතතියේ සාධකය මුල් තැන දෙයි.
- උදාසීන ජීවන රටාවක් මෙන්ම ශාරීරික අධික පීඩනයද අවදානම් සාධක වේ.
- කාබෝහයිඩ්රේට් නොමැතිකම සමඟ ආහාරවල ඇති ප්රෝටීන හා මේදවල වැඩි අන්තර්ගතය ග්ලූකෝස් හිඟයට පදනම නිර්මාණය කරයි. රසායනික සායම්, කල් තබා ගන්නා ද්රව්ය, පිළිකා සහිත පිළිකා කාරක විශාල ප්රමාණයක් භාවිතා කිරීමෙන් ව්යාධි ක්රියාවලියක් ආරම්භ කළ හැකිය.
- වෛරස් ආසාදනය, උෂ්ණත්වයේ සැලකිය යුතු වැඩි වීමක් සමඟ සිදුවන ඕනෑම රෝගයකි, දරුවන් තුළ ග්ලූකෝස් ස්වභාවිකව ක්ෂය වේ. අනුකූල මත්පැන් දරුවාගේ තත්වය උග්ර කරයි.
ව්යාධිජනක ක්රියාවලියේ පළමු සං sign ාවේදී නිල වශයෙන් රෝහලට යාමට වෛද්යවරු නිර්දේශ කරති. ඕනෑම අවස්ථාවක, මවට ඇසිටෝන් මට්ටම පාලනය කිරීමේ නිවසේ ක්රම දැන ගත යුතුය. එය දරුවාට කාලෝචිත ආධාර සැපයීම සඳහා වන අතර, එමඟින් 50% ක්ම තුළට එන්නත් කිරීමෙන් වළක්වා ගත හැකිය.
ළමුන් තුළ ඇසිටොනුරියා ප්රතිකාර කිරීම
සැක සහිත ඇසිටොනුරියා කෙරෙහි අවධානය යොමු කරන්න ඇසිටෝන් සුවඳ පමණක් නොවේ. නිවසේදී කීටෝන සිරුරු මට්ටම තීරණය කිරීම සඳහා නවීන ක්රමවේදයක් ඇත. විශේෂ පරීක්ෂණ තීරු මඟින් ව්යාධි විද්යාවේ වර්ධනයේ මට්ටම දෘශ්යමය වශයෙන් තක්සේරු කිරීමට සහ එක් එක් අවස්ථාවෙහිදී කුමන ආකාරයේ ප්රතිකාර අවශ්යද යන්න තීරණය කිරීමට අවස්ථාවක් ලබා දේ. ඔබට නිවසේදී සරල ක්රියාමාර්ග කිහිපයක් ගත හැකිය, නැතහොත් ඔබ සුදුසුකම් ලත් උපකාර ලබා ගත යුතුය.
හදිසි වෛද්ය ප්රතිකාර අවශ්ය කොන්දේසි:
- පරීක්ෂණ තීරුවේ ඇසිටෝන් +++ මට්ටම පෙන්වයි.
- වමනය දිනකට වඩා වැඩි කාලයක් හෝ පැයකට කිහිප වතාවක් පුනරාවර්තනය වේ.
- මෙම සින්ඩ්රෝමය සමඟ වේගවත් හෘද ස්පන්දනය, හුස්ම හිරවීම, සමේ සයනොසිස් ඇතිවේ.
- ගැග් ප්රතීකයක් දරුවාට සම්පූර්ණයෙන්ම පානය කිරීමට ඉඩ නොදේ - වේගයෙන් විජලනය වීමේ අවදානමක් ඇත.
- දැඩි නිෂේධනය, මෝඩකම, ක්ලාන්තය, කම්පනය.
Drugs ෂධ බිංදු මගින් උග්ර තත්ත්වය නැවැත්වීමට සහ බරපතල ව්යාධි බැහැර කිරීම සඳහා පසු විපරම් පරීක්ෂණයක් පැවැත්වීමට වෛද්යවරුන්ට හැකි වේ.
වෛද්ය කොමරොව්ස්කි පවසන පරිදි, ඉහත ලැයිස්තුගත කර ඇති කොන්දේසි හැර බොහෝ කොන්දේසි නිවසේදීම නිවැරදි කළ හැකිය. බලශක්ති ශේෂය යථා තත්වයට පත් කිරීම සඳහා සරලම, වඩාත් measures ලදායී පියවර:
- ශරීරයට “වේගවත්” ග්ලූකෝස් ලබා දෙන්න: රසකැවිලි, මුද්දරප්පලම්,
- උණුසුම් ලෙස පානය කළ යුතු බහුල පානය (පැණිරස තේ, කොම්පෝට්),
- ඔබට පානය කිරීමට හෝ වමනය කිරීමට අවශ්ය නැතිනම්, සෑම විනාඩි 10 කට වරක් ග්ලූකෝස් ද්රාවණයක් දරුවාගේ මුඛයට හෝ තේ හැන්දකට වත් කරන්න. ඉඳිකටුවක් නොමැතිව ඔබට එන්නත් සිරින්ජයක් භාවිතා කළ හැකිය.
දරුවාගේ මුත්රා වල ඇසිටෝන් පළමු වරට නොපෙන්වන්නේ නම්, ග්ලූකෝස් සූදානම 10% සහ 40% ගෘහස්ථ cabinet ෂධ කැබිනට් මණ්ඩලයේ තිබිය යුතුය. නිරන්තරයෙන් මත්පැන් පානය කිරීම ප්රතික්ෂේප කිරීම හෝ නිතර වමනය වීමත් සමඟ 40% ක විසඳුමක් අවම මාත්රාවලින් ස්පර්ශ්ය සහනයක් ලබා ගත හැකිය. ඔක්කාරය පහව යයි, දරුවාට සම්පූර්ණයෙන්ම "ද්රාවණය" කළ හැකිය.
සාමාන්යයෙන් වෛද්යවරු යෝජනා කරන්නේ හැකි ඉක්මනින් අම්ල උදාසීන කිරීම සඳහා ක්ෂාරීය ඛනිජ ජලය (වායුවකින් තොරව) භාවිතා කරන ලෙසයි. සෑම විටම දරුවෙකුට එය ප්රමාණවත් ලෙස පානය කිරීමට හැකියාවක් නැත. උදාසීන කිරීම ඉක්මණින් සිදු නොවේ, තවදුරටත් ප්රකෘතිමත් වීම සමඟ එය භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ.
මුත්රා වල ඇසිටෝන් සමඟ ආහාර ගැනීම, තත්වය උග්ර වන විට, ඉතා සරල ය: අවම ආහාර සහ උපරිම උණුසුම් මිහිරි බීම. පසුව, ඔබ නිසි පෝෂණය වඩාත් බැරෑරුම් ලෙස නිරීක්ෂණය කළ යුතුය.
දරුවෙකු තුළ ඇසිටොනුරියා රෝගයට ගොදුරු වීමේ ප්රවණතාවක් ඇති ආහාර වේලක්
මුත්රා වල ඇසිටෝන් සහිත ආහාරයක් සඳහා නිල medicine ෂධයේ සුපුරුදු නිර්දේශයන් වන්නේ ආහාර වලින් සමහර ආහාර සම්පූර්ණයෙන් බැහැර කිරීමයි. මෙම තහනම් සලකා බලන්න:
- මස් සුප් හොද්ද, තරුණ සතුන්ගේ මස් සහ කුකුළු මස්, දුම් පානය, සොසේජස්,
- මාළු සුප් හොද්ද, තෙල් සහිත මාළු,
- මෆින් සහ පැණිරස පේස්ට්රි, චොකලට්,
- මේද චීස්, ගෘහ චීස්, සාප්පු යෝගට්,
- සියලුම ඇඹුල් පලතුරු සහ දීප්තිමත් වර්ණ සහිත එළවළු,
- ඕනෑම කාබනීකෘත බීම, ශක්තිමත් තේ, කෝපි,
- කුළුබඩු සහ සාප්පු සෝස්: කෙචප්, අබ, මෙයොනීස්,
- ඉස්ටුවක් සහිත පළතුරු, අම්ලවල ඉහළ අන්තර්ගතයක් සහිත dec ෂධීය කසාය.
සියලුම ටින් කළ ආහාර, marinades, අච්චාරු සීමා කිරීමට යෝජනා කෙරේ. ඇත්ත වශයෙන්ම, බොහෝ සීමාවන් සාමාන්ය වයසට සම්බන්ධ ආහාර වේලට ගැලපේ. එවැනි ආහාර විශාල වශයෙන් ළමයින්ට, නව යොවුන් දරුවන්ට සහ වැඩිහිටියන්ට පවා ප්රයෝජනවත් නොවේ.
කොමරොව්ස්කි පවසන පරිදි, කීටෝනූරියා සඳහා විශේෂ ආහාර වේලක් අවශ්ය නොවේ. රෝග විනිශ්චය සහ වේදනාකාරී තත්වයන් නොසලකා පොදුවේ දරුවාගේ පෝෂණය සඳහා සාධාරණ සාධාරණ ප්රවේශයක්.
ඇත්ත වශයෙන්ම, ඇසිටොනෙමියා රෝගය නැවත ඇතිවීම සමඟ දරුවාගේ ආහාර පාලනය කිරීම දැඩි ලෙස පාලනය නොකළ යුතුය, නමුත් මුත්රා වල ඇසිටෝන් සමඟ ආහාරයේ ඇතැම් ලක්ෂණ තවමත් පවතී:
- භාගික පෝෂණය, ප්රධාන ආහාර වේල් අතර දිගු විවේකයක් ලබා ගැනීමට නොහැකි වීම සහ අධික ලෙස ආහාර ගැනීමේ අවස්ථා.
- ක්රීඩා පුහුණුව, බරපතල ශාරීරික වෙහෙස හෝ ආතතියෙන් පසු ග්ලූකෝස් සහ තරල සංචිත නැවත පිරවීම අවශ්ය වේ.
- අඩු මේද හා ප්රෝටීන් ආහාර - වැඩි කාබෝහයිඩ්රේට්: අච්චාරු, මස්, මේද කිරි නිෂ්පාදන වලට වඩා ධාන්ය වර්ග, පලතුරු සහ එළවළු වඩාත් යෝග්ය වේ.
- ඇසිටෝන් මට්ටම ඉහළ යාමේ අවදානමක් ඇති දරුවන්ට බොහෝ විට රසකැවිලි පරිභෝජනය කිරීමට ඉඩ දිය හැකිය. සමහර රසකැවිලි වර්ග (කැරමල් සහ කැන්ඩි චොකලට් වලට වඩා හොඳයි), මාමලේඩ්, ජෙලි, ස්ටූ කර ගත් පළතුරු, වියළි පලතුරු.
- ක්ෂණික ආහාර, දුම්, චිප්ස් බරපතල ලෙස සීමා කළ යුතුය. කෘතිම සායම්, කල් තබා ගන්නා ද්රව්ය, රසය වැඩි දියුණු කරන ඕනෑම ගබඩා නිෂ්පාදන ඇසිටොනුරියා නැවත ඇතිවීමට හේතු වේ.
අවධානය යොමු කරන්න!නිතිපතා මුද්දරප්පලම් අනෙකුත් වියළි පලතුරු හා රසකැවිලි වලට වඩා වෙනස් වන අතර ඒවායේ ෆ ruct ක්ටෝස් විශාල ප්රමාණයක් අඩංගු වේ. සුක්රෝස් මෙන් නොව, මෙම ද්රව්යය ශරීරයේ දීර් processing සැකසුම් අවශ්ය නොවී ක්ෂණිකව පාහේ ශක්තිය බවට පරිවර්තනය වේ. ඇසිටෝන් මට්ටම ඉහළ යාමේ පළමු සං sign ාවේදී මුද්දරප්පලම් කුඩා ප්රමාණයක් හෝ වියළි බෙරි උණුසුම් ලෙස ශරීරගත කිරීමෙන් දරුවාට හදිසි උපකාර ලබා ගත හැකිය. හොඳ ඉවසීමක් සහිතව, මී පැණි එකම වේගවත් පිළියමක් ලෙස සැලකේ.
මුත්රා වල ඇසිටෝන් සඳහා වන ආහාරය, සාරාංශයක් ලෙස, සෞඛ්ය සම්පන්න ආහාර වේලක මූලධර්ම මත පදනම් වන අතර වැඩෙන ශරීරයක වෙනත් බොහෝ ආබාධ වළක්වයි. ගැස්ට්රයිටිස්, පිත්තාශයේ රෝග, ඩිස්බියෝසිස්, මන්දපෝෂණයේ පසුබිමට එරෙහිව වර්ධනය වීම, තමන් තුළම භයානක වන අතර ඇසිටොනමික් සින්ඩ්රෝමය සමගාමීව වර්ධනය කිරීම සඳහා සාරවත් භූමියක් ලෙස සේවය කළ හැකිය.
දරුවෙකුගේ මුත්රා වල ඇසිටෝන් ගැන කොමරොව්ස්කි
දරුවෙකුගේ මුත්රා වල ඇසිටෝන් පිළිබඳ නිල medicine ෂධයේ මතය ඒකාකාරී නොවේ. සමහර ප්රවීණයන් දරුණු ප්රතිවිපාකවලින් දෙමාපියන් බිය ගැන්වීමට නැඹුරු වන අතර තවත් සමහරු මෙම තත්වය වෛද්ය කොමරොව්ස්කි වැනි භෞතික විද්යාත්මක සම්මතයක් ලෙස හඳුන්වති.
මෙම මාතෘකාව සඳහා කැපවී ඇති "වෛද්ය කොමරොව්ස්කිගේ පාසල" වැඩසටහනෙන් සින්ඩ්රෝමය වර්ධනය කිරීමේ යාන්ත්රණය සහ ස්වයං ප්රතිකාර සඳහා උපදෙස් පිළිබඳ රසවත් තොරතුරු රාශියක් ලබා ගත හැකිය.
සත්යය, සෑම විටම මෙන්, මැද ය. නැවත ඇතිවීම නිතර සිදුවන්නේ නම් හෝ දුෂ්කර නම්, සහ ආහාර හා පාලන තන්ත්රය තත්වය වැඩිදියුණු කර නොමැති නම්, බරපතල රෝගාබාධ හේතුවෙන් ඇසිටෝන් වැඩි නොවන බවට ඔබ වග බලා ගත යුතුය: රුධිරයේ සීනි පාලනය කිරීම, පිත්තාශයේ ව්යාධි හා පරිවෘත්තීය ආබාධ ඉවත් කිරීම.
අවධානය!ළදරුවෙකුගේ රෝග ලක්ෂණ හඳුනාගැනීමේදී සහ වසර 13 කට පසු ඇසිටොනමික් සින්ඩ්රෝම් වල කථාංග පුනරාවර්තනය කිරීමේදී විශේෂයෙන් ප්රවේශම් සහගත ප්රවේශයක් අවශ්ය වේ. මෙම තත්වය සම්මතයෙන් ඔබ්බට ගොස් ළමා රෝග විශේෂ ian වෛද්යවරයෙකුගේ අවධානය අවශ්ය වේ.
භයානක ව්යාධි විද්යාවන් නොමැති නම්, ඔබට ආරක්ෂිතව නිවාස චිකිත්සාව භාවිතා කළ හැකිය. නිදොස් කිරීම, ආහාර ගැනීම, අනවශ්ය ආතතියෙන් දරුවා ආරක්ෂා කිරීමට උත්සාහ කිරීම, ළමා බිය සහ වෙනත් ප්රකෝපකාරී සාධක වලින් මිදීම.
සාධාරණ හා වඩාත්ම සන්සුන් ප්රවේශයක් මඟින් දරුවා නොසන්සුන්තාවයෙන් හා අනවශ්ය වෛද්ය උපාමාරු වලින් බේරා ගනු ඇත. දරුණු රෝග කිසිවක් මග හැරී නැති බවට විශ්වාස කිරීමෙන් දෙමව්පියන්ට තත්වය සන්සුන්ව පාලනය කිරීමට හැකි වේ.
ඇසිටොනොමි සංවර්ධන ක්රියාවලිය
ඇසිටොනොමියේ වර්ධනයට හේතු වී ඇත්තේ කීටෝන් සිරුරු වල රුධිරය සෑදීමයි - ඇසිටොඇසිටික් අම්ලය, ඇසිටෝන් සහ බීටා-හයිඩ්රොක්සිබියුට්රික් අම්ලය. නුසුදුසු පරිවෘත්තීය ක්රියාවලියක ප්රති K ලයක් ලෙස කීටෝන් සිරුරු සෑදී ඇත. එබැවින් මිනිස් සිරුරේ ආයු කාලය සහතික කිරීම සඳහා ශක්තිය අවශ්ය වන අතර එහි ප්රධාන ප්රභවය ග්ලූකෝස් වේ. එහි අන්තර්ගතයේ මට්ටම අඩු වුවහොත් ශරීරය ග්ලූකෝස් හිඟය පියවා ගැනීම සඳහා තමන්ගේම ප්රෝටීන හා මේද බෙදීමේ ක්රියාවලිය ආරම්භ කරයි. ඒවායේ බිඳවැටීම විෂ සහිත කීටෝන් සිරුරු සෑදීමට දායක වන අතර ඒවා පටක වල ඔක්සිකරණය වී හානිකර නොවන නිෂ්පාදන බවට පත්වීම ශරීරයෙන් මුත්රා වලින් බැහැර කරයි. මෙම අවස්ථාවේ දී, දරුවාගේ මුත්රා වල ඇසිටෝන් සුවඳක් ඇති අතර, කීටෝන ද පිට කරන වාතය සමඟ බැහැර කරන බැවින්, ඇසිටෝන් සුවඳ සහ මුඛයෙන් දරුවන් තුළ සොයාගත හැකිය.
කීටෝන ඉතා ඉක්මණින් සෑදී ඇත්නම් සහ ඒවා ඉවත් කිරීමට ශරීරයට කාලය නොමැති නම්, ඒවා මොළයේ සෛල වලට බලපෑම් කිරීමට පටන් ගන්නා අතරම ආහාර ජීර්ණ පද්ධතියේ ශ්ලේෂ්මල පටලය කුපිත කරයි. ප්රති result ලයක් වශයෙන්, වමනය සහ විජලනය ආරම්භ වේ. මේ සියල්ල පරිවෘත්තීය ආබාධවල ප්රගතියට මග පාදයි: රුධිරයේ ප්රතික්රියාව අම්ල පැත්තට මාරුවීම සහ පරිවෘත්තීය ආම්ලිකතාවයේ වර්ධනය. නියමිත වේලාවට දරුවා ප්රමාණවත් සහායක් නොදක්වන්නේ නම්, ඔහු කෝමා තත්වයට පත්ව මිය යා හැකිය.
ඇසිටොනිමිය වර්ධනය වීමට හේතු
දරුවාට ඇසිටෝන් වැඩි වීමට හේතුව තේරුම් ගැනීමට, මෙම තත්වයට හේතු විය හැකි හේතු ඔබ දැනගත යුතුය.
- අඩු රුධිර ග්ලූකෝස් සාන්ද්රණය - දරුවා නුසුදුසු ලෙස හා අකාර්යක්ෂම ලෙස ආහාරයට ගන්නේ නම් හෝ ඔහු එන්සයිම iency නතාවයෙන් පෙළෙන අතර කාබෝහයිඩ්රේට් දුර්වල ලෙස ජීර්ණය වී ඇත්නම් මෙම තත්වය ඇතිවිය හැකිය. එසේම, ග්ලූකෝස් මට්ටම අඩුවීම මානසික ආතතිය, බෝවන රෝග, සැලකිය යුතු මානසික හෝ ශාරීරික ආතතිය, සැත්කම් හෝ තුවාල හේතුවෙන් සිදුවිය හැකිය. ළමුන් තුළ ඇසිටොනොමි වර්ධනය වීම වැළැක්වීම සඳහා වැදගත් පියවරක් වන්නේ පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් ප්රමාණයක් ලබා දෙන ආහාරයකි.
- ආහාරවල ඇති මේද හා ප්රෝටීන අතිරික්තයක් හෝ ආහාර ජීර්ණයට බාධාකාරී ක්රියාවලියක්. එහි ප්රති the ලයක් ලෙස ශරීරය ඒවා තීව්ර ලෙස බෙදීමට පටන් ගන්නා අතර එමඟින් කීටෝන නිපදවයි.
- දියවැඩියා රෝගය - රෝගී දරුවන් තුළ මෙම රෝගය සමඟ රුධිරයේ සාමාන්ය මට්ටමේ ග්ලූකෝස් මට්ටමක් පවතී, කෙසේ වෙතත්, ඉන්සියුලින් නොමැතිකම නිසා ශරීරයට ග්ලූකෝස් සම්පූර්ණයෙන් වියදම් කළ නොහැක.
මීට අමතරව, සූර්යයාට වැඩි කාලයක් නිරාවරණය වීම, අක්මාවේ ක්රියාකාරිත්වය අඩපණ වීම, අධිවෘක්ක ග්රන්ථි හෝ අග්න්යාශය හා ඩිස්බියෝසිස් වැනි සාධක නිසා ඇසිටොනොමියේ රෝග ලක්ෂණ ඇතිවිය හැකිය.
කීටෝන නිපදවන සුවඳ සාමාන්ය භෞතික විද්යාත්මක සංසිද්ධියක් ලෙස සලකන බව ඔබ දැනගත යුතුය. එපමණක් නොව, මෙම කීටෝන බලශක්ති ප්රභවයන් ද විය හැකිය. නමුත් මේ සඳහා, ඒවා බිඳ දැමිය හැකි එන්සයිම ප්රමාණයක් ශරීරයේ තිබිය යුතුය. ජීවිතයේ පළමු වසරේ දරුවන් තුළ එවැනි එන්සයිම විශාල ප්රමාණයක් ඇති බැවින් ළදරුවන් කිසි විටෙකත් ඇසිටොනොමියෙන් පීඩා විඳින්නේ නැත. වැඩිහිටියන් හා අවුරුද්දකට වඩා පැරණි දරුවන් තුළ මෙම එන්සයිම ප්රමාණවත් නොවේ. රීතියක් ලෙස, ඇසිටොනොමියේ රෝග ලක්ෂණ අවුරුදු 8-10 කින් හෝඩුවාවක් නොමැතිව අතුරුදහන් වේ. (කොමරොව්ස්කි).
වැඩිහිටියන්ට වඩා ඇසිටෝන් සුවඳ දරුවන් තුළ බහුලව දක්නට ලැබෙන්නේ ඇයි? කාරණය නම්, ඇසිටොනොමියේ වර්ධනයට නැඹුරු විය හැකි භෞතික විද්යාත්මක ලක්ෂණ ගණනාවකින් දරුවාගේ ශරීරය වැඩිහිටියන්ට වඩා වෙනස් ය.

ළමුන් තුළ ඇසිටොනොමි පවතින බව පහත දැක්වෙන රෝග ලක්ෂණ පෙන්නුම් කරයි:
- සෑම ආහාර වේලක් හෝ පානයකින් පසු වමනය.
- රෝගියා පානය කිරීම හා ආහාර ගැනීම ප්රතික්ෂේප කරයි.
- ස්පාස්ටික් උදර වේදනාව තිබීම.
- මත්පැන් හා විජලනය: සුදුමැලි, වියළි සම, සාමාන්ය දුර්වලතාවය, රතු කම්මුල්, දිගු කාලයක් තිස්සේ මුත්රා නොකිරීම.
- ශරීර උෂ්ණත්වය ඉහළ නැංවීම.
- ස්නායු පද්ධතියට වන හානිය පෙන්නුම් කරන රෝග ලක්ෂණ: ආරම්භක අවධියේදී ළමයින්ට කෝපයක් ඇති වී ඇති අතර ටික වේලාවකට පසු ඔවුන් උදාසීන, නිදිබර ගතිය, සමහර විට කෝමා, කැළඹීම් ඇති වේ.
- අක්මාවේ ප්රමාණය වැඩි වීම.
- විශ්ලේෂණ ප්රති results ල මඟින් ක්ලෝරයිඩ් හා ග්ලූකෝස් මට්ටම අඩු වීම, ලිපොප්රෝටීන, කොලෙස්ටරෝල්, ලියුකෝසයිට්, ඊඑස්ආර් මට්ටම ඉහළ ගොස් ඇත.
- මුත්රා වල ඇසිටෝන් සුවඳ දැනෙන අතර වමනය සහ මුත්රා එකම සුවඳක් ඇත.
රෝගියා ඉහත රෝග ලක්ෂණ සියල්ලම වහාම ප්රකාශ නොකරනු ඇත, - ඉහළ මට්ටමේ ඇසිටෝන් සෑම විටම උදර වේදනාව, උණ, වමනය හෝ මුත්රා කිරීමේ සම්පූර්ණ lack නතාවයෙන් පෙළෙන්නේ නැත. ඇසිටොනොමියේ රෝග ලක්ෂණ දුටු විගසම දරුවාගේ ශරීරයෙන් ඇසිටෝන් ඉවත් කිරීම පහසු වන අතර එමඟින් වමනය වැළැක්වීම සහ තත්වය සංකීර්ණ වීම දෙමාපියන් මතක තබා ගත යුතුය.
ඇසිටෝන් මට්ටම තීරණය කිරීම
දරුවාට ඇසිටෝන් මට්ටම ඉහළ ගොස් තිබේද යන්න දෙමාපියන්ට නිවසේදී තීරණය කළ හැකිය. මේ සඳහා විශේෂ පරීක්ෂණ තීරු භාවිතා කරනු ලැබේ. එවැනි තීරු කහ පැහැයෙන් යුක්ත වන අතර මුත්රා වල ගිලී ඇති විට ඒවා රෝස පැහැයට හැරේ (මුත්රා වල ඇසිටෝන් සුළු හෝඩුවාවක් තිබේ නම්) හෝ දම් පාට (මෙයින් අදහස් කරන්නේ ඇසිටෝන් මට්ටම තරමක් ඉහළ මට්ටමක පවතින බවයි). අවම වශයෙන් සෑම පැය තුනකට වරක් නැවත නැවත පරීක්ෂා කළ යුතුය.
මුත්රා වල කීටෝන සාන්ද්රණය පහත දැක්වෙන අංශ වලින් වෙන්කර හඳුනාගත හැකිය:
- 0.5-1.5 Mmol / L (+) - මෙම සාන්ද්රණයේ මට්ටම පෙන්නුම් කරන්නේ මෘදු ඇසිටොනොමියක්. මෙම අවස්ථාවේ දී, ප්රතිකාරය නිවසේදී සිදු කළ හැකිය.
- 4-10 Mmol / L (++) - පරීක්ෂණ ප්රති results ල මඟින් ප්ලස් දෙකක් පෙන්නුම් කර ඇත්නම්, රෝගියාට රෝහලක සංකීර්ණ ප්රතිකාර අවශ්ය වේ.
- 10 Mmol / L (+++) සිට - තත්වය අතිශයින්ම බරපතල ය, හදිසි රෝහල්ගත කිරීම සහ සුදුසු ප්රතිකාර අවශ්ය වේ.
ශරීරයේ කීටෝන කිසිසේත් නොතිබිය යුතු බැවින් මුත්රා වල ඇසිටෝන් අන්තර්ගතයේ සම්මතයක් වැනි දෙයක් නොපවතින බව මතක තබා ගත යුතුය. එනම්, සම්මතය යනු ශරීරයේ ඇසිටෝන් නොමැති වීමයි. (කොමරොව්ස්කි).
වැඩිහිටියන් හා වසරකට වඩා පැරණි ළමුන් තුළ, ජීර්ණය කරන එන්සයිම ප්රමාණවත් නොවේ, නමුත් ඇසිටොනොමියේ පළමු සං signs ා ආරම්භ වී දින 4-5 කට පසුව ඒවා රුධිරයේ දිස් වේ. කීටෝන මට්ටම බෙහෙවින් වැඩි වුවහොත්, රෝගියා විජලනයෙන් පෙළෙන්නේ ඔහුට දියර පානය කළ නොහැකි බැවිනි. එමනිසා, දෙමව්පියන්ගේ ප්රධාන කර්තව්යය වන්නේ කීටෝන පෙනුම හා ඒවායේ සාන්ද්රණය ඉහළ ප්රමාණවලින් වළක්වා ගැනීමයි. (කොමරොව්ස්කි).
මෘදු ඇසිටොනොමියට ප්රතිකාර කිරීම පහත පරිදි වේ: දරුවාගේ මුත්රා ඇසිටෝන් සුවඳ නම්, ඔබ වහාම ඔහුට රසකැවිලි ලබා දිය යුතුය - කැන්ඩි, පැණිරස තේ, යුෂ යනාදිය. විජලනය වැළැක්වීම සඳහා රෝගියාට හැකි තරම් දියර ලබා දෙන්න. ඔහු මත්පැන් පානය කිරීම ප්රතික්ෂේප කරන්නේ නම්, ඔහුට පැය 4 කට වඩා වැඩි කාලයක් මුත්රා කර නොමැති අතර වමනය ආරම්භ වී ඇති බැවින් හදිසි රෝහල් ගතවීමක් අවශ්ය වේ. රෝහලේදී, දරුවාට ග්ලූකෝස් එන්නත් කරනු ලබන්නේ බින්දුවක් ලෙස වන අතර එමඟින් කීටෝන මට්ටම ඉහළ යනු ඇත. කීටෝන ඉවත් කිරීම වේගවත් කිරීම සඳහා පිරිසිදු කිරීමේ එනැමාවක් ද යොදා ගනී.
බිංදු සහ එනැම වලට අමතරව, දරුවෙකු තුළ මුත්රා වල ඇසිටෝන් වැඩි කිරීම එන්ටරොසෝර්බන්ට් (ස්මෙක්ටා, ෆිල්ට්රම්, පොලිසෝර්බ්, එන්ටරොස්ගල්) ආධාරයෙන් බැහැර කරයි. මුත්රා ප්රමාණයේ වැඩි වීමක් අත් කර ගැනීම අවශ්ය වේ. මෙය සිදු කිරීම සඳහා ළමයින්ට ජලය (ක්ෂාරීය ඛනිජ කෑන්) හෝ සහල් සුප් හොද්ද සමඟ විකල්ප වශයෙන් මිහිරි බීම වර්ගයක් සමඟ මිශ්ර කරනු ලැබේ.
රෝහලක දී, සහභාගී වන වෛද්යවරයා විසින් රුධිරයේ සීනි පරීක්ෂා කිරීමේ ක්රමවේදය මගින් දියවැඩියා රෝගය බැහැර කළ යුතු අතර සුදුසු ප්රතිකාර නියම කිරීමෙන් පසුව පමණි. ඉන්සියුලින් හෝමෝනයෙහි iency නතාවයක් හේතුවෙන් අවශෝෂණය කරගත නොහැකි රුධිරයේ ග්ලූකෝස් විශාල ප්රමාණයක් සොයාගත හොත් දරුවාට දියවැඩියාව ඇති බව හඳුනාගත හැකිය.
ඇසිටෝන් අර්බුදය පසු වූ පසු, අර්බුදය නැවත ඇතිවීම වැළැක්වීමට පියවර ගත යුතුය. එවැනි ක්රියාමාර්ග අතරට ආහාර ගැනීම, දවසේ පිළිවෙල සාමාන්යකරණය කිරීම, හොඳ නින්දක් සහ විවේකයක්, නැවුම් වාතය තුළ ප්රමාණවත් ලෙස රැඳී සිටීම ඇතුළත් වේ.
අර්බුදයෙන් පසු පළමු දින තුන තුළ දැඩි ආහාර වේලක් අනුගමනය කළ යුතුය: රෝගියාට ඕනෑ තරම් බීම, බේක් කළ ඇපල්, සහල් සුප් හොද්ද සහ ධාන්ය වර්ග, රති ers ්, ා, බිස්කට් කුකීස් ලබා දිය යුතුය. දින තුනකට පසු, කෙෆීර්, ඕට් මස්, තැම්බූ කෑම, මාළු, මස් බෝල් සහ කෙට්ටු මස් වලින් සාදන ලද මස් බෝල් සුප් සමඟ ආහාර වේලට අතිරේකව ලබා ගත හැකිය.
දරුවෙකුගේ අර්බුද නිතර නිතර ඇති වුවහොත් මේදය, දුම් හා අච්චාරු දමන ලද ආහාර, කෝපි, තක්කාලි, පැඟිරි පලතුරු, හතු සහ බඩ ඉරිඟු හැර ස්ථිර ආහාර වේලක් නිර්දේශ කෙරේ.
ද්විතියික ඇසිටොනමික් සින්ඩ්රෝම් සඳහා ප්රධාන හේතු වන්නේ සෙම්ප්රතිශ්යාව සහ බෝවන රෝගයි. එබැවින් රෝගයට ප්රතිකාර කිරීම පමණක් නොව, නැවත අර්බුදය වැළැක්වීම සඳහා පියවර ගැනීම ද අවශ්ය වේ. එවැනි ක්රියාමාර්ගවලට ඇතුළත් වන්නේ: ආහාර, දීර් extended පානීය පිළිවෙත්, රෝගියාට ග්ලූකෝස් ප්රභවයන් සැපයීම.
වෛද්ය කොමරොව්ස්කි සෑම විටම නිර්දේශ කරන්නේ සාන්ද්රිත ග්ලූකෝස් ද්රාවණයක්, ටැබ්ලට්වල ඇති ග්ලූකෝස් හෝ මුද්දරප්පලම් කසාය පිළියෙළ කිරීම සඳහාය. ශරීරයේ ග්ලූකෝස් නොමැතිකම සමඟ ආහාරයට කිසිදු සම්බන්ධයක් නැති බව කොමරොව්ස්කි විශ්වාස කරයි: “සෑම විටම මෙන් ඔබේ දරුවාට සාමාන්ය ආහාර ලබා දෙන්න, නමුත් ඒ සමඟම ඔහුට මිහිරි යමක් දෙන්න. ඇසිටෝන් යනු කිසිදු ආකාරයක රෝගයක ප්රකාශනයක් නොවේ, එය ශක්ති iency නතාවයකින් පෙළෙන දරුවෙකුගේ සාමාන්ය කායික තත්වයකි, එය කාබෝහයිඩ්රේට් iency නතාවයක් හේතුවෙන් සිදු වේ. ඇසිටෝන් සමඟ, ප්රෝටීන් අඩංගු මස් වලට වඩා කැඳ (එනම් කාබෝහයිඩ්රේට්) අවශ්ය බව වටහා ගැනීම වැදගත්ය. ”
දරුවාගේ ශරීරය වැඩිහිටියෙකුගේ ශරීරයට වඩා බොහෝ ආකාරවලින් වෙනස් වන අතර මෙය අවම වශයෙන් බෝවන රෝගවලට ගොදුරු වීමේ හෝ අවදානමට ලක් නොවන බව ප්රකාශ වේ, සමහර ප්රතික්රියා ආවේණික වන්නේ ව්යවස්ථාමය වෙනස්කම් හෝ අභ්යන්තර අවයවවල පරිණතභාවය නිසාය.

මෙම ලක්ෂණ වලින් එකක් වන්නේ දරුවෙකුගේ මුත්රා වල ඇසිටෝන් වන අතර එය සාමාන්ය මුත්රා පරීක්ෂාවකින් ළමුන්ගෙන් 20% ක් තුළ නිතිපතා දක්නට ලැබෙන අතර වැඩිහිටියෙකු සඳහා එවැනි දර්ශක ඉතා දුර්ලභ වන අතර බරපතල රෝග පෙන්නුම් කරයි. නමුත් දරුවාට ඇසිටෝන් සුවඳ බාහිර ආරක්ෂිත තත්වයක පවතින බව ඔබ දුටුවද, ඔබ මෙම රෝග ලක්ෂණ නොසලකා නොහැරිය යුතුය. මන්දයත් මෙම ද්රව්යය ශරීරයේ විශාල වශයෙන් සමුච්චය වීම ඇසිටොනුරියා රෝගයට හේතු විය හැක - මෙය දරුවාගේ ජීවන තත්ත්වය අවදානමට ලක්වන රෝගයකි.
ළමුන් තුළ ඇසිටෝන් ඇතිවීමට හේතු
දරුවෙකු තුළ ඇසිටෝන් වැඩි වීම රෝගයක් අදහස් නොකරයි, එය ශරීරයේ පරිවෘත්තීය කැළඹීම් හෝ එහි අධික වැඩ අධික බව පෙන්නුම් කරන රෝග ලක්ෂණයකි. එවැනි අනතුරු ඇඟවීමක් වෙනත් රෝග ලක්ෂණ සමඟ සමපාත විය හැකිය හෝ මෑතදී බඩවැල් ආසාදනයක ප්රති ence ලයක් විය හැකිය, නමුත් දෙමව්පියන් අවධානය යොමු කරන පළමු දෙය නම් දරුවාගේ මුඛයෙන් ඇසිටෝන් සුවඳයි. ඔහු දරුවන්ගේ ශරීරයෙන් පැමිණෙන්නේ කොහෙන්ද?
පිළිතුර සරලයි - ඇසිටෝන් යනු තමන්ගේම මේද ඔක්සිකරණය කිරීමේදී ක්ෂය වන නිෂ්පාදනයක්. මිනිස් සිරුරට ග්ලූකෝස් වලින් ජීවය ලබා ගැනීම සඳහා විශාල ශක්තියක් අවශ්ය වේ, ප්රභවය කාබෝහයිඩ්රේට් ය. කාබෝහයිඩ්රේට් පුළුස්සා දැමූ විට ශරීරයේ ග්ලූකෝස් සහ ජලය පමණක් සෑදී ඇත.
ආහාරයේ ඇති කාබෝහයිඩ්රේට් විශාල ප්රමාණයක් ශක්තිය වැඩි කිරීමට හේතු නොවේ, අතිරික්ත ග්ලූකෝස් මාංශ පේශි පටක හා අක්මාව තුළ ග්ලයිකෝජන් ආකාරයෙන් තැන්පත් වන අතර ශරීරයේ අවශ්යතා අනුව පරිභෝජනය කරයි.වැඩිහිටියෙකුට දිගු කාලයක් සඳහා ප්රමාණවත් ග්ලයිකෝජන් සංචිතයක් ඇත, නමුත් දරුවන් තුළ එය ප්රමාණවත් නොවේ, ඔහුට ශක්තිය මෙන් දෙගුණයක් පමණ අවශ්ය වුවද. විශාල ශාරීරික වෙහෙසක්, ග්ලූකෝස් හිඟයක් සහිත දැඩි ආතතිය, ශරීරයට මේදය හෝ ප්රෝටීන් සංචිත වලින් හුදකලා වීම හැර වෙනත් විකල්පයක් නොමැත. ඒ අතරම, ඔක්සිකරණය වීමෙන් මෙම නිෂ්පාදන ග්ලූකෝස් පමණක් නොව ඇසිටෝන් ඇතුළු කීටෝන් සිරුරු ද නිපදවයි. සාමාන්යයෙන්, දරුවාගේ රුධිර ඇසිටෝන්, විශ්ලේෂණයන්හි මෙන්, මුත්රා ශුන්ය වේ හෝ එහි දර්ශකයන් කොතරම් වැදගත්ද යත්, දරුවාගේ සෞඛ්යයට හානි කිරීමට ඔවුන්ට නොහැකි බැවින් ඒවා ශරීරයෙන් පෙනහළු හා ශ්වසනය හරහා ශරීරයෙන් බැහැර කරනු ලබන අතර අර්ධ වශයෙන් ස්නායු සෛල මගින් සැකසෙනු ඇත.
කොමරොව්ස්කි දරුවාගේ මුඛයෙන් ඇසිටෝන් සුවඳ ග්ලූකෝස් හිඟකමේ පළමු සං sign ාව ලෙස හඳුන්වන අතර, සම්ප්රේෂණය කිරීමේදී එහි පෙනුම හා ප්රතිකාර ක්රම පැහැදිලි කරයි.
ශරීරය පෙණහලු හරහා බැහැර කිරීම ඉක්මවා යන ප්රමාණයකින් කීටෝන් සිරුරු නිපදවන විට, ඇසිටෝන් රුධිරයට හා මුත්රා වලට ඇතුළු වන අතර ශරීරයට විෂ වේ. එවැනි අවස්ථාවන්හිදී, රුධිරයේ සහ ඇසිටොනුරියා වල ඇසිටෝන් අනාවරණය වූ විට, මෙම ද්රව්ය මුත්රා තුළ බැහැර කරන විට අපි ඇසිටෝන් සින්ඩ්රෝමය ගැන කතා කළ යුතුය.
ළමුන් තුළ ඇති ඇසිටෝන් ද්විතියික හේතු විය හැක, නිදසුනක් වශයෙන්, ශරීරය හෙල්මින්ත් වලින් පිරී ඇති විට, දැඩි බඩවැල් ආසාදන හා දැඩි තාපයෙන් පසුවද. කොමරොව්ස්කි අනතුරු අඟවන පරිදි දරුවෙකුගේ මුත්රා වල ඇති ඇසිටෝන් දියවැඩියාව වර්ධනය වීමත් සමඟ සිදුවිය හැකිය.
දරුවෙකු තුළ ඇසිටෝන් වැඩි වීමේ රෝග ලක්ෂණ
කීටෝන් සිරුරු රුධිරයට ඇතුළු වූ විට ඒවා වේගයෙන් ශරීරය පුරා පැතිරී විෂ වේ, එබැවින් ළමුන් තුළ ඇති ඇසිටෝන් වමනය කේන්ද්රය කෝපයට පත් කරයි, එමඟින් විෂ සහිත සං signs ා නොමැතිව නිරන්තර වමනය ඇති වේ. ස්නායු පද්ධතිය, ආහාර ජීර්ණ පද්ධතිය පීඩා විඳිති, හෘදයාබාධ ඇතිවිය හැක. ළමුන් තුළ ඇසිටෝන් පහත රෝග ලක්ෂණ ඇත:
- ඔක්කාරය
- වමනය
- දුර්වලකම, බිඳවැටීම.
- දරුවෙකු තුළ ඇසිටෝන් සුවඳ. දහඩිය ඇති ළදරුවෙකුට ද්රාව්යයේ සුළු සුවඳක් හෝ කුණු වූ පැඟිරි වල සුවඳ තිබිය හැකිය. ඒ අතරම, දරුවා නින්දෙන් පසු ඔහුගේ මුඛයෙන් ඇසිටෝන් සුවඳ දැනේ.
- විජලනය
- හිසරදය.
- නහය තුළ කැක්කුම.
- අඩු ශ්රේණියේ ශරීර උෂ්ණත්වය.
ළමුන් තුළ ඇසිටෝන් රෝග විනිශ්චය
ඉතින්, දරුවාට මුඛයෙන් ඇසිටෝන් ගඳ දැනෙන්නේ ඇයි යන ප්රශ්නයට පිළිතුර, අපි වර්ග කර ඇත්තෙමු, දැන් එය කොතරම් භයානකද සහ මුත්රා විශ්ලේෂණය මඟින් දරුවා තුළ ඇසිටොනුරියා රෝග විනිශ්චය කරන්නේ කෙසේද යන ප්රශ්නයට පිළිතුරු දිය යුතුය.
පළමු වරට එවැනි රෝග විනිශ්චයකට මුහුණ දෙන දෙමව්පියන් වෛද්ය උපකාර සඳහා වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතු අතර කීටෝන් සිරුරු ගණන තීරණය කිරීම සඳහා සාමාන්ය රුධිර හා මුත්රා පරීක්ෂණයකින් සමත් විය යුතුය. ඔවුන්ගේ සංඛ්යාව සැලකිය යුතු ලෙස ඉක්මවා ගියහොත් සහ දරුවාගේ තත්වය නරක අතට හැරේ නම්, රෝහලක ප්රතිකාර ලබා ගැනීම අවශ්ය වේ, එහිදී දරුවාට ඩ්රොපර් සහ ග්ලූකෝස් සූදානම නියම කරනු ඇත.
දරුවාගේ ඇසිටෝන් බහුලව දක්නට ලැබෙන අවස්ථාවක, දෙමව්පියන් දැනටමත් කළ යුතු දේ දන්නා අතර නිවසේදී සී express ්රගාමී පරීක්ෂණයක් පවත්වයි, මුත්රා වල ඇසිටෝන් අන්තර්ගතය පෙන්වන විශේෂ තීරු භාවිතා කරයි. දරුවාට තවදුරටත් ප්රතිකාර කිරීම පරීක්ෂණ ප්රති .ල මත රඳා පවතී.

ළමුන් තුළ ඇසිටොනමික් සින්ඩ්රෝමය සඳහා ප්රතිකාර කිරීම
දරුවාට මුඛයෙන් ඇසිටෝන් ගඳ දැනෙන බව සොයාගත හොත්, ඔබ වහාම රුධිරයේ හා මුත්රා වල ඇති කීටෝන වල අන්තර්ගතය සඳහා පරීක්ෂණයක් සමත් විය යුතුය, ශරීරයේ ප්රබල සාන්ද්රණයකින්, ශරීරයට ස්වාධීනව ඒවා ඉවත් කිරීමට නොහැකි වේ, ඔවුන්ගේ පෙනුමට හේතුව කුමක් වුවත්. මෙම අවස්ථාවේ දී, සින්ඩ්රෝමය සඳහා එවැනි හේතුවක් බැහැර කිරීම සඳහා දියවැඩියා රෝගය සඳහා අතිරේක පරීක්ෂණයක් සිදු කරනු ලබන අතර, ඩ්රොපර් සහ අවශෝෂක සූදානම භාවිතයෙන් ශරීරය පිරිසිදු කරනු ලැබේ.
ජල ලුණු සමතුලිතතාවය නැවත ආරම්භ කිරීම සඳහා වෛද්යවරයාට රෙජිඩ්රොන්, ඔරසෙප්ට්, හියුමනා-ගැටුම්කාරක නියම කළ හැකිය, එය සරල ජල මාත්රාවන් අතර දරුවාට ලබා දිය යුතුය. ජලය ශරීරයෙන් විෂ වන විෂ ඉවත් කරන බැවින් දරුවා ඉවතට විසි කිරීම අවශ්ය වේ. එසේම, ග්ලූකෝස් මට්ටම පවත්වා ගැනීම සඳහා, එහි අඩංගු සූදානම මෙන්ම මුද්දරප්පලම් කසාය, වියළි පලතුරු කොම්පෝට් ද නියම කෙරේ.
ළමුන් තුළ ඇසිටෝන් සඳහා වන ආහාර මේද හා අධික ආහාර, මස් සුප් හොද්ද, තේ කෝපි, කොකෝවා, පිටි නිෂ්පාදන ඇතුළත් නොවේ. අග්න්යාශය ද දරුණු විෂ සහිත රෝගයකින් පෙළෙන හෙයින්, ශ්ලේෂ්මල පටල කුපිත කරවන කුළුබඩු නොමැතිව ආහාර තැම්බිය යුතුය. කාලයත් සමඟ මෙනුව පුළුල් කළ හැකි නමුත් වයස අවුරුදු 13 - 14 න් පසු ළමුන් තුළ ඇසිටොනමික් සින්ඩ්රෝමය අතුරුදහන් වන බවත් මෙම වයසට පෙර උග්රවීම් ඇතිවිය හැකි බවත් අමතක නොකරන්න. මෙම ප්රකාශනයට ගොදුරු වන දරුවන් ස්නායු, හයිපෝතර්මියාව, චිත්තවේගීය වශයෙන් උද්දීපනය නොවිය යුතුය, මේද ආහාර අනුභව නොකළ යුතුය.
ළමුන් තුළ ඇසිටෝන් යනු කුමක්ද?
“ළමුන් තුළ ඇති ඇසිටෝන්” හෝ “ඇසිටොනමික් සින්ඩ්රෝමය” යනු ඔවුන් බොහෝ විට හඳුන්වන්නේ රුධිරයේ ඇති කීටෝන් සිරුරු ප්රමාණය වැඩිවීමයි. මෙම සිරුරු මේද හා ප්රෝටීන් ආහාර වලින් අක්මාව තුළ ඇති වන රසායනික සංයෝග වේ.

කීටෝන් සිරුරු සෑදීම බලශක්ති පරිවෘත්තියේ කොටසක් වන සංකීර්ණ ජීව විද්යාත්මක ක්රියාවලියකි. මෙම පරිවෘත්තීය නිෂ්පාදන අක්මාව තුළ එකතු වීමට පටන් ගත් විට, එවැනි සෛල වේගයෙන් වර්ධනය වන අතර ළමුන් තුළ ඇසිටෝන් වැඩි වේ.
බොහෝ විට මෙම තත්වය විෂ හෝ සාමාන්ය SARS වලට සමාන සං signs ා මගින් විදහා දක්වයි, නමුත් එක් සැලකිය යුතු වෙනසක් ඇත - එය තද සුවඳකි. එය මුඛයෙන් සහ ඇසිටොනමික් සින්ඩ්රෝම් වලින් පෙළෙන දරුවන්ගේ මුත්රා වලින් පෙනේ.
ළමුන් තුළ ඇසිටෝන්: එය ඉහළ යාමට හේතු
ළමුන් තුළ ඇසිටෝන් ප්රතිකාර කිරීමට පෙර, එහි පෙනුමට හේතු තීරණය කළ යුතුය. ප්රවීණයන් ප්රධාන හේතු 5 ක් හඳුනා ගනී ළමුන් තුළ ඇසිටෝන් සැලකිය යුතු ලෙස වැඩි විය:
- රුධිරයේ ග්ලූකෝස් අඩුවීම. මෙයට හේතුව ශරීරයේ නිසි පරිවෘත්තීය පවත්වා ගැනීම සඳහා දීර් fast කාලයක් නිරාහාරව සිටීම හෝ ප්රමාණවත් නොවීමයි. එසේම, මන්දපෝෂණය හේතුවෙන් ග්ලූකෝස් මට්ටම අඩුවීම සිදුවිය හැකිය: ආහාරවල හානිකර ද්රව්ය තිබීම, විවිධ ආකලන සහ සායම් විශාල ප්රමාණයක්,
- ආහාර ජීර්ණය උල්ලං violation නය කිරීම. ආහාර ජීර්ණ පද්ධතියේ දුර්වල ක්රියාකාරිත්වය හා සම්බන්ධ ගැටළු මෙයින් පෙන්නුම් කෙරේ, - රෝග විනිශ්චය සහ තහවුරු කිරීම සඳහා, ඔබ මෙම ක්ෂේත්රයේ විශේෂ ists යින් සම්බන්ධ කර අල්ට්රා සවුන්ඩ් කළ යුතුය,

- ආතතිය, අතීත බෝවෙන රෝග, තුවාල සහ පශ්චාත් ශල්ය කාල පරිච්ඡේදය ඇසිටෝන් වැඩිවීමට හේතු විය හැක. ශරීරයේ ඇති “ආතති හෝමෝනය” සඳහා අධිවෘක්ක ග්රන්ථි වගකිව යුතු අතර, දරුවා යම් දෙයක් නිසා මානසික අවපීඩනයට හෝ කලබලයට පත්වන විට, කාබෝහයිඩ්රේට් සැකසීම අවහිර කර ඒ වෙනුවට මේද භාවිතා කරන්නේ මෙම ඉන්ද්රියයි, එමඟින් ළමුන් තුළ ඇසිටෝන් වැඩි වීමට හේතු වේ.
- ශරීරයේ ප්රෝටීන් හා මේද විශාල ප්රමාණයක්. ළමුන්ගේ පෝෂණය සමතුලිත විය යුතුය, සියලු අංශු මාත්ර සමාන කොටස්වලට ඇතුළත් කරන්න. මාර්ගය වන විට, ළමුන්ගේ ආහාරයේ ඇති කාබෝහයිඩ්රේට් වල මේද හා ප්රෝටීන වලට වඩා වැඩි ප්රමාණයක් අඩංගු විය යුතුය. මන්ද එය කාබෝහයිඩ්රේට් වන අතර එය කුඩා ෆිජට් වර්ධනය සඳහා ශක්තිය ගෙන යයි. ඔබ දරුවන්ට සංකීර්ණ කාබෝහයිඩ්රේට් අඩු කළහොත් හෝ ලබා නොදුනහොත් ඇසිටෝන් දිස්වනු ඇත,
- දියවැඩියාව. ළමුන් තුළ ඇති ඇසිටෝන් දියවැඩියාව වැනි රෝගයක් පවතින බව දැක්විය හැකිය. මෙය තරමක් බරපතල රෝගයකි, එබැවින් ඇසිටෝන් වල මුඛයෙන් පිටවන කුඩු බොහෝ විට ඇත්නම්, අවශ්ය පරීක්ෂණ සඳහා වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීමට වග බලා ගන්න.
දරුවෙකුගේ මුත්රා වල ඇසිටෝන්: තීරණය කිරීමට හේතු සහ ක්රම
කීටෝන් සිරුරු වල අන්තර්ගතය සාමාන්යය ඉක්මවා ගිය විට, ඒවා විෂ සමඟ මිනිස් සිරුරට විෂ වන අතර, වමනය සහ සාමාන්ය ව්යාධිය ඇති කරයි. දරුවෙකුගේ මුත්රා වල ඇසිටෝන් තිබීම නිශ්චිත සුවඳකින් පමණක් නොව නවීන පරීක්ෂණ තීරු වලටද ස්තුති වේ.

ඔබ එවැනි පරීක්ෂණ drug ෂධ වෙළඳසැල් වලින් මිලදී ගත යුතුය, නිෂ්පාදිත දිනය සහ කල් ඉකුත් වීමේ දිනය පරීක්ෂා කිරීමට වග බලා ගන්න, මෙය වැදගත් ය.
සෑම පෙට්ටියකම උපදෙස් තිබේ, එය ප්රවේශමෙන් කියවන්න. තත්පර කිහිපයක් දරුවාගේ මුත්රා සමඟ කන්ටේනරයේ විශේෂ තීරුවක් ගිල්වා, පසුව ප්රති .ලය බලන්න.
පරීක්ෂණයේ වර්ණය +/- (0.5 mmol / L) හෝ + (1.5 mmol / L) අගයක් සහිත වර්ණයක් පෙන්නුම් කළේ නම්, දරුවාගේ තත්වය මෘදු ලෙස සැලකේ. එවැනි දර්ශක සමඟ, ඔබට නිවසේදී ප්රතිකාර කළ හැකිය.
ප්රති ++ ල ++ (4 mmol / L) පෙන්නුම් කරන්නේ තත්වය මධ්යස්ථ වන අතර රෝග විනිශ්චය සඳහා රෝහලක උපදෙස් ලබා ගත යුතුය.
+++ (10 mmol / L) දර්ශකය දුෂ්කර අවස්ථාවකි, මන්ද මුත්රා වල ඇසිටෝන් තිබීම සාමාන්යයට වඩා සැලකිය යුතු ලෙස වැඩි ය. නිවසේදී ඔබේ දරුවාට සලකන්නේ කෙසේද යන්න ගැන නොසිතන්න. මෙහිදී ඔබට වහාම රෝහල් ගත කිරීම සහ ඉක්මන් වෛද්ය ප්රතිකාර අවශ්ය වේ.
දරුවෙකු තුළ ඇසිටෝන්: මෙම රෝගයේ රෝග ලක්ෂණ සරල ය
ළමුන් තුළ ඇසිටොනමික් සින්ඩ්රෝම් වල රෝග ලක්ෂණ ඇති අතර, ඇසිටෝන් මට්ටම මැනිය යුතුය, මේවාට ඇතුළත් වන්නේ:

- නිතර වමනය, විශේෂයෙන් යමක් කෑමට උත්සාහ කරන විට,
- සමේ පැහැය සහ ඇස් යට අඳුරු කව තිබීම,
- නිදිබර ගතිය, උදාසීනතාවය සහ කකුල්වල සහ අත් වල දුර්වලතාවය,
- උග්ර උදර වේදනාව, අජීර්ණය සමඟ ඇති විය හැක,
- කරකැවිල්ල
- උෂ්ණත්වය අංශක 37-38 සහ ඊට වැඩි,
- මුත්රා වල සහ දරුවාගේ මුඛයෙන් ඇසිටෝන් සුවඳ තිබීම.
ළමුන් තුළ ඉහළ ඇසිටෝන් වලට ප්රතිකාර කරන්නේ කෙසේද?
ශරීරයේ පරිවෘත්තීය අසමත්වීම සහ අධික ලෙස කීටෝන් සිරුරු සෑදීම "ළමුන් තුළ ඇසිටෝන් වැඩි වීම" ලෙස හැඳින්වේ. එහි ප්රතිකාරය සෘජුවම රඳා පවතින්නේ රෝගයේ බරපතලකම සහ රෝගයේ හේතු යන දෙකම මත ය.
මෘදු අවස්ථාවන්හිදී, ඔබට ආහාර වේලක් සමඟ කළ හැකිය, නුසුදුසු හා හානිකර නිෂ්පාදන භාවිතය සීමා කරන්න (ඡායාරූපය බලන්න):
 දිනකට 5-6 වතාවක් කුඩා කොටස් වලින් ආහාර ගත යුතුය. වැඩි තරල බොන්න, මෙය ශරීරයෙන් හානිකර ද්රව්ය ඉවත් කරයි. විශේෂයෙන් වමනය නිසා දරුවන් පෝෂණය කිරීමට ඔබ බලහත්කාරයෙන් උත්සාහ නොකළ යුතුය.
දිනකට 5-6 වතාවක් කුඩා කොටස් වලින් ආහාර ගත යුතුය. වැඩි තරල බොන්න, මෙය ශරීරයෙන් හානිකර ද්රව්ය ඉවත් කරයි. විශේෂයෙන් වමනය නිසා දරුවන් පෝෂණය කිරීමට ඔබ බලහත්කාරයෙන් උත්සාහ නොකළ යුතුය.
එවැනි ක්රියාවන් සාමාන්ය තත්වය වඩාත් නරක අතට හැරවිය හැකිය. දරුවා තමාට බඩගිනි බව පවසන්නේ නම්, ඔබට ඔහුට සැහැල්ලු කාබෝහයිඩ්රේට් ලබා දිය හැකිය: කෙසෙල්, සෙමොලිනා හෝ ඕට් මස්, නමුත් කිරි නිෂ්පාදන එකතු නොකර.
මුත්රා වල ඇති ඇසිටෝන් මට්ටම පැහැදිලි වන්නේ රෝගී තත්වයට උදව් අවශ්ය බව නම්, බොහෝ දුරට එය එසේ විය හැකිය. දරුවා වෛද්ය ආයතනයකින් පරීක්ෂා කළ යුතුය, ක්රියා පටිපාටි මාලාවක් පැවැත්විය යුතුය - එන්නත් සහ බින්දු ඇසිටෝන් මට්ටම අඩු කිරීමට සහ සාමාන්ය තත්ත්වය වැඩි දියුණු කිරීමට උපකාරී වේ.
අවශ්ය හමුවීම් වලින් පසුව, කෑල්ලක් නිවසේ ප්රතිකාර සඳහා මාරු කළ හැකිය. තත්වය සැලකිය යුතු ලෙස නරක අතට හැරිය හැකි බැවින් වෛද්යවරයෙකුගේ බෙහෙත් වට්ටෝරුවකින් තොරව කිසිදු ations ෂධයක් ලබා නොදීම වැදගත්ය!