අග්න්යාශයේ හෙද සේවය
රෝගියාගේ ගැටළු හදුනාගෙන ඇති අතර, මෙම ගැටළු පදනම් කරගෙන ඔහුගේ ක්රියාමාර්ග ගොඩනඟා ගැනීමෙන් හෙදිය හෙද මැදිහත්වීම් ක්රියාත්මක කිරීම සමඟ ඉදිරියට යයි.
උග්ර අග්න්යාශය රෝගයෙන් පෙළෙන රෝගීන්ගේ සත්කාර සඳහා නීති:
රෝගියා හදිසියේම ශල්ය රෝහලක රෝහල් ගත කළ යුතුය. උග්ර කාල පරිච්ඡේදයේදී රෝගියා ඇඳ විවේකය නිරීක්ෂණය කළ යුතුය. අනාගතයේ දී, සාමාන්ය තත්ත්වය වැඩිදියුණු කිරීමත් සමඟ, සුවය ලබන තෙක් ශාරීරික ක්රියාකාරකම් සීමා කිරීම අවශ්ය වේ.
දින 1-4 ක් ඇතුළත ආහාර ගැනීමෙන් සම්පූර්ණයෙන්ම වැළකී සිටීම අවශ්ය වේ.
නිරාහාරව සිටින පළමු දින 2-3 තුළ ඔබට කාමර උෂ්ණත්වයේ දී (දිනකට වීදුරු 4-5) හෝ වල් රෝස සුප් හොද්ද (දිනකට වීදුරු 1-2) තම්බා හෝ ඛනිජ ජලය පානය කළ හැකිය.
උදරයේ ඉහළ සීතල හා දකුණු හයිපොහොන්ඩ්රියම් අවශ්ය වේ (අග්න්යාශයේ ස්රාවය අඩු කිරීම සඳහා).
මිරිස් ඉදිරිපිටදී, රෝගියා ඔතා පාදයේ තාපන පෑඩ් දැමිය යුතුය.
වෛද්යවරයා විසින් නියම කරනු ලබන ations ෂධ පූර්ණ හා කාලෝචිත ලෙස ගැනීම සඳහා අධීක්ෂණය සිදු කරනු ලැබේ (ප්රතිප්රොටොලයිටික්, වේදනා නාශක, ඇන්ටිස්පස්මොඩික්ස්, ඇන්ටිකොලිනර්ජික්, ආදිය).
මානසික ආතතිය වළක්වා ගත යුතුය. රෝගියා කරදර නොවිය යුතු අතර කෝප විය යුතුය.
ගැඹුරු සහ පූර්ණ නින්ද සඳහා කොන්දේසි නිර්මානය කිරීම. නින්දේ කාලය දිනකට අවම වශයෙන් පැය 8 ක් විය යුතුය.
ස්පන්දන වේගය, රුධිර පීඩනය, ශරීර උෂ්ණත්වය, ආහාර ඉවසීම, පුටුව (සංඛ්යාතය, අනුකූලතාව) නිරීක්ෂණය කිරීම අවශ්ය වේ.
ආහාර වේලට අනුකූල වීම. කුසගින්නෙන් පෙළෙන කාලය අවසන් වූ පසු, රෝගියාට අංක 5 ආහාර වේලක් නියම කරනු ලැබේ (“ආහාර ජීර්ණ පද්ධතියේ රෝග සඳහා ආහාර” යන කොටස බලන්න) තියුනු ලෙස ප්රෝටීන්, මේද හා කාබෝහයිඩ්රේට් ප්රමාණයක් අඩංගු වේ. ගොරෝසු කෙඳි, සගන්ධ ෙතල්, කුළුබඩු, ශක්තිමත් සුප් හොද්ද, බැදපු ආහාර සීමා කිරීම අවශ්ය ෙව්. නිර්දේශිත උණුසුම් ආහාර, තැම්බූ, බේක් කළ, පොඩි කළ. ඉතා උණුසුම් හා ඉතා සිසිල් ආහාර බැහැර කර ඇත.
නිදන්ගත අග්න්යාශයේ වර්ධනය වැළැක්වීම සඳහා රෝගියාට සමබර ආහාර වේලක් නිර්දේශ කරනු ලැබේ, මත්පැන්, මේද, කුළුබඩු සහ පැණිරස ආහාර වලින් බැහැර කිරීම, ආහාර ජීර්ණ පද්ධතියේ රෝග සඳහා කාලෝචිත ලෙස ප්රතිකාර කිරීම.
නිදන්ගත අග්න්යාශය සඳහා හෙද සත්කාර:
1. අග්න්යාශයේ දී රෝගියා ඇඳ විවේකය දැඩිව හා අනිවාර්යයෙන්ම නිරීක්ෂණය කළ යුතුය. ඔබ සුවය ලබා ස්ථාවර වන විට, ඔබට දින 1 සිට 4 දක්වා ශාරීරික ක්රියාකාරකම් සීමා කිරීමට අවශ්ය වනු ඇත, ඔබ ඕනෑම ආහාරයක් ගැනීම සම්පූර්ණයෙන්ම බැහැර කළ යුතුය. පළමු දින 2 - 3 රෝගියාට ලබා දෙන්නේ තම්බා ජලය හෝ ඛනිජ ජලය පමණි, කාමර උෂ්ණත්වය දක්වා පමණක් උණුසුම් වේ (දිනකට එහි ප්රමාණය වීදුරු 4 සිට 5 දක්වා වේ), රෝස උකුල් කසාය පානය කිරීම වඩාත් සුදුසුය (එය දවස පුරා වීදුරු 1-2 ක් ගනු ලැබේ).
නිදන්ගත අග්න්යාශය සමඟ හෙදීමේ ක්රියාවලියේදී හෙදියට පපුවේ ඉහළ භාගය සහ දකුණු හයිපොහොන්ඩ්රියම් මත සීතලක් දැමිය යුතුය (මෙය ග්රන්ථි එන්සයිම වල ස්රාවය අඩු කරයි). රෝගියා සිසිල් නම්, ඔවුන් ඔහුව බ්ලැන්කට්ටුවකින් ඔතා උණුසුම්, රෙදි තාපන පෑඩ් ඔතා ඔහුගේ පාදවලට දමති.
2. නිදන්ගත අග්න්යාශය රෝගයෙන් පෙළෙන රෝගියෙකුට පූර්ණ හා සෞඛ්ය සම්පන්න නින්දක් අවශ්ය වන අතර එම කාලය දවස පුරා අවම වශයෙන් පැය 8 ක් විය යුතුය. ස්පන්දනය හා සංඛ්යාතය නිරන්තරයෙන් අධීක්ෂණය කරනු ලැබේ, රුධිර පීඩනය මනිනු ලැබේ, වඩාත් සුදුසු වන්නේ අත් දෙකෙහිම, කකුලේ ශරීර උෂ්ණත්වය, පුද්ගලයෙකු විසින් ගන්නා ආහාර ඉවසීම, කායික ක්රියාකාරිත්වයේ වාර ගණන (පුටුව) සහ එහි අනුකූලතාව වැදගත් වේ.
නිදන්ගත අග්න්යාශයේ දී, ආහාර වේලක් අනිවාර්ය වේ, එය ප්රතිකාර ක්රියාවලියේ වැදගත් අංගයකි. සාගින්නෙන් පසුව, රෝගියාට අංක 5 යටතේ ආහාර වේලක් නියම කරනු ලබන අතර එහි අඩු ප්රෝටීන් ප්රමාණයක් අඩංගු වන අතර ආහාරවල ඇති මේද හා කාබෝහයිඩ්රේට් වල අන්තර්ගතය මූලික වශයෙන් යකඩ බිඳ දමයි. ගොරෝසු (එළවළු) තන්තු අඩංගු ආහාර පරිභෝජනය සීමා කිරීම හෙදියට නිරීක්ෂණය කළ යුතුය, සගන්ධ ෙතල් සහ ඕනෑම කුළුබඩු ඇති ආහාර contraindicated, ශක්තිමත් සුප් හොද්ද සහ විශේෂයෙන් තෙල් හෝ මේදවල බැදපු ආහාර සීමිතයි. නිදන්ගත අග්න්යාශයේ දී, ඔබ තැම්බූ උණුසුම් ආහාර අනුභව කිරීම රෙකමදාරු කරනු ලැබේ, ඔබට බේක් කළ ආහාර සහ සෑම විටම පොඩි කළ හැකිය. ශීතකරණයෙන් හෝ උණුසුමකින් තොරව උණුසුම් කෑම සම්පූර්ණයෙන්ම බැහැර කිරීම අවශ්ය වේ.
3. සෞඛ්යයට ඇති විය හැකි තර්ජනය නම් රෝගය පිළිබඳ තොරතුරු නොමැතිකමයි. හෙද ක්රියාවලියේදී, සංවාදයක් වැදගත් වන අතර, එම කාලය තුළ රෝගියා තම රෝගය ගැන ඉගෙන ගනී, උග්රවීම වැළැක්වීම, අතිරේක සාහිත්යය අවශ්ය වේ, එය පුද්ගලයා විසින් සපයනු ලැබේ. බොහෝ විට ආහාර තත්වයන් අනුගමනය කිරීමේදී දුෂ්කරතා ඇති අතර, වසර ගණනාවක් තිස්සේ බොහෝ විට වර්ධනය වී ඇති පවත්නා පදනම් සහ පුරුදු වලට දොස් පැවරිය යුතුය. ආහාරයේ වැදගත්කම පැහැදිලි කිරීම සහ ආහාරයට අනුගත වීම අරමුණු කරගත් සංවාද, නිදන්ගත අග්න්යාශයේ එහි වැදගත්කම උපකාරී වේ. හෙදියක් නිරන්තරයෙන් රෝගියාට ආහාර වේලක් අනුගමනය කිරීමට සහ relatives ාතීන් විසින් සම්ප්රේෂණය පාලනය කිරීමට දිරිමත් කළ යුතුය.
නිදන්ගත අග්න්යාශයේ දී, ශ්වසන මාර්ගයට වමනය ඇතිවීමේ තර්ජනය හේතුවෙන් දියර ආහාර ඉවත දැමිය යුතුය. ආහාර අනිවාර්යයෙන්ම මෘදු හා අර්ධ දියර, කුඩා කොටස් වලින් සහ රෝගියාට පහසු වේලාවක. වමනය මගින් අභිලාශය ඇතිවීමේ අවදානම හේතුවෙන් රෝගියාට හෙදියක් සමඟ හදිසි සන්නිවේදනයක් ලබා දේ. එය අසල ඔවුන් සඳහා ටැංකි, පිරිසිදු ජලය හා තුවා විය යුතුය. වමනය ඇති වුවහොත් කාලෝචිත ආධාර ලබා දිය යුතුය. හෙද සේවයේ වෛද්යවරයාගේ උපදෙස් පරිදි රෝගියාට විෂබීජ නාශක ලබා ගත යුතුය.
4. වෛද්යවරයා විසින් නියම කර ඇති පරිදි වේදනාව තුරන් කිරීම සඳහා, නියමිත dose ෂධ මාත්රාව ලබා දෙන්න (බෙල්ලඩෝනා සූදානම: බෙසලෝල්, බෙලාල්ජින්)
5. රෝගියාගේ සෞඛ්ය තත්ත්වය පිළිබඳව දැනුම් දීම. රෝගියාට ඉක්මන් සුවය ලබා ගැනීම සඳහා මනෝවිද්යාත්මකව සකස් කරන්න. ධනාත්මක චිත්තවේගීය සම්බන්ධතාවයේ වැදගත්කම relatives ාතීන්ට පැහැදිලි කරන්න. තොරතුරු පොත් පිංච තෝරා ගැනීම.
6. ඇතිවිය හැකි සංකූලතා වැලැක්වීම: ආහාර ගැනීම, ශරීරයේ නිදන්ගත ක්රියාවලීන්ට කාලෝචිත ලෙස ප්රතිකාර කිරීම, නරක පුරුදු ප්රතික්ෂේප කිරීම.
Doctor සියලුම වෛද්යවරුන්ගේ බෙහෙත් වට්ටෝරු.
Di ආහාර දිනපොතක් තබා ගැනීම.
Diet ආහාර ගැනීමේ වැදගත්කම පැහැදිලි කරන්න.
අග්න්යාශයට ප්රතිකාර කිරීම සඳහා පහත සඳහන් drugs ෂධ ගත යුතුය.
Ime සිමෙටයිඩින්, ගැස්ට්රොසෙඩින්, ගැස්ට්රොසෙපින්
ට්රැසිලෝල්, ප්රතිවිරෝධතා, ආඩම්බරකාරය
නිදන්ගත අග්න්යාශයේ රෝගීන්ට, නීතියක් ලෙස, ශල්යමය මැදිහත් වීමක් නොපෙන්වයි. කෙසේ වෙතත්, drugs ෂධ සමඟ ප්රතිකාර කළ නොහැකි දැඩි වේදනාවක් සහිතව, සහ විශේෂයෙන් නිදන්ගත අග්න්යාශයේ ව්යාධිජනක ස්වරූපයෙන්, ස්පින්ක්ටෙරෝටෝමි (අග්න්යාශයේ නාලිකාවේ විවරය හා විස්තාරණය) නමින් ශල්යකර්මයක් නිර්දේශ කරනු ලැබේ.

ජලාපවහන පද්ධතියක් තෝරා ගැනීම සඳහා පොදු කොන්දේසි: ආරක්ෂිත ස්වභාවය අනුව ජලාපවහන පද්ධතිය තෝරා ගනු ලැබේ.

තනි තීරු ලී ආධාරක සහ කෝණික ආධාරක ශක්තිමත් කිරීමේ ක්රම: වීඑල් ආධාරක - බිමට ඉහළින් අවශ්ය උසින් වයර් නඩත්තු කිරීම සඳහා නිර්මාණය කර ඇති ව්යුහයන්, ජලය.

පෘෂ් water ීය ජලය ගලායාම සංවිධානය කිරීම: ලොව විශාලතම තෙතමනය මුහුදු හා සාගර මතුපිටින් වාෂ්ප වී යයි (88).
රෝගයේ හේතු සාධක (හේතු) සාධක
අග්න්යාශය යනු බහු අවයවික රෝගයකි. එය සිදුවීමට ප්රධාන හේතු විය හැක්කේ අග්න්යාශය (ආමාශය, බිලියරි පද්ධතිය, duodenum, ප්රධාන යාත්රා - සීරියල් කඳ සහ එහි අතු), මත්පැන්, මන්දපෝෂණය සහ c ෂධීය සූදානම සහ රසායනික ද්රව්ය සමඟ ඇති වන ව්යුහමය හා කායික විද්යාත්මකව සම්බන්ධ වූ අවයවවල ව්යාධි ක්රියාවලීන් ය. .
උග්ර අග්න්යාශයේ ප්රධාන හේතු වනුයේ:
- cholelithiasis
- මත්පැන්.
ඊට අමතරව, හේතු විය හැකිය:
- drugs ෂධවල බලපෑම (ටෙට්රාසයික්ලයින්, සයික්ලොස්පොරින්, කෝටිකොස්ටෙරොයිඩ්, ඒසීඊ නිෂේධක සහ වෙනත්),
- උදර තුවාල
- ලිපිඩ පරිවෘත්තීය උල්ලං violation නය කිරීම,
- හයිපර්කල්සිමියා,
- පරම්පරාව
- අග්න්යාශය වෙන් කිරීම
- වෛරස් රෝග (සයිටෝමෙගෙලෝ වයිරස් ආසාදනය, හෙපටයිටිස් වෛරස්),
- ඒඩ්ස්
- ගැබ් ගැනීම
අග්න්යාශය වර්ගීකරණය
ගිනි අවුලුවන ක්රියාවලියේ ස්වභාවය හා කාලසීමාව අනුව, උග්ර හා නිදන්ගත අග්න්යාශය වෙන්කර හඳුනා ගැනේ.
අනෙක් අතට, උග්ර අග්න්යාශය රෝගයට බෙදා ඇත්තේ:
- ශෝථය (අතරමැදි) උග්ර අග්න්යාශය,
- ප්රතික්රියාශීලී අග්න්යාශය,
- වඳ උග්ර අග්න්යාශය,
එය, දැවිල්ල දේශීයකරණයට අනුව බෙදා ඇත:
අග්න්යාශයේ පැතිරීම:
- කුඩා නාභීය
- විශාල නාභීය
- සහ එකතුව.
අග්න්යාශයේ තුවාල ලෙස අග්න්යාශය බෙදී යයි:
නිදන්ගත අග්න්යාශය රෝගයට හේතු සාධක ලෙස බෙදා ඇත:
- මත්පැන්
- ගණනය
- පාරම්පරික
- inal ෂධීය
- idiopathic (නොදන්නා හේතු විද්යාව).
රූප විද්යාත්මක ලක්ෂණ අනුව,
- බාධාකාරී
- purulent
- ගණනය කිරීම
- ගිනි අවුලුවන ගිනි අවුලුවන
- fibro-sclerotic නිදන්ගත අග්න්යාශය.
සායනික ප්රකාශනයන්
අග්න්යාශයේ ප්රධාන සායනික සින්ඩ්රෝම් නම්:
- වේදනාව
- අතීසාරය
- සනාල ආබාධ සින්ඩ්රෝමය
- ටොක්සෙමියා සින්ඩ්රෝමය
- ඉන්ද්රියයන් අසමත් වීමේ සින්ඩ්රෝමය.
එපමණක් නොව, අන්තිම සින්ඩ්රෝම් තුන පෙනෙන්නේ විනාශකාරී අග්න්යාශයේ වර්ධනයත් සමඟ ය.
වේදනාව සාමාන්යයෙන් සිදුවන්නේ අධික මේද ආහාර හෝ මත්පැන් පානය කිරීමෙන් පැය කිහිපයක් ඇතුළත වන අතර එය ස්වභාවධර්මයේ තීව්ර වේ. වේදනාවේ ප්රධාන දේශීයකරණය වන්නේ එපිගාස්ට්රික් කලාපය සහ වම් හයිපොහොන්ඩ්රියම් ය. වේදනාව පහළ පිටුපසට සහ වම් උරහිස් තලයට ලබා දිය හැකිය.
වේදනා සින්ඩ්රෝමය සාමාන්යයෙන් අතීසාරය, ඔක්කාරය හා වමනය ඇති වේ. වමනය බොහෝ විට සහනයක් නොමැතිව නැවත නැවතත් සිදු වේ.
සනාල ආබාධවල සින්ඩ්රෝමය රක්තපාත ආබාධ, අධි රුධිර පීඩනය (රුධිර පීඩනය අඩු කිරීම) සහ ටායිචාර්ඩියා දක්වා අඩු වේ. ශරීරයේ මුහුණේ සහ සමේ දම් පැහැති ලප ඇති බව පෙන්නුම් කරන දේශීය ක්ෂුද්ර චක්රීය ආබාධ ද පෙනෙන්නට පුළුවන.
ටොක්සිමියා සින්ඩ්රෝමය සාමාන්යයෙන් රෝගය ආරම්භ වී දින 2-3 කට පසුව දිස්වන අතර ශරීරයේ සාමාන්ය මත්පැන් වල රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ: රෝගාබාධ, දුර්වලතාවය, උදාසීනත්වය, උණ. ටොක්සිමියාවෙන් පසු, අවයව අසමත්වීම, මුලදී වකුගඩු හා අක්මාවට විෂ හානියක් සිදු වේ, දරුණු අවස්ථාවල දී, පු pul ් ary ුසීය පද්ධතියේ අසමත් වීම, මධ්යම ස්නායු පද්ධතිය, අන්තරාසර්ග හා හෘද වාහිනී පද්ධති වර්ධනය වේ.
අග්න්යාශයේ රෝග විනිශ්චය
අග්න්යාශය හඳුනා ගැනීම සඳහා උපකරණ සහ රසායනාගාර ක්රම භාවිතා කරනු ලැබේ. උපකරණ ක්රම අතරට: අල්ට්රා සවුන්ඩ්, සීටී (ගණනය කළ ටොමොග්රැෆි), චුම්බක ගණනය කළ ටොමොග්රැෆි (එම්ආර්අයි). රසායනාගාර පරීක්ෂණ මගින් රෝග විනිශ්චය කිරීමේදී ඉතා තොරතුරු සපයයි, එනම් රුධිරයේ ඇමයිලේස්, ලයිපේස්, ට්රිප්සිනොජන්-සක්රීය පෙප්ටයිඩ නිර්ණය කිරීම මෙන්ම මුත්රා වල ඩයස්ටේස් සහ ට්රිප්සිනොජන් -2 නිර්ණය කිරීමයි. ඉහත එන්සයිම වල අගයන් දිගු කාලයක් තිස්සේ පවතී.
සංකූලතා
අග්න්යාශයේ මුල් හා ප්රමාද සංකූලතා ඇත. මුල් සංකූලතා වලට ඇතුළත් වන්නේ:
- සෙංගමාලය, යාන්ත්රික ප්රභවය,
- ද්වාර අධි රුධිර පීඩනය
- බඩවැල් ලේ ගැලීම
- ව්යාජ සෛල හා රඳවා ගැනීමේ ගෙඩි.
ප්රමාද වූ සංකූලතා වලට ඇතුළත් වන්නේ:
- ස්ටීටෝරියා (මළ මූත්රාවල),
- duodenal stenosis,
- එන්සෙෆලෝපති
- රක්තහීනතාවය
- දේශීය ආසාදන
- ඔස්ටියෝමලේෂියාව.
අග්න්යාශය සඳහා ආහාරමය පෝෂණය
උග්ර අග්න්යාශයේ ආහාර පෝෂණය සහ නිදන්ගත උග්රවීම, මුඛය හරහා ආහාර ගැනීම සීමා කිරීම අරමුණු කර ගෙන ඇති අතර ක්ෂාරීය ජල පරිභෝජනය පවා අවලංගු වේ. රෝගීන් දින 2-5 ක් දෙමාපිය පෝෂණය මත සිටිති. ඉන්පසු ක්රමයෙන් නිෂ්පාදන හඳුන්වා දීමට පටන් ගන්න, යාන්ත්රික හා රසායනික අමතර කොටස් නිරීක්ෂණය කරමින්. කාලයත් සමඟ ආහාර වේල පුළුල් වන අතර හඳුන්වා දුන් ආහාර ප්රමාණය හා එහි කැලරි ප්රමාණය ක්රමයෙන් වැඩිවේ. මුඛ පෝෂණය ආරම්භ වන්නේ දියර ආහාර කුඩා මාත්රාවකින් (ශ්ලේෂ්මල සුප්, එළවළු ඉස්ම, ශ්ලේෂ්මල කැඳ) ය. භාගික ආහාර වේලක් නියම කරනු ලැබේ, ආහාර තනිකරම වාෂ්ප සඳහා හෝ පිසීමේ ප්රති as ලයක් ලෙස සකස් කෙරේ. සමතලා වීමට හේතු වන ආහාර මෙන්ම කුළුබඩු, මේද, බැදපු, කුළුබඩු සහිත, ටින් කළ ආහාර මෙන්ම කාබනීකෘත හා කැෆේන් සහිත බීම වර්ග ගැනීම තහනම්ය.
අග්න්යාශයේ ප්රතිකාරය
අග්න්යාශයේ ප්රතිකාර සඳහා ගතානුගතික හා ශල්යකර්ම ක්රම ඇතුළත් වේ. උග්ර ප්රතික්රියාශීලී අග්න්යාශයේ දී, පෙරිටෝනියල් කෝපයේ රෝග ලක්ෂණ සහ “උග්ර උදරයේ” රෝග ලක්ෂණ සමඟ හදිසි ශල්යකර්මයක් නියම කරනු ලැබේ. සැලසුම් සහගතව රෝහල්ගත කිරීමත් සමඟ, එන්සයිම iency නතාවය නිවැරදි කිරීම, වේදනාව සමනය කිරීම අරමුණු කරගත් ගතානුගතික චිකිත්සක පා course මාලාවක් සිදු කරනු ලබන අතර, අග්න්යාශයේ ආසාදන හා ආසාදිත අග්න්යාශයික නෙරෝසිස් සමඟ ප්රතිජීවක චිකිත්සාව සිදු කරනු ලැබේ.
ගතානුගතික චිකිත්සාව අතරතුර, පහත දැක්වෙන drugs ෂධ කාණ්ඩ නියම කරනු ලැබේ:
- ප්රතිජීවක (පුළුල් වර්ණාවලිය)
- ප්රෝටෝන පොම්ප අවහිර කරන්නන්
- හිස්ටමින් එච් 2 අවහිර කරන්නන්,
- ඇන්ටාසිඩ්
- මත්ද්රව්ය නොවන වේදනා නාශක,
- antispasmodics
- විෂබීජ නාශක.
ආශ්රිත රෝග
බොහෝ විට, අග්න්යාශය ආශ්රිත අවයව වල සමහර ගිනි අවුලුවන ක්රියාවලීන් සමඟ අත්වැල් බැඳගනී. ගැස්ට්රයිටිස් (විශේෂයෙන් හෙලිකොබැක්ටර් ආශ්රිත), ඩියෝඩෙනයිටිස්, පෙප්ටික් වණ සහ duodenal තුවාලයක්, කොලෙස්ටිස්ටිස්, ඊට අමතරව අග්න්යාශයේ දියවැඩියාව අග්න්යාශය සමඟ වර්ධනය විය හැකිය.
අග්න්යාශයේ ප්රතිවිපාක
අග්න්යාශය රෝගය ගබ්සා කිරීමේ පා course මාලාවක් මගින් සංලක්ෂිත වේ, එනම් ස්වාධීන විභේදනය සහ ගිනි අවුලුවන ක්රියාවලීන් සම්පූර්ණයෙන් මැදිහත් වීම, එමඟින් තත්වය වැඩිදියුණු වීමට සහ සම්පූර්ණ සුවය ලැබීමට හේතු වේ. මෙය රෝගයේ ශෝථක ස්වරූපයේ ලක්ෂණයකි. ආසන්න වශයෙන් 20% ක් තුළ, ක්රියාවලිය සාමාන්යකරණය කිරීමක් සිදු වන අතර අග්න්යාශයේ විනාශකාරී වෙනස්කම් මාරාන්තික වීමට පටන් ගනී. බහුවිධ ඉන්ද්රියයන් අසාර්ථක වීම වර්ධනය නොවැළැක්විය හැකිය.
 රෝගය ඔහුගේ සෞඛ්යයට සැලකිය යුතු තර්ජනයක් බව හෙදිය රෝගියාට දැනුම් දිය යුතුය. එබැවින්, උග්ර අග්න්යාශය රෝගය බරපතල සංකූලතා වලින් පිරී ඇති බව රෝගියාට පැහැදිලි කළ යුතු අතර, රෝගය නැවත නැවත උග්රවීමෙන් ආරක්ෂා වීම සඳහා ගත යුතු වැළැක්වීමේ පියවර මොනවාද යන්න සඳහන් කළ යුතුය.
රෝගය ඔහුගේ සෞඛ්යයට සැලකිය යුතු තර්ජනයක් බව හෙදිය රෝගියාට දැනුම් දිය යුතුය. එබැවින්, උග්ර අග්න්යාශය රෝගය බරපතල සංකූලතා වලින් පිරී ඇති බව රෝගියාට පැහැදිලි කළ යුතු අතර, රෝගය නැවත නැවත උග්රවීමෙන් ආරක්ෂා වීම සඳහා ගත යුතු වැළැක්වීමේ පියවර මොනවාද යන්න සඳහන් කළ යුතුය.
අවශ්ය නම්, හෙද ක්රියාවලියට රෝගියාට විස්තර කරන අදාළ ප්රබන්ධ නොවන සාහිත්ය මාලාවක් ලබා දීම ඇතුළත් වේ.
උග්ර අග්න්යාශය සඳහා හෙදියන්
හෙද ක්රියාවලියට රෝගියාට ආහාර සීමා කිරීම ඇතුළත් වේ (විශේෂයෙන් දරුණු වේදනාවක් හඳුනාගත හොත්). කුමන වේදනා ation ෂධ ගත යුතුද යන්න සහ එය කොපමණ ප්රමාණයක් කළ යුතුද යන්න ඔවුන් පැහැදිලි කරයි. කාර්ය මණ්ඩලය නිතිපතා රැකවරණය සහ පාලනය ලබා දෙන අතර එමඟින් රෝගියා ටැබ්ලට් පානය කරන අතර නියමිත වේලාවට එන්නත් ලබා ගනී.
 රෝගීන් දැඩි ආහාර වේලක් අනුගමනය කළ යුතු නිසා, උග්ර අග්න්යාශයේ ඇති හෙද ක්රියාවලියට රෝගීන්ගේ බර අඩු කර ගැනීම නිරීක්ෂණය කිරීම සඳහා සතියකට දෙවරක් බර කිරා බැලීම ඇතුළත් වේ.
රෝගීන් දැඩි ආහාර වේලක් අනුගමනය කළ යුතු නිසා, උග්ර අග්න්යාශයේ ඇති හෙද ක්රියාවලියට රෝගීන්ගේ බර අඩු කර ගැනීම නිරීක්ෂණය කිරීම සඳහා සතියකට දෙවරක් බර කිරා බැලීම ඇතුළත් වේ.
ආහාර සීමාවන් නිසා රෝගීන්ට සාමාන්ය දුර්වලතාවයක් ඇති වුවහොත් හෙද කාර්ය මණ්ඩලය විසින් කළ යුත්තේ:
- චලනය වීමට රෝගියාට සහාය වන්න
- ක්රියා පටිපාටි සමඟ,
- රෝගීන් රැකබලා ගැනීම සහ පෞද්ගලික සනීපාරක්ෂාව සිදු කිරීම.
උග්ර අග්න්යාශය සඳහා හෙද මැදිහත්වීම
රෝගියා ජලය සහ ආහාර ගැනීම ප්රතික්ෂේප කරන්නේ නම් (ඔහුට වමනය හෝ ඔක්කාරය ඇති විය හැක), එවැනි ක්රියා වල අවශ්යතාවය කාර්ය මණ්ඩලය රෝගියාට පැහැදිලි කළ යුතුය.
කාර්ය මණ්ඩලය relatives ාතීන් සමඟ පැහැදිලි සංවාදයක් පැවැත්විය යුතු අතර, උග්ර අග්න්යාශය රෝගයෙන් පෙළෙන රෝගීන්ට භාවිතා කළ හැකි හා නොකළ යුතු දේ පැවසිය යුතුය.
කනිෂ් medical වෛද්ය කාර්ය මණ්ඩලය රෝගීන්ට අර්ධ දියර හා මෘදු ආහාර ලබා දෙන අතර එය කුඩා කොටස් වලට බෙදා ඇත. රෝගියා දිනකට අවම වශයෙන් දියර ලීටර් දෙකක් වත් පානය කරන බව කාර්ය මණ්ඩලය නිරීක්ෂණය කරයි (මෙය කිරි, ගෑස් රහිත ඛනිජ ජලය සහ වෙනත් බීම විය හැකිය).
 උග්ර අග්න්යාශයේ රෝගීන් සෑම විටම වමනය ආශාව ඇතිවීමේ සැලකිය යුතු අවදානමක් ඇති බැවින්, ඔවුන්ට සෑම විටම කාර්ය මණ්ඩලය සමඟ හදිසි සන්නිවේදනයක් ලබා දිය යුතුය.
උග්ර අග්න්යාශයේ රෝගීන් සෑම විටම වමනය ආශාව ඇතිවීමේ සැලකිය යුතු අවදානමක් ඇති බැවින්, ඔවුන්ට සෑම විටම කාර්ය මණ්ඩලය සමඟ හදිසි සන්නිවේදනයක් ලබා දිය යුතුය.
කාර්ය මණ්ඩලය රෝගියාගේ ඇඳ අසල වමනය, පිසදැමීම සහ ජල බහාලුම් සඳහා විශේෂ බහාලුම් තබයි.
හෙද ක්රියාවලියට වමනය සමඟ උග්ර අග්න්යාශය සඳහා මැදිහත් වීමක් ඇතුළත් වේ, ඔවුන් රෝගියාට වෛද්යවරයා විසින් නියම කරනු ලබන ප්රතිජීවක provide ෂධ ලබා දිය යුතුය.
උග්ර අග්න්යාශය රෝගයෙන් පෙළෙන රෝගීන්ගේ සාර්ථක සුවය සඳහා හෙද හෙදියන් අත්යවශ්ය ලක්ෂණයකි.
 නිදන්ගත අග්න්යාශයේ රෝගයක් උග්රවන විට රෝගියා ඇඳ විවේකය දැඩිව හා අනිවාර්යයෙන්ම නිරීක්ෂණය කළ යුතුය. ඔබ සුවය ලබා ස්ථාවර වන විට, ඔබට දින 1 සිට 4 දක්වා ශාරීරික ක්රියාකාරකම් සීමා කිරීමට අවශ්ය වනු ඇත, ඔබ ඕනෑම ආහාරයක් ගැනීම සම්පූර්ණයෙන්ම බැහැර කළ යුතුය. පළමු දින 2 - 3 රෝගියාට ලබා දෙන්නේ තම්බා ජලය හෝ ඛනිජ ජලය පමණි, කාමර උෂ්ණත්වය දක්වා පමණක් උණුසුම් වේ (දිනකට එහි ප්රමාණය වීදුරු 4 සිට 5 දක්වා වේ), රෝස උකුල් කසාය පානය කිරීම වඩාත් සුදුසුය (එය දවස පුරා වීදුරු 1-2 ක් ගනු ලැබේ).
නිදන්ගත අග්න්යාශයේ රෝගයක් උග්රවන විට රෝගියා ඇඳ විවේකය දැඩිව හා අනිවාර්යයෙන්ම නිරීක්ෂණය කළ යුතුය. ඔබ සුවය ලබා ස්ථාවර වන විට, ඔබට දින 1 සිට 4 දක්වා ශාරීරික ක්රියාකාරකම් සීමා කිරීමට අවශ්ය වනු ඇත, ඔබ ඕනෑම ආහාරයක් ගැනීම සම්පූර්ණයෙන්ම බැහැර කළ යුතුය. පළමු දින 2 - 3 රෝගියාට ලබා දෙන්නේ තම්බා ජලය හෝ ඛනිජ ජලය පමණි, කාමර උෂ්ණත්වය දක්වා පමණක් උණුසුම් වේ (දිනකට එහි ප්රමාණය වීදුරු 4 සිට 5 දක්වා වේ), රෝස උකුල් කසාය පානය කිරීම වඩාත් සුදුසුය (එය දවස පුරා වීදුරු 1-2 ක් ගනු ලැබේ).
නිදන්ගත අග්න්යාශය සමඟ හෙදීමේ ක්රියාවලියේදී හෙදියට පපුවේ ඉහළ භාගය සහ දකුණු හයිපොහොන්ඩ්රියම් මත සීතලක් දැමිය යුතුය (මෙය ග්රන්ථි එන්සයිම වල ස්රාවය අඩු කරයි). රෝගියා සිසිල් නම්, ඔවුන් ඔහුව බ්ලැන්කට්ටුවකින් ඔතා උණුසුම්, රෙදි තාපන පෑඩ් ඔතා ඔහුගේ පාදවලට දමති.
හෙද ක්රියාවලියට පූර්ණ හා වඩාත්ම වැදගත් ලෙස වෛද්ය බෙහෙත් වට්ටෝරු නිසි වේලාවට ක්රියාත්මක කිරීම සහ taking ෂධ ගැනීම ඇතුළත් වේ (මේවා ප්රතිප්රොටොලයිටික්, වේදනා නාශක, ඇන්ටිස්පස්මොඩික් සහ ඇන්ටිකොලිනර්ජික් drugs ෂධ). රෝගියා මානසික අත්දැකීම් වලින් ආරක්ෂා විය යුතු අතර ආතතිය, උද්දීපනය සහ කුපිත කරවන සාධක සම්පූර්ණයෙන්ම ඉවත් කරනු ලැබේ.
නිදන්ගත අග්න්යාශය රෝගයෙන් පෙළෙන රෝගියෙකුට පූර්ණ හා සෞඛ්ය සම්පන්න නින්දක් අවශ්ය වන අතර එහි කාලසීමාව දවස පුරා අවම වශයෙන් පැය 8 ක් විය යුතුය. ස්පන්දනය හා සංඛ්යාතය නිරන්තරයෙන් අධීක්ෂණය කරනු ලැබේ, රුධිර පීඩනය මනිනු ලැබේ, වඩාත් සුදුසු වන්නේ අත් දෙකෙහිම, කකුලේ ශරීර උෂ්ණත්වය, පුද්ගලයෙකු විසින් ගන්නා ආහාර ඉවසීම, කායික ක්රියාකාරිත්වයේ වාර ගණන (පුටුව) සහ එහි අනුකූලතාව වැදගත් වේ.
නිදන්ගත අග්න්යාශයේ දී, ආහාර වේලක් අනිවාර්ය වේ, එය ප්රතිකාර ක්රියාවලියේ වැදගත් අංගයකි. සාගින්නෙන් පසුව, රෝගියාට අංක 5 යටතේ ආහාර වේලක් නියම කරනු ලබන අතර එහි අඩු ප්රෝටීන් ප්රමාණයක් අඩංගු වන අතර ආහාරවල ඇති මේද හා කාබෝහයිඩ්රේට් වල අන්තර්ගතය මූලික වශයෙන් යකඩ බිඳ දමයි. ගොරෝසු (එළවළු) තන්තු අඩංගු ආහාර පරිභෝජනය සීමා කිරීම හෙදියට නිරීක්ෂණය කළ යුතුය, සගන්ධ ෙතල් සහ ඕනෑම කුළුබඩු ඇති ආහාර contraindicated, ශක්තිමත් සුප් හොද්ද සහ විශේෂයෙන් තෙල් හෝ මේදවල බැදපු ආහාර සීමිතයි. නිදන්ගත අග්න්යාශයේ දී, ඔබ තැම්බූ උණුසුම් ආහාර අනුභව කිරීම රෙකමදාරු කරනු ලැබේ, ඔබට බේක් කළ ආහාර සහ සෑම විටම පොඩි කළ හැකිය. ශීතකරණයෙන් හෝ උණුසුමකින් තොරව උණුසුම් කෑම සම්පූර්ණයෙන්ම බැහැර කිරීම අවශ්ය වේ.
නිදන්ගත අග්න්යාශය හා හෙද ක්රියාවලිය සමඟ රෝගියාගේ ගැටළු
 සෞඛ්යයට ඇති විය හැකි තර්ජනය නම් රෝගය පිළිබඳ තොරතුරු නොමැතිකමයි. හෙද ක්රියාවලියේදී, සංවාදයක් වැදගත් වන අතර, එම කාලය තුළ රෝගියා තම රෝගය ගැන ඉගෙන ගනී, උග්රවීම වැළැක්වීම, අතිරේක සාහිත්යය අවශ්ය වේ, එය පුද්ගලයා විසින් සපයනු ලැබේ. බොහෝ විට ආහාර තත්වයන් අනුගමනය කිරීමේදී දුෂ්කරතා ඇති අතර, වසර ගණනාවක් තිස්සේ බොහෝ විට වර්ධනය වී ඇති පවත්නා පදනම් සහ පුරුදු වලට දොස් පැවරිය යුතුය. ආහාරයේ වැදගත්කම පැහැදිලි කිරීම සහ ආහාරයට අනුගත වීම අරමුණු කරගත් සංවාද, නිදන්ගත අග්න්යාශයේ එහි වැදගත්කම උපකාරී වේ. හෙදියක් නිරන්තරයෙන් රෝගියාට ආහාර වේලක් අනුගමනය කිරීමට සහ relatives ාතීන් විසින් සම්ප්රේෂණය පාලනය කිරීමට දිරිමත් කළ යුතුය.
සෞඛ්යයට ඇති විය හැකි තර්ජනය නම් රෝගය පිළිබඳ තොරතුරු නොමැතිකමයි. හෙද ක්රියාවලියේදී, සංවාදයක් වැදගත් වන අතර, එම කාලය තුළ රෝගියා තම රෝගය ගැන ඉගෙන ගනී, උග්රවීම වැළැක්වීම, අතිරේක සාහිත්යය අවශ්ය වේ, එය පුද්ගලයා විසින් සපයනු ලැබේ. බොහෝ විට ආහාර තත්වයන් අනුගමනය කිරීමේදී දුෂ්කරතා ඇති අතර, වසර ගණනාවක් තිස්සේ බොහෝ විට වර්ධනය වී ඇති පවත්නා පදනම් සහ පුරුදු වලට දොස් පැවරිය යුතුය. ආහාරයේ වැදගත්කම පැහැදිලි කිරීම සහ ආහාරයට අනුගත වීම අරමුණු කරගත් සංවාද, නිදන්ගත අග්න්යාශයේ එහි වැදගත්කම උපකාරී වේ. හෙදියක් නිරන්තරයෙන් රෝගියාට ආහාර වේලක් අනුගමනය කිරීමට සහ relatives ාතීන් විසින් සම්ප්රේෂණය පාලනය කිරීමට දිරිමත් කළ යුතුය.
නිදන්ගත අග්න්යාශයේ දී, ශ්වසන මාර්ගයට වමනය ඇතිවීමේ තර්ජනය හේතුවෙන් දියර ආහාර ඉවත දැමිය යුතුය. ආහාර අනිවාර්යයෙන්ම මෘදු හා අර්ධ දියර, කුඩා කොටස් වලින් සහ රෝගියාට පහසු වේලාවක. වමනය මගින් අභිලාශය ඇතිවීමේ අවදානම හේතුවෙන් රෝගියාට හෙදියක් සමඟ හදිසි සන්නිවේදනයක් ලබා දේ. එය අසල ඔවුන් සඳහා ටැංකි, පිරිසිදු ජලය හා තුවා විය යුතුය. වමනය ඇති වුවහොත් කාලෝචිත ආධාර ලබා දිය යුතුය. හෙද සේවයේ වෛද්යවරයාගේ උපදෙස් පරිදි රෝගියාට විෂබීජ නාශක ලබා ගත යුතුය.
අග්න්යාශයේ දැවිල්ල සඳහා ප්රතිකාර කිරීමේ ලක්ෂණ
පළමු අදියර සමන්විත වන්නේ “හෙද විභාග ක්රමවේදය” හි විස්තර කර ඇති පොදු යෝජනා ක්රමයට අනුව වෛෂයික හා ආත්මීය විභාගයක් පැවැත්වීමෙනි. මෙම අවස්ථාවෙහිදී, රෝගියාගේ වෙනස්කම් හඳුනා ගැනීම, උග්ර අග්න්යාශයේ උල්ලං lated නය වූ අවශ්යතා තීරණය කිරීම අවශ්ය වේ.
 විශේෂයෙන්, රෝගියාගේ හදිසි තත්වයන් හඳුනා ගැනීම අවශ්ය වේ (නිදසුනක් වශයෙන්, සිහිය නැතිවීම), සමහර අවස්ථාවලදී පුද්ගලයෙකුගේ .ාතීන්ගේ සහාය පතන්න. ක්රමවේදයට අනුකූලව, පළමු අදියරේදී හෙදිය රෝගියා පරීක්ෂා කර ඔහුගේ සමීප පුද්ගලයින් සමඟ කතා කරයි.
විශේෂයෙන්, රෝගියාගේ හදිසි තත්වයන් හඳුනා ගැනීම අවශ්ය වේ (නිදසුනක් වශයෙන්, සිහිය නැතිවීම), සමහර අවස්ථාවලදී පුද්ගලයෙකුගේ .ාතීන්ගේ සහාය පතන්න. ක්රමවේදයට අනුකූලව, පළමු අදියරේදී හෙදිය රෝගියා පරීක්ෂා කර ඔහුගේ සමීප පුද්ගලයින් සමඟ කතා කරයි.
ඉන්පසුව, ඇතැම් වෛද්ය උපාමාරු සිදු කරනු ලැබේ - ශරීරයේ උෂ්ණත්වය මැනීම, රුධිර පීඩනය පිළිබඳ දර්ශක, ස්පන්දනය. නිශ්චිත පරීක්ෂණ අවශ්ය වේ - මුත්රා සහ රුධිර පරීක්ෂාව. සියලුම තොරතුරු හෙද ඉතිහාසයක සටහන් වේ.
හෙද රෝග විනිශ්චය කිරීමේ දෙවන අදියරේදී, මෙම විශේෂිත තත්වය තුළ රෝගයේ සායනික ප්රකාශනයන් අනාවරණය වේ:
- එපිගාස්ට්රික් කලාපයේ දරුණු වේදනාව,
- උණ
- ඔක්කාරය
- ඩිස්පෙප්ටික් ප්රකාශනයන්,
- ගෑස් නිෂ්පාදනය වැඩි කිරීම,
- ආහාර ජීර්ණ පද්ධතිය උල්ලං lation නය කිරීම,
- නින්ද ආබාධය
- රෝගියාගේ කාංසාව, බිය සහ ව්යාකූලත්වය වැඩි වීම.
ලබාගත් රෝග විනිශ්චය ක්රියාමාර්ග සහ ලැබුණු තොරතුරු මත පදනම්ව, තනි රෝගී සත්කාර සැලැස්මක් සකස් කරනු ලැබේ. මෙම සැලැස්ම සංවර්ධනය කිරීමේදී විශේෂිත සාහිත්යය භාවිතා වේ. නිදසුනක් ලෙස, අග්න්යාශයේ දරුණු ප්රහාරයකට ප්රතිකාර කිරීම සඳහා වන ප්රමිතීන්, නිදන්ගත ප්රදාහයකට ප්රතිකාර කිරීමේ ප්රමිතීන්, රෝගීන් රැකබලා ගැනීම සඳහා වන ප්රමිතීන් යනාදිය.
ලියකියවිලි ලැයිස්තුව පදනම් වී ඇත්තේ රෝගයට ප්රතිකාර කිරීමේදී වසර ගණනාවක පර්යේෂණ සහ අත්දැකීම් මත ය. සාහිත්යයේ විස්තර කර ඇති පරිපථවල effectiveness ලදායීතාවය සහ කාර්යක්ෂමතාව ඔප්පු වී ඇත.
එහි සවිස්තරාත්මක උපදෙස්, විස්තර සහ නිර්දේශ අඩංගු වන අතර එය සහභාගී වන වෛද්යවරයාට සහ හෙද කාර්ය මණ්ඩලයට පහසුය.
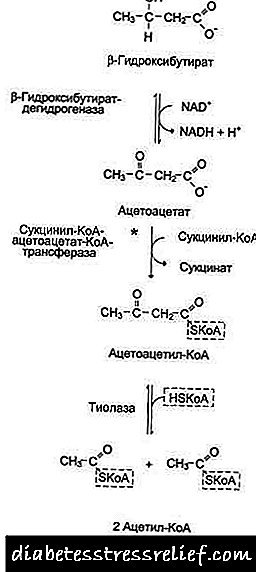
අග්න්යාශයේ අතිරික්ත එන්සයිම ඇතිවීමට ප්රධාන හේතු. අග්න්යාශයේ රෝගියෙකුගේ සායනය සහ රෝග විනිශ්චය. වෛද්ය පරීක්ෂණයකදී පැමිණිලි හඳුනා ගැනීම විශ්ලේෂණය කිරීම. රෝගියාගේ ගැටළු තීරණය කිරීමේ සුවිශේෂත්වය. හෙද මැදිහත්වීම් සැලසුම් කිරීම සහ ක්රියාත්මක කිරීම.
| ශීර්ෂය | වෛද්ය විද්යාව |
| බලන්න | වෛද්ය ඉතිහාසය |
| භාෂාව | රුසියානු |
| දිනය එකතු කරන ලදි | 27.03.2015 |
| ගොනු විශාලත්වය | 22.9 කේ |

ඔබේ හොඳ කාර්යය දැනුම පදනමට ඉදිරිපත් කිරීම පහසුය. පහත පෝරමය භාවිතා කරන්න
සිසුන්, උපාධිධාරී සිසුන්, ඔවුන්ගේ අධ්යයන හා වැඩ කටයුතුවලදී දැනුම පදනම් කරගත් තරුණ විද්යා scientists යින් ඔබට බෙහෙවින් කෘත ful වනු ඇත.
පළ කරන ලදි http://www.allbest.ru/
කොක්ෂෙටෝ වෛද්යවිද්යාලය
අග්න්යාශයේ හෙද සේවය
ගුරුවරිය: ඩයිඩිනා ඊ.ඕ.
අග්න්යාශයේ අග්න්යාශයේ ආහාර ජීර්ණ ක්රියාකාරිත්වය උල්ලං as නය කිරීමක් ලෙස අග්න්යාශය සාමාන්යයෙන් වටහා ගනු ලැබේ. අග්න්යාශයික යුෂ ග්රන්ථිය තුළම ක්රියා කිරීමට පටන් ගෙන පටක විනාශ කරයි - එය එහි සියලුම ක්රියාකාරකම් උල්ලං to නය කරයි.
අග්න්යාශයේ ඇති එන්සයිම අතිරික්තයක් අවස්ථා දෙකකදී සිදුවිය හැකිය: එක්කෝ ඒවායින් වැඩි ප්රමාණයක් ඇත, නැතහොත් අග්න්යාශයික යුෂ බඩවැලට ඇතුළු විය නොහැක.
හෙද හෙදියන්ගේ පැමිණිලි හඳුනා ගනී: උදරයේ ගැඹුරේ දැඩි වේදනාව, වමට විහිදෙන අතර ඉහළට පැතිරීම, වමනය, ඉන්පසු සහනයක්, ඉදිමීම, හිසරදය, මලබද්ධය.
වෛද්ය ඉතිහාසය: අවදානම් සාධක, හේතු, රෝගයේ ආරම්භය, ගතිකතාව, පරීක්ෂණ ප්රති results ල, ප්රතිකාර, සංකූලතා
ජීවිතයේ ඇනමෙනිස්: පරම්පරාව, වෘත්තිය, අවදානම් සාධක, අතීත රෝග, ජීවන තත්වයන්
2. රසායනාගාර රෝග නිර්ණය: OAK, OAMU, ජෛව රසායනික රුධිර පරීක්ෂාව, රුධිරයේ සීනි පරීක්ෂණය,
4. ගණනය කළ ටොමොග්රැෆි
5. එන්ඩොස්කොපික් ප්රතිගාමී චෝලන්ජියෝපන්ක්රියේටෝග්රැෆි (ඊආර්සීපී). Cholecystocholangiography.
රෝගියාගේ ගැටළු හඳුනා ගැනීම
v දුර්වලකම, හිසරදය සහ කරකැවිල්ල
v උදරයේ ගැඹුරු වේදනාව
v ඉදිමීම
බිය, උද්දීපනය
v ආහාර රුචිය නැතිවීම
job ඔබේ රැකියාව අහිමි වීම, මිතුරන් සමඟ කතා කිරීම ගැන කරදර වන්න
about රෝගය පිළිබඳ දැනුමක් නොමැතිකම
සැලසුම් කිරීමහෙද මැදිහත්වීම්
හෙද මැදිහත්වීම්වල අරමුණු
හෙද සැලැස්ම
1. දින 2 කට පසු රෝගියාට උදරයේ වේදනාව දැනෙන්නේ නැත
1. නියමිත ආහාරයට අනුව 5-6 තනි ආහාර වේලක් ස්ථාපිත කරන්න (1a, 1, තනි) .- FACIAL NUTRITION
2. ස්ථාපිත ආහාර වේලාවන් දැඩි ලෙස පිළිපැදීම සහතික කිරීම.
3. ආහාර වේලක් අනුගමනය කිරීම සහ ඛනිජ ජලය ගැනීම වැදගත් බව රෝගියා සමඟ කතා කරන්න.
4. අවශ්යතාවය ගැන relatives ාතීන්ට පැහැදිලි කරන්න
නියමිත ආහාරයට අනුකූලව මාරුව ගෙන ඒමට.
5. කායික පරිපාලනය අධීක්ෂණය කිරීම
6. වේදනාව සමනය කිරීම සඳහා medicines ෂධ පිළියෙළ කර ඔබේ වෛද්යවරයාගේ උපදෙස් පරිදි ඒවා පරිපාලනය කරන්න.
7. අවශ්ය නම් - රෝගියා පෝෂණය කිරීම
2. දින 3 කට පසු, රෝගියාට දුර්වලතාවය, කරකැවිල්ල සහ හිසරදය ඇති නොවේ
1. තිරස් පිහිටීම සහ රෝගියාට සම්පූර්ණ විවේකය සහතික කිරීම. 2. රක්තපාත කාරක සකස් කරන්න: 10%
කැල්සියම් ක්ලෝරයිඩ් ද්රාවණය, 1% විකාසෝල් ද්රාවණය,
12.5% එතම්සිලේට් ද්රාවණය, රුධිර ආදේශක.
3. රෝගියාගේ සාමාන්ය තත්වය, සමේ පැහැය, රුධිර පීඩනය, ස්පන්දනය සඳහා සෑම විනාඩි 15 කට වරක් නිරීක්ෂණය කරන්න 4. වෛද්යවරයා විසින් නියම කරනු ලබන ations ෂධ ඇතුළත් කරන්න
3. දින 1 කට පසු රෝගියාට දැනුම නොමැතිකම නිසා කරදර නොවනු ඇත:
- රෝගයට හේතු ගැන,
- රෝගයේ පුරෝකථනය ගැන,
- නියමිත ප්රතිකාර ලබා ගැනීමේ අවශ්යතාවය ගැන,
- අවදානම් සාධක ගැන,
- නිසි පෝෂණය ගැන,
1. රෝගියාගේ රෝගී තත්වය සහ ප්රතිකාර ප්රගතිය පිළිබඳව දැනුම් දෙන්න
2. සංවාදයක් පවත්වන්න
3. වෛද්යවරයාගේ බෙහෙත් වට්ටෝරුව අනුගමනය කරන්න
4. රැකියාව අහිමි වීම සහ මිතුරන් සමඟ සන්නිවේදනය කිරීම ගැන රෝගියා කරදර නොවනු ඇත
1. කෙටිකාලීන හෝ (නම්) රෝගියාට දැනුම් දෙන්න
අවශ්යතාවය) රෝහලේ දීර් stay කාලයක් රැඳී සිටීම.
2. කළ යුතු ක්රියාකාරකම් ගැන රෝගියාට කියන්න
ආමාශයේ රෝග සඳහා පුනරුත්ථාපනය,
එහි effectiveness ලදායීතාවය රෝගියාගේ උත්සාහය මත රඳා පවතී.
3. relatives ාතීන් සමඟ සංවාදය - සන්නිවේදනය කරන ආකාරය ඔවුන්ට ඉගැන්වීම
රෝගියා සමඟ සහ ප්රතිකාර කිරීමෙන් පසු රැකවරණය
රෝහල්.
4. කාර්ය මණ්ඩලය දැනුවත් කරන්න
රෝගියෙකු බැලීමට
5. දින 4 කට පසු රෝගියාට කරදර නොවනු ඇත: දුර්වලතාවය, මාංශ පේශි දුර්වලතාවය, ආහාර රුචිය නැති වීම
1. අතිරේක පර්යේෂණ ක්රම ක්රියාත්මක කිරීම
2. ලිහිල් කිරීම සඳහා අවශ්ය සියලු කොන්දේසි සාදන්න
3. නියමිත .ෂධ ලබා දීම
4. සියලුම වෛද්යවරුන්ගේ පත්වීම් සිදු කරන්න
6. පැය 3 කට පසු, වමනය නිසා රෝගියාට කරදරයක් නොවනු ඇත
1. නියමිත drugs ෂධ ඇතුළත් කරන්න 2. සියලුම වෛද්යවරුන්ගේ පත්වීම් අනුගමනය කරන්න 3. රෝගියාගේ සාමාන්ය තත්වය නිරීක්ෂණය කිරීම
7. රෝගියා මානසික කරදරවලින් හා ආතතියෙන් ආරක්ෂා විය යුතුය.
1. උද්දීපනය හා කුපිත කරවන සාධක සම්පූර්ණයෙන්ම ඉවත් කරනු ලැබේ. 2. රෝගියාගේ තත්වය පිළිබඳව ඔහුට දැනුම් දෙන්න
8. දින 2 කට පසු, රෝගියාට බිය, උද්දීපනය අත්විඳිය නොහැක
1. ඔබේ රෝගය පිළිබඳ පූර්ණ දැනුවත්භාවය
2. වෛද්යවරයාගේ බෙහෙත් වට්ටෝරුව අනුගමනය කරන්න
3. රෝගියා අධීක්ෂණය කරන්න
9. පැය 2 කට පසු, රෝගියාට මලපහ කිරීමේ ක්රියාව (මලබද්ධය) සමඟ අපහසු නොවනු ඇත.
1. සංවාදයක් පවත්වන්න
2. නියමිත .ෂධ ලබා දීම
3. නියමිත වේලාවට වෛද්යවරයාගේ බෙහෙත් වට්ටෝරු
ක්රියාත්මක කිරීමසැලසුම්ගත හෙද මැදිහත්වීම්
රෝගියාගේ ගැටළු හදුනාගෙන ඇති අතර, මෙම ගැටළු පදනම් කරගෙන ඔහුගේ ක්රියාමාර්ග ගොඩනඟා ගැනීමෙන් හෙදිය හෙද මැදිහත්වීම් ක්රියාත්මක කිරීම සමඟ ඉදිරියට යයි. අග්න්යාශයේ අග්න්යාශයේ සහෝදරිය එන්සයිමය
1. අග්න්යාශයේ දී රෝගියා ඇඳ විවේකය දැඩිව හා අනිවාර්යයෙන්ම නිරීක්ෂණය කළ යුතුය. ඔබ සුවය ලබා ස්ථාවර වන විට, ඔබට දින 1 සිට 4 දක්වා ශාරීරික ක්රියාකාරකම් සීමා කිරීමට අවශ්ය වනු ඇත, ඔබ ඕනෑම ආහාරයක් ගැනීම සම්පූර්ණයෙන්ම බැහැර කළ යුතුය. පළමු දින 2 - 3 රෝගියාට ලබා දෙන්නේ තම්බා ජලය හෝ ඛනිජ ජලය පමණි, කාමර උෂ්ණත්වය දක්වා පමණක් උණුසුම් වේ (දිනකට එහි ප්රමාණය වීදුරු 4 සිට 5 දක්වා වේ), රෝස උකුල් කසාය පානය කිරීම වඩාත් සුදුසුය (එය දවස පුරා වීදුරු 1-2 ක් ගනු ලැබේ).
නිදන්ගත අග්න්යාශය සමඟ හෙදීමේ ක්රියාවලියේදී හෙදියට පපුවේ ඉහළ භාගය සහ දකුණු හයිපොහොන්ඩ්රියම් මත සීතලක් දැමිය යුතුය (මෙය ග්රන්ථි එන්සයිම වල ස්රාවය අඩු කරයි). රෝගියා සිසිල් නම්, ඔවුන් ඔහුව බ්ලැන්කට්ටුවකින් ඔතා උණුසුම්, රෙදි තාපන පෑඩ් ඔතා ඔහුගේ පාදවලට දමති.
2. නිදන්ගත අග්න්යාශය රෝගයෙන් පෙළෙන රෝගියෙකුට පූර්ණ හා සෞඛ්ය සම්පන්න නින්දක් අවශ්ය වන අතර එම කාලය දවස පුරා අවම වශයෙන් පැය 8 ක් විය යුතුය. ස්පන්දනය හා සංඛ්යාතය නිරන්තරයෙන් අධීක්ෂණය කරනු ලැබේ, රුධිර පීඩනය මනිනු ලැබේ, වඩාත් සුදුසු වන්නේ අත් දෙකෙහිම, කකුලේ ශරීර උෂ්ණත්වය, පුද්ගලයෙකු විසින් ගන්නා ආහාර ඉවසීම, කායික ක්රියාකාරිත්වයේ වාර ගණන (පුටුව) සහ එහි අනුකූලතාව වැදගත් වේ.
නිදන්ගත අග්න්යාශයේ දී එය අනිවාර්ය වේ ආහාරඑය ප්රතිකාර ක්රියාවලියේ වැදගත් අංගයකි. සාගින්නෙන් පසුව, රෝගියාට අංක 5 යටතේ ආහාර වේලක් නියම කරනු ලබන අතර එහි අඩු ප්රෝටීන් ප්රමාණයක් අඩංගු වන අතර ආහාරවල ඇති මේද හා කාබෝහයිඩ්රේට් වල අන්තර්ගතය මූලික වශයෙන් යකඩ බිඳ දමයි. ගොරෝසු (එළවළු) තන්තු අඩංගු ආහාර පරිභෝජනය සීමා කිරීම හෙදියට නිරීක්ෂණය කළ යුතුය, සගන්ධ ෙතල් සහ ඕනෑම කුළුබඩු ඇති ආහාර contraindicated, ශක්තිමත් සුප් හොද්ද සහ විශේෂයෙන් තෙල් හෝ මේදවල බැදපු ආහාර සීමිතයි. නිදන්ගත අග්න්යාශයේ දී, ඔබ තැම්බූ උණුසුම් ආහාර අනුභව කිරීම රෙකමදාරු කරනු ලැබේ, ඔබට බේක් කළ ආහාර සහ සෑම විටම පොඩි කළ හැකිය. ශීතකරණයෙන් හෝ උණුසුමකින් තොරව උණුසුම් කෑම සම්පූර්ණයෙන්ම බැහැර කිරීම අවශ්ය වේ.
3. සෞඛ්යයට ඇති විය හැකි තර්ජනය නම් රෝගය පිළිබඳ තොරතුරු නොමැතිකමයි. හෙද ක්රියාවලියේදී, සංවාදයක් වැදගත් වන අතර, එම කාලය තුළ රෝගියා තම රෝගය ගැන ඉගෙන ගනී, උග්රවීම වැළැක්වීම, අතිරේක සාහිත්යය අවශ්ය වේ, එය පුද්ගලයා විසින් සපයනු ලැබේ. බොහෝ විට ආහාර තත්වයන් අනුගමනය කිරීමේදී දුෂ්කරතා ඇති අතර, වසර ගණනාවක් තිස්සේ බොහෝ විට වර්ධනය වී ඇති පවත්නා පදනම් සහ පුරුදු වලට දොස් පැවරිය යුතුය. ආහාරයේ වැදගත්කම පැහැදිලි කිරීම සහ ආහාරයට අනුගත වීම අරමුණු කරගත් සංවාද, නිදන්ගත අග්න්යාශයේ එහි වැදගත්කම උපකාරී වේ. හෙදියක් නිරන්තරයෙන් රෝගියාට ආහාර වේලක් අනුගමනය කිරීමට සහ relatives ාතීන් විසින් සම්ප්රේෂණය පාලනය කිරීමට දිරිමත් කළ යුතුය.
නිදන්ගත අග්න්යාශයේ දී, ශ්වසන මාර්ගයට වමනය ඇතිවීමේ තර්ජනය හේතුවෙන් දියර ආහාර ඉවත දැමිය යුතුය. ආහාර අනිවාර්යයෙන්ම මෘදු හා අර්ධ දියර, කුඩා කොටස් වලින් සහ රෝගියාට පහසු වේලාවක. වමනය මගින් අභිලාශය ඇතිවීමේ අවදානම හේතුවෙන් රෝගියාට හෙදියක් සමඟ හදිසි සන්නිවේදනයක් ලබා දේ. එය අසල ඔවුන් සඳහා ටැංකි, පිරිසිදු ජලය හා තුවා විය යුතුය. වමනය ඇති වුවහොත් කාලෝචිත ආධාර ලබා දිය යුතුය. හෙද සේවයේ වෛද්යවරයාගේ උපදෙස් පරිදි රෝගියාට විෂබීජ නාශක ලබා ගත යුතුය.
4. වෛද්යවරයා විසින් නියම කර ඇති පරිදි වේදනාව තුරන් කිරීම සඳහා, නියමිත dose ෂධ මාත්රාව ලබා දෙන්න (බෙල්ලඩෝනා සූදානම: බෙසලෝල්, බෙලාල්ජින්)
5. රෝගියාගේ සෞඛ්ය තත්ත්වය පිළිබඳව දැනුම් දීම. රෝගියාට ඉක්මන් සුවය ලබා ගැනීම සඳහා මනෝවිද්යාත්මකව සකස් කරන්න.ධනාත්මක චිත්තවේගීය සම්බන්ධතාවයේ වැදගත්කම relatives ාතීන්ට පැහැදිලි කරන්න. තොරතුරු පොත් පිංච තෝරා ගැනීම.
6. ඇතිවිය හැකි සංකූලතා වැලැක්වීම: ආහාර ගැනීම, ශරීරයේ නිදන්ගත ක්රියාවලීන්ට කාලෝචිත ලෙස ප්රතිකාර කිරීම, නරක පුරුදු ප්රතික්ෂේප කිරීම.
Doctor සියලුම වෛද්යවරුන්ගේ බෙහෙත් වට්ටෝරු.
D ආහාර දිනපොතක් තබා ගැනීම.
Diet ආහාර ගැනීමේ වැදගත්කම පැහැදිලි කරන්න.
අග්න්යාශයට ප්රතිකාර කිරීම සඳහා පහත සඳහන් drugs ෂධ ගත යුතුය.
§ සිමෙටයිඩින්, ගැස්ට්රොසෙඩින්, ගැස්ට්රොසෙපින්
§ ට්රැසිලෝල්, කොන්ට්රිකල්, ගොර්ඩොක්ස්
නිදන්ගත අග්න්යාශයේ රෝගීන්ට, නීතියක් ලෙස, ශල්යමය මැදිහත් වීමක් නොපෙන්වයි. කෙසේ වෙතත්, drugs ෂධ සමඟ ප්රතිකාර කළ නොහැකි දැඩි වේදනාවක් සහිතව, සහ විශේෂයෙන් නිදන්ගත අග්න්යාශයේ ව්යාධිජනක ස්වරූපයෙන්, ස්පින්ක්ටෙරෝටෝමි (අග්න්යාශයේ නාලිකාවේ විවරය හා විස්තාරණය) නමින් ශල්යකර්මයක් නිර්දේශ කරනු ලැබේ.
උදරයේ වේදනාව නොමැති බව රෝගියා සටහන් කරයි. ඉලක්ක සපුරා ඇත.
Allbest.ru හි පළ කරන ලදි
සමාන ලේඛන
හේතු විද්යාව, සායනික ප්රකාශනයන්, ප්රතිකාරයේ මූලික මූලධර්ම, විය හැකි සංකූලතා, ගැබ්ගෙල කොඳු ඇට පෙළේ අස්ථි බිඳීම වැළැක්වීම. රෝගියාගේ වර්තමාන හා විභව ගැටළු, පරීක්ෂණ ක්රම. හෙද මැදිහත්වීමේ වැඩසටහන.
නිබන්ධනය 50.8 K, එකතු කරන ලද්දේ 06/13/2017
බඩවැල් ආසාදන වලට හේතු කාරක. බඩවැල් ආසාදන සම්ප්රේෂණය කිරීමේ යාන්ත්රණය. රෝග විනිශ්චය, drug ෂධ චිකිත්සාව සහ වැළැක්වීම. හෙද කටයුතු වල කාර්යයන්. රෝගියාගේ තත්වය තක්සේරු කිරීම සහ ඔහුගේ ගැටළු තීරණය කිරීම. හෙද මැදිහත්වීම් සඳහා සැලසුම් කිරීම.
කාලීන කඩදාසි 55.2 K, එකතු කරන ලද්දේ 06/13/2014
නිදන්ගත අග්න්යාශයේ පිළිකා පිළිබඳ වර්තමාන අදහස් සහ හෙද සත්කාර සංවිධානය කිරීමේදී හෙදියන්ගේ කාර්යභාරය. නිදන්ගත අග්න්යාශය සඳහා අතිරේක පර්යේෂණ ක්රම සඳහා රෝගියා සූදානම් කිරීම. උග්රවීම සහ සමනය කිරීමේදී සත්කාරයේ ලක්ෂණ.
ඉදිරිපත් කිරීම 291.1 කේ, එකතු කරන ලද්දේ 05/25/2017
නිදන්ගත බඩවැල් රෝග වල හේතු විද්යාව හා ව්යාධිජනකය, ඒවායේ සායනික පින්තූරය, සංකූලතා, නැඹුරු සාධක. රෝග විනිශ්චය, drug ෂධ ප්රතිකාර කිරීම සහ එන්ටරයිටිස් සහ කොලිටස් වැළැක්වීම. හෙද මැදිහත්වීම් විශ්ලේෂණය සහ රෝගී සත්කාර සැලැස්ම.
ඉදිරිපත් කිරීම 2.2 එම්, එකතු කරන ලද්දේ 3/7/2013
අග්න්යාශය සහ පරිවෘත්තීය සඳහා එහි භූමිකාව. අග්න්යාශයේ අග්න්යාශයේ ක්රියාකාරී ආබාධ. අග්න්යාශයේ රෝගීන් සඳහා රුධිර සෙරුමය තුළ බිලිරුබින් නිර්ණය කිරීම. සෙරුම් ඇල්ෆා-ඇමයිලේස් ක්රියාකාරිත්වයේ දර්ශක.
නිබන්ධනය 72.7 කේ, එකතු කරන ලද්දේ 02/20/2016
පරීක්ෂණයට ලක්ව ඇති රෝගය පිළිබඳ විස්තරය. සිරෝසිස් රෝගයේ ප්රධාන ප්රකාශනයන්. හෙද ක්රියාවලිය සහ රෝගියාගේ ගැටළු. මූලික විභාගයේදී තොරතුරු රැස් කිරීම. රෝග විනිශ්චය. ප්රතිකාර, ආහාර, සංකූලතා, පුරෝකථනය, වැළැක්වීම.
සාරාංශය 20.7 K, එකතු කරන ලද්දේ 02/22/2016
ව්යාධිජනක, වසංගත විද්යාව සහ රෝගයේ සායනික පින්තූරය. එච්.අයි.වී ආසාදනය සඳහා ප්රතිකාර හා පුනරුත්ථාපන පියවරවල මූලික මූලධර්ම. එච්.අයි.වී ආසාදනය කල්තියා හඳුනා ගැනීමේ ගැටළු පිළිබඳ පර්යේෂණ. හෙද මැදිහත්වීම්වල පරිමාව තීරණය කිරීම සඳහා අවශ්යතා.
නිබන්ධනය 47.9 K, එකතු කරන ලද්දේ 06/14/2016
බ්රොන්පයිල් ඇදුම රෝගය, රෝග විනිශ්චය සහ ප්රතිකාර ලක්ෂණ. හෙද උපක්රම. රෝහලේ රෝගීන් පරීක්ෂා කිරීමේ හා ප්රතිකාර කිරීමේ ප්රති results ල, හෙද මැදිහත්වීම් පත්රයක් පිරවීම අවශ්ය වේ.
සාරාංශය 57.5 K, එකතු කරන ලද්දේ 10/30/2014
හේතු විද්යාව, ව්යාධිජනකය, වර්ගීකරණය, උග්ර හා නිදන්ගත පයිලෝනෙෆ්රයිටිස් සායනය. සංකූලතා, රෝග විනිශ්චය, ප්රතිකාර, වැළැක්වීම. පයිලෝනෙෆ්රයිටිස් සමඟ හෙද ක්රියාවලිය. ප්රාථමික රෝගියාගේ තක්සේරු පත්රය. රෝගී සත්කාර සැලැස්ම. රසායනාගාර පර්යේෂණ.
කාලීන කඩදාසි 74.3 K, එකතු කරන ලද්දේ 02/06/2016
නවෝත්පාදනය, රුධිර සැපයුම සහ අග්න්යාශයේ වසා ගැටිති, තරල හා ඉලෙක්ට්රෝටයිට් ස්රාවය කිරීම, එන්සයිම සංස්ලේෂණය. උග්ර හා නිදන්ගත අග්න්යාශයේ සායනික පින්තූරය, හේතු විද්යාව සහ ව්යාධි විද්යාව. අග්න්යාශයික එන්සයිම ස්රාවය නියාමකයින්.
වියුක්ත 742.5 K, 2015 ජූලි 24 එකතු කරන ලදි
ලේඛනාගාරයේ වැඩ විශ්ව විද්යාලවල අවශ්යතාවන්ට අනුව අලංකාර ලෙස නිර්මාණය කර ඇති අතර චිත්ර, රූප සටහන්, සූත්ර ආදිය අඩංගු වේ.
PPT, PPTX සහ PDF ගොනු ඉදිරිපත් කරනු ලබන්නේ ලේඛනාගාරයේ පමණි.
කාර්යය බාගත කිරීම නිර්දේශ කෙරේ.
හෙද ක්රියාවලියක් යනු කුමක්ද?
ප්රතිකාර කරන ආයතනයක හෙදියක් (හෝ හෙදියක්) වැඩ සංවිධානය කිරීම සඳහා ක්රමවේදයන් හෙද ක්රියාවලියක් වන අතර, එහි අරමුණ වන්නේ effective ලදායී ප්රතිකාර හා රෝගියාගේ ඉක්මන් සුවය සඳහා කොන්දේසි නිර්මානය කිරීමයි.
ප්රතිකාර අතරතුර, රෝගියාගේ දෛනික පිළිවෙලට අනුකූල වීම, ආහාර ගැනීම, නියමිත වේලාවට taking ෂධ ගැනීම, චිකිත්සක ක්රියා පටිපාටි සහ ක්රියාකාරකම් පිළිබඳ රෝගියාගේ සහාය සහ අවධානය, සෞඛ්ය සේවකයාගේ පාලනය අවශ්ය වේ. රෝගියාගේ පවුල සමඟ වෛද්ය නිලධාරීන්ගේ අන්තර් ක්රියාකාරිත්වය ප්රතිකාර හා සෞඛ්යය යථා තත්ත්වයට පත් කිරීමේ අනිවාර්ය අංගයකි.
හෙද ක්රියාවලිය අදියර ගණනාවකින් සමන්විත වේ.
හෙද විභාගය
ශරීරයේ ක්රියාකාරිත්වයේ උල්ලං lations නයන් හඳුනා ගැනීම සහ රෝගියාගේ අවශ්යතා තීරණය කිරීම මෙහි අරමුණයි.
විභාගය ආරම්භ වන්නේ සමීක්ෂණයකින් වන අතර, විදේශ ගමන් බලපත්ර දත්ත සටහන් කර, රෝගියාගේ සමාජ තත්ත්වය, වෘත්තිය සහ ජීවන රටාව පිළිබඳ තොරතුරු රැස් කරනු ලැබේ. රෝගයේ රෝග ලක්ෂණ පිළිබඳ පැමිණිලි සහ හැඟීම් කෙරෙහි දැඩි අවධානයක් යොමු කෙරේ. නිදන්ගත රෝග පිළිබඳ තොරතුරු, ations ෂධ සඳහා අසාත්මිකතා ප්රතික්රියා සටහන් වේ.
- ශරීරය හා සම පිළිබඳ බාහිර පරීක්ෂණයක් සිදු කරනු ලැබේ.
- ස්පන්දනය, රුධිර පීඩනය, ශරීර උෂ්ණත්වය මනිනු ලැබේ.
- වි ness ානය, සංවේදක ඉන්ද්රියයන් සහ මතකය පිළිබඳ අවධානය යොමු කෙරේ.
- රසායනාගාර හා උපකරණ අධ්යයන සිදු කරනු ලැබේ.
හෙද විභාගයේ දත්ත මත පදනම්ව, නිගමනවලට එළඹෙන්නේ:
- තත්වය සමනය කිරීම සඳහා රෝගියාට ලබා දිය යුතු උපකාර මොනවාද?
- අවශ්යතා සපුරාලීම සඳහා කුමක් කළ යුතුද?
- ප්රතිකාර හා රෝගීන් රැකබලා ගැනීමේ ක්රියාවලියේදී ඇතිවිය හැකි දුෂ්කරතා මොනවාද?
හෙද විභාග කාඩ්පතක (හෙද ඉතිහාසය) දත්ත සටහන් වේ. වෛද්ය පරීක්ෂණයකට වඩා වෙනස්ව, හෙද සේවය සිදු කරනු ලබන්නේ රෝගියාට නිසි ප්රතිකාර හා ප්රතිකාර ලබා දීම සඳහා මිස රෝග විනිශ්චයක් සඳහා නොවේ.
හෙද රෝග නිර්ණය
හෙද රෝග විනිශ්චය පදනම් වන්නේ පැමිණිලි, රෝගියාගේ හැඟීම් සහ රෝගියා රැකබලා ගන්නා ආකාරය තීරණය කිරීමේ පදනම බවට පත්වීමෙනි. රෝගියාගේ සැලකිලිමත් වීමේ ලකුණු මත පදනම්ව, තත්වය සමනය කිරීමට ක්රම තිබේ, රෝගය හා සම්බන්ධ අවදානම් බැහැර කර ඇත, සුවපහසුව සහ ආරක්ෂාව සහතික කිරීම සඳහා ප්රමුඛතා පියවර තීරණය කරනු ලැබේ.
හෙද රෝග විනිශ්චය සඳහා රෝගියාට ස්වයං සේවා කිරීමට ඇති හැකියාව, චිත්තවේගීය හා මානසික තත්වය, වේදනාවේ තරම සහ රෝගියාගේ වෙනත් සංවේදනයන් පිළිබඳ නිගමනයක් ඇතුළත් වේ.
රෝගී සත්කාර සැලැස්ම
ලබාගත් දත්ත මත පදනම්ව, දෙපාර්තමේන්තුවේ කටයුතු සම්බන්ධීකරණය කරන ක්රියාකාරී සැලැස්මක් සකස් කරනු ලැබේ - විශේෂ සේවාවන් සමඟ සන්නිවේදනය, වෛද්ය කාර්ය මණ්ඩලය මාරු කිරීම, තීරණාත්මක අවස්ථාවන් මතුවීම වැළැක්වීම සඳහා කොන්දේසි නිර්මානය කිරීම.
එක් එක් ඉලක්කය පිළිබඳ විස්තරයට වචන, ක්රියාත්මක කිරීමේ දිනය සහ වේලාව, එය සාක්ෂාත් කර ගත හැකි ආකාරය (කෙසේද සහ කුමන උපකාරයෙන්) ඇතුළත් වේ. නියම කර ඇති අරමුණු සැබෑ හා අත් කරගත හැකි විය යුතුය, හෙදියන්ගේ නිපුණතාවය තුළ විය යුතුය, රෝගියා සමඟ අනුකූල විය යුතුය.
සත්කාර සැලැස්මක් ක්රියාත්මක කිරීම - රෝගියෙකුට උපකාර කිරීම සහ ප්රතිකාර ලබා දීම සඳහා හෙදියක්ගේ ක්රියාමාර්ග. නීතියක් ලෙස හෙදියන්ගේ ක්රියාවන් පහත පරිදි වේ.
- රෝගියාගේ ජීවිතය බේරා ගැනීම සඳහා හදිසි පියවරයන් සැපයීම.
- හැසිරවීම් සිදු කිරීම - එන්නත් කිරීම, බිංදු දැමීම, යෝජනා ක්රමයට අනුව බෙහෙත් බෙදා හැරීම.
- රෝගියාගේ සහ ආදරණීයයන්ගේ අධ්යාපනය, පෝෂණය හා සනීපාරක්ෂාව පිළිබඳ උපදෙස්.
- මානසික සහාය ලබා දීම.
- සංකූලතා වැළැක්වීම සහ තීරණාත්මක අවස්ථාවන් වැළැක්වීම.
- නින්ද සහ විවේකය සඳහා සුව පහසු තත්වයන් නිර්මාණය කිරීම.
- විවේකය සංවිධානය කිරීම.
අග්න්යාශයේ හෙද සේවය
අග්න්යාශයේ රෝග ලක්ෂණ සහිත සායනයට ඇතුළත් කර ඇති රෝගීන් බොහෝ විට බරපතල තත්ත්වයේ පසුවෙති. අග්න්යාශයේ ඇති වන ආබාධ සමඟ වේදනාකාරී වේදනාවන් සහ වෙනත් අප්රසන්න රෝග ලක්ෂණ දක්නට ලැබේ. අග්න්යාශය සමහර විට ඇල්කොහොල් වලට ඇබ්බැහි වීමේ ප්රති develop ලයක් ලෙස වර්ධනය වේ, අග්න්යාශයේ පිළිකා ඇතිවීමේ ක්රියාවලිය ලක්ෂණ වලින් වෙනස් වේ.
අග්න්යාශය රෝගයෙන් පෙළෙන රෝගියෙකු රැකබලා ගැනීමේ ප්රධාන අවස්ථා සහ ලක්ෂණ
උග්ර අග්න්යාශයේ හෙද ක්රියාවලිය රෝගියාගේ හදිසි තත්වයන් (ක්ලාන්තය, බිඳවැටීම) මතුවීම නිසා ලක්ෂණ හෙළි කරන අතර සමහර අවස්ථාවලදී වින්දිතයාගේ relatives ාතීන්ගේ උපකාරය පැතීම අවශ්ය වේ.
පළමු අදියර - අග්න්යාශය සඳහා හෙද පරීක්ෂණයක් ක්රමවේදයට අනුකූලව සිදු කෙරෙන අතර ඒවාට ඇතුළත් වන්නේ:
- රෝගියා පරීක්ෂා කිරීම සහ ඔහු සහ .ාතීන් සමඟ සංවාදය.
- ශරීර උෂ්ණත්වය, රුධිර පීඩනය, හෘද ස්පන්දන වේගය මැනීම.
- වැඩිදුර රසායනාගාර පර්යේෂණ සඳහා රුධිර සාම්පල සහ මුත්රා එකතු කිරීම.
- රෝගයේ හෙද ඉතිහාසයේ අවශ්ය දත්ත ඇතුළත් කිරීම.
හෙද ක්රියාවලියේ දෙවන අදියර - හෙද රෝග විනිශ්චය මගින් රෝගියාගේ රෝග ලක්ෂණ අනාවරණය වේ:
- දරුණු උදර වේදනාව.
- උණ, මිරිස්.
- ඔක්කාරය හා වමනය ඇතිවීම.
- ශරීරයේ විෂබීජ නාශක සහ ඩිස්පෙප්ටික් සින්ඩ්රෝමය.
- ඉදිමීම, බෙල්චින්, පාචනය.
- නින්ද බාධා, නුරුස්නා බව.
- දුර්වලකම.
- ව්යාකූලත්වය සහ බිය.
තෙවන අදියර. රෝග විනිශ්චය සහ ලබාගත් දර්ශක මත පදනම්ව, රෝගියා සඳහා හෙද සැලැස්මක් සකස් කරනු ලැබේ. සැලැස්ම සංවර්ධනය කිරීමේදී හා ක්රියාත්මක කිරීමේදී හෙදියක් (හෙදියක්) විශේෂ වෛද්ය සාහිත්ය හා අත්පොත් යෝජනා ක්රමයක් ලෙස භාවිතා කරයි:
- උග්ර අග්න්යාශයේ ප්රතිකාර සඳහා ප්රමිති.
- නිදන්ගත අග්න්යාශයේ ප්රතිකාර සඳහා ප්රමිති.
- හැසිරවීමේ හා ක්රියා පටිපාටිවල ප්රමිති.
- රෝගී සත්කාර ප්රමිති.
- නිදන්ගත අග්න්යාශයේ ප්රතිකාර සඳහා ප්රොටෝකෝලය.
- උග්ර අග්න්යාශයේ රෝගීන් සඳහා කළමනාකරණ ප්රොටෝකෝලය. ප්රායෝගික නිර්දේශ.
ලේඛන ලැයිස්තුව පදනම් වී ඇත්තේ රෝගයට ප්රතිකාර කිරීම පිළිබඳ වසර ගණනාවක පර්යේෂණ හා අත්දැකීම් මත ය, විස්තර කරන ලද යෝජනා ක්රම පරීක්ෂා කර භාවිතයේ දී effective ලදායී වේ. මෙම සාහිත්යයේ සවිස්තරාත්මක උපදෙස්, විස්තර සහ නිර්දේශ අඩංගු වන අතර එය වෛද්යවරුන්ට සහ සායනවල සාමාන්ය කාර්ය මණ්ඩලයට පහසුය.
උග්ර අග්න්යාශය සඳහා හෙද මැදිහත්වීම
උග්ර අග්න්යාශයට ප්රතිකාර කිරීම ආරම්භ වන්නේ පුද්ගලයෙකුගේ ජීවිතය බේරා ගැනීම සඳහා වන හදිසි පියවරයන් මගිනි. රෝගියා හදිසියේම සායනයට භාර දෙනු ලැබේ, එහිදී ඔහුට ඇඳ විවේකයට අනුයුක්ත කරනු ලැබේ, සම්පූර්ණ විවේකය සහතික කෙරේ.
උග්ර අග්න්යාශයේ ප්රතිකාර අතරතුර හෙදියක් සඳහා ක්රියාකාරී සැලැස්ම:
- එපිගාස්ට්රික් කලාපයේ සීතල සුපිරි වීම.
- රෝගියෙකු සිසිල් කිරීම.
- වේදනා නාශක හඳුන්වා දීම.
- ප්රහාරයෙන් පසු පළමු දින 2-3 තුළ පානීය තන්ත්රය අධීක්ෂණය කිරීම සහ සම්පූර්ණ සාගින්න සමඟ අනුකූල වීම.
- අනාගතයේදී ආහාර වේලක් අනුගමනය කිරීමේ අවශ්යතාවය සහ නරක පුරුදු අත්හැරීම පිළිබඳව රෝගියා සහ relatives ාතීන් සමඟ සංවාදයක් පැවැත්වීම.
නිදන්ගත අග්න්යාශය සඳහා හෙද මැදිහත්වීම
නිදන්ගත අග්න්යාශයේ ඇති හෙද ක්රියාවලිය උග්ර අග්න්යාශයේ ඇති පියවරට සමාන වේ. රෝගයේ නිදන්ගත වර්ගය දීර් develop කාලයක් තිස්සේ වර්ධනය වන අතර නිතර නිතර නැවත ඇතිවීම බරපතල සංකූලතා සඳහා භයානක වේ. නිදන්ගත අග්න්යාශය රෝගයෙන් පෙළෙන රෝගියෙකු රැකබලා ගැනීමේ යෝජනා ක්රමය උග්ර පා .මාලාවක් සඳහා එකම යෝජනා ක්රමයෙන් වෙනස්කම් ලබා ගනී.
නිදන්ගත අග්න්යාශයේ දී, අග්න්යාශය විනාශ වන අතර අනෙක් ආහාර ජීර්ණ අවයව වලින් පීඩා විඳිති. එබැවින්, චිකිත්සාව, නිදන්ගත අග්න්යාශය සඳහා හෙද සේවය දිගු කාලයක් ගතවනු ඇත.
ප්රතිකාර හා රැකවරණයෙහි ප්රධාන කාර්යයන් වන්නේ අග්න්යාශයේ ක්රියාකාරිත්වය යථා තත්ත්වයට පත් කිරීම, ගිනි අවුලුවන ක්රියාවලීන් ඉවත් කිරීම ය. රෝගී ආහාර හා ප්රතිකාර කිරීම රෝගියාගේ සෞඛ්යය සඳහා වැදගත් මාවතකි.
වේදනා සහන වලට අමතරව, හෙද සේවයට ඇතුළත් වන්නේ:
- ආහාර පාලනය කිරීම, පානීය පිළිවෙත්.
- කායික පරිපාලනය පාලනය කිරීම.
- පැය අටක නින්දක් සහ හොඳ විවේකයක් සඳහා කොන්දේසි නිර්මානය කිරීම.
- Drugs ෂධ සහ එන්සයිම දිනපතා බෙදා හැරීම.
- චලනය කිරීමට සහාය වීම.
- පිරිහීමකදී කාර්ය මණ්ඩලය සමඟ හදිසි සන්නිවේදනයන් සැපයීම.
- ශරීර උෂ්ණත්වය, ස්පන්දනය සහ රුධිර පීඩනය අධීක්ෂණය කිරීම.
- බර පාලනය.
- වමනය, විෂබීජ නාශක .ෂධ වලදී ජලය, තුවා සහ බහාලුමක් සැපයීම.
ස්ථාවර කිරීමෙන් පසු:
- රෝගය සහ ප්රතිකාර ක්රමය පිළිබඳව රෝගියාට සහ relatives ාතීන්ට දැනුම් දෙන්න.
- නිකොටින් සහ මත්පැන් තහනම් කිරීම පිළිබඳව දැඩි ලෙස අනතුරු අඟවන්න.
හෙද රැකවරණය ප්රතිකාරයේ වැදගත් අංගයක් වන අතර රෝගීන්ගේ සුවපහසුව, මානසික සහයෝගය සහ ආරක්ෂාව නිර්මාණය කරයි. හෙද කාර්ය මණ්ඩලය සෞඛ්යය යථා තත්වයට පත් කිරීමේ ක්රියාවලියට සහභාගී වන වෛද්යවරයාගේ විශ්වාසනීය සහායකයෙකි, සමහර විට පුද්ගලයෙකුගේ ජීවිතය බේරා ගනී.
උග්ර අග්න්යාශය සඳහා ප්රධාන අවදානම් සාධක
- දුර්වල ගුණාත්මක හා ජීර්ණය කළ නොහැකි ආහාර භාවිතය, ආහාරයේ ප්රෝටීන් iency නතාවය,
- පාරම්පරික නැඹුරුතාවයක්
- මත්පැන් අනිසි භාවිතය
- පරිවෘත්තීය හා හෝමෝන ආබාධ (තයිරොයිඩ් ක්රියාකාරිත්වය අඩුවීම, ලිපිඩ පරිවෘත්තීය දුර්වල වීම),
- පෝෂණයේ රිද්මයේ දිගු කලබලයක්,
- ආහාර මගින් බෝවන ආසාදන,
- ආහාර ජීර්ණ පද්ධතියේ බෝවන රෝග (බොට්කින්ගේ රෝගය, අතීසාරය, කොලෙස්ටිස්ටිස්, පිත්තාශයේ රෝග),
- අග්න්යාශයේ තුවාල.
උග්ර අග්න්යාශයේ ප්රධාන රෝග ලක්ෂණ වන්නේ:
- උදරයේ උග්ර වේදනාව, බොහෝ විට අවට, සමහර විට නහය, පිටුපස වේදනාව, වම් උරහිස, හෘද කලාපය,
- සහනයක් නොලැබෙන නිතර නිතර, දරුණු වමනය,
- උණ
- දරුණු අවස්ථාවල දී, රුධිර පීඩනය සැලකිය යුතු ලෙස අඩු වේ, සමේ පැහැය දිස් වේ, ස්පන්දනය දුර්වල වේ,
- දිව අළු පැහැති ආලේපයකින් ආලේප කර ඇති අතර මුඛයෙන් අප්රසන්න ගන්ධයක් ඇත.
උග්ර අග්න්යාශය රෝගයෙන් පෙළෙන රෝගීන්ගේ සත්කාර සඳහා නීති
- රෝගියා හදිසියේම ශල්ය රෝහලක රෝහල් ගත කළ යුතුය.
- උග්ර කාල පරිච්ඡේදයේදී රෝගියා ඇඳ විවේකය නිරීක්ෂණය කළ යුතුය. අනාගතයේ දී, සාමාන්ය තත්ත්වය වැඩිදියුණු කිරීමත් සමඟ, සුවය ලබන තෙක් ශාරීරික ක්රියාකාරකම් සීමා කිරීම අවශ්ය වේ.
- දින 1-4 ක් ඇතුළත ආහාර ගැනීමෙන් සම්පූර්ණයෙන්ම වැළකී සිටීම අවශ්ය වේ.
- නිරාහාරව සිටින පළමු දින 2-3 තුළ ඔබට කාමර උෂ්ණත්වයේ දී (දිනකට වීදුරු 4-5) හෝ වල් රෝස සුප් හොද්ද (දිනකට වීදුරු 1-2) තම්බා හෝ ඛනිජ ජලය පානය කළ හැකිය.
- උදරයේ ඉහළ සීතල හා දකුණු හයිපොහොන්ඩ්රියම් අවශ්ය වේ (අග්න්යාශයේ ස්රාවය අඩු කිරීම සඳහා).
- මිරිස් ඉදිරිපිටදී, රෝගියා ඔතා පාදයේ තාපන පෑඩ් දැමිය යුතුය.
- වෛද්යවරයා විසින් නියම කරනු ලබන ations ෂධ පූර්ණ හා කාලෝචිත ලෙස ගැනීම සඳහා අධීක්ෂණය සිදු කරනු ලැබේ (ප්රතිප්රොටොලයිටික්, වේදනා නාශක, ඇන්ටිස්පස්මොඩික්ස්, ඇන්ටිකොලිනර්ජික්, ආදිය).
- මානසික ආතතිය වළක්වා ගත යුතුය. රෝගියා කරදර නොවිය යුතු අතර කෝප විය යුතුය.
- ගැඹුරු සහ පූර්ණ නින්ද සඳහා කොන්දේසි නිර්මානය කිරීම. නින්දේ කාලය දිනකට අවම වශයෙන් පැය 8 ක් විය යුතුය.
- ස්පන්දන වේගය, රුධිර පීඩනය, ශරීර උෂ්ණත්වය, ආහාර ඉවසීම, පුටුව (සංඛ්යාතය, අනුකූලතාව) නිරීක්ෂණය කිරීම අවශ්ය වේ.
- ආහාර වේලට අනුකූල වීම. කුසගින්නෙන් පෙළෙන කාලය අවසන් වූ පසු, රෝගියාට අංක 5 ආහාර වේලක් නියම කරනු ලැබේ (“ආහාර ජීර්ණ පද්ධතියේ රෝග සඳහා ආහාර” යන කොටස බලන්න) තියුනු ලෙස ප්රෝටීන්, මේද හා කාබෝහයිඩ්රේට් ප්රමාණයක් අඩංගු වේ. ගොරෝසු කෙඳි, සගන්ධ ෙතල්, කුළුබඩු, ශක්තිමත් සුප් හොද්ද, බැදපු ආහාර සීමා කිරීම අවශ්ය ෙව්. නිර්දේශිත උණුසුම් ආහාර, තැම්බූ, බේක් කළ, පොඩි කළ. ඉතා උණුසුම් හා ඉතා සිසිල් ආහාර බැහැර කර ඇත.
- නිදන්ගත අග්න්යාශයේ වර්ධනය වැළැක්වීම සඳහා රෝගියාට සමබර ආහාර වේලක් නිර්දේශ කරනු ලැබේ, මත්පැන්, මේද, කුළුබඩු සහ පැණිරස ආහාර වලින් බැහැර කිරීම, ආහාර ජීර්ණ පද්ධතියේ රෝග සඳහා කාලෝචිත ලෙස ප්රතිකාර කිරීම.
2017 සඳහා මොස්කව්හි නිවසේදී එක්ස් කිරණ සේවාවන්හි මුළු පිරිවැය (මිල) රුබල් 6000 කි