දියවැඩියාව සමඟ අග්න්යාශය යථා තත්වයට පත් කරන්නේ කෙසේද?
අග්න්යාශයික දූපත්, ලැන්ගර්හාන්ස් දූපත් ලෙසද හැඳින්වේ, අග්න්යාශය පුරා විසිරී ඇති කුඩා සෛල පොකුරු වේ. අග්න්යාශය යනු සෙන්ටිමීටර 15-20ක් පමණ දිග හැඩයක් ඇති ඉන්ද්රියකි, එය ආමාශයේ පහළ කොටස පිටුපස පිහිටා ඇත.
අග්න්යාශයික දූපත් වල ඉන්සියුලින් හෝමෝනය නිපදවන බීටා සෛල ඇතුළු සෛල වර්ග කිහිපයක් අඩංගු වේ. අග්න්යාශය ශරීරයට ආහාර ජීර්ණය කිරීමට සහ අවශෝෂණය කර ගැනීමට උපකාරී වන එන්සයිම ද නිර්මාණය කරයි.

ආහාර ගැනීමෙන් පසු රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ යන විට අග්න්යාශය ප්රතිචාර දක්වන්නේ ඉන්සියුලින් රුධිරයට මුදා හැරීමෙනි. ඉන්සියුලින් ශරීරය පුරා ඇති සෛල වලට රුධිරයෙන් ග්ලූකෝස් අවශෝෂණය කර ශක්තිය උත්පාදනය කිරීමට උපකාරී වේ.
අග්න්යාශය ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන්නේ නැති විට, ශරීර සෛල මෙම හෝමෝනය ප්රමාණවත් කාර්යක්ෂමතාවයකින් හෝ හේතු දෙකකින්ම භාවිතා නොකරන විට දියවැඩියා රෝගය වර්ධනය වේ. එහි ප්රති G ලයක් ලෙස ග්ලූකෝස් රුධිරයේ එකතු වන අතර එයින් ශරීරයේ සෛල මගින් අවශෝෂණය නොවේ.
පළමු වර්ගයේ දියවැඩියාව තුළ, අග්න්යාශයේ බීටා සෛල ඉන්සියුලින් නිපදවීම නවත්වයි, මන්ද ශරීරයේ ප්රතිශක්තිකරණ පද්ධතිය ඒවාට පහර දී විනාශ කරයි. ප්රතිශක්තිකරණ පද්ධතිය බැක්ටීරියා, වෛරස් සහ වෙනත් හානිකර විදේශීය ද්රව්ය හඳුනාගෙන විනාශ කිරීමෙන් ආසාදනවලින් ජනතාව ආරක්ෂා කරයි. පළමු වර්ගයේ දියවැඩියාව ඇති අය ජීවිතයට දිනපතා ඉන්සියුලින් ගත යුතුය.
දෙවන වර්ගයේ දියවැඩියා රෝගය සාමාන්යයෙන් ආරම්භ වන්නේ ඉන්සියුලින් ප්රතිරෝධය නම් තත්වයෙන් වන අතර ශරීරයට ඉන්සියුලින් .ලදායී ලෙස භාවිතා කිරීමට නොහැකි වේ. කාලයාගේ ඇවෑමෙන් මෙම හෝමෝනය නිපදවීම ද අඩු වන බැවින් දෙවන වර්ගයේ දියවැඩියාව ඇති බොහෝ රෝගීන්ට අවසානයේ ඉන්සියුලින් ලබා ගැනීමට සිදුවනු ඇත.
අග්න්යාශයික දූපත් බද්ධ කිරීම යනු කුමක්ද?
අග්න්යාශයික දූපත් බද්ධ කිරීම (බද්ධ කිරීම) වර්ග දෙකක් තිබේ:
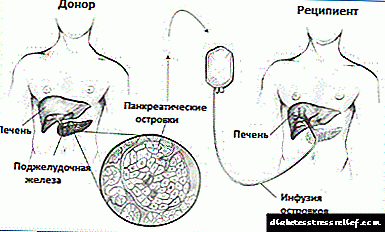
ලැන්ගර්හාන්ස් දූපත් වෙන් කිරීම බද්ධ කිරීම යනු මියගිය පරිත්යාගශීලියෙකුගේ අග්න්යාශයෙන් ඇති දූපත් පිරිසිදු කිරීම, සැකසීම සහ වෙනත් පුද්ගලයෙකුට බද්ධ කිරීම ය. වර්තමානයේදී, අග්න්යාශයික දූපත් වල බද්ධ කිරීම පර්යේෂණාත්මක ක්රියා පටිපාටියක් ලෙස සලකනු ලැබේ, මන්ද ඒවායේ බද්ධ කිරීමේ තාක්ෂණය තවමත් ප්රමාණවත් වී නොමැත.
එක් එක් අග්න්යාශික දූපත් වෙන් කිරීම සඳහා විද්යා scientists යින් මියගිය පරිත්යාගශීලියෙකුගේ අග්න්යාශයෙන් ඉවත් කිරීම සඳහා විශේෂිත එන්සයිම භාවිතා කරයි. එවිට දූපත් පිරිසිදු කර රසායනාගාරයේ ගණන් කරනු ලැබේ.
සාමාන්යයෙන්, ලබන්නන්ට මුදල් සම්භාරයක් වියදම් දෙකක් ලැබේ, සෑම එකක්ම දූපත් 400,000 සිට 500,000 දක්වා අඩංගු වේ. බද්ධ කිරීමෙන් පසු මෙම දූපත් වල බීටා සෛල ඉන්සියුලින් නිපදවීමට හා ස්රාවය කිරීමට පටන් ගනී.
රුධිර ග්ලූකෝස් මට්ටම දුර්වල ලෙස පාලනය කර ඇති පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා ලැන්ගර්හාන්ස් අයිලට් ඇලෝට්රාන්ස්ප්ලැන්ටේෂන් සිදු කරනු ලැබේ. බද්ධ කිරීමේ පරමාර්ථය වන්නේ මෙම රෝගීන්ට දිනපතා ඉන්සියුලින් එන්නත් සමඟ හෝ රහිතව සාමාන්ය රුධිර ග්ලූකෝස් මට්ටම ළඟා කර ගැනීමට උපකාර කිරීමයි.
අවි cious ානික හයිපොග්ලිසිමියා අවදානම අඩු කිරීම හෝ ඉවත් කිරීම (රෝගියාට හයිපොග්ලිසිමියා රෝග ලක්ෂණ දැනෙන්නේ නැති භයානක තත්වයකි). පුද්ගලයෙකුට හයිපොග්ලිසිමියා හි ප්රවේශය දැනෙන විට, රුධිරයේ ඇති ග්ලූකෝස් මට්ටම ඔහු සඳහා සාමාන්ය අගයන් දක්වා ඉහළ නැංවීමට පියවර ගත හැකිය.
අග්න්යාශික අයිලට් ඇලෝට්රාන්ස්ප්ලාන්ටේෂන් සිදු කරනු ලබන්නේ මෙම ප්රතිකාර ක්රමයේ සායනික අත්හදා බැලීම් සඳහා අවසර ලබාගෙන ඇති රෝහල්වල පමණි. බද්ධ කිරීම් බොහෝ විට සිදු කරනු ලබන්නේ විකිරණවේදීන් විසිනි - වෛද්ය රූපකරණය පිළිබඳ විශේෂ ize වෛද්යවරු.විකිරණවේදියෙකු එක්ස් කිරණ සහ අල්ට්රා සවුන්ඩ් භාවිතා කරමින් ඉහළ උදර බිත්තියේ කුඩා කැපීමක් හරහා නම්යශීලී කැතීටරයක් අක්මාවේ ද්වාර නහරයට ඇතුළු කිරීමට මග පෙන්වයි.
ද්වාර නහර යනු අක්මාවට රුධිරය ගෙන යන විශාල රුධිර නාලයකි. ද්වාර නහරයට ඇතුළත් කර ඇති කැතීටරයක් හරහා දූපත් සෙමෙන් අක්මාව තුළට හඳුන්වා දෙනු ලැබේ. රීතියක් ලෙස, මෙම ක්රියා පටිපාටිය දේශීය හෝ සාමාන්ය නිර්වින්දනය යටතේ සිදු කරනු ලැබේ.
රෝගීන්ට බොහෝ විට ඉන්සියුලින් අවශ්යතාවය අඩු කිරීමට හෝ ඉවත් කිරීමට ප්රමාණවත් දූපත් ක්රියාකාරීත්වයක් ලබා ගැනීම සඳහා බද්ධ කිරීම් දෙකක් හෝ වැඩි ගණනක් අවශ්ය වේ.
අග්න්යාශික අයිලට් ස්වයංක්රීයව බද්ධ කිරීම සිදු කරනු ලබන්නේ සම්පූර්ණ අග්න්යාශයේ ප්රතිකාරයෙන් පසුවය - සමස්ත අග්න්යාශය ශල්යකර්මයෙන් ඉවත් කිරීම - දරුණු නිදන්ගත හෝ දිගු කාලීන අග්න්යාශය ඇති රෝගීන් තුළ, වෙනත් ප්රතිකාර ක්රමවලට සුදුසු නොවේ. මෙම ක්රියා පටිපාටිය පර්යේෂණාත්මක ලෙස නොසැලකේ. පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා ලැන්ගන්හාන්ස් දූපත් ස්වයංක්රීයව බද්ධ කිරීම සිදු නොකෙරේ.
ක්රියා පටිපාටිය සාමාන්ය නිර්වින්දනය යටතේ රෝහලක සිදු වේ. පළමුව, ශල්ය වෛද්යවරයා අග්න්යාශය ඉවත් කරයි, එයින් අග්න්යාශික දූපත් නිස්සාරණය වේ. පැයක් ඇතුළත පිරිසිදු කළ දූපත් කැතීටරයක් මගින් රෝගියාගේ අක්මාවට හඳුන්වා දෙනු ලැබේ. එවැනි බද්ධ කිරීමක පරමාර්ථය වන්නේ ශරීරයට ඉන්සියුලින් නිපදවීමට අවශ්ය තරම් ලැන්ගර්හාන්ස් දූපත් ලබා දීමයි.
අග්න්යාශයික දූපත් බද්ධ කිරීමෙන් පසු කුමක් සිදුවේද?
ලැන්ගර්හාන්ස් දූපත් බද්ධ කිරීමෙන් ටික කලකට පසු ඉන්සියුලින් මුදා හැරීමට පටන් ගනී. කෙසේ වෙතත්, ඒවායේ සම්පූර්ණ ක්රියාකාරිත්වය සහ නව රුධිර නාල වල වර්ධනයට කාලය ගතවේ.
බද්ධ කළ දූපත් වල සම්පූර්ණ ක්රියාකාරිත්වය ආරම්භ කිරීමට පෙර ලබන්නන්ට ඉන්සියුලින් එන්නත් කිරීම අඛණ්ඩව කළ යුතුය. ලැන්ගර්හාන්ස් දූපත් වල සාර්ථක කැටයම් හා දිගුකාලීන ක්රියාකාරිත්වයට දායක වන බද්ධ කිරීමට පෙර සහ පසු විශේෂ සූදානමක් ඔවුන්ට ගත හැකිය.
කෙසේ වෙතත්, රෝගියාගේම බීටා සෛල විනාශ කරන ස්වයං ප්රතිශක්තිකරණ ප්රතිචාරයක් මඟින් බද්ධ කළ දූපත් වලට නැවත පහර දිය හැකිය. අක්මාව පරිත්යාගශීලීන්ගේ දූපත් සම්ප්රේෂණය සඳහා සාම්ප්රදායික ස්ථානයක් වුවද, විද්යා scientists යින් මාංශ පේශි පටක සහ අනෙකුත් අවයව ඇතුළු විකල්ප ස්ථාන පිළිබඳව පර්යේෂණ කරමින් සිටී.
අග්න්යාශික දූපත් වෙන්කිරීමේ වාසි සහ අවාසි මොනවාද?
ලැන්ගර්හාන්ස් දූපත් ඇලෝට්රාන්ස්ප්ලැන්ටේෂන් වල වාසි අතර රුධිර ග්ලූකෝස් පාලනය වැඩි දියුණු කිරීම, දියවැඩියාව සඳහා ඉන්සියුලින් එන්නත් අඩු කිරීම හෝ ඉවත් කිරීම සහ හයිපොග්ලිසිමියා වැළැක්වීම ඇතුළත් වේ. අග්න්යාශයික දූපත් බද්ධ කිරීම සඳහා විකල්පයක් වන්නේ සමස්ත අග්න්යාශයේ බද්ධ කිරීමක් වන අතර එය බොහෝ විට සිදු කරනුයේ වකුගඩු බද්ධ කිරීමෙනි.
මුළු අග්න්යාශය බද්ධ කිරීමේ වාසි වන්නේ ඉන්සියුලින් යැපීම අඩු වීම සහ දිගු ඉන්ද්රිය ක්රියාකාරිත්වයයි. අග්න්යාශ බද්ධ කිරීමේ ප්රධාන අවාසිය නම් එය සංකූලතා හා මරණය පවා ඉහළ අවදානමක් සහිත ඉතා සංකීර්ණ මෙහෙයුමකි.
අග්න්යාශික අයිලට් ඇලෝට්රාන්ස්ප්ලාන්ටේෂන් මගින් සිහිසුන්ව පවතින හයිපොග්ලිසිමියාව වළක්වා ගත හැකිය. විද්යාත්මක අධ්යයනවලින් හෙළි වී ඇත්තේ බද්ධ කිරීමෙන් පසු අර්ධ වශයෙන් ක්රියාත්මක වන දූපත් පවා මෙම භයානක තත්ත්වය වළක්වා ගත හැකි බවයි.
අයිලට් ඇලෝට්රාන්ස්පෝලේෂන් හරහා රුධිර ග්ලූකෝස් පාලනය වැඩි දියුණු කිරීම මගින් හෘද හා වකුගඩු රෝග, ස්නායු හා අක්ෂි හානි වැනි දියවැඩියාව ආශ්රිත ගැටළු වල ප්රගතිය මන්දගාමී වීම හෝ වළක්වා ගත හැකිය. මෙම හැකියාව ගවේෂණය කිරීම සඳහා පර්යේෂණ සිදු වෙමින් පවතී.
අග්න්යාශික අයිලට් ඇලෝට්රාන්ස්ප්ලැන්ටේෂන් හි අවාසි අතර ක්රියා පටිපාටිය හා සම්බන්ධ අවදානම් ඇතුළත් වේ - විශේෂයෙන් ලේ ගැලීම හෝ ත්රොම්බොසිස්. බද්ධ කළ දූපත් අර්ධ වශයෙන් හෝ සම්පූර්ණයෙන් ක්රියා විරහිත විය හැකිය.බද්ධ කළ දූපත් ප්රතික්ෂේප කිරීමෙන් ප්රතිශක්තිකරණ පද්ධතිය නැවැත්වීම සඳහා රෝගීන්ට බල කිරීමට සිදුවන ප්රතිශක්ති upp ෂධවල අතුරු ආබාධ සමඟ වෙනත් අවදානම් සම්බන්ධ වේ.
රෝගියාට දැනටමත් බද්ධ කළ වකුගඩුවක් තිබේ නම් සහ දැනටමත් ප්රතිශක්ති upp ෂධ ලබා ගන්නේ නම්, එකම අවදානම් වන්නේ අයිලට් මුදල් සම්භාරයක් වියදම් කිරීම සහ ප්රතිස්ථාපන කාලය තුළ පරිපාලනය කරනු ලබන ප්රතිශක්ති upp ෂධවල අතුරු ආබාධ පමණි. හඳුන්වා දුන් සෛල රෝගියාගේ ශරීරයෙන් ලබා ගන්නා බැවින් මෙම drugs ෂධ ස්වයංක්රීය බද්ධ කිරීම සඳහා අවශ්ය නොවේ.
ලැන්ගර්හාන්ස් දූපත් බද්ධ කිරීමේ effectiveness ලදායීතාවය කුමක්ද?
1999 සිට 2009 දක්වා එක්සත් ජනපදයේ රෝගීන් 571 දෙනෙකු සඳහා අග්න්යාශයික දූපත් වෙන් කිරීම සිදු කරන ලදී. සමහර අවස්ථාවලදී, මෙම ක්රියා පටිපාටිය වකුගඩු බද්ධ කිරීමක් සමඟ සිදු කරන ලදී. බොහෝ රෝගීන්ට දූපත් එන්නත් එකක් හෝ දෙකක් ලැබුණි. දශකය අවසානයේදී, එක් මුදල් සම්භාරයක් වියදම් කිරීමේදී ලබාගත් සාමාන්ය දූපත් සංඛ්යාව 463,000 කි.
සංඛ්යාලේඛනවලට අනුව, බද්ධ කිරීමෙන් පසු වර්ෂය තුළ, ලබන්නන්ගෙන් 60% ක් පමණ ඉන්සියුලින් වලින් ස්වාධීනත්වය ලබා ගත් අතර එයින් අදහස් වන්නේ අවම වශයෙන් දින 14 ක් ඉන්සියුලින් එන්නත් කිරීම නතර කිරීමයි.
බද්ධ කිරීමෙන් පසු දෙවන වසර අවසානයේදී, ලබන්නන්ගෙන් 50% කට අවම වශයෙන් දින 14 ක් එන්නත් කිරීම නතර කළ හැකිය. කෙසේ වෙතත්, ටී-ඉන්සියුලින් වල දිගුකාලීන ස්වාධීනත්වය පවත්වා ගැනීම දුෂ්කර වන අතර අවසානයේ බොහෝ රෝගීන්ට නැවත ඉන්සියුලින් ලබා ගැනීමට සිදුවිය.
හොඳම ඇලෝග්රැෆ්ට් ප්රති results ල හා සම්බන්ධ සාධක හඳුනා ගන්නා ලදී:
- වයස - අවුරුදු 35 සහ ඊට වැඩි.
- බද්ධ කිරීමට පෙර රුධිරයේ ට්රයිග්ලිසරයිඩ අඩු මට්ටමක පවතී.
- බද්ධ කිරීමට පෙර ඉන්සියුලින් අඩු මාත්රාවක්.
කෙසේ වෙතත්, විද්යාත්මක සාක්ෂි වලට අනුව, ලැන්ගර්හාන්ස් හි බද්ධ කළ දූපත් වල අර්ධ වශයෙන් ක්රියා කිරීමෙන් පවා රුධිර ග්ලූකෝස් පාලනය සහ ඉන්සියුලින් අඩු මාත්රාව වැඩි දියුණු කළ හැකිය.
ප්රතිශක්ති upp ෂධවල කාර්යභාරය කුමක්ද?
ඕනෑම බද්ධ කිරීමකදී පොදු ගැටළුවක් වන ප්රතික්ෂේප කිරීම වැළැක්වීම සඳහා ප්රතිශක්ති upp ෂධ අවශ්ය වේ.
ලැන්ගර්හාන්ස් දූපත් බද්ධ කිරීමේ ක්ෂේත්රයේ මෑත වසරවලදී විද්යා ists යින් බොහෝ ජයග්රහණ ලබා ඇත. 2000 දී කැනේඩියානු විද්යා scientists යින් විසින් ඔවුන්ගේ බද්ධ කිරීමේ ප්රොටෝකෝලය (එඩ්මන්ටන් ප්රොටොකෝලය) ප්රකාශයට පත් කරන ලද අතර එය ලොව පුරා වෛද්ය හා පර්යේෂණ මධ්යස්ථාන විසින් අනුවර්තනය කර ඇති අතර එය තවදුරටත් දියුණු වෙමින් පවතී.
එඩ්මන්ටන් ප්රොටෝකෝලය මඟින් ඩක්ලිසුමාබ්, සිරොලිමස් සහ ටැක්රොලිමස් ඇතුළු ප්රතිශක්ති upp ෂධවල නව සංයෝජනයක් භාවිතා කරයි. බද්ධ කිරීමේ සාර්ථකත්වය ඉහළ නැංවීමට උපකාරී වන වැඩිදියුණු කළ ප්රතිකාර ක්රම ඇතුළුව විද්යා ists යින් මෙම ප්රොටෝකෝලයෙහි වෙනස් කිරීම් අඛණ්ඩව වර්ධනය කර අධ්යයනය කරයි. විවිධ මධ්යස්ථානවල මෙම යෝජනා ක්රම වෙනස් විය හැකිය.
ලැන්ගර්හාන්ස් දූපත් බද්ධ කිරීමේදී භාවිතා කරන වෙනත් ප්රතිශක්ති upp ෂධ සඳහා නිදසුන් වන්නේ ඇන්ටිතිමොසයිට් ග්ලෝබියුලින්, බෙලාටැසෙප්ට්, එටැනර්සෙප්ට්, ඇලෙම්ටුසුමාබ්, බාසලික්සිමාබ්, එවරොලිමස් සහ මයිකොපෙනොලේට් මොෆෙටිල් ය. එක්සෙනැටයිඩ් සහ සයිටැග්ලිප්ටින් වැනි ප්රතිශක්ති upp ෂධ කාණ්ඩයට අයත් නොවන drugs ෂධ ද විද්යා ists යින් ගවේෂණය කරයි.
ප්රතිශක්ති upp ෂධවලට බරපතල අතුරු ආබාධ ඇති අතර ඒවායේ දිගුකාලීන බලපෑම් තවමත් සම්පූර්ණයෙන් වටහාගෙන නොමැත. ක්ෂණික අතුරු ආබාධ අතර මුඛයේ වණ සහ ආහාර ජීර්ණ ගැටළු (ආමාශය හා පාචනය වැනි) ඇතුළත් වේ. රෝගීන් ද වර්ධනය විය හැකිය:
- රුධිරයේ කොලෙස්ටරෝල් වැඩි වීම.
- අධි රුධිර පීඩනය.
- රක්තහීනතාවය (රතු රුධිර සෛල හා රුධිරයේ හිමොග්ලොබින් ප්රමාණය අඩුවීම).
- තෙහෙට්ටුව
- සුදු රුධිරාණු ප්රමාණය අඩු වීම.
- වකුගඩු ක්රියාකාරිත්වයේ දුර්වලතාවය.
- බැක්ටීරියා සහ වෛරස් ආසාදන වලට ගොදුරු වීමේ වැඩි වීම.
ප්රතිශක්ති upp ෂධ ගැනීම සමහර පිළිකා සහ පිළිකා ඇතිවීමේ අවදානම වැඩි කරයි.
බද්ධ කළ දූපත් වලට ප්රතිශක්තිකරණ පද්ධතිය ඉවසා දරා ගත හැකි ක්රම පිළිබඳව විද්යා ists යින් දිගින් දිගටම සොයමින් සිටින අතර ප්රතිශක්තිකරණ පද්ධතිය ඒවා පිටසක්වලයින් ලෙස හඳුනා නොගනී.
ප්රතිශක්තිකරණ ඉවසීම ප්රතිශක්ති upp ෂධ ලබා නොගෙන බද්ධ කළ දූපත් වල ක්රියාකාරිත්වයට සහාය වේ. නිදසුනක් ලෙස, එක් ක්රමයක් නම්, ප්රතික්ෂේප කිරීමේ ප්රතික්රියාව වළක්වා ගත හැකි විශේෂ ආලේපනයකින් කොටු කර ඇති දූපත් බද්ධ කිරීමයි.
අග්න්යාශයික දූපත් වෙන් කිරීම සඳහා ඇති බාධක මොනවාද?
සුදුසු පරිත්යාගශීලීන් නොමැතිකම ලැන්ගර්හාන්ස් දූපත් වල බහුලව භාවිතා කිරීමට ඇති ප්රධාන බාධකයයි. ඊට අමතරව, සියළුම පරිත්යාගශීලීන්ගේ අග්න්යාශය දූපත් නිස්සාරණය සඳහා සුදුසු නොවේ, මන්ද ඔවුන් සියලු තේරීම් නිර්ණායක සපුරාලන්නේ නැත.
බද්ධ කිරීම සඳහා දූපත් සකස් කිරීමේදී ඒවා බොහෝ විට හානි වන බව ද මතක තබා ගත යුතුය. එබැවින් සෑම වසරකම බද්ධ කිරීම් සිදු කරනු ලබන්නේ ඉතා ස්වල්පයක් පමණි.
මෙම ගැටළුව විසඳීම සඳහා විද්යා ists යින් විවිධ ක්රම අධ්යයනය කරමින් සිටී. නිදසුනක් වශයෙන්, ජීවමාන පරිත්යාගශීලියෙකුගේ අග්න්යාශයේ කොටසක් පමණක් භාවිතා කරයි; p රන්ගේ අග්න්යාශික දූපත් භාවිතා වේ.
විද්යා p යින් p රන්ගේ දූපත් වඳුරන් ඇතුළු අනෙකුත් සතුන්ට බද්ධ කිරීම, විශේෂ ආලේපනයක් තුළට කොටු කිරීම හෝ ප්රතික්ෂේප කිරීම වැළැක්වීම සඳහා drugs ෂධ භාවිතා කිරීම. තවත් ප්රවේශයක් වන්නේ වෙනත් වර්ගවල සෛල වලින් දූපත් නිර්මාණය කිරීමයි - නිදසුනක් ලෙස ප්රාථමික සෛල වලින්.
ඊට අමතරව, මූල්යමය බාධක පුළුල් ලෙස දූපත් වෙන් කිරීම සඳහා බාධා කරයි. උදාහරණයක් ලෙස, එක්සත් ජනපදයේ, බද්ධ කිරීමේ තාක්ෂණය පර්යේෂණාත්මක යැයි සැලකේ, එබැවින් රක්ෂණය එවැනි ක්රම ආවරණය නොකරන බැවින් පර්යේෂණ අරමුදල් වලින් අරමුදල් සපයයි.
පෝෂණය සහ ආහාර වේලට
අග්න්යාශයික දූපත් බද්ධ කළ පුද්ගලයෙකු වෛද්යවරුන් සහ පෝෂණවේදීන් විසින් සකස් කරන ලද ආහාර වේලක් අනුගමනය කළ යුතුය. බද්ධ කිරීමෙන් පසු ගන්නා ප්රතිශක්ති upp ෂධ බර වැඩිවීමට හේතු වේ. ශරීර බර, රුධිර පීඩනය, රුධිර කොලෙස්ටරෝල් සහ රුධිර ග්ලූකෝස් මට්ටම පාලනය කිරීම සඳහා සෞඛ්ය සම්පන්න ආහාර වේලක් වැදගත් වේ.
දියවැඩියා අත්යවශ්ය
දියවැඩියාව 21 වන සියවසේ වසංගතයක් ලෙස හඳුනාගෙන තිබේ. සංඛ්යාලේඛනවලට අනුව, වැඩිහිටි රෝගීන් අතර සිදුවීම් අනුපාතය 8.5% කි. 2014 දී රෝගීන් මිලියන 422 ක් ලියාපදිංචි කර ඇති අතර, සංසන්දනය කිරීමේදී 1980 දී රෝගීන්ගේ සංඛ්යාව මිලියන 108 ක් පමණි. දියවැඩියා රෝගය යනු අධික වේගයෙන් පැතිරෙන රෝගයකි.
ව්යාධි විද්යාවේ වර්ධනය ආරම්භ වන්නේ අන්තරාසර්ග පද්ධතිය කඩාකප්පල් කිරීමෙනි. ඒ අතරම, දියවැඩියාව ඇතිවීමට නිශ්චිත හේතු තවමත් පැහැදිලි කර නොමැත. කෙසේ වෙතත්, රෝගය වැළඳීමේ අවදානම වැඩි කරන බොහෝ සාධක තිබේ: ස්ත්රී පුරුෂ භාවය, වයස, පරම්පරාව, අධික බර, ව්යාධි ගැබ් ගැනීම ආදිය.
රෝගයේ ප්රධාන ආකාර දෙකක් දන්නා කරුණකි - පළමු (ඉන්සියුලින් මත යැපෙන) සහ දෙවන (ඉන්සියුලින් නොවන) වර්ගය.
පළමු වර්ගයේ දියවැඩියාව ප්රධාන වශයෙන් කුඩා අවධියේදී හඳුනාගනු ලැබේ. ව්යාධි විද්යාව මගින් අග්න්යාශය මගින් ඉන්සියුලින් නිපදවීම සම්පූර්ණයෙන් නතර කිරීම මගින් රුධිරයේ ග්ලූකෝස් අන්තර්ගතය සාමාන්යකරණය කරන හෝමෝනයක් වේ. මෙම අවස්ථාවේ දී, ඉන්සියුලින් චිකිත්සාව දැක්වේ - ඉන්සියුලින් එන්නත් නිතිපතා පරිපාලනය කිරීම.
දෙවන වර්ගයේ රෝග වයස අවුරුදු 40-45 අතර වේ. රීතියක් ලෙස, අධික බර හෝ ජානමය නැඹුරුතාවයක් හේතුවෙන්, ඉන්සියුලින් ඉලක්ක සෛලවලට ඇතුළු වීම නවත්වයි, මන්ද ඔවුන් එයට වැරදි ලෙස ප්රතිචාර දැක්වීමට පටන් ගනී. මෙම ක්රියාවලිය ඉන්සියුලින් ප්රතිරෝධය ලෙස හැඳින්වේ. එහි ප්රති As ලයක් ලෙස අග්න්යාශය ක්ෂය වී ඇති අතර අවශ්ය සීනි අඩු කරන හෝමෝනය නිපදවීමට නොහැකි වේ. කාලෝචිත රෝග විනිශ්චය සමඟ ග්ලූකෝස් drugs ෂධ භාවිතයෙන් තොරව නිරීක්ෂණය කළ හැකිය, මේ සඳහා නිසි පෝෂණය හා ව්යායාම අනුගමනය කිරීම ප්රමාණවත් වේ.වඩාත් දියුණු අවස්ථාවන්හිදී, ඔබ හයිපොග්ලයිසමික් ටැබ්ලට් හෝ ඉන්සියුලින් එන්නත් කළ යුතුය.
රෝගයේ ප්රධාන රෝග ලක්ෂණ වන්නේ පොලියුරියා සහ දැඩි පිපාසයයි. මෙය මුත්රා පද්ධතියේ ක්රියාකාරිත්වය සමඟ අන්තර් සම්බන්ධිතයි. අතිරික්ත සීනි වකුගඩු මගින් බැහැර කරනු ලබන අතර මේ සඳහා ඔවුන්ට වැඩි තරලයක් අවශ්ය වන අතර එය පටක වලින් ලබා ගනී. එහි ප්රති As ලයක් වශයෙන් පුද්ගලයෙකු වැඩිපුර ජලය පානය කිරීමට පටන් ගෙන වැසිකිළියට නිතර නිතර පැමිණේ. එසේම, දියවැඩියා රෝගියෙකුට පහත රෝග ලක්ෂණ දැනිය හැකිය:
- පහළ සහ ඉහළ අත් පා වල හිරි වැටීම,
- දැඩි තෙහෙට්ටුව, ක්රියාකාරිත්වය අඩුවීම,
- දෘශ්යාබාධිත,
- අත් සහ කකුල් වල හිරිවැටීම,
- හිසරදය සහ කරකැවිල්ල,
- නුරුස්නා බව, දුර්වල නින්ද,
- දිගු තුවාල සුව කිරීම.
මීට අමතරව, සමේ ආසාදන ඇතිවිය හැකිය.
දියවැඩියාව සඳහා අග්න්යාශයික සැත්කම්: බද්ධ කිරීමේ පිරිවැය
පළමු වර්ගයේ දියවැඩියාව යනු ඉන්සියුලින් මත යැපෙන රෝගයක් වන අතර එය ලොව පුරා බහුලව දක්නට ලැබෙන රෝගයකි.
වෛද්ය සංඛ්යාලේඛනවලට අනුව, අද ලෝකයේ මිලියන 80 ක් පමණ රෝගීන් මෙම රෝගයෙන් පෙළෙනවා. මෙම කාලය තුළ, ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන්ගේ සංඛ්යාව ඉහළ යාම කෙරෙහි නිරන්තර ප්රවණතාවක් පවතී.
සම්භාව්ය ප්රතිකාර ක්රම උපයෝගී කර ගනිමින් රෝගයේ වර්ධනයේ ප්රතිවිපාක සමඟ කටයුතු කිරීමට මේ වන විට වෛද්ය ක්ෂේත්රයේ විශේෂ ists යින් සාර්ථකව සමත් වේ.
| වීඩියෝ (සෙල්ලම් කිරීමට ක්ලික් කරන්න). |
දියවැඩියාවට ප්රතිකාර කිරීමේදී සැලකිය යුතු දියුණුවක් තිබියදීත්, අග්න්යාශ බද්ධ කිරීමක් අවශ්ය විය හැකි පළමු වර්ගයේ දියවැඩියා රෝගයේ ප්රගතියේ සංකූලතා ඇතිවීම හා සම්බන්ධ ගැටලු පැන නගී.
වෛද්ය සංඛ්යාලේඛනවලට අනුව, දියවැඩියා ඉන්සියුලින් මත යැපෙන පුද්ගලයින් අනෙක් අයට වඩා බොහෝ විට:
- අන්ධ වෙන්න
- වකුගඩු අකර්මන්යතාවයෙන් පෙළෙනවා,
- ගැන්ග්රීන් වලට ප්රතිකාර කිරීමට උදව් ලබා ගන්න,
- හෘදයේ හා සනාල පද්ධතියේ ක්රියාකාරිත්වයේ ආබාධ සඳහා ප්රතිකාර ලබා ගැනීම.
මෙම ගැටළු වලට අමතරව, පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන දියවැඩියා රෝගීන්ගේ සාමාන්ය ආයු අපේක්ෂාව මෙම රෝගය නොමැති සහ රුධිරයේ සීනි මට්ටම ඉහළ නොයන පුද්ගලයින්ට වඩා 30% කින් අඩු බව සොයා ගන්නා ලදී.
වෛද්ය විද්යාවේ වර්තමාන අවධියේදී, ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ප්රතිකාර කිරීමේ method ෂධ ක්රමය වඩාත් සුලභ වේ. ඉන්සියුලින් අඩංගු using ෂධ භාවිතා කරමින් ප්රතිස්ථාපන ප්රතිකාරය සෑම විටම ප්රමාණවත් නොවන අතර එවැනි ප්රතිකාර සඳහා වන පිරිවැය බෙහෙවින් ඉහළ ය.
ආදේශන චිකිත්සාව භාවිතා කිරීමේ ප්රමාණවත් effectiveness ලදායීතාවයට හේතු වී ඇත්තේ මාත්රා තෝරා ගැනීමේ සංකීර්ණතාවයයි. පළපුරුදු අන්තරාසර්ග විද්යා ologists යින්ට පවා කිරීමට අපහසු විය හැකි රෝගියාගේ ශරීරයේ සියලුම තනි ලක්ෂණ සැලකිල්ලට ගනිමින් එක් එක් අවස්ථාවෙහිදී එවැනි මාත්රාවන් තෝරා ගත යුතුය.
මෙම සියලු තත්වයන් වෛද්යවරුන්ට රෝගයට ප්රතිකාර කිරීම සඳහා නව ක්රම සෙවීමට පොළඹවන ලදී.
නව ප්රතිකාර ක්රම සෙවීමට විද්යා scientists යින් පෙලඹවූ ප්රධාන හේතු පහත දැක්වේ.
- රෝගයේ බරපතලකම.
- රෝගයේ ප්රති come ලවල ස්වභාවය.
- සීනි හුවමාරු ක්රියාවලියේදී සංකූලතා සකස් කිරීමේදී දුෂ්කරතා පවතී.
රෝගයට ප්රතිකාර කිරීමේ වඩාත් නවීන ක්රම නම්:
- දෘඩාංග ප්රතිකාර ක්රම,
- අග්න්යාශ බද්ධ කිරීම
- අග්න්යාශ බද්ධ කිරීම
- අග්න්යාශයික පටක වල දූපත් සෛල බද්ධ කිරීම.
පළමු වර්ගයේ දියවැඩියා රෝගයේදී, බීටා සෛලවල ක්රියාකාරිත්වය උල්ලං to නය වීමක් හේතුවෙන් සිදුවන පරිවෘත්තීය මාරුවීම් ශරීරය පෙන්නුම් කරයි. ලැන්ගර්හාන්ස් දූපත් වල සෛලීය ද්රව්ය බද්ධ කිරීමෙන් පරිවෘත්තීය මාරුව ඉවත් කළ හැකිය.අග්න්යාශයික පටක වල මෙම ප්රදේශවල සෛල ශරීරයේ ඉන්සියුලින් හෝමෝනය සංශ්ලේෂණයට හේතු වේ.
අග්න්යාශයික දියවැඩියා සැත්කම් මගින් කාර්යය නිවැරදි කළ හැකි අතර පරිවෘත්තීය ක්රියාවලීන්හි ඇති විය හැකි අපගමනය නියාමනය කළ හැකිය. මීට අමතරව, ශල්යකර්ම මගින් රෝගයේ තවදුරටත් ප්රගතිය සහ දියවැඩියාව හා සම්බන්ධ සංකූලතා ශරීරයේ පෙනුම වළක්වා ගත හැකිය.
පළමු වර්ගයේ දියවැඩියාව සඳහා සැත්කම් කිරීම යුක්ති සහගත ය.
ශරීරයේ පරිවෘත්තීය ක්රියාවලීන් වෙනස් කිරීම සඳහා වගකිව යුතු අයිලට් සෛල වලට දීර් time කාලයක් තිස්සේ නොහැකි වේ. මේ හේතුව නිසා, හැකිතාක් දුරට එහි ක්රියාකාරී හැකියාවන් රඳවාගෙන ඇති පරිත්යාග ග්රන්ථියේ ඇලෝට්රාන්ස්ප්ලාන්ටේෂන් භාවිතා කිරීම වඩාත් සුදුසුය.
ඒ හා සමාන ක්රියා පටිපාටියක් ක්රියාත්මක කිරීම යනු පරිවෘත්තීය ක්රියාවලීන් අසාර්ථක වීම අවහිර කිරීම සහතික කෙරෙන කොන්දේසි සහතික කිරීමයි.
සමහර අවස්ථා වලදී, ශල්යකර්මයෙන් පසුව, පළමු වර්ගයේ දියවැඩියා රෝගය වර්ධනය වීම හෝ ඒවායේ ප්රගතිය නැවැත්වීම මගින් අවුලුවන සංකූලතා ආපසු හැරවීමේ සැබෑ හැකියාවක් ඇත.
දියවැඩියාවේ අග්න්යාශ බද්ධ කිරීම වෙනත් අවයව බද්ධ කිරීම සඳහා නිර්දේශ කරනු ලබන්නේ කලාතුරකිනි. මෙම ශල්ය වෛද්ය ප්රතිකාර විශාල තර්ජනයක්. වෙනත් බලපෑම් මාධ්යයන් ප්රමාණවත් නොවේ නම් සැත්කම් බොහෝ විට භාවිතා වේ. එවැනි ශල්යකර්ම මැදිහත්වීම් හැසිරීම සම්බන්ධයෙන් වෙනම තාක්ෂණික හා ආයතනික දුෂ්කරතාවයන්ගෙන් සමන්විත වේ.
වෛද්ය ක්රමයේදී රෝගය තුරන් කිරීමේ නවීන ක්රම කැපී පෙනේ.
- දෘඩාංග ප්රතිකාර ක්රම.
- අග්න්යාශයේ සැත්කම්.
- අග්න්යාශයේ බද්ධ කිරීම.
- අග්න්යාශික දූපත් බද්ධ කිරීම.
බීටා සෛලවල ස්වාභාවික ක්රියාකාරිත්වයේ වෙනස්වීම් හේතුවෙන් වර්ධනය වී ඇති පරිවෘත්තීය වෙනස්වීම් දියවැඩියා ව්යාධි විද්යාවේදී හඳුනාගත හැකි නිසා, ලැන්ගර්හාන්ස් දූපත් ප්රතිස්ථාපනය කිරීමේ ක්රියා පටිපාටිය මගින් ව්යාධි චිකිත්සාව කලින් තීරණය කරනු ලැබේ.
මෙම ශල්ය වෛද්ය ප්රතිකාරය මගින් පරිවෘත්තීය සංසිද්ධිවල නොගැලපීම් නිරාකරණය කිරීමට හෝ ශල්ය වෛද්ය ප්රතිකාර සඳහා අධික පිරිවැයක් නොතකා ග්ලූකෝස් වලට භාජනය වන දියවැඩියාව ඇතිවීමේ දැඩි නැවත නැවත සංකූලතා ඇතිවීම සහතික කිරීමට උපකාරී වේ.
දියවැඩියාවේදී, මෙම තීරණය හොඳින් තහවුරු වේ.
රෝගීන්ගේ කාබෝහයිඩ්රේට් පරිවෘත්තීය නියාමනය සඳහා වගකිව යුතු ශරීරයේ දූපත් සෛල වලට දීර් time කාලයක් තිස්සේ නොහැකි ය. එබැවින්, ආධාර දෙන ග්රන්ථියේ ලැන්ගර්හාන්ස් දූපත් ආදේශ කිරීමේ ඇලෝග්රැෆ්ට් භාවිතා කරනු ලබන අතර, එමඟින් ඔවුන්ගේ ක්රියාකාරකම් උපරිම ලෙස ආරක්ෂා වේ. මෙම සංසිද්ධිය මගින් නොර්මොග්ලිසිමියා රෝගයට ඇති ඉඩකඩ සහ පරිවෘත්තීය යාන්ත්රණයන්හි තවත් අවහිරයක් අපේක්ෂා කරයි.
සමහර අවස්ථාවන්හිදී, දියවැඩියා රෝගයක සංවර්ධිත සංකූලතා වල ප්රතිවිරුද්ධ සැකැස්ම සාක්ෂාත් කර ගැනීමට හෝ ඒවා නැවැත්වීමට හැකි වේ.
දියවැඩියා ව්යාධි විද්යාවේ අග්න්යාශ බද්ධ කිරීම භයානක ක්රියා පටිපාටියකි, මන්ද එවැනි මැදිහත්වීම් සිදු කරනු ලබන්නේ අතිශය ආන්තික අවස්ථාවන්හිදී පමණි.
අග්න්යාශයික ඉන්ද්රියයන් බද්ධ කිරීම බොහෝ විට සිදු කරනු ලබන්නේ පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන පුද්ගලයින් සඳහා වන අතර දෙවනුව වකුගඩු ආබාධයෙන් පෙළෙන අතර රෝගියාට ආපසු හැරවිය නොහැකි සංකූලතා අත්විඳීමට පෙර දැනටමත් ප්රකාශ වී ඇත:
- දෘෂ්ටි විතානයේ දෘෂ්ටි විතානය සම්පූර්ණයෙන් නැතිවීම
- විශාල හා කුඩා යාත්රා වල රෝග,
- ස්නායු රෝග
- නෙෆ්රොෆති,
- අන්තරාසර්ග පහත්කම.
අග්න්යාශයික නෙරෝසිස් මගින් කුපිත කරන ද්විතියික දියවැඩියා රෝගයක් ඉදිරියේ ග්රන්ථි බද්ධ කිරීම සිදු කරනු ලබන අතර, එය උග්ර අවධියේදී අග්න්යාශයේ පිළිකා සහ දුර්වල අග්න්යාශයේ සංකූලතාවයක් බවට පත්විය.
බොහෝ විට බද්ධ කිරීමේ සාධකය වන්නේ හිමොක්රොමැටෝසිස් මෙන්ම වින්දිතයාගේ සීනි වලට ඇති ප්රතිශක්තියයි.
තරමක් දුර්ලභ අවස්ථාවන්හිදී, දියවැඩියාව සඳහා ග්රන්ථිය බද්ධ කිරීම ව්යාධි ගණනාවක් ඇති රෝගීන්ට නියම කරනු ලැබේ.
- අග්න්යාශයික පටක වල නෙරෝසිස්.
- පිළිකාමය හෝ මාරාන්තික පා .මාලාවක් සෑදීමෙන් ග්රන්ථියට සිදුවන හානිය.
- කිසිදු ප්රතිකාරයකට ප්රතිචාර නොදක්වන අග්න්යාශයේ පටක වලට දැඩි හානියක් සිදු වන පෙරිටෝනියම් හි ඇති ගිනි අවුලුවන සංසිද්ධිය.
බොහෝ විට, වකුගඩු ආබාධයේ පෙනුම සමඟ, රෝගියාට, අග්න්යාශ බද්ධ කිරීමක් සමඟ, අග්න්යාශය සමඟ වහාම වකුගඩු සැත්කමක් අවශ්ය වේ.
ඇඟවීම් වලට අමතරව, විවිධ හේතූන් මත අග්න්යාශ බද්ධ කිරීමක් කළ නොහැකි වනු ඇත.
- බාල පා .මාලාවක නියෝප්ලාස්ම් පැවතීම හා ගොඩනැගීම.
- හෘද රෝග, දරුණු සනාල u නතාවයෙන් සංලක්ෂිත වේ.
- දියවැඩියාවේ සංකූලතා.
- පෙනහළු ව්යාධි විද්යාව, ආ roke ාතය, බෝවන පා course මාලාව.
- මත්පැන්, මත්ද්රව්යවලට ඇබ්බැහි වීම.
- දැඩි මානසික ප්රකාශනයේ ආබාධ.
- ශරීරයේ දුර්වල ආරක්ෂක කාර්යයන්.
- ඒඩ්ස්
රෝගියාගේ තත්වය සතුටුදායක නම් ශල්ය වෛද්ය ප්රතිකාර ලබා ගත හැකිය. එසේ නොමැති නම්, මරණ අවදානමක් ඇත.
ශල්යකර්ම මැදිහත්වීමේ හැකියාව සහ බද්ධ කිරීමක් සම්බන්ධ සිද්ධීන් හඳුනා ගැනීමට පෙර, පරීක්ෂණ මාලාවක් සිදු කරනු ලැබේ. අධ්යයනයට පහත රෝග විනිශ්චය ක්රම ඇතුළත් වේ:
- රුධිර වර්ග විශ්ලේෂණය,
- ගණනය කළ ටොමොග්රැෆි,
- විද්යුත් හෘද රෝග
- ජෛව රසායනික මට්ටමින් රුධිර පරීක්ෂාව,
- හෘද පේශිවල අල්ට්රා සවුන්ඩ් රෝග නිර්ණය, පෙරිටෝනියම්,
- රුධිර සෙරොලොජි,
- මුත්රා සහ රුධිර විශ්ලේෂණය,
- පටක අනුකූලතා ප්රතිදේහජනක අධ්යයනය,
- ස්ටර්නම් හි එක්ස් කිරණ.
චිකිත්සකවරයකු, ශල්ය වෛද්යවරයකු, ආමාශ ආන්ත්ර විද්යා ologist යකු විසින් රෝගියාට සම්පූර්ණ පරීක්ෂණයක් අවශ්ය වේ. සමහර විට ඔබට එවැනි වෛද්යවරුන් සමඟ පරීක්ෂණයක් අවශ්ය වේ:
සවිස්තරාත්මක රෝග විනිශ්චය සඳහා ස්තූතියි, බද්ධ කළ ඉන්ද්රිය ප්රතික්ෂේප කිරීමේ තර්ජනය හඳුනාගත හැකිය. විශ්ලේෂණ කාල පරිච්ෙඡ්දය තුළ තීරණය කරන සියලුම දර්ශක සාමාන්ය නම්, අග්න්යාශය බද්ධ කර වෛද්යවරයකු සොයා ගැනීමට වෛද්යවරු සැලසුම් කරති.
පටක නියැදීම සිදු කරනු ලබන්නේ ජීවත්ව සිටින පුද්ගලයෙකු සහ මොළය මියගොස් ඇති බව තහවුරු කර ගැනීමෙනි.
පරීක්ෂණවල ප්රති results ල, සමස්ත යහපැවැත්ම සහ අග්න්යාශයට කෙතරම් අහිතකර ලෙස බලපාන්නේද යන්න මත පදනම්ව වෛද්යවරයා අග්න්යාශ බද්ධ කිරීම සඳහා මැදිහත් වීමක් තෝරා ගනු ඇත.
- ශල්යකර්මයට සම්පූර්ණ ඉන්ද්රියයක් බද්ධ කිරීම ඇතුළත් වේ.
- ග්රන්ථියේ වලිගයක් හෝ වෙනත් තට්ටුවක් බද්ධ කිරීම.
- අවයව හා duodenum කොටස ඉවත් කිරීම අවශ්ය වේ.
- ලැන්ගර්හාන්ස් සෛල තුළට එන්නත් කිරීම.
මුළු අග්න්යාශය බද්ධ කිරීමේදී, duodenum 12 හි කොටසක් සමඟ එය ගන්න. කෙසේ වෙතත්, ග්රන්ථිය කුඩා අන්ත්රය හෝ මුත්රාශයට සම්බන්ධ කළ හැකිය. අග්න්යාශයේ කොටසක් පමණක් බද්ධ කරන්නේ නම්, අග්න්යාශයේ යුෂ ඉවත් කිරීමේදී ශල්යකර්ම මැදිහත්වීම සමන්විත වේ. මෙය සිදු කිරීම සඳහා ක්රම 2 ක් භාවිතා කරන්න.
- නියෝප්රීන් භාවිතයෙන් ප්රතිදාන නාලිකාව අවහිර කිරීම.
- කුඩා අන්ත්රය හෝ මුත්රාශයට අවයව යුෂ ඉවත් කිරීම. යුෂ මුත්රාශයට දැමූ විට, ආසාදන ඇතිවීමේ අවදානම අඩු වේ.
වකුගඩුව මෙන් අග්න්යාශයේ බද්ධ කිරීමක් ඉලියැක් ෆෝසා තුළ සිදු කෙරේ. ක්රියා පටිපාටිය සංකීර්ණ හා දිගු වේ. බොහෝ විට සැත්කම සාමාන්ය නිර්වින්දනය යටතේ සිදු කරනු ලබන අතර එය බරපතල සංකූලතා ඇතිවීමේ අවදානම අඩු කරයි.
ඔවුන් කොඳු ඇට පෙළ ස්ථාපිත කිරීම සිදු වන අතර, එම හේතුව නිසා බද්ධ කිරීමෙන් පසු නිර්වින්දනය ලබා දෙනු ලැබේ.
අදියර වශයෙන් ග්රන්ථියට ශල්ය වෛද්ය ප්රතිකාර:
- පරිත්යාගශීලියාට ගර්භාෂ ධමනි හරහා ප්රතිදේහ සඳහා medicine ෂධයක් ලබා දෙනු ලැබේ, පසුව කල් තබා ගන්නා විසඳුමක් භාවිතා කරයි.
- ඊළඟට, අවයව ඉවත් කර සීතල සේලයින් ද්රාවණයකින් සිසිල් කරනු ලැබේ.
- නියමිත මෙහෙයුමක් සිදු කරන්න.ප්රතිග්රාහකයාට වි ection ටනයක් සිදු කරනු ලැබේ, පසුව නිරෝගී ග්රන්ථියක් හෝ කොටසක් ileal fossa කලාපයට බද්ධ කරනු ලැබේ.
- ධමනි, නහර සහ අවයව පිටවන ඇල අදියර කිහිපයකින් ඒකාබද්ධ වේ.
රෝගියා දියවැඩියාවට එරෙහිව වකුගඩු වල වැඩ වෙනස් කරන්නේ නම්, ද්විත්ව ශල්යකර්මයක් කළ හැකිය. මෙය වාසිදායක ප්රති .ල ලබා ගැනීමේ අවස්ථාව වැඩි කරයි.
සාර්ථක බද්ධ කිරීමක් සමඟ රෝගියා ඉක්මනින් සාමාන්ය කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට නැවත පැමිණෙනු ඇත. එබැවින් ඔහුට නිතිපතා ඉන්සියුලින් එන්නත් කිරීම අවශ්ය නොවන අතර එය ප්රතිශක්ති upp ෂධ මර්දන පෙති මගින් ප්රතිස්ථාපනය කරයි. ඔවුන්ගේ භාවිතය බද්ධ කළ අග්න්යාශය ප්රතික්ෂේප කිරීමට ඉඩ නොදේ.
වෙනස් ක්රියාකාරී යාන්ත්රණයක් ඇති 2-3 ෂධ 2-3 ක් භාවිතා කරමින් ප්රතිශක්ති upp ෂධ ප්රතිකාරය සිදු කරනු ලැබේ.
ඕනෑම ශල්යකර්ම විසඳුමක් මෙන්, බද්ධ කිරීම මඟින් දියවැඩියාව වැනි එවැනි සංකූලතා වර්ධනය විය හැකිය.
- පෙරිටෝනියම් තුළ බෝවන සංසිද්ධියක් ඇතිවීම.
- බද්ධ කළ ඉන්ද්රියයක රවුමක තරල පැවතීම.
- විවිධ තීව්රතාවයන්හි ලේ ගැලීම වර්ධනය වීම.
බද්ධ කළ ග්රන්ථිය ප්රතික්ෂේප කිරීම සිදු වේ. මෙයින් පෙන්නුම් කරන්නේ මුත්රා වල ඇමයිලේස් ඇති බවයි. බයොප්සි පරීක්ෂණයක් සිදු කරන්නේ නම් මෙය ද අනාවරණය වේ. යකඩ ප්රමාණයෙන් වැඩි වීමට පටන් ගනී. ශරීරයේ නොපැහැදිලි දාර ඇති බැවින් අල්ට්රා සවුන්ඩ් ස්කෑන් හඳුනා ගැනීම පාහේ කළ නොහැක්කකි.
බද්ධ කිරීමේ ශල්ය වෛද්ය ප්රතිකාර සඳහා රෝගියාට දිගු හා දුෂ්කර පුනරුත්ථාපනයක් අවශ්ය වේ. මෙම අවස්ථාවේදී, ප්රතිශක්ති upp ෂධ ඔහුට නියම කරනු ලැබේ, එවිට ඉන්ද්රිය හොඳින් මුල් බැස ගනී.
බද්ධ කිරීමෙන් පසු අග්න්යාශය සුව කළ හැකිද?
සංඛ්යාලේඛනවලට අනුව, අග්න්යාශ බද්ධ කිරීමකින් පසු දිවි ගලවා ගැනීම රෝගීන්ගෙන් 80% ක් තුළ අවුරුදු 2 නොඉක්මවන කාලයක් සඳහා නිරීක්ෂණය කෙරේ.
අග්න්යාශය සෞඛ්ය සම්පන්න පරිත්යාගශීලියෙකුගෙන් බද්ධ කර ඇත්නම්, රෝග විනිශ්චය වඩාත් හිතකර වන අතර රෝගීන්ගෙන් 40% ක් පමණ අවුරුදු 10 කට වඩා වැඩි කාලයක් ජීවත් වන අතර 70% ක් අවුරුදු 2 කට නොඅඩු කාලයක් ජීවත් වේ.
ශරීර සෛල අභ්යන්තර ක්රමයෙන් හඳුන්වා දීම හොඳම පැත්තෙන් නොවන බව ඔප්පු වී ඇත, තාක්ෂණය දැන් අවසන් වෙමින් පවතී. මෙම ක්රමයේ සංකීර්ණතාව පවතින්නේ එක් ග්රන්ථියකින් අපේක්ෂිත සෛල ගණන ලබා ගැනීමට ප්රමාණවත් නොවීමයි.
දියවැඩියාව සඳහා අග්න්යාශ බද්ධ කිරීම
මිනිස් සිරුරේ වැදගත්ම අවයවයක් වන්නේ අග්න්යාශයයි.
එය උදර කුහරය තුළ පිහිටා ඇති අතර කාර්යයන් ගණනාවක් ඉටු කරයි. ඒවායින් වඩාත් වැදගත් වන්නේ ආහාර ජීර්ණයට සම්බන්ධ වන එන්සයිම සංශ්ලේෂණය (එක්සොක්රීන්) සහ කාබෝහයිඩ්රේට පරිවෘත්තීය ක්රියාවලියට සම්බන්ධ හෝමෝන සෑදීමයි. ඉන්ද්රියයේ වැරදි ක්රියාකාරිත්වය තරමක් බරපතල ප්රතිවිපාක ඇති කළ හැකිය - අග්න්යාශයික නෙරෝසිස්, දියවැඩියා රෝගය සහ සමහර අවස්ථාවල මරණය. සමහර විට, විවිධ හේතු ගණනාවක් නිසා යකඩ එහි කාර්යයන් අර්ධ වශයෙන් හෝ පූර්ණ ලෙස ඉටු කිරීම නවතා දමයි, එබැවින් එහි බද්ධ කිරීම පිළිබඳ ප්රශ්නය පැන නගී.
වර්තමානයේ, බොහෝ රටවල බද්ධ කිරීමේ මෙහෙයුම් සිදු කරනු ලබන අතර, එමඟින් මෙම දිශාවට වෛද්ය විද්යාවේ නිරන්තර සංවර්ධනය ගැන කතා කිරීමට අපට ඉඩ සලසයි. පළමු වර්ගයේ දියවැඩියාව සඳහා අග්න්යාශ බද්ධ කිරීමේ සාම්පල 1891 දී නැවත නිපදවන ලද අතර එය ඉන්සියුලින් සොයා ගැනීමට වසර තිහකට පෙරය. කෙසේ වෙතත්, එවැනි සැත්කමක් ප්රථම වරට 1966 දී ඇමරිකාවේ සිදු කරන ලදී.
අද, වෛද්ය විද්යාව විසින් අග්න්යාශ බද්ධ කිරීමේ ක්ෂේත්රයේ සැලකිය යුතු පියවරක් ගෙන ඇත්තේ ස්ටෙරොයිඩ් සමඟ සයික්ලොස්පෝරින් ඒ භාවිතය හේතුවෙනි.
ශල්යකර්ම සඳහා රෝග විනිශ්චය, ඇඟවීම් සහ contraindications
මෙහෙයුම සම්පූර්ණ කිරීමේ effectiveness ලදායීතාවය සහ සාර්ථකත්වය බොහෝ සාධක මත රඳා පවතී, මන්ද මෙම ක්රියා පටිපාටිය ආන්තික අවස්ථාවන්හිදී පමණක් පෙන්වන අතර තරමක් ඉහළ පිරිවැයක් දරයි. සෑම රෝගියෙකුම පරීක්ෂණ හා රෝග විනිශ්චය මාලාවකට භාජනය විය යුතුය. එහි ප්රති results ල අනුව වෛද්යවරයා විසින් ක්රියා පටිපාටියේ යෝග්යතාවය තීරණය කරයි.රෝග විනිශ්චය වර්ග කිහිපයක් තිබේ, ඒවා අතර වඩාත් වැදගත් වන්නේ පහත දැක්වේ:
- චිකිත්සකවරයකුගේ ගැඹුරු පරීක්ෂණයක් සහ විශේෂ specialized වෛද්යවරුන්ගේ උපදෙස් - ආමාශ ආන්ත්ර විද්යා ologist යකු, ශල්ය වෛද්යවරයකු, නිර්වින්දන වෛද්යවරයකු, දන්ත වෛද්යවරයකු, නාරිවේද වෛද්යවරයකු සහ වෙනත් අය.
- හෘද මාංශ පේශි, පෙරිටෝනියල් අවයව, පපුවේ එක්ස් කිරණ, විද්යුත් හෘද රෝග, ගණනය කළ ටොමොග්රැෆි,
- විවිධ රුධිර සාම්පල
- පටක අනුකූලතාව සඳහා වැදගත් වන ප්රතිදේහජනක පවතින බව හඳුනා ගන්නා විශේෂ විශ්ලේෂණයක්.
ඕනෑම ශල්යකර්මයක් හැසිරවීම රෝගියාට තරමක් භයානක ක්රියා පටිපාටියක් බැවින්, සාමාන්ය මිනිස් ක්රියාකාරකම් සහතික කිරීම සඳහා ඇති එකම විකල්පය අග්න්යාශය බද්ධ කිරීම බව ඇඟවුම් ගණනාවක් තිබේ:
- මෙම රෝගයේ බරපතල සංකූලතා ඇතිවීමට පෙර පළමු වර්ගයේ දියවැඩියා රෝගයේ අග්න්යාශ බද්ධ කිරීම, රෙටිනෝපති වැනි අන්ධභාවය, සනාල ව්යාධි, විවිධ වර්ගයේ නෙෆ්රොෆති, හයිපර්ලෙබිලිටි,
- අග්න්යාශයේ විශේෂ පා course මාලාවක් නිසා ඇතිවිය හැකි ද්විතියික දියවැඩියා රෝගය, අග්න්යාශයික නෙරෝසිස් වර්ධනය වන, අග්න්යාශ පිළිකාව, ඉන්සියුලින් සඳහා රෝගියාගේ ප්රතිශක්තිය, හිමොක්රොමෝටෝසිස්,
- අවයව පටක වල ව්යුහාත්මක තුවාල ඇතිවීම, මාරාන්තික හෝ නිරපේක්ෂ නියෝප්ලාස්ම්, පුළුල් පටක මිය යාම, පෙරිටෝනියම් තුළ විවිධ වර්ගයේ දැවිල්ල.
ඉහත සඳහන් සෑම ඇඟවීමක්ම පරස්පර විරෝධී ය, එබැවින් බද්ධ කිරීමේ ශක්යතාව පිළිබඳ ප්රශ්නය එක් එක් රෝගියා සඳහා තනි තනිව සලකා බලනු ලබන අතර, එම ක්රියා පටිපාටියේ ඇති සියලුම අවදානම් සහ negative ණාත්මක ප්රතිවිපාක තක්සේරු කරන වෛද්යවරයෙකු විසින් තීරණය කරනු ලැබේ.
ඇඟවීම් වලට අමතරව, අග්න්යාශ බද්ධ කිරීමක් කිරීම සපුරා තහනම් කර ඇති ප්රතිවිරෝධතා ගණනාවක් තිබේ:
- මාරාන්තික නියෝප්ලාස්ම් පැවතීම හා සංවර්ධනය කිරීම,
- සනාල හිඟකම ප්රකාශ වන විවිධ හෘද රෝග,
- දියවැඩියාවේ සංකූලතා
- පෙනහළු රෝග, ආ roke ාතය හෝ බෝවන රෝග,
- ඇබ්බැහි වීම හෝ මත්පැන්,
- දරුණු මානසික ආබාධ,
- දුර්වල ප්රතිශක්තිය.
ග්රන්ථි බද්ධ කිරීමේ සැත්කම් සිදු කරනු ලබන්නේ රෝගියා සතුටුදායක තත්ත්වයෙන් හා යහපැවැත්මෙන් නම් පමණක් බව මතක තබා ගැනීම වැදගත්ය. එසේ නොමැති නම්, රෝගියාට මරණ අවදානමක් ඇත.
අග්න්යාශ බද්ධ කිරීම කලාතුරකින් සිදුකරන ශල්යකර්මයක් වන අතර එහි අරමුණ වන්නේ ශරීරයේ ඉන්සියුලින් නිසි ලෙස ස්රාවය කිරීමයි.
ශල්යකර්මයට හේතුව ප්රගතිශීලී දියවැඩියාව (රෝග ලක්ෂණ හෝ තර්ජනාත්මක වකුගඩු අකර්මන්ය වීම) සහ අවයව ක්රියා විරහිත වන වෙනත් තත්වයන් විය හැකිය.
අග්න්යාශයට ප්රධාන කාර්යයන් දෙකක් ඇත. පළමුවැන්න නම්, ඉන්ද්රිය නාලිකාව හරහා පොදු කෝපය පල කලේය සහ duodenum වෙත ගමන් කරන ආහාර ජීර්ණ එන්සයිම වල ෆෝලික් සෛල මගින් නිෂ්පාදනය කිරීමයි. එහිදී ඔවුන් ප්රෝටීන හා මේද ජීර්ණය කිරීමේදී වැදගත් කාර්යභාරයක් ඉටු කරයි.
අභ්යන්තර ස්රාවය යනු ශරීරයේ ග්ලූකෝස් මට්ටම නියාමනය කිරීමට ඉඩ සලසන වඩාත් සංකීර්ණ යාන්ත්රණයකි.
මෙම උදර ඉන්ද්රිය ස්රාවය කරන කාර්යයක් ඉටු කරයි. එහි ව්යුහය, සනාලීකරණය සහ පිහිටීම නිසා එම ස්ථානයේ ශල්යකර්ම සිදු කිරීම දුෂ්කර ය.
කෙසේවෙතත්, අග්න්යාශ බද්ධ කිරීමේ සැත්කම් සිදු කරනු ලබන්නේ, බද්ධ කිරීමෙන් පසු දියවැඩියාවෙන් පෙළෙන රෝගියෙකුට සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීමේ අවශ්යතාවයෙන් සහ ඉන්සියුලින් භාවිතයෙන් ස්වාධීන විය හැකි බැවිනි. කල් යත්ම, බරපතල, ජීවිතයට තර්ජනයක් වන සංකූලතා වළක්වා ගන්න.
ශල්ය වෛද්යවරුන් සඳහා එවැනි සැත්කමක් සැබෑ අභියෝගයකි. අග්න්යාශය ධමනි තුනකින් අක්රිය කර ඇත:
- සුපිරි mesenteric ධමනි,
- ප්ලෙන්නික් ධමනි,
- ආමාශයික duodenal ධමනි.
අග්න්යාශය හා වකුගඩු එකවර බද්ධ කිරීමත් සමඟ ඒවා ශ්රෝණි කලාපයේ, ඉලියැක් අස්ථිවල අභ්යන්තර පැත්තේ තැන්පත් කර ඇති අතර අවයව දෙකේම ධමනි අභ්යන්තර ස්ත්රී ධමනි සමඟ සම්බන්ධ වේ.
අපගේ පා .කයන්ගේ ලිපි
මගේ ආච්චි දිගු කලක් තිස්සේ දියවැඩියාවෙන් පෙළෙන අතර (දෙවන වර්ගය), නමුත් මෑතකදී ඇගේ කකුල්වල සහ අභ්යන්තර අවයවවල සංකූලතා ඇති වී තිබේ.
මගේ ජීවිතය වචනානුසාරයෙන් බේරාගත් ලිපියක් අහම්බෙන් මට හමු විය. වධහිංසා දැකීම මට අපහසු වූ අතර කාමරයේ දුර්ගන්ධය මා පිස්සු වට්ටමින් සිටියේය.
ප්රතිකාර කාලය තුළ, අත්තම්මා ඇගේ මනෝභාවය පවා වෙනස් කළේය. ඇයගේ කකුල් තවදුරටත් තුවාල නොවන බවත් වණ ප්රගතියක් නොමැති බවත් ඇය පැවසුවාය; ලබන සතියේ අපි වෛද්යවරයාගේ කාර්යාලයට යමු. ලිපියට සබැඳිය පැතිරෙන්න
අග්න්යාශ බද්ධ කිරීම පළමු වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාව සඳහා සිදු කෙරේ. ආහාර ජීර්ණ පද්ධතියේ ග්රන්ථි අවයව බද්ධ කිරීම අද දියවැඩියාව සම්පූර්ණයෙන් සුව කළ හැකි එකම ක්රමය වන අතර එමඟින් බාහිර ඉන්සියුලින් අවශ්යතාවයකින් තොරව නොර්මොග්ලිසිමියා රෝගයට ගොදුරු වේ.
එක්සොක්රීන් හා අන්තරාසර්ග ස්රාවය ඉන්ද්රියයන් බද්ධ කිරීම අතිශයින්ම සංකීර්ණ ක්රියා පටිපාටියක් වන අතර එය සාපේක්ෂව ඉහළ අවදානමක් ඇත.
ආක්රමණශීලී මැදිහත්වීමට හේතුව විය හැක්කේ:
2019 දී සීනි සාමාන්ය ලෙස තබා ගන්නේ කෙසේද
- විවෘත දියවැඩියා වෙනස්කම්
- දරුණු ආබාධිතභාවයට හෝ මරණයට හේතු විය හැකි සංකූලතා ඉක්මනින් වර්ධනය වන රෝගයේ පා course මාලාව.
වඩාත් සුලභ ඇඟවුම වන්නේ වකුගඩු අකර්මන්ය වීම සහිත දියවැඩියාවයි. එවැනි රෝගියෙකු ඉන්සියුලින් චිකිත්සාවට භාජනය වන අතර ඒ සමඟම නිතිපතා ඩයලිසිස් සිදු කරයි. එවැනි රෝගීන්ට අග්න්යාශ බද්ධ කිරීම වකුගඩුවක් සමඟ හෝ වකුගඩු බද්ධ කිරීමෙන් පසුව සිදු වේ. මෙය දියවැඩියා රෝගියාට සම්පූර්ණ සුවය ලබා ගැනීමට අවස්ථාව ලබා දෙයි.
දියවැඩියාව පිළිබඳ වකුගඩු සංකූලතා තවමත් වර්ධනය වී නොමැති නමුත් අග්න්යාශයේ ප්රමාණවත් නොවන බවට පැහැදිලි සං with ා සහිත රෝගීන් ඊනියා ක්රියාකාරී බද්ධ කිරීම සඳහා සුදුසුකම් ලබයි. බද්ධ කළ ඉන්ද්රිය නිවැරදිව බද්ධ කර බද්ධ කිරීම ප්රතික්ෂේප නොකළහොත් රෝගියාගේ සෞඛ්ය තත්වය සාමාන්ය මට්ටමට ළඟා වේ:
- ඔහුට ඉන්සියුලින් ගැනීමට අවශ්ය නැත,
- ඔහුට සාමාන්ය ජීවිතයට හා වැඩට ආපසු යා හැකිය.
සාර්ථක බද්ධ කිරීමෙන් පසු කාන්තාවන්ට, ප්රතිශක්ති upp ෂධ භාවිතා කිරීමේ අවශ්යතාවය තිබියදීත් (බද්ධ කිරීමේ විකෘති වැළැක්වීම සඳහා), ගැබ්ගෙන දරුවන් බිහි කිරීමට හැකියාව ඇත.
බද්ධ කිරීම සඳහා ඉතිරිව ඇති (ඉතා දුර්ලභ වුවද) ඇඟවුම්:
- අග්න්යාශයේ අග්න්යාශයේ හිඟකම,
- අග්න්යාශයික සිරෝසිස්,
- පිළිකා නැවත ඇති නොවී අග්න්යාශ පිළිකා effective ලදායී ලෙස ඉවත් කිරීමෙන් පසු තත්වය.
මෙම තත්වයන් ඉන්සියුලින් iency නතාවයට හා ද්විතියික දියවැඩියා රෝග ලක්ෂණ වලට හේතු වේ (එහි සියලුම සහායක සංකූලතා සහිතව).
ආහාර ජීර්ණ පද්ධතියේ ග්රන්ථි අවයව බද්ධ කිරීමෙන් භෞතික විද්යාත්මක හා පරිවෘත්තීය සමතුලිතතාවය සාමාන්ය තත්වයට පත් කළ හැකිය. ජීවිතයට තර්ජනයක් වන සංකූලතාවන්ට, මූලික වශයෙන් දරුණු හයිපෝ- සහ හයිපර්ග්ලයිසිමියා වලට ඇසිඩෝසිස් සමඟ හෝ කෝමා තත්වයට පත්විය හැකිය.
අග්න්යාශ බද්ධ කිරීමේ බලපෑම හෘද රෝග සඳහා අවදානම් සාධක මත බලපාන අතර සමහර නිදන්ගත සංකූලතා වර්ධනය වීමේ ප්රමාදය ද සනාථ වී ඇත.
අග්න්යාශ බද්ධ කිරීම දියවැඩියාවට treatment ලදායී ප්රතිකාරයකි. බද්ධ කිරීමේ සැත්කමක් ප්රධාන ආකාර තුනකින් කළ හැකිය:
- ග්රන්ථි අවයව බද්ධ කිරීම,
- වකුගඩු සමඟ එකවර අග්න්යාශය බද්ධ කිරීම,
- වකුගඩු බද්ධ කිරීමෙන් පසු අග්න්යාශ බද්ධ කිරීම.
අග්න්යාශයේ බද්ධ කිරීම (ඊනියා උසස් බද්ධ කිරීම) සාමාන්යයෙන් වැඩ කරන වකුගඩු රෝගීන් තුළ සිදු කරනු ලබන අතර ඉන්සියුලින් සමඟ නිවැරදි ප්රතිකාර ලබා දී තිබියදීත් සැලකිය යුතු ග්ලයිසමික් උච්චාවචනයන් දක්නට ලැබේ.
මෙම තත්වය දියවැඩියාවේ බරපතල සංකූලතා වර්ධනය වීමට හේතු විය හැකි අතර ශල්යකර්ම මගින් මෙය වළක්වා ගත හැකිය.
අපගේ වෙබ් අඩවියේ පා readers කයන්ට අපි වට්ටමක් ලබා දෙන්නෙමු!
කෙසේවෙතත්, අග්න්යාශයේ බද්ධ කිරීම සිදු කරනු ලබන්නේ සමහර රෝගීන් තුළ පමණි, මන්ද බොහෝ විට දියවැඩියාව වකුගඩු විනාශ කර වෙනත් සංකූලතා වලට තුඩු දෙයි. එබැවින් වකුගඩු හා අග්න්යාශය එකවර බද්ධ කිරීම වඩාත් සුදුසුය. දියවැඩියාවේ බහුලව සිදු වන අවයව බද්ධ කිරීම මෙයයි.
කලින් බද්ධ කළ වකුගඩු සමඟ ඔබට අග්න්යාශ බද්ධ කිරීමක් කළ හැකිය, නමුත් විවිධ පරිත්යාගශීලීන් දෙදෙනෙකුගේ එවැනි අවයව මගින් රෝගියා සුවය ලැබීමේ අවදානම අඩු කරයි.
ඉහත ක්රමවලට විකල්පයක් වන්නේ අග්න්යාශයේ අග්න්යාශයික දූපත් බද්ධ කිරීමයි. ක්රියාපටිපාටියේ සාරය නම් පරිත්යාග සෛල හරහා කැතීටරයක් බද්ධ කිරීමයි. කෙසේ වෙතත්, මෙම තාක්ෂණය සමස්ත අවයව බද්ධ කිරීමට වඩා අඩු effective ලදායී වේ.
අග්න්යාශ බද්ධ කිරීම (වකුගඩු බද්ධ කිරීමක් සමඟ ඒකාබද්ධව) යනු ඉන්සියුලින් හෝ නිතිපතා ඩයලිසිස් නොමැතිව රෝගියාට සාමාන්යයෙන් ක්රියා කිරීමේ හැකියාව යථා තත්වයට පත් කළ හැකි ක්රියා පටිපාටියකි.
එවැනි ක්රියා පටිපාටියක් මඟින් පෙනීම නැතිවීම, අත් පා කපා හැරීම ද්විතියික ගැන්ග්රස් වෙනස්කම් සමඟ උපකාරී වේ. නවීන වෛද්ය විද්යාවේ ජයග්රහණවලට ස්තූතිවන්ත වන මෙය 60-70% මෙහෙයුම් වලදී සිදු වේ.
එසේ වුවද, මෙහෙයුම සිදු කිරීම දුෂ්කර ය, සංකූලතා ඇති විය හැකිය. වඩාත් පොදු ඒවා නම්:
- බද්ධ කළ ඉන්ද්රියයේ දැවිල්ල (ශල්යකර්මයේදී ඉෂ්මීමියාව හෝ දැඩි ලෙස හැසිරවීම හේතුවෙන්),
- බද්ධ කරන ලද ඉන්ද්රිය නෙරෝසිස් (සනාල ඇනස්ටොමෝසස් වල ඇති thromboembolic සංකූලතා හේතුවෙන්),
- බද්ධ කිරීම ප්රතික්ෂේප කිරීම (පැහැදිලි කිරීම පවා අවශ්ය විය හැකිය - තැන්පත් කළ අවයව ඉවත් කිරීම),
- රුධිර වහනය, ආසාදන හා පශ්චාත් ශල්ය ෆිස්ටුලස්.
සමහර අවස්ථාවලදී, හොඳින් බද්ධ කරන ලද බද්ධයක් (අසමත් වීමේ සලකුණු නොමැතිව) ස්රාවය කිරීමේ කාර්යයක් සිදු නොකිරීමට ද හැකිය. එබැවින් අග්න්යාශ බද්ධ කිරීම සඳහා රෝගියාගේ සුදුසුකම් සරල ක්රියාවලියක් නොවේ. බොහෝ විශේෂ ists යින් විසින් රෝගියාගේ තත්වය තක්සේරු කිරීම අවශ්ය වේ.
සංකූලතා ප්රතිශතය තරමක් ඉහළ ය. ඉහළ සුදුසුකම් ලත් විශේෂ ists යින් සේවය කරන මධ්යස්ථානවල පවා රෝගීන්ගෙන් 31-32% අතර සංකූලතා පැන නගී. පශ්චාත් ශල්ය පුනරුත්ථාපන පා course මාලාව රඳා පවතින්නේ ලබන්නා සඳහා නිවැරදිව තෝරා ගැනීම මත ය.
රෝගියෙකු තුළ පශ්චාත් ශල්යකර්ම සංකූලතා සඳහා ප්රධාන අවදානම් සාධක:
පශ්චාත් ශල්යකර්ම සංකූලතා වලින් සියයට 10-20 අතර ප්රමාණයක් බද්ධ කිරීමේ ත්රොම්බොසිස් ඇතුළත් වේ. සියයට 70 ක් තුළ, ශල්යකර්මයෙන් පසු දින හතක් ඇතුළත එය අනාවරණය වේ (සාමාන්යයෙන් බද්ධ කළ ඉන්ද්රියයක් ඉවත් කිරීම අවශ්ය වේ).
අවයව බද්ධ කිරීමෙන් පසු සංකූලතා ඇතිවීමට එක් හේතුවක් ලෙස ලේ ගැලීම සැලකේ. එය සනාල ඇනස්ටොමෝසිස් කාන්දුව, අභ්යන්තර උදරයේ ලේ ගැලීම සහ සුලු පත්රිකාවක් තුළ ලේ ගැලීම සමඟ සම්බන්ධ විය හැකිය.
අග්න්යාශයේ දැවිල්ල බොහෝ විට සිදුවන්නේ බද්ධ කිරීමෙන් සිදුවන ඉෂ්මික හානියෙනි. මෙය ශල්යකර්මයෙන් පසු සති 3-4 දක්වා පැවතිය හැකිය. බඩවැල් ෆිස්ටුල - සාමාන්යයෙන් සිදු වන්නේ බද්ධ කිරීමෙන් පසු පළමු මාස තුන තුළ, උග්ර උදර වේදනාවෙනි. බොහෝ රෝගීන්ට ඉක්මන් ශල්යකර්ම මැදිහත්වීමක් අවශ්ය වේ.
ශල්යකර්මයෙන් මාස තුනක් ඇතුළත අභ්යන්තර උදර ආසාදන ඇතිවිය හැක. දායක සාධක:
- පරිත්යාගශීලියාගේ මහලු වයස,
- බද්ධ කිරීමට පෙර පෙරිටෝනියල් ඩයලිසිස් භාවිතය,
- සීතල ඉෂ්මෙමියා හි දිගු කාලයක්,
- සිරෝලිමස් භාවිතා කරමින් අග්න්යාශයේ දැවිල්ල සහ ප්රතිශක්ති upp නතාවය.
Intraperitoneal දිලීර ආසාදන - රෝගීන්ගේ පශ්චාත් ශල්ය මරණ අනුපාතය වැඩි කිරීම.
අග්න්යාශයේ අග්න්යාශයේ ඉන්ද්රියයන් බද්ධ කිරීමේ ක්රියා පටිපාටිය සිදු කිරීමට පෙර, මෙහෙයුම contraindicated වන සාධක සලකා බලනු ලැබේ:
- මාරාන්තික පිළිකා
- ප්රගතිශීලී ඉෂ්මික් හෘද රෝග,
- මානසික ආබාධ
- දුර්වල ප්රතිශක්තිකරණ පද්ධතිය හෝ ඒඩ්ස්,
- දියුණු ධමනි ස්රාවය වන වෙනස්කම්,
- නිදන්ගත ශ්වසන අසමත්වීම,
- ප්රතිකාර කළ නොහැකි නිදන්ගත වෛරස් හා බැක්ටීරියා ආසාදන,
- වයස (අවුරුදු 45 ට වැඩි පුද්ගලයින් සඳහා සැත්කම් නිර්දේශ නොකරයි).
බද්ධ කිරීමේ ක්රියා පටිපාටියේ ප්රධාන තහනම වන්නේ ශරීරයේ මාරාන්තික පිළිකා මෙන්ම දරුණු මානසික ආබාධ ඇති විටය. උග්ර ස්වරූපයෙන් ඇති ඕනෑම රෝගයක් ශල්යකර්මයට පෙර ඉවත් කළ යුතුය.
දියවැඩියාව සෑම විටම මාරාන්තික සංකූලතා ඇති කරයි. අධික රුධිර සීනි අතිශයින්ම භයානක ය.
ඇලෙක්සැන්ඩර් මියාස්නිකොව් 2018 දෙසැම්බර් මාසයේදී දියවැඩියාවට ප්රතිකාර කිරීම පිළිබඳ පැහැදිලි කිරීමක් ලබා දුන්නේය. සම්පුර්ණයෙන්ම කියවන්න
දියවැඩියාව සඳහා අග්න්යාශ බද්ධ කිරීම
එක් විකල්ප ප්රතිකාරයක් වන්නේ දියවැඩියාව සඳහා අග්න්යාශ බද්ධ කිරීමයි. මෙම මෙහෙයුම ඉන්සියුලින් හි දෛනික පරිපාලනය මත යැපීම තුරන් කිරීමට උපකාරී වේ, එවැනි ප්රතිකාර 1 වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට අදාළ වේ, කෙසේ වෙතත් 2 වන වර්ගය එවැනි මැදිහත්වීමක් සඳහා ඇඟවුම් කරයි. නමුත් ශල්යකර්මයට සම්බන්ධ විය හැකි සියලු අවදානම් රෝගීන් සැලකිල්ලට ගත යුතු අතර, බොහෝ අවස්ථාවන්හිදී ප්රතික්ෂේප කිරීමෙන් වැළකීම සඳහා ජීවිත කාලය පුරාම ation ෂධ සහාය අවශ්ය වේ.
අග්න්යාශ බද්ධ කිරීම සිදු කරනු ලබන්නේ යටින් පවතින රෝගයේ සංකීර්ණ පා course මාලාවෙන් පෙළෙන රෝගීන් සඳහා ය. අග්න්යාශය ඉතා බිඳෙන සුළු අවයවයක් වන අතර එහි බද්ධ කිරීම බොහෝ අවදානම් සහ සංකූලතා සමඟ සම්බන්ධ වේ, එබැවින් එය සිදු කරනු ලබන්නේ අත්යවශ්ය අවස්ථාවලදී පමණි. භාවිතය සඳහා දර්ශක පහත දැක්වෙන ආකාරයේ සංකූලතා වනු ඇත:
- දරුණු වකුගඩු අකර්මණ්ය වීම හෝ දියවැඩියා රෝගීන් සඳහා රක්තපාත රෝගයට මාරුවීම,
- දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් සඳහා වකුගඩු බද්ධ කිරීමක් තිබීම,
- ඉන්සියුලින් ප්රතිකාරයට ප්රතිචාරයක් නොමැතිකම,
- කාබෝහයිඩ්රේට් කැළඹීම් වල දරුණු ආකාර.
පටුන වෙත ආපසු යන්න
වෛද්ය භාවිතයේදී සම්පූර්ණ හෝ අර්ධ අග්න්යාශ බද්ධ කිරීමක් සිදු කරයි. හෘදයාබාධ හෝ වකුගඩු බද්ධ කිරීම සඳහා සිරිතක් ලෙස වෛද්යවරුන් විසින් රෝගියාගේ අග්න්යාශය ඉවත් නොකරයි. වකුගඩුවට සමගාමීව ප්ලීහාව එකවර හෝ අනුක්රමිකව බද්ධ කිරීම පුහුණු වන්න. එවැනි මෙහෙයුමකින් විශාල ප්රතිශතයක් සඳහා ධනාත්මක ප්රති result ලයක් ලබා දේ. වෛද්ය පුහුණුව මගින් අග්න්යාශයේ සැත්කම් සිදු කරයි.
රෝගයට ප්රතිකාර කිරීම සඳහා techn ලදායී තාක්ෂණයක් ලැන්ගර්හාන්ස් දූපත් වල පර්සඩ් සෛලය ලෙස සැලකේ.
- පරිත්යාගශීලියෙකුගෙන් බද්ධ කිරීම - උදර කුහරය විසුරුවා හැර සැත්කමක් සිදු කරනු ලැබේ.
- ලැන්ගර්හාන්ස් සෛල බද්ධ කිරීම - සෛල දූපත් පරිත්යාගශීලීන්ගෙන් එක් අයෙකුගෙන් හෝ කිහිප දෙනෙකුගෙන් ලබා ගන්නා අතර කැතීටරයක් භාවිතා කරමින් රෝගියාගේ අක්මාවේ ද්වාර නහරයට ඇතුල් කරනු ලැබේ.
- ප්ලීහාව සහ වකුගඩු බද්ධ කිරීම සමගාමීව, මෙම ක්රියා පටිපාටිය වැඩි අවදානමක් සමඟ සම්බන්ධ වී ඇති නමුත් ධනාත්මක ගතිකයේ වැඩි ප්රතිශතයක් ඇත.
- ආධාරක සෛල ඔක්සිජන් පෝෂණය කරන සහ ප්රතික්ෂේප කිරීමේ ක්රියාවලිය වළක්වන විශේෂ උපකරණයක් භාවිතයෙන් බද්ධ කිරීම (අධ්යයනය කරමින් පවතී).
- ඉන්සියුලින් නිපදවන බීටා සෛල බද්ධ කිරීම.
පටුන වෙත ආපසු යන්න
අග්න්යාශයික සැත්කම් විශාල අවදානමක් සමඟ සම්බන්ධ වී ඇත, මන්ද මෙම ඉන්ද්රිය තරමක් සියුම් වන අතර අක්මා සෛල වැනි හානියට පත් සෛල ප්රතිස්ථාපනය කළ නොහැක. පරිත්යාගශීලී ඉන්ද්රියයක් බද්ධ කිරීමෙන් පසු, බොහෝ අවස්ථාවලදී, විදේශීය ශරීරයකට ප්රතිශක්තිකරණ ප්රතිචාරය මැඩපැවැත්වීම සඳහා drugs ෂධවල ජීවිත කාලය පුරාම පරිපාලනය අවශ්ය වේ - ප්රතික්ෂේප කිරීම.
ලැන්ගර්හාන්ස් හි දූපත් සෛල බද්ධ කිරීම ශරීරයට දැඩි ආතතියක් සමඟ සම්බන්ධ නොවන අතර ප්රතිශක්ති upp ෂධ පාලනය කිරීම අවශ්ය නොවේ. සෛල කෙලින්ම සංසරණ පද්ධතියට ඇතුළත් කර ඇති බැවින්, ක්රියා පටිපාටියෙන් පසු ක්රියා පටිපාටියේ බලපෑම නිරීක්ෂණය කෙරේ. ඊළඟ දිනවලදී, සෛල ක්රියාකාරිත්වය වැඩිවේ.
බද්ධ කිරීමට තීරණය කරන රෝගියෙකු තම ජීවිතයට ඇති අවදානම සැත්කම හා සම්බන්ධ අන්තරායන් සහ ශල්යකර්මයේ ප්රති live ලයක් ලෙස ජීවත්වීමට සිදුවන ප්රතිවිපාක යුක්ති සහගත කිරීමට වග බලා ගත යුතුය.
ඊස්රායල් විද්යා scientists යින්ගේ නව වර්ධනයක් යනු සෞඛ්ය සම්පන්න පරිත්යාගශීලියෙකුගේ සෛල තැන්පත් කිරීම, රෝගියාගේ සිරුරට විශේෂ නල සමඟ සම්බන්ධ කිරීම සහ ඔහුගේ රුධිරයේ ඉන්සියුලින් නිවැරදි මාත්රාවක් නිපදවන විශේෂ උපකරණයකි. එකම පද්ධතියට අනුව, සෛල වලට ඔක්සිජන් ලැබෙන අතර, ප්රතිශක්තිකරණ ප්රතිචාරයෙන් ආරක්ෂා වී ඇති නමුත් එවැනි උපකරණ තවමත් සංවර්ධනය වෙමින් පවතී. බීටා සෛල බද්ධ කිරීම මෙන් දියවැඩියා රෝගයට ප්රතිකාර කිරීමේදී විප්ලවීය වෙනසක් සිදු කළ හැකිය.
දියවැඩියාවේ අග්න්යාශ බද්ධ කිරීම සඳහා ප්රතිවිරෝධතා
මෙම සැත්කම පිළිකා සඳහා contraindicated. ස්නායු පද්ධතියේ ක්රියාකාරිත්වයේ මානසික හෝ දරුණු කැළඹීම් ඇති රෝගීන් ඔබට බද්ධ කළ නොහැක. තවත් contraindication එකක් වනුයේ දරුණු හෘද රෝග ඇති වීමයි. ශල්යකර්මයක් සිදු නොකරන අතර දරුණු බෝවන රෝග තිබේ නම් ඒවා තුරන් වන තුරු.
යුර්කොව්, අයි.බී. හෝමෝන ආබාධ හා රෝග පිළිබඳ අත්පොත / I. B. යුර්කොව්. - එම්.: ෆීනික්ස්, 2017 .-- 698 පි.
මොරොස් බී. ටී., ක්රොමෝවා ඊ., ෂුස්ටොව් එස්. බී, සහ වෙනත් අය දියවැඩියා 2 වර්ගයේ රෝගීන්ට සංකීර්ණ ප්රතිකාර කිරීමේදී ක්රියාකාරී ආවර්තිතා විද්යාවේ නව තාක්ෂණයන්, නූකා මුද්රණාලය - එම්., 2012. - 160 පි.
මලකොව් ජී.පී. සුව කිරීමේ පුහුණුව, 1 වන පොත (දියවැඩියාව සහ වෙනත් රෝග). එස්පීබී., ප්රකාශන ආයතනය "ජෙනේෂා", 1999, 190 පි., දිග. පිටපත් 11,000 කි- සොලොන්ඩ්ස් එම්. දියවැඩියාව පිළිබඳ නව අවබෝධයක්. ශාන්ත පීටර්ස්බර්ග්, ප්රකාශන ආයතනය "ඩෝ", 1997,172 පි. "දියවැඩියාව" නමින් එම පොතේම නැවත මුද්රණය කිරීම. නව අවබෝධය. ” එස්පීබී., ප්රකාශන ආයතනය "සියල්ල", 1999., පිටු 224, පිටපත් 15,000 ක් සංසරණය කිරීම.
- Vinogradov V.V. අග්න්යාශයේ පිළිකා සහ ගෙඩි, වෛද්ය සාහිත්ය ප්රකාශන ආයතනය - එම්., 2016. - 218 පි.

මට මාව හඳුන්වා දීමට ඉඩ දෙන්න. මගේ නම එලේනා. මම අවුරුදු 10 කට වැඩි කාලයක් අන්තරාසර්ග විද්යා ologist යෙකු ලෙස සේවය කරමි. මම දැනට මගේ ක්ෂේත්රයේ වෘත්තිකයෙකු බව විශ්වාස කරන අතර, වෙබ් අඩවියට පැමිණෙන සියලුම අමුත්තන්ට සංකීර්ණ හා එතරම් කාර්යයන් විසඳීමට උදව් කිරීමට මට අවශ්යය. වෙබ් අඩවිය සඳහා අවශ්ය සියලුම තොරතුරු එක්රැස් කර ප්රවේශමෙන් සකසනු ලැබේ. වෙබ් අඩවියේ විස්තර කර ඇති දේ යෙදීමට පෙර, විශේෂ ists යින් සමඟ අනිවාර්ය උපදේශනයක් අවශ්ය වේ.
බද්ධ කිරීම සඳහා දර්ශක
වෛද්ය ක්රමයේදී රෝගය තුරන් කිරීමේ නවීන ක්රම කැපී පෙනේ.
- දෘඩාංග ප්රතිකාර ක්රම.
- අග්න්යාශයේ සැත්කම්.
- අග්න්යාශයේ බද්ධ කිරීම.
- අග්න්යාශික දූපත් බද්ධ කිරීම.
බීටා සෛලවල ස්වාභාවික ක්රියාකාරිත්වයේ වෙනස්වීම් හේතුවෙන් වර්ධනය වී ඇති පරිවෘත්තීය වෙනස්වීම් දියවැඩියා ව්යාධි විද්යාවේදී හඳුනාගත හැකි නිසා, ලැන්ගර්හාන්ස් දූපත් ප්රතිස්ථාපනය කිරීමේ ක්රියා පටිපාටිය මගින් ව්යාධි චිකිත්සාව කලින් තීරණය කරනු ලැබේ.
මෙම ශල්ය වෛද්ය ප්රතිකාරය මගින් පරිවෘත්තීය සංසිද්ධිවල නොගැලපීම් නිරාකරණය කිරීමට හෝ ශල්ය වෛද්ය ප්රතිකාර සඳහා අධික පිරිවැයක් නොතකා ග්ලූකෝස් වලට භාජනය වන දියවැඩියාව ඇතිවීමේ දැඩි නැවත නැවත සංකූලතා ඇතිවීම සහතික කිරීමට උපකාරී වේ.
දියවැඩියාවේදී, මෙම තීරණය හොඳින් තහවුරු වේ.
රෝගීන්ගේ කාබෝහයිඩ්රේට් පරිවෘත්තීය නියාමනය සඳහා වගකිව යුතු ශරීරයේ දූපත් සෛල වලට දීර් time කාලයක් තිස්සේ නොහැකි ය. එබැවින්, ආධාර දෙන ග්රන්ථියේ ලැන්ගර්හාන්ස් දූපත් ආදේශ කිරීමේ ඇලෝග්රැෆ්ට් භාවිතා කරනු ලබන අතර, එමඟින් ඔවුන්ගේ ක්රියාකාරකම් උපරිම ලෙස ආරක්ෂා වේ. මෙම සංසිද්ධිය මගින් නොර්මොග්ලිසිමියා රෝගයට ඇති ඉඩකඩ සහ පරිවෘත්තීය යාන්ත්රණයන්හි තවත් අවහිරයක් අපේක්ෂා කරයි.
සමහර අවස්ථාවන්හිදී, දියවැඩියා රෝගයක සංවර්ධිත සංකූලතා වල ප්රතිවිරුද්ධ සැකැස්ම සාක්ෂාත් කර ගැනීමට හෝ ඒවා නැවැත්වීමට හැකි වේ.
දියවැඩියා ව්යාධි විද්යාවේ අග්න්යාශ බද්ධ කිරීම භයානක ක්රියා පටිපාටියකි, මන්ද එවැනි මැදිහත්වීම් සිදු කරනු ලබන්නේ අතිශය ආන්තික අවස්ථාවන්හිදී පමණි.
අග්න්යාශයික ඉන්ද්රියයන් බද්ධ කිරීම බොහෝ විට සිදු කරනු ලබන්නේ පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන පුද්ගලයින් සඳහා වන අතර දෙවනුව වකුගඩු ආබාධයෙන් පෙළෙන අතර රෝගියාට ආපසු හැරවිය නොහැකි සංකූලතා අත්විඳීමට පෙර දැනටමත් ප්රකාශ වී ඇත:
- දෘෂ්ටි විතානයේ දෘෂ්ටි විතානය සම්පූර්ණයෙන් නැතිවීම
- විශාල හා කුඩා යාත්රා වල රෝග,
- ස්නායු රෝග
- නෙෆ්රොෆති,
- අන්තරාසර්ග පහත්කම.
අග්න්යාශයික නෙරෝසිස් මගින් කුපිත කරන ද්විතියික දියවැඩියා රෝගයක් ඉදිරියේ ග්රන්ථි බද්ධ කිරීම සිදු කරනු ලබන අතර, එය උග්ර අවධියේදී අග්න්යාශයේ පිළිකා සහ දුර්වල අග්න්යාශයේ සංකූලතාවයක් බවට පත්විය.
බොහෝ විට බද්ධ කිරීමේ සාධකය වන්නේ හිමොක්රොමැටෝසිස් මෙන්ම වින්දිතයාගේ සීනි වලට ඇති ප්රතිශක්තියයි.
තරමක් දුර්ලභ අවස්ථාවන්හිදී, දියවැඩියාව සඳහා ග්රන්ථිය බද්ධ කිරීම ව්යාධි ගණනාවක් ඇති රෝගීන්ට නියම කරනු ලැබේ.
- අග්න්යාශයික පටක වල නෙරෝසිස්.
- පිළිකාමය හෝ මාරාන්තික පා .මාලාවක් සෑදීමෙන් ග්රන්ථියට සිදුවන හානිය.
- කිසිදු ප්රතිකාරයකට ප්රතිචාර නොදක්වන අග්න්යාශයේ පටක වලට දැඩි හානියක් සිදු වන පෙරිටෝනියම් හි ඇති ගිනි අවුලුවන සංසිද්ධිය.
බොහෝ විට, වකුගඩු ආබාධයේ පෙනුම සමඟ, රෝගියාට, අග්න්යාශ බද්ධ කිරීමක් සමඟ, අග්න්යාශය සමඟ වහාම වකුගඩු සැත්කමක් අවශ්ය වේ.
බද්ධ කිරීමේ ප්රතිවිරෝධතා
ඇඟවීම් වලට අමතරව, විවිධ හේතූන් මත අග්න්යාශ බද්ධ කිරීමක් කළ නොහැකි වනු ඇත.
- බාල පා .මාලාවක නියෝප්ලාස්ම් පැවතීම හා ගොඩනැගීම.
- හෘද රෝග, දරුණු සනාල u නතාවයෙන් සංලක්ෂිත වේ.
- දියවැඩියාවේ සංකූලතා.
- පෙනහළු ව්යාධි විද්යාව, ආ roke ාතය, බෝවන පා course මාලාව.
- මත්පැන්, මත්ද්රව්යවලට ඇබ්බැහි වීම.
- දැඩි මානසික ප්රකාශනයේ ආබාධ.
- ශරීරයේ දුර්වල ආරක්ෂක කාර්යයන්.
- ඒඩ්ස්
රෝගියාගේ තත්වය සතුටුදායක නම් ශල්ය වෛද්ය ප්රතිකාර ලබා ගත හැකිය. එසේ නොමැති නම්, මරණ අවදානමක් ඇත.
බද්ධ කිරීමට පෙර රෝග විනිශ්චය
ශල්යකර්ම මැදිහත්වීමේ හැකියාව සහ බද්ධ කිරීමක් සම්බන්ධ සිද්ධීන් හඳුනා ගැනීමට පෙර, පරීක්ෂණ මාලාවක් සිදු කරනු ලැබේ. අධ්යයනයට පහත රෝග විනිශ්චය ක්රම ඇතුළත් වේ:
- රුධිර වර්ග විශ්ලේෂණය,
- ගණනය කළ ටොමොග්රැෆි,
- විද්යුත් හෘද රෝග
- ජෛව රසායනික මට්ටමින් රුධිර පරීක්ෂාව,
- හෘද පේශිවල අල්ට්රා සවුන්ඩ් රෝග නිර්ණය, පෙරිටෝනියම්,
- රුධිර සෙරොලොජි,
- මුත්රා සහ රුධිර විශ්ලේෂණය,
- පටක අනුකූලතා ප්රතිදේහජනක අධ්යයනය,
- ස්ටර්නම් හි එක්ස් කිරණ.
චිකිත්සකවරයකු, ශල්ය වෛද්යවරයකු, ආමාශ ආන්ත්ර විද්යා ologist යකු විසින් රෝගියාට සම්පූර්ණ පරීක්ෂණයක් අවශ්ය වේ. සමහර විට ඔබට එවැනි වෛද්යවරුන් සමඟ පරීක්ෂණයක් අවශ්ය වේ:
- අන්තරාසර්ග විද්යා ologist
- හෘද රෝග විශේෂ
- නාරිවේද වෛද්යවරයා
- දන්ත වෛද්යවරයා.
සවිස්තරාත්මක රෝග විනිශ්චය සඳහා ස්තූතියි, බද්ධ කළ ඉන්ද්රිය ප්රතික්ෂේප කිරීමේ තර්ජනය හඳුනාගත හැකිය. විශ්ලේෂණ කාල පරිච්ෙඡ්දය තුළ තීරණය කරන සියලුම දර්ශක සාමාන්ය නම්, අග්න්යාශය බද්ධ කර වෛද්යවරයකු සොයා ගැනීමට වෛද්යවරු සැලසුම් කරති.
පටක නියැදීම සිදු කරනු ලබන්නේ ජීවත්ව සිටින පුද්ගලයෙකු සහ මොළය මියගොස් ඇති බව තහවුරු කර ගැනීමෙනි.
බද්ධ කිරීමේ සැත්කමක් සිදු කරන්නේ කෙසේද?
පරීක්ෂණවල ප්රති results ල, සමස්ත යහපැවැත්ම සහ අග්න්යාශයට කෙතරම් අහිතකර ලෙස බලපාන්නේද යන්න මත පදනම්ව වෛද්යවරයා අග්න්යාශ බද්ධ කිරීම සඳහා මැදිහත් වීමක් තෝරා ගනු ඇත.
- ශල්යකර්මයට සම්පූර්ණ ඉන්ද්රියයක් බද්ධ කිරීම ඇතුළත් වේ.
- ග්රන්ථියේ වලිගයක් හෝ වෙනත් තට්ටුවක් බද්ධ කිරීම.
- අවයව හා duodenum කොටස ඉවත් කිරීම අවශ්ය වේ.
- ලැන්ගර්හාන්ස් සෛල තුළට එන්නත් කිරීම.
මුළු අග්න්යාශය බද්ධ කිරීමේදී, duodenum 12 හි කොටසක් සමඟ එය ගන්න. කෙසේ වෙතත්, ග්රන්ථිය කුඩා අන්ත්රය හෝ මුත්රාශයට සම්බන්ධ කළ හැකිය.අග්න්යාශයේ කොටසක් පමණක් බද්ධ කරන්නේ නම්, අග්න්යාශයේ යුෂ ඉවත් කිරීමේදී ශල්යකර්ම මැදිහත්වීම සමන්විත වේ. මෙය සිදු කිරීම සඳහා ක්රම 2 ක් භාවිතා කරන්න.
- නියෝප්රීන් භාවිතයෙන් ප්රතිදාන නාලිකාව අවහිර කිරීම.
- කුඩා අන්ත්රය හෝ මුත්රාශයට අවයව යුෂ ඉවත් කිරීම. යුෂ මුත්රාශයට දැමූ විට, ආසාදන ඇතිවීමේ අවදානම අඩු වේ.
වකුගඩුව මෙන් අග්න්යාශයේ බද්ධ කිරීමක් ඉලියැක් ෆෝසා තුළ සිදු කෙරේ. ක්රියා පටිපාටිය සංකීර්ණ හා දිගු වේ. බොහෝ විට සැත්කම සාමාන්ය නිර්වින්දනය යටතේ සිදු කරනු ලබන අතර එය බරපතල සංකූලතා ඇතිවීමේ අවදානම අඩු කරයි.
ඔවුන් කොඳු ඇට පෙළ ස්ථාපිත කිරීම සිදු වන අතර, එම හේතුව නිසා බද්ධ කිරීමෙන් පසු නිර්වින්දනය ලබා දෙනු ලැබේ.
අදියර වශයෙන් ග්රන්ථියට ශල්ය වෛද්ය ප්රතිකාර:
- පරිත්යාගශීලියාට ගර්භාෂ ධමනි හරහා ප්රතිදේහ සඳහා medicine ෂධයක් ලබා දෙනු ලැබේ, පසුව කල් තබා ගන්නා විසඳුමක් භාවිතා කරයි.
- ඊළඟට, අවයව ඉවත් කර සීතල සේලයින් ද්රාවණයකින් සිසිල් කරනු ලැබේ.
- නියමිත මෙහෙයුමක් සිදු කරන්න. ප්රතිග්රාහකයාට වි ection ටනයක් සිදු කරනු ලැබේ, පසුව නිරෝගී ග්රන්ථියක් හෝ කොටසක් ileal fossa කලාපයට බද්ධ කරනු ලැබේ.
- ධමනි, නහර සහ අවයව පිටවන ඇල අදියර කිහිපයකින් ඒකාබද්ධ වේ.
රෝගියා දියවැඩියාවට එරෙහිව වකුගඩු වල වැඩ වෙනස් කරන්නේ නම්, ද්විත්ව ශල්යකර්මයක් කළ හැකිය. මෙය වාසිදායක ප්රති .ල ලබා ගැනීමේ අවස්ථාව වැඩි කරයි.
සාර්ථක බද්ධ කිරීමක් සමඟ රෝගියා ඉක්මනින් සාමාන්ය කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට නැවත පැමිණෙනු ඇත. එබැවින් ඔහුට නිතිපතා ඉන්සියුලින් එන්නත් කිරීම අවශ්ය නොවන අතර එය ප්රතිශක්ති upp ෂධ මර්දන පෙති මගින් ප්රතිස්ථාපනය කරයි. ඔවුන්ගේ භාවිතය බද්ධ කළ අග්න්යාශය ප්රතික්ෂේප කිරීමට ඉඩ නොදේ.
වෙනස් ක්රියාකාරී යාන්ත්රණයක් ඇති 2-3 ෂධ 2-3 ක් භාවිතා කරමින් ප්රතිශක්ති upp ෂධ ප්රතිකාරය සිදු කරනු ලැබේ.
ඕනෑම ශල්යකර්ම විසඳුමක් මෙන්, බද්ධ කිරීම මඟින් දියවැඩියාව වැනි එවැනි සංකූලතා වර්ධනය විය හැකිය.
- පෙරිටෝනියම් තුළ බෝවන සංසිද්ධියක් ඇතිවීම.
- බද්ධ කළ ඉන්ද්රියයක රවුමක තරල පැවතීම.
- විවිධ තීව්රතාවයන්හි ලේ ගැලීම වර්ධනය වීම.
බද්ධ කළ ග්රන්ථිය ප්රතික්ෂේප කිරීම සිදු වේ. මෙයින් පෙන්නුම් කරන්නේ මුත්රා වල ඇමයිලේස් ඇති බවයි. බයොප්සි පරීක්ෂණයක් සිදු කරන්නේ නම් මෙය ද අනාවරණය වේ. යකඩ ප්රමාණයෙන් වැඩි වීමට පටන් ගනී. ශරීරයේ නොපැහැදිලි දාර ඇති බැවින් අල්ට්රා සවුන්ඩ් ස්කෑන් හඳුනා ගැනීම පාහේ කළ නොහැක්කකි.
බද්ධ කිරීමේ සැත්කමෙන් පසු රෝග විනිශ්චය
බද්ධ කිරීමේ ශල්ය වෛද්ය ප්රතිකාර සඳහා රෝගියාට දිගු හා දුෂ්කර පුනරුත්ථාපනයක් අවශ්ය වේ. මෙම අවස්ථාවේදී, ප්රතිශක්ති upp ෂධ ඔහුට නියම කරනු ලැබේ, එවිට ඉන්ද්රිය හොඳින් මුල් බැස ගනී.
බද්ධ කිරීමෙන් පසු අග්න්යාශය සුව කළ හැකිද?
සංඛ්යාලේඛනවලට අනුව, අග්න්යාශ බද්ධ කිරීමකින් පසු දිවි ගලවා ගැනීම රෝගීන්ගෙන් 80% ක් තුළ අවුරුදු 2 නොඉක්මවන කාලයක් සඳහා නිරීක්ෂණය කෙරේ.
අග්න්යාශය සෞඛ්ය සම්පන්න පරිත්යාගශීලියෙකුගෙන් බද්ධ කර ඇත්නම්, රෝග විනිශ්චය වඩාත් හිතකර වන අතර රෝගීන්ගෙන් 40% ක් පමණ අවුරුදු 10 කට වඩා වැඩි කාලයක් ජීවත් වන අතර 70% ක් අවුරුදු 2 කට නොඅඩු කාලයක් ජීවත් වේ.
ශරීර සෛල අභ්යන්තර ක්රමයෙන් හඳුන්වා දීම හොඳම පැත්තෙන් නොවන බව ඔප්පු වී ඇත, තාක්ෂණය දැන් අවසන් වෙමින් පවතී. මෙම ක්රමයේ සංකීර්ණතාව පවතින්නේ එක් ග්රන්ථියකින් අපේක්ෂිත සෛල ගණන ලබා ගැනීමට ප්රමාණවත් නොවීමයි.
ග්රන්ථි බද්ධ කිරීමේ වර්ග
රැඩිකල් ප්රතිකාර විවිධ වෙළුම් වලින් සිදු කළ හැකිය. මෙහෙයුම අතරතුර, බද්ධ කිරීම:
- ග්රන්ථියේ තනි කොටස් (වලිගය හෝ ශරීරය),
- pancreatoduodenal සංකීර්ණය (සම්පූර්ණයෙන්ම එයට යාබදව duodenum හි කොටසක් සහිත සියලුම ග්රන්ථිය),
- සම්පූර්ණයෙන්ම යකඩ හා වකුගඩු එකවර (90% ක්ම),
- මූලික වකුගඩු බද්ධ කිරීමෙන් පසු අග්න්යාශය,
- ඉන්සියුලින් නිපදවන ආධාර දෙන බීටා සෛල වල සංස්කෘතිය.
ශල්යකර්මයේ පරිමාව ඉන්ද්රියයේ පටක වලට වන හානිය, රෝගියාගේ සාමාන්ය තත්වය සහ සමීක්ෂණ දත්ත මත රඳා පවතී. තීරණය ගනු ලබන්නේ ශල්ය වෛද්යවරයා විසිනි.
ශල්යකර්මය සැලසුම් කර ඇත්තේ රෝගියා බරපතල ලෙස සකස් කිරීම හා බද්ධ කිරීම අවශ්ය වන බැවිනි.
රෝගියාට දියවැඩියාව සඳහා අග්න්යාශයික with ෂධ සමඟ effectively ලදායී ලෙස ප්රතිකාර කිරීම සඳහා, ඔහු වර්ධනය කළේ කුමන ආකාරයේ රෝගයක්ද යන්න සොයා ගැනීම අවශ්ය වේ. එය බොහෝ සාධක මත රඳා පවතී. ප්රධාන කාර්යභාරය ඉටු කරනුයේ රෝගයේ වයස සහ ව්යාධිජනකත්වය අනුව ය.
දියවැඩියා රෝගය යනු අන්තරාසර්ග අග්න්යාශයේ ව්යාධි විද්යාවයි. එය ලැන්ගර්හාන්ස් දූපත් මගින් නිරූපණය වන අතර මුළු ඉන්ද්රියයේ පරිමාවෙන් 2% ක් පමණි.
දූපත් සෑදී ඇත්තේ ව්යුහය හා ක්රියාකාරිත්වය අනුව වෙනස් වූ සෛල මගිනි. හෝමෝන ස්රාවය කිරීමෙන් ඒවා එකමුතු වේ - විවිධ වර්ගයේ පරිවෘත්තීය, ජීර්ණය සහ වර්ධනය පාලනය කරන ක්රියාකාරී සංරචක.
පොදුවේ ගත් කල, අන්තරාසර්ග සෛල වර්ග 5 ක් වෙන්කර හඳුනාගෙන ඇති අතර ඒවා හෝමෝන නිපදවීමේදී වැදගත් කාර්යභාරයක් ඉටු කරයි. ඒවා අතර කාබෝහයිඩ්රේට් පරිවෘත්තීය සමඟ සම්බන්ධ වේ:
- බීටා සෛල (60%) ඉන්සියුලින් නිපදවන අතර සුළු ප්රමාණයකින් - ඇමයිලින්, සීනි මට්ටම නියාමනය කිරීමට ද සම්බන්ධ වේ.
- ඇල්ෆා සෛල (25%) ස්රාවය කරන ග්ලූකොජන් - ඉන්සියුලින් ප්රතිවිරෝධකයෙකි (මේද බිඳ දමයි, රුධිරයේ ග්ලූකෝස් ප්රමාණය වැඩි කරයි).
අග්න්යාශයේ සමස්ත විවිධ ක්රියාකාරකම් කණ්ඩායම් වලට බෙදා ඇත. පරිමාව අනුව, ඒවා ඉන්ද්රියයන් ආරක්ෂා කිරීම හෝ ග්රන්ථිය හෝ එහි කොටස ඉවත් කිරීම සමඟ විය හැකිය.
ඉන්ද්රිය සංරක්ෂණ මෙහෙයුම්
පළමු වර්ගයේ දියවැඩියාව හා සමකාලීන වකුගඩු අකර්මන්යතාවයෙන් පෙළෙන රෝගීන් සඳහා වකුගඩු බද්ධ කිරීම සමඟ එකවර අග්න්යාශ බද්ධ කිරීමේ සැත්කම් සිදු කරනු ලැබේ. දෙවන විශාලතම කණ්ඩායමට වකුගඩු බද්ධ කිරීමෙන් පසු අග්න්යාශ බද්ධ කිරීමකට භාජනය වන රෝගීන් ඇතුළත් වේ.
අන්තිම කණ්ඩායමට අග්න්යාශයේ බද්ධ කිරීමකට භාජනය වන වකුගඩු අකර්මණ්ය නොවන රෝගීන් ඇතුළත් වේ. අග්න්යාශයේ හා වකුගඩු බද්ධ කිරීමෙන් පසු රෝගීන් අතර 80-85% හා සසඳන විට හුදකලා අග්න්යාශ බද්ධ කිරීමේ කණ්ඩායමේ වසරක බද්ධ කිරීමේ ප්රතිශතය 70-75% කි.
හුදකලා අග්න්යාශ බද්ධ කිරීමෙන් පසු බද්ධ කිරීම ප්රතික්ෂේප කිරීමේ රෝග ලක්ෂණ, රීතියක් ලෙස, මූලික වශයෙන් පෙන්නුම් කරන්නේ වකුගඩු හානිවීමෙනි. පළමු වර්ගයේ දියවැඩියා රෝගීන් තුළ, වකුගඩු බද්ධ කිරීමකට අග්න්යාශ බද්ධ කිරීමක් එකතු කිරීමෙන් රෝගියාට හා බද්ධයට යන අතුරු ආබාධ සංඛ්යාවේ සැලකිය යුතු වැඩි වීමක් සිදු නොවේ.
අග්න්යාශය හා වකුගඩු එකවර බද්ධ කිරීමෙන් පසු රෝගීන්ගෙන් තුනෙන් දෙකකට වඩා වැඩි ප්රමාණයක් තවදුරටත් රඳා නොපවතී
පහත දැක්වෙන්නේ දියවැඩියා රෝගයේ අග්න්යාශ බද්ධ කිරීම සඳහා නිර්වින්දන ක්රමවේදයන් ය.
අග්න්යාශ බද්ධ කිරීමේ මෙහෙයුම් පහත සඳහන් ආකාරයේ සිදු කිරීමට බද්ධ වෛද්යවරුන්ට හැකිය:
- සම්පූර්ණ ග්රන්ථි බද්ධ කිරීම
- ග්රන්ථි වලිග බද්ධ කිරීම,
- ග්රන්ථියේ ශරීරයේ කොටසක් බද්ධ කිරීම,
- අග්න්යාශය-duodenal (ග්රන්ථිය සහ duodenum හි කොටසක්) සංකීර්ණයේ බද්ධ කිරීම,
- ග්රන්ථියේ බීටා සෛල සංස්කෘතියක අභ්යන්තර පරිපාලනය.
අග්න්යාශ බද්ධ කිරීමේ සැත්කම් වර්ගය නිර්වචනය කරනු ලබන්නේ රෝගියාගේ රෝග විනිශ්චය පරීක්ෂණයේදී ලබාගත් සියලු දත්ත විශ්ලේෂණය කිරීමෙන් පසුවය. එය ග්රන්ථි පටක වලට සිදුවන හානිය හා රෝගියාගේ ශරීරයේ සාමාන්ය තත්වය මත රඳා පවතී.
සාමාන්ය නිර්වින්දනය සඳහා රෝගියා සූදානම් කර රෝගියාගේ වි .ානය අක්රිය කිරීමෙන් පසුව මෙම සැත්කම සිදු කරනු ලැබේ. එවැනි ශල්යකර්ම මැදිහත්වීම් වල කාලසීමාව තීරණය වන්නේ සායනික නඩු වල සංකීර්ණත්වය, බද්ධ කිරීමේ ශල්ය වෛද්යවරයාගේ නිර්වින්දනය සහ නිර්වින්දන විද්යා කණ්ඩායම විසිනි.
ව්යාධිජනක තත්වයේ වර්ධනය මත පදනම්ව, දියවැඩියාවට විවිධ ප්රකාශනයන් ඇත. පළමුව, රෝගියාට වේදනාව දැනේ, ආහාර ජීර්ණ අවපීඩනයෙන් පෙළෙන අතර පසුව දියවැඩියාව හඳුනා ගනී.
සංවර්ධනයේ ආරම්භක අවධියේදී, ප්රාථමික කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධයක් නිරීක්ෂණය කරනු ලබන අතර, එය සීනි සාන්ද්රණය අඩුවීමෙන් ප්රකාශ වේ. අග්න්යාශයේ දියවැඩියාව පෙන්නුම් කරන්නේ එලෙසයි.ඉන්සියුලින් iency නතාවය දියවැඩියා කීටොසයිඩෝසිස් වලට තුඩු දෙයි, විශාල, මධ්යම හා කුඩා යාත්රා දුර්ලභ අවස්ථාවන්හිදී බලපායි.
මෙම වර්ගයේ රෝග වල අග්න්යාශය යථා තත්ත්වයට පත් කිරීම සල්ෆොනිලියුරියා සූදානම, නිසි පෝෂණය සහ ශාරීරික ක්රියාකාරකම් මගින් සිදු කෙරේ.
දෙවන වර්ගයේ දියවැඩියාව තුළ ග්ලූකෝස් මට්ටම ඉහළ යයි. ව්යාධි විද්යාව සමඟ උදරයේ උග්ර වේදනාව සහ ආහාර ජීර්ණය උල්ලං violation නය වේ. රෝගය අදියර කිහිපයකින් වර්ධනය වේ:
- ග්රන්ථියේ ඇතිවන ගිනි අවුලුවන ක්රියාවලිය උග්රවන කාලයන් ප්රේෂණයන් සමඟ විකල්ප වේ.
- බීටා සෛල කුපිත කිරීම කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධයක් ඇති කරයි.
- දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමට පටන් ගනී.
රෝගයේ වර්ධනය ආරම්භ වීමත් සමඟ පුද්ගලයෙකු පීඩා විඳින්නේ:
- නිරන්තර වියළි මුඛය
- ඔබේ පිපාසය සංසිඳුවීමට ඇති නොහැකියාව
- නිපදවන මුත්රා ප්රමාණය වැඩි කිරීම,
- ශරීර බර අඩු වීම හෝ තියුණු ලෙස වැඩිවීම,
- දැඩි සම කැසීම සහ වියළි බව,
- සම මත විවරයක් ඇතිවීම සඳහා අධි සංවේදීතාව,
- දුර්වලතාවය සහ දහඩිය දැමීම,
- දුර්වල තුවාල සුව කිරීම.

මේවා රෝගයේ වර්ධනයේ ආරම්භය පෙන්නුම් කරන සං signs ා වේ. ඔබට ඒවා නොසලකා හැරිය නොහැක. වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගෙන පරීක්ෂණයකට භාජනය කිරීම අවශ්ය වේ.
රසායනාගාර පර්යේෂණ
රෝග විනිශ්චය සත්යාපනය කිරීමේදී රසායනාගාර රෝග විනිශ්චය අවශ්ය වේ. විශ්ලේෂණයන් මගින් ඉන්ද්රියයට සිදුවන ක්රියාකාරී හානිය තක්සේරු කිරීමට හැකි වේ.
තවද, ග්රන්ථියේ බැහැර කරන (නිපදවන ආහාර ජීර්ණ එන්සයිම මට්ටම) සහ වර්ධක (රුධිරයේ හා මුත්රා වල සීනි) ක්රියාකාරිත්වය මෙන්ම අග්න්යාශයේ පිළිකා ඇති වන අසල්වැසි අවයවවල ඇතිවන ගිනි අවුලුවන වෙනස්කම් (ට්රාන්ස්ඇමිනේසස්, බිලිරුබින් සහ එහි අතුරු කොටස්, එහි සංරචක සහිත සම්පූර්ණ ප්රෝටීන්) තීරණය වේ.
- සාමාන්ය රුධිර පරීක්ෂාව - අධ්යයනය කරන අවස්ථාවේ දී ගිනි අවුලුවන ක්රියාවලියක් තිබීම තීරණය කරයි (ඊඑස්ආර් වැඩි කිරීම, ලියුකොසිටෝසිස්),
- ජෛව රසායනික අධ්යයන: රුධිරයේ හා මුත්රා වල ඩයස්ටැසිස්, රුධිරයේ සීනි සහ මුත්රා, කොප්රෝග්රෑම්.
ඉඳහිට රුධිරයේ සීනි වැඩි වීමක් හෝ සාමාන්ය සංඛ්යාවක් සහිතව, නමුත් පිපාසය, සමහර විට වියළි මුඛය පිළිබඳ පැමිණිලි සහිතව, කාබෝහයිඩ්රේට් උදෑසන ආහාරය හෝ ටීඑස්එච් (නිරාහාර ග්ලූකෝස් අනාවරණය කරගත් විට ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය සහ 2 න් පසුව) රුධිරයේ සීනි තීරණය කිරීම අවශ්ය වේ. කාබෝහයිඩ්රේට් උදෑසන ආහාරයෙන් පැය කිහිපයකට පසු). මේ අනුව, ගුප්ත දියවැඩියාව අනාවරණය වේ.
උපකරණ රෝග විනිශ්චය
අග්න්යාශය පිහිටා ඇති රෙට්රොපෙරිටෝනියල් අවකාශයේ අල්ට්රා සවුන්ඩ් සහ උදර කුහරය වඩාත් බහුලව භාවිතා වේ.
අග්න්යාශයේ සහ උදරයේ අවයවවල අල්ට්රා සවුන්ඩ් පරීක්ෂාව ආරක්ෂිත හා පහසුම රෝග විනිශ්චය ක්රමය වන අතර එය වැඩි කාලයක් ගත නොවන අතර හැසිරවීමට පෙර නිරාහාරව සිටීම හැර විශේෂ සූදානමක් අවශ්ය නොවේ.

අල්ට්රා සවුන්ඩ් මගින් අග්න්යාශයේ තත්වයන් අධීක්ෂණය කිරීමට සහ ගතිකතාවයන් නිරීක්ෂණය කිරීමට හැකි වන අතර ඕනෑම වයස් දරුවෙකුට පවා එය ඉවසා සිටිය හැකිය. එබැවින්, ප්රතිකාර කිරීමෙන් පසු යකඩ යථා තත්වයට පත් වන්නේ කෙසේදැයි බැලීමට සෑම මාස හයකට වරක් අල්ට්රා සවුන්ඩ් කිරීම අවශ්ය වේ.
ක්රියාවලිය උග්ර නම්, ග්රන්ථියේ ඉදිමීම නිරීක්ෂණය වී, එහි ප්රමාණය වැඩි වන අතර පටක වල ity නත්වය වෙනස් වේ.
දියවැඩියාව පිළිබඳ දීර් course පා course මාලාවක් සමඟ අල්ට්රා සවුන්ඩ් ස්කෑන් අල්ට්රා සවුන්ඩ් මත දැකිය හැකිය, ප්රධාන වශයෙන් අග්න්යාශයේ හිසෙහි, ඉන්ද්රියයේ ප්රමාණය සාමාන්යයට වඩා බෙහෙවින් අඩු වේ.
අග්න්යාශයේ වෙනස්වීම්, දියවැඩියා රෝගයේ දෘශ්යමාන වන අතර අග්න්යාශයේ ආබාධවල පින්තූර ලක්ෂණයක් ඇත. තවද, අසල්වැසි අවයවවල වෙනස්කම් එකවරම තීරණය වේ: අක්මාව සහ පිත්තාශය.
එක්ස් කිරණ ක්රමවලට ඇතුළත් වන්නේ:
- සමීක්ෂණ විකිරණවේදය මඟින් විභේදනය හඳුන්වාදීම මඟින් විශාල කැල්කියුලි, කැල්සිෆිකේෂන්, පටු වීම හෝ විර්සුන්ග් නළය පුළුල් කිරීම, කාබනික පටක වෙනස්වීම් හෝ විශාල ගෙඩියක්, ගෙඩියක්, කැල්කියුලස් සම්පීඩනයක වක්ර සලකුණකි.
- එන්ඩොස්කොපික් රෙට්රොග්රේඩ් චෝලන්ජියෝපන්ක්රිටෝග්රැෆි - එන්ඩොස්කොපයක් භාවිතා කරමින් ප්රතිවිරුද්ධ කාරකයක් ඩයෝඩිනම් සිට ග්රන්ථියේ නාල වලට එන්නත් කරනු ලැබේ.
- ඇන්ජියෝග්රැෆි - වෙනස (යාත්රා වල) ද භාවිතා වේ.
- උදර කුහරය සහ රෙට්රොපෙරිටෝනියල් අවකාශය පිළිබඳ සීටී ස්කෑන් මගින් ව්යාධි විපර්යාස හඳුනා ගැනීමේ සම්භාවිතාව සැලකිය යුතු ලෙස වැඩි කළ හැකිය.
අල්ට්රා සවුන්ඩ් වලට අමතරව උපකරණ රෝග විනිශ්චය සඳහා ඇතුළත් වන්නේ:
- ඩුවොඩිනම් සහ ආමාශයේ ශ්ලේෂ්මල පටලයේ තත්වය අධ්යයනය කිරීම සඳහා ඊඑෆ්ජීඩීඑස් (esophagofibrogastroduodenoscopy) - බොහෝ විට මෙම ව්යාධි විද්යාව අග්න්යාශයේ දැවිල්ල හෝ එහි සංකූලතාවයේ වක්ර සං sign ාවකි,
- MRI - චුම්භක අනුනාද රූපනය.
අග්න්යාශයික දියවැඩියා ප්රතිකාරය
අග්න්යාශයේ පිළිකාවට එරෙහිව දියවැඩියා රෝගය බොහෝ විට සිදු වේ. මෙම රෝග දෙක සම්බන්ධ වන්නේ කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට සම්බන්ධ ඉන්සියුලින්, ලැන්ගර්හාන්ස් දූපත් වල බීටා සෛල මගින් නිපදවන අතර ඒවා විශේෂ ග්රන්ථි ව්යුහයන්ගෙන් වටවී ඇති - ආහාර ජීර්ණ එන්සයිම නිපදවන ඇසිනි.
අග්න්යාශයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලියේදී, එහි එක්සොක්රීන් ක්රියාකාරිත්වය සහිත ග්රන්ථි පටක පමණක් නොව, දියවැඩියාව වැළඳීමත් සමඟ දූපත් ද බලපායි.
එබැවින්, සංකීර්ණ ප්රතිකාර නියම කරනු ලැබේ,
- ජීවන රටාව වෙනස් කිරීම
- ආහාර ආහාර
- drug ෂධ චිකිත්සාව
- දරුණු අවස්ථාවල ශල්යකර්ම ක්රම.
අන්තරාසර්ග විද්යා ologist යෙකුට සීනි මට්ටමට බලපාන her ෂධ පැළෑටි භාවිතා කරමින් අඩු ග්ලයිසිමියාව සහිත විකල්ප medicine ෂධ සඳහා වට්ටෝරු නියම කළ හැකිය.
The ෂධ චිකිත්සාව
දියවැඩියාවේ අග්න්යාශයේ සංකීර්ණ drug ෂධ ප්රතිකාරය ප්රධාන ප්රතිකාර ක්රමයයි. රෝගියා ආමාශ ආන්ත්ර විද්යා ologist යෙකු හා අන්තරාසර්ග විද්යා ologist යෙකු විසින් නිරීක්ෂණය කරනු ලබන අතර, සීනි අඩු කරන drugs ෂධ මෙන්ම ස්නායු හා සනාල පද්ධතියේ තුවාල වලට විටමින්, සනාල, නූට්රොපික් සංකීර්ණද ලබා ගනී. ප්රතිකාර ප්රමාණය ග්ලයිසිමියාව සහ දියවැඩියාවේ සංකූලතා මත රඳා පවතී.
- එන්සයිම ප්රතිස්ථාපන ප්රතිකාරය - පරිපාලනයේ මාත්රාව සහ කාලසීමාව ඉන්ද්රියයන්ට සිදුවන හානිය මත රඳා පවතී. සමහර විට මෙම drugs ෂධ ජීවිතයට මෙන්ම හයිපොග්ලිසිමික් සඳහාද නියම කරනු ලැබේ.
- වේදනා රෝග ලක්ෂණයක් සහ එහි බරපතලකම ඉදිරියේ ඇන්ටිස්පස්මොඩික්ස් සහ වේදනා නාශක.
- වෙනස් ක්රියාකාරී යාන්ත්රණයක් සහිත විෂබීජ නාශක drugs ෂධ: පීපීඅයි (ප්රෝටෝන පොම්ප නිෂේධක), එච් 2-හිස්ටමින් ප්රතිග්රාහක අවහිර කිරීම්, ඇන්ටාසිඩ්. එවැනි චිකිත්සාව රෝගියාට නිවසේදී ප්රතිකාර කිරීම සඳහා ආරෝපණය වේ. උග්ර අග්න්යාශයේ හෝ නිදන්ගත ප්රතිකාර උග්රවීම රෝහලක සිදු කරනු ලැබේ, දැඩි සත්කාර ඒකකයේ ආරම්භ වන අතර එහිදී අතිරේක මුදල් සම්භාරයක් වියදම් විසඳුම්, ප්රති-විෂබීජ නාශක, මත්ද්රව්ය නාශක භාවිතා කරනු ලැබේ.
අග්න්යාශ බද්ධ කිරීම ප්රතිසාධන ක්රමයක් ලෙස
ආදේශන චිකිත්සාව භාවිතා කරන විට, එහි බලපෑම සියලු රෝගීන් තුළ නොවිය හැකි අතර, එවැනි ප්රතිකාර සඳහා වන පිරිවැය සෑම කෙනෙකුටම දැරිය නොහැක. ප්රතිකාර සඳහා drugs ෂධ සහ එහි නිවැරදි මාත්රාව තෝරා ගැනීම තරමක් අපහසු බැවින් මෙය පහසුවෙන් පැහැදිලි කළ හැකිය, විශේෂයෙන් එය තනි තනිව නිෂ්පාදනය කිරීම අවශ්ය බැවින්.
නව ප්රතිකාර ක්රම සෙවීමට වෛද්යවරු තල්ලු කළහ:
- දියවැඩියාවේ බරපතලකම
- රෝගයේ ප්රති come ලවල ස්වභාවය,
- කාබෝහයිඩ්රේට් පරිවෘත්තීය සංකූලතා නිවැරදි කිරීමේ දුෂ්කරතාවය.
රෝගයෙන් මිදීමේ වඩාත් නවීන ක්රම අතරට:
- දෘඩාංග ප්රතිකාර ක්රම,
- අග්න්යාශ බද්ධ කිරීම,
- අග්න්යාශ බද්ධ කිරීම
- අයිලට් සෛල බද්ධ කිරීම.
දියවැඩියා රෝගයේ දී, බීටා සෛලවල අක්රියතාවයක් හේතුවෙන් දිස්වන පරිවෘත්තීය මාරුවීම් හඳුනාගත හැකි වීම නිසා, රෝගයට ප්රතිකාර කිරීම ලැන්ගර්හාන්ස් දූපත් බද්ධ කිරීම නිසා විය හැකිය.
මෙවැනි ශල්යකර්ම මැදිහත්වීම් මගින් පරිවෘත්තීය ක්රියාවලීන්හි අපගමනය නියාමනය කිරීමට හෝ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයේ බරපතල ද්විතියික සංකූලතා වර්ධනය වීම වැළැක්වීම සඳහා සහතිකයක් බවට පත්විය හැකිය.
රෝගීන් තුළ කාබෝහයිඩ්රේට් පරිවෘත්තීය ගැලපීම සඳහා වගකිව යුතු අයිලට් සෛල වලට දීර් time කාලයක් තිස්සේ නොහැකි වේ. අග්න්යාශයේ අග්න්යාශයේ බද්ධ කිරීම සඳහා වඩාත් සුදුසු වන්නේ එබැවිනි.ඒ හා සමාන ක්රියාවලියක් තුළ නොර්මොග්ලිසිමියා සඳහා කොන්දේසි සැපයීම සහ පසුව පරිවෘත්තීය යාන්ත්රණ අසමත්වීම අවහිර කිරීම ඇතුළත් වේ.
සමහර අවස්ථා වලදී, ආරම්භ වී ඇති දියවැඩියාවේ සංකූලතා වර්ධනය වීම ආපසු හැරවීමට හෝ ඒවා නැවැත්වීමට සැබෑ අවස්ථාවක් තිබේ.
- අග්න්යාශ සෛල බද්ධ කිරීම
- නිගමන
අර්ධ වශයෙන් ඉවත් කිරීමේ අවධියේ සිට ජීවිත කාලය පුරාම ඉන්සියුලින් යැපීමේ නිදන්ගත අවධිය දක්වා ප්රගතිය සාමාන්යයෙන් සංලක්ෂිත වන්නේ β- සෛලවල අවශේෂ ක්රියාකාරිත්වය ක්රමයෙන් අඩුවීමෙනි. නමුත් සායනික දෘෂ්ටි කෝණයකින්, එය අන්තර් කාලීන රෝගයක් එකතු කිරීමත් සමඟ වැඩි විය හැකිය.
පළමු වර්ගයේ දියවැඩියාව ඇති ළමුන් හා නව යොවුන් දරුවන් සඳහා ආදේශන ප්රතිකාරයේ එකම ක්රමය වන්නේ බාහිර ඉන්සියුලින් ප්රතිස්ථාපන ප්රතිකාරයයි. අග්න්යාශ සෛල බද්ධ කිරීම වැනි තවත් පර්යේෂණාත්මක ප්රතිකාර ක්රම පරීක්ෂාවට ලක්ව ඇතත්.
අග්න්යාශ සෛල බද්ධ කිරීම
අග්න්යාශ බද්ධ කිරීම පළමු වර්ගයේ දියවැඩියාව සඳහා පර්යේෂණාත්මක ප්රතිකාරයකි. දූපත් බද්ධ කිරීම යනු අක්මාව තුළට මුදල් සම්භාරයක් වියදම් කිරීමෙන් රෝගියකුට හුදකලා සෛල වෙන් කිරීම ය.
මෙම ක්රියා පටිපාටියෙන් පසුව, ප්රතිශක්ති upp ෂධ නියම කරනු ලැබේ. අද වන විට, මෙම ප්රතිකාරයේ සාර්ථකත්වය රෝගීන්ගෙන් 60% ක් තුළ දක්නට ලැබේ.
ලාගර්ගන් දූපත් ප්රමාණවත් ප්රමාණයක් සාර්ථකව යෙදවීමත් සමඟ ඉන්සියුලින් ප්රතික්ෂේප කිරීම වසරක් තුළ සිදු කළ හැකිය.
බීටා සෛල වලට අඩු විෂ සහිත ප්රතිශක්තීකරණ මර්දන කාරක හඳුන්වා දීමෙන් හා සංස්කෘතිය තුළ වර්ධනය වන ශක්ය බීටා සෛල ප්රමාණවත් ප්රමාණයක් එකතු කිරීම සඳහා වැඩි දියුණු කළ තාක්ෂණය හඳුන්වා දීමෙන් පසු දූපත් බද්ධ කිරීම වඩාත් සාර්ථක විය.
ගතික නිරීක්ෂණ සමඟ ඉන්සියුලින් මත යැපෙන විෂයයන් ගණන අඩු වේ. බද්ධ කිරීමේදී බීටා සෛල ප්රමාණවත් ප්රමාණයක් ලබා ගැනීම සඳහා අග්න්යාශයේ අග්න්යාශ කිහිපයක් අවශ්ය වේ.
වර්තමානයේ, ප්රධාන ඇඟවුම වන්නේ ඉදිරියේදී ඇති විය හැකි හයිපොග්ලිසිමියා රෝගයට ඇති සංවේදීතාවයට ප්රතිකාර කිරීමයි, එය වෙනත් ක්රම භාවිතයෙන් ප්රතිකාර කළ නොහැක. පළමු වර්ගයේ දියවැඩියාව ඇති වැඩිහිටියන්ට ඉන්සියුලින් දීර් sub චර්මාභ්යන්තර මුදල් සම්භාරයක් වියදම් කිරීම වැනි.
ප්රතිශක්ති upp ෂධ ලබා ගැනීමේදී නෙෆ්රොටොක්සිසිටි අවදානමක් ඇති හෙයින්, බොහෝ චිකිත්සක වැඩසටහන් වලට වයස අවුරුදු 18 ට වැඩි රෝගීන් ඇතුළත් වේ.
නිදන්ගත ප්රතිශක්ති upp ෂධ ප්රතිකාරයකින් තොරව ප්රතිශක්තිකරණ ඉවසීමේ සායනික භාවිතයට හඳුන්වාදීම අනාගත ප්රතිකාරයේ ප්රධාන ඉලක්කයයි. වීවෝ සහ වීට්රෝ නියොජෙනිසිස් හි දූපත් සෛල ඉවසීම සහ පුනර්ජනනය සඳහා විය හැකි රක්තපාත ප්රාථමික සෛල චිකිත්සාව පර්යේෂණයේ වේගයෙන් වර්ධනය වන ක්ෂේත්ර වේ.
අග්න්යාශ බද්ධ කිරීම මඟින් වසර 1 ක් සඳහා ඉහළ මට්ටමේ බද්ධ පැවැත්මක් ලබා ගත හැකිය. නමුත් සැලකිය යුතු ශල්ය අවදානම් සහ වකුගඩු බද්ධ කිරීමකින් තොරව දිගු කාලීන ප්රතිශක්තිකරණ අවශ්යතාවයක් ඇති අතර එමඟින් ළමුන් හා නව යොවුන් වියේ දී මෙම ක්රමය භාවිතා කිරීමට ඉඩ නොදේ.
ඉහත අධ්යයනයන්හි සාර්ථකත්වය නොතකා, අද බොහෝ ප්රතිවිරෝධතා සහ සීමාවන් තිබේ. දියවැඩියාවට ප්රතිකාර කිරීමේ මෙම ක්රමය පුළුල් ලෙස භාවිතා කිරීමට ඇති ප්රධාන බාධකය නම්, බද්ධ කිරීම සඳහා අවශ්ය ද්රව්ය නොමැතිකම සහ පැවැත්ම වැඩිදියුණු කිරීම සඳහා අරමුදල් නොමැතිකමයි.
නමුත් ලොව පුරා පර්යේෂකයන් මෙම ගැටලුව සම්බන්ධයෙන් කටයුතු කරමින් සිටී. විශේෂයෙන්, පැවැත්ම වැඩිදියුණු කිරීම සඳහා හොඳම ක්රමයක් වන අග්න්යාශයික දූපත් වල විශේෂ ආලේපනයක් සකස් කර ඇත.
එමඟින් ප්රතිශක්තිකරණ පද්ධතියෙන් ඔවුන්ව ආරක්ෂා කරන අතර ඉන්සියුලින් මුදා හැරීමට බාධා නොකරයි. අග්න්යාශික දූපත් බද්ධ කිරීමේ අධික පිරිවැය ද විශාල වශයෙන් බද්ධ කිරීමට බාධා කරයි.
ප්රධාන සංකූලතා අතුරින්, මාරාන්තික පිළිකා ඇතිවීමේ හැකියාව සහ වකුගඩු ක්රියාකාරිත්වය මත ප්රතිශක්ති upp ෂධ ලබා දීම.
දියවැඩියාව යනු කුමක්ද?
දියවැඩියාව යනු ශරීරයේ ඇති පරිවෘත්තීය ආබාධයකි. ලෝක සෞඛ්ය සංවිධානයට අනුව, ලෝක සෞඛ්ය සංවිධානයේ සෑම පස්වන වැසියෙකුටම දියවැඩියාව වැළඳී ඇත. අද දියවැඩියාව සුව කළ නොහැකි රෝගයක් ලෙස වර්ගීකරණය කර ඇත. මෙය සත්යද නැද්ද යන ප්රශ්නයට පිළිතුර දියවැඩියා වර්ග දෙක අතර වෙනස තේරුම් ගැනීමයි.
දියවැඩියාව සුව කළ හැකිද?
දියවැඩියාව වර්ග දෙකක් තිබේ: පළමු වර්ගයේ දියවැඩියාව (කෙට්ටු දියවැඩියාව, තරුණ දියවැඩියාව) සහ දෙවන වර්ගයේ දියවැඩියාව (වැඩිහිටි දියවැඩියාව, අධික බර දියවැඩියාව). සමාන රෝග ලක්ෂණ තිබියදීත්, මෙම රෝග ශරීරයේ සිදුවන විවිධ හේතූන් හා ක්රියාවලීන් නිසා ඇති වන අතර, එබැවින් ඒවාට විවිධ ආකාරවලින් ප්රතිකාර කරනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාව ශාරීරික අක්රියතාව, අධික බර, කොලෙස්ටරෝල් වැඩි වීම, අඩු අග්න්යාශයට තුඩු දෙන වයස්ගත වෙනස්කම් සමඟ සම්බන්ධ වී තිබේ නම්, ප්රතිකාර මගින් මෙම ගැටළු තුරන් කිරීම අරමුණු කර ඇත.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම, පළමුව, නරක පුරුදු වලින් මිදීම සහ රෝගියාගේ ඉරණම ඔහුගේ අතේ ය.
පළමු වර්ගයේ දියවැඩියාව දැනට සුව කළ නොහැකි රෝගයක් ලෙස සැලකේ. නිරෝගී පුද්ගලයෙකු තුළ, අග්න්යාශයේ බීටා සෛල මගින් නිපදවන ඉන්සියුලින් හෝමෝනය ආධාරයෙන් සාමාන්ය රුධිරයේ සීනි මට්ටම පවත්වා ගනී.
දියවැඩියා රෝගීන් තුළ, ප්රතිශක්තිකරණ පද්ධතියේ අක්රමිකතාවයක් හේතුවෙන් අග්න්යාශය නියම ප්රමාණයෙන් ඉන්සියුලින් නිපදවීම නතර කරයි. බීටා සෛල සම්පූර්ණයෙන් මිය යන තෙක් මෙම ක්රියාවලිය දිගටම පවතී.
එමනිසා, රෝගීන්ට සෑම දිනකම ඉන්සියුලින් එන්නත් කිරීමට හෝ ඉන්සියුලින් පොම්පයක් සමඟ ගමන් කිරීමට බල කෙරෙයි. මීට අමතරව, රෝගීන් දිනකට කිහිප වතාවක් රුධිරයේ සීනි පරීක්ෂණ සිදු කරයි.
මෙහෙයුම් තාක්ෂණයන්
සාමාන්ය සීනි මට්ටම සහ අග්න්යාශයේ ක්රියාකාරිත්වය පවත්වා ගැනීම සඳහා සමබර ආහාර වේලක් ප්රධාන අංගයකි.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඔබේ ආහාර වේල වෙනස් කිරීම ඔබට .ෂධ වළක්වා ගත හැකිය.
දියවැඩියා රෝගීන්ට පහසුවෙන් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් සහ මේද ආහාරයට ගැනීම තහනම්ය.
පරිත්යාගශීලියාගේ ඉන්ද්රිය ඉලියැක් ෆොසා (වකුගඩුව ද එහි තැන්පත් කර ඇත) උදරයේ සුදු රේඛාව දිගේ මැද රේඛාව කැපීම හරහා තබා ඇත. ඔහු තම යාත්රා හරහා ධමනි රුධිර සංසරණය ලබන්නාගේ ධමනියෙන් ලබා ගනී.
ශිරා පිටතට ගලායාම ද්වාර නහර පද්ධතිය හරහා වේ (මෙය වඩාත්ම භෞතික විද්යාත්මක මාර්ගයයි) හෝ බාල වීනා කුහරය. අග්න්යාශය කුඩා අන්ත්රයෙහි බිත්තිය හෝ රෝගියාගේ මුත්රාශයේ පැත්තට සම්බන්ධ වේ.
අග්න්යාශය හා වකුගඩු එකවර බද්ධ කිරීම යනු පැවැත්මේ හොඳම පුරෝකථනය සහිත වඩාත් භෞතික විද්යාත්මක හා සාපේක්ෂව ආරක්ෂිත ක්රමයයි. එවැනි සැත්කමක පිරිවැය අනෙකුත් සියලුම විකල්පයන් සැලකිය යුතු ලෙස ඉක්මවා යන අතර, එය සකස් කිරීම හා හැසිරීම සහ ශල්ය වෛද්යවරයාගේ ඉහළ සුදුසුකම් සඳහා බොහෝ කාලයක් ගත වේ.
ඉන්ද්රියයන් බද්ධ කිරීමේ සැත්කම් සහ එහි ප්රති come ල සාධක කිහිපයක් මත කෙලින්ම රඳා පවතී. සලකා බැලීම වැදගත් ය:
- ශල්යකර්මයේදී සිදු කරන ලද බද්ධ කිරීමේ කාර්යයේ පරිමාව,
- මිය යන විට පරිත්යාගශීලියාගේ වයස සහ සාමාන්ය තත්වය,
- සෑම ආකාරයකින්ම පරිත්යාගශීලියාගේ සහ ලබන්නාගේ පටක වල අනුකූලතාව,
- රෝගියාගේ රක්තපාත ස්ථායිතාව.
පවත්නා සංඛ්යාලේඛනවලට අනුව, මළකඳක් පරිත්යාග කරන්නෙකුගෙන් අග්න්යාශ බද්ධ කිරීමෙන් පසු දිවි ගලවා ගැනීමේ වේගය:
- අවුරුදු දෙකක් - නඩු වලින් 83% ක් තුළ,
- අවුරුදු පහක් පමණ - 72%.
අග්න්යාශයට දියවැඩියාව සමඟ ප්රතිකාර කරන්නේ කෙසේද යන්න වෛද්යවරයා තීරණය කරයි. රෝගියාගේ තත්වය මත පදනම්ව, ශරීරයේ කාර්යයට සහාය වීම සඳහා ation ෂධ හෝ ශල්ය චිකිත්සක ක්රම නියම කරනු ලැබේ
ආධාරක ප්රතිකාර ක්රම මඟින් ප්රති results ල නොලැබේ නම්, දියවැඩියාවේ අග්න්යාශය වැඩිදියුණු කළ හැක්කේ රෝගියාට නිරෝගී ඉන්ද්රියයක් බද්ධ කිරීමෙන් පමණි.ඕනෑම ආකාරයක ව්යාධි විද්යාවක් ඇති පුද්ගලයින් සඳහා එවැනි මෙහෙයුමක් බොහෝ විට අවශ්ය වේ. සාමාන්යයෙන් ඉන්සියුලින් සංස්ලේෂණය සඳහා වගකිව යුතු ලැන්ගර්හාන්ස් දූපතේ සෛල බද්ධ කිරීම. දියවැඩියාව සඳහා බද්ධ කිරීමක් සිදු කරන්නේ නම්:
- එන්නත් කරන ලද ඉන්සියුලින් වලට ප්රතිරෝධය ප්රකාශ වේ,
- පරිවෘත්තීය ආබාධ
- දියවැඩියාව බරපතල සංකූලතා වලට හේතු වී තිබේ.
නිසි ලෙස ක්රියා කිරීමෙන් ග්රන්ථිය සම්පූර්ණයෙන් යථා තත්ත්වයට පත් වේ. අනාගතයේ දී ද්විතියික රෝග දියවැඩියාවට සම්බන්ධ වන බැවින් එය යථා තත්ත්වයට පත්වීමට බාධාවක් වන බැවින් රෝගයේ වර්ධනයේ ආරම්භක අවධියේදී බද්ධ කිරීම සිදු කළ හොත් හොඳම ප්රති effect ල ලබා ගත හැකිය.
අග්න්යාශයේ ක්රියාකාරිත්වයේ තාක්ෂණය මත පදනම්ව වර්ග 3 ක් ඇත:
අවම වශයෙන් ආක්රමණික සැත්කම්
මේවා අග්න්යාශයේ ලැපරොස්කොපි මෙහෙයුම් වන අතර උදරයේ සම මත කුඩා කැපීම් කිහිපයක් සිදු කරයි. වීඩියෝ ලැපරොස්කොපි සහ විශේෂ උපකරණ ඒවා හරහා හඳුන්වා දෙනු ලැබේ. ශල්ය වෛද්යවරයා තිරයේ ක්රියාන්විතයේ ප්රගතිය නිරීක්ෂණය කරයි. එවැනි මැදිහත්වීම් වලින් පසුව, පුනරුත්ථාපනය කිරීම වඩා කෙටි වන අතර රෝහල් ගත වීමේ කාලය දින කිහිපයක් දක්වා අඩු වේ.
රුධිර රහිත මෙහෙයුම්
ඒවා ප්රධාන වශයෙන් භාවිතා කරනුයේ ග්රන්ථි පිළිකා ඉවත් කිරීම සඳහා ය. විකිරණ ශල්යකර්ම - ඉලක්කගත ප්රබල විකිරණ (සයිබර් පිහිය) භාවිතයෙන් ඉවත් කිරීම, ක්රයෝසර්ජරි - ගෙඩි කැටි කිරීම, නාභිගත කරන ලද අල්ට්රා සවුන්ඩ්, ලේසර් සැත්කම්. සයිබර් පිහියට ශරීරය සමඟ සම්බන්ධතා කිසිසේත් අවශ්ය නොවන්නේ නම්, වෙනත් තාක්ෂණයන් සිදු කරනු ලබන්නේ duodenum තුළට ඇතුළු කරන ලද පරීක්ෂණයක් මගිනි.
අග්න්යාශයික සැත්කම් වලින් පසුව, පුරෝකථනය රඳා පවතින්නේ පශ්චාත් ශල්යකර්ම කාලය, පුනරුත්ථාපනයේ ගුණාත්මකභාවය, සංකූලතා වර්ධනය සහ ඒවා සුලභ නොවේ. බොහෝ විට වර්ධනය වන සංකූලතා අතර:
- උදරයේ රුධිර වහනය.
- Thrombosis සහ thromboembolism.
- ආසාදනය, විස් cess ෝට වර්ධනය, පෙරිටෝනිටිස්.
- අග්න්යාශයික ෆිස්ටුල සෑදීම.
අග්න්යාශයේ සැත්කම් වල අනිවාර්ය ප්රති ence ලය වන්නේ එන්සයිම iency නතාවය සහ ආහාර ජීර්ණ උඩු යටිකුරු වීමයි. වලිගය නැවත සකස් කළ විට දියවැඩියා රෝගය වර්ධනය වේ. එන්සයිම සූදානම-ආදේශක සහ හයිපොග්ලයිසමික් කාරක පත් කිරීමෙන් මෙම සංසිද්ධිවලට වන්දි ලබා ගත හැකිය.
ඕනෑම අවස්ථාවක, අග්න්යාශයේ සැත්කම් වලින් පසු ජීවිතය වෙනස් වන අතර එය සමාලෝචනය කළ යුතුය. පළමුවෙන්ම, නරක පුරුදු සමඟ සම්බන්ධ වී ආහාර වේලක් තදින් පිළිපැදිය යුතුය: මත්පැන්, මේද හා කුළුබඩු සහිත කෑම, රසකැවිලි බැහැර කරන්න.
අග්න්යාශයික සැත්කම් වලින් පසු කළ හැක්කේ කුමක්ද? ආහාරයට ප්රමාණවත් තරම් ප්රෝටීන් (කෙට්ටු මස්, මාළු, ගෘහ චීස්), කෙඳි සහ විටමින් අඩංගු විය යුතුය: ධාන්ය ධාන්ය වර්ග, එළවළු, පලතුරු, bs ෂධ පැළෑටි, .ෂධ පැළෑටිවලින් ලබාගත් තේ. කුඩා කොටස් වලින් දිනකට අවම වශයෙන් 5 වතාවක් ආහාර ගත යුතුය.
වැදගත්! ශල්යකර්මයෙන් පසු ආහාර වේලක් අනුගමනය කිරීමට අපොහොසත් වීමෙන් එහි ප්රති results ල ප්රතික්ෂේප කළ හැකි අතර සෞඛ්යයට කළ නොහැකි හානියක් සිදුවිය හැකිය.
සෞඛ්ය සම්පන්න ජීවන රටාවක් මෙහෙයවීම, ශාරීරික ක්රියාකාරකම් හොඳ විවේකයක් සමඟ ඒකාබද්ධ කිරීම සහ වෛද්යවරයෙකු විසින් නිරන්තරයෙන් නිරීක්ෂණය කිරීම ද අවශ්ය වේ.
දියවැඩියා රෝගය පමණක් බද්ධ කිරීම සඳහා ඇඟවීමක් නොවේ. මේ සඳහා ශල්යකර්ම නිර්දේශ කළ හැකිය:

ගතානුගතික ප්රතිකාරවල අකාර්යක්ෂමතාව,
මෙහෙයුම සාර්ථක නම්, ඉන්ද්රියයේ සියලුම කාර්යයන් සම්පූර්ණයෙන්ම ප්රතිෂ් .ාපනය වේ. අනාගතයේ දී ස්වාභාවික ප්රකෘතියට බාධා වන ද්විතියික ආබාධ ප්රධාන රෝගයට සම්බන්ධ වන බැවින් බද්ධ කිරීම රෝගයේ මුල් අවධියේදී වඩාත් effective ලදායී වේ.
ප්රගතිශීලී රෙටිනෝපති පසුබිමට එරෙහිව, ශල්ය වෛද්ය ප්රතිකාරයේ ප්රති result ලය ප්රතිවිරුද්ධ විය හැකිය, කෙසේ වෙතත්, සංකූලතා ඇතිවීමේ අවදානම මෙහෙයුම අසාර්ථක වීමෙන් පසු නරක අතට හැරීමේ සම්භාවිතාව ඉක්මවා නොයයි.
පළමු වර්ගයේ දියවැඩියා රෝගයේ, බද්ධ කරන තෙක් ඉන්සියුලින් ප්රතිකාරය දිගටම පවතී.රෝගියා තම සෞඛ්යය ප්රශස්ත තත්ත්වයේ පවත්වා ගැනීම සඳහා අවශ්ය වෛද්ය ප්රතිකාර ලබා ගන්නේ නම්, සම්පූර්ණ සූදානම් වීමේ අදියරේදී ප්රතිකාර කාලසටහන නොවෙනස්ව පවතී.
රෝගයේ වර්ගය කුමක් වුවත්, රෝගියා හෘද වාහිනී පද්ධතිය පරීක්ෂා කිරීම, සාමාන්ය පරීක්ෂණයකට භාජනය කිරීම, අන්තරාසර්ග විද්යා ologist යෙකු හා නෙෆ්රොලොජිස්ට්වරයකු හමුවීම මෙන්ම දියවැඩියා රෝගයේ සංකූලතා හමුවේ වෙනත් විශේෂ specialized යින් හමුවීම. බද්ධ වෛද්යවරයකු අග්න්යාශයේ තත්වය තක්සේරු කළ යුතු අතර සූදානම් වීමේ අදියරේදී ලබාගත් අධ්යයනවල ප්රති results ල දැනගත යුතුය.
ශල්යකර්මයට ටික කලකට පෙර, ඔබ රුධිර සිහින් වීම නතර කළ යුතුය. ශල්යකර්මයට අවම වශයෙන් පැය 8 කට පෙර ආහාර හා තරල අත්හිටවනු ලැබේ.
ශල්යකර්මයෙන් දිනක් ඇතුළත රෝගියා රෝහල් ඇඳෙන් ඉවත් නොවිය යුතුය. දිනකට පසු, දියර භාවිතය සඳහා අවසර දෙනු ලැබේ, දින තුනකට පසු - ආහාර භාවිතය පිළිගත හැකිය.
අග්න්යාශය බද්ධ කිරීමෙන් පසු සාමාන්ය ආකාරයෙන් ක්රියා කිරීමට පටන් ගනී. කෙසේ වෙතත්, ශල්යකර්මයෙන් සතියකට පෙර එදිනෙදා ජීවිතයට නැවත පැමිණිය නොහැකිය.
මාස දෙකක් ඇතුළත සම්පූර්ණ සුවය ලැබීම සිදුවේ. ප්රතික්ෂේප කිරීම වළක්වා ගැනීම සඳහා ප්රතිශක්තිකරණ පද්ධතිය මර්දනය කිරීම සඳහා රෝගියාට drugs ෂධ ලබා දෙනු ලැබේ. මෙම කාල පරිච්ඡේදය සඳහා, ආසාදනයක් ඇතිවීමේ වැඩි අවදානමක් ඇති බැවින් ඔබ වෙනත් පුද්ගලයින් සමඟ සම්බන්ධතා සීමා කර පොදු ස්ථානවල රැඳී සිටිය යුතුය.
බද්ධ කිරීමේ වර්ගය කුමක් වුවත්, රෝගීන් ජීවිත කාලය පුරාම ප්රතිශක්ති upp ෂධ ලබා ගත යුතු අතර, එමඟින් ඔවුන්ගේ ප්රතිශක්තිය දුර්වල වන අතර, ප්රතික්ෂේප කිරීමෙන් ආරක්ෂා වන අතර ඇතැම් පිළිකා ඇතිවීමේ අවදානම වැඩි කරයි. ප්රධාන වශයෙන් ආහාර ජීර්ණ අවයව පිළිකා වැළැක්වීම සඳහා රෝගීන්ට drugs ෂධ ලබා දිය යුත්තේ එබැවිනි.
අග්න්යාශ බද්ධ කිරීම සඳහා වන ඇඟවීම් තීරණය කිරීම සඳහා, රෝගියා සවිස්තරාත්මක පරීක්ෂණයකට භාජනය කළ යුතු අතර, එහි ප්රොටෝකෝලය සාමාන්ය සෞඛ්ය තත්වය අනුව තීරණය වේ. රෝගියාගේ පරීක්ෂණ සැලැස්මට උපකරණ හා රසායනාගාර රෝග විනිශ්චය වර්ග ඇතුළත් කළ හැකිය:
- වෛද්යවරයකු, ආමාශ ආන්ත්ර විද්යා ologist යකු හෝ උදර ශල්ය වෛද්යවරයකු විසින් පරීක්ෂා කිරීම,
- පටු විශේෂීකරණය පිළිබඳ විශේෂ ists යින්ගේ උපදෙස්: අන්තරාසර්ග විද්යා ologist, නිර්වින්දන වෛද්ය, හෘද රෝග, දන්ත වෛද්ය, නාරිවේද විශේෂ, යනාදිය.
- උදරීය අවයවවල අල්ට්රා සවුන්ඩ්, රුධිර නාල සහ අවශ්ය නම් වෙනත් අවයව,
- සායනික රුධිර හා මුත්රා පරීක්ෂණ
- ශල්ය රුධිර පරීක්ෂණ,
- රුධිර පරීක්ෂාව
- පපුවේ එක්ස් කිරණ,
- ECG
- හදවතේ අල්ට්රා සවුන්ඩ්,
- ජෛව රසායනික රුධිර පරීක්ෂණ,
- සී.ටී.
- පටක අනුකූලතා ප්රතිදේහජනක තක්සේරුව.
ප්රායෝගිකව, බොහෝ අවස්ථාවන්හීදී, මෙම රෝග වල සංකූලතා වර්ධනය වීමට පෙර I හෝ දෙවන වර්ගයේ දියවැඩියා රෝගීන් සඳහා එවැනි ශල්යමය මැදිහත් වීමක් නියම කරනු ලැබේ:
- හයිපර්ලැබයිල් දියවැඩියාව
- අන්ධභාවයේ තර්ජනය සමඟ රෙටිනෝපති,
- නෙෆ්රොෆති වල පර්යන්ත අවධිය,
- ස්නායු රෝග
- අන්තරාසර්ග හෝ එක්සොක්රීන් අසමත් වීම,
- විශාල යාත්රා හෝ මයික්රොවේසල්වල දැඩි ව්යාධි.
ද්විතියික දියවැඩියාව සඳහා ග්රන්ථි බද්ධ කිරීම ද නියම කළ හැකිය. මෙම ව්යාධිවේදය පහත සඳහන් හේතු නිසා ඇතිවිය හැකිය:
- අග්න්යාශයේ නෙරෝසිස් වර්ධනය සමඟ දරුණු අග්න්යාශය,
- අග්න්යාශ පිළිකාව
- රක්තපාත
- කුෂින්ගේ සින්ඩ්රෝමය, ඇක්රොමැගලි සහ ගර්භණී දියවැඩියාව නිසා ඇති වන ඉන්සියුලින් ප්රතිරෝධය.
අතිශය දුර්ලභ අවස්ථාවන්හිදී, මෙම ඉන්ද්රියයට ව්යුහාත්මක හානියක් සිදු වන ව්යාධි විද්යාව ඇති රෝගීන්ට අග්න්යාශ බද්ධ කිරීමක් නියම කරනු ලැබේ. මේවාට ඇතුළත් වන්නේ:
- මාරාන්තික හෝ අශුභ පිළිකාවලින් ග්රන්ථි පටක වලට විශාල හානියක්,
- ග්රන්ථි පටක වල පුළුල් නෙරෝසිස්,
- උදර කුහරය තුළ ඇති වන දැවිල්ල, ග්රන්ථි පටක වලට හානි කිරීමට සහ ප්රතිකාර කළ නොහැකි තත්වයට පත්වේ.
එවැනි සැත්කම් මැදිහත්වීම හා සම්බන්ධ මූල්ය, තාක්ෂණික හා ආයතනික දුෂ්කරතා හේතුවෙන් අග්න්යාශ බද්ධ කිරීම අතිශයින් දුර්ලභ ය.
ශල්යකර්ම සඳහා දර්ශක
පළමු වර්ගයේ දියවැඩියාව ඇති සියලුම රෝගීන් සඳහා අග්න්යාශ බද්ධ කිරීමක් දක්වා ඇති නමුත් හේතු ගණනාවක් නිසා මෙය කළ නොහැකිය. ඉන්සියුලින් එන්නත් නොඉවසන රෝගීන්, ළමුන්, ඉන්සියුලින් පොම්පයක් නිරන්තරයෙන් භාවිතා කිරීමට අපොහොසත් වන පුද්ගලයින් සහ එන්නත් ලබා දීම සඳහා රාජ්ය කෝටා මඟින් සැත්කම සිදු කිරීමට ඉඩ ලබා දේ.
ප්රතිස්ථාපන ප්රතිකාර සඳහා කැපවීමකින් කැපී පෙනෙන හා රුධිර ග්ලූකෝස් මට්ටම ඉහළ යාම හා සම්බන්ධ රෝග ඇතිවීමේ වැඩි අවදානමක් ඇති රෝගීන් සඳහා අග්න්යාශය බද්ධ කළ යුතුය.
පර්යේෂණ මධ්යස්ථානයට අනුව. ෂුමාකෝවා, පහත සඳහන් කොන්දේසි යටතේ මෙහෙයුම සිදු නොකෙරේ:
- සුව කළ නොහැකි ආසාදන (වෛරස් හෙපටයිටිස්, එච්.අයි.වී),
- මාරාන්තික පිළිකා
- පර්යන්ත තත්වයන්
- මත්ද්රව්ය සහ මත්පැන් වලට ඇබ්බැහි වීම,
- සමාජ විරෝධී හැසිරීම
- අත්යවශ්ය අවයවවල ක්රියාකාරිත්වයේ නිවැරදි කළ නොහැකි අක්රමිකතා සහ බාධා.
ඉහත කරුණු වලට අමතරව, දුර්වල ලෙස ඉවසා සිටින ප්රතිශක්ති upp ෂධ ප්රතිකාර සඳහා මැදිහත්වීම සිදු නොකෙරේ.
සටහන: අග්න්යාශ බද්ධ කිරීමේ සැත්කම් සඳහා වෛද්ය ප්රතිකාර ප්රමිතීන් ඇතුළත් නොවන අතර අනිවාර්ය වෛද්ය රක්ෂණයෙන් එය ගෙවනු නොලැබේ. ක්රියා පටිපාටිය සඳහා ඔබටම ගෙවිය හැකිය, නමුත් එය මිල අධිකය. බොහෝ රෝගීන් සෞඛ්ය අමාත්යාංශයේ කෝටාව යටතේ බද්ධ කරනු ලැබේ.
දියවැඩියාව සඳහා සම්මත ප්රතිකාර අකාර්යක්ෂම වන අතර දැනටමත් සංකූලතා ඇති විට මෙම සැත්කම ප්රධාන වශයෙන් දැඩි රෝගීන්ට අවශ්ය වේ. එබැවින්, ශල්යකර්මයට ප්රතිවිරෝධතා සාපේක්ෂ වේ:
- වයස - අවුරුදු 55 ට වැඩි
- ශරීරයේ මාරාන්තික නියෝප්ලාස්ම් පැවතීම,
- හෘදයාබාධ හෝ ආ roke ාතයේ ඉතිහාසය,
- දරුණු ධමනි ස්රාවය වෙනස්වීම් හේතුවෙන් සනාල හා හෘද ව්යාධිවේදය (කිරීටක හෘද රෝග වල සංකීර්ණ ආකාර, ධමනි හා ඉලියැක් යාත්රා වල ධමනි සිහින් වීම, ගැඹුරු කිරීටක ධමනි සැත්කම්),
- අඩු පිටකිරීමේ හෘද චිකිත්සාව,
- දියවැඩියාවේ බරපතල සංකූලතා
- සක්රීය ක්ෂය රෝගය
- ඇබ්බැහි වීම, මත්පැන්, ඒඩ්ස්.
දැනට පවතින මාරාන්තික නියෝප්ලාස්ම් සමඟ අග්න්යාශ බද්ධ කිරීමක් සිදු කිරීම රෙකමදාරු කරනු නොලැබේ.
එවැනි සැත්කමක් සිදුකිරීමේ ප්රධාන තහනම වන්නේ ශරීරයේ මාරාන්තික පිළිකා ඇති විට ඒවා නිවැරදි කළ නොහැකි මෙන්ම මනෝ ව්යාධි ඇති වීමයි. උග්ර ස්වරූපයෙන් ඇති ඕනෑම රෝගයක් ශල්යකර්මයට පෙර ඉවත් කළ යුතුව තිබුණි. මෙය ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයෙන් පමණක් නොව, බෝවන ස්වභාවයේ රෝග ගැනද කතා කරයි.
ඩයොතෙරපි - ප්රතිසාධන ක්රමයක් ලෙස
අග්න්යාශයේ ක්රියාකාරිත්වය වැළැක්වීම යනු මත්පැන් සහ දුම්පානය ප්රතික්ෂේප කිරීම, ආහාර ගැනීම (මේද ආහාර බැහැර කිරීම, රසකැවිලි සීමා කිරීම) ය. දියවැඩියා රෝගයේ දී, පහසුවෙන් ජීර්ණය කළ හැකි සහ ජීර්ණය කළ නොහැකි කාබෝහයිඩ්රේට් සීමා කිරීම හැර අංක 9 ආහාර වගුවක් නියම කරනු ලැබේ.
අග්න්යාශය සමඟ, අංක 5 වගුව නිරීක්ෂණය කරනු ලැබේ: මේද වලට අමතරව, කුළුබඩු, බැදපු, ලුණු සහිත, දුම් පානය කිරීම තහනම්ය. පෝෂණය සීමා කිරීම රෝගයේ බරපතලකම සහ අග්න්යාශයේ තත්වය මත රඳා පවතී. ඒවා නිවැරදි කරන වෛද්යවරයා විසින් නියම කරනු ලැබේ.
ශාරීරික ක්රියාකාරකම්, ඇවිදීම, ක්රමානුකූල ව්යායාම සහ අග්න්යාශය සඳහා විශේෂ සම්බාහනයක් ඇතුළත් භෞත චිකිත්සක ප්රතිකාරයක් නිර්දේශ කෙරේ. එය උදරයේ බිත්තියේ ස්වරය වෙනස් කිරීම, අසල්වැසි අවයව හා අග්න්යාශයේ ක්රියාකාරිත්වය උත්තේජනය කිරීම අරමුණු කරගත් හුස්ම ගැනීමේ ව්යායාම වල සංකීර්ණයකි.
ස්නායු ආතතිය සහ මනෝ-චිත්තවේගීය අධි බර ඉවත් කිරීම හෝ අවම කිරීම වැදගත් ය.
ඔබට වඩාත් නරක යැයි හැඟේ නම්, වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගැනීම රෙකමදාරු කරනු ලැබේ, ස්වයං-බෙහෙත් නොකරන්න.මෙම අවස්ථාවේ දී, ඔබට අග්න්යාශය බේරා ගත හැකිය: රෝගය හා එහි සංකූලතා පිළිබඳ සවිස්තරාත්මක සායනික චිත්රයක් වර්ධනය කිරීම කාලෝචිත ලෙස වළක්වා ගන්න.
ගලීනා, අවුරුදු 43, කසාන්
අග්න්යාශයේ වේදනාව සඳහා, සීතල, කුසගින්න සහ සාමය වඩාත් සුදුසු වේ. රෝගයේ රෝග ලක්ෂණ ආරම්භ වීමෙන් පසු අවම වශයෙන් පළමු දින 2-3 තුළ මෙම නියමය දැඩි ලෙස පිළිපැදිය යුතුය.
එවිට ඔබට ක්රමයෙන් අමතර ආහාර වේලකට මාරු විය හැකිය, taking ෂධ ගැනීම ආරම්භ කරන්න - එන්සයිම, විෂබීජ නාශක .ෂධ. නමුත් මෙම ශරීරය ඉක්මනින් යථා තත්වයට පත් නොකිරීමට අප සූදානම් විය යුතුය.
එය මාස කිහිපයක් ගතවනු ඇත, නොඅඩු. මම එය අත්විඳිමි.
සියලු නීති රීති පිළිපැදීම දුෂ්කර වූ නමුත් දැන් තත්වය බොහෝ දියුණු වී ඇත.
අග්න්යාශයේ ක්රියාකාරිත්වයට බලපාන්නේ කුමක්ද?
අග්න්යාශය යනු ඉතා සංකීර්ණ හා සිහින් ව්යුහයක් සහිත ඉන්ද්රියයකි, එය එකවර ආහාර ජීර්ණ හා අන්තරාසර්ග ක්රියාකාරකම් සිදු කරයි. විවිධ බාහිර හා අභ්යන්තර සාධකවල බලපෑම එහි කාර්යය කඩාකප්පල් කර ඉන්ද්රියයේ තත්වයටම බලපායි. ස්රාවය වීමට වගකිව යුතු ග්රන්ථි ක්රියාකාරිත්වය අඩපණ වූ විට, අග්න්යාශයේ ආසාදන ඇතිවීමේ ගිනි අවුලුවන ක්රියාවලියක් බොහෝ විට සිදු වේ. ව්යාධි වෙනස්කම් අන්තරාසර්ග ක්රියාකාරිත්වයට බලපාන්නේ නම්, දියවැඩියාව එහි සියලු ලක්ෂණ ලක්ෂණ සමඟ වර්ධනය වේ.
අග්න්යාශයේ ඇතිවන දැවිල්ල ඉන්සියුලින් නිෂ්පාදනයට බාධා කරන අතර ආහාර බිඳවැටීම හා ජීර්ණය සඳහා එහි ප්රමාණය ප්රමාණවත් නොවේ. මෙම තත්වය පළමු වර්ගයේ දියවැඩියාවට අනුරූප වන අතර දෙවන වර්ගයේ දියවැඩියාව සමඟ ග්රන්ථියේ ක්රියාකාරිත්වය වෙනස් නොවන අතර ඉන්සියුලින් සාමාන්ය ප්රමාණයෙන් නිපදවනු ලැබේ, නමුත් ශරීරයට මෙම හෝමෝනය සාමාන්යයෙන් වටහා ගත නොහැක.
අග්න්යාශයේ ක්රියාකාරිත්වයට බලපාන ප්රධාන සාධක සහ රුධිරයේ ග්ලූකෝස් මට්ටම වෙනස් වීමට හේතු වේ:
- සිස්ටික් ෆයිබ්රෝසිස් රෝග සහ වෙනත් පාරම්පරික ව්යාධි,
- අග්න්යාශයේ අග්න්යාශයේ පටක වලට බලපාන ප්රදාහය සහ ෆයිබ්රෝසිස් වර්ධනය සමඟ අග්න්යාශයික නෙරෝසිස් වැනි එහි සංකූලතා,
- නිරෝගී ස්වභාවයක් ඇති විශාල ගෙඩියක් මෙන්ම ග්රන්ථියේ ශරීරය සම්පීඩනය කරන වෙනත් පිළිකා,
- අග්න්යාශයේ ශල්යමය මැදිහත්වීම් සහ තුවාල,
- අධිවෘක්ක ග්රන්ථි වලට බලපාන රෝග
- ධමනි ස්රාවය වීමේ ප්රති result ලයක් ලෙස රුධිර සංසරණය උල්ලං lation නය කිරීම සහ ග්රන්ථියේ පෝෂණය,
- උපතේදී ලබාගත් රෝග, නමුත් ජානමය ආබාධවලට සම්බන්ධ නොවේ,
- මන්දපෝෂණය හා නරක පුරුදු වල ස්වරූපයෙන් බාහිර හේතු වල බලපෑම,
- ඉන්සියුලින් නිෂ්පාදනය උල්ලං with නය කිරීමත් සමඟ හයිපොග්ලයිසමික් කෝමා අවුලුවාලිය හැකි කාබෝහයිඩ්රේට් නිෂ්පාදන විශාල ප්රමාණයක් භාවිතා කිරීම.
- ගර්භණී කාලය.
මෙම අභ්යන්තර සාධක වලට අමතරව අග්න්යාශයේ ක්රියාකාරිත්වයට බලපාන බාහිර හේතු ද ඇත.
- තරබාරුකම
- අග්න්යාශයට සෘජුවම සම්බන්ධ ආහාර ජීර්ණ පද්ධතියේ අනෙකුත් අවයව වල තත්වයෙහි ව්යාධි ආබාධ, බොහෝ විට මෙය පිත්තාශයට සහ එහි නාල වලට අදාළ වේ,
- අග්න්යාශයේ වෛරස් ආසාදන විනිවිද යාම හා පැතිරීම,
- හෙල්මින්ටික් ආසාදන පැවතීම,
- අග්න්යාශයේ බැක්ටීරියා රෝග කාරක සමඟ ආසාදනය වීම, purulent ක්රියාවලීන් වර්ධනය කිරීමට දායක වේ,
- එස්ටජන්, ටෙට්රාසයික්ලයින් ප්රතිජීවක, කෝටිකොස්ටෙරොයිඩ් සහ ස්ටෙරොයිඩ් නොවන drugs ෂධ ස්වරූපයෙන් ඇතැම් drugs ෂධ දිගු කාලීනව භාවිතා කිරීම,
- ප්රතිංධිසරාේධක දිගු කාලීන භාවිතය,
- ස්වයං ප්රතිශක්තිකරණ රෝග පැවතීම.

එවැනි තත්වයන් අග්න්යාශයේ ව්යාධි ක්රියාවලීන් සඳහා හේතු නොවිය හැකිය, කෙසේ වෙතත්, වාසිදායක තත්වයන් නිර්මාණය කිරීම සහ ඔවුන්ගේම ආරක්ෂක බලවේග දුර්වල වීමත් සමඟ මෙම හැකියාව ජීවිත කාලය පුරාම පවතී.
අග්න්යාශයික දියවැඩියාව වර්ධනය වන්නේ කෙසේද?
අග්න්යාශයික දියවැඩියාව පිළිබඳ හේතු විද්යාව පිළිබඳ තවමත් එකඟතාවයක් නොමැත.එහි වර්ධනය පරිවාරක උපකරණවල ක්රමයෙන් සිදුවන විනාශය හා ස්කලරෝටේෂන් ක්රියාවලීන් ලෙස සලකනු ලබන අතර එමඟින් ආහාර ජීර්ණ එන්සයිම නිපදවන සෛලවල දැවිල්ලට ප්රතිචාර දක්වයි. දැනටමත් සඳහන් කර ඇති පරිදි, අග්න්යාශය මිශ්ර ස්රාවයකින් සංලක්ෂිත වන අතර එය ජීර්ණය සඳහා එන්සයිම නිපදවීමෙන් සමන්විත වන අතර එය භාවිතා කිරීම හේතුවෙන් රුධිරයේ සීනි නියාමනය කරන හෝමෝන නිපදවීමේ අවයවයක් ලෙසද ක්රියා කරයි.
අග්න්යාශයේ අග්න්යාශයේ හෝ ඉදිමුමේ නිදන්ගත ස්වරූපයක් තිබීම බොහෝ විට දායක වන්නේ ව්යාධිජනක වෙනස්කම් ඉන්ද්රිය තුළ පමණක් නොව, ග්රන්ථියේ පිහිටා ඇති ඉන්සියුලින් උපකරණවල ද දූපත් ස්වරූපයෙන් ලැන්ගර්හාන්ස් ලෙසිනි.
දියවැඩියාව වැනි රෝගයක් වර්ධනය වීමට ඇති පෙලඹීම අන්තරාසර්ග පද්ධතියේ වෙනත් වෙනස්කම් විය හැකිය, ඒවාට බොහෝ විට සේවය කළ හැක්කේ:
- ඉස්චෙන්කෝ-කුෂින්ගේ රෝගය,
- Pheochromocytoma රෝගය,
- ග්ලූකගෝනෝමා පැවතීම,
- විල්සන්-කොනොලොව් ව්යාධි විද්යාව,
- හිමොක්රොමෝටෝසිස් වර්ධනය.
රෝගියාගේ පොටෑසියම් පරිවෘත්තීය දුර්වල වූ විට කෝන් සින්ඩ්රෝමය හේතුවෙන් දියවැඩියාවේ රෝග ලක්ෂණ ඇතිවිය හැකිය. මෙම මූලද්රව්යයේ lack නතාවයේ ප්රති, ලයක් ලෙස අක්මාවේ හෙපටෝසයිට් වලට සීනි සම්පූර්ණයෙන්ම භාවිතා කළ නොහැකි අතර එය ශරීරයේ හයිපර්ග්ලයිසමික් තත්වයට හේතු වේ.
අග්න්යාශයේ දියවැඩියාව ඉන්සියුලින් උපකරණ විනාශ කිරීමේ බලපෑම යටතේ ස්වයං ප්රතිශක්තිකරණ ආබාධ නිසා ඇතිවිය හැකි බැවින් අග්න්යාශයේ දියවැඩියාව වර්ධනය වීමට පටන් ගන්නා බැවින් දියවැඩියාව සාමාන්යයෙන් අග්න්යාශයේ පිළිකා ඇති බව සටහන් වේ.
දියවැඩියාව පළමු හා දෙවන වර්ග දෙකකට වර්ග කර ඇත. අග්න්යාශයික දියවැඩියාව එහි වර්ධනයට ස්වයං ප්රතිශක්තිකරණ අසමත්වීම් වලට ණයගැතියි, පළමු වර්ගයේ දියවැඩියාවේ නියමයන්ට අනුව වර්ධනය වේ, නමුත් එයට විශේෂ ප්රවේශයක් අවශ්ය වන මෙම රෝගයෙන් යම් වෙනස්කම් ද ඇත:
- අග්න්යාශයේ දියවැඩියාව සඳහා ඉන්සියුලින් භාවිතා කිරීමත් සමඟ උග්ර හයිපර්ග්ලයිසිමියාව වර්ධනය විය හැකිය.
- ඉන්සියුලින් ප්රමාණවත් නොවීම බොහෝ විට කීටෝඇසිඩෝසිස් ඇති කරයි.
- මෙම වර්ගයේ දියවැඩියාව ආහාර ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් සීමිත ප්රමාණයක් මගින් පහසුවෙන් නිවැරදි කළ හැකිය.
- අග්න්යාශයේ දියවැඩියාව දියවැඩියා using ෂධ භාවිතා කරන ප්රතිකාර සඳහා හොඳින් ප්රතිචාර දක්වයි.
අග්න්යාශයික දියවැඩියාව සහ එහි සම්භාව්ය වර්ගය අතර ඇති ප්රධාන වෙනස වන්නේ ඉන්සියුලින් හෝමෝන iency නතාවය නොව ආහාර ජීර්ණ එන්සයිම මගින් ග්රන්ථියේ බීටා සෛල වලට සෘජුවම හානි වීමයි. එපමණක් නොව, අග්න්යාශයේ රෝගය, දියවැඩියා රෝගයේ පසුබිමට එරෙහිව, වෙනස් ආකාරයකින් වර්ධනය වේ, ග්රන්ථියේ දැවිල්ල සෙමෙන් ඉදිරියට යයි, උග්රවීමකින් තොරව නිදන්ගත ස්වභාවයක් ඇත.

රෝගයේ වර්ධනයත් සමඟ එහි ලාක්ෂණික ප්රකාශනයන් ඔබට දැකගත හැකිය:
- විවිධ බරපතලකම පිළිබඳ වේදනාකාරී රෝග ලක්ෂණ
- ආහාර ජීර්ණ ආබාධ ඇත,
- රෝගීන්ට දැනෙන්නේ බඩ පිපීම, අජීර්ණ, පාචනය.
දිගු කාලීන නිදන්ගත අග්න්යාශය රෝගයෙන් අඩකට ආසන්න ප්රමාණයක් දියවැඩියා රෝගයට ගොදුරු වන අතර එය වෙනත් හේතූන් නිසා දියවැඩියාවට වඩා දෙගුණයක් වැඩිය.
දියවැඩියා වර්ග
ප්රතිකාරය වඩාත් be ලදායී වීමට නම්, රෝගියා වර්ධනය වන්නේ කුමන ආකාරයේ දියවැඩියාවදැයි සොයා බැලීම පළමුව අවශ්ය වේ. දියවැඩියා රෝගය අන්තරාසර්ග පද්ධතියට බලපාන අතර මෙම දිශාවට සම්බන්ධ වන සෛල වලට වෙනස් ව්යුහයක් ඇත, විවිධ කාර්යයන් සිදු කරයි සහ මුළු අග්න්යාශයෙන් සියයට දෙකක් පමණ වාසය කරන ලැන්ගර්හාන්ස් දූපත් වල එක්සත් වේ. මෙම සෛල මගින් නිපදවන හෝමෝන ස්රාවය ආහාර ජීර්ණය හා වර්ධනය සඳහා පරිවෘත්තීය ක්රියාවලියට සම්බන්ධ ක්රියාකාරී සංරචක වලින් සමන්විත වේ.
මුළු සංඛ්යාවෙන්, කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට සම්බන්ධ හෝමෝන හා සම්බන්ධ අන්තරාසර්ග සෛල වර්ග කිහිපයක් වෙන්කර හඳුනාගත හැකිය:
- බීටා සෛල - රුධිරයේ සීනි නියාමනය සඳහා අවශ්ය ඉන්සියුලින් සහ ඇමයිලින් කුඩා ප්රමාණයක් නිෂ්පාදනය කිරීම,
- ඇල්ෆා සෛල - ග්ලූකොජන් නිපදවීම, මේද බිඳවැටීම හා ග්ලූකෝස් මට්ටම ඉහළ නැංවීම.
දියවැඩියාව එහි වර්ධනයේ යාන්ත්රණය මෙන්ම රෝගයේ විවිධ සායනික ප්රකාශනයන් හා සම්බන්ධ වේ.
- පළමු වර්ගයේ දියවැඩියාව. එය ඉන්සියුලින් මත යැපෙන රෝගයක් වන අතර එය සාමාන්යයෙන් තරුණ වියේදී වර්ධනය වේ, එය මෑතකදී වැඩි කර ඇති අතර වයස අවුරුදු 40-45 අතර පුද්ගලයින් තුළ මෙම රෝගය හඳුනා ගැනේ. බීටා සෛල බොහොමයක් මිය යාමෙන් පසු රෝගයේ ගමන් මග වඩාත් නරක අතට හැරේ. එය ශරීරයේ ස්වයං ප්රතිශක්තිකරණ තත්වයන් සමඟ සිදු වේ, එය තමන්ගේම සෛල වලට එරෙහිව ප්රතිදේහ වැඩි දියුණු කිරීම ආරම්භ කරන විට. මෙහි ප්රති result ලය වන්නේ ඉන්සියුලින් නිපදවන සෛල මිය යාම සහ එහි විවේචනාත්මක .නතාවයයි.
- දෙවන වර්ගයේ දියවැඩියාව. ඉන්සියුලින් නොවන යැපෙන රෝගයක් සාපේක්ෂව අඩු ඉන්සියුලින් මගින් සංලක්ෂිත වේ. සාමාන්යයෙන් අධික බර සහිත වැඩිහිටියන් එයින් පීඩා විඳිති. සංවර්ධන යාන්ත්රණය ඉන්සියුලින් සාමාන්ය නිෂ්පාදනයෙන් සමන්විත වන නමුත් ග්ලූකෝස් සමඟ සන්තෘප්තිය සඳහා සෛල සමඟ එහි සම්බන්ධතාවයේ ඇති නොහැකියාව. සෛල, කාබෝහයිඩ්රේට් ient නතාවයෙන් පෙළෙන අතර මෙම හෝමෝනය නිපදවීම වැඩි කිරීමට සං signal ා කිරීමට පටන් ගනී. එවැනි වර්ධනයකට දින නියමයක් නොමැතිව ඉදිරියට යා නොහැකි බැවින්, නිපදවන ඉන්සියුලින් තියුණු ලෙස අඩුවීමේ මොහොතක් පැමිණේ.
- ගුප්ත දියවැඩියාව. එය රහසිගතව ඉදිරියට යන අතර සාමාන්ය ඉන්සියුලින් නිෂ්පාදනය සමඟ අග්න්යාශයට හානියක් හා සෞඛ්ය සම්පන්න නොවන අතර ශරීරය මෙම හෝමෝනය නොදැනේ.
- රෝග ලක්ෂණ සහිත දියවැඩියාව. එය අග්න්යාශයේ ව්යාධි නිසා ඇතිවන ද්විතියික රෝගයකි. පළමු වර්ගයේ දියවැඩියාව මෙන්ම දියවැඩියාව වර්ග 2 හි මෙන් සංවර්ධනය පිළිබඳ සායනික චිත්රයක් සහිතව ඉන්සියුලින් නිෂ්පාදනය තියුනු ලෙස අඩුවීමට මෙය හේතු වේ.
- ගර්භණී දියවැඩියාව. ගර්භනී අවධියේ දෙවන භාගයේදී ගර්භනී කාන්තාවන් තුළ එය සිදු වේ. එය දුර්ලභ වන අතර මවගේ ශරීරය විසින් ඉන්සියුලින් අවශෝෂණය කිරීම වළක්වන කලලරූපය විසින් හෝමෝන නිපදවීමේදී පෙන්නුම් කරයි. මවගේ සෛල සාමාන්ය ඉන්සියුලින් මට්ටමට සංවේදී නොවීම හේතුවෙන් කාන්තාවකගේ රුධිරයේ සීනි වැඩි වේ.
- දියවැඩියා රෝගයමන්දපෝෂණයට ප්රතිචාර වශයෙන් සංවර්ධනය වෙමින් පවතීසාගින්න නිසා. සාමාන්යයෙන් නිවර්තන හා උපනිවර්තන රටවල ජීවත් වන විවිධ වයස්වල පුද්ගලයින් තුළ දක්නට ලැබේ.
දියවැඩියා රෝගයේ හේතු විද්යාව කුමක් වුවත්, එහි සියලු වර්ගයන් දැඩි හයිපර්ග්ලයිසිමියා රෝගයෙන් පෙළෙන අතර ඉඳහිට ග්ලූකෝසූරිය ස්වරූපයෙන් මෙම තත්වය නිසා ඇතිවන සංකූලතා. මෙම අවස්ථාවේ දී, මේද ශක්ති ප්රභවයක් බවට පත්වන අතර ලිපොලිසිස් ක්රියාවලීන් සමඟ කීටෝන සිරුරු විශාල සංඛ්යාවක් සෑදී ඇත. ඒවා පරිවෘත්තීය ආබාධ සහිත ශරීරයට විෂ සහිත බලපෑමක් ඇති කරයි.
අග්න්යාශයේ දියවැඩියාවේ රෝග ලක්ෂණ
අග්න්යාශයික දියවැඩියාව සාමාන්යයෙන් ස්නායු උද්දීපනය වැඩිවන සහ සාමාන්ය හෝ සිහින් සිරුරක් ඇති රෝගීන්ට බලපායි. මෙම රෝගය බොහෝ විට ආමාශ ආන්ත්රයේ උල්ලං of නය වීමේ රෝග ලක්ෂණ සමඟ ඩිස්පෙප්සියාව, පාචනය මෙන්ම ඔක්කාරය, අජීර්ණ සහ සමතලා වීම වැනි රෝග ලක්ෂණ ඇති වේ. රෝග ලක්ෂණ ලෙස, එපිගාස්ට්රික් කලාපයේ වේදනාකාරී සංවේදනයන් සහ ඊට වඩා වෙනස් තීව්රතාවයක් තිබීම ගත යුතුය. අග්න්යාශයේ දැවිල්ල සමඟ හයිපර්ග්ලයිසිමියා වර්ධනය වීම ක්රමයෙන් සිදු වේ, සාමාන්යයෙන් මෙම රෝග ලක්ෂණයෙහි බරපතලකම රෝගය ආරම්භයේ සිට අවුරුදු පහක් හෝ හතකට පසුව නිරීක්ෂණය කෙරේ.
මෙම වර්ගයේ දියවැඩියාව සාමාන්යයෙන් මෘදු මට්ටමකට යන අතර රුධිරයේ ග්ලූකෝස් ප්රමාණය ඉහළ යාම හා බොහෝ විට හයිපොග්ලිසිමියා රෝගයට ගොදුරු වේ. සාමාන්යයෙන්, රෝගීන් හයිපර්ග්ලයිසිමියාවෙන් සෑහීමකට පත්වන අතර 11 mmol / l දක්වා ළඟා වන අතර රෝගයේ පැහැදිලි රෝග ලක්ෂණ අත්විඳින්නේ නැත. මෙම දර්ශකය ඊටත් වඩා වැඩි වුවහොත්, රෝගීන් නිරන්තර පිපාසය, පොලියුරියා, වියළි සම ආදියෙහි අග්න්යාශයේ දියවැඩියාවේ ලාක්ෂණික ප්රකාශනයන් අත්විඳීමට පටන් ගනී.සාමාන්යයෙන් රෝගය අතරතුර විවිධ ආසාදන හා සමේ රෝග සමඟ.
අග්න්යාශයික දියවැඩියාව සහ එහි අනෙකුත් වර්ග අතර ඇති වෙනස්කම් වන්නේ සීනි දහනය කරන drugs ෂධ භාවිතය සහ ආහාර අවශ්යතා අනුව එහි ප්රතිකාරයේ effectiveness ලදායීතාවයයි.
අග්න්යාශයේ දෙවන වර්ගයේ දියවැඩියාවෙන් පෙනෙන්නේ කෙසේද?
සාමාන්යයෙන් දෙවන වර්ගයේ දියවැඩියාවට හේතුව නිදන්ගත අග්න්යාශයේ වර්ධනයත් සමඟ අග්න්යාශයේ දැවිල්ලයි. මේ සඳහා හේතුව මෙම ඉන්ද්රියයේ ඇතිවන ගිනි අවුලුවන ක්රියාවලියේදී රුධිර ග්ලූකෝස් ප්රමාණය වැඩි වීමයි. මෙම රෝගය වම් හයිපොහොන්ඩ්රියම් හි උග්ර වේදනාවක් සහ ආහාර ජීර්ණ ක්රියාවලීන් උල්ලං violation නය කිරීමක් ලෙස පෙන්නුම් කරයි.
රෝගයේ වර්ධනයේ කාල පරිච්ඡේද කිහිපයක් තිබේ:
- අග්න්යාශයේ උග්රවීම සහ සමනය කිරීමේ කාල පරිච්ඡේදයන්හි විකල්ප අවධීන් ඇත,
- බීටා-සෛල කෝපයේ ප්රති Car ලයක් ලෙස කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධයක් හට ගනී.
- අග්න්යාශයේ තවදුරටත් වර්ධනය 2 වර්ගයේ දියවැඩියාවට හේතු වේ.
මෙම රෝග දෙකම එකට ප්රකාශ වීමෙන් රෝගියාගේ ශරීරයට අහිතකර ලෙස බලපායි. එමනිසා, අග්න්යාශය රෝගයෙන් පෙළෙන රෝගීන් යටින් පවතින රෝගයට ප්රතිකාර කරනවා පමණක් නොව, ඇතැම් පෝෂණ අවශ්යතා පිළිපැදිය යුතුය.
අග්න්යාශයේ ඇතිවන වේදනාකාරී රෝග ලක්ෂණ, දෙවන වර්ගයේ දියවැඩියාව සමඟ, සාමාන්යයෙන් ඉළ ඇට යට වම් පැත්තෙහි ස්ථානගත කර ඇත. රෝගයේ වර්ධනයේ පළමු මාසවලදී, වේදනාව සාමාන්යයෙන් දිගු කල් පවතින්නේ නැත, ඉන් පසුව දිගු වේලාවක් ඇත. රෝගීන් මෙම පහරදීම් ගැන අශෝභන නම් සහ ආහාර වේලක් අනුගමනය නොකරන්නේ නම්, අග්න්යාශය ආසාධනය නිදන්ගත ස්වරූපයක් ගන්නා අතර ආමාශ ආන්ත්රයික රෝග ලක්ෂණ ද ඇත.
දියවැඩියාව හා සම්බන්ධ අග්න්යාශයේ වේදනාව
දියවැඩියා රෝගය සැමවිටම අවසන් වන්නේ අග්න්යාශයේ ඇති විවිධ ව්යාධි වලින් වන අතර ඉන්සියුලින් නිපදවීමට බාධා ඇති වේ. මේ කාලය තුළ මෙම ඉන්ද්රිය තුළ ඩිස්ට්රොෆික් වෙනස්කම් අඛණ්ඩව සිදුවන අතර එහි ප්රති end ලයක් ලෙස අන්තරාසර්ග සෛල දුක් විඳින අතර ග්රන්ථියේ ක්රියාකාරිත්වය අඩපණ වේ. මියගිය අන්තරාසර්ග සෛල ඇති ස්ථානය සම්බන්ධක පටක මගින් වාඩිවී ඇති අතර ඉතිරි සෞඛ්ය සම්පන්න සෛලවල ක්රියාකාරිත්වය අඩාල කරයි. ග්රන්ථියේ තත්වයෙහි ව්යාධි වෙනස්වීම් මෙම ඉන්ද්රියයේ සම්පූර්ණ මරණයට හේතු විය හැකි අතර, රෝගය වර්ධනය වන විට ඒවායේ වර්ධනය සමඟ වැඩි වැඩියෙන් ප්රකාශ වන වේදනාව ප්රකාශ වීමත් සමඟ එහි තීව්රතාවය කෙලින්ම රඳා පවතින්නේ හානියේ ප්රමාණය මතය.
වේදනාවේ යාන්ත්රණය
සාමාන්යයෙන්, දියවැඩියාවේ ආරම්භක අවධිය දරුණු වේදනාවක් සමඟ නොපවතින අතර, බොහෝ විට වේදනා සින්ඩ්රෝමය වර්ධනය වන්නේ අග්න්යාශයට ඇතිවන ගිනි අවුලුවන ක්රියාවලිය මගින් අග්න්යාශයට හානිවීමේ ප්රති result ලයක් ලෙසය. ආරම්භක අවධිය, සන්සුන් කාල පරිච්ඡේදයන් සඳහා වේදනාකාරී රෝග ලක්ෂණ වෙනස් වීමක් ඇති විට, එය වසර දහයක් හෝ ඊට වැඩි කාලයක් පැවතිය හැකිය. අනාගතයේදී වේදනාව වඩාත් තීව්ර වන අතර අනෙකුත් රෝග ලක්ෂණ එයට සම්බන්ධ වන අතර එය ආහාර ජීර්ණ පද්ධතියේ වෙනසක් පෙන්නුම් කරයි.
අග්න්යාශය නිදන්ගත ස්වරූපයකට මාරුවීමත් සමඟ අග්න්යාශයේ සෛල විනාශ වීමේ වේගය වැඩි වන අතර ග්ලූකෝස් ඉවසීම ඇති වේ. රුධිරයේ සීනි මට්ටම ඉහළ යන්නේ ආහාර ගැනීමෙන් පසුව පමණක් වන අතර හිස් බඩක් මත එය සාමාන්ය තත්වයේ පැවතුනද, විනාශ කිරීමේ ක්රියාවලිය සමඟ ඇති වන වේදනාව වඩාත් තීව්ර වේ. බොහෝ අවස්ථාවන්හීදී, ඒවා සිදුවන්නේ ආහාර ගැනීමෙන් පසුව, අග්න්යාශයික යුෂ නිකුත් කරන අවස්ථාවේදීය. වේදනාකාරී රෝග ලක්ෂණයක් දේශීයකරණය කෙලින්ම රඳා පවතින්නේ අග්න්යාශයේ කුමන කොටසකටද යන්න මතය. ඉන්ද්රියයට පූර්ණ හානියක් සිදු වන විට, රෝගියාට ශක්තිමත් නියපොතු වේදනාවක් අත්විඳිය හැකි අතර එය ප්රබල .ෂධ සමඟ තුරන් කළ නොහැකිය.
බීටා සෛල වැඩි දියුණු කිරීම
ඉන්සියුලින් නිපදවීම සඳහා බීටා සෛල ගණන වැඩි කිරීමෙන් දියවැඩියාවේ අග්න්යාශයේ ස්රාවය අඩු කිරීමේ ගැටළුව විසඳා ගත හැකිය.මෙම අරමුණු සඳහා, ඔවුන්ගේම සෛල ක්ලෝන කර ඇති අතර පසුව ඒවා ග්රන්ථියට ඇතුල් කරනු ලැබේ. මෙම උපාමාරු වලට ස්තූතිවන්ත වන අතර, ඉන්ද්රිය විසින් අහිමි වූ කාර්යයන් සම්පූර්ණයෙන් ප්රතිෂ් oration ාපනය කිරීම සහ එහි නිපදවන පරිවෘත්තීය ක්රියාවලීන් වැඩිදියුණු කිරීම සිදු වේ.
විශේෂ ප්රෝටීන සූදානමකට ස්තූතිවන්ත වන අතර, බද්ධ කළ සෛල, අත්යවශ්යයෙන්ම බද්ධ කිරීමේ ද්රව්ය පමණක් වන අතර, ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවිය හැකි පූර්ණ පරිණත බීටා සෛල වෙත මාරු කිරීම සඳහා සහාය ලබා දේ. මෙම ations ෂධ මගින් බීටා සෛල නොවෙනස්ව තබා ගැනීමෙන් ඉන්සියුලින් නිෂ්පාදනය වැඩි කරයි.
ප්රතිශක්තීකරණ මගින් ඉන්ද්රිය යථා තත්වයට පත් කරන්නේ කෙසේද?
අග්න්යාශයේ දැවිල්ල හේතුවෙන් හානි සිදුවුවහොත්, ඕනෑම අවස්ථාවක බීටා සෛල නිශ්චිත සංඛ්යාවක් සංරක්ෂණය කර ඇත. කෙසේ වෙතත්, ශරීරය, අග්න්යාශයේ තත්වයෙහි negative ණාත්මක වෙනස්කම් වල බලපෑමට යටත්ව සිටින අතර, ඉතිරි ව්යුහයන් විනාශ කිරීම අරමුණු කරගත් ප්රතිදේහ නිපදවීම දිගටම කරගෙන යයි. ප්රතිදේහ විනාශ කළ හැකි ක්රියාකාරී ද්රව්ය අඩංගු විශේෂ drug ෂධයක් හඳුන්වාදීමත් සමඟ නව ක්රමවේදයක ආධාරයෙන් තත්වය සුරැකිය හැකිය. එහි ප්රති As ලයක් ලෙස ග්රන්ථි සෛල නොවෙනස්ව පවතින අතර ඒවායේ සංඛ්යාව සක්රියව වැඩි කිරීමට පටන් ගනී.
ජන පිළියම් සමඟ ප්රතිකාර කිරීම
චිකිත්සාවේ වැඩි effectiveness ලදායීතාවය සඳහා, ඔබට ජන පිළියම් භාවිතා කර ප්රතිකාර සමඟ අතිරේකව සැපයිය හැකිය. මෙම ගුණාංගය තුළ අග්න්යාශය යථා තත්ත්වයට පත් කිරීම සඳහා අවශ්ය ගුණ ඇති plants ෂධීය ශාක මත පදනම් වූ කසාය හා මුදල් සම්භාරයක් වියදම් කරනු ලැබේ.

දැවිල්ල ඇති වුවහොත් අග්න්යාශයේ තත්වයට හිතකර ලෙස බලපාන විශේෂ අඩු කිරීමේ ගුණාංග සරල හා ඒ සමඟම කිරිවල ඕට් ධාන්ය effective ලදායී කසාය වේ. එය සකස් කිරීම සඳහා සම්පූර්ණ ඕට් ධාන්ය කෝප්ප 0.5 ක් විනාඩි 45 ක් කිරි ලීටර් 1.5 ක් තම්බා පසුව ධාන්ය කුඩු කර තවත් විනාඩි 15 ක් පමණ ගිල්වන්න. සුප් හොද්ද පෙරීම සහ වීදුරුවකින් දිනකට හතර වතාවක් ගැනීම.
අග්න්යාශය යථා තත්ත්වයට පත් කිරීමට දායක වන ජනප්රිය අත්දැකීම් මත පදනම් වූ තවත් බොහෝ methods ලදායී ක්රම තිබේ. කෙසේ වෙතත්, ඔබේ වෛද්යවරයාගේ අනුමැතිය ලැබීමෙන් පසු ඒවා භාවිතා කිරීම වඩා හොඳය.
ආහාර හා රෝග වැළැක්වීම
දියවැඩියාව සඳහා ආහාර අවශ්යතා මෙම රෝගයට ප්රතිකාර කිරීමේදී තීරණාත්මක සාධකයකි. මූලික වශයෙන්, ඒවා සමන්විත වන්නේ මෆින්, රසකැවිලි, පැණිරස පේස්ට්රි ආදියෙහි සැහැල්ලු කාබෝහයිඩ්රේට් අඩංගු නිෂ්පාදන පරිභෝජනය කිරීමේ උපරිම සීමාවට ය. පෝෂණයේ පදනම විය යුත්තේ බැදපු ආහාර, උණුසුම් කුළුබඩු, රනිල කුලයට අයත්, සාන්ද්රිත පොහොසත් සුප් හොද්ද හැරුණු විට අඩු මේද අන්තර්ගත ප්රෝටීන් ආහාර විය යුතුය.
අග්න්යාශයේ දියවැඩියාව වර්ධනය වීමට එරෙහි වැළැක්වීමේ පියවරක් ලෙස, ඔබේ අග්න්යාශයේ තත්වය පාලනය කිරීම සහ එහි සෞඛ්යය ගැන සැලකිලිමත් වීම අවශ්ය වේ. පළමුවෙන්ම, ඔබ ඕනෑම මත්පැන් අතහැර දැමිය යුතුය, ආහාර වේලක් පිළිපැදිය යුතුය, සහ නිරන්තරයෙන්, උග්රවන කාලවලදී පමණක් නොව, මෙම ශරීරයේ තත්වය පිරිහීමේ පළමු රෝග ලක්ෂණ සහිතව, වෛද්යවරයාගේ පැමිණීම කල් නොදමන්න.
හිතවත් පා readers කයින්, මෙම ලිපිය ප්රයෝජනවත් වූවාද? දියවැඩියාව සඳහා අග්න්යාශයික ප්රතිකාර ගැන ඔබ සිතන්නේ කුමක්ද? අදහස් දැක්වීමේදී ප්රතිපෝෂණය තබන්න! ඔබේ මතය අපට වැදගත් ය!

වැලරි:
දියවැඩියාවට ප්රතිකාර කිරීමේදී ප්රධාන ස්ථානය ආහාර වේලක් බව මට පෙනේ. ඔබ කුමන medicine ෂධයක් ගත්තත්, ඔබ වැරදියට ආහාරයට ගත්තොත්, කිසිවක් උදව් නොකරනු ඇත, සියලු ප්රතිකාර ක්රමයෙන් බැස යයි.
ඉන්ගා:
ඇත්ත වශයෙන්ම, ආහාර ගැනීම වැදගත්ය, නමුත් බොහෝ අවස්ථාවලදී එන්සයිම අවශ්ය වේ. අග්න්යාශයේ ක්රියාකාරිත්වය ඉටු කිරීමට ඒවා උපකාරී වේ.