දියවැඩියාව සඳහා භෞත චිකිත්සක අභ්යාස
දියවැඩියා රෝගය මිනිස් සිරුරේ පරිවෘත්තීය ආබාධ සමඟ ඇති අතර එය බොහෝ විට බර වැඩිවීමට හේතු වේ.
එමනිසා, මෙම රෝගයට ප්රතිකාර කිරීමේදී විශේෂයෙන් තෝරාගත් ශාරීරික ක්රියාකාරකම් සහ ආහාර හා ජීවන රටාවේ පූර්ණ වෙනසක් සඳහා සැලකිය යුතු කාර්යභාරයක් පැවරේ.
රෝගියකුට ආහාර හා ව්යායාම චිකිත්සාවකින් චිකිත්සක ප්රති result ලයක් ලැබෙනු ඇතැයි අපේක්ෂා කළ හැක්කේ වෛද්යවරයෙකුගේ උපදෙස් හරියටම අනුගමනය කිරීමෙන් පමණි.

දියවැඩියාව සඳහා ව්යායාම ප්රතිකාරයේ වැදගත්කම
ශාරීරික ක්රියාකාරකම් මඟින් ශරීරයේ පටක වල සීනි බෙදා හැරීම හා භාවිතා කිරීමේ ක්රියාවලිය උත්තේජනය කරයි, මාංශ පේශිවල ග්ලූකෝස් තැන්පත් වීම අඩු කරයි, ඉන්සියුලින් ක්රියාකාරිත්වය වැඩි කරයි, the ෂධයේ මාත්රාව අඩු කිරීමට ඔබට ඉඩ සලසයි. දෙවන වර්ගයේ දියවැඩියාව සඳහා ව්යායාම චිකිත්සාව විශේෂයෙන් වැදගත් වන්නේ රෝගීන් තරබාරුකමට ගොදුරු වීමේ වැඩි අවදානමක් ඇති බැවිනි.
නිතිපතා ව්යායාම වලදී විශේෂයෙන් තෝරාගත් ව්යායාම මාලාවක් බර වැඩිවීමට ප්රතිරෝධයක් දක්වනවා පමණක් නොව, රුධිරයේ සීනි සාමාන්ය තත්වයට පත් කරයි.
එය ප්රතිශක්තිකරණ පද්ධතිය ශක්තිමත් කිරීමට සහ negative ණාත්මක සාධක වලට ශරීරයේ ප්රතිරෝධය වැඩි කිරීමටත්, ශ්වසන හා හෘද අවයවවල ක්රියාකාරිත්වය වැඩි දියුණු කිරීමටත්, මානසික චිත්තවේගීය තත්වය සාමාන්යකරණය කිරීමටත්, වැඩ කිරීමේ ධාරිතාව වැඩි කිරීමටත් උපකාරී වේ.
නිතිපතා ජිම්නාස්ටික් මගින් ග්ලූකෝස් පරිවෘත්තීය හානිවන ග්ලැකෝස් පරිවෘත්තීය ක්රියාවලියට ප්රමාද වීමට උපකාරී වේ, එනම් ගැන්ග්රීන්, ධමනි සිහින් වීම, වකුගඩු රෝග ආදිය.
දියවැඩියා ව්යායාම
දියවැඩියා වර්ගය කුමක් වුවත්, ව්යායාම සංකීර්ණයක් මගින් සියලුම මාංශ පේශි කණ්ඩායම් මත බරක් ඇති කළ යුතුය. චලනයන් පුළුල් විස්තාරයක් සහිත මන්දගාමී චලිතයකින් හෝ සාමාන්ය වේගයකින් සිදු කෙරේ. ඔබ බරට අනුවර්තනය වන විට, ක්රමයෙන් වැඩි වීමක් මෙන්ම ජිම්නාස්ටික් තාප්පයක් සහ වෙනත් උපකරණ පාඩමට ඇතුළත් කළ යුතුය. රෝගයේ වර්ධන මට්ටම මත පදනම්ව, පාඩමේ නිර්දේශිත කාල සීමාව:
- විනාඩි 30-40 රෝගයේ මෘදු ස්වරූපයෙන්,
- විනාඩි 25 යි සාමාන්ය උපාධියක රෝගයකින්,
- තවත් නැත විනාඩි 15 යි බරපතල තත්ත්වයේ.
දියවැඩියාව සඳහා ව්යායාම චිකිත්සාවේ අනිවාර්ය අංගයක් වන්නේ ඇවිදීමයි. ඇවිදීමේ වේගය හා කාලසීමාව ක්රමයෙන් වැඩි කළ යුතුය. දුර සිට පුහුණුව ආරම්භ කිරීම රෙකමදාරු කරනු ලැබේ 5 කි.මී.ක්රමයෙන් එය වෙත ගෙන ඒම 11 කි.මී. ඔබේ මාංශ පේශි ශක්තිමත් වන විට. ඊට අමතරව, ක්රීඩාවන්හි යෙදීමෙන් ධනාත්මක ප්රති results ල:
- ටෙනිස් සහ බැඩ්මින්ටන්,
- පිහිනීම
- හිම මත ලිස්සා යාම සහ අයිස් මත ලිස්සා යාම.
දරුණු ව්යාධි විද්යාවේදී, අනුකූල රෝග විශාල සංඛ්යාවක් සමඟ, මධ්යම හා සිහින් මාංශ පේශි වර්ධනය වීමත් සමඟ ශාරීරික ක්රියාකාරකම් ආරම්භ කිරීමට ඉඩ දෙනු ලැබේ, විශාල මාංශ පේශි සඳහා අභ්යාස එකතු කළ හැක්කේ ශරීරය නිතිපතා බරට අනුවර්තනය වීමෙන් පසුව පමණි.
ප්රධාන කොන්දේසිය නම් ශාරීරික අධ්යාපනය මඟින් ශරීරයේ ඔක්සිකාරක ක්රියාවලීන් අවුලුවන බවයි. බොහෝ විට උදේ වරුවේ රුධිරයේ සීනි සාමාන්යය ඉක්මවා යන බැවින්, ව්යායාම චිකිත්සාව දවසේ පළමු භාගයේදී නිර්දේශ කරනු ලැබේ, හැකි නම් සවස් වරුවේ සංකීර්ණය නැවත කිරීම සුදුසුය.
ක්රියාකාරී ව්යායාම වලට අමතරව, වෛද්යවරයාට රෝගියාට හුස්ම ගැනීමේ ව්යායාම කිරීමට නියම කළ හැකිය. ඇඳ විවේකය නියම කරන රෝගීන්ට පවා මේ ආකාරයේ ව්යායාම ප්රතිකාර සුදුසු වේ.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ව්යායාම චිකිත්සාවේ ලක්ෂණ
දෙවන වර්ගයේ දියවැඩියාව යනු ශරීරය ඉන්සියුලින් ක්රියාකාරිත්වයට සංවේදී නොවන තත්වයකි, එබැවින් එවැනි රෝගයක් සඳහා ව්යායාම චිකිත්සාවේ මූලික පරමාර්ථය වන්නේ හයිපර්ග්ලයිසිමියාව අඩු කිරීම සහ පරිවෘත්තීය ක්රියාවලීන් සක්රීය කිරීම මෙන්ම ශරීරයේ බර අඩු කිරීමයි.
විශාල රෝගී බරක් සහිතව, බයිසිකල් එර්ගෝමීටරයක් මත ව්යායාම කිරීම ප්රශස්ත යැයි සැලකේ. මෙම වර්ගයේ බර සාමාන්ය ඇවිදීමට වඩා සැලකිය යුතු වාසි ඇත. මේවාට ඇතුළත් වන්නේ:
- ඉහළ බලශක්ති පිරිවැය,
- සැලකිය යුතු සන්ධි ආතතියක් නොමැතිකම.
මාංශ පේශි ක්රියාකාරිත්වය, විඳදරාගැනීම වර්ධනය කිරීම, වැඩි කරයි glycogenolysis සහ lipolysis, දෙවන වර්ගයේ දියවැඩියා රෝගය සඳහා ව්යායාම චිකිත්සාව රෝගීන්ට විශේෂයෙන් වැදගත් කරයි.
ළමුන් තුළ දියවැඩියාව සඳහා ව්යායාම චිකිත්සාවේ ලක්ෂණ
ළමුන් සම්බන්ධයෙන් ගත් කල, ව්යායාම චිකිත්සාව මගින් ඉන්සියුලින් සඳහා ශරීරයේ සංවේදීතාව වැඩි කිරීමට පමණක් නොව, රෝගයේ ගමන් මග මන්දගාමී කිරීමටත්, දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීම වළක්වා ගැනීමටත් හැකි වේ.
ශරීරයට පන්තිවල බලපෑම පිළිබඳව ප්රමාණවත් තක්සේරුවක් ලබා දීමට දරුවන්ට ස්වාධීනව නොහැකි බැවින්, බර නිවැරදිව මාත්රා කිරීම සහ වෛද්ය අධීක්ෂණය යටතේ ව්යායාම කිරීම වැදගත් ය.
ව්යායාම නොමැති දිනවලදී, දරුවාගේ ශාරීරික ක්රියාකාරකම්වල උච්චතම අවස්ථාව ව්යායාම චිකිත්සක සංකීර්ණය සාමාන්යයෙන් සිදුකරන අවස්ථාවේදීම වැටෙන බව සහතික කිරීම රෙකමදාරු කරනු ලැබේ.
ව්යායාම සංකීර්ණය
ස්ථිතික තත්වයන් යටතේ සිදු කිරීම සඳහා, විශේෂ ists යින් දියවැඩියා රෝගය සඳහා ව්යායාම චිකිත්සක අභ්යාසවල පහත සඳහන් චිකිත්සක සංකීර්ණය සංවර්ධනය කළහ:
- වසන්ත ඇවිදීම. නිසි ඉරියව් සහ නාසය හරහා හුස්ම ගැනීම කෙරෙහි අවධානය යොමු කරන්න. කාලය - මිනිත්තු 7 දක්වා.
- ඇඟිලි සහ විලුඹ මත විකල්ප ඇවිදීම. කාලය - මිනිත්තු 7 දක්වා.
- දෑත් සමඟ සිටගෙන, වැලමිට සන්ධිවල ඒවා ඔබෙන් ඉවතට කරකවන්න, ඉන්පසු ඔබ දෙසට.
- දේවානුභාවයෙන්, නැමී ඔබේ දණහිස අල්ලාගෙන, දණහිසේ භ්රමණ චලනයන් සිදු කිරීම සඳහා අත්තනෝමතික රිද්මයකින් හුස්ම ගන්න, දිගටම එක් දිශාවකට, පසුව ප්රතිවිරුද්ධ දෙසට.
- ආරම්භක ස්ථානය සිටගෙන සිටියි, අත් දෙකට විහිදේ. උරහිස් සන්ධිවල භ්රමණය සිදු කරන්න. ඔබ කුඩා විස්තාරයකින් ආරම්භ කළ යුතුය, ක්රමයෙන් එය උපරිමයට වැඩි කරන්න.
- ආරම්භක ස්ථානය බිම වාඩි වී ඇත, කකුල් උපරිම ලෙස පැතිරී ඇත. දේවානුභාවයෙන්, එක් කකුලකට නැමී, හුස්ම ගන්න, ඉන්පසු එහි මුල් ස්ථානයට ආපසු යන්න. අනෙක් කකුලට සමාන බෑවුමක් සිදු කරන්න.
- ආරම්භක ස්ථානය සිටගෙන සිටියි, ජිම්නාස්ටික් සැරයටිය ඔබ ඉදිරිපිට කෙළින්ම තබාගෙන එය දිගු කිරීමට උත්සාහ කළ යුතුය.
- සැරයටිය දාරවලින් අල්ලාගෙන, එය පිටුපසින් ගෙන වමට නැඹුරු වන්න, සැරයටිය ඉහළට ගෙනයන්න, ඉන්පසු කෙළින් කරන්න, අනෙක් දිශාවට නැවත කරන්න.
- ඔබේ පිටුපස පිටුපස පොල්ලක් තබා වැලමිටෙන් අල්ලා ගන්න. ආශ්වාස කරන විට, ඔබේ පිටුපසට නැමෙන්න, හුස්ම ගන්නා අතරතුර ඉදිරියට නැඹුරු වන්න.
- උරහිස් බ්ලේඩ් දිගේ, පසුව පහළ පිටුපසට, පසුව කකුල් වලට පිටුපසට පොල්ලක් තුවාල කර, එය චලනය කරන්න.
- ඔබේ අතේ පොල්ලක් තබාගෙන උදරයේ අතුල්ලන්න.
- පුටුවක වාඩි වී ජිම්නාස්ටික් පොල්ලකින් ඔබේ පාද අතුල්ලන්න. දණහිසේ සිට ඉඟටිය දක්වාත්, පසුව ඉඟටිය සිට වළලුකර දක්වාත් ගමන් කරන්න. Varicose නහර සමඟ මෙම ව්යායාමය බැහැර කළ යුතුය.
- පුටුවක වාඩි වී බිම වැතිර සිටින සැරයටිය පෙරළන්න.
- කරකැවිල්ලෙන් ඔබේ කන් සම්බාහනය කරන්න.
- ආරම්භක ස්ථානයේ සිට, කකුල් කෙළින් කර බිම වැතිර, විකල්ප වශයෙන් ඔබේ කකුල් ඉහළට ඔසවන්න.
- ව්යායාම "බයිසිකලය" සිදු කරන්න.
- ආරම්භක ස්ථානයේ සිට, ඔබේ බඩ මත වැතිරී, නැමී, ඔබේ දෑතින් බිම විවේක ගන්න, ඉන්පසු ඔබේ දණහිසට නගින්න.
- ගැඹුරු හුස්ම ගැනීමත් සමඟ තැනින් තැන ඇවිදීම. ක්රියාත්මක කිරීමේ කාලය මිනිත්තු 5 කි.

දියවැඩියා රෝගය සඳහා වන සාමාන්ය ව්යායාම චිකිත්සාවට අමතරව, මෙම ප්රදේශය පටක හානිවීමේ අවදානම සහ ගැන්ග්රීන් වර්ධනය වීමේ අවදානම වැඩි බැවින් පහළ අන්තය අධ්යයනය කිරීම සමඟ ව්යායාම සංකීර්ණ කිරීම අතිරේකව වැදගත් වේ. පහත දැක්වෙන අභ්යාස නිර්දේශ කරනු ලැබේ:
- ඇඟිලි තද කිරීම සහ කෙළින් කිරීම,
- විලුඹේ සිට පාදය දක්වා සහ පසුපසට රෝල් කරයි,
- මේස් සහිත භ්රමණ චලනය, බිම තල්ලු කර ඇති විලුඹ සමඟ සිදු කරයි,
- ඇඟිලි මත සිටගෙන සිටින විට වළලුකර සන්ධිවල භ්රමණය වීම.
එසේම, දියවැඩියා පාදයක් වර්ධනය වීමේ අවදානමක දී, දිගු කිරීම රෙකමදාරු කරනු ලැබේ: ආරම්භක ස්ථානයේ සිට ඔබේ පිටුපසට නැමුණු කකුල් වලින් වැතිරී, ඔබේ දකුණු කකුල ඔසවා, කෙළින් කර ඔබම අදින්න. වමට නැවත නැවත කරන්න. ඉන්පසු කකුල් දෙකම එකවර ඔසවා මෙම ව්යායාමය කරන්න.
එක් සංකූලතාවයක් දෘශ්ය තීව්රතාවයේ අඩුවීමක් බැවින්, අක්ෂි මාංශ පේශි ශක්තිමත් කිරීම අරමුණු කරගත් දියවැඩියා රෝග සඳහා විශේෂ ව්යායාම සඳහා ව්යායාම චිකිත්සාවට ඇතුළත් කිරීම රෙකමදාරු කරනු ලැබේ:
- වෑයමක් දරමින්, ඔහුගේ දෑස් විවර කර, හැකි තාක් දුරට ඇස් පියාගෙන නොසිටින්න,
- දුරස්ථ වස්තුවක් වෙත අවධානය යොමු කරන්න, තත්පර 5 කට පසුව එය සමීපව පිහිටා ඇති වස්තුවකට මාරු කරන්න,
- මිනිත්තු 1-2 ක් ඇස් පියාගෙන, ඇසිපිය චලනය ඉතා වේගවත් විය යුතුය,
- ඔබේ ඇහිබැම සම්බාහනය කරන්න, ඉන්පසු විනාඩි 2 ක් ඇස් වසාගෙන වාඩි වන්න.
ව්යායාම නීති
දියවැඩියා රෝගය සඳහා වන ව්යායාම සංකීර්ණය ඉන්සියුලින් සහ ආහාර එන්නත් කිරීමෙන් පැයකට පෙර ආරම්භ කළ නොහැක. මෙම රීතිය උල්ලං lation නය කිරීම හයිපොග්ලිසිමික් කෝමා තත්වයට හේතු විය හැක. ව්යායාම චිකිත්සාව අතරතුර අත්වල වෙව්ලීමක් හෝ කුසගින්නෙන් පෙළීම සිදුවී ඇත්නම්, ඔබ ව්යායාම කිරීම නතර කර මිහිරි ආහාර අනුභව කළ යුතුය.
ඊට අමතරව, ශාරීරික ක්රියාකාරකම් ප්රමාණවත් ලෙස මාත්රා කිරීම අවශ්ය වේ, වැඩිපුර වැඩ කිරීමට ඉඩ නොදිය යුතුය. පුහුණුවීමෙන් පසු ඔබට දැඩි වෙහෙසක් දැනේ නම්, ව්යායාමවල තීව්රතාවය අඩු කළ යුතුය.
ප්රධාන ප්රතිවිරෝධතා
පහත දැක්වෙන කොන්දේසි ශාරීරික අධ්යාපන පන්තිවලට පරස්පර විරෝධී ලෙස සැලකේ:
- දිරාපත් වූ දියවැඩියාවේ දරුණු ස්වරූපය,
- අඩු වැඩ කිරීමේ ධාරිතාව, දැඩි දුර්වලතාවය,
- බර නිසා ඇති වන ග්ලූකෝස් මට්ටම්වල හදිසි වෙනස්වීම්,
- දිරාපත් වූ කිරීටක හෘද රෝග, හෘදයාබාධ හා 3 ශ්රේණියේ අධි රුධිර පීඩනය වැනි අනුකූල රෝග ඇතිවීම.
14 mmol / L ට වැඩි රුධිරයේ ග්ලූකෝස් සාන්ද්රණයක් සමඟ ව්යායාම චිකිත්සාව contraindicated බව මතක තබා ගැනීම වැදගත්ය. දෙවන වර්ගයේ දියවැඩියාව සඳහා ව්යායාම ප්රතිකාර සඳහා මෙම පරාමිතිය සමඟ අනුකූල වීම විශේෂයෙන් වැදගත් වේ.
දියවැඩියාවට ප්රතිකාර කිරීමේදී ව්යායාම ප්රතිකාරයේ කාර්යභාරය
භෞත චිකිත්සක ව්යායාම යනු දියවැඩියා රෝගීන් සඳහා වන චිකිත්සාවේ අනිවාර්ය අංගයකි. ශාරීරික ව්යායාම මගින් පටක පරිවෘත්තීය ක්රියාවලීන් සක්රියව උත්තේජනය කරයි, මිනිස් සිරුරේ සීනි භාවිතා කිරීමට උපකාරී වේ.
විද්යාත්මක විශේෂ experts යින් විසින් කරන ලද සායනික දත්ත වලට අනුව සමහර අවස්ථාවල සීනි මට්ටම අඩුවීම සාමාන්ය මට්ටම දක්වා සිදු වේ. මාත්රාව සහිත ශාරීරික ක්රියාකාරකම් මඟින් ඉන්සියුලින් ක්රියාකාරිත්වය වැඩි දියුණු කළ හැකි අතර එමඟින් එහි මාත්රාව අඩු කර ගත හැකිය.
බොහෝ විට, දියවැඩියාව ඇති රෝගීන්ගේ බර වැඩියි. භෞත චිකිත්සාව මේදය පරිවෘත්තීය සාමාන්යකරණය කරන බැවින් ශරීරයේ මේදය අඩු කිරීමට උපකාරී වේ.

එසේම, දියවැඩියා රෝගයේ සාමාන්යයෙන් වර්ධනය වන අනුකූල ව්යාධිවේදය ඇමිණීම ශාරීරික ක්රියාකාරකම් උපකාරී වේ. අපි කතා කරන්නේ අධි රුධිර පීඩනය, ධමනි සිහින් වීම, පහළ අන්තයේ ගැන්ග්රීන්, වකුගඩු රෝග සහ යනාදිය ගැන ය.
ජිම්නාස්ටික් ක්රීඩාවේ තවත් ප්ලස් එකක් නම්, එවැනි රෝගීන්ට මාංශ පේශි දුර්වලතාවයට හා ඇඩිනමියා රෝගයට එරෙහිව සටන් කිරීමට උපකාරී වන අතර, මෙම රෝගය සමඟ සිටීමටද ස්ථානයක් ඇත.
භෞත චිකිත්සක ව්යායාම විවිධ වර්ගයේ දියවැඩියාවට පමණක් නොව, පූර්ව දියවැඩියාවට පවා ප්රයෝජනවත් වේ.
දියවැඩියා රෝගය 1 සහ 2 සඳහා භෞත චිකිත්සාවේ ප්රධාන කාර්යයන් හා ලක්ෂණ
භෞත චිකිත්සක අභ්යාසවල ප්රධාන කාර්යයන්:
- රෝගයේ ඉන්සියුලින්-ස්වාධීන ස්වරූපයක් ඇති රෝගීන්ගේ හයිපර්ග්ලයිසිමියාව අඩු කිරීම (දෙවන වර්ගයේ දියවැඩියාව).
- ඉන්සියුලින් මත යැපෙන රෝගයක් ඇති රෝගීන් තුළ (පළමු වර්ගයේ දියවැඩියාව) - ඉන්සියුලින් ක්රියාකාරිත්වය ප්රවර්ධනය කිරීම.
- මනෝ-චිත්තවේගීය ගෝලය සාමාන්යකරණය කිරීම.
- උපයෝජ්යතාව වැඩි කිරීම.
- ශ්වසන පද්ධතියේ වැඩ වැඩි දියුණු කිරීම.
- හෘද වාහිනී පද්ධතියේ ක්රියාකාරිත්වය වැඩි දියුණු කිරීම.
පළමු වර්ගයේ දියවැඩියා රෝගයේදී, ඉන්සියුලින් සූදානම සමඟ ශාරීරික ක්රියාකාරකම් පසුකාලීනව චිකිත්සක බලපෑම වැඩි කරන අතර ස්නායු පද්ධතිය ශක්තිමත් කරයි.
ඉන්සියුලින් ලබා දීම සඳහා නිවැරදි තාක්ෂණය ගැන අමතක නොකරන්න. ක්රියා ඇල්ගොරිතම කිසි විටෙකත් බිඳ දැමිය යුතු නැත.
සුවතා ව්යායාම කරන විට, ඔබ ඔබේ යහපැවැත්ම කෙරෙහි අතිශයින්ම අවධානයෙන් සිටිය යුතුය.
- පළමු වර්ගයේ දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් සහ දැඩි ශාරීරික ක්රියාකාරකම් වලදී ඉන්සියුලින් ප්රතිකාර ලබා ගැනීම මෙම කාල පරිච්ඡේදය සඳහා අඩු ඉන්සියුලින් මාත්රාවක් ලබා ගැනීම සඳහා ඔවුන්ගේ සෞඛ්ය සේවා සැපයුම්කරුගෙන් උපදෙස් ලබා ගත යුතුය.
- ග්ලයිසමික් රෝග ලක්ෂණ පවතින විට, පුහුණුව නැවත ආරම්භ කළ හැක්කේ ඒවා සම්පූර්ණයෙන්ම අතුරුදහන් වූ දිනට පසුවය.
- පංති අතරතුර අත්වල වෙව්ලීමක් පෙනෙන්නට තිබේ නම් හෝ රෝගියාට හදිසියේම දැඩි කුසගින්නක් දැනුනේ නම්, වහාම පුහුණුව නැවැත්විය යුතු අතර සීනි කැබැල්ලක් වැනි මිහිරි යමක් කෑමට ඔහුට ඉඩ දිය යුතුය.
- පුහුණුවීමෙන් පසු රෝගියා නිරන්තරයෙන් දුර්වලතාවය හා තෙහෙට්ටුව සටහන් කරන්නේ නම්, පවතින බර අඩු කිරීම අවශ්ය වේ.

දියවැඩියාව සඳහා නියම කර ඇති භෞත චිකිත්සාවෙහි විශේෂිත ලක්ෂණ කිහිපයක් ඇත. පළමුව, පුහුණුව මධ්යස්ථ වේගයකින් සිදු කළ යුතුය. දෙවනුව, ඔවුන් ශරීරයේ ඔක්සිකාරක (නිර්වායු වෙනුවට) ක්රියාවලීන් අවුලුවාලිය යුතුය, මෙය මාංශ පේශි ග්ලූකෝස් වඩාත් ක්රියාශීලීව පරිභෝජනය කිරීමට උපකාරී වේ. මෙය සිදුවීමට නම්, ව්යායාම මාලාවක් සිදු කිරීමේදී මාංශ පේශි උත්සාහය අවශ්ය වේ.
නැවුම් වාතය තුළ ව්යායාමයක් පැවැත්වීම වඩාත් සුදුසුය. මෙය කළ නොහැකි නම්, ඔබ අවම වශයෙන් පන්ති පවත්වන කාමරය හොඳින් වාතාශ්රය කළ යුතුය.
සාමාන්යයෙන් රුධිරයේ සීනි මට්ටම ඉහළ නංවන බැවින් උදෑසන පන්ති පැවැත්වීම වඩාත් යෝග්ය වේ. කෙසේ වෙතත්, සවස් වරුවේ ව්යායාම නැවත කිරීමට එය බෙහෙවින් ප්රයෝජනවත් වනු ඇත.
දියවැඩියා රෝගය සඳහා භෞත චිකිත්සාව කිසිදු අවස්ථාවක වයස් සීමාවන් නොමැත. ඇය තරුණ හා මහලු යන දෙදෙනාම පෙන්වනු ලැබේ. එකම වෙනස වන්නේ බර පැටවීමේ තීව්රතාවයයි.
දර්ශක සහ contraindications
දර්ශක:
- රෝගයේ මෘදු හා මධ්යස්ථ බරපතලකම සහ සතුටුදායක වන්දි සහිත සියලුම රෝගීන්.
- ශාරීරික ක්රියාකාරකම් වල ග්ලයිසිමියාව වර්ධනය නොවන රෝගීන්.
ප්රතිවිරෝධතා:
- දියවැඩියා රෝගයේ දිරාපත් වූ අනුවාදය හෝ එහි අතිශය දරුණු ක්රියාමාර්ගය.
- සමහර හෘද වාහිනී (අරිතිමියා, නිර්වින්දනය, සංසරණ අසමත්වීම).
- රෝගියාගේ ක්රියාකාරිත්වය ප්රමාණවත් නොවේ.
- ශාරීරික ක්රියාකාරකම් මගින් ග්ලයිසිමියා පැනීමක ස්වරූපයෙන් ශරීරයට ව්යාධිජනක ප්රතිචාරයක් ලබා දේ.
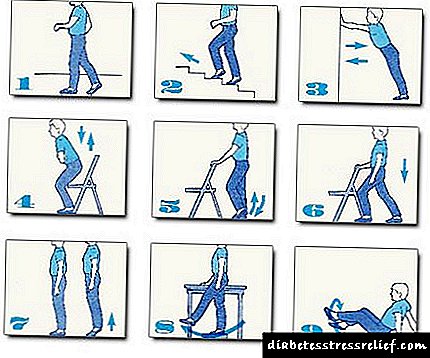
දියවැඩියා පාද සඳහා ව්යායාම චිකිත්සාව
දියවැඩියා පාදය යනු අතිශයින්ම අප්රසන්න හා අක්රීය කරන දියවැඩියාවකි, බොහෝ විට මිල අධික ප්රතිකාර අවශ්ය වේ. සමහර විට මෙම සංකූලතාව කපා ඉවත් කිරීමට පවා හේතු විය හැක.
එමනිසා, පාද සඳහා චිකිත්සක ව්යායාම දියවැඩියාවෙන් පෙළෙන සෑම රෝගියෙකුටම අතිශයින්ම වැළැක්වීමේ පියවරකි. සියලුම රෝගීන් මෙම ව්යායාම වලදී ප්රවීණ විය යුතුය.

චිකිත්සක අභ්යාසවල සංකීර්ණත්වය සලකා බලන්න:
බිම වැතිරී, දකුණු කකුල දණහිසට නැමී, එය ඔසවා කෙළින් කරන්න. ඉන්පසු, පාදය ඔබ දෙසට අදින්න, ඉන්පසු ඔබේ පාදය පහත් කරන්න. අපි අනෙක් කකුල සමඟ සමාන ක්රියා නැවත කරන්නෙමු.
පෙර ව්යායාමයට සමානව, එකම වෙනස වන්නේ ඇඟිලි ඔබෙන් ඉවතට ගත යුතුය.
පළමු ව්යායාමයට සමාන නමුත් කකුල් දෙකම එකම වේලාවක මෙහි සම්බන්ධ විය යුතුය.
අපි ව්යායාම අංක 3 කරන අතර, දිගු කළ කකුල් වලින් අපි එක් එක් කකුලේ පාදයේ පැලෑටි සහ කරකැවෙන නම්යතාවය සිදු කරමු.
කකුල දෙපස ඇඟිලි නොකැඩී ක්රියාශීලීව නැමී, පාද බිම ඉරා දැමිය යුතු නැත යන කොන්දේසිය නිරීක්ෂණය කරන්න.
එක් එක් කකුලේ ඇඟිල්ල ඉහළට ඔසවා පහත් කරන්න.
විකල්ප වශයෙන් එක් එක් කකුලේ විලුඹ ඔසවන්න.
විකල්පයක් ලෙස, පාදවල අභ්යන්තර හා පිටත දාර ඉහළට ඔසවන්න.
අපි අපේ ඇඟිලි දිගු කර තත්පර පහක් මෙම ස්ථානය තබා ගන්නෙමු.
ව්යායාම සම්පූර්ණ කිරීම සඳහා, ඔබේ ඇඟිලි වලින් මිරිකීමට අවශ්ය රබර් බෝලයක් අවශ්ය වනු ඇත.
සෑම පාදයකින්ම බෝලය පෙරළන්න.

මිනිත්තු දෙකක් හෝ තුනක් තද කළ ඇඟිලි වලින් ඇවිදින්න.
සෑම අභ්යාසයක්ම 10-15 පුනරාවර්තන වලින් සිදු කෙරේ.
දියවැඩියා සම්බාහනය
දියවැඩියාව සඳහා සම්බාහනය treatment ලදායී ප්රතිකාරයක වැදගත් අංගයකි. ඔහුගේ පත්වීම යුක්ති සහගත වන විට කොන්දේසි කිහිපයක් තිබේ. මේ අතුරින් කෙනෙකුට වෙන්කර හඳුනාගත හැකිය: අධික බර (මෙයද බලන්න - බර අඩු කර ගන්නේ කෙසේද), පර්යන්ත ස්නායු රෝග, දියවැඩියා ආතරෝපති, සාර්ව ඇන්ජියෝපති සහ මයික්රොඇන්ජියෝපති.
චිකිත්සක සම්බාහනයේ ප්රධාන කාර්යයන්:
- ඔබේ සමස්ත පරිවෘත්තීය වැඩි දියුණු කරන්න.
- රෝගියාගේ මානසික-චිත්තවේගීය තත්වය වැඩි දියුණු කිරීම.
- වේදනාව අඩු කරන්න.
- පර්යන්ත ස්නායු සන්නයනය වැඩි දියුණු කරන්න.
- පහළ අන්තයේ රුධිර සංසරණය වැඩි දියුණු කිරීම.
- දියවැඩියා ආතරෝපති වැළැක්වීම.
කෙසේ වෙතත්, සම්බාහනය සඳහා ද contraindications ඇත. මේවාට ඇතුළත් වන්නේ: උග්ර අවධියේ දියවැඩියා ආතරෝපති, හයිපොග්ලිසිමියා සහ හයිපර්ග්ලයිසිමියාව, ට්රොෆික් ආබාධ සහිත දියවැඩියා ඇන්ජියෝපති, වෙනත් රෝග උග්රවීම.
සම්බාහන ලක්ෂ්යය පහළ පිටුපස හා සක්රම් කලාපය වනු ඇත, දියවැඩියා ආබාධ ප්රධාන වශයෙන් දේශීයකරණය වී ඇත්තේ පහළ අන්තයේ කලාපය තුළ ය.
සම්බාහනය කිරීමට පෙර වෛද්යවරයා රෝගියාගේ කකුල් සහ පාද හොඳින් පරීක්ෂා කර, සමේ තත්වය, ස්පන්දනය, ට්රොෆික් වණ තිබීම හෝ නොපැවතීම තක්සේරු කරයි.
සම්බාහනය වර්ග දෙකකින් යුක්ත විය හැකිය: සාමාන්ය (ඛණ්ඩ කලාපය සහ සම්පූර්ණ අවයව) සහ දේශීය (ඛණ්ඩ කලාපය). පළමුවැන්න සතියකට දෙවරක් සිදු කර පැය භාගයක් පවතින්නේ නම්, දෙවැන්න දිනපතා මිනිත්තු දහයක් පමණක් කළ හැකිය.

සම්බාහනය අතරතුර, ඔබට විවිධ උපක්රම භාවිතා කළ හැකිය: කම්පනය, ඇඹරීම, දණගැසීම, පහර දීම. පරිවෘත්තීය ක්රියාවලීන් සක්රීය කිරීම සඳහා විශාල මාංශ පේශි පිළිබඳ හොඳ අධ්යයනයක් අවශ්ය වේ. මාංශ පේශි ඇපොනෝරෝසිස්, කණ්ඩරාවේ අන්තර් මාංශ පේශි අවකාශයට ගමන් කරන ස්ථාන පිළිබඳව විශේෂයෙන් ප්රවේශමෙන් අධ්යයනය කළ යුතුය. කාරණය නම් මෙම ප්රදේශවලට රුධිරය දුර්වල ලෙස ලබා දී ඇති අතර ඇන්ජියෝපති ඇති වූ විට බොහෝ විට දුක් විඳිය හැක්කේ ඔවුන්ය.
සමහර ප්රදේශවල ලක්ෂ්ය බලපෑම ද අර්ථවත් කරයි. නිදසුනක් ලෙස, ඔබ පහළ උරස් කලාපය, පැරවර්ටෙබ්රල් කලාපය හෝ සුපර්ස්කැප්ලර් කෙරෙහි අවධානය යොමු කරන්නේ නම් අග්න්යාශයේ ක්රියාකාරිත්වයට effectively ලදායී ලෙස බලපෑම් කළ හැකිය.
ශ්වසන පද්ධතියේ ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සඳහා, ඔබ ශ්වසන මාංශ පේශි හොඳින් අධ්යයනය කිරීම කෙරෙහි අවධානය යොමු කළ යුතුය.
ඉහත සියළු ක්රියාකාරකම් දියවැඩියා රෝගයට ප්රතිකාර කිරීමේදී ඔප්පු වී ඇත. ඔබ ඒවා නිවැරදිව භාවිතා කරන්නේ නම්, ඔබට රෝගයේ වර්ධනය නැවැත්වීමට පමණක් නොව, සැලකිය යුතු දියුණුවක් ලබා ගත හැකිය.
දියවැඩියාවට ප්රතිකාර කිරීමේදී ව්යායාම ප්රතිකාරයේ කාර්යභාරය
ශාරීරික ව්යායාම මෙම කාරණයේදී වැදගත් කාර්යභාරයක් ඉටු කරයි, මිනිස් සිරුරේ පටක වල සීනි බෙදා හැරීම සහ මාංශ පේශි තුළ තැන්පත් වීම උත්තේජක බලපෑමක් ඇති කරයි. තරබාරු හෝ අධික බර ඇති පුද්ගලයින් කෙරෙහි විශේෂ අවධානය යොමු කළ යුතු අතර එය බොහෝ විට දෙවන වර්ගයේ දියවැඩියාවට හේතු වේ. මෙම පුද්ගලයින්ට ක්රමානුකූලව පරිවෘත්තීය ක්රියාවලීන් උල්ලං violation නය කිරීම, ඇඩිනමියා ඇතිවීම, දුර්වලතාවය සහ සාමාන්ය ව්යාධිය ඇති වේ.

දියවැඩියා රෝගය සඳහා වන ව්යායාම චිකිත්සාවේ සංකීර්ණත්වය මෙම ප්රකාශයන්ට එරෙහි fight ලදායී සටනට දායක වනවා පමණක් නොව, රුධිරයේ සීනි මට්ටම සාමාන්ය මට්ටමට අඩු කරයි. ඊට අමතරව, අහිතකර පාරිසරික සාධකවල බලපෑමට ප්රතිරෝධය දැක්වීමට ශරීරයේ සමස්ත හැකියාව වැඩි වේ.
ඕනෑම වර්ගයක දියවැඩියා රෝගයේ දී, භෞත චිකිත්සක අභ්යාස මාලාවක් මඟින් සියලුම මාංශ පේශි කණ්ඩායම් සඳහා අදහස් කරන බරක් අදහස් වේ. මෙම අවස්ථාවෙහිදී, චලනයන් ක්රියාත්මක කිරීම ප්රමාණවත් විස්තාරයක්, මන්දගාමී චලිතයකින් සහ සාමාන්ය වේගයකින් මෙහි සපයනු ලැබේ.
කුඩා මාංශ පේශි කණ්ඩායම් සඳහා, සියලු ව්යායාම ඉක්මනින් සිදු කරනු ලැබේ. ඔබ ආරම්භක සංකීර්ණයට පුරුදු වන විට, වස්තූන් හා ජිම්නාස්ටික් බිත්තිය සම්බන්ධ කිරීමත් සමඟ ව්යායාම ක්රමයෙන් සංකීර්ණ වේ. සුපුරුදු වාතාවරණය තුළ පන්ති වල කාල සීමාව පැය භාගයකට වඩා වැඩි නොවේ, නමුත් මෙය ක්රියාත්මක කිරීමේ තීව්රතාවය තරමක් ඉහළ මට්ටමක පැවතීමට මෙය යටත් වේ.
චිකිත්සක අභ්යාසවල සංකීර්ණයට ඇවිදීම ඇතුළත් විය යුතු අතර වැඩි වන තීව්රතාව සහ එය ක්රියාත්මක කිරීම සඳහා වෙන් කළ කාලය. ඔබ කිලෝමීටර 5 කින් ආරම්භ කර 11 අවසන් කළ යුතුය. පහත දැක්වෙන ආධුනික ක්රීඩා ඕනෑම වර්ගයක දියවැඩියාව ඇති රෝගීන් කෙරෙහි ධනාත්මක බලපෑමක් ඇති කරයි.
- ස්කීං
- පිහිනීම
- රෝලර් ස්කේටිං
- බැඩ්මින්ටන්
- ටෙනිස් සහ මේස පන්දු.
කෙසේ වෙතත්, දියවැඩියාව සඳහා ව්යායාම චිකිත්සාව නියම කර දැඩි වෛද්ය අධීක්ෂණය හා පාලනය යටතේ සිදු කළ යුතු බවට අවධානය යොමු කළ යුතුය.
දියවැඩියා පැටවීම බෙදාගැනීම
විෙශේෂෙයන් ෙතෝරාගත් තාක්ෂණයකට අනුව ව්යායාම චිකිත්සාව පිළිබඳ සංකීර්ණ සංකීර්ණයක් සංවර්ධනය කර ස්ථිතික තත්වයන් යටෙත් සිදු කරනු ලබන අතර, එහි බර හා කාලසීමාව ක්රමානුකූලව වැඩි ෙව්.
- මෘදු දියවැඩියාව සහිත බර පැටවීමේ සංකීර්ණයකට විනාඩි 35 ක් ගතවේ,
- ඕනෑම වර්ගයක සාමාන්ය දියවැඩියාව සහිත බර පැටවීමේ සංකීර්ණයක් විනාඩි 25 ක් ගතවේ,
- දරුණු දියවැඩියාව සඳහා ව්යායාම සංකීර්ණයක් විනාඩි 15 ක් ගතවේ.
ඕනෑම වර්ගයක දියවැඩියාව සමඟ, සියලු ව්යායාමවල ක්රියාකාරිත්වය ක්රමානුකූලව බර වැඩිවීමත් සමඟ මන්දගාමී චලිතයකින් ප්රතිනිෂ්පාදනය වේ. මෙම ප්රවේශය මඟින් ඉහළම ප්රති .ල ලබා ගැනීමට ඔබට ඉඩ සලසයි. දියවැඩියා රෝගයේ දී, තාවකාලික ක්රියා පටිපාටි සහ සම්බාහනය සමාන බලපෑමක් ඇති කළ හැකිය.
දියවැඩියාව සඳහා භෞත චිකිත්සාවේ ලක්ෂණ
රෝගයේ ස්වරූපය සැලකිල්ලට ගනිමින් දියවැඩියාව සඳහා චිකිත්සක සහ වැළැක්වීමේ ව්යායාමවල විශේෂිත සංකීර්ණ සංවර්ධනය කෙරේ. දියවැඩියාවේ ආකාර තුනක් ඇත:
දියවැඩියාවට ප්රතිකාර කිරීමේදී කුළුබඩු: කරාබුනැටි සහ එහි ප්රයෝජනවත් ගුණාංග
දියවැඩියා රෝගියෙකුගේ ආහාරයේ රසකාරක: sorbitol - එහි වාසි සහ අවාසි, sorbitol මත රසකැවිලි මිලදී ගැනීම වටී ද?
මෘදු දියවැඩියාව සඳහා ව්යායාම චිකිත්සාව
 කුඩා මාංශ පේශි සඳහා වේගවත් වේගයක් ලබා ගත හැකි වන පරිදි සාමාන්ය හෝ මන්දගාමී වේගයකින් ඉහළ විස්තාරයකින් චලනයන් සිදු කෙරේ. ක්රමානුකූලව, සංකීර්ණයේ චලනයන් සම්බන්ධීකරණය කිරීම සඳහා වඩාත් සංකීර්ණ අභ්යාස ඇතුළත් වේ: වස්තූන් සමඟ අභ්යාස, ෂෙල් වෙඩි මත ව්යායාම සිදු කරනු ලැබේ. පන්ති විනාඩි 30-40 අතර කාලයක් පවතී. සංකීර්ණය දිනපතා සිදු කිරීම සුදුසුය.
කුඩා මාංශ පේශි සඳහා වේගවත් වේගයක් ලබා ගත හැකි වන පරිදි සාමාන්ය හෝ මන්දගාමී වේගයකින් ඉහළ විස්තාරයකින් චලනයන් සිදු කෙරේ. ක්රමානුකූලව, සංකීර්ණයේ චලනයන් සම්බන්ධීකරණය කිරීම සඳහා වඩාත් සංකීර්ණ අභ්යාස ඇතුළත් වේ: වස්තූන් සමඟ අභ්යාස, ෂෙල් වෙඩි මත ව්යායාම සිදු කරනු ලැබේ. පන්ති විනාඩි 30-40 අතර කාලයක් පවතී. සංකීර්ණය දිනපතා සිදු කිරීම සුදුසුය.
මෘදු ස්වරූපයෙන් දියවැඩියාව සඳහා ව්යායාම චිකිත්සාවට අමතරව, දිනපතා ඇවිදීම නිර්දේශ කෙරේ. ඔබට කිලෝමීටර 2-3 සිට ආරම්භ කළ හැකිය, එවිට දුර කිලෝමීටර 12 දක්වා වැඩි කළ හැකිය. පිහිනීම, ධාවනය, බයිසිකල් පැදීම වැනි ක්රියාකාරකම් ක්රම ගැන අමතක නොකරන්න. සියලුම පන්ති වෛද්ය අධීක්ෂණය යටතේ සිදු කළ යුතුය.
අන්තර්ගතයට ආපසු
මධ්යස්ථ දියවැඩියාව සඳහා ව්යායාම චිකිත්සාව
මධ්යස්ථ දියවැඩියාව යනු සියලුම මාංශ පේශි කණ්ඩායම් සඳහා විශේෂ ව්යායාම මාලාවක් වර්ධනය කිරීමයි. චලනයෙහි තීව්රතාවය මධ්යස්ථය. විවිධ මාංශ පේශි කණ්ඩායම් සඳහා ව්යායාම අතර විවේකයක් ගත හැකිය.
මධ්යස්ථ දියවැඩියාව සමඟ සනාල කැළඹීම් ඇතිවිය හැකි බැවින්, සිදුවීම් බල කිරීම හා බර වැඩි කිරීම වෛද්යවරයෙකුගේ හෝ භෞත චිකිත්සක උපදේශකගේ අවසරය ඇතිව පමණක් සිදු කිරීම වටී. කිලෝමීටර් 2 සිට 7 දක්වා දුරින් දිනපතා ඇවිදීමේ ප්රතිකාරය නිර්දේශ කෙරේ.
අන්තර්ගතයට ආපසු
දියවැඩියාව සඳහා දැඩි ව්යායාම ප්රතිකාර
 දරුණු දියවැඩියාව රුධිර වාහිනී හා හෘදයේ ව්යාධි සමඟ සම්බන්ධ වේ. එබැවින් මෙම රෝග විනිශ්චය සහිත පළමු පන්තියේ රෝගීන් විශේෂ special වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ සිදුවිය යුතුය. ශරීරයේ බර අවම විය යුතුය. ව්යායාම මධ්යම හා කුඩා මාංශ පේශි කණ්ඩායම් සඳහා භාවිතා වේ. පන්ති වල කාලය (විවේක හැර) - විනාඩි 10-20.
දරුණු දියවැඩියාව රුධිර වාහිනී හා හෘදයේ ව්යාධි සමඟ සම්බන්ධ වේ. එබැවින් මෙම රෝග විනිශ්චය සහිත පළමු පන්තියේ රෝගීන් විශේෂ special වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ සිදුවිය යුතුය. ශරීරයේ බර අවම විය යුතුය. ව්යායාම මධ්යම හා කුඩා මාංශ පේශි කණ්ඩායම් සඳහා භාවිතා වේ. පන්ති වල කාලය (විවේක හැර) - විනාඩි 10-20.
ශරීරය ශාරීරික ක්රියාකාරකම් වලට අනුවර්තනය වන බැවින් විශාල මාංශ පේශි කණ්ඩායම් සඳහා ව්යායාම ඇතුළත් කළ හැකිය. මාංශ පේශි ග්ලයිකෝජන් සහ රුධිර ග්ලූකෝස් යන දෙකම පරිභෝජනය කරන බැවින්, මන්දගාමී වේගය සහ දීර් exercise කාලයක් ව්යායාම කිරීමෙන් ප්ලාස්මා සීනි මට්ටම සැලකිය යුතු ලෙස අඩු කිරීමට උපකාරී වන බව මතක තබා ගත යුතුය.
අන්තර්ගතයට ආපසු
ප්රායෝගික නිර්දේශ
ව්යායාම චිකිත්සාව පාලනය කිරීම රෝගියාගේ සංවේදනයන් වේ. රෝගියාගේ තත්වය ව්යායාමයෙන් ස්ථාවර නම්, ව්යායාම චිකිත්සාව ප්රයෝජනවත් වන අතර චිකිත්සක බලපෑමක් ඇති කරයි. ව්යායාමයට පෙර සහ පසු සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීම ද නිර්දේශ කෙරේ.
 දෙවන වර්ගයේ දියවැඩියාව සඳහා ව්යායාම චිකිත්සාව විශේෂයෙන් වැදගත් වේ, මන්දයත් සෛල ඉන්සියුලින් වලට සංවේදීතාව වැඩි කරන අතර යම් දුරකට දියවැඩියාවට හේතුව ඉවත් කරයි. භෞතික දත්ත ඉඩ දෙන්නේ නම්, ඔබට ව්යායාම ශාලාවේදී පවා ව්යායාම කළ හැකිය, මන්ද මාංශ පේශි වර්ධනය ඉන්සියුලින් ප්රතිරෝධය සමඟ කටයුතු කිරීමේ ඉතා method ලදායී ක්රමයකි.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ව්යායාම චිකිත්සාව විශේෂයෙන් වැදගත් වේ, මන්දයත් සෛල ඉන්සියුලින් වලට සංවේදීතාව වැඩි කරන අතර යම් දුරකට දියවැඩියාවට හේතුව ඉවත් කරයි. භෞතික දත්ත ඉඩ දෙන්නේ නම්, ඔබට ව්යායාම ශාලාවේදී පවා ව්යායාම කළ හැකිය, මන්ද මාංශ පේශි වර්ධනය ඉන්සියුලින් ප්රතිරෝධය සමඟ කටයුතු කිරීමේ ඉතා method ලදායී ක්රමයකි.
අඩු හෝමෝන සංවේදීතාව සාමාන්යයෙන් රඳා පවතින්නේ උදරයේ මේද ප්රමාණය මාංශ පේශි ස්කන්ධයට අනුපාතය මත ය. ශක්තිය පුහුණු කිරීම මෙම දර්ශකය වඩා හොඳ සඳහා වෙනස් කරයි.
 පංති අතරතුර සීනි මට්ටම තීරණාත්මක මට්ටමකට වඩා පහත වැටීම වැළැක්වීම සඳහා, අතිරේක කාබෝහයිඩ්රේට් ඒකක කල්තියා ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ: ඉදිරියට එන ශාරීරික ක්රියාකාරකම් සඳහා වන්දි ලබා දේ.
පංති අතරතුර සීනි මට්ටම තීරණාත්මක මට්ටමකට වඩා පහත වැටීම වැළැක්වීම සඳහා, අතිරේක කාබෝහයිඩ්රේට් ඒකක කල්තියා ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ: ඉදිරියට එන ශාරීරික ක්රියාකාරකම් සඳහා වන්දි ලබා දේ.
ඔබට පලතුරු හෝ කාබෝහයිඩ්රේට් ස්මූති භාවිතා කළ හැකිය. හයිපොග්ලිසිමියා රෝගය ඇති වුවහොත් ඒවා ඉක්මනින් ඉවත් කිරීම සඳහා ඔබ සැමවිටම ග්ලූකෝස් පෙති තබා ගැනීම රෙකමදාරු කරනු ලැබේ.
අන්තර්ගතයට ආපසු
දියවැඩියාව සඳහා භෞත චිකිත්සක අභ්යාස
දියවැඩියා රෝගය යනු ශරීරයේ ඉන්සියුලින් නොමැතිකම සමඟ ඇති වන රෝගයක් වන අතර එමඟින් බරපතල පරිවෘත්තීය ආබාධ ඇති වේ. මෙම රෝගයට ප්රතිකාර කිරීමේදී ඉතා වැදගත් වන්නේ නිවැරදි ජීවන රටාව වන අතර එයට පෝෂණ නිවැරදි කිරීම සහ විශේෂ ජිම්නාස්ටික් ව්යායාම ඇතුළත් වේ.
- දියවැඩියාවට ප්රතිකාර කිරීමේදී ව්යායාම ප්රතිකාරයේ කාර්යභාරය
- දියවැඩියාව සඳහා ව්යායාම (වීඩියෝ)
- දියවැඩියා රෝගය 1 සහ 2 සඳහා භෞත චිකිත්සාවේ ප්රධාන කාර්යයන් හා ලක්ෂණ
- දර්ශක සහ contraindications
- දියවැඩියාව සඳහා ව්යායාම ප්රතිකාර කට්ටලයක්
- දියවැඩියා පාද සඳහා ව්යායාම චිකිත්සාව
- දියවැඩියා සම්බාහනය
සායනික පින්තූරය
දියවැඩියාවේ සාමාන්ය රෝග ලක්ෂණ වනුයේ පිපාසය, පොලියුරියා, බර අඩු වීම, සාමාන්ය දුර්වලතාවය, නිදිබර ගතිය, කැසීම, ෆුරුන්කුලෝසිස්, තුවාල දුර්වල ලෙස සුව කිරීම සහ ක්රියාකාරිත්වය අඩුවීමයි. උග්ර හා නිදන්ගත සංකූලතා දියවැඩියා රෝගීන්ගේ ආයු අපේක්ෂාවට සැලකිය යුතු ලෙස බලපායි. ඒ සෑම එකක්ම පුනරුත්ථාපන වැඩසටහනේ නිශ්චිතභාවයක් අවශ්ය වේ.
සංකූලතා: හයිපර්ග්ලයිසමික් කෝමා, හයිපොග්ලයිසමික් කෝමා, දියවැඩියා මයික්රොඇන්ජියෝපති - දෘෂ්ටි විතානයේ මයික්රොඇන්ජියෝපති (රෙටිනෝපති), දියවැඩියා නෙෆ්රොෆති, දියවැඩියා මැක්රෝඇන්ජියෝපති - කිරීටක හෘද රෝග, වරින් වර ක්ලැඩිකේෂන්, දියවැඩියා පාදය, දියවැඩියා ස්නායු රෝග - පර්යන්ත ස්නායු (ස්වයංක්රීය).
වෛද්යවරයාගේ නිර්දේශයන්ට අනුකූලව, මුඛ හයිපොග්ලයිසමික් drugs ෂධ, ඉන්සියුලින් ප්රතිකාර සහ දියවැඩියා සංකූලතා සඳහා ප්රතිකාර කිරීමේ drugs ෂධ.
ආහාර වේලක් - දියවැඩියාවට ප්රතිකාර කිරීමේ පදනම, විශේෂයෙන් II වර්ගය. එය වයස, ශරීර බර, ශාරීරික ක්රියාකාරකම්වල මට්ටමට අනුරූප විය යුතුය.
NIDDM සම්බන්ධයෙන් එය අවශ්ය වේ: සියලු වර්ගවල සීනි බැහැර කිරීම, ආහාරවල මුළු කැලරි ප්රමාණය අඩු කිරීම, ආහාර බහු අසංතෘප්ත, මේද අම්ල සහ තන්තු අඩංගු විය යුතුය
IDDM සම්බන්ධයෙන් එය අත්යවශ්ය වේ: දිනපතා කාබෝහයිඩ්රේට් අනුභව කිරීම (දිනකට අවම වශයෙන් ග්රෑම් 100 ක්, සංකීර්ණ කාබෝහයිඩ්රේට ප්රමුඛතාවයක් සහිතව), ඒවා එකවරම පරිභෝජනය කිරීම යෝග්ය වන අතර එමඟින් ඉන්සියුලින් සමඟ රුධිරයේ සීනි පාලනය කිරීම සහ නියාමනය කිරීම පහසු කරවන අතර මේද ආහාර පරිභෝජනය අඩු කරයි. පළමු වර්ගයේ දියවැඩියා රෝගීන් කීටෝඇසයිඩෝසිස් වර්ධනයට පහසුකම් සපයයි.
ප්රතිවිරෝධතා
ශාරීරික පුහුණුව සඳහා ප්රතිවිරෝධතා: දියවැඩියා රෝගයේ දැඩි ක්රියාමාර්ගය, එහි දිරාපත් වීම, සැලකිය යුතු rop ලදායි ආබාධ සහිත ක්ෂුද්ර හා සාර්ව චිකිත්සාව, ප්රගුණනය වන රෙටිනෝපති, දර්ශනය අඩුවීම, අධි රුධිර පීඩනය IIB සහ III කලාව., අධි රුධිර පීඩනය, ක්රියාකාරී මයෝකාඩයිටිස්, හෘද චිකිත්සාව, සංසරණ අසමත්වීම CB කලාව. III සහ IV යන ක්රියාකාරී පංතිවල කිරීටක හෘද රෝග, හෘද ස්පන්දන වේගය 100-110 ට වඩා අඩු කිරීම, හෘද හා සනාල නිර්වින්දනය, දුර්වල ලෙස පාලනය වන හෘද ආතරයිටිස්, වකුගඩු අකර්මණ්ය වීම, දියවැඩියාව හා සම්බන්ධ සොමාටික් රෝග උග්රවීම, උග්ර හා නිදන්ගත බෝවන රෝග , විශේෂයෙන් උෂ්ණත්වයේ සුළු වැඩිවීමක් සමඟ, ත්රොම්බොෆ්ලෙබිටිස්, බරට දුර්වල ලෙස පාලනය වන ව්යාධිජනක ප්රතික්රියාවක්, ප්රධාන වශයෙන් භෞතික කාලය තුළ ග්ලයිසිමියා මට්ටමේ තියුණු උච්චාවචනයන් ලෙස පුහුණුව (මුල් පිටුවෙන් 5-6 mmol / l දක්වා).
ශාරීරික පුහුණුව සඳහා සාපේක්ෂ contraindications: වයස අවුරුදු 65 ට වැඩි, ප්රමාණවත් සහභාගීත්වයක් සහ ව්යායාම සඳහා ඇති ආශාව.
දියවැඩියාවෙන් පෙළෙන රෝගියෙකු සඳහා වන භෞතික පුනරුත්ථාපන වැඩසටහන පුද්ගලීකරණය කිරීම සඳහා පහත සඳහන් පරාමිතීන් අනුව එහි තත්වය තක්සේරු කිරීම සඳහා පුළුල් පරීක්ෂණයක් කළ යුතුය: 1) දියවැඩියාව සඳහා වන්දි ගෙවීමේ බරපතලකම සහ තත්වය, 2) දියවැඩියාවේ සංකූලතා සහ ඒවායේ බරපතලකම, 3) අනුකූල රෝග ඇතිවීම, 4) හෘදයේ ක්රියාකාරී තත්වය - සනාල පද්ධතිය, 5) රෝගියා පුහුණු කිරීමේ උපාධිය, ආ) ශාරීරික ක්රියාකාරකම් සඳහා ප්රතිචාරයේ ප්රමාණවත් බව. සාමාන්යයෙන්, පරීක්ෂණයට ඇතුළත් වන්නේ: දිවා කාලයේදී රුධිරයේ සීනි පිළිබඳ අධ්යයනයක්, අවම වශයෙන් තුන් වතාවක්, ප්රෝටීන් සඳහා මුත්රා පරීක්ෂණයක්, විවේකයෙන් සිටින ඊසීජී සහ ආතති පරීක්ෂණ අතරතුර, බයිසිකල් එර්ගෝමීටරයක් හෝ ට්රෙඩ්මිල් මත පියවරෙන් පියවර වැඩි වන බරක්, අක්ෂි වෛද්යවරයෙකුගේ උපදෙස් (දියවැඩියා රෙටිනෝපති), ස්නායු විශේෂ ist යෙකුගේ උපදෙස් (පර්යන්ත සහ ස්වයංක්රීය ස්නායු රෝග), කූපර් පරීක්ෂණය.
විශේෂයෙන් වැදගත් වන්නේ ආතතිය පරීක්ෂා කිරීමයි. භාවිතා කරන පුහුණු බර අනුව පුළුල් පරාසයකින් වෙනස් වන හෙයින්, හෘද රෝග අනුපාතය සහ රුධිර පීඩනය, නිශ්චිත රෝගියෙකුට උපරිම අවසරය සහ ප්රශස්ත බව තීරණය කිරීමට එය ඔබට ඉඩ සලසයි, නමුත් රීතියක් ලෙස, ඔවුන්ගේ මාරුවීම් ඉවසා දරාගැනීමේ සීමාවෙන් 60-75% විය යුතුය. බයිසිකල් ergometry.
ඔවුන් මාත්රා ඇවිදීමේ වැඩසටහනකින් ශාරීරික පුහුණුව ආරම්භ කරයි හෝ බයිසිකල් එර්ගෝමීටරයක (ට්රෙඩ්මිල්) වැඩ කරති. සීමිත සංචලතාවයකින් යුත් වැඩිහිටියන්ට පවා මෙම වර්ගයේ ලොකොමෝටර් ක්රියාකාරකම් ප්රමාණවත් වේ. වෙනත් ආකාරයේ ව්යායාම භාවිතා කරමින් ක්රමානුකූලව නිත්ය වායුගෝලීය පුහුණුවක් ලබා ගැනීමට ඒවා ඔබට ඉඩ සලසයි. මනෝවිද්යාත්මක දෘෂ්ටි කෝණයකින් මෙය වැදගත් ය. කෙසේ වෙතත්, බලශක්ති පරාමිතීන්ට අමතරව, දියවැඩියා රෝගයට ප්රතිකාර කිරීමේදී පුහුණු අරමුණු සඳහා ඒවා භාවිතා කිරීමට දායක විය හැකි හෝ බාධා කළ හැකි මෙම බරවල වැදගත් ලක්ෂණ කිහිපයක් සැලකිල්ලට ගත යුතුය.
දියවැඩියා පාද සින්ඩ්රෝමය: රෝග ලක්ෂණ, සං signs ා සහ ප්රතිකාර
දියවැඩියා පාද යනු අධික රුධිරයේ සීනි නිසා ඇතිවන කකුල් වල ගැටළු වේ. දියවැඩියාව දුර්වල ලෙස පාලනය වන අතර ස්නායු වල සංවේදීතාව (ස්නායු රෝග) කඩාකප්පල් වන අතර කකුල් වල යාත්රා වල රුධිර ප්රවාහයද අඩාල වේ. මෙය තුවාල හා ආසාදන අවදානම වැඩි කරයි. දියවැඩියා පාදයේ සින්ඩ්රෝමය - රෝගියකුට වණ, සන්ධිවලට හානි වීම සහ ඔහුගේ කකුල්වල අස්ථි පවා ඇති වේ. තුවාල දුර්වල ලෙස සුව වන අතර ව්යාධිජනක ක්ෂුද්ර ජීවීන් ඒවා තුළ ගුණ කරයි. දියුණු අවස්ථාවන්හිදී, මෙය ගැන්ග්රීන් හා කපා ඉවත් කිරීමට හේතු වේ. පහත දැක්වෙන්නේ දියවැඩියා පාදයේ හේතු, රෝග ලක්ෂණ, වැළැක්වීම සහ ප්රතිකාර කිරීම ය. නිවසේදී සහ සෞඛ්ය සේවා ස්ථානයකදී පාදයේ වණ වලට ප්රතිකාර කරන්නේ කෙසේදැයි ඉගෙන ගන්න. ගැන්ග්රීන්, විස්තාරණය සහ පසුකාලීන ආබාධිතභාවය දියවැඩියාවට සැබෑ තර්ජනයකි. නමුත් ඔබ පාද රැකවරණය පිළිබඳ නීති රීති අනුගමනය කරන්නේ නම් එය වළක්වා ගත හැකිය.
- හේතු
- රෝග ලක්ෂණ
- සං .ා
- රෝග නිර්ණය
- චාර්කොට්ගේ පාදය (දියවැඩියා ඔස්ටියෝ ආතරෝපති)
- වැළැක්වීම
- පාද රැකවරණය: සවිස්තරාත්මක උපදෙස්
- සපත්තු මිලදී ගන්නේ කෙසේද?
- පාද සනීපාරක්ෂාව
- දියවැඩියා පාදයේ ප්රතිකාර
- පාදයේ වණ වලට ප්රතිකාර කරන්නේ කෙසේද
- ඇඳුම් පැළඳුම් සම්පුර්ණ සම්බන්ධතා වාත්තු
- Ations ෂධ - ප්රතිජීවක .ෂධ
- ශල්යකර්ම, විස්තාරණය
- විකලාංග සපත්තු
- නිගමන
ඔබට දැන් වසර ගණනාවක් තිස්සේ දියවැඩියාව වැළඳී ඇත්නම් සහ ඊටත් වඩා, ඔබ මේ කාලය පුරාම එය දුර්වල ලෙස පාලනය කර ඇත්නම්, එවිට ඔබේ කකුලට හානි වීමේ සැලකිය යුතු අවදානමක් ඇත. ඔබ දන්නා පරිදි දියවැඩියාව ඇති රෝගීන්ගේ තුවාල හා තුවාල හොඳින් සුව නොවේ. කුඩා හානිවලට පවා කැක්කුම ඇති විය හැක, ගැන්ග්රීන් වර්ධනය විය හැකි අතර පාදය කපා ඉවත් කළ යුතුය. මෙය පොදු අවස්ථාවකි. එය වළක්වා ගැනීම සඳහා, පහත ලැයිස්තුගත කර ඇති පාද රැකවරණය සඳහා වන නීති අධ්යයනය කර ප්රවේශමෙන් අනුගමනය කරන්න. ස්නායු රෝග නිසා ඔබේ කකුල් රිදෙනවා නම්, “දියවැඩියාවෙන් පාදවලට රිදවීම - ප්රතිකාර කළ යුතු ආකාරය” යන ලිපිය කියවන්න. කකුල් වල සංවේදීතාව ඊට පටහැනිව පහත් නම් කුමක් කළ යුතුද යන්න පහත දැක්වේ. මෙය බොහෝ විට සිදු වේ. දියවැඩියා රෝගියාට කකුල් වල වේදනාව දැනෙන්නේ නැත, උෂ්ණත්වය වෙනස් වීම, බර පැටවීම, කැපීම, බිබිලි, ගල් කැට සපත්තු වලට වැටීම යනාදිය යමෙකුට මෙම ගැටලුව සමඟ නොසැලකිලිමත්ව ජීවත් විය හැකි අතර හදිසියේම කකුල කුණුවීමට පටන් ගෙන ඇති අතර ඔබ මේසය මත වැතිර සිටිය යුතුය ශල්ය වෛද්යවරයාට. “තනිවම” ගමන් කිරීමේ හැකියාව පවත්වා ගැනීමට පහත නිර්දේශ අනුගමනය කරන්න.

දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ ප්රවණතාව වැඩි වන බැවින් පාදයේ ආබාධ සහිත දියවැඩියා රෝගීන්ගේ සංඛ්යාව සෑම විටම වැඩි වේ. රුසියානු සමූහාණ්ඩුවේ සහ සීඅයිඑස් රටවල භූමි ප්රදේශය තුළ දියවැඩියා පාදයේ විශේෂිත කාර්යාල 200 කට වැඩි ප්රමාණයක් ප්රාදේශීය මධ්යස්ථානවල සේවය කරයි. නව නවීන ක්රමවල ආධාරයෙන් වෛද්යවරුන්ට වැඩි වැඩියෙන් කපා ඉවත් කිරීම වළක්වා ගත හැකිය.
දියවැඩියා පාදයේ සින්ඩ්රෝමය ප්රතිකාර කරනු ලබන්නේ ළමා රෝග විශේෂ called වෛද්යවරයකු විසිනි. ළමා රෝග විශේෂ with වෛද්යවරයකු සමඟ එය පටලවා නොගන්න.
ඔබට සමීප විශේෂ special යින් සොයා ගැනීම සඳහා “ඔබේ නගරය, කලාපීය මධ්යස්ථානය” හෝ “දියවැඩියා පාදයේ කැබිනට් ඔබේ නගරය, කලාපීය මධ්යස්ථානය” යන සෙවුම් මධ්යස්ථානය ටයිප් කරන්න. ඊට පසු, රජයේ වෛද්ය ආයතන සහ පෞද්ගලික සායන මොනවාදැයි ඔබ වහාම දකිනු ඇත.
දියවැඩියාවේ පාදයේ ගැටළු ඇතිවීමට හේතුව කුමක්දැයි සොයා බලමු. දියවැඩියා රෝගීන් තුළ, කකුල් පෝෂණය කරන යාත්රා වල රුධිර සංසරණය බොහෝ විට බාධා ඇති කරයි. ප්රමාණවත් පෝෂණයක් නොලැබීම, කකුල් වල සම විශේෂයෙන් හානිවලට ගොදුරු විය හැකි අතර ඒවා සෙමින් සුව වේ. සෞඛ්ය සම්පන්න පුද්ගලයින් ශීත සීතල ගැටළු වලින් තොරව ඉවසා සිටියද දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකුගේ සමට ෆ්රොස්ට් negative ණාත්මක ලෙස බලපායි.
දියවැඩියා රෝගීන්ගේ බිබිලි, පිලිස්සුම් සහ සීරීම් වේදනා රහිත බැවින්, ගැන්ග්රීන් ආරම්භ වන තුරු ඔවුන්ගේ කකුල් වල ඇති ගැටළු පිළිබඳව ඔවුන් අවධානය යොමු නොකරනු ඇත.
දියවැඩියා ස්නායු රෝගයේ තවත් ප්රකාශනයක් වන්නේ කකුල් වල සමට දහඩිය දැමීමේ හැකියාව නැති වී නිතරම වියළී සිටීමයි. වියළි සමක්, ඔබ දන්නා පරිදි, බොහෝ විට ඉරිතලා යයි. විලුඹේ සමේ ඉරිතැලීම් වණ බවට පත්විය හැකිය. මෙම වණ වලට හානියක් නොවන බැවින් දියවැඩියා රෝගියා චිකිත්සක පියවර නොගන්නා අතර ක්රියාවලිය ගැන්ග්රීන් වෙත ගමන් කරයි. දියවැඩියා ස්නායු රෝගයේ තවත් ආකාරයක් වන්නේ පාදවල මාංශ පේශි ක්රියාකාරිත්වය අවහිර කිරීමයි. මාංශ පේශිවල අසමතුලිතතාවයක් ඇති වන අතර එය පාදයේ අස්ථි විරූපණයට තුඩු දෙයි. මෙම වර්ගයේ විරූපණයට නැමුණු ඇඟිලි හෝ නියපොතු හැඩැති ඇඟිලි මෙන්ම ඉහළ ආරුක්කු සහ වක්ර පාදයක් ඇතුළත් වේ.
දියවැඩියාවට පෙනීම දුර්වල වී ඇත්නම්, පාදයේ ගැටළු වර්ධනය වීමට ඇති ඉඩකඩ වැඩිය. පුද්ගලයෙකු ඇවිදින විට ඔහු පියවර තබන ස්ථානය හොඳින් නොදකින බැවිනි. එසේම, වකුගඩු ආබාධ හේතුවෙන් රෝගියාගේ කකුල් ඉදිමී ඇත්නම් දියවැඩියා පාදයේ අවදානම වැඩිවේ. මන්ද ශෝථය පාදයේ පරිමාව වැඩි කරයි. ඇවිදින විට සපත්තු කැක්කුම, මිරිකීම සහ පාද තුවාල වීම.
කුමක් කළ යුතුද? ප්රධාන පිළියම වන්නේ අඩු කාබෝහයිඩ්රේට් ආහාරයක් සමඟ රුධිරයේ සීනි යථා තත්ත්වයට පත් කිරීමයි. පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව පාලනය කිරීමට මෙය අත්යවශ්ය මෙවලමකි. ඔබේ සීනි සාමාන්යකරණය කරන්න - දියවැඩියා ස්නායු රෝගයේ ප්රකාශනයන් පහව යනු ඇත. මාස කිහිපයකින්, දරුණු අවස්ථාවල දී - අවුරුදු 2-3 කින් ඔබ ඒවා ඉවත් කරනු ඇත. දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් අධ්යයනය කර අනුගමනය කරන්න (පහත බලන්න) හෝ පළමු වර්ගයේ දියවැඩියා ප්රතිකාරය.
- දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කරන්නේ කෙසේද: පියවරෙන් පියවර තාක්ෂණය
- දෙවන වර්ගයේ දියවැඩියා ations ෂධ: සවිස්තරාත්මක ලිපිය
- සියොෆෝර් සහ ග්ලූකෝෆේජ් ටැබ්ලට්
- ශාරීරික අධ්යාපනය භුක්ති විඳීමට ඉගෙන ගන්නේ කෙසේද
නිරන්තර වේදනාව උළුක්කු, පාදයේ විරූපණයන්, තැලීම්, අධික බර, නුසුදුසු පාවහන් හෝ ආසාදන වල රෝග ලක්ෂණයක් විය හැකිය.
සමේ රතු පැහැය ආසාදනය වීමේ සලකුණකි, විශේෂයෙන් තුවාලය වටා සම රතු පැහැයට හැරේ නම්. එසේම, දුර්වල ලෙස තෝරාගත් සපත්තු හෝ මේස් මගින් සමට අතුල්ලන්න පුළුවන්.
කකුල් ඉදිමීම යනු දැවිල්ල, ආසාදනය, නුසුදුසු ලෙස තෝරාගත් සපත්තු, හෘදයාබාධ හෝ යාත්රා වල රුධිර සංසරණය දුර්වල වීමකි.
සම මතුපිට උෂ්ණත්වය ඉහළ යාම යනු ශරීරය මර්දනය කිරීමට උත්සාහ කරන ආසාදන හෝ දැවිල්ලකි. නමුත් දියවැඩියාවෙන් ප්රතිශක්තිකරණ පද්ධතිය දුර්වල වී ඇති බැවින් එයට මුහුණ දිය නොහැක.
සමට සිදුවන ඕනෑම හානියක් බරපතල වන්නේ ආසාදනයක් එයට ඇතුළු විය හැකි බැවිනි.
කෝන්ස් යනු සපත්තු නුසුදුසු ලෙස තෝරාගෙන ඇති අතර, ඇවිදින විට පාදයේ බර නිසි ලෙස බෙදා හරිනු නොලැබේ.
නියපොතු වල පාදවල සමේ දිලීර රෝග, ඉන්ග්රෝන් නිය - දැඩි ආසාදන ඇති විය හැක.
තුවාලයෙන් සැරව ගලා යයි - බෝවන ආසාදනයක රෝග ලක්ෂණයකි.
කම්මැලිකම හෝ ඇවිදීමේ අපහසුතාව සන්ධි ගැටළු, දරුණු ආසාදනයක් හෝ සපත්තු නුසුදුසු ලෙස තෝරාගෙන ඇති බව පෙන්නුම් කරයි.
උණ හෝ සෙම්ප්රතිශ්යාව කකුලේ තුවාලයක් සමඟ සංයෝජනය වීම බරපතල ආසාදනයක ලකුණක් වන අතර එය මරණයට හෝ අවයව කපා ඉවත් කිරීමට තර්ජනය කරයි
සමේ රතු පැහැය තුවාලය වටා පැතිරෙයි - එයින් අදහස් කරන්නේ ආසාදනය තීව්ර වන බවත්, ශරීරයට එය සමඟ සාර්ථකව කටයුතු කළ නොහැකි බවත්, එයට උදව් අවශ්ය බවත්ය.
කකුල් වල හිරිවැටීම දුර්වල ස්නායු සංවහනය (දියවැඩියා ස්නායු රෝග) වල සලකුණකි.
කකුලේ වේදනාව දියවැඩියා පාදයක රෝග ලක්ෂණයකි, නමුත් එය වෙනමම ප්රතිකාර කරනු ලැබේ. “දියවැඩියාව සමඟ පාදයේ උගුර: ප්රතිකාර කළ යුතු ආකාරය” යන ලිපිය කියවන්න.
සංසරණ ආබාධවල අතිරේක රෝග ලක්ෂණ (වරින් වර ක්ලෝඩිකේෂන්):
- කකුල් වල වේදනාව, ඇවිදින විට තීව්ර වන අතර විවේකයෙන් පහව යයි,
- හිසකෙස් වළලුකර හා පාද මත වැඩීම නවත්වයි,
- කකුල් වල සම රළු වී වියළී යයි.
- කෝලස්
- බිබිලි
- නියපොතු වර්ධනය,
- thumb bursitis
- ප්ලාන්ටාර් ඉන්නන්,
- ඇඟිලි වල මිට වක්රය,
- වියළි හා හුණු සහිත සම
- පාදවල සමේ දිලීර රෝග (පාදයේ එපීඩර්මොෆිටෝසිස්),
- නියපොතු දිලීර.
පාදයේ යම් කොටසක් අධික පීඩනයකට ලක් වූ විට හෝ යමක් අතුල්ලන විට ඉරිඟු හට ගනී. රීතියක් ලෙස, හේතුව දුර්වල ලෙස තෝරාගත් සපත්තු ය. ස්නානය කිරීමෙන් පසු බඩ ඉරිඟු ගලකින් පරිස්සමෙන් ඉවත් කිරීම නිල වශයෙන් නිර්දේශ කෙරේ. වෛද්ය බර්න්ස්ටයින් වස්තූන්: ඉරිඟු ඉවත් නොකරන්න! මෙය ඔබම කර වෛද්යවරයකු ඇතුළු කිසිවෙකුට ඉඩ නොදෙන්න. තුවාලය බඩ ඉරිඟු ඉවත් කරන ස්ථානයේ පවතින බැවින් එය තුවාලයක් බවට පත්වීමට බොහෝ දුරට ඉඩ ඇත.
වෛද්ය බර්න්ස්ටයින් පෙන්වා දෙන්නේ බඩ ඉරිඟු ඉවත් කිරීම වණ සඳහා ප්රධාන හේතුව වන අතර එමඟින් ආසාදනය ආසාදනය වන බවයි. ඊළඟට - ගැන්ග්රීන් සහ විස්තාරණය ... ඉරිඟු ඉවත් කරනවා වෙනුවට ඇණවුම් කර හොඳ විකලාංග සපත්තු පළඳින්න. ඊට පසු, ඇවිදීමේදී පාදයේ බර නිවැරදිව බෙදා හරිනු ඇති අතර, ඉරිඟු ක්රමයෙන් තනිවම ගමන් කරයි.
බිබිලි යනු තරලවලින් පිරී ඇති සම ප්රදේශයි. සපත්තු නිරන්තරයෙන් එකම ප්රදේශය පාදයේ අතුල්ලමින් සිටීම නිසා බිබිලි ඇතිවේ. ඔබ මේස් නොමැතිව සපත්තු පළඳින්නේ නම් බිබිලි ද දිස්විය හැකිය. බිබිලි වළක්වා ගැනීම සඳහා, සපත්තු හොඳ ප්රමාණයේ විය යුතු අතර මේස් නොමැතිව නොයන්න. කකුලේ බිබිලි තිබේ නම්, දියවැඩියා රෝගියෙකු අනිවාර්යයෙන්ම විශේෂ ist යකු හමුවිය යුතුය. වෛද්යවරයා වෙළුම් පටිය නිවැරදිව යොදනු ඇත. ආසාදනයක් ඇති වුවහොත් වෛද්යවරයා විසින් බිබිලි වලින් සැරව ඉවත් කර ප්රතිජීවක cribe ෂධ නියම කරනු ඇත.
පුද්ගලයෙකු නිසි ලෙස කපා නොගන්නේ නම් හෝ තද සපත්තු පළඳින්නේ නම් නියපොතු වර්ධනය වේ. දාර වටා නියපොතු කපන්න එපා. කතුරෙන් ඒවා කපා නොගැනීම නියපොතු ගොනුවකින් සැකසීම සුදුසුය. දියවැඩියාවෙන් පෙළෙන රෝගියකුට නියපොත්තක් නොමැතිව තැබිය නොහැක. ඔහුට වෛද්යවරයකු හමුවිය යුතුය. තව දුරටත් වර්ධනය වීම වැළැක්වීම සඳහා නියපොතු වලින් කොටසක් ඉවත් කිරීමට වෛද්යවරයා තීරණය කරයි. මෙය ආසාදිත තුවාලයක්, ගැන්ග්රීන් සහ කපා ඉවත් කිරීමකට වඩා අඩු නපුරකි. දැනටමත් ඇඟිල්ලේ ආසාදනයක් පෙනෙන්නට තිබේ නම්, වෛද්යවරයා ප්රතිජීවක cribe ෂධ නියම කරනු ඇත.
බර්සිටිස් යනු විශාල ඇඟිල්ලේ පිටත දාරයේ ඇති උණ්ඩයකි. කාලයත් සමඟ එය අස්ථි පටක හා තරල වලින් පිරවිය හැකිය. මාපටැඟිල්ල අනෙක් ඇඟිලිවල පැත්තට වෙනස් වුවහොත් බර්සිටිස් ඇතිවේ. මෙය පාරම්පරික ගැටලුවක් විය හැකිය. උස සපත්තු සහ ඇඟිලි සපත්තු ද ඔබේ අවදානම වැඩි කරයි. බර්සිටිස් වර්ධනය වීම වැළැක්වීම සඳහා, සපත්තු සඳහා මෘදු ඉනෝස් භාවිතා කිරීමට වෛද්යවරයා යෝජනා කළ හැකිය. වේදනාව හා දැවිල්ල බෙහෙත් වලින් සමනය වේ. බර්සිටිස් නිරන්තරයෙන් දරුණු වේදනාවක් ඇති කරයි නම්, එය ශල්යකර්මයෙන් ඉවත් කරනු ලැබේ. වැළැක්වීම සඳහා, ඔබේ ප්රමාණයට සරිලන සපත්තු පළඳින්න.
ප්ලාන්ටාර් ඉන්නන් යනු මස් වර්ණයෙන් යුත් කුඩා වර්ධනයකි. සමහර විට ඔවුන් සතුව කුඩා කළු තිත් ඇත. ප්ලාන්ටාර් ඉන්නන් මිනිස් පැපිලෝමා වයිරසයට හේතු වේ. මෙම වෛරසය කකුල් වල සම මත ඇති වන සුළු තුවාල හරහා විනිවිද යයි. ඉන්නන් වේදනාකාරී විය හැකි අතර ඇවිදීමට බාධා ඇති කරයි. ඒවායේ පැතිරීම අඩු කිරීම සඳහා, ඔබ අත් පා ස්පර්ශ කරන සෑම අවස්ථාවකම ඔබේ අත් සෝදන්න. පාද පිරිසිදු හා වියලි විය යුතුය. පොදු ස්ථානවල පාවහන් නොමැතිව යන්න එපා. දේශීය නිර්වින්දනය යටතේ ලේසර්, දියර නයිට්රජන් හෝ ශල්යකර්මයකින් ප්ලාන්ටාර් ඉන්නන් ඉවත් කිරීමට ඔබේ වෛද්යවරයා යෝජනා කළ හැකිය.
ඇඟිලි වල මිටිය වැනි වක්රය සිදුවන්නේ කුඩා ඇඟිලිවල සන්ධි එකක් හෝ දෙකක් අස්වාභාවික ලෙස නැමීම හේතුවෙනි. මෙයට හේතුව දියවැඩියා ස්නායු රෝග නිසා පාදයේ මාංශ පේශි දුර්වල වීමයි. ඇඟිලි වල වක්රය පිළිබඳ ගැටළුවක් තිබේ නම්, පාදවල හැඩය වෙනස් වේ. ඇවිදීමට අපහසු විය හැකිය. නිවැරදි සපත්තු සොයා ගැනීම දුෂ්කර ය. ප්රධාන අන්තරාය - ආසාදන වලට ගොදුරු විය හැකි තුවාල හා වණ ඇතිවිය හැකිය. ප්රතිකාර - සපත්තු වල විකලාංග ඉනෝස් මෙන්ම වේදනාව හා දැවිල්ල සඳහා medicines ෂධ. ආන්තික අවස්ථාවන්හිදී, ශල්යකර්ම සැත්කමක්.
වියළි හා ඉරිතලා ඇති සම රළු හා පීල් කරයි. සමේ වර්ණය වෙනස් වේ, එය කැසීම ඇති කළ හැකිය. මෙම ගැටලුවට විවිධ හේතු තිබේ - අධික රුධිර සීනි, ස්නායු හානිවීම සහ කකුල් වලට රුධිරය දුර්වල වීම. සමේ ඉරිතැලීම් භයානක වන්නේ ඒවා තුළ ආසාදනයක් ඇති වන බැවිනි. ඔබේ පාදවල සමේ තෙතමනය හා නම්යතාවය පවත්වා ගන්න. “පාද රැකවරණය: සවිස්තරාත්මක උපදෙස්” කොටසේ පහත විස්තර කර ඇති පරිදි තෙල් සමඟ නිතිපතා ලිහිසි කරන්න. ඔබට දරාගත නොහැකි නම් සහ සමේ තත්වය නරක අතට හැරේ නම් වෛද්යවරයකු හමුවන්න. ප්රබල විලවුන් වර්ගයක් සඳහා ඔබට බෙහෙත් වට්ටෝරුවක් නියම කළ හැකිය. විටමින් ඒ සහ සින්ක් අතිරේක ගැන ඔබේ වෛද්යවරයා සමඟ කතා කරන්න. අත්තනෝමතික ලෙස මෙම අරමුදල් ගන්න එපා! ඇත්ත වශයෙන්ම, ප්රධාන දෙය වන්නේ රුධිරයේ සීනි මට්ටම අඩු කර එය සාමාන්ය ලෙස තබා ගැනීමයි.
පාදවල සමේ දිලීර රෝග ලක්ෂණ පෙන්නුම් කරයි - කැසීම, දැවීම, රතු පැහැය, සමේ ඉරිතැලීම්. දිලීර පාදයේ සහ ඇඟිලි අතර ගුණ කරයි. එය වලක්වා ගැනීම සඳහා, ඔබේ පාද හැකි තරම් වියළි ලෙස තබා ගන්න. එකම සපත්තු යුගලයක් නිතරම අඳින්න එපා. ඒවා වෙනස් කිරීම සඳහා සපත්තු යුගල කිහිපයක් තබා ගන්න. ඔබ එකක් අඳින අතර අනෙක වියළී යයි. රාත්රියේදී, සපත්තු වියළීමට කාලය නොමැත. පොදු ස්ථානවල පාවහන් නොමැතිව යන්න, සෙරෙප්පු පළඳින්න. මේස් ස්වාභාවික ද්රව්ය වලින් සාදා ගත යුතුය - කපු හෝ ලොම්. ෆාමසිය කකුල් වල දිලීරයට එරෙහිව කීම් සහ ස්ප්රේ විකුණයි. අවශ්ය නම්, ප්රබල පෙති සඳහා වෛද්යවරයා විසින් බෙහෙත් වට්ටෝරුවක් නියම කරනු ඇත.
නියපොතු දිලීර - පාදවල සමේ දිලීර රෝග සඳහා වන එකම වැළැක්වීමේ පියවර. දිලීර නියපොතු තද කරයි, ඒවා කපා ගැනීම අපහසු වේ. නියපොතු වල වර්ණය වෙනස් වේ. සමහර විට දිලීරයෙන් බලපෑමට ලක් වූ නියපොතු කඩා වැටේ. වෛද්යවරයාට පෙති නියම කළ හැකිය, නියපොතු ශල්යකර්මයෙන් හෝ රසායනිකව ඉවත් කරන්න. නියපොතු දිලීරයට ලේසර් ආධාරයෙන් ප්රතිකාර කළද මෙම ක්රමය කෙතරම් දුරට උපකාරී වේද යන්න පිළිබඳව විශේෂ experts යන් අතර තවමත් විවාද පවතී.
රෝග නිර්ණය
දියවැඩියාවෙහි පාදයේ ගැටළු ඇතිවිය හැක්කේ ස්නායු සන්නයනය දුර්වල වීම, කකුල් පෝෂණය කරන රුධිර නාල අවහිර වීම හෝ දෙකම නිසා ය. මෙය දියවැඩියා පාද සින්ඩ්රෝම් වල ස්නායු රෝග, ඉෂ්මික හෝ මිශ්ර ආකාරයක් ලෙස හැඳින්වේ. වෛද්යවරයා රෝගයේ ස්වරූපය තීරණය කරන අතර ප්රශස්ත ප්රතිකාරය නියම කිරීම සඳහා රෝග විනිශ්චය කරයි.
වෛද්යවරයා සාමාන්යයෙන් කරන දේ
- පහළ අන්තයේ යාත්රා වල අල්ට්රා සවුන්ඩ්,
- එම්-මාදිලියේ අල්ට්රා සවුන්ඩ් ඩොප්ලෙරෝග්රැෆි (USDG),
- වළලුකර-බ්රාචියල් දර්ශකය මැනීම,
- transcutaneous oximetry.
තවත් අධ්යයනයක් තිබේ - විකිරණශිලි ඇන්ජියෝග්රැෆි. විකිරණශීලී ප්රතිවිරෝධක කාරකයක් රෝගියාගේ රුධිරයට එන්නත් කරනු ලබන අතර එය යාත්රා වල බිත්ති හරහා “දිලිසෙයි”. මෙම අධ්යයනය වඩාත්ම තොරතුරු සහිත නමුත් වකුගඩු වලින් අතුරු ආබාධ ඇති විය හැකිය. එබැවින් එය ප්රවේශමෙන් නියම කරනු ලැබේ. කෙසේ වෙතත්, යාත්රා වල රුධිර ප්රවාහය යථා තත්වයට පත් කිරීම සඳහා ශල්යකර්ම සැත්කමක් සැලසුම් කර ඇත්නම්, එය අනිවාර්ය වේ.
රෝග විනිශ්චය රඳා පවතින්නේ දියවැඩියාවේ දිග, රෝගියාට කොතරම් හොඳින් ප්රතිකාර කරනු ඇත්ද, ඔහු රෙගුලාසිවලට අනුකූල වීමට පෙළඹී ඇත්ද යන්න මතය. අනුකූල රෝග ද වැදගත් වේ - ධමනි සිහින් වීම, අධි රුධිර පීඩනය, වකුගඩු හා ඇස් පෙනීම තුළ දියවැඩියාව ඇතිවීමේ සංකූලතා, වයෝවෘද්ධ ඩිමෙන්ශියාව. එමනිසා, පාදයේ ආබාධ හේතුවෙන් දියවැඩියා රෝගියෙකු වෛද්යවරයා වෙත ගිය විට, පරීක්ෂණය පුළුල් විය යුතුය.
- දියවැඩියා පරීක්ෂණ - සවිස්තර ලැයිස්තුව
- රුධිරයේ සීනි ප්රමිතීන් - ඔබ උත්සාහ කළ යුතු දේ
චාර්කොට්ගේ පාදය (දියවැඩියා ඔස්ටියෝ ආතරෝපති)
චාර්කොට්ගේ පාදය (දියවැඩියා ඔස්ටියෝ ආතරෝපති) දියවැඩියාවේ සංකූලතාවයක් වන අතර එහි ප්රති the ලයක් ලෙස පාදයේ සන්ධි සහ මෘදු පටක විනාශ වන අතර එහි හැඩය වෙනස් වේ. මුල් අවධියේදී, සන්ධි තද වී ඉදිමී යයි. පසුකාලීනව මාංශ පේශි දුර්වල වන අතර බර සමඟ කටයුතු කිරීම නවත්වයි. මේ නිසා, අස්ථි සමඟ ගැටළු ඇති අතර, පාදය විකෘති වී ඇත. මේ සියල්ල සාමාන්යයෙන් ඉක්මනින් සිදුවේ.
චාර්කොට්ගේ පාදයේ වර්ධනයට හේතුව දියවැඩියා ස්නායු රෝගයයි. හානියට පත් ස්නායු වලට කකුලේ සිට මොළයට සං als ා සම්ප්රේෂණය කළ නොහැක. එමනිසා, පුද්ගලයෙකු ඇවිදින විට වැරදි ලෙස තම පාදය තබයි. සන්ධි හා අස්ථි විනාශ වීම වේදනාවක් ඇති කරයි, නමුත් දියවැඩියා රෝගියාට එය දැනෙන්නේ නැත. කකුලේ හැඩයේ වෙනසක් පැහැදිලිව පෙනෙන තෙක් ඔහු බලපෑමට ලක් වූ පාදයට දිගින් දිගටම පීඩනය යෙදේ.
- පාදයේ සම රතු පැහැයට හැරේ, එහි මතුපිට උෂ්ණත්වය ඉහළ යයි,
- කකුල ඉදිමී
- වේදනාව දැනිය හැකි නමුත් බොහෝ විට ස්නායු රෝග නිසා නොපැවතී.
දියවැඩියා ඔස්ටියෝ ආතරෝපති ප්රතිකාරය - කකුල පොලිමර් ද්රව්ය වලින් සාදන ලද විශේෂ වෙළුම් පටියක තබා ඇත. මෙමඟින් පාදයේ බලපෑමට ලක් වූ ප්රදේශ ඉවත් කිරීමට හැකි වේ. බොහෝ විට වෛද්යවරයා විසින් රෝගියාට කිහිලිකරුවලින් ඇවිදීමට හෝ රෝද පුටුවකට නැගීමට නියම කරනු ඇත. සමහර විට අස්ථිවල වක්ර හැඩය ශල්යකර්මයකින් යථා තත්ත්වයට පත් වේ.
වැළැක්වීම
වැළැක්වීම යනු පාද රැකවරණය පිළිබඳ නීති රීති හොඳින් ක්රියාත්මක කිරීම සහ පාද දිනපතා පරීක්ෂා කිරීමයි. පාද ආරක්ෂණ නිර්දේශ පහත දැක්වේ. දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ පාද පරීක්ෂා කරන්නේ කෙසේද, සොයා බැලිය යුතු දේ දැන් අපි සාකච්ඡා කරමු. පාද දිනපතා පරීක්ෂා කළ යුතුය, පළමුව ඉහළින්, පසුව තනිකරම පැත්තෙන්. ඔබේ ඇඟිලි අතර සම හොඳින් පරීක්ෂා කරන්න. මේ සඳහා ඔබට කැඩපතක් අවශ්ය විය හැකිය.දියවැඩියා රෝගියා පමණක් නොව, පාද පරීක්ෂා කිරීම සඳහා වෙනත් අයෙකු සහභාගී වීම සුදුසුය.
අළුත් ඉරිඟු, ඉදිමීම, තැලීම්, වේදනාකාරී ප්රදේශ, සමේ තුවාල හෝ වෙනත් වෙනස්කම් සිදුවුවහොත් විභාගයේ කර්තව්යය මඟ නොහැරිය යුතුය. පාදයේ හැඩය, වර්ණය හා උෂ්ණත්වය වෙනස් විය හැකිය. ස්පර්ශයට සංවේදීතාව - දුර්වල වීම හෝ අනෙක් අතට තීව්ර වීම. වෙනස්කම් වඩාත් නරක අතට හැරෙමින් පවතින බව ඔබ දුටුවහොත් - ඊළඟ දවසේ උදේ, වෛද්යවරයෙකුගෙන් විමසන්න, අදින්න එපා. අස්ථි වල කුඩා අස්ථි බිඳීම් හා විඛණ්ඩන ඇති විය හැක, එම නිසා පාදය ඉදිමී, එහි හැඩය වෙනස් වේ. මේ සඳහා වෛද්යවරයාගේ හදිසි අවධානය අවශ්ය වේ.
සුළු හානි පවා ට්රොෆික් තුවාලයක් බවට පත්විය හැකි අතර එය දිගු කිරීමට සහ සුව කිරීමට අපහසු වනු ඇත. තුවාලයේ බැක්ටීරියා ආසාදනයකදී, ගැන්ග්රීන් වර්ධනය වන අතර, විස්තාරණය කිරීමෙන් පමණක් දියවැඩියා රෝගය මරණයෙන් බේරා ගත හැකිය.
පාදවල සම අඳුරු වුවහොත් හෝ අනෙක් අතට සැහැල්ලු වුවහොත්, හිසකෙස් ඒ මත අතුරුදහන් වේ - මෙයින් අදහස් කරන්නේ කකුල් වලට රුධිර සැපයුම පිරිහෙමින් පවතින බවයි. සෛල වලට ඔක්සිජන් හා පෝෂණය සැපයීම වඩාත් නරක අතට හැරෙන තරමට සමට සිදුවන හානිය සුව වේ. ස්පර්ශයට සමේ සංවේදීතාව නරක අතට හැරෙමින් තිබේදැයි පරීක්ෂා කරන්න. මෙය සිදු කිරීම සඳහා, ඔබට පිහාටු භාවිතා කළ හැකිය. දියවැඩියා රෝගියෙකුට තම පාදය ජලයට පහත් කළ විට උණුසුම් හා සිසිල් ජලය අතර වෙනස දැනෙන බවට වග බලා ගන්න. ස්නානය කිරීමට පෙර, ඔබ අතින් ජලයේ උෂ්ණත්වය පරීක්ෂා කළ යුතුය. ඕනෑම අවස්ථාවක, නාන උෂ්ණත්වමානයක් තිබිය යුතු අතර භාවිතා කළ යුතුය.
දියවැඩියා පාදයේ සින්ඩ්රෝමය සාමාන්යයෙන් වර්ධනය වන්නේ රෝගියාගේ කකුල තුවාල වී ඇති නමුත් ඔහුට එය දැනෙන්නේ නැත. දෛනික විභාගයේ පරමාර්ථය වන්නේ දියවැඩියා රෝගියා සිදු වූ මොහොතේ නොදැන සිටි negative ණාත්මක වෙනස්කම් හඳුනා ගැනීමයි. වෛද්යවරුන්ට දැන් modern ලදායී නවීන ඇඳුම් හා විලවුන් ඇත. මේවා කකුල් වල තුවාල සුව කිරීමට, ආසාදන වැලැක්වීමට, ගැන්ග්රීන් සහ කපා ඉවත් කිරීමට උපකාරී වන මෙවලම් වේ. නමුත් තවමත්, ඔබ නියමිත වේලාවට වෛද්යවරයෙකු හමුවිය යුතුය. ගැන්ග්රීන් දැනටමත් ආරම්භ වී ඇති විට, කපා ඉවත් කිරීම හැර වෙනත් මාර්ගයක් නොමැත.
ඔබට රැකවරණය පිළිබඳ නීති රීති අනුගමනය කරන්න, දිනපතා ඔබේ පාද පරීක්ෂා කර ඔබට යම් සැකයක් ඇති වූ වහාම වෛද්යවරයෙකුගෙන් විමසන්න. දියවැඩියා රෝගියෙකු වැළැක්වීම සහ ප්රතිකාර කිරීම සඳහා ඇති ප්රධාන ක්රමය නම් රුධිරයේ සීනි සාමාන්ය මට්ටමට අඩු කිරීම සහ සෞඛ්ය සම්පන්න පුද්ගලයින් මෙන් එය සාමාන්ය පරිදි පවත්වා ගැනීමයි. පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සමඟ අඩු කාබ් ආහාර වේලක් සමඟ මෙය සාක්ෂාත් කරගත හැකිය. ඔබේ පරිවෘත්තීය පාලනය කරන්න - දියවැඩියා ස්නායු රෝගයේ බොහෝ රෝග ලක්ෂණ කාලයත් සමඟ පහව යනු ඇත. විශේෂයෙන් කකුල් වල සංවේදීතාව යථා තත්වයට පත් වේ. එසේම කකුල් වල සමට සිදුවන හානිය සුව වේ. එහෙත්, අවාසනාවකට මෙන්, රුධිර නාල අවහිර වී ඇත්නම්, ඔවුන්ගේ පේටන්ට් බලපත්රය යථා තත්වයට පත් කළ නොහැක. එසේම, ඔබට පාදයේ අස්ථිවල අස්ථි බිඳීම් හෝ විස්ථාපනයන් සිදුවී ඇත්නම් මෙය සුව කළ නොහැකිය.
පාද රැකවරණය: සවිස්තරාත්මක උපදෙස්
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා පාද රැකවරණය සඳහා වන නීති පහත දැක්වේ. කකුල්වල උෂ්ණත්වය, වේදනාව හා පීඩනය පිළිබඳ සංවේදීතාව බොහෝ දුරට නැති වී ඇත්නම් ඒවා විශේෂයෙන් ප්රවේශමෙන් සිදු කළ යුතුය. ශල්ය වෛද්යවරයාට මෙහෙයුම් මේසය මතට නොපැමිණීමට ඇති එකම ක්රමය මෙයයි.
ඒ අතරම, ඔබ පළමු වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් හෝ දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් සිදු කර ඔබේ රුධිරයේ සීනි ස්ථාවරව හා සාමාන්ය ලෙස තබා ගන්නේ නම්, කාලයත් සමඟ ස්නායු සංවේදීතාව යථා තත්වයට පත් වේ. ඊට පසු, දියවැඩියාවේ මාරාන්තික පාද ගැටළු ඇතිවීමේ අවදානම බිංදුව දක්වා අඩු වේ. ස්නායු සංවේදීතාව යථා තත්ත්වයට පත් කිරීම සඳහා අවම වශයෙන් මාස කිහිපයක් ගත වන අතර සාමාන්යයෙන් අවුරුදු 1-2 කි.
දුම්පානය නතර කරන්න! දුම්පානය මගින් කකුල් වල රුධිර සංසරණය නරක අතට හැරෙන අතර එම නිසා ඉක්මනින් හෝ පසුව විස්තාරණය කිරීම අවශ්ය වේ.
ඔබේ කකුල් පුළුස්සා දැමීමේ අන්තරාය ඉහළ ය, මන්ද යත් පාදයේ උෂ්ණත්වයට සංවේදීතාව දුර්වල වන බැවිනි. ඔබේ පාද තාප ප්රභවයන්ගෙන් හැකිතාක් දුරින් තබා ගන්න. මෙයින් අදහස් කරන්නේ ගිනි නිවන ස්ථාන, හීටර්, උණු වතුර බෝතල් හෝ විදුලි බ්ලැන්කට් නොමැති බවයි. ස්නානයක හෝ ස්නානයක දී ජලය සිසිල් විය යුතුය, උණුසුම් නොවේ.
සීත කාලගුණය තුළ, මේස්වල ඔබේ පාදවලට පීඩනයක් ඇති නොවන පරිදි thick න උණුසුම් මේස් සහ ප්රමාණවත් පළල සපත්තු පළඳින්න. කකුල් වල යාත්රා වල රුධිර සංසරණය අඩපණ වී ඇත්දැයි වේදනා රහිත “පාරදෘශ්ය ඔක්සිමෙට්රි” අධ්යයනයක ආධාරයෙන් වෛද්යවරයාගේ හමුවීමේදී පරීක්ෂා කළ හැකිය. එය කැඩී ඇති බව පෙනේ නම් - විනාඩි 20 කට වඩා වැඩි කාලයක් සීතලෙහි රැඳී නොසිටින්න. කිසි විටෙකත් පාවහන් නොමැතිව, වීදියේ හෝ ගෘහස්ථව නොයන්න.
ඔබ ඕනෑම medicine ෂධයකින් ඔබේ පාද ලිහිසි කරන්නේ නම්, එය ඔබේ වෛද්යවරයාගේ උපදෙස් පරිදි කරන්න. ෆාමසියක කවුන්ටරය හරහා විකුණන බොහෝ පොදු නිෂ්පාදන දියවැඩියා රෝගියෙකුගේ කකුල් වල සමට භයානක ය. උදාහරණයක් ලෙස අයඩින්, හයිඩ්රජන් පෙරොක්සයිඩ් සහ සැලිසිලික් අම්ලය. කකුලේ තුවාල විෂබීජහරණය කිරීම සඳහා අයඩින් හෝ හයිඩ්රජන් පෙරොක්සයිඩ් භාවිතා නොකරන්න, ඔබේ වෛද්යවරයා උපදෙස් දුන්නද. සම පිළිස්සෙන්නේ නැති pharma ෂධ ගබඩාවේ විශේෂ අයඩින් මිල දී ගෙන එය පහසුවෙන් තබා ගන්න.
ඔබේ පාදවල වියළි සමක් ඇත්නම්, අධි රුධිර පීඩනය හෝ හෘදයාබාධ සඳහා බීටා-බ්ලෝකර් ලබා නොදෙන ලෙස හෘද රෝග විශේෂ or යෙකුගෙන් හෝ චිකිත්සකයෙකුගෙන් ඉල්ලා සිටින්න. බීටා-බ්ලෝකර් කණ්ඩායමෙන් taking ෂධ ගැනීම ඔබේ කකුල් වල සමේ සජලනය තවදුරටත් සංකීර්ණ කරන බැවිනි. හානිකර “රසායනික” පෙති නොමැතිව හෘද වාහිනී රෝගයට ප්රතිකාර කරන්නේ කෙසේද, මෙහි කියවන්න - මෙය අධි රුධිර පීඩනය සඳහා ප්රතිකාර කරන වෙබ් අඩවියකි, එය Diabet-Med.Com හා සමාන වේ.
ඔබේ කකුල්වල ඉරිඟු පෙනෙන්නට තිබේ නම් ඒවා ඉවත් කිරීමට උත්සාහ නොකරන්න! නියපොතු, හිස්කබල හෝ වෙනත් වස්තූන් භාවිතා නොකරන්න. ඔබ විසින්ම ඉරිඟු ඉවත් නොකරන්න, ළමා රෝග විශේෂ including වෛද්යවරයා ඇතුළු කිසිවෙකුට මෙය කිරීමට ඉඩ නොදෙන්න. කැල්සියස් මත රළු සම යනු දුර්වල ලෙස තෝරාගත් සපත්තු නිසා පාදවල හානිවලින් ආරක්ෂා වීමයි. ඔබ ඉරිඟු ඉවත් කළහොත්, මෙම ආරක්ෂාව අතුරුදහන් වේ.
දියවැඩියාව ඇති රෝගීන්ගේ බඩ ඉරිඟු ඉවත් කිරීම වණ සඳහා වඩාත් පොදු හේතුව වන අතර එමඟින් පාදය කපා ඉවත් කිරීමට හේතු වේ. කකුල් වල කෝලස් ඇති විට, ඔබ සුව පහසු විකලාංග සපත්තු වෙත මාරු විය යුතුය. සපත්තු නිවැරදිව තෝරාගෙන තිබේ නම්, පාදවල පතුලේ අතිරික්ත බරක් නොපවතින අතර කාලයත් සමඟ ඉරිඟු අතුරුදහන් වනු ඇත.
දියවැඩියා රෝගියකුට සිහින් නියපොතු තිබේ නම්, මේ සඳහා හේතුව දිලීර දැයි සොයා ගත යුතුය. මෙය සැබවින්ම දිලීර ආසාදනයක් බව පෙනේ නම්, හානියට පත් නියපොතු වලට දිනකට දෙවරක් යෙදිය යුතු පිළියමක් වෛද්යවරයා විසින් නියම කරනු ලැබේ. අවාසනාවකට මෙන්, දිලීරයට සාමාන්යයෙන් මාස 12 ක් හෝ ඊට වැඩි කාලයක් ප්රතිකාර කළ යුතුය. දේශීය ප්රතිකර්ම පමණක් නොව දිලීර නාශක පෙති ගැනීමද අවශ්ය වේ.
ඉහත දක්වා ඇති පාද රැකවරණය සඳහා වන නීති මුද්රණ යන්ත්රයේ මුද්රණය කිරීම මෙන්ම "පාදයේ සනීපාරක්ෂාව නිරීක්ෂණය කරන්නේ කෙසේද" යන කොටස මුද්රණය කිරීම සුදුසුය. වරින් වර මෙම තොරතුරු නැවත කියවා එය සමඟ දියවැඩියා රෝගියාට පවුලේ සාමාජිකයන් හඳුන්වා දෙන්න. ඔබ පළමු වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් හෝ දෙවන වර්ගයේ දියවැඩියා ප්රතිකාර වැඩසටහනක් උනන්දුවෙන් අනුගමනය කරන්නේ නම්, ඔබේ රුධිරයේ සීනි ස්ථාවරව හා සාමාන්ය ලෙස තබා ගත හැකිය. මාස කිහිපයකට පසු, කකුල් වල ස්නායු වල සංවේදීතාව ක්රමයෙන් යථා තත්ත්වයට පත්වීමට පටන් ගනී. අවුරුදු 2-3 කට පසුව නොවේ, ඇය සම්පූර්ණයෙන්ම සුවය ලබයි. දියවැඩියා පාදයේ සින්ඩ්රෝමය හෝ ගැන්ග්රීන් ඇතිවීමේ අවදානම ශුන්යයට ආසන්න වශයෙන් අඩු වේ.
සපත්තු මිලදී ගන්නේ කෙසේද?
සියලුම සපත්තු මිල දී ගන්න හෝ ඇණවුම් කරන්න උදේ නොව දිවා කාලයේදී නොව සවස් වරුවේ, මන්ද සවස් වරුවේ උපරිම අඩි ප්රමාණය. ඔබ පළමු වරට ඒවා අත්හදා බැලූ වහාම සපත්තු සැපපහසු විය යුතුය. නව සපත්තු පැළඳීම අවශ්ය නොවිය යුතුය. ඇඟිලි තුඩු සහිත සපත්තු පැළඳිය යුතු නැත. ඇඟිලි සඳහා පුළුල් හා ගැඹුරු ඉඩක් ඇති සපත්තු ඔබට අවශ්යය. විකලාංග සපත්තු හොඳ තේරීමක්. එය ඉතා සෞන්දර්යාත්මක ලෙස පෙනෙන්නේ නැත, නමුත් එය සැපපහසු වන අතර ඔබේ කකුල් වලට හානියක් නොවී බේරා ගැනීමට ඔබට හැකි වීමේ සම්භාවිතාව වැඩි කරයි.
ඔබේ ඇඟිලි අතර පටියක් සහිත සඳුන් කිසි විටෙකත් අඳින්න එපා. පටිය ඔබේ සමට අතුල්ලන්න පුළුවන් නිසා. බිබිලි දිස්වන අතර එය තුවාලයක් බවට පත්වේ. එකම සපත්තු දින කිහිපයක් එක දිගට අඳින්න එපා. සෑම දිනකම විකල්පයක් කිරීම සඳහා සුව පහසු සපත්තු යුගල කිහිපයක් තබා ගන්න. සෑම අවස්ථාවකදීම, සපත්තුවක් පැළඳීමට පෙර, එය ඇතුළත සිට පරීක්ෂා කරන්න. කිසිදු තෙවන පාර්ශවීය වස්තූන් නොතිබිය යුතුය - ගල් කැට ආදිය.
කකුල් සම්පීඩනය කරන සහ යාත්රා වල රුධිර සංසරණය අඩපණ කරන තද ඉලාස්ටික් පටි සහිත තොග හෝ මේස් පැළඳ නොගන්න. සිදුරු සහිත මේස් පළඳින්න එපා. අධික උගුරේ හෝ thick න මැහුම් සහිත මේස් අඳින්න එපා. ගැටළු සහගත මේස් මගින් කකුල් වල සමට හානි කළ හැකිය, පළමුව බිබිලි ඇති විය හැක, පසුව තුවාලයක් ඇති වන අතර පසුව ගැන්ග්රීන් හා කපා ඉවත් කිරීම දක්වා. ලිනන් රෙදි මත ඉතිරි කිරීමෙන් ආබාධිතභාවය නිසා සුව කළ නොහැකි පාඩු සිදුවිය හැකිය.
ආයුධ සහ කකුල් එකවර වැඩ කරන සිමියුලේටර් ("රයිඩර්")
මධ්යස්ථ මාංශ පේශි ඇතුළත් කිරීම. සන්ධි මත අඩු බරක්. බලශක්ති පරිභෝජනයේ සාමාන්ය මට්ටම. හෘද ස්පන්දන වේගය සහ රුධිර පීඩනය වේගයෙන් පාලනයකින් තොරව වැඩි කිරීම. හෘද හා ස්නායු පද්ධතියේ සංකූලතා සහිත දියවැඩියා රෝගීන් සඳහා රෙටිනෝපති නිර්දේශ නොකරයි.
දියවැඩියාව ඇති රෝගීන් සඳහා, පාලනයකින් තොරව (කඳු නැගීම, කඳු නැගීම, ජල ස්ලැම් ආදිය) ඉහළ සම්භාවිතාවක් ඇති ක්රීඩාවන් නිර්දේශ නොකරයි.
පාද සනීපාරක්ෂාව
සෑම දිනකම දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ පාද පරීක්ෂා කර බැලිය යුතුය, අළුත් තුවාල හෝ සපත්තු අපහසුතාවයට පත්වූ බවට ලකුණු තිබේද යන්න. බිබිලි, ඉරිඟු, ඉරිතැලීම්, දිලීර හෝඩුවාවන් හෝ කකුල් වල සමට වෙනත් හානියක් සිදු නොවන බවට වග බලා ගන්න. ඔබේ ඇඟිලි අතර සම පරීක්ෂා කරන්න. දර්පණයකින් පතුල් පරීක්ෂා කරන්න. දියවැඩියා රෝගියෙකුට මෙය තනිවම කළ නොහැකි නම් ඔහුට වෙනත් පුද්ගලයෙකුගේ උපකාරය අවශ්ය වේ. ඔබේ කකුල් වලට යම් හානියක් සිදුවුවහොත් වහාම වෛද්යවරයා හමුවන්න.
ඔබේ පාදයෙන් නාන කාමරයේ ජලයේ උෂ්ණත්වය පරීක්ෂා නොකරන්න, නමුත් ඔබේ අතින් පමණක්, ඊටත් වඩා හොඳය - බාත් උෂ්ණත්වමානයක් මිලදී ගෙන භාවිතා කරන්න. නාන කාමරයේ ජල උෂ්ණත්වය සෙල්සියස් අංශක 33 ට වඩා වැඩි නොවිය යුතුය. සෙල්සියස් අංශක 34 ක ජල උෂ්ණත්වයක් පවා යාත්රා වල රුධිර සංසරණය අඩාල වුවහොත් පිළිස්සීමට හේතු විය හැක.
මිනිත්තු 3-4 කට වඩා වැඩි කාලයක් ඔබේ පාද ජලයේ ගිල්වන්න එපා. එසේ නොවුවහොත්, පාදවල සම තෙත් වන අතර, පොඟවා ගත් සම සඳහා හානිවීමේ අවදානම වැඩිවේ. මෙම රීතියට අනුකූල වීම සඳහා, නාන කාමරයේ හෝ නාන කාමරයේ වැඩි කාලයක් රැඳී නොසිටින්න. ඉක්මනින් සෝදා පිටතට යන්න. තෙත් නොවීමට උත්සාහ කරන්න. දියවැඩියා පාදයක් වර්ධනය වීමේ තර්ජනයක් තිබේ නම් වැසි සහිත කාලගුණය භයානක ය. තෙත් සපත්තු සහ පාද - සුදුසු නොවේ.
ඔබ තටාකයේ පිහිනීමට කැමති නම්, ජලයට නැගීමට පෙර, ඔබේ පාදවල සමට ඛනිජ තෙල් (පෙට්රෝලියම් ජෙලි) යොදන්න. ඔබ පිහිනීම අවසන් කළ පසු, තුවායෙන් ඔබේ පාදවලින් පෙට්රෝලියම් ජෙලි ඉවත් කරන්න.
ඔබේ පාදවල සම වියළී ඇත්නම්, හැකි සෑම විටම අවම වශයෙන් දිනකට එක් වරක්වත් එය ලිහිසි කරන්න. මෙය ඉරිතැලීම් අවදානම අඩු කරයි. ග්රීස් කීම් සහ විලවුන් සුදුසු ය.
සීත කාලගුණය තුළ, ස්වාභාවික ද්රව්ය වලින් සාදන ලද උණුසුම් මේස් සහ සුදුසු ප්රමාණයේ සුව පහසු සපත්තු පළඳින්න. රුධිර නාල සම්පීඩනය කර රුධිර සංසරණය අඩාල කරන තද ඉලාස්ටික් සහිත මේස් පළඳින්න එපා. ඔබේ කකුල් වල දුර්වල සංසරණයක් තිබේ නම්, විනාඩි 20 කට වඩා වැඩි කාලයක් සීතල තුළ රැඳී නොසිටින්න.
නියපොතු කපන්න ඔබ කරන්නේ කුමක්ද යන්න පැහැදිලිව දුටුවහොත් පමණි. එසේ නොවේ නම්, මේ සඳහා බාහිර උදව් ඉල්ලන්න. ඔබේ නියපොතු දිලීරයකින් බලපෑමට ලක්ව ඇති බවට ඔබ සැක කරන්නේ නම්, වෛද්යවරයාට පෙන්වන්න, ඔහු ප්රතිකාර නියම කරයි. ඔබේ පාද නිතරම වියළි හා උණුසුම් විය යුතුය, කැටි නොවිය යුතුය, අධික ලෙස රත් නොවිය යුතුය, දහඩිය නොදිය යුතුය.
දියවැඩියා පාදයේ ප්රතිකාර
දියවැඩියා පාදයේ ප්රතිකාර යනු ප්රදේශ කිහිපයක මිනුම් මාලාවකි:
- රෝගියා කුසලතා පිළිබඳ පුහුණු කිරීම - දිනපතා පාද පරීක්ෂා කිරීම, ඇඳුම් මාරු කිරීම සහ වෙනත් අවශ්ය ක්රියාමාර්ග.
- සීනි, රුධිර පීඩනය සහ රුධිර කොලෙස්ටරෝල් පාලනය කිරීම.
- තුවාල ප්රතිකාර - ඇඳුම් ඇඳීම, ශල්යකර්මයෙන් ඉවත් කළ නොහැකි පටක ඉවත් කිරීම.
- ආසාදන වලට එරෙහිව සටන් කිරීමට ප්රතිජීවක.
- පාදයේ බලපෑමට ලක් වූ ප්රදේශ අධික පීඩනයෙන් නිදහස් කරන සම්පුර්ණ සම්බන්ධතා කාස්ට් කණ්නාඩි.
- සනාල සැත්කම් ඇතුළුව කකුල් වල රුධිර සංසරණය යථා තත්ත්වයට පත් කිරීම.
බොහෝ විට දියවැඩියාව ඇති රෝගීන් තුළ ස්නායු සංවේදීතාව දුර්වල වන අතර එම නිසා කකුල් වලට හානියක් සිදු නොවේ. ඒ අතරම, දියවැඩියා රෝගියකුට ප්රතිකාර කිරීම බොහෝ කරදරයකි. එමනිසා, සමහර රෝගීන් රෝගය පතිත වීමට ඉඩ හැරීමට පෙළඹේ. ප්රති result ලයක් වශයෙන්, ඔවුන් ශල්ය වෛද්යවරයා වෙත මෙහෙයුම් මේසය මත සිටිනු ඇත. මක්නිසාද යත්, කකුල් වල ඇති තුවාල වල ක්ෂුද්ර ජීවීන් නිදහසේ ව්යාප්ත වුවහොත් ඒවා ගැන්ග්රීන් ඇති කරයි. විස්තාරණය වැළැක්විය හැක්කේ නියමිත වේලාවට ප්රතිකාර ආරම්භ කර පාලන තන්ත්රය විනයගරුක වුවහොත් පමණි.
පාදයේ වණ වලට ප්රතිකාර කරන්නේ කෙසේද
දියවැඩියාව ඇති රෝගීන්ගේ පාදවල ඇති වන තුවාල බොහෝ විට ස්නායු රෝග නිසා වේදනාව ඇති නොකරයි - ස්නායු සංවේදීතාව දුර්වල වීම. නමුත් මෙය ශුභ ආරංචියක් නොව ගැටලුවකි. වේදනාව නොමැතිකම නිසා රෝගීන්ට ප්රතිකාර නොකිරීමට පෙළඹේ. එවැනි වගකීම් විරහිත දියවැඩියා රෝගීන් අල්ලා ගන්නේ කකුල කුණුවීමට පටන් ගත් විට පමණි. විකෘති වීම වැළැක්වීම සඳහා, සාමාන්යයෙන් ඇවිදීමේ හැකියාව පවත්වා ගැනීම සඳහා දියවැඩියා පාදයේ ප්රතිකාර හා වැළැක්වීම කෙරෙහි අවධානය යොමු කරන්න.
- රුධිරයේ සීනි පරිස්සමින් පාලනය කිරීම අවශ්ය වේ, එසේ නොමැති නම් සාර්ථක නොවනු ඇත.
- ශක්ය නොවන පටක ඉවත් කිරීම අවශ්ය විය හැකිය. මේ සඳහා ශල්ය හිස්කබලක් පමණක් නොව වෙනත් ක්රම ද ඇත (පහත බලන්න).
- තුවාලය පිරිසිදුව තබා ගත යුතු අතර බාහිර බලපෑම් වලින් ආරක්ෂා විය යුතුය.
- හානියට පත් ප්රදේශය දිනපතා පරීක්ෂා කරන්න, වෙළුම් පටිය වෙනස් කරන්න, සහ වෙනත් වෛද්යවරයාගේ උපදෙස් අනුගමනය කරන්න.
- පාදයේ තුවාලය සුව වන තුරු අඩුවෙන් ඇවිදීමට උත්සාහ කරන්න.
- පාවහන් නොමැතිව ගමන් කිරීම සපුරා තහනම්ය.
2000 දශකයේ සිට වෛද්යවරු දියවැඩියා රෝගීන්ගේ පාදවල තුවාල සඳහා ප්රතිකාර කිරීම සඳහා විවිධ වර්ගයේ ඇඳුම් ආයිත්තම් කට්ටලවල පෙනී සිටියහ. ඇඳුමකින් තුවාලයකින් සැරව අවශෝෂණය කර විෂබීජ නාශකයක් අඩංගු වේ. කණ්නාඩි භාවිතයෙන්, ශල්යකර්මයෙන් ඉවත් කිරීම වෙනුවට ශක්ය නොවන පටක ඉවත් කරන තුවාලයට එන්සයිම යෙදිය හැකිය. නවීන ඇඳුම් පැළඳුම් යනු සුව කිරීම සැලකිය යුතු ලෙස වේගවත් කරන tool ලදායී මෙවලමකි.
තුවාල සුව කිරීමට වාතය උපකාරී වන නිසා තුවාල විවෘතව තැබිය යුතුය. තුවාල වේගයෙන් සුව වන බව වෛද්යවරු දැන් දනිති. ඔබ ඒවා තෙතමනය තබා වෙළුම් පටිවලින් ආවරණය කළහොත් ආසාදනය වීමේ අවදානම අඩුය. 2000 දශකයේ මුල් භාගයේ සිට පාදයේ වණ සඳහා ප්රතිකාර සැලකිය යුතු ලෙස වැඩිදියුණු වී ඇත. හොඳ පරණ වෙළුම් පටි වෙනුවට පෙන හෝ විනිවිද පෙනෙන චිත්රපටයක වෙළුම් පටි පවා තිබේ. නිශ්චිත ප්රතිකාර විකල්පයක් තෝරා ගැනීම වෛද්යවරයා විසින් සිදු කරනු ලැබේ. කෙසේ වෙතත්, හොඳ රුධිර සීනි පාලනයේ වැදගත්කම අවලංගු කර නොමැත.
රෝගියා රෝහලට ඇතුළත් කර ප්රතිකාර සඳහා ගෙදර යවනු ලැබුවහොත්, කණ්නාඩි වලට අමතරව, ටැබ්ලට්වල ඇති ප්රතිජීවක pres ෂධ නියම කළ හැකිය. ඒවා හරියටම වෛද්යවරයා විසින් නියම කළ පරිදි ගත යුතුය. ඔබට මාත්රාව අඩු කිරීමට හෝ අත්තනෝමතික ලෙස වැඩි කිරීමට නොහැකිය. ප්රතිජීවක cribe ෂධ නියම කිරීමට පෙර, ආසාදනයට විශේෂයෙන් හේතු වූයේ කුමන ක්ෂුද්ර ජීවීන් දැයි සොයා ගැනීමට වෛද්යවරයාට පටක සාම්පල විශ්ලේෂණය සඳහා යැවිය හැකිය. නැවත නැවත පරීක්ෂා කිරීම සඳහා සෑම දින කිහිපයකට වරක් ඔබ වෛද්යවරයකු හමුවීමට අවශ්ය වනු ඇත.
ඇවිදීමේදී බර නිසි ලෙස බෙදා නොගැනීම නිසා පාදවල වණ බොහෝ විට පෙනේ. තුවාලයකින් රෝගියෙකු සුව කිරීම සඳහා, පාදයේ බලපෑමට ලක් වූ කොටසෙහි පීඩනය අඩු කිරීම අවශ්ය විය හැකිය. මෙය සිදු කිරීම සඳහා, පහත විස්තරාත්මකව විස්තර කර ඇති සම්පුර්ණ සම්බන්ධතා කාස්ට් කණ්නාඩි භාවිතා කරන්න. වෙළුම් පටියට අමතරව, රෝගියාට විකලාංග සපත්තු ඇණවුම් කිරීමට අවශ්ය වනු ඇත. සමහර විට ඔබ තාවකාලිකව කිහිලිකරු ඇඳීමට හෝ රෝද පුටුවකට යාමට වෛද්යවරයා බල කරනු ඇත. මෙය විස්තාරණය වැළැක්වීමට උපකාරී වේ නම්, ප්රතික්ෂේප නොකරන්න.
ඇඳුම් පැළඳුම් සම්පුර්ණ සම්බන්ධතා වාත්තු
බලපෑමට ලක් වූ පාදය අධික පීඩනයෙන් මුදා හැරීම සහතික කිරීම එකම තුවාලය සාර්ථකව සුව කිරීම සඳහා වැදගත් කොන්දේසියකි. ඊටත් වඩා, දියවැඩියා නියුරෝස්ටියෝ ආතරෝපති (චාර්කොට්ගේ පාද) සඳහා ප්රතිකාර කිරීම සඳහා. Contact ලදායි මෙවලමක් වන්නේ සම්පුර්ණ ස්පර්ශක කාස්ට් තනි පොලිමර් ඇඳුම භාවිතා කිරීමයි.
මෙම වෙළුම් පටිය පාදයේ සහ කකුල් වල සංචලතාව සීමා කරයි. අද, එය සංකූලතා සංඛ්යාතය අඩු කිරීමේ පළමු මෙවලම වේ: නිදන්ගත වණ, විරූපණයන් සහ සන්ධි විනාශ කිරීම මෙන්ම, කපා ඉවත් කිරීමට තුඩු දෙන ගැන්ග්රීන්. සායනයක හෝ රෝහලක අන්තරාසර්ග විද්යා ologist යෙකුට හෝ ශල්ය වෛද්යවරයෙකුට සම්පූර්ණ සම්බන්ධතා වාත්තු කළ හැකිය.
ටෝටල් ස්පර්ශක කාස්ට් යනු නූතන බහු අවයවික ද්රව්ය වලින් සාදා ඇති ෂින් සහ පාදයේ අර්ධ දෘඩ වෙළුම් පටියකි.එය භාවිතා කරන විට, පහත දැක්වෙන යාන්ත්රණ හේතුවෙන් දියවැඩියා පාදයේ බලපෑමට ලක් වූ ප්රදේශය මුදා හරිනු ලැබේ:
- බරෙන් 30% ක් දක්වා පාදයේ සිට පහළ කකුලට මාරු කරනු ලැබේ.
- පාදයේ ආධාරක මතුපිට ප්රමාණය 15-24% කින් වැඩිවේ. මෙම අවස්ථාවේ දී, විවිධ කොටස් මත පැටවීම වඩාත් ඒකාකාරව බෙදා හරිනු ලැබේ. මේ අනුව, ප්රධාන යොමු ලක්ෂ්යවල උපරිම බර 40-80% කින් අඩු වේ.
- ඇඳුම් ඇඳීම තිරස් iction ර්ෂණයෙන් තුවාල ආරක්ෂා කරයි.
- කකුල් ඉදිමීම අඩු වේ.
- අමතර ආරක්ෂාවක් සහ රෝගියාගේ ඔරොත්තු දීමේ හැකියාව සඳහා ඇඳුම් ඇඳීමෙන් පසු, සම්පුර්ණ ස්පර්ශක කාස්ට් ක්ලැප්ස් සහිත වේදිකාවක් වන කාස්ට් සපත්තු පැළඳ සිටී.
වීථියේ චලනය සඳහා තනි තනිව සාදන ලද විකලාංග සපත්තු භාවිතා කරනු ලැබේ. මෙම අවස්ථාවේ දී, ඇවිදීම ඔහුගේ සුපුරුදු දුරින් 30% දක්වා සීමා කරන ලෙස රෝගියාට උපදෙස් දෙනු ලැබේ.
තනි පොලිමර් ඇඳුමක් භාවිතා කිරීම සඳහා ඇඟවුම් මුළු සම්බන්ධතා වාත්තු:
- දියවැඩියා ඔස්ටියෝ ආතරෝපති වල උග්ර අවධිය,
- පාදයේ තුවාලයක් වර්ධනය වීමෙන් සංකීර්ණ වූ ඔස්ටියෝ ආතරෝපති රෝගයේ නිදන්ගත අවධිය,
- ඔස්ටියෝ ආතරෝපති සහ / හෝ පාදයේ වණ වල ද්විපාර්ශ්වික ප්රාදේශීයකරණය (කකුල් දෙකේම).
සම්පුර්ණ ස්පර්ශක වාත්තු භාවිතය සඳහා නිරපේක්ෂ contraindication යනු පාදයේ ගැඹුරු පටක වල මෙන්ම බෝංචි හෝ සෙප්සිස් වල ක්රියාකාරී බෝවන ක්රියාවලියකි.
- වළලුකර-බ්රාචියල් දර්ශකය නම් ations ෂධ - ප්රතිජීවක if ෂධ නම්, අන්තයේ දරුණු ඉෂ්මීමියා (සංසරණ බාධාව)
තුවාලය ආසාදනය වී ඇත්නම් හෝ දියවැඩියා පාදයේ ආසාදනය වීමේ වැඩි අවදානමක් තිබේ නම්, ප්රතිජීවක චිකිත්සාව නියම කරනු ලැබේ. එහි සාර්ථකත්වය රඳා පවතින්නේ නිවැරදි ප්රතිජීවක administration ෂධ සහ පරිපාලන ක්රමවේදය මත පමණක් නොව තුවාලයේ ශල්ය වෛද්ය ප්රතිකාර මත ය. මෙම ප්රතිකාරය කාලෝචිත හා ප්රමාණවත් විය යුතුය, විශේෂයෙන් ආසාදනය දරුණු හා ගැඹුරු වූ විට. පාදයේ ශල්ය ප්රතිකාරය කල් දැමිය යුතු නැත, නමුත් ප්රතිජීවක චිකිත්සාව නියම කරන අවස්ථාවේදීම සිදු කළ යුතුය. එය රැඩිකල් විය යුතුය, එනම්, සියලුම ආසාදිත හා ශක්ය නොවන පටක වලට බලපායි.
රෝගියාට මෙම සං signs ා තිබේ නම්, ඔහුට ප්රතිජීවක, ෂධ සහ ප්රමාණවත් මාත්රාවලින් ප්රතිකාර කළ යුතු බව පැහැදිලිය. නමුත් දියවැඩියා රෝගයේ, විශේෂයෙන් වැඩිහිටි රෝගීන් තුළ, ප්රතිශක්තිකරණ පද්ධතිය බොහෝ විට අධි ක්රියාකාරී බවක් පෙන්නුම් කරයි, එනම් එය ආසාදනයට දුර්වල ලෙස ප්රතිචාර දක්වයි. එවැනි අවස්ථාවන්හිදී, ඉහත සඳහන් රෝග ලක්ෂණ නොපෙන්වන අතර, වෛද්යවරයාට ප්රතිජීවක cribe ෂධ නියම කළ යුතු අතර, ආසාදනයේ දේශීය ප්රකාශනයන් කෙරෙහි අවධානය යොමු කරයි.
උග්ර හා නිදන්ගත තුවාල වලදී, ආසාදන සං signs ා වෙනස් වේ. පළමු අවස්ථාවේ දී, එය ගෙඩියක්, ඉදිමීම, වේදනාව, සම මතුපිට උණ, තුවාලයෙන් සැරව නිදහස් වේ. නිදන්ගත තුවාල වලදී, ආසාදන සං signs ා යනු තුවාලයේ හා අවට පටක වල වේදනාව, අප්රසන්න ගන්ධයක්, තුවාලයේ ප්රමාණය වැඩිවීම, “පෘෂ් ust යේ” වර්ණය වෙනස් වීම සහ තුවාලයෙන් සැරව හෝ රුධිරය මුදා හැරීමයි.
දියවැඩියා පාදයට ප්රතිකාර කිරීම සඳහා, ප්රතිජීවක hospital ෂධ රෝහල් පසුබිමක දී ලබා දිය හැකිය, නැතහොත් රෝගියාට පෙති ආකාරයෙන් ගෙදර ගෙන යා හැකිය. ආසාදනය දරුණු නම් එය පළමු ක්රමය අවශ්ය වන අතර එය රෝගියාගේ ජීවිතයට හෝ අවයවවල ආරක්ෂාවට තර්ජනයක් වේ. දියවැඩියාවෙන් පෙළෙන රෝගියකුට ෆ්ලෙග්මොන්, ගැඹුරු විස් cess ෝට, තෙත් ගැන්ග්රීන් හෝ සෙප්සිස් ඇති බව හඳුනාගත හොත් ප්රතිජීවක චිකිත්සාව අභ්යන්තරව සිදු කෙරේ. එය ශල්යමය ජලාපවහනය, ඩිටොක්සිකරණය සහ රුධිරයේ සීනි සාමාන්යකරණය කිරීම සඳහා වන ක්රියාමාර්ග සමඟ සංයුක්ත වේ. මේ සියල්ල රෝහලක සිදු කෙරේ.
Purulent foci ගැඹුරු නොවන්නේ නම් සහ තුවාලයේ දේශීය ආසාදන පමණක් දක්නට ලැබේ නම්, එවිට රෝගියාට ටැබ්ලට් ස්වරූපයෙන් ප්රතිජීවක ගත හැකි අතර රෝහලට නොයනු ඇත. ස්වයංක්රීය ස්නායු රෝග නිසා ආමාශ ආන්ත්රයේ ඇති පෝෂ්ය පදාර්ථ හා drugs ෂධ අවශෝෂණය වීම දුර්වල විය හැකි බව සැලකිල්ලට ගැනීම වැදගත්ය. මෙම අවස්ථාවේ දී, ප්රතිජීවක ra ෂධ පරිපාලනය වෙත මාරු වීම අවශ්ය වේ.
(2011 අවසානය)
අවධානය! මෙම තොරතුරු වෛද්යවරුන් සඳහා පමණක් “වංචා පත්රයක්” වේ! රෝගීන් - ප්රතිජීවක take ෂධ ඔබම ගන්න එපා. සුදුසුකම් ලත් වෛද්යවරයෙකුගෙන් විමසන්න!
- ක්ලින්ඩාමයිසින් 300 mg දිනකට 3-4 වතාවක්
- රයිෆැම්පිසින් 300 mg දිනකට 3 වතාවක්
- Flucloxacillin 500 mg දිනකට 4 වතාවක්
- ක්ලින්ඩාමයිසින් 150-600 mg දිනකට 4 වතාවක්
- Flucloxacillin 500 mg දිනකට 4 වතාවක්
- ට්රයිමෙතොප්රිම් 200 mg දිනකට 2 වතාවක්
- රයිෆැම්පිසින් 300 mg දිනකට 3 වතාවක්
- ඩොක්සි සයික්ලයින් 100 mg / day
- ලයින්සොලිඩ් 600 mg දිනකට 2 වතාවක්
- වැන්කොමිසින් දිනකට 1 ග්රෑම් 2 වතාවක්
- ලයින්සොලිඩ් 600 mg දිනකට 2 වතාවක්
- ඩැප්ටොමයිසින් 300-600 mg දිනකට 1 වතාවක්
- ඇමොක්සිලින් 500 mg දිනකට 3 වතාවක්
- ක්ලින්ඩාමයිසින් 300 mg දිනකට 3-4 වතාවක්
- Flucloxacillin 500 mg දිනකට 4 වතාවක්
- එරිත්රොමිසින් 500 mg දිනකට 3 වතාවක්
- ඇමොක්සිලින් 500 mg දිනකට 3 වතාවක්
- ක්ලින්ඩාමයිසින් 150-600 mg දිනකට 4 වතාවක්
- ඇමොක්සිලින් 500 mg දිනකට 3 වතාවක්
- ඇමොක්සිලින් 500 mg දිනකට 3 වතාවක්
- මෙට්රොනිඩසෝල් 250 mg දිනකට 4 වතාවක්
- ක්ලින්ඩාමයිසින් 300 mg දිනකට 3 වතාවක්
- මෙට්රොනිඩසෝල් 500 mg දිනකට 3 වතාවක්
- ක්ලින්ඩාමයිසින් 150-600 mg දිනකට 4 වතාවක්
- සිප්රොෆ්ලොක්සැසින් 500 mg දිනකට 2 වතාවක්
- Cefadroxil 1 g 2 දිනකට 2 වතාවක්
- ට්රයිමෙතොප්රිම් 200 mg දිනකට 2 වතාවක්
- සිප්රොෆ්ලොක්සැසින් 200 mg දිනකට 2 වතාවක්
- සෙෆ්ටාසයිඩයිම් 1-2 ග්රෑම් දිනකට 3 වතාවක්
- සෙෆ්ට්රියාක්සෝන් 1-2 ග්රෑම් / දිනකට
- Tazobactam 4.5 g 3 දිනකට 3 වතාවක්
- ට්රයිමෙතොප්රිම් 200 mg දිනකට 2 වතාවක්
- මෙරොපෙනම් 500 mg-1 g දිනකට 3 වතාවක්
- Ertapenem දිනකට 500 mg-1 g
- ටයිකාර්සිලින් ක්ලවුලානේට් 3.2 ග්රෑම් 3 වතාවක් දිනකට
- සිප්රොෆ්ලොක්සැසින් 500 mg දිනකට 2 වතාවක්
- සෙෆ්ටාසයිඩයිම් 1-2 ග්රෑම් දිනකට 3 වතාවක්
- මෙරොපෙනම් 500 mg-1 g දිනකට 3 වතාවක්
- ටයිකාර්සිලින් ක්ලවුලානේට් 3.2 ග්රෑම් 3 වතාවක් දිනකට
බොහෝ විට, දියවැඩියා පාදයේ සින්ඩ්රෝමය ඇති රෝගීන් දුර්වල වකුගඩු ක්රියාකාරිත්වය සමඟ සංයුක්ත වේ. එවැනි තත්වයක් තුළ, ප්රතිජීවක or ෂධ හෝ වෙනත් drugs ෂධ සම්මත චිකිත්සක මාත්රාවලින් නියම කරන්නේ නම්, රෝගියාගේ සෞඛ්යයට සැලකිය යුතු හානියක් කළ හැකිය. එවැනි අවදානමක් ඇත්තේ ඇයි:
- වකුගඩු වල බැහැර කිරීමේ ක්රියාකාරිත්වය අඩු වුවහොත්, drug ෂධය සහ එහි පරිවෘත්තීය ශරීරයට විෂ සහිත බලපෑමක් ඇතිවීමේ සම්භාවිතාව වැඩි වේ,
- දුර්වල වකුගඩු ක්රියාකාරිත්වය ඇති රෝගීන් තුළ, drugs ෂධවල අතුරු ආබාධවලට ඉවසීම බොහෝ විට අඩු වේ,
- සමහර ප්රතිජීවක the ෂධ වකුගඩු වල බැහැර කිරීමේ ක්රියාකාරිත්වය දුර්වල වුවහොත් ඒවායේ ගුණාංග සම්පූර්ණයෙන් පෙන්වන්නේ නැත.
මෙම සාධක සැලකිල්ලට ගෙන, රෝගියකුට ඔහුගේ පාදවල දියවැඩියා සංකූලතා නෙෆ්රොෆති සමඟ සංයෝජනය වී ඇත්නම්, වෛද්යවරයා විසින් ප්රතිජීවක and ෂධ සහ එහි මාත්රාව තෝරා ගැනීම තනි තනිව සකස් කළ යුතුය.
ශල්යකර්ම, විස්තාරණය
තුවාලයකට ශල්ය වෛද්ය ප්රතිකාර යනු මිය ගිය සම සහ සැරව ඉවත් කිරීමයි. මියගිය පටක හානිකර බැක්ටීරියා සඳහා තෝතැන්නක් නොවන පරිදි එය කළ යුතුය.
මෙම ක්රියා පටිපාටිය ක්රියාත්මක කරන්නේ කෙසේද:
- සම පිරිසිදු කර විෂබීජහරණය කරනු ලැබේ.
- තුවාලය කෙතරම් ගැඹුරුද යන්න සහ ඕනෑම විදේශීය වස්තුවක් එයට වැටී ඇත්ද යන්න තීරණය වේ.
- වෛද්යවරයා මළ පටක හිස්කබලකින් හා ශල්ය කතුරකින් ඉවත් කර තුවාලය පිස දමයි.
ශල්ය වෛද්ය ප්රතිකාරය අවසානයේදී තුවාලය පෙරට වඩා විශාල හා ගැඹුරු ලෙස පෙනෙන්නට පුළුවන. එය රෝස හෝ රතු විය යුතුය, නැවුම් මස් මෙන් පෙනේ.
ශල්යකර්මයට අමතරව, තුවාලයකට ප්රතිකාර කිරීමට වෙනත් ක්රම තිබේ:
- ශක්ය නොවන පටක විසුරුවා හරින එන්සයිම යෙදිය හැකිය.
- විශේෂ කෘමි කීටයන් පවා භාවිතා කරන අතර ඒවා ආහාරයට ගන්නේ මළ සෛල පමණි. ඒ සමගම, ඔවුන් වණ සුව කිරීම උත්තේජනය කරන ද්රව්ය ස්රාවය කරයි.
කීටයන් සමඟ ඇති ක්රමය පළමු ලෝක යුද්ධයේ සිට දැනගෙන තිබේ. 2000 දශකයේ සිට ඔහු කෙරෙහි තිබූ උනන්දුව යළිත් යළිත් පැමිණ තිබේ.
තුවාල වලට ප්රතිකාර කිරීම ශල්යකර්මයක් ලෙස නොසැලකේ. සැබෑ සැත්කම් ක්රියාත්මක වන්නේ අනෙක් සියලුම ප්රතිකාර අසාර්ථක වුවහොත් පමණි. විස්තාරණය කිරීමේ සංකීර්ණතා පිළිබඳ විස්තරයක් මෙම ලිපියේ විෂය පථයෙන් ඔබ්බට ය. ශල්යකර්මයෙන් පසු සුවවීම සති කිහිපයක් හෝ මාස කිහිපයක් ගතවනු ඇත.
විකලාංග සපත්තු
විකලාංග සපත්තු යනු දියවැඩියා පාදයේ සින්ඩ්රෝමය සඳහා වැදගත්ම වැළැක්වීමේ පියවරයි. රෝගියා තමාට සුදුසු විකලාංග සපත්තු පැළඳ සිටී නම්, මෙය පාදයේ වණ ඇතිවීමේ සම්භාවිතාව 2-3 ගුණයකින් අඩු කරයි.
ඇඟිලි තොප්පිය යනු සපත්තු මේස් ශක්තිමත් කරන material න ද්රව්යයකි. විකලාංග සපත්තු වල තද ඇඟිලි තොප්පියක් නොතිබිය යුතුය. සපත්තුවේ මුදුන දියවැඩියා ඇඟිල්ලට මෘදු, සුවපහසු සහ ආරක්ෂිත විය යුතුය. විකලාංග සපත්තු වල අභ්යන්තරයේ කිසිදු මැහුම් නොතිබිය යුතුය.
එකම දෘඩ විය යුතුය, එනම් solid න, ප්රත්යාස්ථ නොවේ. මේ අනුව, පාදයේ ඉදිරිපස ප්ලාන්ටාර් පෘෂ් of යේ පීඩනය අඩු වන අතර පාදයේ කොටස් මත බර වඩාත් ඒකාකාරව බෙදා හරිනු ලැබේ. විකලාංග සපත්තු පළමු සවිකිරීමේ සිට ඉතා පහසු සහ සුවපහසු විය යුතුය.
ලිපිය කියවීමෙන් පසු, දියවැඩියා පාදයේ සින්ඩ්රෝමය පිළිබඳව ඔබට අවශ්ය සියල්ල ඔබ ඉගෙන ගෙන තිබේ. තත්වය තක්සේරු කිරීමට ඔබට උපකාරී වන ඡායාරූප ගණනාවක් ඉදිරිපත් කර ඇත - ඔබේ කකුල් වලට කොතරම් දරුණු ලෙස බලපා ඇත්ද යන්න සහ පුරෝකථනය කුමක්ද. දියවැඩියා පාදය යනු දියවැඩියාව වැලඳීමට හේතු විය හැකි ප්රබල සංකූලතාවකි. කෙසේ වෙතත්, සියලුම රෝගීන් ආබාධිත තත්ත්වයට පත්වීමට ඉඩ නොදේ. ඉහත දක්වා ඇති නිර්දේශ අනුගමනය කරන්න - සහ "තනිවම" ගමන් කිරීමේ අවස්ථාව සුරැකීමට සහතික විය. ප්රධාන දෙය නම් ඔබේ කකුල් වලට යම් හානියක් සිදු වූ වහාම වෛද්යවරයකු හමුවීමයි. වෛද්යවරුන්ට දැන් ඔවුන්ගේ අවි ගබඩාවේ effective ලදායී ඇඳුම් හා ආලේපන ඇති අතර එය ආසාදනවලට එරෙහිව සටන් කරන අතර සුව කිරීම උත්තේජනය කරයි.
කිසිදු ප්රාතිහාර්ය පෙති මත ගණන් නොගන්න. ඔබේම මුලපිරීම මත ප්රතිජීවක ගන්න එපා! ප්රධාන දෙය නම්, රෝගියාගේ කකුල් තවමත් උගුරේ නොතිබුණද, නියමිත වේලාවට ප්රතිකාර ආරම්භ කිරීමයි. දියවැඩියා ස්නායු රෝගයෙන් මිදීමට සහ කකුල් වල සංවේදීතාව යථා තත්වයට පත් කිරීමට ඔබට ඇල්ෆා ලිපොයික් අම්ලය උත්සාහ කළ හැකිය. නමුත් ඔබට කළ හැකි හොඳම දේ ඔබේ රුධිරයේ සීනි මට්ටම සාමාන්ය තත්වයට පත් කිරීම සඳහා අඩු කාබෝහයිඩ්රේට් ආහාරයකට මාරු වීමයි. දෙවන වර්ගයේ දියවැඩියාව සඳහා ප්රතිකාරය සහ පළමු වර්ගයේ දියවැඩියාව සඳහා වන ප්රතිකාරය පිළිබඳ වැඩිදුර කියවන්න. අඩු කාබෝහයිඩ්රේට් ආහාරයක් සීනි අඩු කරන අතර නිරෝගී පුද්ගලයින් මෙන් එය සාමාන්ය පරිදි තබා ගැනීමට උපකාරී වේ. මේ නිසා දියවැඩියා ස්නායු රෝගය පහව යයි. කකුල් වල සංවේදීතාව සම්පූර්ණයෙන්ම යථා තත්වයට පත් වේ. මෙය දියවැඩියා පාදයකින් සහ වෙනත් සංකූලතාවන්ගෙන් සුවය ලබා ගැනීමට සැබෑ ක්රමයකි.