ස්ටීටෝරියා යනු
නිදන්ගත අග්න්යාශය යනු ගිනි අවුලුවන ස්වභාවයේ අග්න්යාශයට සිදුවන ප්රගතිශීලී හානියක් ලෙස සලකනු ලබන අතර එමඟින් බාහිර හා අභ්යන්තර ක්රියාකාරිත්වයේ අක්රමිකතා අවුලුවන. මෙය ආහාර ජීර්ණයට සම්බන්ධ එන්සයිම, වැදගත් හෝමෝන (උදාහරණයක් ලෙස ඉන්සියුලින්) සහ ජීව විද්යාත්මකව ක්රියාකාරී ද්රව්ය ගණනාවක් නිපදවීමට හේතු වේ. එමනිසා, සියලුම රෝගීන් වහාම රෝග ලක්ෂණ හඳුනාගෙන වෛද්යවරයා විසින් නියම කරනු ලබන කාලෝචිත හා ප්රමාණවත් ප්රතිකාර වලට අනුකූල විය යුතුය.
ඊළඟට, රෝගයේ වර්ධනයට හේතු මොනවාද, වැඩිහිටියන්ගේ පළමු සං sign ාව හා රෝග ලක්ෂණය කුමක්ද සහ effective ලදායී ප්රතිකාර ක්රම මොනවාද යන්න අපි සලකා බලමු.
නිදන්ගත අග්න්යාශය යනු කුමක්ද?

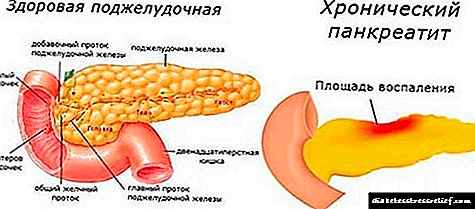
නිදන්ගත අග්න්යාශය යනු දිගු පුනරාවර්තන පා course මාලාවක් සහිත අග්න්යාශයේ ඇතිවන ගිනි අවුලුවන රෝගයකි, එහි සෛලීය ව්යුහයේ ක්රමයෙන් ව්යාධි වෙනස් වීමක් සහ ක්රියාකාරී හිඟකම වර්ධනය වීම මගින් සංලක්ෂිත වේ.
එවැනි රෝගයක ප්රගතියේ ප්රති the ලයක් ලෙස එන්සයිම, ට්රිප්සින් සහ ලයිපේස් ස්රාවය වීම ග්රන්ථියේ අඩු වේ. මේ නිසා, ඉන්ද්රියයේ රුධිර සංසරණය සැලකිය යුතු ලෙස නරක අතට හැරේ, සම්බන්ධක පටක වර්ධනය වේ, සහ විශේෂිත කැළැල් ඇති වන අතර, ස්ක්ලෙරෝසිස් ඇති ප්රදේශ සෑදී ඇත.
බොහෝ විට, රෝගය ඇති වන්නේ දිගු කලක් මත්පැන් පානය කිරීම හේතුවෙනි. පිරිමින් තුළ, අවුරුදු 15 ට වැඩි මත්පැන් පානය කරන කාන්තාවන් තුළ, අවුරුදු 10 කට වඩා වැඩි කාලයක් පානය කළහොත්, නිදන්ගත අග්න්යාශයේ අග්න්යාශය වර්ධනය විය හැකිය.
නිදන්ගත අග්න්යාශයේ වර්ධනය සඳහා ඇති ප්රධාන යාන්ත්රණය වන්නේ අග්න්යාශයේ නාල වල පීඩනය වැඩිවීම සහ අග්න්යාශයේ යුෂ එකතැන පල්වීමයි. අග්න්යාශයික එන්සයිම පහසුවෙන් තමන්ගේ පටක තුලට විනිවිද යාම, එහි සෛල විනාශ කිරීම (ස්වයංක්රීයකරණය) සහ නිදන්ගත ගිනි අවුලුවන ක්රියාවලියක් වර්ධනය වීම නිසා නාලයේ දිගු එකතැන පල්වීම එහි ව්යුහය උල්ලං to නය වීමට හේතු වේ.
නිදන්ගත අග්න්යාශයේ රෝග ලක්ෂණ උච්චාරණය වන විට වසර 10-15 ක් ගතවනු ඇත. රෝගය ඇතිවිය හැක්කේ:
- නිදන්ගත ස්වරූපයක කොලෙස්ටිස්ටිස්, ගැස්ට්රයිටිස් හෝ ඩුඕඩෙනයිටිස්.
- ආමාශයික හෝ duodenal වණ.
- බෝවන තුවාල - මැම්පස්, ටයිෆොයිඩ් හෝ ටයිෆස්, වෛරස් හෙපටයිටිස්.
- අධික ලෙස මත්පැන් පානය කිරීම.
- පාලනය නොකළ ආහාර.
- ධමනි සිහින් වීම.
- පණුවන් ශරීරයට විනිවිද යාම.
- හානිකර ද්රව්ය සමඟ සම්බන්ධ වීම - ආසනික්, පොස්පරස්, රසදිය, ඊයම්.
නිදන්ගත ස්වරූපයේ වර්ධනයේ අවධිය
| වේදිකා අග්න්යාශය | |
| පහසුයි | මේ අවස්ථාවේ වැඩිහිටියන් රෝගයේ පළමු රෝග ලක්ෂණ වලින් පීඩා විඳීමට පටන් ගනී. වේදිකාවේ කාලසීමාව වසර කිහිපයක් විය හැකිය. සමහර අවස්ථාවල රෝගය ඉතා ඉක්මණින් ඉදිරියට යයි. උග්රවීම් සංඛ්යාව වසරකට 1-2 වතාවක්. |
| සාමාන්යය | නිරන්තර සායනික රෝග ලක්ෂණ වර්ධනය කිරීමේ අවධිය. රෝගීන් අන්තරාසර්ග හා එක්සොක්රීන් අසමත් වීමේ සලකුණු පෙන්නුම් කරයි. මිනිසුන් ආහාරයට ගන්නේ ඉතා අල්ප වශයෙනි, උදර වේදනාව ගැන පැමිණිලි කරයි. වසරකට 3-4 උග්රවීම් නිරීක්ෂණය කෙරේ. අග්න්යාශයේ මෘදු ක්රියාමාර්ගයකට වඩා ඒවා දිගු වේ. රෝගී පුද්ගලයින් තුළ ශරීර බර අඩු වේ. එක්සොක්රීන් අග්න්යාශයේ ක්රියාකාරිත්වය මධ්යස්ථව අඩු වන අතර අග්න්යාශයේ හයිපර්ෆර්මන්ටිමියාව නිරීක්ෂණය කෙරේ. |
| බර | දැඩි සතුරු සංවේදනයන් සහ උච්චාරණය කරන ලද රෝග ලක්ෂණ සහිත නිතිපතා හා දීර් s කාලයක් තිස්සේ (වසරකට 5 වතාවකට වඩා). බර සැලකිය යුතු ලෙස වෙහෙසට පත්වන අතර එය පාචනයකි. සමහර විට අහිතකර ප්රතිවිපාක එකතු කළ හැකිය - දියවැඩියා රෝගය, duodenum 12 හි ස්ටෙනෝසිස්. |
නිදන්ගත අග්න්යාශයේ රෝග ලක්ෂණ
බොහෝ විට, නිදන්ගත අග්න්යාශයේ වර්ධනය සමඟ ග්රන්ථියේ පටක වල ආරම්භක ව්යාධි වෙනස්කම් රෝග ලක්ෂණ නොමැතිව සිදු වේ. නැතහොත් රෝග ලක්ෂණ මෘදු හා විශේෂිත නොවේ. පළමු වරට උද්දීපනය වූ විට, ව්යාධි ආබාධ දැනටමත් බෙහෙවින් වැදගත් ය.
නිදන්ගත අග්න්යාශය යනු පහත සඳහන් තත්වයකි:
- වේදනා අසහනය, තීව්රතාවයේ තරම වෙනස් විය හැකිය. ප්රාදේශීයකරණ අඩවිය යනු එපිගාස්ට්රික් කලාපය සහ වම් හයිපොහොන්ඩ්රියම් ය. වේදනාව නිරන්තරයෙන් හෝ පැරොක්සිමල් ලෙස පෙනේ. රෝගියා යමක් අනුභව කිරීමෙන් පසු රෝග ලක්ෂණය තීව්ර වේ.
- අතීසාරය - ඔක්කාරය, වමනය සඳහා ඇති පෙලඹීම, උදරයේ බර පිළිබඳ හැඟීමක්, මුඛ කුහරය තුළ අප්රසන්න පසු රසයක්, සමතලා වීම. රෝගියාට මේද ආහාර කෙරෙහි පිළිකුලක් ඇති විය හැකි අතර සමහර විට ආහාර රුචිය නැති වී යයි.
- වසර ගණනාවක් පුරා, රෝගියා ආහාර ගැනීමෙන් පසු මිනිත්තු 15 කට පසු ඔහු ගැන සැලකිලිමත් වන කෙටි කාලීන වේදනා සංවේදනයක ස්වරූපයෙන් අප්රසන්න රෝග ලක්ෂණ ප්රකාශ කළ හැකිය. අසහනය පැයක සිට දින 3-5 දක්වා පවතී. ඔවුන්ගේ සාන්ද්රණය ඇති ස්ථානය උදරයේ ඉහළ කොටස වන අතර සමහර විට වේදනාව හදවත අසල හෝ පපුවේ හෝ උකුලේ වම් පැත්තට දැනේ. සමහර අවස්ථාවල එය හර්පීස් සොස්ටර් ය. ඔබ ඉදිරියට නැමී හෝ ස්කොට් කළහොත් ඔබට එහි ශක්තිය අඩු කළ හැකිය.
- රෝගියාගේ සම කහ පැහැයට හැරේ. ස්කලෙරා සඳහා ද එය අදාළ වේ. සමේ කහ පැහැය වරින් වර ගමන් කරයි.
- අග්න්යාශයික එන්සයිම නොමැතිකම නිසා, අප පරිභෝජනය කරන ආහාරවල සංකීර්ණ අණු බඩවැලේ අවශෝෂණය කර ගත හැකි කුඩා ඒවාට බිඳ දැමීමේ ක්රියාවලිය කඩාකප්පල් වේ. මේ සම්බන්ධයෙන්, අග්න්යාශයේ පිළිකා සමඟ, ශරීරයේ බර අඩුවීම, ශරීරයේ විටමින් නොමැතිකම, වියළි සම, බිඳෙන නිය, ශරීරයේ යකඩ නොමැතිකම (රක්තහීනතාවය) සහ වෙනත් රෝග ලක්ෂණ සමඟ පෝෂණය වැඩි විය හැකිය.
නිදන්ගත අග්න්යාශයේ පිළිකා සමඟ වේදනාව ඇති වන්නේ:
- අග්න්යාශයික යුෂ පිටතට ගලා යාමේ ගැටළු,
- ග්රන්ථි ස්රාවය වැඩි කිරීම,
- අග්න්යාශයික ඉෂ්මීමියා,
- තන්තු වටා දැවිල්ල
- ස්නායු අවසානයෙහි වෙනස්කම්,
- අසල ඇති අවයව මිරිකීම.
රෝගයේ වර්ධනයත් සමඟ, උග්ර වීමේ වාර ගණන, රීතියක් ලෙස වැඩි වේ. අග්න්යාශයේ නිදන්ගත ප්රදාහය ග්රන්ථියට මෙන්ම යාබද පටක වලටද හානි කළ හැකිය. කෙසේ වෙතත්, රෝගයේ සායනික ප්රකාශනයන් (රෝග ලක්ෂණ) පෙනෙන්නට වසර ගණනාවක් ගත විය හැකිය.
උග්රවීම
නිදන්ගත අග්න්යාශයේ පිළිකා වඩාත් පොදු හේතු දෙකක් නිසා නරක අතට හැරිය හැකිය:
- මත්පැන් විශාල මාත්රාවක් ගැනීම,
- biliary පත්රිකාවේ අක්රියතාව.
අඩු වැදගත්කමක් ඇති හේතු බොහොමයක් ඇත, නමුත් නිදන්ගත අග්න්යාශයේ ආසාදනය උග්රවීමේ අවදානම සැලකිය යුතු ලෙස වැඩි කරයි:
- කුඩා මාත්රාව නිතිපතා පානය කිරීම,
- අධික ලෙස ආහාර ගැනීමේ ප්රවණතාව,
- දුම් පානය
- අධික බර
- අසනීප මේදය ආහාරයට ගැනීම,
- taking ෂධ ගැනීම
- බෝවන රෝග
- නිරන්තර ආතතිය.
බොහෝ අවස්ථාවන්හීදී, නිදන්ගත අග්න්යාශයේ රෝග උග්රවීමේ සලකුණු ඉළ ඇට යටින් දැනෙන නියත, උග්ර හා දරුණු වේදනාවේ ස්වරූපයෙන් පෙන්නුම් කරයි.
- බොහෝ විට වේදනාව අසමසම වේ, වෙනත් රෝග මෙන් වෙස්වළා ගනී, එය උඩුමහලේ වඩාත් උච්චාරණය වේ, ආමාශය දිගේ ඛාදනය වේ.
- සමහර විට වේදනාව පපුවට, පැත්තට, ශරීරයේ ගැඹුරට දැනෙන අතර එය අග්න්යාශයේ ආසාධනය උග්ර කරයි.
නිදන්ගත අග්න්යාශයේ පිළිකා උත්සන්න වීමේ ලක්ෂණ:
- පැහැදිලි දේශීයකරණයකින් තොරව උදර කුහරය තුළ අඳුරු හෝ තියුණු විය හැකි දරුණු වේදනාව, ආහාර ගැනීමෙන් පසු උග්රවීම සහ පසුපසට ලබා දීම.
- මලෙහි ඇති මේද අංශු මිශ්රණයක් සමඟ නිතර පාචනය.
- මුඛ කුහරය තුළ තිත්තකම පිළිබඳ හැඟීමක්.
- වමනය, කෝපය පල කලේය, බෙහෙත් බෙදා හැරීමට අපහසුය.
- දරුණු ඔක්කාරය.
- ආහාර රුචිය නැතිවීම.
- දිවේ සුදු ආලේපනය.
ඉහත සඳහන් සියලු සං signs ා සමස්ත මල් කළඹක් ලෙස හෝ එකින් එක දිස්විය හැකිය. පුද්ගලයෙකු දරුණු දරුණු වේදනාවෙන් පෙළෙනවා නම්, ඩිස්පෙප්ටික් සින්ඩ්රෝමය ඇතිවිය හැකි අතර, එමඟින් රෝගියාගේ යහපැවැත්ම වේගයෙන් පිරිහෙයි.
සංකූලතා
කාලයාගේ ඇවෑමෙන් ඔබ නිදන්ගත අග්න්යාශයේ පිළිකා සඳහා නිසි හා සම්පූර්ණ ප්රතිකාරයක් සිදු නොකරන්නේ නම්, එහි පසුබිමට එරෙහිව පහත සඳහන් සංකූලතා සක්රීයව ප්රගතියක් ලැබීමට පටන් ගනී:
- අග්න්යාශයික ඇස්කයිට්,
- අග්න්යාශයික දියවැඩියා රෝගය,
- විවරය
- රෙට්රොපෙරිටෝනියල් අවකාශයේ ෆ්ලෙග්මන් සෑදීම,
- බැහැර කරන නාල වල ගිනි අවුලුවන ක්රියාවලිය,
- නිදන්ගත duodenal අවහිරතා,
- බී 12 iency නතාවය රක්තහීනතාවය
- ද්වාර අධි රුධිර පීඩනය
- ව්යාජ සෛලවල ඉරිතැලීම් හේතුවෙන් ආමාශ ආන්ත්රයික රුධිර වහනයක් සිදුවිය හැක.
- මාරාන්තික ස්වභාවයේ පිළිකා ඇතිවීම.
ව්යාධි විද්යාවේ ප්රධාන ආකාර

මළ මූත්රාවල සංයුතිය වෙනස් වීමට හේතුව ස්ටීටෝරියා, නිර්මාතෘ, ඇමයිලෝරියා ය. අපි එක් එක් සංසිද්ධිය වෙන වෙනම සලකා බලමු.
- ස්ටීටෝරියා යනු ආහාර ජීර්ණ පද්ධතියේ අක්රමිකතාවයක් වන අතර, උදාසීන මේද හෝ මේද අම්ල මළ මූත්රාවල එකතු වේ.
- නිර්මාතෘවරයා යනු බඩවැල්වල ඇති පෝෂ්ය පදාර්ථ අක්රමිකතාවයට ප්රතිචාර වශයෙන් සිදුවන ව්යාධි විද්යාවකි. එය සමඟ මළ මූත්රාවල නයිට්රජන් සමුච්චය වේ. සුදුසු ප්රතිකාරයක් නොමැති විට එය අග්න්යාශයේ පිළිකා දක්වා වර්ධනය විය හැකිය.
- ඇමයිලෝරියා යනු ආහාර ජීර්ණ පද්ධතිය මගින් සීනි වලට බෙදී නොයන පිෂ් gra ධාතු සැලකිය යුතු ප්රමාණයක මළපහ වල පෙනුම මගින් සංලක්ෂිත වේ.
ස්ටීටෝරියා වර්ග
විශේෂ ists යින් පහත දැක්වෙන ව්යාධි විද්යාව වෙන්කර හඳුනා ගනී:
- ඇලිමෙන්ටරි ස්ටීටෝරියා - ශරීරයේ අධික මේද ප්රමාණයක් ආහාරයට ගැනීමෙන් ආහාර ජීර්ණ පද්ධතියට ආහාර දිරවීමට සාර්ථකව මුහුණ දිය නොහැක.
- බඩවැල්වල ඇති ස්ටීටෝරියා - මේදය අවශෝෂණය කර ගැනීමට බඩවැලට ඇති නොහැකියාව රෝගයේ වර්ධනයට හේතු වේ.
- අග්න්යාශයික ස්ටීටෝරියා යනු අග්න්යාශය මගින් මේද බිඳවැටීමට අවශ්ය ලිපිඩ එන්සයිම නිපදවන්නේ නැති ව්යාධිවේදයකි.
ආහාර ජීර්ණ අවයව වර්ධනය කිරීමේදී සංජානනීය අඩුපාඩු, වයස්ගත විය හැකි අතර, රෝගයේ වර්ධනයට හේතු වේ. බොහෝ විට ශරීරයේ එවැනි අසමත්වීම් වල පෙනුම මේද ආහාර බහුලත්වය මත පදනම්ව දෛනික ආහාර වේලක් තැනීමට හේතු වන අතර එය අග්න්යාශයේ කාර්යයට වඩාත් negative ණාත්මක ලෙස බලපායි.
ස්ටීටෝරියා රෝගයට හේතු විය හැකි තවත් මොනවාද? අන්තරාසර්ග ග්රන්ථිවල ක්රියාකාරී ධාරිතාව වඳ වී යාමේ රෝගයට හේතු වේ. විශේෂයෙන්, පිත්තාශයේ රෝග, එහි නාල වල දැවිල්ල ව්යාධි විද්යාවේ වර්ධනයට දායක වේ.
රෝග ලක්ෂණ

ස්ටීටෝරියා, නිර්මාතෘවරයා ලිහිල් මළපහ බහුල කිරීමට හේතු වේ. කැලා අළු හෝ ලා සෙවන ලබා ගනී. රෝගීන්ට නිතර නිතර මලපහ කිරීම දැනේ. කෝලස් වල අධික මේද අන්තර්ගතයක් ඇති බැවින් මලබද්ධය ඇතිවිය හැක. ඇඟවුම් කරන ලද ප්රකාශනයන් සමඟ, රෝගීන් වරින් වර දරුණු කරකැවිල්ල, බඩවැල්වල කැක්කුම සහ බඩ පිපීමෙන් පීඩා විඳිති.
ස්ටීටෝරියා රෝගයේ ප්රධාන දෘශ්ය ප්රකාශනය වන්නේ බහුල පෝෂණය හා මධ්යස්ථ ශාරීරික වෙහෙස සමඟ වේගවත් බර අඩු කර ගැනීමයි. රෝගයෙන් පීඩා විඳින අයගේ සම වියළි කබොලකින් වැසී ඇත. කාලයත් සමඟ සුදුමැලි තොල් නිරීක්ෂණය වන අතර මුඛයේ කොන් වල ඉරිතැලීම් ඇති වේ. මේදය අම්ල සහිත පටක වල සන්තෘප්තිය ප්රමාණවත් නොවන බව පෙන්නුම් කරන රෝග ලක්ෂණ පෙන්නුම් කරන්නේ ස්ටීටෝරියා රෝගයයි.
රෝග නිර්ණය

බලාපොරොත්තු සුන් වූ රෝග විනිශ්චයක් සනාථ කිරීම සඳහා, රෝගියා ආමාශ ආන්ත්ර විද්යා ologist යකුගෙන් උපදෙස් ලබා ගත යුතුය. වෛද්යවරයා පැමිණිලි වලට ඇහුම්කන් දී, උදරයේ ස්පන්දනය සිදු කරයි, එමඟින් කුඩා අන්ත්රය තුළ මේද ස්කන්ධය එකතැන පල්වීම හඳුනා ගැනීමට ඔබට ඉඩ සලසයි.
ඊළඟට, උපකරණ පර්යේෂණ ක්රම වෙත යොමුවන්න. විශේෂයෙන්, ආහාර ජීර්ණ පද්ධතියේ රෙට්රොස්කොපි පරීක්ෂාව මගින් ශ්ලේෂ්මල පටලවල ක්ෂය වීමේ මට්ටම තීරණය කිරීමටත්, සුදුමැලි වීම හඳුනා ගැනීමටත් හැකි වේ.
රෝග විනිශ්චය කිරීමේ වැදගත්ම කරුණ වන්නේ පුටුව විශ්ලේෂණය කිරීමයි, එහි ව්යුහය පිළිබඳ සවිස්තරාත්මක අධ්යයනයක්. බඩවැල් චලනයන් පිළිබඳ අන්වීක්ෂීය හා සාර්ව දෘෂ්ටි ඇගයීමකට යොමු වන්න. මීට අමතරව, කොලොනොස්කොපි, විකිරණශීලී සමස්ථානික පර්යේෂණ ක්රමයක් වන අල්ට්රා සවුන්ඩ් භාවිතා කළ හැකිය.
වැළැක්වීම
රෝගය වැළැක්වීම අරමුණු කරගත් effective ලදායී වැළැක්වීමේ පියවර ලෙස, එය සඳහන් කිරීම වටී:
- සමබර මේද, කාබෝහයිඩ්රේට් සහ ප්රෝටීන් ආහාර මත පදනම් වූ ආහාර වේලක් සංවර්ධනය කිරීම,
- ශරීරයෙන් විෂ ද්රව්ය ජීර්ණය හා ඉවත් කිරීම සඳහා වගකිව යුතු අවයව ක්රියා විරහිත වීමට හේතු විය හැකි මත්පැන් පානය ප්රතික්ෂේප කිරීම,
- බදින ලද ආහාර හා කුළුබඩු සහිත ආහාර පරිභෝජනය කිරීම.
ද්විතියික වැළැක්වීමේ පියවර අතරට ශරීරයේ මේද ප්රමාණවත් ලෙස බිඳවැටීමට හේතු විය හැකි රෝග කාලානුරූපව හඳුනා ගැනීම සහ තුරන් කිරීම සහ ඒ අනුව මළ මූත්රාවල ලාක්ෂණික තැන්පතු සෑදීම ඇතුළත් වේ. නිදසුනක් වශයෙන්, මෙම අරමුණු සඳහා, ඔවුන් බොහෝ විට කුඩා අන්ත්රය තුළ වර්ධනය වන ආසාදන ප්රතිජීවක මර්දනය සඳහා යොමු වේ.
ස්ටීටෝරියා: ප්රතිකාර

චිකිත්සාව අතරතුර, රෝගියාට ලිපිඩවල ඉහළ අන්තර්ගතයක් සහිත drugs ෂධ පා course මාලාවක් නියම කරනු ලැබේ. සමාන සැලැස්මක medicines ෂධ සංයුතියේ ක්රියාකාරී ද්රව්ය ආමාශයික යුෂ වල බලපෑම යටතේ ආහාර ජීර්ණ එන්සයිම අකාලයේ විනාශ වීම වළක්වයි.
Effective ලදායී drugs ෂධ අතර, ස්ටීටෝරියා රෝගයේ ප්රකාශනයන් ඉවත් කරන භාවිතය සැලකිල්ලට ගත යුතුය:
වඩාත්ම දියුණු අවස්ථාවන්හිදී, රෝගීන්ට ඇඩ්රිනොකෝටිකොට්රොපික් හෝමෝනය සහ හයිඩ්රොක්ලෝරික් අම්ලය අඩංගු taking ෂධ නියම කරනු ලැබේ. රෝගීන්ට විටමින් සංකීර්ණ ලබා ගැනීමට උපදෙස් දෙනු ලැබේ. සමාන්තරව, ඇස්කෝර්බික් සහ නිකොටින්තික් අම්ල භාවිතා කරමින් චිකිත්සාව සිදු කරනු ලැබේ.
ස්ටීටෝරියා රෝගයට ප්රතිකාර කිරීමේදී අවධාරණය කරනුයේ අඩු මේද මස්, තම්බා මාළු, අඩු මේද සහිත කිරි භාවිතය ය. රෝගීන්ට එළවළු සුප් හොද්ද සඳහා අවසර ඇත. සීමිත ප්රමාණයකින්, කෙට්ටු කුකුල් මස් හෝ කෙට්ටු හරක් මස් වලින් ද්විතියික සුප් හොද්ද සඳහා අවසර දෙනු ලැබේ.
විය හැකි සංකූලතා

නිසි ප්රතිකාර නොමැතිව, සංවර්ධනයේ අවසාන අවධියේ ඇති ස්ටීටෝරියා ශරීරයට පහත සඳහන් negative ණාත්මක ප්රතිවිපාක ඇති කළ හැකිය:
- ප්රෝටීන් iency නතාවය - පටක වල ඇති ප්රෝටීන ප්රමාණවත් ලෙස අවශෝෂණය වීම සමඟ ප්රතිගාමී තත්වයක් සම්බන්ධ වේ.
- හයිපොවිටමිනොසිස් - මේදය-ද්රාව්ය අංශුමාත්ර මූලද්රව්ය ප්රමාණවත් ප්රමාණයක් ශරීරයේ නොමැතිවීම හේතුවෙන් සිදු වේ.
- ශරීරයේ සාමාන්ය වෙහෙස.
- ජල ලුණු අසමතුලිතතාවයේ වර්ධනය ප්රකාශ වන්නේ නිරන්තර පිපාසය, විජලනය, ශරීරය මත සිදුරු වීම, ශ්ලේෂ්මල පටල අධික ලෙස වියළීම යන හැඟීමෙනි.
- සංවර්ධන තත්වයන් යනු පැරොක්සයිමල් ස්වභාවයේ ස්වේච්ඡා මාංශ පේශි හැකිලීමකි.
- ඔක්සලුරියා - ශරීරයෙන් ඔක්සලික් අම්ලය අධික ලෙස ඉවත් කිරීම. ව්යාධි විද්යාව සංලක්ෂිත වන්නේ දිය නොවන ගල් සෑදීමෙනි, එමඟින් මුත්රා හා වකුගඩු ඇලවල් අවහිර වේ.
- වැදගත් අවයව හා පද්ධති පරාජය කිරීම - හදවත, පෙනහළු, මොළය.
- මානසික ගැටළු වර්ධනය - කාර්ය සාධනය අඩු කිරීම, නින්දට බාධා, සාන්ද්රණය නැතිවීම, මානසික ක්රියාකාරිත්වයේ දුෂ්කරතා.
ගර්භණී සමයේදී ස්ටීටෝරියා

ස්ටීටෝරියා යනු කලලයක් ඇති කාන්තාවන්ගේ ලක්ෂණයකි. සාමාන්යයෙන්, ව්යාධි විද්යාව ප්රමාද වන්නේ ගර්භනී අවධියේ ය. බොහෝ අවස්ථාවන්හීදී, මලෙහි මේද තැන්පතු සෑදීම, පිත්තාශයේ ගර්භාෂයේ පීඩනය හේතුවෙන් පිටාර ගැලීම මන්දගාමී වේ.
ගර්භනී කාන්තාවන් තුළ, මෙම රෝගය බහුලව දක්නට ලැබෙන්නේ දියරමය ෆෙටිඩ් පුටුවකිනි. මෙම අවස්ථාවේ දී, ශරීරය මගින් ස්රාවය කරන ශ්ලේෂ්මල කහ පැහැයට හැරේ.
පසුකාලීනව, මෙම රෝගය රුධිර කැටි ගැසීමේ හැකියාව අඩුවීමට හේතු විය හැකි අතර එමඟින් දරු ප්රසූතියේදී කෙලින්ම ලේ ගැලීම නතර කිරීම අපහසු වේ. ප්රමාණවත් රෝග විනිශ්චය සහ ප්රතිකාර නොමැතිව, උල්ලං violation නය කිරීම කලලරූපයේ අස්ථි පටක දුර්වල වීමට හේතු වේ. සමහර අවස්ථාවල රෝගයේ වර්ධනයේ ප්රතිවිපාකය මව සහ දරුවා යන දෙදෙනාගේම දෘශ්යාබාධිත වීමයි.
සංකීර්ණ ප්රතිකාර ක්රම භාවිතා කිරීම ගර්භණී සමයේදී ස්ටීටෝරියා රෝගයේ ප්රකාශනයන් සම්පූර්ණයෙන්ම ඉවත් කිරීමට ඉඩ සලසයි. සුදුසු taking ෂධ ගැනීමට අමතරව, අපේක්ෂා කරන මවට දැඩි ආහාර වේලක් නියම කරනු ලැබේ. විශේෂයෙන්, ගර්භනී කාන්තාවක් කුළුබඩු, මේද, බැදපු ආහාර වලින් වැළකී සිටීමට නිර්දේශ කරන අතර A, D, E, K කාණ්ඩවල විටමින් නියම කරනු ලැබේ.
ළදරුවන් තුළ ඇති ස්ටීටෝරියා

අලුත උපන් බිළිඳුන් තුළ රෝගයේ වර්ධනය බොහෝ විට සිදුවන්නේ අක්මාව ප්රමාණවත් නොවීම නිසාය, එයට හේතුව ව්යාධිජනක ජාන විද්යාවයි. රෝගය ඇතිවීම සඳහා පූර්වාවශ්යතාවක් වන්නේ ආමාශ ආන්ත්රයික අවයවවල සංජානනීය තුවාල විය හැකිය.
ළදරුවන් තුළ ඇති ස්ටීටෝරියා රෝගයට ප්රධාන හේතු ලෙස සැලකීම වටී, පළමුව, මේද බිඳවැටීමට සම්බන්ධ වන ආමාශයික එන්සයිම ප්රමාණවත් නොවීම. සෞඛ්ය සම්පන්න පරිවෘත්තීය ගොඩනැගීමට දායක වන ද්රව්ය සෑදීම ස්වාභාවිකවම ජීවිතයේ මුල් මාස තුන තුළ සිදු වේ. මෙම කාලය තෙක් (ශරීරයේ අක්රියතාවයක් තිබේ නම්), ations ෂධ භාවිතය එන්සයිම නොමැතිකම ඉවත් කිරීමට ඉඩ දෙයි.
අවසාන වශයෙන්
ස්ටීටෝරියා යනු තරමක් අප්රසන්න රෝගයක් වන අතර, එහි ප්රධාන අන්තරාය වන්නේ අත්යවශ්ය අවයව හා පද්ධතිවල ක්රියාකාරිත්වයේ සමස්ත අපගමනය ස්කන්ධයක් වර්ධනය වීමේ ඉහළ සම්භාවිතාවයි.
පුහුණුවීම් වලට අනුව, රෝගයකට effectively ලදායී ලෙස සටන් කිරීම මඟින් මධ්යස්ථ මේද ආහාර සමඟ තාර්කිකව ආහාරයට ගත හැකි අතර විටමින් සමඟ ශරීරය සංතෘප්ත කරයි. එවැනි සරල පියවර මඟින් රෝගය ඉක්මනින් සමනය කිරීමේ අවධියට මාරු කර negative ණාත්මක ප්රතිවිපාක වළක්වා ගත හැකිය.
කෙටි විස්තරය
බොහෝ විට PS යනු ස්වාධීන ව්යාධි විද්යාවක් නොව වෙනත් රෝගයක ප්රතිවිපාකයක් (සංකූලතාවයක්) වේ.
සටහන්
1. PS යනු වෙනත් රෝගයක ප්රති ence ලයක් නම්, නිශ්චිත යටින් පවතින රෝගයේ කේතය කේතනය සඳහා යොදා ගනී.
2. ආමාශ ආන්ත්රයික ශල්යකර්මයේ ඇතිවන උල්ලං lations නයන් මෙම උප ශීර්ෂයෙන් බැහැර කර ඇත (K91.2).
වර්ගීකරණය
හේතු විද්යාව අනුව:
1. ප්රාථමික:
- ඉඩියෝපති අග්න්යාශයික ස්ටීටෝරියා,
- අග්න්යාශයික ලිපිඩ නිෂ්පාදනයේ ජානමය වශයෙන් තීරණය කරන ලද හුදකලා iency නතාවයක් සහිත ස්ටීටෝරියා,
- අග්න්යාශයේ (අග්න්යාශයේ) සංජානනීය හයිපොප්ලාස්සියාව, ඩිස්ප්ලාසියාව හෝ ඇප්ලේෂියාව සමඟ.
2. ද්විතීයික:
2.1 අග්න්යාශ රෝග සමඟ:
- නිදන්ගත අග්න්යාශය,
- අග්න්යාශය වෙන් කිරීමෙන් පසු කොන්දේසි,
- විශාල ගෙඩි, අග්න්යාශයේ පිළිකා, ක්රියාකාරීව ක්රියාකාරී පරෙන්චිමා පරිමාව අඩුවීමට තුඩු දෙයි,
- විවිධ හේතු නිසා අග්න්යාශයේ නාල වලට බාධා කිරීම,
- දියවැඩියාව
- සොලින්ජර්-එලිසන් සින්ඩ්රෝමය,
- සිස්ටික් ෆයිබ්රෝසිස්.
2.2 අනෙකුත් ආහාර ජීර්ණ අවයව වල රෝග සඳහා:
- ආමාශය: ආමාශයික ස්රාවය හෝ අචිලියා අඩු වීමත් සමඟ නිදන්ගත ගැස්ට්රයිටිස්, ආමාශය වෙන් කිරීමෙන් පසු ඇති වන තත්වයන්, ඩම්පින් සින්ඩ්රෝමය,
- කුඩා හා විශාල අන්ත්රය: නිදන්ගත එන්ටරයිටිස්, අධික බැක්ටීරියා වර්ධනය,
- අක්මාව සහ biliary පත්රිකාව: කොලෙස්ටැටික් අක්මා රෝග, කොලෙස්ටිස්ටෙක්ටොමියෙන් පසු තත්වයන්, පිත්තාශයේ හයිපොමෝටර් අක්රීයතාව සහිත නිදන්ගත කොලෙස්ටිස්ටිස්.
අග්න්යාශයික ස්ටීටෝරියා යනු ප්රකිරණය, උදර ඉෂ්මීය සින්ඩ්රෝමය, අධික ලෙස ආහාර ගැනීම (ලිපොලිටික් එන්සයිම නිපදවීමේ හැකියාව ඉක්මවා යන මේද ප්රමාණයක් අනුභව කිරීම) පසු තත්වයෙහි ප්රකාශනයකි.
රෝග ලක්ෂණ, පා course මාලාව
PS හි වඩාත් සාමාන්ය ප්රකාශනය වන්නේ මේද ආහාර වලට නොඉවසීම (විශේෂයෙන් බැදපු හා දුම්), පරිභෝජනයෙන් පසු රෝගීන්ට උදරයේ බරක් දැනෙන අතර බහුල හතු සහිත “මේද” මළපහ. බඩවැල් චලනයේ සංඛ්යාතය සාමාන්යයෙන් දිනකට 3-6 වාරයක් නොඉක්මවයි.
මළ මූත්රාවල “මේද ප්රමාණය” තීරණය කිරීම සඳහා සරල නිර්ණායකයක් වන්නේ වැසිකිළියේ ආලේපිත, දුර්වල ලෙස සේදිය හැකි ජල සලකුණු තැබීමට ඇති හැකියාවයි.
එය තුළ ඉදිමීම සහ කොලික වේදනාවක් තිබිය හැකිය.
මේද ආහාර අනුභව කිරීම සහ ආහාර ජීර්ණ එන්සයිම ආහාරයට ගැනීම සීමා කිරීමත් සමඟ, ප්රකාශනයේ බරපතලකම අඩු වන අතර සමහර අවස්ථාවලදී ඒවා සම්පූර්ණයෙන්ම අතුරුදහන් වේ.
PS හි ආරම්භක ප්රකාශනයන්:
- බර අඩු කර ගැනීම,
- පොලිපෙකල්,
- "මේද පුටුව"
- ලින්ටෙරියා (මළ මූත්රාවල ජීර්ණය නොවූ ආහාරවල සාර්ව අපද්රව්ය),
- සමතලා කිරීම,
- ස්පාස්ටික් උදර වේදනාව.
ප්රා.ලේ.
9. පීඑස් හි, රීතියක් ලෙස, බඩවැල් ශාකයේ සංයුතියට බාධා ඇති වේ. රෝගීන් තුළ, එන්ට්රොපන්ක්රියාටික් සින්ඩ්රෝමය (අධික බැක්ටීරියා වර්ධනය, එන්ටිටයිටිස්) ඇති වන අතර, බඩවැල් ලුමෙන් සිට උදර කුහරය දක්වා බඩවැල් ශාක සම්ප්රේෂණය වීමේ අවදානමක් පවතින අතර එමඟින් බැක්ටීරියා සංකූලතා වර්ධනය වේ.
රසායනාගාර රෝග නිර්ණය
අග්න්යාශයික ස්ටීටෝරියා (පීඑස්) හඳුනා ගැනීම සඳහා, මළ මූත්රාවලින් මේදය බැහැර කිරීම තීරණය කිරීම අවශ්ය වේ. අවශෝෂණ ව්යාධි විද්යාවේ ගුප්ත ආකාර හඳුනා ගැනීම සඳහා, මේද පැටවීමෙන් පසු මළ මූත්ර වල මේදය තීරණය කිරීම රෙකමදාරු කරනු ලැබේ.
අග්න්යාශයේ ක්රියාකාරීත්ව පරීක්ෂණ වර්ගීකරණය
1. විමර්ශනය - බයිකාබනේට්, ඩයෝඩෙනල් අන්තර්ගතයේ එන්සයිම වල අන්තර්ගතය තීරණය කිරීම:
1.1 සෘජු (රහසිගත-අග්න්යාශය, සෙරෙටින්-සෙරුලීන්, අවුෆිලිනෝ-කැල්සියම් පරීක්ෂණ) - අග්න්යාශයේ (අග්න්යාශයේ) කෙලින්ම ඇසිනාර් සහ නාල සෛල උත්තේජනය කිරීම.
1.2 වක්ර (ලුන්ඩ් ටෙස්ට්, හයිඩ්රොක්ලෝරික් අම්ල-තෙල් පරීක්ෂණය) - සීක්රටින් උත්තේජනය කිරීම සහ අග්න්යාශය නිපදවීම.
2. පරීක්ෂණ රහිත පරීක්ෂණ:
2.1 සෘජු (ඉලාස්ටේස් -1, චයිමොට්රිප්සින් සහ වෙනත්) - මළ මූත්රාවල අග්න්යාශයික එන්සයිම වල අන්තර්ගතය තීරණය කිරීම.
2.2 වක්ර - උපස්ථර ජල විච්ඡේදක නිෂ්පාදනවල අන්තර්ගතය තීරණය කිරීම:
- මළ මූත්රාවල (කොප්රොස්කොපි, දිනපතා මේදය මුදා හැරීම),
- මුත්රා වලදී (PABK පරීක්ෂණය, අග්න්යාශයේ පරීක්ෂණය, ෂිලිං පරීක්ෂණය),
- පිට කරන වාතය තුළ (ට්රයිග්ලිසරයිඩ්, ප්රෝටීන්, ඇමයිලේස් සහ වෙනත්).
පරීක්ෂණ පරීක්ෂණ
සීක්රටින් අග්න්යාශයේ පරීක්ෂණය
එක්සොක්රීන් අග්න්යාශයේ ප්රමාණවත් නොවීම තීරණය කිරීම සඳහා වඩාත් විශ්වාසදායක පරීක්ෂණය. මෙම පරීක්ෂණය සිදු කිරීම සඳහා, බාසල් ස්රාවය සෙමෙන් / මිනිත්තු 3-4 ක් ඇතුළත ගැනීමෙන් පසුව, සිරුරේ බර 1 U / kg මාත්රාවකින් ලබා දෙනු ලැබේ. භාවිතයට පෙර වහාම විෂබීජහරණය කරන ලද සමස්ථානික සෝඩියම් ක්ලෝරයිඩ් ද්රාවණයක මිලි ලීටර් 10 ක් සීක්රීන් සමඟ කුප්පියට හඳුන්වා දෙනු ලැබේ. එහි ප්රති solution ලයක් වශයෙන් මිලි ලීටර් 1 ක රහසිගත PIECES 10 ක් අඩංගු විය යුතුය. ශරීර බර කිලෝග්රෑම් 10 ක් සඳහා තනුක සෙරෙටින් මිලි ලීටර් 1 ක් පරිපාලනය කෙරේ. එහි පරිපාලනයෙන් පසුව, duodenal අන්තර්ගතය මිනිත්තු 20 ක කොටස් තුනකින් එකතු කරනු ලැබේ.
තවද, ඒ හා සමානව, 1 U / kg ශරීර බරකින් යුත් අග්න්යාශය (සීක්රටින් මෙන් තනුක කර ඇත). අග්න්යාශයේ පරිපාලනය කිරීමෙන් පසුව, duodenal අන්තර්ගතය මිනිත්තු 20 ක කොටස් තුනකින් එකතු කරනු ලැබේ.
රහස්ය-අග්න්යාශයේ පරීක්ෂණයේ සාමාන්ය අගයන්:
- ස්රාවය පරිමාව - 184 ml / h,
- බයිකාබනේට් සාන්ද්රණය 85 mmol / l,
- ඇමයිලේස් ක්රියාකාරිත්වය - 111 ncat / kg,
- ලිපිඩ ක්රියාකාරිත්වය - 61 ncat / kg,
- ට්රිප්සින් ක්රියාකාරිත්වය - 4.9 nkat / kg.
පරීක්ෂණ රහිත පරීක්ෂණ
මල ඉලාස්ටේස් -1 තීරණය කිරීමේ ක්රමය - නිදන්ගත අග්න්යාශයේ රෝග විනිශ්චය සඳහා සංවේදී, ආක්රමණශීලී නොවන පරීක්ෂණය. මෙම පරීක්ෂණය නිදන්ගත අග්න්යාශයේ රෝග විනිශ්චය කිරීමේදී මල චයිමොට්රිප්සින් වලට වඩා සංවේදී වන නමුත් මෘදු හෝ මධ්යස්ථ රෝග සඳහා විශ්වාසදායක නොවේ.
ෆීකල් ඉලාස්ටේස් -1 මගින් නිදන්ගත අග්න්යාශයේ රෝග විනිශ්චය කිරීමේ ක්රමය ප්රධාන අග්න්යාශයික එන්සයිම වල ද්විමාන අන්තර්ගතයන්හි ආක්රමණික ක්රමවේදය මගින් නිර්ණය කිරීම සමඟ ධනාත්මකව සම්බන්ධ වේ: ඇමයිලේස්, ලයිපේස්, ට්රිප්සින් සහ චයිමොට්රිප්සින්.
වැන් ඩි කැමරා ක්රමය - ටීමළ මූත්රාවල ප්රමාණාත්මකව තීරණය කිරීම සඳහා පූර්ණ කාලීන හා සාපේක්ෂව සරල ක්රමය. රෝගීන් මේදය ග්රෑම් 50-100 ක් අඩංගු සම්මත ආහාර වේලක සිටින විට පරීක්ෂා කිරීම රෙකමදාරු කරනු ලැබේ.
මුත්රා ග්රෑම් 100 කට මුලින් තීරණය කරන ලද මුළු මේදය, මේද අම්ල සහ උදාසීන මේදය අවශ්යයෙන්ම දෛනික මළ මූත්රයට පරිවර්තනය වේ. මෙම ක්රමවේදය මගින් ලබාගත් සියලුම දත්ත පැමිණිය යුත්තේ දෛනිකව මළ මූත්ර වෙන් කිරීමෙනි.
දින 3 ක් ඇතුළත මල බද්ධය එකතු වේ (මල බද්ධය - දින 5 ක්), එක් එක් දෛනික කොටසෙන් මළ මූත්රා පිළිබඳ අනුක්රමික අධ්යයනයක් සිදු කරනු ලැබේ, පසුව දින 3 ක් සඳහා සාමාන්ය අගයන් පෙන්වනු ලැබේ.
භෞතික විද්යාත්මක සීමාවන් තුළ මේදය ගන්නා නිරෝගී පුද්ගලයින් තුළ, දිනපතා මළ මූත්රාව ග්රෑම් 5 නොඉක්මවිය යුතුය. මධ්යස්ථ ස්ටීටෝරියා වාර්තා වන්නේ 5-10 ග්රෑම් මේදය මළ මූත්රාවලින් මුදා හැරීමත් සමඟය. උච්චාරණය කරන ලද ස්ටීටෝරියා - ග්රෑම් 10 ට වඩා.
පරිවර්තනය කරන ලද අධෝරක්ත ෆූරියර් වර්ණාවලීක්ෂය - මළ ලිපිඩ මිනුම් ක්රමය (සාලරින් සහ ෂ්රෝඩර් විසින් යෝජනා කරන ලදී).
RAVA හෝ PABK පරීක්ෂණයඑසේම පෙප්ටයිඩ හෝ බෙන්ටිරාමයින් පරීක්ෂණය: පැරා-ඇමයිනොබෙන්සොයික් අම්ලය ට්රයිපෙප්ටයිඩ් ග්රෑම් 1.0-2.0 ක ප්රමාණයකින් හඳුන්වා දෙනු ලැබේ (වයස සහ ශරීර බර අනුව), ද්රව්යයේ 1 ග්රෑම් පැරා-ඇමිනොබෙන්සොයික් අම්ලය මිලිග්රෑම් 340 ක් අඩංගු වේ. රසායනික ද්රව්යය කුඩා අන්ත්රය තුළ රසායනික චිකිත්සාව මගින් බිඳ දමනු ලැබේ. පැරා-ඇමිනොබෙන්සොයික් අම්ලයේ ප්රතිශතයක් අනාවරණය වන්නේ මෙම සංයෝගය මුත්රා පිට කිරීමෙන් ය.
පැය 8 ක් තුළ මුත්රා පරීක්ෂාව සිදු කරනු ලැබේ, සාමාන්යයෙන් ගන්නා ලද පැරා-ඇමයිනොබෙන්සොයික් අම්ලයෙන් අවම වශයෙන් 50% ක් මෙම කාලය තුළ මුදා හරිනු ලැබේ.
දින කිහිපයකින් සියළුම බඩවැල් චලනයන් එකතු කිරීම අවශ්ය වන අතර මුත්රා සමඟ මළ මූත්රා මිශ්ර වීමේ අවදානමක් ඇත. විකිරණශීලී සමස්ථානික ක්රමයේ රෝග විනිශ්චය කිරීමේ හැකියාවන් සමාන්තරව රුධිරය හා මල පරීක්ෂාව සමඟ වැඩි වේ. මුත්රා ක්රියාකාරිත්වය අධ්යයනය කිරීම රුධිර පරීක්ෂණයකට වඩා අඩු විශ්වසනීය ක්රමයකි.
විකිරණශීලී සමස්ථානික ක්රමය භාවිතා කරමින්, අවශෝෂණ ආබාධ පිළිබඳ මාතෘකා රෝග විනිශ්චය සඳහා පහසුකම් සපයයි.
රුධිර පරීක්ෂණයක් මත පදනම් වූ ක්රම (“ප්රකෝපිත හයිපර්ලිපිඩිමියා” ක්රමය, විවිධ ලිපිඩ භාග අධ්යයනය කිරීම සඳහා ක්රෝමොටෝග්රැෆික් ක්රමයක්, ප්රොපරෝල් පරීක්ෂණයක්, ලිපියෝඩෝල් සමඟ පරීක්ෂණයේ ප්රභේදයක්, පැබා පරීක්ෂණයේ ප්රභේදයක්) සාපේක්ෂව විශ්වාස කළ නොහැකි ය. වඩාත්ම විශ්වාසදායක හා සරල ක්රමය වන්නේ මළ මූත්ර සමඟ මේදය බැහැර කිරීම තීරණය කිරීමයි. මෙයට හේතුව මේදයෙන් 95% ක් අවශෝෂණය වී ඇති අතර මෙම ප්රතිශතයේ සුළු අඩුවීමක් එහි අවශෝෂණය මැනීමට වඩා මුදා හරින ලද ප්රමාණය තීරණය කිරීමේදී වඩා කැපී පෙනේ.
PS රෝග විනිශ්චය කිරීමේදී අයඩෝලිපොල් පරීක්ෂණය වැනි සරල ක්රමයක් ද භාවිතා වේ. වාචිකව ගත් අයඩොලිපෝල්, බඩවැල්වල ලිපිඩ මගින් කැඩී මුත්රා පිට කරයි. බැහැර කරන කාලය සහ මුත්රා වල අයඩින් සාන්ද්රණය වන විට, ලිපිඩ ක්රියාකාරිත්වය විනිශ්චය කළ හැකිය.
තිබේ නම්:
- යකඩ, කැල්සියම්, මැග්නීසියම්, පොටෑසියම්, රුධිරයේ සෝඩියම්: පහළ මට්ටම්,
- රුධිරයේ විටමින් A, D, E, K: iency නතාවය,
- PABA පරීක්ෂණය, අග්න්යාශයේ පරීක්ෂණ හෝ බාහිර පරීක්ෂණ අග්න්යාශයේ ප්රමාණවත් නොවන බව හෙළි කරන වෙනත් පරීක්ෂණ,
- මළ මූත්රාවල බැක්ටීරියා විද්යාත්මක පරීක්ෂණය: බඩවැල් ශාකයේ දුර්වල සංයුතිය, එන්ටරොපන්ක්රියාටික් සින්ඩ්රෝමය (අධික බැක්ටීරියා වර්ධනය, එන්ටරයිටිස්).
සාමාන්ය තොරතුරු
ස්ටීටෝරියා කලාතුරකින් ස්වාධීන ව්යාධි විද්යාවක් වන අතර, බොහෝ විට එය තවත් ආබාධයක රෝග ලක්ෂණයකි. මේදය බිඳවැටීමේ හා අවශෝෂණය කිරීමේ ක්රියාවලීන් උල්ලං violation නය කිරීමකි. අග්න්යාශයේ දුර්වලතා ඇති අවස්ථාවන්හිදී ස්ටීටෝරියා රෝගයේ වඩාත් සුලභ සං signs ා නිරීක්ෂණය කෙරේ. ව්යාධි විද්යාව බොහෝ විට පුරුෂයින් හා කාන්තාවන් තුළ අනාවරණය වේ. එය සාමාන්යයෙන් අවුරුදු 25-30 කට පසුව වර්ධනය වේ. ජීර්ණය නොකළ මේදවල සංයුතිය සැලකිල්ලට ගෙන, ප්රායෝගික ආමාශ ආන්ත්ර විද්යා ක්ෂේත්රයේ ප්රවීණයන් වර්ග 3 ක් වෙන්කර හඳුනා ගනී: ස්ටීටෝරියා රෝගයේ 1 වන ප්රභේදය සමඟ, උදාසීන මේදය මළ මූත්රාවල ප්රමුඛ වේ, 2 වන ප්රභේදය මේද අම්ල හා සබන් සමඟ, 3 වන කොටස සමඟ මෙම සියලු සංරචක පවතී.

ස්ටීටෝරියා රෝගයට බහුඅවයවික සම්භවයක් ඇත. අග්න්යාශයට සංජානනීය හානියක් වන රෝගයේ ප්රාථමික (හුදකලා) ආකාර නිරීක්ෂණය කරනු ලැබේ - ඩිස්ප්ලාසියාව, හයිපොප්ලාස්සියාව සහ ඉන්ද්රියයේ ඇප්ලේෂියාව, අග්න්යාශයික ලිපිඩයේ පාරම්පරික iency නතාවය. ද්විතියික (රෝග ලක්ෂණ) ස්ටීටෝරියා රෝගයට හේතු වෙනත් ව්යාධි තත්වයන් ය:
- අග්න්යාශ රෝග. මේද ජල විච්ඡේදනය සඳහා අග්න්යාශයික ලිපිඩ සහ කොලිපේස් එන්සයිම අවශ්ය වේ. නිදන්ගත අග්න්යාශයේ පිළිකා, අග්න්යාශයේ පරිමාමිතික සැකැස්ම, අග්න්යාශයේ නාල වලට බාධා කිරීම වැනි ඒවායේ නිෂ්පාදනය හා ස්රාවය අඩපණ වේ.
- ආමාශ රෝග. ආමාශයික එපිටිලියම් වල ස්රාවය වන ක්රියාකාරිත්වය අඩුවීමත් සමඟ බඩවැල්වල මේද ප්රමාණවත් ලෙස අවශෝෂණය වීම සටහන් වේ. නිදන්ගත ගැස්ට්රයිටිස් වල ස්රාවය, අචිලස් සහ ශ්වසන ආමාශයේ රෝග සමඟ ස්ටීටෝරියා රෝගයේ සං signs ා අනාවරණය වේ.
- හෙපටොබිලියරි ව්යාධිවේදය. බඩවැල් බිත්තිය මගින් මේදය අවශෝෂණය කර ගැනීම සඳහා ප්රමාණවත් තරම් ප්රමාණයක් අවශ්ය වේ. ස්ටීටෝරියා රෝගය වර්ධනය වන්නේ දුර්වල වූ කෝපය පල කලේය ස්රාවය වන රෝග මගිනි: කොලෙස්ටැටික් හෙපටයිටිස්, හයිපොමෝටර් බිලියරි ඩිස්කිනේෂියා.
- බඩවැල් ආබාධ. නිදන්ගත එන්ටිටයිටිස් සහ අධික බැක්ටීරියා වර්ධනයත් සමඟ එන්ට්රොසයිට් වලට ඇතුළු වන ඇඩිපෝස් මයිකල් ක්රියාවලිය දුක් විඳියි. එහි ප්රති As ලයක් ලෙස බඩවැල් බිත්තිය හරහා නොයන මේදය මළ මූත්රාවලින් බැහැර වන අතර එය ස්ටීටෝරියා මගින් ප්රකාශ වේ.
- අන්තරාසර්ග රෝග. දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් තුළ, ස්ටීටෝරියා රෝගයට හේතුව දියවැඩියා එන්ට්රොපති සහ අනුකූල සෙලියාක් රෝගයයි. හයිපොපරාතිරයිඩවාදය සමඟ බහු අවයවික සින්ඩ්රෝමය තුළ මළ මූත්රාවල අධික මේද අන්තර්ගතයක් දක්නට ලැබේ.
පරපෝෂිත ආසාදන හා බඩවැල් ආසාදන සමඟ මේදය අවශෝෂණය නරක අතට හැරේ. අඩුවෙන් පොදුවේ ගත් කල, ස්ටීටෝරියා ඇතිවීම එක් වරක් සිදුවන අක්රමිකතා හෝ ආහාර පුරුදු සමඟ සම්බන්ධ වේ - මේද ආහාර ලිපොලිටික් ද්රව්ය නිපදවීමේ හැකියාව ඉක්මවා යන ප්රමාණයකට භාවිතා කිරීම. තරබාරුකමට ප්රතිකාර කිරීම සඳහා විරේචක සහ drugs ෂධ භාවිතා කිරීම සහ පිළිකා සඳහා රසායනික චිකිත්සාව සමඟ මේදය ප්රමාණවත් ලෙස ජීර්ණය හා අවශෝෂණය වීම නිරීක්ෂණය කෙරේ. මළ මූත්රාවල මේදය වැඩිවීමට පැහැදිලි හේතු නොමැති විට, ඔවුන් රෝගයේ මුග්ධ ප්රභේදයක් ගැන කතා කරයි.
ස්ටීටෝරියා වර්ධනයේ යාන්ත්රණය පදනම් වී ඇත්තේ පරිභෝජනය කරන මේද ප්රමාණය හා ශරීරයේ ක්රියාකාරී හැකියාවන් අතර ඇති පරස්පරතාව මත ය. ප්රමුඛතම ව්යාධිජනකය වන්නේ ආහාර ජීර්ණ පත්රිකාවේ ලිපිඩ පරිණාමනයේ විවිධ අවධීන් උල්ලං violation නය කිරීමයි. ආමාශයික ස්රාවය අඩුවීම නිසා මේදය ප්රමාණවත් නොවීම. ප්රධාන ලිපොලයිටික් සාධක (අග්න්යාශයික එන්සයිම, බයිල් අම්ල) නොමැතිකම, එන්ට්රොසයිට වලට හානි වීම සහ බඩවැල් හරහා චයිමේ වේගවත් සංක්රමණය සමඟ අසම්පූර්ණ ජල විච්ඡේදනය නිරීක්ෂණය කෙරේ.
ස්ටීටෝරියා රෝග ලක්ෂණ
රෝගයේ ව්යාධිජනක සං sign ාව නම් උදාසීන මේදය විශාල ප්රමාණයක් අඩංගු වන නොදැනුවත්ව තෙල් සහිත මළ මූත්රා විශාල ප්රමාණයක් මුදා හැරීම සහ වැසිකිළියේ මතුපිටින් සෝදා නොගැනීමයි. මල සාමාන්යයෙන් දිනකට 3-6 වතාවක් වේගවත් වේ. රෝගීන්ට ඔවුන්ගේ බඩවැල්වල ජීර්ණය නොවූ ආහාරවල අංශු දැකිය හැකිය. ස්ටීටෝරියා හි ඇති පොලිෆෙකලියා බොහෝ විට බැදපු හෝ මේද ආහාර භාවිතය සමඟ සම්බන්ධ වේ. අනෙකුත් ඩිස්පෙප්ටික් ප්රකාශනයන් නිරීක්ෂණය කරනු ලැබේ: එපිගාස්ට්රික් කලාපයේ අධික බර හා අසහනය, ඉදිමීම, වරින් වර උදරයේ කැක්කුම.
රෝගයේ සංකීර්ණ පා course මාලාවක් සමඟ, රෝගීන්ට වෙනත් අවයව හා පද්ධති වලින් රෝග ලක්ෂණ වර්ධනය විය හැකිය. ස්ටීටෝරියා රෝගය විටමින් .නතාවය හේතුවෙන් දැවිල්ල සහ දිව, තොල් සහ මුඛයේ ශ්ලේෂ්මල ඛාදනය වීම මගින් සංලක්ෂිත වේ. කාන්තාවන් තුළ ඔසප් චක්රයේ අක්රමිකතාව වන ඔලිගොමෙනෝරියා සමහර විට සටහන් වේ. රෝගීන්ගේ සාමාන්ය තත්වය වෙනස් වෙමින් පවතී, වැඩ කිරීමේ ධාරිතාව අඩුවීම, මාංශ පේශි දුර්වල වීම, නිතර නිතර හිසරදය සහ කරකැවිල්ල සටහන් වේ.
ස්ටීටෝරියා ප්රතිකාර
ප්රතිකාර ක්රම තෝරා ගැනීම රෝගයේ හේතු මත රඳා පවතී. බොහෝ රෝගීන් තුළ ව්යාධිවේදය අග්න්යාශයේ හෝ ආමාශයේ ක්රියාකාරී අසමත්වීම සමඟ සම්බන්ධ වී ඇති හෙයින්, ඒවායේ ස්රාවය සෘජුව හා වක්රව උත්තේජනය කිරීම හා ප්රතිස්ථාපන ප්රතිකාරය සිදු කරනු ලැබේ. ස්ටීටෝරියා රෝගයට ප්රතිකාර කිරීමේ ක්රමයට පහත සඳහන් drugs ෂධ කාණ්ඩ ඇතුළත් විය හැකිය:
- ආමාශයික ස්රාවය උත්තේජක. ස්රාවය කිරීමේ ක්රියාකාරිත්වය නිෂේධනය කිරීම සමඟ ආමාශයේ රෝග සඳහා ඇඟවුම් කර ඇත. පෙප්සින් සහ හයිඩ්රොක්ලෝරික් අම්ලයේ නිෂ්පාදනය වැඩි කිරීම සඳහා හිස්ටමින් සහ එහි කෘතිම ප්රතිසම සාමාන්යයෙන් භාවිතා වේ. ආදේශක අරමුණක් ඇති උත්තේජකවල අකාර්යක්ෂමතාව සමඟ, ආමාශයික යුෂ වල සං containing ටක අඩංගු නියෝජිතයන් නියම කරනු ලැබේ.
- අග්න්යාශයික එන්සයිම. දෛනිකව මේදය නැතිවීම (15 ග්රෑම් සිට), නිවර්තන ප්රමාණවත් නොවීම, නිරන්තර පාචනය සහ අතීසාරය වැනි එන්සයිම ප්රතිස්ථාපන ප්රතිකාරය නිර්දේශ කරනු ලැබේ. අග්න්යාශයේ එක්සොක්රීන් ක්රියාකාරිත්වය ප්රතිස්ථාපනය කිරීම සඳහා මේදය ජීර්ණය වැඩි දියුණු කිරීම සඳහා ලිපිඩ අඩංගු කාරක භාවිතා කරනු ලැබේ.
ස්ටීටෝරියා රෝගයේ බාහිර ක්රියාකාරිත්වයන් සමඟ, යටින් පවතින රෝගයට සම්මත චිකිත්සක ප්රොටෝකෝල අනුව ප්රතිකාර කරනු ලැබේ. මෙම අවස්ථාවේ දී, රෝගියාට ප්රති-බැක්ටීරියා සහ ප්රති-පරපෝෂිත drugs ෂධ, ප්රතිජීවක anti ෂධ, ප්රති-ෆෝම් කාරක, ප්රොකිනෙටික්ස් සහ මයෝට්රොපික් ඇන්ටිස්පස්මොඩික්ස් නියම කළ හැකිය. නිවර්තන ආබාධ නිවැරදි කිරීම සඳහා විටමින් K, A, D, E, B12, ෆෝලික් අම්ලය, විටමින්-ඛනිජ සංකීර්ණ සහ ඇමයිනෝ අම්ල මිශ්රණ භාවිතා කරනු ලැබේ.
ස්ටීටෝරියා රෝගයේ හේතුව කුමක් වුවත්, රෝගීන්ට ආහාර නිවැරදි කිරීමක් අවශ්ය වේ: නිරන්තර භාගික පෝෂණය, අධික ලෙස ආහාර ගැනීම තුරන් කිරීම (විශේෂයෙන් දහවල් කාලයේදී), දිනපතා පරිභෝජනය කරන මේද ප්රමාණය ග්රෑම් 40-60 දක්වා සීමා කිරීම, මූලික වශයෙන් සතුන් සහ තාප පිරියම් කළ මේද නිසාය. දුම්පානය සහ මත්පැන් පානය සම්පූර්ණයෙන්ම නතර කිරීම රෙකමදාරු කරනු ලැබේ.
පුරෝකථනය සහ වැළැක්වීම
ප්රති come ලය රඳා පවතින්නේ රෝගයට මූලික හේතුව සහ ප්රතිකාරයේ කාලෝචිතභාවය මත ය. අග්න්යාශයික ග්රන්ථියට දැඩි හානියක් සිදුවීම හේතුවෙන් ස්ටීටෝරියා රෝගයේදී, රෝග විනිශ්චය ජීවිත කාලය පුරාම ප්රතිස්ථාපන ප්රතිකාර අවශ්ය බැවින් රෝග විනිශ්චය සාපේක්ෂව අහිතකර වේ. රෝගයේ නිශ්චිත රෝග නිවාරණ මිනුම් වර්ධනය නොවේ. සින්ඩ්රෝමය වැළැක්වීම සඳහා, බඩවැලේ ජීර්ණය හා අවශෝෂණය උල්ලං to නය වීමට තුඩු දෙන ව්යාධි පිළිබඳ පුළුල් ප්රතිකාරයක් අවශ්ය වේ.
ස්ටීටෝරියා රෝගයේ වර්ග සහ හේතු
ව්යාධි විද්යාවේ වර්ධනයේ මූලධර්මය මත පදනම්ව රෝගයට වර්ග කිහිපයක් තිබේ. නිරෝගී ශරීරයකට පවා ජීර්ණය කළ නොහැකි මේද ආහාර අධික ලෙස පරිභෝජනය කිරීමෙන් ආලිමෙන්ටරි හෝ ආහාර ස්ටීටෝරියා 1 වර්ගය ඇතිවිය හැකිය.
කුඩා අන්ත්රය ආවරණය වන ශ්ලේෂ්මල පටලවල මේද මූලද්රව්ය සම්පූර්ණයෙන්ම අවශෝෂණය කරගත නොහැකි වූ විට රෝගයේ බඩවැල් වර්ගය හඳුනා ගනී.
අග්න්යාශය දුර්වල ලෙස ක්රියා කරන්නේ නම් සහ මේදය බිඳෙන ලයිපේස් ප්රමාණවත් නොවන ප්රමාණයකින් නිපදවන්නේ නම් අග්න්යාශයේ ස්ටීටෝරියා රෝග විනිශ්චය කරනු ලැබේ.
එසේම, රෝගයේ වර්ධනයේ යාන්ත්රණය උප කාණ්ඩ තුනකට බෙදා ඇත:
- ස්ටීටෝරියා - ආහාර ජීර්ණ පද්ධතියේ අක්රියතාවයක් හේතුවෙන්, මලෙහි උදාසීන මේදය පවතින බව අනාවරණය වේ.
- නිර්මාතෘ - බඩවැලේ ඇති පෝෂ්ය පදාර්ථ අක්රමවත් වීම නිසා මළ මූත්රාවලට නයිට්රජන්, මේද අම්ල සහ සබන් ඇතුළත් වේ.
- ඇමයිලෝරියා - මළ මූත්රාවලදී ජෛව රසායන විද්යාත්මක විශ්ලේෂණයෙන් හෙළි වන්නේ උදාසීන මේද හා මේද අම්ල සංයෝගයකි.
රෝගයේ ව්යාධිජනකය, රීතියක් ලෙස, මේදය සම්පූර්ණයෙන් ජීර්ණය කර අවශෝෂණය කර ගැනීමට ශරීරයට නොහැකි වීම සමඟ සම්බන්ධ වේ.
රෝගයට දුර්ලභ හේතුවක් වන්නේ මළ මූත්රා වේගයෙන් ඉවත් කිරීමයි. පුද්ගලයෙකු විරේචක .ෂධ අනිසි ලෙස භාවිතා කරන්නේ නම් ඒ හා සමාන තත්වයක් නිරීක්ෂණය කෙරේ.
එසේම, මෙම රෝගය කුඩා අන්ත්රය, අක්මාව සහ අග්න්යාශයේ ආබාධ ඇති කළ හැකිය. බොහෝ විට වැරදිකරු නිදන්ගත අග්න්යාශය වේ, විශේෂයෙන් එය මත්පැන් පානය කිරීමේ පසුබිමකට එරෙහිව වර්ධනය වන්නේ නම්.
හෘද ස්පන්දනය මගින් ස්ටීටෝරියා රෝගය ඇතිවිය හැක්කේ දුර්ලභ අවස්ථාවකදී පමණි. කෝපය පලුදු වීම අනවශ්ය ප්රතිවිපාකවලට තුඩු දිය හැකිය, මේ අවස්ථාවේ දී මළ මූත්රා සැහැල්ලු සෙවනක් ඇත.
ස්ටීටෝරියා රෝගයේ සං s ා
 පුද්ගලයෙකුට ස්ටීටෝරියා රෝගය වැළඳී ඇත්නම්, රෝගයේ ප්රධාන රෝග ලක්ෂණය වන්නේ මලපහ කිරීම සඳහා නිරන්තරයෙන් හා තියුණු ලෙස පෙළඹවීමයි. ඒ අතරම, මළ මූත්රාවලට ද්රව අනුකූලතාවයක් ඇත, පුටුව බහුල වේ, බොහෝ විට පැන නගී. සමහර අවස්ථාවලදී, රෝගියාට ඊට පටහැනිව, මලබද්ධය ඇත.
පුද්ගලයෙකුට ස්ටීටෝරියා රෝගය වැළඳී ඇත්නම්, රෝගයේ ප්රධාන රෝග ලක්ෂණය වන්නේ මලපහ කිරීම සඳහා නිරන්තරයෙන් හා තියුණු ලෙස පෙළඹවීමයි. ඒ අතරම, මළ මූත්රාවලට ද්රව අනුකූලතාවයක් ඇත, පුටුව බහුල වේ, බොහෝ විට පැන නගී. සමහර අවස්ථාවලදී, රෝගියාට ඊට පටහැනිව, මලබද්ධය ඇත.
ඕනෑම ආකාරයක බඩවැල් චලනයන් වැසිකිළි බඳුනේ බිත්ති මත තදින් සේදීමට ආලේප සහ දිලිසෙන ලප ඇති වේ. මළ මූත්ර උදාසීන, සැහැල්ලු හෝ අළු පැහැයෙන් යුක්ත විය හැකිය.
රෝගියා බඩවැල් කුහරය තුළ කරකැවිල්ල, ඉදිමීම සහ කැළඹීම, මුඛ හා නාසික පටලවල ශ්ලේෂ්මල වියළීම, උදාසීනතාවය, ක්රියාකාරිත්වය අඩුවීම, නිතිපතා වේදනා සින්ඩ්රෝමය වැනි රෝගවලින් පීඩා විඳිති.
එසේම, ස්ටීටෝරියා රෝග විනිශ්චය ඇති රෝගීන්ට පහත රෝග ලක්ෂණ ඇත:
- වියළි කැස්ස, බහුල නිතර දියර බඩවැල් චලනයන්,
- අස්ථි, සන්ධි සහ කොඳු ඇට පෙළේ වේදනාව,
- වේගවත් බර අඩු වීම සහ වෙහෙස, සමහර විට රක්තහීනතාවය අනාවරණය වේ,
- තොල් වියළී සුදුමැලි වේ, මුඛයේ කොන් ඉරිතලා,
- මුඛ කුහරය තුළ, ස්ටෝමැටිටිස් රෝගයේ ලක්ෂණ නිරීක්ෂණය කරනු ලැබේ, දිවේ දීප්තිමත් වර්ණයක් ඇත, පැපිලියාට ක්ෂය විය හැක, විදුරුමස් ලිහිල් වී ලේ ගැලීම සිදුවේ.
- De න සංවර්ධිත චර්මාභ්යන්තර මේදය නිසා සම වියළී, පීල් වන අතර බොහෝ විට බහු අවයවික එරිතිමා රෝගයට ගොදුරු වේ.
ස්පන්දනය අතරතුර, රෝග විනිශ්චය මධ්යස්ථානයේ වෛද්යවරුන්ට උදරයේ වම් කොටසේ, සීකූම් ප්රදේශයේ විසිරී යාමේ හා හිරි වැටීමේ සංවේදීතාවයක් හඳුනාගත හැකිය. ප්ලීහාව සහ අක්මාව ස්පර්ශ කළ නොහැකිය.
නිදන්ගත අවධිය රෝගයේ අවිනිශ්චිත පා course මාලාව මගින් සංලක්ෂිත වේ. සමනය කිරීමේ කාලය සමහර විට කෙටි වේ. අන්තර් කාලීන ආසාදන, ස්නායු මනෝචිකිත්සක ගැටළු නැවත ඇතිවීමට හේතු වේ. පෙනෙන හේතුවක් නොමැතිව වුවද ඒ හා සමාන තත්වයක් ඇති වේ.
ව්යාධි විද්යාව නිසා, මේද හා ප්රෝටීන වල උග්ර හිඟයක් ඇති අතර, එම නිසා අභ්යන්තර අවයව හා පටක ක්ෂය වේ. පුද්ගලයෙකුට විටමින්, නිකොටින් සහ ෆෝලික් අම්ලය නොමැති වීම. මෙය හයිපොප්රෝටීනෙමියා, හයිපොකොලෙස්ටරෝල්මියා, හයිපොලිපෙමියා, ලියුකොපීනියා, හයිපොක්රෝමියා, අඩු වාර ගණනක් හයිපර්ක්රොමියා, රක්තහීනතාවය, හයිපොකල්සිමියා, හයිපොනෙට්රෙමියාව වැනි රෝග වලට හේතු වේ.
ආන්තර රෝග විනිශ්චය සහ රෝගයට ප්රතිකාර කිරීම
ශ්ලේෂ්මල පටලයේ ක්ෂය වීම හඳුනා ගැනීම සඳහා වෛද්යවරයා විසින් රෙක්ටොස්කොපි පරීක්ෂණයක් නියම කරයි. එක්ස් කිරණ පරීක්ෂණයක ආධාරයෙන්, ඉදිමීම, ප්රසාරණය වීම සහ ශ්ලේෂ්මල පටලවල ස්වරයේ අඩුවීමක් අනාවරණය වේ.
 බයොප්සි මගින් ඔබට ඇට්රොෆි තිබේද, පර්යන්ත හිසකෙස් නොමැත, විලී කෙටි කර ඇත, සිලින්ඩරාකාර එපිටිලියම් සාමාන්ය මට්ටමට වඩා අඩුය, සෛල න්යෂ්ටිය අස්වාභාවික ස්ථානයක පිහිටා තිබේ.
බයොප්සි මගින් ඔබට ඇට්රොෆි තිබේද, පර්යන්ත හිසකෙස් නොමැත, විලී කෙටි කර ඇත, සිලින්ඩරාකාර එපිටිලියම් සාමාන්ය මට්ටමට වඩා අඩුය, සෛල න්යෂ්ටිය අස්වාභාවික ස්ථානයක පිහිටා තිබේ.
සමහර අවස්ථාවල සම්බන්ධක පටක ඉදිමී ඇති අතර ස්නායු ප්ලෙක්සස් දැඩි ලෙස විකෘති වී ඇත. එවැනි උල්ලං violation නයක් මගින් බඩවැල් අවශෝෂණ කාර්යය සැලකිය යුතු ලෙස අඩු කරයි.
- මළ මූත්රා පරීක්ෂා කිරීමේදී තෙල් සහිත අනුකූලතාවක් හඳුනාගත හැකිය. මළ මූත්රා බොහෝ විට දියර වන අතර සැහැල්ලු සෙවනක් ඇත.
- රසායනාගාර විශ්ලේෂණයෙන් හෙළි වන්නේ අධික මේද අම්ල, මේද හා සබන් ප්රමාණයයි. මලෙහි මේදය ග්රෑම් 7 ට වඩා තිබේ නම් ස්ටීටෝරියා රෝග විනිශ්චය කරනු ලැබේ.
- මේද මූලද්රව්ය බිඳවැටීම හා අවශෝෂණය උල්ලං of නය වීමට නිශ්චිත හේතුව තීරණය කිරීම සඳහා විකිරණශීලී සමස්ථානික අධ්යයනයක් සිදු කරනු ලැබේ. අග්න්යාශයේ රෝග (ප්රතික්රියාශීලී අග්න්යාශය, දියවැඩියාව, ගෙඩියක්) බැහැර කිරීම සඳහා මේදය පැටවීමේ ක්රමයක් භාවිතා කරයි.
- ආමාශ ආන්ත්රයික පත්රිකාවේ රෝග ගණනාවක් හඳුනා ගැනීමට කොප්රෝග්රෑම් ඔබට ඉඩ සලසයි.
ස්ටීටෝරියා රෝගයට නොව ව්යාධි විද්යාවේ වර්ධනයට හේතු වූ රෝග වලට ප්රතිකාර කිරීම වැදගත්ය. චිකිත්සාව ඉහළ ලිපිඩ අන්තර්ගතයක් සහිත with ෂධ සමඟ සිදු කරනු ලැබේ, එවැනි ටැබ්ලට් වල විශේෂ පටලයක් ඇති අතර එය ආමාශයික යුෂ වලට නිරාවරණය වන විට එන්සයිම විනාශ වීම වළක්වයි.
වෛද්යවරයා පැන්සිට්රේට්, ක්රියොන් සහ අග්න්යාශය නියම කරයි, ඊට අමතරව ඇන්ටාසිඩ් drugs ෂධ භාවිතා කරයි: ඇන්ටාසිඩ්: ඇල්මැගල්, මැලොක්ස්, පොස්ෆලූගල්, ගැස්ටල්, ආමාශ ආම්ලිකතාවයේ බලපෑම් උදාසීන කරයි. එසේම, රෝගියාට හයිඩ්රොක්ලෝරික් අම්ලය, කෝටිසෝන් සහ ඇඩ්රිනොකෝටිකොට්රොපික් හෝමෝනය නියම කරනු ලැබේ. ප්රධාන චිකිත්සාවට අමතරව, විකල්ප ප්රතිකාර .ලදායී වේ.
රෝගය නැවත වර්ධනය වීම වැළැක්වීම සඳහා කාර්යක්ෂම හා සෞඛ්ය සම්පන්න ආහාර වේලක් අවශ්ය වේ. රෝගියාට ප්රෝටීන වලින් පොහොසත් චිකිත්සක ආහාර වේලක් නියම කරනු ලැබේ, විටමින් ඒ, බී 12, බී 15, ඩී, ඊ, කේ. නිකොටිනික් සහ ඇස්කෝර්බික් අම්ලය අනුබද්ධයක් ලෙස භාවිතා කරයි.
පුද්ගලයෙකුට පෙටෙචියල් කුෂ් of යක් ඇත්නම්, විටමින් පී සහ කේ ලබා ගැනීමට සැලකිලිමත් විය යුතුය. මෙනුවේ කිරි, ගෘහ චීස්, මාළු, අඩු මේද වර්ග, මස්, අඩු මේද මාළු සහ මස් සුප් හොද්ද අඩංගු විය යුතුය.
එවැනි ආහාර වේලක් ආහාර වඩා හොඳින් අවශෝෂණය කර ගැනීමට ඉඩ සලසයි. වඩා හොඳ ජීර්ණය සඳහා මස් සහ මාළු තම්බා ඇත.
නිදන්ගත අග්න්යාශයට ප්රතිකාර කරන්නේ කෙසේද?

ඉදිරි ප්රතිකාර සඳහා රෝගියාට සැලැස්මක් ලිවීමෙන් වෛද්යවරයා නිශ්චිත ඉලක්ක තබා ගනී. එය අවශ්යයි:
- වේදනාව තුරන් කරන්න
- අග්න්යාශයට සාමය ලබා දෙන්න,
- ඇගේ ස්රාවය කරන ක්රියාකාරකම් අඩු කරන්න,
- අග්න්යාශයික එන්සයිමවල iency නතාවයට වන්දි ගෙවීම,
- දුර්වල කාබෝහයිඩ්රේට් පරිවෘත්තීය නිවැරදි කිරීම (අවශ්ය නම්).
නිදන්ගත අග්න්යාශයේ සියලුම ප්රභේද සහිත රෝගීන්ට ශල්ය නොවන ප්රතිකාර වලදී මෙම අරමුණු සාක්ෂාත් කර ගැනීම සඳහා විවිධ ක්රම භාවිතා කළ යුතුය.
විවිධ චිකිත්සක සාධකවල (ආහාර චිකිත්සාව, ations ෂධ, භෞත චිකිත්සක ක්රියා පටිපාටි ආදිය) සංකීර්ණ බලපෑම වඩාත් is ලදායී වේ.
බෙහෙත්
නිදන්ගත අග්න්යාශයේ දී, පහත සඳහන් drugs ෂධ නියම කළ හැකිය:
- එන්සයිම අඩංගු නිෂ්පාදන. අග්න්යාශයේ බර අඩු කිරීම සහ පටක පුනර්ජනනීය ක්රියාවලිය වේගවත් කිරීම ඔවුන්ගේ අරමුණයි. ආහාර ජීර්ණ එන්සයිම ආහාර ජීර්ණය හා උකහා ගැනීම සඳහා පහසුකම් සපයයි, ආමාශ ආන්ත්රයික පත්රිකාවේ වැඩ සඳහා පහසුකම් සපයයි. ඔවුන්ගේ නිරන්තර ආහාර ගැනීමත් සමඟ ඔක්කාරය අතුරුදහන් වේ, ආහාර රුචිය පෙනේ. එන්සයිම අඩංගු drugs ෂධවලට ඇතුළත් වන්නේ: ක්රෙයොන්, අග්න්යාශය ආදිය.
- ආම්ලිකතාවය අඩු කරන ඇන්ටාසිඩ්. ක්රියාකාරීත්වයේ මූලධර්මය අනුව, ඒවා කොටස් වලට බෙදා ඇත: අවශෝෂණය කළ හැකි (රෙනී) සහ අවශෝෂණය කළ නොහැකි (අල්මාගල්, මැලොක්ස්). චූෂණ පොම්ප මඟින් ඉක්මන්, නමුත් කෙටි කාලීන සහනයක් ලබා දේ. අවශෝෂණය කරගත නොහැකි ක්රියාව දිගු වේ, පරිපාලනයෙන් ටික කලකට පසු එහි බලපෑම සිදු වේ.
- වේදනා නාශක අරමුණු කර ඇත්තේ අග්න්යාශයේ ඇතිවන වේදනාව උග්රවන කාල පරිච්ඡේදයේදී ඉවත් කිරීමයි. ප්රධාන අග්න්යාශයේ නාල වල ඇති වන කැක්කුම සමනය කිරීම සඳහා ඇන්ටිස්පස්මොඩික්ස් (නො-ෂාපා, පැපවරින්) නියම කරනු ලැබේ.
- අම්ලය උදාසීන කිරීම සඳහා විෂබීජ නාශක drugs ෂධ (ෆමොටයිඩින්, ඔමේප්රසෝල්) නියම කරනු ලැබේ.
- අග්න්යාශයේ ඇතිවන දැවිල්ල අඩු කිරීමෙන් ප්රති-ගිනි අවුලුවන drugs ෂධ (ඩික්ලොෆෙනැක්) වේදනාව අඩු කරයි.
- ග්රන්ථියේ ක්රියාකාරී ස්රාවය අඩු කිරීම, නිදන්ගත අග්න්යාශයේ පිළිකා උග්ර කිරීම සඳහා drugs ෂධ (ඔක්ට්රියෝටයිඩ්, සැන්ඩොස්ටැටින්) භාවිතා කරනු ලැබේ, දැඩි වේදනාවක් ඇතිව, විෂබීජ නාශක නතර නොකරයි.
- උග්රවීමකදී වමනය පිළිබඳ ඔක්කාරය මැඩපැවැත්වීම සඳහා Prokinetics (Motilium, Tserukal) භාවිතා කරයි.
නිදන්ගත අග්න්යාශයේ පිළිකා උත්සන්න කිරීම සඳහා ප්රතිකාර කිරීම
සෞඛ්යයට පමණක් නොව මිනිස් ජීවිතයටද සැබෑ තර්ජනයක් පවතින බැවින් දැඩි ප්රහාරයකට ප්රතිකාර කිරීමේ ලක්ෂණ සමන්විත වන්නේ ඇඳ විවේකය, ආහාර ගැනීම සහ රෝහලක පමණක් සුදුසු taking ෂධ ගැනීම ය. ගිලන් රථය පැමිණීමට පෙර රෝගියාට ප්රථමාධාර ලබා දිය යුතුය.
- නිරපේක්ෂ කුසගින්න.
- අග්න්යාශ කලාපයට සීතල යොදන්න.
- සම්පූර්ණ විවේකය සහ ඇඳ විවේකය.
නිදන්ගත අග්න්යාශයේ රෝගයක් උග්රවීම කොපමණ කාලයක් පැවතිය හැකිද යන්න පැහැදිලි කිරීමට බොහෝ රෝගීන් කැමතිද? බොහෝ කථාංගවල රෝගයේ නැවත ඇතිවීම දින 7 ක් නොඉක්මවන බව වෛද්යවරු අවධාරණය කරති.
වේදනාව සමනය කිරීම සඳහා සහායක drugs ෂධ:
- එන්සයිම (ක්රියොන් හෝ පැන්ග්රෝල්),
- antispasmodics (drotaverine හෝ papaverine),
- ප්රෝටෝන පොම්ප නිෂේධක (ලැන්සොප්රසෝල්, රබෙප්රසෝල්).
අග්න්යාශය මුදා හැරීම සඳහා, අයදුම් කරන්න:
- දැඩි මේද සීමා කිරීමක් හෝ දින කිහිපයක් සම්පූර්ණ සාගින්නෙන් පෙළෙන ආහාර වේලක්,
- මත්පැන් සහ දුම්පානය සම්පූර්ණයෙන් බැහැර කිරීම,
- ඔක්ට්රියෝටයිඩ් යනු අග්න්යාශයික හෝමෝනය වන සෝමාටොස්ටැටින්ගේ ප්රතිසමයක් වන drug ෂධයකි.
නිදන්ගත අග්න්යාශය සඳහා සැත්කම්:
- ඔඩ්ඩි හි ස්පින්ක්ටර්ට බාධා කිරීම සමඟ sphincterotomy,
- කැල්කියුලස් අවහිරතා සහිත අග්න්යාශයේ නාල වල ගල් බැහැර කිරීම,
- purulent foci විවෘත කිරීම සහ සනීපාරක්ෂාව (විස් cess ෝට, ෆ්ලෙග්මන්, ගෙඩි),
- අග්න්යාශය (පූර්ණ හෝ අර්ධ),
- vasectomy, splanhectomy (ග්රන්ථියේ ස්රාවය නියාමනය කරන ස්නායු බැහැර කිරීම), අර්ධ
- ආමාශයික බැහැර කිරීම (වෙන් කිරීම),
- විශාල පිත්තාශයේ හා පිත්තාශයේ සංකූලතා අතරතුර පිත්තාශය ඉවත් කිරීම,
- ප්රධාන අග්න්යාශ නාල වලින් (විර්සුන්ගොඩූඩෙනොස්ටොමි, ආදිය) ආතතිය දුරු කිරීම සඳහා වටකුරු පිටාර ගැලීම් නිර්මාණය කිරීමේ ක්රම.
ආහාර හා පෝෂණ මූලධර්ම
වැඩිහිටියන් තුළ, රෝගය නිදන්ගත බවට පත්වේ, එයින් අදහස් කරන්නේ උග්රවීම වැළැක්විය හැකි බැවින් පෝෂණය කෙරෙහි නිසි අවධානය යොමු කළ යුතු බවයි. සෑම උග්රවීමකටම සාමාන්යයෙන් ක්රියාත්මක වන තන්තුමය ග්රන්ථි පටක ප්රතිස්ථාපනය වේ. එමනිසා, වසර ගණනාවක් පුරා, රෝගියාට බාහිර හා අභ්යන්තර ග්රන්ථි ප්රමාණවත් නොවීම වර්ධනය වේ.
නිදන්ගත අග්න්යාශයේ පෝෂණය පිළිබඳ මූලික මූලධර්ම:
- නිදන්ගත අග්න්යාශයේ පිළිකා සඳහා අංක 5 පී, මේද හා කාබෝහයිඩ්රේට් බැහැර කිරීම නිසා වැඩි ප්රෝටීන් ආහාර ආහාරයට හඳුන්වා දෙයි. ගොරෝසු ශාක තන්තු සහ මේද මස් අතහැර දැමීම ද අවශ්ය වේ.
- බැදපු ආහාර වලට අවසර නැත. ද්විත්ව බොයිලේරු, ඉස්ටුවක් සහ ඔවුන්ගේම යුෂ වලින් පිළිස්සීම සඳහා ආහාර නිර්දේශ කෙරේ.
- අතීසාරය ඇති කරන සහ එන්සයිම නිෂ්පාදනය වැඩි කරන සියලුම නිෂ්පාදන මෙනුවෙන් බැහැර කර ඇත.
- නිදන්ගත අග්න්යාශය සඳහා රෝගියෙකුගේ ආහාර සමග ආහාර එහි සංයුතිය සමතුලිත කළ යුතුය, පිඟන් උණුසුම් හා අර්ධ ද්රව ස්වරූපයෙන් සපයනු ලැබේ.
- ආහාර භාගික වන අතර ආහාර වේල් 5-6 කින් සමන්විත වන අතර කුඩා පරිමාවකින් යුක්ත වේ.
- අග්න්යාශයේ ඇති ප්රධාන අවදානම් සාධකය අහෝසි කරන්නේ මත්පැන් භාවිතය සම්පූර්ණයෙන් තහනම් කිරීමෙනි.
- නව ආහාර කුඩා කොටස් වලින් ප්රවේශමෙන් හඳුන්වා දිය යුතුය.
- අග්න්යාශයේ වඩාත් ස්ථායීකරනය සඳහා සුළු හෝ ව්යාධිය අතහැර දැමිය යුතුය.
- නිරෝගී ශරීරයක් සඳහා ආහාර හොඳින් හපමින් සිටීම සඳහා නිර්දේශයක් ද සුදුසු ය, නමුත් අග්න්යාශයේ රෝගයක් ඇති විට, සුප් පිරිනැමුවද, මෙම නියමය විශේෂයෙන් ප්රවේශමෙන් පිළිපැදිය යුතුය.
නිදන්ගත අග්න්යාශයේ රෝග උග්රවීම සමඟ ආහාර ගැනීම, සීමාවන් නොතකා ඉතා විවිධාකාර වේ. එය ආහාරයට ඇතුළත් කිරීමට අවසර ඇත:
- කෙට්ටු මස් සහ කුකුළු මස්,
- තම්බා අඩු මේද මාළු,
- නිර්මාංශ එළවළු පොඩි කළ සුප්,
- නිර්මාංශ සුප් සහල්, වර්මිසෙලි, අම්බෙලිෆර්, සෙමොලිනා, ඕට් මස්,
- තම්බා පොඩි කළ එළවළු (අර්තාපල්, කැරට්, zucchini, වට්ටක්කා, වට්ටක්කා),
- බිත්තර 2 කින් ඔම්ලට්,
- මේද රහිත කිරි නිෂ්පාදන, ආම්ලික නොවන සහ අඩු මේද ගෘහ චීස්, ඇඹුල් ක්රීම් සහ ක්රීම් මධ්යස්ථව, ඇඹුල් කිරි නිෂ්පාදන,
- අඩු ආම්ලිකතාවය සහිත ඉදුණු පලතුරු, පොඩි කළ බෙරි, බේක් කළ ඇපල්,
- ලෙමන් සමග ඉස්ටුවක් පළතුරු සහ දුර්වල තේ,
- බටර් සහ එළවළු තෙල් මධ්යස්ථ ප්රමාණය,
- 1: 1 අනුපාතයකින් ජලය සහ කිරි වලින් පිසින ලද ධාන්ය වර්ග,
- තම්බා පැස්ටා,
- සීනි රහිත කුකීස් සහ තිරිඟු පාන් වලින් සාදන ලද ගෙදර හැදූ රති ers ් ers ා.
රෝගීන් යනු සොකොගොනිම් ක්රියාවෙන් contraindicated කෑම වේ:
- මස්
- අස්ථි
- බිම්මල් සහ මාළු සුප් හොද්ද,
- බැදපු ආහාර.
අග්න්යාශයේ ස්රාවය කිරීමේ ප්රබල උත්තේජක වන බැවින් මධ්යසාර පානය ප්රතික්ෂේප කිරීම මූලික වශයෙන් වැදගත් වේ.
සමනය කිරීමේ කාලය තුළ, නිෂ්පාදන ලැයිස්තුව පුළුල් වන අතර එළවළු සහ පලතුරු ඇතුළත් කිරීම දැනටමත් එහි අමු ස්වරූපයෙන් දක්වා ඇත. එළවළු සලාද, අතුරු කෑම, වයිනයිග්රේට් සහ ස්වාධීන කෑම වර්ග ලෙස භාවිතා කරයි. ධාන්ය වර්ග වලට අමතරව, වියළි පලතුරු සහ තම්බා මස්, පැස්ටා, ඇඹරුම් සමඟ පිලාෆ් සෑදිය හැකිය. සුප් පිසින ලද පිසින ලද අතර බීට්රූට්, බෝර්ෂ්ට් සහ ගෝවා සුප් ප්රවේශමෙන් හඳුන්වා දෙනු ලැබේ. ගෙදර හැදූ සෝස් සහ කුළුබඩු භාවිතා කර රසය වැඩි දියුණු කිරීම.
නිදන්ගත අග්න්යාශයේ දී, ඛනිජ ජලය ගැනීම සඳහා ප්රතිකාර පා course මාලාවක් බොහෝ විට නියම කරනු ලැබේ. බලපෑම සාක්ෂාත් කර ගැනීම සඳහා, ඔවුන් ජලය පානය කරන්නේ ඔවුන්ගේ පිපාසය සංසිඳුවීමට නොව, ආහාර ගැනීමේ නිර්දේශයන්ට අනුව, සමහර වර්ගවල සහ නිශ්චිත ක්රමයට අනුව ය.
අග්න්යාශයට විශේෂ බලපෑමක් ඇති කරමින් එසෙන්ටුකි අංක 4, බෝර්ජෝමි සහ ස්මිර්නොව්ස්කායා යන ජල පරිභෝජන වෙළඳ නාම පා course මාලාවක් පවරන්න:
- අග්න්යාශයේම, කෝපය පල කලේය,
- ගිනි අවුලුවන ක්රියාවලීන්ගේ අවදානම අඩු කිරීම,
- ආමාශයේ සහ බඩවැල්වල වැඩ සාමාන්යකරණය කරන්න.