ඉන්සියුලින් නියම කර ඇති සීනි මොනවාද සහ ඔබ බිය විය යුතුද?
සියලුම iLive අන්තර්ගතයන් වෛද්ය විශේෂ experts යින් විසින් සමාලෝචනය කරනුයේ හැකි උපරිම නිරවද්යතාවය සහ කරුණු සමඟ අනුකූල වීම සහතික කිරීම සඳහා ය.
තොරතුරු ප්රභවයන් තෝරා ගැනීම සඳහා අපට දැඩි නීති රීති ඇති අතර අප යොමු කරන්නේ පිළිගත් අඩවි, අධ්යයන පර්යේෂණ ආයතන සහ හැකි නම් ඔප්පු කළ වෛද්ය පර්යේෂණ පමණි. වරහන් වල ඇති සංඛ්යා (,, ආදිය) එවැනි අධ්යයනයන් සඳහා අන්තර්ක්රියාකාරී සම්බන්ධතා බව කරුණාවෙන් සලකන්න.
අපගේ ඕනෑම ද්රව්යයක් සාවද්ය, යල් පැන ගිය හෝ වෙනත් ආකාරයකින් සැක සහිත යැයි ඔබ සිතන්නේ නම්, එය තෝරා Ctrl + Enter ඔබන්න.

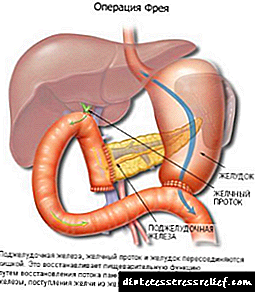
අග්න්යාශයෙන් නිපදවන ඉන්සියුලින් හෝමෝනය ග්ලූකෝස් හෝමියස්ටැසිස් පවත්වා ගැනීමටත්, කාබෝහයිඩ්රේට් හා ප්රෝටීන් පරිවෘත්තීය නියාමනය කිරීමටත්, බලශක්ති පරිවෘත්තීය ක්රියාවලියටත් අවශ්ය වේ. මෙම හෝමෝනය ප්රමාණවත් නොවන විට, නිදන්ගත හයිපර්ග්ලයිසිමියාව වර්ධනය වන අතර, බොහෝ විට එය දියවැඩියා රෝගය පෙන්නුම් කරයි, පසුව දියවැඩියාව සඳහා ඉන්සියුලින් නියම කරනු ලැබේ.
දියවැඩියා ඉන්සියුලින් ප්රතිකාරය
ඔවුන් දියවැඩියාව සඳහා ඉන්සියුලින් එන්නත් කරන්නේ ඇයි? දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරය මගින් විසඳනු ලබන කර්තව්යය වන්නේ 1 වන වර්ගයේ දියවැඩියාවේ අග්න්යාශයික සෛල ඔවුන්ගේ ස්රාවය වන ක්රියාකාරිත්වය සපුරා නොමැති අතර ඉන්සියුලින් සංස්ලේෂණය නොකරන බැවින් මෙම හෝමෝනය ශරීරයට ලබා දීමයි. අන්තරාසර්ග විද්යා ologists යින් හයිපර්ග්ලයිසිමියා රෝගයට එරෙහිව සටන් කිරීම අරමුණු කරගත් මෙම වර්ගයේ දියවැඩියා ඉන්සියුලින් ප්රතිස්ථාපන ප්රතිකාර සඳහා නිතිපතා ඉන්සියුලින් එන්නත් කරයි - රුධිරයේ ග්ලූකෝස් සාන්ද්රණය වැඩි කිරීම.
ඉන්සියුලින් සූදානම භාවිතා කිරීම සඳහා ප්රධාන ඇඟවුම් වන්නේ ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගයයි. මට දියවැඩියාවේ ඉන්සියුලින් ප්රතික්ෂේප කළ හැකිද? පළමු වර්ගයේ දියවැඩියාවට ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ, මන්ද එන්ඩොජෙනස් හෝමෝනය නොමැති විට රුධිර ග්ලූකෝස් සාන්ද්රණය පාලනය කිරීමට සහ එහි වැඩිවීමේ negative ණාත්මක ප්රතිවිපාක වළක්වා ගත හැකි එකම ක්රමයයි. මෙම අවස්ථාවේ දී, ඉන්සියුලින් වල c ෂධීය බලපෑම, එනම් ඉන්සියුලින් සූදානම, අග්න්යාශය මගින් නිපදවන ඉන්සියුලින් වල භෞතික විද්යාත්මක බලපෑම හරියටම ප්රතිනිෂ්පාදනය කරයි. දියවැඩියාවේ ඉන්සියුලින් වලට ඇබ්බැහි වීම වර්ධනය නොවන්නේ මේ හේතුව නිසා ය.
මෙම හෝමෝනයට සම්බන්ධ නොවන දියවැඩියාව සඳහා ඉන්සියුලින් නියම කරන්නේ කවදාද? දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් - රුධිරයේ සංසරණය වන හෝමෝනයට ඇතැම් පටක ප්රතිග්රාහකවල ප්රතිරෝධය සහ කාබෝහයිඩ්රේට් පරිවෘත්තීය දුර්වල වීම හේතුවෙන් ඉන්සියුලින් වැඩි අවශ්යතාවයක් සහිතව - අග්න්යාශයික සෛලවලට මෙම අවශ්යතාවය සපුරාලීමට නොහැකි වූ විට භාවිතා වේ. මීට අමතරව, බොහෝ තරබාරු රෝගීන්ගේ ප්රගතිශීලී β- සෛල ක්රියා විරහිත වීම රුධිරයේ සීනි මට්ටම අඩු කිරීම සඳහා taking ෂධ ලබාගෙන තිබියදීත් දීර් hyp කාලීන හයිපර්ග්ලයිසිමියා රෝගයට හේතු වේ. දෙවන වර්ගයේ දියවැඩියාවේ ඉන්සියුලින් වෙත මාරුවීමෙන් ග්ලයිසමික් පාලනය යථා තත්වයට පත් කළ හැකි අතර ප්රගතිශීලී දියවැඩියාව (දියවැඩියා කෝමා ද ඇතුළුව) හා සම්බන්ධ සංකූලතා ඇතිවීමේ අවදානම අඩු කරයි.
දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගීන්ගෙන් 59-65% අතර දැඩි කෙටිකාලීන ඉන්සියුලින් ප්රතිකාරයේ effectiveness ලදායීතාවය 2013 දී ලැන්සෙට් ඩයබිටීස් ඇන්ඩ් එන්ඩොක්රිනොලොජි සඟරාවේ ප්රකාශයට පත් කරන ලදී.
එසේම, මෙම වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් එන්නත් කිරීම සීමිත කාලයක් සඳහා ශල්යකර්ම මැදිහත්වීම, දරුණු බෝවෙන ව්යාධි හෝ උග්ර හා හදිසි තත්වයන් (මූලික වශයෙන් ආ roke ාතය හා හෘදයාබාධ සඳහා) නියම කළ හැකිය.
ගර්භනී කාන්තාවන්ගේ දියවැඩියාව සඳහා ඉන්සියුලින් භාවිතා කරයි (ඊනියා ගර්භණී දියවැඩියා රෝගය) - ඔබට කාබෝහයිඩ්රේට් පරිවෘත්තීය සාමාන්යකරණය කිරීමට සහ ආහාරයකින් හයිපර්ග්ලයිසිමියාව පාලනය කිරීමට හැකි නම්.නමුත් ගර්භණී සමයේදී සියලුම ඉන්සියුලින් සූදානම භාවිතා කළ නොහැක (නමුත් මිනිස් ඉන්සියුලින් පමණි): අන්තරාසර්ග විද්යා ologist යා නිවැරදි පිළියමක් තෝරා ගත යුතුය - විශේෂිත රෝගියෙකුගේ drugs ෂධ හා රුධිරයේ සීනි මට්ටම් වලට ඇති ප්රතිවිරෝධතා සැලකිල්ලට ගනිමින්.
අපගේ පා readers කයෙකු වන ඉන්ගා එරමිනාගේ කතාව:
මගේ බර විශේෂයෙන් අවපාතයක් විය, මගේ බර සුමෝ මල්ලවපොර ක්රීඩකයින් තිදෙනෙකු මෙන්, එනම් කි.ග්රෑ 92 කි.
අතිරික්ත බර සම්පූර්ණයෙන්ම ඉවත් කරන්නේ කෙසේද? හෝමෝන වෙනස්කම් හා තරබාරුකම සමඟ කටයුතු කරන්නේ කෙසේද? නමුත් කිසිම පුද්ගලයෙකුට ඔහුගේ චරිතය තරම් විකෘති හෝ තරුණ නොවේ.
නමුත් බර අඩු කර ගැනීමට කුමක් කළ යුතුද? ලේසර් ලිපොසස්ෂන් සැත්කම්? මම සොයාගත්තා - අවම වශයෙන් ඩොලර් 5 දහසක්වත්. දෘඩාංග ක්රියා පටිපාටි - එල්පීජී සම්බාහනය, කුහරය, ආර්එෆ් එසවීම, මයෝස්ටිමියුලේෂන්? තව ටිකක් දැරිය හැකි මිලකට - උපදේශක පෝෂණවේදියෙකු සමඟ පා course මාලාවේ මිල රුබල් 80,000 සිට. ඔබට ඇත්ත වශයෙන්ම ට්රෙඩ්මිල් එකක් මත ධාවනය කිරීමට උත්සාහ කළ හැකිය.
මේ කාලය සොයා ගන්නේ කවදාද? ඔව් සහ තවමත් ඉතා මිල අධිකයි. විශේෂයෙන් දැන්. ඒ නිසා, මා වෙනුවෙන්, මම වෙනත් ක්රමයක් තෝරා ගත්තා.
නිරෝගී අග්න්යාශයක් ස්ථායීව ක්රියා කරන අතර ඉන්සියුලින් අවශ්ය ප්රමාණය නිපදවයි. ආහාර සමඟ ලැබෙන ග්ලූකෝස් ආහාර ජීර්ණ පද්ධතියේ බිඳ වැටී රුධිරයට ඇතුල් වේ. ඉන්පසු සෛල වලට ඇතුළු වීමෙන් එය ඔවුන්ට ශක්තිය සපයයි. මෙම ක්රියාවලිය බාධාවකින් තොරව ඉදිරියට යාමට නම්, සෛල පටලයට ප්රෝටීන් විනිවිද යන ස්ථානවල ප්රමාණවත් තරම් ඉන්සියුලින් හා පටක වලට ගොදුරු වීමේ හැකියාව අවශ්ය වේ. ප්රතිග්රාහකවල සංවේදීතාව දුර්වල වී පාරගම්යතාවයක් නොමැති නම් ග්ලූකෝස් සෛලයට ඇතුළු විය නොහැක. දෙවන වර්ගයේ දියවැඩියාව තුළ මෙම තත්වය නිරීක්ෂණය කෙරේ.
ඉන්සියුලින් චිකිත්සාව ආරම්භ කළ යුතු දර්ශක මොනවාද යන්න පිළිබඳව රෝගීන් උනන්දු වෙති. දැනටමත් රුධිරයේ 6 mmol / L පෙන්නුම් කරන්නේ පෝෂණය සකස් කළ යුතු බවයි. දර්ශක 9 ට ළඟා වුවහොත්, ඔබ ග්ලූකෝස් විෂ සහිතද යන්න ශරීරය පරීක්ෂා කර බැලිය යුතුය - ග්ලූකෝස් ඉවසීමේ උල්ලං is නය කුමක්දැයි කියවන්න.
මෙම යෙදුමෙන් අදහස් කරන්නේ අග්න්යාශයේ බීටා සෛල විනාශ කරන ආපසු හැරවිය නොහැකි ක්රියාවලීන් ආරම්භ වන බවයි. ග්ලයිකෝසිලේටින් කාරක හෝමෝන නිෂ්පාදනයට බාධා කරන අතර ස්වාධීනව ඉන්සියුලින් නිපදවීමට පටන් ගනී. විශේෂ ist යාගේ සැකයන් සනාථ වුවහොත්, චිකිත්සාවේ විවිධ ගතානුගතික ක්රම භාවිතා කරනු ලැබේ. චිකිත්සක ක්රමවේදයන්ගේ බලපෑම කොපමණ කාලයක් පවතිනු ඇත්ද යන්න රඳා පවතින්නේ රෝගීන් සඳහා වන නීති රීති පිළිපැදීම සහ වෛද්යවරයෙකුගේ නිසි ප්රතිකාර මත ය.
සමහර අවස්ථාවලදී, ඉන්සියුලින් සාමාන්ය සංශ්ලේෂණය යථා තත්වයට පත් කිරීම සඳහා administration ෂධයේ කෙටි පරිපාලනයක් ප්රමාණවත් වේ. නමුත් බොහෝ විට එය දිනපතා පරිපාලනය කළ යුතුය.
ඉන්සියුලින් සඳහා ඇඟවීමක් තිබේ නම්, ප්රතිකාර කිරීම ප්රතික්ෂේප කිරීම සෞඛ්යයට සහ ජීවිතයට භයානක බව රෝගියා සලකා බැලිය යුතුය. දියවැඩියාව හඳුනාගත් ශරීරය ඉතා ඉක්මණින් විනාශ වේ. මෙම අවස්ථාවේ දී, එක්තරා ප්රතිකාර ක්රමයකින් පසුව (සජීවී බීටා සෛල තවමත් ශරීරයේ පවතින විට) ටැබ්ලට් වෙත නැවත පැමිණිය හැකිය.
ඉන්සියුලින් පරිපාලනය කරනු ලබන්නේ හොඳින් ස්ථාපිත අනුපාතයකින් සහ මාත්රාවෙනි. නවීන ce ෂධ තාක්ෂණයන් administration ෂධ පරිපාලනය සඳහා වන ක්රියා පටිපාටිය සම්පූර්ණයෙන්ම වේදනා රහිත කරයි. කුඩා ඉඳිකටු සහිත පහසු සිරින්ජ, පෑන් සහ සිරින්ජ ඇත. පුද්ගලයෙකුට උපරිම සුවපහසුවකින් එන්නතක් කළ හැකිය.
ඉන්සියුලින් නියම කරන විට, විශේෂ ists යින් විසින් medicine ෂධය වඩාත් හොඳින් පරිපාලනය කරනු ලබන ස්ථාන සඳහන් කළ යුතුය: ආමාශය, ඉහළ සහ පහළ අත් පා, පපුව. ශරීරයේ මෙම ප්රදේශවල රෝගියාට බාහිර උපකාර අවශ්ය නොවී එන්නතක් ලබා දීමට හැකි වනු ඇත - ඉන්සියුලින් එන්නත් කරන්නේ කෙසේද.
වැදගත්! නිරාහාරව රුධිරය පරිත්යාග කිරීමේදී ග්ලයිසිමියාව වාර්තා වී ඇත්නම් සහ සීනි අඩු කරන ටැබ්ලට් ගන්නා විට දර්ශක 7 mmol / l ඉක්මවා ඇත්නම් සහ ආහාර වේලට තදින් පිළිපැදිය යුතු නම්, ශරීරයේ සාමාන්ය ක්රියාකාරිත්වය පවත්වා ගැනීම සඳහා කෘතිම හෝමෝනය හඳුන්වාදීම විශේෂ special යා විසින් නියම කරනු ලැබේ.
 වෛද්ය විද්යා වෛද්ය, දියවැඩියා විද්යා ආයතනයේ ප්රධානී - ටැටියානා යකොව්ලෙවා
වෛද්ය විද්යා වෛද්ය, දියවැඩියා විද්යා ආයතනයේ ප්රධානී - ටැටියානා යකොව්ලෙවා
මම අවුරුදු ගණනාවක් තිස්සේ දියවැඩියාව හැදෑරුවා.බොහෝ අය මිය යන විට එය බියජනක වන අතර දියවැඩියාව හේතුවෙන් ඊටත් වඩා ආබාධිත තත්ත්වයට පත්වේ.
ශුභාරංචිය පැවසීමට මම ඉක්මන් වෙමි - රුසියානු වෛද්ය විද්යා ඇකඩමියේ අන්තරාසර්ග පර්යේෂණ මධ්යස්ථානය දියවැඩියා රෝගය මුළුමනින්ම සුව කරන medicine ෂධයක් නිපදවීමට සමත් වී තිබේ. මේ මොහොතේ, මෙම drug ෂධයේ effectiveness ලදායීතාවය 98% කරා ළඟා වේ.
තවත් ශුභ ආරංචියක්: the ෂධයේ අධික පිරිවැය සඳහා වන්දි ගෙවන විශේෂ වැඩසටහනක් සෞඛ්ය අමාත්යාංශය විසින් ලබාගෙන තිබේ. රුසියාවේ දියවැඩියා රෝගීන් පෙබරවාරි 12 දක්වා එය ලබා ගත හැකිය - රූබල් 147 ක් සඳහා පමණි!
ඉන්සියුලින් මත යැපෙන දියවැඩියාව සමඟ පුද්ගලයෙකුට නිරන්තරයෙන් ඉන්සියුලින් ප්රතිකාර අවශ්ය වේ. නමුත් දෙවන වර්ගය සමඟ වුවද, හෝමෝනය පරිපාලනය කිරීම බොහෝ විට නියම කරනු ලැබේ. සෑම දියවැඩියා රෝගියෙකුටම ප්රතිකාර එන්නත් මත පදනම් වේ. ක්රියා පටිපාටියට බිය වීම, මිතුරන්ගෙන් ඇසෙන බිය, උද්දීපනය සහ හැඟීම් කෙනෙකුගේ යහපැවැත්මට අහිතකර ලෙස බලපායි. වෛද්යවරයා රෝගියාට සහාය විය යුතු අතර, මෙය ලක්ෂ සංඛ්යාත ජනතාවක් යන අත්යවශ්ය ප්රතිකාර ක්රමයක් බව ඔහුට පැහැදිලි කරන්න.
කෘතිම ඉන්සියුලින් නියම කරනු ලබන්නේ අග්න්යාශය අවම ප්රකාරයේදී පවා ක්රියා විරහිත වූ විට රුධිරයේ සීනි වල තීරණාත්මක අගයන් මත පමණි. කාබෝහයිඩ්රේට් සෛල තුළට ඇතුළු වන්නේ එහි ආධාරයෙන් වන අතර මෙම ද්රව්ය නොමැතිව පුද්ගලයෙකුට පැවැත්මක් නොලැබේ. බීටා සෛල මිය ගිය විට, inj ෂධය එන්නත් කිරීම අවශ්ය වේ. එන්නත් කිරීමෙන් වළකින්න. එසේ නොවුවහොත්, විෂ ද්රව්ය සමුච්චය වීමත් සමඟ ආ roke ාතය, හෘදයාබාධ හා මස්තිෂ්ක රක්තපාතය මාරාන්තික ප්රති come ලයක් සමඟ වර්ධනය විය හැකිය. ප්රතිකාරයේ සියලු නීති රීති පිළිපැදීම පුද්ගලයෙකුගේ සාමාන්ය සෞඛ්ය තත්වය පවත්වා ගැනීමට සහ ඔහුගේ ආයු කාලය වසර ගණනාවක් දීර් help කිරීමට උපකාරී වේ.
බොහෝ විට, ඉන්සියුලින් ගන්නා පුද්ගලයින් දියවැඩියාවෙන් පීඩා විඳිති. ඒවා medicine ෂධ සමඟ සම්බන්ධ නොව සීනි අනුපාතය නාටකාකාර ලෙස ඉහළ යා හැකි රෝගයේ විශේෂතා සමඟ ය. මෙය බොහෝ විට සිදුවන්නේ වෛද්යවරයා විසින් නියම කරන ලද මාත්රාව දැනුවත්ව අඩු කිරීම නිසා සමහර රෝගීන් විශ්වාස කරන්නේ අධික ලෙස ඉන්සියුලින් එන්නත් කිරීම නිර්දේශ කරන බවයි. ප්රති result ලයක් වශයෙන්, දියවැඩියා රෝගියා බරපතල ව්යාධි විද්යාවන්ට මුහුණ දෙයි:
- පාදවල වණ, පටක නෙරෝසිස් (මරණය), ගැන්ග්රීන් සහ කපා ඉවත් කිරීම,
- තියුණු දෘශ්යාබාධිතභාවය, අන්ධභාවය - දියවැඩියා රෙටිනෝපති,
- අක්මාව හා වකුගඩු අකර්මණ්ය වීම - දියවැඩියා නෙෆ්රොෆති,
- සනාල ව්යාධි, ධමනි සිහින් වීම, ආ roke ාතය, හෘදයාබාධ,
- ඔන්කොපොතොලොජි සංවර්ධනය.
මෙම රෝග වලක්වා ගැනීම හෝ වළක්වා ගැනීම සඳහා, ඔබ පළපුරුදු විශේෂ ist යෙකු විසින් නියම කරන ලද පරිමාවන්හි ඉන්සියුලින් එන්නත් කළ යුතු අතර මාත්රාව ස්වයං-ගැලපීමක නිරත නොවිය යුතුය.
කෘතිම හෝමෝනය හඳුන්වාදීම ආරම්භයේදී දිනකට එන්නත් 1-2 ක් කිරීම රෙකමදාරු කරනු ලැබේ. අනාගතයේදී, මාත්රාව අන්තරාසර්ග විද්යා ologist යා විසින් සකස් කරනු ලැබේ:
- රාත්රියේ medicine ෂධයේ අවශ්යතාවය සැලකිල්ලට ගනී,
- ආරම්භක මාත්රාව සකසා පසුව සකස් කරනු ලැබේ,
- උදෑසන ඉන්සියුලින් මාත්රාව ගණනය කෙරේ. මෙම අවස්ථාවේ දී, රෝගියාට ආහාර වේලක් මඟ හැරීමට සිදුවනු ඇත,
- වේගවත් ඉන්සියුලින් අවශ්යතාවය ඇතිව දියවැඩියා රෝගියා තමාට ලබා දෙන ප්රධාන ආහාර වේල කුමක්දැයි තීරණය කළ යුතුය.
- මාත්රා තීරණය කිරීමේදී, පෙර දිනවල සීනි සාන්ද්රණය සැලකිල්ලට ගැනීම අවශ්ය වේ,
- කෘතිම හෝමෝනය ආහාරයට ගැනීමට පෙර කොපමණ කාලයක් එන්නත් කළ යුතුදැයි සොයා බැලීමට රෝගියාට උපදෙස් දෙනු ලැබේ.
දෛනික එන්නත් සෑම විටම මිනිසුන් තුළ ස්වභාවික භීතියක් ඇති කරයි, එමඟින් අහිතකර ප්රතික්රියා වල අවදානම අතිශයෝක්තියට නංවයි. ඉන්සියුලින්ට එක් අඩුපාඩුවක් ඇත. ශාරීරික අක්රියතාවයෙන්, එය පූර්ණත්වයට සහ අමතර පවුම් සමූහයකට මග පාදයි. නමුත් මෙය සමඟ කටයුතු කළ හැකි බව විශේෂ experts යන්ට විශ්වාසයි.
දියවැඩියාවට ක්රියාශීලී, සන්සුන් ජීවන රටාවක් සහ නිසි ආහාර අනිවාර්යයෙන් භාවිතා කිරීම අවශ්ය වේ. රුධිර ගණනය කිරීම් යථා තත්ත්වයට පත්වන විට පවා, රෝගයක් වර්ධනය වීමේ ප්රවණතාව, ආහාර වේල කඩාකප්පල් කිරීම, නිදාගැනීම, විවේකය ගැන ඔබ අමතක කළ යුතු නැත.
ඉගෙන ගැනීමට වග බලා ගන්න! සීනි පාලනය කර ගත හැකි එකම ක්රමය පෙති සහ ඉන්සියුලින් පාලනය කිරීම බව ඔබ සිතනවාද? ඇත්ත නොවේ! එය භාවිතා කිරීමට පටන් ගැනීමෙන් ඔබට මෙය සත්යාපනය කළ හැකිය. වැඩිදුර කියවන්න >>
සායනික රුධිර පරීක්ෂාවකින් සීනි මට්ටම ඉහළ යාමක් පෙන්නුම් කළ හැකිය. සාමාන්ය තත්වයට පත්වීම සඳහා ප්රතිකාර කරන්නේ කෙසේද සහ සෞඛ්යය පවත්වා ගන්නේ කෙසේද යන්න පිළිබඳව බොහෝ ප්රශ්න වහාම පැන නගී. දියවැඩියා රෝගය යනු 21 වන සියවසේ රෝගයකි, ඉන්සියුලින් පළමු වර්ගයේ දියවැඩියා රෝගීන්ට නියම කර ඇත, නමුත් එය දෙවන වර්ගයටද සුදුසු අවස්ථාවන් තිබේ. ග්ලූකෝස් දර්ශකය ටැබ්ලට් drugs ෂධ සහ ආහාර මගින් වන්දි ලබා දිය නොහැකි විට මෙය සිදු කෙරේ. මාත්රාව තනි තනිව තෝරාගෙන ශරීරයේ වෙනස්කම් සමඟ වෙනස් වේ, නිදසුනක් වශයෙන්, ගැබ් ගැනීම, වැඩිදියුණු කිරීම හෝ සාමාන්ය තත්වය නරක අතට හැරීම.

සීනි දියවැඩියාව හඳුනාගනු ලබන්නේ ඇඟිල්ලකින් හෝ නහරයකින් රුධිර සාම්පලයක් ලබා ගැනීමෙනි. ග්ලූකෝස් වැඩිවීම ඉන්සියුලින් නිපදවන අග්න්යාශයේ බීටා සෛල වලට අහිතකර ලෙස බලපායි. ඉවසීමේ සීමාව 3.2 සිට 5.5 mmol / L දක්වා පරාසයක පවතී; 9 mmol / L ට වැඩි ඕනෑම දෙයක් දියවැඩියාව ලෙස සැලකේ. ග්ලූකෝස් වල නිරන්තර වැඩිවීමත් සමඟ අග්න්යාශ සෛල මිය යාමට පටන් ගනී, සියලුම අවයව හා පද්ධති මෙයින් පීඩා විඳිති. නියමිත වේලාවට පියවර නොගන්නේ නම්, සියල්ල කෝමා තත්වයෙන් හා මරණයෙන් පවා අවසන් විය හැකිය.
ව්යායාමයකින් හා නැතිව රුධිර පරීක්ෂාවක් සිදු කරන බව සඳහන් කිරීම වටී. විශ්ලේෂණයේ ප්රති results ල හිස් බඩක් මත ගත් විට ඉහළ මට්ටමක පවතී නම්, ආහාර ගැනීමෙන් පසු ඒවා කිහිප වතාවක් වැඩි වේ. රෝගය මඟහරවා ගැනීම සඳහා, අන්තරාසර්ග විද්යා ologist යා තනි තනිව ප්රතිකාර සැලැස්මක් තෝරා ගන්නා අතර එමඟින් ග්රන්ථි සෛල පුනර්ජනනය කළ හැකි අතර ශරීරය නිසි ලෙස ක්රියා කරයි. ග්ලූකෝස් වල ඇතිවීම වළක්වා ගැනීම සඳහා, ඔබ වෛද්යවරයාගේ නිර්දේශයන් දැඩි ලෙස පිළිපැදිය යුතු අතර සෞඛ්ය සම්පන්න ජීවන රටාවක් ගත කළ යුතුය.
නිවසේදී මෙන්ම රසායනාගාරයේදීද රුධිරයේ සීනි මට්ටම තීරණය කළ හැකිය. හිස් බඩක් මත හැසිරවීම සිදු කිරීම රෙකමදාරු කරනු ලැබේ. ලබාගත් ප්රති results ල වලට අමතරව, රෝග ලක්ෂණ විද්යාව දක්වනු ඇත. මෙය සමේ කැසීම, නිරන්තර පිපාසය, වියළි ශ්ලේෂ්මල පටල සහ නිතර මුත්රා කිරීම විය හැකිය. දියවැඩියා රෝගයේ දී, ග්ලූකෝමීටරයක විශේෂ උපාංගය අත්යවශ්ය වන අතර එමඟින් ඔබට දිනකට කිහිප වතාවක් ග්ලූකෝස් මට්ටම නිරීක්ෂණය කළ යුතුය. දර්ශක ඉහළ නංවා ඇත්නම්, විශ්ලේෂණය දින කිහිපයකට පසු නැවත සිදු කරනු ලැබේ, නමුත් නහරයෙන්, මේ අනුව රෝග විනිශ්චය තහවුරු වේ.
9-12 mmol / l ට වැඩි සීනි මට්ටම සඳහා ඉන්සියුලින් නියම කිරීම ලබා දී ඇති අතර මෙම තත්වය ස්ථායී වන අතර ආහාර හා ආහාර සීමා කිරීම් කිසිවක් උපකාරී නොවේ. පුද්ගලයෙකුට දියවැඩියාව තිබේ නම් ඉන්සියුලින් නියම කිරීමට හේතු පහත පරිදි වේ:
- ගැබ් ගැනීම
- අග්න්යාශයේ අක්රියතාව,
- හෘද හා සනාල සංකූලතා,
- දියවැඩියාව මගින් උග්රවන නිදන්ගත ව්යාධි,
- දරුණු බෝවන රෝග,
- ketoacidotic සහ hyperosmolar කෝමා.
ඉන්සියුලින් වෙත මාරු කිරීම තාවකාලික පියවරක් විය හැකිය, නිදසුනක් වශයෙන්, ශල්යකර්ම හෝ වෛරස් රෝග වලදී. වැඩිදියුණු කිරීමෙන් පසුව, වෛද්යවරයා පෙර චිකිත්සාව වෙත නැවත පැමිණේ.
 ආ roke ාතය යනු හෝමෝන .ෂධයක් හඳුන්වාදීම සඳහා සෘජු ඇඟවීමකි.
ආ roke ාතය යනු හෝමෝන .ෂධයක් හඳුන්වාදීම සඳහා සෘජු ඇඟවීමකි.
- පළමු වර්ගයේ දියවැඩියාව සමඟ
- ග්ලූකොජන් සමඟ අභ්යන්තර පරීක්ෂණයක පසුබිමට එරෙහිව රුධිර ප්ලාස්මා හි සී-පෙප්ටයිඩයේ අඩු මට්ටම නම්,
- නිරාහාර ග්ලයිසිමියාව 15 mmol / l ට වැඩි, සීනි 8 mmol / l ට වැඩි,
- පුද්ගලයෙකුට ආ roke ාතය, හෘදයාබාධ ඇති බව හඳුනාගත හොත්.
රෝගියා තාවකාලික ඉන්සියුලින් එන්නත් වලට මාරු කිරීමට සහභාගී වන වෛද්යවරයා තීරණය කළ හැකිය. ඉන්ද්රියයන් බද්ධ කිරීම හෝ වෙනත් ශල්යකර්මයක් සඳහා සූදානම් වෙමින් පවතී නම්, එන්නත් නියම කරනු ලැබේ. එසේම, දියවැඩියාව වසර 10 කට වඩා වැඩි නම්, අග්න්යාශය හා ආමාශ ආන්ත්රයික පත්රිකාව මුදා හැරීම සුදුසුය. රෝග ගණනාවක් සමඟ ඉන්සියුලින් විශාල ප්රමාණයක් පරිභෝජනය කරන හෝමෝන නිදහස් කළ හැකිය.තත්වය සාමාන්ය තත්වයට පත් කිරීමෙන් පසු, ඔබට ටැබ්ලටයේ සූදානම වෙත තියුණු ලෙස මාරු වීමට අවශ්ය නැත, වෛද්යවරයා විසින් පෙර ප්රතිකාරයට ආරක්ෂිතව නැවත පැමිණීම පිළිබඳ රූප සටහනක් අඳිනු ඇත.
නිරන්තරයෙන් ඉහළ නංවන ලද සීනි සමඟ, සෛලීය මට්ටමේ ඇති සියලුම අවයව විනාශ වේ. ව්යාධි විද්යාත්මක වෙනස්කම් මූලික වශයෙන් යොමු වන්නේ විශාලතම බර ඇති තැනට ය. රෝගියාට ආමාශ ආන්ත්රයික ආබාධ ඇති වන අතර, හයිපොහොන්ඩ්රියම් සහ ආමාශයේ උග්ර වේදනාවන් දැනේ. එසේම, අත් පා ගැන අමතක නොකරන්න, දෙවන වර්ගයේ දියවැඩියාව සමඟ, අධික බර නිසා බරක් අත්විඳිය හැකිය. ශරීරය විජලනය වී සමේ ප්රත්යාස්ථතාව දුර්වල බැවින් සුදුමැලි වීම, වරිකොස් නහර දිස්වීම, ඉරිතැලීම් හා තුවාල ඇතිවිය හැක. තෙහෙට්ටුව, හුස්ම හිරවීම හෘද වාහිනී පද්ධතියේ ගැටළු පෙන්නුම් කරයි. සියලුම රෝග ලක්ෂණ නොසලකා හැරිය යුතුය.
ඉන්සියුලින් ප්රතික්ෂේප කිරීම ගැන අපට කතා කළ හැකි අවස්ථා මොනවාද යන්න වටහා ගැනීම වටී. දියවැඩියා රෝගය නිදන්ගත රෝගයක් වන අතර, ප්රතිකාරයේ හොඳම ප්රති result ලය රෝග ලක්ෂණ තුරන් කිරීම සඳහා ඒකාබද්ධ ප්රවේශයක් වනු ඇත, ආහාර වේලක් අනුගමනය කිරීම සහ නිසි ජීවන රටාවක් අනුගමනය කිරීම වැදගත්ය. මේ සියල්ල දෙවන වර්ගයේ දියවැඩියාවට අදාළ වන අතර ඉන්සියුලින් ප්රතික්ෂේප කළ හැකි අවස්ථා තිබේ. පළමුවන වර්ගයට අනුව මෙය ඉන්සියුලින් මත යැපෙන රෝගයක් වන අතර හෝමෝනය ආධාරයෙන් ශරීරයේ ග්ලූකෝස් සමතුලිතතාවය පවත්වා නොගෙන ආපසු හැරවිය නොහැකි ක්රියාවලීන් ආරම්භ වේ. මෙම අවස්ථාව සඳහා, ඔබ ජීවන රටාවකට අනුවර්තනය විය යුතුය, මන්ද දියවැඩියාව වාක්යයක් නොවන බැවිනි.
දියවැඩියා රෝගය සහ ඉන්සියුලින්
නිෂ්පාදනවල අඩංගු ග්ලූකෝස්, බඩවැලේ ඇති අණු වලට කැඩී ගිය විට, රුධිරයට ඇතුල් වන අතර, එහිදී සෛල වලට ශක්තිය සැපයීම සඳහා සෛල පටලය හරහා ගමන් කළ යුතුය.
අවසාන ක්රියාවලිය බාධාවකින් තොරව ඉදිරියට යාමට නම් එය අවශ්ය වේ:
- රුධිරයේ ඉන්සියුලින් ප්රමාණවත්
- ඉන්සියුලින් ප්රතිග්රාහකවල සංවේදීතාව (සෛලයට විනිවිද යන ස්ථාන).
ග්ලූකෝස් සෛලයට බාධාවකින් තොරව ඇතුල් වීමට නම් ඉන්සියුලින් එහි ප්රතිග්රාහක සම්බන්ධ කර ගත යුතුය. ප්රමාණවත් සංවේදීතාවයකින් යුතුව මෙම ක්රියාවලිය සෛල පටලය ග්ලූකෝස් වලට පාරගම්ය කරයි.
ප්රතිග්රාහක සංවේදීතාව දුර්වල වූ විට, ඉන්සියුලින්ට ඒවා සම්බන්ධ කළ නොහැක, නැතහොත් ඉන්සියුලින් ප්රතිග්රාහක බන්ධනය අපේක්ෂිත පාරගම්යතාවයට හේතු නොවේ. එහි ප්රති G ලයක් ලෙස ග්ලූකෝස් සෛලයට ඇතුළු විය නොහැක. දෙවන වර්ගයේ දියවැඩියාව සඳහා මෙම තත්වය සාමාන්ය වේ.
ඉන්සියුලින් සඳහා සීනි ඇති බවට ඇඟවුම් මොනවාද
වැදගත්! ඉන්සියුලින් ප්රතිග්රාහකවල සංවේදීතාව යථා තත්වයට පත් කිරීම සඳහා, ඔබට ආහාර ගැනීම සහ of ෂධ භාවිතය කළ හැකිය. වෛද්යවරයෙකුට පමණක් තීරණය කළ හැකි සමහර තත්වයන් තුළ ඉන්සියුලින් ප්රතිකාරය (තාවකාලික හෝ ස්ථිර) අවශ්ය වේ. එන්නත් මඟින් සෛල මතට විනිවිද යන ප්රමාණය වැඩි කළ හැකි අතර සංවේදීතාව අඩු වුවද ඒවා මත බර වැඩි වේ.
Ins ෂධ, ආහාර සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් සමඟ ප්රතිකාරයේ බලපෑම නොමැති විට හෝ අඩු කිරීමේදී ඉන්සියුලින් ප්රතිකාර සඳහා ඉල්ලුමක් තිබිය හැකිය. රෝගීන් වෛද්යවරයාගේ නිර්දේශ අනුගමනය කරන විට එවැනි අවශ්යතාවයක් ඇති වන්නේ කලාතුරකිනි.
ඉන්සියුලින් චිකිත්සාව සඳහා ඇඟවීමක් වන්නේ ආහාර වේලකට පැය 2 කට පසු කේශනාලිකා රුධිරයේ 7 mmol / L ට වැඩි හෝ 11.1 mmol / L ට වැඩි හිස් බඩක් මත ග්ලයිසිමියා (රුධිරයේ සීනි දර්ශකයක්) විය හැකිය. අවසාන පත්වීම, රෝගියාගේ තනි ඇඟවීම් මත පදනම්ව කළ හැක්කේ සහභාගී වන වෛද්යවරයාට පමණි.
Drug ෂධය එන්නත් කිරීමෙන් රුධිරයේ සීනි මට්ටම පහළට මාරු කළ හැකි තත්වයන් පහත සඳහන් හේතු නිසා විය හැකිය:
- දිගු විසංයෝජනය. රෝග ලක්ෂණ වෙනත් රෝගයක ලකුණක් ලෙස සලකනු ලබන බැවින්, බොහෝ රෝගීන් සඳහා රුධිරයේ සීනි වැඩි වීම පාලනයකින් තොරව නොදැනේ.
ගර්භණී සමයේදී ඉන්සියුලින් නියම කරනු ලබන සීනි මොනවාද
දියවැඩියාව හෝ ගර්භණී දියවැඩියාව ඇති රෝගියෙකුගේ ගැබ් ගැනීමක් (ඉන්සියුලින් ප්රතිරෝධයට තුඩු දෙන හෝමෝන අසමත්වීම) පෝෂණ නිවැරදි කිරීම සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් අපේක්ෂිත ප්රති .ලය ලබා නොදෙන තත්වයක් ඇති කරයි. සීනි මට්ටම ඉහළ මට්ටමක පවතින අතර එය දරුවාගේ සහ මවගේ සංකූලතා වර්ධනයට තර්ජනය කරයි.
ගර්භණී සමයේදී ඉන්සියුලින් චිකිත්සාව සඳහා ඇඟවීමක් වන්නේ දරුවෙකු තුළ පොලිහයිඩ්රම්නියෝස් සහ භ්රෑණ රෝගයේ ලක්ෂණ වැඩි වීමයි. මෙය අල්ට්රා සවුන්ඩ් ස්කෑන් පරීක්ෂණයකින් හෙළි වේ.
- සති 15-20 - දළ සංවර්ධන ආබාධ තුරන් කිරීම සඳහා,
- සති 20-23 - නූපන් දරුවාගේ හදවත පරීක්ෂා කිරීම සඳහා,
- සති 28-32 - අභ්යන්තර ගර්භාෂ සංවර්ධනය සම්බන්ධයෙන් විය හැකි අපගමනය හඳුනා ගැනීම සඳහා.
හයිපර්ග්ලයිසිමියා රෝග ලක්ෂණ මතු වූ විට, අන්තරාසර්ග විද්යා ologist යා ගර්භනී කාන්තාවකගේ සීනි මට්ටම මැනීම දිනකට 8 වතාවක් නියම කරයි. එක් එක් සෞඛ්ය තත්වය අනුව, ගර්භනී කාන්තාවන් සඳහා සම්මතය 3.3-6.6 mmol / l විය හැකිය.
ගර්භණී සමයේදී, සීනි අඩු කරන drugs ෂධ අතර ඉන්සියුලින් භාවිතය සඳහා අනුමත කරන ලද එකම drug ෂධය වේ.
ඉන්සියුලින් එන්නත් ලබා දීමේ පදනම සීනි මට්ටමේ ප්රති results ල විය හැකිය:
- ශිරා රුධිරයේ: ඒකක 5.1 ට වැඩි (හිස් බඩක් මත), ඒකක 6.7 ට වැඩි. (ආහාර ගැනීමෙන් පැය 2 කට පසු)
- රුධිර ප්ලාස්මා වලදී: ඒකක 5.6 ට වැඩි. (හිස් බඩක් මත), ඒකක 7.3 ට වඩා ඉහළින්. (ආහාර ගැනීමෙන් පැය 2 කට පසු).
සතියකට 6 සිට 12 වතාවක් පරීක්ෂා කිරීම රෙකමදාරු කරනු ලබන සීනි මට්ටමට අමතරව, ගර්භනී කාන්තාවන් නිරීක්ෂණය කළ යුතුය:
- රුධිර පීඩනය
- මුත්රා වල ඇසිටෝන් තිබීම
- පරිපාලනය කරන ද්රව්යයේ මාත්රාව
- හයිපොග්ලිසිමියා හි කථාංග.


ගර්භනී, ඉන්සියුලින් චිකිත්සාව නියම කිරීමට පෙර:
- රෝහලකදී, ස්වයං රැකවරණ කුසලතා සහ ඔබේ තත්වය නිරීක්ෂණය කිරීමට අවශ්ය දැනුම ලබා ගන්න,
- ස්වයං පාලනයක් සඳහා අරමුදල් ලබා ගන්න හෝ රසායනාගාරයක අවශ්ය මිනුම් කරන්න.
මෙම කාලය තුළ ඉන්සියුලින් චිකිත්සාවේ ප්රධාන කාර්යය වන්නේ ඇතිවිය හැකි සංකූලතා වැලැක්වීමයි. රෝග වර්ගය කුමක් වුවත්, ප්රශස්ත ප්රතිකාර විකල්පය වන්නේ ආහාර වේලකට පෙර කෙටි ඉන්සියුලින් සහ නින්දට පෙර මධ්ය කාලීන drug ෂධයක් ලබා දීම (රාත්රියේ ග්ලයිසිමියාව ස්ථාවර කිරීම).
ඉන්සියුලින් දෛනික මාත්රාව බෙදා හැරීම drug ෂධයේ අවශ්යතාවය සැලකිල්ලට ගනී: රාත්රියේදී - 1/3, දිවා කාලයේ -2/3 .ෂධයේ ප්රමාණයෙන්.
වැදගත්! සංඛ්යාලේඛනවලට අනුව, ගර්භණී සමයේදී පළමු වර්ගයේ දියවැඩියාව බහුලව දක්නට ලැබෙන්නේ එය ළමා හා නව යොවුන් වියේදී වර්ධනය වන බැවිනි. දෙවන වර්ගයේ රෝගය වසර 30 කට පසු කාන්තාවන්ට බලපාන අතර එය පහසු වේ. මෙම අවස්ථාවේ දී, ආහාර, භාගික පෝෂණය සහ මධ්යස්ථ ශාරීරික ක්රියාකාරකම් පිළිබඳ සාමාන්ය දර්ශක ලබා ගැනීමේ සම්භාවිතාව ඉහළ ය. ගර්භණී දියවැඩියාව ඉතා කලාතුරකිනි.
ඉන්සියුලින් එන්නත් කිරීමට ඔබට අවශ්ය සීනි මොනවාද?
සාධක කිහිපයක් මත පදනම්ව එවැනි තීරණයක් ගනු ලබන බැවින් රුධිරයේ සීනි සඳහා නිශ්චිත වටිනාකමක් නොමැත. ඒවා සැලකිල්ලට ගත හැක්කේ අන්තරාසර්ග විද්යා ologist යෙකුට පමණි.
ටැබ්ලට් භාවිතය හෝ දැඩි ආහාර වේලක් ගැනීමෙන් කිසිදු බලපෑමක් සිදු නොවී ඉන්සියුලින් චිකිත්සාව හඳුන්වාදීම නොවැළැක්විය හැකිය. අතිරේක අධ්යයන නොමැතිව (සීනි මට්ටමෙන් පමණක්), රෝගියාගේ සෞඛ්යයට හෝ ජීවිතයට තර්ජනයක් වන තත්වයන් යටතේ ඉන්සියුලින් එන්නත් කරනු ලැබේ.
රෝගියෙකුට තේරීමකට මුහුණ දෙන විට (ඉන්සියුලින් එන්නත් කර සාමාන්ය ජීවිතයක් ගත කිරීම හෝ ප්රතික්ෂේප කිරීම හා සංකූලතා එනතෙක් බලා සිටීම), සෑම කෙනෙකුටම තනිවම තීරණය කළ හැකිය.
ඉන්සියුලින් වලට ඇති බිය

ඉඳිකටුවක් මත තදින් වාඩි වී සිටින දිනය කල් දැමීමට බොහෝ අය උපරිම උත්සාහයක් දරති. ඇත්ත වශයෙන්ම, දියවැඩියා රෝගයේ දී, ඉන්සියුලින් හුදෙක් අවශ්ය වන අතර ඇත්ත වශයෙන්ම මේ ආකාරයෙන් ශරීරයට සහාය වීම හොඳ ය.
ඉක්මනින් හෝ පසුව, දෙවන වර්ගයේ දියවැඩියාව ඇති සියලුම රෝගීන්ට ඉන්සියුලින් නියම කරන තත්වයකට මුහුණ දීමට සිදුවේ. මෙය ආයු කාලය දීර් to කිරීමට පමණක් නොව, මෙම රෝගයේ භයානක ප්රතිවිපාක සහ රෝග ලක්ෂණ වළක්වා ගැනීමටද උපකාරී වේ. එවැනි බැරෑරුම් medicine ෂධයක් නියම කිරීම සඳහා එක්තරා ආකාරයක රෝග විනිශ්චයක් තහවුරු කළ යුතුය, එසේ නොවුවහොත් එය negative ණාත්මක කාර්යභාරයක් පමනි.
ශරීරයේ ඉන්සියුලින් වල ලක්ෂණ
මුලදී, ශරීරයේ සෑම දෙයක්ම විස්තරාත්මකව සිතා බැලීය. අග්න්යාශය ක්රියා කරන අතර එහි විශේෂ බීටා සෛල ඇත. ඉන්සියුලින් නිෂ්පාදනය සඳහා ඔවුන් වගකිව යුතුය. අනෙක් අතට ඔහු දියවැඩියාවට වන්දි ගෙවයි.
වෛද්යවරු වහාම ඉන්සියුලින් දියවැඩියාව හඳුනා නොගනිති, ඔවුන් පළමුව සෞඛ්යය වෙනත් ආකාරයකින් යථා තත්වයට පත් කිරීමට උත්සාහ කරති.විවිධාකාර ations ෂධ නියම කරනු ලැබේ, ජීවන රටාවේ වෙනස්කම්, රෝගීන් ඉතා දැඩි ආහාර වේලක් අනුගමනය කළ යුතුය. නිසි ප්රති result ලයක් නොමැති අවස්ථාවක හෝ කාලයත් සමඟ මෙම ක්රම ක්රියා විරහිත වුවහොත් දියවැඩියා රෝගීන්ට ඉන්සියුලින් අවශ්ය වේ. අග්න්යාශය සෑම වසරකම ස්වාභාවික ක්රමවලින් ක්ෂය වන අතර ඉන්සියුලින් වෙත මාරු වන්නේ කවදාදැයි හරියටම දැන ගැනීම සඳහා දර්ශක පරීක්ෂා කිරීම අවශ්ය වේ.
ඉන්සියුලින් එන්නත් කිරීමට පටන් ගන්නේ ඇයි?
නිරෝගී අග්න්යාශයක් ස්ථායීව ක්රියා කරන අතර ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවිය හැකිය. කෙසේ වෙතත්, කාලයත් සමඟ එය ඉතා කුඩා වේ. මේ සඳහා හේතු කිහිපයක් තිබේ:
- සීනි වැඩියි. මෙන්න අපි කතා කරන්නේ 9 mmol l ට වඩා සැලකිය යුතු වැඩි වීමක් ගැන,
- ප්රතිකාරයේ දෝෂ, මේවා සම්මත නොවන ආකාර විය හැකිය,
- drugs ෂධ වැඩියි.
රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණය වැඩිවීම දියවැඩියාව සමඟ එන්නත් කරන විට යම් ආකාරයක රෝග විනිශ්චය සඳහා එන්නත් අවශ්ය වේ යන ප්රශ්නය ඇසීමට බල කෙරෙයි. ස්වාභාවිකවම, මෙය ඉන්සියුලින් වන අතර එය අග්න්යාශයේ ස්වරූපයෙන් අඩු වේ, කෙසේ වෙතත්, drug ෂධයේ මාත්රාව සහ පරිපාලනයේ වාර ගණන වෛද්යවරයා විසින් තීරණය කරනු ලැබේ.
දියවැඩියාව වර්ධනය කිරීම

පළමුවෙන්ම, ඔබ අධික රුධිර සීනි කෙරෙහි අවධානය යොමු කළ යුතුය. දැනටමත් රුධිරයේ 6 mmol / l ට වඩා වැඩි දර්ශකයක් මඟින් ආහාර වෙනස් කිරීම අවශ්ය බව යෝජනා කරයි. එකම අවස්ථාවේ දී, දර්ශකය නවයට ළඟා වුවහොත්, එය විෂ වීම කෙරෙහි අවධානය යොමු කිරීම වටී. ඒ හා සමාන ග්ලූකෝස් ප්රමාණයක් දියවැඩියා 2 වර්ගයේ අග්න්යාශයේ බීටා සෛල විනාශ කරයි. ශරීරයේ මෙම තත්වයට ග්ලූකෝස් විෂ වීම යන යෙදුම පවා ඇත. මෙය තවමත් ඉන්සියුලින් වේගවත් පරිපාලනය සඳහා ඇඟවීමක් නොවන බව සඳහන් කිරීම වටී, බොහෝ අවස්ථාවලදී වෛද්යවරු පළමුව විවිධාකාර ගතානුගතික ක්රම අත්හදා බලති. බොහෝ විට, ආහාර හා විවිධාකාර නවීන drugs ෂධ මෙම ගැටළුව සමඟ සාර්ථකව කටයුතු කිරීමට උපකාරී වේ. ඉන්සියුලින් ප්රමාණය කොපමණ කාලයක් ප්රමාද වන්නේද යන්න රඳා පවතින්නේ රෝගියා විසින්ම නීති රීති දැඩි ලෙස පිළිපැදීම සහ විශේෂයෙන් එක් එක් වෛද්යවරයාගේ ප්ර wisdom ාව මත පමණි.
සමහර විට අවශ්ය වන්නේ ඉන්සියුලින් වල ස්වාභාවික නිෂ්පාදනය යථා තත්වයට පත් කිරීම සඳහා තාවකාලිකව cribe ෂධ නියම කිරීම පමණි.
ඉන්සියුලින්
ප්රායෝගිකව වෙනත් ක්රමයක් නොමැති අවස්ථාවක, වෛද්යවරුන් පත් කිරීම පිළිබඳව ඔබ අනිවාර්යයෙන්ම එකඟ විය යුතුය. එන්නත් වලට ඇති බිය නිසා ඔබ කිසි විටෙකත් ප්රතික්ෂේප නොකළ යුතුය. මන්ද ඔවුන් නොමැතිව ශරීරය මෙම වර්ගයේ රෝග විනිශ්චය සමඟ අධික වේගයෙන් කඩා වැටෙන බැවිනි. බොහෝ විට, ඉන්සියුලින් පරිපාලනය කිරීමෙන් පසුව, රෝගීන් එන්නත් ලබාගෙන නැවත ටැබ්ලට් පරිගණක වෙත පැමිණීමට සමත් වේ, මෙය සිදු වන්නේ රුධිරයේ බීටා සෛල වැඩ කිරීමට හැකි නම් සහ ඔවුන් තවමත් මිය ගොස් නැත.
මාත්රාව සහ එන්නත් ගණන හැකිතාක් පැහැදිලිව නිරීක්ෂණය කිරීම ඉතා වැදගත් වේ, මෙය drug ෂධයේ අවම ප්රමාණය දිනකට 1-2 වතාවක් පමණි. නවීන මෙවලම් මඟින් මෙම වර්ගයේ ඉතා ඉක්මණින් වඳ හා වේදනා රහිත එන්නත් කිරීමට ඔබට ඉඩ සලසයි. මේවා අවම ඉඳිකටුවක් සහිත සාමාන්ය සිරින්ජයක් නොව විශේෂ පෑන් පවා වේ. බොහෝ විට ප්රමාණවත්ය, පුරවා බොත්තම එබීමෙන් එය medicine ෂධයේ රුධිරයේ ඇති බැවින් එය පුරවන්න.
ඔබ .ෂධ එන්නත් කළ යුතු ස්ථාන කෙරෙහි අවධානය යොමු කිරීම වටී. මේවා ආයුධ, කකුල්, පපුව මෙන්ම ආමාශය වේ. ඕනෑම තත්වයක් යටතේ ස්වාධීනව එන්නත් ලබා දීමට තරම් පහසු ස්ථාන බොහොමයක් තිබේ. හෙදියන්ගේ නිතිපතා උපකාර ලබා ගත නොහැකි හෝ හැකි තරම් ස්වාධීන වීමට කැමති රෝගීන්ට මෙය වැදගත් වේ.
ඉන්සියුලින් සහ සත්යය පිළිබඳ මිථ්යාවන්

දෙවන වර්ගයේ දියවැඩියා රෝගයේ දී, ඉන්සියුලින් බොහෝ විට නියම කරනු ලැබේ, සෑම කෙනෙකුටම ඉක්මනින් හෝ පසුව වෛද්යවරයාගෙන් භයානක වාක්යයක් ඇසීමට සිදුවනු ඇත. දැන් ප්රතිකාරය මෙම .ෂධය සමඟ එන්නත් වලින් සමන්විත වේ.මේ කාලය වන විට සෑම රෝගියෙකුම ඉතා බිහිසුණු කථා කියවා ඇති අතර සමහර විට අත් පා කපා ඉවත් කර ඇත. බොහෝ විට එය රුධිරයේ ඉන්සියුලින් සමඟ සම්බන්ධ වේ.
ඇත්ත වශයෙන්ම, රුධිරයේ සීනි මට්ටමේ ඉන්සියුලින් නියම කර ඇති දේ ඔබ මතක තබා ගත යුතුය, සාමාන්යයෙන් මෙය අග්න්යාශ සෛල විෂ වූ විට ඒවා දැනටමත් ක්රියා විරහිත වේ. ග්ලූකෝස් අභ්යන්තර අවයව කරා ළඟා වී ශක්තිය සපයයි. මෙම ප්රෝටීනය නොමැතිව ශරීරයට සරලව පැවතිය නොහැක, එබැවින් බීටා සෛල තවදුරටත් ඉන්සියුලින් නිපදවන්නේ නැත්නම්, ඔබට එය එන්නත් කළ යුතුය, වෙනත් ක්රමයක් නොමැති අතර ඔබ මෙම ප්රතිකාරයෙන් වැළකී සිටීමට උත්සාහ නොකළ යුතුය. විෂවීම හරියටම සපයනු ලබන්නේ සීනි දර්ශකයෙනි, ඉන්සියුලින් මගින් නොවේ, එපමනක් නොව, හෘදයාබාධයක් හෝ ආ roke ාතයක් හෝ මුල් මාරාන්තික ප්රති come ලයක් ලබා ගත හැකිය. වෛද්යවරයෙකුගේ සියලු උපදෙස් නිසි ලෙස පිළිපැදීමෙන් සහ තාර්කික ප්රතිකාර කිරීමෙන් රෝගියාට දිගු කාලයක් හා බොහෝ ධනාත්මක චිත්තවේගයන් සමඟ ජීවත් විය හැකිය.
මාත්රාවේ වැදගත්කම
දියවැඩියා රෝගයට ඉන්සියුලින් ප්රතිකාර කිරීමේදී බොහෝ විට රෝගී පුද්ගලයින් විවිධ ප්රතිවිපාකවලින් පීඩා විඳිති. කෙසේ වෙතත්, මෙම සාධක හරියටම පෙනෙන්නේ සීනි නිසා මිස drug ෂධය නිසා නොවේ. බොහෝ විට, මිනිසුන් විසින් වෛද්යවරයා විසින් නියම කරනු ලබන මාත්රාව දැනුවත්ව අඩු කරයි, එයින් අදහස් කරන්නේ ඔවුන් සීනි මට්ටම ඉහළ මට්ටමක පවත්වා ගෙන යන බවයි. බිය නොවන්න, වෘත්තීය වෛද්යවරයෙක් කිසි විටෙකත් අඩු සීනි මට්ටමකට ගෙන ඒමට තරම් බෙහෙත් නියම නොකරයි.
ඉන්සියුලින් ප්රතික්ෂේප කිරීම හෝ මාත්රා උල්ලං of නය කිරීම හේතුවෙන් බරපතල ගැටළු ඇතිවිය හැකිය:
- පාදවල වණ, පසුව කපා ඉවත් කිරීමට පවා හේතු වේ, පටක නෙරෝසිස් ඇත, මරණය දරුණු වේදනාවක් සමඟ ඇත,
- අන්ධභාවය, සීනි ඇස් මත විෂ ද්රව්යයක් ලෙස ක්රියා කරයි,
- දුර්වල වකුගඩු ක්රියාකාරිත්වය හෝ වකුගඩු අකර්මණ්ය වීම,
- හෘදයාබාධ හා ආ ro ාත.
මේ සියල්ල ආපසු හැරවිය නොහැකි ක්රියාවලි ය. කාලෝචිත ආකාරයකින් ඉන්සියුලින් ගැනීම ආරම්භ කිරීම අත්යවශ්ය වන අතර එන්නත් ගණන සහ එහි මාත්රාව නිවැරදිව නිරීක්ෂණය කරන්න.
රුධිරයේ පවත්වා ගෙන යන ඉහළ සීනි මට්ටම නිරන්තරයෙන් ශරීරයට බරපතල හානිවලට තුඩු දෙන අතර නරකම දෙය නම් ඒවා ආපසු හැරවිය නොහැකි වීම, නෙරෝසිස්, අන්ධභාවය යනාදිය සුව කළ නොහැකි අතර නිවැරදි මාත්රාව මඟින් ක්රියාවලිය නැවැත්විය හැකිය.
ඉන්සියුලින් වල බලපෑම්
ඉන්සියුලින් වටා මිථ්යාවන් රාශියක් ඇත. ඒවායින් බොහොමයක් බොරු හා අතිශයෝක්තියකි. ඇත්ත වශයෙන්ම, එදිනෙදා එන්නත් මගින් භීතිය ඇති වන අතර ඔහුගේ ඇස් විශාලය. කෙසේ වෙතත්, එක් සත්ය කරුණක් තිබේ. මූලික වශයෙන් ඉන්සියුලින් පූර්ණත්වයට මග පාදයි. ඇත්ත වශයෙන්ම, උදාසීන ජීවන රටාවක් සහිත මෙම ප්රෝටීනය බර වැඩිවීමට හේතු වේ, නමුත් මෙය සටන් කළ හැකිය.
ක්රියාශීලී ජීවන රටාවක් ගත කිරීම සඳහා එවැනි රෝගයකින් පවා වැළකී සිටීමට වග බලා ගන්න. මෙම අවස්ථාවේ දී, චලනය සම්පූර්ණත්වය වැළැක්වීම සඳහා විශිෂ්ට වැළැක්වීමක් වන අතර, ජීවිතයේ ආදරය නැවත අවදි කිරීමට සහ ඔබේ රෝග විනිශ්චය පිළිබඳ කරදර වලින් ract ත්වීමටද එය උපකාරී වේ.
ඉන්සියුලින් ආහාරයෙන් නිදහස් නොවන බව මතක තබා ගත යුතුය. සීනි යථා තත්ත්වයට පත්වුවද, මෙම රෝගයට ප්රවණතාවක් ඇති බව ඔබ සැමවිටම මතක තබා ගත යුතු අතර ඔබට ලිහිල් කිරීමට සහ ආහාරයට කිසිවක් එකතු කිරීමට ඉඩ දිය නොහැක.
නිසි ඉන්සියුලින් පරිපාලනය අවශ්ය වන්නේ ඇයි
පුද්ගලයෙකුට ඉන්සියුලින් ප්රතිරෝධයක් ඇත්නම්, අවයවවල සෛල වලට ග්ලූකෝස් අවශෝෂණය කර ගැනීමේ හැකියාව නැති වී කුසගින්න අත්විඳීමට පටන් ගනී. මෙය සියලුම පද්ධතිවල ක්රියාකාරිත්වයට ly ණාත්මක ලෙස බලපායි: අක්මාව, තයිරොයිඩ් ග්රන්ථිය, වකුගඩු සහ මොළය දුක් විඳීමට පටන් ගනී.
ප්රතිකාර නොකළ දියවැඩියාව ආබාධිත, කෝමා සහ මරණයට හේතු වේ. පළමු වර්ගයේ රෝග වලදී, අග්න්යාශයට ඉන්සියුලින් නිපදවීමට නොහැකි වූ විට, හෝමෝනයේ අතිරේක පරිපාලනය අත්යවශ්ය වේ.
දියවැඩියාව සඳහා වන්දි ගෙවීමක් නොමැති විට වෛද්යවරුන්ට ඉන්සියුලින් පරිපාලනය නියම කළ හැකිය, පෙති ගැනීම, ආහාර ගැනීම සහ ශාරීරික ක්රියාකාරකම් වැඩි කිරීමෙන් සීනි සාන්ද්රණය අඩු කළ නොහැක.
බොහෝ විට, දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් නියම කරනු ලැබේ, විශේෂ ists යින්ගේ නිර්දේශ අනුගමනය නොකෙරේ නම් පමණක් නොව, අග්න්යාශයේ ක්ෂය වීමේදීද. මෙය සිදුවන්නේ මන්දැයි සියලු දෙනා නොදනී.
අග්න්යාශයේ පිහිටා ඇති සහ ඉන්සියුලින් නිපදවීමට වගකිව යුතු β- සෛල ගණන සාධක ගණනාවකින් වාර්ෂිකව බෙහෙවින් අඩු වන අතර අග්න්යාශය ක්රමයෙන් ක්ෂය වේ.
සාමාන්යයෙන්, මෙම අවයව රෝග විනිශ්චය කිරීමෙන් වසර 8 කට පසු ක්ෂය වේ.
ක්ෂය වීම වේගවත් කරන සාධක ගණනාවක් සඳහන් කිරීම වටී:
- සීනි සාන්ද්රණය වැඩි කිරීම (9 mmoll ඉක්මවයි)
- සල්ෆොනිලියුරියාස් අධික මාත්රාවක් ගැනීම
- දියවැඩියාව පිළිබඳ සම්මත නොවන පා course මාලාව.
ක්රියාකාරීත්වයේ යාන්ත්රණ සහ ඉන්සියුලින් වල බලපෑම
ග්ලූකෝස් විෂ වීම තුරන් කිරීම සහ සාමාන්ය හයිපර්ග්ලයිසිමියාව සමඟ බීටා සෛලවල නිෂ්පාදන ක්රියාකාරිත්වය වෙනස් කිරීම සඳහා ඉන්සියුලින් ප්රතිකාරය සිදු කරනු ලැබේ. මුලදී, අග්න්යාශයේ පිහිටා ඇති බීටා සෛල අක්රිය වීම සහ ඉන්සියුලින් නිපදවීම ආපසු හැරවිය හැකිය. සීනි මට්ටම සාමාන්ය මට්ටමට අඩුවීමත් සමඟ ඉන්සියුලින් අන්තරාසර්ග නිෂ්පාදනය යථා තත්වයට පත් කෙරේ.
දෙවන වර්ගයේ දියවැඩියා රෝගීන් සඳහා ඉන්සියුලින් මුල් කාලීනව පරිපාලනය කිරීම ටැබ්ලට් සකස් කිරීමේ අවධිය මඟ හැර ආහාර පාලනය හා ව්යායාම චිකිත්සාව යන අවධියේදී ප්රමාණවත් නොවන ග්ලයිසමික් පාලනයක් සහිත ප්රතිකාර විකල්පයකි.
සීනි අඩු කරන .ෂධ භාවිතා කරනවාට වඩා ඉන්සියුලින් ප්රතිකාරයට වැඩි කැමැත්තක් දක්වන දියවැඩියා රෝගීන් සඳහා මෙම විකල්පය වඩාත් යෝග්ය වේ. එසේම බර අඩු කර ගැනීමේ රෝගීන් සහ වැඩිහිටියන් තුළ ගුප්ත ස්වයං ප්රතිශක්තිකරණ දියවැඩියාව ඇති බවට සැක කෙරේ.
දෙවන වර්ගයේ දියවැඩියාවේ අක්මාව විසින් ග්ලූකෝස් නිෂ්පාදනය සාර්ථකව අඩු කිරීම සඳහා යාන්ත්රණ 2 ක් මර්දනය කිරීම අවශ්ය වේ: ග්ලයිකොජෙනොලයිසිස් සහ ග්ලූකෝනොජෙනිස්. ඉන්සියුලින් පරිපාලනය මගින් රක්තපාත ග්ලයිකොජෙනොලයිසිස් සහ ග්ලූකෝනොජෙනොසිස් අඩු කළ හැකි අතර ඉන්සියුලින් වලට පර්යන්ත පටක වල සංවේදීතාව වැඩි කරයි. එහි ප්රති As ලයක් ලෙස දෙවන වර්ගයේ දියවැඩියාවේ ව්යාධිජනක ක්රියාවලියේ සියලු මූලික යාන්ත්රණ effectively ලදායී ලෙස “අළුත්වැඩියා” කළ හැකිය.
දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරයේ ධනාත්මක ප්රති results ල
ඉන්සියුලින් ලබා ගැනීමේ ධනාත්මක අංශ තිබේ, එනම්:
- නිරාහාරව සිටීම සහ ආහාර ගැනීමෙන් පසු සීනි අඩු කිරීම,
- ග්ලූකෝස් උත්තේජනය හෝ ආහාර පරිභෝජනයට ප්රතිචාර වශයෙන් අග්න්යාශයික ඉන්සියුලින් නිෂ්පාදනය වැඩි කිරීම,
- ග්ලූකෝනොජෙනිස් අඩුවීම,
- අක්මා ග්ලූකෝස් නිෂ්පාදනය
- ආහාර ගැනීමෙන් පසු ග්ලූකගන් ස්රාවය වීම,
- ලිපිඩ ප්රෝටීන සහ ලිපිඩ වල පැතිකඩෙහි වෙනස්කම්,
- ආහාර ගැනීමෙන් පසු ලිපොලිසිස් මර්දනය කිරීම,
- නිර්වායු හා වායුගෝලීය ග්ලයිකොලිසිස් වැඩි දියුණු කිරීම,
- ලිපොප්රෝටීන හා ප්රෝටීන ග්ලයිකේෂන් අඩුවීම.
දියවැඩියා රෝගීන්ට ප්රතිකාර කිරීම මූලික වශයෙන් අරමුණු කර ඇත්තේ ග්ලයිකෝසිලේටඩ් හීමොග්ලොබින් ඉලක්කගත සාන්ද්රණය සාක්ෂාත් කර ගැනීම සහ පවත්වා ගැනීම, රුධිරයේ සීනි නිරාහාරව සිටීම සහ ආහාර ගැනීමෙන් පසුවය. මෙහි ප්රති result ලය වනුයේ සංකූලතා වර්ධනය හා ප්රගතිය අඩුවීමයි.
පිටතින් ඉන්සියුලින් හඳුන්වාදීම කාබෝහයිඩ්රේට්, ප්රෝටීන් සහ මේද පරිවෘත්තීය කෙරෙහි ධනාත්මක බලපෑමක් ඇති කරයි. මෙම හෝමෝනය තැන්පත් වීම සක්රීය කරන අතර ග්ලූකෝස්, මේද හා ඇමයිනෝ අම්ල බිඳවැටීම වළක්වයි. ඇඩිපොසයිට් හා මයෝසයිට් වල සෛල බිත්තිය හරහා සෛල මැදට ප්රවාහනය වැඩි කිරීමෙන් මෙන්ම අක්මාවේ ග්ලූකෝස් නිෂ්පාදනය නිෂේධනය කිරීමෙන් (ග්ලයිකොජෙනොලයිසිස් සහ ග්ලූකෝනොජෙනිස්) සීනි මට්ටම අඩු කරයි.

ඊට අමතරව, ඉන්සියුලින් lipogenesis සක්රීය කරන අතර බලශක්ති පරිවෘත්තීය ක්රියාවලියේදී නිදහස් මේද අම්ල භාවිතය වළක්වයි. එය මාංශ පේශි ප්රෝටිලෝසිස් වළක්වන අතර ප්රෝටීන් නිෂ්පාදනය උත්තේජනය කරයි.
දෙවන වර්ගයේ දියවැඩියාවට හේතු සහ රෝග ලක්ෂණ
අන්තරාසර්ග ව්යාධි විද්යාව පරිවෘත්තීය ආබාධ හා හෝමෝන අසමත්වීමේ පසුබිමට එරෙහිව වර්ධනය වේ. දෙවන වර්ගයේ දියවැඩියාවේදී අග්න්යාශය ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවයි හෝ හෝමෝනය ස්රාවය කිරීම තරමක් අඩු කරයි, නමුත් පටක හෝමෝනයේ බලපෑමට සංවේදී නොවේ. ව්යාධි ක්රියාවලියේ ප්රතිවිපාකයක් වන්නේ ග්ලූකෝස් අවශෝෂණය කිරීමේ ගැටළු ය.
ශක්තිය නොමැතිකම නිසා ශරීරයේ සමබරතාවය සහ බොහෝ ක්රියාදාමයන් අඩාල වේ.අග්න්යාශයේ අසාමාන්යතා නිවැරදි කිරීම සඳහා, ඔබ නිරන්තරයෙන් වැඩි ඉන්සියුලින් නිපදවිය යුතු අතර එමඟින් හෝමෝනයේ අවම කොටසක් ග්ලූකෝස් අවශෝෂණයට බලපායි.
ඉන්සියුලින් ප්රතිරෝධයේ පසුබිම මත අධික බරක් ග්රන්ථිය ඉක්මනින් ඉවතට විසිවී යයි, විශේෂයෙන් නුසුදුසු පෝෂණය, අධික ලෙස ආහාර ගැනීම, කුළුබඩු, දුම්, මේද ආහාර, මෆින්, රසකැවිලි නිතර පරිභෝජනය කිරීම.
අන්තරාසර්ග ව්යාධි විද්යාවේ වර්ධනයට හේතු වන සාධක:
- ජානමය නැඹුරුතාවයක්
- තරබාරුකම
- පරිවෘත්තීය ක්රියාවලීන් උල්ලං, නය කිරීම,
- වැඩිපුර වැඩ කිරීම, ප්රතිශක්තිය අඩු වීම,
- ආතති සහගත ජීවිතය
- විවේකය හා නින්ද නොමැතිකම,
- හෝමෝන ආබාධ
- ව්යාධි ක්රියාවලීන් සහ අග්න්යාශයේ පිළිකා.
තයිරොග්ලොබුලින් සඳහා ඉහළ ප්රතිදේහ: එයින් අදහස් කරන්නේ කුමක්ද සහ දර්ශක අඩු කරන්නේ කෙසේද? අපට පිළිතුරක් ඇත! ක්ෂීරපායී ග්රන්ථි වල බුරුළු ප්රදාහය පිළිබඳ මාස්ටොඩිනන් පෙති සහ බිංදු භාවිතා කිරීම සඳහා උපදෙස් මෙම පිටුවේ විස්තර කර ඇත.
- වියළි ශ්ලේෂ්මල පටල
- නිරන්තරයෙන් පිපාසය
- සමේ කැසීම
- වෙනදාට වඩා නිතර මුත්රා කිරීම,
- නොපැහැදිලි දර්ශනය
- දුර්වල තුවාල සුව කිරීම
- ආහාර රුචිය සහ බරෙහි උච්චාවචනයන්,
- උදාසීනත්වය හෝ උදාසීනත්වය,
- යෝනි කැන්ඩිඩියාසිස් (කාන්තාවන් තුළ),
- ලිබිඩෝ අඩුවීම, ශිෂේණය ys ජු වීම (පිරිමින් තුළ),
- ශ්රවණාබාධ
- පීඩනය වැඩි වීම.
ඉන්සියුලින් වර්ග
Ugs ෂධ, පළමුවෙන්ම, නිරාවරණ කාලය වෙනස් වේ. අද වන විට, ඉන්සියුලින් නිපදවනු ලැබේ:
- කෙටි බලපෑමකින්
- සාමාන්යය
- දිගු කල් පවතින.
පිරිසිදු කිරීමේදීද ඒවා වෙනස් වේ:
- බාහිර ඇතුළත් කිරීම් වලින් තොර ඒකාධිකාරී,
- මොනොපික් වලට සුළු අපද්රව්ය ඇත.
සමහර නිෂ්පාදන සතුන්ගෙන් ලබාගත් සාරයෙන් සාදා ඇත. නමුත් වඩාත්ම effective ලදායී වන්නේ මිනිස් ඉන්සියුලින් ලෙස සැලකේ. වර්තමානයේ ඔවුන් විශේෂ ජාන තාක්ෂණයන් භාවිතයෙන් එය සංස්ලේෂණය කිරීමට ඉගෙන ගෙන තිබේ. එය ද ඉතා වැදගත් දේපලක් ඇත - අඩු ආසාත්මිකතා.
“කෙටි” ඉන්සියුලින් එන්නත් කරනු ලබන්නේ ආහාර වේලකට පෙර හෝ වහාම ය. මිනිත්තු 15 කට පසුව ඔහු දැනටමත් ක්රියා කිරීමට පටන් ගනී. සාමාන්යයෙන් එක් මාත්රාවක් පැය 8 ක් සඳහා ප්රමාණවත් වේ. පැය 2 ක් හෝ 3 කට පසු උපරිම රුධිර සාන්ද්රණය නිරීක්ෂණය කෙරේ.
සාමාන්ය බලපෑමක් ඇති ation ෂධ දිනකට දෙවරක් පරිපාලනය කළ යුතුය - උදෑසන සහ නින්දට පෙර. සීනි අඩු කිරීම ආරම්භ වන්නේ පැය 2 කට පසුවය. තිරසාර මුදා හැරීමේ ඉන්සියුලින් ද දිනකට දෙවරක් එන්නත් කරනු ලැබේ. ඔහු වැඩ කිරීමට පටන් ගන්නේ පැය 6 කට පසුවය.
නිශ්චිත drug ෂධයක් තෝරා ගැනීම වෛද්යවරයාගේ විශේෂ අයිතිය වේ.
වර්තමානයේ, ඉන්සියුලින් නිරාවරණය වන වේලාව අනුව කැපී පෙනේ. මෙයින් අදහස් කරන්නේ drug ෂධයට කොපමණ කාලයක් රුධිරයේ සීනි අඩු කළ හැකිද යන්නයි. ප්රතිකාර නියම කිරීමට පෙර, drug ෂධයේ මාත්රාව තනි තෝරා ගැනීම අනිවාර්ය වේ.
පුරාණ ග්රීක භාෂාවෙන් චිකිත්සාව ප්රතිකාර, වෛද්ය ප්රතිකාර වැනි ය. දැනටමත් මෙම ක්රමයේ සාරය නාමයේම පවතී. ඉන්සියුලින් චිකිත්සාව යනු ඉන්සියුලින් ප්රතිකාරය, එනම් එය ශරීරයට ඉන්සියුලින් හඳුන්වා දීමෙන් පරිවෘත්තීය (පරිවෘත්තීය) ක්රියාවලියේදී ඇති වී ඇති අසමතුලිතතාවයට වන්දි ගෙවීමයි.
සාම්ප්රදායික හෝ ඒකාබද්ධ. මෙම චිකිත්සක ක්රමයට විවිධ තාවකාලික බලපෑම් ඇති drugs ෂධ ශරීරයට එකවර එන්නත් කිරීම ඇතුළත් වේ: කෙටි, මධ්යම, දිගු.
- ශරීරයේ අල්ට්රාෆාස්ට් drugs ෂධ (drugs ෂධ මිනිස් සිරුරේ නිපදවන හෝමෝනයට සමාන වේ),
- වේගයෙන් ක්රියා කරන .ෂධ
- මධ්යම ations ෂධ
- දිගුකාලීන drugs ෂධ.
1978 වන තෙක් දියවැඩියා රෝගීන්ට ඇති එකම මාර්ගය බෝවින් සහ ork රු මස් ඉන්සියුලින් පමණි, නමුත් ජාන සංවර්ධනයෙන් පසු 1982 දී විද්යා scientists යින් විසින් මානව වර්ධන හෝමෝනය කෘතිමව නිෂ්පාදනය කරන ලද අතර ඉන් පසුව සත්ව සම්භවයක් ඇති ද්රව්ය තවදුරටත් භාවිතා නොවීය.
දෙවන වර්ගයේ දියවැඩියාව සඳහා හොඳම ඉන්සියුලින්, මෑත වසරවලදී සංවර්ධනය කරන ලදි - මොනොෆීඩ් අධික ලෙස පිරිසිදු කර ඇත. Tool ෂධය ශරීරයෙන් දුර්වල ලෙස අවශෝෂණය කර ගත්තද එවැනි මෙවලමක් භාවිතා කරනු ලැබේ, එය දරුවෙකුට චිකිත්සාව සඳහා භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ.
ක්රියා කරන කාලය වන විට, සියලුම ඉන්සියුලින් කොන්දේසි සහිතව පහත දැක්වෙන කාණ්ඩවලට බෙදිය හැකිය:
- අතිශය කෙටි ක්රියාව
- කෙටි ක්රියාව
- මධ්යම ක්රියාව
- දීර් action ක්රියාව.
අල්ට්රාෂෝට් ඉන්සියුලින් එන්නත් කිරීමෙන් මිනිත්තු 10-15 කට පසුව ක්රියා කිරීමට පටන් ගනී. ශරීරයට එහි බලපෑම පැය 4-5 අතර කාලයක් පවතී.
කෙටි ක්රියාකාරී drugs ෂධ එන්නත් කිරීමෙන් පැය භාගයකට පසු සාමාන්යයෙන් ක්රියා කිරීමට පටන් ගනී. ඔවුන්ගේ බලපෑමේ කාලය පැය 5-6 කි. අල්ට්රාෂෝට් ඉන්සියුලින් ආහාර වේලකට පෙර හෝ වහාම ලබා දිය හැකිය. කෙටි ඉන්සියුලින් ඉතා ඉක්මණින් ක්රියා කිරීමට පටන් නොගන්නා බැවින් ආහාර වේලකට පෙර පමණක් පරිපාලනය කිරීම රෙකමදාරු කරනු ලැබේ.

මධ්යම ක්රියාකාරී ඉන්සියුලින්, ශරීරගත වූ විට, සීනි අඩු කිරීමට පටන් ගන්නේ පැය 2 කට පසුව පමණක් වන අතර, එහි සාමාන්ය ක්රියාකාරිත්වයේ කාලය පැය 16 දක්වා වේ.
දීර් drugs drugs ෂධ (දීර් extended) පැය 10-12 කට පසු කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට බලපෑම් කිරීමට පටන් ගන්නා අතර පැය 24 ක් හෝ ඊට වැඩි කාලයක් ශරීරයෙන් බැහැර නොකෙරේ.
මෙම drugs ෂධ සියල්ලටම විවිධ කාර්යයන් ඇත. ඔවුන්ගෙන් සමහරක් පශ්චාත් පශ්චාත් හයිපර්ග්ලයිසිමියාව (ආහාර ගැනීමෙන් පසු සීනි වැඩි වීම) නැවැත්වීම සඳහා ආහාර වේලකට පෙර වහාම පරිපාලනය කරනු ලැබේ.
දවස පුරා ඉලක්කගත සීනි මට්ටම අඛණ්ඩව පවත්වා ගැනීම සඳහා මධ්යම හා දිගු ක්රියාකාරී ඉන්සියුලින් ලබා දෙනු ලැබේ. එක් එක් දියවැඩියා රෝගියාගේ මාත්රාව සහ පරිපාලන තන්ත්රය ඔහුගේ වයස, බර, දියවැඩියා රෝගයේ ලක්ෂණ සහ අනුකූල රෝග ඇතිවීම මත පදනම්ව තෝරා ගනු ලැබේ.
දියවැඩියාවෙන් පෙළෙන රෝගීන්ට ඉන්සියුලින් ලබා දීම සඳහා රාජ්ය වැඩසටහනක් පවතින අතර එමඟින් අවශ්ය සියලු දෙනාට මෙම medicine ෂධය නොමිලේ ලබා දේ.
ළමුන් තුළ දියවැඩියාව පිළිබඳ ලක්ෂණ
මෙම කොටස ඉතා රසවත් කරුණකින් ආරම්භ කිරීම වටී. පළමු වරට ඉන්සියුලින් 1922 ජනවාරි 11 වන දින මිනිසුන්ට ලබා දෙන ලදී. එය දරුවෙක් - 14 හැවිරිදි පිරිමි ළමයෙක්. මෙම එන්නත කැනඩාවේ ෆ්රෙඩ්රික් බන්ටිං හි විද්යා ist යෙකු විසින් සිදු කරන ලදී.
නමුත් පළමු පෑන්කේක්, එවැනි අවස්ථාවන්හිදී අපේක්ෂා කළ පරිදි, ගැටිති බවට පත් විය. Experience ෂධය ප්රමාණවත් ලෙස පිරිසිදු කර නොමැති නිසා, පළමු අත්දැකීම අසාර්ථක වීමෙන් සලකුණු විය - දරුවාට ආසාත්මිකතාවයක් ඇති විය.
සති දෙකක් තිස්සේ ජෛව රසායන විද්යා James ජේම්ස් කොලිප් මෙම .ෂධය පිරිසිදු කිරීමේ ක්රමවේදයක් සකස් කරමින් සිටී. මෙයින් පසු, ජනවාරි 23 වන දින, රෝගී දරුවාට දෙවන එන්නතක් ලබා දෙන ලදී - ප්රති results ල අපූරු ය. දරුවාට කිසිදු අතුරු ආබාධයක් නොතිබුණා පමණක් නොව - රෝගය පහව ගියේය, දියවැඩියාව වර්ධනය කිරීමේදී පැහැදිලි පසුබෑමක් ඇති විය.
ඔහුගේ සොයා ගැනීම සඳහා විද්යා ist යාට සහ ඔහුගේ සගයාට නොබෙල් ත්යාගය පිරිනමන ලදී.
එතැන් සිට, මෙම medicine ෂධය දරුවන්ට පමණක් නොව, ඇත්ත වශයෙන්ම, වැඩිහිටියන්ට උපකාර කිරීමට පටන් ගත්තේය.
කෙසේ වෙතත්, එවැනි චිකිත්සාව තුළ ළමා වියේ ලක්ෂණ කිහිපයක් ඇති බව සඳහන් කිරීම වටී. කුඩා රෝගීන්ගේ තනි කොටස් වෙන්කර හඳුනා ගැනීම ද අවශ්ය වේ.
මෙම ලක්ෂණ වලින් එකක් වන්නේ ක්රියාකාරී ක්රියාකාරිත්වයේ වෙනස් කාල පරිච්ඡේදයක් ඇති drugs ෂධ සංයෝජනයයි. දෛනික ක්රියා පටිපාටි සංඛ්යාව අඩු කිරීම සඳහා මෙය අවශ්ය වේ.
ඒ අතරම, “සීනි” රෝගයකින් පෙළෙන දරුවෙකු සඳහා විවිධ වර්ගයේ චිකිත්සක මෙවලම් තෝරා ගැනීමෙන් medicine ෂධය දිවා කාලයේදී හෝමෝනය 2 සහ 3 ගුණයක පරිපාලනයකට කැමති වේ.
මීට අමතරව, වයස අවුරුදු 12 ට වැඩි දරුවන්ට ලබා දීමේදී තීව්ර කරන ලද ඉන්සියුලින් ප්රතිකාරය වඩාත් is ලදායී බව නිරීක්ෂණය වී තිබේ.
පළමුවෙන්ම, දරුවන්ට සුදුසු අඩු මාත්රාවක් නිවැරදිව එන්නත් කිරීම සඳහා ඉන්සියුලින් තනුක කරන්නේ කෙසේදැයි සොයා බලන්න. දියවැඩියා දරුවන්ගේ දෙමව්පියන්ට ඉන්සියුලින් තනුක කළ නොහැක.
පළමු වර්ගයේ දියවැඩියාව ඇති බොහෝ කෙට්ටු වැඩිහිටියන්ට එන්නත් කිරීමට පෙර ඔවුන්ගේ ඉන්සියුලින් තනුක කළ යුතුය. මෙය කාලය ගතවන නමුත් තවමත් හොඳයි.
අවශ්ය මාත්රාවන් අඩු නිසා, වඩාත් පුරෝකථනය කළ හැකි හා ස්ථායීව ක්රියා කරයි.
දියවැඩියා දරුවන්ගේ බොහෝ දෙමව්පියන් බලාපොරොත්තු වන්නේ සාමාන්ය සිරින්ජ සහ සිරින්ජ පෑන් වෙනුවට ඉන්සියුලින් පොම්පයක් භාවිතා කිරීමේ ආශ්චර්යයයි. කෙසේ වෙතත්, ඉන්සියුලින් පොම්පයකට මාරුවීම මිල අධික වන අතර රෝග පාලනය වැඩි දියුණු නොකරයි.මෙම උපාංගවල සැලකිය යුතු අඩුපාඩු ඇති අතර ඒවා වීඩියෝවේ විස්තර කර ඇත.
ඉන්සියුලින් පොම්ප වල අවාසි ඒවායේ ප්රතිලාභ ඉක්මවා යයි. එබැවින් සාම්ප්රදායික සිරින්ජ සහිත දරුවන්ට ඉන්සියුලින් එන්නත් කිරීම වෛද්ය බර්න්ස්ටයින් නිර්දේශ කරයි. චර්මාභ්යන්තර පරිපාලන ඇල්ගොරිතම වැඩිහිටියන්ට සමාන වේ.
දියවැඩියාව පාලනය කිරීමේ වගකීම ඔහුට පැවරීමට, තනිවම ඉන්සියුලින් එන්නත් කිරීමට දරුවෙකුට අවස්ථාව දිය යුත්තේ කුමන වයසේදීද? මෙම ගැටළුව විසඳීම සඳහා දෙමාපියන්ට නම්යශීලී ප්රවේශයක් අවශ්ය වේ. සමහරවිට දරුවාට එන්නත් කිරීමෙන් සහ of ෂධවල ප්රශස්ත මාත්රාව ගණනය කිරීමෙන් ස්වාධීනත්වය පෙන්වීමට අවශ්ය වනු ඇත.
මේ සඳහා ඔහුට බාධා නොකිරීම වඩා හොඳය, බාධාවකින් තොරව පාලනය කිරීම. අනෙක් දරුවන් දෙමව්පියන්ගේ සැලකිල්ල සහ අවධානය අගය කරති.
නව යොවුන් වියේදී පවා දියවැඩියාව තනිවම පාලනය කිරීමට ඔවුන්ට අවශ්ය නැත.
ගර්භනී කාන්තාවන් තුළ හෝමෝන චිකිත්සාව
දියවැඩියාව ඇති ගර්භනී කාන්තාවන් සඳහා හෝමෝන ප්රතිකාරයට සමාන අරමුණු දෙකක් ඇත:
- නිර්දේශිත සම්මතයට රුධිරයේ සීනි අඩුවීම,
- නූපන් දරුවාගේ ජීවිතය බේරා ගැනීම.
ගර්භනී කාන්තාවන් තුළ මෙම පුරුද්ද සැලකිය යුතු තත්වයක් මගින් සංකීර්ණ වේ: මෙම කාලය තුළ කාන්තාවගේ ශරීරයේ සිදුවන භෞතික විද්යාත්මක ක්රියාවලීන් අතිශයින් අස්ථායී ය.
එක් එක් ප්රතිකාර ක්රමය පමණක් නොව, පරිපාලනය කරන drug ෂධයේ මාත්රාවද නියම කිරීමේදී මෙය සැලකිල්ලට ගත යුතුය.
අන්තරාසර්ග විද්යා ologists යින් නිර්දේශ කරන්නේ හිස් බඩක් මත දරු ප්රසූතියේ අනාගත කාන්තාවගේ රුධිරයේ සීනි ප්රමාණය 3.3–5.6 mmol / L නොඉක්මවිය යුතු අතර ආහාර ගැනීමෙන් පසු එහි වටිනාකම 5.6 සිට 7.2 mmol / L දක්වා විය යුතුය.

වැඩිපුරම නිර්දේශිත දෛනික ක්රියා පටිපාටිය එන්නත් දෙකක් වේ. මෙම අවස්ථාවේ දී, කෙටි හා මධ්යම තාවකාලික ක්රියාමාර්ගවල drugs ෂධ එකවර පරිපාලනය කළ හැකිය.
රීතියක් ලෙස, උදෑසන ආහාරයට පෙර, අපේක්ෂිත මවට දෛනික සම්මතයෙන් 2/3 ක් එන්නත් කරනු ලබන අතර, සන්ධ්යා භෝජනයට පෙර, ඉතිරි 1/3 හෝමෝනය එන්නත් කරනු ලැබේ.
සමහර විට වෛද්යවරු නින්දට පෙර එන්නත් නියම කරති. මෙය උදෑසනට පෙර ගර්භනී රුධිරයේ සීනි තියුණු ලෙස වැඩිවීම වැළැක්වීමයි.
දියවැඩියාව හෝ ගර්භණී දියවැඩියාව ඇති රෝගියෙකුගේ ගැබ් ගැනීමක් (ඉන්සියුලින් ප්රතිරෝධයට තුඩු දෙන හෝමෝන අසමත්වීම) පෝෂණ නිවැරදි කිරීම සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් අපේක්ෂිත ප්රති .ලය ලබා නොදෙන තත්වයක් ඇති කරයි. සීනි මට්ටම ඉහළ මට්ටමක පවතින අතර එය දරුවාගේ සහ මවගේ සංකූලතා වර්ධනයට තර්ජනය කරයි.
හයිපර්ග්ලයිසිමියා රෝග ලක්ෂණ මතු වූ විට, අන්තරාසර්ග විද්යා ologist යා ගර්භනී කාන්තාවකගේ සීනි මට්ටම මැනීම දිනකට 8 වතාවක් නියම කරයි. එක් එක් සෞඛ්ය තත්වය අනුව, ගර්භනී කාන්තාවන් සඳහා සම්මතය 3.3-6.6 mmol / l විය හැකිය.
ගර්භණී සමයේදී, සීනි අඩු කරන drugs ෂධ අතර ඉන්සියුලින් භාවිතය සඳහා අනුමත කරන ලද එකම drug ෂධය වේ.
ඉන්සියුලින් එන්නත් ලබා දීමේ පදනම සීනි මට්ටමේ ප්රති results ල විය හැකිය:
- ශිරා රුධිරයේ: ඒකක 5.1 ට වැඩි (හිස් බඩක් මත), ඒකක 6.7 ට වැඩි. (ආහාර ගැනීමෙන් පැය 2 කට පසු)
- රුධිර ප්ලාස්මා වලදී: ඒකක 5.6 ට වැඩි. (හිස් බඩක් මත), ඒකක 7.3 ට වඩා ඉහළින්. (ආහාර ගැනීමෙන් පැය 2 කට පසු).
සතියකට 6 සිට 12 වතාවක් පරීක්ෂා කිරීම රෙකමදාරු කරනු ලබන සීනි මට්ටමට අමතරව, ගර්භනී කාන්තාවන් නිරීක්ෂණය කළ යුතුය:
- රුධිර පීඩනය
- මුත්රා වල ඇසිටෝන් තිබීම
- පරිපාලනය කරන ද්රව්යයේ මාත්රාව
- හයිපොග්ලිසිමියා හි කථාංග.
ගර්භනී, ඉන්සියුලින් චිකිත්සාව නියම කිරීමට පෙර:
- රෝහලකදී, ස්වයං රැකවරණ කුසලතා සහ ඔබේ තත්වය නිරීක්ෂණය කිරීමට අවශ්ය දැනුම ලබා ගන්න,
- ස්වයං පාලනයක් සඳහා අරමුදල් ලබා ගන්න හෝ රසායනාගාරයක අවශ්ය මිනුම් කරන්න.
මෙම කාලය තුළ ඉන්සියුලින් චිකිත්සාවේ ප්රධාන කාර්යය වන්නේ ඇතිවිය හැකි සංකූලතා වැලැක්වීමයි. රෝග වර්ගය කුමක් වුවත්, ප්රශස්ත ප්රතිකාර විකල්පය වන්නේ ආහාර වේලකට පෙර කෙටි ඉන්සියුලින් සහ නින්දට පෙර මධ්ය කාලීන drug ෂධයක් ලබා දීම (රාත්රියේ ග්ලයිසිමියාව ස්ථාවර කිරීම).
ඉන්සියුලින් දෛනික මාත්රාව බෙදා හැරීම drug ෂධයේ අවශ්යතාවය සැලකිල්ලට ගනී: රාත්රියේදී - 1/3, දිවා කාලයේ -2/3 .ෂධයේ ප්රමාණයෙන්.
වැදගත්! සංඛ්යාලේඛනවලට අනුව, ගර්භණී සමයේදී පළමු වර්ගයේ දියවැඩියාව බහුලව දක්නට ලැබෙන්නේ එය ළමා හා නව යොවුන් වියේදී වර්ධනය වන බැවිනි. දෙවන වර්ගයේ රෝගය වසර 30 කට පසු කාන්තාවන්ට බලපාන අතර එය පහසු වේ. මෙම අවස්ථාවේ දී, ආහාර, භාගික පෝෂණය සහ මධ්යස්ථ ශාරීරික ක්රියාකාරකම් පිළිබඳ සාමාන්ය දර්ශක ලබා ගැනීමේ සම්භාවිතාව ඉහළ ය. ගර්භණී දියවැඩියාව ඉතා කලාතුරකිනි.
රෝග ලක්ෂණ කෙටියෙන්
දෙවන වර්ගයේ ව්යාධි විද්යාවක් සඳහා ඉන්සියුලින් අවශ්ය වන්නේ කවදාදැයි සොයා ගැනීමට පෙර, "මිහිරි" රෝගයක වර්ධනය පෙන්නුම් කරන රෝග ලක්ෂණ මොනවාදැයි අපි සොයා බලමු. රෝගයේ විවිධත්වය සහ රෝගියාගේ තනි ලක්ෂණ අනුව සායනික ප්රකාශනයන් තරමක් වෙනස් වේ.
වෛද්ය විද්යාවේදී රෝග ලක්ෂණ ප්රධාන සං signs ා මෙන්ම ද්විතියික රෝග ලක්ෂණ ලෙස බෙදා ඇත. රෝගියාට දියවැඩියාව තිබේ නම්, රෝග ලක්ෂණ වන්නේ පොලියුරියා, පොලිඩිප්සියා සහ පොලිග්රැෆි ය. මේවා ප්රධාන ලක්ෂණ තුනයි.
සායනික පින්තූරයේ බරපතලකම රඳා පවතින්නේ රුධිරයේ සීනි වැඩිවීමට ශරීරයේ සංවේදීතාව මෙන්ම එහි මට්ටම මතය. එකම සාන්ද්රණයක දී රෝගීන් විවිධ රෝග ලක්ෂණ තීව්රතාවයට පත්වන බව සටහන් වේ.
රෝග ලක්ෂණ වඩාත් විස්තරාත්මකව සලකා බලන්න:
- පොලියුරියා රෝගය සංලක්ෂිත වන්නේ නිරන්තර හා අධික ලෙස මුත්රා කිරීම, දිනකට මුත්රා වල නිශ්චිත ගුරුත්වාකර්ෂණය වැඩි වීමෙනි. සාමාන්යයෙන්, මුත්රා වල සීනි නොතිබිය යුතුය, කෙසේ වෙතත්, T2DM සමඟ ග්ලූකෝස් රසායනාගාර පරීක්ෂණ මගින් අනාවරණය වේ. දියවැඩියා රෝගීන් බොහෝ විට රාත්රියේදී වැසිකිළිය භාවිතා කරනුයේ සමුච්චිත සීනි ශරීරයෙන් මුත්රා පිටවීම නිසා දැඩි විජලනයට හේතු වේ.
- පළමු සං sign ාව දෙවැන්න සමඟ සමීපව බැඳී ඇත - පොලිඩිප්සියා, එය නිරන්තරයෙන් පානය කිරීමට ඇති ආශාව මගින් සංලක්ෂිත වේ. ඔබේ පිපාසය සංසිඳුවා ගැනීම ප්රමාණවත් නොවේ, ඔබට තවත් කිව හැකිය, පාහේ කළ නොහැක්කකි.
- මුද්රණය කිරීම ද “පිපාසය” වේ, නමුත් ද්රව සඳහා නොව, ආහාර සඳහා - රෝගියා බොහෝ දේ අනුභව කරන අතර, ඒ සමඟම ඔහුගේ කුසගින්න තෘප්තිමත් කළ නොහැක.
ආහාර රුචිය වැඩිවීමේ පසුබිමට එරෙහිව පළමු වර්ගයේ දියවැඩියා රෝගයෙන්, ශරීර බරෙහි තියුණු අඩුවීමක් දක්නට ලැබේ. කාලය මෙම තත්වය කෙරෙහි අවධානය යොමු නොකරන්නේ නම්, පින්තූරය විජලනය වීමට තුඩු දෙයි.
අන්තරාසර්ග ව්යාධි විද්යාවේ කුඩා සලකුණු:
- සමේ කැසීම, ලිංගේන්ද්රියේ ශ්ලේෂ්මල පටල.
- මාංශ පේශි දුර්වලතාවය, නිදන්ගත තෙහෙට්ටුව, සුළු ශාරීරික ක්රියාකාරකම් දැඩි තෙහෙට්ටුවට හේතු වේ.
- තරල පරිභෝජනයෙන් මිදිය නොහැකි මුඛයේ වියළි බව.
- නිතර ඉරුවාරදය.
- With ෂධ සමඟ ප්රතිකාර කිරීමට අපහසු වන සමේ ගැටළු.
- අත් සහ පාදවල හිරිවැටීම, දෘශ්ය සංජානනය දුර්වල වීම, නිතර නිතර සෙම්ප්රතිශ්යාව සහ ශ්වසන ආසාදන, දිලීර ආසාදන.

ප්රධාන හා ද්විතියික රෝග ලක්ෂණ සමඟ, රෝගය විශේෂිත ඒවා මගින් සංලක්ෂිත වේ - ප්රතිශක්තිකරණ තත්ත්වය අඩුවීම, වේදනා සීමාවේ අඩුවීමක්, පිරිමින්ගේ ශිෂේණය හැකියාව පිළිබඳ ගැටළු.
තත්වය උග්රවීම සහ රුධිරයේ සීනි වැඩිවීම පිළිබඳ පළමු ප්රකාශනයන් ග්ලූකෝසූරිය ලෙස සැලකිය යුතුය, එනම් මුත්රා වල සීනි පෙනුම. පොලියුරියා (දිවා කාලයේදී මුත්රා පිටවීම වැඩි කිරීම), පිපාසය - පොලිඩිප්සියා වැනි රෝග ලක්ෂණ පැය 24 ක් සඳහා ජලය ලීටර් දහයක් හෝ වැඩි ගණනක් පරිභෝජනය කරයි.
දියවැඩියා රෝගයේ ඉන්සියුලින් ප්රශස්ත වැදගත් ක්රියාදාමයන් පවත්වා ගැනීමට හැකි වන්නේ එබැවිනි.
ඊට අමතරව ප්රෝටීන්, ඛනිජ සහ ලිපිඩ පරිවෘත්තීය යන සියලු වැදගත් වර්ගවල පරිවෘත්තීය උල්ලං is නය වීමක් ඇත. රුධිරයේ සීනි පිළිබඳ තීරණාත්මක දර්ශක වල දීර් stay කාලයක් රැඳී සිටීම අභ්යන්තර අවයවවල බරපතල සංකූලතා වර්ධනයට බලපායි.
නිරන්තරයෙන් ඉහළ නංවන ලද සීනි සමඟ, සෛලීය මට්ටමේ ඇති සියලුම අවයව විනාශ වේ. ව්යාධි විද්යාත්මක වෙනස්කම් මූලික වශයෙන් යොමු වන්නේ විශාලතම බර ඇති තැනට ය.
රෝගියාට ආමාශ ආන්ත්රයික ආබාධ ඇති වන අතර, හයිපොහොන්ඩ්රියම් සහ ආමාශයේ උග්ර වේදනාවන් දැනේ. එසේම, අත් පා ගැන අමතක නොකරන්න, දෙවන වර්ගයේ දියවැඩියාව සමඟ, අධික බර නිසා බරක් අත්විඳිය හැකිය.
ශරීරය විජලනය වී සමේ ප්රත්යාස්ථතාව දුර්වල බැවින් සුදුමැලි වීම, වරිකොස් නහර දිස්වීම, ඉරිතැලීම් හා තුවාල ඇතිවිය හැක. තෙහෙට්ටුව, හුස්ම හිරවීම හෘද වාහිනී පද්ධතියේ ගැටළු පෙන්නුම් කරයි.
සියලුම රෝග ලක්ෂණ නොසලකා හැරිය යුතුය.
මනෝචිකිත්සක ප්රතිකාර
බොහෝ දියවැඩියා රෝගීන් එන්නත් ලබා නොගන්නේ එවිට ඔබට ඒවායින් මිදීමට නොහැකි බැවිනි. නමුත් එවැනි ප්රතිකාර සෑම විටම effective ලදායී නොවන අතර බරපතල සංකූලතා ඇති කළ හැකිය.
ටැබ්ලට් පරිගණක තවදුරටත් සාර්ථක නොවන විට එන්නත් මඟින් හෝමෝනයේ සාමාන්ය මට්ටමක් ලබා ගැනීමට ඔබට ඉඩ සලසයි. දෙවන වර්ගයේ දියවැඩියාව සමඟ, නැවත ටැබ්ලට් පරිගණක වලට මාරුවීමේ හැකියාව ඇත.
මෙය සිදුවන්නේ කෙටි කාලයක් සඳහා එන්නත් නියම කරන විට, නිදසුනක් වශයෙන්, ශල්යකර්මයකට සූදානම් වීමේ දී, දරුවෙකු රැගෙන යන විට හෝ කිරි දෙන විට ය.
හෝමෝනය එන්නත් කිරීමෙන් ඔවුන්ගෙන් බර ඉවත් කර ගත හැකි අතර සෛල නැවත යථා තත්ත්වයට පත් කිරීමට අවස්ථාව තිබේ. ඒ අතරම, ආහාර පාලනය සහ සෞඛ්ය සම්පන්න ජීවන රටාවක් මේ සඳහා පමණක් දායක වේ. මෙම විකල්පයේ සම්භාවිතාව පවතින්නේ ආහාර හා වෛද්යවරයාගේ නිර්දේශයන්ට පූර්ණ ලෙස අනුකූල වුවහොත් පමණි. බොහෝ දේ ශරීරයේ ලක්ෂණ මත රඳා පවතී.
ඉහත හෝමෝන චිකිත්සාව දියවැඩියාවට එරෙහි සටනේදී පමණක් නොව, දරුණු මානසික ආබාධ සඳහා ප්රතිකාර කිරීමේදීද පා readers කයන්ට පුදුමයක් නොවනු ඇත, නමුත් මෙය සත්යයකි.
භින්නෝන්මාදය ඇති රෝගීන්ට ප්රතිකාර කිරීම සඳහා මෙම ක්රමය භාවිතා කරයි.
සමහර විට වැඩිහිටි රෝගීන් ශරීරයේ සීනි මට්ටම තියුනු ලෙස ඉහළ යයි. ආහාර ගැනීම හෝ taking ෂධ ගැනීම හෝ එහි මට්ටම අඩු කළ නොහැක. ඉහළ සීනි මට්ටම්වල පසුබිමට එරෙහිව, පුද්ගලයෙකුගේ බර ද වෙනස් විය හැකිය. සමහර අය වේගයෙන් බර වැඩිවන අතර සමහරු ඉතා බර අඩු කර ගනිති.
රෝගයේ මෙම සං signs ා සමඟ වෛද්යවරයා රෝගයට හේතුව හඳුනාගෙන නිවැරදි විසඳුම නියම කළ යුතුය. එවැනි අවස්ථාවන්හිදී, සීනි වැඩිවීමට හේතුව උග්ර අග්න්යාශය හෝ ස්වයං ප්රතිශක්තිකරණ දියවැඩියාව විය හැකි අතර එය වැඩිහිටියන්ට පමණක් සිදු වේ.
මෙම අවස්ථාවේ දී, ටැබ්ලට් ආධාරයෙන් සීනි මට්ටම සාමාන්යකරණය කිරීමට උත්සාහ කිරීම අකාර්යක්ෂම වනු ඇත. සීනි මට්ටම අඛණ්ඩව ඉහළ යනු ඇති අතර, මෙය මරණය ඇතුළු කනගාටුදායක ප්රතිවිපාකවලට තුඩු දිය හැකිය.
උග්ර අග්න්යාශයේ දී රෝගියාට ඉන්සියුලින් මාත්රාවක් නියම කරනු ලැබේ. ජීවිතයට එවැනි රෝගයක් සමඟ ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ. කෙසේ වෙතත්, මෙය අත්යවශ්ය මිනුමකි, එසේ නොමැතිනම් ශරීරයේ සීනි වැඩිවීමත් සමඟ පුද්ගලයෙකු මිය යා හැකිය.
පුද්ගලයෙකුට ස්වයං ප්රතිශක්තිකරණ දියවැඩියාව තිබේ නම්, ඕනෑම ආකාරයක දියවැඩියාවකට වඩා නිවැරදි ප්රතිකාරය නියම කිරීම දුෂ්කර විය හැකිය, විශේෂයෙන් රෝගය ප්රමාණවත් තරම් මන්දගාමී වන විට.
කාරණය නම් මිනිස් සිරුරේ අග්න්යාශයේ සෛල, ඉන්සියුලින් සහ එහි ප්රතිග්රාහක වලට ප්රතිදේහ තිබීමයි. ඔවුන්ගේ ක්රියාව ඉන්ද්රිය සෛලවල ක්රියාකාරිත්වය මැඩපැවැත්වීම අරමුණු කර ගෙන ඇත. එවැනි යාන්ත්රණයක් පළමු වර්ගයේ දියවැඩියා රෝගයේ ලක්ෂණයකි.
ඉන්සියුලින් නිපදවීමට වගකිව යුතු අග්න්යාශයික සෛල මෙම රෝග දෙකේ දී මිය යන විට ස්වයං ප්රතිශක්තිකරණ දියවැඩියාව හා පළමු වර්ගයේ දියවැඩියාවෙහි බලපෑම බෙහෙවින් සමාන ය.
මෙය පළමු වර්ගයේ දියවැඩියාව නම්, අග්න්යාශයේ ක්රියාකාරිත්වය ළමා කාලයේ දී පවා දුර්වල විය හැකි අතර, ඉන්සියුලින් දැනටමත් නියම කළ හැකිය, එවිට ස්වයං ප්රතිශක්තිකරණ දියවැඩියාවේදී, සෛල විනාශ කිරීම වසර 30-40 අතර කාලයක් තුළ සිදු වේ. කෙසේ වෙතත්, ප්රති result ලය සමාන වනු ඇත - රෝගියාට ඉන්සියුලින් එන්නත් නියම කරනු ලැබේ.
ඉන්සියුලින් නියම කළ යුත්තේ කුමන අවධියේද යන්න පිළිබඳව වෛද්යවරුන් අතර දැන් ක්රියාකාරී විවාදයක් පවතී. බොහෝ රෝගීන් වෛද්යවරුන්ට ඉන්සියුලින් අවශ්ය නොවන බව ඒත්තු ගැන්වීමට උත්සාහ කරන අතර පෙති සමඟ ප්රතිකාර ආරම්භ කිරීමට පෙළඹේ.සමහර වෛද්යවරු සිතන්නේ ඉන්සියුලින් ප්රතිකාරය හැකි ඉක්මනින් ආරම්භ කළ යුතු බවයි.
රෝගීන්ට ඉන්සියුලින් පිළිබඳ බියක් ඇති විට එය පැහැදිලි කළ හැකිය. කෙසේ වෙතත්, රෝගයේ පසුකාලීන අවධියේදී ඔහු පත් කිරීම සැමවිටම යුක්ති සහගත නොවේ. මෙම drug ෂධයේ කාලෝචිත පරිපාලනය මඟින් කෙටි කාලයක් සඳහා සීනි මට්ටම යථා තත්ත්වයට පත් කිරීමට සහ පසුව එහි භාවිතය අතහැර දැමීමට උපකාරී වේ.
සෑම රෝගියෙකුම මතක තබා ගත යුත්තේ හොඳ හේතුවක් නොමැතිව වෛද්යවරයා ඉන්සියුලින් නියම නොකරන බවයි. ඉන්සියුලින් එන්නත් කිරීම පූර්ණ ජීවිතයකට බාධාවක් නොවන අතර ක්රියාශීලී ජීවන රටාවක් ගත කරයි. සමහර විට, රෝගියාට ඉන්සියුලින් නියම කළ විගසම රෝගියාට රෝගයේ සංකූලතා වළක්වා ගත හැකිය.
ඉන්සියුලින් එන්නත් කිරීම නතර කිරීම තරමක් ගැටළු සහගතය. රීතියක් ලෙස, ඔවුන් වහාම පාහේ plant ෂධය “රෝපණය” කර අඛණ්ඩ පදනමින් එන්නත් කරනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාවට ඉන්සියුලින් නොමැතිව ප්රතිකාර කළ හැකි නමුත් ග්ලයිකේටඩ් හිමොග්ලොබින් වැඩි වුවහොත් පමණක් රෝගයේ දිරාපත් වූ ආකාරයක් පෙන්නුම් කරයි. මෙම අවස්ථාවේදී, ඔබට එන්නත් කිරීම ප්රතික්ෂේප කර ටැබ්ලට් පරිගණක වෙත මාරු විය හැකිය.
එවැනි ප්රතිකාර ලබා දින 30 කට පසු, නැවත නැවත පරීක්ෂණ සිදු කරන අතර, සීනි මට්ටම 1.5% ට වඩා පහත වැටේ නම්, ටැබ්ලට් සමඟ දියවැඩියා රෝගයට ප්රතිකාර කිරීම අඛණ්ඩව සිදු වේ, දර්ශකය අඩු නම්, ඉන්සියුලින් වලට මාරුවීම නැවත නැවතත් සිදු වේ.
එන්නත් කිරීම ප්රතික්ෂේප කිරීමේදී රුධිරයේ ඇති ග්ලූකෝස් මට්ටම නිරන්තරයෙන් නිරීක්ෂණය කිරීම වැදගත්ය. පෙති උදව් නොකරන්නේ නම්, ඔබ වෛද්යවරයෙකුගෙන් උපදෙස් ලබාගෙන එන්නත් ලබා දිය යුතුය.
ඔබ ඉන්සියුලින් චිකිත්සාවකින් තොරව අධික සීනි මට්ටම අඩු කිරීමට උත්සාහ කරන්නේ නම්, අඩු කාබන් ආහාර වේලක් තදින් පිළිපැදීම සහ නිතිපතා ව්යායාම කිරීම වැදගත්ය.
බොහෝ විට, අග්න්යාශයික සෛලවල ක්රියාකාරිත්වය යථා තත්වයට පත් කිරීම සඳහා, සල්ෆොනිලියුරියා ඇතුළු ations ෂධ නියම කරනු ලැබේ. ඔවුන්ගේ පරිභෝජනයට ස්තූතියි, ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය වන අතර එමඟින් සීනි මට්ටම ප්රශස්ත මට්ටමක පවත්වා ගනී. මේවාට ඩයබෙටන්, මැනිනිල් මෙන්ම ග්ලයිමපිරයිඩ් ද ඇතුළත් ය.
මෙම drugs ෂධ අග්න්යාශයටම උත්තේජක බලපෑමක් ඇති කරයි. නමුත් drug ෂධයේ වැඩි මාත්රාවක් ගැනීමේදී ප්රතිවිරුද්ධ බලපෑම ප්රකාශ කළ හැකිය.
මෙම drugs ෂධ භාවිතා නොකර අග්න්යාශය මගින් ඉන්සියුලින් නිපදවීම ආහාර වේලක් අනුගමනය කිරීමෙන් අවුරුදු 8 ක් හා සසඳන විට වසර 10 ක් පමණ පැවතිය හැකිය. නමුත් ඉහළ මාත්රාවක් භාවිතා කරන විට අග්න්යාශයේ සී rapid ්ර ක්ෂය වීම නිරීක්ෂණය කළහොත් ඉන්සියුලින් නිෂ්පාදනය පැවතිය හැක්කේ වසර 5 ක් පමණි.
අග්න්යාශයේ ක්රියාකාරිත්වය සාමාන්ය තත්වයට පත් කිරීම සඳහා එක් එක් medicine ෂධය භාවිතා කිරීම දැඩි ලෙස මාත්රා කළ යුතුය. ඔබ විශේෂ ආහාර වේලක් අනුගමනය කරන්නේ නම්, ඔබට සීනි අඩු කර දිගු කලක් මෙම අගයෙන් පවත්වා ගත හැකිය. පෝෂණයේ මූලික රීතිය වන්නේ අඩු කාබෝහයිඩ්රේට් ප්රමාණයක් භාවිතා කිරීමයි, විශේෂයෙන් පහසුවෙන් ජීර්ණය කළ හැකි (රසකැවිලි වල දක්නට ලැබේ).
ඉන්සියුලින් චිකිත්සක පිළිවෙත්
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරය නියම කරන විට ඒ ගැන කතා කරන විට ඔවුන් දැඩි ඇඟවීම් කෙරෙහි අවධානය යොමු කරයි. වැදගත්ම අවස්ථාව වන්නේ දීර් dec කාලීනව විසංයෝජනය කිරීමයි, එනම්, ටැබ්ලට් භාවිතය, සාමාන්ය පෝෂණය සහ ජීවන රටාවේ වෙනස්කම් සමඟ සාමාන්ය රුධිරයේ සීනි මට්ටම ළඟා කර ගැනීමට නොහැකි වීමයි.
දීර් dec කාලීනව විසංයෝජනය අතිශයින්ම භයානක බැවින්, ඉන්සියුලින් ප්රතිකාරය නියම කරනු ලබන්නේ කුමන අනුපාතයකටද යන්න පිළිබඳව විශේෂ ist යෙකු සමඟ කල්තියා සම්බන්ධීකරණය කිරීම අවශ්ය වේ.
දරුණු සනාල සංකූලතා ඇති විට හෝමෝන සං component ටකයක් භාවිතා කිරීම අවශ්ය විය හැකිය. මෙම අවස්ථාවේ දී, වකුගඩු, ස්නායු පද්ධතිය, පෙනීමේ අවයව මෙන්ම විශාල යාත්රා වලින් සිදුවන හානිය ඇඟවුම් කරයි. ඉදිරිපත් කරන ලද සියලුම රෝග විනිශ්චය වලදී, ඉන්සියුලින් චිකිත්සාව නියම කරනු ලැබුවහොත්, ඒවායේ වර්ධනය වැළැක්වීම හෝ අවම වශයෙන් 50-60% අතර පෙනුම වැළැක්වීම ගැන අපට කතා කළ හැකිය.
දියවැඩියා රෝගියෙකුගේ විවිධ සාධකවල බලපෑම යටතේ සෑම වසරකම බීටා සෛල ගණන අඩු වන අතර එය අග්න්යාශය උග්ර වීමට හේතු වේ.දෙවන වර්ගයේ දියවැඩියාව සමඟ, මේ පිළිබඳව අවධානය යොමු කරන්න:
- සාමාන්යයෙන්, එවැනි ක්ෂය වීම ව්යාධි විද්යාව අනාවරණය වී වසර අටකට පසුව හඳුනා ගනී.
- මේ සඳහා බලපාන සාධක අධි රුධිර සීනි (මි.මී.
- අන්තර් කාලීන රෝග හෝමෝන සං .ටකය භාවිතා කිරීම සඳහා තවත් ඇඟවීමකි.
දියවැඩියා රෝගයේ ඉන්සියුලින් යැපීම බැහැර කිරීම සඳහා, අන්තරාසර්ග විද්යා ologist යාගේ නිර්දේශ දැඩි ලෙස අනුගමනය කිරීම අවශ්ය වන අතර කිසිදු අවස්ථාවක ස්වයං ation ෂධ ලබා නොගන්න.
Drug ෂධයේ පරිපාලනය සඳහා ප්රධාන ඇඟවුම් වන්නේ අග්න්යාශයේ ක්රියාකාරිත්වය උල්ලං violation නය කිරීමයි. මෙම අභ්යන්තර ඉන්ද්රිය ශරීරයේ සියලුම පරිවෘත්තීය ක්රියාවලීන් සඳහා සහභාගී වන හෙයින් සහ එහි ක්රියාකාරිත්වයේ අක්රමිකතාව අනෙකුත් අභ්යන්තර පද්ධති හා අවයවවල අක්රමිකතාවන්ට හේතු වේ.
ප්රමාණවත් ස්වාභාවික ද්රව්ය නිපදවීමට බීටා සෛල වගකිව යුතුය. කෙසේ වෙතත්, අග්න්යාශයේ ඇති ගැටළු මධ්යයේ ශරීරයේ වයස්ගත වෙනස්කම් සමඟ, ක්රියාකාරී සෛල ගණන අඩු වන අතර ඉන්සියුලින් පත්කිරීමේ අවශ්යතාවයට හේතු වේ.
වෛද්ය සංඛ්යාලේඛන පෙන්වා දෙන්නේ සායනික පින්තූරවලින් බහුතරයක අවුරුදු 7-8ක අන්තරාසර්ග ව්යාධි විද්යාවේ “අත්දැකීම්” සඳහා ation ෂධයක් අවශ්ය බවයි.
Drug ෂධය ලබා දෙන්නේ කාටද සහ කවදාද? දෙවන වර්ගයේ රෝගාබාධ සමඟ මෙම පත්වීම සඳහා හේතු සලකා බලන්න:
- හයිපර්ග්ලයිසමික් තත්වය, විශේෂයෙන් සීනි වල අගය ඒකක 9.0 ට වඩා වැඩිය. එනම්, රෝගයේ දීර් dec විසංයෝජනය.
- සල්ෆොනිලියුරියස් මත පදනම්ව taking ෂධ ගැනීම.
- අග්න්යාශයේ වෙහෙස.
- අනුකූල නිදන්ගත ව්යාධි විද්යාව උග්ර කිරීම.
- දියවැඩියාවෙන්, ලාඩා වර්ග, උග්ර තත්වයන් (බෝවන ව්යාධි, දරුණු තුවාල).
- දරු ප්රසූතියේ කාලය.
බොහෝ රෝගීන් ඉන්සියුලින් එන්නත් කළ යුතු දිනය ප්රමාද කිරීමට උත්සාහ කරති. ඇත්ත වශයෙන්ම, කරදර වීමට කිසිවක් නැත, ඊට පටහැනිව, නිදන්ගත රෝගයකින් පෙළෙන අයට පූර්ණ ජීවිතයක් ගත කිරීමට උපකාරී වන ක්රමවේදයක් ඇත.
2 වන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් නියම කරනු ලැබේ. මෙම චිකිත්සක ලක්ෂ්යය negative ණාත්මක රෝග ලක්ෂණ උදාසීන කිරීමට පමණක් නොව, රෝගයේ තවදුරටත් ප්රගතිය වළක්වාලීමටත්, negative ණාත්මක ප්රතිවිපාක පසුපසට තල්ලු කිරීමටත් ඉඩ සලසයි.
එවැනි සැලැස්මක අරමුණ සනාථ කළ යුතුය, එසේ නොවුවහොත් එය අහිතකර කාර්යභාරයක් ඉටු කරනු ඇත.
දියවැඩියාවට ප්රතිකාර කිරීමේදී ඉන්සියුලින් අවශ්යතාවය සැකයක් නැත. දිගු කාලීන වෛද්ය පුහුණුව මගින් රෝගියාගේ ආයු කාලය දීර් to කිරීමට උපකාරී වන අතර ඒ අතරම negative ණාත්මක ප්රතිවිපාක සැලකිය යුතු කාලයක් ප්රමාද කරයි.
මට හෝමෝනය එන්නත් කිරීමට අවශ්ය ඇයි? මෙම අරමුණු තනි ඉලක්කයක් කරා ගමන් කරයි - ග්ලයිකේටඩ් හීමොග්ලොබින්, හිස් බඩක් මත ග්ලූකෝස් සහ ආහාර වේලකට පසු ඉලක්ක සාන්ද්රණය සාක්ෂාත් කර ගැනීම සහ පවත්වා ගැනීම.
පොදුවේ ගත් කල, දියවැඩියා රෝගියෙකු සඳහා ඉන්සියුලින් යනු ඔබට හොඳ හැඟීමක් ඇති කරවන ක්රමයක් වන අතර, යටින් පවතින ව්යාධි විද්යාවේ ප්රගතිය මන්දගාමී වන අතර, නිදන්ගත සංකූලතා වළක්වා ගත හැකිය.
ඉන්සියුලින් භාවිතය පහත දැක්වෙන චිකිත්සක බලපෑම් සපයයි:
- නියමිත ation ෂධ හඳුන්වා දීමෙන් හිස් බඩක් මත සහ ආහාර ගැනීමෙන් පසු ග්ලයිසිමියාව අඩු කර ගත හැකිය.
- සීනි සමඟ උත්තේජනය කිරීමට හෝ ආහාර අනුභව කිරීමට ප්රතිචාර වශයෙන් අග්න්යාශයික හෝමෝන නිෂ්පාදනය වැඩි කිරීම.
- ග්ලූකෝනොජෙනිස් හි අඩුවීමක් යනු කාබෝහයිඩ්රේට් නොවන සං from ටක වලින් සීනි සෑදීමට හේතු වන පරිවෘත්තීය මාර්ගයකි.
- දැඩි අක්මා ග්ලූකෝස් නිෂ්පාදනය.
- ආහාර ගැනීමෙන් පසු ලිපොලිසිස් අඩු වීම.
- ශරීරයේ ඇති ප්රෝටීන් ද්රව්ය අඩු ග්ලයිසේෂන් කිරීම.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරය මිනිස් සිරුරේ කාබෝහයිඩ්රේට්, ලිපිඩ සහ ප්රෝටීන වල පරිවෘත්තීය ක්රියාවලියට හිතකර බලපෑමක් ඇති කරයි. එය සීනි, ලිපිඩ සහ ඇමයිනෝ අම්ල බිඳවැටීම හා තැන්පත් කිරීම සක්රීය කිරීමට උපකාරී වේ.
ඊට අමතරව, සෛලීය මට්ටමට ග්ලූකෝස් ප්රවාහනය වැඩිවීම මෙන්ම අක්මාව හරහා එහි නිෂ්පාදනය අඩාල වීම හේතුවෙන් දර්ශක සාන්ද්රණය සාමාන්යකරණය කරයි.
හෝමෝනය සක්රීය lipogenesis ප්රවර්ධනය කරයි, බලශක්ති පරිවෘත්තීය සඳහා නිදහස් මේද අම්ල භාවිතය වළක්වයි, ප්රෝටීන නිපදවීම උත්තේජනය කරයි, සහ මාංශ පේශි ප්රෝටිලෝසිස් වළක්වයි.
දියවැඩියා රෝගීන් අතර ඉන්සියුලින් ප්රතිකාරය පිළිබඳව බොහෝ මත මතු වී තිබේ. ඉතින්, සමහර රෝගීන් සිතන්නේ හෝමෝනය බර වැඩිවීමට දායක වන අතර තවත් සමහරු විශ්වාස කරන්නේ එහි හඳුන්වාදීම මඟින් ආහාර වේලකට ඇලී නොසිටින බවයි. ඇත්ත වශයෙන්ම දේවල් කෙසේද?
ඉන්සියුලින් එන්නත් මගින් දියවැඩියාව සුව කළ හැකිද? මෙම රෝගය සුව කළ නොහැකි අතර හෝමෝන චිකිත්සාව මඟින් රෝගයේ ගමන් මාර්ගය පාලනය කිරීමට පමණක් ඉඩ ලබා දේ.
ඉන්සියුලින් චිකිත්සාව රෝගියාගේ ජීවිතය සීමා කරයිද? කෙටි කාලයක් අනුවර්තනය වීමෙන් හා එන්නත් කිරීමේ කාලසටහනට හුරුවීමෙන් පසු ඔබට එදිනෙදා දේවල් කළ හැකිය. එපමණක් නොව, අද වන විට special ෂධ පරිපාලන ක්රියාවලියට සැලකිය යුතු ලෙස පහසුකම් සපයන විශේෂ සිරින්ජ පෑන් සහ ඇක් චෙක් කොම්බෝ ඉන්සියුලින් පොම්ප ඇත.
දෙවන වර්ගයේ දියවැඩියා රෝගයට ප්රමාණවත් ප්රතිකාර ලබා දීම සහ එය ඉන්සියුලින් වෙත මාරු කිරීම සඳහා, ඔබ රෝගියා සඳහා administration ෂධයේ පරිපාලනය හා මාත්රාව සඳහා රෙගුලාසියක් තෝරා ගත යුතුය. එවැනි මාතයන් 2 ක් ඇත.
මාත්රා රෙගුලාසි
මෙම ප්රතිකාර ක්රමය යටතේ, සියලු මාත්රාවන් දැනටමත් ගණනය කර ඇති බවත්, දිනකට ආහාර ප්රමාණය නොවෙනස්ව පවතින බවත්, මෙනුව සහ කොටස් ප්රමාණය පවා පෝෂණවේදියා විසින් සකසා ඇති බවත් වටහා ගත හැකිය. මෙය ඉතා දැඩි පුරුද්දක් වන අතර යම් හේතුවක් නිසා ඔවුන්ගේ රුධිරයේ සීනි පාලනය කිරීමට හෝ ඔවුන්ගේ ආහාරවල ඇති කාබෝහයිඩ්රේට් ප්රමාණය මත පදනම්ව ඉන්සියුලින් මාත්රාව ගණනය කිරීමට නොහැකි පුද්ගලයින්ට පවරා ඇත.
මෙම ක්රමයේ අවාසිය නම්, එය රෝගියාගේ ශරීරයේ තනි ලක්ෂණ, විය හැකි ආතතිය, ආහාර උල්ලං violation නය කිරීම, ශාරීරික ක්රියාකාරකම් වැඩි කිරීම සැලකිල්ලට නොගැනීමයි. බොහෝ විට, වැඩිහිටි රෝගීන් සඳහා එය නියම කරනු ලැබේ. මෙම ලිපියෙන් ඔබට ඔහු ගැන වැඩිදුර කියවිය හැකිය.
දැඩි ඉන්සියුලින් චිකිත්සාව
මෙම ක්රමය වඩාත් භෞතික විද්යාත්මක වන අතර, එක් එක් පුද්ගලයාගේ පෝෂණය හා බර පිළිබඳ ලක්ෂණ සැලකිල්ලට ගනී, නමුත් මාත්රාව ගණනය කිරීමට රෝගියා දැනුවත්ව හා වගකීමෙන් යුතුව ප්රතිචාර දැක්වීම ඉතා වැදගත් වේ. ඔහුගේ සෞඛ්යය හා යහපැවැත්ම මේ මත රඳා පවතී. දැඩි ඉන්සියුලින් ප්රතිකාරය කලින් ලබා දී ඇති සබැඳියෙන් වඩාත් විස්තරාත්මකව අධ්යයනය කළ හැකිය.
2 වන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සඳහා බරපතල කොමෝර්බඩිටි (දරුණු නියුමෝනියාව, හෘදයාබාධ ඇතිවීම ආදිය) සඳහා තාවකාලික ඉන්සියුලින් ප්රතිකාරය නියම කරනු ලැබේ.
හෝ රෝගියාට තාවකාලිකව පෙති ගැනීමට නොහැකි වූ අවස්ථාවන්හිදී (උග්ර බඩවැල් ආසාදනය, ශල්යකර්මයට පෙර සහ පසු, විශේෂයෙන් සුලු පත්රිකාවක් ආදිය).
බරපතල රෝගාබාධයක් ඕනෑම පුද්ගලයෙකුගේ ශරීරයේ ඉන්සියුලින් අවශ්යතාවය වැඩි කරයි. අධික උණ සහ / හෝ මත්ද්රව්ය සමඟ ඇති වන උණ හෝ වෙනත් රෝගාබාධවලදී දියවැඩියාව නොමැති පුද්ගලයෙකු තුළ රුධිර ග්ලූකෝස් ඉහළ යන විට ආතති සහගත හයිපර්ග්ලයිසිමියාව ගැන ඔබ අසා ඇති.
විවිධ රෝග සඳහා රෝහලේ සිටින රෝගීන් තුළ රුධිර ග්ලූකෝස් මට්ටම 7.8 mmol / L ට වඩා වැඩි ආතතියකින් යුත් හයිපර්ග්ලයිසිමියාව ගැන වෛද්යවරු කතා කරති. අධ්යයනවලට අනුව, ප්රතිකාර වාට්ටුවල සිටින රෝගීන්ගෙන් 31% ක් සහ පශ්චාත් ශල්යකර්ම හා දැඩි සත්කාර ඒකකවල රෝගීන්ගෙන් 44 සිට 80% දක්වා රුධිර ග්ලූකෝස් මට්ටම ඉහළ ගොස් ඇති අතර ඔවුන්ගෙන් 80% කට පෙර දියවැඩියාව නොතිබුණි.
එවැනි රෝගීන්ට වන්දි ගෙවන තුරු ඉන්සියුලින් අභ්යන්තරව හෝ චර්මාභ්යන්තරව ලබා දීමට පටන් ගත හැකිය. ඒ අතරම, වෛද්යවරු වහාම දියවැඩියාව හඳුනා නොගනී, නමුත් රෝගියා නිරීක්ෂණය කරන්න.
ඔහුට අතිරේක ග්ලයිකේටඩ් හිමොග්ලොබින් (6.5% ට වඩා වැඩි HbA1c) තිබේ නම්, එය පෙර මාස 3 තුළ රුධිර ග්ලූකෝස් වැඩිවීමක් පෙන්නුම් කරයි නම් සහ ප්රකෘතිමත් වීමේදී රුධිරයේ ග්ලූකෝස් සාමාන්ය තත්වයට පත් නොවේ නම්, ඔහුට දියවැඩියා රෝගයෙන් පෙළෙන අතර වැඩිදුර ප්රතිකාර නියම කරනු ලැබේ.
මෙම අවස්ථාවේ දී, එය දෙවන වර්ගයේ දියවැඩියාව නම්, සීනි අඩු කරන පෙති නියම කළ හැකිය, නැතහොත් ඉන්සියුලින් දිගටම කරගෙන යා හැකිය - ඒ සියල්ල රඳා පවතින්නේ රෝග මත ය. නමුත් අපගේ රෝගීන් බොහෝ විට පවසන පරිදි (“ඔවුන් ග්ලූකෝස් එකතු කළා ...” යනාදිය දියවැඩියාවට හේතු විය.
..). එයින් පෙන්නුම් කළේ නැඹුරුතාව කුමක්ද යන්නයි.
නමුත් අපි මේ ගැන පසුව කතා කරමු.
මේ අනුව, දෙවන වර්ගයේ දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකුට බරපතල රෝගයක් වැළඳී ඇත්නම්, ඔහුගේ ඉන්සියුලින් සංචිතය ආතතියට එරෙහිව වැඩි ඉල්ලුමක් ලබා දීමට ප්රමාණවත් නොවනු ඇති අතර, ඉන්සියුලින් අවශ්ය නොවුවද, ඔහු වහාම ඉන්සියුලින් ප්රතිකාරයට මාරු කරනු ලැබේ.
සාමාන්යයෙන්, සුවය ලැබීමෙන් පසු, රෝගියා නැවත පෙති ගැනීමට පටන් ගනී. නිදසුනක් වශයෙන්, ඔහුගේ බඩට ශල්යකර්මයක් කර ඇත්නම්, ඉන්සියුලින් ස්රාවය ආරක්ෂා වුවද, ඉන්සියුලින් දිගටම ලබා දෙන ලෙස ඔහුට උපදෙස් දෙනු ලැබේ.
Drug ෂධයේ මාත්රාව කුඩා වනු ඇත.
අග්න්යාශයේ බීටා සෛල වලට ඉන්සියුලින් නිපදවීමේ හැකියාව ක්රමයෙන් අඩු වන විට දෙවන වර්ගයේ දියවැඩියාව ප්රගතිශීලී රෝගයක් බව මතක තබා ගත යුතුය. එමනිසා, drugs ෂධවල මාත්රාව නිරන්තරයෙන් වෙනස් වෙමින් පවතී, බොහෝ විට ඉහළට, ටැබ්ලට් වල අතුරු ආබාධ ඒවායේ ධනාත්මක (සීනි අඩු කිරීමේ) බලපෑමට වඩා පැතිරීමට පටන් ගන්නා විට ක්රමයෙන් ඉවසා දරාගත හැකි උපරිම මට්ටමට ළඟා වේ.
ඉන්සියුලින් ප්රතිකාරයට මාරුවීම අවශ්ය වන අතර එය දැනටමත් නියත වනු ඇත, ඉන්සියුලින් ප්රතිකාරයේ මාත්රාව සහ තන්ත්රය පමණක් වෙනස් විය හැකිය. ඇත්ත වශයෙන්ම, දිගු කලක් තිස්සේ, ආහාර වේලක් හෝ කුඩා මාත්රාවක් මත තබා හොඳ වන්දි ලබා ගත හැකි රෝගීන් සිටී.
මෙය විය හැකිය, දෙවන වර්ගයේ දියවැඩියාව කලින් හඳුනාගෙන බීටා සෛල ක්රියාකාරිත්වය හොඳින් ආරක්ෂා වී ඇත්නම්, රෝගියා බර අඩු කර ගැනීමට සමත් වූවා නම්, ඔහු තම ආහාර වේල අධීක්ෂණය කර බොහෝ දේ චලනය කරයි, එය අග්න්යාශය වැඩි දියුණු කිරීමට උපකාරී වේ - වෙනත් වචන වලින් කිවහොත්, ඔබේ ඉන්සියුලින් වෙනස් ලෙස නාස්ති නොවන්නේ නම් හානිකර ආහාර.
නැතහොත් රෝගියාට පැහැදිලි දියවැඩියාවක් නොතිබුණි, නමුත් පූර්ව දියවැඩියාව හෝ ආතති සහගත හයිපර්ග්ලයිසිමියාව (ඉහත බලන්න) සහ දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීමට වෛද්යවරු ඉක්මන් වූහ.
සැබෑ දියවැඩියාව සුව කළ නොහැකි බැවින් දැනටමත් පිහිටුවා ඇති රෝග විනිශ්චය ඉවත් කිරීම අපහසුය. එවැනි පුද්ගලයෙකු තුළ, රුධිර ග්ලූකෝස් වසරකට දෙවරක් මානසික ආතතිය හෝ රෝගී තත්වයට එරෙහිව ඉහළ යා හැකි අතර තවත් විටෙක සීනි සාමාන්ය වේ.
එසේම, වැඩිහිටි රෝගීන්ගෙන් සීනි අඩු කරන drugs ෂධ මාත්රාව අඩු කර ගත හැකි අතර, ටිකක් ආහාර ගැනීමට පටන් ගන්නා, බර අඩු කර ගත හැකිය, සමහරු පවසන පරිදි, “වියළී”, ඉන්සියුලින් සඳහා ඔවුන්ගේ අවශ්යතාවය අඩු වන අතර දියවැඩියා ප්රතිකාර පවා සම්පූර්ණයෙන්ම අවලංගු වේ.
නමුත් බොහෝ අවස්ථාවන්හීදී drugs ෂධ මාත්රාව ක්රමයෙන් වැඩිවේ.
බීටා සෛල ස්රාවය අඩුවීම සහ ටැබ්ලට් සීනි අඩු කරන drugs ෂධවල අකාර්යක්ෂමතාව සමඟ ඉන්සියුලින් මොනෝතෙරපි ක්රමයේදී හෝ ටැබ්ලට් සීනි අඩු කරන .ෂධ සමඟ ඒකාබද්ධව නිර්දේශ කෙරේ.
ඉන්සියුලින් පරිපාලනය සඳහා නිරපේක්ෂ ඇඟවුම්:
- ඉන්සියුලින් iency නතාවයේ සලකුණු (උදා: බර අඩු වීම, දෙවන වර්ගයේ දියවැඩියාව දිරාපත් වීමේ රෝග ලක්ෂණ),
- ketoacidosis සහ (හෝ) ketosis,
- දෙවන වර්ගයේ දියවැඩියාවේ උග්ර සංකූලතා,
- නිදන්ගත රෝග උග්රවීම, උග්ර සාර්ව ව්යාධි (ආ roke ාතය, ගැන්ග්රීන්, හෘදයාබාධ), ශල්ය වෛද්ය ප්රතිකාර අවශ්යතාවය, දරුණු ආසාදන,
- අලුතින් හඳුනාගත් දෙවන වර්ගයේ දියවැඩියාව, දිවා කාලයේදී සහ හිස් බඩක් මත අධික සීනි ප්රමාණයක් ඇති අතර, ශරීරයේ බර, වයස, රෝගයේ ඇස්තමේන්තුගත කාලසීමාව සැලකිල්ලට නොගෙන,
- ටැබ්ලට් වල සීනි drugs ෂධ භාවිතා කිරීමට අසාත්මිකතා සහ වෙනත් contraindications ඉදිරියේ අළුතින් හඳුනාගත් දෙවන වර්ගයේ දියවැඩියා රෝගය. ප්රතිවිරෝධතා: රක්තපාත රෝග, වකුගඩු හා අක්මාවේ ක්රියාකාරිත්වය,
- ගර්භණීභාවය සහ මවි කිරි දීම
- වකුගඩු හා අක්මාවේ ක්රියාකාරිත්වයේ දැඩි හානිය,
- ප්රමාණවත් ශාරීරික වෙහෙසක් සමඟ පිළිගත හැකි සංයෝජන හා මාත්රාවලදී ටැබ්ලට් සීනි අඩු කරන drugs ෂධ උපරිම මාත්රාවක් සමඟ ප්රතිකාරයේදී හිතකර සීනි පාලනයක් නොමැතිකම,
- precoma, කෝමා.
පහත දැක්වෙන රසායනාගාර පරාමිතීන් සහිත දෙවන වර්ගයේ දියවැඩියා රෝගීන් සඳහා ඉන්සියුලින් ප්රතිකාරය ආරෝපණය කර ඇත:
- සැක සහිත දියවැඩියාව ඇති රෝගීන්ගේ රුධිරයේ සීනි මට්ටම 15 mmol / L ට වඩා වේගවත් කිරීම
- සී-පෙප්ටයිඩයේ ප්ලාස්මා සාන්ද්රණය ග්ලූකොජන් මිලිග්රෑම් 1.0 ක් සහිත අභ්යන්තර පරීක්ෂණයකින් පසු 0.2 nmol / l ට වඩා අඩුය.
- ටැබ්ලට් සීනි සැකසීමේ උපරිම දෛනික මාත්රාව භාවිතා කළද, නිරාහාර රුධිර ග්ලූකෝස් මට්ටම 10.0 mmol / l ට වඩා ආහාරයට ගැනීමෙන් පසු 8.0 mmol / l ට වඩා වැඩිය.
- ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් මට්ටම නිරන්තරයෙන් 7% ට වඩා වැඩිය.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේදී ඉන්සියුලින් ලබා ගත හැකි ප්රධාන වාසිය නම් මෙම රෝගයේ ව්යාධිජනකයේ සියලුම කොටස් කෙරෙහි එහි බලපෑමයි. පළමුවෙන්ම, ඉන්සියුලින් හෝමෝනයෙහි ආවේණික නිෂ්පාදනයේ lack නතාවයට වන්දි ගෙවීමට එය උපකාරී වන අතර එය බීටා සෛලවල ක්රියාකාරීත්වයේ ප්රගතිශීලී අඩුවීමක් සමඟ නිරීක්ෂණය කෙරේ.
ඕනෑම ation ෂධයකට අතුරු ආබාධ ඇත.
නුසුදුසු ලෙස තෝරාගත් මාත්රාව, නිෂ්පාදනයේ ගබඩා කොන්දේසි උල්ලං violation නය කිරීමත් සමඟ ඉන්සියුලින් එන්නත් කිරීමේ පසුබිම මත අප්රසන්න රෝග ලක්ෂණ වර්ධනය වීමේ අවදානම වැඩිවේ.
රෝගියාට හයිපොග්ලිසිමියා, ලිපොඩිස්ට්රොෆි, අසාත්මිකතා සහ දෘශ්යාබාධ ඇති විය හැක. ඉන්සියුලින් චිකිත්සාවේ negative ණාත්මක බලපෑම් අවම කිරීම සඳහා, ඔබ මූලධර්ම දැනගෙන ප්රතිකාර නීති අනුගමනය කළ යුතුය.
පළමු වර්ගයේ දියවැඩියාව සමඟ
මෙම නීතිරීති හා මූලධර්ම අනුගමනය කිරීමෙන් රුධිරයේ සීනි භෞතික විද්යාත්මකව සාමාන්ය තත්වයට ආසන්න වශයෙන් උච්චාවචනය විය හැකිය:
- සාමාන්ය දෛනික මාත්රාව අග්න්යාශයේ ඉන්සියුලින් ස්වභාවික නිෂ්පාදනයට අනුරූප විය යුතුය.
- මෙම යෝජනා ක්රමයට අනුව මාත්රාව බෙදා හරින්න: උදේ 2/3, දිවා ආහාරය සහ සවස, රාත්රී 1/3,
- කෙටි ඉන්සියුලින් දිග්ගැස්සුනු,
- කෑමට පෙර එන්නත් කිරීම නිර්දේශ කෙරේ,
- කෙටි ක්රියාකාරී .ෂධ ඒකක 16 කට වඩා ලබා නොදෙන්න.
ළමුන් තුළ දියවැඩියාව සමඟ
දරුවෙකුගේ ආයු අපේක්ෂාව උපරිම කිරීම, රෝගයේ negative ණාත්මක බලපෑම් අවම කිරීම සඳහා එය වටී:
- කෙටි ඉන්සියුලින් දිගු ක්රියාකාරී ation ෂධයක් සමඟ ඒකාබද්ධ කරන්න,
- දිනකට දෙවරක් හෝ තුන් වරක් මධ්යම කාලයේ හෝමෝන එන්නත් කරන්න,
- තීව්ර චිකිත්සාව සිදු කිරීම සඳහා වයස අවුරුදු 12 ට වැඩි දරුවන්,
- පියවරෙන් පියවර මාත්රාව සකසන්න,
- ඉහළ සංවේදීතාවයකින්, දික්කසාද වූ ඇනලොග්.
දියවැඩියාවෙන් පෙළෙන දරුවෙකුට පාසල් සැලැස්මක් සම්පූර්ණ කිරීම දුෂ්කර ය: ation ෂධ එන්නත් කිරීම නිශ්චිත වේලාවක ලබා දිය යුතුය. ප්රතිකාරය සරල කිරීම සඳහා, රෝගය වෙනත් දරුවන්ගෙන් සඟවන්න, පොම්ප ප්රතිකාරය තෝරන්න. සීනි මට්ටම ඉහළ යන විට පොම්පය ස්වයංක්රීයව හෝමෝනය ශරීරයට මුදා හරියි.
ගර්භණී සමයේදී
දෙවන වර්ගයේ දියවැඩියාවේ ඇති ඉන්සියුලින් කලාතුරකින් භාවිතා වේ, මන්ද මෙම රෝගය ප්රමාණවත් ලෙස ඉන්සියුලින් නිපදවීමට වඩා සෛලීය මට්ටමේ පරිවෘත්තීය ආබාධ සමඟ සම්බන්ධ වේ. සාමාන්යයෙන් මෙම හෝමෝනය අග්න්යාශයේ බීටා සෛල මගින් නිපදවනු ලැබේ.
තවද, නීතියක් ලෙස, දෙවන වර්ගයේ දියවැඩියාව සමඟ, ඒවා සාපේක්ෂව සාමාන්යයෙන් ක්රියාත්මක වේ. ඉන්සියුලින් ප්රතිරෝධය හේතුවෙන් රුධිර ග්ලූකෝස් මට්ටම ඉහළ යයි, එනම් ඉන්සියුලින් වලට පටක සංවේදීතාව අඩුවීම.
එහි ප්රති As ලයක් ලෙස සීනි වලට රුධිර සෛල වලට ඇතුළු විය නොහැක. ඒ වෙනුවට එය රුධිරයේ එකතු වේ.
දෙවන වර්ගයේ දියවැඩියාව සහ රුධිරයේ සීනි මට්ටම නිතර වෙනස් වීම නිසා මෙම සෛල මිය යා හැකිය හෝ ඒවායේ ක්රියාකාරීත්වය දුර්වල කරයි. මෙම අවස්ථාවේ දී, තත්වය සාමාන්ය තත්වයට පත් කිරීම සඳහා, රෝගියාට තාවකාලිකව හෝ නිරන්තරයෙන් ඉන්සියුලින් එන්නත් කිරීමට සිදුවේ.
බෝවන රෝග සම්ප්රේෂණය වන කාලවලදී ශරීරය නඩත්තු කිරීම සඳහා හෝමෝනය එන්නත් කිරීම අවශ්ය විය හැකි අතර එය දියවැඩියා රෝගියෙකුගේ ප්රතිශක්තිය සඳහා සැබෑ පරීක්ෂණයකි. මේ මොහොතේ අග්න්යාශය ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවිය නොහැකි අතර එය ශරීරයේ මත්ද්රව්ය නිසාද පීඩා විඳිති.
බොහෝ අවස්ථාවන්හීදී, ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට හෝමෝනය එන්නත් කිරීම තාවකාලික බව තේරුම් ගැනීම වැදගත්ය. වෛද්යවරයා මෙම වර්ගයේ චිකිත්සාව නිර්දේශ කරන්නේ නම්, ඔබට එය යමක් සමඟ ප්රතිස්ථාපනය කිරීමට උත්සාහ කළ නොහැක.
දෙවන වර්ගයේ දියවැඩියාවෙහි මෘදු පා course මාලාවේදී, රෝගීන් බොහෝ විට කරන්නේ සීනි අඩු කරන ටැබ්ලට් නොමැතිව ය.ඔවුන් රෝගය පාලනය කරන්නේ විශේෂ ආහාර වේලක් සහ සැහැල්ලු ශාරීරික වෙහෙසකින් පමණක් වන අතර වෛද්යවරයාගේ නිරන්තර පරීක්ෂණ අමතක නොකර රුධිරයේ සීනි මැනීම.
නමුත් තාවකාලික පිරිහීම සඳහා ඉන්සියුලින් නියම කරනු ලබන එම කාලවලදී, අනාගතයේදී රෝගය පාලනය කර ගැනීමේ හැකියාව පවත්වා ගැනීම සඳහා නිර්දේශ පිළිපැදීම වඩා හොඳය.
එන්නත් කිරීමේ තාක්ෂණය
දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමට හේතුව ශරීරයේ සෛල ඉන්සියුලින් වලට ඇති දුර්වල සංවේදීතාවයි. මෙම රෝග විනිශ්චය ඇති බොහෝ පුද්ගලයින් තුළ හෝමෝනය ශරීරයේ විශාල වශයෙන් නිපදවනු ලැබේ.
ආහාර ගැනීමෙන් පසු සීනි තරමක් ඉහළ යන බව සොයාගතහොත් ඔබට ඉන්සියුලින් පෙති වෙනුවට ආදේශ කිරීමට උත්සාහ කළ හැකිය. මේ සඳහා "මෙට්ෆෝමින්" සුදුසු ය.
මෙම drug ෂධය සෛල යථා තත්වයට පත් කිරීමට සමත් වන අතර ශරීරය නිපදවන ඉන්සියුලින් අවබෝධ කර ගැනීමට ඔවුන්ට හැකි වේ.
දිනපතා ඉන්සියුලින් එන්නත් නොකිරීමට බොහෝ රෝගීන් මෙම ප්රතිකාර ක්රමයට යොමුවෙති. ගර්භණී සමයේදී ශල්යකර්ම සඳහා සූදානම් වීමේ දී ඉන්සියුලින් කෙටිකාලීනව පරිපාලනය කිරීමත් සමඟ සීනි අඩු කරන drugs ෂධවල පසුබිමට එරෙහිව ග්ලයිසිමියාව ප්රමාණවත් ලෙස පවත්වා ගත හැකි බීටා සෛලවල ප්රමාණවත් කොටසක් සංරක්ෂණය කර ඇති බැවින් මෙම සංක්රාන්තිය සිදුවිය හැකිය.
ටැබ්ලට් ගන්නා විට සීනි මට්ටම තවමත් ඉහළ යනු ඇත, එවිට එන්නත් කළ නොහැක.
නවීන හා බහුලව භාවිතා වන ඉන්සියුලින් drugs ෂධ:
- හුමලොග්. මෙය හොඳම කෙටි ක්රියාකාරී drug ෂධයයි. එය විනාඩි 15 කින් සීනි අඩු කරයි. මිනිස් ඉන්සියුලින් අඩංගු වේ. පැය 3 ක් සඳහා ප්රශස්ත ග්ලූකෝස් මට්ටම පවත්වා ගනී,
- ජෙන්සුලින් එන්. මධ්යම ක්රියාකාරී drug ෂධය. පරිපාලනයෙන් පසු පැය 20 ක් ග්ලූකෝස් අඩු කරයි. උපදෙස් වලට අනුව, එය අවම අහිතකර ප්රතික්රියා ඇත,
- ලැන්තස්. මෙය දීර් type කාලීන .ෂධයකි. පැය 40 ක් සඳහා වලංගු වේ.
පළමු වර්ගයේ දියවැඩියාවට ඉන්සියුලින් සමඟ පමණක් ප්රතිකාර කරනු ලැබේ. දෙවන වර්ගයේ ව්යාධි විද්යාව ඇති රෝගීන්ට පෙති හෝ එන්නත් භාවිතා කළ හැකිය.
කැප්සියුල ආකෘතිය භාවිතා කිරීමට වඩාත් පහසු වන අතර ස්වාභාවික ග්ලූකෝස් පාලනය සපයයි. ඒ අතරම, ටැබ්ලට් අක්මාව හා වකුගඩු වල ක්රියාකාරිත්වයට ly ණාත්මක ලෙස බලපායි.
වැරදි මාත්රාවක් තෝරා ගැනීමත් සමඟ හෘද වාහිනී සංකූලතා ඇතිවීමේ අවදානමක් පවතී. මේ සම්බන්ධයෙන් එන්නත් කිරීම ආරක්ෂිත වන අතර අග්න්යාශයේ ක්රියාකාරිත්වය 100% ක් ප්රතිස්ථාපනය කළ හැකිය.
ශරීරය මත හෝමෝන drug ෂධයේ effectiveness ලදායීතාවය එය හඳුන්වා දුන් ස්ථානය මත රඳා පවතී. වෙනස් වර්ණාවලියක හයිපොග්ලයිසමික් කාරකය එන්නත් කිරීම සිදු කරනු ලබන්නේ එක හා එකම ස්ථානයක නොවේ. ඉතින් මට ඉන්සියුලින් සූදානම එන්නත් කළ හැක්කේ කොතැනින්ද?
- පළමු කලාපය ආමාශයයි: ඉණ දිගේ, පිටුපසට, දකුණට සහ වමට සංක්රමණය වීම. පරිපාලන මාත්රාවෙන් 90% ක් පමණ එය අවශෝෂණය කරයි. ලක්ෂණය වන්නේ මිනිත්තු 15-30 කට පසුව drug ෂධයේ ක්රියාකාරිත්වය වේගයෙන් දිග හැරීමයි. පැය 1 කට පමණ පසු උපරිම වේ. මෙම ප්රදේශයේ එන්නත් කිරීම වඩාත් සංවේදී වේ. දියවැඩියා රෝගීන් ආහාර ගැනීමෙන් පසු උදරයට කෙටි ඉන්සියුලින් එන්නත් කරයි. "වේදනා රෝග ලක්ෂණය අඩු කිරීම සඳහා, චර්මාභ්යන්තර ගුණයකින්, දෙපැත්තට සමීපව," - එවැනි උපදෙස් බොහෝ විට අන්තරාසර්ග විද්යා ologists යින් විසින් ඔවුන්ගේ රෝගීන්ට ලබා දේ. රෝගියාට ආහාර ගැනීමට පටන් ගත් පසු හෝ ආහාර සමඟ එන්නතක් කළ හැකිය.
- දෙවන කලාපය අත්: උරහිසේ සිට වැලමිට දක්වා ඉහළ පාදයේ පිටත කොටස. මෙම ප්රදේශයේ එන්නත් කිරීමෙන් වාසි ඇත - එය වඩාත්ම වේදනා රහිත ය. නමුත් ඉන්සියුලින් සිරින්ජයක් සමඟ අතේ එන්නතක් කිරීම රෝගියාට අපහසු වේ. මෙම තත්වයෙන් මිදීමට ක්රම දෙකක් තිබේ: ඉන්සියුලින් සිරින්ජ පෑනකින් එන්නත් කිරීම හෝ දියවැඩියා රෝගීන්ට එන්නත් ලබා දීමට ආදරණීයයන්ට ඉගැන්වීම.
- තෙවන කලාපය කකුල් ය: පිටත කලවා ඉඟිනියේ සිට දණහිසේ සන්ධිය දක්වා. ශරීරයේ අවයවවල පිහිටා ඇති කලාප වලින් ඉන්සියුලින් පරිපාලන මාත්රාවෙන් 75% ක් පමණ අවශෝෂණය කර වඩාත් සෙමින් දිග හැරේ. ක්රියාව ආරම්භ වන්නේ පැය 1.0-1.5 තුළ ය. ඒවා drug ෂධයක් සමඟ එන්නත් කිරීම සඳහා භාවිතා කරනු ලැබේ, දීර් (කාලීන (දීර් extended, කාලය දීර් extended) ක්රියාවකි.
- සිව්වන කලාපය උරහිස් තල වේ: පිටුපස පිහිටා ඇත්තේ එකම අස්ථිය යටය.දී ඇති ස්ථානයක ඉන්සියුලින් දිග හැරීමේ වේගය සහ අවශෝෂණ ප්රතිශතය (30%) අවම වේ. උරහිස් තලය ඉන්සියුලින් එන්නත් සඳහා අකාර්යක්ෂම ස්ථානයක් ලෙස සැලකේ.
උපරිම කාර්යසාධනය සහිත හොඳම ලකුණු වන්නේ පෙකණි කලාපය (ඇඟිලි දෙකක දුරින්). "හොඳ" ස්ථානවල නිරන්තරයෙන් පිහියෙන් ඇනීම කළ නොහැකිය. අන්තිම හා ඉදිරියට එන එන්නත් අතර දුර අවම වශයෙන් 3 සෙ.මී. විය යුතුය. පෙර වේලාවට නැවත එන්නත් කිරීම දින 2-3 කට පසුව අවසර දෙනු ලැබේ.
ආමාශයේ “කෙටි” සහ කලවා හෝ අතෙහි “දිගු” පිහියෙන් ඇනීම සඳහා ඔබ නිර්දේශ අනුගමනය කරන්නේ නම්, දියවැඩියා රෝගියාට එකවර එන්නත් 2 ක් කළ යුතුය. කොන්සර්වේටිව් රෝගීන් මිශ්ර ඉන්සියුලින් (නවෝරොපිඩ් මිශ්රණය, හුමලොග් මිශ්රණය) භාවිතා කිරීමට හෝ ස්වාධීනව සිරින්ජයක වර්ග දෙකක් ඒකාබද්ධ කර ඕනෑම ස්ථානයක එක් එන්නතක් කිරීමට කැමැත්තක් දක්වයි.
සියලුම ඉන්සියුලින් එකිනෙකා සමඟ මිශ්ර වීමට ඉඩ නොදේ. ඒවා කෙටි හා අතරමැදි ක්රියාකාරී වර්ණාවලියක් විය හැකිය.
අන්තරාසර්ග විද්යා දෙපාර්තමේන්තු මත පදනම්ව සංවිධානය කරන ලද විශේෂිත පාසල්වල දියවැඩියා රෝගීන් පන්ති කාමරයේ ක්රමවේද පටිපාටි ඉගෙන ගනී. ඉතා කුඩා හෝ අසරණ රෝගීන් ඔවුන්ගේ ආදරණීයයන් සමඟ එන්නත් කරනු ලැබේ.
රෝගියාගේ ප්රධාන ක්රියා:
- සම ප්රදේශය සකස් කිරීමේදී. එන්නත් කරන ස්ථානය පිරිසිදු විය යුතුය. පිස දමන්න, විශේෂයෙන් අතුල්ලන්න, සමට මත්පැන් අවශ්ය නොවේ. ඇල්කොහොල් ඉන්සියුලින් විනාශ කරන බව දන්නා කරුණකි. ශරීරයේ කොටසක් සබන් උණුසුම් ජලයෙන් සේදීම හෝ දිනකට වරක් ස්නානය කිරීම (ස්නානය කිරීම) ප්රමාණවත් වේ.
- ඉන්සියුලින් සකස් කිරීම ("පෑන", සිරින්ජය, වෑල්). 30 ෂධය ඔබේ අත්වල තත්පර 30 ක් පෙරළා ගත යුතුය. එය හොඳින් මිශ්ර හා උණුසුම් ලෙස හඳුන්වා දීම වඩා හොඳය. මාත්රාවේ නිරවද්යතාවය අමතන්න.
- එන්නතක් සිදු කිරීම. ඔබේ වම් අතෙන් සමක් සාදාගෙන ඉඳිකටුවක් එහි පාදයට අංශක 45 ක කෝණයකින් හෝ ඉහළට ඇතුළු කර සිරින්ජය සිරස් අතට තබා ගන්න. Medicine ෂධය අඩු කිරීමෙන් පසු තත්පර 5-7 ක් රැඳී සිටින්න. ඔබට 10 ක් දක්වා ගණන් කළ හැකිය.
ඔබ ඉක්මනින් ඉඳිකටුවක් සමෙන් ඉවත් කළහොත් ඉන්සියුලින් සිදුරු කරන ස්ථානයෙන් ගලා යන අතර එයින් කොටසක් ශරීරයට ඇතුල් නොවේ. භාවිතා කරන වර්ගයට ආසාත්මිකතා ප්රතික්රියා ලෙස ඉන්සියුලින් ප්රතිකාරයේ සංකූලතා සාමාන්ය විය හැකිය.
අන්තරාසර්ග විද්යා ologist යකු විසින් හයිපොග්ලයිසමික් වෙනුවට සුදුසු ප්රතිසමයක් ආදේශ කිරීමට උපකාරී වේ. Industry ෂධ කර්මාන්තය පුළුල් පරාසයක ඉන්සියුලින් නිෂ්පාදන ඉදිරිපත් කරයි.
In න ඉඳිකටුවක්, සිසිල් medicine ෂධයක් හඳුන්වාදීම සහ එන්නත් කරන ස්ථානය දුර්වල ලෙස තෝරා ගැනීම නිසා සමට දේශීය කම්පනය ඇතිවේ.
මූලික වශයෙන්, එන්නත් සමඟ රෝගියා අත්විඳින දේ ආත්මීය ප්රකාශනයන් ලෙස සැලකේ. සෑම පුද්ගලයෙකුටම වේදනා සංවේදීතාවයේ එළිපත්තක් ඇත.
ඉන්සියුලින් චිකිත්සාව සඳහා දර්ශක
ගර්භණී සමයේදී කාන්තාවන්ට පිළිසිඳ ගැනීමට පෙර ව්යාධි විද්යාවක් සොයාගෙන ඇත්නම් ඉන්සියුලින් එන්නත් කිරීම බොහෝ විට සහාය වේ.
දෙවන වර්ගයේ රෝගවලින් පෙළෙන පුද්ගලයින්ට ඉන්සියුලින් සියයට 30 ක් පමණ නියම කරනු ලැබේ. දෙවන වර්ගයේ දියවැඩියාව ඇති අය මෙය සොයා ගන්නේ නම් මෙය සිදු වේ:
- වඩාත් මෘදු ක්රම සමඟ ප්රතිකාර කිරීම අකාර්යක්ෂම බව,
- රෝග ලක්ෂණ සහිත නෙෆ්රොෆති,
- දැඩි විසංයෝජනය
- පෙනෙන ඉන්සියුලින් iency නතාවයේ සලකුණු (හදිසි බර අඩු වීම, කීටොසයිඩෝසිස්),
- බෝවන රෝග (වඩාත්ම භයානක purulent-septic),
- සාර්ව සංකූලතා වල උග්ර ආකාර (හෘදයාබාධ හෝ ආ roke ාතය),
- ග්ලූකොජන් භාවිතා කරමින් අභ්යන්තර පරීක්ෂණයක පසුබිමට එරෙහිව සී-පෙප්ටයිඩයේ අඩු රුධිර මට්ටම අනාවරණය විය.
පා er කයා නිසැකවම දැන ගැනීමට උනන්දු වෙයි: ඉන්සියුලින් නියම කරනු ලබන්නේ කුමන සීනි වලින්ද?
වෛද්ය පුහුණුව මගින් පෙන්නුම් කරන්නේ රෝගය හඳුනාගෙන වසර පහකට පසුව රෝගියා මෙම medicine ෂධය මත හිඳගෙන සිටින බවයි. තවද, පළපුරුදු අන්තරාසර්ග විද්යා ologist යෙකු ටැබ්ලට් සිට එන්නත් කිරීම දක්වා වූ මොහොත නිවැරදිව ඔබට කියනු ඇත.
එවිට නොසන්සුන් පා er කයා පහත සඳහන් ප්රශ්නය අසනු ඇත. එබැවින් සියල්ලටම වඩා හොඳ පෙති හෝ ඉන්සියුලින්?
පිළිතුර සාපේක්ෂව සරල ය - ඒ සියල්ල රෝගයේ වර්ධනයේ අවධිය මත රඳා පවතී, නැතහොත් රෝගය අනාවරණය වූයේ කුමන අවධියේදැයි පැවසීම පහසු ද?
රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණය 8-10 mmol / l නොඉක්මවන නම්, මෙයින් ඇඟවෙන්නේ අග්න්යාශයේ β- සෛලවල බලවේග තවමත් සම්පූර්ණයෙන් ක්ෂය වී නොමැති නමුත් ටැබ්ලට් ස්වරූපයෙන් ඔවුන්ට උපකාර අවශ්ය බවයි. අනෙකුත් ඉහළ සීනි මට්ටම් සමඟ ඉන්සියුලින් නියම කරනු ලැබේ.
මෙයින් අදහස් කරන්නේ සංඛ්යා 10 mmol / l සීමාව ඉක්මවා ඇත්නම්, ඉහත සඳහන් කළ ප්රතිකාරය සමඟ බෙදා හැරිය නොහැකි බවයි. එය දිගු කලක් විය හැකිය, එසේ නොවේ නම් ජීවිතය සඳහා.
විවේක ගත් බීටා සෛල යළිත් effectively ලදායී ලෙස ක්රියා කිරීමට පටන් ගත් විට බොහෝ අවස්ථා තිබුණත් වෛද්යවරයා රෝගියාගේ සතුටට අනුව මෙම ප්රතිකාර ක්රමය අවලංගු කරයි.
ප්රතිකාරයක් ලෙස හෝමෝන භාවිතා කිරීම සඳහා විශේෂ කුසලතා හා පළපුරුද්ද අවශ්ය නොවේ. එබැවින් පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියා රෝගීන් ඉන්සියුලින් එන්නත් කිරීමේ පුහුණුව ප්රගුණ කිරීම රෙකමදාරු කරනු ලැබේ.
කෙසේ වෙතත්, ඉන්සියුලින් චිකිත්සාවේ සමහර නීති තවමත් දැනගෙන ඒවා දක්ෂ ලෙස ක්රියාත්මක කළ යුතුය.
අද වන විට දියවැඩියාවෙන් පෙළෙන රෝගීන්ගෙන් 30% කට වඩා ඉන්සියුලින් එන්නත් ලබා දෙනු ලැබේ. චිකිත්සාව සඳහා නිරපේක්ෂ ඇඟවුම් නම්:
- පළමු වර්ගයේ ව්යාධි විද්යාව,
- දෙවන වර්ගයේ රෝග, නම්: අඩු කාබ් ආහාර වේලක් සහ හයිපොග්ලයිසමික් drugs ෂධ අකාර්යක්ෂම වේ, drugs ෂධ වලට අහිතකර ප්රතික්රියා ඇත, රුධිර රෝග හඳුනා ගැනේ, අක්මාව, වකුගඩු අකර්මණ්ය වීම, කාන්තාවකට දරුවෙකු ලැබීම හෝ මව්කිරි දීම,
- දියවැඩියාව හා ගිනි අවුලුවන රෝග, හෘදයාබාධ, ඇනරෙක්සියා,
- අන්තරාසර්ග කඩාකප්පල් කිරීමේ දරුණු සංකූලතා (ස්නායු රෝග, දියවැඩියා පාද සින්ඩ්රෝමය).
ආහාර නීති
ඔවුන් දියවැඩියාව එන්නත් කරන බව දැනගත් පසු, medicine ෂධයක් තෝරා ගන්නේ කෙසේද සහ ඔබට මෙය කිරීමට අවශ්ය වූ විට, ව්යාධි විද්යාවේ ප්රතිකාරයේ ප්රධාන කරුණු සලකා බලන්න. අවාසනාවකට මෙන් දියවැඩියාව සදහටම ඉවත් කර ගත නොහැක. එබැවින්, ආයු අපේක්ෂාව වැඩි කිරීමට සහ එන්නත් කිරීමේ සංකූලතා අවම කිරීමට ඇති එකම ක්රමය.
ඉන්සියුලින් කළ හැකි හානිය කුමක්ද? හෝමෝනයක පරිපාලනය හරහා දෙවන වර්ගයේ දියවැඩියා රෝගයට ප්රතිකාර කිරීමේදී negative ණාත්මක කරුණක් තිබේ. කාරණය නම්, ඔබ medicine ෂධ එන්නත් කරන විට, එය අතිරේක පවුම් සමූහයකට මග පාදයි.
ඉන්සියුලින් මත දෙවන වර්ගයේ දියවැඩියාව ස්ථුලතාවයේ ඉහළ අවදානමක් ඇති බැවින් මෘදු පටක වල සංවේදීතාව වැඩි කිරීම සඳහා රෝගියා ව්යායාම කිරීම රෙකමදාරු කරනු ලැබේ. ප්රතිකාර ක්රියාවලිය effective ලදායී වීමට නම්, පෝෂණය කෙරෙහි විශේෂ අවධානයක් යොමු කෙරේ.
ඔබ අධික බරින් යුක්ත නම්, අඩු කැලරි සහිත ආහාරයක් අනුගමනය කිරීම වැදගත් වන අතර මෙනුවේ මේදය හා කාබෝහයිඩ්රේට් ප්රමාණය සීමා කරයි. ඔබේ ආහාර වේල සැලකිල්ලට ගනිමින් medicine ෂධය සැකසිය යුතුය, සීනි දිනකට කිහිප වතාවක් මැනිය යුතුය.
දෙවන වර්ගයේ දියවැඩියා රෝගයට ප්රතිකාර කිරීම සංකීර්ණ ප්රතිකාරයක් වන අතර, එහි පදනම ආහාර හා ක්රීඩාව වන අතර, එන්නත් කිරීම මගින් අවශ්ය ග්ලයිසිමියාව ස්ථාවර කිරීම සමඟ පවා.
දෙවන වර්ගයේ දියවැඩියා තොරතුරු මෙම ලිපියේ වීඩියෝවෙන් දක්වා ඇත.
පිළිගත හැකි සීමාවන් තුළ සීනි මට්ටම පවත්වා ගැනීම සඳහා හොඳම විකල්පය අංක 9 වගුවයි. දෙවන වර්ගයේ දියවැඩියාව සඳහා වන ආහාරය තරමක් දැඩි නමුත් ඉන්සියුලින්-ස්වාධීන ආකාරයේ රෝගයකින් පෙළෙන විට එය පෝෂණය වේ. එන්නත් හෝ ඉන්සියුලින් පෙති සහ සීනි අඩු කරන drugs ෂධ අතිරේක පියවර වේ.
අවධානය යොමු කරන්න. බොහෝ අවස්ථාවන්හීදී, දියවැඩියා රෝගීන් හෝමෝනය භාවිතා කිරීමට ඉගෙන ගන්නා අතර අග්න්යාශයට ඉන්සියුලින් නිෂ්පාදනය සමඟ සාර්ථකව කටයුතු කළ හැකිය.
ව්යාධි විද්යාවේ දැඩි අවධියක් සමඟ පමණක්, සීනි සාන්ද්රණයෙහි සැලකිය යුතු වැඩි වීමක්, හෝමෝන චිකිත්සාව වහාම ආරම්භ කළ යුතුය. රෝගියා වඩාත් නිවැරදිව පෝෂණ නීති රීති පිළිපදින තරමට ඔබට දිනපතා ඉන්සියුලින් නිෂ්පාදනය ආරම්භ කිරීම ප්රමාද කළ හැකිය.
පෝෂණය පිළිබඳ පොදු මූලධර්ම
දෙවන වර්ගයේ දියවැඩියාව සමඟ, උපදෙස් දැඩි ලෙස අනුගමනය කිරීම, පිසීමේ නීති අනුගමනය කිරීම වැදගත් ය:
- සීනි සමඟ ආහාර නාම වලින් බැහැර කරන්න,
- කොම්පෝට් වලට ප්රසන්න රසයක් ලබා දීම සඳහා, තේ, පළතුරු ඉස්ම, ජෙලි සීනි ආදේශක භාවිතා කරන්න: සෝර්බිටෝල්, සයිලිටෝල්, ෆ ruct ක්ටෝස්, ස්ටේවියා. මාත්රාව - වෛද්යවරයෙකුගේ උපදෙස් පරිදි,
- වාෂ්ප කුක්, උයන්න, පිළිස්සීම,
- සත්ව මේද හා මාගරින් එළවළු තෙල් වෙනුවට ආදේශ කරන්න. බොහෝ දෙනා ආදරය කරන ලුණු බේකන් සහ ග්රීස් තහනම් කර ඇත.ලුණු නොකළ බටර් දුර්ලභ වන අතර කෑමට අල්පය,
- ආහාරයට අනුගත වන්න: එකවර මේසයේ වාඩි වන්න, ඊළඟ ආහාරය මඟ හරින්න එපා,
- ඔබට දිනකට අවම වශයෙන් දියර ලීටර් එකහමාරක්වත් ලබා ගත යුතුය,
- බැදපු, දුම් වර්ග, පේස්ට්රි, අච්චාරු සහ අච්චාරු, අතිරික්ත ලුණු, ටින් කළ එළවළු සහ පලතුරු ප්රතික්ෂේප කරන්න.
- දෛනික ආහාරයේ ප්රශස්ත ශක්ති වටිනාකම කිලෝග්රෑම් 2400 සිට 2600 දක්වා වේ.
- පාන් ඒකක ගණන් කිරීමට වග බලා ගන්න, අඩු ග්ලයිසමික් සහ ඉන්සියුලින් දර්ශකය සහිත ආහාර අනුභව කරන්න. වෙබ් අඩවියේ ඔබට දියවැඩියා රෝගීන් සඳහා වගු සොයා ගත හැකි අතර, එමඟින් ග්ලූකෝස් සාන්ද්රණය ඉහළ යාම වළක්වයි.
- මන්දගාමී කාබෝහයිඩ්රේට් (නිවුඩ්ඩ, ධාන්ය වර්ග, දුරුම් තිරිඟු වලින් සාදන ලද පැස්ටා, ඕට් මස්, පලතුරු) ලබා ගන්න. අඩු ප්රයෝජනවත් "වේගවත්" කාබෝහයිඩ්රේට් ප්රතික්ෂේප කරන්න. හල්වා, කුකීස්, සීනි, පයි, කේක්, ඩම්ප්ලිං, ජෑම්, ජෑම් දියවැඩියා රෝගීන්ට හානිකර ය. ඔබට රසකැවිලි, බාර්, කිරි සහ සුදු චොකලට් අනුභව කළ නොහැක. 72% කොකෝවා සහිත කළු විවිධ චොකලට් කලාතුරකින් අවසර දෙනු ලැබේ, කුඩා ප්රමාණ වලින්: GI - ඒකක 22 ක් පමණි,
- තාප පිරියම් කිරීමකින් තොරව බොහෝ විට පලතුරු සහ එළවළු අනුභව කරන්න. බේක් කළ සහ තම්බා ආහාර වල GI අගය වැඩි වන අතර එය සීනි මට්ටමට අහිතකර ලෙස බලපායි. උදාහරණයක් ලෙස අමු කැරට්: ග්ලයි - 35, තම්බා - දැනටමත් 85, නැවුම් ඇප්රිකොට් ඇට - 20, සීනි සමඟ ටින් කළ පලතුරු - ඒකක 91,
- අර්තාපල් “නිල ඇඳුමින්” අනුභව කරන්න: ජීඅයි 65 යි. දියවැඩියා රෝගියෙක් චිප්ස් හෝ ෆ්රෙන්ච් ෆ්රයිස් අනුභව කිරීමට තීරණය කළහොත් සීනි වඩාත් ක්රියාශීලීව ඉහළ යයි: කබලෙන් ලිපට ග්ලයිසමික් දර්ශකය ඒකක 95 දක්වා වැඩිවේ.
අවසර ලත් නිෂ්පාදන
ඉන්සියුලින් චිකිත්සාව හැරුණු විට ඕනෑම වර්ගයක දියවැඩියාව ඇති රෝගියාට ආහාර වේලක් අනුගමනය කිරීම වැදගත් වේ. චිකිත්සක පෝෂණ මූලධර්ම මෙම රෝගයේ විවිධ ස්වරූපයන් ඇති රෝගීන්ට සමාන ය, නමුත් තවමත් සමහර වෙනස්කම් තිබේ. ඉන්සියුලින් මත යැපෙන දියවැඩියාව ඇති රෝගීන් තුළ, මෙම හෝමෝනය පිටතින් ලැබෙන බැවින් ආහාර වඩාත් පුළුල් විය හැකිය.
ප්රශස්ත ලෙස තෝරාගත් ප්රතිකාර හා හොඳින් වන්දි දියවැඩියාවෙන් පුද්ගලයෙකුට සෑම දෙයක්ම පාහේ ආහාරයට ගත හැකිය. ඇත්ත වශයෙන්ම, අප කතා කරන්නේ සුවදායී සහ ස්වාභාවික නිෂ්පාදන ගැන පමණි, මන්ද සියලු රෝගීන් සඳහා පහසුව සඳහා ආහාර සහ කුණු කෑම බැහැර කර ඇත. ඒ අතරම, දියවැඩියා රෝගීන් සඳහා ඉන්සියුලින් නිවැරදිව පරිපාලනය කිරීම වැදගත් වන අතර ආහාරයේ පරිමාව හා සංයුතිය මත පදනම්ව අවශ්ය medicine ෂධයේ ප්රමාණය නිවැරදිව ගණනය කිරීමට හැකි වේ.
පරිවෘත්තීය ආබාධවලින් පෙළෙන රෝගියෙකුගේ ආහාර වේලෙහි පදනම විය යුත්තේ:
- අඩු හෝ මධ්යම ග්ලයිසමික් දර්ශකයක් සහිත නැවුම් එළවළු සහ පලතුරු,
- අඩු මේද සහිත කිරි නිෂ්පාදන,
- සංයුතියේ මන්දගාමී කාබෝහයිඩ්රේට් සහිත ධාන්ය වර්ග,
- ආහාර මස් සහ මාළු.
ඉන්සියුලින් සමඟ ප්රතිකාර කළ දියවැඩියා රෝගීන්ට සමහර විට පාන් සහ ස්වභාවික රසකැවිලි ලබා ගත හැකිය (ඔවුන්ට රෝගයේ සංකූලතා නොමැති නම්). දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් වඩාත් දැඩි ආහාර වේලක් අනුගමනය කළ යුතුය. මන්ද ඔවුන්ගේ තත්වය තුළ එය ප්රතිකාරයේ පදනම වන පෝෂණයයි.
ගර්භනී කාන්තාවන් සඳහා ඉන්සියුලින් හඳුන්වාදීම සහ එහි මාත්රාව ගණනය කිරීමේ ලක්ෂණ

වසර ගණනාවක් තිස්සේ ඩයබෙට්ස් සමඟ අසාර්ථක ලෙස අරගල කරනවාද?
ආයතනයේ ප්රධානී: “දියවැඩියාව දිනපතා පානය කිරීමෙන් සුව කිරීම කොතරම් පහසුදැයි ඔබ මවිතයට පත් වනු ඇත.
ගර්භණී සමයේදී කාන්තාවකගේ රුධිරයේ සීනි මට්ටම ක්ෂණික ඉන්සියුලින් ප්රතිකාරයක් අවශ්ය වන සීමාවන් දක්වා ඉහළ යා හැකිය. ගර්භණී සමයේදී, මෙම මිනුම අවශ්ය නොවේ, මන්ද බොහෝ විට පෙති ගැනීම සහ දැඩි ආහාර වේලක් අනුගමනය කිරීම සීමා කළ හැකිය (වගුව අංක 9). මෙම හෝමෝනය නොමැතිව අනාගත මවගේ අග්න්යාශයට බර සමඟ සාර්ථකව කටයුතු කළ නොහැකි නම්, දරුවාට සිදුවන හානිය වළක්වා ගැනීම සඳහා ඉන්සියුලින් සමඟ ඇයට උදව් කිරීම අවශ්ය වේ. ගර්භණී සමයේදී, රුධිරයේ සීනි මට්ටම ස්ථාවර කිරීමට හොඳම ක්රමය ඉන්සියුලින් වන අතර, ඊට පෙර කාන්තාව මෙම හෝමෝනය එන්නත් කර නොතිබුණි.
ගර්භණී සමයේදී ඉන්සියුලින් භාවිතා කිරීමේ ලක්ෂණ
මෙම කාල පරිච්ෙඡ්දය තුළ කාන්තාවන්ට සාමාන්ය සීමාවන් තුළ සීනි පවත්වා ගැනීම වැදගත් වේ.මෙම රෝගයකින් තොරව ගර්භනී කාන්තාවන් මෙන් එවැනි මට්ටමක් ලබා ගැනීම සඳහා වෛද්යවරුන් විසින් චිකිත්සාව සඳහා ඉලක්කයක් තබා ඇත.
- වෛද්යවරුන්, පෝෂණවේදියෙක්, අන්තරාසර්ග විද්යා ologist යෙක්, නාරිවේද විශේෂ .යෙකු විසින් අනාගත මවගේ ස්ථිර උපදේශනය.
- අනිවාර්ය ව්යායාම, අධික උත්සාහයකින් තොරව ඒවා කළ හැකි අතර දැඩි චිත්තවේගීය නැගිටීමක් නොතිබිය යුතුය.
- ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් මට්ටම, අක්ෂි පරීක්ෂණ (දියවැඩියාව බොහෝ විට එහි බරපතලකමට බලපායි) තීරණය කිරීම සඳහා අවශ්ය සියලු පරීක්ෂණ ඉදිරිපත් කිරීම.
ගර්භණී සමයේදී ඉන්සියුලින් ඉතා ප්රවේශමෙන් නියම කරනු ලැබේ, මන්ද නිවැරදි drug ෂධය සහ එහි මාත්රාව තෝරා ගැනීම වැදගත්ය. මෙම drug ෂධය ගර්භනී කාන්තාවන්ට නියම කරන විට, වෛද්යවරයා අනාගත මවගේ බර සහ දරුවා බිහි කිරීමේ යෙදුම සැලකිල්ලට ගනී.
- 1 වන ත්රෛමාසිකය - බර කිලෝග්රෑමයකට ඒකක 0.6,
- 2 වන ත්රෛමාසිකය - ඒකක 0.77 / kg,
- 3 වන ත්රෛමාසිකය - ඒකක 0.8 / kg.

මෙම හෝමෝනය පරිපාලනය කිරීම සඳහා මූලධර්ම ද ඇත. කාන්තාවකගේ යහපැවැත්ම සඳහා පළමු ආහාර වේලට පෙර දෛනික මාත්රාවෙන් 2/3 ක් භාවිතා කිරීම වඩා හොඳය. ඉතිරි drug ෂධය රාත්රී ආහාරයට පෙර පරිපාලනය කළ යුතුය. උදෑසන එන්නත් කරන ලද සමහර ඉන්සියුලින් කෙටි හෝමෝනයක් ලෙස ක්රියා කරයි, ඉතිරි මාත්රාව ශරීරයට දිගු කාලීන බලපෑමක් ඇති කරයි. දරු ප්රසූතිය විශේෂයෙන් කැපී පෙනේ. උපතේදී ඉන්සියුලින් භාගික මාත්රාවලින් නියම කරනු ලබන අතර රුධිරයේ සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කරනු ලැබේ. දරු ප්රසූතියේදී අභ්යන්තර අවයව මත බර පැටවීම නොකිරීමට, පළමු මාත්රාවෙන් මාත්රයෙන් හතරෙන් එකක් හඳුන්වා දීම වඩා හොඳය. නමුත් මෙම මාත්රාව පරිපාලනය කරන්නේ නම්, ඉන් පසු සෑම පැයකටම ඒකක 2-3 ක් පරිපාලනය කළ යුතුය. හඳුන්වාදීම 5% ග්ලූකෝස් (මිලි ලීටර් 100-150) ද්රාවණයක් සමඟ සිදු වේ. මෙම අවස්ථාවේ දී, රුධිරයේ සීනි මට්ටම පාලනය කළ යුතුය. ගැබ් ගැනීමෙන් පසුව පවා, දරුවා ඉපදුණු වහාම ඉන්සියුලින් අවශ්ය වන්නේ පෙරට වඩා දෙතුන් ගුණයකින් අඩුය. උපතින් දින කිහිපයකට පසු (දින 5 දක්වා) කාන්තාව දිගුකාලීනව ක්රියා කරන ඉන්සියුලින් එන්නත් කිරීම ආරම්භ කළ යුතුය.
ගර්භණී පන්තිය සහ ඉන්සියුලින්
දරුවන් බිහි කරන කාන්තාවන්ගේ රෝගයේ වර්ධනය පිළිබඳව වෛද්යවරු වර්ගීකරණය කළහ. රෝගයේ වර්ධනයේ කාලය සහ ඒ ආශ්රිත ගැටළු තීරණය කරන ඇතැම් පන්ති තිබේ.
| පන්තිය | අර්ථ දැක්වීම | Drug ෂධය එන්නත් කරන්නේ කෙසේද? |
| ඒ 1 | දරුවා පිළිසිඳ ගැනීමෙන් පසු ඇතිවන දියවැඩියාව | ප්රතිකාර සඳහා ආහාර පමණක් භාවිතා වේ |
| ඒ 2 | ගර්භණී දියවැඩියාව | ටැබ්ලට් ස්වරූපයෙන් ඇති medicines ෂධ අවලංගු වේ, ගැබ් ගැනීමට පෙර පවා කාන්තාව ඉන්සියුලින් වෙත මාරු කරනු ලැබේ. බර හා කාලසීමාව අනුව හෝමෝනයක් නියම කරනු ලැබේ: 1 ත්රෛමාසිකය - 0.6 * kg (නිදසුනක් ලෙස, කිලෝග්රෑම් 58 ක බරක් සහිතව, මාස 2.5 කින් පළමු මාත්රාව ඒකක 34.8 ක් විය යුතුය), ත්රෛමාසික 2 - 0.7 * kg, ත්රෛමාසික 3 - 0.8 * kg බර අඩු නම් මෙම සංගුණක 0.4, 0.5, 0.6 වේ. |
| තුළ | ගර්භණීභාවයට පෙර වයස අවුරුදු 20 ට වැඩි දියවැඩියාව ඇති අතර එහි කාලසීමාව අවුරුදු 10 ට අඩුය | |
| සමඟ | දියවැඩියාව ගැබ් ගැනීමට පෙර වයස අවුරුදු 10-19 හෝ අවුරුදු 10-19 අතර විය. | දරුවෙකු රැගෙන යාමේ ආරම්භයේ සිටම සීනි මට්ටම දිනකට 4 වතාවක් මනිනු ලැබේ. මෙය ආහාර වේලකට මිනිත්තු 30-40 ක් විය යුතුය. ගර්භණී සමයේදී ඉන්සියුලින් විශේෂ සැලකිල්ලෙන් තෝරා ගනු ලැබේ. |
| ඩී | ගැබ් ගැනීමට පෙර රෝගය අවුරුදු 20 කට වඩා වැඩි හෝ අවුරුදු 10 ක් දක්වා මතු වේ. | |
| එෆ් | ගර්භණී වීමට පෙර රෝගය, නෙෆ්රොෆති සමඟ | |
| ආර් | ගර්භණීභාවයට පෙර දියවැඩියාව ඇතිවන්නේ ප්රගුණන රෙටිනෝපති සමඟය | |
| RF | ගර්භණීභාවයට පෙර ඇති වන රෝගය, නෙෆ්රොෆති හෝ රෙටිනෝපති සමඟ ඇත | |
| එච් | ගර්භණී වීමට පෙර ඇති වූ රෝගය, කිරීටක හෘද රෝග ඇතිවීම | |
| ටී | ගර්භණී වීමට පෙර රෝගය, වකුගඩු බද්ධ කිරීම. |
 සමහර විට එය සිදු වන්නේ ගණනය කළ මාත්රාව කාන්තාවකට නුසුදුසු බවය. මෙම අවස්ථාවේ දී, ආහාර වේල සකස් කිරීම ප්රමාණවත් වන අතර, අවශ්ය මාත්රාවෙන් අඩක් වහාම ඉන්සියුලින් එන්නත් නොකරන්න. Drug ෂධයේ මාත්රාව සහ තන්ත්රය වෙනස් කිරීමේ ගැටළු සහභාගී වන වෛද්යවරයා සහ පෝෂණවේදියෙකු සමඟ දැඩි ලෙස තීරණය කරනු ලැබේ. අනාගත මව රාත්රියේදී තම දරුවාට අනතුරක් නොවන පරිදි, හෝමෝනයේ සවස පරිපාලනය මේ ආකාරයට විය යුතුය: රාත්රී ආහාරයට පෙර, කෙටි ක්රියාකාරී ඉන්සියුලින් එන්නත් කරන්න, රාත්රී ආහාර වේලකට පසු, මධ්යම ප්රමාණයේ ation ෂධයක් භාවිතා කිරීම වඩා හොඳය.
සමහර විට එය සිදු වන්නේ ගණනය කළ මාත්රාව කාන්තාවකට නුසුදුසු බවය. මෙම අවස්ථාවේ දී, ආහාර වේල සකස් කිරීම ප්රමාණවත් වන අතර, අවශ්ය මාත්රාවෙන් අඩක් වහාම ඉන්සියුලින් එන්නත් නොකරන්න. Drug ෂධයේ මාත්රාව සහ තන්ත්රය වෙනස් කිරීමේ ගැටළු සහභාගී වන වෛද්යවරයා සහ පෝෂණවේදියෙකු සමඟ දැඩි ලෙස තීරණය කරනු ලැබේ. අනාගත මව රාත්රියේදී තම දරුවාට අනතුරක් නොවන පරිදි, හෝමෝනයේ සවස පරිපාලනය මේ ආකාරයට විය යුතුය: රාත්රී ආහාරයට පෙර, කෙටි ක්රියාකාරී ඉන්සියුලින් එන්නත් කරන්න, රාත්රී ආහාර වේලකට පසු, මධ්යම ප්රමාණයේ ation ෂධයක් භාවිතා කිරීම වඩා හොඳය.
ගර්භනී කාන්තාවන් සඳහා තෝරා ගත යුතු drugs ෂධ මොනවාද?
බොහෝ විට, ළදරුවන් අපේක්ෂා කරන කාන්තාවන් අසන්නේ ළදරුවන් රැගෙන යන විට ඉන්සියුලින් හානිකරද? මෙම කාලය තුළ දැඩි ලෙස තහනම් කර ඇති drugs ෂධ තිබේ.
- හුමලොග් - අතිශය කෙටි ක්රියාකාරී ඉන්සියුලින්, විනාඩි 10 කට පසු ක්රියා කිරීමට පටන් ගනී.අධික සීනි සමඟ, drug ෂධය සාමාන්යයෙන් පැය 4 ක් සඳහා බලපෑමක් ඇති කරයි.
- ඉලේටින් II නිත්යය යනු සීනි මට්ටමට දිගු කාලීන බලපෑම් ඇති වෙනත් drugs ෂධ සමඟ භාවිතා කරන කෙටි ක්රියාකාරී හෝමෝනයකි. 1 වන ත්රෛමාසිකයේ දී කාන්තාවගේ අවශ්යතාවය අඩු වේ, එබැවින් දරුවා ඉපදුණු මුළු කාලය තුළම මෙම drug ෂධය එන්නත් කරන්නේ කෙසේද යන්න තීරණය කරන්නේ වෛද්යවරයා පමණි.
- ඉන්සියුමන් බසාල් යනු මධ්ය කාලීන ඉන්සියුලින් ක්රියාවකි, ක්රියාවෙහි උපරිමය ආරම්භ වන්නේ පැය 4-6 කට පසුවය. හෝමෝනය වැදෑමහ බාධකයට විනිවිද නොයන බැවින් මෙම drug ෂධය ගර්භණී සමයේදී සක්රියව භාවිතා වේ. ගර්භනී අවධියේදී සහ drug ෂධයේ මාත්රාව භාවිතා කළ හැක්කේ කුමන අවස්ථාවේදීද යන්න නාරිවේද විශේෂ ologist යා සහ අන්තරාසර්ග විද්යා ologist යා තීරණය කරයි.
- හුමෝඩාර් යනු මෙම drug ෂධයේ සාමාන්ය කාලසීමාවයි, එය ගර්භණී සමයේදී භාවිතා කළ හැකිය, මන්ද එය දරුවාට කිසිදු හානියක් සිදු නොවන බැවිනි.
- ලෙවෙමීර් - දිගුකාලීනව ක්රියා කරන .ෂධ සඳහා යොමු වේ. මිනිස් ඉන්සියුලින් වලට බොහෝ සෙයින් සමාන බැවින් බොහෝ විට මෙම ස්වරූපයෙන් ඉන්සියුලින් ලබා දෙන්න. ග්ලූකෝස් වලට ඇති බලපෑම පැය 24 කි. එය එන්නත් කිරීමෙන් පසු පැය 1-1.5 ක් තුළ ක්රියාකාරීව ක්රියා කිරීමට පටන් ගනී.
වාසි සහ අවාසි කිරා බැලීමෙන් පසු, ඔබ නාරිවේද වෛද්යවරයෙකු හා අන්තරාසර්ග වෛද්යවරයෙකු සමඟ medicine ෂධයක් තෝරා ගත යුතුය. විශේෂ ist යා කාන්තාවගේ බර හා ගර්භණී වයස අනුව මාත්රාව සකස් කරයි. කුමන drug ෂධය නියම කර ඇත්ද, දරු ප්රසූතිය හෝ මවි කිරි කාලය සම්බන්ධයෙන් මාත්රා ගැලපීමට පෙර මෙය භාවිතා කළ යුතුය.
දියවැඩියා එන්නත්
- 1 පවතින ඉන්සියුලින් වර්ග
- ප්රතිකාර අතරතුර එන්නත් කිරීම ප්රතික්ෂේප කළ හැකිද?
- 3 ඉන්සියුලින් සාන්ද්රණය අනුපාතය
- 4 ඉන්සියුලින් ගබඩා කරන්නේ කෙසේද?
- දියවැඩියා රෝගීන්ට එන්නත් ලබා දෙන්නේ කෙසේද?
- 6 කාලය
රුධිරයේ සීනිවල සමතුලිතතාවය පවත්වා ගැනීම සඳහා දියවැඩියාවට ඉන්සියුලින් එන්නත් කිරීම මගේ ජීවිත කාලය පුරාම කළ යුතුය, එබැවින් රෝගීන් මෙම ක්රියා පටිපාටියට බැරෑරුම්ව හා වගකීමෙන් යුතුව ප්රවේශ විය යුතුය. ප්රතිකාරය අවශ්ය බලපෑමක් ඇති කිරීම සඳහා, ඔබ නිවැරදි drug ෂධය, මාත්රාව සහ එන්නත් කිරීමේ ක්රමය තෝරා ගත යුතුය, එසේ නොමැතිනම් ඔබට සංකූලතා සමඟ කටයුතු කිරීමට සිදුවනු ඇත. බැලූ බැල්මට පෙනෙන පරිදි එන්නත් කිරීම නතර කිරීම බියජනක නොවේ. ප්රධාන දෙය වන්නේ හැසිරවීම නිවැරදිව කිරීමයි.

පවතින ඉන්සියුලින් වර්ග
ඉන්සියුලින් යනු අග්න්යාශයේ බීටා සෛල තුළ නිපදවන හෝමෝනයකි. දියවැඩියාව ඇති රෝගීන් තුළ සීනි මගින් මෙම සෛල විනාශ කරන අතර එය ශරීරයේ හෝමෝනයේ iency නතාවයට හේතු වන අතර රෝගීන්ට එය කෘතිමව එන්නත් කිරීමට බල කෙරෙයි. දියවැඩියාව සඳහා එන්නත් කිරීමෙන් රෝගයේ ගමන් මග ලිහිල් කිරීම පමණක් නොව, අප්රසන්න රෝග ලක්ෂණ මුළුමනින්ම ඉවත් කළ හැකිය. ප්රධාන දෙය වන්නේ නිවැරදි .ෂධ තෝරා ගැනීමයි. මූලාරම්භය අනුව, පහත දැක්වෙන ඉන්සියුලින් වර්ග වෙන්කර හඳුනාගත හැකිය:
- ගවයින්. එය ගවයන්ගේ අග්න්යාශයේ සෛල වලින් සංස්ලේෂණය කර ඇති අතර ආසාත්මිකතා ප්රතික්රියාවක් ඇති කරයි. මෙම වර්ගයට "අල්ට්රාලන්ට්", "ඉන්සියුලැප් ජීපීපී", "අල්ට්රාලන්ට් එම්එස්" යන drugs ෂධ ඇතුළත් වේ.
- Ork රු මස්. සංයුතිය මිනිසාට වඩාත්ම සමීප නමුත් එය තවමත් අසාත්මික රෝග ලක්ෂණ ඇති කළ හැකිය. සූකර ඉන්සියුලින් සඳහා වඩාත් පොදු drugs ෂධ වන්නේ ඉන්සුල්රාප් එස්පීපී, මොනෝඩාර් ලෝන්ග් සහ මොනොසුයින්සුලින් ය.
- ජාන ඉංජිනේරු විද්යාව. එය get රන්ගේ හෝ ඊ.කෝලි වල අග්න්යාශයෙන් ලබා ගනී. බොහෝ හයිපෝඇලර්ජෙනික්. එය "හුමුලින්", "ඉන්සියුලින් ඇක්ට්රැපිඩ්", "ප්රෝටාෆාන්", "නොවොමික්ස්" යන අරමුදල් වල භාවිතා වේ.
පටුන වෙත ආපසු යන්න
ප්රතිකාර අතරතුර එන්නත් කිරීම ප්රතික්ෂේප කළ හැකිද?
 අධික රුධිර සීනි සමඟ මිනිසුන්ට බොහෝ විට සන්ධි වේදනාව දැනේ.
අධික රුධිර සීනි සමඟ මිනිසුන්ට බොහෝ විට සන්ධි වේදනාව දැනේ.
රෝගීන්ගේ රුධිර ග්ලූකෝස් මට්ටම ඉහළ යාම, රෝගයේ රෝග ලක්ෂණ වඩාත් අප්රසන්න හා දීප්තිමත් ලෙස ප්රකාශ වේ: පිපාසය, වියළි මුඛය, අධික බර වැඩිවීම හෝ අසාමාන්ය බර අඩු වීම, හිසරදය සහ සන්ධි වේදනාව. ඉන්සියුලින් එන්නත් වහාම මෙම ප්රකාශනයන් ඉවත් කර සැබවින්ම සුව වන බවක් පෙනෙන්නට තිබුණද ඒවා තාවකාලිකව රෝගයේ ගමන් මග ලිහිල් කරයි.
පරිපාලනය ආරම්භ කිරීමෙන් පසු ඉන්සියුලින් අවශ්යතාවය සැබවින්ම අඩු වන අතර සුව කිරීමේ බලපෑම දින 30 ක් දක්වා පැවතිය හැකිය. මෙම කාලය රහසිගතව "මධුසමය" ලෙස හැඳින්වේ.එහෙත්, සුන්දර නම තිබියදීත්, රෝගීන් නියමිත වේලාවට එන්නත් කිරීම ආරම්භ නොකරන්නේ නම්, මෙම අවධියේ බරපතල සංකූලතා හා ව්යාධි ඇති විය හැක.
නිසි අඩු කාබ් ආහාර වේලක් භාවිතා කිරීමෙන් මධුසමය දින 60 ක් හෝ ඊට වැඩි කාලයක් දීර් can කළ හැකි අතර, ඔබ ඉන්සියුලින් අඩු මාත්රාවක් සමඟ ආහාරය ඒකාබද්ධ කළහොත්, මෙම රෝගය දශක ගණනාවක් තිස්සේ අප්රසන්න රෝග ලක්ෂණ වලට කරදර නොකරනු ඇත. නිවැරදි ආහාර වේල සහ මාත්රාව තෝරාගෙන පසුව සහභාගී වන වෛද්යවරයා විසින් නිරන්තරයෙන් යාවත්කාලීන කරනු ලැබේ. දියවැඩියා රෝගියෙකුගේ රාජකාරිය වන්නේ විශේෂිත ගෘහස්ථ වේගවත් පරීක්ෂණවල සහාය ඇතිව සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීම, ආහාර වේලක් තදින් පිළිපැදීම සහ එන්නත් කිරීම අතපසු නොකරන්න. ඩෙක්ස්ට්රෝස් වැනි “ක්රීඩා” පෝෂණ අතිරේක ඔබ සම්පූර්ණයෙන්ම අත්හැරිය යුතුය. මෙම ලාභීන් (ආහාර ආකලන) ඉක්මනින් අවශෝෂණය කර අතිරේක සීනි හෝ ග්ලූකෝස් බවට හැරේ. නිරෝගී පුද්ගලයින් තුළ, “ඩෙක්ස්ට්රෝස්” මාත්රාව ඉක්මවා ගිය විට තරබාරුකමට හේතු විය හැකි අතර දියවැඩියා රෝගියෙකු තුළ දරුණු සංකූලතා මගින් ආපසු හැරවිය නොහැකි ඉන්ද්රිය ව්යාධි ඇති විය හැක.
පටුන වෙත ආපසු යන්න
ඉන්සියුලින් සාන්ද්රණයේ සාමාන්යය
වැඩිහිටි නිරෝගී පුද්ගලයෙකු සඳහා, ඉන්සියුලින් සම්මතය 3 සිට 30 µU / ml (හෝ 240 pmol / l දක්වා) පරාසයක පවතී. වයස අවුරුදු 12 ට අඩු ළමුන් සඳහා, මෙම දර්ශකය 10 μU / ml (හෝ 69 pmol / l) සීමාවෙන් ඔබ්බට නොයා යුතුය. දියවැඩියා රෝගීන් ඉන්සියුලින් අඩු මට්ටමක ජීවත් වන අතර කෘතිමව ඒ සඳහා දායක වේ. විශේෂයෙන් සෙම්ප්රතිශ්යාව සහ බෝවන රෝග වලදී ප්රතිශක්තීකරණ ශක්තිය වැඩි කළ හැකි ඉන්සියුලින් නිපදවීමට ප්රතිශක්තිකාරක මගින් පහසුකම් සපයයි. එමනිසා, ඉන්සියුලින් සමඟ, සමකාලීන රෝග වලදී දියවැඩියා රෝගීන් එන්නත් ස්වරූපයෙන් “ටිමලින්” හෝ වෙනත් මොඩියුලේටරයක් එන්නත් කරයි.
පටුන වෙත ආපසු යන්න
ඉන්සියුලින් ගබඩා කරන්නේ කෙසේද?
 Drug ෂධය සමඟ සංවර්ධිත කුප්පි සෘජු හිරු එළියෙන් ඉවත් කළ යුතුය.
Drug ෂධය සමඟ සංවර්ධිත කුප්පි සෘජු හිරු එළියෙන් ඉවත් කළ යුතුය.
විවෘත නොකළ කුප්පි සහ ඉන්සියුලින් සහිත ඇම්පියුලස් ශීතකරණය තුළ ගබඩා කර ඇත. Medicine ෂධය විවෘත කළ විට හෝ වෙනත් හේතුවක් නිසා පැකේජයේ තද බව නැති වූ විට, එය කාමර උෂ්ණත්වයේ, වියළි ස්ථානයක, සෘජු හිරු එළියෙන් ආරක්ෂා විය යුතුය. එන්නත් කිරීම ශීතකරණයෙන් ඉවතට ගත් බහාලුම් වලින් සාදා ඇත්නම්, temperature ෂධය කාමර උෂ්ණත්වයට ළඟා වන තෙක් ඔබ විනාඩි 10-15 ක් බලා සිටිය යුතුය, එසේ නොමැති නම් එහි බලපෑම වැරදිය.
පටුන වෙත ආපසු යන්න
දියවැඩියා රෝගීන්ට එන්නත් ලබා දෙන්නේ කෙසේද?
බොහෝ රෝගීන්ට සංකූලතා ඇති වන්නේ ඉන්සියුලින් එන්නත් කිරීමට ඇති අකැමැත්ත නිසා නොව, ප්රතිකාර ක්රමයක් ලෙස එන්නත් කිරීමට ඇති බිය නිසාය. එන්නත් වැරදියට එන්නත් කර ඇත්නම්, වේදනාවට අමතරව, එන්නත් කරන ස්ථානයේදී හේමාටෝමා ලබා ගනී. මෙය වලක්වා ගැනීම සඳහා ඉන්සියුලින් ලබා දීම සඳහා විශේෂ ක්රමවේදයක් ඇත. අග්න්යාශයේ ඇති බීටා සෛල මත බර වැඩි කරන රෝගියාට සීතල හෝ වෙනත් ආසාදන ඇති විට එය පළමු වර්ගයේ දියවැඩියා රෝගීන්ට වඩාත් ඉන්සියුලින් මත යැපෙන බැවින් දෙවන වර්ගයේ දියවැඩියාවට ප්රයෝජනවත් වේ. වයස නොතකා දියවැඩියාව සඳහා එන්නත් එන්නත් කිරීම අවශ්ය බැවින් කුඩා කල සිටම මෙය නිවැරදිව කරන්නේ කෙසේදැයි ඉගෙන ගැනීම වැදගත්ය.
ඉන්සියුලින් චර්මාභ්යන්තරව පරිපාලනය කෙරේ. Drug ෂධය වේගයෙන් අවශෝෂණය වීම නිසා එන්නත් සඳහා හොඳ ස්ථාන:
- පිටත කලවා
- උරහිස් වල පිටත පෘෂ් aces යන්
- ආමාශය සහ පෙකණි කලාපය,
- ඉහළ ග්ලූටීය කොටස.
 උදරය මත උපාමාරු දැමීම.
උදරය මත උපාමාරු දැමීම.
ශරීරයේ මෙම කොටස් වල විශාලතම ඇඩිපෝස් පටක අඩංගු වන අතර එයින් අදහස් කරන්නේ ඒවා චර්මාභ්යන්තර එන්නත් සඳහා ප්රශස්ත ලෙස අනුවර්තනය වී ඇති බැවින් මාංශ පේශි පටක වලට ඇතුළු වීමේ අවදානම අවම වන බැවිනි. එබැවින් දියවැඩියා රෝගියකුට ආමාශයට එන්නත් ලබා දීම වඩා හොඳය. Drug ෂධයේ නිවැරදි පරිපාලනය සඳහා, මාපට ඇඟිල්ල සහ ඇඟිලි තුඩුවලින් සමේ ගුණය අල්ලා ගැනීම, ඉඳිකටුවක් එයට ඇතුල් කිරීම සහ සිරින්ජ ප්ලග්ගර් එබීමෙන් ඉක්මනින් drug ෂධය හඳුන්වා දීම අවශ්ය වේ. ඉඳිකටුවක් වහාම ඉවත් කිරීම වඩා හොඳය, නමුත් තත්පර කිහිපයකට පසු, එවිට රක්තපාතයක් ඇති නොවේ. වේදනාව නිරීක්ෂණය කළ හොත්, වේදනා නාශක ගන්න, උදාහරණයක් ලෙස “නමුත් ෂපා”. කෙටි ඉඳිකටුවක් සහිත ඉවත දැමිය හැකි සිරින්ජ වඩාත් පහසු වේ.සිරින්ජය නැවත භාවිතා කරන විට, ඉන්සියුලින් බහුඅවයවීකරණය ඉහළ මට්ටමක පවතී, medicine ෂධය ක්රියා නොකරනු ඇත.
එවැනි එන්නතක ප්රති result ලය අනපේක්ෂිත වනු ඇති බැවින් ඔබට එක් මාත්රාවකට drugs ෂධ කිහිපයක් මිශ්ර කළ නොහැක.
පටුන වෙත ආපසු යන්න
කල් ඉකුත් වීමේ දිනය
ක්රියා කරන වේලාව අනුව, ඉන්සියුලින් වර්ග කිහිපයක් වෙන්කර හඳුනාගත හැකිය - අල්ට්රාෆාස්ට් සිට දීර් to කාලය දක්වා. පීක් රහිත ඉන්සියුලින් දිගු කලක් ක්රියා කරන drug ෂධ කාණ්ඩයේ ජනප්රියයි. එය එන්නත් වලට සංවේදී වන රෝගීන්ට අපහසුතාවයක් ඇති නොකරන අතර ප්රායෝගිකව අතුරු රෝග ලක්ෂණ ඇති නොකරයි. මෙම වර්ගයේ ජනප්රිය පිළියම් වන්නේ ලෙවෙමීර්, ලැන්ටස් ය. එන්නත් ඉවසා දරා ගැනීමට අපහසු රෝගීන් සඳහා, ඔවුන් ඒකාබද්ධ මාධ්යයන් ආරෝපණය කරන අතර, එහි බලපෑම මිනිත්තු 30 කට පසුව ආරම්භ වන අතර එය පැය 15 ක් දක්වා පවතී. පොදුවේ ගත් කල, සක්රීය කාලය අනුව ප්රධාන ඉන්සියුලින් වර්ග හතරක් ඇත:
| වකුගඩු සමඟ අක්මාවට අහිතකර බලපෑම් නොමැත හොඳ ඇනබලික් කාර්ය සාධනය ඉක්මන් ප්රති .ල සහිත කෙටි පා course මාලාව මිනිස් සිරුරට ඇන්ඩ්රොජනික් බලපෑමක් ඇති නොකරයි විකුණන ලද හෝමෝනයේ ඉහළ ගුණාත්මකභාවය, market ෂධ වෙළඳපොලේ අවම ව්යාජ සංඛ්යාව එය ඇනබලික් ස්ටෙරොයිඩ් හා පෙප්ටයිඩ සමඟ හොඳින් අන්තර්ක්රියා කරයි. විභවතාවයට බලපාන්නේ නැත අරමුදල් පුළුල් ලෙස ලබා ගත හැකිය Drug ෂධය ගැනීමෙන් ශරීරයට ප්රතිවිපාක නොලැබේ, මලල ක්රීඩකයාට පසුකාලීන ප්රතිකාර අවශ්ය නොවේ නිවැරදිව ගතහොත් සුළු අතුරු ආබාධ හෝමෝන පා .මාලාවකින් පසු පෙරළීමක දුර්වල ප්රකාශනය | බර වැඩිවීමට දායක වේ එය රුධිරයේ සීනි සාන්ද්රණය 3.5 mmol / l ට අඩු අගයන් දක්වා පහත වැටෙන හයිපොග්ලිසිමියා ප්රකෝප කරයි මෙවලම සංකීර්ණ පිළිගැනීමේ ක්රියා පටිපාටියක් ඇත |
නිෂ්පාදිතයට අවාසි වලට වඩා 4 ගුණයක් වාසි ඇත, එය කාය වර්ධන කිරීමේදී වඩාත් effective ලදායී වේ.
අතුරු ආබාධ
බොහෝ විට කායවර්ධනකරුවන්ගේ ඉන්සියුලින් ගැනීමෙන් අතුරු ආබාධයක් වන්නේ හයිපොග්ලිසිමියා ය.
- අධික දහඩිය දැමීම

- අත් පා වල කැක්කුම
- අවකාශීය දිශානතියේ බාධා,
- නොපැහැදිලි වි .ානයක ස්වරූපයෙන්
- දුර්වල සම්බන්ධීකරණය
- කුසගින්න පිළිබඳ දැඩි හැඟීමක ස්වරූපයෙන්,
- ක්ලාන්ත ස්වරූපයෙන්.
මෙම රෝග ලක්ෂණ සමඟ, ඕනෑම ආකාරයකින් ග්ලූකෝස් හදිසියේ ගැනීම අවශ්ය වේ. පුද්ගලයෙකුට රසකැවිලි අනුභව කිරීම ප්රමාණවත්ය. Drug ෂධය භාවිතා කරන ක්රීඩක ක්රීඩිකාවන් රුධිරයේ සීනි සාන්ද්රණය නිරන්තරයෙන් නිරීක්ෂණය කළ යුතු අතර එය එකම මට්ටමක පවත්වා ගත යුතුය.
දුර්ලභ අවස්ථාවන්හිදී, පුද්ගලයෙකුට ඉන්සියුලින් ආසාත්මිකතාවයක් ඇතිවිය හැකිය. ඉන්සියුලින් ගැනීම පිළිබඳව සමහර ක්රීඩක ක්රීඩිකාවන්ගේ සමාලෝචන වලදී, එන්නත් කරන ස්ථානයේ වරින් වර සිදුවන සුළු කැසීම ඇති වේ.
කාලයාගේ ඇවෑමෙන් ද්රව්යයේ දිගුකාලීන පරිපාලනය මිනිසුන් තුළ අග්න්යාශය මගින් එහි නිෂ්පාදනයේ සැලකිය යුතු අඩුවීමක් ඇති කරයි. මෙය ඉහළ හෝමෝන මාත්රාවක් නිසා ද සිදු වේ. මෙම හේතුව නිසා මලල ක්රීඩකයන්ට ඉන්සියුලින් එන්නත් කිරීම නිර්දේශ නොකරයි.
ඇතුළත් වීමේ පා .මාලාව
 ඉන්සියුලින් ගන්නේ කෙසේද? ඉන්සියුලින් එන්නත් කිරීමේ පා course මාලාව උපරිම වශයෙන් මාස එකක් හෝ දෙකක් සඳහා නිර්මාණය කර ඇත. මෙයින් පසු මලල ක්රීඩකයාට විවේකයක් ගත යුතුය. මෙම කාලය තුළ ඔහුගේම හෝමෝන නිෂ්පාදනය ඔහුගේ ශරීරයේ යථා තත්ත්වයට පත් වේ.
ඉන්සියුලින් ගන්නේ කෙසේද? ඉන්සියුලින් එන්නත් කිරීමේ පා course මාලාව උපරිම වශයෙන් මාස එකක් හෝ දෙකක් සඳහා නිර්මාණය කර ඇත. මෙයින් පසු මලල ක්රීඩකයාට විවේකයක් ගත යුතුය. මෙම කාලය තුළ ඔහුගේම හෝමෝන නිෂ්පාදනය ඔහුගේ ශරීරයේ යථා තත්ත්වයට පත් වේ.
සම්පූර්ණ මාසික හෝ මාස දෙකක පා courses මාලා සඳහා තන්ත්රය නිසි ලෙස පිළිපැදීමෙන් මාංශ පේශි කිලෝග්රෑම් 10 ක් දක්වා ඉහළ යයි.
ද්රව්යය ගන්නා විට නියමිත සීමාව ඉක්මවා යා නොහැක. දිවා කාලයේදී ඉන්සියුලින් ඒකක 20 ක උපරිම මාත්රාවක් සඳහා අවසර දෙනු ලැබේ. මෙම දර්ශකය ඉක්මවා යාම මිනිස් සෞඛ්යයට බරපතල ප්රතිවිපාකවලින් පිරී තිබේ.
හෝමෝනයක් පිළිගැනීම නීතිරීති අනුව සිදු කෙරේ:
- ඕනෑම පා course මාලාවක් ආරම්භ වන්නේ අවම මාත්රාව ඒකක 1-2 කින්,
- ඒකකවල තියුණු වැඩිවීමකින් තොරව මාත්රාව ක්රමයෙන් වැඩිවේ (ඒකක 2 සිට 4 හෝ ඊට වැඩි වහාම මාරු වීම තහනම්ය),
- ක්රමයෙන් මාත්රා වැඩිවීම ඒකක 20 කින් පමණ අවසන් විය යුතුය,
- දිවා කාලයේදී drug ෂධ ඒකක 20 කට වැඩි ප්රමාණයක් හඳුන්වාදීම තහනම්ය.
පළමු අදියරේදී හෝමෝනය භාවිතා කිරීම ඔබේ සෞඛ්යය හා රුධිරයේ සීනි පිළිබඳ සමීප අධීක්ෂණයකින් සිදු කෙරේ.
හෝමෝනය සඳහා, එහි පරිපාලනයේ සංඛ්යාතය සඳහා විකල්ප කිහිපයක් ස්ථාපිත කර ඇත:
- එය සෑම දිනකම ගනු ලැබේ
- එන්නත් සෑම දින 2 කට වරක් සිදු කරයි,
- එන්නත් දිනකට දෙවරක් කරනු ලැබේ.
ක්රීඩාවේ පා course මාලාවේ ආකාර තුනටම අවසර ඇත. ඒ සෑම එකක්ම පරිපාලනය කරන ද්රව්ය ප්රමාණය හා පා .මාලාවේ මුළු කාලසීමාව අනුව වෙනස් වේ. දිනපතා ඇතුළත් වීමත් සමඟ, පා course මාලාවේ කාල සීමාව මාසයකට වඩා වැඩි නොවේ. එකම කාල සීමාව දිනකට දෙවරක් එන්නත් මගින් ස්ථාපිත කරන ලදී. කායවර්ධනකරු සෑම දිනකම හෝමෝනයක් එන්නත් කළහොත් මාස දෙකක පා course මාලාවක් ප්රශස්ත වේ.
පුහුණුවීමෙන් පසු හෝමෝන එන්නත් කිරීමක අතිරේක ධනාත්මක බලපෑමක් ඇති වන්නේ රුධිරයේ සීනි සැලකිය යුතු ලෙස අඩුවීම හේතුවෙනි. ශාරීරික ක්රියාකාරකම් හයිපොග්ලිසිමියා රෝගයට තුඩු දෙයි, ඉන්සියුලින් එන්නත් කිරීමෙන් එහි බලපෑම වැඩි කරයි. මේ සියල්ලේ ප්රති result ලයක් ලෙස මලල ක්රීඩකයා පේශි ස්කන්ධයට හිතකර බලපෑම් ඇති කරන වර්ධන හෝමෝනය සක්රීයව නිපදවයි.
වෙනත් පැයවලදී, ද්රව්යය ශරීරයට හඳුන්වා දීම රෙකමදාරු කරනු නොලැබේ.
සෑම දිනකම පුහුණුව නියම කරන්නේ නම්, administration ෂධ පරිපාලන යෝජනා ක්රමය පහත පරිදි වේ:
- පුහුණුවෙන් නිවාඩු දිනක, උදේ ආහාරයට පෙර උදෑසන එන්නතක් කරනු ලැබේ,
- පුහුණු දිනයේදී, ශක්තිමත් පුහුණුවක් ලැබූ වහාම එන්නතක් කරනු ලැබේ,
- නිදහස් දිනයක, කෙටි ක්රියාවක් ඇති ඇක්ට්රැපිඩ් හෝමෝනය එන්නත් කරනු ලැබේ,
- පුහුණු දිනයේදී - අල්ට්රාෂෝට් බලපෑමක් ඇති නවෝරාපිඩ් හෝමෝනය.
වීඩියෝ ද්රව්යයේ ඉසුලින් පිළිගැනීමේ යෝජනා ක්රම පිළිබඳ වඩාත් විස්තරාත්මකව:
අනුපාතය මත පදනම්ව ඉන්සියුලින් අවශ්යතාවය ගණනය කරනු ලැබේ: හෝමෝනයේ 1 ඒකකය කාබෝහයිඩ්රේට් ග්රෑම් 10 කට අනුරූප වේ.
ශාරීරික ක්රියාකාරකම් වැඩි කිරීමට පෙර සහ නින්දට යාමේදී එම ද්රව්යය එන්නත් කිරීම තහනම්ය.ද්රව්යය පරිපාලනය කිරීමෙන් පසු මලල ක්රීඩකයාට කාබෝහයිඩ්රේට් සමඟ ප්රෝටීන් විශාල ප්රමාණයක් අවශ්ය වේ.

 ශක්තිමත් ඇනබලික් බලපෑමක් ඇති හෝමෝනයක් ලෙස ඉන්සියුලින් කාය වර්ධනයේදී භාවිතා කරයි.
ශක්තිමත් ඇනබලික් බලපෑමක් ඇති හෝමෝනයක් ලෙස ඉන්සියුලින් කාය වර්ධනයේදී භාවිතා කරයි.