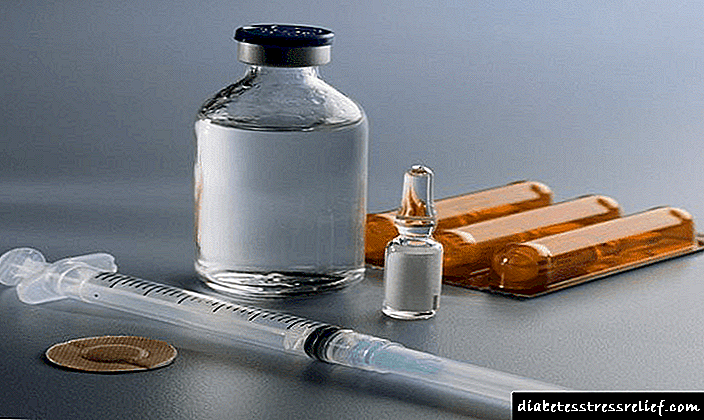
පළමු වර්ගයේ දියවැඩියාවේ ජීවිතයේ ලක්ෂණ
පළමු වර්ගයේ දියවැඩියා රෝගය අනුව, වෛද්යවරුන් අදහස් කරන්නේ සම්පූර්ණ ඉන්සියුලින් .නතාවයෙන් සංලක්ෂිත ස්වයං ප්රතිශක්තිකරණ පද්ධතිමය රෝගයකි. දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන්ගෙන් ආසන්න වශයෙන් 8-10% අතර මෙම තත්වය හඳුනාගෙන ඇතත්, මෙම වර්ගය වඩාත් දරුණු ලෙස සලකනු ලබන්නේ පුද්ගලයෙකුට ඇති විය හැකි විශාලතම අවදානම නිර්මාණය කරන හෙයිනි, විශේෂයෙන් එය කාලෝචිත ආකාරයකින් හඳුනා නොගන්නේ නම්.
රෝගයේ ලක්ෂණ
පළමු වර්ගයේ දියවැඩියා රෝගය යනු අග්න්යාශය විසින් ඉන්සියුලින් හෝමෝනය ප්රමාණවත් ලෙස නිපදවීම මගින් සංලක්ෂිත අන්තරාසර්ග ආබාධයකි. එහි ප්රති As ලයක් වශයෙන් පුද්ගලයෙකුට රුධිරයේ සීනි මට්ටම ඉහළ යාම හා අනුකූල රෝග ලක්ෂණ ඇත.

මෙම රෝගය සුව කළ නොහැකි යැයි සැලකේ, එබැවින් දියවැඩියාව ඇති විට රෝගීන්ට ඔවුන්ගේ සීනි මට්ටම සාමාන්ය තත්වයට පත් කිරීමට සහ ඔවුන්ගේ තත්වය පාලනය කිරීමට ජීවිත කාලය පුරාම take ෂධ ගත යුතුය. සමහර අවස්ථාවල පළමු වර්ගයේ දියවැඩියාව සමඟ ආබාධිත තත්ත්වයක් පවා ඇතිවිය හැකි බැවින් පවතින ගැටලුව කෙරෙහි අවධානය යොමු කිරීම වැදගත්ය.
සිදුවීමට හේතු
මෙම රෝගය සාපේක්ෂව කලාතුරකින් හඳුනාගෙන ඇති අතර, එය කුඩා දරුවන් තුළ පවා සිදුවිය හැකි අතර වැඩිහිටි වියේදී කලාතුරකින් විවෘත වේ. කෙසේ වෙතත්, රෝගය සම්පූර්ණයෙන් සුව කළ නොහැකිය. කෙසේ වෙතත්, චිකිත්සාවේ ප්රධාන පරමාර්ථය වන්නේ ins ෂධ සමඟ ඉන්සියුලින් හිඟය පිරවීමයි. දිගුකාලීන ස්ථාවර ගතිකතාවයන් සහතික කිරීම සඳහා, පළමු වර්ගයේ දියවැඩියාවට හේතු මුලින් තීරණය කිරීම අවශ්ය වේ. මෙම රෝගය අවුලුවාලිය හැක්කේ:
- පාරම්පරික නැඹුරුතාවයක්
- drugs ෂධවල විෂ සහිත බලපෑම්
- භයානක වෛරස් වල ඉහළ ක්රියාකාරිත්වය,
- දැඩි ආහාර වේලක් අනුගමනය කරමින්,
- උදාසීන ජීවන රටාව
- මන්දපෝෂණය
- සැලකිය යුතු ශාරීරික වෙහෙස,
- නිරන්තර ආතතිය
- ස්වයං ප්රතිශක්තිකරණ රෝග.
මේවා රෝගය ඇතිවීමට ප්රධාන අවශ්යතා පමණක් බව සඳහන් කිරීම වටී. පළමු වර්ගයේ දියවැඩියාව පිළිබඳ ඉතිහාසය අවුරුදු 100 කට ආසන්න කාලයක් පැවතුනද, එය ඇතිවීමට නිශ්චිත හේතු තහවුරු කර නොමැත.
ප්රධාන රෝග ලක්ෂණ
අන්තරාසර්ග සෛල මගින් ඉන්සියුලින් ප්රමාණවත් ලෙස නිෂ්පාදනය නොකිරීම පළමු වර්ගයේ දියවැඩියාවේ ලක්ෂණ පෙන්නුම් කරයි. ඔබ ඉස්මතු කළ යුතු ප්රධාන රෝග ලක්ෂණ අතර:
- වියළි මුඛය සහ පිපාසය
- නිතර මුත්රා කිරීම
- දහඩිය වැඩි කිරීම
- ශරීරයේ සාමාන්ය දුර්වලතාවය,
- නිරන්තර මානසික අවපීඩනය, ඉහළ කෝපයක්.
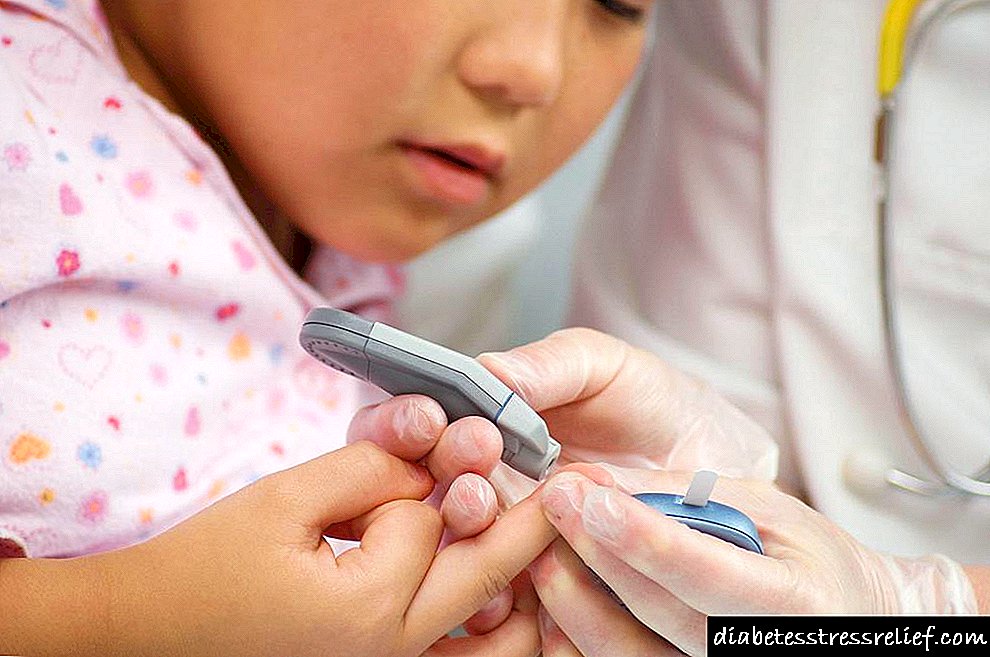
කාන්තාවන්ට නිතරම යෝනි දිලීර ආසාදන ඇති වන අතර ඒවා ප්රතිකාර කිරීමට ඉතා අපහසු වේ. ඊට අමතරව, දර්ශනයේ වෙනසක් නිරීක්ෂණය කළ හැකිය. නිසි වේලාවට ප්රතිකාර නොකිරීම සහ රෝගියාගේ ශරීරයේ ග්ලූකෝස් මට්ටම පවත්වා ගැනීම, දියවැඩියා කීටොසයිඩෝසිස් රෝග ලක්ෂණ ඇතිවිය හැක.
- දරුණු ඔක්කාරය හා වමනය,
- ඇසිටෝන් සුවඳ
- විජලනය
- අධික හුස්ම ගැනීම
- ව්යාකූලත්වය සහ එහි ආවර්තිතා පාඩුව.
චිකිත්සාවේ හොඳ ප්රති result ලයක් ලබා ගැනීම සඳහා, පළමු වර්ගයේ දියවැඩියා රෝගය පිළිබඳව කාලෝචිත ලෙස රෝග විනිශ්චය කිරීම මෙන්ම නිරන්තරයෙන් විශේෂ ations ෂධ ගැනීම, ඉන්සියුලින් එන්නත් කිරීම සහ ආහාර වේලක් අනුගමනය කිරීම අවශ්ය වේ.
1 සහ 2 වර්ග අතර වෙනස්කම්
ප්රතිකාර නියම කිරීමට පෙර, ඔබ මෙම රෝගයේ වෙනස්කම් වර්ගය අනුව තීරණය කළ යුතුය. මෙම තොරතුරු වගු ආකාරයෙන් ඉදිරිපත් කෙරේ. පළමු වර්ගයේ දියවැඩියා රෝගය දෙවන වර්ගයේ රෝගයට වඩා සැලකිය යුතු ලෙස වෙනස් වේ.
1 වර්ගයේ රෝග
2 වර්ගයේ රෝග
රෝගය ඇතිවීමේ වයස
ළමයින් සහ යෞවනයන්
වැරදි ජීවන රටාව
බොහෝ විට සාමාන්ය සීමාවන් තුළ
වැඩිවීම තරබාරුකම විය හැකිය
සාමාන්ය හෝ ඉහළට
රුධිර ප්රතිදේහජනක
ඉන්සියුලින් නිෂ්පාදනය උත්තේජනය කිරීම
රෝගය ආරම්භයේදීම ective ලදායී වේ
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියා රෝගයේ ලක්ෂණ හා වෙනස්කම් නිවැරදි රෝග විනිශ්චය කිරීමට සහ රෝගයේ ගමන් මග තීරණය කිරීමට උපකාරී වේ.
රෝග නිර්ණය
නවීන වෛද්ය විද්යාව පළමු වර්ගයේ දියවැඩියාව ඇති බව හඳුනා ගැනීම සහ තීරණය කිරීම සඳහා තරමක් effective ලදායී ක්රම කිහිපයක් ඉදිරිපත් කරයි. ඒවා පදනම් වී ඇත්තේ රුධිරයේ කාබෝහයිඩ්රේට් පරිවෘත්තීය දර්ශක විශ්ලේෂණය කිරීම මත ය.
නිරාහාර සීනි තීරණය කිරීම සඳහා රුධිර පරීක්ෂණයක් කිරීමට වග බලා ගන්න. මෙයට පැය 12 කට පෙර ඔබ ආහාර, මත්පැන් පානය කිරීම, ශාරීරික ක්රියාකාරකම් අඩු කිරීම, ations ෂධ ගැනීම සහ මානසික ආතතියෙන් වැළකී සිටිය යුතුය. ප්රති results ලවල විශ්වසනීයත්වය ශල්යකර්මයෙන් පසුව රෝගීන් තුළ මෙන්ම, බඩවැල් හා ආමාශයේ යම් ගැටළු තිබේ නම්, ඔසප් වීමේදී, දැවිල්ල ඇති වේ.

රුධිර පරීක්ෂණයකට අමතරව, ආතති පරීක්ෂණයක් භාවිතා කළ හැකිය. සම්භාව්ය විශ්ලේෂණය සමත් වූ පසු, රෝගියා ග්ලූකෝස් ද්රාවණය ග්රෑම් 75 ක් වාචිකව ගත යුතුය. පැය 2 ක් ඇතුළත සීනි සඳහා රුධිරය සාම්පල ලබා ගනී. ග්ලූකෝස් සාන්ද්රණයේ ඉහළ සීමාව මෙම පරීක්ෂණයේ දර්ශකයකි.
ග්ලයිකේටඩ් හිමොග්ලොබින් සඳහා පරීක්ෂණයක් සිදු කිරීමේදී වඩාත් නිවැරදි ප්රති result ලය ලබා ගත හැකිය. එය ප්රායෝගිකව බාහිර සාධකවල බලපෑම මත රඳා නොපවතී.
ඊට අමතරව, හයිපර්ග්ලයිසිමියාව ඇති කරන රෝග සහ තත්වයන් බැහැර කිරීම සඳහා වෛද්යවරයා විසින් පුළුල් රෝග විනිශ්චයක් නියම කරයි. මීට අමතරව, මෙය දියවැඩියාවේ ස්වරූපය තීරණය කරනු ඇත. ඊට පසු, වෛද්යවරයා විසින් රෝගියාගේ යහපැවැත්ම සාමාන්යකරණය කිරීමට උපකාරී වන සුදුසු ප්රතිකාරයක් තෝරා ගනී.
ප්රතිකාර ලක්ෂණ
රෝග විනිශ්චය තහවුරු කිරීමෙන් පසුව, පළමු වර්ගයේ දියවැඩියාව පිළිබඳ පුළුල් ප්රතිකාරයක් සිදු කරනු ලබන අතර, එක් එක් රෝගියා සඳහා තනි වැඩසටහනකට අනුව සංවර්ධනය කෙරේ. චිකිත්සාවේ ප්රධාන යෝජනා ක්රමය වන්නේ ග්ලූකෝස් ප්රමාණය අඩු කරන drugs ෂධ භාවිතා කිරීමයි. ඔවුන්ගේ රෝගියා ජීවිත කාලය සඳහා නියම කරනු ලැබේ. රෝගියාගේ ශරීරයේ ලක්ෂණ, රෝගයේ ගමන් මග, වෙනත් drugs ෂධ සමාන්තරව භාවිතා කිරීම මෙන්ම සංකූලතා පැවතීම මත පදනම්ව drug ෂධයේ මාත්රාව දැඩි ලෙස තෝරා ගනු ලැබේ.
ඊට අමතරව, රෝගියාට විටමින් මෙන්ම යහපැවැත්ම සාමාන්ය තත්වයට පත් කිරීමට සහ ප්රතිශක්තිය වැඩි කිරීමට උපකාරී වන වෙනත් medicines ෂධ ද පෙන්වා ඇත. හොඳ ප්රති effect ල ජන පිළියම් හා ශිල්පීය ක්රම මගින් ලබා දෙන අතර එය drug ෂධ ප්රතිකාර සමඟ ඒකාබද්ධව භාවිතා කිරීම යෝග්ය වේ. මීට අමතරව, පළමු වර්ගයේ දියවැඩියාව සඳහා විශේෂ ආහාර වේලක් අනුගමනය කිරීම වැදගත් වන අතර, එහි මෙනුව අන්තරාසර්ග විද්යා ologist යෙකු හා පෝෂණවේදියෙකු සමඟ සංවර්ධනය කරයි. සංකීර්ණ චිකිත්සාව සිදු කරන විට, ඔබට හොඳ ප්රති result ලයක් ලබා ගත හැකිය, පවතින රෝග ලක්ෂණ අඩු කළ හැකිය, එසේම ජීවිතයේ කාලසීමාව සහ ගුණාත්මකභාවය වැඩි කළ හැකිය.
The ෂධ චිකිත්සාව
බොහෝ විට ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව පවතී. ඔවුන්ගේ ජීවිත කාලය පුරාම ඔවුන්ගේ සෞඛ්යය සාමාන්ය තත්වයට පත් කිරීම සඳහා විශේෂ take ෂධ ගැනීමට ඔවුන්ට බල කෙරෙයි. ඉන්සියුලින් නිපදවීමට නොහැකි නම් ග්ලූකෝස් අඩුවීමක් ලබා ගත හැකි එකම ක්රමය ඉන්සියුලින් පරිපාලනය කිරීමයි. එහි ප්රමාණය වැඩි වන තරමට රෝගියාට දැනෙනු ඇත.

ඉන්සියුලින් ප්රතිරෝධයේ ප්රකාශනයන් ඉවත් කිරීමට සහ ඉන්සියුලින් අධික මාත්රාවක් සමඟ සංකූලතා ඇතිවීම වැළැක්වීමට උපකාරී වන අතිරේක drugs ෂධ භාවිතා කිරීම ද අවශ්ය වේ.
අධි රුධිර පීඩනය පවතින විට, ACE inhibitors සහ බීටා-බ්ලෝකර් අතිරේකව නියම කරනු ලැබේ, විශේෂයෙන්, Betaxolol, Nebivolol, Enalapril වැනි. මෙම drugs ෂධ සමඟ ප්රතිකාර කිරීම රෝගියාගේ නෙෆ්රොෆති වර්ධනය වැළැක්වීම සඳහා අධි රුධිර පීඩනය සඳහා නියම කරනු ලැබේ.
රුධිර ity නත්වය මැනීමෙන් සනාල වෙනස්කම් නිරීක්ෂණය කරනු ලැබේ. එහි තනුක කිරීමේ අවශ්යතාවයක් තිබේ නම්, ප්රති-පට්ටිකා කාරක නියම කරනු ලැබේ, වඩාත් සුලභ වන්නේ ඇස්පිරින් ය. කොලෙස්ටරෝල් මට්ටම සාමාන්යයට වඩා සැලකිය යුතු ලෙස වැඩි නම්, ස්ටැටින් භාවිතය පෙන්වා ඇති අතර එමඟින් මෙම ද්රව්යයේ නිෂ්පාදනය අඩාල වේ.
තරබාරුකම සමඟ රෝගියා ඉන්සියුලින් ප්රතිරෝධයේ අවදානම සැලකිය යුතු ලෙස වැඩි කරයි. සෛලවලට ග්ලූකෝස් සම්පූර්ණයෙන් ලබා ගත නොහැකි වීම මෙම තත්වය මගින් සංලක්ෂිත වේ. ප්රතිකාරය සිදු කරනු ලබන්නේ Metamorphine භාවිතා කිරීමෙනි.
මීට අමතරව, විශේෂ විටමින් සංකීර්ණ සහායකයකු ලෙස නියම කළ හැකි අතර එය රෝගියාගේ යහපැවැත්ම සාමාන්ය තත්වයට පත් කිරීමට උපකාරී වේ. විශේෂයෙන්, ප්රතිඔක්සිකාරක ගුණ ඇති විටමින් අවශ්ය වේ. වර්වාග් ෆාමා, ඩොපල්හර්ස් වත්කම සහ දියවැඩියා හෝඩිය වැනි සූත්ර භාවිතා කිරීම රෙකමදාරු කරනු ලැබේ.
ඉන්සියුලින්
පළමු වර්ගයේ දියවැඩියා රෝගය සමඟ ඉන්සියුලින් නිෂ්පාදනය වඩාත් නිවැරදිව අනුකරණය කිරීම සඳහා විවිධ ක්රියාමාර්ගවල drugs ෂධ භාවිතා කරනු ලැබේ. එවැනි සංයුතීන් දවස පුරා ශරීරයේ පවතින බාසල් ස්රාවය සඳහා ආදේශක වේ. කෙටි ඉන්සියුලින් - කාබෝහයිඩ්රේට් ආහාරයට අග්න්යාශයේ ප්රතික්රියාව අනුකරණය කිරීම. සාමාන්යයෙන් දිනකට දිගු ක්රියාකාරී 2 ක් සහ අවම වශයෙන් කෙටි ක්රියාකාරී drugs ෂධ 3 ක් නියම කෙරේ.

බාහිර සාධකවල බලපෑම අනුව මාත්රාව වෙනස් විය හැකිය. ක්රියාකාරී වර්ධන කාල පරිච්ඡේදයේ දරුවන්ට වැඩි ඉන්සියුලින් අවශ්ය වේ, එවිට එහි ප්රමාණය ක්රමයෙන් අඩු වේ. විවිධ කාලවලදී මෙම ද්රව්යයේ අවශ්යතාවය සැලකිය යුතු ලෙස උච්චාවචනය වන බැවින් ගර්භණී සමයේදී මාත්රා ගැලපීම් සිදු කිරීම අත්යවශ්ය වේ.
දැඩි ඉන්සියුලින් චිකිත්සාව ගණනය කරනු ලබන්නේ ආහාරයට ගත්, සිදු කරන ලද ශාරීරික ක්රියාකාරකම් ගණන අනුව ය. එය බොහෝ දුරට ග්ලූකෝස් ප්රමාණය මත රඳා පවතී. එය දැන් ලොව පුරා භාවිතා වන අතර අධික සීනි සහ සංකූලතා වලින් ආරක්ෂා වීමට හොඳම ක්රමය ලෙස සැලකේ.
ජන ශිල්පීය ක්රම භාවිතය
අග්න්යාශයේ සෛල විනාශ වීම ප්රගතියක් ලැබුවහොත්, සමහර රෝගීන් ඊට අමතරව විකල්ප ප්රතිකාර ක්රම භාවිතා කරන අතර එමඟින් රෝග ලක්ෂණ සමනය කර වඩා හොඳ ප්රතිකාර ප්රති .ල ලබා ගත හැකිය. ජීවිතයට තර්ජනයක් වන ඉතා බරපතල සංකූලතා වර්ධනය විය හැකි බැවින් වෛද්යවරයෙකුගෙන් උපදෙස් ලබා නොගෙන ඉන්සියුලින් වෙනුවට මෙම drugs ෂධ වෙනුවට විකල්ප ක්රම භාවිතා කළ නොහැකි බව මතක තබා ගැනීම වටී.
අභ්යන්තර අවයවවල වැඩ උත්තේජනය කිරීම සඳහා, ඔබට 1 ෆොස්ෆේට් ප්රමාණයකින් කුරුලෑ වලින් කුඩු ගත හැකිය. සෑම ආහාර වේලකටම පෙර. ග්ලූකෝස් ප්රමාණය නිවැරදි කිරීම සඳහා කුකුළු බිත්තරයක් සමඟ ලෙමන් සාන්ද්රණය මිලි ලීටර් 50 ක් නියම කරනු ලැබේ.
විශේෂ ආහාර වේලක් සමඟ අනුකූල වීම
පළමු වර්ගයේ දියවැඩියා රෝගය සමඟ ප්රතිකාරය වඩාත් be ලදායී වීමට නම්, ඔබ අතිරේකව විශේෂ ආහාර වේලක් අනුගමනය කළ යුතුය. රෝගීන්ගේ තනි ලක්ෂණ අනුව එය සහභාගී වන වෛද්යවරයා විසින් නියම කරනු ලැබේ. මෙම අවස්ථාවේ දී, එක් එක් ආහාර වේල සමඟ ශරීරයට ඇතුළු වන කාබෝහයිඩ්රේට් ප්රමාණය නිවැරදිව ගණනය කිරීම ඉතා වැදගත් වේ. මේ සඳහා, සියළුම නිෂ්පාදන බර කිරන අතර, ඒවායේ අඩංගු ද්රව්ය ප්රමාණය තීරණය වන්නේ නිෂ්පාදනවල පෝෂණ අගය වගුව අනුව ය. එවිට ඔබට මේ සියල්ල XE, එනම් පාන් ඒකක බවට පරිවර්තනය කළ යුතුය. පළමු වර්ගයේ දියවැඩියාව තුළ ඒවා ඉතා වැදගත් වේ.

එවැනි එක් පාන් ඒකකයක් වන්නේ පිරිසිදු කාබෝහයිඩ්රේට් ග්රෑම් 12 කි. ලබාගත් දත්ත මත පදනම්ව, භාවිතා කරන drug ෂධයේ මාත්රාව ද ගණනය කෙරේ. මූලික වශයෙන්, 1 XE ඉන්සියුලින් ඒකක 1-2 ක් සඳහා හේතු වේ.
දියවැඩියාව ඇති රෝගීන්ට ඔවුන්ගේ ආහාර හැරුණු විට අඩු කාබ් ආහාර වේලක් තෝරා ගැනීම රෙකමදාරු කරනු ලැබේ:
- අර්තාපල්
- පාන්
- රසකැවිලි
- සමූහය
- ග්ලූකෝස් අඩංගු පලතුරු.
ඔබ සුලු ආහාර ප්රතික්ෂේප කළ යුතු අතර ආහාර මාත්රා 4 කට බෙදිය යුතුය. සෑම අවස්ථාවකදීම ප්රෝටීන් සහිත ආහාර පරිභෝජනය කිරීමට වග බලා ගන්න. පළමු වර්ගයේ දියවැඩියාව සඳහා වන මෙනුව වෛද්යවරයා විසින් පමණක් නියම කරනු ලබන අතර, ලබාගත් නිර්දේශ ඉතා තදින් අනුගමනය කළ යුතුය. මන්දයත් ඕනෑම අපගමනයකින් ග්ලූකෝස් තියුණු ලෙස වැඩිවීමක් සහ යහපැවැත්ම පිරිහීමට හේතු විය හැකි බැවිනි. අනුකූල රෝග, සංකූලතා සහ තවත් බොහෝ සාධක සැලකිල්ලට ගනිමින් ආහාර වැඩසටහනක් සකස් කෙරේ.
ඊට අමතරව, එන්නත් දෛනික ආහාර වේල මත කෙලින්ම රඳා පවතින බැවින් කුසගින්නේ සිටීම නිශ්චිතවම නිර්දේශ නොකරයි. ඔබ ආහාර අඩු කළහොත් හෝ ආහාර සම්පූර්ණයෙන්ම ප්රතික්ෂේප කළහොත් ඉන්සියුලින් මාත්රාව ගණනය කිරීමට ඔබට නොහැකි වනු ඇත.
දියවැඩියාවෙන් පෙළෙන අය කොපමණ සංඛ්යාවක් ජීවත් වේද?
නවීන හා වඩා නවීන චිකිත්සක ක්රම නිරන්තරයෙන් මතුවෙමින් තිබියදීත්, රෝගය සදහටම සුව කළ නොහැකිය. නිරතුරුවම වැඩිදියුණු වන ඉන්සියුලින් පොම්ප භාවිතා කිරීම ඉතා වැදගත් ප්රදේශයකි. මෙම ද්රව්යය එහි අත්පොත හඳුන්වාදීමට වඩා ශරීරයේ වඩා හොඳ වන්දියක් ඔවුන් සපයයි.

සංඛ්යාලේඛනවලට අනුව, දියවැඩියා රෝගීන්ගේ ආයු අපේක්ෂාව එතරම් සුබවාදී නොවේ, මන්ද පිරිමින් අවුරුදු 57 ක් පමණ ද, කාන්තාවන් 61 ක් ද වන අතර, ප්රතිකාර කරන වෛද්යවරයාගේ සියලු නිර්දේශයන් දැඩි ලෙස පිළිපැදිය යුතුය. බොහෝ විට, ළමුන් සහ නව යොවුන් දරුවන් මෙම රෝගයෙන් මිය යන අතර, දියවැඩියාව හඳුනාගනු ලැබුවේ කීටොඇසයිඩෝසිස් සහ කෝමා රෝගයෙන් පසුව පමණි. වයසින් වැඩි පුද්ගලයෙකුගේ සෞඛ්ය තත්වය පාලනය කිරීමට ඔහුට හැකි වන තරමට ආයු අපේක්ෂාව වැඩි වේ.
විය හැකි සංකූලතා
ඉන්සියුලින් මත යැපෙන දියවැඩියාව භයානක වන්නේ රෝගය ඉතා ඉක්මණින් වර්ධනය වන නිසාය. එහි ප්රති the ලයක් ලෙස පුද්ගලයාගේ යහපැවැත්ම තියුනු ලෙස නරක අතට හැරේ. ව්යාධි ක්රියාවලිය අකල්ව හඳුනා ගැනීම මෙන්ම රෝගියාගේ ග්ලූකෝස් ප්රමාණයේ හදිසි වෙනස්වීම් වලදී පහත සඳහන් සංකූලතා වර්ධනය විය හැකිය:
- දියවැඩියා ඇන්ජියෝපති,
- ගැන්ග්රීන්
- දුර්වල රුධිර සංසරණය
- දියවැඩියා පාදය
- ඔස්ටියෝපොරෝසිස්
- හෙපටයිටිස්
- අක්මාවේ තරබාරුකම.
වඩාත්ම භයානක සංකූලතාව කෝමා තත්වයකි. එය රෝගියාගේ ජීවිතයට විශාල තර්ජනයක් වන අතර කාලෝචිත සහාය නොමැතිව මරණයට මඟ පෑදිය හැකිය.
වැළැක්වීමේ පියවර
වැඩිහිටියන් හා ළමුන් තුළ මෙම රෝගය ඇතිවීම වැළැක්වීම සඳහා, විශේෂයෙන් පාරම්පරික නැඹුරුතාවයක් ඇති පුද්ගලයින් තුළ පුළුල් ලෙස වැළැක්වීම අවශ්ය වේ. වැළැක්වීමේ පියවර:
- ක්රියාශීලී ජීවන රටාව
- නිසි පෝෂණය
- ආතති කළමනාකරණය
- බෝවන හා වෛරස් රෝග සඳහා කාලෝචිත ප්රතිකාර,
- ප්රතිශක්තිය ශක්තිමත් කිරීම.
පළමු වර්ගයේ දියවැඩියා රෝගය සුව කළ නොහැකි සංකීර්ණ හා භයානක රෝගයකි, කෙසේ වෙතත්, නිවැරදිව සිදුකරන ලද චිකිත්සාව සහ වෛද්යවරයාගේ නිර්දේශයන් හොඳින් නිරීක්ෂණය කිරීමෙන් සෞඛ්යය සාමාන්යකරණය කළ හැකිය.
ඉන්සියුලින් පැමිණෙන්නේ කොහෙන්ද?
අග්න්යාශය ශරීරයට ඉන්සියුලින් ලබා දීමේ වගකීම දරයි. නැතහොත්, එහි කුඩා කොටස, මුළු ඉන්ද්රිය පරිමාවෙන් 1-2% කින් සමන්විත වේ. අන්තරාසර්ග ක්රියාකාරිත්වය සිදුකරන ලැන්ගර්හාන්ස්හි ඊනියා දූපත් මේවාය.
සෑම දූපත් වලම හෝමෝනමය ක්රියාකාරී සෛල අඩංගු වේ. ඒවා ස්වල්පයක් - පළාත් සභා 80-200 ක් පමණි. දූපතට. එපමණක් නොව, මෙම කුඩා හෝමෝන ක්රියාකාරී සෛල වර්ග 4 කට බෙදා ඇත:
බීටා සෛල වලින් 85% ක්ම දායක වේ. ඉන්සියුලින් නිපදවන්නේ ඔවුන්ය.
ඉන්සියුලින් ග්ලූකෝස් වාෂ්ප ක්රියා කරන්නේ කෙසේද?
අපගේ ශරීරය සඳහා ග්ලූකෝස් යනු එහි සියලුම පටක හා අවයව සුමටව ක්රියාත්මක කිරීම සඳහා අවශ්ය ප්රධාන ශක්ති ප්රභවයයි. රුධිරයේ ග්ලූකෝස් මට්ටම නියත විය යුතුය - මෙය අපගේ ශරීරයේ සාමාන්ය ක්රියාකාරිත්වය සඳහා වන ප්රධාන කොන්දේසියකි.
නමුත් නිරෝගී පුද්ගලයෙක් ආහාර වේලක් අතරතුර ශරීරයට කොපමණ ග්ලූකෝස් ප්රමාණයක් ලබා දුන්නාදැයි සිතන්නේ නැත. ශරීරය සාමාන්ය මට්ටම පවත්වා ගන්නේ කෙසේද? බීටා සෛල ක්රියාත්මක වන්නේ මෙහිදීය.
අතිරික්ත ග්ලූකෝස් ආහාර සමඟ රුධිරයට ඇතුල් වුවහොත් ඉන්සියුලින් තියුණු ලෙස මුදා හැරීම සිදුවේ. ප්රති result ලයක් ලෙස:
- ශරීරයේ ග්ලූකෝස් සංස්ලේෂණයේ ක්රියාවලීන් නතර වේ,
- පිටතින් ලැබෙන අතිරික්තයන් ඉන්සියුලින් මත යැපෙන පටක වලට - ඇඩිපෝස්, අක්මාව, මාංශ පේශි - උකහා ගැනීම සඳහා යවනු ලැබේ.
එම අවස්ථාවේදී, ඉන්සියුලින් සන්නායකයක හෝ යතුරක භූමිකාව ඉටු කරයි, එය ග්ලූකෝස් සඳහා සෛලයට මාර්ගය විවෘත කරයි.
අපගේ ශරීරයේ රුධිරයෙන් කෙලින්ම ග්ලූකෝස් පරිවෘත්තීය කළ හැකි ඉන්සියුලින් නොවන පටක ද ඇත: මෙය ස්නායු පටක වේ. මොළය එයට අයත් වේ - මොළය සහ කොඳු ඇට පෙළ. මෙය හොඳ සහ නරක යන දෙකම වේ: එක් අතකින්, අපගේ “පරිගණකයේ” බලය අග්න්යාශයේ අක්රමිකතා මත රඳා නොපවතින නමුත් එය අතිරික්ත හෝ ග්ලූකෝස් හිඟ වීමෙන් ඇති වන හානිකර බලපෑම් වලින් ආරක්ෂා නොවේ.
අතිරේක බලශක්තිය සඳහා අවශ්යතාවය වැඩි වී ඇත්නම් (ඔබ මානසික ආතතිය අත්විඳ ඇති, රටේ වැඩ කිරීමට හෝ උද්යානයේ ධාවනය සඳහා යාමට තීරණය කර තිබේ නම්), දැනට රුධිරයේ අඩංගු ග්ලූකෝස් පරිභෝජනය කිරීමට පටන් ගනී. එහි මට්ටම අවසර ලත් මට්ටමට වඩා පහත වැටුණු වහාම ශරීරයේ ග්ලූකෝස් සංස්ලේෂණ ක්රියාවලිය සක්රීය වේ:
- පළමුව, ග්ලයිකොජන් සැකසීම සඳහා යවනු ලැබේ - එහි සංචිත අක්මාව තුළ ගබඩා වේ.
- එය ප්රමාණවත් නොවේ නම්, ලිපිඩ සහ ප්රෝටීන භාවිතා වේ.

ඉන්සියුලින් .නතාවයෙන් කුමක් සිදුවේද?
අභ්යන්තර ඉන්සියුලින් නිපදවන්නේ නැත්නම්, සෛල තුළට ග්ලූකෝස් ගෙන යන යතුරක් නොමැත. ඕනෑම ආහාර වේලක් රුධිරයේ සීනි වැඩි වීමට හේතු වන නමුත් ඉන්සියුලින් මත යැපෙන පටක වලට එය පරිවෘත්තීය කළ නොහැක. සෛල වචනාර්ථයෙන් මිහිරි සිරප් වල පාවෙන නමුත් ග්ලූකෝස් අවශෝෂණය කරගත නොහැක - තවද මොළයට SOS සං signal ාවක් යවයි: "අපට ජීවිතයට ශක්තියක් නැත."
අක්මාවට ග්ලයිකොජන් සැකසීමට විධානයක් ලැබෙන අතර නිතිපතා සංස්ලේෂණය කරන ලද ග්ලූකෝස් රුධිරයට යවයි. මෙම සැපයුම ක්ෂය වූ විට, ග්ලූකෝනොජෙනොසිස් ක්රියාවලිය ආරම්භ වේ - ප්රෝටීන සහ ලිපිඩ ක්රියාවලියට යයි.
පුද්ගලයෙකු ශාරීරික මට්ටමින් කුසගින්න අත්විඳින නමුත් ඔහු කොපමණ ආහාරයට ගත්තද ඔහුගේ බර පහත වැටෙනු ඇත, මන්ද ශරීරයට ශක්තියක් නැත. ප්රෝටීන සහ ලිපිඩ සංස්ලේෂණය සඳහා ද්රව්ය නොමැත.
වකුගඩු මගින් තත්වය නිවැරදි කිරීමට උත්සාහ කරයි: ඔවුන් මුත්රා වල ග්ලූකෝස් දැඩි ලෙස බැහැර කිරීමට පටන් ගනී. දිනකට මුත්රා කිරීම වැඩිවෙමින් පවතී, පුද්ගලයෙකුට පිපාසය ඇති අතර ලීටර් වලින් ජලය පානය කරයි - රෝගියෙකු රාත්රී කාලයේදී පමණක් වතුර බාල්දියක් පානය කළ අවස්ථා නිතර දක්නට ලැබේ.
මෙම අවස්ථාවෙහිදී ශරීරයට උදව් නොකළහොත්, උග්ර සංකූලතා වේගයෙන් වර්ධනය වීමට පටන් ගනී.
ඉන්සියුලින් යන්නේ කොහේද?
අග්න්යාශයේ බීටා සෛල විනාශ කිරීමේදී ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය ඇතිවේ. කිසියම් හේතුවක් නිසා වෛරස් ආසාදන (ඉන්ෆ්ලුවෙන්සා, රුබෙල්ලා, පැරතිෆොයිඩ්, ආදිය) හේතුවෙන් ප්රතිදේහ ප්රතිශක්තිකරණ පද්ධතිය තුළ දිස්වන අතර ශරීරයේ පටක විදේශීය ලෙස සැලකේ. ඔවුන් ඔවුන් සමඟ ක්රියා කරන්නේ ඔවුන් ආගන්තුකයන් සේ ය - ඔවුන් සරලව විනාශ කරති.
වෛරස් වලට අමතරව, “චූදිතයන්” ලැයිස්තුවට ඇතුළත් වන්නේ:
- අධික ලෙස පිරිසිදු කළ පානීය ජලය,
- මව්කිරි දීම නොමැති වීම,
- ගව කිරි වලට ළදරුවා සම්බන්ධ වීම.
මෙම ප්රතිදේහ (ස්වයං ප්රතිශක්තිකරණ සලකුණු) රසායනාගාර පරීක්ෂණ මාලාවක් මගින් හඳුනාගත හැකිය. ඒවා නොමැති නම්, නමුත් බීටා සෛල විනාශ වුවහොත්, පළමු වර්ගයේ දියවැඩියාව මුග්ධ ලෙස සුදුසුකම් ලබයි - එනම්, නොදන්නා හේතුවක් නිසා අග්න්යාශ සෛල විනාශ වීමෙන්.
ඇත්ත වශයෙන්ම, පරිවෘත්තීය අසමත්වීමක් දැනටමත් සිදුවී ඇති විට, රෝගියාට ඉන්සියුලින් අහිමි වූයේ කුමන හේතුවක් නිසාද යන්න නොසලකයි. ඔහුට එක් මාර්ගයක් ඉතිරිව ඇත: කෘතිම ඉන්සියුලින් සකස් කිරීමක් හඳුන්වා දීම සහ නව යථාර්ථයන්ට අනුවර්තනය වීම.
දියවැඩියාවේ සායනික සං s ා
දියවැඩියාවේ රෝග ලක්ෂණ:
- පොලියුරියා - ලීටර් 1.8-2 ක සාමාන්යයක් සහිත දිනපතා මුත්රා පරිමාව ලීටර් 3-10 දක්වා වැඩි කිරීම. මෙම රෝග ලක්ෂණය වඩාත් සුලභ වේ. සමහර විට ඇඳ ඇතිරිලි පවා,
- පොලිඩිප්සියා යනු නිරන්තර පිපාසය: නිවාදැමීමට එයට විශාල ජල ප්රමාණයක් අවශ්ය වේ - ලීටර් 8 සිට 10 දක්වා සහ සමහර විට තවත්. බොහෝ විට මෙම රෝග ලක්ෂණය වියළි මුඛය සමඟ ඇත,
- බහුභාෂාව - කුසගින්න පිළිබඳ නිරන්තර හැඟීමක් සහ ශරීර බර අඩු වීම සමඟ විශාල වශයෙන් ආහාර පරිභෝජනය,
- පැහැදිලි කළ නොහැකි බර වෙනස් කිරීම: මාස 2-3 කින් එහි අලාභය කිලෝග්රෑම් 10 දක්වා ළඟා විය හැකිය,
- නිදිබර ගතිය, තෙහෙට්ටුව, ශාරීරික ශක්තිය හා ක්රියාකාරිත්වය අඩුවීම,
- නින්ද නොයාම, කරකැවිල්ල, නුරුස්නා බව සහ නුරුස්නා බව,
- සම සහ ශ්ලේෂ්මල පටල නිරන්තරයෙන් කැසීම,
- කුඩා රුධිර නාල වල ප්රසාරණය හේතුවෙන් කම්මුල් සහ නිකට මත ලපයක් දිස්වේ
- කකුලේ වේදනාව, මාංශ පේශි කැක්කුම.
නමුත් ඉහත රෝග ලක්ෂණ සියල්ලම රෝග විනිශ්චය කිරීමට හේතු නොවේ. එය සනාථ කිරීම සඳහා රසායනාගාර පරීක්ෂණ පැවැත්වීම අවශ්ය වේ:
- කාබෝහයිඩ්රේට් පරිවෘත්තීය: රුධිරයේ ග්ලූකෝස් තුන් වරක් තීරණය වේ - හිස් බඩක් මත, ආහාර ගැනීමෙන් පැය 1.5-2 කට පසුව සහ නින්දට පෙර,
- ග්ලයිකේටඩ් හිමොග්ලොබින්,
- මුත්රා ග්ලූකෝස්
- ප්රෝටීන් පරිවෘත්තීය (යූරියා, ක්රියේටිනින්, ප්රෝටීන),
- ලිපිඩ පරිවෘත්තීය (කොලෙස්ටරෝල් සහ කීටෝන),
- හෝමෝන හුවමාරුව.
හෝමෝන පරීක්ෂණ සමඟ ඉන්සියුලින් ප්රමාණය පමණක් නොව සී-පෙප්ටයිඩය තීරණය වේ. දෙවැන්න ඉන්සියුලින් හා සමාන ප්රමාණයකින් නිපදවනු ලැබේ. රෝගියා දැනටමත් ඉන්සියුලින් චිකිත්සාව සිදු කරන්නේ නම්, සී-පෙප්ටයිඩ තවමත් නිපදවන්නේ නම් අභ්යන්තර ඉන්සියුලින් ප්රමාණය තීරණය කළ හැකිය.
ඔබේ ජීවිතය සාමාන්ය තත්වයට පත් කරන්නේ කෙසේද?
ඔබ නිරෝගීව සිටියදී, බොහෝ වැදගත් අවස්ථාවන් කෙරෙහි අවධානය යොමු කිරීම ඔබට කිසි විටෙකත් සිදු නොවීය: ඔබ කැමති දේ අනුභව කළ අතර, ඔබට අවශ්ය තරම්, පුහුණුවට දුවන්නට හෝ පොතක් සමඟ සෝෆා මතට පෙරළීමට - පොදුවේ ගත් කල, ඔබ කෙතරම් නිදහස් දැයි තේරුම් ගත්තේ නැත.



පළමු වර්ගයේ දියවැඩියා රෝග විනිශ්චය සමඟ, ඔබේ ජීවන රටාව දැඩි පාලනයක් යටතේ ගත යුතුය. විශාල වශයෙන්, අවශ්ය සීමාවන් ඔබගේ නිදහසට එතරම් බලපෑමක් ඇති නොකරනු ඇත, නමුත් මානසිකව එය දරා ගැනීම දුෂ්කර ය. යෞවනයන් කැරලි ගසමින්, තන්ත්රය උල්ලං ting නය කරමින්, රෝගය පිළිබඳ ඔවුන්ගේ අශිෂ්ට ආකල්පය විදහා දක්වන්නේ එබැවිනි.
මේ ආකාරයෙන් දියවැඩියාවට එරෙහිව සටන් කිරීම නිෂ් less ල ය: ජයග්රහණය පැහැදිලිවම ඔබේ පැත්තේ නොවනු ඇත. ඔබගේ අලාභය ආපසු හැරවිය නොහැකි දරුණු සංකූලතා වලින් ප්රකාශ වනු ඇත, එබැවින් රෝගය සමඟ “මිතුරන් ඇති කර ගැනීම” වඩාත් නිවැරදි වනු ඇත. ඔබ මෙය කළ විගසම ඔබේ ජීවන තත්ත්වය ඉහළ මට්ටමක පවතිනු ඇත.
- කාබෝහයිඩ්රේට් පරිවෘත්තීය සඳහා වන්දි,
- ලිපිඩ පරිවෘත්තීය ස්ථාවර කිරීම,
- සාමාන්ය රුධිර පීඩනය පවත්වා ගන්න.
දියවැඩියා රෝගියෙකුට කර්තව්යයක් ඉටු කිරීම සඳහා “මෙවලම්” කිහිපයක් තිබේ:
- ඉන්සියුලින් චිකිත්සාව
- ආහාර වේලක්
- ශාරීරික ක්රියාකාරකම්
- ස්වයං අධීක්ෂණය සඳහා උපාංගය (ග්ලූකෝමීටරය).
දියවැඩියා රෝගීන්ගේ පාසල හරහා යාමට වග බලා ගන්න: නවකයන්ට රෝග විනිශ්චය ඇසෙන විට සෑම විටම අහිමි වේ, එබැවින් ඔවුන්ට විශේෂ ists යින්ගේ සහාය අවශ්ය වේ.
ඉන්සියුලින් චිකිත්සාව
ඉන්සියුලින් වල භෞතික විද්යාත්මක ස්රාවය අනුකරණය කිරීම සඳහා දියවැඩියා රෝගියෙකු යම් වේලාවක කෘතිම drugs ෂධ හඳුන්වා දිය යුතුය:
- බාසල් ඉන්සියුලින් - දිනකට 1-2 වතාවක්,
- බෝලස් - සෑම ආහාර වේලකටම පෙර.
බාසල් ඉන්සියුලින් දිගු හෝ දීර් called ලෙසද හැඳින්වේ. ඔවුන්ගේ කාර්යය වන්නේ අක්මාව නිපදවන ග්ලූකෝස් සඳහා වන්දි ගෙවීමයි. නිරෝගී අග්න්යාශයකින් දිනකට ඉන්සියුලින් ඒකක 24-26 ක් නිපදවයි. ආසන්න වශයෙන් එකම දීර් drug .ෂධයක් ඇතුළත් කිරීමට සිදුවනු ඇත. වෛද්යවරයා ඔබට මාත්රාව නිර්දේශ කරනු ඇත.
නමුත් ඔබට ස්වාධීන පර්යේෂණ කළ හැකිය:
- පැය පහක් කන්න එපා,
- සෑම පැයකටම සීනි මැනීම
- එහි පැනීම 1.5 mmol / l නොඉක්මවන්නේ නම් - මාත්රාව නිවැරදිව තීරණය වේ,
- සීනි තියුනු ලෙස අඩු වේ හෝ ඉහළ යයි - ඔබට අනුරූපව දීර් ins ඉන්සියුලින් ප්රමාණය අඩු කිරීමට හෝ වැඩි කිරීමට සිදුවේ.
දින කිහිපයක් පරීක්ෂණ මිනුම් සිදු කරන්න:
 පළමු දිනයේ උදේ,
පළමු දිනයේ උදේ,- දෙවැන්න - දිවා ආහාරයේදී,
- තුන්වන - සවස.
රාත්රියේදී පර්යේෂණ පැවැත්වීම සුදුසුය. රාත්රී ආහාරයෙන් පැය 6 කට පසු ඔබ ඒවා ආරම්භ කළ යුතුය.
හිස් බඩක් මත සීනි මැනීමෙන් ඔබට පරීක්ෂා කිරීමේ අවශ්යතාවය සත්යාපනය කළ හැකිය: එය 6.5 mmol / l ට වඩා අඩු හෝ අඩු නම් - අධ්යයනය ආරම්භ කරන්න.
බෝලස් ඉන්සියුලින් මාත්රාව ගණනය කිරීම වඩා දුෂ්කර ය. එය සාධක ගණනාවක් මත රඳා පවතී:
- කෑමට පෙර රුධිරයේ ග්ලූකෝස් මට්ටම,
- ඔබ කෑමට සූදානම් කාබෝහයිඩ්රේට් ප්රමාණය
- ඉන්සියුලින් පරිපාලනයෙන් පසු ඔබගේ සැලසුම් - ඔබ සැහැල්ලුවෙන් සිටිනවාද, බුද්ධිමය ක්රියාකාරකම්වල යෙදෙනවාද? නැතහොත් ඔබ ශාරීරිකව වැඩ කිරීමට යනවාද?
- දවසේ වේලාව (පාන් ඒකක 1 ක් සඳහා - අපි ඒ ගැන පහතින් කතා කරමු - දහවල් හෝ සවසට වඩා උදේට ඉන්සියුලින් වැඩි ප්රමාණයක් අවශ්ය වේ),
- ඔබේ සෞඛ්ය තත්වය (ඔබ යම් ආකාරයක ආසාදනයක් සමඟ පොරබදන්නේ නම්, ඔබට ඉන්සියුලින් මාත්රාව 20-30% කින් වැඩි කිරීමට සිදුවනු ඇත)
ඉන්සියුලින් මාත්රාව නිවැරදිව ගණනය කිරීම පහත දැක්වෙන දර්ශක මගින් පරීක්ෂා කළ හැකිය:
- නිරාහාර සීනි 6.5 mmol / L නොඉක්මවිය යුතුය,
- ආහාර වේලකින් පැය දෙකකට පසු එය 8.0 mmol / L ට වඩා ඉහළ නොයා යුතුය.
ආරම්භක දියවැඩියා රෝගියෙකු සඳහා, ඉහත තොරතුරු බොහෝ ප්රශ්න මතු කරයි: පාන් ඒකකයක් යනු කුමක්ද, ග්ලූකෝස් මට්ටමේ ශාරීරික ක්රියාකාරකම් පිළිබිඹු වන්නේ කෙසේද සහ ගණනය කිරීම අසමත් වුවහොත් කුමක් කළ යුතුද?
නිදසුනක් වශයෙන්, දියවැඩියාවේ පළමු වසර තුළ කිලෝග්රෑම් 75 ක් බරැති රෝගියෙකුට ඉන්සියුලින් දිනකට ඒකක 0.5 x 75 = 37.5 ක් අවශ්ය වේ. ඒකක භාගයක් අල්ලා ගැනීම දුෂ්කර ය, එබැවින් අපි ප්රති result ලය ඒකක 38 ක් දක්වා වට කර ගනිමු.
මෙයින් 50% ක් දීර් extended කරන ලද ඉන්සියුලින් ප්රමාණයට වෙන් කරනු ලැබේ (ඒවායින් 10 ක් - උදේ, 9 - රාත්රියේ), ඉතිරි 19 පහත පරිදි බෙදා හරිනු ලැබේ:
 ඒකක 8 ක් - උදෑසන ආහාරයට පෙර,
ඒකක 8 ක් - උදෑසන ආහාරයට පෙර,- ඒකක 6 - දිවා ආහාරයට පෙර,
- ඒකක 5 - රාත්රී ආහාරයට පෙර.
පරිපාලන මාත්රාව ඉන්සියුලින් ආපසු ගෙවීමට ප්රමාණවත් පාන් ඒකක අඩංගු වන පරිදි මෙනුවක් සැකසීමට දැන් ඉතිරිව ඇත. ආරම්භ කිරීම සඳහා, XE යනු කුමක්ද - පාන් ඒකක සහ ඒවා තුළ ඔබේ ආහාර වේල ප්රකාශ කරන්නේ කෙසේදැයි සොයා බලමු.
පාන් ඒකකයක් (XE) යනු කුමක්ද?
පාන් ඒකකයක් යනු කාබෝහයිඩ්රේට් ග්රෑම් 10 කට අනුරූපී කොන්දේසි සහිත අගයකි (ආහාර තන්තු හැර).
සෑම නිෂ්පාදනයක්ම පාහේ කාබෝහයිඩ්රේට් අඩංගු වේ. සමහරුන්ගේ සංඛ්යාව ඉතා කුඩා බැවින් ඉන්සියුලින් මාත්රාව ගණනය කිරීමේදී ඒවා නොසලකා හැරිය හැකිය. කාබෝහයිඩ්රේට ප්රධාන ප්රභවය වන්නේ සීනි, පිටි, ධාන්ය වර්ග, පලතුරු, අර්තාපල් සහ රසකැවිලි - සීනි අඩංගු බීම, රසකැවිලි, චොකලට්.
නමුත් එක් අවවාදයක් ඇත: මෙම වැදගත් ලේඛනයේ සංවර්ධකයින් විසින් එක් නිෂ්පාදනයක් එක් XE මත එහි අමු ස්වරූපයෙන් කොපමණ ප්රමාණයක් වැටේද යන්න පෙන්නුම් කරයි. උදාහරණයක් ලෙස, එක් පාන් ඒකකයක් අම්බෙලිෆර් ග්රෑම් 15 කට අනුරූප වේ.
මේ සියල්ල නිමි කැඳ සමඟ සම්බන්ධ කරන්නේ කෙසේදැයි සොයා ගැනීමට ඉතිරිව තිබේද? සියල්ලට පසු, එය වෑල්ඩින් කළ හැකි හෝ දුස්ස්රාවී විය හැකිය. ඔබේ ශරීරයට ආහාර තහඩුවක් සමඟ කාබෝහයිඩ්රේට් කීයක් පැමිණියේ දැයි ඇසෙන් ඔබට තීරණය කළ නොහැක.
මුලදී, ඔබට (හෝ ඔබේ ආදරණීයයන්ට) වෙහෙස මහන්සි වී පහත සඳහන් වැඩ කිරීමට සිදුවනු ඇත:
- මුළුතැන්ගෙයි කොරපොතු මිලදී ගන්න,
- ධාන්ය ප්රවේශමෙන් කිරා මැන බලා එහි බර පාන් ඒකක බවට පරිවර්තනය කරන්න,
- ඔබ ජලය සහ ධාන්ය ගන්නේ කුමන අනුපාතයකින්දැයි ලිවීමට,
- කැඳ පිසින පෑන් කිරා මැන බලන්න
- පිසින ලද පිඟාන සමඟ එය කිරා මැන බලා හිස් පෑන් වල බර එහි ප්රති figure ලයක් ලෙස අඩු කරන්න,
- පාන් ඒකක ගණන අනුව ප්රති result ලය බෙදන්න (2 ඡේදය බලන්න).
ඔබ කැඳ පිසූයේ 1: 4 අනුපාතයකින් යැයි සිතමු. නිමි භාණ්ඩයේ එක් පාන් ඒකකයක බර ග්රෑම් 60 කි. දැන් පිඟාන පරිමාණයෙන් තබා ආහාර වලින් පුරවන්න: 120 ග්රෑම් දමන්න - 2 XE අනුභව කරන්න, කොටස 180 ග්රෑම් දක්වා වැඩි කරන්න - 3 XE ලබා ගන්න.
ඔබ ඔබේ සියලු ක්රියා කඩදාසි මත සවි කර ඇත්නම් සහ ඔබ කිසි විටෙකත් සමානුපාතිකයන් වෙනස් නොකරන්නේ නම්, පසු කාලවලදී ඔබට අවශ්ය වන්නේ ධාන්ය හා සූදානම් කළ ධාන්ය ප්රමාණය පමණි.
මෙම යෝජනා ක්රමයට අනුව, ඔබට ඕනෑම කෑමක් එක් XE එකක බර නිවැරදිව ගණනය කළ හැකිය. සමහර දියවැඩියා රෝගීන් මෙම අගය ඇසින් තීරණය කිරීමට උත්සාහ කරන අතර එය ඉතා නින්දිත ප්රති result ලයකට මග පාදයි: හයිපොග්ලිසිමියා හෝ හයිපර්ග්ලයිසිමියාව.
පැටවීම සැලසුම් කිරීම
ශාරීරික ක්රියාකාරකම් මඟින් ඉන්සියුලින් මත යැපෙන පටක වල සංවේදීතාව වෙනස් වන බව සලකන්න. මේ මොහොතේ නිරෝගී සිරුරක් ස්වයංක්රීයව ඉන්සියුලින් ස්රාවය අඩකින් අඩු කරයි.
දියවැඩියා රෝගීන්ට ඔවුන්ගේ ඕනෑම ක්රියාවක් ප්රවේශමෙන් සැලසුම් කළ යුතුය. ඔහුගේ ශරීරය දීර් physical කාලීන ශාරීරික ක්රියාකාරකම් වලට නිරාවරණය කිරීමට අදහස් කරන්නේ නම්, ක්රියාවෙහි ආරම්භක මොහොතේදී ඔහුට රුධිරයේ ඇති ග්ලූකෝස් මට්ටම සොයා ගැනීමට සිදුවනු ඇත. ඔහු රචනා කළේ නම්:
- 4.5 mmol / l, ඔහු ව්යායාම කිරීමට පෙර 1-4 XE අනුභව කළ යුතුය,
- 5-9 XE - ආරම්භයේ දී 1-2 XE එකතු කරන්න, නමුත් සෑම පැයකටම ඔබට තවත් පාන් ඒකකයක් අනුභව කළ යුතුය,
- 10-14 mmol / l - කෑමට කිසිවක් නැත.
පළමු වර්ගයේ දියවැඩියාවේ සංකූලතා
දියවැඩියාවේ සංකූලතා කාණ්ඩ තුනකට බෙදිය හැකිය:
පුද්ගලයෙකුගේ මරණයට හේතු විය හැකි සංකූලතා උග්ර වේ. ඔවුන් ඉතා ඉක්මණින් වර්ධනය වන අතර දියවැඩියා රෝගියෙකුගේ ජීවිතය බේරා ගත හැක්කේ කාලෝචිත උපකාරයෙන් පමණි. මේවාට ඇතුළත් වන්නේ:
- කීටොඇසයිඩෝසිස්: ශරීරයේ කීටෝන් සිරුරු (ඇසිටෝන්) සමුච්චය වීමේ ප්රති, ලයක් ලෙස,
- හයිපොග්ලිසිමියා: රුධිර ග්ලූකෝස් සී rapid ්රයෙන් අඩුවීම. එවැනි පහත වැටීමට හේතුව ඉන්සියුලින් වැරදි ලෙස ගණනය කළ මාත්රාවක් විය හැකිය, ශක්තිමත් ඇල්කොහොල්, මුඩුක්කු, විශාල ශාරීරික වෙහෙසක්, කාබෝහයිඩ්රේට් වැඩිපුර ආහාරයට ගැනීමෙන් වන්දි නොලැබීම,
- හයිපර්ග්ලයිසිමියාව: අධික රුධිර සීනි. පරිපාලන මාත්රාව ඉන්සියුලින් අනුභව නොකළ ඒකක ගණනට නොගැලපේ නම්, එය හිස් බඩක් මත සිදුවිය හැකිය - ආහාර ගැනීමෙන් දීර් වැළකී සිටීම හෝ ආහාර ගැනීමෙන් පසු.
ප්රමාද වූ සංකූලතා වලට ඇතුළත් වන්නේ:
- දෘෂ්ටි විතානයට බලපාන රෙටිනෝපති, රක්තපාතය අරමුදල තුළ සිදුවන අතර, එහි ප්රති vision ලයක් ලෙස පෙනීම නැති වීම.
- ඇන්ජියෝපති - සනාල පාරගම්යතාව ඊනියා උල්ලං violation නය කිරීම,
- බහු අවයවිකතාව - තාපය, සීතල හා වේදනාව සඳහා පාදවල සංවේදීතාව නැතිවීම තුළ ප්රකාශ වේ. පළමුව, කකුල්වල දැවෙන සංවේදීතාවයක් ඇත: එය විශේෂයෙන් රාත්රියේදී පැහැදිලිව දැනේ - මෙය බහු අවයවික රෝගයේ පළමු රෝග ලක්ෂණයයි,
- දියවැඩියා පාදය - දියවැඩියා රෝගියෙකුගේ කකුල් වල purulent abscesses, විවෘත වණ සහ ගෙල ඇති ප්රදේශ සමඟ සංකූලතාවයක් ඇති වේ. පාදවලට විශේෂ අවධානයක් යොමු කළ යුතුය: සනීපාරක්ෂාව, නිවැරදි සපත්තු තෝරා ගැනීම, සම්පීඩ්ය ප්රත්යාස්ථතා පටි නොමැති මේස් ඇඳීම යනාදිය.
අප්රසන්න නිදන්ගත සංකූලතා අතර රුධිර නාල, සම සහ වකුගඩු වලට හානි වීම ඇතුළත් වේ. දියවැඩියා රෝගීන්ගේ පොදු සහචරයින් වන්නේ ට්රොෆික් වණ, හෘදයාබාධ, ආ ro ාත, හෘද රෝග සහ නෙෆ්රොෆති ය.
නමුත් දියවැඩියා රෝගීන්ට ඉතා වැදගත් දෙයක් වටහා ගත යුතුය: මෙම භයානක සංකූලතා ප්රකාශ වන මොහොත සමීප කිරීමට හෝ ප්රමාද කිරීමට ඔහුගේ බලයෙන් පමණි. ඔහු තම රෝගය බැරෑරුම් ලෙස සලකන්නේ නම් එය වඩාත් මෘදු වනු ඇත. නමුත් ඔබට සිදුවිය යුත්තේ පාලන තන්ත්රය සහ පාලනයයි - දියවැඩියාව ඇතිවී වසර කිහිපයකට පසු ඔබට ප්රමාද වූ සංකූලතා මාලාවක් ලැබෙනු ඇත.
පළමු වර්ගයේ දියවැඩියාව සමඟ මුල් මරණයට හේතු
 අඩ සියවසකට පෙර, පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් අතර මරණ සංඛ්යාව 35% කි. අද එය 10% දක්වා පහත වැටී ඇත. මෙයට බොහෝ දුරට හේතු වී ඇත්තේ වඩා හොඳ සහ වඩා දැරිය හැකි ඉන්සියුලින් සූදානම මෙන්ම මෙම රෝගයට ප්රතිකාර කිරීමේ වෙනත් ක්රමවේදයන් වර්ධනය වීමයි.
අඩ සියවසකට පෙර, පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් අතර මරණ සංඛ්යාව 35% කි. අද එය 10% දක්වා පහත වැටී ඇත. මෙයට බොහෝ දුරට හේතු වී ඇත්තේ වඩා හොඳ සහ වඩා දැරිය හැකි ඉන්සියුලින් සූදානම මෙන්ම මෙම රෝගයට ප්රතිකාර කිරීමේ වෙනත් ක්රමවේදයන් වර්ධනය වීමයි.
වෛද්ය විද්යාවේ සියලු දියුණුවක් තිබියදීත්, පළමු වර්ගයේ දියවැඩියාවෙන් මුල් මරණයට පත්වීමේ සම්භාවිතාව අහෝසි කිරීමට වෛද්යවරුන්ට නොහැකි වී තිබේ. බොහෝ විට, රෝගියාගේ රෝගී තත්වය කෙරෙහි නොසැලකිලිමත් ආකල්පය, ආහාර වේල නිතිපතා උල්ලං, නය කිරීම, ඉන්සියුලින් එන්නත් කිරීමේ පිළිවෙත සහ වෙනත් වෛද්ය නිර්දේශයන් ය.
පළමු වර්ගයේ දියවැඩියාව ඇති රෝගියෙකුගේ ආයු අපේක්ෂාවට ly ණාත්මක ලෙස බලපාන තවත් සාධකයක් වන්නේ රෝගියාගේ තරුණ වයසයි. මෙම අවස්ථාවේ දී, ඔහුගේ සාර්ථක ප්රතිකාර සඳහා සියලු වගකීම පැවරෙන්නේ දෙමව්පියන් විසිනි.
පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්ගේ මුල් මරණයට ප්රධාන හේතු:
- අවුරුදු 4 ට නොඅඩු දියවැඩියා දරුවන්ගේ කීටොඇසිඩෝටික් කෝමා,
- අවුරුදු 4 සිට 15 දක්වා ළමුන් තුළ කීටොඇසයිඩෝසිස් සහ හයිපොග්ලිසිමියා,
- වැඩිහිටි රෝගීන් අතර නිතිපතා මත්පැන් පානය කිරීම.
වයස අවුරුදු 4 ට අඩු ළමුන් තුළ දියවැඩියා රෝගය ඉතා බරපතල ආකාරයකින් සිදුවිය හැකිය. මෙම වයසේදී, රුධිරයේ සීනි වැඩිවීම සඳහා දැඩි හයිපර්ග්ලයිසිමියාව දක්වා වර්ධනය වීමට සහ කීටොඇසයිඩෝටික් කෝමා තත්වයට පත්වීමට පැය කිහිපයක් පමණක් ප්රමාණවත් වේ.
මෙම තත්වය තුළ දරුවාට රුධිරයේ ඉහළම ඇසිටෝන් මට්ටම ඇති අතර දැඩි විජලනය වර්ධනය වේ. කාලෝචිත වෛද්ය ප්රතිකාර තිබියදීත්, කීටෝඇසිඩෝටික් කෝමා තත්වයට පත්ව ඇති කුඩා දරුවන් බේරා ගැනීමට වෛද්යවරුන්ට සෑම විටම නොහැකි ය.
පළමු වර්ගයේ දියවැඩියාව ඇති පාසල් ළමුන් බොහෝ විට මිය යන්නේ දරුණු හයිපොග්ලිසිමියා සහ කීටොඇසයිඩේස් හේතුවෙනි. මෙය බොහෝ විට සිදුවන්නේ තරුණ රෝගීන්ගේ සෞඛ්යය පිළිබඳ නොදැනුවත්කම නිසා නරක අතට හැරීමේ පළමු සලකුණු මග හැරිය හැකි බැවිනි.
දරුවෙකුට වැඩිහිටියන්ට වඩා ඉන්සියුලින් එන්නත් කිරීම මඟ හැරිය හැකි අතර එමඟින් රුධිරයේ සීනි තියුණු ලෙස ඉහළ යා හැකිය. මීට අමතරව, දරුවන්ට අඩු කාබ් ආහාර වේලක් අනුගමනය කිරීම හා රසකැවිලි ප්රතික්ෂේප කිරීම වඩාත් අපහසු වේ.
බොහෝ කුඩා දියවැඩියා රෝගීන් ඉන්සියුලින් මාත්රාව සකස් නොකර තම දෙමව්පියන්ගෙන් රහසිගතව රසකැවිලි හෝ අයිස්ක්රීම් අනුභව කරන අතර එය හයිපොග්ලයිසමික් හෝ කීටොඇසිඩෝටික් කෝමා තත්වයට හේතු වේ.
පළමු වර්ගයේ දියවැඩියාව ඇති වැඩිහිටියන් තුළ, මුල් මරණයට ප්රධාන හේතු වන්නේ නරක පුරුදු, විශේෂයෙන් මත්පැන් නිතර භාවිතා කිරීමයි. ඔබ දන්නා පරිදි, දියවැඩියා රෝගීන් සඳහා මත්පැන් contraindicated වන අතර එය නිතිපතා ආහාරයට ගැනීමෙන් රෝගියාගේ තත්වය සැලකිය යුතු ලෙස නරක අතට හැරෙනු ඇත.
දියවැඩියා රෝගියෙකු තුළ මත්පැන් පානය කරන විට, පළමුව ඉහළ යාමක් නිරීක්ෂණය වන අතර පසුව රුධිරයේ සීනිවල තියුණු අඩුවීමක් දක්නට ලැබෙන අතර එය හයිපොග්ලිසිමියා වැනි භයානක තත්වයකට මග පාදයි. මත්ද්රව්ය තත්වයක සිටියදී රෝගියාට නරක අතට හැරෙන වේලාවට ප්රතික්රියා කොට හයිපොග්ලයිසමික් ප්රහාරයක් නැවැත්විය නොහැක. මේ නිසා ඔහු බොහෝ විට කෝමා තත්වයට පත්ව මිය යයි.
පළමු වර්ගයේ දියවැඩියාවෙන් කී දෙනෙක් ජීවත් වෙනවාද?
 අද වන විට පළමු වර්ගයේ දියවැඩියාවේ ආයු අපේක්ෂාව කැපී පෙනෙන ලෙස ඉහළ ගොස් ඇති අතර රෝගය ආරම්භයේ සිට අවම වශයෙන් අවුරුදු 30 ක් ගතවී ඇත. මේ අනුව, මෙම භයානක නිදන්ගත රෝගයෙන් පෙළෙන පුද්ගලයෙකුට අවුරුදු 40 කට වඩා ජීවත් විය හැකිය.
අද වන විට පළමු වර්ගයේ දියවැඩියාවේ ආයු අපේක්ෂාව කැපී පෙනෙන ලෙස ඉහළ ගොස් ඇති අතර රෝගය ආරම්භයේ සිට අවම වශයෙන් අවුරුදු 30 ක් ගතවී ඇත. මේ අනුව, මෙම භයානක නිදන්ගත රෝගයෙන් පෙළෙන පුද්ගලයෙකුට අවුරුදු 40 කට වඩා ජීවත් විය හැකිය.
සාමාන්යයෙන් පළමු වර්ගයේ දියවැඩියාව ඇති අය අවුරුදු 50-60ක් ජීවත් වෙති. නමුත් රුධිරයේ සීනි මට්ටම සුපරීක්ෂාකාරීව අධීක්ෂණය කිරීම හා සංකූලතා වර්ධනය වීම වළක්වා ගැනීමෙන් ඔබට ආයු කාලය අවුරුදු 70-75 දක්වා වැඩි කළ හැකිය. එපමණක් නොව, පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයෙකුට අවුරුදු 90 කට වඩා වැඩි ආයු අපේක්ෂාවක් ඇති අවස්ථා තිබේ.
එහෙත් දියවැඩියා රෝගීන් සඳහා එවැනි දිගු ජීවිතයක් සාමාන්ය දෙයක් නොවේ. සාමාන්යයෙන් මෙම රෝගයෙන් පෙළෙන අය ජීවත් වන්නේ සාමාන්ය ආයු අපේක්ෂාවට වඩා අඩුවෙන්. එපමණක් නොව, සංඛ්යාලේඛනවලට අනුව, කාන්තාවන් නිරෝගී සම වයසේ මිතුරන්ට වඩා අවුරුදු 12 ක් අඩුවෙන් ජීවත් වන අතර පිරිමින් - අවුරුදු 20 කි.
දියවැඩියා රෝගයේ පළමු ස්වරූපය වේගවත් වර්ධනයක් මගින් රෝග ලක්ෂණ උච්චාරණය කිරීමත් සමඟ සංලක්ෂිත වේ. එමනිසා, යෞවන දියවැඩියාවෙන් පෙළෙන පුද්ගලයින්ට දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට වඩා කෙටි ආයු කාලයක් තිබේ.
දෙවන වර්ගයේ දියවැඩියාව සාමාන්යයෙන් පරිණත හා මහලු අයට බලපාන අතර පළමු වර්ගයේ දියවැඩියාව සාමාන්යයෙන් අවුරුදු 30 ට අඩු ළමයින්ට සහ තරුණයින්ට බලපායි. මේ හේතුව නිසා, බාල දියවැඩියාව ඉන්සියුලින් නොවන යැපෙන දියවැඩියාවට වඩා බොහෝ කලින් වයසේදී රෝගියාගේ මරණයට හේතු වේ.
පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන රෝගියෙකුගේ ආයු කාලය කෙටි කරන සාධක:
- හෘද වාහිනී පද්ධතියේ රෝග. අධි රුධිර සීනි රුධිර නාල වල බිත්තිවලට බලපාන අතර එය රුධිර නාලවල ධමනි සිහින් වීම හා කිරීටක හෘද රෝග වේගයෙන් වර්ධනය වීමට හේතු වේ. එහි ප්රති As ලයක් ලෙස බොහෝ දියවැඩියා රෝගීන් හෘදයාබාධයකින් හෝ ආ roke ාතයකින් මිය යයි.
- හදවතේ පර්යන්ත යාත්රා වලට හානි වීම. කේශනාලිකා පරාජය වීම, සහ ශිරා පද්ධතියෙන් පසු අවයවවල රුධිර සංසරණ ආබාධ ඇතිවීමට ප්රධාන හේතුව බවට පත්වේ. මෙය කකුල් වල සුව නොවන ට්රොෆික් වණ ඇතිවීමටත්, අනාගතයේදී අත් පා අහිමි වීමටත් හේතු වේ.
- වකුගඩු අසමත්වීම. මුත්රා වල ඇති ග්ලූකෝස් සහ ඇසිටෝන් මට්ටම ඉහළ යාම වකුගඩු පටක විනාශ කරන අතර දරුණු වකුගඩු අකර්මණ්ය වීමට හේතු වේ. අවුරුදු 40 කට පසු රෝගීන් අතර මරණයට ප්රධාන හේතුව බවට පත්වන්නේ දියවැඩියාවේ මෙම සංකූලතාවයි.
- මධ්යම හා පර්යන්ත ස්නායු පද්ධතියට හානි වීම. ස්නායු කෙඳි විනාශ කිරීම අත් පා වල සංවේදනය නැතිවීම, පෙනීම දුර්වල වීම සහ වඩාත් වැදගත් ලෙස හෘද රිද්මයේ අක්රමිකතා වලට තුඩු දෙයි. එවැනි සංකූලතාවයක් හදිසියේ හෘදයාබාධයක් සහ රෝගියාගේ මරණයට හේතු විය හැක.
මේවා වඩාත් සුලභ නමුත් දියවැඩියා රෝගීන් අතර මරණයට එකම හේතු නොවේ. පළමු වර්ගයේ දියවැඩියා රෝගය යනු රෝගියාගේ ශරීරයේ ව්යාධි විද්යාව පිළිබඳ සමස්ත සංකීර්ණයක් ඇති කරන අතර එය ටික කලකට පසු රෝගියාගේ මරණයට හේතු වේ. එමනිසා, මෙම රෝගය බැරෑරුම් ලෙස සැලකිල්ලට ගත යුතු අතර සංකූලතා ඇතිවීමට බොහෝ කලකට පෙර ඒවා වළක්වා ගත යුතුය.
පළමු වර්ගයේ දියවැඩියාව සමඟ ආයු කාලය දීර් l කරන්නේ කෙසේද?
 වෙනත් ඕනෑම පුද්ගලයෙකු මෙන්, දියවැඩියාව ඇති රෝගීන් හැකි තාක් කල් ජීවත් වී පූර්ණ ජීවන රටාවක් ගත කිරීමට සිහින දකියි. නමුත් මෙම රෝගය සඳහා negative ණාත්මක පුරෝකථනය වෙනස් කර දියවැඩියාව ඇති රෝගීන්ගේ ආයු කාලය දීර් period කාලයක් තිස්සේ දීර් extend කළ හැකිද?
වෙනත් ඕනෑම පුද්ගලයෙකු මෙන්, දියවැඩියාව ඇති රෝගීන් හැකි තාක් කල් ජීවත් වී පූර්ණ ජීවන රටාවක් ගත කිරීමට සිහින දකියි. නමුත් මෙම රෝගය සඳහා negative ණාත්මක පුරෝකථනය වෙනස් කර දියවැඩියාව ඇති රෝගීන්ගේ ආයු කාලය දීර් period කාලයක් තිස්සේ දීර් extend කළ හැකිද?
ඇත්ත වශයෙන්ම, ඔව්, සහ රෝගියා තුළ කුමන ආකාරයේ දියවැඩියාව හඳුනාගෙන ඇත්ද යන්න ගැටළුවක් නොවේ - එකක් හෝ දෙකක්, ඕනෑම රෝග විනිශ්චයකින් ආයු අපේක්ෂාව වැඩි කළ හැකිය. නමුත් මේ සඳහා, රෝගියා එක් කොන්දේසියක් තදින් ඉටු කළ යුතුය, එනම් සෑම විටම ඔහුගේ තත්වය පිළිබඳව අතිශයින්ම සැලකිලිමත් වන්න.
එසේ නොවුවහොත්, ඔහුට ඉතා ඉක්මනින් බරපතල සංකූලතා ඇතිවිය හැකි අතර රෝගය අනාවරණය වී වසර 10 ක් ඇතුළත මිය යා හැකිය. දියවැඩියා රෝගියකුගේ මුල් මරණයෙන් ආරක්ෂා කර ගැනීමට සහ ඔහුගේ ආයු කාලය වසර ගණනාවක් දීර් help කිරීමට උපකාරී වන සරල ක්රම කිහිපයක් තිබේ:
- රුධිරයේ සීනි සහ නිරන්තර ඉන්සියුලින් එන්නත් නිරන්තරයෙන් අධීක්ෂණය කිරීම,
- අඩු ග්ලයිසමික් දර්ශකයක් සහිත ආහාර වලින් සමන්විත දැඩි අඩු කාබ් ආහාරයකට අනුගත වීම. එසේම, දියවැඩියාව ඇති රෝගීන් මේද ආහාර හා ආහාර වලින් වැළකී සිටිය යුතුය. අධික බරින් යුක්ත වීම රෝගයේ ගමන් මග උග්ර කරයි.
- රුධිරයේ අතිරික්ත සීනි දහනය කිරීමට සහ රෝගියාගේ සාමාන්ය බර පවත්වා ගැනීමට දායක වන නිත්ය ශාරීරික ක්රියාකාරකම්,
- ප්රබල චිත්තවේගීය අත්දැකීම් ශරීරයේ ග්ලූකෝස් මට්ටම ඉහළ නැංවීමට හේතු වන බැවින්, රෝගියාගේ ජීවිතයෙන් ඕනෑම ආතති සහගත තත්වයන් බැහැර කිරීම,
- විශේෂයෙන් පාද පිටුපස සැළකිලිමත් ශරීර සත්කාර. මෙය ට්රොෆික් වණ ඇතිවීම වළක්වා ගැනීමට උපකාරී වේ (දියවැඩියා රෝගයේ ට්රොෆික් වණ වලට ප්රතිකාර කිරීම පිළිබඳ වැඩි විස්තර),
- වෛද්යවරයකු විසින් නිතිපතා වැළැක්වීමේ පරීක්ෂණ මගින් රෝගියාගේ තත්වය පිරිහීම ක්ෂණිකව තුරන් කිරීමටත්, අවශ්ය නම් ප්රතිකාර ක්රමය සකස් කිරීමටත් හැකි වේ.
පළමු වර්ගයේ දියවැඩියා රෝගයේ ආයු අපේක්ෂාව බොහෝ දුරට රඳා පවතින්නේ රෝගියාම සහ ඔහුගේ තත්වය පිළිබඳ ඔහුගේ වගකිවයුතු ආකල්පය මත ය. රෝගය කාලෝචිත ලෙස හඳුනා ගැනීම සහ නිසි ප්රතිකාර ලබා දීමෙන් ඔබට මහලු විය දක්වා දියවැඩියාව සමඟ ජීවත් විය හැකිය. මෙම ලිපියේ වීඩියෝවෙන් ඔබට දියවැඩියාවෙන් මිය යා හැකිදැයි කියනු ඇත.

 පළමු දිනයේ උදේ,
පළමු දිනයේ උදේ, ඒකක 8 ක් - උදෑසන ආහාරයට පෙර,
ඒකක 8 ක් - උදෑසන ආහාරයට පෙර,